Липоматоза поджелудочной железы что это: Липоматоз: симптомы, причины, диагностика, лечение
Липоматоз поджелудочной железы – симптомы и лечение
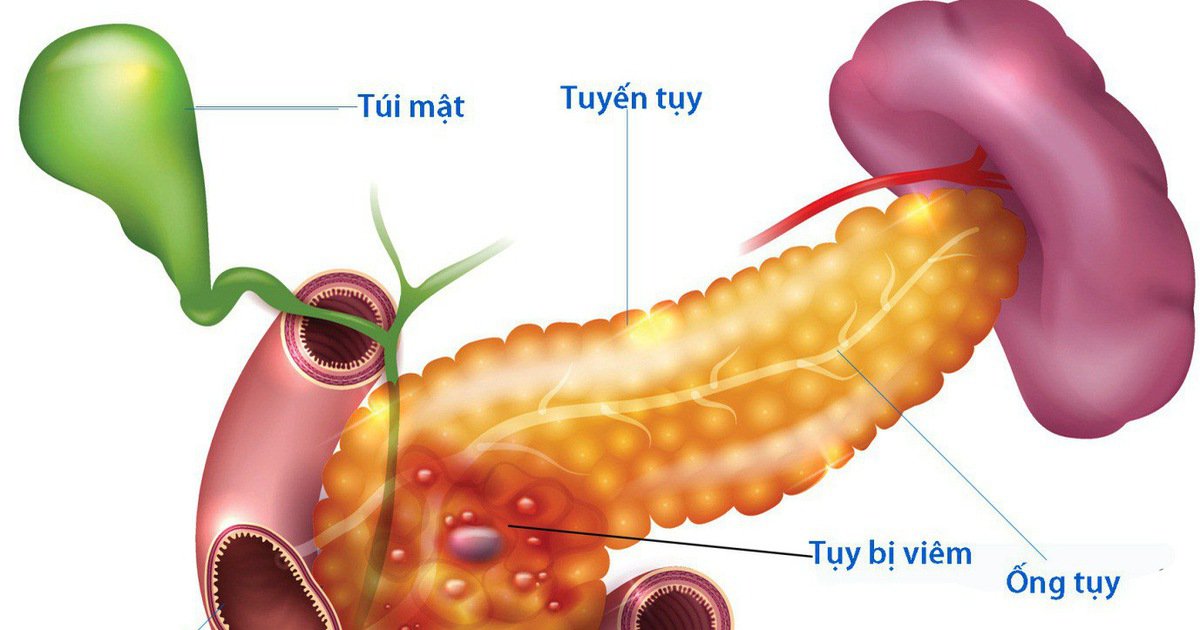
Липоматоз поджелудочной железы – недуг, во время которого происходит увеличение жировых клеток в тканях органа из-за нарушенного обмена веществ. Это заболевание относится к группе жировых дистрофий. Во время этого необратимого процесса нормальные клетки железы меняются на жировые. Такое нарушение в структуре органа приводит к нарушению функциональности железы.
В некоторых случаях доктора диагностировали такое изменение из-за отмирания клеток или воспалительных процессов.
Этиология
Для того чтобы разобраться, что такое липоматоз поджелудочной железы, нужно понять его этиологию и схему развития. Недуг провоцирует в органе развитие деструктивных изменений. Из-за увеличения жировой ткани обмен веществ существенно нарушается. Клиницисты утверждают, что приводить к такому патологическому процессу могут определённые факторы:
- наследственность;
- сбой в гормональном фоне;
- болезни хронического типа;
- лишний вес;
- воспаление в поджелудочной железе;
- механические повреждения органа;
- сахарный диабет;
- токсическое воздействие никотина, алкоголя или лекарств.

Классификация
В зависимости от размеров поражения поджелудочной железы, существует 3 степени липоматоза:
- первая – повреждена третья часть органа;
- вторая – замещение здоровых тканей на жировую в объёме половины органа;
- третья – поражено больше 60% органа.
Также клиницистами определено, что недуг прогрессирует в нескольких формах. По степени распространённости липоматоз поджелудочной железы может быть генерализованного типа или регионарного.
В зависимости от характера распространения патологического процесса липоматоз поджелудочной железы относится к диффузной форме.
Клиницисты выделяют ещё один вид недуга — фибролипоматоз поджелудочной железы. Он отличается от обычной формы патологии тем, что в органе формируются не только жировая ткань, но и соединительная. Этот тип болезни считается более тяжёлым, так как патологический процесс происходит в виде разрастания уплотнений или появления большого количества фибром на паренхиме органа..jpg)
Симптоматика
Чем быстрее развивается недуг, тем больше поджелудочная железа теряет свою функциональность. На такой процесс поражения органа может уйти до 10 лет и все это время болезнь может никак не проявляться.
Липоматоз поджелудочной железы 1 степени характеризуется бессимптомным развитием. Однако при разрастании жировой ткани более чем на половину органа, больные начинают отмечать клинические проявления недуга.
Здоровых тканей в органе становится меньше, панкреатический сок вырабатывается значительно меньше, а значит, ухудшается и пищеварительный процесс. Пациенту становится тяжело есть жирную и белковую пищу, проявляются следующие признаки:
- тошнота;
- тяжесть, чувство распирания и болевые приступы в животе;
- метеоризм;
- частые позывы к дефекации;
- нарушенный стул в виде диареи;
- наличие жира в каловых массах.
Так как поджелудочная железа отвечает не только за пищеварительный процесс, но и за секрецию гормонов, то воспаление в органе может провоцировать эндокринологические нарушения. У больного ухудшается углеводный баланс и повышается уровень сахара в крови. Появляются также признаки сахарного диабета – сухость кожного покрова, сухость слизистой ротовой полости, жажда, обильное мочевыделение, снижение массы тела, ухудшение зрения.
У больного ухудшается углеводный баланс и повышается уровень сахара в крови. Появляются также признаки сахарного диабета – сухость кожного покрова, сухость слизистой ротовой полости, жажда, обильное мочевыделение, снижение массы тела, ухудшение зрения.
В дальнейшем недуг начинает ещё больше прогрессировать, здоровые клетки полностью гибнут, появляются обширные очаги жировой ткани, которые трансформируются в злокачественное новообразование.
При липоме патологический процесс формируется в одной зоне органа. Образование начинает давить на протоки органа, чем провоцирует нарушение выделения панкреатического сока и пищеварения и у пациента появляется тошнота, колики, диарея и иные симптомы.
Диагностика
Диагностировать заболевание возможно только с помощью УЗ-исследования, лабораторных анализов и лапароскопии с биопсией. Во время обследования доктор выявляет стандартные размеры органа, но его эхогенность изменена. Это информирует о том, что в железе развивается патологический процесс. Однако поставить точный диагноз можно только с помощью биопсии органа.
Однако поставить точный диагноз можно только с помощью биопсии органа.
Лечение
Лечение липоматоза поджелудочной железы доктора назначают консервативными методами. На дальнейшее формирование недуга возможно повлиять, если вовремя устранить источник развития.
Эта патология относится к необратимым заболеваниям, но немного приостановить разрастание жировой ткани можно за счёт диеты. Правильно подобранное примерное меню диетического стола позволит значительно улучшить работу ЖКТ. Доктора назначают пациенту соблюдение правил питания стола №5, который базируется на дробном питании щадящими продуктами.
К основным принципам этого метода терапии относятся такие:
- есть не меньше 5 раз за сутки;
- блюда должны быть щадящими, не острыми, не жирными, не солёными;
- исключить сладкие и дрожжевые изделия;
- нежелательно употреблять шоколад и спиртное;
- все продукты должны быть приготовленными на паровой бане, отваренными или запечёнными, но не жаренными;
- порции на каждый приём пищи нужно делать маленькие;
- за 2 часа до сна ничего не есть;
- исключить масло из блюд;
- убрать из меню жирные сорта мяса, рыбы;
- есть больше овощей;
- делать блюда из гречки, риса, овсянки;
- добавлять молочные изделия в жидкие блюда, салаты, выпечку.

Диета при липоматозе поджелудочной железы также заключается в исключении из рациона кофе.
Благодаря такому питанию значительно улучшится переваривание пищи и секреция панкреатического сока.
Лечить недуг с помощью медикаментов не получится, но некоторые препараты позволяют уменьшить интенсивность симптоматики. В рамках такой терапии доктора назначают пациентам лекарства для уменьшения болевого синдрома, нормализации пищеварительного процесса, избавления от диареи, купирования приступов тошноты и устранения спазмов в кишечнике.
На запущенных стадиях недуга доктора проводят терапию хирургическими методами. Если предыдущие методы оказались малоэффективными, то проводится удаление железы. Фибролипоматоз поджелудочной железы устраняется исключительно хирургическим методом. Иногда доктора используют для этой формы и лучевую терапию.
Профилактика
 Поэтому доктора рекомендуют всем людям соблюдать следующие профилактические меры:
Поэтому доктора рекомендуют всем людям соблюдать следующие профилактические меры:- следить за весом;
- не злоупотреблять спиртным;
- не есть много жирной еды;
- избегать стрессов.
Доктора советуют исключить из жизни все негативные привычки, особенно курение, так как табак увеличивает шансы человека на развитие панкреатита хронической формы, что, в свою очередь, может привести к липоматозу.
Изменения при фибролипоматозе поджелудочной железы — что это такое?
Поджелудочная железа (ПЖ) имеет сложное строение в связи с тем, что является органом с двойной функцией. Патология железы приводит к тяжелым последствиям из-за нежности ее тканей: они легко повреждаются, трудно восстанавливаются, оперативное лечение связано с высоким риском кровотечений. При воздействии на ПЖ внешних или внутренних агрессивных факторов ее клетки замещаются соединительной или жировой тканью с образованием фибролипоматоза поджелудочной железы. В зависимости от масштабов повреждения функции железы снижаются или полностью теряются.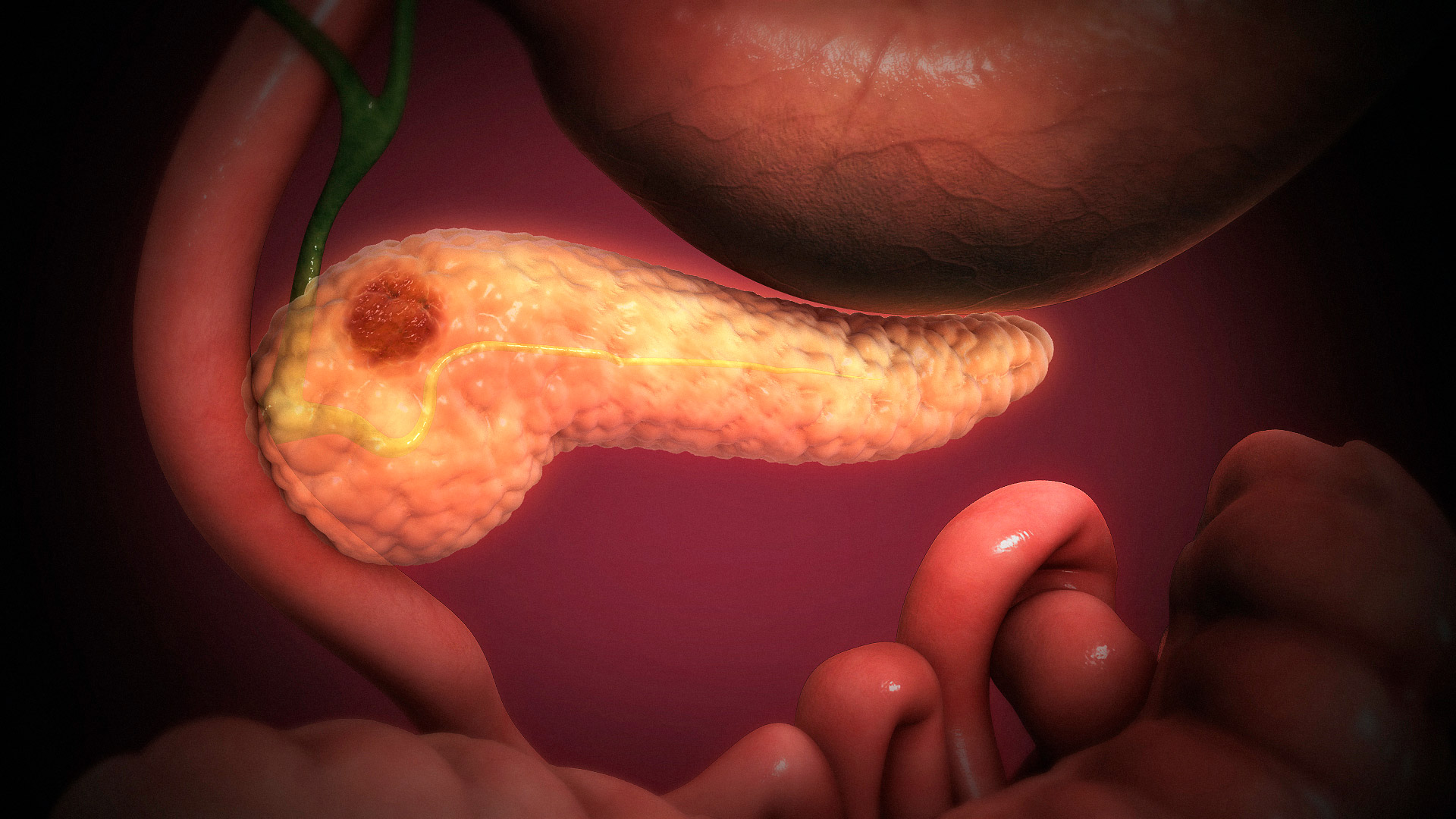
Что такое фиброз и фибролипоматоз ПЖ?
Замещение нормально функционирующих клеток ПЖ соединительной тканью (фиброз) или одновременно с ней образованием жировых клеток (фибролипоматоз) не является самостоятельным заболеванием. Это объективный признак патологических процессов, происходящих в тканях поджелудочной железы. Без специальных методов обследования обнаружить эти изменения не удается. Выявляются они при проведении ультразвукового исследования органов пищеварения.
Общая информация
Поджелудочная железа — самый уязвимый орган желудочно-кишечного тракта. Это связано с ее анатомией и физиологией. Она подвергается воздействию многих факторов, которые могут привести к развитию воспалительных процессов, новообразований (доброкачественных и злокачественных), конкрементов, некрозу тканей, обменным заболеваниям.
Хронические процессы, которые имеют вялотекущее течение, приводят к структурным изменениям: клетки ПЖ погибают, их место занимают соединительнотканные или жировые, часто присутствуют все виды несвойственных органу тканей. Могут одновременно возникать жидкостные образования, и тогда развивается кистозный фиброз ПЖ.
Могут одновременно возникать жидкостные образования, и тогда развивается кистозный фиброз ПЖ.
Эти изменения в паренхиме развиваются постепенно, в течение длительного периода, могут протекать незаметно для человека в связи с отсутствием ярких клинических проявлений. Во многих случаях их можно обнаружить, когда изменения приняли необратимый характер и заняли значительную часть паренхимы. Фиброз, липоматоз или фибролипоматоз близки по своему развитию, клиническим проявлениям на поздних стадиях и иногда могут присутствовать одновременно.
Липофиброматоз представляет собой жировую дистрофию ПЖ, при которой соединительная ткань неравномерно распределяется между жировыми клетками. Чаще всего он отмечается у пожилых людей, длительное время страдающих сахарным диабетом, и развивается из-за нарушенного обмена веществ (диабет) или на фоне длительных воспалительных процессов.
При интенсивном локальном росте соединительной ткани образуются узлы — фибромы, которые иногда обнаруживаются случайно, как находка на УЗИ.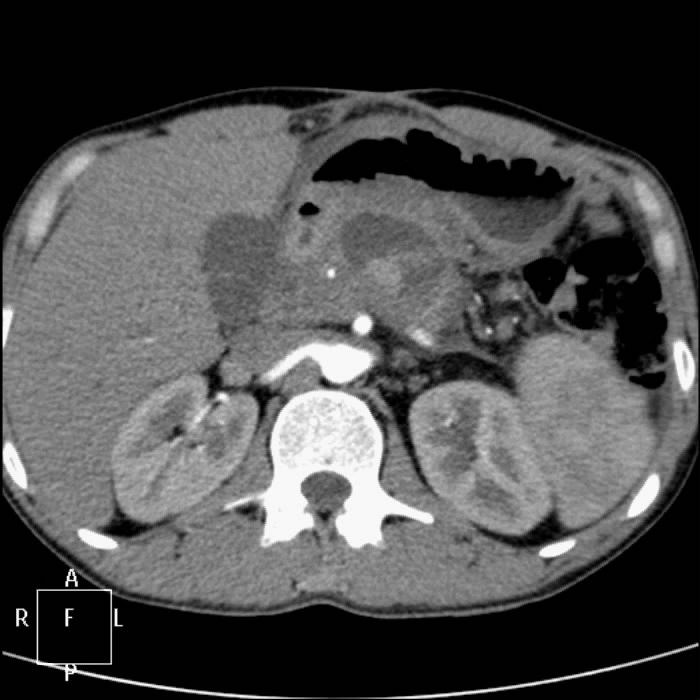
Подобные изменения в паренхиме ПЖ развиваются при длительно текущем панкреатите и проходят 3 стадии (по объему измененной ткани ПЖ):
- 1 — поражена 1/3 органа,
- 2 — изменено до 60% ткани ПЖ,
- 3 — утрачено больше 60% нормальной ткани.
Трансформация тканей может быть:
- локальной – занимать небольшой участок железы,
- диффузной – однородно поражать весь орган.
Локальное (очаговое) поражение ПЖ наблюдается при патологии печени и желчного пузыря, возникает после стрессовых ситуаций.
Диффузные изменения характерны для хронических заболеваний ПЖ.
Встречается еще один вид патологического изменения структуры ткани ПЖ, связанный с генной мутацией, передающейся по рецессивному типу, — муковисцидоз (кистофиброз ПЖ, код по МКБ 10 — е.84.0).
По литературным данным, 2,6—3,6% взрослых является гетерозиготными носителями гена муковисцидоза. Одна из форм заболевания — кишечная — проявляется поражением экзокринных желез ПЖ и кишечника с формированием множества кист в ПЖ на фоне фиброматоза. Встречается у 80% пациентов с этим диагнозом. Частота случаев муковисцидоза среди населения варьируется в разных странах мира от 1:2800 до 1:90000 новорожденных. Последняя цифра относится к индивидуумам монголоидной расы — у них эта патология регистрируется очень редко.
Встречается у 80% пациентов с этим диагнозом. Частота случаев муковисцидоза среди населения варьируется в разных странах мира от 1:2800 до 1:90000 новорожденных. Последняя цифра относится к индивидуумам монголоидной расы — у них эта патология регистрируется очень редко.
Причины патологии
Обычно подобные изменения в тканях ПЖ обнаруживают при панкреатите, сахарном диабете, других эндокринных заболеваниях, токсических поражениях, после тяжелых инфекционных болезней.
К факторам, провоцирующим развитие патологии в ПЖ, относятся:
- алкоголь — даже в небольших количествах и при эпизодическом употреблении,
- беспорядочный прием лекарственных препаратов,
- курение,
- вредная еда (жирное, острое, жареное),
- стрессы,
- травмы в области ПЖ,
- заболевания сосудов, в результате которых нарушается правильное кровоснабжение поджелудочной железы,
- патология желчного пузыря (камни) и печени.
Клиническая картина
О наличии липофиброза человек может узнать после УЗИ, которое было проведено по другому поводу. Поскольку изменения развиваются очень медленно, на протяжении нескольких лет, они не сопровождаются клинической симптоматикой. Иногда появляются признаки, на которые мало обращают внимания: слабость, утомляемость, снижение аппетита, подташнивание.
Поскольку изменения развиваются очень медленно, на протяжении нескольких лет, они не сопровождаются клинической симптоматикой. Иногда появляются признаки, на которые мало обращают внимания: слабость, утомляемость, снижение аппетита, подташнивание.
Со временем могут возникнуть симптомы, которые должны насторожить и потребовать консультации врача:
- на первой стадии — сухость во рту, жажда, возможно развитие стоматита,
- на второй — метеоризм, дискомфорт или боли в животе (иногда опоясывающие),
- на третьей — выражен астенический синдром, к вышеперечисленным жалобам присоединяется тошнота, нарушения стула (понос или запор), иногда рвота.
Вторая и третья стадии с выраженными клиническими проявлениями требуют безотлагательного лечения в связи с дальнейшим прогрессированием процесса.
Наследственный муковисцидоз поджелудочной железы с детства проявляется множеством разнообразных тяжелых симптомов. При поражении значительной части органа наблюдаются:
- панкреатические поносы с выраженной стеатореей (избыточное выделение жира с калом), неприятным гнилостным запахом,
- постоянный метеоризм,
- резкое снижение массы тела.

Одновременно процесс затрагивает дыхательные пути и сопровождается тяжелыми клиническими проявлениями со стороны пораженных легких.
Методы диагностики патологии
Фиброзно-жировые изменения в ПЖ являются морфологическим проявлением панкреатита, не определяются врачом при объективном осмотре пациента, в большинстве случаев не вызывают жалоб. В этом заключается их опасность: важно своевременно выявить процесс на той стадии, когда орган еще можно спасти.
Лабораторные
При любой патологии ПЖ больной должен пройти обязательную лабораторную диагностику:
- общий клинический анализ крови,
- сахар в крови,
- биохимическое исследование (диастаза, билирубин, трансаминазы, общий белок и его фракции),
- копрограмма,
- анализ мочи на сахар, диастазу.
Анализы необходимо брать у пациентов 1 раз в 4—6 месяцев. Больные с муковисцидозом сдают 1 раз в 1,5—2 месяца анализ кала на копрограмму.
Функциональные
Самым простым, доступным и безопасным функциональным диагностическим методом является ультразвуковое исследование.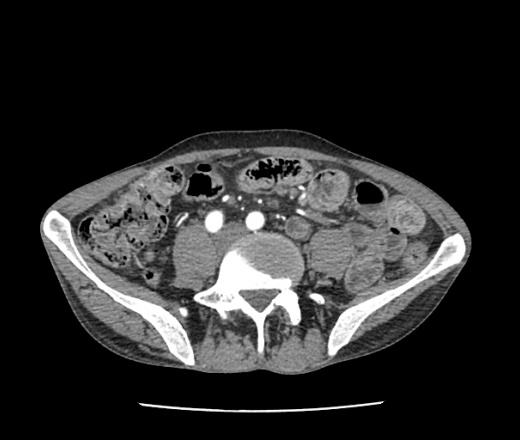 Поджелудочная железа при проведении УЗИ диффузно изменена и имеет повышенную (если преобладает фиброз) или сниженную (при липоматозе) эхогенность. В основном изменения умеренные, однородные, но при наличии отдельных участков фиброза или образовании узлов и кист это визуализируется на изображении.
Поджелудочная железа при проведении УЗИ диффузно изменена и имеет повышенную (если преобладает фиброз) или сниженную (при липоматозе) эхогенность. В основном изменения умеренные, однородные, но при наличии отдельных участков фиброза или образовании узлов и кист это визуализируется на изображении.
Если обследуется ребенок старшего возраста с муковисцидозом, на УЗИ определяется большая железа, высокая плотность избыточной соединительной ткани, кистозно-расширенные выводные протоки и ацинусы. Иногда вся ПЖ выполнена кистами с эхонегативным содержимым. Может быть обнаружена добавочная поджелудочная железа, гепатомегалия. Таким пациентам дополнительно проводят потовый тест с определением ионов натрия и хлора в поте — при муковисцидозе они значительно превышают норму.
Для исключения патологии желудка и ДПК (язвенной болезни), при которой часто развивается вторичный панкреатит, необходимо делать ЭФГДС — эзофагофиброгастродуоденоскопию.
В неясных случаях применяются более точные и дорогие функциональные исследования:
 Он обеспечивает точное изображение всех тканей организма в любой проекции (в отличие от КТ) и обнаруживает даже незначительные очаги воспаления. Есть некоторые ограничения для исследования: наличие металлических тел в полости черепа, наружный водитель сердечного ритма, беременность, клаустрофобия.
Он обеспечивает точное изображение всех тканей организма в любой проекции (в отличие от КТ) и обнаруживает даже незначительные очаги воспаления. Есть некоторые ограничения для исследования: наличие металлических тел в полости черепа, наружный водитель сердечного ритма, беременность, клаустрофобия.Лечение фибролипоматоза поджелудочной
Методов, позволяющих устранить фиброзные изменения, не существует. Также нет специфического лечения, поскольку фиброз является не заболеванием, а проявлением патологии ПЖ. После обследования пациента и установления точного диагноза назначается лечение выявленной болезни.
Также нет специфического лечения, поскольку фиброз является не заболеванием, а проявлением патологии ПЖ. После обследования пациента и установления точного диагноза назначается лечение выявленной болезни.
В зависимости от тяжести изменений в тканях и клинических проявлений применяется комплексное консервативное или оперативное лечение. При любой патологии ПЖ комплексное лечение включает диетическое питание.
Медикаментозная терапия
Самая частая причина развития фибролипоматоза — воспалительный процесс. При панкреатите назначается заместительная ферментная терапия и симптоматическая: спазмолитики и обезболивающие средства, препараты для уменьшения секреции желудочного сока (ИПП, блокаторы h3-гистаминовых рецепторов, антацидные, препараты висмута).
При сахарном диабете проводится заместительная инсулинотерапия.
При муковисцидозе с патологическими изменениями в ПЖ, помимо ферментов, симптоматической терапии, витаминов группы B, приходится назначать анаболические стероиды в связи с резким снижением веса. Больной также принимает бронхо- и муколитики, отхаркивающие средства.
Больной также принимает бронхо- и муколитики, отхаркивающие средства.
Хирургия
Хирургическое лечение применяется при выявлении выраженного разрастания соединительной ткани в виде узлов, огромных кист, новообразований, сдавливающих ткани, протоки и сосуды поджелудочной железы и ограничивающих ее функции. Иногда изменения в головке ПЖ так увеличивают ее размеры и плотность, что она передавливает петлю тонкой кишки, которая непосредственно к ней прилегает. В результате может развиться кровотечение или некроз.
Обнаруженную опухоль удаляют при ее быстром росте. В последующем приходится использовать лучевую терапию.
Любая операция на ПЖ опасна осложнениями, связана с высоким риском кровотечений.
Народные средства
Фибролипоматоз считают тяжелым поражением ПЖ, при котором происходят необратимые органические изменения в тканях. Он лечится в основном хирургическим путем, медикаментозная терапия применяется в виде симптоматического лечения.
Народные методы лечения неэффективны и иногда опасны аллергическими реакциями на компоненты травяных сборов, из которых готовятся отвары, настои и настойки.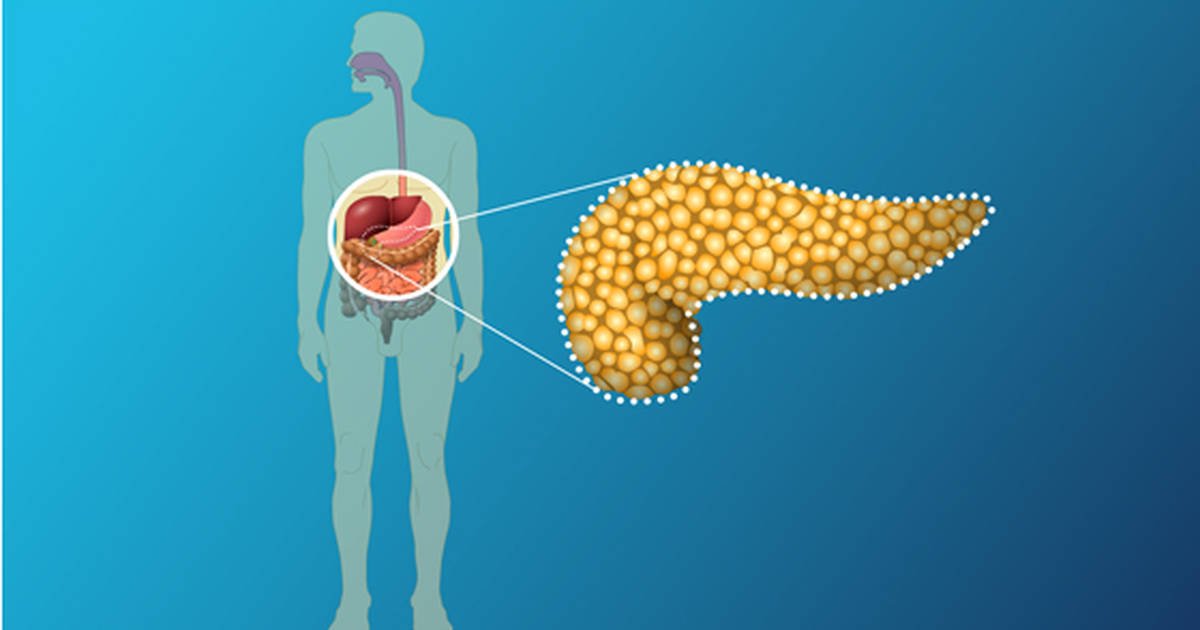 Проверенным является отвар шиповника, который разрешается пить даже в случае острого приступа панкреатита.
Проверенным является отвар шиповника, который разрешается пить даже в случае острого приступа панкреатита.
Диета при патологии
Диета является обязательной частью лечения при любой патологии ПЖ. Она зависит от основного заболевания, которое привело к изменениям в структуре органа. Из употребления необходимо исключить запрещенные продукты. Даже незначительные погрешности в питании приводят к тяжелым рецидивам болезни или жизненно опасным осложнениям. Соблюдение ее должно стать образом жизни, поскольку при тяжелом панкреатите или сахарном диабете диетическое питание иногда назначается на всю жизнь.
В случае панкреатита и муковисцидоза, когда поражается внешнесекреторная функция ПЖ, применяются различные варианты диетического стола № 5 по Певзнеру. Он полностью исключает жареное, жирное, копченое, острое, соленое. Помимо этого, содержит еще ряд ограничений. Рекомендуется частое дробное питание. Еда должна быть комфортной температуры. Готовить пищу нужно на пару или в духовке, отваривать. Для составления меню существуют специальные таблицы с указанием запрещенных продуктов или тех, что необходимо ограничить, а также калоража (суточная норма вне обострения составляет 2 800—3 000 ккал).
Для составления меню существуют специальные таблицы с указанием запрещенных продуктов или тех, что необходимо ограничить, а также калоража (суточная норма вне обострения составляет 2 800—3 000 ккал).
При сахарном диабете исключаются углеводы в рамках стола № 9 по Певзнеру.
Прогноз на успешный исход лечения
Прогноз зависит от ранней диагностики изменений в тканях ПЖ, определяется объемом оставшейся функционирующей ткани, четким соблюдением назначенной диеты и рекомендованного лечения.
Если удалось выявить начальные проявления, вовремя перейти на диетическое питание и использовать все назначенные доступные методы лечения, исход будет благоприятным: болезнь перейдет в стадию ремиссии без дальнейшего развития. Особенно важен полный пожизненный отказ от алкоголя. Даже эпизодическое употребление спиртных напитков приводит к тяжелому обострению с массовой гибелью клеток.
Профилактика и лечебная физкультура
Профилактика патологии заключается в правильном питании, коррекции образа жизни, ранней диагностике и лечении.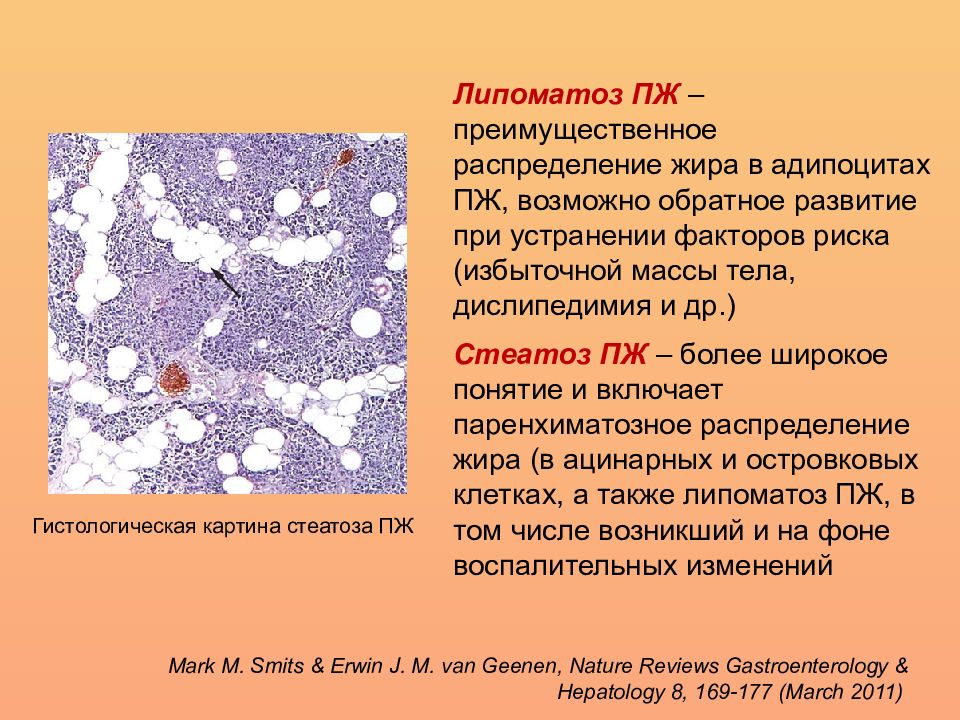 Необходимо своевременно обращаться к врачу при появлении жалоб со стороны органов пищеварения или при наличии других заболеваний, которые могут спровоцировать развитие изменений в поджелудочной железе.
Необходимо своевременно обращаться к врачу при появлении жалоб со стороны органов пищеварения или при наличии других заболеваний, которые могут спровоцировать развитие изменений в поджелудочной железе.
Пациенты с выявленным фибролипоматозом подлежат диспансерному наблюдению и дважды в год должны проходить комплексное обследование для оценки состояния ПЖ в динамике и необходимой коррекции лечения.
При панкреатите запрещены тяжелые физические нагрузки — они вызывают интенсивный болевой симптом. Но для профилактики обострений часто назначают лечебную гимнастику — комплекс упражнений, улучшающих кровоснабжение, а, значит, общее состояние железы. ЛФК не вылечит болезнь, но при систематических занятиях поможет предотвратить развитие рецидива. Назначается лечебная физкультура врачом, пациента обучают правильно выполнять упражнения. Они не требуют чрезмерных усилий, но при регулярных занятиях улучшают самочувствие.
При соблюдении рекомендаций специалистов приостанавливается дальнейшее развитие изменений.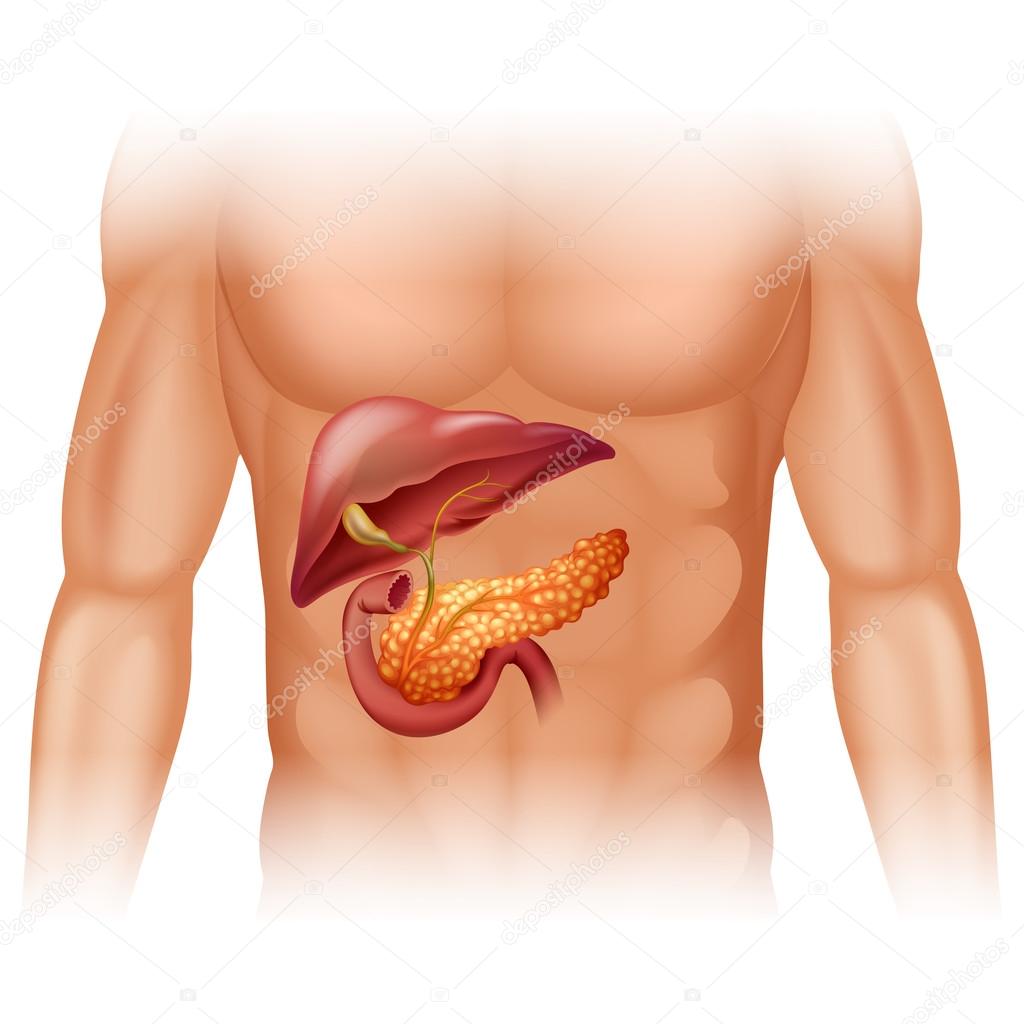
Фибролипоматоз поджелудочной железы — что это такое, симптомы и лечение
Поджелудочная железа часто страдает от липоматоза – заболевания, в ходе которого здоровая ткань меняется на жировую. При фиброзе здоровые ткани заменяются рубцовыми. Если эти патологии запустить, они могут объединиться и преобразоваться в фибролипоматоз. К сожалению, панкреатит и его производные – патологии необратимые. Но при помощи своевременной терапии их развитие можно притормозить и спасти таким образом здоровые клетки. Теперь по порядку обо всем.
Немного о липоматозе
Это болезнь (проявление панкреатита), вызывающая жировую дистрофию. Обычно она приводит к очаговому распространению жировых клеток в тканях поджелудочной железы.
Существуют такие формы этого заболевания:
- Узловатый липоматоз – появляются узлы, обычно располагающиеся симметрично, окруженные капсулой. Как правило, узлы имеют много очагов на теле.
- Диффузный – часто образуется в подкожном слое поджелудочной.
 Для патологии характерно появление множества жировых клеток, разрастающихся по мышечным волокнам. Какие-либо границы отсутствуют.
Для патологии характерно появление множества жировых клеток, разрастающихся по мышечным волокнам. Какие-либо границы отсутствуют. - Диффузно-узловатый – объединяет симптомы двух патологий, описанных выше.
Немного о фиброзе
Под фиброзом подразумевается процесс деструкции паренхимы поджелудочной. Клетки железы начинают преобразовываться в соединительную ткань, которая не может вырабатывать полезные вещества. Фиброз часто можно наблюдать у диабетиков.
Эта патология обычно протекает вяло и не имеет ярко выраженных симптомов. Болезнь время от времени обостряется, постепенно затухая снова. Железа потихоньку меняется, на ее тканях образуются уплотнения. Если патологию игнорировать, то это чревато развитием фибромы и липомы.
Фибролипоматоз – что это?
Фибролипоматоз поджелудочной железы — что же это такое на самом деле? Под данным состоянием подразумевается жировая дистрофия поджелудочной, при которой соединительная ткань неравномерно распределяется между жировыми клетками. Это одна из патологий, входящая в группу болезней, которые известны под общим термином «панкреатит».
Это одна из патологий, входящая в группу болезней, которые известны под общим термином «панкреатит».
Фибролипоматоз поражает ткани, которые, в свою очередь, начинают разрастаться, образуя узелки и уплотнения. В тяжелых случаях на паренхиме поджелудочной железы в больших количествах появляются фибромы. Лечить этот недуг можно только хирургически. Иногда лечение дополняется несколькими курсами лучевой терапии.
Всего существует три стадии развития фибролипоматоза:
- Поражено около 1/3 части поджелудочной железы.
- Поражено до 60% органа.
- Поражено больше 60% поджелудочной.
Причины возникновения
Обычно недуг встречается у людей, страдающих хроническим панкреатитом. Другими причинами развития фибролипоматоза поджелудочной железы могут являться диабет, иные эндокринные болезни, а также токсические поражения организма. Чрезмерное употребление спиртных напитков и курение не только способствуют развитию патологии, но и стимулируют другие опасные процессы.
Например, стоит опасаться желчнокаменного заболевания. Оно в 9 из 10 случаев является причиной развития хронического панкреатита. Также фибролипоматоз может появиться из-за различных травм или механических ранений, инфекций, приема некоторых лекарственных средств, патологий сердечно-сосудистой системы, которые сбивают гормональный фон, нарушают обмен веществ в организме, мешают правильному кровоснабжению внутренних органов.
Симптоматика
В большинстве случаев фибролипоматоз выявляется только в медцентре во время проведения диагностики, потому что симптомы этой патологии очень слабо себя проявляют. Заболевший может и не догадываться о наличии у него недуга и на прием к доктору не спешит.
Симптомы по стадиям:
- На первой стадии фибролипоматоза человек ощущает сильную жажду, у него постоянно пересыхает ротовая полость. Может появиться стоматит.
- На второй стадии у пациента появляются опоясывающие боли, вздувается живот (метеоризм).

- На третьей стадии больной постоянно ощущает себя «разбитым», к перечисленным выше симптомам добавляются тошнота и рвота.
Вторая и третья стадия патологии требуют немедленной терапии.
К какому врачу обратиться?
При обнаружении у себя настораживающих признаков следует обратиться к гастроэнтерологу. В некоторых случаях может понадобиться консультация эндокринолога и хирурга. Специалист назначит обследование и примет решение касательно дальнейшей терапии.
Диагностика
Диагностика проводится посредством УЗИ.
Ультразвуковая диагностика направлена на оценку нескольких параметров поджелудочной железы:
- текущий размер и форма органа;
- расположение в брюшной полости;
- эхогенность (степень однородности и структура тканей поджелудочной).
Фибролипоматоз – постоянный спутник панкреатита. Он может сопровождать человека всю жизнь, практически не беспокоя, напоминая о себе нечастыми обострениями. По этой причине болезнь прогрессирует очень медленно. К сожалению, даже современная медицина не всегда может своевременно выявить фибролипоматоз у заболевшего.
По этой причине болезнь прогрессирует очень медленно. К сожалению, даже современная медицина не всегда может своевременно выявить фибролипоматоз у заболевшего.
Будет очень хорошо, если врач на УЗИ заметит, что у пациента повышена эхогенность, что происходит на фоне нарушенного метаболизма или при воспалении поджелудочной железы. Также на наличие данной патологии указывает ожирение органа.
Терапия
Болезнь лечится двумя методами: консервативным и хирургическим. В стадии покоя терапия не проводится, при обострении пациенту прописывается специальная щадящая диета и нестероидные противовоспалительные лекарственные средства. Это Парацетамол, Диклофенак и пр. Также прописываются антиферменты (Абепрозол, Октреотид), спазмолитики (Папаверин, Но-шпа), антибиотики (пенициллины, цефалоспорины).
В тяжелых случаях проводится оперативное хирургическое вмешательство.
Народные методики
Пользоваться народными средствами рекомендуется только после консультации с доктором.
Приведем несколько полезных рецептов при фибролипоматозе:
- Травяной сбор. Понадобятся в равных пропорциях календула, крапива, зверобой, валериана. 1 столовая ложка сбора заливается кипятком (200 мл) и настаивается. Далее настой процеживается и пьется маленькими глотками в течение суток. Пить нужно ежедневно на протяжении 3 недель, далее делается перерыв на 7-10 дней, после чего процедуру можно повторить.
- Настойка из болиголова. Принимается в первый день 1 капля, на следующий — 2. Так продолжается до 40 капель. Далее процесс идет по обратной схеме, то есть 40 капель, затем 39 и так далее до 1.
- Травяной сбор из фенхеля, мяты, тысячелистника, бессмертника, кукурузных рылец, шиповника, корня валерианы. Все травы в количестве 2 столовых ложек перемешиваются. Затем одна ложка смеси заливается кипятком (200 мл) и настаивается полдня, потом пьется равными частями 3 раза в день. Повторять ежедневно в течение 25-30 дней.
Диета
Симптомы и проявления фибролипоматоза можно смягчить с помощью сбалансированного рациона.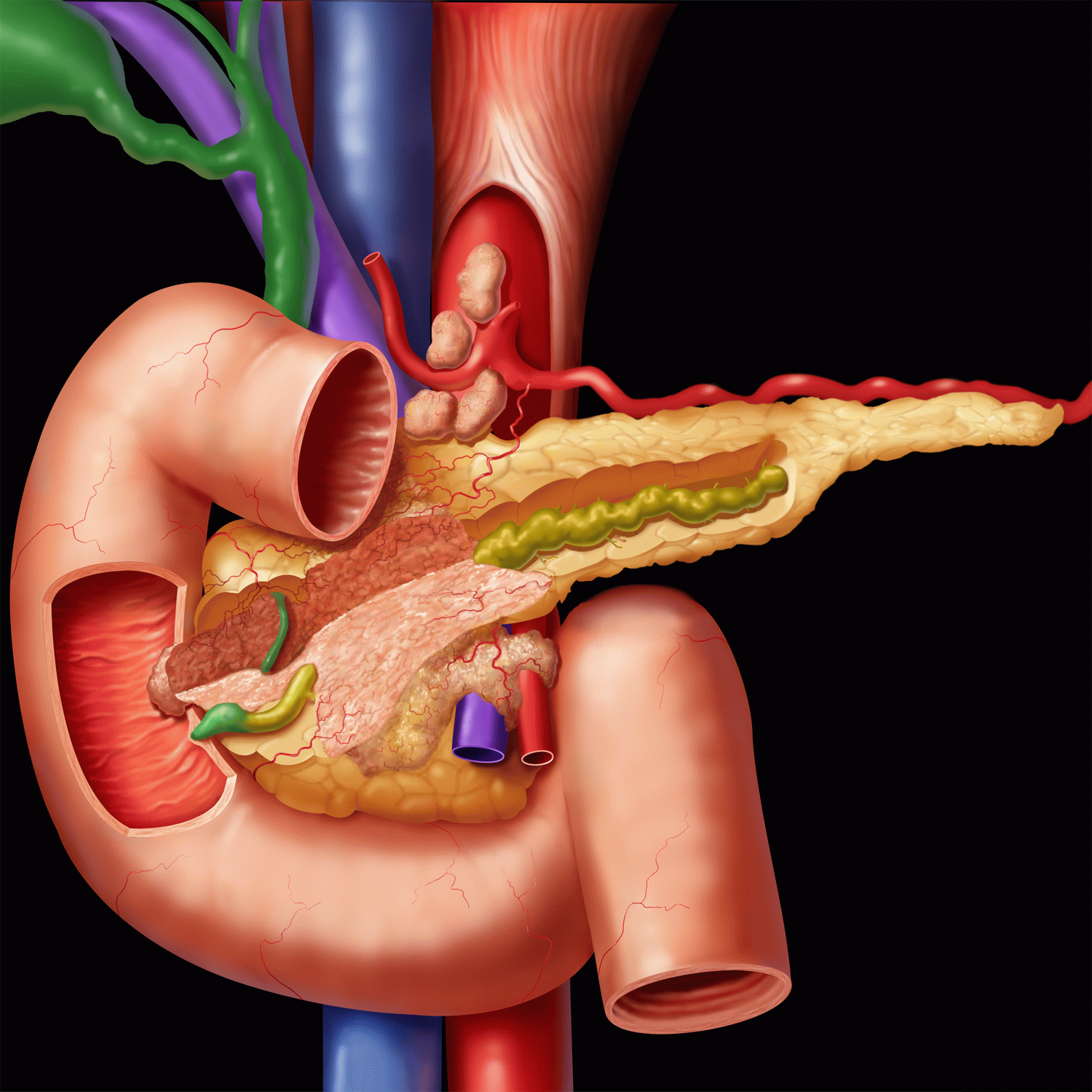 Больным рекомендуется придерживаться лечебной диеты №5 (по Певзнеру). Питаться нужно 5-6 раз в день маленькими порциями. Еда должна быть теплой температуры. Горячую и холодную пищу принимать не рекомендуется.
Больным рекомендуется придерживаться лечебной диеты №5 (по Певзнеру). Питаться нужно 5-6 раз в день маленькими порциями. Еда должна быть теплой температуры. Горячую и холодную пищу принимать не рекомендуется.
Что есть можно:
- сухари, галеты, вчерашний хлеб;
- нежирные отварные мясо и рыбу;
- каши и запеканки;
- молоко и кисломолочные продукты;
- яйца отварные или в виде омлета;
- овощи, фрукты, постные супы.
Пища должна быть вареной без любого вида жиров или приготовленной на пару. Соль нужно ограничить или вовсе от нее отказаться. Помимо этого, желательно ограничить употребление сахара, меда, всех видов специй, пряностей, орехов, грибов.
Продукты, которые нельзя есть при фибролипоматозе:
- жирные мясо, рыбу, яйца;
- копчения, соления, консервированные продукты и полуфабрикаты;
- субпродукты — печень, почки, сердечки;
- твердый сыр, жирные молочные продукты;
- соусы — кетчуп, майонез;
- растительные и животные жиры;
- свежий хлеб, сдоба, сладости, мороженое и т.
 д.
д.
Фибролипоматоз развивается не быстро, являясь доброкачественной патологией. Когда правильный диагноз поставлен своевременно, заболевший может ожидать прогноз вполне благоприятный. При правильной терапии и соблюдении диеты жизни и здоровью практически ничего не угрожает.
Всё, что вы хотели знать о фибролипоматозе поджелудочной железы
Обычно вопрос, что это такое — фибролипоматоз поджелудочной железы, возникает у людей, страдающих от приступов обострения хронического панкреатита. Данная патология не является заболеванием, которое нужно лечить. Это скорее защитный ответ поджелудочной на произошедшие в ней изменения, спровоцировавшие нарушение ее функций. Фибролипоматоз развивается не за один день. Поэтому у людей, склонных к панкреатиту, есть шанс не допустить необратимые изменения тканей всего органа.
Что это такое — липофиброз поджелудочной железы?
Такие патологии, как липоматоз и фиброз поджелудочной, вместе образуют липофиброз. Причины появления почти одинаковые:
- Липоматоз.
 Липомы (жировые образования) возникают на паренхиме железы, если ее погибшие клетки замещаются жировой тканью.
Липомы (жировые образования) возникают на паренхиме железы, если ее погибшие клетки замещаются жировой тканью. - Фиброз. Отмершие участки паренхимы замещаются фиброзной или рубцовой тканью (разновидность соединительной).
Такие диффузные изменения тканей возникают при нарушении функций поджелудочной. Термин «,диффузные», используется медиками при ультразвуковом обследовании больного органа. Под ним они подразумевают не заболевание, которое нужно лечить, а равномерное разрастание соединительной или жировой ткани по железе. Она замещает отмершие участки, чтобы орган сохранил свой объем и целостность.
При диффузном изменении в поджелудочной отсутствуют новообразования, но они могут появиться, если человек в корне не изменит свой образ жизни. Одной из возможных патологий является кистозный фиброз поджелудочной железы.
Причины заболевания
Основным фактором, который способен вызвать липоматоз или фиброз поджелудочной, является панкреатит. Замещение естественных тканей соединительной или жировой случается именно во время этой болезни.
Замещение естественных тканей соединительной или жировой случается именно во время этой болезни.
Фиброзные изменения поджелудочной железы могут занять большую часть органа, все зависит от продолжительности патологических изменений. Чаще всего происходят они на фоне нарушенного метаболизма (обмена веществ), причиной которого являются:
- Погрешности питания — обильное употребление жирной, жареной, острой пищи.
- Вредные привычки — алкоголь и никотин пагубно влияют на функции железы, препятствуют выбросу пищеварительных ферментов в кишечник.
- Травмирование железы — может произойти во время хирургического оперирования соседнего органа, из-за чего пораженные клетки замещаются разрастающимися жировыми.
- Желчекаменная болезнь — кальцинаты препятствуют выходу панкреатической жидкости из главного выводного протока поджелудочной, что ведет к самоперевариванию органа и замещению его тканей соединительной.
- Муковисцидоз — генетическая болезнь, характеризуется скоплением слизи в выводных протоках железы, что ведет к растягиванию или разрыву их стенок и может вызвать диффузный липофиброз (равномерно распространенные по всем тканям органа изменения).

- Интоксикация организма — результат наличия гнойного очага на теле, из которого болезнетворные бактерии проникают в кровь и распространяются по организму. Интоксикацию также может вызвать алкоголь, пищевое или химическое отравление, табакокурение.
- Ожирение — неправильное питание и малоактивный образ жизни приводят к тому, что в организме образуются жировые скопления. Если жировые клетки разрастаются вблизи протоков железы, то они их сдавливают, чем вызывают застой панкреатического сока.
Липоматоз, фиброз и фибролипоматоз железы — это опасные состояния, которые необходимо предупредить. Их прогрессирование способно вызвать диффузные изменения не только тканей, но и выводных протоков органа, что может спровоцировать в нем появление опухолей, кальцинатов и кист.
Клиническая картина
Замещение отмерших тканей железы соединительной обычно протекает вяло, поэтому симптомы фиброза поджелудочной железы на начальном этапе ничем себя не проявляют. Фиброзная ткань не может выполнять функции погибших клеток, которые заключались в выработке пищеварительных ферментов и бикарбонатов, нейтрализующих желудочную кислоту.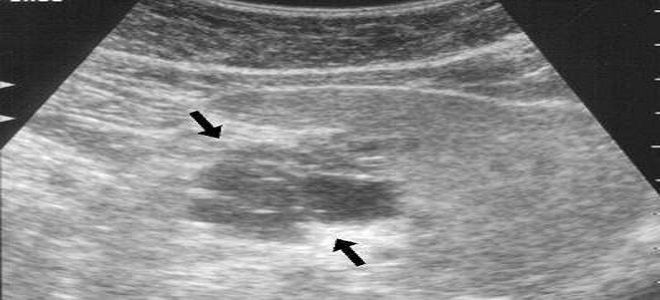 Поэтому в организме человека постепенно начинают происходить изменения:
Поэтому в организме человека постепенно начинают происходить изменения:
- Резко снижается масса тела. Причина заключается не только в недостаточном переваривании пищи и плохой усваиваемости питательных веществ стенками кишечника, но и в ее ограниченном приеме из-за болевого синдрома.
- Возникает диарея (до 8 раз в сутки) — ее появление исключают путем приема ферментных лекарств, соблюдением диеты.
- Стеаторея (жирный стул) — вызывает дефицит витаминов в организме (Д, А, Е, К), что приводит к снижению зрения, склонности к кровотечениям, развитию остеопороза (снижение плотности костей).
У 90% больных случается нарушение углеводного обмена (сахарный диабет 2 типа). В 10% клинических случаев возникают признаки сахарного диабета первого типа (постоянная жажда, сухость во рту, кожный зуд, быстрая утомляемость). Это объясняется снижением выработки поджелудочной железой инсулина и глюкагона.
Диагностика
Фиброз поджелудочной может быть выявлен с помощью нескольких методов:
- Осмотр с учетом жалоб пациента, пальпация — о диффузных изменениях органа свидетельствует постоянная сухость в ротовой полости, слегка красная кожа лица, синюшный цвет кожи около пупка, истощение организма, истончение подкожно-жирового слоя в области поджелудочной, который в обычном состоянии прощупывается в виде уплотнения.

- Сдача крови и мочи на лабораторный анализ — симптомы разрастания соединительной ткани проявляются снижением белка в крови, низкой активностью панкреатической амилазы в крови и моче.
- УЗ-исследование — помогает оценить правильность расположения органа в брюшной полости, его форму и объем, структуру и эхогенность (однородность) паренхимы.
Дополнительно для подтверждения фиброза паренхимы может применяться компьютерная томография — сканирование органа рентгеновскими лучами с последующей компьютерной обработкой полученной картинки.
При отсутствии убедительных диагностических данных пациенту может быть назначена биопсия. Процедура дает точную информацию о железистом органе и спрогнозировать его состояние.
Принципы лечения фиброза
Лечение фиброза поджелудочной железы предусматривает целый комплекс мер:
- Диетическое питание — назначается стол №5, рацион больного включает продукты, стимулирующие выработку поджелудочной пищеварительных ферментов, являющихся источником белка.
 Под запретом простые углеводы (сахар, сладости, сладкие фрукты). При истощении организма питание (специальные эмульсии) вводят с помощью капельниц.
Под запретом простые углеводы (сахар, сладости, сладкие фрукты). При истощении организма питание (специальные эмульсии) вводят с помощью капельниц. - Этиотропную терапию — позволяет устранить причину фиброза. Если это желчнокаменная болезнь, то больному проводят холецистэктомию. При папиллостенозе (патология большого сосочка 12-перстной кишки, через него в кишечник проникают пищеварительные ферменты и желчь) показано хирургическое лечение.
- Прием ферментных препаратов (Панкреатин, Панзинорм, Панзистал, Липаза) — необходимы для восполнения экзокринной недостаточности железы. Если произошло полное фиброзирование паренхимы поджелудочной, то ферменты назначаются в максимальных дозах постоянно. Показатели эффективности приема ферментов: нормализация веса человека, исчезновение симптомов расстройства пищеварения.
- Коррекция углеводного обмена — обмен углеводов в организме восстанавливают пероральными сахароснижающими средствами (Метформин, Натеглинид, Репаглинид).
- Хирургическое вмешательство — показано при постоянном болевом синдроме в области расположения поджелудочной, стремительном снижении массы тела больного, частом обострении панкреатита.
 Проводится резекция железы. Масштабы хирургической операции зависят от объемов поражения органа.
Проводится резекция железы. Масштабы хирургической операции зависят от объемов поражения органа.
После снятия симптомов обострения пациенту рекомендуют санаторно-курортное лечение, с помощью которого удается притормозить фиброзирование тканей поджелудочной.
Прогноз и профилактика
Прогноз состояния поджелудочной делается с учетом текущего объема здоровых тканей ее паренхимы, что индивидуально для каждого пациента. Устранить фиброз невозможно, но если человек изменит образ жизни и будет соблюдать все врачебные рекомендации, то диффузные изменения перестанут прогрессировать.
Профилактика предполагает ведение здорового образа жизни, отказ даже от минимального количества жирной и жареной пищи, своевременное лечение болезней желудочно-кишечного тракта, которые могут стать причиной обострения панкреатита с последующим фиброзированием. Людям с диагностированным фиброзом обязательно проходить 1 раз в полгода профилактическое обследование. Это позволит вовремя выявить прогрессирование патологии и провести необходимую коррекционную терапию.
Это позволит вовремя выявить прогрессирование патологии и провести необходимую коррекционную терапию.
Липоматоз поджелудочной железы
Поджелудочная железа отвечает за переработку потребляемой пищи с распределением полезных веществ в кровь. Орган достаточно чувствителен к внешним и внутренним негативным факторам, способным вызвать тяжёлые патологии. Липоматоз поджелудочной железы – это необратимый процесс, сопровождающийся замещением жирового эпителия. Данную патологию ещё называют жировой дистрофией. Болезнь требует срочного лечения. Отсутствие медицинской помощи способно привести к тяжёлым осложнениям.
Характеристика патологии
Любой патологический процесс в поджелудочной железе, сопровождающийся нарушениями в работе органа, протекает обычно постепенно. При инфекционном поражении здоровый эпителий органа погибает и происходит замещение на жировой слой. Процесс структурных изменений обратной силы не имеет. Диффузные изменения печени по типу липоматоза можно блокировать на стадии лечения.
Липома – это доброкачественный процесс, поражающий ткани поджелудочной железы. Единичное образование или множественное скопление новообразований может характеризоваться серьёзными нарушениями в работе органа. Заболевание часто связывают с гормональным дисбалансом в организме. Липоматоз может протекать в виде трёх форм – узловой, диффузной и диффузно-узловой.
Фибролипоматоз поджелудочной железы – это жировая дистрофия органа с неравномерным распределением соединительной ткани. Фибролипома протекает в виде образования узелков с уплотнениями различной формы и размеров. Липофиброматоз характеризуется преобладанием жирового слоя над соединительным эпителием.
Отсутствие лечения опасно глубоким прорастанием атипичных новообразований в орган, что вызывает тяжёлые осложнения в здоровье больного.
Код по МКБ-10 патология имеет К86 «Другие болезни поджелудочной железы».
Причины развития болезни
Атипичная клетка в эпителии поджелудочной железы в процессе развития поражает здоровую ткань и вызывает патологические нарушения в работе органа. Точной причины, по которой может происходить замещение клеток, врачи не называют.
Точной причины, по которой может происходить замещение клеток, врачи не называют.
Спровоцировать болезнь может присутствующая патология хронического типа или неправильное питание и злоупотребление алкоголем. Большую роль играет наследственная предрасположенность. Если в роду у кого-то было заболевание поджелудочной железы, риск развития липомы возрастает.
Врачи выделяют следующие факторы, способные вызвать болезнь:
- наличие избыточной массы тела;
- присутствует подтверждённый диагноз панкреатита или другого заболевания пищеварительной системы – липоматоз в этом случае является тяжёлой формой осложнения;
- злоупотребление спиртными напитками и курением;
- патология вирусного характера, протекающая в поджелудочной железе;
- нарушения в процессе метаболизма;
- патология эндокринного характера – сахарный диабет;
- у людей после 70 лет отмечается природное перерождение тканей;
- онкологическое заболевание органов дыхательной системы;
- несбалансированное питание – наблюдается дефицит витаминов;
- неблагоприятная экология местности проживания.

Спровоцировать липоматоз может один имеющийся фактор или сразу несколько. Зависит от физических показателей организма и других сопутствующих причин. Болезнь требует срочной медицинской помощи. Поэтому стоит внимательно следить за своим здоровьем и самочувствием.
Признаки заболевания
На начальном этапе патология протекает скрытно – проявления отсутствуют. Первые симптомы появляются на второй стадии развития болезни. У человека явно просматриваются подозрительные признаки, влияющие на общее самочувствие и процессы пищеварения. Продукт, который не воспринимается больным органом, принятый внутрь, вызывает сильную рвоту. Также присутствующие посторонние уплотнения на теле говорят о наличии болезни.
Патология характеризуется указанными признаками:
- приступы тошноты во время употребления пищи;
- повышенное газообразование в тонком кишечнике;
- болевые ощущения в области желудка, перемещающиеся в грудную клетку или подреберье;
- отрыжка после каждого приёма пищи.

При дальнейшем прогрессировании заболевания появляются более серьёзные симптомы:
- рвотные позывы после еды;
- сильные болевые спазмы постоянного характера;
- болезненность при мочевыделении;
- нарушения в работе желудочно-кишечного тракта – запор или диарея;
- снижение тургора и влажности кожи;
- повышенный аппетит, что приводит к избыточному весу.
Заболевание часто протекает с активным развитием сахарного диабета 1 или 2 типа. Жировая дистрофия поджелудочной железы вызывает дефицит инсулина, что приводит к болезни.
Липоматоз присутствующими симптомами напоминает развитие панкреатита, что иногда затрудняет постановку диагноза. Патология легко диагностируется на начальной стадии, поэтому врачи рекомендуют проходить ежегодные плановые осмотры в поликлинике. При наличии первых подозрительных симптомов стоит сразу обратиться к лечащему врачу и сдать анализы – это позволит начать лечение на ранних сроках и повысит шансы на полное выздоровление.
Стадии развития патологии
Липоматоз протекает в три стадии, которые характеризуются определёнными признаками:
- На первой стадии уровень атипичных клеток находится в пределах 30%. Жировая прослойка занимает небольшой участок органа, что характеризуется наличием лёгкой симптоматики. В некоторых случаях болезнь может протекать на данном этапе бессимптомно. В основном присутствуют лёгкие ощущения дискомфорта в области желудка.
- На второй стадии жировая прослойка увеличивается до 50%, т.е. поджелудочная железа наполовину занята атипичной тканью. Новообразования прорастают внутрь органа, что сопровождается болезненными ощущениями, усиливающимися во время приёма пищи или после еды. Серьёзных нарушений в деятельности органа на этой стадии не фиксируется.
- Третья стадия болезни отличается активным прогрессированием распространения жировой прослойки до 60-70%. Здесь наблюдаются выраженные симптомы патологии – болевые спазмы, понос или запор и приступы рвоты.
 Присутствуют серьёзные нарушения в работе органа.
Присутствуют серьёзные нарушения в работе органа.
Современные достижения медицины позволяют выявить заболевание на начальном этапе формирования, поэтому врачи советуют не откладывать визит в поликлинику при появлении первых подозрительных симптомов. Раннее начало лечения гарантирует выздоровление без появления осложнений.
Диагностика заболевания
Перед выбором метода терапии требуется пройти подробное обследование организма, чтобы поставить диагноз и выявить сопутствующие хронические патологии. Диагностика включает следующие мероприятия:
- Врач проводит физикальный осмотр пациента на предмет внешних признаков болезни. Проводится сбор анамнеза истории заболевания.
- Назначается процедура ультразвукового исследования поджелудочной железы и органов брюшной полости. УЗИ позволяет определить новообразования на стенках органа и оценить степень поражения организма.
- Назначается пункция для забора биологического материала, чтобы провести биопсию на предмет структурного состава опухоли.
 Процедура позволяет подтвердить диагноз или опровергнуть.
Процедура позволяет подтвердить диагноз или опровергнуть. - Компьютерная томография (КТ) отличается большей информативностью и способностью исследовать орган структурно. На КТ можно определить степень прорастания атипичной ткани в глубину эпителия поджелудочной железы.
- Кровь и мочу нужно сдать на общий анализ основных элементов. Отклонение от нормы покажет уровень нарушения в деятельности органа.
После получения всех результатов анализов врач может оценить состояние пациента и выбрать направление терапии.
Лечение патологии
Выбор метода лечения зависит от степени поражения организма, возраста и самочувствия больного. Вылечить полностью болезнь не получится из-за структурного нарушения тканевой прослойки поджелудочной железы. Действия врачей направлены на восстановление функционирования органа. Для этого прибегают к методам консервативной терапии:
- Больному назначается специальная диета, которая снизит нагрузку на поджелудочную железу и другие органы пищевого тракта.
 Также она позволит уменьшить вес и облегчить состояние пациента.
Также она позволит уменьшить вес и облегчить состояние пациента. - Снять болевые спазмы можно лекарствами на основе обезболивающих – Но-шпой, Баралгином или Спазмалгоном.
- Назначаются ферментирующие препараты, улучшающие работу пищеварительной системы – Панкреатин или Креон. Средства снимают излишнюю нагрузку и облегчают состояние пациента.
- Лечение патологии требует полностью отказаться от курения и употребления спиртных напитков.
- Остановить приступы тошноты с рвотой можно при помощи Лоперамида или Домперидона.
Консервативное лечение используется на первой и второй стадии болезни. На третьей стадии лекарственная терапия не даёт положительного эффекта, так как присутствуют серьёзные нарушения в структуре поджелудочной железы, которые приводят к полной дисфункции органа.
На последней стадии развития болезни требуется хирургическое вмешательство по удалению поджелудочной железы. Во время операции удаляются и протоки органа.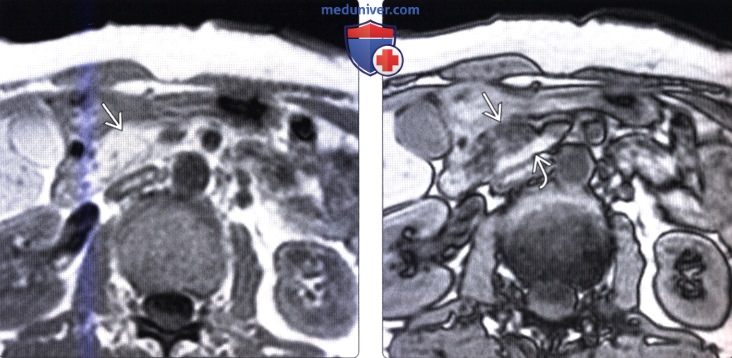 Процесс замещения здоровой ткани жировой прослойкой необратим. Во время последней стадии атипичные клетки проникают внутрь поджелудочной железы, вызывая тяжёлые осложнения. Требуются новые методы для работы органов пищеварительного тракта.
Процесс замещения здоровой ткани жировой прослойкой необратим. Во время последней стадии атипичные клетки проникают внутрь поджелудочной железы, вызывая тяжёлые осложнения. Требуются новые методы для работы органов пищеварительного тракта.
После хирургического удаления больному требуется реабилитационный курс, включающий диету и отсутствие нагрузок. После курса терапии нужно выполнять все рекомендации лечащего врача – это ускорит процесс восстановления.
Лечение средствами нетрадиционной медицины
Лечить народными средствами разрешается после консультации с лечащим врачом. Стоит совмещать способы с методами консервативной терапии. Лекарственные травы стимулируют естественную выработку ферментов поджелудочной железы, необходимых для нормализации пищеварительного процесса. Лечебные свойства трав выводят токсины из организма и улучшают работу желудка и кишечника.
В качестве настоев и отваров используют крапиву, тысячелистник, подорожник, зверобой, шиповник, валериану, бессмертник и календулу. Травы (1 ст.л.) заливают кипятком (500 мл) и ставят на водяную баню. Держать нужно 15 мин. После этого снять с огня и остудить. Пить перед едой по 100 мл 3 раза в день. Курс лечения составляет 21 день.
Травы (1 ст.л.) заливают кипятком (500 мл) и ставят на водяную баню. Держать нужно 15 мин. После этого снять с огня и остудить. Пить перед едой по 100 мл 3 раза в день. Курс лечения составляет 21 день.
Диета во время и после лечения
В период терапевтических манипуляций и после пациенту требуется строго соблюдать диету. После удаления поджелудочной железы диетический рацион устанавливается на всю оставшуюся жизнь. Питание подбирается индивидуально для каждого пациента – зависит от степени поражения организма и общего самочувствия больного.
При диагнозе липоматоз запрещается употреблять жирные и маринованные блюда, консервированную и копченую продукцию. Блюда, приготовленные с грибами, нужно исключить из питания – это может спровоцировать ухудшение больного. Нельзя принимать спиртные напитки. Также рекомендуется исключить сладкую выпечку.
Рацион питания должен состоять из следующих продуктов:
- из мяса разрешается курицу, индейку, кролика и молодую баранину или телятину;
- фрукты и овощи, приготовленные на пару или в варёном виде;
- хлеб употреблять вчерашний и слегка подсушенный;
- кисломолочные продукты должны быть низкой жирности;
- каши готовят на воде;
- яйца разрешается употреблять только в варёном виде;
- растительное масло рекомендуется добавлять в каждое блюдо.

Все продукты готовятся на пару или варятся, можно запекать в духовке или на гриле. Потребление пищи нужно разбить до 6 приёмов в день. За раз можно кушать до 300 г пищи.
Прогноз заболевания
Прогноз продолжительности жизни зависит от степени поражения организма и выполнения рекомендаций врача. Соблюдение диеты и отказ от алкоголя с курением повышают шансы на выздоровление и восстановление деятельности органа. При выполнении простых правил здоровые ткани продолжат продуцировать необходимые гормоны с ферментами для переваривания пищи и обмена веществ.
Отказ от рекомендаций врача может вызвать тяжёлое поражение тканей желудка, печени и кишечника. Возможна повторная интоксикация организма с серьёзными последствиями.
Патология поджелудочной железы относится к неизлечимым, развивающимся медленно. Полностью излечить больного не получится, но можно блокировать дальнейшее разрастание атипичных клеток и нормализовать работу органа. Для этого требуется принимать назначенные препараты и правильно питаться.
Липоматоз — Заболевания — Медкомпас
Липоматоз – локальное увеличение количества жировой клетчатки. Очаги могут быть единичными или диффузно разбросанными по телу, но всегда имеют вид отдельных участков – с капсулой или без нее.
Симптомы болезни
Симптомы липоматоза имеют общие черты, но несколько различаются в зависимости от формы заболевания – преимущественно расположением липом.
Липоматоз Деркума характеризуется появлением в подкожной клетчатке туловища и конечностей узловатых болезненных уплотнений различной величины. В процесс никогда не вовлекаются кисти и стопы, редко возникают такие образования и на лице.
Липоматоз илеоцекального клапана (на границе подвздошной и толстой кишки) – редкое заболевание, характеризующееся чрезмерным локальным увеличением количества жировой клетчатки в подслизистом слое клапана. Клинически проявляется повышенной усталостью, болями в правом боку, симптомами интоксикации. Гистологически обнаруживается массивное скопление жировой ткани без типичной для липом капсулы.
Плазматический липоматоз проявляется ксантомами на коже, увеличением печени и селезенки и повышенным содержанием жиров в крови.
Липоматоз поджелудочной железы манифестирует о себе метеоризмом, тошнотой и частыми позывами к рвоте, диареей, приступами болей в правом боку.
Межпредсердно-перегородочный липоматоз редко заметен на фоне общего тяжелого заболевания серечнососудистой системы.
Липомы могут располагаться вокруг шеи (болезнь Маделунга), над ключицами (болезнь Вернея-Потена), на бедрах и т.д.
В большинстве своем липоматоз имеет бессимптомное течение и часто обнаруживается случайно во время УЗИ проведенного по иным показаниям или при наличии визуально заметных липом. Подтвердить диагноз можно с помощью медико-генетического исследования и обнаружением в крови повышенного уровня жиров.
Причины болезни
Истинные причины не выяснены, но преобладает мнение о взаимосвязи всех форм липоматоза с нарушениями липидного и углеводного обменов, генетической предрасположенностью, стрессами, пагубным действием внешних факторов.
Известно, что в основе болезни Деркума лежит полигландулярная эндокринопатия – патологическое ожирение невыясненной природы. При липоматозе межпредсердной перегородки у 80% больных наблюдается избыточная масса тела, у 20% – диабет 2-го типа. Почти все они страдали заболеваниями сердца (разные формы ИБС: кардиосклероз, стенокардия, аневризма и т.д.)
Плазматическая форма липоматоза, болезнь Роша-Лери, врожденный дифузный липоматоз и синдром Маделунга всегда являются наследственными заболеваниями с врожденным дефектом липидного обмена.
Диагностика
Диагностика включает в себя сбор анамнеза и жалоб, визуальное исследование, пальпацию (при поверхностном расположении липом). Также может назначаться УЗ исследование, КТ, МРТ.
Осложнения
Серьезных, угрожающих физическому существованию организма последствий не наблюдается. Прогноз чаще благоприятный. Сильно страдает психологическая сфера пациентов.
Лечение болезни
Консервативное лечение сводится к симптоматической терапии:
- Коррекции сниженной функции эндокринных желез
- Психоневрологической помощи
- Приеме обезболивающих препаратов при болезненности липом
- Соблюдении диеты со сниженным содержанием животных жиров.

Особенно важно!!! Гомеопатические «препараты» могут вызывать обострение процесса и не способны элиминировать липомы из организма.
Единственный способ избавиться от липом – хирургическое удаление. Однако имеются данные о возможном усугубляющем действии такого подхода: у большого числа прооперированных больных (10-50% по разным данным) количество очагов в долгосрочной перспективе (через 3-4 года) увеличивалось. Оперативное вмешательство показано при болезненности участков липоматоза и в случае больших их размеров, способных нарушить работу органов (при расположении в печени или поджелудочной железе).
Как выявить липоматоз поджелудочной железы
Что такое липоматоз поджелудочной железы
Липоматоз поджелудочной железы (или стеатоз) представляет собой медленно прогрессирующий патологический процесс, который протекает в тканях органа и характеризуется их необратимыми изменениями – заменой клеточной структуры на жировую. В результате деструктивного перерождения железы постепенно снижается ее функциональная деятельность, возникают расстройства пищеварения и сахарный диабет.
Причины появления липоматоза
Точный этиогенез данной патологии на сегодняшний день не установлен. Считается, что ее развитие может быть обусловлено:
- генетической предрасположенностью;
- хроническими заболеваниями поджелудочной железы;
- склонностью к ожирению;
- алкогольной интоксикацией;
- эндокринными патологиями;
- поражением печени;
- злокачественными процессами, происходящими в респираторном тракте;
- замедленным метаболизмом;
- острыми инфекциями;
- нерациональным применением фармакологических средств.
Симптомы липоматоза
Ранняя стадия патологических изменений поджелудочной железы характеризуется отсутствием клинических проявлений. Первые признаки заболевания появляются при увеличении размеров липоматозного очага – происходящие в органе структурные изменения препятствуют выработке необходимых для осуществления процессов пищеварения ферментов и их поступлению в кишечник.
Пациенты предъявляют жалобы на:
- чувство тяжести и дискомфорта после приема пищи;
- болезненные ощущения в эпигастрии;
- расстройства стула;
- тошноту, вплоть до рвоты;
- общее недомогание;
- сухость кожных покровов;
- метеоризм;
- дизурические нарушения;
- сухость во рту;
- снижение трудоспособности.
На основании локализации жирового депо в поджелудочной железе различают такие формы стеатоза, как: узловатая (единичные жировые клетки выявляются в строме органа), диффузная (множественные, не имеющие четких границ жировые узлы располагаются хаотично), смешанная (представлена наличием единичных узлов и крупных жировых «островков»).
Запущенное течение патологического процесса сопровождается образованием участков рубцовой ткани – это состояние называется фибролипоматоз, при котором размеры поджелудочной железы значительно увеличиваются, в ее паренхиматозном слое формируются фиброзные узлы и уплотнения, сдавливая близлежащие ткани.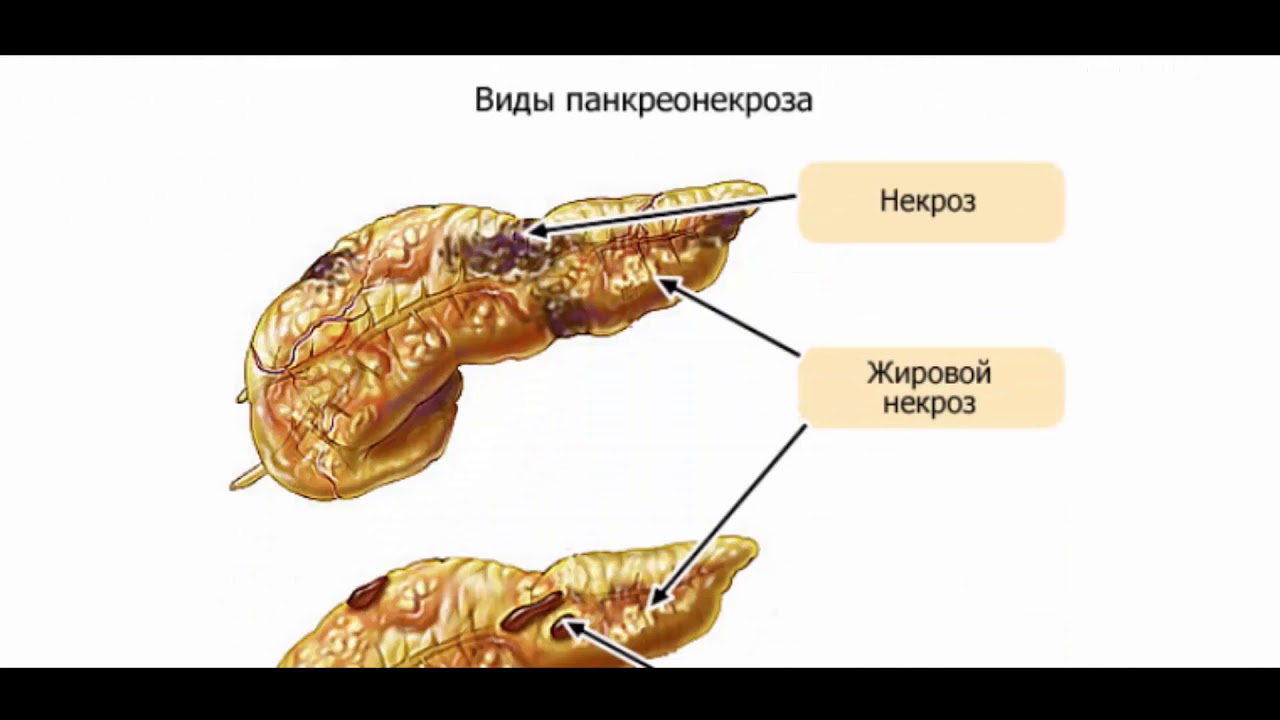
Степени развития липоматоза поджелудочной железы
Практикующие специалисты выделяют следующие степени распространения патологического процесса:
I – поражается около 30% железы, специфической симптоматики не наблюдается, функциональная деятельность органа компенсируется;
II – очаг поражения охватывает от 30% до 60%, появляются признаки нарушения пищеварения;
III – поражено более 60%, нарушена функция органа, железистые клетки не способны секретировать необходимые биологически активные вещества (инсулин, амилазу, глюкагон, соматостатин, липокаин, трипсин, панкреатическую липазу).
Диагностика
Для диагностирования и клинического разграничения липоматоза поджелудочной железы используются результаты:
- Сбора личного и семейного анамнеза.
- Физикального осмотра пациента.
- Консультаций эндокринолога, гастроэнтеролога, инфекциониста, хирурга.
- Ультрасонографии брюшных органов, необходимой для визуализации их структурных тканей; выявления очагов с повышенной эхо-генностью и нетипичных участков; определения формы и степени поражения поджелудочной железы.
- Общеклинических анализов крови и мочи – для оценивания общего состояния организма.
- Биохимического анализа крови – для измерения уровня содержания глюкозы, тиреоидных гормонов, альфа-амилазы, общего и прямого билирубина, печеночных трансаминаз, альбумина, холестерина, триглицеридов.
- Цитологического анализа биоптата органа – для изучения его морфологической структуры и подтверждения наличия липоматоза.
- Копрограммы – общего анализа каловых масс, позволяющего изучить их физические и химические свойства, провести микроскопическое исследование для выявления наличия каплей жира.
Методы лечения
При липоматозе поджелудочной железы лечебные мероприятия направлены на недопущение прогрессирования патологического процесса (сдерживание увеличения численности жировых клеток) и поддержание секреторной функции органа. С этой целью применяются:
- препараты, в состав которых входит панкреатин – Креол, Фестал, Пангрол;
- спазмолитики – Баралгин, Дротаверин, Бускопан;
- средства, позволяющие устранить симптомы диспепсии – Церукал, Лоперамид, Домперидон;
- фитотерапия – прием мумие (мощного природного иммуностимулятора), отваров из очищенного овса и ежевичных листьев, настоя из листьев черники и крапивы, корня валерианы, цветов календулы и зверобоя, регулярное употребление свежей клюквы и черники.
Пациенту необходимо избавиться от пагубных привычек и строго соблюдать специальную диету, заключающуюся в дробном принятии пищи (5-6 раз в день), снижении количества жиров, исключении свинины, бобовых плодов, жирных кисломолочных продуктов, копченостей, маринадов, жареных, соленых, сладких и острых блюд, отказе от употребления чипсов, сухариков, продуктов с высоким содержанием грубой клетчатки и экстрактивных веществ. Основу рациона должны составлять обезжиренные молочные продукты, постное мясо, овсянка, гречневая крупа, белая рыба, картофель, кабачки, морковь и тыква.
Отсутствие эффективности консервативных методов является показанием для хирургического лечения – удаления участков липоматоза.
Профилактика
Для предотвращения развития стеатоза поджелудочной железы необходимо рационально питаться, вести здоровый образ жизни, отказаться от употребления алкогольных напитков и табако-курения, контролировать массу тела, заниматься спортом, укреплять иммунитет, своевременно лечить имеющиеся заболевания печени, поджелудочной и других эндокринных желез, регулярно проходит профилактические медицинские осмотры.
Липоматоз поджелудочной железы: лечение, диета, степени и прогноз продолжительности жизни
Липоматоз поджелудочной железы – патология, при которой наблюдается необратимый процесс в тканях, из-за чего орган перестает функционировать должным образом. Заболевание лечат комплексно. Чем раньше начата терапия, тем лучшим будет результат. Отсутствие лечения приводит к развитию серьезнейших осложнений.
Что такое липоматоз поджелудочной железы?
Чтобы разобраться в том, что собой представляет такое состояние, важно вспомнить роль данного органа. Поджелудочная железа вырабатывает ферменты, участвующие в обменных процессах.
Этот орган обладает сврхчувствительностью ко внешнему и внутреннему воздействию. При систематическом травмировании либо соприкосновении с другими повреждающими факторами в железе происходят патологические трансформации.
По мере деформации тканей заметно угасает функциональность данного органа.
Важно помнить, что при воспалении железы происходит некротизация тканей. Даже если такой патологический процесс будет приостановлен, и орган восстановит свою функциональность, в местах повреждения, где ранее орудовали патогены, образуются новые клетки.
Однако речь идет не о нормальных, а о жировых клетках. Другими словами, каждый поврежденный участок становится жировиком. Это необратимые процессы, отражающиеся в строении и работе железы. Они проливают свет на то, что такое липоматоз.
Для справки: еще одно название этого заболевания – стеатоз.
Чаще патологический процесс развивается вялыми темпами, и не вызывает у пациента особых изменений в самочувствии. Однако все же выделяют ряд факторов, ускоряющих липоматоз поджелудочной железы.
В результате у некоторых пациентов к 30-ти годам данный орган на 60% процентов состоит из жировых тканей. Это сказывается на функциональной способности железы.
Одновременно страдают и другие системы человеческого организма, например, иммунная.
На сей день все еще не выявлен тот единый механизм, запускающий в организме патологические процессы.
Однако специалисты выделили ряд факторов, под воздействием которых развивается липоматоз поджелудочной. Огромную роль при этом играет генетическая предрасположенность.
По статистике, у лиц, родственники которых страдали дистрофией данного органа, заболевание выявляется в 1,5-2 раза чаще, чем у других.
Липоматоз поджелудочной железы имеет и другие причины развития:
- избыточный вес;
- злоупотребление алкоголем;
- скудный рацион,
- гипотериоз и прочие эндокринные патологии;
- гепатиты;
- курение;
- онкологическое поражение дыхательной системы;
- возраст старше 70-ти лет, когда в организме увеличивается вероятность перерождения тканей;
- проживание в экологически неблагоприятном регионе;
- нарушение метаболических процессов.
Диффузный липоматоз
При подобном типе патологии жировые новообразования образуются по всей площади поджелудочной железы. Они лишены четкой области локализации.
При этом диффузный липоматоз поджелудочной железы бессимптомно продолжительное время может протекать, поэтому пациент и не догадывается о патологии. Чаще такое заболевание выявляется случайно: при диагностике других болезней пищеварительного тракта.
Оно может медленно прогрессировать, потом ускориться, а после остановиться в развитии, и оставаться на этом уровне в течение всей жизни человека.
Узловатый липоматоз
Такое заболевание очень распространено. Как и диффузные изменения поджелудочной железы по типу липоматоза узловатые образования интенсивно поражают орган. Они находятся в капсулах. Узловатые образования плотные по структуре и болезненны. Такие капсулы носить могут множественный характер. Да и располагаются они в большинстве случаев симметрично.
Смешанный липоматоз
Второе его название – диффузно-узловой. Другими словами, подобная жировая дистрофия поджелудочной железы вобрала в себя черты и первого, второго типа нарушения. При таком липоматозе одновременно могут проявляться единичные узлы и крупные жировые «островки». В медицинской практике данный тип патологии диагностируется очень редко. Основная причина его развития – сбой в обмене веществ.
Признаки жировой дистрофии поджелудочной железы
Зачастую патология на начальном этапе формирования (особенно когда появляются узловатые новообразования) протекает бессимптомно. Первые тревожные сигналы начинают давать о себе знать, когда заболевание переходит во вторую стадию развития.
Чаще проявляются следующие симптомы:
- тошнота после потребления пищи;
- метеоризм;
- отрыжка;
- боль в области желудка;
- наличие жировых вкраплений в каловых массах;
- распирание в области живота.
По мере прогрессирования недуга пациенты жалуются на:
- повышенную сухость во рту;
- онемение конечностей;
- нарушение в работе пищеварительного тракта, протекающее с диареей или запором;
- болезненные ощущения при мочеиспускании;
- усиление аппетита, приводящее к стремительному набору веса;
- повышенную сухость кожи.
Липоматоз поджелудочной железы степени развития имеет разные:
- Первая – патология, протекать которая может бессимптомно или со слабо проявляющимися признаками. На этом этапе происходит замещение 30% тканей органа.
- Вторая – на этой стадии развития заболевания наблюдается расстройство пищеварительного процесса. Поражается от 30% до 60% поджелудочной железы.
- Третья – этап развития патологии, на котором замещено более 60% клеток тканей. В результате данный орган не может вырабатывать ферменты и гормоны, столь необходимые для полноценного функционирования организма.
Чем опасен липоматоз поджелудочной железы?
Данное состояние возникает, если патология обнаружена на позднем этапе развития (в запущенном состоянии) или неправильно подобрано лечение, из-за чего болезнь интенсивно прогрессирует.
Жировая дистрофия поджелудочной чаще становится причиной возникновения следующих осложнений:
- сахарного диабета;
- функциональной недостаточностью железы;
- злокачественного образования.
Липоматоз поджелудочной железы – диагностика
Для подтверждения диагноза и назначения эффективной терапии проводится предварительное исследование. Первым делом доктор внимательно выслушает жалобы пациента и сравнит реальную клиническую картину с тем, какие признаки липоматоза бывают.
Диагностика представлена такими процедурами:
- УЗИ;
- копрограммой;
- МРТ;
- общим и биохимическим исследованием крови;
- КТ.
Липоматоз поджелудочной железы – лечение
На основании полученных результатов исследования разрабатывается схема терапии. Как лечить липоматоз поджелудочной железы:
- консервативным способом;
- при помощи хирургического вмешательства.
Консервативное лечение включает в себя решение следующих задач:
- Пересмотр рациона.
- Нормализацию веса.
- Избавление от отрицательных привычек (злоупотребления алкоголем, курения).
Липоматоз поджелудочной железы – лекарства
Не существует чудо-препарата, который бы вылечил от стеатоза. Все лекарственные средства, прописываемые доктором, лишь устраняют неприятные ощущения и улучшают качество жизни пациента.
Чаще липоматоз лечение предусматривает такое:
- противорвотные препараты – Реглан, Прамин или Метоклопрамид;
- обезболивающие средства – Но-Шпа, Баралгин;
- ферменты – Пангрол, Мезим, Креон;
- препараты с антидиарейным действием – Имодиум, Лопедиум или Лоперамид;
- лекарственные средства, нормализующие уровень глюкозы в крови – Метформин, Алоглиптин, Ситаглиптин.
Липоматоз поджелудочной железы – лечение народными средствами
Данные методы терапии особенно эффективны на первых порах развития патологии.
Если же недуг запущенную форму приобрел, народные средства рассматривают в качестве вспомогательных «инструментов» комплексной терапии.
Однако изменения поджелудочной железы по типу липоматоза – коварное заболевание, поэтому лечение должен назначать квалифицированный специалист. Самостоятельные эксперименты недопустимы!
Как лечить липоматоз поджелудочной железы березовыми почками и фасолевыми створками?
Ингредиенты:
- почки березы – 5 г;
- створки стручковой фасоли – 5 г;
- вода – 250 мл.
Приготовление, применение
- Сырье измельчают и кипятком заливают.
- Настаивают полчаса.
- Снадобье процеживают.
- Принимают по 70 мл за 10 минут до еды трижды в сутки. Рекомендуемая длительность терапии – месяц, но уже спустя 2 недели будут заметны существенные улучшения.
Липоматоз поджелудочной железы 1 степени – лечение отваром мяты и одуванчика
Ингредиенты:
- корневище одуванчика – 5 г;
- листья перечной мяты – 15 г;
- вода – 200 мл.
Приготовление, применение
- Сырье кипятком заливают и смесь ставят на крошечный огонь. После закипания продолжают термообработку 7 минут.
- Емкость с огня снимают, ее содержимое настаивают 30 минут.
- Фильтруют снадобье.
- Пьют по 50 мл до приема пищи трижды в сутки. Длительность лечения – 5 недель. Опосля делают 2-хнедельный перерыв и снова продолжают прием. Рекомендуемое количество курсов – 5 в год.
Правильно организованное питание помогает улучшить функциональные возможности органа и облегчает состояние пациента. Диета в каждом конкретном случае подбирается индивидуально.
Правильно подобрать ее может только опытный доктор: он хорошо знает, как лечить липоматоз. По этой причине пациенту важно строго соблюдать предписания врача.
Диета расписывается с учетом степени поражения органа и наличия у пациента сопутствующих заболеваний.
Если диагностирован липоматоз ослабленной поджелудочной железы, из рациона нужно исключить следующие продукты:
- жирную и жареную пищу;
- разносолы;
- морепродукты;
- свежий хлеб;
- копчености;
- колбасные изделия;
- консервы;
- полуфабрикаты;
- сладости;
- жирную рыбу и мясо;
- бобовые;
- цитрусовые;
- томаты;
- белокочанную капусту;
- баклажаны;
- финики;
- виноград;
- грибы;
- крепкий чай;
- кофе;
- соки.
Рекомендации:
- Питание должно быть дробным.
- Принимать пищу следует 5-6 раз в сутки и небольшими порциями (примерно по 300 г).
- Готовить еду желательно на пару, запекать, тушить или отваривать.
В основе рациона должны присутствовать следующие продукты:
- постное мясо;
- нежирная рыба;
- овсянка, греча;
- обезжиренные молочные продукты;
- отварные яйца;
- подсушенный хлеб;
- растительное масло.
Липоматоз поджелудочной железы – прогноз
То, как в дальнейшем будут развиваться события, зависит от прописанной схемы лечения и следования рекомендациям доктора.
В противном случае состояние пациента ухудшится, и на фоне обострения заболевания возникнут серьезные осложнения. Такой липоматоз поджелудочной железы прогноз продолжительность жизни имеет неутешительную.
Важно помнить, что это заболевание неизлечимо. Даже при условии улучшения самочувствия у пациента оно будет медленно прогрессировать.
На скорость протекания данного процесса влияет образ жизни человека. Так, чтобы замедлить развитие заболевания, нужно:
- Отказаться от пагубных привычек.
- Минимизировать стрессы.
- Держать в норме вес.
- Умеренно заниматься физической активностью.
- Своевременно проходить медосмотры.
Липоматоз поджелудочной железы: лечение, диета, степени и прогноз продолжительности жизни
Поджелудочная железа отвечает за переработку потребляемой пищи с распределением полезных веществ в кровь. Орган достаточно чувствителен к внешним и внутренним негативным факторам, способным вызвать тяжёлые патологии.
Липоматоз поджелудочной железы – это необратимый процесс, сопровождающийся замещением жирового эпителия. Данную патологию ещё называют жировой дистрофией. Болезнь требует срочного лечения.
Отсутствие медицинской помощи способно привести к тяжёлым осложнениям.
Характеристика патологии
Любой патологический процесс в поджелудочной железе, сопровождающийся нарушениями в работе органа, протекает обычно постепенно. При инфекционном поражении здоровый эпителий органа погибает и происходит замещение на жировой слой. Процесс структурных изменений обратной силы не имеет. Диффузные изменения печени по типу липоматоза можно блокировать на стадии лечения.
Липома – это доброкачественный процесс, поражающий ткани поджелудочной железы. Единичное образование или множественное скопление новообразований может характеризоваться серьёзными нарушениями в работе органа. Заболевание часто связывают с гормональным дисбалансом в организме. Липоматоз может протекать в виде трёх форм – узловой, диффузной и диффузно-узловой.
Фибролипоматоз поджелудочной железы – это жировая дистрофия органа с неравномерным распределением соединительной ткани. Фибролипома протекает в виде образования узелков с уплотнениями различной формы и размеров. Липофиброматоз характеризуется преобладанием жирового слоя над соединительным эпителием.
Липоматоз поджелудочной железы
Отсутствие лечения опасно глубоким прорастанием атипичных новообразований в орган, что вызывает тяжёлые осложнения в здоровье больного.
Код по МКБ-10 патология имеет К86 «Другие болезни поджелудочной железы».
Причины развития болезни
Атипичная клетка в эпителии поджелудочной железы в процессе развития поражает здоровую ткань и вызывает патологические нарушения в работе органа. Точной причины, по которой может происходить замещение клеток, врачи не называют.
Спровоцировать болезнь может присутствующая патология хронического типа или неправильное питание и злоупотребление алкоголем. Большую роль играет наследственная предрасположенность. Если в роду у кого-то было заболевание поджелудочной железы, риск развития липомы возрастает.
Врачи выделяют следующие факторы, способные вызвать болезнь:
- наличие избыточной массы тела;
- присутствует подтверждённый диагноз панкреатита или другого заболевания пищеварительной системы – липоматоз в этом случае является тяжёлой формой осложнения;
- злоупотребление спиртными напитками и курением;
- патология вирусного характера, протекающая в поджелудочной железе;
- нарушения в процессе метаболизма;
- патология эндокринного характера – сахарный диабет;
- у людей после 70 лет отмечается природное перерождение тканей;
- онкологическое заболевание органов дыхательной системы;
- несбалансированное питание – наблюдается дефицит витаминов;
- неблагоприятная экология местности проживания.
Спровоцировать липоматоз может один имеющийся фактор или сразу несколько. Зависит от физических показателей организма и других сопутствующих причин. Болезнь требует срочной медицинской помощи. Поэтому стоит внимательно следить за своим здоровьем и самочувствием.
Признаки заболевания
На начальном этапе патология протекает скрытно – проявления отсутствуют. Первые симптомы появляются на второй стадии развития болезни.
У человека явно просматриваются подозрительные признаки, влияющие на общее самочувствие и процессы пищеварения. Продукт, который не воспринимается больным органом, принятый внутрь, вызывает сильную рвоту.
Также присутствующие посторонние уплотнения на теле говорят о наличии болезни.
Патология характеризуется указанными признаками:
- приступы тошноты во время употребления пищи;
- повышенное газообразование в тонком кишечнике;
- болевые ощущения в области желудка, перемещающиеся в грудную клетку или подреберье;
- отрыжка после каждого приёма пищи.
При дальнейшем прогрессировании заболевания появляются более серьёзные симптомы:
- рвотные позывы после еды;
- сильные болевые спазмы постоянного характера;
- болезненность при мочевыделении;
- нарушения в работе желудочно-кишечного тракта – запор или диарея;
- снижение тургора и влажности кожи;
- повышенный аппетит, что приводит к избыточному весу.
Заболевание часто протекает с активным развитием сахарного диабета 1 или 2 типа. Жировая дистрофия поджелудочной железы вызывает дефицит инсулина, что приводит к болезни.
Липоматоз присутствующими симптомами напоминает развитие панкреатита, что иногда затрудняет постановку диагноза.
Патология легко диагностируется на начальной стадии, поэтому врачи рекомендуют проходить ежегодные плановые осмотры в поликлинике.
При наличии первых подозрительных симптомов стоит сразу обратиться к лечащему врачу и сдать анализы – это позволит начать лечение на ранних сроках и повысит шансы на полное выздоровление.
Повреждённая липоматозом поджелудочная железа
Стадии развития патологии
Липоматоз протекает в три стадии, которые характеризуются определёнными признаками:
- На первой стадии уровень атипичных клеток находится в пределах 30%. Жировая прослойка занимает небольшой участок органа, что характеризуется наличием лёгкой симптоматики. В некоторых случаях болезнь может протекать на данном этапе бессимптомно. В основном присутствуют лёгкие ощущения дискомфорта в области желудка.
- На второй стадии жировая прослойка увеличивается до 50%, т.е. поджелудочная железа наполовину занята атипичной тканью. Новообразования прорастают внутрь органа, что сопровождается болезненными ощущениями, усиливающимися во время приёма пищи или после еды. Серьёзных нарушений в деятельности органа на этой стадии не фиксируется.
- Третья стадия болезни отличается активным прогрессированием распространения жировой прослойки до 60-70%. Здесь наблюдаются выраженные симптомы патологии – болевые спазмы, понос или запор и приступы рвоты. Присутствуют серьёзные нарушения в работе органа.
Современные достижения медицины позволяют выявить заболевание на начальном этапе формирования, поэтому врачи советуют не откладывать визит в поликлинику при появлении первых подозрительных симптомов. Раннее начало лечения гарантирует выздоровление без появления осложнений.
Диагностика заболевания
Перед выбором метода терапии требуется пройти подробное обследование организма, чтобы поставить диагноз и выявить сопутствующие хронические патологии. Диагностика включает следующие мероприятия:
- Врач проводит физикальный осмотр пациента на предмет внешних признаков болезни. Проводится сбор анамнеза истории заболевания.
- Назначается процедура ультразвукового исследования поджелудочной железы и органов брюшной полости. УЗИ позволяет определить новообразования на стенках органа и оценить степень поражения организма.
- Назначается пункция для забора биологического материала, чтобы провести биопсию на предмет структурного состава опухоли. Процедура позволяет подтвердить диагноз или опровергнуть.
- Компьютерная томография (КТ) отличается большей информативностью и способностью исследовать орган структурно. На КТ можно определить степень прорастания атипичной ткани в глубину эпителия поджелудочной железы.
- Кровь и мочу нужно сдать на общий анализ основных элементов. Отклонение от нормы покажет уровень нарушения в деятельности органа.
После получения всех результатов анализов врач может оценить состояние пациента и выбрать направление терапии.
Лечение патологии
Выбор метода лечения зависит от степени поражения организма, возраста и самочувствия больного. Вылечить полностью болезнь не получится из-за структурного нарушения тканевой прослойки поджелудочной железы. Действия врачей направлены на восстановление функционирования органа. Для этого прибегают к методам консервативной терапии:
- Больному назначается специальная диета, которая снизит нагрузку на поджелудочную железу и другие органы пищевого тракта. Также она позволит уменьшить вес и облегчить состояние пациента.
- Снять болевые спазмы можно лекарствами на основе обезболивающих – Но-шпой, Баралгином или Спазмалгоном.
- Назначаются ферментирующие препараты, улучшающие работу пищеварительной системы – Панкреатин или Креон. Средства снимают излишнюю нагрузку и облегчают состояние пациента.
- Лечение патологии требует полностью отказаться от курения и употребления спиртных напитков.
- Остановить приступы тошноты с рвотой можно при помощи Лоперамида или Домперидона.
Консервативное лечение используется на первой и второй стадии болезни. На третьей стадии лекарственная терапия не даёт положительного эффекта, так как присутствуют серьёзные нарушения в структуре поджелудочной железы, которые приводят к полной дисфункции органа.
На последней стадии развития болезни требуется хирургическое вмешательство по удалению поджелудочной железы. Во время операции удаляются и протоки органа.
Процесс замещения здоровой ткани жировой прослойкой необратим. Во время последней стадии атипичные клетки проникают внутрь поджелудочной железы, вызывая тяжёлые осложнения.
Требуются новые методы для работы органов пищеварительного тракта.
После хирургического удаления больному требуется реабилитационный курс, включающий диету и отсутствие нагрузок. После курса терапии нужно выполнять все рекомендации лечащего врача – это ускорит процесс восстановления.
Лечение средствами нетрадиционной медицины
Лечить народными средствами разрешается после консультации с лечащим врачом. Стоит совмещать способы с методами консервативной терапии. Лекарственные травы стимулируют естественную выработку ферментов поджелудочной железы, необходимых для нормализации пищеварительного процесса. Лечебные свойства трав выводят токсины из организма и улучшают работу желудка и кишечника.
В качестве настоев и отваров используют крапиву, тысячелистник, подорожник, зверобой, шиповник, валериану, бессмертник и календулу. Травы (1 ст.л.) заливают кипятком (500 мл) и ставят на водяную баню. Держать нужно 15 мин. После этого снять с огня и остудить. Пить перед едой по 100 мл 3 раза в день. Курс лечения составляет 21 день.
Диета во время и после лечения
В период терапевтических манипуляций и после пациенту требуется строго соблюдать диету. После удаления поджелудочной железы диетический рацион устанавливается на всю оставшуюся жизнь. Питание подбирается индивидуально для каждого пациента – зависит от степени поражения организма и общего самочувствия больного.
При диагнозе липоматоз запрещается употреблять жирные и маринованные блюда, консервированную и копченую продукцию. Блюда, приготовленные с грибами, нужно исключить из питания – это может спровоцировать ухудшение больного. Нельзя принимать спиртные напитки. Также рекомендуется исключить сладкую выпечку.
Рацион питания должен состоять из следующих продуктов:
- из мяса разрешается курицу, индейку, кролика и молодую баранину или телятину;
- фрукты и овощи, приготовленные на пару или в варёном виде;
- хлеб употреблять вчерашний и слегка подсушенный;
- кисломолочные продукты должны быть низкой жирности;
- каши готовят на воде;
- яйца разрешается употреблять только в варёном виде;
- растительное масло рекомендуется добавлять в каждое блюдо.
Все продукты готовятся на пару или варятся, можно запекать в духовке или на гриле. Потребление пищи нужно разбить до 6 приёмов в день. За раз можно кушать до 300 г пищи.
Прогноз заболевания
Прогноз продолжительности жизни зависит от степени поражения организма и выполнения рекомендаций врача. Соблюдение диеты и отказ от алкоголя с курением повышают шансы на выздоровление и восстановление деятельности органа. При выполнении простых правил здоровые ткани продолжат продуцировать необходимые гормоны с ферментами для переваривания пищи и обмена веществ.
Отказ от рекомендаций врача может вызвать тяжёлое поражение тканей желудка, печени и кишечника. Возможна повторная интоксикация организма с серьёзными последствиями.
Патология поджелудочной железы относится к неизлечимым, развивающимся медленно. Полностью излечить больного не получится, но можно блокировать дальнейшее разрастание атипичных клеток и нормализовать работу органа. Для этого требуется принимать назначенные препараты и правильно питаться.
Главная
Как не пропустить рак поджелудочной железы
Рак поджелудочной железы – одно из самых агрессивных онкологических заболеваний, и статистика по продолжительности жизни больных остается одной из самых печальных.
О том, что надо знать об этом недуге, и можно ли от него защититься, рассказал МедНовостям старший научный сотрудник отделения клинической фармакологии и химиотерапии ФГБУ «НМИЦ онкологии им. Н.Н.
Блохина» Минздрава России к.м.н. Илья Покатаев.
— Рак поджелудочной железы (РПЖ) встречается нечасто и возникает примерно у 7 человек на 100 тысяч населения. Однако заболеваемость растет, и сегодня среди россиян выявляется около 18 тысяч новых случаев в год.
К сожалению, данные статистики неутешительны: РПЖ занимает одно из первых мест в России по смертности среди онкологических заболеваний. При этом, как правило, диагностируется заболевание на 3-4 стадии, только около четверти больных проживают 1 год от момента постановки диагноза.
75% пациентов погибают в течение одного года. При этом операбельная опухоль выявляется лишь в 15-18% случаев.
Почему РПЖ чаще всего диагностируется на последних стадиях?
— Это связано с тем, что на ранних стадиях рак поджелудочной железы протекает всегда бессимптомно.Чаще всего на ранней стадии онкология выявляется случайно, во время визита больного к врачу по другим причинам, когда на МРТ или КТ случайно находят узел в поджелудочной железе.
В остальных случаях пациенты обращаются к врачу уже с желтухой, если опухоль распространилась на желчные протоки. В такой момент говорят о распространенном онкологическом процессе. Поэтому так важно обращать внимание на две вещи, кроме возникающего болевого синдрома: это появление сахарного диабета, а также ни с чем не связанное уменьшение массы тела.
Эти симптомы могут свидетельствовать о поражении поджелудочной железы.
Что могло бы изменить эту ситуацию?
— Рак поджелудочной железы встречается нечасто. Шанс заболеть у человека в течение жизни составляет около 1%.При такой ситуации скрининг не может быть эффективен, даже если он существует. Другой вопрос, что нужно наблюдать и скринировать пациентов, у которых есть высокий риск развития этого вида рака.
Именно такой вид скрининга и предлагается в развитых странах, но, к сожалению, пока не отработан в России. Мы должны сконцентрироваться на том, чтобы выделять группы пациентов высокого риска. Это поможет увеличить вероятность выявления заболевания на ранних стадиях.
Пациентов, которые попадают в группу риска, необходимо наблюдать, начиная с 40-50 лет и проводить КТ, МРТ и эндоскопический ультразвук.
Кто в группе риска?
— Главный фактор риска – это наследственная предрасположенность, в частности, наследственные синдромы, которые обуславливают возникновение рака поджелудочной железы с высокой долей вероятности.
Это синдром Пейтца-Егерса, синдром Линча; синдром, связанный с наследованием мутаций в генах BRCA1 и BRCA2.
Это синдром семейного рака поджелудочной железы, когда ген, обуславливающий развитие этого вида рака, не выявлен, но известно, что два близких родственника, например, отец или брат, болели раком поджелудочной железы.
Такая предрасположенность означает, что у здорового человека повышен риск возникновения этого вида онкологии, и ему рекомендуется программа скрининга. Для некоторых наследственных синдромов, например, Пейтца-Егерса, скрининг рекомендуется проводить, начиная с 40 лет, для других пациентов – с 50 лет.
Остальные факторы риска вторичны и включают в себя сахарный диабет, нарушение диеты, курение, наличие хронического панкреатита, ожирение, низкая физическая активность. Повторюсь, что их значение намного меньше, чем при наследственных синдромах, способствующих развитию рака поджелудочной железы.
Отдельно можно выделить фактор, касающийся нашей страны, — недостаток витамина D, то есть, недостаточную солнечную инсоляцию россиян. По некоторым данным, люди, которые подвержены меньшему количеству солнечного облучения, имеют риск рака поджелудочной железы в 8 раз выше, чем у людей, которые живут в южных странах.
В чем заключается лечение РПЖ?
— Если процесс находится на первой и второй стадии, то лечение как правило начинается с выполнения радикальной операции, которая должна быть дополнена профилактической послеоперационной химиотерапией.
Если речь о более распространенном процессе, когда опухоль вовлекает крупные сосуды, проходящие в этой зоне, то лечение начинается с так называемого индукционного этапа, включающую в себя химиотерапию и иногда лучевую терапию, чтобы уменьшить размер опухоли и сделать операцию возможной.
При четвертой стадии, когда выявлены отдаленные метастазы в печени, легких – в этом случае проводится только химиотерапия. Ее задача – максимально продлить жизнь пациенту.
Каков прогноз заболевания? И может ли сам больной как-то на него повлиять?
—Прогноз заболевания зависит от того, на какой стадии был поставлен диагноз. Если удается выполнить хирургическое вмешательство на ранних этапах, то, по европейским данным, пятилетняя выживаемость достигает почти 30%.
За последние несколько лет эти показатели улучшились. В России выживаемость ниже, около 10%, однако мы наблюдаем тенденцию к ее увеличению.
К сожалению, если болезнь выявлена на четвертой стадии и ее уже нельзя вылечить, то счет идет на месяцы.
Чтобы не допустить рецидива после окончания лечения важно наблюдаться у врача раз в два-три месяца.
Необходимо восстановить работу желудочно-кишечного тракта: пациенты должны адекватно питаться, восстанавливаться после операции и возвращаться к норме своего веса.
Никакой специальной программы реабилитации мы не рекомендуем, однако в качестве поддерживающей терапии пациенты могут принимать ферменты поджелудочной железы и препараты, которые бы стимулировали моторику ЖКТ.
Как относиться к «народным методам» лечения?
Народные методы лечения, в частности, так называемое лечебное голодание или вегетарианство, чаще всего приносят вред.
Если у пациента развивается рецидив заболевания, что случается часто, то его алиментарный статус, или состояние питания, играет ключевую роль при планировании лечения. У пациента с серьезным алиментарным дефицитом часто полноценное лечение становится невозможным.
Именно поэтому мы не рекомендуем придерживаться строгих диет, а наоборот, оптимизировать свой рацион питания, постепенно добавляя в него новые блюда.
Можно ли ожидать прорывов в лечении РПЖ, благодаря таргетной или иммунотерапии?
К сожалению, таргетная терапия рака поджелудочной железы продемонстрировала весьма слабые результаты в клинических исследованиях, и ее перспективы выглядят туманно. Возможно, препараты с принципиально новым механизмом действия окажутся способны изменить положение вещей.
Существуют современные методы лечения, когда молекула с действующим веществом доставляется непосредственно к опухолевой ткани и накапливаются в ней, что позволяет обеспечить ей высокую противоопухолевую активность и безопасность.
Выглядит перспективным воздействие не на саму опухоль, а на ее строму. Строма – расположенный вокруг опухолевых клеток комплекс, который регулирует питание опухоли, процессы устойчивости к химиотерапии, а также уход от иммунного ответа.
Препараты с данным эффектом находятся на III (финальной) фазе клинических исследований.
Современная иммунотерапия, воздействующая на сигнальные пути, препятствующие активации противоопухолевого иммунитета, в первую очередь на PD-(L)1, CTLA4 находится на стадии клинических исследований, к которым приковано пристальное внимание всех онкологов, занимающихся проблемой терапии рака поджелудочной железы. Стоит также отметить, что большинство исследований, включая иммунотерапию, проходят в комплексе с препаратом наб-паклитаксел, что свидетельствует о признании эффективности и перспективах развития данного вида терапии.
Недавно сообщалось о том, что увенчались успехом эксперименты по выращиванию «в пробирке» островков поджелудочной железы. Значит ли это, что возможно выращивание всего органа и поможет ли это больным РПЖ?
— К сожалению, сомневаюсь, что это применимо. При раке поджелудочной железы редко когда удаляется вся поджелудочная железа, остается какая-то часть, которая выполняет свою функцию. Иногда требуется поддержка со стороны ферментной терапии.
Но пересаживать поджелудочную железу человеку, который перенес радикальную операцию, нецелесообразно, поскольку они подразумевают иммуносупрессивную терапию, то есть, подавление иммунной системы для того, чтобы пересаженный орган мог прижиться. Это противопоказано больным с онкологическим заболеванием, поскольку иммуносупрессия может стимулировать развитие опухолевого процесса.
Ссылка на оригинал: https://medportal.ru/mednovosti/news/2018/03/01/283cancer/
Пациенты с раком поджелудочной железы стали жить дольше
– Илья, Анатольевич, у кого чаще всего диагностируют РПЖ?
– На сегодняшний день РПЖ чаще диагностируется у женщин. Риск развития заболевания увеличивается с возрастом. Если говорить про средний возраст пациентов, то это люди старшего возраста, около 60 лет.
– Как выглядит путь пациента от момента подтверждения диагноза и до окончания лечения? Какие этапы терапии существуют?
– Мы можем говорить о двух этапах лечения, хирургическом и химиотерапевтическом. Их последовательность может меняться в зависимости от случая.
После обследования пациенту с цитологически или гистологически подтвержденным диагнозом показано выполнение операции в объеме резекции поджелудочной железы, иногда в сочетании с двенадцатиперстной кишкой, в зависимости от локализации. После этого ему показано проведение профилактической химиотерапии в течение полугода.
Иногда даже при отсутствии метастазов, но при большом размере опухоли хирург не может выполнить операцию на первом этапе из-за вовлечения в опухолевый процесс жизненно важных сосудов. Тогда пациенту проводят несколько курсов химиотерапии, иногда лучевой терапии, с последующим решением вопроса об операции.
– Отличаются ли подходы к терапии в случае, если опухоль не поддается оперативному вмешательству?
– Если опухоль не поддается оперативному вмешательству, то пациенту назначается химиотерапия.
При отдаленных метастазах протокол лечения включает в себя интенсивные режимы химиотерапии, о хирургическом лечении этого пациента не может быть и речи.
Химиотерапия проводится неограниченное время, пока она помогает пациенту. Если у пациента нет отдаленных метастазов, то химиотерапия проводится в течение 6 месяцев.
– Каких целей позволяет добиться терапия?
– Если речь идет о неметастатическом процессе, то цель терапии – выздоровление. К сожалению, статистика против нас, и болезнь, несмотря на радикальную операцию и адекватный объем химиотерапии, в большинстве случаев прогрессирует. Только в 20% случаев мы можем рассчитывать на отсутствие рецидива в течение 5 лет, что примерно приравнивается к выздоровлению пациента.
Если у пациента есть отдаленные метастазы, то лечение направлено на достижение стабилизации и отсутствие прогрессирования заболевания. У таких пациентов средняя продолжительность жизни в среднем не превышает одного года.
– Как изменились подходы к терапии пациента с РПЖ за последние 15–20 лет? Какие новые возможности терапии существуют?
– Подходы к терапии изменились принципиально, и мы это видим по ее результатам – увеличилась средняя продолжительность жизни наших пациентов. Если раньше мы говорили о нескольких месяцах, то сейчас можем говорить об одном годе, а многие пациенты живут более двух лет.
Долгое время до 2012 года мы имели в своем распоряжении только один эффективный противоопухолевый препарат.
Сейчас же мы применяем агрессивную многокомпонентную химиотерапию, включающую в себя четыре противоопухолевых препарата, используем другие комбинации, связанные с применением современных препаратов типа нанодисперсного паклитаксела, стабилизированного альбумином. В некоторых случаях с успехом применяется иммунотерапия, хотя эта редкая ситуация для РПЖ – далеко не каждая опухоль чувствительна к ней.
Принципиально продвинулась терапия местно-распространенного РПЖ. Раньше, при отсутствии эффективных терапевтических возможностей и контроля опухолей, пациенты получали паллиативную химиотерапию на протяжении нескольких месяцев, после чего перспективы дальнейшего лечения для них не просматривались.
Сейчас значительная когорта этих пациентов (от 20 до 30%) имеет шанс после проведения предоперационной терапии быть прооперированными в радикальном объеме. И у этих пациентов теоретически есть шанс выздороветь. Есть статистика по 5-летней выживаемости таких пациентов.
Это значительный прорыв: болезнь, которая раньше считалась абсолютно неизлечимой, в настоящее время начинает поддаваться терапии, и с каждым годом мы видим все более высокие цифры выживаемости пациентов.
– Каков на сегодняшний день прогноз пациентов с РПЖ?
– Статистика такова, что продолжительность жизни на современных режимах химеотерапии в среднем составляет от 7 месяцев до 1 года.
Она определяется не только схемой химиотерапии, но и исходной распространенностью болезни. Скажем, при метастатическом процессе и при удовлетворительном состоянии пациент может прожить один год и больше.
Если пациент в тяжелом состоянии, то продолжительность жизни, конечно, ниже.
Добиться полного выздоровления пациентов с метастатическим РПЖ все еще не получается, но они уже живут дольше, и симптомы заболевания контролируются лучше, чем раньше.
Источник
- Попова А.С., Покатаев И.А., Тюляндин С.А. Комбинированные режимы химиотерапии. Медицинский совет, 10.21518/2079-701X-2017-6-62-70.
- Покатаев И.А., Алиева С.Б., Гладков О.А., Загайнов В.Е., Кудашкин Н.Е., Патютко Ю.И. и соавт. Практические рекомендации по лекарственному лечению рака поджелудочной железы // Злокачественные опухоли: Практические рекомендации RUSSCO #3s2, 2018 (том 8). С. 401–413.
Липома поджелудочной железы: симптомы и методы лечения
Поджелудочная железа отвечает за переработку потребляемой пищи с распределением полезных веществ в кровь. Орган достаточно чувствителен к внешним и внутренним негативным факторам, способным вызвать тяжёлые патологии.
Липоматоз поджелудочной железы – это необратимый процесс, сопровождающийся замещением жирового эпителия. Данную патологию ещё называют жировой дистрофией. Болезнь требует срочного лечения.
Отсутствие медицинской помощи способно привести к тяжёлым осложнениям.
Характеристика патологии
Любой патологический процесс в поджелудочной железе, сопровождающийся функциональным нарушением органа, обычно протекает коварно. При инфекционном поражении здоровый эпителий органа умирает и заменяется жировым слоем. Процесс структурных изменений не имеет обратной силы. Диффузные изменения в печени, вызванные типом липоматоза, могут быть заблокированы на стадии лечения.
Липома — доброкачественный процесс, влияющий на ткани поджелудочной железы. Одно- или многократное образование или накопление новообразований может характеризоваться тяжелой дисфункцией органа. Заболевание часто связано с гормональным дисбалансом в организме. Липоматоз может принимать три формы — узловую, диффузную и диффузную.
Фибролипоматоз поджелудочной железы — дистрофия жировой ткани органа с неравномерным распределением соединительной ткани. Фибролипома имеет форму узлов с пломбами различной формы и размеров. Липофиброматоз характеризуется преобладанием жирового слоя над соединительным эпителием.
Липоматоз поджелудочной железы
Дефицит лечения — опасное глубокое прорастание атипичных новообразований в орган, вызывающее серьезные осложнения.
Код для патологии ICD-10 имеет К86 Другие заболевания поджелудочной железы».
Причины развития болезни
Атипичная клетка в эпителии поджелудочной железы в процессе развития воздействует на здоровые ткани и вызывает патологические нарушения в работе органа. Врачи не дают точной причины, по которой может произойти замена клеток.
Современная патология хронического типа или неправильное питание и злоупотребление алкоголем могут спровоцировать болезнь. Наследственная предрасположенность играет в этом важную роль. Если у кого-то болезнь поджелудочной железы, риск липомы увеличивается.
Врачи выявляют следующие факторы, которые могут вызвать заболевание:
- ожирение;
- существует подтвержденный диагноз панкреатита или другого заболевания органов пищеварения — липоматоз в этом случае является тяжелой формой осложнения;
- злоупотребление алкоголем и дымом;
- патология вирусной природы, возникающая в поджелудочной железе;
один или несколько факторов, присутствующих в этом случае, могут вызвать липоматоз. Это зависит от физических показателей организма и других связанных с этим причин. Болезнь требует срочного медицинского лечения. Поэтому стоит обратить внимание на ваше здоровье и самочувствие.
Признаки заболевания
На ранних стадиях патология загадочна — никаких проявлений. Первые симптомы появляются на второй стадии заболевания.
Человек отчетливо проявляет подозрительные признаки, влияющие на общее состояние здоровья и процессы пищеварения. Продукт, не замеченный больным органом, при попадании внутрь вызывает сильную рвоту.
На теле также имеются инородные печати, указывающие на наличие заболевания.
Патология обозначается этими знаками:
- приступы тошноты во время еды;
- увеличение образования газа в тонком кишечнике;
- боли в животе, которые двигаются в груди или под бедром;
- отрыжка после каждого приема пищи.
Более тяжелые симптомы возникают по мере развития болезни:
- рвота после еды;
- сильные болевые судороги постоянного характера;
- боли в мочевых путях;
- расстройства желудочно-кишечного тракта — запор или понос;
- снижение тургора и гидратации кожи;
- повышение аппетита, приводящее к ожирению.
Заболевание часто встречается при активном сахарном диабете 1 или 2 типа. Дистрофия поджелудочной железы вызывает недостаток инсулина, что приводит к болезни.
Липоматоз похож на панкреатит, что иногда затрудняет диагностику.
Патология легко диагностируется на ранних стадиях, поэтому врачи рекомендуют ежегодные плановые обследования в клинике.
Если у вас появились первые подозрительные симптомы, нужно немедленно обратиться к врачу и сделать анализы — так вы сможете начать лечение на ранней стадии и увеличить шансы на полное выздоровление.
Поврежденный липоматоз поджелудочной железы
Стадии развития патологии
Липоматоз прогрессирует в три стадии, которые характеризуются определенными признаками:
- На первом этапе доля нетипичных ячеек находится в пределах 30%. Жировой слой занимает небольшую площадь органа, которая характеризуется наличием мягких симптомов. В некоторых случаях болезнь может быть бессимптомной на этой стадии. В большинстве случаев легкие симптомы появляются в брюшной полости.
- На втором этапе жировой слой увеличивается до 50%, т.е. половина поджелудочной железы покрывается атипичной тканью. Новые образования прорастают внутри органа, что сопровождается болезненными ощущениями, которые усиливаются во время или после еды. Серьезных нарушений в работе органа на данном этапе не обнаружено.
- Третья стадия заболевания характеризуется активным прогрессированием жирового слоя до 60-70%. Имеются выраженные симптомы патологии — болевые судороги, понос или запор, приступы тошноты. Существуют тяжелые функциональные нарушения органа.
Современные достижения в медицине позволяют выявлять заболевание на ранних стадиях его развития. Поэтому врачи советуют не откладывать визит в клинику при появлении первых подозрительных симптомов. Раннее начало лечения гарантирует выздоровление без осложнений.
Диагностика заболевания
Прежде чем принять решение о методе лечения, необходимо провести тщательное обследование организма для диагностики и выявления сопутствующих хронических патологий. Диагноз включает в себя следующие меры:
- Врач физически осматривает пациента на наличие внешних признаков заболевания. Сделан анамнез истории болезни пациента.
- Определена процедура ультразвукового обследования поджелудочной железы и органов брюшной полости. Ультразвук можно использовать для выявления новообразований на стенках органов и оценки степени поражения организма.
- Прокол используется для удаления биологического материала и проведения биопсии структурного состава опухоли. Процедура позволяет подтвердить или опровергнуть диагноз.
- Компьютерная томография (КТ) более значима и способна исследовать орган структурно. КТ может определить степень атипичного прорастания тканей в глубину эпителия поджелудочной железы.
- Кровь и моча должны быть собраны для общего анализа основных элементов. Отклонение от нормы указывает на степень нарушения деятельности органов.
После того, как врач получил все результаты анализов, он может оценить пациента и выбрать направление терапии.
Лечение патологии
Выбор метода лечения зависит от степени повреждения организма, возраста и самочувствия пациента. Из-за структурных нарушений тканевого слоя поджелудочной железы полностью излечить болезнь не удастся. Меры, принимаемые врачами, направлены на восстановление функции органа. Для этого используются методы консервативной терапии:
- Пациенту назначается специальная диета, снижающая нагрузку на поджелудочную железу и другие органы пищеварительного тракта. Это также уменьшает вес и облегчает состояние пациента.
- Больные судороги могут быть сняты обезболивающими средствами на основе обезболивающих — без спрея, баралгина или спазмалгана.
- Ферментативные препараты для улучшения пищеварительной системы — панкреатин или креон. Препараты снимают чрезмерное напряжение и облегчают состояние пациента.
- Лечение патологии требует полного отказа от курения и употребления алкоголя.
- Тошнота с рвотой может быть остановлена лоперамидом или домперидоном.
На первом и втором этапе заболевания используется консервативное лечение. На третьем этапе медикаментозная терапия не дает положительного эффекта, так как возникают серьезные нарушения в структуре поджелудочной железы, приводящие к полной дисфункции органа.
На последней стадии заболевания необходимо хирургическое удаление поджелудочной железы. Во время операции также удаляются протоки органов.
Процесс замещения здоровой ткани слоем жира необратим. На последней стадии атипичные клетки проникают в поджелудочную железу, что приводит к серьезным осложнениям.
Необходимы новые методы для пищеварительного тракта.
После хирургического удаления пациент нуждается в реабилитационном курсе с диетами и без стресса. После курса терапии необходимо следовать всем рекомендациям лечащего врача — это ускорит процесс выздоровления.
Лечение средствами нетрадиционной медицины
Лечение народными средствами допускается после консультации с лечащим врачом. Стоит сочетать методы с консервативной терапией. Травы стимулируют естественное производство ферментов поджелудочной железы, которые необходимы для нормализации процесса пищеварения. Терапевтические свойства трав выводят токсины из организма и улучшают работу пищеварительной системы.
Крапива, тысячелистник, подорожник, зверобой, шиповник, валериана, бессмертник и календула используются в качестве настоек и отваров. Травы (1 столовая ложка) заливают кипятком (500 мл) и помещают в водяную баню. Подожди 15 минут. Затем удалите от жары и дайте ей остыть. Пейте 100 мл 3 раза в день перед едой. Лечение длится 21 день.
Диета во время и после лечения
Во время терапевтических манипуляций и после них пациент должен строго соблюдать диету. После удаления поджелудочной железы диета устанавливается на всю оставшуюся жизнь пациента. Диета подбирается индивидуально для каждого пациента — в зависимости от степени повреждения организма и общего состояния здоровья пациента.
При диагностике липоматоза запрещено употреблять в пищу жирные и маринованные продукты, консервированные и копченые продукты. Блюда, приготовленные с грибами, следует исключить из рациона — это может привести к ухудшению состояния здоровья пациента. Вы не должны употреблять алкогольные напитки. Также рекомендуется исключить сладкую выпечку.
Диета должна состоять из следующих продуктов:
- из мяса разрешены курица, индейка, кролик и молодой ягненок или телятина;
- фрукты и овощи, приготовленные на пару или вареные;
- хлеб вчера и слегка вяленого;
- кисломолочные продукты должны иметь низкое содержание жира;
- каша готовится на воде;
- яйца можно есть только приготовленными;
- растительное масло рекомендуется добавлять в любое блюдо.
Все продукты готовятся на пару или варятся и могут быть выпечены или запечены на гриле в печи. Потребление пищи следует разделить на 6 приемов пищи в день. Вы можете съесть до 300 г еды за раз.
Прогноз заболевания
Продолжительность жизни зависит от степени повреждения организма и от выполнения рекомендаций врача. Соблюдение диеты и отказ от алкоголя при курении увеличивает шансы органа на заживление и выздоровление. При соблюдении простых правил здоровая ткань будет продолжать вырабатывать необходимые гормоны с ферментами для пищеварения и обмена веществ.
Отказ от консультации с врачом может привести к серьезному повреждению тканей желудка, печени и кишечника. Возможно многократное опьянение организма с серьезными последствиями.
Патология поджелудочной железы неизлечима и развивается медленно. Полностью излечить больного невозможно, но можно заблокировать дальнейший рост атипичных клеток и нормализовать работу органа. Для этого необходимо принимать предписанные лекарства и правильное питание.
Лечение диффузных изменений поджелудочной железы по типу липоматоза: лекарства и диета
Основной жир (липома)
Поджелудочная железа является жизненно важным органом, функциональные нарушения которого приводят к расстройству всего организма. Липоматоз или жировая дистрофия — заболевания, нарушающие работу пищеварительной системы. Лечение липоматоза поджелудочной железы требует соблюдения правил, изменения образа жизни.
Механизм появления патологии поджелудочной
Липоматоз — заболевание, приводящее к функциональному расстройству (код ICD-10 K86) Из-за различных факторов клетки поджелудочной железы постепенно погибают. Образовывается жировая ткань — компенсаторная реакция организма, направленная на восстановление недостающего объема органа. Жир не может выполнять функции, взятые на себя железистыми клетками.
Процесс замены доброкачественный. Рост жировой опухоли не приводит к развитию злокачественных опухолей, но лечение необходимо.
Липоматоз поджелудочной железы проходит 3 стадии развития:
- Первая степень. Пострадало не более 30% органа пищеварительной системы.
- Вторая ступень влияет на 30-60%. Есть клинические признаки болезни.
- Третья степень. Более чем на 60%. Развивается панкреатит, сахарный диабет путем разрушения инсулин-продуцирующих клеток.
Способы лечения заболевания
Лечение изменений типа липосом осуществляется консервативными и хирургическими методами.
Нужна ли вам консультация опытного врача? Задай свой вопрос прямо сейчас.
Задайте свой бесплатный вопрос
- Терапевтический метод включает использование лекарств и местных жителей, специальную диету.
- Хирургический метод — это хирургическая процедура.
- Показания к операции: значительное повреждение поджелудочной железы, жировая ткань оказывает давление на протоки, соседние органы (печень, 12 двенадцатиперстная кишка).
- Профилактика хирургических вмешательств — своевременная диагностика липоматоза поджелудочной железы.
Аптечные препараты
Лекарственная терапия позволяет пораженному органу адаптироваться, устраняет симптомы дискомфорта и улучшает самочувствие.
| Препарат группы | Эффект | Список эффективных средств |
| Ферментатор | Средство от недостатка ферментов. Нормализовать процесс пищеварения. Устранить ощущение тяжести после еды, метеоризма, метеоризма. Заполните недостаток гормонов. Предотвращение развития сопутствующих заболеваний желудочно-кишечного тракта и эндокринной системы. |
|
| Спазмолитика | Устраняет спазмы, останавливает хронические боли. Нормализовать состояние пациента во время лечения, устранить дискомфорт в желудке и левой подреберье. |
|
| Симптомы | Лечение сопутствующих симптомов, вызванных нарушениями работы желез и пищеварения. Помогает справиться с приступами тошноты и рвоты. Регулирует дефекацию, предотвращает развитие поноса и запоров. |
|
При диагнозе липоматоза поджелудочной железы самолечение лекарственными препаратами возможно только при наличии медицинских доказательств. Проблема особенно остро стоит, когда болезнь диагностируется у ребенка.
Народные средства
На ранней стадии липоматозный рост может быть остановлен, а функция железы может быть частично восстановлена отварами, настойками.
Рецепты:
- Отвар из овса. Препарат помогает бороться с опухолью, восстанавливает функцию секреции, устанавливает обменные процессы, функцию пищеварения. Ежедневное использование. Суточная доза: 500 мл.
- Настой листьев черники обладает регулирующими свойствами. Применяется для лечения 100 мл дважды в день перед едой.
- Свежая клюква предотвращает дальнейшее развитие липоматоза поджелудочной железы, улучшает обменные процессы.
- Отвар листьев ежевики эффективен при диффузных поражениях. Напиток принимается 4 раза в день в течение 1 месяца по 30 миллилитров за напиток.
- Настойка на основе коллекции: корень календулы, зверобой, валериана, смешанная с листьями крапивы. Лечение длится 21 день, после чего необходим 7-дневный перерыв. Суточная доза: 250 мл.
Лечение липоматоза поджелудочной железы фольклорным способом допускается только после консультации с врачом.
Применение народных средств сочетается с фармакологическими препаратами в комплексной терапии.
Примерное меню при липоматозе
Диета должна быть сбалансированной и низкокалорийной. Нездоровые продукты исключены. Соблюдение диеты на ранних стадиях заболевания позволяет остановить дистрофический процесс, а на более поздних стадиях — сохранить работоспособность организма. Рекомендуется диета «Таблица 5».
Примерная диета на одну неделю в случае липоматоза поджелудочной железы позволяет приготовить собственную диету на основе списка желаемых продуктов и блюд. Это сочетается с лечением лекарствами.
Понедельник
- Завтрак — жидкая манная крупа.
- Обед — гречневый суп на овощном бульоне, жидкое картофельное пюре, фрикадельки из кролика на пару.
- Ужин — омлет на пару. Вторник
Вторник
- Завтрак — обезжиренный творог.
- Обед — суп из тёртой пшеницы на бульоне, овощное пюре с треской.
- Ужин — рисовая каша с куриным филе.
Среда
- Завтрак — омлет на пару.
- Обед — куриный бульон с тёртыми овощами, каша на пару, отбивные из мяса без жира.
- Ужин — картофельное пюре или репа с вареной, нежирной рыбой.
Четверг
- Завтрак — Разбавленный молочный хлеб.
- Обед — тертый овощной суп, лапша из твердой пшеницы с фрикадельками на пару.
- Ужин — овсяная каша с рыбными отбивными.
пятница
- завтрак — рисовая каша.
- Обед — густой суп из овощей и риса, вареные овощи с мясом кролика.
- Ужин — куриное суфле на пару.
Суббота
- Завтрак — каша Геркулес жидкость.
- Обед — суп с овощами, мясная запеканка, вареные овощи.
- Ужин — легкая каша с отбивными из рыбы на пару.
Воскресенье
- Завтрак — яйцо с вмятиной.
- Обед — рисовый суп на бульоне из нежирного мяса, овощное пюре с фрикадельками.
- Ужин — лапша из твердой пшеницы без масла, рагу из овощей.
Для правильного питания необходимо проконсультироваться с врачом или диетологом.
Список разрешенных и запрещенных продуктов
При развитии заболеваний пищеварительной системы важно помнить, что диета зависит от разрешенных и запрещенных продуктов питания.
Список разрешенных продуктов для липоматоза поджелудочной железы:
- диетическое мясо — курица, индейка, кролик, говядина;
- нежирная рыба — треска, щука, судак, лещ, сайта;
- обезжиренное молоко и кисломолочные продукты;
- злаки — гречка, ячмень, рис, овсянка;
- твердая пшеничная лапша;
- яйца (курица, перепелка), приготовленные в сушеном виде, омлеты на пару;
- кисель, чай на травах, сухофруктовый компот.
Алкогольные напитки, копченые продукты, соленья, специи, фасоль, грибы, капуста, хлебобулочные изделия и мучные изделия должны быть исключены из рациона. Жирные бульоны, рыба и мясо запрещены. Это способствует лечению патологий.
Сократить или отказаться от сладостей полностью.
Противопоказания: сладкие газированные напитки, все «уличные» продукты.
Прогноз и длительность лечения
Диффузные изменения поджелудочной железы с атрофией типа липоматоза необратимы. Своевременное лечение помогает остановить развитие патологии. При отсутствии лечения орган полностью атрофируется, что приводит к последствиям. При диагностированном заболевании на ранних стадиях увеличиваются шансы на ремиссию, полностью останавливается процесс замещения тканей.
Пациентка с липоматозом поджелудочной железы должна избавиться от вредных привычек, избавиться от лишнего веса, сбалансировать диету. При проведении хирургических операций по удалению атрофированных тканей пациент должен долго восстанавливаться. Необходимо постоянно принимать специальные лекарства, робот, чтобы заменить деятельность желез.
Можно предотвратить ожирение пищеварительной системы и связанные с ним осложнения. Профилактика — хорошее питание, мобильный образ жизни, воздержание от алкоголя, курения. Необходимо пройти плановое медицинское обследование.
Статья была проверена редакторами сайта
Не нашли подходящего совета?
Задайте врачу вопрос или просмотрите все вопросы…
Классифицируйте статью:
Скачать…
Липоматоз поджелудочной железы
Липоматоз — патологический процесс, при котором нарушается формирование и рост жировых клеток. Заболевание характеризуется образованием множества липидов, которые могут локализоваться не только в подкожной жировой клетчатке, но и во внутренних органах. Липоматоз поджелудочной железы проявляется в замещении органной ткани адипоцитами, которые являются жировыми клетками. Заболевание может быть бессимптомным в течение длительного времени.
О патологии
Замена жировой ткани поджелудочной железы известна как липоматоз или стеатоз. Гистологическое название этой патологии — дистрофия жировой ткани поджелудочной железы. С исчезновением железистых клеток он теряет свои функции, что сопровождается снижением выработки веществ, необходимых для пищеварения. Такие изменения необратимы
Причины
В центре замещения ткани жировыми клетками находится воспалительный процесс. Постоянное воспаление повреждает клетки поджелудочной железы, которые позже заменяются адипоцитами. Некоторые заболевания могут быть дополнительными триггерными факторами, ускоряющими развитие стеатоза.
Эндокринные патологии, в том числе сахарный диабет, значительно повышают риск дегенерации поджелудочной железы. Известно, что в патогенезе сахарного диабета участвует поджелудочная железа, которая вырабатывает инсулин.
Отсутствие коррекции уровня сахара приводит к увеличению работы органа, повреждая его и, как следствие, замещая жировую ткань. Повреждение железистой ткани происходит в случае злоупотребления алкоголем или хронического отравления другими веществами.
Повреждения желез, при которых не было своевременного и полного лечения, также вызывают липоматоз.
Помимо этих причин существует ряд факторов, которые могут влиять на развитие патологических изменений: — острый и хронический панкреатит, — избыточный вес тела, — низкий уровень гормонов щитовидной железы. Мы не исключаем наследственной предрасположенности, которой следуют несколько поколений.
Однако в отношении причины этой патологии нет единого мнения.
Симптомы
Поскольку поджелудочная железа вырабатывает компоненты, необходимые для пищеварения, первые симптомы связаны с нарушением пищеварения. Легкий дискомфорт после еды может быть единственным симптомом патологии, которым пациенты обычно пренебрегают.
Кроме того, болезнь может долгое время не иметь клинических проявлений, что значительно усложняет диагностический процесс. Первые симптомы — диспептические проявления.
Эти симптомы включают в себя — тошнота после употребления жирной или жареной пищи; — ощущение тяжести в животе; — появление метеоризма, который не связан с употреблением газообразных продуктов. При дальнейшем течении болезни боль в животе возникает после употребления определенных продуктов питания, которые могут быть как постоянными, так и временными.
Позже изменение консистенции стула в сторону сжижения, что увеличивает его частоту. Недостаточное производство пищеварительных ферментов приводит к неполному расщеплению жирных кислот, в соединении с которыми стул содержит жиры и приобретает своеобразный блеск.
В дополнение к пищеварительным ферментам поджелудочная железа также производит гормоны. По этой причине нарушение работы органа поражает не только пищеварительную систему, но и эндокринную. Влияние эндокринных нарушений связано с нарушением углеводного обмена и повышением уровня глюкозы в крови.
Классификация
Современная классификация дает 3 степени липоматоза поджелудочной железы. 1 градус не затрагивает более 30% клеток железы. Обычно патология на этой стадии не сопровождается клиническими проявлениями.
— 2-я степень характеризуется повреждением 30-60% органа и появлением стойких нарушений в работе пищеварительной системы.
Большинство пациентов начинают замечать проявления на этой стадии, что заставляет их обращаться за медицинской помощью.
— Поражения при 3-х градусах покрывают более 60% ткани, поэтому железо не может вырабатывать достаточное количество гормонов. Значительно снижается выработка инсулина, что выражается в развитии сахарного диабета.
Диагностика
По мере прогрессирования заболевания в течение длительного времени без выраженных расстройств диагноз ставится со значительными изменениями в органе. Основным методом предварительной диагностики является ультразвуковое исследование, которое позволяет выявить изменения в структуре органа.
При этом обследовании увеличение органа определяется ростом жировой ткани, а также наличием узлов в железистой паренхиме. Окончательный диагноз ставится на основании биопсии ткани органа, что позволяет определить клеточный состав с содержанием жировой ткани.
Лечение липоматоза поджелудочной железы
В начальной стадии болезнь можно лечить без операции. Основными терапевтическими направлениями являются коррекция диеты и применение медикаментов. В связи с тем, что патология характеризуется поздним лечением, эти методы, как самостоятельные, применяются крайне редко. Полная липосакция может быть проведена только хирургическим путем, медикаментозные методы направлены на уменьшение симптомов патологии. Хирургическое лечение заключается в подготовке поврежденных тканей, оставляя только здоровую и функционирующую часть органа. Этот метод останавливает прогрессирование заболевания, но не является единственным способом коррекции патологии. Полное восстановление работы органа должно представлять собой комплексную терапию, которая включает в себя: — коррекцию образа жизни и привычек питания — устранение алкоголя — применение препаратов, корректирующих уровень сахара и устраняющих симптомы заболевания.
Важным этапом лечения является диета и фракционное питание. Рекомендуется употреблять в пищу 6 раз в день, не превышая суточного количества калорий, чтобы исключить жирную и жареную пищу.
Профилактика липоматоза
Срочность профилактики заболеваний обусловлена сложностью лечения и необратимым повреждением железной ткани.
Для снижения риска патологии следует контролировать массу тела, уменьшать количество потребляемого алкоголя, устранять стрессовые ситуации и травмы желез.
При появлении первых симптомов необходимо проконсультироваться со специалистом и пройти необходимое обследование.
Диета
Как уже упоминалось, железа участвует в процессах пищеварения и вырабатывает необходимые ферменты. В этом контексте высокий пищевой стресс приводит к истощению клеток и нарушению работы органа. Чтобы исключить и исправить это состояние, необходимо соблюдать медицинскую диету.
Рекомендуемые продукты: нежирное мясо и рыба, молочные продукты, зерновые и овощи. Все блюда следует готовить на пару или варить, исключая использование масла и других жиров. Также следует ограничить количество быстрых углеводов — маффинов, шоколада, газированных напитков.
Эта мера снижает риск диабета и липоматоза поджелудочной железы.
Липома поджелудочной железы: как распознать и как лечить
Поджелудочная железа является эндокринным и пищеварительным органом. Он вырабатывает вещества, которые регулируют ряд процессов в организме.
Инсулин нормализует уровень сахара в крови и поэтому отвечает за углеводный обмен. Ферменты, выделяемые PJ, необходимы для нормального пищеварения и усвоения пищи из GIT.
Каждое изменение, происходящее в железе, приводит к цепочке нарушений в других органах.
Липоматоз поджелудочной железы может стать одной из патологий, с которыми может столкнуться человек. Это прогрессивная замена здоровых тканей органа жиром.
Накопление жировой ткани в отдельной области образует доброкачественную липоматозную опухоль, не образующую метастазов. Эта болезнь также известна как жировая дистрофия.
Его прогрессирование постепенно приводит к дисфункции желез, которая вызывает определенные неприятные симптомы. Очень важно вовремя распознать и лечить липоматоз.
Причины развития заболевания
Воспалительные, инфекционные процессы в ПГ приводят к деградации и некрозу тканей в определенных областях. Если лечение проводится вовремя и полностью, то рост патогенной микрофлоры прекращается и орган перестает работать. На месте поврежденной инфекции образуются новые участки.
Часто заполняет образовавшийся просвет жировой тканью. Это означает, что образуются липомы (жиры). В большинстве случаев триггером образования липом в поджелудочной железе является воспалительный процесс в органе (панкреатит). Это вызывает повреждение и разрушение клеточных структур поджелудочной железы.
Они постепенно заменяются жировой тканью.
Факторы, способствующие образованию липом:
- наследственная предрасположенность,
- хронические заболевания печени, гепатит,
- злоупотребление алкоголем,
- гипотиреоз,
- Сахарный диабет,
- Повреждение брюшной полости,
- Прием препаратов, разрушающих клетки ПГ,
- Избыточный вес.
Какой орган вырабатывает инсулин и какую роль играет гормон хранения? Ознакомьтесь с полезной информацией.
Для симптомов и лечения изоэхогенной щитовидной железы с гипоэхогенным ободом читайте эту статью.
Характерная симптоматика
Липома поджелудочной железы не проявлялась в течение очень длительного периода времени. С годами она развивается медленно. Жировая дистрофия часто случайно обнаруживается при ультразвуковом обследовании.
Первичные признаки жировой дистрофии незначительны и часто упускаются из виду. Их тяжесть напрямую зависит от размера и степени замещения здоровых тканей жиром.
Если повреждено менее 30% органа, пациент может почувствовать незначительные изменения или не почувствовать их вовсе.
Симптомы липомы поджелудочной железы:
- Боль в левой подреберной полости, поджелудочной железе,
- Чувство тяжести после еды,
- Травмы к перистальтике кишечника,
- Стеаторея (фекальный жир),
- Тошнота, рвота,
- Общее недомогание,
- Потеря аппетита,
- Апатия.
Нарушение углеводного обмена наблюдается при повышении уровня глюкозы за счет снижения синтеза инсулина. По мере роста жировой опухоли она начинает давить на железистые протоки, кровеносные сосуды и нервные волокна. В результате может возникнуть ряд сопутствующих симптомов.
Классификация
Многие эксперты определяют 3 степени липоматоза:
- 1 1 менее 30% ткани ПГ поражено. Болезнь не проявляется через выраженные симптомы.
- 2 Жировая ткань заменила 30-60% ткани органа. Есть характерные диспептические расстройства.
- 3 Более 60% ткани ПЖ повреждено. Нарушения становятся заметны в работе всего организма.
Эта классификация липомы разделяется не всеми специалистами. В некоторых случаях болезнь может быть более опасной, чем в других уже на 1-й стадии.
Существует другая классификация, где тяжесть процесса определяется количеством повреждений:
- Отверстия (фокальные) Липомный жир заменяет здоровый жир в определенной части ПГ. Такое образование очень опасно, если оно расположено в зоне железистых протоков, сосудов.
- Диффузные очаги дистрофии жира разбросаны по всему телу, они обычно небольшие.
Для протокола! Иногда фибролипоры встречаются в PJ. Это зоны, где здоровая ткань заменяется не только жировой, но и фиброзной (соединительной) тканью. Ход этого типа образования более тяжелый, чем при простой липоме.
Эффективные методы лечения
Хотя липома поджелудочной железы не классифицируется как опасная патология, она постоянно прогрессирует и приводит к значительной дисфункции органа. Поэтому ранняя диагностика изменений и лечение липомы очень важны. В зависимости от стадии и степени тяжести может быть предложено консервативное или хирургическое лечение.
Консервативная терапия
При диффузной липоме рекомендуется лечебная диета и прием определенных групп лекарств. Коррекция питания необходима для того, чтобы освободить пораженный орган и обеспечить организм всеми питательными веществами.
При заболеваниях поджелудочной железы рекомендуется диета, близкая к таблице 5. Диета требует полного отказа от жирной, жареной, острой, соленой пищи.
Нельзя пить алкоголь, кофе, шоколад или пирожные. Еду следует приготовить на пару или приготовить. Вы должны есть маленькими порциями 5-6 раз в день.
В случае липомы имеет смысл употреблять в пищу гречиху, рис, овсянку, тыкву, капусту, кисломолочные продукты.
Не существует специальных лекарств, которые могут вылечить липоматоз. Лекарства назначаются врачом для облегчения симптомов заболевания:
- спазмолитическое средство (дротаверин, No-Spa),
- противодиарейное средство (лоперамид),
- ферменты (Фестал, Креон),
- при дефиците синтеза инсулина его синтетические аналоги.
Где железа тимуса и какие гормоны производят важный эндокринный орган? У нас есть ответ!
В этой статье можно прочитать о причинах возникновения геморрагических кист яичников и возможностях лечения неоплазии.
Читайте на сайте https://fr-dc.ru/vnutrennaja-sekretsija/shhitovidnaya/gormony-zhelezy.html о стандарте гормонов щитовидной железы и роли важных регуляторов в жизни человека.
Хирургическое вмешательство
Операция может быть выполнена, когда липома достигает больших размеров и оказывает давление на ближайшие органы. Показано хирургическое удаление липомы при островной форме патологии.
Неработающие участки поджелудочной железы должны быть вырезаны, в некоторых случаях орган удаляется полностью.
В случае полной панкреатэктомии с впоследствии предписанной пожизненной пользой ферментов PS и инсулиновых инъекций как терапия замены.
Профилактика прогрессирования
Замена здоровой PS ткани жировым процессом, который не может быть обращен вспять. Дистрофия жировой ткани может развиваться с годами и проявляться довольно поздно.
Чтобы замедлить разрушительные процессы в железе, необходимо соблюдать определенные правила:
- своевременно лечат острые и хронические заболевания органов пищеварения и эндокринной системы,
- соблюдают правильное и сбалансированное питание, не перегружают PS, избегают раздражающей пищи,
- нарушают вредные привычки,
- избегают травм органов брюшной полости,
- следят за стабильностью эмоционального состояния.
Липо — прогрессивная формация, развивающаяся в поджелудочной железе в течение многих лет.
При правильном терапевтическом подходе к этой проблеме можно добиться длительной ремиссии путем коррекции образа жизни, а также избежать диеты и хирургического вмешательства.
При игнорировании профессиональных рекомендаций дальнейшее прогрессирование липоматоза может привести к полной дисфункции слизистой поджелудочной железы, что приведет к сахарному диабету, полному несварению желудка, проблемам с печенью и другим осложнениям.
Видео о симптомах липомы поджелудочной железы и особенностях лечения болезни:
«.
возможные причины, симптомы, методы диагностики и терапия
Диффузные изменения поджелудочной железы по типу липоматоза приводят к потере органом своих функций. Это заболевание выступает в качестве компенсаторной защитной реакции поджелудочной на патологические перемены.
Общая информация
Когда нормальные здоровые клетки погибают, орган для сохранения целостности и объема начинает восполнять их жировой тканью. Однако клетки жира не могут функционировать как обычные клетки поджелудочной. Липоматоз, таким образом, это не причина болезни, а ее следствие. У поджелудочной железы есть высокие компенсаторные способности, и поэтому жировая дистрофия может не появляться в течение всей жизни человека.
Патологии данного органа не во всех случаях заканчиваются возникновением липоматоза. К таким изменениям в большей степени склонны полные люди, у которых уже есть жировые изменения тех или иных органов. Важная роль принадлежит также возрасту и наследственности.
Чаще всего такие изменения не имеют клинических симптомов, если только скопления жира не сдавливают ткани поджелудочной железы и ее протоки. Липоматоз протекает медленно, прогрессирует и всегда отличается доброкачественным характером. Очень редко требуется хирургическое вмешательство. Что же приводит к липоматозу поджелудочной железы?
Степени патологии
Липоматоз поджелудочной железы характеризуется следующими степенями:
- 1-я степень – замещение органа до трети. Пациент не чувствует признаков заболевания, потому что любые его симптомы отсутствуют.
- 2-я степень – половина клеток замещается жиром, и сопровождают это отрыжка, метеоризм либо тяжесть в животе.
- 3-я степень – жировая ткань замещает более 60 % поджелудочной, имеются патологии тракта пищеварения и повышается степень содержания глюкозы в крови.
Стоит отметить, что диффузные изменения поджелудочной железы по типу липоматоза способны перерасти в опухоли злокачественного характера.
Механизм возникновения недуга
Выше уже отмечалось, что жировая дистрофия может развиться из-за того, что нормальные клетки поджелудочной железы отмирают по тем или иным причинам. Организм старается восполнить их недостаток и запускает данный процесс. Заболевание очень медленно прогрессирует. От его начала до второй стадии, для которой характерны первые признаки, может пройти несколько десятков лет. Симптомы чаще всего дают о себе знать тогда, когда уже больше тридцати процентов клеток было замещено. Признаки липоматоза поджелудочной железы довольно неприятны.
На поздних стадиях патология оказывает значительное воздействие на функционирование эндокринной системы. Инсулин перестает вырабатываться в достаточном количестве поджелудочной железой, и организм не способен нормально переваривать жиры и белки. После этого начинаются значительные проблемы со здоровьем.
Большая часть пациентов, страдающих из-за липоматоза поджелудочной железы, выявляют нарушения обмена углеводов. Кроме того, у них снижен иммунитет. Если сценарий развития самый плохой, то патология способна перерасти в раковую опухоль.
Факторы-провокаторы
Относительно причин возникновения липоматоза поджелудочной железы можно сказать, что ученые до сих пор точно их не установили. Удалось только определить факторы риска, к которым относятся:
- панкреатит хронического или острого характера;
- сахарный диабет;
- алкоголизм;
- ожирение;
- наследственность;
- травмы органа.
Все факторы, перечисленные выше, могут и не привести к появлению липоматоза. Однако при анализе историй болезней людей, страдающих такой патологией, было выявлено, что замещение чаще всего начинается при наличии одного из этих признаков.
Клинические симптомы болезни
Липоматоз чаще всего не причиняет пациенту неудобств и обнаруживается случайно во время УЗИ в форме небольших очагов, которые рассеяны диффузно в паренхиме поджелудочной. Специалист опишет их в заключении как диффузные изменения органа. Мелкие очаги не давят на ткань органа и не являются помехой в выполнении его функций.
Результаты УЗИ показывают состояние поджелудочной железы в целом, ее величину, наличие, размер и количество скоплений жира. Увеличенные отделы поджелудочной железы могут говорить о серьезных патологиях. В этом случае пациенту нужно заняться лечением во избежание таких осложнений, как новообразования и панкреонекроз. Есть ли боли при липоматозе поджелудочной железы?
В некоторых случаях очаговые липомы, которые располагаются около выводных протоков железы, способны сильно нарушить ее функционирование. Если выводные протоки поджелудочной сдавливаются, то заметно нарушается пищеварение. Человек чувствует тяжесть в животе после еды, боли в области проекции поджелудочной, появляются рвота и тошнота. Пища до конца не переваривается, из-за чего развиваются процессы брожения в кишечнике, повышается газообразование, наблюдается вздутие живота. Когда газы отходят, пациент чувствует облегчение, боли исчезают. Могут быть расстройства стула в форме поноса. Во время опроса определяются и общие признаки: нарушения самочувствия в целом, повышенная утомляемость, уменьшение работоспособности, слабость.
Признаки могут указывать на ряд патологий органов ЖКТ, в связи с чем пациенты с панкреатитом, язвами и гастритами списывают их на главный свой недуг, не придавая особенного значения. Из-за этого заболевание прогрессирует.
К какому доктору обращаться?
Чем раньше получилось диагностировать заболевание, тем эффективнее становится терапия патологии. Так как симптоматика очень редко проявляет себя на первой стадии, то для обнаружения ее в начальном состоянии требуется регулярное посещение терапевта, а также прохождение медицинских плановых осмотров. При липоматозе поджелудочной железы УЗИ очень эффективно.
При проявлении признаков необходимо обратиться к гастроэнтерологу, а он, вероятнее всего, отправит человека к хирургу, который и будет заниматься непосредственно терапией липоматоза. Помимо этого, может потребоваться консультация врача-эндокринолога.
Диагностика. Специфика лечения
Липоматоз можно определить с помощью УЗИ, показывающего сохраненный размер органа со структурными изменениями, что является свидетельством патологии. Чтобы подтвердить присутствие жировых клеток, используется биопсия ткани железы.
Относительно терапии жировой дистрофии поджелудочной железы необходимо сразу отметить, что оно в подавляющем количестве случаев не позволит добиться полного исцеления. Главная цель – притормозить патологический процесс. Этого можно добиться тремя основными способами.
- Лечение с помощью лекарственных средств. Применяется, когда поражения не имеют тотального характера: вкраплений жира не слишком много, они располагаются по всему органу, не оказывают давления на ткани. В таком случае назначаются препараты, которые нормализуют пищеварение («Фестал», «Мезим» и т. п.), ликвидируют дисбаланс гормонов («Инсулин»), а также ферментную недостаточность («Панкреатин»). При наличии болевого синдрома выписываются противовоспалительные и обезболивающие средства («Ибупрофен»). Еще как лечить липоматоз поджелудочной железы?
- Хирургическая терапия жировой дистрофии органа требуется, когда поражения приобретают форму больших островков и покрывают значительные участки, надавливая на протоки органа, защемляя окончания нервов. Липоматозные узлы в таких случаях удаляются с помощью операции. Однако это не дает возможности рассчитывать на абсолютное исцеление, так как все равно останутся небольшие липомы, и развитие их способно активизироваться в любое время.
- Помимо этого, есть еще ряд народных средств при липоматозе поджелудочной железы, направленных на борьбу с заболеванием. Применяются такие растения, как крапива, календула, полынь, подорожник, болиголов и т. п. На их основе делаются спиртовые настойки и отвары для внутреннего употребления. Подобные способы являются только вспомогательными и достаточно результативны лишь на ранних этапах липоматоза. Применять их в любом случае нужно комплексно, наряду с традиционными методами.
Диета
Поскольку изменения, происходящие при липоматозе, необратимые по своей сути, нужно сконцентрироваться на его лечении. Самое главное значение в нем принадлежит диете, помогающей предотвратить дальнейшее распространение в организме жировых клеток. В основе ее лежит дробное питание, то есть кушать необходимо маленькими порциями, 5-6 раз в день. Пищу желательно готовить на пару, не добавляя растительное масло. Следует исключить из своего рациона жареное, жирное, острое, сладкое, копченое и спиртное.
Нужно употреблять нежирные виды рыбы и мяса, овощи, молочные продукты, различные крупы, в том числе овес, рис и гречку. Суточная потребность в калориях не должна превышать цифру 2800.
Липоматоз поджелудочной железы: прогноз
Опасность липоматоза ПЖ заключается в уменьшении количества функциональных клеток. При адекватной терапии, устранении причинных факторов и изменении образа жизни больного прогноз на будущее относительно благоприятный. Оставшаяся железистая ткань берет на себя все необходимые функции.
Профилактика
Такая патология, как липоматоз поджелудочной железы, довольно сложно поддается лечению. Именно поэтому здоровому человеку следует принять меры для снижения риска появления такой болезни. Для этого следует:
- контролировать свой вес;
- снизить прием алкоголя;
- меньше есть жирную пищу;
- отказаться от курения, так как оно сильно влияет на деятельность поджелудочной железы;
- меньше допускать стрессы;
Не менее важно следить за состоянием остальных пищеварительных органов, особенно желчевыводящих путей и печени, поскольку при желчекаменной болезни, холецистите и гепатите риск появления ожирения поджелудочной усиливается.
Лечение липоматоза в клинике «Чудо Доктор»
Липома – это безболезненные шишечки или бугорки, получившие название жировики, так как по своей природе это доброкачественные новообразования из жировой ткани. Иногда они заключены в капсулу из соединительной ткани.
Липоматоз – множественные опухоли на теле, требующие обязательной консультации врача-хирурга.
В клинике «Чудо Доктор» прибегают к современному способу удаления липоматоза, который намного эффективней, чем лазерный и радиоволновой метод.
Причины формирования липом
Высокий риск появления новообразований бывает из-за следующих причин:
- наследственность;
- нарушения обмена веществ, в частности жиров;
- несоблюдение личной гигиены;
- заболевания печени и поджелудочной железы;
- сахарный диабет;
- хронический алкоголизм;
- нарушение липогенеза и липолиза;
- маркер онкозаболеваний верхних дыхательных путей.
Разновидности липом
В зависимости от локализации различают следующие виды:
- периневральные – вокруг нервных стволов;
- межмышечные – между мышечными слоями;
- люмбосакральные – в районе позвонков или спиномозгового канала;
- подкожная липома – в подкожно-жировой клетчатке;
- суставные – в синовиальной оболочке, суставном хряще или сухожилии.
Диагностика липом
Диагностика липом не представляет трудностей.
В подавляющем большинстве случаев вполне достаточно проведение визуального осмотра, пальпации и УЗИ. Иногда в плане уточнения требуется проведение пункционной биопсии. При пальпации обнаруживается опухолевидное образование эластической консистенции неспаянное с кожей, безболезненное. Опыт работы наших специалистов позволяет провести дифференциальную диагностику липом от других схожих с ней образований – гигрома, атерома. Для более детального изучения состава образования применяют метод пункционной биопсии. Специальной иглой делается прокол образования, полученный материал направляется на гистологическое исследование.
Диагностика внутреннего липоматоза требует применения аппаратных методик.
В клинике чудо Доктор применяются такие виды диагностики:
- УЗИ – метод позволяет визуализировать скопления жировой ткани;
- рентгенография может выявить участки просветления, но этот метод применяется крайне редко;
- Информативным методом для выявления липоматоза внутренних органов (кишечника, органов средостения и клетчатки забрюшинного пространства) служит МРТ с контрастированием;
- самым современным и безопасным является метод КТ.
Врачи нашей клиники позаботятся о том, чтобы заблаговременно выявить патологию или патологические процессы в других органах и избежать осложнений в процессе лечения липоматоза.
Методы удаления липоматоза
В клинике Чудо Доктор к подбору тактики лечения подходят с учетом индивидуальных особенностей пациента.
На выбор способа удаления липомы влияют:
- локализация;
- степень разрастания;
- желание пациента.
У одного пациента могут применяться разные операции.
Удаление классическим хирургическим путем уступило место современным щадящим методам.
В клинике Чудо Доктор применяются:
- удаление лазером – малотравматичный, бескровный метод, недостаток – каждая липома требует индивидуального разреза;
- радиоволновой метод – удаляют небольшие липомы до 5 см бескровно и безболезненно;
- пункционно-аспирационная операция – выполняется при помощи специальной канюли, присоединенной к вакуум-аспиратору. Конструкция канюли позволяет удалить жировую ткань с капсулой.
Преимущества малотравматичного удаления липоматоза
- операция выполняется быстро и безболезненно;
- через один прокол можно удалить несколько липом;
- не накладываются швы;
- нет послеоперационных рубцов;
- в прогнозе отсутствие рецидивов, так как удаляется капсула;
- быстрое восстановление.
Записывайтесь на консультацию в клинику Чудо Доктор
То, что лечить липоматоз необходимо, так как он склонен к прогрессированию, это очевидно.
В клинике «Чудо Доктор» работают врачи-хирурги с большим опытом работы, которые успешно справляются с трудоемким методом удаления липом по пункционно-аспирационной методике, а также смешанным техникам удаления.
Наша клиника придерживается лояльной ценовой политики, несмотря на затраты по периодической замене дорогостоящего инструментария.
Ознакомиться с ценами вы можете в нашем прайс-листе.
Полное замещение поджелудочной железы жиром
J Clin Diagn Res. 2015 окт; 9 (10): OL01.
1 и 2Пауруш Амбеш
1 Резидент, отделение внутренней медицины, Медицинский колледж Моти Лал Неру, Аллахабад, Индия.
Хира Лал
2 Доцент кафедры радиологии Института медицинских наук им. Санджая Ганди, Лакхнау, Индия.
1 Резидент, отделение внутренней медицины, Медицинский колледж Моти Лал Неру, Аллахабад, Индия.
2 Доцент кафедры радиологии, Институт медицинских наук им. Санджая Ганди, Лакхнау, Индия.
Автор, ответственный за переписку. ИМЯ, АДРЕС, ИДЕНТИФИКАТОР ЭЛЕКТРОННОЙ ПОЧТЫ АВТОРА-КОРРЕСПОНДЕНТА: д-р Пауруш Амбеш, резидент отделения внутренней медицины Медицинского колледжа Моти Лала Неру, Аллахабад-211001, Индия Электронная почта: moc.liamg@71hsuruapПоступила 1 июня 2015 г .; Изменения запрошены 15 июля 2015 г .; Принято 28 августа 2015 г.
Ключевые слова: КТ брюшной полости, жировая инфильтрация, мальабсорбция
Авторское право © 2015 Журнал клинических и диагностических исследований Эта статья цитируется в других статьях в PMC.Уважаемый господин,
Молодая женщина в возрасте 19 лет обратилась с основными жалобами на неприятный запах стула с учащенной частотой 3-4 раза в день в течение последних десяти лет. Стул был обильным, с трудом смывался и плавал в кастрюле. Диарея усиливалась от жирной пищи. В анамнезе она не могла развиваться в младенчестве, была госпитализирована один раз в возрасте 10 лет с диагнозом недостаточность поджелудочной железы. Были начаты добавки панкреатических ферментов. Ее диарея уменьшилась, но пациент был потерян для дальнейшего наблюдения.Во время текущего визита пациентка сообщила, что не принимала ферментные добавки последние 5 лет. Вместо этого она начала принимать лекарственные травы, но прекратила их употребление 2 года назад. В анамнезе не было желтухи / зуда / бледного стула / осмотических симптомов или каких-либо признаков, указывающих на панкреатит / рак поджелудочной железы / диабет с ранним началом. Физикальное обследование без особенностей. Клиническая биохимия и лабораторные исследования дали нормальные результаты. Жирность стула составляла 20 капель / hpf. Рентген бедра и колен в основном нормальный.
Компьютерная томография (КТ) брюшной полости выявила полное гомогенное замещение поджелудочной железы жиром [, и]. Величина ослабления (Av) -79,5 единиц Хаунсфилда (HU), характерная для жировой ткани, наблюдалась в области поджелудочной железы. Ни кальцификации, ни образования внутри поджелудочной железы не было видно. Протоки поджелудочной железы нормального калибра. Эндоскопическая ретроградная холангиопанкреатография показала нормальное состояние.
Компьютерная томография, показывающая полное замещение поджелудочной железы жиром
Компьютерная томография, показывающая значение ослабления -79.5 HU, характерный для жира в области поджелудочной железы
Контрастная КТ показывает полную атрофию поджелудочной железы
Липоматоз поджелудочной железы – очень редкое заболевание, которое проявляется жировой инфильтрацией или замещением поджелудочной железы. Жировое изменение может быть очаговым или полным. Синдром Швахмана-Даймонда, диагностическая возможность у нашего пациента, обычно связан с этим состоянием. Хотя этиология полностью не изучена, другие общие различия – пожилой возраст, сахарный диабет, панкреатит, муковисцидоз [1], ожирение, болезнь Кушинга и закупорка протока поджелудочной железы [2].Также предполагается вирусная инфекция [3,4]. Симптомы при поступлении могут быть разными. Во многом они зависят от степени жирового замещения. Незначительное фокальное замещение жира обычно протекает бессимптомно. Однако диарея и боль в животе – частые ранние симптомы. Симптомы мальабсорбции являются наиболее частыми. Нечасто может возникнуть местная непроходимость дуоденальной петли. Таким образом, клиницисты должны рассматривать тотальный липоматоз поджелудочной железы как возможный дифференциальный диагноз у пациента с мальабсорбцией.КТ брюшной полости может надежно исключить заболевание.
Примечания
Финансовые или другие конкурирующие интересы
Нет.
Ссылки
[1] Soyer P, Spelle L, Pelage JP, Dufresne AC, Rondeau Y, Gouhiri M, et al. Муковисцидоз у подростков и взрослых: жировая замена поджелудочной железы – оценка КТ и функциональная корреляция. Радиология. 1999; 210: 611–15. [PubMed] [Google Scholar] [2] Накамура М., Катада Н., Сакакибара А. огромная липоматозная псевдогипертрофия поджелудочной железы.Am J Gastroenterol. 1979; 72: 171–74. [PubMed] [Google Scholar] [3] Лин В.Ч., Чен Дж.Х., Линь С.Х., Шен В.С.. Быстро прогрессирующий липоматоз поджелудочной железы у молодого взрослого пациента с трансфузионно-зависимым миелодиспластическим синдромом. J Formos Med Assoc. 2007; 106: 676–79. [PubMed] [Google Scholar] [4] Ким К.Х., Ким С.Д., Рю Х.С. и др. Эндоскопические ретроградные панкреатографические данные липоматоза поджелудочной железы. J Korean Med Sci. 1999; 14: 578–81. [Бесплатная статья PMC] [PubMed] [Google Scholar]журналов по поджелудочной железе | Список проиндексированных статей
JOP – это рецензируемый журнал с открытым доступом, который два раза в месяц публикует рукописи по соответствующим темам, включая этиологию, эпидемиологию, профилактику, генетику, патофизиологию, диагностику, хирургическое и медицинское лечение заболеваний поджелудочной железы, включая рак, воспалительные заболевания, сахарный диабет, клиническую практику. панкреатология, внутренние болезни, клинические исследования, желудочно-кишечная хирургия, эндокринология, гепатология, лечение острого панкреатита, диабета, протоковой аденокарциномы поджелудочной железы и ее лечения, хронического панкреатита, нейроэндокринной опухоли, муковисцидоза и других врожденных заболеваний.
Представленные материалы включают оригинальные исследования, тематические исследования, нововведения в разработке программ, научные обзоры, теоретический дискурс и обзоры книг. Кроме того, Журнал поощряет представление ответственных предположений и комментариев. JOP. Журнал поджелудочной железы предоставляет актуальные обзоры и обновления, относящиеся к аномалиям поджелудочной железы и терапии, а также текущие аннотированные обзоры исследований, опубликованные в других местах, что делает журнал уникальным и ценным справочным ресурсом. Редакционная коллегия состоит из международных корифеев, которым поручено предоставлять читателям самую свежую информацию, которая будет иметь большое значение для всех, кто работает в области исследований поджелудочной железы.
The JOP. Journal of Pancreas следует процессу простого слепого рецензирования для проверки качества и ценности каждой полученной рукописи. Рецензирование осуществляется под эгидой членов редколлегии журнала. После первичной проверки качества каждая статья рецензируется сторонними экспертами под руководством назначенного редактора. Утверждение по крайней мере двух независимых рецензентов с последующим одобрением редактора является обязательным для принятия любой заявки.
Цитирование
Журнал индексируется: EBSCO, CNKI, ICMJE, THOMSON REUTERS ESCI (EMERGING SOURCES CITATION INDEX), COSMOS, BRITISH LIBRARY и University of Zurich – UZH
Связано с
Сеть сторонников панкреатита
Греческое общество печени поджелудочной железы и желчевыводящих путей
Белорусский панкреатический клуб
Заявление об открытом доступе
Это журнал с открытым доступом, который позволяет бесплатно получить весь контент для отдельного пользователя или любого учреждения.Пользователи могут читать, скачивать, копировать, распространять, распечатывать, искать или ссылаться на полные тексты статей или использовать их для любых других законных целей без предварительного разрешения издателя или автора при условии, что автор предоставлен должный кредит там, где это необходимо. Это соответствует определению открытого доступа BOAI.
Поджелудочная железа
Поджелудочная железа – это длинная плоская железа, расположенная в брюшной полости за желудком. Он производит несколько важных ферментов, которые попадают в тонкий кишечник и помогают пищеварению.Поджелудочная железа также содержит кластеры клеток, называемые островками. Клетки этих островков вырабатывают гормоны, такие как инсулин и глюкагон, которые помогают контролировать уровень глюкозы (типа сахара) в крови.
Связанные журналы поджелудочной железы
Поджелудочная железа, панкреатология, Журнал гепато-билиарно-панкреатических наук, Международный вестник гепатобилиарных и поджелудочных заболеваний
Панкреатит
Панкреатит – это воспаление поджелудочной железы. Поджелудочная железа – это длинный ровный орган, расположенный за животом в верхней части живота.Поджелудочная железа вырабатывает ферменты, которые помогают пищеварению, и гормоны, которые помогают управлять процессом обработки сахара (глюкозы) вашим организмом. Поджелудочная железа может протекать как острый панкреатит, так и хронический панкреатит.
Связанные журналы панкреатита
Панкреатология, Медицинский журнал Новой Англии, Журнал гепато-билиарно-панкреатических наук, Международная организация по гепатобилиарным и панкреатическим заболеваниям
Функция поджелудочной железы
Поджелудочная железа – это две железы, которые тесно перемешаны в один орган.Первый функциональный компонент – «экзокринный», а второй функциональный компонент – «эндокринный». Экзокринные »клетки, вырабатывающие ферменты, помогающие переваривать пищу, а эндокринная поджелудочная железа состоит из небольших островков клеток, называемых островками Лангерганса.
Связанные журналы функции поджелудочной железы
Поджелудочная железа, заболевания поджелудочной железы и терапия, панкреатология, гепатобилиарные заболевания и заболевания поджелудочной железы International
Острый панкреатит
Острый панкреатит – это внезапное кратковременное воспаление поджелудочной железы.Другой термин, используемый для обозначения острого панкреатита, – это острый некроз поджелудочной железы. Несмотря на высокий уровень лечения, это может привести к серьезным осложнениям или даже смерти. В тяжелых случаях острый панкреатит приводит к кровотечению в железе, серьезному повреждению тканей, инфекции и образованию кисты. Он также может нанести вред другим жизненно важным органам, таким как сердце, легкие и почки. Острый панкреатит диагностируется клинически, но иногда требуется компьютерная томография, полный анализ крови, функциональные тесты почек, визуализация и т. Д.
Связанные журналы острого панкреатита
Гастроэнтерология, эндоскопия желудочно-кишечного тракта, Американский журнал хирургии, панкреатологии, болезней органов пищеварения и печени
Хронический панкреатит
Хронический панкреатит – это постоянное воспаление поджелудочной железы, которое не излечивает и не улучшает, а изменяет нормальную структуру и функции органа.Обычно это наблюдается после приступа острого панкреатита. Еще одна серьезная причина – употребление алкоголя в больших количествах. Хронический панкреатит может проявляться как эпизоды сильного воспаления в поврежденной поджелудочной железе или как хроническое поражение с постоянной болью или нарушением всасывания. Диабет – частое осложнение, возникающее из-за хронического поражения поджелудочной железы, и требует лечения инсулином.
Связанные журналы хронического панкреатита
Гастроэнтерология, эндоскопия желудочно-кишечного тракта, Американский журнал хирургии, панкреатологии, болезней органов пищеварения и печени
Рак поджелудочной железы
Рак поджелудочной железы – злокачественное новообразование, происходящее из трансформированных клеток, возникающих в тканях, образующих поджелудочную железу.Рак поджелудочной железы (рак поджелудочной железы) в основном встречается у людей старше 60 лет. Если он диагностирован на ранней стадии, то операция по удалению рака дает некоторые шансы на излечение. В целом, чем более развит рак (чем больше он разрастался и распространился), тем меньше шансов, что лечение будет излечивающим. Как экзокринные, так и эндокринные клетки поджелудочной железы могут образовывать опухоли. Но опухоли, образованные экзокринными клетками, встречаются гораздо чаще. Клетки рака поджелудочной железы не погибают программно, а продолжают расти и делиться.
Связанные журналы рака поджелудочной железы
Гастроэнтерология, эндоскопия желудочно-кишечного тракта, Европейский журнал рака, панкреатологии, Американский журнал хирургии
Сахарный диабет
Сахарный диабет – это группа метаболических заболеваний, характеризующихся дефицитом гормона поджелудочной железы инсулина, который возникает в результате нарушения секреции или действия инсулина, либо того и другого. Сахарный диабет Диабет – это хроническое заболевание, а это означает, что, хотя его можно контролировать, оно длится всю жизнь.Существует три основных типа сахарного диабета: 1. СД 1 типа; 2. Тип 2 ДМ; 3. Гестационный диабет.
Связанные журналы сахарного диабета
Исследования и клиническая практика диабета, метаболизм, гастроэнтерология, панкреатология
Хирургия поджелудочной железы
Хирургия поджелудочной железы – сложная процедура и выполняется, когда это единственный вариант, который может привести к продолжительному выживанию при раке поджелудочной железы и, в некоторых случаях, возможно, имеет потенциальный шанс на излечение.Применяется для лечения хронического панкреатита и других, менее распространенных доброкачественных заболеваний поджелудочной железы. Панкреатодуоденэктомия Уиппла – это операция, наиболее часто выполняемая при опухолях головки поджелудочной железы. Он включает удаление части желудка, всей двенадцатиперстной кишки, части тонкой кишки, головки поджелудочной железы, желчного протока и желчного пузыря, оставляя после себя основные кровеносные сосуды. Основная цель хирургии поджелудочной железы – снятие трудноизлечимых болей и декомпрессия соседних органов.
Связанные журналы хирургии поджелудочной железы
Гастроэнтерология, Эндоскопия желудочно-кишечного тракта, Американский журнал хирургии, Журнал детской хирургии, Панкреатология, Журнал хирургических исследований, Ланцет, Хирургия, Европейский журнал рака, заболеваний пищеварительной системы и печени, Европейский журнал противораковых добавок, Журнал гастроинтестинальной хирургии
Аутоиммунный панкреатит
Аутоиммунный панкреатит (АИП) – это недавно обнаруженный тип хронического панкреатита, который трудно отличить от карциномы поджелудочной железы.Установлено, что аутоиммунный панкреатит (АИП) поддается лечению кортикостероидами, особенно преднизоном. В настоящее время это считается формой гипер-IgG4-болезни. Существует две категории AIP: Тип 1 и Тип 2, каждая с разными клиническими профилями. Пациенты с AIP типа 1, как правило, были старше и имели высокую частоту рецидивов, но пациенты с AIP типа 2 не испытывали рецидивов и, как правило, были моложе. AIP не влияет на долгосрочную выживаемость.
Связанный журнал аутоиммунного панкреатита
Гастроэнтерология, эндоскопия желудочно-кишечного тракта, панкреатология, заболевания органов пищеварения и печени, клиническая гастроэнтерология и гепатология, Отчет по гастроэнтерологии, Американский журнал рентгенологии, Медицинский журнал Новой Англии
Псевдокиста поджелудочной железы
Псевдокиста поджелудочной железы – это заполненный жидкостью мешок в брюшной полости, который иногда также содержит ткани, ферменты и кровь из поджелудочной железы.Псевдокиста поджелудочной железы обычно возникает у пациентов с хроническим панкреатитом. Он также может возникать у людей с травмой поджелудочной железы или после травмы живота. Псевдокиста поджелудочной железы развивается, когда протоки поджелудочной железы повреждены воспалением, возникающим при панкреатите. В отличие от настоящих кист, псевдокисты выстланы не эпителием, а грануляционной тканью. Другие осложнения, возникающие из-за псевдокисты поджелудочной железы, включают инфекцию, кровотечение, непроходимость, разрыв, сдавление мочевыделительной системы, желчевыводящей системы и артериовенозной системы.
Связанный журнал псевдокисты поджелудочной железы
Эндоскопия желудочно-кишечного тракта, Гастроэнтерология, Американский журнал хирургии, Журнал детской хирургии, панкреатология
Трансплантация поджелудочной железы
Трансплантация поджелудочной железы – это передача здоровой поджелудочной железы от донора пациентам с диабетом. Поскольку поджелудочная железа является жизненно важным органом, родная поджелудочная железа пациента остается на месте, а пожертвованная поджелудочная железа помещается в другое место.Это делается потому, что в случае отторжения новой поджелудочной железы у пациента разовьется тяжелый диабет, и он не смог бы выжить без сохранившейся родной поджелудочной железы. Здоровая поджелудочная железа поступает от только что умершего донора или от человека с мертвым мозгом. В настоящее время трансплантация поджелудочной железы обычно проводится людям с тяжелым инсулинозависимым диабетом.
Связанные журналы трансплантации поджелудочной железы
Процедуры трансплантации, гастроэнтерология, панкреатология, The Lancet, Американский журнал хирургии, журнал хирургических исследований
Островоклеточная карцинома
Островоклеточная карцинома – это необычный рак эндокринной поджелудочной железы.На его долю приходится примерно 1,3% случаев рака поджелудочной железы. Это также известно как или несидиобластома. Опухоли из островковых клеток поджелудочной железы могут быть доброкачественными и злокачественными. Островковые клетки производят множество различных гормонов; большинство опухолей выделяют только один гормон, который вызывает определенные симптомы. Существуют различные типы островковых опухолей, такие как: гастриномы (синдром Золлингера-Эллисона), глюкагономы, инсулиномы. Опухоли островковых клеток поддаются лечению даже после метастазирования. Симптомы включают потливость, головную боль, голод, беспокойство, двоение в глазах или нечеткое зрение, учащенное сердцебиение, диарею, язвы в желудке и тонкой кишке, рвоту с кровью и т. Д.
Реализованные журналы островково-клеточной карциномы
Гастроэнтерология, Американский журнал хирургии, Ланцет, Патология человека, Американский медицинский журнал
Муковисцидоз
Муковисцидоз (МВ) – это аутосомно-рецессивное генетическое заболевание, поражающее легкие, поджелудочную железу, печень и кишечник. Его основная характеристика – нарушенный транспорт хлоридов и натрия через эпителий, что приводит к густым вязким секретам. Он также известен как муковисцидоз.Ненормальное дыхание – самый серьезный симптом, возникающий в результате частых инфекций легких. Муковисцидоз вызывается мутацией сдвига рамки считывания в гене белка трансмембранного регулятора проводимости (CFTR). Название муковисцидоз было дано из-за образования кисты в поджелудочной железе. Густая секреция слизи, возникающая из-за муковисцидоза, блокирует путь пищеварительных и эндокринных ферментов поджелудочной железы, вызывая полное повреждение поджелудочной железы.
Связанные журналы муковисцидоза
Журнал муковисцидоза, Журнал педиатрии, гастроэнтерологии, Ланцет, Журнал детской хирургии, Журнал аллергии и клинической иммунологии, Журнал трансплантации сердца и легких, Американский журнал хирургии, респираторной медицины, Американский журнал медицины
Патофизиология
Патофизиология или физиопатология – это соединение патологии с физиологией.Патология описывает состояния во время болезненного состояния, тогда как физиология – это дисциплина, которая описывает механизмы, действующие в организме. Патология описывает ненормальное состояние, тогда как патофизиология пытается объяснить физиологические процессы, из-за которых такое состояние развивается и прогрессирует. Другими словами, патофизиология определяет функциональные изменения, связанные с заболеванием или травмой.
Связанные журналы патофизиологии
Гастроэнтерология, панкреатология, биологическая психиатрия, журнал Американского колледжа кардиологии, патофизиология
Искусственная поджелудочная железа
Искусственная поджелудочная железа – это технология, разработанная, чтобы помочь людям с диабетом автоматически контролировать уровень глюкозы в крови, обеспечивая замену инсулина здоровой поджелудочной железы.Основная цель искусственной поджелудочной железы – обеспечить эффективную заместительную инсулиновую терапию, чтобы контроль уровня глюкозы в крови был нормальным и не было осложнений гипергликемии. Искусственная поджелудочная железа облегчает лечение инсулинозависимых. Эту систему носят как инсулиновую помпу и называют «искусственной поджелудочной железой», потому что она контролирует и регулирует уровень инсулина так же, как поджелудочная железа у людей без диабета.
Связанные журналы искусственной поджелудочной железы
Гастроэнтерология, панкреатология, Медицинский журнал Новой Англии, Американский журнал хирургии, исследований диабета и клинической практики, метаболизма
Кольцо поджелудочной железы
Кольцо поджелудочной железы – редкое заболевание, при котором часть ткани поджелудочной железы разрастается и окружает двенадцатиперстную кишку.Эта дополнительная ткань возникает из головки поджелудочной железы. Это вызывает сужение двенадцатиперстной кишки, блокируя поступление пищи в оставшуюся часть кишечника. Частота возникновения кольцевидной железы поджелудочной железы составляет 1 случай на 12–15 000 новорожденных. Обычно это происходит из-за аномального или экстраэмбриологического развития. Однако также были зарегистрированы некоторые случаи заболевания среди взрослых. Ранние признаки аномалии включают многоводие, низкий вес при рождении и непереносимость кормления сразу после рождения.
Связанные журналы кольцевидной железы поджелудочной железы
Журнал детской хирургии, Американский журнал хирургии, желудочно-кишечная эндоскопия, ультразвук в медицине и биологии, клиники и исследования в области гепатологии и гастроэнтерологии
Заболевания поджелудочной железы
Поджелудочная железа – это орган, который играет важную роль в пищеварении и производстве гормонов.Заболевания поджелудочной железы включают острый панкреатит, наследственный панкреатит и рак поджелудочной железы. В журнале собрана информация о заболеваниях поджелудочной железы, методах выявления, различных методах лечения и передовых методах лечения заболеваний поджелудочной железы.
Связанные журналы заболеваний поджелудочной железы
Pancreatic Disorders & Therapy, Journal of Hepato-Bili-Pancreatic Sciences, Международный журнал гепатобилиарных и панкреатических заболеваний, Журнал гастроэнтерологии, панкреатологии и заболеваний печени
Липоматоз поджелудочной железы | Еврорад
Липоматоз поджелудочной железы относится к жировому замещению нормальной поджелудочной железы и может быть частичным или полным [3].Он также известен как жировая инфильтрация, жировое замещение экзокринной поджелудочной железы, липоматозная псевдогипертрофия поджелудочной железы или стеатоз поджелудочной железы [4, 5, 7]. Этиопатогенез липоматоза поджелудочной железы до сих пор остается неизвестным [2]. Обычно это связано с пожилым возрастом, ожирением, диабетом, стероидной терапией, болезнью Кушинга, панкреатитом, гемахроматозом, недоеданием или врожденными аномалиями, такими как муковисцидоз или синдром Швахмана-Даймонда [1, 3, 5, 6].Пациенты с липоматозом поджелудочной железы могут протекать бессимптомно или иметь атипичную боль в животе или стеаторею.Клинические симптомы зависят от степени замещения жировой ткани [1].
Фокальный липоматоз – распространенное заболевание, не имеющее клинического значения. Это состояние может имитировать образование, похожее на массу. Жировое замещение может быть неоднородным, поэтому описаны четыре различных типа неравномерного липоматоза поджелудочной железы [6]:
Тип – 1A, характеризующийся жировым замещением головки.
Тип – 1В характеризуется жировым замещением головы, шеи и тела.
Тип – 2А, характеризующийся жировым замещением головки и крючковидным отростком.
Тип – 2B, характеризующийся почти полным замещением поджелудочной железы, за исключением перибилиарной области.
Тем не менее, полный липоматоз поджелудочной железы встречается редко и может быть связан с врожденными синдромами или обструкцией протока поджелудочной железы. Кроме того, крайняя степень жировой инфильтрации может вызвать серьезную внешнесекреторную недостаточность поджелудочной железы.
УЗИ брюшной полости показывает гиперэхогенную поджелудочную железу, которую трудно отличить от окружающей ткани.КТ и МРТ особенно полезны при оценке липоматоза поджелудочной железы, а также при обнаружении таких причин, как обструктивные камни или новообразования [5]. Оба метода показывают, что паренхима поджелудочной железы заменяется обильной жировой тканью и не может быть идентифицирована [3]. Наличие вирсунговского поведения является ключевым для диагностики, поэтому последовательности МРТ-холангиографии имеют важное значение [3, 6].
Дифференциальный диагноз полного липоматоза включает агенезию дорсальной части поджелудочной железы.Однако в случае агенезии дорсальной части поджелудочной железы шейка, тело и хвост поджелудочной железы, проток Санторини и малый сосочек двенадцатиперстной кишки отсутствуют. Более того, при агенезии дорсальной части поджелудочной железы ложе поджелудочной железы часто заполняется желудком или тонкой кишкой (признаки зависимого желудка или зависимого кишечника) [7].
Всего поджелудочной железы Липоматоз, обнаруженный на компьютерной томографии
История болезни Открытый доступ
Пропущенная причина синдрома мальабсорбции: тотальная поджелудочная железа Липоматоз, обнаруженный на компьютерной томографии
Гурприт Сингх Сандху 1 , Анмол Бхатия 2 * , Ракеш Кочхар 2
1 Отделения лучевой диагностики и визуализации, Институт последипломного медицинского образования и исследований, Индия.
2 Отделение гастроэнтерологии, Институт последипломного медицинского образования и исследований, Индия.
Поступила: 24.10.2016 г .; Принята в печать: 12 декабря 2016 г .; Опубликовано: 30 января 2017 г.
Образец цитирования: Sandhu GS, Bhatia A, Kochhar R (2017) Пропущенная причина синдрома мальабсорбции: тотальный липоматоз поджелудочной железы, обнаруженный на компьютерной томографии.Гастроэнтерол Панкреатол Расстройство печени 4 (1): 1-2. DOI: http: //dx.doi. org / 10.15226 / 2374-815X / 4/1/00183
Аннотация
Очаговая жировая замена – частая находка в поджелудочной железе и может быть связано с возрастом. Однако полное жировое замещение поджелудочной железы необычное заболевание, известное как липоматоз поджелудочной железы. Там дефицит экзокринных ферментов поджелудочной железы, приводящий к вторичным мальабсорбция у пациента с липоматозом поджелудочной железы. Мы представляем случай липоматоза поджелудочной железы на фоне хронического протока поджелудочной железы обструкция камнями, что привело к мальабсорбции, которая была обнаружена по компьютерной томографии.Ключевые слова: Липоматоз поджелудочной железы; Компьютерная томография; Нарушение всасывания
Введение
Панкреатический липоматоз поджелудочной железы характеризуется жировой ткань, замещающая ацинарные клетки поджелудочной железы, хотя поджелудочная железа протоковые и островковые клетки сохранены [1-4]. Мы представляем случай липоматоз поджелудочной железы, вторичный по отношению к хронической непроходимости протоков по исчислению у женщины, проходящей лечение от мальабсорбции, вероятно, из-за целиакии с точной этиологией, диагностированной после компьютерного томография (КТ).
История болезни
Липоматоз поджелудочной железы связан с различными клиническими проявлениями. проявления, одним из которых является мальабсорбция. Распознавание этого объекта с помощью КТ / МРТ важно, так что лечение с использованием добавок ферментов поджелудочной железы вместе с может быть инициирована модификация диеты. 43-летняя женщина обратилась с жалобами на стул, боли в животе, снижение аппетита, похудание с 6 месяцев без очевидной зависимости от приема пищи (пшеница продукты и т. д.) частоте стула.Физическое обследование выявлена легкая бледность при нормальном состоянии жизненно важных органов. Обычная лаборатория исследования выявили анемию (гемоглобин-9 г / дл) с слегка повысить щелочную фосфатазу (130 Ед / л). Анти-ткань уровень трансглутаминазы (Ttg) IgA был повышен (33 МЕ / л), что был повторен в нашей больнице и был пограничным (1,3 МЕ / л). В Антинуклеарные антитела (ANA) были положительными (++ до +++). Двенадцатиперстная кишка биопсия показала подозрение на мальабсорбцию и обозначается как Marsh 3a. УЗИ брюшной полости показало диффузно гиперэхогенная поджелудочная железа с очагами кальцификации (рис. 1А) с умеренно выступающими петлями тонкой кишки с утолщением отечная стенка и возможность энтерита сохранены.Пациент консервативно лечился на безглютеновой диете, однако не показать улучшения. КТ брюшной полости выявила ткань поджелудочной железы заменена жировой тканью с небольшим количеством внутрипротоковых массивные очаги кальцификации в области головы (рис. 1B-1C). Диагноз диффузного липоматоза поджелудочной железы.
Обсуждение
Липоматоз поджелудочной железы характеризуется наличием жировой ткани. замена ацинарных клеток поджелудочной железы, хотя есть сохранение панкреатических протоков и островковых клеток [1-4].Есть прибавка в весе размер и морфологически однородное увеличение поджелудочной железы и почти полное отсутствие экзокринной ткани поджелудочная железа [1-4].Часто встречается у пожилых людей, людей с ожирением и у некоторых пациенты с врожденными нарушениями, такими как муковисцидоз и Синдром Швахмана-Даймонда. Другие условия относятся к диффузная жировая замена поджелудочной железы включает стероидную терапию, Сахарный диабет, хронический панкреатит, синдром Кушинга, Гемохроматоз и недоедание [5,6].Ультразвуковая эхография имеет ограниченную роль и может вводить в заблуждение из-за вышележащих газ в петлях кишечника, затрудняющий оценку поджелудочная железа и ее жировая инфильтрация, которая связана с повышенная эхогенность поджелудочной железы, делающая ее дифференцированной трудно из-за нормально видимого забрюшинного жира [7]. Поджелудочной железы ткань, замещенная жиром, показывает отрицательное значение затухания при неулучшенной компьютерной томографии [8]. Химический сдвиг магнитно-резонансный
Рис. 1: [A-C] : Ультразвуковое изображение (A), показывающее диффузно-эхогенный поджелудочная железа (белая стрелка) с дискретным эхогенным очагом в области головы (Черная стрелка).КТ-изображения (B и C), показывающие полностью жировую замену поджелудочная железа (белые стрелки в B и C) с внутрипротоковой кальцификацией (черные стрелка в C).
визуализация (МРТ) имеет преимущество перед КТ в диагностике очаговое жировое замещение ткани поджелудочной железы. Существует характерная потеря сигнала, наблюдаемая в противофазе, T1-взвешенная градиент-эхо-изображение по сравнению с синфазным изображением, которое помогает в подтверждении наличия микроскопических липидов [9].Отмечен выраженный липоматоз поджелудочной железы с атрофией наблюдается у взрослых пациентов вторично по отношению к протоку поджелудочной железы обструкция камнями или карциномой [10].В этих случаях обструкция протока поджелудочной железы скорее стенозирована, чем расширена, и обычно имеет гладкую стену. Важные различия в случае стеноз протока поджелудочной железы включает дорсальную агенезию поджелудочной железы, хронический панкреатит и карцинома поджелудочной железы [10]. В нашем В этом случае хроническая непроходимость протока поджелудочной железы зубным камнем была единственный этиологический фактор, ответственный за тяжелую дегенерацию ткань поджелудочной железы. Мы обнаружили, что закупорка протока поджелудочной железы был стенозирован, а не расширен с полным замещением жировой ткани ткани поджелудочной железы.
Сводка
Липоматоз поджелудочной железы связан с различными клиническими проявлениями. проявления, одним из которых является мальабсорбция. Распознавание этого объекта с помощью КТ / МРТ важно, так что лечение с использованием добавок ферментов поджелудочной железы вместе с может быть начата диетическая модификация.
- Шарма Р., Арора М., Гупта П., Махаджан М., Пол Р., Шарма П. Ретроспективное исследование липоматоза поджелудочной железы и его связи с сахарным диабетом у населения в целом в Северной Индии.Клиническая медицина и диагностика. 2015; 5 (3): 35-38.
- Patel S, Bellon EM, Haaga J, Park CH. Жировая замена экзокринной поджелудочной железы. AJR Am J Roentgenol. 1980; 135 (4): 843-845.
- Ясуда М., Ниина Ю., Учида М., Фухимори Н., Накамура Т., Ооно Т. и др. Случай липоматозной псевдогипертрофии поджелудочной железы, диагностированный с помощью типичных изображений. JOP. 2010; 11 (4): 385-388.
- Smits MM, van Geenen EJ. Клиническое значение стеатоза поджелудочной железы. Нат Рев Гастроэнтерол Гепатол.2011; 8 (3): 169-177.
- Poddar U, Thapa BR, Sinha SK, Bhasin DK. Массивная стеаторея у ребенка из-за изолированной гипоплазии поджелудочной железы. Indian Pediatr. 2001; 38 (11): 1298-1300.
- Ким К. Х., Ким С. Д., Рю Х. С., Хён Дж. Х., Чунг Дж. П., Чунг Дж. Б. и др. Эндоскопические ретроградные панкреатографические данные липоматоза поджелудочной железы. J Korean Med Sci. 1999. 14 (5): 578–581.
- Ли Дж.С., Ким С.Х., Джун Д.В., Хан Дж.Х., Джанг Э.С., Пак Дж.Й. и др. Клинические последствия жировой ткани поджелудочной железы: взаимосвязь между жировой тканью поджелудочной железы и метаболическим синдромом.Мир Дж. Гастроэнтерол. 2009; 15 (15): 1869-1875.
- Мацумото С., Мори Х., Мияке Х., Такаки Х., Маэда Т., Ямада Ю. и др. Неравномерное жировое замещение поджелудочной железы: оценка с помощью КТ. Радиология. 1995; 194 (2): 453-458.
- Ким Х. Дж., Бьюн Дж. Х., Пак Ш., Шин Ю. М., Ким П. Н., Ха Х. К. и др. Очаговая жировая замена поджелудочной железы: полезность МРТ с химическим сдвигом. AJR Am J Roentgenol. 2007; 188 (2): 429-432.
- Накамура М., Катада Н., Сакакибара А., Окумура Н., Като Е., Такеичи М. и др.Огромная липоматозная псевдогипертрофия поджелудочной железы. Am J Gastroenterol. 1979; 72 (2): 171-174.
Липоматоз поджелудочной железы – структурный маркер у детей, не страдающих диабетом, с мутациями карбоксилэфирной липазы
Abstract
У пациентов с диабетом наблюдались как уменьшение объема поджелудочной железы, так и липоматоз. Однако лежащие в основе молекулярные и патологические механизмы плохо изучены, и предполагалось, что обе эти особенности вторичны по отношению к диабету.Мы недавно описали атрофию и липоматоз поджелудочной железы у пациентов с диабетом из двух норвежских семей с новым синдромом диабета и экзокринной дисфункцией поджелудочной железы, вызванной гетерозиготными мутациями карбоксилэфирной липазы ( CEL ). Чтобы изучить ранние патологические явления при этом синдроме, мы провели рентгенологические исследования поджелудочной железы у недиабетических носителей мутации с признаками экзокринной дисфункции. В исследовании серии случаев в специализированной больнице мы оценили 11 недиабетических детей и детей с положительными мутациями с дефицитом фекальной эластазы и 11 контрольных субъектов того же возраста и пола с помощью ультразвуковой и магнитно-резонансной томографии (МРТ) для оценки содержания жира в поджелудочной железе.Поджелудочная железа недиабетических носителей мутации показала повышенную отражательную способность на УЗИ и имела результаты МРТ, указывающие на липоматоз. По-видимому, носители гетерозиготной мутации CEL накапливают жир в своей поджелудочной железе до ожидаемого развития диабета. Наши результаты предполагают, что липоматоз поджелудочной железы отражает ранние события, вовлеченные в патогенез диабета и синдрома экзокринной дисфункции поджелудочной железы.
Поджелудочная железа состоит из ацинарных и протоковых клеток с островками Лангерганса, разбросанными в экзокринной ткани.β-клетки, которые играют центральную роль в развитии диабета, составляют большую часть островков (1). У пациентов с диабетом есть сообщения о патологических изменениях, затрагивающих не только островки, но и всю поджелудочную железу, таких как уменьшение объема поджелудочной железы (2–8) и липоматоз (жировая инфильтрация) поджелудочной железы (9,10). Липоматоз, о котором сообщалось в исследованиях аутопсии, был описан как очаговые внутрилобулярные или перилобулярные участки жирового замещения паренхимы поджелудочной железы (9,10). Уменьшение размера поджелудочной железы и липоматоз обсуждались как возможные вторичные явления, вовлеченные в атрофию и липоматоз, связанные с диабетом, из-за снижения инсулинотропного эффекта на ацинарные клетки (11-13).Однако лежащие в основе молекулярные и патофизиологические механизмы малоизвестны. Моногенные заболевания поджелудочной железы могут пролить свет на ранние патологические явления и дать возможность изучать субъектов до развития диабета.
Мы недавно описали атрофию и липоматоз поджелудочной железы у пациентов с диабетом из двух норвежских семей с новым синдромом диабета и экзокринной дисфункцией поджелудочной железы (MODY8; OMIM [Online Mendelian Inheritance in Man] № 609812), вызванными гетерозиготной карбоксилэфирной липазой (). CEL ) мутации (14).В этом отчете компьютерная томография поджелудочной железы была проведена у взрослых носителей мутации, и большинство изучаемых субъектов уже были диабетиками. Мы предположили, что выявленные морфологические аномалии поджелудочной железы, в частности липоматоз, могли развиться на ранней стадии заболевания. Эти изменения могли существовать еще до развития диабета у носителей мутации, о чем свидетельствуют предварительные данные о четырех взрослых недиабетических носителях мутации (14). Здесь мы провели более подробное радиологическое исследование.Дети, не страдающие диабетом, несущие мутацию CEL , были исследованы, поскольку их поджелудочная железа предположительно еще не была затронута инсулинопеническими эффектами диабета. Обнаружение раннего структурного маркера этого заболевания может дать представление о патогенетическом процессе и послужить альтернативой биохимическому маркеру фекальной эластазы, который может быть ненадежным в случаях умеренной дисфункции поджелудочной железы (15). Мы применили ультразвук и магнитно-резонансную томографию (МРТ), чтобы обеспечить безрадиационное радиологическое исследование поджелудочной железы.Мы включили трехточечную МРТ Диксона, которая является подходящим методом для демонстрации липоматоза в различных тканях, таких как печень и поджелудочная железа (16–18).
ДИЗАЙН И МЕТОДЫ ИССЛЕДОВАНИЯ
Областной комитет по этике исследований одобрил исследование. Мы получили письменное информированное согласие всех испытуемых или их родителей. Носители недиабетических мутаций были из двух ранее описанных семей с мутациями CEL (14) североевропейского происхождения и были отобраны из Норвежского реестра молодых людей с диабетом в зрелом возрасте.Чтобы выяснить, может ли липоматоз поджелудочной железы быть общим ранним структурным маркером заболевания, мы исследовали этих недиабетических носителей мутации в возрасте <20 лет. Мы использовали две контрольные группы: одну для радиологических исследований, а другую - для исследований глюкозы. Использовалась стадия Таннера 1–5 для полового созревания (P - количество волос на лобке; B - размер груди).
Для радиологических исследований было идентифицировано 13 носителей мутации моложе 20 лет. Двое испытуемых были моложе 5 лет и считались слишком молодыми для проведения МРТ без седации.Из 11 субъектов, доступных для текущих исследований, 19-летний мужчина был Таннером P5. Три девочки в возрасте 10, 11 и 12 лет были P1 и B2 без менархе. Все остальные предметы были препубертатными. Контрольную группу составили 11 здоровых людей того же пола и возраста, не страдающих диабетом или заболеванием поджелудочной железы, которые были отобраны среди родственников персонала нашей больницы. Один 14-летний мальчик был Таннером P3. Одна девочка в возрасте 12 лет была P1 и B2 без менархе.Все остальные предметы были препубертатными. Поскольку размер поджелудочной железы зависит от площади поверхности тела, мы также рассчитали индекс объема поджелудочной железы, где мы разделили предполагаемый объем поджелудочной железы на площадь поверхности тела (8).
Для исследований глюкозы мы извлекли контрольных субъектов из ранее опубликованной группы (14), состоящей из 11 (7 мужчин, 4 женщины) взрослых контрольных субъектов семьи (без CEL одноосновных делеций), потому что мы сочли это трудным для выполнения. внутривенные пробы на толерантность к глюкозе в контрольной группе в дополнение к радиологическим исследованиям.Ранее мы описали острый ответ инсулина на внутривенное введение глюкозы и уровни глюкозы из стандартного перорального теста на толерантность к глюкозе в объединенной группе молодых и взрослых носителей мутации по сравнению с контрольными субъектами из семьи (14). Теперь мы опишем результаты для детей-носителей мутации, которые проводили радиологические исследования, используя площадь под кривой оценки уровней С-пептида и инсулина. Из 11 детей-носителей мутации 8 вызвались измерить уровень глюкозы во время перорального теста на толерантность к глюкозе и измерить секрецию инсулина с помощью теста толерантности к глюкозе внутривенно: 0.5 г / кг массы тела, максимум 35 г, глюкозы вводили внутривенно в момент времени 0. Образцы крови для измерения инсулина отбирали на -10, -5, 0, 1, 3, 5 и 10 мин. Увеличивающаяся трапециевидная площадь в течение первых 10 минут теста рассчитывалась как мера секреции инсулина первой фазы (рассчитывалась как площадь под кривой для уровней инсулина выше базального уровня инсулина), и значения сравнивались с таковыми из субъекты семейного контроля (14).
Радиологические исследования.
Для ультразвуковых исследований УЗИ брюшной полости выполнялось с использованием датчика с изогнутой решеткой (9–4 МГц, ультразвуковая система Philips iU22; Сиэтл, Вашингтон).Все ультразвуковые исследования проводил один радиолог (I.S.H.). Радиолог не мог не знать о статусе пациента / контрольной группы, потому что субъекты обследовались как часть клинической процедуры. Сканирование пациентов проводилось в положении лежа на спине. Были измерены максимальные переднезадние и краниокаудальные размеры головки, тела и хвоста поджелудочной железы. Регистрировали структуру поджелудочной железы и отражательную способность по сравнению с печенью.
Магнитно-резонансные исследования проводились на приборе 1.5-T Siemens Magnetom Symphony с системой градиента 20 мТ / м под управлением Numaris 3.5 (Эрланген, Германия). Для клинической и анатомической оценки поджелудочной железы мы использовали стандартный абдоминальный протокол, который можно найти в онлайн-приложении 1 (доступно на http://dx.doi.org/10.2337/db06-0859). Объем поджелудочной железы оценивался с использованием трехмерных, насыщенных жиром, T1-взвешенных изображений (объемное интерполированное обследование с задержкой дыхания [VIBE]), на которых тот же рентгенолог (ISH) прослеживал контур поджелудочной железы на каждом срезе с учетом каждой обведенной области для представления объема 3.Толщина 5 мм. Для оценки объема поджелудочной железы складывались площади. Интенсивность сигналов головки и тела поджелудочной железы по сравнению с интенсивностью сигнала печени на VIBE была измерена в определяемых оператором областях интереса, чтобы избежать искажения анатомии. Для количественного определения содержания жира и воды в поджелудочной железе применялся трехточечный метод Диксона (19,20) (онлайн-приложение 1). Интенсивность сигнала поджелудочной железы измеряли в различных интересующих областях на изображениях жира и воды.Отношение жира к воде вычислялось на попиксельной основе путем деления рассчитанного сигнала на изображении жира на изображение воды. Для каждого пациента интенсивность сигнала измерялась в трех исследуемых областях как в теле, так и в головке поджелудочной железы. Среднее значение из каждого региона использовалось для статистических расчетов. Анализ изображений выполнялся на рабочей станции Advantage Windows от General Electric (Милуоки, Висконсин) и в программе nICE для Windows от NordicIceMedical (Берген, Норвегия).
Определения и статистические методы.
Мы использовали термин липоматоз для описания любого жира в паренхиме поджелудочной железы, выявленного радиологическими исследованиями, потому что эти методы не могут отличить адипоциты внутри экзокринной ткани или замещающие их внутриклеточный жир (стеатоз) в экзокринных клетках поджелудочной железы. Различия между испытуемыми и контрольными субъектами по демографическим характеристикам; физиологические значения глюкозы, инсулина и С-пептида инсулина; размеры поджелудочной железы и отношения интенсивности сигналов были проанализированы с использованием теста Стьюдента t для независимых групп, предполагая неравную дисперсию.Был выбран уровень значимости 5%. Все данные были проанализированы с использованием статистического программного обеспечения Stata 8.0 (Stata, College Station, TX).
РЕЗУЛЬТАТЫ
Клиническая характеристика испытуемых.
Общие демографические и клинические характеристики для 11 случаев и 11 субъектов радиологического контроля приведены в таблице 1 с баллами z для ИМТ (21) и веса (22). Все 11 носителей мутации имели дефицит эластазы в кале, что указывало на экзокринную дисфункцию поджелудочной железы. Среди носителей мутации двое субъектов имели нарушение толерантности к глюкозе по критериям Всемирной организации здравоохранения, а шесть субъектов имели нормальную толерантность к глюкозе.Для трех предположительно здоровых носителей мутации информация о толерантности к глюкозе отсутствовала. Уровни A1C, глюкозы натощак и C-пептида находились в недиабетическом диапазоне (таблица 1). Результаты внутривенных и пероральных тестов толерантности к глюкозе показаны на фиг. 1.
Фиг. 1.Физиологические исследования носителей мутации CEL по сравнению с контрольными членами семьи. A : Значительно сниженный инсулиновый ответ первой фазы во время внутривенного тестирования толерантности к глюкозе, основанный на оценке площади под кривой (AUC) для уровней инсулина выше базального уровня инсулина. B : Соответствующая площадь под кривой значений для C-пептидов во время внутривенного теста на толерантность к глюкозе. C : Уровни глюкозы натощак (0 часов) и 120 минут (2 часа) во время перорального тестирования толерантности к глюкозе. * Значимая разница ( P <0,05).
ТАБЛИЦА 1Демографические и клинические характеристики
Ультразвуковые и МРТ исследования.
Поджелудочная железа у носителей мутации имела повышенную отражательную способность и неоднородную текстуру на УЗИ (рис.2). Ни УЗИ, ни МРТ не выявили никаких признаков псевдокист, перипанкреатического отека, кальцификатов или расширенных протоков в поджелудочной железе носителей мутации или контрольных субъектов (рис. 2 и рис. 3 A и B ). УЗИ брюшной полости показало уменьшение переднезаднего и краниокаудального диаметров поджелудочной железы у носителей мутации (таблица 2). Объем поджелудочной железы, оцененный на МРТ, был значительно меньше среди носителей мутации ( P = 0,021), но индекс объема поджелудочной железы (т.(объем поджелудочной железы с поправкой на площадь поверхности тела) существенно не отличался от контрольных субъектов ( P = 0,19) (таблица 2). Используя стандартные Т1-взвешенные, насыщенные жиром изображения МРТ (VIBE), мы обнаружили, что поджелудочная железа была гипоинтенсивной по сравнению с печенью у носителей мутации, но слегка гиперинтенсивной или изоинтенсивной по сравнению с печенью у контрольных субъектов (таблица 2 и рис.3 A и B ). Отношение жира к воде (серия Диксона) значительно изменилось ( P <0.0001) у носителей мутации, что указывает на липоматоз поджелудочной железы (таблица 2, фиг. 3 C , D и фиг. 4).
РИС. 2.УЗИ брюшной полости поджелудочной железы у репрезентативных субъектов. A и B : поджелудочная железа контрольного субъекта ( A ) и носитель мутации ( B ) с неоднородной текстурой и повышенной отражательной способностью по сравнению с печенью. Стрелками обозначены границы поджелудочной железы. L, печень.
РИС. 3.МРТ-изображения области поджелудочной железы в репрезентативном контроле и носитель мутации. A и B : изображения VIBE, демонстрирующие, что поджелудочная железа изоинтенсивна относительно печени у контрольного субъекта ( A ), тогда как она гипоинтенсивна относительно печени у носителя мутации ( B ). C и D : изображения жира и воды (Dixon) у контрольного субъекта ( C ) по сравнению с носителем мутации ( D ), демонстрирующие повышенную интенсивность сигнала на жирном изображении носителя мутации , что указывает на липоматоз.Стрелки обводят границы поджелудочной железы. К – почка; L, печень; S, желудок.
РИС. 4.отношения жира к воде при интенсивностях МРТ у каждого из контрольных субъектов и носителей мутации. Из-за артефактов движения значения были доступны только для восьми контрольных субъектов и девяти испытуемых. Для каждого субъекта это соотношение представляет собой среднее значение медианы значений интересующей области в головке и теле поджелудочной железы. Разница между контрольными субъектами и носителями мутации была высокозначимой ( P <0.0001).
ТАБЛИЦА 2Результаты УЗИ и магнитного резонанса в поджелудочной железе носителей недиабетических мутаций и контрольных субъектов
ОБСУЖДЕНИЕ
При радиологическом обследовании мы обнаружили структурные изменения, свидетельствующие о накоплении жира в поджелудочной железе у всех обследованных детей без диабета с мутациями в ген CEL . Это расширяет наши предыдущие наблюдения за липоматозом при заболевании, опосредованном CEL , на всех исследованных носителей мутации> 5 лет.Ультразвук и МРТ поджелудочной железы, по-видимому, предоставляют неинвазивный диагностический вариант для оценки структурных изменений поджелудочной железы при заболевании CEL . Это может иметь значение для фенотипического установления носителей мутации CEL в генетических исследованиях и для исследования субъектов с сопутствующими причинами дефицита фекальной эластазы (например, целиакия).
УЗИ брюшной полости показало повышенную отражательную способность поджелудочной железы, что указывает на фиброз или липоматоз паренхимы поджелудочной железы (23).Метод Диксона на основе МРТ убедительно показал, что липоматоз действительно был причиной гиперотражательной способности, продемонстрированной на УЗИ. Было показано, что трехточечный метод Диксона обладает высокой воспроизводимостью и точностью для оценки истинного соотношения объема жира (19,24). Этот метод полезен для количественного определения жира в безжировых тканях, таких как печень (17), скелетные мышцы и поджелудочная железа (18). Дополнительное независимое подтверждение липоматоза исходит из T1-взвешенных, насыщенных жиром изображений МРТ (VIBE), которые продемонстрировали измененную интенсивность сигнала с гипоинтенсивной панкреатической железой по сравнению с печенью у носителей мутации.На изображениях, насыщенных жиром, жировая ткань обычно выглядит гипоинтенсивной, и правдоподобным объяснением гипоинтенсивности поджелудочной железы является повышенное содержание жира. Кроме того, другие отчеты показали, что интенсивность сигнала поджелудочной железы, меньшая, чем у печени, на Т1-взвешенных, насыщенных жирами МРТ-изображениях, сильно коррелирует с заболеванием поджелудочной железы (25), подтверждая мнение о том, что это патологический результат у наших пациентов.
И УЗИ, и МРТ продемонстрировали значительное уменьшение размера поджелудочной железы у носителей мутации.Однако мы обнаружили, что объемы поджелудочной железы с поправкой на площадь поверхности тела не были существенно изменены у носителей мутации. Однако наблюдалась тенденция к снижению показателей объема поджелудочной железы, и необходимо более мощное исследование, чтобы выяснить, является ли уменьшение размера поджелудочной железы ранним событием в процессе болезни, а не только вторичным по отношению к диабету. С помощью компьютерной томографии мы показали значительное снижение индексов объема поджелудочной железы у взрослых носителей диабетической мутации, но не у четырех недиабетических носителей мутации (14).
Липоматоз поджелудочной железы, по-видимому, предшествует развитию диабета у субъектов с четко определенным молекулярным дефектом и, по-видимому, является ранним структурным маркером экзокринного заболевания поджелудочной железы у носителей мутации CEL . У испытуемых не было избыточного веса, что исключает ожирение как причину липоматоза поджелудочной железы (9). У недиабетических детей с мутациями CEL была снижена секреция инсулина в первой фазе, хотя чувствительность к инсулину формально не оценивалась с помощью гиперинсулинемико-эугликемического зажима.Контрольные субъекты не страдали ожирением, а были старше, что могло объяснить повышенную секрецию инсулина (26).
Примечательно, что липоматоз поджелудочной железы также наблюдался при других моногенных состояниях с первичной экзокринной дисфункцией поджелудочной железы, а именно при муковисцидозе (27), синдроме Швахмана-Даймонда (27) и синдроме Йохансона-Близзарда (27). Муковисцидоз связан с диабетом (28,29), и есть сообщения о случаях, документирующих диабет при синдроме Швахмана-Даймонда (30) и синдроме Йохансона-Близзарда (31), что дает дополнительные доказательства потенциальной роли липоматоза в β- клеточная дисфункция.Липоматоз был описан как смешанная жировая ткань с экзокринной тканью как при муковисцидозе (32), так и при синдроме Швахмана-Даймонда (33), а также при распространенных формах диабета (9,10). Таким образом, возможно, что липоматоз у носителей мутации CEL представляет собой замену экзокринной ткани адипоцитами, а не внутриклеточный ацинарный стеатоз. Как такая внематочная жировая ткань может повлиять на β-клетки и их функции – важные вопросы, на которые необходимо ответить в будущем.
В заключение мы обнаружили, что липоматоз поджелудочной железы является структурным маркером у недиабетических субъектов с мутациями в гене CEL . Липоматоз паренхимы поджелудочной железы у носителей мутации CEL может отражать процесс на ранних стадиях нового диабета и синдрома внешнесекреторной дисфункции поджелудочной железы MODY8.
Благодарности
Университетская больница Хаукеланда, Innovest, Helse Vest и Университет Бергена финансово поддержали это исследование.
Сноски
Дополнительную информацию можно найти в онлайн-приложении по адресу http://dx.doi.org/10.2337/db06-0859.
Расходы на публикацию этой статьи были частично покрыты за счет оплаты страницы. Поэтому данная статья должна быть помечена как «реклама» в соответствии с 18 U.S.C. Раздел 1734 исключительно для указания этого факта.
- Получено 23 июня 2006 г.
- Принято 26 октября 2006 г.
ССЫЛКИ
- ↵
Cabrera O, Berman DM, Kenyon NS, Ricordi C, Berggren PO, Cyicedo Acture: The unique островков поджелудочной железы человека имеет значение для функции островковых клеток.Proc Natl Acad Sci U S A 103 : 2334 –2339,2006
- ↵
Fonseca V, Berger LA, Beckett AG, Dandona P: Размер поджелудочной железы при сахарном диабете: исследование, основанное на ультразвуковом исследовании. Br Med J ( Clin Res Ed ) 291 : 1240 –1241,1985
Алзаид А., Айдян О., Наваз С. Размер поджелудочной железы при сахарном диабете. Диабет Мед 10 : 759 –763,1993
Наканиши К., Кобаяси Т., Мияшита Х, Окубо М., Сугимото Т., Мурасе Т., Хашимото М., Фукути С., Косака К. Дуктограммы экзокринной функции поджелудочной железы при инсулинозависимом сахарном диабете.Am J Gastroenterol 89 : 762 –766,1994
Chiarelli F, Verrotti A, Altobelli E, Blasetti A, Morgese G: Размер поджелудочной железы у детей и подростков с диабетом I типа. Уход за диабетом 18 : 1505 –1506,1995
d’Annunzio G, Chiara A, Lorini R: Уменьшение размера поджелудочной железы и внешнесекреторная недостаточность у детей с диабетом 1 типа (Комментарий). Уход за диабетом 19 : 777 –778,1996
Альтобелли Э, Блазетти А, Верротти А, Ди Джандоменико V, Бономо Л., Кьярелли F: Размер поджелудочной железы у детей и подростков с диабетом типа I (инсулинозависимый).J Clin Ультразвук 26 год : 391 –395,1998
- ↵
Года К., Сасаки Е., Нагата К., Фукаи М., Осава Н., Хахафуса Т.: Объем поджелудочной железы при сахарном диабете 1 и 2 типа. Акта Диабетол 38 : 145 –149,2001
- ↵
Уолтерс М.Н.: Жировая атрофия экзокринной части поджелудочной железы. J Pathol Bacteriol 92 : 547 –557,1966
- ↵
Stamm BH: Частота и диагностическая значимость незначительных патологических изменений в поджелудочной железе у взрослых при аутопсии: систематическое исследование 112 аутопсий у пациентов без известного заболевания поджелудочной железы.Хум Патол 15 : 677 –683,1984
- ↵
Хендерсон Дж. Р.: Почему островки Лангерганса? Ланцет 2 : 469 –470,1969
Williams JA, Goldfine ID: ось инсулин-панкреатический ацинар. Сахарный диабет 34 : 980 –986,1985
- ↵
Korc M, Owerbach D, Quinto C, Rutter WJ: Взаимодействие панкреатических островков и ацинарных клеток: уровни матричной РНК амилазы определяются инсулином. Наука 213 : 351 –353,1981
- ↵
Редер Х., Йоханссон С., Холм П.И., Хальдорсен И.С., Мас Э, Сбарра В., Нермоен I, Эйде С.А., Гревле Л., Бьорхауг Л., Саген СП, Акснес Л., Сёвик О., Lombardo D, Molven A, Njølstad PR: Мутации в CEL VNTR вызывают синдром диабета и экзокринную дисфункцию поджелудочной железы.Нат Жене 38 : 54 –62,2006
- ↵
Lankisch PG: Теперь, когда фекальная эластаза доступна в Соединенных Штатах, должны ли врачи начать ее использовать? Curr Gastroenterol Rep 6 : 126 –131,2004
- ↵
Ли Дж. К., Диксон В. Т., Линг Д., Левитт Р. Г., Мерфи В. А. Младший: Жировая инфильтрация печени: демонстрация методом протонной спектроскопии. Предварительные наблюдения. Радиология 153 : 195 –201,1984
- ↵
Zhang X, Tengowski M, Fasulo L, Botts S, Suddarth SA, Johnson GA: Измерение соотношения жир / вода в печени крысы с помощью трехмерной трехточечной МРТ Dixon.Магн Резон Мед 51 : 697 –702,2004
- ↵
Кованликая А., Миттельман С.Д., Уорд А, Геффнер М.Е., Дори Ф., Гилсанц В. Количественное определение ожирения и жира в мышечной ткани с использованием трехточечной МРТ-визуализации Диксона. Педиатр Радиол 35 год : 601 –607,2005
- ↵
Glover GH, Schneider E: Трехточечный метод Диксона для истинного разложения воды / жира с коррекцией неоднородности B0. Магн Резон Мед 18 : 371 –383,1991
- ↵
Dixon WT: Простая спектроскопическая визуализация протонов.Радиология 153 : 189 –194,1984
- ↵
Karlberg J, Luo ZC, Albertsson-Wikland K: Контрольные значения индекса массы тела (среднее и стандартное отклонение) для шведских детей. Acta Paediatr 90 : 1427 –1434,2001
- ↵
Knudtzon J, Waaler PE, Skjaerven R, Solberg LK, Steen J: Новые норвежские процентные диаграммы роста, веса и окружности головы для возрастных групп 0–17 лет. Тидсскр Нор Лаэгефорен 108 : 2125 –2135,1988 [статья на норвежском языке]
- ↵
Meire H, Dicks-Mireaux C: Поджелудочная железа у детей.В Абдоминальное и общее УЗИ. Vol. 2 , 2-е изд. Meire H, Cosgrove D, Dewbury K, Farrant P, Eds. Лондон, Черчилль Ливингстон, 2001 г. , п. 1191 –1208
- ↵
Кованликая А., Гуклу С., Десаи С., Бесерра Р., Гильсанц В. Количественное определение жира с использованием трехточечной техники Диксона: проверка in vitro. Acad Radiol 12 : 636 –639,2005
- ↵
Winston CB, Mitchell DG, Outwater EK, Ehrlich SM: интенсивность панкреатического сигнала на МРТ-изображениях с насыщением жира, взвешенных по T1: клиническая корреляция.J Магнитно-резонансная томография 5 : 267 –271,1995
- ↵
Kahn SE: Относительный вклад инсулинорезистентности и дисфункции бета-клеток в патофизиологию диабета 2 типа. Диабетология 46 : 3 –19,2003
- ↵
Nijs E, Callahan MJ, Taylor GA: Заболевания поджелудочной железы у детей: особенности визуализации. Педиатр Радиол 35 год : 358 –373,2005
- ↵
Lanng S, Hansen A, Thorsteinsson B, Nerup J, Koch C: Толерантность к глюкозе у пациентов с муковисцидозом: пятилетнее проспективное исследование.BMJ 311 : 655 –659,1995
- ↵
Lombardo F, De Luca F, Rosano M, Sferlazzas C, Lucanto C, Arrigo T, Messina MF, Crisafulli G, Wasniewska M, Valenzise M, Cucinotta D: Естественная история толерантности к глюкозе , функция бета-клеток и периферическая чувствительность к инсулину у пациентов с муковисцидозом и эугликемией натощак. Eur J Endocrinol 149 : 53 –59,2003
- ↵
Филиппи Л., Трончин М., Пеццати М., Чити Дж., Дани С., Вичи Г. Ф., Рубальтелли Ф. Ф.: Синдром Швахмана у недоношенного новорожденного, связанный с преходящим сахарным диабетом.J Педиатр Гастроэнтерол Нутр 34 : 219 –223,2002
- ↵
Нагашима К., Яги Х., Куруме Т.: случай синдрома Йохансона-Близзарда, осложненного сахарным диабетом. Clin Genet 43 год : 98 –100,1993
- ↵
Копито Л.Е., Швахман Х .: Поджелудочная железа при муковисцидозе: химический состав и сравнительная морфология. Педиатр Рес 10 : 742 –749,1976
- ↵
Швахман Х., Даймонд Л.К., Оски Ф.А., Хоу К.Т.: синдром недостаточности поджелудочной железы и дисфункции костного мозга.J Педиатр 65 : 645 –663,1964
Произошла ошибка при настройке вашего пользовательского файла cookie
Произошла ошибка при настройке вашего пользовательского файла cookieЭтот сайт использует файлы cookie для повышения производительности. Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера для приема файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно. Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie.Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались. Чтобы принять файлы cookie с этого сайта, нажмите кнопку «Назад» и примите файлы cookie.
- Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г., браузер автоматически забудет файл cookie.Чтобы исправить это, установите правильное время и дату на своем компьютере.
- Вы установили приложение, которое отслеживает или блокирует установку файлов cookie. Вы должны отключить приложение при входе в систему или проконсультироваться с системным администратором.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу.Чтобы предоставить доступ без файлов cookie потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файле cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в cookie-файлах может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта.Например, сайт не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Произошла ошибка при настройке вашего пользовательского файла cookie
Произошла ошибка при настройке вашего пользовательского файла cookieЭтот сайт использует файлы cookie для повышения производительности. Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера для приема файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно. Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie. Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались. Чтобы принять файлы cookie с этого сайта, нажмите кнопку «Назад» и примите файлы cookie.
- Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г., браузер автоматически забудет файл cookie. Чтобы исправить это, установите правильное время и дату на своем компьютере.
- Вы установили приложение, которое отслеживает или блокирует установку файлов cookie.Вы должны отключить приложение при входе в систему или проконсультироваться с системным администратором.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу. Чтобы предоставить доступ без файлов cookie потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файле cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в cookie-файлах может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта. Например, сайт не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.

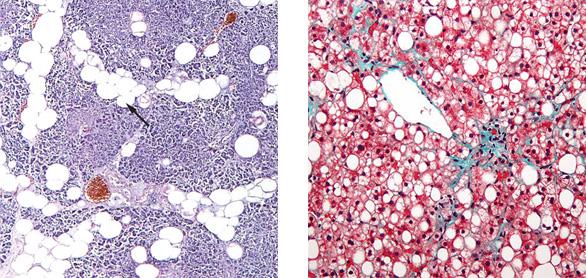

 Для патологии характерно появление множества жировых клеток, разрастающихся по мышечным волокнам. Какие-либо границы отсутствуют.
Для патологии характерно появление множества жировых клеток, разрастающихся по мышечным волокнам. Какие-либо границы отсутствуют.
 д.
д. Липомы (жировые образования) возникают на паренхиме железы, если ее погибшие клетки замещаются жировой тканью.
Липомы (жировые образования) возникают на паренхиме железы, если ее погибшие клетки замещаются жировой тканью.
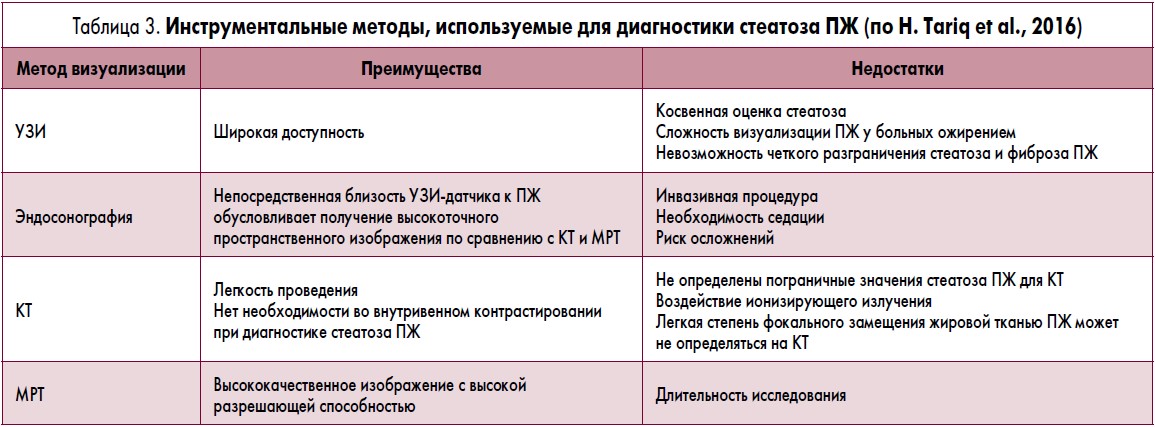
 Под запретом простые углеводы (сахар, сладости, сладкие фрукты). При истощении организма питание (специальные эмульсии) вводят с помощью капельниц.
Под запретом простые углеводы (сахар, сладости, сладкие фрукты). При истощении организма питание (специальные эмульсии) вводят с помощью капельниц. Проводится резекция железы. Масштабы хирургической операции зависят от объемов поражения органа.
Проводится резекция железы. Масштабы хирургической операции зависят от объемов поражения органа.

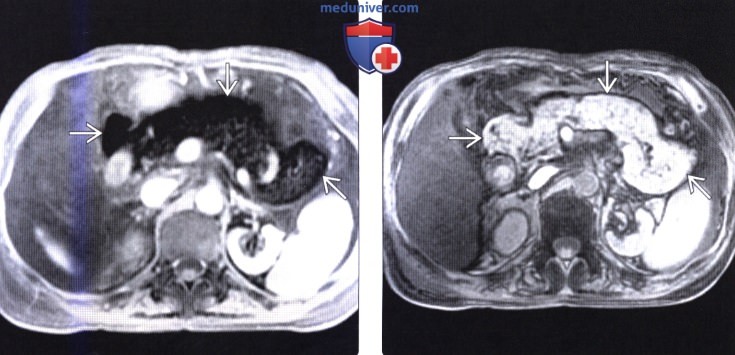 Присутствуют серьёзные нарушения в работе органа.
Присутствуют серьёзные нарушения в работе органа.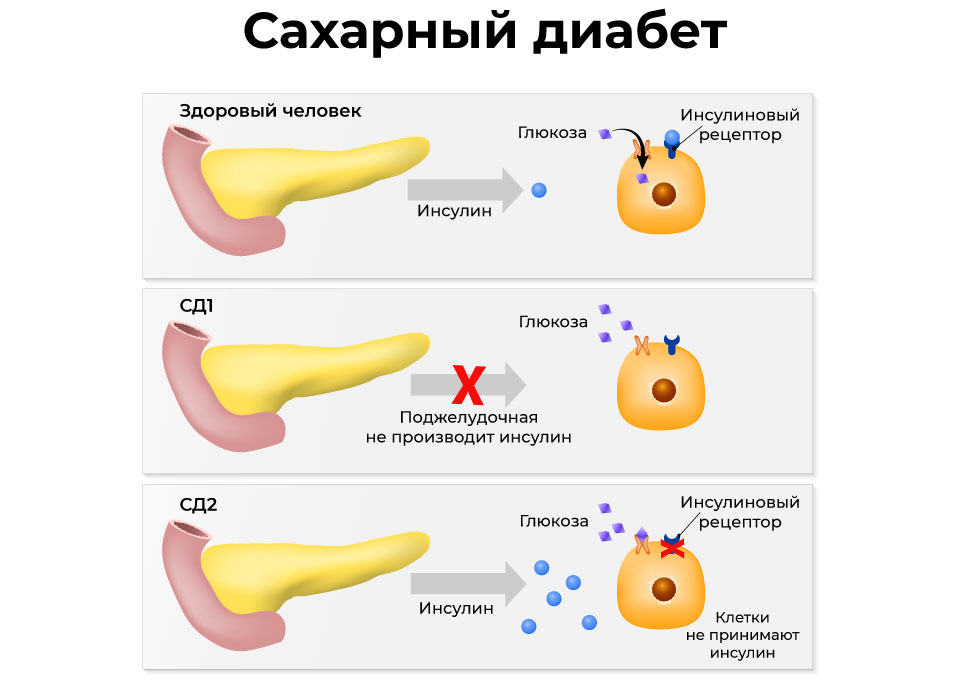 Процедура позволяет подтвердить диагноз или опровергнуть.
Процедура позволяет подтвердить диагноз или опровергнуть. Также она позволит уменьшить вес и облегчить состояние пациента.
Также она позволит уменьшить вес и облегчить состояние пациента.