Луковица дпк гиперемирована: Болезни органов пищеварения. Прошу Вас подсказать, к какому врачу необходимо обр
Луковица двенадцатиперстной кишки: лечение заболеваний
На такой участок пищеварительного тракта, как луковица двенадцатиперстной кишки, возложена особая функция.
Она находится в начале органа, регулирующего поступление пищевого комка из желудка в кишечник. По своей форме эта луковица напоминает небольшую сферу.
В некоторых случаях она подвергается патологическим изменениям: дивертикулу, воспалению и деформации.
Лечебная терапия при дивертикуле
Дивертикул или выпячивание стенки двенадцатиперстной кишки в основном проявляет себя на поздней стадии недуга.
Пациенты не сразу понимают, что их орган пищеварения, следующий за желудком, не в порядке, так как вначале заболевание почти не дает о себе знать.
Единственное, что может почувствовать человек, у которого недавно образовался дивертикул двенадцатиперстной кишки, – это ноющую боль в животе, возникающую периодически. Однако ей свойственно практически моментально исчезать.
Но заболевание, при котором появляется дивертикул двенадцатиперстной кишки, постепенно прогрессирует.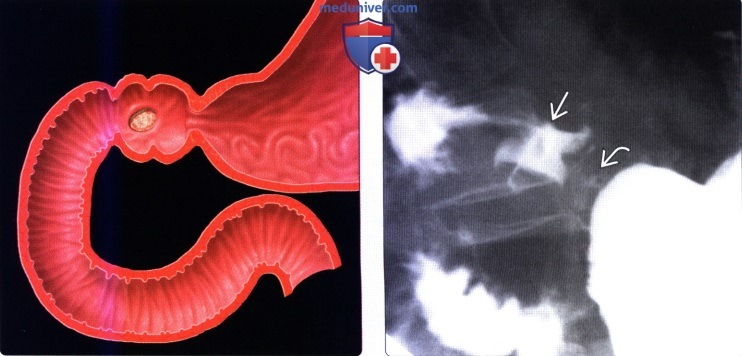
Выпяченный участок трубчатого органа может воспалиться, из-за чего появляются различные симптомы:
- обильное кровотечение из анального отверстия;
- появление в испражнениях сгустков крови;
- острая боль внизу живота;
- постоянные запоры или непрекращающаяся диарея.
Если в двенадцатиперстной кишке появился дивертикул, и его затронуло воспаление, то у заболевшего до 39 градусов подскочит температура тела.
Это болезненное состояние дополнят такие симптомы, как распухание живота, тошнота и постоянный выход скопившихся в кишечнике газов.
Чтобы эти проявления недуга перестали беспокоить, а дивертикул исчез, больному необходимо комплексное консервативное лечение.
Если дивертикул 12-перстной кишки вызвал появление осложнений, то больного кладут в больницу.
Лечение на дому возможно при отсутствии присоединившихся к основному заболеванию патологических процессов. Неделю больному придется сидеть на строгой диете, прописанной его лечащим врачом.
Она предполагает употребление продуктов, насыщенных клетчаткой и полезными минералами. Без такой диеты лечение двенадцатиперстной кишки не обходится, так как рацион направлен на нормализацию стула.
Чтобы устранить такие симптомы, как болезненные ощущения и дискомфорт в животе, врач назначает больному прием спазмолитиков.
Если дивертикул двенадцатиперстной кишки привел к серьезным проблемам со здоровьем, то для лечения обязательно используются антибиотики.
Они нужны, чтобы быстро прекратилось кровотечение, унялись боли и исчезли запоры. Есть вероятность, что лечение 12-перстной кишки, на которой появился дивертикул, будет хирургическим.
В этом случае пораженную зону трубчатого органа прочищают и удаляют посредством специального прибора.
Действия по лечению от воспаления
Заболевание, при котором происходит воспаление и поражение луковицы двенадцатиперстной кишки поверхностными дефектами, называется эрозивным бульбитом.
Для него характерны такие симптомы, как:
- болезненные ощущения в эпигастральной области, появляющиеся спустя полтора часа после выхода из-за стола и в ночное время;
- часто возникающая изжога;
- отрыжка, из-за которой во рту ощущается горький или кислый вкус, что связано с выбросом вверх содержимого желудка;
- запоры, не дающие сходить в туалет на протяжении нескольких дней.
Кроме того, воспаление луковицы 12-перстной кишки проявляется во рвоте и постоянном чувстве тошноты. То, чем больного вырвало, обычно имеет желтоватый оттенок, так как содержит желчь.
Вместе с этим при воспалении луковицы трубчатого органа ниже желудка беспокоят и такие симптомы, как повышенное газообразование и ощущение, что живот распирает.
Если луковица, которая находится между желудком и кишечником, воспалена и гиперемирована, то в зоне эпигастрия будут ощущаться сильные боли.
Они могут отдавать в область под левым ребром или распространяться на зону около пупка.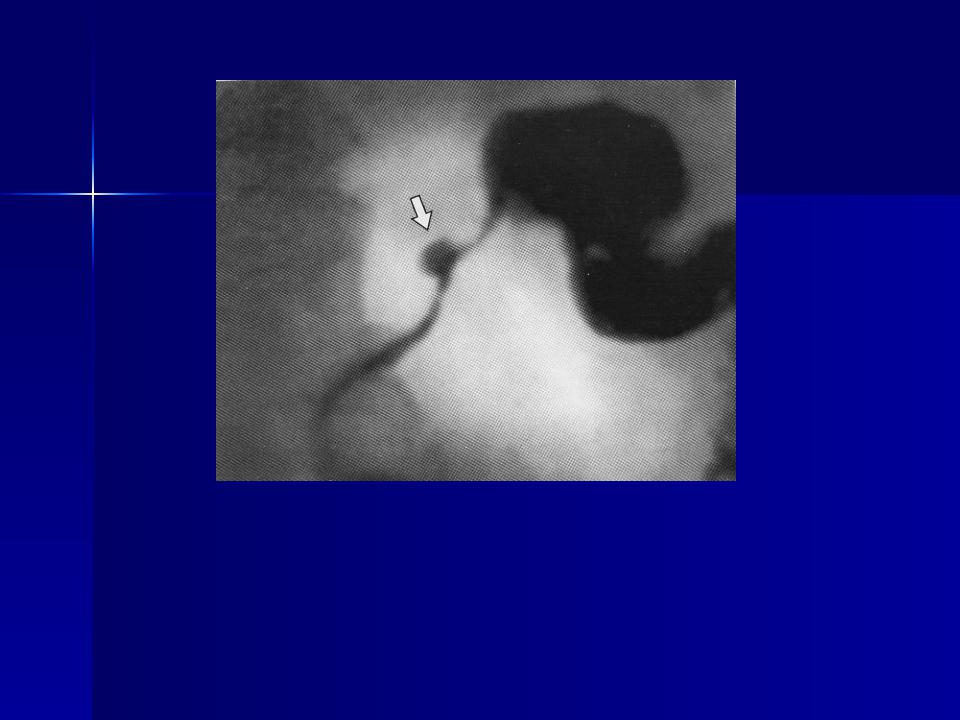 Чаще всего такие боли исчезают или стают менее выраженными после перекуса или приема молока.
Чаще всего такие боли исчезают или стают менее выраженными после перекуса или приема молока.
Также к уменьшению дискомфорта в животе, которым сопровождается воспаление луковицы, может привести рвота.
Рассматривая состояние самой двенадцатиперстной кишки, можно сказать, что при воспалении она отекает и наливается кровью.
Из-за того, что ее луковица гиперемирована, утолщаются складки слизистой оболочки этого трубчатого органа.
Все это – естественное последствие инфицирования системы пищеварения или ведения нездорового образа жизни.
Лечение пищеварительного органа, соединяющего желудок с кишечником, проводится с использованием нескольких медикаментозных средств.
Если двенадцатиперстная кишка гиперемирована, то придется лечиться антацидами, ингибиторами протонной помпы, антибиотиками и многими другими препаратами.
Например, антибиотики нужны для уничтожения бактерии Хеликобактер, из-за которой обычно и появляется эрозия луковицы 12-перстной кишки, а антациды – для защиты слизистой пищеварительных органов от воздействия соляной кислоты.
В купе с медикаментозной терапией можно проводить лечение народными средствами. Воспаление постепенно снимется, а эрозия затянется, если пользоваться настоем из коры дуба.
Для этого необходимо заварить чайную ложку сухого ингредиента 200 мл кипящей воды. Средство настаивается в течение 9 часов и принимается понемногу до каждого приема пищи.
Меры по устранению деформации
Деформация луковицы 12-перстной кишки появляется, когда на ее оболочке появляется эрозия или язва.
Орган пищеварения изменяется по своей форме в том месте, через которое еда переходит из желудка в кишечник.
Образовавшаяся на отделе двенадцатиперстной кишки эрозия влечет за собой ее воспаление и изменение нормальной щелочной среды на патологическую кислую.
Видео:
Постепенно, вследствие воздействия производимой кислоты, эрозия превращается в язву, которая оставляет на стенке 12-перстной кишки рубцы и вызывает ее деформацию.
О процессе, когда эрозия трансформируется в язву и изменяет форму органа пищеварения, говорят следующие симптомы:
- боль вверху живота, которая бывает и острой, и ноющей, и невыносимой;
- болезненные ощущения в спине и сердце, так как дискомфорт в зоне 12-перстной кишки может распространяться и на близлежащие органы;
- периодически возникающее чувство голода, которым заболевший человек может мучиться даже сразу еды;
- отрыжка, тошнота и рвота, всегда сопутствующие друг другу при патологиях органов пищеварения.
На фоне всего этого, если деформирована или гиперемирована двенадцатиперстная кишка, могут возникнуть и такие симптомы, как вздутие живота и постоянное отхождение газов.
Еще один тревожный сигнал о том, что началось воспаление органа пищеварения, а эрозия преобразуется в язву, – это ночные боли в животе.
Если больной игнорирует все выше описанные симптомы и не обращается за врачебной помощью, то немного погодя появляется рвота с примесью крови.
Чтобы устранить деформацию 12-перстной кишки и снять воспаление, проводится лечение средствами, снижающими производство соляной кислоты.
То есть больному потребуется принимать «Омепразол», «Де-Нол» и «Ранитидин». Если эрозия и воспаление возникли на фоне деятельности вредной бактерии Хеликобактер, то лечение не обойдется без использования «Метронидазола» или иного антибиотика.
Помимо него, врач назначит прием «Маалокса», покрывающего слизистую органов пищеварения защитной пленкой.
Чтобы медикаментозное лечение дало положительные результаты, необходимо внести коррективы в рацион и режим питания.
Назначаемая при деформации 12-перстной кишки диета предполагает абсолютный отказ от острого, жирного, соленого и горячего. Питаться потребуется 5 раз в сутки и только вареной и тщательно протертой едой.
Видео:
Итак, 12-перстная кишка может быть вовлечена в различные патологические процессы.
Если, судя по выше описанным симптомам, она гиперемирована, воспалена или выпечена, то нужно лечиться у гастроэнтеролога.
Чтобы устранить дивертикул или любой другой недуг, врач назначит принимать целый комплекс препаратов.
Понравилась статья? Поделитесь:
Страница не найдена |
Страница не найдена |404. Страница не найдена
Архив за месяц
ПнВтСрЧтПтСбВс
20212223242526
27282930
12
12
1
3031
12
15161718192021
25262728293031
123
45678910
12
17181920212223
31
2728293031
1
1234
567891011
12
891011121314
11121314151617
28293031
1234
12
12345
6789101112
567891011
12131415161718
19202122232425
3456789
17181920212223
24252627282930
12345
13141516171819
20212223242526
2728293031
15161718192021
22232425262728
2930
Архивы
Метки
Настройки
для слабовидящих
Первично-множественный метахронный рак пищевода и молочных желёз с аномальным расположением грудного отдела аорты
Куликов Е. П., Каминский Ю.Д., Карпов Д.В., Рязанцев М.Е., Виноградов И.Ю., Григорьев М.С.
П., Каминский Ю.Д., Карпов Д.В., Рязанцев М.Е., Виноградов И.Ю., Григорьев М.С.
ГОУ ВПО Рязанский государственный медицинский университет им. акад. И.П. Павлова, ГУЗ Рязанский областной клинический онкологический диспансер
Опубликовано: Журнал «Онкохирургия», 2012, том 4, №2.
Представлено уникальное клиническое наблюдение сочетания первично-множественного рака с поражением обеих молочных желёз и пищевода с аномалией расположения аорты. Тройная локализация опухолей встречается в 5-8%. Пороки развития системы дуги аорты составляют 1-3% от всех пороков развития сердца и крупных сосудов. Наличие обеих патологий у одного больного является казуистикой.
Ключевые слова: рак пищевода, аномальное расположение дуги аорты, хирургическое лечение, рак молочной железы.
Рак пищевода (РП) в России составляет 1,5% всех злокачественных новообразований и занимает 12 место в структуре онкозаболеваемости.
В 2007 году абсолютное число заболевших РП в России составило 7 153 (в 2006 году – 7 057), из них 77,6% мужчин. Индекс агрессивности (отношение смертности к заболеваемости) РП в 2007 году составил 90,2% [3].
Первично-множественные опухоли (ПМО) относятся к одной из наименее изученных проблем в современной онкологии.
Под первичной множественностью опухолей в настоящее время понимают независимое возникновение и развитие у одного больного двух или более новообpазований. При этом пораженными могут быть не только разные органы различных систем, но и парные (молочные железы, легкие и др.), а также мультицентрически один орган.
В структуре полинеоплазий преобладает сочетание двух опухолей. Случаи тройной локализации встречаются в 5-8% наблюдений [4]. В локализации возникновения второй и последующих опухолей существует определенная вероятность. Особенности роста и местного метастатического распространения злокачественных опухолей столь разнообразны и неожиданны, что отличить вторую первично-множественную опухоль от рецидива или метастаза с абсолютной точностью в практической работе удается далеко не всегда. Наличие у одного больного четырех, пяти, шести и более опухолей является редким и представляется казуистикой.
Наличие у одного больного четырех, пяти, шести и более опухолей является редким и представляется казуистикой.
Аномалии расположения крупных сосудов являются крайне редкой патологией. В большинстве наблюдений подобные аномалии протекают без клинической симптоматики, поэтому трудно достоверно оценить их частоту.
По результатам патологоанатомических вскрытий пороки развития системы дуги аорты составляют 1-3% от всех пороков развития сердца и крупных сосудов [1].
Представляем клиническое наблюдение сочетания ПМО с аномалией расположения аорты.
Б-ая С., 1954 г.р. (55 лет), обратилась в поликлинику Рязанского областного клинического онкологического диспансера (РОКОД) 06.05.2009 с жалобами на боли в эпигастрии, затруднение прохождения твердой пищи, похудание.
ФЭГДС (6.05.2009): пищевод проходим, слизистая оболочка умеренно отечна и гиперемирована. Начиная с 25 и до 32 см от передних резцов слизистая инфильтрирована, с дефектами. Биопсия. Кардия смыкается полностью. Желудок содержит умеренное количество мутной жидкости, расправляется воздухом хорошо. Складки умеренно выражены, извиты. Перистальтика прослеживается. Слизистая оболочка отечна, гиперемирована. Привратник проходим. Луковица ДПК не изменена. Слизистая постбульбарного отдела не изменена.
Биопсия. Кардия смыкается полностью. Желудок содержит умеренное количество мутной жидкости, расправляется воздухом хорошо. Складки умеренно выражены, извиты. Перистальтика прослеживается. Слизистая оболочка отечна, гиперемирована. Привратник проходим. Луковица ДПК не изменена. Слизистая постбульбарного отдела не изменена.
Гистологическое исследование биоптата № 11978/81 – плоскоклеточный рак пищевода.
Рентгеноскопия пищевода и желудка: акт глотания не нарушен. Пищевод проходим для жидкого сульфата бария, в средней трети (уровень ThVI) просвет неравномерно сужен на протяжении 5,5 см, с подрытыми контурами. Складки на этом уровне утолщены, местами обрываются. Ниже просвет пищевода не изменен. Рельеф сохранен. В желудке при тугом заполнении перистальтика активная. Эвакуация своевременная.
УЗИ органов брюшной полости: признаков отдаленного метастазирования по брюшной полости не выявлено.
Госпитализирована в 1 онкологическое отделение РОКОД 26. 05.2009 с диагнозом: рак средне-грудного отдела пищевода.
05.2009 с диагнозом: рак средне-грудного отдела пищевода.
Из анамнеза известно, что больная находилась на диспансерном наблюдении по поводу первично-множественного метахронного рака обеих молочных желез. Рак левой молочной железы T2N1M0, комплексное лечение в 1984-1986 гг. (предоперационная лучевая терапия + радикальная мастэктомия по Холстеду + ПХТ). Гистология № 4376-81: внутрипротоковый рак молочной железы с картиной лучевого патоморфоза, метастаз в 1 лимфатическом узле.
Рак правой молочной железы T2N0M0 в 2000 г. Хирургическое лечение (радикальная мастэктомия по Маддену). Гормонотерапия тамоксифеном в 2000-2004 гг. Гистология № 2447-60: рак молочной железы c нейроэндокринной дифференцировкой, гиперплазия лимфатических узлов.
Ближайшие родственники, со слов больной, онкологической патологией не страдали.
Компьютерная томография (10.06.2009): в легочной ткани с обеих сторон теней очагово-инфильтративного характера не выявлено. Ширина бронхов 1-3 порядка не изменена. Жидкости в плевральных полостях не выявлено. На уровне ThVIII определяется резкое сужение просвета пищевода с подрытыми контурами и утолщением стенок до 11 мм протяженностью 58 мм. Данных за увеличение внутригрудных лимфатических узлов не получено.
Ширина бронхов 1-3 порядка не изменена. Жидкости в плевральных полостях не выявлено. На уровне ThVIII определяется резкое сужение просвета пищевода с подрытыми контурами и утолщением стенок до 11 мм протяженностью 58 мм. Данных за увеличение внутригрудных лимфатических узлов не получено.
Эхокардиография (16.06.2009): фракция выброса левого желудочка 67%. Признаки уплотнения восходящего отдела аорты, кальциноз трикуспидального и аортального клапанов. Недостаточность митрального и аортального клапанов II-III степени.
При дообследовании отдаленных метастазов не обнаружено.
После предоперационной подготовки 24.06.2009 выполнена лапаротомия, диафрагмотомия по Савиных. При ревизии органов брюшной полости и средостения отдаленных метастазов не выявлено, в средне-грудном отделе пищевода обнаружена опухоль в виде язвы по задней и правой боковой стенкам, протяженностью около 6 см. Произведена мобилизация желудка и ДПК до пищевода с D2-лимфодиссекцией. Сформирован широкий желудочный стебель, перемещен в полость средостения. Контроль гемостаза. Брюшная полость дренирована в обоих подреберьях и послойно ушита. Торакотомия в IV межреберье справа. При ревизии выявлена анатомическая особенность: дуга аорты с плечеголовным стволом расположена в правой плевральной полости, перекрывая пищевод спереди на уровне границы верхней и средней трети грудного отдела. Под дугой аорты, выше уровня бифуркации трахеи, обнаружена язвенной формы опухоль по задней и правой боковой стенкам, протяженностью около 6 см, прорастающая адвентицию (рис. 1).
Сформирован широкий желудочный стебель, перемещен в полость средостения. Контроль гемостаза. Брюшная полость дренирована в обоих подреберьях и послойно ушита. Торакотомия в IV межреберье справа. При ревизии выявлена анатомическая особенность: дуга аорты с плечеголовным стволом расположена в правой плевральной полости, перекрывая пищевод спереди на уровне границы верхней и средней трети грудного отдела. Под дугой аорты, выше уровня бифуркации трахеи, обнаружена язвенной формы опухоль по задней и правой боковой стенкам, протяженностью около 6 см, прорастающая адвентицию (рис. 1).
Рисунок 1. Синтопия дуги аорты, трахеи и пищевода с опухолью у больной С.
Справка: При нормальной анатомии (рис. 2) дуга аорты, огибая левый главный бронх, находится слева от пищевода.
Рисунок 2. Синтопия дуги аорты, трахеи и пищевода при нормальной анатомии.
После правосторонней торакотомии в IV-V межреберьях оператор обычно выходит на средне-грудной отдел пищевода [2].
У данной больной в операционном поле находилась грудная аорта.
Пересечена непарная вена. Произведена мобилизация пищевода выше дуги аорты, включая трахеальный сегмент, с резекцией предпозвоночной фасции. Дуга аорты мобилизована с пересечением 2 межреберных артерий. Пищевод пересечен в куполе правой плевральной полости, извлечен из-под дуги аорты и субтотально резецирован с резекцией левой медиастинальной плевры, грудного лимфатического протока и 2S-лимфодиссекцией. Желудочный трансплантат перемещен в заднее средостение, наложен эзофагогастроанастомоз в куполе правой плевральной полости. Дренирование плевральных полостей. Гемостаз. Послойное ушивание торакотомной раны.
Гистологическое исследование (№ 15175-93): картина высокодифференцированного плоскоклеточного рака пищевода с инвазией до адвентиции, гиперплазия всех групп лимфатических узлов. По краю резекции опухолевого роста не выявлено.
Послеоперационный период осложнился развитием правосторонней крупозной пневмонии, впервые возникшей ишемической болезнью сердца. Проводили интенсивную инфузионную терапию, антибиотикотерапию, кардиотропную терапию, санационные бронхоскопии. Швы сняты на 12 сутки. Заживление первичным натяжением.
Больная выписана 09.07.2009 в удовлетворительном состоянии на амбулаторное лечение и наблюдение у онколога по месту жительства. Диагноз: первично-множественный метахронный рак – рак средне-грудного отдела пищевода,T3N0M0. Состояние после cубтотальной резекции пищевода с внутриплевральной эзофагогастропластикой; рак левой молочной железы,T2N1M0, комплексное лечение в 1984-1986 гг.; рак правой молочной железы,T2N0M0, комбинированное лечение в 2000 г.; аномалия расположения грудного отдела аорты: праволежащая дуга аорты.
Уникальность данного клинического наблюдения состоит в сочетании первично-множественного метахронного рака пищевода и обеих молочных желёз с аномалией расположения грудного отдела аорты, что в литературе нам не встретилось.
Литература
- Банкл Г. Врожденные пороки сердца и крупных сосудов. Пер. с англ. М: Медицина, 1980; 311 с.
- Давыдов М.И., Стилиди И.С. Рак пищевода. М.: Практическая медицина, 2007; 392 с.
- Чиссов В.И. и др. Злокачественные новообразования в России в 2007 году (заболеваемость и смертность). Под ред. В.И. Чиссова, В.В. Старинского, Г.В. Петровой. М.: МНИОИ им. П.А. Герцена, 2009; 244 с.
- Чиссов В.И., Трахтенберг А.Х. Первично-множественные злокачественные новообразования: Руководство для врачей. Под ред. В.И. Чиссова, А.Х. Трахтенберга. М.: Медицина, 2000; 336 с.
Клинический случай лазеротерапии язвенной болезни двенадцатиперстной кишки, резистентной к медикаментозному лечению
Язвенная болезнь (ЯБ) желудка и двенадцатиперстной кишки (ДПК) — наиболее частая патология органов пищеварения в индустриально развитых странах, которая регистрируется у 7–10 % взрослого населения [4, с. 185]. В последнее время во всем мире отмечается повышение частоты осложнений и смертности от ЯБ, несмотря на значительные достижения медикаментозной терапии в данной области. Это заболевание поражает людей в наиболее активном, трудоспособном, творческом возрасте, часто обусловливая временную, а порой и стойкую нетрудоспособность и даже инвалидность [7, с. 542, 9, с. 584]. Таким образом, проблема лечения и профилактики ЯБ продолжает оставаться весьма актуальной в современной гастроэнтерологии и является одной из ведущих медицинских и социально-экономических проблем здравоохранения. Трудности в лечении и профилактике ЯБ в значительной мере связаны с тем, что этиопатогенез заболевания до сих пор остается до конца не изученным, вызывая оживленные дискуссии, хотя исследования в этой области ведутся вот уже на протяжении двух веков. Остается актуальной проблема поиска новых методов лечения ЯБ, которые ускоряли бы процесс заживления язвенного дефекта, уменьшая тем самым экономические затраты, связанные с высокой стоимостью медикаментов и продолжительностью сроков временной нетрудоспособности активного населения и предупреждали развитие осложнений и рецидивов заболевания.
Высокоорганизованный в пространстве и времени свет лазеров активизирует многие процессы в организме, повышая энергетический обмен, неспецифическую резистентность организма, оказывает противовоспалительное, анальгезирующее, ранозаживляющее, антиаллергическое и радиопротекторное действие [1, с. 370]. На сегодняшний день доказано, что лазеротерапия оказывает положительный эффект на течение ЯБ: прослеживается более быстрое обратное развитие клинических симптомов заболевания, положительная динамика лабораторно-инструментальных показателей, продлевается ремиссия, улучшается микроциркуляция в области язвенного дефекта [2, с. 173]. Лазеропунктурой называется воздействие на точки акупунктуры лучом лазера через неповрежденную кожу. В последние годы методы рефлексотерапии прочно вошли в арсенал медицины, завоевывая все большую популярность среди врачей и больных, что объясняется безвредностью и достаточно высокой эффективностью метода в лечении многих заболеваний. Целесообразность рефлексотерапии при ЯБ определяется ее возможностями влияния на все основные звенья патогенеза заболевания: расстройство нейрогуморальных механизмов регуляции основных функций желудка; кислотно-пептический фактор; нарушение трофики тканей гастродуоденальной зоны со снижением резистентности и репаративных возможностей слизистой оболочки; нарушения моторики желудка и ДПК [6, с. 6]. Особое место в рефлексотерапии занимает воздействие на аурикулярные точки акупунктуры. Связи аурикулярных афферентных волокон с ретикулярными, гипоталамическими, таламокортикальными и лимбическими системами и их взаимодействие с афферентными импульсами от внутренних органов и покровов тела на всех уровнях организации сенсорных систем мозга обеспечивают акупунктурные эффекты с аурикулярных зон. Биологическая активность аурикулярных точек аналогична таковой акупунктурных точек тела, но электрофизиологические показатели их всегда выше корпоральных. Использование лазерного излучения для аурикулярной акупунктуры усиливает биологическое воздействие рефлексотерапевтического метода на организм. При этом, в отличие от традиционного иглоукалывания, низкоинтенсивное лазерное излучение при воздействии не вызывает никаких неприятных ощущений [8, с. 195]. Следует также отметить, что большинство авторов указывают, что наиболее оптимальным в клиническом отношении является сочетанное применение разных способов лазеротерапии [3, c. 111, 5, с. 45].
Представляем клинический случай лазеротерапии по сочетанной методике ЯБ ДПК, резистентной к стандартному медикаментозному лечению у юноши 20 лет.
Больной А., студент, обратился в студенческую поликлинику с жалобами на ноющие боли в эпигастральной области с иррадиацией в спину, возникающие натощак и после приема острой и соленой пищи. Боли беспокоили в течение 2 недель, их возникновение больной связывал с нерегулярным приемом пищи и частыми стрессами. Из анамнеза: боли в эпигастрии возникли впервые. Больной проживает в общежитии, питается крайне нерегулярно, в основном всухомятку. Испытывает частые стрессы в связи с учебной деятельностью. Наследственность отягощена: ЯБ у брата. Был направлен на фиброгастродуоденоскопию (ФГДС).
Результаты ФГДС: по малой кривизне пилорического отдела желудка на гребне утолщенной отечной складки эрозия слизистой диаметром 0,4 см. На передней стенке луковицы ДПК язва диаметром 0,6 см, средней глубины. На задней стенке постъязвенный рубец. Заключение: ЯБ луковицы ДПК в стадии обострения. Резко выраженный бульбит. Эрозия слизистой пилорического отдела желудка. Исследование на Нelicobacter Рylori не проводилось.
Терапевтом был проведен курс антихеликобактерной терапии: омепразол по 20 мг 2 раза в день, метронидазол по 250 мг 4 раза в день, кларитромицин по 250 мг 2 раза в день в течение 10 дней. На момент окончания амбулаторного курса медикаментозной терапии боли в эпигастрии у пациента не уменьшились. В связи с этим было дано направление на стационарное лечение.
Больной прошел 10-дневный курс стационарного лечения в гастроэнтерологическом отделении. Проведенное лечение: щадящая диета, омепразол по 20 мг 2 раза в день, клобакс по 1 капсуле 2 раза в день 5 дней, амоксициллин 500 мг 4 раза в день 7 дней, гепабене, аскорбиновая кислота на глюкозе в/в капельно, мезим-форте, массаж. К моменту выписки из стационара сохранялись боли в эпигастрии ноющего характера, с иррадиацией в спину, которые возникали натощак и стихали после приема пищи. Живот при пальпации мягкий, умеренно болезненный в эпигастрии.
За день до выписки было повторно проведено ФГДС-исследование: слизистая желудка диффузно гиперемирована, антральный отдел подтянут вверх и кзади, гипертонус. В луковице ДПК деформация, гиперемия, постъязвенный рубец на задней стенке, на передней стенке язва размером 0.5*0.3 см, под фибрином. Заключение: язва передней стенки луковицы ДПК. Гастродуоденит. Рубцовая язвенная деформация луковицы ДПК.
Таким образом, после проведения курса медикаментозной терапии общей продолжительностью 20 дней клиническое состояние больного не улучшилось, язва ДПК уменьшилась всего на 1мм.
В виду неэффективности медикаментозного лечения пациенту была назначена лазеротерапия в виде чрезкожного облучения проекции бедренных артерий гелий-неоновым лазером в течение 2 минут с помощью установки УЛФ-01, генерирующей непрерывное низкоинтенсивное лазерное излучение длиной волны 0,63 мкм, плотностью мощности на выходе 0,1–10 мВт/см². Кроме того, осуществлялось облучение аурикулярных точек акупунктуры в течение 30 с, всего было задействовано по 8 точек на каждом ухе. Было проведено 5 ежедневных процедур, после чего назначена контрольная ФГДС. Лекарственные препараты дополнительно не назначались.
Результаты: после проведения 5 процедур лазеротерапии пациент жалоб не предъявляет, диспепсический и болевой синдромы полностью купированы. При пальпации живот мягкий, безболезненный. На контрольной ФГДС слизистая желудка очагово гиперемирована. Луковица ДПК рубцово деформирована. На передней стенке линейный постъязвенный рубец длиной 0,5см. На задней стенке постъязвенный рубец. Заключение: зарубцевавшаяся язва луковицы ДПК. Хронический гастрит. Рубцово-язвенная деформация луковицы ДПК. Таким образом, язва ДПК зарубцевалась после 5 сеансов лазеротерапии по предложенной нами методике.
Пациент осмотрен в динамике через 7 месяцев. Жалобы со стороны желудочно-кишечного тракта отсутствуют, живот мягкий, безболезненный. От проведения ФГДС отказался, сославшись на хорошее самочувствие.
На основании вышеизложенного можно сделать вывод, что лазеротерапия путем чрескожного облучения бедренных сосудов и аурикулярных точек акупунктуры является перспективным методом лечения ЯБ желудка и ДПК, плохо поддающейся стандартной медикаментозной терапии.
Литература:
1. Амиров Н. Б. Применение лазерного воздействия для лечения внутренних болезней / Н. Б. Амиров // Казанский медицинский журнал. — 2001. — № 5. — С. 369–372.
2. Амиров Н. Б. Клиническая эффективность использования лазерной терапии в комплексном лечении больных язвенной болезнью двенадцатиперстной кишки / Н. Б. Амиров // Казанский медицинский журнал. — 2003. — № 3. — С. 169–174.
3. Горбатова Н. Е. Комплексный метод лечения дегенеративно-дистрофических заболеваний суставов и позвоночника / Н. Е. Горбатова, В. А. Кушнир, Н. В. Скапенков // Шестая международная научно-практическая конференция по квантовой медицине. М.: Институт квантовой медицины и ЗАО «МИЛТА — ПКП ГИТ». — 2000. — С. 111–112.
4. Григорьев П. Я. Клиническая гастроэнтерология / П. Я. Григорьев, А. В. Яковенко. — М.: Медицинское информационное агентство. — 2004. — 768 с.
5. Картелишев А. В. Концепция и технологии этапной лазерной терапии и профилактики при психосоматической патологии / А. В. Картелишев, Г. Л. Колупаев, В. М. Клюжев, С. В. Москвин и др. // Материалы научно-практической конференции «Низкоинтенсивная лазерная терапия». — Лазерная медицина. — 2002. — Т. 6. — Вып. 4. — С. 44–46.
6. Кокуркин Г. В. Динамика клинико-нейрофизиологических показателей больных язвенной болезнью желудка и двенадцатиперстной кишки в процессе пунктурной лазеротерапии / Г. В. Кокуркин. — Автореферат диссертации …кандидата мед. наук. — Пермь. — 1993.
7. Курамшина О. А. Особенности клинического течения язвенной болезни двенадцатиперстной кишки у лиц молодого возраста / О. А. Курамшина // Фундаментальные исследования. — 2014. — № 4. — С. 542–545.
8. Самосюк И. З. Акупунктура / И. З. Самосюк, В. П. Лысенюк. — М.: АСТ-пресс книга. — 2004. — 528 с.
9. Watson R. A qarter of EU citizens are being treated to chronic disease / R. Watson // BMJ. — 2007. — Vol. 335. — P. 584.
Желудочно-кишечные кровотечения из аррозированной лигатурой панкреатодуоденальной артерии
Язвенные кровотечения гастродуоденальной локализации составляют около 70-80% всех желудочно-кишечных кровотечений [4]. Кровотечения могут быть обусловлены и другими заболеваниями: варикозным расширением вен пищевода и желудка, синдромом Маллори-Вейсса, гемангиомой, липомой, острым расширением желудка, травмой, ожоговой болезнью и др. [2, 3]. К редким причинам относятся кровотечения при аденоме поджелудочной железы, сепсисе, сирингомиелии, авитаминозе, пищевой интоксикации, уремии, лучевой болезни, аллергии, лекарственных язвах и оперативных вмешательствах [5].
Летальность вследствие желудочно-кишечных кровотечений на протяжении последних лет устойчиво сохраняется на уровне 5-10% [1, 3]. В доступной литературе мы не встретили описания наблюдения, в котором источником кровотечения явилась аррозированная лигатурой панкреатодуоденальная артерия.
Учитывая редкость причины кровотечения, а также трудности диагностики, приводим клиническое наблюдение.
Больной Ч., 56 лет. Язвенный анамнез с 18 лет. Периодически отмечал сезонные обострения, получал консервативную терапию. Оперирован 23.08.07 по месту жительства с диагнозом: прободная язва луковицы двенадцатиперстной кишки (ДПК). Произведены лапаротомия, ушивание прободной язвы по Поликарпову. В ноябре 2011 г. отметил ухудшение состояния, появились сильные боли опоясывающего характера, изжога, рвота. 18.11 оперирован с диагнозом: хроническая язва ДПК, осложненная пенетрацией в головку поджелудочной железы, выполнена резекция ⅔ желудка по Бильрот-II в модификации Гофмейстера-Финстерера.
Через 6 мес после операции больной почувствовал слабость, головокружение, появилась рвота со сгустками крови. 16.05.12 госпитализирован в хирургическое отделение по месту жительства. 17.05 выполнена ФГДС, обнаружены эрозивный анастомозит, лигатуры гастроэнтероанастомоза, синдром Маллори-Вейсса. 23.05, 02.06 и 17.06 имели место рецидивы кровотечения, проводилась гемостатическая, противоязвенная терапия. С целью обследования и определения дальнейшей тактики лечения 19.06 больной переведен в Челябинскую областную клиническую больницу. При поступлении состояние средней тяжести, кожные покровы бледные, Hb 98 г/л.
19.06 выполнена диагностическая ЭГДС. Заключение: недостаточность кардиального жома, хронический гастрит культи желудка, лигатуры гастроэнтероанастомоза, язвенный дефект анастомоза (не исключается контактное воздействие лигатуры). На момент осмотра данных, свидетельствующих о кровотечении, не выявлено. 21.06 и 23.06 больному выполняли лечебные фиброгастроскопии с целью удаления лигатур, которые не удалось извлечь из-за глубокой их фиксации. Проводили консервативную терапию, направленную на восстановление объема циркулирующей крови, противоязвенное лечение.
30.06 больной предъявлял жалобы на тошноту, слабость, холодный пот. Состояние тяжелое. АД 80/40 мм рт.ст., ЧСС 100 в 1 мин. Живот вздут, мягкий, умеренно болезненный в эпигастральной области. Рвоты нет, стула не было. В общем анализе крови снижение Hb до 85 г/л.
В экстренном порядке произведена ЭГДС. Заключение: недостаточность кардиального жома. Оперированный желудок, умеренно выраженный анастомозит. Продолжающееся артериальное кровотечение из слизистой культи желудка. Больше данных о сосудистой мальформации – артериовенозная фистула? Больной оперирован. Выполнена гастротомия, удалено 300 мл крови со сгустками. Произведена ревизия культи желудка. Гастроэнтероанастомоз ярко гиперемирован, видны несколько лигатур, участки, подозрительные на источник кровотечения. Других патологических изменений в желудке не обнаружено. Выполнена ререзекция желудка с формированием анастомоза на петле Ру (рис. 1).Рисунок 1. Ререзекция культи желудка (схема).
05.07 (через 5 сут после операции) вновь отмечена клиническая картина профузного желудочно-кишечного кровотечения (появились слабость, головокружение, рвота кровью). Больной в экстренном порядке оперирован. В желудке и тонкой кишке большое количество сгустков крови. Выполнена интраоперационная ЭГДС, при которой адекватный осмотр невозможен ввиду наличия больших сгустков в просвете желудка. Произведена гастротомия по передней стенке, эвакуировано около 300 мл сгустков. Сгустки распространяются в тонкую кишку. Полость желудка тампонирована. В 50 см от гастроэнтероанастомоза выполнена еюнотомия. Фиброгастроскоп введен проксимально и дистально, источника кровотечения не выявлено. Далее он заведен в ДПК, обнаружены сгустки крови. Выполнена дуоденотомия, удалено около 100 мл свежих сгустков, источника кровотечения не найдено (рис. 2).Рисунок 2. Гастротомия, энтеротомия и дуоденотомия (схема повторной операции). Дополнительно ревизирована полость желудка, прошито два участка, подозрительных на кровотечение. Больше источников кровотечения не выявлено. Решено закончить операцию. Вскрытые просветы органов ушиты в два ряда. В подпеченочное пространство установлено два контрольных дренажа, рана послойно ушита наглухо.
10.07 отмечены резкая слабость, поступление крови по зонду из культи желудка в объеме 700 мл. Во время операции обнаружено, что желудок увеличен в размерах, тонкая кишка заполнена кровью до средней трети. Произведена еюнотомия в 30 см от связки Трейтца, эвакуированы сгустки крови, при ревизии в направлении гастроэнтероанастомоза, дистально признаков подтекания крови нет. Интраоперационно проведена еюноскопия, гастроскопия, аппарат проведен в культю ДПК, признаков продолжающегося кровотечения нет. По ходу энтероскопии выявлено 4 места в тощей кишке, подозрительные на кровотечение, которые иссечены, кишка ушита в два ряда. Энтеротомическое отверстие ушито, на момент ушивания кишки признаков кровотечения нет. Установлен зонд в просвет тонкой кишки на уровень ушитого энтеротомического отверстия. Рана через все слои ушита.
Через 4 ч после окончания операции у больного отмечено поступление крови из желудочного зонда. АД 90/60 мм рт.ст., ЧСС 140 в 1 мин. Hb 89 г/л. В экстренном порядке произведена ЭГДС: отмечается тампонада культи желудка и отводящей петли свежими сгустками крови. Из-за выраженного массивного кровотечения осмотр прекращен. Под интубационным наркозом произведена верхнесрединная релапаротомия. Желудок увеличен в размерах, тонкая кишка заполнена кровью. С учетом находок предыдущей операции поставлены показания к резекции тонкой кишки с возможными источниками кровотечения. Снят гастроэнтероанастомоз, поступления крови из культи желудка нет. Снят анастомоз по Ру, при этом видно поступление крови из культи ДПК, которая тампонирована. Произведена резекция тонкой кишки на протяжении 1 м. В резецированный участок кишки вошли гастроэнтероанастомоз, все швы на тонкой кишке после предыдущих вмешательств. Удалены тампоны из культи ДПК, кровотечение возобновилось. При осмотре нижнегоризонтальной ветви установить источник кровотечения невозможно, так как он располагается проксимальнее. После мобилизации ДПК она рассечена вдоль на всем протяжении, при этом в области культи луковицы видна аррозированная капроновой лигатурой панкреатодуоденальная артерия, из которой поступает кровь. Артерия прошита, темп кровотечения уменьшился. Культя ДПК отделена от головки поджелудочной железы, панкреатодуоденальная артерия еще раз прошита, кровотечение остановлено. Общая кровопотеря со сгустками до 2,5 л. Наложен гастроэнтероанастомоз с петлей тонкой кишки в два ряда. За анастомоз проведен зонд для питания и контроля, выведен через нос. ДПК ушита и сформирована дуоденостома для контроля кровотечения, а также для оттока желчи и панкреатического сока. Из-за тяжести состояния больного реконструктивных вмешательств на ДПК решено не проводить. Дренажи к гастроэнтероанастомозу выведены через прокол в левом подреберье. Дренаж в дуоденостому и тампоны, установленные к ДПК, выведены в правом подреберье через отдельный разрез. Рана через все слои ушита.
Послеоперационный период протекал без осложнений, рецидивов желудочно-кишечного кровотечения не было. В плановом порядке производили перевязки срединной раны под наркозом, в правом подреберье сформирована дуоденостома (рис. 3), по которой ежедневно выделялось от 500 до 2500 мл желчи и панкреатического сока.Рисунок 3. Фотография передней брюшной стенки. Стрелкой указана дуоденостома. Содержимое дуоденостомы возвращали в зонд, проведенный в тощую кишку. В течение 50 сут больной находился в реанимационном отделении, где проводили интенсивное лечение, направленное на ликвидацию анемии, гипопротеинемии и других нарушенных функций организма. Несмотря на проводимое лечение и возврат дуоденального содержимого, больной похудел на 20 кг, нарастала слабость, гипопротеинемия, отмечалось низкое содержание альбумина. Было принято решение об оперативном лечении по жизненным показаниям. 03.09 больной оперирован.
Под интубационным наркозом рассечена кожа по верхнесрединной ране. Сразу вскрыта брюшная полость, в которой выраженный рубцово-спаечный процесс за счет ранее перенесенных операций. Спайки и рубцы тупым и острым способом разделены и рассечены. При ревизии в правом подпеченочном пространстве обнаружена ДПК размером 12×6 см, в которую входят луковичный отдел, нисходящая часть и нижнегоризонтальная, которая слепо заканчивается в рубцах. При ревизии найден фатеров сосок диаметром не более 1,5 мм, в него введен желобоватый зонд, по которому стала отделяться неизмененная желчь (рис. 4).Рисунок 4. Интраоперационная фотография. Нисходящая часть ДПК с фатеровым соском. Произведена папиллосфинктеротомия на протяжении 7 мм с наложением двух швов на атравматической игле 5/0. Ткань двенадцатиперстной кишки мобилизована и иссечена. Остались только фатеров сосок и часть нисходящего отдела ДПК размером 5×5 см, которые располагались на головке поджелудочной железы. Наложен папиллоэнтероанастомоз на отключенной по Ру петле двухрядным швом. Контроль гемостаза. Брюшная полость осушена. Кровопотеря за время операции составила 300 мл. С учетом инфицирования раневой поверхности на срединную рану наложены швы-держалки.
05.09 произведена санационная релапаротомия. В брюшной полости серозно-геморрагический выпот. Из правого подпеченочного пространства удалено небольшое количество геморрагических сгустков. Анастомозы состоятельны. Петли кишечника не расширены. Санация антисептиками. Дренажи малого таза и подпеченочного пространства промыты, оставлены в прежней позиции. Срединная рана ушита с оставлением выпускников. 12.09 (через 9 сут после операции) у больного из срединной раны стал выделяться панкреатический сок в количестве 100 мл без примеси желчи. В рану установлен дренаж, по которому выделялось от 50 до 100 мл панкреатического сока. Свищ самостоятельно закрылся через 2 нед. Больной выписан в удовлетворительном состоянии через 102 дня с момента поступления. За время нахождения в больнице больному перелито 12 910 мл свежезамороженной плазмы, 9450 мл эритроцитной массы.
Таким образом, при возникновении желудочно-кишечного кровотечения после резекции желудка по Бильрот-II в модификации Гофмейстера-Финстерера по поводу язвы двенадцатиперстной кишки, осложненной пенетрацией в поджелудочную железу, необходимо учитывать следующее: 1) при ушивании культи двенадцатиперстной кишки в шов можно захватить панкреатодуоденальную артерию, которая в последующем может прорезаться капроновой лигатурой; 2) при поиске источника желудочно-кишечного кровотечения во время операции обязательно производить ревизию культи двенадцатиперстной кишки, а при сомнениях выполнять дуоденотомию.
Операцию по закрытию дуоденального свища желательно проводить как можно раньше, насколько позволяет состояние больного.
Гастроэнтерология гематология
ГБОУ ВПО
«Красноярский государственный медицинский
университет им. проф. В.Ф. Войно-Ясенецкого»
Министерства здравоохранения и социального
развития Российской Федерации
Кафедра детских болезней с курсом ПО
ДЕТСКИЕ БОЛЕЗНИ
ПУЛЬМОНОЛОГИЯ
НЕФРОЛОГИЯ
ГАСТРОЭНТЕРОЛОГИЯ
ГЕМАТОЛОГИЯ
ТОМ I
сборник ситуационных задач с эталонами ответов
для студентов 4 – 5 курсов,
обучающихся по специальности
060103 – Педиатрия
Красноярск
2011
2
УДК 616-053.2 (076)
ББК 57.3
Д 38
Детские болезни : сб. ситуац. задач с эталонами ответов для студентов 4 – 5
курсов, обучающихся по специальности 060103 – Педиатрия : в 3 т. / сост.
Н. А. Ильенкова и др. – Т. 1 : Пульмонология, нефрология,
гастроэнтерология, гематология. – Красноярск : КрасГМУ, 2011. – 214 с.
Составители: д.м.н., профессор Ильенкова Н.А., к.м.н. доцент Фалалеева С.О.,
к.м.н. ассистент Чикунов В.В., к.м.н. доцент Бычковская С.В.,
к.м.н. ассистент Борисова М.В., к.м.н. доцент Нейман Е.Г.,
к.м.н. доцент Прокопцева Н.Л., к.м.н. доцент Авдеева Р.А.,
к.м.н. доцент Шитьковская Е.П.
Ситуационные
задачи
с
эталонами
ответов
полностью
соответствуют
требованиям
Государственного
образовательного
стандарта (2000) высшего профессионального образования по
специальности 060103 – Педиатрия; адаптированы к образовательным
технологиям с учетом специфики обучения по специальности 060103 –
Педиатрия.
Рецензенты: директор НИИ Медицинских проблем Севера,
член-корреспондент РАМН Манчук В.Т.,
профессор кафедры поликлинической педиатрии с курсом
пропедевтики детских болезней ГБОУ ВПО
Красноярского государственного медицинского
университета им. проф. В.Ф. Войно-Ясенецкого,
д.м.н. Прахин Е.И.
Утверждено к печати ЦКМС КрасГМУ (протокол № 1 от 26.09.2011г)
КрасГМУ
2011
3
ОГЛАВЛЕНИЕ
Введение ……………………………………………………………………………………………… 4
Пульмонология …………………………………………………………………………………… 5
Бронхиты. Бронхообструктивный синдром. ……………………………………….. 5
Острая пневмония. …………………………………………………………………………… 11
Хронические бронхолегочные заболевания. Альвеолиты.
Облитерирующий бронхиолит. …………………………………………………………. 19
Бронхиальная астма. ………………………………………………………………………… 25
Респираторные аллергозы. ……………………………………………………………….. 30
Дифференциальная диагностика заболеваний органов дыхания. ……….. 35
Эталоны ответов по пульмонологии ………………………………………………… 41
Нефрология ……………………………………………………………………………………….. 65
Гломерулонефриты. …………………………………………………………………………. 65
Пиелонефрит. Заболевания мочевого пузыря. …………………………………… 68
Врожденные и наследственные заболевания почек. ………………………….. 73
Приобретенные заболевания почек. ………………………………………………….. 78
Почечная недостаточность. ………………………………………………………………. 83
Эталоны ответов по нефрологии ………………………………………………………. 88
Гастроэнтерология ………………………………………………………………………….. 111
Болезни пищевода у детей. ……………………………………………………………… 111
Гастриты, гастродуодениты. Функциональная диспепсия. ………………. 115
Язвенная болезнь желудка и ДПК у детей. ……………………………………… 122
Болезни гепатобилиарной системы у детей. ……………………………………. 128
Заболевания кишечника у детей (воспалительные и
функциональные) …………………………………………………………………………… 135
Эталоны ответов по гастроэнтерологии …………………………………………. 144
Гематологогия …………………………………………………………………………………. 184
Анемии. Депрессии кроветворения. ………………………………………………… 184
Лейкозы. Нейтропении. ………………………………………………………………….. 188
Лимфоаденопатии. Болезнь Ходжкина (лимфогранулематоз) ………….. 192
Тромбоцитопатии. Идиопатическая тромбоцитопеническая
пурпура. Гемофилия. ………………………………………………………………………. 196
Эталоны ответов по гематологии …………………………………………………… 203
4
ВВЕДЕНИЕ
Типовые ситуационные задачи предназначены для подготовки к
практическим занятиям и проведения текущего контроля знаний по
дисциплине – педиатрия студентов 4-5 курсов медицинских высших
учебных заведений, обучающихся по специальности 060103 – Педиатрия.
Ситуационные задачи составлены по всем заболеваниям, которые
должны знать обучающиеся в медицинских ВУЗах по специальности
060103 – Педиатрия.
В первом томе включены задачи по основным нозологиям
следующих разделов «Пульмонология и аллергология», «Нефрология»,
«Гастроэнтерология», «Гематология». Условия и вопросы к задачам
содержат в себе клинические модели, с которыми сталкивается студент, а
в эталонах ответов изложены исчерпывающие разъяснения путей
решения той или иной проблемы. Задания к задачам отражают основные
моменты классификаций, клинической картины, диагностики, лечения,
профилактики, прогноза различных заболеваний. Вопросы взаимосвязаны
между собой по содержанию и последовательности выполнения.
Ситуационные задачи помогут студентам закрепить теоретические
знания и практические навыки.
Ситуационные задачи с эталонами ответов составлены с учетом
требований Федерального Государственного образовательного стандарта
(2010) высшего профессионального образования по специальности 060103
– Педиатрия, адаптированы к образовательным технологиям с учетом
специфики обучения по специальности 060103 – Педиатрия.
5
ПУЛЬМОНОЛОГИЯ
Бронхиты. Бронхообструктивный синдром.
Задача № 1.
Больная Маша Н., 11 лет обратилась на прием к участковому
педиатру в связи с жалобами на: приступообразный кашель со скудно
отделяемой мокротой, сопровождающийся болями в области грудины, на
фебрильную температуру тела в течение 4 дней, осиплость голоса,
общую слабость, недомогание. Заболела остро, около недели назад, когда
поднялась температура тела до 37,6
о
С, появились слизистые выделения из
носа, затем присоединился кашель, осиплость голоса, в последние 4 дня
температура повышается до 38,5
0
С. Амбулаторно принимала сироп
«Доктор МОМ», парацетамол, эффект слабый. В семье у девочки болеет
старший брат в течение недели с похожим кашлем. Из перенесенных
заболеваний отмечает ОРВИ 2-3 раза в год. В 4 года и в 7 лет острые
бронхиты 1-2 раза в год, лечилась амбулаторно. В 7 лет перенесла острую
пневмонию. Аллергический анамнез не отягощен. В семье курит отец.
Объективно: Кашель приступообразный, малопродуктивный. Голос
изменен. Из носа слизистые выделения. Кожные покровы бледные,
чистые. Лимфоузлы заднешейные до 1,0 см., умеренно болезненные. В
зеве умеренная, разлитая гиперемия, отмечается зернистость задней
стенки. При аускультации в легких: на фоне жесткого дыхания,
выслушиваются грубые крупно- и среднепузырчатые хрипы с обеих
сторон, чд 20 в минуту, выдох свободен. Тоны сердца ясные, ритмичные,
чсс 80 в минуту. Другие органы и системы при физикальном
обследовании — без особенностей.
1. Сформулируйте и обоснуйте диагноз.
2. Предположите этиологию данного заболевания.
3. Какие необходимо провести обследования?
4. Имеются у пациентки критерии для назначения антибактериаль-
ной терапии?
5. Какую группу антибактериальных средств необходимо назна-
чить?
Задача № 2.
Больной Владимир, 5лет, поступил в отделение детской
пульмонологии с жалобами на: выраженную одышку, цианоз,
непродуктивный кашель, затруднение носового дыхания, необильные
слизистые выделения из носа, температура тела 37,5
о
С.
Болен в течение 4 дней, когда после посещения детского сада вечером
поднялась температура тела до 37,8
о
С. Дыхание через нос стало
затрудненным, появилось слизистое отделяемое из носа. С третьего дня
6
болезни присоединился сухой кашель, появилась и быстро наросла
одышка. Ребенок стал беспокойным, была однократная рвота.
В анамнезе — острая респираторно-вирусная инфекция в легкой форме 3
недели назад.
При осмотре: состояние ребенка тяжелое. Кожные покровы бледные,
цианоз носогубного треугольника, ушных раковин, кончиков пальцев.
Дыхание шумное, поверхностное, с затрудненным выдохом и участием в
акте дыхания вспомогательных мышц (крылья носа, плечевой пояс),
втяжением межреберных промежутков, чд до 80 в 1 мин. Грудная клетка
вздута, над легкими — коробочный оттенок перкуторного звука. При
аускультации дыхание жесткое, выдох резко удлинен, на вдохе и выдохе
по всем полям выслушивается масса мелкопузырчатых и крепитирующих
хрипов. Тоны сердца звучные, частота сердечных сокращений 172 в 1
мин. Другие органы и системы при физикальном обследовании — без
особенностей.
Анализ крови: НВ 138 г/л, Эр 4,3х10
12
; L13,4х10
9
/л; СОЭ 25мм/час; Э1%,
П3%, С57%, Л33%, М6%.
Рентгенограмма грудной клетки – Отмечается резкое вздутие легочной
ткани, диффузно умеренно усилен легочный рисунок. Срединная тень
расположена обычно.
1. Сформулируйте диагноз, оцените степень дыхательной
недостаточности.
2. Какая предполагается этиология заболевания?
3.Каков патогенез поражения дыхательной системы в данном слу-
чае?
4. Укажите наиболее типичные симптомы.
5. Укажите алгоритм оказания неотложной помощи.
Задача № 3.
Пациент Евгений, 10 лет поступил в отделение детской
пульмонологии с жалобами на кашель с трудно отделяемой слизисто-
гнойной мокротой. Заболел 6 дней назад, когда поднялась температура до
38,5
о
С, общее состояние страдало не значительно, на следующий день
появился
сухой
упорный
кашель,
лечились
амбулаторно
–
жаропонижающие, грудной сбор. На 5-й день от начала заболевания
кашель стал малопродуктивным. Из перенесенных заболеваний отмечает
ОРЗ до 3-4 раз в год. Два месяца назад перенес острый бронхит, лечился
амбулаторно – флемоксин, муколитики, травы. Аллергический анамнез не
отягощен.
При осмотре: Состояние ребенка средней степени тяжести, самочувствие
не страдает – сон и аппетит не нарушены. Кожные покровы бледные.
Подкожно-жировой слой развит умеренно, равномерно. В зеве разлитая
гиперемия. Грудная клетка уплощена. При аускультации – на фоне
7
ослабленного дыхания выслушиваются мелкопузырчатые асимметричные
хрипы, чд – 20 в минуту. Другие органы и системы при физикальном
обследовании — без особенностей.
Анализ крови: НВ 136 г/л, Эр 4,3х10
12
; L12,4х10
9
/л; СОЭ 18мм/час; Э1%,
П 1%, С 57%, Л 35%, М6%.
Рентгенограмма грудной клетки – Диффузно усилен легочный рисунок за
счет интерстициального и сосудистого компонентов, корни легких
расширены, усиление мелких элементов. Купола диафрагмы четкие.
Срединная тень расположена обычно.
1. Ваш предположительный диагноз?
2. Какая предполагается этиология заболевания?
3. Укажите наиболее типичные симптомы, характерные для данной
этиологии.
4. С каким заболеванием бронхолегочной системы необходимо
дифференцировать?
5. Какое дополнительное лабораторное обследование можно при-
менить для подтверждения данной этиологии?
Задача № 4.
Ребенок 6 мес. болен третий день: отмечается затруднение носового
дыхания, необильные слизистые выделения из носа, редкий сухой кашель,
температура тела 37,5
о
С. С третьего дня болезни состояние ухудшилось:
кашель приобрел характер спастического обертона, появилась и быстро
наросла одышка до 80 в 1 мин. Ребенок стал беспокойным, была
однократная рвота. Температура тела 37, 3
о
С. Со слов мамы: такое
состояние у ребенка впервые. В анамнезе — острая респираторно-
вирусная инфекция в легкой форме 3 недели назад.
При осмотре состояние ребенка тяжелое. Кожные покровы, слизистые
оболочки губ и полости рта синюшные. Дыхание шумное, «пыхтящее»,
поверхностное, с затрудненным выдохом и участием в акте дыхания
вспомогательных мышц (крылья носа, плечевой пояс), втяжением
межреберных промежутков. Грудная клетка вздута, над легкими —
коробочный оттенок перкуторного звука, границы сердечной тупости
уменьшены, верхние границы печени и селезенки смещены вниз на одно
межреберье. При аускультации дыхание жесткое, выдох резко удлинен, на
вдохе и выдохе по всем полям выслушивается масса мелкопузырчатых и
крепитирующих хрипов. Тоны сердца звучные, частота сердечных
сокращении 172 в 1 мин, акцент I тона над легочной артерией. Границы
сердца соответствуют возрасту. Другие органы и системы при
физикальном обследовании — без особенностей.
Рентгенограмма грудной клетки – Диффузно усилен легочный рисунок за
счет бронхососудистого компонента, мелкие ателектазы.
1. Сформулируйте диагноз.
2. Какие вирусы могут вызвать данное заболевание?
8
3. Укажите наиболее характерные признаки для данного состояния.
4. С чем связана обструкция дыхательной системы в данном
случае?
5. Укажите план оказания неотложной помощи.
Задача № 5.
На приеме у участкового педиатра девочка, 8 лет с жалобами на
сухой приступообразный кашель, усиливающийся в ночное время,
затрудненное дыхание, температура тела 37,5
о
С, общая слабость,
нарушение сна. Заболела остро 3 дня назад, когда после переохлаждения
поднялась температура тела до 38,5
о
С, появились симптомы ринита.
Затем на следующий день присоединился сухой кашель. Лечилась дома:
жаропонижающие, муколитики – состояние не улучшилось. Девочка из
группы часто болеющих: ОРЗ до 6-7 раз в год. Острые бронхиты с 4 до 6
лет – 1-2 раза в год. Обструктивные бронхиты с 6 лет 2-3 раза в год.
Последний эпизод обструкции дыхательных путей 2 месяца назад,
лечилась амбулаторно. Аллергических проявлений не было. У девочки
двоюродная тетя страдает бронхиальной астмой. В семье курящие
родители.
При осмотре: Состояние девочки средней степени тяжести. Кашель сухой
приступообразный. Кожные покровы бледные. Лимфоузлы заднешейные
до 0,5 см., безболезненные, не спаяны с тканями. Из носа слизистые
выделения, в зеве разлитая гиперемия, наложений нет. Над легкими —
коробочный оттенок перкуторного звука. При аускультации дыхание
жесткое, выдох удлинен, на вдохе с обеих сторон выслушиваются сухие
свистящие хрипы, чд 20 в минуту. Тоны сердца звучные, частота
сердечных сокращений 80 в минуту. Границы сердца соответствуют
возрасту. Другие органы и системы при физикальном обследовании — без
особенностей.
1. Ваш предположительный диагноз?
2. По какому параметру ребенок включен в группу ЧБД?
3. С каким заболеванием необходимо провести дифференциальную
диагностику?
4. Какие необходимо провести диагностические мероприятия.
5.Какие мероприятия можно порекомендовать для профилактики
респираторных заболеваний?
Задача № 6.
В отделение детской реанимации поступил ребенок, 4 года с
диагнозом: стенозирующий ларинготрахеобронхит (круп).
При осмотре: Состояние тяжелое, кожные покровы бледные,
цианоз носогубного треугольника, ушных раковин, кончиков пальцев,
наряду с признаками стеноза гортани отмечается высокая лихорадка
(39,7
о
С), выраженный токсикоз.
9
В анализе крови: высокий лейкоцитоз с нейтрофилезом, ускоренное
СОЭ. После трахеостомии, сохраняется дыхательная недостаточность.
1. С чем связано данное тяжелое состояние ребенка?
2. Укажите признак, характерный для данного состоя-
ния.
3. Какая предполагается этиология?
4. Ваш план необходимых мероприятий.
5. Какой прогноз у данного состояния?
Задача № 7.
В отделение детской пульмонологии поступил мальчик 7 мес.
Из анамнеза: болеет в течение трех дней: необильные слизистые
выделения из носа, редкий сухой кашель, субфебрилитет (температура до
37,5С). С третьего дня болезни состояние ухудшилось: кашель приобрел
характер спастического обертона, появилась и быстро наросла одышка до
80 в 1 мин. Ребенок стал беспокойным, была однократная рвота.
Температура тела 37, 3
о
С. Со слов мамы: такое состояние у ребенка
впервые. В анамнезе — острая респираторно-вирусная инфекция в легкой
форме 3 недели назад.
При осмотре состояние ребенка тяжелое. Кожные покровы, слизистые
оболочки губ и полости рта синюшные. Дыхание шумное, «пыхтящее»,
поверхностное, с затрудненным выдохом и участием в акте дыхания
вспомогательных мышц (крылья носа, плечевой пояс), втяжением
межреберных промежутков. Грудная клетка вздута, над легкими —
коробочный оттенок перкуторного звука, границы сердечной тупости
уменьшены, верхние границы печени и селезенки смещены вниз на одно
межреберье. При аускультации дыхание жесткое, выдох резко удлинен, на
вдохе и выдохе с обеих сторон выслушивается масса мелкопузырчатых и
крепитирующих хрипов. Тоны сердца звучные, частота сердечных
сокращении 172 в 1 мин, акцент I тона над легочной артерией. Границы
сердца соответствуют возрасту. Другие органы и системы при
физикальном обследовании — без особенностей.
Рентгенограмма грудной клетки – Диффузно усилен легочный рисунок за
счет бронхососудистого компонента, мелкие ателектазы.
1. Сформулируйте диагноз?
2. Какие вирусы могут вызвать данное заболевание?
3. Укажите наиболее характерные признаки для данного состояния.
4. С чем связана обструкция дыхательной системы в данном
случае?
5. Укажите план оказания неотложной помощи.
10
Задача № 8.
На дому педиатром осмотрен мальчик, 8 лет с жалобами на сухой
приступообразный кашель, усиливающийся в ночное время, затрудненное
дыхание, температура тела 37,5
о
С, общая слабость, нарушение сна.
Из анамнеза: заболел остро 3 дня назад, после переохлаждения
температура тела до 38,5
о
С, заложенность носа, ринорея. На следующий
день появился сухой кашель. Лечились дома: жаропонижающие,
муколитики – состояние не значительно улучшилось. Мальчик часто
болеет – ОРЗ до 6-7 раз в год. Острые бронхиты с 4 до 6 лет – 1-2 раза в
год. Обструктивные бронхиты с 6 лет 2-3 раза в год. Последний эпизод
обструкции дыхательных путей 2 месяца назад, лечилась амбулаторно.
Аллергических проявлений не было. У деда по материнской линии
бронхиальная астма. В доме есть плесневый грибок, оба родителя курят.
При осмотре: Состояние ребенка средней степени тяжести. Кашель сухой
приступообразный. Кожные покровы бледные. Лимфоузлы заднешейные
до 0,5см., безболезненные, не спаяны с тканями. Из носа слизистые
выделения, в зеве разлитая гиперемия, наложений нет. Над легкими —
коробочный оттенок перкуторного звука. При аускультации дыхание
жесткое, выдох удлинен, на выдохе выслушиваются сухие свистящие
хрипы, чд 20 в минуту. Тоны сердца звучные, частота сердечных
сокращений 80 в минуту. Границы сердца соответствуют возрасту.
Другие органы и системы при физикальном обследовании — без
особенностей.
1. О каком заболевании можно подумать?
2. С каким заболеванием необходимо провести дифференциальную
диагностику? Укажите характерные признаки для этого заболева-
ния.
3. Какие необходимо провести диагностические мероприятия.
4. Составьте план лечебных мероприятий.
5. Какие мероприятия можно порекомендовать для профилактики
респираторных заболеваний?
Задача № 9.
Мальчик, 3 лет. На приеме у участкового педиатра с жалобами на:
заложенность носа, скудный насморк, редкий сухой кашель, температура
тела 37,6
о
С. Из анамнеза: болен в течение 4 дней, заболел остро, после
посещения детского сада вечером поднялась температура тела до 37,8
о
С.
Дыхание через нос стало затрудненным, появилось слизистое отделяемое
из носа. На 3 день сухой кашель, появилась и быстро наросла одышка.
Ребенок стал беспокойным, была однократная рвота.
Ранее ничем не болел. Умеренные проявления атопического дерматита на
1 году жизни, связаны с введением прикормов. Семейный анамнез не
отягощен.
11
При осмотре: состояние ребенка тяжелое. Кожные покровы бледные,
цианоз носогубного треугольника, ушных раковин, кончиков пальцев.
Дыхание шумное, поверхностное, с затрудненным выдохом и участием в
акте дыхания вспомогательных мышц (крылья носа, плечевой пояс),
втяжением межреберных промежутков, чд до 80 в 1 мин. Грудная клетка
вздута, над легкими — коробочный оттенок перкуторного звука, при
аускультации дыхание жесткое, выдох резко удлинен, на вдохе и выдохе
выслушивается масса мелкопузырчатых и крепитирующих хрипов по
всем полям. Тоны сердца звучные, частота сердечных сокращении 172 в 1
мин. Другие органы и системы при физикальном обследовании — без
особенностей. Ребенок госпитализирован. При обследовании в
стационаре:
Анализ крови: НВ 140 г/л, Эр 4,3х10
12
; L13,4х10
9
/л; СОЭ 25мм/час; Э3%,
П 1%, С 57%, Л 33%, М 6%.
Рентгенограмма грудной клетки – Отмечается резкое вздутие верхушек.
Диффузно усилен легочный рисунок, усилены и низко расположены тени
корней. Купола диафрагмы четкие. Срединная тень расположена обычно.
1. Ваш предположительный диагноз и степень тяжести течения?
2. Какая предполагается этиология заболевания?
3. Каков патогенез поражения дыхательной системы в данном слу-
чае?
4. Укажите наиболее типичные симптомы.
5. Составьте план неотложной помощи.
Достарыңызбен бөлісу:
Новые подходы к оценке эффективности терапии и достижения биологической ремиссии болезни Крона (клинический случай)
На примере клинического случая обоснована необходимость непрерывного мониторинга болезни Крона, проводимого с контролем достижения не только клинической и эндоскопической, но и биологической ремиссии при помощи неинвазивных биологических маркеров активности воспалительного процесса (С-реактивный белок сыворотки и фекальный кальпротектин). Показана возможность достижения глубокой ремиссии на фоне терапии ингибитором фактора некроза опухоли альфа адалимумабом у больной, потерявшей ответ на терапию инфликсимабом.
Рис. 1. Больная К., 29 лет. Колоноскопия. А – глубокие, дискретные продольные язвы с подрытым краем. Б – продольные язвы, соединяющиеся поперечными трещинами с островками отечной слизистой оболочки
Рис. 2. Больная К., 29 лет. Очаговая воспалительная инфильтрация собственной пластинки толстой кишки. Клетки воспалительного инфильтрата проникают за пределы собственной мышечной пластинки в подслизистый слой
Рис. 3. Больная К., 29 лет. Колоноскопия через 12 недель от начала терапии инфликсимабом. Слизистая оболочка слепой и восходящего отдела толстой кишки гиперемирована. Сосудистый рисунок прослеживается на отдельных участках. На стенках единичные геморраги
Рис. 4. Больная К., 29 лет. Колоноскопия. Слизистая оболочка толстой кишки через 16 недель после начала терапии адалимумабом. Единичные афты
Рис. 5. Больная К., 29 лет. Контрольная биопсия слизистой оболочки толстой кишки через 16 недель после терапии адалимумабом. Крипты обычной глубины. Эпителиальная выстилка крипт содержит большое количество бокаловидных клеток. Собственная пластинка слабо
Болезнь Крона (БК) (англ.Crohn’s disease, синоним – гранулематозный энтерит, регионарный энтерит, трансмуральный илеит, терминальный илеит) – хроническое неспецифическое гранулематозное трансмуральное воспаление, которое может поражать все отделы желудочно-кишечного тракта (ЖКТ), начиная от полости рта и заканчивая прямой кишкой, с наиболее частой локализацией поражения в илеоцекальном отделе. Впервые БК описал в 1932 г. американский гастроэнтеролог Баррил Б. Крон (Burrill B. Crohn) совместно со своими коллегами Леоном Гинзбургом (Leon Ginzburg) и Гордоном Д. Оппенгеймером (Gordon D. Oppenheimer) [1]. Болезнь Крона является хроническим воспалительным иммуноопосредованным прогрессирующим деструктивным заболеванием, к которым также относятся ревматоидный артрит, рассеянный склероз и др. Точная этиология заболевания остается неизвестной. Однако существует общепринятая гипотеза патогенеза БК, которую можно представить следующим образом: воспаление слизистой оболочки ЖКТ развивается у лиц с генетической предрасположенностью вследствие неадекватного и чрезмерного иммунного ответа со стороны иммунной системы слизистой оболочки ЖКТ на факторы внешней среды, включая кишечную микрофлору. Иммунный ответ слизистой оболочки при БК характеризуется воспалительной реакцией по типу Т1-хелперного ответа с активацией множества воспалительных цитокинов, одну из ключевых ролей среди которых играет фактор некроза опухоли альфа (ФНО-альфа) [2–5]. Для заболевания типично чередование периодов клинической ремиссии и рецидивов с возобновлением клинических симптомов. Каждый четвертый больной испытывает постоянные симптомы заболевания (хроническое непрерывное течение) [6]. Медико-социальная актуальность БК обусловлена не только неясной этиологией и сложностью патогенеза, но и прогрессирующим характером течения заболевания, что предопределяет непредсказуемость эффекта от проводимого лечения, развитие осложнений, требующих оперативного вмешательства, зачастую представляющих угрозу жизни и приводящих к инвалидизации больных [7]. Традиционная терапия БК включает препараты 5-аминосалициловой кислоты, глюкокортикостероиды (ГКС), иммуносупрессоры и антибиотики. Современные руководства по лечению БК, основанные на результатах метаанализов, подвергают серьезному сомнению клиническую значимость препаратов 5-аминосалициловой кислоты для индукции и поддержания ремиссии БК [8]. ГКС вообще не способны поддерживать ремиссию заболевания [9]. Кроме того, лечение традиционными препаратами не предотвращает прогрессирование БК: при среднем периоде наблюдения чуть более 8 лет осложнения развиваются у 60% больных [10]. Очевидно, что даже в отсутствие симптомов заболевание может прогрессировать на фоне непрерывного воспалительного процесса. Разумеется, для улучшения отдаленных результатов наблюдения больных БК, предотвращения прогрессирования заболевания помимо эффективных препаратов, способных контролировать воспалительный процесс, требуется изменение парадигмы лечения. Целью лечения должно быть не только устранение симптомов, но и строгий мониторинг объективных параметров воспаления. Новый подход «лечение до цели» (англ. treat-to-target), уже разработанный и внедренный в руководства по лечению ревматоидного артрита, заключается в том, что пациенту подбирается индивидуальная терапия с предварительно заданной терапевтической целью: достижение низкого уровня активности заболевания или состояния ремиссии. При этом каждые 3 месяца осуществляется мониторинг эффективности терапии. В случае если заданное состояние поддерживается, лечение данного больного продолжается в прежнем режиме, если цель не достигнута – терапия оптимизируется (интенсифицируется или меняется) [11]. Оправданность применения данного подхода при лечении ревматоидного артрита подтверждена в крупных исследованиях [12]. Прогресс в изучении молекулярных мишеней воспаления при воспалительных заболеваниях кишечника (ВЗК) и появление антицитокиновой (биологической) терапии привели к эволюции целей лечения: достижение клинической ремиссии в более короткие сроки, поддержание ремиссии без ГКС, полное заживление слизистой оболочки кишечника и закрытие свищей, снижение потребности в операциях и госпитализации. Достижение этих целей позволяет улучшить качество жизни больных ВЗК и сохранить их социальную активность. В настоящее время для лечения БК в Российской Федерации зарегистрировано три биологических препарата – инфликсимаб (ИНФ), адалимумаб (АДА) и цертолизумаба пегол. Все они являются ингибиторами ФНО-альфа, однако различаются по своей структуре. ИНФ и АДА представляют собой моноклональные антитела, специфически блокирующие ФНО-альфа. Последовательность белка в ИНФ – химерная (75% идентично человеческому белку и 25% – мышиному) [13]. АДА по своей структуре полностью идентичен человеческому иммуноглобулину G1 [14]. Цертолизумаба пегол представляет собой Fab`-фрагмент гуманизированного антитела (специфичного к ФНО-альфа), присоединенный к молекуле полиэтиленгликоля [15]. В соответствии с современными представлениями понятие ремиссии БК претерпевает изменения. Сегодня ремиссия БК определяется как состояние, при котором вероятность дальнейшего прогрессирования заболевания мала или отсутствует, что подразумевает отсутствие биологических и гистологических признаков воспаления, а не только симптомов заболевания (англ. remission beyond symptoms ) [11]. «Золотым стандартом» ремиссии при БК в настоящее время считается клиническая ремиссия (контроль симптомов) при условии эндоскопической ремиссии (заживление слизистой оболочки). Однако, как известно, БК – заболевание, охватывающее все слои кишечной стенки. В этой связи дискутируется вопрос о необходимости включения в критерии ремиссии БК альтернативных методов оценки трансмурального заживления слизистой оболочки: магнитно-резонансной энтерографии, компьютерной томографической энтерографии и трансабдоминального ультразвукового исследования [16]. С учетом последних достижений в лечении и диагностике БК назрела необходимость дополнить определение ремиссии БК новыми критериями. На сегодняшний день очевидно, что воспалительный процесс в кишечнике может протекать без явных клинических симптомов. Существующие понятия «клиническая ремиссия», «эндоскопическая ремиссия», характеризующаяся заживлением слизистой оболочки, дополнены понятием «биологическая ремиссия». Биологическая ремиссия БК подразумевает отсутствие симптомов заболевания, заживление слизистой оболочки кишечника, подтвержденное в том числе и радиографическими методами, а также нормализацию уровня сывороточных и фекальных биомаркеров активного воспаления. В гастроэнтерологическом сообществе активно обсуждаются вопросы о том, что можно считать истинной ремиссией и какие биологические маркеры потенциально могут быть использованы для оценки наступления этого состояния. Среди биологических маркеров наиболее изучены С-реактивный белок сыворотки (СРБ) и фекальный кальпротектин (ФКП). При условии исключения инфекционного процесса определяемый уровень СРБ Анализ результатов клинического исследования STORI (Study of infliximab discontinuation in Crohn’s disease patients in stable remission on combined therapy with immunosuppressors – Исследование отмены инфликсимаба при стабильной ремиссии болезни Крона на фоне комбинированной иммуносупрессивной терапии) показал, что концентрация СРБ 70%), но низкой специфичностью ( 70% [17]. В настоящее время проводятся исследования новых биомаркеров и панелей биомаркеров в качестве более подходящих кандидатов для оценки ремиссии БК. Использование таких биомаркеров может предоставить более глубокую, носящую прогностическую ценность информацию о ремиссии, а не только свидетельствовать о заживлении слизистой оболочки.Тем не менее на данный момент именно заживление слизистой оболочки остается критерием эффективности и желаемой значимой конечной точкой в клинических исследованиях, оценивающих ответ на лечение БК. Под заживлением слизистой оболочки общепринято понимать полное отсутствие изъязвлений слизистой оболочки, кроме небольшого числа афтозных язв до 5 мм в диаметре [18–20].
В исследованиях показано, что способностью заживлять слизистую оболочку обладают ингибиторы ФНО-альфа. При назначении ИНФ в открытом режиме заживление слизистой оболочки достигалось у 30% (28/93) пациентов на 26-й неделе [21]. Улучшение этого параметра может наблюдаться уже через 4 недели терапии ИНФ и сильно коррелировать с индексом активности БК (ИАБК) [22]. Определение наиболее эффективного режима дозирования ИНФ проводилось у пациентов с умеренной и тяжелой формами БК. Оказалось, что на фоне индукционного курса ИНФ заживление слизистой оболочки происходило у 29% пациентов (13/45) к 10-й неделе, а при однократной инфузии – только в 3% случаев. Отсутствие заживления слизистой оболочки было связано с увеличением частоты госпитализации и проведения операций. При длительной терапии биологическими препаратами постоянное поддерживающее лечение ИНФ более эффективно для достижения заживления слизистой оболочки, чем эпизодическое назначение, – 44% (16/36) против 18% (4/22) через 12 месяцев [23]. Заживление слизистой оболочки рассматривается как прогностический фактор, который может быть ассоциирован с возможностью отмены иммуносупрессивной терапии в дальнейшем [24]. АДА при проведении индукционного курса и продолжении поддерживающего лечения также был эффективнее в отношении заживления слизистой оболочки, чем только индукционный курс [25]. Как уже упоминалось, в настоящее время формируется новая парадигма понятия ремиссии БК – remission beyond symptoms. Первым шагом в этом направлении можно считать клиническое исследование EXTEND (Extend the safety and efficacy of adalimumab through endoscopic healing – Увеличение безопасности и эффективности терапии адалимумабом путем достижения эндоскопического заживления) с применением АДА. Исследователи ввели термин «глубокая ремиссия» (англ. deep remission), который включал клиническую ремиссию, определяемую по ИАБК ( В клинической программе EXTEND также показано, что достижение глубокой ремиссии сопровождается улучшением результатов лечения. Пациенты, достигшие ранней (к 12-й неделе) глубокой ремиссии, спустя 1 год реже нуждались в госпитализации и связанных с БК оперативных вмешательствах в отличие от пациентов, не достигших ранней глубокой ремиссии [27]. Эти пациенты также имели достоверно более высокое качество жизни и в меньшей степени были ограниченны в отношении работоспособности и активности [27]. Кроме того, ранняя глубокая ремиссия обеспечила экономию затрат на медицинскую помощь в размере около 9000 долларов США в год [28]. Согласно результатам одного рандомизированного контролируемого исследования и девяти когортных исследований, АДА демонстрирует клиническую эффективность после предыдущего неудачного лечения инфликсимабом у пациентов с БК. Клиническая ремиссия зарегистрирована у 12–67% пациентов в период инициирующей терапии и у 29–72% больных во время проведения поддерживающей терапии. Клинический ответ на АДА составлял от 29 до 83% во время инициирующей терапии и 31–59% в течение поддерживающего лечения [29]. В исследованиях цертолизумаба пегола – еще одного ингибитора ФНО-альфа также показана эффективность препарата в достижении заживления слизистой оболочки: признаки заживления слизистой оболочки наблюдались у 5% пациентов на 10-й неделе, а эндоскопическое улучшение – у 42% пациентов [19]. Разбор клинического случая Приводим клинический случай, в котором покажем необходимость непрерывного мониторинга БК с более жестким контролем достижения ремиссии с помощью биомаркеров, а также возможность достижения глубокой ремиссии у больной, получающей АДА после ранее проводимой терапии ИНФ. Больная К. (29 лет). Поступила в отделении патологии кишечника Центрального научно-исследовательского института гастроэнтерологии (ЦНИИГ) Московского клинического научно-практического центра Департамента здравоохранения г. Москвы (МКНЦ ДЗМ) с жалобами на кашицеобразный стул до 8 раз в сутки, с примесью слизи. Схваткообразные боли в левой подвздошной области, уменьшающиеся после дефекации, боли в межфаланговых суставах кистей и стоп, подъем температуры вечером до 37,2–37,4 °С, снижение массы тела на 10 кг за год.Родилась в 1984 г. в Москве. Служащая. Условия жизни удовлетворительные. Сопутствующие заболевания – язвенная болезнь двенадцатиперстной кишки (ДПК), хронический гастрит. Не курит.
Считает себя больной с 2006 г., когда появились острые боли в животе. Госпитализирована в ГКБ № 81 с подозрением на перфорацию полого органа. При обследовании выявлена острая язва луковицы ДПК. Проведена стандартная консервативная противоязвенная терапия с положительным эффектом. Эрадикация Helicobacter pylori не проводилась. Отмечала сезонное появление болей в животе, по поводу чего самостоятельно принимала антациды, ингибиторы протонной помпы с положительным эффектом. Весной 2009 г. появился жидкий стул до 6–8 раз в сутки с примесью слизи, повышение температуры до 38 °С, боли в животе схваткообразного характера. Госпитализирована в ГКБ № 29 с предварительным диагнозом «язвенный колит средней степени тяжести». Колоноскопия (05.2009): осмотр до купола слепой кишки, картина язвенного колита с преимущественным поражением прямой кишки с поверхностными эрозиями и подслизистыми кровоизлияниями, сосудистый рисунок отсутствует, контактная кровоточивость. На фоне терапии преднизолоном в/в, месалазином 3 г/сут, метронидазолом, микроклизм с гидрокортизоном отмечена положительная динамика – стул 1 раз в сутки, температура нормализовалась. При выписке: колоноскопия – слизистая прямой кишки умеренно гиперемирована, сосудистый рисунок смазан. Рекомендовано продолжать лечение месалазином 2 г/сут. Принимала препараты нерегулярно. Отмечала постепенное снижение массы тела. Ухудшение самочувствия с сентября 2011 г., когда после перенесенного острого респираторного вирусного заболевания появился жидкий стул до 8 раз в сутки с примесью слизи, боли в межфаланговых суставах кистей и стоп, подъем температуры вечером до 37,2–37,4 °С. Самостоятельно принимала преднизолон 40 мг/сут, месалазин 2 г/сут с незначительным положительным эффектом. Госпитализирована в ЦНИИГ 08.12.2011. Ректороманоскопия 12.2011: внутренние геморроидальные узлы, умеренно выраженные, не напряженные, без признаков воспаления, в типичных местах; до уровня ректосигмоидного изгиба, на видимых участках слизистая оболочка немного отечна, розовая, гладкая, блестящая, сосудистый рисунок отчетливый; выше ректосигмоидного изгиба определяются геморрагии, линейный язвенный дефект. Заключение: выявленные изменения в большей степени соответствуют болезни Крона толстой кишки без поражения прямой. Внутренний геморрой. Колоноскопия 12.2011. Эндоскоп проведен в проксимальный отдел сигмовидной кишки. На уровне 40 см по отметкам на эндоскопе выраженное сужение кишки за счет отека. Слизистая оболочка прямой кишки розовая, гладкая, блестящая. Сосудистый рисунок отчетливый, несколько перестроен. Слизистая оболочка дистального отдела сигмовидной кишки умеренно отечна, сосудистый рисунок отсутствует. Определяются мелкие язвенные дефекты, покрытые фибрином. Слизистая оболочка сигмовидной кишки в средней и верхней трети резко гиперемирована, отечная, просвет ее сужен. Определяются глубокие язвенные дефекты линейной формы, расположенные в основном продольно, покрытые фибрином, а также псевдополипозные разрастания, напоминающие булыжную мостовую. Сосудистый рисунок отсутствует. Контактная кровоточивость умеренная. Заключение: болезнь Крона толстой кишки, стадия язв. Назначено лечение: преднизолон 60 мг/сут, месалазин 3 г/сут, Мезим, Омез 40 мг/сут, азатиоприн 100 мг/сут, Метрoгил 100 в/в кап × 3 р/сут, витамины группы В, глюконат кальция, Сорбифер Дурулес, МД мил Клинипит. После выписки продолжила прием преднизолона с постепенным снижением дозы по 5 мг в неделю, азатиоприна (2 мг/кг) 100 мг/сут, Омеза по 20 мг на время приема преднизолона. После снижения дозы преднизолона до 15 мг/сут развился рецидив: жидкий стул до 6 раз в сутки, повышение температуры до 37,6 °С. Госпитализирована повторно в марте 2012 г. с диагнозом «болезнь Крона толстой кишки, обострение высокой степени активности, хроническое рецидивирующее течение с внекишечными проявлениями (полиартралгии) средней степени тяжести, гормональная зависимость; язвенная болезнь ДПК в фазе ремиссии».Результаты обследования показали: по данным общего анализа крови гемоглобин 117 г/л, эритроциты 3,9 × 5106/мм3, гематокрит 34; ретикулоциты 1,2%, тромбоциты 562 × 103 мм3, лейкоцитоз 20 × 109/л, с нейтрофильным палочкоядерным сдвигом до 12%, скорость оседания эритроцитов (СОЭ) 33 мм/ч; в биохимическом анализе крови: сывороточное железо – 12,1 мкм/л, СРБ – 108 мг/л, фибриноген 5,91 г/л. ФКП – 540 мг/г (нормальные величины ≤ 50 мг/г). ИАБК составил 387,4.
При УЗИ органов брюшной полости признаков патологии печени, желчевыводящих путей, поджелудочной железы, селезенки, почек не выявлено. По данным эзофагогастродуоденоскопии (ЭГДС) выявлено: рубцово-язвенная деформация луковицы ДПК, хронический гастродуоденит, недостаточность кардии, биопсия № 346-74/52: слизистая оболочка ДПК с признаками дуоденита. Колоноскопия от 25.03.2012 показала: слизистая оболочка терминального отдела подвздошной кишки бледно-розовая с уплощенными складками. Баугиниева заслонка щелевидной формы. Слизистая оболочка слепой и восходящего отдела толстой кишки гиперемирована. Сосудистый рисунок прослеживается на отдельных участках. На стенках множественные геморрагии, плоские язвы до 0,4 см. Выраженная контактная кровоточивость. В поперечно-ободочном отделе на стенках на фоне линейных язв до 0,8 × 0,2 см с наложениями гноя определяются псевдополипы до 0,4 см. Выраженная контактная кровоточивость. Слизистая оболочка отечна, гиперемирована. Гаустры не контурируются, сосудистый рисунок смазан, определяется на отдельных участках. Слизистая оболочка нисходящей и сигмовидной кишки с множественными линейными язвами на фоне гиперемированной отечной слизистой. Наложения фибрина и гноя, выраженная контактная кровоточивость. Слизистая оболочка прямой кишки розовая, сосудистый рисунок четкий. Заключение: выраженный эрозивно-язвенный колит (рис. 1). Биопсия: собственная пластинка обильно инфильтрирована лимфоцитами, плазмоцитами, большое количество эозинофилов; очаговая воспалительная инфильтрация собственной пластинки, клетки воспалительного инфильтрата проникают за пределы собственной мышечной пластинки в подслизистый слой (рис. 2). На основании анализа анамнестических, клинико-лабораторных и инструментальных данных больной установлен диагноз: болезнь Крона толстой кишки высокой степени активности, хроническое непрерывное течение с внекишечными проявлениями (полиартралгии), средней степени тяжести, гормонозависимость. Сопутствующие заболевания: хронический гастродуоденит, язвенная болезнь ДПК в фазе ремиссии.Больной начата терапия преднизолоном 120 мг/сут внутривенно, коррекция водно-электролитных нарушений, антибактериальная терапия, продолжено лечение азатиоприном 100 мг/сут (2 мг/кг).
С учетом непрерывного характера течения заболевания, стероидной зависимости, неэффективности иммуносупрессивной терапии азатиоприном была назначена биологическая терапия (с марта 2012 г.) – ИНФ в стандартной дозе. Через 4 недели лечения ИНФ отмечено уменьшение частоты стула до 2 раз в сутки, постепенное исчезновение болевого синдрома, слабости и недомогания, нормализация температуры тела. В общеклиническом и биохимическом анализах крови отмечалась положительная динамика: гемоглобин 117 г/л, эритроциты 4,0 × 106/мм3, гематокрит 41,1, ретикулоциты 0,8%, тромбоциты 209 × 103 мм3, лейкоциты 9,8 × 109/л, СОЭ 4 мм/ч, сывороточное железо 20,6 мкм/л, СРБ 8 мг/л, фибриноген 1,95 г/л. ФКП 120 мг/г (нормальные величины ≤ 50 мг/г). Через 12 недель (май 2012 г.) проведена контрольная колоноскопия (рис. 3). Слизистая оболочка слепой и восходящего отдела толстой кишки бледно-розовая. Сосудистый рисунок прослеживается на отдельных участках. На стенках единичные геморрагии и эрозии. В поперечно-ободочном отделе на стенках определяются псевдополипы до 0,4 см. Слизистая умеренно отечна, гиперемирована, сосудистый рисунок смазан, определяется на отдельных участках. Слизистая оболочка нисходящей и сигмовидной кишки с единичными эрозиями на фоне гиперемированной отечной слизистой. Слизистая оболочка прямой кишки розовая, сосудистый рисунок четкий. Заключение: эрозивный колит. Таким образом, эндоскопической ремиссии БК достигнуто не было. Отсутствие эндоскопической ремиссии коррелировало с повышенным уровнем ФКП и СРБ.Через 30 недель после начала терапии (после 6-й инфузии ИНФ – декабрь 2012 г.) наблюдалась потеря ответа на терапию – нарастание частоты диареи до 8 раз в сутки с примесью слизи, появление болей в суставах, лихорадки до 38 °С. В общеклиническом и биохимическом анализах крови гемоглобин 92 г/л, эритроциты 3,24 × 106/мм3, гематокрит 34,1, ретикулоциты 0,8%, тромбоциты 509 × 103 мм3, лейкоциты 11,8 × 109/л, палочкоядерные нейтрофилы 12%, СОЭ 25 мм/ч, сывороточное железо 9,6 мкм/л, СРБ 18 мг/л, фибриноген 1,95 г/л. ФКП > 600 мг/г (нормальные величины ≤ 50 мг/г). Колоноскопия от 12.2012 показала: подвздошная кишка – слизистая отечная, гиперемирована, ранима при контакте; слепая кишка – множественные язвы размером 0,3–0,6 см,
нисходящий и сигмовидный отдел – псевдополипы, афты, эрозии на стенках.Нами было проведено исключение оппортунистических инфекций: ДНК вируса Эпштейна – Барр, цитомегаловируса в крови не определялась. Токсин Clostridium difficile не выявлен. ИАБК составил
332,5 балла. У больной также были определены концентрация ИНФ в сыворотке крови и уровень антител к нему, что составило 1,05 мкг/мл (нормальные величины > 5 мкг/мл) и 240 нг/мл (нормальные величины до 50 нг/мл) соответственно. Больной начата терапия преднизолоном 120 мг/сут внутривенно, антибактериальная терапия, коррекция водно-электролитных нарушений, назначен азатиоприн 100 мг/сут (2 мг/кг). С учетом сниженной концентрации ИНФ и повышенного уровня антител к нему на основании эмпирического алгоритма, предложенного для оптимизации лечения биологическими препаратами при потере клинического ответа при БК [30], было принято решение о переводе на другой биологический препарат – АДА. Терапия начата 02.2013 по схеме: 160 мг в 1-й день (по две инъекции по 40 мг в день последовательно в течение двух дней), 80 мг через 2 недели (на 15-й день), еще через 2 недели (29-й день) режим поддерживающего лечения – 40 мг один раз в 2 недели. В течение 14 недель больной отменен преднизолон. Через 16 недель от начала лечения проведено комплексное контрольное обследование. Частота стула – не более 2 раз в сутки, консистенция стула нормализовалась, отмечено купирование болевого синдрома, нормализация температуры тела. В общеклиническом и биохимическом анализах крови гемоглобин 131 г/л, эритроциты 4,5 × 106/мм3, гематокрит 44,7, ретикулоциты 0,5%, тромбоциты 256 × 103 мм3, лейкоциты 7,8 × 109/л, СОЭ 8 мм/ч, сывороточное железо 20,5 мкм/л, СРБ 4,3 мг/л. ФКП 54 мг/г (нормальные величины ≤ 50 мг/г). ИАБК составил 105 баллов. Колоноскопия от 06.2013 показала: слизистая оболочка толстой кишки и в терминальном отделе подвздошной кишки на всем протяжении розовая, гладкая, блестящая. Сосудистый рисунок местами несколько усилен, перестроен. Отсутствие изъязвлений. Слизистая оболочка ободочной кишки с единичными афтами (рис. 4). Биопсия: крипты обычной глубины, эпителиальная выстилка крипт содержит большое количество бокаловидных клеток, собственная пластинка слабо инфильтрирована лимфоцитами и плазмоцитами (рис. 5). В настоящее время больная продолжает наблюдаться в ЦНИИГ МКНЦ ДЗМ и получать противорецидивную терапию адалимумабом 40 мг каждые 2 недели и азатиоприном 100 мг/сут. Данный клинический случай демонстрирует необходимость постоянного строгого индивидуального контроля активности БК, целью контроля является достижение ремиссии, предотвращение рецидивов и прогрессирования заболевания. Терапевтическое решение должно базироваться не только на клинических симптомах и особенностях течения БК, но и на оценке инструментальных и лабораторных показателей, в особенности биологических маркеров активности воспалительного процесса. Критерием эффективности проводимой терапии должна быть конечная точка, включающая как клиническую, так и биологическую ремиссию (устранение воспалительного процесса в кишечнике). Таким образом, в идеале критерием ремиссии БК должно быть полное прекращение воспалительного процесса. Методами контроля могут служить неинвазивные биомаркеры – ФКП и СРБ. Их применение позволило продемонстрировать возможности оценки степени заживления слизистой оболочки кишки, сопоставимые с эндоскопическим методом. Тем не менее требуется дальнейший поиск биомаркеров с более высокой специфичностью и чувствительностью.У больных, теряющих ответ на биологическую терапию, требуется ее оптимизация в виде увеличения дозы биологического препарата, уменьшения интервала между введениями препарата или смена биологического препарата. Существующий эмпирический алгоритм оптимизации биологической терапии, учитывающий концентрацию в крови ингибитора ФНО-альфа и уровень антител к нему, позволил нам обоснованно перейти на терапию АДА. Изменение тактики лечения с применением АДА помогло нам приблизиться к достижению биологической ремиссии, подтвержденной нормальным уровнем биомаркеров – ФКП и СРБ.
У вас недостаточно прав для чтения этого закона в это время
У вас недостаточно прав для чтения этого закона в это время Логотип Public.Resource.Org На логотипе изображен черно-белый рисунок улыбающегося тюленя с усами. Вокруг печати красная круглая полоса с белым шрифтом, в верхней половине которого написано «Печать одобрения», а в нижней половине – «Public.Resource.Org». На внешней стороне красной круглой марки находится круг. серебряная круглая полоса с зубчатыми краями, напоминающая печать из серебряной фольги.Public.Resource.Org
Хилдсбург, Калифорния, 95448
США
Этот документ в настоящее время недоступен для вас!
Уважаемый гражданин:
В настоящее время вам временно отказано в доступе к этому документу.
Public Resource ведет судебный процесс за ваше право читать и говорить о законе. Для получения дополнительной информации см. Досье по рассматриваемому судебному делу:
Американское общество испытаний и материалов (ASTM), Национальная ассоциация противопожарной защиты (NFPA), и Американское общество инженеров по отоплению, холодильной технике и кондиционированию воздуха (ASHRAE) v.Public.Resource.Org (общедоступный ресурс), DCD 1: 13-cv-01215, Объединенный окружной суд округа Колумбия [1]
Ваш доступ к этому документу, который является законом Соединенных Штатов Америки, был временно отключен, пока мы боремся за ваше право читать и говорить о законах, по которым мы решаем управлять собой как демократическим обществом.
Чтобы подать заявку на получение лицензии на ознакомление с этим законом, ознакомьтесь с Сводом федеральных нормативных актов или применимыми законами и постановлениями штата. на имя и адрес продавца.Для получения дополнительной информации о постановлениях правительства и ваших правах гражданина в соответствии с нормами закона , пожалуйста, прочтите мое свидетельство перед Конгрессом Соединенных Штатов. Вы можете найти более подробную информацию о нашей деятельности на общедоступном ресурсе. в нашем реестре деятельности за 2015 год. [2] [3]
Спасибо за интерес к чтению закона. Информированные граждане – это фундаментальное требование для работы нашей демократии. Благодарим вас за усилия и приносим извинения за возможные неудобства.
С уважением,
Карл Маламуд
Public.Resource.Org
7 ноября 2015 г.
Банкноты
[1] http://www.archive.org/download/gov.uscourts.dcd.161410/gov.uscourts.dcd.161410.docket.html
[2] https://public.resource.org/edicts/
[3] https://public.resource.org/pro.docket.2015.html
Публикация полностраничных рекламных буклетов на Facebook …
Привет, мир! | Доступный грузоподъемник
Точный промокод Bet9ja для получения эксклюзивного бонуса NGN100k – YOHAIG.
Промокод или бонусный код Bet9ja даст вам приветственные бонусные деньги и бесплатные ставки при успешном первом депозите.
Вы можете использовать свой бесплатный доступ на спортивные ставки, виртуальный спорт,
ставок на виртуальный футбол, виртуальный футбол,
виртуальных игр, игры в казино, скачки, европейские лиги, английскую премьер-лигу,
американский футбол, зум-футбол, футбольные матчи и другие популярные европейские лиги.
Bet9ja – крупнейшая нигерийская онлайн-букмекерская контора, принадлежит KC Gaming Networks Limited. Bet9ja получила известность
как ведущая букмекерская контора. Среди множества способов воспользоваться сайтом – использовать бонусный код Bet9ja.
ИСПОЛЬЗУЙТЕ ПРОМОКОД BET9JA YOHAIG>
Ключевые преимущества использования промокода Bet9ja
Приветственное предложение – 100% приветственный бонус до N100000
+ 1 бесплатная ставка
Повышение стоимости накопителя – Повышение цены до 170% на экспресс-ставки
Вознаграждения Bet9ja – Набирайте очки и выигрывайте наличные
Причины, по которым пользователи рассматривают возможность использования промокода Bet9ja
Промокод Bet9ja – это привлекательный способ для новых клиентов получить предложения, перечисленные на сайте
исключительно для таких клиентов.В этом случае использование
YOHAIG позволит игрокам получить часть своего первого депозита в качестве бонуса.
Максимальный бонус, который новый клиент может получить с приветственным бонусом, будет ограничен
в зависимости от доступных предложений. В случае
приветственного предложения 2021 года новые клиенты Bet9ja могут получить максимум N100000 и одну бесплатную ставку, пополнив первый депозит в размере 100%.
Как зарегистрироваться на сайте с помощью промокода Bet9ja?
Процесс запроса привлекательных бонусов и предложений, выдаваемых промокодом Bet9ja, включает несколько простых шагов
.Игрок должен быть из региона, поддерживаемого сайтом
, который берет свое начало в Нигерии. На этом нигерийском сайте ставок есть небольшая кнопка «Зарегистрироваться» чуть ниже полей входа
, доступных в правом верхнем углу. В процессе регистрации необходимо указать адрес электронной почты, имя, фамилию, дату рождения и промокод
Bet9ja. Последнее из этих полей является необязательным.
После завершения этого этапа пользователи могут создать свою учетную запись
, выбрав имя пользователя, пароль, государство проживания и номер телефона в последующем процессе.
Приветственный бонус от Bet9ja для новых клиентов
Бонусы, выдаваемые Bet9ja, доступны на разных этапах.
Для нового клиента наиболее привлекательным предложением для рассмотрения
будет приветственный бонус, который стоит огромных N100 000 по
с бесплатной ставкой. Первому депозиту от нового клиента
будет соответствовать 100% для определения этого бонуса, который будет получен только тогда, когда игрок
введет промокод Bet9ja «BET9MAX» во время регистрации.
ИСПОЛЬЗУЙТЕ ПРОМОКОД YOHAIG>
Условия для каждого продукта Bet9ja
В отличие от многих букмекеров, которые пропускают приветственный бонус для некоторых вариантов оплаты, Bet9ja делает его доступным для всех вариантов депозита, перечисленных на сайте.
Однако для того, чтобы воспользоваться этим предложением, игроки
должны убедиться, что ставка депозита сделана на рынке с коэффициентом
больше, чем 3,00. Депозит можно отыграть, используя одиночные или множественные ставки.
Только после того, как ставки рассчитаны, игрок получает бонус на свой счет.
Это требование по ставкам должно быть выполнено в течение 30 дней.
После получения бонуса его необходимо поставить 10 раз на рынке с коэффициентом
больше 3,00.
Повышение цен на аккумуляторы до 170%
Если игрок часто использует экспресс-ставки,
он может использовать специальную кампанию, проводимую для экспресс-ставок.
Игрок может получить такие преимущества, как повышение цен, даже не используя промокод Bet9ja.
Максимальное повышение цены, предусмотренное предложением, будет ограничено 170%, а минимальное повышение цены
– 5%. Если игрок сделает пять ставок, он получит бонус в размере 5% от цены.
Это может возрасти до 170%, когда 38 или более событий собраны вместе в экспресс-ставке.
Условия предложения о повышении цен
Ключевое требование для этого бонуса – убедиться, что у событий есть шансы больше 1.20.
Программа вознаграждений Bet9ja для всех пользователей
Программа вознаграждений управляется Bet9ja, и ее можно использовать для получения множества вознаграждений, включая денежные призы.
Эта программа доступна для всех пользователей, которые будут иметь право на
баллов в зависимости от их активности в букмекерской конторе и казино.
Количество очков, которое может заработать игрок, прямо пропорционально затратам на эти продукты.
Как только наберется определенное количество очков, игроки могут начать вывод средств.
Для этого предложения не требуется специального кода.
Условия программы вознаграждений Bet9ja
Одним из ключевых требований для выбора призовых очков будет размещение ставок выше определенного порога
. В этом случае это предложение действительно только для ставок выше 100 найр в разделе букмекерских контор, казино или
лайв казино. Также следует помнить, что ставки, сделанные на продукты виртуальных гонок, не будут квалифицироваться для начисления очков, и то же самое касается любых ставок, по которым
были обналичены.
Обзор дополнительных возможностей Bet9ja
Качество поддержки клиентов
Служба поддержки клиентов Bet9ja оказывается неплохой, даже если и не очень.
Одним из самых больших препятствий на пути к достижению максимально возможного статуса будет отсутствие функции живого чата
. Несмотря на то, что можно получить помощь через Twitter, телефон, электронную почту или службу обмена сообщениями, отсутствие простой функции чата
в реальном времени может повлиять на простоту поддержки. Тем не менее, не может быть
жалоб на предлагаемое качество, поскольку даже на электронные письма обычно отвечают
в течение 24 часов.Время работы для телефонного звонка – с 8:00 до 21:00.
Если пользователь получает какие-либо проблемы в другое время, он может использовать Twitter, но такое время также может привести к медленным ответам.
Это могло быть лучше, так как многие игроки
могут находиться в разных часовых поясах и странах, например, в Гане.
Банковские опции
Bet9ja поддерживает большое количество банковских опций. Не нужно много времени, чтобы понять, что игрок может стать участником
Bet9ja всего за 100 найр.Этот нигерийский сайт ставок
можно считать отличным только с точки зрения поддержки многих банковских вариантов. Используя промо-код Bet9ja во время регистрации, можно использовать
по максимуму из банковских опций.
Залог
Игрок может выбрать путь онлайн-депозитов, депозитов наличными в банке или депозитов через банкомат.
Минимальный и максимальный лимиты будут отличаться в зависимости от способа оплаты, которые объединены в
под одной общей чертой – мгновенные депозиты. Ключевые варианты онлайн-депозита
:
– Polaris bank
– Providus Bank
– OPAY
– GT Bank
– Fidelity USSD
– Access Bank Mobile App
Опция банковского депозита наличными может включать только несколько опций
, но даже они являются мгновенными.
Доступны следующие варианты:
– Отделение Unity Bank
– Stanbic IBTC
– Банковский депозит
Наконец, возможность внесения депозита через банкомат является довольно гибкой с максимальным и минимальным пределом
, определяемым картой, используемой в банкомате.
Вывод средств
Вывод средств на Bet9ja происходит довольно быстро. Игрок может придумать запрос на вывод, если у него на счету 1000 найр.
После того, как оператор отправит запрос на снятие средств, пользователи могут ожидать, что
средств поступит на банковский счет в течение 24 часов.Это делает его довольно быстрым по сравнению с
многими операторами ставок в Гане.
Опыт ставок на мобильное устройство
В наше время возможности для мобильных устройств, предоставляемые букмекерскими конторами, должны быть превосходными.
Bet9ja предоставляет возможность делать ставки из любого места и в любое время благодаря приложению
, которое доступно индивидуально для разделов казино и букмекерской конторы.
Даже если пользователь из Ганы может получить два приложения
для доступа к различным продуктам Bet9ja, это дает преимущество простоты использования и навигации.Приложение доступно только для телефонов Android, пользователи которых могут получить установочный файл с официального сайта.
Мобильное приложение предоставит доступ ко всем рынкам ставок, функциям управления счетом
и рекламным акциям. Опыт казино также отличный, так как
приложение было специально создано для этого раздела, так что можно даже ввести промокод Bet9ja.
Резюме и обзор оператора: Отличное дополнение
Bet9ja, несомненно, одна из лучших платформ для ставок, которую
игрок может найти в сети.Он предлагает отличные
комбинаций ставок, относительно высокие коэффициенты, партнерские схемы, множество рекламных акций (заявленных с использованием промокода bet9ja) и
функций. Ассортимент продуктов, предлагаемых Bet9ja, соответствует лучшим в отрасли.
Было бы здорово, если бы сайту удалось расширить свою поддержку на
других международных направлений, таких как Гана. На данный момент игрокам из многих стран не разрешено создавать учетные записи на сайте.
Преимущество возможности доступа к сайту из
мобильного приложения или мобильного сайта делает его довольно удобным.
Конечно, ему не хватает таких функций, как потоковое вещание, которые поставили бы Bet9ja в один ряд с лучшими игроками в бизнесе.
Даже с некоторыми недостатками, Bet9ja удается оставаться отличным дополнением
в сообществе ставок. Если вы хотите узнать больше об этой букмекерской конторе, ознакомьтесь с этим подробным обзором Bet9ja
.
Некоторые важные часто задаваемые вопросы
Есть ли расходы, связанные с регистрацией сайта?
Нет, Bet9ja – это совершенно бесплатный сайт для ставок на различные виды спорта.
Плата за размещение ставок также не взимается.
Можно ли сменить логин?
После создания учетной записи Bet9ja не позволяет изменять имя пользователя.
Поэтому желательно выбирать логин после
много размышлений.
Разрешено ли пользователям иметь несколько учетных записей?
Нет, пользователю не разрешается иметь более одной учетной записи на сайте
. Если будет обнаружено, что они нарушают правила, их учетная запись может быть немедленно прекращена, чтобы удалить все бонусы
, заработанные с использованием промокода Bet9ja.
Могут ли участники использовать международные карты для внесения депозитов?
На данный момент сайт не принимает использование международных карт – даже для игроков из Ганы – для внесения депозитов.
Пользователю разрешено вносить депозит только с использованием нигерийских дебетовых карт
.
Каков правовой статус Bet9ja?
Bet9ja – это букмекерский сайт из Нигерии, работающий в соответствии со всеми необходимыми юридическими требованиями.
Он имеет лицензию Управления лотерей штата Лагос
и Игровую лицензию штата Оссун.
А как насчет регистрации и реквизитов оператора сайта?
Сайт ставок Bet9ja является частью KC Gaming Networks Ltd, которая находится в Лагосе, Нигерия,
.
Безопасно ли делать ставки с помощью Bet9ja?
Да, Bet9ja – это пункт назначения ставок, в котором используются новейшие меры безопасности и который работает только с ведущими операторами.
Сайт защищен шифрованием Thawte SSL и межсетевыми экранами.
Сколько стоит использование мобильного приложения от Bet9ja?
За использование мобильного приложения
плата не взимается, оно доступно только для устройств Android.
Мобильным сайтом также можно пользоваться бесплатно.
Какая минимальная и максимальная ставка в гоночных ставках?
Игрок, желающий сделать ставку на скачки, должен использовать
минимум 50 найр в каждой ставке. Максимальная ставка может составлять 200 000 найр.
Основные 3 причины рассмотреть возможность заключения пари у этой букмекерской конторы
У Bet9ja может быть много положительных моментов в своих рядах, но есть три основных причины, по которым
стоит рассматривать эту букмекерскую контору по сравнению с другими вариантами в этом сегменте.
Это:
Приветственный бонус
Основная причина, по которой любой игрок решает пойти по маршруту
онлайн-букмекера или казино, – это доступные привлекательные бонусные предложения.
В случае с этим сайтом он в основном направляется через приветственный бонус, который можно запросить с помощью промокода Bet9ja
. Просто нужно ввести код «BET9MAX» во время регистрации
и выполнить другие требования, чтобы получить здоровую дозу бонусов
. Во многих случаях акция
будет доступна без промокода Bet9ja.
Функции ставок, такие как Cash Out
Наличие функций ставок теперь играет ключевую и влиятельную роль при выборе букмекерской конторы.
Несмотря на то, что у Bet9ja нет таких опций, как функция прямой трансляции, этот сайт более чем хорошо оснащен продуктами
, такими как Cash Out, Soccer Zoom и ставки в игре.
Подобные Cash Out, вероятно, будут активно использоваться опытными игроками
, которые хотят большего контроля.
