Манипуляция промывание желудка: Nie znaleziono strony – Внутренняя Mедицина
Этапы | Обоснование |
Подготовка к манипуляции | |
1. Подготовить необходимое оснащение. | Обеспечение четкости выполнения процедуры Защита одежды от промокания и загрязнения. |
2. Надеть непромокаемые фартуки на себя и пациента. 3. Провести
деконтаминацию рук, надеть перчатки. | Обеспечить инфекционную безопасность. |
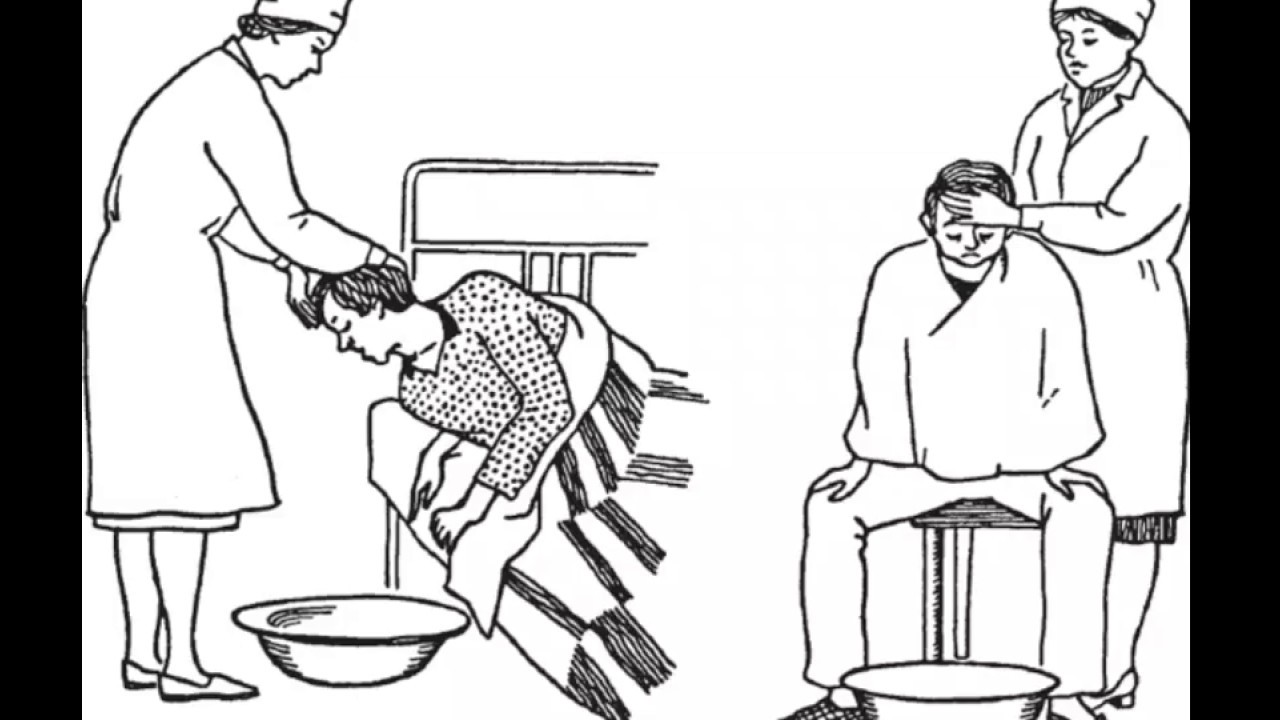
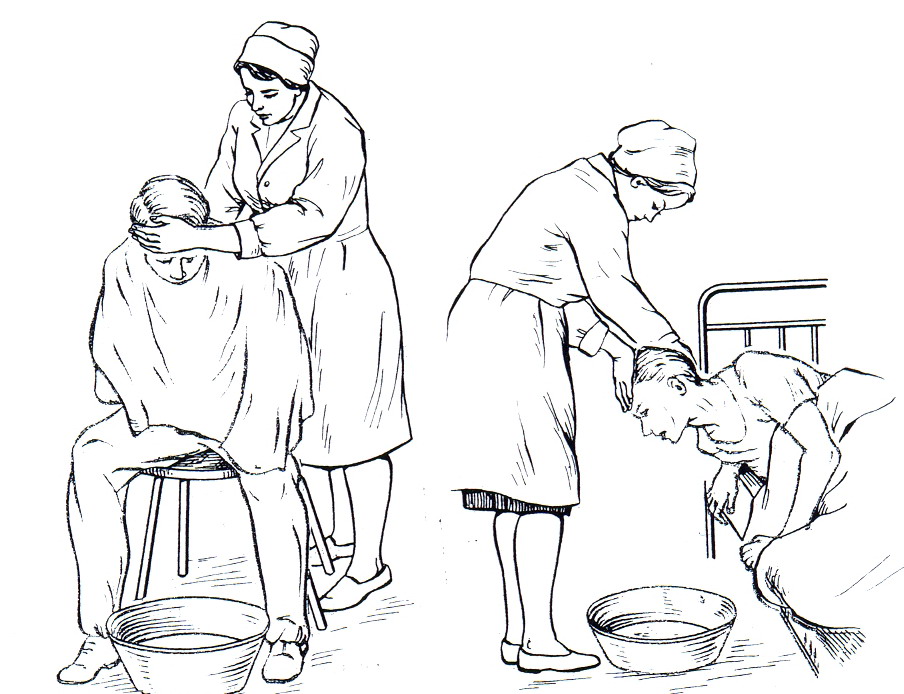
4. Усадить пациента на стул, голову слегка наклонить вперед. | Необходимое положение во время процедуры для эффективного прохождения зонда в пищевод. |
5. Приставить таз к ногам пациента. | Сливать промывные воды. |
Выполнение манипуляции | |
1. Определить расстояние, на которое следует ввести зонд (от мочки уха до кончика носа и передней брюшной стенке так, чтобы последнее отверстие зонда было ниже мечевидного отростка). | Позволяет провести зонд именно в желудок. |
2. Соединить
зонды стеклянной трубкой. | Обеспечить достаточную длину зонда. |
3. Методом полива обработать слепой конец зонда стерильным глицерином. | Обеспечить прохождение зонда в желудок методом скольжения. Необходимость участия пациента в процедуре. |
4. Поместить зонд на корень языка, и предложив пациенту делать глотательные движения, ввести толстый желудочный зонд до установленной отметки в желудок. | Подготовка к промыванию желудка. |
5. Присоединить к зонду воронку и опустить ее ниже уровня желудка (немного наклонив ее). | Содержимое желудка вытеснит воздух из системы зондов. |
6.
Налить в воронку 1 л. воды. | Кол-во воды должно соответствовать размеру желудка, примерно 1л. |
7. Медленно поднять воронку вверх на 1 метр от пола, как только вода достигнет уровня устья воронки, опустить воронку до уровня колен не допуская выливания воды полностью. | По закону сообщающихся сосудов, вода поступит в желудок, а затем вновь в воронку. |
8. Повторить пункт 7 дважды и вылить промывные воды в стерильную емкость (если необходимо взять промывные воды на исследование). При подозрении на отравление прижигающими ядами берут сразу же 1-ую порцию промывных вод. | |
9. Повторять п. п. 6,7., но воду выливать в таз для промывных вод (использовать все 10 л. воды). | Обеспечение
эффективности процедуры промывания
желудка. |
Завершение манипуляции | |
1. По окончании процедуры отсоединить воронку и извлечь зонд из желудка, обернув его салфеткой. | Обеспечение инфекционной безопасности. |
2. Поместить загрязненные предметы в емкость с дезинфицирующим раствором. | Обеспечение инфекционной безопасности. |
3. Помочь пациенту умыться и занять удобное положение. | Обеспечить психический и физический покой пациента. |
4. Провести дезинфекцию промывных вод в емкости; | Обеспечение инфекционной безопасности. |
5. | |
6. Сделать запись о проведении процедуры и регистрации пациента в листе врачебных назначений. | Обеспечение инфекционной безопасности; Обеспечение преемственности сестринского ухода. |
I.Хiii. Зондовые манипуляции. 1.134. Стандарт «Промывание желудка»
Цель:
диагностическая, лечебная: удаление из
желудка его содержимого через пищевод. Показание:
отравление недоброкачественной пищей,
лекарственными средствами, алкоголем,
грибами, угарным газом. Противопоказания:
кровотечения из желудочно-кишечного
тракта, воспалительные заболевания в
полости рта, глотки, пищевода, желудка.
ожоги пищевода и желудка, инфаркт
миокарда, нарушение мозгового
кровообращения, бронхиальная астма,
сужение пищевода.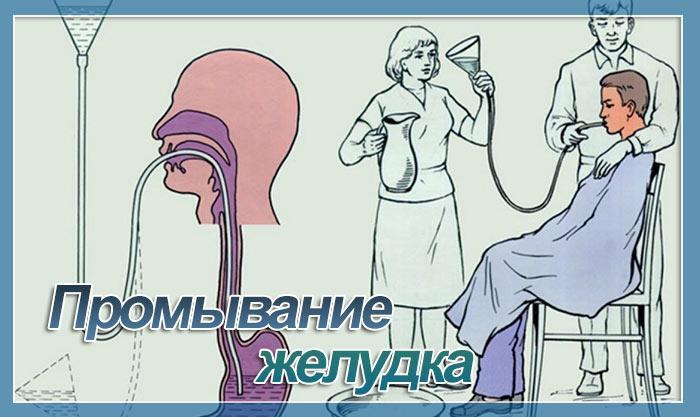 Приготовьте:
стерильные: толстый желудочный зонд и
резиновую трубку (длиной 70 см), стеклянную
трубку, соединяющую зонд с трубкой,
стеклянную воронку вместимостью до
0,5-1 л, лотки, таз; ведро с чистой водой
до 10-12 л (Т-20°-22°С), резиновые перчатки,
2 клеенчатых фартука, кувшин или кружку
вместимостью до 1 л, 2 лотка, марлевые
салфетки, емкость с дезраствором, сухую
хлорную известь, полотенце или простыню,
бланк направления на исследование,
чистую сухую банку с крышкой.
Приготовьте:
стерильные: толстый желудочный зонд и
резиновую трубку (длиной 70 см), стеклянную
трубку, соединяющую зонд с трубкой,
стеклянную воронку вместимостью до
0,5-1 л, лотки, таз; ведро с чистой водой
до 10-12 л (Т-20°-22°С), резиновые перчатки,
2 клеенчатых фартука, кувшин или кружку
вместимостью до 1 л, 2 лотка, марлевые
салфетки, емкость с дезраствором, сухую
хлорную известь, полотенце или простыню,
бланк направления на исследование,
чистую сухую банку с крышкой.
7. Встаньте сзади или сбоку (справа) от
пациента, отведите слегка голову назад. 8. Проведите деконтаминацию рук на
гигиеническом уровне, наденьте перчатки.
Встаньте сзади или сбоку (справа) от
пациента, отведите слегка голову назад. 8. Проведите деконтаминацию рук на
гигиеническом уровне, наденьте перчатки.
9.
Возьмите стерильный
желудочный зонд, измерьте расстояние
от нижнего резца (со слепого конца) до
пупка –
первая
отметка и прибавьте расстояние в одну
ладонь (пациента) вторая
метка.
10. Соедините зонды
стеклянной трубкой. 11. Объясните пациенту,
что во время введения
зонда его нельзя
сдавливать
зубами, выдергивать, а надо
дышать носом,
делать глотательные движения 12. Смочите
слепой конец зонда теплой
водой.
13.
Предложите пациенту открыть
рот, возьмите
зонд в правую руку на расстоянии 10 см
от закругленного конца, положите его
конец на корень языка.
14. Предложите
пациенту делать
глотательные
движения и глубоко
дышать через нос, медленно
вводите зонд
в пищевод
15.
Введите осторожно зонд в желудок до
нужной метки, присоедините к зонду
воронку и отпустите ее до уровня
колен пациента,
немного наклоняв
ее, чтобы не
попал воздух.
Примечание: – при введении зонда необходимо осуществлять контроль свободного прохождения зонда в желудок – прекратите процедуру и вызовите врача, если в промывных водах появились прожилки крови; – количество промывных вод в тазу должно примерно соответствовать объему введенной через воронку жидкости; – если у пациента позывы на рвоту, введение зонда прекратите, предложите ему сделать, несколько глубоких вдохов носом и затем продолжите введение;
–
если у пациента при введении зонда
возникают кашель, затруднение дыхания,
лицо синеет (зонд попал в гортань или
трахею), то немедленно извлеките зонд
назад и повторно введите его.
В век современных технологий – ТОГБУЗ “ГКБ им. Арх. Луки г. Тамбова”
В век современных технологий не стоит забывать и о старых добрых методах помощи больному. В ТОГБУЗ «ГКБ им. Арх. Луки г. Тамбова» на занятии школы практического мастерства медицинских сестер учили правильному промыванию желудка.
Лето – пора, конечно же благодатная: солнце, вода, ягоды и овощи с грядки и фрукты прямо с ветки…Но и пора повышенных рисков тоже, в рейтинге которых всякого рода отравления занимают отнюдь не последние места. Один из старейших, но эффективных и действенных методов, способствующих очищению организма от токсинов и ядов, попавших в желудок, – это его промывание. Процедура эта, при грамотном ее проведении, не только улучшает состояние больного, способствует скорейшему его выздоровлению, но и, при своевременном ее применении, часто спасает человеку жизнь.
Стоит ли говорить о том, насколько важно медицинской сестре, вне зависимости от того, в каком подразделении медицинского учреждения она работает, уметь выполнить промывание желудка как с использованием зонда, так и без оного?
Поводами для проведения данной манипуляции могут служить разного рода отравления – недоброкачественными продуктами питания, алкоголем, медикаментами, и, что особенно характерно для лета, ядовитыми или условно съедобными грибами. Кроме того, показаниями к промыванию желудка могут служить сужение выходного отдела желудка, или же снижение тонуса мышечной стенки желудка или 12-перстной кишки, непроходимость кишечника.
Кроме того, показаниями к промыванию желудка могут служить сужение выходного отдела желудка, или же снижение тонуса мышечной стенки желудка или 12-перстной кишки, непроходимость кишечника.
Но даже такая простая, казалось бы, процедура, как промывание желудка, не является панацеей, и медицинской сестре нужно помнить о том, что в целом ряде случаев она может принести вреда больше, чем пользы. Например, если у больного имеется выраженное сужение пищевода, или наблюдается острое кровотечение из желудка или пищевода. Противопоказано промывание желудка и пациентам с тяжелыми ожогами гортани, пищевода, желудка кислотами и щелочами.
Не стоит прибегать к данной манипуляции, если пациент перенес инфаркт миокарда, либо когда у него диагностируют нарушения мозгового кровообращения, нестабильную стенокардию, тяжелые нарушения сердечного ритма.
Вряд ли удастся промыть желудок, если больной находится в бессознательном состоянии, если¸ конечно, не была проведена предварительная интубация, то есть не была введена в гортань и трахею особая трубка для сохранения проходимости дыхательных путей и поддержания дыхательной деятельности.
Безусловно, любой медицинской сестре известно, что промывание желудка недопустимо при судорогах, равно как и отсутствии кашлевого или гортанного рефлекса.
Наиболее доступным на этапе оказания доврачебной медицинской помощи является промывание желудка без использования зонда. Для этого нужно убедить пациента выпить порциями примерно по 500 миллилитров за раз достаточное количество воды – от 5 до 10 литров, вызывая рвоту после каждого приема воды. Процедуру следует прекратить, когда желудок полностью очистится.
Однако медицинской сестре следует помнить, что при отравлении кислотами, щелочами, нефтепродуктами промывание желудка без зонда категорически возбраняется. Дело в том, что при попадании этих веществ в дыхательные пути неизбежно развивается химический ожог, нередко приносящий вреда больше, чем отравление само по себе.
Промыть желудок можно обычной кипяченой водой, но лучше сделать для этих целей специальный раствор. Правильная подготовка повысит эффективность процедуры.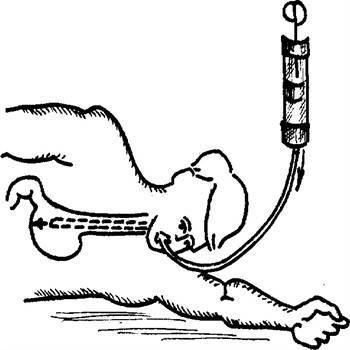 Жидкость для промывания желудка должна быть чуть теплой. Оптимальная температура – 25-28 °С. Более горячий раствор повысит скорость проникновения токсинов через расширившиеся сосуды. Холодный раствор может вызвать спазм. Для промывания можно использовать следующие составы:
Жидкость для промывания желудка должна быть чуть теплой. Оптимальная температура – 25-28 °С. Более горячий раствор повысит скорость проникновения токсинов через расширившиеся сосуды. Холодный раствор может вызвать спазм. Для промывания можно использовать следующие составы:
1. Слабый солевой раствор. В 5 л теплой воды растворяют 2 столовые ложки соли. Этот состав усиливает сокращение сфинктера, препятствуя проникновению токсинов в кишечник.
2. Розовый раствор марганцовки. Раствор должен быть светлым, слегка розоватого цвета. Перед использованием его процеживают, чтобы избежать попадания нерастворившихся частичек. Состав обладает антисептическими и противомикробными свойствами.
3. Раствор пищевой соды. В этом случае на 5 литров кипяченой воды берется 2 полные ложки соды.
Подготовить эти составы для промывания совсем не сложно, и, если человек знает, как промыть желудок в домашних условиях, то сделать это желательно еще до приезда скорой. Чем раньше оказана помощь, тем быстрее больной пойдет на поправку. Поэтому если есть возможность произвести процедуру очищения желудка самостоятельно, нужно использовать этот шанс.
Поэтому если есть возможность произвести процедуру очищения желудка самостоятельно, нужно использовать этот шанс.
В условиях медицинского учреждения желудок промывают, как правило, с помощью толстого или тонкого зонда. Тактика и выбор вида зонда определяются только врачом. Процедура проводится медицинской сестрой под наблюдением врача. Важно правильно рассчитать количество воды, необходимой для промывания желудка пациента. Однократная доза вливания составляет 5-7 миллилитров на один килограмм массы тела пациента. Одномоментное введение большего объема жидкости в желудок чревато тем, что часть токсических веществ попадет в кишечник. Поэтому обязательно осуществляется контрольный замер за количеством поступившей жидкости и удаленной из желудка. В норме эти показатели должны быть примерно одинаковыми.
Для проведения промывания желудка зондом требуется набор определенных инструментов:
– толстый желудочный зонд; дополнительная резиновая трубка;
– стеклянная трубка;
– пластиковая воронка, емкостью в половину литра;
– две емкости объемом в 10 литров, одна чистая – для раствора, другая – для сбора промывных вод желудка;
– кувшин или ковш.
Температура воды или раствора для промывания используется не выше 24-25 градусов. Более высокая температура будет способствовать быстрому всасыванию токсических веществ, что утяжелит состояние больного.
Медицинский персонал проводит процедуру в перчатках, фартуке и маске для защиты от попадания желудочного содержимого на открытые участки тела.
Существует определенный порядок и последовательность выполнения манипуляции промывания желудка при помощи зонда:
– больной садится на стул. Если состояние пациента тяжелое, то его укладывают на кушетку на левый бок. Перед процедурой проводится контроль артериального давления, пульса, врачом проводится объективный осмотр и оценка общего состояния;
– грудная клетка пациента накрывается клеенкой для предохранения от попадания промывных вод на открытые участки тела;
– для правильного введения зонда необходимо знать его длину, то есть, на сколько сантиметров он будет погружен в желудок. Расчет можно сделать двумя способами. Расстояние измеряется от мочки уха до середины мечевидного отростка или от зубов (от резцов) до пупка. Расстояние отмечается на резиновой трубке меткой;
Расстояние измеряется от мочки уха до середины мечевидного отростка или от зубов (от резцов) до пупка. Расстояние отмечается на резиновой трубке меткой;
– после приведения системы в рабочее состояние (зонд и дополнительная резиновая трубка соединяются между собой полой стеклянной, на конец резиновой трубки прикрепляется воронка). Конечная часть зонда, вводимая в желудок, обильно смазывается вазелином. Медицинский персонал дезинфицирует руки и надевает одноразовые резиновые перчатки;
– процедура проводится двумя медработниками. Больному объясняется техника проведения, и дается информация, как себя вести при проведении процедуры, то есть, при введении зонда делать глотательные движения, глубоко дышать, не кусать устройство и не стараться вытащить его из желудка;
– после введения зонда в воронку наливается раствор, и сосуд поднимается выше головы. Как только жидкость достигает устья, воронку опускают, чтобы она выливалась из желудка. Первая порция желудочного содержимого, его часть, собирается и отправляется на лабораторное исследование;
– манипуляция проводится до полной прозрачности промывных вод.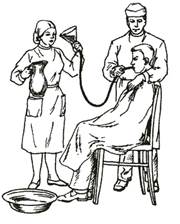
Процедура промывания пищеварительного органа толстым зондом является тяжелой манипуляцией для больных. После окончания промывания желудка необходимо соблюдать покой в течение двух-трех часов.
При нормализации состояния и отсутствии клинических проявлений отравления пациент может быть отпущен домой.
Подводя итоги занятия, временно исполняющая обязанности главной медицинской сестры больницы Валентина Ивановна Караева заметила:
– Тема сегодняшнего занятия Школы практического мастерства особенно важна. Овладение навыками промывания желудка является актуальным для каждой медицинской сестры учреждения, вне зависимости от того, в каком структурном подразделении больницы она работает. Деятельность медицинской сестры складывается не только из выполнения манипуляций в соответствии с должностными ее обязанностями, но и профилактики возможных осложнений в ходе протекания болезни, умения выявлять проблемы пациента, составлять план сестринского ухода, применять сестринский процесс на практике.
Техника промывания желудка у детей различного возраста
Манипуляция – Техника промывания желудка у детей различного возраста.
Цель: лечебная.
Показания: пищевые отравления, отравление ядом.
Противопоказания: желудочно-кишечные кровотечения.
Оснащение: желудочный зонд, резиновый фартук(2шт), емкость с раствором для промывания 20-22 градусов, таз для промывных вод, лоток для оснащения, лоток для отработанного материала, марлевые салфетки, шпатель, стерильная емкость для промывных вод, бланк-направление, емкость с дезинфицирующим раствором, ветошь, резиновые перчатки.
Обязательное условие: раствор для промывания не должен быть теплым (будет всасываться) и не должен быть холодным (может вызвать спазм желудка).
Техника промывания желудка у детей:
Подготовка к процедуре:
1. Объяснить родственникам цель и ход проведения процедуры,
2. Подготовить необходимое оснащение,
3. Надеть фартук,
4. Вымыть и осушить руки, надеть перчатки,
5. Усадить и зафиксировать ребенка на руках у помощника:
Усадить и зафиксировать ребенка на руках у помощника:
а) ноги помощник охватывает своими ногами;
б) руки фиксирует одной рукой;
в) голову – другой, положив ладонь на лоб ребенку;
Примечание: ребенка младшего возраста можно завернуть в пеленку или простыню для лучшей фиксации. В случаях тяжелого или бессознательного состояния промывание проводить в положении больного лежа на боку.
6. Надеть на ребенка фартук поверх руки фиксирующего,
7. Поставит таз для промывных вод у ног ребенка.
Выполнение процедуры:
1. Измерить зондом расстояние до желудка (от мочки уха до кончика носа и до конца мечевидного отростка),
2. Смочить «слепой» конец зонда в воде,
3. Открыть рот ребенку с помощью шпателя (если сам не открывает). При необходимости использовать роторасширитель и языкодержатель.
Примечание: для открывания рта взять шпатель, как писчее перо, ввести его в ротовую полость, повернуть ребром и провести по боковой поверхности десен до окончания зубов, после чего перевернуть его плашмя и резко нажать на корень языка.
4. Ввести зонд по средней линии языка до метки и указательным пальцем правой руки завести зонд за зубы Примечание: если во время введения зонда ребенок начал задыхаться, кашлять – немедленно извлечь зонд,
5. Присоединить к зонду воронку или шприц Жане без поршня,
6. Опустить воронку ниже уровня желудка (чуть наклонив ее) и налить в нее воду для промывания,
7. Медленно поднимая воронку вверх, следить за поступлением из нее жидкости в желудок (вода должна опуститься до устья воронки),
8. Быстро, но плавно опустить воронку ниже исходного уровня и вылить содержимое желудка в таз,
9. Повторить промывание до получения «чистой воды».
Примечание:
а) количество воды для промывания берется из расчета 1 литр на год жизни,
б) при промывании желудка необходимо следить, чтобы количество введенной и выделенной жидкости были примерно равными.
10. Отсоединить воронку и быстрым движением удалить зонд через салфетку.
Завершение процедуры:
1. Прополоскать рот ребенку;
2. Передать ребенка маме или положить в кроватку;
Передать ребенка маме или положить в кроватку;
3. Собрать желудочное содержимое для исследования в стерильную емкость;
4. Отправить в лабораторию в сопровождении направления.
Инфекционный контроль:
1. Поместить желудочный зонд в 3% раствор хлорамина на 60 минут;
2. Весь инструментарий, фартуки поместить в 3% раствор хлорамина на 60 минут;
3. Снять перчатки, поместить их в 3% раствор хлорамина на 60 минут;
4. Фартук протереть двукратно 1 % р-м хлорамина;
5. Обработать руки на гигиеническом уровне.
Возможно заинтересует:
Советуем прочитать:
МАНИПУЛЯЦИЯ № 122 «ТЕХНИКА ПРОМЫВАНИЯ ЖЕЛУДКА» — Студопедия
Цель: лечебная, диагностическая.
Показания: отравления – пищевые, лекарственные, подготовка к обследованию.
Противопоказания: язвенная болезнь желудка и 12 перстной кишки в период обострения, опухоли желудка, кровотечение из желудка, тяжелая сердечная патология.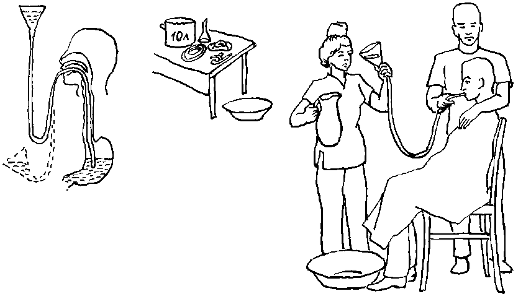
Оснащение: стерильные: толстый желудочный зонд, резиновая трубка длиной 70 см и соединительная стеклянная трубка, стеклянная прозрачная воронка емкостью 1 л, лоток, резиновые перчатки, марлевые салфетки; кувшин емкостью 1 л. 2 клеенчатых фартука, маска, полотенце, емкость с кипяченой водой на 8-10 л, температуры 20оС, таз для промывных вод, емкости с дезинфицирующим средством.
Последовательность действий:
1. Успокоить пациента, объяснить ему как вести себя во время манипуляций.
2. Вымыть руки, надеть маску, перчатки.
3. Собрать систему: зонд, соединительная трубка, резиновая трубка.
4. Надеть фартуки на себя и пациента, усадить ею, вынуть зубные протезы, если они есть.
5. Измерить расстояние от резцов до пупка, сделать отметку на зонде.
6. Встать справа от пациента, емкость, с чистой водой поставить справа от себя, а таз для промывных вод – слева.
7. Взять зонд в правую руку и попросить пациента широко открыть рот и глубоко дышать через нос.
8. Намочить слепой конец зонда кипяченой водой.
9. Положить зонд на корень языка в момент вдоха и предложить пациенту сделать глотательные движения, продвигая зонд в пищевод и в желудок до нужной отметки. Делать это следует медленно, чтобы избежать закручивания зонда.
10. Присоединить к зонду воронку и опустить ее до уровня колен пациента, наклонив к себе.
11. Налить в нее 1 л воды.
12. Поднять воронку вверх и держать до тех пор, пока вода не дойдет до устья воронки.
13. Опустить воронку вниз – промывные воды начнут поступать из желудка в воронку.
14. Содержимое воронки вылить в таз, повторить действия до чистых промывных вод.
15. Отсоединить воронку, удалить зонд с помощью салфетки.
16. Провести дезинфекцию предметов ухода.
17. Снять перчатки, погрузить в емкость с дезинфицирующим средством, вымыть руки.
18. Уложить пациента в постель.
Примечание:
1. Если во время продвижения зонда больной закашлялся и посинел, необходимо извлечь зонд (так как он попал в дыхательные пути), и повторить введение через несколько минут.
2. Оставить промывные воды до прихода врача.
3. Если во время процедуры в промывных водах появилась кровь, необходимо прекратить промывание желудка и немедленно сообщить об этом врачу.
4. При необходимости собрать промывные воды в чистую стеклянную банку и отправить на исследование в лабораторию с направлением.
5. Оставшиеся промывные воды засыпать дезинфицирующим средством или залить дезинфицирующим средством, перемешать, через 1 час вылить в унитаз.
Сестринские манипуляции. Промывание желудка – презентация онлайн
1. Промывание желудка
Учебное пособиеВыполнили:
•Балмасова Наталья
•Карамова Кристина
•Мамедова Екатерина
Руководитель:
•Немирова Л.А.
2. Цели и задачи работы
Цель – наглядная демонстрация выполненияалгоритма практической манипуляции по предмету
«Основы сестринского дела»
Задачи:
• обучение студента более четкому выполнению
практической манипуляции
• помощь студенту в организации своей основной
деятельности во время учебной и производственной
практики
•подготовка к практическим занятиям
•организация работы студента в условиях
стандартизации сестринской деятельности
3.
 Промывание желудка Цель: лечебная и диагностическая.
Промывание желудка Цель: лечебная и диагностическая.Показания:
1. По назначению врача и без такового.
2.Отравления недоброкачественной пищей, лекарствами, алкоголем,
ядами.
3.Задержка пищи в желудке на почве стеноза его выходного отдела.
4.Застой пищевых масс в желудке.
5.Подготовка к операции, к рентгенологическому исследованию.
Противопоказания:
1.Кровотечение из ЖКТ.
2.Воспалительные заболевания с изъявлениями в
полости рта и глотки.
3.Цирроз печени.
4.Язвенная болезнь желудка и 12-перстной кишки.
5.Гипертоническая болезнь (криз), стенокардия,
эпилепсия.
6. Бессознательное состояние пациента.
Подготовить:
1. Желудочный зонд длиной 1,2 – 1,5м, диаметром 8 – 10 мм.
2.Резиновую трубку длиной 70 см, диаметром 8 – 10 мм.
3.Стеклянную соединительную трубку длиной 10— 15 см.
4.Стеклянную воронку ёмкостью 500- 1000 мл.
5.Кувшин.
6. 2 ведра, таз.
7.Кипяченую воду 10-12 литров t = 20 – 25°С.

8. Ёмкость с
дезинфицирующим
раствором.
9. Два клеёнчатых
фартука.
10. Полотенце или
пеленку.
11.Стерильные
перчатки.
12.Марлевые салфетки.
13.Чистую банку 250
мл.
14.Маску.
15.Лоток.
Подготовка
пациента:
1.Установить доверительные отношения с пациентом.
Проинформировать пациента и получить согласие на
проведение манипуляции.
2. Надеть клеёнчатый фартук на пациента и усадить его на стул,
голову пациенту немного наклонить вперед, дать пациенту
полотенце или пеленку.
К ногам пациента поставить таз.
***
– спросить пациента о его самочувствии;
– успокоить пациента, если он испытывает страх перед манипуляцией;
-объяснить, что такое положение облегчит введение зонда в желудок
Техника
выполнения:
1.Провести гигиеническую обработку рук, надеть
клеёнчатый фартук, маску, стерильные перчатки.
1
2
2.Определить расстояние, на которое следует ввести
зонд пациенту (рост пациента минус 100см).
Сделать метку на зонде.
1
2
3.Соединить желудочный зонд с резиновой трубкой
при помощи стеклянной соединительной трубки.
4.Встать справа от пациента.
5.Попросить пациента дышать через нос и открыть
рот.
6.Смочить слепой конец зонда кипяченой водой и
положить правой рукой на корень языка пациента.
***
– сказать пациенту, что сейчас вы введёте ему зонд в
желудок и предупредить о возможных неприятных
ощущениях
1
2
7.Предложить сделать несколько глотательных
движении, левой рукой поддерживать свободный
конец зонда, а правой рукой медленно проталкивать
зонд по пищеводу в желудок до нужной отметки.
***
– попросить пациента спокойно сидеть
– спросить пациента о самочувствии
Если пациент начинает кашлять, задыхаться
— немедленно извлечь зонд (зонд попал в
трахею или в гортань).
8. Доведя зонд до метки, подсоединить к
свободному концу резиновой трубки воронку и
опустить воронку до уровня колен пациента, держа
её слегка наклонно.
9.Налить кувшином воду в воронку (500 мл-1 л),
медленно поднять воронку на 25 – 30 см выше рта
пациента.
1
2
10. Как только вода достигнет устья воронки,
опустить воронку ниже уровня колен пациента.
Заполнить воронку содержимым желудка (промывные
воды).
Проследить, чтобы из желудка выделялось жидкости
не меньше, чем было введено.
11.Вылить содержимое воронки в ведро.
12.Повторить эту процедуру несколько раз, пока
промывные воды не будут чистыми.
13.Осторожно извлечь зонд из желудка пациента с
помощью полотенца или салфетки.
***
-предупредить, что сейчас вы извлечёте зонд, и о
возможных неприятных ощущениях
– уточнить самочувствие пациента
14.Дать пациенту прополоскать рот кипяченой водой.
Обтереть вокруг рта салфеткой.
Последующий
уход:
1.Снять с пациента клеенчатый фартук, обеспечить
покой в течение часа.
1
2
2. Для последующего бактериологического
исследования собрать в стерильную банку порцию
(около 200 мл) промывных вод.

3. Провести дезинфекцию промывных вод.
Подвергнуть дезинфекции весь использованный
инструментарий
1
2
4. Снять клеёнчатый фартук, медицинские перчатки
и поместить в дезинфицирующий раствор.
5. Вымыть и высушить руки.
1
2
6. Заполнить направление для исследования промывных вод,
прикрепить его к наружной стенке банки, поместить в герметичную
ёмкость для доставки в лабораторию.
1
2
3
Возможные
осложнения:
1.Механическая травма при введении зонда.
2.Кровотечение.
3. Ошибочное введение в дыхательные пути
(удушье).
Примечания:
1.При необходимости можно собрать в
чистую банку для бактериологического
исследования порцию (около 200 мл)
промывных вод.
2.Промывные воды засыпаются сухой
хлорной известью из расчёта 1:5
| A02.01.001 | Измерение массы тела | 100,00 |
A02. 09.001 09.001 | Измерения частоты дыхания | 100,00 |
| A02.10.002 | Измерение частоты сердцебиения | 100,00 |
| A02.12.001 | Исследование пульса | 100,00 |
| A02.12.002 | Измерение артериального давления на периферических артериях | 150,00 |
| A02.31.001 | Термометрия общая | 100,00 |
| A03.08.001 | Ларингоскопия | 450,00 |
| A03.08.002 | Фарингоскопия | 450,00 |
| A03.08.004 | Риноскопия | 450,00 |
| A11.08.004.004 | Бокштейна способ промывания верхнечелюстной пазухи | 2 200,00 |
| A11.08.005 | Внутриносовые блокады | 400,00 |
| A11.08.006 | Глоточные блокады с введением лекарственных препаратов | 300,00 |
| A11.08.006.001 | Вливание растворов в гортань | 250,00 |
| A11.08.009 | Интубация трахеи | 2 200,00 |
A14. 07.005 07.005 | Отсасывание слизи из ротоглотки | 250,00 |
| A15.08.001 | Наложение пращевидной повязка на нос при переломах и после операций | 300,00 |
| A15.08.002 | Наложение повязки при операциях на органах верхних дыхательных путей | 450,00 |
| A15.08.003 | Замена гипсовой повязки при переломах и после операций на носу | 400,00 |
| A15.08.004 | Наложение гипсовой повязки на наружный нос | 600,00 |
| A15.08.005 | Установка силиконового стента в полости носа (включая стоимость стента) | 1 200,00 |
| A16.08.016 | Промывание лакун миндалин – одна процедура | 600,00 |
| A16.08.019 | Смена трахеостомической трубки | 2 200,00 |
| A16.08.019.001 | Замена (удаление) Т-образной трахеостомической силиконовой трубки | 2 900,00 |
| A16.08.023.001 | Промывание синусов через соустье или катетер без учета стоимости лекарственных препаратов (1 процедура) | 300,00 |
A16.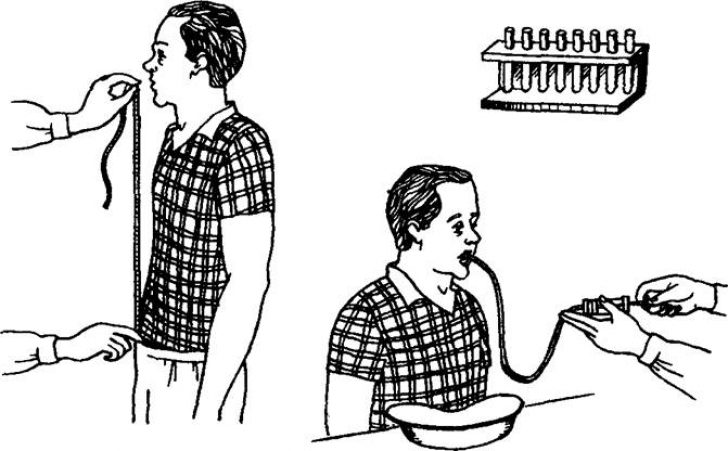 08.023.002 08.023.002 | Перемещение лекарственных средств в полости носа по Проетцу без учета стоимости лекарственных препаратов (1 процедура) | 300,00 |
| A16.08.023.003 | Отсасывание по Зондерману из полости носа (1 процедура) | 250,00 |
| A03.25.001 | Вестибулометрия | 1 450,00 |
| A03.25.002 | Проведение калорической пробы | 450,00 |
| A03.25.004 | Определение проходимости евстахиевой трубы | 750,00 |
| A11.25.002 | Введение лекарственных препаратов в наружный слуховой проход | 100,00 |
| A11.25.003 | Заушные блокады с лекарственными препаратами | 700,00 |
| A12.25.003 | Составление слухового паспорта | 1 050,00 |
| A12.25.006 | Исследование функций слуховой трубы | 450,00 |
| A15.25.001 | Наложение повязки при операциях на органе слуха | 450,00 |
A15.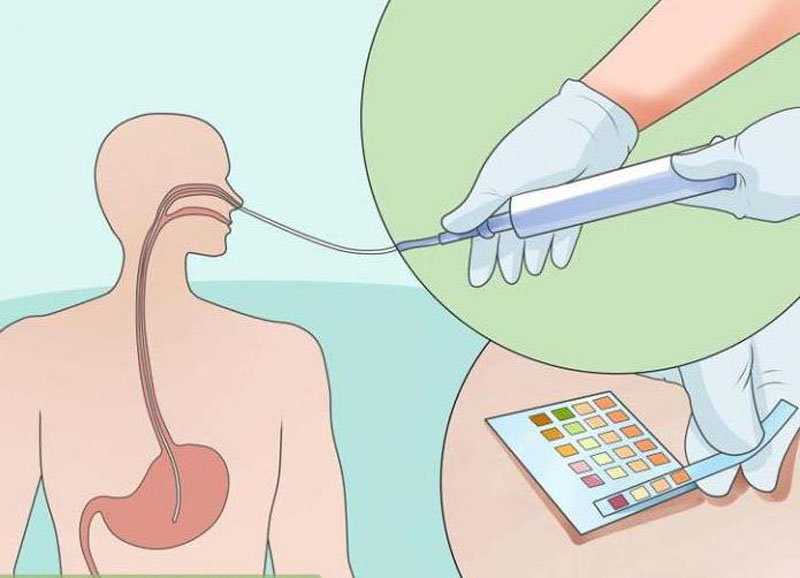 27.001 27.001 | Наложение повязки при операциях на органе обоняния | 450,00 |
| A16.25.007 | Удаление ушной серы (серной пробки) | 700,00 |
| A16.25.012 | Продувание слуховой трубы | 450,00 |
| A16.25.027.003 | Тимпанопункция | 2 200,00 |
| A16.25.036 | Катетеризация слуховой трубы | 1 800,00 |
| A16.25.036.002 | Введение лекарственных веществ в слуховую трубу через катетер | 600,00 |
| A23.25.007.001 | Вибромассаж барабанных перепонок | 400,00 |
| A05.10.004.001 | Математический анализ ритмов сердца | 750,00 |
| A06.03.061.001 | ДХА денситометрия | 2 200,00 |
| A06.07.011 | Компьютерная диагностика в стоматологии | 2 900,00 |
| A09.16.014 | Внутрипищеводная рН – метрия | 1 800,00 |
| A09.16.014.001 | Внутрипищеводная рН-метрия суточная | 2 650,00 |
A09. 28.012.001 28.012.001 | Проба Сулковича | 200,00 |
| A09.28.062 | Жидкий уреазный тест на Хелкобактер | 150,00 |
| A11.01.002 | Подкожное введение лекарственных препаратов | 200,00 |
| A11.01.003 | Внутрикожное введение лекарственных препаратов | 200,00 |
| A11.01.003.001 | Внутрикожное введение лекарственных препаратов (блокада по Аствацатурову) | 1 500,00 |
| A11.01.010 | Иньекционное введение лекарственных препаратов в очаг поражения кожи | 200,00 |
| A11.02.002 | Внутримышечное введение лекарственных препаратов | 200,00 |
| A11.02.002.001 | Внутримышечное введение ботулотоксина при дистонии (за одну точку введения) | 1 700,00 |
| A11.02.002.002 | Блокада паравертебральная | 1 950,00 |
| A11.02.002.003 | Блокада пресакральная | 1 700,00 |
A11.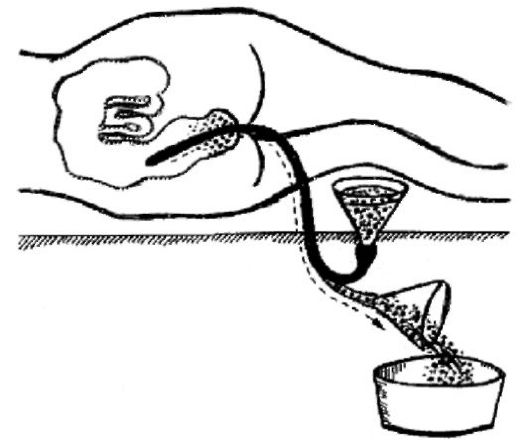 02.002.004 02.002.004 | Новокаиновая блокада вагосимпатическая по Александрину | 4 450,00 |
| A11.03.003 | Внутрикостное введение лекарственных препаратов | 750,00 |
| A11.04.004 | Внутрисуставное введение лекарственных препаратов | 2 200,00 |
| A11.05.001 | Взятие крови из пальца | 150,00 |
| A11.05.002 | Взятие крови из периферической вены | 150,00 |
| A11.07.009 | Бужирование протоков слюнных желез | 1 450,00 |
| A11.07.011 | Инъекционное введение лекарственных препаратов в челюстно-лицевую область | 750,00 |
| A11.09.003.001 | Внутриплевральное введение лекарственных препаратов | 2 200,00 |
| A11.09.007 | Ингаляторное введение лекарственных препаратов и кислорода | 150,00 |
| A11.09.007.001 | Ингаляторное введение лекарственных препаратов через небулайзер | 150,00 |
A11. 12.001 12.001 | Катетеризация подключичной и других центральных вен | 750,00 |
| A11.12.002 | Катетеризация кубитальной и других периферических вен | 500,00 |
| A11.12.003 | Внутривенное введение лекарственных препаратов | 400,00 |
| A11.12.008 | Внутриартериальное введение лекарственных препаратов | 400,00 |
| A11.12.012 | Катетеризация артерий конечностей | 750,00 |
| A11.30.006 | Внутрибрюшное введение лекарственных препаратов | 4 450,00 |
| A11.23.001 | Спинномозговая пункция | 2 900,00 |
| A11.23.003 | Введение лекарственных препаратов в перидуральное пространство | 3 000,00 |
| A11.14.004 | Катетеризация Фатерова соска | 2 900,00 |
| A11.16.008 | Промывание желудка | 750,00 |
| A11.16.009 | Зондирование желудка | 750,00 |
A11.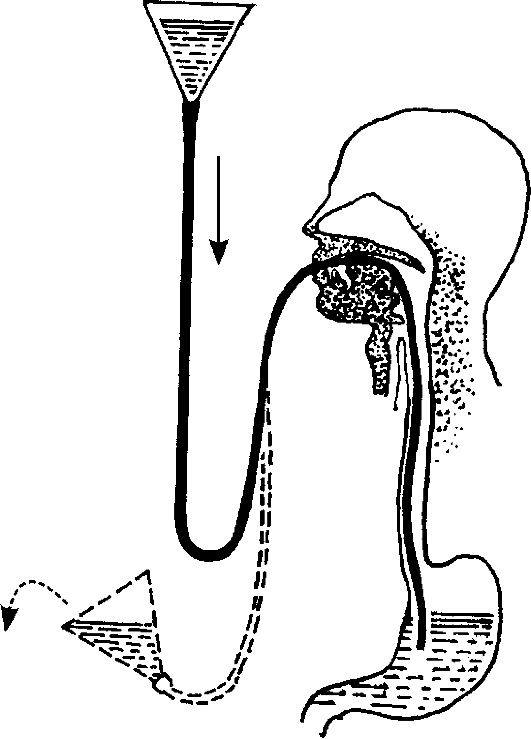 16.010 16.010 | Установка назогастрального зонда | 750,00 |
| A11.16.010.001 | Постановка зонда Блекмора | 450,00 |
| A11.20.003.001 | Штрих – биопсия эндометрия | 1 450,00 |
| A11.20.013 | Тампонирование лечебное влагалища | 750,00 |
| A11.20.014 | Введение внутриматочной спирали (без стоимости ВМС) | 1 200,00 |
| A11.20.015 | Удаление внутриматочной спирали | 750,00 |
| A11.20.024 | Введение лекарственных препаратов интравагинально | 450,00 |
| A14.20.001 | Спринцевание влагалища | 150,00 |
| A14.20.002 | Введение, извлечение влагалищного поддерживающего кольца (пессария) | 400,00 |
| A16.20.036.005 | Медикаментозная деструкция патологических образований шейки матки (без стоимости препаратов) | 750,00 |
| D10.01.01 | Криоконсервация спермы (без стоимости хранения) | 6 000,00 |
D10. 01.02 01.02 | Хранение криоконсервированной спермы (за 1 месяц хранения) | 3 600,00 |
| D10.01.03 | Криоконсервация эмбрионов (на 1 крионосителе) без стоимости хранения | 12 600,00 |
| D10.01.04 | Хранение криоконсервированных эмбрионов на 1 крионосителе (за 1 месяц хранения) | 1 500,00 |
| D10.01.06 | Криоконсервация яйцеклеток (без стоимости хранения) | 18 000,00 |
| D10.01.07 | Хранение криоконсервированных яйцеклеток на 1 крионосителе (за 1 месяц хранения) | 1 800,00 |
| D10.01.08 | Размораживание эмбрионов на 1 крионосителе | 12 000,00 |
| D10.01.09 | Размораживание яйцеклеток на 1 крионосителе | 12 000,00 |
| D10.01.10 | Размораживание спермы | 3 600,00 |
| A02.28.001 | Калибровка уретры | 150,00 |
| A03.21.001 | Диафаноскопия | 300,00 |
A11. 21.001.001 21.001.001 | Сбор эякулята для исследования в стерильных условиях | 300,00 |
| A11.21.006 | Инъекция в половой член | 750,00 |
| A11.21.008 | Введение ректальных грязевых тампонов при заболеваниях мужских половых органов | 300,00 |
| A11.28.007 | Катетеризация мочевого пузыря | 1 050,00 |
| A11.28.007.001 | Смена катетера Фолея | 1 200,00 |
| A11.28.008 | Инстилляция мочевого пузыря | 750,00 |
| A11.28.009 | Инстилляция уретры | 750,00 |
| A11.28.010 | Микроклизмирование уретры | 300,00 |
| A11.28.013 | Парауретральное введение лекарственных препаратов | 450,00 |
| A12.28.005 | Исследование объема остаточной мочи | 600,00 |
| A12.28.006 | Измерение скорости потока мочи (урофлоурометрия) | 750,00 |
A15.21. 001 001 | Наложение повязки при операциях на наружных мужских половых органах | 450,00 |
| A16.21.058 | Вправление парафимоза | 750,00 |
| A21.21.001 | Массаж простаты | 600,00 |
| A02.26.003.002 | Офтальмоскопия со сферической линзой или линзой Гольдмана (мидриаз) | 750,00 |
| A02.26.004 | Визометрия | 250,00 |
| A02.26.005 | Периметрия кинетическая | 400,00 |
| A02.26.006 | Кампиметрия | 150,00 |
| A02.26.007 | Механофосфен | 150,00 |
| A02.26.008 | Скотометрия (тест Амслера-Маринчева) | 100,00 |
| A02.26.009 | Исследование цветоощущения по полихроматическим таблицам | 200,00 |
| A02.26.010 | Измерение угла косоглазия | 150,00 |
| A02.26.011 | Исследование диплопии | 400,00 |
A02. 26.014 26.014 | Скиаскопия | 250,00 |
| A02.26.015 | Пневмотонометрия глаза | 250,00 |
| A02.26.017 | Определение дефектов поверхности роговицы | 150,00 |
| A02.26.018 | Выявление фистулы роговицы склеры (флюоресцентный тест Зайделя) | 150,00 |
| A02.26.019 | Канальцевая проба (носовая проба, слезно-носовая проба) | 150,00 |
| A02.26.020 | Исследование слезопродукции (тесты Ширмера и Норна) | 250,00 |
| A02.26.021 | Диафаноскопия глаза | 300,00 |
| A02.26.022 | Экзофтальмометрия | 250,00 |
| A02.26.023 | Исследование аккомодации | 300,00 |
| A02.26.024 | Определение характера зрения | 300,00 |
| A02.26.025 | Измерение диаметра роговицы | 150,00 |
| A02.26.027 | Исследование критической частоты слияния световых мельканий (КЧСМ) | 450,00 |
A03.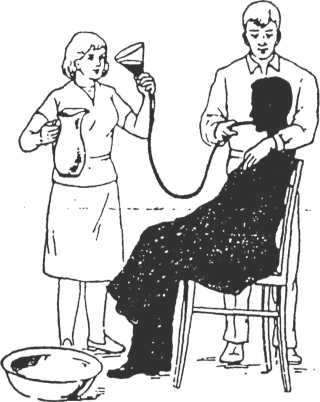 26.001 26.001 | Биомикроскопия глаза | 400,00 |
| A03.26.002 | Гониоскопия | 450,00 |
| A03.26.003 | Осмотр периферии глазного дна трехзеркальной линзой Гольдмана | 750,00 |
| A03.26.004 | Офтальмохромоскопия | 750,00 |
| A03.26.005 | Фотография глаза и его придаточного аппарата на носитель информации пациента | 600,00 |
| A03.26.005.001 | Фотография глазного дна с использованием фундус – камеры на носитель информации пациента | 1 450,00 |
| A03.26.005.002 | Фоторегистрация глазного дна (один глаз) на носитель информации пациента | 600,00 |
| A03.26.005.003 | Многопольная фоторегистрация глазного дна (один глаз) на носитель информации пациента | 2 050,00 |
| A03.26.005.005 | Микропериметрия (один глаз) | 1 450,00 |
| A03.26.005.006 | Абберометрия и кератотопография (OPD-scan, оба глаза) | 1 800,00 |
A03.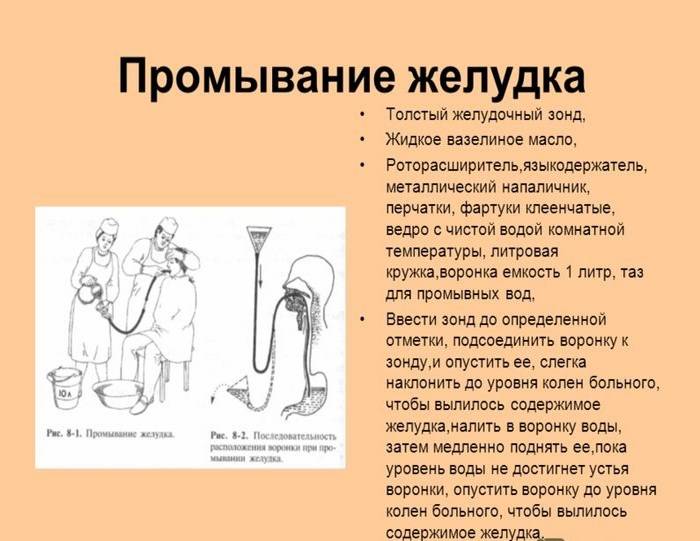 26.006.002 26.006.002 | Определение осмолярности слезы (оба глаза) | 1 350,00 |
| A03.26.008 | Рефрактометрия | 450,00 |
| A03.26.009 | Офтальмометрия | 450,00 |
| A03.26.010 | Определение параметров контактной коррекции | 1 000,00 |
| A03.26.011 | Кератопахометрия | 1 100,00 |
| A03.26.012 | Исследование заднего эпителия роговицы (один глаз) | 1 450,00 |
| A03.26.013 | Адаптометрия 3 мин. | 750,00 |
| A03.26.013.001 | Адаптометрия 1 час | 1 450,00 |
| A03.26.014 | Аномалоскопия | 1 000,00 |
| A03.26.015 | Тонография | 600,00 |
| A03.26.016 | Офтальмодинамометрия | 1 000,00 |
| A03.26.017 | Локализация разрывов, инородных тел сетчатки | 1 200,00 |
| A03.26.018 | Биомикроскопия глазного яблока | 750,00 |
| A03.26.020 | Компьютерная периметрия (Tomey, Octopus, Периком, Окуляр и др.) | 900,00 |
| A03.26.020.001 | Периметрия HUMPHREY исследование 1 глаза | 750,00 |
| A05.26.009 | Оптическая когерентная томография 3D 1 глаз | 1 800,00 |
| A05.26.016 | Исследование на Шемпфлюг-камере 1 глаз | 1 450,00 |
| A05.26.017 | Нагрузочная проба проф. В.В.Волкова – один глаз | 600,00 |
| A05.26.018 | Расчет интраокулярной линзы (ИОЛ) : исследование одного глаза (офтальмометрия + ультразвуковая биометрия ) | 750,00 |
| A06.26.008 | Кератотомография (Pentacam, оба глаза) | 1 450,00 |
| A06.26.009 | Оптическая когерентная томография (1 структура) | 1 600,00 |
| A06.26.010 | Флюоресцентная ангиография глазного дна | 3 000,00 |
| A10.26.001 | Трансканаликулярная эндовидеодиагностика слезных путей | 1 200,00 |
| A11.26.004 | Зондирование слезных путей (и промывание) | 450,00 |
| A11.26.016 | Субконъюнктивальная инъекция | 500,00 |
| A12.26.007 | Нагрузочные пробы для исследования регуляции внутриглазного давления (водно-питьевая) | 2 400,00 |
| A12.26.011 | Гониоциклоскопия со склерокомпрессией | 450,00 |
| A15.26.001 | Наложение повязки при операциях на органе зрения | 450,00 |
| A15.26.002 | Наложение монокулярной и бинокулярной повязки (наклейки, занавески) на глазницу | 150,00 |
| A23.26.001 | Подбор очковой коррекции зрения | 1 200,00 |
| A23.26.002 | Подбор очковой коррекции зрения при астигматизме | 1 800,00 |
| A23.26.003 | Подбор контактной коррекции зрения | 1 450,00 |
| A23.26.004 | Глазные ванночки с растворами лекарственных препаратов | 450,00 |
| A11.30.005 | Зондирование свищей | 1 450,00 |
| A12.01.008 | Определение парциального давления кислорода в мягких тканях (оксиметрия) | 100,00 |
| А12.06.006 | Накожные тесты на аллергены (1 аллерген) | 250,00 |
| A12.09.002.003 | Дыхательный Хелик-тест | 300,00 |
| A12.26.012 | Проведение пробы с лекарственными препаратами | 300,00 |
| A12.26.013 | Проведение внутривенной флюоресцеиновой пробы | 750,00 |
| A13.23.001 | Медико-логопедическое исследование при дисфагии | 1 450,00 |
| A13.23.002 | Медико-логопедическое исследование при афазии | 1 800,00 |
| A13.23.003 | Медико-логопедическое исследование при дизартрии | 1 800,00 |
| A13.23.004 | Медико-логопедическая процедура при дисфагии | 1 050,00 |
| A13.23.005 | Медико-логопедическая процедура при афазии | 1 200,00 |
| A13.23.006 | Медико-логопедическая процедура при дизартрии | 1 200,00 |
| A13.23.009 | Индивидуальная нейро-психологическая коррекционно-восстановительная процедура при афазии | 1 450,00 |
| A13.29.001 | Психопатологическое обследование (базовое – 3 сферы) | 2 200,00 |
| A13.29.001.001 | Психоанализ (индивидуальный сеанс) | 1 100,00 |
| A13.29.001.002 | Патопсихологическое обследование (расширенное – 6 сфер) | 4 450,00 |
| A13.29.001.003 | Психопатологическое обследование (1 сфера) | 600,00 |
| A13.29.001.004 | Общее нейропсихологическое обследование | 2 200,00 |
| A13.29.007.003 | Гипнотерапия (индивидуальный сеанс) | 1 100,00 |
| A13.29.008.001 | Индивидуальная психотерапия | 1 100,00 |
| A13.29.008.002 | Групповая психотерапия | 500,00 |
| A13.29.008.003 | Арттерапия (групповая) | 1 100,00 |
| A13.29.008.004 | Аутогенная тренировка (груповая) | 500,00 |
| A13.29.008.005 | Аутогенная тренировка (индивидуальная) | 1 100,00 |
| A13.29.012.001 | Процедуры двигательного праксиса (индивидуальный сеанс) | 1 100,00 |
| A13.29.012.002 | Процедуры двигательного праксиса (групповой сеанс) | 500,00 |
| A13.31.001 | Обучение самоуходу | 300,00 |
| A13.31.004 | Обучение близких уходу за тяжелобольным | 500,00 |
| A14.19.001 | Пособие при дефекации тяжелобольного | 300,00 |
| A14.19.002 | Постановка очистительной клизмы | 300,00 |
| A14.19.004 | Удаление копролита | 450,00 |
| A14.28.001 | Пособие при мочеиспускании тяжелобольного | 300,00 |
| A15.01.001 | Наложение повязки при нарушении целостности кожных покровов | 400,00 |
| A15.01.001.001 | Перевязка (снятие швов) послеоперационной раны | 450,00 |
| A15.01.001.002 | Перевязка больных, не лечившихся в клинике | 500,00 |
| A15.01.001.003 | Перевязка большая | 600,00 |
| A15.01.001.004 | Перевязка малая | 400,00 |
| A15.01.002 | Наложение повязки при гнойных заболеваниях кожи и подкожной клетчатки | 500,00 |
| A15.02.001 | Наложение повязки при заболеваниях мышц | 450,00 |
| A15.03.001 | Наложение повязки при переломах костей | 450,00 |
| A15.03.001.001 | Наложение мягкой повязки типа Дезо, Вельпо, Петти и т.д. | 450,00 |
| A15.03.002 | Наложение иммобилизационной повязки при переломах костей | 750,00 |
| A15.03.002.001 | Иммобилизация при переломах позвоночника | 3 750,00 |
| A15.03.003 | Наложение гипсовой повязки при переломах костей | 700,00 |
| A15.03.003.001 | Наложение гипсового (полимерного без стоимости материала) тутора на конечность | 900,00 |
| A15.03.003.002 | Наложение гипсовой (полимерной без стоимости материала) лонгеты | 700,00 |
| A15.03.003.003 | Наложение гипсовой (полимерной без стоимости материала) повязки типа Дезо | 900,00 |
| A15.03.003.004 | Наложение гипсовой (полимерной без стоимости материала) тазобедренной повязки | 1 450,00 |
| A15.03.004 | Наложение корсета при патологии шейного отдела позвоночника | 250,00 |
| A15.03.005 | Наложение корсета при патологии грудного отдела позвоночника | 250,00 |
| A15.03.006 | Наложение корсета при патологии поясничного отдела позвоночника | 250,00 |
| A15.03.007 | Наложение шины при переломах костей | 250,00 |
| A15.03.008 | Наложение иммобилизационной повязки при операциях на костях | 750,00 |
| A15.04.001 | Наложение повязки при вывихах (подвывихах) суставов | 300,00 |
| A15.04.002 | Наложение иммобилизационной повязки при вывихах (подвывихах) суставов | 750,00 |
| A15.04.003 | Наложение повязки при операциях на костях и суставах | 450,00 |
| A16.04.002 | Терапевтическая аспирация содержимого сустава | 2 200,00 |
| A16.04.018 | Вправление вывиха сустава | 4 450,00 |
| A15.07.002 | Наложение повязки при операциях на органах полости рта | 450,00 |
| A15.12.002 | Эластическая компрессия нижних конечностей | 450,00 |
| A15.19.001 | Наложение повязки при операциях на прямой кишке | 450,00 |
| A15.23.001 | Наложение повязки при операциях на головном мозге | 450,00 |
| A15.30.001 | Наложение повязки при полостных операциях органов брюшной полости | 450,00 |
| A15.30.002 | Наложение повязки при полостных операциях органов грудной полости | 450,00 |
| A15.30.006 | Наложение повязки при пролежнях III и/или IV степеней тяжести | 1 500,00 |
| A15.30.008 | Наложение повязки при операциях на органах шеи | 450,00 |
| A15.30.010 | Наложение повязки при термических и химических ожогах | 550,00 |
| A17.10.001 | Электроимпульсная терапия при патологии сердца и перикарда | 15 000,00 |
| A17.10.002.001 | Электрокардиостимуляция чреспищеводная | 1 500,00 |
| A17.10.002.002 | Кардиоверсия электрическая | 3 000,00 |
| A18.30.002 | Энтеросорбция | 1 200,00 |
| A19.23.003 | Коррекция нарушения двигательной функции при помощи биологической обратной связи | 2 200,00 |
| A19.23.004 | Коррекция нарушения двигательной функции с использованием компьютерных технологий | 2 200,00 |
| A20.01.006 | Оксигенотерапия при заболеваниях кожи | 450,00 |
| A20.09.002 | Оксигенотерапия (гипер-, нормо- или гипобарическая) при заболеваниях легких | 450,00 |
| A20.30.036 | Гипер-, нормо-, гипобарическая оксигенация (при неуточненных заболеваниях) | 750,00 |
| A23.23.001 | Настройка нейростимулятора | 2 200,00 |
| A23.26.008 | Коагуляция (туширование) фистулы зоны фильтрации | 500,00 |
| A24.01.002 | Наложение компресса на кожу | 150,00 |
| A25.05.122.001 | Аутогемотерапия | 300,00 |
| A25.06.001.001 | Гипосенсбилизация (СИТ) 1 аллерген | 250,00 |
| A25.06.001.002 | Гипосенсибилизация (СИТ) 2 аллергена | 300,00 |
| A25.06.001.003 | Гипосенсибилизация (СИТ) 3 аллергена | 300,00 |
| A25.08.004 | Пробный курс СРАР терапии (в течение 8 часов сна) | 750,00 |
| B04.012.001 | Школа для пациентов с сахарным диабетом | 1 350,00 |
| B04.014.004 | Вакцинация (без стоимости вакцины) | 400,00 |
| B04.015.001 | Школа для больных с артериальной гипертензией | 1 350,00 |
| B04.015.002 | Школа для больных с сердечной недостаточностью | 1 350,00 |
| B04.037.003 | Школа для больных с бронхиальной астмой | 1 350,00 |
Промывание желудка при остром отравлении фосфорорганическими пестицидами (GLAOP) – рандомизированное контролируемое испытание многократного и однократного промывания желудка при неотобранном остром отравлении фосфорорганическими пестицидами | BMC Emergency Medicine
Исследование разработано как открытое РКИ с двумя параллельными группами: однократное промывание желудка при поступлении и три промывания желудка с четырехчасовыми интервалами после госпитализации. В исследование будут включены взрослые пациенты из Китая, поступающие в больницу второго уровня с историей острого самоотравления ОП.
Испытание составлено и разработано в соответствии с положениями Сводных стандартов отчетности по испытаниям (CONSORT).
Пациенты
РКИ будет проводиться в отделении неотложной помощи и / или в отделениях интенсивной терапии (ICU) Международной больницы мира Харрисона в провинции Хэншуй Хэ Бэй, первой центральной больнице в провинции Баодин Хэ Бэй и Вен Шан. Больница в провинции Шаньдун.
Все пациенты, в анамнезе принимавшие пестициды OP, будут приглашены для исследования.Письменное информированное согласие будет запрошено у находящихся в сознании пациентов врачом-исследователем. Для взрослых пациентов, находящихся в бессознательном состоянии, согласие будет запрашиваться у сопровождающих их родственников. Пациенты, находящиеся без сознания при поступлении и присутствующие без родственников, не будут привлечены к участию в исследовании.
Пациенты, не дающие согласия на набор, будут получать обычную помощь со стороны медицинского персонала отделения.
Критерии включения и исключения
Целью исследования является набор всех пациентов, поступивших в палаты для взрослых исследуемых больниц с историей острого самоотравления пероральными ОП пестицидами через 12 часов после приема атропина.Критерии исключения: возраст до 18 лет; известная беременность; совместное употребление другого яда; и предыдущий набор в РКИ.
Ведение пациентов
Все пациенты будут осматриваться при поступлении в отделение неотложной помощи и / или палаты интенсивной терапии и при необходимости реанимированы врачами палаты вместе с врачами-исследователями. Будет проводиться стандартное лечение, как показано на рисунке 1 [12].
Рисунок 1Протокол лечения пациентов с отравлением ОП.
Мы будем использовать пять маркеров для рутинной оценки потребности в атропине: миоз, потоотделение, плохое поступление воздуха в легкие из-за бронхореи и бронхоспазма, брадикардии и гипотонии.Если присутствует один из маркеров, мы введем болюс 2 мг атропина. Маркерами достаточного введения атропина являются: чистая грудная клетка при аускультации без хрипов, частота сердечных сокращений> 80 уд / мин, зрачки больше не определяются, сухие подмышечные впадины и систолическое артериальное давление> 80 мм рт. Если в течение пяти минут улучшения не наблюдается, доза будет удвоена, а затем снова удваивается каждый раз, когда нет ответа. Целью терапии атропином является очистка грудной клетки и достижение конечных точек для грудной клетки, частоты сердечных сокращений и артериального давления.После того, как пациент атропинизирован, 10–20% от общего количества атропина, необходимого для нагрузки пациента, будет вводиться в час, титруясь в соответствии с состоянием пациента.
Пралидоксим хлорид будет вводиться в соответствии с протоколом, рекомендованным Всемирной организацией здравоохранения, то есть ударной дозой 30 мг / кг в течение 20 минут с последующей непрерывной инфузией не менее 8–10 мг / кг в час до клинического выздоровления. (например, через 12–24 часа после того, как атропин больше не требуется или пациент экстубирован) или через 7 дней.
Промывание будет выполнено, как только состояние пациента стабилизируется и его реанимируют, как указано выше. Пациентам будет проведено промывание желудка при поступлении, независимо от того, делали ли они это уже в другом медицинском центре.
Пациенты будут оставаться под наблюдением врачей-консультантов больниц с использованием протоколов управления, согласованных между консультантами и исследовательской группой. Медицинские бригады отделения принимают решения об интубации и переводе пациентов в отделение интенсивной терапии или кардиостимуляции независимо от врачей-исследователей.Все решения принимаются на основании клинического состояния и не отражают принятый яд или время промывания.
Пациенты будут регулярно осматриваться врачами не реже одного раза в три часа, а в зависимости от клинической необходимости – чаще 24 часа в сутки. Пациентов также будут осматривать в исследовательском отделении дважды в день (08:30, 20:30), когда их состояние записывается. Важные события (интубация, судороги, смерть) будут записаны во время события. Состояние пациентов за предыдущие 12 часов будет проверяться на каждом обходе отделения.
Пациенты будут сначала лечиться в медицинском отделении. По оценке медицинской бригады, тяжелобольные пациенты будут переведены в отделение интенсивной терапии по мере того, как освободится койка.
Критерии для интубации включают частоту дыхания менее 10 вдохов в минуту, абдоминальное дыхание, неинвазивные методы для поддержания проходимости дыхательных путей или отношение давления кислорода к его концентрации ниже 300. Пациенты с гипотензией, не реагирующие на атропин и жидкостная реанимация, при необходимости лечат дофамином и добутамином.
Пробные вмешательства и процедуры исследования
Пациентов помещают в левое боковое положение, а через ноздрю вводят носовой желудочный зонд. Попав в желудок, его положение будет подтверждено путем аспирации содержимого желудка и аускультации над желудком. Сначала будет отсосано содержимое желудка, а затем введено 300 мл воды комнатной температуры. Затем вода будет полностью аспирирована и введено еще 300 мл. Вышеупомянутые процедуры будут повторяться до тех пор, пока аспирированная вода не станет прозрачной и без запаха – об этой конечной точке будут судить как минимум два врача.
Вышеуказанная процедура будет повторена через 4 часа 8 часов после первого промывания желудка в группе пациентов, получавших многократные промывания. Через 24 часа после поступления и после завершения промывания желудка и сбора образцов во всех группах желудочный зонд будет извлечен.
Процедуру будет проводить квалифицированный медицинский персонал. В течение всего промывания будут отслеживаться показатели жизненно важных функций организма, включая монитор ЭКГ (электрокардиограммы), артериальное давление, частоту сердечных сокращений, частоту дыхания и насыщение кислородом пульса.Пациенты также будут контролироваться на предмет таких осложнений, как аспирация. Не должно возникнуть серьезных проблем с соблюдением режима лечения, поскольку промывание будет проводиться исследовательской группой.
С помощью стерильного шприца и иглы у каждого пациента будет взят образец крови объемом 10 мл. Дополнительные образцы крови по 5 мл будут взяты через один, четыре и двенадцать часов после лечения, а затем с ежедневными интервалами до выписки или смерти у подгруппы пациентов. Будет ли использоваться игла или постоянная канюля, будет зависеть от желания пациента.Идентификационные данные и концентрация яда в крови будут проанализированы ретроспективно на подгруппе пациентов из-за ограниченного лабораторного оборудования.
В начале каждого промывания желудка отбирают пробу желудочного аспирата объемом 10 мл, чтобы можно было рассчитать концентрацию пестицида, присутствующего в желудке. Будет записан объем жидкости, откачанной до того, как будут введены первые 300 мл воды.
Распределение пациентов
Пациенты будут рандомизированы в одну из двух групп исследования.Последовательность случайного распределения будет сгенерирована компьютером и включена в программу Microsoft Access, написанную для набора пациентов, рандомизации и записи событий. Стратифицированная блочная рандомизация будет выполняться в соответствии со статусом пациента при поступлении (оценка комы Глазго 14–15 / 15, оценка комы Глазго <14/15).
Последовательность распределения будет генерироваться независимо статистиком исследования и программистом, которые не будут иметь никакого отношения к набору пациентов, лечению или оценке.Блоки переменного размера 3, 6 и 9 будут использоваться для распределения пациентов в равных количествах в каждую группу лечения, то есть соотношение 1: 1.
Участники будут набраны и рандомизированы врачом-исследователем у постели больного с использованием специального портативного компьютера в каждой исследовательской больнице. Рандомизация происходит после ввода исходных данных пациента и получения согласия, и врачи-исследователи не могут ими манипулировать. Врач-рекрутинг не сможет предсказать распределение до рандомизации.
Были предприняты все практические шаги, чтобы избежать предвзятости: (i) программа рандомизации была разработана так, чтобы быть быстрой и простой в использовании, но при этом оставаться независимой от исследователей; (ii) следующее распределение лечения невозможно предсказать заранее; (iii) первичный результат, жизненное состояние при выписке, однозначен, а вторичные результаты объективны; (iv) все результаты регистрируются исследовательской группой, а не другими больничными врачами;
(v) наблюдение за пациентом должно быть почти 100% полным; и (vi) анализ будет проводиться на основе намерения лечить.
Исходы
Первичный результат – смерть от всех причин во время госпитализации.
Вторичные исходы включают долю пациентов, которым требуется интубация по поводу дыхательной недостаточности; период вентиляции; доля пациентов, у которых развивается промежуточный синдром; и 50% времени восстановления активности фермента ацетилхолинэстеразы эритроцитов.
Размер выборки
Во всех трех больницах, в которые включены пациенты, не менее 15% отравленных пациентов умирают до выписки [6].Абсолютное снижение на 6% будет клинически важным. Чтобы определить, снижает ли многократное промывание желудка уровень смертности с 15% до 9%, с уровнем значимости (альфа) 5% и мощностью 80%, в каждую группу необходимо набрать минимум 454 пациента. исследования (т.е. всего 908 пациентов).
Не должно быть потерь для наблюдения за первичным результатом. Пациентов либо выписывают живыми из палат, либо их тела отправляют в морг для судебного вскрытия.Вторичные клинические исходы будут оцениваться в больнице до выписки пациента; АХЭ красных кровяных телец будет измеряться у подгруппы пациентов лабораторией, не имеющей отношения к распределению.
Гипотезы исследования и запланированные анализы
Основная гипотеза состоит в том, что многократное промывание желудка снизит летальность с 15% до 9%, следовательно, основное сравнение будет проводиться при многократном промывании с одним промыванием.
Возможно, несколько промываний будут эффективнее, чем раньше они будут начаты.Поэтому мы будем оценивать тенденции клинической эффективности в зависимости от времени после приема пищи до начала терапии. Чтобы определить, следует ли начинать лечение независимо от степени тяжести, мы также оценим тенденции летальности в зависимости от степени тяжести.
Анализы подгрупп планируются для того, чтобы посмотреть на согласованность эффекта лечения по конкретным ОП, которые распространены в Китае, например. дихлофос, форат, диметоат. Также будет проведен анализ, чтобы проверить, влияет ли прием пищи в течение одного часа после приема пищи на результат.
Образцы поступающей крови и содержимого желудка будут проанализированы ретроспективно, чтобы определить личность проглоченного яда. Затем будут повторены первичные анализы с поправкой на идентичность яда. Будут проанализированы зависящие от времени изменения уровня OP, чтобы предоставить данные токсической кинетики OP.
Статистический анализ
Основной анализ будет проводиться на основе намерения лечить с использованием критерия хи-квадрат для первичного результата (или точного критерия Фишера, если необходимо) и для других дихотомических результатов.Также будут рассчитаны относительный риск (плюс снижение риска), абсолютное снижение риска и количество, необходимое для лечения (плюс 95% доверительный интервал). Для результатов, в которых регистрируется время до события, будет использоваться тест ранжирования журнала для сравнения групп лечения. Кроме того, будет построена кривая Каплана-Мейера, чтобы проиллюстрировать сравнение смертности между группами.
Анализ тенденций в эффекте лечения для факторов «зарегистрированное время от приема пищи до лечения» и «статус пациента при поступлении» также будет проводиться с использованием методов статистического моделирования.
Комитет по мониторингу данных и этике (DMEC)
Для исследования был создан независимый DMEC. На время набора промежуточные анализы будут предоставлены статистиком исследования в строгой конфиденциальности в DMEC вместе с любыми другими анализами, которые DMEC может запросить. Данные будут предоставляться председателю DMEC так часто, как он запрашивает. Заседания будут организовываться периодически, по усмотрению Председателя. В свете промежуточных данных и других данных соответствующих исследований DMEC проинформирует главного исследователя (доктора Ли И), если, по его мнению, (i) есть доказательства вне разумных сомнений, что данные указывают на то, что какая-либо часть протокола в отношении исследования четко указано или противопоказано либо для всех участников, либо для определенной подгруппы участников исследования, или (ii) очевидно, что не будет получен четкий результат.
Решение проинформировать главного исследователя в любом из этих обстоятельств будет частично основываться на статистических соображениях. Соответствующие критерии доказательства вне разумных сомнений не могут быть указаны точно. Разница не менее трех стандартных отклонений в промежуточном анализе основной конечной точки может потребоваться, чтобы оправдать преждевременную остановку или изменение такого исследования. Если бы этот критерий был принят, это имело бы практическое преимущество, заключающееся в том, что точное количество промежуточных анализов не имело бы большого значения, и поэтому фиксированного графика не предлагается [13].Если DMEC не рекомендует изменение или прекращение протокола, главный исследователь, соисследователи, сотрудники и административный персонал будут игнорировать результаты промежуточных анализов. Соавторы и все другие лица, связанные с исследованием, могут написать председателю DMEC, чтобы привлечь внимание к любым опасениям, которые у них могут возникнуть по поводу возможности причинения вреда в результате изучаемого лечения, или любого другого вопроса, который может иметь значение. Главный следователь будет следовать совету председателя в отношении решений о продолжении или прекращении исследования.
Членами DMEC для данного исследования являются:
Д-р Бин Ду, Отделение интенсивной терапии, Больница Пекинского Союза Медицинского Колледжа (председатель)
Профессор Эндрю Доусон, Отделение Медицины, Университет Перадении, Шри-Ланка
Профессор Абул Фаиз, Кафедра медицины, Медицинский колледж Дакки, Бангладеш
Профессор Лау Фей Лунг, Гонконгский центр по борьбе с отравлениями, Гонконг, Китай
Д-р Шаомей Хан, Департамент статистики, Больница Пекинского союза медицинского колледжа (статистик)
Профессор Цзи Цзян, кафедра фармакологии, больница Пекинского союза медицинского колледжа
Деконтаминация желудочно-кишечного тракта у пациента с острым отравлением
Введение
В Соединенных Штатах Американская ассоциация центров по борьбе с отравлениями (AAPCC) сообщила о 2.4 миллиона отравлений в год в 2006 году, в то время как Институт медицины в 2001 году оценил более 4 миллионов случаев отравления, 300 000 госпитализаций и 24 173 смертельных случая, связанных с отравлением [1-3]. В этой статье будут рассмотрены текущие рекомендации, руководства и данные по деконтаминации желудочно-кишечного тракта (ЖКТ) у отравленного пациента.
Деконтаминация желудочно-кишечного тракта отравленного пациента значительно изменилась за последние 2,5 десятилетия от очень инвазивного подхода к менее агрессивному.Этот менее агрессивный подход к деконтаминации желудочно-кишечного тракта последовал за серией заявлений о позиции, опубликованных совместно Американской академией клинической токсикологии (AACT) и Европейской ассоциацией токсикологических центров и клинических токсикологов (EAPCCT) в конце 1990-х – начале 2000-х годов [4-9 ]. Несмотря на публикацию этих рекомендаций и нескольких выдающихся обзоров [10–12], данные свидетельствуют о том, что немногие врачи прочитали эти рекомендации, а многие плохо осведомлены об использовании деконтаминации ЖКТ [13].Кроме того, не было продемонстрировано единых рекомендаций по этой теме из центров информации о ядах [14].
Критерии отбора и оценки литературы
Обширный поиск в PubMed / MEDLINE по вопросам деконтаминации желудочно-кишечного тракта, активированного угля (AC), многодозного активированного угля (MDAC), ипекака, сиропа ипекака, опорожнения желудка (GE), промывания желудка (GL ), орошение всего кишечника (WBI), упаковщики для тела, наполнители для тела и лечение отравлений проводились примерно с 1980 года по настоящее время.Были проведены поиск конкретных лекарств, включая ацетаминофен, противосудорожные средства, N-ацетилцистеин, теофиллин, салициловую кислоту / аспирин, дигоксин, желтый олеандр и изониазид, на предмет соответствующих исследований, связанных с AC и отравлениями. Клинические испытания на людях с рандомизированными методами деконтаминации желудочно-кишечного тракта и данными об исходах получили высший приоритет в обзоре.
Деконтаминация желудочно-кишечного тракта / ипекака
В конце 1970-х – начале 1980-х годов использование сиропа ипекака для вызывания рвоты после перорального отравления было широко распространено как дома, так и в больнице [15].Более ранние исследования показали, что это безопаснее, чем парентерально дозируемый апоморфин [16]. Ipecac содержит алкалоиды растений cephalis acuminata и cephalis ipecacuanha . Активные соединения этих растений включают эметин и цефелин, которые вызывают рвоту за счет местного раздражения желудка и стимуляции хемотриггерной зоны мозга. Наиболее частые побочные эффекты от ипекака включают множественные эпизоды рвоты, продолжающиеся более 60 минут, аспирационную пневмонию, бронхоспазм, слезы Мэллори-Вейсса пищевода, брадикардию и баротравму средостения.
В исследовании с моделированием передозировки ацетаминофена десять здоровых субъектов принимали 3 г ацетаминофена без вмешательства, ипекакуана или 50 г раствора AC-сорбита в течение 1 часа, при этом уровни ацетаминофена определялись повторно [17]. Оба лечения достоверно ( P ≤ 0,05) снижали уровни ацетаминофена в сыворотке по сравнению с контролем, но различий между обработками ипекаком или АС не наблюдалось. Используя смоделированную модель салицилата, 12 взрослых добровольцев приняли 24 таблетки аспирина по 81 мг и были случайным образом обработаны в качестве контроля или с ипекаком, АС плюс сульфатом магния или ипекакуумом плюс АС плюс сульфатом магния [18].Общая экскреция салицилата с мочой обнаружила 96,3% ± 7,5% салицилата в контроле, 70,3% ± 11,8% после ипекакуаны и 56,4% ± 12% после AC плюс сульфат магния. Только восемь из десяти пациентов, получавших ипекакуум плюс АС плюс сульфат магния, смогли сохранить АС, что сделало анализ этой группы невозможным. Использование одного AC значительно уменьшило выделенный салицилат по сравнению с обеими контрольной ( P <0,01) и ипекакуальной группами (P < 0,01), в то время как лечение ипекака значительно снизилось ( P <0.01) восстановили уровни салицилата по сравнению с контролем [18].
В серии из четырех рандомизированных исследований, ГЭ с ипекаком для настороженных пациентов или ГЛ для пациентов с обструкцией, сопровождались АС и сравнивались только с АС [19-22]. Никакого улучшения результатов не наблюдалось, когда подходы к лечению ГЭ плюс пациенты, получавшие АС, сравнивали с лечением только АС. В трех из четырех исследований сообщалось о более высокой частоте осложнений при процедурах ГЭ, причем наиболее распространенной была аспирационная пневмония [19–21]. Аспирационная пневмония была более распространена после комбинированного лечения ГЭ и АЦ, чем после приема только АС [20,21].Неслепое исследование с участием детей младше 6 лет, у которых наблюдались острые пероральные приемы легкой и средней степени тяжести, были рандомизированы для получения ипекака с последующим приемом АС по сравнению с одним АС [23]. Не было значительных различий в клинических исходах, о которых сообщалось у 70 рандомизированных пациентов, но потребовалось значительно больше времени для получения AC при введении ипекака (2,6 ± 0,1 ч против 0,9 ± 0,1 ч, P <0,05). В результате те, кто получал ипекакуу, проводили значительно больше времени в отделении неотложной помощи (ED) (4.1 ± 0,2 ч против 3,4 ± 0,2 ч, P <0,05). Использование ипекака в домашних условиях также не привело к сокращению использования ЭД или улучшению результатов в когортном сравнении [24].
В комбинированном изложении позиции AACT и EAPCCT сделан вывод об отсутствии доказательств клинических исследований, свидетельствующих о том, что ипекака улучшает исход у отравленных пациентов, и следует отказаться от ее рутинного применения в отделении неотложной помощи [4]. За этим последовало руководство, выпущенное AAPCC, в котором предлагалось использовать ипекакуум дома только в том случае, если будет задержка на 1 час или более, прежде чем пациент сможет попасть в отделение неотложной помощи, и только тогда, если ее можно будет вводить в течение 30-90 мин после приема внутрь [25].Американская академия педиатрии рекомендовала удалить все ипекакуаны из дома, и что ипекакуаны не следует регулярно использовать в качестве домашнего лечения отравлений у детей [26]. Результатом стало резкое сокращение использования ипекакуаны у отравленных пациентов. В 1985 г. 14,99% (132 947) людей, подвергшихся воздействию ядовитых веществ, о которых сообщалось в AAPCC, получали ипекакуум, но к 2009 г. только 0,02% (658) получали ипекакуум [27].
Обеззараживание желудочно-кишечного тракта / промывание желудка
Использование ГЛ для пациентов с отравлением ротовой полостью, у которых не было купирования или с измененным психическим статусом, было стандартным подходом до 1990-х годов.Мэтью и др. [28] в 1966 г. отметил, что данные, полученные еще в 1942 г., ставят под сомнение эффективность ГЛ, но после изучения 259 пациентов, принимавших яд, он пришел к выводу, что, когда ГЛ проводилась в течение 4 ч после приема внутрь, значительное восстановление барбитуратов в промывная жидкость все еще может быть продемонстрирована.
Как отмечалось ранее, различные процедуры ГЭ изучались в случаях острого отравления в пяти ранее упомянутых исследованиях, которые также включали группы лечения ипекакуаны [19–23]. В частности, GL, использованный для пациентов с обструкцией, в трех исследованиях [19,21,22] сравнивали с лечением только AC.В двух исследованиях не было обнаружено значительного улучшения клинических исходов при ГЛ по сравнению с АК [21,22]. В одном исследовании [19] отмечалось, что у пациентов с обструкцией и отравлением, которые принимали ГЛ плюс АС в течение 1 часа после приема внутрь, ухудшение состояния было значительно ( P <0,05) меньше по сравнению с лечением одним АС. Использование GL плюс AC было связано со значительным ( P = 0,0001) увеличением частоты аспирационной пневмонии в одном исследовании по сравнению с одним AC у пациентов с симптомами (8,5% против 0,0%) [21].В обзоре четырех исследований, которые оценивали GL по сравнению с AC при передозировках ацетаминофена, не было обнаружено убедительных доказательств для рутинного использования GL [29].
Исследование добровольцев, которым после приема парацетамола вставляли орогастральный зонд 34-French, показало, что ГЛ в течение 1 часа привело к значительному снижению биодоступности парацетамола [30]. В другом исследовании пациенты, поступившие в течение 4 часов после приема парацетамола, были рандомизированы в группы без вмешательства, ГЛ, АК или лечения ипекакой [31].Значительное снижение уровней ацетаминофена в сыворотке наблюдалось при лечении ипекаком, GL или AC по сравнению с отсутствием лечения [31]. Использование AC в течение 4 часов после приема внутрь привело к наибольшему снижению уровней ацетаминофена, большему, чем наблюдаемое в обеих группах, получавших GL ( P = 0,013) и сиропе ипекака ( P = 0,027). Несмотря на такое снижение содержания парацетамола в сыворотке крови, не сообщалось о различиях в клинических исходах между группами [31]. Обзор двух небольших испытаний добровольцев с моделированием передозировки аспирина / нестероидных противовоспалительных препаратов не выявил преимуществ ГЛ перед одним АС [32].
В исследовании пациентов с передозировкой трициклических антидепрессантов лечение было рандомизировано: AC, физиологический раствор GL, затем AC или AC, затем физиологический раствор GL, а затем AC [33]. Все три подхода имели схожие клинические результаты без преимущества GL. Систематический обзор контролируемых испытаний ГЛ при остром отравлении фосфорорганическими пестицидами не обнаружил «высококачественных» доказательств в поддержку использования ГЛ при лечении этих отравлений [34].
Одной из теоретических проблем, связанных с использованием ГЛ, является возможность выведения лекарств из желудка в тонкий кишечник.Систематический обзор этой темы не смог найти опубликованных данных, подтверждающих эту озабоченность [35]. Основные осложнения ГЛ включают перфорацию пищевода и желудка, легочную аспирацию и аспирационную пневмонию. В наблюдательном исследовании 14 последовательных GL, проведенных в четырех больницах Шри-Ланки, Eddleston et al. наблюдал пять аспираций и два серьезных сердечных события во время процедуры [36]. Недавнее исследование 98 пациентов, отравленных пестицидами, в Индии показало аспирационную пневмонию у 2.2-13,2% пациентов в зависимости от того, проводилось ли промывание в академической или специализированной больнице [37]. Падение артериальной сатурации наблюдалось у 13,3%, а ларингоспазм, тахикардия, электролитный дисбаланс или застревание трубки в горле – по 2,2% [37]. Хотя это может быть более высокий уровень осложнений, чем ожидается в современных медицинских учреждениях, он предупреждает о потенциальном риске ГЛ [36].
Существуют значительные ограничения при расчете мощности, необходимой для демонстрации различий в лечении в клинических испытаниях, связанных с ГЭ и лечением реальных отравленных пациентов.Пациенты принимают разные комбинации лекарств, разное количество, в разное время и имеют разные сопутствующие заболевания, что снижает потенциальную способность такого лечения, как ГЭ, изменять клинический курс. Эти ограничения необходимо учитывать при интерпретации результатов лечения, подобного ГЭ, в исследованиях с участием реальных отравленных пациентов.
В обзоре Бонд [38] отмечает, что GL с AC следует рассматривать у пациентов с симптомами, которые поступают в течение 1 часа, которые принимали агенты, замедляющие перистальтику желудочно-кишечного тракта, принимали лекарства с замедленным высвобождением или принимали массивные / пожизненные препараты. -угрожающие количества лекарства.Эта рекомендация контрастирует с руководящими принципами AACT / EPCCT 1997 года, в которых говорится, что GL не следует использовать при рутинных отравлениях, поскольку нет уверенности в том, что это улучшает клинические исходы. Кроме того, в рекомендациях предлагается рассматривать GL только при потенциально опасном для жизни приеме внутрь и только в том случае, если его можно предпринять в течение 60 минут после приема [5]. Из более чем 2,4 миллиона отравлений, зарегистрированных AAPCC в 2009 г., только 6 093 (0,25%) от общего числа пациентов и только 238 (0,02%) пациентов в возрасте до 5 лет перенесли ГЛ [27].
Деконтаминация желудочно-кишечного тракта / слабительные
Невсасывающиеся сахара, такие как сорбит, и соли, включая цитрат магния и сульфат натрия, использовались в качестве добавок к AC для ускорения выведения комплекса яд-уголь. В одном экспериментальном исследовании сообщалось о снижении системной абсорбции аспирина, но не пентобарбитала, хлорфенирамина или хлорохина, при назначении AC с сульфатом натрия [39]. Активированный уголь сам по себе или в комбинации с сульфатом натрия считался эффективным, и оба подхода снижали абсорбцию лекарств по сравнению с одним сульфатом натрия [39].Используя здоровых добровольцев при моделировании передозировки аспирина, АС был более эффективным, чем одна вода, в снижении абсорбции салицилата, что измерялось по площади под кривой концентрации (AUC) (428,24 ± 218,64 мкг / мл · ч против 846,54 ± 292,95 мкг / ч). мл · ч, P <0,01) [40]. Активированный уголь с сульфатом натрия не оказывал дополнительного эффекта на снижение абсорбции аспирина и не приводил к значительному снижению AUC по сравнению с одной водой (618,61 ± 324,71 мкг / мл · ч против 846,54 ± 292,95 мкг / мл · ч, NS) [40]. Авторы пришли к выводу, что добавление сульфата натрия к AC не улучшило эффективность AC.
Обзор ED в 1991 году показал, что комбинированный продукт AC плюс сорбит часто был единственным продуктом AC, хранящимся в ED [41]. Даже когда это был не единственный доступный препарат, 49% ED сообщили о регулярном введении повторных доз AC и сорбита, когда использовался подход MDAC [42]. Использование слабительных средств связано с диареей, и при применении нескольких доз слабительных средств может произойти значительная потеря воды и обезвоживание. Сообщалось о трех случаях тяжелой гипернатриемии при применении слабительного цитрата магния при лечении передозировки [43].
В заявлении о позиции AACT / EAPCCT 1997 г. отмечается, что слабительные средства сами по себе не играют никакой роли в лечении отравленного пациента [6]. Кроме того, не рекомендовалось рутинное использование слабительных средств в сочетании с АК [6]. В отчете AAPCC за 2009 год было обнаружено, что 22 034 (0,89%) звонков относительно отравленных пациентов лечились слабительными средствами, и большинство из них использовалось с AC [27].
Деконтаминация желудочно-кишечного тракта / орошение всего кишечника (WBI)
Многие вещества не полностью связываются AC.К ним относятся лекарства с медленным высвобождением, электролиты и металлы. В попытке сократить время прохождения лекарственного средства через желудочно-кишечный тракт отравленным пациентам давали раствор электролита полиэтиленгликоля (ПЭГ) с расходом от 0,5 до 2,0 л / ч, чтобы сократить время прохождения токсичного материала и вывести яд за пределы желудочно-кишечного тракта. абсорбция препарата и в конечном итоге должна быть устранена. Цель WBI – удалить вещество из желудочно-кишечного тракта до его абсорбции.
Как исследования с моделированием передозировки или нетоксичного воздействия, так и клинические случаи передозировки ставят под сомнение эффективность WBI, особенно в сочетании с MDAC [41,44-47].Данные in vitro продемонстрировали адсорбцию ПЭГ AC, что, в свою очередь, снижает адсорбцию салициловой кислоты AC [48]. Эти исследователи поставили под сомнение совместное использование AC и WBI при лечении передозировки [48]. Не сообщалось о рандомизированных контролируемых исследованиях, оценивающих эффективность WBI.
Используя аспирин с энтеросолюбильным покрытием, десять взрослых добровольцев получали AC в сочетании с сорбитолом, только воду (контроль) или WBI. И WBI, и AC с сорбитолом значительно ( P <0,001) снижали абсорбцию, как определено с помощью AUC салициловой кислоты.Орошение всего кишечника продемонстрировало наибольшее снижение AUC салициловой кислоты по сравнению с AC ( P <0,05) и было связано с меньшим количеством побочных эффектов [49]. В другом исследовании девять здоровых пациентов получали препараты карбамазепина, теофиллина и верапамила с замедленным высвобождением, а через 1 час - AC, AC с WBI или водой (контроль) [50]. Активированный уголь снижает абсорбцию, измеренную с помощью сывороточной AUC, на 62-75% для всех трех препаратов по сравнению с контролем, но добавление WBI к AC действительно значительно ( P <0.01) снижает эффективность AC с карбамазепином (AC, снижение AUC на 62% по сравнению с WBI / AC, снижение AUC на 41%). Аналогичным образом, AUC для теофиллина с WBI / AC приводила к меньшему снижению AUC по сравнению с одним AC (снижение AUC на 65% против 75%, P <0,001) [50]. Напротив, комбинация WBI / AC приводила к большему снижению абсорбции верапамила (85% снижение AUC) по сравнению с одним AC (снижение AUC на 63%, P <0,001) [50]. Исследование анестезированных собак, получавших теофиллин с замедленным высвобождением и получавших AC, WBI с последующим AC или AC с последующим WBI, не продемонстрировало дальнейшего снижения абсорбции теофиллина при добавлении WBI к лечению [51].
Наиболее частым осложнением WBI является легочная аспирация. Противопоказания для его использования включают нарушение проходимости дыхательных путей, гемодинамическую нестабильность, судороги и отсутствие звуков кишечника, а также подозреваемую или задокументированную непроходимость кишечника [52].
Хотя многие исследования моделирования ядов не продемонстрировали преимущества WBI с AC или без него, в нескольких отчетах о случаях отмечается улучшение результатов с использованием WBI для необычных воздействий, включая лекарства с медленным высвобождением, такие как теофиллин, оксид ртути, свинец, феррит стронция, калий. капсулы и даже свинцовые пули [53-58].В этих описаниях случаев явно отсутствуют средства контроля или даже исторические средства контроля, что ставит под сомнение, действительно ли были продемонстрированы улучшенные результаты.
В заявлении о позиции AACT / EAPCCT 1997 г. рекомендовалось, чтобы WBI не использовался на регулярной основе при ведении отравленного пациента. Основываясь только на волонтерских исследованиях и без рандомизированных клинических исследований, статья рекомендует рассматривать WBI для потенциально токсичного приема внутрь препаратов с замедленным высвобождением или препаратов с энтеросолюбильным покрытием. Из-за отсутствия данных WBI остается «теоретическим» вариантом для отравлений железом, свинцом или цинком или для пакетов с запрещенными наркотиками [59].В последующем документе с изложением позиции в 2004 г. был сделан вывод о том, что «не существует новых доказательств», которые потребовали бы пересмотра предыдущего заявления о WBI [60]. Похоже, что WBI играет очень ограниченную роль в лечении отравленного пациента. Только 2108 (0,09%) от общего числа пациентов и 130 (0,01%) пациентов в возрасте до 5 лет получили WBI из более чем 2,4 миллиона отравленных пациентов, о которых в 2009 г. сообщалось в AAPCC [27].
Деконтаминация желудочно-кишечного тракта / особое внимание / упаковщики для тела / упаковщики для тела
Упаковщики для тела или “мулы” – это люди, которые контрабандой провозят запрещенные наркотики (в основном кокаин или опиум / героин), спрятанные во рту, прямой кишке, влагалище, ухе, крайней плоти или желудочно-кишечном тракте .Препараты часто расфасованы в капсулы, презервативы, воздушные шары или полиэтиленовые пакеты. Лекарства в большинстве анатомических полостей или отверстий тела можно удалить вручную, за исключением случаев, когда они были проглочены. Попав в желудочно-кишечный тракт, обеззараживание или удаление может оказаться сложной задачей, а перфорация контейнера с лекарством может быть фатальной. Вариантом концепции упаковщика для тела является «набиватель тела», который проглатывает наркотики в алюминиевой фольге или пластиковых пакетах, часто в спешке, чтобы избежать конфискации наркотиков / улик полицией. Еще одна разновидность «набивки тела» – это «прыжки с парашютом», при котором запрещенный наркотик (часто метамфетамин или кокаин) проглатывается в пластиковом пакете, который прокалывают несколько раз, чтобы обеспечить медленное высвобождение наркотика [61].Взрослые обычно участвуют в случаях набивки / набивки тела, но появились тревожные сообщения о педиатрических упаковщиках тела [62].
Недавний обзор подходов к деконтаминации ЖКТ у этих пациентов показал, что не существует рандомизированных клинических испытаний, оставляя только тематические исследования и серии доступных для руководства нашим подходом [63]. Одна европейская серия из Парижа и Франкфурта включала около 4660 кузовов. Подавляющее большинство боди-пакеров протекало бессимптомно. Около 1,4% упаковщиков тела ( n = 64) имели опасные для жизни симптомы передозировки кокаином после разрыва или утечки контейнера.Сорок четыре из этих упаковщиков тела умерли до того, как удалось провести хирургическое вмешательство по удалению пакетов, а 20 были подвергнуты экстренной лапаротомии для удаления контейнеров, и все эти пациенты выжили [64]. Неотложная операция обычно рекомендуется пациентам с симптомами непроходимости, перфорации кишечника или свидетельствами разрыва упаковки с лекарствами [63–66].
Хотя хирургическое вмешательство в этих случаях считается окончательным, в отчете отмечены два случая, когда, несмотря на тщательный хирургический осмотр и пальпацию всего желудочно-кишечного тракта, после операции с помощью компьютерной томографии были обнаружены дополнительные пакеты лекарств [67].Сообщается, что обычные рентгенограммы брюшной полости имеют чувствительность при обнаружении пакетов с лекарствами в пределах 85–90% [68–70]. Сообщалось, что рентгенография брюшной полости с контрастным усилением увеличивает чувствительность до 96% [68,71]. Хотя никаких крупных исследований КТ брюшной полости не проводилось, о его использовании широко сообщалось при манипуляции с окном КТ, идентифицируя пакеты, которые не были бы видны в обычных окнах [68,72]. К сожалению, сообщалось как минимум о двух случаях пропуска пакетов с лекарствами при КТ [67,73].
При небольшом количестве данных консервативные нехирургические меры обычно используются у большинства бессимптомных пациентов. Эти подходы включают эндоскопию пакетов, которые, как предполагается, остаются в желудке, легкие твердые диеты, пероральные жидкости, AC и, как правило, WBI для очистки желудочно-кишечного тракта от пакетов с лекарствами [68]. Раньше рекомендовали слабительные на масляной основе, но сейчас они не рекомендуются из-за их потенциального воздействия на латексные изделия, используемые для упаковки некоторых лекарств [68,74]. Пакеты часто можно собрать после сортировки кала таким образом, чтобы они оставались вещественными доказательствами [61,75-77].Несмотря на то, что формально это не проводилось, подчеркивалась ценность систематического хирургического протокола для лечения боди-пакеров, который определяет консервативную терапию, подходы к мониторингу, а также когда использовать хирургическое вмешательство [78,79].
Натрий полистиролсульфонат
Использование полистиролсульфоната натрия (SPS) рекомендовано при лечении передозировки лития для предотвращения дальнейшей абсорбции и потенциального увеличения выведения лития [80]. Использование SPS для лечения гиперкалиемии было клинически широко распространено с момента его одобрения FDA в 1958 году.Недавно были поставлены под сомнение эффективность и безопасность SPS при гиперкалиемии [81].
Было продемонстрировано связывание лития с SPS in vitro [82]. Исследования на мышах показали значительное снижение уровня лития после перорального приема лития после SPS. Это снижение было показано после многократных доз SPS и с задержкой до 90 минут после перорального приема лития, тогда как лечение AC не показало никакого эффекта [83-86]. Людей, подвергшихся воздействию 900 мг лития, через 30 минут лечили 0, 20 или 40 г SPS.Снижение абсорбции и увеличение клиренса лития было продемонстрировано при использовании SPS [87]. Два дополнительных исследования на людях-добровольцах подтвердили снижение AUC лития в сыворотке, более низкие пиковые уровни и отсроченное время достижения пиковых уровней лития, когда SPS вводится после перорального приема лития [88,89]. Ретроспективное когортное исследование пациентов с токсичностью лития, получавших пероральный СФС, показало снижение периода полувыведения лития из сыворотки более чем на 50%. Об улучшении клинических исходов не сообщалось. Запор и легкая гипокалиемия были отмечены как побочные эффекты лечения в этом исследовании [90].
Гипокалиемия является ожидаемым осложнением использования SPS при передозировке лития, но более тревожными являются сообщения о некрозе желудочно-кишечного тракта у пациентов с уремией, получавших SPS [91,92]. Было высказано предположение, что использование сорбита для предотвращения фекального закупоривания и увеличения подвижности желудочно-кишечного тракта в качестве осмотического катарсиса с порошком SPS или в виде предварительно смешанного продукта связано с развитием некроза желудочно-кишечного тракта [81]. Существуют случаи, когда сульфонат полистирола кальция без сорбитол-ассоциированного некроза ЖКТ ставит под сомнение важность сорбита в механизме [93,94].Частота этого тяжелого побочного эффекта в настоящее время неизвестна, и на сегодняшний день не было зарегистрировано случаев некроза желудочно-кишечного тракта в результате использования SPS для лечения пациентов с передозировкой лития.
Обеззараживание желудочно-кишечного тракта / активированный уголь
Драматическая ранняя демонстрация AC произошла, когда Товери перед Французской академией 1831 года принял смертельную дозу стрихнина, смешанного с древесным углем. Он не пострадал [10,95,96]. Активированный уголь – это материал с высокой адсорбцией, получаемый путем измельчения углеродного материала в мелкий порошок, перегрева источника углерода до очень высоких температур с последующим впрыскиванием или «активацией» угля паром для максимального увеличения площади поверхности.К 1980-м годам АК был общепризнан в качестве основного средства лечения большинства перорально отравленных пациентов [95].
В дополнение к предотвращению абсорбции лекарства, AC может нарушить рециркуляцию лекарства в энтерогепатической петле и привести к «обратной диффузии лекарства» из организма в желудочно-кишечный тракт. Этот «кишечный диализ», когда лекарства перемещаются из системных отделов тела в желудочно-кишечный тракт, объясняет, как лекарства, вводимые внутривенно, могут увеличивать выведение с пероральным AC. Многие испытания документально подтвердили повышение клиренса перорального AC на моделях людей и животных после внутривенного (IV) введения фенобарбитала, фенитоина, дигоксина, ацетаминофена и теофиллина (таблица).Эти предложенные механизмы кондиционирования выходят за рамки традиционной дезактивации желудочно-кишечного тракта и фактически вызывают процесс, который увеличивает устранение. Многочисленные исследования на людях и животных показали, что MDAC является потенциально важным подходом к лечению многих токсинов, включая некоторые отравления внутривенно, соединения с медленным высвобождением, безоары в виде таблеток или массивные отравления. В начале 2000-х годов некоторые обзорные статьи все еще поддерживали использование AC и MDAC (обычно без GE), но другие начали подвергать сомнению эту практику [38,97].В таблице приведены подробные примеры типов данных по AC и MDAC с упором на аспирин, ацетаминофен, N-ацетилцистеин, противосудорожные препараты, желтый олеандр, изониазид и теофиллин в качестве примеров. Эта таблица дает читателю подробную информацию о степени и ограничениях клинических данных и данных на животных, подтверждающих использование AC. Метаанализ, включавший 64 контролируемых испытания с использованием АС в различных воздействиях лекарств на здоровых добровольцах, показал, что АС был наиболее эффективным при введении в течение 1 часа после приема внутрь, но значительное снижение уровней лекарственного средства все же можно было увидеть даже при длительном приеме. через 4 ч после приема препарата [98].
Таблица 1
Исследования и отчеты, оценивающие влияние активированного угля на выбранные лекарственные препараты
| Типовой отчет | Субъекты | Переменные | Лекарственное средство (пероральное, если не указано иное) | Заключение / ссылка | R, NB, CCS | HV | C, AC, VT | Ацетаминофен | AC через 15, 30 и 120 минут снижает выделение парацетамола с мочой на 48, 44 и 33% [127] |
|---|---|---|---|---|---|---|---|
| NR, OB, NB | HPP | AC + NAC, NAC | Ацетаминофен | ↓ Трансаминазы и протромбиновое время в сыворотке крови с AC + NAC по сравнению с одним NAC [128] | |||
| HPP | AC + NAC, NAC | Ацетаминофен | ↓ Трансаминаза в сыворотке, основные побочные эффекты и смерть от AC и NAC [129] | 9024 0||||
| R, CCS, NB | HV | C, AC-через 1 час, AC-через 2 часа, CL + AC-через 1 час | Acetaminophen | Все они значительно снижали AUC ацетаминофена.AUC была значительно ниже, когда AC вводился через 1 час по сравнению с 2 часами, и GL не добавлялся только к AC [130] | |||
| R, NB | HPP | GL, AC, Ip , C | Ацетаминофен | Наибольшее ↓ уровня ацетаминофена с AC, затем Ip, затем GL по сравнению с C. Клинических различий не сообщалось [31] | |||
| NR, Retro, Ob, NB | HPP | GL + AC, AC, C | Ацетаминофен | AC снижает риск токсичных концентраций ацетаминофена, GL не снижает риск [131] | |||
| R, CCS, NB | HV NAC, AC + NAC | NAC | Нет значительных различий в пиковых уровнях NAC с переменным током [132] | ||||
| NR, NB, CCS | HV | NAC, AC + NAC | A 3% снижение [133] | ||||
| [ | HV | AC, C | AC, C | Acetaminophen | AUC ацетаминофена было 58.9% с AC по сравнению с C ( P = 0,01) [134] | ||
| Ob, NB | HPP | NAC, NAC + AC | Ацетаминофен | Значительное добавление ( P <0,05) уменьшил T 1/2 и увеличил клиренс ацетаминофена [135] | |||
| B, R, CCS | HV | C, AC1, AC2 (различные типы AC) | Acetaminophen | Оба типа AC снижают AUC для ацетаминофена и пиковые уровни ацетаминофена [136] | |||
| R, CCS, NB | HV | AC +C, AC + | Ацетаминофен | AC значительно снижает AUC для ацетаминофена на 20% отдельно и на 47% в присутствии атропина [137] | |||
| CCS, R, NB | Pigs | C, Переменная раз) | Внутривенно-ацетаминофен, дигоксин, теофиллин, вальпроевая кислота | Значительно усиленное выведение ( P <0.01) для ацетаминофена, теофиллина и дигоксина с MDAC, но без увеличения выведения с помощью вальпроевой кислоты [138] | |||
| R, CSS, NB | HV | C, AC (различное время после приема внутрь) | Ацетаминофен + оксикодон | По сравнению с контролем, AUC ацетаминофена снизилась на 43% за 1 час ( P <0,0001), на 22% через 2 часа ( P = 0,02) и на 15% через 3 часа ( P = 0,26) с AC [139] | |||
| R, CCS, NB | HV | C, AC (переменное время после приема внутрь) | Ацетаминофен | По сравнению с контролем, AUC ацетаминофена (снижена на 56% на 1 ч) П <0.002), 22% 2 ч ( P <0,03) и 8% 4 ч (NS) с переменным током [140] | |||
| R, CSS, NB | HV | C, AC | Натрий амино-салициловая кислота (1 и 2 г – C, 1 и 2 г – AC, 10 и 20 г – AC | AC вводили сразу после салициловой кислоты. Увеличение дозы салициловой кислоты уменьшало антидотную эффективность AC и приводит к увеличению AUC салициловой кислоты. AUC салициловой кислоты увеличивается более чем в 4 раза, когда доза салициловой кислоты 10 г переходит в дозу 20 г при постоянной дозе AC [141] | |||
| R, CSS, NB | HV | AC (3 различных дозы) | Ацетаминофен | Увеличение на 59% ( P <0.001) AUC ацетаминофена наблюдалась между 50 г AC и 5 г AC, введенными через 1 час после приема препарата [99] | |||
| R, CCS, NB | HV | C, Ip, GL, AC после 1 час | Аспирин | Равное снижение абсорбции аспирина, измеренное по выделенному салицилату мочи [142] | |||
| R, CCS, NB | HV | C, AC, или 3 дозы, разделенные 4 часами) | Аспирин | Все 3 дозы АС связаны со значительными ( P ≤ 0.01) снижение выделения салицилата с мочой. 3 дозы AC привели к значительно ( P <0,01) большему извлечению салицилата, чем 1 или 2 дозы AC [143] | |||
| R, CCS, NB | HV | C, AC | Аспирин | MDAC ассоциировался со значительным ( P ≤ 0,01) 9% снижением AUC салицилата в сыворотке и значительным ( P ≤ 0,05) 18% снижением экскреции с мочой. Считается «клинически умеренным» эффектом «сомнительного клапана» [144] | |||
| R, CCS, NB | HV | C, Ip, AC, Ip + AC | Аспирин | Восстановление салина было 96.3 ± 7,5% в контроле, 70,2 ± 12,1% Ip, 56,5 ± 12,5% AC, 72,7 ± 14,1%, Ip + AC. Было значительно большее ( P <0,05) снижение с AC по сравнению с Ip [18] | |||
| R, CCS, NB | HV | C, AC (через 1 час после приема внутрь) | Аспирин, дигоксин, фенитоин | AC снижал AUC дигоксина (98%), фенитоина (90%) и аспирина (70) [145] | |||
| CCS, NB | 9025 Собаки , MDAC | Внутривенный теофиллин в 2 различных дозах | Назогастральный зонд в двенадцатиперстной кишке, AC приводил к снижению AUC теофиллина на 22-47% [146] | ||||
| R, NB | Rats , AC, MDAC | Внутривенный теофиллин и фенобарбитал | MDAC значительно снижал T 1/2 и AUC теофиллина и фенобарбитала в сыворотке, тогда как AC имел лишь небольшое снижение.Предполагается, что это «адсорбция» эксорбированного теофиллина и фенобарбитала [147] | ||||
| R, CCS, NB | HV | C, MDAC различные дозы, различные интервалы для общей дозы 150 г AC | -теофиллин | AUC теофиллина значительно ( P <0,05) снизилась примерно одинаково на три схемы MDAC [148] | |||
| R, NB | Rats | C, MD Тестирование многократных доз -теофиллина | AUC и T 1/2 теофиллина были снижены на 50% и 52% соответственно под действием MDAC [149] | ||||
| NB | HPP | MDAC | Фенобарнитал | Очевидное снижение T 1/2 для фенитоина и фенобарбитала только после начала приема MDAC [150] | |||
| NB | HPP | MDAC 9025 6 | Фенобарбитал | Очевидное снижение T 1/2 для фенобарбитала с MDAC [151] | |||
| R, NB | HPP | MDAC, AC | AC Фенобарбитал | Пациенты, получавшие 9025AC Фенобарбитал | In , T 1/2 составлял 36 ± 13 ч для фенобарбитала, что значительно короче, чем T 1/2 после однократной дозы AC у 5 пациентов.Нет разницы во времени на ИВЛ или времени в больнице [100] | ||
| NB | HPP | MDAC | Фенобарбитал | Очевидное снижение T 1/2 фенобарбитала с MDAC [152] | |||
| R, CSS, NB | HV | C, MDAC, подщелачивание мочи за 24 часа | IV-фенобарбитал | T 1/2 фенобарбитала составлял 148 часов, 47 часов и 19 часов. h во время фаз контроля, подщелачивания и MDAC соответственно.Все статистически значимо отличаются друг от друга [153] | |||
| R, CSS, NB | HV | C, MDAC | IV-фенобарбитал | MDAC умерший фенобарбитал 110 ± 8 T 1/2 из до 45 ± 6 ч ( P <0,01) [154] | |||
| NB | HPP | MDAC | Фенитоин | Видимое снижение TAC 1/2 фенитоина [155] | |||
| NB | HPP | MDAC | Фенитоин | Видимое уменьшение T 1/2 фенитоина с MDAC [156] | |||
| C, MDAC | IV-фенитоин | MDAC снизил T 1/2 фенитоина с 44.От 5 до 72,3 ч [157] | |||||
| R, NB | HPP | AC, MDAC | Карбамазепин | MDAC, связанный с уменьшенным T 1/2 карбамазепином 12,56 ± 7,36 ч против 27,8 ч ( P = 0,0004) по сравнению с однократной дозой AC. MDAC также ассоциировался со статистически значимым снижением комы, ИВЛ и продолжительности пребывания в больнице [101] | |||
| NB | HPP | MDAC | Карбамазепин | Видимое снижение T 1/2 MDAC карбамазепина [158] | |||
| NB | HPP | MDAC, WBI | Карбамазепин | Восстановление уровней карбамазепина в сыворотке, несмотря на MDAC [45] | 9025 902 9025 902 MDACMDAC | Вальпроевая кислота | Очевидное снижение T 1/2 вальпроевой кислоты с MDAC [159] |
| R, NB | HPP | C, AC, MDAC | Пестициды , лекарства или неизвестно | Нет разницы в уровне смертности между C (6.8%), AC (7,1%) и MDAC (6,3%). Отношение шансов 0,96 (95% (F 0,70–1,33) между C и MDAC [104] | |||
| R, NB | HPP | C, MDAC | Желтый олеандр | MDAC значительно ( = 0,025) снизил смертность с 8% (контроль) до 2,5% (MDAC). Значительное снижение количества ОИТ, лечение фрагментами дигоксина FAB, кардиостимуляция, опасные для жизни аритмии, дозы атропина и время пребывания в больнице с другими [103] | |||
| R, CSS, NB | HV | C, AC | Изониазид | AC пониженное всасывание изониазида [160] | |||
| Изониазид | AC сниженный T 1/2 изониазида [161] | ||||||
| R, CSS, NB | HV | C, AC | Изониазид | 9025 изониазид ре уменьшил AUC изониазида [162]||||
Снижение абсорбции лекарственного средства также было достоверно коррелировано с соотношением AC / лекарственное средство ( P = 0.02). Было продемонстрировано значительное снижение абсорбции лекарственного средства при соотношении АС к лекарственному средству 10: 1, и было обнаружено небольшое дальнейшее снижение, превышающее соотношение 100: 1. Было отмечено, что препараты с большим объемом распределения демонстрировали большее снижение абсорбции с AC [98]. Исследования in vitro и in vivo показали, что соотношение АС к лекарству должно быть не менее 10: 1 для аспирина и ацетаминофена для обеспечения максимальной эффективности [99]. Эта рекомендация по соотношению АС и лекарственного средства согласуется с результатами вышеупомянутого метаанализа и была обобщена на все лекарственные препараты без дополнительных клинических данных [99].
Испытания на реальных отравленных пациентах однократной дозой AC или MDAC показали смешанные результаты. Рандомизированное исследование с участием десяти пациентов, которые принимали передозировку фенобарбитала, сообщило о значительном сокращении периода полувыведения фенобарбитала в сыворотке, но без изменений во времени на ИВЛ или времени пребывания в больнице между пациентами, получавшими однократную дозу AC или MDAC [100]. Напротив, 12 пациентов с подтвержденным отравлением карбамазепином были рандомизированы для получения MDAC или однократной дозы AC [101]. Хотя пиковые уровни карбамазепина были аналогичными, продолжительность комы значительно сократилась ( P = 0.02), а также часы на ИВЛ ( P = 0,001) и продолжительность пребывания в больнице ( P = 0,00001) с MDAC. Период полувыведения карбамазепина из сыворотки крови также был значительно ( P = 0,004) снижен более чем на 50% при применении MDAC по сравнению с однократной дозой AC.
Merigian и Blaho [102] сообщили о проспективном рандомизированном контролируемом исследовании AC по сравнению с контролем (без лечения) после передозировки пероральных препаратов у пациентов, которые могли принимать пероральные AC. Специфические воздействия были исключены, включая прием внутрь> 140 мг / кг ацетаминофена, крэк-кокаина, грибов, летучих веществ, едких веществ, тяжелых металлов, лития и железа [102].ГЭ не проводилась. В исследование были включены почти 1500 пациентов, и не было замечено никаких различий в параметрах результатов между двумя группами. Напротив, de Silva [103] рандомизировал 401 пациента, принимавшего желтый олеандр, на прием MDAC или однократной дозы AC. Было меньше смертей (2,5% против 8%, P = 0,025) среди тех, кто получал MDAC, по сравнению с однократной дозой AC в этом исследовании. В более крупном рандомизированном исследовании, в котором участвовали 4629 пациентов с передозировкой, Эддлстон сообщил, что не было различий в смертности между контрольной группой, лечением однократной дозой AC и MDAC у пациентов, получавших передозировку различных токсинов (51% пестицидов и 36% желтого олеандра) [104].Рандомизированное исследование AC по сравнению с контролем с участием 327 пациентов с пероральными передозировками не показало значительного сокращения продолжительности пребывания в больнице или других исходов для пациентов с AC [105].
Соответствие требованиям переменного тока варьировалось даже при заказе. В ранее упомянутых крупных рандомизированных контролируемых испытаниях контроля, AC и MDAC [104], однократная доза AC давалась только в 83% случаев, и только 66% из пяти доз MDAC были фактически введены [106]. Основными причинами неполучения доз АК были отказ пациента и активная рвота.Описательное исследование педиатрических отравлений показало, что только 55% детей получали АС в течение 1 часа после поступления в ЭД, и только 7,8% фактически получали АК в течение 1 часа после отравления из-за задержек с прибытием в ИД и задержек с ними [107 ]. Карим и др. [108] обнаружили, что среднее время до прибытия после передозировки составляло 136 минут, и только 15 из 63 пациентов получали АС в течение 1 часа после отравления. Исследование, проведенное в сельских районах Австралии, показало, что время от приема внутрь до прибытия машины скорой помощи составляло в среднем 1 час 23 минуты, а время до больницы составляло в среднем 2 часа 15 минут [109].Они пришли к выводу, что отравления с длительным временем транспортировки должны были бы получить AC в машине скорой помощи, если бы у них был шанс получить AC в течение 1 часа.
Многие металлы и электролиты не связываются с переменным током, например железо, свинец, калий и литий [110]. Отсутствие значительного связывания этих агентов с AC исключает его потенциальную полезность при лечении воздействия калия, лития, железа, свинца и других тяжелых металлов.
Хотя AC обычно хорошо переносится, сообщалось о ряде осложнений при его применении (таблица).О многих из этих осложнений сообщалось в виде отчетов о случаях, а некоторые связаны с MDAC, часто в результате слабительного действия комбинированного продукта. В исследовании 575 отравленных пациентов, получавших AC, нежелательные явления произошли в 41 случае (7,1%): тошнота / рвота у 36, бронхоаспирация у 6 и пневмония у 2 [111]. Самопроизвольная рвота перед AC, догоспитальным введением AC, повторными дозами AC и необходимостью конкретных клинических мер для лечения пациентов в состоянии интоксикации (например,g., интубация) были связаны со значительно повышенным риском нежелательного явления. Ретроспективное исследование, в котором 878 отравленных пациентов лечились MDAC, показало, что 5 (0,6%, 95% ДИ 0,1–1,1%) пациентов имели клинически значимую аспирацию и ни у одного из них не было обструкции желудочно-кишечного тракта [112]. Пациенты не умерли. Легкая гипернатриемия (> 145 мэкв / л) наблюдалась у 53 пациентов (6,0%, 95% ДИ, 4,4-7,6%), причем у 5 из этих пациентов уровень натрия превышал 155 мг / л. Гипермагниемия (> 2,5 мг / дл) наблюдалась у 27 пациентов (3.1%, 95% ДИ, 2,0–4,2%), и у 3 пациентов пиковые значения превышали 3,75 мг / дл. Эти электролитные нарушения обычно были связаны с применением слабительных средств, но не исключительно. У одного пациента была ссадина роговицы, которая прошла без осложнений и была связана с попаданием АК в глаза [112].
Таблица 2
Осложнения и побочные реакции на активированный уголь
| Облитерирующий бронхиолит после аспирации угля и бронхолегочной аспирации | ||
| Абразия роговицы | ||
| Нарушение роговицы | ||
| Перфорация желудочно-кишечного тракта / перитонит, вызванный углем | ||
| Тошнота / рвота | ||
| Пневмония | ||
| Пневмоторакс с обструкцией | Пневмоторакс |
При обследовании 50 интубированных пациентов с признаками новых легочных инфильтратов на рентгенограмме грудной клетки в течение первых 48 часов госпитализации после лечения АК, только 2 (4%) имели первоначальные отрицательные рентгенограммы, а затем развился новый инфильтрат. е после AC.Это указывает на нечастую связь AC с аспирационной пневмонией [113]. Сообщалось о тяжелых случаях легочной аспирации AC, приводящей к длительной дыхательной недостаточности, смерти, эмпиеме и облитерирующему бронхиолиту, но это единичные сообщения [114–117].
Было обнаружено, что факторами риска рвоты после AC у отравленных пациентов являются предшествующая рвота перед AC и использование назогастрального зонда для введения AC. В исследовании с участием 275 детей у 56 (20,4%) была рвота после введения AC [118].Имеются сообщения о случаях, когда уголь безоар или сгущенный уголь был связан с непроходимостью тонкой кишки после лечения AC, но эти события также, вероятно, редки [119–122]. Острый аппендицит, угольный стерколит, связанный с перфорацией кишечника, и угольная брюшина были зарегистрированы при лечении АЦ [123–126].
Последний важный практический вопрос в решении использовать древесный уголь для обеззараживания отравленного пациента касается времени приема внутрь. Руководящие принципы AACT / EAPCCT 1997 рекомендуют не назначать однократную дозу AC отравленным пациентам и предполагают, что ее эффективность снижается со временем после приема внутрь [7].Если вводить древесный уголь, наибольший эффект проявляется в течение 1 часа после приема яда. Нет убедительных клинических доказательств того, что АК улучшает клинический исход [7]. Эти рекомендации 1997 г. были подтверждены в 2005 г. с замечанием о том, что «не было найдено никаких новых доказательств», указывающих на необходимость пересмотра руководящих принципов [8]. При рассмотрении MDAC в позиционном документе AACT / EAPCCT предлагается, что MDAC следует рассматривать только у пациентов с защищенными или неповрежденными дыхательными путями. MDAC не следует использовать с повторными дозами слабительных средств, и его следует рассматривать только в том случае, если пациент принял опасное для жизни количество карбамазепина, дапсона, фенобарбитала, хинина или теофиллина [9].В 1995 г. 7,7% всех отравленных пациентов и 3,56% всех пациентов младше 5 лет, зарегистрированных AAPCC, получали АС, но к 2009 г. этот процент снизился до 3,4% от всех отравленных пациентов и только 1,48% пациентов ≤ 5 лет [27].
Отравление | Клинические ворота
Активированный уголь производится, когда скорлупа кокосовых орехов, торф, древесина или другие материалы подвергаются контролируемому пиролизу и впоследствии активируются нагреванием в паре или воздухе при высоких температурах. Активация создает множественные внутренние поры и частицы небольшого размера, необходимые для адсорбции.Частицы имеют большую площадь поверхности и способны адсорбировать яды с различным сродством. Хотя исследования in vitro демонстрируют адсорбцию многих лекарств на активированном угле, исследования на животных показывают различное снижение системного поглощения маркерных веществ. 9 Добровольные и клинические исследования не продемонстрировали, что однократное введение активированного угля улучшает исход. Противопоказания к применению активированного угля включают снижение уровня сознания и незащищенность дыхательных путей, прием едких веществ или углеводородов, патологию желудочно-кишечного тракта и медицинские состояния, которые могут быть дополнительно нарушены приемом активированного угля.Осложнения включают аспирацию и прямое введение древесного угля в легкие. 10
Поскольку активированный уголь является инертным веществом, считается, что повреждение легких после аспирации активированного угля вызвано содержимым желудка. При аспирации содержимого желудка нейтрофилы выделяют эластазу нейтрофилов, которая увеличивает проницаемость легочных сосудов. 11 Для сравнения, интратрахеальное введение активированного угля не увеличивает эластазу в бронхоальвеолярной жидкости. 12 Активированный уголь может активировать альвеолярные макрофаги, которые являются мощным источником кислородных радикалов, протеаз и других медиаторов воспаления. Уголь также вызывает обструкцию небольших дистальных отделов дыхательных путей. Избыточное расширение альвеолярных сегментов в областях, не закрытых углем, приводит к волютравме в этих областях, что увеличивает проницаемость микрососудов. 13 Хотя сообщения о случаях выявляют длительную легочную патологию после аспирации или закапывания активированного угля, 14, 15 истинная частота хронических проблем после аспирации древесного угля неизвестна.
Орогастральный зонд – обзор
Послеоперационный
Сразу после операции, но до экстубации, необходимо провести орогастральный зонд для опорожнения желудочного содержимого. Вокруг хирургических участков накладывается давящая повязка, чтобы минимизировать послеоперационный отек, гематому и облегчить повторную драпировку мягких тканей (рис. 77-39). План экстубации следует обсудить с анестезиологами, чтобы предотвратить послеоперационное возбуждение, напряжение или кашель. Эпизоды острой гипертонии могут привести к кровотечению или образованию гематомы.Отсроченное кровотечение в раннем послеоперационном периоде обычно происходит из верхней челюсти из-за смещения сгустка или разрыва верхнечелюстного сосуда. 74 Сначала его лечат консервативно с помощью местных сосудосуживающих спреев и установки передней и / или задней тампонады носа для тампонирования кровотечения. Эта упаковка обычно удаляется через 24–48 часов. Кровотечение, резистентное к консервативным методам или массивное носовое кровотечение, может потребовать срочного обследования пациента с помощью интервенционной радиологии и эмболизации пораженного сосуда.Если интервенционная радиология недоступна, требуется хирургическое исследование для перевязки пораженного сосуда. 48
Пациентам обычно назначают стероиды и противорвотные средства из-за высокой частоты ПОТР у пациентов, перенесших ортогнатическую операцию. 168 Чтобы уменьшить отек вокруг места операции, начинают внутривенные стероиды, прикладывают пакеты со льдом и поднимают изголовье кровати более чем на тридцать градусов. Пациентам, перенесшим операцию на верхней челюсти, в послеоперационном периоде назначают противозастойные средства и противоотечные средства.Они также переходят на жидкую диету после операции и переходят на полностью жидкую / нежевательную диету в течение 6 недель.
Риск заражения в послеоперационном периоде низкий. 82,127,169 Текущие данные свидетельствуют о том, что профилактическое использование однократных внутривенных антибиотиков перед процедурой полезно для предотвращения послеоперационных инфекций. 170-173 Большинство авторов также рекомендуют послеоперационный 5-7-дневный курс пероральных антибиотиков. 174,175 Для дальнейшего снижения риска инфицирования операционного поля и предотвращения дефектов пародонта и разрушения операционного поля усилена тщательная гигиена полости рта.Разрушение раны в области хирургического вмешательства чаще всего наблюдается при разрезах BSSRO на нижней челюсти и обычно поддается консервативному лечению путем орошения операционного поля антибиотиком для полоскания рта и улучшения гигиены полости рта. 82
В случае сегментирования верхней челюсти из нескольких частей, шина верхней челюсти остается на месте не менее 6 недель, чтобы обеспечить заживление кости, и удаление шины должно быть согласовано с ортодонтом, чтобы предотвратить рецидив поперечного расширения вкуса.
В послеоперационном периоде проводится еженедельное наблюдение в течение 6–8 недель, чтобы акцентировать внимание на хорошей гигиене полости рта, проверке места операции и прикуса. Если в раннем послеоперационном периоде отмечается легкий неправильный прикус, с ним можно справиться с помощью эластичных пластиков класса Box, II или III. Значительный неправильный прикус в послеоперационном периоде может потребовать дальнейшего обследования и лечения для исправления прикуса.
Рецидив верхней челюсти может наблюдаться у пациентов, которые претерпели большие передние и нижние движения, особенно у пациентов с тонкой костью, неадекватным костным контактом, плохой фиксацией и парафункциональными привычками.Рецидив в раннем послеоперационном периоде лечится консервативно с использованием ортодонтической терапии. Несращение верхней и нижней челюсти также можно увидеть в послеоперационном периоде. Недостаточный контакт между остеотомированным костным сегментом, подвижность между сегментами из-за парафункциональных привычек и отсутствие жесткой фиксации, скорее всего, приводят к задержке или несращению сегментов. 53 Если несращение сохраняется в течение 6 месяцев, старые аппаратные средства удаляются, фиброзная ткань в месте остеотомии отделяется, устанавливается соответствующий костный контакт между сегментами, место остеотомии пересаживается костью, а сегменты стабилизируются с помощью соответствующая жесткая фиксация.Привычки с парафункциями, такие как бруксизм, скрежетание или сжатие, должны контролироваться консервативно в послеоперационном периоде с помощью фармакотерапии.
В послеоперационном периоде у пациентов, перенесших ортогнатическую операцию, может развиться дисфункция ВНЧС. 78 Это может произойти из-за того, что у пациента в анамнезе есть парафункциональные привычки, такие как брукс и сжатие, которые могут увеличить нагрузку на ВНЧС. Кроме того, это может быть вызвано перегрузкой ВНЧС из-за выполнения большого выдвижения нижней челюсти, наличия громоздкой задней окклюзионной шины или использования эластичных материалов класса III для исправления незначительных послеоперационных аномалий прикуса.Пациента с дисфункцией ВНЧС в анамнезе необходимо лечить соответствующим образом в предоперационном периоде и планировать лечение соответствующим образом. 176 Чтобы снизить частоту послеоперационных осложнений ВНЧС, следует избегать перегрузки ВНЧС во время операции путем правильного позиционирования мыщелков и избегая использования эластиков класса III и других маневров, которые могут увеличить нагрузочную силу на сегменты мыщелков. Пациенту с бруксизмом и стискиванием в анамнезе следует назначать соответствующую фармакотерапию, миорелаксанты и нестероидные противовоспалительные препараты (НПВП) в периоперационном периоде.
Из-за нарушения сосудов во время операции в послеоперационном периоде может произойти потеря твердых и мягких тканей. Соответствующее поддержание кровоснабжения остеотомированных сегментов, осторожная техника и осторожные манипуляции с мягкими тканями могут помочь избежать потери костей, зубов и тканей пародонта (рис. 77-40). В случаях аваскулярного некроза рекомендуется хорошая гигиена полости рта, консервативная очистка и гипербарическая оксигенотерапия (от 20 до 30 погружений). 13,53,138 Обычно проводится отсроченная реконструкция утраченных твердых и мягких тканей.
В этой главе был дан общий обзор того, как избежать осложнений при ортогнатической хирургии. Важно помнить, что соответствующее предоперационное планирование, многопрофильный командный подход, соблюдение хирургического протокола, тщательная техника и тщательное послеоперационное наблюдение помогут избежать осложнений в периоперационном периоде.
В литературе опубликовано множество других осложнений, связанных с ортогнатической хирургией. Во вставке 77-2 собраны общие осложнения, а во вставке 77-3 – редкие осложнения ортогнатической хирургии.
Промывание глаз – обзор
Острое отравление может возникнуть в результате проглатывания, попадания в глаза или местного воздействия, вдыхания или отравления. Типы веществ, которые, как сообщается, чаще всего вызывают отравление, – это чистящие средства, анальгетики, косметика, растения, противоотечные и антигистаминные препараты от простуды, пестициды, углеводороды, лекарства местного действия, укусы, яды и инородные тела.
Если первоначальный контакт осуществляется по телефону, быстро получите номер телефона и адрес пациента на случай разрыва связи.Спросите о продукте и количестве, времени приема, текущих симптомах и истории болезни. Обратите внимание на токсины с отложенным началом серьезных эффектов, такие как ацетаминофен, железо, литий и дифеноксилат с атропином (ломотил). Обратитесь в токсикологический центр по телефону 1-800-222-1222.
При физикальном обследовании быстро оцените дыхательные пути, дыхание, кровообращение (ABC) и уровень сознания с помощью шкалы комы Глазго (см. Стр. 321) или другой соответствующей возрасту шкалы.Тщательно оцените размер зрачка и чувствительность глаз, нистагм и экстраокулярные движения глаз, а также визуализируйте глазное дно. Обратите внимание на разъедающие поражения и кровотечение во рту. Оцените защитные рефлексы дыхательных путей. Считайте дыхание и прислушайтесь к воздухообмену; обратите внимание на втягивание, кряхтение и расширение носа (признаки дистресса). Оцените периферическую перфузию и отметьте частоту сердечных сокращений и ритм. Обратите внимание на цвет кожи и любые поражения, такие как укусы, ожоги, волдыри или местные пятна. Обратите внимание на необычные запахи.
Первоначальная дезинфекция может включать промывание глаз физиологическим раствором, снятие загрязненной одежды и промывание кожи водой с мылом или желудочно-кишечные вмешательства. Варианты обеззараживания желудка включают сироп ипекакуаны, промывание желудка, активированный уголь или промывание всего кишечника. Выбор метода деконтаминации желудка зависит от проглоченного яда, времени с момента проглатывания и клинических проявлений (таблица 1). В современных рекомендациях по обеззараживанию повышенное внимание уделяется использованию активированного угля с меньшим упором на сироп ипекакуаны и промывание желудка.Токсины, плохо адсорбируемые древесным углем, включают железо, минеральные кислоты или основания, спирт, цианиды, растворители, углеводороды и другие нерастворимые в воде соединения. Большинство отравленных детей, которые не находятся в критическом состоянии, безопасно и эффективно управляются в отделении неотложной помощи или в офисе только с помощью активированного угля. Активированный уголь можно давать вместе со слабительным средством при первой дозе. После первой дозы следует избегать одновременного применения слабительного средства с древесным углем из-за возможности вызвать нарушение жидкости и электролитов.Доза активированного угля – 1 г / кг; он может вводиться перорально, через назогастральный зонд или через орогастральный зонд.
Орошение всего кишечника следует рассматривать в случае потенциально токсичного проглатывания железа, лекарств с замедленным высвобождением и свинца, а также пакетов с запрещенными наркотиками. Рассматривайте промывание желудка только в том случае, если пациент проглотил потенциально опасное для жизни количество яда, и процедуру можно проводить в течение 60 минут после приема. Абсолютным противопоказанием к промыванию желудка является прием едких веществ из-за повышенного риска перфорации пищевода или желудка при этой процедуре.Промывание желудка также противопоказано при приеме внутрь углеводорода из-за повышенного риска аспирации. Роль сиропа ипекакуаны ограничена, и рекомендации по его использованию сокращаются. Из-за рвотного эффекта сиропа ипекакуаны введение активированного угля или других методов деконтаминации желудка может быть более трудным. Сироп ипекакуаны все еще может быть полезен при некоторых отравлениях, которые происходят в местах, удаленных от медицинской помощи. Любая дезактивация желудка может вызвать рвоту, которая подвергает пациента риску аспирации, поэтому следует проявлять осторожность в отношении пациентов, которые проглотили едкие вещества или углеводороды, имеют нарушенные или незащищенные дыхательные пути или имеют измененное психическое состояние.
Простое поддержание дыхательных путей, вентиляция, оксигенация, внимание к статусу внутрисосудистой жидкости и соответствующая сердечно-сосудистая поддержка могут способствовать выживанию больше, чем любые другие специфические антидоты при лечении отравленного пациента. При выявлении гипогликемии дайте от 0,25 до 1 г / кг глюкозы в виде 10-25% раствора декстрозы в воде. Гипогликемия может быть связана с отравлением этанолом, инсулином, салицилатами, пероральными гипогликемическими средствами и бета-блокаторами.Если у пациента наблюдается кома, брадикардия и миоз, следует подозревать опиоидный токсин и ввести от 0,4 до 2 мг налоксона (таблица 2). Для лечения пациентов-подростков с опиоидной интоксикацией в анамнезе вводите болюс по 2 мг каждые 2 минуты до пяти раз (всего 10 мг), если необходимо.
Наркотически-седативно-гипнотический токсический синдром характеризуется депрессивным психическим состоянием, угнетенным дыханием и гипотонией. Наркотики, за исключением меперидина, вызывают миоз.Седативные средства для центральной нервной системы, такие как алкоголь, барбитураты, этхлорвинол, хлордиазепоксид, диазепам, мепробамат и метаквалон, могут быть связаны с маленькими или нормальными зрачками. Передозировка глютетимида (дориден) вызывает фиксированные зрачки. Налоксон устраняет передозировку наркотических средств, но редко помогает при передозировке других седативно-снотворных препаратов.
Антихолинергический токсический синдром характеризуется измененным психическим состоянием (спутанность сознания, возбуждение, делирий, галлюцинации, судороги, кома), сухой кожей и слизистыми оболочками, мидриазом, тахикардией, задержкой мочи, лихорадкой и снижением кишечных шумов. .Антихолинергические препараты включают антигистаминные, противопаркинсонические средства, алкалоиды белладонны, галоперидол, трициклические антидепрессанты и токсичные грибы и растения. Физостигмин следует рассматривать только тогда, когда симптомы опасны для жизни, поскольку его использование может вызвать судороги, асистолию и холинергический криз. Физостигмин противопоказан пациентам с астмой, сосудистой недостаточностью или обструкцией мочевыводящих путей.
Холинергический токсический синдром характеризуется миозом, повышенным слюноотделением, слезотечением, фасцикуляциями и слабостью мышц, потоотделением, рвотой, чиханием и брадикардией.Воздействие на центральную нервную систему включает раздражительность, головную боль, спутанность сознания, судороги и кому. К химическим веществам и лекарствам, вызывающим этот синдром, относятся фосфорорганические и карбаматные инсектициды, физостигмин, неостигмин и эдрофоний.
Токсины, вызывающие метаболический ацидоз с увеличенной анионной щелью, включают салицилаты, метанол (лечение этанолом или фомепизолом), этиленгликоль (лечение этанолом или фомепизолом), монооксид углерода (лечение кислородом), цианид (лечение с набором антидотов цианида или гидроксокобаламином), паральдегидом, изониазидом и железом.
Токсинами, наиболее часто связанными с сердечной аритмией, являются циклические антидепрессанты, амфетамины, холинолитики, мышьяк, бета-адреноблокаторы, блокаторы кальциевых каналов, хлоралгидрат, цианид, теофиллин, дигиталис, фенотиазины и хинидин.
Токсины, которые могут вызывать метгемоглобинемию и цианоз, невосприимчивые к кислороду, включают нитраты, нитриты, анилин, фенацетин, фенолы, местные анестетики, сульфаниламиды, феназопиридин, антималярийные средства, сульфоны128 и нафталин .
Токсины, вызывающие экстрапирамидные эффекты на центральную нервную систему (дистонические реакции или окулогирный криз), включают фенотиазины и бутирофеноны. Лечите противопаркинсоническим средством (когентин) или антигистаминным препаратом.
Токсины, вызывающие некардиогенный отек легких, можно вдыхать (оксид углерода, фосген, сероводород, хлор, оксиды азота и бериллий) или проглатывать (наркотики, салицилаты, снотворные седативные средства).
Рассмотрите возможность дополнительных методов лечения, когда высок риск серьезных осложнений или неблагоприятного исхода. К ним относятся многократный прием активированного угля, диализ и гемоперфузия. Многодозовый активированный уголь используется при серьезном приеме фенобарбитала, карбамазепина, дапсона, хинина, салицилатов и теофиллина. Гемодиализ может быть показан при потенциально смертельных отравлениях литием, этиленгликолем, метанолом и салицилатами. Гемоперфузия может помочь при отравлениях фенобарбиталом, теофиллином, паракватом, глютетимидом, метаквалоном, этхлорвинолом или мепробаматом.
Обширный перитонеальный лаваж после лечебной гастрэктомии по поводу рака желудка (EXPEL): протокол международного многоцентрового рандомизированного контролируемого исследования | Японский журнал клинической онкологии
” data-legacy-id=”hyw153s1″> Введение
Рак желудка – третья по частоте причина смерти от рака во всем мире. Хирургия является основным методом лечения с 5-летней общей выживаемостью (ОВ) 56,9%, 37,4% и 16,2% для пациентов с заболеванием pT3, pT4a и pT4b соответственно (1).Брюшина является частым местом рецидива (29–58%) (2–8), и прогноз у пациентов с рецидивом брюшины мрачный со средней выживаемостью 6,4 месяца (7). Следовательно, предотвращение рецидива брюшины имеет важное значение для результатов пациента. Метастазы в брюшину вызваны имплантацией свободных раковых клеток в брюшную полость, отслоившихся от первичной опухоли до или во время хирургической операции (9). Хорошо задокументировано, что утечка раковых клеток может происходить во время операции из-за манипуляции с опухолью или лимфодиссекции (10–12).Если эти свободные слущенные раковые клетки на слизистой оболочке брюшины могут быть удалены, риск рецидива опухоли и смертности может быть снижен.
Недавнее исследование продемонстрировало резкое снижение частоты рецидивов брюшины при обширном интраоперационном перитонеальном лаваже (EIPL) у пациентов с запущенным раком желудка с наличием свободных раковых клеток в перитонеальной жидкости без явных перитонеальных метастазов, подвергшихся радикальной резекции (13). Пациенты были рандомизированы в три группы: только хирургическое вмешательство, хирургическое вмешательство плюс интраоперационная химиотерапия (IPC) и хирургическое вмешательство плюс IPC – EIPL.Для EIPL брюшную полость промывали физиологическим раствором, после чего следовала полная аспирация жидкости. Эту процедуру выполняли 10 раз с использованием 1 л физиологического раствора каждый раз, всего 10 л. Метод был основан на «теории предельного разведения» (14) с целью уменьшить количество свободных раковых клеток почти до нуля; следовательно, снижается риск имплантации опухоли. Например, 10 промывок раковых клеток при разведении 1:10 в контейнере приведут к получению только одной раковой клетки из 10 10 клеток в контейнере.Пятилетняя общая выживаемость пациентов с хирургическим вмешательством плюс IPC – EIPL была значительно лучше, чем у пациентов, получавших операцию плюс IPC и только хирургическое вмешательство. В группе хирургического вмешательства плюс IPC – EIPL частота рецидивов брюшины была значительно ниже. Авторы пришли к выводу, что EIPL является эффективной стратегией лечения рака желудка, поддающегося радикальной резекции. Однако эта стратегия остается спорной, поскольку размер выборки этого исследования невелик, а критерии включения ограничены небольшой группой пациентов.
Исследуемая популяция – пациенты с местно-распространенным раком желудка (клинически T3 или T4, M0 болезнь согласно седьмому изданию руководства по стадированию рака Союза по международному контролю рака / Американского объединенного комитета по раку), которым выполняется радикальная гастрэктомия с лечебной целью.У этой группы пациентов высокий риск рецидива брюшины, несмотря на радикальную резекцию. Пациенты, перенесшие завершающую резекцию желудка, будут включены в исследование, если предыдущая частичная резекция желудка проводилась по поводу доброкачественной язвы или была сделана более 5 лет назад.
Каждое участвующее учреждение должно обеспечить рассмотрение и одобрение этого протокола и связанных с ним документов информированного согласия своим соответствующим институциональным наблюдательным советом (IRB). Критерии включения и исключения приведены в таблице 1.
Таблица 1.Критерии включения и исключения
| Критерии включения . | Критерии исключения . |
|---|---|
| Пациенты в возрасте от 21 до 80 лет | Пациенты, перенесшие паллиативную гастрэктомию |
| Пациенты с Т3 (субсерозное) или Т4 (серозное) заболевание на основании компьютерной томографии и интраоперационного обследования с любой стадией N и M0 рак желудка | Пациенты, которым в экстренном порядке была выполнена гастрэктомия |
| Пациенты, получающие неоадъювантную терапию | |
| Пациенты, которым запланирована открытая или лапароскопическая гастрэктомия с лечебной целью | Пациенты с опасным для жизни кровотечением из опухоли |
| возвращаться для ознакомительных визитов в течение 3 лет после операции | Оценка физического состояния Американского общества анестезиологов IV и V |
| Пациенты являются местными жителями | Пациенты с другим первичным раком в течение последних 5 лет |
| Возможность предоставить информацию d согласие | Пациенты с грубыми метастазами в брюшину и печень во время операции |
| Критерии включения . | Критерии исключения . |
|---|---|
| Пациенты в возрасте от 21 до 80 лет | Пациенты, перенесшие паллиативную гастрэктомию |
| Пациенты с Т3 (субсерозное) или Т4 (серозное) заболевание на основании компьютерной томографии и интраоперационного обследования с любой стадией N и M0 рак желудка | Пациенты, которым в экстренном порядке была выполнена гастрэктомия |
| Пациенты, получающие неоадъювантную терапию | |
| Пациенты, которым запланирована открытая или лапароскопическая гастрэктомия с лечебной целью | Пациенты с опасным для жизни кровотечением из опухоли |
| возвращаться для ознакомительных визитов в течение 3 лет после операции | Оценка физического состояния Американского общества анестезиологов IV и V |
| Пациенты являются местными жителями | Пациенты с другим первичным раком в течение последних 5 лет |
| Возможность предоставить информацию d согласие | Пациенты с грубыми метастазами в брюшину и печень во время операции |
Критерии включения и исключения
| Критерии включения . | Критерии исключения . |
|---|---|
| Пациенты в возрасте от 21 до 80 лет | Пациенты, перенесшие паллиативную гастрэктомию |
| Пациенты с Т3 (субсерозное) или Т4 (серозное) заболевание на основании компьютерной томографии и интраоперационного обследования с любой стадией N и M0 рак желудка | Пациенты, которым в экстренном порядке была выполнена гастрэктомия |
| Пациенты, получающие неоадъювантную терапию | |
| Пациенты, которым запланирована открытая или лапароскопическая гастрэктомия с лечебной целью | Пациенты с опасным для жизни кровотечением из опухоли |
| возвращаться для ознакомительных визитов в течение 3 лет после операции | Оценка физического состояния Американского общества анестезиологов IV и V |
| Пациенты являются местными жителями | Пациенты с другим первичным раком в течение последних 5 лет |
| Возможность предоставить информацию d согласие | Пациенты с грубыми метастазами в брюшину и печень во время операции |
| Критерии включения . | Критерии исключения . |
|---|---|
| Пациенты в возрасте от 21 до 80 лет | Пациенты, перенесшие паллиативную гастрэктомию |
| Пациенты с Т3 (субсерозное) или Т4 (серозное) заболевание на основании компьютерной томографии и интраоперационного обследования с любой стадией N и M0 рак желудка | Пациенты, которым в экстренном порядке была выполнена гастрэктомия |
| Пациенты, получающие неоадъювантную терапию | |
| Пациенты, которым запланирована открытая или лапароскопическая гастрэктомия с лечебной целью | Пациенты с опасным для жизни кровотечением из опухоли |
| возвращаться для ознакомительных визитов в течение 3 лет после операции | Оценка физического состояния Американского общества анестезиологов IV и V |
| Пациенты являются местными жителями | Пациенты с другим первичным раком в течение последних 5 лет |
| Возможность предоставить информацию d согласие | Пациенты с грубыми метастазами в брюшину и печень во время операции |
После получения информированного письменного согласия потенциальные пациенты перенесут операцию.Если у пациентов подтверждено наличие заболевания cT3 или cT4 и они подлежат радикальной гастрэктомии с лечебной целью, они будут официально включены в исследование и пройдут рандомизацию. Участники исследования будут рандомизированы в группу EIPL или стандартную группу на основе случайных перестановок блоков с различным размером блока от четырех до шести, при условии равного распределения между группами лечения. Рандомизация стратифицирована в соответствии с индивидуальным исследовательским центром. Интернет-программа рандомизации (https: //rand.scri.edu.sg/) будет использоваться для облегчения рандомизации. Код лечения будет сообщен хирургу только по окончании гастрэктомии. Затем будет выполнено EIPL или стандартное промывание в соответствии с лечебным кодом. Затем брюшная полость закрывается согласно стандарту.
” data-legacy-id=”hyw153s2e”> Послеоперационное наблюдение
Субъекты исследования будут наблюдаться после операции во время обычных амбулаторных клинических посещений в течение 3 лет для оценки выживаемости и распространения рака или рецидива после операции.Субъекты будут проходить наблюдение 3 раза в месяц в течение первых 2 лет и 6 раз в месяц в течение третьего года. При каждом последующем посещении будет проводиться сбор анамнеза и физикальное обследование, а пациент оценивается на предмет нежелательных явлений. Компьютерная томография (КТ) будет в обязательном порядке выполняться при контрольных посещениях через 1, 2 и 3 года для выявления любого рецидива (Таблица 2). Другие исследования могут быть выполнены по требованию врача-терапевта. Перитонеальный рецидив будет основан на клинических и рентгенологических данных.
| Последующее наблюдение после операции . | Анамнез и физический осмотр . | КТ . | Сообщения о нежелательных явлениях . | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 2 недели | X | X | |||||||||||
| 3 месяца | X | X | |||||||||||
| 6 месяцев | X | X | X | X | месяцев | X | X | X | X | X | X | ||
| 12 месяцев | X | X | X | ||||||||||
| 15 месяцев | X | X | 13 | X | 13 9 месяцев X | ||||||||
| 21 месяц | X | X | |||||||||||
| 24 месяца | X | X | X | ||||||||||
| 30 месяцев | X | X | 9 | X | X | X |
| Анамнез и физический осмотр . | КТ . | Сообщения о нежелательных явлениях . | |||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 2 недели | X | X | |||||||||||
| 3 месяца | X | X | |||||||||||
| 6 месяцев | X | X | X | X | месяцев | X | X | X | X | X | X | ||
| 12 месяцев | X | X | X | ||||||||||
| 15 месяцев | X | X | 13 | X | 13 9 месяцев X | ||||||||
| 21 месяц | X | X | |||||||||||
| 24 месяца | X | X | X | ||||||||||
| 30 месяцев | X | X | 9 | X | X | X |
| Анамнез и физический осмотр . | КТ . | Сообщения о нежелательных явлениях . | |||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 2 недели | X | X | |||||||||||
| 3 месяца | X | X | |||||||||||
| 6 месяцев | X | X | X | X | месяцев | X | X | X | X | X | X | ||
| 12 месяцев | X | X | X | ||||||||||
| 15 месяцев | X | X | 13 | X | 13 9 месяцев X | ||||||||
| 21 месяц | X | X | |||||||||||
| 24 месяца | X | X | X | ||||||||||
| 30 месяцев | X | X | 9 | X | X | X |
| Анамнез и физический осмотр . | КТ . | Сообщения о нежелательных явлениях . | |||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 2 недели | X | X | |||||||||||
| 3 месяца | X | X | |||||||||||
| 6 месяцев | X | X | X | X | месяцев | X | X | X | X | X | X | ||
| 12 месяцев | X | X | X | ||||||||||
| 15 месяцев | X | X | 13 | X | 13 9 месяцев X | ||||||||
| 21 месяц | X | X | |||||||||||
| 24 месяца | X | X | X | ||||||||||
| 30 месяцев | X | X | 9 | X | X | X |
” data-legacy-id=”hyw153s2g”> План мониторинга нежелательных явлений и безопасности
Неблагоприятное событие считается серьезным, если оно приводит к смерти по любой причине, стойкой или значительной потере трудоспособности или существенному нарушению способности выполнять нормальные жизненные функции, госпитализации или продлению госпитализации или немедленному угрожающему жизни нежелательному явлению.Осложнения EIPL очень редки, но могут включать повреждение внутренних органов во время лаважа или внутрибрюшного кровотечения. Могут возникнуть непредвиденные побочные эффекты, о которых также будет сообщено исследовательской группе EXPEL.
Был сформирован независимый комитет по мониторингу данных (DMC) для мониторинга данных и безопасности, поскольку это крупное клиническое исследование с несколькими исследовательскими центрами. DMC состоит из профильных экспертов, не входящих в состав исследовательской группы EXPEL. Промежуточный анализ будет выполнен после того, как не менее 200 субъектов завершат 6-месячное наблюдение.Промежуточный анализ преследует две цели: во-первых, снизить риски, связанные с этим испытанием, в случае появления каких-либо неожиданных серьезных побочных эффектов. Во-вторых, для предварительного анализа данных для оценки эффективности EIPL по сравнению со стандартной терапией. Это позволит досрочно завершить исследование, если эффективность будет недвусмысленно доказана, или изменить исследование в отношении увеличения размера выборки, если оно будет сочтено неадекватным для демонстрации более скромного улучшения ОВ.
Данные исследования кодируются для защиты конфиденциальности объекта исследования, а связи между идентификаторами субъекта и кодами хранятся отдельно от данных исследования.Согласно политике исследовательского учреждения PI, основные документы будут храниться минимум 6 лет после завершения клинического исследования. Для обеспечения качества было привлечено внешнее агентство (Current Medical Information Center Holdings Co. Ltd.) для аудита данных и достоверности данных о пациентах. Это будет выполнено для исследовательских центров в Китае и Корее с целью проверки 100% и 30% данных, соответственно, из этих двух центров, поскольку ожидается, что большинство пациентов будут набраны из этих стран.
” data-legacy-id=”hyw153s2k”> Распространение и публикация
Исследование инициировано исследователем. Независимо от результата, результаты исследования будут опубликованы в международных рецензируемых научных журналах.Данные пациентов будут анонимно представлены в любой публикации или научном журнале. Обо всех существенных поправках (модификации протокола, которые могут повлиять на безопасность или научную ценность исследования) будут незамедлительно извещены различные ЭСО участвующих сайтов.
” data-legacy-id=”hyw153s4″> Одобрение этики
DSRB, Национальная группа здравоохранения, Сингапур (2013/00172).
” data-legacy-id=”hyw153s6″> Заявление о конфликте интересов Не объявлено.
10.3 Назогастральные зонды – клинические процедуры для более безопасного ухода за пациентами Контрольный список 80: Установка назогастрального зонда – для взрослых
Отказ от ответственности: Всегда просматривайте и соблюдайте политику вашего агентства в отношении этого конкретного навыка. Соображения безопасности:
- Выполните гигиену рук.
- Проверьте комнату на наличие дополнительных мер предосторожности.
- Представьтесь пациенту.
- Подтвердите идентификатор пациента, используя два идентификатора пациента (например, имя и дату рождения).
- Изучите анамнез пациента: проблемы с носом, травмы лица, антикоагулянтная терапия, перелом основания черепа, состояния пищевода (варикозное расширение вен, стриктуры, хирургическое вмешательство).
- Знать подоплеку НГ.
- Объяснить процесс пациенту; предлагают обезболивание, ванную комнату и т. д.
- Слушайте и обращайте внимание на сигналы пациента.
- Обеспечьте конфиденциальность и достоинство пациента.
- Полный QPA, включая безопасность
- Применить принципы асептики
- Проверьте показатели жизнедеятельности.
- Завершите необходимые целенаправленные оценки.
ступеньки
Дополнительная информация
1. Соблюдайте гигиену рук.Уточняйте в заказе врача, кто выписывает рецепт, тип и причину установки трубки NG. Соберите припасы. Это предотвращает передачу микроорганизмов. Проверьте соответствующие приказы, касающиеся безопасности пациентов. Расходные материалы включают трубку NG, смазку, полотенце, устройство для фиксации ленты, шприц для наконечника катетера, стакан воды с соломинкой.
Если нет специального заказа на размер трубки NG, используйте свое мнение медсестры: большие просветы → декомпрессия; маленькие просветы → кормление.
Собрать припасы 2.Оцените уровень сознания и понимания пациентом процедуры. Пациент должен уметь следовать инструкциям, связанным с введением NG, чтобы обеспечить прохождение трубки через носовой и желудочно-кишечный тракт. 3. Осмотрите состояние полости рта и носа пациента. Проверьте наличие признаков инфекции или повреждения кожи. Если у пациента есть риск внутричерепного прохождения трубки (например, перелом основания черепа), избегайте введения через нос.Проконсультируйтесь с врачом по поводу альтернативного маршрута. 4. Пальпируйте живот пациента на растяжение, боль и / или жесткость. Аускультация кишечных звуков. Задокументируйте результаты оценки и определите целесообразность введения трубки NG в зависимости от причины введения и физического состояния пациента. 5. Наденьте чистые перчатки. Прежде чем начать, оцените лучшую ноздрю. Сделайте это, закрыв одну сторону и попросив пациента принюхаться. Спросите пациента о предыдущих травмах или искривлении перегородки в анамнезе. Если любая из ноздрей одинаково подходит, выберите ноздрю, ближайшую к отсасывающему отверстию.
Оцените наиболее патентованную ноздрю 6. Расположите пациента сидя под углом от 45 до 90 градусов (если нет противопоказаний по состоянию пациента), положив подушку под голову и плечи. Это положение позволяет трубке NG легче проходить через носоглотку в желудок. 7. Поднимите кровать на удобную рабочую высоту. Это помогает предотвратить биомеханические травмы поставщика медицинских услуг. 8. Объясните пациенту процедуру. Согласитесь, какой сигнал может использовать пациент, если он хочет, чтобы вы сделали паузу во время процедуры. Эта процедура может вызывать беспокойство и вызывать дискомфорт у многих пациентов. Предоставление пациенту возможности сообщить о дискомфорте и желании сделать паузу во время процедуры помогает уменьшить беспокойство. 9. Положите полотенце на грудь пациента и обеспечьте тканями лица и ванночкой для рвоты. Во время процедуры могут быть заметны выделения из носа и полости рта. 10. Обеспечьте пациента питьевой водой и соломинкой, если у пациента нет ограничений по жидкости и он может держать чашку. Потягивание воды через соломинку помогает вызвать глотательный рефлекс и облегчить прохождение трубки NG. 11. Встаньте на правый бок пациента, если вы правша, и на левый бок, если вы левша. Вы будете вставлять трубку доминирующей рукой. 12. Измерьте расстояние до трубки от:- Кончик носа, к…
- Мочка уха, чтобы…
- Мечевидный отросток,
и отметьте трубку в этой точке.
Примечание: Добавьте от 20 до 30 см для трубки NJ.
Определяет подходящую длину вставляемой трубки NG.
Измерьте расстояние от кончика носа до мочки уха Измерьте от мочки уха до мечевидного отростка 13. Оберните 10–15 см конца трубки NG вокруг пальца в перчатке, а затем отпустите его. Закручивание трубки NG вокруг пальца помогает ей соответствовать нормальному изгибу носоглотки. 14.Смажьте наконечник трубки NG в соответствии с политикой вашего агентства (часто примерно 10 см). При установке утяжеленной питательной трубки со стилетом или проводником следуйте инструкциям производителя по смазке (часто включает в себя впрыскивание воды).
Подготовьте предохранительное устройство.
Смажьте кончик трубки в соответствии с политикой агентства. Никогда не используйте не растворимую в воде смазку (например, вазелин), так как она не растворяется и может вызвать респираторные осложнения при попадании в легкие.
Политика агентства может ограничивать круг лиц, которые могут вводить утяжеленный зонд для кормления.
15. Попросите пациента опустить голову вперед и дышать через рот. Опускание головы вперед закрывает трахею и открывает пищевод, что позволяет трубке NG легче проходить через носоглотку в желудок. 16. Медленно введите наконечник трубки NG в ноздрю пациента и равномерно продвигайте его вниз по дну носового прохода, при этом изогнутый конец направлен вниз в направлении уха на той же стороне, что и ноздря. Это соответствует естественному анатомическому расположению носоглотки.
Медленно введите назогастральный зонд в ноздрю пациента 17. Вы можете почувствовать легкое сопротивление, продвигаясь по носовому проходу. Слегка поверните трубку, надавите вниз и продолжайте продвигать трубку. Если чувствуется значительное сопротивление, снимите трубку и дайте пациенту отдохнуть, прежде чем повторить попытку в другой ноздре. Пациент часто испытывает дискомфорт, который может выражаться в легком кашле и пощечинке.Более агрессивный кашель и рвота могут указывать на то, что трубка вошла в дыхательные пути, и в этом случае вам следует ОСТАНОВИТЬСЯ и дождаться прекращения кашля. Если это не прекратится, извлеките трубку NG.
Осторожно продвиньте трубку 18. Если у пациента возникают трудности с прохождением трубки NG, вы можете попросить пациента медленно пропустить воду через трубочку, если пероральные жидкости не противопоказаны. Если пероральные жидкости не допускаются, попросите пациента попробовать глотать всухую, пока вы продвигаете зонд. Если пациент продолжает давиться или кашлять, проверьте, не свернута ли трубка в задней части рта, используя лезвие для языка и фонарик, чтобы проверить заднюю часть рта. Если трубка свернута, извлекайте трубку до тех пор, пока в задней части рта не будет виден только кончик трубки. Затем попробуйте снова продвинуть трубку, пока пациент пытается проглотить.
Пациент может медленно пить воду через трубочку 19. Продолжайте продвигать трубку NG до тех пор, пока не дойдете до отметки / ленты, которую вы поместили для измерения. Это обеспечивает точное размещение. 20. Временно прикрепите трубку к щеке пациента с помощью куска ленты, пока не сможете проверить правильность размещения. Это предотвращает смещение трубки NG при проверке размещения.
Анкерная трубка 21. Проверьте размещение трубки в соответствии с политикой агентства. Это может включать- Рентген (золотой стандарт)
- Осторожная аспирация с помощью шприца для определения количества, цвета и качества содержимого желудка.Содержимое желудка может быть зеленым, грязно-белым, коричневым, кровавым, коричневым или желтым.
- Используйте pH-бумагу для измерения pH аспирата.
Цветная pH-бумага обычно используется в качестве начальной и промежуточной проверки для подтверждения наличия кислотного содержимого. Затем делается рентгеновский снимок для подтверждения размещения до использования трубки NG для кормления.
Содержимое, отсасываемое из пробирки, должно быть кислым с pH <5. Если pH больше 6, это может указывать на присутствие респираторной жидкости или содержимого тонкой кишки, и пробирку следует удалить.Примечание: некоторые лекарства изменяют pH желудочного сока, что делает этот метод оценки размещения НЕ на 100% надежным.
Проверьте размещение зонда с помощью pH-бумаги Аускультация воздуха, вводимого в желудок, не является надежным способом определения положения зонда для кормления. Он не может различить размещение желудка и тонкой кишки, а также то, находится ли кончик трубки в пищеводе.
22. После подтверждения размещения трубки прикрепите трубку к носу пациента с помощью ленты или фиксирующего устройства. Определите внешнюю длину (длину трубки, идущей от носа до внешнего конца трубки).
Это помогает своевременно распознать и идентифицировать смещение или миграцию трубки. 23. Закрепите трубку на халате пациента с помощью булавки, оставив трубку достаточной длины для комфортного движения головы. Помогите пациенту принять удобное положение.
Это удерживает трубку NG на месте.
Прикрепите трубку к халату пациента, чтобы не тянуть и не тянуть. Людям с питанием через трубку необходимо, чтобы изголовье кровати было приподнято на 30 градусов (или в соответствии с политикой агентства), если не противопоказано ↓ риск аспирации.
24. Задокументируйте процедуру в соответствии с политикой агентства и сообщайте о любых неожиданных результатах соответствующему поставщику медицинских услуг. Своевременная и точная документация способствует безопасности пациентов. Образец документации: дата / время: Живот вздут, плотный. Отчеты ++ тошнота. Частая рвота по утрам. Звуков кишечника нет. Сообщено доктору GI. Заказы получены.
Не объявлено.
10.3 Назогастральные зонды – клинические процедуры для более безопасного ухода за пациентами Контрольный список 80: Установка назогастрального зонда – для взрослых
Отказ от ответственности: Всегда просматривайте и соблюдайте политику вашего агентства в отношении этого конкретного навыка. Соображения безопасности:
- Выполните гигиену рук.
- Проверьте комнату на наличие дополнительных мер предосторожности.
- Представьтесь пациенту.
- Подтвердите идентификатор пациента, используя два идентификатора пациента (например, имя и дату рождения).
- Изучите анамнез пациента: проблемы с носом, травмы лица, антикоагулянтная терапия, перелом основания черепа, состояния пищевода (варикозное расширение вен, стриктуры, хирургическое вмешательство).
- Знать подоплеку НГ.
- Объяснить процесс пациенту; предлагают обезболивание, ванную комнату и т. д.
- Слушайте и обращайте внимание на сигналы пациента.
- Обеспечьте конфиденциальность и достоинство пациента.
- Полный QPA, включая безопасность
- Применить принципы асептики
- Проверьте показатели жизнедеятельности.
- Завершите необходимые целенаправленные оценки.
ступеньки
Дополнительная информация
1. Соблюдайте гигиену рук.Уточняйте в заказе врача, кто выписывает рецепт, тип и причину установки трубки NG. Соберите припасы. Это предотвращает передачу микроорганизмов. Проверьте соответствующие приказы, касающиеся безопасности пациентов. Расходные материалы включают трубку NG, смазку, полотенце, устройство для фиксации ленты, шприц для наконечника катетера, стакан воды с соломинкой.
Если нет специального заказа на размер трубки NG, используйте свое мнение медсестры: большие просветы → декомпрессия; маленькие просветы → кормление.
Собрать припасы 2.Оцените уровень сознания и понимания пациентом процедуры. Пациент должен уметь следовать инструкциям, связанным с введением NG, чтобы обеспечить прохождение трубки через носовой и желудочно-кишечный тракт. 3. Осмотрите состояние полости рта и носа пациента. Проверьте наличие признаков инфекции или повреждения кожи. Если у пациента есть риск внутричерепного прохождения трубки (например, перелом основания черепа), избегайте введения через нос.Проконсультируйтесь с врачом по поводу альтернативного маршрута. 4. Пальпируйте живот пациента на растяжение, боль и / или жесткость. Аускультация кишечных звуков. Задокументируйте результаты оценки и определите целесообразность введения трубки NG в зависимости от причины введения и физического состояния пациента. 5. Наденьте чистые перчатки. Прежде чем начать, оцените лучшую ноздрю. Сделайте это, закрыв одну сторону и попросив пациента принюхаться. Спросите пациента о предыдущих травмах или искривлении перегородки в анамнезе. Если любая из ноздрей одинаково подходит, выберите ноздрю, ближайшую к отсасывающему отверстию.
Оцените наиболее патентованную ноздрю 6. Расположите пациента сидя под углом от 45 до 90 градусов (если нет противопоказаний по состоянию пациента), положив подушку под голову и плечи. Это положение позволяет трубке NG легче проходить через носоглотку в желудок. 7. Поднимите кровать на удобную рабочую высоту. Это помогает предотвратить биомеханические травмы поставщика медицинских услуг. 8. Объясните пациенту процедуру. Согласитесь, какой сигнал может использовать пациент, если он хочет, чтобы вы сделали паузу во время процедуры. Эта процедура может вызывать беспокойство и вызывать дискомфорт у многих пациентов. Предоставление пациенту возможности сообщить о дискомфорте и желании сделать паузу во время процедуры помогает уменьшить беспокойство. 9. Положите полотенце на грудь пациента и обеспечьте тканями лица и ванночкой для рвоты. Во время процедуры могут быть заметны выделения из носа и полости рта. 10. Обеспечьте пациента питьевой водой и соломинкой, если у пациента нет ограничений по жидкости и он может держать чашку. Потягивание воды через соломинку помогает вызвать глотательный рефлекс и облегчить прохождение трубки NG. 11. Встаньте на правый бок пациента, если вы правша, и на левый бок, если вы левша. Вы будете вставлять трубку доминирующей рукой. 12. Измерьте расстояние до трубки от:- Кончик носа, к…
- Мочка уха, чтобы…
- Мечевидный отросток,
и отметьте трубку в этой точке.
Примечание: Добавьте от 20 до 30 см для трубки NJ.
Определяет подходящую длину вставляемой трубки NG.
Измерьте расстояние от кончика носа до мочки уха Измерьте от мочки уха до мечевидного отростка 13. Оберните 10–15 см конца трубки NG вокруг пальца в перчатке, а затем отпустите его. Закручивание трубки NG вокруг пальца помогает ей соответствовать нормальному изгибу носоглотки. 14.Смажьте наконечник трубки NG в соответствии с политикой вашего агентства (часто примерно 10 см). При установке утяжеленной питательной трубки со стилетом или проводником следуйте инструкциям производителя по смазке (часто включает в себя впрыскивание воды).
Подготовьте предохранительное устройство.
Смажьте кончик трубки в соответствии с политикой агентства. Никогда не используйте не растворимую в воде смазку (например, вазелин), так как она не растворяется и может вызвать респираторные осложнения при попадании в легкие.
Политика агентства может ограничивать круг лиц, которые могут вводить утяжеленный зонд для кормления.
15. Попросите пациента опустить голову вперед и дышать через рот. Опускание головы вперед закрывает трахею и открывает пищевод, что позволяет трубке NG легче проходить через носоглотку в желудок. 16. Медленно введите наконечник трубки NG в ноздрю пациента и равномерно продвигайте его вниз по дну носового прохода, при этом изогнутый конец направлен вниз в направлении уха на той же стороне, что и ноздря. Это соответствует естественному анатомическому расположению носоглотки.
Медленно введите назогастральный зонд в ноздрю пациента 17. Вы можете почувствовать легкое сопротивление, продвигаясь по носовому проходу. Слегка поверните трубку, надавите вниз и продолжайте продвигать трубку. Если чувствуется значительное сопротивление, снимите трубку и дайте пациенту отдохнуть, прежде чем повторить попытку в другой ноздре. Пациент часто испытывает дискомфорт, который может выражаться в легком кашле и пощечинке.Более агрессивный кашель и рвота могут указывать на то, что трубка вошла в дыхательные пути, и в этом случае вам следует ОСТАНОВИТЬСЯ и дождаться прекращения кашля. Если это не прекратится, извлеките трубку NG.
Осторожно продвиньте трубку 18. Если у пациента возникают трудности с прохождением трубки NG, вы можете попросить пациента медленно пропустить воду через трубочку, если пероральные жидкости не противопоказаны. Если пероральные жидкости не допускаются, попросите пациента попробовать глотать всухую, пока вы продвигаете зонд. Если пациент продолжает давиться или кашлять, проверьте, не свернута ли трубка в задней части рта, используя лезвие для языка и фонарик, чтобы проверить заднюю часть рта. Если трубка свернута, извлекайте трубку до тех пор, пока в задней части рта не будет виден только кончик трубки. Затем попробуйте снова продвинуть трубку, пока пациент пытается проглотить.
Пациент может медленно пить воду через трубочку 19. Продолжайте продвигать трубку NG до тех пор, пока не дойдете до отметки / ленты, которую вы поместили для измерения. Это обеспечивает точное размещение. 20. Временно прикрепите трубку к щеке пациента с помощью куска ленты, пока не сможете проверить правильность размещения. Это предотвращает смещение трубки NG при проверке размещения.
Анкерная трубка 21. Проверьте размещение трубки в соответствии с политикой агентства. Это может включать- Рентген (золотой стандарт)
- Осторожная аспирация с помощью шприца для определения количества, цвета и качества содержимого желудка.Содержимое желудка может быть зеленым, грязно-белым, коричневым, кровавым, коричневым или желтым.
- Используйте pH-бумагу для измерения pH аспирата.
Цветная pH-бумага обычно используется в качестве начальной и промежуточной проверки для подтверждения наличия кислотного содержимого. Затем делается рентгеновский снимок для подтверждения размещения до использования трубки NG для кормления.
Содержимое, отсасываемое из пробирки, должно быть кислым с pH <5. Если pH больше 6, это может указывать на присутствие респираторной жидкости или содержимого тонкой кишки, и пробирку следует удалить.Примечание: некоторые лекарства изменяют pH желудочного сока, что делает этот метод оценки размещения НЕ на 100% надежным.
Проверьте размещение зонда с помощью pH-бумаги Аускультация воздуха, вводимого в желудок, не является надежным способом определения положения зонда для кормления. Он не может различить размещение желудка и тонкой кишки, а также то, находится ли кончик трубки в пищеводе.
22. После подтверждения размещения трубки прикрепите трубку к носу пациента с помощью ленты или фиксирующего устройства. Определите внешнюю длину (длину трубки, идущей от носа до внешнего конца трубки).
Это помогает своевременно распознать и идентифицировать смещение или миграцию трубки. 23. Закрепите трубку на халате пациента с помощью булавки, оставив трубку достаточной длины для комфортного движения головы. Помогите пациенту принять удобное положение.
Это удерживает трубку NG на месте.
Прикрепите трубку к халату пациента, чтобы не тянуть и не тянуть. Людям с питанием через трубку необходимо, чтобы изголовье кровати было приподнято на 30 градусов (или в соответствии с политикой агентства), если не противопоказано ↓ риск аспирации.
24. Задокументируйте процедуру в соответствии с политикой агентства и сообщайте о любых неожиданных результатах соответствующему поставщику медицинских услуг. Своевременная и точная документация способствует безопасности пациентов. Образец документации: дата / время: Живот вздут, плотный. Отчеты ++ тошнота. Частая рвота по утрам. Звуков кишечника нет. Сообщено доктору GI. Заказы получены.
Контрольный список 80: Установка назогастрального зонда – для взрослых
Отказ от ответственности: Всегда просматривайте и соблюдайте политику вашего агентства в отношении этого конкретного навыка.Соображения безопасности:
- Выполните гигиену рук.
- Проверьте комнату на наличие дополнительных мер предосторожности.
- Представьтесь пациенту.
- Подтвердите идентификатор пациента, используя два идентификатора пациента (например, имя и дату рождения).
- Изучите анамнез пациента: проблемы с носом, травмы лица, антикоагулянтная терапия, перелом основания черепа, состояния пищевода (варикозное расширение вен, стриктуры, хирургическое вмешательство).
- Знать подоплеку НГ.
- Объяснить процесс пациенту; предлагают обезболивание, ванную комнату и т. д.
- Слушайте и обращайте внимание на сигналы пациента.
- Обеспечьте конфиденциальность и достоинство пациента.
- Полный QPA, включая безопасность
- Применить принципы асептики
- Проверьте показатели жизнедеятельности.
- Завершите необходимые целенаправленные оценки.
ступеньки
Дополнительная информация
Расходные материалы включают трубку NG, смазку, полотенце, устройство для фиксации ленты, шприц для наконечника катетера, стакан воды с соломинкой.
Если нет специального заказа на размер трубки NG, используйте свое мнение медсестры: большие просветы → декомпрессия; маленькие просветы → кормление.
Собрать припасы- Кончик носа, к…
- Мочка уха, чтобы…
- Мечевидный отросток,
и отметьте трубку в этой точке.
Примечание: Добавьте от 20 до 30 см для трубки NJ.
При установке утяжеленной питательной трубки со стилетом или проводником следуйте инструкциям производителя по смазке (часто включает в себя впрыскивание воды).
Подготовьте предохранительное устройство.
. Никогда не используйте не растворимую в воде смазку (например, вазелин), так как она не растворяется и может вызвать респираторные осложнения при попадании в легкие.
Политика агентства может ограничивать круг лиц, которые могут вводить утяжеленный зонд для кормления.
- Рентген (золотой стандарт)
- Осторожная аспирация с помощью шприца для определения количества, цвета и качества содержимого желудка.Содержимое желудка может быть зеленым, грязно-белым, коричневым, кровавым, коричневым или желтым.
- Используйте pH-бумагу для измерения pH аспирата.
Цветная pH-бумага обычно используется в качестве начальной и промежуточной проверки для подтверждения наличия кислотного содержимого. Затем делается рентгеновский снимок для подтверждения размещения до использования трубки NG для кормления.
Аускультация воздуха, вводимого в желудок, не является надежным способом определения положения зонда для кормления. Он не может различить размещение желудка и тонкой кишки, а также то, находится ли кончик трубки в пищеводе.
Определите внешнюю длину (длину трубки, идущей от носа до внешнего конца трубки).
Помогите пациенту принять удобное положение.
Людям с питанием через трубку необходимо, чтобы изголовье кровати было приподнято на 30 градусов (или в соответствии с политикой агентства), если не противопоказано ↓ риск аспирации.
Образец документации: дата / время: Живот вздут, плотный. Отчеты ++ тошнота. Частая рвота по утрам. Звуков кишечника нет. Сообщено доктору GI. Заказы получены.



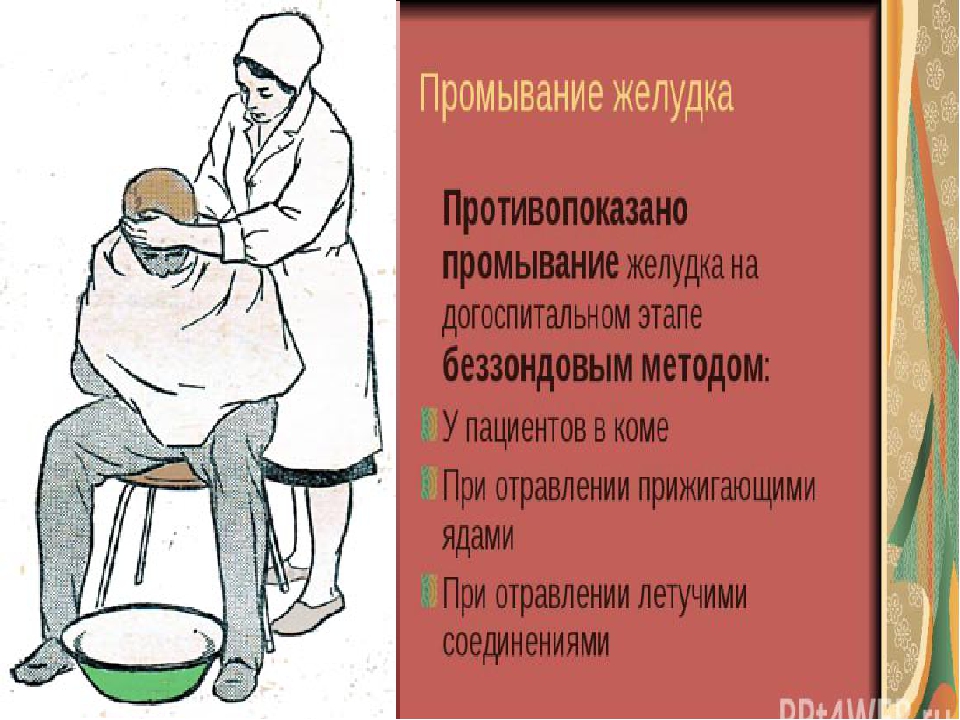

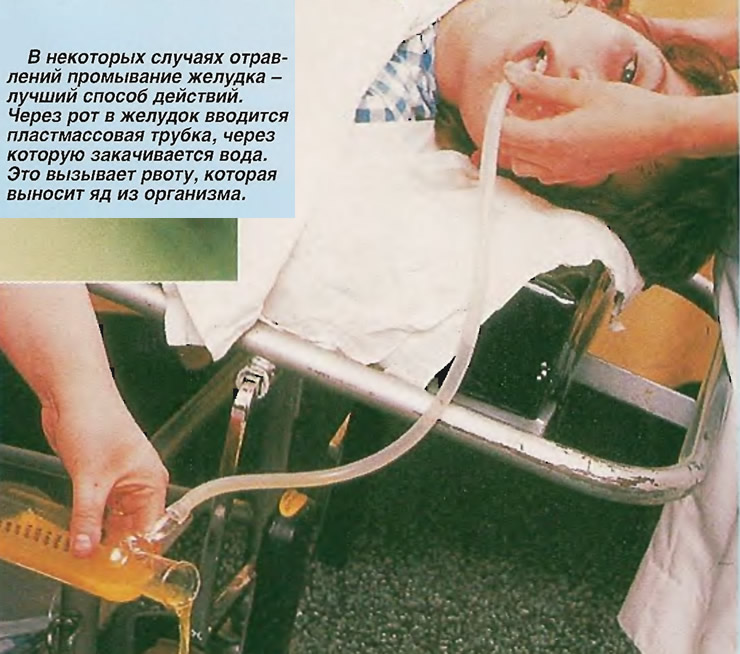 Снять
перчатки. Провести деконтаминацию
рук.
Снять
перчатки. Провести деконтаминацию
рук.