Метаплазия неполная кишечная: причины возникновения, симптомы, диагностика, лечение и профилактика
Полный текст статьи:
Обзор современных концепций кишечной метаплазии желудка и рака желудка.
Кишечная метаплазия желудка является предраковым изменением слизистой оболочки желудка и связана с повышенным риском дисплазии и рака. В патогенезе прогрессирования от предраковых состояний к аденокарциноме желудка кишечного типа, согласно предложенного каскада Correa, считают переход от нормального эпителия желудка через воспаление, атрофию, внутрислизистую карциному, и наконец, к инвазивной карциноме. Множественные факторы риска были связаны с развитием взаимосвязи кишечной метаплазии желудка, включая инфекцию желудка H. pylori, генетических факторов, экологической среды, ревматических болезней, табакокурения, питания, желчного рефлюкса и кишечной микробиоты. Во всем мире в странах с высоким уровнем заболеваемости разработаны руководящие принципы скрининга.
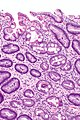
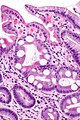
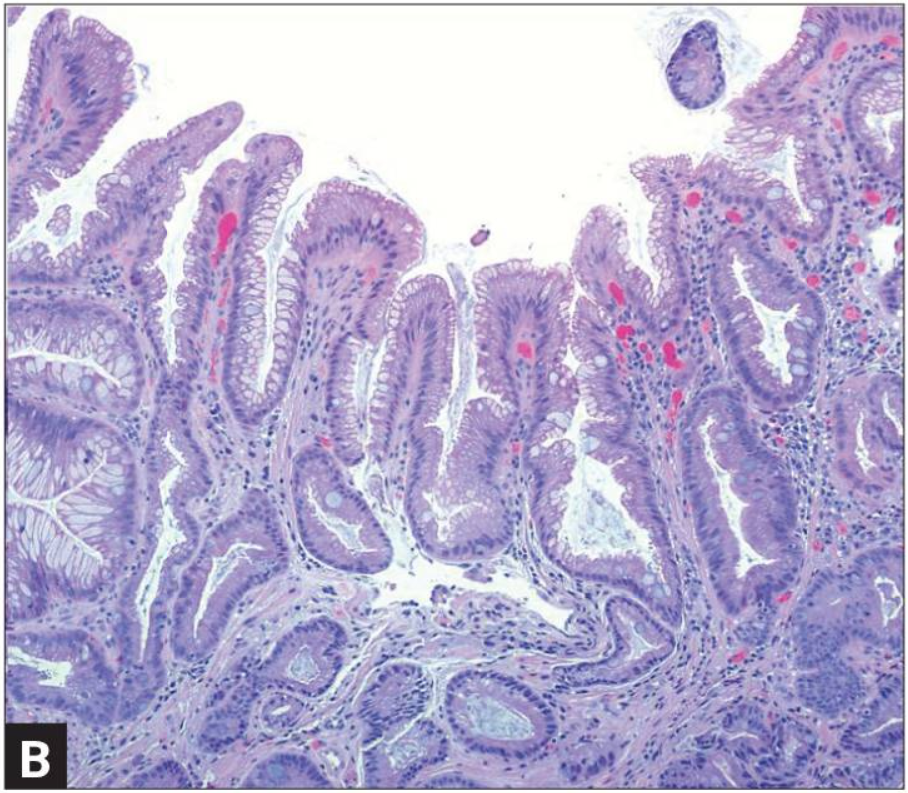
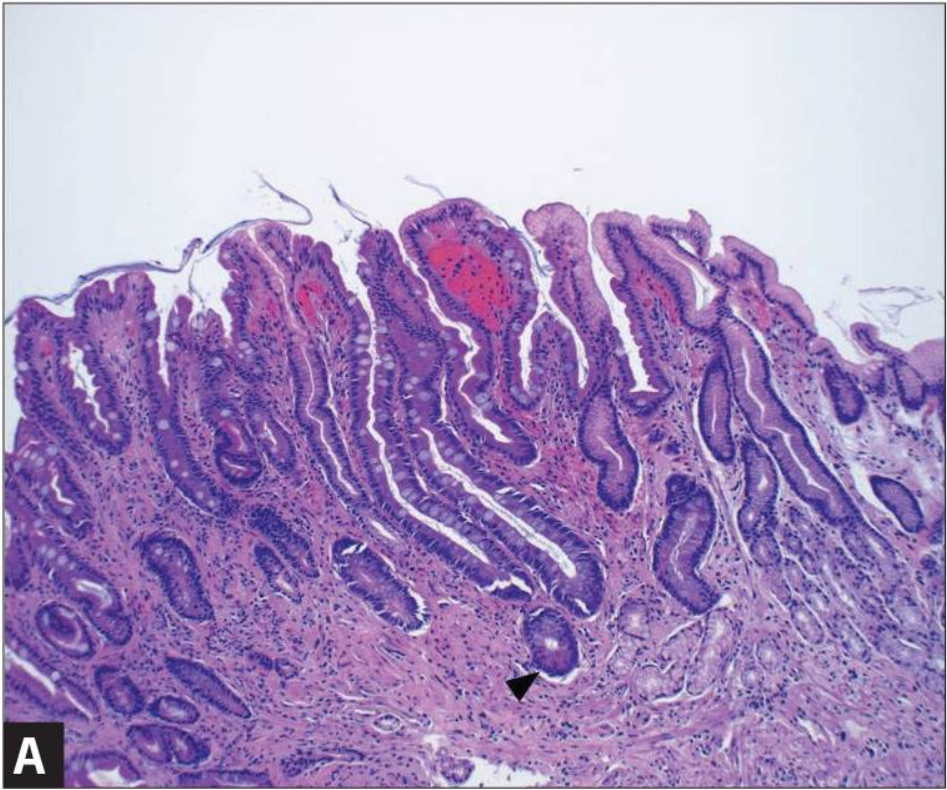
Кишечная метаплазия желудка определяется как замена поверхностного, фовеолярного, и/или железистого эпителия кислотопродуцирующей или антральной слизистой желудка кишечным эпителием. Кишечная метаплазия желудка характеризуется анатомически как ограниченный процесс, если он находится в одной области желудка или как обширный, если вовлечены две области желудка. Гистологически кишечная метаплазия желудка считается либо полной, либо неполной. Полный (I тип) кишечная метаплазия определяется слизистой оболочкой тонкой кишки со зрелыми абсорбирующими клетками, бокаловидными клетками (Гоблета) и щеточной каймой. Неполная (II тип) кишечная метаплазия секретирует сиаломуцины и сходна с толстокишечным эпителием с цилиндрическими “промежуточными” клетками на различных стадиях дифференцировки, неравномерными каплями муцина и отсутствием щеточной каймы.
Самый высокий риск развития рака желудка связан с неполным и / или обширной кишечной метаплазией желудка. Систематический обзор, который включал 10 наблюдательных исследований по всей Европе, Азии и Латинской Америке в диапазоне от 10 месяцев до 19 лет наблюдения, показал, что риск рака желудка составляет в 4-11 раз выше при наличии неполной метаплазии по сравнению с ее отсутствием.
Первым изменением в гистологическом каскаде является либо активное хроническое воспаление неатрофического хронического гастрита, характеризующегося наличием желез, либо мультифокальный атрофический гастрит. Последующие гистологические изменения прогрессируют через появление полной метаплазии, неполной метаплазии, дисплазии низкой и высокой степени с последующей карциномой. В Нидерландах было проведено общенациональное когортное исследование для оценки риска развития рака желудка, связанного с различными предраковыми поражениями желудка. Атрофический гастрит, кишечная метаплазия, умеренно выраженная дисплазия, и высокая дисплазия были связаны с ежегодной заболеваемостью рака желудка в 0,1%, 0,25%, 0,6%, и 6,0%, соответственно. Заболеваемость раком желудка, ассоциированным с кишечной метаплазией желудка, в систематических обзорах колеблется от 0% до 10%, причем переменный диапазон обусловлен различными размерами выборки и периодами наблюдения.
Эндоскопический Скрининг и Наблюдение
Пациентам с высоким риском рекомендовано пройти эндоскопическое обследование с картированием биопсий по модифицированной Сиднейской системе (MSS) из 5 точек – антрального отдела (большая кривизна, малая кривизна), угол желудка и тело желудка (большая кривизна, малая кривизна). Следует отметить, что биопсии тела особенно ценны после длительного лечения ингибиторами протонной помпы, так как кислотопродуцирующая слизистая оболочка может быть изолировано инфицирована H. pylori. Биопсии с угла желудка также особенно важны, так как они, скорее всего, выявят максимальную атрофию, кишечную метаплазию и предраковую дисплазию. De Vries и его коллеги провели проспективное многоцентровое исследование в 2010 году. Золотым стандартом считалось получение 12 биопсий. На основе MSS (5 биопсий) выявили 90% пациентов с кишечной метаплазией желудка и 50% пациентов с дисплазией, в отличие от 97% и 100%, соответственно, когда было получено не менее 7 биопсий. De Vries и его коллеги пришли к выводу, что по крайней мере 9 биопсий, в том числе из кардии, необходимы для адекватного наблюдения предраковых поражений в популяции с низкой частотой рака желудка, к которым относятся европеоиды и белые американцы не испанского, африканского или восточноазиатского происхождения.
В настоящее время ASGE не рекомендуют общее наблюдение за людьми с кишечной метаплазией желудка, если не присутствуют другие факторы риска рака желудка, например, семейного анамнеза рака желудка и азиатского происхождения. Однако, европейский партнер, ESGE, рекомендует лечение H. pylori, если установлено, что пациент заражен бактериями, с последующим картированием биопсий по выявлению дисплазии каждые 3 года. Если слабая дисплазии (LGD) обнаруживается у пациента с кишечной метаплазией желудка, то ЭГДС с картированием необходима в течение 1 года для оценки эндоскопически видимых поражений. Пациентам с подтвержденной дисплазией высокой степени (HGD) при отсутствии эндоскопически видимого поражения рекомендуется повторное ЭГДC через 6-12 месяцев для наблюдения видимых поражений. Эти пациенты с поражениями должны пройти надлежащее либо хирургическую, либо эндоскопическую резекцию из-за высокой вероятности сосуществования инвазивной аденокарциномы, так как 25% пациентов с дисплазией высокой степени могут спрогрессировать до аденокарциномы в течение 1 года.
David S. Jencks, Jason D. Adam, Marie L. Borum, Joyce M. Koh, Sindu Stephen, David B. Doman. Overview of Current Concepts in Gastric Intestinal Metaplasia and Gastric Cancer. Gastroenterol Hepatol (NY). 2018 Feb; 14(2): 92–101.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5866308/
Вопрос:
Андрей Викторович, добрый вечер! Мне очень нужен Ваш совет и консультация. С 17 лет у меня хронический гастрит. Осенью 2018 года меня стали беспокоить боли в правом подреберье и желудке, я сделала ФГДС с биопсией и УЗИ органов брюшной полости и обратилась к гастроэнтерологу. УЗИ показало билиарный сладж, а ФГДС, как мне сказал доктор, ничего особенного, обычный поверхностный гастрит. Были назначены «Иберогаст», «Ниаспам», «Хайрабезол» и «Урсосан» на ночь. Неприятные симптомы меня больше не беспокоили, но в январе этого года у меня появилась деликатная проблема: неприятный запах изо рта и привкус. Посетила стоматолога, всё в порядке. Сделала УЗИ брюшной полости, диагноз тот же: сладж-синдром и деформация желчного пузыря. А вот результаты ФГДС меня очень расстроили. Биопсия показала участки кишечной метаплазии в средней трети тела желудка. Сделали соскоб с языка и мазок из зева-обнаружена кокковая флора и даже нити мицелия. Гастроэнтеролог назначил мне «Ципринол» на 7 дней, «Микомакс» на 19 дней, «Хайрабезол», «Дюспаталин», «Урсосан» по одной капсуле на ночь. А после «Закофальк» на месяц. Неужели за год могли произойти такие существенные изменения? Диету соблюдаю. Насколько всё серьёзно и что можно сейчас предпринять? Я очень переживаю. Может быть, существует хирургический способ лечения метаплазии? Заранее спасибо за ответ!
Ответ:
Приветствую! Хирургического лечения кишечной метаплазии не существуют, да и она не нужна. Несмотря на то, что некоторые эндоскописты предлагают эти участки подвергнуть абляции (прижигание). Это не обосновано и не основано на доказательной медицине.
Наличие кишечной метаплазии признак неблагополучия в слизистой желудка. Если это тонкокишечная метаплазия (полная), то это функциональные нарушения, онкологический риск составляет около 8%. Если это толстокишечная метаплазия (неполная), то риск выше до 34%. Поэтому в гистологическом отчёте нужно требовать от морфолога указывать форму кишечной метаплазии.
В данном случае, мы всем пациентам рекомендую выполнить так называемый гистологический паспорт желудка: мультифокальную биопсию слизистой желудка по OLGA/OLGIM, биопсия из 3 зон желудка, 5-12 фрагментов. По специальным таблицам формируется интегральная оценка рисков развития не кардиального рака желудка, и по протоколу MAPS II от 6 марта 2019 года определяется кратность наблюдения за таким желудком. При толстокишечной метаплазии мы рекомендуем нативную хромоскопию с метиленовым синим, который накапливается в изменённых клетках. С этих окрашенных участков и надо брать биопсию.
Приезжайте к нам в институт пластической хирургии и косметологии на консультацию и выполнение хромоскопии и биопсии OLGA/OLGIM.
Версия для печати
Неполная кишечная метаплазия желудка лечение
Атрофический гастрит ее лечение и симптомы
Многие годы безуспешно боретесь с ГАСТРИТОМ и ЯЗВОЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гастрит и язву просто принимая каждый день…
Читать далее »
Испытывая слабость, вялость, апатию, многие женщины списывают подобные симптомы на усталость и нервное перенапряжение, а, наблюдая, как выпадают волосы и ломаются ногти, воспаляются десны, думают о нехватке в организме витаминов.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
При этом на возникающие периодически боли в желудке вообще не обращают внимания, считая причиной их появления некачественное питание.
В то же время подобные признаки могут свидетельствовать о том, что в организме развивается опасное заболевание – хронический атрофический гастрит.
Чем он опасен и какое отличие атрофического гастрита от обычного? Как осуществляется правильное лечение атрофического гастрита? Можно ли полностью вылечиться от болезни?
Как протекает атрофический гастрит, симптомы и лечение у женщин. В предлагаемой статье будут даны ответы на эти вопросы.
Атрофический гастрит. Симптомы и лечение
Помимо уже упомянутых симптомов, при атрофическом гастрите присутствуют и другие, более характерные для заболеваний пищеварительных органов: изжога и отрыжка, вздутие живота, боли в желудке различной этиологии, ощущение тяжести и распирания в животе, вкус металла во рту, потеря веса.
В случае острого процесса, который развивается быстро, с нарастающими симптомами, возникает тошнота и рвота, сильные схваткообразные боли в области желудка или солнечного сплетения, возможен обморок и подъем температуры тела.
В большинстве случаев заболевание приобретает хроническую форму, длится долго, с частыми обострениями.
Если не принять вовремя необходимые меры, гастрит будет медленно прогрессировать и во многих случаях вылечить полностью его будет невозможно.
При отсутствии лечения на протяжении длительного времени на фоне гастрита могут развиться злокачественные новообразования, поэтому, обнаружив у себя признаки б
Метаплазия это своего рода перерождение одного вида ткани в другую, которая отличается от исходного материала по морфологическим признакам, но ее основные виды принадлежности сохраняются. Это перерождение не опухолевого генеза, измененный клеточный фенотип — результат соматических мутаций стволовых клеток, который предшествует нарушению дифференцировке клеток потомства.
Все дальнейшие проявления измененного фенотипа в роли доминирующей популяции, ни что иное, как последствия селекционного давления, которые возникли из-за измененной микросреды.
Метаплазия это обратимые изменения, вследствие которых дифференцированные типы клеток меняются на иные дифференцированные типы клеток, которые проявляют более абстрагированные свойства к окружающей среде. Стоит отметить, что в результате метаплазии функции ткани меняются, и создается своего рода особый плацдарм для опухолевого перерождения в дальнейшем. В слизистой оболочке желудка, кишечная метаплазия проявляется трансформацией от желудочного эпителиального фенотипа к тонко- или толстокишечному эпителиальному фенотипу.
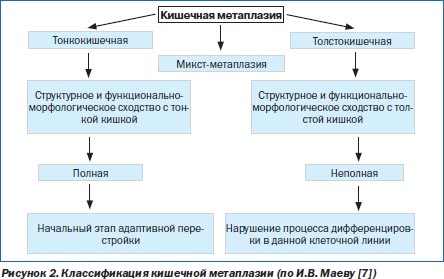
Существует полная и неполная кишечная метаплазия.
Полная или тонкокишечная (тип I) характеризуется возникновением клеток Панета и бокаловидных клеток.
Неполная (тип II и III)характеризуется присутствием призматического эпителия и бокаловидных клеток. При II типе выделяются нейтральные или кислые сиаломуцины, а при III типе – сульфомуцины, также при данном типе кишечной метаплазии отсутствуют клетки Панета и расширяются железы.
Термины “полная” и “неполна метаплазии” описывают масштаб воссоздания кишечного фенотипа клеток. Полная метаплазия это начальный процесс перестройки, а неполная это нарушенная операция дифференцировки в клеточной линии.
У полной кишечной метаплазии нет никакой схожести с дисплазией, именно по этому она не относится к предопухолевым изменениям, а тонкокишечный эпителий, который формирует зоны метаплазии, практически не склонен к малигнизации.
Неполная кишечная метаплазия склонна к перерождению в опухоль, на это указывает присутствие в ней лактоферина (важный компонент в процессе обмена железа, его излишек необходим для синтеза опухолевых клеток).
Необходимо учитывать тот факт, что маркером повышенного риска появления рака желудка есть не сам тип кишечной метаплазии, а объем зоны замещения желудочного эпителия.
Обзор современных концепций кишечной метаплазии желудка и рака желудка.
Кишечная метаплазия желудка является предраковым изменением слизистой оболочки желудка и связана с повышенным риском дисплазии и рака. В патогенезе прогрессирования от предраковых состояний к аденокарциноме желудка кишечного типа, согласно предложенного каскада Correa, считают переход от нормального эпителия желудка через воспаление, атрофию, внутрислизистую карциному, и наконец, к инвазивной карциноме. Множественные факторы риска были связаны с развитием взаимосвязи кишечной метаплазии желудка, включая инфекцию желудка H. pylori, генетических факторов, экологической среды, ревматических болезней, табакокурения, питания, желчного рефлюкса и кишечной микробиоты. Во всем мире в странах с высоким уровнем заболеваемости разработаны руководящие принципы скрининга.
Кишечная метаплазия желудка определяется как замена поверхностного, фовеолярного, и/или железистого эпителия кислотопродуцирующей или антральной слизистой желудка кишечным эпителием. Кишечная метаплазия желудка характеризуется анатомически как ограниченный процесс, если он находится в одной области желудка или как обширный, если вовлечены две области желудка. Гистологически кишечная метаплазия желудка считается либо полной, либо неполной. Полный (I тип) кишечная метаплазия определяется слизистой оболочкой тонкой кишки со зрелыми абсорбирующими клетками, бокаловидными клетками (Гоблета) и щеточной каймой. Неполная (II тип) кишечная метаплазия секретирует сиаломуцины и сходна с толстокишечным эпителием с цилиндрическими “промежуточными” клетками на различных стадиях дифференцировки, неравномерными каплями муцина и отсутствием щеточной каймы.
Самый высокий риск развития рака желудка связан с неполным и / или обширной кишечной метаплазией желудка. Систематический обзор, который включал 10 наблюдательных исследований по всей Европе, Азии и Латинской Америке в диапазоне от 10 месяцев до 19 лет наблюдения, показал, что риск рака желудка составляет в 4-11 раз выше при наличии неполной метаплазии по сравнению с ее отсутствием.
Первым изменением в гистологическом каскаде является либо активное хроническое воспаление неатрофического хронического гастрита, характеризующегося наличием желез, либо мультифокальный атрофический гастрит. Последующие гистологические изменения прогрессируют через появление полной метаплазии, неполной метаплазии, дисплазии низкой и высокой степени с последующей карциномой. В Нидерландах было проведено общенациональное когортное исследование для оценки риска развития рака желудка, связанного с различными предраковыми поражениями желудка. Атрофический гастрит, кишечная метаплазия, умеренно выраженная дисплазия, и высокая дисплазия были связаны с ежегодной заболеваемостью рака желудка в 0,1%, 0,25%, 0,6%, и 6,0%, соответственно. Заболеваемость раком желудка, ассоциированным с кишечной метаплазией желудка, в систематических обзорах колеблется от 0% до 10%, причем переменный диапазон обусловлен различными размерами выборки и периодами наблюдения.
Эндоскопический Скрининг и Наблюдение
Пациентам с высоким риском рекомендовано пройти эндоскопическое обследование с картированием биопсий по модифицированной Сиднейской системе (MSS) из 5 точек – антрального отдела (большая кривизна, малая кривизна), угол желудка и тело желудка (большая кривизна, малая кривизна). Следует отметить, что биопсии тела особенно ценны после длительного лечения ингибиторами протонной помпы, так как кислотопродуцирующая слизистая оболочка может быть изолировано инфицирована H. pylori. Биопсии с угла желудка также особенно важны, так как они, скорее всего, выявят максимальную атрофию, кишечную метаплазию и предраковую дисплазию. De Vries и его коллеги провели проспективное многоцентровое исследование в 2010 году. Золотым стандартом считалось получение 12 биопсий. На основе MSS (5 биопсий) выявили 90% пациентов с кишечной метаплазией желудка и 50% пациентов с дисплазией, в отличие от 97% и 100%, соответственно, когда было получено не менее 7 биопсий. De Vries и его коллеги пришли к выводу, что по крайней мере 9 биопсий, в том числе из кардии, необходимы для адекватного наблюдения предраковых поражений в популяции с низкой частотой рака желудка, к которым относятся европеоиды и белые американцы не испанского, африканского или восточноазиатского происхождения.
В настоящее время ASGE не рекомендуют общее наблюдение за людьми с кишечной метаплазией желудка, если не присутствуют другие факторы риска рака желудка, например, семейного анамнеза рака желудка и азиатского происхождения. Однако, европейский партнер, ESGE, рекомендует лечение H. pylori, если установлено, что пациент заражен бактериями, с последующим картированием биопсий по выявлению дисплазии каждые 3 года. Если слабая дисплазии (LGD) обнаруживается у пациента с кишечной метаплазией желудка, то ЭГДС с картированием необходима в течение 1 года для оценки эндоскопически видимых поражений. Пациентам с подтвержденной дисплазией высокой степени (HGD) при отсутствии эндоскопически видимого поражения рекомендуется повторное ЭГДC через 6-12 месяцев для наблюдения видимых поражений. Эти пациенты с поражениями должны пройти надлежащее либо хирургическую, либо эндоскопическую резекцию из-за высокой вероятности сосуществования инвазивной аденокарциномы, так как 25% пациентов с дисплазией высокой степени могут спрогрессировать до аденокарциномы в течение 1 года.
David S. Jencks, Jason D. Adam, Marie L. Borum, Joyce M. Koh, Sindu Stephen, David B. Doman. Overview of Current Concepts in Gastric Intestinal Metaplasia and Gastric Cancer. Gastroenterol Hepatol (NY). 2018 Feb; 14(2): 92–101.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5866308/
Версия для печати
Что такое кишечная метаплазия? — Рамблер/доктор
Кишечная метаплазия развивается, когда клетки желудка или пищевода меняются и становятся похожими на клетки кишечника. Некоторые врачи считают кишечную метаплазию предраковым состоянием.
Кишечная метаплазия чаще встречается у людей с хроническим рефлюксом или гастроэзофагеальной рефлюксной болезнью (ГЭРБ).
Ученые предполагают, что бактерии H. pylori вызывают это изменение в пищеварительном тракте. Взаимодействие между бактериями и пищевыми продуктами в пищеварительной системе может вызвать определенные химические вещества, которые влияют на изменение клеток.
Признаки кишечной метаплазии
Кишечная метаплазия зачастую не вызывает признаков. У некоторых людей могут появиться симптомы, но они вызваны другими желудочно-кишечными состояниями, такими как кислотный рефлюкс и ГЭРБ. Инфекция H.pylori также может вызывать заметные симптомы.
Врач зачастую обнаруживает метаплазию кишечника во время выявления других расстройств пищеварения или при биопсии, чтобы проверить наличие раковых тканей в пищеварительном тракте.
Кишечная метаплазия — причина
Точная причина кишечной метаплазии остается неопределенной.
Существует ряд факторов риска, которые могут увеличить риск развития этого заболевания.
Самая большая проблема состоит в том, что кишечная метаплазия может быть предраковой. Аномальные клетки в пищеварительном тракте проходят стадию, называемую дисплазией, если ее не лечить. Эти аномальные клетки могут развиваться в раковые клетки.
Снижение или устранение факторов риска может уменьшить вероятность развития раковых клеток.
Бактерии H. pylori распространены в пищеварительном тракте, но могут выйти из-под контроля, если дисбаланс кишечных бактерий нарушен. H. pylori никак не проявляется, но у некоторых людей могут развиться расстройства пищеварения, такие как язва, гастрит и ГЭРБ. Бактерии склонны поражать слизистую желудка, поэтому некоторые врачи считают, что они являются прямым фактором риска кишечной метаплазии. У 38,6% людей с метаплазией кишечника имеется инфекция H. pylori.
Хронические инфекции H. pylori могут развиваться на протяжении многих лет, прогрессируя от гастрита до метаплазии и даже рака желудка. Поиск способов избавиться от бактерий H. pylori может помочь снизить риск кишечной метаплазии.
Генетика также может отвечать за развитие кишечной метаплазии. У людей, имеющих в семейном анамнезе заболевания желудка или даже рак желудка, может с большей вероятностью развиться подобное состояние.
Курение может тоже повлиять на прогрессирование кишечной метаплазии. Курение может повредить пищевод, что увеличивает риск кишечной метаплазии в пищеводе, известной как пищевод Барретта (синдром Барретта). Люди с проблемами кислотного рефлюкса, которые курят, в три раза чаще страдают синдромом Барретта, чем некурящие. Отказ от курения может значительно снизить риск возникновения некоторых видов кишечной метаплазии или рака.
Другие факторы кишечной метаплазии могут включать:
вдыхание токсинов, таких как дым или химические вещества;
высокое потребление соли;
потребление алкоголя;
хронический кислотный рефлюкс.
Кишечная метаплазия — лечение
Чтобы правильно начать лечение, врач должен получить полное представление о том, насколько распространилась кишечная метаплазия в пищеварительной системе. Для этого проводят эндоскопию. Как только диагноз будет подтвержден, врач порекомендует различные методы лечения, чтобы уменьшить прогрессирование кишечной метаплазии.
Если есть подозрение на инфекцию H. pylori, то врач назначит курс антибиотиков, в том числе:
амоксициллин;
метронидазол;
кларитромицин;
тетрациклин.
Лечение антибиотиками обычно длится около 2 недель.
Доктор может также порекомендовать препараты, которые уменьшают кислотность.
Некоторые диетические изменения могут предотвратить кишечную метаплазию. Они обычно включают в себя употребление диеты, богатой натуральными продуктами, такими как овощи, фрукты, орехи и цельные зерна. Эти продукты содержат питательные вещества и антиоксиданты.
Людям, которые имеют нарушения желудочно-кишечного тракта, такие как ГЭРБ, следует избегать жареной, жирной или острой пищи. Соленая еда может также быть виновницей кишечной метаплазии. Уменьшение потребления соли способствует профилактике кишечной метаплазии.
что это такое, лечение, диета, отзывы
Метаплазия желудка — изменение строения тканей слизистой оболочки желудка. Под влиянием неблагоприятных факторов они становятся схожими с оболочками тонкого и толстого кишечника, благодаря чему нарушается основные функции пищеварительного тракта.
Это не отдельное заболевание, а очень тревожный симптом неполадок в организме. К тому же, при прогрессирующей метаплазии клетки начинают перерождаться, приводя к онкологии и летальному исходу.
Описание
К метаплазии приводят много факторов, главные из которых — регулярные погрешности питания, вредные привычки и системный прием медикаментозных препаратов. Под таким воздействием клетки слизистой оболочки желудка перестают выполнять свою функцию, развивается воспалительный процесс с дальнейшим изменением структуры оболочки.
Запущенный процесс переходит в дисплазию, при которой нарушается функциональная способность желудка и происходят изменения на клеточном уровне. Если метаплазия считается доброкачественными изменениями, поддающимися корректировке, то дисплазия лечению не поддается и приводит к развитию рака.Виды
Классификацию по типам можно определить, как тонкокишечную (полную) и толстокишечную (неполную). Оба состояния достаточно опасные, вызваны различными причинами с обязательной медицинской корректировкой.
- Тонкокишечная полная метаплазия чаще всего вызвана наличием хронического гастрита и приводит к образованию очагов изменений. Характерным признаком полной метаплазии является обнаружение в эпителии слизистой оболочки желудка ядер (клеток) Панета. Измененные ткани не только формируют стенки тонкого кишечника, но и начинают так же функционировать.
- Толстокишечная метаплазия еще более опасна. При этой патологии эпителий желудка практически полностью состоит из клеток толстого кишечника. Нарушается нормальный процесс формирования желез желудка, а также его пищеварительная функция. Это состояние является предраковой угрозой, ведь у более чем 94% пациентов с опухолями желудка процесс начинался именно так.
Степени
Развитие таких изменений происходит с разной скоростью. Считается, что к метаплазии склонны пожилые люди (особенно старше 70 лет), но зачастую такое заболевание встречается и у более молодых пациентов. Степень определяется согласно объему внедряемой ткани и площади поражения.
Имеется три вида изменений:
- Легкая метаплазия, при которой деструкция пищеварительного тракта не превышает 5%.
- Средняя степень характеризует изменения до 20%.
- Тяжелая форма, со степенью поражения свыше 25%.
Полная метаплазия означает, что, несмотря на изменения тканей, функции органов сохраняются, что обеспечивает более успешных прогресс лечения. Неполная степень встречается при толстокишечной метаплазии и означает частичную дисфункцию органа. Это состояние намного тяжелей и считается предраковым.
Основные разновидности
У метаплазии также существует градация по типам изменений в тканях. Она проводится по месту локализации поражений и бывает следующих видов.
Классификация по типам поражений:
- Пилорическая метаплазия. В этом случае происходит замещение трубчатых желез желудка слизистой тканью.
- Реснитчатая метаплазия. В тканях пораженного органа появляются характерные клетки, которые приводят к появлению рака.
- Панкреатическая метаплазия. Достаточно редкое состояние, характеризующееся появлением мелкозернистых клеток.
Очаговая и диффузная форма метаплазии чаще всего встречается в антральном отделе желудка.
При очаговой метаплазии патологический процесс происходит в антральном отделе желудка в отдельно взятой части. Под влиянием неблагоприятных факторов клетки перестают обновляться, атрофируются и отмирают. Диффузная метаплазия происходит без отмирания тканей и затрагивания глубоких слоев.
Причины возникновения
Несмотря на многочисленные исследования в данной области, механизм возникновения таких патологий до конца не изучен.
Считается, что первопричиной метаплазии является жизнедеятельность хеликобактер пилори, которая также вызывает некоторые виды гастрита и язвы. В некоторых случаях она не была обнаружена, поэтому утверждать прямую взаимосвязь очень трудно.
Другие причины развития метаплазии:
- Воспалительные процессы в органах ЖКТ.
- Хронические заболевания желудка.
- Регулярное раздражение стенок желудка.
- Пониженная кислотность желудочного сока.
- Проблемы с микрофлорой, частые дисбактериоза.
- Гормональный дисбаланс в организме.
- Стресс и сильное нервное перенапряжение.
Кроме того, недуг может развиться при кишечной дисфункции, когда происходит заброс дуоденального и гастрального содержимого в пищевод. Уничтожается нормальная микрофлора желудка, происходят патологические процессы в верхних слоях эпителиальной ткани.
Основные симптомы
Одна из главных угроз этого недуга заключается в практически бессимптомном течении. На ранних стадиях, когда лечение особо успешно, болезнь проявляет себя незначительным дискомфортом, на который обычно никто не обращает внимание.
Ситуацию ухудшает то, что обычно метаплазия развивается на фоне хронического гастрита или язвы, поэтому пациенты принимают признаки за симптоматику уже имеющихся заболеваний.
Основные признаки метаплазии желудка:
У большинства пациентов симптомы проявлялись нерегулярно и без большой интенсивности. Это значительно усложняет задачу диагностики, а также приводит к значительному прогрессу заболевания.
Методы диагностики
Основным исследованием, способным обнаружить или заподозрить патологические изменения эпителия желудка является эндоскопия.
При зондировании в местах локализации можно увидеть кровотечения, прободения и рубцы. Дальнейшее обследование проводится более углубленно, с применением современных методик диагностики.
Что может показать метаплазию:
- Развернутый анализ крови покажет содержание сульфамуцина, который провоцирует рост раковых клеток.
- При проведении анализов крови появляется реакция на раково – эмбриональный антиген.
- Использование контрастного вещества при проведении эндоскопии (хроматический метод). Измененные ткани приобретают специфическую окраску.
При обращении к гастроэнтерологу могут быть назначены специальные обследования, а процедуру эндоскопии необходимо будет пройти несколько раз. Важное значение при дальнейшей терапии имеет обнаружение первопричины заболевания
Лечение кишечной метаплазии слизистой желудка
Пациенты с метаплазией желудка должны настраиваться на длительное лечение. Специалист подберет комплексную терапию, включающую в себя медикаментозные средства, рецепты народной медицины, диету и корректировку привычного распорядка дня.
Используются следующие категории лекарственных препаратов:
- Протонные ингибиторы для нормализации кислотности желудочного сока («Пантопразол», «Омепразол», «Рабепразол» и другие).
- Блокаторы гистаминов, подавляющие секреторную активность («Ранитидин», «Циметидин»).
- Антациды, нейтрализующие соляную кислоту желудка («Фосфалюгель», «Маалокс»).
- Гастропротекторы, восстанавливающие слизистую оболочку желудка.
- Антибактериальные средства используются для уничтожения патогенных бактерий в желудке. Выбор препарата необходимо проводить в индивидуальном порядке.
Медикаментозная терапия требует тщательного соблюдения, наблюдения за прогрессом в лечении заболевания и корректировка препаратов и доз, при неэффективности лечения.
Операция
Кардинальным решением проблемы является операция. Проводится она после полного обследования, оценки рисков и шансов на успех и состояния пациента.
Хирургическое вмешательство также рекомендуется при низкой эффективности приема медикаментов, чтобы не допустить перерождения патогенных тканей эпителия в злокачественную опухоль.
Различают два типа операций:
- Полостную, при которой процедура удаления тканей проводится через разрез брюшной полости. Используется при больших очагах поражения, характеризуется длительным периодом реабилитации.
- Лапароскопический метод, подразумевающий введение зонда и видеокамеры через небольшие отверстия. Ход операции контролируется при помощи эндоскопа, послеоперационный период менее болезненный. Недостатком метода считается возможность использования только при небольших участках поражения.
При операции удаляется часть тканей слизистой желудка, поэтому обязателен щадящий режим и диетическое питание после вмешательства. Необходимость такой процедуры, тип и дальнейшее лечение определяет лечащий врач на основании индивидуальных характеристик пациента.
Народные средства
Лечение метаплазии обычно не проводится исключительно рецептами народном медицины. Следует отметить, что такая проблема не пройдет сама по себе и способна прогрессировать в онкологические заболевания, поэтому не стоит терять драгоценное время, занимаясь самолечением.
Вместе с тем, эффективность некоторых домашних методик признают даже специалисты, поэтому нелишним будет взять на вооружение некоторые рецепты.
Рецепты народной медицины при метаплазии:
- Отвар льняных семян. Дневная дозировка: 25 грамм семян на стакан кипятка. Смесь необходимо проварить пять минут, после чего процедить и разделить на три – четыре приема. Пить перед едой.
- Настой зверобоя. Примерно 15 грамм сухой травы заваривают в термосе в 250 мл кипятка. После того, как смесь настоится, процедить и разделить на пять приемов. Пить курсами по две недели с перерывами в 7 дней.
- Лекарственный сбор из ромашки, календулы, тысячелистника и корня алтея. Все ингредиенты взять в равных пропорциях. На дневную дозу заварить 20 грамм смеси в полулитре кипятка. Настоять не менее двух часов, процедить и принимать по пять – шесть раз в день перед едой.
Принимаемые средства стоит обязательно обговорить с лечащим врачом. Только специалист может одобрить и разрешить использование средств народной медицины, которые многие из нас привыкли считать совершенно безопасными.
При самолечении и игнорировании медикаментозной терапии последствия могут быть самые плачевные, вплоть до летального исхода.
Диета
Огромное значение при патологиях желудочно – кишечного тракта занимает диетическое питание. Следует раз и навсегда изменить привычный образ жизни, отказаться от вредных привычек и больше времени уделять своему здоровью.
Метаплазия не лечиться за один день, тем более, что велик риск рецидивов. Именно поэтому, стоит запомнить принципы диетического питания, которые помогут поддерживать органы ЖКТ здоровыми и снизить риск опухолей.
Основные тезисы диеты при метаплазии:
- Следует отказаться от всех вредных продуктов. К ним относятся консервы, копчености, полуфабрикаты, соленые и острые блюда. Одной из причин возникновения недуга является раздражение слизистой оболочки желудка, поэтому обязательно стоит устранить этот фактор.
- Дневной рацион необходимо разбить на несколько небольших порций, следует питаться часто, но понемногу. Основных приемов пищи должно быть три, между ними желательно сделать два – три легких перекуса.
- Вся пища должна быть легкоусвояемой и разнообразной. Нельзя придерживаться диеты и отказываться от каких – либо групп веществ, рацион должен быть разнообразным и полезным.
- Большое значение имеет способ приготовления пищи. Можно варить, запекать и тушить продукты, но нельзя жарить или засаливать.
- Температура принимаемой пищи должна быть комфортной. Слишком горячая или холодная еда может спровоцировать спазм сосудов или повышенную выработку желудочного сока.
Профилактика
Особых мероприятий для предупреждения развития метаплазии нет. Это принципы здорового питания, отказ от вредных привычек и самолечения (в том числе и народными рецептами), а также посильные физические нагрузки.
Большое значение в профилактике желудочно – кишечных проблем имеет нормальное психоэмоциональное состояние, поэтому стрессы и нервные перегрузки желательно исключить из своей жизни. При обнаружении болей различной локализации, стоит своевременно проходить обследования, а также не забывать о терапии хронических заболеваний.
Все эти рекомендации помогут не только избежать развития этой страшной патологии, но и значительно улучшат качество жизни.
Метаплазия желудка — серьезный недуг, которые тяжело поддается лечению. К развитию заболевания приводят много факторов, некоторые из которых сложно предотвратить.
При обнаружении симптомом проблем органов ЖКТ, следует обязательно посетить врача для дальнейшего обследования. Опасность метаплазии заключается в бессимптомном начале и быстрому прогрессу до необратимых изменений.
Какими факторами может быть спровоцирован недуг, каковы основные симптомы и методы диагностики заболевания, а также подходящие виды лечения — вся интересующая информация по теме в нашей статье.
Отзывы больных
Яна:
Диагноз метаплазия поверг меня просто в шок. Гастрит у меня был с подросткового возраста, сказались перекусы бутербродами в период учебы. До язвы, к счастью, не дошло, но с годами стала более внимательно относится к здоровью, поэтому примерно раз в год наблюдалась у гастроэнтеролога. На очередном приеме мне сказали пройти дополнительную эндоскопию с контрастным веществом, а затем отправили еще и на анализы. В итоге — метаплазия, причем для меня это слово сразу ассоциировалось с раком. Врач сказала, что болезнь обнаружена на раннем сроке, но порекомендовала операцию, так как лекарства не всегда дают эффект. Все прошло просто отлично, больше нервничала при подготовке к процедуре. Через два месяца после операции заново сделала все анализы, пока все в норме. Сейчас больше времени уделяю правильному питанию, ведь болезнь может вернуться.
Николай:
Мой отец умер в 40 лет от рака желудка, поэтому услышав от врача новость о патологических изменениях слизистой, я был просто в шоке. К счастью, медицина за это время намного продвинулась вперед, появились новые методики. После обследования ситуация немного улучшилась, так как у меня была «несложная» стадия метаплазии, поддающаяся медикаментозному лечению. Сейчас прохожу полный курс, судя по анализам прогресс положительный. В семье пришлось полностью пересмотреть все взгляды на питание, отказаться от алкоголя и бросить курить. В целом, настраиваюсь на успех, на всякий случай ищу хорошего хирурга за границей.
Минутку …
Пожалуйста, включите Cookies и перезагрузите страницу.
Этот процесс автоматический. Ваш браузер будет перенаправлен на запрошенный контент в ближайшее время.
Пожалуйста, подождите до 5 секунд …
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (+ !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (+ [] – (!! []!)) + (+ [] + (!! [ ]) + !! [] + !! []) + (+ [] + (!! []) – []) + (+ [] + (!! []) + !! [] +! ! [] + !! []) + (! + [] + (!! []) + !! [])) / + ((! + [] + (!! []) + !! [] + []) + (! + [] + (!! []) + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] +! ! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! []))
+ ( (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + [] ) + (! + [] + (!! []) – []) + (+ [] – (!! [])) + (! + [] + (!! []) + !! [] + !! []) + (+ !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [ ] + !! []) + (+ [] + (!! [!]) – []) + (! + [] + (!! []) + !! [])) / + ((+ [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! [] ) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! []))
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (+ !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (+ [] – (!! []!)) + (! + [] + (!! []) + !! [] + !! []) + (+ [] + (!! []) – (! + [] + (!! []) []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + + !! [ ])) / + ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] +! ! [] + []) + (! + [] + !! [] () + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! []) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! []) + (+ [] + (!! [!]) – []) + + !! [] + !! [] + (+ [] + (!! []!)! ! [] + !! [] + !! [] + !! [] + !! []) + (+ [] + (!! [!]) – []) + (+ [] + (! ! []) + !! [] + !! []))
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [ ] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! [ ]) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [ ] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [+ !! [] + !! [] + !!] [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [ ] – (!! [])) + + !! [])) / + ((+ [] + (!! []!) (+ [] + (!! [!]) – [] + [] ) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! []) + (+ [] + (!! [!]) – []) + (+ [] + (!! [!]) – []) + (+ [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! [ ]) + !! [] + !! [] + !! [] + !! []))
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (+ [] + (!! [!]) – []) + (+ [] – (!! [])) + (! + [] + (!! []) + !! [] + !! []) + (+ !! []) + (+ [] + ( !! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (! ! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (+ [] + (!! []) – [ ]) + (! + [] + (!! []) + !! [])) / + ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! []) + (! + [ ] + (!! []) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (+ !! []) + (+ !! []) + (! + [] + (!! [ ]) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [ ] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! []))
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + [ ]) + (! + [] + (!! []) – []) + (+ [] – (!! []) (! + [] + (!! [])) + + !! [ ] + !! []) + (+ !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] +! ! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (+ [] + (!! [!]) – []) + + !! [])) / + (((+ [] + (!! []!)! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (+ [] + (!! [!]) – []) + + (+ [] + (!! []!)! ! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! []) + (! + [] + (!! [] ) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (+ !! []) + (+ [] – (!! [])) + (! + [] + (!! []) + !! [] + !! [ ] + !! []))
.Что такое кишечная метаплазия? (с картинками)
Кишечная метаплазия обычно включает развитие кишечно-подобных клеток в местах, где клетки этого типа обычно не обнаруживаются. Состояние обычно связано с хроническим воспалением, вызванным бактериями, человеком или факторами окружающей среды. Дифференцированный тип клеток часто развивается в желудке и пищеводе, но может происходить в любом месте тела.Лечение может включать устранение причинных факторов.
 Врачи могут диагностировать кишечную метаплазию во время эндоскопии.
Врачи могут диагностировать кишечную метаплазию во время эндоскопии.Состояние обычно возникает, когда постоянный регенеративный процесс превращает нормальные плоскоклеточные клетки в клетки столбчатой слизистой оболочки.Клеточные мембраны и ядра обычно искажены и имеют вакуоли, которые содержат кислый муцин. Как следует из названия, трансформированные клетки похожи на клетки кишечника. Эти аномальные клетки сливаются и могут распространяться по всему пораженному участку. Хотя обычно это считается доброкачественным изменением, состояние часто приравнивается к предраковым заболеваниям.
 Раздражение желудка может привести к развитию кишечной метаплазии.
Раздражение желудка может привести к развитию кишечной метаплазии.Фокальная кишечная метаплазия является одной из двух классификаций состояния и имеет две вариации. Эта очаговая форма обычно возникает в ответ на хроническое повреждение или раздражение слизистой оболочки и далее классифицируется как полная или неполная.Полные очаговые формы состояния обычно производят клетки, которые похожи на те, которые обычно находятся в тонкой кишке. Клетки проходят процесс созревания, что позволяет им появляться и функционировать как клетки кишечника. Они могут выделять пептиды и поглощать питательные вещества.
 Диагностика кишечной метаплазии обычно включает микроскопическое исследование.
Диагностика кишечной метаплазии обычно включает микроскопическое исследование.Другой вариант фокальной метаплазии обычно называют неполной кишечной метаплазией. В этой форме трансформированные клетки похожи на микроскопические структуры, обнаруженные в толстой кишке.Пораженный орган обычно содержит бокалы и рудиментарные ворсинки, часто связанные с толстой кишкой.
 Употребление алкоголя может способствовать раздражению желудка.
Употребление алкоголя может способствовать раздражению желудка.Метаплазия слизистой железы обычно развивается вторично по отношению к язвенным заболеваниям.Это вторая основная классификация этого состояния. Эрозия желудочных желез может в конечном итоге уступить место развитию слизистых желез.
 Патологический стресс, вызываемый некоторыми бактериями, может привести к кишечной метаплазии.
Патологический стресс, вызываемый некоторыми бактериями, может привести к кишечной метаплазии.Врачи могут обнаружить кишечную метаплазию во время эндоскопической оценки. Ранние стадии состояния часто появляются в виде белых бляшек или пятен. Аномальные клетки могут также появляться как обесцвеченные области. Окончательный диагноз обычно включает биопсию и микроскопическое исследование.При определенных обстоятельствах условие может быть обратимым.
Патологический стресс, вызванный Helicobacter pylori , часто вызывает воспаление и изъязвление тканей, что может привести к кишечной метаплазии. Схемы лечения антибиотиками обычно могут устранить бактерии и последующее раздражение.Физиологические факторы стресса, которые способствуют раздражению желудка, включают диеты с дефицитом витамина С, потребление алкоголя и курение. Хроническое использование нестероидных противовоспалительных препаратов также может создать состояние.
Некоторые аутоиммунные заболевания поражают теменные и главные клетки желудка, вызывая хроническое воспаление и травмы.Во многих случаях изменение управляемых факторов позволяет тканям нормально заживать. Лица с обширными или тяжелыми случаями могут подвергаться абляции или хирургическому удалению поврежденной ткани.
 Хроническое воспаление желудка может быть признаком кишечной метаплазии.,
Хроническое воспаление желудка может быть признаком кишечной метаплазии.,Минутку …
Пожалуйста, включите Cookies и перезагрузите страницу.
Этот процесс автоматический. Ваш браузер будет перенаправлен на запрошенный контент в ближайшее время.
Пожалуйста, подождите до 5 секунд …
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [ ] + !! [] + !! []) + (+ [] – (!! [])) + (! + [] + (!! []) + !! [] + !! []) + (+ !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! []) + (! + [] + ( !! []) + !! [] + !! []) + (+ !! [])) / + ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! []) + (! + [] + ( !! []) + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! []) + (! + [] + ( !! []) + !! [] + !! []))
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] +! ! [] + !! [] + !! [] + []) + (+ !! []) + (! + [] + (!! []) + !! [] + !! [] +! ! [] + !! [] + !! []) + (+ [] + (!! [!]) + !! [] + !! [] + !! []) + (+ [!] – (!! [])) + (+ [] + (!! [!]) + !! [] + !! []) + (+ [] + (!! [!]) – []) + ( ! + [] + (!! []) + !! [] + !! []) + (! + [] + (!! []) + !! [])) / + ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! []) + (+ [] – (!! [])) + (+ !! []) + (+ [] + (! ! []) – []) + (+ [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [ ] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []))
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! [] + !! []) + (+ !! []) + (+ [] – (!! [])) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [ ] + !! [] + !! []) + (! + [] + (!! []) + !! [+ !! [] + !! [] + !! [] + !!] [] + !! []) + (+ !! [])) / + ((+ !! [] + []) + (! + [] + (!! []) + !! [] + !! [ ] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [+ !! [] + !! [] + !!] [] ) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (+ !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! []) + (! + [] – (!! [])))
+ ((! + [] + (!! []) + !! [] + !! [] + !! [ ] + !! [] + !! [] + !! [] + !! [] + []) + (+ [] + (!! [!]) – []) + (+ [] – ( !! [])) + (! + [] + (!! []) + !! [] + !! []) + (+ !! []) + (! + [] + (!! [] ) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (+ [] + (!! [!]) – []) + ( ! + [] + (!! []) + !! [])) / + ((! + [] + (!! []) + !! [] + !! [] + []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (+ [] – (!! [])) + (! + [] + (!! []) + !! [] + !! [] + !! []) + ( ! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + ( !! []) + !! [] + !! [] + !! []) + (+ [] – (!! [ ])) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! [ ]))
.Кишечная метаплазия желудка
Кишечная метаплазия желудка является относительной распространенной находкой, которая связана со скромным повышенным риском рака желудка.
Он также известен как желудочной метаплазии кишечника и может быть сокращенно IM .
Общее
- Часто часть отчета о хирургической патологии, например, «отрицательно влияет на кишечную метаплазию» или «присутствует кишечная метаплазия».
- Может быть связан с Helicobacter spp.инфекция – хотя Helicobacter не нравится слизистая оболочка кишечного типа, т.е. H. pylori обычно не обнаруживается в областях с кишечной метаплазией.
- Может быть обратимым – некоторые эпидемиологические доказательства. [1]
- Связанный с желудочными карциномами синдрома Линча; [2] , однако, наблюдение может не стоить. [3]
Значение:
- Умеренный рост риска развития рака; риск меньше, чем для пищевода Барретта. [4]
- Отношение шансов для корпуса (~ 5,8х) выше, чем для антрального отдела желудка (2,3х) по сравнению с лицами без IM. [5]
брутто / эндоскопический
микроскопический
Особенности:
- Бокаловидные клетки присутствуют в желудке – ключевая особенность . [6]
- В срезах H & E вакуоль часто окрашивается в светло-серый цвет.
- фовеолярный эпителий должен присутствовать в том же фрагменте.
- +/- клетки Панета – глубоко в железах. [7]
- Очень редко присутствует.
- Очень редко в изоляции.
Примечания:
- Кишечная метаплазия (IM) иногда подразделяется: [8]
- Полный IM = бокаловидные клетки и (кишечная) щетка границы.
- Неполный IM = слизистые вакуоли разных размеров, без (кишечной) границы кисти.
- Метаплазия бокаловидных клеток начинается в области шеи желудочных желез. [9]
DDx:
изображений
-

Желудок IM – промежуточный. магнето (ТУАЛЕТ)
-

Желудок IM – высокий маг. (ТУАЛЕТ)
Пятна
- Альциановый синий (рН 2,5) / ПА + ве. [10]
- Может использоваться для разделения на полных (тип I) и неполных (тип II). [11] [12]
- Аликан синее пятно + ве. [ цитирование необходимо ]
Изображение
Слизистая оболочка Барретта – алциановая синева. (ТУАЛЕТ)
IHC
- CDX2 + ве (ве в нормальном желудке). [1]
Другие:
- Лизоцим + ве – отмечает клетки Панета. [7]
Выйти
Focal
Желудок, Антрум, Биопсия: - слизистая желудка антрального типа с кишечной метаплазией (очаговая) и умеренное хроническое неактивное воспаление.- ОТРИЦАТЕЛЬНЫЙ для Helicobacter-подобных организмов. - ОТРИЦАТЕЛЬНЫЙ для дисплазии и ОТРИЦАТЕЛЬНЫЙ для злокачественных опухолей.
Печатными буквами
ЖЕЛУДОК, БИОПСИЯ: - ЖЕЛУДОЧНАЯ МУКОЗА ТИПА С КИШЕЧНОЙ МЕТАПЛАЗИЕЙ, ФОКУС. - МИНИМАЛЬНЫЙ ХРОНИЧЕСКИЙ ГАСТРИТ (ТЕЛО ЖИВОТНОГО). - ОТРИЦАТЕЛЬНЫЙ ДЛЯ HELICOBACTER-КАК ОРГАНИЗМОВ. - ОТРИЦАТЕЛЬНЫЙ ДЛЯ ДИСПЛАЗИИ И ОТРИЦАТЕЛЬНЫЙ ДЛЯ ЗЛОКАЧЕСТВЕННОСТИ.
ЖЕЛУДОК, БИОПСИЯ: - ЖИВОТНОВОДНАЯ ЖЕЛУДОЧНАЯ МУКОЗА С ФОКУСНОЙ КИШЕЧНОЙ МЕТАПЛАЗИЕЙ И ДЕТЕЙ ХРОНИЧЕСКОЙ НЕАКТИВНОЕ ВОСПАЛЕНИЕ.- ОТРИЦАТЕЛЬНЫЙ ДЛЯ HELICOBACTER-КАК ОРГАНИЗМОВ. - ОТРИЦАТЕЛЬНЫЙ ДЛЯ ДИСПЛАЗИИ И ОТРИЦАТЕЛЬНЫЙ ДЛЯ ЗЛОКАЧЕСТВЕННОСТИ.
Обширный
ЖЕЛУДОК, БИОПСИЯ: - СУПЕРФИЦИАЛЬНАЯ ЖЕЛУДОЧНАЯ МУКОЗА С ОБЪЕКТИВНОЙ МЕТАПЛАЗИЕЙ И МОДЕРАТОМ КИШЕЧНИКА ХРОНИЧЕСКОЕ НЕАКТИВНОЕ ВОСПАЛЕНИЕ. - ОТРИЦАТЕЛЬНЫЙ ДЛЯ HELICOBACTOR-КАК ОРГАНИЗМОВ. - ОТРИЦАТЕЛЬНЫЙ ДЛЯ ДИСПЛАЗИИ И ОТРИЦАТЕЛЬНЫЙ ДЛЯ ЗЛОКАЧЕСТВЕННОСТИ.
См. Также
Рекомендации
- ↑ 1,0 1,1 Уокер, ММ. (Январь 2003 г.) «Является ли кишечная метаплазия желудка обратимой?». Gut 52 (1): 1-4. PMC 1773527. PMID 12477745. //www.ncbi.nlm.nih.gov/pmc/articles/PMC1773527/.
- ↑ Кристофаро, Г .; Линч, ХТ .; Карузо, ML; Аттолини А .; DiMatteo, G .; Джорджио, П .; Senatore, S .; Argentieri, A. et al. (Июль 1987 г.) «Новые фенотипические аспекты в семье с синдромом Линча II». Рак 60 (1): 51-8. PMID 3581033.
- ↑ Ренконен-Синисало, Л .; Сиппонен, П .; Aarnio, M .; Julkunen, R .; Aaltonen, LA .; Сарна С.; Ярвинен, HJ .; Меклин, JP. (Май 2002 г.) «Отсутствует поддержка эндоскопического наблюдения за раком желудка при наследственном не полипозном колоректальном раке». Scand J Gastroenterol 37 (5): 574-7. PMID 12059060.
- ↑ Correa P, Piazuelo MB, Wilson KT (март 2010). «Патология кишечной метаплазии желудка: клиническое значение». утра J. Gastroenterol. 105 (3): 493–8. DOI: 10.1038 / ajg.2009.728. PMC 2895407. PMID 20203636. http: //www.ncbi.nlm.nih.gov/pmc/articles/PMC2895407/?tool=pubmed.
- ↑ Сакитани, К .; Хирата, Y .; Watabe, H .; Ямада, А .; Сугимото, Т .; Yamaji, Y .; Йошида, Х .; Maeda, S. et al. (Октябрь 2011 г.) «Рак желудка в зависимости от распределения кишечной метаплазии и нейтрофильной инфильтрации». J Gastroenterol Hepatol 26 (10): 1570-5. DOI: 10.1111 / j.1440-1746.2011.06767.x. PMID 21575058.
- ↑ URL: http://esynopsis.uchc.edu/eAtlas/GI/1280.htm. Дата доступа: 16 августа 2010 г.
- 7,0 7,1 Rubio, CA .; Бефритс Р. (2009). «Повышенная экспрессия лизоцима при желудочной биопсии с кишечной метаплазией и псевдопиловой метаплазией». Int J Clin Exp Med 2 (3): 248-53. PMID 19918317.
- ug Rugge, M .; Correa, P .; Диксон, MF .; Хаттори, Т .; Леандро, Дж .; Левин, К .; Riddell, RH .; Sipponen, P. et al. (Февраль 2000 г.) «Желудочная дисплазия: международная классификация Падуи». Am J Surg Pathol 24 (2): 167-76.PMID 10680883.
- ↑ Stemmermann, GN .; Hayashi, T. (Sep 1968). «Кишечная метаплазия слизистой оболочки желудка: грубое и микроскопическое исследование ее распределения при различных болезненных состояниях». J Natl Cancer Inst 41 (3): 627-34. PMID 4175677.
- ↑ Rivera-Hueto, F .; Лаг-Астуриано, Э .; Utrilla-Alcolea, JC .; Эррериас-Гутьеррес, JM. (Февраль 2004 г.) «Продвинутая карцинома желудка с полным фенотипом кишечной метаплазии, ассоциированной с ранней карциномой кишечного типа.”. Arch Pathol Lab Med 128 (2): 218-21. Doi: 10.1043 / 1543-2165 (2004) 128218: AGCWAC2.0.CO; 2. PMID 14736279.
- ↑ Iida, F .; Кусама Дж. (Декабрь 1982). «Рак желудка и кишечная метаплазия. Значение типов кишечной метаплазии при развитии рака желудка». Рак 50 (12): 2854-8. PMID 7139576.
- ↑ Одзе, Роберт Д.; Голдблюм, Джон Р. (2009). Хирургическая патология желудочно-кишечного тракта, печени, желчных путей и поджелудочной железы (2-е изд.). Сондерс. С. 276. ISBN 978-1416040590.
- ↑ Сато, К .; Mutoh, H .; Эда А .; Янака, я .; Осава, Х .; Honda, S .; Kawata, H .; Kihira, K. et al. (Июнь 2002 г.) «Аберрантная экспрессия CDX2 в слизистой оболочке желудка с кишечной метаплазией и без нее: эффект эрадикации Helicobacter pylori». Helicobacter 7 (3): 192-8. PMID 12047325.