Можно ли применять холод при хроническом аппендиците: Аппендицит: Диагностика и лечение – ПроМедицина Уфа
Каковы симптомы аппендицита и как его лечить
Аппендицит — это воспаление аппендикса, то есть отростка слепой кишки. Это маленький орган, который перестал участвовать в пищеварении.
Чаще всего он воспаляется у людей 10–30 лет, но вообще заболеть можно в любом возрасте.
В РФ с аппендицитом сталкивается до миллиона человек ежегодно. Риск, что это заболевание рано или поздно возникнет и у вас, — примерно 7% .
Если вовремя не обратиться за помощью, можно умереть.
Когда нужно срочно вызывать скорую
Набирайте 103, 112 или же обращайтесь в ближайшее отделение неотложной помощи, если появляются эти симптомы аппендицита :
- Тянущая боль в районе пупка или в правой нижней части живота. Иногда она может отдавать в бедро. В большинстве случаев боль является первым признаком аппендицита.
- Потеря аппетита.
- Слабость, заторможенность.
- Бледность.
- Тошнота и рвота.
 Иногда они появляются сразу, а иногда через несколько часов после возникновения боли.
Иногда они появляются сразу, а иногда через несколько часов после возникновения боли. - Холодный пот.
- Вздутие живота, сложности с прохождением газов.
- Частое сердцебиение.
- Повышение температуры. Иногда оно может быть незначительным — чуть больше 37 °С. Иногда лихорадка прыгает почти до 39 °С.
Что делать, если вы сомневаетесь, аппендицит ли это
Если опасные симптомы вроде бы есть, но самочувствие кажется терпимым и не требующим вызова скорой, перепроверьте себя с помощью приёмов самодиагностики .
- Покашляйте. Если это аппендицит, боль в правой части живота усилится.
- Лёжа на левом боку, слегка надавите ладонью на больное место, а затем быстро уберите руку. При аппендиците боль станет сильнее именно в этот момент.
- Повернитесь на левый бок и вытяните ноги. При аппендиците боль станет сильнее.
Однако важно понимать, что к самодиагностике надо относиться критически. Наблюдайте за своим состоянием. Если симптомы, указывающие на аппендицит, станут более выраженными, немедленно вызывайте скорую или обращайтесь в отделение неотложной помощи. Высок риск, что это всё-таки аппендицит и вам понадобится срочная операция.
Если симптомы, указывающие на аппендицит, станут более выраженными, немедленно вызывайте скорую или обращайтесь в отделение неотложной помощи. Высок риск, что это всё-таки аппендицит и вам понадобится срочная операция.
Что нельзя делать до осмотра врача
Во-первых, нельзя принимать обезболивающие, сорбенты или любые другие препараты, ставить клизмы. Из-за самолечения симптомы могут измениться, определить аппендицит будет труднее.
Во-вторых, нельзя самостоятельно давить на живот и пытаться прощупать, что там заболело. Из-за сильного воздействия аппендикс может, грубо говоря, прорваться. Это приведёт к осложнениям.
Откуда берётся аппендицит
Зачем нужен аппендикс, современная наука представляет смутно . Некоторые считают его бесполезным рудиментом и подкрепляют эту версию тем, что после его удаления никаких последствий для здоровья, как правило, не возникает.
Другие предполагают, что отросток служит своеобразным хранилищем «хороших» бактерий, необходимым для перезагрузки микрофлоры кишечника, пострадавшей, например, от диареи.
Бактерий в аппендиксе действительно немало. И именно они зачастую виноваты в развитии аппендицита.
Kateryna Kon / ShutterstockКогда просвет аппендикса, связывающий его со слепой кишкой, по каким-то причинам сужается или вовсе перекрывается, количество бактерий в отростке стремительно растёт. Так начинается воспаление, то есть аппендицит.
Почему сужается просвет аппендикса, вопрос сложный. Ответить на него медикам удаётся далеко не всегда . Но чаще всего причиной становятся:
- инфекции желудочно-кишечного тракта и других органов брюшной полости;
- хронические воспалительные процессы в кишечнике;
- накопления затвердевшего стула;
- паразиты;
- проблемы с сосудами;
- новообразования;
- травмы живота.
Чем опасен аппендицит
Если воспалённый отросток быстро не удалить или неосторожно на него надавить, он может разорваться. В результате бактерии и успевший скопиться в аппендиксе гной попадут в брюшную полость и вызовут воспаление её слизистой оболочки. Это состояние называется перитонит, и оно смертельно опасно, поскольку часто становится причиной заражения крови.
Это состояние называется перитонит, и оно смертельно опасно, поскольку часто становится причиной заражения крови.
Александр Дж. Гринштейн
доктор медицинских наук, хирург больницы Маунт Синай (Нью-Йорк)
От появления первых симптомов до разрыва аппендикса, как правило, проходит около суток . Поэтому крайне важно действовать быстро.
Впрочем, иногда между первыми симптомами и разрывом может пройти до трёх дней. Но затягивать с вызовом скорой не стоит: неизвестно, с какой скоростью процесс пойдёт в вашем случае.
Учтите и ещё один момент. Как только аппендикс разорвётся, боль может на некоторое время отступить. Ни в коем случае не доверяйте этому мнимому улучшению самочувствия. Если у вас были симптомы аппендицита, а затем они вроде бы сами собой прошли, обращение к медикам всё равно обязательно. Есть риск, что боль вернётся, а при перитоните она ещё сильнее.
В очень редких случаях острый аппендицит переходит в хроническую форму. Но в любой момент эта хроника может вновь потребовать срочного хирургического вмешательства.
Но в любой момент эта хроника может вновь потребовать срочного хирургического вмешательства.
Как лечить аппендицит
Пока единственный эффективный метод лечения аппендицита — удаление аппендикса. Эту операцию называют аппендэктомией. Она проводится под общим наркозом.
Разумеется, сначала врачи уточнят, действительно ли речь идёт об аппендиците. Для этого вам придётся пройти несколько тестов :
- Физическое обследование. Хирург прощупает место потенциального воспаления, чтобы уточнить, где расположена болезненная область.
- Анализ крови. Он покажет количество лейкоцитов — белых кровяных телец, которые указывают на воспалительный процесс.
- Анализ мочи. Он необходим, чтобы исключить другие популярные причины боли в животе — например, инфекцию мочевыводящих путей или камни в почках.
- Аппаратные исследования. Скорее всего, вам сделают УЗИ органов брюшной полости. Также, возможно, потребуются компьютерная (КТ) или магнитно-резонансная томография (МРТ), чтобы подтвердить аппендицит или поставить другой диагноз.

Аппендицит удаляют либо через один большой разрез на животе длиной 5-10 см (после него может остаться шрам), либо через несколько маленьких (этот вид операции называется лапароскопией, он оставляет минимальные следы на коже). Перед операцией вам предложат принять антибиотик — чтобы снизить риск бактериальных осложнений.
После аппендэктомии вам придётся несколько дней провести в стационаре. И ещё 7 дней и более уйдёт на восстановление.
В школу или на работу можно будет вернуться уже через неделю после операции, если она пройдёт нормально. А вот спортзал или другие физнагрузки надо отложить на 2-4 недели — конкретный срок назовёт лечащий врач.
Что делать, чтобы предотвратить аппендицит
К сожалению, способа предотвратить аппендицит не существует . Установлена лишь одна связь: воспаление аппендикса реже встречается у людей, в рационе которых есть продукты с высоким содержанием клетчатки — свежие овощи и фрукты, отруби, цельнозерновой хлеб, орехи, бобовые.
Читайте также 💊🩺💉
Воспалительные заболевания женских половых органов
Проблема воспалительных гинекологических заболеваний занимает важное место в деятельности врача акушера-гинеколога.
Эти заболевания у гинекологических больных встречаются значительно чаще других заболеваний половых органов.
Значение воспалительных заболеваний особенно велико, так как известно, что они часто обостряются, приводя больных к нетрудоспособности и даже инвалидизации. Кроме того, воспалительные процессы половых органов нередко ведут к нарушениям менструальной функции, вызывают бесплодие, общую интоксикацию организма с вовлечением в патологический процесс нервной системы, печени, почек и других жизненно важных органов и систем.
Причиной развития воспалительных заболеваний женских половых органов обычно являются микробные или вирусные возбудители.
Пути проникновения микробов в гениталии:
- Половой – активный транспорт микробов из влагалища в вышележащие органы реализуется сперматозоидами и трихомонадами.

- Пассивный транспорт (самостоятельное распространение микробов и вирусов по половым органам).
- Гематогенный транспорт (из других органов с током крови).
- Лимфогенные (по лимфатической системе), например, из кишечника при гнойном аппендиците.
Факторы, способствующие распространению инфекции (провоцирующие факторы):
- Переохлаждение, ослабление общих защитных сил организма в результате заболеваний других органов и систем.
- Физиологическое (менструация, роды) или искусственное (аборт, внутриматочные спирали, внутриматочные диагностические и лечебные вмешательства, операции на органах брюшной полости, ЭКО и др.) ослабление или повреждение защитных (барьерных) механизмов шейки матки.
- Социальные факторы: хронические стрессовые ситуации, низкий уровень жизни (недостаточное и нерациональное питание, неблагоприятные условия жизни), хронический алкоголизм и наркомания.

- Поведенческие факторы: раннее начало половой жизни, высокая частота половых контактов, большое количество и частая смена половых партнеров при этом – использование гормональной, а не барьерной контрацепции, нетрадиционные формы половых контактов (орогенитальный, анальный), половые отношения во время менструации, частые спринцевания и самолечение, неправильное использование внутривлагалищных тампонов и др.
Начало заболевания часто связано со сменой полового партнера.
Специалисты классифицируют воспалительные заболевания женских половых органов по вызвавшим их возбудителям, по месту локализации, по давности и выраженности симптомов.
По виду возбудителя заболевания в гинекологии могут быть специфическими и неспецифическими:
- Специфические воспаления вызваны инфекциями, передающимися половым путем. К ним относят ВИЧ, гонорею, герпес, трихомониаз, гонококк, трихомонаду, хламидиоз и другие. Иногда в качестве возбудителей могут выступать сразу несколько инфекций.

- Неспецифические воспаления вызваны собственной флорой женщины, которая активизируется, если в организме произошли сбои: кишечной палочкой, стрептококком, стафилококком и др. В последние несколько лет все больше проблем доставляют женщинам вирусы и простейшие грибы, которые в обычном состоянии являются частью нормальной микрофлоры влагалища.
Как таковой разницы между специфическими и неспецифическими заболеваниями нет, зато есть общее правило —приступить к лечению сразу после появление первых симптомов.
По характеру воспаления
могут быть острыми, подострыми, хроническими и обостренными:- Острое течение процесса возникает впервые и сопровождается яркими клиническими проявлениями.
- Подострое также беспокоит женщину в первый раз, однако выражено не так явно.
- Хроническое течение длится более четырех недель. Жалобы от пациентки на протяжении этого времени, как правило, отсутствуют и появляются лишь при обострении хронического процесса.
 Жалобы могут быть связаны и с уже наступившими осложнениями хронического процесса (нарушение менструальной функции, бесплодие, нарушение функции других органов и систем).
Жалобы могут быть связаны и с уже наступившими осложнениями хронического процесса (нарушение менструальной функции, бесплодие, нарушение функции других органов и систем).
Течение воспалительного процесса зависит от характера возбудителя и особенностей защитных сил организма женщин. При срыве защитных сил организма может произойти распространение процесса (сепсис).
По месту поражения женские заболевания делятся на два типа — поражения верхнего и нижнего отделов гениталий.
Поражения верхнего отдела объединяют следующие болезни: сальпингоофорит (воспаление яичников и маточных труб), эндометрит (воспаление слизистой оболочки тела матки), пельвиоперитонит (воспаление брюшины), параметрит (воспаление околоматочной клетчатки), тубоовариальный абсцесс (гнойное воспаление придатков матки).
Самым распространенным воспалительным заболеванием у женщин является сальпингоофорит.
Симптомы:
Чаще всего острый, гнойный сальпингоофорит начинается остро:
- Повышение температуры, иногда сопровождающееся ознобами.
 Размахи температуры могут быть различны, характерно вечернее повышение температуры при нормальных или субфебрильных показателях утром.
Размахи температуры могут быть различны, характерно вечернее повышение температуры при нормальных или субфебрильных показателях утром. - Боли в низу живота. Возникают остро. В начале заболевания они, как правило, носят локальный характер, и пациентка может четко указать область поражения, при наличии сопутствующего воспаления матки и окружающих тканей боли могут быть распространенными и иррадиировать в поясницу, прямую кишку и бедро).
- Обильные гнойные (реже – серозо-гнойные) бели и резей при мочеиспускании. Как правило, они сопровождаются гнойными выделениями из уретры, что приводит также к появлению у больных частого, малыми порциями, болезненного мочеиспускания или сильных резей при мочеиспускании.
- В последующем присоединяются симптомы гнойной интоксикации (слабость, тахикардия, мышечные боли, чувство сухости во рту), диспепсические и эмоционально-невротические и функциональные расстройства.
Полного излечения, как правило не происходит, чаще заболевание приобретает хроническое течение с периодическими обострениями.

Эндометрит
Симптомы:
Острая форма заболевания обычно развивается после перенесенных лечебно-диагностических вмешательств на матке, операций. Предрасполагающими факторами являются оставление в полости матки плодных оболочек во время аборта, сгустков крови, большое количество патогенных и условно-патогеных (эшерехий, протей и др.
) микроорганизмов во влагалищном биоценозе.
Острая форма начинается с повышения температуры тела появляются боли в низу живота, выделения из половых путей различного характера (гнойные, кровянисто-гнойные), женщины жалуются на слабость, головную боль.
Без лечения воспаление может распространиться на все слои матки и параметрий – клетчатку, расположенную между листками широких связок матки. Развивается параметрит. Острая форма параметрита может привести к абсцессу параметрия, который иногда самостоятельно вскрывается в прямую кишку, матку, брюшную полость или мочевой пузырь.
При неадекватном лечении развитие переходит в хроническое.
Хронический эндометрит характеризуется светлыми серозными выделениями из половых путей, периодическими маточными кровотечениями вне менструации. Иногда хронический процесс протекает без каких-либо внешних симптомов, но приводит при этом к нарушению менструального цикла, невынашиванию, бесплодию.
Пельвиоперитонит – воспаление брюшины малого таза.
 Чаще является осложнением вышеперечисленных заболеваний.
Чаще является осложнением вышеперечисленных заболеваний.Симптомы: заболевание характеризуется острыми болями в животе, тошнотой, рвотой, вздутием живота, задержкой стула и газов, повышением температуры, учащением пульса. Язык сухой, обложен белым налетом. При современном (стертом) течении возможна малая выраженность симптомов или отсутствие некоторых из них.
Больные нуждаются в особом наблюдении в связи с возможностью перехода пельвиоперитонита в разлитой перитонит, при котором необходима экстренная операция.
- Повышение температуры, иногда сопровождающееся ознобами.
К поражениям нижнего отдела относится вульвит, кольпит (вагинит), уретрит, бартолинит и цервицит (экзоцервицит, эндоцервицит).
Вульвит – воспаление слизистой оболочки преддверия влагалища. Развивается в основном у девочек. Инфицированию способствуют опрелости, расчесы, ссадины, эндокринная патология (ИЗСД), глистные инвазии, детские вирусные инфекции. У взрослых, как правило, вульвит сочетается с воспалением слизистой влагалища.

Клиника: боль, отек вульвы, гнойное отделяемое.
Бартолинит – это воспаление больших желез преддверия влагалища. Очень часто при несоблюдении правил гигиены половых органов в нее попадают различные бактерии и ИППП. Ее выводной проток закупоривается и в железе возникает воспалительный процесс. Чаще встречается одностороннее поражение бартолиновой железы.
Проявляется сначала покраснением вокруг наружного отверстия выводного протока, далее воспалительный отек может закупоривать проток железы, препятствуя выделению гнойного секрета, который, задерживаясь в протоке, растягивает его, образуя ложный абсцесс (гнойник), который выпячивает внутреннюю поверхность большой половой губы и закрывает вход во влагалище. Может повышаться температура тела, болезненность в области промежности. В редких случаях воспалительный процесс может захватывать непосредственно ткань железы, при этом возникает истинный абсцесс с сильным нагноением и увеличением железы. Припухает большая и малая половые губы.

Гнойник может самопроизвольно вскрываться с истечением густого желто-зеленого содержимого, после чего состояние улучшается. Воспалительный процесс может затухать самостоятельно (без нагноения). При этом наблюдается уплотнение и незначительное увеличение железы. Однако довольно часто через некоторое время воспалительный процесс возобновляется и осложняется.
Кольпит – воспаление влагалища (вагинит).
В клинической картине триада симптомов: боли, бели, зуд.
Кольпит могут вызывать гонококки, трихомонады, хламидии, а также условно патогенные микроорганизмы, такие как стафилококки, стрептококки, грибы рода Candida, кишечная палочка и др. Выделяют острый и постоянный вагиниты. При остром процессе женщины жалуются на зуд в области преддверия влагалища, жжение, ощущение давления, жара в половых органах и малом тазу, многие отмечают дизурические растройства.
 Характерным являются обильные выделения – бели. Воспалительный процесс, вызванный различными возбудителями, имеет свои особенности. Например, обильные пенистые желтовато-зеленые выделения с неприятным запахом характерны для трихомонадного вагинита; выделения белого творожистого вида – для грибкового. При хронических формах воспаления боли отсутствуют, в основном больные жалуются на выделения, зуд, жжение, небольшие изъязвления в области преддверия влагалища.
Характерным являются обильные выделения – бели. Воспалительный процесс, вызванный различными возбудителями, имеет свои особенности. Например, обильные пенистые желтовато-зеленые выделения с неприятным запахом характерны для трихомонадного вагинита; выделения белого творожистого вида – для грибкового. При хронических формах воспаления боли отсутствуют, в основном больные жалуются на выделения, зуд, жжение, небольшие изъязвления в области преддверия влагалища.Бактериальный вагиноз (диагноз с 1980 года) болезнь Гарднера. Жалобы только на повышенное отхождение белей (выделения обильные, дурно пахнущие). Симптомов воспаления нет. Часто женщины жалуются на дискомфорт и жжение во влагалище. В последнее время бактериальный вагиноз рассматривают как своеобразный дизбактериоз влагалища, возникающий при уменьшении числа лактобактерий, выделяющих молочную кислоту, повышении рН вагинального секрета (больше 4,5). При этом создаются условия для массивного размножения таких микроорганизмов, как гарднереллы и облигатные анаэробы бактерии.
 Это заболевание редко встречается у девочек в препубертатном периоде и у женщин в постменапаузе, что указывает на большое значение гормонального компонента в возникновении такого дисбаланса.
Это заболевание редко встречается у девочек в препубертатном периоде и у женщин в постменапаузе, что указывает на большое значение гормонального компонента в возникновении такого дисбаланса.Цервицит представляет собой воспаление шейки матки, которое возникает в результате проникновения в цервикальный канал гонококков, трихомонад, хламидий, стафилококков, стрептококков и других бактерий, реже вирусов. Возникновению способствуют разрывы шейки матки при родах, опущение половых органов, инфекционные процессы во влагалище и, наоборот, во внутренних половых органах. При остром процессе женщину беспокоят слабые боли в низу живота, неприятные ощущения во влагалище, иногда зуд, слизистые или гнойно слизистые выделения из влагалища, болезненные ощущения во время половых контактов. При хроническом процессе жалобы выражены слабее.
Эндоцервицит – воспаление слизистой оболочки канала шейки матки. Может возникать при проникновении различных бактерий (стафилококков, стрептококков, гонококков, кишечной эшерихии и др.
 ). Эндоцервицит часто сочетается с воспалительным процессом в других отделах полового аппарата – кольпитом, сальпингоофоритом, эрозией шейки матки.
). Эндоцервицит часто сочетается с воспалительным процессом в других отделах полового аппарата – кольпитом, сальпингоофоритом, эрозией шейки матки.Симптомы: слизисто-гнойные выделения из влагалища, болевых ощущений нет. Клинические признаки выражены мало. В острой стадии определяется гиперемия вокруг наружного зева и слизисто-гнойные выделения. В хронической стадии гиперемии почти нет, выделения остаются. При длительном течении процесса развивается гипертрофия (утолщение) шейки матки – цервицит
Кондиломы остроконечные (множественные разрастания по поверхности наружных половых органов и входа влагалища). Могут распространяться на промежность, влагалище, шейку матки. Причиной возникновения кондилом служит фильтрующийся вирус (вирус папилломы человека), развитию процесса способствуют обильные выделения из половых путей при кольпитах и эндоцервицитах. Очень быстро остроконечные кондиломы разрастаются при беременности.
Симптомы: кондиломы чаще всего локализуются на наружных половых органах, промежности, вокруг заднепроходного отверстия.
 В случаях некроза кондилом и присоединения вторичной инфекции появляется гнойное отделяемое. Кондиломы влагалища и шейки матки во время беременности и родов могут быть причиной кровотечения. Диагноз ставят на основании осмотра.
В случаях некроза кондилом и присоединения вторичной инфекции появляется гнойное отделяемое. Кондиломы влагалища и шейки матки во время беременности и родов могут быть причиной кровотечения. Диагноз ставят на основании осмотра.
Программа обследования при воспалительных заболеваниях органов малого таза (ВЗОТ)
Наименование обследования | Информация, которую может давать обследование |
Общий анализ крови | Лейкоцитоз, палочкоядерный сдвиг влево, ускорение СОЭ, лимфопения при острых и 1 м варианте обострения хронических ВЗОТ |
СРВ, серомукоиды | Увеличение уровня при острых и 1-м варианте обострения хронических ВЗОТ |
Общий белок, белковые фракции | Снижение уровня общего белка, альбуминов, повышение содержания глобулинов при острых и 1-м варианте обострения хронических ВЗОТ |
Средние молекулы, среднемо-лекулярные пептиды для оценки эндогенной интоксикации | Увеличение уровня (норма: средние молекулы -56,8±1,3 ед/мл; среднемолекулярные пептиды -85,4±1,8 мкг/мл) при острых и 1-м варианте обострения хронических ВЗОТ |
УЗИ органов малого таза | Информативно в сочетании с анамнестическими, клиническими и клинико-лабораторными данными в диагностике серозных и гнойных ТОВО, абсцессов малого таза, патологических изменениях: структуре яичников, спаечного процесса, инфильтративных изменений в органах и тканях малого таза, при оценке результатов консервативного лечения в динамике |
Иммунограмма | При остром и обострении хронического процесса: рост абсолютного и относительного числа нейтрофильных гранулоцитов в периферической крови, а также их функциональной активности в НСТ-тесте при низком функциональном резерве; снижение показателей фагоцитоза; повышение ИЛ-1 – продуцирующей активности моноцитов; повышение содержания лизоцима в сыворотке крови; повышение уровня IgM и IgG в периферической крови; снижение количества и функциональной активности лимфоцитов периферической крови; возрастание значение соотношения Т4Л8 (хелперы/супрессоры). |
Первичная микроскопия нативного материала из влагалища, цервикального канала, полости матки, малого таза (пунктат), маточной трубы (лапароскопия) | Ключевые клетки, трихомонады, грибковая флора, лейкоцитоз. |
Мазок, окрашенный по Граму из влагалища, цервикального канала, полости матки, малого таза (пунктат), маточной трубы (лапароскопия) | Диагностика гонореи, трихомониаза, бактериального вагиноза, кандидоза; лейкоцитоз, степень функциональной активности лейкоцитов. Оценка степени обсемененности материала раздельно для грамм-отрицательных и грамм-положительных палочек, грамм-положительных кокков, грибов с использованием следующих критериев: в большом количестве – более 100 микроорганизмов в поле зрения; в умеренном количестве – 20-100 микроорганизмов в поле зрения; в малом количестве – 5-20 микроорганизмов в поле зрения; микрофлора не определяется. |
Посев на аэробную и анаэробную микрофлору, определение чувствительности к антибиотикам содержимого влагалища, цервикального канала, полости матки, маточных труб и малого таза | Определение характера биоценоза влагалища, выявление этиологически значимых аэробных и анаэробных микроорганизмов и их антибиотикочувствительности. |
Определение возбудителя методом ПЦР или количественными методами (бак. посев, Фемофлор) в мазках-соскобах из цервикального канала, эндометрия, маточных труб, малого таза (хламидии, микоплазмы, уреаплазмы, вирусы) | Подтверждение диагноза хламидиоза, микоплазмоза, уреаплазмоза, вирусной инфекции гениталий. Результат получают в течение 1 суток. |
Аспирационная биопсия эндометрия | Оценка функциональных возможностей яичников и рецепции эндометрия по гистологическим изменениям слизистой оболочки матки, диагностика характера воспалительного процесса в эндометрии, гистобактериоскопическая характеристика возбудителя, получение представлений о состоянии местного иммунитета (иммуноморфологические реакции) и протективных возможностей слизеобразующего аппарата матки (лектиногистохимические исследования). |
Гистероскопия | Проводится при хронических ВЗОТ для: выявления наиболее измененных участков эндометрия; проведение прицельной биопсии эндометрия для гистологического, гистохимического исследования и определения возбудителя; обнаружение сопутствующей патологии. |
Лапароскопия – “золотой” стандарт диагностики острых ВЗОТ | Установление характера воспаления, степени изменений маточных труб, наличия осложненных ВЗОТ. Дифференциальная диагностика. Биопсия материала для бактериологических и гистологических (иммуноморфологических, лектиногистохимических) исследований. Лечебные мероприятия. |
Лечение воспалительных заболеваний женских половых органов
Важно помнить!!!
Выбирать метод лечения самостоятельно, основываясь на опыте подруг, родственников или на информации в СМИ, литературе – серьезная ошибка. Только обращение к врачу акушеру-гинекологу сразу при появлении первых симптомов поможет избежать серьезных осложнений и перехода воспалительного процесса в хронический. Так как двух одинаковых людей не бывает, схема лечения всегда назначается индивидуально с учетом особенностей организма, показателей обследования, наличия у женщины заболеваний других органов и т.д. При этом врач обращает внимание на возможные аллергические реакции, состояние иммунитета.
Так как двух одинаковых людей не бывает, схема лечения всегда назначается индивидуально с учетом особенностей организма, показателей обследования, наличия у женщины заболеваний других органов и т.д. При этом врач обращает внимание на возможные аллергические реакции, состояние иммунитета.
Также не стоит забывать, что хронические заболевания очень трудно поддаются лечению и избавиться от них можно только с помощью высококвалифицированного специалиста. В противном случае неизбежны рецидивы и осложнения, которые нередко опаснее самой болезни.
Хронические гинекологические заболевания нередко являются первопричиной нестабильного эмоционального состояния и снижения качества сексуальной жизни. Стоит помнить и о реальной опасности дисфункции репродуктивной системы, то есть — невозможности зачать и родить ребенка. Какими бы ни были последствия болезней, они всегда меняют жизнь женщины к худшему.
Общими принципами успешного лечения являются:
- Своевременная и точная диагностика, в том числе контрольная после курса лечения
- Своевременное начало лечения
- Индивидуальный, комплексный и грамотный подход
- Одновременное лечение половых партнеров
- Соблюдение диеты во время лечения
- Профилактика осложнений и обострений
!!!!Лечение воспалительных заболеваний женских половых органов должно быть комплексным, то есть воздействовать на все механизмы развития заболевания!!!!
Итак, в арсенале врачей гинекологов следующие методы лечения:
- При острых воспалениях, обострении хронических назначаются антибактериальные противовирусные препараты, которые призваны бороться с возбудителем.

- Параллельно проводится коррекция иммунных нарушений.
- Чтобы снизить реакцию организма на разрушение микробов, проводят десенсибилизирующую терапию.
- Для удаления из организма токсических веществ назначают дезинтоксикационную терапию
- При необходимости, во время курса лечения назначают лечение сопутствующих жалоб и симптомов (например, препараты против зуда, боли и др.)
- Для профилактики отрицательного воздействия лекарств на другие органы, а также для того, чтобы назначаемые препараты “работали” с более полной отдачей назначают ферментные препараты, пробиотики.*
*Препараты для вышеперечисленных методов могут быть назначены как в таблетированном виде для приема внутрь, так и в виде различных инъекций. Инъекции препаратов необходимо проводить в медицинском учреждении под контролем медицинского персонала (обычно – в условиях процедурного кабинета) - Местное лечение (спринцевания, ванночки, тампоны с лекарственными средствами, обработки, аппликации, орошения и др.
 ) используются для усиления эффекта антибактериальной и противовирусной терапии, а также как самостоятельный вид лечения при некоторых заболеваниях. Проводится в условиях процедурного кабинета или в домашних условиях. Для местного лечения используются различные лекарственные средства, действие которых направлено на борьбу с возбудителем, снятие симптомов воспаления, удаление продуктов распада микробов и т.д.
) используются для усиления эффекта антибактериальной и противовирусной терапии, а также как самостоятельный вид лечения при некоторых заболеваниях. Проводится в условиях процедурного кабинета или в домашних условиях. Для местного лечения используются различные лекарственные средства, действие которых направлено на борьбу с возбудителем, снятие симптомов воспаления, удаление продуктов распада микробов и т.д. - Фитотерапия – лечение растительными препаратами. Может использоваться в комплексе с другими методами и самостоятельно. Как для общего лечения, так и для местного.
- Немедикаментозное лечение объединяет большое количество методов:
- Хирургическое (обычно применяется при неэффективности консервативного лечения или для удаления патологических образований в “холодный период”, то есть, после стихания острого воспаления). Проводится в условиях стационара.
- Акупунктура – воздействие на биологически активные точки (мезотерапия, электростимуляция активных точек, пальцевой массаж, иглорефлексотерапия)
- Лечебная физкультура
- Диетическое питание
- Санаторно-курортное лечение
- Физиотерапия – это один из методов лечения, в котором используются не химические факторы (лекарства), а физические: токи, магнитные поля, лазер, ультразвук и др.

Физиотерапия (в гинекологии в частности) в медицине и как и лекарственная терапия, подбирается индивидуально в зависимости от многих-многих особенностей человека и его болезни. Физиотерапия хороша тем, что она помогает и дополняет лечение состояний, которые не всегда хорошо поддаются традиционной терапии.
Применение физических факторов традиционно является важной составляющей в профилактике и лечении акушерской и гинекологической патологии. Физические факторы могут быть основным или вспомогательным методом в комплексе лечебных мероприятий. Особенно актуальна физиотерапия при долечивании острых воспалительных процессов и при лечении хронических. Например, при ряде хронических заболеваний женской половой сферы приток крови к органам малого таза может быть затруднён в связи с изменениями тканей и сосудов. Медикаментозное воздействие в этом случае малоэффективно, так как действующее вещество с током крови не поступает в должном объёме к органу или ткани, оказывая при этом общее, часто негативное влияние на организм женщины в целом. Сочетание же лекарства с физиотерапией, комплексный подход к лечению заболевания позволяет добиться улучшения состояния и качества жизни женщины при минимальной лекарственной нагрузке.
Сочетание же лекарства с физиотерапией, комплексный подход к лечению заболевания позволяет добиться улучшения состояния и качества жизни женщины при минимальной лекарственной нагрузке.
При некоторых болезнях физиотерапия часто является единственным методом лечения. Например, хроническая тазовая боль как следствие спаечного процесса и невралгия тазовых нервов после перенесенных воспалительных заболеваний, оперативных вмешательств изматывают пациенток физически и морально, нарушая нормальный образ жизни и гармонию сексуальных отношений. Проведенное физиотерапевтическое лечение способствует не только сокращению протяженности периода выздоровления, но и препятствует образованию спаек. Последний факт особенно значим для женщин с бесплодием. Таким образом, при проведении физиотерапевтического лечения наблюдается целый ряд положительных эффектов:
- сокращение сроков лечения
- мягкие безболезненные лечебные эффекты
- профилактика осложнений и рецидивов
- отсутствие побочных эффектов, свойственных медикаментозному лечению
- снижение лекарственной нагрузки или, в некоторых случаях, отказ от них
Наиболее часто используются сегодня в гинекологии следующие аппаратные физические факторы:
- Электрическое и магнитное поля.
 Действующим фактором электромагнитного поля может быть преимущественно его электрическая или магнитная составляющая. Магнитотерапия характеризуется, в основном, противовоспалительным эффектом, который связан противоотёчным действием фактора. Это позволяет широко использовать магнитное поле в гинекологии в раннем послеоперационном периоде после хирургических вмешательств.
Действующим фактором электромагнитного поля может быть преимущественно его электрическая или магнитная составляющая. Магнитотерапия характеризуется, в основном, противовоспалительным эффектом, который связан противоотёчным действием фактора. Это позволяет широко использовать магнитное поле в гинекологии в раннем послеоперационном периоде после хирургических вмешательств. - Электротерапия (использование электрического тока). Возможно использование постоянного тока (гальванизация, лекарственный электрофорез), импульсных токов (интерференцтерапия, электростимуляция и др.). Лечение импульсными токами снимает спазм сосудов и гладкой мускулатуры, что способствует улучшению кровоснабжения тканей, оказывает обезболивающий эффект.
- Действие факторов механической природы (ультразвуковая терапия). Ультразвуковые (УЗ) воздействия осуществляют своеобразный микромассаж клеток и тканей, сопровождающийся появлением тепла, и обеспечивают обезболивающий эффект, «размягчение спаек», улучшения кровоснабжения тканей и повышают гормональную активность яичников.

- Фототерапия. Лечение светом – использование ультрафиолетовых (УФ-лучи), инфракрасных и видимых лучей. Коротковолновые УФ-лучи, например, при прямом попадании на патогенные микроорганизмы, находящиеся непосредственно на коже или слизистой оболочке, вызывают выраженный бактерицидный эффект и применяются в лечении воспаления слизистой наружных половых органов и влагалища. К фототерапии относится и применение лазерного излучения. Низкоинтенсивное лазерное излучение включают в комплекс лечения эндоцервицитов (воспаления канала шейки матки), кольпитов (воспаление слизистой влагалища) и воспалительных заболеваний органов малого таза.
При воспалительных заболеваниях женской половой сферы чаще используются следующие физические воздействия:
- Индуктотерапия
- УВЧ
- Электрофорез лекарственных средств, фонофорез
- Ультразвук
- Импульсные токи низкой частоты
- Парафинотерапия
- Грязелечение
- Озокерит
- Бальнеотерапия
Используются также и нетрадиционные методы лечения, такие, как гирудотерапия (лечение пиявками), апитерапия (лечение пчелами и продуктами пчеловодства).
Профилактика воспалительных заболеваний у женщин
Кто предупрежден, тот вооружен, поэтому специалисты настоятельно рекомендуют девушкам и женщинам соблюдать ряд простых правил, которые помогут избежать возникновения серьезных проблем со здоровьем.
- Употребляйте как можно больше цитрусовых и бобовых, блюд из рыбы и картофеля, а также кисломолочных продуктов (особенно тех, в чей состав входят бифидобактерии). Это позволит избежать дисбактериозов наружных половых органов.
- Во время менструации используйте при необходимости – днем тампоны, а ночью прокладки. Помните, что супервпитывающие тампоны, а также тампоны, остающиеся во влагалище на шесть и более часов, способствуют размножению микроорганизмов.
- Не приобретайте специфические средства интимной гигиены: цветные тампоны и туалетную бумагу, мыло с отдушкой и спреи — это может стать причиной раздражения слизистой и развития дисбактериоза и воспаления.
- После бассейна или купания в море, старайтесь не ходить долго в мокром купальнике, так как это чревато опасностью переохлаждения органов малого таза и активизации в этих органах микробной и вирусной флоры.
 Кроме того, вы непроизвольно создаете идеальные парниковые условия для микробов.
Кроме того, вы непроизвольно создаете идеальные парниковые условия для микробов. - Отдавайте предпочтение белью из натуральных тканей — синтетические ткани почти не впитывают влагу и не обеспечивают достаточно хорошей циркуляции воздуха в области гениталий. Хлопковое белье не дает образоваться щелочной среде на слизистой влагалища.
- Ограничивайте в своем рационе продукты с высоким содержанием сахара. По мнению многих известных врачей, рафинированный сахар обладает свойствами, достаточными для поддержания хронического кандидоза.
- Обращайте внимание даже на незначительный дискомфорт при мочеиспускании — он может быть предвестником серьезного недомогания.
- Не ешьте слишком много хлеба и грибов, не злоупотребляйте алкоголем, особенно пивом — все эти продукты благоприятствуют возникновению хронических грибковых инфекций.
- Соблюдайте правила гигиены и пользуйтесь лишь своими бритвенными станками и другими туалетными принадлежностями.
- При гигиенических процедурах генитальной и перианальной области, ваши движения должны иметь направленность в сторону ануса, чтобы избежать занесения в половые органы кишечных болезней из анального отверстия.

- Если у вашего партнера обнаружилась какая-либо инфекция, вы также должны обратиться к гинекологу — с большой долей вероятности микробная флора будет беспокоить и вас.
- Избегайте случайных половых связей. Если же произошел незащищенный контакт со случайным половым партнером, необходимо как можно быстро обратиться в клинику для проведения профилактических мероприятий, предупреждающих заражением мочеполовыми инфекциями.
Лечение аппендицита: отзывы, цены, методы
Лечение аппендицита может быть только хирургическим. Воспаление аппендикса (червеобразный отросток слепой кишки) вызывает сильную боль в животе — между пупком и правой подвздошной костью. В этом случае требуется операция по удалению аппендицита, причем иногда в срочном порядке. Нередко воспаление аппендикса поражает организм и вызывает резкую боль в животе моментально. Отросток отекает всего за пару часов, а затем заполняется гноем. Даже если болевой синдром временно смягчается, это не значит, что заболевание прошло само по себе. Это может происходить из-за некроза тканей и нервных волокон. Если мешок воспаленного аппендикса заполняется гноем, то через 3-5 дней он может лопнуть, а гной растечется в брюшной полости. Поэтому при первых признаках аппендицита следует обратиться к врачу.
Это может происходить из-за некроза тканей и нервных волокон. Если мешок воспаленного аппендикса заполняется гноем, то через 3-5 дней он может лопнуть, а гной растечется в брюшной полости. Поэтому при первых признаках аппендицита следует обратиться к врачу.
КОГДА ТРЕБУЕТСЯ ЛЕЧЕНИЕ АППЕНДИЦИТА
Острый аппендицит требует незамедлительного хирургического лечения. Симптомы аппендицита – сильная боль в правой подвздошной области живота. Иногда боль может локализоваться в других областях, что затрудняет постановку диагноза. В некоторых случаях наблюдается рвота и повышение температуры. Промедление с операцией может привести к развитию перитонита. К счастью, современная операция по удалению аппендикса позволяет избежать опасных патологий. Кроме того, эндоскопическая аппендэктомия практически не оставляет следов на передней брюшной стенке, т. е. на животе.
Операция по удалению аппендицита — способ решить проблему раз и навсегда.
Симптомы аппендицита
- Сильная и резкая боль в животе, которая локализуется внизу живота в правой части ближе к паховой области — именно там находится аппендикс (в нижней части кишечника). Болевой синдром, однако, может распространятся по всей брюшной полости.
- Высокая температура, лихорадка;
- Вздутие живота;
- Тошнота;
- Нет аппетита.
Перед операцией по удалению аппендицита не рекомендовано прикладывать к животу грелку или тепло, а также принимать сильные болеутоляющие средства. Можно приложить холод к правой стороне живота, рекомендован постельный режим.
Операции при аппендиците
Хирургическое отделение клиники Пирогова известно в Санкт-Петербурге и за его пределами как место, где пациенты могут получить высококвалифицированную помощь, прооперироваться и восстановиться уже на следующий день (fast-track surgery) после вмешательства. В коллективе наших хирургов — врачи высшей категории. При аппендиците в нашей клинике выполняется минимально инвазивная лапароскопическая аппендэктомия или традиционная «открытая» аппендэктомия (по Волковичу-Дьяконову).
В коллективе наших хирургов — врачи высшей категории. При аппендиците в нашей клинике выполняется минимально инвазивная лапароскопическая аппендэктомия или традиционная «открытая» аппендэктомия (по Волковичу-Дьяконову).
Лапароскопическая аппендэктомия
Эта операция считается «золотым стандартом» лечения аппендицита. Лапароскопическая аппендэктомия проходит под общей анестезией и практически исключает кровопотери, сводя к минимуму травмирование тканей. Доступ к воспаленному аппендиксу осуществляется не через «открытые» полостные разрезы, а через 3 небольших прокола (около 8-10 мм). Аппендикс удаляется специальными эндоскопическими инструментами, оснащенными миниатюрными щипцами, промывным каналом и видеокамерой. Хирург работает перед монитором с высоким видеоразрешением — изображение на экране многократно увеличивается, что обеспечивает точность и исключает риск осложнений. Лапароскопическая аппендэктомия длится около 1 часа. Срок госпитализации составляет 1 день — уже на следующий день после операции мы выписываем пациентов домой. Восстановление проходит легко, безболезненно и быстро. К привычной жизни человек может вернуться в течение следующих первых дней. Специфических рекомендаций и ограничений нет После эндоскопической операции по удалению аппендицита на теле не остается заметных рубцов.
Восстановление проходит легко, безболезненно и быстро. К привычной жизни человек может вернуться в течение следующих первых дней. Специфических рекомендаций и ограничений нет После эндоскопической операции по удалению аппендицита на теле не остается заметных рубцов.
Аппендэктомия
Удаление аппендицита по классической методике Волковича-Дьяконова предполагает доступ через «открытый» разрез около 7 см. В ходе операции хирург устанавливает специальный ранорасширитель, что обеспечивает хороший обзор важных анатомических компонентов и внутренних органов. Мышцы, связки и фасции аккуратно раздвигаются, после чего найденный пораженный аппендикс удаляется методом резекции. Операция завершается наложением шва.
Восстановление после удаления аппендицита
Как мы уже отметили, после лапароскопической операции реабилитации как таковой нет — она не требуется. После традиционной аппендэктомии в течение 1-2 недель пациент может испытывать дискомфорт, поэтому необходим отдых в спокойной обстановке. Важно следовать всем рекомендациям лечащего врача, в этом случае восстановление пройдет наиболее благоприятным образом. На некоторое время после операции по удалению аппендицита традиционным способом следует воздержаться от физических нагрузок и не принимать ванну. В целом, послеоперационный период переносится мягко.
Важно следовать всем рекомендациям лечащего врача, в этом случае восстановление пройдет наиболее благоприятным образом. На некоторое время после операции по удалению аппендицита традиционным способом следует воздержаться от физических нагрузок и не принимать ванну. В целом, послеоперационный период переносится мягко.
Цена операции по удалению аппендицита
Стоимость лечения аппендицита зависит от метода хирургического вмешательства и складывается из нескольких частей: консультация хирурга, предоперационное обследование, операция, анестезиологическое пособие, госпитализация. Не нашли нужную информацию на сайте? Оставьте заявку на обратный звонок через наш сайт (запись на прием) или позвоните по телефону (812) 320-70-00. Специалисты нашего call-центра ответят на ваши вопросы и помогут записаться к врачу.
Преимущества лечения аппендицита в клинике Пирогова
- коллектив опытных хирургов, врачей высшей категории;
- положительные отзывы от пациентов относительно удаления аппендицита;
- проведение операций с использованием современных малоинвазивных методик, существенно ускоряющих выздоровление и дающих хороший эстетический эффект;
- демократичные цены на операцию по удалению аппендицита;
- собственная лаборатория: результаты анализов – быстро и с гарантией достоверности;
- оснащение операционных залов самым передовым медицинским оборудованием ведущих западных компаний;
- внимательный и ответственный медицинский персонал: коллектив анестезиологов, реаниматологов, ассистентов и медицинских сестёр слаженно и быстро решает любые вопросы круглосуточно;
- высочайшие стандарты стерильности оборудования и безопасности пациента, соответствующие требованиям контролирующих органов;
- применение анестезии последнего поколения, не вызывающей никакого дискомфорта после вмешательства;
- современные комфортабельные палаты: Вы чувствуете себя, как в номере европейской гостиницы;
- быстрое возвращение к привычной жизни: как правило, пациенты выписываются уже на следующий день после вмешательства;
- для пациентов из других городов – организационная помощь куратора на всех этапах лечения;
- онлайн-консультации хирургов.

При симптомах аппендицита не теряйте время!
Записаться на приемЛечение боли, связанной с операциями
В основе настоящего руководства для пациентов лежит одобренное в 2016 году эстонское руководство для лечения «Периоперативное лечение острой боли». Пожелания руководства для лечения были составлены на основе анализа литературы, основанной на научно доказанных фактах. Цель руководства для пациентов – помочь пациентам справиться с послеоперационной болью и дать ответ на вопросы, связанные с острой болью. Знания о возможностях лечения боли помогают пациентам активно участвовать в лечении. Важность тем, охваченных в руководстве для пациентов, а также доступность его текста были оценены со стороны пациентов с острой послеоперационной болью. В руководстве для пациентов объясняются следующие темы: что такое острая послеоперационная боль, почему важно лечить острую боль, и как ее оценивать. В разных главах описываются возможности лечения острой послеоперационной боли. Читатель получит ответ на следующие вопросы: почему для лечения боли предпочитается использование пероральных препаратов, можно ли принимать вместе разные обезболивающие и что еще кроме лекарств можно предпринять для ослабления боли. Также даются рекомендации, как можно справиться с послеоперационной болью дома. Об охваченных в руководстве для пациентов темах можно более детально прочитать на интернет-страницах, приведенных в конце руководства (см. Приложение 1).
Читатель получит ответ на следующие вопросы: почему для лечения боли предпочитается использование пероральных препаратов, можно ли принимать вместе разные обезболивающие и что еще кроме лекарств можно предпринять для ослабления боли. Также даются рекомендации, как можно справиться с послеоперационной болью дома. Об охваченных в руководстве для пациентов темах можно более детально прочитать на интернет-страницах, приведенных в конце руководства (см. Приложение 1).
|
Что такое острая послеоперационная боль?
Боль является субъективным и неприятным ощущением, которое влияет на сознание и ухудшает хорошее самочувствие. Острая боль является кратковременной, у нее чаще всего имеется четко ограниченная зона, определенное время начала, а также субъективные и объективные физические признаки: частота сердечных ударов и дыхание учащаются и кровяное давление повышается. Сильная боль мешает сну и создает чувство страха и тревоги. Острая послеоперационная боль возникает из-за хирургической процедуры или операции. Сила боли зависит как от тяжести операции и размера операционной раны, так и от порога болевого ощущения человека. Люди чувствуют и реагируют на боль по- разному. На болевые ощущения может влиять и ранний опыт пациента, связанный с болью, его возраст, пол, культурные особенности, а также психологические факторы. В случае детей на болевые ощущения может влиять и отношение их родителей к боли.
Острая боль является кратковременной, у нее чаще всего имеется четко ограниченная зона, определенное время начала, а также субъективные и объективные физические признаки: частота сердечных ударов и дыхание учащаются и кровяное давление повышается. Сильная боль мешает сну и создает чувство страха и тревоги. Острая послеоперационная боль возникает из-за хирургической процедуры или операции. Сила боли зависит как от тяжести операции и размера операционной раны, так и от порога болевого ощущения человека. Люди чувствуют и реагируют на боль по- разному. На болевые ощущения может влиять и ранний опыт пациента, связанный с болью, его возраст, пол, культурные особенности, а также психологические факторы. В случае детей на болевые ощущения может влиять и отношение их родителей к боли.
Почему нужно лечить острую послеоперационную боль?
Послеоперационную боль не нужно терпеть, так как из-за боли может увеличиться частота проявлений послеоперационных осложнений: восстановление после операции будет проходить медленнее и поэтому может увеличиться время пребывания в больнице.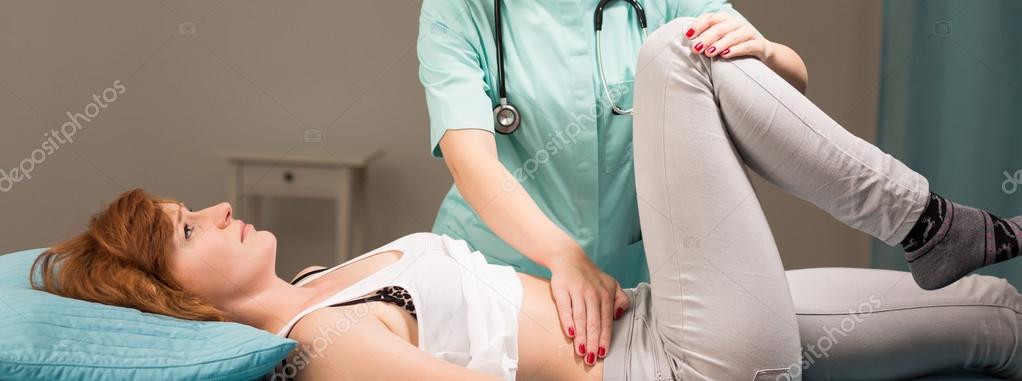 При отсутствии лечения боли чаще может возникнуть хроническая послеоперационная боль. Эффективное лечение послеоперационной боли облегчает работу сердца и легких, уменьшает риск возникновения тромбоза вен и способствует нормализации пищеварения.
При отсутствии лечения боли чаще может возникнуть хроническая послеоперационная боль. Эффективное лечение послеоперационной боли облегчает работу сердца и легких, уменьшает риск возникновения тромбоза вен и способствует нормализации пищеварения.
Как оценивается сила боли?
Оценка силы боли после операции является обычной частью работы по наблюдению за пациентом. Боль оценивают регулярно, частота оценки зависит от состояния пациента и тяжести операции. Поскольку ощущение боли является индивидуальным и субъективным, только Вы сами сможете оценить силу переживаемой боли. Медсестра будет оценивать Вашу боль регулярно как до, так и после приема обезболивающих, как во время покоя, так и во время движения. На основании полученной информации можно будет составить схему лечения боли, подходящей лично Вам.Для оценки боли используются разные шкалы боли. Например шкалу для цифровой оценки используют у взрослых. С помощью нее оценивают силу боли по десятибалльной шкале, где ноль означает, что боли нет, и 10 означает самую сильную боль, которую Вы можете себе представить. Пациента просят оценить боль, пережитую за последние 24 часа при помощи трех разных методов.
Пациента просят оценить боль, пережитую за последние 24 часа при помощи трех разных методов.
Оценивают:
- силу имеющейся боли,
- самое слабое чувство боли и
- самое сильное чувство боли.
Среднее арифметическое от полученных оценок покажет силу испытанного пациентом чувства боли в течение последних 24 часов. Иногда Вас просят выбрать слова, которые описывали бы Вашу боль. Такими словами могут быть:
- боли нет
- небольшая боль
- умеренная боль
- сильная боль
- очень сильная боль
- нестерпимая боль
Рисунок 1. Шкала цифровой оценки боли
Иногда для оценки боли используют шкалу с лицами (FPS-R) (см. Рисунок 2) или так называемую шкалу лиц. Данную шкалу можно использовать, например, у детей старшего возраста. Ребенку нужно будет объяснить шкалу лиц, чтобы он мог использовать ее для оценки своей боли. Ребенку нужно будет объяснить шкалу следующим образом: «Это лицо (покажите на самое крайнее слева лицо) показывает, что боли нет совсем. Другие лица (покажите на каждое лицо слева направо) показывают, что боль все сильнее и сильнее. Самое крайнее справа лицо показывает, что ему очень больно». После объяснения у ребенка можно будет спросить, какое лицо показывает, насколько ему больно сейчас?
Другие лица (покажите на каждое лицо слева направо) показывают, что боль все сильнее и сильнее. Самое крайнее справа лицо показывает, что ему очень больно». После объяснения у ребенка можно будет спросить, какое лицо показывает, насколько ему больно сейчас?
Согласно выбранному ребенком лицу оцениватель сможет дать обозначенной боли оценку в 0, 2, 4, 6, 8 или 10 пунктов, считая справа налево: 0 = совсем не больно. 10 = очень больно. При оценке нельзя использовать слова «грустный» или «радостный». Обязательно нужно уточнить, что речь идет только о том, как ребенок себя чувствует, а не о внешнем выражении лица.
Рисунок 2. Шкала лиц для оценки силы боли (FPS-R)
Вышеперечисленные шкалы используют не только для оценки боли у детей старшего возраста, но и для пациентов с легким или умеренным душевным расстройством. Для маленьких детей, грудничков и пациентов с тяжелым душевным расстройством используют шкалу поведения, в случае которой силу боли оценивает медсестра. Для таких шкал для оценки силы боли учитываются такие жизненные показатели пациента, как частота сердцебиений, кровяное давление, содержание кислорода в крови и поведение (выражение лица, беспокойство, сон).
Для таких шкал для оценки силы боли учитываются такие жизненные показатели пациента, как частота сердцебиений, кровяное давление, содержание кислорода в крови и поведение (выражение лица, беспокойство, сон).
| Для достижения лучшего результата в лечении боли сразу проинформируйте медсестру, если чувствуете боль – даже тогда, когда боль слабая или если она возникла ночью. Не терпите боль! |
Как лечить боль после операции?
При лечении послеоперационной боли используются разные лекарства с разными способами приема. Кроме этого, разрешается использование и альтернативных методов, которые можно использовать в случае слабой и умеренной боли.Для назначения подходящего лечения боли важно знать, какие лекарства (в том числе обезболивающие) Вы уже использовали, есть ли у Вас аллергия на лекарства и были ли побочные эффекты. При назначении лекарства учитывают современные принципы из медицинской области, касающейся проведенной Вам операции и обезболивающих.
При назначении лекарства учитывают современные принципы из медицинской области, касающейся проведенной Вам операции и обезболивающих.
Выбор подходящего обезболивающего, доза лекарства и продолжительность лечения зависит как от силы боли (слабая, умеренная или сильная боль), типа боли (имела ли место, например, раневая боль или нервная боль), самого человека (пожилой, ребенок, беременная и др.), а также от сопутствующих заболеваний.
Для достижения лучшего действия обезболивающих принимайте лекарства регулярно (с постоянным интервалом). Часто комбинируются обезболивающие разного действия.
Группы обезболивающих лекарств
В качестве обезболивающих используются лекарства, которые разделяются по типам механизма действия на три основные группы:
- Простые обезболивающие. Например парацетамол, ибупрофен и диклофенак.
- Опиоиды. Лекарства данной группы разделяются на слабые опиоиды – например, трамадол, кодеин, и на сильные опиоиды – например, морфин.

- Поддерживающие лекарства. Их используют, например, для лечения нервной боли.
Парацетамол часто является первичным выбором в случае слабой и умеренной боли. Парацетамол отличается от других болеутоляющих (например, от ибупрофена и диклофенака) прежде всего в том, что у него отсутствует раздражающее слизистую пищеварительного тракта действие. При приеме парацетамола побочные эффекты появляются редко. Самым тяжелым из возможных побочных эффектов является поражение печени, которое проявляется редко и возникает чаще всего из-за передозировки лекарства. Парацетамол нужно использовать осторожно при печеночной и почечной недостаточности, хроническом недоедании или алкоголизме. Ребенку парацетамол нужно назначать согласно его возрасту и весу.
Если дополнительно используются лекарства (например, так называемые чаи от гриппа), которые включают в себя парацетамол в комбинации с обезболивающим, нужно следить, чтобы принятое за сутки количество парацетамола не превысило разрешенной дневной дозы (для взрослых 4 грамма в сутки).
Если обезболивающее действие парацетамола слишком слабое (через час после приема парацетамола сила боли по прежнему больше чем пять баллов), то в случае слабой или умеренной боли нужно принять например ибупрофен, кетопрофен, напроксен, диклофенак или другие лекарства из той же группы согласно инструкции по приему лекарства, приведенному на информационном листке препарата.
У данных лекарств имеется болеутоляющее, жаропонижающее и противовоспалительное действие, но их использование противопоказано в случае язвы пищеварительного тракта. Данные лекарства с осторожностью должны использовать пациенты, у которых имеются сердечно-сосудистые заболевания. Риск возникновения побочных эффектов в пищеварительном тракте больше у пожилых людей и у тех, кто принимает НПВС в больших количествах. Возникновение побочных эффектов в пищеварительном тракте не зависит от способа приема лекарств – лекарственные свечи с НПВС и инъекционные формы лекарств также не подходят для пациентов с язвами в пищеварительном тракте. Сила вредного воздействия на пищеварительный тракт отличается у разных препаратов группы НПВС. Считается, что ибупрофен приносит меньше всего вреда пищеварительному тракту.
Сила вредного воздействия на пищеварительный тракт отличается у разных препаратов группы НПВС. Считается, что ибупрофен приносит меньше всего вреда пищеварительному тракту.
В зависимости от того, какие сопутствующие заболевания есть у Вас, некоторые обезболивающие, принадлежащие данной группе, могут быть более подходящими для Вас, чем какие-либо другие, и при назначении лечения это нужно обязательно учитывать. Для детей чаще всего используются ибупрофен, его назначают согласно возрасту и весу ребенка.
В случае сильной боли дополнительно к вышеупомянутым группам препаратов используют и опиоиды. Обычными побочными эффектами приема опиоидов являются тошнота и рвота. Провоцирующее тошноту действие опиоидов ослабляется при долговременном их приеме. Другим обычным побочным эффектом является запор.

Поддерживающими лекарствами называют такие лекарства, которые изначально не были созданы в качестве обезболивающих, но позднее было открыто их полезное действие для ослабления боли определенного типа. Например, габапентин и прегабалин использовали изначально для лечения эпилепсии. Часто такие лекарства используются для лечения хронической нервной боли. Они также эффективны для лечения послеоперационной боли, они уменьшают боль и потребность в других обезболивающих.
| При возникновении побочных эффектов сразу сообщите об этом медсестре или лечащему врачу! |
После операции обезболивающие можно принимать:
- через рот
- через инъекции в вену или мышцу
- через эпидуральный катетер
- с помощью лекарственной свечи
После операции предпочтение отдается пероральным обезболивающим. Лекарство, приятое через рот, является таким же эффективным, как и введенное путем инъекции, и его прием не сопровождается болью или обусловленными инъекциями осложнениями – такими, например, как кровоизлияние, воспаление места инъекции. Обезболивающие лекарства, принятые перорально, подходят для ослабления боли любого типа, но у Вас должна быть сохранена способность есть и пить.
Лекарство, приятое через рот, является таким же эффективным, как и введенное путем инъекции, и его прием не сопровождается болью или обусловленными инъекциями осложнениями – такими, например, как кровоизлияние, воспаление места инъекции. Обезболивающие лекарства, принятые перорально, подходят для ослабления боли любого типа, но у Вас должна быть сохранена способность есть и пить.
Введение лекарства в вену
Если прием таблеток через рот невозможен из-за операции, медсестра введет Вам лекарство через канюлю в вену. Обезболивающее действие наступит в течение нескольких минут. Как только Вы начнете есть и пить, снова можно будет вернуться к лекарствам в таблетках.
После большой и болезненной операции обезболивающие можно принимать с помощью специального болевого насоса, с помощью которого Вы сами сможете регулировать дозу введения в вену обезболивающего (опиоидов). Такой метод называют облегчением боли под контролем пациента или PCA (сокращение от английского названия Patient Controlled Analgesia).
Для приема обезболивающих используйте специальный насос, который позволит Вам получить обезболивающее сразу, как только Вы почувствуете необходимость. Врач рассчитает подходящую именно для Вас дозу лекарства и внесет ее в память насоса. Если Вы почувствуете боль – нажмите на кнопку и насос сделает Вам инъекцию соответствующего количества лекарства через канюлю в вену. Опасности передозировки лекарства нет, поскольку болевой насос программируется согласно Вашим потребностям.
Кнопку насоса нужно нажимать обязательно самостоятельно, нельзя давать делать это кому-либо другому. Если рассчитанная для Вас доза лекарства недостаточна и не уменьшает боль, сообщите об этом медсестре или врачу, которые отрегулируют дозу вводимого лекарства согласно силе боли. PCA-насос используют и для детей, если возраст ребенка позволяет им пользоваться, и он способен понять принцип работы насоса.
Рисунок 3. PCA насос
Введение лекарства в мышцы
Введения обезболивающих путем уколов стараются избегать, так как из-за неоднородного всасывания действие обезболивания может быть меньшим, чем ожидаемый эффект. Кроме этого, укол может быть болезненным.
Кроме этого, укол может быть болезненным.
Введение лекарства с помощью лекарственных свечей
Иногда, если прием обезболивающих через рот по каким-либо причинам невозможен, лекарства можно принимать и через прямую кишку. Лекарственные свечи часто используют для облегчения боли у маленьких детей.
Прием лекарств через эпидуральный катетер
Используя местное обезболивание, при необходимости анестезиолог перед операцией установит Вам в эпидуральное пространство, окружающее спинномозговой канал, тонкий пластмассовый зонд (эпидуральный катетер). Эпидуральное пространство находится в позвоночном канале, где проходят корни нервов, передающих чувство боли. Введенное туда лекарство влияет на корни нервов и препятствует таким образом распространению болевого пульса. Поэтому введение лекарств в эпидуральное пространство является одним из самых эффективных методов обезболивания.В эпидуральный катетер через автоматический шприц в течение суток постоянно вводятся опиоиды и локальные анестетики – смесь для местной анестезии. Болеутоляющее действие начинается не позднее 20 минут после начала приема лекарства.
Рисунок 4. Установка эпидурального катерера
Эпидуральное обезболивание может вызвать:
- Тошноту и рвоту – от них помогают лекарства от тошноты
- Слабость и нечувствительность ног – они проходят сами по себе
- Нарушения мочеотделения – при необходимости в мочевой пузырь помещают катетер
- Снижение кровяного давления – кровяное давление контролируется регулярно
- Боль в голове или спине – сообщите об этом медсестре или лечащему врачу. Если головная боль возникнет после операции при нахождении на домашнем лечении, немедленно обратитесь к своему лечащему врачу.
Блокада нервного сплетения
Блокады нервных сплетений используют чаще всего для обезболивания конечностей. Блокады делаются как при помощи однократного укола, так и при помощи использования катетера, который устанавливается рядом с нервным сплетением, и нужен для постоянного введения лекарства (местной анестезии). Через катетер нервного сплетения вводятся лекарства как при помощи однократной инъекции, так и при помощи автоматического шприца.
Влияние альтернативных методов лечения боли на послеоперационную боль невелико, поэтому такие методы Вы должны использовать не отдельно, а только вместе с обезболивающими препаратами. Альтернативные методы уменьшают тревогу и чувство напряжения на протяжении всего нахождения в больнице. Большинство методов – например, музыкальная терапия или отвлечение внимания, являются безопасными, и Вы таким образом сможете использовать их без специальной подготовки и дополнительных средств. Если боль слабая или умеренная, то дополнительно к обезболивающим Вы можете использовать методы из нижеприведенного списка. Дополнительную информацию о разных методах можно спросить у медсестры своего отделения.
Холодный компрессХолод приводит к сужению кровеносных сосудов и кровотечение в поврежденной области замедляется. Если у Вас нет противопоказаний, Вы при помощи холодного компресса сможете уменьшить отек и боль в зоне операции. В качестве холодного компресса можно использовать продающиеся в аптеках специальные гелевые пакеты, подходит и любая упаковка из морозильника. Заверните холодный мешок в полотенце и затем поместите его на поврежденное место и при необходимости зафиксируйте компресс. Полотенце защитит ткани от возможного местного воздействия холода. Держите холодный компресс на месте 20-30 минут подряд, затем сделайте 10-15 минутные паузы и при необходимости повторите процедуру.
Транскутальная электрическая нервная стимуляция или ТЭНСТЭНС или проходящая через кожу электрическая нервная стимуляция является методом лечения боли, в случае которой используются электрические импульсы, чтобы уменьшить послеоперационную боль.
Физиотерапия
Физиотерапию рекомендуется добавлять в послеоперационную лечебную схему, так как она уменьшает риск возникновения осложнений и облегчает восстановление организма после операции. Физиотерапию проводит специалист. Он объяснит Вам, почему необходимо как можно быстрее начать двигаться после операции, научит, как принимать после операции по возможности удобную и расслабленную позу, как подпирать свое тело подушками или операционную область – перевязкой. Кроме этого, он научит Вас технике дыхания, а так же двигательным упражнениям.
Музыкальная терапияПрослушивание музыки уменьшает тревожность, немного уменьшает силу послеоперационной боли, и с музыкой стрессовая реакция, связанная с болью, проявляется реже. Поэтому уменьшается и потребность в приеме опиоидов.
Если Вам нравится слушать музыку и это расслабляет и успокаивает Вас, то мы рекомендуем Вам взять с собой любимую музыку в больницу с собой. Нужно только помнить, что Ваша любимая музыка может не нравиться другим пациентам, поэтому мы рекомендуем Вам использовать при прослушивании музыки наушники.
Сюда относятся разные расслабляющие техники, обучение навыкам каждодневной самостоятельной деятельности, отвлечение внимания, техника позитивной визуализации.
Использование разных психологических методов на протяжении всего пребывания в больнице поможет Вам уменьшить чувство напряжения и тревоги. С помощью них Вы легче справитесь с возникшей ситуацией. В небольшой степени уменьшится и сила боли и потребность в обезболивающих.
Для отвлечения внимания Вы можете решать кроссворды, складывать мозаики, играть в электронные игры и др. Также Вы можете использовать расслабляющую технику как для расслабления конкретных мышц или для уменьшения общего чувства тревоги и напряжения.
В случае детей также важно использовать для уменьшения чувства тревоги и боли разные психологические приемы, и делать это на протяжении всего пребывания в больнице. Ребенок становится более спокойным, если ему уже до поступления в больницу объяснят, что его ожидает.
Эффективным методов отвлекания внимания для ребенка является игра: как во время послеоперационного периода, так и во время процедур. Те игры, в которых ребенок будет активным участником (например, электронные игры), являются более эффективными, чем обычное отвлекание внимания.
Прослушивание любимой музыки особенно хорошо уменьшает боль и тревогу у детей старшего возраста. Для новорожденных важен физический контакт (нахождение на груди мамы или папы), польза для уменьшения боли во время проведения процедур и после операции будет и от массажа, и от грудного кормления, и от сосания соски.
При выписке из больницы Вам дадут рекомендации по поводу лечения боли на дому: какие обезболивающие Вам могут понадобиться, в каком количестве и как часто их нужно будет принимать. Вам также расскажут о возможных побочных эффектах и о том, что нужно делать при их появлении. Обезболивающие для использования на дому не обязательно могут быть такими же, которые Вы получали в больнице.
Спросите у своего лечащего врача, куда можно будет обратиться при возникновении проблем. Убедитесь в том, что врач оповещен о том, какие лекарства ранее вызывали у Вас проблемы. Это поможет избежать возможных осложнений, связанных с лекарствами.
Дома:
-
Принимайте обезболивающие регулярно, согласно предписанию врача. Информацию о выписанных рецептах, в том числе и о схеме приема лекарства, выписанного Вам врачом Вы всегда сможете проверить в рецептурном центре государственного портала (www.eesti.ee → Услуги → Гражданину → Здоровье и здравоохранение → Рецепты).
-
Отдыхайте в достаточной мере. Если у Вас проблемы со сном, сообщите об этом врачу.
-
На время сна или для проведения упражнений на глубокое дыхание подоприте свое тело подушками.
-
Для уменьшения боли Вы можете использовать и одобренные врачом альтернативные методы: холодные или теплые компрессы, прослушивание музыки, массаж, заместительная терапия (нахождение в положении, облегчающем боль, подпирание тела подушками и др.)
-
Если для лечения острой послеоперационной боли Вы должны использовать дома опиоиды, то вождение машины будет запрещено, также нельзя будет пользоваться аппаратами/механизмами, работа с которыми требует особенного внимания.
-
Если обезболивающие, которые были назначены Вам врачом, не уменьшают боль (сила боли по десятибалльной шкале по-прежнему больше пяти), то обратитесь к своему лечащему или семейному врачу.
На эстонском и русском языках:
www.regionaalhaigla.ee/et/valuravi
www.valu.ee
Страница Союза Анестезиологов Эстонии
видео: Аманда идет на операцию
На английском языке:
www.mayoclinic.org/pain-medications/art-20046452
www.preop.com.au/postop.htm
www.cuh.org.uk/sites/default/files/publications/PIN1304_TENS_pain_service_v4.pdf
patient.info/health www.painaustralia.org.au/healthcare-professionals/patient-resources.html
Использованная литература
Allred KD, Byers JF, Sole ML. The effect of music on postoperative pain and anxiety. Pain Manag Nurs Off J Am Soc Pain Manag Nurses. 2010 Mar; 11 (1): 15–25.
Crowe L, Chang A, Fraser JA, Gaskill D, Nash R, Wallace K. Systematic review of the effectiveness of nursing interventions in reducing or relieving post-operative pain. Int J Evid Based Healthc. 2008 Dec; 6 (4): 396–430.
Engwall M, Duppils GS. Music as a nursing int ervention for postoperative pain: a systematic review. J Perianesthesia Nurs Off J Am Soc PeriAnesthesia Nurses Am Soc PeriAnesthesia Nurses. 2009 Dec; 24 (6): 370–83
Johansson K, Nuutila L, Virtanen H, Katajisto J, Salanterä S. Preoperative education for orthopaedic patients: systematic review. J Adv Nurs. 2005 Apr; 50 (2): 212–23
Macintyre PE, David A Scott, Stephan A Schug, editors. Acute Pain Management: Scientific Evidence (3rd edition) 2010.
Vaajoki A, Pietilä A-M, Kankkunen P, Vehviläinen-Julkunen K. Effects of listening to music on pain intensity and pain distress after surgery: an intervention. J Clin Nurs. 2012 Mar; 21 (5-6): 708–17.
Wood S. Postoperative pain 2: patient education, assessment and management. Nurs Times. 2010 Nov 23; 106 (46): 14–6.
IASP Taxonomy. (2012). International Association of the Study of Pain.
www.iasppain.org/Education/Content. aspx?ItemNumber=1698&navItemNumber=576#Paintolerancelevel
7 мифов про аппендицит развенчивает хирург
Самые популярные мифы в отношении аппендицита развенчивает заместитель главного врача по хирургии московской Городской клинической больницы № 1 им. Пирогова Игорь Лебедев.
Миф 1. Причина — семечки и жвачка
Одна из теорий возникновения острого аппендицита — нарушение моторики кишечника в области илеоцекального угла (часть кишки и аппендикс), что, в свою очередь, приводит к двум процессам: нарушению микроциркуляции (кровоснабжения) и активации процессов брожения и гниения. Как следствие — рост «плохой» кишечной флоры. В результате возникает воспаление, которое распространяется со слизистой отростка на всю его толщу. Другие теории острого аппендицита — механическая (закупоривание просвета отростка каловым камнем либо гельминтами), эндокринная, инфекционная. В конечном итоге что именно запускает процесс — неизвестно. Иначе, убрав эти факторы, можно было бы навсегда избавить мир от аппендицита.
Миф 2. Мясо повышает риск
Употребление избыточного количества мясной пищи приводит к усилению процессов брожения и гниения в кишечнике. Однако это не повод отказываться от мяса. Отсутствие в рационе необходимых аминокислот, микроэлементов приводит к невозможности синтеза организмом различных белков, что в результате запускает каскад иных патологий. Так что в диете стоит придерживаться здравого смысла.
Миф 3. Это детский недуг
Да, аппендицитом преимущественно заболевают пациенты молодого и среднего возраста, женщины чаще, чем мужчины. Однако он может случиться и в 80 лет. В старшем возрасте это заболевание опаснее, ведь человек к этому времени, как правило, имеет другие сопутствующие патологии.
Миф 4. Симптомы одинаковы у всех
Появилась боль под ложечкой, потом сместилась и локализовалась в правой подвздошной области (между нижними рёбрами и костями таза), поднялась температура, был эпизод тошноты, рвоты — такова классическая картина аппендицита. Но заболевание не всегда протекает типично. Не зря аппендицит называют «обезьяной брюшной полости»: она может «вылезти» в любом месте. Основа диагноза — опрос и осмотр больного. Далее выполняется УЗИ брюшной полости, при необходимости — компьютерная томография.
Миф 5. Резать сразу
Существуют различные формы острого аппендицита. При подтверждении диагноза показана экстренная операция. В ряде зарубежных работ обсуждаются вопросы, касающиеся возможности консервативного лечения (антибактериальная терапия) данной патологии либо временного отказа от операции в ночное время. По моему мнению, принятая в России единая тактика лечения пациентов с острым аппендицитом позволяет сохранить низкими цифры летальности в течение многих лет.
Миф 6. Аппендицит бывает хроническим
Нет. Возможна другая ситуация. Если у пациента случился аппендицит, но он вовремя не обратился в стационар, вероятны два исхода. Либо отросток разрывается и развивается перитонит, то есть гнойное воспаление в брюшной полости. Либо воспалённый отросток отграничивается от брюшной полости собственными тканями пациента, образуется плотный инфильтрат, который, в свою очередь, либо нагнаивается, и формируется абсцесс, требующий экстренной операции, либо на фоне консервативной терапии рассасывается. В этом случае по прошествии четырёх месяцев рекомендуется аппендэктомия в плановом порядке.
Миф 7. Полезно раннее удаление
Ранее такое мнение бытовало, однако сегодня от подобной практики полностью отказались. Более того, современные технологии позволили сократить число «напрасных» (необоснованных) аппендэктомий, что дало возможность избавить пациентов от других осложнений.
Материал газеты «Аргументы и Факты»
Лапароскопическая аппендэктомия в Клинике доктора Парамонова
Аппендицит (от латинского appendicitis) – воспаление отростка слепой кишки (аппендикса) острого или хронического характера. Это заболевание часто возникает в брюшной полости и приводит к обязательному хирургическому вмешательству. Воспаление аппендикса способно проявляться в разных возрастных периодах, по статистике чаще всего у женщин.
На данный момент лапароскопическая аппендектомия – наиболее популярный метод удаления аппендицита с широкими возможностями осмотра брюшной полости.
Лапароскопическая аппендэктомия, благодаря своим достоинствам, является предпочтительным оперативным методом среди большинства случаев при подозрениях на острый аппендицит.
Преимущества лапароскопической аппендэктомии:
- можно проводить при катаральном, флегмозном, гангренозном и перфоративном аппендиците;
- минимизированы болевые ощущения после операции;
- быстрый восстановительный послеоперационный период;
- маловероятно возникновение грыжи из-за малых повреждений мышечной ткани;
- меньше раневых воспалительных осложнений, так как меньше раневая поверхность и экспозиция внутренних органов сведена к минимуму;
- с помощью лапароскопии можно диагностировать болезнь, оценить состояние аппендикса и окружающих его органов;
- не оставляет грубых следов и шрамов.
Симптомы аппендицита
При аппендиците изначально человек ощущает боли в верхней половине живота либо околопупочной зоне, через несколько часов боль перемещается в подвздошную зону справа.
Болезненные ощущения обостряются в соответствии с прогрессированием заболевания, а также при кашле и различных движениях. Усиливается раздражение пристеночной брюшины, боль обосновывается в правой нижней зоне живота. Эта стадия и есть – острый аппендицит. При развитии заболевания происходит снижение аппетита, появление тошноты, рвоты, повышения температуры до 38°С, возможны поносы, частые позывы к мочеиспусканию, учащение пульса.
Симптоматика зависит и от места расположения червеобразного отростка. Если отросток ретроцекальный (находится позади слепой кишки), боль будет притупленной, если аппендикс расположен в тазу, то постоянной ноющей (атипичной).
Подготовка к операции по удалению аппендицита
В догоспитальном периоде запрещено прикладывать тепло на живот, принимать болеутоляющие и слабительные препараты, пищу и жидкости, делать клизмы. Рекомендован постельный режим, холод к правой стороне живота.
При подозрении на аппендицит с помощью лабораторных и инструментальных исследований следует исключить другие виды заболеваний с подобной симптоматикой. В срочном порядке производится забор крови и мочи на общий анализ, ультразвуковое исследование брюшной полости, диагностическая лапароскопия, женщинам – осмотр гинеколога.
После подтверждения острой формы аппендицита производится незамедлительная операция удаления отростка. В случае хронической формы она проводится при неуклонном болевом синдроме. Подготовка к операции и диагностика не должны превышать 2 часов, так как приступ стремительно развивается. Если нет противопоказаний, выбор делается в пользу лапароскопической аппендэктомии, при наличии противопоказаний аппендэктомия выполняется открытым способом.
Перед хирургическим вмешательством обязательно проводится катетеризация мочевого пузыря, очищаются от содержимого желудок и кишечник. Во избежание образования тромбов, вены на ногах фиксируются с помощью эластичных бинтов.
Лапароскопическая аппендэктомия проводится около часа под общим наркозом.
В брюшную полость через проколы заводится специальные видеокамера, зажим для манипуляций и инструмент для бескровного рассечения тканей.
После удаления червеобразного отростка в зависимости от изменений в брюшной полости: брюшная полость высушивается или промывается.
Реабилитация
После лапароскопической аппендэктомии пациента выписывают через 2-3 суток. Он может вернуться к привычной жизни значительно раньше, чем при полостной аппендэктомии. Для восстановления здоровья и полноценной работы всех систем организма, в первое время следует соблюдать все рекомендации хирурга, режим сна и отдыха, а также диеты. Рацион должны составлять продукты, стимулирующие моторику кишечника: бульоны, отвары, кисломолочные, кисель, цельнозерновой хлеб и т.п. Противопоказаны: копченые, острые, жирные блюда, сдобная выпечка, белый хлеб и алкоголь.
В Клинике доктора Парамонова выполняется широкий спектр оперативных вмешательств специалистами с большим опытом работы на современном оборудовании. Мы всегда готовы и будем рады Вам помочь. Для получения дополнительной информации и записи на консультацию к хирургу в г. Саратов: +7(8452)66-03-03.
что это такое, причины, признаки, симптомы, лечение – МЕДСИ
Оглавление
Холецистит представляет собой воспалительный процесс в желчном пузыре, который может привести к такому осложнению, как желчнокаменная болезнь. Оно дает о себе знать сильной болью и дискомфортом в правом боку.
По статистике, его распространенность достигает 20%, а наиболее подвержены его появлению женщины старше 50-ти лет.
Классификация
Для классификации холецистита применяется несколько подходов:
Хронический холецистит проявляется постепенно, сопровождается эпизодическим появлением дискомфорта в правом боку (включая хронический калькулезный холецистит).
- По характеру новообразований:
- Без появления конкрементов (камней) в желчном пузыре (более вероятен для пациентов младше 30-ти лет)
- С формированием камней в пузыре
- По типу проявления:
- Хронический
- Острый – может проявиться при формировании камней на фоне развития желчнокаменной болезни
- По степени воспаления:
- Гнойный
- Катаральный – сопровождается сильными болями с правой стороны, которые могут также ощущаться в пояснице, правой части шеи, правой лопатке
- Флегмонозный – сопровождается болями при кашле, перемене положения тела в пространстве и др.
- Гангренозный – в него перерастает холецистит на флегмонозной стадии
- Смешанный
Причины
Причины возникновения:
- Болезни ЛОР-органов и дыхательных путей (гайморит, бронхит, синусит, пневмония и др.)
- Появление хронических или острых воспалительных процессов в желудочно-кишечном тракте (дисбактериоз, колит, аппендицит и др.)
- Возникновение паразитов протоках желчного пузыря (лямблиоз и т. п.)
- Развитие инфекций половой или мочевыводящей систем (цистит, пиелонефрит, оофорит, простатит и др.)
Одним из факторов риска является чрезмерное употребление острых, жирных или жареных продуктов.
Факторы риска:
- Наличие дискинезии желчевыводящих путей (нарушение тонуса мышц, может спровоцировать проблемы с оттоком желчи)
- Неправильный состав желчи (возникает из-за неправильного питания)
- Попадание содержимого двенадцатиперстной кишки в желчные ходы и в желчный пузырь
- Аутоиммунные процессы
- Патологии развития желчного пузыря
- Нарушение кровоснабжения органа (из-за артериальной гипертензии или сахарного диабета)
- Изменение гормонального фона по причине нарушения менструального цикла, беременности и др.
- Ожирение
- Чрезмерное употребление острых, жирных или жареных продуктов
- Злоупотребление алкогольсодержащими напитками и табачными изделиями
- Генетическая предрасположенность
- Аллергические реакции
Холецистит у взрослых — симптомы
Первым признаком заболевания является появление болей с правой стороны (под ребрами). Данный симптом может купироваться обезболивающими препаратами, но затем дискомфорт в этой области будет возвращаться снова.
Первым признаком заболевания является появление болей с правой стороны (под ребрами).
Холецистит – признаки заболевания:
- Нарушение пищеварения
- Присутствие болевых ощущений справа (может проецироваться в область правой руки или лопатки)
- Постоянная тошнота, отрыжка
- Озноб
- Пожелтение кожных покровов
- Нарушение аппетита
- Чрезмерное газообразование
Подобные симптомы могут проявляться как одновременно, так и по отдельности. Признаки острой и хронической форм заболевания могут различаться.
Хронический холецистит – симптомы:
- Тяжесть и боль в правом боку, под ребрами, в лопатке
- Регулярная отрыжка и горечь во рту
- Постоянные проблемы с пищеварением (отсутствие аппетита, тошнота и рвота и др.)
- Проявление желтушных признаков
При остром приступе холецистита появятся такие симптомы:
- Внезапная слабость и горечь во рту
- Человеку не удобно любое положение, при этом участился пульс и понизилось давление
- Сразу после приема пищи происходит рвота
- Кожные покровы пожелтели
- Справа появилась острая боль
Как снять приступ холецистита?
При появлении холецистита и его острых признаков необходимо лечение. Поэтому первым делом необходимо вызвать врача скорой помощи.
Во время ожидания приезда доктора следует:
- Обеспечить состояние покоя для больного
- Дать обезболивающее (спазмолитик)
- Наложить холодный компресс
Во время ожидания приезда доктора следует поить пациента минеральной водой без газа (хлоридно-натриевой), особенно после рвоты.
Что нельзя использовать при приступе холецистита и его симптомах перед лечением:
- Прикладывать грелку
- Применять наркотические обезболивающие или анальгетики
- Принимать алкогольные напитки
- Делать клизму
- Использовать какие-либо лекарства кроме спазмолитиков
Осложнения
Если любое заболевание не лечить своевременно, его развитие может привести к тяжелым последствиям. В случае с холециститом возможно появление таких осложнений, как:
- Прекращение работы желчного пузыря
- Реактивный гепатит
- Появление свища в органах желудочно-кишечного тракта
- Развитие холангита – воспаления желчных протоков
- Появление эмпиемы желчного пузыря – сопровождается воспалением и скоплением гноя
- Возникновение гангрены и перитонита
- Разрыв желчного пузыря
- Перихоледохеальный лимфаденит – воспаление лимфоузлов
- Непроходимость кишечника
Появления всех осложнений можно избежать, если вовремя обратиться к врачу.
Диагностика
При постановке диагноза врач-гастроэнтеролог опрашивает пациента, собирает анамнез и осматривает.
Для более точной постановки диагноза необходимо провести ряд лабораторных исследований.
Лабораторные исследования:
- Общий анализ мочи
- Анализы крови:
- На сахар, холестерин и панкреатическую амилазу (для выявления сопутствующих заболеваний)
- Общий (для выявления признаков воспаления)
- На антитела к паразитам (для выявления лямблий)
- Биохимический (для определения повышения активности трансаминаз АСТ, АЛТ, ГГТП, щелочной фосфатазы и билирубина, появляющихся при хроническом холецистите)
- Анализы кала:
- На антитела к паразитам (выявление лямблий)
- Копрограмма
Для уточнения диагноза или выявления сопутствующих патологий врач может назначить ряд таких процедур, как:
- ЭКГ
- УЗИ брюшной полости
- КТ или МРТ с контрастом
- УЗИ с желчегонным завтраком (для выявления дискинезии)
- Билиосцинтиграфия (радиоизотопное исследование)
- ЭРПХГ (эндоскопическая ретроградная панкреатохолангиография)
- Посев желчи
- Рентгенография органов брюшной полости
- Дуоденальное зондирование
- Эндоскопическое ультразвуковое исследование (эндоУЗИ)
Холецистит – лечение у взрослых
Как и другие заболевания, холецистит требует своевременного лечения. Общие принципы терапии холецистита:
- Применение антибиотиков
- Назначение диеты
- Лечение симптомов
- Применение физиотерапии
При хроническом холецистите лечение может быть как медикаментозным, так и хирургическим.
Для комплексной лекарственной терапии применяются следующие типы препаратов:
- Антибиотики
- Ферменты для облегчения пищеварения
- Спазмолитики
- Противовоспалительные средства (нестероидные)
- Прокинетики (для обеспечения корректной работы ЖКТ)
- Средства, содержащие бифидо-и лактобактерии
- Желчегонные препараты
Также рекомендуется применять физиотерапевтические процедуры и пройти санаторно-курортное лечение.
При холецистите лечение обострения может быть хирургическим в случае невозможности снятия острого воспаления медикаментами. В такой ситуации пораженная часть желчного пузыря удаляется.
Диета
Можно есть такие блюда и продукты, как:
При холецистите важной частью лечения является питание.
- Овощные и молочные супы
- Блюда, приготовленные на пару или в духовке (мясо, нежирная рыба)
- Нежирные молочные продукты
- Яйца в виде белковых омлетов
- Не кислые фрукты и овощи
- Крупы и макароны
- Не кислое варенье
- Несладкое печенье, хлеб, сухари
- Зелень (петрушка, укроп)
- Корица, ваниль
- Неострые соусы (включая соевый)
- Мармелад, сухофрукты, конфеты без содержания какао и шоколада
При холецистите во время лечения диета должна исключать:
- Жареное, острое, соленое, кислое, жирное
- Острые приправы (майонез, аджика, кетчуп и др.)
- Жирные молочные продукты
- Бобовые, грибы
- Яйца с желтками
- Кофе, алкоголь, какао, газированные напитки
- Шоколадосодержащие продукты (выпечка, конфеты)
- Кислые или острые овощи и зелень
Преимущества проведения процедуры в МЕДСИ
- Клиники МЕДСИ располагают современным экспертным оборудованием для проведения точной и быстрой диагностики
- При диагнозе «холецистит», его симптомах и лечении у взрослых специалисты МЕДСИ используют только инновационные методики лечения
- Пациентам предлагаются комфортные условия пребывания в стационаре
- В клиниках отсутствуют очереди и необходимость длительного ожидания
- При постановке сложного диагноза может быть собран врачебный консилиум
- Существует возможность оперативной записи на прием по телефону 8 (495) 7-800-500
Клиники МЕДСИ располагают современным экспертным оборудованием для проведения точной и быстрой диагностики
Хронический аппендицит: симптомы и причины
Ваш аппендикс представляет собой мешочек в форме пальца, соединенный с толстой кишкой. Он может воспаляться и инфицироваться, что приводит к болезненному состоянию, известному как аппендицит.
Хронический аппендицит – это воспаление аппендикса, которое длится недели, месяцы или даже годы. Возникающие симптомы аппендицита – особенно боль в правом нижнем углу живота, где расположен аппендикс, – могут исчезнуть сами по себе, чтобы вернуться позже.Согласно отчету, опубликованному в American Surgeon , на хронический аппендицит приходится всего 1,5 процента всех случаев аппендицита. (1)
Когда люди говорят о аппендиците, они обычно имеют в виду острый аппендицит, который обычно начинается с боли в животе вокруг пупка, которая затем мигрирует в нижний правый угол. живот и усиливается.
Могут возникнуть и другие многочисленные симптомы, в том числе:
- Тошнота
- Низкая температура
- Рвота
- Запор
- Диарея
- Потеря аппетита
- Отсутствие отхождения газов или стула
Обычно возникает острый аппендицит инфекцией брюшной полости, которая распространилась на аппендикс, или обструкцией, такой как затвердевший стул, инородный предмет или язва, которая заблокировала просвет аппендикса (внутреннюю полость аппендикса).(2)
Если аппендикс не удалить в кратчайшие сроки, давление внутри органа будет увеличиваться до тех пор, пока аппендикс не разорвется, высвобождая его содержимое в брюшную полость и потенциально вызывая другие серьезные инфекции.
Иногда, однако, просвет аппендикса закрывается лишь частично, что приводит к хроническому аппендициту. Источники частичной закупорки включают:
- Кальцинированные каловые отложения, называемые фекалитами
- Увеличенная лимфатическая ткань на стенке аппендикса
- Опухоли
- Посторонние предметы, такие как булавки, камни и пули
Со временем воспаление аппендикс ухудшится, и его внутреннее давление будет расти.Но вместо того, чтобы разорвать аппендикс, давление преодолеет частичную преграду, позволяя содержимому аппендикса выйти из мешочка.
Когда это произойдет, симптомы аппендицита частично или полностью исчезнут – до тех пор, пока непроходимость не вызовет повторное воспаление аппендикса.
Как и острый аппендицит, хронический аппендицит чаще всего проявляется болью в правой нижней части живота. Боль может быть такой же острой и сильной, как при остром аппендиците, но часто она больше похожа на тупую боль.Иногда боль в животе – единственный симптом, который испытывают люди с хроническим аппендицитом.
В других случаях люди могут страдать от некоторых других типичных симптомов острого аппендицита, включая тошноту, лихорадку и диарею.
Некоторые врачи проводят различие между рецидивирующим аппендицитом и хроническим аппендицитом. В отчете о клиническом случае, опубликованном в мае 2015 г. в журнале « Терапевтические достижения в гастроэнтерологии », описывается разница между рецидивирующим и хроническим аппендицитом.(3) Один или несколько эпизодов острого аппендицита продолжительностью от одного до двух дней считаются рецидивирующим аппендицитом. С другой стороны, хронический аппендицит обычно протекает как менее сильная, почти непрерывная боль в животе, длящаяся дольше 48 часов, иногда до недель, месяцев или даже лет.
После правильной диагностики хронического аппендицита удаление аппендикса обычно устраняет симптомы у большинства пациентов. (4)
В начале 1900-х годов диагноз хронического аппендицита ставился относительно часто.Но поскольку боль в животе может быть вызвана множеством различных заболеваний, включая кисты яичников, (5) несварение желудка и пищевую аллергию, врачи часто неправильно диагностируют хронический аппендицит и проводят ненужную аппендэктомию – хирургическую процедуру, при которой удаляется аппендикс.
Хронический аппендицит вызвал споры, и некоторые эксперты сомневались, существует ли это состояние вообще. (6) Сегодня хронический аппендицит хорошо документирован в медицинской литературе, но врачи иногда диагностируют пациентам какое-то другое заболевание, когда на самом деле у них хронический аппендицит.
Чаще всего хронический аппендицит путают с другими состояниями, потому что у пациента нет типичных симптомов аппендицита (7) или симптомы считаются результатом другого состояния, которое может вызвать повторяющуюся боль в животе или хроническое воспаление, в том числе:
Использование методов визуализации, включая ультразвук, магнитно-резонансную томографию (МРТ) и, в частности, компьютерную томографию (КТ), может помочь отличить эти состояния здоровья от хронического воспаления, но они не являются надежными.Например, по крайней мере в одном случае врачи использовали компьютерную томографию для диагностики воспалительного заболевания органов малого таза у молодой женщины, когда у нее действительно был хронический аппендицит, согласно отчету 2004 года в журнале Journal of Pediatric and Adolescent Gynecology. (5) Подобный случай произошел у человека с болезнью Крона, согласно отчету 2005 года в World Journal of Gastroenterology. (8)
Что касается острого аппендицита, его симптомы также похожи на многие другие состояния, поэтому иногда его также неправильно диагностируют, что приводит к ненужным аппендэктомиям.Исследование 2011 года, опубликованное в American Journal of Surgery , показало, что почти 12 процентов всех аппендэктомий, выполненных в США в период с 1998 по 2007 год, произошли у людей, у которых не было аппендицита, а было какое-то другое заболевание. (9)
Но если аппендицит пропустить, это может привести к серьезным осложнениям. Ошибочный диагноз, как отмечается в исследовании, опубликованном в январе 2013 года в Американском медицинском журнале , может привести как к образованию абсцессов, так и к бесплодию.(7)
Дополнительный отчет Деборы Шапиро.
Хронический аппендицит: симптомы, лечение и перспективы
Хронический аппендицит – это длительное воспаление аппендикса. Хотя это бывает редко, оно может стать чрезвычайно болезненным, а в некоторых случаях опасным для жизни.
В этой статье мы рассмотрим симптомы и диагностику хронического аппендицита, а также способы лечения этого состояния.
Приложение представляет собой небольшой мешочек в форме пальца или сосиски.Он связан со дном толстой кишки. Аппендицит возникает, когда аппендикс воспаляется и инфицируется. Первым заметным признаком аппендицита обычно является боль в животе.
У людей с хроническим аппендицитом аппендицит продолжается длительное время. Это означает, что аппендицит сохраняется дольше недели.
Хронический аппендицит встречается относительно редко, всего 1,5 процента всех случаев аппендицита считаются хроническим аппендицитом.
Хронический аппендицит может возникать по разным причинам, и во многих случаях причина не ясна.
Часто хронический аппендицит возникает из-за воспаления и непроходимости аппендикса. Другие возможные причины включают:
- накопление фекалий, которое может произойти, если у кого-то запор
- кальцинированные каловые отложения, также известные как «камни аппендикса»
- травма брюшной полости
- опухоли
- увеличенные лимфатические узлы и железы
- черви
- скопление посторонних предметов, таких как камни, мрамор или булавки
Хронический аппендицит может быть трудно диагностировать, поскольку симптомы могут быть довольно легкими и легко ошибочно принять за другое заболевание.
Многие люди сначала испытывают легкую боль в животе, и это может оставаться их единственным симптомом.
Боль обычно локализуется в правой нижней части живота, но может распространяться в сторону пупка. Боль может быть тупой или острой.
Помимо боли в животе, люди с хроническим аппендицитом могут также испытывать следующие симптомы:
- лихорадка
- вздутие и болезненность живота
- чувство усталости и отсутствие энергии
- тошнота или диарея
- недомогание или общее недомогание ощущение недомогания
Не все люди с хроническим аппендицитом будут иметь все эти симптомы.Симптомы также могут стихать сами по себе, а затем возвращаться, что усложняет врачам постановку точного диагноза, если человек не испытывает симптомов в то время.
Однако, поскольку хронический аппендицит может стать опасным для жизни, важно, чтобы люди с повторяющимися болями в животе и вышеперечисленными симптомами обращались за медицинской помощью, особенно если симптомы становятся более серьезными.
Хотя хронический и острый аппендицит имеют схожие симптомы, между ними есть важные различия.
Хронический аппендицит – это состояние, при котором у человека наблюдаются длительные симптомы, которые обычно приходят и уходят. Если хронический аппендицит не диагностирован, симптомы могут сохраняться в течение многих лет.
Острый аппендицит – это когда у человека внезапно развиваются серьезные симптомы, обычно в течение 24–48 часов. Эти симптомы невозможно будет игнорировать, и они потребуют немедленной неотложной медицинской помощи.
Наиболее типичным симптомом острого аппендицита является боль в животе, которая начинается вокруг пупка и переходит в нижнюю правую часть живота.Эта боль может начаться как слабая и тупая, но, скорее всего, усилится.
Другие симптомы острого аппендицита:
- тошнота с рвотой или без нее
- субфебрильная температура
- запор или диарея
- отсутствие аппетита
- неспособность отводить газы
Аппендицит обычно возникает при непроходимости, такой как как инородный предмет или кальцинированный стул, блокирует внутреннюю полость или просвет аппендикса.
Хронический аппендицит может развиться, когда просвет аппендикса заблокирован только частично.Однако со временем закупорка может усугубиться из-за нарастания давления.
Когда это происходит у людей с хроническим аппендицитом, давление может преодолеть частичную непроходимость, и симптомы уменьшатся или исчезнут совсем.
Симптомы вернутся в следующий раз, когда закупорка вызовет воспаление аппендикса.
Сначала врач проведет физический осмотр, чтобы определить, болезнен ли живот и где находится боль.Они также зададут вопросы о симптомах и истории болезни человека.
В большинстве случаев врач проведет несколько тестов, чтобы исключить другие заболевания с такими же симптомами.
Условия, которые врач может попытаться исключить, включают:
Тесты, используемые для исключения этих состояний, включают:
- анализы крови
- гинекологический осмотр
- тест на беременность
- анализ мочи или анализ мочи человека
- компьютерная томография (КТ)
- УЗИ брюшной полости
- магнитно-резонансная томография (МРТ)
Если диагностирован хронический аппендицит, врач может назначить антибиотики или посоветовать слить гной, образовавшийся вокруг аппендикса из-за инфекции.
Однако наиболее распространенным методом лечения является полное удаление аппендикса. Эта операция называется аппендэктомией.
Аппендэктомия обычно выполняется с помощью лапароскопической хирургии, которая является малоинвазивной. Она также известна как хирургия замочной скважины и проводится под общим наркозом.
Наиболее частыми осложнениями хронического аппендицита являются:
- острый аппендицит
- разрыв аппендикса или разрыв аппендикса человека
- абсцесс или образование гноя вокруг аппендикса
- сепсис или попадание химических веществ в кровоток, вызывающий воспаление всего тела
- перитонит или воспаление слизистой оболочки живота
Вышеупомянутые осложнения серьезны и требуют немедленной медицинской помощи.Крайне важно не игнорировать симптомы аппендицита и срочно обратиться за медицинской помощью.
Перспективы
Хронический аппендицит – это хроническое заболевание, характеризующееся симптомами аппендицита, которые появляются и исчезают с течением времени. Он отличается от острого аппендицита, но может иметь серьезные осложнения.
Хотя человек может жить с хроническим аппендицитом в течение многих лет, важно, чтобы он не игнорировал симптомы. Повторяющаяся боль внизу живота может быть симптомом многих основных заболеваний, поэтому очень важно поставить правильный диагноз.
Острый аппендицит «Состояния» Ada
Что такое острый аппендицит?
Острый аппендицит – это инфекция аппендикса – мешочка ткани длиной 3 ½ дюйма, прикрепленного к толстой кишке в нижней правой части живота. Эта инфекция и вызванное ею воспаление могут вызывать следующие симптомы:
- Боль
- Лихорадка
- Потеря аппетита
- Расстройство желудка
Острый аппендицит требует неотложной медицинской помощи, потому что, если его не лечить, аппендикс может разорваться, и инфицированный материал может распространиться в брюшную полость, часть тела, в которой находятся важные органы, такие как печень, поджелудочная железа и кишечник.. Это опасная для жизни ситуация, и ее необходимо срочно лечить антибиотиками, а также путем удаления инфицированного аппендикса.
Аппендэктомия (операция по удалению аппендикса), также известная как аппендэктомия, является наиболее распространенным методом лечения острого аппендицита. Хотя аппендикс может играть роль в иммунной системе маленьких детей, он не служит известной цели у взрослых и может быть удален с помощью аппендэктомии без вредных последствий.
Симптомы острого аппендицита
признаков и симптомов аппендицита появляются быстро, обычно начинаются с боли в животе (желудке).
Поскольку острый аппендицит может привести к разрыву аппендикса в течение 24–72 часов, важно обратиться за медицинской помощью, как только начнут проявляться симптомы.
Наиболее частые начальные симптомы включают:
- Боль в верхней части живота или около пупка, начинающаяся тупая и усиливающаяся по мере продвижения в нижнюю правую часть. Это наиболее распространенное место, но боль может возникать и в других частях живота. Часто боль усиливается от движения.
- Потеря аппетита
- Тошнота и рвота
Другие общие симптомы включают:
- Лихорадка и озноб
- Запор, диарея или чередование обоих периодов
- Вздутие живота
Полезно знать: Симптомы разрыва аппендикса включают сильную боль в животе в правом нижнем углу, которая уменьшается и становится генерализованной болью в животе, сопровождающейся высокой температурой.
Люди, у которых есть возможные симптомы острого аппендицита, также могут использовать бесплатное приложение Ada для оценки симптомов. Обычно необходимо обращаться за неотложной помощью.
Симптомы острого аппендицита у детей и подростков
Дети чаще всего заболевают аппендицитом в возрасте от 8 до 16 лет. детей с острым аппендицитом могут испытывать трудности с описанием симптомов, которые они испытывают, поэтому важно, чтобы родители знали о признаках аппендицита.
Наиболее частыми симптомами острого аппендицита у детей являются:
- Боль в животе и боль при движении
- Потеря аппетита
- Тошнота и рвота
- Лихорадка
Маленькие дети не всегда могут легко объяснить конкретное место или чувство боли. Даже если ребенок испытывает локализованную боль в правой части живота, он может определить, что боль затрагивает весь живот. Это может заставить родителей думать, что у их ребенка другое заболевание.
Дети с аппендицитом также могут лечь и согнуть правое или оба бедра вверх, как будто прижимая колени к груди. Эта поза уменьшает дискомфорт, вызванный воспаленным аппендиксом. Они также могут неохотно дышать глубоко, вместо этого предпочитая дышать неглубоко в грудную клетку, чтобы избежать движения болезненной брюшной стенки.
У детей старшего возраста и подростков наиболее частые симптомы сходны с симптомами, которые испытывают взрослые.
Полезно знать: Нередко острый аппендицит у детей путают с гастроэнтеритом, распространенным заболеванием, также известным как желудочный грипп.Неправильный диагноз может увеличить риск разрыва аппендикса.
Симптомы острого аппендицита при беременности
Выявление аппендицита у беременных может быть трудным, поскольку многие симптомы аналогичны дискомфорту, обычно связанному с ранними стадиями беременности, например:
Если возникают стойкие тошнота, рвота и спазмы, пострадавшему следует срочно обратиться за медицинской помощью.
Матка может также толкать аппендикс в верхнюю часть живота на несколько сантиметров, особенно в третьем триместре.В этом случае боль от аппендицита может также возникать в правом верхнем углу живота, а не только в обычном положении в правом нижнем углу.
У людей на поздних сроках беременности сложно диагностировать аппендицит, потому что у них обычно необычные симптомы. Сюда могут входить:
- Внезапное изменение привычки кишечника (запор или диарея)
- Увеличение газа
- Новая или усиливающаяся изжога
- Мочевые симптомы, такие как частое мочеиспускание
Беременные, у которых есть возможные симптомы острого аппендицита, могут провести бесплатную оценку симптомов в приложении Ada.
Причины острого аппендицита
Аппендицит обычно вызван закупоркой аппендикса, что увеличивает давление внутри аппендикса и может перекрыть кровоток. Внутри заблокированного отростка размножаются бактерии и накапливается гной, который в дальнейшем повреждает стенку отростка и вызывает боль и раздражение. Если воспаление не купируется, часть стенки аппендикса может погибнуть, и может образоваться отверстие. Это называется перфорацией или разрывом , и если это произойдет, потребуется срочная медицинская помощь.
Закупорка чаще всего вызывается фекалиями, небольшими скоплениями затвердевшего стула, но другие причины закупорки придатка включают:
- Инфекции, вызываемые бактериями или, реже, вирусами
- Гемолитическая анемия
- Увеличение лимфатической ткани в этой области, чаще встречается у людей с заболеваниями, приводящими к воспалению кишечника, такими как дивертикулит, язвенный колит или болезнь Крона
- Опухоли аппендикса, хотя они встречаются редко
- Кишечные черви, хотя это редкость
- Инородные тела, например, остатки плодовых косточек, хотя это бывает очень редко
Острый аппендицит vs.хронический аппендицит
Самый распространенный тип аппендицита – острый, при котором инфекция вызывает острую боль, которая быстро развивается в течение нескольких часов. Однако в редких случаях аппендицит может развиваться медленно, в течение нескольких дней или недель. Это называется хроническим или рецидивирующим аппендицитом.
Симптомы хронического аппендицита, как правило, приходят и уходят и обычно менее выражены , чем симптомы острого аппендицита. Симптомы напоминают симптомы острого аппендицита, но с болью, которая обычно тупая и ноющая, а не острая.Боль могут сопровождать тошнота и озноб.
Хронический аппендицит возникает, когда внутренняя часть аппендикса частично закупорена и становится инфицированной, но давление, повышающееся внутри инфицированного воспаленного аппендикса, смещает непроходимость вместо того, чтобы вызывать разрыв или перфорацию. Затем симптомы стихают, пока аппендикс снова не блокируется.
Поскольку симптомы хронического аппендицита аналогичны другим хроническим проблемам с пищеварением, это состояние иногда путают с:
Для диагностики хронического аппендицита могут использоваться следующие диагностические методы:
Хронический аппендицит лечится путем хирургического удаления аппендикса.
Диагностика острого аппендицита
Острый аппендицит Симптомы схожи с симптомами других состояний, такие как:
Чтобы поставить точный диагноз, врачи обычно используют ряд тестов.
Боль в животе может иметь несколько причин. В дополнение к этому, точное положение аппендикса в брюшной полости немного отличается от человека к человеку. По этим причинам как больным, так и врачам иногда бывает сложно диагностировать острый аппендицит.
Узнайте больше о других причинах боли в животе, которую можно принять за аппендицит ».
Врачи, осматривающие человека с подозрением на острый аппендицит, составят устную историю его симптомов и исследуют брюшную полость больного. Лабораторные тесты иногда используются, чтобы помочь врачам подтвердить, действительно ли у пострадавшего аппендицит, и могут использоваться, чтобы помочь врачам решить, следует ли им делать операцию, но их нельзя использовать для подтверждения диагноза аппендицита.
Лабораторные исследования
Тесты, используемые для диагностики острого аппендицита, включают:
- Физикальное обследование брюшной полости
- Ректальное исследование
- Анализы крови на признаки инфекции, такие как количество лейкоцитов
- КТ
- МРТ
- УЗИ брюшной полости
- Анализ мочи для исключения ИМП как причины
Риски и осложнения острого аппендицита
Самый серьезный риск заключается в том, что острый аппендицит приведет к разрыву аппендикса (перфорации), вызывая скопление инфицированного материала и его распространение на другие части живота.Подавляющее большинство случаев перфорированного отростка успешно лечатся. Если инфекция широко распространяется по брюшной полости и не лечить срочно, это может привести к смерти.
Полезно знать: Разрыв аппендикса – это неотложная медицинская помощь, требующая немедленного лечения и пребывания в больнице.
Перфорация аппендикса
Если аппендикс заблокирован, жидкость и слизь внутри него не могут выйти. Вместо этого они накапливают и увеличивают давление внутри аппендикса.Это приводит к отеку и размножению бактерий внутри аппендикса.
Этот отек ограничивает кровоснабжение аппендикса. Если кровоснабжение не восстанавливается и опухоль не лечить, клетки стенки аппендикса могут погибнуть, в результате чего откроется отверстие или ткань станет пористой. Это известно как перфорация или разрыв аппендикса.
Если это произойдет, бактерии могут вытечь из аппендикса, а если скопился гной, он тоже вытечет в ткани, окружающие аппендикс.Это может вызвать перитонит. Этот процесс обычно очень болезненный и всегда является серьезным заболеванием, требующим неотложной медицинской помощи. Перфорированный аппендикс может иметь несколько осложнений, помимо перитонита, включая абсцессы и гангрену.
Полезно знать: У людей с перфорированным аппендиксом симптомы могут со временем ухудшаться. Перфорация аппендикса может различаться по степени тяжести, но это можно определить только с помощью тестов, проведенных обученным медицинским персоналом. Невозможно определить степень тяжести разрыва аппендикса в домашних условиях, и требуется профессиональная медицинская помощь.
Перитонит
Перитонит встречается редко, но когда он возникает, требуется неотложная медицинская помощь. Перитонит – это инфекция брюшины, слизистой оболочки брюшной полости, обычно возникающая в результате распространения инфекции от органа к брюшине. Области, в которых ощущается боль, и степень ее силы меняются по мере распространения инфекции.
Обычно перфорированный аппендикс вызывает боль, и по мере того, как инфекция распространяется на части брюшины, ближайшие к аппендиксу, боль также распространяется. Если инфекция распространяется на всю брюшину, боль будет ощущаться как общая боль в животе и болезненность.
Боль от перитонита усиливается, когда больной сгибает бедра или кашляет; это также болезненно, если прикладывать давление. В случаях, связанных с аппендицитом, боль обычно будет наиболее сильной в области аппендикса, где началась инфекция.
Другие симптомы перитонита могут включать:
- Лихорадка, температура тела 38 градусов по Цельсию / 100,4 градусов по Фаренгейту или выше.
- Озноб
- Диарея или уменьшение дефекации (кишечная непроходимость)
- Низкое артериальное давление
- Учащенное сердцебиение
- Низкий диурез
- Сепсис, в тяжелых случаях
Абсцессы вокруг аппендикса
Аппендикулярные абсцессы – наиболее частое осложнение перфорированного отростка.Абсцесс – это скопление гноя, которое образуется в ткани, пространстве или органе тела. Люди с аппендикулярными абсцессами могут испытывать боль в животе и высокую температуру, но, поскольку это довольно распространенные симптомы, стандартного медицинского осмотра может быть недостаточно для постановки диагноза. УЗИ брюшной полости или компьютерная томография часто необходимы, чтобы точно показать, что образовался абсцесс.
Если абсцесс небольшой, пациенту внутривенно вводят антибиотики, чтобы попытаться уменьшить его размер.Операция по удалению аппендикса будет проведена только через несколько недель, а пострадавший тем временем будет находиться под тщательным наблюдением. Это известно как интервальная аппендэктомия.
Если абсцесс больше или имеет много разных гнойных карманов, его дренируют и вводят внутривенные антибиотики. В случае большого абсцесса, состояние которого улучшается после дренирования и антибиотиков, дренажный катетер будет оставлен до тех пор, пока абсцесс не будет очищен, а через несколько недель будет проведена операция по удалению аппендикса.В случае большого многокомпонентного абсцесса хирургическое дренирование должно быть выполнено быстро, и одновременно с этим можно удалить аппендикс, если это безопасно для пострадавшего.
Полезно знать: Хотя кажется нелогичным не выполнять операцию как можно скорее, если образовалось такое осложнение, как абсцесс, на самом деле иногда безопаснее отложить операцию. Это связано с очень высоким риском осложнений, которые могут возникнуть, если операция проводится на очень больном пациенте или вокруг абсцесса, который может загрязнить брюшную полость в случае его разрыва.Если вы беспокоитесь о сроках операции вам или близкому человеку, поговорите с хирургом и / или обслуживающей бригадой.
Гангренозный отросток перфорированный
Это редкое осложнение возникает, когда перфорированный аппендикс становится гангренозным, а это означает, что ткань отмирает и начинает разлагаться. В таких случаях может развиться сепсис и перитонит, а симптомы у пострадавшего обычно тяжелые. Это расстройство требует неотложной медицинской помощи.
Кишечная непроходимость
В некоторых случаях очень сильно воспаленный аппендикс может толкать тонкий кишечник в положение, в котором он перегибается.Это блокирует прохождение пищи через кишечник. У людей с кишечной непроходимостью может быть ярко-желтая или зеленая рвота, и для окончательного диагноза требуется рентген или компьютерная томография.
Лечение острого аппендицита
Аппендэктомия (операция по удалению аппендикса), также известная как аппендэктомия за пределами США, является методом лечения острого аппендицита почти во всех случаях. Это связано с тем, что риск разрыва инфицированного аппендикса и возникновения потенциально опасной инфекции чрезвычайно высок.
Недавние данные показали, что некоторых случаев неосложненного аппендицита можно лечить с помощью антибиотиков вместо аппендэктомии. Однако это уместно только в том случае, если аппендикс не разорвался и не вызвал абсцесса, а исследования еще не показали, что лечение только антибиотиками так же эффективно, как аппендэктомия, которая остается стандартным лечением аппендицита.
Как правило, в больницу поступает тот, у кого есть данные или серьезные подозрения на наличие острого аппендицита.Им не разрешат есть или пить, но им будут вводить внутривенные жидкости и обезболивающие и назначить операцию. Как правило, операция проводится как можно скорее, чтобы предотвратить распространение инфекции или возникновение осложнений. Во многих случаях врачи также вводят антибиотики капельно как до, так и после операции.
Хирургия аппендицита
Хирургия – это стандартное лечение аппендицита, независимо от того, возникли ли осложнения.Процедуры по удалению аппендикса, известные как аппендэктомия, могут выполняться с использованием традиционной открытой хирургии или менее инвазивных лапароскопических методов.
Лапароскопическая операция и открытая аппендэктомия занимают примерно одинаковое время. Операция по поводу перфорированного или инфицированного аппендикса может занять больше времени, чем операция по поводу минимально пораженного аппендикса.
Осложнения при хирургическом лечении острого аппендицита редки. У лапароскопической хирургии меньше шансов на осложнения, хотя, как и во всех других операциях, могут возникнуть осложнения.
Восстановление после аппендэктомии
После операции людям следует избегать физических нагрузок или подъема тяжестей в течение нескольких недель и проявлять особую осторожность, чтобы их раны оставались чистыми и сухими. Обычно нормальную диету можно возобновить довольно скоро после операции, часто даже до выписки пострадавшего из больницы. Однако рекомендации по выздоровлению могут варьироваться в зависимости от индивидуальных и хирургических факторов, поэтому важно всегда следовать инструкциям медицинской бригады.
Часто лечащий врач назначает дополнительные лекарства для снятия боли или восстановления нормальной дефекации.
Часто задаваемые вопросы об остром аппендиците
В: Как узнать, аппендицит это или что-то менее серьезное?
A: В некотором смысле боль в животе и тошнота от аппендицита могут быть похожи на дискомфорт, вызванный газами, запором, несварением желудка или желудочным гриппом. Однако боль, вызванная аппендицитом, обычно локализуется в нижней правой части живота, гораздо более сильная и имеет тенденцию к увеличению интенсивности.
При нажатии на область живота боль от острого аппендицита усиливается, равно как и отрыжка или газы. Острый аппендицит также обычно сопровождается высокой температурой.
Поскольку острый аппендицит может прогрессировать от первых признаков до разрыва в течение 24-72 часов, важно посетить больницу при появлении подозрения на острый аппендицит. Признаки могут включать жар или расстройство пищеварения в сочетании с болью в правой части живота, которая становится более интенсивной, а не проходит.Однако иногда симптомы аппендицита не имеют предсказуемой закономерности, поэтому человеку, который испытывает необычную боль в животе, которая длится более четырех часов, следует срочно обратиться к врачу за диагнозом, особенно если присутствуют какие-либо другие симптомы.
В: Всегда ли жар при аппендиците?
A: Острый аппендицит иногда протекает без повышения температуры тела.
В: Как предотвратить аппендицит?
A: Не существует известного способа предотвратить аппендицит, но, похоже, он реже встречается среди людей, которые придерживаются диеты, богатой фруктами, овощами и клетчаткой.
В: Есть ли риски, связанные с аппендэктомией (аппендэктомией)?
A: Аппендэктомия – хирургическая процедура по удалению аппендикса – обычно считается рутинной. Однако, хотя риск невелик, есть определенные риски, связанные с аппендэктомией, как и с любой хирургической процедурой. Эти риски включают:
- Чрезмерное кровотечение
- Инфекция
- Образование абсцесса
- Воспаление брюшной полости
Перед проведением аппендэктомии обязательно обсудите с врачом возможные осложнения.
Подробнее о лечении острого аппендицита »
В: Что произойдет, если у меня лопнет аппендикс?
A: Как только появляются предупреждающие признаки аппендицита (боль в животе, потеря аппетита, тошнота и т. Д.), Важно обратиться за неотложной медицинской помощью, чтобы обеспечить получение соответствующего лечения. Если этого не происходит и аппендикс лопается, это может привести к потенциально опасным для жизни инфекциям. Если бактерии из лопнувшего аппендикса достигают брюшины (внутренней оболочки живота), это может привести к инфекции, известной как перитонит.Признаки перитонита включают: сильную постоянную боль в животе, вздутие живота, рвоту и лихорадку. Еще одно возможное последствие лопнувшего аппендикса – образование абсцесса. И перитонит, и абсцесс можно лечить антибиотиками (скорее всего, внутривенно), но при этом требуется срочная медицинская помощь.
Подробнее об осложнениях острого аппендицита »
Хронический аппендицит у детей
Кан Фам Врач. 2016 июн; 62 (6): e304 – e305.
Авторское право © Колледж семейных врачей КанадыРезюме
Вопрос
Хотя диагноз острого аппендицита относительно прост, хронический аппендицит – явление, которое может быть спорным и часто ошибочно диагностируется.Как и когда клиницистам следует исследовать хронический аппендицит как причину хронических и повторяющихся болей в животе у детей?
Ответ
Хронический аппендицит – это длительное воспаление или фиброз аппендикса, которое клинически проявляется как длительная или периодическая боль в животе. Часто это сложный диагноз и может привести к таким осложнениям, как внутрибрюшные инфекции, непроходимость или перфорация кишечника. Клиническая картина, наряду с визуализационными исследованиями, может помочь клиницисту исключить другие состояния, а среди тех, кому поставлен диагноз, у многих детей аппендэктомия приводит к частичному или полному исчезновению болевых симптомов.
Острый аппендицит – частая причина боли в животе у детей и включает воспаление просвета аппендикса, вторичное по причине непроходимости. 1 Это острое заболевание, часто требующее срочного хирургического вмешательства, с частотой от 18 до 29 случаев на 10 000 детей. 2 Он обычно характеризуется острым началом пупочной боли, мигрирующей в правый нижний квадрант, и связан с лихорадкой, анорексией, тошнотой, рвотой, летаргией, повышенными маркерами воспаления, болезненностью в точке Макберни, защитой и болезненностью восстановления. . 1 , 3
Несмотря на то, что это редкое заболевание, имеется множество сообщений о случаях, предполагающих наличие хронического аппендицита. 1 , 4 Краймбл и Форсайт впервые сообщили о хроническом аппендиците в 1949 г. 5 как состояние с 1 или более легкими приступами аппендицита, которые могут происходить в последовательности, которая может включать более серьезные приступы. С годами это определение очень мало изменилось, и сегодня это состояние лучше всего определить как длительное воспаление или фиброз аппендикса, который клинически проявляется как длительная (> 48 часов) или периодическая боль в животе. 6 , 7 Часто это сложный диагноз 8 и может привести к таким осложнениям, как внутрибрюшные инфекции, непроходимость или перфорация кишечника. 9 Клиницисты должны подозревать хронический аппендицит у пациентов с хронической или повторяющейся болью в правом нижнем квадранте живота.
Существование хронического аппендицита было спорным в прошлые десятилетия, и современные дискуссии окружают определение и лечение этого состояния. 10 – 12 В одной больнице в Альтенбурге, Германия, частота аппендэктомий резко возросла из-за того, что родители обратились за диагностикой долгосрочных симптомов боли в животе. 10 У большинства (83%) детей с послеоперационными гистологическими данными, включающими «изменения хронического аппендицита», боль в животе исчезла. 10
Уровень заболеваемости хроническим аппендицитом составляет около 1,5% у пациентов с симптоматикой, сходной с острым аппендицитом в общей популяции. 4 В одном исследовании 7 три четверти всех пациентов с болью в правом нижнем квадранте, но без серьезных признаков воспаления, показали гистологические критерии хронического аппендицита.
Считается, что патофизиология хронического аппендицита связана с частичной или хронической обструкцией аппендикса, и диагноз часто ставится после аппендэктомии на основании гистологических данных о хронических воспалительных изменениях. 6 , 12 Было подсчитано, что примерно от 14% до 30% пациентов, перенесших аппендэктомию, будут иметь результаты, соответствующие хроническому аппендициту. 3 , 13 Распознавание хронического аппендицита важно для детей, поскольку тщательное обследование и лечение могут облегчить симптомы и уменьшить осложнения. 14
Клиническая картина
Сообщения о хроническом аппендиците свидетельствуют о значительной вариабельности симптоматики. 1 , 6 Пациенты чаще всего сообщают о боли в животе, продолжающейся обычно более 48 часов, или о периодически повторяющейся эпизодической боли. 12 , 15 Боль обычно описывается как слабая или умеренная, в основном в правом нижнем квадранте, и может длиться до месяцев или даже лет. 14 , 15 Боль может присутствовать с лихорадкой или без нее или другими сопутствующими системными симптомами, которые обычно наблюдаются при остром аппендиците, а результаты лабораторных анализов могут показать нормальное количество лейкоцитов. 9 , 15
Из 44 пациентов из Висконсина с болями в правом нижнем квадранте живота более 1 месяца, перенесших лапароскопическое исследование и аппендэктомию, 28 пациентов (63.6%) имели аномалии гистологии, выявленные при обследовании аппендикса, и 14 (31,8%) имели другие аномалии. 16 Целый 31 человек (70,5%) имел частичное или полное исчезновение симптомов через 2 года. 11 Из 112 пациентов с клиническими признаками неострого аппендицита и перенесших аппендэктомию в Мюнхене, Германия, у 42% было хроническое воспаление придатков, а у 51% – фиброз. 6
У пациента с рецидивирующей или хронической болью и болезненностью в правом нижнем квадранте, при отсутствии перитонеальных данных или аномальных результатов лабораторных исследований следует рассмотреть возможность хронического аппендицита.
Визуализация
Визуализирующие исследования могут быть полезны в диагностике хронического аппендицита. Ультрасонография может быть полезной для выявления альтернативных диагнозов, таких как острый аппендицит, урогенитальные диагнозы или воспалительные состояния кишечника или брыжейки. 4
При двусмысленном ультразвуковом исследовании (недиагностическом или показывающем нормальные ткани) медицинские работники должны полагаться на клинические данные, чтобы определить необходимость более продвинутой визуализации, такой как компьютерная томография, магнитно-резонансная томография или эндоскопия. 4 , 12
Результаты компьютерной томографии хронического аппендицита могут включать в себя перикукальное окаймление, расширенный аппендикс, апикальное утолщение, аденопатию, аппендиколит, абсцесс, знак стрелки, флегмону и жидкость. 7 , 12 В педиатрической практике врач должен также рассмотреть возможность проведения магнитно-резонансной томографии, если таковая имеется. 16
Ведение
Методом выбора при хроническом аппендиците является хирургическое обследование, чаще всего лапароскопическое, с последующей аппендэктомией, если не выявлено другой очевидной патологии. 8 , 17 – 19 В 2 исследованиях с участием 43 пациентов в возрасте от 5 до 17 лет 89% детей сообщили о полном облегчении симптомов через год после аппендэктомии. 20 , 21 Через 2 года облегчение симптомов было зарегистрировано у 70% детей в 2 исследованиях. 11 , 21
Заключение
Хронический аппендицит – это диагноз, характеризующийся длительной или повторяющейся болью в правом нижнем квадранте и болезненностью, связанной с гистопатологическими изменениями, соответствующими хроническим воспалительным изменениям.Аппендэктомия обеспечивает облегчение симптомов у большинства пациентов. При обследовании ребенка с хронической абдоминальной болью, особенно в правом нижнем квадранте, хронический аппендицит должен быть включен в дифференциальный диагноз и должна быть рассмотрена консультация врача.
Примечания
PRETx
Обновление здоровья детей выпускается программой педиатрических исследований в области неотложной терапии (PRETx) ( www.pretx.org ) в Детской больнице Британской Колумбии в Ванкувере, Британская Колумбия. Г-н Ким и Д-р Баттерворт являются членами, а Д-р Голдман является директором программы PRETx. Миссия программы PRETx заключается в укреплении здоровья детей посредством научно-обоснованных исследований в области терапии в педиатрической неотложной медицинской помощи.
У вас есть вопросы о влиянии лекарств, химикатов, радиации или инфекций на детей? Мы приглашаем вас отправить их в программу PRETx по факсу 604 875-2414; они будут рассмотрены в будущих обновлениях Child Health Updates .Опубликованные Обновления здоровья детей доступны на веб-сайте Canadian Family Physician ( www.cfp.ca ).
Сноски
Эта статья соответствует критериям получения кредитов Mainpro-M1. Чтобы заработать кредиты, перейдите на www.cfp.ca и щелкните ссылку Mainpro.
La traduction en français de cet article se Trouve à www.cfp.ca dans la table des matières du numéro de juin 2016 à la page e306.
Конкурирующие интересы
Не задекларированы
Ссылки
1.Dunn JC. Аппендицит. В: Coran AG, Adzick NS, Krummel TM, Laberge JM, Shamberger R, Caldamone A, редакторы. Детская хирургия. 7-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2012. [Google Scholar] 2. Аддисс Д.Г., Шаффер Н., Фаулер Б.С., Токс Р.В. Эпидемиология аппендицита и аппендэктомии в США. Am J Epidemiol. 1990. 132 (5): 910–25. [PubMed] [Google Scholar] 4. Шах С.С., Гаффни Р.Р., Дайкс Т.М., Гольдштейн Дж. П. Хронический аппендицит: часто забываемая причина повторяющихся болей в животе. Am J Med. 2013; 126 (1): e7–8.[PubMed] [Google Scholar] 6. Mussack T, Schmidbauer S, Nerlich A, Schmidt W, Hallfeldt KK. Хронический аппендицит как самостоятельное клиническое явление [статья на немецком языке] Chirurg. 2002. 73 (7): 710–5. [PubMed] [Google Scholar] 7. Маттей П., Сола Дж. Э., Йео Си Джей. Хронический и рецидивирующий аппендицит – это редкие явления, которые часто неправильно диагностируют. J Am Coll Surg. 1994. 178 (4): 385–9. [PubMed] [Google Scholar] 8. Хоуз А.С., Уэлен Г.Ф. Рецидивирующий и хронический аппендицит: другие воспалительные состояния аппендикса. Am Surg.1994. 60 (3): 217–9. [PubMed] [Google Scholar] 9. Ван Винтер Дж. Т., Уилкинсон Дж. М., Гёрсс М. В., Дэвис П. М.. Хронический аппендицит: существует ли он? J Fam Pract. 1998. 46 (6): 507–9. [PubMed] [Google Scholar] 10. Stroh C, Rauch J, Schramm H. Есть ли в детстве хронический аппендицит? Анализ детских хирургических пациентов в 1993–1997 гг. [Статья на немецком языке] Zentralbl Chir. 1999. 124 (12): 1098–102. [PubMed] [Google Scholar] 11. Кольтс Р.Л., Нельсон Р.С., Парк Р., Хейкенен Дж. Исследовательская лапароскопия при рецидивирующей боли в правом нижнем квадранте у детей.Pediatr Surg Int. 2006. 22 (3): 247–9. [PubMed] [Google Scholar] 12. Рао ПМ, Рея Дж. Т., Новеллин Р. А., МакКейб С.Дж. Визуализация рецидивирующего и хронического аппендицита на компьютерной томографии. Am J Emerg Med. 1998. 16 (1): 26–33. [PubMed] [Google Scholar] 13. Leardi S, Delmonaco S, Ventura T, Chiominto A, De Rubeis G, Simi M. Периодические боли в животе и «хронический аппендицит» [статья на итальянском языке] Minerva Chir. 2000. 55 (1–2): 39–44. [PubMed] [Google Scholar] 14. См. TC, Watson CJ, Arends MJ, Ng CS. Атипичный аппендицит: влияние КТ и ее лечение.J Med Imaging Radiat Oncol. 2008. 52 (2): 140–7. [PubMed] [Google Scholar] 15. Андиран Ф, Дайи С., Кайдере М., Устун Х. Хронический рецидивирующий аппендицит у детей: коварная и запущенная причина хирургического вмешательства в брюшной полости. Turk J Med Sci. 2002; 32: 351–4. [Google Scholar] 16. Checkoff JL, Wechsler RJ, Назарян Л.Н. Хронические воспалительные заболевания аппендикса, имитирующие острый аппендицит на спиральной компьютерной томографии. AJR Am J Roentgenol. 2002. 179 (3): 731–4. [PubMed] [Google Scholar] 17. Крэбб М.М., Норвуд С.Х., Робертсон HD, Сильва Дж.С.Рецидивирующий и хронический аппендицит. Surg Gynecol Obstet. 1986. 163 (1): 11–3. [PubMed] [Google Scholar] 18. Котадиа Дж. П., Кац С., Гинзбург Л. Хронический аппендицит: необычная причина хронической боли в животе. Therap Adv Гастроэнтерол. 2015; 8 (3): 160–2. [Бесплатная статья PMC] [PubMed] [Google Scholar] 19. Мур М.М., Густас С.Н., Чоудхари А.К., Метратта С.Т., Халс М.А., Гитинг Дж. И др. МРТ при клиническом подозрении на детский аппендицит: реализованная программа. Pediatr Radiol. 2012. 42 (9): 1056–63. [PubMed] [Google Scholar] 20.ДеКоу Дж. М., Годерер М. В., Бойл Дж. Т., Грин Дж. А., Абрамс Р. С.. Диагностическая лапароскопия с плановой аппендэктомией: неотъемлемый шаг в оценке необъяснимой боли в правом нижнем квадранте. Pediatr Surg Int. 2004. 20 (2): 123–6. [PubMed] [Google Scholar] 21. Стрингель Г, Березин Ш., Боствик Х. Э., Халата МС. Лапароскопия в лечении детей с хроническими рецидивирующими болями в животе. JSLS. 1999. 3 (3): 215–9. [Бесплатная статья PMC] [PubMed] [Google Scholar]Аппендицит – NHS
Аппендицит – болезненная опухоль аппендикса.Приложение представляет собой небольшой тонкий мешочек длиной от 5 до 10 см (от 2 до 4 дюймов). Он связан с толстой кишкой, где образуется фекалия.
Никто точно не знает, что делает аппендикс, но его удаление не вредно.
Симптомы аппендицита
Аппендицит обычно начинается с боли в середине живота (живота), которая может приходить и уходить.
В течение нескольких часов боль распространяется в нижнюю правую часть, где обычно находится аппендикс, и становится постоянной и сильной.
Давление на эту область, кашель или ходьба могут усилить боль.
Вы можете потерять аппетит, почувствовать недомогание, запор или понос.
Когда обращаться за медицинской помощью
Если боль в животе постепенно усиливается, немедленно обратитесь к терапевту или в местную службу в нерабочее время.
Если эти возможности недоступны, позвоните в NHS 111 за консультацией.
Позвоните по номеру 999, чтобы вызвать скорую помощь, если у вас внезапно усиливается боль и распространяется по всему животу, или если ваша боль временно уменьшилась, прежде чем снова усилиться.
Если ваша боль на некоторое время ослабевает, но затем усиливается, возможно, ваш аппендикс лопнул, что может привести к опасным для жизни осложнениям.
Подробнее о диагностике аппендицита и его осложнениях.
Как лечить аппендицит
Если у вас аппендицит, скорее всего, вам нужно будет удалить аппендикс как можно скорее.
Удаление аппендикса, известное как аппендэктомия или аппендэктомия, является одной из наиболее распространенных операций в Великобритании и имеет отличный показатель успешности.
Чаще всего это операция через замочную скважину (лапароскопия).
В брюшной полости делается несколько небольших разрезов, позволяющих вставить специальные хирургические инструменты.
Открытая операция, при которой в брюшной полости делается единичный разрез большего размера, обычно используется, если аппендикс разорван или доступ затруднен.
Обычно на полное выздоровление после удаления аппендикса уходит пара недель.
Но, возможно, потребуется избегать физических нагрузок в течение 6 недель после открытой операции.
Что вызывает аппендицит?
Непонятно, что вызывает аппендицит. Во многих случаях может случиться так, что что-то блокирует вход в аппендикс.
Например, он может быть заблокирован небольшим кусочком фекалий или инфекция верхних дыхательных путей может вызвать опухание лимфатического узла в стенке кишечника.
Если препятствие вызывает воспаление и отек, это может привести к увеличению давления внутри аппендикса, который затем может лопнуть.
Поскольку причины аппендицита до конца не изучены, нет гарантированного способа его предотвратить.
Кто заболел
Аппендицит – распространенное заболевание. В Англии ежегодно около 50 000 человек попадают в больницы с аппендицитом.
Вы можете заболеть аппендицитом в любом возрасте, но обычно он поражает молодых людей в возрасте от 10 до 20 лет.
Видео: что такое аппендицит?
Посмотрите этот анимационный ролик, чтобы узнать, что вызывает аппендицит и как его лечить.
Последний раз просмотр СМИ: 1 мая 2021 г.
Срок сдачи обзора СМИ: 1 мая 2024 г.
Последняя проверка страницы: 18 февраля 2019 г.
Срок следующей проверки: 18 февраля 2022 г.
Острый аппендицит у взрослых
US Pharm. 2019: 44 (12): HS-2-HS-9.
Реферат: Острый аппендицит – наиболее частая неотложная абдоминальная ситуация с пожизненным риском от 7% до 8%.Клинические признаки различаются, но обычно включают боль в правом нижнем квадранте живота, анорексию, тошноту и рвоту. Хотя существует много теоретических этиологий, считается, что аппендицит возникает в основном в результате непроходимости просвета, которая переросла в воспаление, ишемию и, возможно, перфорацию. Лечение обычно заключается в аппендэктомии после соответствующей жидкостной реанимации, обезболивания и приема антибиотиков. Новые данные свидетельствуют о том, что лечение антибиотиками может быть альтернативой хирургическому вмешательству.
Острый аппендицит – одна из наиболее частых причин острой боли в животе, требующей неотложной хирургической помощи. Общий оценочный риск в течение жизни составляет от 7% до 8% с небольшим преобладанием у мужчин европеоидной расы. 1,2 Хотя нет исключения для возраста, острый аппендицит обычно поражает людей в возрасте от 10 до 20 лет. 3 Он характеризуется широким спектром симптомов, которые частично совпадают с другими гастроэнтерологическими, гинекологическими или урологическими состояниями, такими как язвенная болезнь, дивертикул Меккеля, болезнь Крона, гастроэнтерит, заболевание раздраженного кишечника, внематочная беременность, эндометриоз, яичник или яичник. перекрут, воспалительные заболевания органов малого таза, инфекции мочевыводящих путей и камни в почках. 3
Большинство пациентов, страдающих острым аппендицитом, будут испытывать типичную мигрирующую околопупочную боль, которая усиливается в первые 24 часа. В конечном итоге это проявляется в виде боли в правом нижнем квадранте живота, анорексии, тошноты и рвоты. 2,4 Другие неспецифические симптомы включают общее недомогание, расстройство желудка, диарею и метеоризм. Легкий лейкоцитоз (количество лейкоцитов> 10000 клеток / мкл), легкая гипербилирубинемия (общий билирубин> 1.0 мг / дл) и субфебрильная температура (101,0 ° F) – дополнительные данные, которые могут наблюдаться при остром аппендиците. 5 Признаки и симптомы обычно коррелируют со временем начала заболевания ( ТАБЛИЦА 1 ). Поскольку симптомы могут различаться, могут быть выполнены визуализирующие исследования с помощью КТ (предпочтительно), УЗИ и МРТ, чтобы повысить специфичность диагноза и исключить перфорацию.
Несмотря на то, что аппендицит настолько распространен, точная этиология аппендицита неизвестна. 2 Существует несколько предложенных этиологий, но все они плохо изучены. 6 Большинство данных свидетельствует о том, что первичная этиология, вероятно, связана с закупоркой просвета аппендикса, вторичным по отношению к фекалиту, камням, гипертрофированной лимфатической ткани, инфекционному процессу или новообразованию. 2,7 При возникновении обструкции кишечные бактерии накапливаются в аппендиксе, вызывая острое воспаление, тромбоз и локализованную ишемию. Если аппендикс достаточно значительный, он может разорваться, что приведет к формированию локализованного абсцесса и генерализованному перитониту. 8 Хотя время перфорации варьируется, одно исследование показало, что у 65% пациентов с перфорированным аппендиксом симптомы продолжались более 48 часов. 9 Существует возможная генетическая связь, подтвержденная доказательствами, позволяющими предположить, что пациенты с положительным семейным анамнезом страдают аппендицитом в три раза чаще. 10 Наконец, факторы окружающей среды также были установлены в развитии аппендицита, с преимущественно сезонным проявлением в летние месяцы. 11
Из-за разнообразия клинических проявлений постановка диагноза и выбор тактики ведения пациента с острым аппендицитом может быть сложной задачей.Было разработано множество проверенных инструментов для оценки, которые включают результаты, полученные на основе презентации пациента и лабораторных маркеров. 12-15 Несмотря на то, что система оценок Альварадо является наиболее распространенной и широко применяемой диагностической системой подтверждения, оценка воспалительного ответа аппендицита (AIR) является более новым и более широко используемым инструментом ( ТАБЛИЦА 2 ). Эти вспомогательные средства разделяют пациентов на пациентов с низким, средним и высоким риском, помогая клиницистам принять решение о надлежащем ведении.
Хирургическое удаление аппендикса путем открытой лапаротомии или лапароскопии является стандартом терапии острого аппендицита. 16 Для некоторых начальная антибактериальная терапия может предшествовать операции. Более свежие данные свидетельствуют о том, что антибиотики могут использоваться в качестве единственной терапии у пациентов с неосложненным аппендицитом, что позволяет избежать хирургического вмешательства. Кроме того, обезболивание является важной частью лечения пациентов с острым аппендицитом. В этой статье кратко рассматриваются современные научно обоснованные методы лечения острого аппендицита у взрослого населения.
Хирургия
Традиционно золотым стандартом лечебного терапевтического подхода при остром аппендиците является внутривенное введение цисталлоидных жидкостей вместе с контролем источника через аппендэктомию с использованием открытой лапаротомии или лапароскопии. 16 Недавний метаанализ, состоящий из 33 исследований и более 3600 пациентов, сравнил оба хирургических метода. 17 У тех, кто перенес лапароскопическую аппендэктомию, время операции увеличивалось, но реже наблюдались раневые инфекции, меньше послеоперационных осложнений, меньшая продолжительность пребывания в стационаре и более быстрое возвращение к активности. 17 Таким образом, рекомендуется лапароскопический хирургический доступ. Тем, у кого развивается абсцесс аппендикса, может потребоваться чрескожный дренаж. 18
Антибиотики
Непроходимость аппендикса приводит к чрезмерному росту бактерий. На ранних стадиях аппендицита преобладают аэробные организмы, а позже в течение этого периода наблюдаются смешанные аэробы и анаэробы. Анаэробные организмы, которые могут быть обнаружены, включают Bacteroides fragilis , Clostridium видов (spp) и Prevotella spp, в то время как обнаруженные аэробные грамотрицательные бациллы могут включать Escherichia coli , Klebsiella и Klebsiella . . 8,19 Pseudomonas aeruginosa , стрептококки, энтерококки и смеси аэробов и анаэробов также следует учитывать при эмпирическом выборе противомикробной схемы. 8,19 Существует несколько руководств по лечению, которые предлагают терапевтические рекомендации. Самые последние рекомендации Общества хирургических инфекций и Общества инфекционных заболеваний Америки были опубликованы в 2010 году. 19 В связи с появлением новых данных в 2017 году Обществом хирургических инфекций было опубликовано пересмотренное руководство по ведению внутрибрюшных инфекций. 20 Ожидается, что обновленные руководства будут опубликованы осенью 2020 года.
Пациенты могут быть классифицированы как пациенты с неосложненным или осложненным аппендицитом. Неосложненный аппендицит определяется как инфекция, ограниченная висцеральным органом. Однако, если инфекция распространяется за пределы органа (например, разрывы), это считается осложненным аппендицитом . Кроме того, пациенты могут быть отнесены к категории пациентов с внебольничной инфекцией или инфекцией, связанной с лечением / больницей, а также с низким или высоким риском неэффективности лечения или смерти ( ТАБЛИЦА 3 ).В руководствах рекомендуется, чтобы эмпирический выбор и дозировка противомикробных препаратов основывались на классификации, сопутствующих заболеваниях пациента, физиологических состояниях и риске неблагоприятных исходов ( ТАБЛИЦА 4 ). 20 Стандартные дозы антибиотиков следует использовать у пациентов из группы низкого риска, не страдающих ожирением и имеющих нормальную функцию почек или печени, а у пациентов из группы высокого риска следует применять более высокие дозы противомикробных препаратов. 20 Пациентам, нуждающимся в противогрибковой терапии, флуконазол рекомендуется для чувствительных штаммов Candida albicans , в то время как вориконазол следует рассматривать для нечувствительных штаммов Candida . 20 У тяжелых больных следует использовать эхинокандин. 20
Данные свидетельствуют о том, что для некоторых пациентов с неосложненным аппендицитом может быть достаточно только антибактериальной терапии вместо хирургического вмешательства. 21-23 Однокогортное проспективное обсервационное исследование NOTA (Безоперационное лечение острого аппендицита) оценивало исходы пациентов (n = 159) с подозрением на аппендицит (средний балл AIR 4.9) безоперационное лечение 7-дневным курсом амоксициллина / клавулановой кислоты. 22 Срок наблюдения 2 года. Результаты показали, что для пациентов, успешно завершивших антибактериальную терапию, 2-летняя эффективность составила 83% (у 118 пациентов не было рецидивов и у 14 пациентов с рецидивом не было лечения), а частота рецидивов составила 13,8%. 22
Совсем недавно в исследовании «Острый аппендицит» (APPAC) (Антибактериальная терапия против аппендэктомии для лечения неосложненного острого аппендицита) рандомизировано более 500 пациентов с неосложненным аппендицитом для ранней аппендэктомии или лечения только антибиотиками. 23 Пациенты в группе антибиотиков в исследовании получали эртапенем (1 г в день) в течение 3 дней, а затем в течение 7 дней перорально левофлоксацин (500 мг, один раз в день) и метронидазол (500 мг, 3 раза в день). 23 Первичным результатом было разрешение аппендицита без хирургического вмешательства и отсутствие рецидива в течение одного года. По окончании исследования 99,6% пациентов из группы, получавшей аппендэктомию, успешно перенесли аппендэктомию с общим уровнем осложнений 20,5%; 27,3% пациентов из группы антибиотиков нуждались в аппендэктомии, при этом общий уровень осложнений составил 7%. 23 Таким образом, исследование не соответствовало критериям неполноценности по сравнению с аппендэктомией. Ограничения, признанные авторами, включали небольшой размер выборки, что ослабляло исследование, и короткий период наблюдения. Исследователи также завершили 5-летнее наблюдение за пациентами, включенными в исследование APPAC. 24 Через 5 лет оценивали частоту поздних рецидивов аппендицита и осложнений. Аппендицит рецидивировал у 39% пациентов в группе антибиотиков, а общая частота осложнений составила 24% в группе аппендэктомии по сравнению с 7% в группе, получавшей антибиотики. 24 Авторы пришли к выводу, что для некоторых может быть разумным неоперационный подход к лечению. 24
Подходящая продолжительность антибактериальной терапии обсуждалась и зависит от клинического сценария. Результаты исследования по оптимизации терапии перитонеальных инфекций (STOP-IT) показали, что не было разницы между 3-5 днями антибиотикотерапии и 5-10 днями. 25 Текущие рекомендации предлагают продолжать послеоперационную антибактериальную терапию от 24 до 72 часов. 20 Для пациентов, которые не проходят контроль источников, рекомендуется от 5 до 7 дней терапии. 20 Если у пациента нет ответа через 5–7 дней, его следует повторно оценить для другой процедуры контроля источника. 20 Для пациентов с бактериемией прием антибиотиков можно прекратить через 7 дней, если имеется адекватный контроль источника и бактериемия разрешилась. 20
Анальгетики
Учитывая степень боли, которая больше всего будет ощущаться при остром аппендиците, анальгетическая терапия должна быть включена в план лечения.Исторически прием анальгетиков не поощрялся из-за опасений, что терапевтический эффект может маскировать симптомы аппендицита. Однако данные не подтверждают это утверждение. Несколько рандомизированных контролируемых исследований продемонстрировали, что применение опиоидной анальгезии безопасно и не приводит к диагностической ошибке. 26-28 Тем, кто не может принимать опиоиды, следует рассмотреть возможность применения парацетамола и нестероидных противовоспалительных средств для обезболивания у пациентов с подозрением на острый аппендицит. 26-28
Хотя лечение аппендицита несложно, осложнения все же могут возникнуть. Наиболее тревожным осложнением является перфорация аппендикса. Это может произойти, если лечение откладывается. Перфорация может привести к перитониту, что увеличивает заболеваемость и смертность. Исследование более 4000 пациентов показало, что перфорация увеличивает послеоперационную заболеваемость с 16,3% до 24,9% и смертность с 1,8% до 4,0%. 29 Своевременное лечение аппендицита, оперативное или неоперативное, имеет решающее значение для уменьшения дальнейших осложнений.
Острый аппендицит – это обычное неотложное состояние органов брюшной полости, требующее немедленного вмешательства. Фармацевты могут быстро выявить и направить пациентов, которые могут быть затронуты этим заболеванием. Кроме того, фармацевты имеют возможность быть неотъемлемой частью медицинской бригады и могут помочь в выборе и дозировании схем антибиотиков и анальгетиков для этих пациентов. Хотя лапароскопическая аппендэктомия считается стандартом лечения аппендицита, новые данные свидетельствуют о том, что только схемы антибиотиков также могут быть эффективными.
ССЫЛКИ
1. Стюарт Б., Хандури П., МакКорд С. и др. Глобальное бремя болезней, требующих неотложной хирургической помощи. Br J Surg . 2014; 101 (1): e9-e22.
2. Хьюмс Д. Д., Симпсон Дж. Острый аппендицит. BMJ . 2006; 333 (7567): 530-534.
3. Якобс Д.О. Острый аппендицит и перитонит. В: Джеймсон Дж., Фаучи А.С., Каспер Д.Л. и др., Ред. Принципы внутренней медицины Харрисона , 20-е изд. Нью-Йорк, штат Нью-Йорк: Макгроу-Хилл; 2018: 2298-2302.
4. Laurell H, Hansson LE, Gunnarsson U. Проявления острого аппендицита: проспективное исследование острой боли в животе. Dig Surg . 2013; 30: 198-206.
5. Тегерани Х.Й., Петрос Дж. Г., Кумар Р. Р., Чу К. Маркеры тяжелого аппендицита. Am Surg . 1999; 65: 453-455.
6. Карр, штат Нью-Джерси. Патология острого аппендицита. Энн Диагноз Патол . 2000; 4: 46-58.
7. Бхангу А., Сорейде К., Ди Саверио С. и др. Острый аппендицит: современное понимание патогенеза, диагностики и лечения. Ланцет . 2015; 386: 1278-1287.
8. Гамильтон А.Л., Камм М.А., Нг СК, Моррисон М. Proteus spp. как предполагаемые желудочно-кишечные патогены. Clin Microbiol Ред. . 2018; 31 (3): e00085-17.
9. Temple CL, Huchcroft SA, Temple WJ. Естественная история аппендицита у взрослых: проспективное исследование. Энн Сург . 1995; 221 (3): 278-281.
10. Ергуль Э. Наследственность и семейная склонность острого аппендицита. Scand J Surg . 2007; 96: 290-292.
11. Вэй П.Л., Чен С.С., Келлер Дж.Дж., Лин Х.С. Ежемесячные колебания заболеваемости острым аппендицитом: 10-летнее общенациональное популяционное исследование. J Surg Res . 2012; 178: 670-676.
12. Эбелл М.Х., Шинхольсер Дж. Каковы наиболее клинически полезные пороговые значения для оценок Альварадо и Детского аппендицита? Систематический обзор. Энн Эмерг Мед . 2014; 64 (4): 365-372.e2.
13. Коллар Д., Маккартан Д.П., Бурк М. и др. Прогнозирование острого аппендицита? Сравнение оценки Альварадо, оценки воспалительного ответа аппендицита и клинической оценки [опубликованная поправка опубликована в World J Surg .2015; 39 (1): 112]. Мир J Surg . 2015; 39 (1): 104-109.
14. Погорелич З., Рак С., Мрклич И., Юрич И. Проспективная проверка баллов Альварадо и баллов детского аппендицита для диагностики острого аппендицита у детей. Скорая педиатрическая помощь . 2015; 31 (3): 164-168.
15. Скотт А.Дж., Мейсон С.Е., Арунакиринатан М. и др. Стратификация риска по шкале воспалительного ответа аппендицита для принятия решений у пациентов с подозрением на аппендицит. Br J Surg .2015; 102 (5): 563-572.
16. Jaschinski T, Mosch C, Eikermann M, et al. Сравнение лапароскопической и открытой аппендэктомии у пациентов с подозрением на аппендицит: систематический обзор метаанализов рандомизированных контролируемых исследований. BMC Гастроэнтерол . 2015; 15:48.
17. Дай Л., Шуай Дж. Лапароскопическая и открытая аппендэктомия у взрослых и детей: метаанализ рандомизированных контролируемых исследований. United European Gastroenterol J . 2017; 5 (4): 542-553.
18. Марин Д., Хо Л. М., Барнхарт Х. и др.Чрескожное дренирование абсцесса у пациентов с перфорированным острым аппендицитом: эффективность, безопасность и прогноз исхода. AJR Am J Рентгенол . 2010; 194: 422-429.
19. Solomkin JS, Mazuski JE, Bradley JS, et al. Диагностика и лечение осложненной внутрибрюшной инфекции у взрослых и детей: рекомендации Общества хирургических инфекций и Общества инфекционных болезней Америки. Клин Инфекция Дис . 2010; 50: 133-164.
20. Mazuski JE, Tessier JM, May AK, et al.Общество хирургических инфекций пересмотрело руководство по ведению внутрибрюшных инфекций. Хирургическая инфекция (Larchmt) . 2017; 18 (1): 1-76.
21. Мейсон Р.Дж., Моаззез А., Сон Х., Катхуда Н. Метаанализ рандомизированных исследований, сравнивающих антибактериальную терапию с аппендэктомией при остром неосложненном (без абсцесса или флегмоны) аппендиците. Хирургическая инфекция (Larchmt) . 2012; 13 (2): 74-84.
22. Di Saverio S, Sibilio A, Giorgini E, et al. Исследование NOTA (неоперативное лечение острого аппендицита): проспективное исследование эффективности и безопасности антибиотиков (амоксициллин и клавулановая кислота) для лечения пациентов с болью в правом нижнем квадранте живота и длительного наблюдения за консервативным лечением с подозрением на аппендицит. Энн Сург . 2014; 260 (1): 109-117.
23. Салминен П., Пааянен Х., Раутио Т. и др. Антибактериальная терапия и аппендэктомия для лечения неосложненного острого аппендицита: рандомизированное клиническое исследование APPAC. ЯМА . 2015; 313 (23): 2340-2348.
24. Салминен П., Туоминен Р., Пааянен Х. и др. Пятилетнее наблюдение за антибактериальной терапией неосложненного острого аппендицита в рандомизированном клиническом исследовании APPAC. ЯМА . 2018; 320 (12): 1259-1265.
25. Сойер Р.Г., Кларидж Дж. А., Натенс А. Б. и др.Испытание краткосрочного курса антимикробной терапии внутрибрюшной инфекции. N Engl J Med . 2015; 372: 1996-2005.
26. Ранджи С.Р., Голдман Л.Е., Симел Д.Л., Шоджания К.Г. Влияют ли опиаты на клиническую оценку пациентов с острой болью в животе? ЯМА . 2006; 296 (14): 1764-1774.
27. Мусави С.М., Пайдар С., Тахмасеби С., Гахрамани Л. Влияние внутривенного парацетамола на боль и клинические данные пациентов с острым аппендицитом; рандомизированное клиническое испытание. Смертельная травма быка .2014; 2 (1): 22-26.
28. Мантерола С., Флакон М., Морага Дж., Астудилло П. Обезболивание у пациентов с острой болью в животе. Кокрановская база данных Syst Rev . 2011; (1): CD005660.
29. Маргенталер Дж. А., Лонго В. Е., Вирго К. С. и др. Факторы риска неблагоприятных исходов после хирургического лечения аппендицита у взрослых. Энн Сург . 2003; 238 (1): 59-66.
30. Соломкин Дж., Эванс Д., Слепавичюс А. и др. Оценка эффективности и безопасности эравациклина по сравнению с эртапенемом при осложненных внутрибрюшных инфекциях в исследовании «Исследование грамотрицательных инфекций, леченных эравациклином (IGNITE 1)»: рандомизированное клиническое исследование. JAMA Surg . 2017; 152 (3): 224-232.
31. FDA. FDA одобрило новый метод лечения осложненных инфекций мочевыводящих путей и интраабдоминальных инфекций [пресс-релиз]. 17 июля 2019 г. www.fda.gov/news-events/press-announcements/fda-approves- new-treatment-сложно-мочевыводящие-и-осложненные внутрибрюшные инфекции. По состоянию на 31 августа 2019 г.
Чтобы прокомментировать эту статью, обращайтесь по адресу [email protected].
Антибактериальная терапия аппендицита у детей
Фарм США .2013; 38 (12): HS14-HS20.РЕФЕРАТ: Аппендицит воспаление непроходимого аппендикса, которое может инфицироваться, гангренозный и перфорированный. Классически проявляется болью в животе. это часто сопровождается тошнотой и рвотой. Аппендицит – это самая частая причина абдоминальной хирургии у детей, с самой высокой заболеваемость в течение второго десятилетия жизни. Разрыв аппендикса, однако чаще встречается у детей младшего возраста.Нет единой диагностики мера, специфичная для аппендицита, и во многих случаях неправильная может быть поставлен диагноз, особенно у детей. Состояние может быть с применением антибиотиков и, при необходимости, аппендэктомии.
Аппендицит – наиболее частая причина болей в животе. требующие хирургического вмешательства, и наиболее частая причина возникновения абдоминальная хирургия у детей. 1-3 Время жизни человека риск развития аппендицита составляет около 7%, и из всех дети, поступившие в отделение неотложной помощи с болями в животе, 1% до 8% страдают аппендицитом. 1,3 В США текущая заболеваемость аппендицитом составляет 86 на 100 000 пациентов в год, с 80 000 госпитализаций и более одной трети больничных дней при болях в животе ежегодно пациентам в возрасте до 18 лет. 2,4 Хотя аппендицит может поражать всех возрастов, включая младенцев, заболеваемость выше во втором десятилетии жизни. 1 Кроме того, это заболевание несколько чаще встречается у мужчин, чем у женщин. 1
Аппендицит с разрывом (прободный аппендицит) связано с более тяжелым клиническим заболеванием, более высокой заболеваемостью и более длительное пребывание в больнице, чем неперфорированный аппендицит. 2 А разрыв аппендикса часто встречается у детей младшего возраста, причем частота его достигает 100% для детей до 1 года, снижение примерно до 82% для детей в возрасте от 1 года до 5 лет. 5 Смертность от аппендицита колеблется от 1% до 5% для молодых и пожилых пациентов. 6 Отчасти это связано с тем, что младшие дети не могут выражать себя, и часто предполагается, что они страдают от гастроэнтерит.
ПАТОФИЗИОЛОГИЯАппендикс представляет собой длинный тонкий дивертикул, расположенный на заднемедиальная поверхность слепой кишки, примерно на 3 см ниже илеоцекальный клапан. 1,3 Его длина колеблется от 8 до 13 см у взрослых, а у детей в среднем около 4,5 см. 1,3 На сегодняшний день функция приложения неизвестна. 1
Аппендицит возникает, когда просвет аппендикса между основание слепой кишки и верхушка закупорены фекалиями, спайками, лимфой гиперплазия узла, инородные тела, паразиты или, в редких случаях, опухоли. 7,8 Эта преграда вызывает внутрипросветное давление в аппендиксе. увеличиваться по мере накопления секрета слизистой оболочки, что приводит к появлению аппендикулярных растяжение и замедление лимфатического и венозного оттока. 1 The висцеральные афферентные нервы, которые входят в спинной мозг на уровне Т8 и Т10 стимулируются в результате растяжения, что приводит к тупому эпигастральная или околопупочная боль. 1 Прогрессивное состояние вызывает чрезмерный рост и перемещение кишечной флоры и приводит к острому воспалительный инфильтрат в стенке отростка. 1,2 Как воспаление в серозной оболочке аппендикса продолжается, оно раздражает локальные соматические волокна на париетальной брюшине, что приводит к большему локализованная боль.В течение 24–36 часов с момента появления симптомов аппендикс становится гангренозным и возникает риск перфорации, образования абсцесса, и перитонит. 9-11
ЭТИОЛОГИЯ И ФАКТОРЫ РИСКАМикроорганизмы, наиболее часто выделяемые при перфорированном аппендиците, включают Escherichia coli , альфа-гемолитические стрептококки, видов Bacteroides (например, Bacteroides fragilis), , видов Bilophila wadsworthia и Poceptoptokus. 2 Различные факторы могут увеличивать или уменьшать риск развития у пациента аппендицита или перфорации, которые подробно описаны в ТАБЛИЦЕ 1 . 1-3
Классический аппендицит характеризуется постоянной болью, которая плохо локализуется в околопупочной или эпигастральной области. 1 Боль часто сопровождается анорексией, тошнотой и рвотой. 1 По мере прогрессирования состояния боль смещается вправо. квадрант в районе точки МакБерни и может сопровождаться низкая лихорадка. 1 Точка МакБерни составляет одну треть расстояния между правой передней верхней подвздошной остью и пупком. 2 Вначале температура тела пациента нормальная или немного повышена, но по мере прогрессирования болезни у пациента повышается температура. 1
Клиническая картина может варьироваться в зависимости от расположение аппендикса, реакция хозяина на инфекцию и возраст терпение. Пациенты с жалобами на боли в правом боку, тазу, яичко, надлобковая область или даже левый нижний квадрант (если аппендикс пересекает среднюю линию) следует исследовать на предмет аппендицита. 1 Кроме того, такие симптомы, как дизурия, учащенное мочеиспускание, диарея и тенезмы могут быть результатом аппендицита у пациентов чье приложение находится в немного другом месте. 12
Положительный признак Ровсинга (боль в правом нижнем квадранте при нажатии на левый нижний квадрант) часто является признаком аппендицит. 1 Однако чувствительность и специфичность признак Ровсинга, симптом поясничной мышцы (боль в животе, возникающая, когда пациент сгибает бедро в тазобедренном суставе), и запирательный знак (боль при сгибание и внутреннее вращение бедра), которые полезны для диагноз у взрослых, у детей не установлен. 1,2 Кроме того, пациенты, страдающие аппендицитом, часто возвращаются в норму. болезненность или настороженность в результате воспаленной париетальной брюшины. 1
Важно отметить, что в то время как классический предлежание довольно хорошо развито у взрослых, признаки и симптомы аппендицита у детей сильно отклоняются от классических описание. 5 Кроме того, клиническое состояние ребенка различается по тяжести и клинической картине. 5 Анатомические различия и различия в развитии способствуют возрастным различиям в педиатрическом аппендиците. 2 Отростки детей реже прикрепляются к слепой кишке, восходящая ободочная кишка, или брюшная стенка, и, следовательно, отросток имеет тенденцию быть более мобильным. 2
У детей в возрасте до 2 лет рвота брюшная боль, лихорадка, вздутие живота, диарея, раздражительность, правое бедро боль и хромота – самые частые симптомы. 3 Физикальные признаки включают диффузную болезненность и лихорадку. 3 У детей от 2 до 5 лет боли в животе предшествуют рвота и обычно связана с лихорадкой и анорексией, а также с болезненность правого нижнего квадранта, лихорадка и непроизвольное опекание. 2
Младенцы и дети дошкольного возраста обычно испытывают тенезмы, которые могут ошибочно принять за диарею. 13 Дети школьного возраста описывают боль в животе, которая носит постоянный характер и ухудшается при движении или кашле, а также от тошноты, рвоты, анорексии, тенезмы и дизурия. 3 Они, как правило, имеют локализованную болезненность в правом нижнем квадранте или диффузную защищающую и возвратную болезненность.
Заболеваемость аппендицитом достигает пика в подростковом и позднем подростковом возрасте. 3 У женщин детородного возраста патологию органов малого таза легко спутать. при аппендиците. Аппендицит у детей старшего возраста может проявляться как чувство голода. 3
ДИАГНОСТИКАОстрая боль в животе может быть результатом многих заболеваний включая аппендицит, поэтому полезно исключить следующие диагнозы: инфекционный гастроэнтерит, холецистит, септик правого бедра. артрит, пневмония, инфекция мочевыводящих путей (ИМП), мезентериальный аденит, инвагинация, воспалительное заболевание кишечника, болезнь Меккеля дивертикул, грыжа, первичный перитонит, орхит, перекрут яичка, тупая травма живота и кисты яичников (у женщин). 2
Задержка в диагностике и лечении, возможно, из-за трудности с установлением диагноза или отсутствие доступа к медицинской помощи услуги, существенно увеличивает заболеваемость, продолжительность пребывания в больнице, и стоимость. 3,14 Дети подвергаются особенно высокому риску поздней диагностики аппендицита и его осложнений. 1 Первоначально этой группе населения может быть поставлен неверный диагноз гастроэнтерита ИМП, средний отит или инфекции дыхательных путей, приводящие к повышенная частота перфорации и, следовательно, более длительное пребывание в больнице. 15-17 Во время оценки необходим высокий индекс подозрительности, и аппендицит следует рассматривать как дифференциальный диагноз боль в животе. 1 Важно отметить, что не существует единого теста, специфичного для аппендицита.
Лабораторные испытанияБыло показано, что либо лейкоциты (WBC) или процент нейтрофилов повышен у 90–96% детей с аппендицит. 3 Однако подсчет лейкоцитов полезен, но плох предиктор аппендицита самостоятельно, так как также отмечаются возвышения почти у половины всех пациентов с гастроэнтеритом, мезентериальным аденит, воспалительные заболевания органов малого таза и другие инфекционные заболевания. 3 Кроме того, количество лейкоцитов или нейтрофилов не позволяет различить перфорированный и неперфорированный аппендицит. 3
Количество С-реактивного белка (СРБ) низкое (43% -92%) чувствительность и низкая специфичность (33% -95%) у детей с острым боль в животе. 1,3 Комбинация количества лейкоцитов и CRP является довольно точным тестом на аппендицит у взрослых, но не у детей. 1,2 Анализ мочи может быть проведен для выявления пиурии и гематурии, ИМП или нефролитиаза. 2
Визуальные исследованияВ то время как новые методы все чаще используются в традиционные тесты WBC и CRP, некоторые медицинские работники считают, что эти тесты увеличивают затраты, но не увеличивают точность. 3 Обычная пленка или рентгенография имеет ограниченное применение при обнаружении аппендицита и вводит в заблуждение примерно 82% детей. 3 Сканирование лейкоцитов у детей с радиоизотопной меткой показывает чувствительность от 27% до 97% и специфичность от 38% до 94%.Эта процедура длительные и склонные к плохой интерпретации. Более того, многие Центры неотложной помощи не знакомы с этой техникой. 3
Ультразвук особенно полезен для детей, у которых следует избегать вредного ионизирующего излучения. 1 Он чувствителен и специфичен для аппендицита (90–95%), но может дать ложноотрицательный результат, если аппендикс перфорирован. 18 В некоторых случаях аппендикс может быть вообще не виден на УЗИ, даже если сонографист имеет большой опыт. 1
КТ широко доступны и могут выявлять другие заболевания брюшной полости. 1 КТ имеет чувствительность (92–97%) и специфичность (98,6–99%), которые выше, чем у УЗИ, как у взрослых, так и у детей. 2,3 Однако компьютерная томография подвергает пациентов воздействию радиации и задерживает постановку диагноза. 1 Методы МРТ также полезны, поскольку они избегают использования излучения и контраста. 3
Клинические баллыОценка Альварадо или МАНТРЕЛЬС (переход вправо подвздошная ямка, анорексия, тошнота / рвота, болезненность в правой подвздошной области ямки, отскока боли, повышения температуры, лейкоцитоза и сдвига лейкоциты слева) адаптирован для использования у детей и назван Детский аппендицит Оценка (PAS).Он используется для определения вероятности того, что у ребенка аппендицит ( ТАБЛИЦА 2 ). 19
Выбор лечения зависит от тяжести состояние, а также общее состояние пациента. Дети с аппендициты часто обезвоживаются и могут быть фебрильными, ацидотическими и септический. 5 При подозрении на аппендицит ребенку не следует ничего принимать внутрь, и ему следует начать замену внутривенного объема. 3 Адекватная гидратация важна для пациентов с подозрением на аппендицита, и во многих случаях может потребоваться внутривенное введение жидкости даже после аппендэктомия. 20 Эффективные внутривенные антибиотики широкого спектра действия против кишечных аэробов и анаэробов следует вводить немедленно всем детям с явной перфорацией. 3 Аппендэктомия выполняется при неперфорированном аппендиците и в некоторых случаях при перфорированном аппендиците. 21 Анальгетики могут применяться для облегчения симптомов и противорвотных средств при рвоте. 1
АппендэктомияАппендэктомия – окончательное лечение аппендицита это может быть выполнено как лапароскопическим, так и открытым способом. это показан всем пациентам с ранним неперфорированным аппендицитом. Однако в случаях, когда аппендикс перфорирован, аппендэктомия может не приносят никакой пользы, и их можно вообще избежать. 5 Чрескожный дренаж может потребоваться пациентам с внутрибрюшным абсцессом. 22
АнтибиотикотерапияАнтибактериальная терапия – важный аспект лечения разорванного (перфорированного) аппендицита. 20 Внутривенные антибиотики, которые эффективны против кишечных грамотрицательных организмов и анаэробов, включая виды E coli и Bacteroides , должны быть начаты сразу после установления диагноза аппендицита. 1,20 Если требуется аппендэктомия, может потребоваться предоперационная антибактериальная терапия. продолжала профилактику послеоперационных инфекций.Это можно остановить в послеоперационном периоде, если аппендикс не гангренозный или перфорированный во время операции. 20 В случаях, когда аппендикс гангренозный, послеоперационная антибактериальная терапия должна быть продолжалось от 24 до 72 часов и как минимум от 7 до 10 дней, если аппендикс разорван. Можно вводить послеоперационные антибиотики. перорально, если в остальном пациент достаточно хорошо себя чувствует, чтобы его выписать. 20
Одного антибиотика достаточно для неперфорированного аппендицит.Цефалоспорины второго или третьего поколения, такие как цефокситин или цефотетан используются в неосложненных случаях. 1 Покрытие более широкого спектра достигается с помощью пиперациллин-тазобактама, ампициллин-сульбактам, тикарциллин-клавуланат или имипенем-циластатин. 23 Для перфорированного аппендицита наиболее распространенной комбинацией является ампициллин, клиндамицин (или метронидазол) и гентамицин. 20 Альтернативы включают цефтриаксон-метронидазол или тикарциллин-клавуланат плюс гентамицин.Дозировка антибиотика представлена в ТАБЛИЦЕ 3 . 24-32
Пенициллины: Бактерицидные антибиотики подавляют биосинтез мукопептида клеточной стенки. Они используются в сочетании с Ингибиторы бета-лактамаз в лечении аппендицита при расширенное покрытие. Эти агенты включают:
- Ампициллин-сульбактам (ингибитор бета-лактамаз), который демонстрирует активность против некоторых грамположительных, грамотрицательных и анаэробные бактерии. 24 Он доступен в виде комбинации в соотношении 2: 1 (ампициллин: сульбактам)
- Пиперациллин-тазобактам, который полезен против грамположительных, грамотрицательных и анаэробных бактерий 25
- Тикарциллин-клавуланат , который эффективен против большинства грамположительных и грамотрицательных бактерий и большинства анаэробов 26
- Имипенем-циластатин, который можно использовать для лечения инфекций, вызываемых множественными микроорганизмами, при которых другие агенты не имеют широкий спектр действия или противопоказаны из-за потенциального на токсичность. 27
Наиболее частыми побочными эффектами пенициллинов являются: реакции гиперчувствительности, которые могут вызвать ряд клинических синдромы, включая анафилаксию, ангионевротический отек, крапивницу и макулопапулезная сыпь на ранних стадиях и сывороточная болезнь реакции и гемолитическая анемия на более поздних стадиях. 22
Большие внутривенные дозы пенициллинов могут быть связаны с гемолитической анемией и нейтропенией. 22 При пероральном приеме часто возникают желудочно-кишечные (ЖКТ) эффекты.Пациенты, получающие высокие дозы или длительные курсы бета-лактамов, находятся на риск нейтропении. Медицинским работникам следует остерегаться лихорадка, сыпь и эозинофилия. 22
Аминогликозиды: Эти антибиотики используются в основном для лечения грамотрицательных инфекций. Они привязаны к 30S и 50S субъединиц бактериальных рибосом и достигают их бактериостатические эффекты, препятствующие синтезу бактериального белка.
Гентамицин эффективен против грамотрицательных бактерий. включая псевдомонады, и работает синергетически с бета-лактамами против энтерококков. 28 Доза гентамицина должна быть скорректировано на основе клиренса креатинина и изменений объема распределение. Этот препарат можно вводить внутривенно или внутримышечно. 28
Аминогликозиды могут вызывать необратимое кумулятивное ототоксичность, которая может повлиять как на улитку, так и на вестибулярную систему, приводящие к потере слуха и головокружению соответственно. 22 Другие побочные эффекты включают обратимую нефротоксичность, острую почечную недостаточность. недостаточность, угнетение дыхания, мышечный паралич и реакции гиперчувствительности.Одновременный прием нефротоксических препаратов поскольку следует избегать тех, которые могут вызвать нервно-мышечную блокаду. 22
Метронидазол: Этот синтетический производное нитроимидазола антибактериальным и противопротозойным средством часто является используется в сочетании с аминогликозидами и обеспечивает широкий грамотрицательное и анаэробное покрытие. 29 Метронидазол в комбинации с аминогликозидами можно вводить перорально или внутривенно.
Метронидазол связан с дозозависимым GI нарушения, включая тошноту, неприятный привкус во рту, рвоту, и понос. 22 Слабость, головокружение, атаксия, головная боль, Может возникнуть сонливость, бессонница и изменения настроения или психического состояния. Некоторые пациенты испытывают периферическую невропатию и жалуются на покалывание. или онемение в конечностях. 22
Клиндамицин: Этот линкозамид эффективен против грамположительных аэробных и анаэробных бактерий, за исключением энтерококков. 30 Препарат подавляет рост бактерий, связываясь с субъединицей 50S бактериальной рибосомы и останавливая синтез белка.
Клиндамицин может вызывать побочные эффекты со стороны ЖКТ, включая диарею, псевдомембранозный колит, тошнота, рвота, боль в животе, судороги и неприятный или металлический привкус во рту после внутривенного введения прием высоких доз. Реакции гиперчувствительности, лейкопения, и агранулоцитоз были зарегистрированы у пациентов, принимавших клиндамицин. 30
Цефалоспорины: Цефокситин – цефалоспорин второго поколения с активностью против некоторых грамположительных, грамотрицательных (не видов Pseudomonas ) и анаэробных бактерий. 31 Цефотетан также является цефалоспорином второго поколения, эффективным против грамположительных и грамотрицательных кокков. 32 Побочные эффекты, связанные с цефалоспоринами, очень похожи на те, у кого есть пенициллины. Кроме того, пациенты с повышенной чувствительностью к одна группа антибактериальных средств с высокой вероятностью реагирует на лекарство от другая группа, особенно пенициллины и цефалоспорины.
ЗАКЛЮЧЕНИЕНесмотря на наличие эффективных методов лечения лечение аппендицита, детская смертность остается высокой.Этот в основном из-за плохо разработанных диагностических инструментов, особенно для маленькие дети. Нет ни одного теста, специфичного для диагноза. аппендицита. Дальнейшее исследование диагностических методов. как разработка рекомендаций по ведению этого состояния может помочь в уменьшении осложнений у детей.
ССЫЛКИ 1. Хорн А.Е., Уфберг JW. Аппендицит, дивертикулит и колит. Emerg Med Clin N Am . 2011; 29: 347-368.
2. Лонг СС, Пикеринг Л.К., Пробер К.Г. Принципы и практика детских инфекционных болезней. 4-е изд. Нью-Йорк, штат Нью-Йорк: Эльзевьер Сондерс; 2012 г.
3. Ротрок С.Г., Паган Дж. Острый аппендицит у детей: диагностика и лечение в отделениях неотложной помощи. Энн Эмерг Мед . 2000; 36: 39-51.
4. Korner H, Sondenaa K, Soreide JA, et al. Заболеваемость
острый неперфорированный и перфорированный аппендицит: возрастные и
половой анализ. World J Surg. 1997; 21: 313-317.
5. Морроу С.Е., Ньюман К.Д. Текущее лечение аппендицита. Semin Pediatr Surg . 2007; 16: 34-40.
6. Хардин Д.М. Младший. Острый аппендицит: обзор и обновление. Am Fam Physician. 1999; 60: 2027-2034.
7. Коллинз, округ Колумбия. 71000 экземпляров аппендикса человека. Заключительный отчет, подводящий итоги сорока лет обучения. Ам Дж. Проктол . 1963; 14: 365-381.
8. Хадл Х., Куах Х., Мо А. Отсутствующая шпилька языка: необычное аппендикулярное инородное тело .Int Surg. 2006; 91: 87-89.
9. Бикелл Н.А., Ауфсес А.Х., Рохас М. и др. Как время влияет на риск разрыва аппендицита. Дж. Ам Колл Сург . 2006; 202: 401-406.
10. Нэнси М.Л., Адамсон В.Т., Хедрик Х.Л. Аппендицит у детей раннего возраста: постоянная диагностическая проблема. Скорая педиатрическая помощь . 2000; 16: 160-162.
11. Фоулдс К.А., Бизли С.В., Маоате К. Факторы, влияющие на продолжительность пребывания у детей после аппендэктомии. Aust N Z J Surg .2000; 70: 43-46.
12. Гидри С.П., Пул Г.В. Анатомия аппендицита. Am Surg. 1994; 60: 68-71.
13. Хорвиц Дж. Р., Гурсой М., Яксич Т. и др. Важность диареи как основного симптома аппендицита у детей раннего возраста . Am J Surg . 1997; 173: 80-82.
14. Neilson IR, Laberge JM, Nguyen LT, et al. Аппендицит у детей: современные терапевтические рекомендации. Дж. Педиатр Хирургия . 1990; 25: 1113-1116.
15. Раппапорт В.Д., Петерсон М., Стэнтон К.Факторы
ответственны за высокую скорость перфорации в раннем детстве
аппендицит. Am Surg . 1989; 55: 602-605.
16. Голладей Е.С., Сарретт-младший. Поздняя диагностика детского аппендицита. Саут Мед Дж. . 1988; 81: 38-42.
17. Cappendijk VC, Hazebroek FW. Влияние задержки диагностики на течение острого аппендицита. Арка Дис Детский . 2000; 83: 64-66.
18. Минкес РК. Обследование детского аппендицита. Медскап . http: // emedicine.medscape.com/article/926795-workup#aw2aab6b5b5. Доступ 3 февраля 2013 г.
19. Сэмюэл М. Оценка детского аппендицита. Дж. Педиатр Хирургия . 2002; 37: 877-881.
20. Минкес РК. Детский аппендицит. Медскап . http://emedicine.medscape.com/article/926795-overview. Доступ 3 февраля 2013 г.
21. Малик А.А., Бари СУ. Консервативное лечение острого аппендицита . Дж. Гастроинтест Сург . 2009; 13: 966-970.
22. Sweetman SC, ed. Мартиндейл: Полный справочник лекарств .34-е изд. Лондон, Великобритания: Pharmaceutical Press; 2005 г.
23. Домингес Е.П., Суини Дж. Ф., Чой Ю. Диагностика и лечение дивертикулита и аппендицита. Gastroenterol Clin North Am. 2006; 35: 367-391.
24. Ампициллин / сульбактам. MD Обратитесь к . www.mdconsult.com/das/pharm/body/402391908-8/1406642793/full/35. Доступ 7 февраля 2013 г.
25. Пиперациллин / тазобактам. MD Обратитесь к . www.mdconsult.com/das/pharm/body/402391908-9/1406643143/full/491.Доступ 7 февраля 2013 г.
26. Тикарциллин / клавуланат. MD Обратитесь к . www.mdconsult.com/das/pharm/body/402391908-10/1406643453/full/612. Доступ 7 февраля 2013 г.
27. Имипенем / циластатин. MD Обратитесь к . www.mdconsult.com/das/pharm/body/402391908-13/1406645113/full/308. Доступ 7 февраля 2013 г.
28. Гентамицин. MD Обратитесь к . www.mdconsult.com/das/pharm/body/402391908-14/1406645914/full/275. Доступ 7 февраля 2013 г.
29.Метронидазол. MD Обратитесь к . www.mdconsult.com/das/pharm/body/402391908-4/1406636161/full/398. Доступ 7 февраля 2013 г.
30. Клиндамицин. MD Обратитесь к . www.mdconsult.com/das/pharm/body/402391908-5/1406637084/full/133. Доступ 7 февраля 2013 г.
31. Цефокситин. MD Обратитесь к . www.mdconsult.com/das/pharm/body/402391908-6/1406640305/full/104. Доступ 7 февраля 2013 г.
32. Цефотетан. MD Обратитесь к . www.mdconsult.com/das/pharm/body/402391908-7/1406641311/full/103.По состоянию на 7 февраля 2013 г.
Чтобы прокомментировать эту статью, свяжитесь с [email protected].
.
 Иногда они появляются сразу, а иногда через несколько часов после возникновения боли.
Иногда они появляются сразу, а иногда через несколько часов после возникновения боли.



 Жалобы могут быть связаны и с уже наступившими осложнениями хронического процесса (нарушение менструальной функции, бесплодие, нарушение функции других органов и систем).
Жалобы могут быть связаны и с уже наступившими осложнениями хронического процесса (нарушение менструальной функции, бесплодие, нарушение функции других органов и систем). Размахи температуры могут быть различны, характерно вечернее повышение температуры при нормальных или субфебрильных показателях утром.
Размахи температуры могут быть различны, характерно вечернее повышение температуры при нормальных или субфебрильных показателях утром.

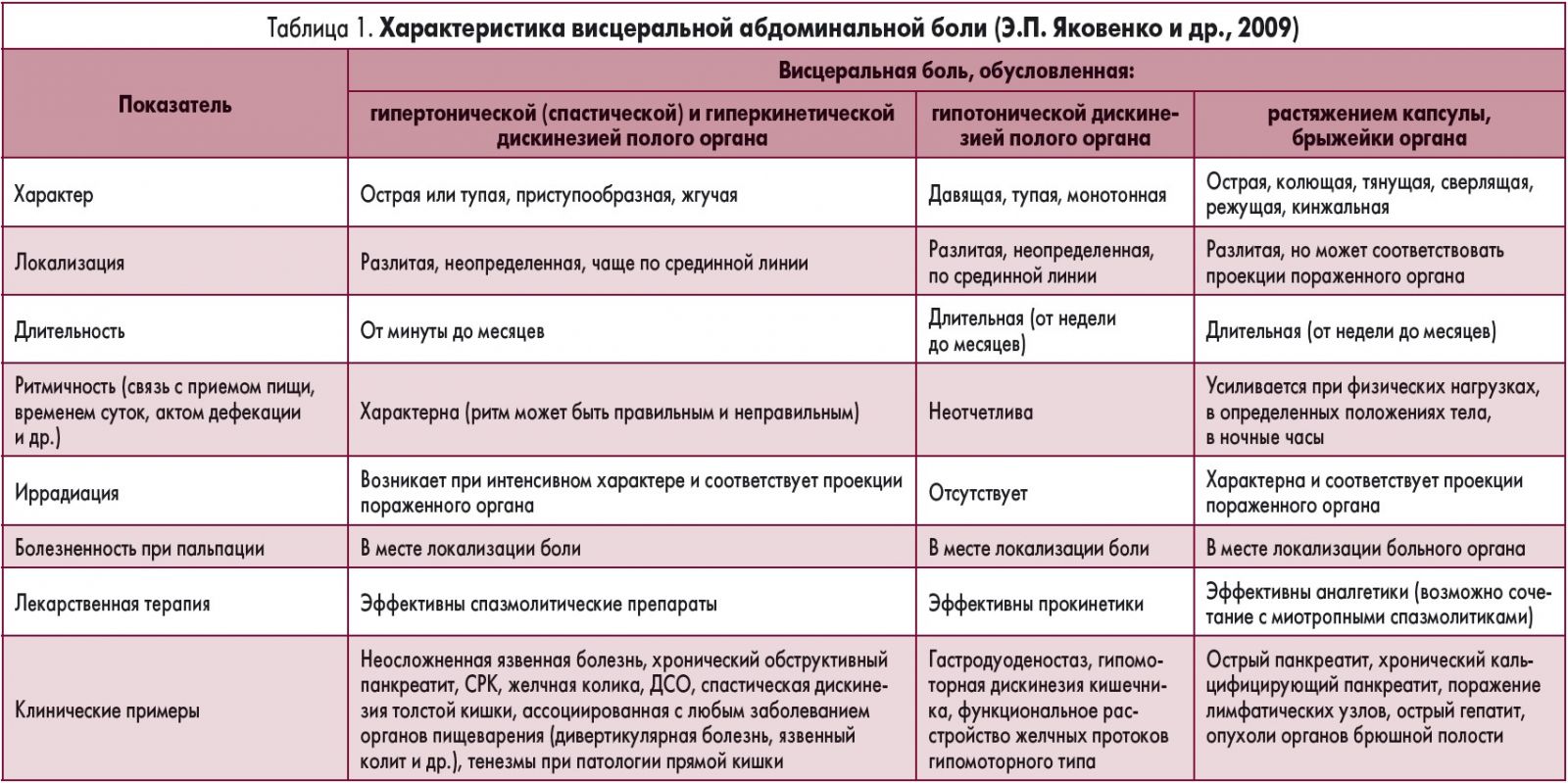 Чаще является осложнением вышеперечисленных заболеваний.
Чаще является осложнением вышеперечисленных заболеваний.

 Характерным являются обильные выделения – бели. Воспалительный процесс, вызванный различными возбудителями, имеет свои особенности. Например, обильные пенистые желтовато-зеленые выделения с неприятным запахом характерны для трихомонадного вагинита; выделения белого творожистого вида – для грибкового. При хронических формах воспаления боли отсутствуют, в основном больные жалуются на выделения, зуд, жжение, небольшие изъязвления в области преддверия влагалища.
Характерным являются обильные выделения – бели. Воспалительный процесс, вызванный различными возбудителями, имеет свои особенности. Например, обильные пенистые желтовато-зеленые выделения с неприятным запахом характерны для трихомонадного вагинита; выделения белого творожистого вида – для грибкового. При хронических формах воспаления боли отсутствуют, в основном больные жалуются на выделения, зуд, жжение, небольшие изъязвления в области преддверия влагалища. Это заболевание редко встречается у девочек в препубертатном периоде и у женщин в постменапаузе, что указывает на большое значение гормонального компонента в возникновении такого дисбаланса.
Это заболевание редко встречается у девочек в препубертатном периоде и у женщин в постменапаузе, что указывает на большое значение гормонального компонента в возникновении такого дисбаланса. ). Эндоцервицит часто сочетается с воспалительным процессом в других отделах полового аппарата – кольпитом, сальпингоофоритом, эрозией шейки матки.
). Эндоцервицит часто сочетается с воспалительным процессом в других отделах полового аппарата – кольпитом, сальпингоофоритом, эрозией шейки матки. В случаях некроза кондилом и присоединения вторичной инфекции появляется гнойное отделяемое. Кондиломы влагалища и шейки матки во время беременности и родов могут быть причиной кровотечения. Диагноз ставят на основании осмотра.
В случаях некроза кондилом и присоединения вторичной инфекции появляется гнойное отделяемое. Кондиломы влагалища и шейки матки во время беременности и родов могут быть причиной кровотечения. Диагноз ставят на основании осмотра.
 Для определения инвазивности (агрессивности) грибковой микрофлоры отмечается наличие почкующихся дрожжевых клеток, элементов мицелия и псевдомицелия. Результат получают в течение 1 часа.
Для определения инвазивности (агрессивности) грибковой микрофлоры отмечается наличие почкующихся дрожжевых клеток, элементов мицелия и псевдомицелия. Результат получают в течение 1 часа.

 ) используются для усиления эффекта антибактериальной и противовирусной терапии, а также как самостоятельный вид лечения при некоторых заболеваниях. Проводится в условиях процедурного кабинета или в домашних условиях. Для местного лечения используются различные лекарственные средства, действие которых направлено на борьбу с возбудителем, снятие симптомов воспаления, удаление продуктов распада микробов и т.д.
) используются для усиления эффекта антибактериальной и противовирусной терапии, а также как самостоятельный вид лечения при некоторых заболеваниях. Проводится в условиях процедурного кабинета или в домашних условиях. Для местного лечения используются различные лекарственные средства, действие которых направлено на борьбу с возбудителем, снятие симптомов воспаления, удаление продуктов распада микробов и т.д.
 Действующим фактором электромагнитного поля может быть преимущественно его электрическая или магнитная составляющая. Магнитотерапия характеризуется, в основном, противовоспалительным эффектом, который связан противоотёчным действием фактора. Это позволяет широко использовать магнитное поле в гинекологии в раннем послеоперационном периоде после хирургических вмешательств.
Действующим фактором электромагнитного поля может быть преимущественно его электрическая или магнитная составляющая. Магнитотерапия характеризуется, в основном, противовоспалительным эффектом, который связан противоотёчным действием фактора. Это позволяет широко использовать магнитное поле в гинекологии в раннем послеоперационном периоде после хирургических вмешательств.
 Кроме того, вы непроизвольно создаете идеальные парниковые условия для микробов.
Кроме того, вы непроизвольно создаете идеальные парниковые условия для микробов.

