Мукопексия: Недопустимое название — Викисловарь
Мукопексия – Estmedica
На страницах сайта estmedica.ee используются файлы Cookie (известные также как HTTP cookie). Файл cookie представляет собой небольшой блок данных (текстовый файл), сохраняемый на вашем компьютере по требованию сайта, который вы просматриваете.
Существует два типа файлов cookie:
- Постоянные файлы cookie сохраняются в вашем компьютере после завершения сеанса. Их можно использовать, например, чтобы сайт мог распознать вас при повторном посещении, или чтобы содержание сайта соответствовало вашим потребностям, а также для сбора статистических данных.
- Сеансовые файлы cookie – это временные файлы, которые удаляются после ухода со страницы или закрытия браузера. Сеансовые файлы cookie можно использовать для работы определенных функций сайта, например, корзина или вход пользователя.
Файлы cookie используются на наших страницах, чтобы обеспечить удобство пользования. Файлы cookie позволяют нашему серверу распознать вас и автоматически приспособить свое содержание так, чтобы оно соответствовало вашим потребностям при посещении страницы. Благодаря использованию cookie мы имеем статистику по пользователям, которая позволяет нам измерять и улучшать функционирование нашего сайта.
Благодаря использованию cookie мы имеем статистику по пользователям, которая позволяет нам измерять и улучшать функционирование нашего сайта.
Наши файлы cookie могут быть созданы различными поставщиками услуг, которые помогают нам передавать свои веб-услуги. Такими поставщиками являются, например, Google, Facebook, Instagram.
Считается, что пользователи наших сайтов согласны с использованием файлов cookie, если в настройках их браузера это разрешено. Если вы не согласились с использованием файлов cookie, то некоторые услуги и функции нашего сайта могут быть ограничены.
Вы можете сами выбрать, желаете ли вы разрешить использование файлов cookie в своем браузере. Если вы не желаете использовать файлы cookie, то можете настроить свой браузер так, что он запретит автоматическое использование файлов cookie или будет извещать вас каждый раз, когда сайт просит разрешение на добавление файлов cookie. Для выполнения необходимых настроек, пожалуйста, посмотрите функцию «помощь» в своем браузере.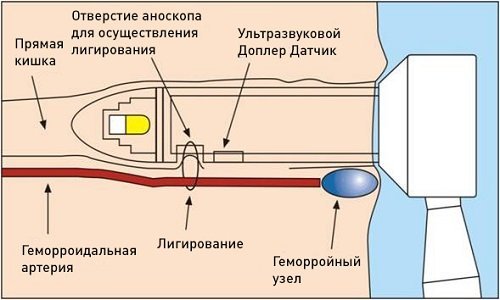
Настоящие условия могут время от времени меняться без предварительного уведомления, чтобы обеспечить соответствие законам и/или общепризнанной практике, касающейся использованию файлов cookie.
Методы лечения геморроя Элиста центр професора Ларина
На сегодняшний день геморрой – это одна из наиболее распространенных болезней в мире. По статистике, у 8 из 10 человек имеется геморрой. К сожалению, многие, страдающие геморроем пациенты, не обращаются за медицинской помощью своевременно. Это связано с боязнью оперативного вмешательства. Ведь за долгие годы традиционные хирургические способы лечения геморроя зарекомендовали себя с не самой лучшей стороны – большая травма, выраженные послеоперационные боли, продолжительный реабилитационный период и частые рецидивы заболевания, когда человеку приходится проходить все «круги ада» заново.
С целью уменьшения травматичности лечения, а также облегчения периода реабилитации, многие клиники предлагают пациентам различные безоперационные методики удаления геморроидальных узлов.
Это и латексное лигирование и склеротерапия, применение лазерных терапевтических и радиоволновых методик.
Мы также предлагаем нашим пациентам все эти методики. Они хорошо переносятся, но их радикальность не высока и ограничена 1-2 стадиями заболевания.
Кроме этого, мы, имея огромную практику лечения варикоза и геморроя, знаем, что если не устранить сосуд, питающий проблемную зону, то рецидив заболевания практически гарантирован.
Поэтому мы пошли по пути радикального, но вместе с этим малотравматичного, решения проблемы геморроя. Мы воздействуем не на следствие заболевания (геморроидальный узел), а на причину, которая привела к появлению этого узла.
В нашем Центре применяется методика допплер-контролируемой перевязки геморроидальных артерий – ДЕЗАРТЕРИЗАЦИИ (DHAL – Doppler-Guided Hemorroidal Artery Ligation) – эффективное, малоинвазивное средство, помогающее навсегда избавиться от геморроя.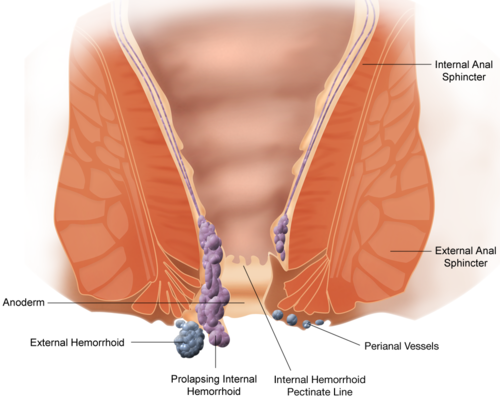
Геморроидальные узлы имеют артериальное питание. Это значит, что кровь к узлу поступает по веточкам артерий. Дезартеризация внутренних геморроидальных узлов – это обнаружение этих питающих сосудов и их перевязка рассасывающимся материалом.
Методика позволяет на 100% радикально вылечить геморрой. После манипуляции рецидив просто невозможен, т.к. устраняется причина болезни, а не ее следствие.
Дезартеризацию мы сочетаем с еще одной методикой, которая, совместно с перевязкой артерий, обеспечила превосходный клинический результат – это МУКОПЕКСИЯ (Методика RAR – Recto Anal Repair) или подтягивание геморроидального узла и слизистой анального прохода, так называемый лифтинг в прямой кишке.
Таким образом, применение методики DHAL-RAR позволило лечить как 2-3 стадии заболевания, так и применять ее на 4-ой стадии.
Как мы проводим лечение геморроя по методике DHAL-RAR.
Для проведения трансанальной дезартеризации в нашем Центре имеется специальный комплекс ультразвуковой допплерографии с проктоскопом, оснащенным ультразвуковым датчиком.
Врач вводит устройство в прямую кишку и определяет по ультразвуковому сигналу питающие артериальные веточки. Проктоскоп оборудован специальным окошком, через которое осуществляется перевязка сосуда. После этого узел «спадается» и больше не обостряется.
Один узел могут питать до 6 сосудов. Для получения результата от операции все ветки нужно перевязать.
После перевязки сосудов спавшийся узел прошивают нитью от основания ножки до вершины. Производится подтяжка, и концы нитей связываются вверху.
При необходимости, мы дополняем дезартеризацию с мукопексией Foam-form склеротерапией или лазерной обработкой узлов.
ПРЕИМУЩЕСТВА ЛЕЧЕНИЯ
1. HAL-RAR можно проводить на любой стадии заболевания.
2. При правильно выполненной процедуре рецидивов не бывает.
3. Дезартеризация позволяет избавиться от геморроя за один день.
4. Манипуляции не мешают свищи и трещины ректальной области.
5. Болевой синдром в послеоперационном периоде умеренный, купируется обычными анальгетиками.
6. Осложнения при этом вмешательстве бывают крайне редко.
Мы лечим геморрой:
· в амбулаторных условиях
· радикально
· без операции
· и без длительной реабилитации.
Методика HAL-RAR (Дезартеризация+мукопексия)” src=”//www.youtube.com/embed/baNYxVpndBU?feature=oembed” frameborder=”0″ allowfullscreen=””>
На сегодняшний момент в ЮФО нет более оснащенной клиники, чем наша, для современного амбулаторного лечения ВСЕХ СТАДИЙ геморроя!
Обращайтесь, и мы избавим Вас от острой проблемы!
Методика комбинированного лечения геморроя | Mediola
ЦЕЛЬ
Изучить результаты и провести клинический анализ комплексной хирургической методики лечения пациентов с хроническим геморроем, включающей использования лазерного излучения 1,56 мкм и трансанальную лигатурную мукопексию.
МАТЕРИАЛЫ И МЕТОДЫ
В исследование включено 52 пациента с хроническим геморроем. Пациенты разделены на две группы. в контрольную группу вошло 30 человек с III-й стадией заболевания. Всем пациентам этой группы выполнена стандартная геморроидэктомия с ушиванием переанальных ран. Вторую, основную, группу составили 22 пациента с III-й стадией хронического геморроя, которым произведена субмукозная лазерная деструкция геморроидальных узлов излучением в инфракрасном диапазоне длиной волны 1560 нм и лигатурная мукопексия. Манипуляции проводили под местной анестезией с помощью разработанного авторами инструмента для лазерной объемной деструкции.
Вторую, основную, группу составили 22 пациента с III-й стадией хронического геморроя, которым произведена субмукозная лазерная деструкция геморроидальных узлов излучением в инфракрасном диапазоне длиной волны 1560 нм и лигатурная мукопексия. Манипуляции проводили под местной анестезией с помощью разработанного авторами инструмента для лазерной объемной деструкции.
Состояние пациентов оценивали ежедневно в течение первойнедели послеоперационного периода, затем еженедельно на протяжении шести месяцев после операции. оценивалась скорость заживления раневого дефекта, наличие местных гнойно-воспалительных изменений, кровотечений, развитие дизурических расстройств в послеоперационном периоде.
РЕЗУЛЬТАТЫ
Сравнение среднестатистических объективных и субъективных показателей в результате мониторинга операции и послеоперационного периода показывает преимущества предлагаемой комбинированной методики с использованием лазерной деструкции геморроидальных узлов и мукопексией над стандартной геморроидэктомией.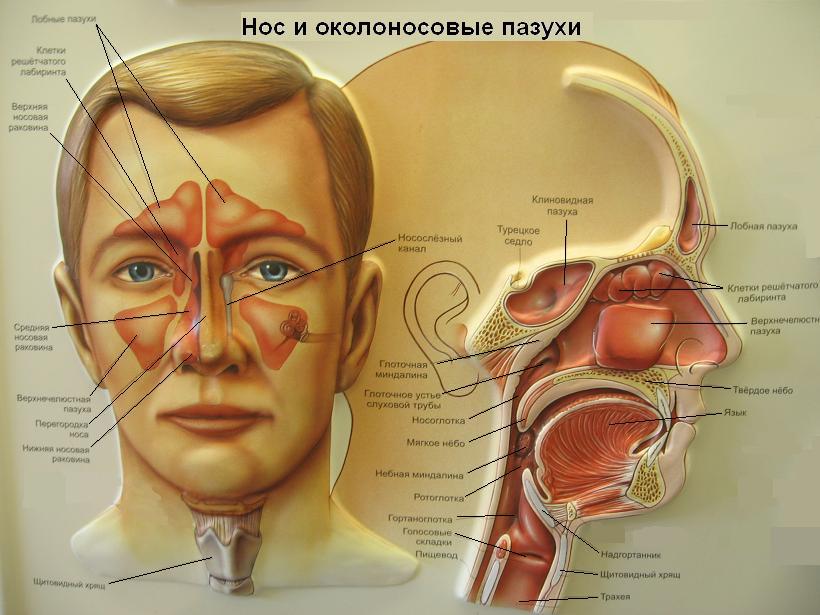 статистически значимые различия наблюдались между группами сравнения, при этом и индуцированные дефекацией боли, и болевая реакция в покое в послеоперационном периоде были значительно меньше в группе с лазерной деструкцией, в этой же группе короче были сроки послеоперационной реабилитации.
статистически значимые различия наблюдались между группами сравнения, при этом и индуцированные дефекацией боли, и болевая реакция в покое в послеоперационном периоде были значительно меньше в группе с лазерной деструкцией, в этой же группе короче были сроки послеоперационной реабилитации.
ЗАКЛЮЧЕНИЕ
Разработанный комбинированный хирургический способ лечения хронического геморроя может являться малоинвазивной альтернативой геморроидэктомии и рекомендоваться к применению в условиях амбулаторной операционной или отделения стационара с краткосрочным пребыванием пациентов.
Подробную статью можно скачать по ссылке.
Методика комбинированного лечения геморроя2013-03-032018-03-14/wp-content/uploads/2018/10/mediola_logo-01.svgMediola/wp-content/uploads/2018/10/mediola_logo-01.svg200px200px
HAL-RAR – новое слово в лечении геморроидальной болезни
16.10.2018
Врачи все чаще называют геморрой самым распространенным заболеванием последнего десятилетия, оно значительно «помолодело» и все чаще встречается среди работоспособного населения, в особенности — среди занятых интеллектуальным трудом и ведущих малоподвижный образ жизни.
В России геморрой занимает одно из первых мест среди заболеваний прямой кишки, а каждый седьмой пациент нуждается в оперативном лечении. К тому же, учитывая специфику заболевания, оно имеет и социально значимые последствия. Многие стесняются прийти на прием, боятся диагностики. Часто врачу приходится сталкиваться с уже запущенными случаями, что усугубляет процессы лечения и выздоровления пациента.
Что же способствует возникновению геморроя? Специалисты называют множество причин: наследственный (генетический) фактор, неправильное питание, динамичный образ жизни, беременность и роды — как стартовый процесс у женщин, гормональные нарушения, чрезмерную физическую нагрузку и пр. Для постановки правильного диагноза необходим осмотр, а также выполнение инструментальной диагностики: ректороманоскопия и аноскопия.
В лечении любого заболевания важна профилактика, а это значит, что проще не допустить развития заболевания, чем потом его лечить. Но что делать, если процесс уже запущен? Самый известный способ лечения геморроя — это хирургический, т.е. геморроидэктомия в различных ее модификациях. Существенный недостаток этого способа — длительные сроки реабилитации (полное восстановление пациента наступает только спустя месяц), что является практически неприемлемым в условиях высокого темпа жизни. Кроме того, реабилитация сопровождается крайне неприятными болевыми ощущениями, и это сказывается на качестве жизни.
Но что делать, если процесс уже запущен? Самый известный способ лечения геморроя — это хирургический, т.е. геморроидэктомия в различных ее модификациях. Существенный недостаток этого способа — длительные сроки реабилитации (полное восстановление пациента наступает только спустя месяц), что является практически неприемлемым в условиях высокого темпа жизни. Кроме того, реабилитация сопровождается крайне неприятными болевыми ощущениями, и это сказывается на качестве жизни.
Проблема длительного периода реабилитации поспособствовала поискам и изобретению новых методик, одной из которых стала HAL-RAR (Haemoroidal Artery Ligation – лигирование геморроидальной артерии и Recto Anal Repair — прямокишечно-заднепроходная реконструкция). Методика HAL-RAR считается передовой в европейской практике последние 20 лет.
Эта малоинвазивная технология, составляющая конкуренцию привычной геморроидэктомии, имеет весомое преимущество: пациент находится в стационаре всего сутки, а срок реабилитации сокращается до 5-7 дней.
Показаниями для проведения HAL-RAR является 2-3 стадия хронической геморроидальной болезни. В более запущенных случаях методика может быть дискредитирована как неэффективная, т.к. повышается риск рецидивов. Поэтому таким пациентам проводится дезартеризация, т.е перевязка артерий под контролем специального датчика и мукопексия слизистой без разрезов — фиксация узлов в нужном месте.
Бурное развитие медицины и освоение новых методик лечения не отменяет профилактику заболеваний, поэтому стоит прислушаться к рекомендациям специалистов и не допустить развитие геморроя:
– правильно питаться,
– вести здоровый образ жизни и отказаться от курения,
– соблюдать личную гигиену,
– соблюдать умеренность при физических нагрузках,
– минимизировать сидячий образ жизни,
– не переохлаждаться.
В многопрофильной клинике РЕАВИЗ методикой HAL-RAR, а также основными современными подходами в оперативном лечении проктологических больных, в том числе методикой LHP (удаление геморроя лазером) владеет врач-колопроктолог, хирург первой квалификационной категории Шабаев Николай Михайлович.
Осложненный геморрой: диагностика и лечение | Благодарный
1. Шелыгин Ю.А., Благодарный Л.А. Справочник колопроктолога. М.: Литтера, 2012. С. 64-89.
2. Воробьев Г.И., Шелыгин Ю.А., Благодарный Л.А. Геморрой. М.: Литтера, 2010. С. 38-40, 114-116, 137-138, 154-183.
3. Загрядскии Е.А., Горелов С.И. Трансанальная допплер-контролируемая дезартеризация в сочетании с мукопексиеи в лечении геморроя III-IV стадии. Колопроктология, 2010. 2(32): 8-14.
4. Коплатадзе А.М., Проценко В.М., Болквадзе Э.Э. и соавт. Тактика лечения геморроя, осложненного кровотечением и анемией (Обзор литературы). Актуальные вопросы клинической медицины. Сборник научных трудов, посвященный 25-летию ГКБ №15 им. О.М. Филатова г. Москвы. М., 2006, С. 99-110.
О.М. Филатова г. Москвы. М., 2006, С. 99-110.
5. Коплатадзе А.М., Проценко В.М., Белоусова С.В. и соавт. Тактика лечения геморроя, осложненного анемией. Экспериментальная и клиническая гастроэнтерология, 2008. 2: 77-82.
6. Коплатадзе А.М., Назаров В.А., Белоусова С.В. и соавт. Особенности микроциркуляции в слизистой анального канала у больных геморроем, осложненным кровотечением и анемией, оперированных в различные сроки. Гастроэнтерология, гепатология, колопроктология, 2008. 1, 18: 52-55.
7. Основы колопроктологии (под ред. Г.И. Воробьева) МИА. 2006.
8. Фролов С.А., Благодарныи Л.А., Костарев И.В. Склеротерапия детергентами – метод выбора лечения больных кровоточащим геморроем, осложненным анемиеи. Колопроктология, 2011. 2(36): 23-27.
Колопроктология, 2011. 2(36): 23-27.
9. Altomare DF, Giuratrabocchetta S. Conservative and surgical treatment of haemorrhoids. Nat Rev Gastroenterol Hepatol, 2013. 10(9): 513-21.
10. Chan KK, Arthur JD. External haemorrhoidai thrombosis: evidence for current management. Tech Coloproctol, 2013. 17(1): 21-5.
11. Giannini I, Amato A, Basso L, et al. Fiavonoids mixture (diosmin, troxerutin, hesperidin) in the treatment of acute hemorrhoidal disease: a prospective, randomized, triple-blind, controlled trial. Tech Coloproctol, 2015. 19(6): 339-45.
12. Gebbensleben O, Hilger Y, Rohde H. Do we at all need surgery to treat thrombosed external hemorrhoids? Results of a prospective cohort study. Clin Exp Gastroenterol, 2009. 2: 69-74.
Clin Exp Gastroenterol, 2009. 2: 69-74.
13. Hardy A, Cohen CR. The acute management of haemorrhoids. Ann R Coll Surg Engl, 2014. 96(7): 508-11.
14. Hern3ndez-Bernal F, Castellanos-Sierra G, Valenzuela-Silva CM, et al. THERESA-3 Group of Investigators. Recombinant streptokinase vs phenylephrine-based suppositories in acute hemorrhoids, randomized, controlled trial (THERESA-3). World J Gastroenterol, 2014. 14. 20(6): 1594-601.
15. Infantino A, Bellomo R, Altomare DF et al. Transanal haemorrhoidal artery echodoppler ligation and anopexy (THD) is effective for II and III degree haemorrhoids: a prospective multicentric study. Colorectal Dis, 2010. 12(8): 804-9.
16. Jongen J, Bach S, Stubinger SH et al. Excision of thrombosed external hemorrhoid under local anesthesia: a retrospective evaluation of 340 patients. Dis Colon Rectum, 2003. 46: 1226-31.
Excision of thrombosed external hemorrhoid under local anesthesia: a retrospective evaluation of 340 patients. Dis Colon Rectum, 2003. 46: 1226-31.
17. Loganathan A, Das A, Luck A, Hewett P. Transanal haemorrhoidal dearterialization for the treatment of grade III and IV haemorrhoids: a 3-year experience. ANZ J Surg, 2014. 21.
18. Lohsiriwat V. Treatment of hemorrhoids: A coloproctologist’s view. World J Gastroenterol, 2015. 21. 21(31): 9245-52.
19. Perera N, Liolitsa D, Iype S, et al. Phlebotonics for haemorrhoids. Cochrane Database Syst Rev. 2012 Aug.
20. Patel S, Shahzad G, Rizvon K, et al. Rectal ulcers and massive bleeding after hemorrhoidal band ligation while on aspirin. World J Clin Cases, 2014. 16. 2(4): 86-9.
World J Clin Cases, 2014. 16. 2(4): 86-9.
21. Ratto C, Donisi L, Parello A et al. Distal Doppler-guided dearterialization’ is highly effective in treating haemorrhoids by transanal haemorrhoidal dearterialization. Colorectal Disease, 2012. 14: 786-789.
22. Savoiz D, Roche B, Glauser T et al. Rubber band ligation of hemorrhoids: relapse as a function of time. Int J Colorectal Dis, 1998. 13: 154-6.
23. Slauf P, Anto F, Marx J. Complications of hemorrhoids. Rozhl Chir, 2014. 93(4): 223-5.
24. Scheyer M, Antonietti E, Rollinger G, et al. Hemorrhoidal artery ligation (HAL) and rectoanal repair (RAR): retrospective analysis of 408 patients in a single center. Tech Coloproctol, 2015. 19(1): 5-9.
19(1): 5-9.
25. Sanchez C, Chinn BT. Hemorrhoids. Clin. Colon Rectal Surg, 2011. 24(1):5-13.
26. Wong JC, Chung CC, Yau KK, et al. Stapled technique for acute thrombosed hemorrhoids: a randomized, controlled trial with long-term results. Dis Colon Rectum, 2008. 51(4): 397-403.
27. Zindel J, Inglin R, Bagger L. Necessary and unnecessary treatment options for hemorrhoids. Ther Umsch, 2014. 71(12): 737-51.
28. Zampieri N, Castellani R, Andreoli R et al. Long-term results and quality of life in patients treated with hemorrhoidectomy using two different techniques: Ligasure versus transanal hemorrhoidal dearterialization. The American Journal of Surgery, 2012. 204: 684-688.
ТРАНСАНАЛЬНАЯ ДЕЗАРТЕРИЗАЦИЯ ВНУТРЕННИХ ГЕМОРРОИДАЛЬНЫХ УЗЛОВ С МУКОПЕКСИЕЙ И ЛИФТИНГОМ СЛИЗИСТОЙ В ЛЕЧЕНИИ ГЕМОРРОЯ
В структуре колопроктологических заболеваний геморроидальная болезнь (геморрой) занимает одно из первых мест. Выраженный болевой синдром, длительный период заживления послеоперационных ран, относительно высокая частота ранних и поздних послеоперационных осложнений являются частыми причинами отказа пациентов от оперативного лечения.
Выраженный болевой синдром, длительный период заживления послеоперационных ран, относительно высокая частота ранних и поздних послеоперационных осложнений являются частыми причинами отказа пациентов от оперативного лечения.
Трансанальная дезартеризация внутренних геморроидальных узлов под контролем ультразвуковой допплерометрии (THD), разработанная японскими хирургами Morinaga K, Hasuda K, Ikeda в 1995 году – это новый технологический подход к лечению геморроидальной болезни, основанный на современном представлении о патогенезе заболевания. Суть метода заключается в диагностике дистальных ветвей верхней геморроидальной артерии ультразвуковым допплером с последующим прошиванием каждой артерии.
Больная Х.Э., 62 л., поступила в отделение колопроктологии медицинского центра “Эребуни” с жалобами на боли в области ануса во время акта дефекации, выделение алой крови со стулом, выпадение внутренних геморроидальных узлов. После проведенных клинико-лабораторных и инструментальных обследований, больному был выставлен диагноз: Кровоточащий внутренний геморрой с выпадением узлов, вторичная анемия.
После проведенных клинико-лабораторных и инструментальных обследований, больному был выставлен диагноз: Кровоточащий внутренний геморрой с выпадением узлов, вторичная анемия.
09.03.2016г. под спино-мозговым обезболиванием руководителем службы колопроктологии к.м.н. К.Л. Шахназаряном была проведена операция: Трансанальная дезартеризация внутренних геморроидальных узлов с мукопексией и лифтингом слизистой.
Выполнение трансананальной дезартеризации с мукопексией и лифтингом слизистой значительно менее травматичная манипуляция по сравнению с закрытой геморроидэктомией, что свидетельствует об эффективности вмешательства, что делает процедуру THD идеальной для однодневной хирургии и соответствует требованиям минимальной агрессивности.
В медицинском центре «Эребуни» выполнено более 250 THD c удовлетворительным результатом.
Мастер-класс и практический семинар по малоинвазивной технологии HAL-RAR -Наши новости
Мастер-класс и практический семинар по малоинвазивной технологии HAL-RARВ 18-м отделении колопроктологии ГКБ №15 им. О.М. Филатова прошел мастер-класс и практический семинар по малоинвазивной технологии HAL-RAR в хирургическом лечении геморроидальной болезни разных стадий. Этот новый инновационный способ позволяет не допустить каких-либо рецидивов заболевания в дальнейшем. Метод широко практикуется в медицинской практике. Лечение геморроя по технологии HAL-RAR осуществляется только квалифицированным врачом с помощью специальной аппаратуры.
Технология HAL-RAR позволяет исключить кровотеченияи тромбозы.
Система хирургических малоинвазивных манипуляций HAL-RAR расшифровывается как HAL (HaemorrhoidalArteryLigation – Лигированиегеморроидальной Артерии). Метод HAL подходит для лечения геморроя на начальной и средней стадиях и является чрезвычайно эффективным в борьбе с симптомами геморроидальной болезни. Лигирование прекращает артериальное кровоснабжение, в результате чего геморроидальные сплетениясклерозируются к нормальным размерам.RAR (RectoAnalRepair – Мукопексия и лифтинг слизистой). Метод RAR используется для лечения пролабирующего геморроя, который возникает на более поздних стадиях заболевания. Метод RAR предполагает проведение одной или нескольких процедур мукопексиипролабирующей слизистой после лигирования геморроидальных артерий.Впервые метод применил японский врач К. Моринагойи в 1995 году, а уже через несколько лет новая методика лечения стала использоваться в европейских странах. Сейчас данный метод является самым эффективным в проктологии. Само оперативное вмешательство длится не более получаса и абсолютно безболезненное.
Эффективность лечения по данной методике:
- Устранение трех основных симптомов – кровотечение, зуд и болевой синдром – технология HAL.
- Мукопексияпролабирующей ткани – RAR.
- Удобство для пациента
- Минимальный болевой синдром.
- Быстрое восстановление.
- Безопасность
- Меньше интраоперационных осложнений.
- Меньше послеоперационных осложнений.
Инновационная операция предотвращает развитие каких-либо осложнений. Пациент имеет возможность вернуться к нормальному образу жизни и к трудовой деятельности уже через несколько дней после врачебного вмешательства.
Мастер-класс проводили: к.м.н. Д.Л. Давидович, к.м.н. И.Ю. Постнов
THD и мукопексия: эффективность и противоречие
Ann Med Surg (Лондон). 2017 сен; 21: 89–92.
, b, ∗ , c , d , e , a , a , f , g и aHaytham Abudeeb
Christie
Госпиталь, Великобритания
Аджогву Угву
c Госпиталь Монкленд, Великобритания
Джамшид Дарабния
d Госпиталь доктора Грея, Великобритания
Ахмед Хаммад
e Стен Томас Госпиталь
Кхрам
a Больница Hairmyres, ВеликобританияMin Maung
a Больница Hairmyres, Великобритания
Элизабет МакНалти
f Ayre Hospital, UK
Абдул Латиф Хан
g Госпиталь King Faisaldah Саудовская Аравия
Arijit Mukherjee
a Больница Hairmyres, Великобритания
a Больница Hairmyres, Великобритания
b Госпиталь Christie, Великобритания 900 03
c Госпиталь Монкленд, Великобритания
d Госпиталь доктора Грея, Великобритания
e Госпиталь Сент-Томас, Великобритания
f Госпиталь Эйр, Великобритания
g Больница специалиста короля Фейсала, Джедда Саудовская Аравия
Поступило 16 марта 2017 г .; Пересмотрено 18 июля 2017 г .; Принята в печать 19 июля 2017 г.
Это статья в открытом доступе под лицензией CC BY-NC-ND (http://creativecommons.org/licenses/by-nc-nd/4.0/).
Abstract
Цели
Трансанальная геморроидальная деартериализация и мукопексия в последние годы превратились в популярную малоинвазивную неэкцизионную операцию при симптоматическом выпадении геморроя. Однако долгосрочные результаты этой процедуры еще предстоит установить. Мы стремимся проанализировать отдаленные результаты THD-мукопексии в лечении выпадающего геморроя на основе проспективных данных из одного учреждения.
Методы
Были собраны проспективные данные о 100 последовательных случаях симптоматического геморроя 3-й и 4-й степени в период с 03/2010 по 06/2015, которые прошли процедуру в дневном стационаре под общим наркозом. Общая медиана наблюдения составила два года, средний возраст 54,4 года, диапазон от 34 до 79 и соотношение полов 61% мужчин и 39% женщин. Предоперационные и послеоперационные симптомы оценивались с целью оценки характера осложнений и частоты отдаленных рецидивов.
Результаты
| До операции | После операции (6 недель) | После операции (6 месяцев) | Значение P | |
| Кровотечение | 74 (74%) | 9 | P <0,0001 | |
| Пролапс | 31 (31%) | 6 | 7 | P <0,0001 |
| Перианальная боль | 15 (15%) | 3 | 0,006||
| Разряд | 5 (5%) | 1 | 0 | P = 0.21 |
| Зуд | 2 (2%) | 0 | 0 | P = 0,47 |
| Анальная трещина (зажила) | 4 (4%) | 0 | 4 | P 0,71 |
| Послеоперационные осложнения | ||||
| Кровотечение 7 (7%) | ||||
| Боль 5 (5%) | ||||
| Срочность 1 (1%) | ||||
| Выделение 2 (2%) | ||||
| Инфекция 3 (3%) | ||||
| Частота рецидивов – 13 (13%) | ||||
Заключение
Мукопексия THD является безопасным и эффективным малоинвазивным методом лечения симптоматического пролапса геморрой с приемлемой частотой осложнений и частотой рецидивов 13%, большинство из которых можно лечить с помощью повторной процедуры.Долгосрочное наблюдение и рандомизированные (THD VS геморроидэктомия) многоцентровые исследования необходимы для сравнения его эффективности с эффективностью традиционной эксцизионной хирургии.
1. Введение
Трансанальная геморроидальная деартериализация (THD) и мукопексия в последние годы превратились в популярные малоинвазивные неэкцизионные операции при симптоматическом выпадении геморроя. Morinaga et al. впервые описал процедуру перевязки геморроидальной артерии (HAL) при внутреннем геморрое с помощью недавно разработанного инструмента (Moricorn) в сочетании с устройством Доплера [1].Dal Monte et al. впоследствии описал THD, как мы его знаем. Он был описан как неэкцизионный хирургический метод лечения геморроя, заключающийся в перевязке дистальных ветвей верхней прямой артерии и открытом венозном дренаже, что привело к уменьшению кровотока и снятию застойных явлений в геморроидальном сплетении [2] . Он работает по простому хирургическому принципу: если приток крови к органу уменьшится или прервется, этот орган уменьшится в размерах или погибнет. Добавление мукопексии устраняет сопутствующее выпадение при геморрое высокой степени.
Невозможно переоценить важность простой, безопасной и эффективной процедуры для лечения самого распространенного заболевания, поражающего прямую кишку. Из-за этого благоприятного, но изнурительного состояния было потеряно много человеко-часов и расходов. Управление этим состоянием – это то, что помогло бы пострадавшим людям внести свой вклад в строительство нации.
В прошлом было предложено несколько процедур и техник, некоторые из которых до сих пор считаются краеугольным камнем в лечении геморроидальных заболеваний.Это чревато различными осложнениями, в том числе послеоперационной болью, кровотечением и, что еще более тревожно, недержанием кала, вторичным по отношению к повреждению сфинктера. Также было доказано, что при использовании этих методов частота рецидивов довольно высока.
THD, в принципе, представляет собой подходящий вариант для лечения геморроидальных заболеваний со снижением рисков, связанных с другими процедурами, в основном с кровотечением и инфекцией. THD – это безопасная быстрая минимально инвазивная однодневная процедура с почти такой же частотой рецидивов, как и при других процедурах.
Однако отдаленные результаты этой процедуры еще предстоит установить, особенно недавнее рандомизированное контролируемое исследование по сравнению перевязки геморроидальной артерии и резиновой повязки показало, что последняя является более безопасной, менее болезненной и более дешевой альтернативой [3]. Мы стремимся проанализировать отдаленные результаты THD-мукопексии в лечении выпадающего геморроя на основе проспективных данных из одного учреждения.
2. Методы
Перспективные данные из колоректальной базы данных были собраны для 100 последовательных случаев симптоматического геморроя 3 и 4 степени в период с марта 2010 г. по июнь 2015 г., которые подверглись операции в дневном режиме под общим наркозом.Все случаи были включены с симптомами, включая кровотечение, пролапс, перианальную боль, зуд при выделениях и заживление анальной трещины. У всех пациентов были сваи 3-й или 4-й степени с предшествующим лечением и вмешательством или без них. Наша команда состоит из старших хирургов, которые прошли обучение этой процедуре и прошли курс, спонсируемый THD. Инструментом, использованным для процедуры, был набор trans -anal Haemorrhoidal Dearterialisation (THD), который включал аноскоп с доплеровским датчиком на кончике, допплеровский аппарат, швы и иглодержатель.Пациентам обычно выдают информационные буклеты THD в клинике, а также консультируют и дает согласие старшего участвующего хирурга в день процедуры. Процедура начинается с осмотра прямой кишки в положении литотомии с хирургом и 1 ассистентом. После подтверждения клинических данных аноскоп вставляется и подключается к допплеровскому аппарату, чтобы определить местонахождение сигналов артериальной пульсации. Как только сигнал обнаружен, проводится перевязка сосудов в подслизистой основе с помощью иглодержателя, соответствующим образом размещенного в аноскопе, и подтверждается подавлением доплеровских сигналов.Перевязка до 6 сосудов проводится селективной мукопексией для уменьшения выпадения слизистой оболочки. В конце процедуры обычно используется перианальная инфильтрация местного анестетика. Пациенты помещаются для планового послеоперационного ухода в зону восстановления и выписываются домой в тот же день с 5-дневным приемом метронидазола и макрогола в качестве слабительного. Большинство пациентов получают адекватное облегчение послеоперационной боли с помощью НПВП. Пациентам при выписке предоставляется информационная брошюра THD о послеоперационном уходе с контактными данными для любых запросов.Первоначальное наблюдение было организовано через шесть недель после операции в нашей ведущей медсестре с последующим наблюдением через шесть месяцев в консультационной клинике.
3. Результаты
Общая медиана наблюдения длилась два года, при этом 6 пациентов (6%) были потеряны для наблюдения. Средний возраст 54–4 года колеблется от 34 до 79 лет, а соотношение полов составляет 61% мужчин и 39% женщин. Предоперационные и послеоперационные симптомы оценивались с целью оценки характера осложнений и частоты отдаленных рецидивов. Из 100 случаев, включенных в это исследование, наиболее частым предоперационным симптомом было кровотечение у 74 (74%), за которым следовало пролапс 31 (31%), а затем перианальная боль 15 (15%).К другим менее частым предоперационным симптомам относятся выделения 5 (5%), зуд 2 (2%), трещина заднего прохода 4 (4%).
Статистически значимыми предоперационными симптомами, улучшенными за счет THD, были кровотечение и пролапс, оба со значениями P <0,0001. За этим последовали перианальная боль и выделения, которые улучшились, хотя и не были статистически значимыми. Важно отметить, что наиболее частым осложнением THD было рецидивирование около 13%. Инфекционные осложнения были очевидны в 3% случаев, все из которых разрешились курсом пероральных антибиотиков ().
Послеоперационные осложнения.
37 (88%) из первых 42 пациентов, включенных в это исследование, описали улучшение своих симптомов более чем на 70%, причем 10 из них отметили улучшение на 100%. Также 33 из 42 пациентов дали оценку 4 и выше в опроснике по шкале удовлетворенности, 21 (63%) из них имели максимальное удовлетворение 5 баллов.
4. Обсуждение
Stefan Morarasu et al. доказали эффективность THD в уменьшении выпадения геморроя 4-й степени в качестве безопасной однодневной процедуры с минимальной болью или отсутствием боли и другими послеоперационными симптомами, связанными с ранней геморроидэктомией [4].Наша статья направлена на изучение долгосрочных результатов THD. Самая частая жалоба у пациентов с геморроидальной болезнью III и IV степени – кровотечение, из которых наша когорта составила 74%. После операции наблюдалось заметное улучшение симптомов кровотечения, которое снизилось до 7 (7%). Систематический обзор семнадцати статей, включающих в общей сложности 1996 пациентов со всеми степенями THD, сообщил об общей частоте рецидивов кровотечений 7,8% [5], что, как правило, согласуется с нашим исследованием.
Наша частота повторения 13% почти аналогична работе, проделанной П.Giordano et al. частота которых составила 14% при геморрое II и III степени [6]. П. Джордано и др. которые выполнили THD с прицельной мукопексией, описали только один рецидив в когорте из 31 пациента с геморроем IV степени [7]. P. Denoya et al. Сравнение геморроидальных рецидивов и хронических осложнений при 3-летнем наблюдении в случаях III и IV степени описывает частоту рецидивов для THD 16,7% по сравнению с 6,7% для геморроидэктомии [8]. Опять же, в том же упомянутом систематическом обзоре семнадцати статей, включая в общей сложности 1996 пациентов со всеми степенями THD, сообщается об общей частоте рецидивов пролапса 9% [5].Подобные цифры были замечены во французском исследовании, в котором участвовал 61 пациент с геморроем II и III степени, которые наблюдались через 1 месяц и 1 год. Он описывает частоту рецидивов геморроидальной болезни у 10,5% в течение первого года после перевязки геморроидальной артерии под контролем допплера (Doppler HAL ™) [9].
Напротив, первое датское исследование S. Kjaer et al., Одноцентровое неконтролируемое ретроспективное исследование, включающее последовательных пациентов с января 2011 года по январь 2013 года, и исследование имело максимальный период наблюдения в течение двух лет. частота рецидивов 36% (частота успеха 64%) [10].Это могло быть связано с крутой кривой обучения до включения пациентов в исследование. Также оказалось, что не было никакой разницы в результатах у тех, у кого была мукопексия, как в группе, у которой ее не было.
В этой серии 2 старших хирурга выполнили 100 процедур либо в качестве главного хирурга, либо в качестве наблюдательного помощника опытного старшего регистратора. Кривая обучения является важной проблемой для всех новых процедур, но этого не наблюдалось в наших данных, которые не продемонстрировали значительного увеличения частоты рецидивов в более ранней части серии.Это может быть объяснено тем фактом, что главный оперирующий хирург прошел соответствующую подготовку, прежде чем ему было разрешено выполнять эту роль, и под постоянным контролем двух старших консультантов.
Некоторые пациенты действительно испытывали послеоперационную боль, которая задерживала их выписку, но ни один из пациентов не нуждался в госпитализации с ночевкой, и все были выписаны в тот же день. Мы обычно используем инфильтрацию местного анестетика по завершении процедуры с одним случаем гематомы и абсцесса слизистой оболочки на ранней стадии серии.НПВП используются для послеоперационной анальгезии вместе с метронидазолом в течение 5 дней для контроля послеоперационной боли и инфекции. Регулярное употребление слабительных средств, вероятно, способствовало более плавному послеоперационному выздоровлению и хорошей комплаентности для всех наших пациентов.
Недавнее исследование, сравнивающее резиновую повязку с перевязкой геморроидальной артерии [3], пришло к выводу, что бандаж является подходящей альтернативой THD, но это было для свай 2-й и 3-й степени, в отличие от нашего исследования, которое было в основном для симптоматических выпадений 3-й и 4-й степени. которые не подействовали или непригодны (4-я степень) для перевязки резинкой.Мы действительно используем резиновую повязку в нашей больнице при геморрое 2-й и начальной 3-й степени и твердо подтверждаем, что бандаж является успешным и подходит для этой группы. Однако трудно согласиться с тем, что бандаж является подходящей альтернативой THD при значительном выпадении геморроя. Наши результаты показывают, что THD-мукопексия эффективна при симптоматическом выпадении геморроя.
У нашего исследования есть определенные ограничения, самое главное, в нем отсутствует контрольная группа для сравнения и, очевидно, нет рандомизации.Данные собирались проспективно, но анализировались ретроспективно. Протокол наблюдения был составлен в начале исследования и соблюдался на начальном этапе исследования, в которое были включены первые 42 пациента. На этом этапе пациент заполнил анкету удовлетворенности для воспроизводимой оценки. Это было невозможно на втором этапе исследования из-за ограничений в обслуживании, и было обнаружено, что вести наблюдение в надлежащее время труднее. На втором этапе анкета не заполнялась, и некоторая информация отсутствовала, и ее пришлось собирать ретроспективно, путем поиска историй болезни.Может иметь место некоторая степень систематической ошибки отбора и искажения, поскольку в определенной информации о пациентах отсутствуют, в основном, ASA и сопутствующие заболевания, а также предыдущее лечение геморроя и соблюдение режима лечения. Хотя план послеоперационного ухода был установлен изначально, в него были внесены дополнения и изменения в отношении использования антибиотиков, слабительных и обезболивающих, и, что наиболее важно, рутинного использования местных анестетиков на более поздних этапах серии.
5. Заключение
Мукопексия THD остается безопасным и эффективным малоинвазивным методом лечения симптоматического выпадения геморроя с приемлемыми осложнениями и частотой рецидивов.Рецидив можно лечить повторением процедуры без какого-либо значительного риска для пациентов.
Несмотря на возникшие в последнее время разногласия, необходимо повторить, что соответствующий отбор случаев (симптоматический пролапсирующий геморрой) формирует основу для успешного исхода, как показано в этой серии исследований. Трудно оправдать его использование при неразрушающих грудах. Необходимы более длительные периоды наблюдения и рандомизированные многоцентровые исследования с большим размером выборки для сравнения его эффективности с эффективностью традиционной эксцизионной хирургии.
Этическое разрешение
Этическое разрешение не требуется.
Вклад автора
Хайтам Абудиб: Дизайн исследования, исследование, сбор данных, анализ данных и написание.
Аджогву Огву: Сбор данных, анализ и написание данных.
Джамшид Дарабня: Дизайн исследования, сбор данных и анализ данных.
Ахмед Хаммад: Дизайн исследования, сбор данных и анализ данных.
Хуррам Хан: Сбор данных.
Мин Маунг: Сбор данных.
Элизабет МакНалти: Сбор данных, анализ данных.
Абдул Латиф Хан: Дизайн исследования, анализ данных.
Ариджит Михерджи: Дизайн исследования, анализ данных и написание.
Конфликт интересов
Нет конфликта интересов.
Уникальный идентификационный номер регистрации исследования
researchregistry2276.
Ссылки
1. Моринага К., Хасуда К., Икеда Т. Новое лечение внутреннего геморроя: перевязка геморроидальной артерии с помощью нового инструмента (Moricorn) в сочетании с доплеровским расходомером.Являюсь. J. Gastroenterol. 1995 Апрель; 90 (4): 610–613. [PubMed] [Google Scholar] 2. Даль Монте П.П., Тагариелло К., Сараго М., Джордано П., Шафи А., Кудаццо Э., Францини М. Трансанальная геморроидальная деартериализация: неэкцизионная операция для лечения геморроидальной болезни. Tech. Колопроктол. 2007 декабрь; 11 (4): 333–338. обсуждение 338-9. Epub 3 декабря 2007 г. [PubMed] [Google Scholar] 3. Brown S., Tiernan J., Watson A., Biggs K., Shephard N., Wailoo A., Bradburn M., Alshreef A., Hind D. Перевязка геморроидальной артерии по сравнению с перевязкой резиновой лентой для лечения симптоматических 2-й и 3-й степени. геморрой степени: многоцентровое открытое рандомизированное контрольное исследование.Ланцет. Июль 2016 г .; 388 (10042): 356–364. [Бесплатная статья PMC] [PubMed] [Google Scholar]4. Стефан Морарасу *, 1, Эммануэль Эгуаре2, Ясир Башир2, Курат-уль-Айн2, Анка Браду1 1 “Gr. Университет медицины и фармации T. Popa, Яссы, Румыния, 2Allen Ward, Naas General Hospital, Naas, Co. Kildare, Ирландия Трансанальный геморрой Диетериализация и мукопексия: минимально инвазивный подход к выпадению геморроя. Отчет о четырех случаях.
5. Джордано П., Овертон Дж., Мадедду Ф., Заман С., Граванте Г. Трансанальная геморроидальная деартериализация: систематический обзор.Дис. Прямая кишка. 2009. 52: 1665–1671. [PubMed] [Google Scholar] 6. Джордано П., Настро П., Дэвис А., Граванте Г. Проспективная оценка сшиваемой геморроидопексии по сравнению с трансанальной геморроидальной деартериализацией для геморроя II и III стадии: результаты за три года. Tech. Колопроктол. 2011; 15: 67–73. [Бесплатная статья PMC] [PubMed] [Google Scholar]7. П. Джордано, И. Томази, А. Паскариелло, Э. Миллс и С. Элахи Отделение колоректальной хирургии, Barts Health, Лондон, Великобритания Трансанальная деартериализация с прицельной мукопексией эффективен при запущенном геморрое.
8. П. Деноя, Дж. Там, Р. Бергамаски Геморроидальная деартериализация с мукопексией по сравнению с геморроидэктомией: трехлетняя оценка рандомизированного контролируемого исследования Tech Coloproctology DOI 10.1007 / s10151-014-1219-8. [Бесплатная статья PMC] [PubMed]9. Нгуен В., Джарри Дж., Императо М., Фартуа П., Мишель П., Фошерон Л. Французский опыт лечения геморроя с помощью HAL Doppler http / dx.doi.org / 10.11016 / j .jviscsurg.2012.10.004.
10. Kjr Søren, Lund Henrik Hemmert, Schulze Svend, Bisgaard Thue.Ограниченный успех у пациентов, получавших трансанальную геморроидальную деартериализацию. Дэн. Med. J. 2014; 61 (12): A4971. [PubMed] [Google Scholar]Лигирование и мукопексия при выпадающем геморрое – десятилетний опыт
Ann Surg Innov Res. 2008; 2: 5.
1 и 1Pravin J Gupta
1 Fine Morning Hospital и исследовательский центр Gupta Nursing Home, Laxminagar, Nagpur-440022, India
Surekha Kalaskar
1Fine Больница и исследовательский центр Гупта, дом престарелых, Лакшминагар, Нагпур-440022, Индия
1 Больница и исследовательский центр Файн Морнинг, дом престарелых Гупта, Лаксминагар, Нагпур-440022, Индия
Автор, отвечающий за переписку.Поступило 14 марта 2008 г .; Принято 28 ноября 2008 г.
Авторские права © 2008 Гупта и Каласкар; лицензиат BioMed Central Ltd.Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License (http://creativecommons.org/licenses/by/2.0), которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе. при условии правильного цитирования оригинала.
Эта статья цитируется в других статьях в PMC.Abstract
Цель
Целью данного исследования является клиническая проверка эффективности авторского подхода к наложению швов и мукопексии у пациентов с симптоматическим и пролапсирующим геморроем.
Материалы и методы
616 пациентов (255 женщин) с жалобами на симптомы геморроя были включены в исследование. Геморроидальные узлы были перевязаны рассасывающимся шовным материалом под контролем зрения. Анализировались время операции, послеоперационные осложнения, время выхода на работу и исход процедуры. Последующее наблюдение было запланировано после выписки через 1 месяц, 6 месяцев и как минимум через 1 год. Также оценивалась удовлетворенность пациентов.
Результаты
Среднее время процедуры составляло 8 ± 0 минут (диапазон 6–15 минут), а общий период госпитализации составлял 12 ± 4 часа.Наиболее частыми послеоперационными осложнениями были перианальный тромбоз и кожные бирки. Средняя общая доза анальгетика и продолжительность купирования боли с помощью анальгетиков составляли 19 ± 4 таблетки и 9 ± 3 дня соответственно.
Послеоперационное наблюдение через 4 недели показало терапевтический успех у 589 пациентов (95,6%) с геморроидальным кровотечением. Пролапс больше не наблюдался у 98% пациентов, и 96% пациентов не испытывали боли после дефекации. 93% пациентов завершили однолетнее наблюдение, и у 89% из них не было симптомов.Оценка удовлетворенности пациентов по визуально-аналоговой шкале составила 8,2%.
Заключение
Наложение швов и мукопексия геморроидальных узлов – это простая в выполнении техника, которая хорошо воспринимается пациентами и дает хорошие результаты при выпадении геморроидальных узлов.
Предпосылки
Существует множество терапевтических возможностей для лечения симптоматического геморроя; Среди них – изменение диеты и образа жизни, а также офисное лечение, такое как инфракрасная коагуляция, склеротерапия, перевязка резинкой, перевязка геморроидальной артерии или различные процедуры сшивания скобами и эксцизионные процедуры [1].
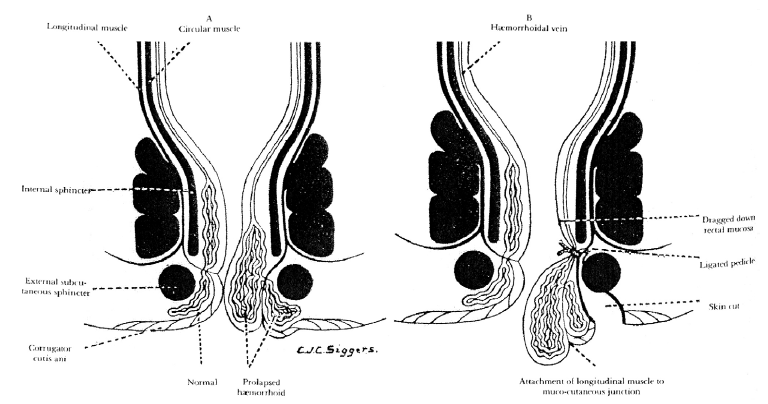
Мы описываем более простой метод уменьшения размера геморроидальных узлов с контролем кровотечения и пролапса, который мы называем перевязкой и мукопексией геморроидальных узлов под зрением. Эта методика основана на том, что геморроидальные сосуды имеют постоянное анатомическое расположение. Обычно они проникают в ворс геморроидальных узлов в основании. Шов, наложенный на основание геморроидальной подушки, способен значительно уменьшить приток крови к геморроидальному сплетению.И вместе с основанием, если будет проведена полная перевязка всех зрительных геморроидальных подушек, это также будет контролировать пролапс. Эта процедура лигирования геморроидальной подушки имеет долгую историю и называется различными обозначениями, такими как «ворсовый шов» [2], «облитерационная техника наложения швов» [3], «лигирование и анопексия» [4] и «лигирование швов» [5 ] и т.п. постепенным уменьшением выпавших геморроидальных узлов.
Наша процедура лигирования и мукопексии предназначена для восстановления фиксации геморроидальных подушек к нижележащему внутреннему сфинктеру для уменьшения геморроидального пролапса в дополнение к минимизации кровотока к сплетению. Эта малоинвазивная амбулаторная процедура разработана как вариант для пациентов, которым предстоит оперативная геморроидэктомия. Обоснование метода основано на том факте, что геморроидальный пролапс является результатом соскальзывания вниз слизистой оболочки заднего прохода, вызванного ослаблением системы фиксирующих эластичных тканей, и фиксация этой скользящей слизистой оболочки вернет подушку в исходное положение [6].
Это исследование описывает хирургическую процедуру и оценивает ее преимущества с точки зрения результата операции, функционального восстановления и послеоперационной боли у относительно большой группы пациентов. В этом отчете также оцениваются результаты этой процедуры за последние десять лет в лечении выпадающего геморроидального узла.
Материалы и методы
В исследование были включены пациенты с симптоматическим и пролапсирующим геморроем, посещающие поликлинику. Критериями исключения были острые тромбированные образования или сопутствующая анальная патология (например,г., свищи, трещины и т. д.). Пациенты, страдающие геморроем II степени, считались подходящими для хирургического вмешательства из-за тяжести симптомов (например, обильного кровотечения), несмотря на предыдущие традиционные менее инвазивные методы лечения, а также были назначены на операцию по их собственному особому запросу.
Пациенты прошли полную историю болезни с акцентом на симптомы геморроя, предшествующее консервативное или хирургическое лечение и другие аноректальные состояния. Клиническое обследование, аноскопия, ригидная ректоскопия и колоноскопия были выполнены, чтобы точно определить стадию заболевания и исключить другие колоректальные состояния у каждого пациента старше 50 лет.Четырьмя критериями исхода были симптоматический рецидив, боль после процедуры, частота осложнений и удовлетворенность пациента как минимум через 12 месяцев после процедуры.
Хирургическая процедура
Когда пациент находился в положении для литотомии, три кожных метки, соответствующие трем основным участкам геморроидальных подушек, а именно 3, 7 и 11’O часовому положению, удерживались артериальными щипцами и втягивались для визуализации геморроя. Затем геморроидальную подушку зашивали с помощью полукруглой круглой иглы 45 мм и рассасывающегося хромового кетгута 1-0 (No.4246 Ethicon UK). Сначала на геморроидальную ножку накладывали фиксирующий шов. Новый шов начался каудально с непрерывной фиксацией и охватил слизистую, подслизистую и половину глубины мышц анального сфинктера и заканчивался всего на 5 мм ниже зубчатой линии. Перевязки выполнялись выше зубчатой линии в относительно нечувствительной области. Любой обнаруженный вторичный геморрой лечился по той же схеме, что и первичный геморрой [Рисунок и].
Геморрой в нескольких местах.
Геморрой после перевязки и мукопексии.
Пациентов оценивали через 8 часов после процедуры и выписывали, если они чувствовали себя комфортно в отношении боли и не сообщали об отсутствии затруднений при мочеиспускании. Всем пациентам была назначена комбинация трамадола гидрохлорида и парацетамола для обезболивания после процедуры. Им было предписано принимать эти таблетки по мере необходимости и посещать отделение неотложной помощи, когда боль была невыносимой или возникали какие-либо серьезные осложнения, особенно спонтанное кровотечение или перианальный сепсис.Домашнее лечение также включало диету с высоким содержанием шлаков, смягчители стула и немедленные теплые сидячие ванны. Пациенты были проинструктированы оценивать послеоперационную боль с использованием 10-сантиметровой линейной аналоговой шкалы, в которой 0 соответствует «отсутствие боли», а 10 – «максимальной боли», и записывать использование анальгетиков в день операции и каждый день в течение первых 14 дней. дней. Наш совет заключался в том, чтобы вернуться к работе и обычной повседневной деятельности, как только они почувствуют, что смогут это сделать. Пациенты наблюдались через 4 недели, 6 и 12 месяцев, а также в любое время после этого, если у них были какие-либо жалобы.Уровень удовлетворенности пациентов оценивался на 12-месячных контрольных визитах по 10-балльной шкале (1 = крайне неудовлетворен, 10 = очень доволен).
Результаты
С мая 1997 г. по декабрь 2007 г. в нашей клинике по этой методике прошли лечение 616 пациентов. В группу вошли 361 пациент мужского пола и 255 женщин (возраст от 11 до 93 лет). Основными симптомами были кровотечение и выпадение геморроя. Средняя продолжительность симптомов составила 6,3 года.
Операция выполнена 76 пациентам со II степенью, 441 пациенту с III степенью и 99 пациентам с геморроем IV степени.Пациенты получали лечение под местной, спинальной или кратковременной общей анестезией по решению анестезиолога.
Общий период приема составил 12 ± 4 часа. В среднем на одного пациента было перевязано 3,12 геморроидальных узла. Среднее время процедуры составило 8 ± 0 минут (диапазон 6–15 минут).
Средняя общая доза анальгетика и продолжительность купирования боли с помощью анальгетиков составила 19 ± 4 таблетки и 9 ± 3 дня соответственно.
Осложнения были выявлены у 9% пациентов, включая задержку мочи; боль, требующая повторной госпитализации, кровотечение, требующее повторной госпитализации, внешний геморроидальный тромбоз, анальные метки и зуд [Таблица].
Таблица 1
Осложнения после перевязки и мукопексии геморроидальных узлов. [Общее количество пациентов 616]
| Осложнения | Количество пациентов |
| Перианальный тромбоз | 12 |
| Кровотечение, требующее повторной госпитализации | 4 |
| Задержка мочи | 9 |
| Анальный зуд | 2 |
| Выпадение слизистой оболочки | 6 |
| Кожный ярлык | 13 | 903 4
Послеоперационное наблюдение через 4 недели показало терапевтический успех у 589 пациентов (95.6%), у которых было геморроидальное кровотечение. Пролапс больше не наблюдался у 98% пациентов, и 96% пациентов не испытывали боли после дефекации.
93% пациентов завершили однолетнее наблюдение, и у 89% из них не было симптомов. Ни у одного пациента во время ректального введения пальцев анального сужения не наблюдалось.
По состоянию на май 2006 г. этим методом пролечено 485 пациентов. 307 пациентов ответили на наш запрос, проведенный в начале 2007 года. Девяносто четыре процента этих пациентов подтвердили, что они больше не испытывали кровотечения или боли во время дефекации, а у восьмидесяти девяти процентов пациентов не было никакого пролапса.При ректальном обследовании оставшихся 11% пациентов, жалующихся на пролапс, было обнаружено, что у четырех процентов из них были остаточные кожные пятна, которые они считали пролапсом. Они были уверены в безобидном характере этих меток. Пациенты с жалобами на периодические кровотечения получали консервативное лечение производными флавонидов, размягчителями стула и изменением режима питания. Тех, кто не ответил на эти меры, лечили перевязкой или инфракрасной коагуляцией. Тем, кто жаловался на пролапс, предложили повторить процедуру.
Семь пациентов обратились с жалобами на нарушение удержания мочи. Поскольку предоперационная оценка функции анального сфинктера не проводилась, мы не смогли узнать, присутствовала ли эта дисфункция анального сфинктера до операции и компенсировались ли симптомы недержания выпадением геморроя, поскольку мы не видим прямой связи с процедурой. как таковой.
Стресс, вызванный процедурой, считался незначительным для 89% пациентов, и оценка удовлетворенности составила 8.2% по визуально-аналоговой шкале.
Обсуждение
Геморрой описывается как сплетение вен, расположенных между слизистой оболочкой lamina muscularis и структурами мышц сфинктера. Это сплетение поддерживается эластичной тканью и мышечной структурой Treitz (m. Canalis ani) и состоит из верхней (внутренней) и нижней (внешней) частей, разделенных зубчатой линией. Из-за артериальных шунтов и расширения вен это сплетение увеличивается и играет важную роль в тонком удерживании анального канала [7].Система, которую также называют пещеристым телом прямых мышц живота, сложна, и некоторые из ее функций до сих пор неизвестны. Геморрой физиологичен и представляет собой часть системы анального сфинктера. Однако нефизиологическое увеличение и смещение этого аноректального сплетения вместе с симптомами следует рассматривать как заболевание [8].
Эксцизионная геморроидэктомия обычно применяется в сложных случаях и для пациентов, которые не реагируют на процедуры инструментального кабинета. Сшитая геморроидэктомия с помощью техники трансанального сшивания требует специально сконструированного циркулярного степлера [9].Результат после геморроидэктомии степлером зависит не только от полного прекращения артериального притока геморроидальных узлов, и кровоток все еще может быть обнаружен с помощью ультразвуковой допплерографии в основных ветвях верхней ректальной артерии у 80 процентов пациентов одновременно. месяц после операции [10]. Некоторые исследования даже отнесли ход артериальных ветвей к точно определенным позициям в подслизистой оболочке прямой кишки (3’0, 7’0 и 11’0, если смотреть в положении анатомической литотомии), что соответствует клиническим проявлениям геморроя [11].
Рассматривая любой интервенционный метод лечения геморроя, следует помнить, что прямое кавернозное тело играет важную роль в анальном канале, и существует тонкая грань между успешным лечением и риском повреждения анального сфинктера [12].
Описанная нами процедура может быть названа минимально инвазивной, поскольку она не включает иссечения слизистой оболочки или анодермы и очень проста в выполнении, поскольку она следует за очень простым хирургическим приемом, т.е.е., наложение швов. Цель лечения – уменьшить кровоснабжение геморроидального сплетения и, таким образом, уменьшить геморроидальные узлы. Поскольку артерии, несущие приток крови, лигируются, внутреннее давление геморроидального сплетения снижается и исчезают типичные симптомы геморроя [13]. В ходе послеоперационного наблюдения было обнаружено, что геморрой, обработанный нашей методикой, заменяется сегментированным фиброзным рубцом, прочно прилегающим к подлежащим структурам.
Мы считаем, что лигирование и мукопексия геморроя относительно безболезненны, легко усваиваются и малоинвазивны, поскольку являются хорошей альтернативой всем другим известным методам лечения симптоматического и выпадающего геморроя.Всегда есть вероятность реваскуляризации и рецидива симптомов геморроя, но эту процедуру можно повторить в любой момент [14].
Было высказано предположение, что источником остаточного или вторичного геморроя являются необлитерированные сосуды, которые присутствуют в заднебоковой части стенки прямой кишки [15]. Перевязка швов умело заботится и об этих сосудах. Поскольку наложение швов ограничивается только выступающими геморроидальными узлами и не предпринимается никаких попыток иссечения, оно сохраняет чувствительную анодерму и слизистую прямой кишки.Таким образом, это исследование показывает, что перевязка и мукопексия геморроидальных узлов снижает артериальный приток и обеспечивает фиксацию геморроидальных подушек. Осложнения сопоставимы с таковыми, связанными с другими методами, серьезных осложнений не наблюдалось.
Заключение
Процедура, описанная нами при выпадении геморроя, связана с меньшей болью, чем в контрольной группе в прошлом, более коротким периодом восстановления и низкой частотой осложнений, и хорошо переносится пациентами.Большинство наших пациентов были прооперированы в амбулаторных условиях и были выписаны после непродолжительного наблюдения, и большинство из них вернулись к нормальной повседневной деятельности к десятому послеоперационному дню.
Согласие
Письменное информированное согласие было получено от пациента на публикацию этого отчета и сопровождающих его изображений.
Конкурирующие интересы
Авторы заявляют, что у них нет конкурирующих интересов.
Вклад авторов
PJG провела хирургические процедуры, а SK провела предоперационную оценку пациентов, сбор и обработку данных.Оба автора прочитали и одобрили окончательную рукопись.
Ссылки
- Айгнер Ф., Боднер Дж., Грубер Х., Конрад Ф., Фритч Х., Марграйтер Р., Бонатти Х. Сосудистая природа геморроя. J Gastrointest Surg. 2006; 10: 1044–50. DOI: 10.1016 / j.gassur.2005.12.004. [PubMed] [CrossRef] [Google Scholar]
- Farag AE. Наложение ворсового шва: новый метод лечения геморроя. Br J Surg. 1978; 65: 293–5. DOI: 10.1002 / bjs.1800650422. [PubMed] [CrossRef] [Google Scholar]
- Блок IR.Техника облитерирующего шва при внутренней геморроидэктомии. Dis Colon Rectum. 1985; 28: 679–80. DOI: 10.1007 / BF02553454. [PubMed] [CrossRef] [Google Scholar]
- Hussein AM. Перевязка-анопексия для лечения запущенной геморроидальной болезни. Dis Colon Rectum. 2001; 44: 1887–90. DOI: 10.1007 / BF02234474. [PubMed] [CrossRef] [Google Scholar]
- Сердев Н. Хирургическое лечение геморроя. Их ушивают без иссечения. Хирургия (София) 1990; 43: 65–8. [PubMed] [Google Scholar]
- Awojobi OA.Модифицированный ворсовый шов в амбулаторном лечении геморроя. Предварительный отчет. Dis Colon Rectum. 1983; 26: 95–97. DOI: 10.1007 / BF02562582. [PubMed] [CrossRef] [Google Scholar]
- Bruch HP, Roblick UJ. Патофизиология геморроя. Chirurg. 2001; 72: 656–9. DOI: 10.1007 / s001040170120. [PubMed] [CrossRef] [Google Scholar]
- Haas PA, Fox TA, Jr, Haas GP. Патогенез геморроя. Dis Colon Rectum. 1984. 27: 442–450. DOI: 10.1007 / BF02555533. [PubMed] [CrossRef] [Google Scholar]
- Пернис Л.М., Барталуччи Б., Бенчини Л., Борри А., Катарци С., Кронинг К.Ранний и поздний (десять лет) опыт выполнения геморроидэктомии циркулярным степлером. Dis Colon Rectum. 2001; 44: 836–841. DOI: 10.1007 / BF02234704. [PubMed] [CrossRef] [Google Scholar]
- Кольберт GW, Раульф Ф. Оценка техники Лонго для геморроидэктомии с помощью ультразвукового допплерографического измерения верхней ректальной артерии. Zentralbl Chir. 2002; 127: 19–21. DOI: 10,1055 / с-2002-21566. [PubMed] [CrossRef] [Google Scholar]
- Галкин Е. Рентгеновская эндоваскулярная эмболизация верхней ректальной артерии: новые возможности в хирургическом лечении хронического геморроя.Вестн Рентгенол Радиол. 2001; 6: 44–9. [PubMed] [Google Scholar]
- Gaj F, Trecca A, Crispino P. Техника наложения фиксированных швов в сравнении с открытой геморроидэктомией. Результаты рандомизированного исследования. Chir Ital. 2007; 59: 231–5. [PubMed] [Google Scholar]
- Kim JC. Анализ хирургических методов лечения выступающих по окружности геморроидальных узлов: полное иссечение с восстановлением с использованием лоскутов по сравнению с первичным иссечением с вторичным наложением швов. Азиатский J Surg. 2006; 29: 128–34. [PubMed] [Google Scholar]
- Gaj F, Trecca A, Crispino P.Техника наложения фиксированных швов в сравнении с открытой геморроидэктомией. Результаты рандомизированного исследования. Chir Ital. 2007; 59: 231–5. [PubMed] [Google Scholar]
- Ван З.Дж., Тан XY, Ван Д., Чжао Б., Хань В., Ян XQ, Хуанг Ю.Т. Патологические признаки и клиническое значение внутреннего геморроя. Чжунхуа Вай Кэ За Чжи. 2006; 44: 177–80. [PubMed] [Google Scholar]
Лигирование и мукопексия при выпадающем геморрое – десятилетний опыт
Ann Surg Innov Res. 2008; 2: 5.
1 и 1Правин Дж. Гупта
1 Больница Fine Morning и исследовательский центр Gupta Nursing Home, Laxminagar, Nagpur-440022, India
Surekha Kalaskar
1 9000 Hospital and Research Центр престарелых Гупта, Лакшминагар, Нагпур-440022, Индия1 Больница Fine Morning и исследовательский центр Дом престарелых Гупта, Лаксминагар, Нагпур-440022, Индия
Автор, отвечающий за переписку.Поступило 14 марта 2008 г .; Принято 28 ноября 2008 г.
Авторские права © 2008 Гупта и Каласкар; лицензиат BioMed Central Ltd.Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License (http://creativecommons.org/licenses/by/2.0), которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе. при условии правильного цитирования оригинала.
Эта статья цитируется в других статьях в PMC.Abstract
Цель
Целью данного исследования является клиническая проверка эффективности авторского подхода к наложению швов и мукопексии у пациентов с симптоматическим и пролапсирующим геморроем.
Материалы и методы
616 пациентов (255 женщин) с жалобами на симптомы геморроя были включены в исследование. Геморроидальные узлы были перевязаны рассасывающимся шовным материалом под контролем зрения. Анализировались время операции, послеоперационные осложнения, время выхода на работу и исход процедуры. Последующее наблюдение было запланировано после выписки через 1 месяц, 6 месяцев и как минимум через 1 год. Также оценивалась удовлетворенность пациентов.
Результаты
Среднее время процедуры составляло 8 ± 0 минут (диапазон 6–15 минут), а общий период госпитализации составлял 12 ± 4 часа.Наиболее частыми послеоперационными осложнениями были перианальный тромбоз и кожные бирки. Средняя общая доза анальгетика и продолжительность купирования боли с помощью анальгетиков составляли 19 ± 4 таблетки и 9 ± 3 дня соответственно.
Послеоперационное наблюдение через 4 недели показало терапевтический успех у 589 пациентов (95,6%) с геморроидальным кровотечением. Пролапс больше не наблюдался у 98% пациентов, и 96% пациентов не испытывали боли после дефекации. 93% пациентов завершили однолетнее наблюдение, и у 89% из них не было симптомов.Оценка удовлетворенности пациентов по визуально-аналоговой шкале составила 8,2%.
Заключение
Наложение швов и мукопексия геморроидальных узлов – это простая в выполнении техника, которая хорошо воспринимается пациентами и дает хорошие результаты при выпадении геморроидальных узлов.
Предпосылки
Существует множество терапевтических возможностей для лечения симптоматического геморроя; Среди них – изменение диеты и образа жизни, а также офисное лечение, такое как инфракрасная коагуляция, склеротерапия, перевязка резинкой, перевязка геморроидальной артерии или различные процедуры сшивания скобами и эксцизионные процедуры [1].
Мы описываем более простой метод уменьшения размера геморроидальных узлов с контролем кровотечения и пролапса, который мы называем перевязкой и мукопексией геморроидальных узлов под зрением. Эта методика основана на том, что геморроидальные сосуды имеют постоянное анатомическое расположение. Обычно они проникают в ворс геморроидальных узлов в основании. Шов, наложенный на основание геморроидальной подушки, способен значительно уменьшить приток крови к геморроидальному сплетению.И вместе с основанием, если будет проведена полная перевязка всех зрительных геморроидальных подушек, это также будет контролировать пролапс. Эта процедура лигирования геморроидальной подушки имеет долгую историю и называется различными обозначениями, такими как «ворсовый шов» [2], «облитерационная техника наложения швов» [3], «лигирование и анопексия» [4] и «лигирование швов» [5 ] и т.п. постепенным уменьшением выпавших геморроидальных узлов.
Наша процедура лигирования и мукопексии предназначена для восстановления фиксации геморроидальных подушек к нижележащему внутреннему сфинктеру для уменьшения геморроидального пролапса в дополнение к минимизации кровотока к сплетению. Эта малоинвазивная амбулаторная процедура разработана как вариант для пациентов, которым предстоит оперативная геморроидэктомия. Обоснование метода основано на том факте, что геморроидальный пролапс является результатом соскальзывания вниз слизистой оболочки заднего прохода, вызванного ослаблением системы фиксирующих эластичных тканей, и фиксация этой скользящей слизистой оболочки вернет подушку в исходное положение [6].
Это исследование описывает хирургическую процедуру и оценивает ее преимущества с точки зрения результата операции, функционального восстановления и послеоперационной боли у относительно большой группы пациентов. В этом отчете также оцениваются результаты этой процедуры за последние десять лет в лечении выпадающего геморроидального узла.
Материалы и методы
В исследование были включены пациенты с симптоматическим и пролапсирующим геморроем, посещающие поликлинику. Критериями исключения были острые тромбированные образования или сопутствующая анальная патология (например,г., свищи, трещины и т. д.). Пациенты, страдающие геморроем II степени, считались подходящими для хирургического вмешательства из-за тяжести симптомов (например, обильного кровотечения), несмотря на предыдущие традиционные менее инвазивные методы лечения, а также были назначены на операцию по их собственному особому запросу.
Пациенты прошли полную историю болезни с акцентом на симптомы геморроя, предшествующее консервативное или хирургическое лечение и другие аноректальные состояния. Клиническое обследование, аноскопия, ригидная ректоскопия и колоноскопия были выполнены, чтобы точно определить стадию заболевания и исключить другие колоректальные состояния у каждого пациента старше 50 лет.Четырьмя критериями исхода были симптоматический рецидив, боль после процедуры, частота осложнений и удовлетворенность пациента как минимум через 12 месяцев после процедуры.
Хирургическая процедура
Когда пациент находился в положении для литотомии, три кожных метки, соответствующие трем основным участкам геморроидальных подушек, а именно 3, 7 и 11’O часовому положению, удерживались артериальными щипцами и втягивались для визуализации геморроя. Затем геморроидальную подушку зашивали с помощью полукруглой круглой иглы 45 мм и рассасывающегося хромового кетгута 1-0 (No.4246 Ethicon UK). Сначала на геморроидальную ножку накладывали фиксирующий шов. Новый шов начался каудально с непрерывной фиксацией и охватил слизистую, подслизистую и половину глубины мышц анального сфинктера и заканчивался всего на 5 мм ниже зубчатой линии. Перевязки выполнялись выше зубчатой линии в относительно нечувствительной области. Любой обнаруженный вторичный геморрой лечился по той же схеме, что и первичный геморрой [Рисунок и].
Геморрой в нескольких местах.
Геморрой после перевязки и мукопексии.
Пациентов оценивали через 8 часов после процедуры и выписывали, если они чувствовали себя комфортно в отношении боли и не сообщали об отсутствии затруднений при мочеиспускании. Всем пациентам была назначена комбинация трамадола гидрохлорида и парацетамола для обезболивания после процедуры. Им было предписано принимать эти таблетки по мере необходимости и посещать отделение неотложной помощи, когда боль была невыносимой или возникали какие-либо серьезные осложнения, особенно спонтанное кровотечение или перианальный сепсис.Домашнее лечение также включало диету с высоким содержанием шлаков, смягчители стула и немедленные теплые сидячие ванны. Пациенты были проинструктированы оценивать послеоперационную боль с использованием 10-сантиметровой линейной аналоговой шкалы, в которой 0 соответствует «отсутствие боли», а 10 – «максимальной боли», и записывать использование анальгетиков в день операции и каждый день в течение первых 14 дней. дней. Наш совет заключался в том, чтобы вернуться к работе и обычной повседневной деятельности, как только они почувствуют, что смогут это сделать. Пациенты наблюдались через 4 недели, 6 и 12 месяцев, а также в любое время после этого, если у них были какие-либо жалобы.Уровень удовлетворенности пациентов оценивался на 12-месячных контрольных визитах по 10-балльной шкале (1 = крайне неудовлетворен, 10 = очень доволен).
Результаты
С мая 1997 г. по декабрь 2007 г. в нашей клинике по этой методике прошли лечение 616 пациентов. В группу вошли 361 пациент мужского пола и 255 женщин (возраст от 11 до 93 лет). Основными симптомами были кровотечение и выпадение геморроя. Средняя продолжительность симптомов составила 6,3 года.
Операция выполнена 76 пациентам со II степенью, 441 пациенту с III степенью и 99 пациентам с геморроем IV степени.Пациенты получали лечение под местной, спинальной или кратковременной общей анестезией по решению анестезиолога.
Общий период приема составил 12 ± 4 часа. В среднем на одного пациента было перевязано 3,12 геморроидальных узла. Среднее время процедуры составило 8 ± 0 минут (диапазон 6–15 минут).
Средняя общая доза анальгетика и продолжительность купирования боли с помощью анальгетиков составила 19 ± 4 таблетки и 9 ± 3 дня соответственно.
Осложнения были выявлены у 9% пациентов, включая задержку мочи; боль, требующая повторной госпитализации, кровотечение, требующее повторной госпитализации, внешний геморроидальный тромбоз, анальные метки и зуд [Таблица].
Таблица 1
Осложнения после перевязки и мукопексии геморроидальных узлов. [Общее количество пациентов 616]
| Осложнения | Количество пациентов |
| Перианальный тромбоз | 12 |
| Кровотечение, требующее повторной госпитализации | 4 |
| Задержка мочи | 9 |
| Анальный зуд | 2 |
| Выпадение слизистой оболочки | 6 |
| Кожный ярлык | 13 | 903 4
Послеоперационное наблюдение через 4 недели показало терапевтический успех у 589 пациентов (95.6%), у которых было геморроидальное кровотечение. Пролапс больше не наблюдался у 98% пациентов, и 96% пациентов не испытывали боли после дефекации.
93% пациентов завершили однолетнее наблюдение, и у 89% из них не было симптомов. Ни у одного пациента во время ректального введения пальцев анального сужения не наблюдалось.
По состоянию на май 2006 г. этим методом пролечено 485 пациентов. 307 пациентов ответили на наш запрос, проведенный в начале 2007 года. Девяносто четыре процента этих пациентов подтвердили, что они больше не испытывали кровотечения или боли во время дефекации, а у восьмидесяти девяти процентов пациентов не было никакого пролапса.При ректальном обследовании оставшихся 11% пациентов, жалующихся на пролапс, было обнаружено, что у четырех процентов из них были остаточные кожные пятна, которые они считали пролапсом. Они были уверены в безобидном характере этих меток. Пациенты с жалобами на периодические кровотечения получали консервативное лечение производными флавонидов, размягчителями стула и изменением режима питания. Тех, кто не ответил на эти меры, лечили перевязкой или инфракрасной коагуляцией. Тем, кто жаловался на пролапс, предложили повторить процедуру.
Семь пациентов обратились с жалобами на нарушение удержания мочи. Поскольку предоперационная оценка функции анального сфинктера не проводилась, мы не смогли узнать, присутствовала ли эта дисфункция анального сфинктера до операции и компенсировались ли симптомы недержания выпадением геморроя, поскольку мы не видим прямой связи с процедурой. как таковой.
Стресс, вызванный процедурой, считался незначительным для 89% пациентов, и оценка удовлетворенности составила 8.2% по визуально-аналоговой шкале.
Обсуждение
Геморрой описывается как сплетение вен, расположенных между слизистой оболочкой lamina muscularis и структурами мышц сфинктера. Это сплетение поддерживается эластичной тканью и мышечной структурой Treitz (m. Canalis ani) и состоит из верхней (внутренней) и нижней (внешней) частей, разделенных зубчатой линией. Из-за артериальных шунтов и расширения вен это сплетение увеличивается и играет важную роль в тонком удерживании анального канала [7].Система, которую также называют пещеристым телом прямых мышц живота, сложна, и некоторые из ее функций до сих пор неизвестны. Геморрой физиологичен и представляет собой часть системы анального сфинктера. Однако нефизиологическое увеличение и смещение этого аноректального сплетения вместе с симптомами следует рассматривать как заболевание [8].
Эксцизионная геморроидэктомия обычно применяется в сложных случаях и для пациентов, которые не реагируют на процедуры инструментального кабинета. Сшитая геморроидэктомия с помощью техники трансанального сшивания требует специально сконструированного циркулярного степлера [9].Результат после геморроидэктомии степлером зависит не только от полного прекращения артериального притока геморроидальных узлов, и кровоток все еще может быть обнаружен с помощью ультразвуковой допплерографии в основных ветвях верхней ректальной артерии у 80 процентов пациентов одновременно. месяц после операции [10]. Некоторые исследования даже отнесли ход артериальных ветвей к точно определенным позициям в подслизистой оболочке прямой кишки (3’0, 7’0 и 11’0, если смотреть в положении анатомической литотомии), что соответствует клиническим проявлениям геморроя [11].
Рассматривая любой интервенционный метод лечения геморроя, следует помнить, что прямое кавернозное тело играет важную роль в анальном канале, и существует тонкая грань между успешным лечением и риском повреждения анального сфинктера [12].
Описанная нами процедура может быть названа минимально инвазивной, поскольку она не включает иссечения слизистой оболочки или анодермы и очень проста в выполнении, поскольку она следует за очень простым хирургическим приемом, т.е.е., наложение швов. Цель лечения – уменьшить кровоснабжение геморроидального сплетения и, таким образом, уменьшить геморроидальные узлы. Поскольку артерии, несущие приток крови, лигируются, внутреннее давление геморроидального сплетения снижается и исчезают типичные симптомы геморроя [13]. В ходе послеоперационного наблюдения было обнаружено, что геморрой, обработанный нашей методикой, заменяется сегментированным фиброзным рубцом, прочно прилегающим к подлежащим структурам.
Мы считаем, что лигирование и мукопексия геморроя относительно безболезненны, легко усваиваются и малоинвазивны, поскольку являются хорошей альтернативой всем другим известным методам лечения симптоматического и выпадающего геморроя.Всегда есть вероятность реваскуляризации и рецидива симптомов геморроя, но эту процедуру можно повторить в любой момент [14].
Было высказано предположение, что источником остаточного или вторичного геморроя являются необлитерированные сосуды, которые присутствуют в заднебоковой части стенки прямой кишки [15]. Перевязка швов умело заботится и об этих сосудах. Поскольку наложение швов ограничивается только выступающими геморроидальными узлами и не предпринимается никаких попыток иссечения, оно сохраняет чувствительную анодерму и слизистую прямой кишки.Таким образом, это исследование показывает, что перевязка и мукопексия геморроидальных узлов снижает артериальный приток и обеспечивает фиксацию геморроидальных подушек. Осложнения сопоставимы с таковыми, связанными с другими методами, серьезных осложнений не наблюдалось.
Заключение
Процедура, описанная нами при выпадении геморроя, связана с меньшей болью, чем в контрольной группе в прошлом, более коротким периодом восстановления и низкой частотой осложнений, и хорошо переносится пациентами.Большинство наших пациентов были прооперированы в амбулаторных условиях и были выписаны после непродолжительного наблюдения, и большинство из них вернулись к нормальной повседневной деятельности к десятому послеоперационному дню.
Согласие
Письменное информированное согласие было получено от пациента на публикацию этого отчета и сопровождающих его изображений.
Конкурирующие интересы
Авторы заявляют, что у них нет конкурирующих интересов.
Вклад авторов
PJG провела хирургические процедуры, а SK провела предоперационную оценку пациентов, сбор и обработку данных.Оба автора прочитали и одобрили окончательную рукопись.
Ссылки
- Айгнер Ф., Боднер Дж., Грубер Х., Конрад Ф., Фритч Х., Марграйтер Р., Бонатти Х. Сосудистая природа геморроя. J Gastrointest Surg. 2006; 10: 1044–50. DOI: 10.1016 / j.gassur.2005.12.004. [PubMed] [CrossRef] [Google Scholar]
- Farag AE. Наложение ворсового шва: новый метод лечения геморроя. Br J Surg. 1978; 65: 293–5. DOI: 10.1002 / bjs.1800650422. [PubMed] [CrossRef] [Google Scholar]
- Блок IR.Техника облитерирующего шва при внутренней геморроидэктомии. Dis Colon Rectum. 1985; 28: 679–80. DOI: 10.1007 / BF02553454. [PubMed] [CrossRef] [Google Scholar]
- Hussein AM. Перевязка-анопексия для лечения запущенной геморроидальной болезни. Dis Colon Rectum. 2001; 44: 1887–90. DOI: 10.1007 / BF02234474. [PubMed] [CrossRef] [Google Scholar]
- Сердев Н. Хирургическое лечение геморроя. Их ушивают без иссечения. Хирургия (София) 1990; 43: 65–8. [PubMed] [Google Scholar]
- Awojobi OA.Модифицированный ворсовый шов в амбулаторном лечении геморроя. Предварительный отчет. Dis Colon Rectum. 1983; 26: 95–97. DOI: 10.1007 / BF02562582. [PubMed] [CrossRef] [Google Scholar]
- Bruch HP, Roblick UJ. Патофизиология геморроя. Chirurg. 2001; 72: 656–9. DOI: 10.1007 / s001040170120. [PubMed] [CrossRef] [Google Scholar]
- Haas PA, Fox TA, Jr, Haas GP. Патогенез геморроя. Dis Colon Rectum. 1984. 27: 442–450. DOI: 10.1007 / BF02555533. [PubMed] [CrossRef] [Google Scholar]
- Пернис Л.М., Барталуччи Б., Бенчини Л., Борри А., Катарци С., Кронинг К.Ранний и поздний (десять лет) опыт выполнения геморроидэктомии циркулярным степлером. Dis Colon Rectum. 2001; 44: 836–841. DOI: 10.1007 / BF02234704. [PubMed] [CrossRef] [Google Scholar]
- Кольберт GW, Раульф Ф. Оценка техники Лонго для геморроидэктомии с помощью ультразвукового допплерографического измерения верхней ректальной артерии. Zentralbl Chir. 2002; 127: 19–21. DOI: 10,1055 / с-2002-21566. [PubMed] [CrossRef] [Google Scholar]
- Галкин Е. Рентгеновская эндоваскулярная эмболизация верхней ректальной артерии: новые возможности в хирургическом лечении хронического геморроя.Вестн Рентгенол Радиол. 2001; 6: 44–9. [PubMed] [Google Scholar]
- Gaj F, Trecca A, Crispino P. Техника наложения фиксированных швов в сравнении с открытой геморроидэктомией. Результаты рандомизированного исследования. Chir Ital. 2007; 59: 231–5. [PubMed] [Google Scholar]
- Kim JC. Анализ хирургических методов лечения выступающих по окружности геморроидальных узлов: полное иссечение с восстановлением с использованием лоскутов по сравнению с первичным иссечением с вторичным наложением швов. Азиатский J Surg. 2006; 29: 128–34. [PubMed] [Google Scholar]
- Gaj F, Trecca A, Crispino P.Техника наложения фиксированных швов в сравнении с открытой геморроидэктомией. Результаты рандомизированного исследования. Chir Ital. 2007; 59: 231–5. [PubMed] [Google Scholar]
- Ван З.Дж., Тан XY, Ван Д., Чжао Б., Хань В., Ян XQ, Хуанг Ю.Т. Патологические признаки и клиническое значение внутреннего геморроя. Чжунхуа Вай Кэ За Чжи. 2006; 44: 177–80. [PubMed] [Google Scholar]
Лигирование и мукопексия при выпадающем геморрое – десятилетний опыт
Ann Surg Innov Res. 2008; 2: 5.
1 и 1Правин Дж. Гупта
1 Больница Fine Morning и исследовательский центр Gupta Nursing Home, Laxminagar, Nagpur-440022, India
Surekha Kalaskar
1 9000 Hospital and Research Центр престарелых Гупта, Лакшминагар, Нагпур-440022, Индия1 Больница Fine Morning и исследовательский центр Дом престарелых Гупта, Лаксминагар, Нагпур-440022, Индия
Автор, отвечающий за переписку.Поступило 14 марта 2008 г .; Принято 28 ноября 2008 г.
Авторские права © 2008 Гупта и Каласкар; лицензиат BioMed Central Ltd.Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License (http://creativecommons.org/licenses/by/2.0), которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе. при условии правильного цитирования оригинала.
Эта статья цитируется в других статьях в PMC.Abstract
Цель
Целью данного исследования является клиническая проверка эффективности авторского подхода к наложению швов и мукопексии у пациентов с симптоматическим и пролапсирующим геморроем.
Материалы и методы
616 пациентов (255 женщин) с жалобами на симптомы геморроя были включены в исследование. Геморроидальные узлы были перевязаны рассасывающимся шовным материалом под контролем зрения. Анализировались время операции, послеоперационные осложнения, время выхода на работу и исход процедуры. Последующее наблюдение было запланировано после выписки через 1 месяц, 6 месяцев и как минимум через 1 год. Также оценивалась удовлетворенность пациентов.
Результаты
Среднее время процедуры составляло 8 ± 0 минут (диапазон 6–15 минут), а общий период госпитализации составлял 12 ± 4 часа.Наиболее частыми послеоперационными осложнениями были перианальный тромбоз и кожные бирки. Средняя общая доза анальгетика и продолжительность купирования боли с помощью анальгетиков составляли 19 ± 4 таблетки и 9 ± 3 дня соответственно.
Послеоперационное наблюдение через 4 недели показало терапевтический успех у 589 пациентов (95,6%) с геморроидальным кровотечением. Пролапс больше не наблюдался у 98% пациентов, и 96% пациентов не испытывали боли после дефекации. 93% пациентов завершили однолетнее наблюдение, и у 89% из них не было симптомов.Оценка удовлетворенности пациентов по визуально-аналоговой шкале составила 8,2%.
Заключение
Наложение швов и мукопексия геморроидальных узлов – это простая в выполнении техника, которая хорошо воспринимается пациентами и дает хорошие результаты при выпадении геморроидальных узлов.
Предпосылки
Существует множество терапевтических возможностей для лечения симптоматического геморроя; Среди них – изменение диеты и образа жизни, а также офисное лечение, такое как инфракрасная коагуляция, склеротерапия, перевязка резинкой, перевязка геморроидальной артерии или различные процедуры сшивания скобами и эксцизионные процедуры [1].
Мы описываем более простой метод уменьшения размера геморроидальных узлов с контролем кровотечения и пролапса, который мы называем перевязкой и мукопексией геморроидальных узлов под зрением. Эта методика основана на том, что геморроидальные сосуды имеют постоянное анатомическое расположение. Обычно они проникают в ворс геморроидальных узлов в основании. Шов, наложенный на основание геморроидальной подушки, способен значительно уменьшить приток крови к геморроидальному сплетению.И вместе с основанием, если будет проведена полная перевязка всех зрительных геморроидальных подушек, это также будет контролировать пролапс. Эта процедура лигирования геморроидальной подушки имеет долгую историю и называется различными обозначениями, такими как «ворсовый шов» [2], «облитерационная техника наложения швов» [3], «лигирование и анопексия» [4] и «лигирование швов» [5 ] и т.п. постепенным уменьшением выпавших геморроидальных узлов.
Наша процедура лигирования и мукопексии предназначена для восстановления фиксации геморроидальных подушек к нижележащему внутреннему сфинктеру для уменьшения геморроидального пролапса в дополнение к минимизации кровотока к сплетению. Эта малоинвазивная амбулаторная процедура разработана как вариант для пациентов, которым предстоит оперативная геморроидэктомия. Обоснование метода основано на том факте, что геморроидальный пролапс является результатом соскальзывания вниз слизистой оболочки заднего прохода, вызванного ослаблением системы фиксирующих эластичных тканей, и фиксация этой скользящей слизистой оболочки вернет подушку в исходное положение [6].
Это исследование описывает хирургическую процедуру и оценивает ее преимущества с точки зрения результата операции, функционального восстановления и послеоперационной боли у относительно большой группы пациентов. В этом отчете также оцениваются результаты этой процедуры за последние десять лет в лечении выпадающего геморроидального узла.
Материалы и методы
В исследование были включены пациенты с симптоматическим и пролапсирующим геморроем, посещающие поликлинику. Критериями исключения были острые тромбированные образования или сопутствующая анальная патология (например,г., свищи, трещины и т. д.). Пациенты, страдающие геморроем II степени, считались подходящими для хирургического вмешательства из-за тяжести симптомов (например, обильного кровотечения), несмотря на предыдущие традиционные менее инвазивные методы лечения, а также были назначены на операцию по их собственному особому запросу.
Пациенты прошли полную историю болезни с акцентом на симптомы геморроя, предшествующее консервативное или хирургическое лечение и другие аноректальные состояния. Клиническое обследование, аноскопия, ригидная ректоскопия и колоноскопия были выполнены, чтобы точно определить стадию заболевания и исключить другие колоректальные состояния у каждого пациента старше 50 лет.Четырьмя критериями исхода были симптоматический рецидив, боль после процедуры, частота осложнений и удовлетворенность пациента как минимум через 12 месяцев после процедуры.
Хирургическая процедура
Когда пациент находился в положении для литотомии, три кожных метки, соответствующие трем основным участкам геморроидальных подушек, а именно 3, 7 и 11’O часовому положению, удерживались артериальными щипцами и втягивались для визуализации геморроя. Затем геморроидальную подушку зашивали с помощью полукруглой круглой иглы 45 мм и рассасывающегося хромового кетгута 1-0 (No.4246 Ethicon UK). Сначала на геморроидальную ножку накладывали фиксирующий шов. Новый шов начался каудально с непрерывной фиксацией и охватил слизистую, подслизистую и половину глубины мышц анального сфинктера и заканчивался всего на 5 мм ниже зубчатой линии. Перевязки выполнялись выше зубчатой линии в относительно нечувствительной области. Любой обнаруженный вторичный геморрой лечился по той же схеме, что и первичный геморрой [Рисунок и].
Геморрой в нескольких местах.
Геморрой после перевязки и мукопексии.
Пациентов оценивали через 8 часов после процедуры и выписывали, если они чувствовали себя комфортно в отношении боли и не сообщали об отсутствии затруднений при мочеиспускании. Всем пациентам была назначена комбинация трамадола гидрохлорида и парацетамола для обезболивания после процедуры. Им было предписано принимать эти таблетки по мере необходимости и посещать отделение неотложной помощи, когда боль была невыносимой или возникали какие-либо серьезные осложнения, особенно спонтанное кровотечение или перианальный сепсис.Домашнее лечение также включало диету с высоким содержанием шлаков, смягчители стула и немедленные теплые сидячие ванны. Пациенты были проинструктированы оценивать послеоперационную боль с использованием 10-сантиметровой линейной аналоговой шкалы, в которой 0 соответствует «отсутствие боли», а 10 – «максимальной боли», и записывать использование анальгетиков в день операции и каждый день в течение первых 14 дней. дней. Наш совет заключался в том, чтобы вернуться к работе и обычной повседневной деятельности, как только они почувствуют, что смогут это сделать. Пациенты наблюдались через 4 недели, 6 и 12 месяцев, а также в любое время после этого, если у них были какие-либо жалобы.Уровень удовлетворенности пациентов оценивался на 12-месячных контрольных визитах по 10-балльной шкале (1 = крайне неудовлетворен, 10 = очень доволен).
Результаты
С мая 1997 г. по декабрь 2007 г. в нашей клинике по этой методике прошли лечение 616 пациентов. В группу вошли 361 пациент мужского пола и 255 женщин (возраст от 11 до 93 лет). Основными симптомами были кровотечение и выпадение геморроя. Средняя продолжительность симптомов составила 6,3 года.
Операция выполнена 76 пациентам со II степенью, 441 пациенту с III степенью и 99 пациентам с геморроем IV степени.Пациенты получали лечение под местной, спинальной или кратковременной общей анестезией по решению анестезиолога.
Общий период приема составил 12 ± 4 часа. В среднем на одного пациента было перевязано 3,12 геморроидальных узла. Среднее время процедуры составило 8 ± 0 минут (диапазон 6–15 минут).
Средняя общая доза анальгетика и продолжительность купирования боли с помощью анальгетиков составила 19 ± 4 таблетки и 9 ± 3 дня соответственно.
Осложнения были выявлены у 9% пациентов, включая задержку мочи; боль, требующая повторной госпитализации, кровотечение, требующее повторной госпитализации, внешний геморроидальный тромбоз, анальные метки и зуд [Таблица].
Таблица 1
Осложнения после перевязки и мукопексии геморроидальных узлов. [Общее количество пациентов 616]
| Осложнения | Количество пациентов |
| Перианальный тромбоз | 12 |
| Кровотечение, требующее повторной госпитализации | 4 |
| Задержка мочи | 9 |
| Анальный зуд | 2 |
| Выпадение слизистой оболочки | 6 |
| Кожный ярлык | 13 | 903 4
Послеоперационное наблюдение через 4 недели показало терапевтический успех у 589 пациентов (95.6%), у которых было геморроидальное кровотечение. Пролапс больше не наблюдался у 98% пациентов, и 96% пациентов не испытывали боли после дефекации.
93% пациентов завершили однолетнее наблюдение, и у 89% из них не было симптомов. Ни у одного пациента во время ректального введения пальцев анального сужения не наблюдалось.
По состоянию на май 2006 г. этим методом пролечено 485 пациентов. 307 пациентов ответили на наш запрос, проведенный в начале 2007 года. Девяносто четыре процента этих пациентов подтвердили, что они больше не испытывали кровотечения или боли во время дефекации, а у восьмидесяти девяти процентов пациентов не было никакого пролапса.При ректальном обследовании оставшихся 11% пациентов, жалующихся на пролапс, было обнаружено, что у четырех процентов из них были остаточные кожные пятна, которые они считали пролапсом. Они были уверены в безобидном характере этих меток. Пациенты с жалобами на периодические кровотечения получали консервативное лечение производными флавонидов, размягчителями стула и изменением режима питания. Тех, кто не ответил на эти меры, лечили перевязкой или инфракрасной коагуляцией. Тем, кто жаловался на пролапс, предложили повторить процедуру.
Семь пациентов обратились с жалобами на нарушение удержания мочи. Поскольку предоперационная оценка функции анального сфинктера не проводилась, мы не смогли узнать, присутствовала ли эта дисфункция анального сфинктера до операции и компенсировались ли симптомы недержания выпадением геморроя, поскольку мы не видим прямой связи с процедурой. как таковой.
Стресс, вызванный процедурой, считался незначительным для 89% пациентов, и оценка удовлетворенности составила 8.2% по визуально-аналоговой шкале.
Обсуждение
Геморрой описывается как сплетение вен, расположенных между слизистой оболочкой lamina muscularis и структурами мышц сфинктера. Это сплетение поддерживается эластичной тканью и мышечной структурой Treitz (m. Canalis ani) и состоит из верхней (внутренней) и нижней (внешней) частей, разделенных зубчатой линией. Из-за артериальных шунтов и расширения вен это сплетение увеличивается и играет важную роль в тонком удерживании анального канала [7].Система, которую также называют пещеристым телом прямых мышц живота, сложна, и некоторые из ее функций до сих пор неизвестны. Геморрой физиологичен и представляет собой часть системы анального сфинктера. Однако нефизиологическое увеличение и смещение этого аноректального сплетения вместе с симптомами следует рассматривать как заболевание [8].
Эксцизионная геморроидэктомия обычно применяется в сложных случаях и для пациентов, которые не реагируют на процедуры инструментального кабинета. Сшитая геморроидэктомия с помощью техники трансанального сшивания требует специально сконструированного циркулярного степлера [9].Результат после геморроидэктомии степлером зависит не только от полного прекращения артериального притока геморроидальных узлов, и кровоток все еще может быть обнаружен с помощью ультразвуковой допплерографии в основных ветвях верхней ректальной артерии у 80 процентов пациентов одновременно. месяц после операции [10]. Некоторые исследования даже отнесли ход артериальных ветвей к точно определенным позициям в подслизистой оболочке прямой кишки (3’0, 7’0 и 11’0, если смотреть в положении анатомической литотомии), что соответствует клиническим проявлениям геморроя [11].
Рассматривая любой интервенционный метод лечения геморроя, следует помнить, что прямое кавернозное тело играет важную роль в анальном канале, и существует тонкая грань между успешным лечением и риском повреждения анального сфинктера [12].
Описанная нами процедура может быть названа минимально инвазивной, поскольку она не включает иссечения слизистой оболочки или анодермы и очень проста в выполнении, поскольку она следует за очень простым хирургическим приемом, т.е.е., наложение швов. Цель лечения – уменьшить кровоснабжение геморроидального сплетения и, таким образом, уменьшить геморроидальные узлы. Поскольку артерии, несущие приток крови, лигируются, внутреннее давление геморроидального сплетения снижается и исчезают типичные симптомы геморроя [13]. В ходе послеоперационного наблюдения было обнаружено, что геморрой, обработанный нашей методикой, заменяется сегментированным фиброзным рубцом, прочно прилегающим к подлежащим структурам.
Мы считаем, что лигирование и мукопексия геморроя относительно безболезненны, легко усваиваются и малоинвазивны, поскольку являются хорошей альтернативой всем другим известным методам лечения симптоматического и выпадающего геморроя.Всегда есть вероятность реваскуляризации и рецидива симптомов геморроя, но эту процедуру можно повторить в любой момент [14].
Было высказано предположение, что источником остаточного или вторичного геморроя являются необлитерированные сосуды, которые присутствуют в заднебоковой части стенки прямой кишки [15]. Перевязка швов умело заботится и об этих сосудах. Поскольку наложение швов ограничивается только выступающими геморроидальными узлами и не предпринимается никаких попыток иссечения, оно сохраняет чувствительную анодерму и слизистую прямой кишки.Таким образом, это исследование показывает, что перевязка и мукопексия геморроидальных узлов снижает артериальный приток и обеспечивает фиксацию геморроидальных подушек. Осложнения сопоставимы с таковыми, связанными с другими методами, серьезных осложнений не наблюдалось.
Заключение
Процедура, описанная нами при выпадении геморроя, связана с меньшей болью, чем в контрольной группе в прошлом, более коротким периодом восстановления и низкой частотой осложнений, и хорошо переносится пациентами.Большинство наших пациентов были прооперированы в амбулаторных условиях и были выписаны после непродолжительного наблюдения, и большинство из них вернулись к нормальной повседневной деятельности к десятому послеоперационному дню.
Согласие
Письменное информированное согласие было получено от пациента на публикацию этого отчета и сопровождающих его изображений.
Конкурирующие интересы
Авторы заявляют, что у них нет конкурирующих интересов.
Вклад авторов
PJG провела хирургические процедуры, а SK провела предоперационную оценку пациентов, сбор и обработку данных.Оба автора прочитали и одобрили окончательную рукопись.
Ссылки
- Айгнер Ф., Боднер Дж., Грубер Х., Конрад Ф., Фритч Х., Марграйтер Р., Бонатти Х. Сосудистая природа геморроя. J Gastrointest Surg. 2006; 10: 1044–50. DOI: 10.1016 / j.gassur.2005.12.004. [PubMed] [CrossRef] [Google Scholar]
- Farag AE. Наложение ворсового шва: новый метод лечения геморроя. Br J Surg. 1978; 65: 293–5. DOI: 10.1002 / bjs.1800650422. [PubMed] [CrossRef] [Google Scholar]
- Блок IR.Техника облитерирующего шва при внутренней геморроидэктомии. Dis Colon Rectum. 1985; 28: 679–80. DOI: 10.1007 / BF02553454. [PubMed] [CrossRef] [Google Scholar]
- Hussein AM. Перевязка-анопексия для лечения запущенной геморроидальной болезни. Dis Colon Rectum. 2001; 44: 1887–90. DOI: 10.1007 / BF02234474. [PubMed] [CrossRef] [Google Scholar]
- Сердев Н. Хирургическое лечение геморроя. Их ушивают без иссечения. Хирургия (София) 1990; 43: 65–8. [PubMed] [Google Scholar]
- Awojobi OA.Модифицированный ворсовый шов в амбулаторном лечении геморроя. Предварительный отчет. Dis Colon Rectum. 1983; 26: 95–97. DOI: 10.1007 / BF02562582. [PubMed] [CrossRef] [Google Scholar]
- Bruch HP, Roblick UJ. Патофизиология геморроя. Chirurg. 2001; 72: 656–9. DOI: 10.1007 / s001040170120. [PubMed] [CrossRef] [Google Scholar]
- Haas PA, Fox TA, Jr, Haas GP. Патогенез геморроя. Dis Colon Rectum. 1984. 27: 442–450. DOI: 10.1007 / BF02555533. [PubMed] [CrossRef] [Google Scholar]
- Пернис Л.М., Барталуччи Б., Бенчини Л., Борри А., Катарци С., Кронинг К.Ранний и поздний (десять лет) опыт выполнения геморроидэктомии циркулярным степлером. Dis Colon Rectum. 2001; 44: 836–841. DOI: 10.1007 / BF02234704. [PubMed] [CrossRef] [Google Scholar]
- Кольберт GW, Раульф Ф. Оценка техники Лонго для геморроидэктомии с помощью ультразвукового допплерографического измерения верхней ректальной артерии. Zentralbl Chir. 2002; 127: 19–21. DOI: 10,1055 / с-2002-21566. [PubMed] [CrossRef] [Google Scholar]
- Галкин Е. Рентгеновская эндоваскулярная эмболизация верхней ректальной артерии: новые возможности в хирургическом лечении хронического геморроя.Вестн Рентгенол Радиол. 2001; 6: 44–9. [PubMed] [Google Scholar]
- Gaj F, Trecca A, Crispino P. Техника наложения фиксированных швов в сравнении с открытой геморроидэктомией. Результаты рандомизированного исследования. Chir Ital. 2007; 59: 231–5. [PubMed] [Google Scholar]
- Kim JC. Анализ хирургических методов лечения выступающих по окружности геморроидальных узлов: полное иссечение с восстановлением с использованием лоскутов по сравнению с первичным иссечением с вторичным наложением швов. Азиатский J Surg. 2006; 29: 128–34. [PubMed] [Google Scholar]
- Gaj F, Trecca A, Crispino P.Техника наложения фиксированных швов в сравнении с открытой геморроидэктомией. Результаты рандомизированного исследования. Chir Ital. 2007; 59: 231–5. [PubMed] [Google Scholar]
- Ван З.Дж., Тан XY, Ван Д., Чжао Б., Хань В., Ян XQ, Хуанг Ю.Т. Патологические признаки и клиническое значение внутреннего геморроя. Чжунхуа Вай Кэ За Чжи. 2006; 44: 177–80. [PubMed] [Google Scholar]
Лигирование и мукопексия при выпадающем геморрое – десятилетний опыт
Ann Surg Innov Res. 2008; 2: 5.
1 и 1Правин Дж. Гупта
1 Больница Fine Morning и исследовательский центр Gupta Nursing Home, Laxminagar, Nagpur-440022, India
Surekha Kalaskar
1 9000 Hospital and Research Центр престарелых Гупта, Лакшминагар, Нагпур-440022, Индия1 Больница Fine Morning и исследовательский центр Дом престарелых Гупта, Лаксминагар, Нагпур-440022, Индия
Автор, отвечающий за переписку.Поступило 14 марта 2008 г .; Принято 28 ноября 2008 г.
Авторские права © 2008 Гупта и Каласкар; лицензиат BioMed Central Ltd.Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License (http://creativecommons.org/licenses/by/2.0), которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе. при условии правильного цитирования оригинала.
Эта статья цитируется в других статьях в PMC.Abstract
Цель
Целью данного исследования является клиническая проверка эффективности авторского подхода к наложению швов и мукопексии у пациентов с симптоматическим и пролапсирующим геморроем.
Материалы и методы
616 пациентов (255 женщин) с жалобами на симптомы геморроя были включены в исследование. Геморроидальные узлы были перевязаны рассасывающимся шовным материалом под контролем зрения. Анализировались время операции, послеоперационные осложнения, время выхода на работу и исход процедуры. Последующее наблюдение было запланировано после выписки через 1 месяц, 6 месяцев и как минимум через 1 год. Также оценивалась удовлетворенность пациентов.
Результаты
Среднее время процедуры составляло 8 ± 0 минут (диапазон 6–15 минут), а общий период госпитализации составлял 12 ± 4 часа.Наиболее частыми послеоперационными осложнениями были перианальный тромбоз и кожные бирки. Средняя общая доза анальгетика и продолжительность купирования боли с помощью анальгетиков составляли 19 ± 4 таблетки и 9 ± 3 дня соответственно.
Послеоперационное наблюдение через 4 недели показало терапевтический успех у 589 пациентов (95,6%) с геморроидальным кровотечением. Пролапс больше не наблюдался у 98% пациентов, и 96% пациентов не испытывали боли после дефекации. 93% пациентов завершили однолетнее наблюдение, и у 89% из них не было симптомов.Оценка удовлетворенности пациентов по визуально-аналоговой шкале составила 8,2%.
Заключение
Наложение швов и мукопексия геморроидальных узлов – это простая в выполнении техника, которая хорошо воспринимается пациентами и дает хорошие результаты при выпадении геморроидальных узлов.
Предпосылки
Существует множество терапевтических возможностей для лечения симптоматического геморроя; Среди них – изменение диеты и образа жизни, а также офисное лечение, такое как инфракрасная коагуляция, склеротерапия, перевязка резинкой, перевязка геморроидальной артерии или различные процедуры сшивания скобами и эксцизионные процедуры [1].
Мы описываем более простой метод уменьшения размера геморроидальных узлов с контролем кровотечения и пролапса, который мы называем перевязкой и мукопексией геморроидальных узлов под зрением. Эта методика основана на том, что геморроидальные сосуды имеют постоянное анатомическое расположение. Обычно они проникают в ворс геморроидальных узлов в основании. Шов, наложенный на основание геморроидальной подушки, способен значительно уменьшить приток крови к геморроидальному сплетению.И вместе с основанием, если будет проведена полная перевязка всех зрительных геморроидальных подушек, это также будет контролировать пролапс. Эта процедура лигирования геморроидальной подушки имеет долгую историю и называется различными обозначениями, такими как «ворсовый шов» [2], «облитерационная техника наложения швов» [3], «лигирование и анопексия» [4] и «лигирование швов» [5 ] и т.п. постепенным уменьшением выпавших геморроидальных узлов.
Наша процедура лигирования и мукопексии предназначена для восстановления фиксации геморроидальных подушек к нижележащему внутреннему сфинктеру для уменьшения геморроидального пролапса в дополнение к минимизации кровотока к сплетению. Эта малоинвазивная амбулаторная процедура разработана как вариант для пациентов, которым предстоит оперативная геморроидэктомия. Обоснование метода основано на том факте, что геморроидальный пролапс является результатом соскальзывания вниз слизистой оболочки заднего прохода, вызванного ослаблением системы фиксирующих эластичных тканей, и фиксация этой скользящей слизистой оболочки вернет подушку в исходное положение [6].
Это исследование описывает хирургическую процедуру и оценивает ее преимущества с точки зрения результата операции, функционального восстановления и послеоперационной боли у относительно большой группы пациентов. В этом отчете также оцениваются результаты этой процедуры за последние десять лет в лечении выпадающего геморроидального узла.
Материалы и методы
В исследование были включены пациенты с симптоматическим и пролапсирующим геморроем, посещающие поликлинику. Критериями исключения были острые тромбированные образования или сопутствующая анальная патология (например,г., свищи, трещины и т. д.). Пациенты, страдающие геморроем II степени, считались подходящими для хирургического вмешательства из-за тяжести симптомов (например, обильного кровотечения), несмотря на предыдущие традиционные менее инвазивные методы лечения, а также были назначены на операцию по их собственному особому запросу.
Пациенты прошли полную историю болезни с акцентом на симптомы геморроя, предшествующее консервативное или хирургическое лечение и другие аноректальные состояния. Клиническое обследование, аноскопия, ригидная ректоскопия и колоноскопия были выполнены, чтобы точно определить стадию заболевания и исключить другие колоректальные состояния у каждого пациента старше 50 лет.Четырьмя критериями исхода были симптоматический рецидив, боль после процедуры, частота осложнений и удовлетворенность пациента как минимум через 12 месяцев после процедуры.
Хирургическая процедура
Когда пациент находился в положении для литотомии, три кожных метки, соответствующие трем основным участкам геморроидальных подушек, а именно 3, 7 и 11’O часовому положению, удерживались артериальными щипцами и втягивались для визуализации геморроя. Затем геморроидальную подушку зашивали с помощью полукруглой круглой иглы 45 мм и рассасывающегося хромового кетгута 1-0 (No.4246 Ethicon UK). Сначала на геморроидальную ножку накладывали фиксирующий шов. Новый шов начался каудально с непрерывной фиксацией и охватил слизистую, подслизистую и половину глубины мышц анального сфинктера и заканчивался всего на 5 мм ниже зубчатой линии. Перевязки выполнялись выше зубчатой линии в относительно нечувствительной области. Любой обнаруженный вторичный геморрой лечился по той же схеме, что и первичный геморрой [Рисунок и].
Геморрой в нескольких местах.
Геморрой после перевязки и мукопексии.
Пациентов оценивали через 8 часов после процедуры и выписывали, если они чувствовали себя комфортно в отношении боли и не сообщали об отсутствии затруднений при мочеиспускании. Всем пациентам была назначена комбинация трамадола гидрохлорида и парацетамола для обезболивания после процедуры. Им было предписано принимать эти таблетки по мере необходимости и посещать отделение неотложной помощи, когда боль была невыносимой или возникали какие-либо серьезные осложнения, особенно спонтанное кровотечение или перианальный сепсис.Домашнее лечение также включало диету с высоким содержанием шлаков, смягчители стула и немедленные теплые сидячие ванны. Пациенты были проинструктированы оценивать послеоперационную боль с использованием 10-сантиметровой линейной аналоговой шкалы, в которой 0 соответствует «отсутствие боли», а 10 – «максимальной боли», и записывать использование анальгетиков в день операции и каждый день в течение первых 14 дней. дней. Наш совет заключался в том, чтобы вернуться к работе и обычной повседневной деятельности, как только они почувствуют, что смогут это сделать. Пациенты наблюдались через 4 недели, 6 и 12 месяцев, а также в любое время после этого, если у них были какие-либо жалобы.Уровень удовлетворенности пациентов оценивался на 12-месячных контрольных визитах по 10-балльной шкале (1 = крайне неудовлетворен, 10 = очень доволен).
Результаты
С мая 1997 г. по декабрь 2007 г. в нашей клинике по этой методике прошли лечение 616 пациентов. В группу вошли 361 пациент мужского пола и 255 женщин (возраст от 11 до 93 лет). Основными симптомами были кровотечение и выпадение геморроя. Средняя продолжительность симптомов составила 6,3 года.
Операция выполнена 76 пациентам со II степенью, 441 пациенту с III степенью и 99 пациентам с геморроем IV степени.Пациенты получали лечение под местной, спинальной или кратковременной общей анестезией по решению анестезиолога.
Общий период приема составил 12 ± 4 часа. В среднем на одного пациента было перевязано 3,12 геморроидальных узла. Среднее время процедуры составило 8 ± 0 минут (диапазон 6–15 минут).
Средняя общая доза анальгетика и продолжительность купирования боли с помощью анальгетиков составила 19 ± 4 таблетки и 9 ± 3 дня соответственно.
Осложнения были выявлены у 9% пациентов, включая задержку мочи; боль, требующая повторной госпитализации, кровотечение, требующее повторной госпитализации, внешний геморроидальный тромбоз, анальные метки и зуд [Таблица].
Таблица 1
Осложнения после перевязки и мукопексии геморроидальных узлов. [Общее количество пациентов 616]
| Осложнения | Количество пациентов |
| Перианальный тромбоз | 12 |
| Кровотечение, требующее повторной госпитализации | 4 |
| Задержка мочи | 9 |
| Анальный зуд | 2 |
| Выпадение слизистой оболочки | 6 |
| Кожный ярлык | 13 | 903 4
Послеоперационное наблюдение через 4 недели показало терапевтический успех у 589 пациентов (95.6%), у которых было геморроидальное кровотечение. Пролапс больше не наблюдался у 98% пациентов, и 96% пациентов не испытывали боли после дефекации.
93% пациентов завершили однолетнее наблюдение, и у 89% из них не было симптомов. Ни у одного пациента во время ректального введения пальцев анального сужения не наблюдалось.
По состоянию на май 2006 г. этим методом пролечено 485 пациентов. 307 пациентов ответили на наш запрос, проведенный в начале 2007 года. Девяносто четыре процента этих пациентов подтвердили, что они больше не испытывали кровотечения или боли во время дефекации, а у восьмидесяти девяти процентов пациентов не было никакого пролапса.При ректальном обследовании оставшихся 11% пациентов, жалующихся на пролапс, было обнаружено, что у четырех процентов из них были остаточные кожные пятна, которые они считали пролапсом. Они были уверены в безобидном характере этих меток. Пациенты с жалобами на периодические кровотечения получали консервативное лечение производными флавонидов, размягчителями стула и изменением режима питания. Тех, кто не ответил на эти меры, лечили перевязкой или инфракрасной коагуляцией. Тем, кто жаловался на пролапс, предложили повторить процедуру.
Семь пациентов обратились с жалобами на нарушение удержания мочи. Поскольку предоперационная оценка функции анального сфинктера не проводилась, мы не смогли узнать, присутствовала ли эта дисфункция анального сфинктера до операции и компенсировались ли симптомы недержания выпадением геморроя, поскольку мы не видим прямой связи с процедурой. как таковой.
Стресс, вызванный процедурой, считался незначительным для 89% пациентов, и оценка удовлетворенности составила 8.2% по визуально-аналоговой шкале.
Обсуждение
Геморрой описывается как сплетение вен, расположенных между слизистой оболочкой lamina muscularis и структурами мышц сфинктера. Это сплетение поддерживается эластичной тканью и мышечной структурой Treitz (m. Canalis ani) и состоит из верхней (внутренней) и нижней (внешней) частей, разделенных зубчатой линией. Из-за артериальных шунтов и расширения вен это сплетение увеличивается и играет важную роль в тонком удерживании анального канала [7].Система, которую также называют пещеристым телом прямых мышц живота, сложна, и некоторые из ее функций до сих пор неизвестны. Геморрой физиологичен и представляет собой часть системы анального сфинктера. Однако нефизиологическое увеличение и смещение этого аноректального сплетения вместе с симптомами следует рассматривать как заболевание [8].
Эксцизионная геморроидэктомия обычно применяется в сложных случаях и для пациентов, которые не реагируют на процедуры инструментального кабинета. Сшитая геморроидэктомия с помощью техники трансанального сшивания требует специально сконструированного циркулярного степлера [9].Результат после геморроидэктомии степлером зависит не только от полного прекращения артериального притока геморроидальных узлов, и кровоток все еще может быть обнаружен с помощью ультразвуковой допплерографии в основных ветвях верхней ректальной артерии у 80 процентов пациентов одновременно. месяц после операции [10]. Некоторые исследования даже отнесли ход артериальных ветвей к точно определенным позициям в подслизистой оболочке прямой кишки (3’0, 7’0 и 11’0, если смотреть в положении анатомической литотомии), что соответствует клиническим проявлениям геморроя [11].
Рассматривая любой интервенционный метод лечения геморроя, следует помнить, что прямое кавернозное тело играет важную роль в анальном канале, и существует тонкая грань между успешным лечением и риском повреждения анального сфинктера [12].
Описанная нами процедура может быть названа минимально инвазивной, поскольку она не включает иссечения слизистой оболочки или анодермы и очень проста в выполнении, поскольку она следует за очень простым хирургическим приемом, т.е.е., наложение швов. Цель лечения – уменьшить кровоснабжение геморроидального сплетения и, таким образом, уменьшить геморроидальные узлы. Поскольку артерии, несущие приток крови, лигируются, внутреннее давление геморроидального сплетения снижается и исчезают типичные симптомы геморроя [13]. В ходе послеоперационного наблюдения было обнаружено, что геморрой, обработанный нашей методикой, заменяется сегментированным фиброзным рубцом, прочно прилегающим к подлежащим структурам.
Мы считаем, что лигирование и мукопексия геморроя относительно безболезненны, легко усваиваются и малоинвазивны, поскольку являются хорошей альтернативой всем другим известным методам лечения симптоматического и выпадающего геморроя.Всегда есть вероятность реваскуляризации и рецидива симптомов геморроя, но эту процедуру можно повторить в любой момент [14].
Было высказано предположение, что источником остаточного или вторичного геморроя являются необлитерированные сосуды, которые присутствуют в заднебоковой части стенки прямой кишки [15]. Перевязка швов умело заботится и об этих сосудах. Поскольку наложение швов ограничивается только выступающими геморроидальными узлами и не предпринимается никаких попыток иссечения, оно сохраняет чувствительную анодерму и слизистую прямой кишки.Таким образом, это исследование показывает, что перевязка и мукопексия геморроидальных узлов снижает артериальный приток и обеспечивает фиксацию геморроидальных подушек. Осложнения сопоставимы с таковыми, связанными с другими методами, серьезных осложнений не наблюдалось.
Заключение
Процедура, описанная нами при выпадении геморроя, связана с меньшей болью, чем в контрольной группе в прошлом, более коротким периодом восстановления и низкой частотой осложнений, и хорошо переносится пациентами.Большинство наших пациентов были прооперированы в амбулаторных условиях и были выписаны после непродолжительного наблюдения, и большинство из них вернулись к нормальной повседневной деятельности к десятому послеоперационному дню.
Согласие
Письменное информированное согласие было получено от пациента на публикацию этого отчета и сопровождающих его изображений.
Конкурирующие интересы
Авторы заявляют, что у них нет конкурирующих интересов.
Вклад авторов
PJG провела хирургические процедуры, а SK провела предоперационную оценку пациентов, сбор и обработку данных.Оба автора прочитали и одобрили окончательную рукопись.
Ссылки
- Айгнер Ф., Боднер Дж., Грубер Х., Конрад Ф., Фритч Х., Марграйтер Р., Бонатти Х. Сосудистая природа геморроя. J Gastrointest Surg. 2006; 10: 1044–50. DOI: 10.1016 / j.gassur.2005.12.004. [PubMed] [CrossRef] [Google Scholar]
- Farag AE. Наложение ворсового шва: новый метод лечения геморроя. Br J Surg. 1978; 65: 293–5. DOI: 10.1002 / bjs.1800650422. [PubMed] [CrossRef] [Google Scholar]
- Блок IR.Техника облитерирующего шва при внутренней геморроидэктомии. Dis Colon Rectum. 1985; 28: 679–80. DOI: 10.1007 / BF02553454. [PubMed] [CrossRef] [Google Scholar]
- Hussein AM. Перевязка-анопексия для лечения запущенной геморроидальной болезни. Dis Colon Rectum. 2001; 44: 1887–90. DOI: 10.1007 / BF02234474. [PubMed] [CrossRef] [Google Scholar]
- Сердев Н. Хирургическое лечение геморроя. Их ушивают без иссечения. Хирургия (София) 1990; 43: 65–8. [PubMed] [Google Scholar]
- Awojobi OA.Модифицированный ворсовый шов в амбулаторном лечении геморроя. Предварительный отчет. Dis Colon Rectum. 1983; 26: 95–97. DOI: 10.1007 / BF02562582. [PubMed] [CrossRef] [Google Scholar]
- Bruch HP, Roblick UJ. Патофизиология геморроя. Chirurg. 2001; 72: 656–9. DOI: 10.1007 / s001040170120. [PubMed] [CrossRef] [Google Scholar]
- Haas PA, Fox TA, Jr, Haas GP. Патогенез геморроя. Dis Colon Rectum. 1984. 27: 442–450. DOI: 10.1007 / BF02555533. [PubMed] [CrossRef] [Google Scholar]
- Пернис Л.М., Барталуччи Б., Бенчини Л., Борри А., Катарци С., Кронинг К.Ранний и поздний (десять лет) опыт выполнения геморроидэктомии циркулярным степлером. Dis Colon Rectum. 2001; 44: 836–841. DOI: 10.1007 / BF02234704. [PubMed] [CrossRef] [Google Scholar]
- Кольберт GW, Раульф Ф. Оценка техники Лонго для геморроидэктомии с помощью ультразвукового допплерографического измерения верхней ректальной артерии. Zentralbl Chir. 2002; 127: 19–21. DOI: 10,1055 / с-2002-21566. [PubMed] [CrossRef] [Google Scholar]
- Галкин Е. Рентгеновская эндоваскулярная эмболизация верхней ректальной артерии: новые возможности в хирургическом лечении хронического геморроя.Вестн Рентгенол Радиол. 2001; 6: 44–9. [PubMed] [Google Scholar]
- Gaj F, Trecca A, Crispino P. Техника наложения фиксированных швов в сравнении с открытой геморроидэктомией. Результаты рандомизированного исследования. Chir Ital. 2007; 59: 231–5. [PubMed] [Google Scholar]
- Kim JC. Анализ хирургических методов лечения выступающих по окружности геморроидальных узлов: полное иссечение с восстановлением с использованием лоскутов по сравнению с первичным иссечением с вторичным наложением швов. Азиатский J Surg. 2006; 29: 128–34. [PubMed] [Google Scholar]
- Gaj F, Trecca A, Crispino P.Техника наложения фиксированных швов в сравнении с открытой геморроидэктомией. Результаты рандомизированного исследования. Chir Ital. 2007; 59: 231–5. [PubMed] [Google Scholar]
- Ван З.Дж., Тан XY, Ван Д., Чжао Б., Хань В., Ян XQ, Хуанг Ю.Т. Патологические признаки и клиническое значение внутреннего геморроя. Чжунхуа Вай Кэ За Чжи. 2006; 44: 177–80. [PubMed] [Google Scholar]
Перевязка геморроидальных артерий с мукопексией под контролем Доплера: метод будущего
Резюме
Цель
Процедура трансанальной геморроидальной деартериализации (THD) – эффективное лечение геморроидальной болезни .Перевязка геморроидальных артерий («деартериализация») может обеспечить значительное уменьшение притока артериальной крови к геморроидальным тканям. Накладывание избыточной слизистой / подслизистой оболочки прямой кишки («мукопексия») может перемещать выпадающую ткань в ее исходное анатомическое место. В этой статье проиллюстрирована хирургическая техника с использованием специального устройства (THD ® Doppler) и периоперационное ведение пациента.
Методы
После соответствующей клинической оценки пациенты проходят процедуру THD под общей или спинальной анестезией, либо в положении дорсальной литотомии, либо в положении складного ножа лежа.Используется специально разработанное устройство. У всех пациентов выполняется THD, состоящая из выборочного лигирования геморроидальных артерий, идентифицированных с помощью допплера и отмеченных швом слизистой оболочки над артерией. У пациентов с геморроидальным выпадением или выпадением слизистой оболочки мукопексия также выполняется с использованием непрерывных швов, которые включают избыточное выпадение слизистой и подслизистой оболочки.
Результаты
При долгосрочном наблюдении THD приводит к исчезновению симптомов у большинства пациентов.Наиболее частым осложнением являются преходящие, но иногда болезненные тенезмы. Ректальное кровотечение встречается только у очень ограниченного числа пациентов. Риск недержания кала или хронической боли минимален или отсутствует. Ано-ректальная манометрия и эндо-анальное ультразвуковое исследование не выявляют признаков нарушения физиологической функции сфинктера.
Выводы
THD является безопасной процедурой и в настоящее время является одним из наиболее эффективных методов лечения геморроидальной болезни.
Ключевые слова
Геморрой
Деартериализация
Мукопексия
Геморроидальная артерия
Пролапс
Рецидив
Осложнение
VI Рекомендуемые статьи MassCiting статей (0)Все права защищены.
Рекомендуемые статьи
Цитирующие статьи
Рандомизированное контролируемое исследование по сравнению мукопексии с фиксацией швов и лигирования геморроидальных артерий под контролем допплера у пациентов с геморроем III степени
Предпосылки . Мы стремились оценить эффективность процедуры мукопексии с фиксацией швов путем сравнения с лигированием геморроидальной артерии под допплеровским контролем (DGHAL) при ведении пациентов с геморроем III степени. Методы. Это было рандомизированное контролируемое исследование. Сто пациентов с геморроем III степени были случайным образом распределены для получения мукопексии с фиксацией швов () или DGHAL (). Оценка результатов проводилась через 2 недели, 12 месяцев и 24 месяца. Оценка включала разрешение клинических симптомов, послеоперационные осложнения, продолжительность госпитализации и общие затраты. Результатов . Через 2 недели у одного (2%) пациента в группе фиксации швов и у четырех (8%) пациентов в группе DGHAL был стойкий пролапсирующий геморрой.Послеоперационное кровотечение наблюдалось у двух пациентов (4%) в группе шовной фиксации и у одного пациента в группе DGHAL. Не было значительных различий в кратковременных рецидивах между группами. Послеоперационные осложнения и продолжительность госпитализации были сопоставимы между двумя группами. Частота рецидивов пролапса или кровотечения через 12 месяцев не различалась между группами. Однако рецидив пролапса через 24 месяца был значительно чаще в группе DGHAL (19,0% против 2,3%). Выводы .По сравнению с DGHAL техника мукопексии с фиксацией швов давала сопоставимые краткосрочные результаты и благоприятные долгосрочные результаты.
1. Введение
Геморрой – наиболее распространенное проктологическое заболевание, которым страдают от 4,4 до 36,4% населения в целом [1]. Это состояние с множеством симптомов и различной степенью тяжести. Хотя у большинства пациентов с геморроем I и II степени можно эффективно лечить консервативным лечением, хирургическое вмешательство требуется пациентам с поздними стадиями геморроя [2].Хотя геморроидэктомия остается золотым стандартом для лечения геморроя IV степени, несколько малоинвазивных вариантов лечения, таких как перевязка геморроидальной артерии под допплеровским контролем (DGHAL), были внедрены для лечения геморроя III степени с целью преодоления недостатков, связанных с геморроидэктомией. , включая сильную послеоперационную боль и такие осложнения, как анальная стриктура [3–5]. DGHAL был представлен в 1995 году Morinaga et al. [4]. Этот метод требует использования проктоскопа с прикрепленным доплеровским датчиком для определения местоположения и глубины артериальных структур.Исследования DGHAL показали обнадеживающие краткосрочные результаты с точки зрения послеоперационной заболеваемости симптоматическим геморроем [6, 7].
В этом исследовании мы ввели простую процедуру мукопексии путем наложения швов на анальную подушку для лечения выпадающего геморроя. Он разработан на основе теории Томпсона, согласно которой геморрой является результатом скольжения слизистой оболочки анального отверстия анальной подушки [8]. Процедура включает в себя наложение швов, которые фиксируют основание выступающих геморроидальных узлов, с последующим наложением швов на все выступающие геморроидальные узлы, чтобы восстановить фиксацию подушек в исходное положение, тем самым контролируя пролапс.В этом рандомизированном контролируемом исследовании с двухлетним наблюдением, сравнивая с DGHAL, мы стремились оценить эффективность этой процедуры фиксации швов в отношении разрешения симптомов геморроя, продолжительности и стоимости операции, послеоперационной заболеваемости и осложнений, а также длительный рецидив при ведении пациентов с геморроем III степени.
2. Пациенты и методы
2.1. Дизайн исследования и пациенты
Это рандомизированное контролируемое клиническое исследование.Последовательные пациенты в возрасте 18 лет и старше с симптомами внутреннего геморроя III степени, которым потребовалось хирургическое вмешательство, были зачислены в нашу больницу в течение марта 2010 г. и мая 2011 г. Диагноз геморроя был подтвержден физическим осмотром и аноскопией или проктоскопией, а степень тяжести геморроя соответствовала классификации Голигера. [9]. Критерии исключения включали хирургический анамнез по поводу геморроя в течение трех лет, предыдущие обширные операции на прямой кишке, твердый и фиброзный внешний невправимый геморрой, тромбированный геморрой, наличие других анальных заболеваний, включая абсцессы и рак прямой или анальной кишки, воспалительные заболевания кишечника в анамнезе, беременность и невозможность дать осознанное согласие.Пациенты были случайным образом распределены для получения одной из двух процедур (группа фиксации швов и группа DGHAL). Рандомизация проводилась с помощью генерируемых компьютером случайных чисел и пронумерованных и запечатанных конвертов, которые открывали в операционной перед операцией. Пациенты и хирургическая бригада не знали о назначенных процедурах до операции. Все хирургические процедуры проводились одной операционной бригадой под руководством одного и того же хирурга. Протокол исследования был рассмотрен и одобрен этическим комитетом больницы ТКМ Нового района Пу Донг, Шанхай.Все процедуры исследования проводились в соответствии с Хельсинкской декларацией. Все участники предоставили письменное информированное согласие.
Всего в исследование было включено 100 пациентов (по 50 пациентов в каждой группе). На рисунке 1 показан процесс регистрации для этого исследования. В таблице 1 показаны исходные характеристики испытуемых. Две группы были сопоставимы по возрасту, полу, длительности заболевания и количеству геморроя.
| ||||||||||||||||||||||||||||
| .DGHAL: перевязка геморроидальной артерии под контролем допплера. | ||||||||||||||||||||||||||||
2.2. Хирургические процедуры
2.2.1. Группа фиксации швов
Процедура проводилась под спинальной или общей анестезией с пациентами в положении литотомии. После очистки области кожи промежности и покрытия пациента стерильной драпировкой анальный канал был осторожно расширен двумя пальцами. Аноскоп был вставлен, чтобы исследовать места геморроидальных подушек.После втягивания аноскопа через анальный канал был введен аноскоп для наложения швов (диаметр 3 см, длина 8 см, ЦЗИНТАНЬ, Цзянсу, Китай). При четком обнажении зубчатой линии и смещения слизистой оболочки прямой кишки выпадавшие геморроидальные узлы были вытеснены обратно в анальный канал. Были наложены два непрерывных шва с использованием викриловой иглы UR-6, 26 мм, 5 / 8c и рассасывающегося хромового кетгута 0 (Ethicon, США) на 2 мм выше зубчатой линии, швы проводились через слизистую оболочку и мышечный слой. слой стенки прямой кишки под выпадающими геморроидальными узлами.Затем наложили 2–4 шва, восходящих к головке на расстоянии 2 мм каждый, в зависимости от степени выпадения геморроидальных узлов и смещения слизистой оболочки прямой кишки (рис. 2). Процедура проводилась для всех видимых геморроидальных узлов, обычно к 3, 7 и 11 часам. Любое кровотечение останавливали простым нажатием на короткое время. После процедуры в анальный канал была введена вазелиновая марля.
2.2.2. DGHAL Group
Процедура проводилась под спинальной или общей анестезией, пациенты находились в положении литотомии.Устройство DGHAL (HAL-Doppler II, AMI, Feldkirch, Австрия) состоит из специально разработанного проктоскопа, оснащенного доплеровским датчиком и источником света. После очистки области кожи промежности и покрытия пациента стерильной драпировкой, анальный канал осторожно расширили до ширины двух пальцев, вставили проктоскоп по зубчатой линии, и смещенная слизистая оболочка прямой кишки была четко обнажена, а выпадавшие геморроидальные узлы были втолкнуты обратно. анальный канал. Затем в анальный канал вставляли доплеровский зонд и помещали примерно на 2-3 см выше зубчатой линии, начиная с 6 часов и двигаясь по часовой стрелке, чтобы идентифицировать ветвь верхней ректальной артерии.После подтверждения точного обнаружения с помощью доплеровского звука и отображения глубины сосуда на экране устройства, наложили шов в форме восьмерки с использованием викриловой иглы UR-6, 26 мм, 5 / 8c и рассасывающейся хромовой иглы 2-0. кетгут (Ethicon, США), где была идентифицирована артерия. После подтверждения точности лигирования по потере сигнала доплеровской вены, ее прочно лигировали с помощью толкателя. Вышеупомянутая процедура была выполнена на шести участках (около 1, 3, 5, 7, 9 и 11 часов), чтобы убедиться, что все артерии были локализованы и лигированы, и что больше не было обнаружено пролапсирующего геморроя или сигнала артерии.После процедуры в анальный канал была введена вазелиновая марля.
2.3. Послеоперационное ведение и оценка
Пациенты были проинструктированы соблюдать постельный режим в день процедуры. После процедуры назначен двухдневный курс антибиотиков и размягчителей стула. Выписка из больницы выписывалась, если пациент не жаловался на кровотечение или задержку мочи и если он находился в амбулаторных условиях для повседневной деятельности. Все оценки результатов проводились независимым слепым экспертом через 2 недели, 12 месяцев и 24 месяца после процедуры.Через 2 недели оценка результатов включала (1) эффективность процедур, которая была классифицирована как клинические симптомы полностью исчезли (отсутствие клинических симптомов, значительное уменьшение или исчезновение геморроя), частично разрешились (улучшение клинических симптомов, умеренное уменьшение геморроя). и стойкие (без улучшения клинических симптомов), (2) послеоперационный рецидив выпадающего геморроя и кровотечения, (3) продолжительность госпитализации, (4) общие затраты на процедуру, (5) и послеоперационные осложнения, включая кровотечение, анальный дискомфорт , задержка мочи, анальная стриктура и недержание кала.Кроме того, оценка послеоперационной боли проводилась через 1, 2 и 3 дня после процедуры с использованием 10-сантиметровой линейной визуально-аналоговой шкалы (ВАШ), в которой 0 соответствовало «без боли», а 10 – «максимальной боли». Через 3 месяца после процедуры недержание кала оценивали с помощью шкалы оценки недержания Векснера [10]. Общий балл рассчитывается из суммы числовых значений, присвоенных частоте возникновения (от 0 до 4) в каждой из четырех категорий: тип недержания (твердое, жидкое и газообразное), использование прокладок и изменение образа жизни.Общий балл варьируется от 0 (полное воздержание) до 20 (полное недержание мочи). Долгосрочные оценки по телефону после лечения проводились через 12 и 24 месяца, включая частоту рецидивов (выпадение геморроя или кровотечение) и степень удовлетворенности пациентов (классифицированных как отличная, хорошая, удовлетворительная и плохая).
2.4. Статистический анализ
Статистический анализ выполняли с использованием SPSS (версия 17.0, SPSS Inc., Чикаго, Иллинойс). Результаты выражались в виде среднего и стандартного отклонения (SD) или частоты (в процентах).Межгрупповые сравнения проводились с использованием критерия Стьюдента (данные с нормальным распределением) или критерия Манна-Уитни (данные с перекосом) для непрерывных переменных или критерия хи-квадрат для категориальных переменных. Все гипотезы были двусторонними и считались статистически значимыми. Размер выборки был рассчитан для выявления значительной разницы в частоте успеха, определяемой как доля пациентов, у которых симптомы полностью исчезли после процедуры. При априорном расчете точного размера выборки Фишера для обнаружения 20% -ной разницы в уровне успеха между двумя группами потребовалось бы 50 пациентов в каждой группе, предполагая степень 80%, вероятность ошибки типа I 5% и коэффициент распределения 1.
3. Результаты
3.1. Краткосрочные результаты
После процедур в группе фиксации швов эффективность процедур была классифицирована как симптомы полностью исчезли, частично исчезли и стойкие у 43 (86%), 6 (12%) и 1 (2%). ) пациентов соответственно. Соответствующие показатели в группе DGHAL составили 35 (70%), 11 (22%) и 4 (8%) соответственно. Между группами наблюдалась значительная разница в процентном разрешении клинических симптомов ().
Послеоперационное кровотечение наблюдалось у двух пациентов (4%) в группе шовной фиксации.У одного пациента появилось сильное кровотечение через два дня после процедуры, которая была успешно купирована простой перевязкой под местной анестезией. У другого пациента появилось стойкое кровотечение, которое было успешно купировано с помощью внутривенного введения гемокоагулазы. Послеоперационное кровотечение наблюдалось в одном случае (2%) в группе DGHAL, лечение которой производилось простым механическим сдавливанием. У одного (2%) пациента в группе фиксации швов и у четырех (8%) пациентов в группе DGHAL был стойкий пролапсирующий геморрой, который в дальнейшем лечился с помощью склеротерапии.Не было значимой разницы между группами в процентном отношении послеоперационного кровотечения или пролапса (таблица 2).
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Результаты представлены в виде числа (в процентах) или среднего значения ± стандартное отклонение. DGHAL: перевязка геморроидальной артерии под контролем допплера. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Во время процедур не было побочных эффектов.После процедур в группе фиксации швов анальный дискомфорт и задержка мочи были отмечены у 15 (30%) пациентов и 7 (14%) пациентов соответственно (таблица 2). Соответствующие цифры в группе DGHAL составляли 7 (14%) и 5 (10%), соответственно, без существенной разницы между группами. Ни у одного пациента не развилось анальное стриктура или недержание кала. Не было значительных различий в продолжительности госпитализации (по сравнению с днями), а общие затраты на процедуры были значительно ниже в группе фиксации швов, чем в группе DGHAL (3 по сравнению с 4, китайский юэнь).
В таблице 2 приведены оценки боли по ВАШ через 1, 2 и 3 дня после процедуры. В каждый момент времени оценка боли существенно не различалась между группой шовной фиксации и группой DGHAL. В таблице 3 показаны общие баллы по шкале оценки недержания Векснера через 3 месяца после процедур. Не было значительных различий между группами в общей оценке Векснера.
| |||||||||||||||||||||||||||||||||||||||
3.2. Долгосрочные результаты
Последующее наблюдение через 12 месяцев было завершено у 89 пациентов, а через 24 месяца – у 85 пациентов (таблица 4). Через 12 месяцев у четырех пациентов в группе DGHAL был рецидивирующий пролабирующий геморрой, двое из которых были вылечены с помощью геморроидэктомии, а двое других отказались от дальнейшего лечения. Ни у одного пациента в группе наложения швов не было рецидивирующего выпадения геморроя. Случайные кровотечения, купированные консервативными методами лечения, были зарегистрированы у двух пациентов в группе фиксации швов и у одного пациента в группе DGHAL.Процент рецидивирующих выпадений геморроя или кровотечений не отличался между двумя группами. Через 24 месяца процент повторного выпадения геморроя (7% против 23,8%) или кровотечений (2,3% против 19%) был значительно ниже в группе фиксации швов, чем в группе DGHAL. Как через 12, так и через 24 месяца оценки удовлетворенности пациентов были значительно выше (оценены как отличные или хорошие) в группе фиксации швов, чем в группе DGHAL.
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Результаты представлены в количестве (в процентах). Жирный шрифт указывает на статистическую значимость. DGHAL: перевязка геморроидальной артерии под контролем допплера. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
4.Обсуждение
В этом исследовании мы оценили эффективность процедур мукопексии с фиксацией швов при лечении геморроя III степени по сравнению с широко используемым в настоящее время DGHAL. При сравнении краткосрочных послеоперационных исходов, касающихся разрешения симптомов, боли, осложнений и недержания кала, не было значительных различий между двумя видами лечения. Общие затраты на лечение при мукопексии с фиксацией швов были значительно ниже. Долгосрочные результаты через 12 месяцев в отношении рецидива симптомов также были сопоставимы между двумя видами лечения.Однако отдаленные результаты через 24 месяца были в пользу мукопексии с фиксацией швов, которая показала значительно более низкую частоту повторного выпадения геморроя и кровотечений. Наши результаты подтвердили, что этот более простой, легкий в освоении и минимально инвазивный метод может быть потенциальной альтернативой существующим вариантам лечения симптоматического геморроя.
Анальные подушки – это нормальный компонент анального канала, который состоит из сосудов, соединительной ткани, эластических волокон и коллагена, выстланных цилиндрическим эпителием [11].Хотя назначение анальных подушек до конца не изучено, они, по-видимому, играют важную роль в ощущении полноты и давления, а также в восприятии анального содержимого. Они также могут поддерживать анальное закрытие, способствовать удержанию мочи и защищать анальный сфинктер от повреждений во время дефекации [12]. Следовательно, принципы лечения геморроя состоят в том, чтобы минимизировать клинические симптомы при сохранении естественной функции анальных подушек, чтобы сократить время, необходимое для возвращения к повседневной деятельности [13].Традиционная эксцизионная геморроидэктомия является наиболее подходящим методом лечения пациентов с геморроем IV степени. Геморроидэктомия по Миллигану-Моргану (открытая) и Фергюсон (закрытая) – наиболее часто используемые хирургические методы. Однако примечательно, что геморроидэктомия связана с интенсивной и продолжительной послеоперационной болью [14]. Другие осложнения, связанные с геморроидэктомией, также возникают со значительной частотой. К ним относятся задержка мочи (2–36%), кровотечение (0,03–6%), анальный стеноз (0–6%) и инфекция (0,6%).5–5,5%) [14]. Дефект сфинктера или недержание мочи отмечается у 12% пациентов после операции [15, 16]. Для преодоления послеоперационной боли было разработано несколько новых хирургических методов, таких как лазерная геморроидэктомия, Harmonic Scalpel ™ , LigaSure ™ , устройства для герметизации Starion ™ и система термической сварки Starion. Геморроидэктомия с использованием устройств на основе энергии может вызывать меньше боли в послеоперационном периоде, чем обычная эксцизионная геморроидэктомия [17–20].
Несколько минимально инвазивных методов лечения, таких как сшитая геморроидопексия и лигирование геморроидальной артерии (HAL), предлагаются в качестве альтернативы геморроидэктомии для лечения симптоматического геморроя [21]. Сшитая геморроидопексия приводит к сшиванию анастомоза слизистой оболочки прямой кишки для уменьшения геморроидального пролапса. Мета-анализ показал, что сшиваемая геморроидэктомия была менее болезненной, чем обычная геморроидэктомия, но также менее эффективна с частотой рецидивов 7% по сравнению с 2% при традиционной геморроидэктомии в среднесрочной перспективе [22].HAL включает в себя группу операций по перевязыванию кровеносных сосудов, предположительно кровоснабжающих геморрой. DGHAL – это первоначально описанная техника. Поскольку DGHAL не включает иссечение тканей, он ассоциируется со значительным уменьшением послеоперационной боли по сравнению с геморроидэктомией [23, 24]. Систематический обзор 28 исследований и в общей сложности 2904 пациента показал общую частоту рецидивов 17,5%, частоту послеоперационных кровотечений 5% и частоту повторного вмешательства 6,4% [25]. Сообщается, что частота рецидивов через пять лет составляет 28% [6].Чтобы обезопасить геморроидальный пролапс в анальный канал и повысить эффективность, DGHAL можно модифицировать, включив восстановление прямой кишки или мукопексию (HAL-RAR) [26]. Сообщается, что частота рецидивов HAL-RAR в течение года составляет от 11% до 14,4% [26, 27], а в одном исследовании сообщается о частоте рецидивов через 36 месяцев как 9% [28]. Роль DGHAL подвергалась сомнению в недавних рандомизированных контролируемых исследованиях, показавших, что частота осложнений, рецидивов или изменений в анатомии сосудов анального канала существенно не различалась между мукопексией плюс DGHAL и мукопексией без допплеровского контроля [29, 30].Трудно добиться полной и устойчивой потери сигнала допплеровской вены только с помощью DGHAL, что может объяснить сложность уменьшения пролапса. Это подтверждается анатомическими исследованиями Aigner et al. [31, 32]. Их исследования показали, что ветви верхней ректальной артерии проходят в наружных слоях стенки прямой кишки и входят в стенку прямой кишки над мышцей, поднимающей задний проход, для снабжения кавернозного тела прямых мышц живота [31]. Хотя перевязка основного ствола верхней ректальной артерии возможна с помощью DGHAL, непрерывная гиперплазия ветвей верхней ректальной артерии может быть причиной стойкого геморроя и значительной частоты рецидивов [32].
Теория скольжения, популяризированная Томсоном, предполагает, что геморрой является результатом скольжения или смещения слизистой оболочки анального отверстия анальных подушек [8]. Эта теория подтверждается тем фактом, что геморрой развивается у пациентов с фрагментацией коллагена внеклеточного матрикса и связки Treitz [33] и что выпадение слизистой оболочки обычно сопровождается геморроидальным кровотечением [8]. Наша техника фиксации швов разработана на основе этой теории, особенно для устранения повышенной слабости поддерживающих структур, которая приводит к пролапсу.Швы также могут уменьшить приток крови к подушкам геморроя, что способствует уменьшению геморроидальных узлов. Швы накладываются над линией зубцов, чтобы минимизировать послеоперационную боль. Процедура минимально инвазивная, не требует иссечения тканей и проста в выполнении. В нашем исследовании эта процедура показала сопоставимые краткосрочные результаты по сравнению с DGHAL в отношении разрешения симптомов, боли, осложнений, недержания кала и продолжительности госпитализации.Результаты через 12 месяцев также были сопоставимы с результатами DGHAL. Однако стоимость методики фиксации швов была значительно ниже, чем у DGHAL, поскольку в ней не использовались специально разработанные устройства. Примечательно, что отдаленные результаты через 24 месяца были в пользу группы с фиксацией швов, показывая меньшее количество рецидивов. Более высокие оценки удовлетворенности пациентов как через 12, так и через 24 месяца наблюдались также в группе фиксации швов. Эти результаты позволяют предположить, что этот метод фиксации швов может стать эффективным и доступным вариантом лечения пациентов с симптоматическим геморроем.
Подобные методы наложения швов на геморроидальные узлы различными подходами были представлены в некоторых предыдущих исследованиях небольшого масштаба [34–37]. Недавно Gupta et al. из Индии представили технику под названием «лигирование и мукопексия геморроидальных узлов под зрением» для лечения выпадающего геморроя [29]. В этом однолетнем рандомизированном контролируемом исследовании по сравнению с DGHAL с мукопексией (24 пациента) пациенты, получавшие лигирование и мукопексию (24 пациента), имели более короткое время операции и меньшую послеоперационную боль через 6 недель.Рецидив геморроя через год не отличался между двумя группами. Долгосрочное наблюдение за этими методами показало сморщенные и сегментированные геморроидальные узлы, которые впоследствии заменяются сегментированной фиброзной рубцовой тканью, которая плотно прилегает к основной структуре [36].
У нашего исследования есть несколько ограничений. Во-первых, пациенты контрольной группы получали только DGHAL без мукопексии, которая является первоначально описанной техникой для HAL. Наша годовая частота рецидивов мукопексии с фиксацией швов ниже, чем у HAL-RAR [26, 27].Однако было бы интересно сравнить технику мукопексии с фиксацией швов с HAL-RAR, чтобы определить, может ли этот простой метод дать сопоставимые краткосрочные и долгосрочные результаты. Во-вторых, долгосрочные оценки включали повторение симптомов. Частота отдаленных осложнений и повторных вмешательств не учитывалась. В-третьих, количество швов не регистрировалось для каждой группы для сравнения. В группе с фиксацией швов он включал два непрерывных шва, за которыми следовали 2–4 шва в зависимости от степени пролапса.В группе DGHAL наложили швы, чтобы убедиться, что все артерии были локализованы и лигированы. Все процедуры исследования проводились одной операционной бригадой под руководством одного и того же хирурга. Мы ожидаем, что количество швов должно быть связано с количеством геморроя у пациентов, которое было сопоставимо между двумя группами, а также со степенью пролапса. Сила нашего исследования заключалась в том, что это было рандомизированное контролируемое исследование с участием относительно большой группы пациентов с более длительным периодом наблюдения.
В заключение, по сравнению с DGHAL, техника мукопексии с фиксацией швов в нашем исследовании дала сопоставимые краткосрочные результаты и благоприятные долгосрочные результаты. Этот метод может стать эффективным и доступным вариантом лечения пациентов с геморроем III степени.
Этическое одобрение
Протокол исследования был рассмотрен и одобрен этическим комитетом больницы традиционной китайской медицины в Новом районе Пу Донг, Шанхай. Все процедуры, выполненные в этом исследовании, соответствовали этическим стандартам этического комитета больницы традиционной китайской медицины в Новом районе Пу Донг, Шанхай, а также Хельсинкской декларации 1964 года и более поздним поправкам к ней или сопоставимым этическим стандартам.
Согласие
Информированное согласие было получено от всех участников.
Конкурирующие интересы
Мин Чжай, Юн-Ан Чжан, Чжэнь-И Ван, Цзян-Хуа Сунь, Цзе Вэнь, Ци Чжан, Цзинь-Де Ли, И-Чжэн У, Фэн Чжоу и Хуэй-Лей Сю заявляют, что у них нет конфликта интересов.
Вклад авторов
Все авторы несли ответственность за дизайн исследования, сбор, анализ и интерпретацию всех данных, написание статьи и решение о публикации.
Благодарности
Работа, описанная в этом документе, получила следующую финансовую поддержку: Фонды молодых ученых, Муниципальное бюро здравоохранения, Новый район Пу Донг, Шанхай (PW-2012B-8), Фонды развития талантов ключевых молодых ученых на китайском языке.
