Обезболивающее при болях в кишечнике: Аптека Ригла – забронировать лекарства в аптеке и забрать самовывозом по низкой цене в Москва г.
Боль в кишечнике: чем снять и в чем может быть причина?
13.08.2018
Регулярно беспокоит кишечник? Появляются боли ниже пупка, не связанные с приёмом пищи? Каковы самые распространённые причины такого состояния, и какие пить таблетки от боли в кишечнике? Ответим на все болезненные вопросы ниже.
Боли в кишечнике: причины
Назовём самые распространённые причины неприятных и болезненных ощущений в кишечнике (область пупка и ниже).
- Скопление газов – происходит обычно из-за приёма в пищу большого количества сладостей, фруктов, хлеба и других продуктов, приводящих к брожению. Вызывает боль, но практически не влияет на состояние стула.
- Нарушение микрофлоры и слизистой кишечника – схваткообразные боли, которые происходят чаще всего из-за неправильного питания (много в рационе хлеба, выпечки, но мало клетчатки), а ещё из-за частых клизм, длительного лечения антибиотиками, приёма противовоспалительных препаратов (НПВП) и других лекарств.
 Данная проблема известна также под названием «синдром раздражённого кишечника». Состояние может сопровождаться сильной диареей (чаще трёх раз в день) либо длительным регулярным запором.
Данная проблема известна также под названием «синдром раздражённого кишечника». Состояние может сопровождаться сильной диареей (чаще трёх раз в день) либо длительным регулярным запором. - Боли из-за запоров и твёрдых каловых масс (проходит после дефекации).
- Отравление – обычно сопровождается также тошнотой и сильной диареей. Если на протяжении суток симптомы не ушли, а к боли добавилась температура, следует поспешить к врачу.
Что выпить от боли в кишечнике?
В зависимости от причины болевых ощущений помогут следующие таблетки от дискомфорта в кишечнике:
- для снятия боли при нарушении микрофлоры и раздражении слизистой – Риабал или Но-Шпа;
- препараты от вздутия живота – Мовеспазм (особенно если вздутие с болью) или Мотилиум;
- для восстановления слизистой кишечника при схваткообразных (коротких и острых) болях поможет Де-Нол;
- если боли возникли после приёма антибиотиков, обезболивающих или других «тяжёлых» препаратов, то следует восстановить микрофлору (в таком случае подойдёт, например, Линекс).

Кроме этого, нелишне будет также подключить щадящую диету хотя бы на 1-2 дня, чтобы боли не повторялись. Оптимальный вариант: употреблять варёную пищу (или приготовленную на пару), исключить специи, кофе и орехи, острые блюда, кислые фрукты, пить достаточно воды (около 1,5 литров).
Если боль и другие сопутствующие симптомы длятся дольше трёх дней, а также есть расстройство стула, то лучше, не затягивая, обратиться к гастроэнтерологу!
Обратите внимание!
Статья носить cугубо информационный характер. Лечение каждого конкретного случая должно быть подобрано индивидуально после проведения обследования. Аптека 36 и 6 не несет ответственности за принятые Вами решение лечить себе тем или другими лекарственными препаратами. Помните, что самолечение опасно для Вашего здоровья!
Боли в кишечнике – симптомы, причины, диагностика и лечение
Боль – это сигнал который посылает нам организм, для того, чтобы обозначить нарушения его работы.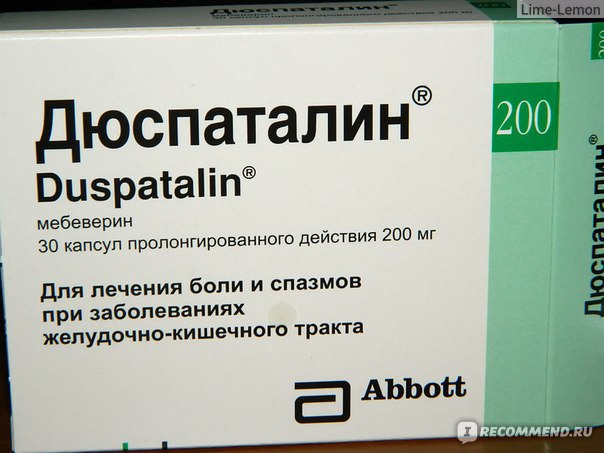 Для органов верхнего отдела ЖКТ характерна боль в сопровождении изжоги, отрыжки, тошноты, боли за грудиной. Боль в кишечнике может сопровождаться нарушениями стула, а также вздутием. Она может быть четко локализованная или, наоборот, «растекаться» по всей нижней части живота.
Для органов верхнего отдела ЖКТ характерна боль в сопровождении изжоги, отрыжки, тошноты, боли за грудиной. Боль в кишечнике может сопровождаться нарушениями стула, а также вздутием. Она может быть четко локализованная или, наоборот, «растекаться» по всей нижней части живота.
Боль в кишечнике: причины
Боль в кишечнике может быть вызвана множеством причин. Самые распространенные – переедание, отравление, периодические женские боли, непереносимость определенных веществ (например, нередко встречается непереносимость лактозы и глютена), а также заболевания органов желудочно-кишечного тракта. Если не получается связать боль с определенным событием, например, с употреблением несвежих продуктов, то причиной могут служить функциональные нарушения работы кишечника. Смысл таких нарушений вытекает из самого названия – «функциональные», т.е. когда орган перестает выполнять предназначенную ему функцию в организме. Одной из самых распространенных функциональных проблем является Синдром Раздраженного кишечника (СРК)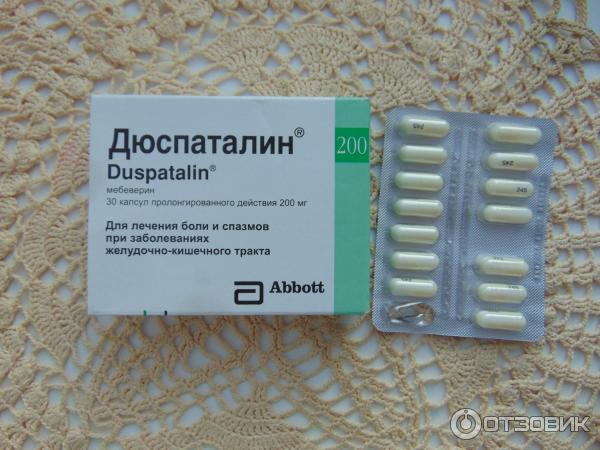
При Синдроме Раздраженного Кишечника нарушается двигательная, или моторная, функция кишечника. Как это происходит и проявляется рассказываем дальше.
Для нас пища – это как топливо для автомобиля. Чтобы мы были здоровыми, пища должна хорошо перевариваться и усваиваться, насыщая организм полезными веществами. Кишечник играет ключевую роль в этом процессе.
Интересный факт: кишечник «двигается» всегда, даже когда мы спим! Это происходит благодаря гладкомышечным клеткам (ГМК), которые расположены вдоль и поперек кишечника. Таким образом, у кишечника есть продольный и поперечный мышечные слои.
У здорового кишечника эти два слоя работают сообща, в слаженном ритме. Как и любая мышца они попеременно сокращаются и расслабляются, что обеспечивает своевременное продвижение пищи. Под воздействием внешних факторов ритм работы кишечника может нарушаться: мышцы сокращаются, но последующего расслабления не происходит. Это состояние называется спазмом. Спазм проявляется не только болью в животе, но и нарушениями стула: диареей, запором, а так же вздутием2.
Это состояние называется спазмом. Спазм проявляется не только болью в животе, но и нарушениями стула: диареей, запором, а так же вздутием2.
Как спазм связан с нарушениями стула и вздутием? Спазм кишечника изменяет, искажает скорость продвижения пищи. При спазмировании продольного слоя кишечника возникает диарея, а при спазмировании поперечного – запор. При запоре содержимое кишечника «застаивается» в кишечнике. В результате возникают неприятные процессы брожения, и выделяет газ. Итак, «раздраженный» кишечник – это спазмированный кишечник, работа которого нарушена. «Раздраженный» кишечник проявляет себя комплексом симптомов: боль в животе в сочетании с нарушениями стула или вздутием
Боли, как и другие симптомы СРК, появляются периодически, зачастую после приема пищи, и отступают после посещения туалетной комнаты. Характер боли часто вводит в заблуждение своими разнообразными проявлениями. Живот может то распирать (что характерно при повышенном газообразовании), то сжимать. Ощущения бывают ноющие, жгучие, иногда появляются рези и покалывания. При СРК боль беспокоит длительное время, от 3 месяцев, и проявляет себя в основном в дневное время суток.
Живот может то распирать (что характерно при повышенном газообразовании), то сжимать. Ощущения бывают ноющие, жгучие, иногда появляются рези и покалывания. При СРК боль беспокоит длительное время, от 3 месяцев, и проявляет себя в основном в дневное время суток.
Боль можно быстро устранить спазмолитиками, однако, до тех пор, пока моторика и функции органа не будут восстановлены, добиться значительных улучшений будет трудно 1,3.
Как лечить боли в кишечнике?
Лечение боли в кишечнике напрямую зависит от причины, которая привела к болевым ощущениям.
Если появляющуюся боль можно связать с употреблением определенных продуктов или жирной пищи, то стоит пересмотреть режим питания. Поэтому часто назначается специальная диета. Добиться улучшения можно даже при соблюдении правил питания: избегая тяжелой и нездоровой пищи, а также пищи с низкой питательной ценностью.
Постоянный стресс и перенапряжение играют существенную роль в нарушении пищеварительных функций, поэтому следует корректировать эмоциональное состояние. Для этого можно рассмотреть любой из способов управления эмоциональным состоянием, могут быть полезными йога, дыхательная гимнастика, психотерапия.
Для быстрого облегчения болевых ощущений зачастую применяются обезболивающие препараты или спазмолитики, но не все препараты этой группы работают одинаково.
Первое отличие – место действия препарата. Большинство спазмолитиков оказывают общее спазмолитическое действие на весь организм. Звучит, на первый взгляд, неплохо, но задумайтесь, хотите ли вы получить дополнительное действие препарата там, где это не требуется? Для точечного воздействия существуют селективные спазмолитики, которые действуют именно в кишечнике, то есть там, где они нужны. Такие препараты не нарушают работу других органов, не вызывают системных побочных эффектов, например, понижения артериального давления или, наоборот, тахикардии, задержки мочи и т.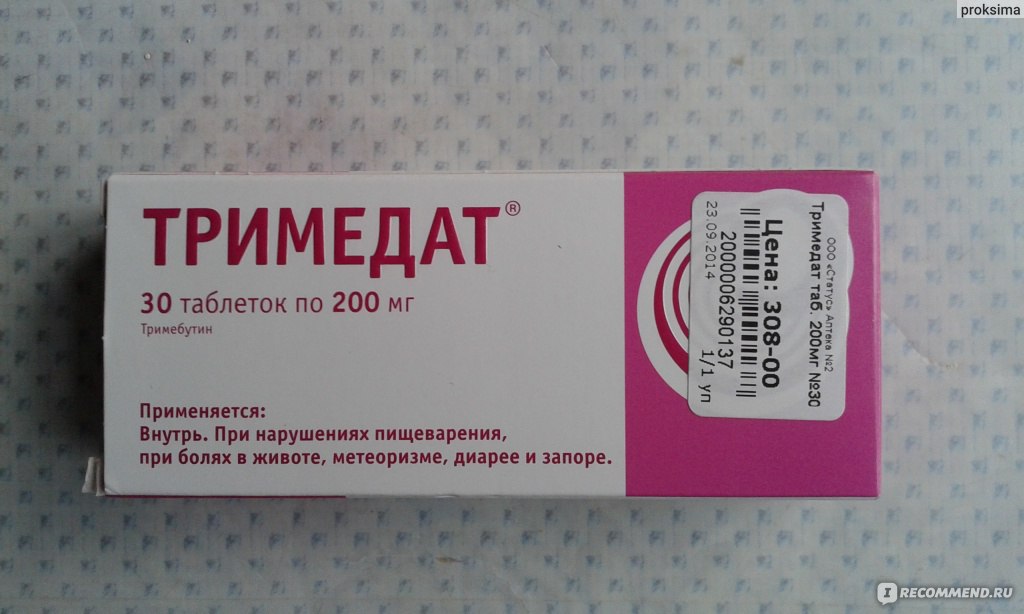
Второе отличие – точка приложения препарата или способ воздействия. Поскольку спазм – это длительное сокращение гладкомышечной клетки, то для снятия боли ее нужно расслабить. Одни препараты воздействуют непосредственно на гладкую мускулатуру ЖКТ, при этом, не влияя на общую перистальтику кишечника. Другие препараты идут более длинным путем – через опиоидные рецепторы (нервные окончания), которые могут влиять на чувствительность кишечника, однако ценой снижения активности желудка, то есть, провоцируя запор. Многие препараты-спазмолитики расслабляют гладкомышечные клетки – это приводит к устранению боли, НО: может ли полностью расслабленная клетка выполнять свою работу? Чтобы кишечник работал как заложено природой, клетку надо расслабить разумно – до ее нормального состояния. Воздействовать так умеют лишь некоторые препараты, что дает реальный эффект восстановления работы кишечника4.
Когда речь идет о «раздраженном» кишечнике, то выбор стоит делать в пользу именно таких спазмолитиков.
Лечение боли в кишечнике и других симптомов СРК подразумевает не избавление от каждого из них по отдельности, а воздействие на ключевое звено – нарушенную работу кишечника, его двигательную активность. Возвращение кишечника к правильной физиологичной работе требует времени, но зато позволяет устранить неприятные симптомы на длительное время.
Лекарство от болей в кишечнике
Мы уже выяснили, что повторяющиеся боли в кишечнике могут быть проявлением Синдрома Раздраженного Кишечника, заболевания функционального, при котором нет так называемых органических (структурных) нарушений органа, но нарушены его функции. Для лечения СРК необходим направленный подход на восстановление моторной или двигательной функции кишечника.
Помимо корректировки диеты и стабилизации эмоционального состояния, на помощь может прийти препарат Дюспаталин® 135 мг в форме таблеток. Он действует только в кишечнике и напрямую на ГМК. К тому же, препарат «умно» подходит к управлению двигательной активностью мышечных стенок кишечника, благодаря тому, что не просто расслабляет спазмированную клетку, а регулирует ее активность.
Он действует только в кишечнике и напрямую на ГМК. К тому же, препарат «умно» подходит к управлению двигательной активностью мышечных стенок кишечника, благодаря тому, что не просто расслабляет спазмированную клетку, а регулирует ее активность.
Дюспаталин® 135 мг координирует двигательную активность и поперечных и продольных мышц кишечника, обеспечивая слаженный ритм работы кишечника. Таблетки помогают не только снять боль, при 28-и дневном курсовом приеме они восстановливают работу «раздраженного» кишечника2,
Дюспаталин® 135 мг рекомендуется применять по 1 таблетке 3 раза в день5.
Подробнее узнать о препарате вы можете здесь.
Соавтор статей, редактор -Шимбарецкий Георгий Алексеевич.
Пероральные обезболивающие, доступные без рецепта, при острой боли
Острая боль часто ощущается после травмы, и обычно она кратковременная. У большинства людей после операции бывает умеренная или сильная боль. Обезболивающие средства (анальгетики) назначают людям с болью после удаления зубов мудрости. У участников исследования должна быть боль, по крайней мере, умеренной интенсивности, и боль, при которой обычно назначают пероральные обезболивающие [для приема внутрь]. Этот обзор является полезным, главным образом, для острой боли, продолжающейся всего несколько дней или недель, а не для хронической боли, продолжающейся в течение многих месяцев. В этот обзор мы не включали информацию из обзоров по мигрени, головной боли напряжения, или периодической боли.
В мае 2015 года мы просмотрели фармацевтические веб-сайты на предмет ряда пероральных обезболивающих [для приема внутрь], которые доступны в Великобритании без рецепта врача. Мы также просмотрели веб-сайты в Австралии, Канаде и США. Затем мы провели поиск Кокрейновских обзоров, сообщающих о том, насколько хорошо действуют эти обезболивающие, и о любых побочных эффектах. Мы использовали доказательства высокого качества из 10 Кокрейновских обзоров с добавлением информации из одного не-Кокрейновского анализа.
Затем мы провели поиск Кокрейновских обзоров, сообщающих о том, насколько хорошо действуют эти обезболивающие, и о любых побочных эффектах. Мы использовали доказательства высокого качества из 10 Кокрейновских обзоров с добавлением информации из одного не-Кокрейновского анализа.
Исходом успешного лечения мы считали облегчение боли, по крайней мере на 50% от максимально возможного, примерно через 6 часов, у людей с умеренной или сильной болью. Это тот исход, который люди с острой и хронической болью, и головной болью, считают для себя полезным.
Комбинации ибупрофена с парацетамолом были эффективны у 7 из 10 (70%) человек, и быстродействующие лекарственные формы ибупрофена в дозах 200 мг и 400 мг, ибупрофен в дозе 200 мг с кофеином в дозе 100 мг, и диклофенак калия в дозе 50 мг были эффективны у более 5 из 10 (50 %) человек. Дипирон в дозе 500 мг, который доступен как безрецептурное средство во многих частях мира, также был эффективен у около 5 из 10 человек. Парацетамол с аспирином в разных дозах был эффективен [“работал”] у 1 из 10 (11%) до 4 из 10 (43%) человек.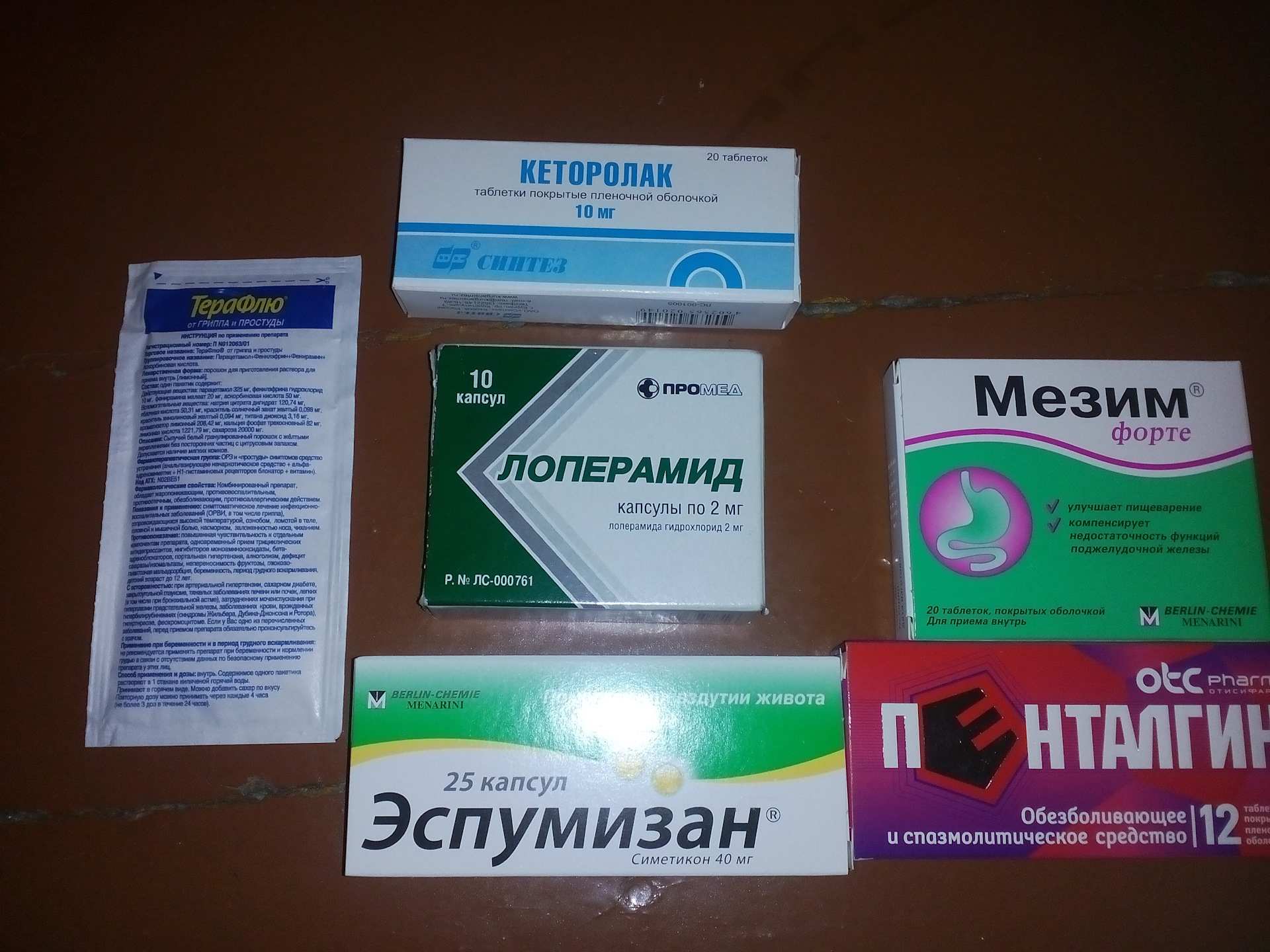 Важный результат был в том, что низкие дозы некоторых лекарств в быстрых действующих лекарственных формах были одними из лучших. Мы не могли найти информации по многим широко доступным комбинациям, содержащим низкие дозы кодеина. Применение обезболивающих с пищей может уменьшить их эффективность.
Важный результат был в том, что низкие дозы некоторых лекарств в быстрых действующих лекарственных формах были одними из лучших. Мы не могли найти информации по многим широко доступным комбинациям, содержащим низкие дозы кодеина. Применение обезболивающих с пищей может уменьшить их эффективность.
Было меньше побочных эффектов у людей, принимающих ибупрофен с парацетамолом, чем у тех, кто принимал плацебо (симуляция лечения). Результаты по побочным эффектам могут быть различными, если обезболивающие принимают более, чем несколько дней.
Спастическая абдоминальная боль в клинической практике
Резюме. Ведущую роль в структуре абдоминального болевого синдрома играет спастическая боль при различной патологии желудочно-кишечного тракта, являющаяся одним из наиболее частых поводов для вызова скорой медицинской помощи и госпитализации пациентов в хирургические и терапевтические отделения. При отсутствии необходимости экстренного хирургического вмешательства основным способом купирования спастической абдоминальной боли (как органического, так и функционального генеза) является введение анальгетиков и спазмолитических средств. В настоящее время с этой целью все чаще применяют комбинированные препараты, обеспечивающие быстрое и эффективное обезболивание и устранение спазма гладких мышц. Примером такой комбинации является препарат Спазмалгон («Sopharma», Болгария), широко применяющийся во многих странах мира для лечения пациентов с абдоминальной болью спастического происхождения.
В настоящее время с этой целью все чаще применяют комбинированные препараты, обеспечивающие быстрое и эффективное обезболивание и устранение спазма гладких мышц. Примером такой комбинации является препарат Спазмалгон («Sopharma», Болгария), широко применяющийся во многих странах мира для лечения пациентов с абдоминальной болью спастического происхождения.
Актуальность проблемы
Острую абдоминальную боль рассматривают как ургентную ситуацию: хирургическая оценка этого распространенного в клинической практике симптома необходима для опровержения или подтверждения острой хирургической патологии. В США из 5–10 млн человек, ежегодно обращающихся за медицинской помощью с жалобами на острую боль в животе, у 40% диагностируют признаки острого живота. В то же время у каждого четвертого отмечают «функциональную», или «неспецифическую» абдоминальную боль (Бабак О.Я., 2006).
Следует отметить, что функциональные расстройства (ФР) желудочно-кишечного тракта (ЖКТ) чрезвычайно распространены в популяции: у 20–30% населения земного шара отмечают те или иные их проявления.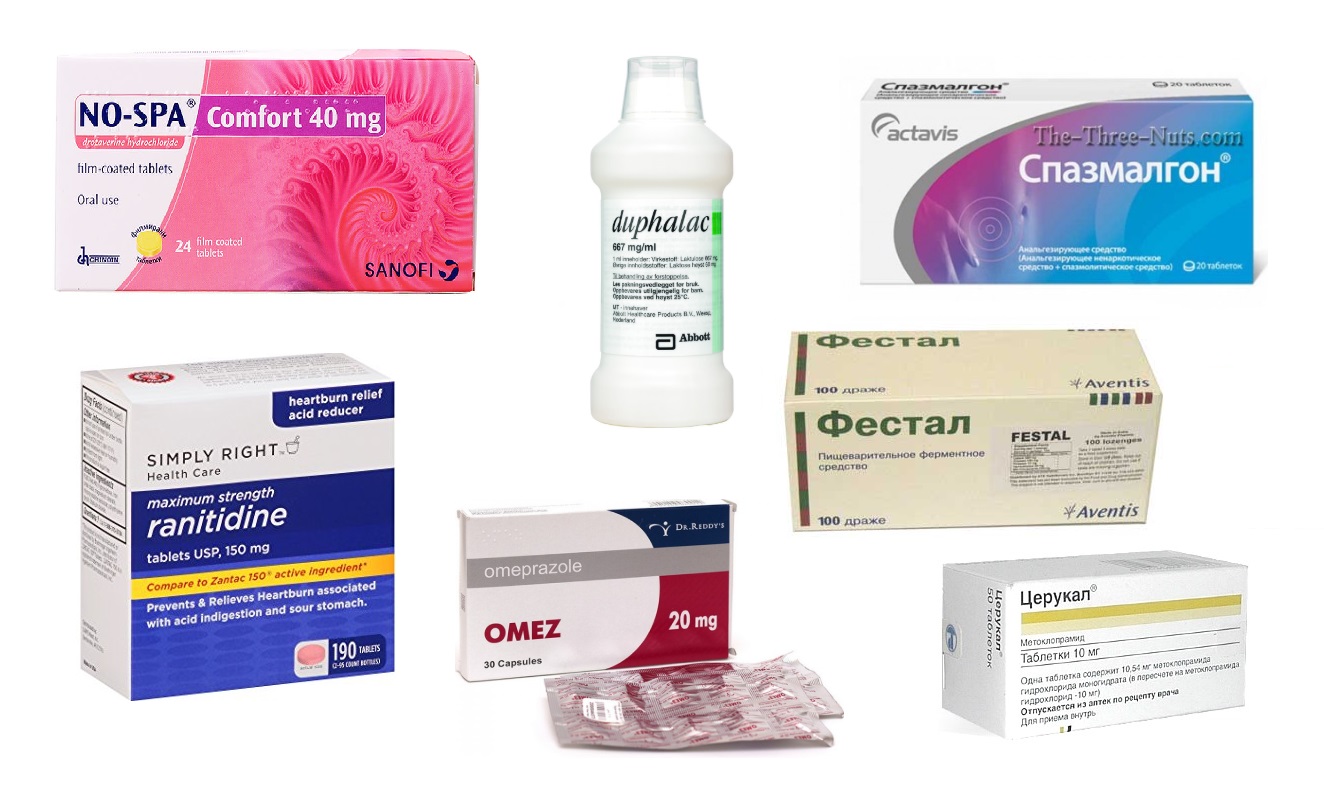 При этом большинство ФР сопровождается гиперкинетическими реакциями гладких мышц и развитием спазма (Вейн А.М. (ред.), 2000; Белоусова Е.А., 2002). По данным Э.П. Яковенко и соавторов (2009), почти у половины всех больных гастроэнтерологического профиля (в том числе с органической патологией органов пищеварения) отмечают симптомы гипермоторной, и в первую очередь — спастической, дискинезии гладких мышц ЖКТ.
При этом большинство ФР сопровождается гиперкинетическими реакциями гладких мышц и развитием спазма (Вейн А.М. (ред.), 2000; Белоусова Е.А., 2002). По данным Э.П. Яковенко и соавторов (2009), почти у половины всех больных гастроэнтерологического профиля (в том числе с органической патологией органов пищеварения) отмечают симптомы гипермоторной, и в первую очередь — спастической, дискинезии гладких мышц ЖКТ.
Нередко спазм гладких мышц при ФР ЖКТ является ведущим проявлением заболевания и главной причиной боли. Так, функциональная дисфагия, функциональная боль за грудиной, пилороспазм, кишечные дисфункции (синдром раздраженного кишечника, функциональная диарея, функциональный запор, функциональная абдоминальная боль) в большинстве случаев проявляются нарушением кишечного транзита и спастической болью в животе.
Нарушение эвакуации желчи и растяжение желчного пузыря (ЖП) при ФР его работы также сопровождается абдоминальной болью спастического характера. Среди факторов, способствующих развитию дисфункции ЖП, существует и ряд специфических причин (генетически обусловленная патология гладких мышц ЖП, дискоординация работы ЖП и пузырного или общего желчного протока, воспалительные изменения стенки ЖП и др. ) (Белоусова Е.А., 2002).
) (Белоусова Е.А., 2002).
По данным А.А. Ильченко (2004), 85–90% всех нарушений функции желчевыводящей системы возникает в результате развития органической билиарной патологии. При этом основными причинами боли являются спазм гладких мышц, перерастяжение стенки ЖП и желчных протоков в результате развития билиарной гипертензии, механическое раздражение стенки ЖП и протоковой системы билиарным сладжем или конкрементом.
Тесная анатомо-функциональная взаимосвязь билиарной системы и гастропанкреатодуоденальной зоны обусловливает смешанный характер боли при билиарной патологии. Так, дисфункция сфинктера печеночно-поджелудочной ампулы (сфинктера Одди) проявляется симптомами поражения билиарного тракта, поджелудочной железы или обоими симптомокомплексами. Нарушения работы сфинктерного аппарата также могут быть вызваны органическими нарушениями (стенозом сфинктера Одди или дистальной части общего желчного протока после холецистэктомии, опухолью большого дуоденального (Фатерова) соска).
Спастическая абдоминальная боль при органической патологии ЖКТ (пилороспазм при язвенной болезни, спазм шейки ЖП при желчнокаменной болезни и др.) имеет вторичный характер и усугубляет болевой синдром, вызванный основным деструктивным, воспалительным или неопластическим процессом (Белоусова Е.А., 2002).
Таким образом, в симптомокомплексе различных заболеваний ЖКТ спастическая висцеральная боль является ведущим клиническим проявлением органической и/или функциональной патологии.
Патофизиологические механизмы развития спастической висцеральной боли
В формировании абдоминальной боли участвуют висцеральные болевые рецепторы (ноцицепторы) и окончания чувствительных нервных волокон. Висцеральные ноцицепторы включают:
- высокопороговые механорецепторы (находятся в сердце, пищеводе, бронхах, желчевыводящих путях, тонкой и толстой кишке, мочеточнике, мочевом пузыре, матке), которые реагируют только на выраженный стимул (например чрезмерное сокращение и спазм полых органов), формируя острую боль;
- ноцицепторы «интенсивности» (находятся в сердце, пищеводе, толстой кишке, мочевом пузыре), возбуждающиеся в ответ на слабые механические стимулы;
- «немые», или «молчащие», ноцицепторы, которые активизируются только при повреждении клеток в результате воспаления, ишемии, некроза и обусловливают длительную диффузную боль (Баранская Е.
 К., 2009; Яковенко Э.П. и соавт., 2009).
К., 2009; Яковенко Э.П. и соавт., 2009).
Болевые рецепторы локализуются в мышечной и серозной оболочке стенок полых органов и капсуле паренхиматозных органов брюшной полости. Брыжейка и париетальная брюшина также обладают чувствительностью к болевым стимулам, тогда как висцеральная брюшина и большой сальник ее лишены (Яковенко Э.П. и соавт., 2009).
Истинно висцеральная боль возникает при возбуждении ноцицепторов в результате растяжения стенки полого органа (в комбинации с сокращением его гладких мышц) или капсулы паренхиматозного органа, натяжении брыжейки, сосудистых нарушениях. Таким образом, по механизму развития выделяют: спастическую (обусловленную спазмом гладких мышц ЖКТ), дистензионную (связанную с гипомоторной дискинезией гладких мышц и растяжением полого органа), перитонеальную (в основе которой лежит натяжение капсулы или висцерального листка брюшины) и сосудистую висцеральную боль (Садовникова И.И., 2009; Яковенко Э.П. и соавт., 2009).
Сообщение о ноцицептивном раздражении, воспринятое болевыми рецепторами, передается по различным каналам периферической нервной системы (в большинстве случаев проводниками висцеральной боли являются немиелинизированные С-волокна малого диаметра, обладающие низкой скоростью проведения импульса, при раздражении которых ощущается отсроченная тупая диффузная жгучая длительная боль) и затем обрабатывается в центральной нервной системе сложным нейрофизиологическим комплексом, включающим как специфические, так и неспецифические механизмы (Лиманский Ю.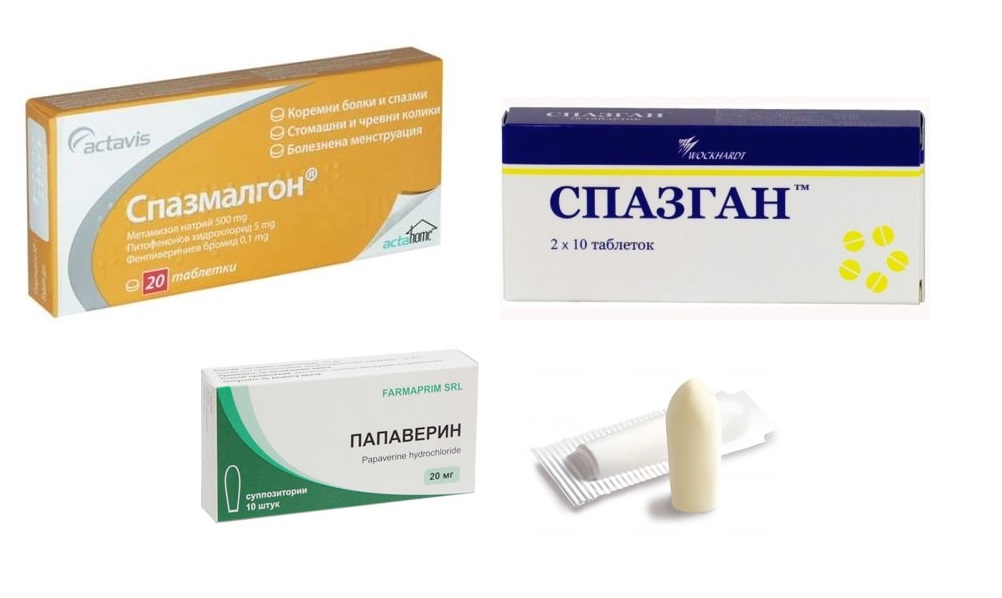 П., 1986; Ивашкин В.Т., Шульпекова Ю.О., 2002; Хвисюк А.Н., Федоренко Н.А., 2007; Баранская Е.К., 2009).
П., 1986; Ивашкин В.Т., Шульпекова Ю.О., 2002; Хвисюк А.Н., Федоренко Н.А., 2007; Баранская Е.К., 2009).
Моторная функция ЖКТ контролируется многочисленными регулирующими влияниями со стороны центральной и периферической нервной системы, а также большой группой желудочно-кишечных пептидов и биоактивных молекул, действующих на уровне подслизистого (Мейснеровского) и межмышечного (Ауэрбаховского) нервных сплетений ЖКТ. Все компоненты этой системы поддерживают равновесие между стимулирующими и ингибирующими импульсами, что способствует поддержанию нормального тонуса и сократительной активности гладких мышц.
Вегетативная нервная система (внешняя иннервация двигательной функции ЖКТ) оказывает разнонаправленное сбалансированное действие: парасимпатическая стимуляция вызывает сокращение, симпатическая — расслабление гладких мышц. Таким образом, усиление парасимпатических или ослабление симпатических влияний способствует нарушению двигательной функции ЖКТ. Наличие интрамуральных нейронов в межмышечном сплетении (внутренняя иннервация) позволяет осуществлять автономный контроль двигательной активности ЖКТ (Белоусова Е.А., 2002; Садовникова И.И., 2009).
Наличие интрамуральных нейронов в межмышечном сплетении (внутренняя иннервация) позволяет осуществлять автономный контроль двигательной активности ЖКТ (Белоусова Е.А., 2002; Садовникова И.И., 2009).
Немаловажную роль в развитии спастической абдоминальной боли играет нарушение баланса нейротрансмиттеров и регуляторных пептидов, контролирующих основные кишечные функции.
Серотонин, активирующий несколько подтипов рецепторов (наиболее изучены 5-НТ3 и 5-НТ4), играет существенную роль в регуляции моторики ЖКТ, вызывая диаметрально противоположные эффекты. Так, его связь с рецепторами 5-НТ3 способствует расслаблению, с 5-НТ4 — сокращению мышечного волокна.
Определенная роль в регуляции моторной функции кишечника отводится эндогенным опиатам: при связывании их с μ- и δ-опиоидными рецепторами миоцитов происходит стимуляция, а с κ- рецепторами — замедление моторики ЖКТ.
Субстанция Р (группа тахикининов), связываясь с рецепторами миоцитов, повышает моторную функцию последних за счет прямой активации и выделения ацетилхолина.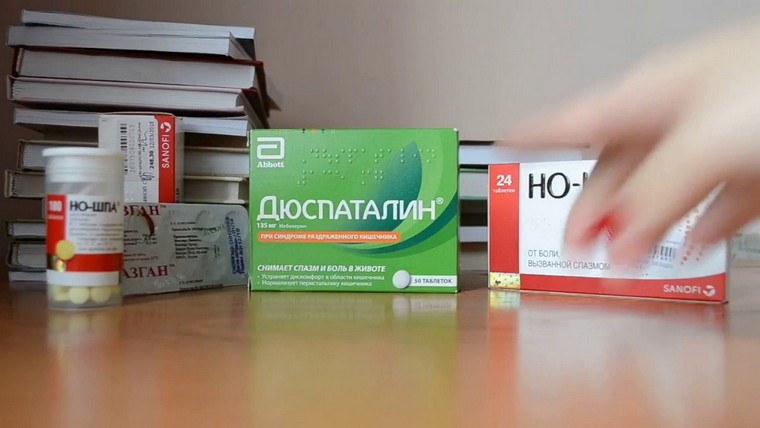
Соматостатин может как стимулировать, так и ингибировать интрамуральные нейроны, что приводит к аналогичным изменениям моторики.
Непосредственное влияние полипептида мотилина на рецепторы мышечных клеток повышает тонус нижнепищеводного сфинктера, ускоряет опорожнение желудка и усиливает сократительную активность толстого кишечника.
Вазоактивный интестинальный пептид (преимущественная область секреции — подслизистое и межмышечное сплетения в толстом кишечнике) способствует расслаблению мышц нижнепищеводного сфинктера, фундальной части желудка, толстой кишки (Белоусова Е.А., 2002; Ивашкин В.Т. (ред), 2003; Садовникова И.И., 2009).
Таким образом, патогенез гладкомышечного спазма, независимо от уровня поражения, обусловлен нарушением взаимодействий между больным органом-мишенью и регуляторными системами, поскольку любой висцеральный орган и весь ЖКТ в целом находятся под контролем многочисленных регулирующих влияний (Белоусова Е.А., 2002).
Механизмы сокращения и расслабления гладких мышцСостояние сократительного аппарата гладкомышечных клеток находится в прямой зависимости от ионного состава, где главенствующую роль играют ионы кальция (Са2+). Повышение их концентрации в цитоплазме миоцитов сопровождается сокращением, а снижение — релаксацией мышечного волокна.
Транспорт ионов Са2+ через клеточные мембраны осуществляется посредством специальных кальциевых, или медленных, каналов, которые представлены встроенными в мембрану клетки макромолекулярными белками, содержащими рецепторы, распознающие ионы Са2+. В регуляции транспорта ионов Са2+ участвует ряд нейрогенных медиаторов — ацетилхолин, катехоламины (норадреналин), серотонин, холецистокинин, мотилин и др. Так, связывание ацетилхолина с М-холинорецепторами способствует открытию натриевых каналов и вхождению ионов натрия в клетку, что сопровождается деполяризацией мембраны и открытием потенциалзависимых кальциевых каналов, через которые ионы Са2+ поступают в клетку. Взаимодействуя с цитоплазматическим кальцийсвязывающим белком кальмодулином, они активируют киназу легких цепей двигательного белка миозина. Последняя отщепляет фосфорный остаток от молекулы аденозинтрифосфорной кислоты, связанной с волокнами миозина. Благодаря этому миозин приобретает способность к взаимодействию с другим двигательным белком — актином. В результате между актином и миозином устанавливаются «молекулярные мостики», благодаря которым они «сдвигаются» по отношению друг к другу, что приводит к укорочению клетки.
Одним из условий, необходимых для сокращения мышечного волокна, является высокая активность фермента фосфодиэстеразы, которая участвует в расщеплении циклического аденозинмонофосфата (цАМФ) и циклического гуанозинмонофосфата (цГМФ), молекулы которых снижают содержание ионов Са2+ в цитоплазме и тем самым способствуют снижению сократительной активности клетки (Ивашкин В.Т. (ред), 2003; Яковенко Э.П. и соавт., 2009).
Основной механизм снижения тонуса и сократительной активности гладких мышц зависит от импульсов со стороны симпатической нервной системы и стимуляции норадреналином α1-адренегических рецепторов наружной мембраны миоцитов, что приводит к открытию быстрых ионных каналов, утечке положительно заряженных ионов из клетки и ее гиперполяризации. В условиях нарастания мембранного потенциала медленные кальциевые каналы прекращают функционировать, концентрация цитозольного Са2+ резко падает и наступает релаксация мышечного волокна.
Клиническая характеристика спастической абдоминальной боли
Классическое проявление висцеральной абдоминальной боли — колика (греч. kōlikē — кишечная болезнь) — характеризуется схваткообразной болью в животе высокой интенсивности, при которой периоды нарастания боли чередуются со «светлыми промежутками». Во время очередной «схватки» интенсивность боли быстро нарастает, затем наступает «плато» — период, когда выраженность боли максимальна по интенсивности (продолжается от 15 мин до нескольких часов), после чего боль постепенно стихает. Между приступами болевые ощущения полностью отсутствуют (Губергриц Н.Б., 2010).
Коликообразная боль, как правило, характеризуется высокой интенсивностью. На высоте боли пациенты беспокойны, часто меняют положение тела, мечутся либо принимают вынужденную позу, стараясь найти положение, которое уменьшит страдания.
При чрезмерной интенсивности импульса (например при прохождении камня) или анатомическом повреждении органа (например ущемлении кишки) возникает иррадиирующая боль в участках тела, имеющих общую корешковую иннервацию с пораженным органом (Бабак О.Я., 2006; Яковенко Э.П. и соавт., 2009).
Висцеральная боль характеризуется отсутствием четкой локализации — зоны восприятия ее, как правило, размыты. При повреждении пищевода, желудка, ЖП, билиарных протоков, поджелудочной железы боль локализуется в эпигастральной; при патологии тонкой, слепой кишки — мезогастральной; при поражении толстой кишки, органов малого таза — гипогастральной области. При этом боль ощущается ближе к срединной линии живота, поскольку внутренние органы имеют билатеральную иннервацию.
Абдоминальная боль редко отмечается как самостоятельный симптом и часто сопровождается тошнотой, рвотой, горечью во рту, изжогой, ощущением переполнения в желудке, метеоризмом, поносом, запором и другими симптомами. При острой висцеральной боли нередко отмечают сопутствующие вегетативные реакции (слабость, бледность, потливость, одышку и др.), лихорадку рефлекторного генеза, локальное напряжение мышц передней брюшной стенки (Баранская Е.К., 2005; Садовникова И.И., 2009).
Дифференциально-диагностические признаки различных типов висцеральной абдоминальной боли представлены в таблице.
Таблица. Характеристика висцеральной абдоминальной боли (Яковенко Э.П. и др., 2009)
| Показатель | Висцеральная боль, обусловленная | ||
|---|---|---|---|
| гипертонической (спастической) и гиперкинетической дискинезией полого органа | гипотонической дискинезией полого органа | растяжением капсулы, брыжейки органа | |
| Характер | Острая или тупая, приступообразная, жгучая | Давящая, тупая, монотонная | Острая, колющая, тянущая, сверлящая, режущая, кинжальная |
| Локализация | Разлитая, неопределенная, чаще по срединной линии | Разлитая, неопределенная, по срединной линии | Разлитая, но может соответствовать пораженному органу |
| Длительность | От минуты до месяцев | Длительная (от недели до месяцев) | Длительная (от недели до месяцев) |
| Ритмичность (связь с приемом пищи, временем суток, актом дефекации и др.) | Характерна (ритм может быть правильным и неправильным) | Неотчетлива | Усиливается при физических нагрузках, в определенных положениях тела, в ночные часы |
| Иррадиация | Возникает при интенсивном характере и соответствует пораженному органу | Отсутствует | Характерна и соответствует пораженному органу |
| Болезненность при пальпации | В месте локализации боли | В месте локализации боли | В месте локализации больного органа |
| Лекарственная терапия | Эффективны спазмолитические препараты | Эффективны прокинетики | Эффективны анальгетики (возможно сочетание с миотропными спазмолитиками) |
| Клинические примеры | Неосложненная язвенная болезнь, хронический обструктивный панкреатит, синдром раздраженного кишечника, желчная колика, функциональное нарушение сфинктера Одди, спастическая дискинезия толстой кишки, ассоциированная с любым заболеванием органов пищеварения (дивертикулярная болезнь, язвенный колит и др.), тенезмы при патологии прямой кишки | Гастродуоденостаз, гипомоторная дискинезия кишечника, функциональное расстройство ЖП гипомоторного типа | Острый панкреатит, хронический кальцифицирующий панкреатит, поражение лимфатических узлов, острый гепатит, опухоли органов брюшной полости |
Купирование спастической абдоминальной боли: Спазмалгон
Известно, что пациентам с неуточненным диагнозом и/или признаками острого живота введение анальгетиков противопоказано. Так, большинство авторов считают ошибочным решение купировать острую абдоминальную боль на догоспитальном этапе в связи с риском нивелирования картины острой хирургической патологии: обезболивание может затруднить диагностику и создать впечатление мнимого благополучия. Отличить в этот период острое хирургическое заболевание от нехирургических причин боли в животе трудно, поэтому при любых проявлениях острой абдоминальной боли от применения анальгетиков следует воздержаться (Бабак О.Я., 2006). В то же время клиническая практика свидетельствует, что в большинстве случаев приступ спастической абдоминальной боли сопровождается значительно выраженным болевым синдромом: страдания пациента в этот период настолько мучительны, что требуют обезболивания. Таким образом, при отсутствии необходимости экстренного оперативного вмешательства применение анальгетиков является необходимым компонентом лечения.
Спазмолитическая терапия не сопровождается непосредственным вмешательством в механизмы болевой чувствительности, не затрудняет диагностику острой хирургической патологии (Ивашкин В.Т. (ред.), 2003). Кроме того, применение спазмолитиков в данном случае является патофизиологически обоснованным. Так, с целью достижения релаксационного эффекта на периферическом уровне, снижения сократительной активности гладких мьшц, устранения спазма и восстановления нормального транзита показано применение релаксантов гладких мышц ЖКТ — холинолитиков и миотропных спазмолитиков, терапевтический эффект которых основан на вмешательстве в механизмы сокращения гладкомышечных клеток.
Антихолинергические средства обладают способностью блокировать мускариновые рецепторы клеточной мембраны, в результате чего снижается внутриклеточная концентрация ионов Са2+, что в конечном итоге приводит к расслаблению мышечного волокна. В настоящее время применение антихолинергических средств в купировании спастической боли считается абсолютно обоснованным и достаточно эффективным. В свою очередь, миотропные спазмолитики, являющиеся препаратами выбора для устранения спазма любого генеза и купирования боли (особенно при ФР), способствуют расслаблению гладких мышц, что сопровождается снижением тонуса полого органа и внутрипросветного давления, восстановлением пассажа содержимого и улучшением кровоснабжения стенки органа (Белоусова Е.А., 2002).
В настоящее время для купирования боли спастического характера все чаще применяют комбинированные препараты, активные компоненты которых обладают взаимодополняющими механизмами действия и способствуют быстрому и эффективному устранению и боли, и спазма.
Оптимальным примером такой комбинации является препарат Спазмалгон («Sopharma», Болгария). Согласно унифицированной анатомо-терапевтической и химической классификации лекарственных средств — классификационной системе АТС (Anatomical Therapeutic Chemical classification system), препарат относят к спазмолитическим средствам в комбинации с анальгетиками (код препарата — А03D А02) (Компендиум 2010 — лекарственные препараты, 2010). В его составе — три действующих вещества (ненаркотический анальгетик метамизол натрий, миотропный спазмолитик питофенона гидрохлорид и антихолинергическое средство фенпивериния бромид), оказывающих выраженный анальгезирующий и спазмолитический эффект.
Представитель нестероидных противовоспалительных препаратов (НПВП) группы производных пиразолона — метамизол натрий, входящий в состав препарата Спазмалгон, с 1922 г. известен клиницистам как лекарственное средство, обладающее мощным анальгезирующим и жаропонижающим эффектом в сочетании с менее выраженной противовоспалительной и спазмолитической активностью (Fendrich Z., 2000). Отметим, что НПВП нашли широкое применение во всем мире и включены в алгоритмы обезболивающей терапии при болевом синдроме различной степени выраженности (Мазуренко О., 2006). За долгую историю применения фармакологические свойства метамизола натрия подробно изучены, а терапевтическая эффективность подтверждена многими исследованиями. В настоящее время препарат по-прежнему очень популярен во многих странах в качестве монокомпонента терапии и в комбинации со спазмолитиками.
По сути метамизол натрий является пролекарством — предшественником лекарственного средства, который превращается в организме в активную форму. Хорошо всасываясь в пищеварительном тракте, он гидролизируется с образованием активного метаболита, 50–60% которого связывается с белками плазмы крови.
Механизм противовоспалительного, анальгезирующего и жаропонижающего действия метамизола натрия обусловлен ингибированием фермента циклооксигеназы и блокированием синтеза простагландинов из арахидоновой кислоты (напомним, что являясь медиаторами воспалительного процесса, эти вещества повышают чувствительность ноцицепторов и таким образом участвуют в механизме восприятия боли). Помимо этого, под влиянием метамизола натрия происходит нарушение проведения болевых экстра- и проприоцептивных импульсов, повышение порога возбудимости таламических центров болевой чувствительности, повышение теплоотдачи (Денисенко П.П. и соавт., 2004; Компендиум 2010 — лекарственные препараты, 2010).
Благодаря вышеуказанным свойствам метамизол натрий незаменим при сильной боли, обусловленной спазмом гладких мышц. Его высокая анальгезирующая активность подтверждена в ряде контролируемых исследований (Бутров А.В. и соавт., 2009), а по наблюдениям некоторых авторов, при применении в равных дозах анальгезирующий эффект препарата сравним и в отдельных случаях даже превосходит таковой некоторых опиоидных анальгетиков (Schmieder G. et al., 1993; Fendrich Z., 2000; Haen Е., 2007). Обзор литературы, проведенный F. Arellano, J.A. Sacristán (1990), свидетельствует о целесообразности парентерального введения метамизола натрия в качестве препарата первого выбора при колике в случаях необходимости применения ненаркотических анальгетиков. По наблюдениям Z. Fendrich (2000), побочные эффекты терапии метамизолом натрием выражены нечетко, а лекарственное взаимодействие — минимально, что делает возможным его применение для купирования болевого синдрома различного происхождения.
Второй активный компонент препарата Спазмалгон — питофенона гидрохлорид — обладает прямым миотропным (по отношению к гладким мышцам) спазмолитическим (папавериноподобным) действием. По механизму релаксирующего действия питофенона гидрохлорид является ингибитором фосфодиэстеразы (последняя, как отмечено выше, разрушает внутриклеточный цАМФ и цГМФ, участвующие в механизмах регуляции гомеостаза Са2+ в миоцитах). Это способствует накоплению в миоците цАМФ и цГМФ, что снижает концентрацию Са2+ и приводит к расслаблению гладких мышц. Выраженный и продолжительный антиспастический эффект питофенона гидрохлорида подтвержден в исследованиях in vitro и in vivo, проведенных S. Bal-Tembe и соавторами (1997).
Фенпивериния бромид, оказывая М-холиноблокирующее действие, способствует дополнительному расслаблению гладких мышц ЖКТ.
Таким образом, выраженная спазмолитическая и анальгезирующая активность препарата Спазмалгон позволяют применять его с целью симптоматического лечения приступов желчной и кишечной колики, спастической дискинезии желчевыводящих путей и другой патологии, сопровождающейся абдоминальной болью спастического характера.
Форма выпуска препарата (раствор для внутримышечного введения в ампулах по 2 и 5 мл) удобна при необходимости быстрого купирования боли как в домашних условиях, так и в стационаре. При острых эпизодах боли препарат применяют однократно (при необходимости дозу повторяют через 6–8 ч) или короткими курсами — 2–3 дня. После достижения быстрого терапевтического эффекта можно продолжить лечение пероральными обезболивающими и спазмолитическими средствами.
Литература
- Бабак О.Я. (2006) Острая боль в животе: где хирург, где терапевт? Острые и неотложные состояния в практике врача, 2: 8–13.
- Баранская Е.К. (2005) Боль в животе: клинический подход к больному и алгоритм лечения. Место спазмолитической терапии в лечении абдоминальной боли. Гастроэнтерология, 14(109): 49–57.
- Баранская Е.К. (2009) Терапия абдоминальной боли. Справочник поликлинического врача, 1: 40–43.
- Белоусова Е.А. (2002) Спазмолитики в гастроэнтерологии: сравнительная характеристика и показания к применению. Фарматека, 9: 40–46.
- Бутров А.В., Кондрашенко Е.Н., Ибарра-Пенья Н.А. (2009) Современные НПВП в практике врача анестезиолога-реаниматолога. РМЖ (Русский медицинский журнал), 17(25): 1631–1635.
- Вейн А.М. (ред.) (2000) Вегетативные расстройства: клиника, лечение, диагностика. Медицинское информационное агентство, Москва, 752 с.
- Губергриц Н.Б. (2010) Желчнокаменная болезнь: от классики к современности. Гастроэнтерология, 1: 83–95.
- Денисенко П.П., Бурбелло А.Т., Шабров А.В. (2004) Современные лекарственные средства: клинико-фармакологический справочник практического врача. Нева, Санкт-Петербург, 896 с.
- Ивашкин В.Т. (ред.) (2003) Рациональная фармакотерапия заболеваний органов пищеварения: руководство для практикующих врачей. Литтерра, Москва, 1046 с.
- Ивашкин В.Т., Шульпекова Ю.О. (2002) Нервные механизмы болевой чувствительности. Российский журнал гастроэнтерологии, гепатологии, колопроктологии, 4(12): 16–20.
- Ильченко А.А. (2004) Билиарная патология и абдоминальная боль. Врач, 2: 51–53.
- Компендиум 2010 — лекарственные препараты (2010) В.Н. Коваленко, А.П. Викторов (ред.) МОРИОН, Киев, с. С-122.
- Лиманский Ю.П. (1986) Физиология боли. Здоров’я, Киев, 96 с.
- Мазуренко О. (2006) Если боль застала врасплох… Препарат выбирает посетитель аптеки. Еженедельник Аптека, 19(540) .
- Садовникова И.И. (2009) Абдоминальный болевой синдром: диагностика, лечение. РМЖ (Русский медицинский журнал), 2: 72–75.
- Хвисюк А.Н., Федоренко Н.А. (2007) Нейрофизиологические механизмы боли. Медицина неотложных состояний, 6(13): 7–11.
- Яковенко Э.П., Яковенко А.В., Агафонова Н.А. и др. (2009) Абдоминальные боли: механизмы формирования, рациональный подход к выбору терапии. РМЖ (Русский медицинский журнал), 11(2): 48–53.
- Arellano F., Sacristán J.A. (1990) Metamizole: reassessment of its therapeutic role. Eur. J. Clin. Pharmacol., 38(6): 617–619.
- Bal-Tembe S., Bhedi D.N., Mishra A.K. et al. (1997) HL 752: a potent and long-acting antispasmodic agent. Bioorg. Med. Chem., 5(7): 1381–1387.
- Fendrich Z. (2000) Metamizol — a new effective analgesic with a long history. Overview of its pharmacology and clinical use. Cas. Lek. Cesk., 139(14): 440–444.
- Haen E. (2007) Clinical pharmacology of analgesics. Orthopade, 36(1): 17–22.
- Schmieder G., Stankov G., Zerle G. et al. (1993) Observer-blind study with metamizole versus tramadol and butylscopolamine in acute biliary colic pain. Arzneimittelforschung, 43(11): 1216–1221.
Что делать, если болит живот
Поговорим об оказании доврачебной помощи при острых болях в животе.
В брюшной полости человека расположено много важных органов: печень, желчный пузырь, желудок, поджелудочная железа, селезенка, кишечник, забрюшинно располагаются почки, при заболеваниях которых тоже могут появляться боли в животе, а ещё есть органы малого таза – это мочеполовая система, которые тоже провоцируют боли в животе. Кроме этого благодаря нервной системе при заболеваниях сердца, пищевода, боли тоже могут быть в верхней половине живота. При болях в животе иногда даже самый опытный врач без проведения дополнительного опроса и обследования не установит точный диагноз и не скажет, с каким органом проблема. Диагностика болей в животе – одна из самых сложных и ответственных задач в медицине. Из-за экстренности ситуации часто бывает невозможным обычное планомерное обследование больного. Огромное значение имеет клинический опыт доктора, так как порой при острейших, угрожающих жизни состояниях, картина заболевания бывает стертой. Как бы то ни было, при любой острой, непривычной боли в животе необходимо всестороннее обследование.
Опасно, когда причиной болей в животе стало возникновение острой хирургической патологии брюшной полости, а это: острый аппендицит, кровотечение из язвы желудка или двенадцатиперстной кишки или прободение (надрыв) стенок этих органов, острый калькулезный (связан с наличием камней в желчном пузыре) холецистит, кишечная непроходимость, острый панкреатит и другие. Немалую опасность для жизни больного представляют и боли в животе, обусловленные возникновением инфаркта миокарда. Даже острые боли в животе, обусловленные, как многие считают, «безобидной» диареей (поносом) тоже являются сигналом для немедленного обращения к врачу.
И так, что нужно делать при появлении у вас или ваших близких жалоб на острые боли в животе:
- лечь в постель;
- измерить температуру и артериальное давление;
- вызвать врача;
- не поить и не кормить больного.
Следует помнить, что ни в коем случае нельзя заниматься самолечением, принимать какие-либо медикаменты, которые, как многие считают, обязательно помогут. В первую очередь запрещается принимать для уменьшения болей обезболивающие (например: баралгин, темпалгин и др.) или спазмолитические (например: но-шпа, спазмалгон и др.) лекарственные средства, так как это затруднит в дальнейшем работу врачей и может привести к несвоевременной диагностике острой хирургической патологии. Иногда в связи с наличием температуры, тошноты, рвоты, а бывает и имеющимся ещё до возникновения болей в животе насморком, начинается без осмотра и рекомендаций врача прием антибиотиков, так как многие думают, что это вирусная инфекция, это не допустимая, грубая ошибка. Лучше до осмотра врача никакие лекарства не принимать. Что ещё не следует делать: прикладывать грелку к животу, если причина болей неизвестна; нельзя промывать желудок, ставить очистительную клизму, давать слабительное. Можно до прихода врача прикладывать лёд, так как холод уменьшает боль, замедляет развитие воспалительного процесса.
При острых болях в животе ваше сердобольное участие должно проявляться только в обеспечении покоя, голода, быстрейшей консультации врача.
Руководитель городского гериатрического центра Токарева Ирина Викторовна
Боли в животе и понос | Что делать при болях в желудке и диарее
Количество просмотров: 503 254
Дата последнего обновления: 20.04.2021
Среднее время прочтения: 14 минут
Содержание
Диарея – один из самых распространенных патологических симптомов, встречающихся как изолированно, так и в совокупности с другими проявлениями различных заболеваний2. Ежегодно в мире регистрируют около 1,7 миллиардов случаев2. Чаще всего они связаны с инфекциями и отравлениями2, при которых понос обычно сопровождают боль в животе и проявления интоксикации. Однако эти же симптомы возникают и при других заболеваниях.
Наверх к содержанию
Причины боли в животе и поноса
Названные симптомы чаще всего сопутствует заболеваниям органов брюшной полости: желудка, кишечника, печени, желчного пузыря и желчевыводящих протоков, поджелудочной железы, внутренних половых органов и мочевого пузыря. Появление болевых ощущений провоцируют спазмы или растяжение стенок полых органов (кишечника, желудка, желчного пузыря), растяжение внешней оболочки печени и поджелудочной железы, нарушение кровообращения и воспаление самих органов, оболочки брюшной полости, покрывающей их.
Причинами жидкого стула с точки зрения физиологии могут быть:
- повышенная секреция жидкости в полость кишечника вследствие его раздражения, например, токсинами бактерий при пищевой токсикоинфекции,
- скопление в тонкой и толстой кишке веществ, притягивающих воду, как бывает, в частности, при непереносимости лактозы;
- воспаление кишечника, сопровождающееся выделением в него различных жидкостей, например, слизи, гноя при неспецифическом язвенном колите;
- усиление кишечной перистальтики, к примеру, при синдроме раздраженной кишки,
- замедление моторики, например, при склеродермии.
Из-за общности причин появления понос и боль в животе часто сочетаются друг с другом. В частности, к появлению болевых ощущений приводят увеличение объема кишечного содержимого и скопление газов, растягивающих стенки кишки. Воспаление, спазмы, в свою очередь, усиливают симптоматику заболевания.
Наверх к содержанию
Некоторые заболевания, при которых появляется понос и болит живот
Диарею делят на острую и хроническую. Острая продолжается до 2 недель1. Если жидкий кал наблюдается дольше 4 недель, говорят о хронической форме2. Оба варианта могут быть при одних и тех же заболеваниях.
1. Кишечные инфекции и токсикоинфекции
Острая диарея чаще всего имеет инфекционную природу1, возникает в результате попадания в организм патогенных микроорганизмов или их токсинов при употреблении загрязненной воды и пищи, пренебрежении правилами личной гигиены1.
Возбудителями могут выступать1:
- бактерии, такие как кишечная палочка, сальмонеллы, шигеллы, вибрионы, кампилобактерии, иерсинии;
- вирусы, например, энтеровирусы, ротавирусы или аденовирусы;
- различные простейшие микроорганизмы: амебы дизентерии, лямблии и т.д.
Жидкий стул может быть от нескольких до 30-40 раз в сутки1, нередко он сопровождается схваткообразными болями в брюшной полости, повышением температуры, слабостью. Появление тошноты,рвоты может быть связано с поражением желудка и тонкого кишечника, то есть с развитием гастроэнтерита1.
Тошнота, слабость, боль в животе и понос, появление в кале слизи и крови, ложные позывы к дефекации чаще бывают при колите, то есть воспалении толстой кишки1.
Кишечные инфекции, особенно у детей, пожилых людей, опасны обезвоживанием1. Поэтому при частой рвоте, появлении жидкого кала стуле нужно обращаться к инфекционисту.
2. Диарея путешественников
Чаще всего с ней сталкиваются туристы, посещающие Центральную и Западную Африку, Индию. Что поделать: понос и боль в животе могут быть связаны с изменением характера питания, качества употребляемой воды, акклиматизацией, сменой часовых поясов и другими стрессами. Возбудителями инфекции выступают некоторые штаммы кишечной палочки1. Нарушение стула возникает по приезду или в первые два дня пребывания в новой стране, обычно бывает до 3 раз в сутки, сопровождается схваткообразной болью в брюшной полости, продолжается в среднем не больше недели1, справиться с ней можно самостоятельно. Если симптомы сохраняются дольше, необходимы консультация врача и обследование.
3. Пищевая аллергия
Чаще встречается непереносимость коровьего молока и продуктов из него, а также яиц, орехов, рыбы, злаков, земляники, шоколада, кофе, томатов и т.д2. Поэтому, если каждый раз после употребления того или иного продукта появляется жидкий стул и начинает болеть живот, то, возможно, речь идет об аллергии.
Нарушение стула при аллергии связано с действием медиаторов воспаления2. Именно они вызывают отек стенок кишечника, повышают секрецию жидкости в полость кишки и вызывают ее спазмы.
Исключение аллергенных продуктов из питания способствует нормализации состояния. Повторное их включение в рацион приводит к разжижению кала.
4. Лактазная недостаточность и целиакия
Лактазная недостаточность – это врожденная или приобретенная нехватка фермента лактазы, расщепляющего белок коровьего молока, или лактозу. Ее классические проявления – боли, вздутие и громкое урчание в брюшной полости, возникающие после употребления молочных продуктов, предшествующие выделению жидких каловых масс с неприятным кислым запахом.
Что делать при боли в животе и поносе при лактазной недостаточности? Конечно, исключить из питания молоко и продукты, при изготовлении которых оно используется.
Целиакия – непереносимость белка злаков, глютена. Больше всего глютена содержат пшеница и рожь, поэтому дискомфорт в брюшной полости чаще возникают после употребления мучных изделий. Исключение злаков из питания способствует нормализации состояния.
5. Синдром раздраженного кишечника
Синдром раздраженного кишечника (СРК) является функциональным нарушением2. Причина его развития до сих пор остается неясной. Считается, что определенную роль играют эмоциональные факторы, гормональные сдвиги, питание, индивидуальные особенности кишечной перистальтики.
СРК часто протекает с чередованием запоров с жидким стулом. Диарея возникает преимущественно по утрам после завтрака, никогда не беспокоит ночью2. Она сопровождается тянущими болевыми ощущениями в нижней половине брюшной полости, выделением небольшого количества кала в виде кашицы. У некоторых больных кал вначале дефекации плотный комковатый, а затем кашицеобразный или даже водянистый. Чтобы восстановить нормальное выведение каловых масс нужно, в первую очередь, нормализовать психологическое состояние и гормональный фон.
6. Хронический энтерит
Хронический энтерит, или длительно текущее воспаление тонкого кишечника, может развиваться в результате нерационального питания, аутоиммунных заболеваний, паразитарных инфекций, длительного бесконтрольного приема некоторых лекарств и других факторов.
Заболевание сопровождается не только нарушением стула, но и изменением переваривания пищи, усвоения питательных веществ. Диарея случается 1-3 раза в сутки1,3. Каловых масс много, они водянистые, пенистые. Болевые ощущения локализуется преимущественно в области слева выше пупка, носит тупой характер, сопровождается урчанием и переливанием в кишечнике. Длительное нарушение пищеварения приводит к снижению массы тела, ухудшению состояния кожи, волос и ногтей, появлению признаков гиповитаминоза. В тяжелых случаях возникает обезвоживание, нарушается работа всех органов пищеварения, эндокринной системы. Лечение зависит от причины заболевания, включает прием антидиарейных препаратов.
7. Хронический колит
Хронический колит, или воспаление толстой кишки, тоже вызывает дискомфорт в брюшной полости. Симптомы обострения заболевания – ноющие боли в боковых отделах и внизу живота, понос 3-10 раз с сутки1,3. В отличие от энтерита, количество каловых масс не увеличено, они имеют вид кашицы. Типичны ложные позывы к дефекации с выделением небольшого количества кала или просто слизи.
Если воспаление толстой кишки сопровождается образованием язв на ее стенках, как это бывает при неспецифическом язвенном колите, кишечные спазмы становятся сильными, в кале появляются гной и кровь, повышается температура тела, отмечается похудение1,2.
8. Другие заболевания
Нарушение стула, дискомфорт в брюшной полости могут быть связаны не только с проблемами кишечника.
Диарея, тяжесть в левом боку иногда являются признаком хронического панкреатита1,3. Причиной жидкого стула в этом случае становится недостаточность пищеварения, возникающая из-за нехватки ферментов поджелудочной железы. Каловые массы имеют зловонный гнилостный запах, содержат непереваренные остатки пищи и жир.
Боль в желудке и хронический понос иногда являются признаком рака желудка3. Заболевание сопровождается снижением желудочной секреции и кислотности, что вызывает быструю эвакуацию съеденной пищи в тонкую кишку, развитие кишечного дисбактериоза с присущим ему симптомом диареи. Рак кишечника тоже может приводить к появлению жидкого стула.
Причин появления боли в кишечнике и диареи множество, поэтому при их появлении и, необходимо обратиться к врачу, пройти обследование. Только врач может установить истинную причину нарушений, назначить адекватное лечение.
Наверх к содержанию
Когда нужно срочно к врачу
Боль в животе с поносом всегда должна настораживать. Кратковременное нарушение стула возникает при многих острых заболеваниях, требующих хирургической помощи3, к примеру, на первом этапе кишечной непроходимости, желчной колике или аппендиците3.
К врачу необходимо обращаться срочно, если:
- сильно болит живот и появился понос;
- появились лихорадка, озноб, общее состояние продолжает ухудшаться;
- болевым ощущениям сопутствует напряжение передней брюшной стенки;
- рвота частая, она не приносит облегчения;
- каловые массы содержат алую кровь или имеют черный цвет;
- потерю жидкости с жидкими каловыми массами стулом не удается компенсировать самостоятельно из-за непрекращающейся рвоты и поноса, живот болит и что делать, непонятно;
- наблюдаются признаки обезвоживания: сухость слизистых и налет на языке, западание глаз, бледность и сероватый оттенок кожи, спутанность сознания, отсутствие мочевыделения;
- диарея, боль в брюшной полости возникли у маленького ребенка, беременной женщины, пожилого или ослабленного болезнями человека.
Наверх к содержанию
Что делать, если болит живот и появился понос
При острой диарее и болевых ощущениях в брюшной полости необходима квалифицированная медицинская помощь, поэтому нужно вызвать врача на дом.
Что нужно делать до консультации1,2:
- отказаться от приема пищи,
- пить минеральную воду без газа,
- сохранять физический покой.
Чего нельзя делать, если болит живот и появился понос:
- принимать лекарственные препараты, включая антибиотики, обезболивающие, спазмолитические, антидиарейные средства – они могут «смазать» картину заболевания и затруднить диагностику;
- прикладывать к больному месту грелку – тепло может способствовать развитию инфекции и воспаления;
Лечение диареи включает профилактику обезвоживания, борьбу с ним, диетотерапию и нормализацию стула.
- Регидратация, или восполнение водно-солевого баланса
Для восстановления водно-электролитного баланса недостаточно употреблять обычную питьевую воду. Вместе с жидким стулом организм теряет большое количество минеральных веществ. Поэтому для питья лучше использовать специальные растворы или минеральную воду высокой степени минерализации без газа1,2.
- Диета
Питание должно быть дробным, но высококалорийным, чтобы не перегружать пищеварительную систему и компенсировать потери питательных веществ.
Из рациона нужно исключить мучные изделия из дрожжевого теста, молочные продукты, свежие овощи и фрукты, яйца, бобовые, кофе, газированные напитки, квас1. Не рекомендуются острые, жирные, жареные, пряные блюда, консервы, копчености, маринады1.
- Медикаментозная терапия
Все лекарства назначает врач, исходя из диагноза и особенностей течения заболевания. Это могут быть антибиотики, энтеросорбенты, пробиотики, пребиотики, эубиотики, антидиарейные средства1,2. В качестве последнего компонента может быть рекомендован ИМОДИУМ® Экспресс.
Активное вещество ИМОДИУМ® Экспресс – лоперамид4 – может действовать в течение 4-6 часов, способен уменьшать перистальтику кишечника, замедлять продвижение его содержимого, способствовать всасыванию воды и электролитов5. Этот препарат используется в лечении острой, хронической диареи различного генеза у взрослых и детей старше 6 лет4.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
“Имодиум противопоказан для применения у детей младше 6 лет”.
Литература
- Д.И.Трухан, Д.С.Киселева, Л.В.Тарасова. Диарея: актуальные вопросы дифференциальной диагностики. Consilium Medicum. Гастроэнтерология. (Прил.) 2014; 01: — 51-54 с.
- Осадчук М.А., Урюпин А.А. Диарея в терапевтической практике. Регулярные выпуски «РМЖ» №15 от 08.07.2014. — 1112 с.
- Матвейков Г.П., Вечерский Г.А., Гончарик И.И. Справочник по дифференциальной диагностике внутренних болезней. М.: Беларусь, 1990. — 607 с.
- Инструкция по применению препарата ИМОДИУМ® Экспресс.
- Реестр лекарственных средств России. Действующие вещества. Лоперамид. https://www.rlsnet.ru/mnn_index_id_637.htm
симптомы, диагностика, лечение хронического колита – Отделение государственной больницы ЦКБ РАН
Хронический колит – заболевание, локализующееся в области толстой кишки. Это воспаление слизистой, которое сопровождается характерными симптомами – диареей, болью, запорами, урчанием, чрезмерным газообразованием. Это одно из наиболее часто встречающихся заболеваний пищеварительной системы, затрагивающее слизистую, подслизистую и мышечную ткани.
Причины возникновения и факторы риска
Хронический колит кишечника может быть спровоцирован целым рядом причин:
- Неправильное питание – самая распространенная причина появления заболевания. Однообразие, минимум витаминов, много белков и углеводов, мало клетчатки – все это факторы, которые могут повлиять на развитие патологии.
- Низкая подвижность, употребление алкоголя.
- Заболевания желудка и пищеварительной системы в целом – гастрит, панкреатит, энтерит, холецистит, в результате которых пища неправильно обрабатывается ферментами.
- Последствия острых кишечных инфекций, поражения глистами и другими паразитами.
- Нарушенная функция кишечника, в том числе врожденная.
- Следствие приема препаратов, влияющих на среду кишечника.
- Экзогенная интоксикация ртутью, мышьяком, солями фосфора, свинцом.
- Эндогенная интоксикация, вызванная уремией, гипертиреозом.
- Печеночная недостаточность.
- Воздействие радиации, лучевая терапия.
- Атеросклероз – вызывает ишемический колит у пациентов старшего возраста.
- У женщин во время беременности.
- После
Большую часть упомянутых факторов риска объединяет нарушение переваривания пищи, в результате которого ускоряется размножение болезнетворных бактерий. Процесс усвоения основных элементов из пищи нарушается, начинается дисбактериоз.
Симптомы заболевания
Появление и обострение хронического колита у взрослых и у детей характеризуется рядом признаков:
- В первую очередь проявлением заболевания становится боль спастического ноющего характера. Зачастую локализация – левосторонняя подвздошная область, желудок. При осмотре врач определяет расширенные участки прямой кишки. Боль становится более выраженной после еды и проходит после опорожнения кишечника и выхода газов.
- Появление проблем со стулом – часто с запорами и выделением кала, фрагментированного и покрытого слизью или диареей. Также наблюдается «запорный понос» – выделение жидкого кала после порции нормального.
- Боли при позывах к опорожнению кишечника.
- Вздутие живота, урчание, повышенное образование газов.
Виды колита
Классификация колита в зависимости от основного признака:
По этиологии возникновения различают следующие виды:
- Первичный:
- Инфекционный – вызывают патогенные грибки.
- Токсический – интоксикация химическими веществами.
- Паразитарный – вызванный паразитами.
- Аллергический – реакция на лекарства или пищу.
- Радиационный.
- Лимфоцитарный, коллагеновый и другие – этиология пока неизвестна.
- Механический – следствие множественных запоров.
- Медикаментозный – реакция на прием антибиотиков и других лекарств.
- Вторичный – является следствием других заболеваний, как лечить его зависит от обстоятельств, спровоцировавших заболевание.
Неспецифический язвенный колит возникает, вероятнее всего, по причине аллергии. Он проявляется редко и проходит с воспалением и образованием язвенно-некротических процессов.
Диагностика
Хронический колит выявляется при помощи проведения следующих этапов обследования:
- Копрологические исследования – анализ кала с целью определения качества обменных процессов и состояния пищеварительной системы в целом. Признаками колита обычно являются лейкоциты и эритроциты в исследуемых образцах, а также слизь в больших количествах.
- Ирригография или рентгеновский снимок кишечника для определения локализации заболевания, оценки состояния слизистой, определения дискинезии.
- Ректороманоскопия и колоноскопия – важные исследования, помогающие диагностировать катаральные и атрофические изменения толстой кишки.
Лечение хронического колита
Выбранное лечение зависит от состояния пациента, точного диагноза. Если можно вылечить пациента амбулаторно, ему не нужно находиться в стационаре. Схема лечения зависит от того, какой врач лечит и насколько серьезная ситуация.
В первую очередь важно соблюдение диеты. Пациент получает рекомендации по меню, перечень того, что нельзя есть, советы по режиму питания. Основное правило – дробное питание только разрешенными продуктами. В стадии обострения болезни запрещается работа, связанная с командировками и препятствующая соблюдению правильного режима дня.
Соблюдение диеты дополняется медикаментозным лечением и приемом обезболивающих таблеток. Обычно это антибактериальные средства, витамины, ферменты, сорбенты, отвары и настойки трав. Физиотерапия также благотворно влияет на процесс выздоровления. Это электрофорез, амплипульс, диадинамические токи, иглорефлексотерапия.
Возможные осложнения
При несвоевременном или неправильном лечении, а также невыполнении рекомендаций пациент рискует получить:
- Кишечное кровотечение.
- Перфорацию язвы.
- Появление спаек.
- Дивертикулез
- Кишечную непроходимость.
К какому врачу обратиться
При появлении первых тревожных признаков необходимо записаться к гастроэнтерологу. Лечение хронического колита в острой стадии в стационаре требует записи к врачу проктологу. Лучше врачи проктологи Москвы доступны в клинике ЦКБ РАН. В арсенале специалистов – собственная современная диагностическая лаборатория, новейшие методы обследования и большой опыт эффективного лечения заболеваний. Обратитесь к врачу вовремя, чтобы избежать осложнений, узнать больше о профилактике, диагностике и лечении хронического колита толстого кишечника.
Безопасное для желудка обезболивающее для чувствительного желудка
Безопасное для желудка обезболивающее для чувствительного желудка | ТИЛЕНОЛ® Перейти к основному содержаниюУчитывайте свой желудок при выборе обезболивающего
Многие распространенные безрецептурные обезболивающие могут вызвать проблемы с желудком, которые могут стать серьезной проблемой, особенно для людей из группы повышенного риска. Когда вы принимаете обезболивающие, обязательно прочтите этикетку, так как НПВП (например, ибупрофен, напроксен натрия) могут вызвать сильное желудочное кровотечение.
Почему ТИЛЕНОЛ может быть лучшим вариантом:
- # 1 Рекомендованное врачом обезболивающее средство для людей с проблемами желудка.
- TYLENOL® не вызывает расстройства желудка, как напроксен натрия (Aleve® [1] ) или даже ибупрофен (Advil® [1] , MOTRIN®).
- TYLENOL® может помочь облегчить вашу боль, нежно воздействуя на живот.
- TYLENOL® можно принимать натощак.
- TYLENOL® может быть безопасным безрецептурным обезболивающим для тех, у кого в анамнезе были желудочные кровотечения, язвы желудка или проблемы с желудком, такие как изжога.
- TYLENOL® не является НПВП. НПВП (например: ибупрофен, напроксен натрия) могут вызывать язву желудка и повышать риск сильного желудочного кровотечения.
Риск желудочного кровотечения, связанного с приемом НПВП, повышен у некоторых людей, включая людей…
С ИСТОРИЕЙ КРОВОТЕЧЕНИЯ ИЛИ ЯЗВЫ ЖЕЛУДКА
ОТ 60 ЛЕТ
ПРИЕМ УСТРОЙСТВА КРОВИ (ПРОТИВОКОАГУЛЯНТА) ИЛИ СТЕРОИДНЫХ ПРЕПАРАТОВ
У КОГО ЕЖЕДНЕВНО ЕСТЬ 3 ИЛИ БОЛЕЕ АЛКОГОЛЬНЫХ НАПИТКОВ ПРИ ИСПОЛЬЗОВАНИИ НПВП
ПРИЕМ ДРУГИХ ЛЕКАРСТВЕННЫХ СРЕДСТВ, СОДЕРЖАЩИХ РЕЦЕПТ ИЛИ НЕПРЕДПИСАННЫХ НПВП (АСПИРИН, ИБУПРОФЕН, НАПРОКСЕН ИЛИ ДРУГИЕ)
ПРИЕМ БОЛЬШЕ РЕКОМЕНДОВАННОЙ ДОЗЫ НПВП ИЛИ НА БОЛЬШЕ ВРЕМЕНИ, ЧЕМ НАПРАВЛЕН
Ацетаминофен, активный ингредиент продуктов TYLENOL®, может быть более подходящим вариантом обезболивания, если у вас повышенный риск желудочного кровотечения, связанного с приемом НПВП.
Признаки желудочного кровотечения
Чувство обморока.
Рвота кровью.
Стул с кровью или черный.
Испытывает дискомфорт в желудке, который не проходит.
Всегда читайте этикетку с обезболивающим и следуйте ей.
Поскольку миллионы американцев принимают обезболивающие НПВП каждый день, важно всегда читать и соблюдать этикетку лекарств и знать о потенциальных рисках, связанных с НПВП, включая желудочно-кишечное (или желудочное) кровотечение.
Наука, стоящая за этим
Химические вещества естественного происхождения, называемые простагландинами, помогают защитить слизистую оболочку желудка. Подобные простагландины также вызывают боль. НПВП уменьшают боль, блокируя выработку этих химикатов, но это также может снизить защиту слизистой оболочки желудка. Это увеличивает риск заболеваний желудка, таких как желудочное кровотечение и раздражение.
1 Все сторонние товарные знаки, используемые в данном документе, являются зарегистрированными товарными знаками соответствующих владельцев.
Узнайте больше о продукте.
Важно уметь читать этикетку.
Свяжите свою учетную запись в социальной сети
{* loginWidget *}Или используйте обычную учетную запись
{* #userInformationForm *} Адрес электронной почты {* традиционныйSignIn_emailAddress *} Пароль {* традиционныйSignIn_password *}{* традиционныйSignIn_signInButton *}
{* / userInformationForm *}С возвращением, {* welcomeName *}!
{* loginWidget *}С возвращением!
{* #userInformationForm *} {* традиционныйSignIn_emailAddress *} {* традиционныйSignIn_password *}{* традиционныйSignIn_signInButton *}
{* / userInformationForm *} {* #socialRegistrationForm *}{* socialRegistration_firstName *} {* socialRegistration_lastName *}
Ваше имя и фамилия будут общедоступны для других пользователей, когда вы напишете обзор или сообщение в блоге (например,«Джон С.»).
{* socialRegistration_gender *} {* socialRegistration_zipcode *}
{* socialRegistration_emailAddress *}
Будет использоваться как ваше имя пользователя
{% customQuestions%}
{% customOptin%}
Регистрация позволяет вам участвовать во всех разделах этого сайта. Отправляя свою информацию выше, вы соглашаетесь с тем, что предоставляемая вами информация будет регулироваться Политикой конфиденциальности нашего сайта.
{* / socialRegistrationForm *}Свяжите существующий аккаунт в социальной сети:
{* loginWidget *}Или создайте учетную запись, предоставив информацию ниже.
{* #форма регистрации *}{* TraditionalRegistration_firstName *} {* TraditionalRegistration_lastName *}
Ваше имя и фамилия будут общедоступны для других пользователей, когда вы напишете обзор или сообщение в блоге (например, «John S.»).
{* традиционныйRegistration_gender *} {* традиционныйRegistration_zipcode *}
{* традиционныйRegistration_emailAddress *}
Будет использоваться как ваше имя пользователя
{* традиционный пароль_регистрации *}
{* традиционныйRegistration_passwordConfirm *}
{% customQuestions%}
{% customOptin%}
Регистрация позволяет вам участвовать во всех разделах этого сайта.Отправляя свою информацию выше, вы соглашаетесь с тем, что предоставляемая вами информация будет регулироваться Политикой конфиденциальности нашего сайта.
{* /форма регистрации *} {* #requirementsPostLoginForm *} {* имя *} {* Фамилия *} {* Пол *} {* индекс *}Отправляя свою информацию выше, вы соглашаетесь с тем, что предоставляемая вами информация будет регулироваться Политикой конфиденциальности нашего сайта.
{* saveButton *} {* / requirementsPostLoginForm *}Все поля обязательны для заполнения
{* #forgotPasswordForm *} Адрес электронной почты {* традиционныйSignIn_emailAddress *} {* / ForgotPasswordForm *}Похоже, у вас уже есть учетная запись.Мы внесли некоторые изменения в наш сайт, и нам нужно, чтобы вы создали новый пароль для входа в систему. Нажмите «Отправить», чтобы получить электронное письмо с инструкциями по созданию нового пароля.
{* #optinUserNewPasswordForm *} {* optinUser_emailAddress *} {* / optinUserNewPasswordForm *}Проверьте свою электронную почту, чтобы найти ссылку для сброса, чтобы продолжить процесс сброса.
{* mergeAccounts *}
{* #tradAuthenticateMergeForm *} {* традиционныйSignIn_emailAddress *} {* mergePassword *} {* / tradAuthenticateMergeForm *} {* #privacyPolicyPostLoginForm *}Нажимая «Принять» ниже, вы подтверждаете, что прочитали, поняли и приняли Политику конфиденциальности наших сайтов
. {* / privacyPolicyPostLoginForm *}Вы не соответствуете минимальному возрасту, необходимому для входа на этот сайт
Ваша учетная запись деактивирована.
Боль в животе у взрослых – Better Health Channel
Боль в животе ощущается в любом месте от ребер до таза. Это также известно как боль в животе или боль в животе. В брюшной полости находится множество органов, включая желудок, печень, поджелудочную железу, тонкий и толстый кишечник, а также репродуктивные органы. В брюшной полости также есть крупные кровеносные сосуды.К серьезным причинам боли в животе относятся аппендицит и проблемы с беременностью. Однако в большинстве случаев боли в животе безвредны и проходят без хирургического вмешательства.
Большинству людей нужно только облегчение симптомов. Иногда боль в животе может прекратиться, и причина никогда не будет известна, или может быть, что причина становится более очевидной со временем.
Когда обращаться к врачу по поводу боли в животе
Обратитесь к врачу или в отделение неотложной помощи ближайшей больницы, если у вас:- сильная боль
- боль, продолжающаяся несколько часов
- боль и / или вагинальное кровотечение если вы беременны
- боль в мошонке для мужчин
- боль и рвота или одышка
- боль и рвота кровью
- кровь в кишечнике или моче
- боль, которая распространяется на ваш грудь, шея или плечо
- лихорадка и пот
- бледность и липкость
- невозможность мочеиспускания
- невозможность опорожнения кишечника или отхождение газов
- другие проблемы.
Симптомы боли в животе у взрослых
Тип боли может сильно различаться. Когда возникает боль в животе, она может:- быть острой, тупой, колющей, похожей на судороги, скручиванием или подходить ко многим другим описаниям
- быть краткой, приходить и уходить волнами, или она может быть постоянной
- вызывать тошноту ( рвота)
- вызывают желание оставаться на месте или вызывают такое беспокойство, что вы ходите вокруг, пытаясь найти «правильное положение».
- варьируются от незначительной проблемы до проблемы, требующей срочной операции.
Причины боли в животе у взрослых
Есть много причин, по которым у вас могут быть боли в животе. Людей часто беспокоят аппендицит, камни в желчном пузыре, язвы, инфекции и проблемы с беременностью. Врачи также беспокоятся об этих, а также многих других состояниях. Боль в животе может исходить не от живота. Некоторые неожиданные причины включают сердечные приступы и пневмонию, состояния в области таза или паха, некоторые кожные высыпания, такие как опоясывающий лишай, и проблемы с мышцами желудка, такие как растяжение.Боль может возникать вместе с проблемами мочеиспускания, дефекации или менструальными проблемами. При таком большом количестве органов и структур в брюшной полости врачу может быть трудно точно определить причину вашей проблемы. Врач задаст вам несколько вопросов, а затем внимательно вас осмотрит. Врач не может проводить дальнейшие анализы. Причина вашей боли может быть совершенно несерьезной. Другой сценарий может заключаться в том, что врач не может найти причину, но боль проходит в течение нескольких часов или дней.Все, что может сделать врач, – это убедиться, что боль не требует хирургического вмешательства или госпитализации.
Диагностика боли в животе у взрослых
Если необходимы обследования и анализы, они могут включать:- ректальное обследование на предмет скрытой крови или других проблем
- если вы мужчина, врач может проверить ваш пенис и мошонку
- Если вы женщина, врач может провести осмотр органов малого таза, чтобы проверить наличие проблем в вашей матке (матке), фаллопиевых трубах и яичниках, а также провести тест на беременность
- Анализ крови на наличие инфекции (которая вызывает повышенную количество лейкоцитов) или кровотечение (которое вызывает низкий показатель крови или гемоглобина)
- другие анализы крови могут определять ферменты в печени, поджелудочной железе и сердце, чтобы определить, какой орган может быть вовлечен
- анализ мочи для поиска мочи инфекция или кровь (если есть камень в почках)
- ЭКГ (электрическая запись сердца) для исключения сердечного приступа
- другие анализы, включая рентген, ультразвук или компьютерную томографию
- иногда вас могут направить к другому врач, чтобы помочь найти причину проблемы.
- Эндоскопия – это обследование, при котором гибкая трубка со светом и видеокамерой на конце используется для исследования некоторых внутренних органов без хирургического вмешательства. В зависимости от того, какой орган просматривается, используются разные названия.
Лечение боли в животе у взрослых
Ваше лечение зависит от того, что вызывает вашу боль, но может включать:- Обезболивание – ваша боль может не исчезнуть полностью с помощью обезболивающих, но она должна уменьшиться.
- Жидкости – вам могут вводить жидкости в вену для коррекции потери жидкости и отдыха кишечника.
- Лекарства – например, вам могут дать что-то, чтобы остановить рвоту.
- Пост – врач может попросить вас ничего не есть и не пить, пока не будет выяснена причина вашей боли.
Забота о себе дома
Большинство болей в животе проходит без специального лечения. Руководствуйтесь вашим доктором, но вы можете сделать некоторые вещи, чтобы облегчить боль, в том числе:- Положите на живот грелку или нагретый мешок с пшеницей.
- Примите теплую ванну. Будьте осторожны, чтобы не обжечься.
- Пейте много прозрачных жидкостей, например воды.
- Уменьшите потребление кофе, чая и алкоголя, так как они могут усилить боль.
- Когда вам снова разрешат есть, начните с прозрачных жидкостей, а затем переходите к более мягким продуктам, таким как крекеры, рис, бананы или тосты. Ваш врач может посоветовать вам избегать определенных продуктов.
- Больше отдыхайте.
- Попробуйте антациды, отпускаемые без рецепта, чтобы уменьшить некоторые виды боли.
- Примите слабые обезболивающие, например парацетамол. Проверьте правильную дозу на упаковке. Избегайте приема аспирина или противовоспалительных препаратов, если только врач не посоветовал их принимать. Эти препараты могут усилить некоторые виды боли в животе.
Где получить помощь
Процедуры в клинике боли в желудочно-кишечном тракте
Экспертная помощь при желудочно-кишечной боли в Стэнфордском здравоохранении
Наша опытная команда понимает, насколько сложно избавиться от желудочно-кишечной боли.Хотя может быть невозможно полностью избавиться от боли, мы предлагаем различные методы лечения и используем их в уникальных комбинациях, чтобы помочь контролировать ваши симптомы.
Процедуры, доступные в нашей клинике боли в желудочно-кишечном тракте (ЖКТ), включают:
- Психотерапия : терапии, включая медитацию, техники релаксации и управление стрессом, могут научить вас, как сосредоточить свое внимание на чем-то помимо боли.
- Когнитивно-поведенческая терапия : Занятия с нашими опытными психологами по боли могут помочь вам узнать, как изменить свои мысли, восприятие и поведение, что поможет вам контролировать свои симптомы.
- Антидепрессанты : Эти лекарства, которые часто используются в низких дозах, блокируют болевые сигналы между мозгом и животом, а также снимают беспокойство.
- Противовоспалительные препараты : Эти лекарства уменьшают воспаление в органах пищеварения, что может облегчить боль.
- Противосудорожные препараты : Эти лекарства снимают спазмы и спазмы в желудке и кишечнике.
- Обезболивающие : Эти лекарства изменяют способ обработки сигналов боли спинным и головным мозгом.
- Электростимуляция желудка : Имплантируемое устройство подает импульсы низкой энергии, которые стимулируют сокращение мышц в кишечнике для облегчения боли.
- Физиотерапия : Выполнение мягких упражнений для растяжки и укрепления мышц, например мышц брюшной стенки, может предотвратить боль в животе. Мы также научим вас приемам и позам для облегчения боли.
- Инъекции : Мы вводим обезболивающие непосредственно в пучок нервов, ответственных за передачу болевых сигналов в брюшную полость (чревное сплетение).Узнайте больше о блокаде чревного нерва.
В дополнение к экспертной помощи по обезболиванию вы также можете получать лечение и последующий уход в рамках специализированных программ по здоровью пищеварительной системы, включая нашу:
Что нужно знать пациентам
Для многих пациентов с артритом прием нестероидных противовоспалительных препаратов или НПВП может сыграть большую роль в облегчении боли и воспаления и улучшении качества жизни. Но, как и любое лекарство, НПВП небезопасны.Возможно, их наиболее широко известный и потенциально опасный побочный эффект – это раздражение слизистой оболочки желудка, которая защищает желудок от кислоты, которую он производит, чтобы помочь переваривать пищу.
«НПВП, отпускаемые без рецепта и по рецепту, обычно хорошо переносятся при использовании в соответствии с инструкциями», – говорит Сулеман Бхана, доктор медицины, FACR, ревматолог из Crystal Run Healthcare в Мидлтауне, штат Нью-Йорк. «Тем не менее, почти все НПВП могут вызывать побочные эффекты со стороны ЖКТ, поэтому в идеале пациенты должны принимать минимально возможную переносимую дозу как можно реже.”
Ниже д-р Бхана объясняет, почему возникают эти желудочно-кишечные побочные эффекты от НПВП, кто подвергается наибольшему риску их развития и что вы можете сделать, чтобы защитить себя.
Как НПВП влияют на желудочно-кишечный тракт
Препараты
НПВП снижают выработку химических веществ, называемых простагландинами, которые вызывают боль и воспаление в организме. Большинство НПВП делают это, блокируя ферменты ЦОГ-1 и ЦОГ-2, которые используются для производства простагландинов.
Однако простагландины также оказывают положительное влияние на организм, поэтому блокирование ферментов ЦОГ может иметь нежелательные эффекты. ЦОГ-1 играет важную роль в защите слизистой оболочки желудка. Прием НПВП, блокирующих ЦОГ-1, может вызвать побочные эффекты со стороны ЖКТ, такие как боль в животе, изжога, тошнота и диарея. В крайних случаях у пациентов могут развиться язвы и опасное для жизни внутреннее кровотечение.
В настоящее время в США одобрен один НПВП – Целебрекс (celexicob), который блокирует только ЦОГ-2.По словам доктора Бхана, частота побочных эффектов со стороны желудочно-кишечного тракта ниже по сравнению с другими НПВП. Однако Целебрекс дороже и может иметь больше побочных эффектов со стороны сердечно-сосудистой системы, чем другие НПВП.
Так есть ли НПВП, блокирующие ЦОГ-1 и ЦОГ-2, которые более мягкие для желудка, чем другие? Исследования показали, что ибупрофен и мелоксикам могут реже беспокоить ваш желудок, в то время как кеторолак, аспирин и индометацин связаны с более высоким риском проблем с желудочно-кишечным трактом. Узнайте больше о том, как правильно выбрать НПВП для своих нужд.
Тем не менее, конкретный НПВП, который вы принимаете, не является самой важной проблемой, говорит доктор Бхана: «За исключением Целебрекса, дозировка и частота имеют большее значение, чем конкретный используемый НПВП».
Duration, вероятно, сыграла свою роль в пугающем опыте члена сообщества CreakyJoints Келли Бойд с НПВП. Бойд, страдающая ревматоидным артритом, принимала несколько НПВП в течение 25 лет, чтобы справиться с болью и воспалением при РА. На День Благодарения 2012 года у нее начались ужасные спазмы желудка, и она увидела кровь в стуле.
«Через пару дней я попросила мужа отвезти меня в отделение неотложной помощи, потому что боль была настолько сильной, что я чувствовал себя так, словно меня ударили ножом», – вспоминает Бойд.
У нее было внутреннее кровотечение, но, к сожалению, врачи не установили диагноз. Через несколько дней у нее началась рвота кровью, и она снова оказалась в больнице, где врачи обнаружили настоящую причину ее симптомов. Бойд пришлось перенести операцию, чтобы прижечь кровотечение, и через несколько дней она вернулась домой, но вскоре после этого вернулась в больницу для лечения внутривенными препаратами, потому что у нее все еще продолжалось кровотечение.
«Я долгое время чувствовала себя очень слабой и пропустила около месяца работы», – говорит она.
Излишне говорить, что она больше не принимает НПВП.
Оценка вероятности развития побочных эффектов со стороны желудочно-кишечного тракта от НПВП
Некоторым пациентам с артритом НПВП не подходят из-за других проблем со здоровьем.
«Обычно, если у кого-то в анамнезе есть пептические язвы, желудочно-кишечные кровотечения или пищевод Барретта, следует избегать приема НПВП», -Бхана говорит. «Всем, кто принимает антикоагулянты или предстоит операция, возможно, придется избегать приема этих лекарств», – добавляет он, потому что риск опасного для жизни кровотечения значительно выше.
Другие лекарства, которые могут увеличить риск кровотечения при приеме с НПВП, включают аспирин в низких дозах (часто принимаемый для защиты сердечно-сосудистой системы), селективные ингибиторы обратного захвата серотонина, такие как прозак и паксил, и глюкокортикоиды.
Если ваш врач решит, что вам не следует принимать пероральные НПВП, он или она может порекомендовать другие методы лечения для снятия боли.
«Существуют НПВП для местного применения, такие как диклофенак, которые могут быть полезны при локализованной артритной боли», – говорит доктор Бхана. «У них низкая системная абсорбция, и они безопаснее для желудка».
Также можно использовать анальгетики, не относящиеся к НПВП (болеутоляющие), такие как парацетамол.
Как защитить желудок при приеме НПВП
1. Всегда принимайте НПВП во время еды
Прием их натощак может увеличить риск возникновения проблем с желудком.Вы также можете избегать еды и напитков, которые, как известно, раздражают желудок, таких как алкоголь и острые блюда. (Узнайте больше о безопасном употреблении алкоголя при артрите.)
2. Не принимайте больше рекомендованной дозы
Чрезмерное употреблениеНПВП – не редкость: исследование 2018 года, опубликованное в журнале Pharmacoepidemiology and Drug Safety , показало, что 15 процентов взрослых, употребляющих ибупрофен, превышают максимальную рекомендуемую дозу ибупрофена или других НПВП в течение недели.
Обычно это было результатом приема слишком большого количества одного НПВП за один раз, одновременного приема двух разных НПВП или неспособности подождать достаточно времени, прежде чем принять следующую дозу. Чрезмерное употребление увеличивает риск развития побочных эффектов со стороны желудочно-кишечного тракта от НПВП, поэтому неукоснительно следуйте инструкциям врача.
3. Сообщите врачу о симптомах со стороны желудочно-кишечного тракта, которые не проходят
Ваш врач может захотеть изменить или прекратить прием лекарства или попытаться справиться с симптомами с помощью таких лекарств, как ингибиторы протонной помпы (ИПП) или мизопростал.Иногда их назначают вместе с НПВП, когда вы начинаете их принимать, чтобы снизить риск возникновения язв и других серьезных желудочно-кишечных осложнений, таких как кровотечение.
После операции врачи сказали Бойду, что ей следовало бы проинструктировать, что она должна принимать ИПП в течение многих лет на НПВП, чтобы защитить свой желудок.
«Если бы вы сказали своему врачу, что испытываете симптомы со стороны желудочно-кишечного тракта, он также может захотеть, чтобы вы посетили гастроэнтеролога для обследования на такие состояния, как язвы, гастрит и пищевод Барретта», — говорит Хана.
4. Знайте признаки внутреннего кровотечения
Симптомы внутреннего кровотечения от НПВП включают кровь в стуле, сильную боль в животе, рвоту кровью (может напоминать кофейную гущу и черный дегтеобразный стул. Если вы почувствуете какой-либо из них, немедленно обратитесь за медицинской помощью.
Продолжайте читать
Предотвращение повреждения желудочно-кишечного тракта от НПВП
Нестероидные противовоспалительные препараты (НПВП) – это лекарство, снимающее боль.НПВП подавляют выработку в организме соединений, называемых простагландинами, которые ответственны за воспаление и посылают в мозг болевые сигналы. Уменьшение количества простагландинов приводит к уменьшению боли как из-за уменьшения воспаления в травмированной области, так и из-за того, что в мозг поступает меньше сообщений о боли. Обычные обезболивающие, такие как ибупрофен (Advil®), ацетилсалициловая кислота (Aspirin®) и напроксен (Aleve®), являются примерами НПВП.
Несмотря на то, что НПВП являются эффективными лекарствами с относительно небольшим риском при регулярном приеме, они могут влиять на желудочно-кишечный тракт при длительном употреблении, что приводит к таким осложнениям, как диспепсия, которая может варьироваться от легкой до тяжелой, и язвы, которые могут вызвать кровотечение и перфорацию. , и препятствие.Фактически, 15-30% этих длительно принимающих НПВП подвержены риску развития язвенной болезни, причем 2-4% этих язв приводят к осложнениям. 1 Хроническое употребление НПВП может даже привести к смерти. Согласно одному исследованию, ежегодно в США от осложнений, связанных с НПВП, умирают 7 000–16 500 человек. 1
Хроническая боль может иметь огромное влияние на качество жизни, и от нее страдает очень много людей. Каждый пятый канадец испытывает хроническую боль в любой момент времени. 2 Лекарства для лечения боли чрезвычайно важны, и хотя НПВП могут вызывать проблемы, другие лекарства также имеют свои риски и осложнения.
В недавнем анализе многих исследований (метаанализ) 1 исследователи намеревались раскрыть способы снижения риска желудочно-кишечного поражения от НПВП при сохранении эффективного обезболивания. Они сравнили типичные неспецифические НПВП с подгруппой НПВП, называемой ингибиторами циклооксигеназы-2 (ЦОГ-2). Селективные ингибиторы ЦОГ-2 напрямую нацелены на фермент циклооксигеназу-2, который отвечает за воспаление и возникающую в результате боль.Исследования показывают, что это избирательное ингибирование приводит к уменьшению язвы желудка. Однако ингибиторы ЦОГ-2 могут вызывать учащение сердечно-сосудистых событий, таких как сердечный приступ и инсульт, поэтому они не являются идеальными лекарствами для многих людей. Они также изучили два типа кислотоснижающих препаратов: ингибиторы протонной помпы (ИПП) и антагонисты рецепторов гистамина-2 (H 2 RA), чтобы выяснить, оказывают ли они какие-либо защитные эффекты в сочетании с НПВП.
Исследователи наблюдали уменьшение желудочных симптомов у пациентов, которые принимали неспецифические НПВП с ИПП, но комбинация ингибиторов ЦОГ-2 и ИПП обеспечивала лучшую защиту от желудочно-кишечных симптомов.H 2 RA не обеспечивали такой же защиты, как PPI.
Наилучший курс действий во многом зависит от факторов риска для конкретного пациента. У тех, кто подвержен высокому риску желудочно-кишечных симптомов, но при более низком риске сердечно-сосудистых заболеваний, возможно, стоит перейти на ингибитор ЦОГ-2 с ИПП, чтобы получить лучшее уменьшение боли и наименьшее количество побочных эффектов со стороны желудочно-кишечного тракта. Однако для большинства пациентов может быть безопаснее избегать сердечно-сосудистых осложнений, связанных с ингибиторами ЦОГ-2.Для этих людей сочетание ИПП с неспецифическими НПВП может обеспечить умеренную защиту от желудочно-кишечного повреждения без ущерба для здоровья сердечно-сосудистой системы.
Какие бы обезболивающие вы не принимали, самое важное – это следить за тем, чтобы вы следовали инструкциям врача, и сообщать о любых новых симптомах или побочных эффектах, как только вы их заметите.
Примеры лекарств
ИПП: омепразол (Losec®), лансопразол (Prevacid®), пантопразол натрия (Pantoloc®), эзомепразол (Nexium®), рабепразол (Pariet®), пантопразол магния (Tecta®), dexlansopraz®)
H 2 RAs: циметидин (Tagamet®), ранитидин (Zantac®), фамотидин (Pepcid®), низатидин (Axid®)
Ингибиторы ЦОГ-2: целекоксиб (Celebrex®)
НПВП: ацетилсалициловая кислота (Аспирин®), ибупрофен (например,g., Motrin® или Advil®), напроксен (Aleve®)
Впервые опубликовано в информационном бюллетене
Inside Tract ®, выпуск 198 – 20161. Юань JQ
и др. . Систематический обзор с сетевым метаанализом: сравнительная эффективность и безопасность стратегий предотвращения желудочно-кишечной токсичности, связанной с НПВП. Алимент Фармакол Тер . 2016; 43 (12): 1262-75.2. Schopflocher D et al . Распространенность хронической боли в Канаде. Управление исследованиями боли .2011; 16 (6): 445-50
Изображение: © geom | bigstockphoto.com
Куда обратиться за обезболивающим – парацетамолом или НПВП?
Первая линия лечения многих проблем с коленями и бедрами включает прием безрецептурных обезболивающих. Ацетаминофен и нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен и напроксен, являются наиболее распространенными вариантами обезболивающих. Тем не менее, эти обезболивающие имеют множество побочных эффектов, поэтому важно обсудить с врачом риски для вашего здоровья, если вы планируете долгосрочное применение при хронических заболеваниях, таких как остеоартрит.
Ацетаминофен (Тайленол и другие бренды) обычно эффективен при умеренной боли и легко переносится желудком. Однако в высоких дозах он токсичен для печени. Рекомендуемый дневной максимум обычно составляет 4 грамма (4000 миллиграммов), что эквивалентно восьми таблеткам тайленола повышенной прочности. Но у некоторых людей такая дозировка все же может вызвать проблемы с печенью. Чтобы быть в безопасности, стремитесь к 3000 миллиграммов или меньше и будьте осторожны при смешивании нескольких продуктов, содержащих парацетамол, таких как болеутоляющее и лекарство от простуды или прописанное наркотическое средство.
FDA теперь рекомендует использовать продукты, содержащие не более 325 миллиграммов на таблетку или капсулу (эквивалент тайленола обычной силы, а не экстра-силы), чтобы избежать чрезмерных дозировок. Не принимайте ацетаминофен, если вы регулярно пьете больше умеренного количества алкоголя или если у вас заболевание печени.
НПВП , такие как аспирин, ибупрофен (Адвил, Мотрин) и напроксен (Алив, Анапрокс), могут быть более эффективными, чем ацетаминофен, при определенных состояниях, поскольку они уменьшают воспаление, а также снимают боль.Но у НПВП есть побочные эффекты, наиболее частым из которых является раздражение желудка. Это также может вызвать язву желудка и кишечника, что может привести к внутреннему кровотечению. Вы можете спросить своего врача о приеме ингибитора желудочного сока, чтобы снизить эти риски. НПВП также несут повышенный риск сердечного приступа, инсульта и почечной недостаточности при приеме в высоких дозах или в течение длительных периодов времени.
Прием парацетамола вместе с НПВП может обеспечить эквивалентное обезболивание с более низкими дозами обоих обезболивающих, тем самым сводя к минимуму побочные эффекты.Вы также можете чередовать эти два препарата, чтобы снизить риск от любого типа лекарств.
Изображение: Finstock / Getty Images
В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного контента. Обратите внимание на дату последнего обзора или обновления всех статей. На этом сайте нет контента, независимо от даты, никогда не следует использовать вместо прямого медицинского совета вашего врача или другого квалифицированного клинициста.
Как защитить слизистую оболочку желудка при приеме обезболивающих и НПВП
Боль и жар могут появиться в любой момент, и может возникнуть соблазн просто положить в рот пару обезболивающих и продолжать. Однако при приеме без надлежащих мер предосторожности некоторые обезболивающие могут раздражать слизистую оболочку желудка и вызывать боль в животе. Это может быть болезненно и ухудшить ваше состояние.
Прочтите, чтобы узнать, как остановить боль в животе после приема аспирина, ибупрофена, напроксена и других обезболивающих, а также несколько советов о том, как защитить живот при приеме обезболивающих.
Симптомы серьезных проблем с желудкомСимптомы проблем с желудком после приема нестероидных противовоспалительных препаратов (НПВП), таких как аспирин, ибупрофен и напроксен, могут варьироваться от человека к человеку. Некоторые симптомы могут быть признаками чего-то более серьезного, например, желудочного кровотечения или язвы, поэтому важно самостоятельно распознать симптомы этих серьезных проблем с желудком:
- Сильная боль в животе
- Темный или кровянистый стул
- Отдача
- Рвота кровью или темным веществом
Если вы испытываете какие-либо из этих симптомов, немедленно обратитесь к терапевту или фармацевту.
Как избавиться от боли в животе после приема обезболивающихЕсли вы уже испытываете боль и дискомфорт, это может вызвать раздражение после приема обезболивающих. Однако есть вещи, которые можно сделать, чтобы обезболивающие не раздражали ваш живот:
Не принимайте слишком много слишком частоЧтобы избежать болей в животе при приеме обезболивающих, вы должны сначала убедиться, что вы строго соблюдаете рекомендованную дозировку.Не принимайте больше рекомендованного и не принимайте двойную дозу. Никогда не следует принимать более одного НПВП за раз, поскольку они принадлежат к одной семье, и побочные эффекты будут более серьезными.
Не принимайте обезболивающие натощакПрием обезболивающих натощак может вызвать боль или расстройство желудка. Чтобы этого избежать, старайтесь принимать их во время еды и запивать стаканом воды для снятия боли в желудке.
Бросьте курить или злоупотреблять алкоголемПрием обезболивающих при курении или употреблении алкоголя может увеличить риск возникновения боли в животе.Постарайтесь бросить курить и меньше пить во время приема лекарств.
Измените время суток, когда вы их принимаетеЕсли после приема обезболивающих утром вы испытываете боль в животе, попробуйте принимать их днем и наоборот.
Проконсультируйтесь с фармацевтомНекоторые лекарства могут вызывать повышенный риск проблем с желудком при приеме с НПВП. Если вы принимаете другие лекарства наряду с НПВП, стоит проконсультироваться с фармацевтом, чтобы определить возможные риски.
Обезболивающие, не влияющие на желудокВ качестве альтернативы попробуйте использовать желудочно-устойчивые обезболивающие, например напроксен. Гастроустойчивый напроксен предотвращает разрушение таблетки в желудке и, следовательно, с меньшей вероятностью вызывает раздражение, боль в желудке и такие осложнения, как язвы. Кроме того, Vimovo содержит напроксен и эзомепразол, добавленные ингредиенты для защиты вашего желудка.
При постоянных болях обратиться к врачуНепрекращающаяся и продолжительная боль в животе (или любой из других предупреждающих симптомов, упомянутых выше) может быть симптомом более серьезного и серьезного состояния.Если вы продолжаете испытывать боли в животе при приеме обезболивающих, проконсультируйтесь с врачом.
Прием НПВП для снятия боли является безопасным, но при неправильном приеме некоторые виды лечения могут вызвать боль в желудке и дискомфорт.

 Данная проблема известна также под названием «синдром раздражённого кишечника». Состояние может сопровождаться сильной диареей (чаще трёх раз в день) либо длительным регулярным запором.
Данная проблема известна также под названием «синдром раздражённого кишечника». Состояние может сопровождаться сильной диареей (чаще трёх раз в день) либо длительным регулярным запором. 
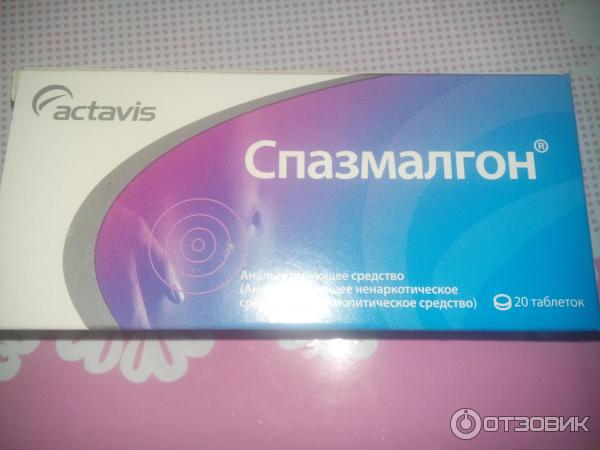 К., 2009; Яковенко Э.П. и соавт., 2009).
К., 2009; Яковенко Э.П. и соавт., 2009).