Ободочная кишка где находится и как болит: Ваш браузер устарел
Толстый кишечник, симптомы болезней – Клиника Здоровье 365 г. Екатеринбург
Признаки заболеваний толстой и прямой кишки весьма разнообразны, однако можно выделить ряд важных симптомов, при появлении которых мы настоятельно рекомендуем Вам записаться на прием к колопроктологу Екатеринбурга. Проктологи Кузьмин С.Н. (высшая категория, заслуженный врач РФ) и Рямов Ю.С. (заведующий хирургическим отделением, высшая категория) ведут прием в клинике “Здоровье 365”.
Боли в животе – достаточно характерный симптом заболеваний ободочной и ампулярного отдела прямой кишки, но их нельзя считать ранним проявлением. Боли могут быть постоянными или схваткообразными и иррадиировать в поясничную область, спину, надключичные пространства (чаще при раздражении брюшины диафрагмы). Схваткообразные боли обычно свидетельствуют об ограниченном сужении кишки в результате различных патологических процессов (рубцовые стриктуры при неспецифическом язвенном колите и болезни Крона толстой кишки, спаечная болезнь как исход воспалительного процесса в области межкишечного анастомоза, доброкачественные и злокачественные опухоли).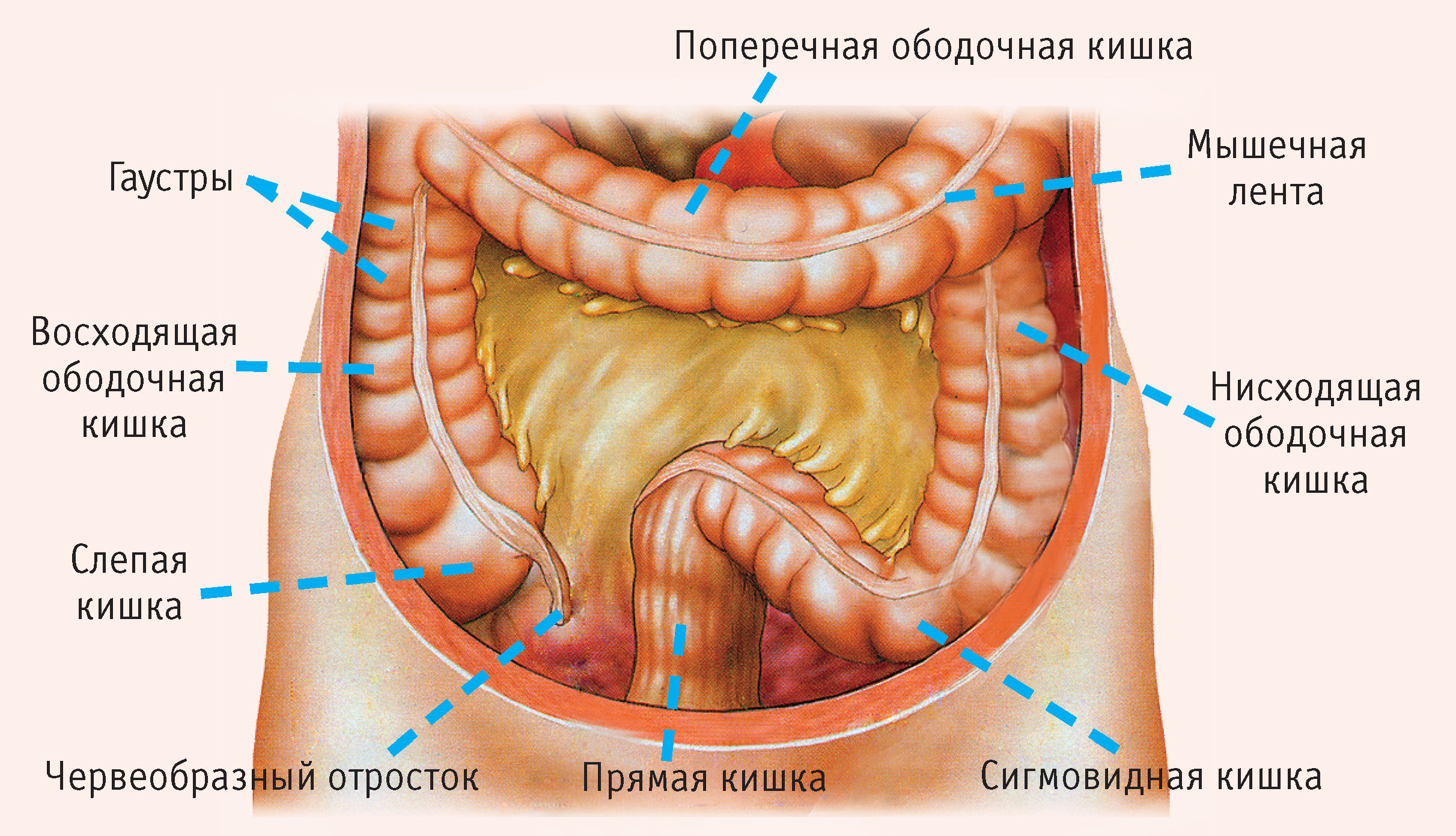
Постоянные боли в животе более характерны для прогрессирующего воспалительного поражения, они наблюдаются при гранулематозном и неспецифическом язвенном колите, синдроме раздраженной кишки, опухоли кишки с перифокальным воспалением, дивертикулезе с дивертикулитом и образованием воспалительного инфильтрата или развитием перитонита. Тупые боли в эпигастральной области часто бывают первым проявлением диффузного семейного полипоза толстой кишки и могут быть объяснены нарушением секреторной и моторной деятельности желудка.
Боли в области заднего прохода и промежности нередко носят постоянный, распирающий характер или бывают дергающими и жгучими. При острой анальной трещине, остром тромбозе геморроидальных узлов, остром парапроктите после акта дефекации они могут становиться нестерпимыми. Ряд заболеваний прямой кишки (доброкачественные опухоли, хронические свищи, рак и др.
Выделение слизи и гноя из заднего прохода может отмечаться только во время дефекации или носить постоянный характер (при свищах прямой кишки и недостаточности сфинктера заднего прохода). В последнем случае часто происходит мацерация перианальной кожи, возникают множественные эрозии и плохо заживающие глубокие трещины, что сопровождается зудом, жжением и острыми болями. Примесь слизи и гноя к каловым массам обычно наблюдается при хроническом и остром проктите, проктосигмоидите, неспецифическом язвенном и гранулематозном колите, а также при ворсинчатых опухолях и раке прямой и сигмовидной кишки. Выделение слизи и гноя в этих случаях нередко сочетается с примесью крови. Выделение слизи с калом часто сопровождает такую патологию, как синдром раздраженного кишечника.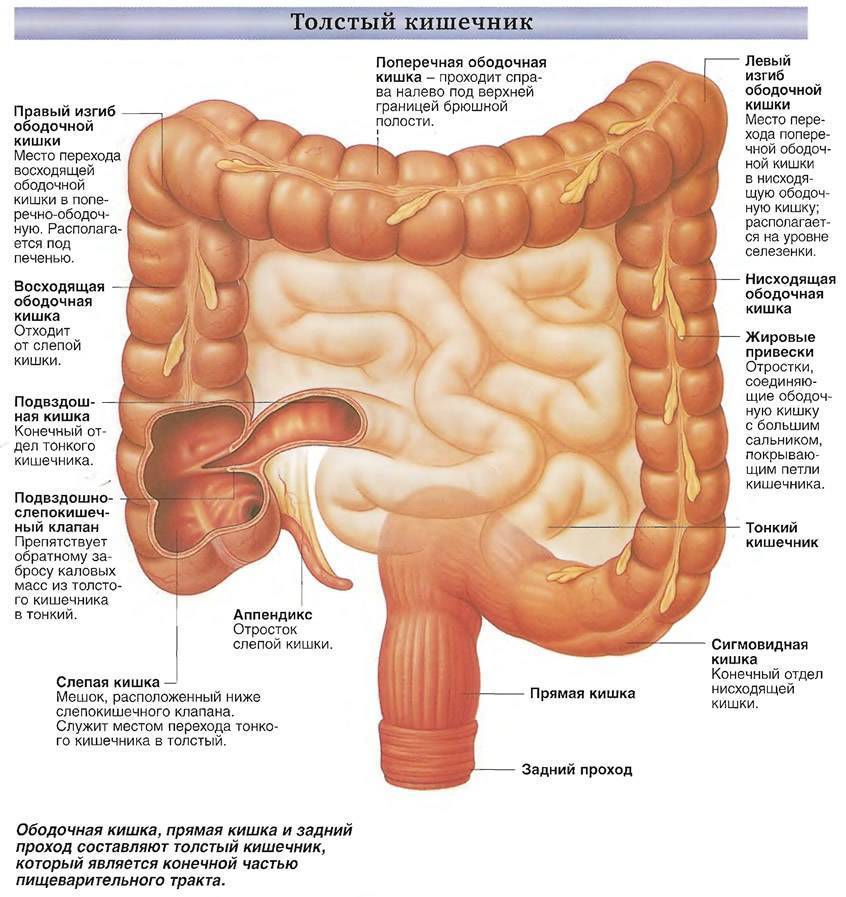
Кровотечение или примесь крови к испражнениям является одним из часто встречающихся симптомов заболеваний прямой и ободочной кишки. Выделение капель алой крови или даже струйное кровотечение, чаще в конце акта дефекации, характерно для геморроя и анальной трещины. Иногда такая геморрагия приводит к потере 100-200 мл крови в сутки и при частых повторениях обусловливает развитие малокровия.
Видимые в каловых массах прожилки крови и кровяные сгустки обычно наблюдаются при воспалительных процессах (колиты), дивертикулезе и опухолях. Чем проксимальнее располагается источник кровотечения в толстой кишке, тем однороднее примесь крови к каловым массам и тем темнее их цвет. При кровотечении из слепой и восходящей кишки кровь может настолько сильно измениться под воздействием кишечных ферментов, что каловые массы принимают типичный дегтеобразный вид, как при кровотечениях из верхних отделов желудочно-кишечного тракта.
Малоизмененная кровь в жидком состоянии или в виде сгустков может выделяться во время дефекации у больных неспецифическим язвенным колитом и с болезнью Крона толстой кишки, при дивертикулезе, а также при распадающихся и изъязвленных ворсинчатых и раковых опухолях. Профузные кровотечения редко наблюдаются при заболеваниях толстой кишки. Они могут возникнуть при дивертикулезе толстой кишки, реже – при неспецифическом язвенном колите и болезни Крона толстой кишки.
Профузные кровотечения редко наблюдаются при заболеваниях толстой кишки. Они могут возникнуть при дивертикулезе толстой кишки, реже – при неспецифическом язвенном колите и болезни Крона толстой кишки.
Анемия при заболеваниях толстой кишки чаще развивается вследствие хронической или острой кровопотери. При раке, локализующемся в правых отделах толстой кишки, анемия наблюдается часто и бывает обусловлена как хронической кровопотерей, так и нарушением гемопоэза вследствие интоксикации, рано и быстро развивающейся при этой локализации опухоли.
Запор – затруднение акта дефекации и задержка стула вплоть до отсутствия его в течение нескольких дней и недель – является частым симптомом как функциональных, так и органических заболеваний толстой кишки.
Функциональный запор может быть атоническим и спастическим и в зависимости от этого протекать с менее или более выраженным болевым синдромом. При органических сужениях толстой кишки (рубцовые стриктуры, опухоли, сдавление извне и пр. ) запор обычно предшествует или является одним из симптомов частичной кишечной непроходимости, нередко прогрессирующей вплоть до полной обструкции. Чередование запоров и поносов часто является симптомом синдрома раздраженного кишечника.
) запор обычно предшествует или является одним из симптомов частичной кишечной непроходимости, нередко прогрессирующей вплоть до полной обструкции. Чередование запоров и поносов часто является симптомом синдрома раздраженного кишечника.
Непроходимость толстой кишки – синдром нарушения пассажа содержимого по толстой кишке, проявляющийся в отсутствии или задержке стула, затруднении отхождения газов, вздутии и растяжении живота, постоянных и схваткообразных болях, нарастании других дискинетических явлений (нарушение аппетита, тошнота, рвота и т. п.). Непроходимость может быть частичной или полной и чаще наблюдается при органических поражениях толстой кишки, но встречается и при функциональных (атонические и спастические запоры, копростаз и т. п.).
При прогрессировании непроходимости толстой кишки нарастают как местные (вздутие живота, появление признаков воспаления брюшины), так и общие (симптомы интоксикации и нарушения обменных процессов) нарушения.
Вздутие живота может возникать не только при запоре и непроходимости кишечника. Оно нередко связано с метеоризмом, обусловленным алиментарными нарушениями, врожденной или приобретенной ферментативной недостаточностью (особенно в верхних отделах желудочно-кишечного тракта), а также дисбактериозом толстой кишки, синдромом раздраженного кишечника. В современных условиях дисбактериоз встречается особенно часто из-за широкого применения различных антибактериальных и антисептических препаратов. Есть также основания полагать, что дисбактериоз и связанное с ним вздутие живота в значительной мере определяются нерациональным питанием, особенно у городского населения (преобладание высококалорийных продуктов животного происхождения с большим содержанием жиров и белков, малое количество растительной клетчатки).
Понос – частый жидкий стул – является характерным симптомом ряда неинфекционных заболеваний толстой кишки (колиты, диффузный полипоз). При неспецифическом язвенном и гранулематозном колите понос часто сопровождается тенезмами. Понос может являться симптомом дисбактериоза, синдрома раздраженного кишечника.
Тенезмы – частые ложные позывы к дефекации (без выделения кала или с отделением незначительного количества слизи, крови или жидкого кишечного содержимого) – изнуряют больных и могут сопровождаться мацерацией перианальной кожи, образованием трещин и эрозий. Тенезмы являются следствием рефлекторного возбуждения моторной деятельности дистальных отделов толстой кишки, особенно прямой, в результате воспалительных изменений сенсорной зоны слизистой оболочки анального отдела прямой кишки.
Недержание кала и газов наблюдается при врожденных или приобретенных анатомических поражениях сфинктерного аппарата прямой кишки или нарушении его рефлекторной регуляции центрального, в том числе психологического, или периферического характера.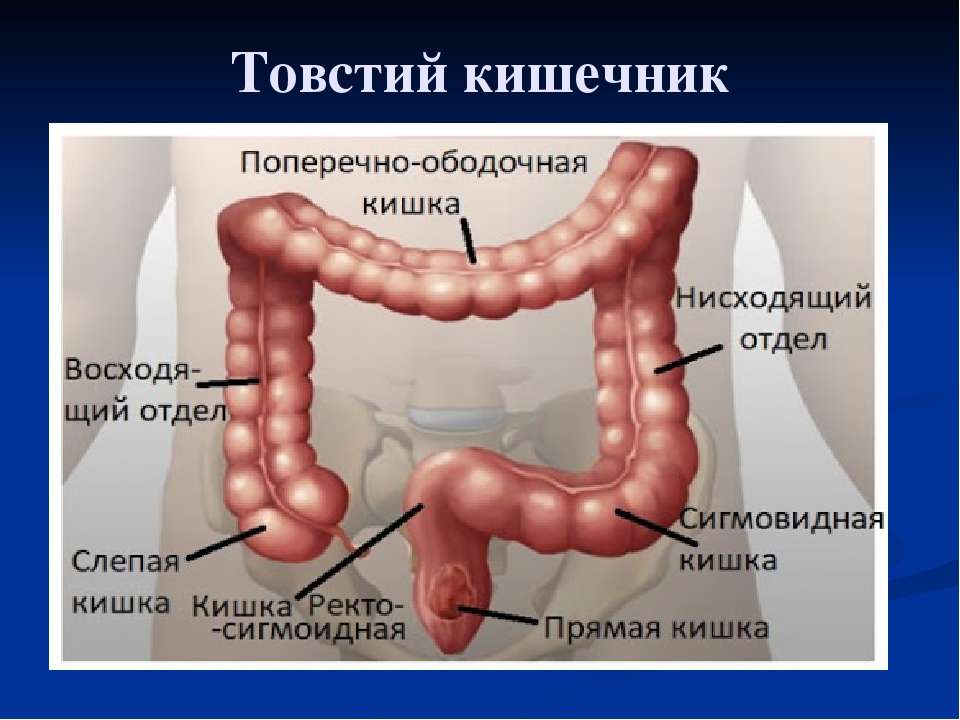 Большинство специалистов различают три клинически определяемые степени недостаточности сфинктера заднего прохода: I степень- недержание газов, II степень – недержание газов и жидкого кала, III степень-недержание газов, жидкого и твердого кала.
Большинство специалистов различают три клинически определяемые степени недостаточности сфинктера заднего прохода: I степень- недержание газов, II степень – недержание газов и жидкого кала, III степень-недержание газов, жидкого и твердого кала.
Связанные статьи:
ОПУХОЛИ ОБОДОЧНОЙ КИШКИ (РАК ОБОДОЧНОЙ КИШКИ)
Диагностика заболевания
Для диагностики опухолей ободочной кишки применяется рентгенологическое исследование (ирригоскопия), эндоскопическое исследование (колоноскопией), пальцевое и эндоскопическое исследование прямой кишки (ректороманоскопия).
Клинические проявления рака ободочной кишки
Клинические проявления рака ободочной кишки во многом зависят от места расположения злокачественного новообразования, степени распространения опухолевого процесса и наличия осложнений, отягчающих течение основного заболевания.
Наиболее частые симптомы: боли в животе, нарушение моторно-эвакуаторной функции кишки клинически проявляющиеся чередованием запоров и поносов, патологические выделения с калом, изменение общего состояния больного и, наконец, пальпируемая через переднюю брюшную стенку опухоль.
Боли в животе – наиболее частый симптом рака ободочной кишки и отмечаются практически у 80% пациентов. В клинических наблюдениях при правосторонней локализации опухоли боли, как один из первых симптомов рака, встречались в 2-3 раза чаще, чем при раке левой половины. Этот факт объясняется нарушением двигательной функции: маятникообразное перемещению содержимого кишечника из тонкой кишки в слепую и обратно.
Спастические сокращения кишечника, проталкивающего каловые массы через частично перекрытый опухолью просвет кишки, вызывают болевые ощущения. Внутриопухолевое и перифокальное воспаление кишечной стенки, часто сопутствующее распадающимся инфицированным опухолям, усугубляет боль.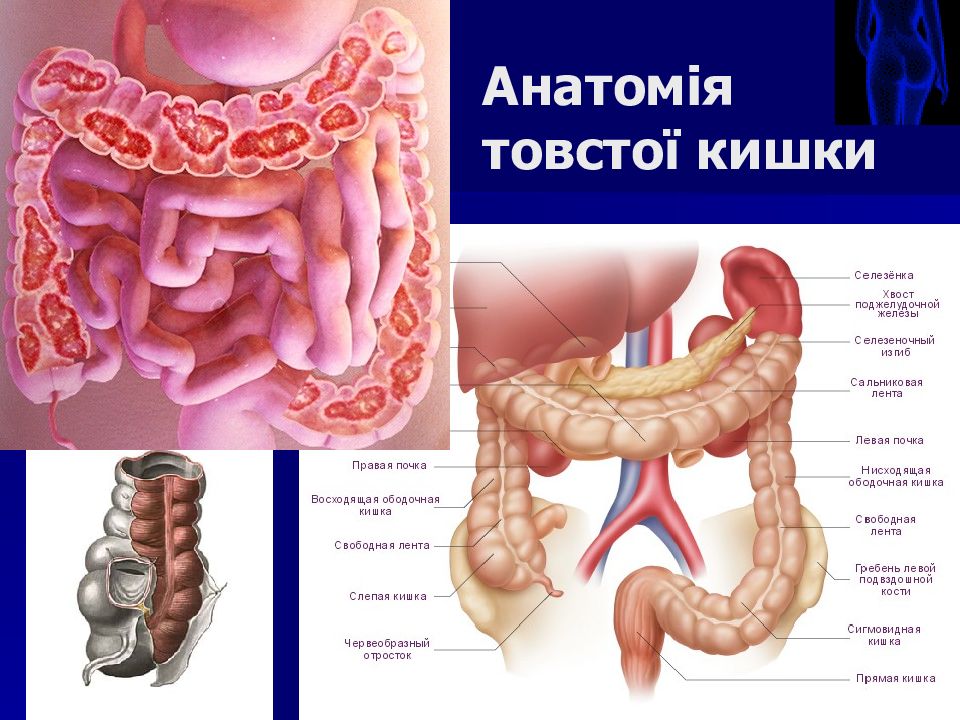
Опухоли ободочной кишки могут длительное время протекать без болевого синдрома и только при распространении новообразования за пределы кишечной стенки, при переходе на брюшину и окружающие органы появляются боли, интенсивность и периодичность которых может быть различной. В зависимости от локализации опухоли болевой синдром может симулировать хронические аппендицит, холецистит, язвенную болезнь желудка и 12-перстной кишки, хронический аднексит.
Для злокачественных новообразований правой половины ободочной кишки характерно сочетание болевого синдрома, гипертермической реакции (повышение температуры), лейкоцитоза и ригидности (напряженность) мышц передней брюшной стенки. Клинические проявления заболевания напоминают деструктивный аппендицит, и правильный диагноз удается установить только во время ревизии органов брюшной полости в процессе хирургического вмешательства. Анализ клинического течения рака правой половины ободочной кишки показал, что почти в 60% случаев наличие опухоли сопровождается болями в правых отделах живота, кишечными расстройствами, гипертермией, наличием симптомов интоксикации и анемией.
Такое сочетание клинических симптомов является характерным для токсико-анемической формы рака ободочной кишки.
Нарушения моторно-эвакуаторной функции толстой кишки приводят к застою кишечного содержимого и обусловливают такие симптомы дискомфорта как чувство тяжести в животе, потерю аппетита, тошноту. Важную роль в развитии кишечного дискомфорта играют рефлекторные функциональные нарушения других органов пищеварительной системы. Всасывание продуктов распада воспаленной слизистой оболочкой, изменение нормального состава кишечной микрофлоры, сопровождающееся появлением патогенных штаммов, выделяющих экзо- и эндотоксинов, приводит к развитию синдрома эндогенной интоксикации. Функциональные расстройства желудочно-кишечного тракта у больных раком ободочной кишки проявляются нарушением пассажа содержимого, запором, вздутием живота, приступообразными болями.
Скопление каловых масс выше опухоли сопровождается усилением процессов гниения и брожения, приводя к вздутию живота с задержкой стула и газов.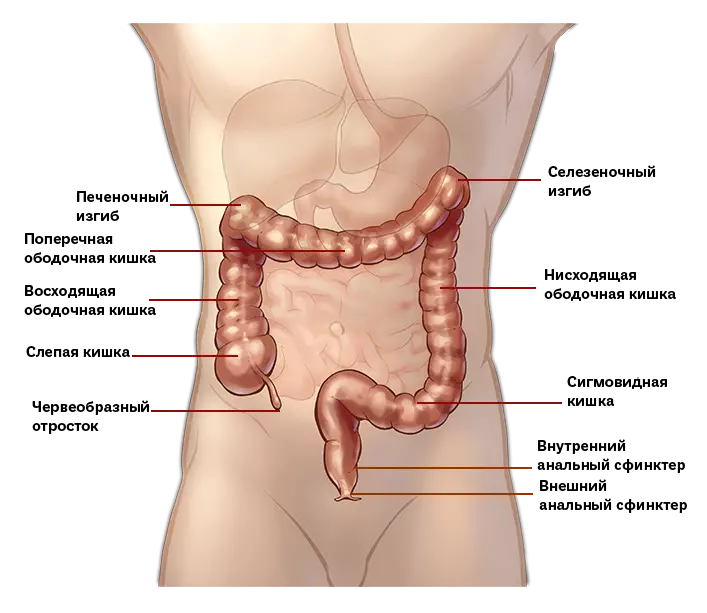
В тех случаях, когда течение опухолевого процесса осложняется развитием явлений кишечной непроходимости, в клинической картине больных раком ободочной кишки преобладают такие симптомы как вздутие живота с затрудненным отхождением кала и газов, тошнота, отрыжка, рвота. Боли носят приступообразный характер. По мнению ряда авторов при локализации злокачественной опухоли в левой половине толстой кишки стенозирующий характер опухолевого роста приводит к сужению просвета кишки, вследствие чего каловые массы, скапливаясь выше опухоли могут пальпироваться через брюшную стенку и иногда ошибочно принимаются за опухоль.
Одними из довольно частых и сравнительно ранних клинических проявлений рака ободочной кишки являются патологические выделения из прямой кишки. К таковым относят слизь, кровь, гной, опухолевые массы и др. Наиболее часто патологические примеси в кале отмечены при левосторонней локализации опухоли толстой кишки, нежели при расположении опухоли в правой половине (62,4% и 18,5% соответственно). Значительно реже отмечены выделения гноя, фрагментов опухолевых масс, свидетельствующие о присоединении воспалительного процесса, приводящего к распаду опухоли, инфицированию и образованию перифокальных и внутриопухолевых гнойников. Во всяком случае, наличие таких выделений довольно часто свидетельствует о распространенном опухолевом процессе.
Значительно реже отмечены выделения гноя, фрагментов опухолевых масс, свидетельствующие о присоединении воспалительного процесса, приводящего к распаду опухоли, инфицированию и образованию перифокальных и внутриопухолевых гнойников. Во всяком случае, наличие таких выделений довольно часто свидетельствует о распространенном опухолевом процессе.
Одним из симптомов, свидетельствующих о далеко зашедшем опухолевом процессе, является пальпируемая через брюшную стенку опухоль. Частота этого симптома колеблется от 40 до 60%.
Любой из перечисленных выше симптомов (боль, кишечные расстройства, наличие патологических примесей в стуле) может присутствовать при любом заболевании кишечника, не только опухоли. Анализ клинического течения рака ободочной кишки свидетельствует о значительном проценте диагностических ошибок (до 35%), приводящих к госпитализации в общетерапевтические и инфекционные клиники для лечения анемии неясной этиологии, дизентерии и др. Высоким остается процент больных, госпитализируемых в общехирургические стационары по экстренным показаниям на высоте обтурационной кишечной непроходимости.
Высоким остается процент больных, госпитализируемых в общехирургические стационары по экстренным показаниям на высоте обтурационной кишечной непроходимости.
Выделяются следующие клинические формы рака ободочной кишки:
- токсико-анемическая, характеризующаяся различной степенью выраженности анемией, общими симптомами, интоксикацией;
- обтурационная – характеризующаяся появлением признаков нарушения проходимости кишечника и сопровождающаяся приступообразными болями в животе, урчанием и усиленной перистальтикой, задержкой стула и плохим отхождением газов;
- энтероколитическая форма, сопровождающаяся вздутием живота, чередованием поносов с запорами, наличием патологических примесей в кале, тупых, ноющих болей в животе;
- псевдовоспалительная форма, характеризующаяся малой выраженностью кишечных расстройств на фоне признаков воспалительного процесса в брюшной полости;
- опухолевая (атипичная) форма, для которой нехарактерны общие симптомы, нарушение проходимости кишечника, при пальпаторно определяемой опухоли в брюшной полости;
- диспептическая форма, характерными признаками которой являются симптомы желудочного дискомфорта (тошнота, отрыжка, чувство тяжести в эпигастральной области), сопровождающиеся болями, локализующимися преимущественно в верхнем этаже брюшной полости.

Необходимо подчеркнуть, что выделение клинических форм, в известной степени, условно и главным образом характеризует ведущий симптомокомплекс. Тем не менее, знание проявлений рака ободочной кишки позволяет заподозрить наличие опухоли даже в тех случаях, когда заболевание протекает с незначительно выраженными кишечными расстройствами.
Осложненные формы рака ободочной кишки
К осложнениям, довольно часто сопутствующим раку ободочной кишки, оказывающих непосредственное влияние на течение заболевания и прогноз опухолевого процесса относятся кишечная непроходимость различной степени выраженности, перифокальный воспалительный процесс, перфорация опухоли, кишечное кровотечение, а также распространение опухоли на окружающие органы и ткани.
По данным литературы, частота развития кишечной непроходимости у больных раком ободочной кишки составляет от 10 до 60%. Столь выраженные различия в частоте этого осложнения во многом обусловлены тем обстоятельством, что подавляющее большинство больных с осложненным течением опухолевого процесса попадают в скоропомощные хирургические стационары, а не в специализированные лечебные учреждения.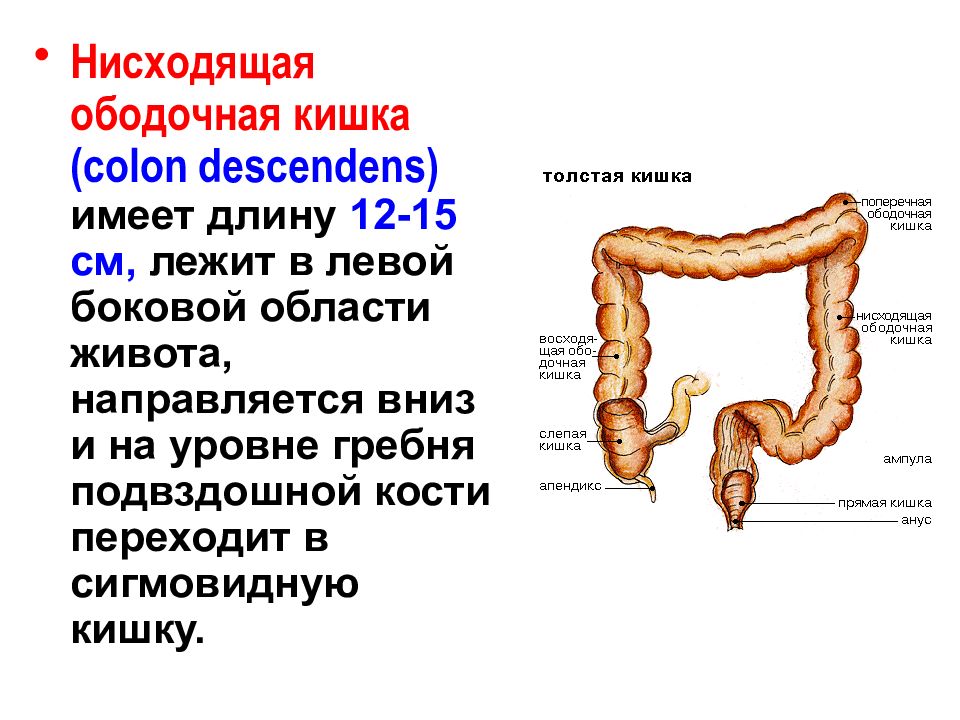
Клиническое течение заболевания во многом зависит от степени выраженности кишечной непроходимости. При декомпенсированной форме кишечной непроходимости (резкое вздутие живота с задержкой стула и газов, рвота, схваткообразные боли по всему животу на фоне выраженных расстройств метаболизма), показано экстренное хирургическое вмешательство, объем и характер которого зависит не только от локализации опухоли, но и от тяжести развившегося осложнения. В случаях компенсированной формы обтурационной кишечной непроходимости, довольно часто эффективными оказываются консервативные мероприятия, позволяющие подготовить больного к плановой операции.
Пассаж жидкого кишечного содержимого сохраняется при сужении просвета кишки до 0,8-1 см, при раке правой половины ободочной кишки явления илеуса (кишечной непроходимости) обычно возникают при больших размерах опухоли. По мере прогрессирования стеноза образуется расширение кишки выше опухоли, приводящее к скоплению каловых масс и появлению ноющих болей в животе, временами носящих схваткообразный и спастический характер.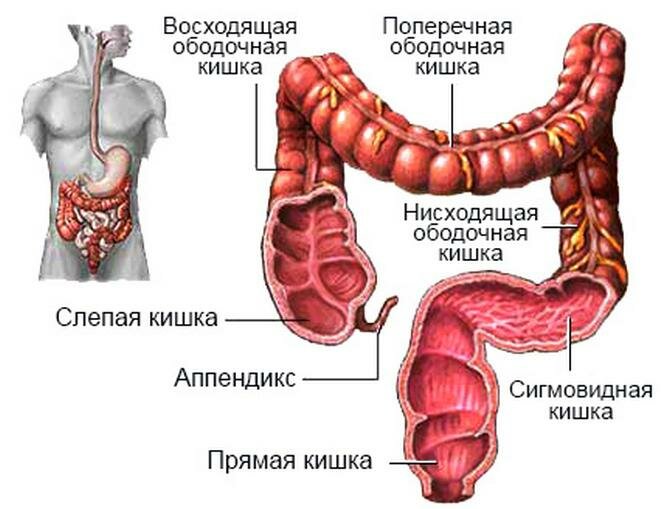
При локализации опухоли в левых отделах ободочной кишки развитию кишечной непроходимости часто предшествуют запоры, чередующиеся с обильным зловонным жидким стулом. В случаях декомпенсированной кишечной непроходимости к расстройству функции органов желудочно-кишечного тракта довольно быстро присоединяются метаболические расстройства, приводящие к нарушению жизненно важных функций органов и систем.
Большую опасность при раке ободочной кишки представляют внутриопухолевые и перифокальные воспалительные процессы. Частота таких осложнений достаточно велика: от 12 до 35%.
Воспалительные изменения в опухоли, обусловленные наличием в кишечном содержимом большого количества вирулентных микроорганизмов, качественный и количественный состав которой изменяется при распаде опухолевой ткани, приводят к инфицированию и формированию воспалительных инфильтратов и гнойников.
В большинстве клинических наблюдений при гистологическом исследовании удаленных препаратов у больных с перифокальным воспалительным процессом отмечалось изъязвление опухоли и признаки острого гнойного воспаления с формированием абсцессов, некрозов и свищей в толще жировой ткани, строме опухоли или в лимфатических узлах.
Перфорация кишечной стенки и кровотечение из распадающейся опухоли – наиболее грозные осложнения этого заболевания. Длительный стаз кишечного содержимого на фоне хронической кишечной непроходимости в сочетании с трофическими расстройствами стенки кишки приводят к образованию пролежней и перфорации.
Наиболее неблагоприятной для прогноза является перфорация опухоли в свободную брюшную полость, приводящая к разлитому каловому перитониту. При перфорации отрезка кишки, лишенного брюшинного покрова, острый гнойный очаг формируется в забрюшинном пространстве. У ряда больных точечное перфорационное отверстие прикрывается сальником, либо расположенным рядом органом, приводя к образованию перифокального воспалительного процесса, распространяющегося на близлежащие органы и ткани. Перифокальное и внутриопухолевое воспаление, осложняющее течение основного заболевания с одной стороны, и перфорация опухоли ободочной кишки с другой, являются звеньями одного и того же патологического процесса, в основе которого лежит инфицирование пораженного отдела ободочной кишки условно патогенными штаммами микроорганизмов, проникающими через патологически измененную кишечную стенку.
Диагностика
Совершенствование методов клинического обследования больного с применением современной рентгенологической и эндоскопической техники, использование широкого арсенала скрининговых методов диагностики до последнего времени существенно не улучшило раннее выявление рака ободочной кишки. Более 70% больных раком ободочной кишки на момент госпитализации имели III и IV стадии заболевания. Только 15% из них обратились к специалисту в сроки до 2 месяцев с момента появления первых симптомов заболевания. Менее чем у половины из осмотренных больных диагноз был установлен в сроки до 2 месяцев от начала заболевания, а у каждого четвертого для выяснения характера заболевания потребовалось более полугода. Довольно часто встречающиеся диагностические ошибки приводили к выполнению необоснованных хирургических вмешательств, физиотерапевтических процедур, приводящих к диссеминации опухолевого процесса.
Диагноз рака ободочной кишки устанавливают на основании рентгенологического и эндоскопического исследований. Не менее важным методом физикального обследования больного является пальпация живота, позволяющая не только выявить опухоль в брюшной полости, но и оценить ее консистенцию размеры, мобильность.
По данным ряда авторов, в 60-70% случаев опухоль толстой кишки доступна пальпации.
Типы исследований
- Рентгенологическое исследование, наряду с колоноскопией, является ведущим в диагностике рака ободочной кишки.
- Ирригоскопия позволяет получить информацию о локализации новообразования, установить протяженность поражения, определить форму роста опухоли, оценить ее подвижность, а иногда – судить о взаимосвязи с другими органами. При выполнении ирригоскопии возможно также выявить синхронные опухоли толстой кишки. Последнее обстоятельство важно еще и потому, что при стенозирующем характере роста новообразования эндоскопическое исследование не позволяет до операции оценить состояние вышележащих отделов толстой кишки.
- Эндоскопическое исследование, наряду с визуализацией злокачественной опухоли, позволяет получить материал для гистологического исследования, являющегося необходимым атрибутом предоперационной диагностики злокачественного новообразования.
- Наиболее простым и широко распространенным методом эндоскопического исследования толстой кишки является ректороманоскопия, при которой возможно оценить состояние нижнего отдела кишечной трубки. При выполнении ректороманоскопии исследователь оценивает состояние слизистой оболочки толстой кишки, сосудистый рисунок, наличие патологических примесей в просвете кишки, эластичность и подвижность кишечной стенки. При выявлении опухоли толстой кишки изучают ее размеры, внешний вид, консистенцию, подвижность при инструментальной пальпации, производят биопсию.
Определение степени распространения опухолевого процесса
Программа обследования больного до операции, кроме уже перечисленных традиционных методов, включает в себя специальные рентгенологические и радиоизотопные исследования.
В основе гематогенного метастазирования лежит процесс эмболизации раковыми клетками путей венозного оттока из органа, пораженного опухолевым процессом. Проникновение опухолевых клеток в венозные сосуды происходит в результате инвазии и разрушения опухолью стенки сосуда. Основная масса венозной крови у больных колоректальным раком по системе нижней и верхней брыжеечных вен поступает в воротную вену, что объясняет факт основной локализации отдаленных метастазов в печени.
Ультразвуковое исследование нашло широкое распространение для оценки степени распространения опухолевого процесса. Оно основано на принципе регистрации отраженной ультразвуковой волны от границ раздела тканей, отличающихся по плотности и строению. Обладая высокой разрешающей способностью и информативностью, ультразвуковое исследование практически безвредный диагностический метод, позволяющий визуализировать опухолевые узлы размерами
0,5-2,0 см.
Анатомо-топографическое строение печени, хорошее распространение в ней ультразвука обусловливает высокую информативность исследования. Важным является тот факт, что УЗИ помогает определить не только характер патологических изменений в печени, но и установить локализацию и глубину залегания очаговых изменений. При выполнении ультразвуковой томографии получается послойное изображение внутренней структуры печени и выявляются патологические объемные образования или диффузные изменения. УЗИ печени возможно повторять довольно часто без ущерба для организма больного, что позволяет оценивать результаты проводимого лечения.
Применение рентгеновской компьютерной томографии (КТ) в медицине способствовало значительному улучшению диагностики различных патологических состояний.
Компьютерная томография обладает следующими важными преимуществами перед другими методами обследования:
- представляет изображение анатомических структур в виде поперечного среза, исключая совмещение их изображений;
- обусловливает четкое изображение структур, незначительно отличающихся по плотности друг от друга, что является крайне важным для диагностики;
- представляет возможность для количественного определения плотности тканей на каждом участке изображения исследуемого органа для дифференциальной диагностики патологических изменений;
- имеет неинвазивный характер диагностического метода, безопасность и малая лучевая нагрузка на организм больного.
По данным исследователей, при анализе КТ-картины метастатических опухолей колоректального рака в 48% случаев опухолевые узлы содержали кальцинаты, а иногда выявляли тотальное обызвествление метастатических опухолей.
Радионуклеидные (изотопные) методы диагностики и оценки степени распространения колоректального рака в повседневной практической работе лечебных учреждений используются достаточно редко. Одним из таких методов является позитивная сцинтиграфия, основанная на использовании таких специфических препаратов, как галлий в виде цитратного комплекса, а также меченый изотопом индия блеомицин.
ЛЕЧЕНИЕ РАКА ОБОДОЧНОЙ КИШКИ
Выбор вида хирургического вмешательства и обоснование его объема
История хирургического лечения рака ободочной кишки насчитывает более 150 лет. Reybard в 1833 году выполнил первую резекцию ободочной кишки по поводу злокачественной опухоли с формированием межкишечного анастомоза. В России в 1886 году Е.В. Павлов выполнил первую резекцию слепой кишки по поводу ее злокачественной опухоли с анастомозом между восходящей ободочной и подвздошной кишкой. В отличие от манипуляций на тонкой кишке резекция толстой кишки, по мнению В. Шмидена (1910 г.) относится к числу самых ответственных хирургических вмешательств, связанных с существованием таких особенностей, как наличие патогенной микрофлоры в содержимом полого органа, отсутствие брыжейки в фиксированных участках ободочной кишки, более тонким слоем мышечной оболочки. Указанные особенности толстой кишки предопределяют повышенную требовательность к надежности формирования межкишечных анастомозов с учетом анатомических особенностей различных отделов ободочной кишки и адекватности кровоснабжения анастомозируемых сегментов.
Основным недостатком данных хирургических вмешательств является наличие хоть и временной колостомы – вывода кишки на переднюю брюшную стенку. Поэтому в специализированных онкопроктологических клиниках происходит переосмысление показаний к выполнению двухэтапных хирургических вмешательств, считая их оправданными лишь у ослабленных больных с явлениями декомпенсированной кишечной непроходимости.
Объем и характер хирургического вмешательства по поводу рака ободочной кишки зависит от ряда факторов, среди которых важнейшими являются локализация, степень распространения опухоли, наличие осложнений основного заболевания, а также общее состояние больного.
Выбор вида хирургического вмешательства при осложненном течении рака ободочной кишки
Большинство больных колоректальным раком поступают в специализированные лечебные учреждения в III и IV стадии опухолевого процесса. У многих из них отмечаются различные осложнения (обтурационная форма кишечной непроходимости, перфорация опухоли, кровотечение и перифокальный воспалительный процесс), нередко требующие выполнения экстренного хирургического вмешательства.
Результаты оперативных вмешательств у больных с осложненным колоректальным раком в известной мере зависят от квалификации оперирующего хирурга, его способности оценить степень и выраженность патологического процесса, осложняющего течение основного заболевания, и учетом общего состояния больного.
При выборе вида хирургического вмешательства стремятся не только избавить больного от острого хирургического осложнения, но и при возможности выполнить радикальную операцию.
Одним из наиболее опасных осложнений рака ободочной кишки является перифокальное и внутриопухолевое воспаление, часто распространяющееся на окружающие ткани. Частота подобного осложнения достаточно высока и колеблется от 6% до 18%. Это осложнение проявляется клиникой острого воспаления и интоксикацией, а распространение процесса на соседние органы и окружающие ткани способствует образованию инфильтратов, абсцессов, флегмон. Нередко выраженный воспалительный процесс в опухоли и окружающих ее органах трактуют как опухолевую инфильтрацию, что является причиной неадекватного объема хирургического вмешательства.
Наличие перифокального и внутриопухолевого воспаления при раке ободочной кишки оказывает существенное влияние на выбор объема и характера хирургического вмешательства лишь в тех случаях, когда воспалительный процесс распространяется на окружающие органы и ткани, и вынуждает прибегать к выполнению комбинированных хирургических вмешательств.
Комбинированные операции при раке ободочной кишки
Расширение объема хирургического вмешательства, обусловленное распространением злокачественной опухоли на близлежащие органы и ткани увеличивает продолжительность операции, травму и кровопотерю. Выход опухоли за пределы кишечной стенки свидетельствует о далеко зашедшем неопластическом процессе, но отсутствие отдаленных метастазов, позволяет выполнить комбинированную операцию, которая, улучшая качество жизни больных, избавляет от тяжелых осложнений опухолевого процесса и создает реальные предпосылки для применения специфических методов противоопухолевого лечения.
Паллиативные хирургические вмешательства у больных раком ободочной кишки
Почти у 70% больных раком ободочной кишки в момент выполнения хирургического вмешательства устанавливают III и IV стадию заболевания, а у каждого третьего больного, из числа оперированных, диагностируют отдаленные метастазы, преимущественно в печень и легкие. Развитие кишечной непроходимости вынуждает прибегать к симптоматическим хирургическим вмешательствам – колостомии, формированию обходного анастомоза у больных с IV стадией заболевания. Однако, все больше хирургов при распространенном колоректальном раке отдают предпочтение паллиативной резекции или гемиколэктомии.
Паллиативная резекция ободочной кишки или гемиколэктомия существенно улучшает качество жизни, избавляя пациента от таких осложнений опухолевого процесса, как гнойно-септические осложнения, кровотечение, распад опухоли с образованием калового свища.
Сравнительный анализ непосредственных и отдаленных результатов лечения больных раком ободочной кишки, подвергшихся резекции или гемиколэктомии, независимо от того, носила ли операция радикальный или паллиативный характер, показал, что частота и характер послеоперационных осложнений были примерно одинаковымии.
Паллиативные хирургические вмешательства в объеме резекции или гемиколэктомии находят все больше сторонников и все чаще являются операцией выбора при метастатическом раке ободочной кишки. Этому способствовало снижение частоты послеоперационных осложнений и летальности, расширение показаний к резекции пораженных метастазами органов (печень, легкие). Определяя показания к выполнению паллиативных хирургических вмешательств в объеме резекции ободочной кишки или гемиколэктомии, учитывается как общее состояние больного, так и степень диссеминации опухоли.
Одним из важных факторов, оказывающих прогноз на течение заболевания у больных, подвергнутых резекции печени по поводу метастазов, является временной интервал между лечением по поводу первичной опухоли и выявлением метастазов в печень. Установлено, что чем больше продолжительность безрецидивного течения опухолевого процесса, тем благоприятнее прогноз хирургического лечения метастазов в печень.
При определении объема хирургического вмешательства по поводу метастатического колоректального рака важную роль играет изучение функционального состояния печени. Печеночная недостаточность сама по себе является одной из основных причин послеоперационной летальности при обширных резекциях печени. Печень является органом с большими компенсаторными возможностями. Достаточно 10-15% здоровой ее паренхимы для полноценного функционирования органа.
Важным вопросом для определения хирургической тактики является количество метастатических узлов в печени. Множественные узлы значительно ухудшают прогноз и являются одной из основных причин отказа от активной хирургической тактики. Однако, наличие множественных узлов, локализующихся в одной анатомической половине печени не являются противопоказанием к хирургическому лечения, хотя, конечно, прогноз у таких больных значительно хуже, чем при единственном и единичных (2-3 узла) метастазах.
Комбинированное лечение рака ободочной кишки
Причины неудач оперативного лечения больных аденокарциномой ободочной кишки – местные рецидивы и отдаленные метастазы. В отличие от рака прямой кишки, при этом заболевании местные рецидивы встречаются относительно редко, а преобладают метастазы в печень. У больных с III стадией рака ободочной кишки местные рецидивы встречаются в 7% случаев, а отдаленные метастазы – в 20%. Возникновение этих неблагоприятных вторичных опухолевых образований обусловлено диссеменацией опухолевых клеток во время операции. Повысить абластичность оперативных вмешательств позволяет предоперационная лучевая терапия, которая в последнее время стала внедряться в практическую деятельность онкопроктологических клиник.
В зависимости от последовательности применения ионизирующего излучения и оперативного вмешательства различают пред-, после- и интраоперационную лучевую терапию.
Предоперационная лучевая терапия
В зависимости от целей, с которыми назначается предоперационная лучевая терапия можно выделить две основные ее формы:
- облучение операбельных форм рака ободочной кишки;
- облучение неоперабельных (местно-распространенных) или сомнительно операбельных форм опухолей.
Гибель опухолевых клеток в результате лучевого воздействия приводит к уменьшению размера опухоли, отграничению от окружающих нормальных тканей за счет разрастания соединительнотканных элементов (в случаях длительного предоперационного облучения и отсроченных операций). Реализация положительного эффекта предоперационной лучевой терапии определяется величиной дозы излучения.
В клинических исследованиях было показано, что доза 40-45 Гр приводит к гибели 90-95% субклинических очагов роста. Очаговая доза не более 40 Грей, подведенная по 2 Грея ежедневно в течение 4 недель, не вызывает сложностей в выполнении последующей операции и не оказывает заметного влияния на заживление послеоперационной раны.
Послеоперационная лучевая терапия
Определенными достоинствами послеоперационной лучевой терапии являются:
- планирование объема и методики облучения проводится на основе данных, полученных во время операции и после тщательного морфологического изучения удаленных тканей;
- отсутствуют факторы, оказывающие отрицательное влияние на заживление послеоперационных ран;
- оперативное вмешательство выполняется максимально быстро от момента уточняющей диагностики заболевания.
Для достижения лечебного эффекта при послеоперационной лучевой терапии необходимо подведение высоких доз – не менее 50-60 Грей.
Наличие воспалительных явлений в зоне оперативного вмешательства, нарушение крово- и лимфоснабжения приводит к задержке поступления кислорода к опухолевым клеткам и их комплексам, что делает их радиоустойчивыми. Одновременно, нормальные ткани в состоянии регенерации становятся более радиочувствительными, а именно их в большем объеме надо включать в мишень для послеоперационного облучения, т.к. нужно воздействовать на ложе опухоли, весь послеоперационный рубец и зоны регионарного метастазирования.
Рак ободочной кишки – симптомы и лечение
Анатомия ободочной кишки
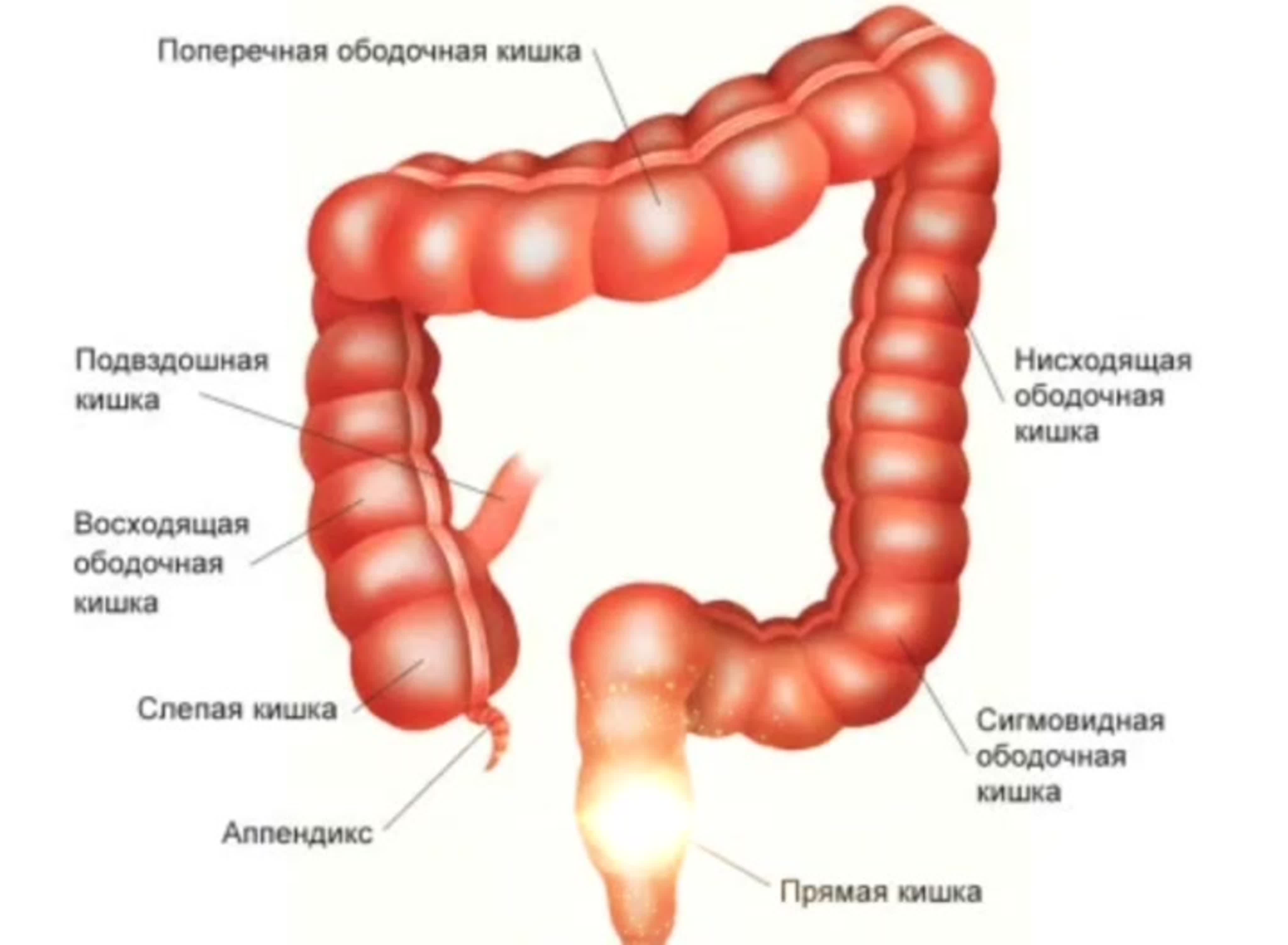
Ободочная кишка – часть толстой кишки, начинающаяся от окончания тонкой кишки (это место называется илеоцекальный или подвздошно-слепокишечный угол) и продолжающаяся до перехода в прямую кишку, которая, в свою очередь, является конечной частью кишечника и переходит в анальный канал. Ободочная кишка проецируется на правую боковую область, средне-верхнюю часть живота и левую боковую область, представляет собой полую трубку, в которой происходит всасывание жидкости и происходит постепенное формирование каловых масс. Стенка толстой кишки состоит из четырех слоев, ближе к просвету кишки находится слизистая, далее изнутри кнаружи идут подслизистая, мышечная и серозная оболочки. Толстая кишка имеет брыжейку, в которой проходят кровеносные и лимфатические сосуды. Ободочную кишку разделяют на правую и левую половины, каждая из которых развивается из отдельной эмбриональной структуры и имеет собственное кровоснабжение.
Как известно, у человека есть два круга кровообращения – малый (легочный), где происходит получение кислорода и отдача углекислого газа, и большой, в ходе которого кровоснабжаются все органы, а центром, где объединяются эти круги, является сердце. По артериям большого круга кровообращения течет кровь, получившая в легких кислород, от сердца к органам. Правая половина ободочной кишки, как и тонкая кишка, получает кровь из верхней брыжеечной артерии, а левая половина ободочной кишки и верхний отдел прямой кишки – из нижней брыжеечной артерии. Эти артерии являются крупными сосудами, их диаметр может достигать 5-10 мм. Венозная кровь, несущая углекислый газ и продукты обмена веществ, оттекает от толстой кишки по верхней брыжеечной и нижней брыжеечной венам и, прежде чем попасть в сердце и легкие, проходит через печень.
Кто защищает наш организм изнутри?
Лимфатическая система в периоде внутриутробного развития закладывается вместе с артериальной, поэтому лимфатические узлы располагаются у человека вдоль артерий. Для ободочной кишки существует три уровня, или порядка, лимфатических узлов. Лимфоузлы первого порядка находятся у самого края кишки, ближе других к кишечной стенке. Узлы второго и третьего порядка находятся чуть дальше второго порядка – вдоль сосудов среднего калибра, кровоснабжающих кишку, а апикальные (от слова apex (лат.) – верхушка, вершина, apicalis (лат.) – верхушечный), или по-другому лимфатические узлы третьего порядка – у самых крупных сосудов, питающих ободочную кишку. Лимфатические узлы являются «сторожами» организма, защищающими его от распространения чужеродных инфекционных агентов и опухолевых клеток.
Рак (cancer (лат.), c-r) – злокачественная опухоль из эпителиальных клеток, обладающая способностью прорастать в орган и окружающие структуры и распространяться (метастазировать) в лимфатические узлы и другие, расположенные далеко от опухоли, органы. Пациенты нередко называют раком все злокачественные опухоли, хотя это некорректно с точки зрения онкологии.
Рак ободочной кишки развивается из слизистой оболочки стенки кишки, которая и является железистым эпителием. Такая опухоль называется «аденокарцинома» (от aden (лат.) железа и carcinoma (лат.) рак, раковая опухоль). Лечением этого заболевания занимаются врачи-онкологи, колопроктологи, хирурги, химиотерапевты. Опухоли другой природы (карциноид, гастро-интестинальные стромальные опухоли) в толстой кишке встречаются намного реже (3-5% от всех злокачественных новообразований толстой кишки).
В Клинике колопроктологии и малоинвазивной хирургии возможно лечение любых опухолей толстой кишки.
Рак ободочной кишки возникает и начинает расти со стороны слизистой (внутренней оболочки кишки), постепенно прорастая остальные слои кишечной стенки и соседние органы. Для всех злокачественных опухолей характерна способность распространяться не только путем роста первичной опухоли, но и путем «отсева» отдельных клеток – метастазирования. Выше были описаны группы лимфатических узлов. В большинстве случает лимфоузлы являются первой мишенью для метастазов опухоли, поражаются те лимфоузлы, которые являются регионарными для данного участка кишки (соответствуют кровоснабжающим этот участок сосудам). Отдаленные метастазы распространяются с током крови. Как было сказано выше, кровь от органов брюшной полости оттекает по венам, ведущим к печени, и именно в печени чаще всего возникают отдаленные метастазы. Вторым по частоте органом, где происходит отдаленное метастазирование рака толстой кишки, являются легкие, куда кровь от всех органов попадает для осуществления газообмена. Другие органы поражаются намного реже. Еще одним путем метастазирования опухоли является появление опухолевых отсевов на брюшине (оболочке, покрывающей брюшную полость изнутри). Такое поражение называется канцероматозом. Степень распространенности опухоли определяет стадию рака, а также, напрямую зависящую от стадии, тактику лечения и прогноз.
Основным путем развития рака ободочной кишки является злокачественное перерождение полипов – доброкачественных образований слизистой ободочной кишки. Также к факторам риска можно отнести воспалительные заболевания кишечника, нарушения диеты, курение, отягощенный по онкологическим заболеваниям наследственный анамнез.
Большую роль в развитии рака может играть наследственность, так как каждый десятый носитель колоректального рака имеет наследственную предрасположенность к этому заболеванию. Если в вашем роду были родственники с заболеванием колоректальный рак, то следует быть особенно настороженным относительно своего здоровья. Наследственные формы рака могут проявляться даже в раннем возрасте. В такой ситуации особенно важно тщательно и своевременно обследоваться.
Самым эффективным методом профилактики рака ободочной кишки является своевременное удаление полипов. Это малоинвазивная хирургическая операция, выполняющаяся во время колоноскопии – эндоскопического обследования толстой кишки. Для того, чтобы вовремя выявить полипы, зачастую не проявляющие себя никакими симптомами, необходимо, начиная с 45-50-летнего возраста, каждые 5 лет проходить колоноскопию. Людям, чьи родственники болели раком ободочной или прямой кишки, обследование надо начинать проходить в более раннем возрасте, а при установлении диагноза «наследственный колоректальный рак» родственникам пациента необходимо начинать обследование в возрасте на 5 лет младше возраста установки диагноза у заболевшего родственника. Никакие другие методы (онкомаркеры, анализ кала на скрытую кровь, виртуальная колоноскопия) не обладают такой результативностью, как проведение колоноскопии в качестве метода профилактики рака ободочной кишки.
К другим способам профилактики рака ободочной кишки относят диету с ограничением красного мяса и сильно жареной пищи, ограничение употребления алкоголя и курения, поддержание нормального веса тела и активный образ жизни.
Рак ободочной кишки может проявляться разными симптомами, в некоторых случаях до определенного момента возможно скрытое, бессимптомное течение этого заболевания. Можно разделить все симптомы на «острые» – требующие экстренной медицинской помощи, и «хронические» – позволяющие проводить обследование и подбирать тактику лечения в плановом порядке.
«Острые» симптомы рака ободочной кишки являются жизнеугрожающими, вызываются осложнениями рака ободочной кишки и зачастую приводят к экстренной госпитализации в хирургическое отделение на карете скорой медицинской помощи. Следует сказать, что симптомы, о которых пойдет речь в этом разделе, являются характерными не только для осложнений рака ободочной кишки, но и для других экстренных хирургических заболеваний, вызывающих клиническую картину «катастрофы в животе».
Кровотечение из заднего прохода
Выделение крови при дефекации, следы крови на туалетной бумаге и на стенках унитаза сопровождают многие другие, в том числе доброкачественные, колопроктологические заболевания. Поступление из анального отверстия большого количества свежей крови, темных кровяных сгустков или стула, смешанного с кровью, является причиной для экстренного обращения в медицинское учреждение. Причиной кровотечения может быть рак ободочной кишки.
Кишечная непроходимость
Кишка, как уже говорилось выше, представляет собой полую трубку. Если в каком-либо отделе появляется препятствие (как внутри просвета, так и сдавливание извне), прохождение каловых масс по кишке прекращается и развивается картина непроходимости кишечника. Проявлением этого состояния будут схваткообразные боли в животе, вздутие живота, отсутствие стула и газов, сухость во рту, тошнота, повышение температуры тела. Одной из причин кишечной непроходимости может быть опухоль толстой кишки. Это состояние является поводом для экстренной госпитализации в хирургическое отделение.
Перфорация толстой кишки
Перфорация – нарушение целостности кишечной стенки, образование в ней отверстия – также является экстренным хирургическим заболеванием. В момент перфорации человек ощущает резкие, будто удар кинжалом, боли, затем разливающиеся по всему животу, повышение температуры тела, сухость во рту, тошноту. Поступление в брюшную полость кишечного содержимого приводит к перитониту и сепсису, поэтому эта ситуация требует экстренного хирургического вмешательства. Одной из причин перфорации толстой кишки может быть колоректальный рак.
Симптомы, позволяющие заподозрить рак ободочной кишки, весьма разнообразны. Они отличаются для рака правых и левых отделов ободочной кишки, порой не оказывают на жизнь человека особого влияния и могут быть проигнорированы или вовсе незамечены. Если говорить не только о раке ободочной кишки, но об онкологических заболеваниях в целом, можно разделить все симптомы на «общие» и «частные». Частные являются проявлением роста опухоли и отражают нарушение функции вовлеченного в опухолевый процесс органа или структуры. Общие симптомы неспецифичны, характерны для множества заболеваний, но как сами по себе, так и в сочетании с другими симптомами должны насторожить и заставить провести обследование.
Общие симптомы рака ободочной кишки
Самым частым общим симптомом является слабость и утомляемость. Если вы заметили у себя непривычную усталость при обычной нагрузке, это уже является поводом задуматься о своем здоровье и обратиться к специалистам. Головокружение, бледность кожных покровов обычно свидетельствуют об анемии, которая является вечной спутницей онкологических заболеваний. Насторожить должна и потеря веса, которая тоже часто сопровождает злокачественный процесс в организме.
Частные симптомы рака ободочной кишки
Опухоль ободочной кишки может проявлять себя нарушениями пищеварения, ощущением дискомфорта в животе, вздутием живота, изменением характера стула, появлением примесей крови и слизи к стулу, небольшим повышением температуры тела. Вопреки распространенному среди пациентов мнению, боли являются не самым частым и не самым характерным признаком рака и могут появляться только на поздних стадиях заболевания. Любые из перечисленных симптомов являются поводом для обращения к врачу-колопроктологу и проведения обследования для выявления заболевания, вызвавшего эти симптомы.
Биопсия
Основным методом, позволяющим со стопроцентной уверенностью сказать, что у пациента рак ободочной кишки, является гистологическое исследование фрагмента опухоли. Чтобы подтвердить злокачественный характер опухолевого роста, необходимо исследовать опухолевую ткань под микроскопом. Это исследование проводится после получения материала во время колоноскопии с биопсией.
Колоноскопия
Всем пациентам с жалобами, которые могут указывать на болезни толстой кишки, мы рекомендуем выполнить эндоскопичесний осмотр толстой кишки – колоноскопию. Колоноскопия – инструментальное исследование просвета кишки изнутри специальным инструментом с камерой, введенным через задний проход. Данное исследование может выполняться как во сне (под наркозом), так и без него. Для проведения колоноскопии крайне важна подготовка кишки, поскольку это исследование требует визуальной трактовки врачом–эндоскопистом. Необходимо создать все условия для полного обзора толстой кишки, иными словами, очистить ее от содержимого. Существуют специальные препараты для очистки кишки, подробно о способе и схеме подготовки рассказывает врач, отправляющий пациента на исследование. При нарушении кишечной проходимости необходим индивидуальный выбор метода подготовки к колоноскопии.
Ректороманоскопия
Ректороманоскопия — метод диагностики, при котором производится визуальный осмотр прямой кишки, ректосигмоидного перехода и дистальных отделов сигмовидной кишки. Исследование осуществляется с помощью специального прибора, представляющего собой трубку с источником света. Недостатком этого исследования является то, что остальные отделы кишки остаются неосмотренными. Именно поэтому, не сегодняшний день этот метод диагностики использовать для первичной диагностики нецелесообразно. История складывалась таким образом, что во времена когда не были доступны современные гибкие колоноскопы, применялись такие ригидные трубки. Более того, нужно признать, что для диагностики рака ободочной кишки этот метод никогда не применялся. Его удел теперь – повторное исследование опухолей прямой кишки (например, при необходимости выполнения повторной биопсии или определения расстояния до опухоли от ануса).
Ирригоскопия
Ирригоскопия – рентгенологическое исследование, в ходе которого выполняют несколько снимков ободочной кишки. Для того, чтобы кишку было видно на рентгеновском снимке, ее заполняют рентгенконтрастным веществом (вводят при помощи клизмы). Первый снимок делается при наполненной кишке. После опорожнения кишки ее раздувают воздухом и повторяют снимки. Это исследование позволяет выявить и достоверно определить локализацию опухоли.
Компьютерная томография (КТ)
КТ – рентгеновское сканирование какой–либо анатомической области, в результате которого делается множество снимков с небольшим интервалом. Пациентам с опухолью ободочной кишки показано выполнение компьютерной томографии двух областей – брюшной полости и грудной клетки, причем исследование брюшной полости обязательно должно быть выполнено с внутривенным контрастированием. Это исследование является золотым стандартом диагностики рака ободочной кишки, позволяет определить распространение опухоли, заподозрить наличие пораженных опухолевыми клетками лимфатических узлов, выявить отдаленные метастазы. Кроме того, выполненная на основе КТ 3D-реконструкция строения сосудов позволяет запланировать ход операции с учетом индивидуальных особенностей пациента. Компьютерная томография проводится в отделении лучевой диагностики, во время проведения исследования пациенту предложат лечь на специальную каталку, проезжающую через большую круглую катушку. Перед исследованием устанавливают венозный катетер, через который будет вводиться контрастный препарат. Очень важно получить от специалистов лучевой диагностики не только письменное заключение, но и диск с записанным исследованием. Компьютерная томография позволяет ответить на многие вопросы, определяющие тактику лечения. После исследования Вы должны предоставить заключение лучевого диагноста и диск с файлами врачу-колопроктологу для ознакомления с заключением и изучением диска. В Клинике колопроктологиии и малоинвазивной хирургии все специалисты владеют знаниями и умениями по изучению КТ-исследования.
ПЭТ-КТ
В некоторых случаях для уточнения распространенности опухолевого процесса может понадобиться выполнение позитронно-эмиссионной томографии (ПЭТ-КТ). Это исследование похоже на обычную томографию, но проводится с использованием особого контрастного вещества, которое будет видно на снимках в тех тканях, в которых происходит усиленный обмен веществ. Некоторые органы в норме накапливают контраст, например, мочевой пузырь, почки и головной мозг, но для опухолевых клеток особенно характерен ускоренный обмен веществ, поэтому данное исследование позволяет увидеть даже самые маленькие опухолевые отсевы – как в лимфатические узлы, так и в другие органы.
УЗИ и рентгенография брюшной полости
Ультразвуковое исследование и рентгенография не являются золотым стандартом для диагностики опухолей ободочной кишки и определения стадии опухолевого процесса, но применяется для диагностики острых осложнений рака ободочной кишки.
МРТ органов брюшной полости
Магнитно-резонансная томография брюшной полости не является стандартным исследованием для опухолей ободочной кишки, но в случае метастатического поражения печени (или на его подозрения) необходима для определения характеристик очаговых образований в печени и решения вопроса о дальнейшей тактике лечения.
Лабораторные исследования
Общий и биохимический анализы крови, коагулограмма (исследование свертываемости крови) и общий анализ мочи являются обязательными при обследовании пациентов с онкологическими заболеваниями и позволяют оценить общее состояние организма.
Онкомаркеры
Исследования крови на онкомаркеры (особые вещества, вырабатываемые опухолью) выполняются всем пациентам с колоректальным раком. Положительные результаты не являются основанием для постановки диагноза, но указывают на необходимость дообследования. При установленном диагнозе «колоректальный рак» значения этих анализов позволяют косвенно оценить прогноз. Наиболее информативными для колоректального рака являются онкомаркеры: CA19-9 и РЭА.
Дополнительные исследования
Исследование кала на скрытую кровь является простым и быстрым методом скрининга колоректального рака, но, к сожалению, не самым достоверным. Вероятность ложноположительного результата высока, может быть связана с особенностями питания, любыми другими причинами скрытых кровотечений в ЖКТ, даже с травмой десны при чистке зубов в день исследования. Для того, чтобы выяснить причину положительного результата теста на скрытую кровь, необходимо более полное обследование.
Виртуальная колоноскопия – это метод, объединяющий компьютерную томографию и ирригоскопию, но не обладающий преимуществами обычной колоноскопии. После подготовки кишки проводится компьютерная томография, при этом толстую кишку раздувают воздухом. После исследования специалисты по лучевой диагностике выполняют 3Д-реконструкцию просвета кишечника, что позволяет осмотреть всю толстую кишку «изнутри», однако при подозрении на какие-либо изменения необходимо проведение колоноскопии и биопсии.
Гастроскопия должна выполняться всем пациентам с колоректальным раком не только для исключения синхронного поражения желудка, но и для выявления (и при необходимости последующего лечения) гастрита и язвенной болезни пациентам в рамках предоперационной подготовки и лечения.
С точки зрения психологов, человек, столкнувшийся со сложной ситуацией в жизни, в том числе с выявлением тяжелого заболевания, проходит через 5 стадий:
- Отрицание
- Гнев
- Торг
- Депрессия
- Принятие
Переживать, волноваться, расстраиваться после установки диагноза «рак» – абсолютно нормальная человеческая реакция, но чем быстрее вы сможете принять сложившиеся обстоятельства и взять собственную судьбу в свои руки, тем лучше. Чем раньше будет проведено обследование и лечение, тем больше шансов на благоприятный прогноз. Современные способы лечения позволяют добиться хороших результатов лечения без потери качества жизни. После установки диагноза следует встать на учет в онкологический диспансер, провести дообследование и получить направление на лечение, но следует знать, что пациенту можно самому выбрать учреждение, в котором он будет проходить лечение и обратиться туда на консультацию. Поэтому, с точки зрения колопроктологов, пациенту с установленным диагнозом «рак ободочной кишки», следует пройти следующие 5 стадий:
- Обращение в лечебное учреждение, где пациент планирует проходить лечение.
- Максимально полное дообследование.
- Определение тактики лечения на онкологическом консилиуме.
- Проведение лечения.
- Реабилитация и наблюдение.
Стадии рака ободочной кишки и способы лечения
Единственным радикальным методом лечения рака ободочной кишки является хирургический метод. Только выполнение операции по удалению опухоли и лимфатических узлов позволяет полностью удалить все проявления злокачественного процесса (при резектабельном раке). Дополнением к операции является химиотерапия, которая может проводиться как до операции, так и после при наличии определенных показаний. Прежде чем подробно говорить о лечении, следует разобраться в стадиях колоректального рака. Выше были описаны особенности роста первичной опухоли и пути метастазирования колоректального рака, и именно они определяют стадию заболевания.
Существует классификация TNM, обозначающая распространение первичной опухоли (Т), наличие пораженных лимфатических узлов (N) и отдаленных метастазов (М). Кроме этих существуют дополнительные индексы, которые могут использоваться при формулировке диагноза, однако именно значения названных выше трех индексов обозначают клиническую стадию. Всего выделяют четыре стадии колоректального рака, чем выше порядковый номер стадии, тем выраженнее распространение опухоли.
- 1 стадия означает локализованный опухолевый процесс в пределах слизистого или мышечного слоя кишки.
- 2 стадия соответствует опухолевому поражению всей стенки кишки и даже распространению на соседние органы, но при отсутствии поражения лимфатических узлов.
- 3 стадия устанавливается при наличии пораженных лимфатических узлов при любой распространенности опухоли.
- 4 стадия определяется наличием отдаленных метастазов опухоли или канцероматоза при любых размерах опухоли и любом состоянии лимфатических узлов.
Стадия может быть установлена клинически (то есть только при использовании инструментальных методов обследования) и морфологически (после исследования удаленной кишки и лимфатических узлов под микроскопом), это обозначается индексами «с» и «р» соответственно. Морфологическое исследование обладает наибольшей достоверностью, чем все инструментальные методы диагностики вместе взятые, и поэтому стадия может измениться после операции как в меньшую, так и в большую сторону, и это не является ошибкой диагностики.
При лечении опухолей 0 и I стадии возможно местное иссечение опухоли – малоинвазиваная эндоскопическая операция. Она выполняется при колоноскопии под наркозом, разрезы на передней брюшной стенке не выполняются. После операции необходимо наблюдаться несколько дней в стационаре и соблюдать щадящую диету. После получения результатов морфологического (иными словами – гистологического) исследования возможны два варианта дальнейшей тактики. На основании заключения морфолога определяются факторы прогноза. При отсутствии неблагоприятных факторов возможно ограничиться только наблюдением по программе послеоперационного мониторинга, однако при наличии неблагоприятных факторов пациенту будет предложена операция по удалению участка кишки и лимфатических узлов. Окончательное решение принимается на онкологическом консилиуме, где также учитывается мнение пациента.
Лечение опухолей II-III стадии заключается в удалении участка кишки с опухолью и всех регионарных лимфатических узлов, такая операция может быть выполнена любым способом – роботическим, лапароскопическим или открытым. Иногда до операции назначается проведение нескольких курсов химиотерапии для улучшения результатов оперативного лечения. Количество удаленных лимфатических узлов – важнейший фактор прогноза, даже при отсутствии их поражения, это еще одно из преимуществ выполнения расширенной лимфодиссекции. Удаление и обнаружение в препарате менее 12 лимфатических узлов по современным стандартам является неприемлемым в лечении колоректального рака.
После операции препарат (кишка и лимфоузлы) направляются в морфологическую лабораторию, исследуются под микроскопом. После получения результата возможны следующие варианты лечения:
- при отсутствии неблагоприятных факторов прогноза дополнительные методы лечения не нужны и пациент наблюдается по программе мониторинга.
- при наличии неблагоприятных факторов прогноза рекомендуется проведение послеоперационной химиотерапии.
В некоторых случаях необходимо дообследование – проведение иммуногистохимического и/или генетического исследования (определение микросателлитной нестабильности), позволяющего предсказать прогноз и ответ на химиотерапию.
Лечение колоректального рака IV стадии – наиболее неблагоприятной по отдаленным результатам, является спорным и дискутабельным вопросом. Пациенты с IV стадией составляют разнородную группу, отличающуюся по многим факторам, которые могут определять прогноз – количество и размеры метастазов, их локализация, размеры и локализация первичной опухоли, степень проявления симптомов опухоли и метастазов, наличие пораженных лимфатических узлов, наличие генетических мутаций в опухоли. В данной группе возможно химиотерапевтическое, хирургическое (в том числе эндоскопическое) лечение, воздействие на метастазы высокотехнологическими способами и, конечно, комбинации этих методов лечения. В современных рекомендациях для данной стадии прописано следующее: показано проведение химиотерапии, но возможно и хирургическое лечение. Учитывая разнообразные проявления заболевания и разные факторы прогноза, при лечении рака ободочной кишки IV стадии необходим индивидуальный подход, а решение о лечении должно приниматься коллегиально, на онкологическом консилиуме.
В первую очередь пациентов с раком ободочной кишки IV стадии следует разделить на следующие группы: пациенты с резектабельными, условно-резектабельными и нерезектабельными метастазами. Первая из этих групп имеет наиболее благоприятный прогноз, в данном случае возможно как удаление опухоли ободочной кишки с лимфатическими узлами и метастазов во время одной операции, так и разделение этих этапов на две операции.
Пациентам с условно-резектабельными метастазами показано проведение химиотерапевтического лечения с последующей оценкой динамики изменения метастазов, и при достижении резектабельного состояния метастазов – операция по удалению всех проявлений опухолевого процесса. После операции всем пациентам с IV стадией показано проведение химиотерапии при отсутствии противопоказаний. Схематично можно разбить все лечение пациентов с условно-резектабельными и резектабельными метастазами на блоки: «химиотерапии до операции», «операция по поводу опухоли толстой кишки», «операция по поводу отдаленных метастазов», «химиотерапия после операции», и, комбинируя эти блоки, можно представить, сколько последовательностей этапов лечения возможно в этой группе пациентов. Только командный подход, оценка всех факторов рисков, привлечение врачей разных специальностей к обсуждению каждой клинической ситуации позволяет выбрать правильную стратегию лечения.
Для пациентов с нерезектабельными метастазами возможны две опции лечения – комбинация хирургической операции по поводу опухоли кишки с химиотерапией или только химиотерапевтическое лечение. Согласно данным исследований многих зарубежных авторов, при IV стадии колоректального рака с нерезектабельными метастазами операция по удалению первичной опухоли в комбинации с химиотерапевтическим лечением улучшает результаты по сравнению с проведением только химиотерапии.
К сожалению, бывают такие ситуации, когда и метастазы, и первичная опухоль являются неудаляемыми хирургически. В таком случае возможно проведение химиотерапии с последующей оценкой возможности выполнения хирургического лечения, а так же выполнение операций, облегчающих состояние пациента и улучшающих качество жизни.
Все радикальные и условно-радикальные операции при раке ободочной кишки можно схематично представить следующим образом:
- Доступ (открытый, лапароскопический, роботический)
- Оперативный прием:
- лимфодиссекция и удаление участка кишки, несущей опухоль, извлечение препарата;
- восстановление непрерывности кишки – формирование анастомоза.
- Ушивание раны или ран передней брюшной стенки.
Прочитать подробно про роботические, лапароскопические и открытые операции возможно в соответствующих разделах нашего сайта.
При колоректальном раке выполняются следующие операции:
Правосторонняя гемиколэктомия – удаление правой половины ободочной кишки с конечным участком тонкой кишки. Выполняется при раке восходящей ободочной кишки, локализации опухоли в слепой кишке, печеночном изгибе ободочной кишки, раке изгиба ободочной кишки.
Резекция поперечно-ободочной кишки выполняется при раке поперечной ободочной кишки, может сопровождаться лимфодиссекцией вдоль двух систем сосудов, поскольку кровоснабжается поперечно-ободочная кишка за счет ветвей и верхней, и нижней брыжеечной артерии.
Левосторонняя гемиколэктомия – удаление левой половины ободочной кишки, в настоящее время выполняется редко, преимущество отдается резекции левых отделов, причем длина удаленного участка кишки определяется локализацией опухоли и строением сосудов. Левосторонняя гемиколэктомия в современном мире используется при синхронном поражении левых отделов ободочной кишки несколькими опухолями.
Резекция левых отделов ободочной кишки выполняется при локализации опухоли в селезеночном изгибе, нисходящей ободочной кишке и проксимальной трети сигмовидной кишки.
Резекция сигмовидной кишки выполняется при опухолевом поражении средней трети сигмовидной кишки.
Передняя резекция прямой кишки выполняется не только при раке прямой кишки, но и при раке ободочной – при поражении дистальной трети сигмовидной кишки и ректосигмоидного соединения. При такой локализации опухоли приходится удалять небольшой участок прямой кишки, чтобы не нарушить кровоснабжение будущего анастомоза.
Все операции по поводу колоректального рака в нашей клинике выполняются с расширенной лимфодиссекцией, то есть с удалением лимфатических узлов всех трех порядков. Такой подход заимствован нами из Японской онкологии, страны, являющейся лидером по лечению онкологических заболеваний. Расширенная лимфодиссекция позволяет улучшить результаты лечения по сравнению с обычной и тем более неопределенной лимфодиссекцией, к сожалению, до сих пор выполняемой в отечественных учреждениях. Удаление большего количества лимфатических узлов позволяет достоверно определить стадию и улучшить прогноз лечения колоректального рака.
Реконструктивный этап – формирование анастомоза – может выполняться как вручную (участки кишки сшиваются нитками), так и механически – с использованием специальных сшивающих аппаратов (участки кишки скрепляются скобками). В тех случаях, когда существуют риски несостоятельности анастомоза (системные заболевания, связанные с нарушением микроциркуляции, плохая подготовка толстой кишки при частичном нарушении кишечной проходимости) формируется превентивная стома – на переднюю брюшную стенку выводится петля кишки. Это позволяет отключить пассаж по кишке и дать анастомозу время зажить, а после – выполнить реконструктивную операцию и вернуть естественный ход кишечному содержимому. Надо отметить, что при раке ободочной кишки превентивная стома формируется значительно реже, чем при раке прямой кишки, когда ее формирование при определенных локализациях опухоли запланировано заранее.
Что делать если опухоль удалить невозможно?
При невозможности выполнения операций вышеуказанного объема (например, в экстренной ситуации при осложненном течении заболевания или при нерезектабельной первичной опухоли) выполняются симптоматические операции, которые могут стать «мостом» к проведению более радикального лечения. К таким операциям относится:
- формирование обходного анастомоза,
- формирование стомы,
- эндоскопическое стентирование.
Если одна из таких операций была выполнена, не стоит считать, что на этом лечение окончено. Возможности хирургического лечения зависят не только от распространенности опухолевого процесса и наличия осложнений, но и от оснащения операционной и уровня подготовки хирургов, причем последние два аспекта в хирургическом отделении городской больницы, к сожалению, могут отличаться от оснащенной по последнему слову техники клиники, сотрудники которого ежедневно сталкиваются с онкологическим заболеванием. После восстановительного периода следует обратиться к онкологу или колопроктологу для дообследования, решения вопроса о дальнейшем лечении и никогда не стоит пренебрегать возможностью обратиться за еще одним мнением специалистов.
Подготовка к операции
После того, как завершено обследование, установлена стадия, принято решение о хирургическом вмешательстве, наступает основной этап лечения – операция. Это волнительное и даже пугающее событие, и каждый человек переживает перед операцией, но понимание самого процесса лечения и, главное, его необходимости обычно способствует улучшению эмоционального фона. Подготовка к операции может начинаться задолго до госпитализации, если необходима компенсация проявлений сопутствующих заболеваний. На данном этапе подготовку контролируют анестезиологи и терапевты. Не стоит скрывать наличие хронических заболеваний и бояться, что это может стать причиной отказа в операции. Плановые операции, даже по поводу онкологических заболеваний, в большинстве случаев можно перенести на некоторое время, необходимое для лечения сопутствующих заболеваний, обострение которых может привести к осложнениям во время или после операции. После операции по поводу рака ободочной кишки требуется ношение компрессионных чулок и бандажа на переднюю брюшную стенку, об их наличии лучше позаботиться до операции. После госпитализации, уже в стационаре, осуществляются последние этапы подготовки – очистка кишки и бритье области операции.
Операция
В день операции следует быть натощак, а утром – не забыть надеть компрессионные чулки. В операционную пациентов привозит на каталке персонал отделения, там пациента встречает анестезиолог и сестра-анестезистка, которые начинают выполнять свои манипуляции – установку венозного катетера, эпидурального катетера, интубацию трахеи (установка трубки в дыхательные пути), установку мочевого катетера и желудочного зонда, пункцию подключичной вены. Подробно о предстоящих процедурах расскажет анестезиолог накануне операции. Большая часть этих процедур выполняется под наркозом, в сознании пациент находится только при установке венозного катетера (процедура не более болезненная, чем обычное взятие крови из вены) и установке эпидурального катетера (чувствуется укол в кожу спины – местная анестезия перед пункцией). Кроме того, подключаются датчики содержания кислорода в крови (пластиковая прищепка на палец руки), артериального давления (манжетка на плечо) и датчики для снятия электрокардиограммы. Хирургическая операция начинается после завершения манипуляций анестезиологов, которые, в свою очередь, во время всей операции будут наблюдать за состоянием пациента и течением анестезии. После окончания операции пациента будят в операционной или транспортируют в реанимационное отделение и будят уже там. Обычно первые сутки все пациенты после операций по поводу рака ободочной кишки наблюдаются в реанимационном отделении, при этом осуществляется контроль за жизненными функциями (мочевой катетер, прищепка на пальце, манжетка и датчики для снятия ЭКГ остаются с пациентом на весь период нахождения в отделении реанимации), а также проводится интенсивная терапия. При гладком течении послеоперационного периода осуществляется перевод в палату отделения.
Послеоперационный период
Самое главное правило послеоперационного периода – ранняя активизация. После перевода в палату нужно обязательно садиться в постели, делать дыхательную гимнастику, вставать, ходить по палате и по отделению – как можно больше двигаться. Это способствует восстановлению перистальтики кишечника, а также является профилактикой осложнений со стороны дыхательной системы и тромбоэмболических осложнений. Особенности питания после операции достаточно индивидуальны, диету в послеоперационном периоде назначает и контролирует лечащий врач. Обычно первое время следует употреблять в пищу все жидкое и перетертое, затем можно расширять рацион. В послеоперационном периоде остается подключичный и эпидуральный катетер, установленный до операции, через него будут вводиться лекарственные вещества. Мочевой катетер убирается при переводе в отделение, если нет показаний для его более длительного применения. Обычно после операции устанавливается дренаж – полая трубка – через отверстие в правом или левом боку, который убирается через несколько дней после операции при отсутствии показаний к его более длительному стоянию. В отделении выполняются перевязки, проводится лекарственная терапия. Постепенно все катетеры и дренажи убираются и пациент готовится к выписке. Сроки госпитализации индивидуальны, определяются особенностями операции и течением послеоперационного периода.
После выписки из стационара и получения результатов гистологического исследования определяется дальнейшая тактика лечения. Несмотря на то, что пациенты возвращаются к привычному ритму жизни или сразу после операции, или после проведения послеоперационной химиотерапии, забывать об этом заболевании не следует. Всем пациентам, оперированным по поводу рака ободочной кишки, необходимо проходить контрольные обследования по программе мониторинга, которые необходимо учитывать при планировании своего расписания и проходить регулярно.
Разработанная в нашей клинике программа предусматривает прохождение обследований каждые три месяца и направлена на раннее выявление возможной прогрессии или рецидива рака ободочной кишки. Мы стремимся поддерживать контакт со всеми нашими пациентами после операции, поэтому не стоит удивляться, если ваш лечащий врач или сотрудник отдела послеоперационного мониторинга будет звонить или писать вам письма на электронную почту и интересоваться результатами обследований после операции. Своевременное прохождение послеоперационного мониторинга под контролем вашего лечащего врача – залог успешного лечения.
Какова продолжительность жизни при раке ободочной кишки?
Предсказать, сколько составит продолжительность жизни, достоверно нельзя. Существуют показатели 5-летней выживаемости (вероятность прожить 5 лет), которые напрямую зависят от стадии заболевания и проведенного лечения. Кроме того, существуют факторы благоприятного и неблагоприятного прогноза течения заболевания. Узнать о прогнозе заболевания можно у вашего лечащего врача, который знаком со всеми данными вашей клинической ситуации.
Смогу ли я вернуться к обычной жизни после лечения?
Все пациенты возвращаются к привычному ритму жизни. Первое время после операции будут ограничения по физической активности и диете, однако постепенно эти ограничения будут сняты. Проведение химиотерапии, если оно показано, означает двухдневную госпитализацию каждые две недели в течение полугода (или реже и короче при других схемах химиотерапии). Проведение обследований по программе мониторинга с последующей консультацией возможно за один день амбулаторно, то есть без госпитализации в стационар.
Следует ли говорить родственникам о заболевании?
Этот вопрос каждый пациент решает для себя сам. При госпитализации пациент подписывает согласие о сообщении сведений о своем здоровье, где может указать, кто из родственников может общаться с лечащим врачом и получать информацию. Прежде чем принять это решение, следует учесть, что после операции вам может потребоваться помощь и поддержка близких людей.
Следует ли говорить родственнику, что он болен?
Этот этический вопрос регулируется федеральным законом.
Каждый имеет право получить в доступной для него форме имеющуюся в медицинской организации информацию о состоянии своего здоровья, в том числе сведения о результатах медицинского обследования, наличии заболевания, об установленном диагнозе и о прогнозе развития заболевания, методах оказания медицинской помощи, связанных с ними рисках, возможных видах медицинского вмешательства, его последствиях и результатах оказания медицинской помощи.
Информация о состоянии здоровья не может быть предоставлена пациенту против его воли. В случае неблагоприятного прогноза развития заболевания информация должна сообщаться в деликатной форме пациенту или его супругу (супруге), одному из близких родственников (детям, родителям, усыновленным, усыновителям, родным братьям и родным сестрам, внукам, дедушкам, бабушкам), если пациент не запретил сообщать им об этом и (или) не определил иное лицо, которому должна быть передана такая информация.
Что делать, если отказали в операции?
Не бойтесь обратиться в другое учреждение. Каждая клиническая ситуация должна рассматриваться индивидуально, а тактика лечения должна быть выбрана на онкологическом консилиуме
Что такое онкологический консилиум?
Это совещание врачей нескольких специальностей, принимающих участие в обследовании и лечении пациента с онкологическим заболеванием. В нашей клинике для определения стратегии лечения больных колоректальным раком регулярно встречаются специалисты лучевой диагностики, эндоскописты, химиотерапевты, хирурги, лучевые терапевты, анестезиологи и морфологи. При необходимости приглашаются специалисты узкого профиля (гинекологи, урологи, кардиохирурги). Любой пациент с колоректальным раком может обратиться в нашу клинику, даже если проходит лечение в другом учреждении, и тактика лечения будет определена коллегиально. Подробнее об онкологическом консилиуме можно узнать здесь.
Что делать, если прооперировали в экстренном порядке в хирургическом отделении?
Необходимо обратиться в онкологический диспансер или профильное для данного заболевания учреждение. Операция, выполненная по экстренным показаниям, может быть не радикальной, соответственно, может потребоваться выполнение второй операции или другое дополнительное лечение.
Что делать, если вывели стому?
При раке ободочной кишки редко формируют постоянную стому. Возможно выполнение реконструктивно-восстановительной операции, подробнее можно узнать в соответствующем разделе сайта и на консультации у наших врачей
Есть ли альтернатива хирургическому и химиотерапевтическому лечению?
Нет. Опасайтесь мошенников, которые предлагают методы «народной медицины». К сожалению, эти нечестные люди обладают хорошим даром убеждения и могут привлечь пациентов к «лечению» абсолютно неэффективными и вредными методами. Даже если употребление трав, молитв, мочи или других методов «лечения» не принесет особого вреда вашему организму, будет упущено время и заболевание может распространиться настолько, что радикальное лечение будет невозможно. Игнорируйте такие предложения, не доверяйте информации из непроверенных источников и в первую очередь задайте все интересующие вас вопросы о вашем заболевании и его лечении специалисту.
Как проходит химиотерапия?
Введение химиопрепаратов происходит внутривенно, возможна комбинация таблетированных и инъекционных форм. Для проведения химиотерапии возможна установка специальной внутривенной порт-системы.
Какие осложнения химиотерапии возможны? Выпадут ли волосы?
При применении схем химиотерапии для колоректального рака такого побочного эффекта, как облысение, нет. Возможны побочные реакции: тошнота, рвота, диарея, сыпь на кожных покровах, нарушение чувствительности дистальных отделов конечностей, анемия и лейкопения. При появлении выраженных побочных реакций проводят снижение дозы или смену схемы химиотерапии.
Что делать, если во время операции не были удалены лимфатические узлы?
Во-первых, возможно рассмотрение выполнения повторной операции. Во-вторых, это является показанием для химиотерапии, если после первой операции не прошло более двух месяцев и нет противопоказаний к химиотерапии. В такой ситуации следует обратиться в специализированное учреждение на консультацию для определения тактики лечения или участия в онкоконсилиуме.
Часто ли бывают рецидивы?
При проведении радикального лечения по современным стандартам их частота сводится к минимальной. Для того, чтобы вовремя распознать и вылечить рецидив, необходимо наблюдение по программе мониторинга.
Какие бывают осложнения после операции?
К сожалению, после операции иногда бывают осложнения. Некоторые из них даже могут потребовать повторной операции. Возможны осложнения со стороны послеоперационной раны, деокмпенсация сопутствующих заболеваний, кровотечение, несостоятельность анастомоза. Команда нашей клиники делает все возможное, чтобы избежать осложнений в послеоперационном периоде.
Кто будет ухаживать после операции?
За пациентами после операций ухаживает младший и средний медицинский персонал, а также родственники пациента. При необходимости возможен индивидуальный пост – медицинская сестра, которая в течение суток уделяет время одному пациенту.
Какие условия в палате?
Все палаты нашей клиники комфортны и полностью оснащены для послеоперационных пациентов.
Как попасть на прием в нашу клинику?
В Клинику колопроктологии и малоинвазивной хирургии может обратиться любой человек, которому требуется лечение органов толстой кишки, анального канала и промежностей. Для первичной консультации необходимо записаться на прием у администраторов Клиники.
Рак сигмовидной кишки: симптомы, диагностика, лечение
Сигмовидная кишка – это отдел ободочной кишки, переходящий в прямую. Новообразования злокачественного характера в данном отделе называют раком сигмовидной кишки. Образование злокачественных опухолей вызывает интоксикация стенок кишечника из-за застоев каловых масс, которые образуются под воздействием неправильного питания, некачественных продуктов и нездорового образа жизни. Онкология сигмовидной кишки считается самой труднодиагностируемой по причине толщины стенок кишечника, не пропускающих признаки течения рака.
Причины возникновения патологии
Рак сигмовидной кишки может быть вызван огромным количеством факторов, среди которых даже малейшие имеют значение:
- наследственная предрасположенность;
- хронические заболевания толстой кишки, например, всевозможные колиты;
- расположенность к формированию полипов в отделах кишечника, хотя большинство докторов характеризуют данное состояние как предраковое;
- естественное старение человека вызывает возрастные болезни, например, атонию;
- избыточный вес и ожирение, появившиеся из-за сахарного диабета;
- малоподвижный образ жизни снижает перистальтику кишечника;
- нарушение правил здорового питания;
- интоксикация организма алкоголем, табаком, канцерогенами и прочее.
Симптомы и признаки
Начальные признаки рака сигмовидной кишки практически отсутствуют, а первые симптомы имеют смазанный характер.
Симптомы рака сигмовидной кишки первичного проявления:
- повышенный метеоризм;
- отрыжка с сопутствующим неприятным запахом изо рта,
- урчание в животе;
- болевые ощущения во время дефекации;
- наличие в каловых массах кровяных, слизистых и гнойных сгустков, свидетельствующих о движениях полипов;
- частая смена характера стула – запор, понос;
- схваткообразные или тупые боли в подвздошной области.
Более поздние стадии развития онкологии сигмовидной кишки характеризуются такими признаками:
- повышенная утомляемость и слабость;
- признаки интоксикации – тошнота, рвота, повышенная температура тела, мигрени, головокружения, головные боли, отсутствие аппетита;
- желтуха;
- характерная землисто-серая кожа;
- анемия;
- асцит – это скопление лишней жидкости в брюшной полости;
- резкое снижение веса;
- увеличение печени;
- увеличение объемов живота за счет скопления каловых масс.
Симптомы рака сигмовидной кишки проявляются только на поздних стадиях заболевания, по этой причине этот вид опухолей плохо поддается лечению.
Стадии и классификация
Рак сигмовидной кишки стадиями не отличается от других онкозаболеваний:
- I – опухолевый нарост не выходит за пределы слизистой оболочки тканей,
- II – имеет два типа: тип А предполагает распространение по длине кишечника, тип В характеризуется ростом внутрь стенок кишки,
- III – делится на тип А и тип В: первый занимает практически весь просвет кишечника и не образует метастазы, для второго характерны метастазы в регионарных лимфоузлах,
- IV – характеризуется активным ростом метастаз и поражением соседних органов.
Заключительные стадии рака сигмовидной кишки лечению не поддается, пациентам лишь помогают снизить интенсивность болей.
Для рака сигмовидной кишки с метастазами характерны следующие способы роста метастазов:
- лимфогенный – распространение идет по лимфатическим сосудам;
- гематогенный – распространяется по кровеносным сосудам;
- имплантационный – распространение получает только после выхода опухоли за пределы пораженного органа.
Для рака сигмовидной кишки стадия роста метастазов определяется как третья, при этом тип А совсем не образует метастазы. Кишечные новообразования могут иметь доброкачественный и злокачественный вид. Злокачественный тип опухоли протекает двумя видами – внутри стенки кишечника или по его длине. При этом симптомы рака сигмовидной кишки симптомы одинаковые.
Диагностика
При первых степенях рака сигмовидной кишки диагностика может быть произведена лишь в рамках терапевтического осмотра, так как отсутствуют симптомы течения болезни.
Диагностика онкологии кишечника проводится всеми доступными методами. Первым способом обследования является пальпация, далее назначается исследование крови на онкомаркеры. Специфическими методами обследования являются следующие процедуры:
- эндоскопические – колоноскопия, ректороманоскопия – отличаются болезненностью процесса для пациента, противопоказаны людям пожилого возраста и слабого здоровья. В процессе берется забор образцов ткани для биопсии;
- ирригоскопия заключается в проведении рентгенологического обследования организма пациента, принявшего предварительно раствор бария;
- МРТ нацелено на оценку размеров опухоли, ее локализацию, а также определение наличия рака сигмовидной кишки с метастазами и степень их распространения;
- УЗИ брюшной полости.
Биопсия проводится для определения тканей, составляющих опухоль, и отнесения ее к доброкачественному или злокачественному виду.
Онкоцентр «София»
В онкологическом центре «София» АО «Медицина» (клиника академика Ройтберга), расположенном в центре Москвы недалеко от станции метро Маяковская пациентам будет оказана необходимая медицинская помощь докторами онкологами, прошедшими обучение в передовых зарубежных клиниках, а также психологами, нацеленными на правильное восприятие поставленного диагноза и стремление пациента к излечению.
Здесь вам готовы предложить самые современные методы диагностики, позволяющие поставить точный диагноз и начать адекватное лечение. Для диагностики рака сигмовидной кишки применяются следующие процедуры – МРТ, КТ, ОФЭКТ, ПЭТ, рентгенография, рентгеноскопия, УЗИ, лабораторные исследования.
Лечение
В онкологическом центре проводят комплексное лечение рака сигмовидной кишки, состоящее из хирургического вмешательства, химиотерапии и лучевой терапии. Центральным методом при этом выступает оперативное вмешательство. Без хирургической операции прочие методы не смогут побороть заболевание.
Хирургическое вмешательство основывается на первоначальном удалении зараженных тканей, дальнейшим удалением пораженных метастазами участков и последующим восстановлением целостности трубки кишечника. При незначительных размерах новообразования операция проводится методом лапаротомии, основанной на нескольких проколах.
При запущенных стадиях рака сигмовидной кишки лечение путем оперативного вмешательства подразумевает полное отнятие сигмовидной кишки и выведение газоотводной трубки на время послеоперационного периода. Через несколько месяцев в случае успешности операции каловые массы будут выходить обыкновенным путем.
Химиотерапия – это медикаментозный способ лечения. Он основывается на введении специальных химических препаратов, действие которых направлено на разрушение пораженных тканей и снижение активности опухолевых клеток к делению. Метод применяется и до операции, и после нее для закрепления эффекта хирургического вмешательства. Выделяют моно- и полихимиотерапию. Ее эффект направлен на уменьшение размера опухоли, профилактику рецидивов и торможение прогрессирования заболевания.
Лучевая терапия при раке сигмовидной кишки применяется с крайней осторожностью, ввиду наличия опасности развития перфорации стенок кишечника. Кроме того, для онкологии кишечника имеет слабовыраженный эффект. Положительный эффект заключается в разрушении раковых тканей на участке между иссеченным материалом и здоровой тканью.
Прогноз
Прогноз рака сигмовидной кишки зависит от стадии развития опухоли. На 1-2 стадиях полное излечение возможно с вероятностью 90%. На третьей стадии эта вероятность не превышает 50%. На четвертой стадии процент выживших едва достигает 14%.
Как записаться к врачу
Записаться на прием вы можете по телефону 8 (495) 775-73-60, Клиника расположена по адресу: Москва 2-й Тверской-Ямской переулок д.10.
симптомы у мужчин и женщин
Патологические процессы, диагностированные в толстой кишке, такие как полипы и воспалительные заболевания, способны привести к образованию злокачественной опухоли. При этом пациент долгое время может не догадываться о развитии опасной болезни. Как держать ситуацию под контролем и на какие симптомы обращать внимание?
Рак толстой кишки: о чем говорит диагноз?
Толстая кишка, или толстый кишечник, включает в себя слепую кишку с червеобразным отростком (аппендиксом), восходящую, поперечную и нисходящую ободочную кишку, сигмовидную кишку, прямую кишку и анус. Злокачественную опухоль, растущую из слизистой оболочки любого отдела толстой кишки, называют раком толстого кишечника или колоректальным раком.
Ежегодно в мире диагностируют около 600 000 случаев этого заболевания[1]. В Великобритании рак толстой кишки занимает второе место среди всех онкозаболеваний[2]. В США ежегодно регистрируют около 145 000 пациентов с таким диагнозом, треть из них умирает[3]. Что касается России, то здесь рак толстой кишки по распространенности занимает одно из лидирующих мест среди всех онкологических заболеваний. Медицинская статистика сообщает, что в нашей стране ежегодно выявляется более 70 000 новых случаев этого вида рака. По уровню смертности от онкологических заболеваний колоректальный рак в России вышел на второе место. Примерно в 48% случаев заболевание выявляется на III–IV стадии. В течение первого года с момента установления диагноза от рака толстой кишки умирает около 24% больных[4]. Однако этот диагноз не является приговором, и чем раньше обнаружен рак толстой кишки, тем больше у пациента шансов избавиться от заболевания.
Причины онкологии толстой кишки
Как ни парадоксально, но болезнь наиболее распространена в развитых странах со стабильной экономикой. Последний факт обусловлен тем, что с развитием технологий и улучшением качества жизни снижается двигательная активность населения и повышается вероятность ожирения. Все это — факторы риска развития рака толстой кишки.
Существует несколько основных причин возникновения рака толстой кишки. Рассмотрим их подробно:
- Заболевания толстой кишки — хронические воспалительные заболевания кишечника (неспецифические язвенные колиты, болезнь Крона). Пациенты, имеющие подобные диагнозы, должны регулярно проходить диагностические обследования.
- Наследственность. У 5% пациентов заболевание связано с наследственной предрасположенностью и передается от родителей детям[5]. Особого внимания заслуживают семейный аденоматоз толстой кишки, синдром Линча, а также MutYH-ассоциированный полипоз. При этих состояниях в толстом кишечнике образуется от 10 до нескольких сот полипов. Указанные новообразования имеют большой потенциал к озлокачествлению, что повышает риск развития рака. Наследственный рак может развиться в подростковом и даже детском возрасте. Если у кого-то из близких родственников диагностирован рак толстой кишки, рак яичников, рак молочной железы или рак тела матки, желательно обследоваться на наличие наследственных синдромов и обязательно регулярно проходить профилактические осмотры, поскольку генетическая предрасположенность значительно повышает риск образования опухоли.
- Возраст. Колоректальный рак в большинстве случаев диагностируют у людей старше 55 лет, но современной тенденцией является «омоложение» рака: заболевание все чаще стали выявлять у пациентов 40–50 лет[6].
- Характер питания. Изобилие в пище красного мяса, животных жиров и мучных блюд при недостатке растительной пищи, богатой клетчаткой, может негативно сказаться на состоянии кишечника и привести к возникновению патологических процессов. Гиподинамия, ожирение и сахарный диабет также являются серьезными факторами риска развития заболевания.
- Вредные привычки. Курение наряду со злоупотреблением алкоголем является одним из серьезных факторов развития не только рака легких и желудка, но и кишечника.
Классификация рака толстой кишки
По характеру роста опухоли делятся на экзофитные и эндофитные. Экзофитная опухоль растет в просвет кишечника и имеет вид полипа, узла или «цветной капусты». Эндофитная опухоль растет в толще стенки кишечника, циркулярно ее охватывает, что вызывает постепенное сужение просвета кишки. Если рассматривать рак кишечника с точки зрения клеточного состава, то в нем преобладают карциномы — аденокарциномы встречаются в 75–80% случаев[7]. На оставшиеся 20–25% приходится карциноиды (нейроэндокринные опухоли), смешанные карциноид-аденокарциномы и другие виды рака.
Стадии развития заболевания
В процессе развития рака толстой кишки выделяют четыре стадии.
- На первой стадии опухоль очень мала, она находится в пределах слизистого и подслизистого слоев стенки кишки. На данном этапе болезни лечение наиболее эффективно. В 90% случаев больные выздоравливают[8].
- На второй стадии рака опухоль врастает в мышечный слой, но не прорастает стенку кишки насквозь. Эффективность на этой стадии лечения немного ниже — до 85% пациентов излечиваются[9].
- Для третьей стадии характерно распространение опухоли на всю толщину стенки кишки (прорастает ее насквозь), появляются метастазы в региональные (близко расположенные) лимфатические узлы. Процент пятилетней выживаемости — до 60%, и высока частота рецидива болезни.
- Четвертая стадия характеризуется распространением опухоли на соседние органы и ткани. Появляются отдаленные метастазы: как правило, их находят в печени, легких и яичниках. Выживаемость невысокая.
Симптомы и признаки рака толстой кишки у мужчин и женщин
Риск заболеть раком толстой кишки одинаково высок как у мужчин, так и у женщин. Существуют различия только по локализации опухоли в кишечнике: у мужчин преобладает рак прямой кишки, а у женщин — ободочной.
Колоректальный рак коварен тем, что на ранних стадиях он никак себя не проявляет — это основная причина позднего обращения пациентов за помощью. Необходимо очень серьезно отнестись к возникновению тупой или тянущей боли в животе, тошноте, рвоте, чередованию запоров и диареи, появлению крови и слизи в стуле. Тревожными сигналами являются снижение аппетита, беспричинное похудение, возникновение анемии неясного происхождения.
Увеличение размеров опухоли сужает просвет кишечника, это может привести вначале к развитию частичной, а в дальнейшем и полной кишечной непроходимости: боли в животе малой интенсивности переходят в сильнейшие продолжительные схваткообразные боли с отсутствием отхождения самостоятельного стула и газов.
В продвинутых стадиях отмечается ухудшение общего состояния: появляется слабость, выраженная потеря веса, повышается температура тела.
Диагностика заболевания
Учитывая длительный бессимптомный период рака толстого кишечника для ранней диагностики введен скрининг — исследование, которое должны проходить здоровые люди старше 40 лет и пациенты из группы риска. Основной метод — определение скрытой крови в кале: для этого применяется тест Colon View Hb и Hb/Hp на скрытую кровь в кале.
Для ранней диагностики рака толстого кишечника важна информация о наличии у близких родственников онкологических заболеваний. В то же время важно знать, что, по статистике, в России у 25–30% пациентов с генетически подтвержденным синдромом Линча в семье отсутствовали родственники со злокачественными опухолями[10].
Узнать, есть ли наследственная предрасположенность к развитию рака толстой кишки, можно, пройдя генетическое тестирование и сдав анализ. При подозрение на синдром Линча — исследование на неполипозный рак толстой кишки, при подозрении на наличие аттенуированной формы семейного аденоматоза — исследование на аденоматозный полипоз толстой кишки APC, при подозрении на MutYH-ассоциированный полипоз — исследование на рак толстой кишки и желудка. Обнаружение генетической предрасположенности к раку должно насторожить врача: пациента необходимо более тщательно наблюдать и вовремя обследовать.
Необходимо ежегодно проходить профилактические осмотры у врача-гастроэнтеролога или проктолога. Если после подробного опроса, осмотра и пальпации брюшной полости пациента у врача возникли подозрения на образование опухоли в области прямой кишки, то он назначает дополнительное обследование: помимо исследования кала на скрытую кровь, необходимо сдать развернутый клинический анализ крови и пройти колоноскопию.
Колоноскопия — золотой стандарт в диагностике колоректального рака. Это частичный осмотр кишечника при помощи специального гибкого эндоскопа. Метод позволяет непосредственно увидеть опухоль, определить ее локализацию и размеры, а также получить кусочек ткани (биопсийный материал) для изучения под микроскопом и определения вида опухоли. Компьютерная и магниторезонансная томография считаются вспомогательными методами исследования, к таким исследованиям относят также ирригоскопию и ультразвуковое исследование.
Шансы на выздоровление существенно выше, если терапия начата своевременно. Поэтому при малейших тревожных симптомах стоит посетить врача.
Вся информация, касающаяся здоровья и медицины, представлена исключительно в ознакомительных целях и не является поводом для самодиагностики или самолечения.
где находится и как болит
Об ободочной кишке слышали далеко не все, но это не уменьшает её важной роли в пищеварительной системе. Она состоит из поперечной, восходящей, нисходящей и сигмовидной частей. В целом её длина может достигать полутора метров, в брюшной полости находится в изогнутом виде. Как распознать, что болит именно она? Симптомом какого заболевания могут выступать неприятные ощущения? Ответы на эти вопросы в данной статье.
Отделы толстой кишки
Структура:
- Восходящая, длина которой 10-25 см. Это начало ободочной кишки, находится справа брюшной полости, является продолжением слепой части кишечника. Может меняться в зависимости от положения тела человека. При вертикальном положении её основание направленно вниз. Переходит в поперечную, образуя печёночный изгиб.
- Поперечная – длина составляет 45-60 см. В своем расположении соприкасается с желудком, печенью, желчным пузырем, напоминает по форме петлю. Поперечная часть образует селезёночный изгиб. Тянется справа от реберного хряща до левого подреберья.
- Нисходящая – длина варьируется от 10 до 25 см. Нисходящая ободочная кишка располагается в левой части брюшной полости. Её продолжением является сигмовидная часть пищеварительной системы.
- Сигмовидная – длина колеблется от 20 до 50 см. Началом является подвздошный край заднего гребня сверху. Образует собой две петли, одна находится выпуклой частью вниз. Вторая петля – дистальная, расположена кверху на поясничной мышце. Заключительная часть ободочной переходит в прямой отдел.
Причины боли ободочной кишки
Понять, что в ободочной части кишечника начались проблемы, можно по следующим признакам: дискомфорт возле анального отверстия, боли внизу живота, запоры, метеоризм, наличие кровяных выделений и гноя в кале. Все эти симптомы могут являться началом серьёзных заболеваний, выявить и назначить лечение которых способен только врач.
Полипоз ободочной кишки
Заболевания
- Полипоз. На слизистой оболочке ободочной кишки образуются полипы или липомы. Их размеры колеблются от нескольких миллиметров до нескольких сантиметров. Первым симптомом заболевания являются проблемы со стулом, так как наросты мешают проходимости каловых масс. Крупные полипы могут спровоцировать кровоизлияние в области кишечника. Лечение проводится хирургически или с помощью цитостатических препаратов.
- Болезнь Гиршпрунга. Это наследственное заболевание, развивается в раннем детстве. Отделы кишечника, находящиеся над ободочной кишкой, гипертрофируются, не давая ему опорожняться самостоятельно. Болезнь развивается в результате образования ганглиевых клеток. Больному назначается операция, удаляя воспаленный гипертрофированный отдел.
- Дивертикулёз. Заболевание бывает врождённым и приобретённым. Возникает в результате выпячивания слизистой оболочки сквозь мышечную массу кишки. В них застревает кал, образуя воспаления слизистой органа. Иногда симптом заболевания не проявляется на протяжении долгого времени, но рано или поздно даёт о себе знать. У больного появляется рвота, диарея, сильно болит низ живота. На ранних стадиях воспаления повышается температура. Лечение проводится медикаментозно, при развитии осложнений – в стационаре больницы.
- Болезнь Крона. Возникает в результате иммунных воспалений на стенках желудочно-кишечного тракта, образуя в слизистой оболочке свищи, язвы и абсцессы. Болезнь Крона является наследственным и хроническим заболеванием, также её может спровоцировать курение. В слизистой оболочке образуются антитела, они могут восходить и распространяться по всей пищеварительной системе, а также в желудке и пищеводе. Больной сразу худеет, беспокоят резкие боли, воспаления в заднем проходе, тошнота и приступы диареи. Лечение представляет собой медикаментозную, поддерживающую терапию. В период острого развития назначают хирургическую операцию по удалению воспалённого участка.
Заболевание Крона
Онкологические заболевания
Опухоль в ободочной кишке появляется в результате запущенной формы заболевания и воспаления. Большую роль играет наследственная предрасположенность. Ожирение, малоподвижный образ жизни, несбалансированное питание, частые запоры – всё это может являться началом острого развития онкологии. Симптомы довольно схожи с другими недугами, это колики внизу живота, диарея, выделения слизи и крови в кале. При развитии рак усугубляет осложнения. Лечение зависит от форм и стадии болезни. Проводят операцию по удалению воспалений. При обнаружении метастазов назначают химиолучевую терапию.
- Аденокарцинома. Распространённая из форм рака. Новообразования поражают слизистую область и клетки органа, быстро распространяя метастазы.
- Перстневидно-клеточная карцинома. Заболевание образуется в результате скопления перстневидных клеток, наполненных слизью, несвязанных друг с другом.
- Плоскоклеточный рак. Опухоль образуется из клеток плоского эпителия. Опасная онкология, риск летального исхода большой. Такой диагноз выявляют крайне редко.
- Недифференцированный рак. Онкологическое образование состоит из клеток, не выделяющими слизь и не являющееся составляющими желез. Отделяются ткано-соединительной стромой, образуя тяжи.
- Неклассифицированный рак. Злокачественные опухоли, не подходящие ни под одно описание других форм рака. Встречается редко.
Рак ободочной кишки
Значение и работа органа
Ободочная кишка охватывает собой тонкий кишечник. Восходящая часть занимает правый угол, поперечная располагается сверху брюшной полости, нисходящая слева, а сигмовидная внизу слева. Не участвует в процессе пищеварения. Переваренная пища поступает из тонкого кишечника. В восходящей начинается всасывание жидкости, витаминов, микроэлементов, постепенно заставляя нисходить по остальным частям. Из тонкого отдела выделяется вещество – химус, под воздействием которого формируются твёрдые каловые массы.
Методы обследования
Постоянные острые боли в нижней части живота, сбои пищеварительной системы могут являться признаком заболевания. Необходимо обратиться к врачу-гастроэнтерологу, который назначит обследования. Чем раньше будет выявлен недуг, тем благоприятней исход заболеваний.
- Ирригоскопия. Рентген, при котором нужный отдел заполняют взвесью. С помощью этого исследования можно обнаружить: свищи, опухоли, язвы и полипы.
- Колоноскопия. Проводят с помощью специального аппарата, который позволяет осмотреть кишку изнутри. Это наиболее точный метод исследования. Во время процедуры колоноскопии можно удалить доброкачественную опухоль, взять биопсию, удалить инородный предмет, остановить кровотечения.
- Исследование ректальным зеркалом. Осмотр совершают с помощью ректального зеркала, вводя его в анальное отверстие на 10-15 см. Обследование не проводят при резких болях, воспалениях или спазмах сфинктера.
Профилактика заболеваний
Профилактика заболеваний ободочной кишки, как и желудочно-кишечного тракта, заключается в первую очередь в нормализации питания. Рекомендуется употреблять больше клетчатки, растительной пищи, белка, достаточное количество воды. Свести к минимуму употребление транс-жиров, быстроусвояемых углеводов, фаст-фуда и прочей тяжёлой, жирной пищи. Ожирение также даёт негативное воздействие на пищеварительный тракт.
Курение, алкоголь оказывают негативное воздействие на все системы организма, также и на процессы пищеварения, образуя нарушения. Имеет место быть и генетическая предрасположенность к заболеваниям, таким людям необходимо проводить обследования в два раза чаще. Пожилой возраст также находится в зоне повышенного риска. При первых признаках появлении болевых симптомов – посетить врача-гастроэнтеролога или терапевта. Он назначит необходимые обследования для постановки диагноза и назначит правильное лечение.
Дивертикулярная болезнь – симптомы, современные методы диагностики и лечения
Дивертикулярная болезнь (дивертикулез) толстой кишки представляет собой последовательность анатомических и патофизиологических изменений, связанных с наличием дивертикулов (дивертикул – мешок или резервуар в стенке любого полого органа, в данном случае – кишки). Эти изменения наиболее часто возникают в сигмовидной кишке, но могут занимать и ободочную кишку всю целиком, варьируясь от присутствия одного дивертикула до множественных дивертикулов (вплоть до того, что их будет трудно сосчитать).
Установлено, что риск развития дивертикулярной болезни достигает 5% в возрасте 40 лет и может подниматься до 80% к возрасту 80 лет.
Записаться на консультацию перед операцией
Первая консультация бесплатно!
Симптоматика
Больные с острым дивертикулитом обычно жалуются на боль в левом нижнем квандранте живота. Однако больные с удлиненной сигмовидной кишкой и воспаленным ее сегментом могут иметь боль в правой подвздошной области, которая “маскируется” под острый аппендицит. Боль в основном постоянная, не коликообразная. Иррадиация может быть в спину, бок с той же стороны, паховую область и даже в ногу. Боли может предшествовать или же сопутствовать эпизод запоров или поноса. В основном боль носит прогрессирующий характер (если не применяется лечение).
Осложнения
Осложнением дивертикулеза является острый дивертикулит.
Диагностика
Для диагностики могут использоваться:-
обзорный снимок брюшной полости, который выполнены в положении больного стоя справа или же в положении на левом боку.
-
компьютерная томография, являющаяся методом диагностического выбора при острой абдоминальной боли (по этой причине обзорные рентгенограммы брюшной полости используются достаточно редко). Большим преимуществом КТ-исследования является возможность документировать дивертикулит, даже неосложненный, когда клинический диагноз вызывает сомнения.
-
магнитно-резонансная колонография. Метод даёт результаты, совпадающие с данными компьютерной томографии, при отсутствии облучения пациента.
-
колоноскопия – применяется с осторожностью (обычно эндосокпическое обследование откладывается до того момента, пока не исчезнут симптомы острого воспаления.
Лечение
Первоначальное лечение бессимптомной дивертикулярной болезни состоит из диеты. Целью диетических манипуляций является повышение объем кала и тем самым увеличение просвета кишки, уменьшение времени транзита и снижение внутри просветного давления.
Диета в основном бесшлаковая или просто жидкая на протяжении всей острой фазы и до стихания острых симптомов. Затем должно быть назначено повышение количества клетчатки в пище.
Если отмечаются общие симптомы, то пациент должен быть госпитализирован для более интенсивной терапии. Признаками более серьезного распространения заболевания являются: выраженный лейкоцитоз, высокая лихорадка, тахикардия, или гипотензия, так же как и данные физикального осмотра, говорящие о распространении заболевания внутри брюшной полости, требующей стационарного лечения. Лечение предполагает внутривенное введение антибиотиков. Больным нельзя пить, пока не появятся признаки клинического улучшения.
Симптомы должны улучшиться на протяжении 24-48 часов. При отсутствии требуется хирургическое вмешательство.
Операции
При экстренной ситуации требующей оперативного вмешательства могут использоваться простое отключение с отведением кала от поврежденного сегмента толстой кишки, отключение с ушиванием места перфорации, обструктивная резекция (операция Гартмана) или со слизистым свищем (операция Микулича). Дополнительные мероприятия включают в себя проведения тщательно лаважа брюшной полости на операционном столе.
Есть вопросы?
Оставьте телефон –
и мы Вам перезвоним
Наши ведущие специалисты
Преимущества Госпитального центра
Индивидуальная схема лечения для каждого пациента
Для каждого пациента в обязательном порядке, ещё на догоспитальном этапе, разрабатывается индивидуальная схема лечения, с учетом всех особенностей организма: возраста, состояния здоровья, анамнеза заболевания и т.д. – данный подход позволяет минимизировать риски как во время операции, так и в послеоперационном периоде, и как следствие, обеспечить максимально быструю реабилитацию при минимальном сроке нахождения в стационаре.
Мультидисциплинарный подход
Медицинский персонал Госпитального центра представляет собой единую команду, составленную из врачей – экспертов разной специализации, что позволяет осуществлять мультидисциплинарный подход. Мы лечим пациента, видя перед собой не список имеющихся у него заболеваний, а человека, проблемы которого взаимосвязаны и взаимообусловлены. Предпринимаемые лечебные меры всегда направлены на общее улучшение здоровья, самочувствия и качества жизни больного, а не исчерпываются устранением симптомов конкретного заболевания.
Оперативное лечение любого уровня сложности
Оперирующие врачи Госпитального центра владеют передовыми и высокотехнологичными способами выполнения операций. Сочетание высокой квалификации врачей и инновационного оборудования позволяет проводить оперативное лечение самого высокого уровня сложности.
Высокотехнологичные, малоинвазивные методы лечения
Основу методологии лечения, проводимого в Госпитальном центре, составляют принципы минимизации рисков для пациента и максимально быстрой реабилитации.
Осуществление подобного подхода возможно только при использовании самых высокотехнологичных методик, современного оборудования и применения последних достижений медицинской науки.
Квалификация врачей в сочетании с современным оборудованием позволяет нам успешно реализовывать данный подход к лечению.
Fast-track хирургия
Fast-track – это комплексная методика, позволяющая свести к минимуму сроки пребывания пациента в стационаре без ущерба качества лечения.
В основе подхода лежит минимизация хирургической травмы, снижение риска послеоперационных осложнений и ускоренное восстановление после хирургических операций, что обеспечивает нашим пациентам минимальное время пребывания в стационаре.
Даже такие сложные операции, как, например, холецистэктомия, благодаря данному подходу требуют пребывания в стационаре не более 3-х дней.
Персональное врачебное наблюдение в послеоперационном периоде
Для полного исключения развития возможных осложнений ранний послеоперационный период все пациенты, независимо от сложности операции, проводят в отделении реанимации под индивидуальным наблюдением врача-реаниматолога.
Перевод пациента в палату осуществляется только при полном отсутствии даже минимально возможных рисков.
Информирование родственников 24/7
Мы максимально открыты и проявляем заботу не только о пациенте, но и его близких. Информация о состоянии здоровья пациентов предоставляется родственникам семь дней в неделю, 24 часа в сутки.
Посещение пациентов так же возможно в любое удобное время.
Высококомфортабельные одно- и двухместные палаты
К услугам пациентов просторные комфортабельные палаты одно- и двухместного размещения, оборудованные всем необходимым для отдыха и восстановления.
В детском отделении наши маленькие пациенты размещаются совместно с родителями.
Налоговый вычет
Согласно налоговому законодательству РФ каждый пациент имеет право на компенсацию до 13% от суммы, потраченной им на свое лечение, а так же лечение близких родственников.
Наши специалисты подготовят для вас пакет документов для налоговой инспекции на возврат 13% от суммы расходов на лечение, а так же дадут рекомендации по различным способам взаимодействия с налоговой инспекцией.
Контакты
+7 (499) 583-86-76 Москва, улица Бакунинская, дом 1-3
Ближайшая станция метро: Бауманская
Изображение анатомии толстой кишки человека и общих состояний толстой кишки
Источник изображения
© 2014 WebMD, LLC. Все права защищены.
Ободочная кишка также называется толстой кишкой. Подвздошная кишка (последняя часть тонкой кишки) соединяется с слепой кишкой (первой частью толстой кишки) в правом нижнем углу живота. Остальная часть ободочной кишки делится на четыре части:
• Восходящая ободочная кишка проходит вверх по правой стороне живота.
• Поперечная ободочная кишка проходит через брюшную полость.
• Нисходящая ободочная кишка движется вниз по левой брюшной полости.
• Сигмовидная кишка – это короткий изгиб толстой кишки, расположенный непосредственно перед прямой кишкой.
Ободочная кишка удаляет воду, соль и некоторые питательные вещества, образующие стул. Мышцы выстилают стенки толстой кишки, сдавливая ее содержимое. Миллиарды бактерий покрывают толстую кишку и ее содержимое, поддерживая здоровый баланс с телом.
Состояние толстой кишки
- Колит: воспаление толстой кишки. Воспалительные заболевания кишечника или инфекции являются наиболее частыми причинами.
- Дивертикулез: Небольшие слабые участки в мышечной стенке толстой кишки позволяют слизистой оболочке толстой кишки выступать наружу, образуя крошечные мешочки, называемые дивертикулами. Дивертикулы обычно не вызывают проблем, но могут кровоточить, воспаляться или инфицироваться.
- Дивертикулит: при воспалении или инфицировании дивертикулов возникает дивертикулит. Распространенными симптомами являются боль в животе, жар и запор.
- Кровотечение из толстой кишки (кровотечение): множественные потенциальные проблемы с толстой кишкой могут вызвать кровотечение.В стуле видно быстрое кровотечение, но может и не быть очень медленного.
- Воспалительное заболевание кишечника: название болезни Крона или язвенного колита. Оба состояния могут вызвать воспаление толстой кишки (колит).
- Болезнь Крона: воспалительное заболевание, которое обычно поражает толстую кишку и кишечник. Симптомами являются боль в животе и диарея (которая может быть кровянистой).
- Язвенный колит: воспалительное заболевание, которое обычно поражает толстую и прямую кишки. Как и болезнь Крона, кровавый понос является частым симптомом язвенного колита.
- Диарея. Частый, жидкий или водянистый стул обычно называют диареей. В большинстве случаев диарея возникает из-за самостоятельно купирующихся легких инфекций толстой или тонкой кишки.
- Сальмонеллез: бактерии сальмонеллы могут заражать пищу и кишечник. Сальмонелла вызывает диарею и спазмы желудка, которые обычно проходят без лечения.
- Шигеллез: бактерии Shigella могут заражать пищу и проникать в толстую кишку. Симптомы включают жар, спазмы желудка и диарею, которая может быть кровавой.
- Диарея путешественников: многие различные бактерии обычно загрязняют воду или пищу в развивающихся странах. Симптомами являются жидкий стул, иногда с тошнотой и лихорадкой.
- Полипы толстой кишки: Полипы представляют собой небольшие образования. Некоторые из них перерастают в рак, но на это требуется много времени. Их удаление может предотвратить многие виды рака толстой кишки.
- Рак толстой кишки: Рак толстой кишки ежегодно поражает более 100 000 американцев. В большинстве случаев рак толстой кишки можно предотвратить путем регулярного обследования.
Локатор боли: где болит?
Правый верхний квадрант
Органы, обнаруженные в этом квадранте, включают: печень, желчный пузырь, двенадцатиперстную кишку, верхнюю часть поджелудочной железы и печеночный изгиб толстой кишки.
Боль в правом подреберье может указывать на гепатит, холецистит или образование язвенной болезни.
ХолециститХолецистит возникает, если желчный камень попадает в желчный проток, препятствуя оттоку желчи и вызывая воспаление желчного пузыря. Симптомы холецистита включают:
- Тошнота
- Рвота
- Боль в животе (может усиливаться при глубоком вдохе)
- Возможны боли в спине или правой лопатке
Примечание. Бактерии также могут вызывать холецистит.
Гепатит
Воспаление печени независимо от причины называется гепатитом. В большинстве случаев гепатит носит вирусный характер, но болезнь также может быть вызвана наркотиками или алкоголем. К наиболее распространенным типам вирусных гепатитов относятся:
- Гепатит А – Этот вирус вызывает острое воспаление и обычно излечивается сам по себе. Он легко распространяется с едой и водой и часто поражает сразу несколько людей.
- Гепатит B – Этот вирус может быть как острым (кратковременное заболевание), так и хроническим (продолжающееся заболевание) и передается через кровь или другие жидкости организма различными путями.
- Гепатит С – Вирус гепатита С (ВГС) почти всегда является хроническим и распространяется обычно через кровь. Гепатит А и В можно предотвратить с помощью вакцинации, но не гепатит С. Однако некоторые штаммы гепатита С можно вылечить с помощью режима приема противовирусных препаратов прямого действия.
Язвенная болезнь
Отверстие в слизистой оболочке пищеварительного тракта называется язвенной болезнью. Пептические язвы возникают в результате эрозивного пищеварительного действия пепсина и желудочной кислоты, которое может быть связано с любой из следующих первопричин:
- Helicobacter pylori (H.pylori), тип инфекции и воспаления желудка, вызывающий бактерии
- Чрезмерное употребление НПВП (нестероидных противовоспалительных средств), таких как аспирин (Байер), ибупрофен (Адвил) и других противовоспалительных препаратов
- Курение и питье
- Лучевая терапия
- Рак желудка
Правый нижний квадрант
Органы, обнаруженные в правом нижнем квадранте, включают аппендикс, верхнюю часть толстой кишки, а также правый яичник и маточную трубу у женщин.
Правый нижний квадрант можно оценить при диагностике аппендицита, и в этом случае этот квадрант будет болезненным и болезненным.
Аппендицит
Аппендицит – это состояние, при котором аппендикс воспаляется и наполняется гноем, вызывая боль. Если не лечить аппендицит, он может вызвать разрыв аппендикса и вызвать инфекцию, которая может быть серьезной и даже смертельной.
Левый верхний квадрант
Органы в левом верхнем квадранте включают желудок, селезенку, левую часть печени, основную часть поджелудочной железы, левую часть почки, надпочечники, селезеночный изгиб толстой кишки и нижнюю часть толстой кишки.
Этот квадрант может ощущаться болезненным при аппендиците и аномалиях кишечника, таких как мальротация.
Левый нижний квадрант
Органы, обнаруженные в этом квадранте, включают сигмовидную кишку, левый яичник и маточную трубу у женщин.
Боль в этом квадранте может быть симптомом колита, дивертикулита или камней в почках. Кисты яичников (у женщин) или воспаление тазовых органов также могут быть причиной боли в этом квадранте.
Дивертикулит
Дивертикулы – это небольшие выпуклые мешочки, которые могут образовываться в слизистой оболочке пищеварительной системы.Однако иногда один или несколько мешочков воспаляются или заражаются. Это состояние известно как дивертикулит.
Мочеточниковая колика
Чаще всего это вызвано закупоркой мочевыводящих путей камнями в почках.
Колит
Колит, проще говоря, воспаление толстой кишки. Три наиболее распространенных формы колита: язвенный колит, болезнь Крона и инфекция.
Язвенный колит
Это хроническая ВЗК, которая вызывает язвы (язвы) на слизистой оболочке толстой кишки, а также воспаление.
Болезнь Крона
Это хроническое воспалительное заболевание кишечника, которое поражает слизистую оболочку пищеварительного тракта. Воспаление может появиться в любом месте пищеварительного тракта, от рта до заднего прохода, и обычно затрагивает все слои стенок кишечника, а не только внутреннюю оболочку.
C. Дифф. Колит
Это воспаление толстой кишки, вызванное бактериями Clostridium difficile, которое может возникнуть после лечения антибиотиками.
Что делать, если боль в желудке действительно серьезная толстая кишка…
Иногда расстройство желудка может выдаваться за вздутие живота или связано с едой.Но если вы регулярно испытываете боль в животе, постоянное вздутие живота, тошноту или спазмы в животе, это может быть больше, чем просто боль в животе. Это также могут быть симптомы дивертикулита, тяжелой инфекции нижних отделов кишечника, которая, если ее не лечить, может привести к разрыву толстой кишки.
Что такое дивертикулит?
Маленькие выпуклые мешочки, образующиеся в пищеварительном тракте, известны как дивертикулез. Мешочки, известные как дивертикулы, скорее всего, образуются в результате диеты с низким содержанием клетчатки.Если клетчатки недостаточно для добавления вещества в стул, толстой кишке приходится работать еще больше, чтобы стул двигался. Врачи считают, что дополнительное давление в толстой кишке создает дивертикулы. Когда любой из дивертикулов воспаляется или инфицирован, возникает состояние, известное как дивертикулит. Дивертикулит поначалу бывает трудно обнаружить, поскольку его симптомы сходны с симптомами расстройства желудка. Однако к этой инфекции нельзя относиться легкомысленно; Важно знать о некоторых осложнениях, связанных с дивертикулитом.
Осложнения дивертикулита
Дивертикулит может вызвать другие инфекции и проблемы с пищеварением, если его не лечить. Могут возникнуть следующие осложнения:
- Свищи или другие аномальные разрывы и отверстия в толстой кишке или пищеварительном тракте
- Закупорки и запоры
- Кровотечение в стуле
- Воспаление в толстой кишке (известное как колит)
- Перитонит (инфекция, вызванная разрывом дивертикулов)
Как избежать дивертикулита
Хотя врачи не на 100% уверены, почему образуются дивертикулы, существует очевидная связь с диетой.Употребление в пищу продуктов с высоким содержанием клетчатки и поддержание водного баланса являются ключевыми факторами, способствующими отхождению стула и предотвращающими дивертикулит. Клиника Майо рекомендует женщинам потреблять не менее 21 грамма клетчатки каждый день, а мужчинам – не менее 30 граммов. Это 8 бананов в день! Но не волнуйтесь, ешьте эти фрукты и овощи в течение дня, и у вас не будет проблем с достижением целевого уровня клетчатки:
- Яблоки
- Апельсины
- Груши
- Бананы
- Морковь
- Брокколи
- Черная фасоль
- Шпинат Сладкий картофель
Дивертикулез можно жить без инфекции, вызывающей дивертикулит, но обратиться за консультацией к врачу. является необходимым.
Когда звонить врачу
Если вам поставили диагноз дивертикулез и вы хотите избежать обострения болезни, пора звонить врачу! Если вы испытываете хронические боли в животе или кровотечение в стуле, не сомневайтесь. Назначьте встречу сегодня! Наши врачи Carolina Digestive Health Associates работают не только для того, чтобы помочь вам почувствовать себя лучше, но и быть здоровыми!
Как дивертикулит влияет на сигмовидную кишку
Обычно при проблемах с пищеварительным трактом врач может порекомендовать колоноскопию для осмотра толстой кишки и диагностики состояний пищеварительной системы.Но по уважительной причине ваш врач не будет подвергать ваше тело колоноскопии, когда вы имеете дело с болью при дивертикулите, по крайней мере, сначала. (8)
Вместо этого вы выполните другие анализы, такие как анализ крови и мочи, чтобы исключить проблемы с почками или печенью, а ваш врач может выполнить МРТ или компьютерную томографию брюшной полости для выявления дивертикулита. (8)
В зависимости от результатов лечения, лечение может включать пероральные или внутривенные антибиотики, обезболивающие, или ваш врач может затронуть тему операции.(8)
Хотя ваш врач может сначала отложить колоноскопию, вы еще не полностью отключились. Если вам поставили диагноз дивертикулит, примерно через шесть недель после выздоровления вам потребуется колоноскопия, чтобы исключить другие возможные причины симптомов. (8)
Какие еще состояния влияют на сигмовидную кишку?Дивертикулит может поражать сигмовидную кишку, но в этой области могут развиваться и другие проблемы.
«Вообще говоря, воспаление от дивертикулита может вызвать образование рубцовой ткани и разрушение стенки толстой кишки, и если в стенке толстой кишки образуется отверстие, то образуется абсцесс», – предупреждает Уилл Булсевич, доктор медицины, гастроэнтеролог и эксперт по здоровью кишечника Маунт-Плезант, Южная Каролина.
Рубцовая ткань – это спайки, которые могут образовываться в любом месте тела после травмы или операции. (9) Полосы рубцовой ткани, образующиеся между брюшной полостью и другими органами, могут создавать аномальные связи (свищи), что приводит к боли, запорам и кишечной непроходимости. «А когда свищ развивается рядом с другим органом, например мочевым пузырем, у вас могут возникнуть инфекции мочевыводящих путей, затрудненное или частое мочеиспускание», – объясняет доктор Бульсевич. (10)
Абсцесс – это скопление гноя, вызванное инфекцией.
«В легких случаях абсцесс может быть небольшим, и для этого могут потребоваться только антибиотики. В тяжелых случаях может быть более крупный абсцесс или даже перитонит, что означает инфекцию брюшины, выстилающей брюшную полость », – говорит Бульсевич.
Перитонит – это не то, с чем можно играть. Эта инфекция возникает, когда разрыв в брюшной полости приводит к попаданию кишечных отходов в брюшную полость. Это опасная для жизни медицинская помощь. (11)
Признаки перитонита включают лихорадку, повышенную жажду и невозможность отхождения стула и газов.(11)
Хирургия – это досадная реальность некоторых проблем, влияющих на сигмовидную кишку. Хирургия может включать в себя процедуру дренирования абсцесса или удаление пораженных участков сигмовидной кишки (резекция кишечника) с колостомией или без нее. (8) Колостомия – это операция по созданию отверстия в толстой кишке через брюшную полость. (12)
Однако важно понимать, что не все проблемы с сигмовидной кишкой связаны с дивертикулитом, отмечает д-р Мотола.
«Обструкция сигмовидной кишки из-за опухоли или рака может привести к затрудненному опорожнению кишечника, несмотря на слабительные, и, если она достаточно серьезная, может также привести к боли в животе, тошноте и рвоте.”
Поддержание сигмовидной кишки в надлежащем рабочем состоянииПоскольку дивертикулы обычно не вызывают симптомов, вы можете не подозревать о проблеме с сигмовидной кишкой, пока не почувствуете боль в животе. (6) Хорошая новость заключается в том, что поддержание в рабочем состоянии сигмовидной кишки может предотвратить проблемы. Вот несколько советов, которые помогут сохранить здоровье сигмовидной кишки.
Заболевания органов пищеварения: заболевания прямой и толстой кишки
Обзор
Многие американцы испытывают затруднения при опорожнении кишечника.Многие факторы способствуют возникновению этой проблемы, в том числе диета и уровень активности. Другие причины неизвестны.
В этой статье будут описаны некоторые из наиболее распространенных проблем с кишечником.
Анатомия и физиология
Толстая кишка состоит из толстой кишки (5 футов в длину) и прямой кишки (8 дюймов в длину). (Часто прямую кишку называют отверстием, через которое выходит стул, но на самом деле это задний проход.) Прямая кишка находится прямо перед анальным отверстием, а толстая кишка соединена с тонкой кишкой.
Анатомия толстой кишки (ободочной кишки).
Основная функция толстой кишки – переработать 3 пинты жидкого стула, которые он получает каждый день, в контролируемое количество твердого стула, готового к удалению. Прямая кишка координирует этот процесс. В норме у человека может выделяться до 200 граммов твердого стула в день. Однако количество стула, которое выделяет здоровый человек, сильно варьируется и может варьироваться от 3 раз в день до 3 раз в неделю.
Функциональные расстройства
Функциональные расстройства – это состояния, при которых кишечник выглядит нормально, но не работает должным образом.Это наиболее распространенные проблемы, поражающие толстую и прямую кишку. Прямая причина часто неизвестна.
ЗапорЗапор определяется как небольшой, твердый, затрудненный или нечастый стул. Запор может быть вызван:
- Недостаток «грубых кормов» или клетчатки в рационе
- Недостаточно жидкости
- Бедные привычки, особенно откладывание посещения туалета
- Проблемы с движением в толстой кишке, включая медленное или нескоординированное движение
Человек, страдающий запором, может перенапрягаться во время дефекации или просто выделять очень твердый стул.Прохождение твердого стула может привести к анальным проблемам, таким как трещины (болезненные трещины в подкладке анальной ткани) или геморрой.
Синдром раздраженного кишечника (чувствительная толстая кишка; спастическая толстая кишка)Раздраженный или чувствительный кишечник – это состояние, при котором мышца толстой кишки сокращается (сжимается) ненормальным образом, что может привести к ряду проблем. У некоторых пациентов наблюдается диарея, у других – запор, а у других запор чередуется с диареей. Аномальное сокращение может привести к повышению давления в толстой кишке, вызывая спазмы в животе, газы, вздутие живота, а иногда и крайнюю позывную необходимость (необходимо сходить в туалет).
Лечение включает в себя отказ от продуктов, усугубляющих проблемы, адаптацию диеты к конкретным симптомам, управление стрессом и прием лекарств.
Структурные нарушения
Структурные расстройства – это расстройства, при которых есть что-то ненормальное, что может потребоваться удалить, изменить или исправить с помощью операции. Они могут включать удаление части толстой кишки при дивертикулите или раке.
Анальные расстройства
Внутренний геморройВнутренний геморрой – это нормальные кровеносные сосуды, выстилающие внутреннюю часть анального отверстия.Мы родились с ними. Считается, что они являются механизмом тонкой настройки, который позволяет нам сдерживать газ и избегать его попадания до тех пор, пока он не станет социально приемлемым. Когда внутренний геморрой увеличивается в результате напряжения или беременности, они могут раздражаться и начать кровоточить. Иногда внутренний геморрой может стать достаточно большим, чтобы выпирать за пределы анального отверстия.
Геморрой – это опухшие и воспаленные вены вокруг заднего прохода или нижней части прямой кишки.
Традиционный уход за внутренним геморроем включает улучшение привычек кишечника, использование эластичных лент для втягивания геморроидальных узлов обратно в прямую кишку или их удаление хирургическим путем.Устройства, использующие звуковые волны, могут точно обнаружить, где чрезмерный кровоток происходит в этих сосудах, и позволить врачу специально связать эту область. Еще одно лечение – это геморроидэктомия со скобами, при которой используется специальное устройство, которое втягивает геморроидальную ткань обратно в тело и фиксирует ее на месте.
Наружный геморройНаружный геморрой – это вены, расположенные непосредственно под кожей на внешней стороне анального отверстия. Обычно они не вызывают никаких симптомов.Иногда может образоваться тромб, что может быть очень болезненным. Это не опасные сгустки крови, которые могут попасть в другие органы. Самая большая проблема, которую они вызывают, – это боль. Много раз это поправится само по себе. Иногда сгусток удаляют под местной анестезией в кабинете врача.
Анальная трещинаАнальная трещина – это трещина или разрыв слизистой оболочки заднего прохода, возникающая после травмы. Это может произойти в результате твердого стула или даже диареи.
Анальная трещина вызывает кровотечение и сильную жгучую боль после дефекации.Боль вызвана спазмами мышцы сфинктера, которая подвергается воздействию воздуха через разрыв. Боль при дефекации описывается как ощущение прохождения лезвия бритвы.
Трещины – это анальная проблема, которую чаще всего неправильно диагностируют. Их часто принимают за геморрой.
Трещины часто заживают сами по себе. Если они не улучшатся, ваш врач может порекомендовать мазь или лекарство, которые уменьшат боль. В некоторых случаях может быть рекомендовано хирургическое вмешательство, если разрыв не заживает из-за чрезмерного спазма сфинктера.
Анальная трещина – это трещина или разрыв слизистой оболочки заднего прохода. Перианальный абсцесс – это гнойный карман, образовавшийся в результате закупорки инфицированной анальной железы.
Перианальный абсцесс
В анальной области есть крошечные железы на внутренней стороне ануса, которые открываются и, вероятно, помогают при отхождении стула. Когда одна из этих желез блокируется, может развиться инфекция и образоваться абсцесс (гнойный карман). Лечение включает дренирование абсцесса, обычно под местной анестезией в кабинете врача.
Свищ в анусеПримерно в 50% случаев после дренирования перианального абсцесса от железы на внутренней стороне заднего прохода к коже вокруг заднего прохода развивается туннель. Это называется свищей анального отверстия. Свищи отводят слизистую жидкость на кожу и кровь. Они редко заживают сами по себе и обычно нуждаются в хирургическом вмешательстве.
Другие перианальные инфекцииВолосы в области между анальной областью и копчиком могут зарываться под поверхность и вызывать инфекцию, называемую пилонидальной болезнью.Он может проявляться в виде абсцесса в этой области чуть ниже копчика или в виде небольших дренажных отверстий. Обычно для лечения этой проблемы требуется операция.
Заболевания, передающиеся половым путем, которые могут поражать задний проход, включают герпес, СПИД, хламидиоз и гонорею. Анальные бородавки – это небольшие образования на коже заднего прохода, которые выглядят как крошечные розовые цветные капусты и вызваны вирусом (ВПЧ).
Заболевания толстой и прямой кишки
Дивертикулярная болезньДивертикулы толстой кишки – это небольшие мешочки или мешочки в слизистой оболочке кишечника, которые возникают, когда слизистая оболочка проталкивается через слабые места в мышцах стенки кишечника.Обычно они появляются в сигмовидной кишке, где толстая кишка оказывает самое высокое давление.
Дивертикулы толстой кишки – это небольшие выпуклые карманы или мешочки, которые проталкивают слабые места в мышечных слоях стенки толстой кишки.
Дивертикулярная болезнь очень распространена в западных обществах и может быть вызвана диетой с низким содержанием клетчатки. Дивертикулы редко вызывают симптомы, если только один из мешочков не заблокирован и не инфицирован. Это называется дивертикулитом и встречается примерно у 10% людей с дивертикулами.Иногда в этой области бывает кровотечение.
Примерно половине пациентов с осложнениями дивертикулов потребуется операция.
Полипы и ракРак толстой и прямой кишки сегодня является серьезной проблемой для здоровья в Америке. Это происходит, когда клетки слизистой оболочки толстой кишки бесконтрольно растут и делятся. Многие факторы способствуют этой потере контроля, включая окружающую среду, нашу диету и генетику (то, что мы унаследовали от наших родителей).
Первым заболеванием кишечника при раке толстой кишки является полип, небольшой рост, который может выглядеть как гриб, выступающий из слизистой оболочки толстой кишки. Существует много типов полипов, но не все из них перерастают в рак. Однако удаление этих полипов до того, как они разовьются до серьезных изменений и разрастутся, может предотвратить развитие рака.
Полипы – это небольшие аномальные образования, которые выступают из ткани, выстилающей толстую или прямую кишку.
При развитии рака его необходимо удалить хирургическим путем.Химиотерапия может быть рекомендована при раке толстой или прямой кишки. Некоторые виды рака прямой кишки могут потребовать лучевой терапии.
При своевременном квалифицированном лечении большинство людей можно вылечить от рака прямой кишки. Хотя люди могут беспокоиться о том, чтобы носить мешок для колостомы на животе для сбора стула, очень немногим людям нужен постоянный мешок для колостомы.
Поскольку колоректальный рак возникает из-за полипов, процедура колоноскопии может предотвратить колоректальный рак, обнаружив и удалив полипы.К людям с повышенным риском колоректального рака относятся те, у кого в прошлом были полипы или рак, или те, у кого в семейном анамнезе был колоректальный рак.
КолитКолит – это группа состояний, вызывающих воспаление толстой кишки.
Колит – это воспаление внутренней оболочки толстой кишки.
Существует несколько типов колита, в том числе:
- Инфекционный колит (вызванный инфекцией, поражающей толстый кишечник)
- Ишемический колит (вызванный недостаточностью крови, поступающей в толстую кишку)
- Лучевой колит (после лучевой терапии, обычно по поводу рака простаты, прямой кишки или гинекологического рака)
- Язвенный колит
- Болезнь Крона
Колит вызывает диарею, ректальное кровотечение, спазмы в животе и ургентные позывы (повышенная потребность сходить в туалет).Лечение зависит от диагноза, который ставится с помощью колоноскопии и биопсии (удаление клеток или ткани для исследования под микроскопом).
Сводка
Многие заболевания толстой и прямой кишки можно предотвратить или вылечить, если немедленно обратиться за медицинской помощью. Людям, у которых есть симптомы любого из этих состояний, следует проконсультироваться со своим врачом.
Самое главное, что рак толстой кишки – болезнь, которую можно предотвратить. Самый важный фактор риска – это наличие прямого члена семьи, болевшего раком толстой кишки.Спросите своего врача, когда вам нужно обследование (обычно колоноскопия) для поиска полипов. Людям, у которых нет семейного анамнеза и симптомов, в настоящее время рекомендуется делать первую колоноскопию в возрасте 50 лет.
Триггеров, местоположения и когда обратиться к врачу
Боль в животе – один из отличительных симптомов синдрома раздраженного кишечника (СРК). Но одна из проблем в понимании боли СРК – ее непредсказуемость и уникальность в том, как она проявляется.Это связано с тем, что боль в животе при СРК может варьироваться от человека к человеку в зависимости от того, как она ощущается, насколько она серьезна и, помимо прочего, в какой части брюшной полости.
Веривелл / Брианна ГилмартинБиология боли при СРК
Прежде чем углубляться в особенности боли при СРК, рекомендуется немного изучить биологию, лежащую в основе вашей боли, в том числе то, как она становится хронической или продолжительной.
Боль при СРК – это как висцеральная боль, то есть она исходит от ваших внутренних органов (в данном случае кишечник), так и функциональная боль, что означает отсутствие структурных аномалий в кишечнике, объясняющих боль.Несмотря на отсутствие «визуальных» аномалий в вашей пищеварительной системе (например, визуализирующие тесты в норме), боль определенно очень реальна.
Эксперты считают, что у людей с СРК нормальное количество газов или движение кишечника по ошибке активируют чувствительные к боли нервные рецепторы, расположенные в кишечнике. Эти «сверхчувствительные» нервные рецепторы затем отправляют в ваш мозг сообщения, говорящие о боли.
Со временем, когда эти болевые сигналы продолжают передаваться в мозг, развивается явление, называемое центральной сенсибилизацией.Благодаря этому мозг переходит в состояние повышенной реактивности, воспринимая и обрабатывая легкие, безопасные ощущения (например, пищеварение) как болезненные. Вот где проявляется хроническая или продолжительная боль при СРК.
В связи с тем, что СРК классифицируется как синдром центральной чувствительности , некоторые антидепрессанты, такие как элавил (амитриптилин) или памелор (нортриптилин), иногда включаются в план лечения.
Эти антидепрессанты работают не только на уменьшение психологического стресса человека (тревога часто встречается при СРК и может увековечить порочный круг повышенной чувствительности кишечника), но и на активацию чувствительных к боли нервных рецепторов в кишечнике.
Хотя каждый испытывает боль при СРК по-разному, общее представление о том, чего вы можете ожидать, может помочь вам взглянуть на то, что вы испытываете, в перспективе. Однако имейте в виду, что о любой хронической, сильной или повторяющейся боли в животе следует сообщать вашему врачу, чтобы обеспечить правильный диагноз и план лечения.
Характеристики боли
Боль в животе при СРК чаще всего описывается как спазмы, хотя есть и другие характеристики, которые люди используют:
- Острые и колющие
- Постоянная боль
- Болезненные судороги
- Болезненность при прикосновении к животу
- Дискомфорт от вздутия живота
Уровень серьезности
Тяжесть боли при СРК варьируется от легкой и тянущей до сильной и парализующей.К сожалению, у некоторых людей даже в течение одного дня интенсивность боли может измениться, что затрудняет планирование повседневной деятельности.
Частота
Хотя люди с СРК испытывают боль в среднем не реже одного дня в неделю, общая частота этой боли может варьироваться от человека к человеку. Для некоторых абдоминальная боль при СРК является хронической и неослабевающей, тогда как для других она носит прерывистый характер.
У тех, кто страдает перемежающейся болью, боль может возникать рывками, что означает, что у человека могут быть дни без боли, дни с умеренной болью или дни, когда они очень симптоматичны.
Расположение
Боль при СРК может возникать по всему животу, то есть в области туловища от груди до таза, где расположены основные органы пищеварения.
Вот разбивка боли при СРК в зависимости от ее расположения в брюшной полости:
- Боль в верхней части живота : Это часто связано с вздутием живота и может усиливаться после еды.
- Боль в средней части живота : Спазмы могут возникать в области пупка.
- Боль в нижней части живота : Этот тип боли, скорее всего, уменьшится при дефекации.
Хотя это зависит от человека, общая локализация боли в животе может помочь дифференцировать СРК от других распространенных расстройств пищеварения.
Например, боль за грудиной, возникающая после еды и усиливающаяся при наклонах и лежании, с большей вероятностью будет изжогой (кислотным рефлюксом), чем СРК. Точно так же боль, которая возникает после еды ниже области груди, но в верхней части живота, скорее всего, будет несварением желудка.Взаимодействие с другими людьми
Имейте в виду (и чтобы не усложнять картину), что люди с СРК нередко испытывают упомянутые выше проблемы с пищеварением (изжога и несварение желудка) наряду с их обычными симптомами СРК.
Триггеры
Эмоциональный стресс, нерегулярные привычки в еде (например, пропуск приемов пищи), употребление определенных продуктов (например, острой или жирной пищи) или чрезмерно интенсивные упражнения могут усилить или вызвать боль при СРК.
Опорожнение кишечника также может усилить боль при СРК у некоторых людей.
Это может удивить вас, учитывая, что в соответствии с предшествующими критериями Рима III – системой, используемой для классификации функциональных желудочно-кишечных расстройств, – боль, связанная с СРК, «уменьшалась с дефекацией».
Однако обновленные критерии СРК (диагностические критерии Рима IV) отмечают, что боль в животе просто «связана с дефекацией», что означает, что человек может испытывать либо улучшение, либо усиление боли при дефекации.
Сопутствующие симптомы
Некоторые симптомы, которые обычно наблюдаются вместе с болью в животе при СРК, включают:
- Запор
- Диарея
- Смешанный кишечник (чередование запоров и диареи)
- Выделение слизи при дефекации
- Ощущение неполного опорожнения стула
- Видимое (для человека с СРК) вздутие живота
- Более свободный и / или более частый стул
Когда звонить врачу
Хотя при СРК часто наблюдается один или несколько из вышеперечисленных симптомов, есть некоторые симптомы, которые не должны возникать и, следовательно, требуют посещения врача.К ним относятся боли в животе, связанные с потерей аппетита, недоеданием или потерей веса.
Боль, которая постепенно усиливается и / или пробуждает вас от сна, также не свидетельствует о СРК и требует немедленного медицинского обследования. Более того, если ваша боль особенно сильна и не ощущается как обычная боль при СРК, вам может потребоваться немедленная медицинская помощь.
Некоторые признаки того, что вам нужно немедленно попасть в больницу, включают:
- Ваш живот очень твердый или болезненный на ощупь.
- У вас ректальное кровотечение или кровавый понос.
- У вас затрудненное дыхание или боль в груди.
- Вы кашляете или рвете кровью.
- Вы испытываете сильную боль в шее или между лопатками.
- Вы не можете остановить рвоту.
Руководство по обсуждению IBS Doctor
Получите наше руководство для печати к следующему визиту к врачу, которое поможет вам задать правильные вопросы.
Отправить руководство по электронной почтеОтправить себе или любимому человеку.
Зарегистрироваться
Это руководство для обсуждения с доктором отправлено на адрес {{form.email}}.
Произошла ошибка. Пожалуйста, попробуйте еще раз.
Слово от Verywell
Получение информации о вашей боли может помочь вам лучше справиться с ней (например, избегая определенных триггеров), но если вы обнаружите, что ваша боль отрицательно влияет на качество вашей жизни и / или мешает выполнять повседневные действия, поговорите со своим врачом. .
Хорошая новость заключается в том, что существует множество методов лечения СРК, включая изменения в питании, а также лекарства, которые могут облегчить неприятные симптомы.Наконец, для многих людей с СРК психологическое вмешательство, такое как когнитивно-поведенческая терапия, может быть чрезвычайно полезным в борьбе с болью и другими физически и эмоционально беспокоящими симптомами СРК.
Дивертикулярная болезнь толстой кишки
Узнайте о дивертикулите и о том, как можно в значительной степени предотвратить дивертикулярную болезнь
Многие люди, заботящиеся о своем здоровье, могут называть свои показатели холестерина, артериального давления и уровня ПСА, даже не заглядывая в свои медицинские карты.Но немногие из этих хорошо информированных мужчин могут сказать вам, есть ли у них дивертикулярная болезнь толстой кишки, хотя это чрезвычайно распространенное заболевание. Это понятно, поскольку самая распространенная форма проблемы, дивертикулез, не вызывает никаких симптомов. Тем не менее, когда развиваются осложнения, блаженное незнание о дивертикулезе внезапно уступает место нежелательным знаниям о боли при дивертикулите или кровотечении при дивертикулезе. Это особенно прискорбный опыт обучения, поскольку дивертикулярную болезнь в значительной степени можно предотвратить.
Ваш толстый кишечник
Ободочная кишка представляет собой трубку длиной 4 1/2 фута, которая составляет последнюю часть кишечного тракта. Пища, которую вы едите, в основном переваривается в желудке и тонком кишечнике. Остаточный материал попадает в толстую или толстую кишку через слепую кишку, которая находится в правой нижней части живота (см. Рисунок 1). Оттуда переваренный материал перемещается вверх по восходящей ободочной кишке через поперечную ободочную кишку и вниз по нисходящей ободочной кишке к последней части, сигмовидной кишке, в нижней левой части живота.Кишечному содержимому требуется от 18 до 36 часов, чтобы пройти через толстую кишку; В процессе этого несколько оставшихся питательных веществ попадают в кровоток, и большая часть воды абсорбируется, в результате чего образуется твердый фекальный материал.
В здоровом виде толстая кишка представляет собой гладкий цилиндр, выстланный слоем эпителиальных клеток. Стенка толстой кишки содержит две группы мышц: круговую мышцу, которая окружает толстую кишку, и три длинные мышцы, которые проходят по всей длине трубки. Как и все ткани, толстая кишка требует кровоснабжения; Частично это обеспечивается множеством мелких проникающих артерий, которые проходят через мышечную стенку толстой кишки и переносят кровь к ее внутреннему слою эпителиальных клеток.
Рисунок 1: Ободочная кишка |
Дивертикулярная болезнь
Большинство людей, которые думают о толстой кишке, беспокоятся о полипах и раковых образованиях, которые могут развиться из эпителиальных клеток. Но проблемы могут развиваться и в других сферах. Дивертикулы представляют собой мешковидные мешочки, которые выступают из обычно гладкого мышечного слоя толстой кишки (см. Рисунок 2). Они имеют тенденцию развиваться там, где мышцы наиболее слабые, в местах пересечения проникающих сосудов через мышцы.А в западных обществах подавляющее большинство дивертикулов развивается там, где толстая кишка является самой узкой, в сигмовидной кишке.
Рисунок 2: Дивертикулез |
Кто заболевает дивертикулезом и почему?
Возраст – главный фактор риска дивертикулеза. Дивертикулез редко встречается в возрасте до 40 лет, но примерно у одной трети всех американцев это заболевание разовьется к 60 годам, а у двух третей оно будет к 85 годам.Это делает дивертикулез одним из самых распространенных заболеваний в США.
Так было не всегда. Дивертикулез был необычным явлением в Соединенных Штатах 100 лет назад и до сих пор редко встречается в развивающихся странах. Чем объясняется разница? Основным фактором является диета, особенно рафинированные углеводы, которые лишили типичную американскую диету значительной части содержания клетчатки. Дивертикулез – болезнь западной цивилизации.
Пищевые волокна – это смесь сложных углеводов, содержащихся в отрубях цельного зерна и в орехах, семенах, фруктах, бобовых и овощах, но не в продуктах животного происхождения.Поскольку люди не могут переваривать эти сложные углеводы, пищевые волокна имеют низкую калорийность, но имеют большую ценность для здоровья. Помимо прочего, нерастворимая клетчатка, содержащаяся в пшеничных отрубях, цельнозерновых продуктах и большинстве овощей (см. Таблицу), втягивает воду в кал, делая стул более объемным, мягким и легким для прохождения. Пищевые волокна ускоряют процесс выведения, значительно снижая вероятность запора.
Некоторые источники пищевых волокон | |||
Продукты питания | Размер порции | Содержание клетчатки | |
Злаки | Fiber One | чашка | 14 |
Все отруби | чашка | 10 | |
Измельченная пшеница | 1 стакан | 6 | |
Овсянка | 1 чашка (приготовленная) | 4 | |
Зерна | Ячмень | 1 чашка (приготовленная) | 6 |
Коричневый рис | 1 чашка (приготовленная) | 4 | |
Хлебобулочные изделия | Крисп ржаной | 1 квадрат | 3 |
Маффин с отрубями | 1 | 3 | |
Цельнозерновой хлеб | 1 ломтик | 2 | |
Бобовые | Печеные бобы | 1 стакан (консервированный) | 10 |
Фасоль | чашка (приготовленная) | 7 | |
Лимская фасоль | чашка (приготовленная) | 7 | |
Овощи | Шпинат | 1 чашка (приготовленная) | 4 |
Брокколи | чашка | 3 | |
Брюссельская капуста | чашка | 2 | |
Морковь | 1 средний | 2 | |
Помидор | 1 средний | 2 | |
Стручковая фасоль | чашка | 2 | |
Фрукты | Груша (с кожицей) | 1 средний | 5 |
Яблоко (с кожицей) | 1 средний | 3 | |
Банан | 1 средний | 3 | |
Сухофрукты | Чернослив | 6 | 4 |
Изюм | чашка | 1 | |
Орехи и семена | Арахис | 10 гаек | 1 |
Попкорн | 1 чашка | 1 | |
Дополнения | Отруби пшеничные (сырые) | 1 унция | 12 |
Зародыши пшеницы | 1 унция | 4 | |
Подорожник | 1 ч.или 1 вафля | 3 | |
Метилцеллюлоза | 1 ст. | 2 | |
Диета с низким содержанием клетчатки имеет противоположный эффект. Но запор – наименьшая из проблем, связанных с дивертикулезом. Без достаточного количества клетчатки стул будет маленьким и твердым, и толстая кишка должна сжиматься с дополнительной силой, чтобы изгнать их. Это оказывает дополнительное давление на стенку толстой кишки – и, как вы, возможно, помните из Physics 101, закон Лапласа объясняет, что давление в трубке самое высокое там, где диаметр наименьший.В толстой кишке это узкая сигмовидная кишка.
Гарвардское исследование с участием 47 888 мужчин демонстрирует роль пищевых волокон. У мужчин, потреблявших наибольшее количество клетчатки, на 42% меньше вероятность развития симптоматической дивертикулярной болезни, чем у их сверстников, потреблявших наименьшее количество клетчатки. И защитный эффект клетчатки остался сильным после того, как ученые приняли во внимание возраст, физическую активность и диетический жир.
Со временем диета с низким содержанием клетчатки увеличивает риск дивертикулеза и его осложнений. Поскольку соединительные ткани имеют тенденцию к ослаблению с годами, сам возраст может усугубить эффект диеты.Другие возможные факторы риска дивертикулярной болезни включают высокое потребление жиров и красного мяса, ожирение, курение сигарет и использование нестероидных противовоспалительных препаратов. С другой стороны, исследование, проведенное в Гарварде, показало, что регулярная физическая активность снижает риск дивертикулярной болезни у мужчин на 37%.
Зачем волноваться?
Дивертикулез настолько распространен среди американцев, что вряд ли может показаться болезнью. Действительно, у большинства людей, около 75% мужчин с этим заболеванием, никогда не возникает серьезных проблем из-за дивертикулеза, хотя у некоторых из них время от времени возникают спазмы в животе, которые могут быть вызваны, а могут и не быть вызваны дивертикулезом.Но примерно у 15-20% людей с дивертикулезом развивается воспалительное осложнение, называемое дивертикулитом (две трети от легкой до средней степени, одна треть серьезная), а от 5 до 10% – кровотечение (от двух третей от легкой до средней степени, одно кровотечение). -третий опасный для жизни). В целом дивертикулярная болезнь толстой кишки является причиной 3400 смертей в Соединенных Штатах каждый год, истощая нашу экономику более чем на 2,4 миллиарда долларов в год. Это серьезный урон от болезни, о которой вы, возможно, никогда не слышали.
Дивертикулит: симптомы
Воспаление превращает itis в дивертикулит, который является наиболее частым осложнением дивертикулярной болезни.Бактерии, которые содержатся в фекалиях сотнями миллионов человек, ответственны за воспаление дивертикулита, но врачи не до конца понимают, почему некоторые дивертикулы инфицируются и воспаляются, а многие – нет. Современная теория утверждает, что стенка дивертикулярного мешка разрушается под действием давления, застрявшего фекального материала или и того, и другого. Если повреждение достаточно серьезное, в стенке мешочка образуется крошечная перфорация, позволяющая бактериям инфицировать окружающие ткани. В большинстве случаев иммунная система организма способна сдержать инфекцию, ограничивая ее небольшим участком за пределами толстой кишки.Однако в других случаях инфекция увеличивается, превращаясь в более крупный абсцесс, или распространяется на всю подкладку брюшной полости, что является серьезным осложнением, называемым перитонитом.
Боль – главный симптом дивертикулита. Поскольку дивертикулез обычно возникает в сигмовидной кишке, боль обычно наиболее выражена в левой нижней части живота, но могут быть затронуты и другие области. При дивертикулите очень часто бывает жар, иногда сопровождающийся ознобом. Если воспаленная сигмовидная кишка упирается в мочевой пузырь, у мужчины могут развиться достаточные позывы к мочеиспусканию, частое мочеиспускание и дискомфорт, имитирующие простатит или инфекцию мочевого пузыря.Другие симптомы могут включать тошноту, потерю аппетита и усталость. У некоторых пациентов запор, у других диарея.
Дивертикулит: диагноз
Осмотр врача может выявить болезненность воспаленных тканей, обычно в левой нижней части живота; реже врач может почувствовать отек. Как и при других инфекциях, количество лейкоцитов обычно повышено. Но поскольку эти результаты неспецифичны, для установления диагноза дивертикулита требуется дальнейшее обследование.Лучшим тестом является компьютерная томография брюшной полости, которая в идеале проводится после того, как пациент получит контрастное вещество как перорально, так и внутривенно. И через месяц или два, после того, как лечение утихнет, пациенту следует пройти колоноскопию, чтобы оценить дивертикулярную болезнь и убедиться, что никаких других аномалий не скрывается.
Лечение дивертикулита
Поскольку бактерии вызывают воспаление, антибиотики являются краеугольным камнем лечения дивертикулита.А поскольку в толстой кишке обитает так много видов бактерий, врачи должны назначать лечение, которое будет нацелено на широкий спектр бактерий, включая Bacteroides и другие анаэробные бактерии, которые лучше всего растут без кислорода, а также E. coli и другие аэробные (кислородные -необходимые) микробы. Амоксициллин – клавулановая кислота (Аугментин) эффективна против обоих типов бактерий. Другой подход заключается в назначении метронидазола (флагил, дженерик) анаэробам вместе с ципрофлоксацином (ципро, дженерик) или триметоприм-сульфаметоксазолом (бактрим, дженерик) аэробам.Излишне говорить, что существует множество вариаций на эту тему, и врачи всегда должны учитывать аллергию своих пациентов и общее состояние здоровья при назначении антибиотиков.
Пациенты с дивертикулитом легкой и средней степени тяжести могут принимать антибиотики в форме таблеток дома, но пациенты с тяжелым воспалением или осложнениями (см. Ниже) должны получать антибиотики внутривенно (в / в) в больнице, а затем принимать таблетки дома. В большинстве случаев для лечения дивертикулита достаточно семи дней приема антибиотиков.
Покой кишечника также важен при остром дивертикулите. Для домашнего лечения это означает придерживаться диеты, состоящей из прозрачных жидкостей в течение нескольких дней, затем постепенно добавлять мягкие твердые вещества и переходить к более нормальной диете в течение недели или двух. Внутривенные жидкости могут поддерживать госпитализированных пациентов до тех пор, пока они не станут достаточно здоровыми, чтобы перейти на прозрачные жидкости по пути к полноценной диете.
Поскольку дивертикулит имеет тенденцию повторяться, профилактика всегда является частью плана лечения. А для людей с любой формой дивертикулярной болезни толстой кишки это означает диету с высоким содержанием клетчатки.
Дивертикулит: осложнения
Обычный дивертикулит – это плохо, но осложнения дивертикулярной болезни могут быть опасными для жизни. К наиболее частым осложнениям относятся:
Формирование абсцесса. Абсцесс – это загороженный скопление бактерий и лейкоцитов – гной. Дивертикулит всегда связан с бактериями и воспалением, но если организм не может ограничить процесс стенкой толстой кишки, непосредственно прилегающей к перфорированному дивертикулу, образуется более крупный абсцесс.
Пациенты с абсцессами, как правило, хуже, чем пациенты с неосложненным дивертикулитом, у них более высокая температура, более сильная боль и более высокое количество лейкоцитов. Лечение включает антибиотики и покой кишечника, но также требует дренирования абсцесса. Во многих случаях специально обученные интервенционные радиологи могут добиться этого, используя компьютерную томографию, чтобы провести тонкий пластиковый катетер через кожу в абсцесс, позволяя гною вытекать. В большинстве случаев катетер остается на месте в течение нескольких дней или до прекращения дренажа, пока пациент продолжает получать антибиотики и жидкости.Однако иногда требуется открытая операция (см. Ниже).
Перитонит. Хотя абсцесс требует агрессивного лечения, он представляет собой частичный успех для аппарата защиты организма от инфекции, поскольку инфекция ограничивается небольшой площадью. Если это сдерживание не удается, инфекция распространяется на всю подкладку брюшной полости. Пациенты находятся в критическом состоянии с высокой температурой, сильными болями в животе и часто с низким кровяным давлением. Требуются срочная операция и сильнодействующие антибиотики.
Образование свищей. При дивертикулите инфекция может проникать в близлежащие ткани, например, в другую часть кишечного тракта, мочевой пузырь или кожу. Это осложнение встречается реже, чем образование абсцесса, и менее срочно, чем перитонит, но требует как хирургического вмешательства, так и антибиотиков.
Образование стриктуры. Это еще одно необычное осложнение, которое может развиться в результате повторяющихся приступов дивертикулита.В ответ на повторное воспаление часть толстой кишки покрывается рубцами и сужается. Врачи называют такое сужение стриктурой и должны обратиться к хирургу для исправления проблемы, чтобы фекальный материал мог проходить через него беспрепятственно.
Дивертикулит: хирургия
Большинство пациентов с неосложненным дивертикулитом хорошо реагируют на антибиотики и покой кишечника. Большинство пациентов с абсцессами хорошо переносят дренирование через катетер, но пациентам с тяжелым дивертикулитом или угрожающими осложнениями требуется хирургическое вмешательство.Вот некоторые типичные показания к операции дивертикулита:
- Тяжелый дивертикулит, не поддающийся лечению
- Дивертикулит у пациентов с ослабленной иммунной системой
- Дивертикулит, который рецидивирует, несмотря на диету с высоким содержанием клетчатки
- Абсцессы, которые невозможно дренировать с помощью катетера
- Перитонит, образование свищей или непроходимость
- Сильное подозрение на рак.
Время и тип операции зависят от индивидуальных особенностей пациента.Один из традиционных подходов включает в себя две отдельные операции: первая – для удаления болезни и перенаправления кишечного содержимого в мешок для колостомы на коже, а вторая, несколько месяцев спустя, – для соединения толстой и прямой кишки вместе (см. Рисунок 3). В некоторых случаях это может быть выполнено с помощью менее инвазивной лапароскопической хирургии, а в более легких случаях может быть достаточно одной операции. Тем не менее, перспектива операции является хорошим аргументом в пользу употребления большого количества клетчатки (см. Ниже).
Рисунок 3: Двухэтапная операция при дивертикулите |
Дивертикулярное кровотечение
Дивертикулит – одно из основных осложнений дивертикулярной болезни толстой кишки.Другой – дивертикулярное кровотечение. Это происходит, когда дивертикул разрушается в проникающую артерию в ее основании (см. Рисунок 2). Поскольку острое воспаление отсутствует, пациенты с дивертикулярным кровотечением не испытывают боли или лихорадки.
Самый частый симптом – безболезненное ректальное кровотечение. Поскольку дивертикулярное кровотечение происходит в толстой кишке, оно вызывает ярко-красный или темно-бордовый стул. (Напротив, когда кровотечение происходит в желудке, кровь частично переваривается при прохождении через кишечник, поэтому испражнения выглядят как черные, похожие на смолу испражнения).
У большинства пациентов кровотечение легкое и обычно останавливается само по себе при отдыхе кишечника. Но обильное кровотечение опасно для жизни. Это требует квалифицированной госпитальной помощи с переливанием крови и внутривенным введением жидкостей. Это также требует агрессивных попыток найти место кровотечения и остановить его. Доступно несколько методов; большинство экспертов рекомендуют колоноскопию (врачи могут увидеть кровоточащую артерию через зонд и прижечь или обрезать ее, чтобы остановить кровотечение) или ангиографию (врачи вводят катетер в артерию, которая снабжает кровью толстую кишку, вводят краситель, чтобы увидеть кровоточащую артерию на x -лучей, а затем введите лекарство, чтобы сузить артерию и остановить кровотечение).Если ни один из подходов не останавливает кровотечение, может потребоваться операция.
Профилактика дивертикулярной болезни
Дивертикулярная болезнь толстой кишки поддается профилактике. Диета с высоким содержанием клетчатки резко снижает риск развития дивертикулов – и даже после образования мешочков пищевые волокна снижают риск дивертикулита и дивертикулярного кровотечения.
Институт медицины рекомендует 38 граммов клетчатки в день для мужчин в возрасте 50 лет и младше и 30 граммов в день для мужчин старшего возраста. Для женщин рекомендуемая доза составляет 30 граммов в день для лиц в возрасте 50 лет и младше и 21 грамм в день после этого.Большинство американцев получают гораздо меньше. В таблице указано содержание клетчатки в некоторых пищевых продуктах и добавках.
Клетчатка важна для работы кишечника и общего состояния здоровья, но к ней может быть трудно привыкнуть. Многие люди чувствуют вздутие живота и газы, когда начинают диету с высоким содержанием клетчатки, но если они будут ее придерживаться, эти побочные эффекты обычно уменьшаются в течение месяца или около того. Тем не менее, лучше перейти на диету с высоким содержанием клетчатки. Увеличивайте суточную дозу примерно на 5 граммов в неделю, пока не достигнете своей цели, и не забывайте также пить много жидкости.Для большинства людей лучше всего начать с хлопьев с высоким содержанием клетчатки, но если завтрак вам не нравится, вы можете есть его в любое время дня.
До недавнего времени врачи запрещали употреблять орехи, семена, кукурузу и попкорн в рационе больных дивертикулезом. Хотя у них не было реальных доказательств того, что эти продукты вредны, врачи беспокоились, что эти маленькие частицы могут попасть в толстую кишку непереваренными, а затем попасть в рот дивертикула, блокируя сумку и усугубляя ситуацию. Но исследование, проведенное в Гарварде в 2008 году, развеяло эти опасения.В течение 18-летнего исследования мужчины, которые ели больше всего орехов и попкорна, на самом деле имели более низкий риск развития острого дивертикулита, чем мужчины, которые ели меньше всего; Риск кровотечения в лучшую или худшую сторону не изменился.
Ученые экспериментируют с другими способами предотвращения приступов дивертикулита и эпизодов кровотечений; среди прочего, изучаются неабсорбирующиеся пероральные антибиотики длительного действия. Людям с дивертикулярной болезнью может быть разумно избегать или минимизировать использование нестероидных противовоспалительных препаратов, которые могут (или не могут) увеличить риск возникновения проблем.Даже в этом случае пищевые волокна остаются ключом к предотвращению дивертикулита и его осложнений. И если этого недостаточно, чтобы съесть много «грубых кормов», рассмотрите другие преимущества диеты с высоким содержанием клетчатки.
Пищевые волокна борются с запорами. Поскольку волокно снижает напряжение, оказывающее давление на живот и вены, оно снижает риск грыж, геморроя и даже варикозного расширения вен. В некоторых, но не во всех исследованиях, клетчатка была связана с уменьшением риска рака толстой кишки. Клетчатка наполняет, и это помогает бороться с ожирением.Он улучшает метаболизм сахара в крови, снижая вероятность развития диабета. Понижает кровяное давление. Некоторые формы клетчатки (растворимой клетчатки) снижают уровень холестерина в крови, и, согласно Гарвардскому исследованию 43 757 мужчин, диета с высоким содержанием клетчатки снижает риск сердечных приступов на 41%.
Изображение: Alina555 / Getty Images
В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного контента.