Обострилась поджелудочная что делать в домашних условиях: Как снять приступ панкреатита в домашних условиях? Первая помощь | Нетгастриту
Как снять приступ панкреатита в домашних условиях? Первая помощь | Нетгастриту
Но, прежде чем начать, ставим лайки и подписываемся на канал. Спасибо!
Как снять приступ панкреатита в домашних условиях? Первая помощьПанкреатит — это заболевание, которым чаще всего страдают взрослые. Существует перечень факторов, которые способны спровоцировать приступ панкреатита.
Лечение в домашних условиях бывает весьма затруднительно, однако, есть некоторые способы, облегчающие состояние больного.
Немаловажно знать симптоматику и причины, которые приводят к обострению панкреатита — это поможет определить, как снять приступ.
Протекание болезни
Прежде, чем приступать к лечению или избавлению от приступа панкреатита, важно понимать суть процесса, происходящего в организме в этот момент.
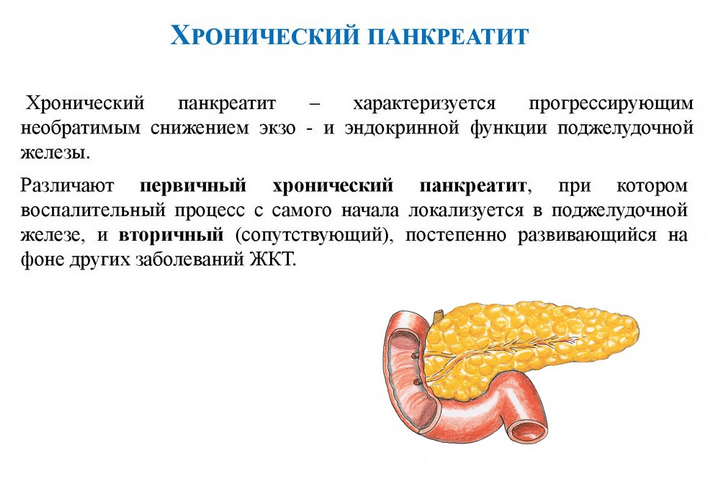
Болезнь является неинфекционной и характеризуется воспалением поджелудочной железы. Факторы, которые которые этому способствуют различны, но все они приводят к усилению выработки ферментов органом.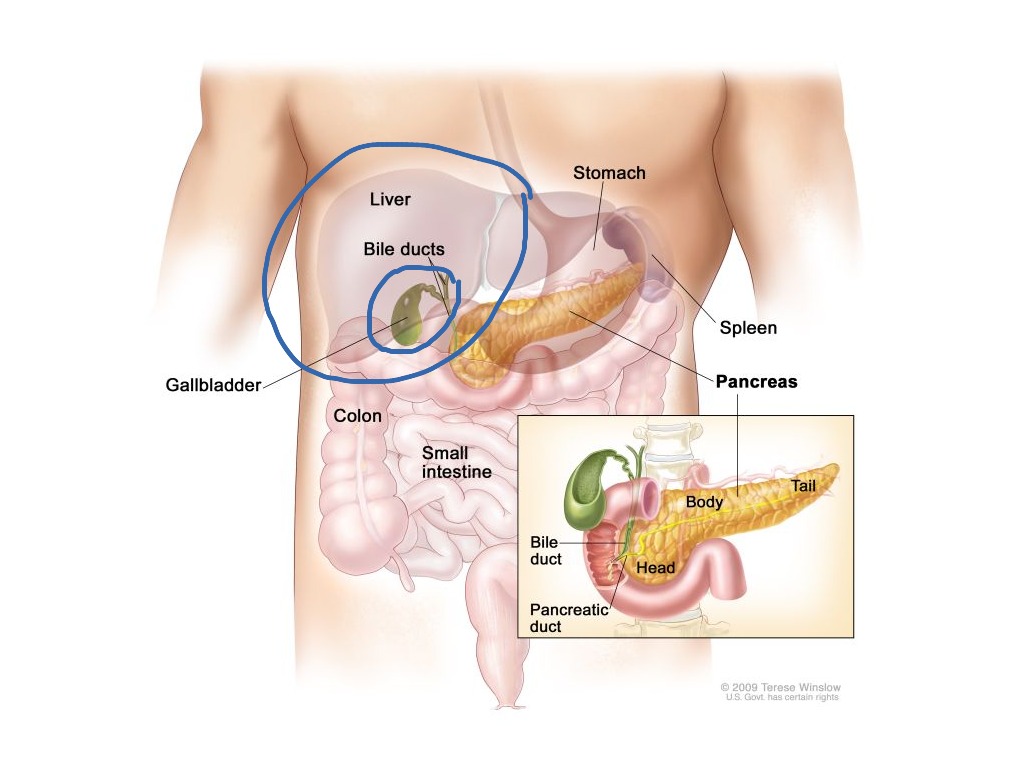
Из-за того, что ферментативный состав становится более концентрированным, пищеварительный сок начинает вырабатывается сильнее и в большем количестве, происходит переваривание собственных тканей организма.
Если длительное время не предпринимать меры по устранению болезни, то есть риск появление некроза, т.е. отмирание тканевых участков пищеварительной системы.
Если какой-либо орган подвергся некрозу, даже если токовое происходит лишь в небольшой части, то нормальное его функционирование прекращается.
Заболевание разделяют на две формы:
- острую;
- хроническую.
Если пациент страдает от хронического панкреатита, лечить или поддерживать организма в нормальном состоянии должен его лечащий врач. Если же пациента настиг приступ, то важно знать, что делать в такой ситуации.
Причины и факторы панкреатита
Как снять приступ панкреатита в домашних условиях? Первая помощьПоявление воспалительного процесса поджелудочной железы в острой форме провоцируется рядом факторов:
- Алкоголь.
 Злоупотребление алкогольными напитками (в некоторых случаях даже небольшое количество спиртосодержащей продукции) способно вызвать сильную боль в пищеварительной системе, в том числе и повлиять на поджелудочную железу. Из-за воздействия алкоголя на организм и необходимости отфильтровать и переварить поступающие алкогольный напиток, процесс оттока панкреатического сока замедляется. Именно это приводит к обострению болезни;
Злоупотребление алкогольными напитками (в некоторых случаях даже небольшое количество спиртосодержащей продукции) способно вызвать сильную боль в пищеварительной системе, в том числе и повлиять на поджелудочную железу. Из-за воздействия алкоголя на организм и необходимости отфильтровать и переварить поступающие алкогольный напиток, процесс оттока панкреатического сока замедляется. Именно это приводит к обострению болезни; - Несбалансированный рацион питания. Острые, жирные и жареные продукты всегда считались вредными для употребления в пищу. Острый панкреатит часто провоцируется именно после употребление именно такой продукции. В особенности вредна еда с высоким содержанием жиров (имеются ввиду транс-жиры), поскольку она тяжело переваривается;
- Повреждение поджелудочной железы. Любая травма области живота может стать причиной повреждения поджелудочной железы. В результате явление приводит к нарушению нормального функционирования органа;
- Медикаментозные препараты.
 Прием некоторых медикаментов имеет определённое негативное воздействие на состояние поджелудочной железы. Зачастую обострение панкреатита провоцируется антибиотическими препаратами, иммунодепрессантами, кортикостероидами;
Прием некоторых медикаментов имеет определённое негативное воздействие на состояние поджелудочной железы. Зачастую обострение панкреатита провоцируется антибиотическими препаратами, иммунодепрессантами, кортикостероидами; - Недоедание. Это относится к недостаточному употреблению в пищу продуктов, содержащих животный белок. Если белка в организме не хватает, то это приводит к развитию не только острого панкреатита, но и в дальнейшем его хронической формы;
- Камни. Подобное образование, передвигаясь в желчных путях, приводит к их закупорке и, соответственно, нормальный отток сока происходить не может. Вследствие появляется отёк на ткани органа и обострение заболевания;
- Болезни желудочно-кишечного тракта. В некоторых случаях острый панкреатит проявляется как следствие других заболеваний, относящихся к патологиям желудочно-кишечного тракта.
_____________________________________________________________________________________
Проект НетГастриту создавался с целью предоставления людям точной и актуальной информации медицинской тематики. Статьи пишутся профессионалами и, к сожалению, затраты на развитие тормозят развитие проекта. Если Вы хотите нас поддержать воспользуйтесь формой ниже.
Статьи пишутся профессионалами и, к сожалению, затраты на развитие тормозят развитие проекта. Если Вы хотите нас поддержать воспользуйтесь формой ниже.
Сделаем мир лучше вместе. Спасибо за внимание.
_____________________________________________________________________________________
Симптомы приступа панкреатита
Существует характерная симптоматика для острой формы болезни. Признаки приступа следующие:
- Ярко выраженный болевой синдром. Без данного проявления обострение панкреатита не происходит. Когда воспалилась поджелудочная, боль проявляться может самым различным образом. Проявляться болевой синдром может как постоянно, так и приступами. Пациент ощущает жгучую, ноющую, острую боль в области поджелудочной железы. Самое сильное проявление болевого синдрома наблюдается именно в указанной области, т.е. слева в верхней части живота. Наблюдать появление болевого синдрома зачастую приходится по прошествии получаса после приёма пищи или алкогольных напитков.
 В некоторых случаях появляется ирритация болевого синдрома в спину, левую ключицу, лопатку и руку. Если в таком состоянии пациент примет положении сидя, то это поможет успокоить поджелудочную железу болевой синдром должен ослабевать;
В некоторых случаях появляется ирритация болевого синдрома в спину, левую ключицу, лопатку и руку. Если в таком состоянии пациент примет положении сидя, то это поможет успокоить поджелудочную железу болевой синдром должен ослабевать; - Расстройство желудка. До 50% пациентов, страдающих острым панкреатитом, сталкиваются с данным симптомом. При этом стул характеризуется типичным резким, неприятным запахом и неоформленной консистенцией, кал содержит в себе непереваренные остатки жира;
- Тошнота, рвота. Особенностью такой симптоматики является то, что после приступа рвоты пациент не чувствует облегчение. В случае, если симптому сопутствует расстройство желудка, то это сулит обезвоживанием организма. Наблюдается снижение эластичности кожного покрова и его сухость. В случае, если пациента беспокоят частые приступы панкреатита, то это приводит к заострению черт лица;
- Закупорка протоков желчного пузыря. Обнаружить такое явление можно по красным небольшим пятнышкам в виде капелек на кожном покрове в районе живота и груди.
 Если слегка надавить на такое пятнышко, то оно не пропадает. Проявляется желтоватый оттенок на слизистых оболочках и кожном покрове из-за застоя желчи;
Если слегка надавить на такое пятнышко, то оно не пропадает. Проявляется желтоватый оттенок на слизистых оболочках и кожном покрове из-за застоя желчи; - Повышение температуры тела, появление озноба и одышки. Являются характерными признаками появления, если воспалился какой-либо орган. Симптом требует незамедлительного использования медикаментов, поскольку даже небольшая задержка с лечебными мероприятиями приводит к неприятным осложнениям.
Первая помощь при приступе панкреатита
Как снять приступ панкреатита в домашних условиях? Первая помощьЛучшим из вариантов избавить себя от боли при приступе и облегчить дискомфорт является обращение в службу скорой помощи.
Однако, панкреатит — заболевание, сопровождающееся очень сильным болевым синдромом, который терпеть достаточно сложно и сколько длиться подобный дискомфорт однозначно сказать невозможно.
Для избавления от сильной боли пользуются следующими рекомендациями:
- Исключить любые резкие движения, принять положение сидя и прижаться туловищем к коленям.
 Иными словами, сесть в позу эмбриона или принять аналогичное положение лежа;
Иными словами, сесть в позу эмбриона или принять аналогичное положение лежа; - Первая помощь при панкреатите — приложить к области поджелудочной железы холод, лед или замороженный продукт. Это поможет снять воспаление;
- Если есть возможность, то ввести внутривенно Но-Шпу. Если пациент страдает от каких-либо сердечно-сосудистых заболеваний, делать это ни в коем случае нельзя;
- Не использовать препараты, в которых содержатся ферменты, например, не рекомендуется пользоваться Креоном или Панзинорм;
- Если больной чувствует, что наступает приступ рвоты или присутствует тошнота, как сопутствующий симптом, то нужно стимулировать искусственно такой приступ. Если не получается это сделать при помощи пальцев и надавливания на корень языка, то рекомендуется выпить несколько столовых ложек концентрированного раствора соли;
- Важно не забывать выпивать каждые 30 минут по 70-100 мл чистой воды.
Если пациенту сложно терпеть сильную боль, то разрешается использование для быстрого обезболивания:
- парацетамола;
- ибупрофена;
- метамизола;
- баралгина.

Лечение и диета
Как снять приступ панкреатита в домашних условиях? Первая помощьАдекватное лечение может назначить только лечащий врач, но оно всегда должно сопровождаться определенной диетой. После приступа используется диета номер 5. Следующие рекомендации помогут дома справиться с панкреатитом, но если ситуация тяжелая, то требуется медицинская профессиональная помощь:
после того, как больной столкнулся с обострением панкреатита, несколько дней не рекомендуется употреблять в пищу вообще. Это поможет облегчить состояние организма и прекратить выработку ферментов, провоцирующих спазмы и усугубляющих состояние пациента:
- Пить можно воду или чай;
- Из еды — небольшое количество сухарей;
- Необходимо использовать холодный компресс и прикладывать его на область поджелудочной железы, греть эту область ни в коем случае нельзя;
- Важно в первые дни соблюдать постельный режим и двигаться как можно меньше. Делать это необходимо до тех пор, пока не исчезнут полностью все симптоматические проявления болезни;
- По прошествии 5 дней после обострения заболевания разрешено включать постепенно в рацион продукты.
 Можно есть слизистые супы, каши, мясные блюда, приготовленные на пару;
Можно есть слизистые супы, каши, мясные блюда, приготовленные на пару; - Пить рекомендуется кисель или кефир;
- Из гарниров рекомендуется употребление картофельного пюре или овощей;
- Приготовление пищи должно происходить исключительно при помощи тушения, отваривания или на пару.
Список препаратов, применяемых для избавления от проявлений болезни:
Препараты
Кетанов
Промедол
Фентанил
Новокаин
Панзинорм
Фестал
Мезим
Панкреатин
Видео – Хронический панкреатит
Профилактика панкреатита
Любой дискомфорт, появляющиеся в организме, причиняет существенные неудобства любому человеку.
Обострение панкреатита — явление не из приятных, а потому необходимо предпринять всевозможные меры для того чтобы не сталкиваться с ним повторно.
Первым делом следует определить фактор, спровоцировавший подобный дискомфорт. Сделать это необходимо максимально точно, поскольку в дальнейшем следует проконтролировать этот момент и не допускать воздействия негативного фактора на свое здоровье.
Если болезнь развивается в хронической форме и сопровождается нередкими приступами, то необходимо иметь всегда под рукой нужные медикаменты и соблюдать вышеуказанные рекомендации первой помощи.
Полное избавление от заболевания у взрослых возможно лишь после полной и тщательной корректировки образа жизни, а главное рациона питания. Если составить индивидуальный план питания (лучше это сделать при помощи специалистов, пройдя необходимое обследование), то есть вероятность того, что поджелудочная железа вернется в свое нормальное функционирование и приступы больше не будут беспокоить пациента.
Заключение
Несмотря на то, что панкреатит — это болезнь, которая требует постоянного и регулярного наблюдения за своим здоровьем, не стоит чувствовать себя при этом ущемленным.Диета, которая является основным моментом в избавлении от заболевания на самом деле лишь обычное правильное и рациональное питание, необходимое каждому человеку. Немного усилий для составления своего рациона и от болезни не останется и следа.
Как снять приступ панкреатита в домашних условиях самостоятельно
У людей, страдающих панкреатитом часто могут возникать болевые синдромы. Что делать в этих случаях и как в домашних условиях можно снять приступ, пока медицинская помощь недоступна. Об этом мы узнаем в этой статье.
Симптомы острой формы панкреатита
Важным внутренним органом в организме человека является поджелудочная железа, которая помогает усваиваться пищи. Также она выделяет множество гормонов и ферментов, необходимых для пищеварения. Воспаление в поджелудочной железе вызывает недуг как панкреатит.
Выделяют две формы заболевания:
В обоих случаях, воспалительный процесс поджелудочной железы сопровождается острой болью. Если отсутствует соответствующее лечение и больной нарушает режим питания, наблюдается поражение некротической ткани, в результате чего, человек может погибнуть.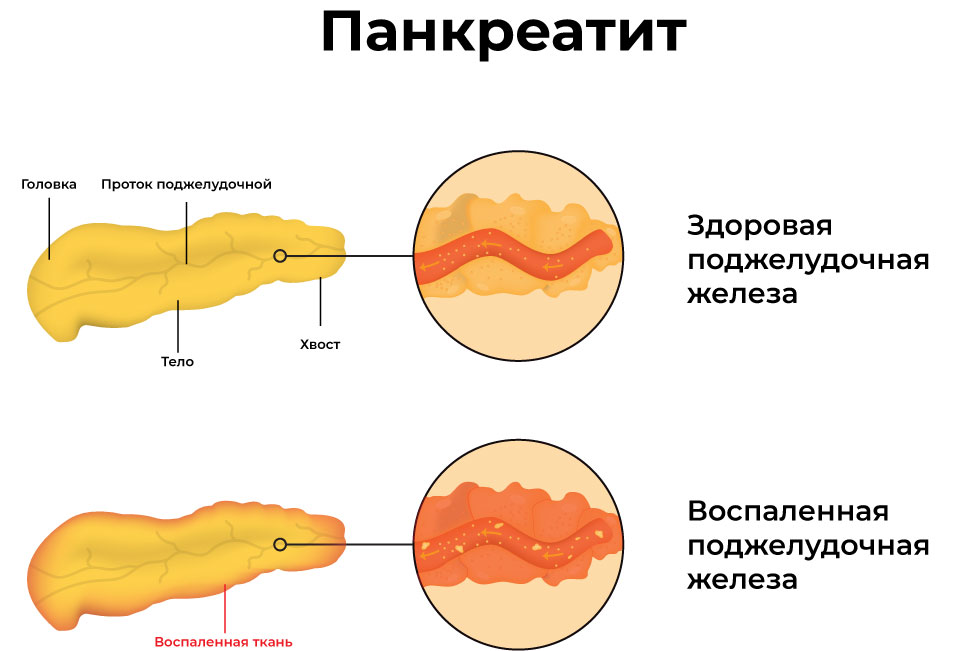
При острой форме панкреатита часто возникают следующие симптомы:
- болевые ощущения в подреберье справа; опоясывающие боли в области спины; тошнота и рвотные позывы; наблюдается вздутие кишечника; отсутствует аппетит; понижается давление; головная боль; наблюдаются признаки тахикардии.
При чем, боль может немного ослабнуть если больной сидя, подожмет к себе колени. Даже если приступ прошел необходимо обратиться за помощью к врачу, чтобы избежать серьезных последствий.
Нередко возникают вопросы к какому специалисту следует обратиться, чтобы распознать признаки острого панкреатита. При возникновении этих симптомов необходимо обратиться к терапевту, который, изучив состояние больного, даст направление к гастроэнтерологу. Он проведет исследование и назначит терапию по приему медикаментов и соблюдении строгой диеты. При необходимости нужна будет консультация хирурга и других специалистов.
Оказание первой помощи при остром панкреатите
Что делать, если возникла сильная боль в области поджелудочной железы? Чем снять приступ панкреатита в домашних условиях? Об этом должен знать любой человек, которому поставили этот диагноз.
Самостоятельно снимать приступ панкреатита в домашних условиях не рекомендуется. При возникновении сильной боли следует вызывать бригаду скорой помощи. В стационаре больной будет находиться под контролем врачей и ему будет оказана необходимая помощь. Ведь нередко требуется хирургическое вмешательство. Но бывают случаи, когда медицинских работников нет поблизости, то больному следует снять приступ панкреатита в домашних условиях.
В таких ситуациях важно снять болевой синдром и выяснить, почему желудочный сок не поступает в этот орган. После того, как приступ панкреатита будет снять, больного следует доставить в медицинское учреждение.
Первая помощь при панкреатите в домашних условиях- больному нельзя совершать резких движений; назначается голодание, прием пищи может негативно отразится на состоянии и усилить болевой синдром; воду следует давать через каждые полчаса по ¼ стакана; запрещается давать препараты, содержащие ферменты поджелудочной железы: Креон, Панзинорм; больному следует сделать инъекцию Но-шпы или Дротаверина гидрохлорида по 0,8 мг; на область, где расположена поджелудочная железа и на живот накладывают лед или любой предмет из морозильной камеры; больному нужно сесть и наклонить туловище вперед или лечь в позе эмбриона.

Если имеются приступы рвоты, то необходимо надавить двумя пальцами на корень языка. Можно выпить 2-3 столовой ложки соленой воды, сразу после этого возникнет рвотный рефлекс. Обычно после рвоты получается снять боль на некоторое время при панкреатите. Также при приступах становится трудно дышать, поэтому рекомендуется задерживать дыхание, чтобы колебания грудной клетки были редкими, это помогает хоть как-то облегчить болевые ощущения.
При приступе нельзя принимать ферментные препараты, так как они могут повысить выработку желудочного сока. Их рекомендуется принимать в стадии ремиссии. Как же снять приступ панкреатита в домашних условиях, самым верным способом будет, если принять таблетку Но-шпы или отечественного препарата Дротаверина. Если имеется рвота и тошнота, то лучше сделать внутримышечный укол раствора Папаверина и Но-шпы.
Нередко причиной острой формы панкреатита является дисфункция желчного пузыря, в результате чего нарушается отток желчи. В таком случае, чтобы облегчить состояние рекомендуется выпить по 2 таблетки Алохола три раза в день. Однако если имеются камни в почках, этот препарат противопоказан. Снятие боли при панкреатите будет эффективным, если вместе с желчегонным средством принять спазмолитические препараты: Ношпа, Дротаверин. Какова дозировка препарата, необходимо внимательно изучить инструкцию или позвонить по телефону скорой помощи, где опытные специалисты подскажут правильные действия.
Однако если имеются камни в почках, этот препарат противопоказан. Снятие боли при панкреатите будет эффективным, если вместе с желчегонным средством принять спазмолитические препараты: Ношпа, Дротаверин. Какова дозировка препарата, необходимо внимательно изучить инструкцию или позвонить по телефону скорой помощи, где опытные специалисты подскажут правильные действия.
Все-таки при обострении приступа, находясь в домашних условиях, как снять боль с помощью медикаментов при панкреатите. Ведь больной не всегда может догадаться, какая болезнь спровоцировала такое явление. Прием лекарственных средств самостоятельно без диагноза затруднит определение истинной причины и осложнит течение заболевания.
При острых болях, чем снять боль при панкреатите до прихода врача. Если больного мучают сильные боли, то можно принять некоторые препараты, которые прописывают при различных заболеваниях.
Обычно эти лекарственные препараты назначают при хроническом панкреатите.
Как быстро снять приступ панкреатита, находясь дома, нужно придерживаться трех основных правил:
Следует полностью ограничить употребление пищи, пока присутствуют симптому острого панкреатита.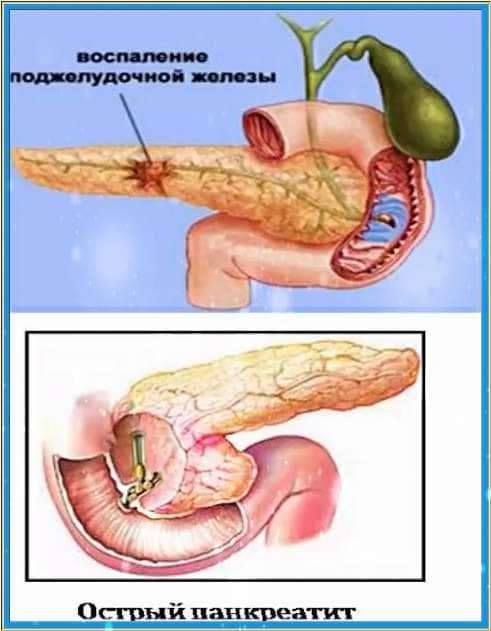 Больному должны быть созданы спокойные условия, запрещается физическая активность. На левое подреберье нужно прикладывать холодную грелку. Греть область поджелудочной железы нельзя, так как это усилит болевые симптомы, и она будет разрушены собственными гормонами.
Больному должны быть созданы спокойные условия, запрещается физическая активность. На левое подреберье нужно прикладывать холодную грелку. Греть область поджелудочной железы нельзя, так как это усилит болевые симптомы, и она будет разрушены собственными гормонами.
Какая терапия требуется
После того, как приступ прошел нельзя употреблять пищу, это может спровоцировать рецидив. Однако в питье ограничивать себя не стоит. Специалисты рекомендуют пить кипяченную воду или подслащенный чай.
Чем снять острую боль при панкреатите, интересуются многие пациенты. После того, как больного госпитализируют в стационар назначают обезболивающие препараты.
В стационаре проведут чистку организма, поставить необходимые капельницы, назначат препараты, способствующие восстановлению поджелудочной железы и снятию воспаления. Наравне с этими препаратами назначаются антидепрессанты, так как на фоне терапии психологическое состояние больного ухудшается. Также при необходимости проводят лечение антибиотиками, ингибиторы ферментов поджелудочной железы, вливание белковых и солевых растворов.
Если отсутствует соответствующее лечение, то ежедневные приступы могут привести к разрушению органа и летальному исходу. Поэтому если даже удалось снять болевой синдром, следует незамедлительно обратиться в медицинское учреждение и выяснить их причину.
Профилактика после приступа
При хроническом панкреатите, приступы могут обостряться, поэтому важно знать, как снять воспаление поджелудочной железы в домашних условиях. Какие препараты необходимо принимать в тех или иных ситуациях сможет подобрать лечащий врач, а также назначит их дозировку. Своевременная оказанная первая помощь при панкреатите в домашних условиях поможет предотвратить осложнения и может спасти жизнь человека.
Что делать при панкреатите в домашних условиях, если постоянно появляется обострение. Важно принимать все лекарственные средства, назначенные врачом и соблюдать специальную диету. Ведь боли при панкреатите часто возникают из-за нарушения правил питания. А именно употребление острой, жирной или чрезмерно сладкой пищи. В результате чего нарушается отток панкреатического сока, изменяется его состав, и у человека проявляются такие симптомы как тошнота и рвота. Соблюдение диеты позволит забыть об обострении заболевания.
В результате чего нарушается отток панкреатического сока, изменяется его состав, и у человека проявляются такие симптомы как тошнота и рвота. Соблюдение диеты позволит забыть об обострении заболевания.
Pankreotit-med. com
Лечение панкреатита в домашних условиях народными методами
В процессе поражения органа важную роль играют ферменты, которые он вырабатывает. Из-за патологического состояния они частично не выделяются в полость кишечника, а активируются в железы, что влечет ее разрушение.
Симптомы панкреатита могут разниться в зависимости от этиологического фактора и особенностей течения заболевания, но типичными считаются следующие:
- интенсивная, порой внезапная боль в эпигастральной области, которая может носить опоясывающий характер;
- неукротимая многократная рвота, не приносящая облегчения;
-
желтуха механического происхождения (увеличенная поджелудочная сдавливает проток и вызывает симптомы его обтурации).

Классификация панкреатита
Традиционная медицина и опытные клиницисты делят панкреатит на две основные формы: острый и хронический. Первая вариация представляет собой опасное состояние, угрожающее жизни. Перечисленные симптомы дополняются повышением температуры, выраженной бледностью кожных покровов и сильным синдромом интоксикации. Такое состояние также наблюдается при обострении хронического панкреатита.
Отдельно следует отметить, что приступ может имитировать стенокардию. То есть обострение хронического панкреатита будет проявляться загрудинной болью давящего или сжимающего характера, головокружением и субъективным ощущением нехватки воздуха. Такие симптомы обычно сопутствуют поражению сердечно-сосудистой системы, поэтому следует быть настороже в обоих случаях.
Симптомы же хронического воспаления поджелудочной железы в период между приступами проявляются слабо. Боль описывается, как ноющая, вялая. Присоединяются нарушения стула в виде поноса и диспепсический синдром, напоминающий гастрит.
Также могут развиваться первые симптомы сахарного диабета, так как в результате хронического процесса поражаются клетки, ответственные за выработку инсулина.
Принципы лечения хронического панкреатита:
- диета;
- поддержание функциональной активности поджелудочной железы;
- заместительная терапия;
- первая помощь в приступ хронического панкреатита;
- лечение народными средствами.
Терапия воспаления поджелудочной железы проводится по комплексному методу, когда используется весь доступный в медицине «арсенал» — от строго диетического питания до народных рецептов. Также следует отметить, что следует начинать лечение панкреатита в домашних условиях. Так появляется возможность сохранения большого количества функционально способных клеток.
Первая помощь при обострении
Снять приступ острого панкреатита самостоятельно рекомендуется лишь в том случае, когда медицинская помощь находится вне пределов быстрой досягаемости. В других случаях следует немедленно обратиться в скорую помощь, ведь обострение состояния грозит серьезными последствиями для организма. Потому сразу после экстренных мер, когда приступ немного стих, и пациента можно транспортировать, его необходимо доставить в ближайший медицинский центр.
В других случаях следует немедленно обратиться в скорую помощь, ведь обострение состояния грозит серьезными последствиями для организма. Потому сразу после экстренных мер, когда приступ немного стих, и пациента можно транспортировать, его необходимо доставить в ближайший медицинский центр.
Первая помощь начинается с придания телу правильного положения — сидя с наклоном туловища вперед. Локти опираются на лодыжки. Это в определенной степени поможет снять острую боль. Правда, стоит помнить, что резкие движения полностью противопоказаны, то есть дальнейшая помощь должна оказываться отработанными и спокойными движениями.
Также традиционная медицина указывает на возможность использование следующих мер, чтобы быстро снять приступ панкреатита:
- строгое голодание — любые пищевые продукты стимулируют работу поджелудочной железы;
- жидкость должна поступать в ограниченных количествах — по 50 мл каждые полчаса;
- на область проекции железы на спину (область, где отходят последние ребра) положить лед, завернутый в полотенце/марлю;
- контролировать дыхание — рекомендуется делать неглубокие вдохи и периодически задерживаться на выдохе;
-
«желудочные» обезболивающие — дротаверин гидрохлорид (Но-шпа) (80 мг).

Такими несложными мерами можно немного ослабить болевые ощущения в момент обострения, но не стоит полагаться только на свои силы. Как уже было отмечено, необходимо обязательно доставить больного в пункт, где будет оказана квалифицированная помощь, и есть возможность проведения диагностических исследований.
Терапия хронического панкреатита народными средствами
Лечение панкреатита в домашних условиях не может обойтись без старых, проверенных десятками лет рецептов. Правда, следует сделать оговорку, что народными средствами терапия проводится лишь в случае хронического воспаления. При любых других обстоятельствах — традиционная медицина с квалифицированными специалистами.
Начинать готовить народные средства для лечения панкреатита…
можно без особых приготовлений, ведь существует множество рецептов из подручных продуктов повседневного рациона. 2—3 нечищеные картофелины и 1—2 моркови средних размеров пропускаются через соковыжималку для получения 200 мл сока. Его выпивают за полчаса до каждого приема пищи. Продолжать так следует на протяжении недели, после чего сделать такой же перерыв. Общий курс лечения — 6 недель, то есть 3 активные и 3 пассивные фазы, когда сок не употребляется.
Его выпивают за полчаса до каждого приема пищи. Продолжать так следует на протяжении недели, после чего сделать такой же перерыв. Общий курс лечения — 6 недель, то есть 3 активные и 3 пассивные фазы, когда сок не употребляется.
Другое эффективное средство народная медицина предлагает приготовить на основе лимона. 1 кг свежих лимонов без косточек следует измельчить или пропустить через мясорубку. Добавить по 300 грамм чеснока и петрушки. Тщательно перемешать, и целебный рецепт готов. Принимать его нужно по 1 чайной ложке 3 раза в день за 15 минут до приема пищи. Стоит иметь в виду, что такое средство нужно хранить в эмалированной посуде.
Конечно, лечение народными средствами не может обойтись без применения целебных трав. Для терапии воспалительных процессов поджелудочной железы используются:
- листья золотого уса в виде отвара;
- ольховидная крушина в сборе с подорожником, пыреем и шалфеем;
-
спиртовая настойка цикория и бессмертника.

Народная медицина спасла далеко не одну жизнь, но полностью полагаться на нее в ХХI веке просто глупо. Ныне существуют фармацевтические препараты на растительной основе из вышеперечисленных представителей флоры. Даже традиционная медицина рекомендует их назначение при комплексном подходе к лечению панкреатита.
Простое лечение панкреатита в домашних условиях
Панкреатит – это заболевание, которое характеризуется воспалением поджелудочной железы, проявляющимся на фоне закупоривания протока камнями, кистами и опухолями.
Это вызывает расстройство работы кишечника. Для лечения готовят народные лекарства.
Симптомы болезни
Основные проявления панкреатита:
- Боли в области желудка;
- Повышение температуры тела;
- Высокое или низкое артериальное давление;
- Побледнение кожного покрова;
- Тошнота и рвота;
- Диарея
- Вздутие живота;
- Постоянная одышка.
Народные рецепты
При лечении поджелудочной используют натуральные компоненты, которые обладают спазмолитическим, обезболивающим и желчегонным воздействием. Также натуральные лекарства повышают аппетит и усиливают сопротивляемость организма к болезням.
Также натуральные лекарства повышают аппетит и усиливают сопротивляемость организма к болезням.
При панкреатите готовят такие натуральные лекарства:
Отвар из укропа
- На 500 мл воды берут 100 г свежего укропа.
- Воду кипятят и заливают ее траву.
- Отвар настаивается в течение часа.
- Остуженный отвар фильтруется через марлю.
Пить перед едой 3-4 раза в сутки.
Настойка из березовых почек
Необходимо залить 1 литром медицинского спирта или водки 120 г свежих почек и настаивать их в темном прохладном помещении в течение месяца. Принимают настойку по 50 мл за 30 минут до принятия пищи.
Если применяется медицинский спирт, то настойку можно немного разбавлять кипяченой водой.
Первые два приема могут сопровождаться усилением болей и жжения, так как настойка будет очищать воспаление и убивать бактерии. С 4-5 приема уже будет чувствоваться результат лечения.
Прополис с молоком
Домашнюю спиртовую настойку прополиса (ингредиенты: прополис – 50 грамм и спирт медицинский – 450 мл) растворяют в молоке. На 400 мл нужно 15 капель лекарства. Пьют перед сном в течение 5 месяцев.
На 400 мл нужно 15 капель лекарства. Пьют перед сном в течение 5 месяцев.
Лимон, петрушка и чеснок
Для приготовления такой лечебной смеси необходимо взять:
- 500 г цитрусовых;
- 150 г травы;
- пару зубчиков чеснока.
Все ингредиенты пропускают через мясорубку, перемешивают и настаивают в течение 2 недель в холодильнике. Принимать по столовой ложке перед едой.
Кисель из овса
Продукт измельчают до состояния порошка, добавляют воду и кипятят в течение 30 минут. После вещество охлаждается и процеживается. Принимают только свежее лекарство.
Травяной сбор
Лучшими растениями при панкреатите являются ромашка, календула и тысячелистник. Ингредиенты берут в равном количестве и заливают кипятком, после чего настаивают 40 минут. Принимают по 150 мл во время еды.
Будьте здоровы!
где и как болит поджелудочная железа и что при этом делать?
Поджелудочная железа — один из главных внутренних органов человека, но большинство почти ничего не знает о его работе, заболеваниях и даже точном расположении. Однако это полезная информация, необходимая каждому: поджелудочная железа — деликатный орган, и нарушить его работу несложно. Боли в поджелудочной железе — серьезный симптом, который сопутствует многим заболеваниям.
Однако это полезная информация, необходимая каждому: поджелудочная железа — деликатный орган, и нарушить его работу несложно. Боли в поджелудочной железе — серьезный симптом, который сопутствует многим заболеваниям.
Где находится важный орган пищеварительной системы — поджелудочная железа?
Поджелудочная железа — продолговатый орган, расположенный позади желудка, приблизительно на пять–десять сантиметров выше пупка. Длина поджелудочной железы — 15–22 сантиметра, а вес — всего 50–70 граммов. Орган состоит из трех отделов, которые врачи называют головой, телом и хвостом. Головка прилегает к двенадцатиперстной кишке, тело расположено вплотную к желудку, а хвост находится рядом с селезенкой.
Хотя поджелудочная железа — орган относительно небольшой, на нем лежит множество разнообразных функций. Поджелудочная выделяет панкреатический сок — «коктейль» из ферментов и солей, необходимых для расщепления различных питательных веществ и их усвоения. Без ферментов мы не смогли бы переваривать пищу.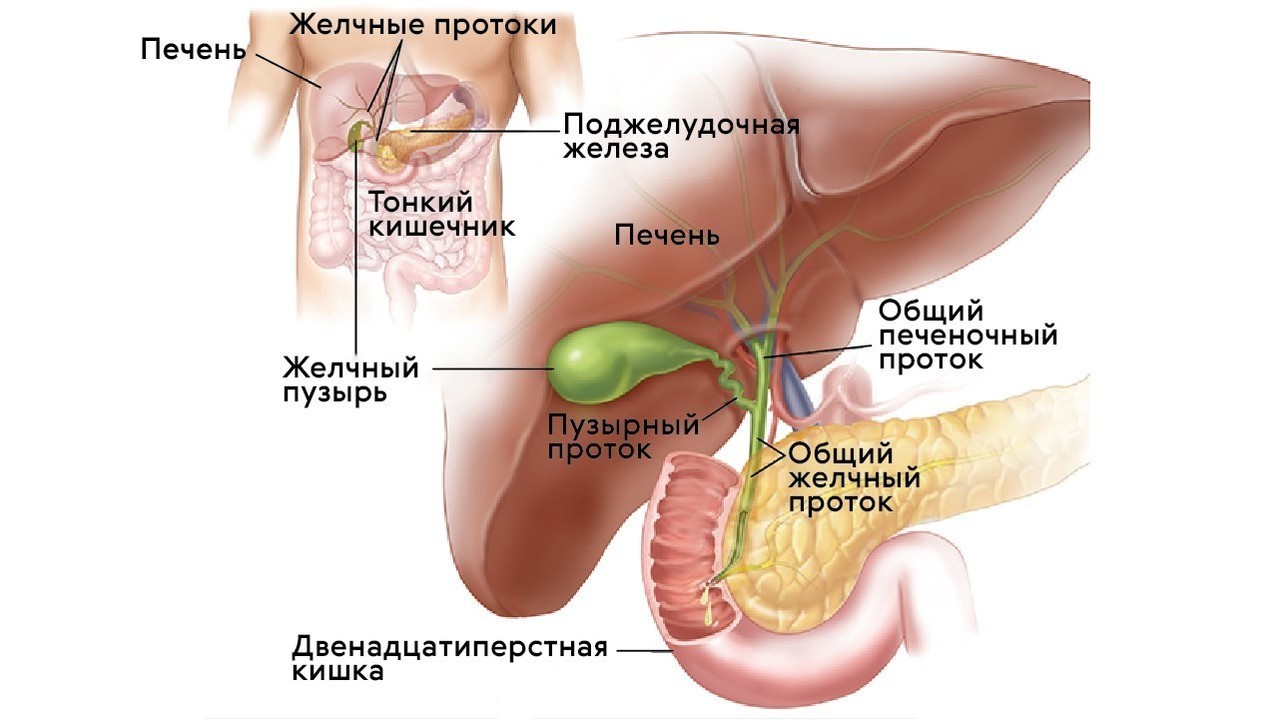 Их в нашем теле вырабатываются десятки видов, не только в поджелудочной, но и в желудке, и в слюнных железах, и в кишечнике.
Их в нашем теле вырабатываются десятки видов, не только в поджелудочной, но и в желудке, и в слюнных железах, и в кишечнике.
Интересный факт
За сутки поджелудочная железа может выделять до одного литра панкреатического сока.
Каждый фермент предназначен для расщепления строго определенного типа веществ: одни занимаются белками, другие — соединительными тканями, третьи — углеводами, и так далее. Нехватка даже одного из них может привести к существенным проблемам с пищеварением.
Кроме того, поджелудочная железа вырабатывает гормоны, необходимые для обменных процессов — в частности, инсулин.
Почему болит поджелудочная железа: выясняем причины
Боли в поджелудочной железе никогда не возникают просто так. Они всегда сигнализируют о неполадках, более или менее серьезных.
Боли в поджелудочной железе часто возникают при таких заболеваниях, как панкреатит, вирусные гепатиты, патологии желчевыводящих путей, при которых нарушается отток желчи, диабет, опухоли, аутоиммунные заболевания, глистные инвазии.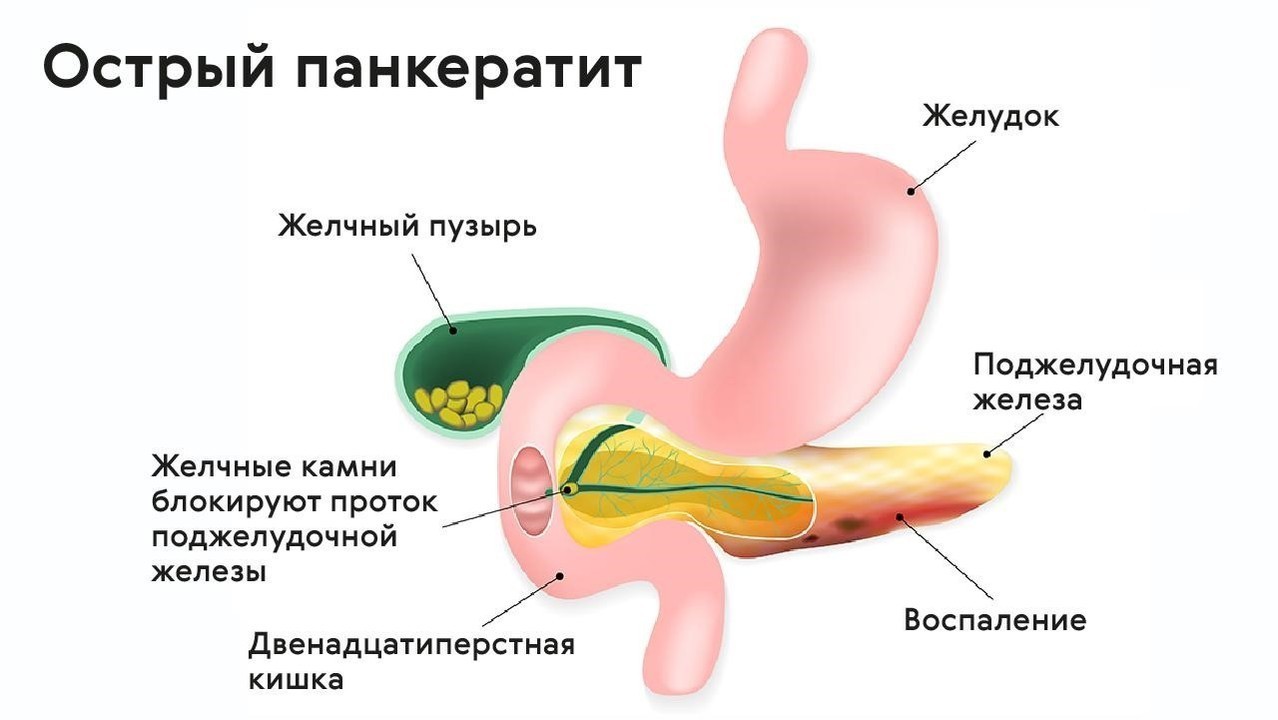 Сильнее всего боль в поджелудочной железе проявляется при панкреатите.
Сильнее всего боль в поджелудочной железе проявляется при панкреатите.
На заметку
Примерно 90% пациентов с панкреатитом жалуются на сильные боли в поджелудочной железе, и только у 10% заболевание проходит без болевого синдрома.
Болевые ощущения нередко сопровождают прием некоторых лекарственных препаратов, таких как кортикостероиды, гормональные препараты, антибиотики тетрациклинового ряда.
Однако очень часто боль в поджелудочной вызывается не болезнями, а погрешностями в диете. Если мы переедаем или употребляем слишком много алкоголя и тяжелых жирных продуктов, железа работает на пределе возможностей, чтобы помочь организму их усвоить.
Как понять, что болит именно поджелудочная железа? Опознать проблему нетрудно, боль в поджелудочной железе проявляется достаточно специфически. Болевые ощущения локализованы в области вокруг пупка, а при остром панкреатите отдает в спину — этот эффект врачи называют «опоясывающей болью». Боли в поджелудочной усиливаются после обильной или жирной пищи, алкогольных напитков, а также в положении лежа на спине. Эта боль практически не купируется анальгетиками и спазмолитиками, носит постоянный, неприступообразный характер и немного ослабевает, если сесть и наклониться вперед. При панкреатите, помимо боли, наблюдаются тошнота и рвота, слабость, потливость.
Эта боль практически не купируется анальгетиками и спазмолитиками, носит постоянный, неприступообразный характер и немного ослабевает, если сесть и наклониться вперед. При панкреатите, помимо боли, наблюдаются тошнота и рвота, слабость, потливость.
Что делать, если болит поджелудочная железа: рекомендации
Боль в поджелудочной часто бывает настолько сильной, что у человека не остается иного выхода, кроме обращения к врачам. И это правильное решение: заподозрив неполадки с поджелудочной, ни в коем случае нельзя заниматься самолечением. Как мы уже говорили выше, эта боль сопровождает множество разных заболеваний, которые требуют различной терапии. А определить причину можно только после всесторонней диагностики: лабораторных исследований, УЗИ, томографии, рентген-исследования и, в некоторых случаях, диагностической лапароскопии.
Терапия основного заболевания всегда включает в себя комплекс мер.
- Диета. Первая задача при лечении поджелудочной железы — максимально разгрузить этот орган, облегчить его работу.
 Вне зависимости от того, что вызвало боль в поджелудочной, назначается щадящая диета. В первую очередь нужно полностью исключить алкоголь, газированные напитки, кофе и крепкий чай, острую, жирную, жареную пищу, шоколад. Даже у здоровых людей злоупотребление этими продуктами может вызвать неприятные ощущения в области поджелудочной железы. Обычно назначается так называемый стол №5 — меню, основанное на ограничении в жирах и кислых продуктах. Стол №5 — это пища, приготовленная на пару или отварная, пудинги и заливное, нежирное мясо, птица и рыба, продукты, богатые пектинами и клетчаткой: зерновой хлеб, сладкие ягоды, макароны, овощи. Питаться нужно часто и понемногу — это позволяет ЖКТ усваивать пищу, не включая «аварийный режим». Желательно есть как минимум пять раз в день, но порции должны быть небольшими. Кстати, такая диета будет полезна не только тем, кто страдает от серьезных заболеваний печени и поджелудочной железы. Она поможет восстановиться после чрезмерного застолья. Даже здоровым людям знакомы такие симптомы, как тяжесть в желудке, тошнота, метеоризм и расстройство желудка — расплата за переедание или непривычную пищу.
Вне зависимости от того, что вызвало боль в поджелудочной, назначается щадящая диета. В первую очередь нужно полностью исключить алкоголь, газированные напитки, кофе и крепкий чай, острую, жирную, жареную пищу, шоколад. Даже у здоровых людей злоупотребление этими продуктами может вызвать неприятные ощущения в области поджелудочной железы. Обычно назначается так называемый стол №5 — меню, основанное на ограничении в жирах и кислых продуктах. Стол №5 — это пища, приготовленная на пару или отварная, пудинги и заливное, нежирное мясо, птица и рыба, продукты, богатые пектинами и клетчаткой: зерновой хлеб, сладкие ягоды, макароны, овощи. Питаться нужно часто и понемногу — это позволяет ЖКТ усваивать пищу, не включая «аварийный режим». Желательно есть как минимум пять раз в день, но порции должны быть небольшими. Кстати, такая диета будет полезна не только тем, кто страдает от серьезных заболеваний печени и поджелудочной железы. Она поможет восстановиться после чрезмерного застолья. Даже здоровым людям знакомы такие симптомы, как тяжесть в желудке, тошнота, метеоризм и расстройство желудка — расплата за переедание или непривычную пищу. После праздников с их бесконечными обедами и возлияниями будет полезно временно переключиться на мягкую диету, чтобы вернуть пищеварение в норму. Стол №5 — диета комфортная и не предполагает отказа от широкой группы продуктов.
После праздников с их бесконечными обедами и возлияниями будет полезно временно переключиться на мягкую диету, чтобы вернуть пищеварение в норму. Стол №5 — диета комфортная и не предполагает отказа от широкой группы продуктов. - Медикаментозная терапия. Лечение зависит от основного заболевания, но в любом случае врач назначит препараты, которые помогут снять симптомы и улучшить работу пищеварительного тракта. При боли в поджелудочной железе назначают обезболивающие средства для купирования острых приступов, антациды для восстановления уровня желудочной кислотности и нормализации функции пищеварения, а также ферментные препараты (при хроническом панкреатите вне периода обострений). Ферменты, которые содержатся в них, практически не отличаются от наших собственных ферментов и помогают справиться с усвоением пищи, если поджелудочная железа не может вырабатывать достаточное количество панкреатического сока. Кроме того, в некоторых случаях назначают желчегонные средства, антисекреторные вещества (так называемые Н2-блокаторы гистаминовых рецепторов и ингибиторы протонной помпы).

Боль в поджелудочной железе — симптом, который нельзя игнорировать. Однако стоит помнить о том, что пусть и редко, но болезни поджелудочной могут развиваться практически бессимптомно. Поэтому желательно хотя бы раз в пару лет проходить общее обследование у гастроэнтеролога. Это особенно актуально для тех, кто не привык отказывать себе в алкоголе, жирной и жареной пище.
как успокоить дома. Лечение в домашних условиях
Все, кто хотя бы раз испытывали боль в поджелудочной железе, знают, насколько неприятной и острой она может быть. Когда подобные синдромы терпеть нет сил, а скорая помощь задерживается, как никогда лучше, пригодятся знания о том, как снять боль при панкреатите в домашних условиях.
Спровоцировать появление заболевания и последующие боли – несложно: достаточно употребления жирной или острой пищи, злоупотребления алкоголем или наличие запущенных стадий гастрита и других патологий. В наше время каждый третий человек хотя бы раз сталкивался с панкреатитом.
Как же понять, что беспокоящая вас боль исходит именно из поджелудочной, и что болит при панкреатите?
Обострения в поджелудочной могут быть острыми и хроническими.
В случае с первыми, локализация боли при панкреатите находится в зоне немного ниже желудка, а обострения имеют резкий характер.
При хронических обострениях мы наблюдаем сопровождающие общее состояние вздутие, боль, колики, жидкий стул. Преимущественно это проявляется после несоблюдения диеты и сопровождает каждый приём пищи. Боли имеют терпимый характер, однако долгое пренебрежение ими приводит к сбою в организме.
Главное – вовремя остановить обострения, после чего начать нормальную жизнедеятельность. Не лечение обострений приводит к развитию болевого синдрома и ещё более усугублённым стадиям заболевания.
Снять болевой синдром при панкреатите дома можно, однако врачи настоятельно не рекомендуют заниматься этим самостоятельно без присмотра специалистов. Но часто бывает, что дожидаться медицинской помощи сложно, потому следует купировать боль, после чего отправить больного в лечебное заведение.
Главной отличительной чертой болевого приступа является явное ослабление болей в момент принятия сидячего положения, наклонив туловище вперёд.
К мерам первой помощи в данном случае относят:
- обеспечение полного покоя тела пациента, запрет на совершение резких и активных передвижений;
- назначение строгого голодания;
- запрет на принятие Панзинорма, Креона и других препаратов, содержащих ферменты, ведь это усугубляет положение;
- принятие больным 80 мг Ношпы либо Дротаверина;
- прикладывание к области железы с задней стороны грелки или пакета со льдом;
- расположение больного в сидячем положении с наклоном туловища вперёд.
Снять боль при панкреатите поджелудочной железы помогает внутримышечная инъекция Папаверина 2 мл, но также работает и раствор Ношпы. Помните, что важно следить за дыханием больного – оно должно быть поверхностным. Лучше всего – попробовать задержать дыхание до успокоения болей, тогда синдром пройдёт немного быстрее.
При рвотных позывах следует самостоятельно прочистить желудок с помощью двух пальцев и надавливания ими на корень языка. Преимущественно, рвота снимает боль, но не даёт длительного облегчения.
В случаях, если больной не страдает дисфункцией желчного пузыря, то облегчить боль при панкреатите смогут таблетки Алохол. Благодаря своевременному отходу желчи, появляется жидкий стул и нормализуется работа поджелудочной. Приём желчегонных средств должен происходить в комбинировании с Ношпой, Дротаверином, Папаверином и другими спазмолитиками.
После того, как вы избавились от приступа, не стоит принимать пищу даже при появлении сильного аппетита. Единственное, что можно сделать без дальнейших серьёзных последствий – принять немного сладкий чай либо выпить кипячёной воды.
Далее больной должен быть направлен в стационар, где ему предоставят все нужные меры по устранению болей. Зачастую пациенту вводят внутривенно спазмолитические средства, восстанавливающие желудочный сок и его отток. Популярностью пользуется Контрикал, восстанавливающий стенки поджелудочной, и эффективно сражающийся с болями, интоксикацией.
Популярностью пользуется Контрикал, восстанавливающий стенки поджелудочной, и эффективно сражающийся с болями, интоксикацией.
После того, как боль полностью прошла, больной обязан следовать следующим правилам и рекомендациям:
- Придерживаться голода три дня: разрешается употреблять слегка сладкий чай либо воду;
- По истечении трёх дней можно начинать есть жидкую пищу;
- Прекратить употребление (это касается первого года после приступа) жирного, жареного, копчёного, мучного и консервов, ведь такая пища постепенно провоцирует появление болей.
Очень часто больным прописывают лекарства, поддерживающие желудок, по типу Алмагеля, а также препараты, способствующие перевариванию: Панкреатин, Мазим. Не забывают и о восстанавливающих кишечник Линексе, Лактоне, Лацидофиле.
О том, чем снять боль при панкреатите, вы можете узнать лично у доктора, либо принять к сведению советы специалистов.
- Снять резкую боль помогают спазмолитические средства по типу Ношпы, Атропина, Папаверина, Платифилина.

- После того, как резкая боль снята, полезными и рекомендуемыми становятся ферментосодержащие средства. Уместен приём Панкрумена, Креона, Панзинорма, Панкреатина, Фестала, Мезима. Они помогают нормализовать стул и устранить диспепсию. Снятие обострения занимает пять недель, а лечение хронических болей иногда длится до года.
- При возникновении отёков используют антиферментную терапию препаратами либо Контрикал. Возможно применение внутривенно Анальгина.
- При начале воспалительных процессов больному назначают Цефпсан, Цефобид.
Иногда панкреатит лечат при помощи народной медицины, используя куриное яйцо и лимон.
Купирование болевого синдрома при хроническом панкреатите должно обязательно начаться с полного голода и дальнейшей госпитализации больного. Голод должен длиться несколько дней. После питание должно быть умеренным, дабы постепенно «включить» в работу поджелудочную железу.
Уместен постепенный ввод отварных или свежих овощей, фруктов, не имеющих ярко выраженного сладкого или горького вкуса. Важно не допускать термической обработки в масле.
Важно не допускать термической обработки в масле.
После того, как стадия голода закончилась, купирование болей при панкреатите происходит по следующей схеме:
- Прописывается раздельное питание, дабы сократить количества потребляемого жира;
- Начинается употребление ферментов и ингибиторов, которые снижают секрецию соляных кислот;
- Назначаются ненаркотические противовоспалительные и жаропонижающие анальгетики;
- Возможно применение Октероида, блокирующего нейроэндокринные гормоны ЖКТ – препарат подходит только в экстренных случаях и сильнейшем болевом синдроме;
- Назначаются наркотические анальгетики;
- Блокируется солнечное сплетение для того, чтобы боли исчезли;
- Самым последним этапом может быть вмешательство хирурга, что является крайней мерой лечения.
Обезболивание при панкреатите поджелудочной железы – это сложный и поэтапный процесс, проводить который в домашних условиях нужно максимально осторожно и аккуратно. Любое отклонение от рекомендаций может привести к ухудшению состояния и спровоцировать сильнейшие боли.
Любое отклонение от рекомендаций может привести к ухудшению состояния и спровоцировать сильнейшие боли.
Для начала нужно запомнить, что, имея проблемы с поджелудочной, вам нужно навсегда отказаться от привычной вредной пищи и отдать предпочтение правильному сбалансированному питанию, которое не будет иметь ярко выраженного вкуса. Вся пища должна быть свежей и приготовленной с минимальной термической обработкой.
Зачастую лечение после обострения занимает до 10 дней, после которых боль успокаивается. Однако, даже по истечении данного периода пациент должен принимать сопутствующие препараты такие, как Креон. Он способствует восстановлению работы поджелудочной. Уместен приём Линекса, дабы прекратить позывы к дефекации.
Наличие поджелудочной железы является жизненно-важным элементом в человеческом организме, обеспечивающим выработку особых ферментативных компонентов, принимающих активное участие в пищеварительном тракте и отвечающих за выработку гормона инсулина, обеспечивающего контроль над концентрацией сахара в крови. Поэтому любой сбой в работе данного органа может стать причиной развития серьезнейших осложнений и даже смертельного исхода. Патологическое нарушение функционирования паренхиматозного органа, связанное с воспалительным процессом, называется панкреатитом, который может быть как острым, так и хроническим.
Поэтому любой сбой в работе данного органа может стать причиной развития серьезнейших осложнений и даже смертельного исхода. Патологическое нарушение функционирования паренхиматозного органа, связанное с воспалительным процессом, называется панкреатитом, который может быть как острым, так и хроническим.
Любое проявление приступа данного заболевания причиняет резкую нестерпимую боль, возникновение тошноты и отхождение рвотных масс. Раздраженная воспалением поджелудочная железа интенсивно и резко снижает качество жизнедеятельности каждого пациента. Поэтому очень важно знать, как успокоить поджелудочную железу в домашних условиях, чем снять боль, и что делать, если нет возможности получения экстренной квалифицированной медицинской помощи.
Симптоматика
Обостренный панкреатит способствует возникновению следующих симптоматических признаков:
- образование острой боли в зоне эпигастрия либо болезненных ощущений с опоясывающим характером с постепенной иррадиацией в область поясничного отдела спины, грудины, а также ключицы, лопатки и нижней части челюстного сустава;
- возникновение чувства тошноты, ведущего к интенсивному отхождению рвотных масс;
- развитие диареи либо запора с сопровождением метеоризма;
- появление чувства озноба наряду с повышением общей температуры тела;
- резкое снижение АД;
- бледность кожных покровов и чувство слабости во всем организме;
- может увеличиться уровень потоотделения;
- в пупочной области и зоне эпигастрия могут появиться желто-синюшные проявления и пятна от рассасывающей крови при геморрагическом поражении;
- образование неприятного привкуса в ротовой полости;
- снижение аппетита до полной его потери.

При возникновении подобной симптоматики требуется своевременное оказание медицинской помощи, проведение дополнительной диагностики и начало необходимого лечения.
В случае, если боли в поджелудочной железе остаются без внимания опытных специалистов гастроэнтерологического профиля, то острая форма заболевания может перейти в хроническую, характеризующуюся поочередными периодами ремиссии и обострений.
При переходе патологии в стадию хронического заболевания, у пациента начинают проявляться дополнительные симптоматические признаки в виде:
- изжоги;
- отрыжки;
- при снижении уровня выработки инсулина может начать развиваться сахарный диабет;
- пожелтение склера глаз;
- заметное снижение общей массы тела.
При воспалении поджелудочной железы хронического характера происходит постепенное замещение железистых тканей соединительной, что ведет к медленному процессу разрушения и отмиранию паренхиматозного органа. Все это может стать причиной для ликвидации пораженного органа и развитию серьезнейших проблем во всем организме.
Все это может стать причиной для ликвидации пораженного органа и развитию серьезнейших проблем во всем организме.
Причины заболевания
Причиной развития столь серьезного заболевания, как панкреатит, может быть наличие следующих факторов:
- регулярные перекусы на бегу и переедания;
- чрезмерный уровень потребления алкогольсодержащих напитков, жареных и жирных блюд, а также острой, копченой и соленой пищи;
- нарушения на гормональном фоне;
- воздействие определенных медикаментозных средств;
- желчекаменные патологии;
- воспалительный процесс в 12-ти перстной кишке;
- инвазия гельминтными представителями.
Экстренная помощь в условиях дома
Итак, как снять боль в поджелудочной железе, если она воспалилась и резко заболела дома?
При обостренном проявлении панкреатита в домашних условиях больному сразу необходимо сесть, немного наклонив туловище по направлению к коленям. Данная поза либо поза эмбриона поможет снять боль при панкреатите на некоторый промежуток времени, при условии полного покоя.
Когда болит поджелудочная железа от острого приступа панкреатита, ни в коем случае не рекомендуется снимать боль при помощи наложения теплого компресса. Здесь необходим лишь полный покой и холод. Для наложения холодного компресса, в большинстве случаев, используется грелка либо пластиковая бутылка со льдом. Холод должен прикладываться именно в то место, где наиболее сильно проявляется болезненность. Перед прикладыванием холодного компресса в виде бутылки либо грелки со льдом, необходимо завернут ее в не плотную ткань для того, чтобы избежать переохлаждения.
При обострении текущего панкреатита в домашних условиях необходимо полностью исключить употребление любых продуктов питания на ближайшие 2-3 дня, но обеспечить регулярное порционное поступление жидкости в организм больного. В качестве питья рекомендуется минеральная вода без газов либо некрепкий чайный напиток. Многие специалисты рекомендуют пить по одной четверти стакана каждые полчаса.
После того, как поджелудочная перестанет болеть и приступ будет снят, состояние пациента начнет нормализовываться, поэтому можно будет начинать вводить в рацион питания употребление легкой пищи в виде различных каш, приготовленных на воде, вареных овощей, нежирных сортов мяса и рыбы. Для приготовления блюд при панкреатите рекомендуется использовать метод готовки на пару, в духовке либо путем отваривания.
Для приготовления блюд при панкреатите рекомендуется использовать метод готовки на пару, в духовке либо путем отваривания.
Использование в пищу продуктов с высоким уровнем жирности, а также блюд, приготовленных путем обжаривания и копчения, с высоким содержанием острых специй и соли необходимо полностью исключить из рациона, как и употребление спиртосодержащих напитков.
Дополнительные методы устранения панкреатического приступа
Если болит поджелудочная железа после принятия всех вышеуказанных мер, то избавиться от неприятной болезненности поможет прием следующих медикаментозных средств:
- таблетка Баралгина либо Парацетамола;
- для обеспечения дополнительного действия такого, как снять воспаление и спазмы, поможет прием спазмолитиков в виде Но-Шпы либо Папаверина;
- обеспечить разгрузку поджелудочной железы помогут такие препараты, как Креон, Мезим и Фестал.
Для моментального снятия болевого синдрома можно сделать инъекцию раствора Но-Шпы либо Папаверина.
Более того, для снятия приступа поджелудочной железы в домашних условиях могут применяться и народные рецепты, но только при строгом соблюдении специального диетического рациона питания, назначенного лечащим специалистом:
- За полчаса до приема пищи принимать по половине стакана свежевыжатого сока из клубней картофеля.
- Трижды в день до приема пищи рекомендован прием овсяного отвара.
- До еды также рекомендуется употреблять настой из перечной мяты, боярышника и подорожника, не менее 3-х раз в день.
- Еще одним эффективным рецептом для лечения панкреатита является приготовление настоя из корня лопуха, семян укропа и льна, а также зеленой массы зверобоя и черники. Полученное снадобье путем заваривания необходимо употреблять перед каждым приемом пищи, не менее 3-х раз в день.
Важно помнить, что любое проявление панкреатической патологии, будь то приступ острой его формы либо обострение хронического заболевания, должно получить своевременное лечение в условиях стационара.
Самолечение панкреатической патологии поджелудочной железы является довольно рискованным, так как терапия данного заболевания требует квалифицированного и комплексного подхода к его устранению. Более того следует проявлять и особую бдительность при использовании рецептов из народной медицины, так как неправильная комбинация растительности либо неточные дозировки при приготовлении целебного настоя или отвара может повлечь за собой серьезные осложнения. Поэтому при проявлении первых признаков панкреатической патологии в области паренхиматозного органа необходимо незамедлительно обратиться к помощи квалифицированного специалиста для детального обследования, постановки точного диагноза и назначения своевременной схемы лечения.
Список литературы
- Костюченко А.Л., Филин В.И. Неотложная панкреатология: справочник для врачей, издание 2-е, исправленное и дополненное. СПб. Издательство «Деан», 2000 г.
- Лоранская Т.И., Диетотерапия хронического панкреатита.
 М.: Миклош, 2010 г.
М.: Миклош, 2010 г. - Казюлин А.Н., Кучерявый Ю.А., Сорокин В.В. Современный взгляд на проблему рационального питания при хроническом панкреатите. Актуальные вопросы клинической транспортной медицины. 2003 г. Т.11, стр. 330–341.
- Гл. ред. Г.А. Непокойчицкий: Большая энциклопедия народной медицины. М.: Олма-пресс, 2004 г.
Человеческий организм – разумный и достаточно сбалансированный механизм.
Среди всех известных науке инфекционных заболеваний, инфекционному мононуклеозу отводится особое место…
О заболевании, которое официальная медицина называет «стенокардией», миру известно уже достаточно давно.
Свинкой (научное название – эпидемический паротит) называют инфекционное заболевание…
Печеночная колика является типичным проявлением желчнокаменной болезни.
Отек головного мозга – это последствия чрезмерных нагрузок организма.
В мире не существует людей, которые ни разу не болели ОРВИ (острые респираторные вирусные заболевания). ..
..
Здоровый организм человека способен усвоить столько солей, получаемых с водой и едой…
Бурсит коленного сустава является широко распространённым заболеванием среди спортсменов…
КАК УСПОКОИТЬ ПОДЖЕЛУДОЧНУЮЧтобы поджелудочная железа оставалась здоровой, не потчуйте ее спиртным, жареным, жирным и острым, а также откажитесь от курения. А чтобы снять приступ панкреатита, стоит поголодать. О том, как предупредить и лечить заболевание, рассказывает Борис Рейнгардт, доцент кафедры внутренних болезней Медицинского университета им. А. Богомольца.Какими симптомами может заявлять о себе панкреатит?
Мучительная боль в верхней части живота, отдающая в спину (как бы опоясывающая тело), тошнота и рвота – так заявляет о себе воспаление поджелудочной железы, или острый панкреатит. Часто к заболеванию приводят желчнокаменная болезнь и холецистит. Желчный проток и проток поджелудочной железы проходят почти рядом. И воспаление в желчных путях рано или поздно захватывает и поджелудочную, нарушая отток панкреатического сока из нее.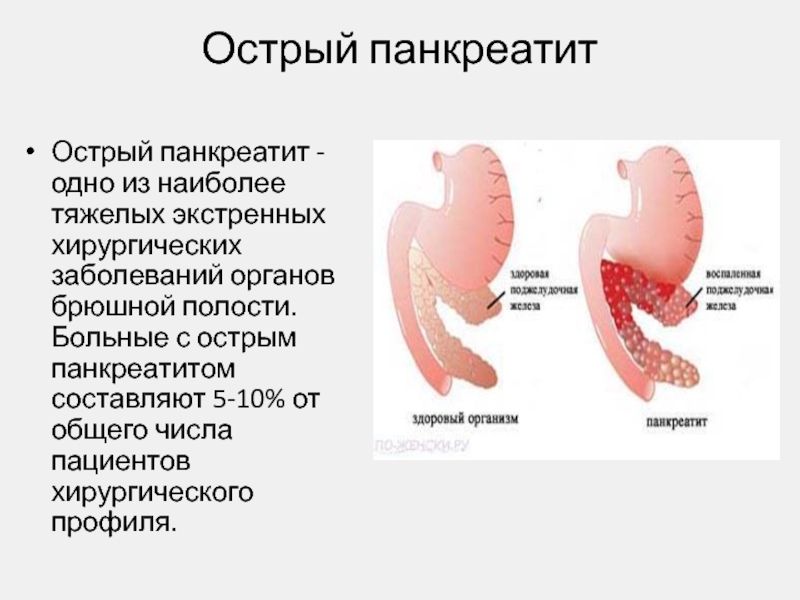 Внутри железы ферменты, делающие пригодными для усвоения жиры, белки и углеводы, неактивны. Но, наткнувшись на преграду, они активизируются, и возникает парадоксальная ситуация – самопереваривание поджелудочной железы. В этой группе больных больше женщин. Зато «мужская» причина панкреатита – крепкие спиртные напитки. И третий провоцирующий фактор – жирная, жареная и острая пища. Если такое застолье сопровождается употреблением алкоголя, то все усугубляется, и в результате развиваются спазмы и нарушается отток панкреатических соков.
Внутри железы ферменты, делающие пригодными для усвоения жиры, белки и углеводы, неактивны. Но, наткнувшись на преграду, они активизируются, и возникает парадоксальная ситуация – самопереваривание поджелудочной железы. В этой группе больных больше женщин. Зато «мужская» причина панкреатита – крепкие спиртные напитки. И третий провоцирующий фактор – жирная, жареная и острая пища. Если такое застолье сопровождается употреблением алкоголя, то все усугубляется, и в результате развиваются спазмы и нарушается отток панкреатических соков.
Если человек перенес острую форму панкреатита, то сможет ли он полностью выздороветь?
Если панкреатит протекает в легкой форме, то больной в последующем может считаться практически здоровым. Если, конечно, он не будет злоупотреблять острой и жареной пищей, алкоголем. При тяжелых формах воспаления (некрозе) заболевание, к сожалению, переходит в хроническую форму – железа сморщивается, нарушается выделение ею ферментов, выработка клетками железы инсулина. Очень часто развивается сахарный диабет. Хроническое воспаление поджелудочной железы грозит развитием рака поджелудочной железы. Нужно знать, рак поджелудочной железы чаще встречается у тех, кто курит; поэтому откладывать с отказом от сигарет не стоит. Что следует предпринять, если возник приступ? Нужно знать о риске серьезных осложнений и при сильных болях немедленно вызвать «скорую». В этом случае лучше перестраховаться, чем недооценить опасность – только в больнице есть возможность задействовать весь комплекс интенсивной терапии, чтобы избежать необратимых последствий при развитии панкреонекроза.
Очень часто развивается сахарный диабет. Хроническое воспаление поджелудочной железы грозит развитием рака поджелудочной железы. Нужно знать, рак поджелудочной железы чаще встречается у тех, кто курит; поэтому откладывать с отказом от сигарет не стоит. Что следует предпринять, если возник приступ? Нужно знать о риске серьезных осложнений и при сильных болях немедленно вызвать «скорую». В этом случае лучше перестраховаться, чем недооценить опасность – только в больнице есть возможность задействовать весь комплекс интенсивной терапии, чтобы избежать необратимых последствий при развитии панкреонекроза.
Как диагностируется воспаление поджелудочной железы?О тяжести заболевания можно судить по результатам УЗИ, которое дает возможность определить размеры и форму поджелудочной, увидеть ее выводные протоки, обнаружить очаги воспаления. Однако ультразвук выявляет не все. Более точный метод диагностики – компьютерная томография – по информативности сегодня лидирует. Еще одно направление в диагностике заболеваний поджелудочной железы связано с ее активной ролью в биологических процессах. Исследуется кровь и панкреатический сок на наличие панкреатических ферментов и различных гормонов.
Исследуется кровь и панкреатический сок на наличие панкреатических ферментов и различных гормонов.
Какая диета назначается при панкреатите?
При обострении в первый день лучше поголодать – пить слабый чай без сахара и щелочную минеральную воду. Далее осторожно включать в диету сухари (не сдобные), сваренные на воде каши, картофельное пюре без масла. В последующие дни диету постепенно расширяют. Больному можно употреблять нежирное отварное мясо (лучше говядину), рыбу отварную или паровую, кашу-размазню. Цельное молоко, сливки, сметана исключаются. А вот тощий творог или кислое молоко, приготовленное из нежирного молока, не повредят. Питание должно быть дробным и частым – 5-6 раз в день.
100hitrostei.ru
Как успокоить боль, укрепить, сохранить и защитить поджелудочную железу?
Опубликовано: 15 октября 2014 в 10:28Нормальное функционирование организма человека во многом зависит от того, в каком состоянии его поджелудочная железа, насколько полно организму удалось сохранить все присущие ей функции. Этот орган несет ответственность за множество процессов, происходящих внутри нас, поэтому его защита должна стать первоочередной задачей для каждого, кто беспокоится о своем здоровье и о том, как его укрепить.
Этот орган несет ответственность за множество процессов, происходящих внутри нас, поэтому его защита должна стать первоочередной задачей для каждого, кто беспокоится о своем здоровье и о том, как его укрепить.
На самом деле, сохранить панкреатическую железу здоровой – не такая уж и сложная задача. Два самых главных ее врага – это алкоголь и нерациональное питание, поэтому устранение этих двух факторов поможет не только уберечь поджелудочную железу от всевозможных заболеваний, но и принесет пользу для всего организма в целом.
К сожалению, нельзя исключать и факторы, провоцирующие возникновение заболевания, но при этом не зависящие от самого человека, даже если он всеми силами старается сохранить свое здоровье и всячески пытается его укрепить. Так, панкреатит иногда развивается как осложнение паротита, оспы, сепсиса, дизентерии, гепатита и некоторых других заболеваний, от которых невозможно самостоятельно уберечь организм. Именно поэтому стоит заранее подумать о том, как укрепить поджелудочную железу, создав ей такие условия, при которых она минимально будет подвержена пагубным осложнениям заболевания. В первую очередь, речь идет все о том же – о рациональном питании и прочих составляющих здорового образа жизни.
В первую очередь, речь идет все о том же – о рациональном питании и прочих составляющих здорового образа жизни.
Сохранить поджелудочную железу при уже выявленном остром или хроническом панкреатите тоже возможно, самое главное в этом случае – это укрепить все ее слабые места, не позволяя заболеванию развиваться дальше. Разумеется, в первую очередь речь идет о строгом соблюдении назначенного лечения, поскольку переход из острой формы в хроническую происходит, чаще всего, именно из-за нарушения режима.
Помимо соблюдения диеты и медикаментозного лечения, укрепить железу после перенесенного заболевания помогают специальные дыхательные упражнения, которые, впрочем, эффективны и в борьбе с самим заболеванием.
Однако не стоит забывать, что защитить поджелудочную железу, не допустить развития воспаления, сохранить все те функции, которые заложены в ней природой – это гораздо проще, чем вылечить любое заболевание.
Для успокоения поджелудочной железы нужно, в первую очередь, определиться – является ли боль хронической или возникла внезапно. Необходимо постоянно соблюдать соответствующую диету, если вы уже знаете, что данный неприятный симптом активизирован именно поджелудочной железой.
Необходимо постоянно соблюдать соответствующую диету, если вы уже знаете, что данный неприятный симптом активизирован именно поджелудочной железой.
Чтобы успокоить острую боль, необходимо принять лекарства, которые смогут нейтрализовать причины, вызвавшие неожиданный спазм – Но-шпа является наиболее распространенным и одним из самых эффективных препаратов. Вполне могут справиться с поставленной задачей и многие другие спазмолитические препараты, которых в последнее время появилось просто великое множество – выбор за вами!
При хронических болях можно использовать рецепты народной медицины:
- картофельный сок;
- отвар лопуха;
- компресс из простокваши;
- зерна овса;
- девясил;
- календулу.
Все эти рецепты требуют очень внимательного отношения к соотношению активного вещества и разбавлениям. Препараты народной медицины могут помочь на какое-то время, но полностью излечить от заболевания они вряд ли помогут. Чтобы успокоить поджелудочную железу, нужно применять обычные спазмолитические препараты, но, самое главное, необходимо излечить основное заболевание. При сохранении болей в течение длительного времени или регулярных их рецидивах нужно немедленно обратиться к доктору.
При сохранении болей в течение длительного времени или регулярных их рецидивах нужно немедленно обратиться к доктору.
zhkt.guru
Народные рецепты для лечения поджелудочной железы-Лечение травами, рецепты народной медицины
Лечение травами, рецепты народной медицины
Народные рецепты для лечения поджелудочной железы. Воспаление поджелудочной железы (панкреатит) наблюдается все чаще не столько из-за нерационального питания людей и нех ватки витаминов, но может быть выз ван микробной инфекцией, алкоголизмом, болезнями рядом расположенных органов. Для болезниПри заболевании панкреатит характерны опоясывающие боли в верхней половине живота, отдающие в спину.
Боли не сильные и, в отличие от язвенной болезни желудка, не сопровождаются ни изжогой, ни болезненностью при нажатии на живот и не успокаиваются после приема щелочи (соды). Поджелудочная железа выполняет функцию выработки ферментов, которые перерабатывают белки, жиры и углеводы. Ферменты выделяются в общий проток железы, а потом попадают в двенадцатиперстную кишку, где и переваривают пищу. Кроме этого, поджелудочная железа содержит специальные клетки, которые вырабатывают гормон инсулин, регулирующий обмен сахара в организме. Недостаток данного гормона приводит к заболеванию сахарным диабетом.
Кроме этого, поджелудочная железа содержит специальные клетки, которые вырабатывают гормон инсулин, регулирующий обмен сахара в организме. Недостаток данного гормона приводит к заболеванию сахарным диабетом.
Заболевания поджелудочной железы: острый и хронический панкреатит, опухоли. Данные заболевания могут проявляться сходными признаками.
Симптомы заболеваний поджелудочной железы
Главным признаком заболеваний данного органа является боль в подложечной области живота, левом подреберье, отдающая под левую лопатку и в спину. Боли бывают постоянными и приступообразными. Часто они усиливаются после употребления жареной, жирной и острой пищи, а также алкоголя. Также у больного возникают тошнота, рвота и поносы. У больного пропадает аппетит, и он теряет вес.
Подтверждается диагноз с помощью узи, анализов на диастазу и липазу. А состояние своей поджелудочной железы вы можете продиагностировать сами с помощью паслена сладко-горького. Разотрите в порошок несколько подсушенных стеблей паслена и за 15 минут до еды примите на кончике ножа порошок, запив его водой. Для исследования заболеваний поджелудочной железы используют ультразвуковой метод, компьютерную томографию, рентген.
Для исследования заболеваний поджелудочной железы используют ультразвуковой метод, компьютерную томографию, рентген.
Воспаление поджелудочной железы сильное, если сразу же после приема во рту появилось ощущение сладости. Слабое воспаление железы – если сладость во рту появляется только через 10-15 минут. Нарушения в поджелудочной железе можно ощутить по сухости во рту.
Чтобы ликвидировать имеющиеся нарушения, пагубно влияющие на поджелудочную железу, необходимо стремиться к сохранению водно-солевого равновесия в организме, принимая свежие растительные соки из листьев одуванчика, подорожника, цикория, таволги, иван-чая в смеси со свежим рисовым отваром. Это обусловлено тем, что свежие растительные соки действуют эффективнее, чем настои сушеного сырья, и, безусловно, содержание биологически активных веществ в дикоросах выше и разнообразнее, чем у культурных растений. Кроме того, они меньше насыщены компонентами современной химии и поэтому обладают более высокими детоксикационными возможностями. Одновременно с соками растений рекомендуется употреблять лекарственные растения, содержащие вещества с инсулиноподобными свойствами. Такие вещества в малых количествах имеются во многих лекарственных растениях. А значительные количества их содержат трава галеги лекарственной, стручки фасоли, листья черники, кукурузные рыльца, корни одуванчика, корни девясила, корни лопуха, корни солодки, листья крапивы и т.д. Эти виды растений способствуют снижению количества сахара в крови и моче.
Одновременно с соками растений рекомендуется употреблять лекарственные растения, содержащие вещества с инсулиноподобными свойствами. Такие вещества в малых количествах имеются во многих лекарственных растениях. А значительные количества их содержат трава галеги лекарственной, стручки фасоли, листья черники, кукурузные рыльца, корни одуванчика, корни девясила, корни лопуха, корни солодки, листья крапивы и т.д. Эти виды растений способствуют снижению количества сахара в крови и моче.
Поджелудочная железа, как и большинство жизненно важных органов, «не любит» такой еды, которая приводит к ожирению. Тогда начинаются сбои в работе железы со всеми последствиями, болезненными приступами.
Народное лечение поджелудочной железы
- Есть клюкву надо по горсточке 3 раза в день до приема пищи. Можно и с медом. Хронический панкреатит обычно обостряется зимой. Для профилактики таких обострений советуют использовать и сушеные листья черники. Залить О, 5 л воды 1 ст. л. листьев, довести до кипения, настоять 20 минут, процедить и принимать по 1/2 стакана в течение 12 дней за полчаса до еды.
 Если заболевание затянувшееся, то зимняя профилактика должна быть комплексной. Надо чередовать лечебные курсы.
Если заболевание затянувшееся, то зимняя профилактика должна быть комплексной. Надо чередовать лечебные курсы. - Хорошо пить и настой из листьев подорожника. Заваривайте их, как чай, из расчета 1 ч. л. сухих листьев на стакан кипятка. Такое лечение оздоравливает не только поджелудочную железу, но и печень, и почки.
- Поскольку при панкреатите ощущается недостаток калия, натрия, щелочи в организме, во время этого лечения рекомендуется прием щелочных минеральных вод типа «Боржоми», «Ессентуки», «Барвихинская». Полезно есть бананы, отварную картошку в мундире, используя ее отвар для приготовления первых блюд.
- При лечении поджелудочной железы питание должно быть дробным, но полноценным, включающим и белки (птица, рыба, соя, фасоль), и витамины, особенно В12 и С. Жиры, особенно животные, рекомендуется ограничить.
- В качестве профилактики и лечения уплотнения и сморщивания поджелудочной железы можно рекомендовать бег трусцой (хотя бы по 20 мин. в день) и лечебную гимнастику, а также растирания и разминания живота ладонями. Эту процедуру желательно проводить незадолго до приема пищи по часовой стрелке.
При камнях в поджелудочной железе готовят настой из корней лопуха большого. Берут столовую ложку сухого измельченного сырья, заливают 2 стаканами холодной воды, настаивают ночь. утром проваривают в течение 15 минут, сразу процеживают и пьют теплым за 3 приема после еды.
Сбор для лечения хронического панкреатита обладает противоотечным, противовоспалительным, спазмолитическим, ветрогонным и сокогонным действием. состав: цикорий (корень) – 2 части, кукурузные рыльца – 2 ч., фенхель(плоды) – 1 ч., анис (плоды) – 1 ч., лопух (корень) – 1 ч., подорожник ланцетовидный – 1 ч., зеленая солома овса – 1 ч, солянка хол-мовая (трыва) – 1 ч., володушка золотистая – 1 ч. , полынь-чернобыльник (цветущие верхушки) – 1 ч. Cпособ употребления: все травы мелко измельчить, смешать, 1 ст. ложку сбора заварить 500 мл кипятка, настоять 1 час, процедить. Принимать до еды 3 раза в день за 20 минут. Курс – 1,5 месяца. внимание! При весе человека меньше 60 кг для настоя берут 1 ст. ложку сбора. Если вес человека больше 60 кг, для настоя берут 1,5 ст. ложки и более, в зависимости от веса человека.
, полынь-чернобыльник (цветущие верхушки) – 1 ч. Cпособ употребления: все травы мелко измельчить, смешать, 1 ст. ложку сбора заварить 500 мл кипятка, настоять 1 час, процедить. Принимать до еды 3 раза в день за 20 минут. Курс – 1,5 месяца. внимание! При весе человека меньше 60 кг для настоя берут 1 ст. ложку сбора. Если вес человека больше 60 кг, для настоя берут 1,5 ст. ложки и более, в зависимости от веса человека.
При панкреатите принимать мумие – одно из лучших средств, помогающих рассасывать уплотнения и фиброзы и восстанавливать пораженные клетки и ткани. Мумие принимают до завтрака и на ночь по 0,15-0,20 г (со спичечную головку) в течение 10-20 дней. Лучше всего принимать его раствор. Для получения раствора берут 5 г мумие и растворяют его в 150 мл сока алоэ, усиливающего рассасывающее действие мумие. Принимают по 1 ч. ложке до завтрака и на ночь. Курс лечения повторяют через 7-10 дней, принимая после мумие настойку прополиса – по 20-30 капель 3 раза в день в течение 10-14 дней.
- Для лечения поджелудочной железы измельчите в кофемолке конопляное семя.
 Вечером наберите 1 полную ч.л. порошка, залейте его 2 стаканами молока и варите до тех пор, пока в кастрюле не останется полстакана отвара. Процедите его через марлю, сложенную в три слоя, дайте ночь настояться, а утром выпейте натощак. Через 2 часа примите 2 таблетки «Ношпы», а еще через 2,5 часа можно уже поесть. Принимать курсами по 5 дней, с десятидневными перерывами между ними. Таких курсов необходимо провести не менее трех. Заодно очистится желчный пузырь.
Вечером наберите 1 полную ч.л. порошка, залейте его 2 стаканами молока и варите до тех пор, пока в кастрюле не останется полстакана отвара. Процедите его через марлю, сложенную в три слоя, дайте ночь настояться, а утром выпейте натощак. Через 2 часа примите 2 таблетки «Ношпы», а еще через 2,5 часа можно уже поесть. Принимать курсами по 5 дней, с десятидневными перерывами между ними. Таких курсов необходимо провести не менее трех. Заодно очистится желчный пузырь.
Для нормализации функции поджелудочной железы очень хорошо помогает чеснок – обычный, простой чеснок. Есть его нужно во время еды столько, сколько хочется. Дело в том, что он помогает поджелудочной железе вырабатывать желудочный сок, дефицит которого и называется панкреатитом. А если еще и соблюдать диету, то через полгода вы сможете есть то, чего в принципе человек, страдающий панкреатитом, в рот взять не может.
А если еще и соблюдать диету, то через полгода вы сможете есть то, чего в принципе человек, страдающий панкреатитом, в рот взять не может.
Чтобы успокоить разболевшуюся поджелудочную железу, утром возьмите лимон средних размеров, поварите 5 минут, остудите, выжмите сок и смешайте его с желтком сырого куриного яйца. Выпейте смесь и ничего после этого не употребляйте в течение 3,5 часов. Следующий прием средства – через 3 дня, потом черезб, 12 и 24 дня. Результат лечения очень хороший, поджелудочная железа перестает беспокоить. В год достаточно провести 2 курса.
Овсяный кисель при панкреатите. 0,5 пачки овсянки высыпают в кастрюлю, заливают 1,5 л теплой кипяченой воды и оставляют в теплом месте для скисания на пару дней. Затем процеживают, жидкость ставят на огонь и варят, постоянно помешивая до загустения (это происходит практически сразу после закипания). В охлажденный кисель добавляют немного молока и пьют по 1 стакану 3-4 раза в сутки.
Серьезной болезнью, возникающей из-за нарушений функций поджелудочной железы, является сахарный диабет.
Используйте предложенное народное лечение поджелудочной железы и будьте здоровы!
www.fitoportal.com
Лечение поджелудочной железы народными методами
Поджелудочная железа отвечает за две важные функции, заключающиеся в выработке гормонов и продуцировании панкреатического сока, необходимого для пищеварительной системы. Любые сбои в работе органа негативно отражаются на всем организме, поэтому начинать лечить поджелудочную железу нужно при первых негативных симптомах.
Признаки и причины
Одной из самых распространенных патологий органа является панкреатит, который может развиваться в острой и хронической форме. Предпосылками для его появления считаются;
- употребление спиртных напитков;
- несбалансированное питание;
- частый прием антибиотиков;
- травмы области живота;
- инфекции и сопутствующие заболевания.
Основной симптом воспаления железы – боль с левой стороны живота под ребрами, усиливающаяся после приема пищи. Она часто усугубляется отсутствием аппетита, тошнотой и рвотой. В кишечнике скапливаются газы, стул меняет свою консистенцию и цвет. Иногда наблюдается диарея.
Если сразу не начать лечение, у человека вырабатывается стойкое неприятие пищи, и он начинает терять в весе. В тяжелых случаях повышается температура, учащается сердцебиение, мучают спазмы в животе, и обостряется рвотный рефлекс.
Методы терапии
Лечение воспалительного процесса в поджелудочной включает в себя использование медицинских препаратов, направленных на устранение боли, подавление секреции ферментов и специальной диеты.
- В период обострения необходимо исключить прием пищи на 1-2 дня, чтобы сократить нагрузку на больной орган.
- Разрешается пить отвар шиповника и негазированную щелочную минеральную воду.
- Затем в меню можно добавить гречневую кашу, сваренную на воде, без соли. В ней много железа и других ценных веществ для восстановления поджелудочной.
Питаться желательно 5-6 раз в день небольшими порциями. Постепенно в рацион вводят нежирное отварное мясо, молоко, кефир, фрукты и овощи. Важно, чтобы пища способствовала расслаблению стула и была приготовлена без специй. Употребление соли допускается не более 10 г в сутки. Больной обязан полностью отказаться от жирных, пряных блюд, хлебобулочных изделий, спиртного и сигарет.
В комплексной терапии отлично помогают народные рецепты, снимающие спазмы, успокаивающие тошноту и способствующие регенерации органа.
Травяные сборы
При панкреатите полезно использовать травы, обладающие противовоспалительным, восстанавливающим и спазмолитическим действием.
Рецепты отваров:
Овес
Применение овса – эффективный метод, чтобы лечить поджелудочную. Химические вещества в его составе нейтрализуют агрессивные ферменты, вырабатывающиеся органом во время болезни. Овсяные отвары прекрасно усваиваются, обладают успокаивающим свойством, полезны при любых негативных процессах в поджелудочной железе и для восстановления пищеварения.
Овес можно приготовить и по-другому. Потребуется проварить 3 стакана зерен в трех литрах воды на минимальном огне 3 часа. Готовый отвар следует отцедить и пить теплым каждый час по 100 мл.
Овсяный кисель
Чтобы приготовить овсяный кисель, нужно соединить 300 г мелких и 4 ложки крупных овсяных хлопьев. Смешать хлопья и 1/3 стакана био-кефира в трехлитровой емкости, заполнить банку теплой водой. Накрыть капроновой крышкой и оставить в тепле для брожения на 2 суток. Затем отфильтровать смесь, перелить в кастрюлю и варить до густоты, помешивая деревянной ложкой. Напиток рекомендуется для людей с повышенной кислотностью. Если она понижена, надо промыть оставшийся овсяный жмых 2 л воды, собрать эту воду и готовить кисель из нее. Если кислотность находится на оптимальном уровне, рекомендуется смешать жидкости и использовать для варки овсяного киселя.
Если она понижена, надо промыть оставшийся овсяный жмых 2 л воды, собрать эту воду и готовить кисель из нее. Если кислотность находится на оптимальном уровне, рекомендуется смешать жидкости и использовать для варки овсяного киселя.
Пищевая сода
Здоровая поджелудочная железа вырабатывает ферменты, способствующие формированию щелочной среды, необходимой для переваривания пищи. Если в ее работе происходит сбой, образовывается кислотная среда, опасная для организма. В такой ситуации лечение пищевой содой вполне оправдано. При пониженной кислотности ее использовать нельзя.
Чтобы устранить воспаление поджелудочной железы, народная медицина предлагает много рецептов. Сода быстро восстанавливает щелочной баланс, способствует регенерации клеток и нормализует пищеварение. Допускается использовать ее при терапии хронического панкреатита и в целях профилактики.
Лечение содой надо проводить с осторожностью и не превышать рекомендованную дозировку. Оно не рекомендуется во время беременности, при язве, гастрите, низкой кислотности желудка. Перед использованием метода желательно проконсультироваться с врачом и получить его согласие.
Перед использованием метода желательно проконсультироваться с врачом и получить его согласие.
Семена льна
Обволакивающие свойства льна успокаивают воспаление, нормализуют пищеварение и функцию поджелудочной железы. Регулярное применение отваров устраняет токсины из тканей, сводит кислотность к оптимальному уровню и повышает иммунную защиту.
- Кисель лучше варить вечером, хранить в холодильнике и немного подогревать перед приемом. Нужно отмерить ложку семян, соединить их со стаканом воды и кипятить на крошечном огне 10 минут. Укутать кастрюлю тканью и оставить настаиваться. Через час отфильтровать напиток и выпить за один раз с утра натощак.
- Можно настоять кисель в литровом термосе. Для этого надо всыпать в него 3 столовых ложки семян, влить кипяток, закупорить и оставить до утра. Потом отделить жидкость от семян с помощью сита и принимать трижды в день по половине стакана в течение недели.
Соки
Народная медицина широко использует терапию соками. Чтобы вылечить панкреатит, применяется морковный, огуречный и картофельный сок:
Чтобы вылечить панкреатит, применяется морковный, огуречный и картофельный сок:
Если народные способы комбинировать с приемом медицинских препаратов и диетой, можно быстро остановить воспаление и унять болезненные ощущения в поджелудочной железе.
Как успокоить поджелудочную железу, если она может стать причиной возникновения заболевания панкреатит, мало кому известно. Прибегать к самолечению в таком случае – это не самый правильный вариант. При панкреатите наблюдается возникновение симптомов острой боли, что обусловлено развитием воспалительных процессов. При остром панкреатите наблюдается возникновение боли в верхней части живота, распространяющейся с течением времени на зону спины. Как можно успокоить поджелудочную железу в домашних условиях, следует выяснить более подробно в данном материале.
Прогрессирование панкреатита можно диагностировать по соответствующим проявляющимся признакам. К таковым признакам относятся:
- Резкое повышение температуры тела.
- Вздутие живота.

- Понижение веса.
- При пальпации возникновение характерной боли в брюшной полости.
- Симптоматика диареи.
- Учащение пульса и неприятный привкус во рту.
- Тошнота и рвота.
Если заболевание находится в тяжелой форме, то это способствует обезвоживанию организма, а также понижению артериального давления. Если вышеперечисленные симптомы будут оставлены без внимания, то достаточно 5-6 месяцев, чтобы панкреатит перешел из острой формы в хроническую. Если недуг перейдет в хроническую форму, то больной будет ощущать симптомы боли в области левого и правого подреберья, метеоризм, отрыжку. Недостаток выработки инсулина приведет к развитию диабета. Если своевременно не обратить внимания на данный орган, то последствия могут быть не просто серьезными, но и смертельными.
Что способствует развитию панкреатита
Поджелудочная железа страдает при воздействии на нее следующих факторов:
- Частые переедания. Если человек сыт, то не нужно переедать, так как это отрицательным образом сказывается не только на поджелудочной железе, но и на системе пищеварения в целом.

- При частом употреблении жареной, острой и жирной пищи.
- Если в организме происходит гормональное нарушение.
- При употреблении медикаментозных препаратов.
- При развитии недугов воспалительного характера.
- Если у человека имеются гельминты.
- При злоупотреблении алкоголем.
Это лишь основные причины развития панкреатита, при наличии которых поджелудочная железа подвергается серьезным испытаниям. Следует как можно быстрее исключить воздействие всех вышеперечисленных причин, чтобы обезопасить себя от развития опасных заболеваний.
Поджелудочная железа вырабатывает множество ферментов, которые вместе с желудочным соком, участвуют в переваривании пищи, а именно в расщеплении трех ее составляющих: жиров, белков и углеводов. При заболевании этого органа происходит сбой в усваивании полезных элементов. Это влечет за собой такие последствия, как:
- накапливание жировых тканей, из-за неправильной работы с молекулами жира;
- ослабление мышцы сердца, по причине нехватки белков;
- угнетение клеток мозга, из-за нехватки углеводов.

Присутствуют дополнительные симптомы, доставляющие дискомфорт и мешающие нормальной жизни человека. В виду этого важно знать, как определить болезнь и в домашних условиях.
Признаки и причины воспаления поджелудочной
Поджелудочная железа находится в верхней части брюшины, сразу за желудком. Имеет дольчатую структуру и продолговатую форму. «Головка» органа крупнее и расположена ближе к центру тела. «Хвост» смещается в левую сторону. Распространенная болезнь поджелудочной имеет . Есть много причин его появления. Некоторые из них:
Поскольку эти симптомы могут быть признаками и других заболеваний, резонен вопрос — как проверить поджелудочную железу в домашних условиях?
Методы проверки
Для исключения других вероятных болезней, таких как остеохондроз, опоясывающий лишай или пиелонефрит, следует ряд процедур, осуществляемых дома, при помощи родственников. При болезни позвоночника, нажимы пальцами на скелет в поясничном отделе будут болезненными.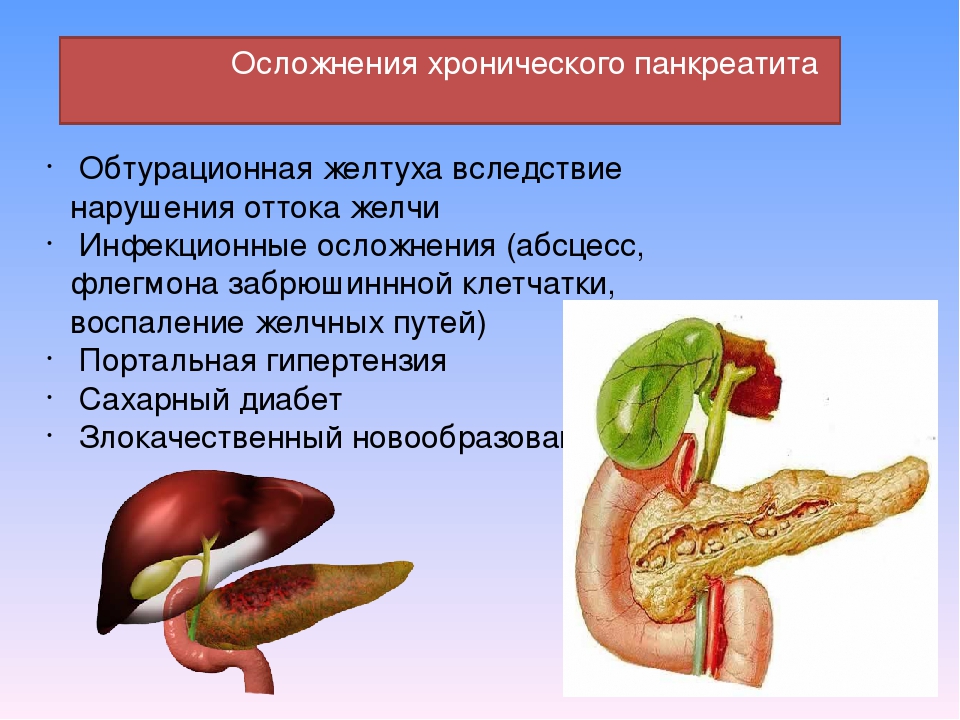 Если воспалилась поджелудочная, то боли при этой манипуляции отсутствуют. Лишай легко идентифицировать по зуду и покраснению на эпителии, в районе живота. Пиелонефрит «выдаст» себя болью при простукивании почек и наличием крови в моче, после данной процедуры.
Если воспалилась поджелудочная, то боли при этой манипуляции отсутствуют. Лишай легко идентифицировать по зуду и покраснению на эпителии, в районе живота. Пиелонефрит «выдаст» себя болью при простукивании почек и наличием крови в моче, после данной процедуры.
Когда локализуются в области над пупком — поражена «головка» железы. Смещенные боли слева, под ребрами, с возможным отдаванием под лопатку, свидетельствуют о заболевании «хвоста». Опоясывающие боли поперек всей брюшины являются сигналом к воспалению всего органа.
Еще одним способом можно выявить дисфункцию. При пальпации брюшины, лежа на спине, и при аналогичных надавливаниях, лежа на левом боку, степень боли разнится. В последнем случае она приглушается. Если изменений нет, то это — кишечник.
Также стоит заметить, когда именно неприятные симптомы усиливаются. Это может быть при:
- нерегулярном питании или приеме пищи «на ходу»;
- использовании очень острых продуктов;
- курении или чрезмерном употреблении алкоголя;
- наличии ранее диагностированных болезней желудка;
- наличие камней в желчном пузыре и протоках;
- появившемся недавно дисбактериозе ЖКТ.

Как вылечить поджелудочную железу в домашних условиях?
Если, во время этих действий или обстоятельств боли ярче, то это еще одно доказательство того, что ваши подозрения насчет железы верны. Возникает вопрос — как вылечить поджелудочную железу в домашних условиях?
Действия в первые 24 часа
Конечно, точно ставить диагноз и назначать качественное лечение — прерогатива врачей. Но все зависит от ваших обстоятельств. Если госпитализация сейчас невозможна из-за личных причин, или больница находится очень далеко, то может помочь лечение поджелудочной народными средствами в домашних условиях.
При острой боли, в первую очередь следует воздержаться от пищи на ближайшие сутки. Это поможет разгрузить весь организм, вывести вещества, которые спровоцировали обострение. Необходимо пить щелочную минеральную воду. Для можно приложить холод к левой стороне живота, немного выше пупка. Но делать это стоит только на короткое время, чтобы не переохладить органы. При спазме можно выпить но-шпу или таблетку папаверина. Альтернатива — те же препараты в уколах. Другие принимать самостоятельно не стоит.
При спазме можно выпить но-шпу или таблетку папаверина. Альтернатива — те же препараты в уколах. Другие принимать самостоятельно не стоит.
Чем лечить поджелудочную железу в домашних условиях?
Есть много народных средств, помогающих при хроническом или обострившемся заболевании. Популярно лечение травами.
Например, настойка календулы на спирту. Она готовится самостоятельно или приобретается в аптеке.
Принимать следует за 30 минут до приема пищи, трижды в день и периодом в 2 месяца.
Такими же противовоспалительными действиями обладают ромашка и бессмертник.
Сухую смесь, по одной чайной ложке каждого цвета, заливают стаканом кипятка и настаивают.
Процедив, следует выпить 100 гр жидкости. Через полчаса можно есть. Такой курс рекомендуется выдержать 1 месяц.
Чем еще подлечить поджелудочную железу в домашних условиях
Сбор № 1
Взять плоды аниса, кукурузные рыльца, корни одуванчика, траву спорыша, зверобоя, фиалки трехцветной – по 1 части. 5 г смеси залить стаканом кипятка, нагреть на водяной бане 30 минут, настоять 10 минут, отжать. Пить по 200 мл 3 раза в день до еды.
5 г смеси залить стаканом кипятка, нагреть на водяной бане 30 минут, настоять 10 минут, отжать. Пить по 200 мл 3 раза в день до еды.
Сбор № 2
Взять плоды тмина, листья крапивы – по 3 части; корни аира и валерианы, траву тысячелистника – по 1 части. Способ приготовления такой же. Принимать по 100 мл 3 раза в день через час после еды.
Сбор № 3
Взять листья мяты и крапивы – по 2 части; кору крушины – 2 части, корни аира и валерианы – по 1 части. Способ приготовления такой же. Принимать по 50 мл 2 раза в день утром и вечером до еды.
Сбор № 4
Взять кору крушины – 2 части; листья трифоля и мяты, корни одуванчика – по 1 части. Способы приготовления и применения такие же.
С б о р № 5
Взять равные части цветков кипрея узколистного, травы крапивы двудомной, травы хвоща полевого, травы зверобоя продырявленного, листьев подорожника большого, рыльцев кукурузы, плодов шиповника. Один стакан смеси залить 3 стаканами кипятка, остудить и процедить. Пить по стакану 3 раза в день за 15 минут до еды.
Пить по стакану 3 раза в день за 15 минут до еды.
С б о р № 6
Смешать траву череды, траву девясила, листьев мяты в равных частях. Три столовые ложки сбора за-лить 1,5 стаканами кипятка, кипятить 3~4 минуты в закрытой посуде. Настоять, принимать по 1/3 стакана 2 раза в день перед едой.
Также 1 столовую ложку календулы залить стаканом кипятка, укутать на 6-8 часов. Процедить и пить по 1/3 стакана перед едой.
Активно используется отвар из створок фасоли.
На одну столовую ложку нужно 200 мл кипятка. Проварить смесь 20 минут. Пить следует весь стакан до еды, несколько раз в день.
Если беспокоят ноющие боли слева, хорошим средством будет овес. 400 гр сухого овса заливаются литром кипятка и оставляются так на один час. После процеживания такой настой пьется по полстакана до еды, трижды в день.
Полезной будет и обычная овсяная каша, только несоленая и несладкая.
Можно перемолоть зерна гречки до порошкообразного состояния. Получившуюся муку смешать с кефиром в соотношении одна столовая ложка на стакан кефира. Если сделать эту смесь вечером и дать набухнуть, то наутро будет полезный и щадящий завтрак для поджелудочной.
Если сделать эту смесь вечером и дать набухнуть, то наутро будет полезный и щадящий завтрак для поджелудочной.
Голод в помощь
Как успокоить поджелудочную железу в домашних условиях?
Одной из успешных методик, при воспалении столь важного органа, является голодание. Работает это по принципу: не нагружай — заживет быстрее. Так же, как и растяжение связок на ноге пройдет скорее, если больную конечность не перегружать, так и функции поджелудочной быстрее придут в норму, если не есть какое-то время. Но в зависимости от случая голодать нужно по-разному.
При острой форме панкреатита, когда все болевые симптомы начинаются внезапно, рекомендуется полностью отказаться от пищи на несколько дней. Когда мы голодаем, организм использует весь свой потенциал для борьбы с болезнью и нормализацией работы поврежденных органов. Запускается саморегуляция выделения гормонов и ферментов, что не так эффективно, когда желудочно-кишечный тракт, будучи ослабленным, перегружен расщеплением пищи.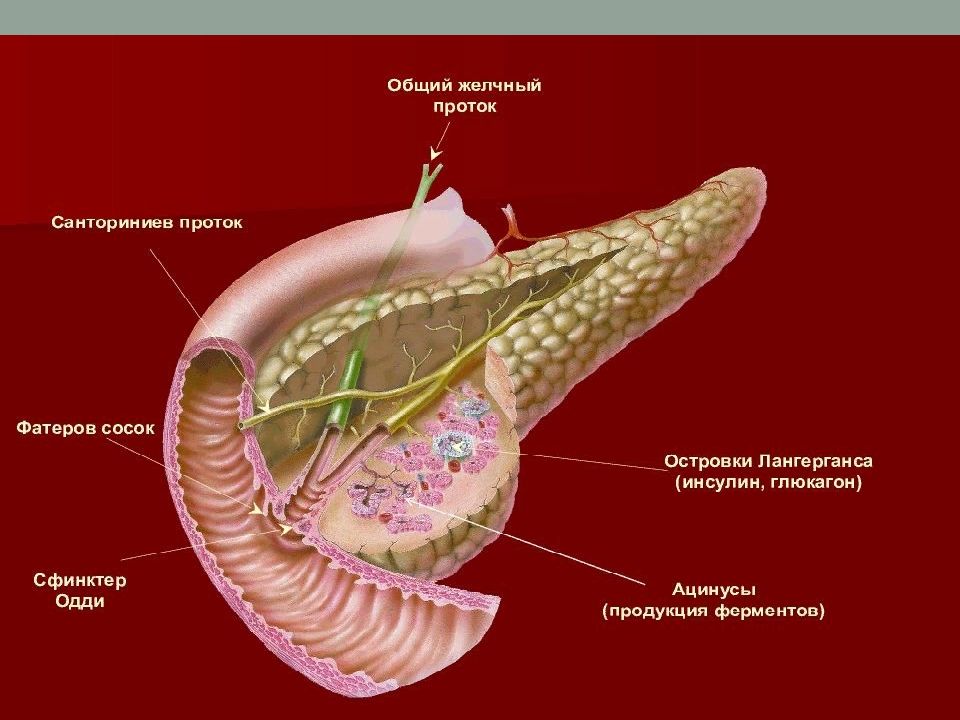
В случае хронического панкреатита, когда неприятные симптомы менее выражены, но сопровождают человека долгое время, вылечиться полностью голоданием невозможно. Происходит это в следствии того, что клетки органа деформировались достаточно длинный период. Обычно напоминает о себе после неправильного питания (алкоголь, жирная пища, соленое, острое). Чтобы помочь себе дома самостоятельно рекомендуется суточное воздержание от любой еды, кроме жидкостей.
Сухое голодание, в течение суток, облегчает возникшие болевые ощущения и помогает восстановиться, давшему сбой органу.
После 24 часов голодание рекомендуется «входить» в обычный режим питания постепенно. Сперва можно выпить стакан теплой воды. Это «заведет» желудочно-кишечный тракт и подготовит его к более сложным молекулярным соединениям. Через час попробуйте выпить немного овощного бульона. Если болевые симптомы не возвращаются, можно поесть суп с какой-нибудь крупой. На следующий день разрешается питаться обычным рационом. Для людей, имеющих хронический панкреатит, рекомендуется устраивать суточные голодания еженедельно.
Для людей, имеющих хронический панкреатит, рекомендуется устраивать суточные голодания еженедельно.
Профилактика
Вместо того чтобы, корчась от боли, искать советы о том, как дома, лучше не допускать сбои в ее работе. Профилактические меры просты до банальности. Поэтому четкое соблюдение нескольких предосторожностей, способно продлить ремиссию и значительно облегчить жизнь людям с хронической формой панкреатита.
Во-первых, необходимо порвать с пагубной привычкой — курением.
Никотин и смолы, попадающие в организм, сильно сказываются на замедлении работы поджелудочной железы. Важно не только не курить самому, но и избегать мест с табачным дымом, никотиновых пластырей и курительных смесей в кальянах.
Во-вторых, отказ от спиртных напитков.
Регулярное употребление алкоголя отрицательно сказывается на обменном процессе, выполняемом поджелудочной, закупоривает сосуды и мешает клеткам получать кислород. Такой отказ только разгрузит работу железы и она отблагодарит за это более длительной ремиссией.
Такой отказ только разгрузит работу железы и она отблагодарит за это более длительной ремиссией.
В-третьих, имея самообладание, важно не употреблять соленые, острые и копченые продукты.
Воздержаться от сладких газированных напитков и фруктов с высоким содержанием кислоты. Наоборот, делать упор на мясо птицы, минеральную воду и рыбу.
Будьте здоровы!
Поджелудочная железа. Лечение народными методами.
Панкреатит – это не очень приятная, однако довольно частая болезнь поджелудочной железы.
Причинами возникновения панкреатита являются алкоголизм, инфекции, врожденные наследственные заболевания поджелудочной железы, болезни двенадцатиперстной кишки, заболевания желчных путей и желчного пузыря.
Панкреатит бывает острым и хроническим. Острый панкреатит бывает в результате злоупотребления алкоголя и нарушений в диете. Хронический панкреатит прогрессирует постепенно, имеет периодические обострения.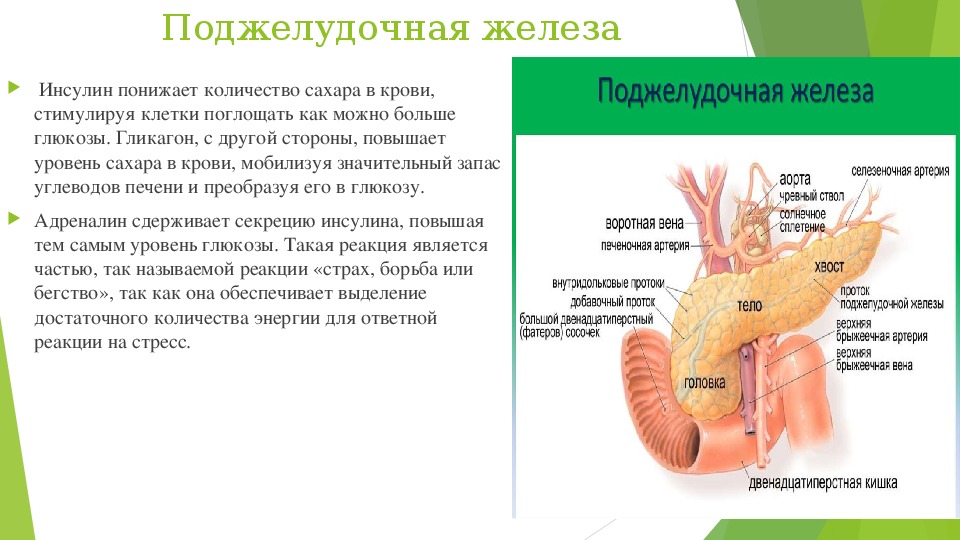
При лечении панкреатита, на первом месте стоит правильное питание, которое надо согласовать с врачом. Рекомендовано дробное питание 5 раз в день, противопоказаны употребление обильной пищи, жиров, специй и алкоголя.
Народные средства для лечения поджелудочной железы.
Овсянка
Народная медицина гласит, при панкреатите весьма полезным является овес в любых видах. Рекомендованы геркулесовая каша (есть без соли и без масла 2-3 раза в день в течение нескольких дней), или настой овса (500 г овса залить литром кипятка, настоять сорок минут, процедить и принимать настой по полстакана три раза в день).
Травяные сборы
В лечении поджелудочной железы народными средствами одно из главных мест занимает прием травяных настоев. Вот рецепт одного из них: 1 столовую ложку ромашки и 1 столовую ложку бессмертника залить стаканом кипятка, настоять в течение 30 минут. Процедить. Принимать в охлажденном виде по полстакана 2-3 раза в день за 30 минут до еды в течение 2-3 недель.Зарядка для поджелудочной железы
Огромную пользу при панкреатите дают дыхательные упражнения. Вдохните, выдохните и задержите дыхание. Во время паузы плавно, но сильно втяните живот, сосчитайте до 3, а затем расслабьте мышцы брюшного пресса. Упражнения выполнять около 10 раз в день – сидя, стоя или лежа.
Гречка с кефиром
Взять 1 стакан гречневой крупы, хорошо промыть ее и залить 0,5 л кефира. Сделать это нужно вечером. Спустя 12 часов, т. е. утром, разделить крупу на 2 части. Одну порцию съесть вместо завтрака, вторую — вместо ужина (но не позже чем за 2 часа до сна). Первые дня два можно обходиться без обеда и полдника. А потом на обед кушать овощное рагу, приготовленное на пару, на полдник — фрукты. Такого режима следует придерживаться 10 дней, затем сделать перерыв на 10 дней и еще раз повторить лечебный курс.Соблюдая такие правила питания, Вы уже через несколько дней почувствуете себя гораздо лучше – исчезнут боли в области поджелудочной железы, прекратится вздутие кишечника, появится необыкновенная легкость во всем теле.
После этого соблюдайте диету, не переедайте и обязательно раз в три месяца проходите лечебный курс на основе гречневой крупы – польза от него не только поджелудочной железе, но и всему организму!
Травяной чай
Чайный напиток рекомендован для улучшения состояния поджелудочной железы, для улучшения состояния печени при наличии холецистита, панкреатита и гепатита, особенно при лечении антибиотиками, цитостатиками, противотуберкулезными и другими высокоактивными средствами. Травяной чай окажет лечебное действие на поджелудочную железу, благодаря чему Вы будете чувствовать себя великолепно. Это одно из лучших народных средств для лечения поджелудочной железы. Посмотреть интервью с директором Института фитотерапии, заведующим кафедрой фитотерапии Российского Университета дружбы народов, академиком ЕАЕН, чл.-корр. РАЕН, доктором медицинских наук, профессором Корсуном В.Ф., в котором Вы сможете узнать о свойствах фиточаев «Доброе сердце природы» можно перейдя по ссылке.Как снизить риск будущих атак панкреатита – Основы здоровья от клиники Кливленда
Вы когда-нибудь испытывали сильную острую боль в животе из-за панкреатита? Или это было больше похоже на постоянный тупой дискомфорт?
Клиника Кливленда – некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
В любом случае вам необходимо решить эту проблему, тесно сотрудничая с врачом и внося важные изменения в образ жизни.
«Раннее и агрессивное лечение панкреатита может улучшить результаты, ускорить выздоровление и ограничить количество осложнений», – говорит специалист по поджелудочной железе Прабхлин Чахал, доктор медицины.
Что вызывает панкреатит?
Панкреатит возникает, когда воспаляется поджелудочная железа – длинный орган, расположенный за желудком и рядом с тонкой кишкой. Поджелудочная железа помогает пищеварению и регулирует уровень гормонов на сахар и обмен веществ.
«Панкреатит бывает двух форм: острой и хронической», – говорит д-р.Чахал. «Проблемы начинаются, когда поджелудочная железа слишком быстро высвобождает пищеварительные ферменты, и они атакуют саму поджелудочную железу вместо того, чтобы расщеплять пищу, которую вы едите».
Если у вас острый случай, симптомы могут варьироваться от легкого дискомфорта до опасных для жизни. Легкие приступы обычно длятся несколько дней.
Приступ панкреатита от умеренного до тяжелого. Может вызвать:
- Полиорганная недостаточность (почечная, легочная или сердечная).
- Кровотечение / образование тромбов в кровеносных сосудах.
- Разрушение поджелудочной железы (некроз).
- Заражение.
- Образование воспалительного скопления жидкости (псевдокисты).
- Недоедание.
- Сепсис.
- Торможение работы желудочно-кишечного тракта.
Хронический панкреатит, однако, является результатом прогрессирующего длительного воспаления. Он может развиться после острого приступа, и со временем могут появиться следующие симптомы:
- Боль в верхней части живота и вздутие живота.
- Тошнота и рвота.
- Мальабсорбционная диарея.
- Снижение веса (из-за того, что ваше тело неправильно усваивает питательные вещества).
- Диабет.
- Дефицит жирорастворимых витаминов, таких как A, D, E и K.
Как остановить будущие приступы
Возможно купирование будущих приступов панкреатита. Чтобы начать здоровый образ жизни, важно внести некоторые изменения в свое поведение и образ жизни.
«Заболевание поджелудочной железы существенно влияет на качество вашей жизни», – говорит она.«Успешное управление потребует многопрофильной помощи, включая изменение поведения и образа жизни».
Если у вас продолжаются обострения панкреатита, это может в конечном итоге привести к рубцеванию поджелудочной железы, поэтому крайне важно внести эти необходимые изменения. Сделайте все возможное, чтобы снизить эти факторы риска:
- Желчные камни . Если у вас диагностированы камни в желчном пузыре и вы перенесли приступ панкреатита, удаление желчного пузыря может помочь предотвратить проблемы в будущем.
- Пьянство .Чрезмерное употребление алкоголя вызывает до 70% случаев хронического панкреатита и почти половину случаев острого панкреатита, поэтому имеет смысл отказаться от употребления алкоголя.
- Курение . Это может ухудшить ваши результаты, ускорить прогрессирование болезни (хронического панкреатита) и повысить риск рака поджелудочной железы.
- Плохо диета . Избегайте продуктов с высоким содержанием жиров, особенно жареной пищи, которая может вызвать нагрузку на пищеварительную систему. Вместо этого сосредоточьтесь на диете с низким содержанием жиров и высоким содержанием белка, богатой витаминами и питательными веществами.Пациенты с хроническим панкреатитом часто получают пользу от включения в свой рацион масла триглицеридов со средней длиной цепи (MCT). Вы также можете рассмотреть возможность приема искусственных пищеварительных ферментов, которые помогают вашему организму расщеплять пищу и усваивать питательные вещества и витамины. Проконсультируйтесь с врачом о том, стоит ли принимать искусственные пищеварительные ферменты.
Как справиться с болью
Если панкреатит вызывает у вас слабую или умеренную боль, могут помочь безрецептурные обезболивающие, такие как ацетаминофен или ибупрофен, принимаемые в течение короткого периода времени.
«При постоянной и сильной боли рассмотрите возможность консультации с врачом по обезболиванию, который часто прописывает лекарства, называемые нейро-модуляторами боли», – говорит д-р Чахал. «Пациентам также предлагается специализированная процедура, называемая блокадой чревного сплетения, для лечения хронической боли, связанной с хроническим панкреатитом».
Если у вас случился острый приступ, не допускайте его повторения, начав с приема лекарств и изменив поведение. В некоторых случаях необходимы дополнительные эндоскопические процедуры, такие как эндоскопическое ультразвуковое исследование (ЭРХПГ) или хирургическое вмешательство.
Если у вас есть камни в поджелудочной железе, ваш врач может использовать ударные волны, чтобы разбить камни, которые создают закупорку.
«Это может помочь при боли и повторяющихся обострениях поджелудочной железы», – говорит она. «При необходимости хирурги могут удалить пораженные или воспаленные участки поджелудочной железы или всю поджелудочную железу.
В конечном счете, лечение этого состояния часто требует как медицинских, эндоскопических, хирургических, так и личных изменений.
5 способов предотвратить панкреатит и EPI
Общие сведения о панкреатитеПанкреатит возникает, когда поджелудочная железа воспаляется и пищеварительные ферменты, которые должны быть активны только в кишечнике, начинают «переваривать» саму поджелудочную железу.Это состояние может быть не только болезненным, но и мешать пищеварению и препятствовать правильному усвоению пищи, что может привести к тошноте, рвоте, вздутию живота, лихорадке и диарее.
В результате панкреатита у вас может развиться серьезная недостаточность питания и вы потеряете вес.
Панкреатит может быть острым (то есть возникает внезапно) или хроническим (то есть длительным). В большинстве случаев острый панкреатит проходит через несколько дней с помощью определенных диетических изменений или лечения, которые могут включать в себя жидкости, антибиотики или обезболивающие.Воспаление поджелудочной железы, которое со временем ухудшается, считается хроническим панкреатитом. Стойкий или хронический панкреатит может повредить поджелудочную железу и привести к другим проблемам, таким как EPI, который развивается, когда поджелудочная железа не может вырабатывать пищеварительные ферменты, необходимые для переваривания пищи.
Причины панкреатитаКогда поджелудочная железа внезапно воспаляется, есть две распространенные причины: камни в желчном пузыре и хроническое употребление алкоголя.
Желчные камни или камешки из затвердевшей желчи могут вызвать острый панкреатит, если они покидают желчный пузырь и проходят через общий желчный проток, который представляет собой трубку, соединяющую печень, желчный пузырь и поджелудочную железу с тонкой кишкой, или застревают в нем.
Острый панкреатит может развиться в течение нескольких часов или до двух дней после употребления алкоголя. Другие причины включают:
- Высокий уровень жира в крови
- Высокий уровень кальция в крови
- Травма брюшной полости, повреждающая поджелудочную железу
- Гормональные нарушения
- Некоторые лекарства, такие как стероиды и эстроген
- Вирусная инфекция
- Генетические аномалии поджелудочной железы
Исследования также показывают, что годы чрезмерного употребления алкоголя являются основным фактором риска хронического панкреатита.В исследовании, опубликованном в октябре 2019 года в журнале Alcohol and Alcoholism , было отмечено, что тем, у кого развился хронический панкреатит в результате употребления алкоголя, диагностировали в более раннем возрасте, чем у тех, чье состояние было связано с другими причинами.
Профилактика панкреатитаЕсть способы защитить поджелудочную железу и снизить риск панкреатита и других серьезных проблем со здоровьем, таких как EPI.
1. Ограничьте употребление алкоголя. Если пить меньше (или совсем не пить), вы можете защитить свою поджелудочную железу от токсического воздействия алкоголя и снизить риск панкреатита.
2. Придерживайтесь диеты с низким содержанием жиров. Желчные камни, основная причина острого панкреатита, могут развиться, когда в желчи накапливается слишком много холестерина – жидкости, которая помогает расщеплять жиры. Чтобы снизить риск образования камней в желчном пузыре, придерживайтесь диеты с низким содержанием жиров, которая включает цельнозерновые и разнообразные свежие фрукты и овощи. Чтобы предотвратить панкреатит, избегайте жирной или жареной пищи и жирных молочных продуктов.
Если у вас высокий уровень триглицеридов – жира, который содержится в крови – у вас также может быть повышенный риск острого панкреатита. Чтобы снизить уровень сахара в крови, ограничьте употребление продуктов с высоким содержанием простых сахаров, например сладостей и высококалорийных напитков.
3. Регулярно занимайтесь спортом и избавьтесь от лишнего веса. Люди с избыточным весом более склонны к развитию камней в желчном пузыре, что приводит к большему риску острого панкреатита. Постепенная потеря лишних килограммов и поддержание здорового веса за счет сбалансированного питания и регулярных физических нагрузок могут помочь предотвратить образование желчных камней.
4. Избегайте экстремальных диет. Предостережение при похудении – делать это постепенно. Когда вы переходите в режим ускоренной диеты, что приводит к быстрой потере веса, ваша печень в ответ увеличивает выработку холестерина, что увеличивает риск образования камней в желчном пузыре.
5. Не курите. Обзор существующих исследований, опубликованных в сентябрьском выпуске журнала Pancreatology за 2019 год, показал, что у курящих взрослых в 1,5 раза выше вероятность развития острого или хронического панкреатита, чем у некурящих.
Панкреатит может быть серьезным заболеванием и, если его не лечить, может прогрессировать до РПИ. Если у вас есть факторы риска панкреатита или у вас уже были симптомы, внесите соответствующие изменения в образ жизни, чтобы предотвратить его появление в будущем.
Естественное лечение проблем с поджелудочной железой
Питер Меламед, доктор философии. Что делает поджелудочная железа? Где это в человеческом теле? Что мне нужно знать о поджелудочной железе? Это отличные вопросы о поджелудочной железе. Есть некоторые органы, о которых все знают.Если вы попросите людей сказать вам, где их сердце, они укажут прямо на него. Что касается органов, поджелудочная железа не так популярна, как сердце или почки. Поиск в Google показывает, что сравнительно поджелудочная железа не исследуется так часто, как сердце, печень, почки, легкие или толстая кишка. Однако не позволяйте этому поколебать вас. Поджелудочная железа или поджелудочная железа чрезвычайно важны для вашего здоровья в целом. Без него невозможно жить нормальной жизнью. Начнем с географии. Поджелудочную железу можно найти в задней части живота, за животом.Одна часть поджелудочной железы находится в изгибе двенадцатиперстной кишки, первой части тонкой кишки. Далее, что делает поджелудочная железа? Проще говоря, очень много. Поджелудочная железа выполняет несколько задач; это экзокринная и эндокринная железа. Если бы он был в футбольной команде, он бы играл как в нападении, так и в защите. Будучи эндокринной железой, поджелудочная железа вырабатывает специальные кровяные посланники или гормоны, которые поступают в систему крови. Одним из таких гормонов является очень известный инсулин. Любой, кто страдает диабетом, знает о важности инсулина.Будучи экзокринной железой, поджелудочная железа вырабатывает пищеварительные ферменты, которые попадают в тонкий кишечник через протоки, клапаны и камеры. Пищеварительные ферменты поджелудочной железы расщепляют все, что мы едим – белки, жиры и углеводы – на мелкие частицы, которые всасываются в стенку нашего кишечника. Оттуда эти частицы пищи попадают в нашу кровь, так что наши тела могут использовать пищу для получения клеточной энергии, построения наших клеток, подпитки наших тел питательными веществами, минералами и витаминами. Большое спасибо поджелудочной железе; это основа правильного пищеварения.Люди могут есть здоровую, органическую, замечательную пищу, но не имеет значения, если поджелудочная железа работает неправильно. Если поджелудочная железа вырабатывает пищеварительные ферменты низкого качества и в низком количестве, организм не будет хорошо усваивать пищу. Все питательные вещества, минералы и микроэлементы, в которых нуждается организм, не будут поступать в кровоток должным образом. В кишечнике есть микроорганизмы, которые сбраживают непереваренную пищу. В процессе ферментации образуется много газа и токсичных раздражающих веществ. Большинство людей испытывают симптомы несварения желудка, такие как отрыжка, газы, спазмы в животе, вздутие живота, изжога, диарея или запор.Все это способы избавления организма от газов и токсичных разъеденных веществ. Если человек постоянно работает сверхурочно, испытывает стресс и недоедает, быстро приближается выгорание. Этот человек станет истощенным, больным и слабым. То же самое происходит с поджелудочной железой, когда она работает неправильно. Вот некоторые факторы, которые приводят к перегрузке поджелудочной железы и ее неэффективной работе:- В быстро меняющемся мире, в котором мы живем, все больше людей едят обработанные продукты, которые легко заказать и съесть, не занимая слишком много времени.Но многие из этих обработанных пищевых продуктов не содержат живых естественных ферментов. Отсутствие живых ферментов в пище заставляет поджелудочную железу работать больше и производить больше собственных пищеварительных ферментов для правильного переваривания пищи.
- Сегодня большинство людей кислые. Кислотность всего тела разрушает поджелудочную железу разными способами. Кислотность всего тела так важна, что в электронной книге Биотерапевтической клиники «Здоровая поджелудочная железа, здоровый человек» этот вопрос подробно обсуждается.
- Наряду с употреблением в пищу большего количества обработанных пищевых продуктов люди также склонны есть больше неестественных пищевых комбинаций.Такие пищевые комбинации трудно перевариваются и заставляют поджелудочную железу работать больше, чем следовало бы.
- Многие люди испытывают дефицит бикарбоната, калия, магния, цинка, кобальта и других минералов и имеют низкое потребление витаминов. Поджелудочная железа не может нормально работать без этих важных питательных веществ.
- В суматошном современном мире многие люди выпивают спиртные напитки, чтобы расслабиться; однако алкоголь – заклятый враг поджелудочной железы.
- Ежедневный стресс вреден для поджелудочной железы, а постоянный стресс отрицательно влияет на ее гормональную и нервную систему.
- При всех расстройствах пищеварения функция поджелудочной железы упала; он не работает оптимально. Когда поджелудочная железа вырабатывает низкое качество и количество пищеварительных ферментов поджелудочной железы ниже необходимого, могут появиться несколько симптомов.Некоторые из этих симптомов – боль в животе, тошнота, отрыжка, изжога, спазмы в животе, газы, вздутие живота, диарея, запор и т. Д.
- Заболевания поджелудочной железы с пониженной функцией поджелудочной железы встречаются чаще, чем вы думаете. Эксперты установили, что 13 процентов людей, умерших от различных причин, страдали заболеванием поджелудочной железы. Они могли не знать, что у них было заболевание поджелудочной железы, когда они умерли.
- Чем раньше вы начнете лечить заболевания поджелудочной железы, тем лучше. Раннее выявление и лечение могут дать положительные результаты и значительное выздоровление для человека.
- Немедикаментозные, немедикаментозные методы лечения улучшают качество жизни и могут отсрочить обострение заболеваний поджелудочной железы. Природные подходы альтернативной медицины могут успешно использоваться с традиционными методами лечения «западной медицины».
- Соблюдение щелочной лечебной диеты
- Питье лечебной минеральной воды
- Использование иглоукалывания
- Принятие трав
- Мануальные процедуры с мануальным терапевтом и массаж живота
- Прием пищевых добавок
- Участие в медицинском гипнозе, медитации, техниках релаксации
Можете ли вы жить без поджелудочной железы? Что вам нужно знать
Хотя можно жить без поджелудочной железы, врачи рекомендуют удалять поджелудочную железу только при серьезном заболевании, таком как тяжелый рецидивирующий панкреатит или рак поджелудочной железы.
В большинстве случаев лечение поджелудочной железы может заменить лечение, но люди, живущие без поджелудочной железы, нуждаются в тщательном наблюдении и медицинском уходе.Удаление поджелудочной железы также означает, что человеку придется внести различные изменения в образ жизни, к которым может быть трудно приспособиться.
Поджелудочная железа – это железа, которая выделяет гормоны, необходимые человеку для выживания, в том числе инсулин. Десятилетия назад серьезные проблемы с поджелудочной железой почти всегда заканчивались смертельным исходом. Теперь люди могут жить без поджелудочной железы.
Операция по удалению поджелудочной железы называется панкреатэктомией. Операция может быть частичной, удаляя только пораженную часть поджелудочной железы, или хирург может удалить всю поджелудочную железу.
Полная панкреатэктомия, при которой удаляется вся поджелудочная железа, также требует удаления частей желудка, части тонкой кишки, называемой двенадцатиперстной кишкой, и конца желчного протока. Также могут быть удалены желчный пузырь и селезенка.
Эта обширная операция может быть опасной и изменить жизнь. После резекции поджелудочной железы у человека разовьется диабет. Им необходимо изменить свою диету и образ жизни, и им придется принимать инсулин всю оставшуюся жизнь.
У людей, которые не могут вырабатывать достаточно инсулина, развивается диабет, поэтому удаление поджелудочной железы автоматически вызывает заболевание.
Удаление поджелудочной железы также может снизить способность организма усваивать питательные вещества из пищи. Без инъекций искусственного инсулина и пищеварительных ферментов человек без поджелудочной железы не может выжить.
Одно исследование 2016 года показало, что около трех четвертей людей, не страдающих раком, выжили как минимум 7 лет после удаления поджелудочной железы. Среди больных раком 7-летняя выживаемость колебалась от 30 до 64 процентов, в зависимости от типа рака и степени его распространения.
Поделиться на PinterestКогда организм не вырабатывает инсулин, он не может использовать глюкозу из пищи, и уровень сахара в крови повышается.Поджелудочная железа расположена глубоко в брюшной полости между желудком и позвоночником. Она представляет собой плоскую железу в форме листа. Железы – это органы, которые выделяют химические вещества, необходимые организму для функционирования.
Поджелудочная железа делится на три части: широкий конец, называемый головой, тонкий конец, называемый хвостом, и средний участок, называемый телом.
Поджелудочная железа вырабатывает инсулин – гормон, регулирующий уровень сахара в крови. Когда организм не производит инсулин, уровень сахара в крови (глюкоза в крови) может стать опасно высоким.
Без инсулина, который помогает организму усваивать глюкозу в крови, организм не может использовать глюкозу из пищи. Это может привести к недоеданию и другим серьезным проблемам со здоровьем.
Поджелудочная железа также вырабатывает пищеварительные соки, которые помогают организму расщеплять и усваивать пищу. Часть поджелудочной железы, производящая пищеварительные соки, называется экзокринной поджелудочной железой, а часть поджелудочной железы, отвечающая за выработку инсулина, называется эндокринной поджелудочной железой.
Гормоны попадают в кровоток, а пищеварительные ферменты проходят через трубку, называемую протоком поджелудочной железы, в часть тонкой кишки, называемую двенадцатиперстной кишкой.Печень и желчный пузырь также выделяют пищеварительный сок и другие химические вещества в двенадцатиперстную кишку, позволяя этим органам действовать вместе, помогая организму усваивать пищу.
Врачи могут удалить поджелудочную железу по нескольким причинам, в том числе:
Рак поджелудочной железы
Рак поджелудочной железы – один из самых смертоносных видов рака. Только 7 процентов людей с этим типом рака живут дольше 5 лет после постановки диагноза. Это в первую очередь потому, что рак поджелудочной железы трудно обнаружить на ранних стадиях, что позволяет ему распространяться на другие органы.
Есть два типа хирургических вмешательств при раке поджелудочной железы:
- Лечебные операции , которые используются для удаления всех видов рака, потенциально излечивая человека. Этот тип хирургии должен быть проведен до того, как болезнь распространилась.
- Паллиативная хирургия , которая используется для продления жизни человека и уменьшения выраженности некоторых симптомов.
Хронический панкреатит
Хронический панкреатит – это инфекция или воспаление поджелудочной железы, которое рецидивирует или продолжает повторяться.Некоторые формы хронического панкреатита передаются по наследству.
Панкреатит может быть очень болезненным и даже смертельным. Когда другие методы лечения не помогают или когда поджелудочная железа серьезно повреждена, врач может порекомендовать полное или частичное удаление поджелудочной железы.
Внутрипротоковое папиллярное муцинозное новообразование
Внутрипротоковое папиллярное муцинозное новообразование (IPMN) – это предраковые опухоли, которые растут в протоках поджелудочной железы. Если их не лечить, они могут перерасти в рак. Иногда врач может порекомендовать удалить поджелудочную железу полностью или частично, чтобы предотвратить превращение опухоли в злокачественную.
Удаление поджелудочной железы – не единственное лечение любого из этих состояний.Врач оценит риски и преимущества хирургического вмешательства с пациентом и учтет его общее состояние здоровья при выборе наилучшего варианта лечения.
Поделиться на Pinterest После операции по удалению поджелудочной железы очень важно соблюдать диету с низким содержанием сахара.В зависимости от состояния человек остается в больнице от нескольких дней до нескольких недель после операции. В первые дни после операции человек будет придерживаться жидкой диеты с постепенным добавлением твердой пищи.
Боль в первые дни после операции – это нормально, и для полного восстановления сил может потребоваться несколько месяцев.После операции человек не сможет водить машину в течение 2–3 недель.
Можно жить здоровой жизнью без поджелудочной железы, но для этого требуется постоянная медицинская помощь. Удаление поджелудочной железы вызывает диабет и может изменить способность организма переваривать пищу. Это требует пожизненного лечения диабета, в том числе диеты с низким содержанием сахара и углеводов.
Врач может порекомендовать есть несколько небольших приемов пищи каждый день, чтобы избежать скачков сахара в крови. Отказ от наркотиков и алкоголя может помочь сохранить здоровье в долгосрочной перспективе.
Больному необходимы регулярные инъекции инсулина. В некоторых случаях эти инъекции можно заменить инсулиновой помпой. Возможно, потребуется принимать пищеварительные ферменты с каждым приемом пищи, чтобы пища хорошо усваивалась.
Перспективы людей без поджелудочной железы зависят от того, почему поджелудочная железа была удалена. Людям с раком поджелудочной железы может потребоваться лечение рака, если он распространился на другие части тела. Для других людей удаление поджелудочной железы полностью излечивает их состояние.
При надлежащем медицинском обслуживании, изменении образа жизни и диеты, а также при обязательном приеме инсулина по мере необходимости можно вести относительно нормальный и здоровый образ жизни.
Природные средства от панкреатита
Панкреатит – это невероятно болезненное состояние, характеризующееся воспалением поджелудочной железы – большой железы, которая играет ключевую роль в регулировании пищеварения. В то время как хронический панкреатит требует постоянного лечения, острый панкреатит требует немедленной медицинской помощи.
При хроническом панкреатите ряд естественных средств (используемых в качестве дополнения, но не замены традиционного лечения) могут помочь облегчить боль и другие симптомы панкреатита.
Основы панкреатита
Поджелудочная железа, расположенная за желудком, выделяет в тонкий кишечник ферменты, способствующие расщеплению пищи. Когда возникает панкреатит, эти ферменты по ошибке атакуют те самые ткани, которые их производят.
Есть два типа панкреатита: острый и хронический. Более распространенным типом является острый панкреатит, заболевание, на которое ежегодно в США приходится около 275000 госпитализаций.
Острый панкреатит, часто вызванный желчными камнями, вызывает такие симптомы, как сильная боль в верхней части живота, тошнота и рвота.Лечение обычно состоит из стационарного лечения с использованием внутривенных (IV) жидкостей, антибиотиков и обезболивающих.
Острый панкреатит опасен для жизни. Если вы испытываете такие симптомы, как сильная боль, которая медленно или внезапно начинается в верхней части живота, немедленно обратитесь за медицинской помощью.
Наиболее частой причиной хронического панкреатита является злоупотребление алкоголем с такими симптомами, как тошнота, рвота, потеря веса и жирный стул. Известно, что хронический панкреатит со временем ухудшается, он может привести к необратимым повреждениям и привести к таким осложнениям, как диабет, почечная недостаточность и проблемы с дыханием.Взаимодействие с другими людьми
Чтобы снизить риск панкреатита, важно ограничить употребление алкоголя. Также могут быть рекомендованы поддержание здорового веса, сбалансированный план питания и много физических упражнений.
Веривелл / Нуша АшджаиДиета и питание
Для профилактики и лечения панкреатита часто рекомендуется соблюдать диету с низким содержанием жиров, ограничивающую употребление жирных, жареных и обработанных пищевых продуктов с высоким содержанием жиров. Это потому, что потребление слишком большого количества жира может привести к тому, что поджелудочная железа вырабатывает больше пищеварительных ферментов, чем обычно.Чрезмерный уровень ферментов может привести к приступу.
Национальный фонд поджелудочной железы рекомендует пациентам с панкреатитом ограничивать потребление жира до 20 граммов или меньше в день, ни один прием пищи не должен содержать более 10 граммов жира.
По данным Национального института диабета, болезней органов пищеварения и почек, людям с панкреатитом также рекомендуется пить много жидкости и сокращать потребление кофеина.
В некоторых случаях панкреатита пациентам может потребоваться полное парентеральное питание.Метод кормления в обход желудочно-кишечного тракта, полное парентеральное питание, обеспечивает ежедневную потребность пациента в питательных веществах с помощью внутривенного капельного введения.
Похудание
В связи с тем, что острый панкреатит становится все более распространенным явлением в США, считается, что эпидемия ожирения может стать фактором роста заболеваемости этим заболеванием. Более того, исследование, опубликованное в журнале Current Opinion in Gastroenterology в 2017 году, показывает, что ожирение может усугубить тяжесть острого панкреатита.Взаимодействие с другими людьми
Чтобы помочь вам контролировать свой вес и, возможно, защитить себя от панкреатита, ознакомьтесь с этим руководством по полностью естественным подходам к похуданию.
Природные средства правовой защиты
Хотя исследования по использованию природных средств для облегчения панкреатита ограничены, есть некоторые предварительные доказательства того, что определенные добавки могут облегчить симптомы. Вот несколько результатов этих исследований:
Антиоксиданты
Согласно отчету, опубликованному в Кокрановской базе данных систематических обзоров в 2014 году, антиоксиданты могут немного уменьшить боль у людей с хроническим панкреатитом.Для этого отчета ученые проанализировали 12 ранее опубликованных клинических испытаний с 585 участниками.
В своем заключении они отметили, что «клиническая значимость этого небольшого уменьшения неясна, и необходимы дополнительные доказательства». Они также обнаружили, что побочные эффекты, хотя и в основном легкие, произошли у 16 процентов участников.
Считается, что прием антиоксидантных добавок может помочь в лечении хронического панкреатита за счет снижения окислительного стресса (возможного фактора развития этого заболевания).
Следует отметить, что в систематическом обзоре, опубликованном в 2009 году, исследователи проанализировали 22 клинических испытания и пришли к выводу, что данные не подтверждают преимущества антиоксидантной терапии при лечении панкреатита.
Глютамин
Аминокислота, естественно присутствующая в вашем организме, глютамин играет роль во многих метаболических процессах. Некоторые исследования показывают, что добавление глютамина может принести пользу людям с острым панкреатитом, получающим полное парентеральное питание.
Например, в отчете, опубликованном в журнале Pancreatology в 2013 году, исследователи рассмотрели 12 клинических испытаний с участием в общей сложности 505 пациентов. По словам авторов отчета, их анализ «демонстрирует явное преимущество» приема глютамина у пациентов с острый панкреатит, получающий полное парентеральное питание.
Они также отметили, что тем, кто получает энтеральное питание (пища, доставляемая в желудок или тонкий кишечник через зонд), не требуется глютамин.
Омега-3 жирные кислоты
Использование омега-3 жирных кислот может помочь уменьшить инфекционные осложнения и уменьшить продолжительность пребывания в больнице у людей с острым панкреатитом, особенно при парентеральном применении. Об этом говорится в отчете за 2015 год, опубликованном в журнале Nutrients , в котором анализировались восемь клинических испытаний.
Класс полиненасыщенных жиров омега-3 жирных кислот естественным образом содержится во многих продуктах (включая льняное семя и жирную рыбу, такую как лосось и тунец).Предварительные исследования показывают, что жирные кислоты омега-3 могут помочь в лечении панкреатита, уменьшая воспаление и восстанавливая повреждения тканей.
Слово Verywell
Из-за отсутствия крупномасштабных клинических испытаний, посвященных их влиянию на лечение панкреатита, еще слишком рано рекомендовать какие-либо природные средства для облегчения панкреатита. Если вы хотите использовать природные средства для снятия боли при панкреатите, сначала поговорите со своим врачом о том, как включить такие средства в свой план лечения.
Увеличенная поджелудочная железа: причины, симптомы и лечение
Увеличенная поджелудочная железа может возникнуть по многим причинам. Поджелудочная железа – это железа, которая находится за животом в верхней части живота и помогает пищеварению. Он производит ферменты, которые секретируются в тонкий кишечник, переваривая белки, жиры и углеводы. Поджелудочная железа также производит инсулин, который помогает регулировать уровень сахара в крови (глюкозы), основного источника энергии организма.
Причины увеличенной поджелудочной железы
Увеличенная поджелудочная железа может ничего не значить.У вас может просто поджелудочная железа больше обычного. Или это может быть из-за анатомической аномалии. Но другие причины увеличения поджелудочной железы могут включать следующее:
- Панкреатит возникает, когда пищеварительные ферменты становятся активными внутри поджелудочной железы, поражая и повреждая ее ткани. Это может вызвать увеличение поджелудочной железы.
- Острый панкреатит – это внезапное воспаление поджелудочной железы. Это может быть очень серьезно, даже опасно для жизни. Но обычно это проходит в течение нескольких дней после лечения.Камни в желчном пузыре и алкоголь – частые причины острого панкреатита. Другие причины включают высокий уровень жиров или кальция в крови, определенные лекарства, определенные медицинские процедуры и некоторые инфекции.
- Хронический панкреатит – это воспаление, которое со временем ухудшается и приводит к необратимому повреждению поджелудочной железы. Наиболее частой причиной является чрезмерное употребление алкоголя. Другие причины включают наследственность, муковисцидоз, высокий уровень кальция или жиров в крови, некоторые лекарства и некоторые аутоиммунные состояния.
- Псевдокиста поджелудочной железы – это скопление жидкости и остатков тканей в поджелудочной железе, которое может возникнуть после панкреатита.
- Цистаденома – это опухоль, обычно доброкачественная.
- Абсцесс – это полость, заполненная гноем, обычно вызванная бактериальной инфекцией. Зараженная псевдокиста поджелудочной железы может превратиться в абсцесс.
- Рак поджелудочной железы – это аномальный рост клеток поджелудочной железы, который может распространяться на другие части тела.
Симптомы увеличенной поджелудочной железы
Боль в верхней части живота – частый симптом. Боль может распространяться на спину и усиливаться во время еды и питья, например, при панкреатите. Немедленно обратитесь к врачу, если у вас есть эти симптомы.
Другие причины увеличения поджелудочной железы могут вызывать незначительные симптомы или вовсе не вызывать их. Рак поджелудочной железы считается одним из самых смертоносных видов рака. Заразиться на ранней стадии сложно из-за обычного отсутствия симптомов.
Продолжение
Врач задаст вопросы и проведет тщательный медицинский осмотр. Ваш врач может также назначить анализы крови, мочи или стула и сканирование для диагностики и подтверждения причины увеличения поджелудочной железы. Например, вам могут пройти рентген, УЗИ, компьютерную томографию (компьютерная томография), ERCP (эндоскопическая ретроградная холангиопанкреатография) или MRCP (магнитно-резонансная холангиопанкреатография).
Другие симптомы, которые могут сопровождать увеличенную поджелудочную железу, включают:
Лечение увеличенной поджелудочной железы
Лечение зависит от причины увеличения поджелудочной железы.
Лечение острого панкреатита включает в себя пребывание в больнице с:
- Внутривенные (IV) жидкости
- Антибиотики при необходимости
- Лекарства от боли
Лечение также может включать удаление камней в желчном пузыре или желчном пузыре. Врач, скорее всего, также посоветует вам бросить курить, употреблять алкогольные напитки и есть жирную пищу.
Лечение хронического панкреатита также может включать госпитализацию, блокаду нервов или даже операцию.Лечение и самолечение аналогичны таковым при остром панкреатите. После того, как вы вернетесь к нормальной диете, вам могут потребоваться ферменты поджелудочной железы для улучшения пищеварения. На поздней стадии хронический панкреатит также может привести к диабету, требующему инсулина.
Лечение различных заболеваний поджелудочной железы может включать специализированную технику с использованием эндоскопа. Это называется терапевтической эндоскопической ретроградной холангиопанкреатографией (ЭРХПГ). Врач может использовать эту технику, чтобы:
- Увеличить отверстие протока
- Удалить камни поджелудочной железы или желчного протока
- Установить стент, чтобы сохранить открытый проток поджелудочной железы или желчного протока
- Расширить или растянуть суженный проток поджелудочной железы или желчного протока
- Дренировать псевдокисты
Продолжение
В некоторых случаях требуется хирургическое вмешательство или другие процедуры.
Лечение рака поджелудочной железы может включать хирургическое вмешательство, лучевую терапию или химиотерапию.
Определение и факты о панкреатите
В разделе:
Что такое панкреатит?
Панкреатит – это воспаление поджелудочной железы. Поджелудочная железа – это большая железа за желудком, расположенная рядом с первой частью тонкой кишки, называемой двенадцатиперстной кишкой. Поджелудочная железа выполняет две основные функции: вырабатывает инсулин и вырабатывает пищеварительные соки или ферменты, помогающие переваривать пищу.Эти ферменты переваривают пищу в кишечнике. Панкреатит возникает, когда ферменты повреждают поджелудочную железу, что вызывает воспаление. Панкреатит может быть острым или хроническим. Любая форма серьезна и может привести к осложнениям.
Поджелудочная железа вырабатывает пищеварительные соки или ферменты, помогающие переваривать пищу.Острый панкреатит
Острый панкреатит возникает внезапно и является кратковременным заболеванием. Большинство людей с острым панкреатитом выздоравливают, и лечение проходит через несколько дней.У некоторых людей может быть более тяжелая форма острого панкреатита, требующая длительного пребывания в больнице.
Хронический панкреатит
Хронический панкреатит – хроническое заболевание. Поджелудочная железа не заживает и не улучшается. Напротив, со временем это ухудшается, что может привести к длительному повреждению поджелудочной железы.
Насколько распространен панкреатит?
Острый панкреатит по неясным причинам становится все более распространенным явлением. Ежегодно в США по поводу острого панкреатита госпитализируется около 275 000 человек. 1 Хотя панкреатит у детей встречается редко, число детей с острым панкреатитом выросло.
Хронический панкреатит встречается реже, около 86 000 госпиталей в год. 2
Кто более подвержен панкреатиту?
Некоторые группы людей более подвержены острому или хроническому панкреатиту, чем другие:
- Мужчины чаще заболевают панкреатитом, чем женщины. 1
- Афроамериканцы имеют более высокий риск заболеть панкреатитом. 3
- Люди с семейным анамнезом панкреатита имеют более высокий риск.
- Люди с личным или семейным анамнезом камней в желчном пузыре также имеют более высокий риск.
Люди с определенными заболеваниями
У вас больше шансов заболеть панкреатитом, если у вас есть одно из следующих заболеваний:
Люди с другими проблемами со здоровьем
У вас также больше шансов заболеть панкреатитом, если вы
- имеют ожирение
- злоупотребляют алкоголем
- курильщик
Какие осложнения при панкреатите?
Как острый, так и хронический панкреатит могут вызывать осложнения, в том числе
Острый панкреатит
Повторяющиеся эпизоды острого панкреатита могут привести к хроническому панкреатиту.Другие осложнения острого панкреатита включают
Хронический панкреатит
Осложнения хронического панкреатита включают
Список литературы
[1] Forsmark CE, Vege SS, Wilcox CM. Острый панкреатит. Медицинский журнал Новой Англии. 2016; 375 (20): 1972–1981.
[2] Ketwaroo GA, Freedman SD, Sheth, SG. Подход к пациентам с подозрением на хронический панкреатит: всесторонний обзор. Поджелудочная железа. 2015; 44 (2): 173–180.
[3] Тан Дж.Острый панкреатит. Сайт Medscape. https://emedicine.medscape.com/article/181364-overview. Обновлено 13 февраля 2017 г. Проверено 27 сентября 2017 г.
Этот контент предоставляется как услуга Национального института диабета, болезней органов пищеварения и почек.
(NIDDK), часть Национального института здоровья. NIDDK переводит и распространяет результаты исследований, чтобы расширить знания и понимание о здоровье и болезнях среди пациентов, медицинских работников и общественности.Контент, созданный NIDDK, тщательно проверяется учеными NIDDK и другими экспертами.
NIDDK благодарит:
Кристофера Э. Форсмарка, доктора медицины, Медицинский колледж Университета Флориды

 Злоупотребление алкогольными напитками (в некоторых случаях даже небольшое количество спиртосодержащей продукции) способно вызвать сильную боль в пищеварительной системе, в том числе и повлиять на поджелудочную железу. Из-за воздействия алкоголя на организм и необходимости отфильтровать и переварить поступающие алкогольный напиток, процесс оттока панкреатического сока замедляется. Именно это приводит к обострению болезни;
Злоупотребление алкогольными напитками (в некоторых случаях даже небольшое количество спиртосодержащей продукции) способно вызвать сильную боль в пищеварительной системе, в том числе и повлиять на поджелудочную железу. Из-за воздействия алкоголя на организм и необходимости отфильтровать и переварить поступающие алкогольный напиток, процесс оттока панкреатического сока замедляется. Именно это приводит к обострению болезни; Прием некоторых медикаментов имеет определённое негативное воздействие на состояние поджелудочной железы. Зачастую обострение панкреатита провоцируется антибиотическими препаратами, иммунодепрессантами, кортикостероидами;
Прием некоторых медикаментов имеет определённое негативное воздействие на состояние поджелудочной железы. Зачастую обострение панкреатита провоцируется антибиотическими препаратами, иммунодепрессантами, кортикостероидами;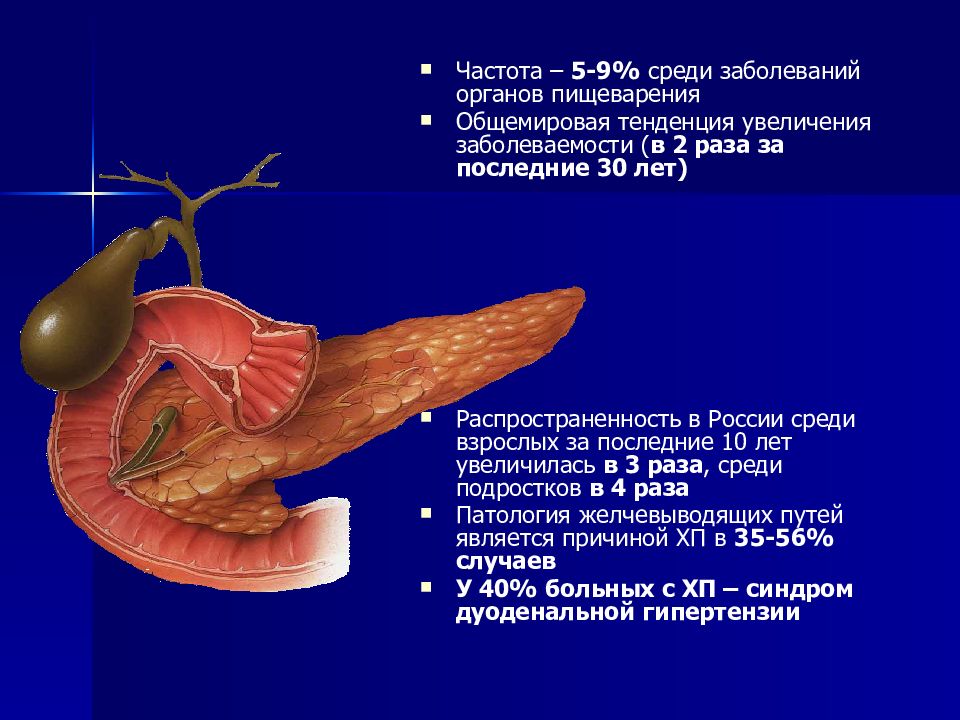 В некоторых случаях появляется ирритация болевого синдрома в спину, левую ключицу, лопатку и руку. Если в таком состоянии пациент примет положении сидя, то это поможет успокоить поджелудочную железу болевой синдром должен ослабевать;
В некоторых случаях появляется ирритация болевого синдрома в спину, левую ключицу, лопатку и руку. Если в таком состоянии пациент примет положении сидя, то это поможет успокоить поджелудочную железу болевой синдром должен ослабевать; Иными словами, сесть в позу эмбриона или принять аналогичное положение лежа;
Иными словами, сесть в позу эмбриона или принять аналогичное положение лежа;
 Диета, которая является основным моментом в избавлении от заболевания на самом деле лишь обычное правильное и рациональное питание, необходимое каждому человеку. Немного усилий для составления своего рациона и от болезни не останется и следа.
Диета, которая является основным моментом в избавлении от заболевания на самом деле лишь обычное правильное и рациональное питание, необходимое каждому человеку. Немного усилий для составления своего рациона и от болезни не останется и следа.


 Вне зависимости от того, что вызвало боль в поджелудочной, назначается щадящая диета. В первую очередь нужно полностью исключить алкоголь, газированные напитки, кофе и крепкий чай, острую, жирную, жареную пищу, шоколад. Даже у здоровых людей злоупотребление этими продуктами может вызвать неприятные ощущения в области поджелудочной железы. Обычно назначается так называемый стол №5 — меню, основанное на ограничении в жирах и кислых продуктах. Стол №5 — это пища, приготовленная на пару или отварная, пудинги и заливное, нежирное мясо, птица и рыба, продукты, богатые пектинами и клетчаткой: зерновой хлеб, сладкие ягоды, макароны, овощи. Питаться нужно часто и понемногу — это позволяет ЖКТ усваивать пищу, не включая «аварийный режим». Желательно есть как минимум пять раз в день, но порции должны быть небольшими. Кстати, такая диета будет полезна не только тем, кто страдает от серьезных заболеваний печени и поджелудочной железы. Она поможет восстановиться после чрезмерного застолья. Даже здоровым людям знакомы такие симптомы, как тяжесть в желудке, тошнота, метеоризм и расстройство желудка — расплата за переедание или непривычную пищу.
Вне зависимости от того, что вызвало боль в поджелудочной, назначается щадящая диета. В первую очередь нужно полностью исключить алкоголь, газированные напитки, кофе и крепкий чай, острую, жирную, жареную пищу, шоколад. Даже у здоровых людей злоупотребление этими продуктами может вызвать неприятные ощущения в области поджелудочной железы. Обычно назначается так называемый стол №5 — меню, основанное на ограничении в жирах и кислых продуктах. Стол №5 — это пища, приготовленная на пару или отварная, пудинги и заливное, нежирное мясо, птица и рыба, продукты, богатые пектинами и клетчаткой: зерновой хлеб, сладкие ягоды, макароны, овощи. Питаться нужно часто и понемногу — это позволяет ЖКТ усваивать пищу, не включая «аварийный режим». Желательно есть как минимум пять раз в день, но порции должны быть небольшими. Кстати, такая диета будет полезна не только тем, кто страдает от серьезных заболеваний печени и поджелудочной железы. Она поможет восстановиться после чрезмерного застолья. Даже здоровым людям знакомы такие симптомы, как тяжесть в желудке, тошнота, метеоризм и расстройство желудка — расплата за переедание или непривычную пищу.






 М.: Миклош, 2010 г.
М.: Миклош, 2010 г. Если заболевание затянувшееся, то зимняя профилактика должна быть комплексной. Надо чередовать лечебные курсы.
Если заболевание затянувшееся, то зимняя профилактика должна быть комплексной. Надо чередовать лечебные курсы. Вечером наберите 1 полную ч.л. порошка, залейте его 2 стаканами молока и варите до тех пор, пока в кастрюле не останется полстакана отвара. Процедите его через марлю, сложенную в три слоя, дайте ночь настояться, а утром выпейте натощак. Через 2 часа примите 2 таблетки «Ношпы», а еще через 2,5 часа можно уже поесть. Принимать курсами по 5 дней, с десятидневными перерывами между ними. Таких курсов необходимо провести не менее трех. Заодно очистится желчный пузырь.
Вечером наберите 1 полную ч.л. порошка, залейте его 2 стаканами молока и варите до тех пор, пока в кастрюле не останется полстакана отвара. Процедите его через марлю, сложенную в три слоя, дайте ночь настояться, а утром выпейте натощак. Через 2 часа примите 2 таблетки «Ношпы», а еще через 2,5 часа можно уже поесть. Принимать курсами по 5 дней, с десятидневными перерывами между ними. Таких курсов необходимо провести не менее трех. Заодно очистится желчный пузырь.