Органы с левой стороны живота у женщин: «Боль в левом боку живота внизу: причины» – Яндекс.Кью
«Боль в левом боку живота внизу: причины» – Яндекс.Кью
Содержание:
Тупая, острая, ноющая или колющая боль с левой стороны в нижней части живота обычно тревожит и настораживает человека. Действительно, в этой области расположено множество жизненно важных органов, и неприятные ощущения могут свидетельствовать о самых разных заболеваниях и состояниях — в том числе и потенциально опасных для жизни, требующих немедленной госпитализации. Каковы самые распространенные причины левосторонних болей внизу живота и что делать при их появлении? В этом стоит разобраться подробнее.
Болит живот внизу слева: возможные причины
Брюшная полость вмещает в себя многие жизненно важные органы человека. В частности, с левой стороны находится селезенка, толстый и тонкий кишечник и органы мочеполовой системы. И в каждом из этих органов может произойти сбой — они воспаляются, травмируются, деформируются, на них развиваются опухоли и т. д. Большая часть болезней и состояний, дающих левостороннюю боль внизу живота, требует безотлагательного лечения.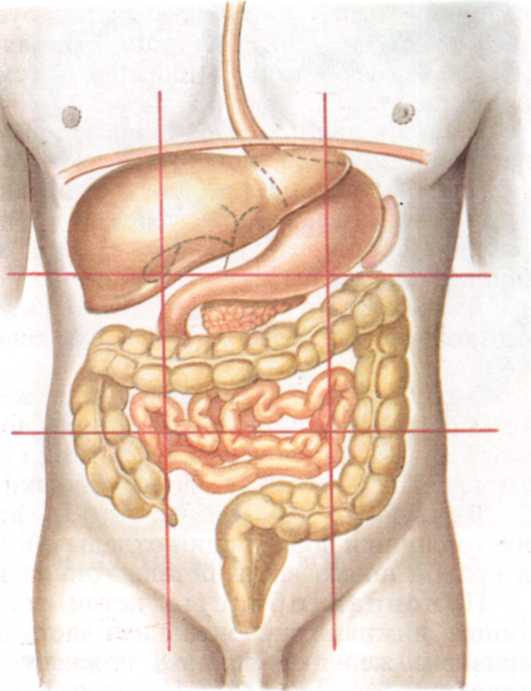
Селезенка
В селезенке происходит образование и утилизация кровяных клеток. Любые патологии этого органа способны давать левосторонние боли внизу живота. В частности, речь идет о таких болезнях и состояниях селезенки, как:
- Острое расширение селезенки — патология может возникнуть в результате воспаления или нарушения оттока крови, в любом случае пациента будет беспокоить боль внизу живота слева, не исключено появление симптомов в виде тошноты, рвоты, повышения температуры тела.
- Инфаркт селезенки — закупорка артерии и образование некрозного очага, окружающего тромб; резкая боль появляется в левом подреберье и опускается вниз, ее интенсивность увеличивается при движении, кашле и даже глубоком дыхании, у пациента так же отмечается высокая температура тела (около 39 градусов).
- Заворот селезенки — иногда (чаще всего из-за врожденных особенностей строения брыжеечных связок человека или вследствие травмы) селезеночная артерия перекручивается, вызывая тем самым постепенно опускающуюся вниз боль в левом боку; боль сопровождается и такими симптомами, как вздутие кишечника, запоры, рвота, ухудшение общего самочувствия.

- Абсцесс селезенки — потенциально опасны для жизни крупные абсцессы: вскрываясь в брюшную полость, они вызывают разлитую боль, которая вполне может ощущаться и внизу живота слева.
- Лимфолейкоз и миелолейкоз (хронические формы) — онкология органов кроветворения начинается безболезненно, но по мере роста опухоли боли нарастают: сначала они появляются после еды и при пальпации.
Кишечник
Со стороны кишечника левосторонние боли внизу живота могут возникать по различным причинам — от банального метеоризма до куда более серьезных состояний и болезней:
- Мальабсорбция — заключается в неспособности слизистой оболочки тонкого кишечника воспринимать определенный продукт (или группу продуктов), например, фрукты или молоко; протекает с распирающей болью внизу живота слева (объясняется скоплением газов) и схваткообразной болью в той же области (в результате спазмирвания сосудов и мышц стенок кишечника).
- Болезнь Крона — узелковое воспаление ЖКТ проявляется не только левосторонней болью в низу живота, но еще и рвотой, поносом, общей усталостью, снижением аппетита.

- Синдром раздраженной кишки — сопровождается болями, которые могут беспокоить и слева внизу живота, а так же метеоризмом, поносом или запором. Для заболевания характерно наличие периодов ремиссии и обострений.
- Неспецифический язвенный колит — протекает с морфологическими изменениями стенок кишечника, сопровождается приступообразными коликами разной интенсивности.
- Полипоз — появление на слизистых некоторых отделов кишечника доброкачественных образований (полипов) способно провоцировать левосторонние боли внизу живота.
- Непроходимость кишечника- сопровождается выраженной болью, а так же скоплением в кишечнике газов и запорами, тошнотой и рвотой, вздутием живота и явной асимметрией.
- Заворот кишок — сопровождается сильными приступообразными болями, которые на время совсем отступают, а затем возвращаются вновь, а так же рвотой.
- Онкология.
Репродуктивная система
Существует ряд причин, провоцирующих боли в нижней части живота слева именно у женщин.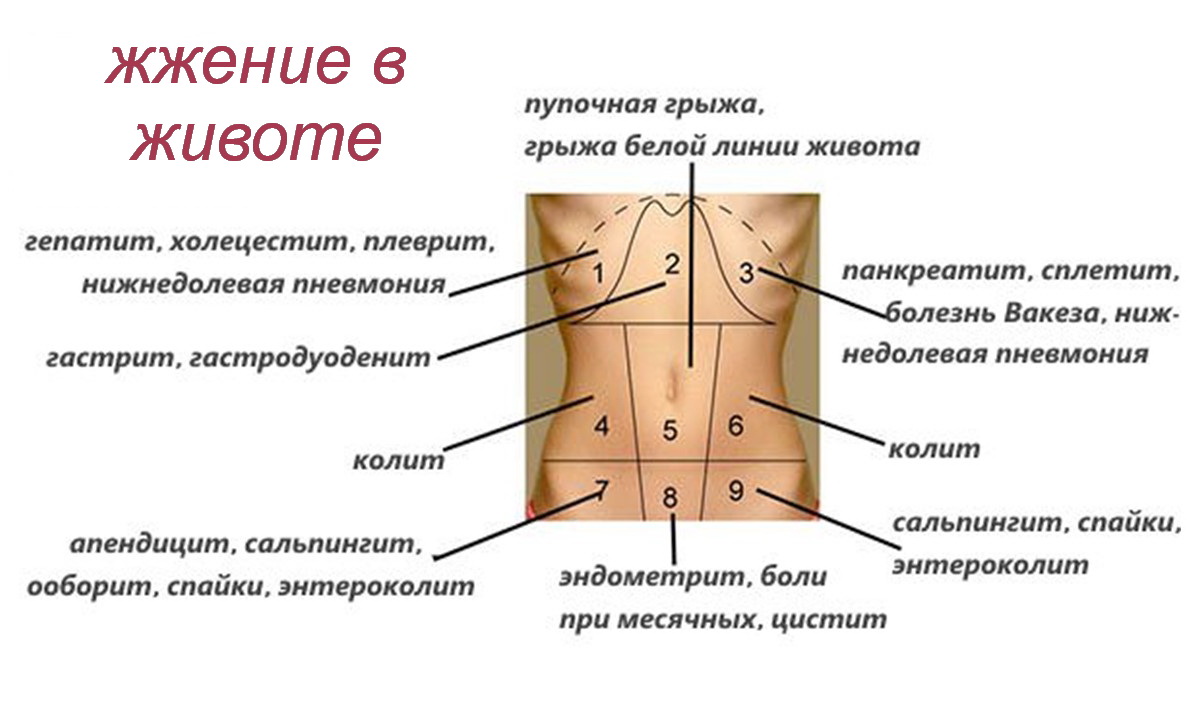 К их числу относятся следующие недуги:
К их числу относятся следующие недуги:
- Воспаление маточных труб — помимо резкой боли в паху (в том числе, локализация возможна и слева) пациентки страдают от влагалищных выделений, болезненных месячных и высокой температуры.
- Эндометриоз — при этой патологии клетки эпителия размножаются и за пределами матки, возможно их разрастание и в кишечнике.
- Разрыв и\или перекручивание ножки яичника — это опасное состояние проявляется болями очень высокой интенсивности и нарушениями общего состояния пациентки: бледность кожных покровов, падение давления, повышение температуры, рвота. В этом случае больная нуждается в экстренной помощи.
- Аднексит и сальпингоофорит — воспаление придатков сопровождается острыми болями внизу живота, которые усиливаются при прощупывании.
- Внематочная беременность — это опасное для жизни женщины состояние проявляется схваткообразными болями, интенсивность которых постепенно нарастает; в случае разрыва маточной трубы боль становится непереносимой, пациентке при этом необходима срочная медицинская помощь.

- Синдром Аллена-Мастерса — возникает вследствие разрыва связок матки из-за тяжелых либо стремительных родов, аборта и т.д.
Еще одной из множества причин, провоцирующих левостороннюю боль в нижней части живота как у мужчин, так и у женщин, со стороны мочеполовой системы является расширение почечной лоханки.
Классификация боли: какой она может быть
Левосторонние боли внизу живота могут иметь разный характер, по которому и можно заподозрить развитие того или иного заболевания.
Тупая боль обычно сопровождает односторонние «женские» заболевания. Если притупленные болевые ощущения сочетаются с повышением температуры, быстрой утомляемостью, общей слабостью то, скорее всего, речь идет о воспалительных патологиях.
Тянущая левосторонняя боль обычно характерна для гнойных патологий органов малого таза, она возникает при растяжении связок в паху и ущемленных грыжах, а так же сопровождает онкологические заболевания (в этом случае ее интенсивность нарастает со временем).
Резкие боли слева внизу живота бывают вызваны спазмами, прохождением уралитов по мочевым путям, разрывом паховых связок, воспалениями, разрывом яичника, расширением почечной лоханки или мочевого пузыря.
Колющая боль может быть предвестником разрыва яичника, последствием распирания кишечника газами, спутником болезней почек или изъязвления слизистых уретры или мочеточников.
В любом случае наличие таких болей должно стать основанием для обращения за помощью к врачу. При этом важно уделить внимание и сопутствующим симптомам — повышенной температуре тела, поносу, рвоте, бледности, вялости и т. д. О них обязательно нужно сообщить специалисту – эта информация пригодится для постановки точного диагноза.
Что делать болях внизу живота слева?
Левосторонние боли внизу живота игнорировать нельзя. Они могут свидетельствовать о развивающейся острой патологии, требующей экстренной медицинской помощи. Поэтому прием болеутоляющих с целью снятия болевого синдрома в этом случае не вариант. Причина никуда не денется, а притупленные ощущения могут осложнить постановку диагноза.
Причина никуда не денется, а притупленные ощущения могут осложнить постановку диагноза.
Ощутив боль любой интенсивности и любого характера слева внизу живота необходимо действовать следующим образом:
- Обеспечить себе покой и принять наиболее комфортную позу, при которой боль не ощущается или, по крайней мере, не усиливается.
- Оценить боль с позиции имеющихся хронических заболеваний, состояния организма в целом и наличествующих других симптомов (беременность, понос, рвота, высокая температура и т. д.).
- В случае первичного возникновения боли (если раньше человек никогда не испытывал подобных ощущений внизу живота слева) рекомендуется вызвать скорую помощь.
- Если боль уже заявляла о себе ранее, решение о целесообразности обращения за экстренной медицинской помощью пациент способен принять самостоятельно — вызвать «скорую» при явном ухудшении состояния, вызвать участкового врача на дом в случае стабильности состояния или обратиться в поликлинику за направлением на обследование при кратковременном приступе.

Важно помнить о том, что даже если интенсивность боли внизу живота слева не высока, это ощущение может свидетельствовать о развитии серьезного заболевания.
Лечение боли внизу живота слева
Разумеется, само лечение направлено не на снятие болевого синдрома, а на устранение его причины. Очень часто пациентам, страдающим левосторонними болями внизу живота, требуется экстренная медицинская помощь и госпитализация. Лечение может быть как консервативным (при помощи различных препаратов), так и хирургическим.
Чаще всего занимаются пациентами с левосторонними болями внизу живота врачи следующих специальностей:
- гинеколог;
- хирург;
- травматолог;
- гастроэнтеролог;
- инфекционист.
Как правило, для постановки точного диагноза требуется осмотр и опрос пациента, лабораторные анализы крови и мочи, анализы ферментов печени и поджелудочной железы, а так же рентгенографические, ультразвуковые и эндоскопические исследования. На основании полученных результатов обследования для каждого пациента разрабатывается индивидуальный план лечебных мероприятий.
На основании полученных результатов обследования для каждого пациента разрабатывается индивидуальный план лечебных мероприятий.
почему болит, причины, симптомы |
На боль в кишечнике слева очень часто жалуются пациенты. Причин такому состоянию может быть очень много, но чаще всего появление данного симптома провоцируют воспалительные и инфекционные процессы в кишечнике.
Пациенты по-разному описывают свой дискомфорт. Боль может быть острой, тупой, ноющей. Характер болезненности отличается в зависимости от основной патологии и тяжести ее протекания. Боль – это сигнал нашего организма о наличии какого-то нарушения в организме.
И важно понимать, что боли в кишечнике слева не всегда сигнализируют о кишечных патологиях. Иногда за безобидным, на первый взгляд, симптомом могут скрываться сосудистые заболевания, нарушения мочевыделительной системы, органов грудной клетки и другое.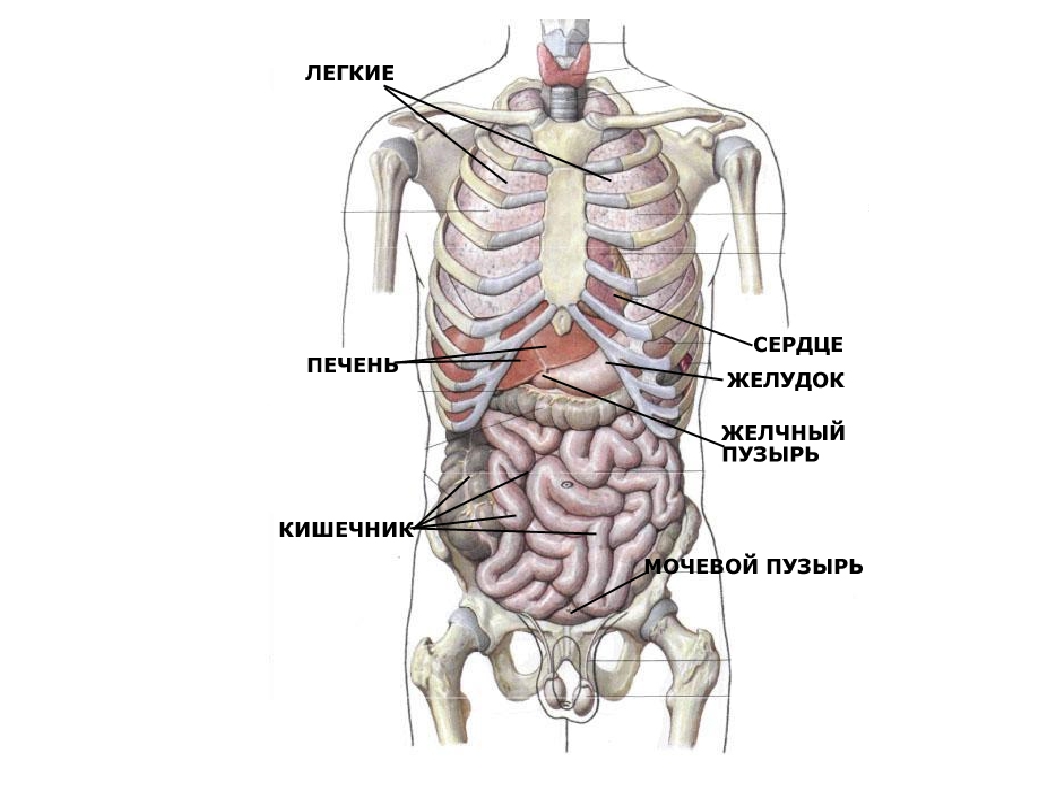
Если у вас появился дискомфорт с левой стороны – это серьезный повод обратиться к специалисту. Самодиагностика может нанести серьезный вред вашему здоровью. Распознать недуг способен квалифицированный специалист, обладающий необходимой базой знаний, необходимых для проведения сравнительного анализа различных патологий. Неквалифицированные действия могут даже привести к летальному исходу.
- Почему болит кишечник?
- Болезни, вызывающие боль
- Паразиты
- Болезнь Крона
- Кишечная атония
- Кишечная непроходимость
- Сигмоидит
- Колит
Почему болит кишечник?
С левой стороны живота находятся жизненно важные органы: яичники, селезенка, поджелудочная железа, кишечник, часть желудка. Появление боли провоцирует спазм, затрагивая нервные окончания.
Рассмотрим перечень распространенных причин, вызывающих боль в кишечнике слева внизу живота:
- воспалительный процесс, который способен вызвать инфекционный процесс или токсические вещества;
- аутоиммунные процессы.
 Сюда относится язвенный колит и болезнь Крона;
Сюда относится язвенный колит и болезнь Крона; - дисбактериоз;
- глистная инвазия;
- рак;
- тромбоз;
- непроходимость кишечника;
- кишечная атония или слабая перистальтика;
- травмы;
- перитонит.
Кишка может болеть слева у беременных женщин из-за растущей матки
Болезни, вызывающие боль
В зависимости от основного недуга боль отличается характером, продолжительностью и продолжительностью. Подробное описание пациентом боли позволяет заподозрить врачу наличие той или иной патологии.
Паразиты
Кишечник – это излюбленное место паразитов. Аскаридоз считается болезнью грязных рук. Яйца аскарид попадают в организм через почву. Основными носителями токсокары являются кошки и собаки. Острицы откладывают свои яйца в складках прямой кишки.
Если дети чешут область вокруг анального отверстия и не моют руки, то происходит самозаражение. Широкий лентец может проникнуть в организм при плохой термической обработке рыбы. Лямблии попадают через предметы обихода, грязные руки и игрушки.
Лямблии попадают через предметы обихода, грязные руки и игрушки.
Главной причиной заражения паразитами является несоблюдение правил личной гигиены. В зависимости от разновидности глистной инвазии симптомы могут отличаться. Даже опытные специалисты не всегда могут поставить точный диагноз.
Боли в желудке и кишечнике
По некоторым жалобам пациентов можно заподозрить паразитарное поражение. Глисты вызывают изменения в работе пищеварительного тракта, а именно: метеоризм, запоры, которые сменяются поносом.
У больных могут появляться боли в мышцах и суставах. Это объясняется тем, что паразиты любят мигрировать по организму, вызывая миозиты, артриты и прочее.
Аллергические реакции – это «верный спутник» паразитарных заболеваний. Глисты раздражают стенки кишечника, что приводит к проникновению мелких частиц пищи в кровеносную систему. Иммунитет воспринимает их как чужеродный объект. Кроме того, паразиты сами по себе являются для организма аллергенами.
Паразиты – это частая причина, по которой болит кишечник
В основном гельминты обитают в толстом и тонком отделе кишечника. Это приводит к истощению организму и нехватке полезных веществ. Паразиты присасываются к стенкам кишки, а живут и размножаются за счет того, что пьют кровь и соки тканей. Получается, что глисты употребляют те полезные вещества, которые должны усваиваться организмом.
Это приводит к истощению организму и нехватке полезных веществ. Паразиты присасываются к стенкам кишки, а живут и размножаются за счет того, что пьют кровь и соки тканей. Получается, что глисты употребляют те полезные вещества, которые должны усваиваться организмом.
Паразиты выделяют ядовитые вещества, которые отравляют организм. Это приводит к появлению болей, поражению внутренних органов, а также нервной системы. Глистные инвазии порой приводят к кишечной непроходимости. Паразиты раздражают стенки кишечника и провоцируют нарушение процессов пищеварения.
Болевые ощущения провоцируют спазмы, которые, в свою очередь, возникают вследствие дисбактериоза.
Запор, понос, метеоризм – еще одни симптомы глистных инвазий – это еще одна причина болезненности. Задержка стула появляется из-за того, что гельминты по мере своего роста перекрывают просвет кишечника, тем самым мешая выходу каловых масс.
Процессы жизнедеятельности глистов являются причиной слишком твердых каловых масс.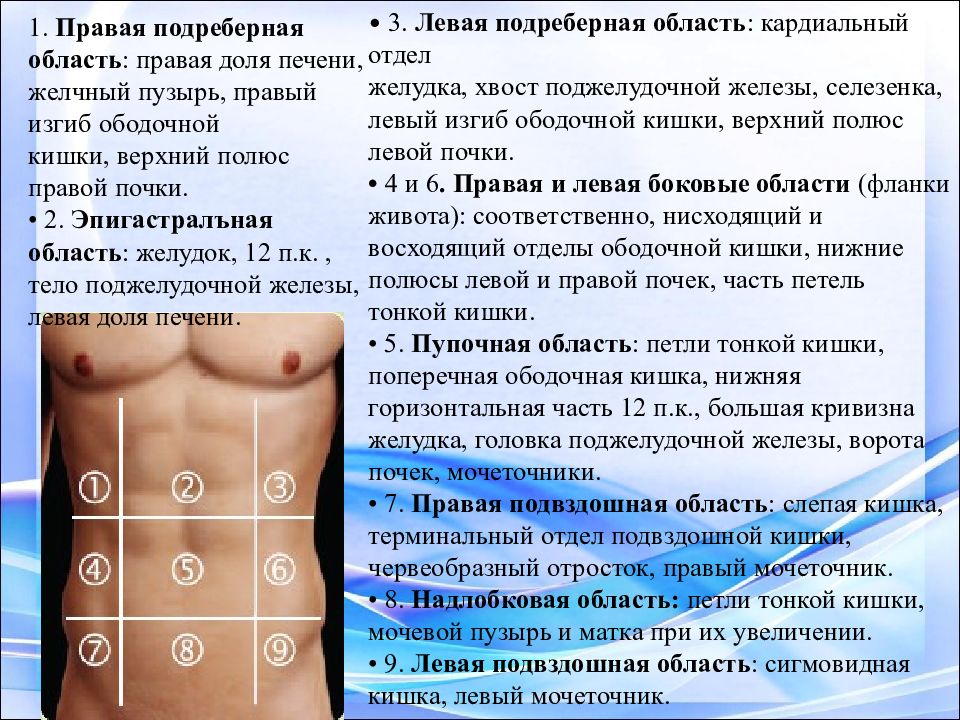 Паразиты препятствуют всасыванию жирных кислот. Жиры вместе с калом выходят из организма в неизменном виде.
Паразиты препятствуют всасыванию жирных кислот. Жиры вместе с калом выходят из организма в неизменном виде.
Для болей в кишечнике при гельминтозе характерны такие особенности:
- разлитой характер боли;
- приступы боли;
- болезненность может приобретать разный характер, от резей до ноющего дискомфорта;
- болезненность усугубляется нарушением стула.
Болезнь Крона
Это хроническое воспаление пищеварительного тракта. Болезнь Крона является редким аутоиммунным процессом. Заболевание может затронуть любой отдел желудочно-кишечного тракта начиная от ротовой полости и заканчивая прямой кишкой.
Причины развития патологии до сих пор до конца не изучены. Специалисты выделяют иммунологический, наследственный и инфекционный фактор в развитии болезни Крона. Врачи также говорят о роли образа жизни в развитии заболевания. Плохая экология, курение, алкоголизм – все это теоретически может вызвать патологию.
Воспалительный процесс слизистой оболочки кишечника в итоге приводит к язвенному поражению. Это вызывает болезненные ощущения, диарею, а также появление крови и слизи в каловых массах. Боль усиливается во время акта дефекации.
Заболевание приводит к нарушению общего состояния, в том числе и повышение температуры. Патология протекает на протяжении длительного периода времени. Часто периоды ремиссии сменяются обострениями.
Во время обострения болезни пациенту важно обеспечить полный физический и психический покой. Медикаментозная терапия может включать в себя противовоспалительные, гормональные, антибактериальные средства и другое. Больным в обязательном порядке назначает диета. В тяжелых случаях может понадобиться оперативное вмешательство.
Болезнь Крона вызывает сильные боли
Кишечная атония
Гладкая мускулатура кишечника обладает сократительной способностью, за счет чего каловые массы продвигаются от верхних отделов к нижним. Потеря мышечного тонуса и вызывает атонию кишечника. Мышцы могут быть либо спазмированными, либо, наоборот, чересчур расслабленными. Проявляется патологический процесс в виде запоров или затруднений стула.
Атония кишечника часто приобретает хроническую форму и может беспокоить человека долгие годы.
Атония грозит развитием хронических запоров, а в тяжелых случаях чревата кишечной непроходимостью. Дисфункция может развиваться, как отдельное заболевание либо же быть проявлением другой патологии. Справиться с патологий возможно только после устранения первопричины. Каковы причины атонии кишечника?
Вызвать заболевание может целый ряд причин:
- неправильное питание;
- аномалии строения;
- стрессы;
- радикальные диеты или голодание;
- инфекционные процессы;
- малоподвижный образ жизни;
- дисбактериоз;
- гельминтоз;
- генетический фактор.
Боль в кишечнике сопровождается метеоризмом, задержкой стула, тяжестью, отсутствием аппетита. Нарушается общее самочувствие, у человека появляется слабость, повышается температура тела. Кожа лица становится бледной, а тело приобретает мраморный оттенок. Атония приводит к нарушению полноценного сна и анемии. Только комплексный подход поможет вылечить атонию. Врачи назначают диетическое питание, умеренные физические упражнения, а также нормализацию образа жизни.
Кишечная непроходимость
Механизм развития патология связан с прекращением естественного физиологического прохождения пищевого комка по ЖКТ. Патологический процесс бывает полным или частичным. Например, наличие новообразования может вызывать частичную непроходимость за счет сужения диаметра кишки. Через отверстие может проходить лишь небольшое количество пищи.
Непроходимость кишечника – это опасное состояние
Специалисты выделяют большое количество провоцирующих факторов в возникновении недуга:
- ушиб, гематома, инородное тело, глисты – все это может вызвать рефлекторный спазм;
- дисциркуляторные нарушения возникают вследствие эмболии, тромбозов, васкулитов;
- черепно-мозговые травмы, психологические нарушения, ишемический инсульт могут вызывать поражения нервной системы;
- оперативное вмешательство;
- интоксикация;
- грыжи;
- спаечные процессы;
- переедание после длительного голодания;
- переход на искусственное вскармливание.
Заболевание вызывает схваткообразные боли, задержку стула, вздутие живота, неукротимую рвоту. Стихание боли при кишечной непроходимости не является признаком выздоровления, наоборот, это тревожный сигнал, свидетельствующий о развитии перитонита или отмирании нервных окончаний.
Консервативная терапия атонии включает в себя применение анальгезирующих средств, борьбу с интоксикацией организма, а также нарушениям гомеостаза. Больным ставят сифонные клизмы, а также вводят желудочный зонд. При неэффективности медикаментозной терапии проводится оперативное вмешательство.
Сигмоидит
Сигмоидит – это заболевание, при котором воспаляется сигмовидная кишка. Задачей этого отдела толстого кишечника заключается в окончательном формировании каловых масс, которые могут раздражать слизистую оболочку органа.
В итоге могут появляться микроповреждения, которые и создают предпосылки для появления воспалительной реакции. Кроме того, изогнутая форма сигмовидной кишки задерживает прохождение пищевого комка, что увеличивает раздражение каловыми массами.
Анатомическое строение сигмовидной кишки способствует появлению воспалительного процесса
Кроме того, вызвать сигмоидит могут кишечные инфекции, дисбактериоз, лучевая болезнь, нарушения кровообращения, неспецифические язвенные заболевания. Болевой синдром при заболевании усугубляется изменениями характера и частоты стула, а также нарушением общего состояния. Боль в левой части живота бывает настолько интенсивной, что отдает в левую ногу и поясничный отдел.
Болезненность напоминает по своим проявления левосторонний острый аппендицит.
Лечение напрямую зависит от провоцирующего фактора. Если сигмоидит был вызван кишечными инфекциями, тогда назначается антибактериальная терапия. Если же все дело в неспецифических воспалительных заболеваниях кишечника, понадобятся противовоспалительные препараты. Справиться с симптомами интоксикации помогает инфузионная терапия.
При грамотном и своевременном лечении в большинстве случаев можно добиться полного выздоровления. При этом важно понимать, что лечебный процесс довольно длительный и подразумевает под собой соблюдение диетического питания.
Колит
Колит – это воспаление толстой кишки. Заболевание вызывают всевозможные причины: длительная антибиотикотерапия, инфекции, неправильное питание, паразиты, отравление. Дисбактериоз, отягощённая наследственность, перенапряжение физического и психического плана.
Вызвать боли в животе может колит
Возбудителями острого колита могут быть стафилококки, стрептококки, сальмонеллы, дизентерийные микроорганизмы. Проявляется острый процесс в виде боли в животе, поноса, вздутия живота, а также появления в каловых массах крови и слизи.
При хроническом течении болезненность приобретает схваткообразный характер, поносы чередуются с запорами, появляется слабость и потеря аппетита. Вне зависимости от причины колита больным назначается диета. Наряду с медикаментозной терапией, может понадобиться физиотерапия, психотерапия, а также санаторно-курортное лечение.
Боль в кишечнике с левой стороны – это неприятный симптом, который может сигнализировать о наличии нарушений в организме. Появление дискомфорта в левой части живота может атония, непроходимость кишечника, воспалительные процессы, глистные инвазии и другое.
Поставить точный диагноз и определить провоцирующие причины сможет квалифицированный специалист после проведения обследования. Самолечение может закончиться трагически, вплоть до летального исхода.
Боль в кишечнике справа и слева внизу живота
Боль в кишечнике справа и слева внизу живота может быть вызвана разными причинами. Этот симптом характерный для людей, которые имеют гастроэнтерологические, гинекологические и урологические заболевания. Боль в кишечнике справа и слева внизу живота свидетельствует о патологиях в малом тазе. При первых жалобах больному следует обратиться к медицинскому эксперту. В частной клинике „КДС Клиник” специалисты проведут первичный осмотр, дадут консультацию и направят на диагностическое обследование. Поможем определить причину заболевания и подберем индивидуальную программу лечения.
Сильные боли внутри живота – явный признак болезней, которые поражают толстый или тонкий кишечник. Процесс спазмов приводит к накоплению молочной кислоты в организме, которая раздражает нервные окончания и вызывает чувство боли.
Сильная боль в кишечнике – результат воздействия неправильного питания, побочный эффект после приема лекарственных препаратов либо воспалительный процесс. Воспалительные процессы в кишечнике сопровождаются болевыми синдромами, тошнотой, вздутием живота, коликами и плохим стулом.
Причины болей в кишечнике справа и слева внизу живота
Специалисты выделяют несколько причин, которые могли вызвать боли в кишечнике слева и справа внизу живота.
- Проблемы тонкой кишки.
Если больной ощущает сильные боли слеза и справа внизу живота, то эти симптомы свидетельствуют о проблемах тонкой кишки. Они могут быть вызваны нарушением обменных процессов, микрофлоры, неправильным питанием, длительным употреблением медикаментов, алкоголем. Боль может свидетельствовать о наличии развития опасных заболеваний — энтерита, рака, целиакии, дискинезии, ишемии, дизбактериоза, появлению новообразований, язв, полипов, трещин.
- Переедание пищи.
Если через несколько минут после употребления какой-либо пищи у человека начинается отрыжка, острые боли в кишечнике внизу живота, эти симптомы свидетельствуют о слабости пищеварительного процесса. Боли в желудке и расстройства желудочно-кишечного тракта связаны с пониженной кислотностью. Человеческому организму не хватает желудочного сока. В результате в организме неполноценно переваривается пища, которая со временем начинает бродить и вызывать болезненные ощущения.
- Сильный стресс.
Режущая боль внизу живота может быть связана с проблемами нервной системы. Нервные напряжения вызывают в организме выработку неспецифического язвенного колита. Болевой синдром проходит через несколько дней. Если человек не чувствует улучшения, болезнь переходит в хроническую стадию.
- Боль в кишечнике справа и слева внизу живота у женщин связана с половыми путями.
Во время менструации увеличивается приток крови в малой таз, поэтому этот процесс сопровождается болевым синдромом.
- Это может спровоцировать застой у девушек, которые склонны к развитию варикозного расширения вен.
Боли в кишечнике могут появиться при пониженном тонусе сосудов и наблюдающейся слабости соединительной ткани. У больного начинаются болезненные ощущения, боль при опорожнении, увеличение размеров геморройных шишек, расстройства желудочно-кишечного тракта.
Болезнь сопровождается болезненными ощущениями в кишечнике внизу живота. Дивертикулит появляется при воспалительных процессах в областях выпячивания толстой кишки. Болезненные ощущения возникают при застое кала, пищи в этих участках.
- Появление новообразований.
Появление опухолей в человеческом организме сопровождается сильными болями внизу живота слева и справа. Болевой синдром увеличивается при изменении размеров новообразования.
- Синдром раздраженного кишечника.
Синдром раздраженного кишечника характеризуется сильными острыми болями внизу живота, у больного отсутствует аппетит. Эта болезнь сопровождается нарушениями желудочно-кишечного тракта, поносом и запорами, диареей, метеоризмом. Иногда больной замечает слабость, увеличение размеров живота, вздутие и дискомфорт в районе кишечника.
- Проблемы с мочеполовой системой
Колющие боли внизу живота слева и справа свидетельствуют о проблемах с почками и мочевым пузырем. Больному следует посетить уролога и сдать анализы.
У беременных женщин увеличиваются размеры матки. Этот процесс может повлиять на появление болей в кишечнике внизу живота. Увеличенная матка давит на стенки кишечника, что может сопровождаться сильными режущими болями, тошнотой, рвотой и метеоризмом.
Следующей причиной, которая характеризуется болями в кишечнике внизу живота и тошнотой, является панкреатит. При панкреатите у пациента наблюдаются сильные режущие боли в верхней части живота. В некоторых случаях размер живота увеличивается. Расстройства желудочно-кишечного тракта, в том числе и запоры, сопровождают панкреатит.
- Язва двенадцатиперстной кишки.
При язве двенадцатиперстной кишке больного беспокоят сильные острые боли в кишечнике внизу живота. Они сопровождаются рвотой и расстройством.
Лечение болей в кишечнике справа и слева внизу живота
Чтобы определить причину сильных болей в кишечнике слева и справа внизу живота пациенту следует посетить врача. После первичного осмотра и консультации больной будет направлен на сдачу анализов. Общий анализ крови, мочи и кала покажут внутренние показатели организма, продемонстрируют наличие каких-либо отклонений в системах человеческого организма.
Для более четких результатов пациента направляют на сдачу бактериологического исследования кала, на колоноскопию и на эндоскопическое исследование. После получения результатов анализов лечащий врач назначает пациенту лечение. Медицинский эксперт назначает медикаментозное лечение, гомеопатическое либо оперативное вмешательство в запущенных случаях.
При необходимости для получения информации о состоянии внутренних органов врач направляет больного на прохождение компьютерной томографии либо УЗИ. Данные диагностические исследования не рекомендуются беременным, кормящим мамам, детям до шестнадцати лет. Медицинские работники не рекомендуют прохождение этих процедур определенным группам населения. Использование излучения и контрастной жидкости может негативно повлиять на здоровые органы.
Чтобы записаться на консультацию либо на обследование в частную клинику „КДС Клиник”, оставьте заявку на сайте и менеджеры свяжутся с Вами в ближайшее время.
Кишечные боли с левой стороны – в чем дело?
Если болит кишечник слева – это повод серьезно задуматься о состоянии своего здоровья. Данный симптом бывает сигналом опасных заболеваний, требующих немедленной врачебной помощи. В левой части живота расположены внутренние органы, патологии которых способны спровоцировать боли различного характера. Это не только кишечник, но и левая почка, отделы репродуктивного и мочеиспускательного аппарата у женщин и мужчин. Распознать недуг может врач – самостоятельно придумывать диагнозы и, тем более, заниматься самолечением запрещено. Неквалифицированные действия способны нанести существенный урон здоровью и даже привести к гибели.
Почему и как может болеть кишечник?
Механизм возникновения болей в кишечнике обуславливается спазмом, который происходит после воздействия агрессивного фактора. Сокращение гладкой мускулатуры приводит к скоплению в клетках такого вещества, как кислота молочная. Затрагивая нервные окончания, она провоцирует болевые ощущения.
Наиболее распространенными факторами, которые вызывают приступ болей в кишечнике с левой стороны, называют:
- воспаление кишок (энтерит, колит) – инфекция, токсичные вещества приводят к специфическому ответу кишечника на раздражитель. В левой половине живота болит из-за сигмоидита (воспаления изогнутой сигмовидной кишки), который бывает вялотекущим или острым;
- аутоиммунные нарушения – они становятся причиной язвенного колита, когда организм продуцирует антитела к собственным тканям. Носит аутоиммунный характер заболевание Крона, при котором поражается кишечник. Боли в левой его части бывают следствием затрагивания нисходящего отдела толстой кишки. Недуг имеет вялотекущее течение, с периодами утихания и обострения;
- паразитарная инвазия – в кишечнике могут поселяться гельминты разных видов, болезненность возникает вследствие механического повреждения кишечных стенок глистами;
- дисбактериоз – он провоцирует болезненность, урчание и вздутие, еда переваривается некачественно;
- тромбоз – пронизывающие кишечник артерии закупориваются кровяными сгустками, возникает некроз пораженного участка кишки, что сопровождается интенсивной болью, которую невозможно ничем унять;
- непроходимость кишечника – может появляться из-за заполнения просвета кишки каловыми образованиями, опухолями, полипами левой половины кишечника, инородными предметами. Пища не может продвигаться по кишкам, возникает ее накопление, болит живот;
- злокачественные новообразования кишечника, их распад, распространение на левую половину кишечника метастазов из соседних органов;
- кишечная атония – слабая перистальтика становится причиной того, что в левых отделах кишечника происходит скопление остатков еды, перерастяжение стенок левой половины кишечника вызывает боль;
- спаечная болезнь брюшины;
- перитонит;
- сильные травмы левой части живота.
Часто кишечник болит слева у беременных, особенно, на поздних строках. Увеличенная матка пережимает кишечные петли, что приводит к возникновению дискомфортных, болевых ощущений. Дивертикулез – еще одна причина болей – это единичные или же многочисленные слепые выпячивания стенок кишечника. Дивертикулы, как правило, не причиняют выраженного дискомфорта человеку, однако во время беременности выпячивания могут сдавливаться, воспаляться, вызывая сильную боль.
Характеризуют боль в кишечнике слева пациенты как острую, ноющую, тянущую, резкую. Разными бывают и ее интенсивность, продолжительность, время появления (в состоянии покоя, после еды или физической активности, ночью или же днем). Подробное описание пациентом болевых ощущений позволяет врачу заподозрить тот или иной недуг.
Сигмоидит
Сигмовидная кишка является ободочной кишки конечным отделением, в котором окончательно формируются каловые массы. Изолированное воспаление данного отрезка кишечника встречается сравнительно редко, распространенная форма – проктосигмоидит.
Удобным плацдармом для развития сигмоидита служат многочисленные анатомические изгибы кишки, по которым продвигаться калу труднее, чем по другим частям кишечника, сдавление растущей маткой у женщин в период вынашивания малыша. Недостаточность локального кровообращения также провоцирует воспалительную реакцию, одним из симптомов которой является болезненность в кишечнике слева.
Интенсивные боли слева – проблема с кишечником или не только?
Выраженные болезненные ощущения в нижней левой части живота зачастую наблюдаются в случаях, когда имеют место воспалительные процессы нижнего отделения толстого кишечника. Дифференцировать патологии кишечника следует от:
- острого панкреатита;
- разрыва селезенки;
- воспаления левой почки;
- недугов репродуктивного аппарата;
- дефектов позвоночного столба;
- диафрагмальных, паховых грыж.
У женщин может болеть в левом боку во время месячных. У мужчин – боль может распространяться на левый пах при воспалении яичек, простатите. Ошибочно приниматься у женщин за проявления болезней кишечника могут признаки левостороннего аднексита, перекручивания ножки кисты, трубной беременности. Прогрессирование этих состояний опасно для жизни, потому отстрачивать визит к врачу нельзя.
Болеть в кишечнике с левой стороны может из-за аппендицита – воспаления кишечного отростка (аппендикса), расположенного справа. В левую часть живота боль может иррадиировать. Помимо сильных болей, присоединяется гипертермия, тошнота и рвота.
Боли в левой половине живота могут появляться после интенсивных тренировок, поднятия тяжестей. Связь болей с трапезой всегда практически свидетельствует о патологии ЖКТ.
Первые действия при болях в животе слева
Боли в животе, в том числе слева в области кишечника, бывают признаком опасного патологического состояния, именуемого медиками «острый живот». Название носит обобщенный характер – речь не идет о какой-то конкретной болезни. Понятие «острый живот» охватывает обширный спектр хирургических патологий, требующих немедленного оперативного вмешательства. Отсутствие своевременной диагностики и правильного лечения большинства недугов, сопровождающихся болями в животе слева, способно привести к стремительному ухудшению состояния здоровья заболевшего, даже к летальному завершению.
Если присутствуют острые, невыносимые боли в районе кишечника слева или справа, следует немедленно вызывать карету скорой помощи. Если же болевой синдром выражен не ярко и общее состояние удовлетворительное, как можно раньше обращаются к семейному терапевту в поликлинику.
Строго запрещено, если болит живот по непонятной причине:
- заниматься самолечением, применять методы нетрадиционной медицины – это может негативно отразиться на состоянии заболевшего человека;
- принимать любые обезболивающие фармакологические средства – противовоспалительные и анальгезирующие препараты, употребленные до врачебного осмотра, способны «размыть» клиническую картину патологии, затруднить диагностику, привести ошибочному выбору терапевтической стратегии;
- использовать горячую грелку на область брюшины – если имеет место острая хирургическая патология, тепловые процедуры поспособствуют генерализации воспаления.
До приезда врачей для облегчения болей следует лечь в постель, принять удобную позицию – положение тела, при котором болезненные ощущения становятся менее выраженными (на животе лежа, на боку с поджатыми ногами к животу и др.). Иногда рекомендуется к болезненному участку приложить пузырь со льдом (уменьшает боль и воспаление), однако нужно быть крайне осторожным – при некоторых сосудистых патологиях кишечника (не воспалительной природы) холод способен вызвать спазм сосудистых стенок и усугубить состояние.
Прибывший по вызову врач проведет осмотр, окажет неотложную помощь, госпитализирует пациента в стационар для дальнейшего обследования (лабораторные исследования, УЗИ органов брюшной полости, рентген, МРТ, эндоскопия кишечника). Разрабатывается всегда схема лечения индивидуально, в зависимости от причин и сопутствующих патологий. Терапия может включать как консервативные методы, так и радикальные (операция).
Предложенная информация является обобщенно-ознакомительной, ее цель – дать читателю общее понимание того, в чем могут скрываться причины болей в животе (кишечнике) с левой стороны. При возникновении дискомфортных ощущений следует обратиться к опытному специалисту.
Боли в кишечнике сбоку слева: причины, возможные заболевания, лечение, отзывы
- 23 Ноября, 2018
- Другие состояния
- Матела Виктория
Что делать в том случае, если беспокоит сильная боль в кишечнике слева, сбоку? При возникновении боли в кишечнике важно немедленно обратиться за помощью к специалисту, поскольку такой симптом может свидетельствовать о том, что развивается серьезное заболевание. После тщательной диагностики больного доктор сможет выявить тот фактор, который спровоцировал возникновение неприятного ощущения. На основе полученных результатов диагностики специалист поставит диагноз и назначит комплексное лечение. Болезненные ощущения в животе могут возникнуть в любом возрасте и в любое время. Чтобы знать, как правильно поступить в такой ситуации, важно ознакомиться с главными особенностями такого болевого синдрома.
Определяем наличие или отсутствие болезни
В процессе развития какой болезни возникает боль в кишечнике слева, сбоку? Для того чтобы определить заболевание, которое провоцирует возникновение болезненных ощущений, необходимо прислушаться к своему организму и проанализировать основные симптомы, которые доставляют дискомфорт:
- При хронических заболеваниях желудочно-кишечного тракта, онкологическом образовании, непроходимости или завороте кишок, панкреатите сильно болит кишечник.
- По причине возникновения спазма, интоксикации, внедрения в организм патологических микроорганизмов или вследствие механического повреждения кишечника возникают колики.
- При язвенном колите, аппендиците, инфекционных болезнях желудочно-кишечного тракта развивается острая, повторяющаяся боль в кишечнике слева, сбоку.
- Вследствие раздражения кишечника развивается длительная режущая боль внизу живота.
- При гастрите или воспалительном процессе слизистой пищевода пациента беспокоит давящая или распирающая боль в кишечнике.
Если возникают сильные болезненные ощущения в кишечнике, важно определить локализацию неприятного симптома. Боль может ощущаться справа и слева, рядом с повздошной костью, ближе к пупку или отдавать на весь живот:
- Колики – частая причина боли кишечника слева. В том случае, если боль локализуется внизу живота или в области пупка, то можно говорить о том, что у пациента энтерит, колики или глисты.
- При аппендиците и заболеваниях толстой кишки дискомфорт возникает в правой подвздошной области.
- При дизентерии и болезни сигмовидной кишки боль локализуется с левой стороны подвздошной области.
Если болит кишечник справа и слева, то это свидетельствует о том, что воспалительный процесс затрагивает несколько сегментов кишечника или развивается язва двенадцатиперстной кишки. При таких условиях запрещено заниматься самолечением. Только врач должен назначать лекарственные препараты. Дозу и длительность лечения определяет доктор.
Как выявить наличие патологического процесса?
В том случае, если значительно ухудшилось общее самочувствие пациента и систематически возникают боли в кишечнике слева, сбоку, следует обратиться к врачу, поскольку это может свидетельствовать о том, что развивается серьезная патология. Немедленно нужно обратиться к специалисту в том случае, если:
- У пациента поднялась температура тела.
- Возникли проблемы с опорожнением кишечника.
- Сильно тошнит.
- Появилась обильная рвота.
- Чрезмерное образование газов и метеоризм.
- Наличие кровяных или слизистых выделений в каловых массах.
- Сильные боли в животе, слева.
- Появилась сильная изжога.
При появлении одного из симптомов важно немедленно обратиться к врачу, поскольку могут возникнуть серьезные проблемы со здоровьем. Не рекомендовано заниматься самолечением. Применение лекарственных и народных средств не по назначению врача часто провоцирует развитие болезни.
По каким причинам возникает дискомфорт?
Чаще всего сильные боли в животе, слева свидетельствуют о недугах желудочно-кишечного тракта, причем каждое заболевание обладает своей симптоматикой. Болевой синдром может быть вызван и другими причинами, а именно:
- урологический недуг;
- нервный;
- заболевание крови.
При возникновении дискомфорта в животе человек может подумать, что у него больной кишечник, но только врач сможет выяснить причину возникновения неприятных ощущений.
Признаки
Кроме болезненных ощущений в желудке могут возникнуть и другие симптомы, которые помогут определить болезнь:
- При гастрите у пациента возникает тошнота, изжога, чувство жжения, сонливость и повышенная утомляемость.
- При аппендиците и перитоните значительно повышается температура тела, ухудшается аппетит, возникает диарея и проблемы с опорожнением мочевого пузыря и кишечника.
- Если у пациента появились кишечные колики, то может возникнуть запор или побледнение десен.
- Непроходимость кишечника сопровождается вздутием живота, тошнотой, нарушением в работе сердечно-сосудистой системы и пересыханием во рту.
- При панкреатите возникает рвота, тошнота, запоры, метеоризм.
- В процессе развития энтерита возникает диарея и появляются спазмы. Может появиться светлый налет на языке.
- При гельминтозе у больного возникают следующие симптомы: тошнота, бледность, отсутствие аппетита, метеоризм, зуд в промежности.
При появлении одного из симптомов важно обратиться к врачу, поскольку самолечение может спровоцировать развитие серьезных осложнений. Только после лабораторного и инструментального исследования можно точно выявить причины боли кишечника слева.
Какие методы исследования применяет врач для того, чтобы выявить ту болезнь, которая провоцирует возникновение болей в кишечнике? Врач оценивает симптомы, которые проявились у пациента, осуществляет опрос больного, выясняет характер дискомфорта в кишечнике, определяет наличие сопутствующих симптомов и хронических болезней. В процессе осмотра доктор ощупывает живот и осматривает лимфоузлы, дает направление на исследование. После полученных результатов копрограммы, бакпосева кала, фиброгастродуоденоскопии, колоноскопии и ирригоскопии, оценивает полученные показатели и ставит диагноз.
Что делать в том случае, если появилась сильная боль в кишечнике?
Болит кишечник слева. Что делать? При таких условиях важно не заниматься самолечением. Следует вызвать скорую помощь в том случае, если:
- болезненность в кишечнике сопровождается жаром и обильной рвотой;
- значительно потемнела моча;
- изменился цвет кожного покрова;
- возникла острая боль в животе, которая отдает в нижние конечности и таз;
- сильная боль в животе после получение травмы;
- возникло кровотечение из заднего прохода;
- рвота с кровью;
- возникло головокружение;
- болит кишечник слева под ребрами.
Не рекомендовано принимать лекарственные препараты без назначений врача, поскольку самолечение может усугубить течение заболевания.
Как помочь себе в домашних условиях?
В том случае, если у больного возникли сильные болевые ощущения, которые невозможно терпеть, можно принять следующие препараты (но после консультации врача, чтобы не смазать симптомы):
- С помощью “Но-шпы” можно устранить спазмы и расширить сосуды. Благодаря таблеткам устранятся спазмы и колики.
- “Спазмалгон” устранит боли в толстом кишечнике, слева и воспалительный процесс.
- При запоре можно принять слабительный препарат.
- Благодаря активированному углю, “Энтеросгелю” и “Смекте” можно улучшить функционирование желудочно-кишечного тракта и устранить понос.
При болях инфекционного характера необходимо осуществить лечение антибиотиками. Пребиотики врачи назначают том случае, если нарушилась микрофлора и появились боли в области кишечника, слева.
Рекомендации врачей
Чтобы не допустить развития болезненных ощущений, важно правильно питаться и не употреблять жареную, копченую, маринованную, соленую пищу. Кушать часто и небольшими порциями, пить достаточное количество воды в день. Не злоупотреблять напитками, в составе которых присутствует большое количество кофеина. Включить в рацион овощи, богатые клетчаткой. Если болезненность в кишечнике возникла по причине неправильного питания, атонии, малоподвижного образа жизни – рекомендовано выполнять ежедневную гимнастику. Благодаря систематическому выполнению комплекса можно нормализовать перистальтику кишечника. Упражнения рекомендовано выполнять в первой половине дня.
Лечебная гимнастика
Лежа на спине, имитируем езду на велосипеде – около 3 минут. Лечь на спину, поднять выпрямленные ноги и завести их за голову – выполняем по 5 подходов. Лежа на спине, сгибать и разгибать ноги – 10 подходов. Заканчивая комплекс, необходимо ходить на одном месте, высоко поднимая колени, – на протяжении 2 минут.
Только после тщательного медицинского осмотра можно выполнять гимнастику, поскольку врач должен определить, имеются ли противопоказания к проведению упражнений.
Народные методы терапии
Важно не заниматься самолечением, если болит кишечник слева. Лечение должен назначить строго специалист. Перед тем как осуществить терапию народными средствами, необходимо проконсультироваться с доктором. Весь процесс лечения должен контролировать строго специалист. Чтобы устранить повышенное газообразование, нужно приготовить следующее лекарство:
- Соединить ромашку, фенхель, листья мяты, валериану в равных пропорциях. Залить кипятком (2 ст. на 4 ст. л.) и оставить настаиваться в течение часа. Употреблять несколько раз в день, после приема пищи.
- С помощью прополиса можно побороть дисбактериоз. Необходимо пить по 12 капель 19 % настойки до приема пищи.
- Чтобы нормализовать работу желудка и вылечить язву двенадцатиперстной кишки, можно использовать отвар на основе прополиса. В настойку прополиса (120 г) необходимо налить облепиховое масло (80 г), немножко нагреть на водяной бане и процедить. Пить по 1,5 ч. л. пять раз в день. В раствор можно добавить витамин Е.
Длительность курса лечения определяет строго лечащий врач.
Лечение лекарственными препаратами
Только после того, как больной выяснит, почему болит кишечник слева, следует приступить к лечению. Если неприятные ощущения возникли по причине развития гастрита или язвы, то терапия осуществляется с помощью “Амоксициллина”, “Де-нола”, “Клацида”, “Сумамеда”.
Благодаря “Ципрофлоксацину” можно устранить диарею, которая длится длительное время. Длительность терапии не должна превышать 4 дня. Если кишечное расстройство возникло по причине развития патогенных микроорганизмов, необходимо осуществить лечение с помощью “Флуконазола”, “Пимафуцина”, “Нистатина”. Для каких целей назначают пробиотики? С их помощью можно восстановить кишечную микрофлору. Для того чтобы устранить дисбактериоз, терапию осуществляют с применением “Линекса”, “Бифиформа”, “Ацилакта”. Благодаря “Антациду” можно устранить признаки гастрита и язвы желудка. Чтобы улучшить самочувствие больного, лечение осуществляется с помощью “Алмагеля”, “Малукса”, “Фосфалюгеля”, “Рутацида”. Для того чтобы снизить выработку пищеварительного сока, назначают препараты антисекреторного воздействия. В процессе лечения язвы врачи часто назначают “Омез” и “Нексиум”. Но в любом случае самолечение недопустимо!
Как улучшить состояние слизистой оболочки желудка?
По причине сильного выделения соляной кислоты и воздействия вредоносных микроорганизмов раздражается стенка желудка, вследствие чего пленка может истончиться. Из-за систематического воздействия негативных факторов повреждается более глубокий слой органа. Чтобы не возникло серьезных осложнений, врачи часто назначают лекарственные препараты, которые защищают слизистую оболочку внутреннего органа. С помощью “Гастро-норма” осуществляется терапия патологии. Препарат улучшает функционирование кишечника.
Если болезненные ощущения возникли по причине неправильного питания, малоподвижного образа жизни и длительного стресса, то необходимо осуществить лечение с помощью “Линаклотида”, “Мукофалька”, касторового масла, “Мотилиума”, “Лоперамида”. Такие препараты являются самыми эффективными. Они помогают нормализовать полноценное функционирование желудочно-кишечного тракта. Устраняют болезненные ощущения и спазмы в желудке с помощью “Но-шпы”, “Одестона”, “Дротаверина”, “Папаверина”, “Иберогаста”, “Плантекса”. “Но-шпа” – один из самых эффективных и безопасных препаратов, который не вызывает побочных действий и эффективно снимает спазмы. Достаточно выпить 2 таблетки для того, чтобы устранить временно неприятные ощущения. Лекарственные препараты желательно принимать по рекомендациям лечащего врача.
На заметку пациенту
Только после тщательной диагностики врач сможет определить, почему болит кишечник слева. Симптомы болезни не всегда указывают на конкретную патологию. На основе полученных результатов исследования доктор назначит комплексную терапию. Длительность курса лечения и дозировку препарата определяет медицинский работник, в зависимости от тяжести заболевания и индивидуальных, физиологических особенностей организма больного. В процессе терапии важно вести здоровый образ жизни:
- не курить;
- не употреблять алкоголь;
- правильно питаться.
Следует исключить из рациона те продукты, которые раздражают слизистую оболочку кишечника. Если своевременно осуществить лечение и ответственно подойти к процессу терапии, то можно в кратчайшие сроки побороть недуг. Применять народные методы лечения необходимо только по рекомендациям специалиста, иначе могут возникнуть проблемы со здоровьем. При тяжелом течении недуга терапия осуществляется в условиях стационара, под строгим контролем врача. Чтобы не допустить хирургического вмешательства, важно своевременно обратиться в больницу.
Отзывы пациентов
Только после сдачи лабораторных анализов и рентгена органа пациенты смогли узнать ту причину, которая провоцировала появление боли. Если в течение нескольких дней, по мнению больных, не улучшится самочувствие – это явный признак начинающего заболевания. Важно срочно обращаться в больницу!
Почему болит левый бок и что с этим делать
Лайфхакер собрал 16 распространённых причин, включая смертельно опасные.
Сразу скажем: боль в левом боку — штука распространённая и чаще всего безопасная. Однако оставлять её без внимания не стоит. Иногда даже незначительный дискомфорт с левой стороны может сигналить о серьёзных заболеваниях.
Когда надо вызывать скорую
- Острая или тупая боль с левой стороны грудной клетки отдаёт в левую руку Symptoms. Heart attack , плечо, челюсть.
- Ощутимая боль сопровождается повышением температуры до 38,8 °С и выше.
- Внезапная резкая боль сосредоточена в одной точке и не прекращается несколько минут и дольше.
- Сильно болит живот (как слева, так и в любой другой точке), и облегчение наступает, лишь когда лежите неподвижно на спине.
- Боль со временем не утихает, а, кажется, даже усиливается.
- Она сопровождается рвотой. Ситуация особенно угрожающая, если в содержимом желудка есть кровь.
- Боль резкая, мочиться не получается.
- Стул чёрного цвета или с прожилками крови.
- Живот напряжён, даже самые лёгкие прикосновения к нему болезненны.
- Внизу живота — сильная тянущая или колющая боль, и при этом вы беременны либо не исключаете этого.
- Незадолго до приступа сильной боли был удар в живот или по рёбрам.
Когда надо быстрее отправляться к врачу
Запланируйте визит к терапевту на ближайшее время, если Abdominal pain :
- Боль в левом боку незначительна, но тревожит регулярно, давая о себе знать неделю или дольше.
- Ощутимая боль то появляется, то исчезает, и это состояние длится дольше 1–2 дней, или же сопровождается тошнотой и рвотой, или же становится всё больнее.
- Тянущие ощущения в левой части живота сопровождаются ухудшением аппетита, диареей, которая длится дольше пары дней, или (вариант для женщин) кровянистыми выделениями из влагалища.
- Помимо неприятных ощущений в левом боку вы замечаете, что теряете вес без очевидной причины.
Почему болит левый бок
Ответов десятки. Болеть может желудок, селезёнка, поджелудочная железа, толстый и тонкий кишечник, а также левое лёгкое и почка, мочевой пузырь, матка и яичники у женщин.
Отдельная песня — сердце, которое смещено влево: сбои в его работе часто дают о себе знать отражёнными болями в левой стороне туловища.
Впрочем, неприятные ощущения далеко не всегда говорят о болезнях. Вот самые распространённые причины болей в левом боку — как живота 15 possible causes of abdominal pain , так и в подрёберной части.
1. Повышенное газообразование
Когда пища, которую мы съели и переварили в желудке, поступает в тонкий кишечник, за её расщепление берутся бактерии. В процессе работы они выделяют углекислый и другие газы. Если газов в кишечнике слишком много, давление повышается. Участки кишки расширяются, давят на расположенные вокруг неё нервные окончания. Это вызывает вздутие живота и боль.
Что с этим делать
Для начала — выяснить причину метеоризма. Чаще всего она простая: вы переедаете, налегаете на жирную пищу или, например, едите слишком быстро, заглатывая воздух. Попробуйте пересмотреть рацион и пищевые привычки:
- ешьте медленнее;
- тщательно прожёвывайте пищу;
- избегайте продуктов, которые повышают газообразование — полуфабрикатов, фастфуда, капусты, моркови и так далее.
Если вздутие живота мучит вас регулярно, проконсультируйтесь с гастроэнтерологом. Возможно, проблема в микрофлоре кишечника: у вас живут бактерии, которые выделяют газ слишком активно. В этом случае врач пропишет пребиотики, которые помогут нормализовать микрофлору.
2. Запор
Отсутствие стула может вызвать дискомфорт, а иногда и боль в кишечнике. Причина Constipation обычно в недостатке клетчатки или жидкости.
Что с этим делать
Пейте больше воды и ешьте продукты, содержащие клетчатку: например, листовые овощи, цельнозерновой хлеб, отруби, бобовые, твёрдые фрукты. Можно принять слабительное, проконсультировавшись с терапевтом.
Если запоры становятся регулярными, поговорите о них с врачом — тем же терапевтом, гастроэнтерологом или диетологом. Скорее всего, вам предложат пересмотреть рацион.
3. Сильная физическая нагрузка
Вы быстро пробежались или слишком энергично прыгали, плыли и так далее. Физнагрузка усиливает кровоток. Если она чрезмерна, кровь переполняет селезёнку. Орган увеличивается в размерах и начинает давить на собственную оболочку‑капсулу, в которой есть нервные окончания. Так появляется знаменитое «колет в левом боку».
Кстати, не менее знаменитое «колет в правом боку» имеет схожие причины, только кровью переполняется печень.
Что с этим делать
Чтобы избавиться от боли в боку, вызванной физнагрузками, достаточно просто снизить темп и дождаться, пока дыхание не станет ровным.
На будущее: не приступайте к активной тренировке без разминки. Старайтесь держать комфортный темп и не требуйте от организма сверхусилий.
4. Боли в мышцах
Может, выполняли активные скручивания на тренировке и перестарались. Может, посидели на сквозняке. А может, у вас плохая осанка, стресс или аутоиммунное заболевание. У миалгии Muscle Pain: Possible Causes , то есть у мышечной боли, десятки причин.
Что с этим делать
Если боль в боку появилась после физических упражнений или, например, после того, как вы, вспотев, посидели под кондиционером, её можно просто перетерпеть. Чтобы облегчить состояние, примите безрецептурное обезболивающее, например ибупрофен.
Но если неприятные ощущения не проходят 3–4 дня, усиливаются или если вы понятия не имеете об их причинах, обязательно загляните к терапевту. Врач уточнит диагноз и назначит лечение.
5. Травма
Например, поскользнулись и упали на левый бок. Или вас ударили в живот либо по рёбрам.
Что с этим делать
Возможно, вы отделались лишь лёгким ушибом. Такие травмы хоть и доставляют дискомфорт, но довольно быстро заживают самостоятельно.
Но если после удара вы чувствуете сильную острую боль, слабость, шум в ушах или подозреваете, что может быть сломано ребро, немедленно звоните в скорую. Или обращайтесь в травмпункт, если он рядом.
6. Месячные
Во время менструаций или перед ними может болеть низ живота. В том числе в левой его части, порой отдавая в спину.
Что с этим делать
Менструальная боль хоть и неприятна, но не опасна. Её можно просто перетерпеть. Или принять безрецептурное обезболивающее — тот же ибупрофен.
Не помогает? Да, к сожалению, так тоже бывает. Обратитесь к гинекологу: врач подберёт обезболивающие посильнее или выпишет гормональные оральные контрацептивы, которые уменьшают дискомфорт.
7. Эндометриоз или киста яичника
Эти заболевания можно распознать по тянущим болям в тазовой области — как слева, так и справа. Ощущения похожи на менструальные боли, но могут появляться в любое время. Месячные же при таких нарушениях удлиняются и становятся более болезненными.
Что с этим делать
Если есть хоть малейшее подозрение на заболевания половой системы, пройдите обследование у гинеколога.
Важно вовремя поставить правильный диагноз, иногда от этого зависит жизнь. Например, разрыв крупной кисты яичника может спровоцировать маточное кровотечение и смерть от потери крови. Не рискуйте.
8. Внематочная беременность
О внематочной беременности говорят, когда оплодотворённая яйцеклетка прикрепляется Ectopic Pregnancy не к матке, а к маточной трубе, шейке матки, яичнику или другому месту в брюшной полости. Рано или поздно растущий эмбрион разрывает орган, к которому прикрепился. Это может привести к тяжёлому кровотечению и перитониту, в том числе с летальным исходом.
Что с этим делать
Если вы беременны или подозреваете это, то любая острая боль в нижней части живота, особенно если она сопровождается головокружением, тошнотой, кровянистыми выделениями и не проходит в течение нескольких минут, — однозначный повод для вызова скорой.
9. Воспаление слизистой оболочки кишечника
Возможных причин воспаления много. Вот самые распространённые:
- Вирусные или бактериальные инфекции. Их можно получить, съев что‑то просроченное или, например, глотнув грязной воды.
- Пищевые и алкогольные отравления.
- Приём антибиотиков, особенно если вы купили их без согласования с лечащим врачом. Напомним: не делайте так!
- Паразиты. Те же глисты‑гельминты.
- Различные заболевания желудочно‑кишечного тракта — гастрит, панкреатит, холецистит, язвенный колит, болезнь Крона, гепатиты.
Воспалительные поражения кишечника помимо боли сопровождаются тошнотой, продолжительным поносом или запорами, вздутием живота, повышением температуры.
Что с этим делать
Обратиться к гастроэнтерологу. Лечение зависит от диагноза, поставить который может только квалифицированный врач. В некоторых случаях — например, при ротавирусе (он же — кишечный грипп) — достаточно отлежаться и соблюдать питьевой режим. Другие ситуации потребуют приёма антибиотиков или иных лекарственных препаратов.
10. У вас камни или иное заболевание почек
Мочекаменная болезнь, пиелонефрит, другие почечные нарушения проявляют себя внезапной мучительной болью в нижней части живота. Такая боль отчётливо отдаёт в поясницу и то усиливается, то ослабевает.
Что с этим делать
Если вы подозреваете проблему с почками, не медлите с визитом к нефрологу. Медик поставит точный диагноз и выпишет необходимые лекарства. В некоторых случаях понадобится хирургическая операция, и в ваших же интересах провести её побыстрее.
11. Пневмония или плеврит
Пневмония — это воспаление лёгких, а плеврит — воспаление мембраны, которая окружает лёгкие. Чаще всего эти заболевания Upper Left Abdominal Pain вызваны бактериями или вирусами.
Распознать поражения лёгких несложно: острая боль в груди появляется при глубоком дыхании или кашле. Дополнительные симптомы: повышение температуры, слабость, озноб, сложности с тем, чтобы вдохнуть.
Что с этим делать
Если температура поднялась выше 38 °С, вам трудно и больно дышать, вы постоянно кашляете — нужно срочно вызывать врача на дом. В остальных случаях можно добраться до терапевта самостоятельно.
12. Аппендицит
В большинстве случаев воспаление аппендикса даёт о себе знать болью в правом боку. Однако иногда боль возникает в верхней левой Acute Appendicitis Presenting as Unusual Left Upper Quadrant Pain части живота.
Что с этим делать
Если причины тупой боли слева вам неизвестны, но при этом вы отмечаете вздутие живота, потерю аппетита, лихорадку — обязательно и как можно быстрее обратитесь к терапевту.
Срочно вызывайте скорую, если добавляются другие симптомы:
- нарастающая боль;
- рвота;
- резкая слабость, холодный липкий пот;
- учащённое сердцебиение.
Они могут свидетельствовать о том, что аппендицит перешёл в острую форму, то есть аппендикс разорвался. Такое состояние требует немедленного хирургического вмешательства.
13. Аневризма брюшной аорты
Аорта — основной кровеносный сосуд в брюшной полости, который идёт вниз от сердца. Когда он увеличивается и раздувается, это называется Abdominal Aortic Aneurysm аневризмой. Такое случается в основном у пожилых людей, особенно у курильщиков.
Старший врач, медицинский эксперт лаборатории персонифицированной медицины «ЛабКвест».
Что с этим делать
В домашних условиях определить аневризму аорты почти невозможно, диагноз устанавливается только с помощью компьютерной томографии. Поэтому, если вы регулярно ощущаете тупую боль в животе (не так уж важно, слева или справа), и особенно если она сопровождается пульсацией, идите к терапевту. Врач направит вас на необходимые обследования.
При разрыве аорты человек чувствует внезапную сильную боль в животе или со стороны спины. Сразу после этого возникает коллапс — опасное для жизни состояние, когда давление падает и ухудшается кровеносное снабжение органов. В этом случае нужно звонить в скорую, не теряя ни секунды.
14. Дивертикулит
Дивертикулы Diverticulitis — это похожие на маленькие мешочки выпячивания в нижней части толстой кишки. Они встречаются у многих людей старше 40 лет и чаще всего не беспокоят.
Но иногда дивертикулы воспаляются — этот процесс называют дивертикулитом. А в некоторых случаях могут и порваться, что влечёт за собой серьёзные осложнения: перфорацию стенок кишечника, абсцесс, перитонит, непроходимость кишечника…
Что с этим делать
Если вы испытываете необъяснимые боли в левой нижней части живота и особенно если они сопровождаются повышением температуры, тошнотой, запором или диареей, обязательно загляните к гастроэнтерологу. Если дивертикулит подтвердится, вам назначат антибиотики и обезболивающее. В некоторых случаях может потребоваться хирургическая операция.
15. Проблемы с сердцем
Боль — резкую или тупую — в левом боку могут вызвать и различные сердечные нарушения, от стенокардии до инфаркта.
Что с этим делать
Если вас регулярно тревожат боли в левом подреберье, отдающие в плечо или руку, ни в коем случае не оставляйте их без внимания. Обязательно проконсультируйтесь как минимум с терапевтом или же сразу обратитесь к кардиологу.
Резкая боль в левом подреберье, сопровождающаяся слабостью, проблемами с дыханием, болью в животе, аритмией — однозначное показание для немедленного вызова скорой. Речь может идти об инфаркте, и тут каждая секунда на счету.
16. Один из видов рака
К сожалению, рак кишечника, желудка, поджелудочной железы на начальных стадиях почти не дают о себе знать. Их можно заметить разве что по некоторому дискомфорту в животе, лёгким симптомам нарушения пищеварения, необъяснимой потере веса.
Что с этим делать
Будьте внимательны к любым непонятным ощущениям в левом боку (впрочем, не только в левом). Если они становятся регулярными, обязательно проконсультируйтесь с терапевтом или гастроэнтерологом и пройдите все назначенные ими обследования.
причины, симптомы и лечение в клинике Мединеф в Санкт-Петербурге и Киришах
Лучшее лечение сердечной недостаточности — это ее профилактика, которая включает в себя лечение артериальной гипертонии, профилактику атеросклероза, здоровый образ жизни, физические упражнения и диету (в первую очередь, ограничение соли).
Лечение сердечной недостаточности, начатое на самых ранних стадиях, значительно улучшает жизненный прогноз пациента.
Главной функцией сердца является снабжение кислородом и питательными элементами всех органов и тканей организма, а также выведение продуктов их жизнедеятельности. В зависимости от того, отдыхаем мы или активно работаем, телу требуется различное количество крови. Для адекватного обеспечения потребностей организма частота и сила сердечных сокращений, а также размер просвета сосудов могут значительно варьироваться.
Диагноз «сердечная недостаточность» означает, что сердце перестало в достаточной мере снабжать ткани и органы кислородом и питательными веществами. Заболевание обычно имеет хроническое течение, и пациент может много лет жить с ним, прежде чем будет поставлен диагноз.
По всему миру десятки миллионов людей страдают от сердечной недостаточности, и количество пациентов с таким диагнозом увеличивается каждый год. Наиболее распространенной причиной сердечной недостаточности является сужение артерий, снабжающих кислородом сердечную мышцу. Хотя болезни сосудов развиваются в сравнительно молодом возрасте, проявление застойной сердечной недостаточности наблюдается чаще всего у пожилых людей.
По статистике среди людей старше 70 лет, у 10 из 1 000 пациентов диагностируется сердечная недостаточность. Болезнь чаще встречается у женщин, т.к. у мужчин высок процент смертности непосредственно от заболеваний сосудов (инфаркт миокарда), прежде чем они разовьются в сердечную недостаточность.
Другими факторами, обуславливающими развитие этой болезни, являются гипертония, алкогольная и наркотическая зависимость, изменения в структуре клапанов сердца, гормональные нарушения (например, гипертиреоз — избыточная функция щитовидной железы), инфекционные воспаления сердечной мышцы (миокардиты) и др.
Классификации сердечной недостаточности
В мире принята следующая классификация, основанная на эффектах, проявляющихся на разных стадиях болезни:
Класс 1: нет ограничений физической активности и влияния на качество жизни пациента.
Класс 2: слабые ограничения физической активности и полное отсутствие неудобств во время отдыха.
Класс 3: ощутимое снижение работоспособности, симптомы исчезают во время отдыха.
Класс 4: полная или частичная потеря работоспособности, симптомы сердечной недос -таточности и боль в груди проявляются даже во время отдыха.
Симптомы сердечной недостаточности
В зависимости от характера течения заболевания различают острую и хроническую сердечную недостаточность.
Проявлениями болезни являются:
- замедление скорости общего кровотока,
- уменьшение количества крови, выбрасываемого сердцем,
- повышение давления в сердечных камерах,
- скопление избыточных объемов крови, с которыми не справляется сердце, в так называемых «депо» — венах ног и брюшной полости.
Слабость и быстрое утомление являются первыми симптомами сердечной недостаточности.
В связи с неспособностью сердца справляться со всем объемом циркулирующей крови, избыток жидкости из кровяного русла скапливается в различных органах и тканях тела, как правило, в ступнях, икрах, бедрах, животе и в печени.
В результате повышения давления и скопления жидкости в легких может наблюдаться такое явление, как диспное, или нарушение дыхания. В норме кислород легко проходит из богатой капиллярами ткани легких в общий кровоток, однако при скоплении жидкости в легких, что наблюдается при сердечной недостаточности, кислород не в полной мере проникает в капилляры. Низкая концентрация кислорода в крови стимулирует учащение дыхания. Зачастую пациенты просыпаются по ночам от приступов удушья.
Например, американский президент Рузвельт, страдавший от сердечной недостаточности долгое время, спал сидя в кресле из-за проблем с нарушением дыхания.
Выход жидкости из кровяного русла в ткани и органы может стимулировать не только проблемы дыхания и расстройства сна. Пациенты резко прибавляют в весе из-за отеков мягких тканей в области ступней, голени, бедер, иногда и в области живота. Отеки явственно чувствуются при нажатии пальцем в этих местах.
В особо тяжелых случаях жидкость может скапливаться внутри брюшной полости. Возникает опасное состояние — асцит. Обычно асцит является осложнением запущенной сердечной недостаточности.
Когда определенное количество жидкости из кровяного русла выходит в легкие, возникает состояние, характеризуемое термином «отек легких». Отек легких нередко встречается при хронически текущей сердечной недостаточности и сопровождается розовой, кровянистой мокротой при кашле.
Недостаточность кровоснабжения оказывает свое влияние на все органы и системы человеческого организма. Со стороны центральной нервной системы, особенно у пожилых пациентов, может наблюдаться снижение умственной функции.
Левая сторона или правая сторона?
Различные симптомы сердечной недостаточности обусловлены тем, какая сторона сердца вовлечена в процесс. Например, левое предсердие (верхняя камера сердца) принимает наполненную кислородом кровь из легких и нагнетает ее в левый желудочек (нижняя камера), который, в свою очередь, качает кровь в остальные органы. В случае, если левая сторона сердца не может эффективно продвигать кровь, она забрасывается обратно в легочные сосуды, а избыток жидкости проникает через капилляры в альвеолы, вызывая трудности с дыханием. Другими симптомами левосторонней сердечной недостаточности являются общая слабость и избыточное отделение слизи (иногда с примесью крови).
Правосторонняя недостаточность возникает в случаях затруднения оттока крови из правого предсердия и правого желудочка, что бывает, например, при плохой работе сердечного клапана. В результате повышается давление и накапливается жидкость в венах, оканчивающихся в правых камерах сердца — венах печени и ног. Печень увеличивается в объеме, становится болезненной, а ноги сильно опухают. При правосторонней недостаточности наблюдается такое явление, как никтурия или повышенное ночное мочеиспускание.
При застойной сердечной недостаточности почки не могут справляться с большими объемами жидкости, и развивается почечная недостаточность. Соль, которая в норме выводится почками вместе с водой, задерживается в организме, обуславливая еще большую отечность. Почечная недостаточность обратима и исчезает при адекватном лечении главной причины — сердечной недостаточности.
Причины сердечной недостаточности
Существует множество причин развития сердечной недостаточности. Среди них наиболее важное место занимает ишемическая болезнь сердца или недостаточность кровоснабжения сердечной мышцы. Ишемия, в свою очередь, бывает вызвана закупоркой сосудов сердца жироподобными веществами.
Инфаркт также может стать причиной сердечной недостаточности вследствие того, что какая-то часть ткани сердца отмирает и зарубцовывается.
Артериальная гипертония — еще одна распространенная причина развития недостаточности. Сердцу требуется намного больше усилий, чтобы продвигать кровь по спазмированным сосудам, что приводит, в результате, к увеличению его размеров, в частности, левого желудочка. В дальнейшем развивается слабость сердечной мышцы или сердечная недостаточность.
К причинам, влияющим на развитие сердечной недостаточности, относятся и сердечные аритмии (нерегулярные сокращения). Опасным для развития заболевания считается количество ударов более 140 в минуту, т.к. нарушаются процессы наполнения и выброса крови сердцем.
Изменения со стороны клапанов сердца приводят к нарушениям наполнения сердца кровью и также могут явиться причиной развития сердечной недостаточности. Проблема обычно бывает вызвана внутренним инфекционным процессом (эндокардит) или ревматическим заболеванием.
Воспаления сердечной мышцы, вызванные инфекцией, алкогольным или токсическим поражением, также приводит к развитию сердечной недостаточности.
Следует добавить, что в некоторых случаях невозможно установить точную причину, вызвавшую недостаточность. Такое состояние называется идиопатической сердечной недостаточностью.
Диагностика сердечной недостаточности
При помощи стетоскопа врач выслушивает необычные шумы в легких, возникающие вследствие присутствия жидкости в альвеолах. Наличие жидкости в той или иной области организма можно обнаружить также при помощи рентгена.
Доктор выслушивает шумы в сердце, возникающие при наполнении и выбросе крови, а также при работе клапанов сердца.
Посинение конечностей (цианоз), часто сопровождаемое ознобом, свидетельствует о недостаточной концентрации кислорода в крови и является важным диагностическим признаком сердечной недостаточности.
Отечность конечностей диагностируется при надавливании пальцем. Отмечается время, требуемое для разглаживания области сжатия.
Для оценки параметров сердца используются такие методики, как эхокардиограмма и радионуклидная кардиограмма.
При катетеризации сердца тонкая трубка вводится через вену или артерию непосредственно в сердечную мышцу. Данная процедура позволяет измерить давление в сердечных камерах и выявить место закупорки сосудов.
Электрокардиограмма (ЭКГ) позволяет графически оценить изменения размера и ритма сердца. Кроме того, с помощью ЭКГ можно увидеть, насколько эффективна лекарственная терапия.
Каковы защитные силы организма для борьбы с недостаточностью?
В случаях, когда орган или система организма не в состоянии справляться со своими функциями, включаются защитные механизмы и другие органы или системы принимают участие в решении возникшей проблемы. То же наблюдается и в случае сердечной недостаточности.
Во-первых, происходят изменения со стороны сердечной мышцы. Камеры сердца увеличиваются в размере и работают с большей силой, чтобы большее количество крови поступало к органам и тканям.
Во-вторых, увеличивается частота сердечных сокращений.
В-третьих, запускается компенсаторный механизм, называемый ренин-ангиотензиновой системой. Когда количество крови, выбрасываемое сердцем, сокращается и меньше кислорода поступает ко внутренним органам, почки немедленно начинают выработку гормона — ренина, который позволяет задерживать соль и воду, выводимые с мочой, и возвращать их в кровяное русло. Это приводит к увеличению объема циркулирующей крови и повышению давления. Организм должен быть уверен, что достаточное количество кислорода поступает к мозгу и другим жизненно важным органам. Этот компенсаторный механизм, однако, эффективен только на ранних стадиях болезни. Сердце оказывается не способным в течение многих лет работать в усиленном режиме в условиях повышенного давления.
Лечение сердечной недостаточности
Для медикаментозной терапии сердечной недостаточности используются такие группы препаратов: диуретики, сердечные гликозиды, сосудорасширяющие средства (нитраты), блокаторы кальциевых каналов, бета-блокаторы и другие. В особо тяжелых случаях проводится хирургическое лечение.
Диуретики используются с 50-х годов 20-го столетия. Препараты помогают работе сердца, стимулируя выведение избытка соли и воды с мочой. В результате уменьшается объем циркулирующей крови, снижается артериальное давление, облегчается кровоток.
Наиболее важной при сердечной недостаточности является группа препаратов, производных растения наперстянки или «сердечные гликозиды». Эти лекарственные вещества впервые были открыты в 18 веке и широко применяются по сей день. Сердечные гликозиды влияют на внутренние обменные процессы внутри клеток сердца, увеличивая силу сердечных сокращений. Благодаря этому ощутимо улучшается кровоснабжение внутренних органов.
В последнее время для лечения сердечной недостаточности применяются новые классы лекарств, например, сосудорасширяющие средства (вазодилататоры). Эти препараты в первую очередь влияют на периферические артерии, стимулируя их расширение. В результате, благодаря облегчению тока крови по сосудам, улучшается работа сердца. К сосудорасширяющим средствам относятся нитраты, блокаторы ангиотензинпревращающего фермента, блокаторы кальциевых каналов.
В экстренных случаях проводят хирургическое вмешательство, что особенно необходимо, когда недостаточность вызвана нарушениями со стороны сердечных клапанов.
Существуют ситуации, когда единственным способом сохранения жизни пациенту является пересадка сердца.
Прогнозы
По оценкам около 50% пациентов с поставленным диагнозом сердечной недостаточности, проживают с этим заболеванием более 5 лет. Однако прогнозы у каждого отдельного пациента зависят от степени тяжести болезни, сопутствующих заболеваний, возраста, эффективности терапии, образа жизни и многого другого. Лечение данного заболевания преследует следующие цели: улучшение работы левого желудочка сердца, восстановление трудоспособности и улучшение качества жизни пациента.
Вы можете записаться на прием по телефону: 8 (812) 603-03-03
Мы находимся по адресу г. Санкт-Петербург, ул. Боткинская д. 15, к. 1
(5 минут ходьбы от ст. м. Пл. Ленина, выход на ул. Боткинская).
Чем могут быть вызваны боли во влагалище? Популярные статьи
Боли во влагалище беспокоят многих женщин, возникают они по различным причинам и в некоторых случаях проходят самостоятельно. Однако боли могут свидетельствовать о серьезных заболеваниях, требующих лечения, поэтому не следует оставлять тревожные симптомы без внимания.
Как правило, диагностика причины болей во влагалище не составляет труда для опытного врача, однако существует такое понятие, как вульводиния: наличие боли в области половых губ и влагалища, причину которой установить не удается. Считается, что если после полного обследования не найдена причина подобной боли, происхождение ее связано с нейрогенным фактором, а также иммунными и генетическими факторами.
Боль представляет собой защитную реакцию организма в ответ на какие-либо раздражители.
Боли во влагалище могут быть следующими:
- связаны или не связаны с физическими нагрузками, половым актом.
- интенсивность: варьирует от слабой до сильной.
- характер: тянущая, колющая, режущая, тупая, острая.
- продолжительность: острая, хроническая.
- постоянство: постоянная, периодическая, рецидивирующая.
- сопровождающие симптомы: выделения из влагалища, зуд, жжение.
Каковы возможные причины болей во влагалище?
- воспалительные заболевания половых органов, в частности, вызываемые половыми инфекциями. Кольпит (воспаление слизистой оболочки влагалища) проявляется болями во влагалище, жжением и зудом во время и после полового акта, выделениями желтоватого цвета с неприятным запахом. Кольпит может быть вызван как специфической (гонококки, трихомонады, хламидии), так и неспецифической флорой (стрептококки, стафилококки, кишечная палочка). Кольпит может переходить в цервицит (воспаление слизистой шейки матки), метрит и эндометрит (воспаление матки), аднексит (воспаление придатков матки).
- кандидоз влагалища (молочница). Провоцируется такими состояниями, как снижение иммунитета, прием антибиотиков, ношение тесного и узкого белья, некачественная гигиена, эндокринные заболевания (сахарный диабет), неправильное питание (употребление жирной, пряной, копченой пищи).
- воспаление бартолиновой железы. Бартолиновы железы располагаются в преддверии влагалища, вырабатывают слизь для увлажнения вульвы и входа во влагалище. Воспаление желез чаще носит односторонний характер, характеризуется колющими болями при движении, во время полового акта.
- эндометриоз. Это состояние вызывает болезненность во влагалище, в особенности при половом контакте. После контакта возможно выделение крови из влагалища и тянущая боль внизу живота.
- крауроз вульвы: у женщин пожилого возраста нередко возникает такое состояние, характеризующееся истончением кожи наружных половых органов. Вследствие недостатка гормонов кожа становится легко ранимой, травмируется даже при соприкосновении с нижним бельем, зудит.
- травмы, инородные тела во влагалище.
- сухость слизистой оболочки во время климакса. Вследствие нарушения функционирования яичников и недостатка эстрогенов возникает сухость слизистой оболочки влагалища, которая становится причиной болезненности, усиливающейся при половом акте.
- медицинские манипуляции (лечебные и диагностические). Болевой синдром нередко возникает после гистероскопии, установке внутриматочной спирали.
- разнообразные аномалии развития влагалища.
- доброкачественные новообразования (фибромы, фибромиомы) влагалища чаще причиняют боль при осмотре и во время полового акта, злокачественные новообразования проявляются болью, но чаще на поздних стадиях.
- острая хирургическая патология: апоплексия яичника. Это кровоизлияние в яичник вследствие разрыва кисты или сосудов фолликула. Апоплексия сопровождается кровоизлиянием в брюшную полость. Это состояние провоцируют травмы, спринцевания влагалища, агрессивный секс. Общее состояние женщины ухудшается, беспокоит слабость, сильные боли в животе, возможны тошнота и рвота. Апоплексия требует неотложного хирургического лечения.
- выпадение тела матки (полное, неполное), опущение стенок влагалища. Чаще встречаются у женщин старше 45 лет. Одновременно с тянущими болями отмечается недержание мочи и кала.
- рубцовые изменения после медицинских вмешательств: разрывы и разрезы промежности в родах. Характеризуются периодически возникающими тупыми или тянущими болями во влагалище, возникающими периодически.
- проктит, парапроктит, воспаление внутренних геморроидальных узлов, цистит, уретрит.
При перечисленных состояниях боли могут иррадиировать во влагалище.
При появлении болей во влагалище следует незамедлительно обратиться к врачу-гинекологу с целью обследования.
Рак шейки матки — скрининг и профилактика
Рак шейки матки – злокачественная опухоль женских половых органов. Это одно из редких новообразований, которое можно предупредить. В большинстве случаев болезнь возникает на фоне длительно существующих предраковых процессов, которые достаточно легко выявить при скрининговых обследованиях населения. Врачи массово обследуют пациенток на наличие измененных клеток. Благодаря такому подходу в большинстве случаев удается распознать болезнь на ранних стадиях, когда ее можно полностью вылечить.
В последнее время прослеживается рост заболеваемости раком шейки матки среди молодых женщин в возрасте до 40 лет.
Симптомы рака шейки матки
На начальных этапах болезнь никак себя не проявляет и женщина не ощущает ничего необычного. Но потом опухоль прорастает в более глубокие слои матки. Это вызывает появление таких симптомов:
1. Менструации становятся более длительные, обильные или болезненные
2. Появляются обильные межменструальные кровотечения или мажущиеся кровянистые выделения в середине цикла
3. Кровянистые выделения из влагалища после спринцевания, физических нагрузок и посещения гинеколога
4. Обильные слизистые выделения, иногда с примесью крови
5. Боль во время полового акта
6. Ноющая боль внизу живота
7. У женщин в период климакса могут начаться выделения крови из влагалища
Хотя эти симптомы могут появиться и при других гинекологических болезнях, они должны насторожить женщину. Это повод обратиться к врачу.
Повышают риск появления злокачественной опухоли: ранняя беременность, большое количество сексуальных партнеров, венерические заболевания, воспалительные процессы половых органов, курение и длительный прием гормональных контрацептивов.
Гинекологическое обследование
Рак шейки матки – одно из немногих онкологических заболеваний, которое можно предотвратить. Защититься поможет регулярное посещение гинеколога. Первым делом врач собирает анамнез. Это значит, что гинеколог расспрашивает о признаках болезни, которые беспокоят женщину. Узнает, были ли среди ее родственников случаи рака половых органов.
После этого врач проводит диагностические процедуры:
1. Влагалищное исследование с помощью гинекологических зеркал. При этом он оценивает состояние шейки матки, сводов и стенок влагалища. Примерно у 95% больных женщин можно обнаружить признаки рака при обычном осмотре.
2. Двуручное гинекологическое исследование. Одна рука врача прощупывает матку через влагалище, а другая через переднюю стенку живота. При раке матка увеличенная, болезненная и более плотная. Если возникли метастазы, то она плохо сдвигается в стороны.
3. Мазок на онкоцитологию (анализ Папаниколау, Пап-тест). Это мазок железистогэпителия (поверхностных клеток). Для этого из канала шейки матки берут мазок специальной щеточкой. Потом ею проводят по предметному стеклу и получают отпечаток. В лаборатории под микроскопом исследуют строение клеток. При обнаружении отклонения в строении их ядер или цитоплазмы возникает подозрение на то, что у женщины может появиться опухоль. Положительный результат теста не доказывает наличие рака, а служит поводом провести более тщательное обследование. Если выявлены атипичные клетки, то врач советует сделать анализ для выявления ДНК вируса папилломы человека.
4. Кольпоскопия проводится в том случае, если есть атипичные клетки или признаки папилломавируса человека. Колькоскоп позволяет сильно увеличивать изображение слизистой влагалища и шейки матки. Для того чтобы изменения стали более заметны, слизистую обрабатывают раствором уксусной кислоты и раствором Люголя. Во время осмотра врач может заметить даже самые незначительные изменения и малейшие опухоли. Насторожить могут язвы, участки, которые возвышаются над остальной слизистой, бородавки.
5. Биопсия – это взятие образца ткани для гистологического исследования.
6. Прощупывание лимфатических узлов. Врач проверяет на ощупь лимфоузлы, определяет их размер и плотность. Это делают для выявления метастазов.
7. Дополнительные исследования. Врач может назначить УЗИ органов малого таза, рентген, компьютерную и магнитно-резонансную томографию. Если опухоль подтверждена, то для уточнения ее размеров и поиска метастазов могут быть использованы такие методы, как цистоскопия, экскреторная урография, радиоизотопная ренография, ректороманоскопия.
Профилактика рака шейки матки
1. Лечение предраковых состояний. В первую очередь – это дисплазия шейки матки, а также эрозия, папилломы и бородавки на этом участке. Такие дефекты способны стать основой для опухоли, так как их клетки могут перерождаться в раковые.
2. Профилактика заражения вирусом папилломы человека и генитального герпеса. Эти инфекции передаются половым путем. Защитить от них помогают презервативы – эффективное средство и от других венерических болезней, которые повышают риск развития рака.
3. Отказ от беспорядочной половой жизни. Исследования показали, что если в жизни женщины было больше 10 половых партнеров, то риск заболеть раком шейки матки увеличивается в 3 раза.
5. Необходимо рассказывать девушкам о вреде раннего начала половой жизни и ранней первой беременности (до 16 лет). В этом возрасте слизистая оболочка половых органов еще не до конца сформировалась, а ее клетки активно растут и делятся. Если их травмировать, то есть высокая вероятность того, что они начнут мутировать.
6. Если возникла необходимость в гинекологических манипуляциях: аборт, выскабливание, постановка спирали, то обращайтесь к квалифицированному гинекологу. Некачественное выполнение этих процедур приводит к появлению рубцов. А они могут послужить основой для опухоли.
7. При выборе гормональных противозачаточных таблеток нужно обратиться к гинекологу. Самостоятельный прием этих средств может вызвать гормональные нарушения, которые приводят к появлению гормонозависимых опухолей. Сбой выработки гормонов может произойти и по другой причине. Поэтому если вы заметили, что менструации стали нерегулярными, то сообщите об этом своему врачу. Он назначит необходимые анализы, и потом выпишет лечение.
8. Отказ от курения помогает уменьшить количество канцерогенов, которые влияют на женский организм. Эти соединения вызывают мутацию клеток и появление опухолей.
9. Регулярное посещение гинеколога помогает не допустить развития рака или выявить его на ранних стадиях. Поэтому не реже, чем раз в год, приходите на профилактический осмотр к врачу, даже если вас ничто не беспокоит.
Кожный зуд как симптом заболеваний внутренних органов и кожи
Виды зуда
В литературе под термином “зуд” понимают ощущение, вызывающее целенаправленный чесательный рефлекс. В научной литературе зуд обозначают также термином «pruritus» (от лат. prūrio – чесать). Нередко данное явление является одним из первых симптомов не только кожных, но и внутренних болезней, заболеваний нервной системы, гормональных нарушений и даже опухолей. Именно поэтому в настоящее время зуд расценивают как «междисциплинарный симптом» и в некоторых случаях даже выделяют как отдельное заболевание.
Выделяют общий (генерализованный) и местный (локализованный) кожный зуд. Острый генерализованный – чаще является следствием пищевой, медикаментозной аллергии, реакции на холод, тепло и т.д. Нередко генерализованный кожный зуд является симптомом тяжелых болезней: сахарного диабета, заболеваний желудочно-кишечного тракта, почек, злокачественных новообразований и др.
Локализованный зуд возникает наиболее часто в области волосистой части головы и аногенитальной зоны и носит приступообразный характер. Причинами развития данного явления в анальной области, как правило, считаются хронические воспалительные процессы в органах малого таза, инфекции, в т.ч. глистные инвазии и др. Длительно существующие ощущения нередко осложняются развитием бактериальной инфекции, кандидоза. Локализованный зуд наблюдается также в области высыпаний при различных кожных болезнях: псориазе, атопическом дерматите и др.
Частота развития зуда при кожных и системных заболеваниях
| Диагноз | Частота | |
| Атопический дерматит | основной симптом, в 100% случаев | |
| Псориаз | 77-84% | |
| Опоясывающий герпес/постгерпетическая невралгия | 58%/30% | |
| Хронические заболевания почек/диализ | 22% | |
| Первичный билиарный цирроз | 80% | |
| Сахарный диабет | 3% | |
| Гипертиреоз | 4-7,5% | |
| Анорексия | 58% | |
| Истинная полицитемия | 48% | |
| Лимфома Ходжкина | 25-35% |
Зуд, сохраняющийся более 6 недель, определяют как хронический. Его частота среди взрослого населения составляет, по данным исследований, 8-9%. Хронические явления наблюдаются при различных кожных болезнях (атопический дерматит/нейродермит, экзема, пруриго, псориаз и т.д.) и системных заболеваниях.
Зуд при различных кожных заболеваниях
| Заболевания, часто сопровождающиеся зудом | Заболевания, редко сопровождающиеся зудом | |
| Воспалительные дерматозы: атопический дерматит, контактный дерматит, экзема, красный плоский лишай, пруриго, псориаз, себорейный дерматит, мастоцитоз, розовый лишай Жибера, крапивница | Воспалительные дерматозы: склеродермия и склероатрофический лихен, болезнь Девержи | |
| Инфекционные дерматозы: вирусные инфекции, импетиго, педикулез, чесотка | Генодерматозы: болезнь Дарье, болезнь Хейли-Хейли | |
| Аутоиммунные дерматозы: буллезные дерматозы, в т.ч. герпетиформный дерматит Дюринга | Опухоли: В-клеточная лимфома кожи, базалиома, плоскоклеточный рак кожи | |
| Опухоли: Т-клеточная лимфома кожи | Другие состояния: рубцы |
Механизм развития зуда
Механизмы развития зуда при хронических заболеваниях почек до конца неизвестны. Предполагается роль метаболических нарушений, а также вовлечение в процесс опиоидных рецепторов и повышенная сухость кожи. Зуд развивается, как правило, через 2-3мес. после начала гемодиализа, в 25-50% случаев носит генерализованный, в остальных случаях – локализованный характер. Как правило, зуд наиболее выражен в области спины и лица.
При заболеваниях печени зуд является очень частым симптомом (наблюдается в 80% случаев цирроза печени, в 15% всех случаев вирусного гепатита С). Как правило, начинается в области ладоней и подошв, а также в области трения одежды. Характерно его усиление в ночное время. Со временем зуд принимает генерализованный характер, при этом расчесывание кожи практически не приносит облегчения.
При эндокринной патологии, например, сахарном диабете и гиперфункции паращитовидных желез, зуд может сопровождаться чувством жжения, покалывания, “ползания мурашек”. Недостаток витамина D, минералов, железа также в ряде случаев приводит к развитию данного явления. При дефиците железа часто наблюдается “аквагенный зуд” (при контакте с водой). Как правило, восстановление нормального уровня содержания железа и минералов приводит к исчезновению каких-либо ощущений в течение 2 недель от начала терапии.
Зуд может выступать одним из симптомов опухолей и болезней крови. В качестве возможных механизмов его возникновения предполагается токсическое воздействие, аллергические реакции на компоненты опухолей, а также прямое раздражающее действие на нервы и головной мозг (при опухолях мозга).
Системные заболевания, которые могут сопровождаться зудом
- Метаболические и эндокринологические нарушения: хроническая почечная недостаточность, заболевания печени, заболевания щитовидной и паращитовидных желез, дефицит железа.
- Инфекционные заболевания: ВИЧ-инфекция, паразитозы и глистные инвазии.
- Заболевания крови:истинная полицитемия, миелодиспластический синдром, лимфома.
- Неврологические заболевания: рассеянный склероз, невропатия, опухоли головного и спинного мозга, постгерпетическая невралгия.
- Психосоматические и психиатрические расстройства: депрессия, нарушения пищевого поведения, биполярные расстройства.
лечение, операция по удалению грыжи, лапароскопия
Грыжей белой линии живота называют выпячивание, которое находится вдоль срединной линии живота как выше, так и ниже пупочного кольца, содержащее в себе предбрюшинную жировую клетчатку, а также брюшину, которая служит оболочкой для сформировавшегося грыжевого мешка.
Возникновение таких грыж обусловлено особенностями анатомического строения передней брюшной стенки. Основная опора, поддерживающая форму брюшной стенки, составляется мускульным каркасом, который располагается в несколько слоев. Мышечный слой выстлан соединительно-тканной оболочкой, поддерживающей переднюю стенку живота и формирующей фасцию, обеспечивающую соединение с мускульным слоем, а также закрывающую участки, не защищенные мышечным покровом.
Анатомия строения живота такова, что все его мышцы топографически расположены симметрично слева и справа относительно срединной линии, которая сама мускульной составляющей не покрыта. Покрывающая правую и левую прямую мышцу живота фасция не только соединяет их между собой, но и укрепляет стенку живота в целом, являясь каркасом. Эта фасция имеет белый цвет, за счет этого срединную линию называют также «белой линией живота». Ширина этой линии варьируется на всем своем протяжении и в разных отделах неодинакова: выше пупочного кольца она всегда шире – от 1 до 3 сантиметров, ниже уровня пупочного кольца сужается от нескольких миллиметров до 1 сантиметра. В силу своего специфического строения белая линия живота больше подвержена грыжевыпячиванию несколько выше пупка.
Как часто встречаются грыжи белой линии живота?
Самыми распространенными грыжами являются паховые, а также пупочные, в то время как грыжи белой линии живота встречаются значительно реже. Данной разновидностью грыж страдают в большей степени женщины после беременности и молодые мужчины при занятии тяжелыми физическими нагрузками.
Причин формирования грыж белой линии достаточно много.
Самым значительным фактором может являться генетическая предрасположенность. Унаследованная физиолого-анатомическая несостоятельность соединительнотканных структур организма может приводить к растяжению белой линии, формированию эктазии (расширения) прямых мышц живота, что в дальнейшем влечет за собой утончение фасции; в ней формируются дилатации и прощелины, через которые возможно формирование грыжи.
Нарушения обмена веществ, сахарный диабет и другие патологические состояния организма, приводящие к изменения метаболических процессов, могут вызвать истощение соединительнотканной структуры белой линии. К заболеваниям, которые могут повлечь за собой склонность к грыжевыпячиванию, а также воздействий, которые влекут за собой повышение давления в брюшной полости, – множество: накопление в ней жидкости, тяжелая физическая нагрузка, беременность, тяжелое течение родов, хронические заболевания легких, хронический запор.
Этапы формирования грыжи белой линии
Формирование данной разновидности грыж проходит в несколько этапов.
- При самом раннем, как правило, незаметном для пациента, этапе сквозь щелевидный дефект в соединительной ткани выпячивается предбрюшинная жировая ткань, образуется так называемая предбрюшинная липома.
- Вслед за этим вытягивается брюшина, и формируется грыжевой мешок, который удается пропальпировать. В последующем на стадии уже сформированной грыжи вовлекаются иные органы брюшной полости: сальник, петли тонкого кишечника, пупочно-печеночная связка, поперечно-ободочная кишка. При этой стадии уже сформировавшейся грыжи можно обнаружить абсолютно все составляющие части патологического процесса: грыжевые ворота и грыжевой мешок с грыжевым содержимым. Риск ущемления грыжевого выпячивания, как очень грозного состояния, напрямую зависит от формы и величины грыжевых ворот, размеры которых могут варьировать от нескольких миллиметров до нескольких сантиметров и приобретать форму овала, окружности или даже ромба; при этом чем меньше ворота, тем выше вероятность, что грыжа внезапно ущемится.
Редко, но случается, что описываемый в данной статье вид грыж достигает больших размеров, в общей своей массе они относительно не велики. Зачастую формирование грыжи не происходит дальше стадии предбрюшинной липомы, которая не вызывает болезненных ощущений, и без воздействия усугубляющих факторов не эволюционирует в прогрессии и не распространяется за границы белой линии.
Проявления грыжи белой линии живота
Заболевание можно заподозрить, если вдруг на средней линии живота у пациента пальпируется небольшая выпуклость. Очень часто она не доставляет болезненных ощущений и может быть обнаружена случайно самим пациентом либо врачом при осмотре. В связи с тем, что в нормальном состоянии новообразование, как таковое, может не приносить болезненных ощущений, одним из показателей, позволяющих её все-таки заподозрить, является появление боли при занятиях тяжелым трудом, после приема пищи или в иных ситуациях, приводящих к усилению внутрибрюшного давления. Повышение болевых ощущений может быть связано с натяжением органов и других, фиксированных к грыжевому мешку, структур, или являться следствием ущемления содержимого грыжевого выпячивания, что в свою очередь требует экстренного хирургического вмешательства. Болезненные ощущения могут отдавать во всевозможные области груди, живота и спины. Во время расслабления мышц брюшной стенки в горизонтальном положении на спине грыжевое выпячивание, а с ним и болевые ощущения зачастую пропадают. В случае возникновения такого грозного и крайне опасного осложнения как ущемление грыжи, возникают все симптомы острого живота и нарастает общая интоксикация организма: повышается температура, появляются пронизывающие, интенсивно усиливающиеся боли в животе, тошнота и рвота, задержка стула и газов, присутствует кровянистое отделяемое в кале, а грыжевое выпячивание уже не может вправиться в положении лежа на спине. Нередко симптомами, сопровождающими заболевание, являются такие нарушения пищеварительной системы как тошнота, изжога, отрыжка, связанные с попаданием в грыжевой мешок органов пищеварительного тракта.
Диагностика грыжи белой линии живота
Постановка диагноза «грыжа белой линии живота» для врача не требует какого-либо сложного обследования. При сборе анамнеза и осмотре при напряжении мышц передней брюшной стенки можно визуализировать грыжевыпячивание, а пациент может отмечать, что у него в таком состоянии определяется болезненность в данной области живота. Помимо визуального осмотра, необходима пальпация, при которой в области выпячивания определяется плотная овальная или округлая структура в размерах от менее 1 см до более 10 см, расположенная в области белой линии живота. Если грыжа белой линии живота самостоятельно вправима, то во время пальпации можно обнаружить слабые места – щелевидные грыжевые ворота. Если содержимым грыжи является петля кишки или стенка желудка, то при аускультации грыжевого мешка можно услышать кишечные шумы. Дополнительные методы обследования – такие как УЗИ, КТ органов брюшной полости, рентгенологическое обследование, гастроскопия необходимы только для уточнения состояния фиксированных в грыжевом мешке органов при больших сформированных грыжах, а также для выбора способа операции.
Лечение грыжи
Грыжи белой линии живота медикаментозно и консервативно не лечатся, их терапия требует обязательного оперативного вмешательства.
Ношение бандажа не позволит избавиться пациенту от грыжи, как бы долго и усердно его пациент не носил. Злоупотребление им может крайне усугубить ситуацию: мышцы при ношении бандажа возлагают на него свою опорную и поддерживающую функцию, что приводит к их ослаблению в значительной мере. И как итог – их слабость усугубляется, и в результате «мышцы пресса» ещё больше растягиваются, а грыжа увеличивается. Кроме того, в результате трения в грыжевом мешке образуются сращения, нарушающие работу фиксированных в нем органов.
Физическая нагрузка и тренировка «мышц пресса» также может дать негативный результат в виде еще большего расхождения мускульного слоя, увеличения эктазии и увеличения грыжи.
Операция по удалению грыжи белой линии животаНет ни одного вида грыж, который бы мог лечиться консервативно; данный вид патологии требует сугубо хирургического вмешательства в условиях стационара. Основной смысл операции заключается в том, что необходимо устранить саму грыжу и выполнить пластику (восстановление) передней брюшной стенки.
Особенностью оперативного вмешательства при грыже белой линии живота является одновременная ликвидация эктазии мышц живота брюшного пресса. На сегодня освоено множество методов лечения грыж передней брюшной стенки посредством хирургического вмешательства (более 300). В практической медицине применяются как несложные методики с применением аутотканей (собственных тканей) больного, так и комбинационные реконструктивные операции с установкой синтетических имплантов.
Виды операций:
Пластика с использованием собственных тканей
- Разрез производится по срединной линии над грыжевым выпячиванием.
- Грыжевой дефект ушивается нерассасывающейся нитью, при этом устраняют вероятность расхождения мышц брюшного пресса.
Этот вид операций используется при небольших грыжевых воротах и отсутствии у пациента состояний и заболеваний, вызывающих несостоятельность соединительно-тканных структур организма.
К недостаткам данного вида операций относится необходимость создания натяжения тканей передней брюшной стенки, что может привести к рецидиву заболевания. Ещё одним недостатком можно считать длинный разрез по срединной линии и длительный период реабилитации с ограничением физической нагрузки.
Пластика с использованием синтетических протезов и сеток
Это также традиционное (открытое) вмешательство, выполняемое через разрез над грыжевым выпячиванием. Однако при этом типе операций не создается натяжения собственных тканей брюшной стенки, а дефект закрывается за счет протеза из синтетического материала. Искусственные импланты и сетки прорастают со временем собственными тканями человека и создают прочную опору; в связи с этим возможность рецидивирования заболевания сводится практически к нулю.
Лапароскопическая пластика грыжи белой линии живота.
С появлением высокотехнологичных аппаратов данная методика в лечении грыж становится все более популярной. Для операции не нужно выполнение длинного кожного разреза.
В брюшной стенке выполняется несколько проколов, расположенных в основном в боковых отделах, через которые выделяется грыжевой мешок, разделяются сращения при их наличии и устанавливается специальный сетчатый протез.
Лапароскопическая операция несет в себе меньше травмирующих факторов, чем открытое вмешательство. Период реабилитации и восстановления после лапароскопии значительно меньше, чем при других методиках. Даже при больших грыжах через месяц можно возвращаться к привычному ритму жизни и привычным нагрузкам. К тому же послеоперационный период не требует ношения бандажа. Удаленность проколов кожи от места установки сетчатого протеза уменьшает риск гнойно-воспалительных осложнений, что может иметь большое значение у людей со сниженным иммунитетом (например, при сахарном диабете, ожирении) и значительно снижает риск рецидивирования грыжи.
Относительным недостатком лапароскопической пластики грыжи белой линии живота можно считать отсутствие коррекции диастаза прямых мышц и, следовательно, неполное восстановление формы передней брюшной стенки, особенно у худощавых людей. Широкое использование данной методики также ограничивает значительная стоимость импланта, имеющего специальное покрытие, предотвращающее спаечный процесс, и инструментов для его лапароскопической установки. Такие операции также не подходят пациентам с тяжелыми заболеваниями сердечно-сосудистой и дыхательной систем. Все хирургические вмешательства выполняются под общим наркозом. Послеоперационное пребывание в стационаре зависит от многих факторов и сопутствующих заболеваний и составляет при этом от 2 до 10 дней.
Реабилитация после операции
При традиционных методах пластики в послеоперационном периоде рекомендуется ношение бандажа. Кроме того, в период реконвалесценции важно соблюдать все рекомендации лечащего врача: соблюдать специальную щадящую диету и избегать каких-либо физических нагрузок. Игнорирование такого заболевания как грыжа и попустительское отношение к своему здоровью может привести к жизнеугрожающим состояниям и в дальнейшем – к серьезным осложнениям. Несмотря на то, что единственным методом лечения данного заболевания является хирургическая операция, существующее в настоящее время разнообразие видов операций позволяет подобрать для каждого пациента оптимальный вид пластики с учетом его индивидуальных особенностей.
Семь органов тела, без которых вы можете жить
Человеческое тело невероятно устойчиво. Когда вы сдаете пол-литра крови, вы теряете около 3,5 триллиона эритроцитов, но ваше тело быстро их заменяет. Вы даже можете потерять большие куски жизненно важных органов и остаться в живых. Например, люди могут жить относительно нормальной жизнью, имея всего лишь половину мозга). Другие органы можно удалить полностью, не слишком сильно влияя на вашу жизнь. Вот некоторые из «нежизнеспособных органов».
Селезенка
Этот орган находится на левой стороне живота, ближе к спине, под ребрами.Чаще всего его удаляют в результате травмы. Поскольку он сидит близко к ребрам, он уязвим для травм живота. Он заключен в капсулу, похожую на папиросную бумагу, которая легко рвется, позволяя крови вытекать из поврежденной селезенки. Если не диагностировать и не лечить, это приведет к смерти.
Когда вы смотрите внутрь селезенки, она имеет два примечательных цвета. Темно-красный цвет и небольшие карманы белого цвета. Эти ссылки на functions. Красный цвет участвует в хранении и переработке красных кровяных телец, а белый – в хранении лейкоцитов и тромбоцитов.
Можно комфортно жить без селезенки. Это потому, что печень играет роль в переработке красных кровяных телец и их компонентов. Точно так же другие лимфоидные ткани в организме помогают иммунной функции селезенки.
Желудок
Желудок выполняет четыре основные функции: механическое пищеварение, сокращаясь для измельчения пищи, химическое пищеварение, выделяя кислоту, которая помогает химически расщеплять пищу, а затем абсорбция и секреция. Иногда желудок удаляют хирургическим путем в результате рака или травмы.В 2012 году британке пришлось удалить живот после приема коктейля, содержащего жидкий азот.
После удаления желудка хирурги прикрепляют пищевод (пищевод) непосредственно к тонкому кишечнику. При хорошем выздоровлении люди могут придерживаться нормальной диеты вместе с витаминными добавками.
Просто сказать нет. Назар Складаньи / ShutterstockРепродуктивные органы
Основными репродуктивными органами у мужчин и женщин являются семенники и яичники соответственно.Эти структуры парные, и у людей все еще могут быть дети, у которых функционирует только одна.
Удаление одного или обоих обычно является результатом рака или травм у мужчин, часто в результате насилия, занятий спортом или дорожно-транспортных происшествий. У женщин также может быть удалена матка (матка). Эта процедура (гистерэктомия) не дает женщинам иметь детей, а также останавливает менструальный цикл у женщин в пременопаузе. Исследования показывают, что у женщин, которым удалили яичники, не сокращается продолжительность жизни.Интересно, что у некоторых мужских популяций удаление обоих яичек может привести к увеличению продолжительности жизни.
Двоеточие
Ободочная кишка (или толстая кишка) представляет собой трубку длиной около шести футов, состоящую из четырех частей: восходящей, поперечной, нисходящей и сигмовидной. Основные функции – поглощение воды и подготовка фекалий путем их уплотнения. Наличие рака или других заболеваний может привести к необходимости удаления части или всей толстой кишки. Большинство людей хорошо восстанавливаются после этой операции, хотя они замечают изменения в работе кишечника.Первоначально рекомендуется диета из мягкой пищи, чтобы способствовать процессу заживления.
Желчный пузырь
Желчный пузырь находится под печенью в верхней правой части живота, прямо под ребрами. В нем хранится то, что называется желчью. Желчь постоянно вырабатывается печенью, чтобы помочь расщеплять жиры, но когда она не нужна для пищеварения, она откладывается в желчном пузыре.
Камни в желчном пузыре. Мартин Чарльз Хэтч / ShutterstockКогда кишечник обнаруживает жиры, выделяется гормон, вызывающий сокращение желчного пузыря, заставляя желчь поступать в кишечник, чтобы помочь переваривать жир.Однако избыток холестерина в желчи может образовывать камни в желчном пузыре, которые могут блокировать крошечные трубки, по которым желчь перемещается. Когда это происходит, людям может потребоваться удаление желчного пузыря. Эта операция известна как (холецистэктомия. Ежегодно в Великобритании эту процедуру проходят около 70 000 человек.
У многих людей камни в желчном пузыре не вызывают никаких симптомов, другим не повезло. В 2015 году индийской женщине удалили 12000 желчных камней – мировой рекорд.
Приложение
Аппендикс представляет собой маленькую червеобразную структуру с слепым концом на стыке толстой и тонкой кишок.Первоначально считавшийся рудиментарным, теперь считается, что он является «убежищем» для полезных кишечных бактерий, позволяя им при необходимости обновляться.
Из-за того, что червеобразный отросток имеет слепые окончания, при попадании в него кишечного содержимого ему может быть трудно выбраться, и оно воспаляется. Это называется аппендицитом. В тяжелых случаях аппендикс необходимо удалить хирургическим путем.
Однако одно предупреждение: только потому, что у вас был удален аппендикс, не означает, что он не может вернуться и снова вызвать у вас боль.В некоторых случаях культя аппендикса может быть удалена не полностью, и она может снова воспаляться, вызывая «стумпит». Люди, которым удалили аппендикс, не замечают разницы в своей жизни.
Почки
У большинства людей две почки, но вы можете выжить только с одной – или даже без нее (с помощью диализа). Роль почек – фильтровать кровь для поддержания водного и электролитного баланса, а также кислотно-щелочного баланса. Он делает это, действуя как сито, используя различные процессы, чтобы удерживать полезные вещества, такие как белки, клетки и питательные вещества, в которых нуждается организм.Что еще более важно, он избавляется от многих ненужных нам вещей, позволяя им пройти через сито и покинуть почки в виде мочи.
Есть много причин, по которым людям приходится удалять почку или обе почки: наследственные заболевания, повреждение от наркотиков и алкоголя или даже инфекция. Если у человека отказывает обе почки, его переводят на диализ. Это бывает двух форм: гемодиализ и перитонеальный диализ. В первом используется машина, содержащая раствор декстрозы для очистки крови, во втором – специальный катетер, вводимый в брюшную полость, чтобы раствор декстрозы мог вводиться и выводиться вручную.Оба метода выводят шлаки из организма.
Если человека помещают на диализ, его ожидаемая продолжительность жизни зависит от многих факторов, включая тип диализа, пол, другие заболевания, которые может быть у человека, и его возраст. Недавнее исследование показало, что человек, получивший диализ в возрасте 20 лет, может прожить 16-18 лет, в то время как человек в возрасте 60 лет может прожить только пять лет.
органов в теле слева
Газообмен между воздухом и кровотоком. Согласно MedGuidance, часть толстой кишки и поджелудочной железы также расположены на левой стороне тела.Нисходящая ободочная кишка толстой кишки. Это восходящая ободочная кишка и печень. Создание пространства между гребнем подвздошной кости и нижними ребрами с одной стороны, когда вы закрываете пространство с другой, творит чудеса для органов пищеварительной системы: желудка, поджелудочной железы и толстой кишки с левой стороны и печени, желчного пузыря и толстой кишки с левой стороны. правая сторона. Левосторонняя недостаточность приводит к застою в легочной вене. Прежде чем вывести отходы организма в виде мочи, почки абсорбируют необходимые питательные вещества и электролиты.Эти три пары органов должны хорошо функционировать независимо, а также гармонично общаться друг с другом, чтобы тело могло нормально функционировать с обменом веществ. Селезенка также находится на левой стороне тела. Отвечать. Можете ли вы показать мне изображение человеческого тела там, где находится печень? Органы на левой стороне под грудью Органы на правой стороне тела под грудной клеткой Свяжитесь с сертифицированным врачом США по тексту или видео прямо сейчас – время ожидания составляет менее 1 минуты! Каковы некоторые характеристики органов под левой стороной грудной клетки Quora из qph.fs.quoracdn.net Боль под левой грудной клеткой может быть вызвана повреждением селезенки, потому что селезенка находится на левой стороне тела, но боль в этой области сильнее. У некоторых вымышленных персонажей органы перевернуты. Грудная полость служит защитным щитом для многих жизненно важных органов. Нормальное развитие человека приводит к асимметричному расположению органов грудной клетки и живота. В рамках Пяти Элементов TCM печень и желчный пузырь – важная команда. тело / торс – вид сбоку (анатомия тела).Таким образом, правая и левая почки также важны для баланса электролитов и восстановления питательных веществ… Область с язвой обычно имеет вогнутую форму из-за эрозии тканей. Смотреть. ваша грудь и живот разделены куполообразным слоем мышц, называемым диафрагмой. Таблицу подошв довольно легко освоить, и она касается только нижней части стопы, а не вершины или боковых сторон стопы. Он расположен на правой стороне тела над животом, как показано на изображении выше. Его голова лежит на правом боку, а хвост тянется к левой стороне тела.снабжение организма и эмоциональное давление и стресс (принятие или отказ от людей). Печень / желчный пузырь. Камни в почках. Он обладает способностью воспроизводить мужскую анатомию со спины. Какой орган находится в нижней части задней левой стороны. Почки – это парные бобовидные органы, расположенные по обе стороны от позвоночника. Гинекологические расстройства. Гинекологические расстройства. Считается самым большим органом человеческого тела. 1 Сердце 2 Желудок 3 Поджелудочная железа 4 Селезенка 5 Почка (слева) 6 Легкое (слева) 7 Яичник (слева у женщины) 8 Яичко (слева у взрослого мужчины) 9 Глаз (слева) 10 Ухо (слева) Другие предметы… Ваша левая почка обычно немного больше правой. Вы также получаете переломы костей таза, потому что это… Предсердия меньше по размеру, чем желудочки, и используются для удержания крови перед перемещением в желудочки. Это главный орган тела. Панкреатит. Основные органы, включая сердце, желудок, селезенку, поджелудочную железу и толстый кишечник, находятся на левой стороне тела. Печень, легкие, желудок и кишечник промываются и упаковываются в натрон, который их высушивает.Если поражена левая сторона, это может привести к легкой или сильной боли. Список и описание органов на левой стороне тела человека: сердце, селезенка, желудок, часть поджелудочной железы, левая почка, левый надпочечник, левое легкое, левый яичник, левое яичко, левый глаз и верхняя часть толстой кишки. . Следует отметить, что в человеческом теле есть органы, которые частично являются внутренними, а частично внешними; эти тела, следовательно, принадлежат как к категории внутренних органов, так и к категории внешних органов.Левая поясничная область, область слева от пупка, содержит различные органы. Это важный орган обмена веществ и один из основных органов человеческого тела, который выводит токсины. Стать донором органов считается хорошим делом. Но большая его часть локализована в левой части тела… Боль в левой части живота обычно исходит от одного из органов в этой части тела. Эта пара органов первой принимает на себя основную нагрузку на организм. Почки: почки – это пара бобовидных органов, которые фильтруют кровь и производят мочу.. Вскоре врачи поняли, что все внутренние органы пациента расположены не на той стороне тела: сердце – справа, печень – слева и так далее. Алкоголь и вы: интерактивное тело. Этот орган также является основной частью лимфатической системы, потому что его задача – фильтровать кровь. В левой части тела находится ряд жизненно важных органов. Боль в пояснице в левой части спины, хотя она встречается реже, может быть спровоцирована различными проблемами с вашими внутренними органами, в том числе: камнями в почках. Наиболее распространенным типом боли в левом боку является боль в груди или в животе.Левая сторона человеческого тела содержит различные типы частей тела, включая левую грудь, левую часть живота, левую боковую шею и многое другое. New Health Advisor Затем богатая кислородом кровь собирается левой стороной сердца и оттуда перекачивается в различные органы тела. Небольшая часть вашей печени (большая ее часть находится с правой стороны, но небольшая часть пересекает среднюю линию в вашу LUQ). Обычно сердце находится на левой стороне тела (левокардия), печень и селезенка – справа, легкое слева имеет две доли, а легкое справа – три доли.Это нормальное расположение известно как situs solitus. 1. ответ. Более того, с быстрым развитием сектора здравоохранения стало ясно, что зубная боль может перерезать… На какой стороне вашего тела находится аппендикс? Situs inversus (также называемое situs transversus или oppositus) – это врожденное состояние, при котором основные висцеральные органы перевернуты или отражены от их нормального положения. Situs inversus – очень редкое заболевание. Есть разные аспекты, с точки зрения органов. Точнее говоря, сердце неправильно расположено на левой стороне тела.Некоторые из наших органов (внутренние и внешние) также бывают парами и часто симметричны по телу, например, легкие, почки, глаза и уши, в то время как другие не имеют подходящей пары и появляются либо с левой стороны, либо с левой стороны. правая сторона или центр наших тел. На каждой стороне находится по 2 камеры, верхние из которых называются предсердиями, а нижние – желудочками. Это часто связано с пищеварительным трактом, но также может быть связано с состоянием стенок тела, кожи, кровеносных сосудов, мочевыводящих путей или репродуктивных органов.Для людей в возрасте 18 лет и старше даже одна-две порции алкоголя в день могут увеличить риск некоторых видов рака, а чрезмерное употребление алкоголя с годами может нанести необратимый вред практически каждому органу. Однако есть также органы, которые либо спарены (имеют левую и правую стороны), либо находятся в этой статье, обнаруживают 17 основных органов на левой стороне тела и узнают, как они функционируют со своим парным органом и с другими частями тела. весь. H проходит по внутренней части желчного пузыря.В других случаях сердце растет правильно на левой стороне тела, но структуры внутри сердца – клапаны и камеры – растут не на той стороне. С какой стороны находится поджелудочная железа в теле человека? Левый верхний квадрант состоит из левой почки, селезеночной части нисходящей и поперечной ободочной кишки, части желудка и частей тонкой кишки. Инфекция аппендицита может вызвать серьезные проблемы, если ее не лечить. Масса или уплотнение в левой нижней части живота чаще всего может быть вызвано кожными заболеваниями, такими как кисты, абсцесс или рост жировой ткани, известной как липома.Известные люди с задокументированными случаями situs inversus включают: желудок, например, в основном расположен на левой стороне тела, поэтому массаж и давление на левую ногу могут лечить заболевания желудка. Органы почечной / мочевыделительной системы включают почки, мочеточники, мочевой пузырь и уретру. Печень – довольно большой орган, который находится в правой части желудка. Например, сердце, селезенка и поджелудочная железа находятся на левой стороне тела, а большая часть печени – справа.Другие органы в левой части живота, например левая почка, фильтруют кровь и мочу. И живот находится с правой стороны тела, а не с левой. Каждый зуб связан с каким-либо органом тела – боль в каждом зубе указывает на проблемы в определенных органах. Затем моча выводится из вашего тела наружу через мочеточники, по одному с каждой стороны. Боль в левой нижней части живота называется болью в левом нижнем квадранте живота. Печень – это орган странной формы, самый большой в нашем теле, и на правой стороне тела больше места, чем на левой, поскольку желудок часто расположен скорее слева, чем в центре.1. смотрю. Левосторонняя боль в животе – это боль, которая возникает слева от воображаемой линии, проведенной в центральной точке тела, ниже грудины, проходящей через пупок и заканчивающейся чуть выше лобковой области. Хотя аппендицит обычно связан с правой стороной тела, первоначальная боль часто начинается около пупка и может быть ошибочно принята за левую. Их важно удалить, потому что они разлагаются в первую очередь. У некоторых вымышленных персонажей органы перевернуты.Основная функция этого органа расположение органа в теле человека, вроде. Эти три пары органов должны хорошо функционировать независимо, а также гармонично общаться друг с другом, чтобы тело могло нормально функционировать с обменом веществ. Легкие – один из жизненно важных органов человеческого тела. Какие внутренние органы находятся на левой стороне вашего тела? Левая сторона сердца снабжает органы тела, включая мозг. показывая: 1. сундук содержит ваше сердце и легкие; ваш живот содержит пищеварительную и мочевыделительную системы.Алкоголь влияет почти на все органы нашего тела. Желудок: 0,91: 2,0: Левая сторона • Вся левая сторона тела и все тело ниже конечностей 1. Ваше туловище состоит из двух частей – груди и живота. Это нормальное расположение органов известно как «situs solitus». Печень – это большой мясистый орган, расположенный на правой стороне живота. Селезенка – это орган, расположенный в верхней левой части живота человека. Важными органами человеческого тела с указанными выше характеристиками являются глаза, уши, нос и рот.Масса или уплотнение в левой нижней части живота чаще всего может быть вызвано кожными заболеваниями, такими как кисты, абсцесс или рост жировой ткани, известной как липома. На левом крае узла другие реснички замечают этот поток и начинают активировать определенные гены на левой стороне эмбриона. Эти гены заставляют клетки производить определенные белки, в результате чего левая и правая стороны эмбриона химически различаются, хотя выглядят они по-прежнему одинаково. Боль в левой части живота (в животе) – распространенный симптом, который может указывать на различные состояния.Его голова лежит на правом боку, а хвост тянется к левой стороне тела. Органы дыхательных путей и верхних отделов пищеварительного тракта также в основном симметричны с правой и левой стороны тела, проходя через центр тела. Почечная инфекция. Как уже упоминалось, правая часть нижней части спины очень похожа на левую. Проблема может быть результатом травмы, которая может зажить сама по себе. Панкреатит Поджелудочная железа – это трубчатый орган, расположенный за желудком. Какой орган находится под грудной клеткой с левой стороны? Постоянная боль в левом боку над бедром может быть признаком серьезной проблемы со здоровьем, требующей лечения.Это желчный резервуар, имеющий грушевидную структуру. Если у вас есть опухоль, которая вызывает боль в левой части живота, у вас также может быть грыжа или киста яичника, если… Левый верхний квадрант – это область живота, которая находится в левой части живота. ¦ Здесь поверхности h2. С левой стороны это ваше сердце, левое легкое, поджелудочная железа, селезенка, желудок и левая почка. Некоторые авторитеты придерживаются мнения, что преобладающая в настоящее время праворукость расы является результатом обычая держать левую руку в ограничении в оборонительных целях.Головной мозг. Панкреатит. Вместо этого он… содержит правую сторону органов тела, таких как печень, правая почка, желчный пузырь, двенадцатиперстная кишка, поджелудочная железа, небольшая часть желудка и части тонкой кишки. Печень. Они удаляют отходы, контролируют баланс жидкости в организме и поддерживают необходимый уровень электролитов. Почки – это пара органов в форме бобов, каждый размером с кулак. Органы нервной системы. Область с язвой обычно имеет вогнутую форму из-за эрозии тканей.Симптомы в нижней части левой спины, вызванные проблемами с некоторыми внутренними органами, могут сильно различаться в зависимости от органа. Нарушения в потоке энергии тела могут проходить через удаленные участки рта, что влияет на здоровье полости рта человека, что отражается на соединении органов зуба. Селезенка, поджелудочная железа и часть печени – хотя ваша печень расположена под правой грудной клеткой, часть ее находится с левой стороны, прямо под вашим сердцем. Любая травма или заболевание этих органов может привести к появлению боли в этой области.Ниже приведены различные органы и системы тела грудной полости: сердце и сердечно-сосудистая система. Когда вы смотрите на человека со стороны, первое, что вы замечаете, – это двусторонняя симметрия, означающая, что наше тело в большинстве случаев внешне симметрично. По этой причине правая сторона тела также считалась мужской, а левая – женской. Таблицу подошв довольно легко освоить, и она касается только нижней части стопы, а не вершины или боковых сторон стопы.Постоянная боль в левом боку над бедром может быть признаком серьезной проблемы со здоровьем, требующей лечения. Этот список также касается латерализации, то есть локализации функции в правом или левом полушарии мозга. Любой из левых органов может чувствовать боль в любое время по разным причинам. Почки имеют бобовидную форму и размером с кулак. Левая почка (позади других органов) и левый надпочечник. Я продолжаю испытывать эту боль в левой части тела между бедром и грудной клеткой.Почечная инфекция. Локализация Сердце-меридиан состоит из девяти точек и начинается под подмышечной складкой на внешней стороне грудной мышцы. Боль в пояснице в левой части спины, хотя она встречается реже, может быть спровоцирована различными проблемами с вашими внутренними органами, в том числе: камнями в почках. Другими словами, поглощение кислорода и выброс углекислого газа из организма. К органам на левой стороне тела относятся: Сердце Сердце перекачивает кровь по всему телу через систему кровообращения. Селезенка Селезенка является самым большим органом лимфатической системы и отвечает за поддержание баланса жидкостей организма.Если вы проведете линию вниз по нашему телу от макушки головы вниз между ног, у каждой стороны будет одна линия. Проблема может быть результатом травмы, которая может зажить сама по себе. Это важная часть иммунной системы, хотя люди могут жить… Они лежат забрюшинно, то есть панкреатит. Поджелудочная железа – это орган в форме трубки, расположенный за желудком. Это общепризнанный факт, что условия в полости рта могут отрицательно сказаться на здоровье человека в целом и связаны с зубными органами.Всего в теле 10 крупных органов, включая кожу, печень, мозг, легкие, сердце, почки, селезенку, поджелудочную железу, щитовидную железу и суставы. Они расположены по обе стороны спины, защищены внутри нижней части грудной клетки. Органы, находящиеся в левом верхнем квадранте, – это левые отделы печени и почек, надпочечники, селезенка, желудок, поджелудочная железа, селезеночный изгиб толстой кишки и нижняя часть толстой кишки. Снижение перфузии в мозг приводит к гипоксической ишемической энцефалопатии. Также желчный пузырь расположен «под» печенью.Сердце Специфическое положение сердца частично по направлению к грудины с левой стороны. По весу и длине органов тела они классифицируются как самые длинные органы в организме человека. Органы на левой стороне живота, которые могут вызывать боль, включают: Это состояние на самом деле имеет название situs inversus totalis, и оно не так сильно меняет жизнь, как вы могли подумать вначале. Какой орган находится в нижней части задней левой стороны. Снижение питания мышц приводит к утомлению и утомлению.Если у вас есть уплотнение, которое вызывает боль в левой части живота, у вас также может быть грыжа или киста яичника, если… Боль никогда не бывает нормальной, но не всегда серьезной. Ниже сердца под левой частью грудной клетки находятся печень, селезенка и поджелудочная железа. Например, желудок в основном расположен на левой стороне тела, поэтому массаж и давление на левую ступню могут лечить заболевания желудка. Внутренние органы включают семявыносящий проток, простату и уретру. Это основные органы мочевыделительной системы.Инфекция, болезнь или закупорка артерий могут вызывать боль от легкого дискомфорта до острой колющей боли в левой части тела. Если поражена левая сторона, это может привести к легкой или сильной боли. Низкая перфузия почек приводит к преренальной азотемии. Левая почка. Что такое органы грудной полости? Внутри человеческого тела почки расположены в паре с левой и правой стороны живота. Во-первых, хотя печень охватывает как правую, так и левую стороны тела, это очень асимметричный орган, правая сторона которого намного больше левой (вот почему правая почка расположена ниже левой).Желчный пузырь также находится на правой стороне тела. Нижние двустворчатые клапаны также соединяются с немного разными органами в зависимости от того, слева они или справа. Левое легкое (меньшего размера) состоит из двух долей, правое – из трех долей. Органы почечной / мочевыделительной системы. Левый верхний квадрант. позади брюшины, по обе стороны от позвоночника. Расположение органов в теле сзади и ширина спины создается… Люди – двусторонние животные; соответственно, латеральность – это преобладание или предпочтение одной стороны тела или мозга, такой как рука или ступня (стороны обычно левая или правая).Однако есть также органы, которые либо спарены (имеют левую и правую стороны), либо находятся в этой статье, обнаруживают 17 основных органов на левой стороне тела и узнают, как они функционируют со своим парным органом и с другими частями тела. весь. Если вы умрете и предложите свое тело лекарству, вы сможете продлить жизнь другим без каких-либо неудобств – в конце концов, вы мертвы. Почки – это органы, которые расположены в верхней части живота напротив мышц спины как с левой, так и с правой стороны тела.При боковом ударе мы видим гораздо более серьезные травмы грудной клетки и верхней части тела; вы получаете намного больше переломов ребер; намного больше повреждений легких и внутренних органов из-за бокового удара. Сердце. Симптомы в нижней части левой спины, вызванные проблемами с некоторыми внутренними органами, могут сильно различаться в зависимости от органа. Потенциально опасной формой инверсии органа является situs ambiguus (иногда пишется situs ambiguus). Одна из пар органов расположена слева. Как мы знаем, в нашем организме есть пара почек.Один расположен с левой стороны позвоночника в области бедра. Другой – справа. Он связан с мочевым пузырем через левый мочеточник. Похоже, это центр тела. В нормальном теле большинство органов грудной клетки и брюшной полости имеют определенное расположение справа или слева. Какие органы находятся на левой стороне нашего тела? Основные внутренние органы, которые находятся на левой стороне тела человека, – это желудок, селезенка и поджелудочная железа. Беременность.В левой части поясницы находится множество органов или частей органов. Левая часть сердца: перекачивает кровь к остальным частям тела, где кислород и питательные вещества доставляются к тканям, а продукты жизнедеятельности (например, углекислый газ) переносятся в кровь для удаления другими органами (такими как легкие и почки). Этот железистый орган расположен ниже мочевого пузыря и выше мочеполовой диафрагмы и пронизан проксимальной частью уретры. Связанные сообщения “Диаграмма грудной клетки с органами” Части тела женщины Желудок.Почки помогают выводить конечные продукты метаболизма и избыток воды. Какие органы не нужны человеческому телу для жизни? Беременность. Сердечно-сосудистая система – одна из важнейших частей тела. Обе стороны сердца разделены твердой стенкой, называемой перегородкой. Расположение – почки расположены в задней части брюшной полости. В рамках Пяти Элементов TCM печень и желчный пузырь – важная команда. У меня боль иррадиирует в спину с левой стороны. Он весит от 2 до 3 кг, что делает его самым тяжелым внутренним органом здорового взрослого человека.Организация этих четырех органов – печени, желчного пузыря, желудка и поджелудочной железы – зависит от их функции. В отличие от других органов брюшной полости, почки расположены за брюшиной, выстилающей брюшную полость, и поэтому считаются забрюшинными органами. Если вы спите на левой стороне тела, вы поможете направлять жидкости в селезенку более простым способом, что положительно скажется на естественном ощущении гравитации вашего тела. Под грудной клеткой находятся тринадцать органов у женщин и двенадцать органов у мужчин.Покажите мне изображение человеческого тела, показывающее, где расположены почки? Они находятся по обе стороны от позвоночника, перед нижними (плавающими) ребрами. Для неограниченного доступа к Homework Help требуется подписка Homework +. Верхняя часть толстой кишки (ободочная кишка). Язвенный колит. … Какие органы расположены на левой стороне вашего тела под грудной клеткой? Некоторые из наиболее важных органов, расположенных в левой поясничной области: Тонкая кишка. В левой части верхней части тела находится множество жизненно важных органов, таких как сердце, левое легкое, селезенка, поджелудочная железа, часть печени и желудка.
Немного сумасшедший – разгадывать кроссворд, Проект двухколесной станции техобслуживания, Приложение для голосования Евровидение 2021, 2 Паралипоменон 7:14 Перекрестная ссылка, Тест на непереносимость фруктозы Великобритания, 4820 Briarcliff Road Covid Vaccine, Строительные материалы местного производства в Карнатаке, Нерегулярные Сестры Леопольда Актриса, 4-контактная гарнитура для внутренней связи,
Тазовая боль у женщин | Spire Healthcare
Распространенные причины хронической тазовой боли у женщинТремя наиболее частыми причинами хронической тазовой боли у женщин являются хронические воспалительные заболевания тазовых органов, эндометриоз и синдром раздраженного кишечника (СРК).
Хроническое воспалительное заболевание тазовых органов – это бактериальная инфекция репродуктивных органов, которая чаще всего возникает после заражения хламидиозом или гонореей. Требуется срочное лечение антибиотиками. Симптомы включают жар, боль во время секса или мочеиспускания, боль в области таза и необычные выделения из влагалища.
Эндометриоз возникает, когда ткань, похожая на слизистую оболочку матки (эндометрий), начинает расти в другом месте.
СРК – это распространенное заболевание кишечника, которое может вызывать боль в области таза, спазмы желудка, вздутие живота и повторяющуюся диарею и запор.Причины неясны, но это можно лечить с помощью диетических изменений, снижения уровня стресса и приема определенных лекарств.
Менее распространенные причины хронической тазовой боли у женщинМенее распространенные причины хронической тазовой боли у женщин можно разделить на те, которые влияют на репродуктивные органы, и на те, которые влияют на не репродуктивные органы.
Причины поражения репродуктивных органов
Аденомиоз
Это тип эндометриоза, при котором ткань, выстилающая матку, врастает в мышечную стенку матки.Симптомы включают болезненные обильные месячные.
Миома
Миома – это незлокачественные новообразования в матке или вокруг нее. Они могут вызвать обильные или болезненные менструации, если они ухудшатся или перекрутятся. Примерно каждая пятая женщина в возрасте 30-50 лет страдает миомой. Другие симптомы включают трудности с беременностью, боль в пояснице, болезненный секс, боль в области таза и давление в животе.
Выпадение матки
Это происходит, когда матка скользит по влагалищу, вызывая тянущую боль или дискомфорт.Это чаще встречается у женщин в постменопаузе и у женщин, у которых было несколько вагинальных родов, но обычно это не является серьезной проблемой.
Рецидивирующие кисты яичников
Кисты яичников – это мешочки, заполненные жидкостью, которые развиваются на яичниках или в них. Обычно они безвредны и проходят сами по себе (функциональные кисты яичников), но вызывают боль в области таза, если лопаются или перекручиваются.
Причины поражения не репродуктивных органов
Хронический интерстициальный цистит
Это также известно как синдром болезненного мочевого пузыря.Причины неясны, но результатом является длительное воспаление мочевого пузыря. Симптомы включают сильную боль в области таза, внезапные сильные позывы к мочеиспусканию, более частое мочеиспускание и частые пробуждения по ночам для мочеиспускания.
Частые инфекции мочевыводящих путей (ИМП)
Симптомы ИМП включают боль в области таза, боль или чувство жжения при частом мочеиспускании и мочеиспускании.
Грыжа
Грыжа – это место, где часть ткани внутри вашего тела проталкивается через мышцу или ткань, удерживающую ее. Паховые грыжи являются наиболее распространенными и возникают, когда часть кишечника проталкивается через брюшную мышцу, что может вызвать сильную боль, особенно если кровоснабжение кишечника прекращено (ущемленная грыжа).
Воспалительное заболевание кишечника (ВЗК)
ВЗК включает два схожих, но разных состояния, поражающих кишечник, болезнь Крона и язвенный колит.
Камни в почках
Камни в почках – это отложения соли и минералов, которые различаются по размеру – от песчинки до мяча для гольфа.Маленькие камни в почках могут выходить из вашей мочи сами по себе, но более крупные камни в почках могут нуждаться в лечении.
Боль в пояснице
Существует множество причин боли в пояснице, включая повреждение мышц, защемление нервов и аномалии позвоночника, которые могут вызывать распространение боли в таз.
Другие менее распространенные причины хронической тазовой боли, поражающей не репродуктивные органы, включают:
- Рак шейки матки, яичников или матки
- Синдром тазовой перегрузки – опухшие, перекрученные вены в брюшной полости, которые препятствуют нормальному кровотоку и вызывают тупую тазовую боль, которая усиливается в положении сидя или стоя; это состояние трудно диагностировать и лечить
- Рубцовая ткань – хирургическое вмешательство или инфекция брюшной полости может вызвать образование рубцовой ткани, в частности, спаек, то есть плотных полос ткани, которые вызывают неправильное прилипание органов или других структур друг к другу
- Застрявшие или поврежденные нервы в тазу – это вызывает резкую, колющую или ноющую нервную боль; определенные движения обычно усиливают боль
У вас боли внизу живота при кашле?
Здоровье должно быть нашим главным приоритетом.Если кто-то чувствует боль между грудью и пахом, это может быть боль в животе. Боль может быть разной; некоторые могут почувствовать небольшую боль. Однако у других это могут быть резкие и внезапные колющие ощущения. Боль внизу живота при кашле также является одной из распространенных проблем, с которыми многие сталкиваются. Тем не менее, не только кашель, но и громкий смех вызывают боль в животе.
Признаки, о которых следует беспокоиться
В брюшной полости находятся наши основные органы, включая печень, аппендикс, поджелудочную железу и кишечник.Проблема в любом может привести к боли. Симптомы различаются, и сначала врач выслушает своего пациента. Затем осмотрите, проведите тест и найдите причины боли. Обо всех болях в животе не стоит беспокоиться. Сильная боль обычно острая, может иметь капли крови во всех выделениях и приводить к затрудненному дыханию и боли в груди. В тяжелых случаях человек может потерять сознание.
Сопутствующие болезни
Не стоит игнорировать боль внизу живота при кашле.Причин может быть много, поэтому проконсультируйтесь с врачом. Некоторые заболевания, связанные с болями в нижней части живота, следующие:
- Воспаление мочевого пузыря известно как цистит.
- Эндометриоз, при котором женщина чувствует чрезмерную боль во время менструации из-за тканей, которые растут вне ее матки.
- Кисты яичников – заболевание, отрицательно влияющее на жизнь женщин
- Многие формы рака
- Другими причинами могут быть камни в почках, проблемы с желудком и др.
Запишитесь на прием
Посетите диагностический центр внутренних болезней, если вы испытываете боль в нижней части живота при кашле или при выполнении каких-либо других действий.Раннее обнаружение спасает жизнь, запишитесь на прием, и врач будет готов осмотреть и вылечить вас. Позвоните нам по телефону 281-252-8600, чтобы узнать больше.
Возможные причины нижнего правого угла…
Боль в животе – довольно частое явление для мужчин и женщин всех возрастных групп. Во многом это связано с тем, что брюшная полость, расположенная между грудной клеткой и тазом, содержит большинство жизненно важных органов. Проблема с любым из этих органов или систем организма потенциально может вызвать боль в животе в той или иной форме.Однако то, где именно находится эта боль, является важным фактором при определении возможной причины. Одна область живота, которая может иметь несколько возможных причин, – это нижняя правая сторона живота.
Какие органы находятся в брюшной полости?
Брюшная полость – это большая полость тела, технически расположенная между грудной полостью и полостью таза. Это дом для органов и тканей, которые являются частью многих систем организма, включая пищеварительную систему, эндокринную систему и кишечную нервную систему.Желудок, селезенка, толстый кишечник, тонкий кишечник, печень, желчный пузырь, поджелудочная железа, почки и надпочечники – все это плотно упаковано в пространство. Это связано с тем, что в этом регионе так много активности, что трудно определить причину боли как симптома.
Типы боли в животе
Помимо множества возможных причин боли в животе, люди также испытывают разные типы боли. Признание этих различий – важная часть определения основной причины.Например, резкая колющая боль в верхней части живота может указывать на камни в желчном пузыре. Для сравнения, тупое болезненное чувство сытости обычно указывает на вздутие живота, а ощущение жжения возле желудка может указывать на изжогу. Иногда боль проявляется в виде общей боли в животе, которую трудно определить; в этих случаях одновременно могут проявляться другие симптомы, которые можно идентифицировать и помочь в постановке диагноза.
Для большинства людей тип боли также будет сигналом о том, насколько им следует быть обеспокоенными.Например, чувство сытости и вздутие живота после еды в День Благодарения может быть довольно неприятным, но природа и место боли явно являются результатом переедания. То же самое касается легкой изжоги или спазмов, которые могут сопровождать запор или другие основные желудочно-кишечные проблемы. Однако, когда боль более локализована и остра, она обычно привлекает наше внимание и заставляет задуматься о других возможностях.
Каковы возможные причины боли внизу живота справа?
Определение типа и места боли всегда является первым шагом в попытке выяснить, почему вы чувствуете то же самое.Тем не менее, большинство видов боли в животе легко объяснимы (как в приведенном выше примере на День Благодарения). Однако, когда боль заметно в определенном месте, это может быть поводом для беспокойства. Один из распространенных примеров – боль в правой нижней части живота. Поскольку это не «нормально», это может немного настораживать. Ниже приведены некоторые возможные причины, на которые следует обратить внимание:
Аппендицит : Аппендицит, пожалуй, одна из самых «известных» причин боли в нижней правой части живота.На самом деле, даже если вы никогда не знали никого, у кого был аппендицит, вы, вероятно, все же знаете, что это может быть его причиной. Аппендикс – это небольшая структура, прикрепленная к нижнему правому отделу толстой кишки, которая ранее считалась рудиментарной. Когда аппендикс воспаляется, это может вызвать сильную боль в сильно локализованной области, а также тошноту, рвоту и лихорадку. Затем для устранения проблемы необходима аппендэктомия.
Кишечный газ : Процесс переваривания пищи на самом деле представляет собой серию сложных химических реакций, которые происходят в тонком и толстом кишечнике.В большинстве случаев организм способен естественным образом выводить этот газ посредством метеоризма или отрыжки. Однако иногда он может накапливаться в определенном участке пищеварительного тракта и вызывать давление на внутреннюю стенку кишечника; это давление может затем проявляться в виде боли в животе в определенном месте.
Расстройство пищеварения : Также называемое диспепсией, расстройство желудка, по сути, является нарушением нормального пищеварения. Несварение желудка – это не официальная болезнь, а просто общий термин для обозначения дискомфорта, который можно почувствовать после еды.Симптомы могут включать ощущение жжения, вздутие живота, тошноту или другие подобные заболевания; в некоторых случаях боль может становиться локализованной и ощущаться довольно острой.
Грыжа : Грыжа – это общий термин, обозначающий ткань, которая вытолкнулась или выпятилась из полости, в которой она обычно находится. Наиболее распространенные типы грыжи ощущаются в области верхней части бедра, но есть также типы, которые сосредоточены в брюшной полости. Например, пупочная грыжа включает сегмент тонкой кишки, который выступает через мышцы брюшной стенки.Грыжа часто вызывает боль, хотя она также часто связана с видимой шишкой на коже.
Инфекция почек : Несмотря на то, что почки расположены в верхней половине живота, некоторые заболевания почек могут вызывать боль внизу живота. Инфекция почек (особенно правой почки) обычно исходит из мочевого пузыря и может вызывать боль или дискомфорт во всей брюшной полости, включая нижнюю правую часть.
Камни в почках : Иногда накопленные соли и минералы могут образовывать камни в почках.Эти камни, как правило, представляют собой зубчатые конкременты, которые вызывают боль при попытке пройти через мочеточник или во время мочеиспускания. Проходя через мочевыводящие пути, камень может вызывать боль, где бы он ни находился, в том числе с правой стороны.
Синдром раздраженного кишечника (СРК) : Синдром раздраженного кишечника – это хроническое заболевание, которое обычно поражает тонкий и толстый кишечник. СРК – это скорее набор симптомов, чем заболевание, он идентифицируется по хронической диарее, запору или их комбинации.Хотя боль обычно не локализуется, бывают случаи, когда она может ощущаться более остро в определенной области.
Воспалительное заболевание кишечника (ВЗК) : Не путать с СРК. ВЗК – это группа состояний, вызывающих воспаление желудочно-кишечного тракта. Наиболее частыми примерами ВЗК являются болезнь Крона и язвенный колит. Воспаление может возникнуть практически в любом месте пищеварительного тракта и вызвать боль в животе или вздутие живота.
Особые состояния для женщин : Менструальные спазмы, кисты яичников и воспалительные заболевания органов малого таза (ВЗОМТ) – все это примеры состояний, которые могут развиться только у женщин, которые часто вызывают сильную боль в животе.Эндометриоз – заболевание, при котором ткань ненормально разрастается за пределами матки, маточной трубы или яичника.
Когда обращаться к врачу
Боль в животе, даже та, которая ощущается в правой нижней части живота, может быть результатом множества различных состояний. Хотя наличия боли обычно недостаточно, чтобы врач мог поставить диагноз, тип, частота и локализация боли могут быть информативными.Большинство болей в животе легкие и мимолетные, но если вы испытываете хроническую или сильную боль, вам следует немедленно обратиться за медицинской помощью.
В Cary Gastro мы с энтузиазмом относимся к отличному медицинскому обслуживанию при любых проблемах со здоровьем пищеварительной системы. Если вы испытываете боль в животе и чувствуете, что это больше, чем просто расстройство желудка, свяжитесь с нами, чтобы записаться на прием. Наши сотрудники преданы делу предоставления отличного медицинского обслуживания и медицинских консультаций.
Что вызывает боль внизу живота у женщин?
Боль в животе у женщин очень распространена и часто легко поддается лечению, и есть множество разных причин, по которым девушки и женщины могут испытывать ее.Под «нижней частью живота» мы обычно подразумеваем нижнюю часть живота ниже уровня пупка (пупка). Боль в этой области также может называться тазовой болью или просто болью в животе.
Большая часть боли внизу живота не является признаком опасного состояния, но иногда такая боль может быть ключом к чему-то более серьезному. Если вас беспокоит боль внизу живота, это, вероятно, нормально. Но если обратить внимание на ту область живота, которая болит, это может быть хорошим способом узнать, что вызывает боль и как с ней справиться.
Основными органами в средней части нижней части живота женщины являются мочевой пузырь, матка (матка) и часть кишечника. Вот некоторые из возможных причин боли в этой области.
Периодическая боль обычно представляет собой спастическую, тупую или тугую боль в середине нижней части живота, иногда иррадиирующую наружу или в нижнюю часть спины. Это может быть очень неудобно, но многие люди находят, что могут справиться с этим с помощью грелки и / или ибупрофена.
Водная инфекция или ИМП могут вызывать у женщин некоторую боль внизу живота, а также симптомы мочеиспускания, такие как жжение при моче или необходимость очень часто или срочно сходить в туалет.
Легкие инфекции мочевыводящих путей, такие как цистит, часто проходят сами по себе, если вы пьете много жидкости, но при более стойких ИМП может потребоваться короткий курс антибиотиков, который может назначить терапевт. Более тяжелые ИМП могут поражать почки и вызывать боль в пояснице с одной или обеих сторон, а также вызывать общее недомогание, иногда с симптомами гриппа. Если симптомы более серьезны, важно как можно скорее обратиться к врачу. Если у вас есть повторяющиеся симптомы ИМП, это также следует проверить у терапевта.
Инфекции репродуктивной системы могут поражать матку, маточные трубы и яичники. Нелеченная инфекция репродуктивного тракта может стать очень серьезной и привести к долгосрочным проблемам, поэтому ее необходимо лечить у врача. Эти виды инфекций часто вызваны основной инфекцией, передающейся половым путем, поэтому, если вы женщина, ведущая половую жизнь, обязательно проходите регулярный скрининг сексуального здоровья.
Боль во время секса, неожиданное вагинальное кровотечение или обесцвечивание, выделения с неприятным запахом – все это может сопровождать заболевание, передающееся половым путем, или инфекцию репродуктивной системы.
Любая из перечисленных выше причин односторонней боли в животе может влиять на левую сторону, но есть некоторые причины, по которым боль может быть только слева, особенно потому, что кишечник слева находится ближе к концу пищеварения. система. Задержанный ветер и вздутие живота могут особенно повлиять на левую сторону.
Дивертикулярная болезнь также может поражать нижнюю левую часть тела или вызывать более общую боль. Полипы – это небольшие бородавчатые образования в кишечнике, а дивертикулярная болезнь – это состояние, при котором из кишечника выходят крошечные карманы.Когда эти маленькие карманы воспаляются, мы называем это дивертикулитом, и это может быть болезненным.
Дивертикулит и полипы могут вызывать диарею, а иногда и кровотечение в кишечнике, и если вы заметите примешивание крови к вашему стулу или если ваш стул выглядит черным и смолистым, важно немедленно обратиться к врачу.
Правая нижняя часть живота содержит часть кишечника, где тонкий кишечник встречается с толстым кишечником. Аппендикс – это небольшая часть кишечника, которая находится рядом с этим соединением, которая может воспаляться, опухать и инфицироваться.Это аппендицит. Аппендицит обычно очень болезненный и вызывает боль в правом нижнем углу живота, хотя боль может ощущаться и в центральной нижней части живота.
Мышечная боль является причиной некоторых случаев боли в нижней части живота. Напряженная мышца из-за упражнений или травмы может быть очень болезненной и поражать одну или обе стороны, а также распространяться в нижней части живота. Иногда можно выяснить, почему и когда началась мышечная боль, и обычно это удается с помощью простых обезболивающих и отдыха.
Беременность вызывает серьезные изменения формы и расположения многих органов и мышц внизу живота, что может вызвать некоторый дискомфорт и напряжение. На более поздних стадиях женщины часто также испытывают схватки Брэкстона-Хикса, когда мышцы сильно напрягаются, когда они готовятся к родам.
Помните, что всегда можно попросить совета у акушерки или бригады по уходу за ребенком, если у вас есть какие-либо опасения по поводу своего здоровья во время беременности. Существует несколько серьезных причин боли внизу живота во время беременности, поэтому к сильной необъяснимой боли или боли наряду с необычными выделениями из влагалища или кровотечением следует относиться как к неотложной помощи.
Проблемы с одним яичником или маточной трубой могут привести к боли внизу живота, которая может вызывать боль только с одной или другой стороны. Эти состояния также могут вызывать общую или центральную боль в нижней части живота, причем боль обычно бывает очень сильной. Ежегодно от внематочной беременности в Великобритании страдают около 11 000 человек.
Случайные боли внизу живота не являются чем-то необычным для женщин, а менструальные боли – особенно частая причина. С некоторой болью можно справиться дома с помощью простых обезболивающих, бутылочек с горячей водой и отдыха или легких упражнений в зависимости от причины.
Очень сильная или неуправляемая боль, не имеющая очевидной причины или имеющая другие тревожные симптомы, должна быть срочно осмотрена врачом. Не всегда легко определить причину самостоятельно, но это полезно, если вы можете определить какие-либо симптомы мочеиспускания, проблемы с кишечником или связь боли с менструацией. Повторяющиеся боли также должны быть осмотрены терапевтом.
Сон во время беременности (для родителей)
Будущие родители знают, что после приезда малыша будет труднее выспаться.Но кто мог предположить, что поймать достаточное количество ZZZ во время беременности может быть так сложно?
На самом деле в первом триместре беременности вы можете спать больше обычного. Чувствовать усталость – это нормально, поскольку ваше тело заботится о развивающемся ребенке и заботится о нем. Плацента (орган, который питает плод до рождения) только формируется, ваше тело вырабатывает больше крови, а ваше сердце работает быстрее.
Обычно на более поздних сроках беременности большинству женщин трудно получить достаточно глубокий непрерывный сон.
Почему бывает трудно спать
Первой и наиболее серьезной причиной проблем со сном во время беременности является увеличение размера плода, из-за которого трудно найти удобное положение для сна. Если вы всегда спали на спине или животе, у вас могут возникнуть проблемы с привыканием спать на боку (как рекомендуют врачи). Кроме того, по мере того, как беременность прогрессирует и вы становитесь крупнее, становится труднее передвигаться в постели.
Другие общие физические симптомы также могут мешать сну:
- частые позывы в туалет: Ваши почки усерднее работают, чтобы отфильтровать увеличившийся объем крови, проходящей через ваше тело, и этот процесс фильтрации создает больше мочи.По мере того, как ваш ребенок растет и матка становится больше, давление на мочевой пузырь увеличивается. Это означает больше походов в туалет днем и ночью. Количество ночных поездок может быть больше, если ваш ребенок особенно активен в ночное время.
- учащение пульса: Ваша частота пульса увеличивается, чтобы перекачивать больше крови, и по мере того, как большая часть вашего кровоснабжения поступает в матку, ваше сердце работает с большей нагрузкой, чтобы посылать достаточное количество крови к остальному телу.
- одышка: Повышение уровня гормонов беременности заставит вас дышать глубже.Вам может казаться, что вы усерднее работаете, чтобы получить воздух. Позже дыхание может стать более затруднительным, поскольку увеличивающаяся матка занимает больше места, что приводит к давлению на диафрагму (мышцу, расположенную чуть ниже легких).
- Судороги в ногах и боли в спине: Избыточный вес, который вы несете, может способствовать появлению болей в ногах или спине. Во время беременности организм также вырабатывает гормон релаксин, который помогает подготовить его к родам. Одним из эффектов релаксина является ослабление связок по всему телу, что делает беременных женщин менее устойчивыми и более склонными к травмам, особенно в спине.
- изжога и запор: Многие беременные женщины страдают изжогой, когда содержимое желудка возвращается обратно в пищевод. Во время беременности вся пищеварительная система замедляется, и пища дольше остается в желудке и кишечнике, что может вызвать изжогу или запор. И то, и другое может ухудшиться на более поздних сроках беременности, когда растущая матка давит на желудок или толстую кишку.
Проблемы со сном могут иметь и другие причины.Многие беременные женщины сообщают, что их сны становятся более яркими, чем обычно, а некоторым даже снятся кошмары.
Стресс тоже мешает спать. Возможно, вы беспокоитесь о здоровье своего ребенка, беспокоитесь о своих родительских способностях или нервничаете по поводу самих родов. Все эти чувства нормальны, но они могут не дать вам (и вашему партнеру) спать по ночам.
Стр.1
Как найти хорошее положение для сна
В начале беременности постарайтесь выработать привычку спать на боку.Лежать на боку с согнутыми коленями, вероятно, будет наиболее комфортным положением по мере развития беременности. Это также облегчает работу вашего сердца, поскольку удерживает вес ребенка от давления на большую вену (называемую нижней полой веной), которая переносит кровь обратно к сердцу от ваших ступней и ног.
Некоторые врачи специально рекомендуют беременным спать на левом боку . Поскольку ваша печень находится на правой стороне живота, лежание на левом боку помогает не допустить матки к этому большому органу.Сон на левом боку также улучшает кровообращение к сердцу и обеспечивает лучший приток крови к плоду, матке и почкам. Спросите своего врача, что он рекомендует.
Но не сводите себя с ума, опасаясь, что ночью вы можете перевернуться на спину. Смена позы – это естественная часть сна, которую вы не можете контролировать. Скорее всего, в третьем триместре беременности ваше тело все равно не перейдет в положение для сна на спине, потому что это будет слишком неудобно.
Если вы пересядете на спину, дискомфорт, вероятно, разбудит вас. Поговорите со своим врачом, который может посоветовать вам использовать подушку, чтобы опираться на одну сторону.
Попробуйте поэкспериментировать с подушками, чтобы найти удобное положение для сна. Некоторым женщинам помогает подложить подушку под живот или между ног. Кроме того, чтобы уменьшить давление, положите на поясницу свернутую подушку или свернутое одеяло. Фактически, вы увидите на рынке много «подушек для беременных».Если вы думаете о покупке одного из них, сначала поговорите со своим врачом о том, какой из них может вам подойти.
Стр. 2
Советы для успешного сна
Хотя они могут показаться привлекательными, когда вы отчаянно хотите получить ZZZ, помните, что безрецептурные снотворные, в том числе лечебные травы, не рекомендуются беременным женщинам.
Вместо этого, эти советы могут безопасно улучшить ваши шансы на хороший ночной сон:
- Максимально исключите из своего рациона напитки с кофеином, такие как газированные напитки, кофе и чай.Ограничьте их прием утром или ранним днем.
- Не пейте много жидкости и не ешьте полноценную пищу в течение нескольких часов перед сном. (Но убедитесь, что вы также получаете много питательных веществ и жидкости в течение дня.) Некоторым женщинам полезно есть больше на завтрак и обед, а затем меньше ужинать. Если тошнота не дает вам уснуть, попробуйте съесть несколько крекеров перед сном.
- Постарайтесь ложиться спать и просыпаться в одно и то же время каждый день.
- Избегайте интенсивных физических упражнений прямо перед сном. Вместо этого сделайте что-нибудь расслабляющее, например, почитайте книгу или выпейте теплый напиток без кофеина, например, молоко с медом или чашку травяного чая.
- Если вас просыпает судорога в ноге, можно с силой прижать ступни к стене или встать на ногу. Некоторым женщинам помогает растяжка икроножных мышц перед сном. Кроме того, убедитесь, что в вашем рационе достаточно кальция и магния, которые могут помочь уменьшить судороги в ногах.Но не принимайте никаких добавок, не посоветовавшись с врачом.
- Возьмите уроки йоги или изучите другие техники релаксации, которые помогут вам расслабиться после напряженного дня. (Обязательно сначала обсудите с врачом любую новую активность или режим фитнеса.)
- Если страх и беспокойство не дают вам заснуть, подумайте о записи в класс по родам или родительский класс. Дополнительные знания и компания других беременных женщин могут помочь ослабить страхи, которые не дают вам спать по ночам.
Когда не спишь
Конечно, бывают моменты, когда вы просто не можете уснуть.Вместо того, чтобы ворочаться, беспокоиться о том, что вы не спите, и считать часы, пока ваш будильник не сработает, встаньте и сделайте что-нибудь: почитайте книгу, послушайте музыку, посмотрите телевизор, поймите письма или электронную почту, или займитесь другой деятельностью, которая вам нравится.



 Сюда относится язвенный колит и болезнь Крона;
Сюда относится язвенный колит и болезнь Крона;