Осмотр желудка: Исследование пищевода, желудка и двенадцатиперстной кишки
Исследование пищевода, желудка и двенадцатиперстной кишки
ПОКАЗАНИЯ ДЛЯ ПРОВЕДЕНИЯ ВИДЕОЭЗОФАГОГАСТРОДУОДЕНОСКОПИИ
ВЭГДС – это методика осмотра слизистой пищевода, желудка и двенадцатиперстной кишки с помощью гибкого эндоскопа с целью диагностики различных воспалительных заболеваний, эрозивно-язвенных поражений, выявления доброкачественных образований и онкопатологии.
КАК ПРОВОДИТСЯ ВИДЕОЭЗОФАГОГАСТРОДУОДЕНОСКОПИЯ
Для проведения ВЭГДС используется современное эндоскопическое оборудование с функциями виртуальной хромоскопии (режимы NBI, i-SCAN) для детализации изображения с целью выявления ранних эндоскопических признаков заболеваний.
Кроме стандартной трансоральной ВЭГДС выполняется и трансназальная ВЭГДС.
Во время проведения ВЭГД выполняется биопсия, в том числе с определением Helicobacter pylory.
Видеодуоденоскопия + биопсия.
Эндоскопический метод диагностики патологии БДС (большого дуоденального сосочка), МДС (малого дуоденального сосочка) и двенадцатиперстной кишки.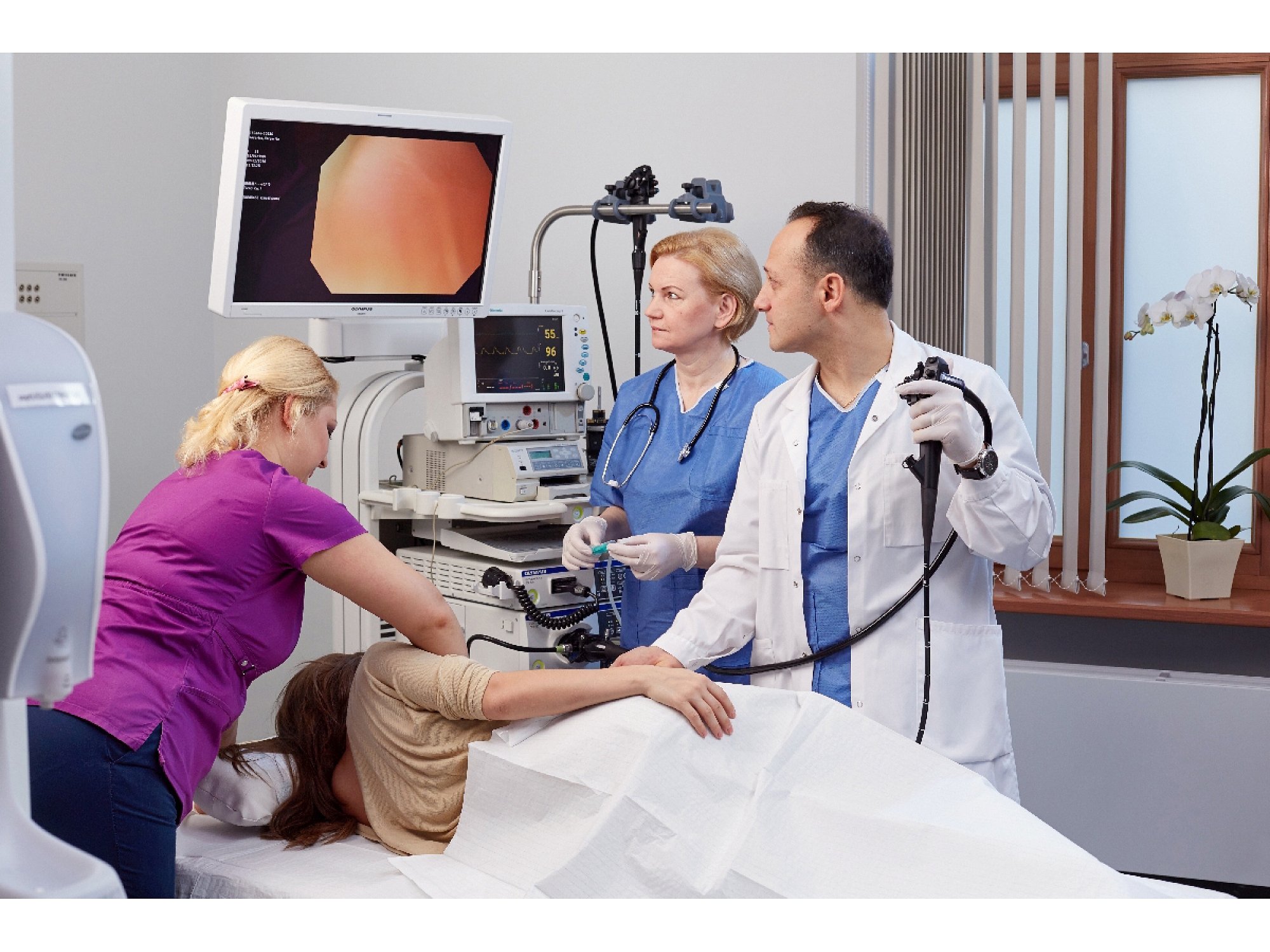
Чрезкожная эндоскопическая гастростомия.
Выполняется малоинвазивным способом совместно хирургами и эндоскопистами у пациентов, которые не могут принимать пищу через рот по различным причинам (неврологические нарушения, обструкция опухолью полости рта или верхних отделов желудочно-кишечного тракта и др.) и требующих длительного энтерального питания. Выполняется только в условиях хирургического стационара.
Эндоскопическая полипэктомия (в пищеводе, желудке, двенадцатиперстной кишке).
В Центре используются следующие методики:
- полипэктомия с использованием «холодной» петли
- полипэктомия с использованием диатермической петли
- эндоскопическая резекция слизистой (EMR)
- эндоскопическая подслизистая диссекция (ESD)
- аргоноплазменная коагуляция (APC)
ПРОТИВОПОКАЗАНИЯ:
- тяжелая хроническая сердечная недостаточность
- заболевания пищевода, вызывающие невозможность введение эндоскопа в желудок
- общее тяжелое состояние пациента
ПОДГОТОВКА К ИССЛЕДОВАНИЮ
- за 12 часов до исследования прекратить прием пищи
- в день исследования курить и принимать лекарства разрешается только после проведения исследования
КАК СДЕЛАТЬ ИССЛЕДОВАНИЕ
Для выполнения исследования требуется направление от врача
- Позвонить в Контакт-центр для записи на исследование
- В регистратуре заключить договор на оказание платных услуг
- Оплатить счет в кассе РКМЦ или через ЕРИП
- Сделать исследование в назначенное время
Обследования желудочно-кишечного тракта – Medicīnas centrs ARS
ЭНДОСКОПИЧЕСКИЕ ОБСЛЕДОВАНИЯ ЖЕЛУДОЧНО-КИШЕЧНОГО ТРАКТА
ARS Diagnostikas klīnika предлагает уникальные диагностические возможности, позволяющие вовремя констатировать изменения слизистой поверхности желудочно-кишечного тракта и получать образец тканей для исследования. Это имеет огромное значение при ранней диагностике и лечении новообразований и различных заболеваний пищеварительной системы.
Это имеет огромное значение при ранней диагностике и лечении новообразований и различных заболеваний пищеварительной системы.
Эндоскопический кабинет в ARS Diagnostikas klīnika оборудован современным видеоэндоскопическим оборудование последнего поколения
Верхняя эндоскопия или ГАСТРОСКОПИЯ
Гастроскопия это обследование пищевода, желудка и двенадцатиперстной кишки. Это самый точный метод для ранней диагностики и лечения заболеваний желудочно-кишечного. Во время процедуры через рот в пищеварительную систему пациента вводится оптическое устройство – гибкая трубка, на конце которой находится источник света и камера. Это позволяет на мониторе детально рассмотреть слизистую оболочку пищевода, желудка и двенадцатиперстной кишки. Оборудование позволяет многократно увеличивать полученные изображения для более детального изучения.
Подробнее об исследовании ГАСТРОСКОПИЯ
Нижняя эндоскопия или КОЛОНОСКОПИЯ
Колоноскопия – это обследование толстой и прямой кишки. “ Золотой стандарт” среди методов своевременной диагностики рака толстой кишки или колоректального рака. Обследование выполняется через анальное отверстие. Для выполнения колоноскопии используется специальное оптическое устройство – гибкая трубка, на конце которой находится источник света и камера. Это позволяет на мониторе детально рассмотреть слизистую оболочку толстой кишки. Оборудование позволяет многократно увеличивать полученные изображения для более детального изучения. У нового колоноскопа, чтобы сделать обследование более щадящим, кардинально улучшена вводимая часть эндоскопа. Это существенно облегчает выполнение процедуры как для пациента, так и для врача. Эндоскоп легко управляется и его высокая разрешающая способность и управление является главными факторами, которые позволяют врачу качественно оценить слизистую оболочку толстой и прямой кишки, практически не допуская возможности пропустить патологические изменения в кишке.
Подробнее о колоноскопии
РЕКОМЕНДУЕМ:
Каждому человеку старше 50 лет выполнить колоноскопическое обследование – диагностику рака толстой и прямой кишки, чтобы не пропустить какие-либо патологические изменения на ранней стадии развития. Своевременная диагностика рака кишечника с помощью скрининга выявляет предраковое состояние или злокачественные опухоли на ранней стадии, значительно повышая таким образом показатели полного излечения.
РЕКТОСКОПИЯ
Ректоскопия – это обследование прямой кишки с помощью специального устройства – ректоскоп. Это металлическая трубка с источником света и оптической системой. Этот метод дает возможность констатировать воспаления слизистой поверхности, геморроиды, рубцовые сужения, доброкачественные и злокачественные опухоли.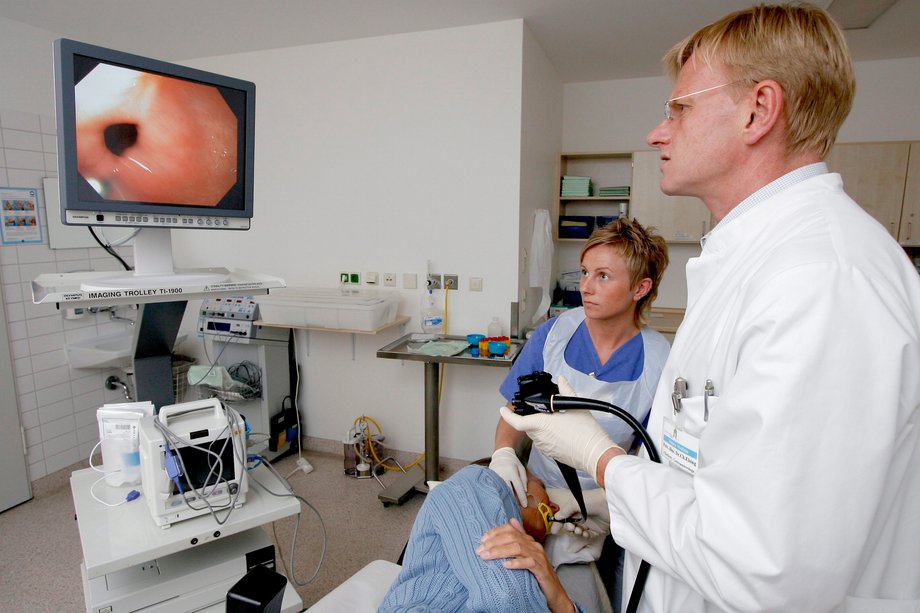
РАДИОЛОГИЧЕСКАЯ ДИАГНОСТИКА
ДЕФЕКОГРАФИЯ
Дефекография или эвакуаторная проктография – это метод рентгеновского обследования, который позволяет визуально оценить состояние прямой кишки и анального канала, а также особенности опорожнения. С помощью этого метода можно определить такие патологии как ректоцеле, инвагинация, пролапс прямой кишки, энтероцеле, диссинергия аноректального рефлекса (функциональные нарушения опорожнения прямой кишки). Эту информацию невозможно получить другими доступными методами визуальными диагностики.
Подробнее о дефекографии
ОПРЕДЕЛЕНИЕ ВРЕМЕНИ КИШЕЧНОГО ТРАНЗИТА
Определение времени кишечного транзита – это определение времени прохождения каловых масс по толстой кишке. Рентгенологическое исследование кишечного транзита дает информацию о скорости двигательной функции толстой кишки.
Подробнее об обследовании
ИРРИГОСКОПИЯ
Ирригоскопия – это рентгенологический метод обследования толстой кишки, который позволяет оценить форму, размеры, контуры стенок толстой кишки.
ВИЗУАЛЬНАЯ ДИАГНОСТИКА
УЗИ
УЗИ обследование брюшной полости – печени, желчного пузыря, поджелудочной железы, селезенки, почек и мочевого пузыря.
КОМПЬЮТЕРНАЯ ТОМОГРФИЯ
КТ органов брюшной полости и малого таза:
- печень, желчный пузырь, желчевыводящие пути
- поджелудочная железа
- селезенка
- надпочечники, почки, мочевыводящие пути, мочевой пузырь
- лимфатические узлы
- можно получить информацию и о желудочно-кишечном тракте, позвоночнике и о костях таза, мышцах, органах малого таза, о передней стенке брюшной полости и др.
Подробнее о компьютерной томографии
МАГНИТНЫЙ РЕЗОНАНС
Исследования органов брюшной полости и малого таза методом магнитного резонанса:
- поджелудочная железа, желчный пузырь, желчные протоки (МР холангиография), печень, почки, надпочечники, лимфатические узлы,
- гинекология – матка, яичники,
- простата,
- мочевой пузырь,
- энтерография тонкого кишечника,
- колонография толстой кишки,
- тазовые лимфатические узлы.

Подробнее о МР исследовании
ВИДЕО:
Обследование желудка
Обследование желудка
21 Апреля 2017
Обследование желудка: ключевые методики
Патологические изменения со стороны пищеварительного тракта — распространенная причина дискомфорта. Поставить точный диагноз можно при помощи визуального осмотра внутренних полостей, поэтому назначается обследование желудка.
Признаки необходимости обращения к гастроэнтерологу
Когда же не стоит откладывать визит в клинику? Основания для гастроэнтерологического обследования:
- Боли, неприятные ощущения в животе
- Метеоризм, нарушение стула
- Поиск опухолей, кровотечений в желудочно-кишечном канале
- Появление слизи, крови в стуле
Лечение на основе рекламных роликов, по советам провизора аптеки, родственников, народных лекарей усугубляет процесс, теряется драгоценное время исцеления недуга!
Первый осмотр у доктора, лабораторные анализы
Сначала врач использует традиционные способы сбора информации. Это подробный расспрос об анамнезе болезни, питании, образе жизни, характере ощущений, особенностях дефекации.
Это подробный расспрос об анамнезе болезни, питании, образе жизни, характере ощущений, особенностях дефекации.
Осмотр языка, живота, затем пальпация, прослушивание, перкуссия дополнят клиническую картину. Специалисту многое расскажет форма, симметрия живота, налет на языке, уплотнения, болезненность брюшной полости. Обнаруживается положение, величина, подвижность внутренних органов.
Лучевые техники диагностики
Ренгеноскопия и УЗИ дают представление о состоянии органов, наличии, размере новообразований, растяжимости, наполняемости, смещаемости. Ультразвук обозначает границы, в том числе внутриполостных газовых пузырей. К лучевым методам относят сцинтиграфию — анализ пищевода, кишечника путем отслеживания перемещения потребленного с пищей радиоактивного изотопа. Выявляется локализация пораженного участка, степень поражения. Компьютерная томография с контрастом дает информацию о форме, расположении патологии, назначается при поражении слизистой и лежащих за ней тканей.
ФДГС в обследовании желудка
Именно эта важная процедура внушает страх пациентам. Гастроскопия — исследование пищевода, желудка, 12ПК с помощью аппаратов-эндоскопов. Показания к назначению:
- Прояснение или подтверждение поставленного диагноза
- Симптомы тошноты, рвоты, диареи, потери веса, анемии, изжоги
- Наблюдение, скрининг лечения
- Забор материалов, например, взятие биопсии
- Проведение лечебных манипуляций
- Подозрения на инородное тело
Относительными противопоказаниями являются проблемы с дыхательной, сердечнососудистой системами, перфорация органов абдоминальной полости. Несогласие больного, высказанное в ясном сознании, — абсолютное препятствие, поскольку требуется сотрудничество с доктором. Но без гастроскопии комплексное обследование ЖКТ невозможно.
Гастроэнтерологи отмечают высокую эффективность данного метода для диагностики и терапии. Современная аппаратура выводит на экран мельчайшие подробности состояния стенок, видеоэндоскопия дает исчерпывающий ответ о природе заболевания, недоступный другим методикам. Положительный настрой на обследование желудка с ФГДС снизит интенсивность дискомфортных ощущений.
Положительный настрой на обследование желудка с ФГДС снизит интенсивность дискомфортных ощущений.
Как правильно подготовиться к гастроскопии
Помните, что нынешние зонды намного комфортнее своих предшественников. Длительность исследования — всего несколько минут, а врач получит бесценные данные. Если вам назначено на завтра, начинайте подготовку с вечера, следуйте рекомендациям персонала:
1. Накануне очень легко поужинайте или пропустите вечерний прием еды
2. Утром не употребляйте воды, пищи
3. Во время процедуры лежите на левом боку, сохраняйте покой, глубокое медленное дыхание, расслабленность мышц гортани
4. Учтите, что рвота, слюноотделение, появление слез — нормальные явления
Часто гортань обезбаливают лидокаином, чтобы снять напряжение. В качестве последствий глотания возможно легкое першение горла, проходящее за пару дней.
Внимание!
Специалисты клиники в Санкт-Петербурге предупреждают об опасности откладывания обследования желудка, потому что патологические процессы внутренних органов быстро прогрессируют.
Мы гарантируем максимальную атравматичность и безопасность диагностических обследований. Позвоните, запишитесь на прием, — сберегите здоровье!
Эндоскопия
Эндоскопия (греч. endon внутри + skopeo рассматривать, исследовать) – метод визуального исследованияполых органов и полостей организма с помощью оптических приборов (эндоскопов), снабженных осветительным устройством. Эндоскопы вводятся в полости через естественные пути, например, в желудок — через пищевод, в бронхи и легкие — через гортань, в мочевой пузырь — через мочеиспускательный канал, а также путем проколов или операционных доступов (лапароскопия) Метод широко используется с диагностическими и лечебными целями в хирургии, гастроэнтерологии, пульмонологии, урологии, гинекологии и других областях медицины.
Современные эндоскопы – это гибкие пластиковые или металлические трубки с осветительной и оптической системой. Применяемая волоконная оптика, позволяет получать истинное, неискаженное изображение внутренней поверхности органа. Специальная конструкция с внутренними каналами делает возможным проведение лечебных манипуляций: взятие материала для гистологического исследования (биопсия), удаление инородного тела или полипа (полипэктомия). С помощью специальных устройств можно проверить проходимость впадающего в данный орган протока (напр. общего желчного протока при дуоденоскопии – исследовании двенадцатиперстной кишки), прижечь язву, остановить кровотечение из мелкого сосуда и т.д. Для этой цели в современной эндоскопии применяют как электрохирургические инструменты, так и луч лазера. Все манипуляцию проводятся врачом-эндоскопистом под местным обезболиванием (смазывание или орошение слизистой оболочки раствором новокаина, лидокаина и т.д.) или под наркозом.
Применяемая волоконная оптика, позволяет получать истинное, неискаженное изображение внутренней поверхности органа. Специальная конструкция с внутренними каналами делает возможным проведение лечебных манипуляций: взятие материала для гистологического исследования (биопсия), удаление инородного тела или полипа (полипэктомия). С помощью специальных устройств можно проверить проходимость впадающего в данный орган протока (напр. общего желчного протока при дуоденоскопии – исследовании двенадцатиперстной кишки), прижечь язву, остановить кровотечение из мелкого сосуда и т.д. Для этой цели в современной эндоскопии применяют как электрохирургические инструменты, так и луч лазера. Все манипуляцию проводятся врачом-эндоскопистом под местным обезболиванием (смазывание или орошение слизистой оболочки раствором новокаина, лидокаина и т.д.) или под наркозом.
В зависимости от исследуемого органа различают бронхоскопию (эндоскопию бронхов), эзофагоскопию (эндоскопию пищевода), гастроскопию (эндоскопию желудка), колоноскопию (эндоскопию толстой кишки) и т. д. Большинство видов эндоскопических исследований расшифровано ниже:
д. Большинство видов эндоскопических исследований расшифровано ниже:
- Бронхоскопия – осмотр бронхов
- Гастроскопия – осмотр желудка
- Гистероскопия – осмотр полости матки
- Колоноскопия – слизистой оболочки толстой кишки
- Интестиноскопия – слизистой оболочки тонкой кишки
- Кольпоскопия – входа во влагалище и влагалищных стенок
- Лапароскопия – брюшной полости
- Отоскопия – наружного слухового прохода и барабанной перепонки
- Ректороманоскопия – прямой кишки и дистального отдела сигмовидной кишки
- Уретероскопия – мочеточника
- Холангиоскопия – желчных протоков
- Цистоскопия – мочевого пузыря
- Эзофагогастродуоденоскопия (ФГДС) – осмотр пищевода, полости желудка и двенадцатиперстной кишки
- Фистулоскопия – исследование внутренних и наружных свищей
- Торакоскопия – грудной полости
- Кардиоскопия – полостей (камер) сердца
- Ангиоскопия – сосудов
- Артроскопия – суставов
- Риноскопия – носа и пазух
- Вентрикулоскопия – желудочков мозга
Из всего многообразия эндоскопических исследований в нашем Медицинском Ценре проводятся Уретероскопия, Цистоскопия, Кольпоскопия, Гистероскопия, Отоскопия, Ректороманоскопия, Колоноскопия, Сигмоидоскопия, Гастроскопия и Эзофагогастродуоденоскопия
Фиброэзофагогастродуоденоскопия (ФЭГДС)Фиброэзофагогастродуоденоскопия – эндоскопический метод исследования пищевода («эзофаго»), желудка («гастро»), двенадцатиперстной кишки («дуодено»).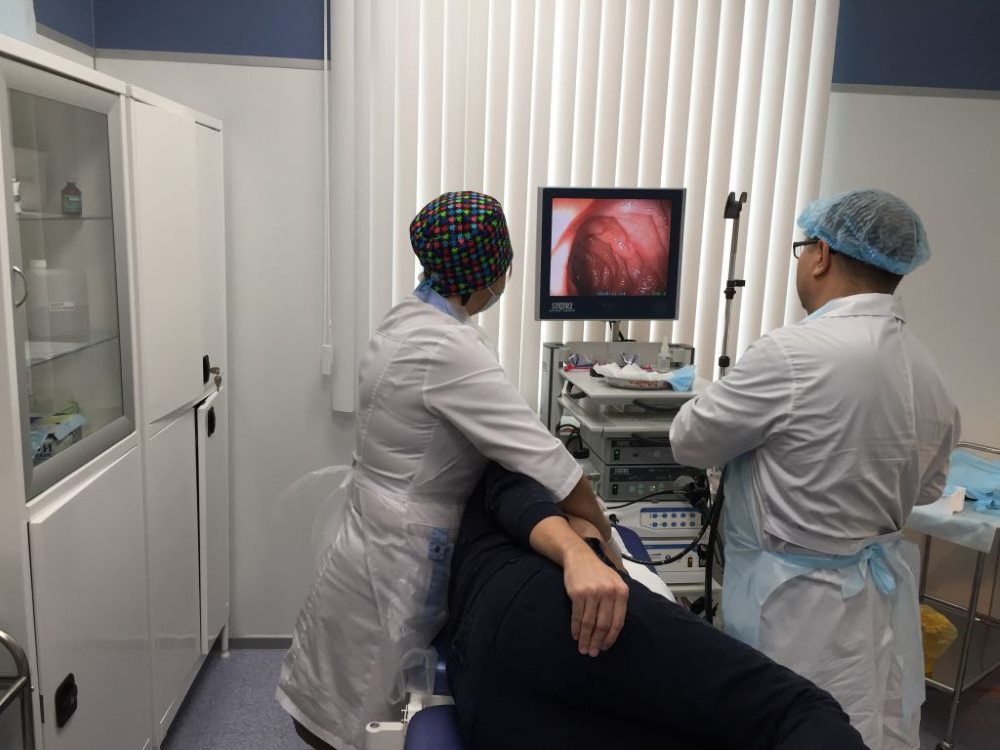 Исследование проводится с помощью специального аппарата – фиброэзофагогастроскопа, который состоит из гибкой трубки, содержащей в просвете оптическое волокно, проводник света и инструментальный канал. Гибкое оптическое волокно, по которому идет свет, позволяет сделать конструкцию мягкой, что в свою очередь позволяет сделать процедуру приемлемой с точки зрения неприятных ощущений. Дополнительные каналы используются для подачи и удаления жидкости из желудка, для подачи лекарств при местной терапии пораженного учаска, и для введения специальных инструментов.
Исследование проводится с помощью специального аппарата – фиброэзофагогастроскопа, который состоит из гибкой трубки, содержащей в просвете оптическое волокно, проводник света и инструментальный канал. Гибкое оптическое волокно, по которому идет свет, позволяет сделать конструкцию мягкой, что в свою очередь позволяет сделать процедуру приемлемой с точки зрения неприятных ощущений. Дополнительные каналы используются для подачи и удаления жидкости из желудка, для подачи лекарств при местной терапии пораженного учаска, и для введения специальных инструментов.
Показания к эндоскопическому исследованию
- Все мужчины и женщины в возрасте 40 лет и старше должны однократно пройти ФГС – эндоскопическое исследование желудка. Это необходимо для профилактики в первую очередь онкологических заболеваний. Показанием к исследованию являются направления от врачей различных специальностей.
- Эндоскопическое исследование желудка необходимо пациентам, которые длительно принимают препараты, например, гормоны, противовоспалительные средства, многие кардиологические препараты.
 Это необходимо для профилактики возможных осложнений от длительного приема таких средств.
Это необходимо для профилактики возможных осложнений от длительного приема таких средств. - Обязательному периодическому эндоскопическому исследованию должны подвергаться пациенты, у родственников которых имеются или имелись какие-либо онкологические заболевания.
- Желание самого пациента тоже может являться показанием к проведению эндоскопии.
Противопоказания к эндоскопическому исследованию
- острые воспалительные заболевания рта и глотки
- острый инфаркт миокарда
- острое нарушение мозгового кровообращения
- сердечно-легочную недостаточность III ст.
- психические расстройства
Подготовка к эндоскопическому исследованию
- Исследование проводится с 14-и летнего возраста
- Исследование производится строго натощак. Это обязательное условие, так как даже самое малое количество пищи или жидкости, проглоченное больным до исследования, может привести к диагностической ошибке.
 Комок пищи может закрыть кратер язвы и любой дефект слизистой или изменить ее цвет. Кроме того, пребывание пищи в желудке резко усиливает его моторную деятельность, что очень затрудняет исследование.
Комок пищи может закрыть кратер язвы и любой дефект слизистой или изменить ее цвет. Кроме того, пребывание пищи в желудке резко усиливает его моторную деятельность, что очень затрудняет исследование. - Последний ужин – не позднее 18 часов накануне исследования, утром в день исследования не есть, не пить и не принимать внутрь лекарств.
- Взять с собой на исследование результататы предыдущих исследований (если таковые имеются).
- При себе иметь полотенце.
Хеликобактер пилори (H. pylori) – это разновидность бактерий, которые поражают желудок и тонкую кишку.
Гистологическое исследование материала, полученного при гастродуоденоскопии (биоптат/биоптаты слизистой оболочки желудка и двенадцатиперстной кишки), проводимое в целях выявления их морфологических изменений и определения наличия или отсутствия бактерии Helicobacter pylori.
Общая информация об исследовании
До 50 % населения мира инфицировано грамотрицательной бактерией Helicobacter pylori, которая колонизирует желудочный эпителий и является одной из основных причин процессов канцерогенеза желудка и других заболеваний, таких как гастрит и язвенная болезнь. Установление факта инфицирования данной бактерией имеет клиническое значение в лечении пациентов. С момента обнаружения Helicobacter pylori было разработано несколько диагностических тестов в целях точного обнаружения данной бактерии. Среди них гистологическое исследование считается одним из наиболее достоверных методов обнаружения Helicobacter pylori.
Технически этот метод представляет из себя взятие биопсийного материала желудка во время фиброгастродуоденоскопии и затем передачу его в лабораторию, где происходит приготовление тончайших срезов ткани и их изучение. Helicobacter pylori спирально-образная бактерия, которую можно увидеть при микроскопии с окрашиванием гематоксилином и эозином (чувствительность и специфичность окрашивания для гематоксилина и эозина: 69-93 % и 87-90 % соответственно). Специфичность может быть увеличена при использовании специальных красителей: краситель Гимза, Гента и иммуногистохимических красителей.
Специфичность может быть увеличена при использовании специальных красителей: краситель Гимза, Гента и иммуногистохимических красителей.
Преимуществом гистологического метода определения Helicobacter pylori является фактическое выявление инфицирования бактерией, оценка степени воспаления и связанных патологий (гастрит, кишечная метаплазия, рак желудка, лимфома), определение наличия и выраженности специфического хеликобактериозного процесса, выявление патологического процесса в стенке желудка/двенадцатиперстной кишки (воспалительного, онкологического характера).
Для чего используется исследование?
- Для диагностики инфицирования Helicobacter pylori.
Когда назначается исследование?
- При обследовании пациентов для установления причины заболеваний желудка и выраженности патологического процесса.
- При оценке эффективности проведенной эрадикационной терапии Helicobacter pylori.
В нашем МЦ анализ на Хеликобактер пилори при ФГДС берется СТРОГО по назначению врача
Колоноскопия и СигмоидоскопияКолоноскопия – инструментальное исследование проводимое для диагностики заболеваний толстой и прямой кишки.
Сигмоидоскопия – эндоскопический осмотр внутренней поверхности прямой и сигмовидной ободочной кишок.
Оба исследования позволяют непосредственно увидеть состояние слизистой оболочки кишечника и морфологические изменения его стенок. При необходимости, в ходе исследования, можно выполнить биопсию (проводится под местным обезболиванием).
В нашем Медицинском Центре процедуры колоноскопии и сигмоидоскопии проводит врач Болатханов Ренат Алимпашаевич.
Прием по предварительной записи. Запись на процедуру и консультации по подготовке можно получить в регистратуре. Процедура проводится: с 18 лет – до 80 лет.
Диета за 3 дня до колоноскопии:
- Разрешено. Вся белковая пища: отварное мясо и птица (кроме колбасных изденлий), нежирные кисломолочные продукты, яйца, омлет, нежирные сорта рыбы, вода, прозрачные бульоны, чай без молока, осветленные без мякоти компоты и соки, желе, сахар, мед.

Запрещено. Вся растительная пища: овощи, орехи, фрукты, зелень, ягоды, варенье и блюда их содержащие, хлеб, крупы, каши, алкоголь, окрашенные соки, газированные напитки. Вся пища и жидкость не входящая в список разрешенных.
Накануне исследования можно немного покушать в 10.00 – 11.00, затем до самого исследования (то есть и накануне, и в день исследования) пищу принимать нельзя. Прием жидкости (вода, прозрачные соки без мякоти, чай, нежирный процеженный бульон, компот без ягод) можно не ограничивать.
Если Вы страдаете запорами, диету желательно начинать за 4 – 5 дней до исследования + принять какое – нибудь слабительное (например, бисакодил или гутталакс по 2 таб. на ночь) за 3 дня и 2 дня до подготовки к колоноскопии.
Если Вы принимаете препараты железа, активированный уголь, де-нол (или аналоги), необходима их отмена за 3 дня до исследования.
________________________________________________________________
Для очищения кишечника принимается специальное слабительное «МОВИПРЕП» (приобрести в аптеке, на аналог не менять !!!)
Накануне исследования – содержимое одного саше А и одного саше Б препарата Мовипреп растворить в 1-м литре воды (лучше прохладной) и примерно с 17. 00 – 19.00 выпить в течение 1-го часа.
00 – 19.00 выпить в течение 1-го часа.
Дополнительно нужно выпить 1 литр воды (или прозрачной жидкости).
В воду нужно добавить жидкий препарат (один из указанных) – Эспумизан L (или Саб Симплекс, или Боботик) в количестве 10,0 мл (устраняется излишнее газообразование и пенистая жидкость в кишечнике – улучшается видимость слизистой кишечника).
Утром в день исследования – содержимое оставшихся саше А и саше Б препарата Мовипреп растворить в 1-м литре воды (лучше прохладной) и начать пить за 6 часов до времени назначенной колоноскопии (выпить в течение 1-го часа).
Дополнительно нужно выпить 1 литр воды (или прозрачной жидкости).
В воду нужно добавить жидкий препарат (один из указанных) – Эспумизан L (или Саб Симплекс, или Боботик) в количестве 10,0 мл (устраняется излишнее газообразование и пенистая жидкость в кишечнике – улучшается видимость слизистой кишечника).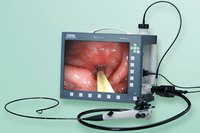
Для приготовления 1 литра раствора МОВИПРЕПа: саше А + саше Б развести в 1 литре негазированной воды комнатной температуры. Смешать. Раствор препарата МОВИПРЕП принимать дробно, по 250 мл каждые 15 мин.
________________________________________________________________
Действие препарата проявляется в виде обильного многократного жидкого стула (как правило, желтоватого или жёлто – зелёного цвета), обычно через 1 – 3 часа после начала приёма.
Если после приёма 1-го литра Мовипрепа и воды нет стула, не отходят газы, нарастает вздутие живота, это может быть признаками развивающейся кишечной непроходимости (такое возможно при наличии опухоли кишечника). Дальнейший приём Мовипрепа лучше прекратить, можно выпить обезболивающее и спазмолитик. При сохранении указанных симптомов нужно обратиться за медицинской помощью.
Если принимаете постоянно какие-либо лекарства (сердечные, гормональные и др.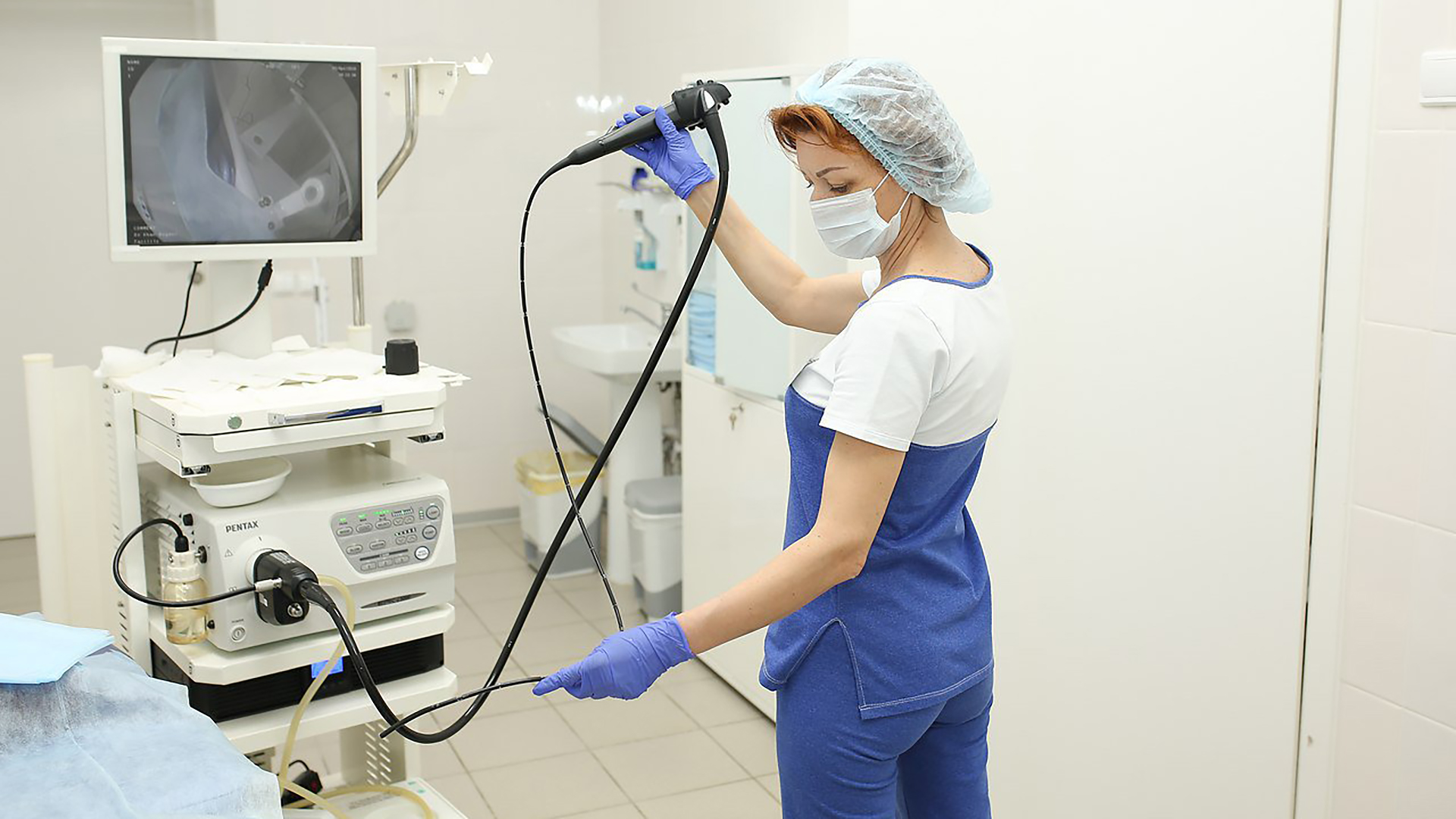 ), то надо продолжать их прием, но не одновременно с Мовипрепом (за 1 – 2 часа до него или после).
), то надо продолжать их прием, но не одновременно с Мовипрепом (за 1 – 2 часа до него или после).
________________________________________________________________
Критерием готовности пациента к колоноскопии является появление жидкого прозрачного или полупрозрачного слегка окрашенного стула.
Необходимо побрить волосы вокруг ануса, т.к. они затрудняют введение аппарата.
От тщательности подготовки пациента зависит полнота, достоверность и длительность обследования.
Проведение колоноскопии
• Явка на обследование за 15 мин до назначенного времени.
• С собой принести:
- Носки, влажные салфетки
- паспорт, медицинский полис, СНИЛС, иметь при себе результаты предыдущих обследований (можно ксерокопия)
Колоноскопия – обследование не быстрое, средняя продолжительность: около 30 минут
Возможны болезненные ощущения, необходимо быть психологически к этому готовым, по просьбе пациента делается обезболивание.
Ели по каким-то причинам вы отказываетесь от назначенного исследования, то в срочном порядке сообщите лечащему врачу или персоналу эндоскопии для замены на другого пациента.
Как проводится гастроскопия – Симптоматика, и особенности процедуры
Гастродуоденоскопия (от др.-греч. gastros желудок и skopéo смотрю) другое название эзофагогастродуоденоскопия, ЭГДС — одна из разновидностей эндоскопического обследования. Процедура представляет собой осмотр пищевода, полости желудка и двенадцатиперстной кишки при помощи специального инструмента — гастроскопа, вводимого в желудок через рот и пищевод.
Обследование желудка очень часто назначается при диагностике онкологических заболеваний. При этом из органа берется образец слизистой оболочки для детального исследования (биопсия).
На сегодняшний день гастроскопия желудка является наиболее чувствительным и информативным методом исследования. Манипуляция позволяет выявить заболевания на ранних стадиях, чтобы успешно их лечить. Эзофагит, язвенная болезнь, полипы, рак — вот неполный перечень заболеваний, диагностируемых при обследовании верхних отделов желудочно-кишечного тракта.
Манипуляция позволяет выявить заболевания на ранних стадиях, чтобы успешно их лечить. Эзофагит, язвенная болезнь, полипы, рак — вот неполный перечень заболеваний, диагностируемых при обследовании верхних отделов желудочно-кишечного тракта.
Симптомы
- боли в области живота,
- анемия,
- постоянная изжога,
- тошнота,
- цирроз печени,
- проблемы с поглощением пищи (трудности при проглатывании),
- желудочно-кишечные кровотечения и так далее.
Как проводится гастроскопия
Гастроскопия проводится строго натощак. Человек не должен употреблять пищу в течение 8-12 часов перед процедурой. Также рекомендуется не пить накануне исследования в течение 8 часов.
Непосредственно в процедурном кабинете, пациента ждет местная анестезия корня языка и входа в пищевод. Лекарство в значительной степени уменьшает неприятные ощущения, связанные с рвотным рефлексом.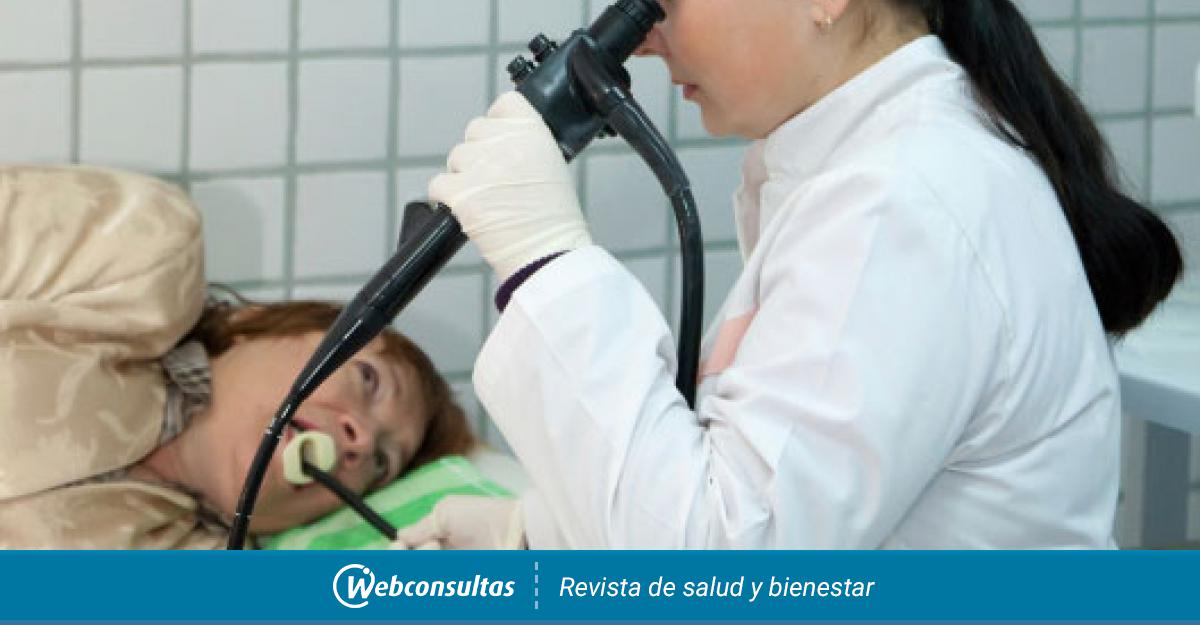
Возможно проведение полной анестезии организма (так называемая гастроскопия во сне). Процедура проводится под наблюдением опытного анестезиолога.
Затем пациента укладывают на кушетку на левый бок и предельно аккуратно вводят гастроскоп. Человеку необходимо глубоко дышать через рот, что поможет проделать процедуру быстрее и эффективнее. Хотя в любом случае обычная гастроскопия длится всего несколько минут.
По окончании манипуляций наши врачи дают пациенту время для отдыха. Также после обследования не рекомендуется есть и пить несколько часов, до полного восстановления чувствительности пищевода.
Подробности о процедуре и цены на гастроскопию.
Гастроскопия животным, собак и кошек, эзофагогастродуоденоскопия
Гастроскопия собаке, кошке
Гастроскопия собаке, кошке – это осмотр желудка животного с помощью специального инструмента – гастроскопа. Он вводится животному через рот и пищевод под наркозом.:max_bytes(150000):strip_icc()/endoscopy-459771136-574730203df78c6bb0844f52.jpg) Гастроскоп представляет собой гибкий шланг с объективом на конце, передающим изображение на экран, с возможностью записи на диск или flash-usb.
Гастроскоп представляет собой гибкий шланг с объективом на конце, передающим изображение на экран, с возможностью записи на диск или flash-usb.
Процедура по гастроскопии (“гастроскопия” от др.– греч. «Gastros» желудок и «skopéo»- смотрю) может быть расширена до эзофагогастродуоденоскопии – это осмотр пищевода, полости желудка и двенадцатиперстной кишки.
Это незаменимый метод для диагностики желудочно-кишечных патологий. Он очень точный, чувствительный и информативный.
Благодаря ветеринарной гастроскопии можно выявить на ранних стадиях самые различные болезни:
-
гастрит,
-
эзофагит,
-
полипы,
-
инородные тела в желудке,
-
травмы в пищеводе,
-
различные опухоли в ЖКТ,
-
определить анатомические отклонения,
-
увидеть эрозии и язвы,
-
желудочно-кишечные кровотечения и многое другое.

Также можно сразу взять биопсию из слизистой оболочки или подозрительных очагов, для постановки окончательного диагноза и удалить полипы .
Следует отметить что ни один метод исследования не обладает такой высокой информативностью в диагностике заболеваний ЖКТ. Минусом является то, что возможно оценить только определенный участок ЖКТ – пищевод, желудок, 12-перстную кишку и необходимость седации в целях безопасности.
Как проводится гастроскопия кошкам, собакам?
Гастроскопия собакам, как и гастроскопия кошкам, проводится; натощак. Наличие пищи не даст осмотреть желудок и кишечник, и может вызвать рвотный рефлекс. Животное не должно употреблять пищу в течение 12 часов перед процедурой. Также рекомендуется не пить накануне исследования в течение 4-6 часов. При исследовании кишечника дополнительно назначают слабительные препараты – Дюфалак, Фортранс.
К сожалению, данный вид исследования возможен только под седацией (легким наркозом).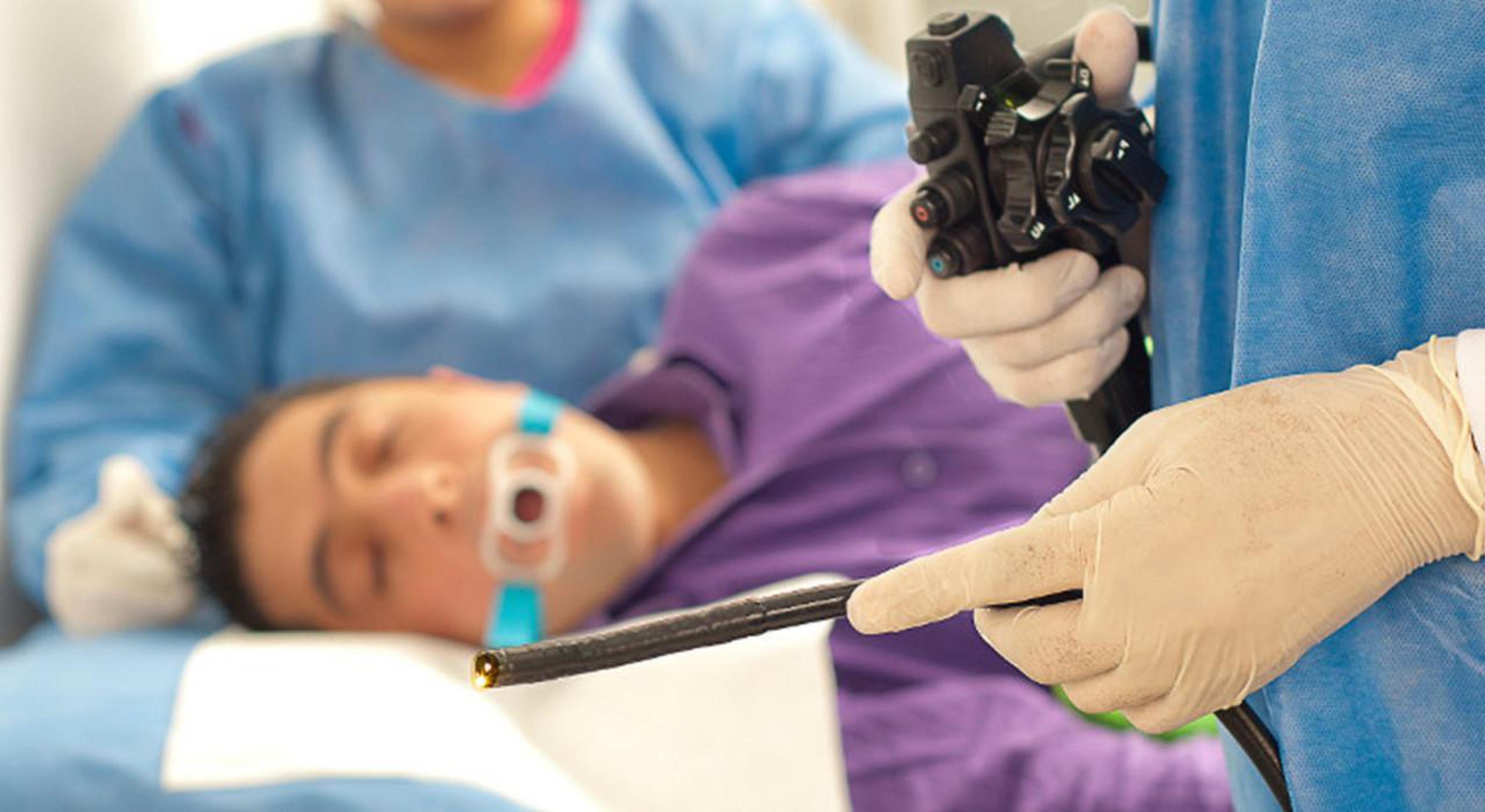 Так как велик риск самотравматизации животного при попытках вырваться. Процедура проводится под контролем опытного анестезиолога. Перед плановой гастроскопией рекомендовано пройти консультацию у анестезиолога и все необходимые исследования для определения и минимизации анестезиологического риска.
Так как велик риск самотравматизации животного при попытках вырваться. Процедура проводится под контролем опытного анестезиолога. Перед плановой гастроскопией рекомендовано пройти консультацию у анестезиолога и все необходимые исследования для определения и минимизации анестезиологического риска.
Уснувшего пациента укладывают на стол и через ротовую полость вводят гастроскоп. Само исследование занимает несколько минут. Если берется биопсия или удаляются полипы – то значительно дольше.
После проведения гастроскопии собаку, кошку выводят из наркоза, наблюдают за состояние пациента в течение час-полутора, и. при хорошем самочувствии, отпускают домой. Принимать легкую пищу можно через 2-3 часа после процедуры.
В каких случаях нужна гастроскопия кошкам и собакам?
Ветеринар направит на гастроскопию, если есть постоянные проблемы с приемом пищи, срыгивание, рвота, тошнота, желудочно-кишечные кровотечения, боли в области желудка, подозрение на проглатывание инородных предметов, анемия, подозрение на опухоли.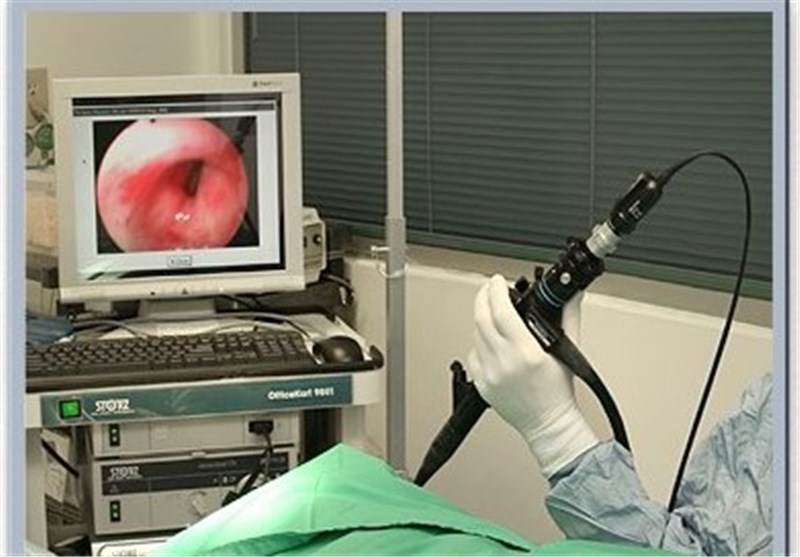 Также в ветклинике Василек вы сможете сделать колоноскопию и эндоскопию вашему любимцу. Эндоскопия незаменимой для удаления инородных тел из пищевода, желудка, дыхательных путей.
Также в ветклинике Василек вы сможете сделать колоноскопию и эндоскопию вашему любимцу. Эндоскопия незаменимой для удаления инородных тел из пищевода, желудка, дыхательных путей.
Для Вашего удобства в клинике действует система предварительной записи по телефону. Узнать подробнее о работе ветврача гастроэнтеролога – запланировать визит и уточнить стоимость услуг можно по общему телефону сети клиник «Василек»
8 (499) 110-01-05, что это такое и как это работает
Варангкана Петчсон / EyeEmGetty Images
Гастроскопия – это медицинская процедура, при которой через рот вводится небольшая тонкая трубка, называемая эндоскопом, для исследования внутренней части пищевода (пищевода), желудка и первой части тонкой кишки (двенадцатиперстной кишки).
Процедура обычно проводится под легким успокаивающим средством в дневном стационаре.
Д-р Эрик Фангель Поульсен объясняет, что такое гастроскопия, как проводится гастроскопия и какие риски вам следует знать.
Что такое гастроскопия?
Гастроскопия – это исследование внутренней части пищевода, желудка и двенадцатиперстной кишки. Он выполняется с помощью тонкого гибкого оптоволоконного инструмента, который пропускается через рот и позволяет врачу увидеть, есть ли какие-либо повреждения слизистой оболочки пищевода (пищевода) или желудка, а также есть ли какие-либо язвы в желудке. или двенадцатиперстная кишка.
Лечащий врач решит, достаточно ли лечения от наркозависимости или необходимо обследование с помощью гастроскопии в местной больнице.
Процедура безболезненна и обычно проводится под легким седативным действием в дневном стационаре в специализированном эндоскопическом отделении.
Иногда после обсуждения с эндоскопистом процедура выполняется без седации. При использовании седативных средств пациент не сможет водить машину или работать с механизмами до конца дня.
Любой, кто страдает проблемами желудка, должен проконсультироваться с врачом, который в большинстве случаев лечит симптомы без направления на гастроскопию.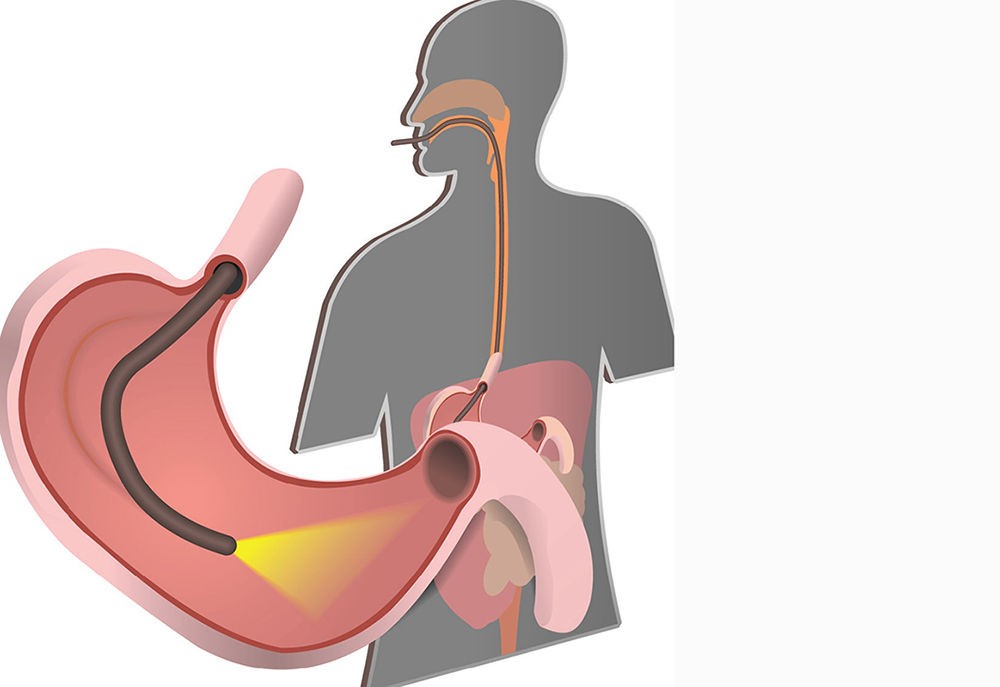
Процедура гастроскопии
После объяснения процедуры эндоскопист опрыскает заднюю стенку глотки местным анестетиком. Это похоже на анестетик, используемый стоматологами. Он вызывает онемение горла и может затруднить глотание.
Когда используется седация, это не полная анестезия, и пациент все равно будет в сознании и осведомлен. Медсестра уложит пациента на левый бок, а затем эндоскопист осторожно поместит конец инструмента в рот и попросит пациента проглотить его, что похоже на проглатывание большого куска пищи.
Эндоскописту может потребоваться вдохнуть немного воздуха в желудок для эффективного проведения обследования, что может вызвать дискомфорт или даже отрыжку. Это совершенно нормально.
Врач-эндоскопист внимательно осмотрит слизистую оболочку пищевода, желудка и двенадцатиперстной кишки, чтобы определить причину симптомов. Это займет от 10 до 15 минут.
Почему можно использовать гастроскопию
Врач может изучить слизистую оболочку желудка сверху вниз и увидеть раздражение, язвы или опухоли. Гастроскопия эффективна, и теперь она во многих случаях заменила рентгеновские лучи. Это помогает врачу увидеть любые аномалии пищевода, желудка и двенадцатиперстной кишки. Это точно и безопасно.
Гастроскопия эффективна, и теперь она во многих случаях заменила рентгеновские лучи. Это помогает врачу увидеть любые аномалии пищевода, желудка и двенадцатиперстной кишки. Это точно и безопасно.
Через гастроскоп врач может взять образцы или сфотографировать слизистую оболочку. Самые современные гастроскопы показывают области желудка на экране телевизора, чтобы можно было тщательно изучить слизистую оболочку. Это можно записать и использовать для последующего сравнения.
Симптомы несварения желудка (диспепсии) обычно можно лечить с помощью изменения образа жизни и приема лекарств по рецепту врача общей практики.При рецидивирующей или резистентной к лечению диспепсии или при наличии предупреждающих признаков потенциальных серьезных первопричин будет направлено направление на гастроскопию.
Getty Images
Иногда причиной несварения желудка является язва, и теперь известно, что многие язвы связаны с бактериальной инфекцией желудка.
Биопсия (небольшой кусочек слизистой оболочки желудка) может быть удалена во время эндоскопии и исследована под микроскопом в лаборатории, чтобы выявить инфекцию или любую другую аномалию.
У очень небольшого числа пациентов с несварением желудка обнаруживается рак, и, опять же, диагноз может быть точно установлен с помощью биопсии. Затем можно запланировать дальнейшее обследование для обеспечения наиболее эффективного лечения.
По пути вниз к желудку с помощью гастроскопии можно исследовать слизистую оболочку пищевода – есть несколько заболеваний, симптомы которых легко принять за заболевания желудка. Если это обследование проводится независимо, оно называется эзофагоскопией, по названию пищевода – медицинского названия пищевода.
Гастроскоп позволяет исследовать только слизистую оболочку пищевода (глотки) желудка и двенадцатиперстной кишки. Он выявляет состояния в тех органах, которые вызывают симптомы, но, например, не обнаруживает камни в желчном пузыре или заболевание поджелудочной железы.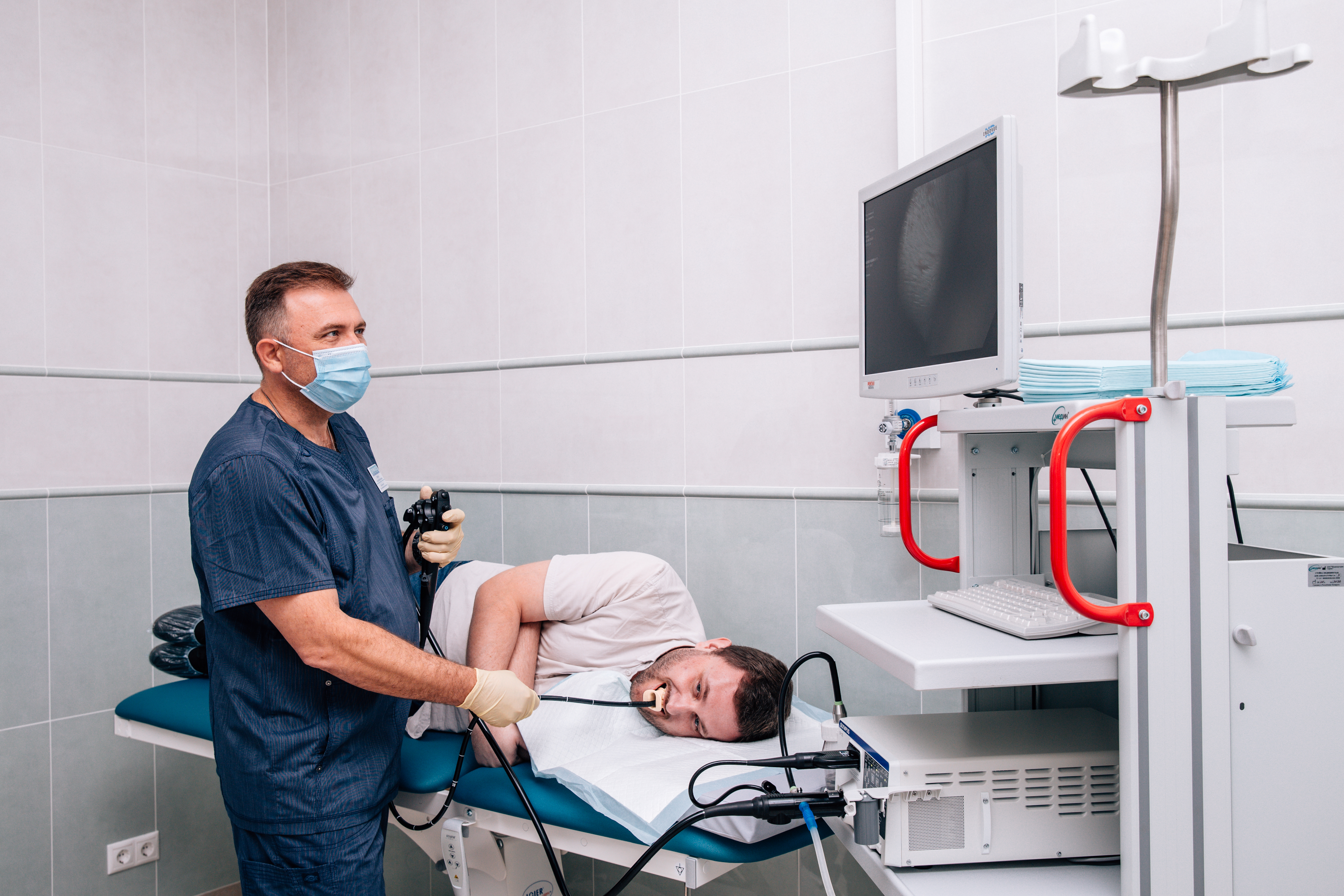
Гастроскопия все чаще используется для получения биопсии из верхней части тонкой кишки, главным образом для исключения состояния, называемого глютеновой болезнью. Обычно это проводится в больничной клинике, но в некоторых районах тест может быть доступен местным врачам.
Риски при гастроскопии
Все процедуры сопряжены с определенным риском, но амбулаторная диагностическая гастроскопия очень безопасна. Незначительные осложнения встречаются редко, а серьезные – очень редко.
Последнее обновление: 24-08-2020
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты. Вы можете найти больше информации об этом и подобном контенте на пианино.io
Физическое обследование рака желудка – wikidoc
Главный редактор: C.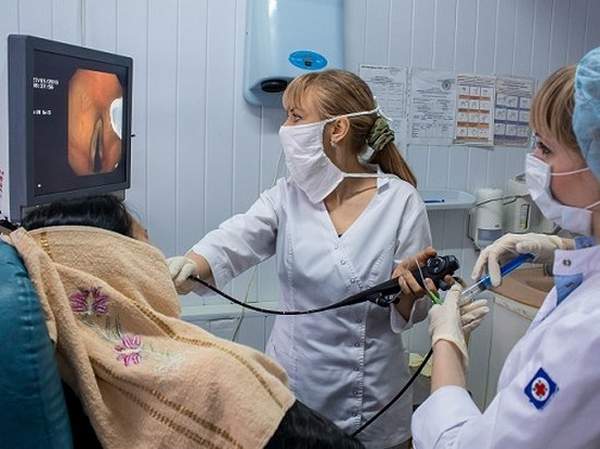 Майкл Гибсон, M.S., M.D. [1] Заместитель главного редактора (ов): Yazan Daaboul, M.D .; Парминдер Дхингра, доктор медицины [2]
Майкл Гибсон, M.S., M.D. [1] Заместитель главного редактора (ов): Yazan Daaboul, M.D .; Парминдер Дхингра, доктор медицины [2]
Обзор
Пациенты с раком желудка обычно выглядят слабыми. Общие результаты физикального обследования включают вздутие живота, пальпацию новообразования в брюшной полости и бледность. Признак Лезера-Трелата и наличие узла Вирхова (левая надключичная лимфаденопатия), узелка сестры Мэри Джозеф (видимый околопупочный узел), полочки Блюмера (ректальная масса / полка при ректальном исследовании) и / или синдрома Труссо (мигрирующий флебит) при физикальном обследовании очень высоки. наводящий на мысль о раке желудка
Медицинский осмотр
Общий вид
Кожа
Шея
Живот
Прямая кишка
Мочеполовой
Конечности
Проявления паранеопластического синдромаСписок литературы
- ↑ Fuchs CS, Mayer RJ (1995).«Карцинома желудка».
 N Engl J Med . 333 (1): 32–41. DOI: 10.1056 / NEJM199507063330107. PMID 7776992.
N Engl J Med . 333 (1): 32–41. DOI: 10.1056 / NEJM199507063330107. PMID 7776992. - ↑ Muehldorfer SM, Stolte M, Martus P, Hahn EG, Ell C, Многоцентровая исследовательская группа «Полипы желудка» (2002). «Диагностическая точность щипцовой биопсии по сравнению с полипэктомией при полипах желудка: проспективное многоцентровое исследование». Кишечник . 50 (4): 465–70. PMC 1773183. PMID 11889063. CS1 maint: Несколько имен: список авторов (ссылка)
- ↑ Данциг П.И. (1973).«Знак Лезер-Трела». Дерматол Арки . 108 (5): 700–1. PMID 4270762.
- ↑ Morgenstern L (1979). «Узел Вирхов-Труазье: историческая справка». Am J Surg . 138 (5): 703. PMID 386813.
- ↑ Ванебо Х.Дж., Кеннеди Б.Дж., Чмиэль Дж., Стил Дж., Винчестер Д., Остин Р. (1993). «Рак желудка. Исследование по уходу за пациентами Американским колледжем хирургов». Энн Сург .
 218 (5): 583–92.PMC 1243028. PMID 8239772. CS1 maint: Несколько имен: список авторов (ссылка)
218 (5): 583–92.PMC 1243028. PMID 8239772. CS1 maint: Несколько имен: список авторов (ссылка) - ↑ Winne BURCHARD BE (1965). «Шельфовая опухоль Блюмера с первичной карциномой легкого. Отчет о клиническом случае». J Int Coll Surg . 44 (5): 477–81. PMID 5828299.
- ↑ Гиллиланд Р., Гилл П.Дж. (1992). «Заболеваемость и прогноз опухоли Крукенберга в Северной Ирландии». Br J Surg . 79 (12): 1364–6. PMID 1336701.
- ↑ Антман К. Х., Скарин А. Т., Майер Р. Дж., Харгривз Г. К., Канеллос Г. П. (1979).«Микроангиопатическая гемолитическая анемия и рак: обзор». Медицина (Балтимор) . 58 (5): 377–84. PMID 481196. CS1 maint: Несколько имен: список авторов (ссылка)
- ↑ Вакашин М., Вакашин Ю., Исато К., Уэда С., Мори Ю., Цучида Х.; и другие. (1980). «Ассоциация рака желудка и нефротического синдрома. Иммунологическое исследование у трех пациентов».
 Гастроэнтерология . 78 (4): 749–56. PMID 6986318. CS1 maint: явное использование et al.(ссылка) CS1 maint: Несколько имен: список авторов (ссылка)
Гастроэнтерология . 78 (4): 749–56. PMID 6986318. CS1 maint: явное использование et al.(ссылка) CS1 maint: Несколько имен: список авторов (ссылка) - ↑ Carmack SW, Genta RM, Graham DY, Lauwers GY (2009). «Ведение полипов желудка: руководство для гастроэнтерологов по патологии». Нат Рев Гастроэнтерол Гепатол . 6 (6): 331–41. DOI: 10.1038 / nrgastro.2009.70. PMID 19421245. CS1 maint: Несколько имен: список авторов (ссылка)
- ↑ Рагге М, Меггио А, Пеннелли Дж., Пишоли Ф., Джакомелли Л., Де Претис Дж; и другие. (2007). «Стадирование гастрита в клинической практике: система стадирования OLGA». Кишечник . 56 (5): 631–6. DOI: 10.1136 / gut.2006.106666. PMC 1942143. PMID 17142647. CS1 maint: явное использование et al. (ссылка) CS1 maint: Несколько имен: список авторов (ссылка)
Шаблон: WH Шаблон: WS
общих тестов, используемых для диагностики боли в животе
Боль в животе – довольно распространенная медицинская проблема, серьезность которой варьируется от незначительного раздражения до опасной для жизни. Жалобы на брюшную полость могут быть такими же простыми, как расстройство желудка у ребенка, съевшего слишком много конфет, или сложными, как у пациента, которому требуется экстренная операция по удалению части кишечника, испытывающей недостаток кислорода.
Жалобы на брюшную полость могут быть такими же простыми, как расстройство желудка у ребенка, съевшего слишком много конфет, или сложными, как у пациента, которому требуется экстренная операция по удалению части кишечника, испытывающей недостаток кислорода.
Хотя боль в животе является обычным явлением, каждый случай уникален – так же, как каждый пациент уникален. История вашего здоровья, тип боли, возраст, пол, как долго сохраняется боль, как она ощущается и где вы ее чувствуете – все это поможет определить, какие тесты назначены для диагностики проблемы.
MarsBars / Getty ImagesЭто острая или хроническая боль в животе?
Острое заболевание – это заболевание, которое начинается внезапно и часто в тяжелой форме. Примером острой боли в животе может быть тяжелый случай аппендицита, когда инфекция вызывает опухание аппендикса и его болезненность.
Хотя острое заболевание обычно начинается быстро, болезнь или боль могут длиться недели или даже месяцы.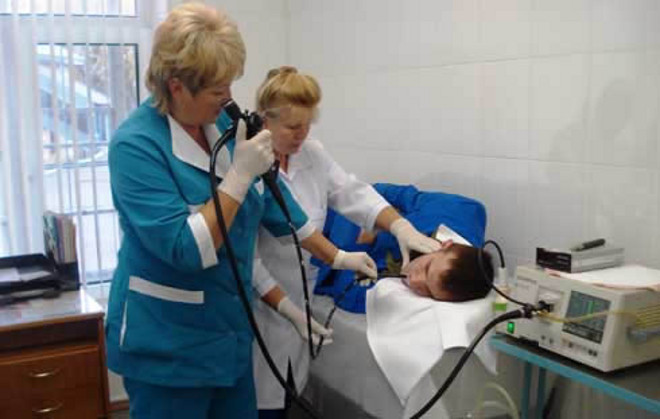 Например, перелом ноги – острая проблема, но нога может продолжать болеть в течение длительного периода времени.
Например, перелом ноги – острая проблема, но нога может продолжать болеть в течение длительного периода времени.
Хроническое заболевание – это заболевание, которое длится шесть месяцев или дольше. Хроническая боль в животе – это боль в животе, которая длится не менее шести месяцев и, как можно ожидать, продлится еще дольше, возможно, даже на всю жизнь, если причину невозможно вылечить или вылечить.Хроническая боль может быть вызвана постоянными проблемами, которые невозможно вылечить, например циррозом печени.
Хроническая боль в животе может иметь известную причину и запланированный курс лечения, при котором может потребоваться сначала диагностировать острую боль в животе, чтобы затем лечить соответствующим образом.
Сбор истории
Если вы испытываете сильную боль в животе, не удивляйтесь, если вам покажется, что врач задает много вопросов. Выяснение истории болезни, а также истории болезни пациента часто является самым быстрым и легким способом сузить круг потенциальных причин боли в животе.
Например, пациент, который указывает, что он много пил в течение десятилетий, с большей вероятностью будет иметь проблемы с печенью, в то время как женщина детородного возраста, ведущая половую жизнь и не использующая противозачаточные средства, с большей вероятностью столкнется с осложнением: беременность.
Некоторые вопросы могут показаться очень личными, но абсолютно необходимо, чтобы вы ответили на вопросы в меру своих возможностей, так как ваши ответы определят, какие тесты подходят для вашего состояния.
Медицинский осмотр
Один из лучших способов диагностировать боль в животе – это физическое обследование живота, проводимое опытным клиницистом. Стандартный медицинский осмотр проводится в следующем порядке:
- Осмотр : Живот обнажается и исследуется на наличие внешних ключей к природе проблемы. Синяки, шрамы и другие отметины на коже могут указывать на потенциальные проблемы.
- Аускультация : Прослушивание различных областей живота с помощью стетоскопа может быть очень полезным.
 Звуки, которые издает или не издает кишечник, могут помочь решить различные проблемы, возникшие или исчезнувшие.
Звуки, которые издает или не издает кишечник, могут помочь решить различные проблемы, возникшие или исчезнувшие. - Перкуссия : Это когда врач методично постукивает по различным областям живота. Этот процесс может помочь определить размер органа без рентгеновских или визуальных исследований.
- Пальпация : это процесс, при котором мягко надавливают на различные области живота, чтобы определить, болезненны они или нет. Это позволяет сузить область вероятного беспокойства и упростить диагностику проблемы.
Например, если боль в основном возникает в правой нижней части живота пациента, также известной как правый нижний квадрант, аппендикс может быть причиной боли. Если после серьезной автомобильной аварии болит левый верхний квадрант, причиной боли может быть селезенка.
Лабораторные испытания
Один из способов диагностировать серьезную проблему в организме – исследовать биологические жидкости. Это может означать, среди прочего, забор крови, образец стула или образец слюны. Анализы крови и мочи являются одними из самых распространенных тестов, проводимых при боли в животе, и часто после получения результатов проводятся дополнительные тесты.
Анализы крови и мочи являются одними из самых распространенных тестов, проводимых при боли в животе, и часто после получения результатов проводятся дополнительные тесты.
Общий анализ крови
Общий анализ крови (CBC) – это анализ крови, который может помочь определить, присутствует ли в организме инфекция. Некоторые типы клеток крови увеличиваются при наличии инфекции, и наличие инфекции может помочь определить природу проблемы.
Если инфекция присутствует в крови, часто проводят посев и чувствительность, чтобы определить тип инфекции и лучшее лечение.
Ферменты печени / Тест функции печени
Ферменты печени – это тесты, которые при повышении указывают на проблемы с функцией печени. Другие тесты печени могут указать, успешно ли печень выводит вредные токсины из организма.
Печень может быть повреждена разными способами, включая прием слишком большого количества лекарств, вредных для печени, употребление слишком большого количества алкоголя или естественный процесс болезни – и эти состояния часто являются болезненными.
Анализ мочи
Он исследует мочу, чтобы определить, есть ли в мочевыводящих путях кровь или инфекция. Инфекция мочевыводящих путей может вызывать боль в почках, мочеточниках, мочевом пузыре или уретре, а также сочетание всех четырех. Это может привести к боли в спине, животе или тазу.
Амилаза и липаза
Эти анализы крови определяют уровни ферментов, вырабатываемых поджелудочной железой. Повышенный уровень может указывать на инфекцию или воспаление поджелудочной железы, называемое панкреатитом, которое может быть чрезвычайно болезненным и может привести к госпитализации.
Оккультный стул / Hemoccult Test
Это тест, который ищет кровь в стуле, что не является нормальным явлением. Кровь в стуле, которую нельзя увидеть невооруженным глазом, может указывать на проблему в верхних отделах пищеварительного тракта.
Тест на беременность
Для женщин детородного возраста, испытывающих боль в животе, тест на беременность является одним из первых тестов, которые обычно проводятся.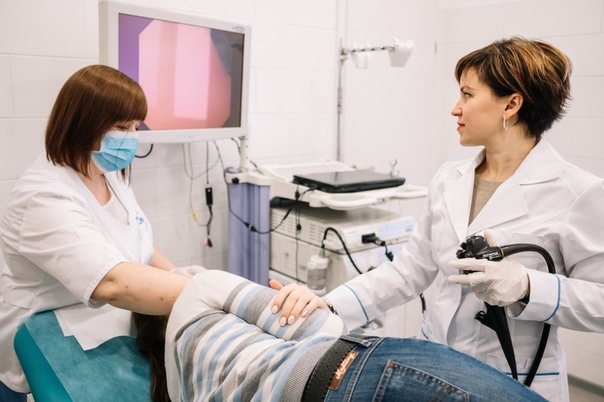 Положительный тест на беременность может объяснить многие симптомы, а наличие боли может указывать на внематочную беременность.
Положительный тест на беременность может объяснить многие симптомы, а наличие боли может указывать на внематочную беременность.
Визуальные исследования
Существует несколько визуализационных исследований и тестов, которые могут быть полезны при изучении боли в животе.
Компьютерная томография
Визуализирующее исследование с помощью компьютерной томографии (компьютерная томография, часто произносится как «сканирование кошки») является неинвазивным, при котором исследуется внутренняя часть человеческого тела, даже не касаясь тела. В этом тесте используется множество изображений рентгеновского типа для создания изображения внутренней части человеческого тела, которое затем может быть прочитано квалифицированным радиологом.
Тестовые изображения могут быть улучшены за счет использования контраста, который может обеспечить более подробные изображения, но не может безопасно использоваться у большинства пациентов с известными проблемами с почками.
Магнитно-резонансная томография
Магнитно-резонансная томография (МРТ) использует магнитные поля для получения изображений внутренней части человеческого тела. Как и компьютерная томография, он неинвазивен и позволяет делать снимки тела, не касаясь тела напрямую.
МРТ нельзя проводить человеку с определенными типами металлов в теле, так как в тесте используются очень сильные магниты, которые могут быть вредными для пациентов с некоторыми имплантатами.Контраст может использоваться для улучшения изображений, но опять же не может безопасно использоваться у некоторых пациентов с проблемами почек.
Тазовый экзамен
При этом обследовании исследуются репродуктивные органы женщины путем осмотра гениталий и внутренней части влагалища. Этот тест, наряду с взятием мазков из шейки матки или проверкой любого дренажа, который может присутствовать, может определить, вызывает ли инфекция или заболевание процесс боли.
Ректальное исследование
Цифровое ректальное исследование или DRE – это исследование прямой кишки пальцем. Во время этого теста исследователь вводит в прямую кишку палец в перчатке и смазанный маслом.
Во время этого теста исследователь вводит в прямую кишку палец в перчатке и смазанный маслом.
Они ищут ректальный тонус, то есть силу, с которой мышца анального сфинктера удерживается сомкнутой. Они также будут проверять наличие очевидной крови, новообразований в прямой кишке и потенциально могут исследовать простату у пациентов мужского пола.
Небольшой образец кала часто берут во время ректального исследования, чтобы можно было провести скрытый тест стула. Запор также можно диагностировать с помощью этого типа обследования, поскольку во время ректального исследования стул часто ощущается как маленькие твердые шарики.
Верхняя эндоскопия
Этот тест, известный как верхний отдел желудочно-кишечного тракта, эзофагогастродуоденоскопия, панендоскопия или верхняя эндоскопия, используется для осмотра верхних отделов пищеварительного тракта изнутри.
Используя эндоскоп с подсветкой с камерой, эндоскоп вводится в рот, чтобы можно было обследовать внутреннюю часть пищевода, желудка и двенадцатиперстной кишки (первую часть тонкой кишки).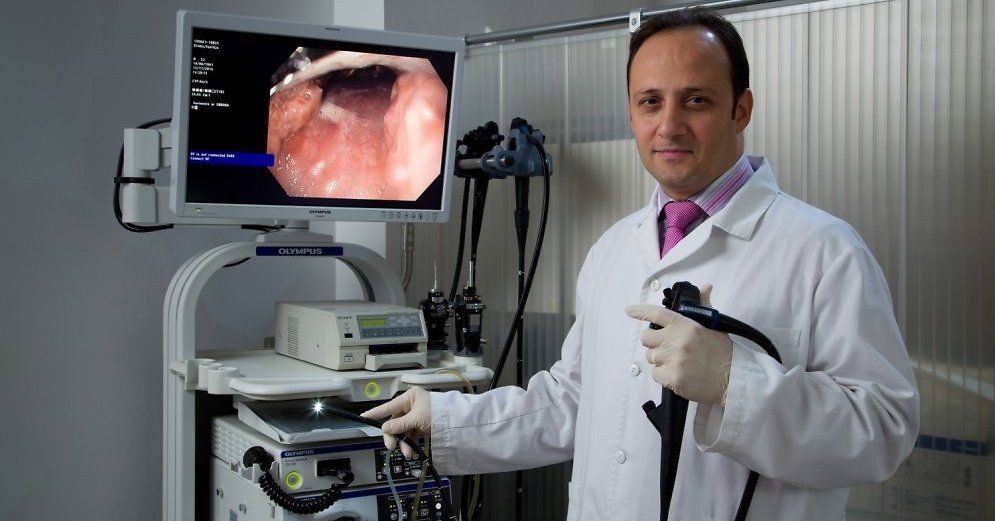
Этот тест поможет определить, вызвана ли боль в желудке кислотным рефлюксом или язвой желудка.Этот тест требует анестезии, так как пациент находится под действием седативных средств на время процедуры, которую проводит обученный врач.
Колоноскопия
Это тест, который позволяет врачу осмотреть внутреннюю часть толстой кишки (толстой кишки) с помощью прибора, имеющего как свет, так и камеру, с отображением изображений на мониторе.
Во время этого теста исследователь может осмотреть всю толстую кишку на предмет источников боли или даже кровотечения, а также может взять образцы биопсии и выполнить другие незначительные процедуры во время исследования.Этот тест требует анестезии, чтобы пациент мог спать во время исследования, и проводится обученным врачом.
Рентген почек, мочеточника и мочевого пузыря (KUB)
Это рентгеновский снимок брюшной полости, на котором исследуются почки, мочеточники и мочевой пузырь, а также кишечник, кости таза и позвоночника. Этот тест очень полезен для определения того, играет ли газ в желудочно-кишечном тракте или запор роль в боли, которую испытывает пациент, или присутствуют ли камни в почках, которые могут вызывать боль.
Этот тест очень полезен для определения того, играет ли газ в желудочно-кишечном тракте или запор роль в боли, которую испытывает пациент, или присутствуют ли камни в почках, которые могут вызывать боль.
УЗИ
В этом тесте используются звуковые волны, которые выше, чем может обнаружить человеческое ухо, для создания изображений изнутри человеческого тела. Ультразвук часто позволяет обнаружить проблемы с желчным пузырем и часто используется для оценки состояния почек.
Хотя этот тест чаще всего используется во время беременности для осмотра плода и определения пола, ультразвук можно использовать для исследования брюшной полости и определения проблем с тканями и органами там.
Часто задаваемые вопросы
Какие тесты используются для диагностики аппендицита?
Ваш врач начнет с медицинского осмотра. Используемые визуализационные тесты могут включать компьютерную томографию или ультразвуковое исследование.
 Анализы крови не могут подтвердить диагноз, но их можно сделать, чтобы узнать, есть ли инфекция.
Анализы крови не могут подтвердить диагноз, но их можно сделать, чтобы узнать, есть ли инфекция.Как узнать, есть ли у меня желудочный вирус?
Врачи обычно диагностируют вирусный гастроэнтерит на основании симптомов, и им не нужно проводить лабораторные исследования или тесты.В некоторых случаях врачи могут провести анализ стула, чтобы исключить другие желудочно-кишечные заболевания, такие как язвенный колит.
Почему у меня все еще боли в животе, если КТ в норме?
К сожалению, компьютерная томография не всегда может определить причину боли. Если изображение сфокусировано не на той области, оно упустит источник проблемы. Для определения причины боли могут потребоваться анализы крови, образцы стула и другие анализы.
тестов на рак желудка | Диагностика рака желудка
Рак желудка (также известный как рак желудка) обычно обнаруживается, когда человек обращается к врачу из-за имеющихся у него признаков или симптомов. При подозрении на рак желудка потребуются обследования и анализы, чтобы точно выяснить это. Если рак обнаружен, могут потребоваться другие тесты, чтобы узнать о нем больше.
При подозрении на рак желудка потребуются обследования и анализы, чтобы точно выяснить это. Если рак обнаружен, могут потребоваться другие тесты, чтобы узнать о нем больше.
Медицинский анамнез, медицинский осмотр и анализы на кровотечение
При изучении вашей истории болезни врач спросит о ваших симптомах (таких как проблемы с питанием, боль, вздутие живота и т. Д.) И возможных факторах риска, чтобы узнать, могут ли они предполагать рак желудка или другую причину. Медицинский осмотр может дать вашему врачу информацию о возможных признаках рака желудка или других проблемах со здоровьем.В частности, врач ощупает ваш живот на предмет каких-либо отклонений.
Врач может назначить анализ крови, чтобы выявить анемию (низкое количество красных кровяных телец), которая могла быть вызвана кровотечением из рака желудка. Также может быть проведен тест на наличие крови в стуле (фекалиях), которую нельзя увидеть невооруженным глазом, что также может быть признаком кровотечения в желудке.
Если ваш врач подозревает, что у вас рак желудка или другой тип проблемы с желудком, он или она, скорее всего, направит вас к гастроэнтерологу (врачу, который лечит заболевания пищеварительного тракта), который осмотрит вас и может провести дальнейшее обследование. .
Верхняя эндоскопия
Верхняя эндоскопия (также называемая эзофагогастродуоденоскопией или EGD ) – это обследование, которое чаще всего проводится, если врач считает, что у вас может быть рак желудка.
Во время этого теста врач пропускает эндоскоп, который представляет собой тонкую, гибкую, освещенную трубку с небольшой видеокамерой на конце, вам в глотку. Это позволяет врачу увидеть внутреннюю оболочку пищевода, желудка и первую часть тонкой кишки.Если видны аномальные области, образцы биопсии можно удалить с помощью инструментов, пропущенных через эндоскоп. Образцы тканей отправляются в лабораторию, где их исследуют под микроскопом, чтобы определить, содержат ли они рак.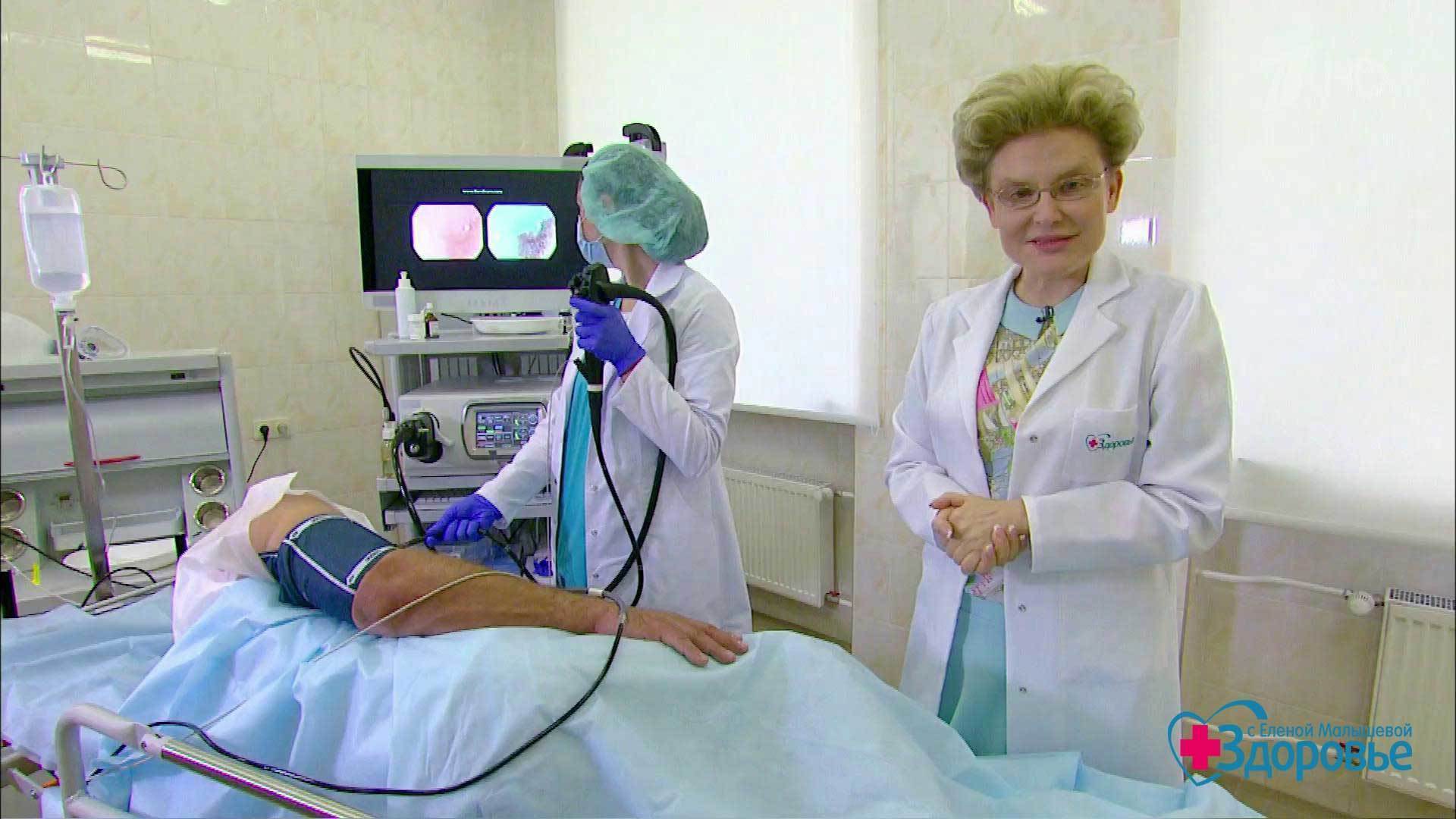
К сожалению, некоторые виды рака желудка трудно обнаружить при эндоскопии.
Эндоскопия также может использоваться как часть специального визуализирующего теста, известного как эндоскопический ультразвук , , который описан ниже.
В некоторых случаях эндоскопия может использоваться для удаления рака на очень ранней стадии.Его также можно использовать для предотвращения или облегчения симптомов или других осложнений рака желудка без необходимости в более обширном хирургическом вмешательстве. (См. Хирургия рака желудка.)
Скорее всего, перед эндоскопией вам дадут лекарство от сонливости (седативный эффект).
Биопсия
Ваш врач может заподозрить рак, если при эндоскопии или визуализационном обследовании будет обнаружена аномально выглядящая область, но единственный способ точно определить, рак ли это, – провести биопсию.Во время биопсии врач удаляет небольшие кусочки (образцы) аномальной области.
Биопсии для проверки на рак желудка чаще всего выполняются во время эндоскопии верхних отделов желудка.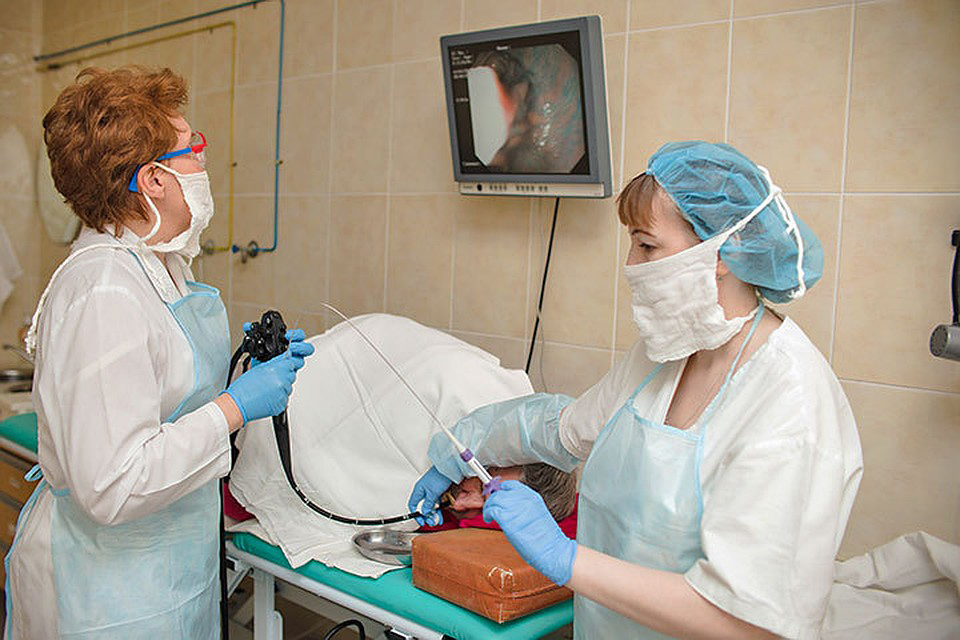 Если во время эндоскопии врач видит какие-либо аномальные участки в слизистой оболочке желудка, инструменты могут быть переданы по эндоскопу для их биопсии.
Если во время эндоскопии врач видит какие-либо аномальные участки в слизистой оболочке желудка, инструменты могут быть переданы по эндоскопу для их биопсии.
Некоторые виды рака желудка могут начинаться глубоко в стенке желудка, что затрудняет их биопсию с помощью стандартной эндоскопии. Если врач подозревает, что рак может проникнуть глубже в стенку желудка, можно использовать эндоскопический ультразвук (описанный ниже), чтобы ввести тонкую полую иглу в стенку желудка для получения образца биопсии.
Биопсии также могут быть взяты из областей возможного распространения рака, таких как близлежащие лимфатические узлы или подозрительные участки в других частях тела.
Исследование образцов биопсии
Образцы биопсии отправляются в лабораторию для изучения под микроскопом. Образцы проверяются, чтобы увидеть, содержат ли они рак, и если да, то какой он вид (например, кишечная или диффузная аденокарцинома, карциноидная опухоль, стромальная опухоль желудочно-кишечного тракта [GIST] или лимфома).
При обнаружении рака желудка можно провести дополнительные лабораторные исследования образцов биопсии, чтобы узнать больше о раковых клетках.Это может повлиять на лечение рака.
Тестирование HER2: Раковые клетки могут быть проверены, чтобы увидеть, не слишком ли много в них стимулирующего рост белка, называемого HER2. Раки с повышенным уровнем HER2 называются HER2-положительными . Эти виды рака можно лечить с помощью лекарств, нацеленных на белок HER2.
Образец биопсии обычно тестируется на HER2 с использованием иммуногистохимии (IHC) или флуоресцентной гибридизации in situ (FISH). Часто сначала используется тест IHC, который дает результаты по шкале от 0 до 3+.
- Если результат 0 или 1+, рак является HER2-отрицательным, поэтому лекарства, нацеленные на HER2, вряд ли помогут.
- Если тест возвращается 3+, рак является HER2-положительным, поэтому лечение препаратами, нацеленными на HER2, может быть вариантом.
- Когда результат 2+, HER2-статус рака неясен, поэтому его необходимо проверить с помощью FISH, чтобы уточнить результат.
Тестирование на другие изменения генов или белков: Раковые клетки также могут быть проверены на другие изменения генов или белков, которые могут повлиять на лечение.Например:
- Если в клетках есть определенное количество белка иммунной контрольной точки, называемого PD-L1 , лечение ингибитором иммунной контрольной точки, таким как пембролизумаб (Кейтруда), может быть вариантом.
- Если клетки имеют высокий уровень микросателлитной нестабильности (MSI-H) или дефект в гене восстановления несоответствия (dMMR) , лечение ингибитором иммунных контрольных точек может быть вариантом.
- Если клетки имеют высокую опухолевую мутационную нагрузку (TMB-H) , что означает, что они имеют много генных мутаций, лечение ингибитором иммунных контрольных точек может быть вариантом.
- Если в клетках есть изменения в одном из генов , , NTRK, , , некоторые целевые препараты могут быть вариантом лечения.
См. Раздел «Тестирование биопсийных и цитологических образцов на рак», чтобы узнать больше о различных типах биопсий и тестов, о том, как они используются для диагностики рака и что могут сказать вам результаты.
Визуальные тесты
Визуализирующие тесты используют рентгеновские лучи, магнитные поля, звуковые волны или радиоактивные вещества для создания изображений внутренней части вашего тела.Визуализационные тесты могут проводиться по ряду причин, в том числе:
- Чтобы помочь выяснить, может ли в подозрительной зоне быть рак
- Чтобы узнать, насколько далеко зашел рак
- Чтобы помочь определить, было ли лечение эффективным
Верхний отдел желудочно-кишечного тракта (ЖКТ) серии
Это рентгеновский тест для изучения внутренней оболочки пищевода, желудка и первой части тонкой кишки. Этот тест используется реже, чем верхняя эндоскопия, для выявления рака желудка или других проблем с желудком, поскольку он может пропустить некоторые аномальные области и не позволяет врачу брать образцы биопсии.Но он менее инвазивен, чем эндоскопия, и может быть полезен в некоторых ситуациях.
Для этого теста вы выпиваете белый меловой раствор, содержащий вещество под названием барий . Барий покрывает внутреннюю оболочку пищевода, желудка и тонкой кишки. (В это время воздух также может закачиваться в желудок через тонкую трубку.) Затем делается несколько рентгеновских снимков. Поскольку рентгеновские лучи не могут пройти через покрытие из бария, они очерчивают любые аномальные области в слизистой оболочке этих органов.
Компьютерная томография (КТ или CAT)
При компьютерной томографии используются рентгеновские лучи для получения подробных изображений поперечного сечения мягких тканей тела.
КТ может довольно четко показать желудок и часто может подтвердить местонахождение рака. КТ также может показать другие части тела, на которые мог распространиться рак желудка, например, печень и близлежащие лимфатические узлы. Это может помочь определить степень (стадию) рака и то, может ли операция стать хорошим вариантом лечения.
Игольная биопсия под контролем КТ: КТ-сканирование также может использоваться для ввода иглы для биопсии в предполагаемую область распространения рака. Для этого теста вы будете лежать на столе для КТ-сканирования, а врач проведет иглой для биопсии через кожу в направлении образования. КТ повторяется до тех пор, пока игла не окажется внутри массы. Затем образец биопсии удаляется и отправляется в лабораторию для тестирования.
Эндоскопическое УЗИ
Эндоскопическое ультразвуковое исследование (ЭУЗИ) часто используется, чтобы увидеть, насколько далеко рак мог распространиться на стенку желудка, на близлежащие области или близлежащие лимфатические узлы.
Для этого теста на кончик эндоскопа помещается небольшой ультразвуковой датчик. Пока вы находитесь под действием седативных препаратов, эндоскоп проходит по горлу в желудок. Зонд прикладывают к стенке желудка, где находится рак. Он излучает звуковые волны и обнаруживает отраженное эхо, которое затем преобразуется в изображения. Врачи могут использовать эти изображения, чтобы изучить слои стенки желудка, а также близлежащие лимфатические узлы и другие структуры за пределами желудка.
EUS также можно использовать для ввода иглы в подозрительную область для получения образца биопсии (известная как игла для биопсии под контролем EUS ).
Сканирование позитронно-эмиссионной томографии (ПЭТ)
ПЭТ-сканирование может быть полезно для определения степени рака в организме. Для этого теста вам вводят слегка радиоактивную форму сахара, которая накапливается в основном в раковых клетках. Затем используется специальная камера для создания изображения участков тела с радиоактивностью.Изображение не детализировано, как при КТ или МРТ, но ПЭТ позволяет выявить возможные области рака, распространяющиеся сразу на все части тела.
Многие новые аппараты могут одновременно выполнять и ПЭТ, и компьютерную томографию (ПЭТ / КТ). Это позволяет врачу более подробно увидеть области, которые «светятся» на ПЭТ-сканировании.
Хотя ПЭТ-сканирование может быть полезно для обнаружения областей распространения рака, оно не всегда помогает при определенных видах рака желудка, поскольку некоторые виды не поглощают много радиоактивного сахара.
Магнитно-резонансная томография (МРТ)
Как и компьютерная томография, МРТ может показать подробные изображения мягких тканей тела. Но в МРТ вместо рентгеновских лучей используются радиоволны и сильные магниты.
Этот тест не используется так часто, как компьютерная томография, для выявления рака желудка, но он может быть полезен в определенных ситуациях, например, при поиске опухолей в печени.
Рентген грудной клетки
Этот тест может помочь определить, распространился ли рак на легкие. Его также можно использовать, чтобы определить, есть ли у человека серьезные заболевания легких или сердца, которые могут повлиять на то, будет ли операция вариантом лечения.Рентген грудной клетки не требуется, если была сделана компьютерная томография грудной клетки.
Дополнительную информацию о тестах на визуализацию можно найти в разделе «Визуализирующие (радиологические) тесты на рак».
Прочие испытания
Лапароскопия
Если рак желудка уже обнаружен, а визуализирующие исследования, такие как компьютерная томография или ПЭТ, не показали, что он распространился на другие части тела, врачи могут провести лапароскопию перед любой другой операцией. Это может помочь подтвердить, что рак все еще находится только в желудке, а это означает, что операция по его удалению все еще может быть вариантом.
Эта процедура проводится в операционной, когда вы находитесь под общим наркозом (в глубоком сне). Лапароскоп (тонкая гибкая трубка с маленькой видеокамерой на конце) вводится через небольшой разрез на животе. Это позволяет врачу внимательно изучить поверхности органов и близлежащие лимфатические узлы внутри брюшной полости или даже удалить небольшие образцы ткани, которые затем могут быть проверены на рак.
Если не похоже, что рак распространился, врач иногда «промывает» брюшную полость физиологическим раствором (соленой водой).Это называется промывание брюшины . Затем жидкость собирается и проверяется на наличие раковых клеток.
Иногда лапароскопию сочетают с ультразвуком, чтобы лучше понять рак.
Тесты функции органов
При обнаружении рака врач может порекомендовать определенные лабораторные анализы, особенно если возможна операция. Например, будут сданы анализы крови, чтобы убедиться, что ваша печень и почки работают нормально и что ваша кровь нормально свертывается.
Если планируется операция или вы собираетесь получать лекарства, которые могут повлиять на сердце, вам также могут сделать электрокардиограмму (ЭКГ) и / или эхокардиограмму (УЗИ сердца), чтобы убедиться, что ваше сердце работает нормально.
Оценка живота: пальпация
Этот контент основан на уроке для воспитателей исправительных медсестер, озаглавленном «Оценка живота: базовая оценка для исправительной медсестры».
Медицинский осмотр пациента начинается с осмотра.Затем брюшная полость выслушивается, перкуссируется и, наконец, пальпируется, что является уникальным для последовательности живота. Аускультация перед перкуссией и пальпацией живота гарантирует, что исследующий слышит ненарушенные звуки кишечника. Кроме того, если пациент жалуется на боль, оставление пальпации до последнего позволяет исследователю собрать другие данные, прежде чем потенциально причинить пациенту еще больший дискомфорт. При завершении медицинского осмотра полезно разделить брюшную полость на области, чтобы определить, какие органы вовлечены.Четырехквадрантная система – левый верхний квадрант, левый нижний квадрант, правый верхний квадрант и правый нижний квадрант обеспечивает более общий обзор и приемлема в ситуациях, когда нет жалоб со стороны брюшной полости. Система из девяти областей предоставляет более конкретную информацию, если пациент жалуется на дискомфорт или проблемы в определенной области. Эти девять областей включают следующее: правая ипохондрическая (верхняя) область, правая поясничная (средняя) область, правая подвздошная (нижняя) область, левая ипохондрическая (верхняя) область, левая поясничная (средняя) область, левая подвздошная (нижняя) область, эпигастральная область. область, пупочная область и гипогастральная (надлобковая) область.
ПАЛЬПАЦИЯ
Пальпация живота должна включать как легкую, так и глубокую пальпацию для выявления болезненности и изменений нижележащих структур. Важно объяснить пациенту, что вы будете делать, поскольку эта часть обследования брюшной полости обычно вызывает у пациента повышенное беспокойство (особенно, если пациент жалуется на боль в животе). Кроме того, попросите пациента не разговаривать во время этой части исследования, если вы не задаете конкретный вопрос, и не поднимать голову, так как эти действия могут вызвать напряжение брюшной мускулатуры, затрудняя пальпацию нижележащих структур.Так же, как при аускультации и перкуссии, разделите живот пациента на области и систематически оцените каждую из них. Если пациент жалуется на боль в животе, оцените эту область в последнюю очередь.
Начните с легкой пальпации, вдавливая только 0,25–0,50 дюйма в живот. Это используется для определения характеристик кожи и подкожной клетчатки, а также для определения температуры, болезненности и больших масс. Круговыми движениями пальцев продолжайте медленно и методично.Пальпируйте пульс на бедре и паховые лимфатические узлы. Если мышцы живота сокращаются во время пальпации, определите, является ли это произвольным или непроизвольным, сопоставив сокращение с дыханием пациента. Если сокращение отмечается и на вдохе, и на выдохе, то, скорее всего, спазм непроизвольный, что указывает на то, что это попытка организма защитить воспаленные внутренние органы брюшной полости от давления. Это известно как «охрана». Если сокращение живота происходит сильнее во время вдоха и менее сильно во время выдоха, то более вероятно, что сокращение является произвольным и связано с уровнем беспокойства пациента.
Как только легкая пальпация будет завершена, начните глубокую пальпаторную часть исследования. Глубокая пальпация ПРОТИВОПОКАЗАНА для пациентов с подозрением на аневризму брюшной аорты, аппендицит, болезненность селезенки, трансплантат почки или поликистоз почек. Глубокая пальпация используется для выявления нормальных структур и образований и оценки болезненности. Во время глубокой пальпации вы надавите на живот пациента на 1,5-2,0 дюйма. У пациента с ожирением могут не ощущаться органы брюшной полости.У худых пациентов вы можете почувствовать мышечные структуры брюшной полости, такие как прямая мышца, кишечник и пульсация аорты. Печень можно пальпировать, ощупывая ее глубоко под реберным краем, когда пациент делает глубокий вдох. Во время вдоха печень опускается, и вы можете почувствовать края на своей руке. Здоровая печень твердая и эластичная. Чтобы прощупать почки, поместите свою недоминантную руку под бок пациента, прижимая ее вниз к правому внешнему краю живота, и попытайтесь «зажать» почку между руками.Обычно он кажется твердым и гладким. Обратите внимание, что левая почка обычно не пальпируется из-за ее расположения за кишечником. Если они не увеличены, все другие структуры брюшной полости, включая желчный пузырь и селезенку, обычно не пальпируются.
Если жалоба пациента включает симптомы потенциальной грыжи, необходимо провести оценку бедренной и паховой областей, включая пальпацию пахового кольца. Если при пальпации обнаруживается образование, следует задокументировать его размер, форму, расположение, консистенцию (мягкую, твердую), поверхность (гладкую, неровную), болезненность, пульсацию и подвижность.Если образование небольшое, это можно определить путем пальпации между большим и указательным пальцами; если он больше, то следует выполнить двухручную оценку. Подвижная масса должна подпрыгивать вверх и ударяться пальцами при быстром и глубоком надавливании на эту область.
Патологические изменения, которые могут быть обнаружены при пальпации
Гепатомегалия – Увеличение печени – может быть вызвано циррозом, гепатитом, правожелудочковой недостаточностью, кистами и злокачественными новообразованиями.
Спленомегалия – Увеличение селезенки – может быть следствием инфекционных или воспалительных заболеваний
Аневризма аорты – атеросклероз является наиболее частой причиной аневризмы аорты.Способствующими факторами являются старение, курение сигарет и гипертония. Травмы, сифилис, врожденные нарушения соединительной ткани, такие как синдром Марфанса, и наличие аневризмы в анамнезе также увеличивают заболеваемость. Характеристики включают выраженную боковую пульсацию.
На этом мы завершаем нашу серию статей по обследованию брюшной полости. Если вас интересуют дополнительные ресурсы, перейдите на сайт The Correctional Nurse Educator, где вы можете найти уроки брюшной полости о тошноте и рвоте; Запор и диарея; Боль в верхней части живота и боль в нижней части живота.
ТЕХНИКА | РЕЗУЛЬТАТЫ |
Удар живота | |
Примечание : Перкуссию можно проводить независимо или одновременно с пальпацией. | |
Тон Удар во всех квадрантах. | ОЖИДАЕТСЯ: Тимпани преобладает.Тупость над органами и твердыми массами. Тупость в надлобковой области из-за вздутия мочевого пузыря. См. Таблицу на стр. 153 для ударных. |
НЕОЖИДАННО: Преобладающая тусклость. | |
Печеночная шкала Чтобы определить нижнюю границу печени, постучите вверх по правой среднеключичной линии, как показано на рисунке ниже, и отметьте ручкой, где тимпания переходит в тупость. Чтобы определить верхнюю границу печени, проведите пальцем вниз по правой среднеключичной линии из области резонанса и отметьте изменение до тупости.Измерьте расстояние между метками, чтобы оценить вертикальный размах. | ОЖИДАЕТСЯ: Нижняя граница обычно начинается на реберной границе или немного ниже нее. Верхняя граница обычно начинается на пятом-седьмом межреберье. Размах тела у взрослых обычно колеблется от 6 до 12 см. |
НЕОЖИДАНО: Нижний край печени более чем на 2–3 см ниже реберного края. Верхняя граница печени выше пятого или ниже седьмого межреберья. Размах менее 6 см или более 12 см. | |
Селезенка Перкусс сразу позади средней подмышечной линии слева, начинается в областях легочного резонанса и движется в нескольких направлениях. Пропустите нижнее межреберное пространство по левой передней подмышечной линии до и после того, как пациент сделает глубокий вдох. | ОЖИДАЕТСЯ: Небольшая область тупости от шестого до десятого ребра. Тимпания до и после глубокого вдоха. |
НЕОЖИДАННО: Большая область тупости (проверьте, есть ли полный желудок или кишечник, заполненный фекалиями).Смена тона от тимпанского к притуплению по вдохновению. | |
Желудок Перк в области левой нижней передней грудной клетки и левой эпигастральной области. | ОЖИДАЕТСЯ: Барабанчик воздушного пузыря желудка (ниже барабанной перепонки кишечника). |
НЕОЖИДАЕМЫЙ: Тупость. | |
Слегка пальпируйте живот | |
Встаньте справа от пациента.Систематически пальпируйте все квадранты, избегая участков, ранее обозначенных как проблемные. Ладонной поверхностью пальцев надавить на брюшную стенку до 1 см легкими, ровными круговыми движениями. | ОЖИДАЕТСЯ: Живот гладкий, с постоянной мягкостью. Возможное напряжение из-за слишком глубокой пальпации, холодных рук или щекотки. |
НЕОЖИДАННО: Мышечное напряжение или сопротивление, болезненность или массы. Если сопротивление присутствует, положите подушку под колени пациента и попросите пациента медленно дышать через рот.Почувствуйте расслабление прямых мышц живота на выдохе. Продолжающееся напряжение сигнализирует о непроизвольной реакции на жесткость живота. | |
Пальпировать живот с умеренным давлением | |
Используя то же положение руки, что и выше, снова пальпируйте все квадранты, на этот раз с умеренным давлением. | ОЖИДАЕМЫЕ: Мягкие, безболезненные |
НЕОЖИДАННО: Нежность. | |
Глубоко пальпируйте живот | |
В таком же положении руки, как указано выше, повторите пальпацию во всех квадрантах, глубоко и равномерно вдавливая в брюшную стенку. Проведите пальцами вперед и назад по содержимому брюшной полости. Используйте бимануальную технику – давление верхней рукой и концентрацию внимания на ощущениях нижней рукой, как показано на рисунке ниже, – если ожирение или мышечное сопротивление затрудняют глубокую пальпацию. Чтобы определить, являются ли образования поверхностными или внутрибрюшными, попросите пациента приподнять голову от стола для осмотра, чтобы сократить мышцы живота и скрыть внутрибрюшные образования. | ОЖИДАЕТСЯ: Возможное ощущение скольжения брюшной стенки вперед и назад. Возможное понимание границ прямых мышц живота, аорты и частей толстой кишки. Возможная болезненность над слепой кишкой, сигмовидной кишкой и аортой, а также по средней линии возле мечевидного отростка. |
НЕОЖИДАННО: Выпуклости, образования, болезненность, не связанная с глубокой пальпацией слепой кишки, сигмовидной кишки, аорты, мечевидного отростка. Обратите внимание на расположение, размер, форму, консистенцию, нежность, пульсацию, подвижность, движение (с дыханием) любых масс. | |
Пуповина и пупок Пальпируйте пупочное кольцо и вокруг пупка. Отметьте, является ли кольцо неполным или мягким в центре. | ОЖИДАЕТСЯ: Кольцо пуповины круглое, без неровностей. Пупок либо слегка вывернут, либо вывернут. |
НЕОЖИДАННО: Выпуклости, узелки, грануляция. Выступающий пупок. | |
Печень Положите левую руку под пациента на одиннадцатом и двенадцатом ребрах, приподнимая, чтобы поднять печень к брюшной стенке. Положите правую руку на живот, пальцы вытянуты к голове кончиками на правой среднеключичной линии ниже уровня тупости печени, как показано на рисунке справа. В качестве альтернативы поместите правую руку параллельно правой реберной границе, как показано на рисунке справа ниже. Слегка, но глубоко надавите на правую руку внутрь и вверх. Попросите пациента несколько раз подышать комфортно, а затем сделайте глубокий вдох.Пощупайте край печени, когда диафрагма толкает его вниз. При пальпации повторите маневр медиально и латерально до реберного края. | ОЖИДАЕТСЯ: Обычно печень не пальпируется. При ощупывании край печени должен быть твердым, гладким, ровным. |
НЕОЖИДАННО: Болезненность, узелки или неровности. | |
Желчный пузырь Пальпация ниже края печени на латеральном крае прямой мышцы живота. | ОЖИДАЕТСЯ: Желчный пузырь не пальпируется. |
НЕОЖИДАННО: Пальпируется, болезненно или безболезненно. При болезненности (возможен холецистит) во время вдоха глубоко пальпируйте и наблюдайте за болью (признак Мерфи). | |
Селезенка Захватите пациента левой рукой, поместите ее под пациентом над левым реберно-позвоночным углом и поднимите селезенку кпереди к брюшной стенке.Как показано на рисунке справа, поместите правую руку на живот ниже левого реберного края и, используя результаты перкуссии, осторожно надавите кончиками пальцев внутрь к селезенке, прося пациента сделать глубокий вдох. Пощупайте селезенку, когда она движется вниз к пальцам. Повторите эти действия, лежа на правом боку, как показано на рисунке справа, с согнутыми бедрами и коленями. Надавите внутрь левой рукой, кончиками пальцев правой руки нащупайте край селезенки. | ОЖИДАЕТСЯ: Селезенка обычно не пальпируется ни одним из методов. |
НЕОЖИДАНО: Пальпируется селезенка. | |
Левая почка Встаньте справа от пациента, дотянитесь до левой руки и положите на левый бок; затем поместите правую руку у левого реберного края пациента. Попросите пациента сделать глубокий вдох, при этом вы поднимаете левый бок и глубоко пальпируете правой рукой. | ОЖИДАЕТСЯ: Левая почка обычно не пальпируется. |
НЕОЖИДАННО: Нежность. | |
Из Томпсона и Уилсона, 1996. | |
Правая почка Встаньте справа от пациента, поместите левую руку под правый бок, затем поместите правую руку у правого реберного края пациента. Попросите пациента глубоко вдохнуть, а вы приподнимаете правый бок и глубоко пальпируете правой рукой. | ОЖИДАЕТСЯ: При пальпации правая почка должна быть гладкой и твердой с закругленными краями. |
НЕОЖИДАННО: Нежность. | |
Аорта Проведите пальпацию чуть левее средней линии и нащупайте пульсацию аорты. В качестве альтернативы поместите ладонную поверхность рук с пальцами, вытянутыми по средней линии; глубоко надавите пальцами на каждую сторону аорты и пощупайте пульсацию. Для худых пациентов используйте одну руку, поместив большой палец и пальцы по обе стороны от аорты. | ОЖИДАЕТСЯ: Пульсация спереди по направлению. |
НЕОЖИДАННО: Заметная боковая пульсация. | |
Мочевой пузырь Потрясите растянутый мочевой пузырь, чтобы определить контур, затем пальпируйте. | ОЖИДАЕТСЯ: Обычно не пальпируется, если не раздувается с мочой. При растяжении мочевой пузырь должен быть гладким, круглым и напряженным, а при перкуссии звук будет ниже, чем в окружающем кишечнике, наполненном воздухом. |
НЕОЖИДАЕМЫЙ: Пальпируется без вздутия с мочой. | |
С пациентом сидя, перкуссируйте реберно-позвоночные углы | |
Встаньте позади пациента. Правая сторона: Положите левую руку на правый реберно-позвоночный угол и нанесите удар локтевой поверхностью правого кулака. Левая сторона: повторите с перевернутыми руками. | ОЖИДАЕТСЯ: Никакой нежности. |
НЕОЖИДАННО: Болезненность или болезненность почек. | |
Оценка боли | |
При осмотре живота не спускайте глаз с лица пациента. Чтобы лучше охарактеризовать боль, заставьте пациента кашлять, сделайте глубокий вдох, прыгните или прогуляйтесь. Спросите, голоден ли пациент. | НЕОЖИДАННО: Нежелание двигаться, тошнота, рвота, участки с локализованной болезненностью. Отсутствие голода. См. Рамку и таблицу на стр. 161 . |
Тест подвздошно-поясничной мышцы | |
Используйте тест при подозрении на аппендицит.Когда пациент лежит на спине, положите руку на правое бедро. Попросите пациента поднять ногу, согнув ее в бедре, а вы толкнетесь вниз. | НЕОЖИДАННО: Боль в нижнем квадранте. |
Тест запирательной мышцы | |
Используйте тест при подозрении на разрыв аппендикса или тазового абсцесса. Когда пациент лежит на спине, попросите пациента согнуть правую ногу в бедре и согнуть колено до 90 градусов.Возьмитесь за ногу чуть выше колена, возьмитесь за лодыжку и поверните ногу в стороны и медиально, как показано на рисунке справа. | НЕОЖИДАЕМЫЙ: Боль в подчревной области. |
Эндоскопия | медицинская процедура | Britannica
Посмотрите, как врач выполняет эндоскопию с использованием когерентных оптических волокон для исследования внутренней части пациента.
Волоконно-оптический эндоскоп, состоящий из нескольких волосовидных стеклянных стержней, действует как сгибаемый перископ во время процедуры живого действия.
Encyclopædia Britannica, Inc. См. Все видео по этой статьеЭндоскопия , медицинское обследование внутренней части тела, обычно через естественное отверстие тела, путем введения гибкого оптического стержня с подсветкой или открытой трубки. Используемые инструменты включают эндоскоп, гибкую трубку для исследования пищевода, желудка и двенадцатиперстной кишки и бронхоскоп, гибкую трубку для исследования бронхов. Они передаются через рот в соответствующие органы.Обследования обычно проводятся в больнице или кабинете врача под местной анестезией. Колоноскоп, гибкая трубка, используемая для исследования толстой кишки, и проктосигмоидоскоп, аналогичный инструмент, используемый для исследования прямой кишки и нижней части толстой кишки, пропускаются через анальное отверстие; Во время этих процедур обычно вводятся легкие седативные и обезболивающие. Цистоскоп, представляющий собой стержень с подсветкой, вводится через уретру для исследования мочевого пузыря под местной, спинальной или общей анестезией.Сегодня эти процедуры обычно сопровождаются использованием камеры или видеотехники для получения изображений исследуемых тканей. Кроме того, эндоскопы могут быть разработаны с цифровыми модификациями, которые облегчают визуализацию тканей.
Три эндоскопических процедуры требуют разрезов для введения освещенного стержня. Торакоскоп позволяет исследовать грудную полость и поверхность легких через небольшой разрез между ребрами. Перитонеоскоп позволяет исследовать брюшную полость и нижние поверхности печени и желчного пузыря через небольшой разрез в брюшной стенке.Кульдоскоп позволяет исследовать женские тазовые органы через небольшой вагинальный разрез.
Волоконно-оптические эндоскопы – это гибкие, высокоманевренные инструменты, которые обеспечивают доступ к каналам в организме, к которым более старые полужесткие инструменты не имеют доступа вообще или могут получить доступ только с большим дискомфортом для пациента. Эти инструменты, состоящие из нескольких связанных вместе волосовидных стеклянных стержней, легче сгибать и скручивать, а интенсивный свет позволяет эндоскописту видеть вокруг углов, а также вперед и назад.К инструменту могут быть добавлены аксессуары, позволяющие получать образцы клеток и тканей, удалять полипы и небольшие опухоли, а также удалять инородные предметы.
Хотя оптоволоконные эндоскопы можно использовать для визуализации желудка и двенадцатиперстной кишки, они не могут проникнуть дальше в тонкий кишечник. В результате для обследования тонкой кишки может потребоваться использование беспроводной капсульной эндоскопии (эндоскопии с видеокапсулой), которая состоит из камеры размером с таблетку, которую можно проглотить. Камера передает данные на датчики, прикрепленные к брюшной полости с помощью клея, а регистратор данных, в котором хранится информация об изображении, собранная камерой, прикреплен к ремню, который надевается на талию.В большинстве случаев датчики и пояс носят в течение восьми часов, в течение которых капсула камеры получает изображения почти всей длины тонкой кишки.


 Это необходимо для профилактики возможных осложнений от длительного приема таких средств.
Это необходимо для профилактики возможных осложнений от длительного приема таких средств. Комок пищи может закрыть кратер язвы и любой дефект слизистой или изменить ее цвет. Кроме того, пребывание пищи в желудке резко усиливает его моторную деятельность, что очень затрудняет исследование.
Комок пищи может закрыть кратер язвы и любой дефект слизистой или изменить ее цвет. Кроме того, пребывание пищи в желудке резко усиливает его моторную деятельность, что очень затрудняет исследование.

 N Engl J Med . 333 (1): 32–41. DOI: 10.1056 / NEJM199507063330107. PMID 7776992.
N Engl J Med . 333 (1): 32–41. DOI: 10.1056 / NEJM199507063330107. PMID 7776992.  218 (5): 583–92.PMC 1243028. PMID 8239772. CS1 maint: Несколько имен: список авторов (ссылка)
218 (5): 583–92.PMC 1243028. PMID 8239772. CS1 maint: Несколько имен: список авторов (ссылка) Гастроэнтерология . 78 (4): 749–56. PMID 6986318. CS1 maint: явное использование et al.(ссылка) CS1 maint: Несколько имен: список авторов (ссылка)
Гастроэнтерология . 78 (4): 749–56. PMID 6986318. CS1 maint: явное использование et al.(ссылка) CS1 maint: Несколько имен: список авторов (ссылка)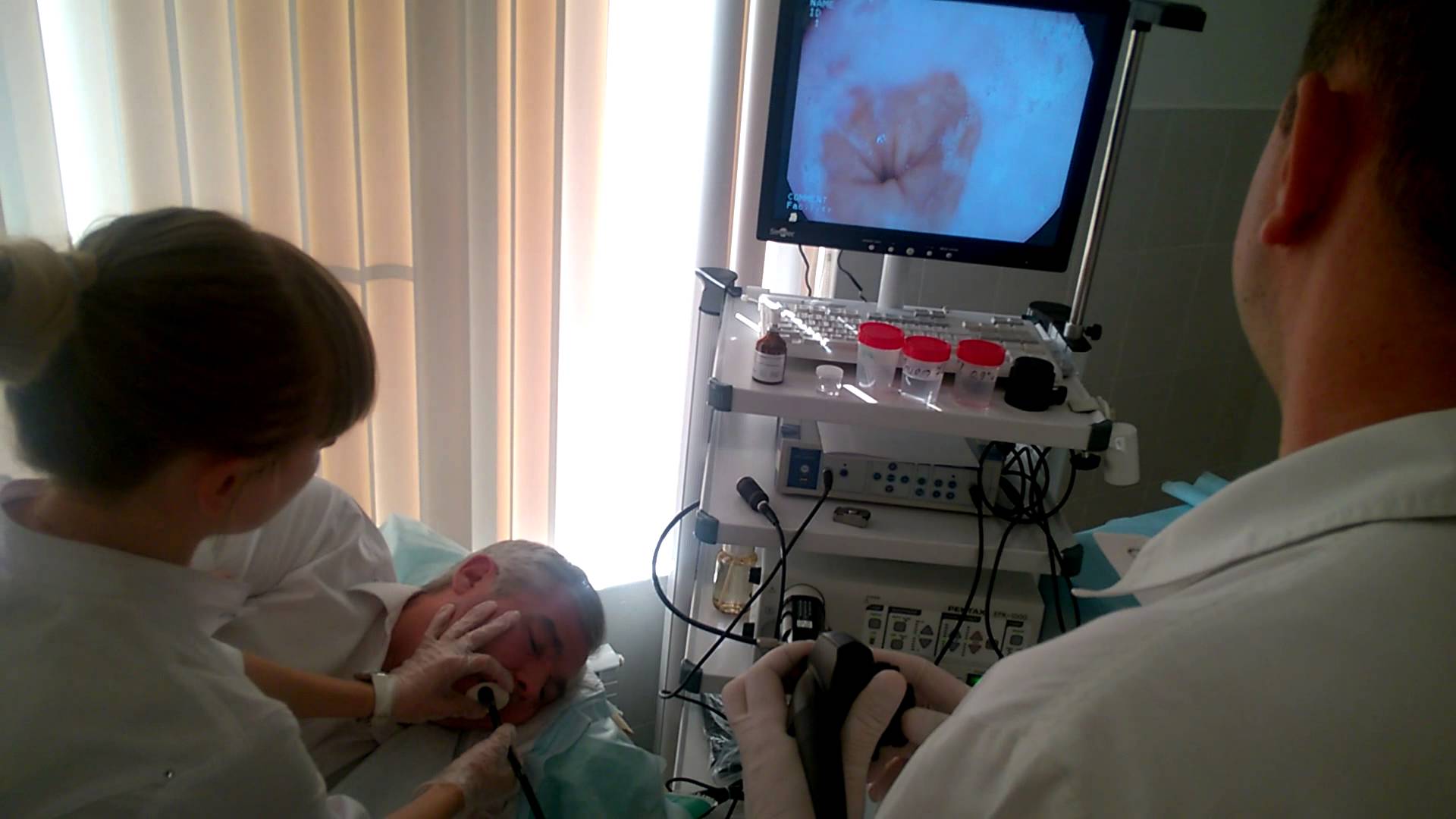 Звуки, которые издает или не издает кишечник, могут помочь решить различные проблемы, возникшие или исчезнувшие.
Звуки, которые издает или не издает кишечник, могут помочь решить различные проблемы, возникшие или исчезнувшие.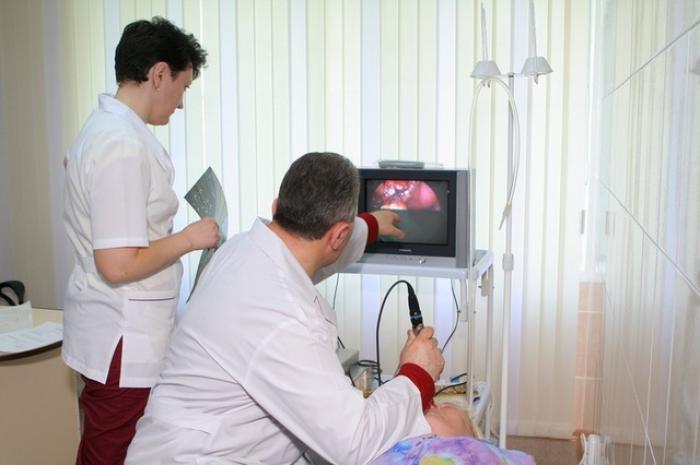 Анализы крови не могут подтвердить диагноз, но их можно сделать, чтобы узнать, есть ли инфекция.
Анализы крови не могут подтвердить диагноз, но их можно сделать, чтобы узнать, есть ли инфекция.