Отчего бывает аппендицит: Признаки аппендицита у детей – как определить?
Заблуждения и популярные вопросы про аппендицит
Номер 1. Аппендицит от семечек и жвачки – миф или реальность?
Семена подсолнечника содержат массу полезных для человека компонентов – витамин Е, магний, жирные кислоты. Очищенное семя легко усваивается, а шелуха перевариться не может. Многие люди утверждают, что именно после употребления семечек возник приступ. Мнение врачей таково: у всех людей организм отвечает на это по-своему, поэтому лучше кожуру не проглатывать в качестве перестраховки, а есть только «косточки», то есть сами семена. Так что можно сделать вывод, что отчасти это не легенда, а правда.
Номер 2. Употребление мяса повышает риск
Доля правды в этом утверждении есть, потому что избыток мяса в рационе приводит к усилению процессов гниения и брожения в кишечнике. Однако без него человеку обходиться очень трудно, потому что организму нужны белки, аминокислоты, микроэлементы, содержащиеся в мясе. Поэтому выбирать что-то одно – растительную пищу или мясо – не стоит, все хорошо в меру и во всем нужен баланс.
Номер 3. Болеют только дети и подростки
Воспаление аппендикса находится на верхних строчках «хит-парада» болезней брюшной полости и среди поводов обращения к хирургу. Этому заболеванию подвержены и дети, и старики. Даже в 80 лет может случиться приступ. Однако маленькие дети более уязвимы перед аппендицитом, потому что часто проглатывают жвачки, детали игрушек, косточки, волосы и даже песок.
Номер 4. Симптомы одинаковы у всех
Сначала появляется боль под ложечкой, потом она смещается к правой подвздошной области, затем поднимается температура тела, появляется тошнота, был эпизод рвоты – это типичные симптомы и последовательность развития приступа. Однако далеко не всегда это происходит именно так. Аппендицит даже получил название «обезьяна брюшной полости», ввиду того, что заболевание может «выскочить» где угодно. Чтобы поставить диагноз врач осматривает и опрашивает больного, проводится УЗИ и при необходимости КТ.
Номер 5. Нужно сразу оперировать
При подтверждении диагноза нужна экстренная операция.
Номер 6. Аппендицит бывает хроническим
Хроническим это заболевание не бывает. Исходов может быть два:
- Аппендикс разрывается и развивается перитонит.
- Воспаленный аппендикс отгораживается от брюшной полости тканями тела больного. Так формируется плотный инфильтрат, который либо гноится с последующим абсцессом, что требует экстренной операции, либо на фоне консервативного лечения рассасывается. Во втором случае все равно нужно удалить аппендикс через 4 месяца в плановом порядке.
Номер 7. Полезно раннее удаление
Лучшая операция – это несделанная операция, как сказал один хирург. Поэтому удалять аппендикс заранее сегодня полностью прекратили, чтобы исключить другие осложнения.
Номер 8. Перитонит и аппендицит – это одно и то же
Нет, перитонит – это осложнение аппендицита, то есть воспаления аппендикса, которое вызывает обширное воспаление в брюшной полости.
Аппендицит от семечек – миф или реальность, чем опасен, симптомы и признаки, как лечить – 18 июня 2020
Бабушки и дедушки тех, кому сейчас слегка за 30, — настоящий кладезь различных ограничений, сопровождающихся смертноносными предсказаниями, начиная от сидения на холодном и последующего бесплодия и заканчивая прогнозированием менингита из-за отсутствия шапки зимой.
Можно сходу сказать, что миф об аппендиците из-за поедания семечек с шелухой или вишен с косточкой — это всего лишь выдумка, которая не нашла научного подтверждения. За долгие годы в медицинской практике проводилось не одно исследование, доказывающее, что поедание «пищевого мусора» не вызывает воспаления аппендикса. К примеру, в исследовании турецких врачей из 2000 случаев описано лишь восемь, когда причиной воспаления придатка слепой кишки стали непереваренные остатки пищи вроде шелухи или фруктовых косточек.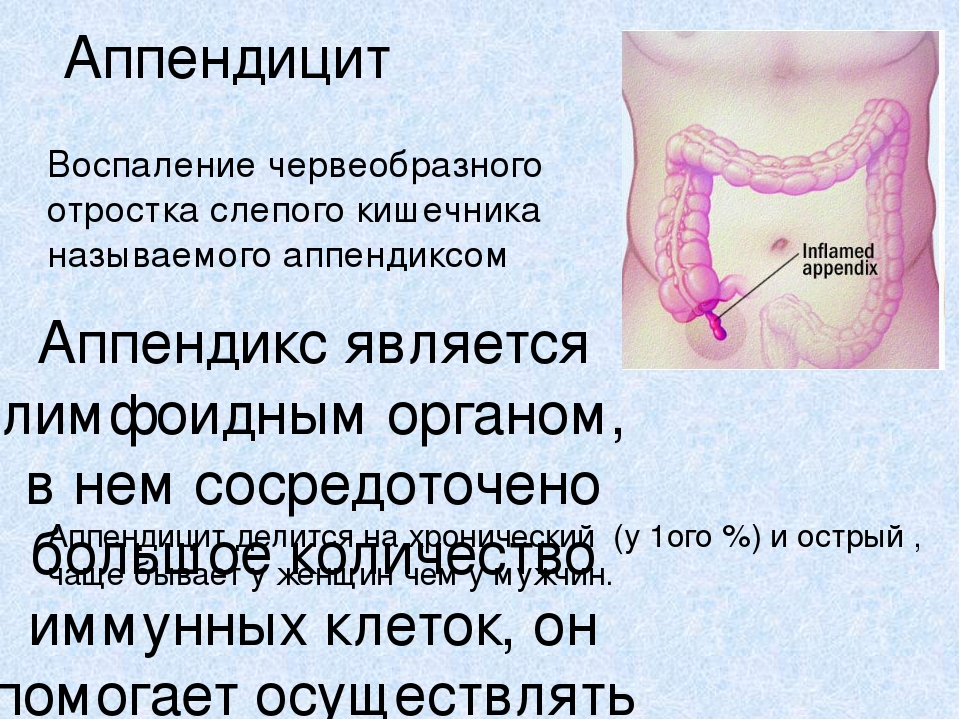
Да, говорить детям о том, что семечки вредно есть с кожурой, нужно, но не угрожая аппендицитом и страшными дядями со скальпелем, а тем, что семечки могут быть грязными (чаще всего это так), а немытые семечки — хороший повод просидеть дома ближайшие выходные с тошнотой и диареей.
Почему возникает аппендицит?
У медицины нет точного ответа на то, как у людей появляется данное заболевание. Существует несколько теорий, но стопроцентного доказательства ни одной из них нет. Вероятнее всего, это целый комплекс причин от нарушений моторики кишечника в области аппендикса, приводящих к воспалению, до механического закупоривания просвета. Если бы медицина точно знала, отчего возникает аппендицит, то и мы бы непременно об этом знали. Но то, что семечки — явно не самый главный фактор, медицинский факт.
Аппендицит чаще происходит в раннем возрасте или в среднем, но бывают случаи, когда им страдают люди, которые в принципе не могут есть семечки с шелухой. К примеру, моему отцу аппендикс удалили в 64 года. Вряд ли он здравом уме мог съесть стакан семечек с шелухой или финики с косточками.
Вряд ли он здравом уме мог съесть стакан семечек с шелухой или финики с косточками.
Чем опасен аппендицит
Во-первых, аппендицит — это больно. Человек может испытывать болевые ощущения при ходьбе, у него раздувается живот и возникают проблемы с пищеварением, это постоянный дискомфорт. Главное при появлении характерных болей — не думать, что это просто запор или кишечный грипп, а обратиться к специалисту или вызвать скорую.
Во-вторых, это действительно опасно. В особо запущенных случаях аппендицит может привести к перитониту (воспалению брюшной полости) и опасности для жизни человека.
«Самолечение в случае аппендицита недопустимо, — заявил хирург медцентра «Здоровье» Олег Антонов. — Разрыв червеобразного отростка — грозное осложнение, которое может привести к самым печальным последствиям, так как развивается гнойное воспаление брюшины. Лечение — срочная операция с санацией брюшной полости».
Как лечить аппендицит
Единственный способ лечения — удаление воспаленного отростка. В этом случае проводят лапароскопическую операцию (удаление через небольшой надрез без больших шрамов, как у людей старшего поколения). В случае перитонита, когда встает вопрос о жизни пациента, проводится полостная операция.
В этом случае проводят лапароскопическую операцию (удаление через небольшой надрез без больших шрамов, как у людей старшего поколения). В случае перитонита, когда встает вопрос о жизни пациента, проводится полостная операция.
В очень редких случаях воспаление червеобразного отростка купируют антибиотиками, но решение об этом принимает врач-хирург после осмотра пациента. Если он уверен, что распространения воспаления не произойдет, то сначала устраняют воспаление, а затем проводят плановую операцию по удалению аппендикса.
причины, симптомы, диагностика, лечение, профилактика
Хроническое, подострое или острое воспалительное поражение червеобразного отростка у детей.
ПричиныУ детей воспалительное поражение аппендицита возникает вследствие обструкции и последующего инфекционного поражения червеобразного отростка. Иногда обструкция возникает в результате попадания в просвет аппендикса каловых камней, инородных тел либо паразитов. Также вызвать данное заболевание может гиперплазия лимфоидных фолликулов, воспалительное поражение, стриктуры, а также врожденные аномалии и анатомические особенности червеобразного отростка, такие как перекруты и загибы.
В просвете отростка в результате механической обструкции и повышенной выработки слизи возникает повышенное давление, сопровождающееся отеком слизистой аппендикса и повышением напряжения его стенок. Такие процессы сопровождаются уменьшением перфузии органа, венозным застоем и активным размножением патогенной либо условно патогенной флоры. Спустя 12 часов формируется трансмуральное воспаление аппендикса, сопровождающееся раздражением брюшины. Помимо этого, возникшая обструкция вызывает нарушение артериального кровотока с дальнейшим развитием ишемии тканей органа и формированием некроза аппендикулярной стенки на всю толщину. Если в этот момент больной не получит квалифицированную помощь, то на следующем этапе может возникнуть перфорация стенки аппендикса с проникновением в брюшную полость фекального содержимого и гнойного секрета. В целом полный цикл развития аппендицита может длиться от 24 до 36 часов.
У детей младше двух лет острый аппендицит встречается достаточно редко, что объясняется пищевым рационом и анатомическими особенностями, которые способствуют его опорожнению.
В большинстве случаев в возникновении аппендицита у детей происходит на основании собственной кишечной микрофлоре ребенка. Довольно часто возникновение заболевания связывают с заносом инфекции лимфогенными либо гематогенным путем из других очагов, имеющихся в организме. Специалисты отмечают, что при нарушении работы иммунной системы возможно развитие недуга на фоне острой респираторной вирусной инфекции, кори, отита, синусита и фолликулярной ангины.
Предрасполагающими факторами к развитию аппендицита являются сниженное потребление клетчатки, переедание, прием продуктов с высоким содержанием сахара, гельминтозы, частые запоры, дисбактериоз и гастроэнтериты.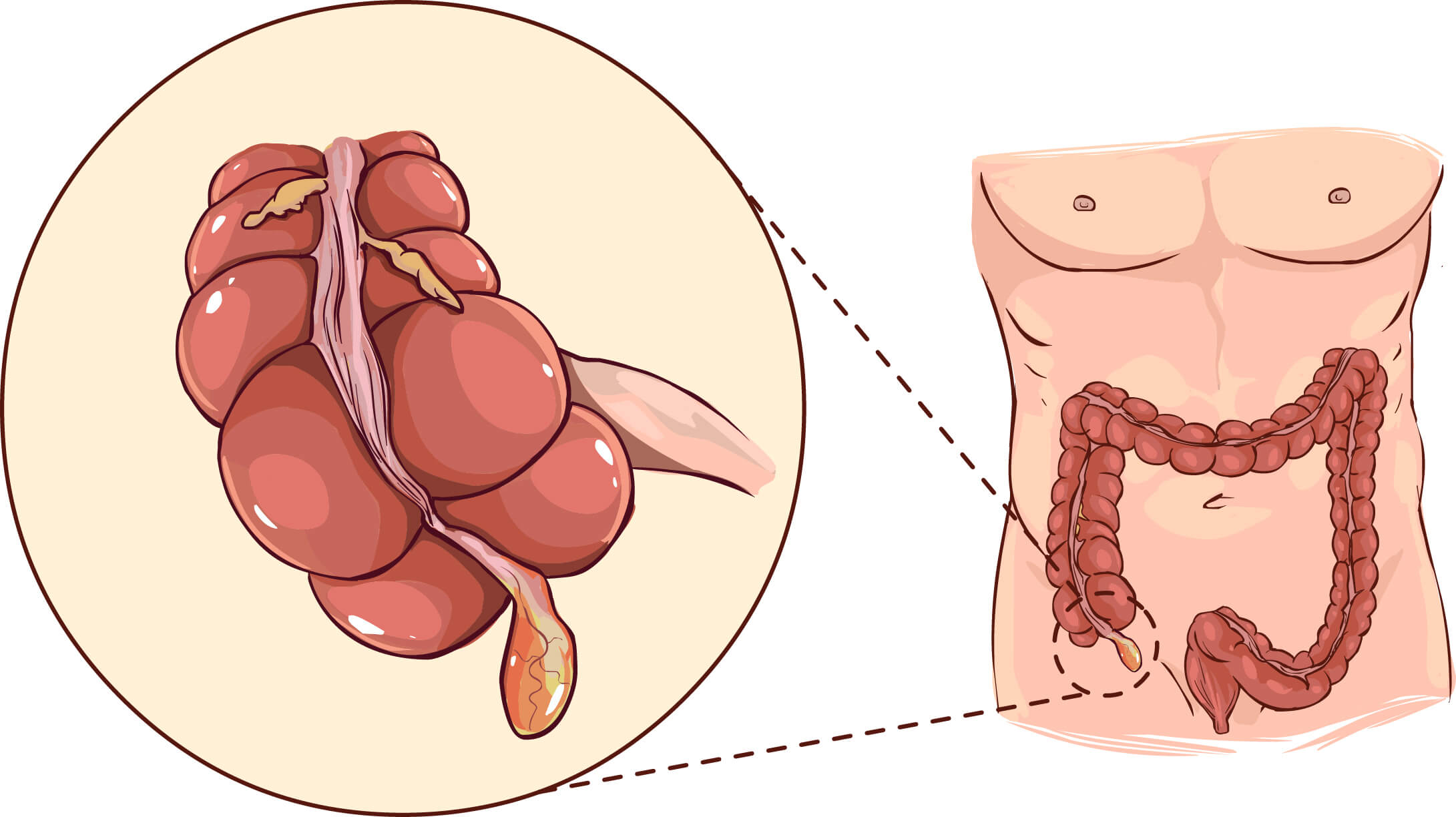
Острый аппендицит отличается развитием обширной симптоматики, которая зависит от локализации отростка в полости брюшины, стадии воспалительного процесса и возраста ребенка.
Одним из типичных и самых ранних проявлений заболевания является боль, которая при классическом течении локализуется в области желудка либо околопупочной области, которая затем может смещаться в правую подвздошную область либо область проекции расположения отростка.
В случае ретроцекального расположения отростка боль может локализироваться в области поясницы, при подпеченочном расположении – в области правого подреберья, а при тазовом – в надлобковой зоне. При обследовании малыши старшего возраста могут довольно точно указать область локализации болей. У детей младшего возраста можно заподозрить аппендицит в том случае, если ребенок проявляет беспокойство, плачет, подтягивает ножки к животу, оказывает сопротивление при попытке осмотра и отказываться от приема пищи.
Одним из типичных признаков заболевания является рвота, нарушение стула, повышение температуры тела до субфебрильных, а иногда и фебрильных цифр. У детей старшего возраста может отмечаться появление симптома ножниц, проявляющегося несоответствием пульса и температуры тела. При тазовом расположении отростка может отмечаться учащение мочеиспускания.
ДиагностикаПри подозрении на аппендицит ребенку может потребоваться проведения физикального, лабораторного и инструментального обследования.
При пальпации у малыша определяется напряжение мышц и резкая болезненность в правой подвздошной области, а также положительные симптомы раздражения брюшины. У детей младшего возраста обследование рекомендуется проводить во время медикаментозного либо физиологического сна. В редких случаях может потребоваться проведение пальцевого ректального обследования, во время которого может обнаруживаться болезненность и нависание передней стенки прямой кишки либо наличие инфильтрата. Также ребенку назначается проведение общего анализа крови и ультразвукового обследования брюшной полости.
Также ребенку назначается проведение общего анализа крови и ультразвукового обследования брюшной полости.
Дети с подозрением на аппендицит подлежат немедленной госпитализации. Наличие у ребенка симптомов острого либо хронического аппендицита – это абсолютное показание к проведению операции.
При деструктивных типах аппендицита предоперационная подготовка должна занимать не больше 4 часов, в этот период малыш может получать в терапевтических целях антибиотико- и инфузионную терапию.
ПрофилактикаПредупредить развитие острого аппендицита поможет правильное питание, своевременное лечение запоров и инфекционных заболеваний.
Гангрена
Гангрена это некроз (омертвение) тканей организма из-за отсутствия кровотока или бактериальной инфекции. Гангрена чаще всего затрагивает конечности, в том числе пальцы, стопы или полностью конечность, но также может развиться в мышцах и внутренних органов.
Риск развития гангрены в основном выше, если у вас есть заболевания, при которых могут повреждаться кровеносные сосуды и ухудшаться кровоток, например, сахарный диабет и атеросклероз.
Лечение гангрены включает в себя хирургическое иссечение некротизированных тканей, антибиотикотерапию и другие методы. Прогноз на выздоровление лучше, если гангрена выявляется на ранних стадиях и быстро начато лечение.
СИМПТОМЫ
Признаки и симптомы поражения кожи гангреной следующие:
- изменение цвета кожи – от бледного до синего, фиолетового, черного, бронзового или красного, в зависимости от типа гангрены;
- сильные боли, а в последующем ощущение онемения;
- неприятный запах от пораженной части кожи.
Если у вас тип гангрены, затрагивающей расположенные под кожей ткани, например, газовая гангрена или гангрена внутренних органов, то можно заметить, что:
- Пораженные ткани становятся опухшими и болезненными.

- Вы чувствуете жар и недомогание.
Состояние, которое называется септический шок, может развиться, если возникшая в гангренозной ткани бактериальная инфекция распространяется по всему телу. Признаки и симптомы септического шока включают в себя:
- низкое артериальное давление;
- температура тела выше 38° C или ниже, чем 36° С;
- учащенное сердцебиение;
- головокружение;
- одышка;
- cпутанное сознание.
ПРИЧИНЫ
Гангрена может развиться по одной или нескольким причинам:
- Недостаток кровоснабжения. Кровь обеспечивает кислородом и питательными веществами клетки, а также компоненты иммунной системы, антитела, предотвращающие инфекции. Без надлежащего кровоснабжения клетки не могут выжить, и ткани разрушаются.
- Инфекция. Если бактерии долго беспрепятственно размножаются, инфекция может сама по себе привести к некрозу тканей, вызывая гангрену.

Виды гангрены
Сухая гангрена. Сухая гангрена характеризуется сухой и сморщенной кожей в диапазоне цветов от коричневого и пурпурно – синего до черного. Как правило, сухая гангрена развивается медленно. Это происходит чаще всего у людей с заболеваниями кровеносных сосудов, например, с атеросклерозом. Влажная гангрена. Гангрена называется «влажной», если есть бактериальная инфекция в пораженной ткани. Отеки, образование пузырей и влажные на вид ткани – общие черты влажной гангрены. Она может развиваться после тяжелых ожогов, обморожения или травмы. Часто встречается у людей с диабетом, которые случайно могут поранить палец ноги или ступню. Влажную гангрену нужно лечить немедленно, потому что она распространяется быстро и может быть смертельной.
Газовая гангрена. Газовая гангрена обычно поражает глубокие мышечные ткани. При газовой гангрене поверхность кожи сначала может быть нормальной. При прогрессировании состояния кожа может стать бледной, а затем серой или пурпурно-красного цвета. Пораженные участки кожи могут издавать звук небольшого потрескивания из-за газа в тканях. Газовая гангрена обычно вызывается бактерией Clostridium perfringens, которая развивается в местах травмы или хирургической раны, обедненных кровоснабжением. Бактериальная инфекция производит токсины, которые высвобождают газ – отсюда и название “газовая” гангрена – и причина смерти ткани. Как и влажная гангрена, газовая гангрена опасна для жизни.
Пораженные участки кожи могут издавать звук небольшого потрескивания из-за газа в тканях. Газовая гангрена обычно вызывается бактерией Clostridium perfringens, которая развивается в местах травмы или хирургической раны, обедненных кровоснабжением. Бактериальная инфекция производит токсины, которые высвобождают газ – отсюда и название “газовая” гангрена – и причина смерти ткани. Как и влажная гангрена, газовая гангрена опасна для жизни.
Гангрена внутренних органов. Гангрена, затрагивающая один орган или несколько, чаще всего кишечник, желчный пузырь или аппендикс, называется гангреной внутренних органов. Этот тип гангрены возникает, когда приток крови к внутреннему органу заблокирован, например, когда часть кишечника выпячивается через ослабленную область мышц в животе (грыжа) и перекручивается. Гангрена внутренних органов часто вызывает лихорадку и сильные боли. При отсутствии лечения внутренняя гангрена может быть смертельной.
Фурнье гангрена. Гангрена Фурнье является редкой формой гангрены, которая затрагивает половые органы. Мужчины страдают чаще, но у женщин также может развиться этот вид гангрены. Гангрена Фурнье обычно возникает из-за инфекции в области половых органов и мочевыводящих путей и вызывает боль в гениталиях, покраснение и отек.
Мужчины страдают чаще, но у женщин также может развиться этот вид гангрены. Гангрена Фурнье обычно возникает из-за инфекции в области половых органов и мочевыводящих путей и вызывает боль в гениталиях, покраснение и отек.
Синергическая гангрена Мелени (Meleney). Этот редкий тип гангрены обычно развивается через 1-2 недели после операции, с болезненным поражением кожи.
ФАКТОРЫ РИСКА
Некоторые факторы, которые повышают риск развития гангрены. К ним относятся:
- Возраст. Гангрена встречается гораздо чаще у пожилых людей.
- Диабет. Если у вас диабет, ваш организм не вырабатывает достаточное количество гормона инсулина (который помогает клетке получать сахар из крови), или клетки устойчивы к воздействию инсулина. Высокий уровень сахара в крови в конечном итоге может повредить кровеносные сосуды, прерывая приток крови к частям вашего тела.
- Заболевания кровеносных сосудов. Сужение и уплотнение артерии (атеросклероз) и сгустки крови также могут блокировать приток крови к определенной области тела.

- Тяжелые травмы или хирургические вмешательства.Любой процесс, который вызывает повреждение кожи и подлежащих тканей, в том числе травмы или обморожения, увеличивает риск развития гангрены, особенно если у вас есть основное заболевание, которое снижает приток крови к поврежденной области.
- Ожирение.Ожирение часто сопровождается диабетом и сосудистыми заболеваниями, но давление лишнего веса также может сжимать артерии, что приводит к уменьшению притока крови и увеличивает риск инфекции и плохое заживление ран.
- Иммуносупрессия. Способность организма бороться с инфекцией ухудшается при вирусе иммунодефицита человека (ВИЧ) или после химиотерапии или лучевой терапии.
- Лекарства. В редких случаях причиной гангрены может быть препарат антикоагулянт варфарин – особенно при сочетании с терапией гепарином.
- Анализы крови. Аномальное повышение лейкоцитов часто указывает на наличие инфекции.
- Инструментальные методы. Рентгенография, компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) могут быть использованы для исследования внутренних органов и оценки, в какой степени распространилась гангрена.
- Артериография является исследованием, используемым для визуализации артерий. Во время этого исследования краситель вводится в кровь и делается серия рентгеновских снимков, чтобы определить, насколько хорошо кровь проходит через артерии.
 Артериограмма может помочь вашему врачу выяснить, является ли любая из ваших артерии закрытой.
Артериограмма может помочь вашему врачу выяснить, является ли любая из ваших артерии закрытой. - Хирургия. Операция может быть проведена для определения, насколько гангрена распространилась в вашем теле.
- Посевы тканей или жидкости. Посев жидкости из волдыря на коже может указать на бактерии Clostridium perfringens (распространенная причина газовой гангрены), или врач может посмотреть под микроскопом образец ткани на наличие признаков гибели клеток.
- Контролируйте диабет.Если у вас диабет, осматривайте ваши руки и ноги ежедневно на предмет порезов, язв и признаков инфекции, таких как покраснение, отек или отделяемое. Попросите врача осматривать ваши руки и ноги по крайней мере раз в год.

- Снизьте лишний вес. Лишние килограммы не только увеличивают риск развития диабета, но и оказывают давление на ваши артерии, уменьшают кровоток и повышают возможность инфицирования и медленного заживления ран.
- Не курите. Хроническое употребление табачных изделий может привести к повреждению кровеносных сосудов.
- Старайтесь предотвратить инфекции. Мойте открытые раны с мягким мылом и водой и старайтесь держать их в чистоте и сухими, пока они заживают.
- Следите за снижением температуры. Обморожение кожи может привести к гангрене, из-за обморожения уменьшается кровообращение в пораженной области. Если вы заметили, что любая область вашей кожи стала бледной, твердой, холодной и онемела после длительного воздействия низких температур, обратитесь к врачу.
ОСЛОЖНЕНИЯ
Гангрена может привести к образованию рубцов, потребуется реконструктивная хирургия. Иногда количество некротизированной ткани настолько велико, что приходится убирать часть тела, например, ноги.
Иногда количество некротизированной ткани настолько велико, что приходится убирать часть тела, например, ноги.
Гангрена, инфицированная бактериями, может быстро распространиться на другие органы и без лечения может быть смертельной
.ТЕСТЫ И ДИАГНОСТИКА
Тесты, используемые для постановки диагноза гангрены, включают в себя:
ЛЕЧЕНИЕ И ПРЕПАРАТЫ
Поврежденные гангреной ткани не могут быть сохранены, но могут быть предприняты шаги, чтобы предотвратить прогрессирование гангрены. Эти процедуры включают в себя:
Хирургия. Удаление врачом мертвых тканей помогает остановить распространение гангрены и позволяет здоровой ткани зажить. Если это возможно, врач может восстановить поврежденные кровеносные сосуды, чтобы увеличить приток крови к пораженной области. Пересадка кожи является одним из видов восстановительной хирургии, которая используется для восстановления вызванного гангреной повреждения кожи. Во время пересадки кожи врач забирает участок здоровой кожи из другой части вашего тела – как правило, место, скрытое под одеждой – и аккуратно переносит его на пораженные участки. Здоровая кожа может быть зафиксирована на месте с помощью повязки или несколько маленьких швов. Кожный лоскут может прижиться, только если в поврежденном участке кожи было восстановлено адекватное кровоснабжение.
Пересадка кожи является одним из видов восстановительной хирургии, которая используется для восстановления вызванного гангреной повреждения кожи. Во время пересадки кожи врач забирает участок здоровой кожи из другой части вашего тела – как правило, место, скрытое под одеждой – и аккуратно переносит его на пораженные участки. Здоровая кожа может быть зафиксирована на месте с помощью повязки или несколько маленьких швов. Кожный лоскут может прижиться, только если в поврежденном участке кожи было восстановлено адекватное кровоснабжение.
В тяжелых случаях гангрены пораженные части тела, например, стопа, пальцы или конечность, возможно, должны быть удалены хирургическим путем (ампутация). В некоторых случаях впоследствии может быть использован протез.
Антибиотики. Вводимые через вену (внутривенно) антибиотики могут использоваться для лечения гангрены, которая вызвана инфекцией.
Гипербарическая кислородная терапия. Гипербарическая кислородная терапия может использоваться для лечения газовой гангрены. Под повышенным давлением и с повышенным содержанием кислорода кровь способна доставлять большее количество кислорода. Кровь, богатая кислородом, тормозит рост бактерий, которые размножаются в отсутствие кислорода, и помогает инфицированным ранам легче заживать.
Под повышенным давлением и с повышенным содержанием кислорода кровь способна доставлять большее количество кислорода. Кровь, богатая кислородом, тормозит рост бактерий, которые размножаются в отсутствие кислорода, и помогает инфицированным ранам легче заживать.
При этом виде терапии Вы будете находиться в специальной камере, которая обычно состоит из стола, который заезжает в специальную камеру-трубу. В камере находится чистый кислород, а давление внутри камеры будет медленно возрастать, примерно в два с половиной раза больше, чем нормальное атмосферное давление. Во время сеанса лечения, вы можете почувствовать головокружение и усталость.
Гипербарическая кислородная терапия для газовой гангрены обычно длится около 90 минут. Вам может понадобиться до трех сеансов в первый день гипербарической кислородной терапии, а затем два раза в день на срок до пяти дней.
Другие методы лечения гангрены могут включать в себя поддерживающую терапию, в том числе инфузии жидкости, питательных веществ и обезболивающие, чтобы облегчить боль.
ПРОГНОЗ
Как правило, люди с сухой гангреной имеют прогноз лучше, потому что сухая гангрена не связана с бактериальной инфекцией и распространяется медленнее, чем при других типах гангрены. Однако, когда инфицированная гангрена диагностируется и быстро начато лечение, вероятность выздоровления большая.
Пожилые люди, люди с ослабленным иммунитетом или имеющие сопутствующие заболевания (например, диабет, атеросклероз или некоторые виды рака), и те, кто обращается за медицинской помощью при уже далеко зашедших случаях гангрены, чаще имеют осложнения от гангрены.
ПРОФИЛАКТИКА
Вот несколько советов, которые помогут вам снизить риск развития гангрены:
симптомы, причины появления, диагностика, лечение
Перитонит, это острое хирургическое заболевание, характеризующееся воспалением брюшины из-за наличия микроорганизмов, непереваренной пищи, или же выходом содержимого кишечника в брюшную полость, сопровождается наличием гноя в брюшной полости.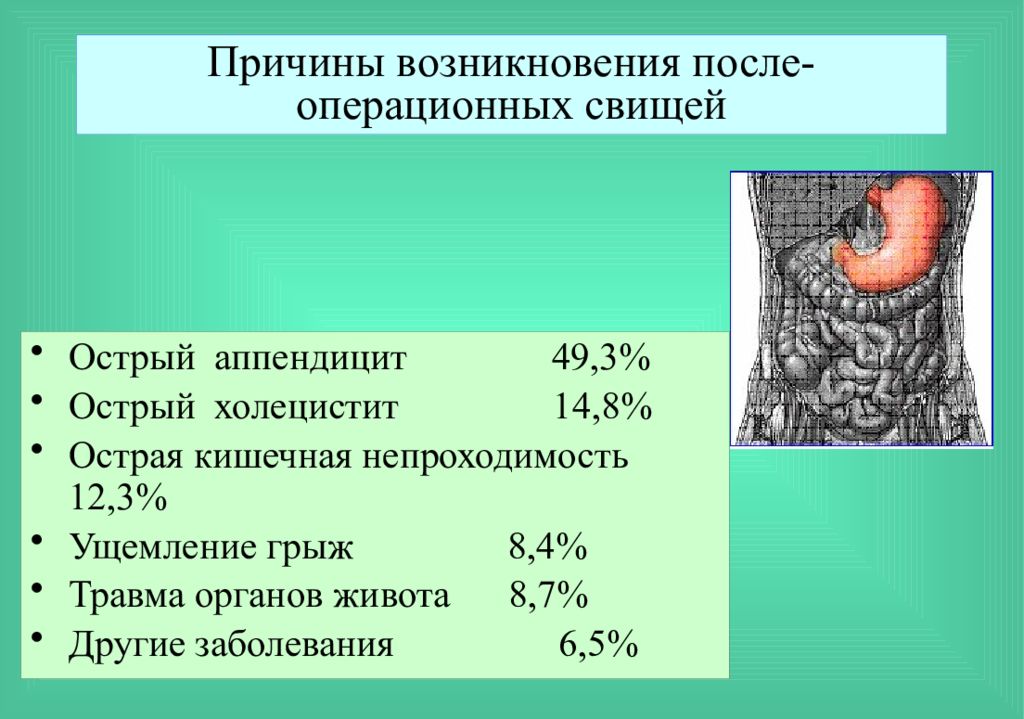
Требует срочной госпитализации и хирургической операции, с последующим дренажем брюшной полости. Летальность от этого заболевания очень высока, чем раньше будет оказана медицинская помощь, тем выше шансы на быстрое восстановление.
Причиной этого заболевания является проникновение бактерий, желчи, содержимого кишечника в область брюшины, также к перитониту приводит разрыв органов, из-за чего происходит воспаление самой брюшины. Кроме внутреннего инфицирования, происходит также заражение из вне, чаще всего стафилококки и кишечная палочка.
Перитонит является осложнением многих заболеваний, самыми распространёнными является аппендицит, холецистит, панкреатит, гнойные воспаление в малом тазу, язвы желудка и кишечника.
Классификация
По причинам возникновения:
- Первичный перитонит – воспаление брюшины микробами (без участия других органов).
- Вторичный перитонит – возникающие как осложнение воспалительных заболеваний различных органов.
По характеру содержимого:
- Гангренозный, геморрагический, фибринозный, серозный и гнойный.

- Клинические проявления.
Симптоматика проявляется быстро, обычно не больше 48 часов.
Проявляется клиническая картина основного заболевания. Только симптомы становятся интенсивные и быстро набирают обороты.
Проявляется слабость, повышенная температура тела, живот становится доскообразным, напряженным. Любое раздражение живота вызывает сильнейшую боль. Человек не может лежать, сидеть, ходить. Тело стремится принять позу эмбриона, малейшее движение вызывает усиление болей. Пациент стонет, появляется бред.
По мере прогрессирования, боли начинают стихать, живот становится мягким. Этот период принято называть периодом мнимого благополучия. Очень часто пациенты отказываются от операции, мол у них уже все прошло и ничего не беспокоит. Сознание находится в эйфории.
Нарушается выделение мочи и кала, кишечные шумы не прослушиваются. Появляются тошнота и рвота. Часто именно в этот период происходит гибель пациента, если не провести операцию. Слизистые становятся сухими, но при этом пить жидкость затруднительно.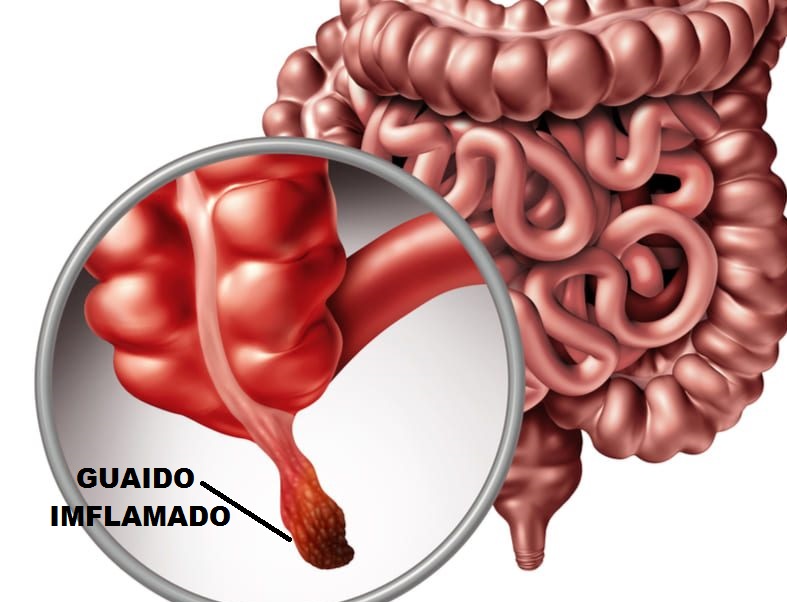
После мнимого благополучия наступает терминальная стадия. Смертность в этот период уже равна 90%. Живот надувается до огромных размеров и становится болезненным, при этом отсутствует напряжения мышц. Происходит нарушение всех органов и систем, идет стойкое изменение психики. Кожа приобретает серый цвет и снижается температура тела до критических значений.
Диагностика проходит путем анализа жалоб и выявления причины этого осложнения. В крови происходит увеличение лейкоцитов. Диагноз подтверждается УЗИ брюшной полости, рентгеном. Бывает перитонит, выявляется в ходе хирургической операции, случайным образом.
При выявлении этих симптомов, нужно срочно госпитализировать пострадавшего. Каждая минута буквально на счету. Пока едет скорая помощь, необходимо положить холод на живот. Это замедлит воспалительный процесс, однако этот способ не долговечен. Поэтому не стоит тратить время зря, стараться как можно скорее доставить больного в хирургическое отделение, где будет проведена экстренная операция, которая спасет жизнь человеку.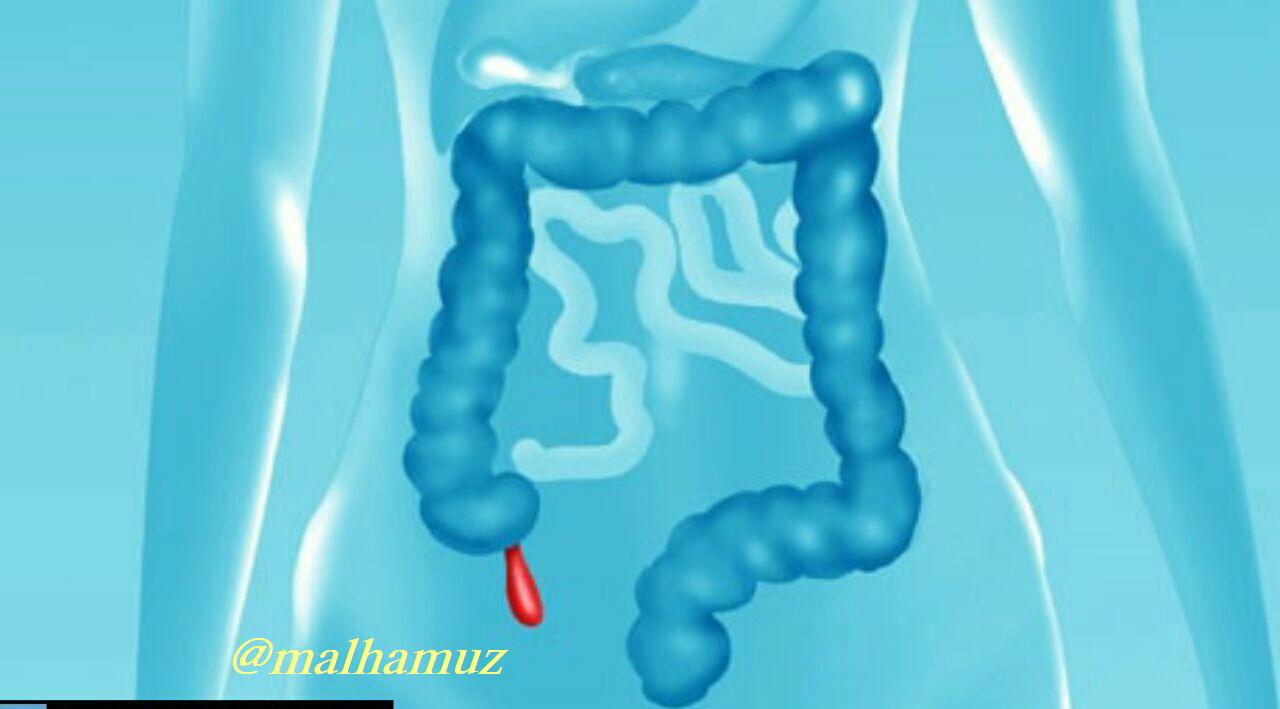
Получить консультацию
врача-хирурга
Лечение боли в пояснице – Новая Больница
Боль, прострелы, постоянная тяжесть, Вам знакомы такие ощущения в спине?
Безобидная тянущая боль часто бывает признаком опасного заболевания. В нашей статье мы разберем все причины заболевания.
Время чтения 7 минут, уделите их своему здоровью.
Причины
1. Заболевания позвоночника и костей таза.- Остеохондроз (поражение межпозвонковых дисков (протрузии, грыжи дисков)
- Спондилит (воспалительное заболевание позвоночника)
- Спондилоартроз (артроз межпозвонковых суставов)
- Спондилез (костные разрастания)
- Спондилоартрит (воспаление в межпозвонковых суставах)
- Миозит (воспаление в мышцах)
- Остеопроз (снижение плотности костной ткани ) с компрессионными переломами позвонков и других костных структур
- Травма позвоночника и костей таза (переломы, трещины)
- Сакроилеит (воспаление в крестцово-подвздошных суставах)
- Опухоли костных структур и мягких тканей
2.
 Отраженная боль в поясничном отделе, связана с заболеваниями органов брюшной полости и малого таза (воспалительные заболевания и опухоли) эта боль часто сопровождается болью в животе.
Отраженная боль в поясничном отделе, связана с заболеваниями органов брюшной полости и малого таза (воспалительные заболевания и опухоли) эта боль часто сопровождается болью в животе.Характер боли может быть различным:
- Острая – это боль возникшая быстро, внезапно
- Хроническая – боль более 2 месяцев, возникает при прогрессировании заболеваний позвоночника
- При воспалительных патологиях мочеполовой системы, органов брюшной полости (при хроническом гастрите, панкреатите, холецистите, энтероколите)
Интенсивность боли
от дискомфорта до выраженного болевого синдромаПри острой и интенсивной боли в животе с иррадиацией в поясничный отдел всегда надо исключать хирургическую патологию, которая требует неотложного оперативного вмешательства ( желудочно-кишечные кровотечения, аппендицит, перитонит и др).
Интенсивная боль в поясничном отделе позвоночника
Может быть рефлекторной ( спазм мышц, обусловленный раздражением рецепторов в паравертебральных мышцах ).:max_bytes(150000):strip_icc()/GettyImages-168534047-56a504c15f9b58b7d0da9214.jpg) Человеку больно кашлять, чихать, все движения соповождаются болью. При сдавлении нервного корешка ( протрузией диска, грыжей диска) боль распространяется на нижние конечности, чаще с одной стороны.
Человеку больно кашлять, чихать, все движения соповождаются болью. При сдавлении нервного корешка ( протрузией диска, грыжей диска) боль распространяется на нижние конечности, чаще с одной стороны.
Миофасциальный синдром
Обусловлен раздражением болевых рецепторов в мышцах и фасциях. Происходит формирование триггеров ( болевых узлов) в мышцах, болевой синдром хронический , часто рецидивирующий.
Любая травма мягких тканей или костных структур также сопровождается интенсивным болевым синдромом.
В каких случаях нужно обращаться к врачу?
Любой случай возникновения боли в поясничном отделе требует обращения к врачу.Это поможет выявить причину боли и принять меры.
Боль у мужчин, женщин
При заболеваниях половой системы, болевой синдром отличается у мужского и женского пола.Для мужчин при патологии простаты характерна тянущая, ноющая боль, часто сопровождается нарушением мочеиспускания.
У женщин симптом чаще бывает острым, выраженным. При апоплексии яичника или внематочной беременности боль нестерпимая. Обычно интенсивнее синдром на пораженной стороне.
При апоплексии яичника или внематочной беременности боль нестерпимая. Обычно интенсивнее синдром на пораженной стороне.
При эндометриозе, миоме матки – ощущения ноющие, тянущие.
Если боль связана с патологией позвоночника, интенсивность боли не зависит от пола. Замечено, что мужчины обращаются к врачу позднее.
Осмотр специалистов
- вертеброневролог
- гастроэнтеролог
- нейрохирург
- хирург
- гинеколог
- уролог
- ревматолог
- онколог
Лабораторные методы
- общий анализ крови (для исключения восполительного процесса уровень лейкоцитов, СОЭ), исключение анемии (уровень гемоглобина)
- общий анализ мочи: исключения восполительного процесса в мочевом пузыре, почках (бактерии ,лейкоциты, эритроциты)
- анализ кала на скрытую кровь
- биохимия крови: ревмотологические пробы для исключения системного восполения (СРБ, РФ, мочевая кислота), оценка функции печени (алт аст билирубин) оценка функции почек (креатинин мочевина), функции поджелудочной железы (амилаза) и др.

Инструментальные методы исследования
- рентгенография поясничного отдела позвоночника и костей таза обзорная рентгенография брюшной полости (исключение кишечной непроходимости)
- УЗИ органов брюшной полости и малого таза
- ФГДС
- колоноскопия
- МРТ (КТ) поясничного отдела позвоночника, МРТ (КТ) поясничного отдела с контрастированием
- МРТ (КТ) органов брюшной полости и малого таза , МРТ (КТ) органов брюшной полости и малого таза с контрастированием
Лечение
При выявлении опухоли ,в зависимости от локализации и характера опухоли определяется тактика лечения, оперативное вмешательство или др. (наблюдение и лечение в нейрохирургическом, хирургическом стационаре , онкологическом диспансере)Медикаментозное лечение
Заболевания позвоночника (чаще в рамках остеохондроза):- НПВС
- миорелаксанты
- опиоидные анальгетики
- мочегонные препараты
- сосудистые препараты
- антибактериальные препараты
- лечебно-медикаментозная блокада с новокаином, лидокаином и дипроспаном
Немедикаментозные методы
В основном используются при лечении заболеваний позвоночника- физиотерапия (магнитолазер, магнитотерапия, СМТ с новокаином и др)
- иглорефлексотерапия
- аппаратное вытяжение поясничного отдела позвоночника
- мануальная терапия
- массаж
- бальнеотерапия (аппликации грязевые, озокерит)
- ЛФК
Профилактика заболеваний желудочно-кишечного тракта: диета, режим питания, режим труда и отдыха.

Если у вас боль в поясничном отделе обращайтесь в многопрофильную клинику «Новая больница». Мы поможем выявить причину и выбрать тактику лечения.
В нашей больнице есть все специалисты и все методы диагностики представленные в этой статье. Также есть отделения стационара: гастроэнтерологическое отделение и городской вертебрологический центр.
Используются все методы лечения, кроме хирургического. Вы можете наблюдаться, проводить обследование и лечение амбулаторно, т.е вне стационара.
Цены на лечение Способы оплаты: оплата наличными средствами; оплата пластиковыми банковскими картами МИР, VISA, MastercardWorldwide
25 лет
успешной работы
> 20
медицинских направлений
1400
ежедневно оказываемых услуг
Наши специалисты
Андрей Андреевич
Морозов
Зав. отделением
отделением
Колобов
Врач – невролог
Наталья НиколаевнаУланова
Врач – невролог
Леонид ФедоровичКонюхов
Врач – невролог
Елена ВикторовнаБарсукова
Врач – невролог
Юлия МихайловнаМальцева
Врач – невролог
Мария ВладимировнаПравдина
Врач – невролог
как и когда вызывать скорую для ребенка
Некоторые родители раздумывают, вызывать ли скорую при высокой температуре, а некоторые звонят 03 при малейшем недомогании. Специалисты выделяют семь основных причин для вызова СМП ребенку:
1. Проблемы с дыханием (одышка)
Проблемы с дыханием (одышка)
Суть одышки заключается в нарушении поступления достаточного количества кислорода в организм, и попытке компенсировать это нарушение более интенсивным дыханием. Одышка чаще всего развивается из-за аспирации (вдохнул и подавился) инородного тела, бронхиальной астмы, инфекции верхних дыхательных путей, или пневмонии. Признаки одышки: кашель, свистящие хрипы, затрудненное дыхание (особенно раздувание крыльев носа, и использование грудных и шейных мышц для акта дыхания), кряхтение, перебои речи или посинение кожи.
Ø Частота дыхания у ребенка более 50-60 вдохов в минуту
Ø У ребенка резкий цианоз вокруг рта
Ø Эти симптомы не улучшаются в течением времени, или даже нарастают.
2. Перелом костей
В большинстве случаев родители вполне могут доставить ребенка в приемное отделение самостоятельно.
Ø Ребенок корчится от боли, вы не можете снять ее жаропонижающим сиропом или свечой
Ø Обломок кости торчит сразу под кожей
Ø Травма касается головы или шеи
Ø У ребенка изменен уровень сознания (например, чрезмерно заторможен).
3. Тяжелое обезвоживание
Самые частые причины сильного обезвоживания – это рвота и/или понос. Не каждая рвота или понос требует вызова экстренной медицинской службы, обычно бывает достаточным часто и дробно поить ребенка, компенсируя потери жидкости и солей.
Ø Ребенок вам не отвечает, или отвечает неадекватно
Ø Ребенок корчится от сильных спазмов и неослабевающей боли в животе (это может указывать на аппендицит, камни в почках и другие опасные состояния).
4. Приступ судорог
У младенцев и дошкольников быстрое повышение температуры может вызвать фебрильные судороги. Большинство судорог, связанных с лихорадкой, не является чрезвычайной ситуацией. Судороги, возникшие без повышения температуры, имеют обычно более серьёзный прогноз.
Ø Приступ длится более трех-пяти минут
Ø Ребенок имеет затрудненное дыхание или синеет
Ø После прекращения приступа судорог ребенок не может вернуться в свое нормальное психическое состояние.
5. Падения
Падение с большой высоты особенно опасно травмой головы, позвоночника или внутренних органов. Если вы подозреваете травму головы, поговорите с вашим ребенком, и убедитесь, что он адекватно отвечает на вопросы.
Ø У ребенка рвота более одного раза после травмы.
Ø Он теряет сознание
Ø Ребенок жалуется на онемение или покалывание в теле
Ø У вас есть основания подозревать повреждение внутренних органов
Ø У вас есть основания подозревать травму шеи или позвоночника. В случае возможной травмы шеи или позвоночника, не пытайтесь перемещать вашего ребенка. Сотрудники скорой помощи зафиксируют позвоночник перед тем как транспортировать ребенка в больницу.
6. Порезы и кровотечения
Если у вашего ребенка началось кровотечение, надавите на рану, дождитесь пока кровотечение остановится и оцените степень повреждения. Детям, которые нуждаются в наложении швов, как правило, не следует вызывать экстренную медицинскую службу – они вполне могут быть доставлены в приемное отделение хирургии родителями.
Детям, которые нуждаются в наложении швов, как правило, не следует вызывать экстренную медицинскую службу – они вполне могут быть доставлены в приемное отделение хирургии родителями.
Ø У вашего ребенка есть заболевания, нарушающие свертывание крови
Ø Вы не можете остановить кровотечение.
7. Подозрение на отравление
В этой ситуации скорую нужно вызывать сразу же, как только вы обнаружили симптомы отравления: рвота, понос, боль в животе, спутанность сознания. Если вы поняли, что ребенок добрался до лекарств и проглотил какие-то из них, вызывайте скорую, и поищите упаковки из-под медикаментов. Вам нужно будет сообщить врачам название препарата и примерное количество, сколько мог проглотить ребенок.
Что вызывает аппендицит? | Everyday Health
Аппендицит – это серьезное заболевание, при котором аппендикс – небольшой орган в форме пальца, прикрепленный к толстой кишке – опухает и воспаляется.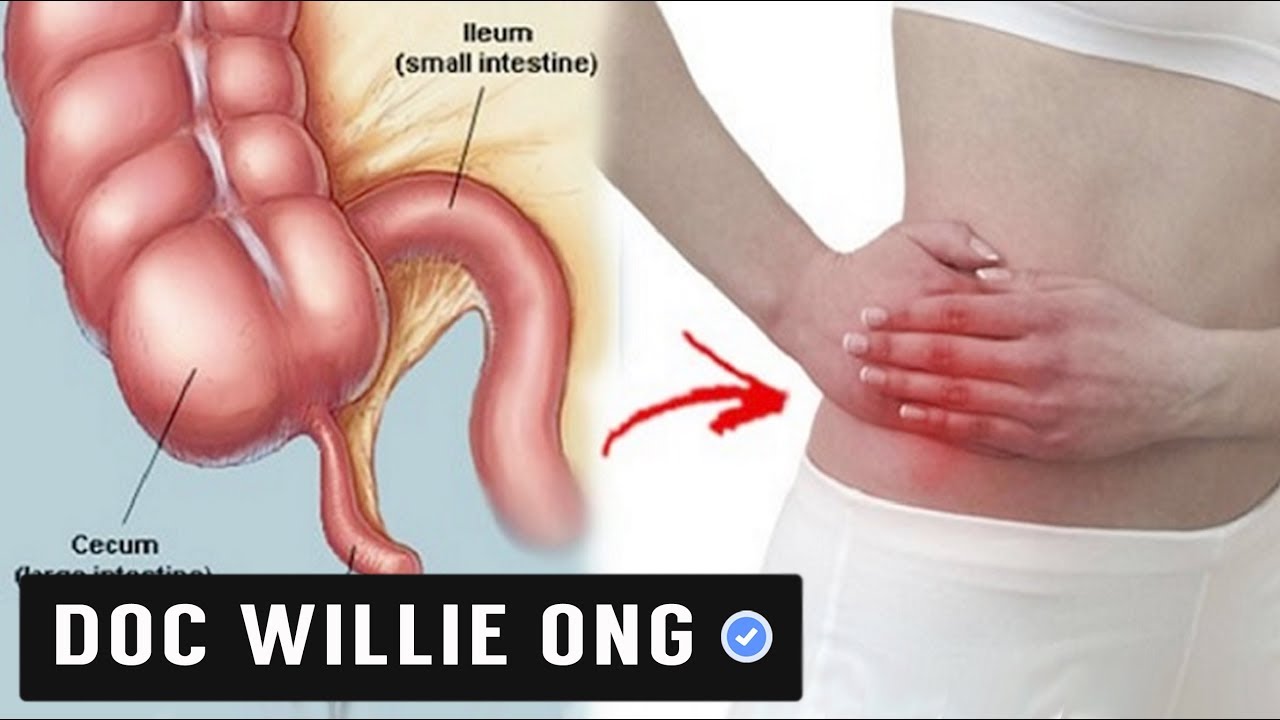 Не всегда понятно, что вызывает аппендицит. Часто аппендицит, вероятно, является результатом закупорки области внутри аппендикса, называемой просветом аппендикса (внутренняя часть трубки аппендикса) или просветом аппендикса. (1)
Не всегда понятно, что вызывает аппендицит. Часто аппендицит, вероятно, является результатом закупорки области внутри аппендикса, называемой просветом аппендикса (внутренняя часть трубки аппендикса) или просветом аппендикса. (1)
Существует множество проблем, которые могут вызвать закупорку просвета аппендикса, в том числе:
- Аппендиколиты или фекалиты, которые представляют собой кальцинированные каловые отложения, также известные как «камни аппендикса» (это чаще встречается у детей, чем у взрослых ) (2)
- Кишечные черви или паразиты, включая острицы ( Enterobius vermicularis )
- Раздражение и язвы в желудочно-кишечном тракте (ЖКТ) в результате длительных заболеваний, таких как болезнь Крона или язвенный колит
- Травма или травма брюшной полости
- Увеличенная лимфатическая ткань стенки аппендикса, которая обычно является результатом инфекций желудочно-кишечного тракта
- Доброкачественные или злокачественные опухоли
- Различные посторонние предметы, такие как камни, пули, гранулы пневматического пистолета и т. Д. штифты (3)
Иногда аппендицит возникает из-за вирусной, бактериальной или грибковой инфекции, распространившейся на апендицит. ndix.(4) Возможные причины инфекции включают, но не ограничиваются ими:
- E. coli, которые представляют собой бактерии, обнаруженные в окружающей среде, продуктах питания и кишечнике животных. Большинство штаммов E. coli безвредны, но другие могут вызывать болезни. (5)
- Бактерии Pseudomonas , которые встречаются в почве, воде и влажных областях, таких как раковины и туалеты (6)
- Bacteroides , бактерии, которые уже населяют пищеварительный тракт человека ( 7)
- Аденовирус, очень распространенный вирус, распространяющийся при контакте или через воздух, который может вызывать симптомы простуды, а также инфекции мочевого пузыря и другие инфекции.(8)
- Salmonella, пищевые бактерии, которые обычно вызывают расстройство желудочно-кишечного тракта (диарея, тошнота и рвота), но могут иметь серьезные осложнения
- Бактерии Shigella , очень заразные микробы, которые обычно приводят к диарейным заболеваниям. длится не больше недели. (9)
- Корь – очень заразный вирус, распространяющийся через воздух и при контакте. Вакцинация защищает большую часть населения, но бывают вспышки, к которым подвержены невакцинированные люди (10)
- Мукормикоз (редкая, но серьезная инфекция плесени, вызываемая плесенью из окружающей среды) (11) и гистоплазмоз; большинство людей, которые вдыхают эти споры, не заболеют или у них появятся легкие симптомы, но инфекция может стать серьезной у людей с ослабленной иммунной системой (11)
В вашем аппендиксе обитает множество полезных бактерий.Фактически, недавние исследования были сосредоточены на роли, которую аппендикс может играть в иммунной функции. Некоторые эксперты считают, что аппендикс долгое время считался рудиментарным органом, не имеющим особого смысла, но он участвует как в поощрении, так и в защите роста полезных кишечных бактерий: когда определенные заболевания уничтожают полезные кишечные бактерии в желудочно-кишечном тракте, аппендикс способствует повторному заселению кишечника. кишечник после заражения. (12)
Но когда орган заражается или закупоривается, бактерии в аппендиксе быстро размножаются, в результате чего ваш аппендикс набухает и заполняется гноем – густой жидкостью, содержащей бактерии, тканевые клетки, воспалительные частицы и мертвую инфекцию борьба с лейкоцитами.
Возможные осложнения аппендицитаЕсли не лечить, аппендицит часто будет прогрессировать, так как воспаление приводит к дальнейшим осложнениям.
Давление внутри аппендикса будет увеличиваться, ограничивая количество крови, протекающей через стенки аппендикса, где ткань затем испытывает недостаток крови и начинает умирать.
В конце концов, аппендикс разорвется, и его содержимое вытечет на всю брюшную полость. В некоторых случаях на разорванном отростке могут образовываться абсцессы (гнойные карманы); если абсцессы разорвутся, они могут заразить остальную часть живота.
В других случаях разрыв аппендикса может вызвать инфицирование брюшины – шелковой мембраны, выстилающей брюшную полость, – состояние, называемое перитонитом. Это серьезное осложнение может привести к потенциально смертельной инфекции крови, называемой сепсисом.
Каковы факторы риска развития аппендицита?Невозможно предсказать, кто заболеет аппендицитом, но ученые выявили несколько факторов риска этого состояния. К ним относятся:
- Подросток или вам больше двадцати лет; (13) большинство случаев аппендицита происходит в этой возрастной группе
- Имеют длительное воспалительное заболевание кишечника, такое как болезнь Крона или язвенный колит
- Исследования показали, что семейный анамнез играет роль; исследование, опубликованное в 2014 году в журнале Western Journal of Emergency Medicine , показало, что среди взрослых в отделении неотложной помощи, у которых был аппендицит, у людей с известным семейным анамнезом чаще было это заболевание (14) исследование, опубликованное в 2001 году в журнале Journal of Pediatric Surgery , показало, что «наследственность является важным фактором» у детей, страдающих аппендицитом.(15)
Существует также связь между загрязнением воздуха, в частности высоким уровнем озона, и аппендицитом. Ученые не уверены, почему загрязнение воздуха связано с повышенным риском аппендицита, но может быть, что высокие уровни озона усиливают воспаление кишечника или повышают восприимчивость к бактериальным и вирусным инфекциям. (16)
Исследования показывают, что летом люди болеют аппендицитом чаще, чем в другое время года.Непонятно почему, но обзор более чем 40-летних исследований, опубликованный в феврале 2014 года в Annals of Medical and Health Sciences Research, приходит к выводу, что это, вероятно, связано с сочетанием повышенного воздействия загрязнения воздуха и большего количества инфекций желудочно-кишечного тракта летом. месяцы. (17)
Что может случиться, если у вас лопнет аппендикс?
У большинства из нас есть друг или, по крайней мере, друг друга, который перенес аппендицит.Поскольку аппендицит довольно распространен, многие люди не осознают, насколько серьезно это заболевание на самом деле. На самом деле, невылеченный аппендицит может привести к опасным для жизни осложнениям. Чтобы обеспечить ваше здоровье и безопасность, признаки и симптомы аппендицита должны быть немедленно оценены медицинским работником. Отмеченная наградами команда сертифицированных врачей отделения неотложной помощи в iCare ER & Urgent Care имеет большой опыт в области раннего выявления и лечения аппендицита во Фриско и Форт-Уэрте, штат Техас.Узнайте больше об аппендиците здесь, в том числе о том, что может случиться, если у вас разорвется аппендикс, и что делать, если вы подозреваете аппендицит.
Что такое приложение?Многие врачи и медицинские эксперты считают, что аппендикс, представляющий собой тонкую трубку в виде мешочка, лежащую рядом с местом пересечения тонкого и толстого кишечника, не выполняет в организме какой-либо важной функции. Однако некоторые предполагают, что аппендикс может играть важную роль в пищеварительном тракте.В любом случае большинство согласны с тем, что аппендикс можно безопасно удалить в случае необходимости – как в случае аппендицита – без какой-либо угрозы для пациента.
Что такое аппендицит?Аппендицит – довольно распространенное заболевание, сопровождающееся воспалением и / или инфекцией аппендикса. Точная причина аппендицита не совсем понятна, и он может повлиять на кого угодно в любое время, хотя чаще встречается у детей. Поскольку аппендицит может привести к широко распространенной инфекции, разрыву аппендикса и другим серьезным или опасным для жизни осложнениям, необходимы почти немедленная диагностика и лечение.
Как узнать, есть ли у меня аппендицит?К сожалению, признаки и симптомы аппендицита часто повторяют симптомы других заболеваний, что затрудняет самостоятельную диагностику заболевания. Кроме того, симптомы аппендицита изначально могут быть незаметными или запутанными, особенно у беременных женщин и пожилых пациентов. У младенцев и детей аппендицит часто принимают за заболевание желудка и оставляют без лечения, что приводит к опасным осложнениям. Чтобы избежать обострения симптомов и более серьезных инфекций, важно понимать, как определить признаки аппендицита и когда необходимо посетить скорую помощь.К наиболее частым симптомам аппендицита относятся:
- Внезапное появление боли в животе
- Боль в животе, которая мигрирует и оседает в правом нижнем углу
- Лихорадка
- Озноб
- Усталость
- Потеря аппетита
- Тошнота и рвота
- Вздутие или вздутие живота
- Боль при физической нагрузке
Если вы считаете, что вы или ваш близкий человек, возможно, испытываете боль в аппендиксе или другие симптомы аппендицита, важно немедленно посетить ближайшее отделение скорой помощи в Фриско или Форт-Уэрт.Во время вашего визита в отделение неотложной помощи и неотложной помощи iCare вы будете незамедлительно обследованы и можете пройти лабораторные работы, визуализационные исследования и другие тесты, чтобы с уверенностью определить, связаны ли ваши симптомы с аппендицитом.
Что происходит, когда у вас лопается аппендикс?Если аппендицит не лечить, в аппендиксе начинают накапливаться бактерии и гной, вызывая его набухание. В конечном итоге стенка аппендикса нарушается, что позволяет гною и другим бактериям просачиваться в брюшную полость.Хотя это не взрывоопасное событие, это называется разрывом аппендикса. По мере того, как инфекция распространяется по брюшной полости, пациенты часто испытывают ухудшение симптомов, включая высокую температуру и сильную боль.
Большинство случаев разрыва аппендикса происходит примерно через 48–72 часа после появления симптомов. Разрыв аппендикса всегда считается неотложной ситуацией и требует немедленного лечения. Если не лечить, разрыв аппендикса может привести к широко распространенной инфекции, абсцессу, сепсису (инфекция кровотока) и даже смерти.
Если было установлено, что ваш аппендикс разорвался, вам, вероятно, потребуется почти немедленная операция по удалению аппендикса и очистке брюшной полости с последующим расширенным курсом антибактериальной терапии для устранения инфекции.
Не рискуйте своей жизнью, игнорируя боль в аппендиксе. Посетите ближайшее отделение неотложной помощи для почти немедленного лечения аппендицита во Фриско или Форт-Уэрте.Если вы испытываете боль в животе и думаете, что она может быть связана с аппендиксом, не ждите, чтобы обратиться за лечением.Аппендицит и разрыв аппендикса – критические состояния, требующие быстрой диагностики и лечения. Чтобы точно узнать, страдаете ли вы аппендицитом, посетите ближайшее отделение неотложной помощи и неотложной помощи iCare во Фриско или Форт-Уэрте, штат Техас, где вас примет сегодня наша экспертная группа сертифицированных врачей и медицинских специалистов.
Удивительные новости о вашем аппендиксе и аппендиците
Получить необходимую помощь легко.
Обратитесь к ближайшему к вам поставщику услуг Premier Physician Network.
Вы, вероятно, никогда не думаете о своем аппендиксе – если только вы или ваш любимый человек не испытываете боли аппендицит.
Когда-то считавшийся бесполезным органом, ученые теперь считают, что маленький трубчатый отросток играет ключевую роль в поддержании здоровья нашей иммунной системы и укреплении связи между мозгом и кишечником.
Связь кишечника и мозга
Аппендикс является частью пищеварительного или желудочно-кишечного тракта. Это четырехдюймовая трубка, прикрепленная к первой части толстой кишки (слепой кишки), недалеко от места пересечения тонкой и толстой кишок. Это ваша нижняя правая часть живота.
Пищеварительная система расщепляет пищу, которую мы едим, чтобы клетки нашего тела могли поглощать питательные вещества и энергию, необходимые для функционирования. Кроме того, система GI служит коммуникационным центром для мозга.Мозг и кишечник постоянно посылают и получать сигналы о:
- Что мы едим
- Как переваривать то, что мы едим и пьем
- Уровень нашего стресса
- Наше настроение
Приложение: Безопасный дом для хороших бактерий?
В течение многих лет врачи и ученые считали аппендикс рудиментарным органом – частью тела, которая больше не нужна современному человеку.
Недавние исследования показали, что аппендикс может быть безопасным местом для полезных бактерий, обитающих в нашем пищеварительном тракте.Хорошие бактерии необходимы для пищеварения и борьбы с болезнями. Тело усердно работает, чтобы поддерживать хрупкое равновесие, которое включает в себя правильное смесь бактерий в нашем «кишечном микробиоме».
Когда мы заболеваем, например, диареей или желудочным вирусом, наше тело теряет большую часть полезных бактерий, находящихся на слизистой оболочке желудочно-кишечного тракта, а также лейкоцитов и других иммунных клеток, которые борются с инфекцией. Исследования показывают, что внутренняя часть приложения содержит тот же материал в большем количестве.
Ученые теперь считают, что аппендикс служит «убежищем», защищающим полезные бактерии во время инфекции и заселяющим желудочно-кишечный тракт после того, как инфекция исчезнет.
Ученые теперь считают, что аппендикс служит «убежищем», защищающим полезные бактерии во время инфекции и заселяющим желудочно-кишечный тракт после того, как инфекция исчезнет.
У вас боли в животе аппендицит?
Иногда заражается сам аппендикс. Воспаление аппендикса может быть вызвано:
- Инфекция желудочно-кишечного тракта
- Рост или стул, блокирующие отверстие аппендикса в толстой кишке
- Травма брюшной полости
Нет никаких доказательств того, что диета и питание играют роль в возникновении или предотвращение аппендицита.
Хотя аппендицит может заболеть любой, он чаще всего встречается в возрасте от 5 до 20 лет, – говорит Джереми Мур, доктор медицины, специализирующийся на неотложной медицинской помощи. Аппендицит также является наиболее распространенной формой боли в животе, требующей хирургического вмешательства. Ищите эти симптомы, говорит доктор Мур:
- Боль вокруг пупка, которая распространяется на нижнюю правую часть живота. Боль может сначала приходить и уходить, а затем становиться интенсивной.
- Лихорадка
- Снижение аппетита
- Тошнота и рвота
Если у вас появились признаки аппендицита, важно обратиться к врачу, – говорит Л.Стюарт Лоури, доктор медицины, FACS.
«В течение 48–72 часов после появления первых симптомов аппендикс может разорваться», – предупреждает д-р Мур. «Если это произойдет, это станет гораздо более серьезной проблемой, потому что разрыв может распространить инфекцию и содержимое вашего толстого кишечника. по всей этой части вашего тела ».
Аппендицит на первых порах сложно диагностировать, объясняет доктор Мур. Это потому, что есть и другие заболевания с похожими симптомами, в том числе почечный камень, инфекция мочевыводящих путей, киста яичника, эндометриоз или даже желудочный грипп.
- Провести медицинский осмотр
- Проверить на обезвоживание
- Провести анализы крови, чтобы проверить реакцию на инфекцию
- Провести анализы мочи, чтобы исключить камни в почках или инфекцию мочевыводящих путей
- Заказать визуализацию, например компьютерную томографию или УЗИ, чтобы просмотреть приложение
Лечение аппендицита
Антибиотики и минимально инвазивная операция по удалению аппендикса (так называемая аппендэктомия) являются типичными методами лечения аппендицита.По словам доктора Мура, для этого может потребоваться ночевка в больнице.
Однако по мере того, как ученые узнают больше о функции аппендикса, некоторые врачи обращаются к более консервативным подходам к лечению, пытаясь спасти аппендикс, чтобы он мог продолжать свою роль в увеличении количества полезных бактерий в нашем кишечнике.
«В некоторых случаях нам удается избежать операции и вместо этого лечить ее с помощью внутривенных антибиотиков в больнице, а затем пероральных антибиотиков дома», – объясняет доктор Мур.«Это требует тщательного наблюдения у вашего хирурга или первичного лечащего врача, чтобы убедиться, что ему становится лучше. Но в большинстве случаев требуется операция ».
Хотя врачи не знают причину возникновения аппендицита, доктор Мур считает, что лучше знать симптомы. «Вам следует как можно скорее обратиться к врачу, если у вас есть симптомы. Чем раньше мы начнем лечение, тем лучше ». он объясняет. «Если вы откладываете обращение за помощью, вы можете почувствовать себя хуже и остаться в больнице намного дольше.”
Получить необходимую помощь легко.
Обратитесь к ближайшему к вам поставщику услуг Premier Physician Network.
Источник: Национальный институт диабета, болезней органов пищеварения и почек; Международный фонд по заболеваниям желудочно-кишечного тракта; Медицинский факультет Нью-Йоркского университета; Ассоциация развития науки; ДокторЛ. Стюарт Лоури, FACS, Майами Ко; Джереми Мур, доктор медицины; Nemours KidsHealth
Что такое аппендицит? – Семейная практика тысячелетия
Что такое аппендицит?
Аппендикс представляет собой небольшой мешочек в форме пальца и длиной около 3 дюймов, соединенный с толстой кишкой и расположенный в правой нижней части живота.Никто не знает абсолютно точно, какова функция приложения. Однако мы точно знаем, что вы можете жить без него. Поэтому, если вашему ребенку нужно удалить его, его или ее тело будет работать после операции так же, как и до операции. Здесь, в США, каждый пятнадцатый человек заболевает аппендицитом. Хотя он может поразить в любом возрасте, чаще всего встречается в возрасте от 10 до 20 лет.
Когда ваш аппендикс воспаляется или опухает, это называется аппендицитом. Дети и взрослые могут заболеть аппендицитом, хотя не всегда есть очевидная причина, по которой аппендицит вообще возникает.Это может произойти после заражения кишечника или даже после того, как что-то вызвало закупорку аппендикса.
Аппендицит – это не болезнь, которую можно передать другому человеку. Это означает, что вы не можете заразиться ни от кого, это не заразно. С другой стороны, вы, к сожалению, мало что можете сделать, чтобы предотвратить развитие аппендицита.
Как люди узнают, что они у них есть?
У людей бывают разные симптомы аппендицита.Человек, страдающий аппендицитом, может чувствовать, что у него или нее спазмы желудка или действительно сильное несварение желудка.
Часто первым признаком является боль в области пупка. Боль в животе может усиливаться при движении, прыжках, кашле или глубоком вдохе. Иногда рвота следует вскоре после боли в животе. Через несколько часов боли, как правило, переходят в нижнюю правую часть живота. Боль в этой области может стать острой и интенсивной – достаточно, чтобы не уснуть по ночам. Человек с аппендицитом не будет чувствовать себя очень голодным, и у него может быть небольшая температура 99-102 градусов по Фаренгейту.Некоторые люди не хотят двигаться, потому что чувствуют себя лучше, если ложатся и свертываются калачиком. Около половины пострадавших сообщают о запоре или диарее и даже о болезненном мочеиспускании.
Чем занимаются врачи?
Если ваши врачи подозревают, что это может быть аппендицит, вам нужно будет посетить офис или отделение неотложной помощи. Ваш врач проверит, нет ли болезненности в области живота, особенно в правой нижней части живота, месте, известном как точка МакБерни .Это место может быть особенно чувствительным к прикосновению.
Врач может проверить вашу кровь, чтобы увидеть, есть ли увеличение лейкоцитов, что означает, что в организме может быть инфекция. Врач также может проверить образец мочи, чтобы убедиться в отсутствии инфекции. Другие врачи решат сделать рентген, компьютерную томографию или УЗИ брюшной полости. Как правило, при подозрении на аппендицит врачи склонны ошибаться в отношении безопасности и быстро удаляют аппендикс, чтобы избежать его разрыва.Если аппендикс образовал абсцесс, вам могут быть назначены две процедуры: одна для удаления гноя и жидкости из абсцесса, а вторая – для удаления аппендикса. Некоторые исследования показывают, что лечение острого аппендицита антибиотиками в некоторых случаях исключает необходимость хирургического вмешательства.
Антибиотики назначаются перед аппендэктомией для борьбы с возможным перитонитом. Если у вас перитонит, брюшную полость также промывают и выкачивают гной. Обычно назначается общая анестезия, и аппендикс удаляется через 4-дюймовый разрез или лапароскопией.
В течение 12 часов после операции вы можете вставать и двигаться. Обычно вы можете вернуться к нормальной деятельности через две-три недели. Если операция проводится с помощью лапароскопа (тонкий инструмент, похожий на телескоп для просмотра внутренней части живота), разрез меньше и восстановление происходит быстрее.
После того, как аппендикс исчез
После аппендэктомии вы можете остаться в больнице на несколько дней. Время, необходимое для восстановления после этой операции, варьируется, но дети обычно могут вернуться в школу примерно через неделю.Обязательно спросите своего врача, есть ли у вас какие-либо вопросы по этому поводу. Вы можете задаться вопросом, что можно сделать, чтобы предотвратить аппендицит? Нет никакого способа предотвратить аппендицит. Однако аппендицит реже встречается у людей, которые едят и придерживаются сбалансированной диеты, включая продукты с высоким содержанием клетчатки, такие как свежие фрукты и овощи.
Человек, перенесший аппендэктомию, скоро почувствует себя лучше и не почувствует себя иначе без аппендикса. И еще одна хорошая новость: вашему ребенку больше не придется беспокоиться о аппендиците!
Аппендэктомия | SCL Health
Если вы заразились инфекцией аппендикса, вам потребуется медицинская помощь.Мы здесь, чтобы предложить поддержку и уход на протяжении всего вашего лечения.Ваш аппендикс представляет собой длинный тонкий мешочек, похожий на трубочку. Он свисает с конца толстой или толстой кишки в правой нижней части живота. Цель приложения не понятна. Мы считаем, что это орган, оставшийся от эволюции, или он может играть роль в нашей иммунной системе.
Аппендицит – это инфекция и воспаление аппендикса. Аппендикс представляет собой небольшую трубчатую структуру, свисающую с толстой кишки.Его цель не совсем понятна, но это несущественно. Общее лечение аппендицита – удаление аппендикса. Это делается с помощью операции, называемой аппендэктомией. Вы можете сделать открытую аппендэктомию или лапароскопическую аппендэктомию.
Воспроизведено с разрешения: Информация для пациентов: Аппендицит у взрослых (основы). В: UpToDate, Basow, DS (Ed), UpToDate, Waltham, MA 2012. Copyright © 2012 UpToDate, Inc. Для получения дополнительной информации посетите www.uptodate.com.
Аппендицит
Мы диагностируем аппендицит при инфицировании и воспалении аппендикса. Часто причиной является небольшая закупорка небольшого отверстия аппендикса. Аппендикс воспаляется из-за застревания естественных бактерий в толстой кишке и аппендиксе. Аппендикс опухает и в некоторых случаях может лопнуть. Разрыв аппендикса опасен, поскольку может вызвать обширную инфекцию брюшной полости. Эта инфекция может вызвать серьезное заболевание. Хотя аппендицит чаще встречается у детей, он может возникнуть в любой возрастной группе.
Общие симптомы
Если у вас есть какие-либо из этих симптомов, вам следует обратиться за медицинской помощью.
- Сильная боль внизу живота справа. (У многих людей боль начинается около пупка, а затем переходит в нижнюю правую часть.)
- Потеря аппетита
- Тошнота и рвота
- Лихорадка
Менее распространенные симптомы включают:
- Расстройство желудка
- Газовые боли или вздутие живота
- Нерегулярное испражнение, может быть диарея или запор
- Чувство недомогания (симптомы гриппа)
Важно помнить, что эти симптомы могут быть вызваны другими заболеваниями брюшной полости.Тем не менее, вам следует обратиться за медицинской помощью, если у вас есть вышеуказанные симптомы.
Тестирование
Мы проводим различные тесты, чтобы определить, есть ли у вас аппендицит или другое заболевание, которое может имитировать симптомы аппендицита.
- Анализы крови на наличие признаков инфекции или воспаления в организме
- Физический осмотр вашего тела и особенно живота, чтобы помочь определить происхождение ваших симптомов.
- Ультразвук для создания изображения органов внутри брюшной полости.
- Компьютерная томография или компьютерная томография, которая представляет собой специальный рентгеновский снимок внутренней части тела.
Аппендицит может возникнуть и во время беременности. Если вы беременны и у вас есть симптомы аппендицита, вам следует обратиться за медицинской помощью. Мы можем провести различные тесты, чтобы определить, есть ли у вас аппендицит. Возможно, вам все еще понадобится операция по удалению аппендикса, поэтому ваш врач обсудит с вами риски и преимущества.
Аппендэктомия
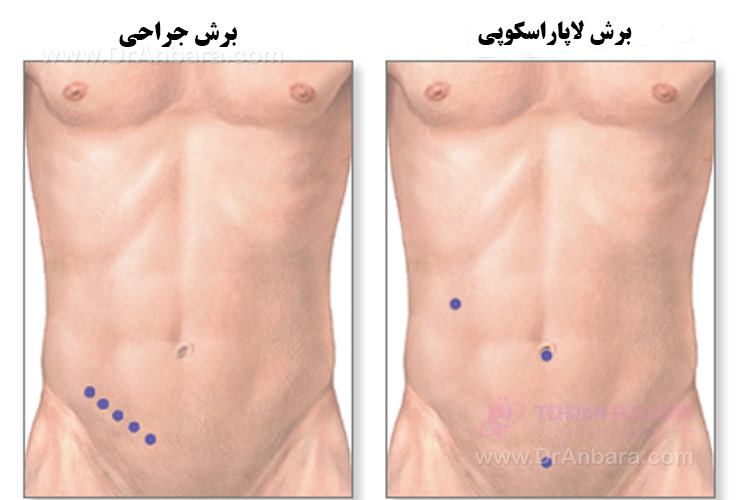
Основным методом лечения аппендицита является операция по удалению аппендикса.Мы делаем аппендэктомию 2 разными способами.
- Открытая операция – Во время открытой операции ваш врач делает разрез около аппендикса в правой нижней части живота. Вырез будет достаточно большим, чтобы протянуть аппендикс, примерно 3-4 дюйма. Мы вырезаем аппендикс от места прикрепления к толстой кишке и удаляем его из вашего тела.
- Лапароскопическая хирургия – Лапароскопическая хирургия – это малоинвазивная операция. Мы делаем операцию с помощью камеры и длинных инструментов через стенку живота.Мы видим внутреннюю часть вашего живота на экране телевизора с помощью камеры. Во время этой операции ваш врач делает несколько меньших порезов. Обычно один разрез делается вокруг пупка, а еще 2-3 меньших разреза – на других участках живота. Затем он или она вставляет длинные тонкие инструменты в живот. На конце одного из инструментов есть камера (называемая «лапароскопом»), которая отправляет изображения на экран телевизора. Врач может посмотреть на изображение на экране, чтобы узнать, где разрезать, а что удалить. Затем он или она использует длинные инструменты для операции, разрезая отросток, прикрепленный к толстой кишке.Он или она удаляет его через отверстие вокруг вашего пупка.
Врач обсудит с вами варианты операции, риски и преимущества.
Риски
Основные риски аппендэктомии могут включать, но не ограничиваются:
- Кровотечение
- Травма окружающих органов, в том числе кишечника, мочевого пузыря, женских репродуктивных органов
- Инфекция в животе или в ранах, особенно при разрыве аппендикса
- Необходимость дальнейшего хирургического вмешательства или других процедур
Аппендицит с разрывом (разрывом)
Если у вас разорвался аппендикс, операция будет сложнее.Вашему врачу нужно будет вылечить инфекцию, которая вылилась при разрыве аппендикса. В результате ваши порезы могут быть больше, или вы можете проводить больше времени в хирургии. Скорее всего, вам нужно будет оставаться в больнице не менее 3-5 дней. Там вам будут вводить внутривенные антибиотики от инфекции в брюшной полости.
Если с момента разрыва аппендикса прошло несколько дней, ваш врач может решить вообще не делать операцию. Тело может образовывать стенку внутри брюшной полости, называемую абсцессом, чтобы заблокировать инфицированную область.В таких случаях ваш врач пропишет вам антибиотики и присмотрит за вами в больнице. Иногда нужно удалить инфекцию с помощью дренажа.
Ваш врач может попытаться вообще избежать операции, потому что она может быть более опасной для вас. После взрывного аппендицита ваша операция может быть более длительной и сложной, поскольку мы пытаемся удалить ваш аппендикс. На самом деле, иногда мы рекомендуем подождать 6-8 недель, прежде чем вам сделают операцию. Это ожидание позволяет инфекции и воспалению исчезнуть после приема антибиотиков.Это делает операцию менее рискованной.
Восстановление
Если ваш аппендикс не разорван, мы, скорее всего, госпитализируем вас на ночь. Возможно, вы сможете пойти домой в тот же день в зависимости от вашего конкретного состояния. В течение нескольких дней у вас будут болезненные ощущения в местах разрезов. Возможно, вам придется отсутствовать на работе (или в школе на 1-2 недели). Вам нужно будет расслабиться и не заниматься какой-либо напряженной деятельностью в течение нескольких недель.
Если у вас разрыв аппендикса, мы можем госпитализировать вас на 3-5 дней или более.Это позволяет нам вводить вам внутривенные (внутривенные) антибиотики для лечения инфекции. Мы отслеживаем вашу диету, чтобы убедиться, что вы можете переваривать пищу, которую едите. Важно, чтобы ваш кишечник работал должным образом, прежде чем вы оставите нашу заботу.
На что похож аппендицит? Знайте симптомы и примите быстрые меры
Иногда даже самой незначительной вещью может быть боль в боку.
Возьмите аппендикс, маленькую трубку, прикрепленную к толстой кишке.Он производит некоторое количество жидкости, но не имеет значительной биологической функции.
Он может быть маленьким, но поверьте, вы знаете, если он воспаляется.
Иногда отверстие аппендикса блокируется, что приводит к разбуханию жидкости, которую он не может удалить. Бактерии быстро разрастаются в опухшем аппендиксе, который может лопнуть, если вовремя не лечить.
Когда ваш аппендикс раздражен или заблокирован, первое, что вы почувствуете, – это внезапная тупая боль, которая начинается около пупка, которая в конечном итоге может перейти ниже и в правую сторону живота.
Эта боль станет резко сильной в течение нескольких часов и будет усиливаться, если вы ходите, кашляете, чихаете или делаете подобные движения.
Другие ранние симптомы аппендицита могут включать:
- Потеря аппетита
- Тошнота / рвота
- Чувство вздутия живота, запора или диареи
- Низкая температура, которая может постепенно ухудшаться
- Ощущение, будто вы не можете отвести газ, но испражнение облегчит боль
Аппендицит – неотложная помощь. Если вы или ваш любимый человек испытываете эти симптомы, как можно скорее обратитесь в отделение неотложной помощи.
Что происходит?
Аппендицит может быть вызван рядом причин, помимо закупорки отверстия аппендикса, например, желудочно-кишечной инфекцией, из-за которой ткань стенки аппендикса набухает; воспалительное заболевание кишечника – даже травма живота может вызвать раздражение аппендикса.
Скорее всего, это поразит людей в возрасте от 20 до 20 лет, но может случиться с кем угодно.
Врачи подтвердят наличие у вас аппендицита, выполнив физический осмотр, а также анализ крови, мочи или УЗИ, МРТ или компьютерную томографию. Как только они диагностируют проблему, аппендицит обычно лечат путем хирургического удаления аппендикса. Однако при раннем выявлении инфекцию можно вылечить с помощью антибиотиков.
При необходимости лучше всего удалить воспаленный аппендикс до того, как он разорвется, поскольку этот разрыв может вызвать ряд дополнительных, потенциально опасных для жизни проблем, поскольку бактерии, гной и фекалии распространяются по телу.Разрыв воспаленного аппендикса может занять от 36 до 72 часов.
Отделения неотложной помощи Edward-Elmhurst, расположенные в Элмхерсте и Нейпервилле, и отдельно стоящий центр неотложной помощи в Плейнфилде сочетают современные технологии с комфортом и заботой. Узнай места и узнай больше.
Блог по теме
Синдром раздраженного кишечника: нескончаемое расстройство желудкаХирургия удаления аппендикса Юта | Доктор Даррин Хансен
Аппендицит
Аппендицит – отек (воспаление) аппендикса.Аппендикс – это небольшой мешочек, прикрепленный к началу толстой кишки.
Операция по удалению аппендикса (аппендэктомия)
Причины, заболеваемость и факторы риска
Аппендицит – одна из наиболее частых причин экстренной абдоминальной хирургии в США. Обычно это происходит, когда аппендикс блокируется фекалиями, посторонним предметом или, в редких случаях, опухолью.
Симптомы
Симптомы аппендицита могут быть разными.У маленьких детей, пожилых людей и женщин детородного возраста бывает сложно диагностировать аппендицит.
Первый симптом, который часто возникает, – это боль в районе пупка. Сначала боль может быть незначительной, но становится все более острой и сильной. У вас может наблюдаться снижение аппетита, тошнота, рвота и низкая температура. По мере увеличения отека аппендикса боль имеет тенденцию переходить в правую нижнюю часть живота. Он фокусируется прямо над аппендиксом в месте, называемом точкой Макберни.Чаще всего это происходит через 12-24 часа после начала болезни.
При разрыве аппендикса (разрыве) у вас может быть меньше боли на короткое время и вы можете почувствовать себя лучше. Однако, как только слизистая оболочка брюшной полости набухает и инфицируется (состояние, называемое перитонитом), боль усиливается, и вам становится хуже. Боль может усиливаться при ходьбе или кашле. Вы можете предпочесть лежать неподвижно, потому что резкое движение вызывает боль.
Знаки и испытания
Если у вас аппендицит, ваша боль усилится, если врач мягко надавит на вашу нижнюю правую часть живота.Если у вас перитонит, прикосновение к области живота может вызвать мышечный спазм. При ректальном обследовании может быть обнаружена болезненность в правой части прямой кишки.
Лечение
Хирургия – Удаление аппендикса хирургическим путем – лучшее лечение. Обычно при лапароскопической процедуре это делается через три небольших разреза.
Поскольку тесты, используемые для диагностики аппендицита, не идеальны, иногда операция покажет, что ваш аппендикс в норме. В этом случае доктор Хансен все равно удалит аппендикс и исследует остальную часть брюшной полости на предмет других причин боли.
Если компьютерная томография показывает, что у вас абсцесс от разорванного аппендикса, вас могут лечить от инфекции. После того, как инфекция и опухоль исчезнут, вам удалят аппендикс.
Ожидания
Если аппендикс будет удален до его разрыва, вы, скорее всего, выздоровеете очень скоро после операции. Большинство моих пациентов могут выписаться из больницы через несколько часов. Если у вас разорвался аппендикс до операции, вы, вероятно, выздоровеете медленнее, с большей вероятностью у вас разовьется абсцесс или другие осложнения, и вам может потребоваться дополнительное время в больнице на внутривенном введении антибиотиков.Большинство людей могут вернуться к работе через 5-7 дней и вернуться к своим настольным функциям.
Осложнения
Осложнения могут включать кровотечение, абсцессы, непроходимость кишечника, инфекцию внутри брюшной полости (перитонит) и инфицирование хирургической раны.
.



 Артериограмма может помочь вашему врачу выяснить, является ли любая из ваших артерии закрытой.
Артериограмма может помочь вашему врачу выяснить, является ли любая из ваших артерии закрытой.

