Озноб при отравлении без температуры: Пищевое отравление — симптомы и лечение
Что делать при отравлении? | Полисорб МП
С отравлением сталкивается почти каждый человек. Боль в животе, недомогание, тошнота — так может давать о себе знать недавно съеденная сомнительная пища. Не все знают, как действовать в такой ситуации.
Причины и типы отравления
Стоит понимать, что «пищевое отравление» — это острое расстройство пищеварения, возникшее из-за употребления некачественных продуктов, напитков, от грязных рук или несоблюдения требований санитарии.
Типы:
Первым типом называется пищевая токсикоинфекция. С испорченной пищей в организм попадают микробы и их токсины, что приводят к инфекционному заболеванию, которое поражает органы желудочно-кишечного тракта.
Второй тип отравления — токсический. Вызывается употреблением заведомо ядовитых продуктов, например, несъедобных грибов, растений или химикатов.
Если есть подозрения, что вы отравились таким образом, немедленно обратитесь к врачу.
С первым типом можно справиться в домашних условиях. Конечно же, если речь идет не о тяжелой форме, и больными не являются дети, беременная или пожилые! В данном случае срочно вызывайте скорую помощь.
Симптомы и лечение пищевого отравления в домашних условиях.
Характерные признаки токсикоинфекции — приступы тошноты и внезапная рвота, общая слабость, диарея, боль в желудке, головные боли, нередко повышается температура, может появиться озноб.
Вся симптоматика проявляется достаточно быстро, хватает 2-4 часа после приема пищи, но протекает пищевая токсикоинфекция по-разному, зависит это от общего самочувствия и возраста больного.
При проявлении симптомов нельзя дать токсинам всосаться в кровь. Для этого необходимо оказать первую помощь:
-
Первым делом нужно очистить желудок. Вы должны выпить воды столько, сколько сможете, но не меньше стакана.
 Здесь работает правило «чем больше — тем лучше ». Затем, надавив пальцами на основание языка, вызовите рвоту. Тем самым мы не даем успеть токсинам всосаться в кровь.
Здесь работает правило «чем больше — тем лучше ». Затем, надавив пальцами на основание языка, вызовите рвоту. Тем самым мы не даем успеть токсинам всосаться в кровь.
-
После прекращения рвоты начинают принимать энтеросорбенты. Это препараты при пищевом отравлении, которые способны снизить интоксикацию организма без вреда для него. Энтеросорбент Полисорб быстро реагирует на проблему — выводит ядовитые вещества. Препарат снимает болевые ощущения, нормализует стул. Порошок нужно разводить в воде согласно инструкции, он не имеет запаха и практически вкуса.
-
Восполнение водно-солевых потерь. При интоксикации организм истощается и теряет большой запас электролитов, наступает обезвоживание. Главная задача — наполнить организм жидкостью. Пить нужно понемногу.
-
Восстановление после отравления проходит быстро, всего 2-3 дня.
 Придется отказаться от еды на сутки и придерживаться постельного режима. Первый день организм сам отказывается от пищи, на второй день ограничьтесь бульоном и кашей на воде, не рискуйте. Следующую неделю придерживайтесь диеты. Повремените пока с жирной, жареной, острой и молочной пищей. Молочные продукты после отравления употреблять нельзя на протяжении минимум недели.
Придется отказаться от еды на сутки и придерживаться постельного режима. Первый день организм сам отказывается от пищи, на второй день ограничьтесь бульоном и кашей на воде, не рискуйте. Следующую неделю придерживайтесь диеты. Повремените пока с жирной, жареной, острой и молочной пищей. Молочные продукты после отравления употреблять нельзя на протяжении минимум недели.
Чего нельзя делать при токсикоинфекции:
1. На момент интоксикации можно пить только очищенную воду, никакого чая, сока и тем более газировки.
2. Без консультации врача нельзя принимать антибиотики и обезболивающие.
3. Опасно принимать противорвотные и противодиарейные препараты, иначе токсины останутся в организме и состояние ухудшится еще больше. Рвота и диарея при отравлении способствуют очищению организма.
Чаще всего симптомы токсикоинфекции проходят самостоятельно в течение недели при должном лечении. Но есть некоторые случаи, когда необходимо обратиться за медицинской помощью. Если отравилась беременная женщина, пожилой человек или ребенок, если есть подозрение, что вы отравились грибами, а также при сохранении симптомов больше недели.
Но есть некоторые случаи, когда необходимо обратиться за медицинской помощью. Если отравилась беременная женщина, пожилой человек или ребенок, если есть подозрение, что вы отравились грибами, а также при сохранении симптомов больше недели.
Помощь при алкогольном отравлении
Симптомы:
-
Тошнота;
-
Сбитое дыхание;
-
Спутанная речь, сложности с рассуждениями;
-
Головная боль;
-
Нарушение координации.
Если уже случилось так, что есть подозрения на алкогольное отравление, тогда единственным верным вариантом будет вызов скорой помощи. В это время не оставляйте пострадавшего одного, будьте рядом и следите за его состоянием. Не вызывайте намеренно рвоту. Рвотный рефлекс больного с интоксикацией работает иначе, есть риск захлебнуться выходящими массами. До приезда скорой можно дать больному сорбент, если не возникает проблем с глотанием. Полисорб помогает вывести продукты распада алкоголя, снизить интоксикацию организма.
Рвотный рефлекс больного с интоксикацией работает иначе, есть риск захлебнуться выходящими массами. До приезда скорой можно дать больному сорбент, если не возникает проблем с глотанием. Полисорб помогает вывести продукты распада алкоголя, снизить интоксикацию организма.
Чего нельзя делать:
-
Больного нельзя оставлять без присмотра;
-
Ни в коем случае не продолжать принимать алкоголь;
-
Нельзя принимать холодный душ, иначе будет переохлаждение;
-
Не пить кофе.
Профилактика пищевых отравлений и кишечных инфекций
Принцип «позаботься о себе сам» должен быть главным в профилактике токсикоинфекции. Для того чтобы максимально снизить риск возникновения отравления, нужно:
-
Как бы это банально не звучало, но мыть руки перед едой и готовкой — обязательное условие.

-
Храните продукты согласно правилам. Проще всего получить отравление несвежими продуктами, которые хранились неправильным образом.
-
Обращайте внимание на срок годности продуктов перед их готовкой и употреблением. Если у знакомой еды появился странный запах, вкус или цвет, без сожалений избавьтесь от испорченных продуктов, не стоит давать им «вторую жизнь».
-
Будьте внимательны и более требовательны к товарам при покупке, особенно таким, как мясо, рыба и молочная продукция. Отравление мясными продуктами переносится тяжелее. Хорошо изучайте сроки годности и целостность упаковки.
-
Не пейте воду из-под крана. Позаботьтесь о себе, пейте фильтрованную воду без примесей и запахов.
-
Откажитесь от сомнительной уличной еды.
Неизвестно в каких условиях и кем она готовится, соблюдаются ли санитарные нормы и гигиена. Лучше не испытывать судьбу, постарайтесь дотерпеть до дома или знакомого заведения.
Почему Полисорб подойдет вам?
-
Рекомендован к применению людям всех возрастов.
-
Начинает действовать через 1-4 минуты после приема.
-
Не содержит консервантов, красителей и подсластителей. Нейтрален на вкус.
-
Мягко выводит вредное и нормализует микрофлору кишечника.
Дозировка препарата рассчитывается индивидуально в зависимости от его веса согласно инструкции.
Если у Вас возникли сложности для подсчета индивидуальной дозы препарата Полисорб, вы можете получить бесплатную консультацию по телефону:

Узнайте больше
Энтеровирусная инфекция
Энтеровирусная инфекция
Энтеровирусная инфекция вызывается многочисленной группой вирусов из семейства пикорнавирусов. Вирусы устойчивы во внешней среде, длительное время сохраняются почве, воде, на инфицированных предметах, но быстро погибают при кипячении, под действием дезинфицирующих растворов и ультрафиолетового облучения. Чаще болеют в осенне-летний период.Заражение происходит от больных энтеровирусной инфекцией и вирусоноси-телей, которыми чаще всего являются дети дошкольного возраста. Передается инфекция как воздушно-капельным путем при кашле, чихании, так и контактным — при пользовании предметами, загрязненными выделениями больного. Возможно заражение через инфицированные продукты и воду. Распространению инфекции способствуют скученность и антисанитарные условия. Болеют чаще дети в возрасте 3-10 лет. Дети, находящиеся на грудном вскармливании, болеют редко, так как получают иммунитет от матери.
Периоды и формы болезни
Выделяются следующие периоды заболевания:
• инкубационный, скрытый период — от 2 до 10 дней;
• период выраженных проявлений болезни;
• период выздоровления.
Длительность болезни может быть различна в зависимости от ее формы и тяжести. Для энтеровирусной инфекции характерны общие симптомы, которые выявляются у всех больных.
Начало заболевания острое: ухудшается состояние, появляются слабость, вялость, головная боль, иногда рвота. Температура повышается, иногда до 39-40°. Может быть покраснение кожи верхней половины туловища, особенно лица и шеи, покраснение глаз — склерит. В зеве видно покраснение мягкого неба, дужек, зернистость задней стенки глотки. Язык обложен белым налетом. На коже туловища может появиться сыпь различного характера. Увеличиваются шейные и подмышечные лимфатические узлы, возможно увеличение печени и селезенки.
Одной из часто встречающихся форм является герпетическая ангина. Она чаще возникает у детей раннего возраста. На фоне повышенной температуры, которая держится 1 -3 дня, на слизистой полости рта, в зеве появляются мелкие возвышающиеся пятнышки (папулы), быстро превращающиеся в пузырьки (везикулы), которые держатся в течение 24-48 часов, после чего вскрываются, образуя эрозии с белым налетом. Нередко увеличиваются верхне-переднешейные лимфатические узлы.
Эпидемическая миалгия (болезнь Борнхольма, «дьявольская болезнь») — наиболее яркая форма энтеровирусной инфекции, позволяющая поставить диагноз на основании выраженной интоксикации и болей в мышцах грудной клетки, живота, поясницы и ног приступообразного характера, продолжительностью от нескольких минут до часа. Заболевание нередко имеет волнообразное течение, иногда температура снижается на 1-3 дня, а затем опять повышается. Увеличивается печень; у мальчиков, особенно в подростковом возрасте, в процесс могут вовлекаться яички.
Увеличивается печень; у мальчиков, особенно в подростковом возрасте, в процесс могут вовлекаться яички.
Энтеровирусная экзантема характеризуется сыпью, появляющейся через 2-3 дня после снижения температуры. Сыпь может быть разнообразной — мелкоточечной, пятнистой, с мелкими кровоизлияниями. Она появляется одномоментно, располагается на туловище, реже на голенях и стопах, держится 2-3 дня, после чего бесследно исчезает.
Как и при других формах заболевания, возможно сочетание сыпи с изменениями в зеве, болями в мышцах, увеличением лимфатических узлов.
При энтеровирусной инфекции может поражаться нервная система: мозговые оболочки (серозный менингит), ткани головного (энцефалит) и спинного мозга (миелит). Для этих форм характерны проявления интоксикации, головная боль, рвота, судороги, возможны даже потеря сознания и паралич. В таких случаях следует немедленно обратиться к врачу и госпитализировать больного. Очень редко встречаются тяжелые формы инфекции у новорожденных с поражением сердца и головного мозга. Возможно поражение сердца и у детей старшего возраста.
Возможно поражение сердца и у детей старшего возраста.
Энтеровирусная диарея — одна из форм энтеровирусной инфекции, возникает чаще у детей первых лет жизни. В течение 2-3 дней на фоне умеренно повышенной температуры и интоксикации появляется жидкий стул, иногда с примесью слизи.
При энтеровирусной инфекции возможно также поражение глаз в виде геморрагического конъюнктивита и воспаления слизистой оболочки глаза — увеита. При геморрагическом конъюнктивите наблюдаются светобоязнь, слезотечение, отек век, покраснение и точечные кровоизлияния на конъюнктиве одного или обоих глаз.
Перечисленные формы не исчерпывают всего многообразия клинических проявлений энтеровирусной инфекции. При этой болезни возможно поражение почек, желчевыводящей системы, печени, легких, поджелудочной железы. Часто наблюдаются сочетанные формы энтеровирусной инфекции, например герпангина и миалгия, и др.
Лечение
Больные с энтеровирусной инфекцией могут лечиться дома, госпитализируются дети со среднетяжелыми и тяжелыми формами заболевания, с поражением ЦНС, глаз, сердца, печени, а также дети раннего возраста. При лечении на дому назначается постельный режим в течение 5-7 дней. Диета должна соответствовать возрасту больного, необходимо обильное питье. Медикаментозное лечение проводится по назначению врача. Ребенок считается здоровым после нормализации температуры и исчезновения всех проявлений заболевания, что обычно происходит не ранее 10-12 дней. Наблюдение после выздоровления в зависимости от перенесенной формы и тяжести заболевания проводится педиатром, невропатологом, кардиологом, окулистом.
При лечении на дому назначается постельный режим в течение 5-7 дней. Диета должна соответствовать возрасту больного, необходимо обильное питье. Медикаментозное лечение проводится по назначению врача. Ребенок считается здоровым после нормализации температуры и исчезновения всех проявлений заболевания, что обычно происходит не ранее 10-12 дней. Наблюдение после выздоровления в зависимости от перенесенной формы и тяжести заболевания проводится педиатром, невропатологом, кардиологом, окулистом.
Профилактика
Вакцина против энтеровирусов не разработана.
Больной с энтеровирусной инфекцией изолируется не менее чем на 10 дней от начала заболевания.
За контактными детьми наблюдают в течение 7 дней. Помещение и вещи больного следует мыть и дезинфицировать.
Пищевые отравления и кишечные инфекции. В чём разница? — добрый доктор
01 Дек Пищевые отравления и кишечные инфекции.
 В чём разница? Posted at 09:06h
in Статьи по педиатрии
by admin
В чём разница? Posted at 09:06h
in Статьи по педиатрии
by adminТо, что у нас обычно называют пищевым отравлением, по своей сути чаще всего им не является. Отравление в чистом виде – это попадание в организм ядовитого вещества (например, ядовитых грибов или ягод). В педиатрической практике мы редко встречаемся с отравлениями, как таковыми.
Чаще всего речь идет о так называемом пищевом отравлении, которое с медицинской точки зрения следует разделить на пищевую токсикоинфекцию и кишечную инфекцию.
Пищевая токсикоинфекция – это заболевание, при котором в организм попадает не микроб, а эндотоксин (яд, который содержится в микробе внутриклеточно). Иначе говоря, при термической обработке микроб был разрушен, но яды, которые содержались в его клетках, попали в продукт. Примером пищевой токсикоинфекции может быть отравление просроченными заварными пирожными, термически обработанными молочными продуктами и т. д.
д.
Пищевая токсикоинфекция характеризуется очень коротким инкубационным периодом, длящимся буквально несколько часов. Затем наступает резкое ухудшение общего состояния, появляется рвота, после которой обычно становится легче, на короткий промежуток времени температура может повыситься до субфебрильных цифр (больше 37). Несколько раз может наблюдаться неустойчивый стул. На следующие сутки появляется субнормальная температура тела (ниже 36,6), резкая слабость, затем – постепенная нормализация состояния. В связи с тем, что в организме присутствует не микроб, а только токсин, пищевая токсикоинфекция – это заболевание, которое протекает очень бурно, начинается быстро, но также быстро и заканчивается.
Принципиальное отличие острой кишечной инфекции состоит в том, что вызвать ее может только попавший в организм микроб. Это могут быть либо вирусные, либо бактериальные кишечные инфекции. Среди вирусных наиболее часто встречаются ротавирусная, энтеровирусная и норавирусная инфекции. Среди бактериальных – сальмонеллез, дизентерия и др. Путь передачи микроба при кишечной инфекции, как правило, фекально-оральный, т.е. из внешней среды микроб попадает сначала на какой-либо продукт, а затем и в организм.
Среди бактериальных – сальмонеллез, дизентерия и др. Путь передачи микроба при кишечной инфекции, как правило, фекально-оральный, т.е. из внешней среды микроб попадает сначала на какой-либо продукт, а затем и в организм.
Инкубационный период кишечной инфекции может длиться более длительное время, нежели при токсикоинфекции, вплоть до нескольких суток. Основные симптомы кишечной инфекции – общее недомогание, повышение температуры, рвота, понос.
Как избежать пищевых отравлений?
Ни в коем случае нельзя использовать недоброкачественные продукты питания. Что касается пищевой токсикоинфекции, то она все же больше характерна для теплого времени года. И чаще всего связана с пирожными, которые содержат заварной, масляный, белковый, творожный кремы, а также с глазированными сырками, молочными продуктами. Особенно они опасны при продаже с открытых уличных лотков, где хранятся при несоблюдении правильного температурного режима.
В случае кишечных инфекций одним из самых главных правил является тщательное мытье рук перед едой. В обязательном порядке перед употреблением следует мыть горячей водой овощи и фрукты, даже те, которые мы чистим. Очень часто, покупая, например, бананы или мандарины, мы сразу же начинаем есть их, не помыв, мотивируя это тем, что снимаем с них кожуру. Но в тот момент, когда мы очищаем фрукты, микробы с поверхности кожуры попадают на руки, а затем и в полость рта. С большой осторожностью нужно относиться к резаным арбузам. Ведь арбуз растет и хранится на земле, а когда в момент продажи его слегка надрезают, то с его поверхности микробы попадают непосредственно в мякоть. И это касается не только арбузов – на рынках нельзя пробовать любые надрезанные овощи и фрукты.
В обязательном порядке перед употреблением следует мыть горячей водой овощи и фрукты, даже те, которые мы чистим. Очень часто, покупая, например, бананы или мандарины, мы сразу же начинаем есть их, не помыв, мотивируя это тем, что снимаем с них кожуру. Но в тот момент, когда мы очищаем фрукты, микробы с поверхности кожуры попадают на руки, а затем и в полость рта. С большой осторожностью нужно относиться к резаным арбузам. Ведь арбуз растет и хранится на земле, а когда в момент продажи его слегка надрезают, то с его поверхности микробы попадают непосредственно в мякоть. И это касается не только арбузов – на рынках нельзя пробовать любые надрезанные овощи и фрукты.
Еще одно важное условие – это правильное хранение продуктов. Следует знать, что мытые и немытые овощи и фрукты нельзя хранить в одной емкости, потому что иначе будет иметь место механический путь передачи микробов.
Обязательно нужно соблюдать сроки хранения готовой термически обработанной пищи. Если вы готовите салат, то в момент приготовления в него могут попасть микробы.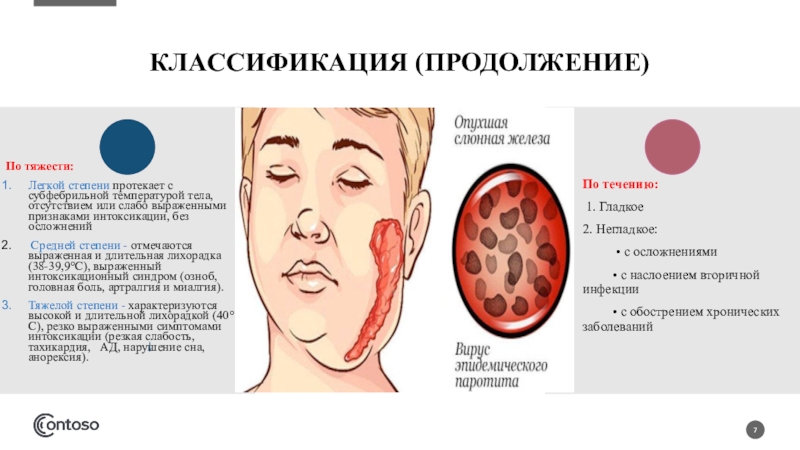 Но если этот салат используется в пищу в свежеприготовленном виде, эти микробы не смогут размножиться настолько, чтобы вызвать кишечную инфекцию. В первую очередь это касается овощных салатов и салатов со сметанными и майонезными заправками. Кстати, температура воздуха в холодильнике оптимальна для размножения многих видов микробов.
Но если этот салат используется в пищу в свежеприготовленном виде, эти микробы не смогут размножиться настолько, чтобы вызвать кишечную инфекцию. В первую очередь это касается овощных салатов и салатов со сметанными и майонезными заправками. Кстати, температура воздуха в холодильнике оптимальна для размножения многих видов микробов.
Стоит уделить внимание и питьевой воде. Во всем мире уже давно стало нормой, что вода делится на питьевую и воду для бытового использования. У нас же еще не так развита культура употребления исключительно питьевой воды. И если уж вы используете воду из-под крана, то она обязательно должна подвергаться кипячению.
Лечение пищевых отравлений
Так как для любой кишечной инфекции характерны рвота, понос и повышение температуры, то самое важное в этой ситуации – обеспечить ребенка достаточным количеством жидкости (большим, чем он теряет). С рвотными массами и при поносе теряется большое количество жидкости и, как следствие, солей, в результате чего возникает дегидратация (обезвоживание) организма. Чем поить? Лучше всего минеральной водой без газа и компотом из сухофруктов, который содержит калий. Также это может быть чай, кисель, обычная вода.
Если температура тела поднялась выше 38, 5, то ее нужно обязательно сбивать при помощи жаропонижающих средств. До 38 температура сбивается только у детей, которые имели в анамнезе судороги или черепно-мозговые травмы.
Следует подчеркнуть, что в случае так называемых пищевых отравлений обязательно нужно обращаться к врачу. Во-первых, сколько бы жидкости не выпивал ребенок, адекватно оценить его гидратацию (водный баланс) может только специалист. Во-вторых, доктор сможет назначить необходимое лечение, содержащее биопрепараты для восстановления кишечной микрофлоры. В-третьих, важно дифференцировать, какая это инфекция – вирусная или бактериальная, и требуется ли назначение антибактериальных препаратов. Неадекватное применение антибиотиков (неправильно подобранные дозировка и длительность курса) может привести к субклинической форме заболевания (носительству). Т.е внешних проявлений заболевания нет, но в организме он присутствует. Опасно это тем, что любое снижение иммунитета может привести к активизации микроба и повторному заболеванию. Кроме того, человек с такой субклинической формой заболевания, сам того не зная, может заражать окружающих его людей.
В каких ситуациях требуется госпитализация?
Если на фоне рвоты и поноса родители не могут обеспечить ребенку необходимое выпаивание жидкостью. Проявляется это в том, что он начинает реже мочиться. В этой ситуации необходимо срочно везти ребенка в больницу, потому что в результате обезвоживания, в первую очередь, пострадают почки.
Абсолютным показанием к госпитализации является также появление в стуле крови.
Если в семье несколько детей, то во избежание перекрестного инфицирования, больного ребенка рекомендуется изолировать. Если по каким-либо причинам полную изоляцию обеспечить невозможно, то также рекомендуется госпитализация.
Как питаться в случае пищевого отравления?
Раньше считалось, что больных кишечной инфекцией нужно держать на водно-чайной паузе, то есть поить, но не кормить. Но это забытая методика. Современные педиатры придерживаются иной точки зрения: ребенка с кишечной инфекцией можно кормить в том случае, если он хочет кушать и может усваивать пищу. Но если ребенок не хочет, то насильно кормить его не нужно.
Давать ребенку можно любую пищу, при условии, что она отварная, тушеная или приготовленная на пару. Полностью следует исключить свежие овощи и фрукты, соки, газированные напитки, ограничить жиры. Запрет также касается молока в цельном виде, молочного супа и творога, исключение составляют термически обработанные продукты (например, каша на молоке, сырники).
Кормить ребенка в период соблюдения лечебной диеты нужно часто и дробно (небольшими порциями).
Соблюдение диеты рекомендуется в течение всего острого периода заболевания, а также – нескольких дней после того, как состояние нормализуется. Однако окончательное решение должно приниматься лечащим врачом.
Дечко Александр Валерьевич, врач первой категории, директор ЧУП “Дечко и К” (торговый знак “Добрый Доктор”).
Беседовала Анастасия ШУНТО
Что МОЖНО и что НЕЛЬЗЯ делать при высокой температуре у ребенка (7 правил)
✔1. Как и когда сбивать температуру у ребенка
Сбиваем, если выше 39
Ваша задача — снизить температуру до 38.9 С в попке (38.5 С подмышечная впадина).
• для снижения температуры используйте парацетамол (ацетоминофен), ибупрофен. Никогда не используйте аспирин, особенно, если у ребенка ветрянка.
• разденьте ребенка (не укутывайте!). Не забудьте о прохладном , свежем воздухе в комнате.
• для снижения температуры можно использовать также прохладные ванны (температура воды соответствует нормальной температуре тела ).
• не используйте спиртовые обтирания, особенно у маленьких детей. Помните, алкоголь — яд для ребенка.
✔2. Почему Парацетомол и Ибупрофен не всегда помогают?
Дело в том, что все препараты в педиатрической практике рассчитываются на вес конкретного ребенка.
Препараты нужно принимать, правильно рассчитывая дозу на вес конкретного ребенка, с помощью специальных мерных шприцев
Производители, особенно дешевых парацетамолов, почему-то занижают дозы, а ориентироваться на рекомендацию – «от 6 месяцев до 3 лет» так же не разумнотак как не может одна доза препарата подходить ребенку весом от 8 до 18 кг.
✔3. Как правильно принимать жаропонижающие? (Рассчитываем дозу лекарства)
Парацетамол (Панадол, Эффералган, Цефекон Д) разовая доза препарата – 15 мг/кг.
То есть для ребенка весом 10 кг разовая доза будет 10кг Х 15 =150 мг.
Для ребенка весом в 15 кг — 15Х15=225 мг.
Такую дозу можно давать до 4 раз в сутки, если это нужно.
Ибупрофен (нурофен, ибуфен)
Разовая доза препарата 10 мг/кг.
То есть ребенку весом 8 кг нужно 80 мг, а весом 20 кг – 200мг.
Препарат можно давать не более 3 раз в сутки.
Препараты снижают температуру в течении часа-полутора, примерно на 1-1,5 градуса, ожидать снижения температуры до «нормы» 36,6 не следует.
✔4. Какие препараты НЕЛЬЗЯ давать ребенку
Анальгин (метамизол натрия). Применение препарата в цивилизованном мире не одобрено из-за высокой токсичности, угнетающего действия на кроветворение.
В России используется широко, особенно в условиях неотложной помощи, в составе «литической смеси». Возможно однократное введение препарата в условиях, когда другие, более безопасные препараты недоступны. Но постоянный прием анальгина при каждом повышении температуры абсолютно недопустим.
Аспирин (Ацетилсалициловая кислота) — применение препарата у детей до 12 лет при вирусных инфекциях запрещено из-за возможного развития токсической энцефалопатиии с повреждением печени – синдрома Рейе.
Нимесулид (Найз, Нимулид) – несколько лет назад широко рекламировался как жаропонижающее у детей из-за пробелов в законодательстве. Температуру снижает замечательно. Производится только в Индии. В цивилизованном мире применение в детском возрасте запрещено из-за возможности развития тяжелого поражения печени (токсического гепатита). На данный момент применение препарата у детей до 12 лет в России запрещено фармкомитетом.
✔5. Нельзя!
— Прикладывать холодные предметы к «температурящему» телу ребенка – это провоцирует спазм сосудов кожи. И если снижение температуры кожи и происходит, то температура внутренних органов, наоборот, увеличивается, что представляет исключительную опасность.
— Растирать спиртом или уксусом нельзя, поскольку через кожу эти вещества попадают в организм ребенка, а значит, возможно отравление.
✔6. Что делать при «белой лихорадке»?
Если кожа вашего ребенка, несмотря на высокую температуру, розовая и влажная на ощупь, вы можете быть относительно спокойны – баланс между теплопродукцией и теплоотдачей не нарушен. Но если при высокой температуре кожа бледная, руки и ноги холодные, а ребенка бьет озноб, то это «белая лихорадка», при которой возникает спазм сосудов. Причиной могут быть повреждения в ЦНС, нехватка жидкости, снижение давления и др. причины.
При белой лихорадке:
1) Попробуйте дать пол таблетки Нош-пы и интенсивно растирайте руками холодные конечности ребенка. Учтите, что жаропонижающие не начнут действовать в полную силу, пока не пройдет спазм сосудов. Обязательно вызывайте скорую помощь — они сделают инъекцию «литической смеси»!
2) Исключите любые методы физического охлаждения – обтирания, завертывание в холодные простыни и т.д.! У вашего ребенка и так уже происходит спазм сосудов кожи.
✔7. Какую форму лекарства выбрать?
При выборе формы лекарства (жидкой микстуры, сиропа, жевательных таблеток, свечей) следует учитывать, что препараты в растворе или сиропе действуют через 20-30 минут, в свечах — через 30-45 минут, но их эффект более длительный. Свечами можно воспользоваться в ситуации, когда у ребенка возникает рвота при приеме жидкости или он отказывается пить лекарство. Свечи лучше использовать после дефекации ребенка, их удобно вводить на ночь
Батин А.А, врач педиатр, аллерголог медицинского центра «Врач плюс»
Пищевые отравления и кишечные инфекции: первая помощь
С наступлением теплого времени года пищевые отравления у детей становятся распространенной проблемой и «головной болью» всех мам. А все потому, что летом повышается количество источников, которые могут привести к отравлению – это и несъедобные грибы-ягоды, и грязные фрукты, и испортившиеся на жаре продукты, и выпитая сырая вода… Сегодня мы расскажем, как проявляются отравления, что в таких случаях делать, когда нужно срочно обращаться к врачу и, самое главное, как уберечь ребенка от пищевых отравлений.
Профилактика пищевых отравлений у детей
Чтобы защитить своего ребенка от пищевых отравлений, постарайтесь соблюдать такие меры безопасности:
— давайте ребенку только свежие продукты;
— тщательно мойте овощи и фрукты;
— не кормите детей продуктами, не подходящими им по возрасту;
— объясните ребенку, что в лесу ни в коем случае нельзя пробовать незнакомые ягоды и растения;
— давайте ребенку только кипяченую воду и напитки, которые прошли термическую обработку;
— во время купания в водоеме не разрешайте ребенку глотать воду.
Что делать при пищевом отравлении
Если же все-таки пищевого отравления избежать не удалось, необходимо помнить: чем раньше будет оказана первая помощь, тем больше шансов быстро стабилизировать состояние ребенка. Но иногда бывают и такие ситуации, когда скорая помощь необходима.
Симптомы пищевого отравления
То, что мы называем «пищевым отравлением» – на самом деле не что иное, как пищевая токсикоинфекция, острая кишечная инфекция, вызванная употреблением в пищу продуктов, содержащих микроорганизмы и их токсины. Важно знать, что первые симптомы пищевого отравления могут появиться не сразу, а в течение двух дней после употребления в пищу некачественного продукта.
Симптомы пищевого отравления таковы:
— тошнота и рвота
— понос
— боли в животе
— признаки интоксикации организма (боли в мышцах и суставах, озноб)
— повышение температуры тела (не всегда)
— холодный пот, холодные руки и ноги
— отсутствие аппетита, слабость, сонливость
— бледная кожа.
Пищевое отравление: когда нужно обращаться к врачу
Необходимо обратиться к врачу, если симптомы отравления (тошнота, рвота, понос, боль в животе):
— появились у ребенка младше 3 лет;
— сочетаются с повышенной температурой тела;
— наблюдаются более 2 дней;
— беспокоят сразу нескольких членов семьи.
Если ребенок маленький (до 3 лет), нужно обязательно проконсультироваться с врачом — он сможет определить, насколько опасно состояние малыша и, если потребуется, назначит обследование и подходящее лечение.
При отравлении требуется срочная медицинская помощь, если:
— пищевое отравление развилось после поедания грибов;
— ребенок из-за рвоты не может пить;
— кроме симптомов отравления есть хотя бы один из таких симптомов: двоение в глазах, затрудненное глотание, невнятная речь, мышечная слабость, высыпания на коже, припухлость суставов, пожелтение кожи или склер (белков глаз), отсутствие мочеиспускания более 6 часов или потемнение мочи, кровь в рвотных массах или кале.
Первая помощь ребенку при пищевом отравлении
Важно помнить, что чем раньше при отравлении оказать ребенку первую помощь, тем быстрее можно снять неприятные симптомы и улучшить его состояние.
Что же нужно делать?
— коррекция обезвоживания: давайте ребенку питье! Дробно, часто, маленькими порциями. Но много.
— остановите рвоту, если ребенка рвет – уточните у своего врача, как это сделать
— сбивайте температуру, если высокая
— не давайте продукт, который спровоцировал отравление!
Затем связывайтесь со своим педиатром и решайте вопрос о приеме антибиотика.
Почему обильное питье очень важно?
Главное при пищевом отравлении — не допустить обезвоживания, поскольку при рвоте и поносе из организма выводится много жидкости. Обильное питье также помогает снизить количество токсинов и ускорить их выведение из детского организма.
Что можно давать ребенку в качестве жидкости для питья?
Лучшие напитки при пищевом отравлении — это минеральная вода без газа, чай, компот. Немного подсластите напиток, так как при рвоте дети теряют глюкозу, что может привести к развитию ацетонемического синдрома.
Если ребенок не хочет пить то, что вы предлагаете, попробуйте дать ему то, что он согласен выпить, но при этом максимально разводите соки и другие напитки водой.
Будьте внимательны к своему ребенку! И будьте здоровы!
Что делать, если отравился? 5 способов как лечить
Лето — любимое время года не только для нас с вами, но и болезнетворных микробов, для которых тепло и влажность — идеальные условия размножения и выделения токсинов. Оставленная на солнце пища — благополучная среда обитания, поэтому летом особенно важно не терять бдительность и следить за тем, что вы едите. Иначе, не избежать отравления и неприятных последствий.
В статье расскажем о том, какие симптомы у недуга и, что делать, если отравился.
Особо опасные продукты
В пору отпусков количество пищевых отравлений увеличивается на 40%. Такие данные приводит Роспотребнадзор, опираясь на медицинскую статистику.
Причиной тому сезонные ягоды и фрукты с рынка, которые хочется покушать по дороге домой, а также скоропортящиеся продукты, которые летом еще более «опасны»: молочка, пирожные с кремом, торты, яйца, рыба, морепродукты, мясо, колбаса, суши, салаты с майонезом.
Симптомы отравления
Первые признаки пищевого отравления могут дать о себе знать уже через полчаса после употребления некачественного продукта, но чаще всего симптомы появляются от 4 часов до суток. Это:
Своевременная помощь поможет заболевшему встать на ноги через 2-3 дня, поэтому важно знать, что делать, если отравился.
Как лечить отравление?
- Промойте желудок чтобы вывести токсины. Используете воду комнатной температуры, 5-7 литров. Процедуру проводите до тех пор, пока вода из желудка не станет чистой.
- Выпейте раствор регидратации (Регидрон, Цитроглюкосолан). Тяжелое состояние больного вызывает обезвоживание, так как большое количество жидкости организм теряет из-за рвоты и диареи. Регидратация — это восстановление водного баланса.
- Чередуйте промывание желудка с принятием энтеросорбентов (смекта, энтеросгель, полисорб, активированный уголь). Эти препараты помогают поглощать и выводить из организма токсичные вещества.
- Выпейте жаропонижающее, если поднялась температура.
- Обеспечьте больному покой.
При пищевом отравлении легкой и средней тяжести симптомы проходят уже на следующий день. Но в любом случае, мы советуем обратиться к врачу и лечиться под присмотром специалистов.
После отравления соблюдайте диету, не ешьте сырые овощи, молочные и кисломолочные продукты, острые и копченые блюда. Пищу употребляйте в полужидком виде, небольшими порциями, но каждые 2-3 часа. Много пейте.
Что делать, если отравился, мы вам рассказали, а как избежать отравления?
Профилактика отравления
Избежать отравления помогут простые, но эффективные меры профилактики:
- мойте руки перед едой;
- обращайте внимание на цвет, запах и вкус пищи;
- соблюдайте правила гигиены при приготовлении и употреблении блюд;
- пейте кипяченую и бутилированную воду;
- хранить продукты только в холодильнике;
- накрывайте продукты, чтобы защитить их от насекомых, переносчиков инфекций;
- избегайте попадания в рот воды во время купания в открытом водоеме или бассейне.
Особенно чувствительны к подпорченной еде люди со слабым желудком и кишечником. Для профилактики и лечения органов пищеварения, чтобы преодолеть последствия после сильных отравлений, приезжайте в санаторно-курортный комплекс «Машук Аква-Терм». Среди наших оздоровительных программ есть узконаправленные, в том числе для лечения ЖКТ.
Помните обо всех этих правилах во время отпуска и поездок. Понимаем, что в такие дни больше всего хочется расслабиться и наслаждаться, ни о чем не думая. Но минимальные меры предосторожности избавят от больших проблем. Здорового вам и беззаботного лета!
Подписывайтесь на наш блог, чтобы узнавать ещё больше о том, как оставаться здоровым, — способах лечения, профилактике болезней, а также отдыхе на Кавказских Минеральных Водах.
Судорожный синдром у детей — причины появления судорог, симптомы, способы профилактики
Судорожный синдром – неспецифическая реакция организма ребенка на внешние и внутренние раздражители, характеризующаяся внезапными приступами непроизвольных мышечных сокращений. Чем меньше ребенок, тем больше у него судорожная готовность. Это объясняется незрелостью некоторых структур мозга и нервных волокон, большой степенью проницаемости гематоэнцефалического барьера и склонностью к генерализации любых процессов, а также некоторыми другими причинами.
Причины
Все причины судорог можно разделить на эпилептические(эпилепсия) и неэпилептические.
Неэпилептические:
- Спазмофилия.
- Перегревание.
- Энцефалит, менингит, травмы и инфекции головного мозга.
- Токсоплазмоз.
- Нарушения обмена веществ, прежде всего обмена калия и кальция, по тем или иным причинам.
- Для новорожденных – гемолитическая болезнь, врожденные поражения нервной системы, асфиксия.
- Различные гормональные нарушения.
- При острых инфекционных заболеваниях, особенно с подъемом температуры до фебрильных цифр.
- Интоксикации и отравления.
- Наследственные болезни обмена веществ.
- Патологии сердечно-сосудистой и кроветворной систем.
Симптомы
- Тонические судороги(спазм-мышечное напряжение).
- Поза с согнутыми во всех суставах верхними конечностями, вытянутыми нижними конечностями и запрокинутой головой.
- Дыхание и пульс замедлены. Контакт с окружающим миром потерян или значительно ослаблен.
- Клонические судороги(непроизвольное подергивание мышц).
Диагноз судорожного синдрома у детей ставится на основании клиники, что в большинстве случаев не вызывает затруднений. После постановки данного диагноза необходимо уточнить природу судорожного синдрома, для чего могут быть использованы анамнез жизни и болезни ребенка, рентгеновское исследование черепа, эхоэнцефалография, электроэнцефалография, ангиография и другие методы. Достаточно показательными могут оказаться лабораторные анализы.
Профилактика
Фебрильные судороги (при высокой температуре тела, выше 38 С) обычно прекращаются с возрастом. Для предупреждения их повторного возникновения не следует допускать выраженной гипертермии при возникновении у ребенка инфекционного заболевания. Риск трансформации фебрильных судорог в эпилептические составляет 2-10%.
В остальных случаях профилактика судорожного синдрома у детей включает предупреждение перинатальной патологии плода, терапию основного заболевания, наблюдение у детских специалистов. Если судорожный синдром у детей не исчезает после прекращения основной болезни, можно предположить, что у ребенка развилась эпилепсия.
Подробнее о детской неврологии в клинике «ЮгМед»
9 Признаков отравления сальмонеллой
Фото AP По данным клиники Майо, существует более 2000 штаммов бактерий сальмонеллы, но только от дюжины или около того люди болеют. Чаще всего отравление сальмонеллой приводит к гастроэнтериту, тяжелому заболеванию желудка. Сальмонелла чаще всего заражается при употреблении в пищу сырого или недоваренного мяса, птицы, яиц.
Тошнота
istockphoto Хотя симптомы отравления сальмонеллой наиболее остро ощущаются в нижней части живота, тошнота и рвота являются общими симптомами инфекции.Иногда дискомфорт бывает настолько сильным, что «вы почти больше боитесь того, что собираетесь жить», – говорит доктор Уильям А. Шаффнер, специалист по инфекционным заболеваниям в Медицинской школе Вандербильта в Нэшвилле, штат Теннесси.
Боль в животе
istockphoto Работа кишечника – вывод шлаков из организма. Если вы инфицированы сальмонеллой, кишечник хочет как можно быстрее избавиться от болезнетворных микробов.Для этого мышцы живота с силой сокращаются, и в результате возникают судороги.Доктор Уильям А. Шаффнер, специалист по инфекционным заболеваниям в Медицинской школе Вандербильта в Нэшвилле, штат Теннеси, говорит, что судороги могут быть настолько сильными, что врачи иногда подозревают, что у пациента может быть аппендицит.
Что делать?
istockphoto Если вы подозреваете, что у вас отравление сальмонеллой, проконсультируйтесь с врачом.Болезнь обычно проходит в течение нескольких дней даже без лечения, хотя врачи настоятельно рекомендуют пациентам пить много жидкости, чтобы предотвратить обезвоживание, которое иногда возникает в результате рвоты и диареи.
Озноб – симптомы, причины, лечение
Озноб – это чувство чрезмерного холода, даже когда вы носите теплую одежду или завернуты в одеяло. Когда у вас озноб, вы также можете дрожать или выглядеть бледным.
Озноб часто связан с лихорадкой, повышением температуры тела выше нормы (98.6 градусов по Фаренгейту). Лихорадка – признак воспаления или инфекции в организме.
Частью реакции вашего организма на инфекцию является повышение температуры тела. Озноб вызывается быстрым сокращением и расслаблением мышц с целью повышения температуры тела. Лихорадка может помочь убить инфекционные патогены или предотвратить их распространение, потому что большинство патогенов, вызывающих инфекцию, лучше всего выживают при нормальной температуре тела.
Озноб и жар могут быть вызваны довольно доброкачественными заболеваниями, такими как простуда, или серьезными заболеваниями, такими как грипп, малярия или менингит.Озноб и жар чаще встречаются у детей, чем у взрослых, потому что даже незначительные заболевания вызывают у детей лихорадку. У детей температура обычно выше, чем у взрослых.
Воздействие низких температур и низкой температуры тела (переохлаждение, температура тела 95 градусов или ниже) также может вызывать озноб, когда мышцы сокращаются и расслабляются, чтобы согреть тело. Аутоиммунные и воспалительные заболевания, а также некоторые виды рака также могут вызывать жар и озноб.
Озноб может быть симптомом серьезной или опасной для жизни инфекции или переохлаждения. Немедленно обратитесь за медицинской помощью или поговорите с медицинским работником о своих симптомах, если они сохраняются более двух дней или вызывают у вас беспокойство.
Лихорадка у младенцев и очень маленьких детей может быстро стать серьезной. У младенцев обычно не возникает озноба, но немедленно обратитесь за медицинской помощью при повышении температуры тела у ребенка младше одного года. Немедленно обратитесь за медицинской помощью (позвоните 911) , если вы или кто-то из ваших близких подверглись воздействию низких температур или холодной воды или у вас есть другие симптомы, такие как летаргия, затрудненное дыхание, ригидность шеи или спутанность сознания.
Желудочный грипп против пищевого отравления: что беспокоит ваш желудок?
Будь то вспышка болезни в вашей семье или в продуктах питания, следуйте этим советам, чтобы найти причину и способ лечения.
Опубликовано по Клиника Айовы в понедельник, 9 марта 2020 г.
Расстройство желудка никому не доставляет удовольствия. Когда ваш животик переворачивается и опорожняется, становится еще хуже.Между поспешными походами в ванную комнату начинаешь задумываться, с чем имеешь дело.
Я что-то ел? Что-то я коснулся? С кем-то, с кем я был?
Кто-нибудь еще проводит столько времени с туалетом?
Проблемы с животом могут приходить и уходить, и вы не найдете однозначного ответа. Но выяснение того, что вызвало ваши симптомы, может помочь вам не допустить, чтобы ваша семья и друзья постигла та же участь, и помогут вам избежать проблем с желудком снова в будущем.
Симптомы пищевого отравления и желудочного гриппа поразительно похожи.
Их часто путают. Знаки почти идентичны. Вас начинает тошнить. Может быть, у вас жар. У вас болит живот и судороги, пока вы не броситесь в ванную комнату с приступом рвоты, диареи или и того, и другого.
Впервые вы почувствуете себя лучше. Но боль, судороги, рвота и диарея возвращаются снова и снова. Вы остаетесь обезвоженным и слабым.У вас даже нет аппетита, чтобы восстановить силы, и вы боитесь, что все, что вы съедите, только продолжит цикл проблем с желудком.
Есть одно существенное различие между желудочным гриппом и пищевым отравлением – появление симптомов. Пищевое отравление наступает быстро. Это может произойти через пару часов после употребления зараженной пищи.
Для развития желудочного гриппа требуется немного больше времени. Предупреждающие знаки обычно появляются через день или два после заражения вирусом.В некоторых случаях это может произойти всего за 12 часов.
Устраните симптомы желудка
Если ваши проблемы длятся более двух дней, обратитесь к своему основному лечащему врачу.
Назначить встречу
В то время как пищевое отравление и желудочный грипп обычно проходят через пару дней, желудочный вирус может задерживаться и оставаться с вами до 10 дней.
Источники обоих проблем с желудком также совпадают.
Подобно гриппу, желудочный грипп вызывается вирусом. Вместо того, чтобы заразить вашу дыхательную систему, он заражает ваш желудок. Несмотря на свое обычное название, медицинский термин на самом деле – вирусный гастроэнтерит.
Грипп – это даже не штамм вируса желудочного гриппа. Есть ряд других вирусов, которые могут вызывать это, но чаще всего вирусный гастроэнтерит возникает от одного из двух вирусных заболеваний.
Распространенное заблуждение состоит в том, что «желудочный грипп» вызван гриппом или что прививка от гриппа поможет.Хотя при гриппе вы можете получить рвоту и диарею, обычно это не заболевание, связанное с желудочно-кишечным трактом. Причина гастроэнтерита обычно вирусная, из которых наиболее распространены норовирус и ротавирус.
Норовирус
Норовирус – самая распространенная причина желудочного гриппа, очень заразная болезнь. Достаточно нескольких частиц вируса, чтобы вы могли заболеть. А те, которые являются переносчиками норовируса, содержат миллиарды инфекционных частиц. Вы можете заразиться норовирусом через зараженную пищу, а также при контакте с инфицированными людьми и поверхностями.
Ротавирус
Другой вирус, вызывающий воспаление желудка, ротавирус, является наиболее частой причиной вирусного гастроэнтерита у младенцев и детей, особенно зимой и весной. В первую очередь он распространяется через людей и предметы, которых они касаются. Несмотря на то, что существует вакцина от ротавируса, вы все равно можете заразиться ротавирусом более одного раза.
Норовирус и ротавирус могут передаваться через пищу, что еще больше стирает границы между пищевым отравлением и желудочным гриппом.Если инфицированный человек берет пищу или частицы рвоты или фекалий попадают на еду, вы заболеете.
Существует более 250 других инфекций, которые могут вызывать болезни пищевого происхождения.
Многие вещи могут загрязнить вашу пищу и вызвать пищевое отравление. Это может быть вирус, бактерия, паразит, токсин или химическое вещество. По данным Центров по контролю и профилактике заболеваний, демонстрируя свою заразность, норовирус также является причиной № 1 болезней пищевого происхождения.Он вызывает 58 процентов из 48 миллионов случаев пищевого отравления в Соединенных Штатах каждый год.
Из более чем 250 других болезней пищевого происхождения четыре, главным образом, являются причиной остальных случаев.
СальмонеллаОдин из самых известных источников пищевых отравлений, Salmonella , ежегодно заражает более миллиона человек. И это заниженная оценка. На каждого человека, который обращается к врачу с пищевым отравлением от Salmonella , 30 человек не обращаются.
Сальмонелла – это бактерия, обнаруженная в ряде пищевых продуктов, особенно в яйцах, сыром или недоваренном мясе. Летом у вас больше шансов заразиться сальмонеллой . Более теплая погода создает идеальные условия для роста бактерий. Лето в Айове также является сезоном жарки на гриле, что увеличивает вероятность того, что вы съедите недоваренную свинину, курицу или говядину.
CampylobacterCampylobacter не так хорошо известен, как Salmonella , но вызывает больше заболеваний пищевого происхождения, о которых сообщается.Это также бактерия, которая процветает в теплом летнем климате. Хотя он может инфицировать как людей, так и животных, коровы, куры и индейки часто переносят Campylobacter без каких-либо симптомов. Таким образом, если вы едите недоваренную птицу, обрабатываете ее сырым или пьете сырое молоко, вы можете заразиться вирусом Campylobacter .
Clostridium perfringensClostridium perfringens – это еще одна бактерия, обнаруженная в сыром мясе и птице, которая ежегодно приводит к миллиону случаев пищевого отравления.Он производит токсин в кишечнике, вызывающий спазмы и диарею. Так что у этой инфекции нет рвоты или лихорадки.
Этот микроб, передаваемый через пищевые продукты, с большей вероятностью можно найти в мультиварках или подогревателях, где большое количество мяса или подливы хранится в тепле в течение длительных периодов времени – только недостаточно теплым. Пища должна храниться при температуре 140 ° F или выше, чтобы не допустить бактерий. Так что следите за температурой и количеством времени, в течение которого еда будет стоять на следующем обеде.
Золотистый стафилококкВы слышали об инфекциях кожи, вызванных стафилококком, или, возможно, о ранах, если знаете кого-то, у кого были осложнения после операции. У многих людей на коже или в носу постоянно присутствуют бактерии стафилококка. Носители стафилококка не болеют, но могут заражать сырые продукты, такие как мясные деликатесы, бутерброды или выпечку.
Пищевое отравление стафилококком происходит более внезапно, чем другие типы – через 30 минут после приема внутрь чего-то зараженного.И оно уходит так же быстро, как и появляется. Большинство случаев пищевого отравления стафилококком проходят в течение дня.
Staph, Salmonella , Campylobacter , Clostridium perfringens – не единственные распространенные угрозы. Вы слышите о вспышках E. Coli , Listeria и других микробов пищевого происхождения каждый год, заставляя отзывать все, от овощей до упакованных продуктов. Вы можете предотвратить их появление, а также микробов, вызывающих вирусный гастроэнтерит, с помощью нескольких простых советов:
- Вымой руки.
- Вымойте пищу.
- Тщательно очистите поверхности, подверженные воздействию вирусов и пищевых продуктов.
- Готовьте пищу до правильной температуры.
- Незамедлительно охладите остатки еды и как следует разогрейте их перед едой.
Позвоните своему врачу, если симптомы не исчезнут.
Многие случаи болезней пищевого происхождения и желудочного гриппа проходят без медицинской помощи. Поскольку вы не можете удерживать содержимое желудка внутри, самая большая проблема – обезвоживание.Пейте много жидкости (например, Pedialyte, Gatorade, Powerade и воду), чтобы предотвратить это.
Когда вы снова захотите поесть, придерживайтесь простых, не приправленных блюд, которые не вызывают расстройства желудка, например, диеты BRAT: хлеб, рис, яблочное пюре и тосты.
Соблюдайте минимальную диету и избегайте раздражителей желудка, таких как острая пища, алкоголь, табак, сладости и жареная пища.
Хотя многие люди быстро выздоравливают без медицинской помощи, не стоит пытаться действовать в одиночку, если симптомы не проходят.Ежегодно из-за желудочного гриппа и болезней пищевого происхождения миллионы людей попадают в больницу. Температура выше 104, обезвоживание, кровь в рвоте или стуле, а также продолжительная рвота или диарея указывают на более тяжелый случай.
Обе эти болезни обычно проходят в течение пары дней. Если симптомы сохраняются дольше, вам нужно показать себя. Признаки тяжелого заболевания и симптомы обезвоживания, такие как вялость, изменение психического статуса, отсутствие мочеиспускания – вот причины, по которым вам нужно обратиться к врачу раньше.
Поэтому, если через 48 часов у вас не появятся признаки улучшения, назначьте встречу с вашим основным лечащим врачом или посетите страницу неотложной помощи <. Ваш врач может выполнить анализ крови, чтобы проверить наличие бактерий пищевого происхождения, прописать соответствующие лекарства для борьбы с инфекцией, исключить другие распространенные причины, такие как стресс, или посоветовать вам меры самообслуживания, необходимые для восстановления после проблем с желудком.
Пищевое отравление – НИУ ВШЭ.т.е.
Ваш терапевт может отправить образец фекалий на анализ и прописать антибиотики. Они могут направить вас в больницу, чтобы за вами присмотрели более внимательно.
Сообщение о пищевом отравлении
Если вы считаете, что пищевое отравление было вызвано рестораном или другим местом общественного питания, вы можете сообщить об этом в местный отдел гигиены окружающей среды.
Специалисты по гигиене окружающей среды могут обследовать помещения, где хранятся продукты питания. При необходимости они могут обеспечить повышение стандартов гигиены на предприятии.
Управление по безопасности пищевых продуктов Ирландии (FSAI) располагает информацией о сообщениях о неудовлетворительных стандартах гигиены в пунктах питания.
10 советов по предотвращению пищевого отравления
Советы, которые помогут снизить риск пищевого отравления дома:
- Мойте руки
- Мойте столешницы
- Мойте кухонные полотенца
- Используйте отдельную разделочную доску для сырого мяса и рыбы
- Держите сырое мясо отдельно
- Храните сырое мясо на нижней полке
- Тщательно готовьте пищу
- Держите в холодильнике ниже 5 градусов Цельсия
- Быстро охладите остатки
- Соблюдайте сроки годности
Вымойте руки
Мыть и тщательно вытрите руки водой с мылом (теплой или холодной), особенно:
- перед работой с пищевыми продуктами
- после работы с сырыми продуктами
- после прикосновения к мусорному ведру
- после посещения туалета
- после высморка
- после прикосновение к животным, в том числе домашним животным
Мойте столешницы
Мойте столешницы до и после приготовления пищи.Особенно делайте это после того, как они прикоснулись к сырому мясу, сырым яйцам, рыбе и овощам. Вам не нужно использовать антибактериальные спреи: подойдет горячая мыльная вода.
Мойте кухонные полотенца
Регулярно мойте кухонные полотенца и кухонные полотенца. Дайте им высохнуть, прежде чем использовать их снова. Грязная влажная ткань – идеальное место для распространения микробов.
Используйте отдельные разделочные доски
Используйте отдельную разделочную доску для приготовления сырых продуктов, таких как мясо и рыба. Это делается для того, чтобы не загрязнять готовые к употреблению продукты вредными бактериями.Эти бактерии могут присутствовать в сырой пище до того, как вы ее приготовите.
Держите сырое мясо отдельно.
Держите сырое мясо отдельно от готовых к употреблению продуктов, таких как салаты, фрукты и хлеб. Это потому, что эти продукты не будут приготовлены до того, как вы их съедите. Любые бактерии, попавшие на продукты из сырого мяса, не погибнут.
Храните сырое мясо на нижней полке.
Всегда накрывайте сырое мясо и храните его на нижней полке холодильника. Это делается для того, чтобы он не касался других продуктов и не капал на них.
Тщательно готовьте пищу
Готовьте птицу, свинину, бургеры, сосиски и шашлык до горячего пара. Внутри не должно быть розового мяса. Не мойте сырое мясо (включая курицу и индейку) перед приготовлением. Это может распространить бактерии по кухне.
Замораживание сырого цыпленка снижает уровень бактерий campylobacter. Но это не устраняет их полностью. Самый безопасный способ убить все следы кампилобактера – тщательно приготовить курицу.
Поддерживайте температуру в холодильнике ниже 5 градусов Цельсия
Поддерживайте температуру в холодильнике ниже 5 градусов Цельсия.Используйте термометр холодильника, чтобы проверить это. Это предотвращает рост и размножение вредных микробов.
Не допускайте переполнения холодильника. Если он слишком заполнен, воздух не сможет циркулировать должным образом. Это может повлиять на температуру.
Быстро охладите остатки еды
Если вы приготовили еду, которую не собираетесь есть сразу, охладите ее как можно скорее. Сделайте это в течение 90 минут. Храните в холодильнике или морозильной камере. Остатки из холодильника используйте в течение 2 дней.
Соблюдайте сроки годности
Не ешьте продукты, срок годности которых истек, даже если они выглядят и пахнут нормально.Срок годности основан на научных тестах. Они показывают, как быстро вредные насекомые могут развиваться в упакованной пище.
Пищевое отравление против желудочного гриппа
Пищевое отравление и желудочные клопы (или вирусный гастроэнтерит, как его называют в медицине) – общие термины для двух типов острых желудочно-кишечных заболеваний, приводящих к расстройству желудка, рвоте и диарее.
Независимо от того, сколько раз они у вас были в прошлом, они все равно ужасно неудобны. Поскольку симптомы обоих заболеваний схожи, бывает сложно различить их.Итак, если вы почувствуете рвоту и диарею, вот несколько советов, как определить, пищевое отравление это или желудочный грипп.
Ключевые отличия: пищевое отравление и желудочные ошибки
Возможно, вы не заметите большой разницы в том, как вы себя чувствуете, когда заболеете желудком, но на клеточном уровне это все равно, что сравнивать яблоки с апельсинами.
«Жук желудка» или «желудочный грипп» обычно вызывается одним из нескольких типов вирусных инфекций, таких как аденовирус, коронавирус или риновирус.
Общее пищевое отравление – результат бактериального заражения. Это означает, что ваш поставщик медицинских услуг может предложить план лечения для одного, который они не предложили бы для другого.
Ознакомьтесь с основными отличиями ниже:
| пищевое отравление | Желудочный грипп | |
|---|---|---|
| Что это? | Болезнь пищевого происхождения, вызываемая бактериями, паразитами или вирусами | Вирус, поражающий желудок |
| Как это передается? | Проглатывание зараженных пищевых продуктов (включая немытые фрукты и овощи или сырое мясо) | Контакт с инфицированным человеком или контакт с вирусом через пищевые продукты |
| Признаки и симптомы | Диарея, лихорадка, усталость, мышечные боли, судороги, потеря аппетита, сильная боль в животе, кровавый стул или рвота кровью (в редких случаях) | Диарея, запор, лихорадка, потеря аппетита или потеря веса, тошнота и рвота, снижение артериального давления, боль в желудке, мышечные спазмы, головные боли |
| Как долго это длится? | 24-48 часов (в среднем) | До 2-5 дней (в среднем) |
Когда обращаться за неотложной медицинской помощью при пищевом отравлении по сравнению с ER
В большинстве случаев можно обратиться за неотложной помощью, если вы хотите узнать мнение после пищевого отравления или желудочного недуга.Если вы не находитесь в потенциально опасной для жизни опасности, лица, оказывающие неотложную медицинскую помощь, смогут предоставить вам необходимое медицинское заключение.
Тем не менее, если это действительно кажется серьезным, можно пойти в скорую помощь. Итак, как узнать, является ли пищевое отравление или желудочный вирус достаточно серьезным заболеванием, чтобы оправдать посещение больницы? Если вы испытываете один из перечисленных ниже симптомов, немедленно обратитесь за неотложной медицинской помощью:
- Кровь в стуле или рвоте
- Рвота зеленого или желтого цвета
- Сильное обезвоживание
- Температура выше 101 ° F (38.3ºC) (см. Особые рекомендации для детей)
- Сильная и / или постоянная боль в животе
- Отдача
- Проблемы с глотанием или дыханием
Преодоление вирусов желудка и пищевое отравление
Путь к улучшению самочувствия примерно такой же, даже если желудочные вирусы значительно отличаются от пищевого отравления. Как и в случае с большинством болезней, очень важно избегать обезвоживания. Поскольку желудочные вирусы и пищевые отравления, как правило, приводят к выделению жидкости из организма, вам следует восполнить эту жидкость водой, электролитным напитком или чаем.
Не забывайте держаться подальше от алкоголя и кофе , так как эти напитки обезвоживают и заставят вас пройти очень водянистую диарею.
Когда у вас заболевание желудка, ваша пищеварительная система становится чувствительной. Это означает, что вы захотите есть безвкусную и легко усваиваемую пищу и, возможно, даже ограничитесь употреблением жидкости, пока не почувствуете, что можете справиться с твердой пищей. Даже если вы любите острую пищу, лучше отказаться от этого острого соуса, так как острая пища может быть тяжелой для желудка при переваривании.Если вы сомневаетесь и ищете проверенные и надежные домашние средства, вы можете следовать диете BRAT:
B – Бананы
R – Рис
A – Яблоки
T – тосты
Другие легко усваиваемые продукты включают картофель, овощи и простой йогурт (если вы не чувствительны к молочным продуктам).
Когда пищевое отравление вызвано бактериями, иногда назначают антибиотики. В отличие от вирусов, с бактериями можно бороться с помощью лекарств, отпускаемых по рецепту, поэтому обязательно обратитесь за медицинской помощью, например за неотложной помощью.Если в антибиотиках нет необходимости, лучше всего избегать обезвоживания и много отдыхать.
Все, что вам нужно знать о
Пищевое отравлениеПроще говоря, пищевое отравление – это то, что происходит, когда вы едите зараженную или испорченную пищу. Это очень распространено в США, но, к счастью, пищевое отравление редко длится более 48 часов.
Даже легкая пищевая аллергия – это форма легкого пищевого отравления.
Нет научно обоснованного определения пищевого отравления – это более общий термин.Когда люди говорят о пищевом отравлении, они имеют в виду неспецифическое заболевание, передаваемое через пищу. Хотя бактерии обычно являются виновниками пищевого отравления, каждый год случаются случаи пищевого отравления паразитами или вирусами .
Вот несколько распространенных типов бактерий, вызывающих пищевое отравление:
- E. coli
- Листерия
- Сальмонелла
- Campylobacter
- Золотистый стафилококк
- Clostridium perfringens
Даже если паразиты реже становятся причиной пищевого отравления, такое случается.Токсоплазма, паразит, который иногда встречается в наполнителе кошачьего туалета, чаще встречается в случаях пищевого отравления. Другие типы паразитов включают криптоспоридиум, Entamoeba histolyica и лямблии. Обычно эти паразиты передаются через сырое или сырое мясо, а пищевое отравление, вызванное паразитами, может привести к опуханию желез и сыпи.
Что касается вирусов пищевого происхождения, пожалуй, наиболее известным является норовирус. Ежегодно регистрируется более 19 миллионов случаев. Норовирус, также известный как вирус Norwalk, с большей вероятностью передается зимой и может вызывать 1-3 дня дискомфорта.Хотя норовирус часто передается через зараженные продукты, такие как сырые продукты и устрицы, вирус также может передаваться при прикосновении к носу, рту или глазам после контакта с инфекцией. Поскольку существует множество различных типов норовирусов, формирование иммунитета к одному из них не означает, что вы неуязвимы ко всем типам норовирусов.
Все, что вам нужно знать о желудочном гриппе
Интересный факт: «Желудочный грипп» на самом деле не имеет никакого отношения к вирусу гриппа .
Единственное общее состоит в том, что и желудочные клопы, и грипп являются вирусами. Желудочный грипп длится от 1 до 10 дней, в зависимости от вашей иммунной системы и индивидуального штамма вируса.
В отличие от пищевого отравления, желудочные клопы обычно не передаются через зараженную пищу. Вы заражаетесь желудочным вирусом, как гриппом, – контактируя с инфицированным человеком.
Если вам известно, что кто-то заболел желудочным гриппом, необходимо принять дополнительные меры предосторожности: вымыть руки после прикосновения к чему-то, к чему прикоснулся инфицированный человек.
Старайтесь воздерживаться от прикосновения к глазам, носу и рту , так как это самый простой способ передать вирус от инфицированного человека самому себе.
Технически, вы можете заразиться желудочным вирусом , употребив зараженную пищу и сырое мясо или выпив непитьевую воду . Когда это происходит, это похоже на то, как если бы вы засунули руку в рот после прикосновения к инфицированному человеку.
Убедитесь, что не делитесь едой и напитками с больным желудком. .
Снижение шанса заражения
Следуя нескольким простым советам, вы сможете принять надлежащие меры предосторожности, чтобы снизить вероятность пищевого отравления и желудочных вирусов. Даже если вы в настоящее время страдаете одним из этих заболеваний, в будущем стоит принять профилактические меры!
Как предотвратить пищевое отравление
- Убедитесь, что человек, который готовит вашу еду, вымыл руки
- Убедитесь, что морепродукты тщательно приготовлены
- Готовьте говядину до 160 ° F / свинину до 145 ° F / птицу до 165 ° F
- Не храните продукты, оставленные вне холодильника более 2 часов
- Если еда вызывает сомнения, не ешьте ее
- Не пейте воду, не предназначенную для питья
Как предотвратить появление вирусов желудка
Когда дело доходит до желудочных вирусов, стоит помнить о тех, у кого желудочный недуг.Обязательно мойте руки и не прикасайтесь к глазам, ушам и носу после контакта с инфицированным человеком.
Кроме того, в случае с вирусами, такими как Clostridium perfringens и Campylobacter, тщательное приготовление мяса и птицы может снизить вероятность вирусных инфекций.
очков, чтобы забрать домой
Будь то пищевое отравление или желудочный недуг, инфицированному человеку никогда не бывает весело. Однако эти две болезни имеют свойство быстро проходить.Старайтесь избегать сомнительной пищи и соблюдайте надлежащие гигиенические меры при контакте с инфицированными людьми.
Ежегодно миллионы людей заражаются желудочными вирусами и страдают от пищевых отравлений. В США ежегодно регистрируется более 20 миллионов случаев желудочного гриппа и около 48 миллионов случаев пищевого отравления.
Вы не одиноки! Не забывайте пить, ешьте легкоусвояемую пищу, делайте ежегодную прививку от гриппа и обращайтесь за помощью при необходимости. Используйте виджет местоположения ниже, чтобы записаться на прием и в ближайшем отделении неотложной помощи GoHealth!
Ознакомьтесь с нашими ценами на доплаты и посещения в тот же день, со страховкой и без нее.
GoHealth Urgent Care сотрудничает со следующими региональными поставщиками медицинских услуг:
РЕГИСТРАЦИЯ ОНЛАЙН:
АРКАНСАСКАЛИФОРНИЯ – ЗАЛИВ ОБЛАСТИ КОННЕКТИКУТДЕЛАНДМИССУРИ / МЭРИЛАНДМИССУРИ – СПРИНГФИЛЬДМИССУРИ – СТ. LOUISNEW YORKNORTH CAROLINAOKLAHOMAOREGON / WASHINGTONGoВы уверены, что это не пищевое отравление?
Автор: Эбигейл Шью, преподавательский состав по вопросам безопасности пищевых продуктов, Служба контроля и безопасности пищевых продуктов, Министерство сельского хозяйства США в Здоровье и безопасность4 августа 2021 г.
Если вы испытываете эти симптомы более 24 часов, немедленно обратитесь за медицинской помощью.Продовольствие в США – одно из самых безопасных в мире; однако это не означает, что наша пища свободна от всех патогенных бактерий. В сентябре, когда мы отмечаем Национальный месяц просвещения по вопросам безопасности пищевых продуктов, Министерство сельского хозяйства США вместе с нашими партнерами из Центров по контролю и профилактике заболеваний и Управления по санитарному надзору за качеством пищевых продуктов и медикаментов хочет, чтобы вы знали, что ваши продукты питания могут быть почти полностью защищен от болезнетворных бактерий, следуя четырем основным шагам к безопасности пищевых продуктов.
По данным Центров по контролю и профилактике заболеваний, болезни пищевого происхождения вызывают 128 000 госпитализаций и 3 000 смертей ежегодно.
Хотя не все бактерии, присутствующие в пищевых продуктах, вредны (на самом деле, виды бактерий необходимы для производства вкусных и безопасных продуктов из йогурта и сыра), некоторые из них могут вызвать тяжелые заболевания у некоторых людей. Мясо и продукты из птицы не являются стерильными на момент их покупки, равно как и продукты из яиц или продуктов для производства.Это означает, что правильное хранение, обращение и техника приготовления имеют важное значение для предотвращения болезней пищевого происхождения.
Симптомы пищевого отравления
Трудно отличить пищевое отравление от гриппа; часто симптомы схожи, если не идентичны. Хотя разные типы патогенных бактерий могут вызывать разные симптомы, пищевое отравление обычно проявляется такими симптомами, как тошнота, рвота, диарея, спазмы в животе и лихорадка. Из-за сходства между бактериальным пищевым отравлением и симптомами вирусного гриппа многие люди предполагают, что они болеют гриппом, а не пищевым заболеванием, и выжидают симптомы, а не идут к врачу для тестирования.Симптомы пищевого отравления могут появиться в промежутке от четырех часов до одной недели после приема зараженного пищевого продукта и могут сохраняться от 24 часов до недели. Эта вариативность как в начале, так и в продолжительности симптомов – еще одна причина, по которой пищевое отравление так часто остается неопознанным.
Патогенные бактерии с большей вероятностью вызывают инфекцию или заболевание у людей с определенными физическими состояниями. Младенцы, дети, беременные женщины и пожилые люди часто подвергаются более высокому риску заболеваний пищевого происхождения.Люди с ослабленной иммунной системой, такие как люди с ВИЧ / СПИДом, диабетом, раком, заболеванием почек или пациенты после трансплантации, также могут быть более восприимчивыми к болезням пищевого происхождения. Для членов этих групп особенно важно получить медицинскую помощь в случаях пищевого отравления, потому что болезни пищевого происхождения, скорее всего, будут фатальными для членов этих уязвимых групп населения.
Причины пищевых отравлений
Когда в пище присутствуют патогенные бактерии и вирусы, и эта пища не хранится, не обрабатывается или не готовится должным образом, это может вызвать заболевание.Наиболее распространенными штаммами бактерий, вызывающих инфекцию, являются Salmonella , E. coli , Campylobacter и Listeria . Многие из этих бактерий присутствуют в сыром мясе, птице и яйцах. Другие обнаруживаются на продуктах или даже на руках людей и могут вызывать болезни при несоблюдении правил гигиены. Пищевое отравление также может быть вызвано плесенью или паразитами, хотя бактериальная инфекция является наиболее распространенной. Некоторые болезни пищевого происхождения также могут быть вызваны аллергией на конкретную пищу, хотя пищевая аллергия не обязательно является пищевым отравлением.
При пищевых отравлениях
Если вы подозреваете, что у вас пищевое отравление, первым делом следует обратиться за медицинской помощью, если это необходимо. Если вы испытываете симптомы в течение более 24 часов или принадлежите к группе риска, такой как перечисленные выше, немедленно обратитесь за медицинской помощью.
Если часть пищи, от которой, по вашему мнению, вы заболели, все еще доступна, сохраните ее и пометьте как опасную, чтобы от нее никто не заболел.Если вы заболели от еды, подаваемой в местном ресторане или на большом скоплении людей, сообщите об этом в местный отдел здравоохранения.
Если вы считаете, что в прошлом у вас могло быть пищевое отравление, возможно, нет необходимости уведомлять местный отдел здравоохранения. Скорее всего, они мало что могут сделать, если ваши симптомы исчезли в течение значительного периода времени или вы не знаете, какие именно продукты вызвали у вас заболевание. Просто помните о советах по безопасности пищевых продуктов при приготовлении пищи в будущем и знайте, на что обращать внимание, если у вас появятся подобные симптомы в будущем.
Стратегии профилактики: убедитесь, что вы больше не заболеете
В целом, четыре основных шага к обеспечению безопасности пищевых продуктов: очистка, отделение, приготовление и охлаждение должны помочь вам предотвратить пищевое отравление. При приготовлении пищи следите за тем, чтобы ваши руки и все поверхности для приготовления пищи мыли часто и правильно. Отделите сырое мясо от других продуктов, которые вы, возможно, также готовите. Приготовление мяса, птицы, яичных продуктов и рыбы до нужной температуры, измеряемой пищевым термометром, и поддержание ее на уровне не менее 140 o F после приготовления гарантирует, что бактерии, присутствующие в сыром мясе, будут уничтожены перед употреблением.Наконец, охлаждение скоропортящихся продуктов в течение двух часов после приготовления и их правильное хранение предотвратит попадание вредных бактерий в продукты и сохранит ваше здоровье и безопасность.
Есть еще вопросы? Свяжитесь с горячей линией Министерства сельского хозяйства США по мясу и птице 1-888-MPHotline или AskKaren на сайтах www.askkaren.gov и pregunteleakaren.gov.
Категория / Тема: Здоровье и безопасностьНаписать ответ
Комментарии
Солнечное отравление: что делать, если вы думаете, что ваш солнечный ожог – это не просто солнечный ожог
К настоящему времени мы все (надеюсь) осознаем опасность сильного солнечного ожога – если вы забудете солнцезащитный крем, это может привести к покраснению и волдырям, клеточному повреждение, вызывающее ранние признаки старения и, конечно же, повышенный риск рака кожи.Это также может привести к отравлению солнцем .
Но что именно – это солнечное отравление ? Вы, вероятно, слышали этот термин часто (особенно в летние месяцы), и даже сами эксперты не совсем согласны. «На самом деле не существует сущности, называемой отравлением солнцем – дерматологи просто не используют этот термин, потому что это не настоящая сущность», – говорит дерматолог Шари Марчбейн из Нью-Йорка. «Солнечное отравление» означает просто сильный солнечный ожог, который часто может сопровождаться системными симптомами, такими как озноб.«
Но хотя« солнечное отравление »может быть случайным, неофициальным термином – таким, который мы будем использовать в этой статье, чтобы отличить его от солнечного ожога, который прекращается при обычном покраснении и повреждении кожи – в симптомах нет ничего случайного. вы можете испытать себя после особенно тяжелого пребывания на солнце. Мы поговорили с дерматологами, чтобы узнать, как определить это и как лечить.
Что такое отравление солнцем?
«Отравление солнцем – это реакция на сильный солнечный ожог. это влияет на все ваше тело », – говорит Allure Джошуа Цайхнер, директор по косметической и клинической дерматологии в больнице Mount Sinai и сертифицированный дерматолог из Нью-Йорка.По сути, отравление солнцем похоже на грипп: помимо болезненного ожога у вас может быть жар, озноб, тошнота, рвота, истощение и даже приступы обморока.
«Симптомы длятся от нескольких часов в легких случаях до нескольких дней в более тяжелых случаях», – говорит Allure Джули Карен, сертифицированный дерматолог из Нью-Йорка и представитель производителей Banana Boat.
Причина общей реакции организма – воспаление, объясняет Цайхнер.Когда вы получаете ожог, ваша обожженная кожа воспаляется (это вызывает покраснение и болезненность). Но ожоги, особенно сильные, также вызывают системное воспаление во всем теле, говорит он. Другими словами, последствия солнечного ожога выходят далеко за пределы кожи.

 Здесь работает правило «чем больше — тем лучше ». Затем, надавив пальцами на основание языка, вызовите рвоту. Тем самым мы не даем успеть токсинам всосаться в кровь.
Здесь работает правило «чем больше — тем лучше ». Затем, надавив пальцами на основание языка, вызовите рвоту. Тем самым мы не даем успеть токсинам всосаться в кровь.
 Придется отказаться от еды на сутки и придерживаться постельного режима. Первый день организм сам отказывается от пищи, на второй день ограничьтесь бульоном и кашей на воде, не рискуйте. Следующую неделю придерживайтесь диеты. Повремените пока с жирной, жареной, острой и молочной пищей. Молочные продукты после отравления употреблять нельзя на протяжении минимум недели.
Придется отказаться от еды на сутки и придерживаться постельного режима. Первый день организм сам отказывается от пищи, на второй день ограничьтесь бульоном и кашей на воде, не рискуйте. Следующую неделю придерживайтесь диеты. Повремените пока с жирной, жареной, острой и молочной пищей. Молочные продукты после отравления употреблять нельзя на протяжении минимум недели.

