Питание при болях поджелудочной железы: меню на неделю, что можно и нельзя есть, отзывы диетологов
диета при болях, меню питания
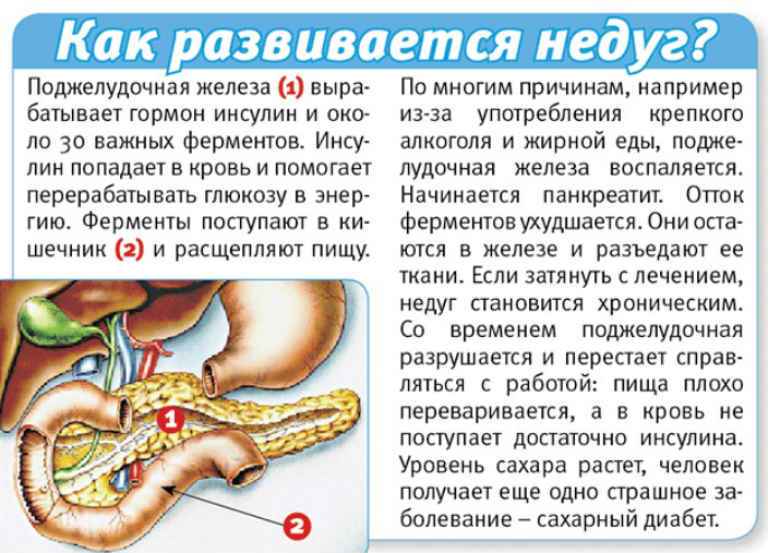
Заболевания поджелудочной железы сопровождаются болями в области левого подреберья и под ложечкой. Любые нарушения со стороны этого органа отражаются на процессах пищеварения, ведь именно ферменты поджелудочной железы расщепляют продукты, а инсулин и глюкагон – это незаменимые участники обменных процессов.
При болях в поджелудочной железе помогают не только лекарственные средства, но и диетическое питание. Оно должно быть направлено на снижение выработки желудочного сока и предупреждение развития осложнений. Каковы же принципы диеты при патологиях железы, как правильно составить меню для облегчения симптомов?
Общие рекомендации
Ускорить процесс выздоровления при болезнях поджелудочной железы поможет правильное питание в сочетании со здоровым и подвижным образом жизни, а также отказом от вредных привычек. Если у вас болит поджелудочная железа, придерживайтесь следующих принципов правильного питания:
- принимайте пищу регулярно – каждые три–четыре часа.
 Больших интервалов не должно быть;
Больших интервалов не должно быть; - меню должно быть разнообразным и сбалансированным. В рационе должно присутствовать достаточное количество белков, жиров и углеводов, а также продуктов, богатых клетчаткой;
- старайтесь не переедать, приучитесь употреблять небольшие порции пищи;
- не ешьте холодную и горячую пищу, она должна быть теплой;
- жарить пищу недопустимо при болях в поджелудочной железе, лучше всего продукты готовить на пару, варить, тушить;
- в день вы должны употреблять до двух литров воды.
Питание при болях в поджелудочной железе составляется с учетом рекомендаций лечебного стола №5. Специалисты утверждают, что орган ответственен в первую очередь за углеводный обмен, а поступающие белки не приведут к его перегрузке. Именно поэтому они рекомендуют вводить в рацион белковую пищу.
Полностью исключать растительное и сливочное масло, хотя количество их употребления следует контролировать. Диета несколько отличается в зависимости от фазы заболевания. То, что можно есть при хроническом процессе, категорически нельзя употреблять в период острой фазы.
То, что можно есть при хроническом процессе, категорически нельзя употреблять в период острой фазы.
Если у вас болит поджелудочная железа, в первую очередь обратитесь к врачу для постановки диагноза
Больная поджелудочная железа крайне нуждается в щадящем питании. Рассмотрим примерное меню при заболеваниях этого органа. На завтрак предпочтительнее приготовить овсяную или манную кашу. На обед можно покушать овощное пюре или протертый суп. На ужин снова приготовьте кашу, например, овсянку или гречку. В качестве перекусов лучше всего использовать кисломолочные продукты, запеченные фрукты и галетное печенье.
Теперь рассмотрим примеры блюд, которые можно готовить при заболеваниях поджелудочной железы:
- Мясной пудинг. Лучше всего его готовить в пароварке. Для его приготовления необходимо взять говядину, молоко, яйца и сливочное масло. Мясо обязательно очистите от жира и прожилок. Сначала говядина варится и затем пропускается через мясорубку. Отделите желток от белка.
 В мясной фарш необходимо добавить молоко, немного соли и желток. Затем белок следует взбить с помощью миксера и также отправить в общую емкость. Тщательно смешайте все компоненты блюда, должна получиться пастообразная смесь. Масло необходимо для смазывания емкости.
В мясной фарш необходимо добавить молоко, немного соли и желток. Затем белок следует взбить с помощью миксера и также отправить в общую емкость. Тщательно смешайте все компоненты блюда, должна получиться пастообразная смесь. Масло необходимо для смазывания емкости. - Омлет в пароварке. Понадобиться яйцо, вода, сливочное масло и соль. По вкусу можно также добавлять овощи и творог. Все ингредиенты смешиваются до получения однородной массы, а затем отправляются на двадцать минут в пароварку.
- Творожное суфле. Нам понадобятся следующие ингредиенты: творог, молоко, мед, желатин, какао-порошок. Для начала вы должно замочить на тридцать минут желатин в воде. Далее вы сливаете воду, а в желатин добавляете остальные ингредиенты. Затем блюдо ставится на маленький огонь и доводится до кипения.
Когда болит поджелудочная железа, пейте в достаточном количестве воды
Питание в зависимости от причины боли
Зачастую боль сигнализирует о развивающихся патологических процессах. Лидирующее место среди заболеваний поджелудочной железы занимает панкреатит – заболевание воспалительного характера.
Лидирующее место среди заболеваний поджелудочной железы занимает панкреатит – заболевание воспалительного характера.
Основной причиной развития недуга является нарушение оттока ферментов, которые способны разрушить ткани органа и даже кровеносные сосуды. Заболеванию подвержены любители острой, жареной, жирной пищи, а также люди, которые злоупотребляют алкоголем и переедают. Основными проявлениями недуга являются болевой синдром и интоксикация.
Острый панкреатит
Для острого процесса характерна интенсивная боль тупого или режущего характера. В зависимости от того, какой участок поджелудочной железы был поражен, боль может появляться в правом или левом подреберье, под ложечкой. Если же патологический процесс затрагивает весь орган, болевая вспышка носит опоясывающий характер. Боль может отдавать в спину, лопатку, грудь.
Отсутствие своевременной медицинской помощи чревато болевым шоком, потерей сознания и даже летальным исходом. Помимо боли, у больных появляется тошнота и рвота, вздутие живота, отрыжка, изжога, диарея или запор. Наблюдается напряженность мышц брюшного пресса. Острый процесс может также вызывать повышение температуры тела, а также изменение показателей артериального давления.
Наблюдается напряженность мышц брюшного пресса. Острый процесс может также вызывать повышение температуры тела, а также изменение показателей артериального давления.
Острый панкреатит является показанием к госпитализации. Основной задачей лечения является нейтрализация панкреатических ферментов, которые попали в кровь, а также борьба с интоксикацией. В острый период следует обеспечить минимальную нагрузку на орган. В первые дни показано лечебное голодание. При этом внутривенно вводятся растворы с питательными веществами.
В первые несколько дней при остром панкреатите показано лечебное голодание
Важно! Голодание считается наиболее действенным методом терапевтического лечения острого панкреатита.
Голодание бывает сухим или с употреблением жидкости. Первый метод может продолжаться не более 24 часов, затем больному дают небольшое количество минеральной воды без газа, постепенно увеличивая дозировку. По прошествии двух дней можно употребить овощной бульон, после этого рацион расширяется.
Сухое голодание чаще назначают при хронической форме, а голодание с употреблением жидкости – при остром процессе. Оно поможет не только снять симптомы недуга, но и ускорит процесс выздоровления органа. При остром панкреатите голодание проводится в условиях стационара. Больному разрешается в неограниченных количествах употреблять жидкость. Это может быть щелочная минеральная вода или отвар шиповника.
При хроническом процессе сухое голодание проводится один раз в неделю, при этом человек должен соблюдать строгий постельный режим. После стихания острого процесса важно продолжать следить за питанием. Пища должна употребляться в протертом пюреобразном виде. Приемы пищи должны быть небольшими порциями пять-шесть раз в день. Блюда должны быть комфортно теплыми.
Что нельзя есть? Запрещенными при панкреатите являются такие продукты:
- жирная пища, бульоны, копчености;
- приправы, соленья, маринады;
- острые овощи и кислые фрукты;
- кондитерские изделия, сдоба;
- газировка, алкоголь;
- шоколад, мороженое;
- какао, кофе.

При панкреатите запрещены кислые фрукты
Лечебное питание включает в себя достаточное количество полезных и вкусных продуктов:
- вареные, тушеные или приготовленные на пару овощи;
- постное мясо, рыба и птица;
- крупы;
- овощные супы;
- печеные яблоки;
- кисели, компоты;
- растительное масло разрешается вводить в рацион, но оно не должно подвергаться термической обработке.
Хронический панкреатит
При хроническом процессе приступ боли может беспокоить человека на протяжении длительного периода времени. Наклоны и приседания усиливают интенсивность болевого синдрома. Вызвать очередной приступ могут погрешности в питании.
Хронический панкреатит – это волнообразный процесс. На смену рецидиву приходит стадия ремиссии. При обострении больным назначают голодание, так же как и при остром процессе. Полноценное питание может быть назначено лишь через несколько дней от начала обострения, когда активность панкреатических ферментов снижается, стихает воспалительная реакция и сходит отек поджелудочной железы.
Начиная с третьего дня вводятся дополнительные продукты. Блюда должны быть однородной и вязкой консистенции. Это может быть картофельное пюре, каши, протертые супы, галетное печенье, сухари.
Хотя при помощи одной лишь диеты вылечить хронический панкреатит нельзя, но она поможет улучшить качество жизни больного
Читайте также:
Рак
Рак поджелудочной железы считается одним из наиболее тяжелых и стремительно развивающихся онкологических заболеваний. Лечение – это длительный и многоэтапный процесс, немаловажную роль в котором играет диетическое питание. В день больные должны принимать пищу пять–шесть раз в день, при этом интервал между приемами не должен превышать трех часов.
Лучше всего продукты запекать, тушить или готовить на пару. Рекомендован прием свежей теплой пищи. При раке поджелудочной железы крайне важно отказаться от курения и приема алкоголя. Никотин и спирт разрушают панкреатические ферменты, усугубляя состояние еще больше.
Никотин и спирт разрушают панкреатические ферменты, усугубляя состояние еще больше.
Жирные продукты дают наибольшую нагрузку поджелудочной железе и способствуют избыточной выработке ферментов, вот почему исключение жиров, особенно животных, является основным правилом для онкобольных. Часто заболевание вызывает повышенную чувствительность к пище с выраженным запахом, поэтому лучше использовать продукты без специфического и сильного аромата.
Лучше во время приема пищи пользоваться деревянными приборами, так как часто больные жалуются на появление металлического привкуса во рту. До и после еды рекомендуется полоскать ротовую полость слабым содовым раствором.
Ограничьте потребление соли, в качестве альтернативы используйте мяту, имбирь, тимьян, лимонный сок.
В тяжелых случаях показано парентеральное питание, при котором питательные вещества вводятся внутривенно
При раке поджелудочной железы разрешены такие продукты:
- постная рыба и мясо;
- простокваша, мягкие и твердые сыры с низкой жирностью;
- овощи и фрукты;
- каши;
- рафинированный сахар;
- травяные отвары;
- цельнозерновой вчерашний хлеб.

Что касается фруктов и овощей, то предпочтение следует отдать сезонным продуктам, которые не содержат химикатов. Нитраты и неорганические соединения значительно повышают вероятность рецидива опухолевого процесса. К запрещенным продуктам можно отнести жирную пищу, консервы, маринады, соленья, копчености, полуфабрикаты.
Кроме того, больным нельзя употреблять свежий лук и чеснок, соусы и приправы, кофе, сладости, свежую выпечку. Вместо специй, в блюда лучше добавлять свежую зелень. В качестве заправки лучше использовать оливковое масло.
Итак, лечебная диета при заболеваниях поджелудочной железы поможет облегчить неприятные симптомы в период обострения, а также поддержать нормальное состояние в период ремиссии. Если легкомысленно относиться к своему здоровью и не придерживаться диеты, состояние больного может резко ухудшиться вплоть до развития опасных осложнений.
Бережное отношение к своему здоровью и грамотное соблюдение врачебных рекомендаций в отношении питания позволит предотвратить многие проблемы и сохранить здоровье поджелудочной железы.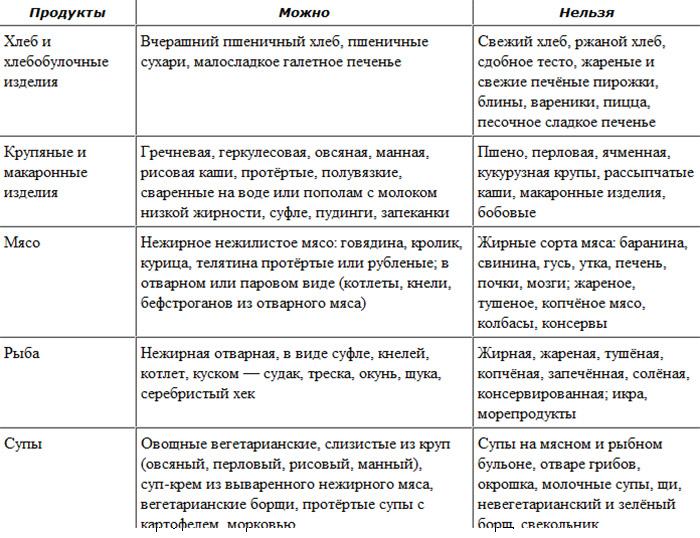
Диета при панкреатите поджелудочной железы | budsvetom.com
Панкреатит – это серьезное заболевание поджелудочной железы, характеризующееся нарушением выработки ферментов пищеварения. Основными симптомами болезни являются болевые ощущения после приема пищи в левом или правом подреберье, изжога, тошнота, рвота, дискомфорт в области желудка.
Ключевым моментом в лечении панкреатита является строгое соблюдение правил питания. Ведь развитие болезни нередко происходит по причине неправильного образа жизни, употребления алкоголя и «вредной» пищи в больших количествах.
Диета при панкреатите помогает больным снизить болевой синдром во время обострения заболевания и подлить стадию ремиссии. При остром и хроническом панкреатите питание различно, однако все же имеет некоторые сходства. Поговорим о них.
Общие правила питания при панкреатите
Основным требованием диеты является увеличение количества потребляемого белка и уменьшение жиров и углеводов в основном рациона (по возможности их следует вообще исключить). Особенно следует отказаться от потребления сахарного песка, ведь он на 99% состоит из углеводов.
Особенно следует отказаться от потребления сахарного песка, ведь он на 99% состоит из углеводов.
Жирные блюда с высоким содержанием грубой клетчатки должны полностью исчезнуть из жизни больных панкреатитом. Ведь они оказывают сильную нагрузку на поджелудочную железу, в результате которой орган начинает вырабатывать в очень большом количестве пищеварительные ферменты, что при данном заболевании является опасным и может привести к серьезным осложнениям.
Диета при панкреатите поджелудочной железыВрачи рекомендуют всем больным панкреатитом принимать витаминные комплексы, которые помогут восполнить дефицит витаминов и минералов в организме, нередко возникающие в результате ограниченного питания.
Приемы пищи должны происходить по графику в одно и то же время. В день нужно кушать 5-6 раз маленькими порциями, чтобы избежать излишней нагрузки на поджелудочную железу и перееданий.
Диета при остром панкреатите
Как правило, острый панкреатит проявляется внезапно острыми болями под ложечкой. Боли невыносимые, а потому вынуждают человека вызывать неотложную скорую помощь. Диета при остром панкреатите до приезда врача «нулевая». Ни в коем случае нельзя употреблять пищу. Ни «легкую», ни «тяжелую».
Боли невыносимые, а потому вынуждают человека вызывать неотложную скорую помощь. Диета при остром панкреатите до приезда врача «нулевая». Ни в коем случае нельзя употреблять пищу. Ни «легкую», ни «тяжелую».
До приезда врача допускается прием минеральной негазированной воды, но не более 3 стаканов. И разрешается их пить только в том случае, если процесс мочеиспускания происходит нормально.
Лечение острого панкреатита происходит только в стационарных условиях. Первые два дня пациенту прописывается голодание. Только теперь вместе с минеральной водой разрешается пить отвар шиповника. Общее количество употребляемой жидкости не должно превышать 5 стаканов в сутки.
На третьи сутки лечения больному разрешается кушать пресную низкокалорийную пищу, в составе которой нет веществ, вызывающих раздражение поджелудочной железы и способствующих усилению вырабатываемой секреции.
После стихания основных симптомов, диета при панкреатите поджелудочной продолжается в течение одного-двух месяцев. В этот период стоит полностью отказаться от:
В этот период стоит полностью отказаться от:
- жареной и жирной пищи;
- сдобы и выпечки;
- солений и копчений;
- маринадов и консервов;
- острого и сладкого;
- лука и чеснока;
- алкогольных напитков;
- жирных сортов мяса и рыбы;
- колбасных изделий.
Все продукты питания должны проходить термическую обработку. Их следует отваривать в воде или готовить на пару. Не использовать во время готовки масло, много соли и специй. Больному разрешено кушать пищу только в теплом и перетертом виде. Перед сном рекомендуется употреблять послабляющие кисломолочные продукты – кефир, ряженку и т.д.
Диета при панкреатите поджелудочной железыПродолжительность диеты от 6 до 12 месяцев. И именно от того, как человек будет придерживаться ее, и зависит его здоровье в будущем. В случае пренебрежения всех рекомендаций питания, болезнь может принять хроническую форму и тогда больному придется лечиться на протяжении всей своей жизни.
Диета при хроническом панкреатите в фазе ремиссии
Диета при хроническом панкреатите немного отличается от вышеописанной диеты. В этом случае рацион больного значительно расширяется, но только в фазу ремиссии. В период обострения диета носит совершенно иной характер, но о ней чуть позже.
При хроническом панкреатите разрешено потребление протеинов, которые должны практически в несколько раз превышать суточную норму человека, а также допускается употребление углеводов (сахар, мед, выпечка, сдоба и т.д.).
Ограничением являются продукты, которые раздражающе действуют на поджелудочную железу (острые приправы, соль в большом количестве, алкоголь и т.д.).
Питание больного также должно быть дробным. Количество приемов пищи от 4 до 6 раз. Подаваемые блюда должны быть теплыми. Перетирать пищу перед прием не требуется.
Мясные и рыбные продукты не должны содержать в себе много жира, иначе это может стать причиной перерождения печени, что при хроническом панкреатите случается довольно часто. Творог содержит в себе много полезных веществ, а потому просто обязан присутствовать в рационе больного. Однако употреблять можно только домашний творог, но не очень жирный. Магазинный творог запрещено употреблять в пищу.
Если человек не может отказаться от хлеба, то ему рекомендуется употреблять во время приемов пищи либо вчерашнюю выпечку, либо сухари (только из серого или черного хлеба). Сдобу и выпечку также можно кушать, но в ограниченных количествах (не более одной порции в день).
При панкреатите молоко пить в чистом виде не желательно, так как оно плохо переваривается. Его можно добавлять чаи или готовить из него каши и супы. Даже если больной хорошо переносит молоко, пить его в больших количествах не следует. Максимальная доза – 200 мл.
Очень полезным для людей с хроническим панкреатитом являются кисломолочные продукты. Даже сыр, который при других стадиях болезни находится в списке запрещенных продуктов, в фазе ремиссии может употребляться, но не в больших количествах и при условии хорошего самочувствия. Сыр не должен быть сильно соленым или жирным.
Что касается яиц, то их нельзя употреблять в цельном виде. В рационе больного может присутствовать только яичный белок. Из него можно готовить омлеты на пару или добавлять их в супы.
В рационе больного не должно быть много жиров (не более 70 г в сутки). Причем большая их часть должны состоять из жиров растительного происхождения. Они лучше перевариваются и не нагружают поджелудочную железу.
Диета при хроническом панкреатите в период обострения
Диета при панкреатите поджелудочной железы в период обострения такая же, как и при острой форме заболевания. Больному прописывается голодание, а в случае наступления положительной динамики ему разрешается употребление пресной и нежирной пищи в небольшом количестве.
Если ухудшение самочувствия не наблюдается, меню больного постепенно расширяется. По истечению 2-3 месяцев человек может питаться так же, как и в фазу ремиссии.
Запомните, это только примерная диета при панкреатите. Полный список разрешенных и запрещенных продуктов нужно уточнять у лечащего врача. Только он сможет составить правильную диету, с учетом вашего состояния здоровья.
Энтеральное питание при заболеваниях поджелудочной железы (ESPEN, 2006 г.)
Острый панкреатит
Предмет анализа | Рекомендации | Степень обоснованности | Пункт в рекомендациях |
| Показания | |||
| Острый панкреатит легкой степени | Потребности в энтеральном питании нет, если пациент через 5-7 дней сможет принимать обычную пищу | В | 1.3 |
| Энтеральное питание на протяжении первых 5-7 дней не оказывает позитивного влияния на течение заболевания и поэтому не рекомендуется | А | 1.6 | |
С | 1.6 | ||
| Тяжелый некротический панкреатит | Показано энтеральное питание при возможности его реализации | А | 1.3 |
| При необходимости энтеральное питание следует дополнить парентеральным питанием | С | 1.3 | |
| При тяжелом остром панкреатите, протекающим с осложнениями (фистулы, асциты, псевдокисты), успешно может быть реализовано зондовое питание | 1.8 | ||
| Реализация | Зондовое питание возможно у большей части больных, но может возникнуть потребность в его дополнении парентеральным питанием | А | 1.4 |
| По мере разрешения нарушения пассажа по желудку могут быть предприняты осторожные попытки перорального питания (обычная пища и/или пероральные питательные соединения), при условии, что их прием не сопровождается возникновением боли, а возможные осложнения находятся под контролем. По мере расширения приема пищи зондовое питание может быть постепенно прекращено | С | 1.10 | |
| Тяжелый панкреатит | Следует использовать энтеральное питание у всех пациентов, которые его переносят | С | |
| Реализация | Если при питании через желудок возникает непереносимость питания, следует попытаться вводить пищу в тощую кишку | С | 1.4 |
| В случае выполнения оперативного вмешательства по поводу панкреатита в ходе операции можно выполнить иеюностомию для обеспечения зондового питания в послеоперационном периоде | С | 1.7 | |
| При наличии нарушения проходимости по желудку конец зонда следует расположить дистальнее места обструкции. Если это невозможно, следует назначить парентеральное питание | С | 1.8 | |
| Тип формулы препарата | Препараты на основе пептидов могут быть использованы без опасений | А | 1.5 |
| При условии переносимости можно предпринять попытку использовать препараты со стандартной формулой | С | 1.5 |
Хронический панкреатит
Предмет анализа | Рекомендации | Степень обоснованности | Пункт в рекомендациях |
| Общие | Адекватное лечебное питание, а также терапия боли, могут оказывать позитивное влияние на состояние питания. При уменьшения болевых ощущений после приема пищи количество вводимых калорий увеличивают | С | 2.4 |
| Показания | Более 80-ти% пациентов могут получать адекватное лечение при питании обычной пищей с добавлением ферментов поджелудочной железы | В | 2.4 |
| 10-15% от всего количество больных нуждаются в пероральном поступлении препаратов для искусственного питания | С | 2.4 | |
| Зондовое питание показано примерно 5-ти% больных хроническим панкреатитом | С | 2.4 | |
| Специфические противопоказания | Стеноз двенадцатиперстной кишки | С | 2.5 |
1.5. Препараты какой формулы необходимо использовать при остром панкреатите?
Препараты на основе пептидов могут быть использованы без опасений (А).
При условии переносимости можно предпринять попытку использовать препараты со стандартной формулой (С).
Комментарий. Большинство исследований (у людей и животных) были выполнены с использованием формулы препарата, основанной на пептидах, которая, таким образом, может быть рекомендована для обеспечения питания. Могут ли использоваться препараты со стандартной формулой, обладают ли дополнительным влиянием на течение заболевания препараты, модулирующие иммунную систему, остается не выясненным (IV). В настоящее время общепринятой практикой является начало питания с использованием препарата на основе стандартной формулы, при условии неудовлетворительной переносимости следует попытаться применить препарат на основе пептидов.
2. Хронический панкреатит
Исходные ремарки: В 60-70% случаев этиологическим фактором у пациентов с хроническим панкреатитом является алкоголь. Другие причины хронического панкреатита встречается менее часто (обструкция выводного протока поджелудочной железы, наследственный панкреатит, тропический панкреатит). У 15-30% явная причина не обнаруживается (идиопатический хронический панкреатит).
К морфологическим отклонениям относятся отек, острое воспаление и некроз, накладывающиеся на фон хронических нарушений, включающих фиброз, кальцификацию, воспаление и утрату экзокринной ткани. По длительном существовании хронического панкреатита постепенно снижается выделение ферментов, что приводит к нарушению пищеварения с результирующей стеатореей и азотореей при разрушении более 89% ткани поджелудочной железы. На этом этапе заболевания в связи с утратой бета-клеток поджелудочной железы, продуцирующих инсулин, развивается и диабет.
2.3. Каковы цели лечебного питания?
Основная цель лечебного питания – оказать влияние на мальабсорбцию и предотвратить недостаток питания.
Комментарий: на поздних стадиях хронического панкреатита наблюдается потеря массы тела в связи со снижением количества поступающих калорий (боль, персистирующий прием алкоголя) и мальабсорбцией основных элементов питания. Таким образом, недостаток питания часто встречается у пациентов с хроническим панкреатитом и его тяжесть является одним из основных факторов, определяющих развитие осложнений и исход.
2.4. Каковы варианты терапии?
Более 80-ти% пациентов могут получать адекватное лечение при питании обычной пищей с добавлением ферментов поджелудочной железы (В).
10-15% от всего количество больных нуждаются в пероральном поступлении препаратов для искусственного питания (С).
Зондовое питание показано примерно 5-ти% больных хроническим панкреатитом (С).
Адекватное лечебное питание, а также терапия боли, могут позитивно влиять на состояние питания. При уменьшении болевых ощущений после приема пищи количество вводимых калорий увеличивают (С).
Комментарий. К стандартным лечебным мероприятиям при хроническом панкреатите относятся воздержание от приема алкоголя и обезболивание (IIa). При условии реализации таких подходов, как правило, может быть достигнуто улучшение статуса питания. При необходимости анальгетиков их следует назначать перед приемом пищи, поскольку уменьшение боли после приема пищи ведет к увеличению объема питания. Действительно ли воздержание от алкоголя улучшает исход, сказать сложно, поскольку данные противоречивы. Недостаточность экзокринной функции поджелудочной железы манифестирует стеатореей (экскреция жиров с калом > 7 г/сут). При снижении количества жиров в принимаемой пище (0,5 г/кг массы тела/сут) возможно частичное уменьшение степени проявления данного симптома. Основной терапии является прием ферментов поджелудочной железы с пищей, содержащей нормальное количество жиров (30% от общего энергопотребления).
Непереносимость глюкозы формируется в 40-90% всех случаев тяжелой недостаточности поджелудочной железы (IIa). У 20-30% всех пациентов проявляется диабетом, который сопровождается нарушением высвобождения глюкагона. Секреция глюкагона также снижается через несколько лет и при 1-м типе сахарного диабета, сопровождаясь нарушением контррегуляции действия инсулина, что при терапии инсулином ведет к большей чувствительности больных к гипогликемии.
В большинстве случаев достаточно обычной пищи, но если поступление калорий низкое, возможно назначение перорального приема препаратов искусственного питания на основе цельного белка и ферментов поджелудочной железы. Если они переносятся плохо, следует попытаться попробовать пероральное питание препаратами на основе пептидов, которые в таких случаях могут быть более эффективными, чем перорально принимаемые препараты на основе цельного белка (III). Вкусовая привлекательность добавок пептидов невелика и комплайенс пациента (прим. перевод. – в данном случае желание пациента продолжать назначаемое лечение) низкий.
Уменьшение стеатореи и адекватное поступление энергии являются наиболее важными принципами лечебного питания хронического панкреатита.
Лечение недостаточности экзокринной функции поджелудочной железы начинают с консультирования по вопросам питания, а также заместительной терапией ферментами поджелудочной железы. Для достижения адекватного поступления важным компонентом является частый прием пищи в небольшом количестве. Диета должна быть обогащена углеводами и белками, но поступление углеводов может стать причиной осложнений сопутствующего диабета. Достаточно и обычно хорошо переносится поступление белка в количестве 1,0-1,5 г/кг. 30% калорий исходно следует давать в виде жиров, которые переносятся удовлетворительно, особенно при приеме жиров овощей.
Если прирост массы тела достичь не удается и сохраняется стеаторея, могут быть применены средне-цепочечные триглицериды (III). Среднецепочечные триглицериды могут быть рекомендованы в связи с тем, что их абсорбция не зависит от липазы. Однако среднецепочечные триглицериды обладают более низкой энергетической ценностью (8,3 ккал/г), не очень привлекательны с вкусовой точки зрения, могут вызвать побочные эффекты, например, боль в брюшной полости, тошноту, диарею. В диете должно быть снижено количество волокон, поскольку волокна абсорбируют ферменты и ведут к сниженному поступлению питательных веществ. При условии явного клинического дефицита следует добавить жирорастворимые витамины (витамин А, D, Е, К), а также другие микроэлементы питания.
Существует большое количество ферментных препаратов, которые отличаются по содержанию ферментов и способу создания препарата. Ключевым аспектом является адекватное поступление фермента (Ib). В случае неэффективности терапевтических мероприятий, несмотря на адекватно выбранную диету, удовлетворительный комплайенс, следует откорректировать выбор препарата и дозу фермента, в последующем могут быть назначены антагонисты Н2-рецепторов или ингибиторы протонной помпы.
Роль ферментных препаратов в терапии боли противоречива.
Энтеральное питание показано, если пациенты не способны потреблять достаточного количества калорий (при болевом синдроме или пилоро-дуоденостенозе в связи с увеличением головки поджелудочной железы или образованием псевдокист), если продолжается потеря массы тела, несмотря на адекватное нормальное питание, при наличии острых осложнений (острый панкреатит или свищи), перед оперативным вмешательством. Рекомендуется, чтобы энтеральное питание обеспечивалось через зонд, введенный в тощую кишку (IV). По всей видимости, для обеспечения длительной терапии наилучшим способом является чрескожная эндоскопическая гастростомия с еюнальным зондом. Рекомендуются препараты с формулой на основе пептидов или аминокислот с их введением на протяжении ночи (IV). Долгосрочные исследования эффективности такого подхода отсутствуют, он основывается на клиническом опыте.
Парентеральное питание показано только в случае невозможности энтерального питания, например, перед оперативным вмешательством при тяжелом стенозе двенадцатиперстной кишки. Опубликованные данные о пациентах с внутривенным питанием на протяжении длительного интервала времени отсутствуют.
1. ESPEN Guidelines on Enteral Nutrition: Pancreas // Clin. Nutr. – 2006. – 25: 275-284.
Проф. Беляев А.В.
Диета для поддержания поджелудочной железы :: Здоровье :: «ЖИВИ!
Заболевания поджелудочной железы распространены и у мужчин, и у женщин. В основе недуга — воспалительный процесс, который ведет к патологическим изменениям, как в самой поджелудочной железе, так и в окружающих ее органах. При панкреатите железа утрачивает способность полноценно переваривать пищу, отчего страдает весь организм.
О том, что с поджелудочной железой не все хорошо, свидетельствуют следующие симптомы:
- тошнота, рвота, вздутие живота, диарея;
- боли в поджелудочной железе — острой опоясывающей или отдающей в левую половину поясницы, грудную клетку;
- общая слабость, повышение температуры тела;
- иногда бывает желтуха.
Как составить меню при болезнях желудка и поджелудочной железы
Правильное питание является важнейшей составляющей комплексного лечения болезней поджелудочной железы. Цель диеты — нормализовать деятельность этого органа и обменные процессы в организме, снять боль и другие сопутствующие симптомы.
Питание при остром панкреатите и обострении хронического
Если заболевание по каким–либо причинам обострилось, доктор порекомендует голодание в течение 2-3-х дней. Можно пить негазированную минеральную воду комнатной температуры по 250 мл в 4-5 приема. Разрешено употреблять отвар шиповника — 1-2 стакана в день. После завершения голодания назначается лечебная диета — 1-й вариант «Стола №5 П». Примерное меню на каждый день составить лечащий врач. Цель – исключить в этот период лишнюю нагрузку на воспаленную поджелудочную железу. Для этого исключают из рациона:
- продукты и блюда, которые стимулируют секреторную активность поджелудочной железы, желудка и желчного пузыря;
- продукты и блюда, раздражающие слизистые оболочки пищеварительного тракта и поджелудочную железу;
- все трудноперевариваемые продукты и блюда, а также все что обладает прямым поражающим действием на поджелудочную железу.
Разрешены только измельченные до жидкого или полужидкого состояния отварные или приготовленные на пару блюда. Пища должна быть теплой, приготовленной непосредственно перед употреблением, без использования соли и сахара. Затем, по мере улучшения самочувствия, разрешается слегка подсаливать и подслащивать блюда. Со второй недели калорийность рациона составляет 1300-1600 ккал в сутки. При этом белков должно быть не менее 70-80 г, жиров – не более 40 г, а углеводов – около 200 г в сутки.
Какие продукты можно употреблять
- Крупы: рисовая, манная, гречневая, овсяная. Каши должны быть протертыми полувязкими, сваренными на воде или на воде пополам с молоком. Крупы можно использовать для приготовления овощных супов.
- Мясо и птица постных сортов. Курица, индейка, крольчатина, говядина, телятина. Мясо следует очищать от пленок и сухожилий, готовить блюда из дважды прокрученного фарша.
- Рыба нежирная: треска, судак, минтай, пикша, щука.
- Хлебобулочные и макаронные изделия: хлеб пшеничный черствый, в виде сухарей, макароны отварные.
- Кисломолочные продукты. Свежие, без искусственных добавок. Нежирные творог, кефир, ряженка, йогурт, простокваша. В блюда можно добавлять нежирную сметану, молоко.
- Овощи и фрукты: кабачок, картофель, морковь, свекла, цветная капуста, брокколи, тыква, пюре из запеченных или отварных яблок.
- Яйца в виде белкового омлета на пару.
- Напитки. Негазированная минеральная вода, отвар шиповника, компоты и кисели на фруктово-ягодных соках, отвары сухофруктов, слабый чай.
Как питаться после обострения
Обычно через 5-10 дней обострение заболевания стихает и больного переводят на второй вариант «Стола 5П». Соблюдать ее следует до стадии стойкой ремиссии — 3-12 месяцев. Ее цель — предотвратить обострения в дальнейшем и развитие заболевания. Суточный калораж в это время составляет 2500-2800 ккал, при этом меню обогащается белком (100-140 г в сутки, 60% из которого должно приходится на животные белки).
Белковую пищу рекомендуется включать в каждый прием пищи. Это может быть мясо, птица, рыба, морепродукты, кисломолочные и молочные продукты. Жиры ограничивают до 80 г в сутки. Они равномерно распределяются на все приемы пищи. Суточный объем углеводов составляет около 350 г. В основном — это простые легкоусвояемые. Питаться следует дробно — 5 раз в день с интервалом не более 4-х часов между приемами пищи. Объем еды на один прием, включая жидкость, должен составлять примерно 500-600 г. На данной стадии меню рекомендуется составлять из отварных, приготовленных на пару, тушеных и запеченных блюд в теплом виде. Когда улучшения только наметелись, всю еду желательно измельчать. И лишь при переходе заболевания в стойкую ремиссию можно употреблять пищу в привычном виде. Разрешенные фрукты и ягоды,можно включать в меню без тепловой обработки.
Разрешенные продукты
- Крупы: рисовая, манная, гречневая, овсяная, пшеничная. Ячневая и перловая крупы – в небольшом количестве.
- Бобовые. Свежий или замороженный молодой зеленый горошек, спаржевая фасоль.
- Хлебобулочные и макаронные изделия. Хлеб пшеничный черствый, в виде сухарей. Несдобная домашняя выпечка. Макароны отварные и в запеканка.
- Мясо и птица постных сортов. Курица, индейка, крольчатина, говядина, телятина, свинина, баранина. Мясо следует очищать от пленок и сухожилий.
- Рыба нежирных и полужирный сортов: треска, судак, минтай, пикша, щука, постная сельдь, горбуша, тунец.
- Кисломолочные продукты. Нежирные творог, кефир, ряженка, йогурт, простокваша – свежие и без искусственных добавок. Нежирные сметана, сливки и молоко как добавка в блюда. Сыр нежирный и мягкий.
- Масло сливочное и растительное. До 20 г сливочного и до 15 г растительного масла в сутки в качестве добавки к блюдам.
- Овощи, фрукты и зелень. Кабачок, картофель, морковь, свекла, цветная капуста, брокколи, тыква. С осторожностью – белокочанная капуста, томаты, баклажаны. Фрукты и ягоды некислые, спелые, с низким содержанием грубых растительных волокон: сладкие яблоки, дыня, арбуз, абрикос, сливы, черешня. От жесткой кожицы и семян следует избавляться.
- Яйца. В виде омлета, всмятку.
- Напитки. Негазированная минеральная вода, отвар шиповника, компоты и кисели на фруктово-ягодных соках, отвары сухофруктов, некрепкий чай, цикорий. Разбавленные свежевыжатые фруктовые, ягодные и овощные соки.
- Сладости и десерты. В ограниченном количестве: мед, варенье, джемы, зефир, пастила, мармелад, домашние муссы и ягодные желе, суфле. Соль – до 10 г в сутки, сахар — до 30 г в сутки.
Под запретом
На протяжении всего периода пребывания на лечебной диете из меню следует исключить:
- супы на мясном/грибном/рыбном бульоне;
- свинину, баранину, гуся, утку;
- жареные блюда, твердые тугоплавкие животные жиры (сало, кулинарные жиры), а также соленую и жирную рыбу, колбасные изделия;
- острые и жирные закуски, маринады, консервы, копчености, пряности;
- молоко цельное, жирный творог;
- крепкий чай, какао, кофе, газированные и алкогольные напитки;
- щавель, шпинат, салат, редис, репа, чеснок, зеленый лук, сырые овощи и фрукты, клюква, белокочанная капуста, грибы, зрелые бобовые;
- жареные, сваренные вкрутую куриные яйца;
- мучные и кондитерские изделия, любое тесто (сдобное, слоенное), ржаной и свежий хлеб, мороженое;
- холодные блюда и напитки.
Безопасный и полезный при заболеваниях поджелудочной железы рацион должен составляться индивидуально, с учетом степени тяжести, формы, стадии болезни, а также переносимости продуктов. Что можно и что нельзя есть при больной поджелудочной железе в каждом конкретном случае решает специалист.
Лечебное питание при заболеваниях гепатобилиарной системы, поджелудочной железы
1. Лечебное питание при заболеваниях гепатобилиарной системы, поджелудочной железы
ЛЕЧЕБНОЕ ПИТАНИЕ ПРИЗАБОЛЕВАНИЯХ
ГЕПАТОБИЛИАРНОЙ СИСТЕМЫ,
ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Выполнили : Икрамжанова Д
Худайбергенов С
Приняла : Бозжигитова Г.С
Основные принципы лечебного питания
Лечебное питание при заболеваниях
печени и желчевыводящих
путей основано на единых
принципах из-за их тесной
анатомической и функциональной
связи. Роль печени в системе
пищеварения и обмена веществ
трудно переоценить;
В печени синтезируется белок,
образуются многочисленные
белковые комплексы, происходит
расщепление и преобразование
аминокислот, синтезируется
мочевина. Печень осуществляет
дезинтоксикационную функцию
(расщепляет ядовитые вещества,
переводит их в другие, менее
токсичные вещества).
Диетотерапия основана на принципах щажения и улучшения
функций печени желчевыводящей системы. При помощи
лечебного
питания стремятся стимулировать выделение желчи,
препятствовать
возможной жировой инфильтрации печени, корректировать
обменные нарушения. Диета должна быть достаточной по
энергоценности, способствовать процессам регенерации и
повышать
дезинтоксикационные возможности печени. Низкая
энергоценность
рациона ведет к жировой инфильтрации печени, снижению
активности гепатоцитов и их гибели, развитию
соединительной ткани в
паренхиме печени.
В диетическом рационе должно быть достаточное
количество
белка.
Это
способствует
регенерации
печеночных клеток и их
функциональной активности. Белок необходим для синтеза
гормонов, ферментов.
Количество белка должно
соответствовать
физиологическим нормам в среднем 90 г, причем суточной
его нормы должно приходиться на белки животного
происхождения (мясо, рыба, птица,
яичный белок,
молочные продукты).
Животные продукты богаты
метионином, холином, лецитином, т.е. Липотропными
веществами,
которые
предотвращают
жировую
инфильтрацию печени. Однако в случае тяжелой
гепатобилиарной недостаточности, белок ограничивают до
20-30 г. Это связано с нарушением возможности печени
обезвреживать аммиак. В норме аммиак обезвреживается,
превращаясь в мочевину
В печени в норме происходит
активный обмен витаминов,
который в значительной
степени снижается при
различных
заболеваниях. Поэтому
целесообразно создавать
избыточный
запас витаминов в организме,
обогащая ими рационы.
Лечебное питание способствует повышению
регенераторной способности, предупреждает
прогрессирование заболевания,
повышает защитные силы организма, способствует
коррекции
обменных нарушений. Диетотерапия зависит от
функциональных способностей печени
(компенсированный или декомпенсированный
цирроз), наличия осложнений.
Главная цель назначаемой диеты при определенных
заболеваниях это обеспечить полноценное питание
без агрессивного воздействия !
В подавляющем большинстве случаев диета при различных заболеваниях
поджелудочной железы (либо при панкреатите) может быть направлена
исключительно на снижение несколько повышенной в этот период желудочной
секреции. Чаще всего именно повышенная секреция наблюдается при
обострении имеющихся хронических болезней или же при остром течении
панкреатита.
Кроме того подобная диета должна быть направлена так же на
предотвращение случайного развития определенных осложнений и на
стабилизацию состояния при развитии хронического панкреатита.
Практически всегда диета при тех либо иных заболеваниях поджелудочной
железы обязана исключать те продукты, которые содержат в себе грубую
клетчатку, которые как следствие стимулируют работу пищеварительных
желез. Помимо этого, очень важно ежедневно употреблять достаточное для
конкретного человека количество жидкости (желательно очищенной воды) –
это собственно обязательное условия данной лечебной диеты.
Несомненно, что наиболее строгие правила диеты при воспалениях
поджелудочной железы должны будут соблюдаться во время наступлении
острых приступов заболевания, которые в большинстве своем
характеризуются достаточно сильными болями. Стандартный лечебный
стол, который закреплен за этой лечебной диетой, как правило, находится
под номером пять (так называемая лечебная диета под № 5П).
Что предусматривает диета №5
Как правило, в рационе больных с панкреатитом должна будет
преобладать именно белковая пища, медики считают, что поскольку
поджелудочная железа ответственна за полноценный углеводный обмен в
организме, то поступающие с пищей белки не будут перегружать этот
орган.
Надо сказать, что как растительное масло, так и масло сливочное не
требуется полностью исключать из своего рациона питания. Однако
масло при данной диете добавляют исключительно уже в
приготовленную пищу – это могут быть каши, любые салаты (желательно
в несколько подогретом виде), а вот любое пережаренное масло придется
из рациона полностью исключить.
Часто из-за слабого функционирования поджелудочной железы, а иногда и
просто из-за резкого изменения рациона – у таких больных может
наблюдаться различные расстройства в пищеварении. Естественно, что для
того чтобы нормализовать функционирование кишечника, следует стараться
принимать пищу исключительно в строго определенные временные
промежутки. А перерывы между приемами пищи должны составлять порядка
трех максимум четырех часов.
Очень важно всегда помнить, что правильное диетическое питание при
болезнях (разной этиологии) поджелудочной железы должно будет так же
сопровождаться максимально обильным питьем. Как правило, ранее
воспаленная поджелудочная железа может полностью восстанавливаться,
что, несомненно, сопровождается довольно большими потерями жидкости из
Главное что нужно сказать – ни в коем
случае при обострении заболеваний
поджелудочной железы запрещено только
соблюдать определенную диету,
полностью забыв о назначенной
медикаментозной терапии и прописанном
постельном режиме
А вот сама же диета как правило должна начинаться со
строгого трехдневного голодания. При этом в эти три дня
больному разрешается пить по одному или полтора литра
(но не более чем по 200мл, за один заход) минеральной
воды типа «Боржоми» (желательно теплой и практически без
газа) и не более чем два стакана приготовленного отвара
шиповника.
Что при диете можно спокойно есть без
Изделия изограничений?
муки грубого помола
•Большинство слизистых супов приготовленных из
самых различных круп (исключение пшено) на воде
либо же совсем некрепком отваре из овощей.
•Разрешены блюда из любых нежирных видов мяса
той же птицы, но совершенно без сухожилий с
удалением шкуры и жира, в обязательном порядке в
виде перетертых суфле либо мягких паровых котлет.
•Разрешаются блюда из любых нежирных видов
рыбы так же в качестве суфле либо мягких кнелей.
Разрешено употребление яиц всмятку либо омлета на
пару (однако важно помнить, что в день
позволительно съедать не более 2-х яиц).
Цельное молоко может лишь в умеренных
количествах
содержаться
в
приготовленных
отварных блюдах, чистое же молоко пить запрещено.
Разрешен творог, но только свежеприготовленный
либо в виде паровых пудингов.
Практически
любые
блюда
либо
гарниры,
приготовленные из овощей, но так же в виде мягких
пюре либо пудингов.
Позволяется кушать яблоки печеные (исключение
антоновский сорт!).
А вот из сладкого разрешены лишь протертые
фрукты из компотов, кисели, фруктовые желе с
ксилитом и сорбитом вместо сахара.
Питье обильное, разрешен не крепкий чай, вода
«Боржоми», и даже приготовленный отвар
шиповника.
Что следует исключать
полностью?
Прежде всего, крепкие мясные и овощные бульоны, любые жирные виды
мяса, рыбы и птицы. Запрет распространяется на жареные или даже
минимально обжаренные продукты, и блюда.
Запрещены агрессивные овощи и фрукты, в их сыром виде. К таковым
относят капусту, редиску, лук, и репу. Запрещен сырой щавель, и сырые
листья салата, сырой шпинат, и редька. Так же под запретом брюква, в
сыром виде все копченое, все консервированные продукты.
Придется отказаться от ржаного хлеба, мороженого, алкоголя, газировки,
пряностей и специй. Причем заметьте – это вовсе не вопросы вкуса или
моды и эстетики, это скорее вопрос вашего здоровья. Поэтому описанную
диету будет лучше строго соблюдать.
Что разрешается употреблять в пищу:
Как хлеб, так и многие хлебные изделия. Причем желательно
употребление вчерашней выпечки либо же слегка подсушенной,
разрешено любое не сдобное и не жирное печенье.
Любые вегетарианские супы с добавлением относительно небольшого
количества растительного масла либо даже сметаны.
Не жирное мясо, птицу и рыбу – в отварном, запеченном, паровом виде
Тот же паровой омлет либо не более 2-х яиц всмятку.
Домашний творог желательно некислый, или кефир так же некислый и
не жирный.
Твердые сыры таких сортов как «Российский» либо же «Голландский».
Разрешено умеренное употребление масла сливочного, несоленого,
масла растительного рафинированного.
19. И подводя итоги данной темы надо запомнить что Диетотерапию заболевания при выраженном обострении после голода начинают с диеты с механич
И ПОДВОДЯИТОГИ ДАННОЙ ТЕМЫ НАДО ЗАПОМНИТЬ ЧТО
ДИЕТОТЕРАПИЮ ЗАБОЛЕВАНИЯ ПРИ ВЫРАЖЕННОМ ОБОСТРЕНИИ
ПОСЛЕ
ГОЛОДА НАЧИНАЮТ С ДИЕТЫ С МЕХАНИЧЕСКИМ И ХИМИЧЕСКИМ
ЩАЖЕНИЕМ
ПРОТЕРТОГО ВАРИАНТА, ПО МЕРЕ УЛУЧШЕНИЯ СОСТОЯНИЯ
ПЕРЕХОДЯТ НА НЕ
ПРОТЕРТЫЙ ВАРИАНТ, А В СОСТОЯНИИ РЕМИССИИ ПЕРЕХОДЯТ НА
ДИЕТУ С
ПОВЫШЕННЫМ КОЛИЧЕСТВОМ БЕЛКА (ВЫСОКОБЕЛКОВАЯ ДИЕТА)
НЕ ПРОТЕРТЫЙ
ВАРИАНТ
20. Перечень диет назначаемые при заболеваниях гепатобилиарной системы и поджелудочной железы
ПЕРЕЧЕНЬ ДИЕТ НАЗНАЧАЕМЫЕ ПРИ ЗАБОЛЕВАНИЯХГЕПАТОБИЛИАРНОЙ СИСТЕМЫ И ПОДЖЕЛУДОЧНОЙ
ЖЕЛЕЗЫ
ДИЕТА № 5. Показания: хронические гепатиты в стадии
ремиссии, хронические холециститы в стадии нерезкого
обострения и стадии ремиссии, желчнокаменная болезнь,
острые гепатиты и холециститы в период выздоровления
Примерное меню для диеты № 5:
1-й завтрак: творог с сахаром, молочная гречневая каша, кофе.
2-й завтрак: печеное яблоко.
Обед: овощной суп-пюре с добавлением сливок, куриная
котлета, отварной рис, кисель.
Полдник: отвар шиповника.
Ужин: рыбные котлеты с картофельным пюре, пирожок с
яблоком, чай.
На ночь: кефир.
21. Диета № 5а Диета № 5а назначается при острых гепатитах и холециститах, при обострении хронических гепатитов и холециститов, циррозе пе
ДИЕТА № 5АДИЕТА № 5А НАЗНАЧАЕТСЯ ПРИ ОСТРЫХ ГЕПАТИТАХ И ХОЛЕЦИСТИТАХ, ПРИ
ОБОСТРЕНИИ ХРОНИЧЕСКИХ ГЕПАТИТОВ И ХОЛЕЦИСТИТОВ, ЦИРРОЗЕ
ПЕЧЕНИ С ЕЕ УМЕРЕННОЙ НЕДОСТАТОЧНОСТЬЮ, А ТАКЖЕ ПРИ
ХРОНИЧЕСКОМ ГЕПАТИТЕ ИЛИ ХОЛЕЦИСТИТЕ В СОЧЕТАНИИ С ЯЗВЕННОЙ
БОЛЕЗНЬЮ ЖЕЛУДКА, ГАСТРИТОМ, ЭНТЕРОКОЛИТОМ.
Примерное меню для диеты № 5а:
1-й завтрак: паровой омлет с тертым сыром,
молочная овсяная каша, кофе.
2-й завтрак: печеное яблоко.
Обед: суп-пюре из тыквы, куриная котлета с
картофельным пюре, кисель.
Полдник: отвар шиповника.
Ужин: рыбные котлеты с морковным пюре,
рисовый пудинг со сладкой подливкой, чай.
На ночь: кефир.
22. Диета № 5п Диета № 5п назначается при хроническом панкреатите в период выздоровления и вне обострения.
ДИЕТА № 5ПДИЕТА № 5П НАЗНАЧАЕТСЯ ПРИ
ХРОНИЧЕСКОМ ПАНКРЕАТИТЕ В ПЕРИОД ВЫЗДОРОВЛЕНИЯ И
ВНЕ ОБОСТРЕНИЯ.
Примерное меню для диеты № 5п:
1-й завтрак: молочная овсяная каша, чай.
2-й завтрак: белковый омлет, отвар
шиповника.
Обед: овощной суп, отварная курица,
картофельное пюре, кисель.
Полдник: творог, сок.
Ужин: рыбные котлеты с морковным пюре,
чай.
На ночь: кефир.
Примерное меню диеты № 5щ
1-й завтрак. Биточки мясные паровые 100-120 г, каша
гречневая протертая 1 /2 порции, чай.
2-й завтрак. Творог свежеприготовленный 100 г, яблоко,
печеное 100 г.
Обед. Суп-лапша вегетарианский 1/2 порции, куры отварные
100-120 г, каша рисовая протертая, компот яблочный
протертый без сахара.
Полдник. Сухарики без сахара, отвар шиповника.
Ужин. Рулет мясной паровой, фаршированный омлетом, 100 г,
пюре морковное 1/2 порции, творожный пудинг без сахара,
100-120 г, чай. На ночь. Кисель.
На весь день. Хлеб белый 200 г, сахар 30 г.
При наличии упорного застоя желчи у больных с хроническим
холециститом, «постхолецистэктомическим синдромом»,
обусловленным ангиохолитом, хроническим персистирующим
гепатитом, дискинезией желчных путей на фоне спаечного
процесса в холедоходуоденальной зоне, показана диета № 5
жировая (5ж), в которой количество жира увеличено до 120 г
(60 г животных и 60 г растительных).
Диетический стол N 5 – «При панкреатите без неё никак! Диетический стол N5 П (I).»
Здравствуйте!
Хронический панкреатит – это очень тяжелая и неизлечимая болезнь.
А начинается все с острого приступа. Спровоцировать его может что угодно. Алкоголь, жирная пища, острые приправы и специи. Обычно, все происходит в ночь после праздников. Но иногда, коварная болезнь потихоньку развивается в поджелудочной железе бессимптомно. И внезапно, на ровном месте развивается приступ панкреатита.
Бывает, что его удаётся остановить дома. Чаще – приходится «откапываться» в больнице. Самое страшное, когда начинается панкреонекроз, железа начинает отмирать. Тогда тяжелая операция, часто врачи не могут спасти больного. А человек без поджелудочной железы не живет…
Но не буду о страшном. Дело в том, что если у человека хоть раз случался приступ острого панкреатита – все. Теперь у него пожизненно хронический панкреатит. Может быть, новые приступы и не случатся, но работать в прежнем режиме его поджелудочная железа уже не будет. В ней произошли необратимые изменения. И ее нужно беречь и поддерживать.
И вот, если Вы хотите и дальше продолжать жить полноценной жизнью, придётся полностью пересмотреть рацион своего питания.
Тут без вариантов. Диета №5 П.
Есть два вида этой диеты: первый – самый жесткий – первые недели после обострения. И второй, более мягкий.
Но о всём попорядку.
В первые несколько дней после приступа есть вообще категорически ничего нельзя. Да и не хочется. Только пить. Но постепенно, нужно заставлять себя понемногу кушать.
Один из главных принципов Диеты №5 П – Дробное питание. Нужно есть часто – до 6 – 8 раз в день, но крошечными порциями. Перегружать поджелудочную нельзя.
Первое время при приёме пищи необходимо принимать ферментосодержащие препараты – Мезим, Креон, Пангрол.
«Креон 25000». При хроническом панкреатите без него никак.
Они помогут быстрее расщепить и усвоить пищу.
Но потом, болезнь переходит в стадию ремиссии, аппетит потихоньку возвращается. Но – диета главное.
Итак:
Я повесил на холодильник вот такую памятку.Диета №5 П – это питание с высоким содержанием белка ( он необходим для хоть какого-то восстановления поджелудочной железы) и с практически полным отсутствием жиров.
Но о всём по порядку.
1. Категорически нельзя ничего жареного! Есть такая поговорка «Заболел панкреатитом – выбрасывай сковородки на помойку и покупай пароварку». Это очень точно. Можно, конечно, употреблять паровые диетические котлеты, но к жареным продуктам их нельзя отнести.
2 Нельзя мясные и рыбные бульоны. А так как вегетарианский суп без пережарок на жирах не получится, то с первыми блюдами можно распрощаются. Рекомендуется есть овощные крем-супы, но готовить их долго, а по консистенции они больше напоминают жидкое картофельное пюре.
3 Об алкоголе придётся забыть навсегда. Как говорил доктор Ливси в «Острове сокровищ», «Слово ром и слово смерть теперь для вас означают одно и тоже». Глоток сухого вина по праздникам, и то, если хорошо себя чувствуете. Но лучше вообще не рисковать.
4 Соль, сахар, приправы и специи теперь тоже не для Вас. Отказаться трудно, но нужно.
5 Нельзя ничего горячего и холодного. Пища и напитки только слегка прохладные или чуть тёплые.
К этому трудно привыкнуть, но что делать! Больше всего меня напрягла невозможность пить горячий чай. Пришлось вообще от него отказаться.
6. Нельзя ничего жирного. Ни жирного мяса, ни жирной молочки. Ничего.
7. Нельзя копченого, консервированного, маринованного.
8 Нельзя есть грубую и жесткую пищу. Все разбитое блендером, измельчённое.
Есть ещё целый ряд ограничений. В интернете много информации на эту тему.
Но тут встаёт очень важный вопрос. А что же вообще можно есть и пить?
На самом деле, список разрешённых продуктов достаточно широк. И со временем, если Вам становится лучше, меню можно расширить. Главное, вводить новые блюда осторожно, понемногу. И смотреть, как отреагирует на них Ваш организм.
Что же ем я?
На завтрак – овсянку на воде. Некоторым она не идёт. Можно поэкспериментировать с гречкой, рисовой кашей. Пшенки, перловки нельзя.
На обед на первое блюдо можно съесть молочный супчик, но не на цельном молоке. Можно овощной крем-суп.
Теперь мясо. Только отварное. Я ем куриные или индюшачьи грудки, тушеную крольчатину или телятину. Но, все должно быть не жесткое, нежирное.
Крупы : рис, гречка. Картофельное пюре на воде. Макароны из твёрдых сортов пшеницы. Бобовые – горох, фасоль нельзя.
Овощи – все отварное или запечённое в духовке или микроволновке. Можно кабачки, морковь, свеклу, тыкву, много чего. Но вот обычную капусту нельзя.
Напитки – основной полезный и необходимый напиток – отвар шиповника. Он достаточно вкусный, кисленький. Можно кисели, морсы и компоты, но не сладкие и не очень кислые. Крепкий чай и кофе противопоказаны. Нужно пить минеральную воду, но без газов. Соки только разбавленные, впрочем, за нас это уже сделал производитель.
Ну и десерты. Тут сложнее. Свежие фрукты тоже не рекомендуются. Можно запекать яблоки, груши. Делать фруктовые пюре и джемы.
Мой вывод.
Голодными Вы не останетесь. Всегда найдётся, чем перекусить.
Но вот от любимых привычек придётся отказаться.
Очень хочется горячего, острого, соленого, копченого. А ничего этого нельзя. А семейные праздники! Они превращаются в пытку… От одного запаха готовящихся деликатесов становится плохо.
Я теперь ем отдельно от своей семьи. Думал привыкну, не будет хотеться – нет. Трудно питаться отварной цветной капустой без соли и масла, когда рядом кушают украинский борщ или шашлыки.
Главное, эта диета на всю жизнь. Нельзя пару месяцев правильно питаться, почувствовать улучшение, и вернуться к прежнему рациону. Поджелудочная железа Вам этого не простит.
Еще довольно сложно и трудоёмко готовить диетические блюда. Раньше купить и сварить, например пельмени было куда как проще.
Но самое главное – диета №5 П реально помогает. И альтернативы никакой нет. Пить вино, закусывать жареными свиными рёбрышками ,как в рекламе, и принимать при этом таблетки – не выход. Поэтому, нужно набраться терпения и соблюдать диету. Это скажет каждый гастроэнтеролог.
Здоровья Вам и не болеть!
Диета При Болях Поджелудочной Железы Примерное Меню – Telegraph
➡➡➡ ПОДРОБНЕЕ ЖМИТЕ ЗДЕСЬ!
Диета При Болях Поджелудочной Железы Примерное Меню
Диетическое питание при панкреатите и гастрите: советы, рецепты и меню на неделю
Диетическое питание при панкреатите и гастрите: советы, рецепты и меню на неделю
Правильная диета при панкреатите и гастрите – залог успеха в лечении недуга. Организовать грамотное питание несложно. Для этого нужно знать, какие продукты разрешены, а какие – нет. Также важно помнить советы диетологов касательно режима питания и инструкции по приготовлению тех или иных диетических блюд.
Воспаленная поджелудочная железа, как и проблемно работающий желудок нуждается в щадящем режиме питания. Поэтому общие принципы организации диеты одинаковы и при панкреатите, и при гастрите:
За 2 часа до сна еда исключается совсем. Нужно дать время ЖКТ приостановить работу и хорошо отдохнуть за ночь. Не рекомендуется нагружать организм сразу же при пробуждении или перекусывать на ходу. Есть нужно спокойно и медленно.
Основное в диетотерапии – это четкое разграничение пищи на полезную и приносящую вред. Есть ряд продуктов, которые можно встретить в списках разрешенных. Но даже они становятся опасными, если их используют неправильно.
Например, при панкреатите или гастрите допустимо есть яичный омлет, приготовленный на пару. А вот яйца, сваренные вкрутую, категорически запрещены гастроэнтерологами. Запеченное куриное мясо – провокатор обострения панкреатита или гастрита. В то время как куриный бульон оказывает лечебное воздействие на воспаленные органы ЖКТ.
Если говорить о способах приготовления еды, то однозначно исключают жарку, копчение и вяление. Продукты для диетического меню варят или доводят до готовности на пару, в мультиварке, в духовке.
В периоды, когда панкреатит и гастрит обострены, наименее опасными считаются ингредиенты, не повышающие кислотность желудка и не раздражающие слизистую.
Вчерашний хлеб (предпочтение – цельнозерновому, ржаному, пшеничному), сухари домашнего приготовления, сушки, галетное печенье, хлебцы. В периоды ремиссии – лапша и спагетти (до 170 грамм порция).
Из овощей выбирают картофель, тыкву, свеклу, морковь, баклажаны, кабачки. Ежедневно можно добавлять по 1 ст. л. измельченного сельдерея, петрушки и укропа.
Можно есть мякоть сортов с наименьшей жирностью (хек, треска, судак), отваренных или приготовленных в мультиварке. Рыбные тефтели и бульоны.
Для приготовления бульонов, паровых котлет и тефтелей предпочтение отдают курице, кролику, индейке, нежирной телятине.
Кефир, обезжиренный творог, сыр не запрещены с нормальной или пониженной кислотностью желудка.
Омлет на пару из куриных и перепелиных яиц.
Рафинированное подсолнечное, оливковое, льняное, тыквенное. В стабильной ремиссии – сливочное (не больше 30 грамм в сутки).
Мед, прополис, маточное пчелиное молочко.
Кунжут, фенхель, тмин, куркума, гвоздика.
В питье рекомендуются отвары из трав или из шиповника, боржоми, некрепкий черный чай, домашние кисели.
Примечание: описанные ингредиенты составляют специальное меню под номером 5 в его расширенном виде, предназначенное людям с панкреатитом, гастритом, холециститом и гепатитом.
По сути, все компоненты, не вошедшие в таблицу разрешенных гастроэнтерологами, считаются вредными для людей, страдающими панкреатитом и гастритом. Это значит, что «табу» объявляют:
Под запретом бобовые (горох, фасоль, кукуруза) – они вызывают вздутие и отрыжку. Опасна обычная капуста – ее кислота провоцирует изжогу. То же самое относится к щавлю, шпинату, редису, салатному листу. Категорическое «нет» придется сказать хрену, чесноку и луку, в том числе и зеленому.
В стадии ремиссии допускается небольшое количество соли. Лучше всего – йодированной. Подсаливать блюда рекомендуют в конце готовки.
Особенно строго контролируется диета при обострении гастрита и панкреатита. После приступа больному показан голод как минимум на 1 день, пока не утихнет боль и тошнота. Отказ от еды нужен для того, чтобы не развить отечность и некрозы.
Когда признаки острого воспаления позади, в меню вводятся целебные отвары, легкие бульоны и черные сухари. На 3–5 день пациента переводят на диету номер 5, включающую продукты из разрешенного списка в таблице выше.
Важно! Блюда добавляются в рацион постепенно, по одному новому ингредиенту в день, с пристальным наблюдением за любыми изменениями в симптоматике.
Вслед за бульонами и отварами, в питание возвращают овощные супы-пюре и каши (сначала без масла). Только затем – отваренное белое мясо и кисломолочные продукты. И если новых признаков воспаления поджелудочной нет – меню разнообразят фруктами, зеленью и разрешенными специями.
Диетическое питание снимает нагрузку с органов пищеварения и тем самым быстрее избавляет от симптомов острого воспаления: резкой боли, диареи, тошноты, вздутия. Правильная диета дает возможность вылечиться от хронической патологии ЖКТ.
А несоблюдение предписанного режима еды, наоборот, приведет к осложнениям:
В организме все взаимосвязано. Панкреатит и гастрит дают серьезный повод дать организму очиститься и отдохнуть от вредных привычек (алкоголя, кофе, нездоровой еды). Лечебная диета поможет вывести шлаки и накопившиеся вредные вещества, урегулировать щелочной баланс, восстановить слизистую.
Сбалансированное питание, организуемое при панкреатите и гастрите, учитывает ежедневные нормы ценных компонентов:
Совокупное количество элементов дано приблизительно. Индивидуальные нормы высчитывает врач-диетолог.
Лечащий гастроэнтеролог может скорректировать перечень разрешаемых продуктов. Это особенно актуально для людей с гастритом и дуоденитом (воспалением слизистой). Если кислотность, повышенная – запрещается употреблять кисломолочные продукты. В стадии ремиссии иногда позволяют немного кипяченого молока.
Чтобы максимально понизить стресс и давление в органах пищеварения, соблюдаются инструкции по приготовлению пищи:
Нельзя забывать и о постоянном графике приема пищи. Лучше не пропускать время запланированных трапез. Не стоит устраивать и дополнительные перекусы.
Диетологами разработаны уже готовые примерные схемы приема пищи для пациентов с гастритом и панкреатитом. Это значительно облегчает задачу организации правильного питания дома.
В таблице показан один из самых распространенных вариантов недельного меню:
Тефтели из крольчатины или индюшатины с овощами.
Творожная запеканка, приготовленная в мультиварке.
Суп-пюре морковный с черными сухарями.
Картофельно-морковный суп-пюре с обезжиренным сыром.
Рисовый суп с кусочками белого мяса курицы.
Блюда можно чередовать по кругу. Или переставлять местами для следующей недели. Желательно следить при этом, чтобы соблюдалось разнообразие: если на завтрак уже была овсяная каша, то кисель из овса лучше перенести на следующий день.
В меню для лечения проблем ЖКТ должно быть много теплых напитков. Обычный черный чай (некрепкий и чуть подслащенный медом) – очень хороший компонент в комплексном обеде, завтраке или ужине. Но часто его пить нельзя.
Разнообразие и огромную пользу в рацион вносят травяные отвары:
Природные лекарства успокаивают воспаленные ткани, способствуют их регенерации, стимулируют нормальную перистальтику желудка и выравнивают кислотно-щелочной баланс.
Самый лучший способ заваривать травы и плоды шиповника – в термосе. Но можно проварить компоненты и на паровой бане. Примерное сочетание ингредиентов – 1 ч. л. на стакан воды.
Еда может быть не только полезной в лечении гастрита и панкреатита, но и вкусной, если знать, как правильно ее готовить. Ниже приведены самые популярные рецепты, которые помогут разнообразить диетическое меню и насладиться вкусом продуктов.
Небольшая морковь чистится, натирается на мелкой терке и складывается на дно эмалированной посуды. Заливается водой, и ставиться на огонь.
Для фарша можно брать куриное или индюшиное бескостное филе (иногда разрешают нежирную телятину). Два раза прокрутить в мясорубке, добиваясь максимального измельчения. В фарш добавляется мелкорубленая зелень (лучше всего – зеленая петрушка) и маленькая щепотка соли. Из смеси скатывают небольшие шарики столовой ложкой и по очереди опускают в кипящую воду (так они не разваляться).
Фрикадельки варят минут 20–25 затем достают из воды. Воду сливают через друшлаг, а вареную морковь используют в качестве гарнира.
Благодаря тщательной протертости мясо будет легко усваиваемым, а из-за моркови – покажется сочными и очень вкусными.
Суп-пюре из овощей
Обычно подобный суп готовят на курином втором бульоне, но вкусно будет и без него.
В кипящий бульон или просто воду высыпают почищенные и рубленные кубиками овощи (жидкость должна едва покрывать овощи).
Вкусными и не вызывающими вздутие получаются сочетания из:
Овощи варятся до полной готовности (при проверке кубик легко перерезается в воде ножом). Часть воды сливается в кружку, чтобы овощи легче было растолочь до однородной консистенции.
К сваренным овощам добавляют измельченную зелень (свежий укроп или петрушку), слегка подсаливают и толкут, постепенно подливая овощной отвар из кружки.
Перед подачей на стол в суп-пюре можно добавить немного сухариков. Можно присыпать блюдо горсткой семян льна или кунжутом – эти полезные и богатые на ценные элементы добавки являются альтернативой хлебу.
Овсяные хлопья предварительно мелют в кофемолке. Полученная каша послужит вяжущим компонентом десерта.
В обезжиренный творог добавляют немного меда и смешивают с приготовленной овсяной мукой.
Однородную массу выкладывают в форму и выпекают минут 10 в духовке (а лучше – в мультиварке).
Запеканку кушают в теплом виде, после того как она немного остыла. Разрешается присыпать готовое блюдо небольшим количеством кунжута или щепоткой корицы.
Для разнообразия, внутрь запеканки добавляют тонкие кусочки яблока или банана.
Наша команда профессионалов работает в соответствии с современными мировыми стандартами диагностики и лечения, чтобы в короткие сроки установить точный диагноз, выбрать оптимальные методы терапии и достичь стойкого лечебного эффекта.
г. Екатеринбург
ул. Юлиуса Фучика, 13
Режим работы:
Пн – Пт с 8:00 до 20:00;
Сб, Вс с 9:00 до 17:00
Запишись на прием прямо
сейчас и получите скидку 10%
Чтобы закрепить за собой скидку введите телефон в поле ниже и нажмите на кнопку “Записаться!”
Нажимая на кнопку “Записаться!”, я даю свое согласие на обработку моих персональных данных и принимаю условия соглашения
Диетическое питание при панкреатите и гастрите: советы…
Лечение панкреатита в домашних условиях народными…
Диета при панкреатите поджелудочной железы : меню на…
Диета при панкреатите: чем и как правильно питаться?
Диета при заболевании поджелудочной железы… – Medside.ru
Диета При Кислотности Желудка
Какая Диета Для Печени
Диета Для Похудения После 50
Программа Питания Снижение Веса Отзывы
Диета Быстрая И Эффективная За 7 Дней
CPE Monthly: Chronic Pancreatitis – Today’s Dietitian Magazine
Февраль 2016 Выпуск
CPE Monthly: Хронический панкреатит – узнайте о патофизиологии, симптомах, причинах и вариантах лечения, а также о MNT для оптимизации статуса питания пациентов
Меган Баумлер, доктор философии, RD
Сегодняшний диетолог
Т. 18 № 2 стр. 44
Предлагаемые коды обучения CDR: 3005, 3020, 5000, 5220
Предлагаемые показатели эффективности CDR: 8.1.5, 10.2.5, 10.2.5, 10.2.9
Уровень CPE: 3
Пройдите этот курс и заработайте 2 CEU в нашей учебной библиотеке непрерывного образования
Мужчина 45 лет поступил в отделение неотложной помощи с жалобами на сильную боль в животе. Это его четвертая госпитализация в отделение неотложной помощи за восемь месяцев из-за болей в животе. По результатам предыдущих госпитализаций был поставлен диагноз панкреатит, который разрешился самопроизвольно. В результате этого визита снова ставят диагноз панкреатит, и его помещают в больницу.После компьютерной томографии лечащий врач объясняет пациенту, что он видит морфологические изменения в поджелудочной железе, которые указывают на фиброз. Врач диагностирует у мужчины хронический панкреатит и назначает консультацию по питанию.
Панкреатит – наиболее распространенное заболевание, поражающее поджелудочную железу и характеризующееся воспалением органа. Панкреатит может быть острым, большинство случаев которого разрешается без последствий, хотя небольшой процент случаев острого панкреатита заканчивается смертью.Хронический панкреатит, для сравнения, представляет собой продолжающееся воспаление, приводящее к повторяющимся повреждениям тканей и морфологическим изменениям, которые необратимо нарушают нормальную функцию поджелудочной железы.1
По оценкам, заболеваемость хроническим панкреатитом составляет четыре человека на каждые 100000 человек в Соединенных Штатах.2 В 2009 году хронический панкреатит стал причиной 19 724 госпитализаций и обошелся здравоохранению в 172 миллиона долларов.3 Хронический панкреатит критически влияет на состояние питания, поскольку центральной роли поджелудочной железы в пищеварении и гомеостазе глюкозы.
Поджелудочная железа – это орган, выполняющий как эндокринную (секреция в кровоток), так и экзокринную (секреция в протоки) функции. Хотя островки Лангерганса, часть железы, содержащая альфа- и бета-клетки, выделяющие гормоны в кровоток, составляют от 1% до 2% органа, эндокринные функции поджелудочной железы могут быть лучше известны из-за их взаимосвязи. к диабету. 4 Альфа- и бета-клетки регулируют уровень инсулина в сыворотке крови, секретируя глюкагон и инсулин соответственно.Остальные 98% ткани поджелудочной железы содержат клетки, которые участвуют в синтезе и секреции пищеварительных ферментов, способствующих пищеварению и всасыванию пищи. Поджелудочная железа имеет самый высокий уровень синтеза белка по сравнению с любым другим органом или тканью в организме. Пищеварительные ферменты синтезируются в ацинарных клетках в неактивной форме и секретируются в желчные протоки при потреблении еды. Из желчного протока ферменты выводятся в проксимальный отдел двенадцатиперстной кишки и быстро активируются ферментом, присутствующим на микроворсинках клеток, выстилающих тонкий кишечник, известным как энтеропептидаза, для облегчения переваривания пищи, так что углеводы, аминокислоты и липиды могут всасываться.Если ферменты аномально активируются в органе, ферменты переваривают ткань поджелудочной железы, что называется самовоспламенением, и вызывает воспаление.6
Обычно поджелудочная железа защищена от самопереваривания, но определенные ситуации, такие как непроходимость желчных протоков, алкоголизм, врожденные аномалии и специфические генетические мутации, повышают риск ранней активации зимогенов (неактивных пищеварительных ферментов) до их секреции в желчный проток. Воспаление поджелудочной железы или панкреатит нарушает экзокринную, а со временем и эндокринную функции поджелудочной железы, что в конечном итоге приводит к недоеданию из-за недостаточного количества пищеварительных ферментов и диабету.7 К сожалению, нет никакого вмешательства или лечения панкреатита, кроме фармакологического лечения для контроля боли и лечения последующих осложнений, таких как ферментная недостаточность, недоедание и диабет. Кроме того, пациентам с хроническим панкреатитом обычно требуется заместительная терапия ферментами поджелудочной железы (PERT) при недостаточности пищеварительных ферментов и вмешательство при диабете. патофизиология заболевания и действующие рекомендации по МНТ.
Этот курс непрерывного образования рассматривает патофизиологию, симптомы, причины и методы лечения хронического панкреатита. Кроме того, он исследует MNT, используемый для оптимизации статуса питания у пациентов, страдающих хроническим панкреатитом.
Внутренняя защита от панкреатита
Поджелудочная железа, которая находится под желудком и рядом с двенадцатиперстной кишкой, состоит из клеток разных типов, которые равномерно распределены между головкой и хвостом органа.Альфа- и бета-островковые клетки выполняют эндокринную функцию, синтезируя метаболические гормоны глюкагон и инсулин, соответственно, которые выбрасываются в кровоток для поддержания гомеостаза сывороточной глюкозы. Ацинарные клетки собираются, как виноград, вокруг протоков, которые в конечном итоге соединяются, образуя желчный проток. Ацинарные клетки синтезируют и секретируют неактивные пищеварительные ферменты, такие как липаза, амилаза и трипсиноген, вместе с водой и бикарбонатом.9
Когда пищевые углеводы, липиды и белки попадают в тонкий кишечник, нервные и эндокринные клетки, выстилающие двенадцатиперстную кишку, стимулируются к секреции холецистокинина и ацетилхолина в кровоток, которые стимулируют ацинарные клетки поджелудочной железы.При стимуляции ацинарные клетки секретируют неактивные пищеварительные ферменты в протоки, которые в конечном итоге попадают в двенадцатиперстную кишку через желчный проток. Попадая в двенадцатиперстную кишку, неактивный трипсиноген активируется энтеропептидазой, ферментом щеточной каймы двенадцатиперстной кишки. Трипсин, активный протеолитический (переваривающий белок) фермент, активирует другие ферменты, включая липазу, амилазу и карбоксипептидазу. После активации ферменты гидролизуют пищевые углеводы, пептиды и липиды до глюкозы, аминокислот и жирных кислот, соответственно, которые абсорбируются в один слой эпителиальных клеток, отделяющих просвет желудочно-кишечного тракта от кровотока.Эти питательные вещества мигрируют через клетки и попадают в кровоток, откуда организм может использовать их по мере необходимости.
В нормальных физиологических условиях поджелудочная железа защищена от самопереваривания или самопереваривания органа активными пищеварительными ферментами с помощью трех механизмов. Во-первых, ферменты синтезируются в неактивной форме, поэтому они не могут переваривать сам орган. Во-вторых, неактивные ферменты или зимогены содержатся в отдельном клеточном компартменте внутри ацинарных клеток, называемом гранулами зимогена.Это предотвращает воздействие зимогенов на гидролазы или другие ферменты, которые могут активировать зимогены. Наконец, защитная молекула, называемая ингибитором трипсина, которая присутствует в ацинарных клетках, инактивирует небольшие количества активного трипсина, прежде чем он вызовет какое-либо повреждение.10 Обычно небольшое количество трипсиногена активируется в трипсин в ацинарных клетках. Ингибитор трипсина способен предотвращать самопереваривание, пока активный трипсин находится на нормальном низком уровне.В условиях панкреатита большее количество аберрантно активированного трипсина оказывается слишком большим для ингибитора трипсина.4
Патофизиология и этиология
Панкреатит вызывается преждевременной активацией трипсина в самой поджелудочной железе, что приводит к самоперевариванию. Самостоятельное пищеварение поджелудочной железы приводит к сильной боли в животе и, со временем, к хроническому воспалению, которое вызывает необратимые морфологические изменения и фиброз.4 Воспалительная реакция вызывает замену ацинарных и островковых клеток нефункциональными фиброзными клетками, что приводит к снижению функции поджелудочной железы.Помимо фиброза, к другим морфологическим изменениям относятся кальцификаты, которые также могут развиваться внутри органа.4 К счастью, поджелудочная железа является очень резервным органом, а это означает, что почти 90% функций может быть потеряно до того, как появятся какие-либо клинические проявления.1
Хотя этиология панкреатита влияет на скорость прогрессирования заболевания, у пациентов с хроническим панкреатитом, вызванным алкоголизмом, в среднем развивается экзокринная недостаточность примерно через пять лет после постановки диагноза.11 Прогрессирующий характер хронического панкреатита в конечном итоге приводит к неспособности вырабатывать достаточное количество пищеварительных ферментов. адекватно переваривать обычно потребляемое количество пищи.Эндокринная поджелудочная железа также поражена, и у большинства людей с хроническим панкреатитом развивается панкреатогенный диабет из-за потери островковых клеток.12 Диабет классифицируется как панкреатогенный, если он вызван заболеванием поджелудочной железы, а не аутоиммунным заболеванием, как в случае типа 1. , или нарушение обмена веществ, как в случае типа 2.12. Большинство случаев панкреатогенного диабета вызвано хроническим панкреатитом.12
При хроническом панкреатите трипсин может аберрантно и непрерывно активироваться в органе рядом нарушителей, которые делятся на четыре категории: токсичные метаболиты, генетические мутации, аутоиммунное заболевание и длительная непроходимость.Также существует значительное количество необъяснимых случаев хронического панкреатита, этиология которого классифицируется как идиопатическая.
Наиболее частой причиной постоянного хронического воспаления поджелудочной железы в США является алкоголизм.13 Алкогольный хронический панкреатит чаще встречается у мужчин, и типичный возраст, в котором ставится диагноз, составляет от 40 до 50 лет4. Механизмы, лежащие в основе взаимосвязи между алкоголизмом и панкреатитом, неясны, но было показано, что хроническое воздействие на поджелудочную железу токсичных побочных продуктов метаболизма алкоголя увеличивает окислительный стресс, что приводит к некрозу (гибели тканей) и продукции цитокинов.13 Цитокины вызывают активацию звездчатых клеток и образование фиброзной ткани, которая со временем заменяет ацинарные и островковые клетки.14 Одно исследование показало, что 80 г алкоголя, или примерно восемь стандартных алкогольных напитков в день в течение шести-12 лет, являются необходимо, чтобы вызвать панкреатит.15 В то время как большинство людей с хроническим панкреатитом борются с алкоголизмом, менее 10% людей с алкоголизмом заболевают панкреатитом, что указывает на то, что есть дополнительный фактор или факторы, работающие в сочетании с алкоголизмом, которые должны присутствовать, чтобы вызвать заболевание .12,15 Воспаление, вызванное воздействием алкоголя, может повысить чувствительность поджелудочной железы к другим триггерам, таким как плохое питание, потребление никотина и генетическая предрасположенность. Тем не менее полное воздержание от алкоголя имеет первостепенное значение для замедления прогрессирования алкогольного панкреатита16
Другие этиологические факторы в категории токсичных метаболитов включают курение сигарет и диету. В прошлые десятилетия была известна связь между курением сигарет и риском хронического панкреатита, но только недавно эта связь была доказана как причинная.Североамериканское исследование панкреатита, многоцентровое исследование в Соединенных Штатах, в которое вошли 540 пациентов с хроническим панкреатитом, определило курение как независимый фактор риска панкреатита, поскольку те, кто курил дольше и больше, подвергались большему риску панкреатита, когда все другие переменные были равны.17 В другом исследовании у курильщиков хронического панкреатита было больше диагнозов кальцификации поджелудочной железы и диагнозов диабета, чем у некурящих, независимо от потребления алкоголя.18 Одно исследование после контроля потребления алкоголя показало, что у курильщиков вдвое выше риск хронического панкреатита. чем некурящие.19
Пищевые жиры и белки являются макроэлементами, которые стимулируют секрецию поджелудочной железы, но неясно, является ли сама диета независимым фактором риска хронического панкреатита. В одном из немногих исследований, в которых диета рассматривалась как возможный фактор риска хронического панкреатита, исследователи провели кросс-секционное тематическое исследование, чтобы изучить взаимосвязь между потреблением жира и возрастом диагноза хронического панкреатита и развитием осложнений20. в исследовании 24 человека придерживались диеты с высоким содержанием жиров, у них был значительно более молодой средний возраст постановки диагноза (37 лет по сравнению с 46 годами) и у них была более высокая вероятность постоянной боли в животе по сравнению с теми, кто придерживался диеты с низким содержанием жиров.Прежде чем исследователи смогут сделать какие-либо выводы, необходимы дополнительные исследования диеты как независимого фактора риска хронического панкреатита.
За последние пару десятилетий было признано, что несколько наследственных факторов предрасполагают к риску хронического панкреатита. У людей с генетическими мутациями, вызывающими панкреатит, заболевание обычно возникает рано, в возрасте до 10 лет, в отличие от более позднего начала, характерного для хронического панкреатита, связанного с алкоголизмом.21 У большинства пациентов с наследственным хроническим панкреатитом наблюдается мутация ген трипсиногена.22 Несколько мутаций в этом гене, который кодирует пищеварительный фермент трипсин, связаны с риском хронического панкреатита. Наиболее распространенная мутация в этом гене, вызывающая хронический панкреатит, затрагивает участок фермента, где он расщепляется и становится инактивированным. Этот сайт важен для инактивации, если трипсин аномально активируется в поджелудочной железе. Мутация не позволяет инактивировать фермент, который предрасполагает носителя к панкреатиту.
Любая мутация в гене ингибитора секреторного трипсина поджелудочной железы, PSTI, может быть наследственной причиной хронического панкреатита.22 PSTI подавляет трипсин, который активируется в поджелудочной железе в качестве защитного механизма против панкреатита. Когда этот защитный механизм не работает, даже небольшое количество активированного трипсина в поджелудочной железе может привести к панкреатиту, поскольку активация трипсина является самовоспроизводящейся. Некоторые мутации в гене трансмембранного регулятора проводимости муковисцидоза (CFTR) были связаны с хроническим панкреатитом даже при отсутствии диагноза муковисцидоза. Ген CFTR кодирует хлоридный канал, присутствующий в клетках поджелудочной железы и легких.Нарушение нормальной секреции хлоридов из-за мутаций в гене CFTR вызывает густые вязкие выделения, которые могут вызвать панкреатит из-за блокировки. У людей с муковисцидозом развивается недостаточность поджелудочной железы.
Аутоиммунный панкреатит (AIP) – это редкая и недавно выявленная, но все более широко признанная причина хронического панкреатита с ранним началом, хотя патология неясна.23 Существует два типа AIP, которые трудно отличить диагностически от карциномы поджелудочной железы.Что отличает AIP от карциномы поджелудочной железы, так это повышенный уровень сывороточного иммуноглобулина G (IgG) и / или IgG4; наличие аутоантител; визуализация, которая выявляет фиброз; и увеличение и / или сужение протока.23 В остальном клиническая картина аналогична. Поэтому методы исследования сыворотки и визуализации имеют решающее значение для предотвращения ненужной резекции поджелудочной железы из-за неправильного диагноза рака поджелудочной железы, поскольку AIP можно лечить стероидами. 23 AIP – это единственный известный тип панкреатита, который имеет успешный протокол нехирургического лечения.24 Изучаются процессы, лежащие в основе заболеваний, вызываемых AIP, а также рекомендации по диагностике и лечению.
Pancreas divisum (PD) – это врожденная аномалия, которая может вызывать хронический панкреатит из-за нарушения нормального оттока секрета. Обструктивный панкреатит возникает, когда секреты поджелудочной железы не могут быть выведены в двенадцатиперстную кишку. В этой среде секреция поджелудочной железы накапливается в протоке поджелудочной железы, и трипсин активируется под давлением, которое нарастает, что приводит к повреждению тканей.БП является относительно распространенным явлением, по оценкам, присутствует у 5–11% населения США.25 Во время нормального эмбрионального развития два протока поджелудочной железы сливаются, образуя главный проток поджелудочной железы. При БП отсутствие этого слияния приводит к появлению двух дренажных протоков из поджелудочной железы, оба из которых уже, чем нормальный одиночный сросшийся проток. Узкие протоки, особенно в сочетании с другим фактором риска, таким как генетическая предрасположенность, увеличивают вероятность блокирования секреции поджелудочной железы и последующего панкреатита.26 Многие люди с БП не проявляют клинических проявлений, но у подгруппы людей с БП разовьется хронический панкреатит, который можно лечить хирургическим путем резекцией и дренированием поджелудочной железы.25
Хотя было выявлено несколько причин панкреатита, этиология от 10% до 30% случаев неясна и классифицируется как идиопатическая. Существуют вероятные генетические мутации и воздействия окружающей среды, которые еще предстоит идентифицировать, которые предрасполагают людей к панкреатиту. Фактически, в одном исследовании было проведено генетическое секвенирование у пациентов с идиопатическим панкреатитом у взрослых для поиска новых генетических мутаций.27 Из 67 субъектов у 44 была обнаружена мутация, но у большинства из них не было семейного анамнеза.
Об этиологии панкреатита известно много, но очевидно, что дополнительные исследования помогут в дальнейшем выявить точные основные процессы, лежащие в основе множественных причин хронического панкреатита. В конечном итоге это приведет к более высокой вероятности успешного лечения и ведения.
Симптомы и диагностика
И острый, и хронический панкреатит вызывают сильную боль в животе, которая является основной причиной обращения пациентов за медицинской помощью.4 Острый панкреатит легко диагностируется на основании повышенного уровня амилазы и липазы в сыворотке крови, наиболее чувствительных и специфических измерений. 4 Хронический панкреатит сложнее диагностировать, особенно если заболевание находится на ранних стадиях, во время которых морфологические изменения ткани могут быть неопределяемыми. если вырабатывается достаточное количество пищеварительных ферментов и уровень пищеварительных ферментов в сыворотке нормален. Универсального золотого стандарта диагностики хронического панкреатита не существует. Биопсия поджелудочной железы, вероятно, будет наиболее показательной, но она не идеальна, потому что пораженная ткань может быть неоднородной по всему органу и, следовательно, может быть пропущена, а сама процедура биопсии может вызвать острый панкреатит.28 Более того, не существует стандартной шкалы морфологических изменений для диагностики хронического панкреатита.
Недавно Американская ассоциация поджелудочной железы опубликовала рекомендации по диагностике хронического панкреатита.29 Три уровня диагностики включают окончательные, вероятные или недостаточные доказательства, основанные на диагностическом алгоритме STEP (обследование, томография, эндоскопия и тестирование функции поджелудочной железы). Морфологические изменения, которые указывают на окончательный или вероятный диагноз, включают кальцификаты в ткани поджелудочной железы или в протоке, расширение протока и псевдокисты.Морфологические изменения могут быть идентифицированы с помощью медицинских методов визуализации, включая рентгенограммы брюшной полости, УЗИ брюшной полости, компьютерную томографию и магнитно-резонансную томографию (МРТ) / магнитно-резонансную холангиопанкреатографию (MRCP), каждый из которых имеет свои сильные и слабые стороны28. рентгенограммы и ультразвук могут выявить изменения протоков и кальцификаты, которые присутствуют при запущенном хроническом панкреатите. КТ более чувствительны для выявления изменений в ткани поджелудочной железы.28 Наиболее чувствительным методом визуализации является МРТ, поскольку она может уловить изменения, которые происходят на более ранней стадии заболевания, например, в боковых ветвях протока поджелудочной железы. 28 Стимуляция секретином MRCP также может быть полезна для выявления более ранних изменений при хроническом панкреатите. 30,31 Эндоскопическая ретроградная холангиопанкреатография может выявить изменения в протоке поджелудочной железы, но может вызвать острый панкреатит и поэтому не рекомендуется для диагностических целей.28 Эндоскопическое УЗИ оказалось очень специфичным и чувствительным к морфологическим изменениям, характерным для панкреатита, но Результаты варьировались в зависимости от того, кто проводил сонографию.32
Функциональные изменения происходят при хроническом панкреатите из-за замены нормальных ацинарных клеток поджелудочной железы фиброзной тканью. Оценка функциональных изменений для диагностики хронического панкреатита включает прямое или косвенное измерение секреции пищеварительных ферментов. Непосредственное измерение ферментов полезно, потому что это с большей вероятностью позволит выявить легкую и умеренную раннюю стадию нарушения функции поджелудочной железы, в то время как косвенные измерения побочных ферментативных продуктов не так чувствительны.28 Выявление болезни на ранних стадиях дает преимущество, так как вмешательства, направленные на отсрочку или предотвращение осложнений, могут быть реализованы немедленно. Внутривенная инъекция гормона секретина для стимуляции ацинарных клеток и измерения последующей выработки бикарбоната поджелудочной железой является золотым стандартом для непосредственного тестирования внешнесекреторной функции поджелудочной железы.28 Жидкий объем панкреатического секрета собирают из двенадцатиперстной кишки, и если концентрация бикарбоната составляет менее 80 мМ / L, секреторная функция поджелудочной железы нарушена.33 Инъекции холецистокинина также могут использоваться для стимуляции поджелудочной железы и последующего измерения концентрации липазы в секрете поджелудочной железы. Уровень липазы менее 780 000 МЕ / л на литр указывает на нарушение секреторной функции поджелудочной железы.
Золотым стандартом диагностики стеатореи, наличия жира в стуле, который является косвенным показателем экзокринной функции поджелудочной железы, является 72-часовой анализ фекального жира. Обычно стеатореи не наблюдается до тех пор, пока хронический панкреатит не разовьется.Пациенты потребляют 100 г жира в день в течение трех дней, а их стул собирают и оценивают. Более 7 г фекального жира в день указывает на мальабсорбцию жира. 28 Недостатком этого теста является то, что стеаторея не является специфической для панкреатита и может быть вызвана другим заболеванием, например глютеновой болезнью или избыточным бактериальным ростом тонкой кишки. Другой способ измерения мальабсорбции жира, который более удобен и специфичен для панкреатической недостаточности (ИП), – это тест на эластазу поджелудочной железы. Эластаза – это фермент поджелудочной железы, который обычно содержится в стуле, поскольку он не расщепляется при прохождении через кишечник.Если поджелудочная железа функционирует нормально, вырабатывая адекватные пищеварительные ферменты, определенное количество фекальной эластазы будет присутствовать в стуле. Уровень эластазы в кале от 100 до 200 мкг / г стула указывает на умеренный ИП, в то время как менее 100 указывает на тяжелый ИП.35 Недостатком теста на эластазу кала является то, что он недостаточно чувствителен для определения мягкого ИП.
MNT
Помимо обезболивания, цели лечения хронического панкреатита в основном связаны с питанием.Боль почти всегда лечится анальгетиками, иногда безуспешно 28. Хирургические подходы к лечению хронического панкреатита включают процедуру Пуэстоу для облегчения гипертонии протока поджелудочной железы и панкреатэктомию с аутотрансплантацией островков; хотя последнее все еще встречается довольно редко, исследования показывают успех.36 PERT также связан со снижением боли.37 Использование антиоксидантов для контроля боли показало многообещающие, но, поскольку исследования были непоследовательными, и особенно потому, что они могут увеличивать риск смертности, их не рекомендуется использовать для обезболивания.38
Три основные цели в области питания пациентов с хроническим панкреатитом – это потребление достаточного количества калорий, профилактика и / или коррекция дефицита питательных веществ и успешный PERT. Поддержание адекватного количества калорий может быть проблемой из-за сочетания снижения аппетита, увеличения потребности в калориях и мальабсорбции. Было показано, что у людей с хроническим панкреатитом потребление энергии в состоянии покоя увеличивается на 20–50%. 39,40 Рекомендации Европейского общества парентерального и энтерального питания по калорийности при хроническом панкреатите составляют 35 ккал / кг / день.41 Исторически считалось, что диеты с низким содержанием жиров подходят для лечения хронического панкреатита для уменьшения стимуляции поджелудочной железы; однако данные не подтверждают, эффективны ли диеты с низким содержанием жиров, и соблюдение требований к калорийности может быть затруднено без дополнительных калорий из жира42. Рекомендации по составу макроэлементов: 30% калорий в виде жира и от 1 до 1,5 г. / кг белка в день.41 Могут быть полезны пероральные пищевые добавки для увеличения количества потребляемых калорий. Следует рассмотреть возможность энтерального питания, если пациенты не могут удовлетворить потребность в калориях через рот, и парентерального питания, только если энтеральное питание не подходит.43
Мальабсорбция жира и стеаторея обычно не обнаруживаются до тех пор, пока болезнь не перейдет на поздние стадии, когда фиброзная ткань заменила значительную часть нормальной ткани поджелудочной железы. Поскольку липаза поджелудочной железы отвечает примерно за 90% переваривания жиров, мальабсорбция жиров представляет собой более серьезную проблему, чем мальабсорбция углеводов и белков.44 Существуют ферменты из других желез, помимо поджелудочной железы, которые переваривают углеводы и белок, поэтому переваривание этих макроэлементов не так хорошо. скомпрометированы, как и с жиром при хроническом панкреатите.44 Наибольшую озабоченность при мальабсорбции жиров вызывают потеря калорий и нарушение всасывания жирорастворимых витаминов. Дефицит витамина D может присутствовать более чем у 50% людей с хроническим панкреатитом, в то время как дефицит витаминов A и E оценивается как относительно низкий, 3% и 10% соответственно.45 Рекомендуется ежегодная оценка уровня витаминов в сыворотке крови, чтобы вмешательство может быть индивидуальным, и можно будет избежать ненужных добавок. Нет единого мнения относительно приема витаминов при хроническом панкреатите, но некоторые руководящие принципы предлагают следовать протоколам для пациентов с муковисцидозом (ИП и, следовательно, мальабсорбция жира и дефицит растворимых витаминов сопровождают муковисцидоз).46
Низкий уровень витамина D в сыворотке крови и заболевания костей чаще встречаются у людей с хроническим панкреатитом, чем у здоровых людей.47 Распространенность заболеваний костей у пациентов с хроническим панкреатитом оценивается от 39% до 74% из-за множества факторов риска, включая низкий сывороточный витамин D, отсутствие физической активности, курение и мальабсорбция.48,49 Недавний метаанализ 10 исследований с участием 513 субъектов показал, что 65% людей с хроническим панкреатитом страдали остеопорозом или остеопенией.50 Ежегодных тестов плотности костной ткани, определение уровня витамина D в сыворотке крови, упражнения с отягощением и воздержание от алкоголя и курения помогут предотвратить заболевание костей у пациентов с хроническим панкреатитом, хотя формальных руководящих принципов лечения нет35. Ключевым моментом в этой ситуации является ранняя диагностика. хронического панкреатита, так что профилактические меры могут быть приняты до развития болезни костей. К сожалению, диагноз хронического панкреатита может не диагностироваться до поздних стадий.
PERT имеет решающее значение для адекватного усвоения пищевых макроэлементов людьми с хроническим панкреатитом.Ферменты свиного происхождения и покрыты кишечнорастворимой оболочкой, чтобы выдержать кислотность желудочного сока, и представлены в низких и высоких дозах. Нормальная секреция липазы поджелудочной железой составляет примерно от 3000 до 5000 единиц в минуту после еды.28 Первоначальные рекомендации PERT при явном проявлении стеатореи составляют 1000 единиц липазы / кг веса за один прием пищи, исходя из того, что требуется 2000 единиц на грамм пищевые жиры28. Индивидуальные потребности различаются, но общее практическое правило состоит в том, что на прием пищи требуется от 25 000 до 75 000 единиц липазы, а на перекус – 25 000 единиц; половину принимать во время еды, а другую – в конце еды.51 Использование эндогенных ферментов поджелудочной железы считается успешным, если оно снижает стеаторею, сводит к минимуму желудочно-кишечные расстройства и предотвращает дефицит калорий и жирорастворимых витаминов. PERT не может полностью предотвратить мальабсорбцию жира или стеаторею, но должен обеспечивать поддержание веса и повышенный комфорт желудочно-кишечного тракта.8 Потребление клетчатки может повлиять на PERT, и его следует пересмотреть в случае неэффективного PERT.28 Если первоначальный режим дозирования не дает результата. в случае удовлетворительных результатов рекомендуется увеличить дозу в два-три раза или попробовать другие ферменты.28
Диабет – это более позднее осложнение хронического панкреатита, которое возникает из-за замены секретирующих инсулин островковых клеток нефункциональной фиброзной тканью. Приблизительно у 90% людей с хроническим панкреатитом разовьется диабет.11 Диабет, вызванный хроническим панкреатитом, также называется панкреатогенным диабетом и характеризуется инсулинорезистентностью в сочетании с PI52. По оценкам, панкреатогенный диабет составляет почти одну десятую всех. случаев диабета в Соединенных Штатах, но, к сожалению, отсутствуют рекомендации по лечению этого типа диабета.52
Риск рака поджелудочной железы беспокоит людей с хроническим панкреатитом. Многоцентровое историческое когортное исследование 2015 субъектов с хроническим панкреатитом выявило 4% -ный риск рака поджелудочной железы через 20 лет после постановки диагноза хронического панкреатита.53 Совсем недавно метаанализ показал относительный риск 13,3% .54 Риск хронического панкреатита – ассоциированный рак поджелудочной железы наиболее высок у пациентов с хроническим панкреатитом с ранним началом54. Хотя скрининг на рак поджелудочной железы у всех пациентов с хроническим панкреатитом не считается экономически эффективным, важно осознавать повышенный риск.
Заключение
Мужчина 45 лет с диагнозом хронический панкреатит направлен к диетологу. Диетолог проводит оценку питания пациента и работает с междисциплинарной медицинской командой для оценки функции поджелудочной железы. Обнаружив низкий уровень витамина D в сыворотке, признаки стеатореи, ИП и недавнюю потерю веса, диетолог прописывает пациенту пероральную пищевую добавку и разрабатывает режим PERT. Пациент регулярно наблюдает за тем, чтобы PERT был эффективным и чтобы избежать потери веса.Диетолог также советует пациенту воздерживаться от алкоголя.
Хронический панкреатит – болезненное заболевание, имеющее серьезные последствия для питания и качества жизни. Вмешательство по питанию, в том числе консультирование по вопросам воздержания от алкоголя, если это необходимо, облегчает желудочно-кишечный дискомфорт и замедляет прогрессирование заболевания. Исследования показали, что диетическое консультирование эффективно для предотвращения недоедания у пациентов с хроническим панкреатитом55. Понимание пищевых рисков панкреатита, включая недоедание и диабет, позволяет врачам-терапевтам лучше оценивать, вмешиваться и наблюдать за людьми с хроническим панкреатитом.
– Меган Баумлер, доктор философии, доктор медицинских наук, доцент Университета Маунт Мэри в Милуоки.
Цели обучения
После завершения этого курса повышения квалификации специалисты по питанию должны уметь:
1. Обсудить нормальную физиологию поджелудочной железы, которая защищает от панкреатита.
2. Консультировать пациентов по симптомам и патофизиологии панкреатита.
3. Оцените причины панкреатита.
4. Разработайте план лечения MNT для пациентов с панкреатитом.
Ежемесячный осмотр CPE
1. Что из следующего является верным относительно физиологической защиты от панкреатита?
а. Неактивные пищеварительные ферменты поджелудочной железы размещаются в клеточных гранулах вместе с лизосомальными гидролазами.
г. Секреторный ингибитор трипсина присутствует в поджелудочной железе, чтобы при необходимости инактивировать трипсин.
г. Пищеварительные ферменты поджелудочной железы активируются энтерокиназой в ацинарных клетках.
г. Проток поджелудочной железы достаточно велик, поэтому он не блокируется и не вызывает панкреатит.
2. Какое из утверждений относительно хронического панкреатита, вызванного алкоголем, верно?
а. Воздержание может замедлить прогрессирование болезни.
г. Продолжение употребления алкоголя не повлияет на прогрессирование болезни.
г. Потребление трех алкогольных напитков в день в течение одного года обычно достаточно, чтобы вызвать панкреатит.
г. У большинства алкоголиков развивается хронический панкреатит.
3.Что из перечисленного верно относительно этиологии хронического панкреатита?
а. Курение увеличивает риск хронического панкреатита только при наличии другого фактора риска.
г. Выявлены все генетические факторы риска.
г. Мутации в гене трипсиногена являются наиболее распространенным из известных наследственных факторов риска.
г. Любая мутация в гене ингибитора секреторного трипсина поджелудочной железы защищает от панкреатита.
4. Почему хронический панкреатит диагностировать труднее, чем острый панкреатит?
а.На ранних стадиях хронического панкреатита изменения могут быть неопределяемыми, а стандарты диагностики отсутствуют.
г. Все случаи хронического панкреатита легко распознать с помощью магнитно-резонансной томографии, КТ или эндоскопического ультразвукового исследования.
г. Нет никаких процедур или протоколов для диагностики хронического панкреатита.
г. В большинстве учреждений нет оборудования, необходимого для обследования на хронический панкреатит.
5. Что из перечисленного является первым физиологическим событием хронического панкреатита, независимо от этиологии?
а.Повышение уровня амилазы и липазы в сыворотке
b. Закупорка протока поджелудочной железы
c. Преждевременная активация трипсина в ацинарных клетках
d. Отсутствие адекватных пищеварительных ферментов и последующее недоедание
6. Что из следующего является верным в отношении заместительной терапии ферментами поджелудочной железы (PERT)?
а. Он полностью устранит мальабсорбцию жира и стеаторею.
г. Он должен облегчить симптомы со стороны желудочно-кишечного тракта, помочь достичь достаточного количества калорий и снизить риск заболеваний костей.
г. Это бесполезно, потому что желудочная кислота инактивирует ферменты до того, как они заработают.
г. Рекомендуется для снятия боли.
7. Почему у большинства людей с хроническим панкреатитом развивается диабет и панкреатическая недостаточность?
а. Секреция поджелудочной железы блокируется из-за камней в желчном пузыре, поэтому инсулин и пищеварительные ферменты не могут достичь тонкой кишки.
г. Рецепторы инсулина в организме становятся устойчивыми, и пищеварительные ферменты не могут активироваться.
г.Бета и ацинарные клетки, которые обычно секретируют инсулин и неактивные пищеварительные ферменты, соответственно, заменяются нефункционирующей фиброзной тканью.
г. Причина развития инсулиновой и панкреатической недостаточности у пациентов с хроническим панкреатитом неизвестна.
8. Почему люди с хроническим панкреатитом подвержены риску недоедания?
а. Их потребности в калориях обычно ниже, чем у здорового населения.
г. Нарушение всасывания жира затрудняет получение достаточного количества калорий и усвоение жирорастворимых витаминов.
г. Генетические мутации, вызывающие хронический панкреатит, также вызывают дефицит витамина А.
г. Хронический панкреатит сильно коррелирует с протеинурией.
9. Что наиболее важно для нутритивного ухода за больным хроническим панкреатитом?
а. Подсчет углеводов при панкреатогенном диабете для достижения адекватного контроля уровня глюкозы в крови для предотвращения долгосрочных осложнений.
г. Потребление белка 1,5 г / кг для предотвращения потери мышечной массы, которая обычно возникает при хроническом панкреатите.
г. Обезболивание для достижения максимального качества жизни.
г. Достаточное количество калорий, успешный PERT и предотвращение дефицита питательных микроэлементов.
10. Почему люди с хроническим панкреатитом подвержены повышенному риску заболевания костей?
а. У них более вероятно низкий уровень витамина D в сыворотке крови, нарушение всасывания жиров, отсутствие физической активности и курение сигарет.
г. Они не могут усваивать кальций из-за изменений в тонком кишечнике, влияющих на площадь абсорбирующей поверхности.
г.Генетическая предрасположенность к хроническому панкреатиту обычно сочетается с генетической предрасположенностью к заболеваниям костей.
г. Они избегают молочных продуктов, чтобы не допустить обострения болезни, что приводит к снижению потребления кальция.
Ссылки
1. Райна А., О’Киф, SJD. Питание при заболеваниях поджелудочной железы. В: Росс А.С., Кабальеро Б., Казинс Р.Дж., Такер К.Л., Циглер Т.Р., ред. Современное питание в условиях здоровья и болезней . 11-е изд.Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс; 2014.
2. Ядав Д., Тиммонс Л., Бенсон Дж. Т., Дирхизинг Р.А., Чари СТ. Заболеваемость, распространенность и выживаемость хронического панкреатита: популяционное исследование. Ам Дж. Гастроэнтерол . 2011; 106 (12): 2192-2199.
3. Пири А.Ф., Деллон Э.С., Лунд Дж. И др. Бремя желудочно-кишечных заболеваний в США: обновление 2012 г. Гастроэнтерология . 2012; 143 (5): 1179-1187.e1-3.
4.Беглер Х.Г., Уоршоу А.Л., Бухлер М.В. и др. Поджелудочная железа: единый учебник фундаментальных наук, медицины и хирургии . 2-е изд. Мальден, Массачусетс: издательство Wiley-Blackwell Publishing Limited; 2008.
5. Корпус RM. Синтез, внутриклеточный транспорт и разгрузка экспортируемых белков в ацинарных клетках поджелудочной железы и других клетках. Биол Рев Камб Филос Соц . 1978; 53 (2): 211-354.
6. Крюгер Б., Альбрехт Э., Лерх М.М. Роль внутриклеточной передачи сигналов кальция в преждевременной активации протеаз и возникновении панкреатита. Ам Дж. Патол . 2000; 157 (1): 43-50.
7. Расмуссен Х. Х., Иртун О., Олесен С. С., Древес А. М., Холст М. Питание при хроническом панкреатите. Мир Дж. Гастроэнтерол . 2013; 19 (42): 7267-7275.
8. Транг Т., Чан Дж., Грэм Д. Заместительная терапия панкреатическими ферментами при экзокринной недостаточности поджелудочной железы в 21 веке. Мир Дж. Гастроэнтерол . 2014; 20 (33): 11467-11485.
9. Келлер Дж., Лайер П. Экзокринная реакция поджелудочной железы человека на питательные вещества при здоровье и болезнях. Кишка . 2005; 54 (Приложение 6): 1-28.
10. Ван ГП, Сюй ЧС. Ингибитор секреторного трипсина поджелудочной железы: больше, чем ингибитор трипсина. World J Gastrointest Pathophysiol . 2010; 1 (2): 85-90.
11. Ammann RW. Естественное течение алкогольного хронического панкреатита. Intern Med . 2001; 40 (5): 368-375.
12. Эвальд Н., Хардт П.Д. Диагностика и лечение сахарного диабета при хроническом панкреатите. Мир Дж. Гастроэнтерол .2013; 19 (42): 7276-7281.
13. Клеменс Д.Л., Уэллс М.А., Шнайдер К.Дж., Сингх С. Молекулярные механизмы алкогольного панкреатита. World J Gastrointest Pathophysiol . 2014; 5 (3): 147-157.
14. Vonlaufen A, Wilson JS, Apte MV. Молекулярные механизмы панкреатита: современное мнение. J Гастроэнтерол Hepatol . 2008; 23 (9): 1339-1348.
15. Дюфур М.С., Адамсон Мэриленд. Эпидемиология алкогольного панкреатита. Поджелудочная железа . 2003; 27 (4): 286-290.
16. Nordback I, Pelli H, Lappalainen-Lehto R, Järvinen S, Räty S, Sand J. Можно уменьшить количество рецидивов острого алкогольного панкреатита: рандомизированное контролируемое исследование. Гастроэнтерология . 2009; 136 (3): 848-855.
17. Ядав Д., Хавс Р. Х., Бренд RE и др. Употребление алкоголя, курение сигарет и риск повторного острого и хронического панкреатита. Arch Intern Med .2009; 169 (11): 1035-1045.
18. Maisonneuve P, Lowenfels AB, Müllhaupt B, et al. Курение сигарет ускоряет прогрессирование хронического алкогольного панкреатита. Кишка . 2005; 54 (4): 510-514.
19. Ло Р., Парси М., Лопес Р., Зуккаро Дж., Стивенс Т. Курение сигарет независимо связано с хроническим панкреатитом. Панкреатология . 2010; 10 (1): 54-59.
20. Кастиньейра-Альвариньо М., Линдквист Б., Луасес-Регейра М. и др.Роль жирной диеты в развитии осложнений хронического панкреатита. Clin Nutr . 2013; 32 (5): 830-836.
21. Мейер А., Коффи М.Дж., Оливер М.Р., Оои С.Ю. Контрасты и сравнения острого панкреатита с дебютом у детей и взрослых. Панкреатология . 2013; 13 (4): 429-435.
22. Масамунэ А. Генетика панкреатита: обновление 2014 г.. Tohoku J Exp Med . 2014; 232 (2): 69-77.
23.Камисава Т., Сатаке К. Клиническое лечение аутоиммунного панкреатита. Адв. Мед. Наук . 2007; 52: 61-65.
24. Pezzilli R, Pagano N. Патофизиология аутоиммунного панкреатита. World J Gastrointest Pathophysiol . 2014; 5 (1): 11-17.
25. Лернер А., Брански Д., Лебенталь Э. Заболевания поджелудочной железы у детей. Педиатр Clin North Am . 1996; 43 (1): 125-156.
26. Skórzewska M, Romanowicz T, Mielko J, et al.Операция Фрея при хроническом панкреатите, связанном с делением поджелудочной железы: клинический случай и обзор литературы. Прз Гастроэнтерол . 2014; 9 (3): 175-178.
27. Ballard DD, Flueckiger JR, Fogel EL, et al. Обследование взрослых с идиопатическим панкреатитом на предмет генетической предрасположенности: более высокая частота аномальных результатов при использовании полного секвенирования генов. Поджелудочная железа . 2015; 44 (1): 116-121.
28. Афгани Э., Синха А., Сингх В.К.Обзор диагностики и управления питанием при хроническом панкреатите. Нутр Клин Практик . 2014; 29 (3): 295-311.
29. Конвелл Д.Л., Ли Л.С., Ядав Д. и др. Практические рекомендации Американской ассоциации поджелудочной железы при хроническом панкреатите: научно обоснованный отчет о диагностических рекомендациях. Поджелудочная железа . 2014; 43 (8): 1143-1162.
30. Bian Y, Wang L, Chen C, et al. Количественная оценка экзокринной функции поджелудочной железы при хроническом панкреатите с использованием MRCP с повышенным секретином. Мир Дж. Гастроэнтерол . 2013; 19 (41): 7177-7182.
31. Hansen TM, Nilsson M, Gram M, Frøkjr JB. Морфофункциональная оценка хронического панкреатита с помощью магнитно-резонансной томографии. World J Гастроэнтерол . 2013; 19 (42): 7241-7246.
32. Уоллес М.Б., Хоуз Р.Х. Эндоскопическое ультразвуковое исследование в оценке и лечении хронического панкреатита. Поджелудочная железа . 2001; 23 (1): 26-35.
33. Стивенс Т, Парси Массачусетс. Обновленная информация об эндоскопическом тестировании функции поджелудочной железы. Мир Дж. Гастроэнтерол . 2011; 17 (35): 3957-3961.
34. Конвелл Д.Л., Зуккаро Дж., Морроу Дж. Б. и др. Пиковая концентрация липазы, стимулированная холецистокинином, в дренажной жидкости двенадцатиперстной кишки: новый тест функции поджелудочной железы. Ам Дж. Гастроэнтерол . 2002; 97 (6): 1392-1397.
35. Дугган С.Н., Конлон К.С. Практическое руководство по питанию при хроническом панкреатите. Прак Гастроэнтерол . 2013; 118: 24-32.
36. Сазерленд Д.Е., Радосевич Д.М., Беллин М.Д. и др. Тотальная панкреатэктомия и аутотрансплантация островков при хроническом панкреатите. J Am Coll Surg . 2012; 214 (4): 409-424.
37. Whitcomb DC, Lehman GA, Vasileva G, et al. Капсулы с замедленным высвобождением панкрелипазы (CREON) при внешнесекреторной недостаточности поджелудочной железы, вызванной хроническим панкреатитом или хирургическим вмешательством на поджелудочной железе: двойное слепое рандомизированное исследование. Ам Дж. Гастроэнтерол . 2010; 105 (10): 2276-2286.
38. Белакович Г., Николова Д., Глууд Л.Л., Симонетти Р.Г., Глууд С. Смертность в рандомизированных испытаниях антиоксидантных добавок для первичной и вторичной профилактики: систематический обзор и метаанализ. JAMA . 2007; 297 (8): 842-857.
39. Hébuterne X, Hastier P, Péroux JL, Zeboudj N, Delmont JP, Rampal P. Расход энергии в покое у пациентов с хроническим алкогольным панкреатитом. Dig Dis Sci . 1996; 41 (3): 533-539.
40. Дикерсон Р.Н., Вехе К.Л., Маллен Дж. Л., Feurer ID. Расход энергии в покое у больных панкреатитом. Crit Care Med . 1991; 19 (4): 484-490.
41. Meier R, Ockenga J, Pertkiewicz M, et al. Руководство ESPEN по энтеральному питанию: поджелудочная железа. Clin Nutr . 2006; 25 (2): 275-284.
42. Дагган С., О’Салливан М., Фихан С., Риджуэй П., Конлон К. Нутритивное лечение недостаточности и недоедания при хроническом панкреатите: обзор. Нутр Клин Практик . 2010; 25 (4): 362-370.
43. Hamvas J, Schwab R, Pap A. Jejunal кормление при хроническом панкреатите с тяжелым некрозом. СОП . 2001; 2 (3): 112-116.
44. DiMagno EP, Go VL. Внешнесекреторная недостаточность поджелудочной железы. Современные концепции патофизиологии. Постградская медицина . 1972; 52 (1): 135-140.
45. Sikkens EC, Cahen DL, Koch AD, et al. Распространенность дефицита жирорастворимых витаминов и снижение костной массы у пациентов с хроническим панкреатитом. Панкреатология . 2013; 13 (3): 238-242.
46. Роджерс CL. Питание взрослых с муковисцидозом – Часть I. Pract Gastroenterol . 2013; 113: 10-24.
47. Teichmann J, Mann ST, Stracke H, et al. Нарушения метаболизма витамина D3 у молодых женщин с хроническим панкреатитом различной степени тяжести. Eur J Med Res . 2007; 12 (8): 347-350.
48. Дуйсикова Х., Дите П, Томандл Дж., Шевчикова А, Пречечтелова М.Возникновение метаболической остеопатии у больных хроническим панкреатитом. Панкреатология . 2008; 8 (6): 583-586.
49. Дагган С.Н., О’Салливан М., Гамильтон С., Фихан С.М., Риджуэй П.Ф., Конлон К.С.. Пациенты с хроническим панкреатитом подвержены повышенному риску остеопороза. Поджелудочная железа . 2012; 41 (7): 1119-1124.
50. Дагган С.Н., Смит Н.Д., Мерфи А., Макнотон Д., О’Киф С.Дж., Конлон К.С.. Высокая распространенность остеопороза у пациентов с хроническим панкреатитом: систематический обзор и метаанализ. Клин Гастроэнтерол Гепатол . 2014; 12 (2): 219-228.
51. Домингес-Муньос Дж. Э., Иглесиас-Гарсия Дж., Иглесиас-Рей М., Фигейрас А., Вилариньо-Инсуа М. Влияние схемы приема на терапевтическую эффективность пероральных добавок ферментов поджелудочной железы у пациентов с внешнесекреторной недостаточностью поджелудочной железы: рандомизированное, трехстороннее кроссоверное исследование. Алимент Фармакол Тер . 2005; 21 (8): 993-1000.
52. Cui Y, Andersen DK. Панкреатогенный диабет: особенности ведения. Панкреатология . 2011; 11 (3): 279-294.
53. Lowenfels AB, Maisonneuve P, Cavallni G, et al. Панкреатит и риск рака поджелудочной железы. Международная группа по изучению панкреатита. N Engl J Med . 1993; 328 (20): 1433-1437.
54. Раймонди С., Лоуэнфельс А.Б., Морселли-Лабате А.М., Мезоннев П., Пеззилли Р. Рак поджелудочной железы при хроническом панкреатите: этиология, заболеваемость и раннее выявление. Лучшая Практика Рес Клин Гастроэнтерол .2010; 24 (3): 349-358.
55. Сингх С., Мидха С., Сингх Н., Джоши Ю.К., Гарг П.К. Диетическое консультирование по сравнению с диетическими добавками при недостаточности питания при хроническом панкреатите: рандомизированное контролируемое исследование. Клин Гастроэнтерол Гепатол . 2008; 6 (3): 353-359.
Питание и рак поджелудочной железы | Anticancer Research
Рак поджелудочной железы является четвертой по значимости причиной смерти от рака у мужчин и женщин (1). Эпидемиологические исследования показывают, что самый низкий уровень заболеваемости раком поджелудочной железы наблюдается у коренных японцев, а самый высокий – у новозеландских маори и гавайских женщин (2).Прогноз плохой: 1-летняя выживаемость составляет 25%, а 5-летняя выживаемость – менее 5% (3). Резекция остается единственным способом обеспечения потенциального излечения, но, к сожалению, более 80% пациентов будут иметь отдаленные метастазы на момент постановки диагноза (4). Поскольку не существует эффективных методов скрининга, лучший способ снизить заболеваемость и смертность от рака поджелудочной железы – это эффективная первичная профилактика. Было выявлено несколько изменяемых и немодифицируемых факторов риска, таких как возраст, пол, семейный анамнез, хронический панкреатит в анамнезе, диабет, инсулинорезистентность, ожирение и курение сигарет (3, 5-8).Роль диеты в канцерогенезе поджелудочной железы также широко изучалась.
Результаты
Как и ожидалось, по каждому из параметров поиска было возвращено большое количество результатов. Включенными параметрами были рак поджелудочной железы с питанием, диетой, диетическими факторами, образом жизни, курением, алкоголем, эпидемиологией, и результаты были 17 880, 22 720, 10 400, 3000, 19 600, 25 520 и 166 320 соответственно. Соответствующие совпадения после фильтрации для диапазона лет, исследований на людях и типа статьи составили 13 920, 12 100, 7680, 2600, 16 060, 17 840 и 148 640.Цифры были значительно меньше после того, как мы вручную проверили полнотекстовые статьи и документы, которые были специфичными для объема этого систематического обзора. Статьи, рассматриваемые в этом обзоре, также были квалифицированы на основе их уровня доказательности. Более детально мы рассмотрели 110 статей для «Фрукты и овощи», 88 статей для «Цельнозерновые», 160 статей для «Мясо», 79 статей для «Рыбы», 91 статей для «Жиров», 70 статей для «Сахар-рафинад. », 105 статей -« Алкоголь », 40 статей -« Кофе », 203 статьи -« Полифенолы »(включая чай и куркумин), 98 статей -« Витамин D », 56 статей -« Фолиевая кислота »(и фолиевая кислота), 101 статьи о «Других микронутриентах», 8 статей о «Микробиоте кишечника», 71 статье о «Курении», 43 статьях о «Ожирении и физической активности» и 40 статьях о «Менструальных и репродуктивных факторах».
Фрукты и овощи. Эпидемиологические исследования показали, что потребление фруктов и овощей обратно пропорционально риску развития рака поджелудочной железы (9). Эта обратная связь была также подтверждена в исследованиях случай-контроль (10), в которых была показана значительная польза от употребления фруктов и овощей, таких как цитрусовые, дыня, ягоды, темно-зеленые овощи, помидоры, фасоль, горох, темно-желтые овощи, клетчатка и цельное зерно (11). Фрукты, особенно цитрусовые, богаты флавоноидами, такими как гесперидин, рутин и диосмин.Было показано, что флавоноиды обладают противоопухолевыми, антипролиферативными и проапоптотическими свойствами (12, 13). Цитрусовые также богаты каротиноидами, такими как бета-каротин и лютеин, и эти соединения также могут снизить риск рака (14). Лимоноиды цитрусовых, такие как лимонин и номилин, представляют собой соединения, содержащиеся в цитрусовых, и было обнаружено, что они обладают антиоксидантными и противораковыми свойствами (15-17).
В крупных проспективных исследованиях изучалось влияние фруктов и овощей на различные группы населения.Японское совместное когортное исследование показало снижение риска рака поджелудочной железы на 50% у мужчин, потребляющих большое количество фруктов. Никакой другой значимой связи не было показано (18). Исследование Swedish Mammography Cohort и Cohort of Swedish Men (19), Исследование здоровья женщин Айовы (IWHS) (20), Многонациональное когортное исследование Гавайи-Лос-Анджелес (21) и Европейское проспективное исследование рака и питания ( EPIC) когорта из более чем 520 000 человек (22) пришли к выводу, что более высокое потребление фруктов и овощей не было связано со снижением риска рака поджелудочной железы, но на все исследования влияют смешивающие факторы.
Заключение: Цитрусовые могут снизить риск рака поджелудочной железы.
Цельнозерновые. Исследования случай-контроль предоставили доказательства того, что потребление цельнозерновых продуктов и продуктов с высоким содержанием клетчатки может снизить риск рака поджелудочной железы и что очищенные зерна не связаны с риском (23, 24). Метаанализ четырех исследований подтвердил обратную связь между цельнозерновыми и раком поджелудочной железы (25). В некоторых странах после обогащения фолиевой кислотой наблюдались дополнительные преимущества цельнозерновых продуктов.На экспериментальных моделях было показано, что ксантохумол, обнаруженный в овсе, обладает противоопухолевыми свойствами (26).
Заключение: Было показано, что потребление цельного зерна снижает риск рака поджелудочной железы, а обогащение цельного зерна фолиевой кислотой может обеспечить дополнительную защиту (см. Раздел о фолиевой кислоте).
Мясо. Результаты отдельных проспективных исследований противоречивы, но недавний метаанализ показал положительную связь между потреблением обработанного мяса и раком поджелудочной железы.То же исследование показало, что потребление красного мяса положительно связано с риском рака поджелудочной железы только у мужчин (26). Это можно объяснить наблюдением, что мужчины потребляют больше жареного, жареного или приготовленного на гриле мяса, чем женщины (28), или согласно Stolzenberg-Solomon et al. , эта связь может быть вторичной по отношению к тому факту, что у мужчин запасы железа выше, чем у женщин (27). Совместные когортные исследования IWHS и Японии не выявили общей связи между потреблением мяса и риском рака поджелудочной железы (18, 28).Рорманн и его коллеги изучали зависимость потребления мяса от рака поджелудочной железы в исследовании EPIC, крупном европейском многоцентровом когортном исследовании (29). В отличие от предыдущих исследований, они не нашли убедительных доказательств связи между потреблением мяса и риском рака поджелудочной железы, а вместо этого описали положительную связь потребления красного мяса с риском рака поджелудочной железы у женщин. Было обнаружено, что повышенный риск связан с употреблением баранины, телятины и дичи (10). В недавнем метаанализе Ларссон и Волк сообщили, что каждые 50 г обработанного мяса, потребляемые в день, связаны с увеличением риска рака поджелудочной железы на 19% (27).
Употребление птицы, по-видимому, меньше, чем красное мясо, влияет на риск рака поджелудочной железы (27, 30, 31), а одно исследование даже показало снижение риска (32). Однако Rohrmann et al. обнаружил положительную связь потребления птицы с раком поджелудочной железы в линейных моделях (29).
Эпидемиологические исследования изучали связь рака поджелудочной железы с потреблением гетероциклических аминов (ГКА) в хорошо приготовленном красном мясе и курице. В двух исследованиях была продемонстрирована прямая связь между ГКА и раком поджелудочной железы (33, 34) и Anderson et al. в своем большом когортном исследовании с участием 33 000 человек продемонстрировали эту связь только у мужчин (33).
Заключение: Некоторые исследования показали, что переработанное красное мясо или мясо, приготовленное при очень высоких температурах с помощью таких методов, как жарка, жарка или приготовление на гриле, должно быть ограничено, чтобы снизить риск рака поджелудочной железы.
Рыба. Семь когортных исследований изучали зависимость потребления рыбы от заболеваемости или смертности от рака поджелудочной железы, и все они не смогли показать статистически значимой связи между потреблением рыбы и риском рака поджелудочной железы (31, 32, 35).
Возможная защитная роль рыбы против рака поджелудочной железы может быть подтверждена гипотезой о том, что длинноцепочечные (n-3) полиненасыщенные жирные кислоты (LC-PUFA), присутствующие в большом количестве в рыбе, могут быть полезны против онкогенности поджелудочной железы из-за противовоспалительных свойств. этих питательных веществ, учитывая тот факт, что хроническое воспаление может играть роль в канцерогенезе поджелудочной железы (36). В недавнем метаанализе, который включал девять проспективных когортных исследований и 10 исследований случай-контроль, не было обнаружено обратной связи потребления рыбы или ДЦ-ПНЖК с риском рака поджелудочной железы (37), и это соответствовало другим опубликованным исследованиям (29). , 32, 38).
Способы приготовления рыбы могут изменить взаимосвязь между потреблением рыбы и раком поджелудочной железы за счет изменения липидного профиля и образования новых химических веществ в зависимости от типа приготовления (39). Во фритюре снижается количество LC-PUFA в рыбе и образуется ряд химических веществ, которые могут способствовать канцерогенезу и повышенному риску рака поджелудочной железы (40). Согласно метаанализу, проведенному Цинь и его коллегами, только необжаренная рыба, но не общее потребление рыбы, было обратно пропорционально связано с риском рака поджелудочной железы (37).Более недавнее проспективное когортное исследование выявило возможные преимущества первичной профилактики LC-PUFA против рака поджелудочной железы (41). Более того, более высокое потребление нежареной рыбы или моллюсков было связано с более низкой заболеваемостью раком поджелудочной железы (41). Осторожность в отношении моллюсков также проистекает из того факта, что они потенциально могут содержать химические вещества, которые считаются канцерогенными на основании экспериментов на животных и исследований на людях (42, 43), а исследование случай-контроль показало слабую положительную связь между потреблением моллюсков и заболеваемость раком поджелудочной железы (10).Эта связь не была показана в недавнем когортном исследовании He et al. (41).
Заключение: Употребление нежареной рыбы может снизить риск рака поджелудочной железы.
Жир. Как только липиды попадают в двенадцатиперстную кишку, высвобождается холецистокинин, который вызывает секрецию ферментов поджелудочной железы. В течение длительного периода это может привести к гипертрофии поджелудочной железы и гиперплазии ацинаров и, как следствие, к неоплазии поджелудочной железы (36, 44). Другие предполагаемые механизмы, которые могут привести к раку поджелудочной железы, включают секрецию желчных кислот (45) и инсулинорезистентность из-за насыщенных жиров (40, 46).
Большинство исследований случай-контроль показывают положительную диетическую связь потребления насыщенных (42, 43, 47, 48) мононенасыщенных (42, 47) жирных кислот и ПНЖК (48) с раком поджелудочной железы. В отличие от этого, Nkondjock et al. предполагают, что замена ПНЖК насыщенными или мононенасыщенными жирными кислотами может снизить риск рака поджелудочной железы (43). Несколько когортных исследований показали положительную связь между раком поджелудочной железы и общим потреблением жиров (31), насыщенных жирных кислот, таких как масло и сливки (49), и мононенасыщенных жирных кислот (50).Проспективные исследования, в том числе когортное исследование здоровья медсестер (NHS) (30), не показали такой взаимосвязи. Thiebaut et al. изучил данные когорты из более чем полумиллиона человек, показывающих положительную взаимосвязь между насыщенными и мононенасыщенными жирными кислотами и раком поджелудочной железы (50).
Заключение: Потребление всего жира, а также насыщенных и ненасыщенных жирных кислот может быть связано с раком поджелудочной железы.
Сахар-рафинад. Связь легко усваиваемых сахаров с риском развития рака поджелудочной железы была изучена при употреблении безалкогольных напитков.Употребление сахаросодержащих безалкогольных напитков, по-видимому, увеличивает риск рака поджелудочной железы в некоторых исследованиях (38, 51, 52), но не в других (53). Другие исследования показывают, что эта связь верна только для женщин (54). Объединенный анализ 14 когортных исследований показал умеренную положительную связь риска рака поджелудочной железы с потреблением газированных сладких безалкогольных напитков (55). Гиперинсулинемия (56), метаболический синдром (57) и диабет (58-60) связаны с риском рака поджелудочной железы. Интересно, что метформин как средство лечения диабета снижает риск рака поджелудочной железы (61, 62).В своем недавнем проспективном исследовании Вулпин и его коллеги исследовали взаимосвязь между маркерами гликемии, периферической инсулинорезистентностью и нарушенной функцией β-клеток в отношении риска рака поджелудочной железы путем измерения циркулирующего преддиагностического гликемического гемоглобина (HbA1c), инсулина, проинсулина и Соотношение проинсулина и инсулина среди участников мужского и женского пола из пяти крупных американских когортных исследований с образцами плазмы, собранными до постановки диагноза рака. Было обнаружено, что циркулирующие маркеры периферической инсулинорезистентности, а не гипергликемия или дисфункция β-клеток поджелудочной железы, независимо связаны с риском рака поджелудочной железы.Эти результаты подчеркивают связь между ожирением, сахарным диабетом II типа и риском рака поджелудочной железы и могут предложить коррекцию инсулинорезистентности в качестве превентивной стратегии (63).
Заключение: Нет прямой связи между потреблением рафинированного сахара и раком поджелудочной железы, однако гиперинсулинемия, ожирение, метаболический синдром и диабет положительно связаны с риском рака поджелудочной железы.
Спирт. Было обнаружено, что алкоголь является независимым фактором риска рака поджелудочной железы (64), но может быть связан только с чрезмерным употреблением алкоголя (65, 66).Это также было подтверждено в большом метаанализе 14 когортных исследований с участием только женщин, потреблявших более 30 г алкоголя в день (67). Однако исследование группы EPIC не показало связи между употреблением алкоголя и риском развития рака поджелудочной железы (68). Похоже, что в большинстве статистических анализов курение является сильным смешивающим фактором.
Заключение: Потребление алкоголя, по-видимому, связано с небольшой долей всех случаев рака поджелудочной железы, обычно у людей, которые потребляют больше единиц.Этот риск может быть повышен у пациентов с хроническим панкреатитом, вызванным алкоголем. Курение – сильный сбивающий с толку фактор.
Кофе. Исследования, проведенные в начале 1980-х годов, показали, что может существовать связь между употреблением кофе и развитием рака поджелудочной железы. Однако более поздние метаанализы не показали никакой (55, 69) или обратной (70, 71) связи между употреблением кофе и риском рака поджелудочной железы. Анализ данных когорты EPIC не показал связи между общим кофе и кофе без кофеина и риском рака поджелудочной железы (72).
Заключение: Вероятно, нет никакой связи между кофе и раком поджелудочной железы.
Полифенолы. Полифенолы – это класс химических веществ, известных своими многочисленными преимуществами, особенно их антиоксидантным действием (73-75), ингибированием клеточной пролиферации (76), индукцией остановки клеточного цикла (77), взаимодействием с апоптотическими путями, а также антиангиогенным и антиангиогенным действием. антиметастатические эффекты (78). Они делятся на пять классов: флавоноиды, фенольные кислоты, лиганы, стилбены и другие.Наиболее важными диетическими источниками полифенолов являются фрукты, овощи, семена и напитки, такие как фруктовые соки, зеленый чай, кофе, какао-напитки, красное вино и пиво.
Зеленый чай: Зеленый чай богат флавонолами; разновидность флавоноидов. Примеры включают катехин и эпикатехин. Было обнаружено, что эти соединения обладают антипролиферативными свойствами и вызывают апоптоз в клетках рака поджелудочной железы как in vitro, , так и in vivo (79-82). Исследования случай-контроль не показали причинной связи между чаем и раком поджелудочной железы (83, 84).Два японских когортных исследования не обнаружили защитной или вредной связи между употреблением зеленого чая и раком поджелудочной железы (85, 86). Недавний анализ 14 когортных исследований не показал связи между потреблением чая и риском рака поджелудочной железы (55). В настоящем исследовании авторы не смогли изучить связь между типами чая (, т.е. , зеленый по сравнению с черным) и риском рака поджелудочной железы, поскольку эти воздействия измерялись лишь в нескольких исследованиях. В нескольких исследованиях, в которых изучались эти ассоциации, большинство исследований не сообщали о связи с зеленым чаем.Более недавнее исследование, проведенное в когорте EPIC, не показало связи между потреблением чая и риском рака поджелудочной железы (72). В целом потребление чая в умеренных количествах является безопасным, хотя имеющиеся исследования не показали какой-либо защитной роли против рака поджелудочной железы. Интересно, что одно недавнее исследование, проведенное в Китае, показало, что регулярное употребление зеленого чая было связано с 32% снижением риска рака поджелудочной железы у женщин по сравнению с теми, кто не пил чай регулярно. Повышенное потребление и более длительное чаепитие были связаны со снижением риска рака поджелудочной железы у женщин, тогда как среди регулярно пьющих чай более низкая температура чая была связана со снижением риска рака поджелудочной железы как у мужчин, так и у женщин, независимо от количества или продолжительности приема чая. питьевой (87).
Заключение: По всей видимости, общее потребление или зеленый чай не влияет на рак поджелудочной железы.
Изофлавоны. Изофлавоны – это группа соединений, принадлежащих к семейству флавоноидов. Примеры включают генистеин и генистин. Такие продукты, как соевые бобы, очень богаты генистеином, который, как было обнаружено, подавляет рост раковых клеток и вызывает апоптоз (88, 89). Исследования in vitro показали потенциальную роль генистеина в снижении риска рака поджелудочной железы; Xia et al. обнаружил, что генистеин может действовать как нетоксичный активатор микроРНК, который может подавлять пролиферацию клеток рака поджелудочной железы (90). Эти свойства широко исследовались в сочетании с химиотерапевтическими препаратами; Считается, что генистеин усиливает действие таких агентов, как гемцитабин, цисплатин и эрлотиниб (91-93). Эль-Райес и др. провела исследование фазы II, чтобы определить влияние добавления изофлавона к схеме приема гемцитабина и эрлотиниба на выживаемость пациентов с распространенным раком поджелудочной железы.Они включили 20 пациентов, получавших два курса химиотерапии и изофлавона, но добавление изофлавонов сои к гемцитабину и эрлотинибу, по-видимому, не увеличивало выживаемость пациентов с распространенным раком поджелудочной железы (94).
Куркумин: Этот полифенол представляет собой куркуминоид, содержащийся в специи куркумы и обладающий антиоксидантными, противовоспалительными и противоопухолевыми свойствами (95, 96). Он был изучен в клинических испытаниях in vitro, in vivo и фазы I-III. Как и генистеин, куркумин использовался отдельно (97, 98) и в комбинации с химиотерапевтическими агентами, такими как гемцитабин, при локализованном неоперабельном раке поджелудочной железы (99, 100) или для пациентов с гемцитабин-резистентным заболеванием (101).Клинические испытания на людях показали отсутствие ограничивающей дозы токсичности при введении куркумина в дозах до 10 г в день. Биодоступность куркумина, поступающего с пищей, может увеличиваться в результате приготовления пищи или растворения в масле (102). В недавнем исследовании изучалось комбинаторное действие пищевых соединений, гарцинола и куркумина на раковые клетки поджелудочной железы человека (BxPC-3 и Panc-1), и было продемонстрировано синергетическое действие куркумина и гарцинола (103).
Согласно имеющимся данным, следует поощрять использование куркумина в рационе; необходимы дальнейшие исследования, чтобы выяснить основные механизмы комбинаторного подхода с использованием куркумина при раке поджелудочной железы.
Заключение: Куркумин продемонстрировал противоопухолевые свойства и полезные свойства при раке поджелудочной железы.
Фолиевая кислота / фолиевая кислота (витамин B9). Это один из водорастворимых витаминов, содержащихся во фруктах, темно-зеленых овощах и сушеных бобах. Люди не способны синтезировать этот витамин, поэтому он должен поступать из пищевых источников. Фолиевая кислота является синтетической формой фолиевой кислоты и имеет более высокую биодоступность, поскольку она не конъюгирована и, следовательно, более стабильна. Фолиевая кислота используется в добавках и добавляется в обогащенные продукты.Было предложено несколько механизмов его роли в качестве средства предотвращения канцерогенеза посредством молекулярных процессов, таких как синтез, репарация и метилирование ДНК (104, 105). Недавнее исследование показало, что рецепторы фолиевой кислоты могут участвовать в молекулярном процессе системного метастазирования рака поджелудочной железы (106). Эпидемиологические исследования показывают, что повышенное потребление фолиевой кислоты с пищей может быть связано со снижением риска рака поджелудочной железы (104). Во многих исследованиях изучалась взаимосвязь между раком поджелудочной железы и общим фолатом, полученным с пищей, добавками и сывороткой фолиевой кислоты.Исследование «Шведская маммографическая когорта» и «Когорта шведских мужчин» показало, что общий фолат был обратно связан с риском рака поджелудочной железы (107). Исследование когорты группы PLCO (Prostate, Lung, Colorectal and Ovarian Cancer Screening Trial) показало обратную взаимосвязь только у женщин (108). Общее потребление фолиевой кислоты не было связано с риском рака поджелудочной железы ни у мужчин, ни у женщин в исследовании NHS, Health Professionals Follow-up Study (HPFS) и когортном исследовании Нидерландов (109, 110).
Что касается приема добавок фолиевой кислоты, HPFS, NHS, PLCO и Шведская когорта маммографии и когорта шведских мужчин не обнаружили связи между приемом фолиевой кислоты и раком поджелудочной железы (107, 108, 110).
Проспективные вложенные исследования случай-контроль показали неубедительные результаты для уровней фолиевой кислоты в сыворотке. Штольценберг-Соломон и др. предположил, что поддержание адекватного статуса фолиевой кислоты может снизить риск рака поджелудочной железы (111), тогда как Schernhammer et al. не сообщил о значительном снижении риска рака поджелудочной железы (112). Вложенное исследование случай-контроль в когорте EPIC зафиксировало U-образную связь между фолатом плазмы и риском рака поджелудочной железы (113).
Заключение: Повышенное потребление фолиевой кислоты из пищевых источников может быть связано со снижением риска рака поджелудочной железы.
Витамин D и кальций. Витамин D – один из жирорастворимых витаминов, более 90% которого синтезируется эндогенно в результате воздействия на кожу ультрафиолетового солнечного света. Остальное поступает с пищей в виде провитамина холекальциферола (D3), который естественным образом содержится в жирной морской рыбе, яичном желтке и печени, а также из растительного провитамина эргокальциферола (D2), который содержится в таких продуктах, как грибы.Обогащение пищевых продуктов может стать дополнительным источником витамина D. Существует два основных провитамина, эргокальциферол и холекальциферол. Активной формой витамина D является 1,25-дигидроксивитамин D 3 (кальцитриол), который образуется в результате гидроксилирования провитаминов в печени и почках. Было показано, что использование кальцитриола в экспериментальных исследованиях вызывает дифференцировку и ингибирование пролиферации опухолевых клеток различных типов раковых клеток, однако его использование ограничено из-за развития токсической гиперкальциемии.По этой причине вместо него обычно используются аналоги кальцитриола (114).
Исследования in vitro и in vivo показали, что нормальные и злокачественные клетки протоков поджелудочной железы экспрессируют фермент 1α-гидроксилазу (115). Витамин D и его аналоги могут вызывать апоптоз (116, 117) и подавлять рост клеток (115, 117) и пролиферацию клеток (115, 116).
Подобно результатам исследований, изучающих этиологию колоректального рака, показано, что воздействие солнечного света связано со снижением риска рака поджелудочной железы (118).Экологические исследования показали обратную связь между севером и югом земного шара и риском заболеваемости раком поджелудочной железы (119–121), а также более высокую смертность по мере удаления от экватора (122).
Исследования показали действительно противоречивые результаты о связи витамина D с раком поджелудочной железы.
Исследование случай-контроль показало, что потребление витамина D с пищей было связано с повышенным риском рака поджелудочной железы у мужчин (123). В проспективных когортных исследованиях изучалась связь между потреблением витамина D и кальция с пищей и последующим риском рака поджелудочной железы.Более высокое потребление витамина D (более 600 МЕ в день) было связано с более низким риском рака поджелудочной железы (124, 125). Обратная связь была также продемонстрирована в других проспективных исследованиях (126). В финской когорте курильщики-мужчины с более высокими концентрациями 25-гидроксивитамина D3 имели в 3 раза повышенный риск рака поджелудочной железы. Сезонные колебания были обнаружены в субанализе результатов (127). Анализ данных когорты PLCO показал более слабую связь между концентрацией гидроксивитамина D3 и раком поджелудочной железы, но повышенный риск среди участников с низким уровнем воздействия УФ-В в жилых помещениях был аналогичным (128).Объединенное исследование «случай-контроль» с участием участников из 8 когорт показало, что высокие уровни 25-гидроксивитамина D3 в сыворотке крови были связаны со статистически значимым двукратным увеличением общего риска рака поджелудочной железы (129). Лю и др. Недавно изучил результаты 9 исследований в метаанализе и сообщил, что диетический витамин D или циркулирующие концентрации 25-гидроксивитамина D не связаны с риском рака поджелудочной железы (130). Исследование фазы II показало увеличение времени до прогрессирования при пероральном применении кальцитриола с доцетакселом пациентам с местнораспространенным или метастатическим раком поджелудочной железы (131).
Заключение: Нет рекомендаций (кроме случаев дефицита витамина D) для дополнительных добавок витамина D пациентам с раком поджелудочной железы.
Другие микроэлементы. Антиоксиданты могут защищать от канцерогенеза поджелудочной железы, поскольку, как сообщается, они снижают окислительное повреждение ДНК и генетические мутации (132). В недавнем исследовании «Витамины и образ жизни» (VITAL) изучалась связь между некоторыми известными антиоксидантными агентами (β-каротин, лютеин плюс зеаксантин, ликопин, витамин С, витамин Е, селен и цинк) и риском рака поджелудочной железы, и не было убедительных доказательств того, что наблюдалась связь с приемом исследуемых антиоксидантов, кроме селена (133).
Недавнее исследование группы EPIC в Соединенном Королевстве показало, что высокое потребление селена было связано со снижением риска рака поджелудочной железы (134), и эти результаты были подтверждены двумя дополнительными исследованиями, которые описали обратную связь между биомаркерами селена. и рак поджелудочной железы (135, 136).
Обратная связь или ее отсутствие наблюдались с высоким общим потреблением витаминов C и E (47, 137). Комбинация витамина С с гемцитабином и эрлотинибом у пациентов с метастатическим раком поджелудочной железы оценивалась в исследовании фазы I с хорошим наблюдаемым ответом на лечение (138).Проспективное вложенное исследование случай-контроль, изучающее взаимосвязь между витамином B12 и B6, показало, что может существовать обратная связь между циркулирующими уровнями и риском рака поджелудочной железы (139). Напротив, Gong et al. сообщают о возможном повышении риска рака поджелудочной железы при потреблении витамина B12 с пищей (140).
Существуют проспективные исследования, подтверждающие защитный эффект диетического магния против диабета 2 типа, включая недавний метаанализ (141). Объяснение этой связи состоит в том, что потребление магния улучшает чувствительность к инсулину и снижает инсулинорезистентность (142, 143).С другой стороны, есть доказательства того, что высокое потребление гемового железа увеличивает риск диабета (144). Само по себе железо может привести к резистентности к инсулину из-за окислительного стресса, но гемовое железо, по-видимому, более вредно, потому что оно легче усваивается, чем железо (145). В HPFS добавление магния среди мужчин с избыточным весом было связано со снижением риска рака поджелудочной железы на 33% (146), тогда как в исследовательском анализе в США (30) и в США не было обнаружено никакой связи между потреблением железа и риском рака поджелудочной железы. Нидерланды Когортное исследование (38).Обзор общего железа и гемового железа и риска рака поджелудочной железы в когорте EPIC не выявил связи в течение периода последующего наблюдения (147).
Свинец, никель, кадмий и мышьяк положительно связаны с риском рака поджелудочной железы (148).
Заключение: Добавки селена могут быть полезны для снижения риска рака поджелудочной железы. Добавки магния могут быть рассмотрены пациентам с ожирением из группы риска сахарного диабета 2 типа.
Микробиота кишечника. Есть некоторые данные, позволяющие предложить использование пробиотиков для уменьшения послеоперационных осложнений у пациентов, перенесших операцию на поджелудочной железе (149), но в литературе нет исследований, посвященных влиянию пробиотиков на риск рака поджелудочной железы. Мы не смогли найти исследований по пребиотикам.
Курение. Было подсчитано, что более одного из пяти случаев рака поджелудочной железы вызвано курением (150). Курение напрямую связано с канцерогенезом поджелудочной железы (151) и косвенно, поскольку оно является независимым фактором риска развития хронического панкреатита, который может предрасполагать к раку поджелудочной железы (152).Курение также связано с более ранним началом этого злокачественного новообразования (153, 154). По оценкам тематического исследования, табак может быть причиной до одной трети всех случаев рака поджелудочной железы (64). Данные когорты EPIC показали, что как активное курение, так и воздействие табачного дыма в окружающей среде связаны с повышенным риском рака поджелудочной железы, и этот риск снижается до уровней некурящих через пять лет после отказа от курения (155).
Заключение: Курение связано с развитием рака поджелудочной железы.
Ожирение и физическая активность. Физическая активность, по-видимому, снижает риск рака поджелудочной железы, особенно у людей с избыточным весом (156). Систематический обзор 28 исследований выявил снижение риска рака поджелудочной железы при более высоких уровнях общей и профессиональной активности (157). В систематическом обзоре Aune et al. , показали, что как общая, так и абдоминальная ожирение увеличивает риск рака поджелудочной железы (158). В когорте из 720 000 мужчин-подростков риск рака поджелудочной железы был выше у лиц с более высоким индексом массы тела (159).
Заключение: Пониженная физическая активность и высокий индекс массы тела связаны с повышенным риском рака поджелудочной железы. Люди должны стремиться к поддержанию здорового индекса массы тела и адекватного уровня физической активности.
Менструальные и репродуктивные факторы. Заболеваемость раком поджелудочной железы у мужчин на 30-50% выше, чем у женщин, поэтому была выдвинута гипотеза, что гормональные факторы, связанные с воздействием эстрогена, могут защищать от рака поджелудочной железы (160).Дуэлл с соавторами провели проспективный когортный анализ факторов менструального и репродуктивного цикла и использования экзогенных гормонов в отношении риска рака поджелудочной железы в когорте EPIC, и ни один из менструальных и репродуктивных факторов, за возможным исключением раннего возраста менархе, не был выявлен. связаны с предрасположенностью к раку поджелудочной железы (161).
Заключение: Нет никаких доказательств того, что воздействие эстрогена защищает от рака поджелудочной железы.
Питание при раке поджелудочной железы: Обзор – FullText – Опухоли желудочно-кишечного тракта 2015, Vol.2, №4
Аннотация
Справочная информация: Рак поджелудочной железы является четвертой ведущей причиной смертности от рака у обоих полов. Более 80% пациентов на момент постановки диагноза страдают от значительной потери веса, и со временем у них развивается тяжелая кахексия. Поэтому необходима ранняя нутритивная поддержка. Резюме: В этом обзоре оценивается состояние питания, качество жизни и выживаемость различных лечебных диет, таких как энтеральное питание, парентеральное питание и специальные пищевые добавки. Ключевое сообщение: Из-за высокой распространенности недоедания и быстрого развития синдрома анорексии-кахексии раннее диетическое вмешательство имеет решающее значение и подтверждается клиническими данными. Практическое значение: Энтеральное питание должно быть предпочтительнее парентерального. Омега-3 жирные кислоты и L-карнитин являются многообещающими веществами для предотвращения тяжелой кахексии, но необходимы дальнейшие рандомизированные контролируемые исследования для разработки общепринятых рекомендаций по питанию при раке поджелудочной железы.
© 2016 S. Karger AG, Базель
Введение
Заболеваемость и распространенность рака поджелудочной железы
Рак поджелудочной железы (РП) является четвертой ведущей причиной смертности от рака у обоих полов, что приводит к смертности от всех причин во всем мире [1]. Учитывая, что ПК отягощен агрессивной биологией опухоли, у большинства пациентов диагностируется стадия метастазирования с плохим прогнозом. Аденокарцинома протоков является наиболее частым подтипом при 95% случаев ПК.Из-за позднего появления клинических симптомов заболеваемость равна смертности. 5-летняя выживаемость составляет 8% при средней выживаемости 5 месяцев [2,3]. Выявлено несколько факторов риска ПК, таких как возраст, пол, семейный анамнез, хронический панкреатит в анамнезе, диабет, инсулинорезистентность, ожирение и курение сигарет [4,5,6,7].
Симптомы, связанные с питанием
Более трети пациентов с РПЖ до постановки диагноза испытывают значительную потерю веса> 10% от их исходной массы тела [8,9,10].Большинство пациентов страдают абдоминальными болями, анорексией, преждевременным насыщением, тошнотой, рвотой и диареей или запором [9]. Кроме того, пациенты испытывают изменения в метаболизме из-за повышенного катаболизма белков и увеличения расхода энергии [11].
Частота недоедания на дату постановки диагноза
Недоедание, характеризующееся потерей веса и пониженным потреблением пищи, распространено среди пациентов с РПЖ. Более 80% пациентов с ПК страдают от значительной потери веса на момент постановки диагноза [12], и со временем у них развивается тяжелая кахексия [13].Кахексия – это многофакторный синдром с продолжающейся потерей массы скелетных мышц с жировой массой или без нее, сопровождающейся нарушением функций организма [14].
Влияние неполноценного питания на выживаемость
Кахексия признана основной причиной снижения качества жизни (КЖ), снижения выживаемости и неэффективности лечения у пациентов с ПК [14]. Таким образом, стабилизация веса при неоперабельном ПК связана с улучшением выживаемости и качества жизни [8]. Пациенты, сохраняющие стабильный вес и состав тела, имеют лучший прогноз [15,16].Различные исследования показали, что недоедание приводит к истощению скелетных мышц и деградации жира, более длительному пребыванию в больнице, повышенному риску осложнений, а также снижению реакции на лечение, более короткому времени выживания, снижению качества жизни и повышению заболеваемости и смертности [17,18,19]. Если перорального приема пищи недостаточно, для пациентов с РП абсолютно необходима дополнительная нутритивная терапия для стабилизации массы и состава тела. В этом обзоре оценивается состояние питания, качество жизни и выживаемость при различных диетических методах лечения, таких как энтеральное питание (EN), парентеральное питание (PN) и специальные пищевые добавки.
Методы
Стратегия поиска и критерии выбора
Поиск в PubMed проводился для публикаций с января 1980 года по октябрь 2015 года с использованием следующих ключевых слов: «рак поджелудочной железы» ИЛИ «питание» ИЛИ «энтеральное питание» ИЛИ «парентеральное питание» ИЛИ «диетические факторы» ИЛИ «пищевые добавки» ИЛИ «качество» ИЛИ «жизнь» ИЛИ «выживаемость» ИЛИ «антиоксиданты» ИЛИ «жирные кислоты омега-3» ИЛИ «L-карнитин» и комбинации этих терминов. Мы ограничили наш поиск исследованиями на английском языке и исследованиями на людях.
Мы исключили отчеты о случаях, обзорные статьи и исследования, не предоставляющие первичных данных о нутритивной поддержке пациентов с ПК. В результате применения этих критериев было проведено 11 исследований энтерального и PN и 8 исследований добавок омега-3 жирных кислот (n-3 FA) или L-карнитина, показанных в таблице 1.
Таблица 1
Исследования, выявленные PubMed поиск
Результаты
Энтеральное и полное парентеральное питание у пациентов, перенесших панкреатодуоденэктомию
Шесть идентифицированных исследований перечислены в таблице 1.Во всех этих испытаниях пациенты после панкреатодуоденэктомии рандомизировались для получения различных режимов послеоперационной нутритивной поддержки. В трех исследованиях ЭП сравнивали с общим парентеральным питанием (ППН). Они показали, что ЭП превосходит ПП в улучшении нутритивного статуса. Полное парентеральное питание связано с повышенным уровнем осложнений, потерей массы тела, большей продолжительностью до первого испражнения и более длительным периодом времени, пока не переносится нормальная диета. ЭП превосходит ППП в улучшении нутритивного статуса.Три исследования [20,21,22] показали, что особенно иммуномодулирующая ЭП связана с более низкими послеоперационными осложнениями, более короткой продолжительностью пребывания в больнице и более низкой смертностью и заболеваемостью по сравнению со стандартной ЭП и ПП.
Эффект PN по сравнению со стандартным раствором, содержащим декстрозу, был изучен в одном исследовании [23]. Авторы не смогли продемонстрировать преимущества использования ПП, и осложнения были значительно больше в группе ПП.
Парентеральное питание пациентов с раковой кахексией
Данные о влиянии ПП на пациентов с тяжелой раковой кахексией были получены из двух исследований.В первом [24] пациенты с раковой кахексией получали ПП в домашних условиях в течение 1, 2 или 3 месяцев. Наблюдалось улучшение общего качества жизни (с 37,1 до 49,2; p = 0,02), субъективной глобальной оценки (SGA) и веса (с 57,6 до 60,0 кг; p = 0,04) через 2 месяца и глобального качества жизни (с 30,6 до 54,4; р = 0,02), SGA и вес (от 61,1 до 65,9) через 3 месяца лечения. Во втором Pelzer et al. [25] показали пользу дополнительного ПП на параметры телосложения у пациентов с ПК. Индекс массы тела (ИМТ) увеличился с 19.7–20,5, средний фазовый угол улучшился на 10% с 3,6 до 3,9, а индекс внеклеточной массы / массы клеток тела снизился с 1,7 до 1,5.
Пероральные добавки у пациентов с раком поджелудочной железы
Стабилизация веса с помощью пероральных добавок изучалась в двух исследованиях [8,26]. За 8-недельный период авторы обнаружили улучшение веса на 0,5 кг (p = 0,052), но не обнаружили разницы в безжировой массе тела (ММТ). Пациенты со стабильным весом потребляли больше энергии (p = 0.004) по сравнению с пациентами с потерей веса. Пациенты со стабильным весом имели медианную выживаемость 259 дней (95% ДИ 229–289 дней) по сравнению с 164 днями (95% ДИ 97–231 день) для пациентов, которые продолжали худеть. Авторы также пришли к выводу, что пациенты со стабильным весом сообщают о лучшем КЖ [8].
Добавление рыбьего жира к пациентам с раком поджелудочной железы
Пять исследований, посвященных пероральному добавлению эйкозапентаеновой кислоты (EPA) в чистом виде или в форме пероральной пищевой добавки, и одно исследование с добавкой к полному парентеральному питанию были выявлены и перечислены в таблице 1.Все пациенты, включенные в исследования, похудели до включения в исследование. Количество вводимого EPA варьировалось от 2,2 г в пероральных добавках и от 1,0 до 6,0 г EPA ежедневно в течение 4 недель в исследовании чистых пероральных добавок Wigmore et al. [27]. Пероральная добавка ЭПК высокой чистоты использовалась для худеющих пациентов с продвинутым РПЖ. Средняя потеря веса значительно снизилась после 4 недель приема добавок EPA и оставалась значительной через 8 и 12 недель. Не было изменений в антропометрических данных, составе тела, потребляемой питательной ценности или статусе работоспособности.Fearon et al. [28] показали зависимость реакции от дозы EPA на прибавку в весе и прирост LBM. Повышенные уровни EPA в плазме были связаны с увеличением веса и увеличением LBM. Увеличение веса также было связано с улучшением качества жизни, но только в группе, принимавшей EPA. Три исследования Barber et al. [29,30,31] выявили влияние EPA на прибавку в весе, снижение расхода энергии в состоянии покоя (REE) и улучшение работоспособности и аппетита. Они также продемонстрировали, что этот анаболизм связан со значительным снижением выработки мононуклеарных клеток периферической крови ИЛ-6, повышением концентрации инсулина в сыворотке крови, снижением соотношения кортизола и инсулина и снижением доли пациентов, выделяющих фактор, индуцирующий протеолиз. .В состоянии голодания у онкологических больных была более низкая концентрация инсулина в сыворотке, повышенный уровень РЗЭ на единицу веса и повышенная скорость окисления жиров. Под EPA концентрация инсулина натощак увеличилась, и была зафиксирована нормализация расхода энергии с падением REE на единицу веса и увеличением очевидных метаболических затрат на кормление. Утилизация субстрата также была нормализована.
Рыбий жир и парентеральное питание у пациентов с послеоперационным раком поджелудочной железы
В исследовании Heller et al.[32], послеоперационные пациенты получали ППП с добавлением рыбьего жира по сравнению с ПП с соевым маслом в течение 5 дней. ППП рыбьего жира улучшило параметры печени и поджелудочной железы в послеоперационном периоде, и пациенты сохранили свой вес, в отличие от ППП с добавлением соевого масла. У пациентов с повышенным риском развития сепсиса отмечена тенденция к более короткому пребыванию в отделении интенсивной терапии под рыбьим жиром.
Рыбий жир и гемцитабин у пациентов с раком поджелудочной железы
Исследование Arshad et al.[33] продемонстрировали, что внутривенное введение n-3 ЖК в комбинации с гемцитабином привело к повышению активности и улучшению качества жизни у пациентов с распространенным РПЖ.
Добавление L-карнитина пациентам с раком поджелудочной железы
Исследование Kraft et al. [34] показали, что добавление L-карнитина уменьшило потерю веса, увеличило ИМТ и улучшило нутритивный статус и качество жизни у пациентов с РПЖ по сравнению с плацебо.
Выводы и советы для повседневной практики
К сожалению, исследований, посвященных питательным аспектам ПК, мало, что частично объясняется короткой выживаемостью этих пациентов.Из-за высокой распространенности недоедания и быстрого развития синдрома анорексии-кахексии раннее диетическое вмешательство имеет решающее значение, как предполагают исследования, обсужденные выше. По возможности следует отдавать предпочтение EN по сравнению с PN. Есть несколько исследований, в которых изучались определенные пищевые добавки, такие как рыбий жир и L-карнитин. Результаты этих исследований каким-то образом ограничены из-за небольшого количества участников, а в некоторых исследованиях отсутствуют контрольные группы. Однако все исследования показывают положительную тенденцию для этих соединений, оказывающих благотворное влияние на снижение или реверсию потери веса и истощения тканей.Необходимы дальнейшие рандомизированные контролируемые исследования для установления общепринятых рекомендаций по питанию при РПЖ.
Благодарность
Эта работа была поддержана Deutsche Krebshilfe / Dr. Mildred-Scheel-Stiftung (109102), Европейский Союз (EU-FP-7: EPC-TM) и EFRE-Государственное министерство экономики MV (V-630-S-150-2012 / 132/133).
Заявление о раскрытии информации
Все авторы исследования внесли существенный вклад в этот обзор. Ни у одного из авторов нет коммерческого конфликта интересов в этом обзоре, и ни один из авторов не получил прямой зарплатной поддержки от промышленности.
Список литературы
- Сигел Р.Л., Миллер К.Д., Джемал А: Статистика рака, 2015. CA Cancer J Clin 2015; 65: 21254.5-29.
- Reissfelder C, Koch M, Büchler MW, Weitz J: Pankreaskarzinom.Chirurg 2007; 78: 1059-1072.
- Зойфферлейн Т., Порзнер М., Беккер Т., Будах В., Джейхан Г., Эспозито И., Фиткау Р., Фолльманн М., Фрисс Х, Галле П., Гайсслер М., Гланеманн М., Гресс Т., Хайнеман В., Хоэнбергер В., Хопт У, Избицки Дж. , Klar E, Kleeff J, Kopp I, Kullmann F, Langer T, Langrehr J, Lerch M, Löhr M, Lüttges J, Lutz M, Mayerle J, Michl P, Möller P, Molls M, Münter M, Nothacker M, Oettle H, Post S, Reinacher-Schick A, Röcken C, Roeb E, Saeger H, Schmid R, Schmiegel W, Schoenberg M, Siveke J, Stuschke M, Tannapfel A, Uhl W, Unverzagt S, van Oorschot B, Vashist Y, Вернер Дж., Екебас Э .; Методические рекомендации Программа онкологии AWMF; Немецкое онкологическое общество eV; Немецкая онкологическая помощь: S3-Leitlinie zum exokrinen Pankreaskarzinom.З Гастроэнтерол 2013; 51: 1395-1440.
- Клапман Дж., Малафа М.П .: Раннее выявление рака поджелудочной железы: почему, кто и как проводить скрининг. Управление раком 2008; 15: 280-287.
- Ghadirian P, Liu G, Gallinger S, Schmocker B, Paradis AJ, Lal G, Brunet JS, Foulkes WD, Narod SA: Риск рака поджелудочной железы среди людей с семейным анамнезом рака поджелудочной железы.Int J Cancer 2002; 97: 807-810.
- Ghadirian P, Simard A, Baillargeon J: Табак, алкоголь, кофе и рак поджелудочной железы. Популяционное исследование методом случай-контроль в Квебеке, Канада. Рак 1991; 67: 2664-2670.
- Hassan MM, Bondy ML, Wolff RA, Abbruzzese JL, Vauthey JN, Pisters PW, Evans DB, Khan R, Chou TH, Lenzi R, Jiao L, Li D: Факторы риска рака поджелудочной железы: исследование случай-контроль.Am J Gastroenterol 2007; 102: 2696-2707.
- Дэвидсон В., Эш С., Капра С., Бауэр Дж; Группа изучения рака поджелудочной железы: стабилизация веса связана с улучшением продолжительности и качества жизни при неоперабельном раке поджелудочной железы. Clin Nutr 2004; 23: 239-247.
- Ферруччи Л.М., Белл Д., Торнтон Дж., Блэк Дж., Маккоркл Р., Хаймбургер Д.К., Саиф М.В.: Состояние питания пациентов с местнораспространенным раком поджелудочной железы: пилотное исследование.Поддержка лечения рака 2011; 19: 1729-1734.
- Рихтер Э., Денеке А., Клапдор С., Клапдор Р.: Поддержка парентерального питания для пациентов с раком поджелудочной железы – улучшение статуса питания и терапевтический результат. Anticancer Res 2012; 32: 2111-2118.
- Андерссон Р., Дервенис С., Харальдсен П., Лево П.: Аспекты питания при лечении рака поджелудочной железы.Энн Гастроэнтерол 2000; 13: 221-224.
- Bye A, Jordhøy MS, Skjegstad G, Ledsaak O, Iversen PO, Hjermstad MJ: Симптомы распространенного рака поджелудочной железы важны для потребления энергии. Поддержка Care Cancer 2013; 21: 219-227.
- Мюллер Т.К., Бурмейстер М.А., Бахманн Дж., Мартиньони М.Э .: Кахексия и рак поджелудочной железы: есть ли варианты лечения? Всемирный журнал J Gastroenterol 2014; 20: 9361-9373.
- Озола Залите I, Зайкус Р., Франсиско Гонсалес М., Сайгили Ф, Пукитис А, Гужу С., Чарнли Р. М., Лядов В. Влияние кахексии и саркопении на выживаемость при аденокарциноме протока поджелудочной железы: систематический обзор. Панкреатология 2015; 15: 19-24.
- Шарма С., Элтавил К.М., Ренфрю П.Д., Уолш М.Дж., Молинари М.: Достижения в диагностике, лечении и паллиативной терапии рака поджелудочной железы: 1990-2010.Мировой журнал J Gastroenterol 2011; 17: 867-897.
- Bachmann J, Ketterer K, Marsch C, Fechtner K, Krakowski-Roosen H, Büchler MW, Friess H, Martignoni ME: кахексия, связанная с раком поджелудочной железы: влияние на метаболизм и взаимосвязь с потерей веса и легочной функцией. BMC Рак 2009; 9: 255.
- Fearon KCH, Baracos VE: Кахексия при раке поджелудочной железы: новые варианты лечения и меры успеха. Е.П.Б. (Оксфорд) 2010; 12: 323-324.
- Кайл У. Г., Пирлих М., Лохс Х, Шуэц Т., Пичард С. Увеличение продолжительности пребывания в больнице у пациентов с недостаточным и избыточным весом при поступлении в больницу: контролируемое популяционное исследование.Clin Nutr 2005; 24: 133-142.
- Bachmann J, Heiligensetzer M, Krakowski-Roosen H, Büchler MW, Friess H, Martignoni ME: Кахексия ухудшает прогноз у пациентов с операбельным раком поджелудочной железы. Журнал Gastrointest Surg 2008; 12: 1193-1201.
- Klek S, Sierzega M, Szybinski P, Szczepanek K, Scislo L, Walewska E, Kulig J: Иммуномодулирующее энтеральное питание у истощенных хирургических пациентов – проспективное рандомизированное двойное слепое клиническое исследование.Clin Nutr 2011; 30: 282-288.
- Джанотти Л., Брага М., Джентилини О., Бальзано Дж., Зерби А., Ди Карло В.: Искусственное питание после панкреатодуоденэктомии. Поджелудочная железа 2000; 21: 344-351.
- Ди Карло В., Джанотти Л., Бальзано Г., Зерби А., Брага М.: Осложнения хирургии поджелудочной железы и роль периоперационного питания.Dig Surg 1999; 16: 320-326.
- Бреннан М.Ф., Пистерс П.В., Познер М., Кесада О., Шике М.: проспективное рандомизированное исследование общего парентерального питания после обширной резекции поджелудочной железы по поводу злокачественной опухоли. Ann Surg 1994; 220: 436-441; обсуждение 441-444.
- Vashi PG, Dahlk S, Popiel B, Lammersfeld CA, Ireton-Jones C, Gupta D: продольное исследование, изучающее качество жизни и исходы питания у больных раком на поздних стадиях, получающих парентеральное питание на дому.BMC Рак 2014; 14: 593.
- Pelzer U, Arnold D, Gövercin M, Stieler J, Doerken B, Riess H, Oettle H: Поддержка парентерального питания для пациентов с раком поджелудочной железы. Результаты исследования фазы II. BMC Рак 2010; 10: 86.
- Бауэр Дж., Капра С., Баттистутта Д., Дэвидсон В., Эш С.: Соблюдение предписаний по питанию улучшает исходы у пациентов с неоперабельным раком поджелудочной железы.Clin Nutr 2005; 24: 998-1004.
- Wigmore SJ, Barber MD, Ross JA, Tisdale MJ, Fearon KC: Влияние пероральной эйкозапентаеновой кислоты на потерю веса у пациентов с раком поджелудочной железы. Nutr Cancer 2000; 36: 177-184.
- Фирон KC, фон Мейенфельдт MF, Moses AG, Van Geenen R, Roy A, Gouma DJ, Giacosa A, Van Gossum A, Bauer J, Barber MD, Aaronson NK, Voss AC, Tisdale MJ: Влияние протеина и энергетической плотности N -3 пероральная добавка, обогащенная жирными кислотами, для снижения веса и мышечной ткани при раковой кахексии: рандомизированное двойное слепое исследование.Gut 2003; 52: 1479-1486.
- Barber MD, Ross JA, Voss AC, Tisdale MJ, Fearon KC: Влияние пероральной пищевой добавки, обогащенной рыбьим жиром, на потерю веса у пациентов с раком поджелудочной железы. Br J Cancer 1999; 81: 80-86.
- Barber MD, Fearon KC, Tisdale MJ, McMillan DC, Ross JA: Влияние пищевой добавки, обогащенной рыбьим жиром, на метаболические медиаторы у пациентов с кахексией рака поджелудочной железы.Nutr Cancer 2001; 40: 118-124.
- Barber MD, McMillan DC, Preston T, Ross J, Fearon KC: метаболический ответ на кормление у худеющих пациентов с раком поджелудочной железы и его модуляция с помощью пищевой добавки, обогащенной рыбьим жиром. Clin Sci (Лондон) 2000; 98: 389-399.
- Heller AR, Rössel T, Gottschlich B, Tiebel O, Menschikowski M, Litz RJ, Zimmermann T, Koch T. Жирные кислоты омега-3 улучшают функцию печени и поджелудочной железы у пациентов с послеоперационным раком.Int J Cancer 2004; 111: 611-616.
- Аршад А., Ишервуд Дж., Манн С., Кук Дж., Поллард С., Рунау Ф., Морган Б., Стюард В., Меткалф М., Деннисон А. Внутривенное введение ω-3 жирных кислот плюс гемцитабин: потенциал для улучшения реакции и качества жизни у пациентов с развитой поджелудочной железой. рак. JPEN J Parenter Enteral Nutr 2015, Epub опережает печать.
- Kraft M, Kraft K, Gärtner S, Mayerle J, Simon P, Weber E, Schütte K, Stieler J, Koula-Jenik H, Holzhauer P, Gröber U, Engel G, Müller C, Feng YS, Aghdassi A, Nitsche C, Malfertheiner P, Patrzyk M, Kohlmann T, Lerch MM: Добавки L-карнитина при распространенном раке поджелудочной железы (CARPAN) – рандомизированное многоцентровое исследование.Nutr J 2012; 11: 52.
- Park JS, Chung HK, Hwang HK, Kim JK, Yoon DS: Послеоперационные питательные эффекты раннего энтерального питания по сравнению с общим родительским питанием у пациентов с панкреатодуоденэктомией: проспективное рандомизированное исследование. J Korean Med Sci 2012; 27: 261-267.
- Nagata S, Fukuzawa K, Iwashita Y, Kabashima A, Kinoshita T., Wakasugi K, Maehara Y: Сравнение энтерального питания с комбинированным энтеральным и парентеральным питанием у пациентов после панкреатодуоденэктомии: пилотное исследование.Nutr J 2009; 8: 24.
- Лю Ц., Ду З., Лу Ц., Ву Ц., Юань Ц., Ван Дж., Шу Г, Ван И .: Энтеральное питание превосходит полное парентеральное питание у пациентов с раком поджелудочной железы, перенесших панкреатодуоденэктомию. Азия Пак Дж. Clin Nutr 2011; 20: 154-160.
Автор Контакты
Julia Mayerle, MD
Медицинский факультет A, Университет медицины Грайфсвальда
Ferdinand-Sauerbruch-Straße
DE-17475 Greifswald (Германия)
Электронная почта mayerle @ uni-greifswald.de
Подробности статьи / публикации
Предварительный просмотр первой страницы
Получено: 28 ноября 2015 г.
Принято: 30 ноября 2015 г.
Опубликовано онлайн: 8 января 2016 г.
Дата выпуска: май 2016 г.
Количество страниц для печати: 8
Количество рисунков: 0
Количество столов: 1
ISSN: 2296-3774 (печатный)
eISSN: 2296-3766 (онлайн)
Для дополнительной информации: https: // www.karger.com/GAT
Авторские права / Дозировка препарата / Заявление об ограничении ответственности
Авторские права: Все права защищены. Никакая часть данной публикации не может быть переведена на другие языки, воспроизведена или использована в любой форме и любыми средствами, электронными или механическими, включая фотокопирование, запись, микрокопирование или с помощью какой-либо системы хранения и поиска информации, без письменного разрешения издателя. .
Дозировка лекарства: авторы и издатель приложили все усилия, чтобы гарантировать, что выбор и дозировка лекарства, указанные в этом тексте, соответствуют текущим рекомендациям и практике на момент публикации.Тем не менее, ввиду продолжающихся исследований, изменений в правительственных постановлениях и постоянного потока информации, касающейся лекарственной терапии и реакций на них, читателю настоятельно рекомендуется проверять листок-вкладыш для каждого препарата на предмет любых изменений показаний и дозировки, а также дополнительных предупреждений. и меры предосторожности. Это особенно важно, когда рекомендованным агентом является новый и / или редко применяемый препарат.
Отказ от ответственности: утверждения, мнения и данные, содержащиеся в этой публикации, принадлежат исключительно отдельным авторам и соавторам, а не издателям и редакторам.Появление в публикации рекламы и / или ссылок на продукты не является гарантией, одобрением или одобрением рекламируемых продуктов или услуг или их эффективности, качества или безопасности. Издатель и редактор (-ы) не несут ответственности за любой ущерб, причиненный людям или имуществу в результате любых идей, методов, инструкций или продуктов, упомянутых в контенте или рекламе.
советов по питанию | Навигация по раку поджелудочной железы
УЗИ брюшной полости (ab-DAH-mih-nul UL-truh-sownd)
Процедура, используемая для исследования органов брюшной полости.Ультразвуковой преобразователь (зонд) плотно прижимается к коже живота. Звуковые волны высокой энергии от преобразователя отражаются от тканей и создают эхо. Эхо отправляется на компьютер, который создает изображение, называемое сонограммой. Также называется трансабдоминальным УЗИ.
Абляция (a-BLAY-shun)
Удаление или разрушение части тела или ткани или их функции.
Иглоукалывание (AK-yoo-PUNK-cher)
Вид дополнительной и альтернативной медицины.Иглоукалывание – это метод введения тонких игл через кожу в определенных точках тела, чтобы помочь контролировать боль и другие симптомы.
Альтернативные методы лечения (all-TER-nuh-tiv THAYR-uh-pee)
Процедуры, которые используются вместо стандартных. По большинству видов альтернативной медицины было проведено меньше исследований по сравнению со стандартной медициной.
Анемия (э-э-э-э-э-э)
Состояние крови, при котором у вас слишком низкое количество эритроцитов.
Ангиография (an-jee-AH-gruh-fee)
Процедура рентгена кровеносных сосудов. Кровеносные сосуды можно увидеть из-за инъекции красителя, который обнаруживается на рентгеновском снимке.
Анорексия (а-нух-РЕК-см-э-э)
Аномальная потеря аппетита к еде
Беспокойство (ang-ZY-eh-tee)
Чувства страха, страха и беспокойства, которые могут возникать как реакция на стресс.
Асцит (э-э-тиз)
Ненормальное скопление жидкости в брюшной полости, которое может вызвать отек.
Желчь
Жидкость, вырабатываемая печенью и хранящаяся в желчном пузыре. Он попадает в тонкую кишку, где помогает переваривать жир.
Шунтирование желчевыводящих путей (BIL-ee-air-ee Bahy-pas)
Операция шунтирования желчных путей направляет поток желчи вокруг опухоли. Это может облегчить желтуху, если опухоль блокирует общий желчный проток. В зависимости от места закупорки могут быть выполнены разные типы операций обходного билиарного анастомоза.
Биопсия (BY-op-see)
Удаление клеток или тканей для исследования патологом.
Подсчет клеток крови
Мера количества эритроцитов, лейкоцитов и тромбоцитов в крови.
Анализ крови (blud test)
Тест, проводимый на образце крови для измерения количества определенных веществ в крови или для подсчета различных типов клеток крови. Анализы крови могут проводиться для поиска признаков заболевания или агентов, вызывающих заболевание, для проверки наличия антител или онкомаркеров или для проверки эффективности лечения.
Рак (KAN-ser)
Термин, обозначающий заболевания, при которых аномальные клетки бесконтрольно делятся и могут проникать в близлежащие ткани.
Менеджер по делам
Кейс-менеджер: медицинский работник, часто медсестра, имеющая опыт лечения рака, которая помогает координировать уход за больным раком до, во время и после лечения. В медицинском центре куратор может предоставить широкий спектр услуг. Страховые компании также нанимают кураторов.
Катетер (KA-theh-ter)
Гибкая трубка, используемая для подачи жидкости в ваше тело или вывода жидкости из него.
Блокада чревного сплетения (See-lee-ak Plek-suh s Blok)
Особый тип блокады нерва, применяемый для облегчения боли в животе. Во время нервной блокады в нервы вводят либо анестетик, чтобы на короткое время прекратить боль, либо лекарство, которое разрушает нервы и может облегчить боль на более длительное время.
Центральный венозный катетер (ЦВК) (SEN-trul VEE-nus KA-theh-ter)
Тонкая гибкая трубка, которая вводится в вену на плече, бедре, шее или ниже ключицы.Он используется для внутривенного введения жидкости, переливания крови, химиотерапии и других лекарств, а также для взятия образцов крови. Это позволяет избежать повторных уколов иглой.
Химиотерапия (KEE-moh-THAYR-uh-pee)
Лечение лекарствами, убивающими раковые клетки.
Клинические испытания (KLIH-nih-kul TRY-ul)
Тип исследования, в котором проверяется, насколько хорошо новые медицинские подходы работают на людях. Также называется клиническим исследованием.
Сострахование (koh-in-shoo r-uh ns)
Процент расходов на медицинское обслуживание, которые оплачивает застрахованный пациент после выполнения годовой франшизы плана медицинского обслуживания.
Дополнительные и альтернативные лекарственные средства (CAM)
Формы лечения, которые используются в дополнение к (дополнительным) или вместо (альтернативных) стандартных методов лечения. Эти методы обычно не считаются стандартными медицинскими подходами
Дополнительные методы лечения
Формы лечения, которые используются в дополнение к (дополнительным) стандартным методам лечения. Эти методы обычно не считаются стандартными медицинскими подходами.
Компьютерная томография (kum-PYOO-ted toh-MAH-gruh-fee skan)
Процедура, при которой компьютер, подключенный к рентгеновскому аппарату, делает серию подробных снимков участков внутри тела.Снимки сделаны под разными углами и используются для создания трехмерных (3-D) изображений тканей и органов. Краситель можно ввести в вену или проглотить, чтобы ткани и органы были видны более четко. Компьютерная томография может использоваться для диагностики заболевания, планирования лечения или определения эффективности лечения. Также называется компьютерной томографией, компьютерной томографией, компьютерной томографией и компьютерной томографией.
Copay (ко-пей)
Установленный сбор в долларах, который страховая компания требует от пациента платить каждый раз, когда оказывается помощь.
Лечебное лечение (кур-ух-тив)
Лечение, направленное на излечение.
Пособие по смерти
Сумма денег, подлежащая выплате по условиям страхового полиса назначенному выгодоприобретателю после смерти застрахованного лица.
Собственная ответственность (ди-духк-ту-бух л)
Сумма денег, подлежащая выплате по условиям страхового полиса назначенному выгодоприобретателю после смерти застрахованного лица.
Депрессия (dee-PREH-shun)
Психическое состояние, характеризующееся постоянным чувством печали, отчаяния, потери энергии и трудностями в нормальной повседневной жизни.
Диабет (dy-uh-BEE-teez)
Любое из нескольких заболеваний, при которых почки вырабатывают большое количество мочи. Диабет обычно относится к сахарному диабету, при котором также высокий уровень глюкозы (типа сахара) в крови, потому что организм не вырабатывает достаточно инсулина или не использует его должным образом.
Дистальная резекция поджелудочной железы (DIS-tul PAN-kree-uh-TEK-toh-mee)
Удаление тела и хвоста поджелудочной железы.
Бедствие (дих-стрес)
Эмоциональная, социальная, духовная или физическая боль или страдание, которые могут вызвать у человека грусть, страх, депрессию, тревогу или одиночество.
Воздуховод (дукт)
Трубка или сосуд тела, через которые проходят жидкости.
Эмболизация (EM-buh-li-ZAY-shun)
Тип лечения, при котором сокращается кровоснабжение опухоли путем инъекции материалов, закупоривающих артерию, которая ее снабжает.
Эндокринные клетки (EN-doh-krin selz)
Клетки, вырабатывающие и выделяющие гормоны, которые перемещаются с кровотоком и контролируют действия других клеток или органов.
Эндокринная опухоль (ЕН-дох-крин ТОО мер)
Аномальная масса ткани, которая начинается в эндокринной ткани, ткани в организме, которая выделяет гормоны.
Эндоскоп (EN-doh-SKOPE)
Тонкий трубчатый инструмент, используемый для исследования тканей внутри вашего тела.
Эндоскопическая ретроградная холангиопанкреатография (en-doh-SKAH-pik REH-troh-grayd koh-LAN-jee-oh-PAN-kree-uh-TAH-gruh-fee)
Процедура, при которой используется эндоскоп для исследования и рентгенографии протока поджелудочной железы, печеночного протока, общего желчного протока, дуоденального сосочка и желчного пузыря. Эндоскоп – это тонкий трубчатый инструмент с подсветкой и линзой для просмотра. Эндоскоп вводят через рот в первую часть тонкой кишки (двенадцатиперстную кишку). Затем трубка меньшего размера (катетер) вводится через эндоскоп в желчные протоки и протоки поджелудочной железы.Через катетер в протоки вводят краситель и делают рентген. Также называется ERCP.
Эндоскопическое УЗИ (EN-doh-SKAH-pik UL-truh-sownd)
Процедура, при которой эндоскоп вводится в тело. Эндоскоп – это тонкий, похожий на трубку инструмент, у которого есть свет и линза для просмотра. Зонд на конце эндоскопа используется для отражения высокоэнергетических звуковых волн (ультразвука) от внутренних органов для создания изображения (сонограммы). Также называется эндосонография и EUS.
Экзокринные клетки (EK-soh-krin selz)
Клетка поджелудочной железы, вырабатывающая ферменты, секретируемые в тонкую кишку. Эти ферменты помогают переваривать пищу, проходящую через желудочно-кишечный тракт.
Экзокринная опухоль (ЭК-сох-крин ТОО мер)
Аномальная масса ткани, которая начинается в экзокринных клетках поджелудочной железы.
Наружная лучевая терапия (… RAY-dee-AY-shun THAYR-uh-pee)
Тип лучевой терапии, при которой используется аппарат для наведения высокоэнергетических лучей на рак извне.
Усталость (fuh-TEEG)
Состояние, характеризующееся крайней усталостью и неспособностью функционировать из-за недостатка энергии. Утомляемость может быть острой или хронической.
Обход желудка (Gas-trik Bahy-pas)
Тип шунтирования, которое может быть выполнено, если опухоль блокирует двенадцатиперстную кишку. Это позволяет пище вытекать из желудка, минуя закупорку. (Также известна как гастроеюностомия.)
Хоспис (HOS-pis)
Программа, предоставляющая особую помощь людям, находящимся на грани конца жизни, и их семьям, дома, в отдельно стоящих учреждениях или в больницах.
Информированное согласие (in-FORMD kun-SENT)
Процесс, в ходе которого пациентам предоставляется важная информация, включая возможные риски и преимущества, о медицинской процедуре или лечении, клиническом испытании или генетическом тестировании. Это поможет им решить, хотят ли они пройти курс лечения, пройти тестирование или принять участие в исследовании. Пациентам также предоставляется любая новая информация, которая может повлиять на их решение продолжить лечение. Также называется процессом согласия.
Внутривенная инфузия (IN-truh-VEE-nus in-FYOO-zhun)
Способ введения жидкостей, включая лекарства, в кровоток через вену.
Инсулин
Гормон, который помогает организму эффективно использовать глюкозу (сахар).
Желтуха (JAWN-dis)
Состояние, при котором кожа и белки глаз становятся желтыми, моча темнеет, а цвет стула становится светлее обычного. Желтуха возникает, когда печень не работает должным образом или когда желчный проток заблокирован.
Пожизненное поселение
Продажа владельцем полиса страхования жизни третьей стороне за сумму, превышающую его возвратную стоимость наличными, и меньшую, чем возмещение в случае смерти.Продавец получает оплату наличными; покупатель берет на себя все будущие выплаты страховых премий и получает компенсацию в случае смерти застрахованного лица.
Тест функции печени (LIH-ver FUNK-shun …)
Анализ крови для измерения уровня определенных веществ, выделяемых печенью. Высокий или низкий уровень определенных веществ может быть признаком заболевания печени.
Жизненные пособия
Ускорение выплаты пособия в случае смерти по полису страхования жизни.Вы можете получить эти льготы разными способами, например, виатикалы или расчеты за жизнь (продажа полиса страхования жизни) и ссуды под номинальную стоимость полиса страхования жизни (от первоначальной страховой компании или от третьей стороны).
Магнитно-резонансная томография (mag-NEH-tik REH-zuh-nunts IH-muh-jing)
Процедура, при которой радиоволны и мощный магнит, связанный с компьютером, используются для создания подробных изображений участков внутри тела. Эти изображения могут показать разницу между нормальной и больной тканью.Магнитно-резонансная томография позволяет получать более качественные изображения органов и мягких тканей, чем другие методы сканирования, такие как компьютерная томография (КТ) или рентген. Магнитно-резонансная томография особенно полезна для визуализации головного мозга, позвоночника, мягких тканей суставов и внутренней части костей. Также называется МРТ, ЯМРТ и ядерной магнитно-резонансной томографией.
Метастатический (meh-tuh-STA-tik)
Имеет отношение к метастазам, то есть распространению рака из первичного очага (места, где он начался) в другие части тела.
Тошнота (NAW-zee-uh)
Чувство тошноты или дискомфорта в желудке, которое может сопровождаться позывом к рвоте.
Нервная блокада (нервный блок)
Процедура, при которой лекарство вводится непосредственно в нерв или вокруг него или в позвоночник для блокирования боли.
Невропатия (noor-AH-puh-thee)
Онемение, покалывание, боль или слабость в руках или ногах.
Нейтропения (noo-troh-PEE-nee-uh)
Состояние, при котором количество нейтрофилов ниже нормы (тип лейкоцитов).
Нейтрофилы (NOO-troh-fils)
Тип лейкоцитов, необходимых вашему организму для борьбы с инфекциями. Нейтрофилы помогают бороться с инфекцией, поглощая микроорганизмы и выделяя ферменты, убивающие микроорганизмы.
Питание (ноо-ТРИХ-шун)
Принятие и употребление вашим телом пищи и других питательных веществ.
Паллиативная помощь (PA-lee-uh-tiv kayr)
Уход, направленный на улучшение качества жизни пациентов с серьезными или опасными для жизни заболеваниями.Также называется комфортным уходом, поддерживающей терапией и лечением симптомов.
Поджелудочная железа (PAN-kree-us)
Железистый орган, расположенный в брюшной полости. Он производит сок из поджелудочной железы, содержащий ферменты, способствующие пищеварению. Он также производит несколько гормонов, в том числе инсулин.
Рак поджелудочной железы (PAN-kree-A-tik KAN-ser)
Заболевание, при котором злокачественные (раковые) клетки обнаруживаются в тканях поджелудочной железы.
Нейроэндокринная опухоль поджелудочной железы (pan-kree-at-ik noo r-oh-en-duh-krin TOO-mer)
Опухоли, развивающиеся в результате аномального роста эндокринных (вырабатывающих гормоны) клеток поджелудочной железы.
Панкреатодуоденэктомия (PAN-kree-uh-toh-DOO-ah-deh-NEK-toh-mee)
Тип операции, при которой удаляются головка поджелудочной железы, двенадцатиперстная кишка, часть желудка и другие близлежащие ткани. Также называется процедурой Уиппла.
Чрескожный (per-kyoo-TAY-nee-us)
Через кожу в виде инъекции или местного лекарства.
Плацебо (pluh-SEE-boh)
Неактивное вещество или лечение, которое выглядит так же, и применяется так же, как тестируемое активное лекарство или лечение.Эффекты активного лекарственного средства или лечения сравнивают с эффектами плацебо.
Прогноз (prog-NO-sis)
Вероятный исход или течение болезни; шанс выздоровления или рецидива.
Ци Гун (чи-гу нг)
Вид дополнительной и альтернативной медицины. Китайская система дыхательных упражнений, поз и движений тела, а также умственной концентрации, предназначенная для поддержания хорошего здоровья и контроля потока жизненной энергии.
Лучевая терапия (RAY-dee-AY-shun THAYR-uh-pee)
Терапия, использующая высокоэнергетическое излучение рентгеновских лучей, гамма-лучей, нейтронов, протонов и других источников для уничтожения раковых клеток и уменьшения опухолей.
Резекция (ree-SEK-shun)
Операция по удалению ткани, части или всего органа.
Рецидив (ree-KER-ents)
Рак, который возвращается после периода времени, в течение которого его нельзя было обнаружить.
Факторы риска (… ФАК-терс)
Нечто, повышающее вероятность развития болезни.
Второе мнение
Когда врач, не являющийся вашим обычным врачом, дает свое мнение о диагнозе и способах лечения заболевания.
После постановки диагноза рака многие люди обращаются за знаниями и советом к более чем одному врачу, чтобы подтвердить диагноз и оценить варианты лечения.
Побочное действие (сторона Э-ФЕКТ)
Проблема, которая возникает, когда лечение рака поражает ваши здоровые ткани или органы.Общие побочные эффекты лечения рака включают: усталость, боль, тошноту, рвоту, снижение количества клеток крови, выпадение волос и язвы во рту.
Сцинтиграфия рецепторов соматостатина (soh-MA-toh-STA-tin reh-SEP-ter sin-TIH-gruh-fee)
Тип радионуклидного сканирования, используемый для обнаружения карциноидных и других типов опухолей. Радиоактивный октреотид, препарат, похожий на соматостатин, вводится в вену и проходит через кровоток. Радиоактивный октреотид прикрепляется к опухолевым клеткам, имеющим рецепторы соматостатина.Устройство для измерения радиации обнаруживает радиоактивный октреотид и делает снимки, показывающие, где в организме находятся опухолевые клетки. Также называется октреотидным сканированием и SRS.
Стент
Устройство, помещенное в какую-либо структуру тела (например, кровеносный сосуд или желудочно-кишечный тракт), чтобы эта структура оставалась открытой.
Хирургическая биопсия (SER-jih-kul BY-op-see)
Удаление ткани хирургом для осмотра патологоанатомом. Патолог может изучить ткань под микроскопом.
Системная терапия (sis-TEH-mik THAYR-uh-pee)
Лекарства, которые лечат раковые клетки по всему телу. Химиотерапия – это системная терапия.
Тай Чи (тай-чи)
Вид дополнительной и альтернативной медицины. Форма традиционных китайских упражнений для разума и тела и медитации, в которой используются медленные движения тела и контролируемое дыхание. Тай-чи используется для улучшения баланса, гибкости, мышечной силы и общего состояния здоровья.
Тотальная панкреатэктомия (TOH-tul PAN-kree-uh-TEK-toh-mee)
Операция по удалению всей поджелудочной железы.Также удаляются часть желудка, часть тонкой кишки, общий желчный проток, желчный пузырь, селезенка и близлежащие лимфатические узлы.
Опухоль (ТОО-мер)
Аномальная масса ткани, которая возникает, когда клетки делятся больше, чем должны, или не умирают, когда должны.
Виатикал (вахы-ат-и-кух л)
Продажа полиса страхования жизни за наличные, когда предполагается, что застрахованное лицо не проживет очень долго.
Процедура Уиппла (HWIH-pul)
Тип операции, при которой удаляются головка поджелудочной железы, двенадцатиперстная кишка, часть желудка и другие близлежащие ткани.Также называется панкреатодуоденэктомия.
Причины, методы оценки и терапевтическое лечение
Цель . В последние годы все больше внимания уделяется ранней диагностике и адекватному лечению недостаточности питания в течение хронических заболеваний (ХП). Одно из этих заболеваний – хронический панкреатит, при котором недоедание может развиться как следствие боли в животе, рвоты, диареи и злоупотребления алкоголем. Целью данной обзорной статьи является признание того, сможем ли мы улучшить состояние питания пациентов с ХП. Методы . Эта статья основана на систематическом обзоре литературы по данным PubMed. Результатов . Одна из важнейших проблем – отсутствие «золотого стандарта» в скрининге статуса питания пациентов с ХП, особенно в амбулаторных условиях. Еще одна проблема – предотвратить истощение у этих пациентов и начать лечение уже на значительных стадиях заболевания. Чтобы предотвратить недоедание, вы должны сначала распознать причины недоедания при ХП, адекватно оценить его тяжесть с помощью одного из доступных вопросников, а затем применить соответствующее терапевтическое лечение.При каждом посещении не забывайте оценивать состояние питания пациента, включая лабораторные маркеры и антропометрические измерения. Пациентам следует рекомендовать бросить курить и употреблять алкоголь и принимать адекватные ферментные добавки. Заключение . Пациенты с ХП должны находиться под руководством группы гастроэнтеролога, диабетолога и психолога и проконсультироваться у диетолога, специалиста по обезболиванию и хирурга.
1. Введение
В последние годы все больше внимания уделяется ранней диагностике и адекватному лечению недоедания в ходе хронических заболеваний.Его возникновение связано с более высокой частотой госпитализаций, повышенным риском осложнений и затратами на лечение, а также вызывает более высокую смертность [1, 2].
Хронический панкреатит (ХП) – хронический воспалительный процесс поджелудочной железы, вызванный повторяющимися воспалительными эпизодами, характеризующийся необратимыми морфологическими изменениями с замещением паренхимы поджелудочной железы волокнистой соединительной тканью. Результатом морфологических изменений является прогрессирующая экзокринная и эндокринная недостаточность поджелудочной железы.Последствиями этих явлений являются клинические симптомы: боль, неправильное питание и сахарный диабет. Недоедание часто встречается у пациентов с ХП и может развиться в результате боли в животе, рвоты, диареи и злоупотребления алкоголем [3]. Сахарный диабет может усилить это явление [4].
Одной из важнейших проблем является отсутствие «золотого стандарта» в скрининге нутритивного статуса пациентов с ХП, особенно в амбулаторных условиях. Существует несколько шкал, используемых для скрининга пациентов в больницах: скрининг нутриционного риска (NRS-2002), инструмент скрининга недостаточности питания (MST) и краткий опросный лист для оценки нутритивного статуса (SNAQ) [5].У большинства пациентов с ХП статус питания оценивается только по массе тела и основным биохимическим показателям крови. В клинических испытаниях используется процедура CONUT, основанная на измерении альбумина, общего количества лимфоцитов и холестерина [6]. Недоедание становится большой проблемой для пациентов с ХП, что недооценивается врачами и медсестрами. Мало внимания уделяется профилактике недоедания у этих пациентов путем раннего начала лечения на значительных стадиях заболевания. Точная статистика недостаточности питания при ХП не известна, и многие врачи считают эту проблему несущественной [7].Целью данной обзорной статьи является признание того, сможем ли мы улучшить состояние питания пациентов с ХП.
2. Методы
Эта статья основана на систематическом обзоре литературы согласно PubMed.
2.1. Причины недоедания в CP
Недоедание в CP имеет несколько причин, которые могут частично совпадать. Мы можем разделить их на три основные группы в зависимости от заболевания, пациента и врача [8].
Суть болезни заключается в прогрессирующем снижении экзокринной функции поджелудочной железы, что приводит к снижению выработки ферментов поджелудочной железы и, как следствие, нарушению переваривания всех основных питательных веществ [9].
Переваривание триглицеридов особенно нарушено, что приводит к снижению всасывания жиров и жирорастворимых витаминов, таких как A, D, E и K, а нарушение секреции протеаз может вызвать белковое недоедание и дефицит витамина B12. В крайних случаях, если не лечить, это приводит к диарее. Одним из основных симптомов ХП является боль после еды, которая ограничивает потребление пациентом. В свою очередь, хроническое воспаление может вызвать анаболическое состояние, которое ухудшает использование белка. Диабет, который проявляется на поздних стадиях ХП, обычно нестабилен, с высокими колебаниями уровня глюкозы в крови, что приводит к нарушению аппетита [9].Причины, зависящие от пациента, – это, прежде всего, употребление стимуляторов: курение и употребление алкоголя, несмотря на диагноз заболевания. Такое действие усугубляет неполноценное питание. Влияние продолжающегося употребления алкоголя на состояние питания следует обсудить с пациентами. Кроме того, пациенты, злоупотребляющие алкоголем, не посещают регулярные осмотры, не принимают адекватных ферментных добавок и не проходят систематические лабораторные анализы. Пациенты, посещающие врача, играют важную роль в предотвращении недоедания.К сожалению, у врачей общей практики недостаточно знаний о ХП. Часто используется недостаточное количество ферментных добавок, слишком мало времени уделяется обучению пациентов (время и терпение). скрининг на недостаточность питания и диабет не проводится. Врачи не принимают адекватных добавок питательных микроэлементов и витаминов, не лечат боль должным образом и слишком поздно обращаются к хирургическому вмешательству. Также не уделяется должного внимания регулярным консультациям диетологов, а советы врачей или медсестер часто оказываются недостаточными [10].
2.2. Оценка недостаточности питания
Как я уже упоминал выше, не существует золотого стандарта в оценке статуса питания пациентов с ХП, особенно в амбулаторных условиях. Оценка индекса массы тела (ИМТ) недостаточна даже в сочетании с оценкой альбумина и преальбумина [11]. Однако альбумин является белком острой фазы, его пониженная концентрация также наблюдается при инфекциях, ожогах, гипергидратации, печеночной недостаточности, раке и нефротическом синдроме, поэтому он не является надежным маркером недостаточности питания.Кроме того, наблюдалось, что концентрация альбумина остается неизменной до позднего голодания (ИМТ <12 или период голодания> 6 недель) [11].
Следовательно, альбумин не может быть надежным маркером для диагностики белково-энергетической недостаточности [12]. Более надежным маркером оценки питания является преальбумин, его период полувыведения намного короче (2-3 дня), а общий запас меньше. Однако его концентрация также может снижаться при инфекциях, гипертиреозе и печеночной недостаточности и повышаться при почечной недостаточности и гипотиреозе [13].Трансферрин – еще один белок плазмы, который, как предполагается, может быть полезен при оценке недостаточности питания, но его концентрация зависит от метаболизма железа и функции почек [14]. В исследовании, проведенном с участием пациентов с разной массой тела, в том числе с истощением, корреляции между массой без жира и концентрацией трансферрина не наблюдалось [15]. Ретинол-связывающий белок (RBP) часто ниже у пациентов с ХП, чем у здоровых людей, и часто рассматривается как признак белково-калорийной недостаточности питания [16].Однако все вышеперечисленные биохимические маркеры, за исключением альбумина, обычно не определяются в клинической практике, особенно в амбулаторных условиях. В связи с недавними сообщениями, подчеркивающими роль воспалительного процесса в патогенезе недостаточности питания, внимание было уделено С-реактивному белку (СРБ). Хотя на его концентрацию влияют факторы, не связанные с недостаточностью питания, такие как воспалительные процессы, он помогает дифференцировать снижение концентрации общего белка из-за наличия воспаления или из-за недостаточного питания, как в случае недостаточности питания [17].
Фекальная эластаза -1 – простой инструмент для ранней диагностики экзокринной недостаточности поджелудочной железы (PEI). Других простых инструментов, подобных фекальной эластазе-1, для ранней диагностики экзокринной недостаточности поджелудочной железы (PEI) не существует. Фекальная эластаза-1 является наиболее чувствительным ранним тестом, а визуализирующие исследования – это тесты выбора для выявления хронического панкреатита. Несмотря на растущую доступность этого теста, он по-прежнему не работает в общем понимании среди врачей общей практики и не используется.Каждый пациент с впервые диагностированным ХП должен пройти скрининг на ПЭИ с фекальной эластазой-1. Это позволяет на раннем этапе вводить адекватные ферментные добавки, которые могут предотвратить недоедание [18, 19].
Оценка недостаточности питания может быть полезной при измерении антропометрических параметров, таких как индекс массы тела (ИМТ), определение трехглавой кожной складки (TSF), окружности средней части руки (MAC), определение силы захвата (HSG) и анализ биоэлектрического импеданса. На практике, помимо антропометрических измерений, другие тесты широко не используются, так как требуют использования специального оборудования, которое не является широко доступным [20].
В последнее время было опубликовано много исследований, целью которых была оценка недостаточности питания у пациентов с ХП. Грир и др. оценили 301 пациента с ХП и 266 из контрольной группы на предмет недоедания. Обращали внимание на значительно более низкий ИМТ, чем в контрольной группе; однако до 44,5% пациентов с ХП имели избыточный вес или ожирение. У людей, страдающих ХП менее 5 лет, существенных различий в ИМТ не отмечалось. Однако статистически значимо более низкий уровень vit.Были отмечены A и E, остеокальцин и преальбумин, связывающий ретинол белок у пациентов с ХП, но эта разница не была показана для vit. D. В свою очередь, неожиданно статистически значимые более высокие значения вит. B12 у пациентов с ХП не наблюдалось. Авторы статьи не могут объяснить это явление, поскольку в связи с дефицитом протеазы следует ожидать более низких значений витамина B12 в сыворотке крови [9]. Исследователи подтвердили более ранние сообщения [21] о том, что СРБ немного, но статистически значимо выше у пациентов с ХП, в то время как уровень TNF-альфа у большинства пациентов с ХП был ниже порога обнаружения.Важные выводы работы заключаются в том, что наличие диабета и употребления алкоголя не влияло на биомаркеры питания и воспаления, но влияло на состояние питания. В свою очередь, наблюдалось негативное влияние курения на биомаркеры питания и воспаления. Систематическое использование ферментных и витаминных добавок улучшает пищевой статус пациентов с ХП независимо от этиологии [9].
Важной проблемой, возникающей при ХП, является обострение недоедания по мере прогрессирования болезни.Hintaran et al. [22] изучали изменения в статусе питания пациентов с ХП, а также продолжительность заболевания и влияние проведения систематической оценки на статус питания голландского населения. В исследовании приняли участие 50 человек с ХП, которые были обследованы в начальной точке и через 2 года. Каждый человек заполнил анкету SF-36, которая охватывает несколько областей восприятия здоровья. Оценка питания состояла из мини-оценки питания (MNA), антропометрического измерения, определения силы захвата (HGS), анализа биоэлектрического импеданса (BIA), а также фекальных и серологических биомаркеров [22].28 пациентов прошли повторную оценку нутритивного статуса спустя прибл. 2 года. После этого периода болезни существенных различий в качестве жизни не было. Авторы подчеркивают, что при оценке статуса питания важнее оценивать состав тела, чем массу тела. Исследования обнаружили статистически значимое увеличение окружности талии, окружности бедер, площади мышц плеча, окружности мышц средней руки, жировой массы и индекса жировой массы. Оценка свободной жировой массы, которая также коррелирует со снижением мышечной силы, кажется особенно важной.Напротив, наблюдалось статистически значимое уменьшение окружности средней части руки, кожной складки трицепса, силы захвата кисти, безжировой массы и индекса безжировой массы. Кроме того, оценка силы захвата, по-видимому, полезна для оценки любой потери безжировой массы, поскольку она больше указывает на недоедание, чем на потерю веса [22].
2.3. Терапевтическое лечение
Одной из наиболее важных проблем при лечении недостаточности питания при ХП должна быть нормализация пищеварения с помощью адекватных добавок ферментов.Было показано, что он улучшает вес, снижает секрецию фекального жира, уменьшает боль в животе и улучшает качество жизни. Такое лечение не дает побочных эффектов. Минимальная доза липазы 40000–50000 Ph.U. рекомендуется с основными приемами пищи и половиной этой дозы с закусками. Наиболее эффективными являются микросферы или мини-микросферы с энтеросолюбильным покрытием размером <2 мм. Также могут быть эффективны микротаблетки или мини-таблетки размером 2,2–2,5 мм [18, 23].
Ответ на замену фермента следует оценивать не только на основании симптомов, но и на основе нормализации маркеров недостаточности питания в плазме, таких как жирорастворимые витамины, ретинол-связывающий белок, альбумин, преальбумин, минералы (железо, цинк, и магний).Не рекомендуется снижать количество диетического жира у пациентов с ХП; эта процедура может привести к снижению секреции эндогенных ферментов. Если улучшения в питании нет, включите подавление соляной кислоты, исключите избыточный бактериальный рост в тонком кишечнике (SIBO), целиакию, воспалительное заболевание кишечника (IBD), непереносимость лактозы и снижение всасывания желчных кислот [23].
Одним из наиболее частых осложнений недоедания у пациентов с ХП является прогрессирующий остеопороз. Этот феномен не был хорошо изучен, поэтому было проведено многоцентровое исследование для набора пациентов из нескольких стран [24].Остеопения была обнаружена у 40% пациентов, остеопороз – у 25%, у всех этих пациентов ИМТ был ниже, чем у остальных пациентов с ХП. Риск остеопороза был выше у пожилых женщин с более низким ИМТ. У 32% пациентов был дефицит витамина К, что значительно увеличивало риск остеопороза у мужчин. Интересно, что дефицит витамина D и PEI не был связан с повышенным риском остеопатии. Важным выводом из этой работы является необходимость проведения тестов на минеральную плотность костной ткани (денситометрия), определения витаминов D и K в сыворотке крови, а в случае дефицита – одновременного их приема.Недооцененной проблемой у пациентов с ХП является саркопения. Между тем, недавние исследования подтвердили, что саркопения является независимым фактором риска осложнений, увеличения количества госпитализаций и снижения выживаемости [25]. Саркопению измеряли с помощью SMI (индекса массы скелетных мышц), HGS (силы захвата кисти) и TUG (теста с ускорением по времени) в зависимости от возраста и пола. Большинство пациентов с саркопенией имели нормальную массу тела и ИМТ или страдали ожирением. Саркопения связана с более низким качеством жизни, меньшей физической активностью, увеличением количества госпитализаций и более короткой выживаемостью.Внешнесекреторная недостаточность поджелудочной железы была независимым и значимым фактором риска саркопении [25].
Роль кишечной микробиоты в течении ХП и ее влияние на метаболические процессы, включая недостаточность питания, также является важным вопросом [26]. Пациенты с диабетом в ходе ХП имели значительно более длительную продолжительность заболевания, поэтому следует ожидать, что у них будет больше нарушений микробиоты кишечника [27].
Это наблюдение было подтверждено в публикации Саи Манаса Джандхьялы [28].Выяснилось, что больные сахарным диабетом в ходе ХП чаще страдают от недоедания. Увеличение соотношения Firmicutes : Bacteroidetes наблюдается у пациентов с сахарным диабетом и без него; наблюдается снижение количества Faecalibacterium prausnitzii (который является одним из важнейших комменсалов кишечника человека) у пациентов с ХП и отрицательная корреляция между этой бактерией и циркулирующим эндотоксином. Повышенный синтез эндотоксина был обнаружен у пациентов с ХП и ассоциированным диабетом.Уменьшение количества штамма Ruminococcus bromii у пациентов с ХП нарушает слизистый барьер и метаболизм, поскольку эта бактерия расщепляет ферментно-резистентный крахмал. Дисбактериоз зависел от продолжительности заболевания и его тяжести. Также оценивались корреляции между бактериями и выбранными клиническими параметрами. Среди прочего, была обнаружена значимая положительная корреляция численности Faecalibacterium prausnitzii с уровнями инсулина в плазме. Однако не было никакой корреляции численности Ruminococcus bromii с эндотоксином плазмы и уровнем глюкозы в крови.Исследователи наблюдали отрицательную корреляцию между Bacteroides и Escherichia с ИМТ; отрицательная корреляция Akkermansia с PEI; положительная корреляция Lactobacillus с сывороточным преальбумином; положительная корреляция Prevotella с сывороточным витамином B12; отрицательная корреляция Clostridium с сывороточным витамином B12; и положительная корреляция Shigella с уровнем эндотоксина в плазме. Изменение бактериальной микрофлоры может иметь важное значение для предотвращения или замедления развития метаболических осложнений, включая диабет, и, таким образом, предотвращения недоедания [28].В самой последней статье Zhou et al. исследовали микробиоту кишечника у пациентов с ХП по сравнению со здоровым контролем. Они наблюдали дисбактериоз кишечной микробиоты с уменьшенным разнообразием и богатством, а также изменениями в составе таксонов. Микробиом кишечника группы CP показал более низкую численность Firmicutes и Actinobacteria , чем контрольную группу, и более высокую численность Proteobacteria . Численность Escherichia, Shigella, и других родов была высокой в группе ЦП, тогда как численность Faecalibacterium была низкой.Авторы подтвердили, что пациенты с ХП имеют дисбактериоз кишечной микробиоты, на который может частично влиять экзокринная функция поджелудочной железы [29].
Важным вопросом, связанным с дисбактериозом, является взаимосвязь между избыточным бактериальным ростом в тонком кишечнике (SIBO) и PEI при хроническом панкреатите. Capurso et al. проанализировали данные из девяти публикаций, и на этом основании они пришли к выводу, что одна треть пациентов с ХП имеет СИБР с диапазоном от 14 до 92% и значительной неоднородностью. Распространенность SIBO, по-видимому, зависит от типа теста, используемого для диагностики, а также от критериев включения пациентов с ХП, с более высокими показателями положительности в исследованиях, включающих пациентов, которые ранее перенесли хирургическое вмешательство.Взаимосвязь между наличием и тяжестью симптомов и диагнозом СИБР у пациентов с ХП, по-видимому, различалась в разных исследованиях. О более высоком уровне симптомов у пациентов с СИБР сообщалось только в трех из пяти исследований. Лечение СИБР антибиотиками у пациентов с ХП может привести к уменьшению симптомов [30].
Некоторые пациенты с ХП, несмотря на соблюдение рекомендаций (отказ от курения и употребления алкоголя), прием адекватных ферментных добавок и антиболевое лечение, все еще имеют жалобы и недостаточное питание.В этом случае пациента следует немедленно направить на консультацию к хирургу для рассмотрения возможности хирургического лечения. Такое разбирательство не следует откладывать до тех пор, пока у пациента не будет наблюдаться кахексия, и тогда риск выполнения процедуры очень велик. Хирургическое лечение при ХП состоит из двух стратегий: дренирования протока поджелудочной железы и резекции целевого очага (панкреатэктомия). Первая концепция включает панкреатоеюностомию с дистальной панкреатэктомией, процедуру Пуэстоу [31] и продольную панкреатоеюностомию (процедура Партингтона) [32].Вторая концепция включает дистальную панкреатэктомию (DP), панкреатодуоденэктомию (PD) и резекцию головки поджелудочной железы с сохранением двенадцатиперстной кишки (процедура Бегера) [33]. Техника, состоящая из дренирования и резекции, называется процедурой Фрея [34]. Сато Х. недавно опубликовал статью, в которой оценивает полезность процедуры Фрея не только для уменьшения боли, но и для улучшения нутритивного статуса по сравнению с панкреатодуоденэктомией. Статус питания оценивался с использованием протокола CONUT (альбумин, общее количество лимфоцитов и холестерин).Это исследование показало, что послеоперационный нутритивный статус пациентов с ХП значительно улучшился после процедуры Фрея, тогда как после ПД изменений в питании не наблюдалось. Авторы предлагают три основных механизма, участвующих в улучшении нутритивного статуса: облегчение боли, позволяющее возобновить пероральный прием; уменьшение хронического воспаления и устранение обструкции протоков поджелудочной железы и, как следствие, улучшение внешнесекреторной функции поджелудочной железы; Процедура Фрея также сохраняет паренхиму поджелудочной железы и поддерживает потенциальный источник панкреатического сока и инсулина.Как правило, операцию не следует откладывать до тех пор, пока пациент не станет тяжелой кахектикой, а тип операции должен зависеть от локализации воспалительных поражений, анатомических условий и опыта центра [32]. В литературе нет данных о влиянии эндоскопического лечения на улучшение питания пациентов с хроническим панкреатитом.
3. Основные рекомендации
В 2018 г. были опубликованы рекомендации Объединенного европейского руководства по гастроэнтерологии по диагностике и лечению хронического панкреатита, некоторые из которых касаются профилактики, диагностики и лечения недостаточности питания.Рекомендуемый инструмент для скрининга – ОБЯЗАТЕЛЬНО (универсальные инструменты скрининга на недостаточность питания) или NRS, оказались полезными антропометрические измерения (ИМТ, окружность руки, кожная складка под трицепсом) и сила мышц кисти. Также рекомендуется оценить дефицит альбумина, жирорастворимых витаминов (K и D) и микроэлементов. Добавки Fe, Zn и Mg следует использовать только в случае дефицита. Самыми важными в лечении были адекватное замещение ферментов и частое, малое питание с высоким содержанием калорий без ограничения количества жиров в рационе.Также следует избегать продуктов с высоким содержанием клетчатки. Если вам трудно соблюдать правильную диету, проконсультируйтесь с диетологом. В свою очередь, энтеральное питание показано пациентам, которые не реагируют на пероральное питание, с задержкой опорожнения кишечника, с болью и тошнотой и / или рвотой. Парентеральное питание рекомендуется только пациентам с желудочно-кишечной непроходимостью, свищами или глубоким недоеданием перед плановым хирургическим вмешательством [18].
4. Резюме
Пациенты с ХП должны находиться под руководством группы гастроэнтеролога, диабетолога и психолога и проконсультироваться у диетолога, специалиста по обезболиванию и хирурга.При каждом посещении не забывайте оценивать состояние питания пациента, включая лабораторные маркеры и антропометрические измерения. Пациентам следует рекомендовать бросить курить и употреблять алкоголь и принимать адекватные ферментные добавки. Необходимо лечить боль и диабет и реагировать на ухудшение питания пациента: рассмотреть возможность энтерального или парентерального питания и даже хирургического вмешательства. Благодаря этой процедуре мы можем улучшить состояние питания пациентов с хроническим панкреатитом.
Доступность данных
Все данные, содержащиеся в рукописи, доступны в базе данных PubMed. В этой широко используемой базе данных читатель может найти все процитированные статьи.
Конфликт интересов
Автор заявляет об отсутствии конфликта интересов.
рак поджелудочной железы | Темы о здоровье
Краткое содержание темы предоставлено волонтерами: Линда
Рак поджелудочной железы – одна из наиболее агрессивных форм рака человека, при этом 5-летняя выживаемость составляет всего 3%.Диагноз неоперабельного рака поджелудочной железы означает в среднем около 6 месяцев жизни. Панкреатит, хроническое воспаление поджелудочной железы, может привести к раку поджелудочной железы.
Разнообразная растительная диета может быть эффективным способом предотвращения рака, включая рак поджелудочной железы. Одно исследование показало, что две горсти орехов в неделю могут помочь защитить от рака поджелудочной железы. Фитат, содержащийся в бобах, зернах, орехах и семенах, может подавлять рост различных раковых клеток, в том числе рака поджелудочной железы.Куркумин был протестирован против различных видов рака, включая рак поджелудочной железы, и может обеспечить временное облегчение некоторым пациентам с раком поджелудочной железы. Употребление кофе связано с уменьшением заболеваемости раком поджелудочной железы.
Нитритные консерванты в обработанном мясе в значительной степени связаны с раком поджелудочной железы. Потребление бекона и курицы может значительно увеличить риск рака поджелудочной железы. Прием хорошо приготовленного мяса и жареной пищи может быть связан с повышенным риском различных видов рака, включая рак поджелудочной железы.Исследования с участием птицеводов показывают, что вызывающие рак вирусы у домашней птицы могут объяснить повышенный риск смерти от рака печени и поджелудочной железы. Крупнейшее исследование, посвященное питанию, связало потребление животных жиров и животных белков с раком поджелудочной железы.
Аюрведический травяной состав Трифала может быть полезен при лечении рака поджелудочной железы. К сожалению, было обнаружено, что образцы загрязнены токсичными тяжелыми металлами, поэтому следует проявлять осторожность.
Информация на этой странице основана на исследованиях, представленных в перечисленных видео.

 Больших интервалов не должно быть;
Больших интервалов не должно быть;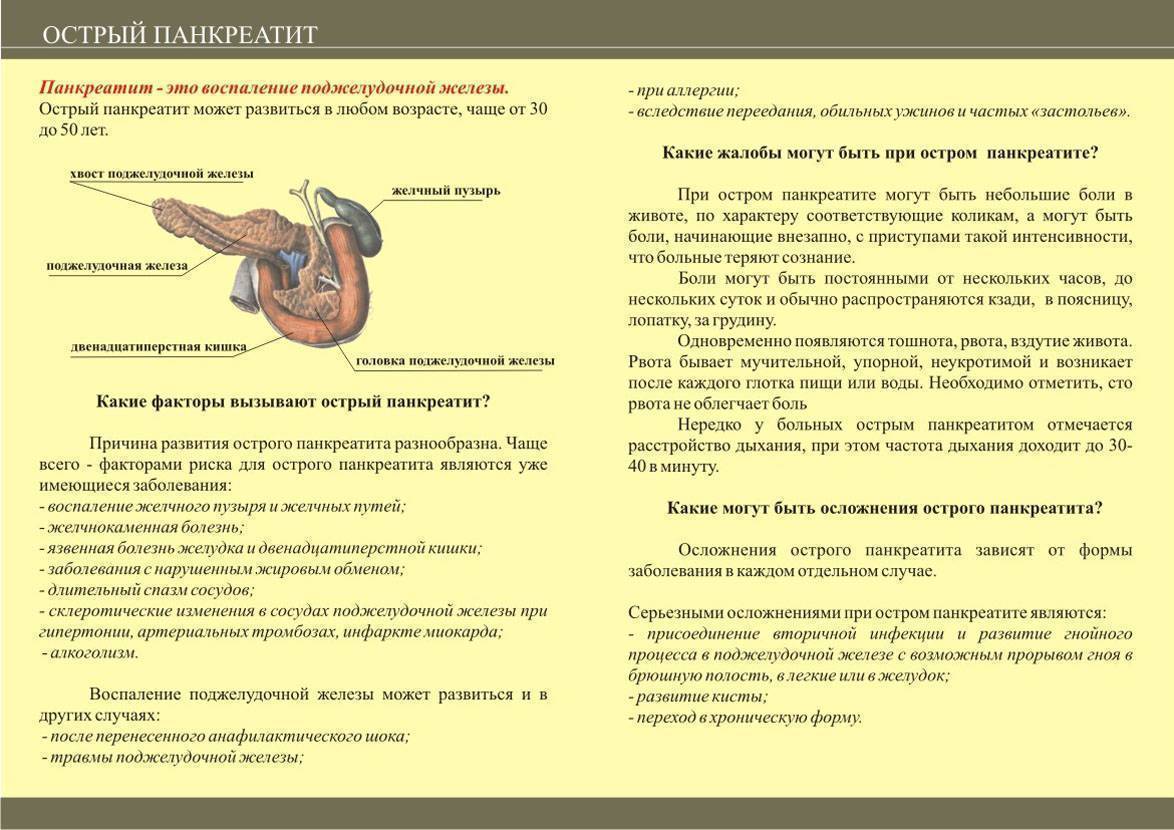 В мясной фарш необходимо добавить молоко, немного соли и желток. Затем белок следует взбить с помощью миксера и также отправить в общую емкость. Тщательно смешайте все компоненты блюда, должна получиться пастообразная смесь. Масло необходимо для смазывания емкости.
В мясной фарш необходимо добавить молоко, немного соли и желток. Затем белок следует взбить с помощью миксера и также отправить в общую емкость. Тщательно смешайте все компоненты блюда, должна получиться пастообразная смесь. Масло необходимо для смазывания емкости.