Питание при колите кишечника: Общие вопросы / Блог / Клиника ЭКСПЕРТ
ABC-медицина
Колит является воспалительным заболеванием, поражающим слизистую оболочку толстой кишки. Им болеют мужчины в возрасте 40—60 лет и женщины 20—60 лет. Считается, что проявления хронического колита свойственны каждому второму больному с проблемами органов пищеварения. Среди причин можно выделить снижение общей резистентности организма пациента, малое количество растительной клетчатки в еде, дисбактериоз, воспалительные процессы аноректальной зоны.
Причины
Причинами возникновения колита могут быть нарушение характера и режима питания:
- неправильные пищевые привычки;
- нерегулярное нерациональное питание;
- злоупотребление алкоголем;
- прием некачественной пищи.
Колиты нередко возникают в виде осложнений заболеваний ЖКТ (панкреатита, хронического гастрита, гепатита), а также они могут стать следствием пищевых отравлений или кишечных инфекций. Прием различных лекарственных средств нередко оказывает негативное действие на кишечную флору, вызванный этим дисбактериоз провоцирует возникновение воспалений в толстом кишечнике.
Симптомы
Болевой синдром. Боли при колите тупые, ноющие, локализованы в боковых и нижних частях живота (как правило, с левой стороны). Иногда больной не в состоянии четко локализовать источник болевых ощущений. Они усиливаются после еды и ослабляются после отхождения газов и дефекации. Кроме того, причинами усиления боли могут быть тряска, ходьба, очистительная клизма. Некоторые пациенты жалуются на чувство тяжести, метеоризм, вздутие.
Расстройства стула. Как правило, нарушения стула характеризуются запорами, иногда они чередуются с поносами. Хронические колиты отличаются поносами с выделением водянистого кала, имеющего прожилки слизи.
Тенезмы. Так называемые ложные позывы к дефекации являются одним из характерных симптомов колита. Нередко их результатом является выделение слизи.
Диагностика
Комплекс обязательной диагностики включает макро- и микроскопию кала, копрограмму, выявление яиц гельминтов, а также бактериологический посев каловых масс.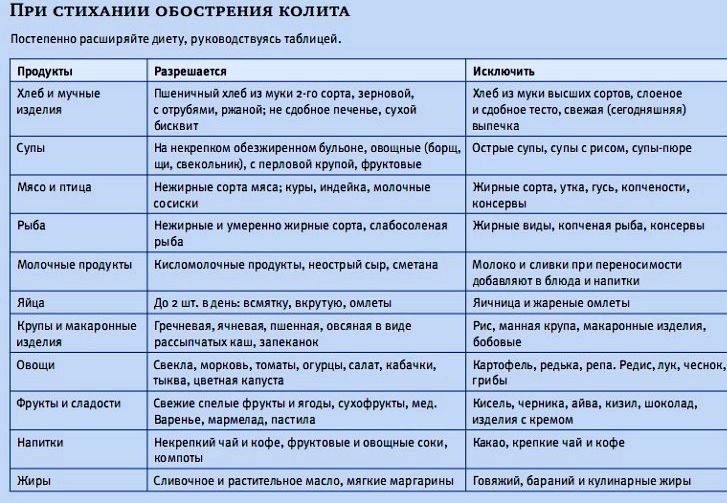 Назначается общий анализ крови, чтобы определить наличие признаков воспаления.
Назначается общий анализ крови, чтобы определить наличие признаков воспаления.
Также для визуализации анатомических и функциональных особенностей толстого кишечника проводится контрастная ирригоскопия. Колоноскопия дает возможность досконального изучения состояния слизистой всей толстой кишки. Во время данного исследования также удается получить биоптаты слизистой кишечной стенки, необходимые для гистологического исследования.
Чтобы исключить геморрой, анальные трещины, парапроктит и другие проктологические патологии, проктолог осуществляет пальцевое исследование заднего прохода.
Лечение
В период обострения хронический колит целесообразно лечить в стационарных условиях.
Диета. Значительный элемент лечения хронического колита – соблюдение лечебной диеты. Из рациона исключаются все продукты, механически или химически раздражающие слизистую оболочку кишечника, пища употребляется в протертом виде, с частотой более 4−5 раз в день. Исключаются из рациона молочнокислые продукты, для снижения газообразования рекомендуют отказаться от капусты и бобовых. Нежирные мясо и рыбу можно употреблять в приготовленном на пару виде.
Нежирные мясо и рыбу можно употреблять в приготовленном на пару виде.
Медикаментозное лечение. При инфекционной природе заболевания с целью подавить патогенную бактериальную флору, развившуюся из-за дисбактериоза, назначается антибиотикотерапия короткими курсами. Выбор лекарственных средств осуществляет специалистом. Чтобы облегчить болевой синдром, назначают спазмолитические средства (папаверин, но-шпа). Кроме того, при колитах назначаются энтеросорбенты, ферментные препараты, эубиотики.
Чтобы записаться в клинику «ABC-Медицина» для уточнения симптомов и лечения колита, позвоните по телефону +7 (495) 223-38-83.
Диета при колите – полезные и опасные продукты. Лечебное меню для кишечника
Воспаление толстой кишки, сопровождающиеся вздутием, урчанием и болями в животе, а также нарушением стула, – признаки колита. В современном мире наиболее часто встречаемое заболевание пищеварительной системы – энтероколит, т. е. одновременное воспаление толстого и тонкого кишечника. Лечебная диета при колитах любого типа – обязательное условие благополучного лечения. Ведь помимо кишечных инфекций, заболеваний желудка и приема антибиотиков основной причиной хронического и острого колита является нарушение характера питания, недоброкачественные продукты и злоупотребление алкоголем. Культура питания и соблюдение режима в момент обострения станут не только лекарством, но и отличной профилактикой заболеванию.
е. одновременное воспаление толстого и тонкого кишечника. Лечебная диета при колитах любого типа – обязательное условие благополучного лечения. Ведь помимо кишечных инфекций, заболеваний желудка и приема антибиотиков основной причиной хронического и острого колита является нарушение характера питания, недоброкачественные продукты и злоупотребление алкоголем. Культура питания и соблюдение режима в момент обострения станут не только лекарством, но и отличной профилактикой заболеванию.
Типы диет при колите
Лечебная диета и режим питания при колите должны быть сбалансированы по своему составу. Их основной задачей является уменьшение нагрузки на пищеварительную систему с учетом особенностей заболевания.
Общие правила при проблемах с пищеварением сводятся к следующему:
- 5-6 разовое дробное питание,
- отдавать предпочтения отваренным или приготовленным на пару протертым блюдам,
- не есть горячие или холодные продукты, температура еды должна быть в пределах 30-40С,
- уменьшить потребление соли, ограничив ее 10 гр,
- придерживаться питьевого режима и потреблять не менее 1,5 л воды в сутки.

В период длительного воспалительного процесса толстого кишечника диета при хроническом колите рекомендует придерживаться пищевого питания по столу № 2. Его рацион основан на очень редких вязких кашах, готовящихся на воде, легких супах на некрепком бульоне и протертых овощах, паровых омлетах и котлетах, зеленом чае и цикории. Такой рацион восстанавливает функцию кишечника, улучшает пищеварение и купирует воспалительные процессы.
Колит с диареей
В период острой фазы колита с послаблением стула рекомендована медицинская диета 4 и 4а. Она ограничивает потребление блюд богатых клетчаткой, а также продукты, провоцирующие брожение и гниение – т.е. все, что химически и механически может раздражать кишечник.
Диета при колите с поносом включает в свой состав такие разрешенные продукты:
- бульон некрепкий,
- вермишель отварная,
- каши,
- компот несладкий,
- мясо птицы и рыбы нежирных сортов,
- овощи отварные,
- сухари,
- творог,
- яблоки запеченные,
- яйца отварные.

Диета при обострении хронического колита с диареей должна в обязательном порядке исключать запрещенные продукты:
- блюда горячие и жирные,
- бульоны крепкие,
- копчености, консервы, соления,
- мясо жирное,
- напитки газированные,
- овощи сырые,
- сдоба,
- сладости,
- фрукты и ягоды необработанные.
После нормализации стула и улучшения состояния строгая диета при колите позволяет включать в рацион хлебные изделия из грубого помола, пресное печенье, кисломолочные продукты и свежие фрукты.
Колит с запорами
В момент заболевания кишечника сопровождающегося запорами рекомендована медицинская диета № 3. В ней содержится перечень богатых клетчаткой продуктов, что усиливает активность кишечника.
Во время диеты при колите с запорами разрешены следующие продукты:
- бисквит,
- бульон некрепкий,
- зелень,
- каша на воде,
- кефир,
- масло сливочное,
- мясо отварное,
- овощи отварные,
- сметана нежирная,
- сухари пшеничные,
- сыр мягкий без специй,
- творог нежирный,
- фрукты несладкие.

Для избежания запоров диета при энтероколите кишечника запрещает использовать такие продукты :
- бобовые,
- грибы,
- капуста,
- колбасы, копчености,
- кофе,
- крем,
- крупа перловая и пшеничная,
- маринад и соления,
- мороженое,
- мясо жирное,
- напитки газированные,
- овощи сырые,
- редис,
- свекла,
- хлебобулочные изделия,
- чай крепкий,
- шоколад.
Язвенный колит
Неспецифический язвенный колит – опасное заболевание толстого кишечника, способное образовывать язвенные дефекты и развивает кровотечение и анемию.
Диета при язвенном колите кишечника должна обеспечить щадящий режим слизистой и помочь ей восстановиться после обострений. Основная задача при кровотечениях – не дать развиться анемии, поэтому питание при язвенном колите должно обеспечить организм достаточным поступлением белка.
Рекомендуемые продукты при таком виде заболевания:
- детское питание в виде каш,
- каша из манки, протертого риса или крупяной муки,
- компот, кисель,
- мясо нежирное – говядина, телятина, курица, индейка, кролик,
- отвар травяной,
- рыба нежирная в виде суфле,
- чай некрепкий без сахара,
- яйцо в мешочке – не более 2 шт.
 в день.
в день.
При уменьшении приступов к лечебной диете следует добавить продукты с растительной клетчаткой и высоким содержанием витаминов А, С, К – печень, язык говяжий, красная икра, орех грецкий, треска, морской окунь, творог и неострый сыр.
Диета при язвенном колите толстой кишки ограничивает потребление:
- углеводы, поступающие в организм в виде сахаров,
- продукты с растительной клетчаткой.
Варианты меню при колитах разных типов
Зачастую трудно самостоятельно разработать правильное меню так, чтобы диета при энтероколите пошла на пользу всему организму. Нюансы и различия питания при запорах и диареи вынуждают отнестись к приготовлению блюд со всей основательностью. Предлагаем простые варианты примерного меню диеты 4а при хроническом колите с диареей, запором или язвенном колите.
Диета 4а при хроническом колите с поносом
Завтрак: омлет приготовленный на пару или отварные вкрутую яйца + вязкая овсяная каша + некрепкий чай с сухариком.
Ланч: нежный творожный пудинг + яблочный сок разведенный водой.
Обед: суп с разваренным рисом и фрикадельками + картофельное пюре + паровая котлета из нежирного мяса + кисель.
Полдник: печеное яблоко + галетное печенье.
Ужин: гречневая каша + паровая котлета из курятины + отвар шиповника.
На ночь: черничный кисель.
Рецепт традиционной вязкой овсяной каши:
Вегетарианцы могут готовить себе на овсяном, кокосовом или миндальном молоке. В случае их отсутствия – на обычной воде.
Диета при колите кишечника с запорами
Завтрак: творожное суфле на пару + молочная рисовая протертая каша + чай.
Ланч: печеное яблоко.
Обед: вегетарианский перловый суп с овощами + паровые котлеты +пюре из отварной моркови + кисель.
Полдник: отвар шиповника.
Ужин: рыбные паровые кнели + картофельное пюре + манная запеканка + чай.
На ночь: кефир.
Диета при неспецифическом язвенном колите
Завтрак: яйца всмятку + молоко.
Ланч: молоко.
Обед: овсяный слизистый суп + суфле из курятины + фруктовый кисель.
Полдник: молочный крем + отвар шиповника.
Ужин: рисовая каша на молоке + молоко.
На ночь: молоко.
Рецепты для правильного питания при колите
Все предлагаемые рецепты блюд основаны на максимально щадящем режиме кишечника. Они позволяют максимально впитать полезные вещества из продуктов, не раздражают слизистую. Что немаловажно, предлагаемые рецепты подходят как для диеты при энтероколите у детей, так и при заболевании у взрослых.
Неаполитанский суп-пюре из чечевицы
Сытное первое блюдо, которое идеально впишется в меню при язвенном колите. Быстрый суп из красной чечевицы, который высоко оценят вегетарианцы.
Ингредиенты:
- Чечевица – 200 гр
- Сливки – 40 гр
- Лук – 20 гр
- Морковь – 20 гр
- Корень петрушки – 20 гр
- Макароны – 20 гр
- Сливочное масло – 20 гр
Метод приготовления – варка
Кухня – итальянская
Время подготовки – 7 минут
Время приготовления – 90 минут
Количество порций – 3
Способ приготовления
Подготовить овощи и чечевицу для бульона.
Коренья очистить и сполоснуть. Нарезать не требуется, но можно их крупно порубить. Овощи нужны только для приготовления ароматного бульона. По желанию корень петрушки можно заменить на корень сельдерея.
По желанию корень петрушки можно заменить на корень сельдерея.
Тщательно вымыть несколько раз красную чечевицу.
Подготовить мелкие макаронные изделия. Можно использовать и тонкую вермишель, но ее лучше предварительно разломать на мелкие кусочки. Отварить макароны до готовности не более 3-4 минут.
Чечевицу залить водой, добавить к ней лук, морковь и корень петрушки. Поставить на огонь и слегка посолить.
Довести воду до кипения. Снять всю поднявшуюся пену, чтобы бульон был чистым. Варить минут 15, до полной готовности чечевичных зерен.
Вареные овощи вынуть. Если после варки осталось много жидкости, то излишки воды слить.
Пробить полностью сваренную чечевицу блендером с небольшим количеством отвара. Развести суп до нужной консистенции предварительно слитым бульоном.
Добавить в горячий суп-пюре кусочек сливочного масла и сливки. Перемешать и довести массу до кипения.
Добавить макароны в чечевичный суп. Аккуратно размешать.
Подавать в теплом виде.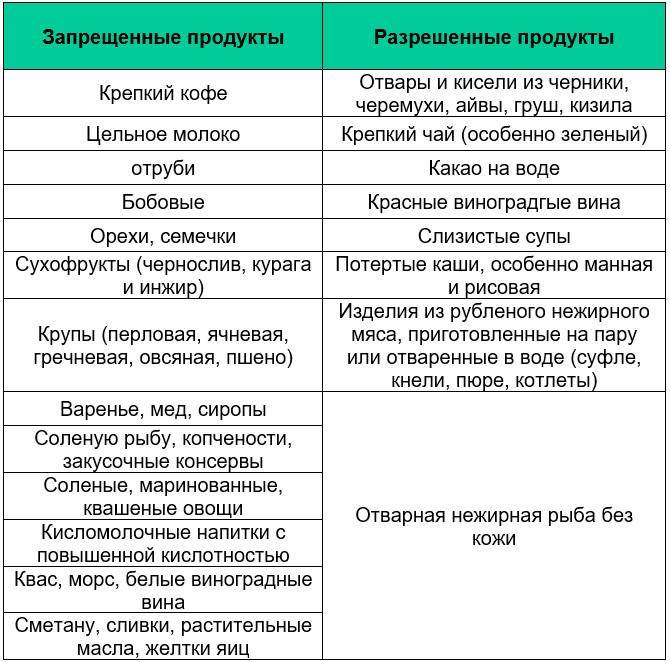 К супу можно предложить домашние гренки.
К супу можно предложить домашние гренки.
А можно украсить тарелку веточкой тимьяна и дополнительно сдобрить блюдо небольшой порцией сливок.
Крем-суп из горошка
Отличный вариант питания при энтероколите с запором. Нежный суп-пюре с молочным вкусом, рекомендованный и для детского питания.
Ингредиенты:
- Овощной бульон – 3 стакана
- Сметана – 1 стакан
- Зеленый горошек – 500 гр
- Сливочное масло – 2 ст. ложки
- Лук-шалот – 10 гр
- Мука – 1 дес. ложка
- Лимонный сок – 1 ч. ложка
- Соль, перец, сахар – по вкусу
- Зелень – по желанию
Способ приготовления
- Лук помыть и мелко нашинковать.
- В кастрюле с толстым дном растопить сливочное масло.

- Обжарить лук на масле до размягчения.
- В кастрюлю влить 2 стакана овощного бульона и всыпать 400 гр зеленого горошка.
- Варить суп на медленном огне 25-30 минут.
- Перетереть массу с помощью блендера до состояния пюре.
- В другой посуде на остатках бульона сварить 100 гр горошка до готовности.
- Соединить вместе пюре с целым горошком.
- Приправить суп солью, черным молотым перцем, лимонным соком и щепоткой сахара по вкусу.
- Сметану тщательно размешать с мукой. Влить ее в кастрюлю.
- Тщательно все размешать и довести суп до кипения.
- Каждую порционную тарелку присыпать рубленой зеленью.
Манты с картофелем
Сытное и оригинальное блюдо для диеты при колите кишечника с диареей. Оно позволит больному не чувствовать себя обделенным в питании.
Ингредиенты:
Тесто:
- Мука – 500 гр
- Вода – 200 мл
- Яйцо – 1 шт.

Начинка:
- Картофель – 1 кг
- Лук – 4 шт.
- Масло топленое – 200 гр
- Соль – по вкусу
Способ приготовления
- Замесить пресное тесто. Муку просеять в миску, сделать лунку.
- Вбить в лунку яйцо и влить воду и чуть посолить.
Понемногу подмешивая муку, замесить гладкое тесто. - Картофель очистить и вымыть корнеплоды. Нашинковать их тонкой мелкой соломкой.
- В картофель влить топленое масло и добавить соль, все перемешать.
- Слепить манты и готовить их на пару 35-40 минут.
Бутербродная паста из яйца
Основная специфика блюд диеты при колите кишечника со вздутием живота – их свежесть. Они должны готовится непосредственно перед употреблением и не подвергаться длительному хранению. Предлагаем один из вариантов бутербродной пасты – яичную.
Ингредиенты:
- Яйца – 2 шт.

- Масло сливочное – 50 гр
- Сметана – 1 ст. ложка
- Соль, перец – по вкусу
Способ приготовления
- Сварить яйца вкрутую. Остудить и очистить.
- Аккуратно отделить желтки от белков.
- Желтки протереть через сито или тщательно размять вилкой до однородности.
- Растереть массу с размягченным маслом и сметаной.
- Приправить по вкусу солью и перцем.
Пюре из овощного ассорти
Отступив от традиционной рецептуры, можно приготовить замечательное питательное овощное пюре. При кишечном колите такое блюдо полностью удовлетворит потребность организма во множестве витаминов.
Ингредиенты:
- Морковь – 120 гр
- Цветная капуста – 120 гр
- Горошек – 60 гр
- Зеленые бобы – 60 гр
- Молоко – 60 мл
- Масло сливочное – 50 гр
- Сахар – 1,5 ч.
 ложки
ложки
Способ приготовления
- Морковь очистить, капусту разобрать на соцветия.
- Бобы, горошек и капусту отварить в воде до полной готовности.
- Морковь нарубить на куски и тушить в молоке.
- Остывшие вареные продукты протереть через сито, смолоть мясорубкой или взбить бленедром.
- В овощную массу влить оставшееся горячее молоко и добавить масло.
- Тщательно перемешать все до однородности.
Рисовый рулет с яблоком и черносливом
Предлагаемый рецепт десерта в первую очередь подойдет для диеты при неспецифическом язвенном колите кишечника, т.к. данное блюдо является бесшлаковым и легко переносится организмом на острой стадии заболевания.
Ингредиенты:
- Молоко – 100 гр
- Рис – 50 гр
- Яблоко – 50 гр
- Яйцо – ½ шит.
- Чернослив – 20 гр
- Масло сливочное – 20 гр
- Сахар – 1 ст.
 ложка
ложка
Способ приготовления
- Рисовые зерна смолоть в кофемолке.
- Всыпать крупу в молоко и довести до кипения.
- Добавить в кашу сахар. немного проварить и охладить массу.
- Половину яйца взбить с маслом и перемешать с кашей.
- Марлю хорошо смочить водой Выложить на нее рисовую кашу пластом в 1 см.
- Яблоки очистить от семян и шкурки. Плоды мелко нарезать вместе с черносливом.
- Поверх рисовой основы выложить нарезанные фрукты.
- Аккуратно свернуть рулет и готовить его на пару.
Моментальное лимонно-творожное суфле
Правильная диета при колите позволяет немного лакомится творожными десертами. А еще таким суфле с удовольствием полакомятся маленькие сладкоежки.
Ингредиенты:
- Творог – 250 гр
- Изюм – 50 гр
- Сахарная пудра – 2 ст. ложки
- Лимонный сок – 2 ч.
 ложки
ложки
Способ приготовления
- В миску сложить творог, сахарную пудру и влить лимонный сок.
- Погружным блендером взбить все ингредиенты до однородности около 2-3 минут.
- Готовый десерт разложить по креманкам, украсить сверху изюмом.
Еще один вариант полезного десерта с творогом, который можно употреблять и при колите мы уже готовили здесь.
Отвар из шиповника
Какую бы диету при колите кишечника вы не придерживались, в ней всегда отведено место полезному отвару шиповника. Этот витаминный напиток с большим содержанием витамина С поможет как и при неспецифическом язвенном колите, так и при проблеме с запорами.
Ингредиенты:
- Плоды шиповника – 100 гр
- Вода – 1 л
Способ приготовления № 1
- Ягоды шиповника хорошо промыть. Воду закипятить.
- Плоды выложить в эмалированную посуду и залить их кипятком.

- Довести воду до кипения и проварить шиповник на среднем огне 12 минут.
- Затем отвар остудить и дать ему сутки для настаивания.
- Готовый напиток тщательно процедить через марлю.
- Отвар можно слегка подсластить по вкусу. Хранить в темном месте в стеклянной посуде не более 3 дней.
Способ приготовления № 2
- Хорошо вымытые плоды шиповника раздробить деревянной толкушкой.
- Затем залить их кипящей водой.
- Проварить ягоды на медленном огне 8-10 минут.
- Охладить и настоять напиток 12 часов.
- Процедить отвар, подсластить при желании и перелить в бутылки.
- Норма потребления отвара шиповника для взрослых – ½ стакана, для детей – ¼ стакана.
Наряду с правильным питанием для избавления от колита народная медицина рекомендует рецепты на основе трав. Сторонники данного вида лечения могут найти в видео несколько полезных отваров и настоек.
youtube.com/embed/yNXJzPqIBts?feature=oembed” frameborder=”0″ allow=”accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture” allowfullscreen=””/>
Диета при колите кишечника с запорами и вздутием живота: меню на неделю при спастическом хроническом метеоризме, что есть при диарее?
Заболевания ЖКТ сопровождаются неприятной и зачастую болезненной симптоматикой, что провоцирует развитие постоянного чувства дискомфорта. Однако степень проявления недуга можно снизить за счет лечебного стола. Так, диета при колите кишечника с запорами и вздутием живота считается обязательной к выполнению пациентами, заинтересованными в нивелировании признаков патологии.
Зачем нужна диета при колите с запорами и метеоризмом?
Колит представляет собой развитие воспалительных процессов в толстом кишечнике, которые сопровождаются неприятной симптоматикой в виде:
- болезненных ощущений в пораженной зоне. Появляются из-за активизации процессов брожения и гниения продуктов.

- мышечных спазмов;
- проблем с опорожнением кишечника.
Острая разновидность заболевания предполагает возникновение диареи, тогда как колит хронического типа характеризуется запором, периодически сменяющийся на жидкий стул.
Если не предпринять ряд действий по устранению последствий от болезни и причин ее появления, недуг ЖКТ может спровоцировать возникновение осложнений: панкреатит, гастрит, энтерит.
Диета при колите кишечника с запорами и вздутием живота считается одним из методов для нивелирования симптоматики заболевания. Лечебный стол выстраивается с учетом необходимости реализации ряда задач:
- обеспечить рацион пациента достаточными объемами пищи, воды и полезных микроэлементов. Если больной страдает от диареи, после каждого опорожнения кишечника он теряет чрезмерное количество жидкости. Для ее восполнения важно увеличить потребление за счет внесения в меню травяных отваров и некрепкого чая;
- предотвратить развитие проблем с опорожнением кишечника.
 Колит может выражаться не только в жидком стуле, но и в запорах. Зачастую два этих состояния чередуются. Чтобы избежать застоев, важно подобрать правильный набор продуктов для стимулирования моторики ЖКТ;
Колит может выражаться не только в жидком стуле, но и в запорах. Зачастую два этих состояния чередуются. Чтобы избежать застоев, важно подобрать правильный набор продуктов для стимулирования моторики ЖКТ; - укрепить стул. Еще одна опасность заболевания – это потеря элементов, необходимых для нормального функционирования систем и органов организма. Поэтому диета при колите с запорами выстраивается так, чтобы блюда обладали скрепляющим эффектом, но не оказывали раздражающее воздействие на стенки кишечника;
- нормализовать состояние микрофлоры ЖКТ. Инфекция, выступающая в качестве возбудителя заболевания, изменяет бактериальное содержание органа, ответственного за переваривание пищи. По этой причине и возникают проблемы с опорожнением. Чтобы восстановить микрофлору, потребуется внести в рацион пациента специальные добавки.
Для достижения результата больному нужно придерживаться правил и требований диетологов. Только при строгом соблюдении всех позиций лечебного стола получится нивелировать последствия заболевания.
Каковы правила диеты при колите кишечника с диареей и вздутием живота?
Меню пациента и требования лечебного стола определяются с учетом выраженной симптоматики и особенностей поставленного диагноза. Однако вне зависимости от этого, диета при колите кишечника с запорами или диареей должна выполняться при соблюдении ряда правил:
- величина одной порции не может быть большой. Зачастую больным приходится ограничивать себя в потреблении привычных объемов пищи. Данное требование обусловлено развитием воспалительных процессов в слизистой органа. Любая пища, даже если она диетическая, все равно оказывает раздражающее воздействие на кишечник, что только усугубляет ситуацию. Также при чрезмерном количестве еды желудок вынужден выделять больше ферментов, что грозит усилением воспаления. Поэтому меньший размер порции облегчает работу ЖКТ по ее перевариванию;
- употреблять еду нужно часто. Небольшие объемы пищи при стандартном трехразовом питании не позволяют восполнить ресурсы энергии и питательных микроэлементов в достаточном количестве.
 Поэтому питаться важно каждые 2–3 часа. Игнорирование этого правила провоцирует желудок на выработку сока, который из-за отсутствия пищи будет переваривать слизистую органа;
Поэтому питаться важно каждые 2–3 часа. Игнорирование этого правила провоцирует желудок на выработку сока, который из-за отсутствия пищи будет переваривать слизистую органа; - температура блюд важна как для диеты при спастическом колите кишечника, так и при иной симптоматики болезни. Не допускается употребление чрезмерно горячих или холодных блюд, ведь такая пища раздражает слизистые кишечника и усугубляет протекание недуга. Поэтому принимать еду нужно только теплой;
- минимальная суточная энергетическая ценность не может быть меньше 2 тысяч ккал. Диета при спастическом колите и любом ином виде заболевания также предполагает подбор рациона, где содержание белков, жиров и углеводов выстроено в пропорции 1 к 1 к 4. При этом общий объем двух первых позиций не должен превышать 100 граммов, третьей — 400 граммов;
- соблюдение питьевого режима при заболевании вдвойне важно при симптоматике в виде жидкого стула или запорах. Каждый день нужно выпивать как минимум 2 литра жидкости.
 Для обеспечения функционирования моторики кишечника рекомендуется отдать предпочтение травяным отварам и некрепким чаям;
Для обеспечения функционирования моторики кишечника рекомендуется отдать предпочтение травяным отварам и некрепким чаям; - меню диеты при колите с запором должно выстраиваться из блюд, приготовленных на пару или запекании. Жарка, копчение — от этого пациентам придется отказаться из-за проблем с функционированием кишечника. Использование острых приправ или солений также находится под запретом. Зачастую пациент вынужден отказываться от любимой еды, что является одни из самых сложных моментов диеты, поэтому к лечебному столу нужно морально подготовиться;
- рацион важно составлять исключительно из продуктов, включенных диетологами в разрешенный перечень. К примеру, мясо допускается употреблять только нежирных сортов. При обострении заболевания из меню убираются все ингредиенты, которые требуют больше времени на полноценное переваривание. В таком случае больному придется питаться преимущественно кашами и протертыми супами.
Также при построении меню на неделю для диеты при колите кишечника с запорами и вздутием живота нужно учитывать необходимость включения продуктов, содержание которых характеризуется большим количеством витаминных групп С, А, К и В.
В чем особенности меню диет в зависимости от проявлений заболевания?
Так, рацион больного определяется в индивидуальном порядке с учетом симптоматики и диагноза. Поэтому пациентам противопоказано самостоятельно выстраивать меню даже при знании всех правил и требований. Лечебный стол обязательно формируется с привлечением диетолога, разбирающегося в тонкостях протекания недуга.
Как формируется меню для диеты при спастическом колите кишечника с запорами и вздутием живота?
Возможно употребление в пищу исключительно натуральных продуктов. Не должно быть даже намека на консервы, состав которых включает в себя:
- химические добавки;
- красители;
- острые приправы и т. п.
Если заболевание протекает без признаков гастрита, рацион может быть пополнен за счет небольшого количества свежих овощей и фруктов, а также приготовленных из них соков. Помочь с запором могут и умеренные порции сухофруктов.
Примеры рекомендуемых блюд:
- обезжиренный кефир;
- гречневая каша с добавлением сливочного масла;
- яблоки, приготовленные в духовке;
- запеканка из творога и сухофруктов;
- потушенные кабачки;
- салат из протертой свеклы и измельченного чернослива, заправленный сметаной;
- котлеты из нежирных сортов мяса на пару.

При ослабленной симптоматике допускается разнообразить рацион медом.
Как строится питание, если болезнь сопровождается диареей?
Ключевая задача меню в таком случае – предотвратить появление процессов брожения и минимизировать риски чрезмерного воздействия на пораженный кишечник. При построении рациона накладываются ограничения на жиры и углеводы, полностью исключается клетчатка. Если орган раздражен, возлагается запрет на молоко.
Примерное меню может быть выстроено из:
- творожное суфле;
- отварное мясо или рыба на пару;
- кисель;
- молочная каша;
- яблоко, запеченное в духовке;
- творожный бисквит.
В этот период положительно повлияют на состояние ЖКТ рисовая крупа и вермишель.
В чем тонкости диеты при язвенном колите кишечника с запорами и вздутием?
Данная форма заболевания считается серьезным проявлением недуга толстого кишечника. Обострение может привести к обильному кровотечению, анемии и большим потерям белка. При язвенной патологии формируются дефекты в слизистой ЖКТ. В связи с этим диетологами рекомендуется придерживаться элементной диеты.
При язвенной патологии формируются дефекты в слизистой ЖКТ. В связи с этим диетологами рекомендуется придерживаться элементной диеты.
Для снижения воздействия на воспаленные зоны кишечника организм пополняется:
- витаминными комплексами;
- минералами;
- аминокислотами;
- глюкозой.
Элементы поступают в виде приготовленных питательных смесей. Их всасывание происходит в верхних частях тонкого кишечника, что позволяет избежать чрезмерной нагрузки на пораженную толстую кишку.
Возможный набор блюд при язвенном колите включает в себя:
- рисовую кашу;
- котлеты, приготовленные на пару;
- яблоко, запеченное в духовке;
- картофельный суп с добавлением мясных шариков;
- запеканка из вермишели;
- котлеты из рыбы с картофельным пюре.
Из-за дефицита белка его нужно постоянно отслеживать. Нормальный показатель на один килограмм веса: 1,5 грамма – для женщин, 2 грамма – для мужчин. Важно не допускать и превышение значений, ведь его чрезмерное количество может спровоцировать процессы гноения в кишечнике.
Что нужно учитывать при построении меню для диеты при хроническом колите кишечника с запором?
Хроническая форма недуга характеризуется воспалением слизистой органа. Как правило, запор при таком типе заболевания чередуется с диареей, что требует отслеживания состояния организма и изменения рациона в соответствии с ситуацией. В этом случае меню может быть пополнено:
- фруктами и натуральными соками. Также допускается употребление меда и фруктовых сиропов, кисломолочных продуктов и травяных отваров;
- протертыми овощными супами с добавлением круп. Они могут быть как диетическими, так и приготовлены с использованием мясного или рыбного бульона;
- легкими мясными или рыбными блюдами. Отлично подойдут котлеты на пару, фрикадельки или отварные блюда;
- каши из гречки, пшена, перловки. Также можно готовить из них же запеканки, разнообразив пищу овощами и перетертым мясом.
Что касается того, от чего придется отказаться:
- любые газированные и алкогольные напитки, кофе и крепкий чай;
- жареные, копченые, соленые и острые блюда;
- яйца;
- бульоны из жирных сортов мяса и рыбы;
- овощи, имеющие резкий вкус, будь то лук, чеснок, редис и т.
 п.;
п.; - грибы в любом виде или бобовые культуры. Для их переваривания нужно больше времени, что противопоказано людям с колитом кишечника. Кроме того, они могут задержаться в ЖКТ, что провоцирует развитие запоров;
- изделия из макарон и хлеб из белой муки, в том числе и свежая выпечка;
- животные жиры, за исключением натурального сливочного мяса.
Итак, рацион для диеты при хроническом колите кишечника с запорами и вздутием живота пополняется большим количеством клетчатки в виде овощей и фруктов. Они способствуют стимуляции перистальтики кишечника. Однако перед употреблением продукты изначально нужно сварить и протереть. Не допускается расширять меню за счет ингредиентов, провоцирующих желудочную секрецию.
Зачастую больным приходится отказываться от привычных и любимых блюд. Чтобы не допустить срыва и усугубления ситуации с заболеванием, необходимо принимать участие при выстраивании подходящего меню. Следует вместе с диетологом заменить понравившиеся продукты на близкие аналоги. Таким образом можно снизить риски нарушения правил диеты, тем самым избежав обострения патологии.
Таким образом можно снизить риски нарушения правил диеты, тем самым избежав обострения патологии.
ВАЖНО! Статья информационного характера! Перед применением необходимо проконсультироваться со специалистом.
DietPro – Питание при колите
Питание при колите, правильная диета.
Неспецифический язвенный колит, Болезнь Крона – хроническое воспалительное заболевание слизистой оболочки толстой кишки, возникающее в результате взаимодействия между генетическими факторами и факторами внешней среды, характеризующееся обострениями.
Причины
- Этиология НЯК точно не известна. В настоящее время рассматриваются следующие причины.
- Генетическая предрасположенность (наличие у родственников болезни Крона или язвенного колита повышает риск развития язвенного колита у пациента). Изучается большое число генов, для которых выявляется связь с развитием заболевания. Однако в настоящее время не доказана роль только генетических факторов, то есть наличие мутаций определенного гена не обязательно вызовет развитие язвенного колита.

- Бактерии, вирусы — роль этих факторов до конца не ясна.
- Факторы внешней среды вызывают значительный рост числа воспалительных заболеваний кишечника. Наиболее исследованы: употребление оральных контрацептивов, влияние курения и диет.
- Иммунологические нарушения и аутосенсебилизация — факторы, несомненно участвующие в патогенезе заболевания.
Симптомы
- Частый понос или кашицеобразный стул с примесью крови, гноя и слизи.
- «Ложные позывы» на дефекацию, «императивные» или обязательные позывы на дефекацию.
- боль в животе (чаще в левой половине).
- лихорадка (температура от 37 до 39 °C в зависимости от тяжести заболевания).
- снижение аппетита.
- потеря веса (при длительном и тяжелом течении).
- водно-электролитные нарушения различной степени.
- общая слабость
- боли в суставах.
- Внекишечные проявления: нодулярная эритема, гангренозная пиодермия, афтозный стоматит, артралгии и анкилозирующий спондилит, эписклерит, увеит, первичный склерозирующий холангит.

Диагностика
Клинически он проявляется наличием крови и слизи в стуле, учащение стула, болью в животе. Объективное подтверждение диагноза происходит после проведения фиброилеоколоноскопии с осмотром подвздошной кишки и гистологическим исследованием биоптатов, до этого момента диагноз является предварительным.
В клиническом анализе крови — признаки воспаления (увеличение общего количества лейкоцитов, палочкоядерных лейкоцитов, тромбоцитов, повышение СОЭ) и анемии(снижение уровня эритроцитов и гемоглобина).
В биохимическом анализе крови — признаки воспалительного процесса (повышение уровня С-реактивного белка, гамма-глобулинов), анемии (снижение уровня сывороточного железа), иммунного воспаления (повышены циркулирующие иммунные комплексы, иммуноглобулины класса G).
Один из современных маркеров диагностики воспалительных заболеваний кишечника (в том числе и язвенного колита) является фекальный кальпротектин. При обострении его уровень повышается (выше 100—150).
Лечение
- Медикаментозная терапия, назначенная врачом.
- Диетотерапия, включающая, при необходимости использование специализированных смесей и энтерального питания для коррекции белково-энергетических нарушений.
Рекомендации по выбору продуктов
Все продукты разделены по цветам на вредный, нейтральный или полезный для данного раздела питания.
Чтобы отобразился список продуктов – найдите необходимый раздел питания и перейдите в него.
Основные принципы питания
- ограничение механических и химических раздражителей органов желудочно-кишечного
- тракта, исключение пищевых продуктов питания, которые усиливают бродильные и гнилостные процессы в кишечнике, продуктов, богатых эфирными маслами (репа, редька, редис, щавель, шпинат,
- лук, чеснок)
- температура блюд и напитков не менее 15–60 °C (т.
 е. только в теплом
е. только в теплом - виде), использование продуктов богатых танином, включение в рацион питания продуктов,
- содержащих простые углеводы.
- диета с нормальным количеством белка, ограничением жиров и углеводов до нижней границы нормы.
Целью этой диеты является путем максимального механического и химического щажения уменьшить воспалительные изменения слизистой оболочки кишечника. Все блюда отваривают или готовят на пару. Уменьшают содержание поваренной соли до 6–8 г, исключают продукты и блюда, усиливающие процессы брожения и гниения в кишечнике, в частности, молоко, сладости, бобовые, грубую клетчатку (свежие овощи, зелень, фрукты и ягоды), все блюда, стимулирующие желчеотделение, секрецию желудка и поджелудочной железы (соусы, пряности, закуски).
Режим питания дробный -5-6 раз в день.
Химический состав: белков – 100 г, жиров – 70 г, углеводов – 250 г, энергетическая ценность – 2100 ккал.
Данный вариант диеты является физиологически неполноценным и однообразным,
поэтому его назначают на период обострения.
Затем по мере уменьшения выраженности диспепсического и болевого синдромов переходят на физиологически полноценную диету 46 (вариант диеты с механическим и химическим щажением) на срок от 1–2 мес до нескольких лет – до полной нормализации стула.
Краткая характеристика
Диета является физиологически полноценной с умеренным
ограничением механических и химических раздражителей органов желудочно-кишечного
тракта.
Все блюда – в вареном виде или приготовлены на пару, протертые, слизистые,
подают в теплом виде. Питание дробное – 5–6 раз в сутки. Используют продукты, богатые
танином (черника, крепкий черный чай, какао, натуральные красные вина), содержащие простые углеводы для задержки опорожнения кишечника.
Химический состав: белки – 100–120 гр, жиры – 100–120 гр, углеводы – 400 гр,
калорийность – 3000–3500 ккал.
В качестве источников простых углеводов рекомендуют хлеб пшеничный вчерашний, сухой бисквит и печенье типа «Мария», 2 раза в неделю разрешают пирог с вареным мясом, яблоками и ватрушки с творогом (всего хлебобулочных изделий не более 200 г/сут).
Слизистые супы готовят на обезжиренном мясном или рыбном бульоне, или на овощном отваре с хорошо разваренными крупами, вермишелью, лапшой, мелко нашинкованными овощами.
Для правильного питания при заболевании разрешены нежирные сорта мяса и рыбы (говядина, телятина, кролик, кура, судак, лещ, треска, окунь) в виде отварных котлет, кнелей, суфле, при хорошей переносимости возможно целиковым куском.
Каши (кроме пшеничной и перловой) готовят на воде с добавлением 1/3 части молока
или сливок 10 % жирности.
Овощи при данной диете дают в виде протертых овощных пюре или запеканок из картофеля, моркови, кабачков. При хорошей переносимости разрешены спелые помидоры (до 100 г/сут).
Возможно употребление яиц всмятку (до 2 яиц в сутки) или как добавки к блюдам,
яичные белковые омлеты, меренги, снежки.
В качестве источников витаминов используют кисели, желе, муссы, протертые компоты
из сладких ягод и фруктов (кроме дынь, арбузов, абрикосов и слив), печеные яблоки, ягоды в
сыром виде (клубника, малина до 100 г), протертые очищенные спелые сладкие яблоки и
груши. Разрешены разбавленные в соотношении 1:1с водой фруктовые соки. Их прием
Разрешены разбавленные в соотношении 1:1с водой фруктовые соки. Их прием
начинают с 50 мл, постепенно увеличивая до 100–50 мл в сутки.
Бактерицидное действие, благодаря наличию органических кислот, оказывают клюквенный, гранатовый, черничный, малиновый соки. Дубильные вещества в значительном количестве и пектины содержатся в черничном, айвовом, яблочном с мякотью соках и соке из черешни.
Молоко пресное используют только в блюдах, кальцинированный творог разрешен в
виде пудинга, запеканки, самостоятельного блюда. В питание при язвенном колите активно вводят кисломолочные напитки. Сливочное несоленое масло добавляют в готовые блюда или в натуральном виде с хлебом до 15 гр на прием.
В отличие от предыдущего варианта диеты разрешаются закуски (сыр неострый, колбаса докторская, паштетная, телячья, вымоченная сельдь, заливное мясо, заливной язык) и соусы (на мясном, овощном и рыбном некрепких бульонах с укропом, листьями петрушки, соус молочный бешамель с добавлением небольшого количества сметаны, фруктовые соусы, может использоваться корица).
В фазе ремиссии хронических протекающих с поносами заболеваний кишечника после
полной нормализации стула назначают диету, соответствующую ранее принятой диете № 4в,
расширяя рацион путем употребления тех же блюд, но не в протертые, что позволяет
восстановить нарушенные функции органов пищеварения (табл. 26.3).
Блюда не только отвариваются, но и запекаются в духовке и тушатся. Для специального питания больного разрешаются рассыпчатые каши (кроме пшенной и перловой) на воде, на мясном бульоне, с добавлением молока или третьей части 10 % сливок, зразы, клецки, отварная вермишель, мелко
нарубленные макароны, молочная лапша как гарниры, запеканок, пудингов. Масло сливочное добавляется в готовые блюда и дается в натуральном виде (не более 10 гр на 1 прием).
Количество сырых сладких фруктов и ягод (яблок, груш, клубники) в рационе при язвенном колите увеличивают до 200 гр/сут. Показаны соки фруктовые (кроме виноградного), ягодные, овощные (кроме капустного), разведенные на 1/3 водой.
При хорошей переносимости разрешается добавление в супы капусты белокочанной,
зеленого горошка, молодой фасоли, свеклы. Допустимо цельное молоко, молодая мелко
нашинкованная зелень, мандарины и апельсины, мармелад, пастила, зефир, сахар.
Врачи-диетологи рассмотрели воздействие множества продуктов при колите, а также написали огромное количество рекомендаций по питанию, которые мы адаптировали в удобном формате поиска приложения DietPro.
что можно есть, правила питания
Соблюдение диеты – действенный метод против колита кишечника. Рекомендуют вводить диетические блюда в начале развивающейся болезни. Если медлить, не проводить лечение, столкнётесь с сильными болями в кишечнике.
Врач решает: применять диету или действовать другим способом в борьбе с недугом. Выверенный продуктовый набор может облегчить работу ЖКТ, улучшить работоспособность кишечника.
Читайте также дополнительные материалы, это важно знать.
Что такое колит кишечника и его особенности
Тема колита кишечника не совсем изучена. Ходят споры среди врачей. Отсутствие режима приёма пищи, неправильный рацион питания способствуют возникновению, развитию болезни.
Колит – воспаление толстой кишки. Болезнь возникает у женщин старше 20 лет, мужчин в преклонном возрасте. Существует много причин для возникновения заболевания. При кишечном колите основной аргумент – неправильный образ жизни. Человек предпочитает жирную пищу, хлебобулочные изделия, полуфабрикаты. Это негативно воздействует на их здоровье. Люди не хотят питаться правильно. Частое использование антибиотиков приводит к губительным действиям слизистой оболочки.
Иммунитет человека ослаблен из-за частых стрессов, не распланированного режима дня. При раздраженном кишечнике организму тяжело контролировать защиту от внешних факторов, возможных инфекций. В том числе от гельминтоза – заражения паразитами. Поэтому проявляется колит кишечника.
Правила диеты
Чем дольше не лечиться, тем дольше кишка будет воспаляться. Пациент будет чувствовать дискомфорт в организме, вздутие, брожение, запор, диарею, метеоризм. Боли будут возрастать. Цель – снижать брожение. Соблюдение большей части из предложенных правил приведет к положительному результату – улучшению состояния. С условиями диеты ознакамливает врач.
Пациент будет чувствовать дискомфорт в организме, вздутие, брожение, запор, диарею, метеоризм. Боли будут возрастать. Цель – снижать брожение. Соблюдение большей части из предложенных правил приведет к положительному результату – улучшению состояния. С условиями диеты ознакамливает врач.
- Придерживайтесь режима приёма пищи;
- Сбалансированный набор продуктов, разнообразная еда;
- Не употреблять блюда, содержащие клетчатку: цельнозерновые продукты, кожура фруктов, кукуруза;
- При колитах в сопровождении запоров в рацион добавляют ингредиенты, содержащие растворимую клетчатку. Это фрукты, овощные представители, геркулес, рис;
- Рекомендуется уменьшить использование продуктов из молока;
- Желательно использовать во время диеты рыбий жир, витамины;
- Главное правильно подготовить продукты;
- Меньше употреблять вредную жареную еду, не злоупотреблять со специями.
Разрешенные продукты при колите
Продукты, разрешённые при болезни кишечника:
- Молочные каши, первые блюда.
 Пищу перемалывайте в пюре с помощью блендера. Суп готовят при наличии мяса, грибов или вовсе без мяса.
Пищу перемалывайте в пюре с помощью блендера. Суп готовят при наличии мяса, грибов или вовсе без мяса. - Котлеты или суфле из мяса или рыба. Лучше готовить на пару.
- Употребление варёных макарон – наиболее подходящий вариант.
- Жарить овощи запрещается. Прямой совет – запекать в духовке, отваривать, употреблять в качестве пюре.
- Не запрещается добавление зелени.
- Разрешено использовать продукты из переработанных фруктов, ягод.
- Молочная продукция, только в умеренном размере.
- Допустимо употребление одного яйца всмятку.
- Разрешено добавлять в рацион масло.
- Разрешено съедать в малом количестве белый хлеб.
- Выпечку тоже разрешают в виде печенья, бисквита, несдобных булочек.
Человеку можно позволять себе добавить в пищу сахара, употребление конфет в малом количестве. Про орехи пока вопрос нерешенный. Но о полезных свойствах давно известно.
Запрещённые продукты при колите
Продукты, запрещённые при хроническом заболевании:
- Колбасные изделия, продукция консервации, жирные мясные, рыбные блюда;
- Значительное употребление приправ;
- Свежие овощи, ягоды, фрукты: редька, тыква, свёкла;
- Каши из пшёнки, ячневой крупы, перловки, продукты из категории «бобовые»;
- Грибное лакомство;
- Цельнозерновой хлеб;
- Сдобные булки;
- Изделия из какао;
- Мороженое.

Холодные напитки и с газом не рекомендуются здоровым людям при кишечном колите. Чай, кофе с молоком противопоказаны. Продукты, провоцирующие раздражение кишечника, съедать не следует.
Диета при различных течениях колита кишечника
Существуют различные виды колита. Они отличаются друг от друга причиной возникновения, интенсивностью боли, пораженным участком кишки. Колит кишечника протекает по-разному. И к каждой форме необходим подход. Подбирается определённый лечебный рацион питания. В одном варианте ему сопутствует запор, в другом – диарея, в третьем случае – язвенное состояние.
Рекомендуемые продукты, меню при запорах
При запоре с вздутием живота, метеоризме используют набор ингредиентов послабляющего характера. Во время ослабления симптомов болезни употребляют продуктовый набор, содержащий сахар: мёд, фрукты. Жиры тоже не принесут значительного вреда организму.
Советуют исключать свежие овощи, бананы. Во время ремиссии можно есть овощи без обработки, но в ограниченном количестве.
Больной при хроническом заболевании с запорами может питаться тыквой, свёклой, морковью, капустой цветной, цуккини, сельдереем.
Приносят пользу при колите яблоки, кефир. Сухофрукты тоже разрешается употреблять в малых дозах.
Форма при запорах категорически запрещает выпечку. Запрет касается и насыщенных бульонов, соусов с острым, пряным вкусом, жирных продуктов, шоколада.
При спастическом колите исключите еду, вызывающую спазмы.
Предполагаемое меню:
- Гречневая каша со сливочным маслом; запеканка из творога с сухофруктами;
- Яблоки, галеты в духовке;
- Первое блюдо из овощей, телячьи котлеты на пару, тушёные кабачки, компот из сухофруктов;
- Рецепты салата из тёртой варёной свёклы с добавлением чернослива, заправка из сметаны;
- Запеканка из овощей с фаршем из мяса.
Рекомендуемые продукты, меню при диарее
Острый колит протекает с поносом. Симптом в виде диареи приводит к обратной ситуации. Правильный рацион составляет набор ингредиентов, чтобы нормализовать стул. Количество приёмов пищи рекомендуют уменьшить. Пятиразовое питание подойдёт, без второго завтрака и полдника.
Ингредиенты, подходящие к употреблению при диарее, совпадают с разрешёнными при запорах. Это блюда на пару, свежая выпечка, жирное мясо. В данный период приносит пользу рисовая крупа, вермишель. Кисель – важный инструмент в нормализации состояния организма. Жидкость покрывает слизистые, действует как защита от раздражающих компонентов.
Дневное меню:
- Творожный воздушный бисквит, чай;
- Каша на молоке из риса с яблоком, запечённым в духовке;
- Отварное мясо, картофельный суп, рыба на пару, кисель;
- Суфле из творога, чай;
- Крупеник из гречки.
Важно помнить, что с диареей происходит выведение токсинов, шлаков. Диета предназначена помогать процессу.
Рекомендуемые продукты, меню при язве
Неспецифический язвенный колит (НЯК) – хроническая болезнь, поражающая слизистую оболочку толстой кишки. При язвенном заболевании применяют питание 4 раза в день. В утреннее и обеденное время съедается большая часть из предложенного меню на день. Пища подаётся в теплом виде, готовится с помощью варки или тушения.
Главная особенность – это отслеживание полученного белка. В стадии обезвоживания организма уменьшается количество белка. Нормальное значение для женщин составляет 1,5 г., для мужчин – 2 г. на один килограмм веса.
Превышение вещества тоже опасно, так как происходит гноение в кишечнике.
Яйца, творог, сыр содержат белок. Нельзя допускать значительное содержание жиров, применение в течение суток не должно превышать 60 г. Употребление углеводов в норме составляет 250 г/сутки. Следите за уровнем клетчатки.
Предлагаемый набор блюд на день при неспецифическом колите:
- Каша из риса;
- Первое блюдо из картофеля с биточками;
- Котлета на пару, рис, печёное яблоко;
- Суп из картошки с мясными шариками, запечённая вермишель с добавлением фарша;
- Котлета из рыбы, пюре.
Такой набор распределяется на неделю.
Нюансы в питании при острой, хронической форме
Правильное питание особенно необходимо, когда болезнь протекает в острой или хронической формах. Диета называется 4а. Имеет строгий рацион.
Первый день при обострении разгрузочный. Лучше не питаться. Пить воду нужно регулярно, много. В качестве напитка полезны чай из трав, ягодные отвары. Допустимо употребление нескольких сухариков в течение дня.
Каждый день увеличивайте количество принимаемой пищи. Продуктовая корзина не должна раздражать органы ЖКТ. Меню составляется врачом, тщательно наблюдающим за пациентом.
Происходит обострение периодического характера. При остром колите можно кушать супы на бульонах, в которые вливается слизистый отвар из крупы. С возникновением ремиссии не отказывайтесь от правильного рациона.
Питание должно быть сбалансированным, без вредной пищи. Закончится первая неделя, пройдет воспалительный процесс, можно расширять рацион.
Хронический колит разрешает употребление выпечки, жирная еда допускается только в ограниченном количестве. Молоко разрешается тем, у кого хорошая переносимость продукта. Все детали диеты должны быть согласованы со специалистом.
Диета при колите – необходимый шаг в излечении от заболевания.
Колит с поносом. 100 рецептов при колите и энтерите. Вкусно, полезно, душевно, целебно
Колит с поносом
Исключаются механические и химические раздражители кишечника. Исключаются продукты с желчегонным эффектом. Исключается всё, что может спровоцировать процессы брожения в кишечнике.
Разрешаются:
– сухари,
– птица, рыба, нежирное мясо (рекомендуется готовить суфле, тефтели и паровые котлеты),
– слабые бульоны,
– отварная вермишель,
– свежий протертый творог,
– различные пудинги,
– куриные яйца (в виде омлета и отварном виде),
– каши на воде (слизистые и разваренные),
– овощи вареные: морковь, картофель, тыква, кабачки, зеленый горошек, стручковая фасоль, баклажаны, помидоры, укроп, петрушка,
– запечённые или тертые яблоки,
– несладкие компоты, кисели, желе, муссы. Запрещенные продукты:
– сдоба,
– сласти,
– непротертые и необработанные овощи, фрукты и ягоды,
– горячие, холодные, жирные блюда,
– крепкие бульоны,
– жирное мясо,
– соления, копчености, консервы,
– молочные продукты, кроме творога малой жирности,
– пшено, пшеничная крупа, бобовые, кроме горошка,
– газированные напитки.
Лучше в первые сутки вообще не есть, только пить сладкий чай, но не менее 1,5 литров. Когда состояние улучшиться, нужно включить хлеб грубого помола, свежие фрукты, сухое печенье и кисломолочные продукты.
Примерное меню
1-й завтрак: паровой омлет или отварные яйца, овсянка и чай с сухарями.
2-й завтрак: творожный пудинг, разбавленный яблочный или апельсиновый сок.
Обед: рисовый суп, фрикадельки, пюре, паровая котлета, кисель.
Полдник: печеное яблоко, галета.
Ужин: разваренная гречневая каша, паровые куриные котлеты, отвар шиповника.
На ночь: черничный или айвовый кисель.
Суп-пюре на рисовом отваре
Состав: морковь – 1 шт., картофель – 3 шт., масло сливочное – 2 ст. ложки, рис – 50 г, вода – 300 мл, молоко – 50 мл, половина яичного желтка.
Промытый рис залить холодной водой и варить до готовности. Затем протереть, смешать с протертыми отваренными морковью и картофелем и кипящим молоком. Заправить растертым желтком с маслом. Подавать с гренками из белого хлеба.
Суп с цветной капустой
Состав: вода или мясной бульон – 1 л, морковь – 1 шт., сельдерей – 0,5 корня, цветная капуста – 3–4 небольших соцветия, пшенная крупа – 1 ч. ложка, яйцо – 1 шт., сливочное масло – 20 г, соль, зелень петрушки.
Морковь и корень сельдерея очистить и натереть на крупной терке, залить водой или бульоном и варить 15 минут. Затем добавить цветную капусту и варить еще 10 минут. Отдельно разогреть на сковороде пшенную крупу с маслом, влить немного воды, тщательно перемешать, чтобы не образовалось комков, и положить в суп. Посолить по вкусу, снять с огня, впустить осторожно яйцо (белок должен свернуться) и всыпать измельченную зелень петрушки.
Сельский суп
Состав: картофель – 2 шт., лук – 1 шт., лапша – 2 ст. ложки, сливочное масло – 2 ст. ложки, зелень петрушки, мелко нарезанные коренья (моркови, петрушки, сельдерея) – 1 ст. ложка, щепотка майорана, мука – 1 ст. ложка.
Лук мелко порубить, добавить коренья, нарезанный кубиками картофель, 1 столовую ложку масла. Все обжарить, залить водой или бульоном, довести до кипения и всыпать лапшу. Отдельно поджарить муку с оставшимся маслом докрасна, размешать с водой, поварить около 15 минут и влить в суп. Перед концом варки добавить майоран и зелень петрушки.
Суп из кабачков с рисом
Состав: кабачок – 1 шт., рис – 0,5 стакана, зелень укропа и петрушки – 2 ст. ложки, масло – 1 ст. ложка, вода – 1 л, соль.
Кабачок очистить, нарезать кубиками и положить в кипящую подсоленную воду, добавить промытый рис и варить 15–20 минут. За 5 минут до окончания варки положить зелень. Подавая, заправить сливочным маслом.
Пудинг из отварной курицы
Состав: отварное мясо курицы – 600 г, вареный рис – 1 стакан, яйцо – 1 шт., молоко – полстакана, сливочное масло – 1 ст. ложка, растительное масло – 1 ст. ложка, соль.
Мясо курицы отделить от костей и пропустить 2 раза через мясорубку. Сваренный рис протереть через сито и смешать с куриным фаршем. Добавить молоко, сливочное масло, соль, яичный желток. Тщательно вымешать и ввести взбитые в пену белки. Фольгу смазать растительным маслом и выстлать решетку-пароварку. Выложить в нее подготовленную массу и поместить на кастрюлю с кипящей водой. Готовить на пару около 20 минут. Подавать с любыми отварными овощами.
Фрикадельки паровые
Состав: мякоть свинины – 500 г, куриное филе – 300 г, белок яйца – 1 шт., соевый соус – 1 ст. ложка, растительное масло – 1 ч. ложка, веточка укропа, зеленый горошек, соль.
Мякоть свинины зачистить от сухожилий и жира, нарезать на куски и пропустить через мясорубку вместе с куриным филе. В миску с измельченной массой влить соевый соус, растительное масло, добавить белок яйца, соль, все тщательно перемешать. Из полученного фарша сделать небольшие шарики. Сварить фрикадельки на пару до готовности. Горячие фрикадельки украсить зеленым горошком и веточками укропа.
Курица на пару
Состав: курица, лук – 4 шт., морковь – 2 шт., репа – 2 шт., цветная капуста – 1 кочан, сельдерей – 1 корешок, соевый соус – 1 ст. ложка, растительное масло – 1 ст. ложка, вода – 100 мл, соль. Обработать тушку курицы и нарезать на мелкие кусочки, посолить. Лук и другие овощи нарезать тонкими ломтиками, нарубить сельдерей. Сложить все в кастрюлю для варки на пару – куски курицы и овощи чередующимися слоями. Залить водой, добавить растительное масло и соевый соус. Поставить все это в другую кастрюлю с водой и готовить на пару 2 часа, пока мясо курицы не станет мягким.
Индейка, вареная с овощами
Состав: мясо индейки с костями – 750 г, вода – 1–1,5 л, лук-порей – 1 головка, морковь – 5–6 шт., цветная капуста – 1 большой кочан, петрушка – 1 корень, сельдерей, соль, укроп или зелень петрушки, салат из сырых овощей.
Мясо птицы нарезать на порционные куски, опустить в кипящую воду. Снять пену и приблизительно за 0,75 часа до окончания варки положить в эту же кастрюлю очищенные и нарезанные на ровные кусочки овощи, посолить и варить до полной готовности. Если птица молодая, то овощи и соль лучше добавить сразу после снятия пены, а мясо, как только оно станет мягким, вынуть. Когда будут готовы все продукты, группами выложить их на блюдо и посыпать рубленым укропом или зеленью петрушки. В качестве гарнира подать салат из сырых овощей.
Котлеты натуральные из баранины
Состав: нежирная баранина – 600 г, репчатый лук – 60 г, соль – 10 г, перец, вода – 60 г, рис – 150 г, оливковое масло – 50 г, зеленый лук – 60 г, зелень.
Мякоть баранины, репчатый лук нарезать крупными кубиками и пропустить через мясорубку, посолить, поперчить, развести водой, тщательно размешать и выбить. Готовый фарш разделать на небольшие котлеты и поместить в пароварку. В качестве гарнира подать отварной рис, заправленный оливковым маслом, зеленый лук, петрушку.
Мясные голубцы
Состав: говядина или баранина – 300 г, рис – 0,5 стакана, белки – 1 шт., репчатый лук – 1 шт., капуста – 500 г, оливковое масло – 2 ст. ложки, соль, перец; для соуса: томат – 2 ст. ложки, сахарный песок – 2 ст. ложки, вода – 1,5 стакана, пряник – 1 шт., сухари из ржаного хлеба – 2 ст. ложки, лимонная кислота, перец.
Белокочанную капусту промыть, очистить от верхних листьев, вырезать кочерыжку, затем опустить на 5 минут в подсоленную кипящую воду и, когда она остынет, отделить целые большие листья, которые слегка отбить тяпкой. Вареное мясо пропустить через мясорубку, смешать с отварным рассыпчатым рисом, нарезанным репчатым луком, солью, перцем и вареными рубленными яичными белками. На отбитые капустные листья положить фарш и завернуть, придавая изделию форму конвертика или колбаски. Приготовленные голубцы уложить в кастрюлю, сотейник или сковороду с высокими бортами, залить водой, чтобы она покрыл голубцы, поставить на огонь и тушить 30–40 минут. Подать с соусом.
Приготовление соуса. Протертые сухари и пряник развести водой, добавить томат, перец, сахар, лимонную кислоту, соль и варить при слабом кипении, помешивая, 10 минут.
Манты с картофелем
Состав: мука – 500 г, яйцо – 1 шт., соль, вода – 200 мл; для начинки: картофель – 1 кг, лук – 4 шт., топленое масло – 200 г, соль.
Замесить тесто. Очистить и промыть картофель, нашинковать соломкой или нарезать кубиками по 0,5 на 0,5 см. Добавить топленое масло, заправить солью. На основе этой начинки приготовить манты. Варить на пару 30–35 минут. Можно полить сметаной или топленым сливочным маслом.
Пудинг из ягод
Состав: ягоды – 500 г, сахар, мука – 4 ст. ложки, яйца – 4 шт., масло – 1 ст. ложка.
Твердые ягоды или фрукты (крыжовник, вишня, слива) потушить, протереть через сито, добавить сахар. Варить массу до загустения, добавить муку, яичные желтки. Взбить в густую пену белки, добавить 2 столовые ложки сахара. Пену осторожно ввести в массу. В смазанную жиром форму выложить приготовленную массу и запечь в духовке в течение 20–30 минут. Клубнику, малину использовать целыми или растереть без предварительного прогревания. Подавать пудинг горячим или холодным с молоком или ванильным соусом.
Пудинг с тыквой
Состав: рис – 4 ст. ложки, вода – 0,5 л, сахар – 4 ст. ложки, яйца – 4 шт., тыква – 500 г, орехи молотые – 0,5 стакана, изюм – 0,5 стакана, ванилин.
Отварить рис в воде, снять с огня и охладить. Добавить по одному желтки, сахар, тыквенное пюре и ванилин. Смесь размешать и ввести взбитые в пену белки, молотые орехи и изюм. Выложить в смазанную маслом и подпыленную мукой форму и запечь в духовке.
Вишневый пудинг
Состав: вишня – 500 г, пахта – 1 л, манная крупа – 1 стакан, сливочное масло – 1 ст. ложка, яйца – 2 шт., ванильный сахар – 1 пакетик, цедра лимона.
Сварить на пахте манную кашу, добавить цедру лимона, ванильный сахар и сахар по вкусу. Снять с огня, добавить желток, а когда каша слегка остынет, и взбитый белок. Форму смазать маслом и на три четверти заполнить кашей. На кашу выложить половину подготовленной вишни, на вишню снова кашу, потом снова вишню и последний слой – каша. Вишню слегка посыпать сахаром. На поверхность пудинга положить кусочки сливочного масла и поставить пудинг ненадолго в духовку.
Пудинг с морковью, яблоками и сливой
Состав: манная крупа – 1,5 стакана, молоко – 1–1,2 л, яблоки – 2 шт., слива – 5–6 шт., морковь – 1–2 шт., масло – 2 ст. ложки, сахар – 5 ст. ложек, молотые сухари – 0,5 ст. ложки, фруктово-ягодный сироп – 1 стакан, яйцо – 1 шт.
Морковь натереть на терке и припустить до готовности с добавлением воды и масла. За 15–20 минут до готовности добавить сахар, очищенные от сердцевины и кожицы мелко нарезанные яблоки и свежие сливы без косточек и довести яблоки и сливы до готовности. В кипящее молоко или молоко, разбавленное водой, помешивая, всыпать манную крупу и заварить жидкую кашу. Кашу проварить на слабом огне до загустения, снять с плиты; добавить подготовленную морковь с яблоками и сливой, растертый с сахаром яичный желток, соль, хорошо размешать. Добавить взбитый в густую пену яичный белок и осторожно промешать. Массу выложить на смазанный жиром и посыпанный сухарями противень, сверху посыпать сахаром. Запечь в хорошо нагретой духовке. При подаче разрезать на порции и полить фруктово-ягодным сиропом.
Тыквенно-яблочный пудинг
Состав: тыква – 200 г, яблоки – 2 шт., молоко – 0,5 стакана, крупа манная – 1 ст. ложка (с верхом), сахарный песок – 2 ст. ложки, яйцо – 1 шт., масло сливочное – 4 ст. ложки.
Тыкву очистить, нашинковать и тушить в молоке до полуготовности; добавить нашинкованные яблоки и тушить до готовности тыквы, после чего всыпать манную крупу, вымешать и варить еще 5 минут. Охладить, ввести сахар, желток и взбитый белок, осторожно перемешать, выложить на смазанную маслом сковороду и запечь. Полить маслом и подать к столу.
Пудинг из кабачков и яблок
Состав: кабачки – 250 г, яблоки – 1–2 шт., молоко – 0,25 стакана, масло сливочное – 3 ст. ложки, яичные белки и желтки – по 2 шт., манная крупа – 2 ст. ложки, сахар – 2 ст. ложки, сметана – 0,5 стакана.
Кабачки очистить, нашинковать и тушить с молоком и 10 г масла до полуготовности; затем добавить нашинкованные яблоки и сахар и тушить еще 5 минут, после чего всыпать манную крупу, подержать кастрюлю закрытой на краю плиты 5–10 минут, после этого добавить желток и взбитый белок, вымешать, выложить в формочку, смазанную маслом, и запечь. Подавать к столу со сметаной.
Овсяный кисель
Состав: овсяная крупа геркулес – 100 г, вода – 200 мл, сахар, соль, простокваша.
Крупу залить теплой водой и оставить в теплом месте. Затем процедить и отжать. В полученную жидкость добавить соль, сахар и прокипятить, непрерывно помешивая, до загустения. Горячий кисель перемешать, разлить в тарелки, смазанные маслом, поставить на холод. Когда кисель застынет, разрезать его на порции и подать с простоквашей.
Кисель из черники
Состав: черника – 150 г, сахарный песок – 120 г, крахмал – 45 г, лимонная кислота – 1 г.
Чернику перебрать, промыть, поместить в кастрюлю, залить горячей водой и варить до полного размягчения. Отвар процедить, размять, снова залить горячей водой и процедить. В отвар всыпать сахарный песок, добавить лимонную кислоту, нагреть его до кипения, снять с огня, влить разведенный крахмал, быстро размешать, довести до кипения, снять с плиты, разлить в порционную посуду, посыпать сахаром и охладить.
Кисель из пареной калины
Состав: калина – 150 г, сахар – 10 г, крахмал – 40 г.
Калину положить в глиняный горшочек или кастрюлю, добавить немного воды, плотно закрыть крышкой и парить в духовом шкафу 2–3 часа. После этого калину протереть через сито, развести горячей водой, добавить сахар, довести до кипения и ввести разведенный крахмал.
Кисель из сухофруктов с сухарями
Состав: пшеничные сухари – 200 г, сухофрукты – 100 г, сахар – 100 г, картофельный крахмал – 55 г, вода – 600 г.
Подсушенные сухари залить водой, добавить замоченные сухофрукты и варить до размягчения, затем отвар процедить, добавить в него растворенный в воде крахмал и вновь довести до кипения.
Суфле морковно-яблочное паровое
Состав: морковь – 2 шт., яблоки – 1–2 шт., сливочное масло – 3 ст. ложки, яйцо – 1 шт., сахарный песок – 1 ст. ложка, манная крупа – 1 ст. ложка, молоко – 0,5 стакана.
Морковь нарезать небольшими кусочками и тушить с молоком до готовности. Яблоки очистить и вместе с морковью пропустить через мясорубку, затем соединить с манной крупой, сахаром и сырым желтком, добавить растопленное сливочное масло и взбитый белок. Все это слегка вымешать, выложить в формочку, смазанную маслом, и запечь в духовке до золотистого цвета.
Суфле лимонно-творожное
Состав: творог – 250 г, сахарная пудра – 2 ст. ложки, лимонный сироп – 2 ч. ложки, изюм – 50 г.
В миксер положить творог, сахарную пудру, влить лимонный сироп и взбивать в течение 2 минут. Готовое суфле выложить в бокалы и украсить изюмом.
Мусс из брусники
Состав: брусника – 300 г, яичные белки – 3 шт., мед или сахар.
Промытую бруснику протереть через сито, добавить мед или сахар. Яичные белки взбить, постепенно, по ложке, добавляя в них приготовленную массу.
Мусс из кефира
Состав: кефир – 0,5 л, яйца – 3 шт., сахарный песок – 150 г, ванилин – 1 щепотка, апельсин или лимон – 1 шт., желатин – 20 г.
Желатин залить холодной водой. Желтки растереть с сахаром, добавить ванилин (или тертую цедру), смешать с кефиром. Отдельно взбить белки. Желатин растворить на водяной бане, соединить с кефиром, белками. Массу разлить в формы или в стеклянные вазочки и дать застыть. Подавать с засахаренными ломтиками апельсина или лимона (фруктовым соусом, соком).
Мусс морковный
Состав: морковь – 300 г, лимон – 0,5 шт., сахар, яичные белки – 3 шт., масло – 1 ст. ложка, желатин.
Морковь натереть на терке и потушить с маслом. Стереть на терке цедру с лимона, добавить в морковь вместе с сахаром и лимонным соком (по вкусу). Белки взбить, добавляя в них по ложке остывшее морковное пюре. Подать мусс сразу после приготовления с молоком или ванильным соусом. При взбивании добавить разведенный желатин.
Данный текст является ознакомительным фрагментом.
Продолжение на ЛитРесДиета при колите кишечника – запрещенные и разрешенные продукты
При колите диета играет важную роль. Специальное питание снижает риск травмирования стенок кишечника, улучшает их регенеративную способность, помогает снизить воспаление, предотвращает возникновение бродильных и гнилостных процессов. Это позволяет добиться быстрого улучшения состояния и легкого течения болезни.
Общие принципы диеты при колите кишечника
Людям, страдающим от колита, рекомендуется снизить употребление углеводов и животных жиров. Необходимо отказаться от острых и копченых блюд, так как они раздражают кишечник. Следует воздержаться от сухих и твердых продуктов, поскольку они могут травмировать слизистую. Негативно отразиться на состоянии и усугубить течение болезни может еда, содержащая нерастворимую клетчатку. Это связано с тем, что ее частички способны прикрепляется к воспаленным стенкам толстой кишки и вызывать приступы. Нерастворимая клетчатка есть в кожуре яблок и винограда, капусте, сладкой кукурузе, продуктах, изготовленных из цельного зерна, например, цельнозерновой хлеб, хлопья или макароны. Повредить стенки кишечника могут фрукты, ягоды и овощи, содержащие много семян, например, малина или помидоры.
Еще питание при колите должно исключать:
- колбасные изделия;
- жирные сорта рыбы и жирное мясо;
- сдобу, свежий хлеб, хлеб с отрубями;
- конфеты, мороженное, торты, шоколад;
- бобовые, перловку и пшенную крупу;
- соления, маринады, консервы;
- пряности и специи;
- любые газированные напитки и минеральные воды;
- необработанные фрукты и овощи;
- алкогольные напитки;
- виноградный, абрикосовый и сливовый сок;
- крепкий чай или кофе, особенно с молоком.
Питание при колите должно быть дробным и щадящим. Не допускается употребление холодной или горящей пищи. Все продукты следует готовить на пару или варить. Есть нужно маленькими порциями 5-6 раз в одно и то же время.
В меню при колите приветствуется белковая пища, но не стоит увлекаться мясом. Из мясных продуктов можете остановить выбор на блюдах из кролика, нежирной баранины или курятины. Полезны будут продукты, содержащие растворимую клетчатку, которая улучшает моторику кишечника и смягчает стул, но при условии отсутствия диареи. Она содержится во фруктах, белом рисе, овощах, овсяных хлопьях и многих других продуктах. При этом овощи и фрукты следует подвергать термической обработке. Допускается употребление свежих груш или яблок, но очищенных от кожуры. На молочные продукты в диете при колите кишечника запрета нет, но их употребление рекомендуется снизить до 100 гр. в сутки.
Особенности диеты для разных видов колита
Поскольку колит может протекать по-разному, рекомендации по питанию отличаются от общих принципов диеты:
- При остром колите в первый день лучше отказаться от пищи. В течение него рекомендуется только пить, например, настой шиповника или некрепкий чай. В следующие дни следует есть проваренную и протертую пищу. Допускается употребление запеченных блюд без корочки.
- При колите с поносом необходимо снизить процессы брожения. Из меню следует исключить молоко, соления, клетчатку и пряности. Нужно ограничить употребление жиров и углеводов.
- При колите с запорами питание должно восстановить перистальтику кишечника. В рацион рекомендуется ввести больше продуктов с растворимой клетчаткой и способствующих мягкому опорожнению. Полезны растительные масла, кисломолочные продукты, курага, финики, чернослив, свекла и морковь.
специальных диет для ВЗК | Crohn’s & Colitis Foundation
Ваша диета может помочь в лечении воспалительного заболевания кишечника (ВЗК) во время обострений и периодов ремиссии. Ваша медицинская бригада, включая зарегистрированного диетолога, специализирующегося на ВЗК, может порекомендовать конкретную диету в зависимости от ваших симптомов.
Хотя некоторые специализированные диеты могут быть полезны для некоторых пациентов с ВЗК, не было доказано, что ни один план предотвращает или контролирует ВЗК, за исключением энтерального питания , которое вводится в форме, богатой питательными веществами.
Специализированные диеты при ВЗК часто обсуждаются в медицинском сообществе, потому что они не работают во всех случаях и могут быть ограничительными, что может привести к потере веса или недоеданию. Лучшая диета – это та, которая отвечает вашим индивидуальным потребностям в питании и помогает справиться с симптомами ВЗК.
Фонд Crohn’s & Colitis Foundation не поддерживает какую-либо диету и предоставляет информацию в образовательных целях . Не пытайтесь попробовать одну из этих диет, пока не обсудите план со своим врачом или диетологом.
Диета с исключением углеводов
Эти диеты ограничивают или полностью исключают зерновые, клетчатку и некоторые сахара. Существует несколько различных типов диет с исключением углеводов, в том числе Specific Carbohydrate Diet ™ (SCD ™), исключающая все рафинированные и обработанные пищевые продукты, а также сою, лактозу, сахарозу и зерновые. Некоторые овощи также исключены из вашего рациона, в том числе картофель, окра и кукуруза. Эта диета может привести к тому, что ваше тело будет испытывать нехватку витаминов группы B, кальция, витамина D и витамина E, поэтому поддерживайте тесный контакт со своим лечащим врачом, чтобы оставаться здоровым с точки зрения питания.
Средиземноморская диета
Эта диета богата клетчаткой и растительной пищей, включая оливковое масло, нежирные молочные продукты, травы и специи. В этой диете практически нет красного мяса, в то время как птица, яйца, сыр и йогурт рекомендуются в умеренных количествах.
* Согласно новому исследованию, опубликованному в Gastroenterology и финансируемому Crohn’s & Colitis, для пациентов с болезнью Крона с легкими или умеренными симптомами средиземноморская диета и Specific Carbohydrate Diet ™ улучшают симптомы и улучшают качество жизни. Фонд и Институт исследований результатов, ориентированных на пациента (PCORI).
Полувегетарианская диета
Эту диету чаще всего рекомендуют госпитализированным пациентам с ВЗК в Японии. Там врачи рекомендуют ежедневный рацион, который включает яйца, йогурт, фрукты, овощи, бобовые, коричневый рис, мисо и маринованные овощи, а также иногда стакан молока и зеленого чая.
Эта диета требует ограниченного количества животных белков – рыбы раз в неделю и мяса только раз в две недели. Одно исследование показало, что пациенты, соблюдающие полувегетарианскую диету, менее склонны к рецидиву обострения через два года по сравнению с пациентами, которые не следовали этой диете.
Диета с низким содержанием клетчатки
Эта диета рекомендуется для уменьшения как спазмов, так и опорожнения кишечника за счет уменьшения потребления клетчатки. Это означает, что следует избегать зеленых листовых овощей, орехов, семян, попкорна, цельнозерновых продуктов и сырых фруктов с кожурой.
Диета с низким содержанием клетчатки может быть особенно полезной при стриктуре или непроходимости кишечника или после операции, когда кишечнику может потребоваться немного дополнительного времени для восстановления, прежде чем сесть на обычную диету.
Диета с низким содержанием FODMAP
FODMAP – это аббревиатура от слова «ферментируемые, олиго-, ди-, моносахариды и полиолы».Язык может показаться сложным, но это диета, которая сокращает количество сахаров, которые могут плохо усваиваться вашим желудочно-кишечным трактом. Сюда входят продукты, содержащие фруктозу, лактозу, сахарные полиолы (сорбит и маннит), фруктаны (содержатся в чесноке, луке-порее, артишоках и пшенице) и галактоолигосахариды (содержатся в чечевице, нуте и зеленом горошке).
Диета с низким содержанием FODMAP предназначена только для краткосрочного использования и может быть рекомендована для уменьшения симптомов ВЗК. Исследования еще не показали, что он уменьшает воспаление при ВЗК.
Безглютеновая диета
Эта диета исключает глютен, белок, содержащийся в пищевых продуктах из пшеницы, ячменя и ржи. Некоторые пациенты с ВЗК обнаружили, что безглютеновая диета уменьшает их симптомы, но исследователи не доказали, что она уменьшает воспаление ВЗК.
Эта диета сопряжена с некоторыми рисками для вашего питания. В продуктах без глютена отсутствуют некоторые необходимые питательные вещества, и они часто содержат больше жира, что может привести к увеличению веса. Ваш врач может захотеть проверить вас на глютеновую болезнь, прежде чем переходить на безглютеновую диету.
Витаминно-минеральные добавки | Crohn’s & Colitis Foundation
Пищевые добавки отлично подходят для пациентов с воспалительным заболеванием кишечника (ВЗК), которым может потребоваться дополнительная помощь для предотвращения дефицита питательных веществ.
Ваш лечащий врач может также порекомендовать план приема витаминов и / или минералов, если ваши тесты показывают, что у вас уже есть дефицит питательных веществ.
Возможно, вы сможете получить все необходимые витамины и минералы, соблюдая хорошо сбалансированную, богатую питательными веществами диету.Но обострения, тяжелые симптомы, операции и другие осложнения могут затруднить получение некоторыми пациентами с болезнью Крона или язвенным колитом достаточного количества питательных веществ только из пищи.
Проконсультируйтесь с врачом или другими поставщиками медицинских услуг, прежде чем принимать какие-либо добавки, в том числе лекарства, отпускаемые без рецепта, травы и другие дополнительные методы лечения.
Проверьте этикетки на ваших добавках на предмет лактозы, искусственных красителей, сахарных спиртов или консервантов, которые могут усугубить вашу ВЗК, особенно когда вы находитесь в обострении.
Продолжительность видео 00:02:00
Добавки витаминов и минералов при ВЗК Часто, когда у вас болезнь Крона или язвенный колит, вам может потребоваться принимать витамины или минералы, чтобы предотвратить или восполнить дефицит питательных веществ. Посмотрите и послушайте это видео, чтобы узнать больше об общих витаминных и минеральных добавках для пациентов с ВЗК.
Общие добавки, рекомендуемые для пациентов с ВЗК
Ваш лечащий врач может порекомендовать вам принимать витаминные или минеральные добавки, особенно если вы испытываете дефицит питательных веществ. Мы можем помочь вам узнать о добавках, которые обычно рекомендуют пациентам с ВЗК.
Эта информация может помочь вам узнать, какие витамины и минералы важны для поддержания вашего питания, а также различные продукты, которые вы, возможно, захотите попробовать в рамках своей диеты, благоприятной для ВЗК.
Ваше тело уникально. То, что работает для одного пациента, не подойдет для всех. Проконсультируйтесь с вашим лечащим врачом перед началом приема любых добавок, так как вам потребуется правильная дозировка.
Кальций
Кальций поддерживает ваши кости и зубы. Он рекомендован для всех пациентов с ВЗК, но особенно необходим, если вы принимаете кортикостероидов , имеете остеопению (низкая плотность костной ткани) или остеопороз (слабые кости).Кальций наиболее эффективен, когда его принимают вместе с витамином D.
Продукты для рассмотрения :
Нежирные молочные продукты, такие как сыр, йогуртовое молоко и кефир – Используйте безлактозные версии этих продуктов, если у вас непереносимость лактозы
Фолиевая кислота
Фолиевая кислота помогает вашему организму производить и поддерживать новые клетки, а также помогает перерабатывать жиры и углеводы.Некоторые лекарства, которые врач может прописать для лечения ВЗК, в том числе сульфасалазин и метотрексат , могут препятствовать абсорбции фолиевой кислоты. Врачи часто рекомендуют беременным женщинам, в том числе женщинам с ВЗК, принимать добавки фолиевой кислоты для предотвращения врожденных дефектов.
Продукты для рассмотрения :
Печень говяжья
Горох черноглазый
Обогащенные хлопья для завтрака
Рис
Овощи, такие как брюссельская капуста, салат, спаржа, шпинат и темная листовая зелень
Апельсиновый сок
Зародыши пшеницы
Фасоль
Спагетти
Авокадо
Утюг
Железо – компонент гемоглобина, который содержится в красных кровяных тельцах и переносит кислород по всему телу.Дефицит железа может привести к анемии, заболеванию крови и серьезному осложнению ВЗК. У пациентов с анемией недостаточно эритроцитов. Воспаление и кровопотеря из-за язв кишечника могут вызвать дефицит железа.
Пища с высоким содержанием железа должна сочетаться с пищей, богатой витамином С, для улучшения усвоения. Продукты с высоким содержанием витамина С включают болгарский перец, брокколи, ягоды, цитрусовые и помидоры. Важно проверить уровень железа перед приемом добавок , потому что избыток железа может быть токсичным для вашей печени.
Продукты для рассмотрения :
Зерновые, обогащенные железом
Устрицы
Фасоль, такая как белая фасоль, чечевица, фасоль и нут
Говядина и печень говяжья
Шпинат
Тофу
Сардины
Томаты консервированные и тушеные
Витамин B12
Витамин B12 помогает поддерживать здоровье нервов и клеток крови и всасывается в последний отдел подвздошной кишки, расположенный в конце тонкой кишки.Если вам диагностировали болезнь Крона, затрагивающую подвздошную кишку, или если вы перенесли операцию по удалению части или всей подвздошной кишки, у вас могут возникнуть проблемы с усвоением достаточного количества B12 только из пищи.
Вегетарианцы также подвержены риску развития дефицита витамина B12.
Продукты для рассмотрения :
Моллюски
Форель
Тунец
Печень
Говядина
Зерновые обогащенные
Молоко
Витамин D
Витамин D, который помогает вашему организму усваивать кальций, рекомендуется для всех пациентов с ВЗК , поскольку он может помочь контролировать воспаление кишечника.Некоторые исследования даже показали менее активную ВЗК у людей с адекватным уровнем витамина D.
Этот витамин наиболее эффективен при приеме вместе с кальцием. Это особенно важно для людей с дефицитом кальция, остеопенией или остеопорозом или принимающих кортикостероиды, которые могут вызвать резистентность к витамину D.
Продукты, которые стоит рассмотреть:
Лосось
Тунец
Масло печени трески
Сардины
Апельсиновый сок
Молоко
Яичный желток
Йогурт обогащенный
Зерновые обогащенные
Витамины A, E и K
Эти витамины необходимы для производства клеток и предотвращения повреждения клеток, производства крови, борьбы с инфекциями и здоровья костей.Пациенты, у которых есть проблемы с усвоением жиров, могут иметь низкий уровень этих жирорастворимых витаминов. Проблемы с всасыванием жира у пациентов с ВЗК могут быть связаны со значительным воспалением тонкой кишки, синдромом короткой кишки (SBS) или закупоркой желчевыводящих путей, как при первичном склерозирующем холангите.
Продукты для рассмотрения :
Витамин A
Морковь
Сладкий картофель
Шпинат
Красный перец
Брокколи
Дыня
Манго
Витамин E
Миндаль
Арахис
Масло подсолнечное
Семена подсолнечника
Масло зародышей пшеницы
Витамин К
Зеленая капуста
Шпинат
Кале
Брокколи
Цветная капуста
Зелень репы
Соевые бобы
Капуста
Соевое масло
Окра
Гранатовый сок
Цинк
Цинк помогает организму бороться с бактериями и вирусами.На уровень цинка в вашем организме могут влиять несколько симптомов как болезни Крона, так и язвенного колита, включая тяжелую диарею, синдром короткой кишки и обширное заболевание тонкой кишки. Люди, соблюдающие вегетарианскую диету, также подвержены риску дефицита цинка.
Симптомы дефицита цинка включают сыпь, изменения вкуса, запаха и зрения, трудности с заживлением ран и плохой рост у детей.
Продукты для рассмотрения :
Устрицы
Краб
Моллюски
Говядина
Крепленые зерна
Цельнозерновые
Свинина
Домашняя птица
Бобовые
Отруби
Орехи
Зеленый горошек
IBD Aid и кето-диеты при язвенном колите
То, что вы едите, может иметь значение, если у вас язвенный колит (UC).Правильная пища может облегчить симптомы во время обострения и обеспечить вас необходимыми питательными веществами, когда вы хорошо себя чувствуете. Но не существует универсальной диеты для всех с ЯК.
«Первой линией лечения по-прежнему являются лекарства, и на самом деле не существует какой-либо конкретной диеты, которая либо помогала бы вам, либо причиняла вам боль», – говорит Ширли Энн Коэн-Мекельбург, доктор медицины, преподаватель клинической практики в Мичиганском университете.
Но вы можете употреблять пищу вместе с лекарствами, чтобы уменьшить симптомы, – говорит она.
Лучший план для вас будет зависеть от ваших конкретных симптомов, вашей непереносимости и количества изменений, которые вы хотите внести, – говорит Райан Уоррен, зарегистрированный диетолог-диетолог в Weill Cornell Medicine.
Вот некоторые из популярных диет при язвенном колите.
Конкретная углеводная диета (SCD)
По этому плану вы режете все злаки и крахмалистые овощи, например картофель. Вы также отказываетесь от многих обработанных пищевых продуктов, молока и всех форм сахара, кроме меда. По словам Уоррена, SCD устраняет углеводы, для переваривания которых требуется много времени.
«Он удаляет сложные углеводы в надежде заставить голодать некоторые кишечные микробы, ответственные за многие пищеварительные симптомы», – говорит Уоррен.«Это может помочь уменьшить раздражающие желудочно-кишечные симптомы, такие как газы, вздутие живота и диарея».
Диета может быть трудной, – говорит Уоррен. Будьте внимательны к ингредиентам и этикеткам продуктов и внесите реальные изменения в то, что вы едите. Узнайте больше о конкретной углеводной диете.
Средиземноморская диета
В соответствии с традиционной средиземноморской диетой вы едите в основном растения, включая фрукты и овощи, цельнозерновые, бобовые и орехи. Ограничьте употребление красного мяса и выберите оливковое масло, рыбу и птицу.Уоррен часто рекомендует сначала эту противовоспалительную диету людям без особых симптомов.
«Это воспалительное заболевание кишечника», – говорит она. «Поэтому мы ищем то, что можно включить в рацион, чтобы помочь справиться с воспалением».
Если вам трудно есть фрукты, овощи и орехи целиком из-за таких симптомов ЯК, как диарея, кровавый стул, боли в животе и вздутие живота, попробуйте изменить способ их приготовления.
«Я никогда не хочу, чтобы эти пациенты жертвовали фактически здоровой и питательной растительной пищей, которую они едят», – говорит Уоррен.«Вместо этого мы говорим о том, как мы можем все еще включать эти продукты в рацион, но мягким и легким в использовании способом». Подумайте о фруктовых и овощных коктейлях, супах и пюре. Узнайте, как соблюдать средиземноморскую диету.
Безглютеновая диета
Глютен – это белок, содержащийся в некоторых зерновых, включая пшеницу, ячмень и рожь.
«Глютен – это просто крупный, трудноусвояемый белок, который мы часто исключаем, когда пациенты действительно пытаются использовать пищу и питание для управления чем-то таким аутоиммунным по своей природе», – говорит Уоррен.«Это в основном помогает защитить иммунную систему от бомбардировки большим сложным белком, таким как глютен».
Как и большинство других диет, нет исследований, доказывающих, что отказ от глютена поможет UC, говорит Коэн-Мекельбург. Но у вас может быть непереносимость глютена, которая может усилить ваш ЯК, или глютен может усугубить ситуацию во время обострения, говорит она. Если вы откажетесь от глютена на пробный период, вы увидите, улучшатся ли ваши симптомы.
«Идея состоит в том, чтобы просто ограничить определенные продукты, которые могут быть непереносимы, и посмотреть, поможет ли это», – говорит Коэн-Мекельбург.Посмотрите видео о глютене.
Диета с низким содержанием остатков
Разработанная с низким содержанием клетчатки, диета с низким содержанием остатков снижает количество стула в кишечнике. Остаток – это клетчатка, оставшаяся в толстой кишке после пищеварения. Вы предпочтете белый хлеб цельнозерновому и будете есть консервированные или приготовленные фрукты и овощи вместо сырых. Ограничьте употребление молочных продуктов и откажитесь от орехов, бобовых, семян и сухофруктов.
Многие из ее пациентов считают, что зеленые листовые овощи раздражают их во время обострения, говорит Коэн-Мекельбург.«Многое из этого действительно на личном уровне, когда они будут знать:« Я не могу есть салат, когда я вспыхну », – говорит она.« Это помогает лечить симптомы, избегая этих продуктов в течение определенного периода времени. ”
Если вы едите таким образом в течение длительного времени, вы можете не получать достаточно фолиевой кислоты или витамина С. Чтобы поддерживать здоровую диету, состоящую из цельных продуктов, попробуйте изменить жесткую структуру, а не запрещать клетчатку, говорит Уоррен. Например, выберите гладкое миндальное масло вместо цельного миндаля или смешанный смузи вместо блюда с черникой.Посмотрите видео о диетах с низким содержанием остатков.
Диеты с низким содержанием FODMAP
FODMAP – это группа углеводов, которые могут быть труднее перевариваться и могут ферментироваться в кишечнике. Они содержатся в таких продуктах, как молочные продукты, пшеница, бобы и косточковые фрукты.
Если вы чувствительны к FODMAPS, они могут вызвать газы, диарею, запор, вздутие живота и спазмы. В этой диете вы исключаете продукты с высоким содержанием FODMAP на 4-6 недель, а затем медленно добавляете их обратно.
«Я вижу, что люди делают неправильно с диетой FODMAP, потому что делают это самостоятельно и просто исключают все эти продукты, не понимая, что диета помогает определить, какая пища является проблемой, вместо того, чтобы просто ограничивать ее в долгосрочной перспективе», – Коэн – говорит Мекельбург.«Уловка состоит в том, чтобы выяснить, какая еда виновата». Просмотрите слайд-шоу, чтобы узнать больше о продуктах с низким содержанием FODMAP.
Растительные диеты
Это может быть очень здоровый способ питания, но вам может потребоваться совет специалиста. Рекомендуется обратиться к врачу, гастроэнтерологу или диетологу за советом, чтобы убедиться, что вы удовлетворяете все свои потребности в питании.
Есть много способов придерживаться диеты, основанной на растениях. Варианты включают веганский, который не включает продукты животного происхождения, вегетарианский (включая яйца и молочные продукты), пескатарианский (включая яйца, молочные продукты и рыбу) или в основном растения с минимальным содержанием продуктов животного происхождения.
Растительные диеты, богатые фруктами и овощами, могут помочь при воспалениях. Тем не менее, есть много обработанных пищевых продуктов, приготовленных без продуктов животного происхождения, которые вам не подходят, в том числе много нездоровой пищи. На растительной основе вы хотите получить как можно больше питательной ценности из своей пищи.
«Это зависит от разнообразия растений, которые вы едите, – говорит Уоррен. – При желании я рекомендую в основном растительную диету с животным белком».
Если вы полностью исключили продукты животного происхождения, вам нужно будет принимать добавки витамина B12, если вы не получаете его из обогащенных продуктов.А если у вас низкий уровень железа из-за ЯК, вам может потребоваться убедиться, что вы получаете достаточно железа из вегетарианской или веганской диеты. Кроме того, по словам Уоррена, диета, состоящая только из растений, может быть сложной для желудка при активном ЯК.
«При некоторых из этих [воспалительных заболеваний кишечника] вы уже предрасположены к определенному дефициту питания, например, к дефициту железа при язвенном колите», – говорит Уоррен. «Так что убедитесь, что вы делаете это под руководством». Узнайте больше о диетах на растительной основе.
Палеодиета
Исходя из продуктов, которые люди могли есть в эпоху палеолита, палеодиета включает постное мясо, фрукты и овощи.Вы не едите молочные продукты, злаки или бобовые.
Переход на палео помогает избавиться от злаков и сократить потребление углеводов без строгих правил SCD, – говорит Уоррен.
«Это модно, многие знают об этом, и, например, легче выйти поесть», – говорит она. «Но некоторые люди используют это как предлог, чтобы все время есть бекон. Это нужно делать правильно. На чем следует сосредоточиться, так это на фруктах и овощах ».
Один недостаток, говорит Уоррен: палеодиета исключает цельнозерновые и бобовые (например, арахис), которые могут быть частью здоровой противовоспалительной диеты.Просмотрите слайд-шоу, чтобы узнать все о палеодиете.
Кето-диета
При этой диете с очень низким содержанием углеводов вы едите много жиров. Это означает масла и мясо, небольшое количество фруктов и некоторые овощи, такие как зелень, болгарский перец и цветная капуста.
«Проблема с кето из-за того, насколько оно низкоуглеводное, это действительно затрудняет получение того разнообразия растений, которое я бы в идеале хотел бы получить [пациентам]», – говорит Уоррен. «Я никогда не рекомендую это».
Противовоспалительная диета при ВЗК (IBD-AID)
IBD-AID является побочным продуктом специфической углеводной диеты.Его цель – сбалансировать полезные и вредные бактерии в кишечнике, чтобы уменьшить воспаление кишечника. Диета вводит продукты поэтапно и не включает зерна, обработанные продукты, рафинированный сахар и молоко.
Большая разница: IBD-AID делает упор на ежедневное употребление пребиотических продуктов (таких как овес, бананы и лук) и продуктов с пробиотиками (например, йогурта, квашеной капусты и мисо).
GAPS Diet
Название расшифровывается как «кишечный и психологический синдром». Еще одно ответвление ВСС – диета ограничивает углеводы, которые потребляют много энергии для пищеварения.Уоррен говорит, что вместо этого она рекомендует SCD, потому что за этим стоит больше доказательств.
Прерывистое голодание
Прерывистое голодание – это когда вы чередуете периоды приема пищи или «кормления» с периодами голодания. Периоды голодания могут означать, что вы совсем не едите (ограниченное по времени кормление) или что вы едите намного меньше, чем обычно (периодическое ограничение энергии). Вы можете поститься ежедневно с 21:00. и 13:00. на следующий день и ешьте только между 13:00. и 21:00 (вариант ограничения времени).Или вы можете чередовать полный день голодания с днем нормального питания (альтернативное голодание).
Исследования на животных и людях показывают некоторые перспективы в отношении прерывистого голодания как способа лечения симптомов язвенного колита. В одном исследовании микробиом (баланс кишечных бактерий) мышей, которые голодали, оказался более здоровым, чем у тех, кто этого не делал. Вид поста, казалось, имел значение. Ограниченное по времени кормление и периодическое ограничение энергии, казалось, работали лучше, чем голодание через день.
Однако доказательства еще не ясны. Не все исследования показали улучшение после голодания, и чтобы убедиться в этом, необходимы дополнительные исследования. Кроме того, голодание может быть непростым делом, особенно если у вас есть проблемы со здоровьем. Поговорите со своим врачом, если вы рассматриваете прерывистое голодание как способ справиться с язвенным колитом.
Получение необходимых питательных веществ
То, что вы едите, не вызывает и не лечит язвенный колит. Но всегда полезно придерживаться той диеты, которая полезна для вас.Это может даже помочь вам провести больше времени в состоянии ремиссии и почувствовать себя лучше.
Недоедание обычно не проблема. Тонкая кишка – это место, где вы поглощаете витамины, минералы и белки. И ЯК обычно не влияет на эту часть вашего тела.
Тем не менее, придерживаться сбалансированной диеты может быть непросто. Многие люди с ЯК обнаруживают, что определенные продукты им не подходят. А потеря аппетита или боязнь еды могут привести к потере веса или пропуску питательных веществ.
Лучшее время для размышлений о питании – это когда у вас нет обострения.
Лучшая диета при язвенном колите?
Большинство экспертов говорят, что люди с ЯК должны просто стараться придерживаться хорошо сбалансированной диеты, когда это возможно. Сюда должны входить разнообразные продукты:
- Постное мясо, рыба и птица
- Нежирные молочные продукты
- Хлеб, крупы и цельнозерновые
- Фрукты и овощи
- Полезные жиры, такие как растительные масла
Ведите дневник питания, чтобы понять, какие продукты вызывают у вас проблемы и получаете ли вы достаточно питательных веществ.
Если вы худеете из-за язвенного колита, старайтесь есть пять или шесть небольших приемов пищи и закусок в течение дня вместо двух или трех больших приемов пищи.
Если у вас хроническая диарея, пейте много воды или других жидкостей, чтобы избежать обезвоживания.
Диетолог может составить план диеты, отвечающей вашим потребностям в калориях и питательных веществах. Прежде чем принимать какие-либо пищевые добавки, посоветуйтесь со своим врачом или диетологом. Узнайте, как составить план диеты при язвенном колите.
Избегайте продуктов с высоким содержанием клетчатки?
Возможно, вам не придется прощаться с такими продуктами, как цельнозерновые, фрукты и овощи, потому что у вас есть ЯК.Помимо своих питательных свойств, клетчатка впитывает лишнюю воду в организме и укрепляет стул.
Даже если кажется, что пища с высоким содержанием клетчатки ухудшает симптомы ЯК во время обострения, все может быть в порядке, когда обострение закончится. Единственный способ узнать, является ли конкретный продукт проблемой для вас, – это исключить его из своего рациона, а затем постепенно начать есть снова.
Стремитесь получать от 20 до 30 граммов клетчатки в день. Приготовление на пару, запекание или тушение фруктов и овощей перед их употреблением может быть легче для пищеварительного тракта, чем их употребление в сыром виде.
Если ваш врач рекомендовал диету с низким содержанием клетчатки, вы можете упустить витамины и минералы, которые естественным образом содержатся во многих продуктах с высоким содержанием клетчатки. Спросите своего врача или диетолога, следует ли вам принимать добавки. Знайте, как определять продукты, которые могут вызвать обострение язвенного колита.
Рыбий жир и льняное масло
Рыбий жир, содержащийся в лососе, скумбрии, сардинах, сельди и черной треске, а также в пищевых добавках, действует как противовоспалительное средство. Хотя ранние исследования неоднозначны, рыбий жир и льняное масло могут помочь при воспалении толстой кишки.Узнайте больше о преимуществах добавок рыбьего жира.
Добавки с пробиотиками
Пробиотики – это «хорошие» бактерии, которые живут в вашем кишечнике. Вы также можете найти их в таких продуктах, как йогурт, и в добавках. Некоторые исследователи, а также люди с воспалительными заболеваниями кишечника считают, что пробиотики помогают облегчить симптомы.
Исследователи считают, что добавление пробиотиков в пищеварительный тракт может помочь в лечении болезни. Согласно европейским исследованиям, пробиотик E. coli Nissle помог предотвратить обострения ЯК, но он недоступен в США.S. В других исследованиях тестируются различные пробиотики, помогающие контролировать ЯК. Если вы и ваш врач решите попробовать пробиотики, вам нужно будет продолжать принимать их в достаточном количестве, чтобы они подействовали. Узнайте больше о том, как пробиотики могут облегчить симптомы язвенного колита.
ЯК и непереносимость лактозы
Люди с ЯК часто думают, что у них непереносимость лактозы, что означает, что они не могут должным образом переваривать сахар в молоке и молочных продуктах, потому что некоторые симптомы схожи. Но ЯК не повышает вероятность непереносимости лактозы.Чтобы выяснить это, ваш врач может провести простой тест.
По возможности оставьте в своем рационе молоко и молочные продукты. Они являются очень хорошим источником кальция и витамина D, которые поддерживают здоровье ваших костей. Использование стероидов, таких как преднизон, в течение длительного времени может истончить ваши кости и затруднить усвоение кальция организмом, что повышает вероятность развития остеопороза.
Если молочные продукты вызывают у вас дискомфорт, попробуйте есть их в небольших количествах. Или попробуйте добавки с лактазой, чтобы расщепить лактозу в молочных продуктах.
Если вы просто не можете переваривать молочные продукты, врач может посоветовать вам принимать добавки с кальцием и витамином D. Посмотрите видео о том, как молочные продукты влияют на язвенный колит.
Что есть во время обострения
Во время обострения лучше избегать более волокнистой пищи, такой как цельнозерновые, зелень и орехи. Вместо этого ищите продукты, которые легко усваиваются, например:
- Белый хлеб (вместо цельнозерновых)
- Рафинированные хлопья для завтрака, такие как кукурузные хлопья (вместо овса, отрубей или мюсли)
- Белый рис вместо более трудных для усвоения переваривать коричневый или дикий рис
- Фрукты с низким содержанием клетчатки, такие как бананы, дыня, дыня и вареные фрукты
- Полностью приготовленные овощи, не относящиеся к крестоцветным, такие как кончики спаржи, картофель, кабачки без кожуры, семян или стеблей
- Очищенные, с низким содержанием -волоконная паста и лапша
- Постное мясо и рыба
- Яйца
Некоторым людям с ЯК также помогает разбить приемы пищи на пять или шесть небольших приемов пищи вместо трех больших.Вы можете поговорить со своим лечащим врачом о соблюдении элиминационной диеты. Это когда вы перестаете есть разные продукты по одному, чтобы увидеть, какие из них вызывают симптомы, и убрать их из своего рациона. При этом важно проконсультироваться с врачом или диетологом, чтобы убедиться, что вы получаете достаточно питательных веществ.
Если вы обнаружите, что теряете вес во время обострения, поговорите со своим лечащим врачом. Возможно, им потребуется проверить, достаточно ли вы получаете определенных витаминов и минералов.Они также могут помочь вам сосредоточиться на продуктах, которые ухудшают ваши симптомы, и помочь вам заменить их здоровыми альтернативами, которые помогут вам поддерживать здоровый вес. Сюда могут входить некоторые из перечисленных выше продуктов, такие как бананы, яйца, нежирное мясо и лапша.
Если вам все еще трудно найти продукты, которые вам подходят, или вы продолжаете худеть, поговорите со своим врачом о возможных жидких пищевых добавках.
Мультивитамины и пищевые добавки
Людям с ЯК необходимо быть особенно осторожными, чтобы получать достаточно фолиевой кислоты, железа и калия.
Фолиевая кислота помогает предотвратить рак и врожденные дефекты. Некоторые лекарства, такие как сульфасалазин (азульфидин), могут затруднить усвоение фолиевой кислоты.
Кровопотеря из-за воспаления и язв в толстой кишке может вызвать низкий уровень железа. Об этом может сказать простой анализ крови.
Диарея или прием стероидов могут вызвать снижение уровня калия и магния.
Поговорите со своим врачом о том, могут ли эти питательные вещества быть проблемой для вас. На всякий случай может потребоваться прием витаминов.Напитки с пищевыми добавками также могут восполнить недостаток питательных веществ, но могут вызвать диарею. Узнайте больше о витаминах и пищевых добавках при язвенном колите.
4 продукта, которые могут помочь уменьшить воспаление при язвенном колите
2. Ферментированные продукты могут помочь сбалансировать кишечные бактерии
Ферментированные продукты, такие как кефир, чайный гриб и квашеная капуста, содержат активные пробиотики, считающиеся полезными бактериями, которые могут быть полезны некоторым людям с пищеварительной системой проблемы, согласно Центру здоровья Бригама и женщин Крона и колита.«Продукты с пробиотиками добавляют полезные бактерии в пищеварительный тракт, что может улучшить здоровье всего тела», – говорит Келли Кеннеди, RDN, штатный диетолог из Everyday Health.
Согласно исследованию, опубликованному в августе 2018 года в журнале Frontiers of Microbiology, живых пробиотиков в кишечнике также могут помочь регулировать иммунную систему. Поскольку ЯК является аутоиммунным заболеванием, люди, живущие с этим заболеванием, могут получить дополнительную поддержку со стороны иммунной системы.
Ферментированные продукты хороши сами по себе – например, чайный гриб – или как гарнир к любому полезному блюду, например, кимчи с рисом.
3. Специи, такие как имбирь и куркума, могут бороться с тошнотой и болью в суставах
«Такие специи, как имбирь и куркума, могут помочь бороться с тошнотой и воспалением, связанными с расстройствами пищеварения, такими как UC», – говорит Кеннеди, отмечая, что необходимы дополнительные исследования для определить как сумму, так и наилучшую форму доставки для этих льгот. Как правило, избегайте добавок. Концентрированные добавки имбиря могут вызвать изжогу, диарею или газы. Вместо этого попробуйте добавлять имбирь и куркум в супы или жаркое.Как и при любых изменениях в диете, рекомендуется проконсультироваться с врачом, прежде чем добавлять имбирь и турмерик в свой рацион.
4. Выбирайте рыбу с омега-3 для борьбы с воспалением
Ученые еще не пришли к единому мнению о том, влияет ли употребление красного мяса на людей с ЯК, но питательные вещества в рыбе могут быть полезными. По словам Дикмана, употребление в пищу таких продуктов, как жирная рыба, богатая омега-3 жирными кислотами, может помочь при воспалении, связанном с ЯК.
Омега-3 жирные кислоты являются важным питательным веществом, используемым вашим организмом для выработки клеток и гормонов, регулирующих свертывание крови.Хотя некоторые исследования показали, что жирные кислоты омега-3 обладают противовоспалительным действием, необходимо провести дополнительные исследования, чтобы доказать их полезность. По данным Национального института здоровья (NIH), жирные кислоты омега-3, как и пробиотики, также поддерживают иммунную систему.
В отличие от других жиров, организм не может производить этот полезный жир самостоятельно из другого сырья. Вместо этого вы должны получать его из пищевых источников, включая рыбу, такую как лосось, сельдь, сардины, радужная форель и скумбрия – просто воздержитесь от жарки филе, поскольку жирная или жирная пища может усугубить симптомы ЯК.
Вместо этого попробуйте запечь рыбу или приготовить ее на гриле, или попробуйте этот рецепт супа из лосося, не содержащего УК.
Также помните, что особенно важно убедиться, что вы потребляете достаточно белка сразу после обострения, чтобы восполнить потерянные питательные вещества и снизить риск анемии.
Выбор правильной диеты при язвенном колите
Поскольку каждый организм индивидуален, не существует универсальной диеты для лечения ЯК. «Работайте в тесном сотрудничестве с зарегистрированным диетологом, чтобы разработать диету, которая подойдет вам», – советует Дикман.Также полезно записывать, что вы едите, в дневнике питания. Это упрощает определение ингредиентов, вызывающих ваши симптомы.
Дополнительная информация от Кейтлин Салливан
8 продуктов, которые нужно есть во время обострения язвенного колита
4. Пробиотики: Если у вас нет непереносимости лактозы, йогурт может обеспечить вас белком и пробиотиками, которые являются живыми бактериями это может помочь пищеварительной системе. Обязательно покупайте йогурт, на этикетке которого указаны живые и активные культуры, – говорит Селес.Избегайте йогурта, который содержит большие куски фруктов, которые трудно переваривать. «Это нормально, если в йогурте есть мягкие фрукты без косточек и смешанные с ними», – добавляет Селес. Добавки с пробиотиками также можно использовать, если у вас непереносимость лактозы.
5. Лосось: Люди с язвенным колитом и непереносимостью лактозы или просто хотят получить больше белка в своем рационе, добавьте лосося в пищу, которую вы едите во время обострения. Помимо того, что лосось является отличным источником белка, он содержит полезные жирные кислоты омега-3, которые могут помочь уменьшить воспаление.Если вам не нравится лосось, можно есть тунец, креветки или другую рыбу с высоким содержанием омега-3 жирных кислот.
Нейланджан Нанди, доктор медицины, гастроэнтеролог и доцент медицинского колледжа Дрексельского университета в Филадельфии, рекомендует запекать, жарить или обжаривать лосося, а не жарить его. «Жарение рыбы приводит к значительной потере питательной ценности», – говорит он.
6. Ореховые масла: Арахисовое масло, миндальное масло, масло кешью и другие ореховые масла являются еще одним источником белка и полезных жиров.Выбирайте сливочное арахисовое масло вместо кусочков, чтобы не переваривать сложные ореховые кусочки, которые могут вызвать дополнительное раздражение во время обострения. Доктор Нанди советует есть арахисовое масло с хлебом или завернуть его в лепешку. Еще один хороший выбор – ореховая паста на крекерах с низким содержанием клетчатки, таких как соленый.
7. Белый рис с куркумой: Если вы не переносите большинство продуктов во время обострения язвенного колита, вы можете придерживаться мягких блюд, например вареного белого риса. Если вы хотите добавить аромат, попробуйте посыпать его куркумой, желтой специей, ключевой ингредиент которой, куркумин, показал некоторые преимущества при лечении язвенного колита.
Метаанализ, опубликованный в ноябре 2019 года в журнале Annals of Gastroenterology , показал, что прием куркумина вместе с противовоспалительным средством лучше для лечения язвенного колита, чем прием только противовоспалительных препаратов.
Куркума широко используется в Индии, где частота воспалительных заболеваний кишечника ниже, чем в Соединенных Штатах или Европе, говорит Арун Сваминат, доктор медицины, директор программы по воспалительным заболеваниям кишечника в больнице Ленокс Хилл в Нью-Йорке.
8. Вода, спортивные напитки и фруктовые соки: Диарея, которая часто возникает во время обострения язвенного колита, может привести к потере большого количества жидкости, и ее восполнение важно. «Когда вы обезвожены, все ваши симптомы усиливаются, – говорит Нанди. По его словам, спортивные напитки в сочетании с водой в соотношении 1: 1 могут помочь восполнить потерю углеводов и электролитов. Селес говорит, что можно также использовать фруктовый сок без мякоти, но избегайте сока из чернослива из-за высокого содержания в нем клетчатки.
«Людям с язвенным колитом важно работать с зарегистрированным диетологом, чтобы разработать индивидуальный план питания», – говорит Селес. «Это может помочь в достижении конкретных целей в отношении калорий и питательных веществ, поскольку все тела по-разному переносят пищу».
Дополнительная информация от Нины Вассерман
Диета при колите | План питания, Еда, которую следует есть и избегать, PDF
Дополнительная информация о язвенном колите
По данным Университета Джорджа Вашингтона, колит – это хроническое заболевание пищеварительной системы, характеризующееся воспалением внутренней оболочки толстой кишки.Инфекция, потеря кровоснабжения толстой кишки, воспалительное заболевание кишечника (ВЗК) и инвазия стенки толстой кишки коллагеном или лимфоцитарными лейкоцитами – все это возможные причины воспаления толстой кишки.
Следующие заболевания попадают в категорию колитов / ВЗК; все они поддаются лечению с помощью комбинации лекарств и улучшения ваших привычек в еде:
Язвенный колит:
Язвенный колит – это хроническое воспалительное заболевание кишечника (ВЗК), при котором аномальные реакции иммунной системы вызывают воспаление и язвы на внутренней оболочке толстой кишки.Язвенный колит может развиться в любом возрасте, но более вероятно, что болезнь разовьется у людей в возрасте от 15 до 30 лет. Подробнее читайте ниже!
Колит Крона:
Болезнь Крона – воспалительное заболевание кишечника, вызывающее хроническое воспаление желудочно-кишечного тракта. Недавние исследования показывают, что наследственные, генетические факторы и факторы окружающей среды способствуют развитию болезни Крона. У людей с болезнью Крона безвредные бактерии ошибочно принимают за чужеродных захватчиков, и иммунная система вырабатывает ответную реакцию.Воспаление, вызванное иммунным ответом, не проходит. Это приводит к хроническому воспалению, изъязвлению и утолщению кишечной стенки.
Диверсионный колит:
Диверсионный колит включает воспаление толстой кишки, возникшее после хирургического лечения, которое отводит поток каловых масс от толстой кишки, обычно на временную илеостому или колостому. Его не следует путать с воспалительным заболеванием кишечника (ВЗК), даже если оно часто имитирует симптомы ВЗК.Диверсионный колит может возникнуть после хирургического лечения кишечных состояний, таких как недержание кала, рак кишечника или спонтанный хронический запор, не связанный с очевидной основной причиной.
Ишемический колит:
Ишемический колит (IC) – это воспалительное заболевание толстой или толстой кишки. Он развивается, когда в толстую кишку не поступает достаточный кровоток. ИЦ может возникнуть в любом возрасте, но чаще всего встречается у людей старше 60 лет. Накопление бляшек внутри артерий (атеросклероз) может вызвать хронический или долгосрочный ИЦ.Это состояние также может исчезнуть с помощью мягкого лечения, такого как краткосрочная жидкая диета и антибиотики.
Инфекционный колит:
Инфекция толстой кишки бактериями, вирусами или паразитами приводит к воспалительному типу диареи и составляет большинство случаев острой диареи. У этих пациентов наблюдаются гнойный, кровянистый и слизистый рыхлый стул, лихорадка, тенезмы и боли в животе.
Фульминантный колит:
Фульминантный колит – довольно редкая, но серьезная форма язвенного колита (ЯК).ЯК вызывает воспаление и язвы на слизистой оболочке толстой кишки. Этого не происходит с большинством людей, у которых есть UC. Менее 10% людей заболевают фульминантным колитом, обычно во время первого приступа симптомов. Воспаляется вся оболочка толстой кишки, вызывая серьезные симптомы, такие как кровавый понос и боль в животе. Фульминантный колит требует неотложной медицинской помощи. Вам нужно будет немедленно отправиться в больницу для лечения лекарствами и, возможно, операции.
Коллагенозный колит:
Коллагенозный колит (КК) – это заболевание, поражающее толстый кишечник.Это приводит к приступам водянистой диареи и болей в животе. Толстый кишечник является частью пищеварительного (желудочно-кишечного или желудочно-кишечного тракта). Желудочно-кишечный тракт идет от вашего рта до ректального отверстия. Толстый кишечник включает в себя как толстую, так и прямую кишку. Толстый кишечник получает продукты расщепления пищи из тонкого кишечника. Одна из его основных задач – реабсорбировать воду и электролиты, такие как соль. Ободочная кишка ведет к прямой кишке. Прямая кишка сохраняет ваши испражнения до того, как ваше тело устраняет их.При коллагенозном колите воспалительные клетки иммунной системы попадают в толстую кишку. Там они вызывают отек и воспаление. В редких случаях эти клетки также попадают в последнюю часть тонкой кишки.
Химический колит:
Химический колит – это разновидность колита, воспаления толстой или толстой кишки, вызванного введением агрессивных химикатов в толстую кишку с помощью клизмы или другой процедуры. Химический колит эндоскопически может напоминать язвенный колит, инфекционный колит и псевдомембранозный колит.
Микроскопический колит:
Микроскопический колит – это воспаление толстой кишки (толстой кишки), вызывающее стойкую водянистую диарею. Заболевание получило свое название от того факта, что необходимо исследовать ткань толстой кишки под микроскопом, чтобы идентифицировать ее, поскольку ткань может казаться нормальной при колоноскопии или гибкой ректороманоскопии. Существуют различные подтипы микроскопического колита: коллагенозный колит, при котором в ткани толстой кишки образуется толстый слой белка (коллагена); Лимфоцитарный колит, при котором количество лейкоцитов (лимфоцитов) увеличивается в ткани толстой кишки; Неполный микроскопический колит, при котором встречаются смешанные признаки коллагенового и лимфоцитарного колита.




 в день.
в день.


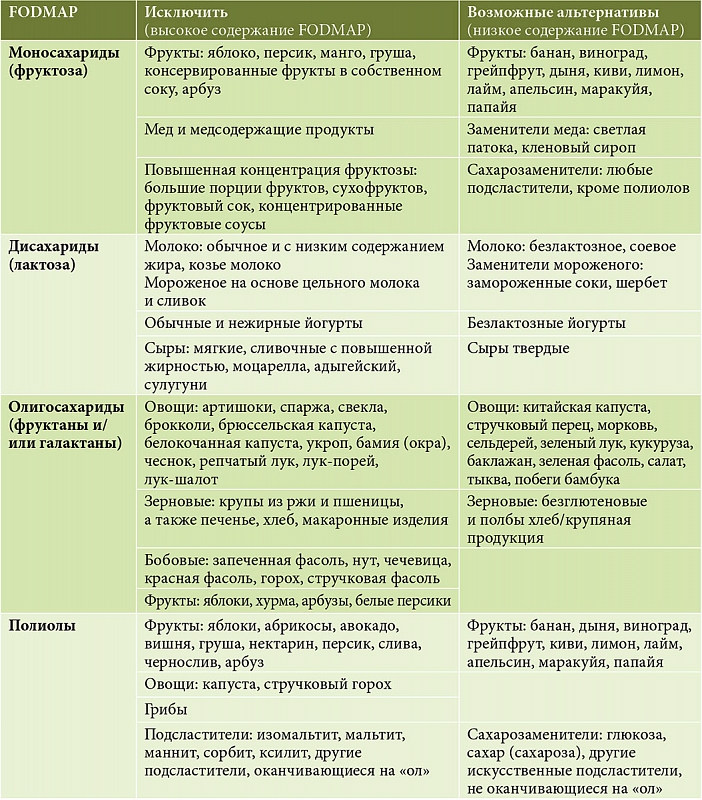 ложки
ложки ложка
ложка ложки
ложки

 Колит может выражаться не только в жидком стуле, но и в запорах. Зачастую два этих состояния чередуются. Чтобы избежать застоев, важно подобрать правильный набор продуктов для стимулирования моторики ЖКТ;
Колит может выражаться не только в жидком стуле, но и в запорах. Зачастую два этих состояния чередуются. Чтобы избежать застоев, важно подобрать правильный набор продуктов для стимулирования моторики ЖКТ; Поэтому питаться важно каждые 2–3 часа. Игнорирование этого правила провоцирует желудок на выработку сока, который из-за отсутствия пищи будет переваривать слизистую органа;
Поэтому питаться важно каждые 2–3 часа. Игнорирование этого правила провоцирует желудок на выработку сока, который из-за отсутствия пищи будет переваривать слизистую органа; Для обеспечения функционирования моторики кишечника рекомендуется отдать предпочтение травяным отварам и некрепким чаям;
Для обеспечения функционирования моторики кишечника рекомендуется отдать предпочтение травяным отварам и некрепким чаям;
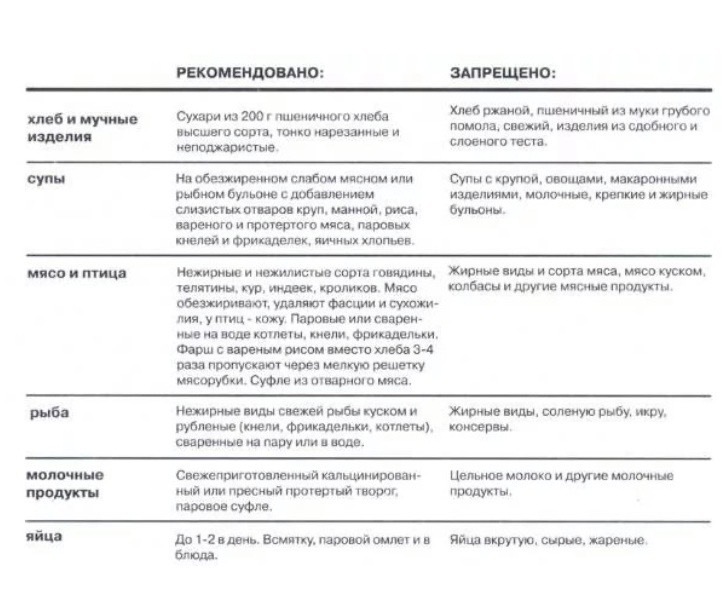 п.;
п.;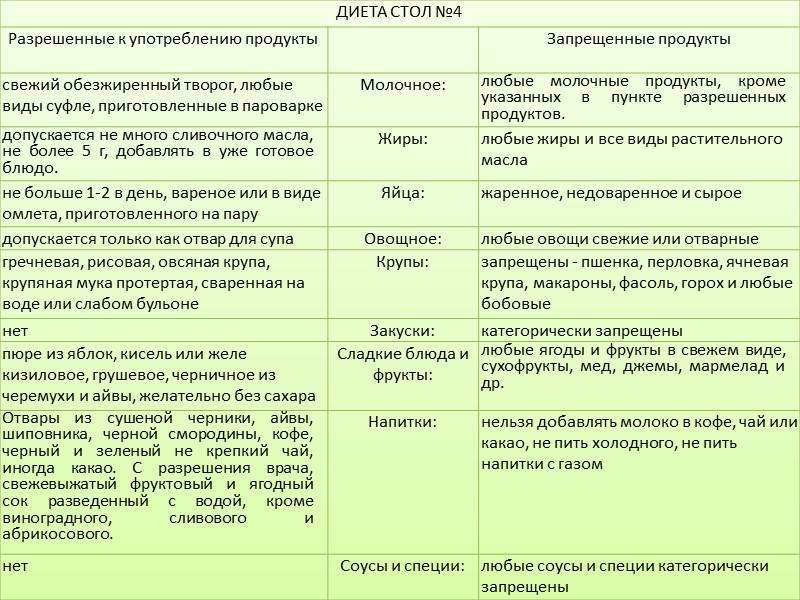

 е. только в теплом
е. только в теплом Пищу перемалывайте в пюре с помощью блендера. Суп готовят при наличии мяса, грибов или вовсе без мяса.
Пищу перемалывайте в пюре с помощью блендера. Суп готовят при наличии мяса, грибов или вовсе без мяса.