Показания для удаления желчного пузыря: Холецистэктомия – хирургическое лечение желчнокаменной болезни
Показания к удалению желчного пузыря
В некоторых ситуация удаление желчного пузыря (холицестэктомия) – единственный верный выбор, который сохранит здоровье и жизнь человека.При каких поражениях желчного пузыря эта операция показана:
• Повторяющиеся приступы желчной колики, частые и мучительные – удаление желчного пузыря производится в плановом порядке.
• Кальцифицированный («фарфоровый») желчный пузырь – удаление в плановом порядке.
Такой желчный пузырь уже не справляется со своей работой, а может стать только источником неприятностей.
• Острый холецистит (осложненные формы или при отсутствии улучшения на фоне медикаментозного лечения) – удаление желчного пузыря в срочном порядке (в ближайшие 48-72 часа).
• Перенесенный острый холецистит в прошлом – удаление желчного пузыря в плановом порядке. Лучше через 4-6 недель, максимум – через 12 недель. Это делается для того, чтобы избежать повторных приступов острого холецистита (а его вероятность после уже перенесенного холецистита – почти 100%).
• Холедохолитиаз (наличие камней в общем желчном протоке) –проводится извлечение камня из протока. При данном состоянии часто приходится выполнить одновременно и удаление желчного пузыря.
• Приступ острого панкреатита, вызванного камнями из желчного пузыря – проводится удаление желчного пузыря после стихания явлений панкреатита, чтобы избежать данных приступов в дальнейшем.
• Острый панкреатит – жизнеугрожающее заболевание поджелудочной железы, поэтому его нужно избегать.
• “Акалькулезная холецистопатия” – в плановом порядке при наличии определенных условий. В России не является абсолютным показанием для проведения холецистэктомии.
В других случаях нужно пытаться справиться с проблемой с помощью медикаментов и диеты. Способ лечения определяет специалист на основе обследования.
Жизнь без желчного пузыря вполне комфортна и организм к ней адаптируется от полугода до полутора лет. Желчь у человека без желчного пузыря не накапливается, а постоянно поступает в двенадцатиперстную кишку.
Конечно, в новых условиях для хорошего самочувствия придется придерживаться специальной диеты – снизить количество жиров, сладкого, мучного, крепкого кофе и чая, не говоря уже о табаке и спиртных напитках. В целом, такая диета способствует оздоровлению всего организма.
Лапароскопическая холецистэктомия
Лапароскопическая холецистэктомия
Лапароскопическая холецистэктомия – это удаление желчного пузыря с использованием специальной лапароскопической техники и инструментов. Лапароскопическая операция удаления желчного пузыря относится к малоинвазивным и малотравматичным методам оперативного лечения. Преимущества этой операции заключаются в значительно меньших проявлениях болевого синдрома, отсутствии значимых послеоперационных рубцов, быстром восстановлении после операции, малой длительности (1-2 дня) госпитализации и быстрому (5-7 дней) возврату к привычному ритму жизни. Операция проводится через маленькие проколы размером 0.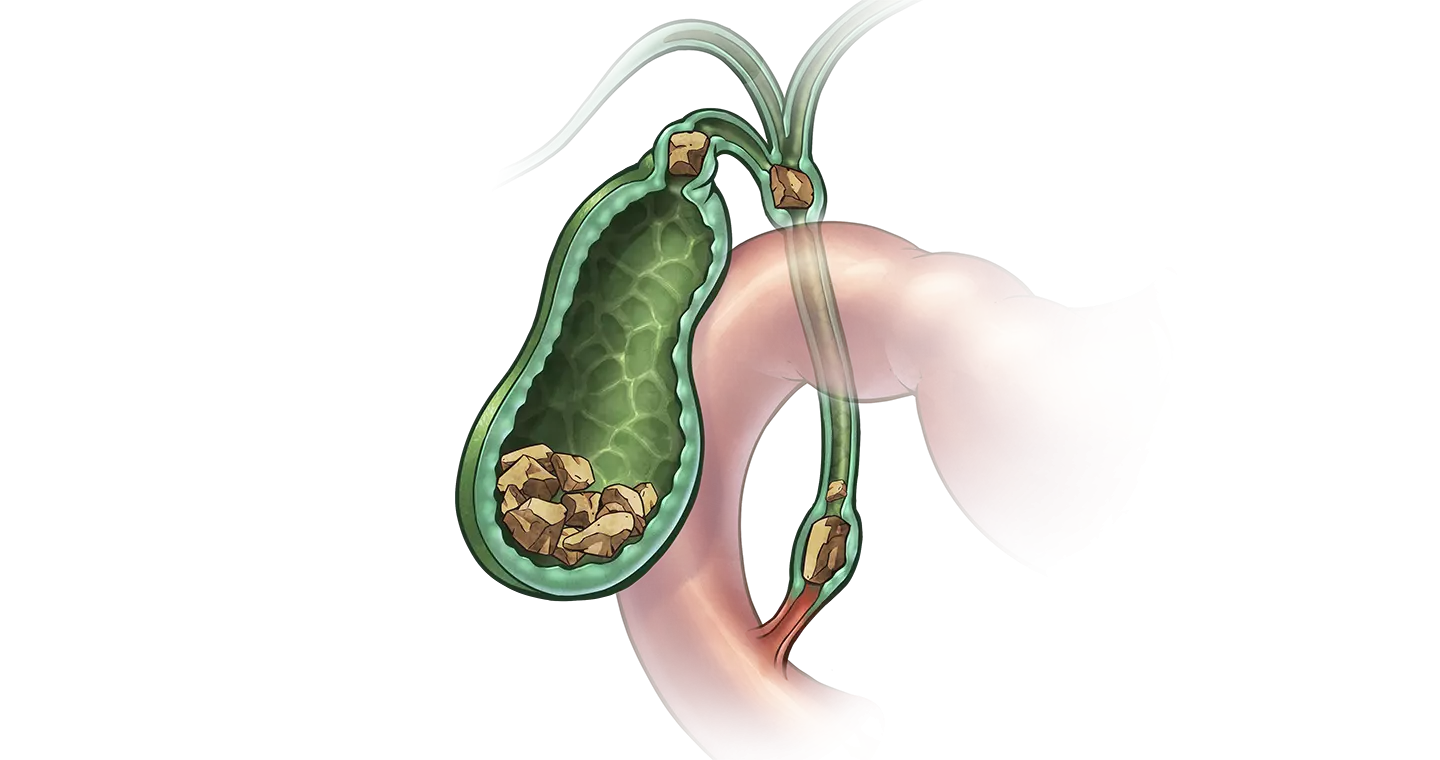
Через прокол в околопупочной области в брюшную полость вводится видеокамера. Для поддержания внутрибрюшного давления на уровне 8-12 мм.рт.ст. в брюшную полость подается углекислый газ. При помощи инструментов особой конструкции производится наложение клипс на проток, соединяющий желчный пузырь и печеночный проток. Артерии, питающие желчный пузырь, также клипируются. После удаления желчного пузыря углекислый газ удаляется из брюшной полости. В животе оставляется дренаж, все раны зашиваются.
Почему операция необходима
Операция предотвращает развитие серьезных осложнений, которые могут потребовать экстренного оперативного вмешательства. Плановое оперативное лечение намного безопаснее и переносится пациентами легче, чем операции, проводимые по неотложным показаниям. Большинство пациентов после удаления желчного пузыря отмечают значительное улучшение самочувствия и избавляются от таких симптомов, как боли и тошнота.
Если не делать операцию
Камни в желчном пузыре являются наиболее частой причиной развития таких осложнений как гнойное воспаление желчного пузыря, воспаление поджелудочной железы и механическая желтуха. Сложность операций при этих заболеваниях возрастает во много раз и часто требует длительного стационарного лечения. Риск летального исхода при осложнениях желчнокаменной болезни превосходит в несколько раз риск развития любых послеоперационных осложнений при плановой операции.
Анестезия
Операция выполняется под общей анестезией. При возникновении каких-либо вопросов или сомнений в отношении анестезии необходимо проконсультироваться с анестезиологом.
Послеоперационный период
После операции пациент некоторое время остается под наблюдением анестезиолога, до окончания действия анестезии. После этого пациент переводится в палату. Большинство пациентов остается под наблюдением в стационаре в течение 48-72 часов после операции.
Большинство пациентов остается под наблюдением в стационаре в течение 48-72 часов после операции.
Болевые ощущения после операции
В первые несколько дней пациент может ощущать некоторые болевые ощущения в области послеоперационных ран, что может потребовать применения обезболивающих препаратов. Через 1-2 дня после операции боль должна значительно уменьшиться. Если этого не происходит, пациент должен сразу сообщить об этом своему врачу.
Диета и режим после операции
-
Через 2-3 часа после операции пациенту разрешается пить. На следующий день или через день после операции можно принимать легкую пищу. В течение нескольких месяцев после операции необходимо будет придерживаться специальной диеты
-
Чем раньше пациент начнет вставать, тем меньше вероятность развития осложнений со стороны сердечно-сосудистой и дыхательной систем.
 При этом риск возникновения тромбофлебита также значительно уменьшается
При этом риск возникновения тромбофлебита также значительно уменьшается
-
Для предупреждения развития пневмонии будет необходимо проводить упражнения глубокого дыхания. 10 глубоких вдохов каждый час препятствует застою секрета бронхов в легких и улучшает циркуляцию воздуха
-
Курение в раннем послеоперационном периоде увеличивает риск развития воспалительных заболеваний в легких
-
Рекомендуется измерять температуру 2 раза в день в течение 5-7 дней
-
В течение недели после операции крайне не рекомендуется садиться за руль автомобиля
-
Восстановительный период обычно занимает 2-3 недели. Однако в течение 3 месяцев после операции нельзя поднимать тяжести весом больше 5 кг
Необходимые процедуры
Смена операционных повязок проводится на следующий день после операции. В дальнейшем перевязки производятся по мере необходимости. Швы обычно снимаются на 6-7 день после операции.
В дальнейшем перевязки производятся по мере необходимости. Швы обычно снимаются на 6-7 день после операции.
Необходимо немедленно сообщить своему врачу:
- если возникло кровотечение из операционной раны;
- появилась лихорадка и озноб;
- боль не уменьшается на фоне приема обезболивающих средств;
- появилось вздутие живота;
- есть покраснение, отек, усиление болей в области послеоперационных ран.
Преимущества лапароскопической холецистэктомии в ММЦ “СОГАЗ”:
- в клинике применяются современные методы диагностики, лечения и реабилитации;
- ориентация на малоинвазивное вмешательство;
- применение передового эндовидеохирургического оборудования;
- высочайшие требования к качеству работы;
- опытные и внимательные специалисты.
Записаться на консультацию хирурга можно, позвонив по телефону 8(812)406-88-88 или заполнив форму:
Операция по удалению желчного пузыря (холецистэктомия)
Холецистэктомия
 В желчном пузыре накапливается желчь – образующаяся в печени жидкость, которая принимает участие в процессе пищеварения.
В желчном пузыре накапливается желчь – образующаяся в печени жидкость, которая принимает участие в процессе пищеварения.
Различают экстренную холецистэктомию и холецистэктомию выполняемую в плановом порядке (в период ремиссии, при отсутствии симптомов).
Показания к удалению желчного пузыря
Холецистэктомия проводится при холецистите и желчнокаменной болезни для удаления желчных камней и борьбы с осложнениями, которые они вызывают. Лечащий врач может рекомендовать операцию в следующих случаях:
— Хронический калькулезный холецистит (камни в желчном пузыре, желчнокаменная болезнь)
— Полипы и холестероз желчного пузыря;
— Камни в желчном протоке (холедохолитиаз)
— Воспаление желчного пузыря (бескаменный холецистит)
— Бессимптомный холецистолитиаз (отсутствие симптомов при наличии камней в желчном пузыре)
Холецистэктомия выполняемая в плановом порядке – достаточно простая операция, которая редко влечет за собой осложнения. В большинстве случаев, пациент может отправиться домой через 1-2 дня после проведения операции.
В большинстве случаев, пациент может отправиться домой через 1-2 дня после проведения операции.
Удаление желного пузыря в экстренном порядке проводится при непосредственной угрозе жизни пациента, когда возникшие осложнения холецистита делают попытки добиться стойкой стабилизации общего состояния пациента бесперспективными:
— при перитоните;
— гангренозном холецистите;
— перфорации стенки желчного пузыря
Методы удаления желчного пузыря
В настоящее время существует 3 основных технологии выполнения холецистэктомии:
1. Лапароскопическая холецистэктомия
2. Открытая холецистэктомия из минидоступа
3. Традиционная открытая холецистэктомия
Принципиальным отличием во всех указанных методах является только доступ к желчному пузырю.
Лапароскопическая холецистэктомия
Лапароскопическая холецистэктомия выполняется наиболее часто, проводится под общим наркозом с интубацией трахеи (введение тонкой эластичной трубки в трахею во время наркоза, которую пациент не чувствует), что позволяет минимизировать риск регургитации (заброса желудочного содержимого в ротоглотку) и аспирации (попадания желудочного содержимого в легкие) во время операции.
После наступления анестезии, хирург, через специальную тонкую иглу в брюшную полость нагнетат углекислый газ. Цель нагнетания углекислого газа – приподнять брюшную стенку и одновременно поджать внутренние органы, образно говоря «надуть живот». Углекислый газ абсолютно безвреден для организма и его нагнетание позволяет создать в брюшной полости пространство для работы хирурга. После этого производиться прокол в области пупка, через который вводится лапароскоп, оснащенный видеокамерой, для осмотра органов брюшной полости, а также с целью визуального контроля дальнейшего хода операции. Изображение с видеокамеры лапароскопа передается на монитор в операционной и позволяет хирургам контролировать свои действия.
На следующем этапе проводятся проколы брюшной стенки (от 1 до 3) для введения инструментов – манипуляторов необходимых для удаления желчного пузыря. После диагностических манипуляций, если требуется, приступают к выделению пузырной артерии и пузырного протока. После наложения на них специальных металлических скобок, их пересекают. Желчный пузырь, отделенный от печени извлекают из брюшной полости (через один из проколов).
После наложения на них специальных металлических скобок, их пересекают. Желчный пузырь, отделенный от печени извлекают из брюшной полости (через один из проколов).
После извлечения желчного пузыря проводится холангиография – специальное рентгеновское исследование желчного протока на наличие отклонений. Если хирург обнаруживает камни или другие патологии в желчном протоке, также может быть проведено медицинское вмешательство, направленное на их устранение.
По окончании операции, углекислый газ удаляется из брюшной полости, накладываются швы и стерильная повязка. После полного пробуждения пациент переводится в послеоперационное отделение. Лапароскопическая холецистэктомия длится от 30 минут до 2 часов, в среднем – 40 минут.
Лапароскопическая холецистэктомия назначается не всем пациентам. В некоторых случаях хирург может начать проведение лапароскопической холецистэктомии и решить сделать более широкий разрез из-за наличия рубцовой ткани от предыдущих операций или осложнений.
Как правило, уже через 2-3 часа после лапароскопии пациент может вставать. Выписка из стационара происходит обычно на следующий день после проведения операции, однако некоторым требуется остаться в больнице дольше. Пациент сможет отправиться домой после того как сможет есть, пить и самостоятельно передвигаться без болезненных ощущений. Для полного восстановления требуется примерно неделя.
Преимущества лапароскопической холецистэктомии
— Отсутствие разрезов передней брюшной стенки и, как следствие меньше боли, меньшая вероятность инфицирования, меньшие риски возникновения послеоперационной грыжи, быстрый восстановительный период;
— Уже через 2-3 часа после лапароскопии пациент может вставать. Обычно к вечеру или утру следующего дня состояние уже позволяет вернуться к обычной физической активности, а через несколько дней вернуться на работу. Следы на коже от проколов заживают достаточно быстро, через несколько месяцев их с трудом можно обнаружить;
— Большая информативность. Технология проведения лапароскопии, при которой изображение из брюшной полости выводится на экран монитора, позволяет выявлять мельчайшую патологию, которая не видна при классической операции. Это возможно из-за того, что на мониторе можно увеличивать изображение органов до 10 раз.
Технология проведения лапароскопии, при которой изображение из брюшной полости выводится на экран монитора, позволяет выявлять мельчайшую патологию, которая не видна при классической операции. Это возможно из-за того, что на мониторе можно увеличивать изображение органов до 10 раз.
— Щадящее оперативное воздействие. Учитывая многократное увеличение и специальные хирругические инструменты, очаги патологии удаляют, не затрагивая здоровые ткани
Открытая холецистэктомия из минидоступа
Не всем пациентам возможно выполнить лапароскопическое удаление желчного пузыря. Анатомические аномалии, выраженный воспалительный или спаечный процесс в брюшной полости, сопутствующие заболевания, препятствующие наложению пневмоперитонеума (нагнетания брюшной полости углекислым газом) являются поводом для проведения открытой малоинвазивной холецистэктомии.
При этом методе доступ к желчному пузырю осуществляется через разрез (от 3 до 7 см) в области правого подреберья. Мышцы и ткани приподнимаются для освобождения печени и желчного пузыря. Далее приступают к выделению пузырной артерии и пузырного протока. После наложения на них специальных металлических скобок, их пересекают. Желчный пузырь, отделенный от печени извлекают из брюшной полости.
Мышцы и ткани приподнимаются для освобождения печени и желчного пузыря. Далее приступают к выделению пузырной артерии и пузырного протока. После наложения на них специальных металлических скобок, их пересекают. Желчный пузырь, отделенный от печени извлекают из брюшной полости.
Затем проводится контрольная холангиография. Накладываются швы и стерильная повязка. После полного пробуждения пациент переводится в послеоперационное отделение. Открытая холецистэктомия из минидоступа длится 30 минут до 2 часов, в среднем – 40 минут.
Сроки пребывания больных в стационаре немного длиннее, чем при лапароскопии, и составляют 1 – 3 дней. Срок послеоперационной реабилитации тоже более длительный.
Традиционная открытая холецистэктомия
В настоящее время этот метод холецистэктомии применяется либо в экстренных случаях, например, при остром холецистите осложненном разлитым перитонитом, либо при сложных формах патологии желчных протоков.
Традиционная открытая холецистэктомия выполняется через большие разрезы брюшной стенки, что сопровождается её значительной травмой и как следствие, развитием нередких послеоперационных осложнений, например, послеоперационных вентральных грыж или инфекционных осложнений. Кроме того, в раннем послеоперационном периоде может развиться парез кишечника, нарушения функции внешнего дыхания.
Безусловно, ранняя послеоперационная активность пациента ограничена, период реабилитации и нетрудоспособности более длительный. Для восстановления потребуется провести в больнице 3 – 7 дней. После этого требуется от четырех до шести недель для полного восстановления.
Осложнения холецистэктомии
Существует очень малая вероятность возникновения следующих осложнений:
— Подтекание желчи
— Кровотечение
— Образование тромбов
— Смерть
— Воздушная эмболия
— Возникновение проблем с сердцем
— Инфицирование послеоперационной раны
— Повреждение ближайших органов: желчного протока, печени и тонкого кишечника
— Панкреатит
— Пневмония
Риск возникновения осложнений зависит от общего состояния здоровья и причин возникновения холецистита. Риск возникновения осложнений при срочном проведении холецистэктомии выше, чем когда операция выполняется в плановом порядке.
Риск возникновения осложнений при срочном проведении холецистэктомии выше, чем когда операция выполняется в плановом порядке.
После холецистэктомии
Следует заранее подготовиться к послеоперационному восстановлению. Большинство людей отправляется домой на следующий день после проведения холецистэктомии, но возникновение осложнений может увеличить срок пребывания в больнице. В некоторых случаях для удаления желчного пузыря хирургу приходится сделать разрез брюшной стенки. Больному в таком случае придется остаться в больнице на более длительный срок. Не всегда можно точно сказать, как будет проходить операция. В случае если придется остаться в больнице дольше, стоит сразу взять с собой личные вещи, например, зубную щетку, удобную одежду, книги или журналы, чтобы не было скучно.
Договоритесь с кем-нибудь, кто бы мог отвезти Вас домой после выписки и присмотреть за Вами. Попросите друга или члена семьи отвезти Вас домой и остаться с Вами в первую ночь после операции.
Благодаря проведению холецистэктомии боль и дискомфорт, которые доставляют желчные камни, пройдут. Консервативное лечение как, например, изменение режима питания не предотвращает появление желчных камней. Холецистэктомия – единственный способ предотвратить образование желчных камней.
После проведения холецистэктомии у некоторых пациентов возникает диарея в легкой степени, которая затем проходит. Большинство пациентов не сталкиваются с проблемами пищеварения после холецистэктомии. Желчный пузырь не является органом необходимым для здорового пищеварения.
То, насколько быстро пациент сможет вернуться к своей обычной деятельности после холецистэктомии, зависит от метода оперативного вмешательства и общего состояния здоровья. Пациенты, перенесшие лапароскопическую холецистэктомию, могут вернуться к работе через несколько дней. Пациентам, перенесшим открытую холецистэктомию, требуется несколько недель, чтобы восстановиться и вернуться к работе.
Подготовка к холецистэктомии
Перед плановой операцией проводится ряд исследований для оценки состояния внутренних органов и выявления сопутствующих заболеваний:
Общий анализ крови и мочи
Биохимический анализ крови (АЛТ, АСТ, альбумин, амилаза, глюкоза, билирубин, креатинин, электролиты и др.)
Коагулограмма (протромбин, МНО, фибриноген, АЧТВ, ВСК)
Определение группы крови, резус фактора
Реакция микропреципитации с кардиолипиновым антигеном
Определение антител к вирусу иммунодефицита ВИЧ 1 / 2 (anti-HIV)
Определение антител к вирусу гепатита С (Anti-HCV-total)
Определение антигена вируса гепатита В (HBsAg)
Электрокардиограмма
Рентгенография грудной клетки
Видеоэзофагогастродуоденоскопия (ФГС)
МР – холангиография
Осмотр терапевта
Осмотр анестезиолога
Этот список может быть расширен, при необходимости
Перед проведением плановой холецистэктомии хирург может рекомендовать:
— Выпить специальный медицинский препарат (по назначению врача, например, фортранс) для того чтобы промыть кишечник. За несколько часов до операции больному могут назначить раствор, который выведет кал из кишечника.
За несколько часов до операции больному могут назначить раствор, который выведет кал из кишечника.
— Воздержаться от еды за ночь до операции. Можно запить лекарства небольшим количеством воды, однако за четыре часа до операции следует воздержаться от еды и питья.
— Прекратить приём некоторых лекарств и добавок. Необходимо сообщить врачу названия всех принимаемых лекарств и добавок и продолжить принимать лишь те, которые скажет врач. Врач может запретить приём некоторых лекарств и добавок, так как они могут повысить вероятность возникновения кровотечения.
— Принять душ или ванну используя специальное мыло. Врач может рекомендовать специальное антибактериальное мыло.
Более подробную информацию о холецистэктомии Вы можете получить у хирурга клиники “Здоровье 365” г. Екатеринбурга.
Связанные статьи:
Боль в животе
Боль внизу живота
Аппендицит
УЗИ брюшной полости
Видеоэзофагогастродуоденоскопия (ФГС)
МР – холангиография (см. МРТ брюшной полости)
МРТ брюшной полости)
Желчный пузырь
Язва желудка
Гастрит
Панкреатит
Поджелудочная железа
Синдром раздраженного кишечника (СРК)
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
Неспецифический язвенный колит
Болезнь Крона.
Гастроэнтерит
Желчнокаменная болезнь / Заболевания / Клиника ЭКСПЕРТ
Желчнокаменная болезнь (ЖКБ) — заболевание гепатобилиарной системы, обусловленное нарушением обмена холестерина и/или билирубина, характеризующееся образованием желчных камней в желчном пузыре, печеночных желчных протоках или в общем желчном протоке. Чаще желчные камни формируются в желчном пузыре.
Какие факторы способствуют развитию желчнокаменной болезни?
- Принадлежность к женскому полу. По статистике женщины заболевают в 2-3 раза чаще мужчин. Беременность и роды тоже увеличивают шанс развития данного заболевания.
- Возраст. Риск развития болезни увеличивается с каждым годом на 1% у женщин, и 0.
 5% у мужчин
5% у мужчин - Наследственная предрасположенность.
- Избыточная масса тела.
- Избыточное питание с преобладанием жирной пищи.
- Низкокалорийные диеты.
- Нарушение липидного обмена.
- Гормональные нарушения.
- Прием лекарственных препаратов (фибраты, гормональные контрацептивы, октреотид).
- Хронические заболевания кишечника и поджелудочной железы.
- Анатомические изменения желчевыводящей системы.
- Хронические воспалительные заболевания желчевыводящих путей.
- Функциональные билиарные расстройства.
- Эндокринологическая патология (сахарный диабет, гипотиреоз).
Если 2 и более пункта из этого списка верно для Вас,
то Вы находитесь в группе риска.Не рискуйте.
Обратитесь на первичный осмотр к врачу гастроэнтерологу.
Почему нужен осмотр врача?
Первые стадии желчнокаменной болезни часто не сопровождаются ярко выраженными симптомами или протекают бессимптомно на протяжении 10-15 лет. Больной чувствует себя прекрасно и не подозревает, что уже сейчас нуждается в помощи специалиста.
Больной чувствует себя прекрасно и не подозревает, что уже сейчас нуждается в помощи специалиста.
Игнорируя это, Вы лишаетесь шанса подавить болезнь малыми силами и без серьезных последствий для организма.
Выявление нарушений состава желчи (наличие густой желчи в желчном пузыре) именно в этом периоде великолепно поддается лечению и предотвращает формирование камней, а значит минимизирует риск хирургического вмешательства в дальнейшем!
Лечить осложнения и запущенную стадию — дольше, сложнее и дороже.
Стадии желчнокаменной болезни
I Стадия – начальная или предкаменная
На этой стадии можно выявить густую неоднородную желчь в желчном пузыре, формирование билиарного сладжа, наличие замазкообразной желчи, сочетание замазкообразной желчи с микролитами.
Если пропустить лечение на этой стадии,
начинается образование желчных камней.
Если приступить к лечению
Возникает возможность нормализации реологических свойств желчи. Можно воспрепятствовать процессу камнеобразования и дальнейшего развития болезни.
Можно воспрепятствовать процессу камнеобразования и дальнейшего развития болезни.
Пациентам с выявленной I стадией показана консультация врача гастроэнтеролога-гепатолога:
- для определения тактики лечения
- для контроля свойств желчи, функций желчного пузыря и желчевыводящей системы
II Стадия – формирование желчных камней
На этой стадии в ходе обследования выявляется наличие желчных камней:
- в желчном пузыре, в общем желчном протоке, в печеночных протоках
- по количеству конкрементов: одиночные, множественные
- по составу: холестериновые, пигментные, смешанные
Определяется клиническая картина — в какой форме проявляется заболевание:
- латентное (скрытое) течение заболевания
- болевая форма с типичными желчными коликами
- диспепсическая форма (пациент жалуется на ощущение тяжести или чувство распирания в области правого подреберья)
- желчнокаменная болезнь протекает под маской других заболеваний
Если пропустить лечение на этой стадии,
в дальнейшем оперативное вмешательство станет неизбежным.
Если приступить к лечению
Возникает возможность растворить холестериновые камни, не прибегая к оперативному вмешательству. Можно предотвратить осложнения.
Пациентам показана консультация врача гастроэнтеролога-гепатолога для назначения лечения.
При наличии показаний врач гастороэнтеролог-гепатолог назначит совместную консультацию с хирургом для определения дальнейшей тактики лечения.
III Стадия – хронический рецидивирующий калькулезный холецистит
При частых обострениях заболевания показана совместная консультация врача хирурга и гастроэнтеролога-гепатолога для решения вопроса об оперативном лечении и специальной подготовки к операции.
IV Стадия – осложнения
Показана совместная консультация врача хирурга и гастроэнтеролога-гепатолога.
Симптомы
Очень часто, особенно на начальных стадиях, желчнокаменная болезнь никак не дает о себе знать и не тревожит больного. Более чем у половины пациентов камни в желчном пузыре обнаруживаются случайно при обследовании по поводу других заболеваний.
Обычно симптомы проявляются на более запущенных и опасных стадиях заболевания. Поэтому, если Вы наблюдаете у себя что-то из нижеописанного, Вам рекомендована консультация
врача гастроэнтеролога.
Минимальные проявления желчнокаменной болезни:
- тяжести в животе (тяжесть в правом подреберье)
- отрыжка
- тошнота
- запор
- метеоризм
Желчнокаменная болезнь развивается медленно, годами. Ее симптомы нарастают постепенно. В течение нескольких лет Вы можете ощущать тяжесть в правом подреберье после приема пищи (особенно при употреблении жирного, жареного мяса, копченых, соленых, маринованных продуктов, а также вина). В дальнейшем к неприятным ощущениям могут присоединиться тошнота, рвота и резкая острая схваткообразная боль в правом подреберье — печеночная колика.
Если вы наблюдаете у себя похожую ситуацию — не подвергайте свое здоровье риску и не ждите осложнений — обратитесь
к врачу гастроэнтерологу.
Серьезные проявления желчнокаменной болезни
Это могут быть сильные боли в верхних отделах живота, которые сопровождаются тошнотой и рвотой, не приносящей облегчения (желчная или печеночная колика).
К вышеописанным симптомам могут добавиться: желтуха (слизистые и кожные покровы окрашиваются в желтый цвет), зуд, смена цвета мочи на более темный, осветление кала (закупорка камнем общего желчного протока — самое распространенное осложнение желчной колики)
Если Вы испытываете эти симптомы, можно с высокой вероятностью предположить: желчнокаменная болезнь на запущенной стадии.
Описанные осложнения требуют оперативного вмешательства, т.к. приводят к летальному исходу.
К сожалению, некоторые негативные последствия заболевания останутся на всю жизнь — даже, если Вам окажут самую высококачественную медицинскую помощь. После проведения операции по удалению желчного пузыря (холецистэктомии) примерно у половины пациентов отмечается сохранении боли, тошноты и других неприятных симптомов. Это состояние называется постхолецистэктомический синдром (ПХЭС), найти причину развития которого – задача гастроэнтеролога и врача ультразвуковой диагностики. Для решения этой задачи применяется УЗ-метод – динамическая эхо-холедохография (УЗИ желчных протоков).
Это состояние называется постхолецистэктомический синдром (ПХЭС), найти причину развития которого – задача гастроэнтеролога и врача ультразвуковой диагностики. Для решения этой задачи применяется УЗ-метод – динамическая эхо-холедохография (УЗИ желчных протоков).
Не откладывайте визит к врачу гастроэнтерологу.
Позаботьтесь о своем здоровье сегодня!
Осложнения желчнокаменной болезни
Часто больные знают о том, что у них в желчном пузыре есть камни. Однако, если камни не проявляются какими-либо симптомами, либо эти симптомы появляются редко и не влияют на качество жизни, больные предпочитают не обращать на это внимания.
Если не обращать на это внимания, первый же приступ желчной колики может привести к очень серьезным осложнениям:
- Механическая желтуха — камни из желчного пузыря попадают в протоки и препятствуют поступлению желчи в двенадцатиперстную кишку. Сопровождается острыми, мучительными болями в верхних отделах живота, пожелтением глаз и кожных покровов, потемнением мочи, осветлением кала.
 Это состояние опасно тем, что возникает застой желчи в системе внутрипеченочных и внепеченочных желчевыводящих протоках. На этом фоне поражается печень, и начинают разрушаться ее клетки (развивается гепатит). Если застой желчи продолжается в течение длительного времени, то это приводит к нарушению функции печени и впоследствии к печеночной недостаточности.
Это состояние опасно тем, что возникает застой желчи в системе внутрипеченочных и внепеченочных желчевыводящих протоках. На этом фоне поражается печень, и начинают разрушаться ее клетки (развивается гепатит). Если застой желчи продолжается в течение длительного времени, то это приводит к нарушению функции печени и впоследствии к печеночной недостаточности. - Холедохолитиаз — образование камней в желчевыводящих протоках или попадание их в протоки из желчного пузыря. Часто встречающееся осложнение, сопровождается усилением болевого синдрома, тошнотой, рвотой, не приносящей облегчения.
Желчная колика сопровождается состоянием:
- Билиарный панкреатит. Проток поджелудочной железы, по которому идет выделение ферментов, соединяется с общим желчным протоком и они вместе, через одно отверстие (большой дуоденальный сосочек), впадают в двенадцатиперстную кишку. Попадание камней в общий желчный проток ниже уровня впадения панкреатического протока сопровождается возникновением воспаления поджелудочной железы.

- Стенозирующий паппилит. Это рубцовое сужение большого дуоденального сосочка, чаще всего возникающее на фоне его травматизации мелкими камнями, проходящими через него. Развитие такого осложнения сопровождается выраженной симптоматикой: частыми болевыми приступами, возможно развитие желтухи, панкреатита, воспаления желчного пузыря и желчных протоков.
- Холангит. Это воспаление общего желчного протока. При этом ко всей вышеописанной симптоматике присоединяется интоксикация и лихорадка.
- Холецистит. Воспаление желчного пузыря. Наиболее часто возникающее осложнение. Сопровождается острыми болями, тошнотой, рвотой, лихорадкой, интоксикацией
Другие осложнения
В каких случаях необходимо обследоваться?
- При хронических заболеваниях желудочно-кишечного тракта.
- Если кто-то из Ваших ближайших родственников страдает желчнокаменной болезнью.
- При избыточной массе тела.
- При быстром снижении веса (например, с целью похудения).
- В случае неправильного питания (употребление пищи 1-2 раза в день, прием недостаточного количества жидкости, предпочтение жирной, жареной, острой, копченой, соленой пищи).
- При нарушении обмена липидов (гиперхолестеринемия, дислипидемия).
- При длительном приеме фибратов, гормональных контрацептивов.
- При анатомических аномалиях в желчевыводящей системе.
- При сахарном диабете, заболеваниях щитовидной железы.
- После беременности и родов.
Любой из перечисленных факторов — это повод обратиться к врачу гастроэнтерологу-гепатологу. Не ждите осложнений.
Диагностика ЖКБ
Первый этап диагностики:
Консультация опытного врача гастроэнтеролога-гепатолога, который внимательно выслушает Вас, выяснит историю заболевания, проведет объективное обследование, определит объем необходимого дополнительного обследования.
Второй этап диагностики:
Лабораторные и инструментальные исследования:
- общий анализ крови и мочи
- биохимическое исследование крови
- копрологическое исследование
- фиброгастродуоденоскопия
Ведущее значение в диагностике принадлежит УЗ-исследованию желчного пузыря, позволяющему определить размеры и форму желчного пузыря, толщину его стенки, количество конкрементов и их величину.
Третий этап диагностики:
На основе полученных данных врач гастроэнтеролог предоставит расширенные рекомендации по соблюдению диеты, ведению правильного образа жизни, плановой медикаментозной терапии, в случае необходимости, направит на консультацию к хирургу.
Такая диагностика в нашей клинике помогает решить пациенту решить вопросы:
- определение стадии желчнокаменной болезни
- диагностика и лечение сопутствующих заболеваний
- на основе результатов исследования будут сформированы рекомендации по соблюдению диеты, ведению правильного образа жизни, плановой медикаментозной терапии, которые улучшат самочувствие и приведут к выздоровлению
- определение показаний для оперативного лечения
Лечение желчнокаменной болезни
Тактика лечения зависит от стадии заболевания
Самый эффективный метод лечения — это лечение на ранних стадиях, когда болезнь можно взять под контроль как немедикаментозными (режим, диета), так и медикаментозными методами лечения.
На поздних стадиях высок риск развития серьезных осложнений, которые могут привести к инвалидности или даже к летальному исходу. На этих стадиях оперативное лечение неизбежно.
В I стадии желчнокаменной болезни показаны:
Консультация и наблюдение врача гастроэнтеролога-гепатолога, в рамках которого Вы получите назначения и рекомендации:
- по активному образу жизни — занятия физкультурой способствуют оттоку желчи, ликвидации ее застоя, уменьшению гиперхолестеринемии
- по нормализации массы тела
- по коррекции эндокринных нарушений (гипотиреоз, сахарный диабет, нарушение обмена эстрогенов и др.)
- по стимуляции синтеза и секреции желчных кислот печенью, нормализации физико-химического состава желчи.
Во II стадии желчнокаменной болезни показаны:
Консультация и наблюдение врача гастроэнтеролога-гепатолога, в рамках которого Вы получите назначения и рекомендации:
- по лечебному питанию
- по нормализации массы тела, борьбе с гиподинамией
- по коррекции липидного обмена
- по медикаментозному растворению камней с помощью препаратов желчных кислот
В III стадии желчнокаменной болезни показаны:
Консультация и наблюдение врача гастроэнтеролога-гепатолога, в рамках которого Вы получите назначения и рекомендации:
- по лечебному питанию и нормализации массы тела
- по коррекции липидного обмена и медикаментозному растворению камней
- по купированию приступа желчной колики
Решение вопроса об оперативном лечении — в ходе совместной консультации врача гастроэнтеролога-гепатолога и врача-хирурга.
VI стадия желчнокаменной болезни — оперативное лечение
Для назначения оперативного лечения требуется совместная консультация врача хирурга и врача гастроэнтеролога-гепатолога. В ходе этой консультации будет выработана тактика такого лечения и решены вопросы, связанные с подготовкой к лечению.
Показанием к оперативному лечению больных ЖКБ является:
- острый калькулезный холецистит
- камни общего желчного протока
- гангрена желчного пузыря
- кишечная непроходимость
- хронический калькулезный холецистит с нефункционирующим желчным пузырем («отключенный» желчный пузырь)
Операция показана также в тех случаях, когда присоединяются ранние клинические симптомы калькулезного холецистита (колика, лихорадка, отсутствие стойкой ремиссии в промежутках между приступами).
В настоящее время используют следующие виды лечения:
- открытую и лапароскопическую холецистэктомию
- холедистолитотомию
- холецистостомию
- папиллосфинктеротомию
Выбор тактики терапии определяется согласованностью действий между врачом гастроэнтерологом-гепатологом и хирургом.
Этапы лечения в IV стадии желчнокаменной болезни
Нехирургический этап
Врач гастроэнтеролог ведет пациента с момента выявления самых первых бессимптомных признаков заболевания.
Почему решение об удалении пузыря принимает гастроэнтеролог совместно с хирургом?
В ПолиКлинике ЭКСПЕРТ проводится совместная консультация врача хирурга и врача гастроэнтеролога и совместно определяется дальнейшая тактика.
Только гастроэнтеролог обладает полной информацией о состоянии желчного пузыря пациента. При назначении лечения (в том числе и назначение на хирургическую операцию) во внимание принимаются такие факторы, как:
- клинические проявления
- длительность заболевания и его стадия
- размер камней, их количество, фактор присутствия камней в протоках желчного пузыря
- количество желчных колик в анамнезе, наличие осложнений и сопутствующей патологии
После уточнения всех вышеописанных факторов можно определить тактику лечения конкретного пациента.
Хирургический этап
Удаление желчного пузыря проводится в плановом или экстренном порядке.
Плановое оперативное лечение
Проводится после соответствующей предоперационной подготовки, купирования (приостановления) осложнений ЖКБ с помощью консервативной терапии. Цель подготовки – адаптировать организм пациента к предстоящей операции (убрать воспаления в желчном пузыре). В этом случае удаление желчного пузыря будет проходить с минимальными последствиями для больного (риск послеоперационных осложнений сильно снижается).
В экстренном порядке
Проводят операции при развитии осложнений ЖКБ, которые без срочного вмешательства, приведут к летальному исходу. Данный вид вмешательства считается самым травматичным для организма и восстановление может быть более длительным.
При решении о плановом оперативном лечении врач гастроэнтеролог проводит этап предоперационной подготовки.
Подготовка минимизирует риски осложнений и облегчает протекание хирургического вмешательства, травматичного для организма.
Постхирургический этап
Сопровождение пациента после хирургического вмешательства.
Рекомендованы периодические обследования на которых врач гастроэнтеролог наблюдает за состоянием пациента и активностью заболевания. Это позволит врачу во время скорректировать лечение при появлении постхирургических осложнений.
Зачем нужна помощь врача гастроэнтеролога на послеоперационном этапе?
В первую очередь специалист:
- остановит развитие осложнений постоперационного этапа (медикаментозным методом)
- поможет адаптироваться пациенту к жизни без желчнокаменного пузыря
- составит индивидуальную диету для пациента
- даст рекомендации касательно образа жизни
- с помощью плановых диагностик будет отслеживать состояние пациента. В случае повторного появления осложнений врач гастроэнтеролог назначит соответствующее лечение.
С удаленным желчным пузырем пациенту необходимо
постоянное регулярное наблюдение,
так как это отражается на качестве его жизни.
Без помощи врача гастроэнтеролога или при несоблюдении его рекомендаций, жизнь пациента с постхолецистэктомическом синдромом может превратится в адскую череду диарей и невыносимых болей в животе.
Чтобы не попасть в волну осложнений и очередных проблем эти пациенты не должны забывать о необходимости постоянного регулярного наблюдения врача гастроэнтеролога.
Если после оперативного лечения сохраняются симптомы ЖКБ, то это является тревожным знаком, при котором необходимо как можно быстрее обратиться к гастроэнтерологу. Чаще всего это связано с уже развившимися осложнениями ЖКБ и требуют своевременной диагностики и правильного лечения.
Если оперативное вмешательство выполнено вовремя (не по экстренным показаниям, до развития серьезных осложнений), то никакого дискомфорта возникать не будет. Однако, это не значит, что после операции происходит излечение от ЖКБ. Поэтому, для того, чтобы предотвратить повторное образование камней, только уже не в желчном пузыре, а в желчных протоках необходимо наблюдаться гастроэнтерологом, ежегодно проходить обследование, в первую очередь – УЗ-исследование желчных протоков (динамическую эхо-холедохографию) и по необходимости проводить курсы терапии.
Последствия после удаления желчного пузыря
Зачем нужна помощь врача гастроэнтеролога на данном этапе?
После холецистэктомии (удаления желчного пузыря) может развиться постхолецистэктомический синдром.
Встречается у 10-30% пациентов прошедших операцию. Данный синдром очень сильно сказывается на качестве жизни больного. К примеру, неправильный прием пищи провоцирует сильные приступы поноса и боли в животе. Людям, страдающим от постхолецистэктомического синдрома, приходится соблюдать строгую диету и подстраивать под нее своей ритм жизни.
На данном этапе помощь гастроэнтеролога сильно облегчит жизнь пациента. Однако, соблюдение всех рекомендаций врача, в любом случае, требует огромных усилий от больного
на протяжении всей жизни.
Подробнее о постхолецистэктомическом синдроме
На развитие постхолецистэктомического синдрома влияет множество факторов, в том числе своевременность и качество оперативного лечения.
Постхолецистэктомический синдром включает в себя функциональные расстройства, органические поражения, связанные с рецидивом заболевания или с сопутствующими заболеваниями (хронический панкреатит, язвенная болезнь). Чаще всего он проявляется сохранением болей, иногда тошнотой, вздутием живота, отрыжкой, горьким привкусом во рту, изжогой, диареей.
Очень высок риск развития этого синдрома у тех, кто имел осложненное течение желчнокаменной болезни, и был оперирован на фоне воспалительного процесса в экстренном порядке по жизненным показаниям. Причем, синдром имеет органический характер, и подобрать адекватную терапию для устранения беспокоящих симптомов обычно нелегко. Для выяснения точной причины развития ПХЭС в качестве старта обследования используется динамическая эхо-холедохография (УЗИ желчных протоков).
Если же удаление желчного пузыря происходит в плановом порядке, после соответствующей предоперационной подготовки, то шанс развития постхолецистэктомического синдрома резко снижается. А если и будут возникать беспокоящие симптомы, то вероятнее всего, они будут носить функциональный характер, протекать более благоприятно и при соблюдении всех рекомендаций гастроэнтеролога не будут влиять на самочувствие и качество жизни.
Почему рекомендуется лечить желчнокаменную болезнь в ПолиКлинике ЭКСПЕРТ?
Что Вы получите, обратившись к нам:
- эффективное и безопасное лечение
- современное диагностическое оборудование
- врачи гастроэнтерологи высшей категории, специализирующиеся на лечении данного вида заболеваний.
- совместная консультация врача хирурга и врача гастроэнтеролога
- индивидуальную программу лечения, в соответствии с состоянием заболевания и особенностями Вашего организма
При лечении желчнокаменной болезни врач-куратор ПолиКлиники ЭКСПЕРТ готов сопровождать Вас на всех этапах лечения. Начиная от первичной консультации, заканчивая периодом постхирургического вмешательства, Вы всегда можете рассчитывать на помощь и поддержку врача-куратора.
Прогноз
Прогноз при желчнокаменной болезни зависит от многих факторов, включая возможные осложнения. Известны редкие случаи спонтанного выздоровления, когда приступ желчной колики заканчивается выходом мелкого камня в просвет кишки. Как правило, прогноз благоприятен и зависит от своевременного обращения к врачу гастроэнтерологу-гепатологу, адекватной консервативной терапии или качества хирургического лечения.
Профилактика и рекомендации по стилю жизни
- Соблюдение режима, диеты: прием пищи каждые 3-4 часа, исключать длительные периоды голодания, выпивать достаточное количество жидкости за сутки. Составить правильную программу питания поможет врач диетолог.
- Исключить жирные и жареные блюда, копченые продукты, крепкий алкоголь.
- Включить в рацион пищевые волокна.
- Ведение активного образа жизни, занятия физкультурой.
- Привести индекс массы тела к нормальному значению.
- Не сбрасывать быстро вес, делать это постепенно.
- По возможности исключить прием препаратов, способствующих камнеобразованию (оральные контрацептивы, антибиотики, фибраты).
- При наличии сахарного диабета стараться удерживать его в стадии компенсации.
Рекомендации по питанию
- Сахар — источник эндогенного холестерина, от него следует отказаться.
- Увеличить объем употребления сбалансированных по аминокислотному составу белков.
- Увеличить объем употребления растительных белков: овсяная и гречневая крупы, морские водоросли.
- Приучить себя к регулярному питанию растительными волокнами.
- Избегать употребления бобовых, животных жиров, кофе.
- Пренебрежение завтраком повышает риск развития желчнокаменной болезни.
- Витамины Е и C уменьшают вероятность образования желчных камней.
К сожалению, для того, чтобы забыть о желчнокаменной болезни на более поздних стадиях, недостаточно просто соблюдать правильный режим и диету. Любой врач скажет Вам, что «это лишь дополнительная терапия, а не основное лечение».
Если у Вас:
Ничего не болит. Случайно выявили деформацию в желчном пузыре
Деформация желчного пузыря зачастую относится к анатомическим особенностям и может длительное время протекать бессимптомно. В то же время может наблюдаться нарушение оттока желчи из желчного пузыря, перенасыщении желчи холестерином, образование осадка, замазкообразной желчи, формирование билиарного сладжа, который является важнейшим условием формирования желчных камней. Со временем возможно появление жалоб:
- на периодическое чувство дискомфорта или тупые боли в правом подреберье
- горечь во рту
- метеоризм
- неустойчивый стул со склонностью к диарее.
В данном случае рекомендован активный образ жизни, занятие физкультурой, нормализация массы тела. Необходима консультация врача гастроэнтеролога с целью подбора медикаментозной терапии (при необходимости), рекомендаций по правильному питанию, дальнейшего наблюдения.
Ничего не болит. Случайно выявили хлопья, густую желчь, билиарный сладж в желчном пузыре
Примерно у половины пациентов билиарный сладж не вызывает каких-либо симптомов и выявляется лишь при УЗИ желчного пузыря. Многие больные не придают значения этой патологии и не обращаются в врачу. Между тем, длительное существование билиарного сладжа более чем у половины больных может осложняться билиарным панкреатитом, дисфункцией или стенозом сфинктера Одди, острым холециститом, холангитом, отключением желчного пузыря. У 20% формируются желчные камни. Для предотвращения развития ЖКБ и осложнений рекомендовано своевременное обращение к врачу гастроэнтерологу-гепатологу. В результате будут выявлены и устранены причин, способствующие формированию билиарного сладжа и развитию осложнений.
Есть жалобы. Выявили деформацию желчного пузыря, хлопья, густую желчь, билиарный сладж в желчном пузыре
При возникновении жалоб обойтись рекомендациями по изменению образа жизни, умеренной физической нагрузке, нормализации массы тела, зачастую недостаточно. Необходима консультация гастроэнтеролога с целью подбора медикаментозной терапии, которая позволит улучшить выведение желчи из желчного пузыря, купирует болевой синдром, предотвратит образование желчных камней и развитие осложнений в будущем, и, как следствие, позволит избежать оперативного лечения в запущенных случаях.
Давно выявили камни, но ничего не беспокоит
Латентное (бессимптомное) камненосительство требует длительного наблюдения врача гастроэнтеролога-гепатолога:
- для определения показаний по проведению хенотерапии — медикаментозного растворения конкрементов с помощью желчных кислот (в случае наличия холестериновых камней)
- для проведения УЗИ, которое определит размеры и формы желчного пузыря, толщину его стенки, количество конкрементов и их величину
- для определения динамики этих показателей с течением времени
При необходимости проводится совместная консультация с врачом хирургом и определяются показания для оперативного лечения.
Есть жалобы. Выявили камни в желчном пузыре
Безотлагательно обращаться на консультацию к врачу гастроэнтерологу, на которой специалист определит:
- показания для проведения медикаментозного растворения камней
- подберет терапию с целью купирования жалоб пациента
- выявит метаболические нарушения, лежащие в основе камнеобразования.
Успех консервативной терапии ЖКБ определяется четким соблюдением рекомендаций, правильным подбором литолитической терапии. Эффективность лечения контролируют врач гастроэнтеролог-гепатолог с помощью ультразвукового исследования, которое необходимо проводить в течение всего курса лечения. После окончания медикаментозного курса растворения конкрементов, в редких случаях, возможен рецидив камнеобразования. Поэтому, для профилактики рецидива врач гастроэнтеролог формирует поддерживающую и профилактическую терапию.
Тяжесть, дискомфорт, боли под «ложечкой» и в правом подреберье
Эти жалобы довольно неспецифичны и могут присутствовать при заболеваниях печени, поджелудочной железы, желудка, двенадцатиперстной кишки, желчного пузыря (в том числе и при желчнокаменной болезни).
Если Вас беспокоит тяжесть, дискомфорт, боли под «ложечкой» и в правом подреберье, необходимо обратиться за помощью к врачу гастроэнтерологу-гепатологу, который:
- выяснит историю заболевания
- проведет объективные исследования
- определит объем необходимого дополнительного обследования
Есть камни, была 1 колика
Обязательное наблюдение врача гастроэнтеролога-гепатолога:
- для назначения необходимого лечения
- для контроля ситуации и постоянного наблюдения
Эта простая мера:
- снижает риск повторной колики
- препятствует развитию заболевания и осложнений
Есть камни, было 2 колики
Повторные желчные колики, рецидивирующее течение заболевания увеличивает риск развития осложнений и риск смерти почти в 4 раза.
В этом случае показано обязательное наблюдение врача гастроэнтеролога-гепатолога совместно с хирургом:
- для определения тактики лечения
- в случае необходимости – для решения вопроса об оперативном лечении
Необходимо удалить желчный пузырь – что делать?
При подготовке к плановой холецистэктомии необходима совместная консультация врача гастроэнтеролога-гепатолога и хирурга:
- для определения наличия показаний и противопоказаний к оперативному вмешательству
- при необходимости – для составления плана дополнительного обследования
В случае решения об оперативном лечении важно выполнить ряд инструментальных и лабораторных исследований, которые входят в стандарт обследования перед оперативным вмешательством.
Уже удален желчный пузырь. Нужно ли наблюдение врача, и у какого специалиста наблюдаться?
Желчный пузырь является важным органом желудочно-кишечного тракта. При его отсутствии часто наблюдаются:
- изменение гормональной функции
- изменение концентрационной функции
- нарушения, связанные с изменившимися условиями усвоения пищи в кишечнике.
Это приводит к нарушениям моторики и секреторной функции желудка, язвенному поражению желудка или двенадцатиперстной кишки, дуоденитам, панкреатитам, поражениям кишечника, нарушению обмена жирорастворимых витаминов, белкового и углеводного, жирового обмена и обмена кальция.
Пациенты, перенесшие холецистэктомию (то есть хирургическое удаление желчного пузыря), нуждаются в постоянном наблюдении у врача гастроэнтеролога-гепатолога.
В большинстве случаев удаление желчного пузыря не избавляет пациента от нарушений метаболизма, лежащих в основе камнеобразования. Отделяемая желчь содержит много холестериновых кристаллов, остается густой и вязкой. После операции патологические процессы, лежащие в основе ЖКБ, протекают в новых условиях: в силу отсутствия желчного пузыря выполняемая им физиологическая функция далее невозможна, моторика желчевыводящих путей нарушена, регуляция процессов желчеобразования и желчевыведения отсутствует.
Выпадение физиологической роли желчного пузыря, а именно отсутствие концентрации желчи в межпищеварительный период и выброса ее в двенадцатиперстную кишку во время еды, сопровождается нарушением выведения желчи и расстройством пищеварения. Изменение химического состава желчи и хаотичное ее поступление в двенадцатиперстную кишку нарушает переваривание и всасывание липидов, уменьшает бактерицидные свойства содержимого кишечника, что приводит к микробному обсеменению двенадцатиперстной кишки, ослаблению роста нормальной кишечной микрофлоры.
В этой связи пациента могут беспокоить:
- тошнота
- рвота
- изжога
- ощущение горечи во рту
- метеоризм
- неустойчивый стул
- запор
- частый жидкий стул
- боли в животе
Избыточный бактериальный рост в кишечнике приводит к нарушениям белкового, углеводного и жирового обмена, обмена кальция и жирорастворимых витаминов. Это приводит:
- к частым обильным поносам
- к снижению массы тела
- к остеопорозам (нарушениям минерализации костей)
- к авитаминозам, которые проявляются потерей кожной эластичности, мелкими морщинами, шелушением, депигментацией, сухостью кожи, поражением губ (гиперемия, отек, шелушение, образование трещин и корочки, мокнутье в уголках рта), поражением языка (изъязвление сосочков, появление трещин), поражением десен (разрыхление и кровоточивость, ослабление фиксации зубов и их выпадение)
Как минимум 1 раз в 4 месяца — с такой периодичностью рекомендовано регулярное наблюдение врача гастроэнтеролога-гепатолога и проведение УЗИ желчных протоков (динамическая эхо-холедохография) после холецистэктомии в целях ранней диагностики возможных осложнений.
Спустя год после удаления желчного пузыря появились прежние симптомы: боли в правом боку, тошнота, жидкий стул
У пациентов после удаления желчного пузыря имеющиеся клинические проявления могут быть связаны с массой факторов:
- изменение химического состава желчи
- нарушение выведения желчи в двенадцатиперстную кишку
- нарушение моторики желчевыводящих путей
- избыточный рост патогенной микрофлоры в кишечнике
- нарушение переваривания пищи, всасывания питательных веществ
В этом случае необходимо:
- консультация врача гастроэнтеролога-гепатолога
- специализированное ультразвуковое исследование (динамическая эхо-холедохография)
- предметное обследование
- комплексное лечение
- дальнейшее длительное наблюдение
Истории лечения
История №1
Пациентка Т., 42 года, обратилась в Клинику ЭКСПЕРТ к врачу гастроэнтерологу с жалобами на снижение аппетита, тошноту, горечь во рту, тяжесть и боль в правом подреберье после еды.
Из анамнеза заболевания известно, что после родов 15 лет назад прибавила в массе тела 23 кг, питается нерегулярно, любит сладкое и жирное. В течение 3-х лет последних лет принимает гормональные контрацептивы. Из анамнеза жизни удалось выяснить, что мама и бабушка пациентки страдают желчнокаменной болезнью (ЖКБ). Обе были прооперированы.
При осмотре пациентки обращало на себя внимание ожирение 2 степени, неинтенсивные боли при пальпации правого подреберья, обложенность языка. В процессе консультации было проведено УЗИ органов брюшной полости, где было установлено наличие одиночного облаковидного образования, занимающего 1/3 объема желчного пузыря с уплотнением его
Холецистэктомия в сети клиник “Поликлиника.ру”, сделать холецистэктомию в Москве
Холецистэктомия — это хирургическое вмешательство, в ходе которого проводят удаление желчного пузыря. Операция назначается в случае нарушения функционирования органа, при котором консервативные методы лечения не приводят к положительной динамике.
Показания
Желчный пузырь — это полый орган, в котором находится желчь. Желчь участвует в процессе пищеварения. Однако в некоторых случаях требуется удаление желчного пузыря – это делается, когда наличие желчного пузыря создает больший риск для здоровья, чем угроза от его отсутствия.
Рассмотрим, в каких случаях врач может назначить удаление желчного пузыря:
- Наличие камней в желчных протоках.
- Острый холецистит, который сопровождается сильными болями.
- Холестероз – диагноз, который подразумевает насыщение стенок органа холестерином.
- Наличие крупных полипов на слизистой оболочке желчного пузыря.
- Новообразования в области желчного пузыря.
- Обструкция желчных путей – воспаление пузыря из-за инфекции.
- Желчнокаменный панкреатит.
- Приступы острой колики в результате движения камней, их выхода из пузыря.
- Нарушение функционирования желчного пузыря.
К таким радикальным мерам, как холицисэктомия, прибегают не сразу. Сначала пациенту назначают консервативные виды терапии, физиопроцедуры, лечебную диету и т.д. При отсутствии эффекта решается вопрос об оперативном вмешательстве. После удаления желчного пузыря жизнь пациента практически не изменится – однако требуется придерживаться определенной диеты и поддерживать организм медикаментозно.
Возможные противопоказания
Холицестэктомия имеет определённые противопоказания. Рассмотрим, в каких случаях не проводят операцию:
- Наличие серьёзных заболеваний сердечно-сосудистой системы.
- Наличие беременности.
- Инфекционные заболевания в острой стадии.
- Нарушение свертываемости крови.
- Заболевания крови.
Необходимая подготовка
При подготовке к операции следует убедиться, что у пациента отсутствуют какие-либо противопоказания. Для этого врач может назначить различные методы лабораторной или инструментальной диагностики:
- Общий и развернутый анализ крови.
- Общий анализ мочи.
- Анализ крови на свертываемость.
- Анализ крови на возможные инфекции, ВИЧ, гепатит, сифилис.
- Ультразвуковое исследование органов желудочно-кишечного тракта.
- В некоторых случаях может потребоваться проведение магнитно-резонансной томографии желчного пузыря.
- В обязательном порядке нужно будет пройти ЭКГ, флюорографию и взять у терапевта справку об отсутствии противопоказаний к хирургическому вмешательству.
Кроме того, пациенту перед операций следует ознакомиться со следующими рекомендациями:
- Процедура проводится на голодный желудок. Врач рекомендуют исключить пищу за 18 часов до хирургического вмешательства.
- Минимум за трое суток необходимо соблюдать диету без жирных, жареных, копченых, калорийных продуктов и т.д. Рекомендуется употреблять кисломолочную продукцию, постное мясо и рыбу.
- За 10 суток до исследования требуется исключить алкогольные напитки.
- Обязательно сообщите врачу о медикаментозных препаратах, которые вы принимаете. Некоторые медикаментозные средства врач может отменить за несколько суток до операции.
- Накануне вечером или утром перед операцией нужно будет сделать очистительную клизму или принять специальные слабительные препараты для очистки кишечника – оптимальный способ вам поможет подобрать лечащий врач.
Как проходит операция
В большинстве случаев удаление желчного пузыря осуществляется под общим наркозом. Доступ к органу может проводиться различными способами: открытый способ с обширным разрезом или же лапароскопический метод (без масштабных разрезов, через небольшие проколы). В обоих случаях желчный пузырь удаляют, предварительно зажав пузырный проток и кровеносные сосуды.
Желчные протоки проверяют на проходимость. При наличии камней их извлекают, восстанавливая просвет для свободного прохождения желчи. Швы накладывают с помощью специальных саморассасывающихся нитей. Длительность хирургического вмешательства обычно составляет от 1 до 2 часов.
Послеоперационный период
В течение первых суток после удаления желчного пузыря не рекомендуется есть и пить. Только на второй день можно пить воду в небольших количествах. Затем постепенно вводятся кисломолочные напитки, например, кефир, травяные чаи, кисель. На третьи сутки в рацион вводят лёгкие блюда, например, каши на воде, куриный бульон, овощное пюре и т.д.
После хирургического вмешательства врач назначает необходимые медикаментозные препараты: обезболивающие для снятия боли после операции, спазмолитики, антибактериальные препараты и т.д. Перечень лекарств определяется индивидуально для каждого пациента.
Разумеется, после хирургического вмешательства до полного восстановления рекомендуется ограничить повышенные физические нагрузки, отказаться от приема горячих ванн, бань и саун, запрещено принимать алкоголь.Жизнь после операции
После удаления желчного пузыря организму требуется время, чтобы восстановиться и приспособиться к изменениям. Чтобы избежать негативных последствий операции, организму требуется поддержка в нормализации желчеоттока и процессе пищеварения. С этой целью врач назначает некоторые медикаментозные препараты. Пропивать их нужно курсами, пожизненно. После полного восстановления пациент может вернуться к привычному образу жизни, не забывая про ограничения в пище.
Пациенты с удаленным желчным пузырем должны соблюдать лечебную диету, основанную на дробном питании (5-6 приёмов пищи) небольшими порциями.
Желательно отдать предпочтение трем видам термической обработки продуктов: приготовление на пару, варка и запекание. Пациенту потребуется отказаться от жареных, острых и жирных блюд, минимизировать употребление пряностей и специй. Если соблюдать все рекомендации врача — реабилитация пройдёт быстрее, а привычный образ жизни практически не изменится.
Узнать подробную информацию о холецистэктомии можно на очном приёме у специалиста. Будьте здоровы!
Удаление желчного пузыря в Германии, клиники Вивантес в Берлине
Желчный пузырь – полый орган, являющийся резервуаром для накопления желчи и участвующий в процессе пищеварения. Учитывая локализацию и функции желчного пузыря, патологии данного органа сопровождаются серьезными нарушениями со стороны пищеварительной системы и непосредственно печени. В зависимости от тяжести патологий желчного пузыря, лечение может быть консервативным или хирургическим. В наиболее тяжелых случаях выполняется удаление желчного пузыря в Германии (холецистэктомия).
В хирургическом отделении клиники «Вивантес» удаление желчного пузыря осуществляется опытными хирургами при наличии соответствующих показаний. Операция проводится при условии предварительной диагностики, в ходе которой определяется характер заболевания и необходимость в выполнении холецистэктомии. Непосредственно хирургическое вмешательство проводится согласно современным хирургическим методикам и с привлечением специалистов высшей категории.
Общие сведения
Удаление желчного пузыря или холецистэктомия – хирургическое вмешательство, в ходе которого осуществляется резекция органа. Такая операция считается относительно простой и легко переносится большинством пациентов. Но даже ее проведение требует привлечения опытного хирурга, ведь любое оперативное вмешательство сопровождается определенными рисками.
Удаление желчного пузыря требуется множеству пациентов с различными патологиями, речь идет о воспалительных процессах, формировании конкрементов, нарушениях оттока желчи. Часто именно оперативное вмешательство является наиболее эффективным или вовсе единственным методом лечения.
Показания к операции
Проведение операции по удалению желчного пузыря допустимо только при наличии соответствующих показаний. К числу основных причин для выполнения данного хирургического вмешательства относятся:
- запущенные формы желчнокаменной болезни;
- острые и хронические воспаления желчного пузыря, протекающие в тяжелой форме;
- при выявлении холестероза;
- отмечаются выраженные нарушения оттока желчи;
- формирование полипов в желчном пузыре, полипоз;
- дисфункции желчного пузыря, сопровождающиеся интенсивной рвотой, болями и другими тяжелыми симптомами;
- систематические желчные колики;
- калькулезный холецистит.
Виды операций
Сегодня в хирургии существует два варианта удаления желчного пузыря. Операции отличаются по степени инвазивности, принципам проведения, особенностями реабилитационного периода.
Речь идет о следующих видах холецистэктомии:
- Лапароскопический метод – малоинвазивная операция, являющаяся предпочтительной в большинстве случаев. Все хирургические манипуляции в данном случае осуществляются через несколько небольших проколов и при помощи лапароскопического инструмента. Преимущества такой операции заключаются в том, что она легче переносится пациентами, а также в коротком реабилитационном периоде.
- Полостная операция – полноценное хирургическое вмешательство, выполнение которого подразумевает рассечение тканей брюшной полости и получение открытого доступа к внутренним органам. Этот метод более предпочтителен в тяжелых случаях, ведь хирург получает возможность проведения детального осмотра органов и гораздо большую свободу действий.
Выбор методики следует доверить врачу, который определит оптимальный вариант в конкретном клиническом случае, учитывая результаты диагностики, возраст пациента, характер заболевания и другие факторы.
Подготовка к операции
Независимо от того, какой вид хирургического вмешательства был выбран, процесс подготовки к его проведению практически ничем не отличается. Пациенту предстоит пройти обследование, подтверждающее диагноз, исключающее противопоказания и обеспечивающее минимизацию риска возникновения осложнений.
Основными исследованиями в данном случае являются:
- общеклинические исследования крови и мочи;
- биохимическое исследование крови;
- анализы на сифилис и различные формы гепатита;
- ультразвуковое исследование брюшных органов;
- рентгенография легких;
- электрокардиография;
- в некоторых случаях требуется проведение ФГДС.
Помимо диагностики, подготовка включает соблюдение нескольких важных рекомендаций. В течение 6 часов до начала операции пациенту следует отказаться от еды и употребления жидкостей. Также за 2 часа до хирургического вмешательства выполняется очистительная клизма.
Ход операции — удаление желчного пузыря в Германии
Особенности удаления желчного пузыря зависят от выбранного метода проведения операции. В обоих случаях общим правилом является лишь общий наркоз, в остальном операции абсолютно разные.
Лапароскопическое удаление подразумевает:
- после анестезии хирург выполняет три прокола в брюшной полости, через которые вводится лапароскопический инструмент и оборудование для визуализации;
- для улучшения обзора в брюшную полость вводится специальный раствор углекислого газа;
- после этого, применяя лапароскопический инструмент, хирург выполняет клипирование, отсекает сосуды, снабжающие желчный пузырь, и проводит резекцию органа;
- завершается операция наложением швов и тугой стерильной повязки.
Процесс выполнения полостной операции состоит из следующих этапов:
- хирург проводит рассечение тканей брюшной стенки, получая доступ к внутренним органам;
- также выполняется клипирование, за которым следует отсечение вен и артерий;
- после этого врач производит удаление желчного пузыря, ревизию операционного поля;
- в завершении устанавливается дренирующая система, ткани послойно ушиваются, шов закрывается стерильной повязкой.
Реабилитация и жизнь после операции
Особенности реабилитационной программы зависят от выбранного метода проведения операции. После полостной холецистэктомии восстановление происходит значительно дольше, в случае операций с лапароскопическим доступом пациент выписывается из стационара уже спустя 3-5 дней.
В нашей клинике для каждого больного разрабатывается индивидуальная программа реабилитации, ориентированная на скорейшее и полноценное выздоровление. Важнейшими правилами станут регулярный прием прописанных врачом лекарств, соблюдение диеты, ограничение физических нагрузок.
Доктора
- Гастроэнтерология
- Инфекционные заболевания
- Сахарный диабет
- Эндоскопия
- Цирроз печени
- Нейроэндокринные и карциноидные опухоли
- Рак печени
- Интервенциональное лечение печени и желчевыводящих путей
- Гастроинтестинальная онкология
- Лечение ожирения и метаболическая хирургия
- Бариатрическая хирургия
- Малоинвазивная хирургия
- Хирургия желудочно-кишечного тракта
- Дипломированный врач высшей категории в области общей терапии, нефрологии и диабетологии
- Специалист по артериальной гипертензии (DHL)
- Специализация в областях:
- Все виды заместительной почечной терапии (гемодиализ, перитонеальный диализ, аферез, трансплантация)
- Острая почечная недостаточность
- Профилактика и лечение хронической почечной недостаточности (ХПН)
- Диета при почечной недостаточности
- Диагностика и лечение вторичной артериальной гипертензии
- Клиника обследования охватывает весь спектр передовых диагностических и терапевтических услуг в области внутренней медицины и кардиологии в тесном сотрудничестве со всеми специалистами Vivantes International Care.
- Команда индивидуального обслуживания обеспечивает медицинское заключение экспертов, диагностику и терапию для пациентов с хроническими или неясными заболеваниями во всей области внутренней медицины.
- Эндобарьер (эндоскопическая терапия диабета и ожирения)
- Эндоскопия
- Гепатология
- Хроническое воспаление желудочно-кишечного тракта
- Гастроэзофагеальная рефлюксная болезнь
- Рак кишечника
- Рак печени
- Внутренняя медицина
- Гастроэнтерология
- Гепатология
- Инфекционные заболевания
- Интервенционная эндоскопия
- Воспалительные заболевания кишечника
- Вирусный гепатит, хронические заболевания печени, цирроз печени
- Острый и хронический панкреатит
- Диабетология
- Гастроинтестинальная онкология
- Терапия внутренних болезней
- Гастроэнтерология
- Интервенционная эндоскопия
- Гастроэнтерологическая онкология
Методы лечения
Лапароскопическая холецистэктомия, онлайн-запись на консультацию к специалисту – сеть клиник МЕДСИ
После вмешательства могут отмечаться болезненные ощущения в местах введения инструментов. Выраженный дискомфорт обычно отсутствует.
Пациенту назначается специальная диета с низким содержанием жиров. В первый день после операции по удалению желчного пузыря можно пить только воду. На второй день в рацион вводятся чай и кефир.
В дальнейшем пациенту рекомендуют составлять систему питания с:
- Супами на овощных бульонах
- Кашами из овсянки, риса и гречки
- Тефтелями на пару
- Рыбными котлетами
- Отварной рыбой
- Обезжиренным творогом
Запрещены следующие блюда:
- Наваристые бульоны
- Жирные мясные супы
- Копчености
- Консервы
- Жареная и соленая рыба
- Молочные продукты с высокой жирностью
- Сдобная выпечка
Пациенту следует отказаться от приправ и специй, грибов, шпината, репы, белокочанной капусты, щавеля, крепкого кофе и кваса, алкоголя и газированных напитков.
Питание должно быть дробным. Следует следить за питьевым режимом (не менее 2 литров воды в сутки) и температурой еды (она не должна быть слишком низкой или высокой).
В дальнейшем при соблюдении культуры питания никакие дополнительные ограничения не требуются. Бóльшая часть пациентов после проведенного вмешательства полностью выздоравливает. В некоторых случаях сохраняются плохое пищеварение и горечь во рту. Обычно данные симптомы сопровождают пациентов с дополнительными патологиями: грыжами пищеводного отверстия диафрагмы, гастритом, дуоденитом, колитом. Для их профилактики перед вмешательством проводится терапия выявленных заболеваний.
Лапароскопическая холецистэктомия: предпосылки, показания, противопоказания
Litwin DE, Cahan MA. Лапароскопическая холецистэктомия. Surg Clin North Am . 2008 декабрь 88 (6): 1295-313, ix. [Медлайн].
Национальные институты здравоохранения (NIH). Желчные камни и лапароскопическая холецистэктомия. Заявление о консенсусе NIH. НИЗ . 14–16 сентября 1992 г. Доступно на http://consensus.nih.gov/1992/1992GallstonesLaparoscopy090html.htm.
Calland JF, Tanaka K, Foley E, Bovbjerg VE, Markey DW, Blome S, et al.Амбулаторная лапароскопическая холецистэктомия: исходы пациентов после реализации клинического пути. Энн Сург . 2001 Май. 233 (5): 704-15. [Медлайн].
Shea JA, Berlin JA, Bachwich DR, Staroscik RN, Malet PF, McGuckin M. Показания и результаты холецистэктомии: сравнение до и постлапароскопической эпох. Энн Сург . 1998 Март 227 (3): 343-50. [Медлайн].
Nealon WH, Bawduniak J, Walser EM. Соответствующее время холецистэктомии у пациентов с умеренным и тяжелым острым панкреатитом, связанным с желчнокаменной болезнью, с скоплением перипанкреатической жидкости. Энн Сург . 2004 июн. 239 (6): 741-9; обсуждение 749-51. [Медлайн].
Lillemoe KD, Lin JW, Talamini MA, Yeo CJ, Снайдер Д.С., Паркер С.Д. Лапароскопическая холецистэктомия как «настоящая» амбулаторная процедура: первоначальный опыт у 130 последовательных пациентов. Дж Гастроинтест Сург . 1999 Янв-Фев. 3 (1): 44-9. [Медлайн].
МакШерри СК. Холецистэктомия: золотой стандарт. Am J Surg . 1989 Сентябрь 158 (3): 174-8. [Медлайн].
Поттс-младший 3-й. Какие показания к холецистэктомии ?. Клив Клин Дж. Мед . 1990 Янв-Фев. 57 (1): 40-7. [Медлайн].
Гупта СК, Шукла ВК. Тихие камни в желчном пузыре: терапевтическая дилемма. Троп Гастроэнтерол . 2004 апр-июн. 25 (2): 65-8. [Медлайн].
Pejic MA, Milic DJ. Хирургическое лечение полиповидных поражений желчного пузыря. SRP Arh Celok Lek . 2003 июл-авг. 131 (7-8): 319-24.[Медлайн].
Tucker ON, Fajnwaks P, Szomstein S, Rosenthal RJ. Необходима ли сопутствующая холецистэктомия пациентам с ожирением, перенесшим лапароскопическое шунтирование желудка? Эндоскопическая хирургия . 2008 22 ноября (11): 2450-4. [Медлайн].
Хантер JG. Еще раз об остром холецистите: снимайте, пока горячо. Энн Сург . 1998 апр. 227 (4): 468-9. [Медлайн].
Lo CM, Liu CL, Fan ST, Lai EC, Wong J.Проспективное рандомизированное исследование ранней и отсроченной лапароскопической холецистэктомии при остром холецистите. Энн Сург . 1998 апр. 227 (4): 461-7. [Медлайн].
Willsher PC, Sanabria JR, Gallinger S, Rossi L, Strasberg S, Litwin DE. Ранняя лапароскопическая холецистэктомия при остром холецистите: безопасная процедура. Дж Гастроинтест Сург . 1999 Янв-Фев. 3 (1): 50-3. [Медлайн].
Pessaux P, Tuech JJ, Rouge C, Duplessis R, Cervi C, Arnaud JP.Лапароскопическая холецистэктомия при остром холецистите. Проспективное сравнительное исследование пациентов с острым и хроническим холециститом. Эндоскопическая хирургия . 2000 апреля, 14 (4): 358-61. [Медлайн].
Адамс ДБ. Важность анатомии внепеченочных желчных протоков в предотвращении осложнений при лапароскопической холецистэктомии. Surg Clin North Am . 1993, август 73 (4): 861-71. [Медлайн].
Uhl W, Müller CA, Krähenbühl L, Schmid SW, Schölzel S, Büchler MW.Острый желчнокаменный панкреатит: сроки проведения лапароскопической холецистэктомии при легкой и тяжелой форме заболевания. Эндоскопическая хирургия . 1999 13 ноября (11): 1070-6. [Медлайн].
Мушински М. Средняя плата за открытую холецистэктомию и лапароскопические процедуры, 1994. Stat Bull Metrop Insur Co . 1995 окт-дек. 76 (4): 21-30. [Медлайн].
Mirizzi PL. Синдром печеночного поведения. J Int de Chir . 1948. 8: 731-77.
Roake JA.Синдром Мириззи: снова дежавю. ANZ J Surg . 2007 декабрь 77 (12): 1037.
Zaliekas J, Munson JL. Осложнения желчных камней: синдром Мириззи, желчнокаменная непроходимость, желчнокаменный панкреатит, осложнения «потерянных» желчных камней. Surg Clin North Am . 2008 декабрь 88 (6): 1345-68, x. [Медлайн].
VanLandingham SB, Broders CW. Желчнокаменная непроходимость. Surg Clin North Am . 1982 апр. 62 (2): 241-7. [Медлайн].
Элвуд DR.Холецистит. Surg Clin North Am . 2008 декабрь 88 (6): 1241-52, viii. [Медлайн].
Rothenberg RE, LaRaja RD, McCoy RE, Pryce EH. Плановая холецистэктомия и рак желчного пузыря. Am Surg . 1991 Май. 57 (5): 306-8. [Медлайн].
de Aretxabala XA, Roa IS, Burgos LA, Araya JC, Villaseca MA, Silva JA. Лечебная резекция при потенциально резектабельных опухолях желчного пузыря. евро J Surg . 1997 июн.163 (6): 419-26. [Медлайн].
Roa I., Araya JC, Wistuba I., de Aretxabala X. [Рак желчного пузыря: анатомические и анатомо-патологические соображения]. Рев Мед Чил . 1990 Май. 118 (5): 572-9. [Медлайн].
Sawyer KC. Непризнанное значение папиллом, полипов и аденом желчного пузыря. Am J Surg . 1970 ноябрь 120 (5): 570-8. [Медлайн].
Сузуки К., Кимура Т., Огава Х. Опасна ли лапароскопическая холецистэктомия для рака желчного пузыря ?. Хирургия . 1998 Март 123 (3): 311-4. [Медлайн].
Miltenburg DM, Schaffer RL, Palit TK, Brandt ML. Лапароскопическая холецистэктомия у детей: что лучше, чем открытая операция ?. Педиатр эндохирургия Innov Techn . 2001 марта 5 (1): 13-7.
Curro G, Baccarani U, Adani G, Cucinotta E. Лапароскопическая холецистэктомия у пациентов с легким циррозом печени и симптоматическим желчекаменным заболеванием. Протокол трансплантологии . 2007 июн. 39 (5): 1471-3.[Медлайн].
Cucinotta E, Lazzara S, Melita G. Лапароскопическая холецистэктомия у пациентов с циррозом печени. Эндоскопическая хирургия . 2003 17 (12) декабря: 1958-60. [Медлайн].
Kuy S, Roman SA, Desai R, Sosa JA. Результаты после холецистэктомии у беременных и небеременных женщин. Хирургия . 2009 Август 146 (2): 358-66. [Медлайн].
Дата RS, Каушал М., Рамеш А. Обзор лечения желчнокаменной болезни и ее осложнений во время беременности. Am J Surg . 2008 Октябрь 196 (4): 599-608. [Медлайн].
Roa I, Araya JC, Wistuba I, Villaseca M, de Aretxabala X, Gómez A, et al. [Лапароскопическая холецистэктомия затрудняет анализ слизистой желчного пузыря. Морфометрические исследования. Рев Мед Чил . 1994 сентябрь 122 (9): 1015-20. [Медлайн].
Кивилуото Т., Сирен Дж., Луукконен П., Кивилааксо Э. Рандомизированное исследование лапароскопической и открытой холецистэктомии при остром и гангренозном холецистите. Ланцет . 1998 31 января, 351 (9099): 321-5. [Медлайн].
Kwon YJ, Ahn BK, Park HK, Lee KS, Lee KG. Какое оптимальное время для лапароскопической холецистэктомии при эмпиеме желчного пузыря? Эндоскопическая хирургия . 2013 27 октября (10): 3776-80. [Медлайн].
Мур К.Л., Далли А.Ф., Агур АМР. Внутренние органы брюшной полости. Клинически ориентированная анатомия . 8-е изд. Филадельфия: Вольтерс Клувер; 2018. 448-532.
Награл С.Анатомия, имеющая отношение к холецистэктомии. J Операция минимального доступа . 2005 июн 1 (2): 53-8. [Медлайн]. [Полный текст].
Джексон П.Г., Эванс СРТ. Желчная система. Townsend CM Jr, Beauchamp RD, Evers BM, Mattox KL, ред. Учебник хирургии Сабистона: биологические основы современной хирургической практики . 20-е изд. Филадельфия: Эльзевир; 2017. 1482-519.
Борнман П.К., Тербланш Дж. Субтотальная холецистэктомия: при тяжелом желчном пузыре при портальной гипертензии и холецистите. Хирургия . 1985 июл.98 (1): 1-6. [Медлайн].
Michalowski K, Bornman PC, Krige JE, Gallagher PJ, Terblanche J. Лапароскопическая субтотальная холецистэктомия у пациентов с осложненным острым холециститом или фиброзом. Br J Surg . 1998 Июль 85 (7): 904-6. [Медлайн].
Flum DR, Koepsell T, Heagerty P, Sinanan M, Dellinger EP. Распространенное повреждение желчных протоков при лапароскопической холецистэктомии и использовании интраоперационной холангиографии: неблагоприятный исход или предотвратимая ошибка ?. Arch Surg . 2001 ноябрь 136 (11): 1287-92. [Медлайн].
Хера С.Ю., Костял Д.А., Дешмух Н. Сравнение препаратов кожи хлоргексидином и повидон-йодом для хирургических операций. Хирургия Curr . 1999 июль-авг. 56 (6): 341-3.
MacFadyen BV Jr, Vecchio R, Ricardo AE, Mathis CR. Повреждение желчного протока после лапароскопической холецистэктомии. Опыт США. Эндоскопическая хирургия . 1998 апр. 12 (4): 315-21.[Медлайн].
Strasberg SM, Hertl M, Soper NJ. Анализ проблемы повреждения желчевыводящих путей при лапароскопической холецистэктомии. J Am Coll Surg . 1995, январь 180 (1): 101-25. [Медлайн].
Фабиани П., Иовин Л., Катхуда Н., Гугенхайм Дж., Моуэль Дж. [Рассечение треугольника Калота с помощью целиоскопического метода]. Пресс Мед . 1993 27 марта, 22 (11): 535-7. [Медлайн].
Бранум Г., Шмитт К., Бэйли Дж., Сухоцкий П., Бейкер М., Давыдов А.Лечение основных желчных осложнений после лапароскопической холецистэктомии. Энн Сург . 1993 Май. 217 (5): 532-40; обсуждение 540-1. [Медлайн].
Flum DR, Dellinger EP, Cheadle A, Chan L, Koepsell T. Интраоперационная холангиография и риск повреждения общего желчного протока во время холецистэктомии. JAMA . 2003 апр. 2. 289 (13): 1639-44. [Медлайн].
Metcalfe MS, Ong T, Bruening MH, Iswariah H, Wemyss-Holden SA, Maddern GJ.Является ли лапароскопическая интраоперационная холангиограмма обычным делом? Am J Surg . 2004 апр. 187 (4): 475-81. [Медлайн].
Ньюджент Н., Дойл М., Мили К. Низкая частота сохранения камней в общем желчном протоке с использованием избирательной политики визуализации желчных протоков. Хирург . 2005 Октябрь 3 (5): 352-6. [Медлайн].
Баркун Дж. С., Фрид Г. М., Баркун А. Н., Сигман Х. Х., Хинчи Э. Дж., Гарсон Дж. Холецистэктомия без оперативной холангиографии. Последствия для повреждения общего желчного протока и оставшихся камней в общем желчном протоке. Энн Сург . 1993, сентябрь, 218 (3): 371-7; обсуждение 377-9. [Медлайн].
Steiner CA, Bass EB, Talamini MA, Pitt HA, Steinberg EP. Хирургические показатели и операционная смертность при открытой и лапароскопической холецистэктомии в Мэриленде. N Engl J Med . 1994 10 февраля. 330 (6): 403-8. [Медлайн].
Csikesz N, Ricciardi R, Tseng JF, Shah SA. Текущее состояние хирургического лечения острого холецистита в США. Мир J Surg .2008 г., 32 (10): 2230-6. [Медлайн].
Giger UF, Michel JM, Opitz I, Th Inderbitzin D, Kocher T., Krähenbühl L. Факторы риска периоперационных осложнений у пациентов, перенесших лапароскопическую холецистэктомию: анализ 22 953 последовательных случаев из базы данных Швейцарской ассоциации лапароскопической и торакоскопической хирургии. J Am Coll Surg . 2006 ноябрь 203 (5): 723-8. [Медлайн].
Чанг В.Т., Ли К.Т., Чуанг С.К., Ван С.Н., Куо К.К., Чен Дж.С.Влияние профилактических антибиотиков на послеоперационные инфекционные осложнения при плановой лапароскопической холецистэктомии: проспективное рандомизированное исследование. Am J Surg . 2006 июн. 191 (6): 721-5. [Медлайн].
Tocchi A, Lepre L, Costa G, Liotta G, Mazzoni G, Maggiolini F. Необходимость антибиотикопрофилактики при плановой лапароскопической холецистэктомии: проспективное рандомизированное исследование. Arch Surg . 2000, январь, 135 (1): 67-70; обсуждение 70. [Medline].
Хиггинс А., Лондон Дж., Чарланд С., Ратцер Э, Кларк Дж., Хаун В.Профилактические антибиотики при плановой лапароскопической холецистэктомии: нужны ли они ?. Arch Surg . 1999 июн. 134 (6): 611-3; обсуждение 614. [Medline].
Sanabria A, Dominguez LC, Valdivieso E, Gomez G. Профилактика антибиотиками для пациентов, перенесших плановую лапароскопическую холецистэктомию. Кокрановская база данных Syst Rev . 8 декабря 2010 г. 12: CD005265. [Медлайн].
Лау В.Й., Юэнь В.К., Чу К.В., Чонг К.К., Ли А.К. Системные схемы лечения острым холециститом путем ранней холецистэктомии. Aust N Z J Surg . 1990 июл. 60 (7): 539-43. [Медлайн].
МакШерри К.К., Гленн Ф. Хирургия желчевыводящих путей в сочетании с другими внутрибрюшными операциями. Энн Сург . 1981 Февраль 193 (2): 169-75. [Медлайн].
Ковальчик П.Дж., Баррелл М.Дж., Старый В.Л. Младший. Холецистэктомия в сочетании с другими внутрибрюшными операциями. Оценка риска. Arch Surg . 1983 Сентябрь 118 (9): 1059-62. [Медлайн].
Эль-Давлатли А.А., Аль-Дохайан А., Фадин А.Эпидуральная анестезия при лапароскопической холецистэктомии у пациента с дилатационной кардиомиопатией: описание случая и обзор литературы. Интернет J Анестезиол . 2007. 13 (1): [Полный текст].
Цоварас Г., Фафулакис Ф., Працас К., Георгопулу С., Стаматиу Г., Хацитеофилу С. Спинальная анестезия в сравнении с общей анестезией при лапароскопической холецистэктомии: промежуточный анализ контролируемого рандомизированного исследования. Arch Surg . 2008 май. 143 (5): 497-501. [Медлайн].
Gurusamy K, Junnarkar S, Farouk M, Davidson BR.Метаанализ рандомизированных контролируемых исследований безопасности и эффективности ежедневной лапароскопической холецистэктомии. Br J Surg . 2008 Февраль 95 (2): 161-8. [Медлайн].
Sultan AM, El Nakeeb A, Elshehawy T., Elhemmaly M, Elhanafy E, Atef E. Факторы риска конверсии во время лапароскопической холецистэктомии: ретроспективный анализ десятилетнего опыта работы в одном специализированном специализированном центре. Dig Surg . 2013 26 апреля. 30 (1): 51-55. [Медлайн].
Хантер JG.Предотвращение повреждения желчных протоков при лапароскопической холецистэктомии. Am J Surg . 1991 июль 162 (1): 71-6. [Медлайн].
Страсберг С.М. Повреждение желчевыводящих путей в лапароскопической хирургии: часть 2. Изменение культуры холецистэктомии. J Am Coll Surg . 2005 Октябрь 201 (4): 604-11. [Медлайн].
Yeh CN, Jan YY, Liu NJ, Yeh TS, Chen MF. Эндо-ЖИА для перевязки расширенного пузырного протока во время лапароскопической холецистэктомии: альтернативный, новый и простой метод. J Laparoendosc Adv Surg Tech A . 2004 июн. 14 (3): 153-7. [Медлайн].
Аббас И.С. Клипирование внахлест, новый метод перевязки широкого пузырного протока при лапароскопической холецистэктомии. Гепатогастроэнтерология . 2005 июль-авг. 52 (64): 1039-41. [Медлайн].
Nowzaradan Y, Meador J, Westmoreland J. Лапароскопическое лечение расширенного пузырного протока. Хирургическая лапароскопическая эндоскопия . 1992 Декабрь 2 (4): 323-6. [Медлайн].
Tonouchi H, Ohmori Y, Kobayashi M, Kusunoki M. Грыжа в области троакара. Arch Surg . 2004 ноябрь 139 (11): 1248-56. [Медлайн].
Новицкий Ю.В., Керчер К.В., Черняч Д.Р., Кабан Г.К., Кхера С., Галлахер-Дорваль К.А. и др. Преимущества мини-лапароскопической перед традиционной лапароскопической холецистэктомией: результаты проспективного рандомизированного исследования. Arch Surg . 2005 декабрь 140 (12): 1178-83. [Медлайн].
Ямазаки М., Ясуда Х, Кода К.Лапароскопическая холецистэктомия с одним разрезом: систематический обзор методологии и результатов. Операция Сегодня . 2015 май. 45 (5): 537-48. [Медлайн].
Ким MJ, Ким Т.С., Ким К.Х., Ан СН, Ким Дж.С. Безопасность и возможность выполнения лапароскопической холецистэктомии с одним разрезом с помощью иглы у пациентов с острым холециститом: сравнение с трехпортовой лапароскопической холецистэктомией. J Laparoendosc Adv Surg Tech A . 2014 24 августа (8): 523-7. [Медлайн].
Sato N, Shibao K, Mori Y, Higure A, Yamaguchi K. Послеоперационные осложнения после лапароскопической холецистэктомии с одним разрезом: ретроспективный анализ у 360 последовательных пациентов. Эндоскопическая хирургия . 2015 29 марта (3): 708-13. [Медлайн].
Jategaonkar PA, Yadav SP. Проспективное обсервационное исследование одноцентровой многопортовой пупочной лапароскопической эндохирургии по сравнению с традиционной многопортовой лапароскопической холецистэктомией: критическая оценка уникального пупочного доступа. Минимально инвазивная хирургия . 2014. 2014:
1. [Медлайн]. [Полный текст].
Breitenstein S, Nocito A, Puhan M, Held U, Weber M, Clavien PA. Сравнение роботизированной холецистэктомии с лапароскопической холецистэктомией: результаты и анализ затрат в контрольном исследовании с подобранным случаем. Энн Сург . 2008 июн. 247 (6): 987-93. [Медлайн].
Buzad FA, Corne LM, Brown TC, Fagin RS, Hebert AE, Kaczmarek CA, et al. Одноцентровая роботизированная холецистэктомия: анализ эффективности и затрат. Int J Med Робот . 2013 Сентябрь 9 (3): 365-70. [Медлайн].
Чжоу PH, Лю Флорида, Яо LQ, Цинь XY. Эндоскопическая диагностика и лечение постхолецистэктомического синдрома. Гепатобилиарный панкреат Dis Int . 2003 Февраль 2 (1): 117-20. [Медлайн].
Мур MJ, Беннетт CL. Кривая обучения лапароскопической холецистэктомии. Южный клуб хирургов. Am J Surg . 1995 июл.170 (1): 55-9. [Медлайн].
Lien HH, Huang CC, Liu JS, Shi MY, Chen DF, Wang NY.Системный подход к предотвращению повреждения общего желчного протока и повышению эффективности лапароскопической холецистэктомии. Хирургическая операция Laparosc Endosc Percutan Tech . 2007 июн. 17 (3): 164-70. [Медлайн].
Южный клуб хирургов. Проспективный анализ 1518 лапароскопических холецистэктомий. N Engl J Med . 1991, 18 апреля. 324 (16): 1073-8. [Медлайн].
Massarweh NN, Flum DR. Роль интраоперационной холангиографии в предотвращении повреждения желчных протоков. J Am Coll Surg . 2007 Апрель 204 (4): 656-64. [Медлайн].
5 признаков того, что вам может потребоваться операция на желчном пузыре
Получить необходимую помощь легко.
Обратитесь к ближайшему к вам поставщику услуг Premier Physician Network.
Если вы не ощущали колющую боль от камней в желчном пузыре, скорее всего, вы никогда не задумывались о своем желчном пузыре.Но этот маленький орган может вызвать большие проблемы. Узнайте признаки и симптомы заболевания желчного пузыря и узнайте, когда пора обратиться за советом к хирургу.
Что такое желчный пузырь и для чего он нужен?
Желчный пузырь – это небольшой мешкообразный орган в верхней правой части живота (живота). Желчный пузырь собирает и хранит желчь – жидкость, вырабатываемую печенью, которая помогает расщеплять жирную пищу.
Почему нужно удалить желчный пузырь?
Вам может потребоваться операция на желчном пузыре, если у вас есть боль или другие симптомы, вызванные желчными камнями – мелкие камни , которые могут образовываться в желчном пузыре.Они могут блокировать отток желчи и раздражать желчный пузырь. Общие симптомы проблем с желчным пузырем включают:
- Расстройство желудка с вздутием живота, изжогой и газами
- Острая боль в животе
- Тошнота и рвота
- Лихорадка
- Пожелтение кожи и белков глаз (желтуха)
Хорошие новости? Вам не нужен желчный пузырь для жизни, поэтому, если он вызывает серьезные проблемы, ваш врач, скорее всего, порекомендует операцию по его удалению.
Вам может потребоваться операция на желчном пузыре, если у вас есть боль или другие симптомы, вызванные желчными камнями.
Как удаляется желчный пузырь?
Есть два способа удаления желчного пузыря. И то, и другое проводится под общей анестезией, что означает, что вы будете спать без боли во время операции. Поговорите со своим врачом о том, какой из них вам подходит:
- Лапароскопическая (замочная скважина) холецистэктомия (удаление желчного пузыря): Это наиболее распространенный способ удаления желчного пузыря.
- Хирург делает несколько небольших разрезов на животе. Затем она вставляет лапароскоп – тонкую трубку с подсветкой, которая позволяет ей заглянуть внутрь вашего живота – через один из разрезов.
- Другие медицинские инструменты, включая крошечную камеру, вставляются через другие разрезы. В живот закачивается газ, чтобы расширить пространство, чтобы у хирурга было больше места для работы и наблюдения.
- Желчный пузырь удаляется с помощью лапароскопа и других инструментов.Хирург закрывает разрезы небольшими швами, скобами, хирургической лентой или клеем. Они исчезнут по мере заживления, поэтому врачу не придется их удалять позже. С помощью этого метода вы сможете быстрее выписаться из больницы и быстрее выздороветь.
- Открытая холецистэктомия: В некоторых случаях лапароскопическое удаление желчного пузыря невозможно. Причины включают серьезные проблемы с желчным пузырем или рубцовую ткань в брюшной полости от ранее проведенной операции. При открытой операции хирург сделает один более крупный разрез на животе, чтобы получить доступ к желчному пузырю и удалить его.Затем она закроет разрез швами и закроет его повязкой.
Иногда лапароскопическая процедура превращается в открытую во время операции, если хирург не может четко видеть ваш желчный пузырь или безопасно удалить его. Если вам назначена лапароскопия, заранее поговорите со своим врачом о риске того, что она станет открытой процедурой.
Каковы риски удаления желчного пузыря?
Операция по удалению желчного пузыря считается стандартной и безопасной процедурой.Осложнения лапароскопической операции возникают редко. Но, как и при любом хирургическом вмешательстве, существует риск осложнений, которые могут включать:
- Кровотечение
- Инфекция в операционной
- Сгустки крови
- Подтекание желчи
- Проблемы с сердцем
- Грыжи (когда небольшой участок кишечника или кишечника или другой ткани выпячивается через покрывающие его мышцы)
Перед операцией узнайте у врача о преимуществах и рисках хирургического вмешательства.
Сколько времени нужно, чтобы оправиться от операции на желчном пузыре?Время вашего восстановления будет зависеть от того, какую процедуру вы прошли.
- Лапароскопический: Большинство людей могут покинуть больницу в тот же день или на следующий день после операции. Если вы уедете в этот день, попросите кого-нибудь остаться с вами как минимум на 24 часа, поскольку вы все еще можете ощущать действие анестезии. Скорее всего, вы сможете вернуться к своей обычной деятельности примерно через две недели.
- Открыт: Обычно после этого вам придется оставаться в больнице от трех до пяти дней. Восстановление занимает от шести до восьми недель.
Получить необходимую помощь легко.
Обратитесь к ближайшему к вам поставщику услуг Premier Physician Network.
Источники: Национальная служба здравоохранения; Общество американской желудочно-кишечной и эндоскопической хирургии; Медлайн Плюс
Удаление желчного пузыря – NHS
Операция по удалению желчного пузыря, также известная как холецистэктомия, – очень распространенная процедура.
Желчный пузырь – это небольшой мешочек в верхней правой части живота.
Он накапливает желчь – жидкость, вырабатываемую печенью, которая помогает расщеплять жирную пищу.
Желчный пузырь вам не нужен, поэтому часто рекомендуется операция по его удалению, если у вас с ним возникнут какие-либо проблемы.
Почему мне нужно удалить желчный пузырь?
Операция по удалению желчного пузыря обычно проводится при болезненных камнях в желчном пузыре.
Это небольшие камни, которые могут образовываться в желчном пузыре в результате дисбаланса веществ, входящих в состав желчи.
Желчные камни часто не вызывают никаких симптомов, и вы можете не осознавать, что они у вас есть, но иногда они могут блокировать отток желчи и раздражать желчный пузырь (острый холецистит) или поджелудочную железу (острый панкреатит).
Это может вызвать такие симптомы, как:
- внезапная и сильная боль в животе
- чувство и тошнота
- пожелтение кожи и белков глаз (желтуха)
Иногда можно принимать таблетки для растворения камней в желчном пузыре, но операция по удалению желчного пузыря является наиболее эффективным методом лечения в подавляющем большинстве случаев.
Что происходит во время операции по удалению желчного пузыря
Есть 2 основных способа удаления желчного пузыря:
- лапароскопическая (замочная скважина) холецистэктомия – на животе (брюшной полости) делается несколько небольших разрезов (надрезов) и используются тонкие хирургические инструменты для доступа и удаления желчного пузыря
- открытая холецистэктомия – на животе делается один более крупный разрез для доступа и удаления желчного пузыря
Операция «замочная скважина» используется чаще всего, потому что вы можете быстрее выписаться из больницы, быстрее выздороветь и остаться с меньшими шрамами, чем при открытой операции.
Обе техники выполняются под общим наркозом, что означает, что вы будете спать во время операции и не почувствуете боли во время ее проведения.
Узнайте больше о том, как проводится операция по удалению желчного пузыря
Восстановление после операции по удалению желчного пузыря
Обычно восстановление после операции по удалению желчного пузыря не занимает много времени.
Большинство людей могут покинуть больницу в тот же день или на следующее утро.
Вероятно, вы сможете вернуться к своей обычной деятельности в течение 2 недель.
Восстановление после открытой операции занимает больше времени. Возможно, вам придется оставаться в больнице от 3 до 5 дней, а может пройти от 6 до 8 недель, прежде чем вы почувствуете себя нормально.
Узнайте больше о восстановлении после операции по удалению желчного пузыря
Жизнь без желчного пузыря
Вы можете вести совершенно нормальную жизнь без желчного пузыря.
Ваша печень будет вырабатывать достаточно желчи для переваривания пищи, но вместо того, чтобы накапливаться в желчном пузыре, она непрерывно капает в вашу пищеварительную систему.
Возможно, вам посоветовали соблюдать специальную диету перед операцией, но нет необходимости продолжать ее после операции.
Вместо этого вам следует стремиться к в целом здоровой и сбалансированной диете.
Некоторые люди после операции испытывают такие проблемы, как вздутие живота или диарея, хотя обычно это проходит в течение нескольких недель.
Если вы заметили, что определенные продукты или напитки вызывают эти симптомы, возможно, вы захотите избегать их в будущем.
Узнайте больше о диете после операции на желчном пузыре
Риски операции по удалению желчного пузыря
Операция по удалению желчного пузыря считается безопасной процедурой, но, как и любой другой вид операции, существует риск осложнений.
Возможные осложнения включают:
- раневая инфекция
- Подтекает желчь в животик
- Повреждение одного из отверстий (протоков), выводящих желчь из печени
- сгустков крови
Сообщите своему хирургу о преимуществах и рисках хирургического вмешательства перед операцией.
Узнайте больше об осложнениях операции по удалению желчного пузыря
Последняя проверка страницы: 3 декабря 2018 г.
Срок следующей проверки: 3 декабря 2021 г.
Почему мне нужно удалить желчный пузырь? 3 причины рассмотреть вариант лапароскопической холецистэктомии
Время чтения: 5 минутПочему мой врач хочет удалить мне желчный пузырь?
Есть несколько причин, по которым врач может предложить удаление желчного пузыря как лучшее лечение.Если у пациента регулярно появляются камни в желчном пузыре, хроническое воспаление желчного пузыря может повлиять на образ жизни пациента, поэтому рекомендуется холецистэктомия. Эта процедура часто используется, когда в желчном пузыре есть камни, вызывающие такие симптомы, как рвота, боль, а иногда даже боль в спине и вздутие живота.
Симптомы камней в желчном пузыре
Три наиболее распространенных симптома воспаления желчного пузыря – это вздутие живота, тошнота и рвота. Если эти симптомы возникают регулярно, удаление желчного пузыря может облегчить боль.
3 дополнительных причины для удаления желчного пузыря
Хотя камни желчного пузыря являются наиболее частой причиной рекомендации хирургического вмешательства, три других основных состояния являются частыми причинами, по которым врач предлагает хирургическое вмешательство.
1. Дискинезия желчевыводящих путей
Заболевание часто возникает, когда желчный пузырь не может правильно опорожняться желчью из-за затруднений при движении. Это часто причиняет пациенту сильную боль.
2. Панкреатит
Панкреатит – гораздо более серьезная ситуация.Это воспаление поджелудочной железы, которое может привести к рвоте и кровянистому стулу.
3. Холедохолитиаз
Это состояние возникает, когда камни желчного пузыря переместились в желчный проток, но могут застрять. Это создает закупорку, которая не позволяет желчному пузырю правильно дренироваться.
Где мой желчный пузырь?
Желчный пузырь находится на правой стороне бока человека, прямо под печенью. Основная цель желчного пузыря – хранение желчи.Печень вырабатывает желчь, которая помогает расщеплять пищу и усваивать жиры. Желчный пузырь будет накапливать эту дополнительную желчь, которую печень производит и выделяет при переваривании жира. Желчный пузырь не нужен для здорового пищеварения, но есть ограничения в питании.
Лапароскопическая холецистэктомия или удаление желчного пузыря выполняется с помощью узкой трубки с камерой и обычно выполняется с небольшими разрезами. Врач сможет увидеть желчный пузырь на экране, а это значит, что время восстановления намного быстрее, чем при традиционной операции на открытом желчном пузыре.
Открытая и минимально инвазивная холецистэктомия
Традиционная открытая операция на желчном пузыре требует разреза длиной около 5–8 дюймов поперек брюшной полости пациента. Лапароскопическая операция значительно меньше: 1-3 разреза делают в правой верхней части живота. Желчный пузырь удаляется через один из этих разрезов. Преимущества лапароскопической холецистэктомии по сравнению с открытой холецистэктомией заключаются в том, что пациенты могут вернуться к работе намного быстрее и меньше болеют. Эти амбулаторные операции вызывают гораздо меньше боли и более короткое время восстановления.Минимально инвазивная хирургия часто требует меньшего количества обезболивающих. Традиционная холецистэктомия потребовала бы пребывания в больнице до 5 дней.
Рассмотрение возможных вариантов
При каждом типе процедуры, будь то лапароскопическая или открытая, необходимо учитывать инфекцию, повреждение желчного протока, а также постоянный дискомфорт, но эти осложнения возникают нечасто. Если у пациента наблюдаются постоянные камни желчного пузыря или частые острые боли в правом нижнем углу живота, рекомендуется консультация гастроэнтеролога.
Удаление желчного пузыря – обычное дело. Но нужно ли это?
По словам Сьюзан Хатфлесс, главного исследователя исследования, результаты могут привести к меньшему количеству операций по удалению желчного пузыря.
Кредит: iStock
Поделиться быстрыми фактами
- Исследование Хопкинса: удаляем ли мы слишком много желчного пузыря? – Нажмите, чтобы написать в Твиттере
- Персонализированная медицина может однажды сократить количество операций на желчном пузыре – Click to Tweet
- Крупнейшее в истории США исследование операций на желчном пузыре удивило исследователя JH – Click to Tweet
Исследователи Джона Хопкинса говорят, что результаты, опубликованные в текущем выпуске The American Journal of Gastroenterology , могут иметь важные последствия для области персонализированной медицины.
Исследование показало, что, хотя большинству пациентов, госпитализированных с острым билиарным панкреатитом, удалили желчный пузырь, многим пациентам, которые не чувствовали себя хорошо в течение четырехлетнего периода наблюдения.
Холецистэктомия, или хирургическое удаление желчного пузыря, является стандартным методом лечения пациентов, госпитализированных по поводу острого билиарного панкреатита, который обычно является результатом желчных камней. Поскольку при повторных приступах билиарного панкреатита повышается риск органной недостаточности, сепсиса и других опасных осложнений, процедура рекомендуется в течение четырех недель после постановки диагноза.
Но как насчет пациентов с этим заболеванием, которым по какой-либо причине не удалили желчный пузырь? Семьдесят процентов пациентов в исследовании, которые отказались от операции, не были снова госпитализированы из-за панкреатита.
«Эти данные говорят нам о том, что существует возможность избежать операции по удалению желчного пузыря», – говорит Сьюзан Хатфлесс, доктор философии, доцент медицины Медицинской школы Университета Джона Хопкинса и главный исследователь исследования.
Исследование было задумано как крупнейшее в истории исследование соблюдения принятых медицинских рекомендаций в отношении госпитализаций при панкреатите.Вывод о пациентах, которые не придерживаются этого правила, был случайным.
Hutfless и ведущий автор исследования Айеша Камаль, MBBS, научный сотрудник кафедры медицины Медицинской школы Университета Джона Хопкинса, изучили базу данных, содержащую информацию о более чем 17 000 случаев заболевания в Соединенных Штатах в период с 2010 по 2013 год. исследование имело частную страховку, и они были моложе 65 лет. 78% этих пациентов удалили желчный пузырь в течение 30 дней после их первой госпитализации в соответствии с принятыми медицинскими рекомендациями.Менее 10 процентов этих пациентов вернулись в больницу с панкреатитом.
Из 3705 пациентов, не соблюдающих рекомендации, 1213 сделали холецистэктомию в течение шести месяцев. Но почти 2500 пациентов, которым не сделали операцию в течение 30 дней, все еще не перенесли ее через четыре года.
Острый панкреатит является третьей по значимости желудочно-кишечной причиной госпитализаций в стране, в результате чего в 2012 году было госпитализировано более 275 000 человек, а общие расходы составили более 2 миллиардов долларов.Многочисленные исследования показали, что в большинстве случаев холецистэктомия предотвращает дополнительные госпитализации, связанные с панкреатитом.
Авторы перечисляют ряд препятствий, которые могут помешать людям, страдающим этим заболеванием, соблюдать рекомендации врача по удалению желчного пузыря. Отсутствие ресурсов, предпочтения хирурга или пациента, а также неточное кодирование счетов – все это может быть причиной того, что пациенту с билиарным панкреатитом не будет проводиться холецистэктомия.
Но, по словам Камала, почти 80% пациентов прошли процедуру, и показатели соблюдения были неожиданно высокими.
Непонятно, почему у некоторых пациентов, не соблюдающих предписания, были рецидивы, а у некоторых – нет. Hutfless предупреждает, что необходимы дополнительные исследования, прежде чем делать какие-либо выводы на основании результатов, относящихся к пациентам, не соблюдающим медицинские рекомендации.
«Эта статья показывает, что по мере развития медицины важно размышлять о возможностях дальнейшего совершенствования медицинской помощи», – говорит Хатфлесс. «Персонализация сроков холецистэктомии все еще остается гипотезой, и ее необходимо проверить в ходе тщательных исследований.На данный момент есть четкие доказательства того, что рекомендации полезны для пациентов и их следует соблюдать ».
Дополнительными авторами исследования были Эбоселуме Ахуэмонхан, Викеш Сингх и Энтони Н. Каллоо из Медицинской школы Университета Джона Хопкинса и Венката С. Акшинтала из Медицинского центра Университета Питтсбурга.
Хирургическое и нехирургическое лечение камней в желчном пузыре
1. Ламмерт Ф., Зауэрбрух Т. Механизмы заболевания: генетическая эпидемиология камней желчного пузыря. Нат Клин Практик Гастроэнтерол Гепатол . 2005; 2 (9): 423–433 ….
2. Виттенбург Х. Наследственное заболевание печени: камни в желчном пузыре. Лучшая Практика Клин Гастроэнтерол . 2010. 24 (5): 747–756.
3. Portincasa P, Moschetta A, Палашано Г. Холестериновая желчнокаменная болезнь. Ланцет . 2006. 368 (9531): 230–239.
4. Portincasa P, Ciaula AD, Bonfrate L, Ван ДК. Терапия желчнокаменной болезни: что это было, что это такое, что будет. World J Gastrointest Pharmacol Ther . 2012; 3 (2): 7–20.
5. Berger MY, ван дер Фельден JJ, Леймер Дж. Г., де Корт H, Принс А, Bohnen AM. Абдоминальные симптомы: предсказывают ли они камни в желчном пузыре? Систематический обзор. Сканд Дж Гастроэнтерол . 2000. 35 (1): 70–76.
6. Троубридж Р.Л., Рутковский Н.К., Shojania KG. У этого пациента острый холецистит? [опубликованное исправление появляется в JAMA.2009; 302 (7): 739]. JAMA . 2003. 289 (1): 80–86.
7. Певец А.Дж., Маккракен Дж., Генри MC, Тод ХК младший, Cabahug CJ. Корреляция между результатами клинического, лабораторного и гепатобилиарного сканирования у пациентов с подозрением на острый холецистит. Энн Эмерг Мед . 1996. 28 (3): 267–272.
8. Рош А.Дж., Манько Ю.А., Сантен С. Холангит в неотложной медицине. http://emedicine.medscape.com/article/774245-overview. По состоянию на 14 января 2014 г.
9. Гарднер ТБ, Берк Б.С. Острый панкреатит. http://emedicine.medscape.com/article/181364-overview. По состоянию на 14 января 2014 г.
10. Yang MH, Чен TH, Ван С.Е., и другие. Биохимические предикторы отсутствия камней общего желчного протока у пациентов, перенесших лапароскопическую холецистэктомию. Эндоскопическая хирургия . 2008. 22 (7): 1620–1624.
11. Сильфон CF, Бергер Д.Х., Грубый РА. Лечение камней в желчном пузыре. Врач Фам . 2005. 72 (4): 637–642.
12. Brunetti JC. Визуализация холелитиаза. http://emedicine.medscape.com/article/366246-overview#a23. Проверено 14 января 2014 г.
13. Хеуман Д.М., Михас А.А., Аллен Дж. Холелитиаз. http://emedicine.medscape.com/article/175667-overview. По состоянию на 14 января 2014 г.
14. Американский колледж радиологии. Критерии соответствия ACR: боль в правом подреберье. http://www.acr.org/~/media/ACR/Documents/AppCriteria/Diagnostic/RightUpperQuadrantPain.pdf. По состоянию на 14 января 2014 г.
15. Schirmer BD, Винтерс КЛ, Эдлич РФ. Желчекаменная болезнь и холецистит. J Имплантаты Long Term Eff Med . 2005. 15 (3): 329–338.
16. Бахрам М, Габалла Г. Значение предоперационной магнитно-резонансной холангиопанкреатографии (MRCP) в лечении пациентов с желчными камнями. Int J Surg . 2010. 8 (5): 342–345.
17. Чанг Дж. Х., Ли И.С., Лим Ю.С., и другие.Роль магнитно-резонансной холангиопанкреатографии при холедохолитиазе: анализ пациентов с отрицательным MRCP. Сканд Дж Гастроэнтерол . 2012. 47 (2): 217–224.
18. Guarise A, Baltieri S, Майнарди П, Фаччоли Н. Диагностическая точность MRCP при холедохолитиазе. Радиол Мед . 2005. 109 (3): 239–251.
19. Баракос Я.А., Раллы PW, Лапин С.А., и другие. Холелитиаз: обследование с помощью КТ. Радиология . 1987. 162 (2): 415–418.
20. Коричневый LM, Роджерс SJ, Виолончель JP, Brasel KJ, Inadomi JM. Экономически эффективное лечение пациентов с симптоматической желчнокаменной болезнью и возможными камнями общего желчного протока. Дж. Ам Колл Сург . 2011; 212 (6): 1049–1060.e1-e7.
21. Pressacco J, Reinhold C, Barkun AN, Barkun JS, Valois E, Joseph L. Точность MRCP по сравнению с ERCP в оценке пациентов с обструкцией желчных протоков в условиях рандомизированного клинического исследования.Proc Intl Soc Mag Reson Med 11. 2003. http://cds.ismrm.org/ismrm-2003/0412.pdf. По состоянию на 14 января 2014 г.
22. Hekimoglu K, Устундаг Y, Дусак А, и другие. MRCP против ERCP в оценке патологий желчевыводящих путей: обзор современной литературы. J Dig Dis . 2008. 9 (3): 162–169.
23. Клен JT, Бен-Менахем Т, Андерсон М.А., и другие.; Комитет по стандартам практики ASGE. Роль эндоскопии в оценке подозрения на холедохолитиаз. Гастроинтест Эндоск . 2010. 71 (1): 1–9.
24. Уилсон П.Г. Показания и осложнения ЭРХПГ. http://www.mgns.org.uk/resources/INDICATIONS+AND+COMPLICATIONS+OF+ERCP.pdf. По состоянию на 14 января 2014 г.
25. Mori T, Сугияма М, Атоми Ю. Желчнокаменная болезнь: лечение внутрипеченочных камней. Лучшая Практика Клин Гастроэнтерол . 2006. 20 (6): 1117–1137.
26. Муршид КР. Бессимптомные камни в желчном пузыре: что делать? Саудовская Дж. Гастроэнтерол .2007; 13 (2): 57–69,
27. Vetrhus M, Сёрейде О, Солхауг JH, Несвик I, Сёнденаа К. Симптоматическая неосложненная каменная болезнь желчного пузыря. Операция или наблюдение? Рандомизированное клиническое исследование. Сканд Дж Гастроэнтерол . 2002. 37 (7): 834–839.
28. Саркио С, Салмела К, Киллонен Л, Рослякова М, Хонканен Э, Хальме Л. Осложнения желчнокаменной болезни у пациентов с трансплантацией почки. Циферблатная трансплантация нефрола . 2007. 22 (3): 886–890.
29. Амарал Ж. Ф., Томпсон WR. Заболевание желчного пузыря у лиц с патологическим ожирением. Am J Surg . 1985. 149 (4): 551–557.
30. Веннеман Н.Г., Renooij W, Рефельд Дж. Ф., и другие. Маленькие камни в желчном пузыре, сохраненная моторика желчного пузыря и быстрая кристаллизация связаны с панкреатитом. Гепатология . 2005. 41 (4): 738–746.
31.Brosseuk D, Деметрик Дж. Лапароскопическая холецистэктомия при симптомах желчной колики при отсутствии камней в желчном пузыре. Am J Surg . 2003. 186 (1): 1–3.
32. Хендерсон С.О., Swadron S, Ньютон Э. Сравнение внутривенного введения кеторолака и меперидина при лечении желчной колики. J Emerg Med . 2002. 23 (3): 237–241.
33. Кумар А, Документ JS, Бхасин Б, Кумар А, Томас С. Сравнение действия диклофенака с гиосцин-N-бутилбромидом при симптоматическом лечении острой желчной колики. ANZ J Surg . 2004. 74 (7): 573–576.
34. Кеус Ф, де Йонг Дж. А., Gooszen HG, ван Лаарховен CJ. Сравнение лапароскопической и открытой холецистэктомии у пациентов с симптоматическим холецистолитиазом. Кокрановская база данных Syst Rev . 2006; (4): CD006231.
35. Шервинтер Д.А., Субраманиан С.Р., Каммингс Л.С. и др. Лапароскопическая холецистэктомия. http://emedicine.medscape.com/article/1582292-overview. По состоянию на 25 марта 2014 г.
36.Тайеб М, Раза С.А., Хан М.Р., Адзами Р. Переход от лапароскопической к открытой холецистэктомии: многомерный анализ предоперационных факторов риска. J Postgrad Med . 2005; 51 (1): 17–20, обсуждение 21–22.
37. Кологлу М, Тутунку Т, Юксек Ю.Н., Гозалан У, Даглар Г, Кама Н.А. Использование шкалы риска для перехода от лапароскопической к открытой холецистэктомии в ординатуре. Хирургия . 2004. 135 (3): 282–287.
38. Чоудхари А, Бехтольд ML, Пули SR, Осман М.О., Рой П.К. Роль профилактических антибиотиков при лапароскопической холецистэктомии: метаанализ. Дж Гастроинтест Сург . 2008. 12 (11): 1847–1853.
39. Санабрия А, Домингес LC, Вальдивьесо E, Гомес Г. Антибиотикопрофилактика пациентов, перенесших плановую лапароскопическую холецистэктомию. Кокрановская база данных Syst Rev . 2010; (12): CD005265.
40. Вудс РК, Деллинджер EP. Текущие рекомендации по антибиотикопрофилактике хирургических ран. Врач Фам . 1998. 57 (11): 2731–2740.
41. Стил П.А., Шарма Р. Острый холецистит и желчная колика в неотложной медицине. http://emedicine.medscape.com/article/1950020-overview#aw2aab6c18. По состоянию на 25 марта 2014 г.
42. Tandan M, Редди Д.Н., Сантош Д, и другие. Экстракорпоральная ударно-волновая литотрипсия крупных сложных камней общего желчного протока: эффективность и анализ факторов, способствующих фрагментации камня. Дж Гастроэнтерол Гепатол . 2009. 24 (8): 1370–1374.
43. Тандан М, Редди DN. Экстракорпоральная ударно-волновая литотрипсия при камнях поджелудочной железы и больших общих желчных протоков. Мир Дж. Гастроэнтерол . 2011. 17 (39): 4365–4371.
44. Гурусамы К.С., Самрадж К, Рамамурти Р, Фарук М, Фусай Г, Дэвидсон BR. Минипорт по сравнению со стандартными портами для лапароскопической холецистэктомии. Кокрановская база данных Syst Rev .2013; (8): CD006804.
45. Navarra G, Курро Г. Холецистэктомия SILS и NOTES: индивидуальный подход. ANZ J Surg . 2010. 80 (11): 769–770.
46. Дата RS, Каушал М, Рамеш А. Обзор лечения желчнокаменной болезни и ее осложнений во время беременности. Am J Surg . 2008. 196 (4): 599–608.
47. Джексон Х., Грейнджер С, Цена R, и другие. Диагностика и лапароскопическое лечение хирургических заболеваний во время беременности: научно обоснованный обзор. Эндоскопическая хирургия . 2008. 22 (9): 1917–1927.
48. Адедеджи О.А., Макадам WA. Симптом Мерфи, острый холецистит и пожилые люди. J R Coll Surg Edinb . 1996. 41 (2): 88–89.
49. McGillicuddy EA, Шустер К.М., Барре К, и другие. Безоперационное ведение острого холецистита у пожилых людей. Br J Surg . 2012. 99 (9): 1254–1261.
50. Морс, Британская Колумбия, Смит Дж. Б., Лоудаль РБ, Roettger RH.Ведение острого холецистита у пациентов в критическом состоянии: современная роль холецистостомии и последующей холецистэктомии. Am Surg . 2010. 76 (7): 708–712.
51. Спира РМ, Nissan A, Замир О, Коэн Т, Поля СИ, Freund HR. Чрескожная чреспеченочная холецистостомия и отсроченная лапароскопическая холецистэктомия у пациентов в критическом состоянии с острым каменным холециститом. Am J Surg . 2002. 183 (1): 62–66.
52. Хамад М.А., Табет М, Бадави А, и другие. Сравнение лапароскопической и открытой холецистэктомии у пациентов с циррозом печени: проспективное рандомизированное исследование. J Laparoendosc Adv Surg Tech A . 2010. 20 (5): 405–409.
Хирургия и удаление желчного пузыря – Роквилл, Мэриленд
Удаление желчного пузыря
ЛАПАРОСКОПИЧЕСКАЯ ХОЛЕЦИСТЭКТОМИЯ:
ПОКАЗАНИЯ:
Большинство операций на желчном пузыре проводится людям с симптоматическими камнями в желчном пузыре.Общие симптомы включают боль в правой или верхней центральной части живота, которая обычно возникает после употребления жирной или жирной пищи. Боль может быть связана с тошнотой, рвотой и / или вздутием живота. Боль также может отдавать в спину и / или правое плечо. У небольшого процента пациентов эти симптомы возникают без камней в желчном пузыре, но может быть выявлена дисфункция желчного пузыря. Дисфункция желчного пузыря определяется с помощью теста, называемого CCK – HIDA, который измеряет, насколько хорошо функционирует желчный пузырь.
ПРЕДВАРИТЕЛЬНАЯ ОЦЕНКА И ПОДГОТОВКА:
Всем пациентам делают УЗИ желчного пузыря, печени и желчевыводящих путей. При необходимости можно заказать другие визуализационные тесты. Регулярный анализ крови и рентгеновские исследования назначаются перед операцией в зависимости от возраста пациента и наличия любых существующих медицинских проблем. Пациентам нельзя ничего есть и пить после полуночи накануне операции. Перед операцией следует прекратить прием таких препаратов, как кумадин, плавикс, аспирин и противовоспалительные препараты.
ПРОЦЕДУРА:
Лапароскопическое удаление желчного пузыря проводится под общим наркозом и включает четыре небольших разреза длиной менее полутора дюймов. Через один из этих разрезов в брюшную полость вводится камера. Другие разрезы используются для введения инструментов, которые хирург использует для удаления желчного пузыря, вместо того, чтобы делать большой разрез, как это обычно делалось в прошлом.

 При этом риск возникновения тромбофлебита также значительно уменьшается
При этом риск возникновения тромбофлебита также значительно уменьшается
 5% у мужчин
5% у мужчин
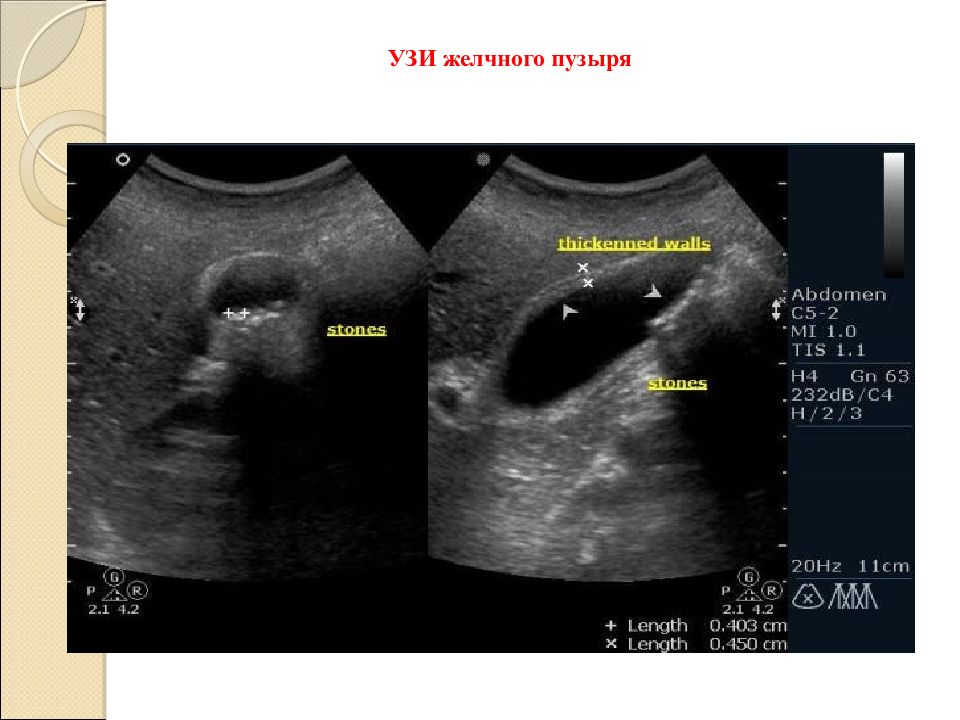
 Это состояние опасно тем, что возникает застой желчи в системе внутрипеченочных и внепеченочных желчевыводящих протоках. На этом фоне поражается печень, и начинают разрушаться ее клетки (развивается гепатит). Если застой желчи продолжается в течение длительного времени, то это приводит к нарушению функции печени и впоследствии к печеночной недостаточности.
Это состояние опасно тем, что возникает застой желчи в системе внутрипеченочных и внепеченочных желчевыводящих протоках. На этом фоне поражается печень, и начинают разрушаться ее клетки (развивается гепатит). Если застой желчи продолжается в течение длительного времени, то это приводит к нарушению функции печени и впоследствии к печеночной недостаточности.