Понос и температура 39 у взрослого: Понос и температура у взрослого | Здоровье
Температура 38-39 и понос у взрослых
Просмотров: 2338
Каждый человек сталкивался с расстройством стула или повышение температуры. Но намного хуже, если температура и понос у взрослого человека возникают одновременно. В таком случае необходимо незамедлительно проконсультироваться с терапевтом или гастроэнтерологом. Лечебная терапия симптоматики зависит от причин, вызывающих патологические процессы в организме.
Патологии, вызывающие понос и температуру
Пищевое отравление
Симптомы пищевого отравления
Некачественная пища может вызвать пищевое отравление у взрослого, сопровождающееся кишечными расстройствами. В пищеварительный тракт проникают болезнетворные бактерии и микроорганизмы, выделяющие в процессе своей жизнедеятельности множество токсинов, отравляющих организм.
С помощью многократного поноса организм больного старается вывести токсины из организма. У отравившегося человека возникают головные боли и повышается температура тела.
Чтобы свести к минимуму обезвоживание организма, необходимо во время заболевания, сопровождающегося поносом, постоянно принимать аптечные растворы Регидрон и Гидролит. Лекарство рекомендовано пить взрослому пациенту маленькими глоточками.
Кишечные инфекции
Понос и высокую температуру могут спровоцировать патогенные микроорганизмы, попавшие в кишечник. Наибольшую опасность для взрослого пациента предоставляют следующие болезни:
- глистные инвазии;
- ротавирусная инфекция;
- бактериальная инфекция;
- дизентерия;
- амебиаз;
- сальмонеллез.
Основные симптомы инфицирования кишечника – это рвота, понос и температура.
Интоксикация организма приводит к тому, что больной начинает постоянно бегать в туалет, чтобы избавить кишечник от токсинов.
Если в жидком стуле появились сгустки крови – это первый признак развития дизентерии. Чтобы подтвердить или опровергнуть диагноз, нужно сдать соответствующие анализы.
Температуру и понос у взрослого человека может вызвать ротавирусная инфекция, сопровождающаяся основными признаками:
- Першение в горле.
- Жидкий стул и повышение температуры тела.
- Боль в области ЖКТ.
- Тошнота и рвота.
Минеральная вода полезна при обезвоживании организма
Взрослому пациенту, страдающему кишечной инфекцией, грозит обезвоживание. Облегчить состояние можно с помощью аптечных регидратационных препаратов.
При легкой диарее достаточно пить минеральную воду без газа, чтобы компенсировать в организме дефицит жидкости.
Узнать о наличие в организме глистных инвазий, которые также могут спровоцировать нарушение стула в виде поноса, можно после проверки кала в лаборатории на наличие паразитов.
Рекомендованная терапия зависит от вида возбудителя.
Вирусный гепатит
Вызвать понос и температуру может вирусный гепатит, сопровождающийся следующими патологическими процессами в организме:
- болезненные ощущения внизу живота;
- высокая температура и жидкий стул;
- пожелтение кожных покровов и склер глазного яблока;
- стул приобретает белый цвет.

Если возникли подозрения на развитие вирусного гепатита, больного необходимо немедленно госпитализировать.
Поражение печени гепатитом
Острый панкреатит
Вызвать развитие заболевания может злоупотребление жирной или острой пищей, а также частое употребление алкогольных напитков. В области пупка у взрослого возникает сильная боль. Затем возникает рвотный рефлекс, не приносящий облегчения. Основной признак панкреатита – это кусочки непереваренной пищи в кале.
Если заболевание находится в начальной стадии, то облегчить состояние можно с помощью голода в течение двух–трех дней. Желательно отказаться от пищи, но пить как можно больше жидкости. Больного мучает слабость и вздутие живота, возможен понос с температурой у взрослого. Заболевание нужно незамедлительно лечить, поскольку острый панкреатит может привести к желтухе и перитониту.
Классификация острого панкреатита
Язвенный колит
Язвенный колит поражает слизистую оболочку кишечного тракта. На стенках кишечника образуются эрозии и язвочки. Если это неинфекционное заболевание перетекает в хроническую форму, у взрослого возникает понос с примесью крови и гноя. Пациент страдает от бессонницы, у него кружится голова и повышается температура.
На стенках кишечника образуются эрозии и язвочки. Если это неинфекционное заболевание перетекает в хроническую форму, у взрослого возникает понос с примесью крови и гноя. Пациент страдает от бессонницы, у него кружится голова и повышается температура.
Если язвенный колит не лечить, состояние пациента ухудшается, возникает понос и высокая температура. В стуле может появиться кровь. Лечится патологический процесс при помощи оперативного вмешательства.
- консервативные методы лечения не облегчают состояния больного;
- ректороманоскопия показала наличие изъявленных участков в кишечнике;
- взрослый пациент страдает от постоянных обострений патологии.
Болезнь Крона
Болезнь Крона – это серьезнейший патологический процесс в организме, приводящий к расстройству пищеварения.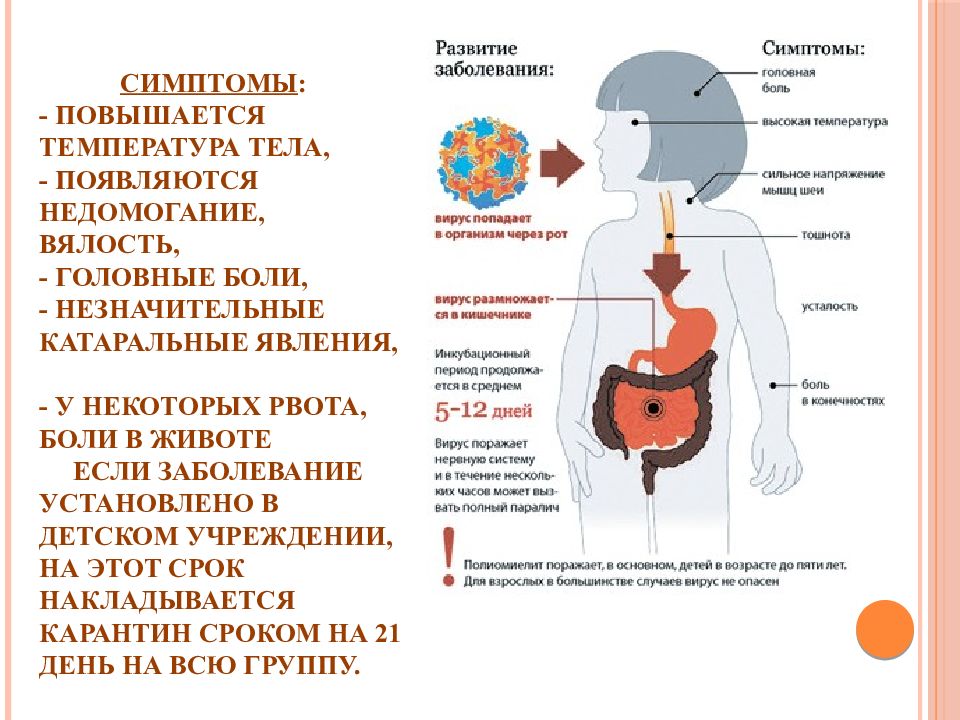
Если прощупать живот, то можно определить наличие опухоли. Гастроэнтеролог поставить точный диагноз сможет только после ряда анализов. Из-за внутреннего кровотечения в кале больного можно увидеть кровяные сгустки.
Помощь при диарее и повышенной температуре
Если понос не прекращается, это может вызвать быстрое обезвоживание организма. Но особое беспокойство у больного и его родственников должны вызвать следующие симптомы:
- сильное побледнение кожных покровов;
- сухость слизистых оболочек и кожных покровов;
- трещины на губах;
- сильная жажда;
- боль в сердце и признаки аритмии;
- потемнение мочи и снижение ее количества.
Любой из симптомов, указанных выше, является поводом для того, чтобы незамедлительно вызвать врача или скорую помощь.
Перед приездом скорой помощи нужно оказать первую помощь при поносе с температурой у взрослого.
Чтобы восстановить баланс жидкости в организме взрослого, необходимо давать больному пить как можно больше жидкости или отвар из ромашки. А также есть специальные аптечные препараты, восстанавливающие водно-солевой баланс в организме. А вот от кофе, алкоголя и соков следует отказаться.
Классификация спазмолитиков
Спазмолитики (Но-Шпа и т. д.) купируют спазмы, возникающие в кишечнике.
Но принимать вышеописанные лекарственные препараты можно только в том случае, если есть уверенность, что понос возникает не из-за наличия острых состояний (прободение язвы, аппендицит и т. д.).
При «остром животе» принимать спазмолитики противопоказано, так как медикаменты могут стереть клиническую картину заболевания.
Снизить температуру (38 градусов и выше), а также устранить воспалительный процесс помогут нестероидные противовоспалительные средства.
Помощь при поносе и температуре больше 38 градусов
Высокую температуру на фоне поноса у взрослых чаще всего вызывают вредоносные бактерии и вирусы, заразившие кишечник.
Но назначать эффективную антибактериальную терапию может только врач, отталкиваясь от результатов лабораторных исследований. Для лечения поноса, вызванного вредоносными микроорганизмами, применяется противомикробная терапия на основе нитрофуранов и хинолонов.
Конечно, антибиотики убивают патогенную микрофлору в кишечнике, но имеют и побочные эффекты. После лечения больному необходимо «заселить» кишечник полезными бактериями. Для этого больному назначают курс пробиотиков – Бифиформ, Линекс и т. д.
Особенности нарушения стула у беременных
Изменение гормонального фона может стать причиной диареи при беременности
В период ожидания малыша в организме женщины происходит радикальная перестройка. Диарея при беременности может быть вызвана изменением гормонального фона в организме.
У некоторых женщин во время беременности частота опорожнения кишечника может достигать до десяти раз в сутки. Но с обезвоживанием необходимо бороться – избегать пищи, вызывающей расстройство стула, а также пить побольше жидкости. Если симптоматика ухудшается, появились болезненные ощущения или повышение температуры тела, необходимо немедленно обратиться к врачу.
Если симптоматика ухудшается, появились болезненные ощущения или повышение температуры тела, необходимо немедленно обратиться к врачу.
Опасность поноса с высокой температурой
Понос и температура – это основные симптомы инфекционных заболеваний ЖКТ у взрослого. Например, дизентерия протекает с высокой степенью интенсивности и может вызвать шоковое состояние.
Чтобы определить вид возбудителя, вызывающего нарушение стула в виде поноса, больному назначают анализы.
Чтобы свести к минимуму последствия кишечного заболевания, больной в течение дня должен употреблять не меньше двух литров жидкости в сутки.
Если жидкости не хватает, снижается иммунитет и сгущается кровь, падает давление.
Сильное обезвоживание организма может привести к летальному исходу.
Народное лечение диареи
Для лечения поноса у взрослых применяются методы народной терапии.
Листья черного чая (1/2 чайной ложки) пожевать и проглотить, а затем запить водой.
В предварительно охлажденный крепкий черный чай добавить ложку крахмала (картофельного). Выпить залпом натощак. Терапию можно проводить 2–3 раза в день.
Выпить залпом натощак. Терапию можно проводить 2–3 раза в день.
В эмалированной кастрюльке перемешать стакан водки, воды, столовую ложку сахара и чайную ложку листьев черного чая. Кипятить жидкость до тех пор, пока содержимое не уменьшится в 2 раза. Половину полученного объема выпить натощак, а вторую – чуть позже.
Лечить расстройство стула средствами народной медицины можно только в том случае, если понос возникает на фоне легкого нарушения пищеварения. Никакие отвары не помогут, если у больного серьезное отравление, обострение заболеваний ЖКТ или аномалии желудка. Если у взрослого на фоне поноса повышается температура, необходимо проконсультироваться с врачом. Самолечение опасно.
Народные средства от поноса
Диарея, вызванная приемом антибиотиков
Иногда понос может быть вызван антибиотикотерапией.
Наиболее выраженным слабительным эффектом обладает антибиотик эритромицин, который назначают при бронхиальной астме или воспалении легких. У большинства взрослых пациентов расстройство стула возникает уже с первых дней лечения эритромицином, но после отмены препарата прекращается.
Симптомы при дисбактериозе
Длительный прием антибиотиков вызывает дисбактероиоз.
Чаще всего диарея начинается через несколько дней после начала антибиотикотерапии.
Чтобы устранить неприятные симптомы, пациенту дополнительному добавляют в схему лечения пробиотики.
Если понос не прекращается длительное время, или повышается температура на фоне диареи, взрослому необходимо проконсультироваться с врачом.
Пять советов что нужно делать при поносе
Есть несколько рекомендаций, которые необходимо выполнять при возникновении диареи у взрослого человека:
- Лучшее, что может предпринять больной при поносе – это обратиться к врачу.
- Если понос сопровождается высокой температурой или кровью в кале, применять Имодиум, Лоперамид и другие антидиарейные препараты противопоказано.
- Важно соблюдать щадящую диету.
- Если температура выше 38 градусов, необходимо подключить НПВС, снижающие температуру (парацетамол, нурофен и т.
 д.).
д.). - Хорошие помощники в борьбе с поносом – это пробиотики и пребиотики.
До визита к врачу, который назначит схему лечения, для восстановления водно-солевого баланса в организме необходимо пить минеральную воду и смеси регидратации.
Видео: Диарея, cимтомы, причины и методы лечения
Температура 39,3 °С | РИНЗА ®
29.06.2021 г.
11 817
8 минут
Содержание:
Возможные причины появления температуры 39,3 °С у взрослых
Причины повышения температуры до 39,3 °С у детей
Чем опасна температура 39,3 °С?
Температуру 39,3 °С нужно сбивать
Температура 39,3 °С без симптомов: возможные причины
Что делать, если температура 39,3 °С долго не проходит (2, 4 и более дней)?
Повышение температуры тела (гипертермия) является защитной реакцией организма на проникновение вирусов, бактерий, развитие воспалительного процесса1,2. В таком состоянии рекомендуется вести постельный или полупостельный режим, не переохлаждаться и выполнять все врачебные рекомендации3. Гипертермия может возникать внезапно, на фоне незначительных внешних проявлений. И многие люди просто не знают, что делать при температуре 39,3 °С, чтобы не навредить здоровью и не усугубить свое положение. Главное — не паниковать. Если на градуснике температура 39,3 °С, значит необходимо как можно скорее обратиться к специалисту. Самолечение может приводить к серьезным осложнениям.
В таком состоянии рекомендуется вести постельный или полупостельный режим, не переохлаждаться и выполнять все врачебные рекомендации3. Гипертермия может возникать внезапно, на фоне незначительных внешних проявлений. И многие люди просто не знают, что делать при температуре 39,3 °С, чтобы не навредить здоровью и не усугубить свое положение. Главное — не паниковать. Если на градуснике температура 39,3 °С, значит необходимо как можно скорее обратиться к специалисту. Самолечение может приводить к серьезным осложнениям.
Возможные причины появления температуры 39,3 °С у взрослых
Вирусные инфекции. Вирусы являются наиболее частой причиной повышения температуры тела до 39,3 °С. Болезни, вызываемые подобными возбудителями, в большинстве случаев протекают с высокой температурой тела, насморком, кашлем, ознобом, ломотой в мышцах, которая возникает в ответ на выделение токсинов микроорганизмами, активно размножающимися в организме взрослого человека при развитии ОРЗ, гриппа, парагриппа и других подобных заболеваний3,4,5.
Обострение хронических лор-заболеваний и патологий дыхательных путей. Такие болезни, как ларингит, тонзиллит, гайморит, бронхит, в хронической форме могут часто рецидивировать на фоне переохлаждения или развития респираторно-вирусных заболеваний3,5.
Кишечные инфекции. Температура 39,3 °С у взрослого может возникать на фоне активного размножения инфекционных возбудителей, поражающих желудочно-кишечный тракт3,4. В этом случае гипертермия сопровождается диареей, болями в животе, также возможно возникновение рвоты.
Воспаление суставов. У взрослых высокая температура тела нередко диагностируются на фоне обострения артрита и других болезней суставных тканей. Пациенты жалуются на общее недомогание, боль в мышцах, ограничение подвижности в больном суставе. Кожа над ним краснеет и становится горячей на ощупь4.
Наверх к содержанию
Причины повышения температуры до 39,3 °С у детей
Повышение температуры у ребенка до 39,3 °С и выше пугает родителей, которые не знают, что делать и как бороться с таким состоянием. Важно понимать, что гипертермия в детском возрасте может приводить к опасным осложнениям, вплоть до остановки дыхания2. Поэтому ни в коем случае не стоит заниматься самолечением, а следует показать ребенка квалифицированному специалисту. Врач проведет осмотр, назначит лабораторные исследования и другие методы диагностики, по результатам которых можно поставить точный диагноз и подобрать эффективное лечение.
Важно понимать, что гипертермия в детском возрасте может приводить к опасным осложнениям, вплоть до остановки дыхания2. Поэтому ни в коем случае не стоит заниматься самолечением, а следует показать ребенка квалифицированному специалисту. Врач проведет осмотр, назначит лабораторные исследования и другие методы диагностики, по результатам которых можно поставить точный диагноз и подобрать эффективное лечение.
Распространенные причины повышения температуры тела свыше 39 °С в детском возрасте:
- грипп. В основе болезни лежит вирусная инфекция, которая сопровождается не только гипертермией, но и сильными головными болями, ломотой в мышцах, а у маленьких детей часто также тошнотой и рвотой;
- риновирусная инфекция. Возникает на фоне острого респираторного заболевания, спровоцированного риновирусом, который вызывает сильный насморк, заложенность носа и кратковременную лихорадку с повышением температуры тела;
- кишечный грипп (ротавирусная инфекция). Возбудителем является ротавирус, который вызывает появление симптомов энтерита и гастроэнтерита, повреждает клетки тонкого кишечника, вызывая у ребенка рвоту и диарею;
- лор-заболевания.
 В детском возрасте вирусные инфекции часто осложняются ларингитом, гайморитом, отитом, провоцируя повышение температуры выше 39 °С;
В детском возрасте вирусные инфекции часто осложняются ларингитом, гайморитом, отитом, провоцируя повышение температуры выше 39 °С; - перегревание тела или долгий плач иногда вызывают кратковременное повышение температуры тела у маленьких детей;
- прорезывание зубов также может стать причиной высокой температуры тела, причем гипертермия возникает не только у грудничков, но и у дошкольников и школьников при смене молочных зубов на постоянные1,2,3.
Наверх к содержанию
Чем опасна температура 39,3 °С?
Температура выше 39 °С опасна и для детей, и для взрослых1,2. Она может приводить к необратимым последствиям в центральной нервной системе, обезвоживанию организма и нарушению в работе сердечно-сосудистой системы1,2. На фоне гипертермии нередко повышается вязкость крови, что может провоцировать тромбообразование2.
Особую опасность высокая температура тела представляет для ребенка. Дети в силу возраста и особенностей психики не могут четко рассказывать о своих ощущениях. Если ребенок болеет, ему необходимо измерять температуру тела несколько раз в день, чтобы не пропустить ее резкого повышения. На фоне выраженной гипертермии в детском возрасте нередко возникают судороги и нарушения дыхания1,2,5. В таких случаях прием специальных детских жаропонижающих средств, разрешенных ребенку определенного возраста, обязателен1,5.
Наверх к содержанию
Температуру 39,3 °С нужно сбивать
Специалисты рекомендуют не сбивать температуру тела, если у детей она держится на отметке ниже 38 °С, у взрослых — ниже 38,3 °C2. Но нужно учитывать, что каждый организм индивидуален, и если самочувствие ухудшается на фоне даже небольшой гипертермии (до 38 °C), то по назначению специалиста стоит принять жаропонижающее средство, которое оказывает комплексное действие, в том числе уменьшает ломоту в мышцах и головную боль3.
Особенно тяжело высокую температуру тела переносят дети. На фоне гипертермии у них может возникать рвота и диарея, сильно снижается аппетит и нарушается сон5. Эксперименты с лекарственными препаратами в детском возрасте могут нести прямую угрозу для жизни ребенка. Лекарства должен назначать педиатр.
Наверх к содержанию
Температура 39,3 °С без симптомов: возможные причины
Появление высокой температуры тела без симптомов конкретного заболевания сильно пугает и сбивает с толку. Если подобное состояние повторяется периодически, необходимо как можно скорее пройти комплексную диагностику организма, чтобы выяснить истинные причины гипертермии4,5.
Инфекционные заболевания на ранней стадии могут иногда сопровождаться только повышением температуры тела – без иных симптомов. Дополнительные симптомы появляются позже, спустя несколько дней. Вы можете чувствовать легкое недомогание, при этом температура тела поднимается выше 38 °C. И только спустя 1–2 дня возникают такие признаки, как насморк, заложенность носа, кашель, покраснение горла3.
Некоторые хронические заболевания протекают практически бессимптомно, на фоне кратковременного повышения температуры тела4. Чтобы поставить точный диагноз и назначить лечение, необходимо провести осмотр и получить результаты анализов. Самому человеку могут быть незаметны проявления вирусных или бактериальных инфекций, требующих не только приема жаропонижающих средств, но и других лекарственных препаратов.
Повышение температуры тела без симптомов вирусной инфекции возможно в детском возрасте при прорезывании зубов. Ребенок пытается чесать десны, капризничает, плохо спит и отказывается от еды. Возможно возникновение диареи.
Наверх к содержанию
Что делать, если температура 39,3 °С долго не проходит (2, 4 и более дней)?
Высокая температура тела нарушает ход течения внутренних биохимических реакций, отрицательно влияет на работу нервной и сердечно-сосудистой систем1,2. Чтобы предупредить развитие осложнений и неблагоприятных последствий гипертермии, рекомендуется принимать жаропонижающие средства, которые имеют градацию по возрасту и выпускаются для взрослых и детей отдельно1,3,5. Нельзя давать ребенку препараты, предназначенные для взрослых, даже если температура 39,3 °C никак не сбивается. В этом случае целесообразно вызвать скорую помощь, не предпринимая необдуманных самостоятельных действий.
Для снижения высокой температуры многие родители выбирают мультисимптомное средство РИНЗАСИП® для детей, которое не содержит глюкозу и разрешено к применению, начиная с 6 лет6. Средство имеет малиновый вкус. Он нравится детям, и они с удовольствием принимают сладкое лекарство при температуре и признаках вирусного заболевания. Препарат позволяет уменьшать проявления простуды, устраняет боль в мышцах6.
Взрослые и подростки старше 15 лет могут принимать РИНЗАСИП® с витамином С, который не только борется с высокой температурой и дискомфортными ощущениями, но и оказывает дополнительную поддержку иммунитету благодаря содержанию витамина C7.
Наверх к содержанию
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Литература:
- Чернышева О.Е. Гипертермический синдром у детей: механизмы развития, особенности течения, методы терапии. / Чернышева О.Е., Юлиш Е.И. / На допомогу педіатру, №3(38), 2012, с. 61-64.
- Л.И. Калюжная. Нарушения теплообмена и лихорадка. / Л.И. Калюжная, Д. А. Земляной // Педиатр том VI №1 2015, с. 124-133.
- Р.В. Горенков. Актуальные вопросы диагностики и лечения острых респираторных заболеваний в практике врача. / Лечащий врач. №11/10.
- Цогоева Л.М. Лихорадка неясного генеза (в помощь практикующему врачу). / Цогоева Л.М., Снопков Ю.П. // Медицина неотложных состояний №5(60), 2014, с. 40-45.
- В.М.Делягин. Лихорадка (новые штрихи на древней картине). Consilium Medicum. Педиатрия. (Прил.) 2018; 2: с. 89-93.
- Инструкция по применению препарата РИНЗА® для детей. Регистрационный номер: ЛП-001821.
- Инструкция по применению препарата РИНЗАсип® с ВИТАМИНОМ С. Регистрационный номер: ЛС-002579.
Вам также будет интересно
Боль внизу живота – причины, симптомы и диагностика, показания для обращения к врачу
Акция! Скидка 20% на первичный прием врача для новых пациентов клиники по промокоду “ПЕРВЫЙ20”.
Болит живот – довольно часто встречающаяся жалоба у людей в самом разном возрасте. С ней приходят к терапевтам и гинекологам, урологам и гастроэнтерологам, а чаще лечат самостоятельно и пытаются оправдать ее появление нормальными физиологическими процессами.
С участием врачей разных специальностей мы составили подробный перечень возможных причин боли внизу живота. Где именно, как, после чего болит, какие дополнительные симптомы есть – проанализировав все это, вы сможете предположить, почему беспокоит живот и насколько это опасно. Такая информация не будет лишней, чтобы понимать, когда можно обойтись просто таблеткой, а когда нужно вызвать неотложную помощь. Но напоминаем, что поставить точный диагноз и назначить лечение – задача для врача. И делается это не только на основании жалоб и ощущений пациента, а с помощью информативных диагностических методов. Впрочем, обо всем по порядку.
Что может болеть внизу живота
В нижней части живота находится довольно большое количество органов:
- Мочевыделительной системы.
- Репродуктивной системы.
- Желудочно-кишечного тракта.
Также здесь большое количество нервных сплетений, пояснично-крестцовый отдел позвоночника. Все это может стать причиной боли и дискомфортных ощущений.
Внизу живота могут быть разные боли:
- Тянущие, тупые, ноющие, напоминающие чувство тяжести.
- Острые, колико-, схваткообразные.
- Повторяющиеся через определенный промежуток времени или постоянные.
- Легкие или интенсивные.
- Кратковременные (на час-два) или длительные (которые не проходят по несколько дней или даже больше).
Но даже к слабой и хронической боли не стоит привыкать и считать, что так должно быть. Каждая боль вызвана сбоями в работе какого-то из органов, и это – признак заболевания. В норме так быть не должно.
Причины боли внизу живота
Основные причины боли внизу живота:
- Спазмы кишечника, избыточный метеоризм из-за неправильного питания, когда толстый кишечник переполнен.
- Геморрой – варикозное расширение вен прямой кишки. В большинстве случаев он хорошо заметен внешне, а варикозный узел причиняет боль во время дефекации, ходьбы. Среди других симптомов – зуд в области анального отверстия и кровь при дефекации.
- Аппендицит – воспаление отростка слепой кишки. При этом болит в нижней правой области живота (хотя боль фантомная боль может быть и в левой части), паховой области, напряжение мышц, повышение температуры, запор или диарея. Состояние опасно перитонитом – воспалением оболочки брюшной полости и общей интоксикацией организма.
- Цистит – инфекционное воспаление слизистой мочевого пузыря. Он чаще встречается у женщин из-за анатомических особенностей. Вызывает резкую боль, которая отдает в поясницу, усиливается при мочеиспускании. Постоянно хочется в туалет, в моче могут быть гной, кровь, измениться запах. Характер боли при цистите – разный от тянущей до резкой и жгучей. Мужской цистит протекает сложнее, а один из его симптомов – нарушение нормального мочеиспускания.
- Рак прямой кишки и других органов чаще появляются на поздних стадиях, когда нарушена функциональность органа.
- Заболевания кишечника – дисбактериоз, СИБР, синдром раздраженного кишечника, болезнь Крона, неспецифический язвенный колит и другие патологии. Обычно им сопутствуют такие симптомы, как запоры или диарея, метеоризм.
- Паховая или пупочная грыжи – выпячивание внутренних органов через анатомические отверстия в брюшине. Чаще сопровождаются тупой болью, которая усиливается при движениях. Могут быть заметны внешним выпячиванием на брюшной стенке или в области паха.
- Межпозвоночные грыжи, протрузии – выпячивание или разрыв фиброзного кольца межпозвоночного диска. При них происходит раздражение нервов, появляется боль, которая может отдавать в ногу, пах, ягодицы. Не редкость – чувство онемения в конечностях, мышечная слабость.
- Мочекаменная болезнь – образование твердых отложений в органах мочевыделительной системы. Сильные боли внизу живота – колики возникают в момент продвижения конкрементов разных размеров по мочевыделительным путям. В моче может появиться кровь, а в ряде случаев потребуется неотложная помощь и даже оперативное вмешательство, чтобы извлечь камни.
Эти причины могут вызывать боли у людей любого пола и возраста, но есть и другие, которые могут быть у женщин и мужчин.
Причины боли внизу живота у женщин
Значительное место в малом тазу занимают органы репродуктивной системы. Поэтому возможные причины болей у женщин – гинекологические патологии. Кроме того, у женщин боли внизу живота, когда тянет низ, отдает в поясницу, могут быть физиологическими проявлениями нормы:
- Вначале менструации. Большинство женщин испытывает в эти дни тянущие боли внизу живота. Повода для беспокойства нет, если боль умеренная, и она повторяется во время каждой менструации. Но если спазмы слишком сильные, появились недавно – необходимо обследоваться.
- Овуляторный синдром – боль, возникающая при овуляции (в среднем за 14 дней до начала менструации). Может возникать с разных сторон (там, где произошла овуляция), сопровождаться спазмами, дискомфортом в животе, повышенным газообразованием в кишечнике, увеличением выделений. Все проходит само за день и повторяется регулярно.
- При беременности, когда причиной дискомфорта становится растущая матка, или давление, которая она оказывает на соседние органы.
Возможные причины боли внизу живота у женщин:
- Острые или хронические воспаления матки (ее шейки, внутреннего слоя), и ее придатков (фаллопиевых труб и яичников). Среди дополнительных симптомов могут быть повышение температуры, болезненность при половом акте, обильные (или нехарактерные) выделения из влагалища, боль в пояснице.
- Киста яичника – доброкачественные единичные или множественные новообразования в яичниках. Дают о себе знать болью внизу живота слева, справа или с обеих сторон в зависимости от места образования. Киста может стать причиной и острой боли при перекруте ее ножки (отростка, на котором крепится образование) или при разрыве. В последнем случае возникает внутреннее кровотечение, и кроме боли появляется тошнота, нарастающая слабость.
- Эндометриоз – часто встречающаяся у женщин детородного возраста патология, когда происходит разрастание клеток эпителия из полости матки на другие органы.
- Миома матки (фиброма) – доброкачественная опухоль, которая образовалась и растет в полости матки и может достигать значительных размеров. Боль в этом случае нарастает постепенно по мере роста опухоли и сдавливания ею соседних органов.
- Внематочная беременность, когда эмбрион закрепился и растет в маточной трубе, а не в полости матки. Боль постепенно нарастает, а при разрыве трубы становится острой. В этом случае необходима экстренная помощь, чтобы остановить внутреннее кровотечение.
Причины боли внизу живота у мужчин
У мужчин также есть поводы обратиться к урологу (андрологу) – специалисту, который занимается здоровьем мочеполовой системы. Боль внизу живота у мужчин кроме перечисленных выше общих причин может появиться на фоне:
- Воспалительных процессов в яичках, орхите, везикулите.
- Перекрута яичка. В этом случае боль довольно сильная, а, чтобы спасти яичко, необходима экстренная помощь.
- Заболеваний предстательной железы – простатите или аденоме.
На неприятные тянущие ощущения мужчины могут жаловаться и при длительном отсутствии половой жизни.
Диагностика
Не занимайтесь самолечением, это может ухудшить ваше состояние. Только квалифицированный специалист способен определить реальные причины болей в животе.
Пациенты часто принимают симптомы одного заболевания за проявление другого. Даже врачу бывает сложно распознать истинную причину болей только по жалобам. Чтобы подобрать наиболее подходящую терапию, опытный специалист направляет пациента на обследование. В зависимости от симптоматики применяются следующие методы:
- Анализы крови – по ним можно оценить уровень лейкоцитов и присутствие воспаления в организме.
- Анализ мочи.
- Анализ выделений из мочеполовых путей.
- УЗИ, чтобы визуализировать внутренние органы и оценить их состояние.
- МРТ – наиболее точная и высокоинформативная методика обследования.
- Рентгенография.
- Гистеросальпингография, кольпоскопия – расширенные гинекологические обследования для женщин.
Только так можно выявить заболевание и начать его лечить.
Лучшее, что вы можете сделать для своего организма — при первых проявлениях болезненных ощущений обратиться к врачам нашей клиники. Помните, что самолечение недопустимо.
Когда обращаться к врачам
Неотложная помощь необходима при:
- Боль острая, нарастает и не прошла после приема обезболивающего.
- Есть высокая температура – 39°C и выше.
- Есть сильная рвота или следы крови в рвотных массах.
- Стул черный или в нем есть прожилки крови.
- Сильно затруднено мочеиспускание.
- Живот твердый, напряженный, увеличен.
- Боль появилась после удара, травмы живота.
Плановая консультация терапевта или профильного врача необходима, если:
- Есть дискомфорт, незначительная постоянная или возобновляющаяся периодически боль, которая длится 3-4 дня и больше.
- Участилось и стало болезненным мочеиспускание.
- Тошнота или диарея более двух дней.
- Изменился характер влагалищных выделений.
Современные методы исследований позволяют врачам лечебно-диагностического центра Кутузовский наиболее эффективно находить причины болей внизу живота. Диагностика при помощи аппаратов УЗИ, МРТ, рентгенографии позволяют определиться с диагнозом.
Крайне редко болезнь можно распознать верно только лишь по симптоматике, и наши опытные врачи это знают.
Поэтому первым делом пациент направляется на обследование. Все виды назначаемой диагностики доступны у нас, так что вам не придется искать другие клиники. Привлекательные цены, отсутствие очередей, быстрые и точные результаты — все это доступно в нашем центре. А профессионализм наших врачей служит гарантией того, что ваше лечение пройдет эффективно и комфортно.
ЛДЦ «Кутузовский» – медицинский центр, где ежедневно принимают врачи многих специальностей. У нас есть все необходимое – от высокоточного оборудования до опытных врачей, чтобы разобраться в причинах болей. Быстро, профессионально, без очередей и в любой удобный день. Запишитесь на консультацию, чтобы не рисковать здоровьем!
Содержание данной статьи проверено и подтверждено на соответствие медицинским стандартам врачом-терапевтом высшей квалификационной категории, врачом аллергологом-иммунологом Буцких Юлией Владимировной.
Цены
Название | Цена |
|---|---|
| Прием (осмотр, консультация) врача-терапевта первичный | 2 200 ₽ |
| Прием (осмотр, консультация) врача-терапевта повторный | 1 900 ₽ |
Тепловой пунктик: температура 35,5 предсказывает смерть от COVID-19 | Статьи
Температура тела 35,5°C и ниже при первоначальном обращении за помощью при COVID-19 может служить фактором тяжелого течения заболевания. Из этой группы пациентов умирают 44%. Температура выше 40°C в момент развития болезни также свидетельствует о фатальном развитии процесса. Уровень смертности в таких группах составляет 42%. К таким выводам пришли американские ученые. Российские эксперты по-разному оценивают возможные причины и последствия низкой температуры при коронавирусной инфекции.
Пограничное состояние
В исследовании, которое провели ученые Центра сердечно-сосудистых исследований Медицинской школы Икана на горе Синай (Нью-Йорк), приняли участие 7614 человек. Все они были пациентами больниц этого учреждения. Специалисты решили понять, может ли температура предсказывать течение заболевания.
«У большинства госпитализированных пациентов с COVID-19 есть один общий симптом — лихорадка. Степень повышения температуры может отражать тяжесть воспаления. Однако в настоящее время нет публикаций об исследованиях, рассматривающих температуру тела как возможный прогностический маркер. Мы попытались выяснить, может ли мониторинг температуры тела у пациентов с положительным тестом на COVID-19 дать полезную информацию для оценки предполагаемого уровня смертности», — написано в статье.
Исследователи изучили температурные показатели инфицированных. Выяснилось, что кардинально низкие значения при первом обращении (ниже 35,5 °C), а также особо высокие в момент развития заболевания (выше 40 °C) могут уверенно прогнозировать смертельный исход.
Фото: ИЗВЕСТИЯ/Зураб Джавахадзе
«Таким образом, — пишут авторы, — низкая температура тела при первом обращении к врачу может служить маркером неблагоприятного прогноза. Вместе с тем максимальная температура тела также значимым образом связана с уровнем смертности. На каждые 0,5 °C увеличения температуры приходится значимый прирост смертности, причем у пациентов с максимальной температурой > 40,0 °C уровень смертности достигал 42%».
Ученые делают вывод, что температуру тела можно использовать в качестве легко оцениваемого прогностического показателя.
«Пока остается неизвестным, помогает ли целенаправленное снижение высокой температуры у тяжелобольных пациентов с COVID-19 ослабить воспалительную реакцию и улучшить исходы. Для ответа на этот вопрос необходимы дополнительные исследования», — пишут ученые.
Плохая терморегуляция
Российские эксперты по-разному оценивают возможные причины низкой температуры, зафиксированной при первоначальном обращении к врачу. А также возможность связи этого фактора с фатальным развитием COVID-19.
— Одна из причин — это корреляция пониженной в норме температуры тела с пожилым возрастом, — объяснил «Известиям» член-корреспондент РАН, заведующий лабораторией биотехнологии и вирусологии Факультета естественных наук НГУ Сергей Нетесов. — Общеизвестно, что нормальная температура тела у пожилых людей немного ниже, чем у более молодых. Так что пониженная температура тела у больных в день поступления может быть просто признаком пожилого возраста. Другая возможная причина — слишком слабая реакция иммунной системы, в том числе очень слабая выработка интерлейкина-1 (медиатор воспаления и иммунитета, который синтезируется многими клетками организма. — «Известия»), которая является одним из способов борьбы организма с инфекцией.
Фото: ИЗВЕСТИЯ/Зураб Джавахадзе
Повышенную температуру и связанный с нею риск смерти эксперт связывает с гиперреакцией организма на вирусную инфекцию с угрозой цитокинового шторма.
— Высокая температура вызывается, как правило, повышенной экспрессией в организме цитокина — интерлейкина 1. И если его вырабатывается много, то температура тела поднимется высоко, — добавил ученый.
Дело в гипоталамусе
Еще одной причиной может являться поражение центра химической терморегуляции, который расположен в заднем гипоталамусе, считает профессор кафедры фундаментальной медицины Школы биомедицины Дальневосточного федерального университета (вуз — участник проекта повышения конкурентоспособности образования «5-100») Галина Рева.
— С этим может быть связана как низкая температура, так и высокая, — считает она. — Центр химической терморегуляции расположен в заднем гипоталамусе. Передний контролирует теплоотдачу через реализацию дыхательного и сосудодвигательного центра. Повреждение высших центров регуляции организма важнее локальных повреждений. Так как нейроны гипоталамуса не имеют типичного гематоэнцефалического барьера, они очень чувствительны к ишемии и вирусным токсинам. Отсутствие регенерации и гибель нейронов связаны с неблагоприятным прогнозом.
Возможность использования температуры как прогностического маркера течения COVID-19 ведущий научный сотрудник-заместитель заведующего лабораторией анализа показателей здоровья населения и цифровизации здравоохранения МФТИ Станислав Отставнов назвал интересной гипотезой.
Фото: ИЗВЕСТИЯ/Зураб Джавахадзе
— Она имеет право на существование. Чем выше температура, тем «сильнее» организм пытается бороться с инфекцией, но это ресурсозатратно и не всегда получается. А температура от 41 градуса, вне зависимости от причины, является крайне опасным состоянием для жизни организма и требует оперативной реакции, ведь в данном случае недалеко и до свёртывания белков. В то же время низкие температуры — также предвестники проблем со здоровьем, — поделился своими размышлениями эксперт.
Ранее «Известия» писали о том, что вторая волна коронавирусной инфекции может начаться в сентябре, из-за начала учебного года. Речь идет о возвращении в мегаполисы иногородних студентов, которые могут завезти SARS-CoV-2 в Москву и Санкт-Петербург.
Тепловой удар у ребенка. Профилактика перегрева у детей
Тепловым ударом считается болезненное состояние (перегрев организма), возникающий в результате воздействия на него высоких температур в течение длительного времени. Тепловому удару подвержены не только больные люди и старики, но и дети, особенно малыши до года. Это связано с несовершенством их системы терморегуляции. Усугубляет ситуацию высокая влажность окружающей среды, переутомление и нарушение питьевого режима (недостаток воды в жаркое время). На детях недостаток жидкости отражается сильнее, т. к. их организм содержит больше воды, чем организм взрослого человека.
Причины теплового удара у детей
По причине того, что на развитие теплового удара влияет не только внешняя среда (высокая температура), но и нарушение физиологических процессов в организме (обезвоживание), это состояние протекает тяжелее, чем, например, обычное повышение температуры, а летальность достигает 30% . Из-за обезвоживания организма и нарушения многих обменных процессов, в нем накапливаются токсические вещества, и происходит «отравление» жизненно важных органов (мозга, почек, сердца).
Причиной перегрева ребенка может быть любой фактор, который приводит к нарушению потоотделения или испарения влаги с кожи:
-длительное нахождение в душном, влажном помещении с высокой температурой;
-нахождение ребенка в кроватке, которая располагается близко от батареи или печи; укутывание в теплое одеяло или одежду не по сезону;
-при длительном нахождении под солнцем с непокрытой головой может случиться солнечный удар.
Симптомы теплового и солнечного удара у детей
Симптомы и меры оказания первой помощи при тепловом и солнечном ударе одинаковые, однако от воздействия солнца на коже могут появиться красные пятна и пузыри (ожоги). Тогда как для возникновения теплового удара не обязательно пребывать под палящими лучами. По степени тяжести тепловой удар у детей может быть легким, средней степени тяжести и тяжелым.
1.При легком тепловом ударе наблюдается слабость, головная боль, тошнота, учащение пульса и дыхания.
2.Средняя степень тяжести теплового удара проявляется снижением двигательной активности, сильной головной болью, тошнотой, рвотой, неуверенной и шаткой походкой, оглушенностью и обморочным состоянием, учащенным пульсом и дыханием, а также повышением температуры до 39-40 градусов.
3.Тяжелый тепловой удар развивается внезапно. Лицо сначала краснеет, затем резко бледнеет, сознание может быть нарушено вплоть до комы. Наблюдаются судороги, галлюцинации, бред. Температура повышается до 41-42 градусов. У детей в возрасте до года перегрев организма может протекать с повышением температуры до 40 градусов, возбуждением, сменяемым резкой слабостью, холодным потом, зевотой, отрыжкой, тошнотой, расстройством желудка и поносом. Также могут наблюдаться подергивания мышц конечностей и лица. Черты лица заостряются, общее состояние резко ухудшается.
Первая помощь при перегреве ребенка
При возникновении любых признаков теплового удара необходимо срочно перенести ребенка в более комфортные условия (тень или прохладное помещение). Нужно расстегнуть стесняющую одежду, раздеть ребенка до пояса и уложить с приподнятым головным концом. Тело можно обернуть холодной простыней, а на лоб положить прохладный компресс. Для того, чтобы привести ребенка в сознание, нужно дать ему понюхать ватку, смоченную в нашатырном спирте. При появлении признаков теплового или солнечного удара у ребенка необходимо вызвать скорую помощь. Если развился тяжелый тепловой удар, ребенок не приходит в себя от нашатырного спирта, а пульс не прощупывается, ему надо начать делать искусственное дыхание и непрямой массаж сердца, не дожидаясь приезда «скорой». До приезда «скорой помощи» следует все время обтирать ребенка прохладной водой и опахивать. А также часто поить.
Профилактика теплового удара у детей
Учитывая особенности детского организм, необходимо избегать длительного воздействия тепла на организм ребенка.
Мерами профилактики перегрева у детей являются:
-В жаркое время года гулять рекомендуется до 11 часов дня и после захода солнца, в «кружевной» тени. С 12 до 16 часов дня вообще не стоит играть на улице под солнцем.
-Одежда ребенка должна быть из натуральных тканей, легкой и свободной. На голове желательно носить панамку или летнюю шапочку.
-С собой на прогулку обязательно надо брать бутылочку с водой и поить ребенка чаще. В жару количества жидкости, потребляемой малышом, должно увеличиваться в 1,5-2 раза, особенно во время активных игр. Определить, достаточно ли малыш пьет, можно по количеству отделяемой мочи. Ходить в туалет ребенок должен не реже 4 раз в день, а моча при этом должна быть светлой. Если она концентрированная, с запахом, то следует поить ребенка больше.
-В рационе нежелательно присутствие жирной и жареной пищи, предпочтительнее свежие овощи, фрукты, вареная и пареная еда.
Особенно внимательно нужно относиться к условиям, в которых находятся новорожденные и дети до года, во избежание их перегрева:
-Кроватка не должна находиться вблизи от батареи или печки.
-Не стоит ребенка чрезмерно укутывать и одевать.
-Комната должна регулярно проветриваться.
-В жаркое время года стоит пользоваться кондиционером. То, что он для детей вреден – миф, если установить его прямо над детской кроваткой и включать во время сна, никакого вредного воздействия холодные потоки воздуха на малыша не окажут. Хуже, если маленький ребенок все время испытывает дискомфорт, у него появляется потница и повышается температура.
Родителям нужно помнить, что оберегать своего ребенка нужно не только от холода, но и от чрезмерного тепла, иначе не избежать теплового удара!
ᐈ Неотложные состояния у детей: первая помощь ~ 【Киев】
Вызывать врача обязательно надо в следующих случаях, если у Вашего ребенка:
- Рвота.
- Обезвоживание организма.
- Высокая температура.
- Затрудненное дыхание.
- Чрезмерная сонливость, судороги, путающееся сознание или беспричинная агрессия.
- Боль в животе.
- Внезапная боль в паховой области у мальчиков.
- Признаки бактериального менингита.
- Кровь в стуле.
- После проведенной вакцинации иногда возникает изменение общего состояния.
Рвота
Если у ребенка началась рвота, прежде чем дать ему что-нибудь попить, необходимо сделать паузу приблизительно на 30-40 минут. Затем дать ребёнку несколько мелких глотков простой чистой воды: кипяченой, отфильтрованной или минеральной без газа. При возможности сходите в аптеку и приобретите какой-либо солевой раствор (Гастролит, Регидрон, Хумана-электролит). Если рвота не повторилась через 15 минут после этого, продолжайте по частям давать воду каждые 15 минут. Не давайте ребенку есть еще приблизительно 4 часа. Если рвота не прекратилась, у ребенка может произойти чрезмерное обезвоживание. Поэтому в таком случае обязательно вызовите педиатра.
Если рвота не прекращается более 24 часов, и особенно если она не сопровождается поносом, необходимо вызвать скорую помощь. Рвота и повышение температуры при отсутствии диареи могут являться признаками многих опасных болезней: аппендицита, стрептококковой ангины или инфекции мочевых путей. Если в рвоте содержатся следы крови или слизи, или рвотная масса зеленоватого цвета, это может свидетельствовать о повреждении или непроходимости кишечника и требует неотложную медицинскую помощь.
Обезвоживание организма
Обезвоживание организма может быть опасно. Особенно очень быстро обезвоживание наступает при поносе и рвоте. Иногда дети с сильной ангиной склонны пить меньше жидкости из-за того, что им больно глотать, это тоже может привести к обезвоживанию организма. В этих случаях важно понемножку, но постоянно, давать ребенку чистую воду, как при рвоте. Признаки обезвоживания: ребенок мочится менее 3 раз в день, у него может быть головная боль, сонливость, так же сухость губ или языка, родничок у грудных детей слегка продавливается. Перечисленные выше симптомы требует срочного вызова врача.
Высокая температура
Повышение температуры тела до 39,4⁰C может свидетельствовать о тяжелой бактериальной инфекции. Немедленно позвоните врачу, в каком бы возрасте ни был ваш ребенок. Если ребенку еще не исполнилось 3 месяцев, то немедленно обратиться к врачу нужно при температуре 37,8⁰C, если возраст ребенка от 3 до 6 месяцев – при температуре 38,3⁰C.
В общем, важен не только факт высокой температуры, но и поведение и состояние ребенка при этом. Если вы дали ребенку жаропонижающее (парацетамол), а он час после этого все еще плачет или капризничает или ведет себя необычно (например, никак не может проснуться), следует срочно вызвать врача, даже если температура была не больше 38 градусов. Если же у ребенка температура спала, он оживлен и спокоен, врача можно вызвать в плановом порядке. Тем более если высокая температура держится более 24 часов.
Затрудненное дыхание
Затрудненное дыхание может являться причиной многих заболеваний. Шумное или хриплое дыхание является признаком крупа, астматического приступа или проглоченного инородного тела. Круп – это респираторная болезнь, чаще всего сопровождающаяся лающим кашлем, усиливающимся по ночам. Затруднение дыхания при крупе происходит при вдохе, оно может облегчиться при вдыхании теплых паров воды от сильного душа или прохладного уличного воздуха. Постарайтесь оказать первую помощь и параллельно вызовите врача. Обратиться к врачу следует также при любых симптомах затрудненного дыхания, если оно продолжается более 20-30 минут.
Чрезмерная сонливость, судороги, путающееся сознание или беспричинная агрессия
Эти состояния могут быть вызваны многими причинами, но все они требуют вызова врача.
Судороги обычно характеризуются как ритмические подергивания головой или другими частями тела. Одними из причин судорог могут быть травма головы или высокая температура. Если судороги не прекращаются дольше 2-3 минут, то необходимо вызвать скорую помощь.
У маленьких детей достаточно часто случаются травмы головы.
Если ребенок ушиб голову, тщательно наблюдайте за его состоянием не меньше 4 часов после ушиба. У многих детей травма головы сопровождается сонливостью и головной болью, могут также произойти единичные случаи рвоты. Можно позволить ребенку спать в эти 4 часа, но следует будить его каждые полчаса, чтобы убедиться, что малыша нетрудно разбудить. При потере сознания, судорогах, необычном поведении или частой рвоте обязательно!!! вызвать врача.
Случайный прием лекарства или яда требует немедленного вызова врача. Постарайтесь напоить ребёнка большим количеством воды и дать сорбент, например, Энтеросгель либо Смекту.
Боль в животе
Боль в животе может иметь разные причины: от запора до несварения желудка или желудочного гриппа. Необходимо обратиться к врачу, если боль не проходит долгое время и сопровождается полной потерей аппетита, рвотой зеленоватого цвета или поносом с кровью. Если боль настолько сильна, что ребенок не может ходить или сгибается пополам, следует вызвать врача немедленно.
Боль кверху от пупка часто связана с проблемами пищеварения, несварением желудка, газами или психологическим беспокойством (стрессом). Боль в нижней от пупка области может быть связана с инфекцией мочевого пузыря. Запор способен вызвать острую боль в левой нижней части живота. Ну а острая боль в правой части может быть вызвана аппендицитом, и это повод вызвать врача.
Внезапная боль в паховой области у мальчиков
В первые недели или месяцы жизни малыша в паховой области определяется выпячивание. У мальчиков оно может опускаться в мошонку. При крике, плаче, ходьбе, чихании, позывах на стул припухлость увеличивается в размерах. Однако, в горизонтальном положении выпячивание иногда исчезает и легко и безболезненно вправляется в брюшную полость.
В 20% случаев может возникнуть внезапное ущемление грыжевого содержимого. Это означает, что кишка застряла в паховом канале, кровеносные сосуды изогнулись и перекрылись.
В результате возникают сильные боли, тошнота, рвота, беспокойство ребёнка.
В данном случае показано оперативное лечение в экстренном порядке. Поэтому не теряйте время и вызывайте либо педиатра либо скорую помощь на дом!!!
Признаки бактериального менингита
Основными ранними симптомами менингита являются повышение температуры тела, головная боль со рвотой, ригидность (напряженность) затылочных мышц с тенденцией к запрокидыванию головы, а также покрасневшее и болезненное горло. Обычно они возникают после острых респираторных заболеваний дыхательных путей.
У детей до 2 лет менингит обычно приводит к повышению температуры тела, отсутствию аппетита, рвоте, раздражительности, судорогам.Ребенок постоянно плачет. Кожа над родничком становится напряженной, и родничок может выпячиваться. В отличие от подростков и взрослых, у детей первого года жизни не всегда развивается ригидность затылочных мышц. Поэтому, если у ребёнка возникли вышеописанные симптомы, обязательно в срочном порядке вызовите педиатра либо скорую помощь на дом
Кровь в стуле
При наличии следов крови в стуле всегда следует проконсультироваться у врача. В зависимости от того в каком отделе желудочно-кишечного тракта произошло кровотечение, цвет крови может быть разный. Новорожденный ребенок может проглотить кровь матери при родах или из груди во время питания. В этом случае кровь, обычно, черного цвета и слизистая. При этом других симптомов не наблюдается и ребенок выглядит здоровым.
Воспаление тонких и толстых кишок может вызвать появление кровавого, водянистого стула. Могут наблюдаться вздутие живота, ребенок выглядит крайне ослабленным, болезненным.
Уточните рацион ребёнка за последние сутки. Вполне вероятно, что ребёнок ел пищу красного цвета (например, свеклу или желе с красным красителем), которая может быть похожа на кровь.
Стул темного цвета может быть при приёме некоторых препаратов. Таких как препараты железа, например. Хотя причины крови в стуле могут быть незначительными, к примеру, незначительные травмы кишечника или ануса вследствие запора, обращение к врачу необходимо, чтобы исключить более серьезные причины.
И очень важно, что бы мама тщательно описала цвет стула. Смешана ли кровь со слизью или со стулом. Консистенцию, частоту, запах, цвет стула. Описать общее состояние ребёнка, померить температуру перед приходом врача.
После проведенной вакцинации иногда возникает изменение общего состояния
появление температуры, появлении инфильтрата (подкожного уплотнения) в месте инъекции, выраженное беспокойство. В такой ситуации необходимо дать противоаллергический препарат и помазать 4-6 раз в день мазью Траумель либо Троксевазин. Если инфильтрат больше 8 см вызвать врача на дом!
При повышении температуры более 38,5 градусов С, (у детей, предрасположенных к судорогам этот «порог» не должен превышать 37,6 градусов С), необходимо использовать жаропонижающие средства (ПАРАЦЕТАМОЛ, НУРОФЕН, НИМУЛИД). Если высокая температура сохраняется и после приема препаратов или проявились другие нарушения в самочувствия ребенка, следует вызвать врача.
Так же должен настораживать родителей упорный монотонный (пронзительный крик) малыша, не проходящий в течении 3-х часов, судороги.
ЗНАТЬ ВИРУС «В ЛИЦО» ,
Дата добавления: 16 января 2020 г.
ЗНАТЬ ВИРУС «В ЛИЦО»
В чем отличия гриппа и ОРВИ?
|
ГРИПП |
ОРВИ |
|
Приходит неожиданно, в считанные часы полностью «захватывает» ваш организм |
Болезнь начинается постепенно. Утомляемость, насморк, боли в горле |
|
Резкое повышение температуры до 39-40. Ломота во всем организме, боли головные и мышечные |
На 2-й день заболевания появляется сухой кашель, который со временем становится отхаркивающим |
|
В первые дни насморка нет. Иногда появляется тошнота, рвота, понос |
|
|
Активная фаза приходится на 3-5 день. Выздоровление наступает на 8-10 день.
|
|
|
Учитывая, что вирус гриппа поражает сосуды, возможны кровоизлияния из дёсен и носа. |
|
|
После перенесенного гриппа высока вероятность «подхватить» другую болезнь в течение трех недель. Такие заболевания чаще всего протекают очень болезненно, иногда заканчиваются даже летальным исходом |
После перенесенного ОРВИ Вы можете заболеть в течение последующих трех недель, но в отличие от состояния после гриппа, болезнь будет протекать в более лёгкой форме.
|
Для подержания иммунитета:
- принимайте поливитаминные комплексы
• ешьте больше овощей и фруктов, богатых витамином С
• чаще бывайте на свежем воздухе
! Грипп опасен своими осложнениями.
Это:
пневмонии,
отиты,
отек мозга,
отек легких,
эндокардит (поражение сердца),
гломерулонефрит (поражение почек),
выраженное снижение иммунитета.
ПОМНИТЕ!
- Любое вирусное заболевание опасно переносить «на ногах»! Это чревато осложнениями.
- При первых признаках заболевания оставайтесь дома и вызовите врача.
- Ходить на работу больным нельзя! Так вы еще подвергаете своих коллег риску заражения.
- Самолечение может привести к нежелательным последствиям и осложнениям.
Цените себя и будьте здоровы!
МИНИМУМ ВАЖНЫХ ДЕЙСТВИЙ ПОЗВОЛИТ СНИЗИТЬ ВЕРОЯТНОСТЬ ЗАРАЖЕНИЯ ГРИППОМ И ОРВИ.
Передача инфекции происходит от больного человека не только воздушно-капельным путем (при кашле и чихании), но и контактно-бытовым (через посуду, полотенца, при рукопожатии).
Человек заразен за сутки до клинических проявлений и одну неделю после улучшения самочувствия. А если у него есть осложнения – весь период заболевания!
Меры профилактики:
- Соблюдайте комфортный температурный режим помещений, избегайте сквозняков и переохлаждения.
- Проводите регулярное проветривание комнаты дома и на работе.
- Осуществляйте ежедневную влажную уборку помещений
- Переохлаждение снижает иммунитет, поэтому одевайтесь по погоде.
- Прикрывайте рот и нос при чихании и кашле одноразовыми носовыми платками, которые сразу после использования выбрасывайте.
- Избегайте прикосновений к своему рту, носу, глазам.
- Соблюдайте «дистанцию» при общении с окружающими.
- Чаще мойте руки или протирайте их дезинфицирующими средствами.
- Избегайте тесных контактов с больными людьми.
10. Сократите время пребывания в местах скопления людей.
Симптомы, лечение и время обращения за помощью
Повышение температуры тела является частью защитной реакции организма на болезнь. Когда определенные патогены, такие как бактерии и вирусы, попадают в организм, иммунная система сигнализирует телу о повышении температуры в попытке их уничтожить.
Однако тяжелое заболевание может привести к сбою механизмов, поддерживающих нормальную температуру тела, и в результате может возникнуть чрезвычайно высокая температура, которая может быть опасной для жизни.
В этой статье мы обсудим, как высокая температура влияет на организм взрослого человека и когда это вызывает беспокойство.
Если человека беспокоит лихорадка или общее самочувствие, ему следует поговорить с врачом.
Поделиться на Pinterest Врачи считают, что температура выше 104 ° F (40 ° C) является сильной лихорадкой.Как правило, взрослым следует обратиться за медицинской помощью, если их температура превышает 104 ° F (40 ° C). Врачи считают такую температуру сильной лихорадкой.
Однако лихорадка – не единственный симптом, который проявляется у человека во время болезни. Человек должен учитывать другие симптомы, такие как рвота, проблемы с дыханием, спутанность сознания или общее самочувствие, когда решает, нужна ли ему медицинская помощь.
Врачи классифицируют лихорадку по показаниям термометра, продолжительности лихорадки и продолжительности ее повышения или понижения.
Нормальная температура тела может колебаться. Согласно систематическому обзору 2019 года, типичная температура тела зависит от возраста человека и от того, измеряют ли он температуру орально или ректально. В таблице ниже указан диапазон нормальной температуры тела.
Важно отметить, что температура может колебаться. Нормальная ректальная температура тела колеблется от 98.6–100,4 ° F.
Ниже приводится классификация диапазонов температур тела согласно статье в журнале Journal of Infection and Public Health :
- Легкая или субфебрильная температура: 100,4–102,2 ° F (38–39 ° C) )
- Средняя температура: 102,2–104,0 ° F (39–40 ° C)
- Высокая температура: 104,1–106,0 ° F (40–41,1 ° C)
Эти Значения температуры – это ректальные измерения, которые врачи считают наиболее точными.
Однако в статье также подчеркивается, что врачи могут лучше диагностировать состояние человека, рассматривая другие его симптомы, а не степень его температуры.
Устойчивая или непрерывная лихорадка
Устойчивая лихорадка – это когда у человека температура выше нормы, которая не колеблется более чем на 1,5 ° F (1 ° C) в течение 24 часов.
Причины могут включать:
- Грамотрицательные бактерии: Это бактерии, которые могут вызывать пневмонию, инфекции кровотока и инфекции в области хирургического вмешательства.
- Брюшной тиф: Брюшной тиф – это бактериальная инфекция, которая может вызывать лихорадку.
- Острый бактериальный менингит: Это тяжелая инфекция, требующая неотложной медицинской помощи.
- Инфекция мочевыводящих путей (ИМП): Цистит – это инфекция мочевого пузыря, а уретрит – это инфекция уретры.
Перемежающаяся лихорадка
Перемежающаяся лихорадка возникает, когда человек испытывает повышенную температуру в течение нескольких часов в день.Затем температура возвращается к норме перед повторным повышением.
Общие причины могут включать:
- Малярия: Это инфекция, которую передают некоторые комары.
- Туберкулез (ТБ): Это инфекция легких.
- Лимфома: Это форма рака, которая начинается в клетках.
- Сепсис : Это происходит, когда организм резко реагирует на инфекцию.
Ремиттирующая лихорадка
Это ежедневная лихорадка, которая всегда выше нормы, но может колебаться до 3 раз.6 ° F (2 ° C) в течение дня.
Общие причины могут включать:
- Инфекционный эндокардит: Это инфекция эндокарда, мембраны, выстилающей внутреннюю часть сердца.
- Инфекции, вызываемые риккетсиями: Это инфекция, передающаяся клещами, клещами и вшами.
У людей, у которых в течение длительного времени наблюдается внутренняя температура 104 ° F (40 ° C) и выше, может развиться гипертермия. По этой причине важно не допускать чрезмерного повышения температуры.
Возможные осложнения высокой температуры могут включать:
- судороги
- неустойчивость
- потеря сознания
- летаргия
- кома
Высокая температура также может вызвать когнитивную дисфункцию, которая влияет на память и понимание человека. , способность рассуждать и решать проблемы. Некоторые люди также могут испытывать трудности с вниманием.
Обычно эти симптомы носят временный характер, и большинство людей выздоравливает.Однако в экстремальных обстоятельствах у некоторых людей происходят необратимые изменения.
Лихорадка – распространенный симптом нового коронавируса, известного как COVID-19.
Согласно исследованию, опубликованному в журнале New England Journal of Medicine в феврале 2020 года, данные о 1099 человек в Китае, у которых был COVID-19, показали, что 43,8% имели лихорадку при поступлении в больницу. По оценкам, у 88,7% во время госпитализации поднялась температура.
Авторы определили лихорадку как подмышечную (подмышечную) температуру 99.8 ° F (37,7 ° C) или выше.
Другие симптомы включают:
- кашель
- одышка
- тошнота
- рвота
- диарея
Если человек подозревает, что у него может быть COVID-19, ему следует позвонить врачу или в отдел здравоохранения для дальнейшего тестирования .
Чтобы получать обновления о последних событиях, касающихся нового коронавируса и COVID-19, щелкните здесь.
Субфебрильная температура может быть защитной мерой организма.Ученые до сих пор спорят, следует ли лечить субфебрильную температуру.
Однако, если у человека действительно жар или он плохо себя чувствует, он может принимать жаропонижающие препараты, например:
Поскольку лихорадка обычно является симптомом другого состояния, человеку может потребоваться другое лечение в зависимости от причина.
Если человек страдает основным бактериальным заболеванием, врач может назначить антибиотики. Они могут вылечить инфекцию и снизить температуру.
Другие шаги, которые может предпринять человек, чтобы чувствовать себя более комфортно, включают отдых, употребление большого количества жидкости, ношение свободной одежды и принятие прохладных или теплых ванн.
Есть несколько шагов, которые можно предпринять, чтобы предотвратить повышение температуры:
- Всегда прикрывайте рот и нос при чихании и мойте руки сразу после чихания или кашля.
- Не делитесь личными вещами, такими как посуда, чашки и даже зубные щетки.
- Старайтесь не касаться лица.Человек может легко передать патоген со своего лица в нос или рот, что может позволить микробам проникнуть в организм.
- Избегайте контакта с больными людьми. Это может помочь предотвратить передачу болезни.
- Соблюдайте гигиену. Мытье рук может помочь предотвратить распространение бактерий и вирусов.
Узнайте больше о правильном мытье рук здесь.
Лихорадка – это защитный механизм для организма, поскольку иммунная система борется с болезнями различными способами.
Если человек чувствует себя очень плохо в дополнение к лихорадке или у него уже ослаблен иммунитет из-за уже существующих состояний, ему следует обратиться за медицинской помощью.
Человеку также следует обратиться к врачу, если он пытался контролировать температуру в домашних условиях, но лекарства, отпускаемые без рецепта, и другие методы лечения неэффективны.
Повышение температуры тела может стать опасным, если оно достигнет 104 ° F (40 ° C) или выше.
Лихорадка – канал улучшения здоровья
Лихорадка – это повышение температуры тела выше нормальной, обычно вызванное инфекцией.Нормальная температура тела составляет около 37 ° C (плюс-минус градус, в зависимости от индивидуальных особенностей). Также могут быть небольшие колебания в течение дня и ночи. Вопреки распространенному мнению, тяжесть лихорадки не обязательно связана с серьезностью заболевания – например, опасный для жизни менингит может вызвать лишь небольшое повышение температуры.
Лихорадка, вызванная вирусной или бактериальной инфекцией, вызывается химическими веществами, вырабатываемыми иммунной системой, которые сбрасывают термостат тела на более высокий уровень.В большинстве случаев легкая лихорадка проходит сама собой в течение нескольких дней. Небольшая температура (до 39 ° C) действительно может помочь иммунной системе избавиться от инфекции. У детей в возрасте от шести месяцев до шести лет лихорадка может вызвать судороги. Температура 42,4 ° C или выше, особенно у пожилых людей, может необратимо повредить мозг.
Симптомы лихорадки
Симптомы лихорадки могут включать:
- Плохое самочувствие
- Чувство жара и пота
- Дрожь
- Стук зубов
- Покраснение лица.
Инфекция обычно является причиной лихорадки
Причиной лихорадки обычно является какая-либо инфекция. Это может включать:
- Вирусы – например, простудные заболевания или инфекции верхних дыхательных путей.
- Бактерии – например, тонзиллит, пневмония или инфекции мочевыводящих путей.
- Некоторые хронические заболевания – например, ревматоидный артрит и язвенный колит, которые могут вызывать лихорадку, которая сохраняется более двух недель.
- Некоторые тропические болезни – например, малярия, которая может вызывать приступы повторяющейся лихорадки или брюшного тифа.
- Тепловой удар – одним из симптомов которого является повышение температуры тела (без потоотделения).
- Лекарства – некоторые люди могут быть подвержены лихорадке как побочному эффекту определенных лекарств.
- Злокачественные опухоли .
Рекомендации по самолечению при лихорадке
Рекомендации по лечению лихорадки включают:
- Примите парацетамол или ибупрофен в соответствующих дозах, чтобы снизить температуру.
- Пейте много жидкости, особенно воды.
- Избегайте алкоголя, чая и кофе, так как эти напитки могут вызвать легкое обезвоживание.
- Смочите открытые участки кожи теплой водой. Чтобы усилить охлаждающий эффект испарения, вы можете попробовать встать перед вентилятором.
- Избегайте принятия холодной ванны или душа. Кожа реагирует на холод, сужая кровеносные сосуды, которые задерживают тепло тела. Холод также может вызвать дрожь, что может привести к выделению большего количества тепла.
- Убедитесь, что вы много отдыхаете, включая постельный режим.
Когда обращаться к врачу по поводу симптомов лихорадки
Вы всегда должны консультироваться с врачом в следующих случаях:
- Через три дня у вас по-прежнему лихорадка, несмотря на лечение в домашних условиях.
- Ваша температура превышает 40 ° C.
- Вы непроизвольно дрожите и трясетесь или стучите зубами.
- Вам жарко, но не потеете.
- Кажется, со временем тебе становится все хуже.
- У вас необычные симптомы, такие как галлюцинации, рвота, ригидность шеи, кожная сыпь, учащенное сердцебиение, озноб или мышечные спазмы.
- Вы чувствуете смущение и сонливость.
- У вас сильная головная боль, которая не поддается лечению обезболивающими.
- Вы недавно побывали за границей.
Вам следует немедленно обратиться за медицинской помощью, если у вас или у кого-то есть следующие симптомы:
- Лихорадка с головной болью и ригидностью шеи
- Сыпь, которая не бледнеет при надавливании на кожу (указывает на кровотечение в кожу). Опасное для жизни заболевание
Методы диагностики
Поскольку лихорадка является симптомом, а не заболеванием, необходимо установить первопричину до того, как можно будет начать конкретное лечение.Некоторые анализы могут потребоваться, если причина лихорадки не выяснена после того, как ваш врач изучил историю болезни и провел осмотр. Эти тесты могут включать:
- Анализы крови
- Исследование мочи и посев
- Исследование мазков из горла или образца слизи и посев
- Исследование кала и посев
- Рентгеновские снимки.
Варианты лечения
Лечение зависит от причины – например, при хроническом тонзиллите может потребоваться операция по удалению миндалин (тонзиллэктомия).Лихорадку, вызванную вирусными заболеваниями, нельзя лечить антибиотиками, поскольку эти препараты не действуют против вирусов. В случае легкой бактериальной инфекции обычно лучше позволить вашей иммунной системе справиться с проблемой, а не принимать антибиотики.
Лихорадка у детей
В среднем у ребенка до 10 инфекций в год. Температура тела не является надежным индикатором болезни для младенцев и маленьких детей – у ребенка может быть умеренная температура, согласно градуснику (чуть выше 37 ° C), но он может казаться счастливым и здоровым.Доверяйте своим инстинктам, но обратитесь за медицинской помощью, если вашему ребенку:
- В возрасте шести месяцев или меньше
- Имеет сыпь
- Имеет лихорадку 40 ° C или более
- По-прежнему лихорадит через день или около того, несмотря на то, что четырехчасовые дозы детского парацетамола
- Рвота или постоянная диарея
- Отказывается от еды или питья
- Безутешно плачет
- Кажется вялым, вялым или просто выглядит больным
- Судороги или подергивания
- Проблемы с дыханием
- Боль
- Если вы чувствуете беспокойство или беспокойство на каком-либо этапе, проконсультируйтесь с врачом.
Где получить помощь
- Ваш врач
- Линия по охране здоровья матери и ребенка работает круглосуточно Тел. 13 22 29.
- МЕДСЕСТРА по вызову Тел. 1300 60 60 24 – для получения медицинской информации и рекомендаций (24 часа, 7 дней)
Что следует помнить
- Лихорадка – это повышение температуры тела, обычно вызванное инфекцией.
- Лихорадку, вызванную вирусными заболеваниями, нельзя лечить антибиотиками, поскольку эти препараты не действуют против вирусов.
- Высокая температура (около 41,5 ° C и выше) чрезвычайно опасна и может вызвать судороги.
Диарея
Это симптом вашего ребенка?
- Внезапное увеличение количества и рыхлость стула
- Диарея означает 3 или более водянистых или очень жидких стула. Причина: 1-2 жидких стула могут быть нормой при изменении диеты.
Причины острой диареи
- Вирус (например, ротавирус).Инфекция кишечника от вируса – наиболее частая причина.
- Бактерии (например, сальмонелла). Менее частая причина. При поносе часто появляются полосы крови.
- Пищевое отравление . Это вызывает быструю рвоту и диарею в течение нескольких часов после употребления плохой пищи. Это вызвано токсинами микробов, которые растут в продуктах, которые слишком долго не использовались. Чаще всего симптомы проходят менее чем за 24 часа. Часто его можно лечить дома без медицинской помощи.
- Лямблии (паразит). Более вероятны вспышки в детских учреждениях.
- Диарея путешественников. Вызывается микробами в продуктах питания или питье. Заподозрите это, если это связано с недавней поездкой за границу.
- Антибиотик от диареи. Многие антибиотики вызывают легкую диарею. Это не аллергическая реакция. Продолжайте давать антибиотик. Позвоните своему врачу, если возникнут какие-либо серьезные симптомы.
- Серьезные причины. В большинстве случаев бактериальная диарея проходит сама по себе.Некоторые из них могут вызвать серьезную инфекцию толстого кишечника (например, колит, вызванный шигеллой). C. difficile – серьезная причина, которая может возникнуть после приема сильнодействующих антибиотиков.
- Серьезное осложнение: обезвоживание. Это проблема со здоровьем, при которой организм потерял слишком много жидкости. (Подробнее об этом см. Ниже).
Причины рецидивирующей диареи
- Аллергия на коровье молоко. Может вызывать жидкий слизистый стул у младенцев. Может быть с прожилками крови. Начинается в течение первых 2 месяцев жизни.Необходимо избегать смесей из коровьего молока.
- Диарея у малышей. Дети ясельного возраста, у которых наблюдается неаккуратный стул от 3 до 6 в день. Стул может вытечь из подгузника. Симптомы начинаются в возрасте 1 года. Симптомы исчезают в возрасте 3–4 лет после приучения к туалету. Безвреден и не влияет на рост. Фруктовый сок усугубляет ситуацию. Причина в быстром переходе от желудка к анусу. У взрослых может развиться синдром раздраженного кишечника (СРК).
- Непереносимость лактозы . Лактоза – это сахар в молоке. Многие люди не могут усваивать лактозу.Кишечные бактерии превращают лактозу в газ. Основные симптомы – много газов, жидкий стул и вздутие живота. Начало обычно в возрасте 4-5 лет. Чаще всего это происходит в семье (генетически).
Масштаб диареи
- Легкая: 3-5 водянистых стула в день
- Умеренная: 6-9 водянистых стула в день
- Тяжелая: 10 или более водянистых стула в день
- Основной риск диареи – обезвоживание.
- Жидкий или жидкий стул не вызывает обезвоживания.
- Частый водянистый стул может вызвать обезвоживание.
Обезвоживание: как знать
- Обезвоживание означает, что организм потерял слишком много жидкости. Это может произойти при рвоте и / или диарее. Требуется потеря веса более 3%. Легкая диарея или легкая рвота не вызывают этого. Нет и небольшого уменьшения потребления жидкости.
- Обезвоживание – самая серьезная проблема, вызванная диареей. Обезвоживание – повод немедленно обратиться к врачу.
- Это признаки обезвоживания:
- Уменьшение количества мочи (отсутствие мочи более 8 часов) происходит на ранней стадии обезвоживания.То же самое и с темно-желтым цветом. Если моча светло-соломенного цвета, ваш ребенок не обезвожен.
- Сухой язык и во рту. Сухие губы не помогают.
- Сухие глаза с уменьшением или отсутствием слезы
- У младенцев, вдавленное или вдавленное мягкое место
- Тест на медленное наполнение крови: дольше 2 секунд. Сначала нажмите на миниатюру и сделайте ее бледной. Тогда отпусти. Подсчитайте секунды, через которые ноготь снова станет розовым. Попросите врача научить вас делать этот тест.
- Суетливый, усталый или больной. Если ваш ребенок бодр, счастлив и весел, он или она не обезвожены.
- Ребенок с сильным обезвоживанием становится слишком слабым, чтобы стоять. У них также может сильно кружиться голова при попытке встать.
Диарея у детей, находящихся на грудном вскармливании: как определить
- Диарею у детей, находящихся на грудном вскармливании, иногда трудно определить.
- Нормальный стул при грудном вскармливании жидкий (часто жидкий и жидкий). Стул желтый, но иногда может быть зеленым. Зеленый цвет от желчи.Жидкий стул может даже окаймляться водяным кольцом. Это все нормальные табуретки.
- У детей, находящихся на грудном вскармливании, часто бывает более 6 дефекаций в день. До двухмесячного возраста стул может быть после каждого кормления. Но если стул внезапно увеличивается в количестве и становится рыхлым, подозревают диарею. Если он длится 3 и более стула, у ребенка понос.
- Если стул содержит слизь, кровь или неприятный запах, это указывает на диарею.
- Другие признаки диареи – плохое питание, плохое самочувствие или лихорадка.
Диарея у детей, находящихся на искусственном вскармливании: как сказать
- У детей, вскармливаемых искусственной смесью, в течение первой недели бывает от 1 до 8 стула в день. Затем он начинает замедляться до 1-4 в день. Это длится до 2-х месячного возраста.
- Стул желтого цвета и густой, как арахисовое масло.
- Подозрение на понос, если стул внезапно увеличился в количестве или стал жидким. Если он длится 3 и более стула, у ребенка понос.
- Если стул содержит слизь, кровь или неприятный запах, это указывает на диарею.
- Другие признаки диареи – плохое питание, плохое самочувствие или лихорадка.
- После двухмесячного возраста у большинства младенцев выделяется 1 или 2 стула в день. Они также могут пройти 1 через день. У них больше нет легкой диареи.
Когда звонить по поводу диареи
Позвоните 911 сейчас
- Не двигается
- Слишком слабость или головокружение, чтобы стоять
- Вы считаете, что вашему ребенку угрожает опасность для жизни
Позвоните врачу или обратитесь за помощью сейчас
- Подозрение на обезвоживание.Отсутствие мочи более 8 часов, темная моча, очень сухость во рту и отсутствие слез.
- Кровь в стуле
- Постоянная боль в желудке длится более 2 часов
- Рвота прозрачной жидкостью 3 или более раз
- Возраст менее 1 месяца, 3 или более стула с диареей за последние 24 часа
- Тяжелая диарея. 10 или более водянистых стула за последние 24 часа.
- Лихорадка выше 40 ° C (104 ° F)
- Лихорадка у ребенка младше 12 недель. Внимание: НЕ давайте ребенку никаких лекарств от лихорадки, пока его не осмотрят.
- Слабая иммунная система. Примеры: серповидноклеточная анемия, ВИЧ, рак, трансплантация органов, прием пероральных стероидов.
- Ваш ребенок выглядит или ведет себя очень больным
- Вы думаете, что ваш ребенок нуждается в осмотре, и проблема является неотложной
Обратитесь к врачу в течение 24 часов
- Умеренная диарея. 6 или более водянистых стула за последние 24 часа.
- Боль в желудке, которая не проходит после каждого стула при диарее
- Потеря контроля над кишечником у приученного к туалету ребенка происходит 3 или более раз
- Лихорадка длится более 3 дней
- Тесный контакт с человеком или животным, у которых есть бактериальная диарея
- Контакт с рептилией (змеей, ящерицей, черепахой) за последние 14 дней
- Поездка в страну с риском диареи в течение последнего месяца
- Вы думаете, что вашего ребенка нужно осмотреть, но проблема не является срочной
Связаться с врачом Во время Часы работы офиса
- Диарея длится более 2 недель
- Свободный стул – частая проблема
- У вас есть другие вопросы или опасения
Самостоятельный уход на дому
- Легкая диарея (вероятно, вызванная вирусом)
- Диарея : как предотвратить
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу при диарее
Лечение легкой диареи
- Что следует знать о диарее:
- В большинстве случаев диарея вызвана вирусом.
- Бактериальные инфекции как причина диареи встречаются нечасто.
- Диарея – это способ организма избавиться от микробов.
- Основной риск диареи – обезвоживание. Обезвоживание означает, что организм потерял слишком много жидкости.
- Большинству детей с диареей не нужно обращаться к врачу.
- Вот несколько советов, как избежать потерь жидкости.
- Легкая диарея:
- Большинство детей с диареей могут придерживаться нормальной диеты.
- Пейте больше жидкости, чтобы предотвратить обезвоживание. Смесь, грудное молоко и / или обычное молоко – хороший выбор при диарее.
- Не используйте фруктовые соки или крепкие спортивные напитки. Причина: они могут усугубить диарею.
- Твердая пища: ешьте больше крахмалистой пищи (например, хлопьев, крекеров, риса, макарон).Причина: они легко перевариваются.
- Дети, вскармливаемые смесью, с частой водянистой диареей:
- Продолжайте давать смесь, но кормите чаще. Предложите столько смеси, сколько будет принимать ваш ребенок.
- Смешайте смесь обычным способом. Причина: формула содержит много воды, и ее не нужно больше.
- Твердая пища: если вы используете детское питание, продолжайте их. Лучше всего злаки.
- Дети на грудном вскармливании с частой водянистой диареей:
- Давайте ребенку грудное молоко чаще.
- Также давайте больше жидкости, если грудное молоко не справляется с потерями жидкости. Вы можете использовать формулу или ПРС (Педиалит).
- Твердая пища: если вы используете детское питание, продолжайте их. Лучше всего злаки.
- Дети старшего возраста (возраст более 1 года) с частой водянистой диареей:
- Предлагайте столько жидкости, сколько выпьет ваш ребенок. Если вы также едите твердую пищу, подойдет вода. Так же как и яблочный сок половинной крепости.
- Если не хотите есть твердую пищу, давайте в качестве жидкости молоко или смесь.
- Внимание: не используйте большинство фруктовых соков, крепких спортивных напитков или безалкогольных напитков. Причина: они могут усугубить диарею.
- Твердая пища: крахмалистая пища лучше всего переваривается. Предложите хлопья, хлеб, крекеры, рис, макароны или картофельное пюре. Крендели или соленые крекеры добавят соли в еду. Немного соли – это хорошо.
- Растворы для пероральной регидратации (ПРР), такие как Педиалит:
- ПРС – это специальная жидкость, которая может помочь вашему ребенку избежать обезвоживания.Вы можете использовать Pedialyte или торговую марку. Его можно купить в продуктовых магазинах или аптеках.
- Когда использовать: начните ПРС от частой водянистой диареи, если вы считаете, что у вашего ребенка наблюдается обезвоживание. Это означает, что выделяется меньше мочи, чем обычно. Увеличьте количество жидкости с помощью ПРС. Продолжайте давать грудное молоко, смесь или обычное молоко.
- Количество: младенцам давайте 2–4 унции (60–120 мл) ПРС после каждого обильного водянистого стула.
- Детям старше 1 года давайте 4-8 унций (120-240 мл) ПРС после каждого обильного водянистого стула.Дети редко нуждаются в ПРС в возрасте старше 3 лет.
- Внимание: не давайте ПРС как единственную жидкость более 6 часов. Причина: вашему ребенку потребуются калории и он плачет от голода.
- Пробиотики:
- Пробиотики – это здоровые бактерии (например, лактобациллы). Они могут заменить вредные бактерии в кишечнике (желудке).
- Пробиотики могут помочь уменьшить количество стула при диарее.
- Возраст старше 12 месяцев: йогурт – самый простой источник пробиотиков.Дайте от 2 до 6 унций (от 60 до 180 мл) йогурта. Делайте это дважды в день. Примечание: сегодня практически все йогурты относятся к «активной культуре».
- Добавки с пробиотиками также можно купить в магазинах здорового питания.
- Лекарство от лихорадки:
- При лихорадке выше 102 ° F (39 ° C) дайте ацетаминофен (например, тайленол).
- Другой вариант – продукт с ибупрофеном (например, Адвил).
- Примечание: температура ниже 102 ° F (39 ° C) важна для борьбы с инфекциями.
- Для всех лихорадок: держите ребенка хорошо гидратированным. Дайте побольше холодной жидкости.
- Сыпь от подгузников – Профилактика:
- Мойте ягодицы после каждого стула, чтобы предотвратить сильную сыпь от подгузников.
- Для защиты кожи используйте мазь (например, вазелин или деситин). Нанесите его на кожу вокруг ануса.
- Вернуться в школу:
- Ваш ребенок может вернуться в школу после того, как будет сформирована табуретка.
- Лихорадка тоже должна пройти.
- Старший ребенок может вернуться, если понос легкий.
- Ребенок, приученный к туалету, также должен хорошо контролировать жидкий стул.
- Чего ожидать:
- Вирусная диарея длится 5-14 дней.
- Тяжелая диарея возникает только в первые 1-2 дня. Но жидкий стул может длиться от 1 до 2 недель.
- Позвоните своему врачу, если:
- Кровь при диарее
- Подозрение на обезвоживание (отсутствие мочи более 8 часов, темная моча, очень сухость во рту и отсутствие слез)
- Диарея длится более 2 недель
- Вы думаю, что ваш ребенок нуждается в осмотре
- Вашему ребенку становится хуже
Профилактика диареи
- Советы по безопасности для всех стран:
- Мытье рук – ключ к предотвращению распространения инфекций.
- Всегда мойте руки перед едой, кормлением или прикосновением к маленьким детям или готовке.
- Всегда мойте руки после любого контакта со рвотой или стулом.
- Мойте руки после посещения туалета или смены подгузников. Помогите маленьким детям мыть руки после туалета.
- Полностью приготовьте всю птицу. Никогда не подавайте курицу, которая внутри все еще розовая. Причина: недоваренная птица – частая причина диареи в развитых странах.
- Дополнительные советы по безопасности в развивающихся странах:
- Пейте воду в бутылках или кипяченую воду.Избегайте водопроводной воды, кубиков льда и ароматизированного льда.
- Ешьте полностью приготовленную и еще горячую пищу.
- Сухие продукты, например хлеб, обычно безопасны.
- Избегайте салатов и сырых овощей. Избегайте фруктов, которые нельзя очистить от кожуры. Бананы, апельсины и яблоки безопасны. Перед очисткой фруктов вымойте руки.
- Избегайте недоваренного мяса и рыбы.
- Не покупайте продукты и напитки у уличных торговцев. Причина: это частая причина диареи путешественников.
- Смесь для младенцев: если возможно, кормите грудью. Если нет, используйте готовую смесь. Если вы готовите самостоятельно, смешайте формулу с бутилированной или кипяченой водой.
- Кормление младенцев: мыть бутылочки, соски, ложки и посуду водой с мылом. Затем, если возможно, простерилизуйте их в кипящей воде в течение 5 минут.
- Чистите зубы бутилированной или кипяченой водой.
- Позвоните своему врачу, если:
- У вас есть другие вопросы или проблемы
И помните, обратитесь к своему врачу, если у вашего ребенка появится какой-либо из симптомов «Позвоните своему врачу».
Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 30.05.2021
Последняя редакция: 11.03.2021
Авторские права 2000-2021. Schmitt Pediatric Guidelines LLC.
лихорадок (для родителей) – Nemours
У всех детей время от времени поднимается температура.Сама по себе лихорадка обычно не причиняет вреда и на самом деле может быть хорошо – это часто признак того, что организм борется с инфекционное заболевание.
Но когда ваш ребенок просыпается посреди ночи, раскрасневшийся, горячий и потный, легко не знать, что делать дальше. Стоит ли достать градусник? Вызов доктор?
Подробнее о лихорадке, в том числе о том, когда следует обращаться к врачу.
Что такое жар?
Лихорадка возникает, когда внутренний «термостат» тела повышает температуру тела. выше нормального уровня. Этот термостат находится в части мозга, называемой гипоталамус. Гипоталамус знает, какой должна быть температура вашего тела (обычно около 98.6 ° F / 37 ° C) и будет посылать сообщение вашему телу, чтобы оно оставалось таким.
Температура тела большинства людей немного меняется в течение дня: Обычно он немного ниже утром и немного выше вечером и может варьироваться, поскольку дети бегают, играют и тренируются.
Но иногда гипоталамус «перезагружает» тело до более высокой температуры. в ответ на инфекцию, болезнь или другую причину.Почему? Исследователи считают что повышение температуры – это способ тела бороться с микробами которые вызывают инфекции, что делает это место менее комфортным для них.
Что вызывает лихорадку?
Важно помнить, что жар сам по себе не болезнь – это обычно это признак или симптом другой проблемы.
Лихорадка может быть вызвана несколькими причинами, в том числе:
Инфекция: Большинство лихорадок вызвано инфекцией или другим заболеванием. Лихорадка помогает организму бороться с инфекциями, стимулируя естественные защитные механизмы.
Переодевание: У младенцев, особенно новорожденных, может подняться температура, если они перегружены или находятся в жаркой среде, потому что не регулируют свое тело температура, а также дети постарше.Но поскольку температура у новорожденных может указывать на серьезное инфекции, даже грудные дети, которые слишком одеты, должны быть осмотрены врачом, если у них есть лихорадка.
Прививки: Младенцы и дети иногда получают субфебрильную температуру. после вакцинации.
Хотя прорезывание зубов может повышение температуры тела, вероятно, это не причина, если температура у ребенка выше 100 ° F (37.8 ° С).
Когда лихорадка является признаком чего-то серьезного?
Не все лихорадки у здоровых детей нуждаются в лечении. Однако высокая температура может вызвать ребенок испытывает дискомфорт и вызывает проблемы (например, обезвоживание) худший.
Врачи принимают решение о лечении лихорадки, учитывая как температуру и – общее состояние ребенка.
Детям, температура которых ниже 38,9 ° C (102 ° F), часто не требуется лекарство, если они не вызывают дискомфорт. Есть одно важное исключение: Если у ребенка 3 месяцев и младше ректальная температура составляет 100,4 ° F (38 ° C) или выше, позвоните своему врачу или немедленно обратитесь в отделение неотложной помощи. Даже Небольшая температура может быть признаком потенциально серьезной инфекции у очень маленьких детей.
Если вашему ребенку от 3 месяцев до 3 лет и у него температура 102,2 ° F (39 ° C) или выше, позвоните, чтобы узнать, нужен ли вашему врачу ваш ребенок. Для пожилых дети, примите во внимание поведение и уровень активности.Наблюдая, как ведет себя ваш ребенок даст вам довольно хорошее представление о том, является ли причиной легкое заболевание или ваш ребенок должен быть осмотрен врачом.
Заболевание, вероятно, не является серьезным, если у вашего ребенка:
- все еще интересно играть
- ест и пьет хорошо
- настороже и улыбается вам
- имеет нормальный цвет кожи
- хорошо выглядит при понижении температуры
И не беспокойтесь о ребенке с температурой, который не хочет есть.Этот очень часто встречается при инфекциях, вызывающих жар. Для детей, которые все еще пьют и мочатся (писает) нормально, не есть столько, сколько обычно.
Это лихорадка?
Нежного поцелуя в лоб или легкого прикосновения руки к коже часто бывает достаточно. чтобы дать вам понять, что у вашего ребенка высокая температура.Однако этот метод приема температура (называемая тактильной температурой) не дает точного измерения.
Используйте надежный цифровой термометр , чтобы подтвердить температуру. Это лихорадка, когда температура ребенка находится на одном из следующих уровней или выше:
- ,
- измерено устно (во рту): 100 ° F (37.8 ° С)
- измерено ректально (внизу): 100,4 ° F (38 ° C)
- измерено в подмышечной области (под рукой): 99 ° F (37,2 ° C)
Но то, насколько высока температура, мало что говорит о том, насколько болен ваш ребенок. Просто простуда или другая вирусная инфекция иногда могут вызывать довольно высокую температуру (102–104 ° F / 38.9 ° –40 ° С range), но обычно это не означает, что есть серьезная проблема. На самом деле серьезный инфекция, особенно у младенцев, может не вызывать лихорадку или даже понижать температуру тела (ниже 97 ° F или 36,1 ° C).
Поскольку температура может повышаться и понижаться, у ребенка может быть озноб, как и температура тела. начинает подниматься.Ребенок может потеть, чтобы выделять дополнительное тепло, когда начинается температура. уронить.
Иногда дети с лихорадкой дышат быстрее, чем обычно, и у них может быть учащенное сердце. показатель. Позвоните врачу, если у вашего ребенка проблемы с дыханием, если он дышит быстрее, чем нормально, или все еще дышит учащенно после того, как температура спала.
лихорадка
Лихорадка – это температура тела, превышающая нормальную. Но нормальная температура у одного человека может отличаться от нормальной температуры у другого. Вот почему так важно выяснить, что, по мнению вашей бригады, может вызвать у вас жар. Они скажут вам, какую температуру следует считать более высокой, чем обычно.
Лихорадка обычно вызывается инфекцией. Другие причины лихорадки могут включать воспаление, реакции на лекарства или рост опухоли.Иногда причина может быть неизвестна или ее не легко найти. В случае инфекции лихорадка возникает в результате того, что ваше тело пытается бороться с микробами. Лихорадка – важная естественная защита от микробов.
Люди, получающие лечение от рака, имеют более высокий риск инфекций, потому что лечение рака может вызвать нейтропению – состояние, при котором у вас меньше лейкоцитов, чем обычно, для борьбы с инфекциями.
Чтобы узнать, есть ли у вас температура, вам нужно будет измерить ее.Чтобы измерить температуру, вам понадобится градусник. Спросите у своей бригады по лечению рака, какой термометр лучше. Вы можете купить простой в использовании оральный термометр (предназначенный для измерения температуры через рот) в любой аптеке, чтобы проверить, нет ли у вас температуры. Если у вас есть какие-либо из следующих симптомов, важно измерить вашу температуру:
- Повышенная температура кожи
- В тепле
- Чувство усталости
- Головная боль
- Холодно
- Озноб
- Боли в теле
- Кожные высыпания
- Любая новая область покраснения или припухлости
- Гной или желтоватые выделения из травмы или другого места
- Новый кашель или одышка
- Новая боль в животе
- Жжение или боль при мочеиспускании
- Боль в горле
- Вы сбиты с толку, забывчивы, не понимаете или не можете сказать, где находитесь.
Нейтропеническая лихорадка
Возможно, вы слышали, как ваша бригада по лечению рака рассказывала о нейтропенической лихорадке. У пациентов с нейтропенией лихорадка часто может быть первым, а иногда и единственным признаком инфекции. Если это произойдет, ваша команда по лечению рака осмотрит вас и, вероятно, начнет лечение. на заражение сразу. Лечение пациента с нейтропенической лихорадкой обычно подразумевает начало приема антибиотиков до сдачи анализов. что подтвердит инфекцию.
Что может делать пациент
- Если вам становится тепло или холодно, проверяйте температуру через рот каждые 2–3 часа. Если вы не можете держать во рту градусник , держите его под рукой, в подмышке. Если у вас поднялась температура, позвоните в свою онкологическую бригаду (врачи сообщат вам температуру, которую они считают лихорадкой). Кто-то из команды сообщит вам, если вам нужно немедленно прийти на прием или вам нужно подождать и следить за своей температурой.
- Записывайте показания температуры.
- Пейте много жидкости (например, воду, фруктовые соки, ледяное мороженое и супы).
- Достаточно отдохни.
- Приложите ко лбу холодный компресс, если вам жарко.
- Не принимайте лекарства для снижения температуры, не посоветовавшись с врачом. Помните, что лекарства для снижения температуры помогут только снизить температуру, но не избавят от инфекции.
Чем могут заниматься лица, осуществляющие уход
- Следите за ознобом и проверяйте температуру пациента после прекращения дрожи.
- Проверьте температуру пациента, поместив термометр в рот или подмышку. (Не измеряйте температуру ректально, если вам не сказали, что это нормально). Если у пациента поднялась температура, позвоните в бригаду по лечению рака, чтобы узнать, следует ли ему немедленно осмотреться или продолжить наблюдение за температурой.
- Предложите дополнительные жидкости и закуски.
- Помогите пациенту принимать лекарства по расписанию.
- Поощряйте посетителей с лихорадкой, диареей, кашлем или гриппом посещать пациента только по телефону, пока они не выздоровеют.
Симптомы и лечение | Брюшной тиф
Каковы признаки и симптомы брюшного тифа и паратифа?
Брюшной тиф и паратиф имеют схожие симптомы̵. У людей обычно бывает стойкая лихорадка (которая не приходит и уходит), которая может достигать 103–104 ° F (39–40 ° C).
Другие симптомы брюшного тифа и паратифа включают
- Слабость
- Боль в животе
- Головная боль
- Диарея или запор
- Кашель
- Потеря аппетита
У некоторых людей, больных брюшным тифом или паратифом, появляется сыпь из плоских розовых пятен.
Что делать, если вы думаете, что у вас брюшной тиф или паратиф?
Единственный способ узнать наверняка, является ли заболевание брюшным тифом или паратифом, – это сдать образец крови или стула (фекалий) на предмет Salmonella Typhi или Salmonella Paratyphi.
Если у вас поднялась температура и вы очень плохо себя чувствуете, немедленно обратитесь к врачу. . Если вы путешествуете за пределами Соединенных Штатов, вы обычно можете позвонить на значок консульства США для получения списка рекомендованных врачей.Для получения дополнительной информации о медицинском обслуживании за границей см. Получение медицинской помощи за границей и список организаций, аккредитованных Международной объединенной комиссией.
Как лечат брюшной тиф и паратиф?
Брюшной тиф и паратиф лечат антибиотиками.
Устойчивость к антибиотикам растет pdf icon [PDF – 516 KB] у бактерий, вызывающих эти заболевания. Когда бактерии устойчивы к антибиотикам, они не погибают и их рост не останавливается при приеме антибиотиков.Ваш врач может назначить специальные тесты, чтобы проверить, устойчивы ли бактерии, вызывающие вашу инфекцию. Результаты этих тестов могут повлиять на то, какое лечение антибиотиками вы будете получать.
У людей, не получающих надлежащего лечения антибиотиками, может быть лихорадка в течение недель или месяцев, и у них могут развиться осложнения. Люди, не получившие лечения, могут умереть от осложнений инфекции.
Опасность брюшного тифа или паратифа не исчезает, когда исчезают симптомы.
Даже если кажется, что симптомы исчезли, возможно, вы носите Salmonella Typhi или Salmonella Paratyphi.В таком случае болезнь может вернуться или вы передадите бактерии другим людям. Фактически, если вы медицинский работник или работаете на работе, где вы занимаетесь едой или ухаживаете за маленькими детьми, вы не сможете вернуться к работе, пока врач не определит, что вы больше не переносите бактерии.
Если вы лечитесь от брюшного тифа или паратифа, важно сделать следующее, чтобы снизить вероятность того, что вы передадите бактерии кому-то другому.
- Продолжайте принимать антибиотики столько, сколько рекомендовал врач.
- Тщательно вымойте руки водой с мылом после посещения туалета.
- Не готовьте и не подавайте еду для других людей.
10 ключевых показателей и что делать
Ученые каждый день узнают все больше о загадочном новом коронавирусе и симптомах Covid-19, болезни, которую он вызывает.
Лихорадка, кашель и одышка встречаются в подавляющем большинстве случаев Covid-19.Но есть и дополнительные сигналы вируса, некоторые из которых очень похожи на простуду или грипп, а некоторые более необычны.
По данным Центров США по контролю и профилактике заболеваний, любые или все симптомы могут появиться от двух до 14 дней после контакта с вирусом.
Вот 10 признаков того, что вы или ваш любимый человек можете заразиться Covid-19 – и что делать, чтобы защитить себя и свою семью.
1. Одышка
Одышка обычно не является ранним признаком Covid-19, но является наиболее серьезным. Это может произойти само по себе, без кашля. Если ваша грудь становится стесненной или вы начинаете чувствовать, что не можете дышать достаточно глубоко, чтобы наполнить легкие воздухом, это признак того, что нужно действовать быстро. , говорят эксперты.
«Если возникнет одышка, немедленно позвоните своему врачу, в местную службу неотложной помощи или в отделение неотложной помощи», – сказал президент Американской медицинской ассоциации д-р.Патрис Харрис.
«Если одышка достаточно сильная, вам следует позвонить в службу 911», – добавил Харрис.
CDC перечисляет другие признаки, предупреждающие о Covid-19, как «постоянную боль или давление в груди» и «голубоватые губы или лицо», которые могут указывать на недостаток кислорода.
Немедленно обратитесь за медицинской помощью, – сообщает CDC.
2. Лихорадка
Лихорадка – ключевой признак Covid-19. Поскольку у некоторых людей внутренняя температура тела может быть ниже или выше типичных 98,6 градусов по Фаренгейту (37 градусов по Цельсию), эксперты советуют не зацикливаться на цифрах.
ВедущийCNN Крис Куомо, который борется с вирусом из своего дома в Нью-Йорке, является одним из таких людей.
‘Я бегаю немного круто. Моя нормальная температура 97,6, а не 98,6. Так что, даже когда мне 99 лет, для большинства людей это не будет большой проблемой. Но для меня мне уже тепло », – сказал Куомо главному медицинскому корреспонденту CNN доктору Санджаю Гупте в ратуше CNN.
Однако большинство детей и взрослых не будут считаться лихорадочными, пока их температура не достигнет 100 градусов по Фаренгейту (37.7 градусов Цельсия).
«Существует много неправильных представлений о лихорадке, – сказал доктор Джон Уильямс, начальник отделения детских инфекционных заболеваний Детской больницы медицинского центра Питтсбургского университета в Питтсбурге.
«Мы все на самом деле немного поднимаемся и опускаемся в течение дня, на половину градуса или градуса», – сказал Уильямс, добавив, что для большинства людей 1999 год.0 градусов или 99,5 градусов по Фаренгейту – это не лихорадка.
Не полагайтесь на температуру, измеренную утром, – сказал эксперт по инфекционным заболеваниям доктор Уильям Шаффнер, профессор профилактической медицины и инфекционных заболеваний в Медицинской школе Университета Вандербильта в Нэшвилле. Вместо этого измеряйте температуру ближе к вечеру и ближе к вечеру.
‘У нас днем не такая температура.Если вы примете его в восемь часов утра, это может быть нормально, – пояснил Шаффнер.
‘Одним из наиболее частых проявлений лихорадки является повышение температуры ближе к вечеру и ранним вечером. Это обычный способ, которым вирусы вызывают лихорадку ».
3. Сухой кашель
Кашель – еще один распространенный симптом, но это не просто кашель.
‘Это не першение в горле. Вы не просто прочищаете горло. Это не просто раздражает, – объяснил Шаффнер.
Кашель беспокоит, сухой кашель ощущается глубоко в груди.
«Он исходит из грудины или грудины, и вы можете сказать, что ваши бронхи воспалены или раздражены», – добавил Шаффнер.
Отчет, опубликованный Всемирной организацией здравоохранения в феврале, показал, что более 33% из 55 924 человек с лабораторно подтвержденными случаями Covid-19 кашляли мокротой, густой слизью, которую иногда называют мокротой, из легких.
4. Озноб и ломота в теле
«Зверь выходит ночью», – сказал Куомо, имея в виду озноб, ломоту в теле и высокую температуру, которые посетили его 1 апреля.
‘Это было как будто кто-то бил меня, как пиньяту. И я так сильно дрожал, что … Я сломал себе зуб. Они называют это суровостью », – сказал он из своего подвала, где он находится на карантине от остальной его семьи.
«У меня были галлюцинации. Со мной разговаривал папа. Я встречался с людьми из колледжа, с людьми, которых не видел вечно, это было странно, – сказал Куомо.
Эксперты считают, что не у всех будет такая резкая реакция. У некоторых может вообще не быть озноба или ломоты в теле. Другие могут испытывать более умеренный озноб, похожий на грипп, усталость и боль в суставах и мышцах, из-за чего трудно понять, виноват ли это грипп или коронавирус.
Одним из возможных признаков того, что у вас может быть Covid-19, является то, что ваши симптомы не улучшаются через неделю или около того, а фактически ухудшаются.
5. Внезапное замешательство
Говоря об ухудшении признаков, CDC заявляет, что внезапное замешательство или неспособность проснуться и быть бдительным могут быть серьезным признаком того, что может потребоваться неотложная помощь. Если у вас или у вашего близкого есть эти симптомы, особенно с другими критическими признаками, такими как посинение губ, затрудненное дыхание или боль в груди, CDC рекомендует немедленно обратиться за помощью.
6.Проблемы с пищеварением
Сначала наука не думала, что диарея или другие типичные желудочные проблемы, которые часто возникают при гриппе, применимы к новому коронавирусу, также известному как SARS-CoV-2. По мере появления новых исследований выживших это мнение изменилось.
«В исследовании, проведенном в Китае, где они изучали некоторых из самых ранних пациентов, около 200 пациентов, они обнаружили, что пищеварительные или желудочно-кишечные симптомы действительно присутствовали примерно у половины пациентов», – сказал Гупта в новостях CNN New Day. программа.
В целом, «я думаю, мы получаем немного больше информации о типах симптомов, которые могут иметь пациенты», – сказал Гупта.
В исследовании описана уникальная подгруппа более легких случаев, в которых первоначальными симптомами были проблемы с пищеварением, такие как диарея, часто без лихорадки. У этих пациентов возникли задержки с тестированием и диагностикой, чем у пациентов с респираторными проблемами, и им потребовалось больше времени, чтобы удалить вирус из своих систем.
7. Розовый глаз
Исследования, проведенные в Китае, Южной Корее и других частях мира, показывают, что от 1% до 3% людей с Covid-19 также страдали конъюнктивитом, широко известным как розовый глаз.
Конъюнктивит, очень заразное заболевание, вызванное вирусом, представляет собой воспаление тонкого прозрачного слоя ткани, называемого конъюнктивой, который покрывает белую часть глаза и внутреннюю часть века.
Но SARS-CoV-2 – лишь один из многих вирусов, которые могут вызывать конъюнктивит, поэтому ученых не удивило, что этот недавно открытый вирус будет делать то же самое.
Тем не менее, розовый или красный глаз может быть еще одним признаком того, что вам следует позвонить своему врачу, если у вас также есть другие характерные симптомы Covid-19, такие как лихорадка, кашель или одышка.
8.Потеря запаха и вкуса
При легких и умеренных случаях коронавируса потеря обоняния и вкуса становится одним из самых необычных ранних признаков Covid-19.
«То, что называется аносмией, что в основном означает потерю обоняния, похоже, является симптомом, который развился у ряда пациентов», – сказал главный медицинский корреспондент CNN доктор Санджай Гупта ведущей CNN Алисин Камерота в «Новый день».
«Это может быть связано с потерей вкуса, связанной с потерей аппетита, мы не уверены, но это определенно то, на что следует обратить внимание», – сказал Гупта. «Иногда эти ранние симптомы не являются классическими».
«Аносмия, в частности, наблюдалась у пациентов, у которых в конечном итоге был положительный результат на коронавирус без каких-либо других симптомов», по данным Американской академии отоларингологии – хирургии головы и шеи.
Недавний анализ более легких случаев заболевания в Южной Корее показал, что основным симптомом у 30% пациентов была потеря обоняния. В Германии более двух из трех подтвержденных случаев имели аносмию.
В медицинской литературе давно известно, что внезапная потеря обоняния может быть связана с респираторными инфекциями, вызванными другими типами коронавирусов, поэтому неудивительно, что новый коронавирус будет иметь такой эффект, согласно ENT UK (PDF ), профессиональная организация, представляющая хирургов уха, носа и горла в Соединенном Королевстве.
Можно ли что-нибудь сделать дома, чтобы проверить, не теряете ли вы обоняние? Ответ – да, с помощью «теста на мармелад», чтобы определить, текут ли запахи из задней части вашего рта вверх через носовой зев в носовую полость. Если вы можете различить ароматы апельсина и лимона, ваше обоняние в норме.
9. Усталость
Для некоторых людей крайняя усталость может быть ранним признаком нового коронавируса.Согласно отчету ВОЗ, почти 40% из почти 6000 человек с лабораторно подтвержденными случаями испытывали усталость.
Всего за несколько дней до карантина Куомо уже был измучен лихорадкой и болями в теле, которые приносит болезнь.
«Я настолько апатичен, что могу смотреть на улицу, и прошло около полутора часов», – сказал Куомо Гупте на Anderson Cooper 360. «Я думаю, что вздремнул на 10 минут, и это было три с половиной часа.’
Усталость может продолжаться еще долго после того, как вирус исчез. Неофициальные отчеты людей, выздоровевших от Covid-19, говорят, что истощение и недостаток энергии продолжаются намного дольше стандартного периода восстановления, составляющего несколько недель.
10. Головная боль, боль в горле, заложенность носа
Отчет ВОЗ также обнаружил, что почти 14% из почти 6000 случаев Covid-19 в Китае имели симптомы головной боли и боли в горле, в то время как почти 5% имели заложенность носа.
Конечно, не самые частые признаки болезни, но явно похожие на простуду и грипп. Фактически, многие симптомы Covid-19 могут напоминать грипп, включая головные боли и ранее упомянутые проблемы с пищеварением, боли в теле и усталость. Другие симптомы могут напоминать простуду или аллергию, например, боль в горле и заложенность носа.
Скорее всего, говорят специалисты, у вас просто простуда или грипп – ведь они тоже могут вызывать жар и кашель.
Так что же делать?
«На данный момент текущее руководство – и оно может измениться – состоит в том, что если у вас есть симптомы, похожие на простуду и грипп, и это от легких до умеренных симптомов, оставайтесь дома и постарайтесь справиться с ними». с отдыхом, гидратацией и использованием жаропонижающих препаратов, – сказал Харрис из AMA.
Этот совет неприменим, если вам больше 60 лет, поскольку иммунная система ослабевает с возрастом или если вы беременны.Согласно CDC, любой, кто обеспокоен коронавирусом, должен позвонить своему врачу.
Неясно, имеют ли беременные женщины больше шансов серьезно заболеть коронавирусом, но CDC заявил, что женщины испытывают изменения в своем организме во время беременности, которые могут увеличить риск некоторых инфекций.
В целом, инфекции Covid-19 более опасны, если у вас есть сопутствующие заболевания, такие как диабет, хроническое заболевание легких или астма, сердечная недостаточность или болезнь сердца, серповидноклеточная анемия, рак (или вы проходите химиотерапию), заболевание почек с диализом и т. Д. индекс массы тела (ИМТ) более 40 (сильное ожирение) или аутоиммунное заболевание.
«Пожилые пациенты и люди с сопутствующими заболеваниями или с ослабленным иммунитетом должны связаться со своим врачом на ранней стадии даже легкой болезни», – советует CDC.
Для ясности: вы подвержены более высокому риску – даже если вы молоды – если у вас есть проблемы со здоровьем.
«Люди моложе 60 лет с основными заболеваниями, диабетом, сердечными заболеваниями, с ослабленным иммунитетом или ранее страдали какими-либо заболеваниями легких, эти люди более уязвимы, несмотря на свой более молодой возраст», – сказал Шаффнер.
История поездок в районы, где широко распространен новый коронавирус (и в этих частях мира, включая США, растет с каждым днем), очевидно, еще один ключевой фактор в принятии решения о том, могут ли ваши симптомы быть Covid-19 или нет.
Как оцениваться
Если у вас нет симптомов, не просите пройти тестирование и не увеличивайте количество звонков в центры тестирования, клиники, больницы и т.п., говорят эксперты.
«Мы не тестируем людей без симптомов, потому что это проблема ресурсов», – сказал Шаффнер о центре оценки в Вандербильте. «Однако мы подчеркиваем, что люди, у которых есть этот небольшой кластер важных симптомов – лихорадка и все, что связано с нижними дыхательными путями, например кашель и затрудненное дыхание, – обращаются за помощью».
Если у вас есть эти три знака, куда вы должны пойти?
‘Если у вас есть страховка, и вы ищете поставщика услуг или кого-то, с кем можно было бы позвонить или связаться, всегда есть номер на обратной стороне вашей страховой карты; или если вы заходите в Интернет, там есть информация для пациентов », – сказал Харрис.
«Если у вас нет страховки, вы можете начать с департамента здравоохранения штата или местных общественных медицинских центров, которые официально известны как медицинские центры, отвечающие требованиям федерального уровня», – посоветовал Харрис, добавив, что в некоторых штатах есть номер горячей линии 1-800.


 д.).
д.). В детском возрасте вирусные инфекции часто осложняются ларингитом, гайморитом, отитом, провоцируя повышение температуры выше 39 °С;
В детском возрасте вирусные инфекции часто осложняются ларингитом, гайморитом, отитом, провоцируя повышение температуры выше 39 °С;