После лапароскопии желчного: Лапароскопическая холецистэктомия
Образ жизни после удаления желчного пузыря / Блог / Клиника ЭКСПЕРТ
Часто задаваемые вопросы
Дают ли инвалидность после удаления желчного пузыря?
По критериям, установленным медицинским сообществом, само по себе отсутствие желчного пузыря – не показание для присвоения инвалидности, т.к. оно не мешает трудовой и умственной деятельности. В случае, если работа пациента связана с тяжелым физическим трудом или высоким психическим и эмоциональным напряжением, ему могут быть рекомендованы облегченные условия труда.
Инвалидность после удаления холецистэктомии может быть присвоена, если во время или после операции появились осложнения.
Для получения группы инвалидности необходимо обратиться за медико-социальной экспертизой (МСЭ).
Может ли болеть печень после удаления желчного пузыря?
Сама по себе печень не болит – в ней нет нервных окончаний, отвечающих за чувство боли. Если вы испытываете боль и дискомфорт в области правого подреберья, вероятно, это последствия операции на желчном пузыре, которые должны пройти в течение недели.
Если симптомы не проходят, это может свидетельствовать о развитии постхолецистэктомического синдрома (ПХЭС), с чем рекомендуется обратиться к гастроэнтерологу.
Допустимо ли заниматься сексом?
Сексуальная активность, подобно спорту, характеризуется большим диапазоном возможных физических и физиологических нагрузок. После успешного завершения послеоперационного восстановления пациенты могут возвращаться к обычной половой жизни. Однако следует помнить, что определенные позы при половом акте, сопряженные с поднятием партнера или сдавливанием области живота, должны использоваться осторожно и в разумных пределах.
Можно ли вынашивать беременность после удаления желчного пузыря?
Планировать беременность следует не раньше, чем через 3-6 месяцев после успешной операции. За этот период организм восстановит силы и станет ясно, есть ли негативные последствия после вмешательства.
В любом случае, беременность, роды, гормональные изменения – это факторы риска образования новых камней. Во время и после вынашивания необходимо уделить особое внимание питанию будущей матери, желательно находиться под наблюдением гастроэнтеролога и диетолога, делать профилактические УЗИ желчных протоков.
Во время и после вынашивания необходимо уделить особое внимание питанию будущей матери, желательно находиться под наблюдением гастроэнтеролога и диетолога, делать профилактические УЗИ желчных протоков.
Допустимо ли поднимать тяжести?
Это зависит прежде всего от вида проведенной операции. При менее инвазивном лапароскопическом удалении желчного пузыря ограничения по подъему тяжестей в послеоперационный период менее значительны: не поднимать вес выше 9-10 кг в первые 4-6 недель. При открытом хирургическом вмешательстве по удалению желчного пузыря предельный вес — 5-6 кг.
После завершения восстановительного периода можно пробовать поднимать более значительные веса, однако при этом необходимо прислушиваться к своему самочувствию. Если вы почувствуете неприятные ощущения в области живота, то следует прекратить подъем тяжестей и проконсультироваться с доктором.
Опасна ли простуда сразу после операции?
Обычная простуда, ОРЗ или ОРВИ могут поразить любого человека, а организм пациента после удаления желчного пузыря особенно уязвим, так как его иммунитет снижен в первые недели после операции и общего наркоза. Именно поэтому для профилактики простудных заболеваний важно избегать переохлаждения, сквозняков и соблюдать режим, предписанный врачом.
Именно поэтому для профилактики простудных заболеваний важно избегать переохлаждения, сквозняков и соблюдать режим, предписанный врачом.
Опасность заключается в том, что у некоторых людей после проведения хирургических операций может развиться послеоперационная пневмония. Симптомы этого заболевания на начальных стадиях напоминают обычную простуду. Если после операции возникают проявления, похожие на простуду, однако затем температура существенно повышается (выше 38 °C), следует незамедлительно обратиться к лечащему врачу.
Аналогичным образом следует поступить в случаях, когда температура 37,1-38 °C держится на протяжении нескольких дней или простудные симптомы постепенно усиливаются.
Можно ли принимать горячие ванны, посещать баню и когда?
Повышение температуры тела в горячей ванне или бане усиливает кровоток и воспалительный процесс, если он есть. Мыться в теплой и горячей воде можно через 3-4 недели после снятия швов – с осторожностью, не подвергаясь воздействию высокой температуры дольше, чем это необходимо.
Необходимо быть аккуратным:
- греться только до первого пота
- контролировать свое самочувствие
- предпочитать влажную баню сухой сауне.
Можно ли курить и употреблять алкоголь после удаления желчного пузыря?
Постарайтесь отказаться от сигарет или хотя бы максимально снизить их количество. Никотин – один из факторов образования новых камней в желчных протоках. Кроме того, иммунитет после любой операции ослаблен, и риск осложнений становится выше. Для избегания послеоперационной пневмонии курильщикам по меньшей мере за две недели до предстоящей операции рекомендуется прекратить употреблять изделия с никотином, включая жвачки и никотиновые пластыри.
Это же касается и употребления алкогольных напитков. Принятие алкоголя в послеоперационный восстановительный период может приводить к повышенному риску осложнений, например диарее, повышению печеночных ферментов в крови и замедлению восстановления организма.
Как меняется образ жизни после удаления желчного пузыря?
Образ жизни кардинально не меняется после восстановительного периода, поэтому через 1 месяц, как и через 2, 3, 4, 5, 6 месяцев, через год или два главное придерживаться общих рекомендаций.
Основные изменения после холецистэктомии фокусируются на рационе и физических нагрузках. Они должны быть щадящими и вводиться постепенно и осторожно. В случае тревожных проявлений следует безотлагательно обратиться к лечащему врачу. Хорошей идеей будет ведение дневника, по которому можно будет отследить реакцию организма на конкретные нововведения.
Важно не подстегивать организм, а постепенно и осторожно вводить в свой распорядок новые элементы, оздоравливающие и укрепляющие тело в новых реалиях. Полезно активно практиковать наиболее щадящие и гармоничные виды спорта, улучшающие обмен веществ и снижающие уровень стресса (йогу, скандинавскую ходьбу, плавание). Пищеварительная система чутко реагирует на уровень стресса, поэтому важно избегать предельных эмоциональных нагрузок, осваивать различные методы защиты от переутомления (аутогенные тренировки, техники дыхания) или обратиться за помощью к психотерапевту.
Осложнения после удаления желчного пузыря
Оптимальный метод лечения желчекаменной болезни
На сегодня золотой стандарт — это лапароскопическая холецистэктомия. Выполняется через три или четыре небольших разреза (прокола) с помощью специальной видеокамеры и инструментов. Есть вариант выполнения через один несколько больший разрез в области пупка, вовсе без разреза (через желудок), и даже с помощью робота, но широкого распространения они не получили (преимущества не очевидны, а стоимость выше).
Выполняется через три или четыре небольших разреза (прокола) с помощью специальной видеокамеры и инструментов. Есть вариант выполнения через один несколько больший разрез в области пупка, вовсе без разреза (через желудок), и даже с помощью робота, но широкого распространения они не получили (преимущества не очевидны, а стоимость выше).
В подавляющем большинстве случаев срок пребывания в клинике — два дня: госпитализация в день операции, выписка на следующий день после контроля анализов, УЗИ. Безусловно, решение о выписке всегда совместно, если пациенту спокойнее подольше побыть под наблюдением, всегда поддержим.
В течение недели после операции обычно рекомендуем щадящий режим, несмотря на вполне хорошее самочувствие. Первые два–три дня могут беспокоить ноющие боли в плече, связано этой с остаточным газом в брюшной полости и бывает после любой лапароскопической операции.
Диета после холецистэктомии
Вопрос очень дискутабельный, на самом деле.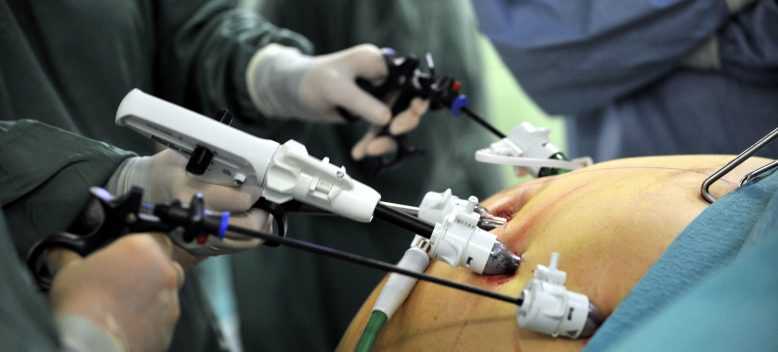 На мой взгляд, слухи о необходимости строгой диеты сильно преувеличены.
На мой взгляд, слухи о необходимости строгой диеты сильно преувеличены.
Отсутствует резервуарная функция желчного пузыря, желчь в ее изначальном виде постоянно поступает в 12-перстную кишку. В связи с этим есть надо почаще (поступает постоянно), малыми порциями и ограничить жиры (желчи, находящейся в ДПК каждый момент времени, должно «хватить» на эмульгацию жиров). Если нарушить диету, ничего особенно страшного не случится, но пациент это поймет (будет больно, и диарея).
Про осложнения холецистэктомии
Все осложнения можно разделить на два вида: возникающие непосредственно во время или в ближайшее время после операции; и отдаленные (пресловутый постхолецистэктомический синдром).
Большинство возникающих во время или сразу после операции осложнений, к счастью, «малые», не угрожающие жизни и здоровью. Это гематомы, серомы, воспаление — суммарно в районе 5 %, чаще всего не требуют никакого особого лечения, не говоря уже о повторных операциях.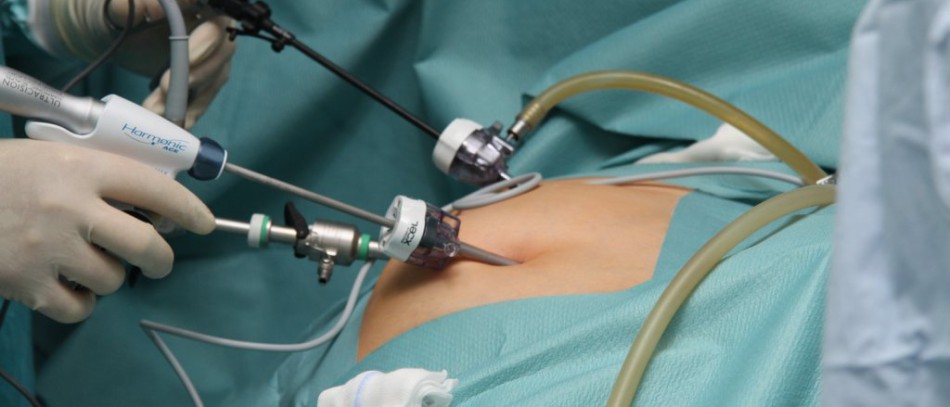
Серьезных осложнений во время операции, по большому счету, четыре – это кровотечение, травма желчных протоков, тромбоэмболия легочной артерии и резидуальный холедохолитиаз.
Несмотря на отработанную методику лапароскопической холецистэктомии, исключить их полностью пока не удается даже в клиниках, где накоплен большой опыт выполнения этих операций.
Кровотечение
С кровотечением понятно — оно может возникнуть во время любой операции. При плановой холецистэктомии риск минимальный.
Повреждение желчных протоков
Страшный сон для любого хирурга. По литературным данным частота 0,15–0,36 % и зависит от многих факторов: плановая или экстренная операция (понятно, что плановой риски значительно ниже), выраженности воспалительных и рубцовых изменений в зоне желчного пузыря, конституциональных и анатомических особенностей… Встречается целый ряд аномалий (взаимоотношений анатомических структур в зоне желчного пузыря), которые иногда ставят в тупик даже очень искушенного хирурга.
Безусловно, большое значение имеет опыт хирурга и качество оборудования. Есть целый ряд приемов, которые позволяют минимизировать риск осложнений — техника critical view of safety(для меня и уже многих коллег — обязательна во время каждой операции), интраоперационная холангиография, и даже использование флюоресцентной лапароскопии (ICG). Думаю, технические особенности не очень интересны для «нехирургов», но тем не менее)
Следующее осложнение — это тромбоэмболия легочной артерии
К счастью, довольно редко при лапароскопической холецистэктомии и правильной профилактике, хотя на 100 % предотвратить его до сих пор невозможно. Очень много факторов влияют, в том числе время операции, объем кровопотери, состояние свертывающей системы, наличие варикозной болезни, возраст. .. Все это учитывается, определяются риски и подбор оптимального варианта профилактики.
.. Все это учитывается, определяются риски и подбор оптимального варианта профилактики.
«Забытые» камни в желчном протоке или резидуальный холедохолитиаз
Отдельная большая тема для разговоров типа «Если удалить желчный пузырь, камни продолжат образовываться в протоках». Много раз уже писали — это очень редкая история, разве что в ситуации типа персистирующего холангита или муковисцидоза. Подавляющее большинство камней в протоках после удаления желчного пузыря были там на момент удаления, но никак себя не проявляли. До недавнего времени у нас не было безопасного способа диагностики бессимптомного холедохолитиаза. Последние годы активно пользуемся МРТ (это безопасно и информативно). Думаю, это здорово уменьшит количество «забытых камней».
Отдаленные последствия удаления желчного пузыря или постхолецистэктомический синдром (ПХЭС)
Надо сказать, что мифов и страшилок по этому поводу довольно много. Попробую выразить свою точку зрения, основанную на собственном опыте и анализе мировой литературы.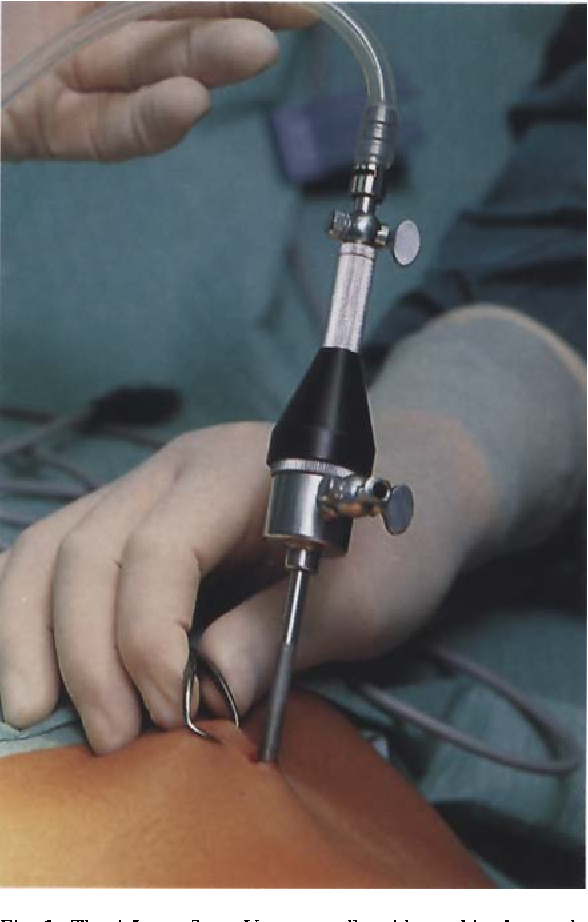
Как следует из названия, под постхолецистэктомическим синдромом подразумевают любые проблемы со стороны желудочно-кишечного тракта после удаления желчного пузыря.
Напомню, что «после» не всегда означает «вследствие». В большинстве случаев к самой операции эти проблемы не имеют никакого отношения, зачастую при внимательном анализе оказывается, что они были у пациента и до операции. Это еще раз подчеркивает необходимость тщательной оценки клинической картины и индивидуального подхода при принятии решения о необходимости удаления желчного пузыря. На мой взгляд, именно недостаточно внимательная оценка симптомов и желание во что бы то ни стало удалить желчный пузырь приводит к появлению большинства комментариев типа «Удалили — только хуже стало» и пр.
Чаще всего за т.н. «ПХЭС» принимают синдром раздраженного кишечника, гастроэзофагеальную рефлюксную, язвенную болезнь и хронический панкреатит. Мышечные или неврогенные боли тоже нельзя списывать со счетов. Почему же ставят диагноз «ПХЭС»? Доктора тоже люди, а людям свойственно идти по пути наименьшего сопротивления.. «Болит? Желчный убрали? Конечно же это ПХЭС!». Выявить истинную причину не так просто, на самом деле.
Почему же ставят диагноз «ПХЭС»? Доктора тоже люди, а людям свойственно идти по пути наименьшего сопротивления.. «Болит? Желчный убрали? Конечно же это ПХЭС!». Выявить истинную причину не так просто, на самом деле.
Если не принимать во внимание ранее описанные осложнения в ходе операции, к реальным отдаленным последствиям холецистэктомии можно отнести две проблемы: послеоперационную диарею и дисфункцию сфинктера Одди.
Послеоперационная диарея
Мнения по поводу причин ее появления разные, большинство экспертов отводит ведущую роль отсутствии резервуарной функции желчного пузыря. При недостаточном обратном всасывании постоянно поступающей желчи, она в большем, чем обычно количестве поступает в толстую кишку, что и провоцирует диарею. Надо сказать, что при желчекаменной болезни функция пузыря уже нарушена, и часть пациентов жалуются на диарею и до операции.
Очень разные данные о частоте этого симптома, от 1 до 35 %. Большинство исследований говорит о 10–15 %./surgeon-operating-patient-on-table-at-hospital-695465248-594d78063df78cae8102d5bd.jpg) В моей практике намного ниже, но достоверность личных наблюдений, как известно, невелика. Кроме соблюдения диеты (очень важно есть понемногу несколько раз в день), с диареей помогут справиться секвестранты желчных кислот (колестирамин), иногда приходится назначать лоперамид. В подавляющем большинстве случаев диарея проходит довольно быстро.
В моей практике намного ниже, но достоверность личных наблюдений, как известно, невелика. Кроме соблюдения диеты (очень важно есть понемногу несколько раз в день), с диареей помогут справиться секвестранты желчных кислот (колестирамин), иногда приходится назначать лоперамид. В подавляющем большинстве случаев диарея проходит довольно быстро.
Есть мнение, подтвержденное экспериментальными исследованиями, что при сохраненном сфинктерном аппарате, общий желчный проток в течение нескольких месяцев частично компенсирует резервуарную функцию желчного пузыря.
Дисфункция сфинктера Одди или ДСО
Проявляется эпизодами довольно интенсивных болей в правом подреберье, напоминающие боли при желчной колике. Причина — в спазме сфинктера Одди (он регулирует поступление желчи из общего желчного протока в 12-перстную кишку).
ДСО бывает двух типов:
- Тип 1 — боли в правом подреберье с расширенными жёлчными протоками и повышенными трансаминазами (АЛТ и АСТ).

- Тип 2 — боли сопровождаются чем-то одним: или расширенные протоки или повышенные трансаминазы.
Тип 1 очень эффективно лечится папиллотомией (рассечением большого дуоденального соска)
Эффективность папиллотомии при 2-м типе ДСО намного меньше (около 40 %), но все таки достаточно, чтобы возможность проведения этой процедуры была очень тщательно рассмотрена.
Резюмируя, хочу еще раз подчеркнуть важность взвешенного, индивидуального подхода к такой «банальной» операции, как холецистэктомия. Были желчные колики или острый холецистит? Безусловно надо оперировать, вероятность дальнейших серьезных проблем намного выше, чем осложнений.
«Случайно» нашли камни в желчном пузыре и нет никаких симптомов? Живите спокойно, соблюдая диету. Появятся симптомы — приходите, не дожидаясь осложнений, поможем!
youtube.com/embed/DeKwCMhE5CA” frameborder=”0″ allow=”accelerometer; autoplay; clipboard-write; encrypted-media; gyroscope; picture-in-picture” allowfullscreen=””/>
Операция по удалению желчного пузыря методом лапароскопии: удаление камней из желчного
Об услугеПреимущества лапароскопической холецистэктомии
- минимальное повреждение передней стенки живота: 3-4 разреза размером 5-10 мм,
- точное выполнение операции благодаря использованию видеоэндоскопической системы,
- отличный косметический результат: следы от разрезов становятся практически незаметными спустя несколько месяцев,
- практически отсутствует болевой синдром в послеоперационном периоде,
- быстрое восстановление после операции, выписываем из стационара через 1-2 дня.
Когда выполняют лапароскопическую холецистэктомию – показания
- При хроническом воспалении желчного пузыря, обусловленном наличием в нём желчных камней, – калькулёзном холецистите.

- При хроническом воспалении желчного пузыря без камней, плохо поддающемся лечению препаратами, – некалькулёзном холецистите.
- При наличии полипов в желчном пузыре.
- При наличии крупных и мелких камней в желчном пузыре без симптомов его воспаления – бессимптомном холелитиазе.
Если не делать операцию
Если вовремя не выполнить удаление желчного пузыря, последствия для организма бывают неблагоприятными. Заболевание может осложниться гнойным воспалением желчного пузыря, воспалением поджелудочной железы или механической желтухой. Сложность операций при этих заболеваниях возрастает во много раз и часто требует длительного стационарного лечения. Часть симптомов этих заболеваний сохраняется даже после операции. Поэтому важно своевременно сделать операцию по удалению желчного пузыря, не откладывать её.
Подготовка к лапароскопической холецистэктомии
- Консультация хирурга, записаться на которую онлайн можно на нашем сайте в любое время суток.

- Осмотр терапевта (1 месяц).
- Осмотр гинеколога (
- Рентгенография ОГК или флюорография (не позднее 12 месяцев).
- Электрокардиограмма (10 дней).
- ФГДС (1 месяц).
- Перечень исследований:
- Общий анализ крови с лейкоцитарной формулой (10 дней).
- Общий анализ мочи (10 дней).
- Биохимический анализ крови (белок, АСТ, АЛТ, креатинин, мочевина, глюкоза, билирубин, K, Na, Cl) (10 дней).
- Коагулограмма (10 дней).
- Анализ на группу крови и резус-фактор (3 месяца).
- Анализ на ВИЧ, гепатит В, гепатит С, RW (3 месяца).
В день операции пациент приезжает в хирургический стационар, расположенный по адресу ул. Бехтерева, д.7. Обязательно быть натощак.
С собой – сменная обувь, паспорт.
Как проводится операция по удалению желчного пузыря
Операция проводится под общей анестезией.
Накануне лапароскопического удаления желчного пузыря пациента консультирует анестезиолог.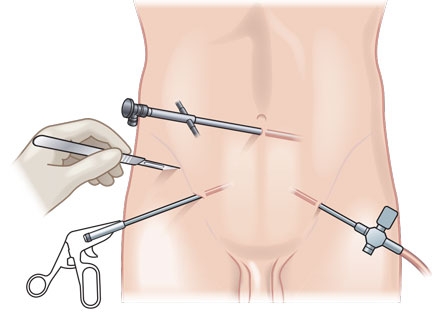
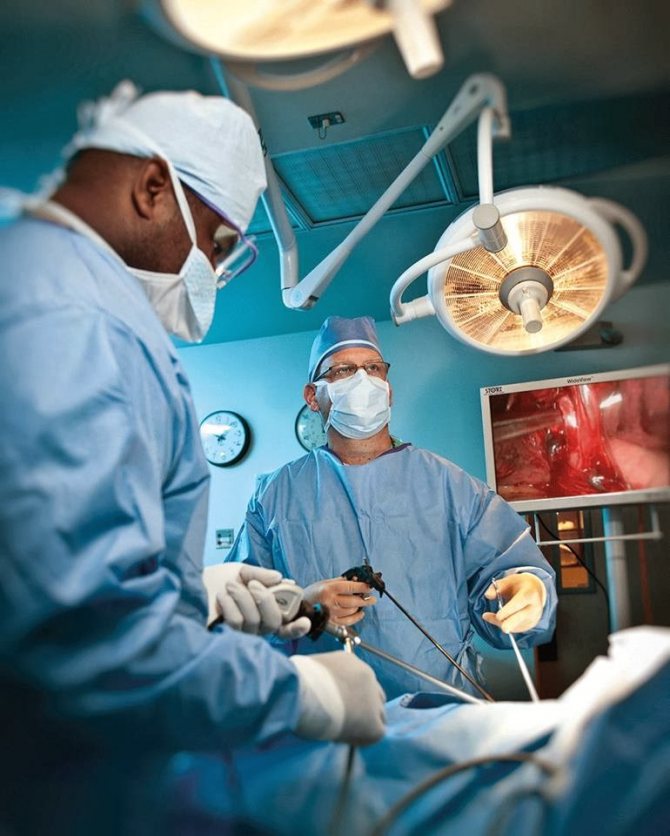
После введения пациента в наркоз начинается лапароскопическая операция по удалению желчного пузыря. В брюшную полость вводится игла, через которую нагнетают газ. В образовавшейся среде врачи-хирурги могут чётко осмотреть органы брюшной полости, сосуды, желчные протоки. На передней брюшной стенке выполняют четыре небольших разреза, диаметром от 5 до 10 мм. Через сформированные отверстия вводятся лапароскоп и инструменты для выполнения операции.
Лапароскоп – это металлическая трубка с источником света, оборудованная видеокамерой. Весь ход операции врачи контролируют по экрану, размещенному в операционной. Применяемое лапароскопическое оборудование позволяет получить устойчивое изображение с чётким и ясным рисунком, насыщенными цветовыми оттенками.
В ходе операции хирурги отделяют желчный пузырь от расположенных рядом органов, кровеносных сосудов, протоков и сквозь одно из отверстий в брюшной стенке извлекают его наружу. Послеоперационные раны ушивают.
Сколько длится операция по удалению желчного пузыря? Продолжительность лапароскопической холецистэктомии составляет от 40 минут до часа.
Почему наши пациенты предпочитают лапароскопическую холецистэктомию
1. После лапароскопической холецистэктомии на коже не остается следов от операции – четыре маленьких шрама размером от 5 до 10 миллиметров со временем полностью исчезают.Шрам от рубца при полостной операции проходит под правой рёберной дугой или от пупка до грудины, и остается на всю жизнь.
2. Послеоперационные раны, образовавшиеся после введения лапароскопических инструментов в брюшную полость, не болят, размер их минимален.При полостной операции разрез длиной от 15 до 25 сантиметров проходит через кожу, подкожную жировую клетчатку, подлежащие ткани. Ушивают каждый слой тканей отдельно. Поэтому заживление тканей после операции длительное и болезненное.
3. Маленькие размеры операционных разрезов практически исключают кровопотерю во время операции, поэтому общее состояние прооперированного пациента не страдает.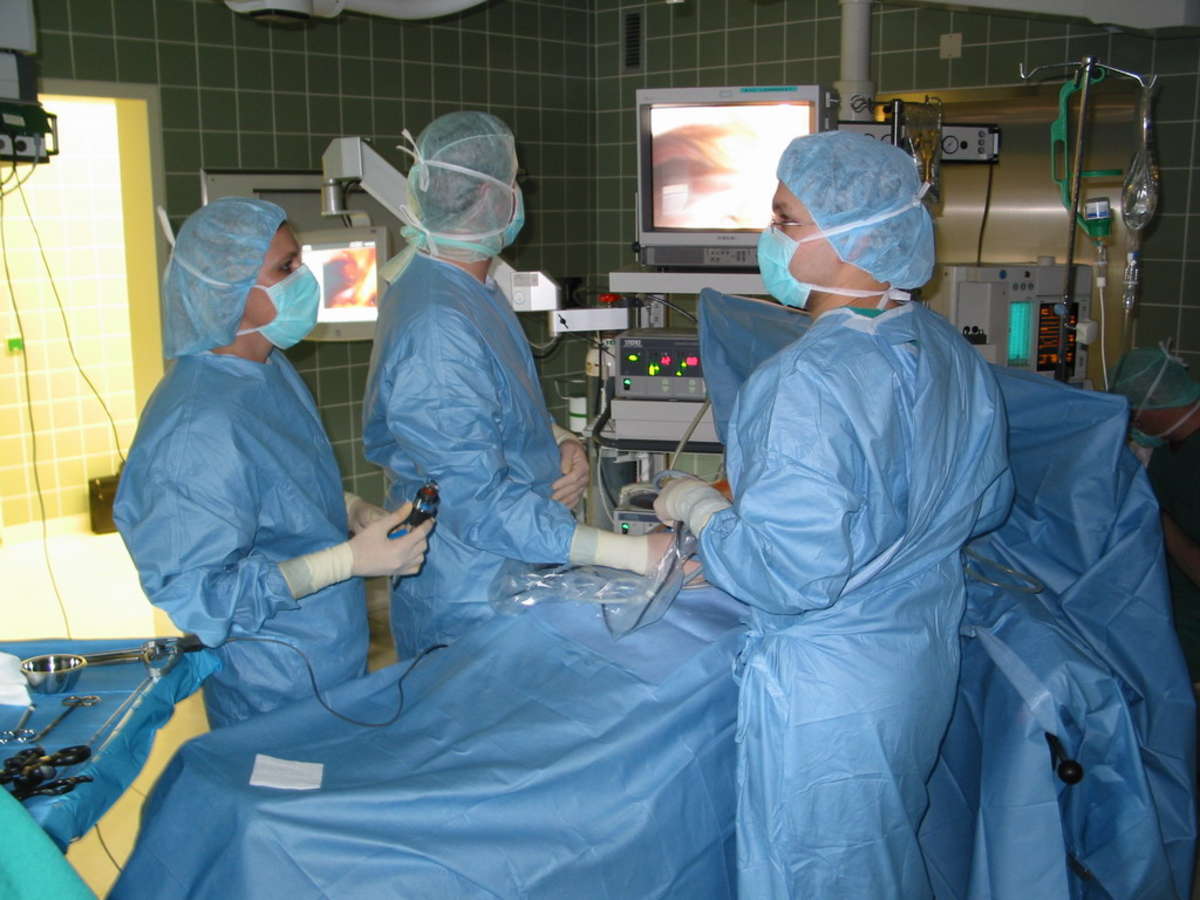
Восстановление после лапароскопической операции занимает два-три дня, а после полостной – недели.
4. Риск послеоперационных осложнений минимален, в области послеоперационной раны не образуются грыжи передней брюшной стенки.После традиционной холецистэктомии нередко возникают гнойные осложнения и грыжевые выпячивания передней стенки живота.
Что делать после удаления желчного пузыря
- Спустя 4-6 часов после операции пациенту разрешается садится в кровати, вставать.
- Первый прием пищи рекомендован на следующий день после операции, до этого позволяются небольшие количества чистой негазированной воды.
- Обязательно наблюдение хирурга в течение 1-2 дней, после чего пациента выписывают из хирургического стационара “Нордин”. После выписки пациенты должны соблюдать диету и придерживаться всех рекомендаций врача.
Когда проводится осмотр пациента после удаления желчного пузыря
- При выписке из хирургического стационара «Нордин» пациенту выдается больничный лист.

- Осмотр пациента хирургом после удаления желчного пузыря проводится в день выписки из стационара.
- Повторный визит проводится спустя 10 дней после операции для снятия швов.
Восстановление и физическая активность после удаления желчного пузыря
- Восстановление после лапароскопической холецистэктомии занимает одну-две недели.
- Спустя 2-3 дня после операции пациенту можно садиться за руль, поднимать тяжести до 3 килограмм, спускаться и подниматься по лестнице.
- Возобновить тренировки в тренажерном зале разрешается через 2 недели после операции.
Диета после удаления желчного пузыря
На следующий день после операции разрешается жидкая пища – кефир, овсяная каша, диетический суп. В дальнейшем пациенту рекомендованы кисломолочные продукты, каши на воде, отварное нежирное мясо, печеные яблоки.
В течение недели после операции нельзя есть шоколад, жареную пищу, пить кофе, крепкий чай и алкогольные напитки.
Ограничения в питании в течение месяца после операции:
- исключить алкоголь,
- исключить легкоусвояемые углеводы,
- исключить острую, жирную пищу,
- питаться регулярно от 4 до 6 раз в день.

Холецистэктомия (операция по удалению желчного пузыря)
Желчнокаменная болезнь занимает 1 место среди всех хирургических болезней, обгоняя даже аппендицит. Ежегодно в мире выявляют до 1 млн. больных ЖКБ, ею страдает от 10 до 35% взрослого населения. Увы, чем старше мы становимся, тем больше риск стать обладателем «геологического музея в миниатюре» – после сорока лет у 20% женщин и у 8% мужчин обнаруживаются камни в желчном пузыре. У значительной части пациентов наличие камней ничем себя не проявляет. Но чем больше времени проходит, тем чаще бессимптомное «камненосительство» сменяется их перемещением, блокадой желчеоттока, что вызывает приступы «желчной колики», а в последующем ведёт к развитию воспаления и многочисленных грозных осложнений, который требуют оперативного лечения.
- Какая операция при ЖКБ самая щадящая?
Лапароскопическая холецистэктомия – золотой стандарт лечения ЖКБ. Несложная, быстрая и щадящая операция по удалению желчного пузыря особенно рекомендуется для пациентов преклонного возраста с тяжёлыми сопутствующими заболеваниями.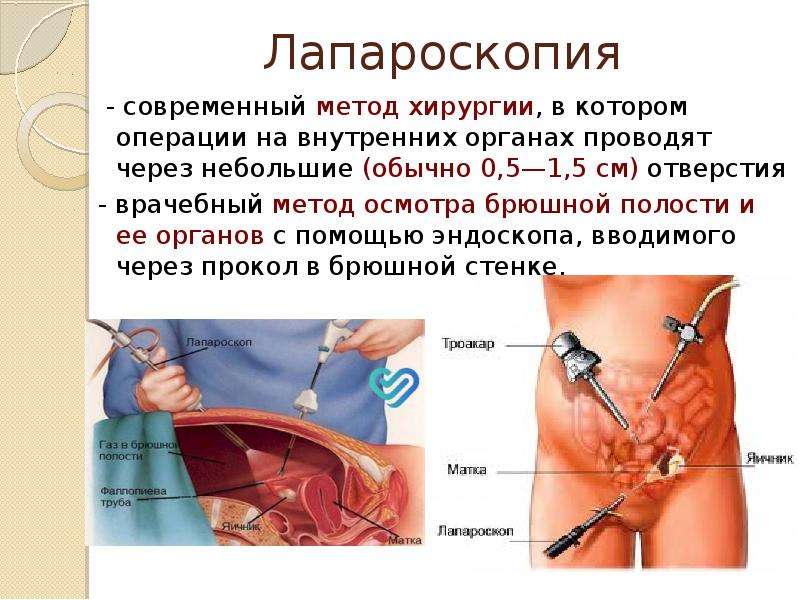 А для молодых пациентов, особенно женщин, важным аргументом является и то, что за короткое время следы от проколов становятся практически незаметными. Кроме этого, лапароскопическая холецистэктомия практически исключает риск образования послеоперационных грыж, поэтому отпадает необходимость приобретения и длительного ношения послеоперационного бандажа.
А для молодых пациентов, особенно женщин, важным аргументом является и то, что за короткое время следы от проколов становятся практически незаметными. Кроме этого, лапароскопическая холецистэктомия практически исключает риск образования послеоперационных грыж, поэтому отпадает необходимость приобретения и длительного ношения послеоперационного бандажа.
- Каковы преимущества лапароскопической холецистэктомии?
Минимальная травма брюшной стенки, практически отсутствующий болевой синдром, быстрый период восстановления после операции, краткое пребывание в стационаре (1-2 дня), быстрое восстановление сил и возвращение к повседневной деятельности и работе.
- А можно ли удалить камни, а желчный пузырь оставить?
Технически это сделать несложно, и на заре развития желчной хирургии именно так и делалось, но, к сожалению, камни в желчном пузыре образуются вновь. Именно поэтому в настоящее время желчный пузырь как источник камнеобразования удаляется при ЖКБ во всех случаях.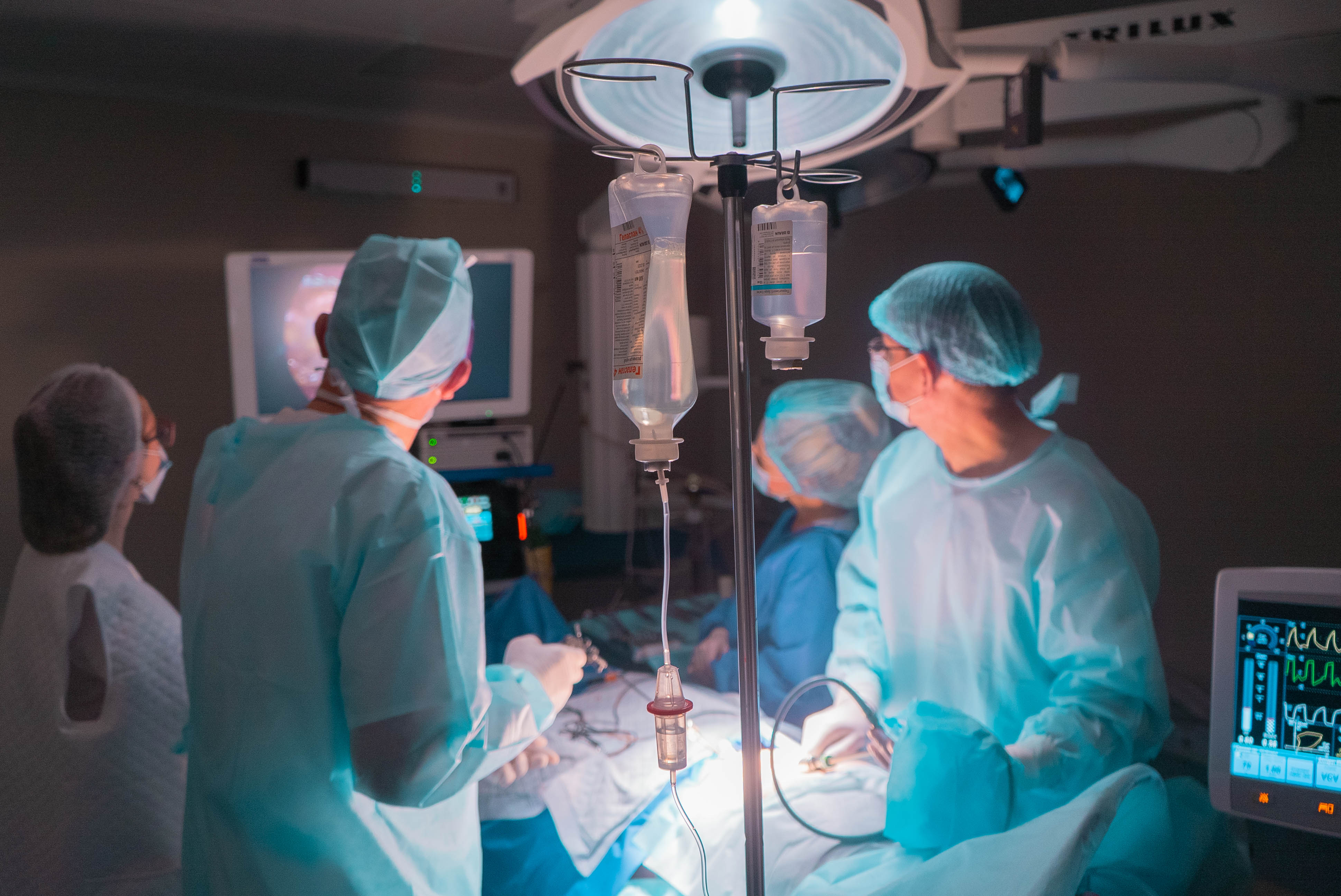 Дело в том, что при ЖКБ по происшествии определённого времени в пузыре происходят необратимые изменения, в результате которых он перестает выполнять свою роль, а становится лишь источником камнеобразования, воспаления и даже развития злокачественной опухоли. Функцию желчного пузыря к этому времени берут на себя желчные протоки и печень, поэтому операция не нарушает функции пищеварения, но при этом надёжно избавляет от многочисленных возможных осложнений.
Дело в том, что при ЖКБ по происшествии определённого времени в пузыре происходят необратимые изменения, в результате которых он перестает выполнять свою роль, а становится лишь источником камнеобразования, воспаления и даже развития злокачественной опухоли. Функцию желчного пузыря к этому времени берут на себя желчные протоки и печень, поэтому операция не нарушает функции пищеварения, но при этом надёжно избавляет от многочисленных возможных осложнений.
- Какова подготовка к операции?
Перед операцией необходимо пройти комплекс обследований, которые позволят оценить готовность организма к вмешательству и выявить возможные осложненные формы ЖКБ и сопутствующие заболевания.
Перед проведением операции хирург может рекомендовать:
– принять специальный медицинский препарат, чтобы очистить кишечник;
– за несколько часов до операции воздержаться от еды и питья;
– прекратить приём некоторых лекарств и добавок;
– принять душ, используя специальное антибактериальное мыло.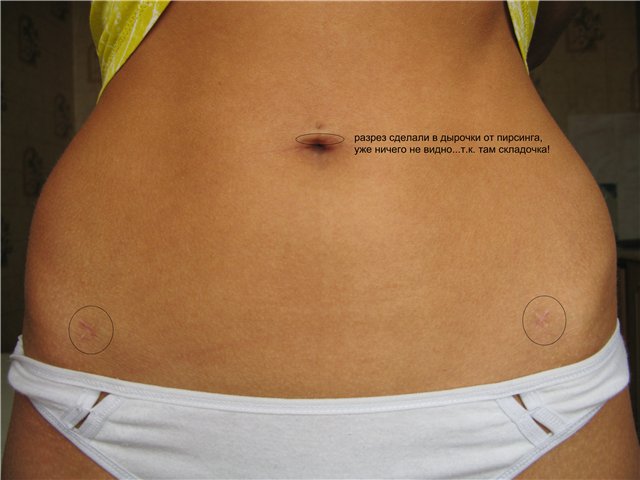
- Какая анестезия применяется во время операции?
Лапароскопическая холецистэктомия производится под эндотрахеальным наркозом (общим). Это необходимо для того, чтобы хорошо расслабить брюшную стенку. Пациент засыпает до начала вмешательства и просыпается после его окончания. Длительность лапароскопической холецистэктомии может быть от 20 минут до 1,5-2 часов, в зависимости от сложности вмешательства, особенностей анатомии и патологического процесса. В среднем операция длится около 40 минут.
- Как проходит операция?
Её выполняют с помощью специального инструментария через 3-4 прокола в брюшной стенке диаметром 5-10 мм. В эти проколы вводят специальные трубки (троакары). В брюшную полость с помощью специального насоса вводят углекислый газ, чтобы создать пространство для работы инструментов. Через троакары с помощью видеокамеры, специальных зажимов и электродов выделяют анатомические элементы желчного пузыря – пузырную артерию и пузырный проток, накладывают на них специальные металлические скобки (клипсы) и пересекают. Желчный пузырь отделяют от печени и удаляют через один из проколов брюшной стенки. Современные видеосистемы предоставляют отличное качество изображения и визуализации структур, намного превосходящие таковые при открытых операциях.
Желчный пузырь отделяют от печени и удаляют через один из проколов брюшной стенки. Современные видеосистемы предоставляют отличное качество изображения и визуализации структур, намного превосходящие таковые при открытых операциях.
- Каковы возможные осложнения лапароскопической холецистэктомии?
Любая операция может сопровождаться нежелательными эффектами и осложнениями. Однако в случае с лапароскопической холецистэктомией они крайне редки – не более 0, 24 % от общего количества вмешательств. В большинстве случаев они связаны с повреждением, нарушением проходимости или несостоятельностью желчевыводящих протоков и хорошо поддаются лечению такими способами, как стентирование желчных протоков или операции холедохоэнтеростомии. Важно: риск возникновения осложнений при срочном проведении холецистэктомии выше, чем когда операция выполняется в плановом порядке!
- Как протекает послеоперационный период?
После лапароскопической холецистэктомии пациент из операционной поступает в отделение интенсивной терапии, где он проводит ближайшие 2 часа послеоперационного периода для контроля за адекватным выходом из состояния наркоза.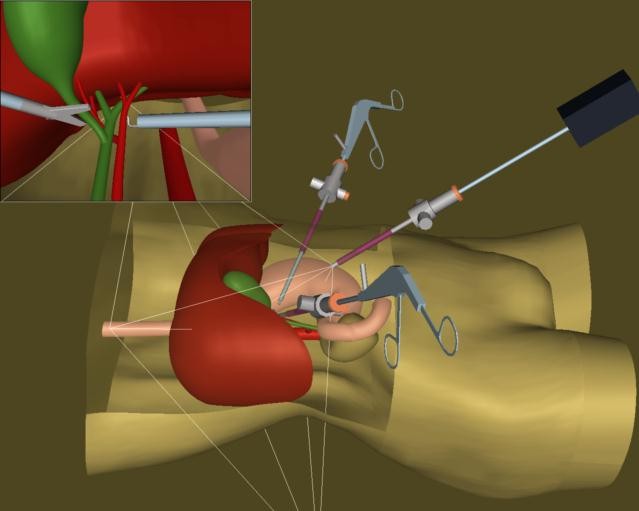 Затем пациента переводят в палату, где он получает назначенное послеоперационное лечение. Через 4-6 часов после операции пациент может вставать, на следующий день – принимать жидкую пищу. Пациенты молодого возраста могут быть отпущены домой на следующий день после операции, остальные пациенты обычно находятся в стационаре в течение 2 дней. При выписке выдается больничный лист и выписка из карты стационарного больного, где изложен диагноз и особенности проведения операции, а также рекомендации по режиму питания, физических нагрузок и медикаментозного лечения.
Затем пациента переводят в палату, где он получает назначенное послеоперационное лечение. Через 4-6 часов после операции пациент может вставать, на следующий день – принимать жидкую пищу. Пациенты молодого возраста могут быть отпущены домой на следующий день после операции, остальные пациенты обычно находятся в стационаре в течение 2 дней. При выписке выдается больничный лист и выписка из карты стационарного больного, где изложен диагноз и особенности проведения операции, а также рекомендации по режиму питания, физических нагрузок и медикаментозного лечения.
Большинство пациентов после холецистэктомии полностью излечиваются от тех симптомов, которые их беспокоили, и через 1-6 месяцев после операции возвращаются к обычной жизни. Если холецистэктомия выполнена вовремя, до возникновения сопутствующей патологии со стороны других органов пищеварительной системы, пациент может питаться без существенных ограничений, не сдерживать себя в физических нагрузках, не принимать специальных препаратов. Если же у пациента есть уже развившаяся сопутствующая патология со стороны пищеварительной системы (гастрит, хронический панкреатит, дискинезия) ему следует находиться под наблюдением гастроэнтеролога с целью коррекции этой патологии.
Если же у пациента есть уже развившаяся сопутствующая патология со стороны пищеварительной системы (гастрит, хронический панкреатит, дискинезия) ему следует находиться под наблюдением гастроэнтеролога с целью коррекции этой патологии.
врач-гастроэнтеролог, доктор медицинских наук, профессор Мухутдинова Фарида Ибрагимовна.
19 ноября 2019
Журнал «Здоровье семьи»Вам удалили желчный пузырь. Как Вы должны себя вести? Должны ли продолжать соблюдать диету? А если – да, то – какую? Прошло много или мало времени после операции удаления желчного пузыря, и вновь Вам пришлось посетить поликлинику или лечь в больницу по поводу возобновления болевых приступов, какого-то дискомфорта в животе или других расстройств. Ваше заболевание теперь называется постхолецистэктомический синдром (ПХЭС) – синдром отсутствия желчного пузыря.
Холецистэктомия (удаление желчного пузыря) – самая частая из всех операций, которые проводятся на органах брюшной полости. Большая часть пациентов после оперативного лечения отмечают хорошие результаты, но у 2-5 процентов больных после операции развивается ПХЭС. Замечено, что чем длительнее было заболевание до операции и чем больше было до нее приступов, тем чаще после оперативного вмешательства возобновляются боли и другие неприятные ощущения. Ближайшие и отдаленные исходы операции оказываются более благоприятными, если холецистэктомия проводится в раннем неосложненном периоде болезни, в состоянии ремиссии воспалительного процесса и в плановом порядке. Именно экстренная операция по поводу холецистита у людей с запущенными формами этого заболевания и дает наибольшее количество ПХЭС.
Итак, постхолецистэктомический синдром – это синдром функциональной перестройки работы желчевыделительной системы после оперативного вмешательства. Это – состояние, при котором рецидивирующая боль, беспокоившая больного до холецистэктомии и диспепсические нарушения (непереносимость жирной пищи, диарея, вздутие живота и др. ) остаются и после операции. Причин возникновения этой патологии много. Прежде всего, следует помнить, что удаление желчного пузыря по поводу калькулезного холецистита не избавляет больных от обменных нарушений, в том числе от печеночно-клеточной дисхолии. Определяется литогенная желчь с низким холатохолестериновым коэффициентом. Нарушается пассаж желчи, что сопровождается расстройством пищеварения, всасывания жира и других веществ липидной природы. Изменение химического состава желчи приводит к микробному обсеменению двенадцатиперстной кишки, ослаблению роста и функционирования нормальной кишечной микрофлоры, расстройству печеночно-кишечной регуляции желчных кислот и других компонентов желчи. Под влиянием патологической микрофлоры желчные кислоты подвергаются деконъюгации, что сопровождается повреждением слизистой оболочки двенадцатиперстной, тонкой и толстой кишки, обусловливая, наряду с бактериальным обсеменением, развитие дуоденита, рефлюкс-гастрита, энтерита, колита. Общий пул желчных кислот в организм при этом снижается.
) остаются и после операции. Причин возникновения этой патологии много. Прежде всего, следует помнить, что удаление желчного пузыря по поводу калькулезного холецистита не избавляет больных от обменных нарушений, в том числе от печеночно-клеточной дисхолии. Определяется литогенная желчь с низким холатохолестериновым коэффициентом. Нарушается пассаж желчи, что сопровождается расстройством пищеварения, всасывания жира и других веществ липидной природы. Изменение химического состава желчи приводит к микробному обсеменению двенадцатиперстной кишки, ослаблению роста и функционирования нормальной кишечной микрофлоры, расстройству печеночно-кишечной регуляции желчных кислот и других компонентов желчи. Под влиянием патологической микрофлоры желчные кислоты подвергаются деконъюгации, что сопровождается повреждением слизистой оболочки двенадцатиперстной, тонкой и толстой кишки, обусловливая, наряду с бактериальным обсеменением, развитие дуоденита, рефлюкс-гастрита, энтерита, колита. Общий пул желчных кислот в организм при этом снижается. Дуоденит сопровождается дуоденальной дискинезией, функциональной дуоденальной недостаточностью и забросом содержимого в общий желчный проток и проток поджелудочной железы. Присоединяются реактивный панкреатит и гепатит. Причиной постхолецистэктомического синдрома могут стать заболевания желудочно-кишечного тракта, которые развились вследствие длительного существования желчнокаменной болезни и протекают дальше после оперативного лечения. Это хронический панкреатит, холангит, дуоденит и гастрит. Таким образом, синдром отсутствия желчного пузыря является истинным ПХЭС и развивается в связи с выпадением функции регуляции давления в билиарной системе и депонирования желчи, а также рефлекторного и, возможно, гуморального влияния на сфинктеры. Однако, возможен и обструктивный вариант формирования ПХЭС, обусловленный образованием камней в желчных протоках. Больные с ПХЭС предъявляют жалобы на тяжесть и тупые боли в правом подреберье, непереносимость жирной пищи, отрыжку горечью. Иногда боли приступообразно усиливаются, сопровождаются общей слабостью, сердцебиением, потливостью.
Дуоденит сопровождается дуоденальной дискинезией, функциональной дуоденальной недостаточностью и забросом содержимого в общий желчный проток и проток поджелудочной железы. Присоединяются реактивный панкреатит и гепатит. Причиной постхолецистэктомического синдрома могут стать заболевания желудочно-кишечного тракта, которые развились вследствие длительного существования желчнокаменной болезни и протекают дальше после оперативного лечения. Это хронический панкреатит, холангит, дуоденит и гастрит. Таким образом, синдром отсутствия желчного пузыря является истинным ПХЭС и развивается в связи с выпадением функции регуляции давления в билиарной системе и депонирования желчи, а также рефлекторного и, возможно, гуморального влияния на сфинктеры. Однако, возможен и обструктивный вариант формирования ПХЭС, обусловленный образованием камней в желчных протоках. Больные с ПХЭС предъявляют жалобы на тяжесть и тупые боли в правом подреберье, непереносимость жирной пищи, отрыжку горечью. Иногда боли приступообразно усиливаются, сопровождаются общей слабостью, сердцебиением, потливостью. Признаки ПХЭС появляются в различные сроки после операции, носят непостоянный характер, периоды ухудшения чередуются ремиссией.
Признаки ПХЭС появляются в различные сроки после операции, носят непостоянный характер, периоды ухудшения чередуются ремиссией.
Прежде всего, пациентам рекомендуется диета – ограничение животных жиров, продуктов с высоким содержанием холестерина, легкоусвояемых углеводов, острых, кислых, жареных блюд. Диетические ограничения начинаются сразу же после операции. Употребляются протертые супы, кисели, нежирные бульоны. Затем к меню присоединяют овощные пюре, каши на воде, паровые котлеты, мясо нежирной рыбы. В дальнейшем, в питании пациента должно содержаться нормальное количество белка, сниженное количество жиров и углеводов.
Главное при ПХЭС – обеспечить дробное питание. Частые приемы пищи (4-5 раз в день) в небольшом количестве в одни и те же часы способствуют лучшему оттоку желчи, тем самым препятствуя ее задержке. Прием большого количества пищи, особенно при нерегулярном питании, может привести к появлению боли и других расстройств. В период резкого ухудшения состояния следует обеспечить максимальное щадение пищеварительной системы: в первые 2 дня болезни можно принимать только жидкость в теплом виде. Это могут быть сладкий чай, соки из фруктов и ягод, разведенные пополам водой, отвар шиповника. В течение целого дня можно выпить всего 2 стакана, пить надо небольшими глотками. Через 2 дня разрешается принимать протертую пищу в небольшом количестве. Это слизистые и протертые крупяные супы – овсяный, рисовый, манный, протертая каша из этих же круп, желе, муссы, кисели. Затем можно включить в диету нежирный некислый творог, нежирное мясо, нежирную рыбу.
Это могут быть сладкий чай, соки из фруктов и ягод, разведенные пополам водой, отвар шиповника. В течение целого дня можно выпить всего 2 стакана, пить надо небольшими глотками. Через 2 дня разрешается принимать протертую пищу в небольшом количестве. Это слизистые и протертые крупяные супы – овсяный, рисовый, манный, протертая каша из этих же круп, желе, муссы, кисели. Затем можно включить в диету нежирный некислый творог, нежирное мясо, нежирную рыбу.
Блюда готовят в протертом виде на пару или отваривая в воде. Принимайте пищу 5-6 раз в день небольшими порциями. Через 5-6 дней Вы можете перейти на диету № 5 а, придерживаться которой необходимо в течение 3-4 недель. Диета содержит белков 100 г., жиров 80 г., углеводов 350 г., поваренной соли 4-6 г. Свободной жидкости 1,5-2 л. Масса суточного рациона 3 кг. Суточная калорийность около 2800 ккал. Ограничиваются в диете механические и химические раздражители. Исключаются продукты, усиливающие процессы брожения и гниения в кишечнике, резко стимулирующие секреторную функцию желудка, поджелудочной железы, усиливающие желчеотделение и раздражающие печень. Пищу готовят в воде или на пару, протирают. Температура холодных блюд не ниже 15 градусов, горячих – не выше 62 градусов С.
Пищу готовят в воде или на пару, протирают. Температура холодных блюд не ниже 15 градусов, горячих – не выше 62 градусов С.
- РЕКОМЕНДУЕТСЯ: хлеб пшеничный вчерашний, супы готовят на слизистом отваре с протертыми крупами, овощами или на овощных отварах с мелко шинкованными овощами – картофелем, морковью, кабачками, тыквой, разваренными крупами – рисом, манной, овсяной крупами, вермишелью (в супы можно добавлять яично-молочную смесь, которая готовится соединением сырого яйца с равным объемом молока, и заправляется сливочным маслом, сметаной), нежирные сорта мяса в виде паровых котлет, суфле или пюре, нежирные сорта рыбы и птицы, в основном в рубленом виде, но мягкие сорта и части разрешают периодически куском, варят в воде или готовят на пару. Вареные и протертые овощи: картофель, кабачки, тыква, морковь, свекла, цветная капуста в виде пюре, суфле, запеканок, каши готовят на воде с добавлением молока в протертом виде, разрешают пудинги, яйца добавляют в блюда и дают в виде паровых белковых омлетов, молоко в натуральном виде или в блюдах по индивидуальной переносимости, свежий некислый творог в натуральном виде или в блюдах – запеканки, суфле, пудинги, сыр неострый: российский, ярославский, сметана в небольшом количестве в блюдо, кисель, протертый компот, желе, печеные яблоки, груши, варенье и джемы из сладких ягод и фруктов, сахар, мед, фруктовая карамель, мармелад, при хорошей переносимости разрешается в день около 100 г.
 спелой клубники, земляники, малины, соки яблочный, вишневый, клубничный пополам с горячей водой, небольшое количество зелени петрушки и укропа, соус бешамель с небольшим количеством сметаны (муку не жарить), фруктовые и ягодные подливы, чай, суррогаты кофе с молоком, отвары шиповника. Масло сливочное добавляют в готовое блюдо не более 30 г. в день, растительное при хорошей переносимости.
спелой клубники, земляники, малины, соки яблочный, вишневый, клубничный пополам с горячей водой, небольшое количество зелени петрушки и укропа, соус бешамель с небольшим количеством сметаны (муку не жарить), фруктовые и ягодные подливы, чай, суррогаты кофе с молоком, отвары шиповника. Масло сливочное добавляют в готовое блюдо не более 30 г. в день, растительное при хорошей переносимости. - ИСКЛЮЧАЕТСЯ: свежий белый и ржаной хлеб, сдобное слоеное тесто, жирные сорта мяса (баранина, свинина), птицы (утка, гусь) и рыбы, жареное, тушеное мясо, колбасы, копчености, консервы, печень, почки, мозги, жареная и соленая рыба, рыбные консервы, жирный творог с повышенной кислотностью, острый сыр, тугоплавкие жиры – бараний, говяжий, свиной, бобовые, макароны, пшено, перловая крупа, рассыпчатые каши, грибы, квашеная капуста, редька, редис, лук, чеснок, щавель, мясные и рыбные бульоны, холодные закуски, кислые фрукты, богатые клетчаткой, шоколад, мороженое, халва, кремы, пряности, какао, крепкий кофе, холодные газированные напитки, алкоголь.

ПРИМЕРНОЕ МЕНЮ ДИЕТЫ № 5 А.
- Завтрак: белковый паровой омлет из двух яиц, каша манная молочная, чай с молоком.
- 2-й завтрак: яблочное пюре.
- Обед: суп слизистый овсяный, котлета мясная паровая, гречневая каша, компот процеженный. Полдник: творог домашний протертый.
- Ужин: котлеты рыбные паровые, картофельное пюре, чай.
- На ночь: кефир, хлеб белый 200 г., сахар 30 г., масло сливочное 20 г.
При непереносимости растительного масла Вам следует отказаться от него. При выраженном ожирении ограничивайте калорийность продуктов. Делайте поправки на те блюда и продукты, которых Вы не переносите. Их надо исключать из питания. Это могут быть молоко, жиры, яйца. Ваше самочувствие и состояние после операции на желчных путях во многом будут зависеть от того, насколько настойчиво Вы будете выполнять диетологические рекомендации.
Для профилактики ПХЭС через 1,5-2 месяца после операции рекомендуется диета, обогащенная клетчаткой (пшеничные отруби, морковь, капуста, кукуруза, овсянка и т. д.). Такая диета нормализует химический состав желчи и, в первую очередь, содержание холестерина.
д.). Такая диета нормализует химический состав желчи и, в первую очередь, содержание холестерина.
Медикаментозное лечение ПХЭС зависит от жалоб и клинических проявлений заболевания и назначается только врачом. Применяются спазмолитические препараты, средства, нормализующие моторику желудочно-кишечного тракта и функцию сфинктеров желчных протоков и двенадцатиперстной кишки, адсорбирующие деконъюгированные желчные кислоты, уменьшающие воспаление слизистой оболочки 12-перстной кишки, подавляющие активность патологической микробной флоры, гепатозащитные средства, ферментные препараты. Повышенную возбудимость сфинктеров желчных путей можно снизить психотерапией, приемом седативных и спазмолитических препаратов, физиотерапевтическими процедурами — тепловыми аппликациями, электрофорезом с новокаином и сульфатом магния, диатермией, индуктотермией и УВЧ-терапией на область печени. Курортное лечение с курсами приема минеральных вод улучшает самочувствие больных.
Поделиться в соц. сетях
сетях
Вооружённые лапароскопом, Клиника Пасман
Операция — ответственное мероприятие. Хотя посвящать пациента в детали хирургического вмешательства обычно нет необходимости, кое-какие решения принимать человеку придётся. Например, что выбрать: открытую технику оперирования или лапароскопическую методику? Хорошо, когда есть время подумать, а если операция экстренная? Чтобы не вгонять себя в состояние стресса, можно узнать всё самое важное о лапароскопии уже сейчас и заодно понять, почему врачи считают, что за операциями без разрезов стоит будущее.
Начнём с того, что лапароскопия – это не отдельный вид операции, а метод доступа к органам. Многие операции, которые раньше проводили открытым путём (его называют «классический» и «традиционный») — то есть с разрезом тканей, сегодня делают лапароскопически – через несколько маленьких проколов.
Операции на органах брюшной полости, малого таза и забрюшинного пространства — наглядный тому пример. Удалять желчный пузырь, аппендикс, избавляться от грыж — всё это теперь можно делать быстро, почти без боли, шрамов и даже длительных больничных.
Удалять желчный пузырь, аппендикс, избавляться от грыж — всё это теперь можно делать быстро, почти без боли, шрамов и даже длительных больничных.
Как проходит лапароскопическая операция на органах брюшной полости
Подготовка к любой операции стандартная: пациент проходит комплекс обследований, по результатам которых хирург может предсказать реакцию организма на вмешательство, а анестезиолог — точно рассчитать дозу наркоза (такую, чтобы пациент провалился в глубокий спокойный сон, а после операции проснулся без тяжёлых побочных эффектов типа головокружений и тошноты).
При лапароскопии брюшную стенку не разрезают. Чтобы подобраться к оперируемой области врач делает небольшие проколы. Обычно их 3 или 4, и каждый из них менее сантиметра длиной. В эти проколы вводятся специальные трубки – порты, сквозь которые врач действует внутри брюшной полости стерильными инструментами — длинными и тонкими. Так можно резать, рассекать, прижигать, сшивать и вообще делать всё, что необходимо, чтобы вылечить пациента.
А ещё в брюшную полость обязательно вводится эндоскопический прибор с видеокамерой. На мониторе отлично видна патология, и операция проводится как под микроскопом.
Чтобы проводить манипуляции было безопасно для пациента и удобно для врача, брюшную стенку поднимают над органами как купол. Для этого в брюшную полость нагнетается углекислый газ — он инертный, поэтому не влияет на работу высокоточного электрического инструмента и не вреден для пациента. По завершении операции газ откачивается, брюшная стенка без последствий возвращается на законное место.
Лапароскопия подходит для удаления органов и опухолей
Если операция сопряжена с ликвидацией органа или опухоли, то крошечные проколы не становятся помехой. Ведь что аппендикс, что желчный пузырь в спавшемся состоянии представляют собой невесомые мешочки. Для их удаления из брюшной полости применяются мягкие полиэтиленовые ёмкости: врач помещает орган в ёмкость прямо в брюшной полости и затем аккуратно извлекает такую «посылку» через прокол. Брюшная стенка в местах установки портов эластична, отверстие хорошо растягивается, а затем возвращается к прежнему размеру. Вуаля! — и не нужно резать живот, повреждая мышцы, а затем ушивать глубокие слои.
Брюшная стенка в местах установки портов эластична, отверстие хорошо растягивается, а затем возвращается к прежнему размеру. Вуаля! — и не нужно резать живот, повреждая мышцы, а затем ушивать глубокие слои.
Если речь идёт об удалении крупной опухоли размером с куриное яйцо или кулак, то образование также помещается в полиэтиленовый контейнер, но перед извлечением измельчается специальным аппаратом. Теперь его легко протащить сквозь маленький прокол. Так что, как видите, между величиной разреза и объёмом органа, который врач собирается удалить, нет прямой связи!
Лапароскопия — это быстрее, чем классическая операция
Интересный факт: выполнение, а затем ушивание большого разреза нередко занимает времени больше, чем само оперативное вмешательство. Если выбираем лапароскопию — автоматически сокращаем время операции.
«На то, чтобы только разрезать и ушить рану, может уйти минут 20. Это если пациент стандартных размеров. А чтобы произвести три-четыре прокола, нужна всего пара минут. Зашить их потом можно практически мгновенно», — делится опытом Юлия Александровна Пустыльняк, врач-хирург «Клиники Пасман».
Зашить их потом можно практически мгновенно», — делится опытом Юлия Александровна Пустыльняк, врач-хирург «Клиники Пасман».
К тому же при лапароскопической операции врачи не тратят время на сооружение красивых косметических швов: крошечный прокол, сшитый буквально парой стежков, и так гарантированно исчезнет без следа.
Лапароскопия — идеальная методика для пожилых и полных
Лапароскопию можно проводить у специфических пациентов, обладающих избыточной массой тела. Раньше пациентов с обильной подкожно-жировой клетчаткой оперировали практически вслепую, края раны при этом разводили крючками. Сейчас всё можно делать тонкими и прочными инструментами под видеоконтролем.
Пожилых пациентов с организмом, ослабленным возрастом, также предпочтительно оперировать лапароскопически — то есть очень бережно, без разрезов и сопряжённой с ними кровопотери, с минимальной дозой безопасного наркозного препарата.
Главный плюс лапароскопии — быстрое восстановление пациента
Трудоспособность после лапароскопических операций возвращается быстрее, чем после классических операций на брюшной полости. Уже на следующий день можно уйти домой, совсем скоро вернуться к тренировкам и бытовым обязанностям, выйти на работу, не теряя время и деньги.
Уже на следующий день можно уйти домой, совсем скоро вернуться к тренировкам и бытовым обязанностям, выйти на работу, не теряя время и деньги.
Занимайтесь в спортзале, играйте с детьми, летите в командировку — кто вспомнит, что у вас вообще была какая-то болезнь и операция?
«Чтобы понять, хорошо мы полечили больного или нет, в медицине используют такое понятие, как качество жизни. Врачи стараются ориентироваться на этот фактор при оказании помощи. При применении лапароскопической методики качество жизни человека оказывается гораздо выше, ведь радости жизни возвращаются намного быстрее», — сообщает хирург Пустыльняк.
Быстрому возвращению к нормальному ритму жизни способствуют несколько факторов:
- во время операции используется меньше наркозных препаратов. Лапароскопические операции короче классических, короче и наркоз. Значит, анестезия проходит легче;
- небольшая кровопотеря. Маленькие проколы почти не кровят, а высокоточные инструменты позволяют не задевать сосуды во время операции;
- аккуратные проколы всегда затягиваются быстрее любой раны. И следов не останется!
- нет раны — нет боли. «Боль, которую пациент чувствует после операции, связана с болью в ране, – уточняет Юлия Пустыльняк. — Болит не орган, который мы прооперировали, а брюшная стенка в области разреза. Чем меньше разрез, тем меньше боль. При классической операции длина разреза минимум 10 сантиметров, при лапароскопии, если суммировать проколы, — сантиметра 3»;
- меньше требуется обезболивающих препаратов. Можно забыть о наркотических анальгетиках, которые серьёзно действуют на организм. После лапароскопии реально вообще не использовать обезболивающие!
- не нужно носить бандаж. Мало того, что бандаж ограничивает спектр движений, он ещё замедляет заживление: под бандажом кожа потеет, такая среда благоприятна для инфекций. При лапароскопии этого нет.
После любой лапароскопической операции на органах брюшной полости врачи рекомендуют как можно скорее возвращаться к обычной жизни. Поднять пациента с постели, заставить его ходить в тот же вечер — это не изощрённое издевательство над человеком, только что лежавшим на операционном столе, а единственный способ стать здоровым в сжатый срок.
Ранняя активизация позволяет профилактировать такие серьезные осложнения, как тромбозы лёгочных вен, пневмонию, развитие сердечной недостаточности. Занимаясь повседневными делами, пациент вентилирует лёгкие, заставляет кровь резво бежать по сосудам, активизирует иммунную систему, ускоряет заживление. Движение особенно важно для возрастных пациентов и пациентов с ожирением.
«Есть некоторые ограничения по физической нагрузке. Но если после классической операции придётся долго лежать и включаться в привычный режим по чуть-чуть, то после лапароскопии я рекомендую в первое время ограничить только очень тяжёлую работу — занятия с большими весами в спортзале, труд кладовщика или грузчика. А так уже через пару недель можете на пилатес отправиться, также я советую плавание», — говорит Юлия Александровна Пустыльняк.
После лапароскопии не бывает грыж
Оперативное лечение всегда считалось более серьёзным, чем, например, консервативная терапия. Это связано со страхом отложенных осложнений, ведь не так-то просто предсказать, как поведёт себя организм, в который вторглись со скальпелем.
Риски можно свести к минимуму, если строго соблюдать предписанный врачом режим. Но как же сложно это сделать, когда после операции, проведённой по классике с разрезами, врач требует целых три месяца не поднимать сумки, не убираться в доме, не делать всего того, что раньше вы делали на автомате! Можно лишь аккуратно перемещаться из точки в точку – для активного и деятельного человека это настоящая пытка.
Да и заживает всё гораздо медленнее: большой разрез по старым канонам делается на брюшной стенке вертикально и посередине — это удобно анатомически, но долго потом рубцуется из-за слабого кровоснабжения. Что в итоге? Грыжа. А это значит, что нужно снова оперироваться. Замкнутый круг.
Всего этого можно избежать, если изначально прибегнуть к лапароскопии. Почти моментальное восстановление и легализация физических нагрузок — у грыж нет никаких шансов.
Для врача лапароскопия нагляднее, чем открытая операция
Кажется, что классическая операция должна быть удобнее для врача: большой разрез позволяет хорошенько рассмотреть, что там у пациента внутри. Но всё ровно наоборот: лапароскопия с её крохотными проколами даёт более обширный обзор! Почему так?
При классической операции врач смотрит на открытое операционное поле только сверху, пользуясь общим освещением — пусть ярким, но всё же однонаправленным. Там, куда свет и взгляд не проникает, руководствоваться приходится тактильными ощущениями: увидеть орган сбоку или снизу физически невозможно. При этом работать приходится в глубине разверзнутой раны — а у пациентов с лишним весом и обилием подкожно-жировой клетчатки это особенно сложно.
Легко ли в такой ситуации заметить мелкую патологию, если она спряталась и пока не ощущается даже сверхчувствительными пальцами хирурга? Тот ещё вопрос.
Лапароскопическую методику хирурги зовут «длинный глаз»: видеокамера на кончике инструмента ныряет по желанию врача в любой прокол из четырёх. Можно заглянуть в самые отдалённые участки брюшной полости, выбрать какой угодно угол обзора, рассмотреть орган со всех сторон. И что самое главное — можно сделать это с многократным увеличением на мониторе и контролем малейших движений.
Под видеоконтролем легко работать на самых мелких структурах, таких, как желчные протоки. Исключать кровотечения, ведь каждый сосудик тут как на ладони и можно его обойти, не повредив. Добиваться абсолютной чистоты брюшной полости (а это, между прочим, жизненно важный вопрос), обнаружив и осушив оказавшиеся там жидкости.
Лапароскопия — это ещё и диагностика: два в одном!
Лапароскопия — это не только операция, но и диагностика. В случае острых заболеваний брюшной полости не всегда ясно, в чём причина: может, тут вообще не хирург должен стоять, а гинеколог или уролог. Проведение диагностической лапароскопии даёт точный ответ. В экстренной ситуации сразу наступает процесс лечения тем же лапароскопическим методом.
Лапароскопия избавляет врачей и пациентов от необходимости проведения диагностических лапаротомий — рассечений брюшной полости ради уточнения диагноза, поскольку бывали случаи, когда функциональные расстройства симулировали клинику острых случаев. Доктор понимал, что больного вскрыли зря, на брюшную стенку накладывался большой шов, и далее человека ждал долгий период реабилитации со всеми болями, осложнениями, ограничениями. Сейчас в случае проведения диагностических лапароскопий, если оказывается, что хирургической болезни нет, пациента отпускают домой уже на следующий день, проколы заживают молниеносно!
Вообще любая лапароскопическая операция всегда сопряжена с диагностикой, ведь врач даже при лёгком вмешательстве обязательно проведёт полную ревизию органов брюшной полости фактически под лупой. Иногда это позволяет обнаружить патологии, о которых доселе не было известно: болезни, протекающие бессимптомно, или образования на ранних стадиях. При помощи инструментов легко взять биопсию и понять, требует ли ситуация экстренных хирургических мер.
Хирурги «Клиники Пасман» успешно выполняют симультанные – смежные — операции на брюшной полости в дуэте с урологами и гинекологами: например, одновременно удаляют миому матки и лечат желчекаменную болезнь. При проведении аналогичного лечения традиционной техникой пришлось бы делать две операции с разрезами в разных местах, проводить два наркоза и оба раза тяжело восстанавливаться. Зачем — если можно сделать проще, лапароскопически!
Лапароскопия — это точно хирургия будущего
Лапароскопия считается золотым стандартом хирургии в отношении большинства видов операций на брюшной полости, включая удаление желчного пузыря, удаление аппендикса при остром и хроническом аппендиците, удаление доброкачественных образований и много другого.
А вот грыжи передней брюшной стенки пока часто оперируют по старинке, открытым путём, но, если вы нашли хирурга, который предложит вам лапароскопическое лечение, хватайтесь за этот шанс обеими руками. Ведь заживление большой раны после удаления грыжи — это всегда проблема, сопряжённая с образованием в послеоперационном периоде гематом и сером (скоплений жидкости) в области шва. При лапароскопической операции вы полностью защищены от таких осложнений, так что хирургия грыж, особенно с развитием технологии приживления сетчатых имплантатов, которую активно используют в «Клинике Пасман», тоже стремится к своему лапароскопическому эталону.
Традиционные методики с разрезами остаются в арсенале современных хирургов, но применять их стараются в исключительных случаях, взвесив все за и против.
показания, анализы и ход операции, цена – ЦКБ РАН, Москва
Здоровый желчный пузырь – важный и необходимый орган, участвующий в пищеварении, но при патологических изменениях нормальная его работа невозможна. Наоборот, измененный желчный пузырь становится источником проблем – это потенциальный очаг боли и развития инфекций. Поэтому его удаление не оказывает серьезного влияния на физиологические процессы, облегчая состояние человека.
Виды холецистэктомии
Если терапевтическое лечение желчного не приносит результатов или есть явные показания к оперативному вмешательству, врачи клиники ЦКБ РАН в Москве дадут рекомендации по выбору метода операции. Это может быть классическая открытая холецистэктомия, операция на желчном пузыре эндоскопическим способом или хирургическое вмешательство из минидоступа.
- Лапароскопическая холецистэктомия – вмешательство, которое отличается малой операционной травмой, быстрым и достаточно легким восстановлением. Через проколы в брюшной стенке вводятся инструменты и видеокамера. В результате нагнетания воздуха обеспечивается обзор для проведения необходимых операций. В некоторых случаях по завершении операции врач обеспечивает дренирование жидкости из подпеченочного пространства. Через 2-3 дня пациент самостоятельно покидает отделение и восстанавливается в домашних условиях.
- Операция из мини доступа (разрез 3-7 см) – объективным желанием большинства пациентов является проведения лапароскопической операции холецистэктомии желчного пузыря. Однако не для всех клинических случаев такой вид хирургического лечения подходит. С целью снижения степени травматизма в ходе удаления желчного пузыря может быть принято решение о проведении операции из минидоступа под правой реберной дугой – это компромиссный вариант между традиционной полостной операцией и лапароскопической.
Если вам показана плановая операция (лапароскопическая холецистэктомия), обращайтесь к специалистам ЦКБ РАН. В условиях современного стационара мы проводим на высоком уровне любые операции по удалению желчного – однопортовые, ретроградные (от шейки), антеградные (от дна). Уточнить стоимость операции можно в прайсе на сайте клиники. Однако лучше получить всю информацию оцене и рекомендации по виду непосредственно на консультации специалистов ЦКБ.
Лапароскопическая холецистэктомия – это малоинвазивная операция удаления желчного пузыря с использованием лапароскопической технологии – через сантиметровый разрез. Сегодня это единственный способ планового лечения хронического холецистита.
Операция считается наиболее часто выполняемой из всех проводимых на внутренних органах.
Преимущества использования методики
- Уменьшение болезненности после операции.
- Короткий период пребывания в стационаре (менее суток).
- Быстрое возвращение пациента к привычной организации быта.
- Хороший косметический эффект.
- Улучшение качества жизни.
- Практически исключена вероятность развития вентральной грыжи.
- Минимальное травмирование брюшной стенки.
Показания к проведению лапароскопической операции
Сначала принимается решение о необходимости проведения операции, а затем уже выбирается методика. В настоящее время использование лапароскопической методики считается оправданным при любом возрасте пациентов, даже при наличии избыточного веса.
Лапароскопическая холецистэктомия показана при следующих заболеваниях:
- Холецистит, не поддающийся лечению консервативными методами;
- Холестероз желчного пузыря;
- Холецистит в острой стадии;
- Холецистолитиаз, проходящий бессимптомно;
- Опухоли желчного пузыря (в том числе папилломы).
Если заболевание сопровождается болями, пациенты не удивляются назначенной операции.
Когда заболевание проходит бессимптомно, и выявляется случайно, также рекомендовано оперативное лечение. В этом случае операция переносится легче.
При данном диагнозе возможно развитие папиллом – доброкачественных опухолей, поэтому операция начинается с подробного осмотра полости на предмет разрастания опухолевого образования. Если имеют сомнения в доброкачественности образования, выполняется переход от лапаротомии к открытому типу хирургического вмешательства – полостной операции.
Когда лапаротомная холецистэктомия недопустима?
Абсолютные противопоказания:
- Плохая свертываемость крови;
- Патология жизненно важных функций в стадии декомпенсации;
- Критическое состояние пациента.
Относительные противопоказания определяются, как правило, укомплектованностью клиники современным оборудованием, индивидуальными особенностями больного и опытом хирурга. Вопрос применения методики – совместное решение хирурга и анестезиолога.
Существуют ситуации, когда выполнить операцию не представляется возможным из-за анатомических отклонений или воспалительного процесса. В этих случаях производится открытая операция.
Подготовительный период
Проводится обследование для оценки состояния организма и выявления сопутствующих заболеваний:
- Физикальное обследование:
- Анализы крови и мочи;
- УЗИ внутренних органов;
- ЭКГ;
- Рентген или флюорография грудной клетки;
- Осмотр врачей;
- Эзофагогастродуоденоскопия.
Этот список может быть расширен за счет колоноскопии, МРТ и эндоскопической ретроградной холангиопанкреатографии.
Кроме этого необходимо:
- Заблаговременно ввести в меню только легкую пищу;
- Поставить очистительную клизму дважды перед операцией – вечером и утром;
- При необходимости может быть назначенэспумизан;
- Принять душ.
Все лекарства принимаются только по согласованию с врачом.
Ход операции
Лапаротомная холецистэктомия проводится под общим наркозом и длится примерно 40 минут. Этапы процедуры следующие:
- В брюшную полость вводят углекислый газ.
- Вводятся трубки с клапанами, чтобы можно было вставить инструменты, не выпуская газ, и трубка с видеокамерой – лапароскоп. На мониторах отражается ход операции с многократным увеличением.
- Устанавливают троакары.
- Специальными инструментами удерживают желчный пузырь, пережимают клипсами проток и артерию.
- Желчный пузырь отделяют и удаляют.
- Проводят дренирование брюшной полости.
Реабилитация
Первые послеоперационные часы пациент проводит в реанимации, затем его переводят в палату. Через несколько часов можно вставать. Дренаж удаляется на следующий день. Восстановление поводится в течение месяца после операции:
- Нужно соблюдать режим дня;
- Принимать назначенные лекарства.
- Постепенно вводить физической нагрузки.
Необходимость в соблюдении диеты существует только в первые месяцы после операции, пока проходит адаптация организма к новым условиям. Уже через полгода ограничения снимаются.
Говоря о результатах лапаротомной холецистэктомии, стоит отметить, что операция считается стандартным методом лечения. Главное преимущество – быстрое выздоровление. Методика безопасна, частота конверсий в открытую операцию – минимальна.
Осложнения
Возможны следующие негативные последствия:
- Истекание желчи в брюшную полость, если плохо ушит пузырный проток;
- Перитонит;
- Воспалительный процесс;
- Грыжа.
Отзывы
Практически все отзывы наших пациентов положительные – операцию считают эффективной, быстрой и малотравматичной. Неприятные моменты, на которые обращают внимание пациенты:
- Боль в животе из-за вздутия;
- Трудности с дыханием, так как легкие были сдавлены;
- Приходится голодать в первое время.
Все эти ощущения быстро проходят. Прооперированные пациенты сходятся во мнении, что эти симптомы можно перетерпеть, они несравнимы с пользой от операции.
Где лучше сделать лапаратомию?
Цена лапороскопической операции несколько выше, чем операции открытого типа, когда пересекаются мышцы брюшной стенки. Однако учитывая сокращение времени нахождения в стационаре, суммарные затраты на лечение получаются ниже, чем при полостной операции.
Узнать стоимость оперативного лечения можно на консультации специалиста ЦКБ РАН в Москве или по телефону клиники.
Лапароскопическая хирургия желчного пузыря по поводу желчных камней
Обзор хирургии
Лапароскопическая хирургия желчного пузыря (холецистэктомия) удаляет желчный пузырь и желчные камни через несколько небольших разрезов (разрезов) в брюшной полости. Хирург надувает ваш живот воздухом или углекислым газом, чтобы видеть лучше.
Хирург вставляет световой прицел, прикрепленный к видеокамере (лапароскопу), в один разрез около пупка.Затем хирург использует видеомонитор в качестве ориентира, вставляя хирургические инструменты в другие разрезы, чтобы удалить желчный пузырь.
Перед тем, как хирург удалит желчный пузырь, вам может быть назначена специальная рентгеновская процедура, называемая интраоперационной холангиографией, которая показывает анатомию желчных протоков.
Для этой операции вам понадобится общая анестезия, которая обычно длится 2 часа или меньше.
После операции желчь выходит из печени (где она образуется) через общий желчный проток в тонкий кишечник.Поскольку желчный пузырь был удален, организм больше не может накапливать желчь между приемами пищи. У большинства людей это практически не влияет на пищеварение.
В 5–10 из 100 лапароскопических операций на желчном пузыре в США хирургу необходимо перейти на открытый хирургический метод, который требует большего разреза. сноска 1 Примеры проблем, при которых может потребоваться открытая, а не лапароскопическая операция, включают неожиданное воспаление, рубцовую ткань, травму и кровотечение.
Чего ожидать после операции
Возможно, вам сделают операцию на желчном пузыре амбулаторно или вы можете остаться в больнице на 1 или 2 дня.
Большинство людей могут вернуться к своей обычной деятельности через 7-10 дней. Люди, перенесшие лапароскопическую операцию на желчном пузыре, болят около недели. Но через 2–3 недели у них гораздо меньше дискомфорта, чем у людей, перенесших открытую операцию. После операции не требуется никаких специальных диет или других мер предосторожности.
Зачем это делают
Лапароскопическая операция на желчном пузыре – лучший метод лечения желчных камней, вызывающих симптомы, если только нет причин, по которым операция не должна проводиться.
Лапароскопическая хирургия используется чаще всего при отсутствии факторов, которые могут осложнить операцию.
Как хорошо это работает
Лапароскопическая операция на желчном пузыре безопасна и эффективна. Хирургия избавляет от камней в желчном пузыре. Не удаляет камни из общего желчного протока. Камни в желчном пузыре могут образовываться в общем желчном протоке через несколько лет после удаления желчного пузыря, хотя это бывает редко.
Риски
Общий риск лапароскопической хирургии желчного пузыря очень низкий.К наиболее серьезным возможным осложнениям относятся:
Другие необычные осложнения могут включать:
- Желчные камни, которые остаются в брюшной полости.
- Желчь, просачивающаяся в брюшную полость.
- Травма кровеносных сосудов брюшной полости, например, главного кровеносного сосуда, по которому кровь идет от сердца к печени (печеночной артерии). Это редко.
- Камень в желчном пузыре попадает в общий желчный проток.
- Печень разрезается.
Для устранения этих осложнений может потребоваться дополнительная операция.
После операции на желчном пузыре у некоторых людей сохраняются абдоминальные симптомы, такие как боль, вздутие живота, газы и диарея (постхолецистэктомический синдром).
Что думать о
После лапароскопической операции выздоровление проходит намного быстрее и менее болезненно, чем после открытой операции.
- Пребывание в больнице после лапароскопической операции короче, чем после открытой операции.Обычно люди идут домой в тот же день или на следующий день, тогда как открытая операция занимает от 2 до 4 дней или дольше.
- Восстановление проходит быстрее после лапароскопической операции.
- После лапароскопической операции вы будете проводить меньше времени вдали от работы и других занятий (примерно 7–10 дней по сравнению с 4–6 неделями).
Список литературы
Цитаты
- Глазго RE, Mulvihill SJ (2010).Лечение желчнокаменной болезни. В M Feldman et al., Eds., Sleisenger and Fordtran’s Gastrointestinal and Liver Disease , 9th ed., Vol. 1. С. 1121–1138. Филадельфия: Сондерс.
Кредиты
Текущий по состоянию на: 15 апреля 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
E.Грегори Томпсон, врач-терапевт
Адам Хусни, врач-семейная медицина
Арвидас Д. Ванагунас, врач-гастроэнтерология
По состоянию на 15 апреля 2020 г.
Автор: Здоровый персонал
Медицинское обозрение: E. Грегори Томпсон, врач-терапевт, Адам Хусни, врач, семейная медицина, Арвидас Д. Ванагунас, врач, гастроэнтерология
Glasgow RE, Mulvihill SJ (2010).Лечение желчнокаменной болезни. В M Feldman et al., Eds., Sleisenger and Fordtran’s Gastrointestinal and Liver Disease , 9th ed., Vol. 1. С. 1121-1138. Филадельфия: Сондерс.
повреждений желчных протоков во время операции на желчном пузыре
Обзор
Что такое желчный пузырь?
Желчный пузырь – это небольшой орган, похожий на мешочек, который находится под печенью на правой стороне живота (живота).В желчном пузыре хранится зеленоватая жидкость, называемая желчью. Желчь вырабатывается и выделяется печенью, а затем отправляется в тонкий кишечник, где помогает организму расщепляться и усваивать пищу. Желчь движется через сеть трубчатых структур, называемых желчными протоками.
Зачем мне нужна операция на желчном пузыре?
Иногда внутри желчного пузыря образуются небольшие твердые образования, называемые желчными камнями. Эти камни могут вызвать отек, боль и инфекцию. Желчнокаменная болезнь – одно из самых распространенных заболеваний пищеварительной системы.Это наиболее частая причина операции на желчном пузыре. Операция по удалению больного желчного пузыря называется холецистэктомией. Вы можете нормально жить без желчного пузыря, но вам, возможно, придется внести некоторые изменения в свой рацион.
Распространенный тип хирургии желчного пузыря, называемый лапароскопической холецистэктомией, проводится через несколько небольших разрезов в брюшной полости. Для этого типа операции камера и свет прикрепляются к прицелу и помещаются в один из небольших разрезов. Камера проецирует видеоизображение внутренней части живота в реальном времени на экран возле хирургического стола.Врач смотрит на экран и использует видео, чтобы направлять свои движения. Затем врач удаляет желчный пузырь с помощью хирургических инструментов, вставленных в другие небольшие разрезы. Преимущества лапароскопической холецистэктомии перед открытой операцией включают меньшую боль, меньше времени в больнице и более быстрое выздоровление. Сейчас это считается «золотым стандартом» хирургического лечения заболеваний желчного пузыря.
Что такое повреждение желчного протока?
Повреждение желчного протока – это повреждение желчных протоков во время операции на желчном пузыре.Желчный проток может быть разрезан, сожжен или защемлен. В результате травмы желчный проток не может нормально работать, из-за чего желчь попадает в брюшную полость или блокируется нормальный отток желчи из печени. Травмы желчных протоков приводят к симптомам, которые могут быть болезненными и даже смертельными, если их не лечить.
Насколько распространены повреждения желчных протоков во время операции на желчном пузыре?
Цифры меняются в зависимости от исследования. По некоторым оценкам, повреждения желчных протоков возникают в 1 из 1000 случаев лапароскопической операции на желчном пузыре.Они реже возникают при открытых хирургических вмешательствах.
Симптомы и причины
Что вызывает повреждение желчных протоков во время операции на желчном пузыре?
Большинство повреждений желчных протоков, которые происходят во время операции на желчном пузыре, происходят из-за того, что область вокруг желчного пузыря и желчных протоков каким-то образом замаскирована, так что врач не может ее четко видеть.Это может произойти, если структура (анатомия) области отличается от нормальной или если в области много кровотечений, отеков или рубцов.
Как я узнаю, что у меня поврежден желчный проток?
Некоторые повреждения желчных протоков обнаружены врачом во время операции. В противном случае первым признаком повреждения желчного протока является неспособность быстро восстановиться после процедуры. Другие симптомы могут включать:
Диагностика и тесты
Как диагностируется повреждение желчного протока во время операции на желчном пузыре?
Примерно от 10% до 30% случаев повреждения желчных протоков обнаруживаются врачом во время операции.Он или она могут заметить утечку желчи или закупорку визуально или с помощью теста, называемого интраоперационной холангиографией (IOC). IOC – это рентгеновское исследование желчных протоков после введения красителя, чтобы поток желчи был четко виден на рентгеновском изображении.
Если ваша травма не была обнаружена во время операции, тесты, которые ваш врач может использовать для диагностики повреждения желчного протока, включают:
- Трансабдоминальное УЗИ: в этом тесте используются звуковые волны и эхо для создания изображений органов в брюшной полости.
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ): в этом тесте используется гибкий телескоп с подсветкой, вставленный в верхнюю часть пищеварительной системы для осмотра и получения рентгеновских снимков желчных протоков. Иногда травмы желчных протоков также можно лечить с помощью ERCP.
- Чрескожная чреспеченочная холангиография: как и IOC, во время этого теста рентгеновские лучи делают после того, как краситель вводится в желчные протоки.
- Магнитно-резонансная холангиопанкреатография (MRCP): в этом тесте используется магнитно-резонансная томография, при которой используется большой магнит и радиоволны для создания изображений внутренней части тела и просмотра желчных протоков.
Ведение и лечение
Как лечится повреждение желчных протоков?
Первой целью лечения является устранение любой инфекции, утечки или закупорки, вызванной травмой. Затем врачу может потребоваться реконструкция желчного протока, часто используя кусок кишечника, чтобы обойти закупорку или область, где проток был разрезан или сожжен.
В некоторых случаях, если врач обнаруживает повреждение желчного протока во время операции, он или она может восстановить его в это время. В других случаях, если травма сложная, может потребоваться повторная операция у специально обученного врача.
Профилактика
Можно ли предотвратить повреждение желчных протоков во время операции на желчном пузыре?
Некоторые врачи считают, что более частое использование ИОК поможет снизить количество или тяжесть повреждений желчных протоков, в то время как другие врачи считают, что не все травмы можно предотвратить, даже с помощью ИОК.Другие врачи предполагают, что изменение способа проведения операции и используемого оборудования снизит количество травм. Однако не все повреждения желчных протоков можно предотвратить, поэтому они остаются возможным риском операции на желчном пузыре.
Перспективы / Прогноз
Каков исход для пациентов с повреждением желчных протоков?
Результат зависит от типа и степени травмы, а также от того, как скоро травма будет обнаружена.Большинство травм желчных протоков можно успешно вылечить, и пациент сможет сохранить хорошее качество жизни. В тяжелых случаях, когда требуется более одной операции, может потребоваться много месяцев восстановления.
Записка из клиники Кливленда
Позвоните своему врачу, если вы не почувствуете себя лучше через несколько дней после операции на желчном пузыре или если у вас появятся какие-либо симптомы повреждения желчного протока. Имейте в виду, что некоторые симптомы могут повлиять на вас не сразу.Последствия травмы желчного протока могут проявиться не раньше, чем через несколько недель после операции.
повреждений желчных протоков во время операции на желчном пузыре
Обзор
Что такое желчный пузырь?
Желчный пузырь – это небольшой орган, похожий на мешочек, который находится под печенью на правой стороне живота (живота).В желчном пузыре хранится зеленоватая жидкость, называемая желчью. Желчь вырабатывается и выделяется печенью, а затем отправляется в тонкий кишечник, где помогает организму расщепляться и усваивать пищу. Желчь движется через сеть трубчатых структур, называемых желчными протоками.
Зачем мне нужна операция на желчном пузыре?
Иногда внутри желчного пузыря образуются небольшие твердые образования, называемые желчными камнями. Эти камни могут вызвать отек, боль и инфекцию. Желчнокаменная болезнь – одно из самых распространенных заболеваний пищеварительной системы.Это наиболее частая причина операции на желчном пузыре. Операция по удалению больного желчного пузыря называется холецистэктомией. Вы можете нормально жить без желчного пузыря, но вам, возможно, придется внести некоторые изменения в свой рацион.
Распространенный тип хирургии желчного пузыря, называемый лапароскопической холецистэктомией, проводится через несколько небольших разрезов в брюшной полости. Для этого типа операции камера и свет прикрепляются к прицелу и помещаются в один из небольших разрезов. Камера проецирует видеоизображение внутренней части живота в реальном времени на экран возле хирургического стола.Врач смотрит на экран и использует видео, чтобы направлять свои движения. Затем врач удаляет желчный пузырь с помощью хирургических инструментов, вставленных в другие небольшие разрезы. Преимущества лапароскопической холецистэктомии перед открытой операцией включают меньшую боль, меньше времени в больнице и более быстрое выздоровление. Сейчас это считается «золотым стандартом» хирургического лечения заболеваний желчного пузыря.
Что такое повреждение желчного протока?
Повреждение желчного протока – это повреждение желчных протоков во время операции на желчном пузыре.Желчный проток может быть разрезан, сожжен или защемлен. В результате травмы желчный проток не может нормально работать, из-за чего желчь попадает в брюшную полость или блокируется нормальный отток желчи из печени. Травмы желчных протоков приводят к симптомам, которые могут быть болезненными и даже смертельными, если их не лечить.
Насколько распространены повреждения желчных протоков во время операции на желчном пузыре?
Цифры меняются в зависимости от исследования. По некоторым оценкам, повреждения желчных протоков возникают в 1 из 1000 случаев лапароскопической операции на желчном пузыре.Они реже возникают при открытых хирургических вмешательствах.
Симптомы и причины
Что вызывает повреждение желчных протоков во время операции на желчном пузыре?
Большинство повреждений желчных протоков, которые происходят во время операции на желчном пузыре, происходят из-за того, что область вокруг желчного пузыря и желчных протоков каким-то образом замаскирована, так что врач не может ее четко видеть.Это может произойти, если структура (анатомия) области отличается от нормальной или если в области много кровотечений, отеков или рубцов.
Как я узнаю, что у меня поврежден желчный проток?
Некоторые повреждения желчных протоков обнаружены врачом во время операции. В противном случае первым признаком повреждения желчного протока является неспособность быстро восстановиться после процедуры. Другие симптомы могут включать:
Диагностика и тесты
Как диагностируется повреждение желчного протока во время операции на желчном пузыре?
Примерно от 10% до 30% случаев повреждения желчных протоков обнаруживаются врачом во время операции.Он или она могут заметить утечку желчи или закупорку визуально или с помощью теста, называемого интраоперационной холангиографией (IOC). IOC – это рентгеновское исследование желчных протоков после введения красителя, чтобы поток желчи был четко виден на рентгеновском изображении.
Если ваша травма не была обнаружена во время операции, тесты, которые ваш врач может использовать для диагностики повреждения желчного протока, включают:
- Трансабдоминальное УЗИ: в этом тесте используются звуковые волны и эхо для создания изображений органов в брюшной полости.
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ): в этом тесте используется гибкий телескоп с подсветкой, вставленный в верхнюю часть пищеварительной системы для осмотра и получения рентгеновских снимков желчных протоков. Иногда травмы желчных протоков также можно лечить с помощью ERCP.
- Чрескожная чреспеченочная холангиография: как и IOC, во время этого теста рентгеновские лучи делают после того, как краситель вводится в желчные протоки.
- Магнитно-резонансная холангиопанкреатография (MRCP): в этом тесте используется магнитно-резонансная томография, при которой используется большой магнит и радиоволны для создания изображений внутренней части тела и просмотра желчных протоков.
Ведение и лечение
Как лечится повреждение желчных протоков?
Первой целью лечения является устранение любой инфекции, утечки или закупорки, вызванной травмой. Затем врачу может потребоваться реконструкция желчного протока, часто используя кусок кишечника, чтобы обойти закупорку или область, где проток был разрезан или сожжен.
В некоторых случаях, если врач обнаруживает повреждение желчного протока во время операции, он или она может восстановить его в это время. В других случаях, если травма сложная, может потребоваться повторная операция у специально обученного врача.
Профилактика
Можно ли предотвратить повреждение желчных протоков во время операции на желчном пузыре?
Некоторые врачи считают, что более частое использование ИОК поможет снизить количество или тяжесть повреждений желчных протоков, в то время как другие врачи считают, что не все травмы можно предотвратить, даже с помощью ИОК.Другие врачи предполагают, что изменение способа проведения операции и используемого оборудования снизит количество травм. Однако не все повреждения желчных протоков можно предотвратить, поэтому они остаются возможным риском операции на желчном пузыре.
Перспективы / Прогноз
Каков исход для пациентов с повреждением желчных протоков?
Результат зависит от типа и степени травмы, а также от того, как скоро травма будет обнаружена.Большинство травм желчных протоков можно успешно вылечить, и пациент сможет сохранить хорошее качество жизни. В тяжелых случаях, когда требуется более одной операции, может потребоваться много месяцев восстановления.
Записка из клиники Кливленда
Позвоните своему врачу, если вы не почувствуете себя лучше через несколько дней после операции на желчном пузыре или если у вас появятся какие-либо симптомы повреждения желчного протока. Имейте в виду, что некоторые симптомы могут повлиять на вас не сразу.Последствия травмы желчного протока могут проявиться не раньше, чем через несколько недель после операции.
Обзор методов визуализации при осложнениях после лапароскопической холецистэктомии
Indian J Radiol Imaging. 2017 октябрь-декабрь; 27 (4): 470–481.
Бинит Сурика
Отделение радиологии / интервенционной радиологии, Институт печени и желчевыводящих путей, Нью-Дели, Индия
Амар Мукунд
Отделение радиологии / интервенционной радиологии, Институт печени и желчевыводящих путей, Нью-Дели, Индия
Отделение радиологии / интервенционной радиологии, Институт печени и желчевыводящих путей, Нью-Дели, Индия
Для корреспонденции: Dr.Бинит Сурека, отделение радиологии, Институт печени и желчевыводящих путей, Нью-Дели – 110 070, Индия. Электронная почта: moc.liamg@igpakerustinib Авторские права: © 2017 Indian Journal of Radiology and ImagingЭто статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution-NonCommercial-ShareAlike 3.0, которая позволяет другим делать ремиксы, настраивать и строить произведение на некоммерческой основе при условии, что автор указан и новые произведения лицензируются на идентичных условиях.
Эта статья цитируется в других статьях в PMC.Abstract
Лапароскопическая холецистэктомия в настоящее время считается процедурой выбора при неосложненной симптоматической желчнокаменной болезни во всем мире. На изображениях после операции можно увидеть различные желчные, сосудистые, желудочно-кишечные, неврологические и местные осложнения. Знание этих сущностей и визуализационный внешний вид необходимы радиологу в сегодняшнюю эпоху. Мы делаем акцент на списке возможных осложнений и визуальных проявлений этой хирургической процедуры.
Ключевые слова: Повреждение желчного протока, холецистэктомия, осложнения, лапароскопия
Введение
Лапароскопическая холецистэктомия в настоящее время считается процедурой выбора при неосложненной симптоматической желчнокаменной болезни во всем мире, заменив открытую холецистэктомию в качестве первого выбора. В настоящее время в США ежегодно выполняется около 750 000 лапароскопических холецистэктомий [1]. Лапароскопическая холецистэктомия была внедрена в конце 1980-х годов и быстро завоевала популярность среди пациентов с симптоматическими камнями в желчном пузыре.При лапароскопической процедуре желчный пузырь удаляется через небольшие разрезы в брюшной полости, а не через большой разрез, используемый при открытой холецистэктомии. Процедура приводит к более короткому пребыванию в больнице, уменьшению послеоперационной боли, раневой инфекции, лучшим косметическим результатам и более высокому удовлетворению пациентов. [2] Хотя лапароскопическая холецистэктомия связана с более низкими показателями смертности и заболеваемости, эта процедура вызывает несколько более частых осложнений по сравнению с открытой техникой. Различные осложнения, связанные с лапароскопической холецистэктомией, перечислены в.
Таблица 1
Список осложнений после лапароскопической холецистэктомии
Радиологи должны знать о правильных методах визуализации – УЗИ (УЗИ), компьютерной томографии (КТ), эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) или магнитно-резонансной холангиографии (MRCP) – установить вид и локализацию послеоперационных осложнений. Различные методы визуализации дополняют друг друга, и ни один из методов визуализации не является специфическим для конкретного осложнения. [3,4] В целом, пациенты с признаками боли, лихорадки, желтухи или желчного свища должны пройти визуализационное исследование для поиска жидкости (абсцесс, biloma) в брюшной полости, либо с помощью УЗИ, либо с помощью компьютерной томографии брюшной полости.Помимо УЗИ и КТ, первым методом выбора при визуализации патологии желчного дерева и желчного пузыря является МРТ / MRCP. PTC, PTBD и ERCP должны выполняться в качестве терапевтических процедур и не должны использоваться для первичной диагностики.
Осложнения, связанные с остатком желчного пузыря и пузырным протоком
Остаточный или реформированный желчный пузырь
Субтотальная холецистэктомия составляет почти 13,3% от общего числа лапароскопических холецистэктомий [5]. Субтотальная или частичная холецистэктомия считается безопасной процедурой в сложных случаях (например,g., остро воспаленное флегмонозное образование, замороженный треугольник Кало со спайками и пациенты с циррозом печени и портальной гипертензией). Слизистая оболочка остальной стенки повреждена, оставляя практически нефункционирующий остаточный желчный пузырь. [6] Оставшийся желчный пузырь не закрывается, чтобы избежать реформирования желчного пузыря и камней. Другими причинами выхода из остаточного желчного пузыря являются плохая визуализация ямки желчного пузыря во время операции, чрезмерное кровотечение, искаженная морфология желчного пузыря, такая как врожденная дупликация, внутрипеченочный желчный пузырь, конфигурация песочных часов из-за аденомиоматоза или несоответствующая техника.[7] На снимках видна остаточная заполненная жидкостью структура в области ямки желчного пузыря с образованием стенки сальника с камнями или без них [Рисунки и] [8].
Axial FIESTA MR Изображение, показывающее дренажную трубку (стрелка) в остаточном желчном пузыре и гипоинтенсивный дефект наполнения, свидетельствующее о холелитиазе (пунктирная стрелка)
Корональное Т2-взвешенное МР-изображение, подтверждающее остаточный внутрипеченочный желчный пузырь (стрелка) с внутрикистозными воздушными очагами и иловым шариком изогнутая стрелка)
Культя холелитиаза
Камни в остатке пузырного протока составляют менее 2.5% случаев. [9] У пациентов обычно наблюдаются симптомы желчной колики. Как правило, остаток культи пузырного протока определяется как остаточная культя пузырного протока, длина которой превышает 1 см. [10] Пузырный проток диаметром> 5 мм считается аномальным и расширенным. [11] Иногда остаток пузырного протока может расширяться, создавая впечатление остатка или реформированного желчного пузыря при визуализирующих исследованиях [].
Корональное двумерное изображение MRCP, показывающее остатки кистозного протока (стрелка) и Т2-гипоинтенсивный камень (пунктирная стрелка) в общем желчном протоке
Синдром Мириззи
Постхолецистэктомия Синдром Мириззи может быть вызван несколькими механизмами – камни в Остаточный пузырный проток или длинный остаточный пузырный проток, параллельный общему печеночному протоку, может сдавливать общий печеночный проток.MRCP – оптимальный метод оценки желчного дерева у этих пациентов, поскольку он неинвазивен. На MRCP синдром Мириззи после холецистэктомии рассматривается как камень пузырного протока, вызывающий внешнюю компрессию общего печеночного канала с проксимальной расширенной системой протоков и общим желчным протоком нормального калибра дистальнее места обструкции. Редкой причиной постхолецистэктомического синдрома Мириззи является лапароскопическая миграция клипсы, которая может привести к вторичному воспалению и образованию стриктуры. [12]
Утечка культи пузырного протока
Утечка культи определяется как стойкое вытекание желчи в брюшную полость или через дренаж, если таковое имеется, и является наиболее частым заболеванием.[13] Утечка культи пузырного протока может быть результатом смещения зажима, несовершенного наложения зажима, некроза культи пузырного протока, связанного с электрохирургией, короткого и широкого пузырного протока, травмы или камней в общем желчном протоке или остатка пузырного протока. [14] При визуализации высокий показатель подозрения должен быть сделан, когда имеется стойкое подпеченочное скопление вместе с культи [].
Корональное двумерное MRCP-изображение, показывающее дефект наполнения (стрелка) в общем желчном протоке, указывающее на холедохолитиаз, и тонкий край околопеченочной жидкости (пунктирные стрелки) из-за утечки из культи пузырного протока (травма типа A)
Мукоцеле
Кистозный Мукоцеле культи протока – редкое осложнение, при котором остаток пузырного протока расширен слизью.[15] Причина мукоцеле пузырного протока неясна. Считается, что ишемия-реперфузионное повреждение, недостаточная нервная регуляция желчевыводящих путей и воспаление способствуют образованию мукоцеле [16]. Мукоцеле пузырного протока может привести к обструкции желчевыводящих путей. MRCP является предпочтительным исследованием и показывает расширенный остаток пузырного протока, обычно более 5 мм в диаметре, имеющий вид «луковицы фонарика» вместе со сжатием общего желчного протока. [17]
Воспаление культи
Остатки кистозного протока, содержащие камни, гравий или ил, могут вызывать воспаление культи и боль, подобную желчной колике, что приводит к холециститу культи.[18,19] При визуализации наличие камней, микролитов или ила с утолщением, увеличением стенок и прилегающими скоплениями жира является ключом к диагнозу.
Неврома и гранулема швов
Травматическая неврома – это обильное неопухолевое разрастание нерва, которое возникает после травмы или операции. Обычно у пациента наблюдается желтуха и признаки обструкции внепеченочных желчевыводящих путей. Эти поражения могут имитировать псевдоопухоль и проявляться в виде небольших увеличивающихся очагов, которые могут вызывать или не вызывать обструкцию желчевыводящих путей возле зажима или культи [20] [].Внешний вид гранулемы шовного материала при визуализации очень неспецифичен и может проявляться как твердое или смешанное солидно-кистозное поражение при УЗИ, КТ или МРТ. Предоперационная диагностика чрезвычайно сложна, и подтверждение может быть только биопсией, которая показывает фиброколлагеновую пролиферацию и отсутствие злокачественных клеток [21]. Требуется рентгенологическая осведомленность об этой сущности, поскольку она может маскировать новообразование.
44-летняя женщина с нарушением функции печени и потерей веса через 1 год после холецистэктомии.(A) Осевое T2-взвешенное МРТ-изображение, показывающее скученность правосторонних внутрипеченочных желчных протоков (стрелка) и остаточного желчного пузыря (стрелка). (B) Осевое постконтрастное Т1-взвешенное МРТ-изображение, показывающее тонкие усиливающиеся мягкие ткани (пунктирная стрелка) возле культи пузырного протока, который оказался травматической невромой. Также следует отметить цирротическую архитектуру печени
Осложнения, связанные с желчевыводящими путями
Повреждение желчных протоков
Повреждение желчных протоков (BDI) чаще встречается при лапароскопической холецистэктомии (0.3% открытых против 0,6% лапароскопических). [22] Основными причинами повреждения желчных протоков являются непреднамеренное разрезание желчных протоков, случайно поставленные зажимы или лигатуры, а также термическое повреждение вследствие электрокаутеризации. BDI может привести либо к утечке желчи, либо к обструкции из-за образования стриктуры из-за перидуктального фиброза. Соответствующий клинический сценарий с постоянным выделением желчного сока в послеоперационном периоде требует тщательного поиска для оценки повреждения протока. Классификация Страсберга и др. .[23] популярен и является наиболее широко используемым [; Цифры -]. BDI может вызывать серьезные клинические состояния, включая утечку желчи, свищ, сепсис, билиарный перитонит, желтуху, холангит и, в конечном итоге, билиарный цирроз печени. Роль визуализации – установить диагноз, очертить степень травмы и спланировать соответствующее вмешательство. КТ и УЗИ могут отображать скопления жидкости и расширение желчных протоков. Сообщается, что КТ имеет более высокую чувствительность при обнаружении скоплений жидкости, чем УЗИ. [24] MRCP – это неинвазивный метод, обеспечивающий отличную анатомическую информацию о билиарной анатомии проксимальнее и дистальнее уровня повреждения.MRCP в сочетании с динамическим контрастным усилением MR с гепатоцит-селективным контрастным агентом с выделением желчных путей позволяет функциональную оценку желчного дерева для обнаружения и локализации утечки желчи с точностью, близкой к 100% [25].
Таблица 2
Классификация повреждений желчных протоков по Страсбергу-Висмуту
Линейная диаграмма, показывающая повреждения желчных протоков по классификации Страсберга-Висмута
Коронарное двухмерное изображение MRCP, показывающее повреждение протока типа E5 с повреждением аберрантного правого заднего секторального протока ( стрелка) вместе со стриктурой CBD (острие стрелки) и околопеченочной жидкости (пунктирные стрелки)
Трехмерное корональное изображение MRCP, показывающее подпеченочную и околопеченочную жидкость (пунктирные стрелки) с полным пересечением аберрантного правого печеночного протока (стрелка), указывающее на повреждение протока ( Травма типа C)
Трехмерное MRCP-изображение коронарной артерии, показывающее повреждение протока типа E1 на 2 см ниже места слияния с коллекцией / биломой (стрелка)
Трехмерное корональное изображение MRCP, показывающее повреждение типа E3 в месте слияния (стрелка) с минимальным подпеченочным жидкость (пунктирная стрелка)
Коронарное трехмерное изображение MRCP, показывающее повреждение протока типа E4 в месте слияния с отрывом (стрелка ) и забор околопеченочной жидкости (пунктирные стрелки)
Стриктура
Стриктуры являются наиболее частым поздним осложнением, развивающимся от нескольких месяцев до лет после холецистэктомии, наблюдаются до 0.6% случаев. [26] Обычно стриктуры находятся в общем желчном протоке рядом с местом введения пузырного протока или в месте слияния печени из-за непреднамеренного лигирования, хронического раздражения хирургическими зажимами или термической травмы [26]. MRCP позволяет поставить точный диагноз, тогда как ERCP предоставляет как диагностические, так и терапевтические возможности. MRCP имеет тенденцию переоценивать длину стриктуры, особенно когда канал, расположенный непосредственно дистальнее стриктуры, разрушен. [27] Результаты визуализации включают внутри- и внепеченочную дилатацию протока с плавным сужением, фокальное сужение протока и нераскрытие части протока [28] [].Доброкачественные стриктуры желчных путей гладкие и имеют конические правильные края с симметричным сужением, тогда как злокачественные стриктуры желчных протоков длиннее, нерегулярны, имеют уступы по краям, с большей проксимальной дилатацией, имеют утолщение (> 1,5 мм) и усиление стенки протока [29]. Резкое сужение дистального отдела общего желчного протока не позволяет отличить доброкачественные стриктуры от злокачественных [30]. Точность MRCP сопоставима с точностью ERCP в диагностике доброкачественных и злокачественных стриктур.[30] Основным преимуществом ERCP перед MRCP является то, что ERCP позволяет отбирать образцы тканей с помощью билиарной чистки или биопсии. [31]
(A) Трехмерное коронарное MRCP-изображение, показывающее стриктуру ИБС (стрелка) с восходящей двухлепестковой внутрипеченочной дилатацией желчных протоков и небольшой коллекцией (белая пунктирная стрелка). (B) Холангиографические изображения, показывающие два катетера PTBD в правом и левом печеночных протоках (стрелки) с контролируемым внешним свищом (пунктирная стрелка)
Холедохолитиаз
Камни классифицируются как сохраненные или рецидивирующие, если обнаружены до или через 2 года после операции, соответственно.Оставшиеся камни, вероятно, присутствовали во время операции и обычно представляют собой вторичные камни из-за миграции камней во время операции [32]. MRCP имеет чувствительность 95–100% и специфичность 88–89% для выявления камней в общем желчном протоке. [32] Они проявляются как дефекты наполнения желчного протока, обычно в зависимом положении, окруженные тонким ободком гиперинтенсивной желчи [].
Коронка FIESTA MR Изображение, показывающее множественные гипоинтенсивные литиазы (пунктирные стрелки) в общем желчном протоке
Холедоходуоденальный свищ
Желчно-кишечные свищи являются известным осложнением хронической болезни желчного пузыря с частотой 006–0,14%. [33] Нет точных данных о холедоходуоденальной фистуле после холецистэктомии. В настоящее время КТ используется для неинвазивной диагностики, которая показывает наличие пневомобилии и помутнение желчного дерева с помощью перорального контрастного вещества []. [34]
(A и B) Корональные изображения КЭКТ, показывающие холедоходуоденальный свищ (стрелка) с воздухом в общем желчном протоке (пунктирная стрелка)
Непреднамеренное размещение клипсы и миграция клипсы
Миграция клипсы после холецистэктомии (PCCM) не редкость, может возникают в любое время, но обычно возникают в среднем через 2 года после холецистэктомии и могут привести к различным осложнениям.Количество зажимов, используемых во время начальной операции, также является важным фактором. Использование более четырех зажимов, локализованное воспаление и инфекция связаны с миграцией зажимов [35,36]. Наиболее частым местом миграции является общий желчный проток. Неправильное размещение зажима, приводящее к неправильной перевязке протока, является важной причиной стриктуры после холецистэктомии и холангита [Рисунки -]. Неправильное размещение клипа также может привести к миграции клипа. Различные осложнения миграции клипсы включают камнеобразование, механическую желтуху, холангит, желчную колику, болезнь Мириззи, фистулу и острый панкреатит.[12,37,38]
(A и B) : 39-летняя женщина с нарушением функции печени через 2 месяца после лапароскопической холецистэктомии. (A) Коронарное трехмерное изображение MRCP, показывающее стриктуру (стрелка) в месте слияния с умеренной дилатацией внутрипеченочных желчных протоков (стрелки). (B) Коронарное постконтрастное Т1-взвешенное МРТ-изображение гепатобилиарной фазы с использованием гепаотцит-специфического контрастного агента, показывающее выделение контраста в желчное дерево и артефакт зажима чувствительности возле слияния (стрелка), указывающий на неправильное лигирование зажима
(A и B ) : 44-летняя женщина с жалобами на лихорадку, боли в животе после лапароскопической холецистэктомии.(A) Осевое изображение FIESTA MR, показывающее артефакт металлической чувствительности (стрелка), свидетельствующий о неадекватной перевязке правого печеночного протока (B) Трехмерное корональное изображение MRCP, показывающее отсутствие визуализации слияния правого печеночного протока (стрелка), указывающее на стриктуру и результирующую дилатацию вверх по течению правых долевых внутрипеченочных желчных протоков с гипоинтенсивным внутренним содержимым Т2 (стрелки) из-за холангита. Аэробилия отмечена в дистальном отделе общего желчного протока (пунктирная стрелка)
41-летняя женщина с холангитом и нарушением функции печени после лапароскопической холецистэктомии.Коронарное двухмерное изображение MRCP, показывающее артефакт восприимчивости металлического зажима (стрелка) в верхней части CBD, указывающий на случайное размещение зажима и умеренную дилатацию CBD
Сфинктер дисфункции Одди
Дисфункция сфинктера Одди (SOD) известна под различными названиями, такими как папиллярный стеноз, склерозирующий папиллит, спазмы желчевыводящих путей, дискинезия желчевыводящих путей, неспецифическая дилатация или гипертензия и дилатация без обструкции. [39,40] Это доброкачественное бескаменное обструктивное заболевание на уровне СОД.Для этой интригующей сущности связано несколько причин, таких как стеноз в ампуле из-за прохождения гравия с течением времени, врожденный гипертрофический сфинктер или чрезмерная реакция сфинктера на нейрональные или гормональные стимулы. Давняя популярная классификация трех типов SOD в настоящее время больше не подтверждена. [39] Большинство пациентов с предшествующим СОД типа I имеют органический стеноз, а не функциональную патологию, которым билиарная сфинктеротомия приносит пользу. СОД 1 типа диагностируется в соответствии с модифицированной системой классификации Милуоки у пациентов с типичной болью в желчевыводящих путях, повышенным уровнем печеночных ферментов 1.В 5–2 раза выше верхней границы нормы, по крайней мере, в 2 или более случаях, а диаметр желчного протока ≥10 мм [41] []. Ранее классифицированный тип СОД II теперь называется функциональным расстройством билиарного сфинктера (FBSD). Диагностическими критериями для FBSD являются типичная боль в желчных протоках, повышение уровня ферментов печени или расширенный желчный проток, но не оба и отсутствие камней или других структурных аномалий в желчном протоке. Нормальные результаты амилазы / липазы и аномальные результаты манометрии (базальное давление> 40 мм рт. Ст.) Включены в поддерживающие критерии.
61-летняя женщина через 7 месяцев после открытой холецистэктомии с жалобами на желчную колику, оцененная на SOD. Трехмерное корональное изображение MRCP, показывающее расширенный общий желчный проток (стрелка) из-за повышенного базального давления внутри CBD. Также следует отметить нормальную культю пузырного протока (пунктирная стрелка)
Функциональное расстройство сфинктера поджелудочной железы
Дисфункция сфинктера поджелудочной железы может вызвать панкреатит, например боль. Диагностическими критериями функционального расстройства сфинктера поджелудочной железы являются задокументированные рецидивирующие эпизоды панкреатита (типичная боль с амилазой или липазой, превышающая норму в 3 раза и / или визуализационные доказательства острого панкреатита) после исключения других причин панкреатита, отрицательные результаты эндоскопического ультразвукового исследования по любой органической причине и повышенное давление поджелудочной железы при манометрии.Это заболевание может быть вызвано СОД или хроническим панкреатитом, вызванным рубцовым папиллярным стенозом. [42,43]
Сосудистые осложнения
Осложнения, связанные с кровотечением, являются подгруппой небилиарных повреждений у пациентов после холецистэктомии. Сосудистые повреждения являются наиболее разрушительными и возникают почти исключительно во время создания пневмоперитонеума или во время рассечения треугольника Калота. Они подразделяются на крупные и легкие повреждения сосудов. Считается, что серьезное сосудистое повреждение происходит, когда есть повреждение аорты, полой вены, подвздошных сосудов, правой печеночной артерии, кистозной артерии или воротной вены, видимой в 0.04–0,18% пациентов; Незначительные сосудистые повреждения возникают в результате повреждения эпигастральных, брыжеечных и сальниковых сосудов. [44,45,46,47] Опасное для жизни кровотечение из ложа желчного пузыря может происходить без очевидного повреждения крупных сосудов по разным причинам, а именно. хирургические факторы (неподходящие инструменты, неправильная тренировка, грубая техника и т. д.) и связанные с пациентом (цирроз печени, портальная гипертензия, коагулопатия, спайки и т. д.). Формирование псевдоаневризмы печеночной артерии также описано после лапароскопической холецистэктомии и может быть связано с утечкой желчи и последующей инфекцией.[48] На КТ псевдоаневризма видна как гематома или как гиператтенуирующий гладкостенный мешок с контрастным усилением, прилегающий к артерии, обычно с сообщением.
Мезентериальная / кишечная ишемия – редкое осложнение после лапароскопической холецистэктомии. Спланхническая гипоперфузия является причиной ишемии кишечника после лапароскопических операций. На КТ, в зависимости от времени и этиологии, видны различные визуализирующие данные, такие как тромбоз сосудов, кишечный пневматоз, газ в воротной или брыжеечной вене, пневмоперитонеум, подслизистое кровоизлияние или свободная жидкость [].Поскольку лапароскопическая процедура требует создания пневмоперитонеума путем инсуффляции углекислого газа, повышенное внутрибрюшное давление приводит к снижению кровотока через чревные сосуды с относительной гипоперфузией чревной, верхней брыжеечной и почечной артерий, несмотря на нормальное кровяное давление. Другими факторами риска являются пожилой возраст, атеросклероз, состояние низкого сердечного выброса, сердечные аритмии, тяжелые пороки клапанов сердца, прием лекарств, снижающих перфузию кишечника (таких как диуретики, дигоксин, альфа-адреномиметики), различные формы шока, сепсис, обезвоживание, гипотония и другие.[49,50]
(A и B) : мужчина 31 года с вздутием живота через 3 дня после холецистэктомии. (A) КТ-изображение с усилением коронального контраста, показывающее зажимы для холецистэктомии и тромбоз воротной вены (стрелка) с уменьшенным усилением печени (пунктирная стрелка), что указывает на гипоперфузию / ишемическое повреждение печени. Обратите внимание на грубый асцит (звездочка) из-за печеночной декомпенсации. (B) Коронарное изображение КТ с контрастным усилением, показывающее воздух (стрелка) в верхней брыжеечной вене с утолщением петель тощей кишки, указывающее на ишемию кишечника (стрелки)
Выпавшие желчные камни
Рассыпание желчных камней является относительно частым осложнением после лапароскопической холецистэктомии, которое может произойти в 25–30% случаев.[51,52] Осложнение проявляется через несколько месяцев или лет после процедуры и является трудным диагнозом, если не собрать подробный анамнез. Хотя выпавшие желчные камни в брюшную и внебрюшинную полость обычно протекают бессимптомно, они могут приводить к образованию абсцесса с предполагаемой частотой примерно 0,3% [53]. Обычно абсцесс находится в брюшной стенке, подпеченочном отделе или забрюшинном пространстве ниже подпеченочного пространства [53]. На изображениях выпавшие камни в желчном пузыре выглядят как гиперплотные структуры с окружающим абсцессом или воспалением или без них [].Выпавшие камни в желчном пузыре могут проявляться абсцессом, эмпиемой, [54,55,56] бронхолитом, [57] отхождением камней, [58,59] кишечной непроходимостью, кишечной непроходимостью и ущемленной грыжей.
КТ с аксиальным контрастированием, показывающая кальцинированную плотность (стрелка) с окружающими его мягкими тканями, указывающая на выпавший камень в желчном пузыре с образованием гранулемы. Также наблюдаются изменения воспалительного заболевания кишечника (пунктирные стрелки)
Другие осложнения
Другими осложнениями, которые могут возникнуть при пост-лапароскопической холецистэктомии, являются скопление жидкости в послеоперационном периоде, образование абсцесса в ложе ямки желчного пузыря, абсцесс печени, гематома, биломы, серомы, кишечная непроходимость, перфорация двенадцатиперстной кишки и др., [Рисунки -]. Пациенты после холецистэктомии имеют повышенную частоту дуоденогастрального рефлюкса и более высокую концентрацию желчной кислоты в желудочном соке, что может вызвать у этих пациентов эзофагит и атрофический гастрит [60]. Предыдущие исследования показали, что частота опухолей толстой кишки выше у холецистэктомированных пациентов по сравнению с холецистэктомированными пациентами. [61,62] Кишечные спайки и рубцы в области холедоха являются клинически значимыми и относительно частыми причинами жалоб со стороны брюшной полости после холецистэктомии.[63]
41-летняя женщина с лихорадкой после лапароскопической холецистэктомии. Ультразвуковое изображение, показывающее скопление (пунктирные стрелки) с тонкими внутренними эхосигналами в ямке желчного пузыря
Осевое изображение КЭКТ, показывающее экстравазацию орального контраста (пунктирная стрелка) с пневморетроперитонеумом (стрелка) в случае перфорации двенадцатиперстной кишки после лапароскопической холецистэктомии
37 лет мужчина с жалобами на жар и боли в животе через 3 недели после холецистэктомии. Осевые Т2-взвешенные МРТ-изображения, показывающие скопления внутрипеченочной и подпеченочной Т2-гиперинтенсивной жидкости (пунктирные стрелки), свидетельствующие о биломах
Сагиттальные КЭКТ-изображения, показывающие скопления (пунктирные стрелки) вдоль участка троакара
Частота возникновения послеоперационных грыж в портах после лапароскопическая операция находится между 0.02 и 3,6% [64] []. Грыжа, возникающая после лапароскопии, обычно возникает через более крупные порты (размер более 10 мм), особенно через пупок. [65] Также была описана межреберная невромная боль из-за повреждения межреберных нервов, что может быть неверно истолковано как желудочно-кишечная боль, и пациент может быть подвергнут ненужному рентгенологическому обследованию. [66] Функциональное желудочно-кишечное расстройство включает диспепсию, а синдром раздраженного кишечника может сохраняться или сосуществовать у пациентов с желчнокаменной болезнью после холецистэктомии; и примерно 10% пациентов могут не почувствовать облегчения симптомов или даже ухудшиться после операции.[67,68] Существует связь между холецистэктомией и последующим риском депрессивного расстройства у женщин. [69] Более того, пациенты с высоким уровнем тревожности с меньшей вероятностью выиграют от операции и могут жаловаться на сохранение симптомов [70]. Визуализация не выявляет никаких отклонений от нормы у таких пациентов. Недавно была предложена связь между различными заболеваниями печени и пациентами с холецистэктомией. [71] Неалкогольная жировая болезнь печени, холестаз, фиброз и цирроз могут чаще наблюдаться после холецистэктомии, особенно у пациентов с короткой кишкой и кишечной недостаточностью из-за повышенного накопления триглицеридов и токсинов в печени.[72]
Осевое КЭКТ-изображение, показывающее после холецистэктомию послеоперационную грыжу боковой брюшной стенки (стрелка). Обратите внимание на изменения хронического заболевания печени с портальной гипертензией.
Постхолецистэктомический синдром (СПХ) определяется как сохранение или повторение симптомов, связанных с патологией желчного пузыря, после холецистэктомии. PCS включает в себя все состояния, которые возникают в результате нарушения резервуарной функции желчного пузыря (например, эзофагит, гастрит и диарея), а также анатомические аномалии, обнаруженные после операции.Фактически, любая из причин, перечисленных выше, может способствовать PCS.
Заключение
Хотя частота осложнений лапароскопической холецистэктомии невысока, знание различных осложнений, связанных с этой процедурой, было бы благом для радиолога. Для ранней диагностики различных осложнений требуется мультидисциплинарный командный подход, чтобы можно было обеспечить своевременное вмешательство и лечение.
Финансовая поддержка и спонсорство
Нет.
Конфликт интересов
Конфликта интересов нет.
Ссылки
1. Фоллмер С.М., младший, Каллери М.П. Повреждение желчевыводящих путей после лапароскопической холецистэктомии: почему все еще проблема? Гастроэнтерология. 2007; 133: 1039–41. [PubMed] [Google Scholar] 2. Ямасита Ю., Такада Т., Каварада Ю., Нимура Ю., Хирота М., Миура Ф. и др. Хирургическое лечение пациентов с острым холециститом: Токийские рекомендации. J Hepatobilation Pancreat Surg. 2007; 14: 91–7. [Бесплатная статья PMC] [PubMed] [Google Scholar] 3. Thurley PD, Dhingsa R. Лапароскопическая холецистэктомия: послеоперационная визуализация.AJR Am J Roentgenol. 2008; 191: 794–801. [PubMed] [Google Scholar] 4. Валек В., Кала З., Кисела П. Желчное дерево и холециста: послеоперационная визуализация. Eur J Radiol. 2005; 53: 433–40. [PubMed] [Google Scholar] 5. Гринфилд Н.П., Аззиз А.С., Юнг А.Дж., Йе Б.М., Аслам Р., Коакли Ф.В. Визуализация поздних осложнений холецистэктомии. Clin Imaging. 2012; 36: 763–7. [PubMed] [Google Scholar] 6. Ибрарулла, доктор медицины, Какер Л.К., Сикора С.С., Саксена Р., Капур В.К., Каушик С.П. Частичная холецистэктомия – безопасно и эффективно. HPB Surg. 1993; 7: 61–5.[Бесплатная статья PMC] [PubMed] [Google Scholar] 7. Beldi G, Glättli A. Лапароскопическая субтотальная холецистэктомия при тяжелом холецистите. Surg Endosc. 2003; 17: 1437–9. [PubMed] [Google Scholar] 8. Ди Сано SJ, Бык NB. Реформированный желчный пузырь после лапароскопической субтотальной холецистэктомии: корреляция хирургических результатов с ультразвуком и компьютерной томографией. J Surg Case Rep. 2015 2015. [Бесплатная статья PMC] [PubMed] [Google Scholar] 9. Rogy MA, Függer R, Herbst F, Schulz F. Повторная операция после холецистэктомии. Роль культи пузырного протока.HPB Surg. 1991; 4: 129–34. [Бесплатная статья PMC] [PubMed] [Google Scholar] 10. Шоу К., О’Ханлон DM, Фенлон Х.М., МакЭнти ГП. Остаток пузырного протока и «постхолецистэктомический синдром» Гепатогастроэнтерология. 2004; 51: 36–8. [PubMed] [Google Scholar] 12. Nagorni EA, Kouklakis G, Tsaroucha A, Foutzitzi S, Courcoutsakis N, Romanidis K, et al. Постлапароскопическая холецистэктомия Синдром Мириззи, индуцированный полимерными хирургическими зажимами: отчет о клиническом случае и обзор литературы. J Med Case Rep.2016; 27 (10): 135. [Бесплатная статья PMC] [PubMed] [Google Scholar] 13.Шейх И.А., Томас Х., Йога К., Амин А.И., Дэниел Т. Утечка культи пузырного протока после холецистэктомии: предотвратимое заболевание. J Dig Dis. 2009; 10: 207–12. [PubMed] [Google Scholar] 14. Tzovaras G, Peyser P, Kow L, Wilson T., Padbury R, Toouli J. Минимально инвазивное лечение утечки желчи после лапароскопической холецистэктомии. Е.П.Б. (Оксфорд) 2001; 3: 165–8. [Бесплатная статья PMC] [PubMed] [Google Scholar] 15. Тернер MA, Fulcher AS. Пузырный проток: нормальная анатомия и патологические процессы. Рентгенография. 2001; 21: 3–22. [PubMed] [Google Scholar] 16.Чаттерджи С., Дас Д., Хадсон М., Бассендин М. Ф., Скотт Дж., Оппонг К. Э., Френч Дж. Дж. И др. Мукоцеле остатка пузырного протока после ортотопической трансплантации печени: новый взгляд на проблему. Exp Clin Transplant. 2011; 9: 214–6. [PubMed] [Google Scholar] 18. Гирометти Р., Брондани Дж., Церезер Л., Комо Дж., Дель Пин М., Баззокки М. и др. Синдром постхолецистэктомии: спектр желчных проявлений при магнитно-резонансной холангиопанкреатографии. Br J Radiol. 2010; 83: 351–61. [Бесплатная статья PMC] [PubMed] [Google Scholar] 19.Кавич С.О., Уилсон С., Симпсон Л.К., Бейкер А.Дж. Культный холецистит: завершающая лапароскопическая холецистэктомия с использованием основного лапароскопического оборудования в условиях ограниченных ресурсов. Case Rep Med 2014. 2014 787631. [Бесплатная статья PMC] [PubMed] [Google Scholar] 20. Глисон MJ, McMullin JP. Шовная гранулема, имитирующая холангиокарциному. Br J Surg. 1987; 74: 1181. [PubMed] [Google Scholar] 21. Арора А., Неги С.С., Тапар С., Мукунд А., Джайн Д., Бхатия В. и др. Псевдоопухоль после холецистэктомии: остерегайтесь этого маскарадера! Троп Гастроэнтерол.2012; 33: 222–5. [PubMed] [Google Scholar] 22. Меркадо Массачусетс, Чан С, Ороско Н, Тильве М., Инохоса, Калифорния. Острое повреждение желчного протока. Необходимость качественного ремонта. Surg Endosc. 2003; 17: 1351–5. [PubMed] [Google Scholar] 23. Страсберг С.М., Хертль М., Сопер Нью-Джерси. Анализ проблемы повреждения желчевыводящих путей при лапароскопической холецистэктомии. J Am Coll Surg. 1995; 180: 101–25. [PubMed] [Google Scholar] 24. Ли СМ, Стюарт Л., Уэй Л.В. Сбор желчи из брюшной полости после холецистэктомии. Arch Surg. 2000; 135: 538–42. [PubMed] [Google Scholar] 25.Адуна М., Ларена Дж. А., Мартин Д., Мартинес-Гереню Б., Агирре И., Астигаррага Е. Утечки желчных протоков после лапароскопической холецистэктомии: ценность MRCP с контрастированием. Визуализация брюшной полости. 2005; 30: 480–7. [PubMed] [Google Scholar] 26. Davidoff AM, Pappas TN, Murray EA, Hilleren DJ, Johnson RD, Baker ME и др. Механизмы обширного поражения желчевыводящих путей при лапароскопической холецистэктомии. Ann Surg. 1992; 215: 196–202. [Бесплатная статья PMC] [PubMed] [Google Scholar] 27. Ward J, Sheridan MB, Guthrie JA, Davies MH, Millson CE, Lodge JP и др.Стриктуры желчных протоков после гепатобилиарной хирургии: оценка с помощью МР-холангиографии. Радиология. 2004. 231: 101–8. [PubMed] [Google Scholar] 28. Desai NS, Khandelwal A, Virmani V, Kwatra NS, Ricci JA, Saboo SS. Визуализация при лапароскопической холецистэктомии – что нужно знать радиологу. Eur J Radiol. 2014; 83: 867–79. [PubMed] [Google Scholar] 29. Чой С.Х., Хан Дж.К., Ли Дж.М., Ли К.Х., Ким С.Х., Ли Дж.Й. и др. Дифференциация злокачественной стриктуры общего желчного протока от доброкачественной с помощью многофазной спиральной компьютерной томографии. Радиология.2005. 236: 178–83. [PubMed] [Google Scholar] 30. Пак М.С., Ким Т.К., Ким К.В., Пак С.В., Ли Дж.К., Ким Дж.С. и др. Дифференциация холангиокарциномы внепеченочного желчного протока от доброкачественной стриктуры: результаты MRCP по сравнению с ERCP. Радиология. 2004; 233: 234–40. [PubMed] [Google Scholar] 31. Феррейра Р., Лоурейро Р., Нуньес Н., Сантос А.А., Майо Р., Краво М. и др. Роль эндоскопической ретроградной холангиопанкреатографии в лечении доброкачественных стриктур желчных путей: что нового? Мир J Gastrointest Endosc. 2016; 8: 220–31.[Бесплатная статья PMC] [PubMed] [Google Scholar] 32. Schofer JM. Билиарные причины постхолецистэктомического синдрома. J Emerg Med. 2010; 39: 406–10. [PubMed] [Google Scholar] 33. Ли Дж. Х., Хан Х. С., Мин С. К., Ли Х. К.. Лапароскопическая пластика различных типов желчно-кишечных свищей: три случая. Surg Endosc. 2004; 18: 349. [PubMed] [Google Scholar] 34. Шимоно Т., Нисимура К., Хаякава К. Компьютерная томография желчных кишечных свищей. Визуализация брюшной полости. 1998. 23: 172–6. [PubMed] [Google Scholar] 35. Brutvan FM, Kampschroer BH, Parker HW.Зажим сосуда как очаг образования камня общего желчного протока. Gastrointest Endosc. 1982; 28: 222–3. [PubMed] [Google Scholar] 36. Chong VH. Ятрогенный желчный камень. Surg Technol Int. 2005; 14: 147–55. [PubMed] [Google Scholar] 37. Хун Т., Сюй XQ, Хе XD, Цюй Q, Ли БЛ, Чжэн СиДжей. Холедоходуоденальный свищ, вызванный миграцией эндоклипса после лапароскопической холецистэктомии. Мир Дж. Гастроэнтерол. 2014; 20: 4827–9. [Бесплатная статья PMC] [PubMed] [Google Scholar] 38. Steffen M, Kronsbein H, Wesche L. Металлический зажим в качестве очага образования камня в общем желчном протоке после лапараскопической холецистэктомии.З. Гастроэнтерол. 2007; 45: 317–9. [PubMed] [Google Scholar] 39. Малый А.Ю., Козарек Р.А. Сфинктер дисфункции Одди. Gastrointest Endosc Clin N Am. 2015; 25: 749–63. [PubMed] [Google Scholar] 40. Хлопок PB, Elta GH, Carter CR, Pasricha PJ, Corazziari ES. Рим IV. Желчный пузырь и сфинктер при расстройствах Одди. Гастроэнтерология. 2016 S0016-5085 (16) 00224-9. [PubMed] [Google Scholar] 42. Тарнаски П.Р., Хоффман Б., Обаккен Л., Кнаппл В.Л., Койл В., Пино Б. и др. Дисфункция сфинктера Одди связана с хроническим панкреатитом.Am J Gastroenterol. 1997; 92: 1125–9. [PubMed] [Google Scholar] 43. Ell C, Rabenstein T, Schneider HT, Ruppert T, Nicklas M, Bulling D. Безопасность и эффективность сфинктеротомии поджелудочной железы при хроническом панкреатите. Gastrointest Endosc. 1998. 48: 244–9. [PubMed] [Google Scholar] 44. Shamiyeh A, Wayand W. Лапароскопическая холецистэктомия: ранние и поздние осложнения и их лечение. Langenbecks Arch Surg. 2004. 389: 164–71. [PubMed] [Google Scholar] 45. Шефер М., Лаупер М., Крахенбюль Л. Национальный опыт кровотечений во время лапароскопии.Am J Surg. 2000; 180: 73–7. [PubMed] [Google Scholar] 46. Каушик Р. Осложнения кровотечения при лапароскопической холецистэктомии: частота, механизмы, профилактика и лечение. J Minim Access Surg. 2010; 6: 59–65. [Бесплатная статья PMC] [PubMed] [Google Scholar] 47. Яо Калифорния, Арнелл Т.Д. Псевдоаневризма печеночной артерии после лапароскопической холецистэктомии. Am J Surg. 2010; 199: e10–1. [PubMed] [Google Scholar] 49. Вассенаар Э.Б., Реймакерс Дж. Т., Ракич С. Смертельная ишемия кишечника после лапароскопической коррекции послеоперационной грыжи.JSLS. 2007; 11: 389–93. [Бесплатная статья PMC] [PubMed] [Google Scholar] 50. Lillemoe KD, Yeo CJ, Talamini MA, Wang BH, Pitt HA, Gadacz TR. Селективная холангиография. Современная роль лапароскопической холецистэктомии. Ann Surg. 1992; 215: 669–74. [Бесплатная статья PMC] [PubMed] [Google Scholar] 51. Рагоззино А., Апулия М., Романо Ф., Имбриако М. Внутрипеченочное разливание желчных камней как позднее осложнение лапароскопической холецистэктомии: результаты МРТ. Pol J Radiol. 2016; 81: 322–4. [Бесплатная статья PMC] [PubMed] [Google Scholar] 52.Хортон М, Флоренция MG. Необычные формы абсцесса после выпавших камней в желчном пузыре во время лапароскопической холецистэктомии. Am J Surg. 1998; 175: 375–9. [PubMed] [Google Scholar] 53. Робинсон-младший, Райт Дж. К., Дживаргезе СК. Упавшие камни в желчном пузыре вызывают околопеченочный абсцесс и эмпиему. Case Rep Surg 2015. 2015 629704. [Бесплатная статья PMC] [PubMed] [Google Scholar] 54. Nayak L, Menias CO, Gayer G. Выпавшие камни в желчном пузыре: спектр результатов визуализации, осложнений и диагностических ошибок. Br J Radiol. 2013; 86: 20120588.[Бесплатная статья PMC] [PubMed] [Google Scholar] 55. Моррин М.М., Крускал Дж. Б., Хохман М. Г., Салдингер П. Ф., Кейн Р. А.. Рентгенологические особенности осложнений выпадения камней в желчном пузыре у больных лапароскопической холецистэктомией. AJR Am J Roentgenol. 2000; 174: 1441–5. [PubMed] [Google Scholar] 56. Noda S, Soybel DI, Sampson BA, DeCamp MM., Jr Бронхолитиаз и торакоабдоминальный актиномикоз от выпавших камней в желчном пузыре. Ann Thorac Surg. 1998. 65: 1465–7. [PubMed] [Google Scholar] 57. Ханна С.Дж., Баракат О., Уоткин С. Холелитоптиз: необычное отсроченное осложнение лапароскопической холецистэктомии.J Hepatobilation Pancreat Surg. 2004; 11: 190–2. [PubMed] [Google Scholar] 58. Беннетт А.А., Гилкесон Р.К., Хаага-младший, Маккар В.К., Ондерс Р.П. Осложнения «выпавших» желчных камней после лапароскопической холецистэктомии: технические соображения и результаты визуализации. Визуализация брюшной полости. 2000; 25: 190–3. [PubMed] [Google Scholar] 59. Нудо Р., Паста В., Монти М., Верджин М., Пикарди Н. Корреляция между синдромом постхолецистэктомии и билиарным рефлюкс-гастритом. Эндоскопическое исследование. Ann Ital Chir. 1989. 60: 291–300. обсуждение 300-2.[PubMed] [Google Scholar] 60. Мурхед Р.Дж., Миллс Д.О., Уилсон Г.К., МакКелви СТ. Холецистэктомия и развитие колоректальной неоплазии: проспективное исследование. Ann R Coll Surg Engl. 1989; 71: 37–9. [Бесплатная статья PMC] [PubMed] [Google Scholar] 61. Weitz H, Mayring K, Wiebecke B, Eder M. Холецистэктомия, холелитиоз и рак толстой кишки. Dtsch Med Wochenschr. 1983; 108: 53–7. [PubMed] [Google Scholar] 62. Хиваринен Х., Сиппонен П., Сильвеннойнен Э. Спайки кишечника: недооцененная причина синдрома постхолецистэктомии.Гепатогастроэнтерология. 1990; 37: 58–61. [PubMed] [Google Scholar] 63. Бергеманн Дж. Л., Хибберт М. Л., Харкинс Дж., Нарваез Дж., Асато А. Сальниковая грыжа через 3-миллиметровый участок пупочного троакара: выявление скрытой пупочной грыжи. J Laparoendosc Adv Surg Tech A. 2001; 11: 171–3. [PubMed] [Google Scholar] 65. Деллон А.Л. Боль межреберной невромы после лапароскопической холецистэктомии: диагностика и лечение. Plast Reconstr Surg. 2014; 133: 718–21. [PubMed] [Google Scholar] 66. Люблин М., Кроуфорд Д.Л., Хиатт-младший, Филлипс Э.Симптомы до и после лапароскопической холецистэктомии по поводу камней в желчном пузыре. Am Surg. 2004. 70: 863–6. [PubMed] [Google Scholar] 67. Schmidt M, Søndenaa K, Dumot JA, Rosenblatt S, Hausken T., Ramnefjell M и др. Симптомы после холецистэктомии были вызваны сохранением функционального желудочно-кишечного расстройства. Мир Дж. Гастроэнтерол. 2012; 18: 1365–72. [Бесплатная статья PMC] [PubMed] [Google Scholar] 68. Цай MC, Chen CH, Lee HC, Lin HC, Lee CZ. Повышенный риск депрессивного расстройства после холецистэктомии по поводу камней в желчном пузыре.PLoS One. 2015; 10: e0129962. [Бесплатная статья PMC] [PubMed] [Google Scholar] 69. Мертенс М.К., Рукема Дж. А., Шольтес В. П., Де Фрис Дж. Особая тревожность предсказывает исход через 6 недель после холецистэктомии. Проспективное последующее исследование. Ann Behav Med. 2011; 41: 264–9. [Бесплатная статья PMC] [PubMed] [Google Scholar] 70. Томпсон Дж. С., Веземан Р. А., Рохлинг Ф. А., Лайден Э., Грант В. Дж., Варгас Л. М. и др. Холецистэктомия и заболевание печени при синдроме короткой кишки. J Gastrointest Surg. 2016; 20: 322–7. [PubMed] [Google Scholar] 71. Ruhl CE, Everhart JE.Связь неалкогольной жировой болезни печени с холецистэктомией у населения США. Am J Gastroenterol. 2013; 108: 952–8. [PubMed] [Google Scholar]осложнений со стороны желчевыводящих путей после лапароскопической холецистэктомии: механизм, профилактические меры и подход к лечению: обзор
Лапароскопическая холецистэктомия стала золотым стандартом лечения симптоматического холелитиаза. Однако адаптация LC связана с повышенным риском осложнений, особенно повреждения желчных протоков в диапазоне от 0.От 3 до 0,6%. Возникновение BDI приводит к сложной реконструкции, длительной госпитализации и высокому риску отдаленных осложнений. Поэтому больше внимания уделяется предотвращению этих осложнений. В дополнение к соответствующему обучению было предложено несколько методов предотвращения повреждения желчных протоков, включая использование прицела 30 , адекватное разграничение структур в треугольнике Кало (критический вид), предотвращение диатермии вблизи общего печеночного протока и интраоперационная холангиограмма. и поддерживать низкий порог перехода на открытый подход в случае неопределенности.Лечение травмы желчных протоков зависит от характера травмы, времени обнаружения и имеющегося опыта и может варьироваться от простого подпеченочного дренажа до гепатикоеюностомии по Ру, особенно выполняемой в специализированных центрах. Эта статья, основанная на обзоре литературы, направлена на обзор желчных осложнений после лапароскопической холецистэктомии со ссылкой на ее механизм, меры профилактики и подходы к лечению.
1. Введение
Лапароскопическая холецистэктомия (ЖК) заменила открытое хирургическое вмешательство в лечении симптоматического холецистолитиаза [1–8].Хотя LC предлагает пациенту несколько преимуществ минимально инвазивной хирургии, спектр осложнений хирургии желчных камней изменился по сравнению с открытой процедурой. Осложнения, связанные с лапароскопией, такие как повреждение желчных протоков (BDI), как правило, сложны, являются более проксимальными и часто связаны с сопутствующим повреждением сосудов [9]. Это наряду с повреждениями во время доступа в брюшную полость, такими как повреждение кишечника и серьезное повреждение забрюшинных сосудов, повысило заболеваемость до 2,9% [1–4]. Спектр неудач также изменился из-за использования новых инструментов, таких как сшивающие устройства и инструменты под напряжением.Связанные с этим осложнения, такие как миграция зажимов или попадание желчного камня в брюшную полость, были полностью неизвестны при открытой хирургии. Хирургические процедуры, используемые при лечении стриктуры, включают гепатикоеюностомию по Ру, гепатэктомию и трансплантацию печени [3–6]. Рецидив стриктуры желчных протоков после хирургического вмешательства может проявиться много лет спустя [5]. Следовательно, этим пациентам требуется длительное, возможно, пожизненное наблюдение с посещением больницы и обследованием для выявления рецидива стриктуры [5–8].
Пациенты, перенесшие BDI во время холецистэктомии, имеют снижение качества жизни и продолжают иметь более высокий риск смерти по сравнению с пациентами, перенесшими неосложненную холецистэктомию [7, 8]. Связанные с осложнением расходы на здравоохранение значительно увеличиваются, и это частая причина судебных тяжб по поводу врачебной халатности [7, 8]. В таких случаях пациентам часто выплачивается большая компенсация. В этой статье, основанной на обзоре литературы, обсуждаются билиарные осложнения со ссылкой на их механизм, профилактические меры и подходы к лечению.
2. Факторы риска для BDI
Сообщалось о серьезных местных факторах риска, предрасполагающих к BDI, таких как острый холецистит, острый билиарный панкреатит, кровотечение в треугольнике Калота, сильно порезанный или сморщенный желчный пузырь, большой пораженный желчный камень в сумке Гартмана, короткий пузырный проток и синдром Мириззи. Кроме того, аномальная анатомия желчных протоков является частой причиной BDI после LC [1–8]. Сообщается, что мужской пол и длительная операция более 120 минут являются независимыми факторами риска [1].Однако, хотя местные факторы риска присутствуют в 15–35% случаев BDI, более половины всех таких травм произошло во время так называемого «легкого» LC, проведенного неопытным хирургом [1].
3. Воздействие осложнений желчевыводящих путей
Острый BDI приводит к краткосрочным осложнениям, таким как желчный перитонит, сепсис, синдром полиорганной недостаточности, наружный желчный свищ, холангит, абсцесс печени и другие [2–4, 6, 8]. Эти осложнения, если их не лечить должным образом, могут быть связаны со смертностью до 5% [10].Лапароскопическая холецистэктомия также связана с более высоким риском повреждения сосудов печеночной артерии и воротной вены, что еще больше увеличивает смертность [9].
Острый BDI и последующий желчный свищ могут перерасти в стриктуру желчных путей. При неправильном лечении стриктуры желчных протоков могут возникнуть осложнения внутрипеченочного литиаза, вторичного билиарного цирроза, портальной гипертензии и терминальной стадии заболевания печени [3, 5, 8].
4. Подход к исследованию
Тест с аномальной функцией печени, указывающий на BDI, требует дальнейшего исследования.Для определения характера и степени травмы и связанных с ней осложнений используется широкий спектр методов визуализации [11]. Ультрасонография брюшной полости в качестве начального исследования выбора может продемонстрировать скопление жидкости в правом подпеченочном пространстве в дополнение к выявлению проксимальной расширенной билиарной системы у пациентов с полным разделением CBD [11]. Затем требуется дальнейшее расследование для оценки причины этого сбора или предполагаемой обструкции. Во многих случаях КТ брюшной полости бесполезна, просто подтверждая внешний вид ультразвукового исследования [11].Эндоскопическая ретроградная холангиография (ЭРХПГ) (Рисунок 1) и магнитно-резонансная холангиография (MRC), вероятно, продемонстрируют наличие утечки желчных протоков (Рисунок 2) и часто покажут уровень разрыва протока или операции [11] (Рисунок 3). ERCP, кроме того, обеспечивает терапевтический вариант в этом сценарии, когда можно рассмотреть сфинктеротомию и эндобилиарное стентирование [12]; другие обычно используемые терапевтические вмешательства включают чрескожную чреспеченочную холангиографию, чреспеченочный дренаж желчных путей и чрескожный дренаж внутрибрюшного скопления [12].Сцинтиграфия может быть полезна при обследовании пациентов с подозрением на утечку желчных путей из-за ее выведения в желчные пути h-иминодиуксусной кислоты (HIDA). Это также может продемонстрировать непрерывность между желчным деревом и подпеченочной коллекцией [11].
5. Как избежать травмы желчного протока
Адекватное и надлежащее обучение лапароскопической хирургии, определение анатомии желчных протоков в треугольнике Калота (критический вид) путем тщательного хирургического вскрытия и, если необходимо, внутри -операционная холангиография (IOC), разумное использование электрокоагуляции, недопущение слепого наложения зажимов и прижигание в случае кровотечения в треугольнике Кало – вот некоторые из мер, позволяющих избежать BDI [1, 2, 4, 6, 8, 10] .Согласно одному отчету, основной причиной ошибки была иллюзия зрительного восприятия в 97% случаев [13]. Сбои в техническом мастерстве присутствовали только в 3% травм. Ошибки в знаниях и суждениях способствовали, но не были основной причиной [13].
6. Правильное обнажение и идентификация структур в треугольнике Кало
Основной причиной непреднамеренного пересечения CBD при LC является принятие CBD за пузырный проток [1, 3, 4, 6, 13]. Чтобы избежать ошибочной идентификации CBD как пузырного протока, важно тщательно визуализировать, чтобы получить первое впечатление от внепеченочного желчного протока, прежде чем начинать рассечение, предпочтительно с использованием лапароскопа 30 °.Некоторые ориентиры, включая кистозный лимфатический узел, шейку желчного пузыря и борозду Рувьера, рекомендуются для идентификации пузырного протока и безопасного его рассечения [14]. Сумку Хартмана часто используют в качестве ориентира, поскольку она легко визуализируется и соединяет ГБ с пузырным протоком. Однако следует проявлять осторожность в тех случаях, когда она деформирована или устранена, как у пациентов с атрофическим холециститом, пораженным камнем пузырного протока, спаечным процессом между пузырным протоком и шейкой желчного пузыря, а также при неправильном рассечении [15]. В сложных случаях борозда Рувьера является полезным ориентиром, который визуализируется, когда шейка ГБ отводится вверх и влево, обнажая задний аспект гепатоцистозного треугольника.Видно, что борозда Рувьера проходит справа от ворот печени перед хвостатой долей и точно указывает плоскость CBD; обнаруживается треугольник, ограниченный шейкой ГБ, поверхностью печени и плоскостью борозды, и рассечение может быть безопасно начато путем разделения брюшины непосредственно вентральнее борозды [14, 16]. В дополнение к анатомическому ориентиру, тракция желчного пузыря должна быть в правильном направлении для идентификации пузырного протока из-за двумерных перспектив во время LC.Ошибочная идентификация CBD как пузырного протока может быть связана с направлением тракции желчного пузыря в верхнем направлении, а не латеральным выравниванием пузырного протока и CBD [17]. При обрезании или разделении пузырного протока важно отвести ГБ в латеральном направлении. В случае сложной холецистэктомии в результате обширных спаек, острого холецистита, длительного хронического холецистита, небольшого сокращения желчного пузыря и фиброзированного и облитерированного треугольника Кало рекомендуется ранний переход от лапароскопической операции к открытой [17].Интраоперационная холангиограмма (IOC) позволит очертить анатомию в сложных случаях, хотя есть некоторые, кто консультирует их во всех случаях лапароскопической холецистэктомии [1]. Когда на пробное вскрытие без значительного прогресса было потрачено разумное время, переход на открытую холецистэктомию является наиболее безопасным вариантом [1, 3, 4, 8].
7. Избегайте термической травмы
Неправильное использование прижигания при рассечении треугольника Кало может вызвать серьезный BDI с потерей протоковой ткани из-за термического некроза [17].Некоторые из мер, используемых для предотвращения термического повреждения основного желчного протока, включают в себя первоначальное зацепление через ограниченное количество ткани, отрыв ткани от подлежащих структур под точным зрением и продолжение рассечения. После вскрытия серозной оболочки желчного пузыря можно использовать тупое рассечение с использованием арахиса вместо прижигания в треугольнике Кало [4]. Помимо того, что он является эффективной альтернативой прижиганию, он предлагает лучший обзор поля, особенно в случаях незначительного просачивания [4, 17]. Чрезвычайно важно не использовать прижигание для разрезания пузырного протока, особенно когда титановые зажимы помещаются на пузырный проток, поскольку титановые клипсы являются хорошими электрическими проводниками и могут привести к термическому некрозу культи пузырного протока или соседнего желчного протока.Уместно применять всегда короткие импульсы с минимальным количеством энергии, необходимой для рассечения или обеспечения гомеостаза [17].
8. Избегайте слепого гемостаза
Рассечение при наличии острого воспаления и рубцовой ткани может привести к значительному кровотечению, затрудняющему визуализацию структуры желчных протоков [4, 17]. Паническая реакция в такой ситуации неизбежно приведет к обрезанию или прижиганию в недостаточно открытых областях, что приведет к повышенному риску BDI или, что еще хуже, к сочетанию повреждения сосудов и желчных протоков [4, 17].С кровотечением в такой ситуации адекватно бороться, сохраняя спокойное хладнокровие в дополнение к сжатию точки кровотечения и прилегающей ткани атравматическими щипцами в течение нескольких минут [4, 17]. Кровотечение обычно останавливается за несколько минут, избегая повреждения основных желчных протоков путем неосторожного наложения зажимов или прижигания. Как только будет получена хорошая экспозиция, клипы можно будет разместить точно. Однако при неконтролируемом кровотечении целесообразно перейти на открытую операцию.
9.Осведомленность об анатомических вариациях
Некоторые анатомические вариации желчных путей, печеночного сосуда и его ветвей повышают риск травм во время ЦП, особенно при наличии острого воспаления. Меры по предотвращению травмы включают рассечение пузырной артерии и протока как можно ближе к желчному пузырю и недопущение рассечения пузырного протока до его окончания в CBD, поскольку это чрезвычайно опасно для пациентов с низким уровнем прикрепления пузырного протока. Идентификация кистозной артерии достигается, когда можно четко идентифицировать ее ответвленный сосуд, входящий в ГБ.Печеночная артерия особенно подвержена риску повреждения при наличии горба Мойнихана, а правый печеночный проток – в опасности, когда пузырный проток иногда открывается прямо в него. Прежде чем разделить какую-либо значительную структуру, необходимо полностью открыть гепатобилиарный треугольник, а это означает, что требуется трехмерное изображение и идентификация кистозного воронки, пузырного протока и артерии. Две идентифицированные структуры, входящие в желчный пузырь, могут быть только пузырным протоком и артерией [4].
10. Переход на открытый подход при необходимости
Коэффициенты конверсии во время LC варьируются от 3,6 до 13,9% [1, 4, 18]. Общие показания для конверсии включают технические трудности, неконтролируемое кровотечение, трудности с рассечением треугольника Кало, камни CBD и травмы желчных протоков [4, 17, 18]. В случае неопределенности анатомических ориентиров и отсутствия прогресса после разумного периода рассечения, не следует медлить с преобразованием, поскольку это отражает здравое суждение со стороны хирурга, а не неспособность выполнить сложную и опасную задачу, которая может быть пагубно сказывается на исходе хирургического вмешательства.
11. Роль интраоперационной холангиограммы и лапароскопического ультразвука
Роль рутинной интраоперационной холангиографии (IOC) во избежание BDI остается спорной [1, 19, 20]. Хотя в некоторых сериях сообщается об отличных результатах для ЦП с небольшой потребностью в рутинной ИОК, в других сообщается о его использовании для снижения частоты случаев BDI или его раннего выявления во время операции [1, 19]. В одном отчете 81% BDI был обнаружен во время первоначальной травмы, когда проводился IOC, по сравнению с только 45%, когда он не использовался [20].Однако недостатком ИОК является необходимость хирургического опыта, неизбежное продление времени операции и необходимость интерпретации опытным рентгенологом [4]. Использование лапароскопического ультразвука – еще одна привлекательная альтернатива, так как его можно проводить без диссекции тканей или канюляции желчных путей [21]. Сообщается, что он особенно полезен в сложных случаях из-за воспаления или спаек, поскольку помогает определить положение пузырного протока и основных внепеченочных желчных протоков.Он считается надежным, быстрым, воспроизводимым и экономичным методом идентификации анатомии желчных протоков в сложных случаях [21].
12. Характеристики хирургов склонности к риску и BDI
Анализ взаимосвязи характеристик хирургов и предпочтения риска заболеваемости CBDI показал, что хирурги с экстремальным риском предпочитают они считают, что вовлеченный выигрыш будет высоким по сравнению с теми, кто избегает ситуаций с неопределенным исходом) продемонстрировал более высокий уровень травм среди тех, кто имеет высокий балл предпочтения принятия рисков [13, 22].Сообщается, что непреднамеренное повреждение желчного протока происходит из-за небрежного подхода, самоуверенности и незнания сложных ситуаций [4]. Хирургическое сообщество работает над созданием культуры безопасности, при которой даже такое редкое событие, как BDI, объясняется улучшенным обучением и стандартным использованием мер безопасности. Некоторые из них включают в себя включение модулей, которые имитируют потенциальные интраоперационные ошибки в суждениях (например, неправильную идентификацию CBD) и стресс-безопасное принятие решений, а также подчеркивают использование проверенных мер безопасности, которые могут быть полезны.Хирургическое моделирование в этом отношении, вероятно, станет неотъемлемой частью обучения [22].
13. Стратегия ведения при травме желчного протока
Вытекание желчи во время холецистэктомии должно вынудить хирурга остановиться и внимательно изучить источник утечки желчи [3, 4, 6, 8, 17]. Хотя желчь может вытекать из отверстия в ЖБ или пузырном протоке, прежде, чем это произойдет, следует исключить BDI. Желчь от GB зеленовато-желтая, густая и вязкая, тогда как желчь из общего желчного протока (CBD) обычно ярко-желтая, жидкая и водянистая.IOC на этом этапе может очертить анатомию и предотвратить дальнейшее повреждение желчного протока. BDI также следует подозревать, если в треугольнике Кало встречается третья трубчатая структура (после того, как пузырный проток и артерия были отсечены и разделены). «Пузырный проток», который ранее был отсечен и разделен, на самом деле мог быть CBD, а третья структура, с которой мы сейчас сталкиваемся, может быть общим печеночным протоком. Если BDI распознается во время операции, лечение зависит от характера поврежденного протока, типа травмы, а также знаний и опыта хирурга [1, 4, 6, 8].
14. Тактика лечения специфических повреждений желчного протока
14.1. Клипсированный общий желчный проток
Иногда зажим может быть установлен неправильно без разделения желчного протока. В таком случае может быть достаточно снятия клипа [6]. Если перфорации воздуховода нет, больше ничего делать не нужно. Если в послеоперационном периоде у такого пациента выявляется обструкция желчевыводящих путей, о чем свидетельствуют повышенные уровни щелочной фосфатазы, расширение внутрипеченочных желчных протоков при визуализации или замедленное выведение изотопа при гепатобилиарной сцинтиграфии, устанавливается эндоскопический стент [6].
14.2. Малый проток
Хирург часто сталкивается с небольшими протоками, особенно при рассечении желчного пузыря в его ложа. К ним относятся холецистогепатический проток, субпузырный проток и небольшой (менее 3 мм) субсегментарный проток в ложе ГБ [6]. Если поврежден малый проток, его можно перерезать [6]. Это приведет к бессимптомной атрофии сегмента печени [22]. Если это невозможно, может оказаться полезным дренирование подпеченочной ямки, как описано ниже. Однако, когда во время операции отмечается подтекание желчи из открытого конца протока, целесообразно оценить природу повреждения, прежде чем предположить, что оно возникло из-за аберрантного желчного протока и протекающего протока в ложе ГБ или протекающей культи пузырного протока. , для перевязки и наложения швов в такой ситуации может увеличиться тяжесть травмы и потребовать повторной операции.Крайне важно определить анатомию желчного протока с помощью холангиографии и избегать любого дополнительного рассечения, которое может еще больше повредить или деваскуляризовать желчный проток. Для оценки состояния желчного протока при различных типах повреждений и разном времени обнаружения повреждений могут использоваться разные методы [12]. Пациентам с интраоперационной утечкой желчи может быть проведена холангиография через пузырный проток или открытый конец протока, чтобы определить, какой проток поврежден, и оценить характер повреждения. У пациентов с подозрением на повреждение протока в послеоперационном периоде ERCP покажет место операции или утечки [12]; тем не менее, ERCP не может показать проксимальный конец желчного протока, когда проток отрезан, разделен или иссечен.Чрескожная чреспеченочная холангиография полезна в такой ситуации для визуализации проксимального конца протока, но, вероятно, будет менее успешной у пациентов, у которых внутрипеченочные протоки не расширены на начальных стадиях [12]. MRC – это альтернативное исследование выбора, когда оно доступно.
14.3. Большой проток
Травма основного протока (правого печеночного протока / ИБС или CBD) имеет более серьезные последствия. В случае этого неудачного случая дальнейшее лечение, включая оценку, будет зависеть от наличия опыта [1, 2, 6].
14.4. Доступные экспертные знания
В идеальной ситуации ремонт должен проводить обученный билиарный хирург с достаточным опытом реконструктивной хирургии желчевыводящих путей. Процедура должна быть преобразована в открытую операцию, а травма должна быть устранена, как подробно описано ниже.
14,5. Частичная травма
Боковая / неполная травма (включая частичную окружность протока) может быть восстановлена тонким (4-0 / 5-0) швом из викрила / PDS. Некоторые рекомендуют использовать Т-образную трубку в качестве стента [23].Однако установка Т-образной трубки в недилатированный проток нормального размера может быть трудной и неприятной и потенциально может усугубить травму [23].
14.6. Полная травма
Если проток был разделен, важно оценить, связана ли потеря сегмента протока, как это происходит при классической травме холецистэктомии на коленях [17]. Это происходит, когда CBD сначала отсекают и разделяют, ошибочно принимая его за пузырный проток. Затем обнаруживается CHD и снова делится.
Идеальным методом лечения полного пересечения желчного протока является восстановление непрерывности желчных протоков с помощью гепатикоеюноанастомоза по Ру [24].Когда желчный проток был разделен без иссечения сегмента, описан первичный анастомоз конец в конец отрезанных концов желчного протока. Эта процедура приобрела дурную славу после сообщения, в котором говорилось, что почти половина таких ремонтов превратилась в стриктуры, которые позже потребовали гепатикоеюностомии [25]. Однако недавний отчет Амстердамского медицинского центра возродил интерес к этому варианту. В период с 1990 по 2006 год 56 BDI были обработаны анастомозом (49 – с Т-образной трубкой) [26].После этого по мере необходимости проводилось эндоскопическое и радиологическое вмешательство. Авторы сообщили о более чем 90% случаев отсутствия стриктуры в течение среднего периода наблюдения в 7 лет [26]. Несомненным преимуществом этой процедуры является то, что она поддерживает нормальный дренаж желчных путей в двенадцатиперстную кишку и позволяет избежать риска холангита и стриктуры, связанных с рефлюксом, после гепатикоеюностомии. Еще одним преимуществом ремонта является то, что стриктура, которая может возникнуть, обычно бывает небольшой (тип висмута 1 или 11).Их легче исправить хирургическим путем в случае неудачи эндоскопического и радиологического вмешательства.
14.7. Экспертиза недоступна
В большинстве случаев экспертиза по восстановлению недоступна, и в таких ситуациях не следует предпринимать никаких попыток исправить травму. Ремонт, выполненный неопытными хирургами, скорее всего, не удастся [27]. Кроме того, восстановление после предыдущей попытки, даже если оно выполнено опытным хирургом-билиаром, с меньшей вероятностью будет успешным [28]. Когда специалисты по ремонту не доступны сразу, самый безопасный вариант (в интересах как пациента, так и хирурга) – это промыть область обильным количеством раствора, наблюдать и записать операционные результаты и разместить два больших / широких отверстия (28 французских ) дренаж в подпеченочной ямке [29, 30].Это позволит вывести желчь из поврежденного протока и предотвратить образование билиомы. Сальник, если имеется, также может быть помещен в подпеченочную ямку. Это может быть выполнено лапароскопическим путем, и нет необходимости переходить на лапаротомию. Это приведет к контролируемому внешнему билиарному свищу, что предотвратит перитонеальный сепсис [24–27]. В послеоперационном периоде может быть выполнена эндоскопическая папиллотомия и в случаях частичного повреждения стент помещен в центральный канал для декомпрессии желчных протоков [24, 28].Наружный желчный свищ может в конечном итоге закрыться без какой-либо обструкции желчных путей в случае частичного повреждения. В некоторых случаях, особенно при полном повреждении, желчный свищ может не закрыться, и восстановление необходимо будет проводить с использованием недилатированных проксимальных протоков [24–27]. Чаще развивается стриктура желчных протоков (при расширении проксимальных протоков), что требует гепатикоеюностомии. Некоторые пытаются установить трубку в проксимальный конец разделенного протока для преобразования BDI в управляемый внешний желчный свищ.Попытка ввести катетер в поврежденный недилатированный проксимальный проток во время лапароскопической холецистэктомии, однако, может вызвать дальнейшее повреждение ВПС, особенно при выполнении неопытным хирургом. Иногда выполняется клипирование разделенного протока с целью предотвратить утечку желчи и позволить поврежденному протоку стриктировать, что приводит к расширению проксимального протока, что облегчает гепатикоеюностомию [31]. Это редко бывает успешным, потому что в большинстве случаев отсеченные или перевязанные протоки слущиваются, что вызывает неизбежное вытекание желчи и приводит к тому, что травма становится еще более проксимальной.Кроме того, зажим (или лигатура) также нарушает кровоснабжение и вызывает ишемическое повреждение [31].
14,8. Пропущенная травма
В большинстве случаев (более 60%) повреждение желчевыводящих путей не распознается при лапароскопической холецистэктомии [20, 32]. Чтобы распознать повреждение желчевыводящих путей (утечка или транзакция CBD) в раннем послеоперационном периоде, необходим высокий индекс подозрительности. В исследовании 207 пациентов с послеоперационной утечкой желчного протока, перенесших ЭРХПГ, наиболее частым местом утечки была культя пузырного протока (78%), периферический правый печеночный проток (Luschka 13%) и другие участки, такие как общий желчный проток и Т. точка введения трубки (9%) [12].Утечка может быть низкой степени (LG), когда утечка отмечается только после помутнения внутрипеченочных билиарных корешков контрастом после ERCP, или утечки высокой степени (HG), когда утечка наблюдается рентгеноскопически до помутнения внутрипеченочного протока [12] . Последнее считается более значительным, поскольку разлив контрастного вещества происходит при минимальном давлении инъекции и до помутнения системы протоков. Пациенты с утечкой LG эффективно управляются с помощью только сфинктеротомии или установки назобилиарной трубки или установки стента, и это может обеспечить снижение градиента давления и устранение утечки более чем на 90% [12].Однако утечка HG потребует установки стента с возможным перекрытием места утечки культи пузырного протока, похожего на утечку. Однако решение о размещении стента определяется серьезностью утечки, а не местом утечки [12].
При отсутствии подтекания желчи у пациентов могут отсутствовать какие-либо симптомы и признаки в раннем послеоперационном периоде, а после выписки из больницы без осложнений может развиться желтуха. Поэтому желательно повторное посещение через 1-2 недели после холецистэктомии.Некоторые BDI, особенно ишемические, могут проявляться через несколько месяцев или даже лет после холецистэктомии [5, 6, 8, 17, 30]. Лечение травмы, обнаруженной после выписки из больницы, должно осуществляться в центре с соответствующими знаниями, о которых говорилось выше.
Процедура выбора при восстановлении повреждения или стриктуры главного протока – гепатикоеюностомия [24–28].
14.9. Гепатикоеюноанастомоз
Гепатикоеюностомия предпочтительнее холедоходуоденоанастомоза, поскольку последняя подвержена осложнениям из-за рефлюкс-холангита [5, 9, 33].Гепатикоеюностомия с анастомозом Roux-en-Y снижает натяжение анастомоза, обеспечивает хорошее кровоснабжение и является предпочтительным вариантом лечения травм, полученных после пересечения протока [5, 9, 26–28, 33]. Это также процедура выбора для лечения дефектов и стриктур протока. На результат в значительной степени влияет хирургическая техника, особенно когда проток не расширен [27, 28]. Результат будет лучше, если провести однослойный анастомоз конец в конец рассасывающимся швом 5-0 с петлей для дренажа желчи длиной более 50 см, чтобы избежать рефлюкса и инфекции [5, 9, 26–28, 33].Отмершие ткани на конце протока следует удалить [26, 28]. Некоторые могут поместить временную трубку стента через область реконструкции, когда канал небольшой. Трубка помогает наложить анастомоз, позволяя выполнить холангиографию для проверки примерно через неделю, и она может служить дренажем, если анастомоз временно не течет. Однако использование трансанастомотических стентов остается спорным вопросом [25, 26]. Сторонники стентирования и декомпрессии желчных путей заявляют о более низкой вероятности послеоперационной стриктуры, поскольку это обеспечивает минимальный размер анастомоза по мере заживления и ослабления воспаления и обеспечивает легкий доступ для диагностических и терапевтических вмешательств в послеоперационный период [27, 29].Но другие, включая тех, кто имеет опыт трансплантации печени, предполагают, что использование стентов не обязательно и может быть вредным, поскольку оно может предрасполагать к риску холангита и продлевать его после его развития [30]. Если стенты установлены, они сохраняются в течение 3 месяцев [27, 29]. У пациентов со стриктурой на уровне бифуркации или выше прикорневую пластину мобилизуют для получения адекватной длины левого печеночного протока [27, 29, 31]. Это обеспечит адекватную ширину анастомоза и облегчит точный анастомоз слизистой оболочки, что необходимо для удовлетворительной реконструкции.Рецидивирующая стриктура анастомоза, если она возникает, как указано на MRC, лучше всего лечится чрескожным вмешательством в виде баллонной дилатации [29, 30, 32].
14.10. Травма желчного протока, связанная с сосудистой травмой
Это повреждение, при котором поражаются как желчный проток, так и печеночная артерия и / или воротная вена [9, 27, 34]. Повреждение желчного протока может быть вызвано операционной травмой, иметь ишемическое происхождение или и то, и другое, и может сопровождаться или не сопровождаться различной степенью ишемии печени [9, 27, 34].Вазобилиарное повреждение (VBI) правой печеночной артерии (RHA) является наиболее частым вариантом. Травма RHA, вероятно, расширит повреждение желчных путей до более высокого уровня, чем наблюдаемое грубое механическое повреждение. VBI приводит к медленному инфаркту печени примерно у 10% пациентов [9]. Окклюзия RHA без сопутствующего повреждения желчных протоков или воротной вены редко приводит к клинически значимой ишемии печени или желчного протока. Травмы RHA или ее ветвей были зарегистрированы у 7% трупов, перенесших LC при жизни, и при этом не было никаких аномалий печени или желчных протоков [35].Ремонт артерии редко возможен, так как он должен выполняться в течение короткого времени с момента возникновения травмы, в идеале в течение нескольких часов, и травма часто бывает слишком серьезной для восстановления [9, 34]. Следовательно, восстановление артерии редко возможно, и польза от него неясна. Повреждения воротной вены или общей или собственной печеночной артерии встречаются гораздо реже, но имеют более серьезные последствия, включая быстрый инфаркт печени [9, 34]. Обычная артериография рекомендуется пациентам с повреждением желчевыводящих путей, если предполагается раннее восстановление.Лечение повреждения желчных путей, связанного с повреждением сосудов, часто откладывается [9, 34]. Это связано с более низкими результатами раннего ремонта по сравнению с отсроченным ремонтом. Это связано с тем, что некроз желчных протоков может прогрессировать после повреждения желчевыводящих путей и может не достигать стабильного состояния в течение примерно 3 месяцев [9, 34]. Следовательно, выполнение реконструкции желчного протока вскоре после травмы при наличии травмы RHA рискует заживить участок желчного протока, который может казаться жизнеспособным, но на самом деле обречен на фиброз.Поскольку RHA лежит на уровне среднего общего печеночного протока, повреждения желчных путей, которые возникают в связи с повреждением RHA, скорее всего, будут на уровне E1-E2 [9, 34]. Портальная вена гораздо менее уязвима к травмам во время LC, чем RHA; следовательно, зарегистрировано только 16 таких случаев повреждения воротной вены, связанного с серьезным повреждением желчевыводящих путей, со смертельным исходом у 50% пациентов с инфарктом печени [9].
15. Результаты ремонта
Целью хирургического лечения поврежденных желчных путей является восстановление прочного канала и предотвращение краткосрочных и долгосрочных осложнений, таких как желчный свищ, внутрибрюшной абсцесс, рецидивирующий холангит стриктуры желчных протоков. , вторичный билиарный цирроз [5, 6, 8, 10].Диагностическая оценка пациента с повреждением желчевыводящих путей должна включать точное определение анатомии желчевыводящих путей. Подозрение на образование внутрибрюшного абсцесса или повреждение сосудов может быть обнаружено с помощью компьютерной томографии или магнитно-резонансной холангиографии. Предоперационное определение анатомии желчевыводящих путей имеет первостепенное значение для лучшего результата, так как плохой результат после восстановления был зарегистрирован у 96% пациентов без холангиографии и у 69% пациентов с неполными холангиографическими данными [13].Общий уровень долгосрочного успеха при выполнении в специализированном центре составляет> 90%, а уровень смертности составляет от 0 до 3,2% [26, 28, 31, 33, 36]. Факторы, которые влияют на отдаленный исход после гепатикоеюностомии, включают наличие активного перитонита во время восстановления, сочетание повреждения желчного протока и сосудов, степень повреждения бифуркации желчных протоков или выше и количество предыдущих операций [ 5, 9, 26, 28, 36]. Также чрезвычайно важно, была ли операция выполнена основным хирургом или в специализированном центре, так как сообщаемый уровень успеха у них составляет 35% и> 90% соответственно [31].Факторы, влияющие на смертность, включают количество предыдущих операций, наличие серьезной инфекции в анамнезе, место стриктуры, предоперационную концентрацию сывороточного альбумина, а также наличие заболевания печени и портальной гипертензии [25, 26]. Группа Джона Хопкинса сообщила о своих результатах восстановления 142 BDI, выполненных в период с 1990 по 1999 год с уровнем смертности 0,6%. При среднем периоде наблюдения 55 месяцев отличные / хорошие результаты были получены у 91% пациентов. Тринадцать пациентов имели несостоятельность анастомоза, и 10 из них были спасены повторным вмешательством [31].В другом исследовании 300 стриктур, проведенном в период с 1989 по 2006 год, уровень смертности составил 1,3%. Из 225 пациентов, наблюдавшихся более 2 лет, у 91% был отличный / хороший результат, тогда как 11 пациентам потребовалось повторное вмешательство в случае неудачи [37]. Две трети рецидивов случаются в течение 2 лет, но также сообщалось о рецидивах стриктур через 10 лет [38].
16. Правовые последствия
Повреждение желчного протока при лапароскопической холецистэктомии не всегда является результатом небрежности. Это известное осложнение процедуры.Тем не менее, пациент должен быть проинформирован об этом в процессе получения согласия, и должны быть приняты адекватные меры для раннего выявления и надлежащего ведения. Обзор данных, предоставленных судебным органом NHS (NHSLA) для оценки распространенности и исходов претензий, показал, что претензия из-за травмы CBD после LC была максимальной, составляя 41% от общего количества, за которой последовала утечка желчи (12%), повреждение кишечника. (9%), кровотечения (9%) и летальный исход (9%) [7]. Наибольшая доля успешных претензий приходится на повреждение желчных протоков: от 86% (отчет Великобритании) [7] до 18% (отчет Нидерландов) [39] и 8% (отчет США) [40].Успешный иск или урегулирование были связаны со смертью пациента, потерей дохода пациентом и несвоевременной задержкой обнаружения, а также ненадлежащим направлением и лечением, поскольку это считалось небрежностью [7, 38, 39]. При выполнении релапаротомии в первичном центре денежная компенсация увеличивалась вдвое [7]. Надлежащая подготовка хирурга по лапароскопической холецистэктомии, подробное информированное письменное согласие перед операцией, документирование процедуры (желательно видеозапись, но, по крайней мере, подробные оперативные записи), правдивое сообщение о происшествии семье пациента и своевременное направление пациента и семьи к соответствующее учреждение защитит хирурга в большинстве случаев [7, 38, 39].Хорошо задокументировано, что максимальная компенсация предоставляется пациенту в случае задержки в обнаружении осложнения и в случае неудачной попытки восстановления неопытным хирургом первичного звена [7, 38, 39].
17. Заключение
LC, который является золотым стандартным вариантом лечения симптоматического холецистолитиаза, однако, связан с повышенным риском повреждения CBD по сравнению с открытым доступом. Хотя местные факторы, включая острый холецистит, фиброзно-сокращенный желчный пузырь, анатомические аномалии являются одними из факторов, способствующих этому, значительное количество случаев связано с так называемой «легкой» холецистэктомией, выполняемой неопытным хирургом.Адекватное обучение лапароскопической хирургии, правильное определение анатомии желчных протоков в треугольнике Кало, разумное использование электрокоагуляции, недопущение слепого наложения зажимов и прижигания, выполнение интраоперационной холангиограммы и переход на открытую процедуру в случае неудачи или неопределенной анатомии. значительно уменьшат этот несчастный случай. В то время как простые утечки из культи пузырного протока или малого протока эффективно лечат с помощью сфинктеротомии ERCP, повреждение основного протока лучше всего лечить с помощью гепатикоеюностомии, особенно выполняемой в специализированном центре.Успешные судебные иски связаны с задержкой обнаружения этого осложнения, попыткой ремонта в первичном центре без специализированной службы билиарной хирургии и невозможностью обращения в соответствующий центр. Отсутствие надлежащего лечения увеличит расходы на здравоохранение, приведет к ухудшению качества жизни, а в неблагоприятных случаях может даже привести к смерти.
Руководство по клиническому применению лапароскопической хирургии желчных путей
Этот документ был рассмотрен и одобрен Советом управляющих Общества американских желудочно-кишечных и эндоскопических хирургов (SAGES) в январе 2010 г.
Лапароскопическая холецистэктомия стала стандартом лечения пациентов, которым требуется удаление желчного пузыря. В 1992 году конференция по развитию консенсуса NIH пришла к выводу, что «лапароскопическая холецистэктомия обеспечивает безопасное и эффективное лечение большинства пациентов с симптоматическими камнями в желчном пузыре, лапароскопическая холецистэктомия, по-видимому, стала предпочтительной процедурой для многих из этих пациентов» [1]
SAGES first предложили руководство по клиническому применению лапароскопической холецистэктомии в мае 1990 г.Эти рекомендации периодически обновлялись, и последнее руководство в ноябре 2002 г. расширило их, включив в них все лапароскопические операции на желчных путях.
Этот документ обновляет и заменяет предыдущее руководство.
Текущие рекомендации классифицируются и связаны с доказательствами с использованием определений, приведенных в приложениях A и B.
Руководства по клинической практике предназначены для указания наилучшего доступного подхода к медицинским состояниям, установленного систематическим обзором имеющихся данных и мнениями экспертов.Рекомендации не являются исключительными, учитывая сложность медицинской среды. Эти руководящие принципы призваны быть гибкими и должны применяться с учетом уникальных потребностей отдельных пациентов и развивающейся медицинской литературы. Эти рекомендации применимы ко всем врачам, имеющим соответствующую квалификацию и работающим с рассматриваемой клинической ситуацией, независимо от специальности.
Руководящие принципы разрабатываются под эгидой SAGES и Комитета по руководствам и утверждаются Советом управляющих.Каждое руководство проходит междисциплинарный обзор и считается действительным на момент выпуска на основании имеющихся данных. Последние достижения в области медицинских исследований и практики, относящиеся к каждому руководству, будут пересматриваться, и рекомендации будут периодически обновляться.
Показания к лапароскопическим операциям на желчном пузыре и желчном дереве не изменились с 1992 года, когда Национальные институты здравоохранения выступили с заявлением конференции по выработке консенсуса по камням в желчном пузыре и лапароскопической холецистэктомии; [1] они остаются аналогичными показаниям для открытой операции с относительными и абсолютными противопоказаниями, как указано ниже.Как указано в отчете NIH, «большинство пациентов с симптоматическими камнями в желчном пузыре являются кандидатами на лапароскопическую холецистэктомию, если они могут переносить общую анестезию и не имеют серьезных сердечно-легочных заболеваний или других сопутствующих заболеваний, исключающих операцию». Показания включают, помимо прочего, симптоматический холелитиаз, дискинезию желчевыводящих путей, острый холецистит и осложнения, связанные с камнями общих желчных протоков, включая панкреатит (см. Дополнительные ссылки в разделах ниже).Бессимптомные камни в желчном пузыре обычно не являются показанием для лапароскопической холецистэктомии. [2-7]
Относительные противопоказания для лапароскопической хирургии желчных путей включают множество обычных противопоказаний для лапароскопической хирургии в целом. К ним относятся, помимо прочего, генерализованный перитонит, септический шок от холангита, тяжелый острый панкреатит, нелеченная коагулопатия, отсутствие оборудования, отсутствие опыта хирурга, предыдущие операции на брюшной полости, которые препятствуют безопасному доступу через брюшную полость или прогрессированию процедуры, цирроз на поздней стадии с нарушение функции печени и подозрение на рак желчного пузыря. [1] Лапароскопическая холецистэктомия может быть безопасно выполнена у пациентов с циррозом и острым холециститом (см. Дополнительные ссылки в разделах ниже), но в некоторых случаях открытый доступ может быть более безопасным. Показания к запланированным открытым процедурам включают информированный запрос пациента на открытую процедуру, известные плотные спайки в верхней части живота, известный рак желчного пузыря и предпочтения хирурга.
A. Профилактика антибиотиками. Предоперационные антибиотики при плановой лапароскопической хирургии желчных путей обсуждались с твердыми мнениями с обеих сторон.Недавний метаанализ рандомизированных контролируемых исследований показал, что профилактические антибиотики не предотвращают инфекции у пациентов с низким риском, перенесших лапароскопическую холецистэктомию, в то время как профилактика полезна для пациентов с высоким риском (возраст> 60 лет, наличие диабета, острые колики в течение 30 дней после операции). операция, желтуха, острый холецистит или холангит) остается неопределенным. [8] Последнее рандомизированное проспективное исследование, включенное в вышеупомянутый метаанализ, не показало различий в частоте инфицирования послеоперационной раны, хотя в контрольной группе был 1.Уровень инфицирования 5%, а в группе антибиотиков – 0,7%; Поскольку в исследовании участвовало 277 пациентов, могла быть допущена ошибка типа II. [9] Среди статей, предлагающих использовать профилактику антибиотиками, есть недавнее рандомизированное исследование, в котором было обнаружено меньшее количество раневых инфекций с помощью ампициллин-сульбактама по сравнению с цефуроксимом, особенно в отношении инфекции, вызванной энтерококком, у пациентов из группы высокого риска, перенесших плановую холецистэктомию. [10] Если используются антибиотики, их следует ограничить одной предоперационной дозой, вводимой в течение одного часа после разреза кожи, и повторно дозировать, если процедура длится более 4 часов. [11]
B. Профилактика тромбоза глубоких вен. Эта профилактика необходима для большинства лапароскопических процедур на желчных путях и рассматривается в отдельном руководстве SAGES [12] и должна состоять либо из пневматических компрессионных чулок, либо подкожного введения гепарина перед операцией пациентам с двумя или более факторами риска. См. Приведенную выше ссылку для получения дополнительной информации.
Профилактика тромбоза глубоких вен- Профилактика рассматривается в отдельном руководстве SAGES. [12]
VI. ОСНОВНАЯ ОПЕРАТИВНАЯ ТЕХНИКА
A. Обустройство помещения и позиционирование пациента. Для проведения лапароскопической хирургии желчевыводящих путей имеется два основных помещения. Первое – это стандартное положение лежа на спине, когда хирург стоит слева от пациента и наблюдает за изголовьем кровати с обеих сторон. Второй – с пациентом в стременах, когда хирург стоит между ног. Последний обычно используется в Европе, а первый – в Америке. Некоторые хирурги подвергают левую руку, чтобы улучшить рабочее пространство оперирующего хирурга.Пациента обычно помещают в положение обратного Тренделенбурга и поворачивают вправо вверх. В руководстве SAGES [13] более подробно описывается установка комнаты, расположение пациента и остальная часть процедуры.
Обустройство помещения и размещение пациента:
- При отсутствии данных для выбора, предпочтения хирурга должны определять обстановку помещения. (Уровень III, степень А).
B. Оборудование, необходимое для лапароскопической холецистэктомии. Оборудование, необходимое для лапароскопической холецистэктомии и интраоперационной холангиографии, хорошо разработано, с конкретными предпочтениями, оставленными на усмотрение оперирующего хирурга.Оборудование, необходимое для лапароскопического исследования общего желчного протока, также остается на усмотрение оперирующего хирурга и должно быть доступно, если это возможно при выполнении холецистэктомии. Один из возможных подходов к выбору оборудования описан в руководстве SAGES. [13]
Оснащение:
- При отсутствии данных выбор оборудования должен зависеть от предпочтений хирурга. (Уровень III, степень А).
C. Абдоминальный доступ. Существует множество методов получения первичного абдоминального доступа для лапароскопической хирургии; К ним относятся: 1) Игла Вереша.2) Открытый метод Хассона. 3) Прямое размещение троакара без предварительного пневмоперитонеума. 4) Техника оптического обзора, при которой лапароскоп помещается в троакар так, что слои брюшной стенки визуализируются по мере их прохождения. В целом все перечисленные подходы к абдоминальному доступу безопасны. Недавний метаанализ [14] 17 рандомизированных контролируемых испытаний с участием 3040 человек, сравнивающих различные методы открытого и закрытого доступа, не выявил различий в частоте осложнений; потенциально опасные для жизни повреждения кровеносных сосудов произошли в 0.9 на 1000 процедур и на кишечник – 1,8 на 1000 процедур. В настоящее время нет очевидных различий в безопасности открытых и закрытых техник для установления доступа и создания первичного пневмоперитонеума, поэтому решения относительно выбора метода оставлены на усмотрение хирурга и должны основываться на индивидуальной подготовке, навыках и оценке случая. [15]
Абдоминальный доступ:
- Нет очевидных различий в безопасности открытых и закрытых методов установления доступа; решение относительно выбора техники остается на усмотрение хирурга и должно основываться на индивидуальной подготовке, навыках и оценке случая.(Уровень I, класс А).
D. Безопасная техника. Безопасность лапароскопической холецистэктомии во многом основана на определении анатомии пузырного протока, общего желчного протока, пузырной артерии и печеночных артерий. Поскольку травмы основных желчных протоков при лапароскопической холецистэктомии чаще всего возникают из-за неправильной идентификации протока [16, 17] , методы профилактики и / или распознавания сосредотачиваются в первую очередь на тщательном анатомическом определении [18] , чтобы обеспечить «критический обзор» до разделение любых структур [19, 20] , включая рассечение 1) для полного обнажения и очертания гепатоцистозного треугольника, 2) для идентификации единственного протока и единственной артерии, входящей в желчный пузырь, и 3) для полного рассечения нижней части желчного пузыря с ложа печени.Хотя защитный эффект этой практики продолжает обсуждаться, рутинное использование интраоперационной холангиографии может снизить риск или тяжесть травмы и улучшить распознавание травм. [17, 21-23] Здесь применяется общий принцип не разделять какую-либо структуру, пока вы не уверены в ее идентификации; необходимость осторожности и бдительности невозможно переоценить, учитывая доказательства, подтверждающие неправильное зрительное восприятие как основную причину повреждения основного желчного протока [24] , в сочетании с возможностью самоуспокоения, которое может быть результатом редкости повреждений желчного протока.
Безопасная техника:
- Безопасность лапароскопической холецистэктомии требует правильного определения соответствующей анатомии. (Уровень I, класс А).
- Интраоперационная холангиограмма может снизить частоту или тяжесть травмы и улучшить распознавание травм. (Уровень II, степень B).
E. Оценка общего желчного протока. Основными методами оценки общего желчного протока на наличие камней или повреждений во время холецистэктомии являются интраоперационная холангиограмма и интраоперационное ультразвуковое исследование.
- Интраоперационная холангиография используется уже много лет; рентгеноскопия экономит время и делает ее более полезной. Вопрос о рутинной селективной холангиографии стихов обсуждается давно. Исследования показали, что рутинное использование интраоперационной холангиографии может снизить риск травмы и улучшить распознавание травм, в то время как другие предполагали, что холецистэктомия может выполняться без холангиограммы с низким уровнем травм. [17, 21-23] В программах ординатуры политика рутинной холангиографии может подкрепляться необходимостью обучать ординаторов тому, как выполнять эту часть процедуры. [25] Кроме того, навыки, развиваемые и поддерживаемые рутинной холангиографией, обеспечивают платформу для перехода к транскистозной очистке или стентированию общего желчного протока [25] ; во многих случаях очищение может быть достигнуто с помощью простых мер, таких как введение глюкагона и промывание физиологическим раствором. [26] Что касается выявления камней желчных протоков, 2–12% пациентов будут иметь холедохолитиаз на рутинной интраоперационной холангиограмме, и недавние исследования показывают, что до 10% из них до операции не подозревались. [27-29] Метаанализ, проведенный в 2004 г. [30] показал, что частота непредвиденных ретинированных камней составляла 4%, и только 15% из них вызывали клинические проблемы. Вывод из этого исследования заключался в том, что следует отстаивать избирательную политику, хотя создание надежного алгоритма для прогнозирования наличия камней и, следовательно, необходимости выборочной холангиограммы не увенчались успехом. [31, 32]
- Лапароскопическое УЗИ. Этот метод используется все чаще; хотя сам по себе он не предлагает потенциально терапевтического доступа к желчным протокам, он помогает очертить соответствующую анатомию, включая желчные протоки и сосудистые структуры, и может диагностировать холедохолитиаз, не открывая желчевыводящую систему, и все это без воздействия ионизирующего излучения.В нескольких недавних исследованиях изучалось использование лапароскопического ультразвука во время холецистэктомии. Потенциальные преимущества и недостатки этого метода обобщены Perry et.al .; К преимуществам относятся высокие показатели успешности исследований, возможность повторения исследования во время сложных диссекций, меньшее время, необходимое для завершения, и более низкая общая стоимость, в то время как к недостаткам относятся технические трудности для некоторых пациентов, невозможность подтвердить поток желчи в двенадцатиперстную кишку и опыт, необходимый для изучения техники исследования и интерпретации изображений. [33] Авторы включенных исследований использовали метод рутинно без сообщений о повреждениях желчных протоков и незначительных утечках желчи из-за вторичного повреждения ложа печени, что является редким явлением (0,2%), и с высокой чувствительностью и специфичностью для обнаружения камни общего желчного протока. [33-36]
Оценка общего желчного протока:
- Интраоперационная холангиография может снизить риск повреждения желчных протоков при регулярном использовании и позволяет получить доступ к желчевыводящим путям для терапевтического вмешательства; Надежные алгоритмы определения потребности в селективной холангиографии еще предстоит разработать.(Уровень II, степень B).
- В опытных руках интраоперационное лапароскопическое ультразвуковое исследование помогает определить анатомические особенности, выявить камни желчных протоков и снизить риск повреждения желчных протоков. (Уровень II, степень B).
F. Ведение холедохолитиаза.
- 1. Тактика при подозрении на холедохолитиаз. С увеличением опыта лапароскопии исследование общего желчного протока через пузырный проток или первичную холедохотомию стало жизнеспособным вариантом, но лечение симптоматических или предполагаемых камней общего желчного протока в эпоху лапароскопической холецистэктомии остается сложной и противоречивой проблемой.Оставляя в стороне открытую холецистэктомию / исследование желчных протоков, которое превосходит ERCP для удаления камней [37] , как описано Харбутли и Веланович [38] , есть два подхода к пациентам с возможным холедохолитиазом, которым выполняется лапароскопическая холецистэктомия, оба для бессимптомных пациентов, подвергающихся плановой холецистэктомии, и для пациентов с недавними эпизодами желтухи или желчнокаменного панкреатита: (1) лапароскопическая холецистэктомия с интраоперационной холангиограммой, затем устранение холедохолитиаза, если обнаружено, или (2) предоперационная ERCP для диагностики и удаления холедохолитиаза лапароскопическая холецистэктомия.Для выбора (1) возможен ряд дополнительных вариантов выбора камней, обнаруженных во время интраоперационных визуализационных исследований: (A) чреспузырное лапароскопическое исследование общего желчного протока, (B) исследование общего желчного протока с помощью холедохотомии), (C) установка эндобилиарного стента , (D) послеоперационная ERCP и интраоперационная ERCP. В нескольких недавних исследованиях, включающих как минимум два метаанализа, была сделана попытка сравнить относительные достоинства вышеуказанных подходов, и одноэтапное лечение, сочетающее лапароскопическую холецистэктомию с лапароскопическим исследованием общего желчного протока, обычно преобладает с точки зрения затрат без заметной разницы в заболеваемости и смертности.С учетом сказанного, предоперационная ЭРХПГ не должна использоваться только для диагностики; Обычная предоперационная ЭРХПГ, вероятно, приведет к более высоким, чем допустимо, показателям смертности и заболеваемости с некоторыми ненужными процедурами. Одноэтапная лапароскопическая или комбинированная лапароскопическая с интраоперационным эндоскопическим доступом требует времени, оборудования и уровня навыков и опыта, которые не являются универсальными для хирургов и учреждений, выполняющих лапароскопическую холецистэктомию. Наконец, послеоперационная ERCP приводит к более длительному пребыванию в больнице с увеличением количества процедур, необходимых для лечения проблемы. [37-44]
- Чрезкистозное исследование общего желчного протока. Учитывая объем проблем, подробно описанных выше, выбор метода лечения камней в обычных протоках, вероятно, будет во многом зависеть от местных знаний. Тем не менее, как краткосрочные, так и долгосрочные данные ряда исследований показывают, что транскистозное исследование общего желчного протока, которое может быть увеличено с помощью холедокоскопии, так же безопасно и эффективно, как и другие минимально инвазивные подходы. [31, 37, 40, 45-49] Послеоперационное течение после успешного транскистозного клиренса аналогично только лапароскопической холецистэктомии. [25, 45] Удаление камней через кисты может быть затруднено анатомической анатомией, проксимальными (печеночный проток) камнями, стриктурами и большими (> 6 мм) или многочисленными камнями (> 5). [25, 31, 40, 47]
- Холедохотомия. Лапароскопическое исследование общего желчного протока с помощью холедохотомии требует продвинутых лапароскопических навыков и более длительного времени операции; большинство авторов рассматривают холедохотомию как альтернативу неудачному транскистозному исследованию, хотя некоторые исследуют исключительно с помощью холедохотомии, и все они в целом дают хорошие результаты с точки зрения удаления камней.Открытый желчный проток может быть устранен с помощью закрытия через Т-образную трубку, экстериоризованного транскистозного дренажа или первичного закрытия с внутрипросветным дренажом или без него. [49-51] Шитье над Т-образной трубкой может потребоваться, если общий желчный проток воспален [52] и в любом случае позволяет провести послеоперационную рентгенографическую оценку желчевыводящей системы, возможность удаления оставшихся камней, и возможность контролируемого билиарного свища, но может осложняться преждевременным смещением, утечкой желчи и перитонитом, локальной болью, длительным свищом и поздней стриктурой желчевыводящих путей. [50] Исследования, сравнивающие первичное закрытие и дренаж с помощью Т-образной трубки, предполагают схожую частоту осложнений с более коротким временем операции и тенденцией к более короткому пребыванию в больнице с первичным закрытием. [51, 53]
- Лапароскопическая установка эндобилиарного стента. Этот вариант лечения холедохолитиаза эффективно устраняет разрыв между лапароскопическим исследованием общего желчного протока и ERCP; Методика включает в себя установку стента через пузырный проток в общий желчный проток и через ампулу Фатера с последующим закрытием пузырного протока.Преимущества этого подхода включают декомпрессию желчного дерева, позволяющую использовать полуэлективную послеоперационную ЭРХПГ, которая для большинства пациентов поддерживает минимально инвазивный подход и амбулаторный характер лапароскопической холецистэктомии; Стент добавляет немного времени к процедуре, стент облегчает ERCP и удаление камней, потенциально снижая частоту пост-ERCP панкреатита, и развертывание не требует продвинутых лапароскопических навыков. [54-57]
- ERCP с извлечением камня.ERCP с экстракцией камня – еще одна альтернатива при холедохолитиазе; это может быть выполнено до, во время или после холецистэктомии. Как обсуждали Costi et.al. [58] , «выполнение ERCP перед операцией вызывает вопросы относительно отбора пациентов, поскольку систематическая предоперационная ERCP перед LC означает недопустимо большое количество ненужных и потенциально вредных процедур. Сложные системы оценки, направленные на выявление бессимптомных пациентов, которым требуется пройти ЭРХПГ, не были приняты в качестве клинической практики, равно как и новые исследования, такие как эхоэндоскопия и магнитно-резонансная томография желчевыводящих путей (MRCP), которые являются дорогостоящими и не всегда доступны.Выполнение ERCP в контексте LC подразумевает организационные проблемы, связанные с доступностью эндоскописта в операционной, когда это необходимо. Наконец, выполнение ERCP после операции поднимет дилемму управления камнями CBD всякий раз, когда ERCP не может их извлечь, потому что тогда потребуется третья процедура ». При отсутствии заметной разницы в заболеваемости и смертности и аналогичных показателях клиренса по сравнению с лапароскопическим исследованием общего желчного протока, очистка протока с помощью послеоперационной ЭРХПГ является жизнеспособной альтернативой. [37-44] Хотя в опытных руках эти два подхода по крайней мере эквивалентны, есть хирурги, для которых предпочтительным подходом является ERCP с извлечением камня. [41] Однако, если ЭРХПГ не выполняется во время операции, требуется по крайней мере одна дополнительная процедура и сопутствующие осложнения, такие как панкреатит, кровотечение и перфорация двенадцатиперстной кишки, и, как отмечалось выше, ЭРХПГ может потерпеть неудачу, что приведет к нескольким процедурам удаления камней . Как описано Karaliotas et.др., следующие объекты увеличивают вероятность неудачи эндоскопического удаления камней CBD: каменная импакция, гастрэктомия или анатомия по Ру, рецидивирующие камни желчных протоков после предварительного открытого исследования CBD и билиодигестивного анастомоза, периампулярные дивертикулы и Мириззи. синдром. [52]
- Анатомия измененная. Перестройка верхних отделов желудочно-кишечного тракта может затруднить, а то и сделать невозможным выполнение стандартной ЭРХПГ. С недавним увеличением числа процедур обходного желудочного анастомоза по Ру, выполняемых при патологическом ожирении, становится все более вероятным, что хирурги будут сталкиваться с пациентами с желчнокаменной болезнью и ограниченным эндоскопическим доступом к желчевыводящей системе.Как описано Ахмедом и соавторами, варианты лечения включают чрескожную чреспеченочную обработку общего желчного протока, чрескожную трансгастральную ЭРХПГ, лапароскопическую трансгастральную ЭРХПГ, трансэнтериальную ЭРХПГ, ретроградную эндоскопию, при которой эндоскопия вводится антеградно вниз до тощейноэюностомии, а затем ретроградно вверх по ней. билиопанкреатическая конечность и открытое или лапароскопическое исследование общего желчного протока. [59]
Лечение холедохолитиаза:
- Существует несколько подходов, и текущие данные не говорят о явном превосходстве какого-либо из них; решения относительно лечения наиболее целесообразно принимать на основе предпочтений хирурга, а также наличия оборудования и квалифицированного персонала.(Уровень I, класс А).
- Лапароскопическое чрезкистозное исследование общего желчного протока может включать ряд методов, от простых до сложных; он часто бывает успешным, но ему может мешать анатомическая анатомия, проксимальные камни, стриктуры и большие или многочисленные камни. (Уровень II, степень B).
- Лапароскопическая холедохотомия требует продвинутых лапароскопических навыков, но имеет хорошие показатели очищения; Открытый желчный проток может быть устранен с помощью закрытия над Т-образной трубкой, экстериоризованного чрескистозного дренажа или первичного закрытия с внутрипросветным дренажом или без него.(Уровень II, степень B).
- Лапароскопическая установка эндобилиарного стента сокращает время операции на холецистэктомию и облегчает ERCP и удаление камней (уровень II, степень B).
- ERCP с экстракцией камня может выполняться выборочно до, во время или после холецистэктомии с незначительной разницей в заболеваемости и смертности и аналогичными показателями клиренса по сравнению с лапароскопическим исследованием общего желчного протока, хотя рутинно выполняемая предоперационная ERCP может привести к ненужным процедурам с более высокой приемлемые показатели смертности и заболеваемости.(Уровень I, класс А).
г. Отсечение желчного пузыря от ложа печени. Традиционный метод отсечения желчного пузыря от ложа печени состоит в том, чтобы начать с воронки желчного пузыря и работать лучше, используя электрокоагуляцию для удаления желчного пузыря с ложа. Также рекомендуется метод рассечения сверху вниз, особенно в случаях значительного воспаления. [60-62] Ультразвуковая диссекция была изучена для отделения желчного пузыря от ложа печени, а также разделения и пломбирования пузырной артерии и пузырного протока без зажимов; В проспективных рандомизированных исследованиях было обнаружено, что ультразвуковая диссекция сопоставима по времени операции, перфорации желчного пузыря, кровотечению и утечке желчи. [61, 63] Кроме того, для отделения желчного пузыря от ложа печени использовалась гидродиссекция струей воды под высоким давлением. [64] Стандартная методика работает хорошо, и при отсутствии убедительных данных для использования этих альтернативных методов выбор остается за оперирующим хирургом.
Отсечение желчного пузыря от ложа печени:
- Более традиционный подход, начинающийся от воронки желчного пузыря и работая сверху, или подход сверху вниз, может использоваться с электрокаутерией, ультразвуковой диссекцией или гидродиссекцией по желанию хирурга.(Уровень II, степень B).
H. Удаление желчного пузыря. Желчный пузырь обычно извлекается либо из эпигастрального порта, либо из пупочного порта. Решение остается за оперирующим хирургом. Некоторые хирурги используют порт 5 мм в эпигастральной области, что требует удаления через пупок. Аналогичным образом, наиболее сложные операции по удалению из-за большого размера желчного пузыря следует проводить через пупок, потому что фасциальный разрез легче расширить. Использование эндоскопического мешка также остается на усмотрение оперирующего хирурга.Нет рандомизированных исследований, которые бы руководствовались использованием этих методов.
Удаление желчного пузыря:
- При отсутствии данных для выбора метода удаления желчного пузыря желчный пузырь может быть удален по усмотрению хирурга. (Уровень III, степень C).
I. Использование стоков. В то время как использование дренажа в послеоперационном периоде после лапароскопической операции на желчных путях остается на усмотрение оперирующего хирурга, недавние исследования, включая рандомизированное контролируемое исследование и метаанализ 6 рандомизированных контролируемых исследований, показали, что использование дренажа после плановой лапароскопической холецистэктомии усиливает послеоперационную боль и инфицирование раны скорости и задержки выписки из больницы; Авторы далее заявили, что они не смогли найти доказательств в поддержку использования дренажа после лапароскопической холецистэктомии. [65, 66]
Использование дренажей:
- Дренаж не требуется после плановой лапароскопической холецистэктомии, и их использование может увеличить частоту осложнений. (Уровень I, класс А).
- Дренажи могут быть полезны в сложных случаях, особенно при холедохотомии. (Уровень III, степень C).
J. Переход на лапаротомию. Переход с лапароскопической на открытую холецистэктомию не следует рассматривать как осложнение, а скорее как попытку избежать осложнений и обеспечить безопасность пациента. [67] Факторы, которые связаны с преобразованием в открытую холецистэктомию, включают: острый холецистит с утолщенной стенкой желчного пузыря, предыдущие операции на верхней части брюшной полости, мужской пол, пожилой возраст, ожирение, кровотечение, повреждение желчных протоков и холедохолитиаз. [67-73] В конечном счете, отдельные хирурги должны основывать решение о переходе на открытую процедуру на основе своей собственной интраоперационной оценки, взвешивания серьезности воспалительных изменений, ясности анатомии и своих навыков / удобства при проведении операции. [72] Сообщается, что общий коэффициент конверсии составляет от 2 до 15%, [67] , а в случаях острого холецистита – от 6 до 35%. [71]
Преобразование в лапаротомию:
- Конверсия не должна рассматриваться как осложнение, и хирурги должны иметь низкий порог конверсии; Решение о переходе на открытую процедуру должно основываться на интраоперационной оценке, взвешивающей ясность анатомии и умение / удобство хирурга при проведении процедуры.(Уровень II, степень А).
VII. ИНТРАОПЕРАЦИОННЫЕ ОСЛОЖНЕНИЯ
A. Доступные травмы. Установление доступа и создание первичного пневмоперитонеума, необходимого для выполнения лапароскопических операций на желчных путях, может привести к серьезным осложнениям. Обзоры данных, касающихся травм и смертей, связанных с устройством, которые были сообщены Управлению по контролю за продуктами и лекарствами (FDA) [74] , а также тщательные обзоры доступной литературы [15] предполагают, что сосудистые и висцеральные травмы являются основными причинами заболеваемость и смертность, связанные с абдоминальным доступом.Истинный уровень травматизма оценить сложно; О травмах, вероятно, не сообщается ни в FDA, ни в литературе, а проспективных данных мало, но вполне вероятно, что травмы, возникающие при установлении пневмоперитонеума, составляют значительную часть осложнений при лапароскопии. [15, 74, 75] Лапароскопическая холецистэктомия – это процедура, наиболее часто связанная как со смертельным, так и с нефатальным поражением троакарами, и почти все смертельные травмы были нанесены с использованием экранированных или оптических троакаров. [74] Недавний метаанализ 17 рандомизированных контролируемых испытаний, в которых в общей сложности участвовало 3040 человек, сравнивающих различные методы открытого и закрытого доступа, не обнаружил различий в частоте осложнений; Потенциально опасные для жизни повреждения кровеносных сосудов имели место в 0,9 на 1000 процедур, кишечника – в 1,8 на 1000 процедур. [14] В настоящее время не существует очевидных различий в безопасности открытых и закрытых техник для установления доступа и создания начального пневмоперитонеума, поэтому решения относительно выбора техники оставлены на усмотрение хирурга и должны основываться на индивидуальной подготовке, навыках и навыках. и оценка дела. [15] Для распознавания и лечения осложнений, связанных с доступом, требуется высокий индекс подозрительности и быстрое преобразование в лапаротомию.
Травмы доступа
- Нет очевидных различий в безопасности открытых и закрытых методов установления доступа; решение относительно выбора техники остается на усмотрение хирурга и должно основываться на индивидуальной подготовке, навыках и оценке случая. (Уровень I, класс А).
- Для распознавания и лечения осложнений, связанных с доступом, требуются высокий индекс подозрительности и быстрый переход на лапаротомию.(Уровень III, степень А).
Б. Повреждения общих желчных протоков. О повреждениях желчных протоков при лапароскопической холецистэктомии по-прежнему много пишут, что подчеркивает серьезность осложнения и мнение о том, что его можно и нужно избегать. Текущая частота повреждений основных желчных протоков при лапароскопической холецистэктомии стабилизировалась на уровне 0,1-0,6% [18, 21-23, 76-78] , и сообщалось о сериях без повреждений крупных желчных протоков [20] ; Хотя многие считают, что частота повреждения основных желчных протоков при открытой холецистэктомии ниже, чем при лапароскопической холецистэктомии, разногласия остаются. [76, 78] Множество факторов было связано с повреждением желчных протоков, включая опыт хирурга, возраст пациента, мужской пол, [22] и острый холецистит, хотя влияние острого холецистита на уровень травм остается спорным. [23, 79, 80] Повреждения желчных протоков, возникающие при лапароскопической холецистэктомии, часто включают полное разрушение и иссечение протоков и могут быть связаны с повреждениями сосудов печени. [81-83] Если повреждение основного желчного протока действительно происходит, независимо от того, обнаружено ли оно во время первичной операции или в послеоперационном периоде, результаты улучшаются за счет раннего распознавания и немедленного направления пациентов к опытным специалистам для дальнейшей диагностики и лечения.Первичный хирург не должен предпринимать попытки восстановления, если он не имеет значительного опыта в реконструкции желчных протоков. [77, 84-86] Поскольку повреждения основных желчных протоков при лапароскопической холецистэктомии чаще всего возникают из-за неправильной идентификации протоков [16, 17] , методы профилактики и / или распознавания сосредоточены в первую очередь на тщательном анатомическом определении [18] для обеспечения «критического обзора» перед разделением каких-либо структур [19, 20] и хотя защитный эффект практики продолжает обсуждаться, использование интраоперационной холангиографии может снизить частоту или тяжесть повреждения общего желчного протока. [17, 21-23]
Повреждения общего желчного протока:
- Факторы, связанные с повреждением желчных протоков, включают опыт хирурга, возраст пациента, мужской пол и острый холецистит. (Уровень II, степень C).
- Безопасность лапароскопической холецистэктомии требует правильного определения соответствующей анатомии. (Уровень I, класс А).
- Интраоперационная холангиограмма может снизить частоту или тяжесть травмы и улучшить распознавание травм. (Уровень II, степень B).
- Если происходит повреждение основного желчного протока, результаты улучшаются за счет раннего распознавания и немедленного направления к опытным гепатобилиарным специалистам для дальнейшего лечения до того, как первичный хирург предпримет какие-либо операции по восстановлению, если только первичный хирург не имеет значительного опыта в реконструкции желчевыводящих путей (уровень II, степень тяжести). А).
VIII. ОСОБЫЕ СООБРАЖЕНИЯ
А. Дискинезия желчевыводящих путей. Пациентам с симптомами обструкции желчных путей без признаков желчных камней, но с аномальным опорожнением желчного пузыря может быть полезна лапароскопическая холецистэктомия. [87-92] Симптомы могут включать эпизодическую, сильную, устойчивую боль, часто с непереносимостью жирной пищи, локализованную в правом верхнем квадранте или эпигастрии, с облучением спины или плеча или без него продолжительностью не менее 30 минут, но менее нескольких часов, и потенциально может быть связано с тошнотой и рвотой. [89, 90] Аномальное опорожнение желчного пузыря обычно определяется как фракция выброса желчного пузыря менее 35% при холесцинтиграфии после инъекции холецистокинина. [88-90] Тяжелые симптомы, очень низкая фракция выброса желчного пузыря (<14%) и воспроизведение симптомов при введении холецистокинина могут быть более точными показателями разрешения симптомов после холецистэктомии. [88, 90] У пациентов, перенесших лапароскопическую холецистэктомию по поводу дискинезии желчевыводящих путей, камни обнаруживаются в образцах в 10–12% случаев, что указывает на значительную частоту ложноотрицательных результатов УЗИ желчного пузыря в этой группе пациентов. [88, 90]
Дискинезия желчевыводящих путей:
- Пациентам с симптомами обструкции желчных путей без признаков желчных камней, но с аномальным опорожнением желчного пузыря может быть полезна лапароскопическая холецистэктомия.(Уровень II, степень B).
Б. Острый холецистит. Около 10-15% всех выполненных холецистэктомий приходится на острый холецистит. [93] Лапароскопическая холецистэктомия стала предпочтительным методом у пациентов с острым холециститом [93-101] с частотой перехода на открытую процедуру 6-35%. [70, 71, 73, 102-108] Пациентам, которые могут переносить процедуру, все чаще рекомендуется ранняя холецистэктомия (в течение 24-72 часов с момента постановки диагноза) в случаях острого холецистита; по сравнению с плановой открытой и / или отсроченной холецистэктомией, ранняя лапароскопическая холецистэктомия снижает частоту рецидивов симптомов, может выполняться без увеличения частоты перехода на открытую процедуру, без повышенного риска осложнений, включая повреждение желчных протоков, и ранняя лапароскопическая холецистэктомия может снизить стоимость и общую продолжительность пребывания. [5, 79, 98, 99, 101, 103, 104, 107-114] У тяжелобольных пациентов с острым холециститом чрескожная холецистостомия под рентгенологическим контролем является эффективной временной мерой до тех пор, пока пациент не выздоровеет в достаточной степени для проведения холецистэктомии. [99, 115-121] Лапароскопическая холецистэктомия у пожилых людей (возраст> 65 лет) может быть связана с более высокой заболеваемостью и смертностью [122, 123] .
Острый холецистит:
- Лапароскопическая холецистэктомия стала предпочтительным методом лечения пациентов с острым холециститом.(Уровень II, степень B).
- Ранняя холецистэктомия (в течение 24-72 часов после постановки диагноза) может быть выполнена без увеличения частоты перехода на открытую процедуру, без повышенного риска осложнений и может снизить стоимость и общую продолжительность пребывания в стационаре. (Уровень I, класс А).
- У пациентов в критическом состоянии с острым холециститом чрескожная холецистостомия под рентгенологическим контролем является эффективной временной мерой до тех пор, пока пациент не выздоровеет в достаточной степени для проведения холецистэктомии.(Уровень II, степень B).
C. Желчнокаменный панкреатит. Острый панкреатит, вызванный желчными камнями, является важным показанием для холецистэктомии. Похоже, что заболеваемость острым панкреатитом из-за желчных камней увеличивается. [124, 125] На основании исследования данных о выписках одного крупного штата, одна треть случаев острого панкреатита среди взрослых в США вызвана желчными камнями, а частота желчнокаменного панкреатита составляет примерно 14,5 на 100 000, [125] что составляет 31 500 случаев в год на национальном уровне.Хотя лапароскопическая холецистэктомия стала предпочтительным методом удаления источника камней, [126] сроки холецистэктомии, а также выбор и время процедур для оценки и удаления связанных камней общего желчного протока остаются спорными, особенно при случаи легкого, самоограничивающегося желчнокаменного панкреатита. Существует мнение, что тяжелый панкреатит с продолжающейся полиорганной недостаточностью требует немедленного устранения любой обструкции желчевыводящих путей, обычно с помощью ERCP, с последующей поддерживающей терапией до тех пор, пока пациент не выздоровеет в достаточной степени, чтобы перенести холецистэктомию. [127] Однако, когда панкреатит, вызванный желчными камнями, протекает легко и самостоятельно, проблема становится предотвращением повторных эпизодов желчных симптомов, включая острый панкреатит. В настоящее время большинство хирургов рекомендуют проводить холецистэктомию в срочном порядке, когда симптомы стихают и лабораторные показатели нормализуются, обычно во время той же госпитализации [96, 126-133] , в то время как другие откладывают холецистэктомию на несколько недель; Алгоритмы принятия решений относительно подходов к предоперационной или интраоперационной оценке и очистке общего желчного протока еще более зависят от врача, хотя пациенты с легким панкреатитом обычно не получают пользы от предоперационной ЭРХПГ. [126, 134] Недавний метаанализ [39] не показал различий в заболеваемости и смертности при сравнении эндоскопического удаления камней общего желчного протока с холецистэктомией с холецистэктомией с интраоперационным удалением камней общего желчного протока; Авторы далее заявили, что лечение должно определяться местными ресурсами и опытом.
Желчнокаменный панкреатит:
- Лапароскопическая холецистэктомия стала предпочтительным методом удаления источника камней в случаях острого панкреатита, вызванного желчными камнями.(Уровень II, степень B).
- Тяжелый панкреатит с продолжающейся полиорганной недостаточностью требует немедленного устранения любой обструкции желчевыводящих путей с последующей поддерживающей терапией до тех пор, пока пациент не выздоровеет в достаточной степени, чтобы перенести холецистэктомию. (Уровень I, класс А).
- Когда панкреатит, вызванный желчными камнями, протекает легко и проходит самостоятельно, срочную холецистэктомию следует выполнять после того, как симптомы исчезнут и лабораторные показатели нормализуются, обычно во время той же госпитализации.(Уровень II, степень B).
D. Лапароскопическая холецистэктомия при беременности. См. Опубликованное руководство SAGES и соответствующую обзорную статью о диагностике и лапароскопическом лечении хирургических заболеваний во время беременности. [135]
Лапароскопическая холецистэктомия при беременности:
- См. Опубликованное руководство SAGES и соответствующую обзорную статью о диагностике и лапароскопическом лечении хирургических заболеваний во время беременности. [135]
E. Лапароскопическая холецистэктомия при циррозе печени. Цирроз повышает риск образования камней в желчном пузыре. быть опубликовано в поддержку безопасности данного подхода у пациентов с циррозом печени A или B (включая понижение с C после соответствующего лечения) [39] с почти отсутствием данных с использованием оценки MELD для сравнения пациентов [139] ; хотя имеется мало опубликованных данных о пациентах с синдромом Child’s C, имеющиеся данные позволяют предположить, что этого следует избегать в пользу безоперационных подходов, таких как чрескожная холецистостомия. [140] Недавние исследования в целом согласны с тем, что лапароскопическая холецистэктомия у отдельных пациентов с циррозом печени имеет относительно низкую частоту конверсии (0-11%), частоту осложнений (9,5-21%) и риск смерти (0-6,3%), причем большинство из них демонстрируют обострение печеночной недостаточности, включая наличие асцита и коагулопатии, прогнозирование худших исходов [139-144] ; недавнее проспективное рандомизированное исследование показало, что лапароскопическая холецистэктомия более безопасна, чем открытая холецистэктомия при циррозе печени. [145] Некоторые авторы предложили лапароскопическую субтотальную холецистэктомию в качестве альтернативы лапароскопической холецистэктомии. [146, 147] Большинство авторов предупреждают, что кровотечение является наиболее частым и вызывающим беспокойство осложнением, предлагая корректировать коагулопатию и тромбоцитопению до операции, а также осторожно лечить расширенные перихолекистозные вены и вены брюшной стенки или реканализированные пупочные вены. преобразование в открытое не устраняет коагулопатию ». [142, 143]
Операция лапароскопической холецистэктомии при циррозе печени:
- Лапароскопическая холецистэктомия относительно безопасна для пациентов с циррозом печени A или B.(Уровень I, класс B).
- Лапароскопическая холецистэктомия не рекомендуется пациентам с детской C. (Уровень III, степень C).
- Кровотечение – наиболее частое осложнение; Коагулопатию и тромбоцитопению следует скорректировать до операции и с осторожностью лечить расширенные перихоле-кистозные вены и вены брюшной стенки или реканализированные пупочные вены. (Уровень II, степень А).
F. Лапароскопическая холецистэктомия на фоне системной антикоагуляции. Существует мало опубликованных данных о лапароскопической холецистэктомии на фоне системной антикоагуляции, но есть по крайней мере два недавно опубликованных исследования пациентов, принимающих варфарин в качестве долгосрочной системной антикоагуляции. [148, 149] В обоих случаях варфарин был прекращен, и они были переведены на операцию с низкомолекулярным гепарином в стационаре, а лапароскопическая холецистэктомия была выполнена после того, как их МНО стало 1,5 или меньше. В одном исследовании 44 пациентов, принимавших антикоагулянты, послеоперационное кровотечение было значительно чаще в группе пероральных антикоагулянтов (25%) по сравнению с контрольной группой (1,5%), и в большинстве случаев кровотечение в группе пероральных антикоагулянтов было серьезным, требующим крови. переливание крови или повторная операция с одновременным более длительным пребыванием в больнице со стандартными лабораторными тестами, не предсказывающими послеоперационное кровотечение, [148] , тогда как другое исследование с 33 пациентами, принимавшими антикоагулянты, не сообщило об осложнениях кровотечения. [149] Основываясь на аналогичных показателях кровотечения из других исследований лапароскопических процедур, рассмотренных авторами, следует соблюдать осторожность у пациентов с хронической антикоагулянтной терапией, особенно у пациентов, которым требуется мостиковая терапия низкомолекулярным гепарином. [148]
Лапароскопическая холецистэктомия на фоне системной антикоагуляции:
- Осторожность у пациентов с хронической антикоагулянтной терапией оправдана даже после прекращения фармакотерапии, особенно у пациентов, которым был назначен низкомолекулярный гепарин.(Уровень III, степень B).
г. Фарфоровый желчный пузырь. Взаимосвязь между кальцификацией стенки желчного пузыря и раком желчного пузыря часто повторяется; однако имеется относительно мало опубликованных данных о взаимоотношениях между ними, и почти нет опубликованных данных за это десятилетие. В одном из последних доступных исследований 2000 г. [150] были рассмотрены патологические данные 25 900 холецитетомий за 27 лет; было 150 желчных пузырей с раком и 44 с кальцифицированными стенками, 17 с полной интрамуральной кальцификацией (классический фарфоровый желчный пузырь) и 27 с избирательной кальцификацией слизистой оболочки.Ни в одном из образцов с полной интрамуральной кальцификацией не было сопутствующего ассоциированного рака, в то время как только 2 из 27 образцов с селективной кальцификацией слизистой оболочки имели ассоциированный рак, коррелирующий с 5% заболеваемостью кальцинированными желчными пузырями (0% в настоящих фарфоровых желчных пузырях). Есть одно исследование 2004 года, посвященное кальцинированному желчному пузырю при лапароскопической холецистэктомии [151] с 13 из 1608 образцов лапароскопической холецистэктомии с кальцинированными стенками, снова отмечая отсутствие рака в 10 желчных пузырях с полной интрамуральной кальцификацией, в то время как 1 из 3 образцов с селективными кальцификациями слизистой оболочки рак, который предполагает тщательное обследование пациентов с подозрением на кальцификаты, а пациентам с селективными кальцификациями слизистой оболочки рекомендуется открытая холецистэктомия.
Фарфоровый желчный пузырь:
- Пациенты с подозрением на кальцинозы желчного пузыря должны быть тщательно обследованы. Пациентам с селективными кальцификациями слизистой оболочки рекомендуется открытая холецистэктомия. (Уровень III, степень B).
H. Полипы желчного пузыря. Полиплоидные поражения желчного пузыря, которые могут быть обнаружены примерно у 1-5% взрослых при УЗИ в западных популяциях [152, 153] и 9,6% в азиатских популяциях [154] , определяются как возвышения слизистой оболочки желчного пузыря. .Полиплоидные поражения желчного пузыря могут быть настоящими полипами, которые демонстрируют неопластические изменения и могут быть доброкачественными, диспластическими или злокачественными, или могут быть псевдополипами, такими как полипы холестерина, воспалительные полипы или аденомиома, которые все являются доброкачественными. [152, 155] Полипы желчного пузыря чаще всего представляют собой полипы холестерина, которые обычно небольшие (менее 1 см) и множественные, и имеют тенденцию оставаться стабильными по размеру и количеству. У пациентов с полипами холестерина обычно не появляются сопутствующие камни или симптомы. [156] Недавнее сравнение предоперационных результатов УЗИ с патологическим исследованием образцов холецистэктомии у западных пациентов предполагает, что размер является единственным надежным индикатором злокачественного потенциала со всеми злокачественными новообразованиями, обнаруженными в полипах более 6 мм. [152] в незападных популяциях могут развиться злокачественные новообразования в небольших полипах. [155] Нет рандомизированных исследований для принятия решений относительно полипов желчного пузыря [157] и, несмотря на недавние исследования, лечение полипов желчного пузыря остается спорным.Разумным подходом может быть лапароскопическая холецистэктомия для больших, особенно единичных полипов или полипов с сопутствующими симптомами с осторожным ожиданием маленьких (<5 мм) бессимптомных полипов.
Полипы желчного пузыря:
- Лапароскопическая холецистэктомия должна рассматриваться при больших, особенно единичных полипах или полипах с сопутствующими симптомами, с осторожным ожиданием маленьких (<5 мм) бессимптомных полипов. (Уровень II, степень B).
I. Рак желчного пузыря.Заболеваемость раком желчного пузыря в США составляет 1,2 на 100 000; единственная лечебная терапия – это хирургическая резекция, и, за исключением пациентов с ранней стадией заболевания, выживаемость крайне низкая. Рак желчного пузыря неожиданно обнаруживается при патологическом исследовании менее чем в 1% образцов после лапароскопической холецистэктомии. [158, 159] Лапароскопическая холецистэктомия считается лечебным средством при раке, ограниченном слизистой желчного пузыря (T1a), в то время как рак, поражающий мышечную оболочку (T1b), может иметь метастазы в лимфатические узлы или лимфатическую инвазию, что побуждает некоторых авторов рекомендовать диссекцию гепато-дуоденальных лимфатических узлов. для этих поражений, но исходный открытый доступ по сравнению с лапароскопическим доступом не влияет на выживаемость. [160-163] Случайное вскрытие ракового желчного пузыря во время лапароскопической холецистэктомии увеличивает вероятность рецидива и метастазов в порте. [164-166] Раки, которые являются более локально распространенными или с поражением узлов, следует направлять в специализированные центры для рассмотрения возможности более обширной резекции или повторной резекции. [159]
Рак желчного пузыря:
- Лапароскопическая холецистэктомия считается лечебным средством при раке, ограниченном слизистой желчного пузыря (T1a).(Уровень II, степень B).
- Рак, который более локально распространен или рак с поражением узлов, следует направлять в специализированные центры для рассмотрения возможности более обширной резекции или повторной резекции. (Уровень II, степень B).
IX. ПОСЛЕОПЕРАЦИОННОЕ УПРАВЛЕНИЕ
A. Продолжительность пребывания. Пациенты, перенесшие неосложненную лапароскопическую холецистэктомию по поводу симптоматической желчнокаменной болезни, могут быть выписаны домой в день операции. [167] Контроль послеоперационной боли, тошноты и рвоты важен для успешной выписки в тот же день, [168] и частота госпитализаций, несмотря на запланированные выписки в тот же день, по сообщениям, составляет 1-39%; пациенты старше 50 лет могут подвергаться повышенному риску госпитализации. [168-174] Уровень реадмиссии составляет 0-8%; Общие причины повторной госпитализации после выписки в тот же день включают боль, скопление внутрибрюшной жидкости, утечку желчи и камни желчных протоков. [167, 170] Время выписки после операции у пациентов с острым холециститом, камнями желчных протоков или у пациентов, переведенных на открытую процедуру, следует определять в индивидуальном порядке.
Продолжительность пребывания:
- Пациенты, перенесшие неосложненную лапароскопическую холецистэктомию по поводу симптоматической желчнокаменной болезни, могут быть выписаны домой в день операции; Контроль послеоперационной боли, тошноты и рвоты важен для успешной выписки в тот же день.(Уровень II, степень B)
- Пациенты старше 50 лет могут подвергаться повышенному риску госпитализации. (Уровень II, степень B).
- Время выписки после операции у пациентов с острым холециститом, камнями желчных протоков или у пациентов, переведенных на открытую процедуру, следует определять в индивидуальном порядке. (Уровень III, степень А).
X. ЛАПАРОСКОПИЧЕСКАЯ ХОЛЕЦИСТэктомия с уменьшенным портом и одиночным разрезом
Все части РУКОВОДСТВА SAGES ПО КЛИНИЧЕСКОМУ ПРИМЕНЕНИЮ ЛАПАРОСКОПИЧЕСКОЙ ХИРУРГИИ НА ЖЕЛЧНЫХ ПУТЯХ относятся к доступам с уменьшенным портом и одиночным разрезом при лапароскопической холецистэктомии.Показания, противопоказания и предоперационная подготовка к доступам с уменьшенным портом и одиночным разрезом такие же, как и для многопортовой холецистэктомии. Доступ и оборудование, по своей сути, одинаковы для подходов с уменьшенным портом и одного разреза, а также для многопортовых процедур. Доступ к брюшной полости при доступе с уменьшенным размером порта и одним разрезом должен соответствовать принятым стандартам безопасного входа, включая предотвращение и распознавание осложнений. Стандартные инструменты могут использоваться в процедурах с одним разрезом или с несколькими портами.Что касается специализированных устройств доступа и нежестких инструментов, то еще не было опубликовано испытаний или адекватных оценочных исследований, которые предлагали бы какие-либо рекомендации для этих устройств. Внедрение новых инструментов, устройств доступа или новых методов должно производиться с осторожностью и / или в рамках протокола изучения, и до добавления любого нового инструмента или устройства он должен, насколько это возможно, быть безопасным и не ограничивать соблюдение установленных рекомендаций по безопасному выполнению лапароскопической холецистэктомии.Перед применением у пациента необходимо пройти соответствующее обучение работе с любым новым устройством или инструментом. Как и в случае с любой новой техникой, результаты должны постоянно оцениваться, чтобы гарантировать постоянную безопасность пациентов по мере разработки техник одиночного разреза; на сегодняшний день сообщалось только об исследованиях с ограниченным числом пациентов. [175-177] Диссекция, выполняемая во время процедуры одиночного разреза, должна соответствовать подходам «передовой практики», рекомендованным для многопортовой холецистэктомии, включая динамическое вытяжение дна желчного пузыря, динамическое латеральное втягивание инфундибулума желчного пузыря, а также выявление и поддержание «критического состояния». вид »пузырного протока и артерии, чтобы избежать непреднамеренного повреждения общего желчного протока или печеночных артерий.Во время начальных процедур следует поддерживать низкий порог использования дополнительных портовых площадок, чтобы не поставить под угрозу безопасное вскрытие и результат.
Холецистэктомия с одним разрезом:
- Показания, противопоказания и предоперационная подготовка для доступа с уменьшенным портом и одиночным разрезом такие же, как и для многопортовой холецистэктомии. (Уровень III, степень А).
- Доступ к брюшной полости при доступе через уменьшенный порт и доступ с одним разрезом должен соответствовать принятым стандартам безопасного входа, включая предотвращение и распознавание осложнений.(Уровень III, степень А).
- Внедрение новых инструментов, устройств доступа или новых технологий должно осуществляться с осторожностью и / или в рамках протокола изучения, и до добавления любого нового инструмента или устройства они должны, насколько это возможно, быть доказаны безопасными, а не ограничить соблюдение установленных рекомендаций по безопасному выполнению лапароскопической холецистэктомии. (Уровень III, степень А).
- Во время начальных процедур следует поддерживать низкий порог использования дополнительных портовых площадок, чтобы не поставить под угрозу безопасное вскрытие и результат.(Уровень III, степень А).
ПРИЛОЖЕНИЕ A: Уровни доказательности
| Уровень I | Доказательства надлежащим образом проведенных рандомизированных контролируемых исследований |
| Уровень II | Доказательства контролируемых испытаний без рандомизации, или исследований, или исследований методом случай-контроль, или нескольких временных рядов, драматических неконтролируемых экспериментов |
| Уровень III | Описательная серия дел, мнения экспертных комиссий |
ПРИЛОЖЕНИЕ B: Шкала, используемая для оценки рекомендаций
| Класс А | На основе хорошо выполненных исследований высокого уровня (уровень I или II) с единообразной интерпретацией и выводами экспертной группы |
| класс B | На основе хорошо выполненных исследований высокого уровня с различной интерпретацией и выводами экспертной группы |
| Класс C | Основано на доказательствах более низкого уровня (уровень II или ниже) с противоречивыми выводами и / или различными интерпретациями или выводами группы экспертов |
И.МЕТОД ОБЗОРА ЛИТЕРАТУРЫ
В ходе обзора в MEDLINE проводился систематический поиск литературы по каждой теме. В целом стратегия поиска ограничивалась статьями на английском языке о людях, опубликованными в течение последних 5 лет. Тезисы были просмотрены двумя членами комитета (DO, KA). Для дальнейшего обзора были выбраны рандомизированные контролируемые испытания, метаанализы и систематические обзоры, наряду с проспективными и ретроспективными исследованиями, включая исследования с меньшими выборками, которые рассматривались при отсутствии дополнительных доказательств.
II. УСЛОВИЯ И РЕЗУЛЬТАТЫ ПОИСКА
- Показания.
- Дата поиска: сентябрь 2009 г.
- Поисковый запрос: «Показания к хлоецистэктомии».
- Ограничения: английский язык, люди, публикации за последние 5 лет.
- Результаты: 91 статья, рефераты рассмотрены, 6 выбраны как уместные, включена одна дополнительная более ранняя знаковая публикация.
- Антибиотикопрофилактика.
- Дата поиска: июль 2009 г.
- Поисковый запрос: «антибиотики для профилактики лапароскопической холецистэктомии».
- Ограничения: английский язык, люди, публикации за последние 5 лет.
- Результаты: 13 статей, аннотации рассмотрены, 4 выбраны как актуальные.
- Абдоминальный доступ. См. «Травмы доступа» ниже
- Безопасная техника.
- Дата поиска: август 2009 г.
- Поисковый запрос: «Профилактика повреждения желчных протоков лапароскопической холецистэктомией».
- Ограничения: английский язык, люди, публикации за последние 5 лет.
- Результат: проанализировано 33 статьи, аннотации, 8 выбраны как актуальные.
- Интраоперационная холангиография.
- Дата поиска: август 2009 г.
- Ключевые слова: «интраоперационная холангиограмма холедохолитиаза».
- Ограничения: английский язык, люди, публикации за последние 5 лет.
- Результат: 69 статей, аннотации рассмотрены, 12 выбраны как актуальные.
- Интраоперационное УЗИ.
- Дата поиска: август 2009 г.
- Ключевые слова: «интраоперационное ультразвуковое исследование лапароскопической холецистэктомии».
- Ограничения: английский язык, люди, публикации за последние 5 лет.
- Результат: 59 статей, аннотации рассмотрены, 4 выбраны как актуальные.
- Лапароскопическое исследование желчных протоков, ERCP с извлечением камня и измененной анатомией.
- Дата поиска: август 2009 г.
- Ключевые слова: «лапароскопическое исследование желчных протоков».
- Ограничения: английский язык, люди, публикации за последние 5 лет.
- Результат: 101 статья, аннотации рассмотрены, 15 выбраны как актуальные.
- Лапароскопическая установка эндобилиарного стента.
- Дата поиска: август 2009 г.
- Ключевые слова: «лапароскопический эндобилиарный стент».
- Пределы: Нет
- Результаты: 14 статей, аннотации рассмотрены, 4 выбраны как актуальные.
- Отсечение желчного пузыря от ложа печени.
- Дата поиска: август 2009 г.
- Ключевые слова: «лапароскопическая холецистэктомия».
- Ограничения: английский язык, люди, публикации за последние 5 лет.
- Результат: 83 статьи, аннотации рассмотрены, 5 выбраны как актуальные.
- Использование стоков.
- Дата поиска: август 2009 г.
- Поисковый запрос: «дренажи для лапароскопической холецистэктомии».
- Ограничения: английский язык, люди, публикации за последние 5 лет.
- Результат: проанализировано 9 статей, аннотации, 2 выбраны как актуальные.
- Преобразование в лапаротомию.
- Дата поиска: февраль 2009 г.
- Поисковый запрос: «преобразование лапароскопической холецистэктомии в лапаротомию».
- Ограничения: английский язык, люди, публикации за последние 5 лет.
- Результат: проанализировано 33 статьи, аннотации, 7 выбраны как актуальные.
- Травмы доступа.
- Дата поиска: август 2009 г.
- Ключевые слова: «осложнение лапароскопического доступа».
- Ограничения: английский язык, люди, публикации за последние 5 лет.
- Результат: проанализировано 90 статей, аннотации, 4 выбраны как актуальные.
- Повреждения общего желчного протока.
- Дата поиска: февраль 2009 г.
- Ключевые слова: «лапароскопическая холецистэктомия с повреждением желчного протока».
- Ограничения: английский язык, люди, публикации за последние 5 лет.
- Дополнительный ручной поиск библиографий
- Результаты: проанализировано 194 статьи, аннотации, 19 выбраны как актуальные.
- Дискинезия желчевыводящих путей.
- Дата поиска: сентябрь 2009 г.
- Ключевые слова: «холецистэктомия, дискинезия желчевыводящих путей».
- Ограничения: английский язык, люди, публикации за последние 5 лет.
- Дополнительный ручной поиск библиографий
- Результат: рассмотрено 40 статей, аннотации, 6 выбраны как актуальные.
- Острый холецистит.
- Дата поиска: март 2009 г.
- Ключевые слова: «острый холецистит лапароскопическая холецистэктомия».
- Ограничения: английский язык, люди, публикации за последние 5 лет.
- Результаты: проанализировано 219 статей, тезисов, 38 выбраны как актуальные.
- Желчнокаменный панкреатит.
- Дата поиска: апрель 2009 г.
- Ключевые слова: «острый панкреатит лапароскопической холецистэктомии».
- Ограничения: английский язык, люди, публикации за последние 5 лет.
- Результат: проанализировано 77 статей, аннотации, 13 выбраны как актуальные.
- Операция лапароскопической холецистэктомии при циррозе печени.
- Дата поиска: апрель 2009 г.
- Поисковый запрос: «Цирроз лапароскопической холецистэктомии».
- Ограничения: английский язык, люди, публикации за последние 5 лет.
- Дополнительный ручной поиск библиографий
- Результат: 69 статей, аннотации рассмотрены, 13 выбраны как актуальные.
- Операция лапароскопической холецистэктомии на фоне системной антикоагуляции
- Дата поиска: апрель 2009 г.
- Ключевые слова: «острый панкреатит лапароскопической холецистэктомии».
- Пределы: Нет.
- Дополнительный ручной поиск библиографий
- Результат: рассмотрено 11 статей, тезисов, 2 выбраны как актуальные.
- Фарфоровый желчный пузырь.
- Дата поиска: апрель 2009 г.
- Поисковый запрос: «фарфоровая лапароскопическая холецистэктомия желчного пузыря».
- Пределы: Нет.
- Дополнительный ручной поиск библиографий
- Результат: проанализировано 16 статей, аннотации, 2 выбраны как актуальные.
- Полипы желчного пузыря.
- Дата поиска: апрель 2009 г.
- Поисковый запрос: «полипы желчного пузыря».
- Ограничения: английский язык, люди, публикации за последние 5 лет.
- Результат: 59 статей, аннотации рассмотрены, 6 выбраны как актуальные.
- Рак желчного пузыря.
- Дата поиска: июнь 2009 г.
- Ключевые слова: «лапароскопическая холецистэктомия, рак желчного пузыря».
- Ограничения: английский язык, люди, публикации за последние 5 лет.
- Результат: 108 статей, аннотации рассмотрены, 9 выбраны как актуальные.
- Продолжительность пребывания.
- Дата поиска: июль 2009 г.
- Поисковый запрос: «Выписка из больницы после лапароскопической холецистэктомии».
- Ограничения: английский язык, люди, публикации за последние 5 лет.
- Результаты: 58 статей, аннотации рассмотрены, 8 выбраны как актуальные.
- Холецистэктомия с одним разрезом.
- Дата поиска: сентябрь 2009 г.
- Ключевые слова: «лапароскопическая холецистэктомия с одним разрезом».
- Ограничения: английский язык, люди, публикации за последние 5 лет.
- Результаты: 15 статей, аннотации рассмотрены, 3 выбраны в качестве репрезентативных.
- NIH выпускает консенсусное заявление по камням в желчном пузыре, камням желчных протоков и лапароскопической холецистэктомии. Am Fam Physician 1992; 46: 1571-4.
- Patel JA, Patel NA, Piper GL, Smith DE, 3rd, Malhotra G, Colella JJ. Периоперационное ведение холелитиаза у пациентов, обращающихся за лапароскопическим обходным желудочным анастомозом по Ру: достигли ли мы консенсуса? Am Surg 2009; 75: 470-6; обсуждение 6.
- Gurusamy KS, Samraj K, Fusai G, Davidson BR.Сравнение ранней и отсроченной лапароскопической холецистэктомии при желчной колике. Кокрановская база данных Syst Rev 2008: CD007196.
- Halldestam I, Kullman E, Borch K. Определены показания к плановой холецистэктомии по поводу желчнокаменной болезни. Br J Surg 2008; 95: 620-6.
- Gourgiotis S, Dimopoulos N, Germanos S, Vougas V, Alfaras P, Hadjiyannakis E. Лапароскопическая холецистэктомия: безопасный подход к лечению острого холецистита. JSLS 2007; 11: 219-24.
- Curro G, Baccarani U, Adani G, Cucinotta E.Лапароскопическая холецистэктомия у пациентов с легким циррозом печени и симптоматической желчнокаменной болезнью. Transplant Proc 2007; 39: 1471-3.
- Heinrich S, Schafer M, Rousson V, Clavien PA. Доказательная терапия острого панкреатита: взгляд на устоявшиеся парадигмы. Энн Сург 2006; 243: 154-68.
- Чоудхари А., Бехтольд М.Л., Пули С.Р., Осман М.О., Рой П.К. Роль профилактических антибиотиков при лапароскопической холецистэктомии: метаанализ. J Gastrointest Surg 2008; 12: 1847-53; обсуждение 53.
- Чанг В.Т., Ли К.Т., Чуанг С.К. и др.Влияние профилактических антибиотиков на послеоперационные инфекционные осложнения при плановой лапароскопической холецистэктомии: проспективное рандомизированное исследование. Am J Surg 2006; 191: 721-5.
- Dervisoglou A, Tsiodras S, Kanellakopoulou K, et al. Значение химиопрофилактики против видов Enterococcus при плановой холецистэктомии: рандомизированное исследование цефуроксима и ампициллин-сульбактама. Arch Surg 2006; 141: 1162-7.
- Steinberg JP, Braun BI, Hellinger WC, et al. Сроки антимикробной профилактики и риск инфекций в области хирургического вмешательства: результаты исследования по уменьшению количества ошибок антимикробной профилактики.Энн Сург 2009; 250: 10-6.
- Рекомендации по профилактике тромбоза глубоких вен при лапароскопических операциях. Surg Endosc 2007; 21: 1007-9.
- Скотт-Коннер CEH, изд. Руководство SAGES: основы лапароскопии, торакоскопии и эндоскопии желудочно-кишечного тракта. 2-е изд: Биркхойзер; 2005.
- Ахмад Дж., Даффи Дж. М., Филлипс К., Уотсон А. Лапароскопические методы входа. Кокрановская база данных Syst Rev 2008: CD006583.
- Ларобина М., Ноттл П. Полные доказательства серьезных повреждений сосудов при лапароскопическом доступе.Surg Laparosc Endosc Percutan Tech 2005; 15: 119-23.
- Dekker SW, Хью ТБ. Лапароскопическое повреждение желчного протока: понимание психологии и эвристики ошибки. ANZ J Surg 2008; 78: 1109-14.
- Холдебарин Р., Боэтто Дж., Харниш Дж. Л., Урбах ДР. Факторы риска повреждения желчных протоков при лапароскопической холецистэктомии: исследование случай-контроль. Surg Innov 2008; 15: 114-9.
- Сингх К., Охри А. Анатомические ориентиры: их полезность в безопасной лапароскопической холецистэктомии. Surg Endosc 2006; 20: 1754-8.
- Егиянц С, Коллинз Дж. Оперативная стратегия может снизить частоту повреждения основных желчных протоков при лапароскопической холецистэктомии. Am Surg 2008; 74: 985-7.
- Авгеринос С., Келгиорги Д., Тулумис З., Балтаци Л., Дервенис К. Тысяча лапароскопических холецистэктомий в одном хирургическом отделении с использованием техники «критического взгляда на безопасность». J Gastrointest Surg 2008.
- Дебру Э, Доусон А., Лейбман С. и др. Предотвращает ли обычная интраоперационная холангиография пересечение желчных протоков? Surg Endosc 2005; 19: 589-93.
- Waage A, Nilsson M. Ятрогенное повреждение желчного протока: популяционное исследование 152 776 холецистэктомий в Шведском стационарном регистре. Arch Surg 2006; 141: 1207-13.
- Nuzzo G, Giuliante F, Giovannini I, et al. Повреждение желчного протока во время лапароскопической холецистэктомии: результаты итальянского национального исследования 56 591 холецистэктомии. Arch Surg 2005; 140: 986-92.
- Way LW, Стюарт Л., Гантерт В. и др. Причины и профилактика лапароскопических повреждений желчных протоков: анализ 252 случаев с точки зрения человеческого фактора и когнитивной психологии.Энн Сург 2003; 237: 460-9.
- Paganini AM, Guerrieri M, Sarnari J, et al. Тринадцатилетний опыт лапароскопического чрезкистозного исследования общего желчного протока на камни. Эффективность и долгосрочные результаты. Surg Endosc 2007; 21: 34-40.
- Хамуда А.Х., Го В., Махмуд С., Хан М., Нассар А.Х. Интраоперационная холангиография облегчает простое чреспузырное удаление протоковых камней в отделениях, не имеющих опыта лапароскопической хирургии желчных протоков. Surg Endosc 2007; 21: 955-9.
- Веннер Д.Е., Уитвам П., Тернер Д., Чада А., Дегани Дж.Лапароскопическая холецистэктомия и лечение камней желчных путей в отдельно стоящем центре амбулаторной хирургии. JSLS 2006; 10: 47-51.
- Lacitignola S, Minardi M. Лечение камней общего желчного протока: десятилетний опыт работы в центре третичной медицинской помощи. JSLS 2008; 12: 62-5.
- Bertolin-Bernades R, Sabater-Orti L, Calvete-Chornet J, et al. Легкий острый билиарный панкреатит против желчнокаменной болезни: есть ли различия в частоте холедохолитиаза? J Gastrointest Surg 2007; 11: 875-9.
- Metcalfe MS, Ong T, Bruening MH, Iswariah H, Wemyss-Holden SA, Maddern GJ. Является ли лапароскопическая интраоперационная холангиограмма обычным делом? Am J Surg 2004; 187: 475-81.
- Тиноко Р., Тиноко А., Эль-Кадре Л., Перес Л., Сут Д. Лапароскопическое исследование общего желчного протока. Энн Сург 2008; 247: 674-9.
- Topal B, Fieuws S, Tomczyk K, et al. Клинические модели неточны в прогнозировании камней желчных протоков in situ у пациентов с желчным пузырем. Surg Endosc 2009; 23: 38-44.
- Перри К.А., Майерс Дж. А., Дезиэль Д.Лапароскопическое УЗИ как основной метод визуализации желчных протоков при холецистэктомии. Surg Endosc 2008; 22: 208-13.
- Мачи Дж., Оиси А.Дж., Тадзири Т., Мураяма К.М., Фурумото Н.Л., Оиси Р.Х. Обычное лапароскопическое УЗИ может значительно снизить потребность в селективной интраоперационной холангиографии во время холецистэктомии. Surg Endosc 2007; 21: 270-4.
- Machi J, Johnson JO, Deziel DJ и др. Обычное использование лапароскопического ультразвука уменьшает повреждение желчных протоков: многоцентровое исследование.Surg Endosc 2009; 23: 384-8.
- Hakamada K, Narumi S, Toyoki Y, et al. Интраоперационное ультразвуковое исследование как учебное пособие по лапароскопической хирургии желчевыводящих путей. World J Gastroenterol 2008; 14: 2370-6.
- Мартин Д. Д., Вернон Д. Р., Тоули Дж. Хирургическое лечение по сравнению с эндоскопическим лечением камней желчных протоков. Кокрановская база данных Syst Rev 2006: CD003327.
- Харбутли Б., Веланович В. Ведение пациентов с предоперационным подозрением на холедохолитиаз: анализ решения. Журнал Gastrointest Surg 2008; 12: 1973-80.
- Clayton ES, Connor S, Alexakis N, Leandros E. Мета-анализ эндоскопии и хирургии по сравнению с одной только операцией при камнях общего желчного протока с желчным пузырем in situ. Br J Surg 2006; 93: 1185-91.
- Williams EJ, Green J, Beckingham I, Parks R, Martin D, Lombard M. Рекомендации по лечению камней общего желчного протока (CBDS). Кишечник 2008; 57: 1004-21.
- Bingener J, Schwesinger WH. Лечение камней общего желчного протока в сельской местности США: результаты обследования.Surg Endosc 2006; 20: 577-9.
- Schroeppel TJ, Lambert PJ, Mathiason MA, Kothari SN. Экономический анализ стоимости госпитализации холедохолитиаза при различных стратегиях лечения. Am Surg 2007; 73: 472-7.
- Поулозе Б.К., Сперофф Т, Хольцман, Мэриленд. Оптимизация лечения холедохолитиаза: анализ экономической эффективности. Arch Surg 2007; 142: 43-8; обсуждение 9.
- Поулозе Б.К., Арбогаст П.Г., Хольцман М.Д. Национальный анализ использования стационарных ресурсов при лечении холедохолитиаза с использованием шкалы предрасположенности.Surg Endosc 2006; 20: 186-90.
- Topal B, Aerts R, Penninckx F. Лапароскопическое удаление камней из общего желчного протока с гибкой холедохоскопией. Surg Endosc 2007; 21: 2317-21.
- Тан CN, Цуй К.К., Ха JP, Сиу В.Т., Ли МК. Лапароскопическое исследование общего желчного протока: 10-летний опыт 174 пациентов из одного центра. Гонконгский медицинский журнал, 2006; 12: 191-6.
- Stromberg C, Nilsson M, Leijonmarck CE. Удаление камней и факторы риска неудач при лапароскопическом транскистозном исследовании общего желчного протока.Surg Endosc 2008; 22: 1194-9.
- Кэмпбелл-Ллойд AJ, Мартин DJ, Мартин IJ. Отдаленные результаты после лапароскопического исследования желчных протоков: 5-летнее наблюдение за 150 пациентами подряд. ANZ J Surg 2008; 78: 492-4.
- Taylor CJ, Kong J, Ghusn M, White S, Crampton N, Layani L. Лапароскопическое исследование желчных протоков: результаты 160 последовательных случаев с 2-летним наблюдением. ANZ J Surg 2007; 77: 440-5.
- Альхамдани А., Махмуд С., Джамиль М., Бейкер А. Первичное закрытие холедохотомии после экстренного лапароскопического исследования общего желчного протока.Surg Endosc 2008; 22: 2190-5.
- Канамару Т., Саката К., Накамура Ю., Ямамото М., Уэно Н., Такеяма Ю. Лапароскопическая холедохотомия в лечении холедохолитиаза. Surg Laparosc Endosc Percutan Tech 2007; 17: 262-6.
- Каралиотас С., Сгуракис Г., Гумас С., Папайоанну Н., Лилис С., Леандрос Э. Лапароскопическое исследование общего желчного протока после неудачной эндоскопической экстракции камня. Surg Endosc 2008; 22: 1826-31.
- Джамиль М., Дармас Б., Бейкер А.Л. Тенденция к первичному закрытию после лапароскопического исследования общего желчного протока.Ann R Coll Surg Engl 2008; 90: 29-35.
- О’Нил С.Дж., Гиллис Д.М., Гани Д.С. Холедохолитиаз: гипердиагностика эндоскопически и недостаточное лечение лапароскопически. ANZ J Surg 2008; 78: 487-91.
- Gersin KS, Fanelli RD. Лапароскопическое эндобилиарное стентирование как дополнение к исследованию общего желчного протока. Surg Endosc 1998; 12: 301-4.
- Fanelli RD, Gersin KS. Лапароскопическое эндобилиарное стентирование: упрощенный подход к лечению скрытых камней общего желчного протока. Журнал Gastrointest Surg 2001; 5: 74-80.
- Fanelli RD, Gersin KS, Mainella MT. Лапароскопическое эндобилиарное стентирование значительно улучшает успех послеоперационной эндоскопической ретроградной холангиопанкреатографии в центрах с малым объемом. Surg Endosc 2002; 16: 487-91.
- Costi R, Mazzeo A, Tartamella F, Manceau C, Vacher B, Valverde A. Холецистохоледохолитиаз: исследование случай-контроль, в котором сравниваются краткосрочные и долгосрочные результаты для подхода «сначала лапароскопия» с результатами для последовательного лечения ( систематическая эндоскопическая сфинктеротомия с последующей лапароскопической холецистэктомией).Эндоскопическая хирургия 2009.
- Ахмед А.Р., Хусейн С., Саад Н., Патель NC, Уолдман Д.Л., О’Мэлли В. Доступ к общему желчному протоку после желудочного обходного анастомоза по Ру. Surg Obes Relat Dis 2007; 3: 640-3.
- Neri V, Ambrosi A, Fersini A, Tartaglia N, Valentino TP. Антеградная диссекция при лапароскопической холецистэктомии. JSLS 2007; 11: 225-8.
- Cengiz Y, Janes A, Grehn A, Israelsson LA. Рандомизированное испытание традиционной диссекции с электрокоагуляцией по сравнению с диссекцией первого дна ультразвуком у пациентов, перенесших лапароскопическую холецистэктомию.Br J Surg 2005; 92: 810-3.
- Fullum TM, Ким С., Дэн Д., Тернер PL. Лапароскопическая холецистэктомия «купол вниз» с помощью скальпеля LCS-5 Harmonic. JSLS 2005; 9: 51-7.
- Bessa SS, Al-Fayoumi TA, Katri KM, Awad AT. Беззажимная лапароскопическая холецистэктомия методом ультразвуковой диссекции. J Laparoendosc Adv Surg Tech A 2008; 18: 593-8.
- Калискан К., Нурсал Т.З., Йилдирим С. и др. Гидродиссекция адреналин-лидокаин-физиологическим раствором при лапароскопической холецистэктомии. Langenbecks Arch Surg 2006; 391: 359-63.
- Gurusamy KS, Samraj K, Mullerat P, Davidson BR. Обычный дренаж брюшной полости при неосложненной лапароскопической холецистэктомии. Кокрановская база данных Syst Rev 2007: CD006004.
- Tzovaras G, Liakou P, Fafoulakis F, Baloyiannis I, Zacharoulis D, Hatzitheofilou C. Есть ли роль дренажа при плановой лапароскопической холецистэктомии? Контролируемое рандомизированное исследование. Am J Surg 2009; 197: 759-63.
- Zhang WJ, Li JM, Wu GZ, Luo KL, Dong ZT. Факторы риска, влияющие на конверсию у пациентов, перенесших лапароскопическую холецистэктомию.ANZ J Surg 2008; 78: 973-6.
- Del Rio P, Dell’Abate P, Soliani P, Sivelli R, Sianesi M. Видеолапароскопическая холецистэктомия при остром холецистите: анализ факторов риска конверсии. J Laparoendosc Adv Surg Tech A 2006; 16: 105-7.
- Каувар Д.С., Браун Б.Д., Брасвелл А.В., Харниш М. Лапароскопическая холецистэктомия у пожилых: увеличение операционных осложнений и конверсия в лапаротомию. J Laparoendosc Adv Surg Tech A 2005; 15: 379-82.
- Nachnani J, Supe A. Предоперационное прогнозирование сложной лапароскопической холецистэктомии с использованием клинических и ультразвуковых параметров.Индийский журнал J Gastroenterol 2005; 24: 16-8.
- Simopoulos C, Botaitis S, Polychronidis A, Tripsianis G, Karayiannakis AJ. Факторы риска перехода от лапароскопической холецистэктомии к открытой холецистэктомии. Surg Endosc 2005; 19: 905-9.
- Visser BC, Parks RW, Garden OJ. Открытая холецистэктомия в эпоху лапароэндоскопии. Am J Surg 2008; 195: 108-14.
- Al Salamah SM. Исход лапароскопической холецистэктомии при остром холецистите. Врачи J Coll. Surg Pak 2005; 15: 400-3.
- Фуллер Дж., Ашар Б.С., Кэри-Коррадо Дж.Травмы и летальные исходы, связанные с троакарами: анализ 1399 отчетов в FDA. J Minim Invasive Gynecol 2005; 12: 302-7.
- Shamiyeh A, Wayand W. Лапароскопическая холецистэктомия: ранние и поздние осложнения и их лечение. Langenbecks Arch Surg 2004; 389: 164-71.
- Tantia O, Jain M, Khanna S, Sen B. Ятрогенное повреждение желчевыводящих путей: 13 305 холецистэктомий, выполненных одной хирургической бригадой за более чем 13 лет. Surg Endosc 2008; 22: 1077-86.
- Карвонен Дж., Гуллихсен Р., Лайне С., Салминен П., Гронроос Дж. М..Повреждения желчных протоков при лапароскопической холецистэктомии: первичные и отдаленные результаты в одном учреждении. Surg Endosc 2007; 21: 1069-73.
- Diamantis T, Tsigris C, Kiriakopoulos A, et al. Повреждения желчных протоков, связанные с лапароскопической и открытой холецистэктомией: 11-летний опыт работы в одном институте. Surg Today 2005; 35: 841-5.
- Gurusamy KS, Samraj K. Ранняя или отсроченная лапароскопическая холецистэктомия при остром холецистите. Кокрановская база данных Syst Rev 2006: CD005440.
- Содерлунд С, Фрозанпор Ф, Линдер С.Повреждения желчных протоков при лапароскопической холецистэктомии: проспективное исследование в одном учреждении. Острый холецистит указывает на повышенный риск. Мировой журнал J Surg 2005; 29: 987-93.
- Li J, Frilling A, Nadalin S, Paul A, Malago M, Broelsch CE. Ведение сопутствующего повреждения печеночной артерии у пациентов с ятрогенным повреждением главного желчного протока после лапароскопической холецистэктомии. Br J Surg 2008; 95: 460-5.
- Стюарт Л., Робинсон Т.Н., Ли К.М., Лю К., Ван К., Уэй Л.В. Повреждение правой печеночной артерии, связанное с лапароскопическим повреждением желчного протока: частота, механизм и последствия.J Gastrointest Surg 2004; 8: 523-30; обсуждение 30-1.
- Bektas H, Schrem H, Winny M, Klempnauer J. Хирургическое лечение и исход ятрогенных поражений желчных протоков после холецистэктомии и влияние различных систем клинической классификации. Br J Surg 2007; 94: 1119-27.
- Schmidt SC, Langrehr JM, Hintze RE, Neuhaus P. Долгосрочные результаты и факторы риска, влияющие на исход повреждений основных желчных протоков после холецистэктомии. Br J Surg 2005; 92: 76-82.
- Sicklick JK, Camp MS, Lillemoe KD, et al.Хирургическое лечение повреждений желчных протоков при лапароскопической холецистэктомии: периоперационные результаты у 200 пациентов. Ann Surg 2005; 241: 786-92; обсуждение 93-5.
- Nuzzo G, Giuliante F, Giovannini I, et al. Преимущества мультидисциплинарного лечения повреждений желчных протоков при холецистэктомии. Am J Surg 2008; 195: 763-9.
- Саббагиан М.С., Рич Б.С., Ротбергер Г.Д. и др. Оценка результатов хирургического вмешательства и характеристик желчного пузыря у пациентов с дискинезией желчевыводящих путей.J Gastrointest Surg 2008; 12: 1324-30.
- Bingener J, Richards ML, Schwesinger WH, Sirinek KR. Лапароскопическая холецистэктомия при дискинезии желчевыводящих путей: корреляция результатов предоперационной холецистокининовой холесцинтиграфии с послеоперационным исходом. Surg Endosc 2004; 18: 802-6.
- Geiger TM, Awad ZT, Burgard M и др. Прогностические показатели качества жизни после холецистэктомии при дискинезии желчевыводящих путей. Am Surg 2008; 74: 400-4.
- Пааянен Х, Миилунпохья С., Йукайнен С., Хейккинен Дж.Роль количественной холесцинтиграфии в планировании лапароскопической холецистэктомии у пациентов с дискинезией желчного пузыря и хронической болью в животе. Surg Laparosc Endosc Percutan Tech 2009; 19: 16-9.
- Ponsky TA, DeSagun R, Brody F. Хирургическая терапия дискинезии желчевыводящих путей: метаанализ и обзор литературы. J Laparoendosc Adv Surg Tech A 2005; 15: 439-42.
- Gurusamy KS, Junnarkar S, Farouk M, Davidson BR. Холецистэктомия при подозрении на дискинезию желчного пузыря. Кокрановская база данных Syst Rev 2009: CD007086.
- Ainsworth AP, Adamsen S, Rosenberg J. Хирургия острого холецистита в Дании. Сканд Дж. Гастроэнтерол 2007; 42: 648-51.
- Ямасита Ю., Такада Т., Хирата К. Обзор сроков и подходов к хирургическому лечению пациентов с острым холециститом в японских больницах. J. Hepatobilary Pancreat Surg 2006; 13: 409-15.
- Csikesz NG, Tseng JF, Shah SA. Тенденции хирургического лечения острого холецистита. Хирургия 2008; 144: 283-9.
- Кэмпбелл Э.Дж., Монтгомери Д.А., Маккей С.Дж.Национальный обзор современного хирургического лечения острой желчнокаменной болезни. Surg Laparosc Endosc Percutan Tech 2008; 18: 242-7.
- Кэмпбелл Э.Дж., Монтгомери Д.А., Маккей С.Дж. Обзор современного хирургического лечения острой желчнокаменной болезни на западе Шотландии. Скотт Мед Дж. 2007; 52: 15-9.
- Сиддики Т., Макдональд А., Чонг П.С., Дженкинс Дж. Т.. Сравнение ранней и отсроченной лапароскопической холецистэктомии при остром холецистите: метаанализ рандомизированных клинических исследований. Am J Surg 2008; 195: 40-7.
- Yamashita Y, Takada T., Kawarada Y, et al. Хирургическое лечение пациентов с острым холециститом: Токийские рекомендации. J. Hepatobilary Pancreat Surg 2007; 14: 91-7.
- Лам CM, Yuen AW, Chik B, Wai AC, Fan ST. Варианты использования лапароскопической холецистэктомии при остром холецистите: популяционное исследование. Arch Surg 2005; 140: 1084-8.
- Shikata S, Noguchi Y, Fukui T. Ранняя и отсроченная холецистэктомия при остром холецистите: метаанализ рандомизированных контролируемых исследований.Surg Today 2005; 35: 553-60.
- Соффер Д., Блэкборн Л. Х., Шульман С. И. и др. Есть ли оптимальные сроки для лапароскопической холецистэктомии при остром холецистите? Surg Endosc 2007; 21: 805-9.
- Стивенс К.А., Чи А., Лукас Л.С., Портер Дж. М., Уильямс, Мэриленд. Немедленная лапароскопическая холецистэктомия при остром холецистите: ждать не нужно. Am J Surg 2006; 192: 756-61.
- Tzovaras G, Zacharoulis D, Liakou P, Theodoropoulos T., Paroutoglou G, Hatzitheofilou C. Сроки лапароскопической холецистэктомии при остром холецистите: проспективное нерандомизированное исследование.Всемирный журнал J Gastroenterol 2006; 12: 5528-31.
- Чау СН, Сиу В.Т., Тан CN и др. Лапароскопическая холецистэктомия при остром холецистите: развивающаяся тенденция в медицинском учреждении. Азиатский журнал J Surg 2006; 29: 120-4.
- Ван Ю.К., Ян Х.Р., Чунг П.К., Дженг Л.Б., Чен Р.Дж. Неотложная лапароскопическая холецистэктомия при лечении острого холецистита: время не влияет на конверсию. Surg Endosc 2006; 20: 806-8.
- Колла С.Б., Аггарвал С., Кумар А. и др. Сравнение ранней и отсроченной лапароскопической холецистэктомии при остром холецистите: проспективное рандомизированное исследование.Surg Endosc 2004; 18: 1323-7.
- Johansson M, Thune A, Nelvin L, Stiernstam M, Westman B, Lundell L. Рандомизированное клиническое испытание открытой и лапароскопической холецистэктомии при лечении острого холецистита. Br J Surg 2005; 92: 44-9.
- Hadad SM, Vaidya JS, Baker L, Koh HC, Heron TP, Thompson AM. Задержка до появления симптомов увеличивает конверсию в лапароскопическую холецистэктомию при остром холецистите. World J Surg 2007; 31: 1298-01; обсуждение 302-3.
- Ли А.Ю., Картер Дж. Дж., Хохберг М.С., Стоун А.М., Коэн С.Л., Пахтер Х.Л.Сроки операции по поводу холецистита: обзор 202 последовательных пациентов в крупной городской больнице. Am J Surg 2008; 195: 467-70.
- Касильяс Р.А., Егиянц С., Коллинз Дж. Ранняя лапароскопическая холецистэктомия является предпочтительным методом лечения острого холецистита. Arch Surg 2008; 143: 533-7.
- Daniak CN, Peretz D, Fine JM, Wang Y, Meinke AK, Hale WB. Факторы, связанные со сроком до лапароскопической холецистэктомии по поводу острого холецистита. Мир Ж. Гастроэнтерол 2008; 14: 1084-90.
- Lau H, Lo CY, Patil NG, Yuen WK.Сравнение ранней и отсроченной лапароскопической холецистэктомии при остром холецистите: метаанализ. Surg Endosc 2006; 20: 82-7.
- Асоглу О, Озмен В., Каранлик Х. и др. Увеличивается ли частота осложнений при лапароскопической холецистэктомии по поводу острого холецистита? J Laparoendosc Adv Surg Tech A 2004; 14: 81-6.
- Macri A, Scuderi G, Saladino E, et al. Острый желчнокаменный холецистит у пожилых: лечение с помощью экстренной ультразвуковой чрескожной холецистостомии и интервальной лапароскопической холецистэктомии.Surg Endosc 2006; 20: 88-91.
- Leveau P, Andersson E, Carlgren I, Willner J, Andersson R. Чрескожная холецистостомия: мост к хирургии или определенное лечение острого холецистита у пациентов с высоким риском? Scand J Gastroenterol 2008; 43: 593-6.
- Акюрек Н., Салман Б., Юксель О. и др. Ведение острого калькулезного холецистита у пациентов из группы высокого риска: чрескожная холецистотомия с последующей ранней лапароскопической холецистэктомией. Surg Laparosc Endosc Percutan Tech 2005; 15: 315-20.
- Welschbillig-Meunier K, Pessaux P, Lebigot J, et al. Чрескожная холецистостомия у пациентов из группы высокого риска с острым холециститом. Surg Endosc 2005; 19: 1256-9.
- Teoh WM, Cade RJ, Banting SW, Mackay S, Hassen AS. Чрескожная холецистостомия в лечении острого холецистита. ANZ J Surg 2005; 75: 396-8.
- Li JC, Lee DW, Lai CW, Li AC, Chu DW, Chan AC. Чрескожная холецистостомия для лечения острого холецистита у тяжелобольных и пожилых людей.Hong Kong Med J 2004; 10: 389-93.
- Цумура Х., Итикава Т., Хияма Э. и др. Оценка лапароскопической холецистэктомии после селективного чрескожного чреспеченочного дренирования желчного пузыря по поводу острого холецистита. Gastrointest Endosc 2004; 59: 839-44.
- Кирштейн Б., Байме М., Болотин А., Мизрахи С., Ланцберг Л. Лапароскопическая холецистэктомия при остром холецистите у пожилых людей: это безопасно? Surg Laparosc Endosc Percutan Tech 2008; 18: 334-9.
- do Amaral PC, Azaro Filho Ede M, Galvao TD, et al.Лапароскопическая холецистэктомия при остром холецистите у пожилых пациентов. ЖСЛС 2006; 10: 479-83.
- Lowenfels AB, Maisonneuve P, Sullivan T. Изменяющийся характер острого панкреатита: эпидемиология, этиология и прогноз. Curr Gastroenterol Rep 2009; 11: 97-103.
- Фрей С.Ф., Чжоу Х., Харви Д.Д., Белый Р.Х. Заболеваемость и летальность от острого билиарного, алкогольного и идиопатического панкреатита в Калифорнии, 1994-2001 гг. Поджелудочная железа 2006; 33: 336-44.
- Кимура Ю., Такада Т., Каварада Ю. и др.Руководство JPN по лечению острого панкреатита: лечение острого панкреатита, вызванного желчнокаменной болезнью. J. Hepatobilary Pancreat Surg 2006; 13: 56-60.
- Руководство Великобритании по ведению острого панкреатита. Gut 2005; 54 Suppl 3: iii1-9.
- Nebiker CA, Frey DM, Hamel CT, Oertli D, Kettelhack C. Ранняя и отсроченная холецистэктомия у пациентов с острым билиарным панкреатитом. Хирургия 2009; 145: 260-4.
- Sinha R. Ранняя лапароскопическая холецистэктомия при остром билиарном панкреатите: оптимальный выбор? Е.П.Б. (Оксфорд) 2008; 10: 332-5.
- Chiang DT, Thompson G. Ведение острого желчнокаменного панкреатита: история продолжается. ANZ J Surg 2008; 78: 52-4.
- Сингхал Т., Балакришнан С., Гранди-Смит С., Хант Дж., Асанте М., Эль-Хасани С. Камни в желчном пузыре: лучше всего подавать горячими. JSLS 2006; 10: 332-5.
- Taylor E, Wong C. Оптимальные сроки лапароскопической холецистэктомии при легком желчнокаменном панкреатите. Am Surg 2004; 70: 971-5.
- Кэмерон Д.Р., Гудман А.Дж. Отсроченная холецистэктомия по поводу желчнокаменного панкреатита: повторные госпитализации и исходы.Ann R Coll Surg Engl 2004; 86: 358-62.
- Lakatos L, Mester G, Reti G, Nagy A, Lakatos PL. Критерии выбора для предоперационной эндоскопической ретроградной холангиопанкреатографии перед лапароскопической холецистэктомией и эндоскопическим лечением камней желчных протоков: результаты ретроспективного одноцентрового исследования в период 1996-2002 гг. Всемирный журнал J Gastroenterol 2004; 10: 3495-9.
- Джексон Х., Грейнджер С., Прайс Р. и др. Диагностика и лапароскопическое лечение хирургических заболеваний во время беременности: научно обоснованный обзор.Surg Endosc 2008; 22: 1917-27.
- Festi D, Dormi A, Capodicasa S и др. Заболеваемость желчнокаменной болезнью в Италии: результаты многоцентрового популяционного итальянского исследования (проект MICOL). World J Gastroenterol 2008; 14: 5282-9.
- Chen CH, Huang MH, Yang JC, et al. Распространенность и факторы риска желчнокаменной болезни среди взрослого населения Тайваня: эпидемиологическое исследование. J Gastroenterol Hepatol 2006; 21: 1737-43.
- Zhang Y, Liu D, Ma Q, Dang C, Wei W, Chen W. Факторы, влияющие на распространенность желчных камней при циррозе печени.J Gastroenterol Hepatol 2006; 21: 1455-8.
- Bingener J, Cox D, Michalek J, Mejia A. Может ли оценка MELD предсказать периоперационную заболеваемость у пациентов с циррозом печени, перенесших лапароскопическую холецистэктомию? Am Surg 2008; 74: 156-9.
- Curro G, Iapichino G, Melita G, Lorenzini C, Cucinotta E. Лапароскопическая холецистэктомия у пациентов с циррозом печени класса C. JSLS 2005; 9: 311-5.
- Mancero JM, D’Albuquerque LA, Gonzalez AM, Larrea FI, de Oliveira e Silva A. Лапароскопическая холецистэктомия у пациентов с циррозом печени и симптоматической желчнокаменной болезнью: исследование случай-контроль.World J Surg 2008; 32: 267-70.
- Леандрос Э., Альбанопулос К., Цигрис С. и др. Лапароскопическая холецистэктомия у пациентов с циррозом и симптоматической желчнокаменной болезнью. ANZ J Surg 2008; 78: 363-5.
- Шифф Дж., Мисра М., Рендон Дж., Ротшильд Дж., Швайцберг С. Лапароскопическая холецистэктомия у пациентов с циррозом печени. Surg Endosc 2005; 19: 1278-81.
- Ji W, Li LT, Chen XR, Li JS. Применение лапароскопической холецистэктомии у пациентов с цирротической портальной гипертензией. Гепатобилиарный панкреат Dis Int 2004; 3: 270-4.
- Джи Вт, Ли LT, Ван З.М., Цюань З.Ф., Чен XR, Ли Дж. Рандомизированное контролируемое исследование лапароскопической и открытой холецистэктомии у пациентов с цирротической портальной гипертензией. World J Gastroenterol 2005; 11: 2513-7.
- Паланивелу С., Раджан П.С., Яни К. и др. Лапароскопическая холецистэктомия у пациентов с циррозом печени: роль субтотальной холецистэктомии и ее вариантов. J Am Coll Surg 2006; 203: 145-51.
- Philips JA, Lawes DA, Cook AJ и др. Применение лапароскопической субтотальной холецистэктомии при осложненном холелитиазе.Surg Endosc 2008; 22: 1697-700.
- Эркан М., Бостанчи Э. Б., Озер И. и др. Послеоперационные геморрагические осложнения после плановой лапароскопической холецистэктомии у пациентов, длительно получающих антикоагулянтную терапию. Langenbecks Arch Surg 2009.
- Леандрос Э., Гоматос И.П., Мами П., Кастелланос Э., Альбанопулос К., Констадулакис М.М. Избирательная лапароскопическая холецистэктомия при симптоматической желчнокаменной болезни у пациентов, получающих антикоагулянтную терапию. J Laparoendosc Adv Surg Tech A 2005; 15: 357-60.
- Стивен А.Е., Бергер Д.Л. Карцинома фарфорового желчного пузыря: пересмотр отношений. Хирургия 2001; 129: 699-703.
- Kwon AH, Inui H, Matsui Y, Uchida Y, Hukui J, Kamiyama Y. Лапароскопическая холецистэктомия у пациентов с фарфоровым желчным пузырем на основе результатов предоперационного ультразвукового исследования. Гепатогастроэнтерология 2004; 51: 950-3.
- Зелински, доктор медицины, Этвелл Т.Д., Дэвис П.В., Кендрик М.Л., Que FG. Сравнение хирургически резецированных полиповидных поражений желчного пузыря с их предоперационными ультразвуковыми характеристиками.J Gastrointest Surg 2009; 13: 19-25.
- Kratzer W, Haenle MM, Voegtle A, et al. Выявленные на УЗИ полипы желчного пузыря: повод для беспокойства? Семилетнее последующее исследование. BMC Gastroenterol 2008; 8: 41.
- Lin WR, Lin DY, Tai DI, et al. Распространенность и факторы риска полипов желчного пузыря, выявленные при УЗИ, среди здоровых китайцев: анализ 34 669 случаев. J Gastroenterol Hepatol 2008; 23: 965-9.
- Aldouri AQ, Малик Х.З., Уэйтт Дж. И др. Риск рака желчного пузыря из-за полипов в большом полиэтническом ряду.Eur J Surg Oncol 2009; 35: 48-51.
- Colecchia A, Larocca A, Scaioli E, et al. Естественный анамнез небольших полипов желчного пузыря протекает доброкачественно: данные клинического и патогенетического исследования. Am J Gastroenterol 2009; 104: 624-9.
- Gurusamy KS, Abu-Amara M, Farouk M, Davidson BR. Холецистэктомия при полипе желчного пузыря. Кокрановская база данных Syst Rev 2009: CD007052.
- Даффи А., Капану М., Абу-Альфа Г.К. и др. Рак желчного пузыря (GBC): 10-летний опыт работы в Мемориальном онкологическом центре Слоуна-Кеттеринга (MSKCC).J Surg Oncol 2008; 98: 485-9.
- Shih SP, Schulick RD, Cameron JL, et al. Рак желчного пузыря: роль лапароскопии и радикальной резекции. Энн Сург 2007; 245: 893-901.
- Ю Д.Д., Ли Х.Г., Пайк К.Й., Хео Дж.С., Чой Ш., Чой Д.В. Какова адекватная степень резекции при раке желчного пузыря T1? Энн Сург 2008; 247: 835-8.
- Канг С.М., Ли В.Дж., Чой Г.Х. и др. Обоснован ли «клинический» R0 при выборе простой холецистэктомии при раке желчного пузыря? J Gastrointest Surg 2007; 11: 1309-16.
- Канг С.М., Чой Г.Х., Парк С.Х. и др. Только лапароскопическая холецистэктомия может быть подходящим методом лечения выбранной клинической карциномы желчного пузыря R0. Surg Endosc 2007; 21: 1582-7.
- Cucinotta E, Lorenzini C, Melita G, Iapichino G, Curro G. Случайный рак желчного пузыря: влияет ли хирургический подход на результат? ANZ J Surg 2005; 75: 795-8.
- Kwon AH, Imamura A, Kitade H, Kamiyama Y. Неизвестный рак желчного пузыря, диагностированный во время или после лапароскопической холецистэктомии.J Surg Oncol 2008; 97: 241-5.
- Чан К.М., Йе Т.С., Ян Ю.Г., Чен М.Ф. Лапароскопическая холецистэктомия при ранней карциноме желчного пузыря: отдаленный результат по сравнению с традиционной открытой холецистэктомией. Surg Endosc 2006; 20: 1867-71.
- Ямамото Н., Хаякава Н., Китагава Ю. и др. Неизвестная карцинома желчного пузыря после лапароскопической холецистэктомии. J. Hepatobilary Pancreat Surg 2005; 12: 391-8.
- Тенкони С.М., Бони Л., Коломбо Е.М., Диониджи Дж., Ровера Ф., Кассинотти Э. Лапароскопическая холецистэктомия как дневная хирургическая процедура: текущие показания и выбор пациентов.Int J Surg 2008; 6 Приложение 1: S86-8.
- Psaila J, Agrawal S, Fountain U и др. Дневная хирургическая лапароскопическая холецистэктомия: факторы, влияющие на выписки в тот же день. World J Surg 2008; 32: 76-81.
- Chauhan A, Mehrotra M, Bhatia PK, Baj B, Gupta AK. Лапароскопическая холецистэктомия в дневном стационаре: технико-экономическое обоснование в больнице общественного здравоохранения в развивающейся стране. World J Surg 2006; 30: 1690-5; обсуждение 6-7.
- Шеригар Дж. М., Ирвин Г. В., Ратор Массачусетс, Хан А, Подушка К, Браун МГ.Результаты амбулаторной лапароскопической холецистэктомии. JSLS 2006; 10: 473-8.
- Kavanagh T, Hu P, Minogue S. Лапароскопическая холецистэктомия Daycase: проспективное исследование боли после выписки, требований к анальгетикам и противорвотным средствам. Ir J Med Sci 2008; 177: 111-5.
- Kasem A, Paix A, Grandy-Smith S, El-Hasani S. Является ли лапароскопическая холецистэктомия безопасной и приемлемой в качестве дневной процедуры? J Laparoendosc Adv Surg Tech A 2006; 16: 365-8.
- Chok KS, Yuen WK, Lau H, Lee F, Fan ST. Амбулаторная лапароскопическая холецистэктомия в Гонконге, Китай – анализ результатов.Азиатский журнал J Surg 2004; 27: 313-6.
- Bueno Lledo J, Planells Roig M, Arnau Bertomeu C и др. Амбулаторная лапароскопическая холецистэктомия: новый золотой стандарт холецистэктомии. Ред. Esp Enferm Dig 2006; 98: 14-24.
- Ходжетт С.Е., Эрнандес Дж. М., Мортон, Калифорния, Росс С. Б., Олбринк М., Rosemurgy AS. Лапароэндоскопическая холецистэктомия на одном участке (LESS). Журнал Gastrointest Surg 2009; 13: 188-92.
- Чоу А., Пуркаястха С., Азиз О., Параскева П. Лапароскопическая операция с одним разрезом при холецистэктомии: развивающаяся техника.Эндоскопическая хирургия 2009.
- Эрсин С., Фират О., Созбилен М. Лапароскопическая холецистэктомия с одним разрезом: это больше, чем проблема? Эндоскопическая хирургия 2010.
© 2021 Общество американских желудочно-кишечных и эндоскопических хирургов. Все права защищены. Пожалуйста, не размещайте этот документ на своем веб-сайте.
Хирургия желчного пузыря и желчных протоков
Хирургия желчного пузыря и желчных протоков
1) Фон
Желчный пузырь – это небольшой орган грушевидной формы, расположенный в верхней правой части живота, чуть ниже печени, рядом с диафрагмой и грудной клеткой.Он действует как резервуар для желчи, которая представляет собой пищеварительный сок, вырабатываемый печенью и выводимый по желчному протоку, который представляет собой узкую трубку, выходящую из печени. Желчный пузырь соединен с желчным протоком трубкой, называемой пузырным протоком. Желчь входит и выходит из желчного пузыря через эту соединительную трубку. Желчный проток спускается к кишечнику, где он входит в двенадцатиперстную кишку. Клапан, где желчный проток встречается с двенадцатиперстной кишкой, называется ампулой (ампулой Фатера), он также известен как сфинктер Одди.
Когда вы едите, вид и запах пищи вызывают запуск сложной цепи событий, которые контролируют выброс желчи в двенадцатиперстную кишку из желчного пузыря и желчных протоков через ампулу. Пища, особенно жирная пища, поступающая в кишечник, является еще одним сильным стимулом для выделения желчи, которая продолжает выделяться до тех пор, пока пища и пищеварительные соки не достигнут следующей части кишечника.
Если у вас нет желчного пузыря (например, после операции), это не имеет большого значения для этого процесса, поскольку желчь хранится в желчном протоке, а не в желчном пузыре.В нормальном желчном пузыре содержится всего около 25-40 мл желчи. В среднем человек выделяет 500-800 мл желчи в день.
2) Желчные камни
Желчные камни чрезвычайно распространены, до двадцати процентов населения Великобритании могут получить их в течение жизни. У большинства людей с камнями в желчном пузыре симптомы отсутствуют, и они не нуждаются в лечении.
Камни в желчном пузыре обычно состоят из холестерина или желчных пигментов, которые являются нормальными составляющими желчи. Они могут развиваться по нескольким причинам: либо из-за избытка того или иного компонента в желчи, либо из-за того, что желчный пузырь не опорожняется должным образом, что приводит к образованию осадка, либо из-за аномальных белков в желчи, вызывающих осаждение холестерина или пигментных камней.
Большинство камней имеют диаметр всего несколько миллиметров, хотя иногда они могут достигать 4-5 см.
3) Общие симптомы
Когда камни в желчном пузыре начинают вызывать проблемы, они обычно проявляются некоторыми из следующих симптомов.
Боль , обычно она ощущается под ребрами на правой стороне живота (живот), у некоторых пациентов она может ощущаться по всей верхней части живота. Это может длиться минуты или часы.Она может быть очень сильной, обычно это острая, схваткообразная или ноющая боль, которую нельзя легко снять, кроме сильных лекарств. Женщины часто сравнивают это с схватками. Часто врачи называют ее желчной коликой . Боль может распространяться в спину или плечо. Обычно хуже после употребления жирной пищи.
Вздутие живота / несварение , неудобное вздутие живота после жирной еды
Желтуха , желтая пигментация кожи и глаз, часто сопровождается очень темной мочой и бледным испражнениями .Обычно это вызвано попаданием камня.
Зуд / лихорадка / озноб . У пациентов с камнями в желчных протоках часто возникает кожный зуд, высокая температура и эпизоды дрожи / тремора (озноба). Любому, у кого есть эти симптомы, следует срочно обратиться за медицинской помощью.
4) Лапароскопическая хирургия (замочная скважина)
Большинству пациентов с симптоматическими камнями в желчном пузыре рекомендуется удаление желчного пузыря. Обычно это можно сделать в виде замочной скважины с использованием четырех небольших отверстий в стенке брюшной полости (живота), через которые вводятся камера и различные операционные инструменты.В целом это относительно безопасная операция, которая занимает от двадцати до девяноста минут в зависимости от сложности случая и степени воспаления вокруг желчного пузыря. У пациентов, у которых мы подозреваем наличие камней в желчном протоке, мы делаем снимки протока с помощью лапароскопического ультразвукового зонда , помещенного непосредственно на желчный проток, или путем инъекции красителя в желчный проток и проведения рентгеновских снимков. (холангиограмма оперативная ).
Большинство пациентов отправляются домой либо в день операции, либо на следующий день.
5) Камни желчных протоков
Камни желчных протоков могут вызывать серьезные симптомы и вызывать некоторые довольно опасные заболевания, такие как панкреатит (воспаление поджелудочной железы) и холангит (инфекция / воспаление желчных протоков). Мы всегда удаляем камни желчных протоков (если они не очень маленькие), есть несколько способов борьбы с ними.
a) Лапароскопическое исследование желчного протока это метод замочной скважины, используемый для удаления камней изнутри желчного протока путем пропускания корзин и других инструментов в желчный проток и вылавливания камней под контролем рентгеновских лучей.В основном он подходит для случаев, когда желчный проток расширен и в нем лежит всего несколько камней небольшого или среднего размера. Это технически очень сложная процедура, и она бывает успешной только в 60% случаев. Однако в опытных руках это процедура с низким уровнем риска, примерно такая же безопасная, как и обычная операция на желчном пузыре через замочную скважину.
b) Исследование открытого желчного протока. . Используется в случаях, когда камни в протоке большие, повреждены или не могут быть удалены другими методами.Это открытая операция, при которой делается разрез длиной 15-25 см в верхней правой части живота под грудной клеткой, чтобы обеспечить доступ к желчному протоку. Большинство пациентов остаются в больнице около недели после операции, и им требуется 8–12 недель, чтобы вернуться к нормальной жизни. При осложненных или рецидивирующих камнях желчных протоков операция может включать дренирование желчного протока с целью улучшения оттока желчи в кишечник и предотвращения реформирования камней. Это серьезная операция, которая сопряжена с повышенным риском послеоперационных осложнений по сравнению с операцией через замочную скважину, однако она чрезвычайно эффективна.
c) ERCP и сфинктеротомия это эндоскопическая техника, при которой гибкий телескоп вводится через рот в двенадцатиперстную кишку и используется для извлечения камней из нижнего конца желчного протока путем разрезания мышечного клапана (сфинктеротомия) на ампула (см. анатомическую схему выше) и проходящие корзины и баллоны вверх по воздуховоду снизу. Это относительно безопасная процедура, но она все же сопряжена с рисками, включая панкреатит, кровотечение, перфорацию двенадцатиперстной кишки и холангит.Смертность при этой процедуре обычно составляет от 1: 250 до 1: 500 в Великобритании.
d) PTC при этом вводятся иглы и трубки через стенку брюшной полости, чтобы получить доступ к желчным протокам в печени. Он редко используется для извлечения камней в желчном пузыре, обычно у пациентов, не пригодных для операции, у которых не удалось добиться успеха в ERCP.
6) Общие вопросы перед операцией на желчном пузыре
Мои симптомы исчезли, мне все еще нужна операция? Как только камни в желчном пузыре начали вызывать симптомы, проблемы, как правило, возвращаются раз за разом, обычно становясь все более и более частым.Таким образом, в целом мы рекомендуем оперировать пациентов, у которых были какие-либо типичные симптомы со стороны желчевыводящих путей и у которых есть камни на УЗИ.
Следует ли мне придерживаться диеты с низким содержанием жиров? Это обычно улучшает симптомы в краткосрочной перспективе, но не способствует рассасыванию камней.
Насколько безопаснее открытая операция? В целом общие риски лапароскопической и открытой хирургии низкие. Лапароскопическая хирургия (замочная скважина) позволяет гораздо быстрее вернуться домой и вернуться к полной физической активности / работе.Недостатком операции «замочная скважина» является то, что она связана с более высоким уровнем повреждения общего желчного протока (см. Анатомическую диаграмму), что является очень серьезным осложнением, общепринятый показатель повреждения желчного протока составляет примерно 1: 150 случаев. Все хирурги на этом сайте являются специализированными специалистами по желчным путям, каждый из которых удаляет от пятидесяти до ста двадцати желчных пузырей в год. В нашей группе частота незначительных повреждений желчных протоков составляет 1: 400, а крупных повреждений желчных протоков 1: 800 за последние два года, смертность от операции составляет примерно 1: 1000 случаев.Недостатками открытой хирургии являются более высокий уровень послеоперационной боли, более длительное пребывание в больнице и повышенный риск серьезных сердечных и респираторных осложнений, таких как сердечные приступы / инфекции грудной клетки / пневмония / тромбоз глубоких вен и тромбоэмболия легочной артерии (сгустки крови в легких), смертность от открытых операций составляет около 1: 200.
Что такое холангиограмма? Это рентгеновский снимок желчных протоков, сделанный во время операции для исключения камней в желчном протоке.Обычно мы делаем это, если у вас была желтуха, панкреатит или результаты сканирования или анализы крови предполагают, что в главном желчном протоке может застрять камень.
Как долго я буду находиться в больнице? Если вы в хорошей форме и не имеете избыточного веса, мы сможем сделать это в дневном режиме, когда вы проведете в больнице всего 6-8 часов или около того. Если вы менее здоровы, вам нужно будет провести в больнице хотя бы одну ночь. При открытой хирургии стандартная продолжительность пребывания в клинике составляет 5-10 дней в зависимости от вашей физической формы и объема операции.
Можно ли растворить камни? Существуют методы лечения, которые могут до некоторой степени растворять камни, однако вам необходимо пожизненное медикаментозное лечение, а лекарства неэффективны для большинства камней. Эти методы лечения используются только в качестве крайней меры для пациентов, не подходящих для хирургического вмешательства в Великобритании.
Можно ли разбивать камни лазером / ультразвуком и т. Д.? Экстракорпоральная ударно-волновая литотрипсия (ДУВЛ) – это хорошо известный метод дробления почечных камней, которые обычно твердые, меловые и хорошо разрушаются.К сожалению, камни в желчном пузыре мягкие и часто жирные, поэтому они плохо разрушаются, плюс, если они действительно распадаются, а не проходят или растворяются, у вас обычно остается много мелких камней, а не несколько больших. Это может вызвать больше, чем меньше симптомов. Это еще один последний метод лечения, который почти никогда не используется в Великобритании.
Нужен ли мне желчный пузырь? Нет, его единственная функция – запасать желчь. Если у вас появляются камни в желчном пузыре, они, вероятно, уже не опорожняются должным образом и поэтому в значительной степени избыточны.Существуют и другие механизмы, контролирующие производство, выделение и хранение желчи, и они полностью компенсируют потерю желчного пузыря.
Можешь просто вынуть камни? Да, мы могли бы, но это было бы бессмысленным упражнением, так как вы просто образуете новые камни в желчном пузыре и вам потребуется дополнительное лечение.
7) Общие вопросы после операции
Как долго мне нужно не работать? Для операции по замочной скважине вам понадобится пара недель отдыха, если ваша работа не связана с очень тяжелым ручным трудом (например,грамм. чернорабочий / носильщик / медсестра / фермер), когда вам лучше всего взять отпуск на 3-4 недели. Если у вас открытая операция, то для работы в офисе вам потребуется от четырех до шести недель перерыва, а для тяжелой ручной работы – 2-3 месяца.
Когда я смогу водить машину? Для любой операции ключевой вопрос – можете ли вы безопасно управлять автомобилем и выполнить аварийную остановку? Большинство людей чувствуют себя достаточно комфортно, чтобы сделать это через 7-10 дней после операции. Для открытой операции это больше похоже на 4-6 недель.
Когда я снова смогу заниматься спортом? Тот же ответ применим, что и при возвращении к работе, относительно легкие виды спорта (плавание / бег трусцой) могут быть возобновлены через две недели после операции в замочной скважине, если вы чувствуете себя комфортно, но очень физические или контактные виды спорта (например, круговые тренировки / силовые тренировки / регби / боевые искусства arts) следует оставить примерно на месяц. После открытой операции можно возобновить легкую спортивную деятельность через 4-6 недель, а более тяжелые физические нагрузки – через 8-12 недель.
У меня красное пятно вокруг одной из ран, это нормально? Обычно появляются небольшие синяки и покраснения вокруг портов (лапароскопические раны) на животе, чаще всего поражается порт, ближайший к пупку. Если это распространяется более чем на дюйм (2,5 см) по обе стороны от раны, или если он выделяет гной, или если он очень горячий и опухший, это должно быть осмотрено вашей практикующей медсестрой, терапевтом или членом хирургической бригады. у вас может развиться раневая инфекция.
У меня стало больше боли, и моя моча потемнела, верно? Примерно один человек из пяти испытывает боль, похожую на боль в желчном пузыре, в течение первых нескольких недель после операции, обычно она проходит быстро и не требует дальнейшего исследования или действий. Вероятно, это означает прохождение нескольких крошечных кусочков каменных обломков, которые были выбиты во время операции. Однако в очень редких случаях (1 или 2 случая на 100) более крупный фрагмент камня удаляется, и он может застревать в нижнем желчном протоке и вызывать серьезные симптомы, потемнение мочи и даже желтуху. Если у вас возникла желтуха после операции на желчном пузыре, вы должны немедленно обратиться к врачу и в тот же день вернуться к своему хирургу или другому хирургу, знакомому с вашим случаем.
Меня отправили домой с трубкой, выходящей из живота, что это? Если мы хирургическим путем исследуем желчный проток для удаления из него камней, мы обычно оставляем Т-образную резиновую дренажную трубку в желчном протоке в качестве временного предохранительного клапана, пока он снова заживает.Один его конец выходит из стенки живота и выводит часть желчи в мешок. Трубку обычно оставляют на 2-6 недель в зависимости от характера операции. Его легко удалить в клинике, когда внутри все благополучно зажило.
8) Реконструкция желчного протока.
Эта серьезная операция обычно проводится для исправления повреждений желчного протока, которые чаще всего возникают во время операции по удалению камней в желчном пузыре. Если у вас есть повреждение желчного протока, лучше всего обратиться к специалисту-гепатобилиарному хирургу, который особенно заинтересован в этой работе.В Саутгемптоне два хирурга занимаются большинством этих проблем из близлежащего региона .
9) Злокачественные заболевания желчного пузыря и желчевыводящих путей.
Рак желчного пузыря и рак желчных протоков в Великобритании редки. Это холангиокарциномы , и их лучше всего рассматривать при первичном раке печени (см. Страницу «Операция на печени»), если они возникают в желчном пузыре или в верхних желчных протоках рядом с печенью.Опухоли в нижнем желчном протоке похожи на рак поджелудочной железы, и их следует рассматривать вместе с ними (см. Страницу «Хирургия поджелудочной железы»).



 спелой клубники, земляники, малины, соки яблочный, вишневый, клубничный пополам с горячей водой, небольшое количество зелени петрушки и укропа, соус бешамель с небольшим количеством сметаны (муку не жарить), фруктовые и ягодные подливы, чай, суррогаты кофе с молоком, отвары шиповника. Масло сливочное добавляют в готовое блюдо не более 30 г. в день, растительное при хорошей переносимости.
спелой клубники, земляники, малины, соки яблочный, вишневый, клубничный пополам с горячей водой, небольшое количество зелени петрушки и укропа, соус бешамель с небольшим количеством сметаны (муку не жарить), фруктовые и ягодные подливы, чай, суррогаты кофе с молоком, отвары шиповника. Масло сливочное добавляют в готовое блюдо не более 30 г. в день, растительное при хорошей переносимости.