Постхолецистэктомический синдром что это такое: лечение и диагностика симптомов, причин в Москве
лечение и диагностика симптомов, причин в Москве
Агаркова С.А.
15 Июня 2021
Выражаю сердечную благодарность Валерии Александровне за внимательное, профессиональное и терпеливое отношение к пациентам. Общение с вами дает надежду на выздоровление и на то, что в нашей медицине есть настоящие специалисты своей профессии. Спасибо всему консультатив…
ПодробнееКурочкина Валентина Николаевна
4 Июня 2021
Инна Юрьевна грамотный специалист. Заметно, что хочет вылечить пациента от души. Грамотный подход к работе. Я благодарна ей, что поставила правильный диагноз и подобрала схему лечения.
Подробнее5 Марта 2021
Хочу выразить огромную благодарность гастроэнтерологу Чуйковой Ольге , это специалист высокого уровня, при назначении мне удаления опухоли в кишечнике,проверила всю информацию по моим обследованиям в клинике,даже за 2020 и 2019, назначила анализы , не только касаемо этой ситуации. ..
..
Антонович Иван
17 Марта 2020
Хочу выразить благодарность Лопатиной Елене Юрьевне за профессионализм.
Очень оперативно вылечила меня от билиарного сланжа ( ранее мучился с ним 4 месяца)
15 Ноября 2019
Огромная благодарность Лопатиной Е.Ю. за мое спасение и грамотное лечение ЖКТ, смогла быстро вылечить и избежать резекцию желудка. Операция не понадобилась! Большое спасибо и здоровья всем нам!
Супруги Ильдар Фейзрахманоа и Зулейха Андержанова
Наталья Викторовна
22 Мая 2019
Добрый день! 21. 05.2019 была на консультации у врача-гастроэнтеролога, к.м.н. Лопатиной Елены Юрьевны. Хочу выразить слова благодарности за такой высокий профессионализм. Очень грамотный и талантливый врач. Четко расписала схему лечения, все обьяснила. На все мои вопросы ответил…
05.2019 была на консультации у врача-гастроэнтеролога, к.м.н. Лопатиной Елены Юрьевны. Хочу выразить слова благодарности за такой высокий профессионализм. Очень грамотный и талантливый врач. Четко расписала схему лечения, все обьяснила. На все мои вопросы ответил…
Васильева Е
15 Мая 2019
Хочу выразить слова благодарности врачу-гастроэнтерологу Алешиной Т.В. за профессиональную работу и преданность профессии.Очень внимательный врач. Профессионал с огромным опытом работы!!
ПодробнееДиагностика и лечение постхолецистэктомического синдрома
Постхолецистэктомический синдром (ПХЭС)– это сочетание нарушений в работе желудочно-кишечного тракта, в особенности гепатобилиарной зоны (внепеченочные желчные протоки, печень, сфинктер Одди), которое возникает после операции по удалению желчного пузыря и сопровождается периодически возникающими болевыми приступами.
Основные симптомы
В жалобах пациентов с постхолецистэктомическим синдром преобладают болевые приступы. В зависимости от причин их вызывающих они могут проявляться повторными приступами желчной колики или ноющей болью под ребрами справа и в центре живота. К этим симптомам могут добавляться явления, связанные с нарушением работы желудочно-кишечного тракта:
- горький привкус во рту;
- тошнота;
- отрыжка воздухом или горечью;
- диарея;
- метеоризм.
Механизм развития заболевания
По статистике у половины пациентов после холецистэктомии возникают диспепсические явления и боли в животе, имеющие органические и функциональные причины. Кроме того может наблюдаться развитие или обострение сопутствующих заболеваний, в частности хронического панкреатита. Избежать этого помогает выявление органических и функциональных причин нарушения транспорта желчи перед холецистэктомией, подготовка к операции, а также наблюдение пациента после операции с коррекцией нарушений и обязательное соблюдение диеты.
При правильно установленных показаниях к удалению желчного пузыря, правильно проведенной подготовке и технически безупречно проведенной операции хорошие результаты наблюдаются у большинства пациентов. Но даже при соблюдении всех условий у части пациентов удаление желчного пузыря, и выпадение его функций приводит к возникновению нарушений в работе сфинктера Одди.
Сфинктер Одди – это мышечное образование, расположенное в месте выхода общего желчного и главного панкреатического протоков в двенадцатиперстную кишку. Несмотря на свои небольшие размеры (от 1,5 до 3,5 см), сфинктер Одди выполняет очень важные функции в процессе пищеварения. Он регулирует поступление желчи и ферментов поджелудочной железы в двенадцатиперстную кишку, а также препятствует обратному забросу ее содержимого в желчный и панкреатический протоки.
При нарушении сократительной способности сфинктера Одди происходит задержка поступления желчи и панкреатических ферментов в двенадцатиперстную кишку. Это нарушает процесс пищеварения и приводит к развитию сопутствующих патологий желудочно-кишечного тракта.
Это нарушает процесс пищеварения и приводит к развитию сопутствующих патологий желудочно-кишечного тракта.
Диета
Диетические ограничения для профилактики постхолецистэктомического начинаются сразу после операции. Рекомендуется:
- дробное питание с последним приемом пищи перед сном;
- протертые супы, кисели, нежирные бульоны;
- ограничение жиров;
- постепенное добавление в рацион продуктов, содержащих клетчатку и белки: овощные пюре, каши на воде, паровые котлеты, нежирную рыбу.
В дальнейшем рекомендуется ограничение животных жиров, продуктов с высоким содержанием холестерина, легкоусвояемых углеводов, острых, кислых, жареных блюд. В питании пациента должно содержаться нормальное количество белка, сохраняется дробность питания для обеспечения оттока желчи и предупреждения возможности застоя и уменьшения поступления желчи в двенадцатиперстную кишку (холестаза). Основой для рациона может быть диета №5 по Певзнеру или №5 п (панкреатическая) при наличии осложнений со стороны поджелудочной железы.
Когда необходимо обратиться к врачу?
Если после операции по удалению желчного пузыря возобновились симптомы, которые беспокоили до хирургического лечения или появились новые. Чем раньше при появлении вы обратитесь к врачу, тем успешнее будет лечении и меньше вероятность осложнений.
Кроме того, всем пациентам после операции по удалению желчного пузыря необходим профилактический осмотр гастроэнтеролога два раза год.
Осложнения
Длительное нарушение транспорта желчи и ферментов поджелудочной железы в двенадцатиперстную кишку может стать причиной:
- хронического билиарнозависимого панкреатита;
- хронической дуоденальной недостаточности;
- синдрома избыточного бактериального роста в тонкой кишке;
- дуодено-гастрального рефлюкса;
- холангита.
Больные после удаления желчного пузыря. Всегда ли это постхолецистэктомический синдром? | Минушкин
1. Агафонова Н.А. Билиарная боль: причины и механизмы развития, возможности медикаментозной коррекции. Consilium Medicum, 2010, 12: 3-9. / Agafonova N.A. Biliary pain: reasons and mechanisms of development, possibilities of drug correction. Consilium Medicum, 2010, 12: 3-9.
Агафонова Н.А. Билиарная боль: причины и механизмы развития, возможности медикаментозной коррекции. Consilium Medicum, 2010, 12: 3-9. / Agafonova N.A. Biliary pain: reasons and mechanisms of development, possibilities of drug correction. Consilium Medicum, 2010, 12: 3-9.
2. Ананикян П.П. К вопросу классификации постхолецистэктомического синдрома и сопутствующих ему заболеваний. М. Рязань. 1980: 102-103. / Ananikyan, P. P. On the issue of classification of postcholecystectomy syndrome and related diseases. M. Ryazan. 1980: 102-103.
3. Башилов В.П., Василенко О.Ю., Харламов Б.В. Дифференцированный подход к выбору метода лечения острого калькулезного холецистита у пациентов старшей возрастной группы. Кремлевская медицина. Клинический вестник, 2011, 4: 19-24. / Bashilov, V. P., Vasilenko O. Yu., Kharlamov B. V. Differentiated approach to the choice of treatment of acute calculous cholecystitis in patients of older age group. Kremlevskaya Meditsina. Klinichesky Bulletin, 2011, 4: 19-24.
Kremlevskaya Meditsina. Klinichesky Bulletin, 2011, 4: 19-24.
4. Виноградов В.В., Нифантьев О.Е, Вишневский В.А. Послеоперационные заболевания желчных путей. Красноярск: Изд-во Красноярского ун-та. 1989. 179 с. / Vinogradov V.V., Nifantev O.E., Vishnevsky V.A. Post-operative diseases of biliary tracts. Krasnoyarsk: Publishing House of the Krasnoyarsk University. 1989. 179 p.
5. Гальперин Э.И., Ветшев П.С. Руководство по хирургии желчных путей. 2-е издание. Видар. М: 2009. 560 с. / Galperin E. I., Vetshev P. S. Manual of surgery of the biliary tract. 2nd edition. Vidar. M: 2009. 560 p.
6. Гальперин Э.И., Волкова Н.В. Заболевания желчных путей после холецистэктомии. М., 1998. 272 с. / Galperin E. I., Volkova N. In. Diseases of the biliary tract after cholecystectomy.
7. Григорьева И.Н., Романова Т.И. Качество жизни у больных желчнокаменной болезнью в отдаленный период после холецистэктомии. Экспериментальная и клиническая гастроэнтерология, 2010, 9: 38-43. / Grigorieva I. N., Romanova T. I. Quality of life in patients with cholelithiasis in the remote period after cholecystectomy. Experimentalnaya I Klinicheskaya Gastroenterologia, 2010, 9: 38-43.
8. Гусева Л.В., Минушкин О.Н., Бурдина Е.Г. Сравнительная характеристика причин постхолецистэктомического синдрома. Материалы XVIII Ежегодного конгресса «Гепатология сегодня». 2013, 1(XXIII): 74. / Guseva L. V., Minushkin O. N., Burdina E. G. Comparative characteristic of the reasons of postcholecystectomy syndrome. Materials of the XVIII Annual Congress «Hepatology Today». 2013, 1(XXIII): 74.
9. Гусева Л.В., Бурдина Е.Г. Постхолецистэктомический синдром в практике хирурга на этапе первичной медикосанитарной помощи. Научно-практическая конференция «Амбулаторная медицина XXI века». 2013. С. 16. / Guseva L. V., Burdina E. G. Postcholecystectomical syndrome in the practice of the surgeon in primary health care. Scientific-practical conference «Ambulatory Medicine of the XXI Century». 2013. p. 16.
Гусева Л.В., Бурдина Е.Г. Постхолецистэктомический синдром в практике хирурга на этапе первичной медикосанитарной помощи. Научно-практическая конференция «Амбулаторная медицина XXI века». 2013. С. 16. / Guseva L. V., Burdina E. G. Postcholecystectomical syndrome in the practice of the surgeon in primary health care. Scientific-practical conference «Ambulatory Medicine of the XXI Century». 2013. p. 16.
10. Гусева Л.В., Минушкин О.Н., Бурдина Е.Г. Тактика ведения больных после холецистэктомии в амбулаторных условиях. Материалы Девятнадцатой Российской Гастроэнтерологической Недели. 2013. С. 80. / Guseva L. V., Minushkin O. N., Burdina E. G. Tactics of treatment of patients after cholecystectomy as an outpatient procedure. Materials of the Nineteenth Russian Gastroenterological Week. 2013. p. 80.
11. Дадвани С.А., Ветшев П.С., Шулутко А. М., Прудков М.И. Желчнокаменная болезнь. ГЭОТАР-Медиа. 2009. 178 с. / Dadvani S. A., Vetshev P. S., A. M. Shulutko, Prudkov M. I. Cholelithiasis. GEOTAR-Media. 2009. 178 p.
М., Прудков М.И. Желчнокаменная болезнь. ГЭОТАР-Медиа. 2009. 178 с. / Dadvani S. A., Vetshev P. S., A. M. Shulutko, Prudkov M. I. Cholelithiasis. GEOTAR-Media. 2009. 178 p.
12. Данилов А.С. Современный подход к диагностике и лечению холецистохоледохолитиаза. Автореферат. дисс. канд. мед. наук. Санкт- Петербург. 2012. 27 с. / Danilov A. S. Modern approach to the diagnosis and treatment of cholecystolithiasis. Abstract from PhD Thesis in Medicine. Saint-Petersburg. 2012. 27 p.
13. Дибина Т.В. Эффективность ультразвукового метода исследования в оценке функциональной состоятельности двенадцатиперстной кишки до и после холецистэктомии. Дис. … канд. мед. наук. Томск. 2007. 196 с. / Dibina T. V. Effectiveness of ultrasound studies in the evaluation of functional capability of the duodenum before and after cholecystectomy. PhD Thesis in Medicine. Tomsk. 2007. 196 p.
Tomsk. 2007. 196 p.
14. Жерлов Г.К., Соколов С.А., Рудая Н.С., Дибина Т.В., Жерлова Т.Г. Способ оценки функциональной состоятельности двенадцатиперстной кишки. Ультразвуковая и функциональная диагностика, 2008, 4: 90. / Zherlov G. K., Sokolov S. A., Ruda N.. Dibina T. V., Gorlova T. G. Method of estimation of a functional solvency of the duodenum. Ultrazvukovaya I Funktsionalnaya Diagnostika, 2008, 4: 90.
15. Жигаев Г.Ф., Кривигина Е.В.. Оценка эффективности полифитохола для устранения болей и диспепсических расстройств у больных с дуодено-гастральным рефлюксом. Современные проблемы гастроэнтерологии. Материалы межрегиональной научно-практической конференции. Под редакцией А.Н. Калягина. Иркутск. 2008. С. 94. / Zhigaev, G. F., Krivulina E. V.. assessment of the effectiveness of polyphytochol to eliminate the pain and dyspeptic disorders in patients with duodenogastric reflux. Current problems of gastroenterology. Materials of the interregional scientificpractical conference. Edited by A. N. Kalyagin. Irkutsk. 2008. p. 94.
Current problems of gastroenterology. Materials of the interregional scientificpractical conference. Edited by A. N. Kalyagin. Irkutsk. 2008. p. 94.
16. Звягинцева Т.Д., Шаргород И.И. Постхолецистэктомический синдром: дисфункция сфинктера Одди. Ліки Ук’раїни, 2011, 2(148): 100-106. / Zvyagintseva T. D., Shargorod I. Postcholecystectomical syndrome: sphincter of Oddi dysfunction. Liki Ukraini, 2011, 2(148): 100-106.
17. Звягинцева Т.Д., Чернобай А.И. Патогенетическая коррекция билиарной боли при постхолецистэктомическом синдроме и дисфункции сфинктера Одди. Сучасна гастроэнтерологiя, 2012, 6(68): 81-91./ Zvyagintseva T.D., Chernobay A.I. Pathogenetic correction of biliary pain in postcholecystectomy syndrome is a dysfunction of the Oddi’s sphincter. Suchasna Gastroenterologia, 2012, 6(68): 81-91.
18. Иванченкова Р.А. Правомочен ли термин «постхолецистэктомический синдром»? РЖГГК, 1998, 5 (прил. 5): 185-188. / Ivanchenkova R.A. Is the term «postcholecystectomical syndrome» viable? RZGGK, 1998, 5 (App. 5): 185-188.
Иванченкова Р.А. Правомочен ли термин «постхолецистэктомический синдром»? РЖГГК, 1998, 5 (прил. 5): 185-188. / Ivanchenkova R.A. Is the term «postcholecystectomical syndrome» viable? RZGGK, 1998, 5 (App. 5): 185-188.
19. Ильченко А.А. Постхолецистэктомический синдром: клинические аспекты проблемы. Consilium medicum (Приложение. Гастроэнтерология), 2006, 2: 49-53./ Ilchenko A. A. Postcholecystectomy syndrome: clinical aspects of the problem. Consilium medicum (Appndix. Gastroenterologia), 2006, 2: 49-53.
20. Ильченко А.А. Тактика ведения больного с постхолецистэктомическим синдромом. Гастроэнтерология, 2009, 2: 26-28. / Ilchenko A.A. Tactics of conducting the patient with postcholecystectomy syndrome. Gatsroenterologia, 2009, 2: 26-28.
21. Ильченко А. А. Болезни желчного пузыря и желчных путей. М.: ООО «МИА». 2011. 152 с. / Ilchenko A. A. diseases of gall bladder and biliary tract. M.: LLC «MIA». 2011. 152 p.
А. Болезни желчного пузыря и желчных путей. М.: ООО «МИА». 2011. 152 с. / Ilchenko A. A. diseases of gall bladder and biliary tract. M.: LLC «MIA». 2011. 152 p.
22. Ильченко А.А. Почему холецистэктомия не всегда улучшает качество жизни?. Фарматека, 2012, 17: 23-29./ Ilchenko A.A. Why cholecystectomy doesn’t always improve the quality of life? Farmateka, 2012, 17: 23-29.
23. Ильченко А.А., Шибаева Л.О., Ходарев Н.Н. и др. Значение динамической холесцинтиграфии при желчнокаменной болезни. РЖГГК, 2000, 2: 13-20. / Ilchenko A.A., Shibaeva L.O., Khodarev N.N. Value of dynamic cholescintigraphy in cholelithiasis. RZGGK, 2000, 2: 13-20.
24. Калинин А.В. Функциональные расстройства билиарного тракта и их лечение. Клинические перспективы гастроэнтерологии, 2002, 3: 25-34. / Kalinin A.V. the Functional disorders of the biliary tract and their treatment. Klinicheskiye Perspektivy Gastroenterologii, 2002, 3: 25-34.
/ Kalinin A.V. the Functional disorders of the biliary tract and their treatment. Klinicheskiye Perspektivy Gastroenterologii, 2002, 3: 25-34.
25. Канищев П.А, Береза Н.М. О генезе постхолецистэктомического синдрома и его лечении. Врачебное дело, 1986, 10: 77-81. / Kanischev P.A., Bereza N.M. On the genesis of post-cholecystectomy syndrome and its treatment. Vrachebnoye Delo, 1986, 10: 77-81.
26. Ковалев А.И. Соколов А.А., Аккуратова А.Ю. Постхолецистэктомический синдром: причины и тактика хирургического лечения. Новости хирургии, 2011, 19(1): 20-21. / Kovalev A.I., Sokolov A.A., Akkuratova A.Y. Postcholecystectomical syndrome: causes and surgical treatment. Novosti Khirurgii, 2011, 19(1): 20-21
27. Козлова И.В., Граушкина Е.В., Волков С.В. Клинико-функциональные и структурные нарушения гастродуоденальной зоны после холецистэктомии. Врач, 2010, 9: 72-76./ Kozlova I.V., Graushkina E.V., Volkov S.V. Clinical and functional and structural disturbances of gastroduodenal zone after cholecystectomy. Vrach, 2010, 9: 72-76.
Врач, 2010, 9: 72-76./ Kozlova I.V., Graushkina E.V., Volkov S.V. Clinical and functional and structural disturbances of gastroduodenal zone after cholecystectomy. Vrach, 2010, 9: 72-76.
28. Костюченко М.В. Дисфункция сфинктерного аппарата желчных путей после холецистэктомии: современные аспекты лечения. Эффектив ная фармакотерапия. Гастроэнтерология, 2013, 3: 24-30. / Kostyuchenko M.V. Dysfunction of the sphincter apparatus of biliary tract after cholecystectomy: modern aspects of treatment. Effektivnaya Farmakoterapia. Gastroenterologia, 2013, 3: 24-30
29. Лазебник Л.Б., Копанева М.И., Ежова Т.Б. Сравнительное исследование качества жизни у больных желчнокаменной болезнью и постхолецистэктомическим синдромом. Материалы 5-го Славяно-Балтийского научного форума «Санкт-Петербург». Гастро, 2003, 2-3: 93. / Lazebnik L.B., Kopaneva I.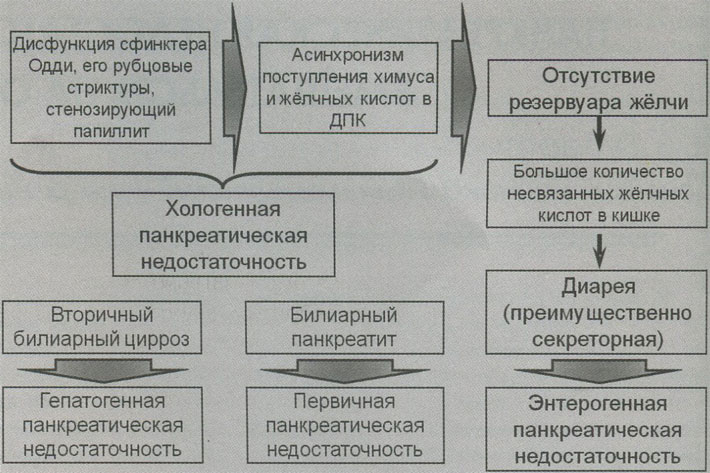 M., Ezhova T.B. Comparative study of quality of life in patients with cholelithiasis and postcholecystectomy syndrome. Materials of the 5th Slavic-Baltic Scientific Forum «Saint-Petersburg». Gastro, 2003, 2-3: 93.
M., Ezhova T.B. Comparative study of quality of life in patients with cholelithiasis and postcholecystectomy syndrome. Materials of the 5th Slavic-Baltic Scientific Forum «Saint-Petersburg». Gastro, 2003, 2-3: 93.
30. Лазебник Л.Б., Копанева М.И., Ежова Т.Б. Потребность в медицинской помощи после оперативных вмешательств на желудке и желчном пузыре (Обзор лит. и собств. наблюдения). Терапевтический архив, 2004, 2: 83-87./ Lazebnik L.B., Kopaneva, I.M., Ezhova T. B. Need for medical care after surgery on the stomach and gall bladder (Review of references and own observations). Terapevtichesky Arkhiv, 2004, 2: 83-87.
31. Лаптев В.В., Цкаев А.Ю., Гивировская Н.Е., Овчинников С.В., Мортазави М.К. Методы диагностики и лечение больных с постхолецистэктомическим синдромом. РМЖ, Гастроэнтерология, 2009, 5: 357./ Laptev V.V., Ckaev A.Y., Havirovska N. E. Ovchinnikov S.V., Mortazavi M. K. Methods of diagnosis and treatment of patients with postcholecystectomy syndrome. RMZ, Gastroenterologia, 2009, 5: 357.
E. Ovchinnikov S.V., Mortazavi M. K. Methods of diagnosis and treatment of patients with postcholecystectomy syndrome. RMZ, Gastroenterologia, 2009, 5: 357.
32. Левин М.Д., Мендельсон Г., Коршун З. Сфинктер Одди и его роль в патогенезе заболеваний желчно-пакреатической зоны. Новости хирургии, 2011, 19(6): 139-145. / Levin M.D., Mendelson G., Korshun Z. Oddi’s sphincter and its role in the pathogenesis of diseases of the gall-pancreatic zone. Novosti Khirurgii, 2011, 19(6): 139-145.
33. Лялюкова Е.А. Дисфункция сфинктера Одди и синдром избыточного бактериального роста в кишечнике. Лечащий врач, 2013, 1: 813. / Lyalyukova E.A. Dysfunction of Oddi’s sphincter and bacterial overgrowth syndrome in the bowel. Lechaschiy Vrach, 2013, 1: 813.
34. Лимончиков С. В., Кононенко С.Н., Ерофеева Т.А., Мкртумян А.М. Оптимизация диагностического и лечебного алгоритма при механической желтухе. Кремлевская медицина. Клинический вестник, 2011, 4: 10-14. / Limonchikov S.V., Kononenko S.N., Erofeev, T.A., Mkrtumyan A. M. Optimization of diagnostic and therapeutic algorithms in obstructive jaundice. Kremlevskaya Meditsina. Klinichesky Vestnik, 2011, 4: 10-14.
В., Кононенко С.Н., Ерофеева Т.А., Мкртумян А.М. Оптимизация диагностического и лечебного алгоритма при механической желтухе. Кремлевская медицина. Клинический вестник, 2011, 4: 10-14. / Limonchikov S.V., Kononenko S.N., Erofeev, T.A., Mkrtumyan A. M. Optimization of diagnostic and therapeutic algorithms in obstructive jaundice. Kremlevskaya Meditsina. Klinichesky Vestnik, 2011, 4: 10-14.
35. Лопатина Е.Ю. Роль Helicobacter pylori инфекции в формирование диспепсических расстройств у больных желчнокаменной болезнью до и после лапароскопической холецистэктомии. Автрореф. дисс… канд. мед. наук: М., 2007: 2-24. / Lopatina E.Y. Role of Helicobacter pylori infection in the formation of dyspeptic disorders in patients with cholelithiasis before and after laparoscopic cholecystectomy. PhD Thesis in Medicine: M., 2007: 2-24
36. Маев И.В., Самсонов А. А. и соавт. Консервативная терапия желчекаменной болезни. Фарматека, 2010, 12: 61./ Maev I.V., Samsonov A.A. et al. Conservative therapy of cholelithiasis. Farmateka, 2010, 12: 61.
А. и соавт. Консервативная терапия желчекаменной болезни. Фарматека, 2010, 12: 61./ Maev I.V., Samsonov A.A. et al. Conservative therapy of cholelithiasis. Farmateka, 2010, 12: 61.
37. Мехтиев С.Н., Мехтиева О.А. Алгоритм ведения пациентов с функциональными расстройствами билиарного тракта. Лечащий врач, 2013, 4: 19. / Mehtiyev S.N., Mehtiyev O.A. Algorithm for the management of patients with functional disorders of the biliary tract. Lechaschiy Vrach, 2013, 4: 19.
38. Мечетина Т.А. Ильченко А.А. Лычкова А.Э. Применение рифаксимина при синдроме избыточного бактериального роста в тонкой кишке у больных, перенесших холецистэктомию. Экспериментальная и клиническая гастроэнтерология, 2011, 3: 93-99. / Mechetina T.A., Ilchenko A.A., Lychkova A.E. effect of rifaximin Use in the syndrome of bacterial overgrowth in the small intestine in patients undergoing cholecystectomy. Experimentalnaya I Klinicheskaya Gastroenterologia, 2011, 3: 93-99
Experimentalnaya I Klinicheskaya Gastroenterologia, 2011, 3: 93-99
39. Мечетина Т.А. Синдром избыточного бактериального роста в тонкой кишке после холецистэктомии. Автореф. дис. … канд. мед. наук. М., 2011. 22 с. / Mechetina T.A. Syndrome of bacterial overgrowth in the small intestine after the cholecystectomy. Abstract from PhD Thesis in Medicine. M., 2011. 22 p
40. Минушкин О.Н. Синдром после холецистэктомии в практике терапевта и гастроэнтеролога. Лечащий врач, 2015, 2: 40-47. / Minushkin O.N. Syndrome after cholecystectomy in the practice of the therapist and the gastroenterologist. Lechaschy Vrach, 2015, 2: 40-47.
41. Минушкин О.Н. Современные представления о постхолецистэктомном синдроме в свете рекомендаций Римского консенсуса II–III. Медицинский Совет, 2015, (13): 70-75. DOI:10.21518/2079-701X-2015-13-70-75. / Minushkin O.N. Modern ideas about postcholecystectomy syndrome in light of the recommendations of the Rome consensus II-III. Medical Advice, 2015, (13): 70-75. DOI:10.21518/2079-701X-2015-13-70-75.
DOI:10.21518/2079-701X-2015-13-70-75. / Minushkin O.N. Modern ideas about postcholecystectomy syndrome in light of the recommendations of the Rome consensus II-III. Medical Advice, 2015, (13): 70-75. DOI:10.21518/2079-701X-2015-13-70-75.
42. Митьков В.В. Клиническое руководство по ультразвуковой диагностике в 2-х томах. М.: Видар. 1996. 1: 33./ Mitkov V.V. Clinical manual ultrasonic diagnosis in 2 volumes. M.: Vidar. 1996. 1: 33.
43. Лемешко З.А., Пиманов С.И.. Клиническое руководство по ультразвуковой диагностике. Под ред. Митькова В.В. Ультразвуковое исследование двенадцатиперстной кишки. IV том. II часть. М.: Видар, 1997: 40-48. / Lemeshko Z.A., Pimanov S.I. Clinical manual of ultrasound diagnostics. Mitkova under the editorship of Mitkov V.V. Ultrasound examination of the duodenum. Volume IV. Part II. M.: Vidar, 1997: 40-48.
44. Нестеренко Ю.А., Лаптев В.В., Цкаев А.Ю. и соавт. Актуальные вопросы диагностики и лечения больных микрохоледохолитиазом. Анналы хирургической гепатологии, 2007, 12(2): 62-68. / Nesterenko Y.A., Laptev V. V., Ckaev A.Y. et al. Topical issues of diagnosis and treatment of patients with microgametocytes. Annaly Khirurgicheskoy Gepatologii, 2007, 12(2): 62-68.
45. Нечай А.И. Постхолецистэктомический синдром. Анналы хирургической гепатологии, 2006, 11(1): 28-33. / Nechay A.I. Postcholecystectomy syndrome. Annaly Khirurgicheskoy Gepatologii, 2006, 11(1): 28-33.
46. Орлов С.В. Сравнительный анализ качества жизни у больных калькулезным холециститом, оперированных традиционным и лапароскопическим методами.: Автореф. дис. …канд. мед. наук. Саратов. 2008. С. 12. / Orlov S.V. Comparative analysis of quality of life in patients with calculous cholecystitis, operated traditional and laparoscopic methods. Abstract from the PhD Thesis in Medicine. Saratov. 2008. P.12.
С. 12. / Orlov S.V. Comparative analysis of quality of life in patients with calculous cholecystitis, operated traditional and laparoscopic methods. Abstract from the PhD Thesis in Medicine. Saratov. 2008. P.12.
47. Панцырев Ю.М., Шаповальянц С.Г., Чернякевич С.А., Паньков А.Г., Бабкова И.В., Орлов С.Ю., Зубова Н.В. Функциональные рас- стройства сфинктера Одди после холецистэк- томии. РЖГГК, 2011, 21(3): 28-34. / Pantsyrev Y.M., Shapovalyants S.G., Chernjakevich S.A., Pankov A.G., Babkova I.V., Orlov S.Y., Zubova N.V/ In. Functional disorders of the Oddi’s sphincter after cholecystectomy. RZGGK, 2011, 21(3): 28-34.
48. Пиманов С.И., Шиленок А.В. Ультразвуковая диагностика заболеваний желудка и двенадцатиперстной кишки: Метод. рекомендации. Мн., 1996. 29 с. / Pimanov S.I., Shilenok V.A. Ultrasonic diagnostics of diseases of stomach and duodenum: Method. recommendations. Mn., 1996. 29 p. 49. Суздальцев И.В., Золотухин Т.Ф., Архипов О.И. и др. Постхолецистэктомический синдром: причины, факторы риска, современные мето- ды диагностики и лечения. М.: АНМИ. 2003. 118 с. /
recommendations. Mn., 1996. 29 p. 49. Суздальцев И.В., Золотухин Т.Ф., Архипов О.И. и др. Постхолецистэктомический синдром: причины, факторы риска, современные мето- ды диагностики и лечения. М.: АНМИ. 2003. 118 с. /
49. Suzdaltsev I. V., Zolotukhin, T.F., Arkhipov O.I. et al. Postcholecystectomical syndrome: causes, risk factors, modern diagnostics and treatment methods. M.: ANMI. 2003. 118 p
50. Суздальцев И.В., Коротько Г.Ф., Пылева Е.Г. Эвакуаторная деятельность гастродуоденального комплекса и ее энзимокоррекция при желчнокаменной болезни и после холецистэктомии. РЖГГК, 2003,. XIII(6): 38-43. / Suzdaltsev I.V., Korot’ko G.F., Pyleva E.G. Evacuation activity of the gastroduodenal complex and its enzyme correction in cholelithiasis and after cholecystectomy. RZGGK, 2003, XIII(6): 38-43.
51. Ткач С.В. Моторно-эвакуационная функция желудка у больных с язвенным пилородуоде- нальным стенозом. Современная медицина: актуальные вопросы: сб. ст. по матер. XXIII междунар. науч.-практ. конф. №9(23). Новосибирск: СибАК, 2013./ Tkach S.V. Motorevacuation function of the stomach in patients with ulcer pyloroduodenal stenosis. Modern medicine: current issues: collection of articles in mater. XXIII of International Scientific and Research Conference No.9(23). Novosibirsk: SibAC, 2013.
Ткач С.В. Моторно-эвакуационная функция желудка у больных с язвенным пилородуоде- нальным стенозом. Современная медицина: актуальные вопросы: сб. ст. по матер. XXIII междунар. науч.-практ. конф. №9(23). Новосибирск: СибАК, 2013./ Tkach S.V. Motorevacuation function of the stomach in patients with ulcer pyloroduodenal stenosis. Modern medicine: current issues: collection of articles in mater. XXIII of International Scientific and Research Conference No.9(23). Novosibirsk: SibAC, 2013.
52. Токин А.Н. Миниинвазивные технологии в лечении желчнокаменной болезни и ее осложнений. Дис… д-ра мед.наук. Москва. 2008. 284 с. / Tokin A.N. Minimally invasive technologies in treatment of cholelithiasis and their complications. Doctor of Medicine Thesis. Moscow. 2008. 284 p.
53. Циммерман Я.С. Хронический холецистит и хронический панкреатит. Пермь.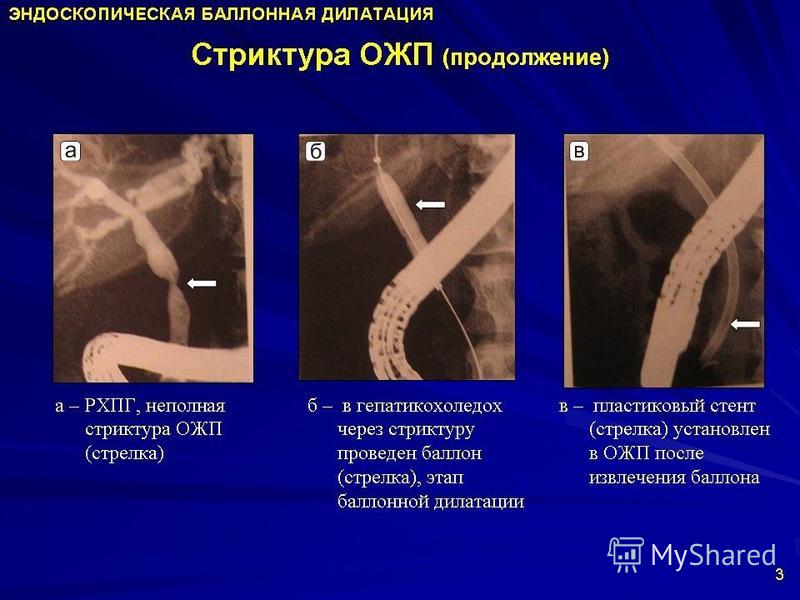 2002. 96 с. / 53. Tsimmerman Y.S. Chronic cholecystitis and chronic pancreatitis. Perm. 2002. 96 p.
2002. 96 с. / 53. Tsimmerman Y.S. Chronic cholecystitis and chronic pancreatitis. Perm. 2002. 96 p.
54. Шейко С.Б., Басос С.Ф., Ратников В.А., Азимов Ф.Х., Скульский Ф.К., Зорин Я.П. Значение и эффективность МРТ в диагностике острого холецистита и его осложнений. XVI Съезд Российского общества эндоскопических хирургов (РОЭХ). 25-28 февраля 2013 г./ Sheiko S.B., Basos S.F. Ratnikov V.A., Asimov F.H., Lazarev F.K., Zorin Y.P. Value and effectiveness of MRI in the diagnosis of acute cholecystitis and its complications. XVI Congress of the Russian society of endoscopic surgeons (ROACH). February 25-28, 2013.
55. Шептулин А.А. Римские критерии функциональных расстройств желчного пузыря и сфинктера Одди: спорные и нерешенные вопросы. РЖГГК, 2005, 4: 70-74. / Sheptulin A.A. Roman criteria of functional disorders of the gallbladder and Oddi’s sphincter: controversial and unresolved issues. RZGGK, 2005, 4: 70-74
RZGGK, 2005, 4: 70-74
56. Яковенко Э.П., Яковенко А.В., Агафонова Н.А. и др. Абдоминальные боли: механизмы фор- мирования, рациональный подход к выбору терапии. РМЖ, 2009, 11(2): 48-53. / Yakovenko E.P., Yakovenko A.V., Agafonova N.A. et al. Abdominal pains: mechanisms of formation, rational approach to the selection of therapy. RMZ, 2009, 11 (2): 48-53.
57. Birke ER. Article on the problems of biliary tract diseases and their therapy. Summary report. Therapiewoche, 1974, 16: 1803-1806.
58. Bures J, Cyrany J, Kohoutova D et al. Small intestinal bacterial overgrowth syndrome. World. J. Gastroenterol., 2010, 16: 2978-2990.
59. Drossman DA. The Functional Gastrointestinal Disorders and the Rome III Process. Gastroenterology, 2006, 130(5): 1377-1390.
Gastroenterology, 2006, 130(5): 1377-1390.
60. Gasbarrini A, Corazza GR, Gasbarrini G, Montalto M. 1 st Rome h3-Breath Testing Consensus Conference Working Group. Methodology and indications of h3-breath testing in gastrointestinal diseases: the Rome Consensus Conference. Aliment. Pharmacol. Ther., 2009, 29(suppl.1): 1-49.
61. Kellett MJ, Wickham JEA, Russel RCG. Percutaneous cholecystolithotom. Br. Med. J., 1988, 296: 453-455.
62. Werner KFJ, Gooszen HG. Randomized clinical trial on small-incision and laparoscopic cholecystectomy in patients with symptomatic cholecystolithiasis: primary and clinical outcome. J. Med. Sci., 2005, 21: 378-382.
63. Parodi A, Capurso G, Perri F et al.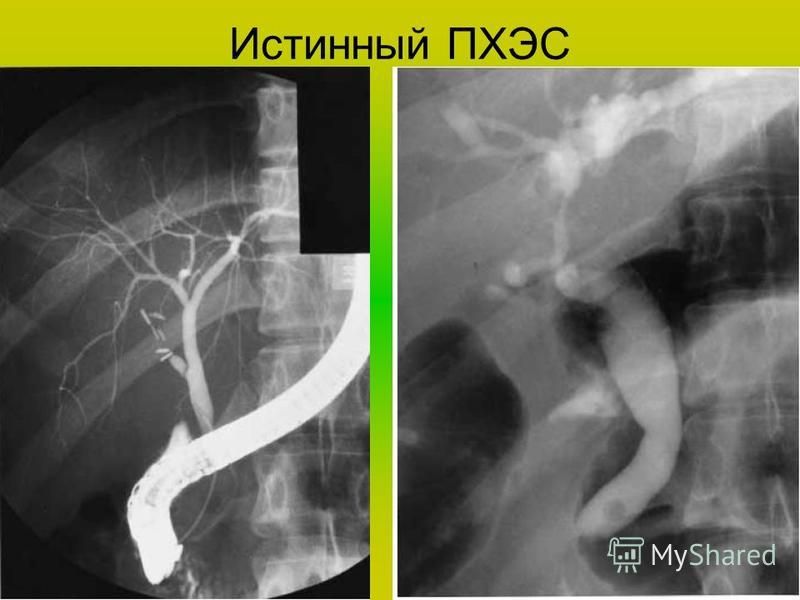 h3-breath testing for small-intestinal bacterial overgrowth . Aliment. Pharmacol. Ther., 2009, 29(suppl. 1): 18-22.
h3-breath testing for small-intestinal bacterial overgrowth . Aliment. Pharmacol. Ther., 2009, 29(suppl. 1): 18-22.
64. Rambaud JC, Buts JP, Corthier G, Flourie B. Gut microflora: Digestive physiology and pathology. Paris. John Libbey. Eurotext. 2006: 19-32.
Постхолецистэктомический синдром: симптомы и лечение
Постхолецистэктомический синдром (ПХЭС) – явление не самое распространённое в гастроэнтерологии. Принято считать, что ПХЭС относится к группе заболеваний желчного пузыря. В действительности это даже не болезнь, а собирательное название комплекса симптомов, которые проявляются сразу или вскоре после операций на желчные протоки или удаления (резекции) желчного пузыря.
До сих пор как терапевты, так и хирурги затрудняются четко определить причины развития данного синдрома. Сам термин
ПХЭС медики склонны использовать лишь для постановки предварительного диагноза у прооперированных пациентов1.
Сам термин
ПХЭС медики склонны использовать лишь для постановки предварительного диагноза у прооперированных пациентов1.
Симптомы постхолецистэктомического синдрома
По своей сути ПХЭС является следствием операции по резекции (удалению) желчного пузыря. Это значит, что после резекции у пациента могут проявиться неприятные симптомы, такие, как:
- диспепсия или нарушение нормальной деятельности желудка, проявляющееся в виде горечи во рту, тошноты, вздутия живота и расстройства кишечника;
- боль в правом подреберье с переходом в правую ключицу или плечо. Интенсивность боли может быть разной, от невыраженной ноющей до острой жгучей;
- общая слабость, бледность кожи (появляется на фоне плохого всасывания пищи и развивающегося витаминного дефицита).
При ПХЭС возможны и другие симптомы, обусловленные обострившимися болезнями:
- обострение холангита – воспаления желчных протоков – выражается в длительно сохраняющейся температуре в пределах 37,1—38,0 °C;
- Холестаз (застой желчи в ткани печени) может давать выраженную желтуху2.

Причины развития постхолецистэктомического синдрома
Причины постхолицистэктомического синдрома и его развития зачастую связаны с нарушением нормального функционирования сфинктера Одди (круговой мышцы). Сфинктер Одди – это гладкая мышца, которая находится в нижней части 12-перстной кишки и отвечает за регуляцию поставки желчи и сока поджелудочной железы в двенадцатиперстную кишку3.
Если учесть, что от ПХЭС страдают чаще всего пациенты, прошедшие операцию по удалению желчного пузыря
4, то механизм появления этого синдрома можно объяснить следующим образом:- после операции сфинктер, в нормальном состоянии раскрывающийся при наполненности желчного пузыря, не получает сигнала о наполнении, в результате чего почти постоянно находится в напряжении;
- из-за отсутствия пузыря желчь поступает в 12-перстную кишку в разведенном состоянии, что увеличивает давление
внутри стенок кишки.
 Кроме того, желчь сама по себе обладает бактерицидным действием и изменение её состава может
привести к инфицированию кишечника5.
Кроме того, желчь сама по себе обладает бактерицидным действием и изменение её состава может
привести к инфицированию кишечника5.
Но дисфункция сфинктера Одди не всегда может быть обусловлена удалением желчного пузыря. Иногда причиной синдрома являются запущенные болезни ЖКТ* (хронический колит или гастрит, язвенная болезнь) и хронический панкреатит) – заболевание поджелудочной железы, а также ошибки в дооперационном обследовании.
Диагностика постхолицистэктомического синдрома
Сложности в точном определении причин, приведших к развитию ПХЭС, и размытость самого определения синдрома требуют тщательного обследования пациента. Чтобы правильно выбрать лечение, необходимо четко установить, что привело к появлению ПХЭС.
Вот почему эффективная диагностика постхолицистэктомического синдрома включает сразу несколько методов:
- сбор данных анамнеза – врач внимательно изучает старые медицинские заключения и записи, уделяя пристальное внимание дооперационной диагностике и протоколу проведенной операции;
- клинический осмотр пациента;
- лабораторные исследования – клинический и биохимический анализ крови, анализ кала на простейших и яйца глист, общий анализ мочи;
- ультразвуковое исследование;
- эндоскопию желчных протоков;
- магнитно-резонансная томография или компьютерная томография брюшной полости6.

Лечение постхолицистэктомического синдрома
Так как ПХЭС – это не самостоятельное заболевание, лечение синдрома всегда определяется его причинами. Не зная, как правильно лечить постхолицистэктомический синдром, можно лишь усугубить состояние и усилить неприятную симптоматику.
Принципы лечения ПХЭС включают два ключевых момента:
- сбор данных анамнеза – врач внимательно изучает старые медицинские заключения и записи, уделяя пристальное внимание дооперационной диагностике и протоколу проведенной операции;
- устранение причин синдрома;
- профилактику и лечение предполагаемых осложнений.
Лечение в основном строится на:
- диетотерапии;
- медикаментозном лечении;
- хирургии (по показаниям)7.
Вместе с комплексным лечением эти меры могут уменьшить выраженность симптомов ПХЭС8.
Применение ферментных препаратов при постхолицистэктомическом синдроме
В некоторых случаях ПХЭС может сопровождаться нарушениями со стороны пищеварительной системы. Это связано с тем, что сигналом для выработки желчи и панкреатических ферментов становится приём пищи. Если сигнал не поступает или поступает с перебоями, последующие события также нарушаются. В результате пища не обрабатывает должным образом, и организм недополучает полезные вещества. Это может сказываться на общем состоянии организма и проявляться тяжестью после еды, дискомфортом, вздутием или диареей.
Для поддержания пищеварения разработаны ферментные препараты, они доставляют ферменты извне, чтобы компенсировать их нехватку в организме. Флагманом среди таких препаратов является Креон®.
Препарат выпускается
в форме
капсул, содержащих сотни маленьких частиц – минимикросфер. Они не превышают по размеру 2-х мм, который зафиксирован
как
рекомендованный в мировых и российских научных работах9,10.
Маленький размер частиц позволяет препарату
Креон® воссоздавать процесс пищеварения, каким он был задуман в организме, и тем самым
справляться с
неприятными симптомами. Дозировки препарата обычно подбираются врачом, однако, в соответствии с современными
рекомендациями стартовой
дозировкой считается 25 000 единиц10.
Они не превышают по размеру 2-х мм, который зафиксирован
как
рекомендованный в мировых и российских научных работах9,10.
Маленький размер частиц позволяет препарату
Креон® воссоздавать процесс пищеварения, каким он был задуман в организме, и тем самым
справляться с
неприятными симптомами. Дозировки препарата обычно подбираются врачом, однако, в соответствии с современными
рекомендациями стартовой
дозировкой считается 25 000 единиц10.
Важным этапом лечения ПХЭС является ферментотерапия, т.к. во многих случаях ПХЭС имеет место нарушение функции
поджелудочной железы и возникновение ферментной недостаточности11.
Из-за этого возникают проблемы с пищеварением,
проявляющиеся в виде неприятных симптомов, таких как боль в животе, тяжесть в желудке, метеоризм и диарея. Кроме того,
нехватка ферментов сказывается на качественном усваивании питательных веществ: организм не получает необходимые
витамины и минералы.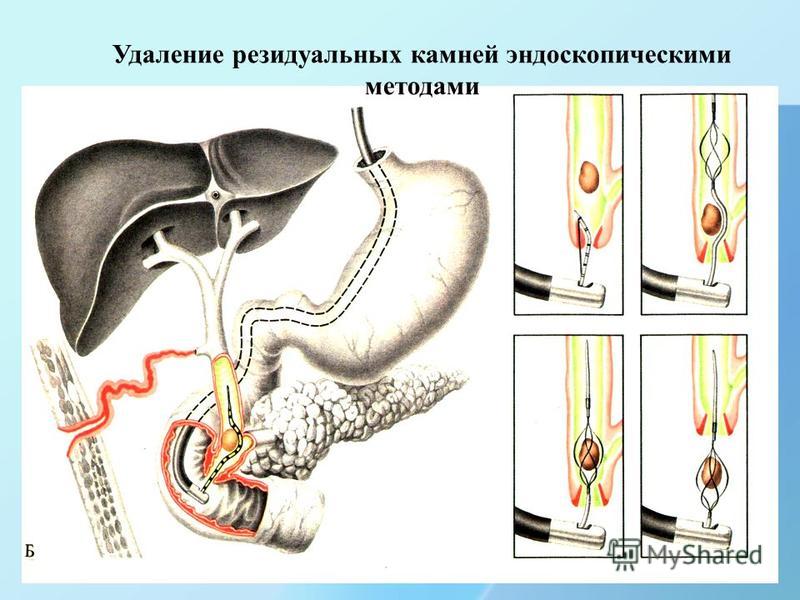
Креон® – современный ферментный препарат, восполняя дефицит собственных ферментов способствует лучшему усваиванию пищи и улучшению пищеварения. Подробнее о препарате можно узнать здесь.
Клиника VIVA
Постхолецистэктомический синдром – это заболевание, которое характеризуется нарушением сократимости сфинктера Одди, регулирующего отток желчи и поджелудочного сока в 12-перстную кишку. Как правило, постхолецистэктомический синдром возникает вследствие операции холецистэктомии (удаление желчного пузыря из-за желчекаменной болезни).
Симптомы и причины возникновения постхолецистэктомического синдрома
К причинам постхолецистэктомического синдрома относят:
- камни, оставшиеся в желчных протоках после операции
- повторное появление камней после операции на фоне сахарного диабета и ожирения
- кисту желчного протока
- застой желчи
Симптомы постхолецистэктомического синдрома
При появлении симптомов непереносимости глютена, необходимо обратиться к гастроэнтерологу. После сбора анамнеза, врач может назначить такие исследования:
После сбора анамнеза, врач может назначить такие исследования:
- приступы ноющей боли в правом подреберье (до 30 минут)
- боль повторяется несколько раз в месяц
- тошнота, отрыжка «воздухом»
- метеоризм
- нарушение стула (диарея)
- снижение аппетита
Методы диагностики постхолецистэктомического синдрома
- общий и биохимический анализы крови
- анализ мочи
- эндоскопическая ретроградная холангиюпанкреатография (ЭРХПГ) – комбинированная рентген-эндоскопическая диагностика
- манометрия сфинктера Одди (измерение давления внутри органа)
- УЗИ
Методы лечения постхолецистэктомического синдрома
Для лечения постхолецистэктомического синдрома, как правило, применяют:
- медикаментозную терапию (различные лекарственные препараты)
- лечебную диету
- папиллосфинктеротомию (сфинктеротомию) – операционное вмешательство в острых случаях
В сети клиник Viva работают опытные гастроэнтерологи, которые могут проконсультировать вас по поводу диагностики и лечения постхолецистэктомического синдрома, а также назначить эффективное лечение при необходимости.
Стоимость услуг
| Консультация гастроэнтеролога | 590 |
| Консультация ведущего гастроэнтеролога | 690 |
| ЧЕК-АП “Гастроэнтеролог” | 1719 |
| УЗИ органов брюшной полости (печень, желчный пузырь, желчные протоки, поджелудочная железа, селезенка), без почек | 550 |
| УЗИ органов брюшной полости (печень, желчный пузырь, желчные протоки, поджелудочная железа, селезенка), включая почки | 650 |
| УЗИ желудка и 12-перстной кишки с пробами для выявления дуоденогастрального рефлюкса | 690 |
Гастроэнтерологи
Подразделения, где проводится процедура
Остались вопросы?
| Постхолецистэктомический синдром Поделиться с друзьями Пожалуйста, заполните поля e-mail адресов и убедитесь в их правильности 473 Автор: врач, научный директор АО “Видаль Рус”, Жучкова Т. Постхолецистэктомический синдром — это различные болезненные проявления, которые наблюдаются после удаления желчного пузыря. Постхолецистэктомический синдром не является самостоятельным заболеванием. ОН может возникать практически сразу после операции или отсрочено – через несколько месяцев или лет. Считается, что основной причиной постхолецистэктомического синдрома является нарушение циркуляции желчи. Однако возможны и другие причины. Симптомы
Признаки постхолецистэктомического синдрома появляются в различные сроки после операции. Симптомы могут носить непостоянный характер. ДиагностикаЕсли вы заподозрили у себя проявления данного синдрома, следует как можно раньше обратиться к врачу. Врач расспросит вас о жалобах, проведет осмотр с пальпацией живота. Из дополнительных методов исследования вам может быть назначено:
ЛечениеПосле удаления желчного пузыря необходимо тщательно соблюдать диету с ограничением жиров. Дело в том, что желчный пузырь является резервуаром для желчи, которую продуцирует печень. Из желчного пузыря желчь поступает в кишечник отдельными порциями. В отсутствие желчного пузыря желчь поступает в кишечник постоянно, но в маленьких количествах. Именно поэтому ее может быть недостаточно для переваривания жирной пищи. Лечение постхолецистэктомического синдрома зависит от выявленных нарушений, которые к нему привели. В некоторых случаях может потребоваться выполнение повторного оперативного вмешательства с целью ликвидации или коррекции имеющихся изменений.
Перед началом применения любого препарата посоветуйтесь со специалистом и ознакомьтесь с инструкцией по применению. Список использованной литературы
Вас может заинтересовать | ||||
Болезни желчного пузыря, постхолецистэктомический синдром
Дискинезия желчевыводящих путей — заболевание, при котором нарушается поступление желчи в двенадцатиперстную кишку из-за нарушения двигательной активности желчевыводящих путей.
Различают два типа этой патологии: гипертонический, при которой тонус сфинктеров желчевыводящих путей повышен, и гипотонический, при которой тонус и двигательная активность желчных путей понижены.
Основным симптомом заболевания являются боли в правом подреберье, в эпигастрии. При гипертоническом типе дискинезии желчевыводящих путей боли обычно приступообразные, острые, но кратковременные. Чаще они связаны с эмоциональным или физическим перенапряжением, приемом жирной пищи. При гипотоническом типе – боли тупые, ноющие, с чувством распирания в правом подреберье. Могут беспокоить также снижение аппетита, горечь во рту, тошнота, вздутие живота, отрыжка, нарушение стула.
Диагностика:
– Общий анализ крови
– Биохимический анализ крови
– УЗИ органов брюшной полости
– УЗИ с пробным завтраком
– Дуоденальное зондирование
– ЭРХПГ
– ЭндоУЗИ
Несвоевременное лечение дискинезии желчевыводящих путей приводит к возникновению билиарного сладжа – (неоднородность желчи, образование осадка, хлопьев).Билиарный сладж в свою очередь может приводить к желчекаменной болезни.
Хронический некалькулезный (бескаменный) холецистит – это заболевание, которое характеризуется хроническим воспалением желчного пузыря и может сопровождаться нарушениями его желчевыделительной функции.
Клиника:
– боль, локализующаяся в правом подреберье, реже – в подложечной области. Боль чаще имеет ноющий характер, продолжается в течение многих часов, дней, иногда недель. Боли иррадиируют, как правило, в правую поясничную область, правую лопатку, правое плечо. Характерно возникновение или усиление боли после приема жирных и жареных блюд, яиц, холодных и газированных напитков, вина, пива, острых закусок.
– часто отмечают тошноту, отрыжку воздухом, горечью или постоянный горький вкус во рту.
– иногда обострение заболевания сопровождается подъемом температуры тела до субфебрильных цифр
Диагностика:
– общий анализ крови
– б/х анализ крови
– УЗИ органов брюшной полости
– дуоденальное зондирование
– эндоУЗИ
Постхолецистэктомическим синдром возникает у некоторых больных после удаления желчного пузыря (холецистэктомии).
Патологические состояния, которые наблюдаются у больных после холецистэктомии, можно разделить на 2 группы.
• Функциональные расстройства сфинктера Одди
• Наличие органических препятствий току желчи
Клинические проявления: рецидивирующие коликообразные боли, преимущественно в правом верхнем квадранте живота;непереносимость жира; диарея; тошнота; вздутие живота и другие диспепсические симптомы; желтуха; повышение температуры тела
Диагностика:
– общий анализ крови
– б/х анализ крови
– УЗИ органов брюшной полости
– рентген органов брюшной полости
– КТ органов брюшной полости
– ЭГДС
– ЭРХПГ
– ЭндоУЗИ
Для лечения заболеваний гепато-билиарной системы используется лекарственная терапия и индивидуально подобранная диета.
спектр желчных находок при магнитно-резонансной холангиопанкреатографии
Br J Radiol. 2010 Apr; 83 (988): 351–361.
R Girometti, MD, G Brondani, MD, L Cereser, MD, G Como, MD, M Del Pin, MD, M Bazzocchi, MD и C Zuiani, MDИнститут радиологии Университета Удине, Via Colugna n. 50, 33100 Удине, Италия
Россано Джирометти, Институт радиологии, Университет Удине, Via Colugna n. 50, 33100 Удине, Италия. E-mail: gro.mris@ittemorigrПоступила в редакцию 17 мая 2009 г .; Пересмотрено 1 августа 2009 г .; Принято 11 августа 2009 г.
Copyright © 2010 Британский институт радиологииЭта статья цитируется в других статьях в PMC.Abstract
Постхолецистэктомический синдром (ПКС) определяется как комплекс разнородных симптомов, состоящих из боли в верхней части живота и диспепсии, которые повторяются и / или сохраняются после холецистэктомии. Тем не менее, этот термин неточен, поскольку он охватывает билиарные и небилиарные расстройства, возможно, не связанные с холецистэктомией. Билиарные проявления PCS могут возникать в раннем послеоперационном периоде, обычно из-за незавершенного хирургического вмешательства (оставшиеся камни в остатке пузырного протока или в общем желчном протоке) или операционных осложнений, таких как повреждение желчного протока и / или утечка желчи.Более позднее начало обычно вызвано воспалительными рубцовыми стриктурами сфинктера Одди или общего желчного протока, рецидивирующими камнями или дискинезией желчевыводящих путей. Традиционный подход к визуализации для PCS включал ультразвук и / или КТ с последующей прямой холангиографией, тогда как манометрия сфинктера Одди и билиарная сцинтиграфия были зарезервированы для случаев дискинезии желчевыводящих путей. Благодаря своей способности обеспечивать неинвазивную высококачественную визуализацию желчевыводящих путей, магнитно-резонансная холангиопанкреатография (MRCP) была рекомендована как надежный инструмент визуализации для оценки пациентов с подозрением на PCS и для принятия управленческих решений.Эта статья иллюстрирует обоснование использования MRCP вместе с основными результатами MRCP и диагностическими ошибками.
Постхолецистэктомический синдром (ПКС) состоит из группы абдоминальных симптомов, которые повторяются и / или сохраняются после холецистэктомии [1, 2]. Он определяется как ранний, если он возникает в послеоперационном периоде, и поздний, если он проявляется через несколько месяцев или лет.
Хотя этот термин широко используется, он не совсем точен, поскольку включает большое количество заболеваний, как билиарного (), так и внебилиарного () происхождения, которые могут быть не связаны с холецистэктомией [1, 2].Сообщалось, что около 50% этих пациентов страдают органическими панкреатобилиарными и / или желудочно-кишечными расстройствами, тогда как остальные пациенты страдают психосоматическими или внекишечными заболеваниями. Более того, у 5% пациентов, перенесших лапароскопическую холецистэктомию, причина хронической боли в животе остается неизвестной [1]. Вероятно, из-за неопределенности нозографического определения распространенность PCS колеблется от очень низкой [2] до 47% [1]. Симптомы включают боль в животе, похожую на желчную или не желчную, диспепсию, рвоту, желудочно-кишечные расстройства и желтуху с лихорадкой и холангитом или без нее [1, 2].Тяжелые симптомы с большей вероятностью представляют собой осложнение холецистэктомии, если они возникают на ранней стадии, или выражают определенную излечимую причину по сравнению с неспецифическими, диспепсическими или легкими симптомами. Небилиарную этиологию СПК следует подозревать, если при холецистэктомии не обнаружено никаких камней или аномалий желчного пузыря, а симптомы аналогичны тем, которые наблюдались до операции [1]. Лечение СПК адаптировано к конкретной причине и включает медикаменты, сфинктеротомию, стентирование желчных протоков, чрескожное дренирование билом и хирургическое вмешательство при тяжелых стриктурах [1–4].
Таблица 1
Основные билиарные причины постхолецистэктомического синдрома (ПКС), связанные с холецистэктомией. (Злокачественные новообразования желчных путей являются наиболее частой причиной PCS, не связанной с холецистэктомией [1])| Ранний PCS |
| Задержка камней в культе пузырного протока и / или общем желчном протоке |
| Повреждение желчного протока / лигатура во время операции |
| Вытекание желчи |
| Поздний PCS |
| Рецидивирующие камни в общем желчном протоке |
| Стриктуры желчного протока |
| Остатки кистозного протока с камнями и / или воспалением |
| Остаток желчного пузыря с камнями и / или воспалением |
| Папиллярный стеноз |
| Дискинезия желчевыводящих путей |
Таблица 2
Основные экстрабилиарные причины постхолецистэктомического синдрома (изменено из [1])| Желудочно-кишечные причины | Внекишечные c auses |
| Острый / хронический панкреатит (и осложнения) | Психиатрические и / или неврологические расстройства |
| Опухоли поджелудочной железы | Заболевание коронарной артерии |
| Pancreas divisum | Межреберный неврит |
| Неврома раны | |
| Заболевания пищевода | Необъяснимые болевые синдромы |
| Язвенная болезнь | |
| Мезентериальная ишемия | |
| Дивертикулит | |
| Дивертикулит | Нарушения кишечника или двигательные расстройства
Традиционный метод визуализации для PCS включает ультразвуковое исследование и / или компьютерную томографию с последующей прямой холангиографией в качестве золотого стандарта [2].Сцинтиграфия желчевыводящих путей считается надежным неинвазивным инструментом для оценки активности сфинктера Одди. Тем не менее, он имеет ограниченную диагностическую точность по сравнению со сфинктером Одди манометрии (SOM), который представляет собой золотой стандарт для оценки функциональных форм PCS [5]. Магнитно-резонансная холангиопанкреатография (MRCP) – неинвазивная и надежная альтернатива прямой холангиографии для оценки состояния желчных путей. Это привело к увеличению спроса на MRCP для использования у пациентов с подозрением на PCS, несмотря на то, что его роль в ведении пациентов была оценена лишь кратко [1, 2].Основными преимуществами использования MRCP являются его неинвазивность и возможность предоставить дорожную карту для интервенционного лечения [1–4]. Сильно T 2 взвешенных изображений с высоким контрастом желчных протоков и фона могут быть получены либо с помощью набора однократных задержек дыхания, однократных проективных толстых пластин турбо спин-эхо, либо с помощью трех -мерная (3D) последовательность турбо спин-эхо для детального представления билиарного дерева вместе с мультипланарными преобразованиями и объемными реконструкциями [2–4].Альтернативы стандартным методам MRCP включают использование насыщенных жирами трехмерных последовательностей испорченного градиентного эха в сочетании с внутривенными контрастными веществами, выделяемыми (в различной степени) через желчевыводящие пути, такими как тринатрий мангафодипир, гадобенат димеглумин или гадоксетовая кислота. Преимущества перед жидкостными методами включают оценку функции желчевыводящих путей, фоновое подавление асцита и кишечной жидкости, а также выявление утечки желчных протоков после холецистэктомии с зарегистрированной чувствительностью и специфичностью 86% и 83% соответственно () [6].
Пациентка 31 года с болью в правой верхней части живота через 1 неделю после лапароскопической холецистэктомии. (a) T 2 взвешенное изображение проективной магнитно-резонансной холангиопанкреатографии показывает удлиненный гиперинтенсивный сбор жидкости проксимальнее культи пузырного протока, а также небольшое количество подпеченочной свободной жидкости, которая хорошо очерчена в осевом направлении T 2 взвешенное однокадровое изображение с быстрым спин-эхом. (b) Виден аберрантный правый внутрипеченочный желчный проток (стрелка на (а)).(c) Коронарное и (d) аксиальное переформатирование T 1 взвешенных насыщенных жиром трехмерных градиентных эхо-изображений, полученных через 20 минут после внутривенной инъекции гадоксетовой кислоты, документируют прохождение контрастного вещества из культи пузырного протока в сборник жидкости и подпеченочное пространство, свидетельствующее о наличии утечки желчи. (С любезного разрешения Celso Matos, MD, Брюссель, Бельгия.)
Литиаз
Камни в общем желчном протоке (CBD) или остаток пузырного протока являются наиболее частой причиной PCS.Камни традиционно классифицируются как «сохраненные» или «рецидивирующие», если обнаруживаются до или через два года после операции, соответственно. Первые, вероятно, присутствовали во время вмешательства; последние обычно представляют собой «вторичные камни», которые образуются в результате застоя желчных протоков (часто вызванного сопутствующими стриктурами, папиллярным стенозом или дискинезией желчевыводящих путей) [1].
MRCP имеет чувствительность 95–100% и специфичность 88–89% для обнаружения камней CBD [1]. Они выглядят как гладкие дефекты наполнения внутри CBD или остатка пузырного протока, обычно в зависимом положении, окруженные тонким ободком гиперинтенсивной желчи ().Если используется метод мультисрезов, анализ реконструкций проекций максимальной интенсивности должен быть связан с тщательной прокруткой исходных тонких срезов изображений во избежание пропуска исчислений, особенно самых маленьких () [7]. Когда конкременты поражены интрамуральной частью CBD с минимальным количеством окружающей жидкости, они могут быть не обнаружены на MRCP [8]. Повторные снимки желчного дерева с одного среза полезны для дифференциации ретинированного зубного камня от эффекта «псевдо-зубного камня», возникающего в результате выдающегося или спазматического папиллярного сфинктера ().Динамическое сканирование также помогает избежать ложноотрицательных случаев, поскольку камни лучше видны на изображениях, полученных во время релаксации сфинктера [8].
Пациентка 60 лет с коликами в правом верхнем квадранте живота через 3 недели после лапароскопической холецистэктомии. (а) Реконструкция проекции максимальной интенсивности желчного дерева показывает множественные камни в дистальной части общего желчного протока в виде небольших дефектов наполнения, окруженных тонким ободком желчного сигнала.Выше по течению присутствует легкое расширение желчных протоков. Избыточная кистозная культя вставляется в медиальной части общего желчного протока. (b) Зависимое положение дефекта наполнения (стрелка) помогает отличить его от пневмобилии у пациентов с предыдущей сфинктеротомией или билио-пищеварительным анастомозом.
72-летняя женщина через несколько лет после холецистэктомии, которая была направлена на магнитно-резонансную холангиопанкреатографию из-за диспептического синдрома и неопределенной боли в верхней части живота.(a) Реконструкция проекции максимальной интенсивности коронарной артерии (MIP) из тонких изображений T 2 взвешенных источников показывает расширение верхних двух третей общего желчного протока, внутрипеченочного желчного дерева и остатка пузырного протока. Тщательная прокрутка коронарного (б) и аксиального толстых MIP-изображений (в) лучше показывает наличие двух сглаженных дефектов наполнения в остатке пузырного протока и в общем желчном протоке ниже места его введения, соответственно (стрелки). Симптомы пациента уменьшились после удаления камней.
Пациентка 57 лет с болью, напоминающей желчевыводящие пути, спустя годы после холецистэктомии. (а) Тяжелая утяжеленная толстая пластина T 2 изображает камень в дистальном отделе общего желчного протока и расширение желчных протоков вверх по течению. Сосочковая область выглядит резко суженной, дистальный край супрасфинктерной части общего желчного протока имеет вогнутый вид (стрелка). (b и c) Набор дополнительных повторяющихся толстых плит демонстрирует, что внешний вид преходящий (стрелки).(d) Как показано, это вызвано сильным сокращением верхней сфинктерной области (наконечник стрелки) с ее ретроградной «инвагинацией» (стрелка) [7].
Повреждение желчных протоков и утечка желчных протоков
Частота повреждений желчных протоков при лапароскопической хирургии несколько выше, чем при открытой операции (0,5% и 0,15% соответственно) [3]. В целом лапароскопический доступ позволяет менее полно трактировать желчный пузырь и пузырный проток, чем открытая операция. Это может привести к неполной изоляции анатомических структур и / или тракционной травме.Основными причинами повреждения протока являются ошибочное разрезание желчных протоков, случайно поставленные зажимы или лигатуры, перидуктальная утечка желчи, приводящая к фиброзу и термическому повреждению из-за электрокоагуляции [3]. Обычные места утечки желчных протоков включают поврежденные протоки, культю пузырного протока и культи желчного пузыря. Скопление жидкости в ложе желчного пузыря происходит у 14% пациентов после холецистэктомии и имеет тенденцию к спонтанному разрешению; скопления, сохраняющиеся более недели, или жидкость за пределами ложа желчного пузыря вызывают подозрение на утечку желчных путей и / или травму [1].
Повреждение желчного протока проявляется утечкой, стриктурой или рассечением [9]. Стриктуры и перерезка проявляются как очаговое сужение или резкое прерывание желчного протока, соответственно, с дилатацией желчных протоков вверх по течению или без нее (). Часто невозможно отличить стриктуру желчных протоков от рассечения. Тем не менее, полное отсутствие визуализации на исходных и проекционных изображениях очень подозрительно для разрушения протока [9]. Травмы, полученные в результате лапароскопической холецистэктомии, обычно более обширны, чем травмы после открытого хирургического доступа; они могут поражать основные внутрипеченочные желчные протоки и чаще встречаются у пациентов с анатомическими вариантами [3, 10].Развитие повреждения протока ведет к образованию стриктуры протока и фиброзу / атрофии закупоренного сегмента печени [10].
Пациент 52 лет, перенесший лапароскопическую холецистэктомию 5 лет назад. Из-за нескольких эпизодов холангита со времени операции, вызванных известным зажимом, случайно установленным на общем желчном протоке чуть ниже слияния печени, пациенту были выполнены повторные процедуры баллонной дилатации. (a) На осевом T 2 взвешенном изображении турбо спин-эхо клип выглядит как структура с очень низким уровнем сигнала, которая частично перекрывает переднюю часть общего желчного протока (стрелка).(b) При реконструкции проекции максимальной интенсивности коронарной артерии из объемных тонких исходных изображений повреждение проявляется в виде фокального дефекта наполнения со стороны стены, вызывающего умеренную стриктуру просвета (стрелка) с небольшим расширением желчных протоков вверх по течению.
Скопление внутригрудной и / или подпеченочной жидкости рядом с CBD или стриктурами протоков или в правой части живота подозрительно на билиарное происхождение, особенно если продемонстрирована тонкая гиперинтенсивная связь с желчным деревом (). Тем не менее, билома часто неотличима от послеоперационных скоплений или кровотечения, если не выполняется прямая холангиография, чтобы продемонстрировать утечку контраста [3].
Пациент мужского пола 78 лет с болью в животе, лихорадкой и изменением показателей функции печени в послеоперационном периоде после лапароскопической холецистэктомии. Реконструкция проекции максимальной интенсивности толстой коронки из T 2 взвешенных изображений тонких источников показывает тонкий край гиперинтенсивного жидкостного сигнала, прилегающий к культи пузырного протока (стрелка). Свободная жидкость присутствует в перигепатическом пространстве, особенно в подпеченочном участке (стрелки). Более того, сразу после прикрепления остатка пузырного протока заметна очаговая стриктура общего желчного протока, что указывает на сопутствующее повреждение (изогнутая стрелка).
Стриктуры
Стриктуры возникают в 0,6% случаев после холецистэктомии. Если не вовлекаются ранее травмированные анатомические варианты, стриктуры обычно возникают из-за повреждения CBD во время пережатия или перевязки пузырного протока рядом с его введением [10]. Стриктуры являются наиболее частым поздним осложнением хирургии желчевыводящих путей и развиваются через несколько месяцев или лет после холецистэктомии.
На MRCP они выглядят как сужение светового сигнала и обычно короткие с ровными правильными краями ().Типичные места стриктуры находятся в CBD, рядом с местом введения пузырного протока или в месте слияния печени [10]. Определение места и степени стриктуры (в соответствии с классификацией висмута, показанной на) имеет решающее значение, особенно когда планируется реконструкция билио-пищеварительного тракта. MRCP имеет тенденцию переоценивать длину (и протяженность) стриктуры, особенно когда проток, расположенный непосредственно дистальнее стриктуры, схлопывается (но не стриктурируется). Это может привести к неправильной интерпретации положения дистального конца стеноза [4].Использование техники мультисрезов с тщательным анализом исходных изображений помогает снизить риск завышения длины стриктуры [4].
Пациент, 70 лет, после открытой холецистэктомии в анамнезе рецидивирующий литиаз и холангит. Было выполнено несколько предыдущих эндоскопических холангиопанкреатограмм. Реконструкция проекции максимальной интенсивности коронарной артерии на основе объемного турбо спин-эхо с высокой интенсивностью T 2 взвешенная последовательность показывает множественные стриктуры от средней до тяжелой различной длины по ходу общего желчного протока (стрелки) и внутрипеченочных желчных протоков (стрелки) .На момент обследования конкрементов не было. Стриктуры были следствием либо предыдущего оперативного повреждения общего желчного протока, либо рубцевания в результате повторной миграции камней и холангита.
Висмутовая классификация стриктур желчных протоков после повреждения протоков в зависимости от их расположения и отношения к бифуркации печеночного протока [9]. EBD, внепеченочный желчный проток; ИБС, общий печеночный проток.
Дискинезия желчевыводящих путей и папиллярный стеноз
Термин «дискинезия желчевыводящих путей» традиционно используется для обозначения преимущественно моторных форм дисфункции сфинктера Одди (СОД) ().Чаще возникает через годы после холецистэктомии и диагностируется у 9–11% пациентов с болью в животе [11]. Папиллярный стеноз был описан как органический вариант СОД, связанный с фиброзным сужением сфинктера в ответ на воспалительные процессы, вызванные панкреатитом или миграцией желчных камней через сосочек [11]. Считается, что причиной боли в животе у этих пациентов является затруднение кровотока, приводящее к гипертензии, вздутию и воспалению протоков. СОМ остается золотым стандартом для диагностики СОД и стратификации терапии.Тем не менее, аномальные находки СОМ не часто встречаются при СОД типа II и III () и достоверно не различаются между первичной моторной и стенотической формами [11]. Роль MRCP в диагностике СОД до сих пор не определена, поскольку корреляция с эндоскопической ретроградной холангиопанкреатографией или билиарной манометрией плохо изучена, а дифференциация стенозированного или спазматического сосочка затруднена. Современные методы MRCP могут служить неинвазивным инструментом первой линии для демонстрации аномалий желчевыводящих путей у пациентов с возможной СОД [11].
Таблица 3
Классификация сфинктера с дисфункцией Одди по Милуоки [10]| Тип | Клинические критерии | Распространенность аномального SOM (%) | Лечение по выбору |
| I | Типичная желчная боль | 65–86 | Сфинктеротомия |
| Тесты функции печени увеличены вдвое | |||
| Расширенный КБД (диаметр ≥12 мм) на ERCP | |||
| Задержка дренирования контрастного вещества в двенадцатиперстной кишке при ERCP (> 45 мин) | |||
| II | Типичная желчная боль | 50 | Сфинктеротомия у пациентов.с измененным SOM |
| Один или несколько (но не все) дополнительных критериев | |||
| III | Только типичная желчная боль | 28 | Лекарство |
На MRCP, сужение сосочка варьируется от легкой прогрессирующей стриктуры с гладкими краями до отсутствия визуализации сфинктерного сегмента () без четкой причины внешней компрессии. Стриктура может распространяться на дистальную часть CBD или главного протока поджелудочной железы и может быть связана с различной степенью дилатации желчных и / или проксимальных протоков поджелудочной железы.Динамическая оценка с повторением отдельных толстых срезов обязательна для проверки того, является ли стеноз временным и вызванным физиологическим сокращением. Согласно Van Hoe et al [8, 12], спазматический сфинктер не обнаруживает морфологических изменений и проявляется либо как длительное отсутствие визуализации сфинктера (), либо как тонкий ободок сигнала, захваченный асимметрично суженным сфинктером ().
Пациентка 80 лет с периодической интенсивной болью, напоминающей желчные протоки, после предыдущей открытой холецистэктомии по поводу камней.(a) Корональное T 2 взвешенное однократное изображение быстрого спин-эхо на уровне дистального интрапанкреатического общего желчного протока изображает однородную стриктуру дистального общего желчного протока с гладкими краями (стрелки). (b) При реконструкции проекции максимальной интенсивности коронковой части стриктура затрагивает сосочковую область (стрелка) с относительной щадью главного протока поджелудочной железы. Связано расширение желчных путей вверх по течению. На расширенной МРТ верхней части живота с контрастным усилением новообразований не обнаружено.Этот вид, вероятно, представляющий рубцы от миграции конкрементов, был подтвержден при последующем наблюдении; сфинктеротомия и установка стента облегчили симптомы.
Случай боли в эпигастрии и повышения уровня билирубина в сыворотке у 71-летней пациентки через 15 лет после холецистэктомии. Магнитно-резонансная холангиопанкреатография обнаружила камень в дистальном отделе общего желчного протока. Дополнительное динамическое исследование с многократным повторением сильно выраженных одиночных срезов T 2 взвешенных однократных быстрых последовательностей спин-эхо (a – c) не показывает изменений в морфологии папиллярной области.(d) Согласно схеме, повышение базального давления и / или фиброз приводит к минимальному изменению сфинктера или его отсутствию во время сокращения (слева) и расслабления (справа).
Случай рецидивирующей боли, похожей на желчевыводящие пути, у 39-летнего пациента мужского пола, перенесшего лапароскопическую холецистэктомию 5 лет назад. Через несколько дней после операции был обнаружен зубной камень, который был удален с помощью сфинктеротомии. Предварительная магнитно-резонансная холангиопанкреатография с использованием метода мультисрезов (а) выявила короткую конусообразную стриктуру сфинктерной области, которая, как показано, сохраняет ту же морфологию во время динамического исследования с многократным однократным коронарным срезом в значительной степени T 2 взвешенный одиночный снимок быстрые последовательности спинового эха (б – в).(d) Как показано на схеме, спазм и / или фиброз сосочка вызывает нерегулярное сокращение сфинктера, в результате чего небольшое количество желчи остается в просвете.
Другие изменения желчных путей
Наличие остатка желчного пузыря после субтотальной холецистэктомии (выполненной случайно или в качестве хирургического вмешательства) очень редко. Остаток становится симптоматическим, если он содержит камни в желчном пузыре или хроническое воспаление. MRCP изображает остаток, заполненный желчью, на конце пузырного протока [1].К другим редким причинам PCS относятся билиарный аскаридоз (часто встречается в тропических и субтропических странах), холедохоцеле и невриномы и / или гранулема культи пузырного протока [1].
Выводы
Методы MRCP надежны для выявления желчных причин PCS. Точная оценка локализации и типа аномалии желчных протоков обеспечивает дорожную карту для интервенционных процедур и имеет решающее значение для индивидуальной терапии пациентов.
Основным ограничением MRCP при оценке PCS является оценка SOD.Поскольку расширение главного протока поджелудочной железы обычно встречается у пациентов с СОД и обструкцией кровотока, MRCP с повышенным секретином был рекомендован как потенциальный неинвазивный диагностический инструмент, способный улучшить диагностические характеристики MRCP [13]. Секретин – это полипептидный гормон, который вызывает стимуляцию панкреатической секреции жидкости, богатой бикарбонатом, и временное повышение тонуса сфинктера Одди. На сегодняшний день оценка дилатации главного протока поджелудочной железы (степень и время до и после стимуляции) и наполнения двенадцатиперстной кишки до и после стимуляции у пациентов с подозрением на СОД ограничена, а данные относительно ее способности прогнозировать СОД противоречивы [13].Общее соображение может заключаться в том, что MRCP с повышенным секретином представляет собой начальный неинвазивный инструмент для оценки пациентов с PCS для исключения основных органических заболеваний, таких как хронический панкреатит.
Ссылки
1. Schofer JM. Билиарные причины постхолецистэктомического синдрома. J Emerg Med. 2008 22 августа [Epub перед печатью] [PubMed] [Google Scholar] 2. Терхар О.А., Аббас С., Торнтон Ф.Дж., Герцог Д., О’Келли П., Абдулла К. Визуализация пациентов с «постхолецистэктомическим синдромом»: алгоритмический подход.Clin Radiol 2005; 60: 78–84 [PubMed] [Google Scholar] 3. Coakley FV, Schwartz LH, Blumgart LH, Fong Y, Jarnagin WR, Penicek DM. Сложные постхолецистэктомические нарушения желчевыводящих путей: предварительный опыт оценки с помощью МР-холангиографии с задержкой дыхания. Радиология 1998; 209: 141–6 [PubMed] [Google Scholar] 4. Ward J, Sheridan MB, Guthrie JA, Davies MH, Millson CE, Lodge JPA и др. Стриктуры желчных протоков после гепатобилиарной хирургии: оценка с помощью МР-холангиографии. Радиология 2004; 231: 101–8 [PubMed] [Google Scholar] 5.Craig AG, Peter D, Saccone GT, Ziesing P, Wycherley A., Toouli J. Сцинтиграфия в сравнении с манометрией у пациентов с подозрением на дисфункцию билиарного сфинктера Одди. Кишечник 2003; 52: 352–7 [Бесплатная статья PMC] [PubMed] [Google Scholar] 6. Вителлас К.М., Эль-Диб А., Васвани К.К., Беннет В.Ф., Фромкес Дж., Эллисон С. и др. Использование МР-холангиографии с контрастным усилением и внутривенным введением тринатрия мангафодипира (Teslascan) для оценки утечки из желчных протоков после холецистэктомии: проспективное исследование с участием 11 пациентов. AJR Am J Roentgenol 2002; 179: 409–16 [PubMed] [Google Scholar] 7.Бораски П., Браччини Дж., Джигони Р., Гелони М., Перри Дж. МР-холангиопанкретография: значение аксиальной и корональной быстрых спин-эхо с подавлением жира T 2 -взвешенных последовательностей. Eur J Radiol 1999; 32: 171–81 [PubMed] [Google Scholar] 8. Ван Хоэ Л., Мермуйс К., Ванхонакер П. Подводные камни MRCP. Визуализация брюшной полости 2004; 29: 360–87 [PubMed] [Google Scholar] 9. Халид Т.Р., Касильяс В.Дж., Монтальво Б.М., Сентено Р., Леви Ю. Использование МР-холангиопанкреатографии для оценки ятрогенного повреждения желчных протоков. AJR Am J Roentgenol 2001; 177: 1347–52 [PubMed] [Google Scholar] 10.Ван Хоэ Л., Ванбекевоорт Д., Мермуйс К., Ван Стинберген В. Внепеченочные желчные протоки – травматические, послеоперационные и ятрогенные нарушения. В: Ван Хоэ Л., Ванбекевоорт Д., Мермуйс К., Ван Стинберген В. МР-холангиопанкреатография. Атлас с корреляцией изображений поперечного сечения. Берлин, Германия: Springer-Verlag, 2006: 172–6 [Google Scholar] 11. Пиччинни Г., Ангрисано А., Тестини М., Бономо Г. М.. Диагностика и лечение шпинктера дисфункции Одди – критический обзор и переоценка литературы. Дж Клин Гастроэнтерол 2004; 38: 350–9 [PubMed] [Google Scholar] 12.Ван Хоэ Л., Гриспеердт С., Ванбекевоорт Д., Де Жегер Т., Ван Стинберген В., Девандель П. и др. Нормальный комплекс сфинктера Ватериана: оценка морфологии и сократимости с помощью динамической однократной МР-холангиографии. AJR Am J Roentgenol 1998; 170: 1497–500 [PubMed] [Google Scholar] 13. Айсен А.М., Шерман С., Дженнингс С.Г., Фогель Э.Л., Ли Т., Ченг С.-Л. и др. Сравнение результатов стимулируемой секретином магнитно-резонансной панкреатографии и манометрии у пациентов с подозрением на дисфункцию сфинктера Одди.Acad Radiol 2008; 15: 601–9 [PubMed] [Google Scholar]Как справиться с болью в животе после холецистэктомии
Введение
Желчные камни поражают 5–25% взрослых в западном мире, и ежегодно примерно 2–4% будут развиваются симптомы, связанные с камнями в желчном пузыре, 1 включая желчную колику и боль в эпигастрии. Осложнения, связанные с камнями в желчном пузыре, включают острый панкреатит, острый холецистит, непроходимость желчевыводящих путей, желтуху и холангит. Однако у 80% людей с камнями в желчном пузыре симптомы никогда не разовьются.Текущие рекомендации не рекомендуют холецистэктомию при бессимптомных желчных камнях. Холецистэктомия – это наиболее часто выполняемая общая хирургическая операция: в Великобритании ежегодно выполняется около 66 660 случаев.2 Большинство случаев выполняется по поводу желчнокаменной болезни; однако часть из них относится к предполагаемой дискинезии желчного пузыря. На международном уровне существуют большие различия в отношении холецистэктомии внутри и между странами. В США, где население в пять раз больше, чем в Великобритании, выполняется более чем в 10 раз больше холецистэктомий, ориентировочная стоимость которых составляет 9 долларов.9 миллиардов.
Хотя у большинства пациентов после холецистэктомии наблюдается облегчение боли, по оценкам, около 40% будут продолжать получать боль после холецистэктомии, 3 4 что представляет собой значительное число лиц с болезнью. Боль после холецистэктомии (PCP) может быть стойкой болью, перенесенной после прехолецистэктомии, или новой болью. Пациенты, которым была проведена плановая, а не экстренная операция, и пациенты без камней или у которых были менее типичные симптомы, подвергаются более высокому риску повторного обращения с болью.5 В недавнем рандомизированном контролируемом исследовании с участием пациентов с абдоминальной болью и отложением или камнями желчного пузыря 6 ограничительной стратегии по сравнению с обычной стратегией лечения 44% и 40% участников, соответственно, перенесли ПП. Это исследование подчеркивает сложность установления того, являются ли сосуществующие камни в желчном пузыре причиной симптомов со стороны верхних отделов брюшной полости. Тщательный сбор анамнеза, рассмотрение других причин и соблюдение строгих критериев холецистэктомии – все это играет роль в уменьшении стойкости симптомов после холецистэктомии.
Целью данного обзора является обсуждение оценки и лечения PCP. Острые хирургические побочные эффекты не…
Постхолецистэктомический синдром – wikidoc
Главный редактор: C. Майкл Гибсон, M.S., M.D. [1]; Заместитель главного редактора: Санни Кумар, доктор медицины [2]
Обзор
Термин постхолецистэктомический синдром (PCS) описывает наличие абдоминальных симптомов после операции по удалению желчного пузыря (холецистэктомии).Общие симптомы включают тошноту, рвоту, вздутие живота и диарею, а также постоянную боль в правом верхнем квадранте живота. [1]
Историческая перспектива
В 1960 году гастроэнтеролог Фрейд М. описал этот синдром. Он обследовал 114 пациентов, перенесших холецистэктомию, и обнаружил, что у 93% пациентов были боли, 24% – желтуха и 38% – лихорадка. [2]
Классификация
Существует классификация постхолецистэктомического синдрома на основании поражения кишечного тракта.
Патофизиология
Чаще всего лапроскопические операции приводят к травмам или воспоминаниям о камнях, которые являются фоновыми факторами синдрома холецистэктомии. Патогенез постхолецистэктомического синдрома также включает подтекание желчи из-за пропущенного пересечения нормальных или аберрантных желчных протоков, механическую желтуху из-за непреднамеренной перевязки общего желчного протока или его послеоперационной стриктуры, инструментальные повреждения, вызванные во время исследования желчных путей, и различные типы желчные свищи. [3]
Причины
Синдром после холецистэктомии может быть вызван повреждением желчных протоков, утечкой желчных протоков, желчными свищами и сохраненными камнями желчных протоков. Если его не лечить, это может привести к рецидиву камней в желчных протоках и стриктурам желчных протоков. [4] [5] [6]
Причины желчных путей :Синдром ранней постхолецистэктомии
Причины раннего постхолецистэктомического синдрома включают следующее:
Синдром поздней постхолецистэктомии
Причины позднего постхолецистэктомического синдрома включают следующее:
Экстрабилиарные причины постхолецистэктомического синдрома можно разделить на желудочно-кишечные причины и состояния за пределами желудочно-кишечного тракта, которые могут привести к этому синдрому.Причины следующие:
Желудочно-кишечные причины
Дифференциация постхолецистэктомического синдрома от других заболеваний
Общие дифференциалы постхолецистэктомического синдрома:
- Органические экстрабилиарные заболевания: эзофагит, гастрит, панкреатит, костохондрит.
- Органические заболевания желчевыводящих путей: остаточные камни, стриктуры, доброкачественные или злокачественные опухоли сосочка Фатера и периампулярной оболочки, киста холедоха
- Функциональные экстрабилиарные состояния: синдром раздраженного кишечника (СРК)
- Функциональные состояния желчевыводящих путей: дисфункция сфинктера Одди (СОД)
| Категория | Болезнь | RUQ боль | желтуха | Похудание | Трансабдоминальное УЗИ | LFT | Сывороточная амилаза | Эндоскопия | ERCP |
|---|---|---|---|---|---|---|---|---|---|
| Органические внебилиарные болезни | Эзофагит | Да | Нет | Нет | Нормальный | Нормальный | Нормальный | Воспаление | Не рекомендуется |
| гастрит, | Да | Нет | Нет | Нормальный | Нормальный | Нормальный | Воспаление | Не рекомендуется | |
| панкреатит | Да | Нет | Нет | Воспаление | Нормальный | Высокий | Нормальный | Не рекомендуется | |
| реберный хондрит. | Да | Нет | Нет | Нормальный | Нормальный | Нормальный | Нормальный | Не рекомендуется | |
| Органические болезни желчевыводящих путей | Остаточный камень | Да | Да | Нет | Камень замечен | Высокий | нормальный \ высокий | Нормальный | Камень замечен |
| стриктуры | Да | Да | Нет | Расширенный CBD | Высокий | Нормальный \ Высокий | Нормальный | Диагностика | |
| доброкачественные или злокачественные новообразования сосочка Фатера и периампулярной кости | Да | Да | Да | Расширенный CBD | Высокий | Нормальный \ Высокий | Нормальный | Диагностика | |
| киста холедоха | Да | Да | Нет | Киста замечена | Высокий | Нормальный \ Высокий | Нормальный | Диагностика | |
| Функциональные экстрабилиарные состояния | Синдром раздраженного кишечника (СРК) | Да | Нет | Да | Нормальный | Нормальный | номинальный | Нормальный | Не рекомендуется |
| Функциональные состояния желчевыводящих путей | Дисфункция сфинктера Одди (SOD) | Да | Да | Нет | Расширенный CBD | Высокий | Нормальный \ Высокий | Нормальный | Диагностика |
Эпидемиология и демография
Примерно от 15 до 20% пациентов, перенесших холецистэктомию, испытывают симптомы PCS.Известно, что женщины страдают чаще, чем мужчины. [7]
Факторы риска
Факторы риска PCS:
Проверка
Пациенты после холецистэктомии могут испытывать такие симптомы, как боль, желтуха и / или лихорадка, которые должны быть обследованы на предмет PCS.
Естественная история, осложнения и прогнозы
Время появления СПК варьирует от 2 до 25 дней после холецистэктомии. Если не лечить, PCS может привести к нарушению моторики кишечника, например, к гастропарезу, нарушениям моторики пищевода, гастриту, щелочному дуоденогастральному рефлюксу, гастроэзофагеальному рефлюксу и в тяжелых случаях панкреатиту.Пациенты с функциональной причиной легко выздоравливают за несколько недель.
Естествознание:
Если не лечить PCS, может привести к возможному дискомфорту в образе жизни. У пациентов с камнями в желчном протоке или желчном пузыре может развиться механическая желтуха.
Прогноз:
Прогноз зависит от причины PCS. В целом это хорошо для пациентов без основной причины.
Диагностика
PCS может быть диагностирован клинически с постоянной болью в животе после холецистэктомии и может быть подтвержден лабораторными исследованиями и / или ультразвуком.
История болезни и симптомы:
У пациента могут появиться боли в животе, желтуха или диспепсические симптомы.
Медицинский осмотр:
У пациента может быть желтуха или боль в правом подреберье.
Результаты лаборатории:
Повышенный уровень LFT указывает на задержку камня или образование стриктуры.
Ниже приведены нормальные уровни:
- ALT. От 7 до 55 единиц на литр (Ед / л)
- AST. От 8 до 48 Ед / л
- ALP.От 45 до 115 Ед / л
- Альбумин. От 3,5 до 5,0 граммов на децилитр (г / дл)
- Общий белок. От 6,3 до 7,9 г / дл
- Билирубин. От 0,1 до 1,2 миллиграммов на децилитр (мг / дл)
- GGT. От 9 до 48 Ед / л
- ЛД. 122 по 222 Ед. / Л.
- PT. От 9,5 до 13,8 секунды
6 | 6 | 3 6 | Боль после холецистэктомии | 6 | 6 | 6 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
6 | 62 | 62 | 62 | Анамнез и физический осмотр | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
6 | 6 | 6 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
900 002 | Lab CBC LFT Сывороточная амилаза липаза | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
6 6 | 6 | 6 6 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 26 | 26 | трансабдоминальное УЗИ | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 003 | 2 | 2 | 000 | Нормальный TUS и LFT | TUS CBD> 10 мм и / или ненормальный LFT | TUS | Абсцесс | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
6 | 3 6 | 02 | 0 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
4 2 | 000 4 9182 | 000 2 9045 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Обследование по небилярным причинам | эндоскопический 9 | 914 США 003ERCP | 926 | 0003 | 0003 | 0003 | 900 002 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| небилярные причины | Если камень: удаление камня с помощью сфинктеротомии Если камня нет: маноматия со сфинктеротомией или без нее | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Результаты визуализации:
Трансабдоминальное УЗИ и ERCP помогает определить точную причину постхолецистэктомического синдрома.
Лечение
Лечение PCS зависит от причины и симптомов. Как только причина установлена, лечение может быть хирургическим или медикаментозным. [8]
Лечебная терапия
Варианты лечения доступны при следующих симптомах PCS:
- 1 Синдром раздраженного кишечника:
- 2 Раздраженный сфинктер:
- Блокаторы кальциевых каналов в высоких дозах
- Нитраты
- 3 Гастроэзофагеальная рефлюксная болезнь
Хирургия
Хирургия полезна для:
- Остаточный желчный пузырь или остаточный литиаз пузырного протока
- Выполнение сфинктеротомии у пациента с изнурительной периодической болью в правом верхнем квадранте, диагноз не установлен.
- Повреждение желчного протока / лигатура во время операции
- Подтекание желчи
- Папиллярный стеноз
- Дискинезия желчевыводящих путей
Профилактика
Хорошая хирургическая техника и поиск оставшихся камней в общем желчном протоке могут предотвратить постхолецистэктомический синдром.
Список литературы
- ↑ Womack, NA (1947). «Сохранение симптомов после холецистэктомии». Анналы хирургии . 126 : 31–55.
- ↑ FREUD M, DJALDETTI M, DE VRIES A, LEFFKOWITZ M (1960). «Постхолецистэктомический синдром: обследование 114 пациентов, перенесших операции на желчевыводящих путях». Гастроэнтерология . 93 : 288–93. PMID 13824916.
- ↑ Гахремани Г.Г. (1997). «Осложнения послеоперационных желчевыводящих путей». Гастроэнтеролог . 5 (1): 46–57. PMID
19. - ↑ Jaunoo SS, Mohandas S, Almond LM (2010). «Постхолецистэктомический синдром (ПКС)». Инт J Surg . 8 (1): 15–7. DOI: 10.1016 / j.ijsu.2009.10.008. PMID 19857610.
- ↑ Шофер Дж. М. (2010). «Билиарные причины постхолецистэктомического синдрома». J Emerg Med . 39 (4): 406–10. DOI: 10.1016 / j.jemermed.2007.11.090. PMID 18722735.
- ↑ Coakley FV, Schwartz LH, Blumgart LH, Fong Y, Jarnagin WR, Panicek DM (1998). «Комплексные постхолецистэктомические расстройства желчевыводящих путей: предварительный опыт оценки с помощью МР-холангиографии с задержкой дыхания». Радиология . 209 (1): 141–6. DOI: 10.1148 / radiology.209.1.9769825. PMID 9769825.
- ↑ Чжоу PH, Лю Флорида, Яо LQ, Цинь XY (2003). «Эндоскопическая диагностика и лечение постхолецистэктомического синдрома». HBPD ИНТ . 2 (1): 117–20. PMID 14607662.
- ↑ Терхар О.А., Аббас С., Торнтон Ф.Дж., Герцог Д., О’Келли П., Абдулла К.; и другие. (2005). «Визуализация пациентов с« постхолецистэктомическим синдромом »: алгоритмический подход». Клин Радиол . 60 (1): 78–84. DOI: 10.1016 / j.crad.2004.02.014. PMID 15642297.
Шаблон: SIB
Шаблон: Гастроэнтерология.
Шаблон: Источники WikiDocKoreaMed Synapse
Постхолецистэктомический синдром известен как рецидив сложной группы гетерогенных симптомов, подобных тем, которые наблюдались до холецистэктомии. Они обычно проявляются в виде боли в верхней части живота (в первую очередь в правом подреберье) и диспепсии, с желтухой или без нее, и могут быть ранними, если возникают в послеоперационном периоде, и поздними, если они проявляются через несколько месяцев или лет.1, 2
Постхолецистэктомический синдром был впервые описан Womack и Crider в 1947 году как «наличие симптомов после холецистэктомии». Заболеваемость широко варьируется в литературе; во многих клинических исследованиях сообщалось, что оно составляет от 5-15%, 5-30% и 15-47%, причем 10-15% являются наиболее разумным диапазоном. Начало симптомов может варьироваться от 2 дней до 25 лет3. Частота рецидивов симптомов у пациентов женского пола составила 43% по сравнению с 28% среди пациентов мужского пола.3, 4
Тяжелые симптомы с большей вероятностью представляют собой осложнение холецистэктомии, если они возникают на ранней стадии или являются излечимыми причинами, по сравнению с неспецифическими или легкими симптомами. Однако, если во время холецистэктомии не было обнаружено никаких камней или аномалий желчного пузыря, а имеющиеся симптомы аналогичны предоперационным, следует рассмотреть небилиарную этиологию.
Наиболее частой причиной постхолецистэктомического синдрома является недооцененное экстрабилиарное заболевание, такое как рефлюкс-эзофагит, язвенная болезнь желудка, синдром раздраженного кишечника или хронический панкреатит.1, 2, 3, 4, 5 Билиарная этиология включает диарею или гастрит, вызванную желчными солями, абсцесс, хроническую билому, оставшиеся камни, выпавшие камни, подтекание желчи, стриктуры желчных протоков, длинный остаток пузырного протока, стеноз и дискинезию сфинктера. of Oddi.4 Основные зарегистрированные экстрабилиарные причины включают желудочно-кишечные причины, такие как острый / хронический панкреатит (и его осложнения), опухоли поджелудочной железы, деление поджелудочной железы, гепатит, заболевания пищевода, язвенная болезнь, мезентериальная ишемия, дивертикулит, а также органические или моторные расстройства кишечника.Он также включает внекишечные причины, такие как психические и неврологические расстройства, ишемическая болезнь сердца, межреберный неврит, невринома раны и необъяснимые болевые синдромы5
Визуализирующий подход к постхолецистэктомическому синдрому включает ультразвуковое исследование, компьютерную томографию (КТ), эндоскопическую ретроградную холангиопанкреатографию (ERCP) и магнитно-резонансную холангиопанкреатографию (MRCP) .6, 7, 8, 9
Варианты лечения постхолецистэктомического синдрома направлены на лечение конкретной причины.Во многих статьях сообщалось о разных подходах к каждой этиологии, что приводит к тому, что синдром имеет разную частоту успешности и заболеваемости. Последние достижения в области лапароскопических и эндоскопических терапевтических методов привели к сокращению числа открытых хирургических методов исследования.10
Постхолецистэктомический синдром редко упоминается в Саудовской Аравии, о чем свидетельствует тщательный поиск литературы, несмотря на высокую распространенность камней в желчном пузыре, заболеваний и осложнений. Поэтому мы стремились в этом исследовании проанализировать причины и оценить подход к постхолецистэктомическому синдрому в нашем местном саудовском сообществе из-за огромного количества случаев, с которыми сталкиваются в нашей больнице клинических состояний желчного пузыря и связанных с ними осложнений.
Был проведен анализ проспективной когортной базы данных результатов 1374 пациентов, которым был поставлен диагноз и проведено хирургическое лечение (открытое или лапароскопическое) по поводу желчнокаменной болезни. Из них 272 пациента были повторно госпитализированы в хирургическое отделение или лечились в амбулаторном отделении по поводу постхолецистэктомического синдрома в период с января 2000 г. по декабрь 2013 г. в больнице общественного здравоохранения Аль-Ансар в Медине, Саудовская Аравия. Этическое одобрение было предоставлено этическим комитетом больницы Аль-Ансар и подкомитетом по руководящим принципам и клиническим курсам программы качественного обслуживания в той же больнице.
Все пациенты, поступившие в острой форме, были госпитализированы в отделение неотложной помощи, а пациенты с хроническими заболеваниями – в амбулаторно-хирургические клиники. Пациенты, у которых был подтвержден диагноз причин, излечимых с медицинской точки зрения, продолжали лечение в амбулаторных условиях или были направлены к соответствующему медицинскому специалисту для специального лечения. Критерии включения включали взрослых пациентов (старше 12 лет в соответствии с возрастными рекомендациями Министерства здравоохранения Саудовской Аравии), которые ранее подтвердили диагноз и лечение желчнокаменной болезни и имели симптомы и признаки постхолецистэктомического синдрома.Критерии исключения отсутствовали.
Все пациенты прошли одинаковое обследование (общий анализ крови, профиль свертывания, биохимический анализ крови, рентген грудной клетки, электрокардиограмма, УЗИ брюшной полости и компьютерная томография), и в отдельных случаях были проведены ERCP и эндоскопия верхних отделов желудочно-кишечного тракта. . С пациентами тщательно обсуждали тактику лечения или уход за хирургической процедурой. Что касается связанных хирургических случаев, то включенные в выборку пациенты были доставлены в хирургическое отделение за день до любой хирургической или другой процедуры вмешательства.Экстренные случаи поступили прямо из отделения неотложной помощи. В рамках клинической программы нашей программы оказания качественной медицинской помощи для документирования всех данных пациентов использовался файл компьютеризированной базы данных.
Пакет статистических данных для социальных наук (SPSS) версии 22 использовался для анализа данных. Результаты были представлены в виде абсолютных процентов и средних значений.
Из 1374 пациентов с желчнокаменной болезнью, перенесших холецистэктомию, у 272 пациентов был диагностирован постхолецистэктомический синдром.Заболеваемость постхолецистэктомическим синдромом составила 19,8%. Соотношение мужчин и женщин составило 1: 1,45, 111 (40,8%) пациентов были мужчинами, а 161 (59,2%) – женщинами. Средний возраст пациентов составил 37,41 ± 7,12 года, возрастной диапазон от 28 до 55 лет.
Имеющиеся симптомы были зарегистрированы как боль в правом верхнем квадранте живота у 197 (72,4%) пациентов, тошнота у 138 (50,7%), рвота у 91 (33,5%), диспепсия у 83 (30,5%), абдоминальная колика у 64 (23,5%). %) и лихорадка у 37 (13,6%). Присутствующие признаки были зарегистрированы как болезненность в правом верхнем квадранте живота у 125 (45.9%), желтуха у 48 (17,6%), генерализованная болезненность живота у 39 (14,3%) и болезненность в эпигастрии у 22 (8%) (таблица 1).
Из 272 (100%) пациентов с диагнозом постхолецистэктомический синдром, 134 (49,3%) были госпитализированы планово, а 138 (50,7%) – из отделения неотложной помощи. Диагностические лабораторные данные показали высокий уровень печеночных ферментов у 73 (26,8%) пациентов, высокий билирубин у 47 (17,3%), положительный результат серологии Helicobacter pylori у 43 (15,8%), высокий уровень щелочной фосфатазы у 34 (12.5%), высокий уровень амилазы у 31 (11,4%) и высокий уровень лейкоцитов у 27 (9,9%).
Ультразвук выявил оставшийся камень общего желчного протока (CBD) у 22 (8%) пациентов, рецидивирующий камень CBD у 26 (9,6%), расширенный CBD у 24 (8,8%), утечку желчи у 19 (6,98%), свободный сбор внутрибрюшинной жидкости у 18 (6,6%) и остаток культи пузырного протока у 11 (4%). КТ показала признаки панкреатита у 42 (15,4%) пациентов, расширенное внутрипеченочное дерево у 26 (9,6%), расширенное CBD у 24 (8,8%), свободный отбор внутрибрюшинной жидкости у 23 (8,8%).5%), сужение наджелудочного общего протока – у 9 (3,3%). ERCP диагностировал стеноз сфинктера Одди у 12 (4,4%) пациентов, синдром культи пузырного протока у 11 (4%) и стриктуру CBD у 5 (1,8%). При эндоскопии верхних отделов желудочно-кишечного тракта язвенная болезнь была диагностирована у 41 (15,1%) пациента (таблица 2).
Наиболее частыми причинами постхолецистэктомического синдрома были следующие: отсутствие очевидной причины у 50 (18,4%) пациентов (18 мужчин и 32 женщины), инфекция Helicobacter pylori у 43 (15.8%) пациентов (20 мужчин и 23 женщины), панкреатит у 42 (15,4%) пациентов (19 мужчин и 23 женщины), язвенная болезнь у 41 (15,1%) пациента (24 мужчины и 17 женщин), рецидивирующий камень CBD в 26 (9,6%) пациентов (7 мужчин и 19 женщин), оставшийся камень CBD у 22 (8,1%) пациентов (9 мужчин и 13 женщин), утечка желчи у 19 (7%) пациентов (6 мужчин и 13 женщин), стеноз сфинктера Одди у 12 (4,4%) пациентов (4 мужчины и 8 женщин), синдром культи пузырного протока у 11 (4%) пациентов (3 мужчины и 8 женщин) и стриктура CBD у 5 (1.8%) пациентов (1 мужчина и 4 женщины) (рис. 1).
Предлагаемые методы лечения различались в зависимости от конкретной причины. Для пациентов без очевидной причины лечение включало успокоение, поддерживающую терапию (обезболивание) и выписку. Все пациенты с инфекцией Helicobacter pylori были направлены в гастроэнтерологию для лечения и последующего наблюдения в амбулаторных хирургических клиниках в течение трех месяцев. Что касается панкреатита, 11 пациентов были помещены в отделение интенсивной терапии и прошли курс лечения; в то время как 31 пациент был доставлен в хирургический отдел и прошел курс лечения.Никакого хирургического вмешательства не потребовалось. После выписки все пациенты в течение трех месяцев находились на приеме в амбулаторных хирургических клиниках. Что касается язвенной болезни, их лечили в сотрудничестве с гастроэнтерологами и наблюдали в амбулаторных хирургических клиниках в течение трех месяцев.
Что касается рецидивирующего камня CBD, пациенты прошли лечение с помощью ERCP, эндоскопии, папиллотомии, удаления камня и стентирования. Никакого хирургического вмешательства не потребовалось, пациенты посещали амбулаторные хирургические клиники в течение трех недель.По поводу задержанных камней CBD пациенты получали лечение с помощью ERCP, эндоскопии, папиллотомии, удаления камня и стентирования. Никакого хирургического вмешательства не потребовалось, пациенты находились на приемах в амбулаторных хирургических клиниках в течение трех недель. По поводу подтекания желчи 12 пациентам была выполнена лапаротомия и восстановление; в то время как 7 пациентам была выполнена лапароскопическая операция. Пациенты наблюдались в амбулаторных хирургических клиниках в течение трех месяцев. По поводу стеноза сфинктера Одди всем пациентам была выполнена эндоскопическая сфинктеротомия и стентирование, и они находились под наблюдением в амбулаторных хирургических клиниках в течение двух месяцев.
По поводу синдрома культи пузырного протока всем пациентам было выполнено лапароскопическое лечение, и они находились под наблюдением амбулаторных хирургических клиник в течение двух месяцев. Что касается структуры CBD, у 3 пациентов был стеноз легкой степени, и их лечили с помощью ERCP, эндоскопии и стентирования; в то время как 2 пациента имели тяжелый стеноз и были направлены в специализированный центр третичной медицинской помощи. Все пациенты наблюдались в амбулаторных хирургических клиниках в течение трех месяцев. Летальность составила 0% (рис. 2).
Инжир.2
Предлагаемые методы лечения конкретных причин постхолецистэктомического синдрома в местном сообществе Саудовской Аравии. ICU, отделение интенсивной терапии; ЭРХПГ, эндоскопическая ретроградная холангиопанкреатография.Нажмите, чтобы увеличить Частота случаев постхолецистэктомического синдрома в популяции этого исследования составила 19,8%, что соответствует средним зарегистрированным показателям во всем мире, несмотря на более молодой средний возраст пациентов, 37 лет.41 ± 7,12 года. Этот результат можно объяснить тем фактом, что большинство пациентов с камнями в желчном пузыре и заболеваниями в нашем местном сообществе принадлежали к тем же молодым возрастным группам, что и зарегистрированные возрастные группы во всем мире.
Симптомы и признаки в этом исследовании были аналогичны тем, о которых сообщалось в других странах. Мы заметили, что большинство пациентов представили только один или два вывода; однако никто не подавал всех или нескольких жалоб. В целом, некоторые симптомы и признаки были специфическими и указывающими на причину, например диспепсия и боль в эпигастрии при язвенной болезни и инфекции Helicobacter pylori, но большинство других были расплывчатыми и общими, что потребовало полного обследования для выявления причины.Любые клинические проявления постхолецистэктомии нельзя недооценивать и тщательно исследовать; это урок, который мы приняли в качестве протокола нашей клинической практики.
В большинстве наших случаев подход к лечению был многопрофильным, включая хирургические, медицинские, радиологические, реанимационные и другие специальности. Это был важный путь к успеху лечения и нулевой смертности. Мы рекомендуем сотрудничать с необходимыми специалистами как можно раньше для достижения наилучшего результата и наиболее безопасного подхода ко всем пациентам.
В этом исследовании камни CBD или остатки пузырного протока были обнаружены у 48 (17,6%) пациентов, оставшихся или рецидивирующих. Во всем мире они известны как наиболее частая причина постхолецистэктомического синдрома. Камни традиционно классифицируются как оставшиеся или рецидивирующие, если они обнаруживаются до или через два года после операции. Окклюзионные камни, оставленные в культе пузырного протока, могут составлять 17-25% случаев постхолецистэктомического синдрома11
Сообщаемая частота повреждений желчных протоков при лапароскопической хирургии немного выше, чем при открытой операции (0.5% и 0,15% соответственно). К основным причинам повреждения желчных протоков относятся ошибочное разрезание желчных протоков, непреднамеренное размещение зажимов или лигатур и перидуктальная утечка желчи, приводящая к фиброзу и термическому повреждению из-за электрокоагуляции. Повреждение желчного протока обычно проявляется утечкой, стриктурой или рассечением. Наиболее частые места утечки желчных протоков включают поврежденные желчные протоки, культю пузырного протока и культи желчного пузыря. Скопление внутрибрюшинной жидкости в ложе желчного пузыря происходит у 14% пациентов, перенесших холецистэктомию, и большинство из них проходит спонтанно; однако скопления, сохраняющиеся более недели, или жидкость за пределами ложа желчного пузыря должны вызывать подозрение на утечку желчных путей или травму.12, 13 В нашей серии случаев подтекание желчи было обнаружено у 19 (7%) пациентов, у 12 из которых был ослаблен хирургический зажим на остатке пузырного протока, который лечили лапароскопически путем клипирования. У семи пациентов была легкая травма CBD, обычно небольшой разрыв, который требовал только наложения швов.
Многие опубликованные международные отчеты предполагают, что длина остатка пузырного протока, превышающая 1 см в длину после холецистэктомии, может быть причиной постхолецистэктомического синдрома и относиться к нему как к синдрому культи пузырного протока.Фактически, в нескольких статьях сообщалось, что остаток пузырного протока вызывал симптомы даже после удаления камней из протока.14 В нашем исследовании синдром культи пузырного протока был обнаружен у 11 (4%) пациентов, и у 4 из них был небольшой ретинированный камень. который был удален эндоскопически. Остальным пациентам потребовалось лапароскопическое укорачивание культи.
стриктуры CBD возникают в 0,6% случаев после холецистэктомии. Если он не был связан с ранее травмированными анатомическими вариантами, стриктуры обычно возникали из-за повреждения CBD во время пережатия или перевязки пузырного протока рядом с его введением.Стриктуры являются наиболее частым поздним осложнением хирургии желчевыводящих путей, развивающимся от нескольких месяцев до лет после холецистэктомии.15 Это было доказано у 5 (1,8%) пациентов в нашей серии, в которой у 3 пациентов был стеноз легкой степени, который лечился с помощью эндоскопического стентирования с помощью ЭРХПГ. , 2 пациента имели тяжелый стеноз и были направлены в специализированный центр третичной медицинской помощи.
Дисфункция сфинктера Одди была вовлечена в этиологию постхолецистэктомического синдрома в результате реального стеноза или вторичного спазма сфинктера, который произошел через много лет после холецистэктомии и мог быть диагностирован у 9-11% пациентов с абдоминальной боль.У большинства пациентов дисфункция продолжает вызывать проблемы как с точки зрения диагностики, так и с точки зрения лечения. Хотя предполагается, что мышечный спазм играет значительную роль в таких случаях, реакция на релаксанты гладких мышц, такие как нитраты и антагонисты кальциевых каналов, была разочаровывающей.16,17 У 12 (4,4%) пациентов из популяции этого исследования диагноз был поставлен ERCP и манометрия; все прошли лечение эндоскопическим стентированием с хорошим результатом.
Сама по себе холецистэктомия связана со многими физиологическими изменениями в верхних отделах желудочно-кишечного тракта, которые могут объяснить сохранение симптомов или появление новых симптомов после удаления желчного пузыря.Холецистосфинктер рефлекса Одди, холецисто-антральный рефлекс и холецисто-пищеводные рефлексы нарушены, и после холецистэктомии часто возникают некоторые местные гормональные изменения верхних отделов желудочно-кишечного тракта. Следовательно, после холецистэктомии наблюдается повышенная частота гастрита, щелочного дуоденогастрального рефлюкса и гастроэзофагеального рефлюкса, что может быть причиной постхолецистэктомических симптомов.18, 19, 20 В нашем исследовании очевидная причина не была задокументирована у 50 (18,4%). ) пациенты, несмотря на обширную полноценную работу.
Helicobacter pylori, грамотрицательная палочка, признана проблемой общественного здравоохранения примерно для половины населения мира. Сообщенная распространенность Helicobacter pylori в Эр-Рияде, Саудовская Аравия, по данным Marie21, составила 67%, по данным Ayoola et al.22, в Юго-Западной Саудовской Аравии – 50-80%, а по данным Хан и Гази23 в Мекке, Саудовская Аравия23 – 61%. Он считается фактором риска для различных внекишечных клинических проявлений, включая многие гепатобилиарные заболевания, такие как калькулярный холецистит, первичный билиарный склерозирующий холангит, рак желчного пузыря и первичные карциномы печени.В этом исследовании инфекция Helicobacter pylori была доказана у 43 (15,8%) пациентов, 20 мужчин и 23 женщин. За 20 лет клинической практики мы заметили резкий рост инфекции Helicobacter pylori у большинства наших хирургических пациентов, как по симптоматической, так и по случайной находке, – тема, которую мы в настоящее время исследуем в клиническом исследовании.
В заключение, любые клинические проявления постхолецистэктомии не следует недооценивать и тщательно исследовать. Междисциплинарное сотрудничество имеет решающее значение для наилучшего результата и самого безопасного подхода ко всем пациентам.Мы рекомендуем провести научные клинические исследования для изучения постхолецистэктомического синдрома в Саудовской Аравии. Мы также призываем все медицинские центры, работающие с довольно большим количеством пациентов с желчными камнями и заболеваниями, сообщать о своих результатах для накопления достаточного количества клинических данных и изучения различных подходов и стратегий лечения.
Обзор этиологии и современных подходов к лечению
[Gastroenterology Insights 2012; 4: e1] [страница 5]
томированных пациента.Гепатология 1984; 4: 328-
30.
13. Элми Ф., Сильверман У. Билиарный сфинктер
Дисфункция Одди типа I в сравнении со скрытым микролитиазом после холецистэктомии
пациентов: являются ли они частью одного клинического объекта
? Dig Dis Sci 2010; 55: 842-6.
14. Гинен Дж. Э., Хоган В. Дж., Доддс В. Дж. И др.
Эффективность эндоскопической сфинктеротомии
после холецистэктомии у пациентов с дисфункцией сфинктера Одди
.N Engl J
Med1989; 320: 82-7.
15. Madacsy L, Fejes R, et al. Характеристика
функциональной билиарной боли и диспепсии
симптомов у пациентов с дисфункцией сфинктера
Одди: эффект папиллотомии.
World J Gastroenterol 2006; 12: 6850-6.
16. Desautels SG, Slivka A, et al. Постхо –
лецистэктомический болевой синдром: патофизиол –
боль в животе в сфинктере Одди
тип III.Гастроэнтерология 1999; 116: 900-5.
17. Kurucsai G, Joo I, et al. Соматосенсорная
гиперчувствительность в указанной области боли
у пациентов с хронической билиарной болью и
сфинктером дисфункции Одди: новые аспекты
почти забытого патогенетического механизма –
анизма. Am J Gastroenterol 2008; 103: 2717-
25.
18. Hastbacka J, Jarvinen H, et al. Результаты
сфинктеропластики у пациентов со спастическим сфинктером
Одди.Прогностическая ценность опе- ративной билиарной манометрии и провокации
тестов. Scand J Gastroenterol 1986; 21: 516-
20.
19. Linder JD, Klapow JC, et al. Неполный ответ
на эндоскопическую сфинктеротомию у
пациентов с дисфункцией сфинктера Одди
: доказательства хронического болевого расстройства.
Am J Gastroenterol 2003; 98: 1738-43.
20. Тули Дж. Сфинктер из Одди: функция, функция dys-
и ее управление.J
Gastroenterol Hepatol 2009; 24: S57-62.
21. Toouli J, Roberts-Thomson IC, et al.
Рандомизированное исследование на основе манометрии
эндоскопической сфинктеротомии сфинктера
дисфункции Одди. Gut 2000; 46: 98-102.
22. Rolny P, Geenen JE, et al. Пост-холецистек-
томных больных с «объективными признаками» пар-
обструкции оттока желчи: клиническая характеристика
признаков, сфинктер манометрии Одди
находок и результаты терапии.
Gastrointest Endosc 1993; 39: 778-81.
23. Тэтчер Б.С., Сивак М.В. мл. И др.
Эндоскопическая сфинктеротомия при подозрении на
дисфункцию сфинктера Одди.
Gastrointest Endosc 1987; 33: 91-5.
24. Корацциари Э., Цикала М. и др. Сцинтиграфическая
оценка дисфункции СО. Кишечник
2003; 52: 1655-6.
25. Сгоурос С.Н., Перейра СП. Систематический обзор
: дисфункция сфинктера Одди –
неинвазивные методы диагностики и
отдаленные результаты после эндоскопической
сфинктеротомии.Алимент Фармакол Тер
2006; 24: 237-46.
26. Фримен М.Л., Гуда Н.М. Профилактика панкреатита
пост-ЭРХПГ: всесторонний обзор
. Gastrointest Endosc 2004; 59: 845-
64.
27. Freeman ML. Панкреатит после ЭРХПГ:
Факторы риска, связанные с пациентом и техникой.
JOP 2002; 3: 169-76.
28. Madacsy L, Middelfart HV, et al.
Количественная гепатобилиарная сцинтиграфия
и эндоскопический сфинктер Oddi manom-
etry у пациентов с подозрением на дисфункцию сфинктера
Oddi: оценка соотношения давления потока в желчных путях
.
Eur J Gastroenterol Hepatol 2000; 12: 777-
86.
29. Римский фонд: Rome III диагностический
вопросников. Доступно по адресу: http: //
www.romecriteria.org/questionnaires/
30. Steinberg WM, Salvato RF, et al. Провокационный тест mor-
phine-protigmin – полезен ли он
для принятия клинических решений?
Гастроэнтерология 1980; 78: 728-31.
31. Corazziari E, Cicala M, et al.Hepa –
тодуоденальный желчный транзит у холецистексов –
томированных субъектов. Связь со сфинктером
функции Oddi и диагностическим значением
. Dig Dis Sci 1994; 39: 1985-93.
32. Cicala M, Habib FI, et al. Результат эндо-
скопической сфинктеротомии у пациентов после холецистек-
томии со сфинктером Oddi dys-
функционируют согласно манометрии и
количественной холедохосцинтиграфии.Кишечник
2002; 50: 665-8.
33. Цикала М., Скопинаро Ф., Корацциари Э. и др.
Количественная холесцинтиграфия в
оценке холедоходуоденальной желчи
потока. Гастроэнтерология 1991; 100: 1106-13.
34. Craig AG, Peter D, et al. Сцинтиграфия вер-
Sus манометрия у пациентов с подозрением на дисфункцию билиарного сфинктера Одди
. Кишечник
2003; 52: 352-7.
35. Тоули Дж. Сцинтиграфия желчевыводящих путей в сравнении с
сфинктером манометрии Одди у пациентов
с болью после холецистэктомии: не пора ли
игнорировать сканирование? Curr Gastroenterol
Rep 2005; 7: 154-9.
36. Thomas PD, Turner JG, et al. Использование
(99m) Tc-DISIDA сканирование желчевыводящих путей с провокацией морфином
для обнаружения
повышенного сфинктера базального давления Одди.
Кишечник 2000; 46: 838-41.
37. Matos C, Metens T, et al. Проток поджелудочной железы:
морфологическая и функциональная оценка
с динамической МРТ панкреатографии после стимуляции
секретином. Радиология 1997; 203:
435-41.
38. Aisen AM, Sherman S, et al. Сравнение результатов
стимулированного секретином магнитного резонанса
результатов панкреатографии и манометрии
у пациентов с подозрением на дисфункцию сфинктера
oddi. Acad Radiol 2008; 15: 601-
9.
39. Pereira SP, Gillams A, et al. Проспективное
сравнение стимулированной секретином магниторезонансной холангиопанкреатографии
phy с манометрией в диагностике
сфинктера дисфункции Одди типа II и
III.Кишечник 2007; 56: 809-13.
40. Kalaitzakis E, Ambrose T, et al.
Ведение пациентов с билиарным
сфинктером Одди без сфинктера-
тер манометрии Одди. БМК Гастроэнтерол
2010; 10: 124.
41. Ros E, Navarro S, et al. Оккультная микролити-
sis при идиопатическом остром панкреатите: до
предотвращение рецидивов путем холецистэктомии или
терапия урсодезоксихолевой кислотой. Гастро –
энтерология 1991; 101: 1701-9.
42. Сарасват В.А., Шарма BC, et al. Билиарный
микролитиаз у больных с идиопатическим
острым панкреатитом и необъяснимой желчной
болью: ответ на терапию. J Gastroenterol
Hepatol 2004; 19: 1206-11.
43. Парашер В.К., Роман К., Сукумар Р. и др.
Распространен ли микролитиаз у пациентов с постхолецитом –
тектомических больных с болью желчного типа
? Ам Дж. Гастроэнтерол 1996; 91:
1939.
44. Quallich LG, Stern MA, et al. Крики желчных протоков –
таллов не влияют на дисфункцию (или боль) сфинктера Одди
. Гастроинтест Endosc
2002; 55: 163-6.
45. Okoro N, Patel A, et al. Лечение урсодезоксихолевой
кислотой для пациентов с постхоле-
цистэктомической болью и микролитиазом желчи.
Gastrointest Endosc 2008; 68: 69-74.
46. Jonson G, Nilsson DM, et al. Пузырный проток
остатки и симптомы желчевыводящих путей после
холецистэктомии.Рандомизированное сравнение
двух оперативных техник. Eur J
Surg 1991; 157: 583-6.
47. Walsh RM, Ponsky JL, et al. Оставшийся желчный пузырь –
Остаточные камни мочевого пузыря / пузырного протока как
причина боли после холецистэктомии. Surg
Endosc 2002; 16: 981-4.
48. Топазиан М., Салем Р.Р. и др. Болезненный кистозный
Остаток протокадиагностирован эндоскопическим
УЗИ. Ам Дж. Гастроэнтерол 2005; 100:
491-5.
49. Паланивелу С., Рангараджан М. и др.
Лапароскопическое лечение остатка
камней пузырного протока: ретроспективное исследование.
Ann R Coll Surg Engl 2009; 91: 25-9.
50. Shaw C, O’Hanlon DM, et al. Остаточный пузырный проток
и постхолецистэктомический синдром
. Гепатогастроэнтерология 2004;
51: 36-8.
51. Bodner E, Aufschnaiter M, et al. Неврома
культи кистозного нерва.Нет объяснения
для боли после холецистэктомии. Chirurg
1978; 49: 424-7.
52. Ианнелли А., Фабиани П. и др. Травматический неу-
рома пузырного протока с билиарной непроходимостью
. Отчет о случае. Acta
Gastroenterol Belg 2003; 66: 28-9.
53. Nagafuchi Y, Katuki M, et al. Травматическая неврома
, связанная с обструктивным йауном-
Обзор
Этиология симптомов долговременной постхолецистэктомии: систематический обзор
Предпосылки .Холецистэктомия не устраняет абдоминальные симптомы почти у 40% пациентов. При 700 000 холецистэктомий, выполняемых в США, ежегодно около 280 000 пациентов остаются с симптомами, что делает это серьезной проблемой. Мы провели систематический обзор для определения различных этиологий отдаленных симптомов постхолецистэктомии с целью предоставить рекомендации для врачей, лечащих этих пациентов. Методы . Систематический поиск литературы проводился с использованием MEDLINE, EMBASE и Web of Science.В этот обзор были включены статьи, описывающие по крайней мере одну возможную этиологию отдаленных симптомов после лапароскопической холецистэктомии. Долговременные симптомы определялись как симптомы со стороны брюшной полости, которые присутствовали по крайней мере через четыре недели после холецистэктомии, как постоянные, так и эпизодические. Приведены этиология стойких и эпизодических симптомов после ЦП, а также механизм или гипотеза, лежащая в основе этиологии. Если возможно, указывается распространенность обсуждаемой этиологии. Результатов .Стратегия поиска выявила 3320 статей, из которых 130 статей были включены. Этиология стойких симптомов включала резидуальные и новообразованные камни в желчном пузыре (41 исследование, распространенность варьировала от 0,2 до 23%), сопутствующие заболевания (64 исследования, распространенность 1–65%) и психологический дистресс (13 исследований, данные о распространенности не указаны). Этиология случайных симптомов включала хирургические осложнения (21 исследование, распространенность 1-3%) и физиологические изменения (39 исследований, распространенность 16-58%). Сообщалось, что дисфункция сфинктера Одди (СОД) является причиной как стойких, так и эпизодических симптомов (21 исследование, распространенность 3-40%). Заключение . Симптомы долговременной постхолецистэктомии у разных пациентов различаются, возникают из-за разной этиологии и требуют определенных стратегий диагностики и лечения. Большинство симптомов после холецистэктомии, по-видимому, вызвано сопутствующими заболеваниями и физиологическими изменениями, вызванными холецистэктомией. Результаты этого исследования суммированы в дереве решений, которое дает клинические рекомендации по лечению пациентов с симптомами после холецистэктомии.
1. Введение
В Соединенных Штатах (США) примерно 1.Ежегодно у 8 миллионов пациентов диагностируются камни в желчном пузыре [1]. У большинства пациентов камни в желчном пузыре остаются бессимптомными. Примерно у 20% пациентов наблюдаются такие симптомы, как желчная колика, для которых предпочтительным методом лечения является лапароскопическая холецистэктомия (ЖК) [2–4]. Как следствие, LC является одной из наиболее часто выполняемых плановых операций на брюшной полости во всем мире, в США насчитывается около 700 000 операций [5].
Хотя LC является предпочтительным методом лечения для облегчения симптомов, предыдущие исследования показали, что долгосрочные абдоминальные симптомы присутствуют у 40% пациентов после LC [6–9].Это соответствует ежегодному приросту 280 000 случаев абдоминальных симптомов после LC в США. Пациенты страдают от таких симптомов, как диарея, вздутие живота, тошнота, рвота, желтуха или боли в животе. Эти симптомы после РП являются серьезным бременем для систем здравоохранения, поскольку 56% пациентов нуждаются в дополнительной медицинской помощи для диагностики и лечения по сравнению с прямыми медианными расходами на больницу в размере 555 долларов в год на пациента. Более того, отпуск по болезни и производственные потери у работающих пациентов добавляют дополнительные 361 доллар в год на каждого пациента к рабочим расходам [10].
Абдоминальные симптомы после LC часто называют «постхолецистэктомическим синдромом». Однако постхолецистэктомический синдром – это произвольный термин, который в общих чертах описывает наличие симптомов после ЦП и состоит из множества постоянных и эпизодических симптомов [11–15]. Чтобы помочь пациентам с абдоминальными симптомами после LC, необходим конкретный диагноз или этиология жалоб для обеспечения целенаправленного лечения. Таким образом, этот систематический обзор направлен на предоставление обзора литературы по этиологии абдоминальных симптомов после ЦП и, в конечном итоге, для оказания помощи клиницистам в выявлении причины симптомов у пациентов после ЦП и оптимизации лечения.
2. Методы
Руководство PRISMA (Предпочтительные элементы отчетности для систематических обзоров и метаанализов) использовалось для выполнения этого систематического обзора [16].
2.1. Стратегия поиска
Систематический поиск литературы проводился в электронных базах данных MEDLINE (1946 – июнь 2018), Web of Science (1945 – июнь 2018) и EMBASE (1980 – июнь 2018). Поиск выполнялся с использованием стратегии поиска, которая включала термины «(постхолецистэктомия) абдоминальные симптомы», «холецистэктомия» и «холецистолитиаз» (полная стратегия поиска показана в дополнительной таблице 1).
2.2. Выбор исследования
Два рецензента (C.L. и S.W.) независимо друг от друга проверили заголовки и аннотации выявленных статей, чтобы выбрать потенциально релевантные исследования. Для включения подходили исследования абдоминальных симптомов после ЦП в годы неосложненного холецистолитиаза, сообщающие по крайней мере об одной потенциальной этиологии долгосрочных симптомов. Долгосрочные симптомы после LC определялись как любой тип абдоминальных симптомов, которые присутствовали, по крайней мере, через четыре недели после LC. Отчеты о случаях, серии случаев, редакционные статьи и исследования на других языках, кроме английского, голландского или немецкого, были исключены.Исследования с участием пациентов после открытой холецистэктомии были исключены, поскольку это не отражает текущую хирургическую практику [17]. Разногласия между рецензентами были разрешены путем обсуждения и консенсуса. В случае совпадения данных было включено самое последнее исследование с самой большой когортой.
2.3. Извлечение и синтез данных
Данные были независимо извлечены двумя рецензентами (C.L. и S.W.) с использованием предварительно определенной формы для извлечения данных. Были извлечены все описанные этиологии отдаленных симптомов постхолецистэктомии и распространенность этих этиологий (если они были представлены в исследовании).Далее извлеченные данные включали следующие характеристики исследования: автор, год публикации, страна, дизайн исследования, размер выборки и период наблюдения, а также дополнительные данные о возрасте и поле пациентов и отдаленных симптомах постхолецистэктомии. Опять же, разногласия между рецензентами были разрешены путем обсуждения и консенсуса.
Впоследствии все этиологии были классифицированы по этиологии для «стойких симптомов» или «эпизодических симптомов» после LC и представлены в подгруппах по категориям. Стойкие симптомы были определены как симптомы, похожие на дооперационные симптомы пациентов.Симптомы инцидента были определены как симптомы, которых не было до LC. Основными результатами этого обзора были этиология стойких и эпизодических симптомов после ЦП; сообщалось о диапазоне распространенности каждой этиологии во включенных исследованиях.
3. Результаты
3.1. Избранные исследования
Стратегия поиска выявила 3320 статей. После удаления дубликатов были просмотрены заголовки и аннотации 2226 статей, и 269 статей были отобраны для полнотекстовой оценки.Наконец, в этот обзор было включено 130 статей, как показано на Рисунке 1.
3.2. Характеристики исследования
Включенные исследования состоят из 77 проспективных когортных исследований, 24 ретроспективных когортных исследований, 20 обзоров, пяти рандомизированных контролируемых исследований и четырех систематических обзоров. Большинство исследований проводилось в Европе и Северной Америке. Период послеоперационного наблюдения во включенных исследованиях варьировал от четырех недель до 18 лет после ЦП. Полные характеристики исследования приведены в таблице S2 в дополнительных файлах.
3.3. Сообщаемая этиология долговременных симптомов после LC
В проанализированной литературе сообщалось о следующих симптомах: боль в желчных путях, приступы боли, постоянная боль, боль, связанная с едой, функциональная диспепсия, тошнота, рвота, вздутие живота, рефлюкс, диарея, запор, функциональные расстройства. проблемы с кишечником, лихорадка и желтуха.
Стойкие симптомы после ЦП были объединены в четыре подгруппы: «остаточные и новообразованные камни в желчном пузыре», «сопутствующие заболевания», «психологический дистресс» и «дисфункция сфинктера Одди».Были выделены три подгруппы по этиологии инцидентных симптомов после ЦП: «дисфункция сфинктера Одди», «хирургические осложнения» и «физиологические изменения» (рис. 2). Дисфункция сфинктера Одди (СОД) может вызывать стойкие симптомы; однако чаще всего возникает после LC. Этиология, указанная в каждом включенном исследовании, и, если предоставлено, процент пациентов с определенной этиологией в качестве причины симптомов после ЦП суммированы в Таблице S2.
4. Постоянные симптомы
4.1. Остаточные и вновь образовавшиеся камни в желчном пузыре
В сорока одном исследовании сообщалось об остаточных или новообразованных камнях в желчном пузыре как этиологии долгосрочных стойких абдоминальных симптомов после ЦП. В общей сложности 23 исследования показали распространенность остаточных и новообразованных желчных камней в качестве причины симптомов в диапазоне от 0,2% до 23%. Остаточные камни чаще всего диагностируются как оставшиеся камни общего желчного протока (холедохолитиаз), камни или ил в остатке пузырного протока или камни в остаточном желчном пузыре из-за субтотальной холецистэктомии в сложных хирургических случаях.Остаточные камни в пузырном протоке или остатке желчного пузыря могут привести к рецидивирующим желчным коликам [18–22]. Обычно эти симптомы проходят самостоятельно. Холедохолитиаз после ЦП сопровождается болью в эпигастрии, повышенным уровнем АЛТ и АСТ, а иногда и желтухой [22–24]. Дополнительное УЗИ брюшной полости может показать расширенный общий желчный проток [19]. Более того, новые желчные камни могут образовываться в желчных протоках или остатках желчного пузыря после LC. В зависимости от локализации в желчных путях симптомы будут похожи на симптомы пузырного протока, остаточных камней желчного пузыря или холедохолитиаза [25, 26].
4.2. Сопутствующие заболевания
В шестидесяти четырех исследованиях сообщалось о сопутствующих заболеваниях в качестве этиологии длительных стойких абдоминальных симптомов после ЦП. Восемнадцать исследований показали распространенность сопутствующих заболеваний после ЦП в диапазоне от 1% до 65%. Сопутствующие заболевания у пациентов с камнями в желчном пузыре встречаются часто и в основном не желчных путях: гастроэзофагеальный рефлюкс, язвенная болезнь, грыжа пищеводного отверстия диафрагмы, гастрит, запор, СРК, синдром защемления переднего кожного нерва (АКНЭС), жировая болезнь печени, хроническая обструктивная болезнь легких или ишемическая болезнь сердца [ 27, 28].Дооперационное различие между симптомами, вызванными сопутствующими заболеваниями и желчными камнями, является сложной задачей [29–32]. Неправильная интерпретация симптомов и неоптимальные показания для ЦП приведут к стойким симптомам после операции [8, 9, 27, 30–36]. Даже если показания для ЦП были сделаны правильно и симптомы со стороны желчевыводящих путей исчезли, симптомы сопутствующего заболевания могут стать более выраженными и рассматриваться как стойкие симптомы после ЦП [29, 37].
4.3. Психологический дистресс
В тринадцати исследованиях сообщалось, что психологический дистресс является этиологией длительных стойких абдоминальных симптомов после ЦП.Ни одно из этих исследований не показало распространенность психологического дистресса как причины симптомов после ЦП. Существует несколько гипотез о том, почему пациенты с психологическим расстройством чаще испытывают стойкие симптомы после ЦП. Во-первых, пациенты с психологическим расстройством, как правило, испытывают более функциональные желудочно-кишечные симптомы, которые не купируются ЦП [38-40]. Во-вторых, психологический стресс может вызвать висцеральную гипералгезию, которая усугубляет субъективное восприятие боли как до операции, так и после операции [41].В-третьих, эти пациенты склонны испытывать симптомы соматизации, которые могут приводить к завышению сведений о симптомах [42]. Симптомы соматизации также реже снимаются хирургическим вмешательством [39, 43]. Учитывая различное восприятие и интерпретацию, пациенты с психологическим дистрессом больше подвержены риску принятия неверных решений [38–40].
4.4. Сфинктер дисфункции Одди
В семнадцати исследованиях сообщалось, что сфинктер дисфункции Одди (СОД) является этиологией долгосрочных абдоминальных симптомов после ЦП.Распространенность SOD после LC сообщалась в четырех исследованиях и колебалась от 3% до 40%. СОД в основном проявляется в виде боли в правом подреберье (желчевыводящих путей), и ее нелегко отличить от симптоматической холецистолитиаза, синдрома раздраженного кишечника или функциональной диспепсии [44]. Если симптомы СОД были неправильно отнесены к камням в желчном пузыре, симптомы сохранятся после ЦП [15, 45, 46]. Тем не менее, SOD чаще всего начинается после LC как случайные симптомы, и в этом случае прерванные нервные пути между двенадцатиперстной кишкой, желчным пузырем и сфинктером Oddi после операции приводят к спазмам сфинктера Oddi или SOD [47–50].СОД можно разделить на три типа: тип I (боль в желчных протоках, аномальные тесты печени и расширенный желчный проток), тип II (боль в желчных протоках и аномальные тесты печени или расширенный желчный проток) и тип III (только боль в желчных путях) [51, 52].
5. Симптомы происшествий
5.1. Хирургические осложнения
В 21 исследовании сообщалось о хирургических осложнениях в качестве этиологии отдаленных симптомов после ЦП. В восьми исследованиях сообщалось о распространенности отдаленных симптомов после ЦП, вызванных хирургическими осложнениями, в диапазоне от 1% до 3%.Повреждение желчного протока – наиболее опасное хирургическое осложнение [53, 54]. У пациентов может развиться боль в верхней части живота с желтухой, лихорадкой и, возможно, сепсисом [48]. Даже если повреждение желчного протока лечится хирургическим или эндоскопическим вмешательством, стриктуры или утечки могут привести к долгосрочным симптомам боли и непроходимости желчных протоков [15, 53, 55].
Вытекание желчных камней в брюшную полость – еще одно осложнение, связанное с длительной послеоперационной болью, которая может привести к абсцессам, общему перитониту, спаечному процессу и свищам даже через несколько лет после операции [56–59].Однако большинство выпавших камней в желчном пузыре остаются клинически бессимптомными [58].
Боль или дискомфорт из-за поздних послеоперационных осложнений могут быть вызваны инфекциями, проблемами заживления ран или грыжей в области троакара [40, 60–67].
5.2. Физиологические изменения
В 39 исследованиях сообщалось о физиологических изменениях после операции как об этиологии возникновения абдоминальных симптомов после LC. Распространенность физиологических изменений после ЦП была описана в 17 исследованиях и варьировалась от 16% до 58%.О долгосрочном влиянии LC на метаболизм желчных кислот сообщалось в нескольких исследованиях [61, 68–70]. До LC желчные кислоты накапливаются в желчном пузыре, а желчные кислоты высвобождаются в двенадцатиперстной кишке в результате прерывистых сокращений, вызванных приемом пищи. LC приводит к потере резервуарной функции желчного пузыря и изменению метаболизма желчи. Патофизиология повышенного оттока желчи до конца не выяснена. Однако постоянный приток желчных кислот в двенадцатиперстную кишку связан с усилением дуоденально-желудочного рефлюкса и может вызывать симптомы диспепсии и повышенный риск гастрита [49, 71–73].Снижение давления сфинктера пищевода после LC может в дальнейшем быть связано с симптомами диспепсии и гастрита [61, 66, 74].
Уменьшение пула солей желчных кислот после LC может также вызвать субклиническую мальабсорбцию жира и привести к диарее. Постоянное присутствие желчных кислот в кишечнике, которые способствуют секреции и подвижности, может дополнительно привести к сокращению времени транзита по всему кишечнику, что способствует послеоперационной диарее и метеоризму [49, 68, 69].
5.3. Другое
В пятнадцати исследованиях сообщалось о различных других этиологиях возникновения длительных абдоминальных симптомов после ЦП.Изменения в рационе питания, в основном отказ от предоперационных диетических ограничений или отсутствие физической активности могут быть связаны с симптомами после ЦП [61, 75].
6. Обсуждение
Этот систематический обзор предоставляет качественный обзор этиологии отдаленных абдоминальных симптомов после LC. Большинство симптомов после ЦП, по-видимому, вызвано сопутствующими заболеваниями и физиологическими изменениями, вызванными ЦП. Основываясь на этиологии стойких и эпизодических симптомов после ЦП, представленной в этом обзоре, мы построили дерево решений, чтобы помочь клиницистам определить причину долгосрочных симптомов после ЦП и оптимизировать лечение этих пациентов (рис. 3).
«Постхолецистэктомический синдром» – собирательный термин для всех симптомов после РП. Этот общий термин не является адекватным диагнозом [76–78], поскольку множественная этиология, требующая различных методов лечения, может вызвать «постхолецистэктомический синдром». Более того, некоторые симптомы даже не связаны с самим ЦП. Чтобы установить причину долгосрочных симптомов после ЦП и принять решение о надлежащем лечении для облегчения симптомов, следует изучить основную этиологию симптомов.
В предыдущих обзорах все причины симптомов после ЦП были разделены на системы органов [13] (e.g., желчные причины, причины поджелудочной железы, другие желудочно-кишечные расстройства или внекишечные расстройства) или перечислили все диагнозы индивидуально (например, язвенная болезнь, грыжа пищеводного отверстия диафрагмы, гастроэзофагеальный рефлюкс, остаточные камни, стриктуры и SOD) [76]. Последний представляет собой обзор с ограниченным охватом поиска и включенной только 21 статьей [76]. В этом обзоре мы классифицировали долгосрочные послеоперационные симптомы как постоянные или эпизодические симптомы после ЦП, тем самым обеспечивая первый шаг в определении причин долгосрочных симптомов.Если установлен постоянный или эпизодический характер симптомов, категории и подгруппы, представленные в этом обзоре, являются инструментом для клиницистов при оценке отдаленных симптомов после холецистэктомии (рис. 3).
Мы установили, что большинство стойких симптомов, вероятно, вызвано сопутствующими заболеваниями; часто это не желчные симптомы. Подробный анамнез и индивидуальные диагностические тесты (такие как УЗИ, гастроскопия и колоноскопия) дадут представление о наличии (функциональных) абдоминальных расстройств.Доступные терапевтические варианты должны подтвердить или исключить диагноз, например, с помощью пробного лечения антацидами или слабительными [26, 32, 35, 36, 79].
Постоянная боль в желчных путях в основном вызвана вновь образовавшимися или остаточными камнями или СОД. Эти состояния можно диагностировать с помощью УЗИ брюшной полости или эндоскопии. Желчные камни чаще всего присутствуют в CBD, и их можно лечить с помощью ERCP с папиллотомией и удалением камня. СОД типа I и II можно отличить от других заболеваний по результатам лабораторных исследований, визуализации желчевыводящих путей и повышенному давлению сфинктера при манометрии.СОД III типа трудно отличить от других желудочно-кишечных расстройств, поскольку единственным критерием является боль в желчных путях. В некоторых источниках для лечения СОД рекомендуется эндоскопическая сфинктеротомия [15, 45]; однако недавно опубликованные долгосрочные результаты исследования EPISOD показывают, что при СОД III типа эндоскопическая сфинктеротомия не была более успешной по сравнению с фиктивным вмешательством у пациентов с постхолецистэктомией СОД III типа [80, 81]. Другое исследование рекомендует медикаментозное лечение, тримебутин и нитраты, принимаемые сублингвально, поскольку показатели успеха аналогичны эндоскопической сфинктеротомии [82].
Новообразованные симптомы часто проявляются вскоре после LC, но могут сохраняться и превращаться в долгосрочную проблему. Таким образом, пациенты с хирургическими осложнениями должны находиться под наблюдением в амбулаторной клинике, чтобы избежать сохраняющихся симптомов, и можно своевременно начать хирургическое, эндоскопическое или медикаментозное лечение (например, хирургическое или эндоскопическое вмешательство со стентированием или дилатацией при повреждении желчного протока или прием антибиотиков для -абдоминальные) инфекции). Однако большинство случайных симптомов будут физиологическими.Пациентов с новыми симптомами рефлюкса после ЦП (из-за физиологических изменений секреции и метаболизма желчи) можно прагматично лечить с помощью изменения образа жизни, препаратов, снижающих секрецию желудочной кислоты, прокинетических препаратов или препаратов, уменьшающих релаксацию сфинктера пищевода. уменьшить рефлюкс и облегчить симптомы. Пациентов с (инвалидизирующей) хронической диареей можно лечить секвестрантами желчных кислот, такими как холестирамин, колестипол или колесевелам [83].
Хотя это исследование предоставляет инструменты для выявления и лечения симптомов, конечно, профилактика послеоперационных симптомов предпочтительнее.Проспективное исследование показало, что 56% пациентов нуждаются в дополнительном медицинском обслуживании, а медицинские расходы и затраты на отпуск по болезни составили примерно 916 долларов в год на одного пациента [10]. Улучшенный отбор пациентов и предоперационное обследование для LC могут предотвратить стойкие абдоминальные симптомы и расходы.
У пациентов с неспецифическими симптомами желчнокаменной болезни предоперационная диагностическая траектория должна быть сосредоточена на подтверждении или исключении других причин симптомов в верхней части живота и рассмотрении альтернативных или сопутствующих терапевтических возможностей.Наша исследовательская группа в настоящее время проводит многоцентровое проспективное исследование (Голландский регистр испытаний: NTR7307) для выявления распространенности функциональных желудочно-кишечных расстройств (FGID) у пациентов с камнями в желчном пузыре. Современная литература предполагает распространенность до 60% [26, 39, 84, 85]. Если такая высокая распространенность верна, большая часть стойких симптомов после ЦП может быть объяснена сосуществованием FGID, и лечение для предотвращения стойких симптомов может быть начато до операции. Второе проспективное исследование (NTR7267) направлено на выявление абдоминальных симптомов для соответствующего показания ЦП для предотвращения стойких симптомов, вызванных неправильным хирургическим показанием.
Кроме того, совместное принятие решений и усиление влияния при выборе предпочтительного лечения может привести к улучшению физических результатов и уменьшению стресса. Это проиллюстрировано для психологически неблагополучных пациентов [42], но вполне может относиться к другим пациентам. Кроме того, мы должны учитывать, что симптомы до и после ЦП могут присутствовать как часть метаболического синдрома [86–88]. Метаболический синдром описывается как заболевание, лежащее в основе желчных камней, из-за аномалий инсулинорезистентности, что приводит к увеличению синтеза холестерина желчных путей и образованию желчных камней [86].LC направлен на лечение симптомов желчнокаменной болезни, но образ жизни и другие сопутствующие заболевания, связанные с метаболической проблемой, остаются без лечения. Включение изменения образа жизни и лечения других аспектов метаболического синдрома может уменьшить послеоперационные симптомы у этой категории пациентов.
У настоящего обзора есть сильные и слабые стороны. Наше исследование подкрепляют широкий поиск и широкие критерии включения для выявления всех возможных этиологий долгосрочных абдоминальных симптомов после ЦП.Статьи об открытой холецистэктомии были исключены, чтобы предотвратить предвзятость по этиологии или распространенности (например, более высокие хирургические осложнения), присущие открытым аспектам операции, не отражающие текущую хирургическую практику. Кроме того, для улучшения клинической применимости результатов было проведено различие между эпизодическими и стойкими симптомами и описаны подгруппы этиологии. В конечном итоге для врачей было предоставлено клиническое руководство по диагностике и лечению пациентов с симптомами после ЦП.
Ограничения включают большую неоднородность включенных исследований и последующую невозможность выполнить оценку качества. Поскольку только ограниченное количество включенных исследований сообщало о распространенности описанной этиологии, мы не смогли провести метаанализ. Впоследствии мы смогли предоставить только диапазон распространенности различных этиологий, чтобы проиллюстрировать, какие этиологии более и менее распространены.
7. Заключение
Симптомы постхолецистэктомии имеют несколько этиологий и могут быть разделены на постоянные и эпизодические.Большинство симптомов, по-видимому, вызвано сопутствующими заболеваниями и физиологическими изменениями, вызванными ЦП. Хотя лечение доступно для большинства причин стойких симптомов после удаления желчного пузыря, оптимальные показания к операции остаются ключевыми.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов в отношении публикации этой статьи.
Вклад авторов
Латенштейн и Веннмакер внесли значительный вклад в концепцию и дизайн; способствовал сбору, анализу и интерпретации данных; подготовил рукопись; окончательно утвердил версию для публикации; и согласился нести ответственность за все аспекты работы, обеспечивая надлежащее расследование и решение вопросов, связанных с точностью или целостностью любой части работы.де Реувер, Дрент, ван Лаарховен и де Йонг интерпретировали данные, критически отредактировали рукопись на предмет важного интеллектуального содержания, наконец одобрили версию, которая будет опубликована, и согласились нести ответственность за все аспекты работы, чтобы вопросы, связанные с правильность или целостность любой части работы надлежащим образом исследуются и решаются.
Дополнительные материалы
Таблица S1: стратегия поиска. Таблица S2: характеристики включенных исследований. (Дополнительные материалы)
Синдром поздней постхолецистэктомии – NCUS
Симптомы пациента улучшились за ночь. У него были стабильные показатели жизнедеятельности, мягкий и совершенно безболезненный живот, отсутствие температуры, нормальное количество лейкоцитов и никаких признаков желтухи. Окончательная оценка заключалась в разрешении острого холецистита из остатка желчного пузыря с повторной холецистэктомией, при необходимости, выполненной в качестве плановой процедуры. Пациенту разрешили вернуться к нормальной диете и физической активности.
«Постхолецистэктомический синдром (PCS) состоит из группы абдоминальных симптомов, которые повторяются и / или сохраняются после холецистэктомии (Girometti, et al., 2010)» как по билиарному, так и внебилиальному происхождению. Ранний PCS характеризуется как в ближайшем послеоперационном периоде, в то время как поздний PCS характеризуется как наступление через месяцы или годы после холецистэктомии. Этот пациент был бы отнесен к категории позднего PCS с началом через пять лет после холецистэктомии. Трансабдоминальная сонография является предпочтительным методом визуализации для первоначальной оценки PCS.Дальнейшие исследования могут включать КТ с последующей прямой холангиографией и / или магнитно-резонансной холангиопанкреатографией (MRCP) для дальнейшей оценки желчевыводящих путей (Girometti, et al., 2010). Эндоскопическое ультразвуковое исследование (ЭУЗИ) с последующей эндоскопической ретроградной холангиопанкреатографией (ЭРХПГ) является возможным исследованием для пациентов с повышенными показателями функции печени и / или камнями общего желчного протока и / или расширенным общим желчным протоком (> 10 мм, выявленным при сонографии). Хотя результаты EUS и ERCP достаточно точны, эти обследования являются инвазивными процедурами со значительным риском осложнений (Terhaar, январь 2005 г.).
Симптомы СПК могут включать боль в животе, колики, тошноту и рвоту, желтуху с лихорадкой или без нее (Jensen, 2014).


 Кроме того, желчь сама по себе обладает бактерицидным действием и изменение её состава может
привести к инфицированию кишечника5.
Кроме того, желчь сама по себе обладает бактерицидным действием и изменение её состава может
привести к инфицированию кишечника5.

 В.,
В., 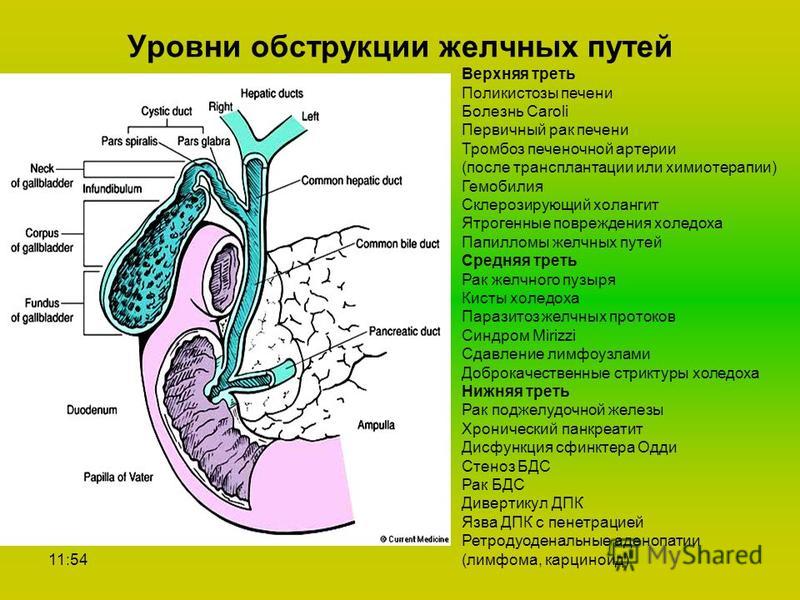 Желательно, если вы обратитесь к тому хирургу, который проводил операцию.
Желательно, если вы обратитесь к тому хирургу, который проводил операцию. Как правило, пациенту рекомендуют диетический стол с ограничением жирной пищи, ферментативные препараты, спазмолитики, иногда желчегонные средства.
Как правило, пациенту рекомендуют диетический стол с ограничением жирной пищи, ферментативные препараты, спазмолитики, иногда желчегонные средства. №: ЛП-000753
от 29.09.11
№: ЛП-000753
от 29.09.11 40 мг: 20 шт.
40 мг: 20 шт. 40 мг: 10, 20, 30, 40, 50 или 100 шт.
40 мг: 10, 20, 30, 40, 50 или 100 шт. , покр. кишечнорастворимой оболочкой: 10, 20 или 50 шт.
, покр. кишечнорастворимой оболочкой: 10, 20 или 50 шт. кишечнорастворимые 25000 ЕД: 20, 50 или 100 шт.
кишечнорастворимые 25000 ЕД: 20, 50 или 100 шт.