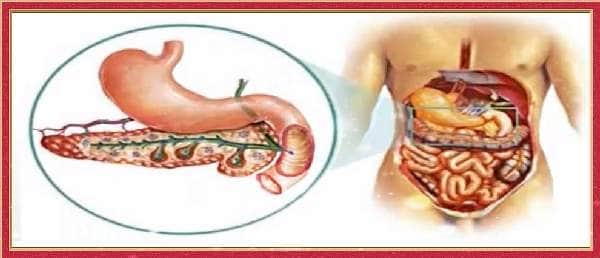
Приступ поджелудочной железы: Панкреатит – это воспаление поджелудочной железы
Панкреатит: как снять приступ? Рекомендации от врача
Хронический панкреатит – заболевание поджелудочной железы, протекающее с периодами обостерний и ремиссий. К обострению хронического панкреатита или острого панкреатита могут привести такие факторы, как: камни в желчном пузыре, которые могут быть причиной плохого оттока секрета поджелудочной железы, приём алкоголя, потребление излишне жирной пищи, а часто – сочетание алкоголя и жирной пищи, аллергии и прямое токсическое воздействие некоторых медикаментов, травмы в области живота.
Какой бы ни была причина обострения, в основе патологического процесса лежит агрессия сока поджелудочной железы на свои же клетки: то есть, орган начинает переваривать свои же белки вместо того, чтобы переваривать пищу – чаще это происходит из-за нарушения оттока сока и застаиваение его в железе.
Приступ панкреатита проявляется сильным болевым синдромом, который может иррадиировать (отдавать) в левую половину грудной клетки, в левое плечо, леву руку, в спину. Боль как правило, опоясывающая, как тонкий поясок сдавливающая туловище. Другие симптомы – рвота, не приносящая облегчение, диарея, общая слабость, потливость, повышение температуры тела.
Боль как правило, опоясывающая, как тонкий поясок сдавливающая туловище. Другие симптомы – рвота, не приносящая облегчение, диарея, общая слабость, потливость, повышение температуры тела.
Основными классическими принципами в лечении панкреатической атаки являются голод, холод и покой. Что это означает? Все мероприятия должны быть направлены на создание функционального покоя – то есть, чтобы сок поджелудочной не продуцировался, а следовательно, не проявлял своего агрессивного воздействия на ткани.
Панкреатит довольно тяжелое и опасное заболевание, которое может иметь тяжелые последствия, поэтому лечение должно проходить под наблюдением врача, в стационаре.
Но до обращения к доктору, можно воспользоваться несколькими советами по снятию приступа.
Итак,
- На область поджелудочной ( середина живота, немного левее и выше пупка) следует положить грелку.
- Прекратить приём всех продуктов – то есть, полный голод
- Можно принять спазмолитические препараты – по типу но-шпы, мебеверина, но лучше ввести их внутримышечно.

- Пить жидкость, лучше регитратирующие растворы маленькими глотками.
- Приём обезболивающих препаратов при болях в животе категорически противопоказан до установления диагноза, так как они могут смазывать и маскировать картину заболевания, в то время, как воспалительный процесс идёт, и может осложниться перитонитом и другими грозными состояниями.
ОСТРЫЙ ПРИСТУП ПАНКРЕАТИТА. Лечение панкреатита.
Панкреатит – воспаление поджелудочной железы, которое возникает в связи с нарушением оттока ферментов, панкреатического сока и веществ, вырабатываемых железой и способствующих дальнейшему расщеплению пищи, которые в этом случае не поступают в двенадцатиперстную кишку и не участвуют в процессе пищеварения (сбой системы), а «остаются» и активируются в поджелудочной, что приводит к ее разрушению.
Не менее серьезные последствия заключается в том, что частично такие «неправильные» ферменты всасываются кровеносной системой и разносятся кровотоком по всему телу, нанося ощутимый урон сердцу, печени и другим органам, провоцируя отравление всего организма больного.
Заболевание возникает не только вследствие злоупотребления алкоголем (основной фактор риска), а и жареной, жирной и острой пищей, свое «грязное дело» может сыграть и генетическая предрасположенность. Среди причин возникновения заболевания отмечается и побочное действие, оказываемое на организм приемом лекарственных средств.
Чем опасны такие приступы? Если больному не оказать правильную помощь, поджелудочная железа способна «переварить» сама себя, что приведет к омертвлению ее тканей (панкреонекрозу).
Приступ панкреатита, в теории, конечно, может проявиться как самостоятельное заболевание, но чаще всего он происходит на фоне болезней печени, желчного пузыря, желчевыводящих путей, двенадцатиперстной кишки, глистной инвазии или заболеваний сердечно-сосудистой системы.

Каково же стандартное лечение панкреатита? Его можно уместить в 3 слова (знакомо?) – голод, холод и покой. Все это делается с целью сведения к минимуму нагрузки на больной орган. Могут быть показаны капельницы со спазмолитиками. Вот, собственно, и все лечение, предлагаемое пациенту. В лучшем случае оно направлено на снятие остроты возникшего воспалительного процесса, но к устранению причины заболевания эти методы не имеют никакого отношения.
На самом деле, действия должны быть направлены на борьбу с причиной заболевания – т.е. нормализацию и восстановление функций железы.
За годы работы нами отработан протокол снятия приступов острого панкреатита (диеты придерживаться все-таки придется).
Процедура такова:
знакомые вам Панкреафил (восстановление ферментативной функции поджелудочной), Гепатофил (помощь справляющейся с токсинами печени), Цитофил 4 (универсальный противовоспалительный), и конечно же,  НО…
НО…
В этом случае меняется порядок приема однократной дозы препаратов:
до еды используется Панкреофил + Цитофил 4 + Конифил, после еды – Гепатофил.
Под однократной дозой фитопрепарата подразумевается:
для взрослого человека – 10 капель,
для ребенка до 12 лет – пропорция 1 капля препарата : 1 год жизни.
Если процесс сопровождается сильной рвотой, капли можно развести в самом минимальном количестве воды или принимать в чистом виде.
Как правило (в 95%), в течении суток подобное лечение позволяет снять острый приступ панкреатита. Участие в процессе приборов частотно-резонансной терапии позволяет уменьшить время снятия острого состояния до 4-5 часов.
Холод, голод и покой: Что делать при обострении панкреатита | Здоровая жизнь | Здоровье
Заперты и опасны
Поджелудочная железа выполняет в организме несколько функций. Одна из них – выработка пищеварительных ферментов, которые расщепляют белки, жиры и углеводы, поступившие с едой.
Это воспаление и есть панкреатит. Он может быть острым или хроническим. В первом случае отмирание ткани «одноразовое» и наблюдается в течение относительно короткого периода. Во втором – железа разрушается медленно, но в течение долгого времени.
И тот и другой вариант развития событий чреват серьезными осложнениями. Ни один другой орган не способен взять на себя работу поджелудочной, поэтому гибель ее ткани (панкреонекроз) – для организма потеря невосполнимая.
Последствия острого панкреатита напрямую связаны с тем, каким окажется масштаб разрушений. В основном он невелик – у большинства людей воспаление протекает в легкой форме. Но бывают и случаи, когда погибает почти вся железа. С жизнью они несовместимы.
В основном он невелик – у большинства людей воспаление протекает в легкой форме. Но бывают и случаи, когда погибает почти вся железа. С жизнью они несовместимы.
Важнейшая функция поджелудочной – выработка инсулина, необходимого для контроля уровня сахара в крови. Чем меньше клеток участвуют в его производстве, тем выше риск диабета. Он нередко наблюдается на поздних стадиях хронического панкреатита. Другое грозное осложнение – рак поджелудочной: одно из самых агрессивных онкологических заболеваний, излечивать которое современная медицина практически не способна.
Вот почему оставлять без внимания проблемы с поджелудочной нельзя.
Лики болезни
При остром течении не заметить панкреатит, впрочем, сложно. Сильная боль в верхнем отделе живота, отдающая в спину (такие боли называют опоясывающими), рвота, которая не приносит облегчения, учащенное сердцебиение – все это симптомы начавшегося в поджелудочной железе воспаления. Если острый панкреатит дает осложнения, на 3–5-й день после начала болезни может подняться температура. Но до этого времени лучше не терпеть и уже при первых проявлениях болезни обратиться к врачу. Ведь если обострение протекает в среднетяжелой или тяжелой форме, закончиться оно может нагноением и даже перитонитом.
Но до этого времени лучше не терпеть и уже при первых проявлениях болезни обратиться к врачу. Ведь если обострение протекает в среднетяжелой или тяжелой форме, закончиться оно может нагноением и даже перитонитом.
Признаки хронического панкреатита менее явные. Минут через 30–40 после еды может возникать боль в животе, легкая тошнота, снижается работоспособность. Люди нередко худеют, хотя едят достаточно и с аппетитом. Их мучают метеоризм и диарея. Впрочем, хронический панкреатит порой протекает без симптомов, так что о его наличии человек узнает, лишь когда случается обострение. Оно мало чем отличается от проявлений острой разновидности болезни.
Если у вас или у кого-то из близких начался такой приступ, немедленно вызывайте «скорую». Пока она едет, лягте, постарайтесь расслабить мышцы живота и приложите к больному месту грелку с холодной водой. Обезболивающие препараты принимать нельзя – это только смажет клиническую картину. Также запрещено есть или пить воду.
В легких случаях главный принцип лечения панкреатита можно выразить тремя словами – холод, голод и покой. В течение нескольких дней придется воздержаться от пищи, разрешены только минеральная вода без газа, отвар шиповника и некрепкий чай. Обязателен постельный режим и холодные компрессы на верхнюю часть живота.
В течение нескольких дней придется воздержаться от пищи, разрешены только минеральная вода без газа, отвар шиповника и некрепкий чай. Обязателен постельный режим и холодные компрессы на верхнюю часть живота.
Однако это не значит, что справиться с острым панкреатитом можно своими силами. Лечение должно проводиться в стационаре. Необходимо, чтобы врач контролировал ваше состояние, дабы вовремя заметить осложнения. К тому же именно доктор должен выписать лекарства, которые способствуют снятию приступа. Это обезболивающие средства и спазмолитики, ферментные и антацидные препараты. При угрозе нагноения используют антибиотики. При абсцессе поджелудочной железы и обширном панкреонекрозе необходимо хирургическое вмешательство. Операция может быть как полостной, так и лапароскопической – все зависит от состояния пациента и показаний.
Откуда он взялся?
Причиной панкреатита может стать врожденный дефект в поджелудочной железе, некоторые аутоиммунные заболевания или прием определенных лекарств. Спровоцировать болезнь может ряд инфекций, гепатит В или свинка. Но чаще всего воспаление поджелудочной бывает вызвано злоупотреблением алкоголем.
Спровоцировать болезнь может ряд инфекций, гепатит В или свинка. Но чаще всего воспаление поджелудочной бывает вызвано злоупотреблением алкоголем.
Спиртное само по себе плохо действует на клетки железы, вызывая их повреждение. В ответ на «рюмочку-другую» повышается концентрация ферментов в пищеварительном соке. По протокам он движется медленнее и поэтому может начать действовать, не дойдя до места назначения. Тем более, что алкоголь вызывает спазм сфинктера, расположенного между поджелудочной и двенадцатиперстной кишкой. В норме он должен пропускать ферменты в кишечник, но блокировать выход из него перевариваемой пищи. После злоупотребления спиртным он может вовремя не открыться, заблокировав пищеварительный сок в протоках.
Ученые подсчитали: чтобы «заработать» панкреатит, человек должен в течение 10 лет ежедневно потреблять по 150 г алкоголя в пересчете на чистый спирт. Это 375 г водки, около 1 л вина или 3 л пива. Немало. Однако не будем забывать: это средние данные. У многих реакция возникает быстрее.
Наиболее опасно сочетание алкоголя с жирной, острой, пересоленной пищей. Вот почему максимальное число обострений случается после праздников, когда налегаем на спиртное и деликатесы. Опасна такая еда и сама по себе: именно с увеличением потребления жирных продуктов врачи связывают то, что заболеваемость панкреатитом в последние годы постоянно растет.
Еще одной причиной приступа может стать желчнокаменная болезнь. Если схематично нарисовать желчный проток и проток поджелудочной железы, они будут похожи на изображение рек на географической карте. Оба «ручья» при этом впадают в «море» – двенадцатиперстную кишку. На небольшом участке перед ней они «сливаются» воедино, образуя общий канал. Если по желчному протоку идет камень, попав в эту часть, он может заблокировать «ворота» и в поджелудочную железу, вызвав тем самым застой ферментов.
Не допустить беды
Редкое и умеренное употребление алкоголя, здоровое питание, физическая активность – этого вполне достаточно, чтобы поджелудочная железа оставалась здоровой. И еще: не хотите заболеть – бросайте курить. При других равных условиях панкреатит у тех, кто много курит, возникает примерно на 5 лет раньше, чем у некурящих. А риск развития новообразований в поджелудочной железе у курильщиков выше в 2–3 раза.
И еще: не хотите заболеть – бросайте курить. При других равных условиях панкреатит у тех, кто много курит, возникает примерно на 5 лет раньше, чем у некурящих. А риск развития новообразований в поджелудочной железе у курильщиков выше в 2–3 раза.
Соблюдать все эти правила необходимо и в том случае, если приступ уже случился. После того как он будет снят, ко всему прочему придется добавить диету. Из рациона нужно исключить все жирное, жареное, острое, наваристые бульоны, копчености, газировку и алкоголь. Также на время придется отказаться от соли, молока, сахара в чистом виде, меда и варенья. Из овощей под запретом оказываются капуста, бобовые, шпинат и редис. Зато супы и пюре из других овощей только приветствуются. Мясо и рыба должны быть нежирных сортов: постная говядина, куриное филе, индейка, судак, сазан. Овощи можно употреблять только вареными или приготовленными на пару и желательно протертыми. Фрукты – запеченными, в виде желе или компота. Важной составляющей рациона должны стать хорошо разваренные каши, например, гречневая или овсяная.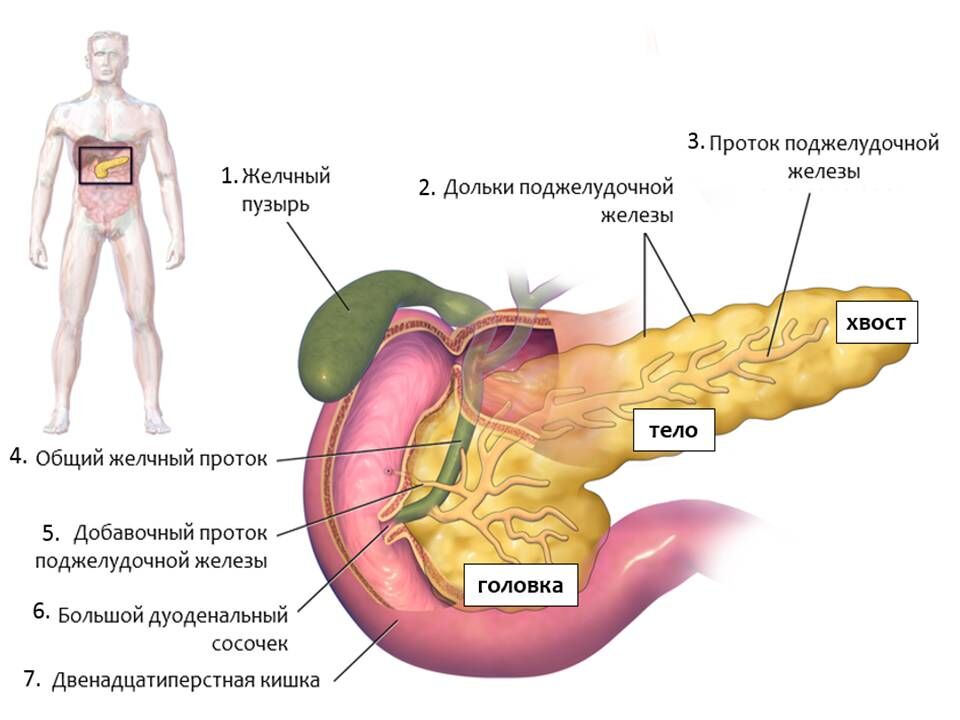 Кисломолочные продукты разрешены, но они не должны быть слишком кислыми. Садиться за стол необходимо часто, есть понемногу. Все эти правила помогут избежать повторных приступов и сохранить здоровье.
Кисломолочные продукты разрешены, но они не должны быть слишком кислыми. Садиться за стол необходимо часто, есть понемногу. Все эти правила помогут избежать повторных приступов и сохранить здоровье.
симптомы, лечение, признаки, приступы у взрослых
Что такое панкреатит
Поджелудочная железа находится под желудком и ответственна за переваривание пищи. Она выделяет ферменты, которые отвечают за пищеварение: амилазу, трипсин и липазу. Через проток она направляет выработанные ферменты в двенадцатиперстную кишку (рис. 1).
Рисунок 1. Роль поджелудочной железы в процессе пищеварения. Источник: aboutkidshealth. caПомимо пищеварения, железа участвует в выработке важных гормонов, в частности инсулина, соматостатина и глюкагона, и защищает двенадцатиперстную кишку от желудочной кислоты.
В пищеварительной системе человека поджелудочная железа — это та самая костяшка домино, которая, падая, заставляет упасть все остальные. Сбой в железе приводит к нарушению всей перистальтики. Если железа воспаляется, развивается тяжелое и угрожающее жизни заболевание — панкреатит.
Если железа воспаляется, развивается тяжелое и угрожающее жизни заболевание — панкреатит.
Причины панкреатита
По данным Рабочей группы по острому панкреатиту Великобритании, основными причинами болезни являются камни в желчном пузыре (50% наблюдений) и злоупотребление спиртными напитками (20–25%).
Поджелудочная соединяется с желчным пузырем через общий желчный проток. Если камень из желчного пузыря попадет в проток и заблокирует его, то поджелудочная не сможет направлять панкреатический сок, содержащий ферменты, в двенадцатиперстную кишку. Сок будет накапливаться в железе, и это приведет к панкреатиту: железа начнет переваривать сама себя.
Рисунок 2. Панкреатит может стать следствием закупорки желчного протока. Источник: childrenshospital. orgВлияние алкоголя на поджелудочную
В США половина случаев хронического панкреатита происходит из-за злоупотребления алкоголем. Причем речь идет даже не о постоянном пристрастии к алкоголю, а о единоразовом употреблении его чрезмерного количества. Пока неясно, как алкоголь разрушает поджелудочную. Врачи считают, что виноваты токсины, которые вырабатываются при расщеплении спирта. Под чрезмерным количеством выпитого врачи понимают более 1,5 литров пива (5%об.) или 5 бокалов (625 мл) вина (13%об.) за раз для мужчин и примерно 1 литр пива или 2 бокала (250 мл) вина за раз для женщин. Для того, чтобы оценить, с какими рисками для здоровья может быть сопряжена ваша обычная доза спиртного, воспользуйтесь этим калькулятором.
Пока неясно, как алкоголь разрушает поджелудочную. Врачи считают, что виноваты токсины, которые вырабатываются при расщеплении спирта. Под чрезмерным количеством выпитого врачи понимают более 1,5 литров пива (5%об.) или 5 бокалов (625 мл) вина (13%об.) за раз для мужчин и примерно 1 литр пива или 2 бокала (250 мл) вина за раз для женщин. Для того, чтобы оценить, с какими рисками для здоровья может быть сопряжена ваша обычная доза спиртного, воспользуйтесь этим калькулятором.
Впрочем, желчнокаменная болезнь и алкоголизм не единственные причины. Среди других:
- изобилие жирной пищи в питании, ожирение, нарушение обмена веществ,
- наследственная предрасположенность,
- прием некоторых лекарств (фуросемида, эстрогенов, антибиотиков, сульфаниламидов и т. д.),
- травмы и ранения живота,
- генетические нарушения (кистозный фиброз, аутоиммунный панкреатит),
- инфекции (свинка, вирусные гепатиты В, С, и др.),
- опухоли в канале поджелудочной железы,
- язвенная болезнь двенадцатиперстной кишки,
- сосудистые заболевания,
- диагностические инвазивные процедуры (в частности, эндоскопическая ретроградная холангиопанкреатография),
- повышенный уровень триглицеридов и кальция в крови; возможно образование камней в поджелудочной (кальцификация),
- недоедание (недостаток белка),
- спонтанный (идиопатический) панкреатит (когда хронический панкреатит возникает без видимой причины).

Как развивается панкреатит
Воспаление в железе происходит из-за того, что ферменты, выделяемые поджелудочной, накапливаются в ней и начинают разрушать ее саму (рис. 3). Появляется боль в левой верхней части живота, под ребрами, которая затем начинает отдавать в левую лопатку. В большинстве случаев боль сопровождается рвотой и температурой. Ферменты вместо того, чтобы отправиться в двенадцатиперстную кишку и далее в другие пищеварительные органы, поступают в кровь. Наступает интоксикация организма.
Рисунок 3. Развитие панкреатита. Источник: aboutkidshealth. caКогда поджелудочная теряет свою функциональность, двенадцатиперстная кишка остается без защиты перед кислотой желудка, что приводит к образованию в ней язвы. Ведь прежде поджелудочная вырабатывала бикарбонат натрия, который защищал кишку. Кишечник без необходимых для пищеварения ферментов не может справиться с его содержимым. Возникает кишечная непроходимость и отек органа. При хронической форме болезни страдает сама поджелудочная — она покрывается рубцами (панкреонекроз) и перестает справляться со своими функциями по выработке ферментов и гормонов.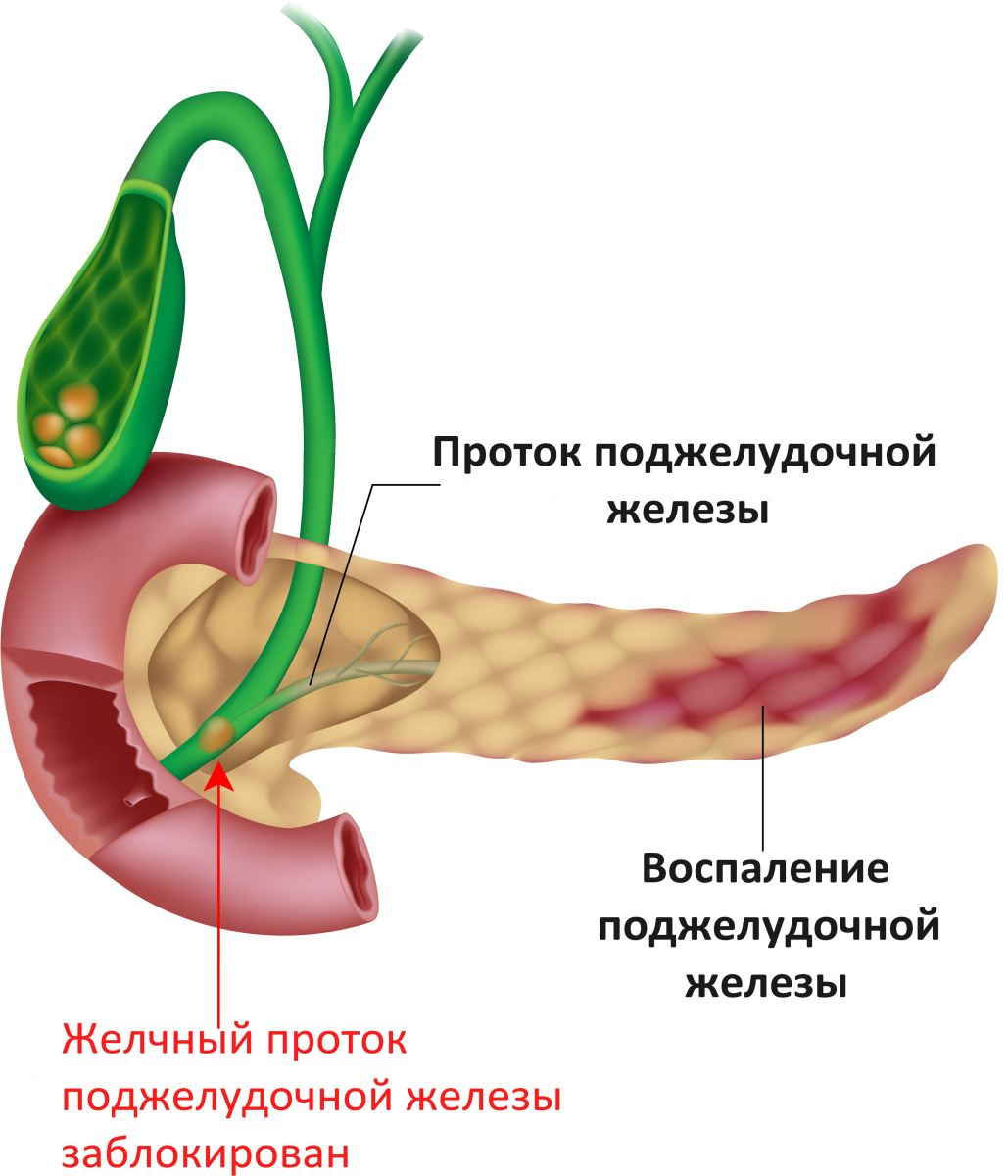
Формы панкреатита
Единая классификация форм панкреатита отсутствует. Обычно врачи делят панкреатит на острый и хронический. Отдельную подгруппу составляет острая рецидивирующая форма, которую в зависимости от момента возникновения и тяжести воспаления могут относить к острой или хронической форме.
Условность деления панкреатита
Деление на формы врачи признают довольно условным. Это связано с тем, что каждый случай болезни имеет свои особенности. Болезнь может протекать с отеком железы или без, приводить к осложнениям в виде отмирания тканей, перитонита, сепсиса или даже не иметь других симптомов, кроме острой боли. При хронической форме может произойти неожиданное обострение — острый панкреатит. А псевдокисты, появление которых врачи часто приписывают хроническому заболеванию, могут стать осложнением острой формы. К тому же нельзя сказать, что острой форме присущ один воспалительный процесс, а хронической — другой.
Острый панкреатит
Это острое неожиданное воспаление поджелудочной железы.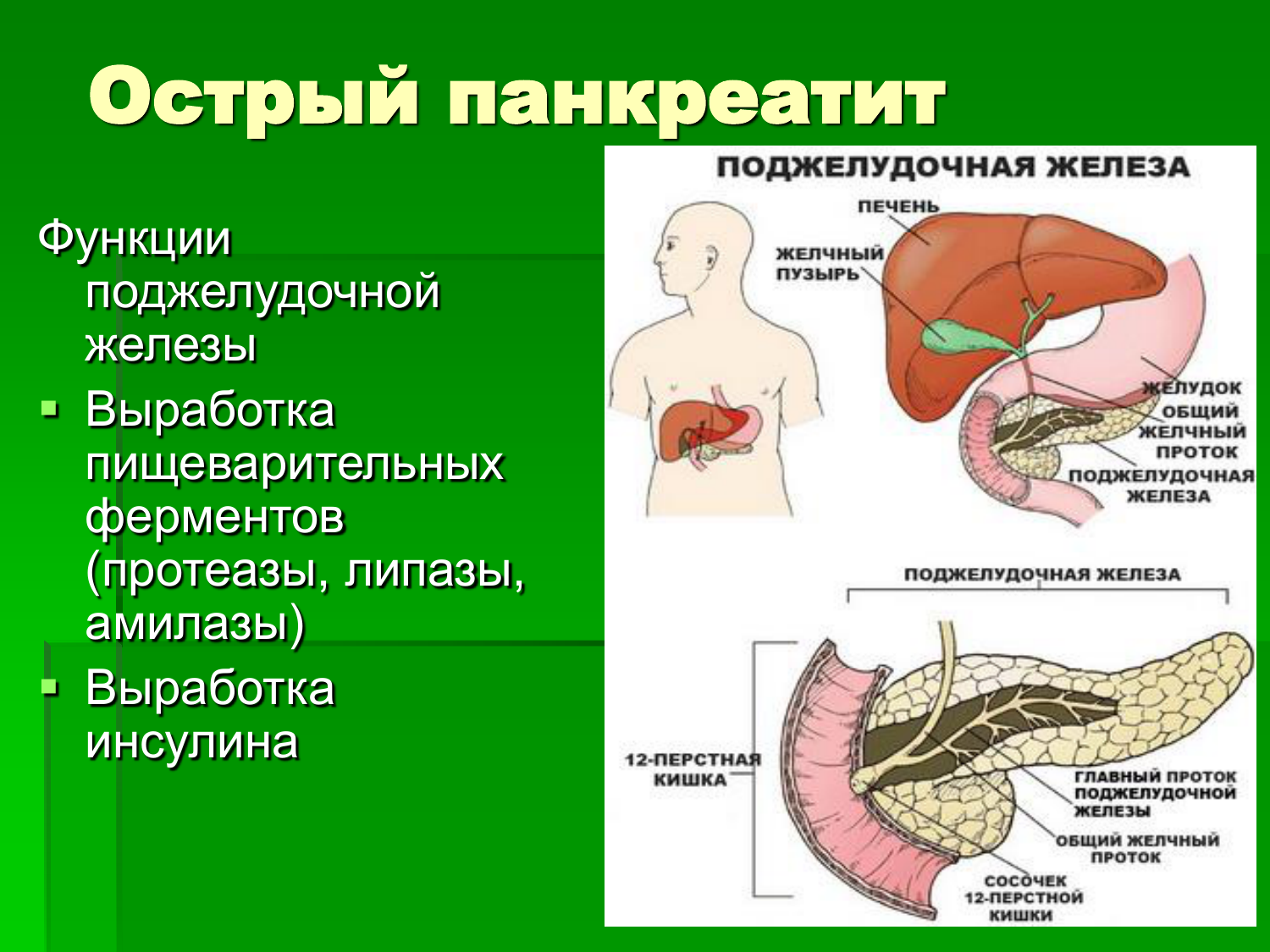 Оно может приводить к отмиранию частей или полностью органа (панкреонекрозу) или переизбытку в нем жира. Острый панкреатит в зависимости от тяжести может пройти сам в течение нескольких дней или недель или перейти в хроническую форму.
Оно может приводить к отмиранию частей или полностью органа (панкреонекрозу) или переизбытку в нем жира. Острый панкреатит в зависимости от тяжести может пройти сам в течение нескольких дней или недель или перейти в хроническую форму.
Острая форма бывает тяжелой или нетяжелой. При тяжелой форме болезнь сопровождает панкреонекроз с накоплением токсических для организма веществ. Смертность пациентов в этом случае составляет 50–60%. При нетяжелом течении железа отекает, а панкреонекроз, хоть и возможен, но носит ограниченный характер. Легкая форма панкреатита может пройти сама после того, как спадет отек, а смертность при ней гораздо ниже — 2–3%.
Хронический панкреатит
Хроническая форма связана с определенными непоправимыми изменениями в поджелудочной, которые в большинстве случаев вызывает алкоголизм. При этом происходит изменение структуры органа. Забиваются протоки, ткань железы покрывается рубцами.
При хроническом течении болезни боли не такие сильные и состояние пациента не настолько тяжелое, как при острой форме.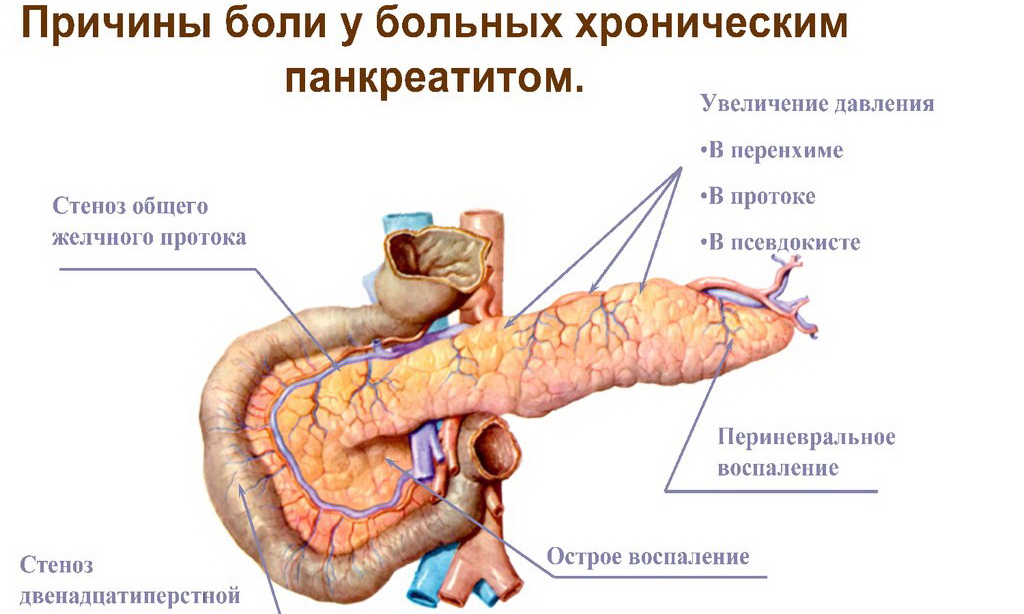 Хронический панкреатит может обостряться, то есть переходить в острую форму с сильными болями. Другое развитие болезни — это появление свободной жидкости в железе (ложные кисты). Разрыв кист или их расширение нарушают работу других органов пищеварительной системы. Помимо этого, они могут приводить к раку поджелудочной.
Хронический панкреатит может обостряться, то есть переходить в острую форму с сильными болями. Другое развитие болезни — это появление свободной жидкости в железе (ложные кисты). Разрыв кист или их расширение нарушают работу других органов пищеварительной системы. Помимо этого, они могут приводить к раку поджелудочной.
Чем опасен панкреатит
Поджелудочная железа — важное колесико во всей пищеварительной системе. Потеря функциональности железы приводит к воспалению, повреждению других органов желудочно-кишечного тракта и интоксикации организма.
Панкреатит губителен для самой железы — возникает отек или отмирание органа. Помимо этого, у болезни есть большой список осложнений, которые затрагивают весь организм:
- воспаление тканей с гноем (абсцессы) не только брюшины, но и всего пространства от диафрагмы до малого таза,
- появление жидкости в брюшине (асцит),
- воспаление легких (плеврит), сердца (перикардит),
- образование кист и свищей,
- кровотечение в желудке и кишечнике, кишечная непроходимость,
- острый холецистит,
- острая почечная недостаточность,
- полиорганная недостаточность,
- диабет (из-за неспособности железы вырабатывать инсулин),
- злокачественная опухоль железы,
- сепсис и септический шок (угрожающее жизни состояние организма, при котором начинают отказывать органы).

Смерть как осложнение панкреатита
Общая смертность от острого панкреатита составляет 21%. Сюда относят последствия в виде инфекций и вторичных нарушений пищеварения и случаи, выявленные на аутопсии. При хроническом панкреатите смертность составляет 17%, включая случаи смерти из-за осложнений в виде рака поджелудочной, желудочно-кишечного кровотечения и послеоперационных осложнений.
Симптомы панкреатита
Общие симптомы включают боль в животе и постоянную рвоту, после которой не наступает улучшение состояния. Боль возникает в верхней части живота (под левым ребром), она острая, может пропадать на какое-то время, но всегда возвращается. Обычно болевые ощущения ухудшаются после еды, особенно если еда была тяжелой: жирной, острой, пережаренной, и после алкоголя. Отдавать боль может в левую лопатку, поясницу или опоясывать верхнюю часть живота и спины. Все другие симптомы могут варьироваться в зависимости от формы заболевания.
Симптомы острого панкреатита
Симптомы нетяжелой и тяжелой форм острого панкреатита в начале заболевания совпадают. Разница в том, что нетяжелая форма вызывает отек железы и может пройти самостоятельно. А вот тяжелую форму всегда сопровождает некроз (отмирание клеток) поджелудочной. Главные признаки острого панкреатита:
Разница в том, что нетяжелая форма вызывает отек железы и может пройти самостоятельно. А вот тяжелую форму всегда сопровождает некроз (отмирание клеток) поджелудочной. Главные признаки острого панкреатита:
- постоянная сильная боль под левым ребром,
- постоянная рвота,
- отечность в верхней части живота,
- учащенное сердцебиение,
- низкое артериальное давление,
- повышенная температура (до 37—38℃, в редких случаях),
- изменение стула (в начале болезни стул обычный, затем возникают диарея, в кале присутствуют жировые пятна, запах — резкий и неприятный),
- вздутие верхней части живота,
- появление фиолетовых пятен на лице и конечностях (цианоз).
Важно! В случае с панкреатитом обезболивающие препараты боль не ослабляют. После еды боль усиливается. Также ее усиливают кашель, движение и глубокий вздох. Бывает, что пациент жалуется на боль во всем животе. Она может отдавать в левую лопатку, поясницу и плечо или быть опоясывающей. Если приступ болезни и ее симптомы держатся более 1 недели, значит острый панкреатит перешел в свою тяжелую форму: появились осложнения в виде некроза и инфекции железы.
Она может отдавать в левую лопатку, поясницу и плечо или быть опоясывающей. Если приступ болезни и ее симптомы держатся более 1 недели, значит острый панкреатит перешел в свою тяжелую форму: появились осложнения в виде некроза и инфекции железы.
Симптомы хронического панкреатита
Для хронической формы характерны:
- боль в верхней части живота,
- рвота с желчью,
- диарея и присутствие в кале жировых пятен (стеаторея),
- потеря веса (из-за недостатка ферментов и, как следствие, плохого усвоения и переваривания пищи),
- повышенная утомляемость и нарушение сна,
- потливость, головные боли и головокружение.
Важно! Хронический панкреатит может протекать и бессимптомно. Часто пациентов беспокоит лишь тупая постоянная боль выше пупка. В начале заболевания боль может быть разной силы, но постоянной. По мере развития болезни боль отходит на второй план, становится тупой или вообще прекращается. Время от времени могут случаться приступы острого панкреатита с присущими ему симптомами.
Время от времени могут случаться приступы острого панкреатита с присущими ему симптомами.
Что делать при приступе панкреатита
При приступе боли необходимо вызвать бригаду скорой помощи. Симптомы панкреатита похожи на аппендицит и инфаркт, поэтому важно не заниматься самолечением. При ожидании скорой нужно следовать простым правилам:
- Не пить обезболивающие препараты. Они могут скрыть симптомы и врачу сложно будет определить реальную картину.
- Наклониться вперед или выпрямить спину. При таких позициях боль должна немного уменьшиться.
- Ничего не есть и желательно не пить до приезда скорой.
- Не курить. Никотин может спровоцировать приступ боли.
- Нужно положить холод на верхнюю часть живота. Это поможет немного снизить воспаление.
- Нужно обеспечить пациенту полный покой: без резких движений, способных вызвать боль и новый приступ рвоты.
Номер для вызова скорой медицинской помощи в России: 103. Единый номер экстренных служб (в т. ч. МЧС, полиции, ГИБДД): 112 (работает при заблокированном счете телефона, при отсутствии SIM-карты).
Единый номер экстренных служб (в т. ч. МЧС, полиции, ГИБДД): 112 (работает при заблокированном счете телефона, при отсутствии SIM-карты).
Диагностика панкреатита
Диагностика осложняется сопутствующими нарушениями работы органов желудочно-кишечного тракта у пациентов. Болезнь может маскироваться под пищевое отравление или кишечную колику. Так как железа расположена в верхней части живота, практике известны случаи, когда панкреатит ошибочно принимали за инфаркт. Резкая боль и рвота — симптомы аппендицита, поэтому за ними бывает сложно распознать болезнь поджелудочной.
После первичного осмотра врач назначает общий и биохимический анализ крови. Помимо крови, пациент сдает анализы на мочу и кал. Так, одними из параметров, которые говорят о наличии панкреатита, являются повышенный уровень амилазы (в крови и моче) и липазы (в крови), а также сниженный уровень эластазы (в кале).
Для анализа могут брать и сок из поджелудочной железы, чтобы определить количество ферментов. Процедура называется канюляцией и состоит в введении трубки в главный проток органа. При проблемах с железой ферменты будут накапливаться в органе. Их избыточное количество говорит о панкреатите.
Процедура называется канюляцией и состоит в введении трубки в главный проток органа. При проблемах с железой ферменты будут накапливаться в органе. Их избыточное количество говорит о панкреатите.
При наличии показаний, в частности при желтухе, холицистите, жидкости в брюшине (экссудата), острых хирургических заболеваний, выполняют также лапароскопию и лапароцентез.
Все методы диагностики панкреатита разделяют на инструментальные и лучевые, то есть с проникновением внутрь органа или с помощью визуализации органа на экране оборудования соответственно.
Инструментальные методы
Эти методы подразумевают введение эндоскопа через рот. Решение о применении того или иного метода принимает врач на основании результатов первичного осмотра. Сюда входят:
- эндоскопическая ретроградная холангиопанкреатография, ЭРХПГ (позволяет определить наличие кист, камней, сужения протоков, сделать рентген железы и биопсию, при необходимости — удалить камень, который застрял в желчном протоке и мешает продвижению панкреатической жидкости),
- фиброгастродуоденоскопия (позволяет оценить, повреждена ли слизистая желудка и двенадцатиперстной кишки, выявить язвы и эрозии, определить отек железы),
- эндосонография (позволяет выявить наличие метастазов, размер и стадию опухолей, изменения в поджелудочной и ее протоках).

В последнее время ЭРХПГ применяют нечасто, так как метод может привести к осложнениям в виде кровотечения или к возникновению острого панкреатита. Исследования говорят, что вероятность таких последствий — 1–9%.
Лучевые методы
Эти методы не предполагают проникновение внутрь человека. Увидеть железу на экране оборудования позволяют:
- ультразвуковое исследование (УЗИ),
- рентген,
- компьютерная томография,
- магнитно-резонансное исследование (МРТ).
УЗИ — один из самых простых и не требующих специальной подготовки способов выявления панкреатита. Исследование позволяет определить неровность контуров железы, ее неоднородность, увеличение размеров. На УЗИ врач сможет увидеть отек железы и наличие жидкости вокруг нее. При проведении исследования видны и камни в желчном пузыре — основная причина возникновения панкреатита. Врач оценит состояние желчных протоков и увидит, не переместился ли туда камень.
Можно ли ставить диагноз только по УЗИ?
Нет, УЗИ используется как дополнительный метод диагностики панкреатита. Если кишечник заполнен лишними газами, то врачу сложно будет разглядеть отек железы. Более того, изменение структуры и контуров органа не всегда говорит о панкреатите. Такие признаки встречаются у людей с проблемой ожирения и у пожилых людей.
На рентгене четко видны желчные протоки: их сужение и смещение, а также участки с кальцинозом (накопление солей кальция). Но этот метод не позволяет поставить диагноз «панкреатит».
Компьютерная томография выявляет опухоли, кисты и абсцессы (наличие гноя). На экране отображаются размеры и структура поджелудочной. Метод также применяют для определения избытка кальция в железе (кальцификация). При МРТ видны поджелудочная и ее протоки, а также желчный пузырь. Метод часто используют как наиболее безопасный по сравнению с ЭРХПГ и компьютерной томографией, которой сопутствует рентгеновское излучение.
Лечение панкреатита
Стратегия лечения панкреатита зависит от тяжести заболевания. Оно может включать прием различных лекарственных препаратов, направленных на снятие нагрузки с поджелудочной железы, парентеральное питание и хирургическое вмешательство.
Оно может включать прием различных лекарственных препаратов, направленных на снятие нагрузки с поджелудочной железы, парентеральное питание и хирургическое вмешательство.
Лечение острого панкреатита
Пациентов с диагнозом острый панкреатит отправляют в стационар. Врач изучает клиническую картину, направляет на анализы и обследование. При тяжелой форме панкреатита пациента направляют в реанимационное отделение, при нетяжелой — в хирургическое. Главной задачей врачей будет обеспечить пациенту покой, а поджелудочной — полный голод.
Лечение нетяжелой формы включает зондирование содержимого желудка, назначение анальгетиков и спазмолитиков, введение инфузионных растворов. При тяжелой форме пациента направляют на операцию, если эндоскопические методы не способны устранить возникшие осложнения панкреатита (кровотечение, острую кишечную непроходимость и т. д.). Важной составляющей лечения является антибиотикотерапия.
Лечение хронического панкреатита
При хроническом панкреатите врачи выбирают консервативное или оперативное лечение. Перед принятием решения производится оценка состояния всей пищеварительной системы. Отсутствие операции может привести к потере функций поджелудочной железы, в то время как ранняя операция влечет риск появления тяжелых послеоперационных последствий. Врачи прибегают к операции, когда налицо осложнения панкреатита и есть вероятность поражения других органов пищеварительной системы. Кисты, свищи и нарушение проходимости желудочно-кишечного тракта — другие показания к проведению операции.
При консервативном лечении прописывают покой, холод на живот, прием антибиотиков и анальгетиков, а также витамины (А, D, Е и К). Для восстановления микрофлоры кишечника прописывают бифидо- и лактобактерии. Для восполнения ферментов (амилазы, трипсина и липазы), которые поджелудочная железа не в состоянии вырабатывать в нужном количестве, назначают ферментные препараты. Врач подбирает подходящий препарат и определяет его дозировку и длительность лечения.
Важно! Суточную дозу ферментного препарата нужно употреблять в течение всего дня во время еды. Необходимо строго следовать указаниям врача о диете, отказаться от алкоголя и вредной пищи. Особенно противопоказана жирная пища.
Диета, питание при панкреатите
Диета необычайна важна для лечения панкреатита. Нарушение работы поджелудочной сказывается на работе других органов: им становится сложнее переваривать пищу. Поэтому чем легче будет пища, тем лучше будет перистальтика. Речь идет не только об отсутствии в питании жирных продуктов и алкоголя. Важно также исключить продукты, которые вызывают желчеотделение и газообразование. Питаться лучше дробно, резать пищу на мелкие куски. Следует выбирать продукты с низким содержанием жиров и белков.
Соблюдать диету нужно будет на протяжении всей жизни. Врачи советуют придерживаться стола № 5.
Диета № 5 существует в базовом и расширенном варианте. Базовый вариант показан при рецидивах хронического панкреатита и при остром характере заболевания. В острой фазе диета более строгая со множеством ограничений. Она направлена на разгрузку поджелудочной железы и снятие симптомов острого воспаления. В первые 3 дня острой стадии пациенту рекомендуется голодание. Далее в течение 3-7 дней разрешено питание углеводными продуктами маленькими порциями с небольшими интервалами. После снятия симптомов острого панкреатита диета расширяется, и в нее добавляются другие продукты, повышается количество белка в рационе и общая калорийность питания.
Взято из статьи: “Диета при панкреатите”Что можно есть
Среди разрешенных продуктов при панкреатите:
- Несвежий хлеб, сухое печенье и бисквит, сухари,
- Отварные или приготовленные на пару овощи (картофель, свеклу, кабачки, морковь, цветную капусту, тыкву, брокколи, брюссельскую капусту),
- Овощные супы-пюре,
- Курица, индейка, говядина, телятина, кролик (отварные или на пару),
- Нежирная рыба (судак, треска, щука, окунь),
- Каши на воде (овсяная, гречневая, манная, рисовая),
- Нежирные молочные продукты: молоко (лучше в блюде), йогурт, творог, сметана, кефир, сыр,
- Сливочное масло без соли и с низким содержанием жира в ограниченном количестве,
- Сладости в ограниченном количестве: мед, зефир, джем, варенье,
- Фрукты: некислые яблоки, клубника, бананы (не в период обострения заболевания и желательно в виде пюре или запеченные), некислая черника и вишня,
- Напитки: компоты из сухофруктов, кисели, слабый несладкий чай, некислые соки, вода без газа,
- Омлет или яйца в духовке.
Что нельзя есть
Диета при панкреатите призвана щадить поджелудочную железу.
Американский Национальный фонд по поддержке больных панкреатитом рекомендует пациентам ограничивать потребление жира до 30-50 граммов в день, при этом ни один прием пищи не должен содержать более 10 граммов жира.
Запрещены тяжелые для переваривания и жирные продукты (видео 1):
- Свежий хлеб, пицца, пельмени и вареники,
- Свежие овощи: бобы, горох, белокочанная капуста, огурцы, помидоры, грибы, репа, редька, щавель,
- Супы на бульонах (рыбном или мясном), окрошка, свекольник, острые супы,
- Баранина, свинина, утка, гусь, сосиски, колбасы, копченое мясо, бекон, консервы, сало,
- Рыба: жирные сорта, консервы, копченая рыба, икра, соленая рыба, морепродукты,
- Каши: пшенная, перловая, кукурузная,
- Жирные молочные продукты: жирное молоко, сыр, сметана, сливки,
- Маргарин, майонез, кетчуп, горчица,
- Торты, пирожные, сдобные булочки, мороженое, шоколад, варенье,
- Бананы, цитрусовые, виноград, финики, кислые фрукты,
- Алкоголь, кофе, какао, горячий шоколад, газированные напитки, пакетированные соки, энергетические коктейли, газированная вода, крепкий чай,
- Яйца: жаренные или вареные вкрутую.
Важно! Пищеварительная система некоторых пациентов с диагнозом «панкреатит» плохо переваривает свежие овощи, в частности помидоры. Врачи в этом случае советуют быть осторожными с потреблением помидоров, огурцов и некоторых других свежих овощей и готовить их на пару или тушить.
Видео 1. Диета при панкреатите.
Народные методы
Панкреатит — серьезное заболевание, которое способно привести к поражению всех органов пищеварительной системы. Самолечение народными средствами без обращения за помощью к врачу может привести к серьезным последствиям. Так, абсолютно противопоказано применение любых желчегонных препаратов: листьев артишока, расторопши, куркумы, чистотела и др.
Американский Национальный фонд по поддержке больных панкреатитом советует взрослым заниматься йогой три раза в неделю для уменьшения боли, медитировать для избавления от стресса и больше двигаться. Пищеварительная система вообще приветствует физическую активность. Врачи говорят о необходимости раннего движения даже после операционного вмешательства на брюшную полость. Это улучшает перистальтику и помогает органам быстрее наладить процессы всасывания и переваривания пищи.
Естественно применение народных рецептов не приведет ни к избавлению от панкреатита, ни к его усугублению. А вот отсутствие своевременного квалифицированного лечения может иметь плачевный результат. Важно помнить, что следствием невылеченного панкреатита может стать летальный исход.
Профилактика
При появлении симптомов обязательно нужно вовремя обращаться за врачебной помощью. Игнорирование боли в животе может привести к серьезным повреждениям органов желудочно-кишечного тракта. В целях профилактики болезни нужно приучить себя к дробному питанию в одно и то же время и избегать перекусов. Так мы приучаем наш организм вырабатывать соки, жидкости и ферменты только во время поступления пищи. Если организм не знает, когда ждать пищу, он трудится постоянно. Тот же желудочный сок будет разъедать желудок, если в нем нет еды.
Важно не переедать и употреблять пищу только в теплом виде. Немногие знают, что горячая пища вредна для кишечника. Здоровой привычкой станет исключение из своего рациона жирных, жареных и острых блюд, даже в небольшом количестве. Нужно употреблять меньше молочных продуктов, особенно жирных. Каши рекомендуется готовить на воде. Пациенты должны строго следить за питанием: никаких полуфабрикатов, консервов, солений или продуктов быстрого приготовления.
Ни в коем случае нельзя употреблять алкоголь. Он абсолютно противопоказан в любом количестве, если есть наследственная вероятность развития панкреатита или уже установлен диагноз. Курение тоже под запретом. Хотя врачи сходятся во мнении, что никотин не вызывает болезнь поджелудочной, он способен спровоцировать приступ. И, конечно же, необходимо исключить из своей жизни стрессовые ситуации.
Заключение
Панкреатит — это воспаление поджелудочной железы. Характеризуется болью в верхней части живота, под левым ребром, и постоянной рвотой, после которой самочувствие не улучшается. Острая нетяжелая форма может пройти самостоятельно, тяжелая — привести к отмиранию участков органа. Другая опасность — переход заболевания в хроническую форму, когда повреждается и уже не подлежит восстановлению структура и ткани поджелудочной. Общая смертность от острого панкреатита составляет 21%.
Основные причины панкреатита — это желчнокаменная болезнь (камни в желчном пузыре) и алкоголизм. Камни из желчного могут попасть в проток и заблокировать путь панкреатической жидкости. Это чревато сбоем всех других органов пищеварительной системы.
Диагностика включает анализы крови, мочи и кала и исследования — с проникновением внутрь или визуальным осмотром с помощью оборудования. Первичная помощь — это покой, голод и холод на живот. В зависимости от тяжести заболевания врачи назначают антибиотики, витамины и ферментные препараты. При осложнениях показана операция.
Источники
- Острый панкреатит (Протоколы диагностики и лечения). Авторы: С. Ф. Багненко, А. Д. Толстой, В. Б. Краснорогов, А. А. Курыгин, М. В. Гринев, В. Н. Лапшин, В. Р. Гольцов. Санкт-Петербургский научно-исследовательский институт Скорой помощи им. И. И. Джанелидзе (директор — профессор С. Ф. Багненко).
- Клиника высоких медицинских технологий им. Н. И. Пирогова СпбГУ. Хронический панкреатит.
- Справочник MSD. Острый панкреатит.
- Санкт-Петербургский государственный медицинский университет имени академика И. П. Павлова. Кафедра факультетской терапии, автор заслуженный врач РФ Доцент Е. В. Краевский. Хронический панкреатит.
Панкреатит острый › Болезни › ДокторПитер.ру
Острый панкреатит – это внезапное острое воспаление ткани поджелудочной железы и ее распад (некроз). Считается одним из самых опасных. Среди острых хирургических заболеваний органов брюшной полости занимает третье место, уступая лишь острому аппендициту и острому холециститу. Протекает очень тяжело, в Петербурге на протяжении многих лет летальность составляет 25%.
Признаки
Заболевание начинается с выраженной опоясывающей боли в верхней половине живота. Иногда сильному приступу болей предшествуют предвестники заболевания – состояние дискомфорта, при котором обычно говорят: «Меня мутит», кратковременные нечеткие боли в животе, жидкий стул. Положение на спине усиливает боли.
Обязательными симптомами являются также тошнота, рвота и вздутие живота. Рвота бывает мучительной, упорной, иногда неукротимой и никогда не приносит облегчения. Нарастающее вздутие живота из-за скопления газов нарушает двигательную активность кишечника.
Может быть резкая общая слабость, сердцебиения, лихорадка.
Появляются мелкие точечные кровоизлияния на коже в области пупка и ягодиц. Кожа при остром панкреатите становится бледной, с синюшным оттенком. Общая интоксикация организма ферментами и продуктами распада поджелудочной железы оказывает влияние на деятельность всех органов.
Описание
При остром панкреатите происходит поражение ткани железы ее собственными ферментами, которые активизируются под воздействием того или иного фактора, проникая затем в железистую ткань и разрушая ее. При этом увеличиваются размеры поджелудочной, появляются отек, а иногда участки разрушения, где может развиваться, а потом и выходить за пределы органа инфекция. Циркулирующие в крови активные ферменты приводят к нарушению функции всех органов и систем организма. Сам приступ провоцируется тем, что поврежденные протоки поджелудочной железы не в состоянии отвести продуцируемый ею сок в двенадцатиперстную кишку, и он попадает в ткани поджелудочной железы, вызывая ее воспаление. Дело в том, что обильный прием жирной, богатой белками пищи с одновременным употреблением значительного количества алкоголя ведут к усиленной выработке поджелудочной железой веществ (ферментов), которые должны поступать в кишечник и участвовать в переваривании пищи. Если поджелудочная железа функционирует недостаточно, то ее протоки могут забиваться белковыми пробками, и ферментам ничего не остается, как проникать в ткань железы, повреждая ее, и вызывая воспаление. Повреждает железу и сам алкоголь, а особенно продукт его распада – ацетальдегид, поступающий с кровью.
При желчнокаменной болезни камни из желчного пузыря могут поступать в проток и закупоривать его. И тогда желчь и сок железы, под давлением проникают из протоков в ткань поджелудочной железы. Возникает воспаление.
На фоне острого заболевания поджелудочной железы в желудке и кишечнике нередко образовываются язвы, которые могут осложниться кровотечениям.
Спустя неделю с начала болезни от развития инфекции в разрушенной железе и тканях, окружающих ее, человек может умереть.
Хирурги сегодня считают острый панкреатит самой серьезной проблемой, как в Петербурге, так и во всей стране. Если 10-15 лет назад этим заболеванием болели преимущественно женщины после 40 лет, у которых фоновым заболеванием была желчнокаменная болезнь, то сейчас им болеют молодые. И это во многом связано с употреблением недоброкачественных спиртных напитков и продуктов, появились даже понятия “джин-тониковый” и “пивной” панкреатит. Помимо злоупотребления алкоголем – основной причины развития острого панкреатита (на острый панкреатит алкогольной природы приходится 40% больных) – специалисты насчитывают около 200 факторов, способствующих развитию панкреатита. Среди них:
-
болезни желчного пузыря (желчнокаменная болезнь)
-
злоупотребление сокогонной и желчегонной пищей (например, жирными мясными жареными блюдами)
-
травма живота и поджелудочной железы
-
заболевания органов пищеварения (печени, желчных путей, 12-перстной кишки)
-
различные сосудистые заболевания
-
прием вредных для поджелудочной железы лекарств, в частности, гормональных
-
эндокринные заболевания
-
наследственность
-
нервно-психическое перевозбуждение, при котором резко повышается выделение панкреатического сока
Первая помощь
Немедленно вызовите врача. Не страшно, если тревога окажется ложной, хуже, если будет упущено драгоценное время.
Три незаменимых помощника при панкреатите – холод, голод и покой. В то время, пока ждете доктора:
- Откажитесь от еды и питья, способствующих дополнительному раздражению поджелудочной железы и стимулирующих выработку панкреатических ферментов.
- Приложите к больному месту грелку с холодной водой или пузырь со льдом, завернутый в полотенце. Если их нет, то подойдет все, что лежит в морозильной камере холодильника, например, пакет с замороженными овощами.
- Не принимайте никаких лекарств до приезда “Скорой помощи” – они смазывают картину приступа и затрудняют диагностику.
-
Чтобы уменьшить боль, лягте в постель и расслабьте мышцы живота.
-
Ни в коем случае не отказывайтесь от лечения в больнице, даже если вам покажется, что стало легче. При многих заболеваниях органов брюшной полости, в том числе и при остром панкреатите, наблюдается непродолжительный период мнимого благополучия, вслед за которым болезнь возвращается с утроенной силой.
Врач скорой помощи должен ввести обезболивающие средства, спазмолитики (снимающие спазм гладкой мускулатуры внутренних органов – это способствует оттоку поджелудочного сока из железы) и постарается удалить желудочное содержимое через зонд, чтобы уменьшить выделение поджелудочного сока.
Диагностика
Чем раньше поставлен правильный диагноз и начато применение спазмолитических лекарственных препаратов, тем больше шансов, что не наступит омертвение железы. Диагностировать острый панкреатит можно по его характерным признакам. Подтверждается диагноз при помощи лабораторных исследований мочи и крови. Для уточнения диагноза проводятся:
- ультразвуковое исследование (УЗИ) позволяет выявить осложнения со стороны желчевыводящих путей
- Компьютерная томография (КТ) позволяет определить степень поражения поджелудочной железы
-
эндоскопическая ретроградная холангиопанкреатография – рентгенологическое исследование с введением контрастного вещества непосредственно в желчные протоки через специальный аппарат (эндоскоп) – позволяет обнаружить изменение протоков поджелудочной железы и желчевыводящих путей.
Лечение
Один известный хирург сказал, что поджелудочная железа напоминает собой нежащуюся на солнце пантеру, которая положила свою голову на изгиб 12-перстной кишки, тело ее мерно покачивается на брюшной аорте, а хвост она протянула к воротам селезенки. Но стоит побеспокоить этого, казалось бы, нежного и ласкового зверя, как он превращается в грозного хищника. Вот что такое панкреатит – опаснейшее заболевание, уносящее множество жизней. Очень многие становятся инвалидами, после того как переносят экстренные, очень тяжелые для хирурга и пациента оперативные вмешательства по поводу острого панкреатита: воспалительный процесс в поджелудочной железе развивается молниеносно, передается на другие органы, и пациенты быстро погибают. Поэтому страдающие хроническим холециститом или желчнокаменной болезнью должны не медля обратиться к специалистам, которые, скорее всего, эндоскопическим щадящим способом, а не в экстренной ситуации, когда стоит вопрос жизни и смерти, удалят желчный пузырь вместе с камнями (хронический холецистит – это показание к хирургическому вмешательству).
Если врач посчитал, что без операции можно обойтись, то страдающему острым панкреатитом, попавшему в больницу по «Скорой», введут лекарственные препараты, подавляющие активность ферментов поджелудочной железы, спазмолитики и обезболивающие средства. Боль бывает просто невыносимой, поэтому для обезболивания часто требуются наркотические средства.
Первые 4-5 суток больной находится на полном голоде, затем начинают постепенно вводить простоквашу. Лечение продолжается долго. Главная его составляющая – особая диета, при которой категорически исключается алкоголь, включая пиво, жареная, жирная и острая пища, крепкие бульоны, кислые соки, копченые продукты, специи (лук, чеснок, уксус, хрен, горчица). Диета при панкреатите начинается только с 4-го дня, есть пока можно небольшими порциями, дробно, не менее 5-6 раз в день. В это время рекомендуются некоторые сорта мяса, рыбы, свежий нежирный творог, неострый сыр. Содержание жиров ограничивается в рационе до 60 г в сутки за счет исключения свиного, бараньего жира. Ограничивают углеводистые продукты, особенно сладкое. Пищу употребляют только теплую. На фоне вот такой диеты постепенно может восстановление поджелудочной железы. Если вы хотите избежать повторения острого приступа болезни, такой диеты нужно придерживаться всю оставшуюся жизнь, так как панкреатит, раз случившись, имеет нехорошую привычку возвращаться, если вы дадите ему такой шанс.
В течение года пациенты, перенесшие это заболевание, должны находиться под наблюдением гастроэнтеролога, если их состояние не требует наблюдения хирурга.
Необходимо приложить усилие, чтобы предотвратить рецидив острого панкреатита, опасность которого очень велика в течение года после выписки из стационара.
При оперативном лечении удаляются продукты распада поджелудочной железы, и воспалительная жидкость выводится при помощи специального дренажа.
Образ жизни
Тем, кто хоть раз пережил острый панкреатит, врачи советуют любить свою поджелудочную железу. Помнить, чего она не любит, и потакать ее капризам.
Чтобы улучшить ее работу, нужно делать специальную зарядку, а также мягкий массаж с помощью особых движений мышц живота и диафрагмы. Они улучшат кровообращение в этой области и отток пищеварительных соков из поджелудочной железы и печени, уменьшат воспаление, отек и застойные явления, сопутствующие панкреатиту.
Зарядка
Выполнять упражнения следует несколько раз в день в любом положении – лежа, сидя или стоя. Начните с 3-4 повторов, а затем постепенно увеличивайте нагрузку, доведя число повторов до 9 раз. Прислушивайтесь к себе: во время гимнастики вы не должны испытывать усталость и болевые ощущения.
1. Вдохните, выдохните и задержите дыхание. Во время дыхательной паузы плавно, но достаточно сильно втяните живот, сосчитайте до 3, а затем расслабьте мышцы брюшного пресса.
2. Вдохните, выдохните и задержите дыхание. Во время дыхательной паузы как можно сильнее надуйте живот, сосчитайте до 3 и расслабьте мышцы, участвовавшие в этом движении.
3. Начните делать вдох, примерно в середине задержите дыхание на 1 -2 секунды (при этом диафрагма напрягается и уплощается), дальше продолжайте вдыхать, словно направляя воздух в живот и слегка выпячивая брюшную стенку. В конце вдоха снова остановитесь, сосчитайте до 3, надувая живот, затем быстро расслабьте мышцы и продолжайте счет до 6, медленно втягивая брюшную стенку. Выдохните и расслабьте мышцы живота.
4. Одновременно с выдохом сильно втяните живот. Задержав дыхание на несколько секунд, расслабьте мышцы брюшного пресса. Активно надуйте живот на вдохе и снова втяните его на выдохе.
Поджелудочной железе требуется особенное питание. Пищу рекомендуется запекать в духовке или готовить на пару. Мясо: нежирная говядина, телятина, кура, индейка, кролик в виде суфле, кнелей, фрикаделек. Рыба нежирных сортов отварная или приготовленная на пару: треска, судак, щука, лещ, навага, сазан в отварном или паровом виде. Молочные продукты должны быть некислыми – кефир, ацидофилин, простокваша, некислый творог, неострый сыр (голландский, ярославский и др.). Сливочное и растительное масло можно добавлять в готовые блюда. Хороши будут разные крупы, особенно гречневая и овсяная в виде протертых каш, отварные вермишель и лапша. Овощи тоже нужно протирать и отваривать – морковь, тыкву, кабачки, картофель, цветную капусту, свеклу. Хлеб разрешается только белый подсушенный (или сухари), супы овощные (без капусты) и крупяные.
Из фруктов можно есть протертые и печеные сладкие яблоки без кожуры, сухофрукты, компоты, желе, фруктово-ягодные подливы, некислые соки. А вот свежий хлеб, сдобное тесто, жирные сорта мяса, птицы и рыбы, пельмени, вареники, копчености, колбасы и острые сыры лучше исключить из вашего рациона совсем. То же самое касается и мясных, куриных, рыбных, грибных бульонов, овощных супов, жирной сметаны, яиц, свиного и бараньего жира, бобовых, белокочанной капусты, редьки, редиса, щавеля и шпината. Не подойдут кислые соки и фрукты, сладости, соленья, маринады, пряности, перец, и все жареные блюда. Да, за бортом остается немало вкусного, но поверьте, жить со здоровой поджелудочной железой намного важнее и приятнее.
Профилактика
Нельзя запускать желчекаменную болезнь и холецистит. Нужно избегать стрессовых ситуаций, а если это невозможно, не «запивать» и не «заедать» их. Питание должно быть полноценным, но не обильным, а алкоголь нужно исключить вообще. Между прочим острым панкреатитом может заболеть не только страдающий хроническим алкоголизмом, но и человек, однократно принявший большую дозу алкоголя и закусивший острой или жареной пищей. А при отказе от употребления алкоголя часто происходит существенное уменьшение патологических изменений поджелудочной железы, отмечается улучшение и даже частичное восстановление ее функций.
© Доктор Питер
что за болезнь, как защититься
Популярный 32-летний актер Ростислав Гулбис неожиданно скончался из-за острого приступа панкреатита. Он был на съемках очередного проекта в Костроме, когда почувствовал себя плохо. До этого болезнь уже проявляла себя, но приступы были не сильными. «360» разобрался, можно ли спасти пациента при обострении панкреатита и как не допустить такого тяжелого состояния.
О смерти Ростислава Гулбиса стало известно днем 29 июня. Агент актера Екатерина Гольцман сообщила «360», что в это время он находился на съемках в Костроме.
«Он был на съемках в Костроме, и у него обострился панкреатит. Он не то чтобы страдал, но у него были небольшие приступы. Он не злоупотреблял алкоголем, просто такое стечение обстоятельств. Он вообще сегодня должен был ехать на премьеру», — отметила собеседница.
Прощание с актером планируют провести в Москве в субботу. Его собираются похоронить на Ваганьковском кладбище, родные сейчас занимаются организацией церемонии. Точные дата и время пока неизвестны.
Коллеги актера по сериалу «Полицейский с Рублевки» вспомнили, что он был хорошим и добрым человеком. Некоторые уверены, что Гулбиса могли бы спасти, если бы приступ произошел, когда он находился в Москве. Life сообщил, что родственники актера винят в его гибели врачебную ошибку. Однако о чем именно идет речь, издание не уточнило.
Болезнь, которая портит качество жизни
При панкреатите разрушаются клетки поджелудочной железы. Если воспаление происходит быстро и стремительно, поджелудочная железа может сгнить заживо, а человек — умереть. Об этом «360» рассказал гастроэнтеролог-гепатолог Сергей Вялов.
«Панкреатит — это воспаление поджелудочной железы, и он достаточно опасен. Бывают разные формы: бывает острый панкреатит, который смертельно опасен, а бывает хронический панкреатит. Он чуть менее опасен, но очень сильно портит качество жизни людей и может превратиться в острый», — рассказал врач.
Вызвать приступ панкреатита могут несколько вещей — либо по отдельности, либо собравшись все вместе. Первое — избыток жиров в питании, а именно разовая ударная доза. Второе — алкоголь. Он всасывается в нижних отделах желудка, на выходе из желудка и в начале кишечника. Все знают, что он бьет прямо в печень, но мало кто думает, что достается и поджелудочной.
При этом обычно люди не только пьют, но и закусывают жирной пищей, поэтому на железу действуют сразу два фактора.
«Третий момент, который влияет, — это курение. Когда выкуришь много сигарет, можно тоже получить удар по поджелудочной железе. А если мы вспоминаем нашу жизнь и возвращаемся к какой-нибудь вечеринке, то там люди много пьют, закусывают жирным и обычно закуривают под это дело. И вот именно в эти моменты чаще всего случаются приступы», — подчеркнул Вялов.
Четвертой причиной могут стать так называемые стимуляторы пищеварения. Это специи, усилители вкуса и приправы, которые добавляют в чипсы, сухарики, колбасу и подобную еду. Они стимулируют выработку ферментов и желудочного сока, создавая дополнительную нагрузку на поджелудочную железу.
Кроме того, спровоцировать приступ может повышение уровня триглицеридов — одного из видов жиров, который содержится в крови. Оно может быть наследственное или наеденное.
«Ухудшают ситуацию с поджелудочной железой и иммунные какие-то нарушения. Кроме того, воспаление в двенадцатиперстной кишке может, как следствие, вызывать воспаление в поджелудочной железе», — подчеркнул врач.
Время может сыграть злую шутку
Хронический панкреатит может превратиться в острый со временем либо под действием каких-либо провокаторов. Вялов подчеркнул, что обострение происходит очень быстро, буквально за несколько часов. Пациент может даже не успеть дождаться скорой помощи.
«Острый панкреатит сопровождается сильной болью в животе. Хронический панкреатит может быть либо с болью, либо с нарушением выработки ферментов, но без боли. Тогда человек об этом как бы не знает, думает, что у него что-то не в порядке с желудком или кишечником, упускает момент, и тогда возникает неприятность», — отметил Вялов.
Он подчеркнул, что все люди по-разному реагируют на приступы панкреатита. Один человек может умереть от первого же обострения, которое вызовут пиво с сухариками. А другой может перенести 18 приступов острого панкреатита, постоянно пить алкоголь в больших количествах, остаться без большей части поджелудочной, но продолжать жить.
«Первый момент, на который надо обратить внимание, — это время от начала приступа до момента попадания в больницу. Потому что если это время растягивается, то спасти человека можно не успеть. Если значимая половина поджелудочной уже разрушена, то тут делать нечего фактически. Несколько часов могут сыграть злую шутку», — подчеркнул он.
Экстренная помощь при панкреатите
Коллега Гулбиса по сериалу «Полицейский с Рублевки» Сергей Штатнов в беседе с «360» предположил, что Ростислава могли бы спасти, если бы приступ застал его в Москве. Сергей Вялов отметил, при панкреатите этот факт мог бы и не помочь.
Если человек успел в больницу, то остальное зависит от скорости диагностики. Если медики все сделали быстро и поняли, в чем проблема, то пациенту успели оказать помощь. Оснащение клиники играет роль, но время все-таки главнее.
«Если анализы сделали медленно, это не то что врачебная ошибка, это организационная ошибка. Больница должна уметь делать срочные анализы. Ошибка может быть только третьим шагом, если их неправильно поняли или назначили неправильное лечение», — подчеркнул он.
При этом предсказать появление панкреатита сложно. Единственный способ — постоянно проверять поджелудочную и вести себя осмотрительно, если анализы покажут проблемы.
«Мы говорим о такой ситуации, которая похожа на кровотечение из язвы в желудке, или на острый аппендицит, или на внематочную беременность. Это экстренная хирургия, по сути. Поэтому заранее от этого защититься можно, только подкладывая соломку, зная, что с поджелудочной у вас все в порядке», — подчеркнул врач.
Он добавил, что людям, которые переживают и беспокоятся, есть смысл сдать несколько тестов. Это биохимический анализ крови, анализ кала и сделать УЗИ поджелудочной железы. Они позволят понять, есть ли риск панкреатита.
В чем заключается первая помощь при приступе панкреатита?
Своевременная первая помощь при приступе панкреатита в определенных ситуациях способна спасти жизнь. В статье мы рассмотрим причины обострения болезни и особенности действий, способных снизить симптоматику и облегчить состояние человека.
Первая помощь при приступе панкреатита: правила подхода
Если у человека внезапно возникли признаки приступа панкреатита, а помощь врача пока недоступна, важно последовательно выполнять следующие действия:
- Положить больного на ровную поверхность. Важно, чтобы все движения были медленными, без рывков.
- Каждые полчаса желательно поить чистой водой комнатной температуры, без газа и подсластителей.
- Для уменьшения болезненности и отека в области поджелудочной железы, на участок между краем грудной клетки (внизу) и пупком, можно приложить лед. Его можно заменить, например, взять грелку и наполнить ее холодной водой. По мере нагревания, жидкость следует менять.
- Не рекомендуется пытаться накормить человека. При возникновении симптомов болезни желательно строгое голодание, как минимум на 3 суток. Это связано с тем, что любая поступающая пищи «запускает» в работу ферменты железы, поэтому боль и неприятные ощущения еще больше усилятся.
- Чтобы выполнить купирование приступа панкреатита и снять боль, можно использовать Но-шпа и Дротаверин (0,8 мг). Не рекомендуется давать больному ферментосодержащие препараты, чтобы еще больше не усугубить опасное состояние.
Если диагностировано начало приступа панкреатита, важно помнить 3 основных правила: голод, покой и холод.
Отмечаются случаи, когда после принятия спазмолитиков приступ угасает, человек начинает чувствовать себя хорошо и не соглашается на госпитализацию, которую предлагает врач «Скорой помощи». Такое поведение крайне неправильное и может поставить под угрозу здоровье и жизнь.
Панкреатит – достаточно опасная болезнь, которая не проходит самостоятельно, она может привести к развитию различных патологий в органе (фиброз поджелудочной железы и др.). Поэтому лечение должно проходить под наблюдением специалиста и ни в коем случае не при помощи народных методов.
Почему возникает приступ
Предпосылками к развитию обострению панкреатита служат:
- Регулярный прием жирной пищи и алкогольных напитков. В данном случае основной упор приходится на поджелудочную железу. Ей приходится вырабатывать больше ферментов для расщепления пищи, для этого активизируются дополнительные ресурсы.
- Проблемы с желчегонными протоками. В случае их закупорки, желчь попадает в поджелудочную железу и оказывает разрушающее воздействие. В стандартной ситуации желчь поступает в кишечник и перерабатывается с помощью ферментов. При наличии патологии, называемой панкреонекроз, ферменты активизируются в железе, т.е. вне кишечника. Также наличие камней в желчном может способствовать закупорке желчевыводящих путей.
Именно поэтому для предотвращения болезни очень важно регулярно проходить обследование и диагностику органов брюшной полости.
Приступ панкреатита у ребенка
У детей острый панкреатит диагностируется в 10-12 лет. Его предпосылками чаще всего становятся отеки, сформированные в железе. Их вызывает аллергия на определенный внешний аллерген или медпрепарат. При нелечении заболевания или при неверно назначенной терапии может возникать обострение, для которого характерно развитие гнойно-некротической формы панкреатита.
Приступ панкреатита (острого) у ребенка возникает внезапно. При наличии хронической патологии – симптоматика волнообразная, периоды покоя и хорошего самочувствия сменяются фазами обострения.
Приступ может быть вызван стрессом, перееданием, неправильным питанием, наличием дополнительных болезней.
Сколько длится приступ панкреатита? От 2-5 минут, до нескольких дней. Болезненные ощущения могут иметь различную интенсивность, начиная от средней – до тяжелой тяжести. Сила проявлений зависит от активности имеющегося воспаления, его действия на железу, а также вида сопутствующих патологий. В особо опасных случаях у детей возникает болевой шок.
Информацию о фиброзе поджелудочной железы можно узнать из статьи.
Кроме боли во время приступы панкреатита могут сопровождаться тошнотой и рвотой, что еще больше усугубляет состояние. На этом фоне в организме развивается интоксикация и нужна срочная госпитализация.
Чем лечить приступ панкреатита
Чтобы быстро устранить симптоматику и снизить болезненность, следует:
- Сдать анализы крови и мочи, они помогут установить наличие воспаления в организме.
- Провести УЗИ органов брюшной полости.
- Сделать рентген.
Только после установления точного диагноза будет назначено лечение. Основная его направленность:
- Снятие болевого синдрома.
- Назначение противорвотных препаратов и средств, нормализующих микрофлору кишечника.
- При запущенной форме патологии прописываются антибактериальные медпрепараты.
Для стабилизация состояния пациента также назначается определенная диета (голодающая), когда разрешен прием только чистой воды, обязательно без газа.
При выявлении некроза тканей железы, перитоните, необходимо проведение хирургической операции. Когда панкреатит – сопутствующая патология, оба заболевания лечатся параллельно, но только после купирования острого приступа.
При хроническом или остром панкреатите терапия аналогична. Важно не прекращать терапию после окончания основного лечения. Больной должен соблюдать правильный подход к питанию, исключить жирные, острые блюда, алкоголь. Своевременное выявление болезни поможет свести ее приступы к минимуму и даст возможность наслаждаться полноценной и здоровой жизнью.
Поделиться ссылкой:
Реклама партнеров и статьи по теме
Как снизить риск будущих атак панкреатита – Основы здоровья от клиники Кливленда
Вы когда-нибудь испытывали сильную острую боль в животе из-за панкреатита? Или это было больше похоже на постоянный тупой дискомфорт?
Клиника Кливленда – некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
В любом случае вам необходимо решить эту проблему, тесно сотрудничая с врачом и внося важные изменения в образ жизни.
«Раннее и агрессивное лечение панкреатита может улучшить результаты, ускорить выздоровление и ограничить количество осложнений», – говорит специалист по поджелудочной железе Прабхлин Чахал, доктор медицины.
Что вызывает панкреатит?
Панкреатит возникает, когда воспаляется поджелудочная железа – длинный орган, расположенный за желудком и рядом с тонкой кишкой. Поджелудочная железа помогает пищеварению и помогает регулировать уровень гормонов сахара и метаболизма.
«Панкреатит бывает двух форм: острой и хронической», – говорит д-р.Чахал. «Проблемы начинаются, когда поджелудочная железа слишком быстро высвобождает пищеварительные ферменты, и они атакуют саму поджелудочную железу вместо того, чтобы расщеплять пищу, которую вы едите».
Если у вас острый случай, симптомы могут варьироваться от легкого дискомфорта до опасных для жизни. Легкие приступы обычно длятся несколько дней.
Приступ панкреатита от умеренного до тяжелого. Может вызвать:
- Полиорганная недостаточность (почечная, легочная или сердечная).
- Кровотечение / образование тромбов в кровеносных сосудах.
- Разрушение поджелудочной железы (некроз).
- Заражение.
- Образование воспалительного скопления жидкости (псевдокисты).
- Недоедание.
- Сепсис.
- Торможение работы желудочно-кишечного тракта.
Хронический панкреатит, однако, является результатом прогрессирующего длительного воспаления. Он может развиться после острого приступа, и со временем могут появиться следующие симптомы:
- Боль в верхней части живота и вздутие живота.
- Тошнота и рвота.
- Мальабсорбционная диарея.
- Снижение веса (из-за того, что ваше тело неправильно усваивает питательные вещества).
- Диабет.
- Дефицит жирорастворимых витаминов, таких как A, D, E и K.
Как остановить будущие приступы
Возможно купирование будущих приступов панкреатита. Чтобы начать здоровый образ жизни, важно внести некоторые изменения в свое поведение и образ жизни.
«Заболевание поджелудочной железы существенно влияет на качество вашей жизни», – говорит она.«Успешное управление потребует многопрофильной помощи, включая изменение поведения и образа жизни».
Если у вас продолжаются обострения панкреатита, это может в конечном итоге привести к рубцеванию поджелудочной железы, поэтому крайне важно внести эти необходимые изменения. Сделайте все возможное, чтобы снизить эти факторы риска:
- Желчные камни . Если у вас диагностированы камни в желчном пузыре и вы перенесли приступ панкреатита, удаление желчного пузыря может помочь предотвратить проблемы в будущем.
- Пьянство .Чрезмерное употребление алкоголя вызывает до 70% случаев хронического панкреатита и почти половину случаев острого панкреатита, поэтому имеет смысл отказаться от употребления алкоголя.
- Курение . Это может ухудшить ваши результаты, ускорить прогрессирование болезни (хронического панкреатита) и повысить риск рака поджелудочной железы.
- Плохо диета . Избегайте продуктов с высоким содержанием жиров, особенно жареной пищи, которая может вызвать нагрузку на пищеварительную систему. Вместо этого сосредоточьтесь на диете с низким содержанием жиров и высоким содержанием белка, богатой витаминами и питательными веществами.Пациенты с хроническим панкреатитом часто получают пользу от включения в свой рацион масла триглицеридов со средней длиной цепи (MCT). Вы также можете рассмотреть возможность приема искусственных пищеварительных ферментов, которые помогают вашему организму расщеплять пищу и усваивать питательные вещества и витамины. Проконсультируйтесь с врачом о том, стоит ли принимать искусственные пищеварительные ферменты.
Как справиться с болью
Если панкреатит вызывает у вас легкую или умеренную боль, могут помочь безрецептурные обезболивающие, такие как ацетаминофен или ибупрофен, принимаемые в течение короткого периода времени.
«При постоянной и сильной боли рассмотрите возможность консультации с врачом по обезболиванию, который часто назначает лекарства, называемые нейро-модуляторами боли», – говорит д-р Чахал. «Пациентам также предлагается специализированная процедура, называемая блокадой чревного сплетения, для лечения хронической боли, связанной с хроническим панкреатитом».
Если у вас случился острый приступ, не допускайте его повторения, начав с приема лекарств и изменив поведение. В некоторых случаях необходимы дополнительные эндоскопические процедуры, такие как эндоскопическое ультразвуковое исследование (ЭРХПГ) или хирургическое вмешательство.
Если у вас есть камни в поджелудочной железе, ваш врач может использовать ударные волны, чтобы разбить камни, которые создают закупорку.
«Это может помочь при боли и повторяющихся обострениях поджелудочной железы», – говорит она. «При необходимости хирурги могут удалить пораженные или воспаленные участки поджелудочной железы или всю поджелудочную железу.
В конечном итоге, лечение этого состояния часто требует как медицинских, эндоскопических, хирургических, так и личных изменений.
Симптомы и лечение панкреатита | GW Hospital
Панкреатит или воспаление поджелудочной железы возникает, когда пищеварительные ферменты атакуют поджелудочную железу, а не расщепляют пищу в тонком кишечнике.
Острый панкреатит обычно представляет собой единичный приступ, при котором поджелудочная железа воспаляется, а затем возвращается в норму. Хронический панкреатит характеризуется продолжающимся воспалением и может привести к необратимому повреждению поджелудочной железы и ее функции.
Факторы риска
Желчные камни являются ведущим фактором риска острого панкреатита, в то время как алкоголизм является значительным фактором риска хронического панкреатита.
Другие факторы риска включают заболевания желчного пузыря, семейный анамнез панкреатита, прием некоторых лекарств, травмы живота, курение сигарет и язвы.
Симптомы возможного панкреатита
Ниже приведены наиболее частые симптомы возможного панкреатита. Однако каждый человек может испытывать симптомы по-разному.
- Сильная боль в верхней части живота, отдающая в спину, а иногда и в грудь
- Тошнота
- Рвота
- Учащенный пульс
- лихорадка
- Припухлость в верхней части живота
- Асцит (скопление жидкости в брюшной полости)
- Снижение артериального давления
- Легкая желтуха (пожелтение кожи и глаз)
Причины
Чрезмерное употребление алкоголя или камни в желчном пузыре вызывают большинство случаев панкреатита.Менее распространенные причины включают прием некоторых лекарств, инфекции, травмы, нарушения обмена веществ и хирургическое вмешательство. Примерно в 10-15% случаев острого панкреатита причина неизвестна. Очень редко панкреатит обусловлен генетикой (наследственный панкреатит).
Обнаружение и диагностика
При постановке диагноза врач проверяет наличие признаков желтухи, слабости, истощения, диареи и / или зловонного стула. Пациенты с семейным анамнезом панкреатита, злоупотреблением алкоголем или несколькими приступами сильной боли в животе должны быть проверены на хронический панкреатит.Врач будет использовать один или несколько из следующих тестов:
- Анализы крови: Для выявления аномалий, связанных с хроническим панкреатитом, и исключения острого воспаления.
- Анализ стула: Для измерения содержания жира в кале. Хронический панкреатит часто вызывает избыток жира в стуле, потому что он не переваривается и не всасывается в тонком кишечнике.
- Ультразвук: Эндоскопическое ультразвуковое исследование может предоставить изображения поджелудочной железы, желчных и панкреатических протоков, превосходящие изображения, полученные с помощью стандартного ультразвука.Врачи продвигают тонкую гибкую трубку (эндоскоп) с небольшим ультразвуковым устройством через желудок. Затем устройство генерирует подробное изображение на экране компьютера.
- Рентгеновский снимок желчных и панкреатических протоков: Эндоскопическая ретроградная холангиопанкреатография (ERCP) позволяет врачам провести эндоскоп через горло и через желудок к отверстию желчных и панкреатических протоков в двенадцатиперстной кишке. Краситель, пропущенный через тонкую гибкую трубку (катетер) внутри эндоскопа, позволяет делать рентгеновские снимки протоков.
- Тест функции поджелудочной железы: Этот тест может быть проведен, если пациент похудел или врач подозревает нарушение всасывания. Существует несколько тестов, но все они измеряют способность поджелудочной железы секретировать ферменты или другие вещества, необходимые для пищеварения.
Лечение
- Острый панкреатит – острый приступ панкреатита обычно длится всего несколько дней, если нет осложнений. Лечение острого панкреатита обычно включает внутривенное введение жидкости, антибиотики и обезболивающие.Острый приступ панкреатита, вызванный желчными камнями, может потребовать удаления желчного пузыря или эндоскопической хирургии желчного протока. После удаления камней в желчном пузыре и исчезновения воспаления поджелудочная железа обычно приходит в норму.
- Хронический панкреатит – Врачи могут попытаться облегчить боль пациента и решить проблемы с питанием и обменом веществ, возникающие в результате потери функции поджелудочной железы. Лечение хронического панкреатита может включать внутривенное введение жидкости, обезболивающие, питательную диету с низким содержанием жиров и ферментные добавки.Хирургическое вмешательство может помочь облегчить боль в животе, восстановить отток секрета поджелудочной железы, вылечить хронический панкреатит, вызванный закупоркой протока поджелудочной железы, или снизить частоту приступов.
- Операция на желчном пузыре – Если камни в желчном пузыре являются причиной панкреатита, врач может порекомендовать операцию по удалению желчного пузыря (холецистэктомия).
- Операция на поджелудочной железе – Может потребоваться операция для удаления жидкости из поджелудочной железы или удаления пораженной ткани.
Лечение алкогольной зависимости
Если алкоголизм является причиной панкреатита, врач может порекомендовать программу лечения алкогольной зависимости.
Острый панкреатит: неотложная медицинская помощь
Фарм США . 2014; 39 (12): HS-27-HS-32.
Острый панкреатит (ОП) – это внезапное воспаление поджелудочной железы, которое может быть легким или опасным для жизни . Он может поражать другие региональные ткани или удаленные органы. Преобладающим симптомом является сильная боль в животе, а анализы крови и методы визуализации помогают врачам поставить диагноз. Острый панкреатит в легкой или тяжелой форме обычно требует госпитализации. 1Острый панкреатит чаще поражает мужчин, чем женщин. Три наиболее распространенных причины панкреатита в Соединенных Штатах – чрезмерное употребление алкоголя, камни в желчном пузыре и лекарства. Заболевание развивается, когда желчные камни выходят из желчного пузыря в желчные протоки, где они блокируют отверстие, отводящее от общего желчного протока и протока поджелудочной железы. В некоторых случаях фактором может быть генетика. Иногда причина неизвестна. 1
Диапазон заболеваний – от самоограничивающихся до смертельных, с возрастом заболеваемость и смертность. Пациенты с воспалительным заболеванием кишечника (ВЗК) имеют повышенный риск ОП. У пожилых людей камни в желчном пузыре приводят к более высокой частоте органной недостаточности и смерти. 2
Пациенты с ОП обычно обращаются за неотложной медицинской помощью в связи с внезапным появлением сильной боли в верхней части живота, которая иррадирует в спину. Возникновение боли может быть связано с недавним употреблением обильной жирной еды или алкогольным перееданием. 2
В этой статье кратко рассматриваются клинические признаки и симптомы, причины и этиология, диагностика, осложнения и лечение острого панкреатита.
Признаки и симптомы
Почти каждый человек с острым панкреатитом испытывает сильную и постоянную боль в животе в верхней части живота, ниже грудины. Боль проникает в спину примерно у 50% людей. При камнях в желчном пузыре боль обычно начинается внезапно и достигает максимальной интенсивности в считанные минуты. При алкоголизме боль развивается в течение нескольких дней. Боль остается постоянной и сильной, пронизывающей и сохраняется в течение нескольких дней. У некоторых людей наблюдается лишь незначительная болезненность живота, а у 5–10% пациентов боль вообще отсутствует. 3
Кашель, энергичные движения и глубокое дыхание могут усилить боль. Сидение прямо и наклонение вперед может принести некоторое облегчение. Большинство людей испытывают тошноту и рвоту, иногда до такой степени, что рвота не возникает. Часто даже большие дозы инъекционного опиоидного анальгетика не снимают боль полностью. 3
У некоторых людей, особенно у злоупотребляющих алкоголем, могут никогда не появиться какие-либо симптомы, кроме умеренной боли. И наоборот, другие выглядят больными, потеют, имеют учащенный пульс (100–140 ударов в минуту) и поверхностное учащенное дыхание.Учащенное дыхание возникает из-за воспаления и скопления жидкости в грудной полости. 2,3
При остром панкреатите температура тела сначала может быть нормальной, но через несколько часов повысится до 100–101 ° F (37,7–38,3 ° C). Артериальное давление имеет тенденцию падать, когда человек с АП стоит, что вызывает обморок. По мере прогрессирования болезни люди, как правило, все меньше и меньше осознают свое окружение – некоторые почти без сознания. Иногда белки глаз (склеры) становятся желтоватыми.У некоторых людей первоначальным симптомом может быть шок или кома. 1,3
Причины и этиология
Обычно поджелудочная железа выделяет панкреатическую жидкость через проток поджелудочной железы в двенадцатиперстную кишку. Эта панкреатическая жидкость содержит неактивные пищеварительные ферменты и ингибиторы, которые инактивируют любые ферменты, которые активируются на пути к двенадцатиперстной кишке. Закупорка протока поджелудочной железы желчным камнем, застрявшим в сфинктере Одди, останавливает отток панкреатической жидкости. Обычно засорение носит временный характер и вызывает ограниченный ущерб, который вскоре устраняется.Но если блокировка сохраняется, активированные ферменты накапливаются в поджелудочной железе, подавляют ингибиторы и начинают переваривать клетки поджелудочной железы, вызывая сильное воспаление. 4
Патогенез острого панкреатита до конца не изучен. Тем не менее, известно, что ряд состояний с разной степенью достоверности вызывает это расстройство, при этом камни в желчном пузыре и хроническое злоупотребление алкоголем составляют 75% случаев в Соединенных Штатах. Количество случаев с диагнозом «идиопатический» будет уменьшаться по мере того, как мы улучшаем наше понимание болезни. 4
Желчный панкреатит: Поскольку желчный пузырь и поджелудочная железа имеют общий дренажный канал, камни в желчном пузыре, которые попадают в этот проток, могут препятствовать нормальному току ферментов поджелудочной железы и вызывать острый панкреатит.
Алкогольный панкреатит: Алкоголь – частая причина острого панкреатита. Алкогольный панкреатит чаще встречается у людей, злоупотребляющих алкоголем в течение длительного времени.
Медикаментозный панкреатит: Ряд препаратов, используемых для лечения заболеваний, могут вызвать острый панкреатит.Опубликованные отчеты о случаях АП, вызванного лекарственными средствами, существуют по крайней мере для 40 препаратов из 200 наиболее часто назначаемых. Шесть классов лекарств, обычно связанных с AP, включают ингибиторы гидроксиметилглутарил-кофермента А-редуктазы, ингибиторы ангиотензин-превращающего фермента, заместительную терапию эстрогенами / гормонами, диуретики, высокоактивную антиретровирусную терапию и вальпроевую кислоту. 5
Наследственные заболевания: Острый панкреатит может быть вызван наследственными заболеваниями, такими как семейная гипертриглицеридемия и наследственный панкреатит.Эти состояния обычно возникают у детей и молодых людей.
Необъяснимо: Примерно у 20% людей с острым панкреатитом основная причина не может быть установлена. Это состояние называется идиопатическим панкреатитом . Лишь небольшая часть этой группы со временем подвергнется дополнительным атакам.
Панкреатит, вызванный ЭРХПГ: Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) – это процедура, при которой оценивается состояние желчного пузыря или поджелудочной железы.Острый панкреатит развивается примерно у 3–5% людей, перенесших ЭРХПГ. Большинство случаев панкреатита, вызванного ЭРХПГ, протекают в легкой форме. Это метод, при котором для просмотра желчных протоков и протоков поджелудочной железы пациента используется рентген. 6
Функции общего желчного протока и протока поджелудочной железы заключаются в дренировании желчного пузыря, печени и поджелудочной железы; два основных протока переносят желчь и панкреатический сок через сосочек в двенадцатиперстную кишку. Самая распространенная причина, по которой кому-то может понадобиться ERCP, – это закупорка одного из этих протоков (часто из-за камней в желчном пузыре). 3,6
Эндоскопические методы предназначены для выявления аномалий, таких как закупорка, нарушения ткани, проблемы с оттоком желчи или панкреатической жидкости, камни или опухоли, а эндоскопические методы заменили хирургическое вмешательство у большинства пациентов с общим желчным протоком и заболеванием поджелудочной железы. 4
Несмотря на то, что пациенты, нуждающиеся в ЭРХПГ, госпитализируются, процедура иногда проводится амбулаторно.
Осложнения
Повреждение поджелудочной железы может позволить активированным ферментам и токсинам, таким как цитокины, попасть в кровоток и вызвать низкое кровяное давление и повреждение органов за пределами брюшной полости, таких как легкие и почки.Часть поджелудочной железы, вырабатывающая гормоны, особенно инсулин, обычно не поражается. 6
Около 20% людей с ОП развивают припухлость в верхней части живота. Это может произойти из-за того, что желудок растянут или смещен с места из-за образования в поджелудочной железе, вызывающего отек, или из-за остановки движения желудка и содержимого кишечника (кишечная непроходимость).
При тяжелом ОП части поджелудочной железы погибают (некротический панкреатит), а кровь и поджелудочная жидкость могут вытекать в брюшную полость, что уменьшает объем крови и приводит к значительному падению артериального давления, что может вызвать шок.Тяжелая форма АП может быть опасной для жизни. 7
Заражение воспаленной поджелудочной железы представляет собой риск, особенно после первой недели болезни.
Псевдокисты поджелудочной железы (скопления ферментов поджелудочной железы, жидкости и остатков тканей образуются в поджелудочной железе и вокруг нее) могут инфицироваться. Если псевдокиста быстро разрастается и вызывает боль или другие симптомы, врач осушает ее. 7
Прогноз
При тяжелой острой АП компьютерная томография может помочь определить прогноз.Если сканирование показывает, что поджелудочная железа слегка опухла, прогноз хороший. Если сканирование показывает большие участки разрушенной поджелудочной железы, прогноз плохой. 8
При легком ОП смертность составляет около 5% или меньше. Однако при панкреатите с тяжелым поражением и кровотечением или когда воспаление не ограничивается поджелудочной железой, смертность может достигать от 10% до 50%. Смерть в течение первых нескольких дней ОП обычно вызывается сердечной, легочной или почечной недостаточностью.Смерть после первой недели обычно вызвана инфекцией поджелудочной железы или псевдокистой, которая кровоточит или разрывается. 3,8
Диагностика
Сообщаемая ежегодная заболеваемость AP колеблется от 4,9 до 35 на 100 000 населения. Острый панкреатит является основной причиной госпитализации в Соединенных Штатах, и заболеваемость растет во многих странах Европы и Скандинавии из-за увеличения потребления алкоголя и улучшения диагностических возможностей. В ретроспективном исследовании, проведенном в Нидерландах, наблюдаемая частота острого панкреатита увеличилась на 28% в период с 1985 по 1995 год. 9
Диагностика AP может быть трудной, потому что признаки и симптомы аналогичны другим заболеваниям. Диагноз обычно основывается на истории болезни, физическом осмотре и результатах диагностических тестов (см. ТАБЛИЦА 1 ).
После постановки диагноза AP необходимы дополнительные тесты для определения основной причины. Это гарантирует, что будет назначено правильное лечение, чтобы предотвратить повторение панкреатита. 9
Визуализирующие тесты: Визуализирующие тесты предоставляют информацию о структуре поджелудочной железы, протоков, дренирующих поджелудочную железу и желчный пузырь, а также окружающих тканях. Обследования могут включать рентген брюшной полости (может показать расширенные петли кишечника или, реже, один или несколько камней в желчном пузыре), рентген грудной клетки, компьютерную томографию (обнаружение воспаления поджелудочной железы) или МРТ брюшной полости. 10
ERCP: ERCP – это процедура, которая может использоваться для удаления камней из желчного протока, если панкреатит вызван желчными камнями или другими проблемами с желчными или панкреатическими протоками.
Анализ крови: Ни один анализ крови не подтверждает диагноз АП, но некоторые тесты позволяют его предположить. Уровни в крови двух ферментов, продуцируемых поджелудочной железой, амилазы и липазы , , обычно повышаются в первый день болезни, но возвращаются к норме через 3–7 дней. Однако, если у человека были другие обострения панкреатита, уровни этих ферментов могут не увеличиваться, потому что поджелудочная железа может быть разрушена настолько, что остается мало клеток, чтобы высвободить ферменты.Количество лейкоцитов обычно повышено. 10
Ультразвук: Ультразвук может выявить камни в желчном пузыре или общем желчном протоке, а также может обнаружить опухоль поджелудочной железы.
Другие методы: Если врачи подозревают, что поджелудочная железа инфицирована, они могут взять образец инфицированного материала из поджелудочной железы, введя иглу через кожу в поджелудочную железу. Также может быть проведена магнитно-резонансная холангиопанкреатография, специальный тест МРТ.
Лечение
Целью лечения ОП является облегчение воспаления поджелудочной железы и устранение основной причины. Для лечения обычно требуется госпитализация как минимум на несколько дней.
Легкий панкреатит: Легкий панкреатит обычно проходит с помощью простой поддерживающей терапии, которая включает наблюдение, препараты для контроля боли и внутривенное введение жидкости. Пациентам нельзя разрешать есть что-либо в течение первых нескольких дней, если у них тошнота или рвота.Легкий панкреатит требует кратковременной госпитализации. 11
Панкреатит от средней до тяжелой: Тяжелый панкреатит может привести к потенциально опасным для жизни осложнениям, включая повреждение сердца, легких и почек. Следовательно, панкреатит средней и тяжелой степени требует более тщательного наблюдения и поддерживающей терапии. Люди с панкреатитом такой степени тяжести могут находиться под пристальным наблюдением в отделении интенсивной терапии, где можно постоянно контролировать жизненно важные показатели (пульс, артериальное давление, частоту дыхания и выделение мочи).Образцы крови повторно берутся для мониторинга различных компонентов крови, включая гематокрит, уровень сахара (глюкозы), уровень электролитов, количество лейкоцитов, а также уровни амилазы и липазы. Клиницисты также назначают блокаторы гистамина 2 или ингибиторы протонной помпы, которые уменьшают или предотвращают выработку желудочной кислоты. 12
Для пациентов, у которых наблюдается падение артериального давления или в состоянии шока, объем крови тщательно поддерживается с помощью внутривенного введения жидкостей и тщательно контролируется функция сердца.Некоторым людям необходим дополнительный кислород, а наиболее тяжелобольным – вентилятор.
Большинство людей с панкреатитом средней и тяжелой степени не могут есть на начальном этапе болезни. Вместо этого их можно вводить через трубку, вводимую через нос или рот в тонкий кишечник (трубка NG), или через внутривенную трубку (TPN). Внутривенное введение жидкости помогает предотвратить обезвоживание. Пациенты могут постепенно возобновлять прием пищи после того, как боль исчезнет и функция кишечника вернется в норму.
Острый панкреатит иногда осложняется обширным повреждением и / или инфекцией ткани поджелудочной железы. В этих случаях поврежденная и / или инфицированная ткань может быть удалена с помощью процедуры, называемой некрэктомией . Некрэктомия может выполняться как малоинвазивная процедура. 12
Желчный панкреатит: Желчный панкреатит рецидивирует у 30–50% людей после начального приступа панкреатита.Хирургическое удаление желчного пузыря (холецистэктомия) часто рекомендуется во время одного приема в легких случаях для предотвращения рецидива.
У пожилых пациентов или людей с серьезными проблемами со здоровьем удаление желчного пузыря может быть небезопасным. В этом случае может быть проведена ЭРХПГ для увеличения отверстия желчного протока. Это позволяет камням из желчного пузыря проходить, помогая предотвратить рецидив АД. 11,12
Достижения в области диагностических и терапевтических вмешательств привели к снижению смертности от ОП, особенно у пациентов с тяжелым, часто некротическим панкреатитом.Смертность при ОП обычно возникает из-за синдрома системной воспалительной реакции и органной недостаточности в первые 2 недели; после этого периода это обычно происходит из-за сепсиса и его осложнений. 13
Инфекция лечится антибиотиками, и может потребоваться хирургическое удаление инфицированных и мертвых тканей. Когда панкреатит вызван тяжелой тупой или проникающей травмой или неконтролируемым билиарным сепсисом, хирурги проводят операцию в течение первых нескольких дней, чтобы спасти жизнь пациента. 13
ССЫЛКИ 1. Теннер С., Бэйли Дж., Девитт Дж. И др. Рекомендации Американского колледжа гастроэнтерологии: ведение острого панкреатита. Ам Дж. Гастроэнтерол . 2013; 108 (9): 1400-1415.
2. Telem DA, Bowman K, Hwang J и др. Избирательное ведение пациентов с острым билиарным панкреатитом. J Gastrointest Surg . 2009; 13 (12): 2183-2188.
3. Уиткомб, округ Колумбия. Клиническая практика. Острый панкреатит. N Engl J Med . 2006; 354 (20): 2142-2150.
4. Имри CW. Прогностические показатели при остром панкреатите. Банка J Гастроэнтерол . 2003; 17 (5): 325-328.
5. Каурич Т. Лекарственный острый панкреатит. Proc Bayl Univ Med Cent. 2008; 21 (1): 77-81.
6. Грейнджер Дж., Ремик Д. Острый панкреатит: модели, маркеры и медиаторы. Амортизатор . 2005; 24 (приложение 1): 45-51.
7. Haydock MD, Mittal A, van den Heever M, et al. Национальное исследование инфузионной терапии при остром панкреатите: в текущей практике отсутствует надежная доказательная база. Мир J Surg . 2013; 3710: 2428-2435.
8. Balthazar EJ, Ranson JH, Naidich DP, et al. Острый панкреатит: прогностическое значение КТ. Радиология . 1985; 156 (3): 767-772.
9. Ай Х, Цянь Х, Пан В. и др. Чрескожный дренаж под контролем УЗИ может снизить смертность от тяжелого острого панкреатита. Дж Гастроэнтерол . 2010; 45 (1): 77-85.
10. Банки PA. Эпидемиология, естественное течение и предикторы исхода заболевания при остром и хроническом панкреатите. Гастроинтест Эндоск . 2002; 56 (приложение 6): S226-S230.
11. Моринвилл В.Д., Бармада М.М., Лоу М.Э. Рост заболеваемости острым панкреатитом в американском педиатрическом центре третичной медицинской помощи: ответственность врачей за повышение осведомленности? Поджелудочная железа . 2010; 39 (1): 5-8.
12. Бальтазар Э. Дж., Робинсон Д. Л., Мегибоу А. Дж. И др. Острый панкреатит: значение КТ для установления прогноза. Радиология . 1990; 174 (2): 331-336.
13. Марави-Пома Е., Дженер Дж., Альварес-Лерма Ф. и др.Раннее лечение антибиотиками (профилактика) септических осложнений при тяжелом остром некротическом панкреатите: проспективное рандомизированное многоцентровое исследование, в котором сравниваются две схемы лечения имипенем-циластатином. Intensive Care Med . 2003; 29 (11): 1974-1980.
Чтобы прокомментировать эту статью, обращайтесь [email protected].
Рецидивирующий острый панкреатит с прогрессированием в хронический панкреатит
Проблема усугубляется тем, что по крайней мере у 7% пациентов присутствует множественная этиология, особенно генетическая предрасположенность плюс еще один фактор (токсический или обструктивный).Установление этиологии острого панкреатита часто требует дорогостоящего и иногда инвазивного обследования, некоторые из которых влекут за собой риск серьезных осложнений, включая дальнейший панкреатит.
2. От точки доступа к точке доступа
Все чаще понимают, что существует континуум между рецидивирующим АП и хроническим панкреатитом (ХП). При тщательном исследовании с использованием более новых чувствительных методов, таких как магнитная ретроградная холангиопанкреатография с усилением секретина (S-MRCP), эндоскопическое ультразвуковое исследование (EUS) и функциональные тесты поджелудочной железы, многие пациенты с изолированными рецидивирующими острыми эпизодами панкреатита и меньшая часть пациентов с их при первом остром приступе обнаруживаются морфологические признаки ХП, варьирующиеся от незначительного заболевания с «минимальными изменениями» до явного заболевания с кальцификациями.Со временем у некоторых пациентов с АП и явно нормальной морфологией развивается очевидный ХП с кальцификациями и потерей эндокринной и экзокринной функции (6, 11, 12). Точный механизм прогрессирования острого панкреатита в хронический панкреатит не совсем понятен.
Неясно, запускает ли сигнальное событие воспалительный процесс, который нельзя отключить (сигнальное событие AP = гипотеза SAPE), или патология просто представляет собой накопленный ущерб от предыдущих атак, который не полностью излечился.Остается установить, почему некоторые пациенты после одного или нескольких приступов АП имеют агрессивный курс инвалидности, приводящий к ХП с постоянными структурными изменениями железы, хронической абдоминальной болью и внешнесекреторной и эндокринной дисфункцией, тогда как у других протекает безвредное течение без развитие фиброза или дисфункции. Считается, что этиология АП оказывает влияние на течение заболевания, поскольку предыдущие исследования показали, что большая часть вызванного алкоголем АП, по-видимому, прогрессирует до ХП, тогда как это случается лишь в редких случаях с АП, индуцированным желчью.Однако некротизирующий АП может привести к недостаточности поджелудочной железы и необратимым поражениям протоков (10). Экзокринные и эндокринные функциональные нарушения описаны даже после легкого неалкогольного АП (9). У пациентов с острым рецидивирующим панкреатитом и ХП часто наблюдается несоответствие между симптомами и морфологией, так что пациенты с очевидным ХП по морфологии могут иметь минимальные хронические симптомы между приступами ОП, тогда как пациенты с поджелудочной железой с нормальным внешним видом между приступами острого рецидивирующего панкреатита. может страдать от непреодолимой хронической боли.У этих пациентов неясно, вызвана ли боль хроническим воспалением низкого уровня или она имеет функциональную причину, не связанную с панкреатитом. Данные о естественном течении острого панкреатита ограничены. В одном исследовании, посвященном оценке естественного течения болезни после первого приступа ОП, рецидив панкреатита наблюдался у 16,5% пациентов при среднем сроке наблюдения 7,8 лет (5).
Ежегодная частота рецидивов была выше у пациентов с алкоголем и желчными камнями в качестве этиологии и около 1% в год или меньше для пациентов с другой этиологией, включая те, которые называются «идиопатическими».Частота рецидивов в других исследованиях рецидивирующего панкреатита была в 3-4 раза выше, чем в течение 2-3 лет. Считается, что генетические мутации играют значительную роль в рецидиве панкреатита или, возможно, играют значительную роль в прогрессировании заболевания и могут служить кофактором (гипотеза о множественных ударах). Причиной этого были признаны различные генетические мутации. Взаимодействие между генетикой и факторами риска окружающей среды до конца не изучено. Полезность рутинных клинических испытаний на генетические мутации неясна (8).
Предлагается несколько вмешательств для лечения острого рецидивирующего панкреатита. Имеются ограниченные данные, подтверждающие роль малой папиллотомии у пациентов с делением поджелудочной железы и рецидивирующим острым панкреатитом. Долгосрочные данные отсутствуют. Сходным образом роль сфинктера нечетной дисфункции как причины рецидивирующего острого панкреатита очень противоречива. Когда выполняется манометрия и выполняется эндосфинктеротомия, добавление сфинктеротомии поджелудочной железы к сфинктеротомии желчевыводящих путей не дало никаких дополнительных преимуществ (2).
При проведении эндоскопической терапии этих состояний следует проявлять осторожность, а когда это делается, следует проводить в обстановке тщательно спланированного исследования. Трудно измерить успех лечения болезни, в которой играют роль несколько факторов, и определить конечные точки также сложно. Существует также проблема дальнейшего повреждения поджелудочной железы при таких вмешательствах, как панкреатит после ЭРХПГ, стент-индуцированные стриктуры в протоке поджелудочной железы, даже если стенты устанавливаются на короткий срок для предотвращения панкреатита после ЭРХПГ (1).Когда выполняются эндоскопические процедуры, такие как ERCP по поводу возможной дисфункции сфинктера Одди или деления поджелудочной железы, следует тщательно взвесить риск осложнений процедур. Эти процедуры лучше всего проводить в условиях клинических исследований. При заболевании с естественным течением и при значительном взаимодействии с другими сопутствующими факторами определение конечных точек терапии и измерение результатов затруднено (7).
3. Смертность и факторы риска перехода к CP
В датском проспективном исследовании 352 пациентов с ОП и 30-летнем полном наблюдении датскими регистрами, 24.1% пациентов с первым приступом ОП прогрессировал до ХП (прогрессирующего острого панкреатита). ХП был диагностирован в среднем через 3,5 года после первой госпитализации по поводу АП. Смертность у пациентов с прогрессирующим острым панкреатитом была в 2,7 раза выше, чем у пациентов, у которых не прогрессировал хронический панкреатит, а по сравнению с фоновой популяцией смертность была в 5,3-6,5 раз выше. Риск прогрессирования снижался с увеличением возраста, и в регрессионном анализе Кокса с возрастом, включенным в качестве кофактора, курение было наиболее важным фактором, связанным с прогрессированием от АД к ХП, в то время как АД, вызванное желчными камнями, показало тенденцию к значимости.Пол и занятость показали непропорциональность. Алкоголь не оказал существенного влияния на прогрессирование (6, 13).
4. Выводы
Рецидив АП – частое клиническое состояние. После подтверждения того, что приступы действительно являются панкреатитом, этиология становится очевидной как минимум в 70–80% случаев при простых исследованиях. Еще от 10% до 15% можно найти при более продвинутом тестировании, и до 10% являются идиопатическими. Однако некоторые этиологии, выявленные с помощью этих тестов, не получили всеобщего признания как важные или актуальные.Роль эмпирической холецистэктомии неясна. Генетическая предрасположенность является распространенным кофактором, но роль рутинного тестирования все еще неясна, за исключением тех, у кого есть семейный анамнез и подозрение на мутацию PRSS1 (которая определяет более высокий риск рака). Развитие исследований в области медицинской терапии пациентов с мутацией CFTR может изменить это и расширить роль генетического тестирования. Естественная история болезни и эффекты лечения плохо изучены. Это синдром различных причин, симптомов и исходов.Необходимы более длительное наблюдение и хорошо спланированные, предпочтительно рандомизированные, исследования с адекватным размером выборки. Следует избегать инвазивных процедур, особенно ERCP, исключительно для диагностических целей (без манометрии или целевой терапии). MRCP и EUS рекомендуются после сбора полного анамнеза и физических, рутинных лабораторных тестов, включая оценку триглицеридов и визуализационные исследования, особенно при рецидивирующем заболевании: EUS предпочтительнее у пожилых пациентов и у пациентов с желчным пузырем, так как они превосходны для небольших опухоли и тонкий литиаз желчного пузыря (мелкие камни или осадок в желчном пузыре).
Установление неявных признаков хронического панкреатита может быть целесообразным у пациентов с трудноизлечимой болью между приступами, и роль агрессивной резекции при рецидивирующем остром панкреатите без ХП постоянно развивается. Не следует полагаться только на морфологические признаки при диагностике хронического панкреатита. Рекомендуется классификация, основанная на сочетании морфологических исследований, тестов внешнесекреторной функции поджелудочной железы и процедур визуализации (5).
AP может прогрессировать до CP (Рисунок 1) , и курение является самым сильным фактором риска, связанным с прогрессированием.Смертность в 5-6 раз выше по сравнению с фоновой популяцией, что указывает на необходимость наблюдения за пациентами с ОП и факторами риска ХП. Поскольку болезнь многогранна, рекомендуется лечение зависимости от курения, алкоголя и нутриционная поддержка. Эндоскопические исследования и терапию следует тщательно сопоставить с рисками и желательно проводить в экспертных центрах. Нет никаких определенных рекомендаций или единого мнения относительно клинического наблюдения за пациентами с рецидивирующим острым панкреатитом.Существует мнение, что этим пациентам следует избегать курения, чтобы снизить риск прогрессирования заболевания. Следует тщательно избегать любых других провоцирующих факторов риска, включая отказ от алкоголя или любых подозреваемых лекарств. Следует проверить триглицериды. Уместно клиническое наблюдение с дальнейшими исследованиями на основе клинических симптомов. Нет данных в поддержку планового периодического наблюдения с инвазивными процедурами, такими как EUS, или для выполнения плановых компьютерных томографий, поскольку существует значительный риск радиационного облучения.В настоящее время нет доступных биомаркеров для отслеживания прогрессирования заболевания. Если после лечения острого эпизода у кого-то должен развиться рецидив, необходимо провести дальнейшие исследования, если это необходимо. Возможно, будет разумным повторить эндоскопическое УЗИ или в соответствующих обстоятельствах предложить другие эндоскопические / хирургические вмешательства (рис. 2).
5. Список литературы
Острый панкреатит – Guts UK
Какое лечение доступно при остром панкреатите?На данный момент не существует специального лекарства, способного купировать воспаление при остром панкреатите.Требуются поддерживающие процедуры, такие как введение жидкости через капельницу и кислородную маску, и обычно требуется катетер в мочевой пузырь для контроля диуреза. Иногда через ноздрю в желудок вводят тонкую трубку, чтобы дать ребенку дополнительное питание.
Боль в животе может быть сильной и требует лечения сильными обезболивающими, включая препараты морфинового ряда. Хотя иногда могут потребоваться антибиотики, они обычно не используются, потому что панкреатит не является инфекцией.
Часто люди быстро поправляются и могут есть и пить в течение нескольких дней, но иногда требуется более длительное кормление через зонд.К счастью, у большинства людей воспаление очень легкое, и оно быстро проходит, но у некоторых развиваются осложнения. В редких случаях, если есть желчный камень, застрявший в желчном протоке и блокирующий проток поджелудочной железы, или явная инфекция в желчном протоке (так называемый холангит), может потребоваться обследование с помощью телескопа, называемое ERCP.
После того, как люди прошли самые тяжелые фазы приступа, очень важно найти и лечить любую первопричину. Например, при наличии камней в желчном пузыре их следует удалить хирургическим путем – обычно лапароскопической холецистэктомией (удаление желчного пузыря через замочную скважину).Лучше всего это делать до того, как пациент с острым панкреатитом (из-за камней в желчном пузыре) пойдет домой или, конечно, в течение двух-трех недель, если человек достаточно хорошо себя чувствует, чтобы пройти общий наркоз и провести операцию.
Если причиной острого панкреатита является алкоголь, то действительно важно полностью прекратить употребление алкоголя. Для прекращения употребления алкоголя может потребоваться специализированная помощь, поскольку сделать это в одиночку может быть сложно.
Какие осложнения могут возникнуть?На ранних стадиях заболевания (от первых дней до недели) основными осложнениями являются общее воспаление всего тела и органная недостаточность.При низком артериальном давлении может потребоваться помощь специалиста в условиях интенсивной терапии или интенсивной терапии с капельными жидкостями и лекарствами для повышения артериального давления. Проблемы с дыханием могут потребовать подачи кислорода через маску или, в тяжелых случаях, через аппарат жизнеобеспечения в отделении интенсивной терапии. Жидкость может скапливаться вокруг поджелудочной железы, и иногда могут образовываться карманы жидкости, называемые кистами. Большинство из них оседают сами по себе, но иногда их необходимо осушить.
Если части поджелудочной железы или окружающие ткани отмерли, они могут инфицироваться и превратиться в гной, который также может потребоваться дренировать.Обычно это делается после обсуждения со специалистами в больницах, в которых есть специалисты по панкреатиту. Дренаж поджелудочной железы в основном проводится под контролем КТ.
К сожалению, острый панкреатит может быть настолько тяжелым, что некоторые пациенты умирают. В целом, каждый 20 человек, переживший приступ острого панкреатита, умирает от этого приступа. Почти все смертельные случаи от острого панкреатита происходят среди людей, которым требовалось лечение с высокой зависимостью или интенсивная терапия.
Наследственный панкреатит: MedlinePlus Genetics
Наследственный панкреатит – это генетическое заболевание, характеризующееся повторяющимися эпизодами воспаления поджелудочной железы (панкреатит).Поджелудочная железа вырабатывает ферменты, которые помогают переваривать пищу, а также вырабатывает инсулин – гормон, контролирующий уровень сахара в крови в организме. Эпизоды панкреатита могут привести к необратимому повреждению тканей и потере функции поджелудочной железы.
Признаки и симптомы этого состояния обычно начинаются в позднем детстве с эпизода острого панкреатита. Внезапный (острый) приступ может вызвать боль в животе, жар, тошноту или рвоту. Эпизод обычно длится от одного до трех дней, хотя у некоторых людей могут возникать тяжелые эпизоды, которые длятся дольше.Наследственный панкреатит прогрессирует в рецидивирующий острый панкреатит с множественными эпизодами острого панкреатита, которые повторяются в течение как минимум года; количество эпизодов, которые переживает человек, варьируется. Рецидивирующий острый панкреатит приводит к хроническому панкреатиту, который возникает при стойком воспалении поджелудочной железы. Хронический панкреатит обычно развивается у пораженных людей в раннем взрослом возрасте. Признаки и симптомы хронического панкреатита включают периодические или частые боли в животе различной степени тяжести, метеоризм и вздутие живота.У многих людей с наследственным панкреатитом в раннем взрослом возрасте также развиваются аномальные отложения кальция в поджелудочной железе (кальцификации поджелудочной железы).
Годы воспаления повреждают поджелудочную железу, вызывая образование рубцовой ткани (фиброза) на месте функционирующей ткани поджелудочной железы. Фиброз поджелудочной железы приводит к потере функции поджелудочной железы у многих больных. Эта потеря функции может нарушить выработку пищеварительных ферментов и нарушить нормальное пищеварение, что приведет к жирному стулу (стеаторея), потере веса и дефициту белков и витаминов.Из-за снижения выработки инсулина из-за потери функции поджелудочной железы примерно у четверти людей с наследственным панкреатитом к середине взрослого возраста разовьется сахарный диабет 1 типа; риск развития диабета увеличивается с возрастом.
Хроническое воспаление поджелудочной железы и повреждение поджелудочной железы повышают риск развития рака поджелудочной железы. Риск особенно высок у людей с наследственным панкреатитом, которые также курят, употребляют алкоголь, страдают сахарным диабетом 1 типа или имеют семейный анамнез рака.У пораженных людей, у которых развивается рак поджелудочной железы, он обычно диагностируется в среднем возрасте.
Осложнения рака поджелудочной железы и сахарного диабета 1 типа являются наиболее частыми причинами смерти людей с наследственным панкреатитом, хотя считается, что люди с этим заболеванием имеют нормальную продолжительность жизни.
COVID-19 и риск острого панкреатита: вот что советует эксперт
Новый коронавирус, вызывающий COVID-19, может вызывать и другие осложнения для здоровья.Хотя 11 марта 2020 года Всемирная организация здравоохранения объявила его пандемией, во всем мире страны все еще пытаются найти ответы на вопрос, как его можно сдержать и в конечном итоге искоренить. Как известно, вирусная инфекция поражает в основном систему верхних дыхательных путей. Но, помимо этого, известно, что он влияет на пищеварительную систему, вызывая тошноту, рвоту и диарею.
Выяснилось, что вирус также может поражать поджелудочную железу. «Частота поражения поджелудочной железы у пациентов с COVID-19 с пневмонией составляет около 17 процентов, но степень поражения поджелудочной железы варьируется от пациента к пациенту.У некоторых пациентов в анализе крови может наблюдаться изолированное повышение уровня ферментов поджелудочной железы без каких-либо клинических симптомов. В анализах крови может быть повышенный уровень ферментов поджелудочной железы и признаки панкреатита на изображениях, но клинических проявлений заболевания не будет. Очень редко может быть явный эпизод острого панкреатита; Обычно шансы поражения поджелудочной железы меньше, когда болезнь COVID-19 протекает в легкой форме », – объясняет д-р Свапнил Шарма, консультант по трансплантации печени и хирургии HPB в больнице Фортис в Мулунде.
ТАКЖЕ ЧИТАЙТЕ | Исследования показывают, что простуда может помочь в борьбе с гриппом
Доктор Шарма говорит, что COVID-19 может вызвать повреждение поджелудочной железы либо путем прямого вирусного вторжения, либо косвенно через иммуноопосредованное повреждение. «Клетки поджелудочной железы экспрессируют рецепторы особого типа, которые называются« ангиотензинпревращающим ферментом 2 (ACE2) », которые помогают вирусу COVID-19 перемещаться внутри клеток. Выявленное повышение уровня ферментов поджелудочной железы в анализе крови не следует рассматривать как острый панкреатит у пациентов с COVID-19.Острый панкреатит следует диагностировать у пациентов с COVID-19 с повышенным уровнем ферментов поджелудочной железы в анализе крови только при наличии клинического заболевания и / или визуализации, показывающей типичные признаки острого панкреатита ».
Но как лечить?
– Пациенты с острым панкреатитом нуждаются в поддерживающей терапии, такой как внутривенное введение жидкости, обезболивающие и питание.
– Ранняя агрессивная реанимация жидкостью внутривенно и нутритивная поддержка являются ключом к предотвращению серьезных осложнений острого панкреатита, таких как некроз поджелудочной железы.
– Если у пациентов с COVID-19 разовьется тяжелый острый панкреатит, существует высокий риск полиорганной недостаточности и смертности.