Пролапс слизистой желудка в просвет пищевода: Пролапс слизистой желудка в пищевод: признаки, диагностика, методы лечения
Пролапс слизистой желудка в пищевод: причины и лечение
Многие люди, особенно в возрасте после 50 лет, начинают страдать от проявления таких неприятных признаков, как тошнота после приема пищи, отрыжка кислым и изжога. Эти патологические проявления в медицинской терминологии называют гастроэзофагиальным рефлюксом, то есть, если сказать проще, обратным забросом пищи из желудка в пищевод.
Чаще всего с неприятной симптоматикой стараются бороться самостоятельно, так как мало кто знает, что одной из причин этого негативного явления может быть такая патология, как пролапс слизистой желудка в пищевод, или, иначе, грыжа пищеводного отверстия диафрагмы (ГПОД). Чтобы понять всю опасность этого недуга, стоит подробнее познакомиться с ним.

Основные характеристики и причины патологии
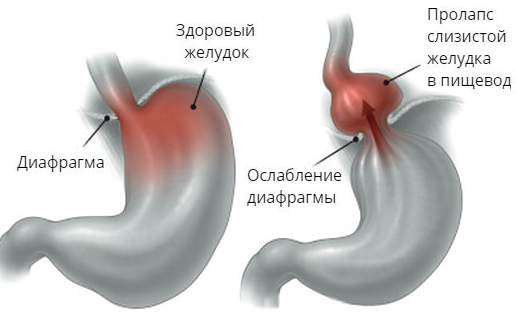
О том, что это за заболевание, лучше всего расскажут специалисты. Из их объяснений становится понятно, что пролапс — это выпадение (выпячивание) через диафрагму в пищевод части желудка. Такая патология может быть двух видов – скользящая и параэзофагеальная:
- при скользящем пролапсе, диагностируемом чаще всего, весь основной орган пищеварения свободно проходит через пищеводное отверстие туда и обратно;
- параэзофагеальный вид характеризуется тем, что смещаться может только часть желудка до грудного отдела пищевода.
До сих пор неизвестна точная причина, которая приводит к возникновению этого недуга. По данным проводимых медицинских исследований, у некоторых людей он развивается вследствие ослабления диафрагмальной мышечной ткани, возникающего из-за какого-либо повреждения.
Также появлению таких патологических изменений может поспособствовать повышенное внутрибрюшное давление на мышцы, располагающиеся вокруг желудка. Эта причина провоцируется подъемом тяжестей, чрезмерной физической активностью, длительной прорывной рвотой и сильным кашлем, частыми запорами, а также беременностью.
Существуют также и факторы непосредственного риска, способствующие потере мышцами диафрагмы эластичности и их ослаблению, что приводит к образованию пролапса желудка в пищевод. Чаще всего на развитие этого патологического процесса оказывают влияние следующие факторы:
- длительное и частое курение;
- брюшной асцит;
- старение;
- ожирение.

Специалисты рекомендуют людям из группы риска внимательнее относиться к своему здоровью и при появлении первых признаков гастроэзофагиального рефлюкса, чаще всего свидетельствующих о возможном наличии пролапса, пройти диагностическое исследование для выяснения истинной причины возникновения негативной симптоматики.
Основные признаки недуга
Понять, что развивается пролапс, не всегда является возможным, так как иногда специфическая симптоматика заболевания у человека полностью отсутствует. Нередко патология сфинктера между желудком и пищеводом обнаруживается как случайная находка во время проведения инструментального обследования органов ЖКТ. Но по большей части заболевание сопровождают тяжелые клинические проявления. Гастроэнтерологи отмечают, что наиболее часто возникают следующие тревожные симптомы, свидетельствующие о развитии пролапса:
- спонтанно возникающие при физических нагрузках или во время еды резкие болевые ощущения за грудиной колющего или режущего характера. Их провоцирует выпячивание складки слизистой желудка. Пропадают они также неожиданно при возвращении ее обратно;
- на пике боли возникает тошнота и рвота съеденной только что пищей;
- изжога, усиливающаяся во время лежания или при наклонах;
- проблемы с глотательным рефлексом;
- при развитии на фоне пролапса рефлюксной болезни у человека появляются такие неприятные признаки, как постоянное срыгивание пищей, после чего во рту остается ощущение горечи или кислоты.
Болевой синдром, возникающий за грудиной, очень похож на приступ стенокардии. Болезнь может проявиться и нарушением сердечного ритма. В этом случае необходимо проведение электрокардиографии.
Необходимые лечебные мероприятия
Чаще всего при этой патологии специальное лечение не требуется. Терапевтические мероприятия определяются имеющимся у пациента симптомокомплексом. Медикаментозное лечение назначается при постоянных изжогах и кислотном рефлюксе. Оно проводится при помощи препаратов, отвечающих за блокировку выделения и нейтрализацию кислоты в желудочном соке, то есть, предназначены для устранения изжоги. Оперативное вмешательство может потребоваться в том случае, когда медикаментозная терапия не дает результатов. Но исходя из медицинской практики, операция практически никогда не требуется.
Терапия пониженной прочности диафрагмы и излишней эластичности складки слизистой основного пищеварительного органа целесообразна только в том случае, если это доставляет пациенту заметный дискомфорт. Лечебные мероприятия основываются на приеме симптоматических лекарственных средств:
- спазмолитики Дротаверин;
- ингибиторы протонной помпы Рабепразол;
- прокинетики Домперидон;
- антациды Фосфалюгель.
Для купирования отдельных неприятных и доставляющих пациенту существенный дискомфорт признаков пролапса достаточно всего лишь периодического применения какого-либо средства.
Для полного избавления от этой патологии необходима операция, благодаря которой имеется возможность восстановить изначально существовавшее анатомическое положение органов. Но хирургическое вмешательство бывает целесообразным только в том случае, когда отсутствуют результаты медикаментозного лечения, а грыжевой мешок имеет очень большие размеры.
Коррекция питания при этой патологии
Правильно организованный рацион является основным этапом в избавлении человека от проблем с желудочно-пищеводным сфинктером. Существует несколько правил, обязательных для пациентов с этой проблемой:
- пища должна приниматься регулярно, не менее 6 раз в день, а порции по объему должны быть минимальными;
- кушать следует в одно и то же время;
- лежать после еды категорически не рекомендуется;
- ежедневное меню должно состоять из полужидких каш и протертых супов;
- полностью запрещены к употреблению холодные и горячие блюда;
- перед приемом пищи необходимо обязательно выпить стакан чистой воды;
- ужинать необходимо не позднее чем за 3–4 часа до сна;
- к запрещенным продуктам относятся копчености, маринады, соленья, жирные и жареные блюда, а также алкоголь.
В том случае, когда у человека начинают наблюдаться симптомы развивающегося пролапса, ему в первую очередь следует обратиться к специалисту, а не заниматься самолечением. Правильный диагноз при этом заболевании возможно выставить только после проведения необходимых диагностических исследований, а это позволит назначить адекватный курс лечения и подобрать соответствующую диету. Но в любом случае для того чтобы избежать возникновения этого недуга, необходимо вести здоровый образ жизни, правильно питаться и не допускать появления лишнего веса.
Пролапс слизистой желудка в луковицу двенадцатиперстной кишки. Что такое недостаточность кардии желудка Пролапс тонкой кишки в просвет пищевода
Современная экология, различные патологии и плохое питание – все это ведет к развитию проблем пищевода.
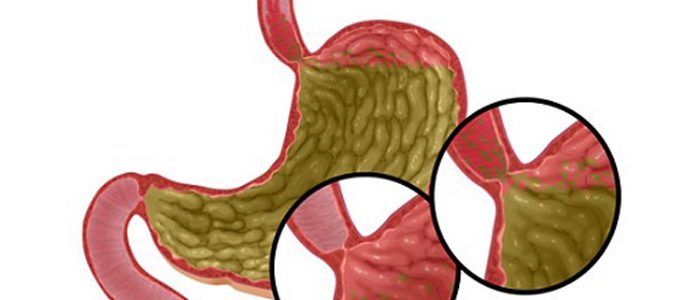
Пролапс слизистой желудка в пищевод – это патология, при которой слизистая оболочка желудка сворачивается в одну складку и выходит в просвет пищевода.
Очень часто люди ее определяют, как грыжу пищеводного отверстия диафрагмы. На самом деле, это 2 разные проблемы, но при этом, они очень часто возникают совместно.
Симптомы
Сам по себе пролапс слизистой желудка в пищевод практически никогда не диагностируется, этому предшествует грыжа.
Связано это с тем, что болезнь очень редко вызывает какие-либо симптомы, особенно на начальном этапе. И при той, и при другой болезни, диагностические мероприятия и лечение схоже.
После полного отсутствия симптоматики, состояние может резко поменяться в другую сторону.
Болезненные ощущения и другие признаки попросту не дают нормально жить человеку. При наблюдении каких-либо симптомов, необходимо обратиться за помощью.
К самым наблюдаемым признакам относят:
- Резкие, мучительные боли. Возникают во время приема пищи или, когда человек физически перетрудился. Исчезают самостоятельно после возвращения слизистой оболочки на место.
- Также после еды может наблюдаться тошнота и рвота.
- Изжога.
- Отрыжка.
- Сухой кашель.
- Плохой аппетит.
- Белый налет на слизистой языка.
Все эти симптомы чаще всего проявляются, когда имеются сопутствующие заболевания. Иногда и вовсе патология выясняется случайно.
Точный диагноз можно поставить, используя инструментальную диагностику.
Причины
Прежде чем начать лечение, будет благоразумно выявить фактор, который поспособствовал развитию такой патологии.
К самым явным и частым причинам относят:
- Недостаточность пищеводно-желудочного клапана.
- Наследственность.
- Заболевания ЖКТ в хронической форме.
- Ожирение.
- Врожденные аномальные изменения органа.
- Печеночная или сердечная недостаточность.
- ГЭРБ.
- Статические неконтролируемые нагрузки.
- Изменения развития соединительной ткани на генетическом уровне.
- Кила диафрагмы.
- Частое ношение сильно сдавливающей одежды.
- Неправильное питание, чрезмерное употребление жирной, острой, горячей пищи.
- Лежачий образ жизни.
Формы заболевания
Существует 3 основных типа развития патологии. Формы гастроэзофагеального пролапса:
- Параэзофагеальный. Такой вид болезни распространяется только на слизистую желудка. Она перемещается вверх, но пищевод при этом совершенно не страдает.
- Скользящий. Характеризуется выпадением брюшной части пищевода и рядом находящегося отдела желудка. Состояние отличается периодичностью. Слизистая, то выходит за рамки и образует складку, то снова возвращается на прежнее место.
- Смешанный.
Методы диагностики
Только после аппаратного обследования и постановки точного диагноза, назначают лечение.
Слизистая желудка в пищеводе: лечение, причины
Существует ряд патологий, именуемых предраковыми. Пролапс слизистой желудка в пищевод относится к таковым, поскольку является заселением внутренней пищеводной поверхности нетипичными клетками. Происходит это при нарушении функций пищеводно-желудочного сфинктера. При этом состоянии обработанная соляной кислотой и ферментами пищевая кашица частично возвращается в пищевод. Лечение состоит в коррекции образа жизни, диетическом питании, приеме медикаментозных препаратов и хирургическом вмешательстве.
Причины патологии
Гастроэзофагеальный пролапс — это перемещение определенного участка желудочной слизистой через несостоятельный кардиальный сфинктер в пищевод. Состояние часто наблюдается при врожденных аномалиях желудочно-кишечного тракта, у пожилых людей вследствие ослабления мышечного и связочного аппарата гастроинтестинальной системы.
Развивается оно также при беременности, асците, дисплазии, ожирении, генетических патологиях соединительной ткани, хронических запорах, травматических поражениях и метеоризме. При всех этих нарушениях повышается внутрибрюшное давление, что становится патогенетической предпосылкой. Часто пролапс протекает бессимптомно и обнаруживается при плановом инструментальном обследовании. Для уточнения диагноза определяют желудочную кислотность и выполняют электрокардиографию.
Вернуться к оглавлениюПеремещение желудочной слизистой в пищевод наблюдается даже при сильном и частом кашле вследствие респираторных болезней. Предпосылками может стать воспаление желчного пузыря и поджелудочной железы.
Симптоматика патологии
 Болевой синдром может наблюдаться в области грудины.
Болевой синдром может наблюдаться в области грудины.Одними из первичных признаков являются болезненные ощущения в эпигастральной области. Они носят схваткообразный характер и возникают независимо от периодичности приемов пищи. Боль часто иррадирует за грудину, напоминая стенокардию. Ретроградный ток пищевой массы приводит к болевым ощущениям, распространяющимся на всю подложечную область, участок между лопатками, спину. Боль может иметь опоясывающий характер, свойственный панкреатиту. Также желудочно-пищеводный пролапс сопровождается такими симптомами:
- Учащение частоты сердечных сокращений. Перебои в работе сердца.
- Отрыжка воздухом или кислым содержимым желудка, тошнота, рвота, не приносящая облегчения. Желудочное содержимое возвращается в пищеводный канал, нарушая целостность слизистой, разъедая ее.
- Изжога и дисфагия. Пациент не может проглотить пережеванную, смоченную слюной пищу.
- Похудение. Пролабирование желудочных клеток приводит к развитию эзофагеальной рефлюксной болезни, осложняющейся пищеводом Барретта и опухолевой дисплазией, сопровождающихся снижением веса.
Как проводится диагностика?
Диагностические мероприятия начинаются из детального сбора анамнеза. Доктор опрашивает пациента на предмет наличия у него характерных симптомов и других заболеваний. Слизистая желудка воспаляется под воздействием поступившей с отрыжкой соляной кислоты. Именно это обуславливает характерную клиническую картину, которую семейный врач отмечает при сборе анамнестических данных.
 Больному может потребоваться консультация невропатолога.
Больному может потребоваться консультация невропатолога.Желательна консультация узких специалистов, в том числе кардиолога, невропатолога, хирурга. Для дифференциальной диагностики с другими болезнями проводят эзофагогастродуоденоскопию с биопсией. Лабораторные методики не несут диагностической ценности. В основном, параллельно с ФГДС применяют ультразвуковое исследование органов брюшной полости, реже — рентген. Чтобы диагностировать транскардиальный пролапс, прибегают к магниторезонансной томографии органов гастроинтестинальной системы.
Вернуться к оглавлениюЛечение патологии
Поскольку патогенетическим механизмом возникновения недуга является повышение в брюшной полости давления, пытаются нормализовать стул. Для этого применяются физиотерапевтические и лекарственные методы.
Пролапс желудка в пищевод можно лечить как с помощью коррекции образа жизни и диеты, так и посредством медикаментозных препаратов. Лечение комплексное и состоит из дробного и частого питания, умеренной физической активности, снижения массы тела и приема нескольких лекарственных средств. Среди них выделяют антациды, снижающие кислотность и антисекреторные медикаменты, тормозящие выработку ферментов желудочными железами.
Для улучшения перистальтики желудочно-кишечного тракта и стимуляции продвижения пищевого комка в нижележащие отделы желудка и кишечника применяются прокинетики. Если лечение с их помощью не помогает, прибегают к оперативному вмешательству. Через искусственное отверстие в брюшной стенке при помощи специальных инструментов проводят наложение лигатуры, укрепляющей связки гастроинтестинальной системы. Некоторые хирурги проводят пластику пищевод, реже его удаление.
Пролапс слизистой желудка в пищевод: лечение
Современная экология, различные патологии и плохое питание – все это ведет к развитию проблем пищевода.
Пролапс слизистой желудка в пищевод – это патология, при которой слизистая оболочка желудка сворачивается в одну складку и выходит в просвет пищевода.
Очень часто люди ее определяют, как грыжу пищеводного отверстия диафрагмы. На самом деле, это 2 разные проблемы, но при этом, они очень часто возникают совместно.
Симптомы
Сам по себе пролапс слизистой желудка в пищевод практически никогда не диагностируется, этому предшествует грыжа.
Связано это с тем, что болезнь очень редко вызывает какие-либо симптомы, особенно на начальном этапе. И при той, и при другой болезни, диагностические мероприятия и лечение схоже.
После полного отсутствия симптоматики, состояние может резко поменяться в другую сторону.
Болезненные ощущения и другие признаки попросту не дают нормально жить человеку. При наблюдении каких-либо симптомов, необходимо обратиться за помощью.
К самым наблюдаемым признакам относят:
- Резкие, мучительные боли. Возникают во время приема пищи или, когда человек физически перетрудился. Исчезают самостоятельно после возвращения слизистой оболочки на место.
- Также после еды может наблюдаться тошнота и рвота.
- Изжога.
- Отрыжка.
- Сухой кашель.
- Плохой аппетит.
- Белый налет на слизистой языка.
Все эти симптомы чаще всего проявляются, когда имеются сопутствующие заболевания. Иногда и вовсе патология выясняется случайно.
Точный диагноз можно поставить, используя инструментальную диагностику.
Причины
Прежде чем начать лечение, будет благоразумно выявить фактор, который поспособствовал развитию такой патологии.
К самым явным и частым причинам относят:
- Недостаточность пищеводно-желудочного клапана.
- Наследственность.
- Заболевания ЖКТ в хронической форме.
- Ожирение.
- Врожденные аномальные изменения органа.
- Печеночная или сердечная недостаточность.
- ГЭРБ.
- Статические неконтролируемые нагрузки.
- Изменения развития соединительной ткани на генетическом уровне.
- Кила диафрагмы.
- Частое ношение сильно сдавливающей одежды.
- Неправильное питание, чрезмерное употребление жирной, острой, горячей пищи.
- Лежачий образ жизни.
Формы заболевания
Существует 3 основных типа развития патологии. Формы гастроэзофагеального пролапса:
- Параэзофагеальный. Такой вид болезни распространяется только на слизистую желудка. Она перемещается вверх, но пищевод при этом совершенно не страдает.
- Скользящий. Характеризуется выпадением брюшной части пищевода и рядом находящегося отдела желудка. Состояние отличается периодичностью. Слизистая, то выходит за рамки и образует складку, то снова возвращается на прежнее место.
- Смешанный.
Методы диагностики
Только после аппаратного обследования и постановки точного диагноза, назначают лечение.
К самым распространенным способам диагностики относят:
- Ренгеноскопия при использовании контрастного вещества для установления состояния внутри пищеводной трубки.
- УЗИ брюшной полости.
- Фиброгастродуоденоскопия. С ее помощью специалисты выявляют на сколько серьезно развилось заболевание, выявляют воспалительный процесс в верхних частях пищеварительного тракта. Также специалисты проводят специальный тест на выявление бактерии хеликобактер пилори и ее влияние на процесс.
- Импедансометрия, рН-метрия, биопсия слизистой оболочки. Назначаются, если есть в этом необходимость.
- Общий анализ крови. Выявляют количество нейтрофилов, лейкоцитов, эритроцитов. Уровень последних указывает на наличие или отсутствие воспаления в организме.
Все назначения на обследование нужно получать у лечащего врача. Занимается этими вопросами терапевт или гастроэнтеролог.
Лечение
Безусловно одними медикаментами с проблемой не справится, да и вообще они мало какую роль играют.
С их помощью можно поддерживать состояние пациента в реабилитационный период и на протяжении всего периода снимать симптоматику.
Очень важно с помощью медикаментов устранить первопричину, особенно, если это патологии пищевода и остальных органов пищеварительной системы.
Группа медикаментов, необходимых при лечении заболевания:
- Антисекреторные средства. Их действие направлено на то, чтобы при необходимости, снизить выработку желудочного сока.
- Антацидные лекарства. Эта группа медикаментов помогает устранить повышенную кислотность, обволакивают слизистую оболочку и выполняют защитную функцию. Популярные антациды: Маалокс, Альмагель, Гевискон.
- Прокинетические препараты. Они стабилизируют моторику ЖКТ. К таким средствам относят: Домперидон, Метоклопрамид.
- При необходимости, когда имеются острые боли, назначают спазмолитики. Самый известный препарат этой группы – Дротаверин. Могут применяться его аналоги.
Очень часто люди обращаются за помощью к специалистам уже на серьезной стадии развития патологии.
Это прежде всего связано с тем, что клиническая картина весьма размыта и без особых симптомов может протекать на протяжении нескольких лет.
В этом случае, лечение препаратами может не оказать желаемого результата, а значит появляется необходимость в проведении операции.
Когда состояние острое, то встает острый вопрос неотложного вмешательства. Таким образом, хирургическое вмешательство – единственный вариант качественной помощи пациенту.
Чаще всего, такое лечение применяется при грыже диафрагмы в отверстии пищевода.
Разновидности хирургического вмешательства:
- Гастрокардиоплексия. При такой операции подшивают верхний отдел желудка и пищевода к преаортальной связке.
- Фундопликация по Ниссену. Искусственным путем создают разрушенный сфинктер. Для этого верх желудка оборачивают вокруг нижней части пищеводной трубки.
- Еще один способ оперативного вмешательства – это уменьшение пищеводного входа с пластикой связок. Они его должны укреплять.
- Возможно полное изменение кардиальной части желудка. Связочный аппарат делают искусственный.
Помимо самого лечения, пациент самостоятельно должен проконтролировать свое поведение, сделать выводы и устранить все негативные факторы из своей жизни.
Только в таком случае, можно рассчитывать на положительный результат. Прежде все, это такие факторы, как:
- Вредные привычки. И алкоголь, и курение пагубно влияют и на пищевод, и на желудок. Если их не исключить, то болезнь постоянно будет возвращаться, а лекарства не дадут необходимой эффективности.
- Питание должно быть сбалансированным. Желательно, чтобы продукты в меньшей степени оказывали нагрузку на желудок и другие пищеварительные органы. Исключить слишком горячую и острую пищу.
- Употреблять еду надо маленькими порциями, но не реже 5 раз.
- Нельзя ложится сразу после поедания пищи. Лучше походить немного или хотя бы посидеть.
- Частые наклоны тоже противопоказаны.
- Никакой тесной одежды быть также не должно.
- Во время сна голова всегда должна быть выше ног.
- Если есть склонность к запорам, то их рекомендуют устранять и не допускать их образования. При этом соблюдается специальная диета, которая поможет избежать появление запоров.
- Нельзя перенапрягаться физически.
- Необходимо следить за своим весом.
Пролапс слизистой желудка в пищевод у детей
Наблюдать такую патологию у ребенка можно в маленьком возрасте. На их появление прежде всего влияют врожденные аномалии пищевода или диафрагмы.
Когда трансхиатальный пролапс присутствует у младенца, в первую очередь возникают диспепсические симптомы. Малыш очень часто срыгивает. После еды проявляется тошнота и даже рвота.
Если в комплексе у ребенка развивается кетоацидоз, то присутствуют дополнительные признаки в виде:
- Неприятного запах изо рта. Остро чувствуется ацетон.
- Общего недомогания, слабости и вялости.
- Головной боли.
Народная медицина
Комплекс различных мероприятий дает безусловно положительные результаты. На эффект от лечения можно рассчитывать, если ответственно подходить к этому процессу.
Народные рецепты не раз выручали людей и показывали свою универсальность. Никто не говорит о том, чтобы исключить медикаментозное лечение и надеется только на натуральные компоненты.
Они безусловно хороши, но только в совокупности. Народная медицина при пролапсе включает в себя:
- Медовую воду. Для этого в стакане чистой кипяченной, но остывшей воды растворяют 1 столовую ложку пчелиного продукта.
- Семена льна. Это натуральный продукт, обладающий антацидным свойством. Применяют в виде настойки или отвара.
- Отвар шиповника. Препятствует излишней выработки соляной кислоты и снижает выраженность ее кислотности в верхней части пищеварительного тракта.
Правильное питание
Очень важное условия при всех заболеваниях ЖКТ, пищеварительного тракта и многих других органах.
Назначает диету специалист, который ориентируется на состояние пациента и учитывает все особенности организма.
Такое питание очень будет схоже с тем, что устанавливают при гастрите с высокой кислотностью.
При пролапсе слизистой желудка необходимо убрать из своего меню:
- Цитрусы.
- Бульоны наваристые и супы на их основе.
- Крепкий черный чай.
- Кофе.
- Любую свежую выпечку и сдобы.
- Кукурузную крупу.
- Алкоголь.
- Кисломолочные продукты.
- Овощи: огурцы, щавель, капусту, шпинат, чеснок, грибы, репу, лук.
- Квашенные продукты тоже нужно исключить.
- Консервированную пищу.
- Бобовые.
- Острые продукты. Это и соусы, и специи, и пряности.
- Газированные напитки.
При этом питание должно быть сбалансированным и разнообразным. В интернете множество вкусных рецептов, которые помогут наслаждаться едой.
Питание должно быть частым, а порции маленькими. После еды нельзя принимать горизонтальное положение около часа и не следует наклоняться.
Возможные последствия
Если вовремя не заметить образование пролапса, то к нему добавляются другие патологии. Осложнения:
- Образование эрозий и язв.
- ГЭРБ.
- Гастрит.
- Эзофагит.
- Гипотрофия.
- Кровотечение внутри желудка.
- Кетоацидоз (возникает у детей вместе с пролапсом).
- Появление новообразований в пищеводе. В последствии они могут перерасти в раковую опухоль.
Вывод
Пролапс слизистой желудка в пищевод – серьезное заболевание, которое на начальной стадии может поддаваться консервативным методам лечения.
Чем раньше будет замечена патология, тем быстрее ее получится вылечить.
Осложнен процесс именно тем, что обращаются люди уже при запущенных формах, когда только оперативное вмешательство способно решить проблему.
Полезное видео
Пролапс слизистой желудка в пищевод
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Многие люди, особенно в возрасте после 50 лет, начинают страдать от проявления таких неприятных признаков, как тошнота после приема пищи, отрыжка кислым и изжога. Эти патологические проявления в медицинской терминологии называют гастроэзофагиальным рефлюксом, то есть, если сказать проще, обратным забросом пищи из желудка в пищевод.
Чаще всего с неприятной симптоматикой стараются бороться самостоятельно, так как мало кто знает, что одной из причин этого негативного явления может быть такая патология, как пролапс слизистой желудка в пищевод, или, иначе, грыжа пищеводного отверстия диафрагмы (ГПОД). Чтобы понять всю опасность этого недуга, стоит подробнее познакомиться с ним.
Основные характеристики и причины патологии
О том, что это за заболевание, лучше всего расскажут специалисты. Из их объяснений становится понятно, что пролапс — это выпадение (выпячивание) через диафрагму в пищевод части желудка. Такая патология может быть двух видов – скользящая и параэзофагеальная:
- при скользящем пролапсе, диагностируемом чаще всего, весь основной орган пищеварения свободно проходит через пищеводное отверстие туда и обратно;
- параэзофагеальный вид характеризуется тем, что смещаться может только часть желудка до грудного отдела пищевода.
До сих пор неизвестна точная причина, которая приводит к возникновению этого недуга. По данным проводимых медицинских исследований, у некоторых людей он развивается вследствие ослабления диафрагмальной мышечной ткани, возникающего из-за какого-либо повреждения.
Также появлению таких патологических изменений может поспособствовать повышенное внутрибрюшное давление на мышцы, располагающиеся вокруг желудка. Эта причина провоцируется подъемом тяжестей, чрезмерной физической активностью, длительной прорывной рвотой и сильным кашлем, частыми запорами, а также беременностью.
- симптомы варикоза вен пищевода
- что такое папиллома пищевода и насколько она опасна
- помощь при лечении полипа пищевода
Существуют также и факторы непосредственного риска, способствующие потере мышцами диафрагмы эластичности и их ослаблению, что приводит к образованию пролапса желудка в пищевод. Чаще всего на развитие этого патологического процесса оказывают влияние следующие факторы:
- длительное и частое курение;
- брюшной асцит;
- старение;
- ожирение.
Анатомия пищевода | IntechOpen
1. Введение
Пищевод – это похожий на мышечную трубку орган, который происходит из энтодермальной примитивной кишки, длиной 25–28 см, диаметром примерно 2 см, расположенный между нижней границей гортанной части глотки (рис. 1) и кардией. желудка. Начальная и конечная точки пищевода топографически соответствуют 6-му шейному позвонку и 11-му грудному позвонку, а желудочно-пищеводный переход соответствует мечевидному отростку грудины. Пищевод 5 см находится в шее и спускается над верхним средостением и задним средостением примерно на 17–18 см, продолжается в течение 1–1.5 см в диафрагме, заканчиваясь 2–3 см пищевода в брюшной полости (рис. 2) [1, 2]. Пол, возраст, физическое состояние и пол влияют на длину пищевода. Пищевод новорожденного имеет длину 18 см, начинается и заканчивается на один или два позвонка выше, чем у взрослого. Пищевод удлиняется до 22 см в длину к 3 годам и до 27 см к 10 годам [3, 4].
Рисунок 1.
Анатомия гортани (с разрешения Турецкой ассоциации хирургии).
Рисунок 2.
Длина отделов пищевода.
2. Строение пищевода
Пищевод состоит из четырех гистологических слоев: слизистой оболочки, подслизистой оболочки, мышечной пропии и адвентиции.
2.1. Слизистая оболочка
Неороговевший многослойный плоский эпителий покрывает весь просвет пищевода. Под этим эпителием расположены Lamina propia и lamina muscularis mucosa. Lamina propia состоит в основном из рыхлой соединительной ткани, а слизистая оболочка lamina muscularis состоит из гладкой мышечной ткани и эластических волокон. Некератинизированный многослойный плоский эпителий слизистой оболочки трансформирует простой столбчатый эпителий в кардии желудка, возникая в точке, называемой «Z-линией», неправильной зигзагообразной линией.При эндоскопии слизистая оболочка пищевода бледнее слизистой оболочки желудка.
2.2. Подслизистая основа
Этот слой состоит из эластичных и коллагеновых волокон, которые образуют плотную соединительную ткань неправильной формы. Этот слой состоит из вен, лимфатических сосудов и мейснеровского сплетения.
2.3. Muscularis propia
Продольные и круговые мышцы образуют трубчатый пищевод: продольные мышечные волокна расположены поверхностно, а круговые мышечные волокна расположены глубоко. Продольные волокна начинаются от задней поверхности перстневидного хряща и образуют треугольник, называемый «треугольником Ламье», который ограничен продольными мышечными волокнами сбоку и перстневидно-глоточной мышцей сверху.В этой области находится еще один треугольник, называемый «треугольником Киллиана», и границы этого треугольника образованы нижней сужающей мышцей глотки и перстневидно-глоточной мышцей. Эти более слабые участки важны для формирования дивертикулов Ценкера. Продольные мышечные волокна собираются сбоку в верхней части пищевода, но эти волокна расширяются и окружают все поверхности с нижних сторон, становясь наиболее сильными в нижней трети пищевода. Волокна круговой мышцы расположены под продольной мышцей, причем круговая мышца тоньше продольной мышцы.Круглые мышцы на самом деле не являются круглыми во всех частях пищевода; эти волокна более эллиптические в верхней трети и становятся более округлыми в нижней трети пищевода. Круглые мышечные волокна не образуют регулярного образования, а движутся по нерегулярному узору, образуя систему, подобную ставне. Самопроизвольная перфорация пищевода обычно происходит на последних 2 см, и эта перфорация охватывает всю стенку пищевода, вызывая медиастинит из-за утечки желудочного сока. Верхняя часть пищевода состоит из поперечнополосатых мышц, а нижняя – из гладких мышечных волокон.Переходная зона у всех людей разная, но в основном верхняя четверть состоит только из поперечно-полосатых мышечных волокон; вторая четверть состоит как из поперечно-полосатых, так и из гладких мышечных волокон; а нижняя половина состоит только из гладких мышечных волокон (в этом слое находится сплетение Аурбаха).
2.4. Адвентиция
Этот слой окружает большую часть пищевода и состоит из рыхлой соединительной ткани. Поскольку в пищеводе серозная оболочка не обнаруживается, инфекции и опухоли могут легко распространяться [5, 6].
3. Сужение и изгибы пищевода
Пищевод имеет семь точек сужения, которые можно увидеть с помощью эзофагоскопии или бариевого прохода.Четыре классических сужения встречаются почти у всех людей; три других сужения обнаруживаются при определенных заболеваниях.
Первое классическое сужение в начальной точке, которое образует ротоглоточная мышца; эта часть является второй по ширине точкой после устья червеобразного отростка в пищеварительном тракте. Диаметр просвета этой первой точки сужения составляет примерно 1,4–1,5 см, и она расположена на 15 см после зубов центрального резца верхней челюсти. Топографически эта первая точка соответствует телу 6-го шейного позвонка.Это сужение называется «верхним сфинктером пищевода». Второе сужение соответствует плоскости, расположенной у верхнего края грудины. При гиперфлексии передняя и задняя стенки пищевода сближаются, и возникает точка частичного сужения. Третье сужение – одно из классических сужений дуги аорты. Эта точка топографически соответствует 4-му грудному позвонку и имеет ширину 1,5–1,6 см. Точка расположена на 22,5 см ниже центральных резцов верхней челюсти, на 7 см ниже перстневидно-глоточной мышцы [2].Четвертое сужение (третье классическое сужение) находится в месте пересечения пищевода и левого главного бронха. Эта точка расположена на уровне 5-го спинного позвонка, на 27,5 см ниже центральных резцов верхней челюсти и на 9 см ниже ротоглоточной мышцы. Пятая точка сужения образуется при дилатации предсердий, вызванной митральным стенозом. Эта точка расположена чуть ниже бронхиального сужения. Шестое сужение, называемое «сужением Лаймера», расположено во второй точке пересечения пищевода и аорты.Эта точка находится в плоскости, соответствующей верхнему краю 10-го тела дорсального позвонка. Сужение Лаймера происходит при атеросклерозе аорты. Чуть выше этого сужения обнаруживается частичное расширение, называемое «эпифреническая ампула» или «Vorgamen de Luschka». Последнее сужение (и 4-е классическое сужение) образовано перерывом пищевода, который берет начало от правой ножки диафрагмы и располагается на уровне 11-го спинного позвонка и в 40 см после центральных резцов верхней челюсти; он составляет 1–1,5 см в длину и 1.5–1,8 см шириной. Это последнее сужение называется «нижний сфинктер пищевода». Нижний сфинктер состоит из физиологического механизма сфинктера, образованного мышечными волокнами правой ножки диафрагмы; он обеспечивает антирефлюксный механизм. Когда человек не ест, просвет пищевода закрывается над нижним сфинктером пищевода. Пищевод в основном срединный и вертикальный, но с тремя небольшими изгибами, расположенными на шее, за левым бронхом и на бифуркации трахеи (фото 1).
Рисунок 1.
Эндоскопический вид пищевода (с разрешения Турецкой ассоциации хирургии).
Пищевод расположен слева от средней линии на уровне 1-го спинного позвонка, справа от средней линии на уровне 6-го спинного позвонка и снова слева от средней линии на уровне 10-го спинного позвонка. Таким образом, пищевод полностью перед позвоночником образует перевернутую букву «S». Эти сужения и изгибы являются важными ориентирами для рентгенологического и эндоскопического исследования аномалий, диагностики рака и образования стриктур после проглатывания химических веществ [2, 7].
Пищевод анатомически разделен на три части: шейный, грудной и брюшной отделы пищевода.
3.1. Шейный пищевод
Шейный пищевод начинается от нижнего края перстневидного хряща, соответствующего телу 6-го шейного позвонка. Этот уровень отмечен бугорком сонной артерии, названным «Chasseing tubercula», который является важным ориентиром при цервикальной эзофагэктомии. Шейный пищевод заканчивается у нижнего края первого дорсального позвонка, доходящего до горизонтальной плоскости яремной резцы грудины. Конечная точка – это начальная точка верхнего средостения, а от этой точки – грудной пищевод.Длина шейного отдела пищевода 5–6 см, диаметр просвета 1,4–1,5 см в самом узком месте.
3.1.1. Окружающие структуры
Пищевод проходит в самой глубокой фасциальной плоскости шеи, наклоняясь между трахеей спереди и позвонком сзади. Пищевод прикрепляется к превертебральной фасции сагиттальной перегородкой, которая образует заглоточное и ретроэзофагиальное пространства.
Пищевод спереди покрыт гортань и трахеей (рис. 3), но это покрытие частичное, и с левой передней стороны имеется открытый край, обеспечивающий естественный хирургический доступ.Пищевод прикрепляется к трахее с помощью волокон трахеопищеводных мышц; легко отделить трахеопищеводную плоскость, за исключением патологических обстоятельств. Ближайшей структурой пищевода является сонная артерия в антеролатеральном направлении, которая находится на расстоянии 1-2 см от него. Нижняя щитовидная артерия, доли щитовидной железы и возвратные гортанные нервы являются другими важными смежными участками пищевода, а грудной проток лежит с левой стороны от него. Пищевод сзади соединяет превертебральные мышцы, шейные позвонки и превертебральные пластинки.Грудной проток соединяется с левым «углом Пирогова» и слегка соединяется с левой стороной пищевода.
Рис. 3.
Расположение пищевода относительно других анатомических структур (с разрешения Турецкой ассоциации хирургии).
3.1.2. Значение окружающих структур
Сагиттальная перегородка, которая образует заглоточное и ретроэзофагиальное пространства, блокирует распространение абсцесса из этой области в верхнее средостение, но абсцесс может распространиться через предтрахеальное пространство в верхнее средостение и вызвать фатальное осложнение.Предтрахеальное пространство важно тем, что оно может быть перфорировано, прежде всего, во время эзофагэктомии.
Рецидивирующий гортанный нерв (RLN) лежит в трахеопищеводной борозде, и пищевод находится рядом с этим нервом, что важно в случае цервикальной эзофагэктомии. Травма RLN вызывает одностороннее затруднение глотания и охриплость голоса; двусторонняя травма вызывает смыкание голосовых связок в среднем положении, и становится необходимой трахеостомия. Особенно на левой стороне пищевода, RLN настолько близко к пищеводу, что легко повредить нерв неосторожным рассечением.Таким образом, рассечение следует проводить рядом с мышечными волокнами пищевода, чтобы избежать этого осложнения. Как упоминалось ранее, грудной проток соединяется с левым углом Пирогова и слегка соединяется с левой стороной пищевода. Во избежание повреждения грудного протока следует проводить тщательное рассечение, особенно при цервикальной эзофагэктомии [8, 9].
3.2. Грудной пищевод
Грудной пищевод длиной 16–18 см находится в верхнем и заднем средостении. Идет от 1-го до 11-го спинного позвонка, не соответствует вогнутости позвоночника.Однако он постепенно меняет положение на левое от начала до конца. Вначале он располагается между позвоночником и трахеей, немного левее средней линии и в 5 см слева от позвоночного столба на уровне диафрагмального перерыва (рис. 4). Париетальный лист плевры плотно соединен с обеими сторонами позвоночного столба, и эти соединения вызывают пищеводно-плевральные углубления, затрудняющие рассечение пищевода в грудной клетке. Таким образом, если во время операции в этой области происходит разрыв плевры, фиксация разрыва может стать проблемой для хирурга [2].
Рисунок 4.
Артерии пищевода.
Как обсуждалось ранее, пищевод в грудной полости содержит три классических сужения, два условных сужения и две кривые.
3.2.1. Окружающие структуры
Самой важной и сложной структурой в этой области является грудной проток, который лежит позади пищевода по всей грудной клетке. Грудной проток расположен немного дальше от пищевода в нижней трети грудной клетки, но приближается по мере продвижения пищевода вверх.Кпереди от пищевода находятся трахея, дуга аорты, правая легочная артерия, левый главный бронх, сплетение пищевода, перикард, левое предсердие и передний блуждающий нерв. На задней стороне пищевод соединяется с позвоночником, длинной мышцей толстой кишки, задними межреберными артериями, непарной веной, полузиготной веной, передней стенкой аорты, задним блуждающим нервом и плеврой. Дуга аорты, левая подключичная артерия, левый нижний гортанный нерв, левый блуждающий нерв, грудной проток и грудная часть аорты расположены на левой стороне пищевода.Неподвижная вена, плевра средостения, правый главный бронх и правый блуждающий нерв расположены справа.
3.2.2. Важность окружающих структур
Близость верхних двух третей пищевода к грудному протоку увеличивает риск повреждения грудного протока при расслоении среднего и верхнего средостения пищевода; Таким образом, в этой области следует провести тщательное рассечение.
На уровне диафрагмального перерыва мягкая ареолярная ткань соединяет пищевод с диафрагмальными сосудами, а небольшая вогнутая область, называемая «портальной вогнутостью», позволяет сформировать грыжу пищеводного отверстия диафрагмы.
Область между дугой аорты и пищеводом состоит из аортикоэзофагиальных мышечных волокон, которые включают крупные сосуды; рассечение этой области довольно просто, за исключением случая инвазии опухоли. Если опухолевая инвазия происходит среди этих крупных сосудов, удаление затруднено и опасно.
Верхнее средостение сужается над дугой аорты, и опухоли пищевода могут легко проникать в левый возвратный гортанный нерв и дыхательную систему; однако дуга аорты и непроходимая вена блокируют опухоль в этих областях, инфильтрируя нижние части средостения.
Нижние отделы грудного отдела пищевода окружены мягкой ареолярной тканью. Здесь пищевод не касается соседних органов и слегка опускается от позвоночного столба, что облегчает рассечение и резекцию, а инфильтрацию опухоли в этой области затрудняет.
Два слабых места в пищеводе, которые могут быть уязвимы для пульсирующих дивертикулов, – это верхняя и нижняя части перстневидной мышцы. Кроме того, еще один слабый участок находится на левой задней стенке пищевода, очень близко к диафрагмальному отверстию, может произойти самопроизвольный разрыв пищевода [2, 10].
3.3. Брюшной пищевод
Брюшной пищевод составляет 1-2,5 см в длину и топографически расположен в 11-й позвоночной плоскости сзади. Плоскость проходит спереди через хрящ 7-го ребра и грудину. Он проходит через пищеводный перерыв диафрагмы, который состоит из мышечных волокон правой голени. Передняя сторона пищевода длиннее задней стороны, так как ножки диафрагмы наклонены. Передняя и боковая стороны частично покрыты висцеральной брюшиной, а задняя сторона – неперитонеальная сторона.Три связки соединяют пищевод с селезенкой, печенью и диафрагмой. Это печеночно-желудочная связка, желудочно-селезеночная связка и желудочно-диафрагмальная связка.
3.3.1. Окружающие структуры
Рядом с брюшным пищеводом расположены следующие структуры: задний боковой сегмент на две трети печени, левый блуждающий нерв и пищеводное сплетение спереди, левая и правая ножки диафрагмы, аорта и левая нижняя диафрагмальная артерия сзади, хвостатая доля печени правая сторона и дно желудка слева.
Перерыв пищевода находится справа от средней линии и имеет диаметр 2 см. Топографически она расположена в 10-й позвоночной плоскости. Не дойдя до перерыва, пищевод расширяется в месте, называемом «эпитетическая ампула», которая является точкой задержки кусочка при глотании во время рентгенологического исследования.
Пищевод оканчивается в месте, которое называется «кардия желудка». Правая сторона пищевода продолжается малой кривизной желудка, а левосторонние углы переходит в большую кривизну желудка, образуя «угол Шипа».«Язык слизистой оболочки, спускающийся в желудок, называется« вальву Губарова ». Угол Шипа и вальвула Губарова важны в антирефлюксном механизме [11].
Френоэозофагиальная связка является первичной частью антирефлюксного механизма, который включает клапан Губарова и угол Хисса (рис. 5). Эта связка состоит из субплевральной фасции, плевры, диафрагмально-пищеводной фасции и поперечной фасции живота и брюшины. Волокна этой связки, идущие вверх, называются «волокнами Джувары»; нисходящие волокна называются «волокнами Rouget».Френоэзофагеальная связка сопротивляется сильному давлению в брюшной полости, которое толкает желудок во внутригрудную полость, но позволяет пищеводу двигаться вверх и вниз во время глотания. Эта связка делает гастроэзофагеальный переход гибким и плотным [12, 13].
Рисунок 5.
Вены пищевода.
4. Соединения, стабилизирующие пищевод
Фиброзная мембрана, которая прикрепляет пищевод к позвоночному столбу, называется «мембраной Бутейлера». Эта мембрана плотно закрывает диафрагмальный перерыв и ограничивает резкие движения пищевода.Однако при перерыве перепонка рыхлая и длинная. Диафрагмальная связка проходит между диафрагмой и кардией желудка и обоими блуждающими нервами. Блуждающие нервы свешивают пищевод к грудной полости; таким образом, перерезание блуждающих нервов удлиняет пищевод на 4–5 см [2].
4.1. Артерии пищевода
Нижняя тироидная артерия обеспечивает первичный артериальный кровоток к шейному пищеводу, а подключичная артерия, главная сонная артерия, позвоночные артерии, восходящая глоточная артерия, поверхностная шейная артерия и реберно-шейный ствол являются другими поставщиками артериального кровотока в пищевод для шейного отдела.Грудная часть пищевода принимает кровоток из аорты, бронхиальных артерий и правых межреберных артерий. Брюшной пищевод питается от левой желудочной артерии, коротких желудочных артерий и нисходящей ветви левой диафрагмальной артерии. Нижняя щитовидная артерия снабжает артериальный кровоток шейным отделом пищевода (рис. 6). Чрезмерно низкая резекция шейного отдела пищевода вызывает деваскуляризацию этой области. Кроме того, агрессивная резекция и мобилизация или разрыв бронхиальной артерии или разрезание повторяющихся ветвей левой желудочной артерии и нижней диафрагмальной артерии вызывают деваскуляризацию на уровне киля трахеи.Артериальный кровоток пищевода чрезвычайно богат и подходит для анастомоза, но плохое кровоснабжение или небрежное или чрезмерно агрессивное рассечение может вызвать утечку анастомоза в пищевод [14–16].
Рисунок 6.
Связь между пищеводом, диафрагмой и аортой (с разрешения Турецкой ассоциации хирургии).
4.2. Вены пищевода
Венозная система пищевода начинается от подслизистого сплетения, которое перфорирует мышечный слой и впадает в неполную систему.Цервикальные части венозного оттока попадают в нижние вены щитовидной железы. Венозный дренаж грудной части впадает в неполную вену, правую брахиоцефальную вену и, реже, в позвоночные вены с правой стороны, и гемизиготную вену, левую брахиоцефальную вену и, реже, в позвоночные вены с левой стороны. Венозный отток брюшной полости в основном попадает в вены левого желудка. Другие вены, отводящие от венозного сплетения пищевода, – это короткие желудочные вены, селезеночная вена, левая желудочно-сальниковая вена и ветви нижней диафрагмальной вены.Нижние вены пищевода соединяются с верхней полой венозной системой непарными и полузиготными венами множественными шунтами, а другие множественные шунты расположены между нижней полой системой и нижним отделом пищевода (рис. 7). Ретроградный кровоток в венозной системе пищевода вызывает расширение вен и варикозное расширение вен, и эти варикозные узлы могут вызвать фатальное кровотечение [2, 14, 17].
Рисунок 7.
Антирефлюксный механизм пищевода.
4.3. Лимфатические сосуды пищевода
Лимфатические сосуды расположены в каждом слое пищевода, но главным образом в собственной пластинке, образуя гигантскую сетевую систему.Цервикальные лимфатические узлы опорожняют внутренние яремные лимфатические узлы и верхние лимфатические узлы трахеи. Внутренняя яремная лимфатическая система, которая образует более глубокую шейную лимфатическую систему, соединяется с лимфатическим протоком с правой стороны и грудным протоком с левой стороны.
Лимфатические сосуды грудного отдела пищевода опорожняют задние теменные, диафрагмальные, трахеальные, трахеобронхиальные, ретрокардиальные и инфракардиальные лимфатические узлы.
Абдоминальные части лимфатической системы опорожняют левый желудок и паракардиальные лимфатические узлы, и все эти узлы соединяются с чревными лимфатическими узлами.Чревные лимфатические узлы опорожняют хилозную цистерну или грудной проток.
Задние теменные лимфатические узлы включают задние средостенные и межреберные лимфатические узлы и соединяются с грудным протоком или правым лимфатическим протоком. Только задняя часть диафрагмальных лимфатических узлов связана с лимфатической системой пищевода, и эти лимфатические узлы опорожняются до задних теменных лимфатических узлов.
Трахеальные или паратрахеальные лимфатические узлы расположены с двух сторон от трахеи, а трахеобронхиальные лимфатические узлы расположены вокруг бифуркации трахеи.При туберкулезе, вызывающем некроз и фиброз трахеобронхиальных лимфатических узлов, формируются тракционные дивертикулы пищевода. Эти две лимфатические системы образуют простую лимфатическую цепь средостения, которая ведет к грудному протоку или правому лимфатическому протоку (рис. 8) [18, 19].
Рисунок 8.
Лимфатические сосуды пищевода.
4.4. Иннервация пищевода:
Парасимпатические и симпатические нервы формируют иннервацию пищевода, неся стимулы к мышцам пищевода, железам, венам и артериям.
4.4.1. Парасимфатическая иннервация
Парасимпатические волокна, иннервирующие глотку и верхнюю часть пищевода, происходят из неоднозначных ядер головного мозга. Иннервация пищевода в основном осуществляется блуждающими нервами, которые заканчиваются на дорсальных ядрах блуждающего нерва головного мозга. Шейный пищевод берет тонкие волокна от обоих возвратных гортанных нервов. И левый, и правый возвратные гортанные нервы возникают из блуждающих нервов, но с левой стороны возвратный гортанный нерв находится ближе к дуге аорты. Справа ближе к подключичной артерии.Наконец, левый и правый возвратные гортанные нервы проходят в борозде между трахеей и пищеводом. Грудной пищевод в основном иннервируется блуждающими нервами, но верхняя часть грудного пищевода берет некоторые волокна из левого возвратного гортанного нерва. Волокна блуждающего нерва образуют от двух до четырех ветвей под бифуркацией трахеи, и эти нервные ветви расположены на передней поверхности пищевода на уровне заднего средостения. Рядом с пищеводным перерывом эти нервные ветви объединяются и образуют два блуждающих ствола пищевода.Вариация стволов блуждающего нерва важна во время ваготомии. Хирург должен знать об этих вариациях и быть осторожным, потому что в переднем или заднем стволе блуждающего нерва или в обоих случаях может быть обнаружено более одной ветви.
4.4.2. Симпатическая иннервация
Верхняя часть пищевода иннервируется глоточным сплетением, которое питается верхними шейными ганглиями, средними шейными ганглиями и симпатическими стволами позвоночных ганглиев при движении вниз. Верхние отделы грудного отдела пищевода иннервируются звездчатым ганглием и подключичным ансом.Нижние отделы грудного пищевода иннервируются большими чревными нервами, которые заканчиваются у чревного сплетения. Левый большой внутренностный нерв и правый нижний диафрагмальный нерв иннервируют брюшной пищевод [20, 21].
.Структуры желудка – пищевода и желудка
00:00 Итак, давайте двигаться дальше теперь к животу. Желудок специализированный для этого механического и химическое пищеварение. Так что это мускулистый мешок, который взбивается контракты и давки, как я говорю маслобойки проглоченный болюс пищи.Он также выполняет значительные химические пищеварение, которое выделяет пепсиноген который является ферментом, который превращается в пепсин, помогает распад нашего желудочный сок. И он преобразует этот болюс еды в полужидкий который известен как химус. Если мы посмотрим на диаграмме мы видим здесь у нас есть пищевод присоединение желудка и эту область желудка мы знаем это сердечная область.00:45 Итак, этот регион известен как сердечная область, и она открывается через сердечное отверстие. Это соединение между пищеводом и желудок. Затем мы можем посмотреть на некоторые другие области желудка. 01:00 Выше этого перекрестка, этот регион здесь у нас глазное дно Итак, у нас есть глазное дно в этом регионе.У нас здесь сердечная область. 01:10 Дно обычно заполнено газ, который был добыт химическое пищеварение. А потом мы имейте это большое пространство здесь который является телом желудка. И мы видим на внутренней структуре желудка, он течет в это серия складок называется морщинистой.01:26 И это помогает увеличить способность желудка раздуваться внешний по размеру у нас есть эти возвышения. Мы можем также смотрите в этом регионе здесь у нас есть то, что известно как привратник, и это сужение тела желудка что ведет к двенадцатиперстной кишке и что немаловажно, в этом регионе мы иметь то, что известно как пилорического сфинктера.Действительно важно сфинктер, регулирующий прохождение химуса через это пространство в двенадцатиперстная кишка, а это пилорический сфинктер. Когда давление внутри живот становится таким высоким, тогда пища проходит через этот химус, проходит через этот сфинктер и позволяя ему продолжать через желудочно-кишечный тракт и пригоден для переваривания.Мы также можем узнать несколько других ориентиров или границы; внешний особенности этого желудка. У нас здесь хорошая длинная кривизна так называемая большая кривизна. я собираюсь оцените серию кровеносных сосудов, которые беги сюда позже. И мы также можем видеть что здесь у нас меньшая кривизна Еще одна важная достопримечательность – это то, что перитонеальное прикрепление с печень.Мы видим, что у нас есть другой строение сердечной вырезки этого сочленения между глазным дном и пищеводом. И мы можем видеть, где меньшее кривизна ведет нас к привратник, где у нас есть угловой incisure, чтобы мы могли увидеть это здесь. На этой стороне экрана мы действительно видим эта мускулистая сумка и все ее гладкие мышечные волокна расположены либо продольно, либо выровняйте или расположите круг, который окружают мышцы.И эти мышцы контракты позволяют это механическое пищеварение. 3:15 Итак, мы можем видеть различные слои мышц, которые окружают желудок. Если мы посмотрим на внутренняя поверхность живот так что здесь мы можем увидеть раздел через желудок.У нас есть внешняя поверхность желудка здесь и у нас здесь внутренняя поверхность. Мы можем увидеть в этой толщине желудка, мы можем видеть различные слои мышц мы видим круговые и продольные слои мышц, которые мы видим здесь. 3:41 А еще мы видим слизистую оболочку, эта самая внутренняя подкладка желудок, и это действительно важно, эта внутренняя поверхность, эта слизистая оболочка.3:50 Это важно, потому что он содержит так называемые желудочные ямы. Ямки желудка, которые общаться с некоторыми желудочные железы. И глубоко внутри этих желудочные железы, которые мы можем сосчитать какие-то желудочные железы здесь, справа дно этих ям.Мы можем видеть этих людей ямы, которые выходят на поверхность желудок. Это два типа клеток. Это не физиология Конечно, здесь мы не будем вдаваться в подробности. Но вкратце эти два разных типы клеток – эти париетальные и эти главные ячейки важны в этом химическом пищеварении.Париетальные клетки выделяют Соляная кислота. Так выделяет соляную кислоту, как протоны, как ионы водорода и как ионы хлора в просвет желудка. Это снижает pH примерно до примерно 1 или 2. Важность этого это убивает микроорганизмы денатурирует белки и помогает разрушать стенки растительных клеток.4:55 Также немаловажно, что это кислая среда активирует пепсин. Пепсин выделяется этим вторая группа ячеек, называемая главными ячейками и они выделяют пепсиноген. 05:08 Пепсиноген неактивен Пепсиноген неактивен и требует кислого pH. создается париетальными клетками стать активным.Так это кислый просвет превращает пепсиноген к пепсину. И это пепсин, расщепляющий белки. Так что без этой кислоты просвет, созданный теменной клетки, белки в проглоченный болюс не будет способен перевариваться.
.