Рак тонкого кишечника признаки и симптомы диагностика: Рак тонкой кишки: симптомы, диагностика, лечение
Рак двенадцатиперстной кишки и тонкого кишечника: лечение, симптомы, диагностика, операция
Ученые предложили проводить лазерную коагуляцию опухоли. Процедура может быть эффективной на ранних стадиях болезни в нескольких случаях: когда образование расположено под слизистой оболочкой; при невозможности выполнить радикальную операцию, если имеется обструкция (закупорка опухолью просвета кишки) или кровотечение из опухоли. В методике лазерной терапии используют свет высокой интенсивности для сокращения или уничтожения опухоли и предраковых новообразований.
Рак тонкого кишечника — это злокачественная опухоль, поражающая отделы тонкого кишечника: двенадцатиперстной, подвздошной или тощей кишки. Среди образований тонкого кишечника чаще встречается рак двенадцатиперстной кишки, реже — подвздошной и тощей кишки.
Рак двенадцатиперстной кишки (ДПК) развивается, как правило, из эпителия кишечных крипт и дуоденальных желез, реже – из поверхностного эпителия. Различают экзофитные и эндофитные формы роста опухолей ДПК. По микроскопическим характеристикам преобладает аденокарцинома, значительно реже выявляется перстневидноклеточный рак. Первичные злокачественные опухоли ДПК относятся к редко встречающимся заболеваниям и составляют около 0,5% всех злокачественных опухолей желудочно-кишечного тракта. Чаще диагностируют вторичный рак двенадцатиперстной кишки, возникший вследствие прорастания рака соседних органов.
В Украине рак тонкого кишечника выявляют с одинаковой частотой и у мужчин, и у женщин старше 50 лет. Рак тонкого кишечника почти не встречается в молодом возрасте.
Если опухоль тонкого кишечника не выявлена в начальной стадии, ее происхождение точно установить довольно сложно: образование прорастает в соседние органы, определяется как конгломерат мягких тканей. В частности, рак двенадцатиперстной кишки тяжело отличить от рака желчного протока, рака головки поджелудочной железы, рака дуоденального сосочка.
Диагностика
Полную информацию о диагностике и лечении этого вида рака Вам предоставят консультанты Информационной службы LISOD:
- 0-800-500-110 (бесплатно для звонков
со стационарных телефонов по Украине) - или +38 044 520 94 00 – ежедневно
с 08:00 до 20:00.
Диагностика рака тонкого кишечника в LISOD основана на рентгенологическом и эндоскопическом исследованиях. Также применяют ультразвуковое исследование (УЗИ), позволяющее до операции выявить прорастание опухоли в поджелудочную железу и сосуды брыжейки, метастазы в лимфатических узлах и печени, асцит (скопление жидкости в животе). Проводится дуоденоскопия с цитологическим исследованием отпечатков и биопсийного материала из пораженных участков слизистой оболочки.
В LISOD используют современное рентгенологическое оборудование, позволяющее правильно диагностировать у больных рак двенадцатиперстной кишки. При проведении эндоскопического исследования применяется аппаратура для выявления патологических изменений, которые могут быть не видны при проведении других исследований (например, УЗИ, КТ или МРТ). Эндоскопические исследования проводит высококвалифицированный специалист.
Исследования выполняют согласно международным стандартам, что обеспечивает точность диагностики и соблюдение всех мер безопасности для пациента.
Лечение
В ЛІCОД проводят хирургическое лечение больных раком двенадцатиперстной кишки, подвздошной кишки и тощей кишки. Все хирургические манипуляции выполняют специалисты высокого класса. Благодаря современным подходам, профессионализму врачей и применению новейшего операционного оборудования хирургическое лечение рака тонкого кишечника является малотравматичным. Операции в абсолютном большинстве случаев проводятся лапароскопическим методом.
Операции в абсолютном большинстве случаев проводятся лапароскопическим методом.
Лекарственное лечение больных распространенным раком тонкого кишечника основано на использовании цитостатической химиотерапии современными препаратами (применяют при лечении диссеминированных форм рака органов билиопанкреатодуоденальной зоны).
Симптомы
Рак тонкого кишечника развивается медленно, и начало его проявляется маловыраженными и неспецифическими клиническими признаками. Как правило, эти симптомы характерны для многих заболеваний желудочно-кишечного тракта: отрыжка, изжога, ухудшение или отсутствие аппетита, неопределенные боли в верхних отделах живота, недомогание, общая слабость, снижение массы тела. Наиболее значимым симптомом является боль.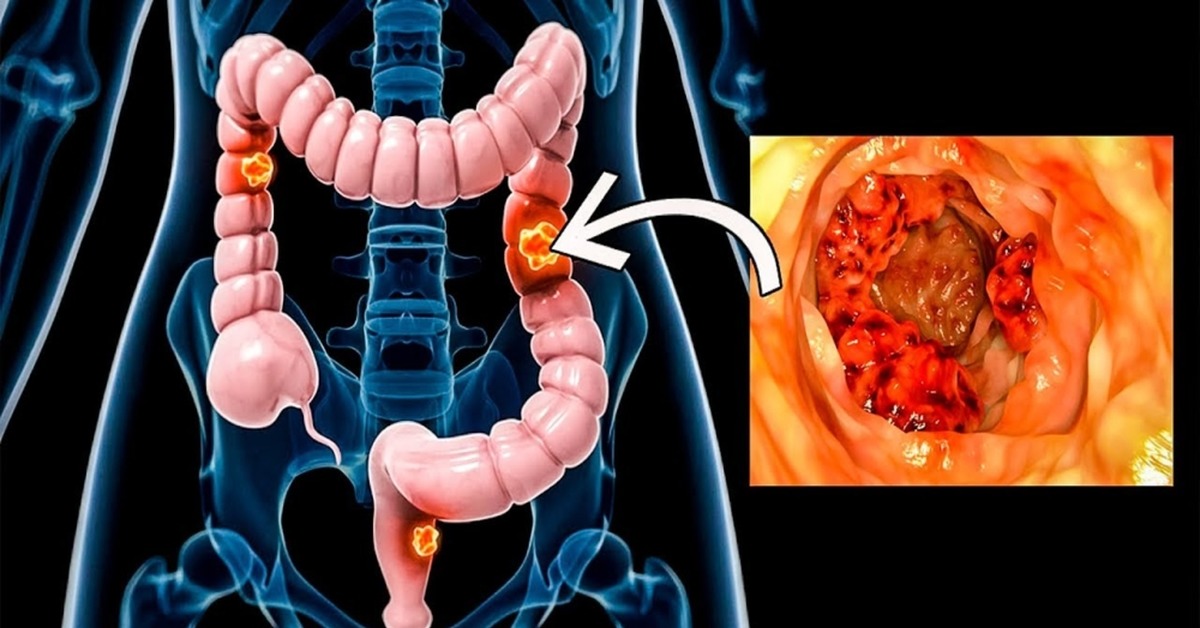
В ранние сроки заболевания боли связаны с вовлечением в опухолевый процесс нервных элементов кишечной стенки по мере инфильтративного роста опухоли. В этот период боли носят тупой, ноющий характер, часто постоянные. Обычно они не связаны с приемом пищи. Позднее, когда развивается непроходимость, прорастание в поджелудочную железу, брыжейку, они принимают характер жгучих; возрастает их интенсивность и продолжительность. Появляется чувство тяжести в эпигастральной области. Боль усиливается после приема пищи и может сопровождаться рвотой.
В большинстве случаев боль локализуется в эпигастральной области, реже – в правом подреберье. Характерна иррадиация болей в спину. Локализация и иррадиация болей обусловлены общностью иннервации тонкого кишечника с привратником, печенью, желчным пузырем, желчными протоками, поджелудочной железой. Довольно рано появляются такие симптомы, как снижение аппетита, диспепсические явления, общая слабость, снижение массы тела. Появляется и постепенно нарастает желтуха.
Факторы риска
Вопросы и ответы
В разделе публикуются вопросы пациентов и ответы наших специалистов. Вопрос каждого человека касается конкретной проблемы, связанной с его заболеванием. Пациентам отвечают израильские клинические онкологи и главный врач LISOD, д.м.н., профессор Алла Винницкая.
Ответы специалистов основаны на знаниях принципов доказательной медицины и профессиональном опыте. Ответы соответствуют исключительно предоставленным сведениям, имеют ознакомительный характер и не являются врачебной рекомендацией.
Основная цель раздела – дать информацию пациенту и его семье, чтобы вместе с лечащим врачом принять решение о виде лечения.
Здравствуйте! Моей сестре 30лет. Три года назад ей удалили опухоль в области ЖКТ, 12-ти перстную кишку, оставили четвертую часть поджелудочной и часть желудка. Год назад у нее обнаружили в печени 8 каких-то образований (судя по всему метастазы).
 Сейчас следует лечить осложнения сепсиса и затем (после оценки ответа на лечение) – или возобновить Гливек или, при прогрессии роста опухоли, перейти на вторую линию таргетной терапии.
Сейчас следует лечить осложнения сепсиса и затем (после оценки ответа на лечение) – или возобновить Гливек или, при прогрессии роста опухоли, перейти на вторую линию таргетной терапии.Рак двенадцатиперстной кишки и тонкого кишечника: лечение, симптомы, диагностика, операция
 Процедура может быть эффективной на ранних стадиях болезни в нескольких случаях: когда образование расположено под слизистой оболочкой; при невозможности выполнить радикальную операцию, если имеется обструкция (закупорка опухолью просвета кишки) или кровотечение из опухоли. В методике лазерной терапии используют свет высокой интенсивности для сокращения или уничтожения опухоли и предраковых новообразований.
Процедура может быть эффективной на ранних стадиях болезни в нескольких случаях: когда образование расположено под слизистой оболочкой; при невозможности выполнить радикальную операцию, если имеется обструкция (закупорка опухолью просвета кишки) или кровотечение из опухоли. В методике лазерной терапии используют свет высокой интенсивности для сокращения или уничтожения опухоли и предраковых новообразований.Рак тонкого кишечника — это злокачественная опухоль, поражающая отделы тонкого кишечника: двенадцатиперстной, подвздошной или тощей кишки. Среди образований тонкого кишечника чаще встречается рак двенадцатиперстной кишки, реже — подвздошной и тощей кишки.
Рак двенадцатиперстной кишки (ДПК) развивается, как правило, из эпителия кишечных крипт и дуоденальных желез, реже – из поверхностного эпителия. Различают экзофитные и эндофитные формы роста опухолей ДПК. По микроскопическим характеристикам преобладает аденокарцинома, значительно реже выявляется перстневидноклеточный рак. Первичные злокачественные опухоли ДПК относятся к редко встречающимся заболеваниям и составляют около 0,5% всех злокачественных опухолей желудочно-кишечного тракта. Чаще диагностируют вторичный рак двенадцатиперстной кишки, возникший вследствие прорастания рака соседних органов.
Первичные злокачественные опухоли ДПК относятся к редко встречающимся заболеваниям и составляют около 0,5% всех злокачественных опухолей желудочно-кишечного тракта. Чаще диагностируют вторичный рак двенадцатиперстной кишки, возникший вследствие прорастания рака соседних органов.
В Украине рак тонкого кишечника выявляют с одинаковой частотой и у мужчин, и у женщин старше 50 лет. Рак тонкого кишечника почти не встречается в молодом возрасте.
Если опухоль тонкого кишечника не выявлена в начальной стадии, ее происхождение точно установить довольно сложно: образование прорастает в соседние органы, определяется как конгломерат мягких тканей. В частности, рак двенадцатиперстной кишки тяжело отличить от рака желчного протока, рака головки поджелудочной железы, рака дуоденального сосочка. Иногда таким опухолям дают название «вторичный рак двенадцатиперстной кишки».
Диагностика
Полную информацию о диагностике и лечении этого вида рака Вам предоставят консультанты Информационной службы LISOD:
- 0-800-500-110 (бесплатно для звонков
со стационарных телефонов по Украине) - или +38 044 520 94 00 – ежедневно
с 08:00 до 20:00.
Диагностика рака тонкого кишечника в LISOD основана на рентгенологическом и эндоскопическом исследованиях. Также применяют ультразвуковое исследование (УЗИ), позволяющее до операции выявить прорастание опухоли в поджелудочную железу и сосуды брыжейки, метастазы в лимфатических узлах и печени, асцит (скопление жидкости в животе). Проводится дуоденоскопия с цитологическим исследованием отпечатков и биопсийного материала из пораженных участков слизистой оболочки.
В LISOD используют современное рентгенологическое оборудование, позволяющее правильно диагностировать у больных рак двенадцатиперстной кишки. При проведении эндоскопического исследования применяется аппаратура для выявления патологических изменений, которые могут быть не видны при проведении других исследований (например, УЗИ, КТ или МРТ). Эндоскопические исследования проводит высококвалифицированный специалист.
Исследования выполняют согласно международным стандартам, что обеспечивает точность диагностики и соблюдение всех мер безопасности для пациента.
Лечение
В ЛІCОД проводят хирургическое лечение больных раком двенадцатиперстной кишки, подвздошной кишки и тощей кишки. Все хирургические манипуляции выполняют специалисты высокого класса. Благодаря современным подходам, профессионализму врачей и применению новейшего операционного оборудования хирургическое лечение рака тонкого кишечника является малотравматичным. Операции в абсолютном большинстве случаев проводятся лапароскопическим методом.
Лекарственное лечение больных распространенным раком тонкого кишечника основано на использовании цитостатической химиотерапии современными препаратами (применяют при лечении диссеминированных форм рака органов билиопанкреатодуоденальной зоны).
Симптомы
Рак тонкого кишечника развивается медленно, и начало его проявляется маловыраженными и неспецифическими клиническими признаками. Как правило, эти симптомы характерны для многих заболеваний желудочно-кишечного тракта: отрыжка, изжога, ухудшение или отсутствие аппетита, неопределенные боли в верхних отделах живота, недомогание, общая слабость, снижение массы тела. Наиболее значимым симптомом является боль.
Как правило, эти симптомы характерны для многих заболеваний желудочно-кишечного тракта: отрыжка, изжога, ухудшение или отсутствие аппетита, неопределенные боли в верхних отделах живота, недомогание, общая слабость, снижение массы тела. Наиболее значимым симптомом является боль.
В ранние сроки заболевания боли связаны с вовлечением в опухолевый процесс нервных элементов кишечной стенки по мере инфильтративного роста опухоли. В этот период боли носят тупой, ноющий характер, часто постоянные. Обычно они не связаны с приемом пищи. Позднее, когда развивается непроходимость, прорастание в поджелудочную железу, брыжейку, они принимают характер жгучих; возрастает их интенсивность и продолжительность. Появляется чувство тяжести в эпигастральной области. Боль усиливается после приема пищи и может сопровождаться рвотой.
В большинстве случаев боль локализуется в эпигастральной области, реже – в правом подреберье. Характерна иррадиация болей в спину. Локализация и иррадиация болей обусловлены общностью иннервации тонкого кишечника с привратником, печенью, желчным пузырем, желчными протоками, поджелудочной железой. Довольно рано появляются такие симптомы, как снижение аппетита, диспепсические явления, общая слабость, снижение массы тела. Появляется и постепенно нарастает желтуха.
Довольно рано появляются такие симптомы, как снижение аппетита, диспепсические явления, общая слабость, снижение массы тела. Появляется и постепенно нарастает желтуха.
Факторы риска
Факторами риска развития рака тонкого кишечника являются наследственные формы диффузного полипоза кишечника, вилезные (ворсинчатые) аденомы, болезнь Крона.
Вопросы и ответы
В разделе публикуются вопросы пациентов и ответы наших специалистов. Вопрос каждого человека касается конкретной проблемы, связанной с его заболеванием. Пациентам отвечают израильские клинические онкологи и главный врач LISOD, д.м.н., профессор Алла Винницкая.
Ответы специалистов основаны на знаниях принципов доказательной медицины и профессиональном опыте. Ответы соответствуют исключительно предоставленным сведениям, имеют ознакомительный характер и не являются врачебной рекомендацией.
Ответы соответствуют исключительно предоставленным сведениям, имеют ознакомительный характер и не являются врачебной рекомендацией.
Основная цель раздела – дать информацию пациенту и его семье, чтобы вместе с лечащим врачом принять решение о виде лечения. Предложенная Вам тактика лечения может отличаться от принципов, изложенных в ответах наших специалистов. Не стесняйтесь задать лечащему врачу вопрос о причинах отличий. Вы должны быть уверены, что получаете правильное лечение.
Здравствуйте! Моей сестре 30лет..gif) Три года назад ей удалили опухоль в области ЖКТ, 12-ти перстную кишку, оставили четвертую часть поджелудочной и часть желудка. Год назад у нее обнаружили в печени 8 каких-то образований (судя по всему метастазы). Отправив на анализ первую опухоль, установлен диагноз GIST. Проходит лечение препаратом Гливек. 1,5 месяца назад вирусная инфекция дала осложнения – острый сепсис (в области печени три гнойных образования), выполнили дренажирование, назначили антибиотик Тиенам. Она очень слаба, при росте 175 см весит меньше 50 кг. Скажите, пожалуйста, какие шансы, возможно ли вылечить эту болезнь на такой стадии.
Прошу прощения за рассказ “своими словами”. Спасибо!
Три года назад ей удалили опухоль в области ЖКТ, 12-ти перстную кишку, оставили четвертую часть поджелудочной и часть желудка. Год назад у нее обнаружили в печени 8 каких-то образований (судя по всему метастазы). Отправив на анализ первую опухоль, установлен диагноз GIST. Проходит лечение препаратом Гливек. 1,5 месяца назад вирусная инфекция дала осложнения – острый сепсис (в области печени три гнойных образования), выполнили дренажирование, назначили антибиотик Тиенам. Она очень слаба, при росте 175 см весит меньше 50 кг. Скажите, пожалуйста, какие шансы, возможно ли вылечить эту болезнь на такой стадии.
Прошу прощения за рассказ “своими словами”. Спасибо!
GIST очень хорошо поддается лечению Гливеком и возможно полное исчезновение опухоли на фоне лечения с длительной выживаемостью. Сейчас следует лечить осложнения сепсиса и затем (после оценки ответа на лечение) – или возобновить Гливек или, при прогрессии роста опухоли, перейти на вторую линию таргетной терапии.
Сейчас следует лечить осложнения сепсиса и затем (после оценки ответа на лечение) – или возобновить Гливек или, при прогрессии роста опухоли, перейти на вторую линию таргетной терапии.
Рак двенадцатиперстной кишки и тонкого кишечника: лечение, симптомы, диагностика, операция
Ученые предложили проводить лазерную коагуляцию опухоли. Процедура может быть эффективной на ранних стадиях болезни в нескольких случаях: когда образование расположено под слизистой оболочкой; при невозможности выполнить радикальную операцию, если имеется обструкция (закупорка опухолью просвета кишки) или кровотечение из опухоли. В методике лазерной терапии используют свет высокой интенсивности для сокращения или уничтожения опухоли и предраковых новообразований.
Процедура может быть эффективной на ранних стадиях болезни в нескольких случаях: когда образование расположено под слизистой оболочкой; при невозможности выполнить радикальную операцию, если имеется обструкция (закупорка опухолью просвета кишки) или кровотечение из опухоли. В методике лазерной терапии используют свет высокой интенсивности для сокращения или уничтожения опухоли и предраковых новообразований.
Рак тонкого кишечника — это злокачественная опухоль, поражающая отделы тонкого кишечника: двенадцатиперстной, подвздошной или тощей кишки. Среди образований тонкого кишечника чаще встречается рак двенадцатиперстной кишки, реже — подвздошной и тощей кишки.
Рак двенадцатиперстной кишки (ДПК) развивается, как правило, из эпителия кишечных крипт и дуоденальных желез, реже – из поверхностного эпителия. Различают экзофитные и эндофитные формы роста опухолей ДПК. По микроскопическим характеристикам преобладает аденокарцинома, значительно реже выявляется перстневидноклеточный рак. Первичные злокачественные опухоли ДПК относятся к редко встречающимся заболеваниям и составляют около 0,5% всех злокачественных опухолей желудочно-кишечного тракта. Чаще диагностируют вторичный рак двенадцатиперстной кишки, возникший вследствие прорастания рака соседних органов.
Первичные злокачественные опухоли ДПК относятся к редко встречающимся заболеваниям и составляют около 0,5% всех злокачественных опухолей желудочно-кишечного тракта. Чаще диагностируют вторичный рак двенадцатиперстной кишки, возникший вследствие прорастания рака соседних органов.
В Украине рак тонкого кишечника выявляют с одинаковой частотой и у мужчин, и у женщин старше 50 лет. Рак тонкого кишечника почти не встречается в молодом возрасте.
Если опухоль тонкого кишечника не выявлена в начальной стадии, ее происхождение точно установить довольно сложно: образование прорастает в соседние органы, определяется как конгломерат мягких тканей. В частности, рак двенадцатиперстной кишки тяжело отличить от рака желчного протока, рака головки поджелудочной железы, рака дуоденального сосочка. Иногда таким опухолям дают название «вторичный рак двенадцатиперстной кишки».
Диагностика
Полную информацию о диагностике и лечении этого вида рака Вам предоставят консультанты Информационной службы LISOD:
- 0-800-500-110 (бесплатно для звонков
со стационарных телефонов по Украине) - или +38 044 520 94 00 – ежедневно
с 08:00 до 20:00.
Диагностика рака тонкого кишечника в LISOD основана на рентгенологическом и эндоскопическом исследованиях. Также применяют ультразвуковое исследование (УЗИ), позволяющее до операции выявить прорастание опухоли в поджелудочную железу и сосуды брыжейки, метастазы в лимфатических узлах и печени, асцит (скопление жидкости в животе). Проводится дуоденоскопия с цитологическим исследованием отпечатков и биопсийного материала из пораженных участков слизистой оболочки.
В LISOD используют современное рентгенологическое оборудование, позволяющее правильно диагностировать у больных рак двенадцатиперстной кишки. При проведении эндоскопического исследования применяется аппаратура для выявления патологических изменений, которые могут быть не видны при проведении других исследований (например, УЗИ, КТ или МРТ). Эндоскопические исследования проводит высококвалифицированный специалист.
Исследования выполняют согласно международным стандартам, что обеспечивает точность диагностики и соблюдение всех мер безопасности для пациента.
Лечение
В ЛІCОД проводят хирургическое лечение больных раком двенадцатиперстной кишки, подвздошной кишки и тощей кишки. Все хирургические манипуляции выполняют специалисты высокого класса. Благодаря современным подходам, профессионализму врачей и применению новейшего операционного оборудования хирургическое лечение рака тонкого кишечника является малотравматичным. Операции в абсолютном большинстве случаев проводятся лапароскопическим методом.
Лекарственное лечение больных распространенным раком тонкого кишечника основано на использовании цитостатической химиотерапии современными препаратами (применяют при лечении диссеминированных форм рака органов билиопанкреатодуоденальной зоны).
Симптомы
Рак тонкого кишечника развивается медленно, и начало его проявляется маловыраженными и неспецифическими клиническими признаками. Как правило, эти симптомы характерны для многих заболеваний желудочно-кишечного тракта: отрыжка, изжога, ухудшение или отсутствие аппетита, неопределенные боли в верхних отделах живота, недомогание, общая слабость, снижение массы тела. Наиболее значимым симптомом является боль.
Как правило, эти симптомы характерны для многих заболеваний желудочно-кишечного тракта: отрыжка, изжога, ухудшение или отсутствие аппетита, неопределенные боли в верхних отделах живота, недомогание, общая слабость, снижение массы тела. Наиболее значимым симптомом является боль.
В ранние сроки заболевания боли связаны с вовлечением в опухолевый процесс нервных элементов кишечной стенки по мере инфильтративного роста опухоли. В этот период боли носят тупой, ноющий характер, часто постоянные. Обычно они не связаны с приемом пищи. Позднее, когда развивается непроходимость, прорастание в поджелудочную железу, брыжейку, они принимают характер жгучих; возрастает их интенсивность и продолжительность. Появляется чувство тяжести в эпигастральной области. Боль усиливается после приема пищи и может сопровождаться рвотой.
В большинстве случаев боль локализуется в эпигастральной области, реже – в правом подреберье. Характерна иррадиация болей в спину. Локализация и иррадиация болей обусловлены общностью иннервации тонкого кишечника с привратником, печенью, желчным пузырем, желчными протоками, поджелудочной железой. Довольно рано появляются такие симптомы, как снижение аппетита, диспепсические явления, общая слабость, снижение массы тела. Появляется и постепенно нарастает желтуха.
Довольно рано появляются такие симптомы, как снижение аппетита, диспепсические явления, общая слабость, снижение массы тела. Появляется и постепенно нарастает желтуха.
Факторы риска
Факторами риска развития рака тонкого кишечника являются наследственные формы диффузного полипоза кишечника, вилезные (ворсинчатые) аденомы, болезнь Крона.
Вопросы и ответы
В разделе публикуются вопросы пациентов и ответы наших специалистов. Вопрос каждого человека касается конкретной проблемы, связанной с его заболеванием. Пациентам отвечают израильские клинические онкологи и главный врач LISOD, д.м.н., профессор Алла Винницкая.
Ответы специалистов основаны на знаниях принципов доказательной медицины и профессиональном опыте. Ответы соответствуют исключительно предоставленным сведениям, имеют ознакомительный характер и не являются врачебной рекомендацией.
Ответы соответствуют исключительно предоставленным сведениям, имеют ознакомительный характер и не являются врачебной рекомендацией.
Основная цель раздела – дать информацию пациенту и его семье, чтобы вместе с лечащим врачом принять решение о виде лечения. Предложенная Вам тактика лечения может отличаться от принципов, изложенных в ответах наших специалистов. Не стесняйтесь задать лечащему врачу вопрос о причинах отличий. Вы должны быть уверены, что получаете правильное лечение.
Здравствуйте! Моей сестре 30лет. Три года назад ей удалили опухоль в области ЖКТ, 12-ти перстную кишку, оставили четвертую часть поджелудочной и часть желудка. Год назад у нее обнаружили в печени 8 каких-то образований (судя по всему метастазы). Отправив на анализ первую опухоль, установлен диагноз GIST. Проходит лечение препаратом Гливек. 1,5 месяца назад вирусная инфекция дала осложнения – острый сепсис (в области печени три гнойных образования), выполнили дренажирование, назначили антибиотик Тиенам. Она очень слаба, при росте 175 см весит меньше 50 кг. Скажите, пожалуйста, какие шансы, возможно ли вылечить эту болезнь на такой стадии.
Прошу прощения за рассказ “своими словами”. Спасибо!
Три года назад ей удалили опухоль в области ЖКТ, 12-ти перстную кишку, оставили четвертую часть поджелудочной и часть желудка. Год назад у нее обнаружили в печени 8 каких-то образований (судя по всему метастазы). Отправив на анализ первую опухоль, установлен диагноз GIST. Проходит лечение препаратом Гливек. 1,5 месяца назад вирусная инфекция дала осложнения – острый сепсис (в области печени три гнойных образования), выполнили дренажирование, назначили антибиотик Тиенам. Она очень слаба, при росте 175 см весит меньше 50 кг. Скажите, пожалуйста, какие шансы, возможно ли вылечить эту болезнь на такой стадии.
Прошу прощения за рассказ “своими словами”. Спасибо!
GIST очень хорошо поддается лечению Гливеком и возможно полное исчезновение опухоли на фоне лечения с длительной выживаемостью. Сейчас следует лечить осложнения сепсиса и затем (после оценки ответа на лечение) – или возобновить Гливек или, при прогрессии роста опухоли, перейти на вторую линию таргетной терапии.
Сейчас следует лечить осложнения сепсиса и затем (после оценки ответа на лечение) – или возобновить Гливек или, при прогрессии роста опухоли, перейти на вторую линию таргетной терапии.
Рак тонкого кишечника. Booking Health
Тонкий кишечник состоит из трех отделов. Начальный – это двенадцатиперстная кишка, она соединена с желудком.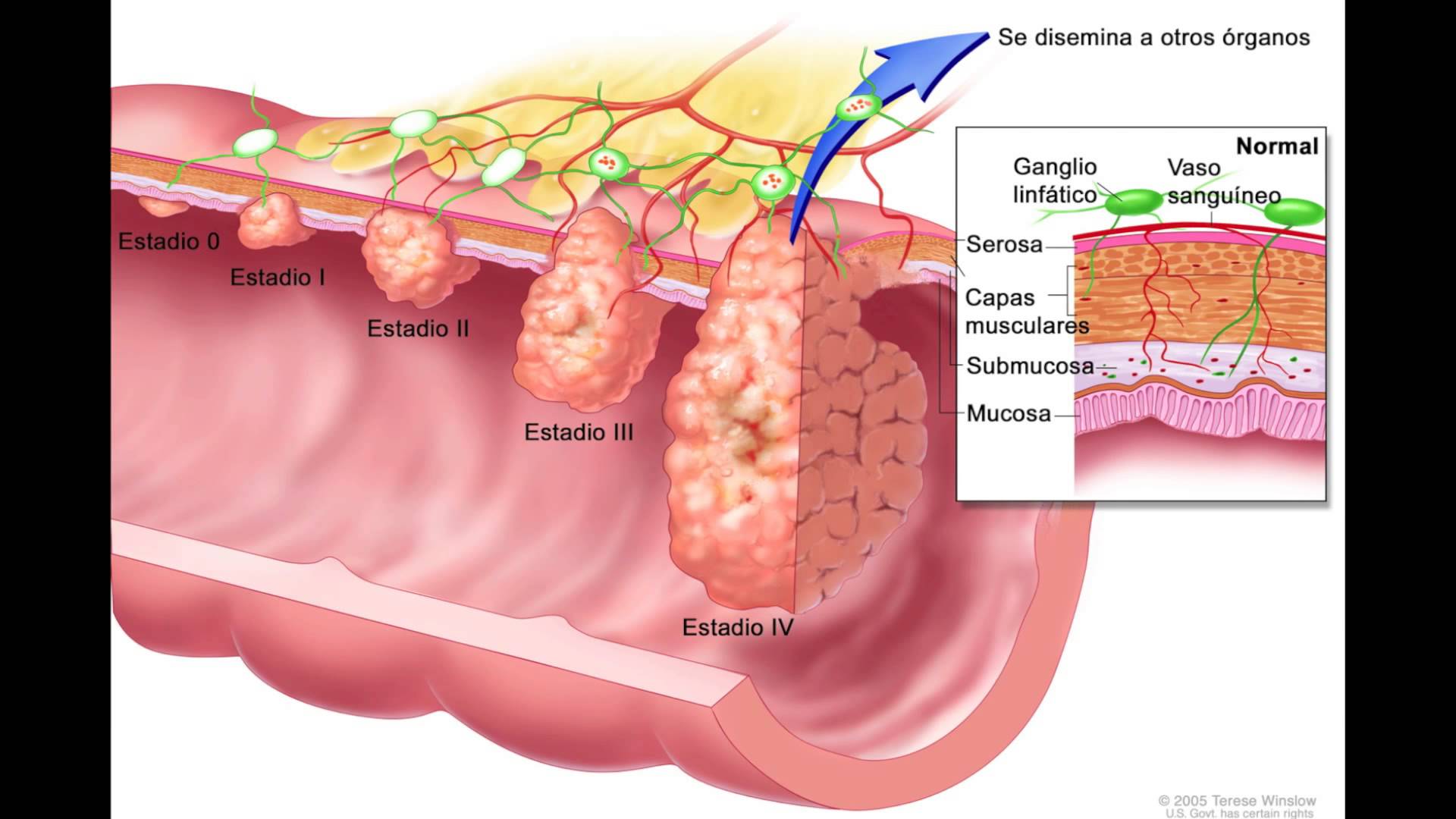 Далее следует тощая и подвздошная кишка. Возникновение злокачественной опухоли в одном из этих отделов называют раком тонкого кишечника. По гистологическому строению это в большинстве случаев аденокарцинома (опухоль из железистого эпителия) – до 40% всех случаев. Остальные 60% случаев приходится на карциноидные опухоли, саркомы и лимфомы.
Далее следует тощая и подвздошная кишка. Возникновение злокачественной опухоли в одном из этих отделов называют раком тонкого кишечника. По гистологическому строению это в большинстве случаев аденокарцинома (опухоль из железистого эпителия) – до 40% всех случаев. Остальные 60% случаев приходится на карциноидные опухоли, саркомы и лимфомы.
Как проявляется рак тонкого кишечника?
Симптомы рака тонкого кишечника неспецифичны. Они не позволяют установить или хотя бы заподозрить диагноз. Скорее всего, больного будут обследовать по поводу других, боле часто встречающихся заболеваний тонкого кишечника. Но в ходе диагностических процедур может быть обнаружена опухоль.
Рак тонкого кишечника симптомы имеет следующие:
- Боль в животе
- Слабость
- Потеря веса
На поздних стадиях развивается кишечная непроходимость. Возможны кровотечения. Если опухоль расположена в двенадцатиперстной кишке, будет рвота кровью. Если новообразование находится в нижних отделах (подвздошная кишка), признаком рака тонкого кишечника может стать кал черного цвета.
Как диагностировать рак тонкого кишечника?
Диагностика рака тонкого кишечника включает проведение инструментальных исследований. В их числе:
- Рентген с контрастом. Имеет минимальную информативность. В развитых странах методика ушла в историю. Но в развивающихся государствах иногда применяется из-за плохой оснащенности медицинских клиник.
- Компьютерная томография. При помощи более прогрессивного рентген-аппарата создаются послойные снимки тела пациента. Метод позволяет обнаружить опухолевидное образование в брюшной полости и наиболее крупные метастазы.
- Капсульная эндоскопия. Пациент глотает капсулу с видеокамерой. Она проходит через весь пищеварительный тракт. Изображение транслируется на монитор, позволяя врачу визуализировать опухоль.
- ФГДС. Фиброгастродуоденоскопия – это исследование, при котором пациент глотает трубку с камерой. К сожалению, таким способом можно диагностировать только рак двенадцатиперстной кишки, потому что дальше фиброгастроскоп не проходит.

- Энтероскопия методом двойного баллона. Один из лучших методов, позволяющих выявить рак тонкого кишечника. Проводится аналогично ФГДС. Только особое строение эндоскопа позволяет изучить и другие отделы тонкого кишечника, помимо двенадцатиперстной кишки. Проводится обычно под седацией (пациент пребывает в сонном состоянии).
- Колоноскопия. Эндоскопический метод, при котором трубка вводится в задний проход. Существуют эндоскопы, которые позволяют достигать тонкого кишечника. Процедура плохо переносится пациентами, поэтому проводится под седацией или наркозом.
- Биопсия. Единственный достоверный способ определить рак тонкого кишечника. Участок ткани берется для гистологического исследования. Биоптат берут во время проведения ФГДС, энтероскопии или колоноскопии. В ходе биопсии определяется гистологический тип опухоли, что влияет на тактику лечения.
Как лечить рак тонкого кишечника?
Основа лечения – это хирургический метод. Врач удаляет участок тонкого кишечника, отступая несколько сантиметров от края опухоли. В дальнейшем проводится химиотерапия и лучевая терапия. Они помогают уменьшить риск рецидива рака тонкого кишечника.
Врач удаляет участок тонкого кишечника, отступая несколько сантиметров от края опухоли. В дальнейшем проводится химиотерапия и лучевая терапия. Они помогают уменьшить риск рецидива рака тонкого кишечника.
Прогноз
Прогноз при раке тонкого кишечника определяется пятилетней выживаемостью. Это процент людей, которые остались живы спустя 5 лет после установления диагноза.
Прогноз по стадиям для аденокарциномы тонкого кишечника:
- 1 стадия – 55%
- 2 стадия – 35-50%
- 3 стадия – 20-30%
- 4 стадия – 5%
Чтобы улучшить прогноз, стоит пройти курс терапии в одной из лучших клиник Германии. Организовать поездку с целью лечения рака тонкого кишечника поможет компания Booking Health.
Мы поможем:
- Выбрать клинику
- Подготовить документы
- Уменьшить время ожидания приема врача
- Сэкономить до 70% от стоимости программы
- Застраховаться от непредвиденных медицинских расходов
Воспользуйтесь сервисом Booking Health, чтобы выбрать оптимальный вариант для прохождения лечения. Все цены актуальные, потому что у нас действуют прямые договора со всеми крупными медицинскими учреждениями Германии.
Все цены актуальные, потому что у нас действуют прямые договора со всеми крупными медицинскими учреждениями Германии.
Выбирайте лечение за рубежом и Вы, несомненно, получите отличный результат!
Авторы: Доктор Надежда Иванисова, Доктор Сергей Пащенко
Читайте:
Почему Booking Health – Вопросы и ответы
Как не ошибиться в выборе клиники и специалиста
7 причин доверять рейтингу клиник на сайте Booking Health
Booking Health – Стандарты качества
Отправить запрос на лечение
Что такое рак тонкого кишечника
Рак тонкого кишечника (также рак тонкой кишки) – злокачественное заболевание, возникающее в результате перерождения клеток слизистой оболочки тонкой кишки. В отличие от рака толстой кишки, это заболевание очень редкое: в Германии частота заболевания – 1 случай на 100 000 человек. Предполагается, что столь редко это заболевание проявляется потому, что в течение короткого времени, за которое пищевая масса проходит через тонкий кишечник, вещества, стимулирующие развитие рака (карциногены), не успевают воздействовать на клетки стенки кишки, вызывая их изменения или перерождение. Пик заболеваемости раком тонкой кишки приходится на 60-70-летний возраст.
Пик заболеваемости раком тонкой кишки приходится на 60-70-летний возраст.
Причины
Некоторые факторы риска, приводящие к появлению опухоли тонкой кишки, уже упоминались. К ним относятся: воспалительные заболевания кишечника, такие как болезнь Крона; чрезмерное потребление красного мяса, большого количества животных жиров, солений; синдром Пейтца-Егерса и так называемый семейный полипоз. При наличии иммунных дефектов, нетропического спру, имеется повышенный риск появления лимфомы тонкой кишки (рака, развивающегося в лимфатической ткани).
Диагноз
При раке тонкой кишки, на ранней стадии заболевания, симптомы могут проявляться слабо, или не проявляться вообще. Это осложняет диагностику и приводит к тому, что часто заболевание можно диагностировать только в прогрессирующей стадии. Симптомами, при которых Вы в любом случае обратитесь к врачу, являются: длительные непрекращающиеся боли или судороги в животе, нежелательное снижение веса тела, потеря аппетита и наличие крови в стуле.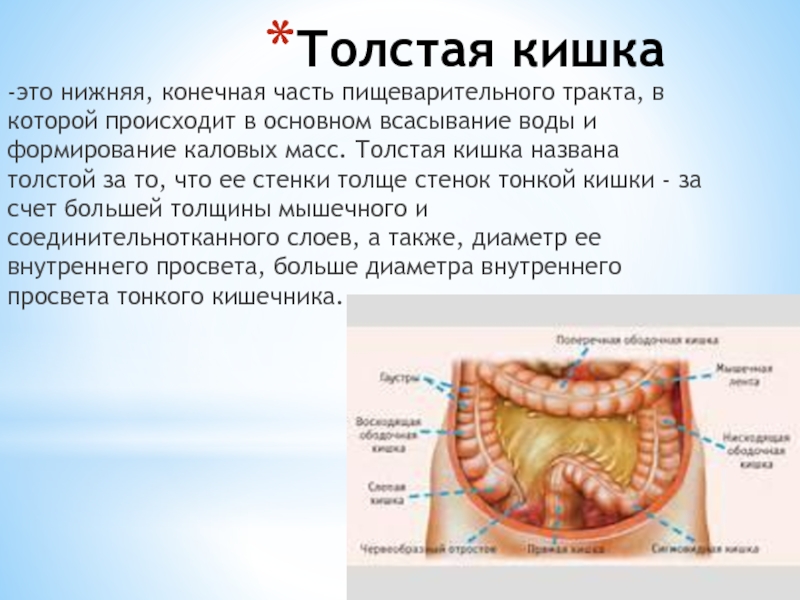
Первые этапы диагностики включают в себя подробный анамнез и клиническое обследование пациента. Анализ крови позволит сделать заключение о работе отдельных органов. Для точного подтверждения диагноза, следует взять пробу ткани (провести биопсию), чтобы врач-патолог смог затем провести ее исследование. Для получения пробы, как правило, требуется проведение зеркального обследования кишки. Если это невозможно, то проводится рентгеновское обследование пищеварительного тракта с помощью контрастного вещества, капсульная эндоскопия (с использованием миниатюрной цифровой камеры, которая позволит оценить состояние поверхности кишки), либо, по возможности, – компьютерная томография (КТ) заполненной жидкостью кишки. При прогрессировании рака тонкой кишки, в других органах образуются метастазы, которые сначала появляются в лимфоузлах области кишечника, затем – в брюшной полости, печени и легких. Поэтому, для определения степени распространения рака, используются: рентген, УЗИ, компьютерная и магнитно-резонансная томография (КТ/МРТ).
Терапия
В зависимости от распространения опухоли, типа ткани рака желудка, после проведения междисциплинарного консилиума онкологов, хирургов и врачей-радиологов, утверждается план терапии. Ввиду редкости заболевания, в сравнении с раком желудка, имеется меньший опыт терапии рака тонкой кишки. При этом, как и в случаях со многими другими раковыми заболеваниями, оценивается и, при необходимости, комбинируется применение трех типичных форм лечения: операции, лучевой и химиотерапии.
Рак тонкого кишечника | Лечение опухолей тонкого кишечника
Рак тонкого кишечника — опухоли двенадцатиперстной, тонкой или подвздошной кишки злокачественного характера (карциномы и аденокарциномы, лимфомы, лейомиосаркомы и др.) Факторами риска для их развития являются хронические болезни ЖКТ, вредные привычки, неправильное питание, радиационное облучение, условия жизни или труда, при которых человек контактирует с канцерогенами, генетическая предрасположенность.
Примерно половина случаев онкологии тонкого кишечника приходится на опухоли двенадцатиперстной кишки, поскольку именно этот отдел напрямую контактирует с пищей, содержащей канцерогены, а также соком поджелудочной железы и желчью.
Рак тонкого кишечника: симптомы и диагностика
Симптоматика обычно выражена слабо. Тошнота и рвота, частые поносы и/или запоры, метеоризм, примесь слизи или крови в кале, болезненность и спазмы в верхней и средней части живота, увеличение объемов талии и вздутие — все это может быть признаками рака тонкого кишечника. Когда болезнь прогрессирует, появляются слабость и быстрая утомляемость, пропадает аппетит и резко снижается вес, держится субфебрильная температура. Возможно разрушение стенок кишечника и выброс содержимого в брюшную полость, перитонит, асцит. Чтобы не упустить время, не откладывайте визит к врачу. Для установления диагноза используются:
- анализы крови (общий, биохимия, онкомаркеры), мочи, кала;
- УЗИ и рентген;
- ФГДС, контрастная рентгеноскопия;
- ирригоскопия, колоноскопия;
- сцинтиграфия, капсульная эндоскопия и др.

Лечение рака тонкого кишечника на различных стадиях
Тактика борьбы с болезнью выбирается с учетом состояния пациента, анамнеза, этиологии и стадии опухоли тонкого кишечника:
- I — образование до 2 см в диаметре, не затрагивает другие ткани;
- II — увеличивается в размерах, прорастает в соседние слои тканей и близлежащие органы;
- III — рост продолжается, поражаются регионарные лимфоузлы;
- IV — по лимфо- или кровотоку раковые клетки достигают отдаленных лимфатических узлов и органов, там появляются вторичные очаги.
Как основной используют хирургический метод, его часто дополняют химиотерапией и лучевой терапией. Опухоль без метастазов операбельна: проводят резекцию пораженного участка, а также близлежащих лимфоузлов и брыжейки, иногда удаляют часть желудка или поджелудочной железы. Здоровые участки кишечника сшивают друг с другом. Пятилетний прогноз выживаемости при этом составляет около 40%.
На поздних стадиях для восстановления проходимости используют наложение обходного анастомоза между здоровыми петлями кишечника.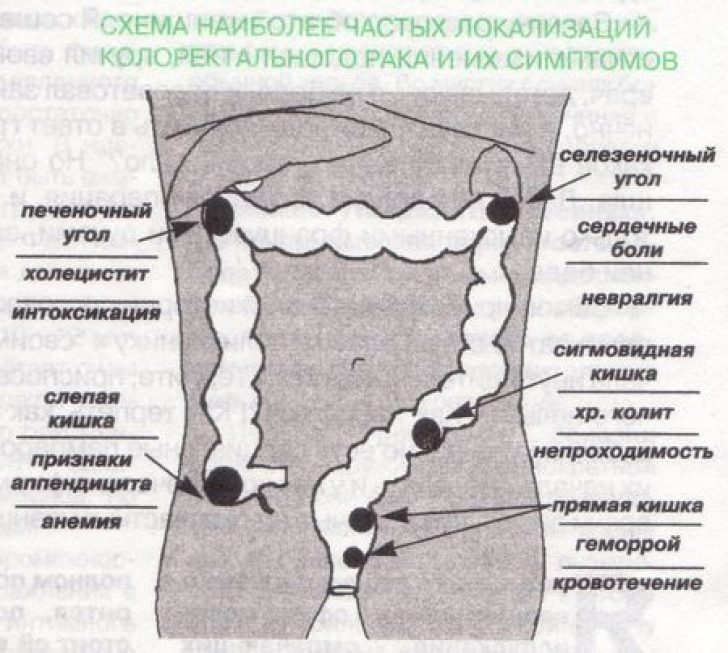 Химическая и радиотерапия позволяют уменьшить размеры опухоли и, соответственно, негативное воздействие. Однако справиться со злокачественным процессом на этом этапе практически невозможно.
Химическая и радиотерапия позволяют уменьшить размеры опухоли и, соответственно, негативное воздействие. Однако справиться со злокачественным процессом на этом этапе практически невозможно.
Обратитесь в клинику НАКФФ для диагностики и/или лечения онкологии. Также здесь проводится реабилитация онкобольных и оказывается паллиативная помощь.
Рак толстой, прямой кишки и тонкого кишечника
Рак толстой, прямой кишки и тонкого кишечника
Колоректальный рак (толстой и прямой кишки)
Под колоректальным раком, или раком прямой кишки, понимают совокупность злокачественных опухолей, которые возникают в области толстой и прямой кишок. Рак кишечника опасен метастазами (в тяжелых стадиях), которые по кровотоку и лимфотоку переносятся не только в соседние органы, но могут попасть и в легкие и головной мозг.
В свою очередь толстая и прямая кишка представляют собой отделы пищеварительной системы, или желудочно-кишечного тракта. Как правило, длина толстой кишки составляет от 1,5 до 2 м, а прямой кишки, которая расположена непосредственно перед заднепроходным отверстием (анусом), — 12-15 см.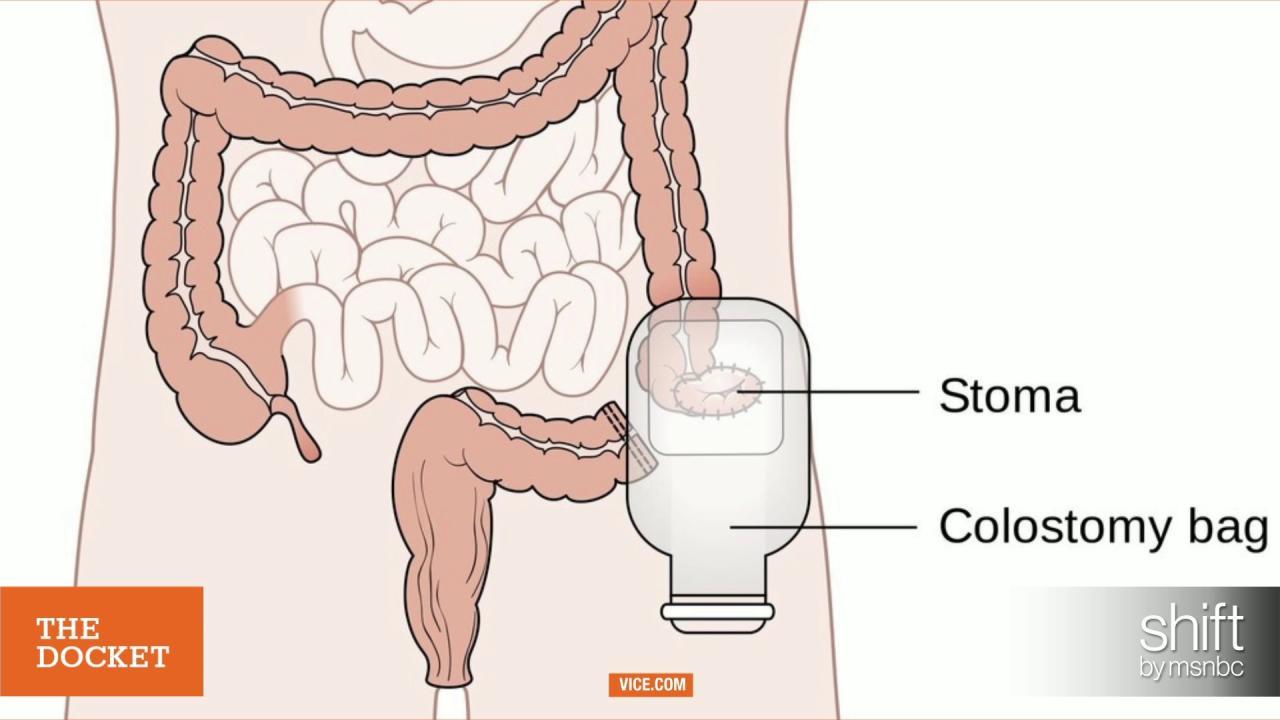
В России колоректальный рак является третьей по распространенности злокачественной опухолью. Рак тонкого кишечника встречается гораздо реже — в 2% случаев онкологии ЖКТ.
Симптомы при раке тонкого кишечника
Онкология кишечника характеризуется разнообразными и неспецифическими симптомами. К ним можно отнести:
- утомляемость,
- слабость,
- одышку,
- изменение ритма дефекаций,
- появление узкого лентовидного стула,
- запоры или поносы,
- выделение со стулом ярко-красной или темной крови,
- похудание,
- боли в животе,
- спазмы кишечника или вздутие живота.
Подобные симптомы рака кишечника — характерные признаки для массы других заболеваний, например синдрома раздраженного кишечника (спастический колит), неспецифического язвенного колита, болезни Крона, дивертикулита, язвенной болезни желудка, и имитируют рак толстой кишки или рак тонкого кишечника. Только медицинская диагностика позволит выявить действительное заболевание, поэтому не следует затягивать визит к врачу и строить самостоятельные прогнозы.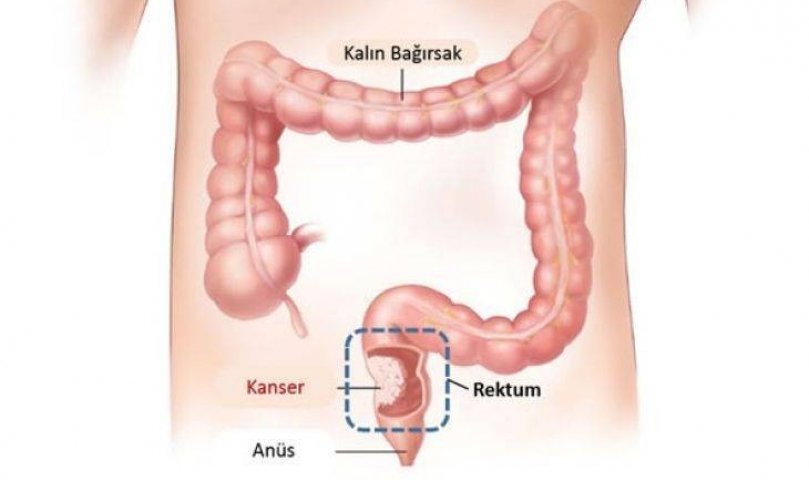
С момента возникновения рака толстой кишки до появления его симптомов может пройти несколько лет. Признаки рака кишечника зависят от точной локализации опухоли в кишечнике.
Симптомы при раке толстого кишечника и прямой кишки
Правые отделы толстого кишечника весьма вместительны. В силу этого симптомы рака кишечника правых отделов толстой кишки нередко возникают при уже довольно больших размерах новообразования.
Обычно опухоли с правосторонним расположением вызывают железодефицитную анемию, которая связана с медленной кровопотерей в течение длительного периода времени. Подобная анемия вызывает симптомы, как: слабость, утомляемость и одышка.
Левые отделы толстого кишечника по сравнению с правыми более узкие. Следовательно, злокачественные поражения левых отделов чаще сопровождаются частичной или полной обструкцией (нарушением проходимости) кишечника. Этот симптом может говорить о раке толстой кишки. Даже при частичной непроходимости следует немедленно обратиться за диагностикой.
При раке толстой кишки с частичной обструкцией наблюдаются симптомы: запоры, появление узкого (лентовидного) кала, поносы, боли в животе, нередко по типу спазмов, вздутие живота. Выделение с калом ярко-красной крови может указывать на новообразование, расположенное в левых отделах толстого кишечника или в области прямой кишки. Помните, что все вышеперечисленные симптомы могут конечно не являться признаками рака кишечника, но это однозначный повод для обращения за медицинской помощью и тщательной диагностике.
)). Данный способ проведения лучевой терапии снижает риски развития долгосрочных, хронических осложнений со стороны толстого кишечника — повышает прогноз выживаемости.
Признаки и симптомы рака тонкой кишки (аденокарциномы)
Симптомы рака тонкой кишки часто расплывчаты и могут иметь другие, более распространенные причины. К сожалению, это означает, что часто с момента появления симптомов до диагностики рака проходит не менее нескольких месяцев.
Некоторые из наиболее распространенных симптомов рака тонкой кишки:
- Боль в животе
- Тошнота и рвота
- Похудание (без попыток)
- Слабость и чувство усталости (утомляемость)
- Стул темного цвета (из-за кишечного кровотечения)
- Низкое количество эритроцитов (анемия)
- Пожелтение кожи и глаз (желтуха)
Часто первым симптомом является боль в области живота.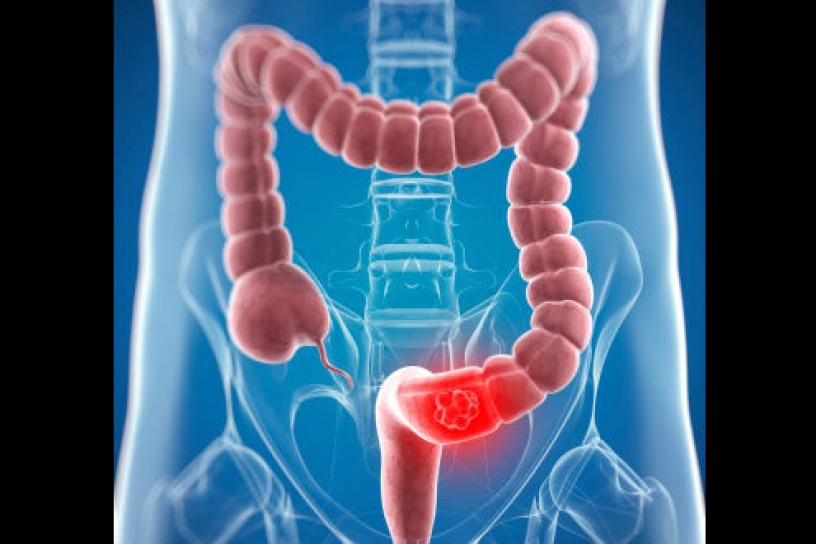 Эта боль часто бывает спастической и может быть непостоянной. Например, это может начаться или ухудшиться после еды.
Эта боль часто бывает спастической и может быть непостоянной. Например, это может начаться или ухудшиться после еды.
По мере того, как опухоль становится больше, она может замедлять прохождение переваренной пищи через кишечник. Это может привести к усилению боли. Если опухоль становится достаточно большой, она может вызвать обструкцию , при которой кишечник полностью заблокирован и ничто не может пройти. Это приводит к боли с сильной тошнотой и рвотой.
В редких случаях рак вызывает образование отверстия (перфорация) в стенке кишечника . Это отверстие позволяет содержимому кишечника попадать в брюшную полость. Симптомы перфорации могут включать внезапную сильную боль, тошноту и рвоту.
Иногда опухоль начинает кровотечение в кишечник. Если кровотечение медленное, со временем это может привести к снижению количества эритроцитов (анемии). Симптомы анемии включают слабость и утомляемость. Если кровотечение быстрое, стул может стать черным и смолистым из-за переваренной крови, и человек может почувствовать головокружение или даже потерять сознание.
Если кровотечение быстрое, стул может стать черным и смолистым из-за переваренной крови, и человек может почувствовать головокружение или даже потерять сознание.
Реже опухоль двенадцатиперстной кишки (первая часть тонкой кишки) может вызвать желтуху . Это может произойти, если опухоль блокирует желчный проток, что может препятствовать попаданию содержимого печени в кишечник.
Эти проблемы чаще возникают не только от рака, но и от других причин. Тем не менее, если у вас есть какие-либо из них, особенно если они не проходят или ухудшаются, попросите врача проверить их, чтобы найти причину, чтобы при необходимости вылечить.
Рак тонкой кишки: симптомы, причины, диагностика, лечение
Рак тонкой кишки – редкое заболевание, при котором клетки в ткани тонкой кишки изменяются. Они выходят из-под контроля и могут образовывать массу или опухоль.
Тонкая кишка (также называемая «тонкой кишкой») соединяет ваш желудок с толстой кишкой. Его основная задача – расщеплять и усваивать пищу, жиры, витамины и другие вещества, необходимые вашему организму. Если у вас этот тип рака, опухолевые клетки могут блокировать тонкий кишечник.
Его основная задача – расщеплять и усваивать пищу, жиры, витамины и другие вещества, необходимые вашему организму. Если у вас этот тип рака, опухолевые клетки могут блокировать тонкий кишечник.
Существует пять типов рака тонкой кишки:
- Аденокарциномы . Это составляет от 30% до 40% случаев. Аденокарцинома начинается в слизистой оболочке тонкой кишки. Сначала это может выглядеть как небольшой доброкачественный новообразование, называемое полипом, но со временем может превратиться в рак.
- Саркома . Раковые клетки развиваются в мягких тканях тонкого кишечника.
- Карциноидные опухоли . Эти медленнорастущие раковые образования часто укореняются в нижнем отделе тонкой кишки.Они также могут повлиять на аппендикс или прямую кишку. Эти опухоли выделяют большое количество определенных химических веществ в организме, таких как серотонин.
- Опухоли стромы желудочно-кишечного тракта (ГИСО) .
 Это редкая форма рака тонкой кишки. Более половины из них начинаются в желудке. Не все ГИСО являются злокачественными.
Это редкая форма рака тонкой кишки. Более половины из них начинаются в желудке. Не все ГИСО являются злокачественными. - Лимфомы кишечника . Лимфома – это рак, который начинается в лимфатических узлах. Люди, у которых они развиваются, часто имеют тип иммунодефицитного расстройства. Это означает, что естественная защитная система вашего организма ослаблена и не может бороться с инфекциями и болезнями должным образом.
Что его вызывает и кто подвержен риску?
Врачи не понимают, почему люди это развивают. Но они знают, что несколько вещей могут увеличить ваши шансы заболеть:
- Сколько вам лет (средний возраст на момент постановки диагноза – 60)
- Ваш пол (немного выше риск у мужчин)
- Генетика (некоторые нарушения у вас) возродитесь с повышением шансов)
- Курение и употребление алкоголя
- Диета с высоким содержанием жиров
- Жизнь или работа рядом с большим количеством некоторых химических веществ, таких как феноксиуксусная кислота
- Другие состояния, которые влияют на ваш кишечник, такие как болезнь Крона, рак толстой кишки или целиакия
- Лимфедема (повреждение сосудов, которые соединяются с лимфатическими узлами)
Каковы симптомы?
Обратитесь к врачу, если вы заметили какие-либо из следующих признаков, которые могут быть вызваны раком тонкой кишки или чем-то еще:
- Боль или спазмы в середине желудка
- Похудание по неизвестной причине
- Шишка в брюшной полости
- Кровь в стуле
Какие тесты могут показать, есть ли она у меня?
Ваш врач проведет тщательный медицинский осмотр. Они спросят о вашей истории болезни и о любых проблемах, которые могут у вас возникнуть.
Они спросят о вашей истории болезни и о любых проблемах, которые могут у вас возникнуть.
Продолжение
Скорее всего, они закажут визуализацию. Они создают изображения вашего тонкого кишечника, чтобы увидеть, есть ли рак и распространился ли он. Тесты могут включать рентген, компьютерную томографию или МРТ.
Также могут заказать эндоскопию. Это процедура, при которой ваш врач осматривает пищевод, желудок и первую часть тонкой кишки изнутри. Для этого они воспользуются эндоскопом – тонким трубчатым инструментом с лампой и камерой на конце.Вам дадут лекарство, чтобы успокоить вас перед процедурой.
Другие анализы, которые может назначить ваш врач, включают следующие:
- Биохимические анализы крови . Они измеряют количество определенных веществ, которые вырабатывает ваше тело.
- Функциональные пробы печени . Ваш врач проверяет вашу кровь, чтобы определить количество веществ, выделяемых вашей печенью (и их количество).

- Анализ кала на скрытую кровь . Это обнаруживает кровь в стуле.
- Биопсия лимфатического узла .Ваш врач удаляет часть вашего лимфатического узла, чтобы проверить наличие раковых клеток.
- Лапаротомия . Это серьезная операция. Врач разрезает стенку вашего живота, чтобы найти признаки болезни.
Какие методы лечения доступны?
Какое лечение порекомендует ваш врач, будет зависеть от ряда факторов, например от типа рака и от того, распространился ли он.
Хирургия – наиболее распространенное лечение. Ваш хирург может удалить часть тонкой кишки, содержащую рак.Или они могут сделать операцию «шунтирования», чтобы пища могла обойти опухоль, которую невозможно удалить.
Даже если ваш врач вылечит всю опухоль во время операции, он все равно может порекомендовать лучевую терапию. Он использует высокоэнергетические рентгеновские лучи для уничтожения раковых клеток.
Они также могут предложить химиотерапию (химиотерапию). Это препараты, которые вы принимаете внутрь или через капельницу. Они тоже убивают раковые клетки или останавливают их рост.
Также проходят испытания ряд новых методов лечения. Поговорите со своим врачом, если вы хотите принять участие в одном из этих клинических испытаний до, во время или после лечения.
Признаки и симптомы колоректального рака
Симптомы колоректального рака могут быть незначительными или отсутствовать на ранних стадиях заболевания, хотя могут быть некоторые ранние предупреждающие признаки. Симптомы колоректального рака могут не развиться до тех пор, пока болезнь не перейдет во II стадию или дальше. Регулярные скрининговые тесты на рак толстой или прямой кишки, особенно с колоноскопией, рекомендуются как часть плана здравоохранения для лиц старше 50 лет или лиц моложе 50 лет, которые относятся к группе высокого риска или имеют семейный анамнез заболевания или других видов рака. .Поговорите со своим врачом о том, когда вам следует начать регулярный скрининг на колоректальный рак.
Для диагностики рака прямой кишки можно использовать несколько тестов. Эти тесты могут включать колоноскопию или другие эндоскопические процедуры, тесты стула или другие лабораторные тесты, или МРТ, компьютерную томографию или ПЭТ / КТ-сканирование. Во многих случаях может потребоваться биопсия. Эти визуализационные и лабораторные тесты также могут использоваться для отслеживания размера опухолей и отслеживания реакции на лечение.
Ранние признаки колоректального рака
Большинство видов рака толстой или прямой кишки развиваются из полипов, поэтому скрининг с целью их обнаружения и удаления, когда они впервые образуются, помогает предотвратить их перерастание в рак.
Если колоректальный рак на ранней стадии действительно вызывает симптомы, ранние предупреждающие признаки могут включать внезапную потерю веса и / или узкий ленточный стул. К другим распространенным ранним признакам колоректального рака относятся:
- Ректальное кровотечение яркого или темно-красного цвета
- Табуреты узкие
- Тенезмы – ощущение, что вам нужно опорожнить кишечник, но ничего не выходит
- Анемия, вызванная дефицитом железа
- Постоянные боли в животе
- Необъяснимая потеря веса
Хотя эти симптомы могут быть вызваны другими, менее серьезными заболеваниями, такими как геморрой, язвы и болезнь Крона, их следует обсудить с врачом.Кровь в стуле, даже если она появляется периодически, никогда не следует игнорировать.
Местные симптомы колоректального рака
Местные симптомы – это симптомы, которые поражают только толстую и / или прямую кишку и не распространились на отдаленные органы. Общие местные симптомы включают:
- Запор
- Диарея
- Чередование диареи и запора или другие изменения кишечника
- Ректальное кровотечение или кровь в стуле
- Вздутие живота, спазмы или дискомфорт
- Ощущение, что кишечник не опорожняется полностью
- Стул тоньше обычного
Если вы испытываете эти возможные симптомы колоректального рака в течение длительного периода времени, важно, чтобы вы посетили врача.
Системные симптомы колоректального рака
Симптомы системного колоректального рака могут поражать не только пищеварительный тракт, но и все ваше тело. Общие системные симптомы колоректального рака включают:
Симптомы рака толстой кишки
На стадии I рака толстой кишки не могло развиться никаких явных признаков или симптомов. По мере развития симптомов они могут варьироваться в зависимости от размера опухоли и ее расположения в толстой кишке. Ранние симптомы могут поражать только толстую кишку и приводить к изменениям в работе кишечника.По мере роста рака он может распространяться, вызывая системные симптомы, влияющие на все ваше тело, такие как усталость и потеря веса. Некоторые изменения в привычках кишечника, которые можно рассматривать как признаки рака толстой кишки, включают:
- Изменение частоты дефекации
- Запор
- Изменение консистенции стула (жидкий или водянистый стул)
- Кровь в стуле (в виде ярко-красных пятен или темного смолистого стула)
- Ректальное кровотечение
- Боль в животе, вздутие живота или спазмы
- Постоянное ощущение, что вы не можете полностью опорожнить кишечник
Симптомы рака прямой кишки
Симптомы рака прямой кишки могут быть аналогичны симптомам других заболеваний кишечника, таких как язвенный колит или болезнь Крона.Но хотя симптомы воспалительного заболевания кишечника могут ослабевать в периоды ремиссии, симптомы рака прямой кишки могут быть более серьезными и стойкими по мере развития рака. Опухоли в прямой кишке могут изменить консистенцию, форму или частоту испражнений. Симптомы могут усиливаться и становиться более серьезными, поскольку рак распространяется по прямой кишке или, возможно, в толстую кишку. Признаки рака прямой кишки, связанные с привычками кишечника, могут включать:
- Диарея
- Запор
- Неспособность полностью опорожнить кишечник
- Кровавый стул
- Изменение размера или формы табуретов
Симптомы метастатического колоректального рака
Пациенты с метастатическим колоректальным раком не всегда могут заметить симптомы до постановки диагноза.Симптомы метастатического колоректального рака могут зависеть от размера опухоли или опухолей и от того, где рак распространился за пределы толстой или прямой кишки. Например:
Если поражены кости , симптомы могут включать боль, переломы, запор и / или высокий уровень кальция.
Если поражены легкие , симптомы могут включать одышку, затрудненное дыхание, кашель, боль и / или усталость.
Если поражена печень , симптомы могут включать тошноту, усталость, отек ног и рук, увеличение обхвата живота и / или желтуху.
Если поражены лимфатические узлы брюшной полости , это может вызвать вздутие живота, вздутие живота и / или потерю аппетита.
Если поражен головной и / или спинной мозг , симптомы могут включать боль, спутанность сознания, потерю памяти, головную боль, нечеткость или двоение в глазах, затруднение речи и / или судороги.
Получите совет и помощь специалиста
Чтобы понять, когда симптомы являются признаком чего-то серьезного, либо диагностировать заболевание, либо подтвердить предыдущий диагноз, требуется опыт специалистов, прошедших подготовку и имеющих опыт лечения колоректального рака.В Центрах лечения рака Америки® (CTCA) наши специалисты по колоректальному раку лечат все стадии заболевания.
Следующая тема: Какие бывают типы колоректального рака?
Лечение рака тонкой кишки (PDQ®) – версия для пациента
О PDQ
Запрос данных врача (PDQ) – это обширная база данных по раку Национального института рака (NCI). База данных PDQ содержит резюме последней опубликованной информации о профилактике, обнаружении, генетике, лечении, поддерживающей терапии, а также дополнительной и альтернативной медицине.Большинство резюме представлено в двух версиях. Версии для медицинских работников содержат подробную информацию на техническом языке. Версии для пациентов написаны на понятном нетехническом языке. Обе версии содержат точную и актуальную информацию о раке, и большинство версий также доступно на испанском языке.
PDQ – это услуга NCI. NCI является частью Национальных институтов здравоохранения (NIH). NIH – это центр биомедицинских исследований при федеральном правительстве. Обзоры PDQ основаны на независимом обзоре медицинской литературы.Это не политические заявления NCI или NIH.
Цель этого обзора
В этом обзоре информации о раке PDQ содержится текущая информация о лечении рака тонкой кишки. Он предназначен для информирования и помощи пациентам, семьям и лицам, осуществляющим уход. Он не дает официальных руководящих принципов или рекомендаций для принятия решений в отношении здравоохранения.
Рецензенты и обновления
Редакционные коллегии составляют сводки информации о раке PDQ и поддерживают их в актуальном состоянии.Эти советы состоят из экспертов в области лечения рака и других специальностей, связанных с раком. Резюме регулярно пересматриваются, и в них вносятся изменения при появлении новой информации. Дата в каждой сводке («Обновлено») – это дата самого последнего изменения.
Информация в этом обзоре пациентов была взята из версии для медицинских работников, которая регулярно пересматривается и обновляется по мере необходимости редакционной коллегией PDQ по лечению взрослых.
Информация о клиническом испытании
Клиническое испытание – это исследование, призванное ответить на научный вопрос, например, лучше ли одно лечение, чем другое.Испытания основаны на прошлых исследованиях и на том, что было изучено в лаборатории. Каждое испытание отвечает на определенные научные вопросы, чтобы найти новые и более эффективные способы помощи больным раком. Во время клинических испытаний лечения собирается информация об эффектах нового лечения и о том, насколько хорошо оно работает. Если клинические испытания покажут, что новое лечение лучше, чем то, что используется в настоящее время, новое лечение может стать «стандартным». Пациенты могут захотеть принять участие в клиническом исследовании.Некоторые клинические испытания открыты только для пациентов, которые еще не начали лечение.
Клинические испытания можно найти в Интернете на сайте NCI. Для получения дополнительной информации позвоните в Информационную службу рака (CIS), контактный центр NCI, по телефону 1-800-4-CANCER (1-800-422-6237).
Разрешение на использование данного обзора
PDQ является зарегистрированным товарным знаком. Содержимое документов PDQ можно свободно использовать как текст. Его нельзя идентифицировать как сводную информацию о раке NCI PDQ, если не отображается вся сводка и не обновляется регулярно.Тем не менее, пользователю будет разрешено написать такое предложение, как «В сводке информации о раке PDQ NCI о профилактике рака груди указываются риски следующим образом: [включить выдержку из резюме]».
Лучший способ процитировать это резюме PDQ:
Редакционная коллегия PDQ® Adult Treatment. PDQ Лечение рака тонкой кишки. Бетесда, Мэриленд: Национальный институт рака. Обновлено <ММ / ДД / ГГГГ>. Доступно по адресу: https://www.cancer.gov/types/small-intestine/patient/small-intestine-treatment-pdq.Дата обращения <ММ / ДД / ГГГГ>. [PMID: 26389461]
Изображения в этом резюме используются с разрешения автора (ов), художника и / или издателя только для использования в обзорах PDQ. Если вы хотите использовать изображение из сводки PDQ и не используете все сводки, вы должны получить разрешение от владельца. Он не может быть предоставлен Национальным институтом рака. Информацию об использовании изображений в этом обзоре, а также многих других изображений, связанных с раком, можно найти в Visuals Online. Visuals Online – это коллекция из более чем 3000 научных изображений.
Заявление об ограничении ответственности
Информация в этом резюме не должна использоваться для принятия решений о страховом возмещении. Более подробную информацию о страховом покрытии можно найти на сайте Cancer.gov на странице «Управление онкологическими услугами».
Свяжитесь с нами
Дополнительную информацию о том, как связаться с нами или получить помощь на веб-сайте Cancer.gov, можно найти на нашей странице «Свяжитесь с нами для получения помощи». Вопросы также можно отправить на Cancer.gov через электронную почту веб-сайта.
Симптомы и лечение рака кишечника – Болезни и состояния
Если рак толстой кишки находится на очень ранней стадии, возможно, удастся удалить лишь небольшой кусок оболочки стенки толстой кишки.Это называется местным иссечением.
Если рак распространяется на мышцы, окружающие толстую кишку, обычно необходимо удалить весь участок толстой кишки. Это называется колэктомией.
Колэктомия может быть выполнена двумя способами:
- открытая колэктомия – хирург делает большой разрез (разрез) в брюшной полости и удаляет часть толстой кишки
- лапароскопическая (замочная скважина) колэктомия – хирург делает несколько небольших разрезов в брюшной полости и использует специальные инструменты, руководствуясь камерой, для удаления части толстой кишки
Во время операции также удаляются близлежащие лимфатические узлы.Обычно после операции по поводу рака кишечника концы кишечника соединяются вместе, но в очень редких случаях это невозможно и требуется стома.
Считается, что как открытая, так и лапароскопическая колэктомия одинаково эффективны при удалении рака и имеют одинаковый риск осложнений.
Однако преимущество лапароскопической колэктомии заключается в более быстром восстановлении и уменьшении послеоперационной боли. Это становится обычным способом выполнения большинства этих операций.
Лапароскопические колэктомии должны быть доступны во всех больницах, где проводятся операции по поводу рака кишечника, хотя не все хирурги проводят этот тип хирургии.Обсудите возможные варианты с вашим хирургом, чтобы узнать, можно ли использовать этот метод.
Операция при раке прямой кишки
Существует ряд различных типов операций, которые могут быть выполнены для лечения рака прямой кишки, в зависимости от того, как далеко распространился рак.
Некоторые из основных используемых методов описаны ниже:
Местная резекция
Если у вас очень маленький рак прямой кишки на ранней стадии, ваш хирург может удалить его с помощью операции, называемой местной резекцией (трансанальной резекцией).
Хирург вводит эндоскоп через задний ход и удаляет опухоль со стенки прямой кишки.
Тотальное иссечение брыжейки
Однако во многих случаях местная резекция невозможна. Вместо этого потребуется удалить большую часть прямой кишки.
Эта область будет включать границу ректальной ткани, свободной от раковых клеток, а также жировую ткань вокруг кишечника (брыжейку). Этот тип операции известен как полное иссечение брыжейки (ТМЭ).
Удаление брыжейки может помочь удалить все раковые клетки, что может снизить риск рецидива рака на более поздней стадии.
В зависимости от того, где находится рак прямой кишки, может быть проведена одна из двух основных операций ТМЭ. Они описаны ниже.
Резекция нижняя передняя
Нижняя передняя резекция – это процедура, используемая для лечения случаев, когда рак находится в верхнем отделе прямой кишки.
Хирург сделает разрез в брюшной полости и удалит верхнюю часть прямой кишки, а также некоторые окружающие ткани, чтобы убедиться, что все лимфатические узлы, содержащие раковые клетки, также удалены.
Затем они прикрепят вашу толстую кишку к нижней части прямой кишки или верхней части анального канала. Иногда они превращают конец толстой кишки во внутренний мешок, заменяющий прямую кишку.
Возможно, вам потребуется временная стома, чтобы дать время заживлению соединенному отделу кишечника.
Абдоминоперинеальная резекция
Абдоминоперинеальная резекция используется для лечения случаев, когда рак находится в самом нижнем отделе прямой кишки.
В этом случае необходимо удалить всю прямую кишку и окружающие мышцы, чтобы снизить риск повторного роста рака в той же области.
Это включает удаление и закрытие заднего прохода и удаление его мышц сфинктера, поэтому нет другого выхода, кроме как иметь постоянную стому после операции.
Хирурги, специализирующиеся на раке кишечника, всегда делают все возможное, чтобы по возможности избегать постоянных стом.
Операция по удалению стомы
Если часть кишечника удалена, а оставшаяся часть кишечника присоединена, хирург может иногда решить отвести стул от стыка, чтобы дать ему возможность зажить.
Стул временно отводится путем выведения петли кишечника через брюшную стенку и прикрепления ее к коже – это называется стомой.Для сбора стула поверх стомы надевают мешок.
Стома из тонкой кишки (подвздошной кишки) называется илеостомией, а когда стома из толстой кишки (толстой кишки) – колостомией.
Медсестра-специалист, известная как медсестра по уходу за стомой, может посоветовать вам, где лучше всего установить стому перед операцией.
Медсестра примет во внимание такие факторы, как форма вашего тела и образ жизни, хотя это может оказаться невозможным, если операция проводится в экстренных случаях.
В первые несколько дней после операции медсестра по уходу за стомой посоветует, как ухаживать за стомой, и какой тип мешка подходит.
После того, как соединение в кишечнике благополучно зажило, что может занять несколько недель, стому можно закрыть во время дальнейшей операции.
У некоторых людей, по разным причинам, воссоединение кишечника может быть невозможно или может привести к проблемам с контролем функции кишечника, и стома может стать постоянной.
Перед операцией медицинская бригада проинформирует вас о необходимости создания илеостомы или колостомы и о вероятности того, что это будет временным или постоянным.
Существуют группы поддержки пациентов, которые оказывают поддержку пациентам, у которых только что была стома или у которых скоро будет стома. Вы можете получить более подробную информацию у своей медсестры по уходу за стомой или посетить группы в Интернете для получения дополнительной информации.
Сюда входят:
Узнайте больше о том, как справиться со стомой после рака кишечника
Побочные эффекты операции
Операции при раке кишечника сопряжены с теми же рисками, что и другие серьезные операции, включая кровотечение, инфекцию, образование тромбов или проблемы с сердцем или дыханием.
Все операции сопряжены с рядом рисков, характерных для данной процедуры. Один из рисков заключается в том, что соединенный отдел кишечника может не зажить должным образом и протечь в брюшной полости. Обычно это риск только в первые несколько дней после операции.
Другой риск – для людей, перенесших операцию по поводу рака прямой кишки. Нервы, контролирующие мочеиспускание и половую функцию, расположены очень близко к прямой кишке, и иногда операция по удалению рака прямой кишки может повредить эти нервы.
После операции по поводу рака прямой кишки большинству людей необходимо чаще, чем раньше, ходить в туалет, чтобы открыть кишечник, хотя обычно это проходит в течение нескольких месяцев после операции.
Радиотерапия
Есть два основных способа использования лучевой терапии для лечения рака кишечника. Его можно назначать перед операцией, чтобы уменьшить рак прямой кишки и увеличить шансы на полное удаление, или использовать для контроля симптомов и замедления распространения рака в запущенных случаях (паллиативная лучевая терапия).
Лучевая терапия, проводимая перед операцией по поводу рака прямой кишки, может проводиться двумя способами:
- внешняя лучевая терапия – используется аппарат для излучения высокоэнергетических волн в прямую кишку для уничтожения раковых клеток
- внутренняя лучевая терапия (брахитерапия) – когда радиоактивная трубка вставляется в задний проход и помещается рядом с раком, чтобы уменьшить его
Наружная лучевая терапия обычно проводится ежедневно пять дней в неделю с перерывом на выходные.В зависимости от размера опухоли вам может потребоваться от одной до пяти недель лечения. Каждый сеанс лучевой терапии короткий и длится всего 10-15 минут.
Внутреннюю лучевую терапию обычно можно провести за один сеанс, прежде чем через несколько недель будет проведена операция.
Паллиативная лучевая терапия обычно проводится короткими ежедневными сеансами, курсом от 2 до 3 дней, до 10 дней.
Краткосрочные побочные эффекты лучевой терапии могут включать:
- плохое самочувствие
- усталость
- диарея
- жжение и раздражение кожи вокруг прямой кишки и таза – похоже на солнечный ожог
- частые позывы к мочеиспусканию
- ощущение жжения при мочеиспускании
Эти побочные эффекты должны пройти после окончания курса лучевой терапии.Сообщите своему лечащему врачу, если побочные эффекты лечения станут особенно неприятными. Часто доступны дополнительные методы лечения, которые помогут вам лучше справиться с побочными эффектами.
Долгосрочные побочные эффекты лучевой терапии могут включать:
Если вы хотите иметь детей, можно сохранить образец вашей спермы или яйцеклеток до начала лечения, чтобы их можно было использовать в лечении бесплодия в будущем.
Химиотерапия
Существует три способа применения химиотерапии для лечения рака кишечника:
- до операции – используется в сочетании с лучевой терапией для уменьшения опухоли
- после операции – для снижения риска рецидива рака
- паллиативная химиотерапия – для замедления распространения запущенного рака кишечника и помощи в контроле симптомов
Химиотерапия рака кишечника обычно включает прием комбинации лекарств, убивающих раковые клетки.Их можно вводить в виде таблеток (пероральная химиотерапия), капельного введения в руку (внутривенная химиотерапия) или в виде комбинации того и другого.
Лечение проводится курсами (циклами) продолжительностью от двух до трех недель каждый, в зависимости от стадии или степени вашего рака.
Один сеанс внутривенной химиотерапии может длиться от нескольких часов до нескольких дней.
Большинство людей, проходящих пероральную химиотерапию, принимают таблетки в течение двух недель перед перерывом в лечении еще на неделю.
Курс химиотерапии может длиться до шести месяцев, в зависимости от того, насколько хорошо вы реагируете на лечение. В некоторых случаях его можно назначать в меньших дозах в течение более длительных периодов времени (поддерживающая химиотерапия).
Побочные эффекты химиотерапии могут включать:
- усталость
- плохое самочувствие
- рвота
- диарея
- Язвы во рту
- Выпадение волос при определенных схемах лечения, но обычно это случается редко при лечении рака кишечника
- ощущение онемения, покалывания или жжения в руках, ногах и шее
Эти побочные эффекты должны постепенно исчезнуть после завершения лечения.Если вы испытываете выпадение волос, обычно требуется несколько месяцев, чтобы отрастить волосы.
Химиотерапия также может ослабить вашу иммунную систему, делая вас более уязвимыми для инфекций.
Как можно скорее проинформируйте свою медицинскую бригаду или терапевта, если вы заметили возможные признаки инфекции, включая высокую температуру (лихорадку) или внезапное ощущение плохого самочувствия.
Лекарства, используемые в химиотерапии, могут вызвать временное повреждение мужской спермы и женских яйцеклеток. Это означает, что для беременных женщин или мужчин, ставших отцом ребенка, существует риск для здоровья будущего ребенка.
Поэтому рекомендуется использовать надежный метод контрацепции во время химиотерапевтического лечения и в течение периода после его окончания.
Узнать больше о химиотерапии
Биологические препараты
Биологические препараты, включая цетуксимаб, бевацизумаб и панитумумаб, представляют собой новый тип лекарств, также известный как моноклональные антитела.
Моноклональные антитела – это антитела, которые были генетически сконструированы в лаборатории.Они нацелены на особые белки, обнаруженные на поверхности раковых клеток, известные как рецепторы эпидермального фактора роста (EGFR).
Поскольку EGFR способствуют росту рака, нацеливание на эти белки может помочь уменьшить опухоль и улучшить эффект и результат химиотерапии.
Биологические методы лечения обычно используются в сочетании с химиотерапией, когда рак распространился за пределы кишечника (метастатический рак кишечника).
Эти методы лечения доступны не всем с раком кишечника.Национальный институт здравоохранения и повышения квалификации (NICE) установил определенные критерии, которым необходимо соответствовать, прежде чем они могут быть назначены.
Цетуксимаб доступен только в NHS, когда:
- Операция по удалению рака толстой или прямой кишки была проведена или возможна
- Рак кишечника распространился на печень и не может быть удален хирургическим путем
- человек может пройти операцию по удалению рака печени, если это станет возможным после лечения цетуксимабом
Цетуксимаб, бевацизумаб и панитумумаб доступны в NHS через государственную схему, называемую Фондом противораковых препаратов.Все эти лекарства также доступны в частном порядке, но стоят очень дорого.
Дополнительную информацию обо всем вышеперечисленном можно получить по телефону:
Опухоли тонкой кишки | Больницы и клиники Университета Айовы
Опухоли тонкой кишки встречаются редко. Они могут быть доброкачественными (незлокачественными) или злокачественными (злокачественными). Некоторые изначально доброкачественные опухоли могут прогрессировать в злокачественные. Обычно опухоли тонкой кишки остаются незамеченными в течение длительного времени. Большинство из них обнаруживаются при обследовании кишечника по другим причинам.
Доброкачественные опухоли тонкой кишки
В тонком кишечнике может развиваться множество различных видов доброкачественных опухолей.
- Лейомиома
- Это опухоли, которые растут в мышечном слое стенки кишечника, они могут вызывать кровотечение и их трудно диагностировать. Этот тип опухоли может стать злокачественным.
- Аденомы
- Это опухоли, которые развиваются в железистых клетках. Они часто становятся злокачественными и могут вызвать закупорку кишечника.
- Липомы
- Обычно это безвредные скопления жира на стенке кишечника. Они не могут стать злокачественными, их нужно удалять только в том случае, если они становятся очень большими и вызывают осложнения.
- Гемангиомы
- Это скопления кровеносных сосудов, которые образуют доброкачественные сосудистые опухоли в стенках желудка и кишечника. Они могут вызвать сильное кровотечение в желудочно-кишечном тракте и могут потребовать лечения.
- Нейрогенные опухоли
- Это доброкачественные опухоли, которые развиваются из нервной ткани.
Злокачественные опухоли тонкой кишки
Раковая опухоль классифицируется как злокачественная. Рак тонкой кишки подразделяется на пять различных типов. Классификация зависит от типа клеток, в которых впервые развивается рак. Типами рака, обнаруживаемого в тонком кишечнике, являются аденокарцинома, саркома, карциноидные опухоли, стромальная опухоль желудочно-кишечного тракта и лимфома. Аденокарцинома – самый распространенный тип рака тонкой кишки.
Аденокарцинома начинается в слизистой оболочке тонкой кишки в железистых клетках.Опухоли, которые развиваются при этом типе рака, возникают в верхней части тонкого кишечника и могут разрастаться, блокируя кишечник.
Факторы риска рака тонкой кишки
Наличие в семье рака тонкой кишки является самым большим фактором риска. Другие факторы и состояния, которые могут увеличить риск развития рака тонкой кишки, включают:
- Диета с высоким содержанием жиров
- Болезнь Крона
- Больной глютеновой болезнью
- Наследственные синдромы
Унаследованный синдром может увеличить риск развития рака тонкой кишки.Генетические тесты могут определить, есть ли у вас синдром наследственного рака. Если вы считаете, что в вашей семье может быть наследственный синдром рака, поговорите со своим врачом.
Симптомы опухоли тонкой кишки
Признаки опухоли тонкой кишки очень похожи на признаки и симптомы других желудочно-кишечных заболеваний. Если вы испытываете симптомы, обратитесь к врачу.
- Боль / спазмы в животе
- Необъяснимая потеря веса
- Тошнота / рвота
- Кровь в стуле (чаще всего черного или смолистого цвета)
- Шишка в брюшной полости
Диагностика
Многие из перечисленных выше опухолей очень сложно диагностировать.Если вы страдаете от симптомов опухоли тонкой кишки, ваш врач может провести ряд тестов, чтобы определить причину. Сюда могут входить:
- Эндоскопия
- Небольшую гибкую трубку с камерой можно ввести во многие области желудочно-кишечного тракта, включая тонкий кишечник. Во время этого обследования также может быть сделана биопсия – образец ткани будет взят для исследования. Биопсия может определить, является ли опухоль доброкачественной или злокачественной.
- Эндоскопическое УЗИ
- Это обследование может помочь врачам увидеть и определить, где может быть опухоль в стенке кишечника.
- Верхняя серия GI
- После употребления жидкости, содержащей барий, будет сделана серия рентгеновских снимков пищевода, желудка и тонкой кишки. Бариевое покрытие помогает врачам улучшить зрение. Рентген можно делать в разное время, когда барий проходит через желудочно-кишечный тракт.
- Дополнительные визуализационные тесты
- КТ или МРТ могут выявить аномалии желудочно-кишечного тракта и помочь исключить другие состояния.
Лечение
Если в тонкой кишке обнаружена опухоль, методы лечения могут сильно различаться.В зависимости от типа опухоли, ее серьезности, доброкачественности или злокачественности, все зависит от лечения. Если опухоль симптоматическая, ее, скорее всего, необходимо удалить хирургическим путем.
Лечение рака тонкой кишки
Рак тонкой кишки встречается редко по сравнению с раком желудка или толстой кишки. Стадии рака тонкой кишки зависят от того, насколько далеко он распространился и на какие участки тела он проник. Скорее всего, будет использовано комбинированное лечение хирургии, лучевой терапии и химиотерапии.
Симптомы и диагностика | Рак кишечника
Получите информацию о возможных симптомах рака тонкой кишки и возможных анализах.
Симптомы
Симптомы рака тонкой кишки включают:
- боль или уплотнение в животе (животе)
- потеря веса
- чувство и тошнота
- диарея
- усталость
- темный черный помет из-за кровотечения в тонкой кишке
- закупорка кишечника
- низкий количество эритроцитов (анемия) из-за кровотечения
Симптомы рака тонкой кишки могут быть неопределенными.Симптомы также могут быть симптомами других состояний, таких как раздраженное заболевание кишечника или воспалительное заболевание кишечника, но важно обратиться к врачу.
Диагностировать рак тонкой кишки может быть сложно, так как тонкая кишка находится в средней части пищеварительного тракта, поэтому врачу может быть сложно ее обследовать. Фотосъемка, например компьютерная томография тонкой кишки, может быть затруднена.
Ваш врач назначит вам несколько анализов, если у вас есть симптомы, указывающие на рак тонкой кишки.Анализы помогут врачу обнаружить уплотнение или новообразование в кишечнике. Часто врачи не могут поставить диагноз, пока вам не сделают операцию по удалению опухоли.
Тесты, которые могут быть у вас
Тесты, которые у вас могут быть:
Рентгеновский снимок с барием
Вы пьете белую жидкость под названием барий (которая обнаруживается на рентгеновских снимках), а затем делаете рентген, чтобы увидеть, как она движется по кишечнику.
Анализы крови
У вас есть это, чтобы проверить на низкое количество эритроцитов (анемию) и посмотреть, насколько хорошо работает ваша печень. И проверить количество разных веществ в крови. Уровни определенных веществ могут быть ненормальными при некоторых формах рака.
Эндоскопия
Возможно, вам сделают эндоскопию.Это предполагает, что врач-специалист осмотрит вашу тонкую кишку с помощью камеры. Они вставят вам в рот и горло трубку с камерой на конце.
КТ
Компьютерная томография может показать, где находится рак и есть ли признаки того, что рак распространился на другие части тела.
Капсульная эндоскопия
Вы проглатываете небольшую капсулу, в которой есть фотоаппарат и источник света, и делаете снимки кишечника во время его прохождения.
Двойная баллонная энтероскопия
ДБЭ – это разновидность эндоскопии. Обычно вам сначала проводят капсульную эндоскопию, а затем – DBE.
Эндоскопист (специально обученный медицинский работник) вводит небольшую гибкую трубку через рот или задний проход (прямую кишку). Он размером с карандаш, и на нем есть 2 маленьких шарика.Трубка называется двойным баллонным энтероскопом.
Это позволяет исследовать тонкую кишку и при необходимости сделать биопсию.
МРТ
МРТ – это магнитно-резонансная томография. Он создает изображения с углов по всему телу и очень четко показывает мягкие ткани.
Ультразвук
Ультразвуковое сканирование использует высокочастотные звуковые волны для построения изображения внутренней части тела.

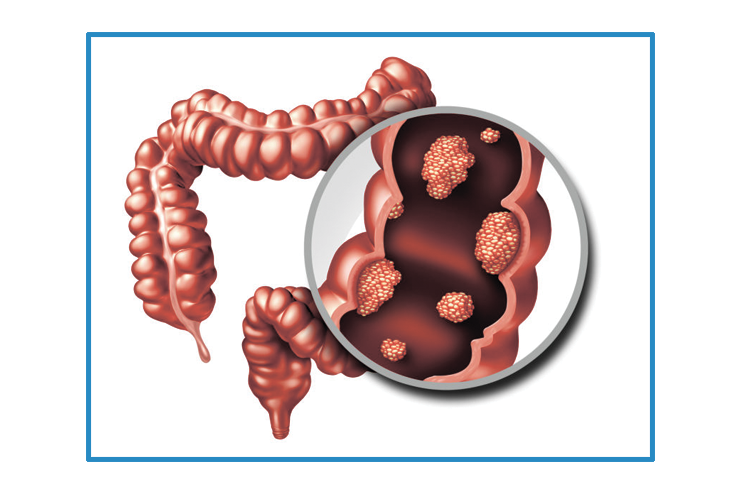


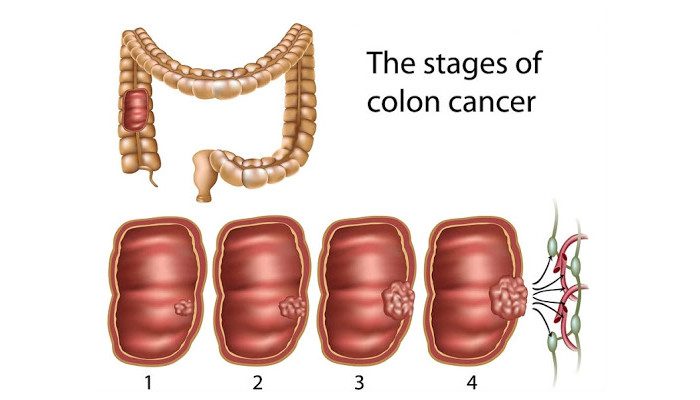 Это редкая форма рака тонкой кишки. Более половины из них начинаются в желудке. Не все ГИСО являются злокачественными.
Это редкая форма рака тонкой кишки. Более половины из них начинаются в желудке. Не все ГИСО являются злокачественными.