Раздражение толстой кишки симптомы: симптомы и лечение СРТК, признаки раздраженного кишечника
Под термином «синдром раздраженной толстой кишки» врачи подразумевают нарушение функционирования толстой кишки, никаким образом не связанное с ее органическим поражением. То есть при данном синдроме никакие воспалительные и прочие патологические процессы в кишечной стенке не развиваются. Однако для постановки подобного диагноза больной должен отмечать расстройства в работе кишечника на протяжении не менее 3 месяцев, а для исключения органической патологии – пройти тщательное обследование кишечного тракта.
Причины
Основная причина синдрома раздражения кишечника (СРК) – это стрессы. Именно со стрессовыми ситуациями и эмоциональным перенапряжением многие больные связывают появление неприятных симптомов со стороны органов пищеварения. Способствовать развитию синдрома могут также следующие факторы:
- Некачественное и нерегулярное питание.
- Избыток в рационе тяжелой и жирной пищи, газообразующих продуктов и напитков, кофеина, а также недостаток пищевых волокон.
- Злоупотребление алкоголем.
- Гормональные изменения. Обострение патологических симптомов особенно часто возникает у женщин перед менструацией и во время нее, а также в климактерическом периоде.
- Гинекологические заболевания. При подобных состояниях может происходить рефлекторное раздражение толстого кишечника.
- Дисбактериоз.
- Малоподвижный образ жизни.
- Ожирение.
Симптомы
Симптомы, возникающие при синдроме раздраженного кишечника, можно разделить на две группы: кишечные и внекишечные. К кишечным симптомам относят:
- Боль в животе, которая появляется из-за того, что раздраженная толстая кишка спазмируется или перерастягивается скопившимися газами. Локализуется боль, как правило, в околопупочной и надлобковой областях и исчезает после дефекации.
- Диарею, которая обычно возникает после еды в утренние часы.
- Запоры.
- Вздутие живота.
- Постоянное ощущение недостаточного опорожнения кишечника.
- Отрыжку и чувство тяжести в желудке.
- Изжогу.
В зависимости от того, какие симптомы преобладают, СРК может иметь различные варианты течения: с преобладанием диареи, с запорами или абдоминальной болью и метеоризмом. Помимо различных кишечных расстройств, СРК может сопровождаться проявлениями вегетативных расстройств и прочими внекишечными симптомами. К ним относят:
- Хронические головные боли.
- Разбитость, усталость, подавленность.
- Зябкость рук.
- Чувство «кома в горле».
- Бессонницу.
- Депрессивные, тревожные и панические состояния.
- Боль в спине.
- Нарушения в половой сфере.
Кроме того, нередко к СРК присоединяется дисфункция мочевого пузыря, которая также имеет психогенный характер и, как правило, проявляется учащенным мочеиспусканием.
Диагностика
Обследование пациентов с подозрением на СРК может включать:
- Осмотр гастроэнтеролога.
- Анализы крови (общий и биохимический).
- Копрограмму.
- Бактериологический анализ кала.
- Ирригоскопию – рентгенологическое обследование кишечника с контрастированием.
- Осмотр толстого кишечника через прямую кишку с помощью специальных оптических устройств – ректороманоскопа, колоноскопа.
- Аноректальную манометрию – функциональное исследование, которое позволяет получить информацию о тонусе и скоординированности сокращений мышц прямой кишки и ануса.
- Консультацию психотерапевта.
Такое комплексное обследование необходимо для исключения органического поражения кишечника, поскольку подходы к лечению СРК и большинства заболеваний толстой кишки кардинально отличаются.
Лечение
В связи с тем, что способствовать развитию СРК могут многие факторы, лечебные мероприятия при данной патологии должны быть разноплановыми, влияющими как на функциональное состояние кишечника, так и на психо-эмоциональную сферу больного. В схему лечения пациентов с СРК должны входить:
- Диета.
- Рациональный режим труда и отдыха.
- Психотерапия.
- Медикаментозное лечение.
- Занятия ЛФК.
Диетическое питание при СРК помогает уменьшить газообразование и нормализовать стул посредством закрепляющих или послабляющих свойств пищевых продуктов. Что касается психотерапии, то ее основная цель – это устранение «провокатора» заболевания, то есть уменьшение уровня напряженности, тревоги и обучение больного правильной модели поведения в стрессовых ситуациях. Для воплощения этих целей психотерапевт может использовать гипноз, метод обратной биологической связи и пр. В свою очередь, медикаментозное лечение СРК включает назначение следующих групп препаратов:
- Закрепляющих лекарств при диарее.
- Слабительных препаратов, если есть запоры.
- Спазмолитиков.
- Лекарственных средств, уменьшающих метеоризм.
- Пробиотиков и пребиотиков.
- Всевозможных фитопрепаратов с успокаивающим и спазмолитическим действием.
- В тяжелых случаях – психотропных средств.
Людям, страдающим СРК, очень важно рационально планировать день, чтобы оставалось время на полноценный сон и отдых, правильно питаться, больше гулять пешком и не допускать длительных психических перенапряжений.
Общие сведения
Например, у одного — это запор (трудное и редкое опорожнение кишечника), у другого диарея, а у третьего могут быть и те и другие симптомы одновременно. В норме стул должен быть оформленным, но при этом не твёрдым, не содержать прожилок крови, акт дефекации не должен сопровождаться болью или спазмами кишечника. Частота актов дефекации у каждого разная для одного это 3 раза в день, для другого 3 раза в неделю. СРКТ не является тяжелым заболеванием. В сущности, врачи считают СРКТ функциональным расстройством, поскольку при обследовании толстой кишки признаков болезни не выявляется. Часто СРКТ появляется на фоне стресса, усталости, нервного перевозбуждения.
Новости по теме
Причины
Хотя причины СРКТ не ясны, известно, что толстая кишка людей, страдающих этим заболеванием, более реактивна, чем здоровых. У человека с СРКТ работу толстого отдела кишечника изменяют некоторые триггеры, например определенная пища, медикаменты или стресс.
Симптомы
- боль в животе
- вздутие живота
- образование газов
- изменения в работе кишечника, например, запор или диарея.
Что можете сделать вы
- ведите дневник вашей диеты, избегайте продуктов, вызывающих у вас СРКТ (например, шоколад),
- избегайте жирной пищи, в особенности жирного мяса, кожи домашней птицы, цельного молока, крема, сыра, сливочного и растительного масла, маргарина, авокадо и взбитых сливок,
- увеличьте долю клетчатки в вашем рационе (для этого подойдет цельнозерновой хлеб, бобы, фрукты и овощи),
- для купирования диареи и спазмов кишечника ешьте маленькими порциями, но часто,
- старайтесь меньше нервничать, используйте различные методики для снятия стресса,
- если у вас лихорадка, в каловых массах есть примесь крови, вы теряете в весе или страдаете длительными болями в животе, обратитесь к врачу.
Употребление в пищу клетчатки и приём слабительного (изредка) может снять запор, но для начала вам стоит проконсультироваться с вашим врачом.
Исследования показали, что у женщин симптомы проявляются острее в период менструального кровотечения, поэтому если вы принимаете половые гормоны, помните, что они могут вызвать обострение СРКТ.
Что может сделать врач
Специфического анализа на СРКТ не существует. Врач назначит вам анализы и исследования для того, чтобы исключить другие заболевания. Исключив из списка возможных диагнозов серьёзные заболевания, врач успокоит вас.
В таких случаях обычно рекомендуют диету, богатую клетчаткой. Врач посоветует, что вам необходимо изменить в образе жизни.
Из лекарственных средств назначают мягкие транквилизаторы (в случае если вы находитесь в состоянии стресса или патологической тревоги), спазмолитики, противодиарейные препараты и слабительное средства в случае запора.
Профилактика синдрома раздраженной толстой кишки
- выбирайте пищу, богатую клетчаткой, например цельнозерновой хлеб, овощи и фрукты.
- старайтесь не употреблять пищу, которая может усугубить симптомы, например искусственные сахарозаменители, молочные продукты и кофеин, особенно при диарее. Составьте личный список продуктов, которые вы плохо переносите.
Учитесь справляться со стрессом, делайте специальные упражнения и используйте различные техники релаксации.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Основное назначение толстого кишечника – образование оформленного стула, всасывание декстрозы, витаминов, аминокислот, воды, электролитов. В толстую кишку доставляется растительная клетчатка: полисахариды, ГМЦ, лигнины, углеводы, не ферментирующиеся α-амилазой. Половина грубых волокон расщепляется бактериями, затем всасывается толстой кишкой.
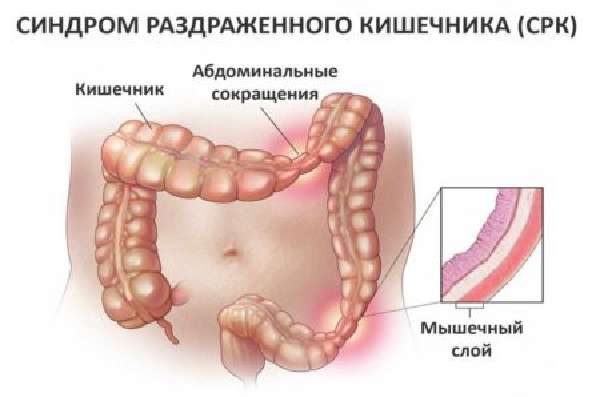
Синдром раздраженного толстого кишечника: симптомы и лечение
Рост активности толстой кишки провоцирует не только диарею, например, спастические обстипации (запоры) часто сопутствуют синдрому раздраженной толстой кишки (СРК).
Нарушение моторно-эвакуаторной функции толстого кишечника создает запор, который становится серьезной медицинской проблемой. Преимущественно это постоянная обстипация, когда больной испражняется эпизодически, менее 1 раза за 3 суток, стул делается черствым, отдельными комочками.
Испражнение управляется корой головного мозга совместно с «отделом дефекации» ствола мозга. Это определяет очевидную роль психических влияний на рост психогенных видов функциональной обстипации.
Экзогенные источники подавления желания испражняться:
- осознанная задержка природной реакции опорожнения кишечника в необычной ситуации, неудачном расположении места,
- ломка принятого ежесуточного биоритма испражнения (сменный график работы, спецкомандировки, прочие свойства быта, трудовой деятельности),
- личностные принципы (неприязненность негигиеничности публичных уборных, застенчивость, нежелание посещать туалет при посторонних).
Фекалии застаиваются в ампуле прямой кишки. Постоянные повторения таких случаем могут принять характер привычного хронического запора, относящегося к разряду неврогенных, психогенных хронических запоров. Возникновение функциональных типов хронических запоров осложняется пищевой причиной – отсутствием в диете пищевых волокон, активизирующих продвижения химуса по кишечнику.
Классификация
Согласно Римскому консенсусу III, 2006 г. СРК – функциональное кишечное нарушение, характеризующееся абдоминальной болью, дискомфортом в животе, вызванными опорожнением или нарушением деятельности кишечника, спецификой дефекта испражнения.
Код заболевания по МКБ-10:
K58 – СРК.
K58.0 – СРК с диареей.
K58.9 – СРК без диареи.
10-20% мировой популяции взрослого населения, преимущественно женщины, страдает от симптомов СРК. 40-70% таких больных впервые прибегает к медицинским услугам. Жители села, работающие физически, употребляющие растительную пищу, сталкиваются с СРК реже.
Часть гастроэнтерологов, кроме СРК с диареей и без, рассматривают СРК смешанный и СРК не классифицированный.
Признаки
Пациенты с СРК имеют несоответствия психического состояния. 80% осмотренных пациентов наблюдали усугубление симптомов при стрессовых обстоятельствах: семейные конфликты, материальные затруднения, профессиональные проблемы.
При осмотре и беседе с психоневрологом пациентов с СРК у многих выявляются неврозы, реже – невротическое изменение личности или психопатии. Подавляющее большинство пациентов подвержено возникновению тревожного, подавленного состояния, выражают особый интерес к своему самочувствию, настроены пессимистично.
 Признаки психосоматических расстройств
Признаки психосоматических расстройств- Психосоматические расстройства по вертикали: мозг-кишечник-мозг.
- Усиление вегетативной восприимчивости рецепторов кишечника к медиаторам, желудочно-кишечным секретам, продуктам метаболизма.
- Преобразование структуры содержимого кишечной трубки.
- Трансформация численной и фактурной смеси кишечных микроорганизмов.
- Нарушение двигательной деятельности кишечника (спастическая, гипермоторная дискоординация двигательных актов либо их ротация).
- Чрезмерное образование слизи.
Симптомы
- Основной симптом – абдоминальные боли, чаще сопровождающиеся запорами, реже поносами или чередованием диареи запорами, иногда возникающие при адекватном стуле.
- Малочисленная категория людей боли отрицает, а преимущественной жалобой становится диарея.
- При запорах фекалии твердые, так называемый «овечий кал».
- При поносах стул небогатый по объему, текучий или кашицеобразный, иногда неоднородный: оформленная начальная порция уступает место жидкой или сметанообразной.
- Поносы и запоры могут сопровождаться примесью слизи, никогда не выявляется кровь, если нет геморроя или сфинктерита.
- Заглатывание воздуха, дисбактериоз кишечника, непереносимость лактозы вызывают отрыжку воздухом, вспучивание живота, урчание, переливание, флатуленцию, тошноту, дурной привкус во рту, эпигастральные боли.
- Изменения психологического статуса являются причиной резкой астеничности, бессилия, мигреней, ухудшения аппетита, расстройства засыпания, гипергидроза, пароксизмов «удушья».
- Некоторые пациенты терзаются канцерофобией.
- Обычно дефицита массы тела не наблюдается.
- Объективно прощупывается спастически сжатая болезненная нисходящая ободочная кишка, иногда восходящая и поперечная.
- Проктологический осмотр сопровождается болезненным сжатием анального сфинктера.
- Колоноскопия показывает усиление двигательной функции кишки по спастической форме, именно в области физиологических сфинктеров.
- Существенная болевая чувствительность блокируют внедрение эндоскопа. Слизистая кишки смотрится слегка пастозной, переполненной кровью, со слизистыми аппликациями на складках.
- Гистологический срез подходит скорее дистрофическим перерождениям толстой кишки, нежели воспалению.
- Недостаток эндоскопических, рентгенологических признаков воспаления кишки доказывает СРК.
 Главные признаки СРК – абдоминальные боли, сопровождающиеся запорами или поносами
Главные признаки СРК – абдоминальные боли, сопровождающиеся запорами или поносамиОсложнения
- СРК изредка дает снижение массы тела, обусловленное не расстройством усвоения пищевой материи, а усиленной тратой ее вследствие нервно-психических отклонений или отсутствия аппетита.
- При расстройствах всасывания уменьшение массы тела проходит в обстоятельствах полноценного питания, сочетаясь с качественными расстройствами трофики, вызванными гиповитаминозом, дефицитом минеральных веществ, белка.
- Обнаруживается сухая, шелушащаяся кожа, изменение ее окраски (характерный грязно-серый отлив), пигментные пятна на лице, кистях, голенях.
- Может появиться ангулярный хейлит.
- Ногти тускнеют, истончаются, становятся исчерченными, расслаиваются.
- Иногда нарушается свертываемость крови, проступают петехии на коже, слизистых оболочках.
- Язык делается рыхлым, отечным, малиново-красным с разросшимися сосочками, глубокими складками. Иногда, наоборот, сосочки атрофируются, язык становится абсолютно гладкий, как полированный.
- В крови находят дефицит K+, Ca2+, Fe3+, холестерина, белка, прогрессирует анемия, чаще железодефицитная, реже фолиеводефицитная.
 Одним из признаков развития СРК может быть ухудшение состояния ногтевых пластин, они становятся более тонкими и слоящимися
Одним из признаков развития СРК может быть ухудшение состояния ногтевых пластин, они становятся более тонкими и слоящимисяДиагностика, определяющие критерии СРК
Повторяющаяся боль в животе, дискомфорт не менее 3 сут/мес за предшествующие 3 мес, связывающаяся не менее, чем с двумя признаками:
- облегчение от опорожнения кишечника,
- дебют, связанный с трансформацией количества испражнений,
- дебют, связанный с трансформацией фактуры стула.
Свидетельствующие критериумы СРК
Не составляют определяющих критериумов, заключают:
- Численность стула <, 3 раз/нед.
- Численность стула >, 3 раз/день.
- шершавый/затвердевший стул,
- размякнувший/жидкий стул,
- необходимость сильно тужиться для испражнения,
- неотложность либо ощущение недостаточного испражнения, слизеотделение, вспучивание.
Определение диагноза
Присутствие признаков 1, 3, 5 и неимение 2, 4 определяет диагноз: СРК с превалированием обстипаций.
Присутствие признаков 2, 4 и неимение 1, 3, 5 определяет диагноз: СРК с превалированием поносов.
Признаки, элиминирующие СРК, – «сигналы опасности»:
СРК диагностируют методом элиминации всех допустимых органных аномалий.
Лечение
Принципиально обсудить качество жизни больного с синдромом раздраженной толстой кишки, побеседовать с ним. От реорганизации жизненного распорядка подчас больше прока, чем от фармакотерапии. При потребности определенным больным рекомендуется беседа психолога.
Медикаментозное лечение
Запор: Антрасеннин, Пурсеннид, Кафиол, Агиолакс, Рамнил, Оксифенизатин, Изаман, Форлакс, Фортранс, Мукофальк, Лактулоза (Дюфалак, Ливо-лак, Лизалак, Нормазе, Порталак), суппозитории с Глицерином, Цизаприд, Домперидон (Мотилиум), Метоклопрамид (Церукал, Реглан), Тегасерод.
Боль в животе: Папаверин, Но-шпа (Беспа, Дротаверин, Нош-Бра, Спазмол, Спаковин), Феникаберан, Дипрофен, Ганглерон, Мебеверин (Дюспаталин), Отилония бромид (Спазмомен 40), Пинаверия бромид (Дицетел, Лицетил), Галидор (Бенциклан), Метеоспазмил (Альверина цитрат + Симетикон), Тримебутин малеат, Гиосцин бутилбромид, Трописетрон.
Метеоризм: Плантекс, Укроп пахучий, Тмин, Симетикон (Гаскон Дроп, Дисфлатил, Саб симплекс, Симикол, Эспумизан), Диметикон (Полисилан, Цеолат), Метеоспазмил (Альверина цитрат + Симетикон).
 Один из препаратов, применяемых при СРК
Один из препаратов, применяемых при СРКНевротическое изменение личности, психопатии: Флунитразепам, Вальпромид, Карбамазепин, Феназепам, Нитразепам, Рисперидон, Кветиапин, Сульпирид, Сонапакс, Флуоксетин, Флувоксамин, Сертралин, Пароксетин, Циталопрам.
Будет нелишним прием пробиотиков (эубиотиков) – неубитых микроорганизмов: Бифидосодержащие, Колисодержащие, Лактосодержащие средства, Энтерококки.
Пребиотики – препараты, назначаемые при пробиотической корректировке. Пребиотики применяют при запоре, поносе и др.
Диета
Питание при диарее
- Профузная диарея, диспепсия: предписывают 48 часов голодания, позволяется 1,5-2 л жидкости/сут – 5-6 р./сут. Стол №4 (4а).
- При улучшении: стол № 4б – до налаживания стула.
- Упорядочив стул, прописывают стол № 4в, наращивая объем пищи теми же блюдами, но без перетирания. После стола № 4в разрешается определить основополагающую стандартизованную диету.
Питание при запоре
- Пищевые волокна ферментируются микробами толстой кишки, проходят ЖКТ не переваренными, всасывают много воды, действуют на двигательную функцию кишки.
- Пшеничные отруби (заменяются «Геркулесом») содержат витамины, микроэлементы.
- Рекицен, кламин, крускен.
Прогноз
СРК отличается зигзагообразным протеканием стадий обострения, провоцируемых эмоциональным перенапряжением, и ремиссий. Терапия результативна у 30% больных, окончательно излечивается 10%. Болезнь не прогрессирует, совокупно самочувствие пациентов остается удовлетворительным долгие годы. Вероятность образования злокачественной опухоли прямой и толстой кишки при СРК средняя в популяции.
Синтез ЛС, налаживающих моторную деятельность кишечника и гиперэстезию рецепторов его стенки к расширению позволяет надеяться, что успех полного излечения больных с СРК и грядущий прогноз усовершенствуются.
Физическая активность
Общефизические занятия содействуют борьбе с напряжением и ипохондрией, активизируют перистальтику кишечника, благоприятствуют улучшению самочувствия в физической и в психоэмоциональной сфере. Если выполнение физических упражнений разрешено, а раньше вы с физкультурой не дружили, приступайте к легким заданиям, с опытом их можно будет усложнить и расширить.
Профилактика
Очень часто элементарная перемена питания и жизненного уклада заметно смягчают признаки СРК. Радикальное улучшение займет месяцы, но смягчение и изменение самочувствия будет осязаемо значительно раньше.
Подключайте пищу с клетчаткой – ее надо постепенно вводить в диету, организм должен приучиться принимать волокна, иначе метеоризм и кишечные колики обеспечены.
Применяйте фармпрепараты, включающие волокна: Метамуцил, Цитруцел, нежелательные результаты проявляться будут меньше.
Остерегайтесь проблемного съестного – заметив, что какая-то съеденная пища приводит к усугублению признаков СРК, откажитесь от ее использования.
Симптомы СРК усиливают:
- этанол,
- какао-бобы,
- питье с кофеином,
- вода с газом,
- кофеинсодержащие препараты,
- молочная продукция,
- сладости на сахарозаменителях.
Небольшое заключение
При СРК больные не идут лечиться из-за чрезмерной стыдливости, сокровенности вопроса. Большинство применяют народные методы лечения. При СРК простонародное врачевание нередко дает эффект.
СРК – хроническое заболевание с периодическими обострениями. Зелья травников не универсальны, годятся не всем. Больной должен испытать серию программ лечения, выбрать подходящую конкретно для него. Неэффективность, возникновение новых признаков заболевания вынуждает направиться к гастроэнтерологу на обследование, применение ЛС классической медицины.
 Загрузка…
Загрузка…Синдром раздражённой толстой кишки – это хроническое заболевание, для которого характерно течение сроком более трёх месяцев. Основу расстройства составляет неправильное функционирование этого органа, которое никак не связано с его органическим поражением. Наиболее часто страдают от такой болезни представительницы женского пола от тридцати до сорока лет. У мужчин недуг диагностируется в два раза реже.
Основной причиной формирования болезни считаются стрессовые ситуации, однако способствовать развитию могут и другие предрасполагающие факторы. Клиническое проявление будет немного отличаться в зависимости от того, какой именно из признаков преобладает в симптоматике. К основной симптоматике можно отнести расстройство стула, увеличение размеров живота и депрессивное состояние.
Диагностика направлена на то, чтобы отличить функциональное поражение от органического, т. е. вызванного протеканием патологического процесса в организме. Сделать это представляется возможным только после ряда лабораторно-инструментальных обследований. Терапия подобного заболевания не предусматривает хирургического вмешательства, а направлена на выполнение консервативных методик.
В настоящее время неизвестны механизмы развития СРТК, однако есть несколько гипотез относительно возникновения недуга:
- первая рассматривает функциональное расстройство как следствие хронических запоров;
- вторая – нейрогенная. Такая теория предполагает развитие недуга на фоне длительного влияния стрессовых ситуаций, эмоциональных и нервных перенапряжений;
- третья – аллергическая. В таком случае синдром раздражённой толстой кишки формируется из-за непереносимости того или иного продукта.
Однако стоит учесть, что ни одно из вышеуказанных предположений полностью не доказано.
Основными причинами принято считать:
- отягощённую наследственность. В таких случаях у человека значительно возрастает шанс появления заболевания, если кто-то из близких родственников имеет в истории болезни подобное расстройство или другие патологии ЖКТ;
- ведение нездорового образа жизни, в частности, злоупотребление распитием спиртосодержащих напитков;
- нерациональное или некачественное питание. Сюда можно отнести недостаток клетчатки или пищевых волокон в организме, потребление пищи на ходу и отсутствие полноценной трапезы, частые переедания или соблюдения строгих диет, пристрастие к крепкому кофе и газированным напиткам;
- гормональный дисбаланс. Нередко отмечается обострение симптоматики в период менструации или во время вынашивания ребёнка. Именно этот фактор обуславливает то, что подобная болезнь зачастую диагностируется у представительниц слабого пола;
- наличие у человека лишней массы тела;
- нерациональное применение лекарственных препаратов – без назначения лечащего врача или с несоблюдением установленной клиницистом дозировки;
- дисбактериоз кишечника;
- гинекологические патологии – в таких случаях говорят про рефлекторное раздражение толстой кишки;
- малоподвижный образ жизни;
- условия труда, при которых человек вынужден контактировать с химикатами или тяжёлыми металлами, что может привести к отравлению;
- наличие в анамнезе жизни перенесённого поражения кишечника инфекционным процессом.
В гастроэнтерологии существует единственная классификация подобного заболевания, которая подразумевает преобладание к клинической картине того или иного симптома. Таким образом, синдром раздражённого толстого кишечника делится на:
- СРТК с диареей;
- СРТК с запором;
- СРТК с болевыми ощущениями, когда на первый план выходит не нарушение стула, а интенсивный болевой синдром;
- смешанную форму, когда в равной степени присутствуют вышеуказанные симптомы.

Классификация синдрома раздражённой толстой кишки
Выражение клинических проявлений носит индивидуальный характер. Например, у одних пациентов может присутствовать диарея, в то время как у других она полностью отсутствует, но тревожит запор.
Из этого следует, что к основным признакам болезни можно отнести:
- болевой синдром различного характера и степени интенсивности с локализацией в нижней части живота. Нередко отмечается усиление проявления болезненности сразу же после употребления пищи, в особенности вредной, и её снижение после процесса дефекации;
- распространение болей в область левого подреберья, отчего человеку будет некомфортно лежать на левом боку;
- вздутие живота и повышенное газообразование;
- диарею – частота позывов к опорожнению может достигать шести и более раз в сутки;
- запоры – периоды отсутствия опорожнения кишечника могут превышать три дня;
- постоянное ощущение тяжести и переполненности в функционально поражённом органе;
- резкие позывы к дефекации, которые человеку необходимо немедленно реализовать. Подобный симптом может настигнуть пациента в самый неподходящий момент, отчего дополнительно появляется эмоциональный дискомфорт;
- изжогу;
- отрыжку с неприятным запахом;
- появление примесей слизи в кале – кровь и гной, характерные для органического поражения этого органа будут отсутствовать.
Это наиболее специфическая симптоматика синдрома раздражённой толстой кишки, которая может дополняться признаками, присущими практически любому недугу. Среди таких признаков выделяют:
- повышение показателей температуры тела;
- усталость и вялость;
- ощущение кома в горле;
- частая смена настроения;
- снижение работоспособности;
- необоснованная тревога и панические атаки;
- подверженность депрессиям;
- нарушение режима сна – при этом для пациента свойственна сонливость днём и отсутствие сна по ночам;
- приступы тошноты, которые изредка могут заканчиваться рвотными позывами;
- головные боли различной интенсивности;
- нарушения сексуального влечения к противоположному полу;
- учащённые позывы к мочеиспусканию;
- опоясывающие болевые ощущения в области поясницы.

Симптоматика синдрома раздражённой толстой кишки
Для всех вышеуказанных симптомов свойственно их полное отсутствие в ночное время суток. Однако если подобные проявления тревожат человека ночью и при этом присоединяется лихорадка, и значительное снижение массы тела без видимых на то причин, необходимо как можно скорее обратиться за квалифицированной помощью. Это обуславливается тем, что подобная симптоматика может указывать на органическое поражение толстого кишечника.
Для того чтобы поставить правильный диагноз клиницисты назначают своим пациентам комплексную диагностику, которая состоит из нескольких этапов. Первичное установление источника симптомов направлено на выполнение гастроэнтерологом нескольких манипуляций:
- осуществление детального опроса пациента на предмет первого времени появления, продолжительности проявления и интенсивности выражения симптоматики – для определения медикаментозной тактики терапии;
- ознакомления с анамнезом жизни и историей болезни не только пациента, но и его ближайших родственников – это необходимо для поиска основного этиологического фактора формирования недуга;
- проведение физикального осмотра с обязательной пальпацией передней стенки брюшной полости.
Вторым шагом диагностических мероприятий выступают лабораторные исследования, которые включают в себя:
- клинический анализ крови – это нужно для того, чтобы исключить протекание воспаления;
- биохимический анализ крови – для выявления изменения её состава и контроля над функционированием других органов ЖКТ;
- общий анализ мочи;
- микроскопические изучения каловых масс;
- бактериальный посев кала;
- специфические дыхательные тесты.
Последним и основным этапом диагностики является инструментальное обследование пациентов, что предполагает осуществление:
- УЗИ органов брюшной полости;
- ирригоскопии – это процедура, которая представляет собой рентгенографию кишечника с применением контрастного вещества;
- ректороманоскопии и колоноскопии – необходимо для осмотра внутренней поверхности толстого кишечника, что происходит при помощи специальных инструментов;
- ФЭГДС;
- КТ и МРТ.
Поскольку стать причиной СРТК может широкий спектр предрасполагающих факторов, то для подтверждения диагноза потребуются дополнительные консультации специалистов из узких сфер медицины, а именно – педиатрии, потому что болезнь может поразить и ребёнка, акушерства и гинекологии, проктологии и психиатрии.
Дифференциальная диагностика синдрома раздражённой толстой кишки проводится со следующими органическими поражениями этого органа:
- колоректальным раком;
- полипозом и дивертикулезом;
- болезнью Крона;
- неспецифическим язвенным колитом;
- паразитарными и кишечными инфекциями;
- синдромом короткой кишки;
- целиакией;
- туберкулёзом.

Дифференциальная диагностика СРТК
По причине того, что медикам не до конца известны факторы формирования недуга, его специфического лечения не существует, отчего оно направлено на выполнение комплексной консервативной терапии. Таким образом, функциональное раздражение можно лечить при помощи:
- приёма медикаментов;
- изменения питания;
- рационализации режима труда и отдыха;
- психотерапии, направленной на убеждение человека в том, что у него нет патологий кишечника и на повышение уверенности в себе. Нередко, в качестве терапевтического способа используется гипноз или метод обратной биологической связи;
- упражнения ЛФК;
- альтернативные методики, которые включают в себя рефлексотерапию и акупунктуру, йогу и медитацию;
- использование рецептов народной медицины, но только после одобрения лечащего врача.
Медикаментозная терапия включает в себя применение:
- закрепляющих препаратов – целесообразно пить в случаях преобладания диареи;
- слабительных средств – если главным симптомом является запор;
- спазмолитиков – для устранения болевых спазмов;
- лекарств против метеоризма;
- пребиотиков и пробиотиков;
- психотропных средств;
- фитопрепаратов с успокаивающим действием.
Диета при СРТК предполагает отказ от:
- жирных и острых блюд;
- субпродуктов и животных жиров;
- молочной и кисломолочной продукции с высоким процентом жирности;
- сильно сладких или кислых овощей и фруктов;
- кондитерских изделий и сдобы;
- варенья и мёда;
- орехов и грибов;
- крепкого кофе и газированных напитков.
В то же время пациентам необходимо обогатить рацион продуктами с большим количеством клетчатки. Среди таких ингредиентов выделяют:
- нежирные сорта мяса, рыбы и птицы;
- хлеб из отрубей;
- рис и овсянку, манку и кукурузную крупу;
- фрукты и овощи после термической обработки;
- кисели и фреши;
- некрепкий чай и травяные отвары.
При этом необходимо соблюдать частое и дробное питание, готовить блюда на пару, варить, тушить или запекать, пить больше двух литров жидкости в сутки и есть только тёплую еду.
Синдром раздражённой толстой кишки зачастую не вызывает осложнений, тем не менее в некоторых случаях может развиться:
- хронический запор;
- непроходимость кишечника;
- лактазная и дисахаридазная недостаточность;
- патологии ЖКТ, такие, как гастрит, панкреатит и другие.
Не существует специальных правил того, как избежать появления такого расстройства, однако людям рекомендуется:
- вести активный и здоровый образ жизни;
- правильно и сбалансировано питаться;
- не злоупотреблять медикаментами;
- избегать стрессовых ситуаций;
- соблюдать правила безопасности при работе с опасными веществами;
- несколько раз в год проходить обследование у гастроэнтеролога.
При своевременно начатом и комплексном лечении, СРТК носит благоприятный прогноз, который заключается в достижении длительной ремиссии недуга.
Поиск Найти
ВКонтакте- Обследования и анализы
- МРТ
- Анализ крови
- Анализ кала
- Анализ мочи
- УЗИ
- Флюорография
- Здоровье от А до Я
- Гинекология
- Ревматология
- Проктология
- Онкология
- Гастроэнтерология
- Неврология
- Кардиология
- Урология
- Отоларингология
- Дерматология
- Маммология
- Терапия
- Флебология
- Травматология
- Эндокринология
- Хирургия
- Пульмонология
Post Views: 746
Содержание статьи
Синдром раздраженного кишечника — это одно из более чем 20 функциональных расстройств жкт и проявляется спазмами в животе, болью и периодической диареей.
Название «функциональный» подразумевает, что у больного есть симптомы, связанные с кишечником, но все соответствующие анализы в норме.
Симптомами СРК являются периодические боли в животе или дискомфорт, непосредственно связанные с изменением структуры стула (понос или запор), при этом боль уменьшается при прохождении стула. Большинство пациентов с синдромом раздраженного кишечника также имеют вздутие.
Как правило, люди с этой проблемой встают утром, чувствуя себя хорошо, но с течением дня вздутие живота и боль или дискомфорт начинаются и усиливаются.
Поскольку многие больные не сообщают о своих симптомах врачам, точное их число неизвестно. Кажется, что в разных странах их количество также различается, но синдром раздраженного кишечника, по последним данным, затрагивает от 10 до 15% населения большинства стран, и среди них только 28% пациентов, посещающих гастроклинику.
Синдром раздраженного кишечника — диагностика
К сожалению, нет конкретных тестов, которые могли бы помочь врачам диффиренцировать диагноз, и хотя они в значительной степени полагаются на симптомы, рассмотренные выше, диагноз часто ставится путем исключения, особенно менее опытными врачами. Это означает, что требуется немало дорогих тестов.
С годами критерии симптомов перешли от критериев Мэннинга, шкалы Круиса к римским критериям I, II, III и теперь IV.
Римские критерии IV следующие:
1. Периодические неприятные ощущения и боли в животе отмечаются, по крайней мере, 3 дня в месяц за последний квартал, и связаны с двумя или более проявлениями:
- улучшение состояния при испражнении;
- начало недуга связано с изменившейся частотой стула;
- изменение оформленности (внешнего вида) стула.
2. Критерии выполнялись в течение последнего квартала с появлением симптомов за шесть месяцев до постановки диагноза.
Эти симптомы очень надежны.

Если при типичных симптомах происходит любое из следующего, ЭТО НЕ СРК:
- Любые ненормальные физические данные во время обследования.
- Повышенная скорость оседания эритроцитов. У человека с синдромом раздраженного кишечника могут формироваться другие заболевания, которые могут повышать СОЭ.
- Повышенное количество белых клеток. Белые клетки помогают защитить от инфекций.
- Анемия.
- Кровь в стуле.
- Потеря веса.
- Лихорадка.
- Начало симптомов СРК у лиц старше 35 лет. СРК может начаться в более зрелом возрасте, но это очень редко, и может быть связано с использованием антибиотиков при гастроэнтерите. До того, как поставить диагноз СРК, доктору по-прежнему необходимо выполнить полный набор анализов, чтобы исключить другие причины, в частности рак.
- Семейный анамнез онкологии кишечника или хронического воспаления в кишечнике.
- Ночной дискомфорт и боль в животе.
- Ненормальный вид фекалий.
Причины СРК
Этиология СРК неясна. В прошлом полагалось, что это психосоматика, связанная со стрессом, потому что часть этих пациентов с синдромом раздраженного кишечника подверглась физическому или словесному насилию, или у многих из них были другие проблемы, связанные нервным перенапряжением, такие как фибромиалгия.
Есть несколько теорий:
1. Это может быть серотонинергической проблемой: серотонин — это вещество, которое помогает перемещать импульсы от одного нерва к другому и в изобилии присутствует в желудочно-кишечной системе. Он участвует в дефекации. Были разработаны два серотонинергических препарата, которые оказали достаточно хорошее влияние на СРК, и это свидетельствует о том, что серотонин имеет большое значение в этом заболевании.
2. Это может быть генетическая проблема: клинические исследования показали, что синдром раздраженного кишечника поражает целые семьи.
3. Это может быть воспалительное заболевание: сегодня известно, что при СРК наблюдается некоторое воспаление, что указывает на определенную иммунную дисрегуляцию. Маркером этого воспаления являются тучные клетки, и у пациентов с СРК обнаруживаются многочисленные тучные клетки, особенно вблизи нервных окончаний. В данное время идея состоит в том, чтобы разработать лекарства, которые стабилизируют эти клетки в попытке контролировать симптомы (как это делается у людей с астмой).
4. СРК может быть следствием разрастания бактерий и изменения кишечной флоры: с первого вдоха, который мы делаем новорожденными, бактерии проникают в наш кишечник и колонизируют его. Таким образом, окружающая среда в этот момент играет решающую роль для кишечной флоры. К сожалению, мы не можем выбрать окружающую среду при рождении, и мы получаем много кишечной флоры от наших матерей.
Нарушение микрофлоры кишечника — в частности, при приёме антибиотиков — может вызвать проблемы, например, диарею.
Перистальтические (волнообразные, пропульсивные) движения кишечника необходимы для поддержания здоровой кишечной флоры. При СРК подвижность нарушена, и у многих из этих пациентов наблюдается чрезмерный рост бактерий в тонкой кишке.
Недавно было установлено, что важно не только количество бактерий, но и их тип. У больных с обилием Lactobacillus и Veillonella также были обнаружены повышенные уровни уксусной кислоты, пропионовой кислоты и органических кислот. Пациенты с высоким уровнем первых двух кислот имели более выраженные проявления синдрома раздраженного кишечника.
Лечение синдрома раздраженного кишечника
Существуют традиционные методы лечения симптомов срк, а именно наполнители от запоров, противодиарейные средства и спазмолитики от боли.
На горизонте также появляются новые методы лечения, основанные на возможных причинах СРК:
Серотонинергические препараты
Средства на основе прукалоприда помогают людям при синдроме раздражённого кишечника с запорами и может стать важным лекарством в ближайшем будущем.
Препараты, которые увеличивают секрецию жидкости в кишечнике
В этой категории есть два новых препарата, которые ожидают одобрения в США. Стимулируя секрецию жидкости, они улучшают прохождение стула и, следовательно, сокращают время транзита через толстую кишку.
Противовоспалительные агенты и стабилизаторы тучных клеток
«Кетотифен», известный антиастматический препарат, был исследован, и, оказалось, что он облегчает боль в животе и другие признаки СРК, включая вздутие живота. «Преднизолон» (стероидный препарат, используемый для подавления воспаления) бесполезен при СРК. Тем не менее, «Месалазин», противовоспалительное лекарственное средство, используемое для лечения воспалительных болезней кишечника, уменьшило популяцию воспалительных маркеров в толстой кишке и улучшило общее самочувствие обладателей СРК, но не снизило боль и метеоризм.
Антибиотики
Наиболее перспективным из новых препаратов в лечении синдрома раздраженного кишечника представлен «Рифаксимин». Мало того, что он улучшал все симптомы, улучшение продолжалось до трех месяцев после прекращения приема лекарства.
Пробиотики
Доказано, что пробиотики действенны для определенной группы пациентов. Комбинация двух или более организмов представляется более эффективной, чем препараты, содержащие только один организм. Lactobacillus сама по себе ничего не делает при СРК, тогда как комбинация с Bifidobacterium довольно эффективна.
Пробиотики действуют через три механизма: прямой антагонизм (они секретируют небольшие молекулы, обладающие противомикробным действием), иммуномодуляцию (стимулируя наши иммунные клетки убивать вредных бактерий) и «ликвидация» (они делают желудочно-кишечную среду неподходящей для некоторых бактерий).

Рекомендации при СРК
Физические упражнения при синдроме раздраженного кишечника определенно улучшают симптомы, особенно запоры.
Диета при СРК подразумевает отказ от некоторой пищи. Существует множество «газообразующих» продуктов, которые можно исключить из рациона (жирная пища, лук, капуста, сушеные бобы и чечевица, в том числе соя, цитрусовые, овес, орехи, груши авокадо, кокос и дрожжесодержащие продукты).
«Неклелиакиевая непереносимость глютена» затрагивает пациентов с СРК, у которых при тестировании нет целиакии, но они очень хорошо реагируют на безглютеновую диету.
В большинстве случаев диагностировать синдром раздраженного кишечника самостоятельно сложно, и лучше всего обратиться к врачу для подтверждения диагноза.
Post Views: 746
90000 Irritable bowel syndrome – Symptoms and causes 90001 90002 We’re welcoming patients at Mayo Clinic 90003 90004 See our safety precautions in response to COVID-19. 90005 90004 Request an appointment. 90005 90008 Overview 90009 90004 Irritable bowel syndrome (IBS) is a common disorder that affects the large intestine. Signs and symptoms include cramping, abdominal pain, bloating, gas, and diarrhea or constipation, or both.IBS is a chronic condition that you’ll need to manage long term. 90005 90004 Only a small number of people with IBS have severe signs and symptoms. Some people can control their symptoms by managing diet, lifestyle and stress. More-severe symptoms can be treated with medication and counseling. 90005 90004 IBS does not cause changes in bowel tissue or increase your risk of colorectal cancer. 90005 90008 Symptoms 90009 90004 The signs and symptoms of IBS vary.The most common include: 90005 90020 90021 Abdominal pain, cramping or bloating that is typically relieved or partially relieved by passing a bowel movement 90022 90021 Excess gas 90022 90021 Diarrhea or constipation – sometimes alternating bouts of diarrhea and constipation 90022 90021 Mucus in the stool 90022 90029 90004 Most people with IBS experience times when the signs and symptoms are worse and times when they improve or even disappear completely. 90005 90002 When to see a doctor 90003 90004 See your doctor if you have a persistent change in bowel habits or other signs or symptoms of IBS.They may indicate a more serious condition, such as colon cancer. More-serious signs and symptoms include: 90005 90020 90021 Weight loss 90022 90021 Diarrhea at night 90022 90021 Rectal bleeding 90022 90021 Iron deficiency anemia 90022 90021 Unexplained vomiting 90022 90021 Difficulty swallowing 90022 90021 Persistent pain that is not relieved by passing gas or a bowel movement 90022 90029 90008 Causes 90009 90004 The precise cause of IBS is not known.Factors that appear to play a role include: 90005 90020 90021 90058 Muscle contractions in the intestine. 90059 The walls of the intestines are lined with layers of muscle that contract as they move food through your digestive tract. Contractions that are stronger and last longer than normal can cause gas, bloating and diarrhea. Weak intestinal contractions can slow food passage and lead to hard, dry stools. 90022 90021 90058 Nervous system. 90059 Abnormalities in the nerves in your digestive system may cause you to experience greater than normal discomfort when your abdomen stretches from gas or stool.Poorly coordinated signals between the brain and the intestines can cause your body to overreact to changes that normally occur in the digestive process, resulting in pain, diarrhea or constipation. 90022 90021 90058 Inflammation in the intestines. 90059 Some people with IBS have an increased number of immune-system cells in their intestines. This immune-system response is associated with pain and diarrhea. 90022 90021 90058 Severe infection. 90059 IBS can develop after a severe bout of diarrhea (gastroenteritis) caused by bacteria or a virus.IBS might also be associated with a surplus of bacteria in the intestines (bacterial overgrowth). 90022 90021 90058 Changes in bacteria in the gut (microflora). 90059 Microflora are the “good” bacteria that reside in the intestines and play a key role in health. Research indicates that microflora in people with IBS might differ from microflora in healthy people. 90022 90029 90002 Triggers 90003 90004 Symptoms of IBS can be triggered by: 90005 90020 90021 90058 Food.90059 The role of food allergy or intolerance in IBS is not fully understood. A true food allergy rarely causes IBS. But many people have worse IBS symptoms when they eat or drink certain foods or beverages, including wheat, dairy products, citrus fruits, beans, cabbage, milk and carbonated drinks. 90022 90021 90058 Stress. 90059 Most people with IBS experience worse or more frequent signs and symptoms during periods of increased stress. But while stress may aggravate symptoms, it does not cause them.90022 90021 90058 Hormones. 90059 Women are twice as likely to have IBS, which might indicate that hormonal changes play a role. Many women find that signs and symptoms are worse during or around their menstrual periods. 90022 90029 90008 Risk factors 90009 90004 Many people have occasional signs and symptoms of IBS. But you’re more likely to have the syndrome if you: 90005 90020 90021 90058 Are young. 90059 IBS occurs more frequently in people under age 50.90022 90021 90058 Are female. 90059 In the United States, IBS is more common among women. Estrogen therapy before or after menopause also is a risk factor for IBS. 90022 90021 90058 Have a family history of IBS. 90059 Genes may play a role, as may shared factors in a family’s environment or a combination of genes and environment. 90022 90021 90058 Have a mental health problem. 90059 Anxiety, depression and other mental health issues are associated with IBS. A history of sexual, physical or emotional abuse also might be a risk factor.90022 90029 90008 Complications 90009 90004 Chronic constipation or diarrhea can cause hemorrhoids. 90005 90004 In addition, IBS is associated with: 90005 90020 90021 90058 Poor quality of life. 90059 Many people with moderate to severe IBS report poor quality of life. Research indicates that people with IBS miss three times as many days from work as do those without bowel symptoms. 90022 90021 90058 Mood disorders. 90059 Experiencing the signs and symptoms of IBS can lead to depression or anxiety.Depression and anxiety also can make IBS worse. 90022 90029 90008 Prevention 90009 90004 Finding ways to deal with stress may help prevent or ease symptoms of IBS. Consider trying: 90005 90020 90021 90058 Counseling. 90059 A counselor can help you learn to modify or change your responses to stress. Studies have shown that psychotherapy can provide significant and long-lasting reduction of symptoms. 90022 90021 90058 Biofeedback. 90059 Electrical sensors help you receive information (feedback) on your body’s functions.The feedback helps you focus on making subtle changes, such as relaxing certain muscles, to ease symptoms. 90022 90021 90058 Progressive relaxation exercises. 90059 These exercises help you relax muscles in your body, one by one. Start by tightening the muscles in your feet, then concentrate on slowly letting all of the tension go. Next, tighten and relax your calves. Continue until the muscles in your body, including those in your eyes and scalp, are relaxed. 90022 90021 90058 Mindfulness training.90059 This stress-reduction technique helps you focus on being in the moment and letting go of worries and distractions. 90022 90029 90156 90004 Irritable bowel syndrome care at Mayo Clinic 90005 90004 March 17, 2018 90005 Show references 90161 90021 Feldman M, et al. Irritable bowel syndrome. In: Sleisenger and Fordtran’s Gastrointestinal and Liver Disease: Pathophysiology, Diagnosis, Management.10th ed. Philadelphia, Pa .: Saunders Elsevier; 2016. https://www.clinicalkey.com. Accessed May 12, 2017. 90022 90021 AskMayoExpert. Irritable bowel syndrome. Rochester, Minn .: Mayo Foundation for Medical Education and Research; 2016. 90022 90021 Wald A. Pathophysiology of irritable bowel syndrome. https://www.uptodate.com/contents/search. Accessed May 11, 2017. 90022 90021 Wald A. Treatment of irritable bowel syndrome in adults. https://www.uptodate.com/contents/search. Accessed May 15 2017.90022 90021 Lucak S, et al. Current and emergent pharmacologic treatments for irritable bowel syndrome with diarrhea: Evidence-based treatment in practice. Therapeutic Advances in Gastroenterology. 2017; 10: 253. 90022 90021 Wald A. Clinical manifestations and diagnosis of irritable bowel syndrome in adults. https://www.uptodate.com/contents/search. Accessed May 12, 2017. 90022 90021 Camilleri M, et al. Dietary and pharmacological treatment of pain in IBS. Gut. 2017; 66: 966. 90022 90021 Lacy BE.The science, evidence, and practice of dietary interventions in irritable bowel syndrome. Clinical Gastroenterology and Hepatology. 2015; 13: 1899. 90022 90021 Harris LA, et al. Irritable bowel syndrome and female patients. Gastroenterology Clinics of North America. 2016 року; 45: 179. 90022 90021 Symptoms & causes of hemorrhoids. National Institute of Diabetes and Digestive and Kidney Diseases. https://www.niddk.nih.gov/health-information/digestive-diseases/hemorrhoids/symptoms-causes. Accessed May 15 2017.90022 90021 Ferri FF. Irritable bowel syndrome. In: Ferri’s Clinical Advisor 2017. Philadelphia, Pa .: Elsevier; 2017. https://www.clinicalkey.com. Accessed May 15, 2017. 90022 90021 Laird KT, et al. Short-term and long-term efficacy of psychological therapies for irritable bowel syndrome: A systematic review and meta-analysis. Clinical Gastroenterology and Hepatology. 2016 року; 14: 937. 90022 90021 Valentin N, et al. Potential mechanisms of effect of serum-derived bovine immunoglobulin isolate therapy inpatients with diarrhea-predominant irritable bowel syndrome.Physiological Reports. 2017; 5: e13170. 90022 90021 Feldman M, et al. Complementary and alternative medicine. In: Sleisenger and Fordtran’s Gastrointestinal and Liver Disease: Pathophysiology, Diagnosis, Management. 10th ed. Philadelphia, Pa .: Saunders Elsevier; 2016. https://www.clinicalkey.com. Accessed May 12, 2017. 90022 90021 Irritable bowel syndrome. Natural Medicines. https://naturalmedicines.therapeuticresearch.com/databases/food,-herbs-supplements/professional.aspx?productid=881.Accessed May 15, 2017. 90022 90021 Brown A. Allscripts EPSi. Mayo Clinic, Rochester, Minn. June 15, 2017. 90022 90194 90008 Related 90009 90002 Associated Procedures 90003 Show more associated procedures 90002 News from Mayo Clinic 90003 Show more news from Mayo Clinic .90000 Colon polyps: Causes, symptoms, and treatment 90001 90002 A colon polyp is a small growth of tissue that projects from the lining of a section of the large intestine known as the colon. 90003 90002 Polyps are common and increasingly so as people age. Colorectal polyps, which are polyps in the colon or rectum, are estimated to occur in at least 30 percent of adults who are 50 years old or more in the United States. 90003 90002 Colorectal polyps also occur in children with an estimated 6 percent affected, rising to 12 percent in those who experience intestinal bleeding.90003 90002 Most colon or bowel polyps are harmless, but some can develop into cancer. If they do, it can take many years for them to turn cancerous. 90003 90002 In this article, we take a close look at colon polyps, including their causes, treatments, and how to prevent them from occurring. 90003 90002 Different types of polyps carry different risk factors. Furthermore, the size of the polyp is related to its potential severity. 90003 90002 A 2014 review concluded that polyps of 5 millimeters (mm) or less had little risk of becoming cancerous while those between 1.5 and 3.5 centimeters (cm) had a malignancy potential of 19 to 43 percent. 90003 90002 The most common types of polyps are hyperplastic and adenomatous polyps: 90003 90002 90019 Hyperplastic polyps 90020 90003 90002 Hyperplastic polyps, or inflammatory polyps, are usually harmless and not a cause for concern with a low malignancy potential. These polyps will rarely become cancerous. 90003 90002 90019 Adenomas 90020 90003 90002 Adenomas, or adenomatous polyps, are not cancerous but they may become cancerous in the future.Larger adenomas are more likely to become cancerous. Doctors usually recommend removing adenomas. 90003 90002 90019 Malignant polyps 90020 90003 90002 Malignant polyps are polyps that contain cancerous cells. The best treatment for these polyps will depend on the severity of the cancer and a person’s overall health. 90003 90002 People with colon polyps often have no signs or symptoms of the condition. 90003 90002 Doctors usually find these polyps during routine tests or tests for another disorder.A doctor may recommend that older adults and people with risk factors for colon polyps have regular screening. When doctors detect polyps early, there is a better chance that they can completely remove the growths without complications. 90003 90002 When colon polyps do cause symptoms, people may notice the following: 90003 90042 90043 Bleeding from the rectum. This is the most common symptom of polyps, although it can also be a sign of other conditions, such as hemorrhoids or minor tears in the anus.90044 90043 Abdominal pain. Large polyps that partially block the bowel can cause abdominal cramps and pain. 90044 90043 A change in the color of stools. Minor polyp bleeding can cause red stripes in the stool, and heavier bleeding can make the stool appear black. However, other factors can also change the color of the stool, such as foods, medicines, and supplements. 90044 90043 Iron deficiency anemia. If a person’s polyps bleed slowly over time, they may develop an iron deficiency. Anemia can cause weakness, pale skin, shortness of breath, light-headedness or fainting.90044 90043 A change in bowel habits that lasts longer than a week, including constipation or diarrhea. 90044 90053 90002 People are either born with colon polyps or develop them during their lifetimes. 90003 90002 Doctors do not yet know the exact causes of colon polyps, but their appearance may be linked to the following lifestyle factors: 90003 90042 90043 a high-fat diet 90044 90043 eating lots of red meat 90044 90043 not eating enough fiber 90044 90043 smoking cigarettes 90044 90043 obesity 90044 90053 90002 In some people, genetic factors cause the cells of the colon to multiply more than they should.When this happens in the colon, people get colon polyps. When it occurs in the rectum, people get colorectal polyps. 90003 90002 People are more likely to develop colon polyps if they have the following inherited conditions: 90003 90042 90043 familial adenomatous polyposis (FAP) 90044 90043 Gardner syndrome 90044 90043 Peutz-Jeghers syndrome 90044 90053 90002 People with these conditions have an increased risk of developing cancer in several organs, including the small intestine and colon.90003 90002 Certain risk factors make a person more likely to develop colon polyps. These include: 90003 90042 90043 obesity 90044 90043 lack of exercise 90044 90043 smoking cigarettes 90044 90043 drinking alcohol 90044 90043 inflammatory bowel diseases (IBD), such as ulcerative colitis or Crohn’s disease 90044 90043 a family history of colon polyps 90044 90043 uncontrolled type 2 diabetes 90044 90043 African-American heritage, as this increases the risk of colon cancer 90044 90053 90002 A doctor may recommend that older adults and people with risk factors for colon polyps have regular screening exams, especially after 50 years of age.90003 90002 A doctor may begin by taking a person’s medical history, assessing risk factors, and performing a physical exam. If they suspect colon polyps, they may recommend further tests. Catching colon polyps early can reduce the risk of complications. 90003 90002 Screening exams may include: 90003 90042 90043 90019 Colonoscopy 90020. During a colonoscopy, the doctor inserts an illuminated camera tube called an colonoscope into the anus to examine the colon. They may then remove any polyps or take a biopsy, which is where a tissue sample is removed and send to a lab for examination under a microscope.90044 90043 90019 Flexible sigmoidoscopy 90020. A shorter version of a colonoscope called a sigmoidoscope is used to examine a limited portion of the colon. If the doctor finds polyps, they will need to perform a colonoscopy to remove them. 90044 90043 90019 Virtual colonoscopy 90020. This is a noninvasive procedure where a doctor uses imaging methods to examine the colon. These may include X-rays, CT scans, or MRI scans. These tests may be less sensitive than colonoscopic tests. A person may have to swallow a barium solution to make the X-ray images clearer.90044 90043 90019 Stool exam 90020. Doctors may also look for the presence of blood in stools or examine the stool DNA. Depending on the results, they may then perform a colonoscopy to investigate further. 90044 90053 90002 Doctors will usually treat colon polyps by removing them. They may also suggest certain lifestyle changes to prevent colon polyps from reoccurring. 90003 90002 Doctors can remove colon polyps using the following methods: 90003 90042 90043 90019 Colonoscopy 90020. Doctors can use a cutting instrument or an electrified wire loop on the end of a colonoscope to perform a polypectomy, or polyp removal.For smaller polyps, doctors may inject a liquid underneath the polyp to raise and isolate it from the surrounding area for easier removal. 90044 90043 90019 Laparoscopy 90020. During a laparoscopy, the doctor will make a small incision into the abdomen or pelvis and insert an instrument called a laparoscope into the bowel. They use this technique to remove polyps that are too large or can not be removed safely by colonoscopy. 90044 90043 90019 Removing the colon and rectum 90020. This procedure, known as a total proctocolectomy, is only necessary when a person has a severe condition or cancer.Doctors recommend this option for those with rare inherited conditions, such as familial adenomatous polyposis (FAP). FAP is an inherited condition that causes cancer of the colon and rectum, and polyp removal may prevent cancer from developing. 90044 90053 90002 After removing a polyp, the doctor will send it for lab testing where experts will check it for cancer. 90003 90002 A pathologist who is a specialist in analyzing tissue samples will examine the polyp tissue under a microscope and check whether it is benign or precancerous.The will base the recommended time interval for the next colonoscopy on this information plus the number and size of polyps. 90003 90002 In people who already have polyps or colon cancer, the doctor may prescribe aspirin and coxibs (COX-2 inhibitors) to stop new polyps from forming. For people with a family history of colon polyps, genetic counseling is recommended to prevent their development. 90003 90002 People can reduce their risk of developing colon polyps by adopting healthy lifestyle habits, such as: 90003 90042 90043 eating a low-fat diet 90044 90043 eating a diet high in fruits, vegetables, and fiber 90044 90043 keeping a normal body weight 90044 90043 quitting or avoiding cigarette smoking 90044 90043 avoid excessive alcohol use 90044 90053 90002 People who have had colon polyps should get regular colon checkups, as they have a higher likelihood of developing others.90003 90002 A polyp is a growth of tissue on the lining of the colon and rectum that projects into the intestines. 90003 90002 People with colon polyps usually have no symptoms. Most colon polyps are harmless, though some types can become cancerous. Polyp removal is the best way to treat colon polyps and prevent cancer from developing. 90003 90002 People with risk factors should get regular screenings for colon polyps, especially if they are over 50 years of age. 90003 90002 If a person has polyps, they should follow their doctor’s advice about getting checkups and making lifestyle changes to help manage the condition.90003.90000 What Are the Signs and Symptoms of Colon Cancer? 90001 90002 90003 90004 The symptoms of colon and rectal cancer – such as constipation, hemorrhoids, and cramping – can mimic those you could easily experience in passing as part of everyday life. If symptoms persist, it’s a good idea to consult your doctor. 90005 90006 90007 90003 Abdominal pain, diarrhea, constipation, and fatigue are a few of the symptoms for colon cancer. 90006 90003 Shutterstock 90006 90003 Symptoms of colon cancer and rectal cancer are not always easy to recognize, leading to missed opportunities for early diagnosis.90006 90003 For one thing, many people with colon and rectal cancers (known as colorectal cancer) do not experience symptoms at all until the disease has reached a more advanced stage, when it is more difficult to treat. 90006 90003 This is why screening tests for seemingly unaffected people are of such vital importance. 90006 90003 The drop in colorectal cancer deaths over the past few decades is due in part to increased screening efforts that are identifying asymptomatic cancers. 90006 90003 Screening tests can also identify abnormal growths called colorectal polyps, some of which may be precancerous.When doctors remove potentially dangerous polyps, they are stopping cancer before it starts. 90006 90003 Another complication in colon cancer diagnosis and rectal cancer diagnosis is that even when there are symptoms, people with cancer and doctors may both blame other common conditions, such as hemorrhoids or irritable bowel syndrome. 90006 90003 What’s more, many younger people assume that colorectal cancer only affects the elderly, so they are liable to ignore symptoms. (1) 90006 90003 However, while the vast majority of colorectal cancer is still found in older people, rates in men and women below age 50 are climbing sharply.90006 90003 An American Cancer Society study, published in 2017 in the 90029 Journal of the National Cancer Institute 90030, found that people born in 1990 had double the risk of colon cancer and quadruple the risk of rectal cancer as someone born in 1950. (2 ) 90006 90003 In response to this disturbing trend, the American Cancer Society changed its guidelines in 2018 to recommend that regular screening for people at average risk of colorectal cancer begin at age 45, rather than 50. (3) 90006 90003 90004 RELATED: Cancer Society Now Says Screening for Colon and Rectal Cancer Should Begin at Age 45 – Not 50 90005 90006 90038 Colon and Rectal Cancer Symptoms and Signs 90039 90003 Whatever your age, the following symptoms should prompt a visit to the doctor: 90006 90042 90043 A change in bowel habits – such as diarrhea, constipation, or narrowing of the stool (feces) – that lasts for more than a few days 90044 90043 A feeling that you need to have a bowel movement that’s not rel ieved by having one 90044 90043 Rectal bleeding with bright red blood 90044 90043 Blood in the stool, which may make it look dark 90044 90043 Cramping or abdominal (belly) pain 90044 90043 Weakness and fatigue 90044 90043 Unintended weight loss 90044 90057 90003 Although people with colorectal cancer may not have rectal bleeding or blood in the stool, these are, for many people, the most identifiable signs of the disease.90006 90003 These symptoms occur when cancer bleeds into the digestive tract. This may occur very slowly over years, and as such, it may not even be noticeable that there is blood in the stool. 90006 90003 Over a period of time, this continuous blood loss can lead to a low red blood cell count, a condition called anemia. 90006 90003 Blood tests that diagnose anemia may be the first step in the process of getting a colon cancer diagnosis or a rectal cancer diagnosis. (4) 90006 90003 90004 RELATED: 10 Good Foods to Relieve Constipation 90005 90006 90038 Discussing Symptoms With Your Doctor 90039 90003 Once you describe symptoms to your doctor, they will likely give you a medical exam to ascertain the cause.90006 90003 The doctor will likely question you about your medical history and ask if any of your family members have colorectal cancer, especially parents, siblings, or children. 90006 90003 While most people who develop colorectal cancer have no family history of the disease, 1 in 5 do. 90006 90003 In rare cases, genetic mutations passed down through families, such as Lynch syndrome, can make a person extremely vulnerable to colorectal cancer. 90006 90003 Your doctor will want to know whether you have any other health conditions, particularly those concerning the colon and rectum, that can increase colorectal cancer risk.90006 90003 This can include a history of colorectal cancer or precancerous polyps or an inflammatory bowel disease such as Crohn’s disease or ulcerative colitis. 90006 90003 There’s also an association between type 2 diabetes and colorectal cancer. 90006 90003 Other risk factors include obesity or excess weight, a low level of physical activity, heavy alcohol use, and smoking. 90006 90003 90004 RELATED: Many Early Colon Cancers Linked to Inherited Genes 90005 90006 90038 A Physical Exam and Blood Tests Are Part of the Workup 90039 90003 Once the doctor has your medical history, the next step might be a physical exam of your body that includes carefully pressing on your abdomen to feel for masses or enlarged organs.90006 90003 The doctor may also examine your rectum by placing a gloved and lubricated finger inside to feel for any abnormalities. 90006 90003 The doctor might order blood tests to look for changes that indicate the presence of colorectal cancer. 90006 90003 These include not only a test to see if you have anemia but also tests measuring liver enzymes and substances called tumor markers. 90006 90003 If you have not seen rectal bleeding or blood in the stool, the doctor may advise you take a test that can identify occult (hidden) blood.90006 90003 These tests, which include a fecal occult blood test and a fecal immunochemical test, involve collecting one or more stool samples at home, packing them in a special container, and returning them to the doctor’s office or a medical lab. 90006 90003 90004 RELATED: Iron-Deficiency Anemia and Cancer: What’s the Link? 90005 90006 90038 Your Doctor May Suggest a Colonoscopy 90039 90003 You may also leave the doctor’s office with a prescription for a diagnostic colonoscopy. 90006 90003 During this procedure, a gastroenterologist examines the inside of the colon and rectum via a device inserted through the anus: a long, thin, and flexible lighted tube with a tiny video camera at the end.90006 90003 If the exam reveals any suspicious growths, the gastroenterologist can remove tissue for a biopsy to determine whether or not there are any cancer cells. 90006 90003 The night before a colonoscopy, people having the test need to clean out the colon and rectum. This procedure involves drinking a powerful laxative solution. 90006 90003 People having a colonoscopy are typically sedated during the procedure. (5) 90006.90000 Colon Cancer: Symptoms, Causes, and Diagnosis 90001 90002 Colorectal cancer is a cancer that starts in the rectum or colon. Both of these organs are in the lower portion of your digestive system. The colon is also known as the large intestine. The rectum is at the end of the colon. 90003 90002 The American Cancer Society estimates 1 in 22 men and 1 in 24 women will develop colorectal cancer during their lifetime. 90003 90002 Your doctor may use staging as a guideline to figure out how far along the cancer is.It’s important for your doctor to know the stage of the cancer so they can come up with the best treatment plan for you and give you an estimate of your long-term outlook. 90003 90002 Stage 1 colorectal cancer is the earliest stage. The stages progress up to stage 4, which is the most advanced stage. Here are the stages of colorectal cancer: 90003 90010 90011 90012 Stage 1. 90013 The cancer has penetrated the lining, or mucosa, of the colon or rectum but has not spread to the organ walls. 90014 90011 90012 Stage 2.90013 The cancer has spread to the walls of the colon or rectum but has not affected the lymph nodes or nearby tissues yet. 90014 90011 90012 Stage 3. 90013 The cancer has moved to the lymph nodes but not to other parts of the body yet. Usually, one to three lymph nodes are involved at this stage. 90014 90011 90012 Stage 4. 90013 The cancer has spread to other distant organs, such as the liver or lungs. 90014 90027 90002 Colorectal cancer may not present any symptoms, especially in the early stages.If you do experience symptoms during the early stages, they may include: 90003 90010 90011 constipation 90014 90011 diarrhea 90014 90011 changes in stool color 90014 90011 changes in stool shape, such as narrowed stool 90014 90011 blood in the stool 90014 90011 bleeding from the rectum 90014 90011 excessive gas 90014 90011 abdominal cramps 90014 90011 abdominal pain 90014 90027 90002 If you notice any of these symptoms, make an appointment with your doctor to discuss getting a colon cancer screening.90003 90052 Stage 3 or 4 symptoms (late stage symptoms) 90053 90002 Colorectal cancer symptoms are more noticeable in the late stages (stages 3 and 4). In addition to the above symptoms, you might also experience: 90003 90010 90011 excessive fatigue 90014 90011 unexplained weakness 90014 90011 unintentional weight loss 90014 90011 changes in your stool that last longer than a month 90014 90011 feeling like your bowels do not completely empty 90014 90011 vomiting 90014 90027 90002 If colon cancer spreads to other parts of your body, you may also experience: 90003 90010 90011 jaundice (yellow eyes and skin) 90014 90011 swelling in hands or feet 90014 90011 breathing difficulties 90014 90011 chronic headaches 90014 90011 blurry vision 90014 90011 bone fractures 90014 90027 90002 While colorectal cancer sounds clear-cut, there’s actually more than one type of cancer.Such differences have to do with the types of cells that turn cancerous as well as where they form. 90003 90002 The most common type of colon cancer starts from adenocarcinomas. According to the American Cancer Society, adenocarcinomas make up 96 percent of all colon cancer cases. Unless your doctor specifies otherwise, your colon cancer is likely this type. Adenocarcinomas form within mucus cells in either the colon or rectum. 90003 90002 Less commonly, colorectal cancers are caused from other types of tumors, such as: 90003 90010 90011 lymphomas, which can form in lymph nodes or in the colon first 90014 90011 carcinoids, which start in hormone-making cells within your intestines 90014 90011 sarcomas, which form in soft tissues such as muscles in the colon 90014 90011 gastrointestinal stromal tumors, which can start off as benign and then become cancerous (These usually form in the digestive tract, but rarely in the colon.) 90014 90027 90002 Researchers are still studying the causes of colorectal cancer. While there’s a growing list of risk factors, they act alone or in combination to increase one’s risk for developing colorectal cancer. 90003 90052 Precancerous growths 90053 90002 Abnormal cells accumulate in the lining of the colon, forming polyps. These are small, benign growths. Removing these growths through surgery is a common preventive method. Untreated polyps can become cancerous. 90003 90052 Gene mutations 90053 90002 Sometimes colorectal cancer occurs in family members.This is due to a gene mutation that passes from parent to child. These mutations do not guarantee you’ll develop colorectal cancer, but they do increase your chances. 90003 90002 There are some factors that may increase your risk of developing colorectal cancer: 90003 90052 Unavoidable factors 90053 90002 Some factors that increase your risk of developing colorectal cancer are unavoidable and can not be changed. Age is one of them. Your chances of developing this cancer increase after you reach the age of 50.90003 90002 Some other unavoidable risk factors are: 90003 90010 90011 a prior history of colon polyps 90014 90011 a prior history of bowel diseases 90014 90011 a family history of colorectal cancer 90014 90011 having a genetic syndrome, such as familial adenomatous polyposis (FAP) 90014 90011 being of Eastern European Jewish or African descent 90014 90027 90052 avoidable factors 90053 90002 Other risk factors are avoidable. This means you can change them to decrease your risk of developing colorectal cancer.Avoidable risk factors include: 90003 90010 90011 being overweight or obese 90014 90011 smoking 90014 90011 heavy drinking of alcohol 90014 90011 having type 2 diabetes 90014 90011 having a sedentary lifestyle 90014 90011 consuming a diet high in processed foods or red meats 90014 90027 90002 An early diagnosis of colorectal cancer gives you the best chance of curing it. 90003 90002 Your doctor will start by getting information about your medical and family history. They’ll also perform a physical exam.They may press on your abdomen or perform a rectal exam to determine the presence of lumps or polyps. 90003 90052 Blood testing 90053 90002 Your doctor may run some blood tests to get a better idea of what’s causing your symptoms. Though there’s no blood test that specifically checks for colorectal cancer, liver function tests and complete blood count tests can rule out other diseases and disorders. 90003 90052 Colonoscopy 90053 90002 A colonoscopy involves the use of a long tube with a small, attached camera.This procedure allows your doctor to see inside your colon and rectum to check for anything unusual. 90003 90002 During a colonoscopy, your doctor can also remove tissue from abnormal areas. These tissue samples can then be sent to a laboratory for analysis. 90003 90052 X-ray 90053 90002 Your doctor may order an X-ray using a radioactive contrast solution that contains the metallic element barium. Your doctor will insert this liquid into your bowels through the use of an enema. Once in place, the barium solution coats the lining of the colon.This helps improve the quality of the X-ray images. 90003 90052 CT scan 90053 90002 CT scans provide your doctor with a detailed image of your colon. When used in diagnosing colorectal cancer, another name for a CT scan is a virtual colonoscopy. 90003 90002 Treatment of colorectal cancer depends on a variety of factors. The state of your overall health and the stage of your colorectal cancer will help your doctor create a treatment plan. 90003 90052 Surgery 90053 90002 In the earliest stages of colorectal cancer, it might be possible for your surgeon to remove cancerous polyps through surgery.If the polyp has not attached to the wall of the bowels, you’ll likely have an excellent outlook. 90003 90002 If your cancer has spread into your bowel walls, your surgeon may need to remove a portion of the colon or rectum, along with any neighboring lymph nodes. If at all possible, your surgeon will reattach the remaining healthy portion of the colon to the rectum. 90003 90002 If this is not possible, they may perform a colostomy. This involves creating an opening in the abdominal wall for the removal of waste.A colostomy may be temporary or permanent. 90003 90052 Chemotherapy 90053 90002 Chemotherapy involves the use of drugs to kill cancer cells. In the case of colorectal cancer, chemotherapy is a common treatment after surgery to destroy any remaining cancerous cells. Chemotherapy also controls the growth of tumors. 90003 90002 While chemotherapy provides some symptom relief in late-stage cancer, it often comes with side effects that need to be controlled with additional medication. 90003 90052 Radiation 90053 90002 Radiation uses a powerful beam of energy, similar to that used in X-rays, to target and destroy cancerous cells before and after surgery.Radiation therapy commonly occurs alongside chemotherapy. 90003 90052 Medication 90053 90002 In September 2012 the U.S. Food and Drug Administration approved the drug regorafenib (Stivarga) to treat metastatic, or late-stage, colorectal cancer that does not respond to other types of treatment and has spread to other parts of the body. This drug works by blocking enzymes that promote the growth of cancer cells. 90003 90002 Having a colorectal cancer diagnosis can be frightening, but the fact is that this type of cancer is extremely treatable, especially when caught early.90003 90002 Treatment measures have also come a long way for more advanced cases of colon cancer. According to the University of Texas Southwestern Medical Center, the average survival rate for stage 4 colon cancer is around 30 months. This is up from the 6 to 8 months that was the average during the 1990s. 90003 90002 At the same time, doctors are now seeing colon cancer in younger patients. This is likely due to poor lifestyle choices that are more common than decades earlier. The American Cancer Society says that, while colon cancer deaths have decreased overall, related deaths in patients younger than 55 have increased 1 percent per year between 2007 and 2016.90003 90002 Certain risk factors for colon cancer, such as family history and age, are not preventable. However, lifestyle factors that may contribute colorectal cancer 90203 are 90204 preventable, and may help reduce your overall risk of developing this disease. 90003 90002 You can take steps now to reduce your risk by: 90003 90010 90011 decreasing the amount of red meat you eat 90014 90011 avoiding processed meats, such as hot dogs and deli meats 90014 90011 eating more plant-based foods 90014 90011 decreasing dietary fat in your diet 90014 90011 exercising daily 90014 90011 losing weight, if your doctor recommends it 90014 90011 quitting smoking 90014 90011 reducing alcohol consumption 90014 90011 decreasing stress 90014 90011 controlling preexisting diabetes 90014 90027 90002 Another preventive measure is to make sure you get a colonoscopy after the age of 50 – even if you do not have risk factors for colon cancer.The earlier the cancer is detected, the better the outcome. 90003 90002 When it’s caught early, colorectal cancer is treatable and often curable. With early detection, most people live at least another five years after diagnosis. If the cancer does not return in that time, you’re considered cured, especially if you’re in the first three stages of the disease. 90003.