С чем путают аппендицит: Как не спутать аппендицит с болью в животе
Как не спутать аппендицит с болью в животе
Резко заболело в боку – как понять, аппендицит или нет? Боль в животе может быть вызвана разными причинами – от хронических болезней до острых состояний. Но практически всегда она сигнализирует о том, что в организме что-то «работает» не так. Одна из самых опасных причин болезненности живота – воспаление аппендикса. В этом случае действовать нужно срочно, иначе возникает угроза жизни человека.
Содержание страницы:
Где болит при аппендиците?
Болезнь возникает при воспалении аппендикса – это небольшой червеобразный отросток, расположенный на конце слепой кишки. Он может воспаляться при инфекционных и воспалительных болезнях органов брюшной полости, из-за проблем с пищеварением и прочих причин. Чаще всего воспаление возникает, когда просвет аппендикса блокируется непереваренными остатками пищи. При этом боль, характеризующая аппендицит, находится справа – между подвздошной костью и пупком.
Проблема в том, что не всегда боль локализована.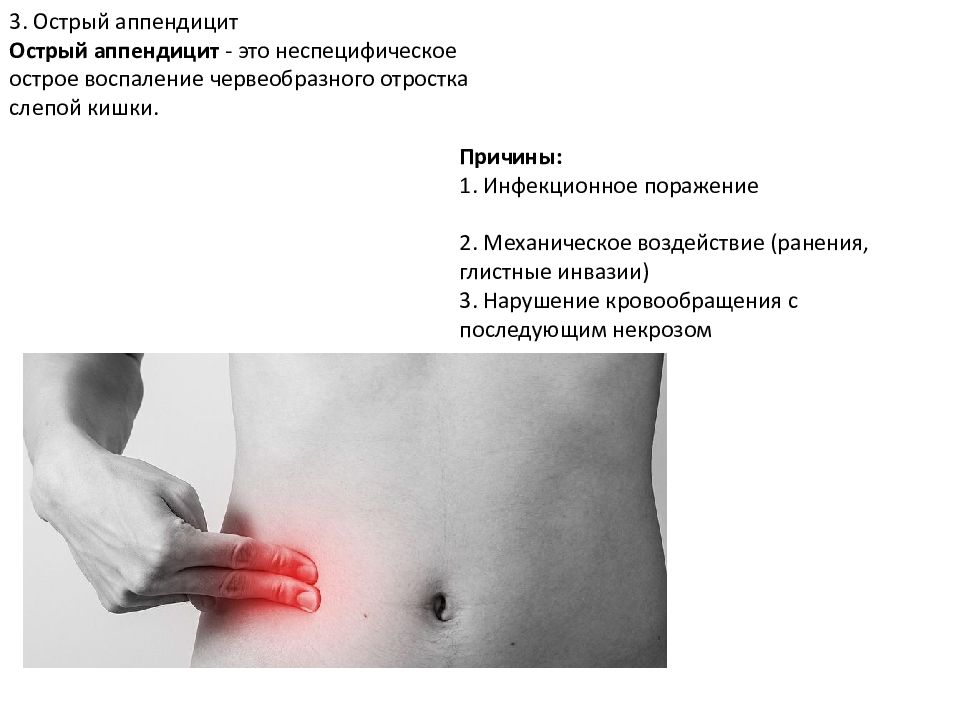 При аппендиците она может быть разлита по всему животу. Также расположение аппендикса у каждого человека индивидуально. Обычно болит над правым бедром, чуть в стороне от пупка. Но если отросток приподнят, то человек ощущает болезненность в области печени. В других случаях он опущен к малому тазу, поэтому болит внизу живота, из-за чего женщины часто путают аппендицит с воспалением придатков, а мужчины – с циститом.
При аппендиците она может быть разлита по всему животу. Также расположение аппендикса у каждого человека индивидуально. Обычно болит над правым бедром, чуть в стороне от пупка. Но если отросток приподнят, то человек ощущает болезненность в области печени. В других случаях он опущен к малому тазу, поэтому болит внизу живота, из-за чего женщины часто путают аппендицит с воспалением придатков, а мужчины – с циститом.
Итак, точно сказать, где болит аппендицит, нельзя. Обычно это правый бок, но боль может локализоваться и в других участках. Точный ответ даст только врач при обследовании. Тем более, что симптомы острого живота – повод для немедленного обращения за помощью.
С какими болезнями часто путают аппендицит?
Многие заболевания могут проявлять симптомы, похожие на аппендицит. Поэтому человек может путать его с:
- печеночными и почечными коликами;
- аднекситом;
- холециститом;
- кистой яичника;
- мезаденитом;
- воспалением мочевых путей;
- заболеваниями желудочно-кишечного тракта.

И все же воспаление аппендикса имеет свои характерные черты и потому легко отличается от других патологий. Обращать внимание нужно именно на признаки боли аппендицита. Она как правило имеет острый характер и проявляется внезапно. В то время как, например, киста яичника характеризуется тянущими периодическими болями. При аппендиците же болезненность не отпускает человека ни на минуту. Если она пропала – это плохой признак, означающий, что ткани начали отмирать.
Как заподозрить аппендицит?
Существует ряд признаков, сочетание которых безошибочно указывает на воспаление аппендикса:
- повышение телесной температуры – 38 градусов и выше;
- отсутствие аппетита в сочетании с вялостью, слабостью, апатией;
- заметное вздутие живота при аппендиците;
- тошнота и рвота;
- холодный пот;
- учащенное сердцебиение;
- бледность кожных покровов.
Также выявить аппендицит можно по характерному симптому Кохера – перемещения очага боли. Она сначала ощущается сбоку от пупка, затем может сместиться выше или ниже, разлиться по всему животу, отдавать в правую ногу. Меняется и ее характер – постепенно интенсивность нарастает, особенно при разговоре, кашле, глубоком дыхании, смехе.
Она сначала ощущается сбоку от пупка, затем может сместиться выше или ниже, разлиться по всему животу, отдавать в правую ногу. Меняется и ее характер – постепенно интенсивность нарастает, особенно при разговоре, кашле, глубоком дыхании, смехе.
Существует несколько способов, как отличить аппендицит в домашних условиях:
- Согните указательный палец и слегка постучите им по подвздошной области – боль заметно усилится. А теперь сделайте то же самое с левой стороны – никаких болезненных ощущений не будет.
- Попробуйте покашлять – в правом боку при этом заболит сильнее.
- Лягте на правый бок и свернитесь в позу эмбриона – болевые ощущения затихнут.
- А теперь перевернитесь на левую сторону и вытяните ночи – болезненность усилится
- Надавите ладонью в самой болевой точке и подержите около 10 секунд – при этом боль немного спадет. Но как только отпустите руку, она усилится.
Зная, как понять, что болит при аппендиците, вы сможете быстро заподозрить патологию. Но на этом самодиагностика должна закончиться. Точно поставить диагноз и помочь может только врач. Поэтому нужно как можно раньше обратиться за помощью – желательно, вызвав скорую помощь.
Но на этом самодиагностика должна закончиться. Точно поставить диагноз и помочь может только врач. Поэтому нужно как можно раньше обратиться за помощью – желательно, вызвав скорую помощь.
Лечение при воспалении аппендикса только хирургическое. И важно вовремя его провести, пока отросток не разорвался под давлением гнойных масс. В этом случае болезнь грозит перитонитом, который представляет угрозу для жизни человека.
При подозрении на аппендицит можно обратиться в клинику Биляка. Здесь работают опытные хирурги, которые удалят воспалившийся отросток с минимальным вмешательством. После операции пациента переводят в комфортную палату, проводят необходимые медсестринские манипуляции. Для ускорения выздоровления применяется озонотерпиия и прочие физиотерапевтические процедуры.
С чем можно спутать аппендицит: симптомы и виды заболеваний.
Раньше в медицине считалось, что аппендикс — это орган бесполезный и довольно проблемный. Воспаление аппендицита, колики в той области человеку приносит одни проблемы. Аппендицит и его симптомы можно спутать с другими болезнями (воспалением придатков, например, иными).
Аппендицит и его симптомы можно спутать с другими болезнями (воспалением придатков, например, иными).
В США учёные исследовали аппендикс и сделали вывод, что он важен при формировании устойчивой к инфекциям иммунной системы. Он является своеобразным резервуаром. Там хранятся бактерии кишечные. Когда человек заболевает диареей, из организма вымываются полезные бактерии, участвующие в нормальном пищеварении. Благодаря аппендиксу эти бактерии восполняются.
Сейчас можно приобрести лекарства, с помощью которых бактериальный баланс восстановится, а раньше таких препаратов не было. Потому, чрезвычайно важно наличие аппендицита.
Всё было бы замечательно, если бы туда с кровью не попадали микробы, провоцирующие воспаление, нагноение. Главное, не перепутать эти симптомы аппендицита с похожими болями внизу живота, когда колики в почках, печени, нагноились придатки, яичники, внематочная беременность, другое.
Просвет может закупориться камнями каловыми, а отросток постоянно вырабатывает бактерии. Из-за этого может произойти закупорка, воспаление аппендицита. Так образуется аппендицит, который является одной из распространённых болезней брюшины, требующей оперативного вмешательства. Он чаще возникает у детей, мужчин, женщин от 10 до 35 лет. Симптомы аппендицита — боль, колики.
Из-за этого может произойти закупорка, воспаление аппендицита. Так образуется аппендицит, который является одной из распространённых болезней брюшины, требующей оперативного вмешательства. Он чаще возникает у детей, мужчин, женщин от 10 до 35 лет. Симптомы аппендицита — боль, колики.
Виды, признаки и симптомы аппендицита
Аппендицит бывает:
- Выраженным довольно слабо, когда симптомы едва ощутимы.
- Нормальным. В 75% болезнь именно так себя проявляет.
- Деструктивным, когда возникают сильные болевые ощущения и состояние общее тяжёлое.
Признаки и симптомы аппендицита
Рассмотрим главные признаки аппендицита. Вы поймёте, чтобы не спутать, что у вас именно аппендицит, а не энтероколит, воспаление придатков либо отравление:
1. Обратите внимание на свои ощущения. Где именно чувствуется очаг боли? Для аппендицита характерны сильные боли идут от пупка, потом спускаются направо к низу живота.
Сначала боль резкая, потом расплывчатая, но ноющая и тупая. Когда кашляете или просто смеётесь — боль усиливается. Трудно даже глубоко вдохнуть либо выдохнуть при аппендиците.
Когда кашляете или просто смеётесь — боль усиливается. Трудно даже глубоко вдохнуть либо выдохнуть при аппендиците.
2. У вас сильная болит живот, ходите полусогнутым, а лежите на боку, поджав под себя ноги? Это явные признаки острого воспаления аппендицита.
3. Чаще всего при болях появляется тошнота, а затем, рвота. Это изнуряет. Бывает, что рвота единоразовая, но чаще всего частая у малышей, подростков, а у взрослых одна или две. Для пожилых рвота, как симптом, не характерна, но есть колики. Диагностировать аппендицит и не спутать с другим заболеванием из-за таких особенностей не просто. Не занимайтесь самолечением аппендицита.
4. Часто высокая температура от 37,5 до 38С (у взрослых происходит воспаление). У малышей бывает под 40С.
5. Стул чаще всего обыкновенный, но у тех, у кого аппендикс повернулся атипично, бывают запоры либо диарея, что реже. Если при диарее происходит облегчение, то при воспалении отростка, оно не наступает. Живот так же болит, колики.
6. Во рту сухо — это яркий признак, вместе с болью в животе.
Во рту сухо — это яркий признак, вместе с болью в животе.
7. Бывает боль при мочеиспускании, частые позывы. «Стреляет» от аппендицита в половые органы или поясницу. Малыши могут кашлять. Будет течь из носа, что затрудняет правильное диагностирование.
Если заметите у себя несколько симптомов аппендицита — срочно сходите к врачу на приём или вызовите скорую.
С чем можно спутать аппендицит?
Многим известно, что аппендицит не лечат щадящею терапией, а срочно удаляют отросток хирургическим путём. Нет точного теста, по которому врач со 100% вероятностью скажет, что у вас аппендицит. Это связано с тем, что аппендикс в брюшине может изменять своё положение. Чаще всего отросток справа внизу живота, но у него существует брыжейка.
Сам отросток аппендикса довольно длинный. Может перемещаться за печень либо кишку толстую. Врач может не сразу поставить правильный диагноз, а заподозрить другие кишечные заболевания брюшины. Особенно, органов, которые расположены рядом.
Дивертикулит Меккеля
Диверкулит — это когда в кишке тонкой происходит выпячивание, расположенное у аппендикса. Бывает, что оно воспаляется либо перфорирует. Тогда, его обязательно нужно удалить — прооперировать.
Бывает, что оно воспаляется либо перфорирует. Тогда, его обязательно нужно удалить — прооперировать.
Воспаление органов, расположенных в малом тазу
Возле отростка у женщин труба маточная или яичник (правый). При воспалении аппендицита ощущения с симптомами очень похожи на острый приступ — колики. Очень важно, чтобы врач не ошибся, правильно установил диагноз.
Если доктор считает, что нет воспаления аппендицита, а женщина чувствует колики, ей нужно срочно обратиться к в поликлинику к врачу или госпитализироваться, обследоваться. Возможно, воспалены придатки, необходимо лечиться «по-женски» либо другие проблемы, которые следует выяснить.
Курс антибиотиков даёт отличный результат. Хирургу не придётся удалять у дамы женские органы. Если у неё часто воспалительные процессы «по-женски», то можно спутать с воспалением аппендицита.
Воспаление справа вверху живота
Бывает, что скапливается жидкость внизу живота (стекает сверху). Происходит воспаление. Тяжело проходит и заболевание придатков. Симптомы очень похожи и можно спутать и не правильно диагностировать аппендицит. Под жидкостью понимают гной, если абсцесс поразил печень, например или идёт жёлчь, когда пузырь жёлчный перфорированный, прочие проявления заболеваний.
Симптомы очень похожи и можно спутать и не правильно диагностировать аппендицит. Под жидкостью понимают гной, если абсцесс поразил печень, например или идёт жёлчь, когда пузырь жёлчный перфорированный, прочие проявления заболеваний.
Больные почки
Рядом возле аппендикса расположена одна из почек. Когда правая почка воспалена, могут быть симптомы, очень похожие на аппендицит либо наоборот, думают, что воспаление там, а это почка.
С чем путают острое воспаление аппендицита?
Острую боль от воспалённого аппендицита нужно отличать от других заболеваний, для которых такие же симптомы — сильная боль в боку (справа), например, придатков.
Заболевания, для которых требуется хирургическое вмешательство:
- Холецистит (обострение).
- Непроходимость в кишках.
- При язве перфорация.
- В кишечнике инвагинация.
- Дивертикул Меккеля.
- Грыжа.
- Мезаденит.
- Панкреатит.
Заболевания урологические:
- Инфекции в мочеполовой системе.

- В почках колики.
- С правой стороны пиелонефрит.
Заболевания по гинекологии:
- Сальпингоофорит.
- Беременность патологическая — внематочная.
- В яичнике апоплексия или патология придатков.
Заболевание терапевтического характера:
- Кетоацидоз диабетический.
- Гастроэнтерит.
- Пневмония нижнедолевая.
- Порфирия.
Обращайтесь своевременно к врачам для установления правильного диагноза — нагноения аппендицита. Помните, что промедление может угрожать вашей жизни. Есть много заболеваний, с чем можно спутать аппендицит.
Острые боли в животе — это симптомы воспаления, характерные для многих хронических и в острой фазе заболеваний внутренних органов. Чем раньше доктора сделают анализы и установят правильный диагноз — аппендицит, тем лучше. Заботьтесь о своём здоровье.
Воспаление аппендикса причины
Причины возникновения аппендикса различные. Главное, не перепутать с похожими воспалениями. Основная причина, что отверстие, соединяющее кишку слепую и придаток внезапно перекрывается. Тогда и наступает приступ — тупая, ноющая или острая боль в правом боку — аппендицит. Рассмотрим различные причины воспаления аппендикса:
Основная причина, что отверстие, соединяющее кишку слепую и придаток внезапно перекрывается. Тогда и наступает приступ — тупая, ноющая или острая боль в правом боку — аппендицит. Рассмотрим различные причины воспаления аппендикса:
- Массы кала затвердели в кишках. Забить проход может и слизь (сгустки). Проблемы могут возникнуть, если вы часто страдаете запорами, есть внутренние паразиты, вы что-то инородное глотнули или кушаете фрукты с косточками, не очищаете от шелухи семечки. Если вы «мясоед», то находитесь в группе риска. Правильно питайтесь и следите, чтобы ежедневный рацион был сбалансированным — это профилактика возникновения запоров.
- Когда ткань лимфоидная внутри сильно разрослась по той или другой причине. Отверстие точно закупорится и возникнет воспаление. Случается и разрыв придатка, а потом инфекция идёт в брюшину и наступает приступ.
- Когда иммунитет у человека ослаблен, плюс частые простуды, другие воспаления дыхательных путей, кариес, то инфекция может через кровь попасть в кишку слепую.
 Спровоцировать воспаление. Если вы в группе риска, проявляйте осторожность. Прислушивайтесь к своему организму.
Спровоцировать воспаление. Если вы в группе риска, проявляйте осторожность. Прислушивайтесь к своему организму. - Если у вас травмирован живот, а особенно, если близко к аппендиксу, то могут возникнуть спазмы. Из-за них кровообращение нарушается, отросток не получает необходимое количество свежей крови, происходит застой, часто воспаление, колики.
Диагностика и своевременное лечение аппендицита
Когда пациента госпитализируют, диагноз сможет установить лечащий врач — хирург на основе УЗИ, тщательного осмотра пациента. Как отличить и не спутать аппендицит от нагноения придатков или другой болезни?
По анализу мочи либо крови окончательный диагноз специалист не ставит, нужно знать показатели биохимические, сделать рентген. Проводят рентген брюшной полости. По нему опытный доктор смотрит, а посмотрев анализ крови, мочи, прощупав проблемную зону, ставит окончательный диагноз — аппендицит либо другой.
Единственный верный метод лечения, возникшей аппендицита — оперативное вмешательство — ампутация отростка червеобразного. Операции проводят, как для взрослых, так и для детей. Напомним, что в группе риска люди обоих полов от 10 до 35 лет.
Операции проводят, как для взрослых, так и для детей. Напомним, что в группе риска люди обоих полов от 10 до 35 лет.
При болях справа в области брюшной полости, сразу обращайтесь за консультацией к доктору. Если затяните, будете игнорировать колики, воспалённый аппендицит может лопнуть. Гной пойдёт в брюшину, а это чревато сильными осложнениями, вплоть до угрозы жизни.
После операции на животе остаётся шрам от аппендицита. Он не маленький, заметный. Сейчас в аптеках продаются кремы, удачно значительно уменьшающие подобные свежие шрамы. Можно обратиться и к пластическому хирургу, а потом использовать крем. Так эффект будет более ощутимым, шрам станет практически незаметным.
Если почувствуете сильную боль справа, внизу живота, долго не думайте, сразу идите на приём к семейному доктору или при острых болях вызывайте скорую. Помните, что аппендицит можно спутать с другими опасными хроническими либо острыми заболеваниями.
Гений маскировки. Как не пропустить первые симптомы воспаления аппендицита? | Здоровая жизнь | Здоровье
Слово – нашему эксперту, кандидату медицинских наук, хирургу высшей категории Автандилу Манвелидзе.
Мастер перевоплощения
Коварство аппендицита состоит в том, что он умело маскируется под практически любое недомогание – от гриппа, холецистита и прободной язвы до воспаления придатков или даже внематочной беременности.
Распознать, что это именно воспаление аппендикса, а не что-либо иное, сам пациент неспособен. Поэтому читать Интернет и советоваться с друзьями, когда у тебя поднялась температура и прихватило живот, далеко не лучший выбор.
Кстати, повышение температуры, тошнота, рвота, расстройство стула – это возможные, но необязательные признаки аппендицита. У многих, особенно пожилых людей, заболевание протекает в стертой форме. Поэтому при любой внезапно возникшей боли в животе (даже не очень сильной) надо не рассуждая набирать «03»: в больнице разберутся, что к чему. Даже если боль успокоилась, все равно нужно звонить в «скорую». Часто снижение боли – признак перехода болезни в более тяжелую фазу.
А вот принимать обезболивающие или же антибиотики при этом нельзя. Ни в коем случае! Таблетки снимут боль, но смажут картину заболевания, и тогда опасное воспаление можно будет проглядеть. Также при аппендиците ни в коем случае нельзя лезть в ванну или прикладывать к больному месту грелку – от этого воспаление усилится и гной может растечься по брюшной полости. Делать клизмы, пить желчегонные препараты тоже крайне опасно. Все, что требуется в этой ситуации, – это полный покой.
Ни в коем случае! Таблетки снимут боль, но смажут картину заболевания, и тогда опасное воспаление можно будет проглядеть. Также при аппендиците ни в коем случае нельзя лезть в ванну или прикладывать к больному месту грелку – от этого воспаление усилится и гной может растечься по брюшной полости. Делать клизмы, пить желчегонные препараты тоже крайне опасно. Все, что требуется в этой ситуации, – это полный покой.
Не тяни!
Какие только причины не называют в качестве провокаторов воспаления червеобразного отростка слепой кишки! Одни винят семечки, другие – привычку грызть ногти и кишечных паразитов. Третьи – беременность. А четвертые считают, что риск развития аппендицита увеличивают обильное употребление мясной пищи и склонность к запорам, из-за чего в кишечнике скапливается избыточное количество токсинов. На самом же деле причины развития воспаления аппендикса науке доподлинно неизвестны. И соответственно профилактики аппендицита не существует.
Поэтому лучшая защита от аппендицита и его осложнений, среди которых самое опасное – перитонит (гнойное воспаление в брюшной полости), – это своевременное обращение за медицинской помощью. Чем меньше времени пройдет с момента развития воспаления, тем проще будет операция и короче реабилитационный период.
Чем меньше времени пройдет с момента развития воспаления, тем проще будет операция и короче реабилитационный период.
Первое, что ждет больного, поступившего в стационар с острой болью в животе, – опрос и осмотр врача. Прощупывание больного места – обязательно, но не всегда информативно. Как и анализы (кровь, моча). Высокий уровень лейкоцитов подтвердит наличие воспаления в организме, но не факт, что это связано с аппендицитом. И даже УЗИ брюшной полости в некоторых случаях бывает недостаточно. Тогда приходится прибегать к диагностической лапароскопии. Через прокол в брюшной стенке вводится аппарат с волоконной оптикой и с его помощью уже на мониторе хирург может увидеть картину того, что происходит у больного внутри.
Обманчивая легкость
Операцию по поводу аппендицита принято считать чем-то элементарным. Не случайно чаще всего первой операцией начинающего хирурга часто является именно аппендэктомия. Однако опытные хирурги говорят так: «Нет ничего проще, чем операция по удалению аппендикса, и нет ничего сложнее ее». Ведь коварство этого маленького отростка неисчерпаемо. Аппендикс может располагаться в таких «закоулках» брюшной полости, что с хирурга сойдет семь потов, прежде чем он до него доберется. Поэтому эта операция может длиться как полчаса, так и 2–3 часа. В легких случаях удалить аппендикс способен и вчерашний студент, а в сложных – требуется рука опытного мастера.
Ведь коварство этого маленького отростка неисчерпаемо. Аппендикс может располагаться в таких «закоулках» брюшной полости, что с хирурга сойдет семь потов, прежде чем он до него доберется. Поэтому эта операция может длиться как полчаса, так и 2–3 часа. В легких случаях удалить аппендикс способен и вчерашний студент, а в сложных – требуется рука опытного мастера.
Однако смертность от аппендицита невысокая – 0,1–0,2%. Эти цифры могли бы быть еще ниже, если бы люди обращались за медицинской помощью вовремя и не занимались бы самолечением.
В прошлом веке в Америке на всякий случай было принято удалять аппендикс каждому новорожденному. Нет органа – нет проблем. Но со временем от этого шага отказались. Выяснилось, что у вчерашних младенцев, которым сделали аппендэктомию, со временем развились серьезные нарушения пищеварения. Оказалось, в этом органе вырабатываются вещества, необходимые для нормальной работы нашего кишечника.Смотрите также:
Как понять, что у вас аппендицит? | Book24: блог о здоровье
Узнайте, как проявляет себя воспаление аппендикса
Аппендицит — это распространенное заболевание брюшной полости, выраженное гнойным воспалительным процессом в отростке слепой кишки — аппендиксе. Современная медицина с легкостью справляется с аппендицитом, благодаря маленькому и точному разрезу (лапараскопия).
Современная медицина с легкостью справляется с аппендицитом, благодаря маленькому и точному разрезу (лапараскопия).
Как же отличить симптомы аппендицита от расстройств кишечного тракта, воспаления придатков у женщин и мочевого пузыря у мужчин?
1. Тактильно ощупайте живот
Боль при воспалении аппендикса протекает в нижней части живота с правой стороны, но также боль может отдавать и в левый бок. Тянущие, колющие и схваткообразные боли могут усиливаться и утихать. Это может быть связано с физической активностью и со спонтанными чиханиями, кашлем, смехом, наклонами и т.д. По мере запускания начальной стадии аппендицита, боль может увеличиваться и становится нестерпимой.
Лягте на пол и ровно распрямитесь. Надавите (не сильно!) на очаг боли, затем резко отпустите. Если после нажатия вы испытывайте острую, колющую боль в правом боку, то это повод насторожится и направится к врачу.
Также симптомом воспаления будет твердый по ощущениям живот. Твердость и жесткость живота свидетельствует о воспалительном процессе в аппендиксе.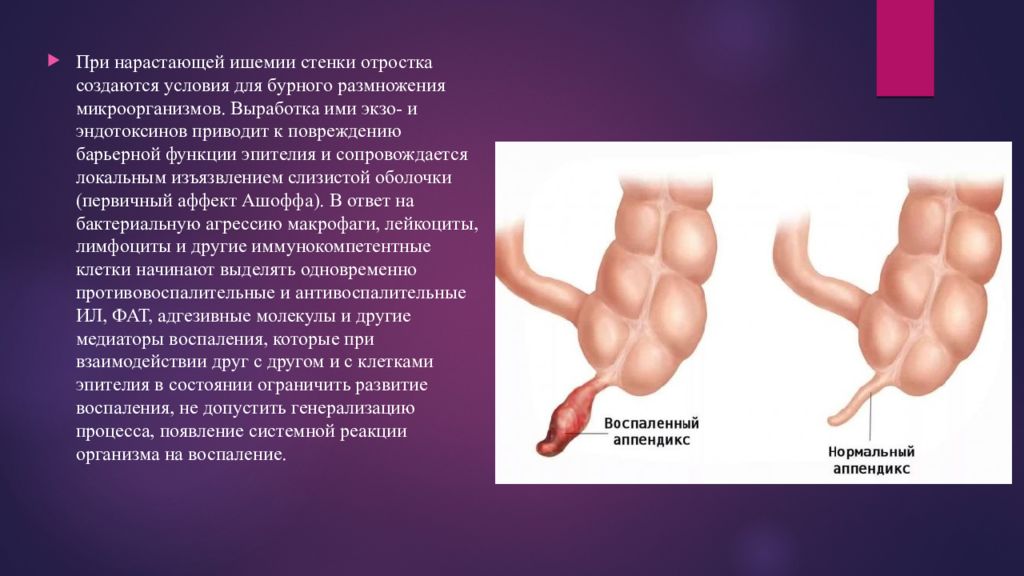
Пациент будет чувствовать боль, до того момента, пока нервные окончания отростка живы и могут еще сигнализировать об опасности. Когда нервные клетки погибают, наблюдается резкое “улучшение” состояния, так как болевой симптом нервные клетки больше воспроизводить не могут. На таком этапе воспаления самое время бить тревогу и направится в срочную госпитализацию. Помните — аппендицит сам по себе не “рассосется”.
2. Попробуйте резко встать и походить
Если вы это сделали с усилием и ощущениями острой боли, опираясь на кровать или диван, то это еще один признак воспаления. Также является знаком, если вы постоянно находитесь в позе эмбриона, поджав под себя ноги, дабы облегчить симптоматику боли.
3. Высокая температура и проблемы со стулом
Из-за воспаления нарушается функция пищеварения и его расстройство. Поэтому многие пациенты путают аппендицит с пищевым отравлением. Может наблюдаться рвота, диарея (особенно у детей), запор (с частой рвотой). Также, в связи с воспалительным процессом у пациента может возникнуть:
*повышение температуры — от 37. 5C и выше (40 C). Как только у вас происходит повышение температуры, срочно обращайтесь в больницу;
5C и выше (40 C). Как только у вас происходит повышение температуры, срочно обращайтесь в больницу;
*проблемы с мочеиспусканием;
*дрожь тела;
*боль отдает в спину;
*затруднение спуска газов;
Медицинская помощь
Как только вы почувствовали вышеперечисленные признаки, немедленно обратитесь в скорую помощь, объясните причину и симптоматику (не стоит терять время, сидя в очередях, так как воспаление аппендикса не любит ждать, ни в коем случае нельзя допустить разрыв аппендикса — это очень опасно для жизни!).
Вас осмотрят методом пальпации (тактильно) и по возможности вас попросят сдать общие анализы для выявления четкой картины болезни. Также вам могут сделать УЗИ и МРТ. В случае подтверждения аппендицита вам сделают операцию.
До похода к врачу не принимайте обезболивающие средства, так как это снизит анализ отслеживания болей в районе живота врачом. Ни в коем случае не используйте грелку — это только усугубит воспалительный процесс. Не пейте и не ешьте до осмотра лечащим врачом.
А что вы знаете об аппендиците? Пишите в комментарии!
Понравилась статья? Поддержите канал лайком и подпиской! Вам не сложно, нам приятно!
До новых книг!
Ваш Book24
Аппендицит симптомы острого состояния – Операция при аппендиците
Острое воспаление червеобразного отростка кишечника – это аппендицит. Данная патология опасна прежде всего тем, что в отсутствие своевременной квалифицированной медицинской помощи может привести к разрыву аппендикса с последующим развитием у пациента перитонита. Если лечение не последовало за появлением первых симптомов аппендицита, то перитонит обычно развивается в течение одного-двух дней.
У большинства людей местом проекции аппендикса на переднюю брюшную стенку является правая подвздошная область. Впрочем, у некоторых пациентов место его локализации может варьироваться. В любом случае, точно установить местоположение этого органа можно при помощи УЗИ.
Появление у человека признаков аппендицита – это, пожалуй, одна из наиболее распространенных причин для последующего хирургического вмешательства. Чаще всего встречается у представительниц прекрасного пола в возрасте от 20 до 45 лет, но, впрочем, может случиться и у мужчины любого возраста. Только в России ежегодно делается свыше миллиона операций по удалению воспалившегося аппендикса. Если медицинская помощь подоспела своевременно, то осложнений после аппендицита обычно удается избежать.
Чаще всего встречается у представительниц прекрасного пола в возрасте от 20 до 45 лет, но, впрочем, может случиться и у мужчины любого возраста. Только в России ежегодно делается свыше миллиона операций по удалению воспалившегося аппендикса. Если медицинская помощь подоспела своевременно, то осложнений после аппендицита обычно удается избежать.
Причины аппендицита у детей и взрослых
По сей день специалисты так и не пришли к единому мнению по поводу влияющих на развитие воспаления аппендикса причин. Существует ряд теорий развития этой патологии, и наиболее убедительной из них представляется инфекционная. В соответствии с тезисами этой теории, к воспалению приводят выделяемые гноеродными бактериями патогенные штаммы. Их вырабатывают микроорганизмы, которые составляют естественную микрофлору кишечника – стрептококки, золотистый стафилококк и т.д. Спровоцировать выделение ими патогенных штаммов способны такие факторы, как:
- уменьшение просвета аппендикса или его полное закупоривание.

- нарушение пропускной способности кровеносных сосудов, ответственных за питание стенки кишечника, способны спровоцировать некротические изменения аппендикса;
- еще одна распространенная причина аппендицита – это снижение перистальтики, которое сопровождается образованием большого количества слизи и растяжением кишечника.
По статистике, симптомы аппендицита чаще всего проявляются у людей с кардиологическими заболеваниями, а также у страдающих от запоров лиц. У детей аппендицит часто является следствием недостаточно широкого от рождения просвета слепой кишки. Что касается пациентов взрослого возраста, то спровоцировать развитие воспалительного процесса может наличие у человека вялотекущих инфекций, поражающих органы малого таза, а также многие вредные привычки.
Симптомы аппендицита
К сожалению, время от появления первых признаков болезни до обращения к врачу – а это необходимо для постановки корректного диагноза – у пациентов с этой патологией может затянуться. Причина этого заключается в том, что нередко аппендицит путают с другими нарушениями функций организма, например:
- отравлениями;
- различными заболеваниями органов ЖКТ, а также мочевыводящих путей и внутренних половых органов;
- женщины с признаками аппендицита могут принять его за необычайно болезненные «критические дни», а также симптомы климакса, и т.д.
На мысли о развитии у пациента воспаления червеобразного отростка могут и должны натолкнуть его такие первые симптомы аппендицита, как:
- неожиданно возникшая острая боль, локализованная в районе солнечного сплетения или пупка. Может быть постоянной или приступообразной. Постепенно эпицентр болевых ощущений смещается в область правой подвздошной кости.
 Боль в животе может усиливаться при чихании и кашле, а также перемене положения тела;
Боль в животе может усиливаться при чихании и кашле, а также перемене положения тела; - другой важный признак аппендицита – это наличие у пациента тошноты и рвоты. При этом приступ рвоты может быть только единожды и в большинстве случаев является реакцией на боль;
- нередко воспаление аппендикса сопровождается повышенной температурой тела пациента;
- расстройство дефекации на фоне более, чем обычно, частого мочеиспускания, также является косвенным симптомом аппендицита. Это может быть как запор, так и диарея.
Постановка диагноза «Аппендицит» у детей и взрослых
Диагностика патологии основана на очном осмотре пациента и сборе анамнеза болезни. Осмотр предусматривает объективное оценивание состояния больного, пальпацию его живота с выявлением характерных именно для аппендицита симптомов:
- Кохера, при котором, возникая в околопупочной области, боль постепенно перемещается в правую нижнюю часть живота;
- Менделя, при котором постукивание пальцем по животу пациента вызывает у последнего резкую боль в области правой подвздошной кости;
- Ситковского, при котором поворот больного, лежащего на спине или правом боку, на левый провоцирует усиление боли в животе;
- Щеткина-Блюмберга – при надавливании рукой в область правого подвздоха ее отнятие вызывает резкую боль.

Кроме того, у пациента могут взять анализ крови – присутствие в ней повышенного числа лейкоцитов является признаком воспалительного процесса в организме. Исследование кала на скрытую кровь и яйца гельминтов, копрограмма, УЗИ органов брюшной полости и ЭКГ – вот неполный перечень других лабораторных и инструментальных исследований, которые могут понадобиться для уточнения предварительно поставленного диагноза.
Лечение воспаления аппендикса. Жизнь после аппендицита
Единственный способ лечения острого аппендицита – это хирургическая операция по удалению червеобразного отростка. Как и прочие операции, производится на пустой желудок: если пациент принимал пищу за 7-8 и менее часов до операции, то необходимо сделать ему промывание желудка.
Операция может быть произведена как классическим – через разрез на передней брюшной стенке – так и лапароскопическим способом. Второй является более предпочтительным, потому что обеспечивает быстрое восстановление пациента после операции. Кроме того, после аппендицита, удаление которого было произведено посредством лапароскопии, на коже человека не остается шрамов и рубцов.
Кроме того, после аппендицита, удаление которого было произведено посредством лапароскопии, на коже человека не остается шрамов и рубцов.
При появлении первых симптомов аппендицита обращайтесь за медицинской помощью! Целесообразнее всего в этом случае вызывать «неотложку». Самостоятельный прием обезболивающих, а также всевозможные народные методы избавления от боли в животе – например, попытка избавиться от нее с помощью грелки с теплой водой – могут быть крайне опасными! Их использование не только отодвигает на неопределенный срок начало оказания квалифицированной медицинской помощи, но и может спровоцировать разрыв аппендикса. Берегите себя и следите за своим здоровьем!
симптомы, признаки острого, хронического аппендицита у взрослых и детей
Аппендицит – это острое или хроническое воспаление червеобразного придатка слепой кишки (аппендикса). Опасность аппендицита состоит в последующих осложнениях. Заболевание может провоцировать перфорацию аппендикса, а это чревато появлением абсцессов, перитонитом и в особо сложных случаях сепсисом.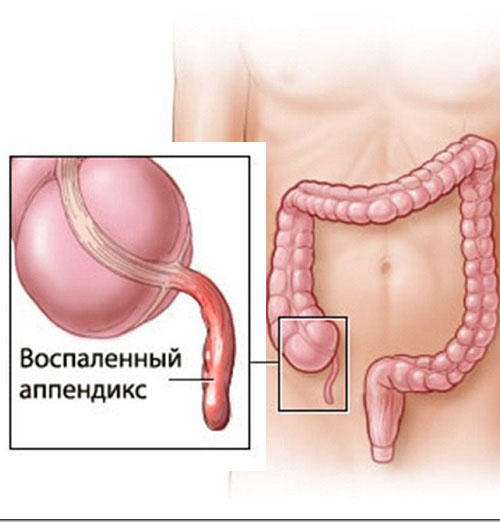
Признаки аппендицита у детей и взрослых
- острая боль вначале по всему животу, затем с локализацией в правой нижней области брюшины;
- расстройства кишечника, приступы тошноты и рвоты;
- отсутствие аппетита;
- повышенная температура тела 37-38º.
Диагностика аппендицита
Определение диагноза острого аппендицита в обычной ситуации не представляет никаких сложностей. Однако индивидуальные особенности расположения аппендикса и различная интенсивность воспаления могут утруждать диагностику болезни.
Симптомы аппендицита у взрослых могут иметь схожесть с иными заболеваниями, поражающими ЖКТ (почечными коликами, аднекситом, холециститом или панкреатитом в острой форме, перфорирующей язвой), а также некоторыми другими болезнями (воспалением правой доли легкого, опоясывающим лишаем). Симптомы аппендицита у женщин часто путают с внематочной беременностью и другими гинекологическими патологиями.
Для диагностики заболевания врач опрашивает и тщательно осматривает пациента.
Для более точного определения назначаются дополнительные исследования:
Лечение аппендицита в «СМ-Клиника» в Рязани
Единственным методом лечения аппендицита является хирургическая операция – аппендэктомия.
Оперативное вмешательство по резекции аппендикса проводится открытым или эндоскопическим методом.
В «СМ-Клиника» оперируют высококвалифицированные хирурги, которые обладают большим практическим опытом. Хирургическое отделение оборудовано всей необходимой медицинской техникой, позволяющей выполнять высокоточные операции.
Врачи «СМ-Клиники» используют современный и малоинвазивный метод – эндоскопическую аппендэктомию. Операция выполняется через небольшие проколы с помощью эндоскопа, что позволяет применять даже местное обезболивание.
Если аппендицит не имел осложнений, то пациент может покинуть клинику на второй день. При перфорации придатка или резвившемся перитоните восстановительный период может занять до 7 дней. На это время пациенты «СМ-Клиника» размещаются в комфортном стационаре и окружаются заботливым вниманием медицинского персонала. Чтобы избежать инфекционных осложнений может использоваться антибиотикотерапия.
При перфорации придатка или резвившемся перитоните восстановительный период может занять до 7 дней. На это время пациенты «СМ-Клиника» размещаются в комфортном стационаре и окружаются заботливым вниманием медицинского персонала. Чтобы избежать инфекционных осложнений может использоваться антибиотикотерапия.
Если вас беспокоят боли и наблюдаются тревожные симптомы аппендицита – записывайтесь на прием в «СМ-Клиника» в Рязани.
Хирург рассказал о влиянии семечек на развитие аппендицита
https://ria.ru/20190823/1557811600.html
Хирург рассказал о влиянии семечек на развитие аппендицита
Хирург рассказал о влиянии семечек на развитие аппендицита – РИА Новости, 03.03.2020
Хирург рассказал о влиянии семечек на развитие аппендицита
Употребление семечек не может спровоцировать развитие аппендицита, на сегодняшний день доказательств того, что образ жизни, физические нагрузки или диетические… РИА Новости, 03.03.2020
2019-08-23T03:15
2019-08-23T03:15
2020-03-03T15:37
россия
здоровье
общество
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdn22. img.ria.ru/images/33232/77/332327720_0:26:1001:589_1920x0_80_0_0_e8501b6357d516fbd66830fa8ebb3896.jpg
img.ria.ru/images/33232/77/332327720_0:26:1001:589_1920x0_80_0_0_e8501b6357d516fbd66830fa8ebb3896.jpg
МОСКВА, 23 авг – РИА Новости. Употребление семечек не может спровоцировать развитие аппендицита, на сегодняшний день доказательств того, что образ жизни, физические нагрузки или диетические предпочтения как-то отражаются на заболевании, нет, заявил заведующий отделением абдоминальной хирургии НМИЦ хирургии имени Вишневского Минздрава России, доктор медицинских наук, профессор Андрей Кригер.”Семечки не могут спровоцировать развитие аппендицита. Семечки и аппендицит никакого отношения друг к другу не имеют”, – рассказал РИА Новости Кригер.Он отметил, что факторы, увеличивающие риск развития аппендицита, вообще неизвестны: на сегодняшний день не доказано, что образ жизни, физические нагрузки, психологические неурядицы или диетические предпочтения как-то отражаются на заболевании.У мужчин и женщин частота встречаемости аппендицита примерно одинаковая, но у женщин его часто путают с гинекологическими заболеваниями. А вот у пожилых людей он встречается реже, в основном заболевание касается людей работоспособного возраста, уточнил Кригер.Он подчеркнул, что если диагноз не вызывает сомнений, то операция необходима, вылечить аппендицит антибиотиками невозможно.При этом удалять аппендицит в профилактических целях ни в коем случае нельзя, так как любое хирургическое вмешательство несет в себе опасности осложнений, пояснил врач.”Аппендэктомия – удаление червеобразного отростка – далеко не такая простая операция, как может показаться. Например, всегда закономерно и неизбежно возникают спаечные сращения, которые могут привести к кишечной непроходимости, спаечной болезни брюшины. Кроме того, в червеобразном отростке находится лимфоидная ткань, которая играет определенную роль в общем иммунологическом статусе человека”, – добавил Кригер.По его словам, в США в 50-60-х годах XX века был опыт удаления аппендикса новорожденным для профилактики, но потом от этого отказались.Коварство аппендицита в том, что для него не характерны сильные боли, их можно терпеть, поэтому многие больные не обращаются к врачу своевременно, добавил врач.
А вот у пожилых людей он встречается реже, в основном заболевание касается людей работоспособного возраста, уточнил Кригер.Он подчеркнул, что если диагноз не вызывает сомнений, то операция необходима, вылечить аппендицит антибиотиками невозможно.При этом удалять аппендицит в профилактических целях ни в коем случае нельзя, так как любое хирургическое вмешательство несет в себе опасности осложнений, пояснил врач.”Аппендэктомия – удаление червеобразного отростка – далеко не такая простая операция, как может показаться. Например, всегда закономерно и неизбежно возникают спаечные сращения, которые могут привести к кишечной непроходимости, спаечной болезни брюшины. Кроме того, в червеобразном отростке находится лимфоидная ткань, которая играет определенную роль в общем иммунологическом статусе человека”, – добавил Кригер.По его словам, в США в 50-60-х годах XX века был опыт удаления аппендикса новорожденным для профилактики, но потом от этого отказались.Коварство аппендицита в том, что для него не характерны сильные боли, их можно терпеть, поэтому многие больные не обращаются к врачу своевременно, добавил врач. “Распространенное мнение о том, что аппендицит – это острая боль, которую человек не может терпеть, неверно. Если возникла нестерпимая “кинжальная” боль в животе, чаще всего это колика или перфорация полого органа”, – пояснил Кригер.Классическая симптоматика аппендицита – это возникновение боли вверху живота или по всему животу, появление тошноты, а через несколько часов смещение боли в правую нижнюю часть живота, уточнил хирург.Он отметил, что ни в коем случае нельзя заниматься самодиагностикой аппендицита. Любое хирургическое заболевание органов брюшной полости требует, чтобы человека осмотрел врач, лучше хирург.
“Распространенное мнение о том, что аппендицит – это острая боль, которую человек не может терпеть, неверно. Если возникла нестерпимая “кинжальная” боль в животе, чаще всего это колика или перфорация полого органа”, – пояснил Кригер.Классическая симптоматика аппендицита – это возникновение боли вверху живота или по всему животу, появление тошноты, а через несколько часов смещение боли в правую нижнюю часть живота, уточнил хирург.Он отметил, что ни в коем случае нельзя заниматься самодиагностикой аппендицита. Любое хирургическое заболевание органов брюшной полости требует, чтобы человека осмотрел врач, лучше хирург.
https://ria.ru/20190816/1557564882.html
https://ria.ru/20190823/1557811056.html
россия
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2019
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og. xn--p1ai/awards/
xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdn24.img.ria.ru/images/33232/77/332327720_20:0:960:705_1920x0_80_0_0_b68d3554c4512310872bd3e459d1a014.jpgРИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
россия, здоровье, общество
МОСКВА, 23 авг – РИА Новости. Употребление семечек не может спровоцировать развитие аппендицита, на сегодняшний день доказательств того, что образ жизни, физические нагрузки или диетические предпочтения как-то отражаются на заболевании, нет, заявил заведующий отделением абдоминальной хирургии НМИЦ хирургии имени Вишневского Минздрава России, доктор медицинских наук, профессор Андрей Кригер.
“Семечки не могут спровоцировать развитие аппендицита. Семечки и аппендицит никакого отношения друг к другу не имеют”, – рассказал РИА Новости Кригер.
16 августа 2019, 12:12
Жительница Челябинска получила ожоги ног во время операции на аппендицитОн отметил, что факторы, увеличивающие риск развития аппендицита, вообще неизвестны: на сегодняшний день не доказано, что образ жизни, физические нагрузки, психологические неурядицы или диетические предпочтения как-то отражаются на заболевании.
У мужчин и женщин частота встречаемости аппендицита примерно одинаковая, но у женщин его часто путают с гинекологическими заболеваниями. А вот у пожилых людей он встречается реже, в основном заболевание касается людей работоспособного возраста, уточнил Кригер.
Он подчеркнул, что если диагноз не вызывает сомнений, то операция необходима, вылечить аппендицит антибиотиками невозможно.
При этом удалять аппендицит в профилактических целях ни в коем случае нельзя, так как любое хирургическое вмешательство несет в себе опасности осложнений, пояснил врач.
“Аппендэктомия – удаление червеобразного отростка – далеко не такая простая операция, как может показаться. Например, всегда закономерно и неизбежно возникают спаечные сращения, которые могут привести к кишечной непроходимости, спаечной болезни брюшины. Кроме того, в червеобразном отростке находится лимфоидная ткань, которая играет определенную роль в общем иммунологическом статусе человека”, – добавил Кригер.
По его словам, в США в 50-60-х годах XX века был опыт удаления аппендикса новорожденным для профилактики, но потом от этого отказались.
Коварство аппендицита в том, что для него не характерны сильные боли, их можно терпеть, поэтому многие больные не обращаются к врачу своевременно, добавил врач.
23 августа 2019, 01:31НаукаСМИ заявили об угрозе появления в России опасных лихорадок из-за комаров“Распространенное мнение о том, что аппендицит – это острая боль, которую человек не может терпеть, неверно. Если возникла нестерпимая “кинжальная” боль в животе, чаще всего это колика или перфорация полого органа”, – пояснил Кригер.
Классическая симптоматика аппендицита – это возникновение боли вверху живота или по всему животу, появление тошноты, а через несколько часов смещение боли в правую нижнюю часть живота, уточнил хирург.
Он отметил, что ни в коем случае нельзя заниматься самодиагностикой аппендицита. Любое хирургическое заболевание органов брюшной полости требует, чтобы человека осмотрел врач, лучше хирург.
Узнайте, болит ли у вас аппендицит
Является ли боль в животе признаком аппендицита? Каждый 20-й американец страдает аппендицитом – неотложным состоянием, при котором воспаляется аппендикс – тонкая четырехдюймовая трубка, прикрепленная к толстой кишке. Если вы не обратитесь за лечением, ваш аппендикс может разорваться и инфекционный материал попадет в ваше тело.
«Разрыв аппендикса может привести к летальному исходу, поэтому крайне важно обратиться за медицинской помощью, если у вас есть симптомы аппендицита», – говорит Джотир Джани, M.Д., врач семейной медицины в Пьемонте.
Аппендицит может развиться у любого человека, но чаще всего он встречается у молодых людей в возрасте от 10 до 30 лет.
Что вызывает аппендицит?При закупорке аппендикса калом, посторонним предметом, инфекцией или раком он может воспаляться и потребовать неотложной медицинской помощи.
Симптомы аппендицитаСимптомы аппендицита часто можно принять за другие желудочно-кишечные заболевания.
«Аппендицит часто путают с несварением желудка, газами или запором, поскольку они являются симптомами этого состояния», – говорит д-р Яни. «У некоторых пациентов будет диарея, рвота и тошнота, которые можно принять за пищевое отравление или желудочный грипп».
Если у вас есть какие-либо из этих распространенных предупреждающих знаков аппендицита, немедленно обратитесь за неотложной медицинской помощью:
- Тупая боль около пупка или верхней части живота, усиливающаяся по мере продвижения к правой нижней части живота
- Затруднение при прохождении газа
- Температура от 99 до 102 градусов
- Потеря аппетита
- Отек в области живота
Менее распространенные симптомы, которым страдает около 50 процентов людей с аппендицитом, включают:
- Запор от газа
- Газовая диарея
- Затрудненное или болезненное мочеиспускание
- Сильные спазмы в животе
- Боль в любом месте живота, спины или прямой кишки
- Рвота
«Если боль постоянная и неумолимая и сопровождается тошнотой, отсутствием аппетита и / или лихорадкой, немедленно обратитесь за медицинской помощью в отделение неотложной помощи или в кабинет вашего лечащего врача», – говорит он.
Если вы подозреваете, что у вас аппендицит, не делайте этого:
- Приложите грелку к животу
- Есть или пить что-нибудь
- Принимать антациды, слабительные или обезболивающие
В большинстве случаев аппендикс необходимо удалить хирургическим путем с помощью процедуры, называемой аппендэктомией. Большинство операций в настоящее время являются минимально инвазивными, что позволяет пациентам вернуться к нормальной деятельности через две-три недели.
Какова цель приложения?«Кажется, что аппендикс не выполняет каких-либо функций, поскольку его удаление не повлечет за собой явных последствий», – говорит д-р Яни. «Некоторые считают, что он обладает иммунной функцией, а другие отмечают, что он может быть безопасным убежищем для хороших кишечных бактерий».
Можно ли предотвратить аппендицит? «К сожалению, мы не знаем эффективного способа предотвратить аппендицит», – говорит д-р Яни. «Некоторые исследования показывают, что это заболевание реже встречается у людей, которые придерживаются диеты с высоким содержанием клетчатки.”
«Некоторые исследования показывают, что это заболевание реже встречается у людей, которые придерживаются диеты с высоким содержанием клетчатки.”
Если вы обеспокоены, что у вас аппендицит, обратитесь за помощью в отделение неотложной помощи или позвоните в приемную врача.
Доктор Джани практикует в семейной клинике Piedmont Physician Jefferson, расположенной по адресу: 528 Panther Drive, Jefferson, GA 30549. Запишитесь на прием к доктору Яни или одному из других поставщиков первичной медицинской помощи. Экономьте время, бронируйте онлайн.
имитаторов острого аппендицита
Автор: Джоэл П. Томпсон, доктор медицины, магистр здравоохранения, Дхана Селварадж, М.Д., Рефки Никола, Д.О.
Введение
Острая боль в животе является наиболее частой причиной обращения в отделение неотложной помощи среди пациентов в возрасте 15 лет и старше, большая часть из них жалуется на боль, локализующуюся в правом нижнем квадранте. 1 В то время как аппендицит является наиболее частой причиной хирургического вмешательства в брюшной полости, широкий спектр острых желудочно-кишечных, мочеполовых и гинекологических патологических процессов может проявляться аналогичным образом (Таблица 1). Острые желудочно-кишечные заболевания, такие как болезнь Крона, инфекционный энтероколит, мезентериальный аденит, дивертикулит слепой кишки, дивертикулит Меккеля, аппендагит сальника и инфаркты сальника, могут проявляться в правом нижнем квадранте.Кроме того, острые мочеполовые заболевания, такие как пиелонефрит и уретеролитиаз, могут проявляться схожими симптомами. У молодой женщины процессы острого гинекологического заболевания, такие как перекрут яичника, геморрагическая киста яичника, воспалительные заболевания органов малого таза и внематочная беременность, также следует учитывать при дифференциальной диагностике.
Острые желудочно-кишечные заболевания, такие как болезнь Крона, инфекционный энтероколит, мезентериальный аденит, дивертикулит слепой кишки, дивертикулит Меккеля, аппендагит сальника и инфаркты сальника, могут проявляться в правом нижнем квадранте.Кроме того, острые мочеполовые заболевания, такие как пиелонефрит и уретеролитиаз, могут проявляться схожими симптомами. У молодой женщины процессы острого гинекологического заболевания, такие как перекрут яичника, геморрагическая киста яичника, воспалительные заболевания органов малого таза и внематочная беременность, также следует учитывать при дифференциальной диагностике.
Методы визуализации, используемые в условиях неотложной помощи для оценки боли в правом нижнем квадранте, включают компьютерную томографию (КТ), ультразвук (УЗИ) и магнитно-резонансную томографию (МРТ).Эти методы могут быть полезны для пациентов с неспецифическими симптомами, поэтому полезно проводить сортировку хирургических и нехирургических пациентов. Для практикующего радиолога важно быть знакомым с различными острыми заболеваниями, которые могут вызывать боль в правом нижнем квадранте, чтобы определить лучший подход или методику для постановки точного диагноза.
Изображение аппендикса
Наиболее распространенным методом визуализации для оценки боли в правом нижнем квадранте является МКТ.MDCT имеет чувствительность 97%, специфичность 98% и точность 98% в диагностике острого аппендицита, с дополнительным преимуществом предложения альтернативного диагноза острой боли в животе у двух третей пациентов. 2,3 Наличие внутривенных и кишечных контрастных веществ помогает идентифицировать аппендикс. 3
Аппендикс возникает от слепой кишки ниже илеоцекального перехода (рис. 1). Признаки острого аппендицита с помощью MDCT включают диаметр отростка> 7 мм с периапендикулярным перегибом мезентериального жира (рис.2А). 4 Оба результата присутствуют в 93% случаев аппендицита, выявленных с помощью MDCT. 5 Диагноз аппендицита не следует ставить только на основании диаметра отростка; также должно присутствовать утолщение стенок и повышенное усиление. 6 Дополнительные данные включают наличие аппендиколита, апикального утолщения слепой кишки («признак стрелки»), аденопатии брыжейки, жидкости в параколическом желобе и наличие флегмоны. 5 Фокальный дефект стенки, внепросветный воздух или наличие абсцесса – признаки перфорации. 5 В то время как MDCT в настоящее время является предпочтительным методом визуализации, было показано, что в педиатрической практике и беременных пациентах ультразвуковое исследование, а также МРТ сопоставимо с КТ. 7
5 Фокальный дефект стенки, внепросветный воздух или наличие абсцесса – признаки перфорации. 5 В то время как MDCT в настоящее время является предпочтительным методом визуализации, было показано, что в педиатрической практике и беременных пациентах ультразвуковое исследование, а также МРТ сопоставимо с КТ. 7
Ультразвук имеет чувствительность и специфичность 78% и 83% соответственно. 8 Наиболее частыми находками при аппендиците являются диаметр> 6 мм, отсутствие сжимаемости, гиперемия стенки отростка на допплеровском изображении, воспалительные изменения в перитонеальной области и наличие перитонеальной жидкости (рис.2Б). Иногда кальцинированный аппендиколит можно увидеть с затемнением сзади (рис. 2C). Однако при УЗИ часто бывает сложно исключить патологию аппендикса, если аппендикс невозможно визуализировать. Одно исследование сообщило о положительных результатах ультразвукового исследования аппендицита примерно в 20% случаев, но неоднозначные результаты почти в 50% случаев (то есть невозможность идентифицировать аппендикс). 7 Оценка правого нижнего квадранта особенно затруднена у беременных из-за искаженной анатомии брюшной полости и таза (особенно в третьем триместре).Было показано, что МРТ лучше локализирует аппендикс по сравнению с ультразвуком, с чувствительностью и специфичностью до 89% и 99%. 8,9
7 Оценка правого нижнего квадранта особенно затруднена у беременных из-за искаженной анатомии брюшной полости и таза (особенно в третьем триместре).Было показано, что МРТ лучше локализирует аппендикс по сравнению с ультразвуком, с чувствительностью и специфичностью до 89% и 99%. 8,9
На МРТ внешний вид острого аппендицита включает в себя диаметр аппендикса> 7 мм и прилегающие жировые пучки, что часто лучше всего оценивается на последовательностях, насыщенных жиром Т2. 10 Воспаленный аппендикс демонстрирует ограниченную диффузию.10 Аппендикс может быть заполнен жидкостью с высоким Т2 или отеком, интенсивность сигнала которого уменьшается, если жидкость гнойная (более высокое содержание мусора и белка).Аппендиколиты имеют низкую интенсивность сигналов T1 и T2, с артефактом цветения на изображениях GRE. Периаппендикулярный абсцесс идентифицируется как скопление жидкости с высоким Т2 и ограниченной диффузией. Аппендикс, заполненный жидкостью с высоким Т2 и диаметром 6-7 мм, является неопределенным (если нет смежных жировых скоплений жидкости) и требует тщательного наблюдения.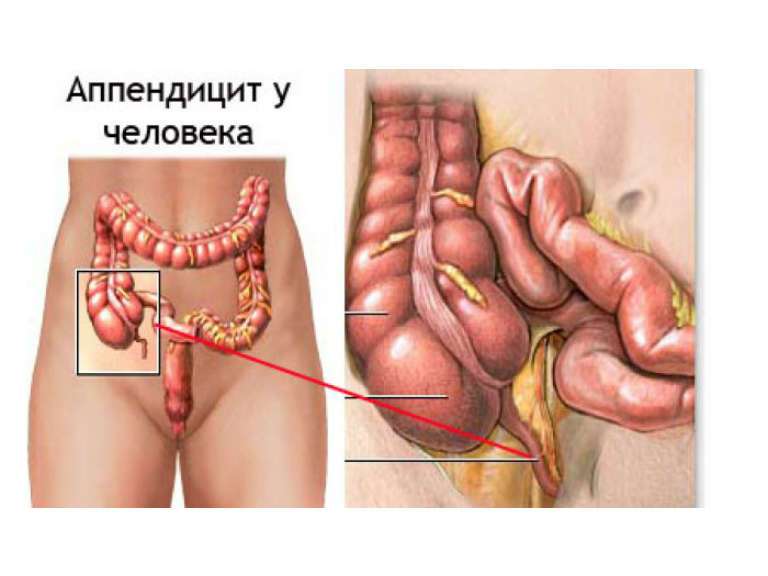 10
10
Дифференциальная диагностика
Болезнь Крона
Болезнь Крона может поражать любой сегмент желудочно-кишечного тракта, но чаще всего находится в терминальном отделе подвздошной кишки.Пациенты часто жалуются на спазмы в животе, локализованные в правом нижнем квадранте, и кровянистый стул. Первоначальное предлежание обычно происходит в возрасте от 15 до 30 лет.
Визуализирующие признаки болезни Крона включают утолщение стенки кишечника (более 4 мм), расслоение стенок кишечника («целевой» или многослойный внешний вид стенки кишечника из-за подслизистого отека) и аномальное усиление (рис. 3). 11 Активное воспаление приводит к нагрубанию прямой кишки («гребенчатый признак»).Хроническое воспаление приводит к разрастанию фиброзного жира вдоль мезентериальной стороны стенки кишечника, создавая признак «ползущего жира». 12 Со временем хронический воспалительный процесс болезни Крона может приводить к интрамуральным или межпетлевым абсцессам. Может возникнуть свищевой анастомоз с кишечником, мочевым пузырем, кожей и влагалищем. Лучше всего это оценить с помощью МДКТ или МРТ энтерографии, которые используют контраст внутривенно на поздней артериальной фазе и пероральный контраст низкой плотности для облегчения оценки слизистой оболочки тонкой кишки. 13 Утолщение и расслоение стенки кишечника (> 3 мм), усиление слизистой оболочки, воспалительные изменения в прилегающей брыжеечной жировой ткани и набухание прямой кишки («признак гребешка») – все это результаты энтерографии, соответствующие активному воспалению. 13 Первоначальное лечение болезни Крона нехирургическое. Однако при образовании свищей или стриктур может потребоваться хирургическое вмешательство.
Может возникнуть свищевой анастомоз с кишечником, мочевым пузырем, кожей и влагалищем. Лучше всего это оценить с помощью МДКТ или МРТ энтерографии, которые используют контраст внутривенно на поздней артериальной фазе и пероральный контраст низкой плотности для облегчения оценки слизистой оболочки тонкой кишки. 13 Утолщение и расслоение стенки кишечника (> 3 мм), усиление слизистой оболочки, воспалительные изменения в прилегающей брыжеечной жировой ткани и набухание прямой кишки («признак гребешка») – все это результаты энтерографии, соответствующие активному воспалению. 13 Первоначальное лечение болезни Крона нехирургическое. Однако при образовании свищей или стриктур может потребоваться хирургическое вмешательство.
Инфекционный энтероколит
Инфекционный энтероколит может проявляться клинически аналогично аппендициту, особенно если он вызван такими патогенами, как Yersinia, Campylobacter или Salmonella, которые могут вызывать илеоцецит. 12,14 Результаты визуализации при МДКТ включают утолщение периферической стенки длинного сегмента с однородным усилением, обычно без скручивания прилегающего жира. Кроме того, может присутствовать брыжеечная аденопатия и окружающая свободная жидкость.
Кроме того, может присутствовать брыжеечная аденопатия и окружающая свободная жидкость.
Мезентериальный аденит
Брыжеечный аденит или лимфаденопатия правого нижнего квадранта определяется как скопление из 3 или более лимфатических узлов более 5 мм в самом коротком диаметре в правом нижнем квадранте брыжейки (рис.4). 15 Считается, что первичный мезентериальный аденит возникает из-за основного илеита. Вторичный мезентериальный аденит имеет идентифицируемую причину при МДКТ, такую как аппендицит или болезнь Крона. Пациенты жалуются на боли в животе, лихорадку и лейкоцитоз. Это необычный диагноз, но его можно рассматривать у пациентов, у которых единственной аномалией визуализации является очаговая мезентериальная лимфаденопатия.
Нейтропенический колит (тифлит)
Нейтропенический колит имеет сходные проявления с острым аппендицитом, но чаще встречается у пациентов с ослабленным иммунитетом, лейкемией, посттрансплантационным статусом или приобретенным иммунодефицитом. Повреждение слизистой оболочки, вызванное как инфекцией, так и ишемией, обычно ограничивается слепой кишкой и восходящей ободочной кишкой. 16 Оперативная диагностика необходима из-за высокого риска перфорации. Результаты MDCT включают вздутие слепой кишки с утолщением периферической стенки, периколоническую инфильтрацию и периколиковую жидкость (рис. 5). ,6,16,17 Также может присутствовать пневматоз. 6 Лечение включает в себя покой кишечника и прием антибиотиков. MDCT используется для отслеживания прогресса терапии, о чем свидетельствует улучшение утолщения стенки слепой кишки. 6 Степень утолщения стенки слепой кишки в восходящую ободочную кишку, а также анамнез пациента помогают дифференцировать нейтропенический колит от утолщения стенки слепой кишки, связанного с аппендицитом.
Повреждение слизистой оболочки, вызванное как инфекцией, так и ишемией, обычно ограничивается слепой кишкой и восходящей ободочной кишкой. 16 Оперативная диагностика необходима из-за высокого риска перфорации. Результаты MDCT включают вздутие слепой кишки с утолщением периферической стенки, периколоническую инфильтрацию и периколиковую жидкость (рис. 5). ,6,16,17 Также может присутствовать пневматоз. 6 Лечение включает в себя покой кишечника и прием антибиотиков. MDCT используется для отслеживания прогресса терапии, о чем свидетельствует улучшение утолщения стенки слепой кишки. 6 Степень утолщения стенки слепой кишки в восходящую ободочную кишку, а также анамнез пациента помогают дифференцировать нейтропенический колит от утолщения стенки слепой кишки, связанного с аппендицитом.
Дивертикулит
Дивертикулит – частая причина боли в животе, особенно у пациентов старше 40 лет. Дивертикулы образуются в самом слабом участке стенки толстой кишки, где прямая ваза, питательные артерии, проникает в подслизистый слой. Хотя дивертикулит чаще всего поражает нисходящую и сигмовидную кишку, дивертикулы также могут формироваться вдоль восходящей ободочной кишки и проявляться болью в животе справа. Считается, что причиной дивертикулита является микроперфорация дивертикула.
Хотя дивертикулит чаще всего поражает нисходящую и сигмовидную кишку, дивертикулы также могут формироваться вдоль восходящей ободочной кишки и проявляться болью в животе справа. Считается, что причиной дивертикулита является микроперфорация дивертикула.
На MDCT дивертикулит связан с утолщением стенки толстой кишки с инфильтрацией прилегающего брыжеечного жира (рис. 6). 6 Прямая ваза переполнена из-за воспаления. Осложнения острого дивертикулита включают перфорацию толстой кишки и образование абсцесса.Длительный дивертикулит может привести к образованию коловезикальных или коловагинальных свищей. Лечение острого дивертикулита включает в себя покой кишечника и прием антибиотиков; осложненный дивертикулит требует установки дренажа или частичной колэктомии. При остром дивертикулите бывает сложно исключить лежащее в основе новообразование. Однако признаки злокачественного новообразования включают короткий сегмент пораженной толстой кишки (<10 см), массу толстой кишки с выступающими плечами и периколиковую лимфаденопатию. 6,18 Колоноскопия рекомендуется в качестве последующего обследования после исчезновения симптомов пациента, чтобы исключить лежащее в основе новообразование. 6 Может быть проведена КТ-колоноскопия; однако обсуждение КТ-колоноскопии выходит за рамки этой обзорной статьи.
6,18 Колоноскопия рекомендуется в качестве последующего обследования после исчезновения симптомов пациента, чтобы исключить лежащее в основе новообразование. 6 Может быть проведена КТ-колоноскопия; однако обсуждение КТ-колоноскопии выходит за рамки этой обзорной статьи.
Дивертикулит Меккеля
Дивертикул Меккеля является врожденной аномалией, связанной с сохранением омфаломезентериального (желточного) протока, который соединяет желточный мешок с просветом средней кишки у развивающегося плода. Дивертикулы Меккеля расположены на расстоянии 60–100 см от илеоцекального клапана, обычно в правом нижнем квадранте или в нижней части центральной части живота. 19 Воспаление возникает из-за изъязвления слизистой оболочки эктопической слизистой оболочки желудка или из-за непроходимости просвета энтеролитом. 12 Дивертикул Меккеля также может выступать в качестве ведущей точки для инвагинации. Дивертикул Меккеля идентифицируется на MDCT как трубчатая структура с слепым концом, отходящая от антимезентериальной стороны дистального отдела подвздошной кишки. Утолщение стенки, ее усиление и прилегающие брыжеечные жировые тяжи предполагают активное воспаление (рис. 7). Дивертикул Меккеля также можно определить с помощью радионуклидного сканирования с 99mTc-пертехнетатом; однако чувствительность и специфичность ниже у взрослых пациентов по сравнению с детьми из-за меньшей распространенности эктопической слизистой оболочки желудка. 21 Тактика хирургическая резекция.
Утолщение стенки, ее усиление и прилегающие брыжеечные жировые тяжи предполагают активное воспаление (рис. 7). Дивертикул Меккеля также можно определить с помощью радионуклидного сканирования с 99mTc-пертехнетатом; однако чувствительность и специфичность ниже у взрослых пациентов по сравнению с детьми из-за меньшей распространенности эктопической слизистой оболочки желудка. 21 Тактика хирургическая резекция.
Сальниковый аппендагит
Сальниковые придатки – это небольшие жировые выросты, возникающие на серозной поверхности толстой кишки; они обычно не идентифицируются на изображениях поперечного сечения. Перекрут сальникового отростка вызывает окклюзию сосудов, ишемию и острую боль в животе. Воспалительный процесс в брюшной полости также может распространяться на сальниковые придатки, вызывая вторичный сальниковый аппендагит. Поскольку количество и размер сальниковых придатков увеличиваются от слепой кишки к сигмовидной кишке, сальниковый аппендагит обычно приводит к боли в животе слева. Однако сальниковый аппендагит может возникать в восходящей ободочной кишке и даже в слепой кишке. На УЗИ сальниковый аппендагит определяется как гиперэхогенное образование с гипоэхогенным краем глубоко в брюшной стенке. 22 Результаты MDCT включают периколиковую жировую массу с окружающими инфильтративными изменениями; можно увидеть центральную точку с высоким затуханием, которая представляет тромбированную вену (рис. 8). 14 Лечение обычно является поддерживающим с противовоспалительными средствами.
Однако сальниковый аппендагит может возникать в восходящей ободочной кишке и даже в слепой кишке. На УЗИ сальниковый аппендагит определяется как гиперэхогенное образование с гипоэхогенным краем глубоко в брюшной стенке. 22 Результаты MDCT включают периколиковую жировую массу с окружающими инфильтративными изменениями; можно увидеть центральную точку с высоким затуханием, которая представляет тромбированную вену (рис. 8). 14 Лечение обычно является поддерживающим с противовоспалительными средствами.
Инфаркт сальника
В отличие от сальникового аппендагита, инфаркт сальника чаще всего является правосторонним, возможно, из-за большей длины и подвижности сальника в правом полушарии по сравнению с левым. 17,23 Инфаркт сальника возникает в результате перекрута или тромбоза сосудов, вызванного послеоперационным спаечным процессом сальника, травмой или повышенным внутрибрюшным давлением (кашель, ожирение, физические нагрузки). 23 Наиболее частым симптомом является острая боль в животе. Результаты визуализации MDCT варьируются от неточно выраженного гетерогенного очага затухания жира до четко определенной гетерогенной жировой массы, классически расположенной между передней брюшной стенкой и восходящей или поперечной ободочной кишкой (рис.9). 12,23 Инфаркт сальника можно отличить от сальникового аппендагита по локализации (между толстой кишкой и передней брюшной стенкой), большим размером (часто более 5 см в диаметре), отсутствием периферического края и отсутствием центральной точки. . 17,23 Руководство обычно благосклонно; осложнения редки.
Результаты визуализации MDCT варьируются от неточно выраженного гетерогенного очага затухания жира до четко определенной гетерогенной жировой массы, классически расположенной между передней брюшной стенкой и восходящей или поперечной ободочной кишкой (рис.9). 12,23 Инфаркт сальника можно отличить от сальникового аппендагита по локализации (между толстой кишкой и передней брюшной стенкой), большим размером (часто более 5 см в диаметре), отсутствием периферического края и отсутствием центральной точки. . 17,23 Руководство обычно благосклонно; осложнения редки.
Острые заболевания мочеполовой системы
Мочекаменная болезнь
Мочекаменная болезнь может проявляться болью в правом нижнем квадранте, особенно если в правом мочеточниково-пузырном соединении имеется препятствующий камень.Ультразвуковое исследование брюшной полости может выявить гидроуретер, который можно отличить от кишечника из-за отсутствия признаков кишечника (чередование гиперэхогенных и гипоэхогенных слоев ткани) (рис. 10). Если мочевой пузырь растянут, закупоривающий камень может визуализироваться как эхогенный очаг в области уретеровезикулярного перехода. Идентификация улучшается за счет создания мерцающего артефакта на доплеровских изображениях, который быстро меняет красный и синий цвета за кальцификацией из-за “фазового дрожания” внутри аппарата. 24
10). Если мочевой пузырь растянут, закупоривающий камень может визуализироваться как эхогенный очаг в области уретеровезикулярного перехода. Идентификация улучшается за счет создания мерцающего артефакта на доплеровских изображениях, который быстро меняет красный и синий цвета за кальцификацией из-за “фазового дрожания” внутри аппарата. 24
КТ-изображения демонстрируют наличие камня в мочеточнике с высокой степенью затухания, с проксимальной дилатацией мочеточника или без него. Может присутствовать утолщение стенки мочеточника и прилегающие жировые отложения. Флеболиты таза могут имитировать дистальный камень мочеточника. Если невозможно проследить за мочеточником целиком и кальциноз не определен, наличие края мягких тканей («признак края» из-за воспаленных стенок мочеточника) и отсутствие хвоста мягких тканей («знак хвоста» из-за тромбированной вены ведущая к кальцификации) может помочь охарактеризовать мочекаменную болезнь. 25,26 Лечение камней мочеточника менее 4 мм в диаметре является поддерживающим.
Пиелонефрит
Пиелонефрит чаще всего ассоциируется с восходящей инфекцией мочеполовых путей и является клиническим диагнозом; часто результаты сонографии и МДКТ нормальны. 27 Однако визуализация полезна для исключения осложнений, таких как образование абсцесса, эмфизематозный пиелонефрит (обычно у диабетиков и пациентов с ослабленным иммунитетом) или ксантогранулематозный пиелонефрит.Результаты КТ включают нефромегалию из-за отека, полосатую или отсроченную нефрограмму, околопочечный жир, утолщение стенок и улучшение собирательной системы почек (рис. 11). 28 Также может наблюдаться отсроченное появление чашечек; однако, поскольку пиелонефрит часто бывает двусторонним, сравнение двух почек может оказаться бесполезным.
Ультразвук может показать нефромегалию и потерю жира в почечном синусе из-за воспаления, а также потерю кортикомедуллярного перехода.Почки могут быть аномально гиперэхогенными или гипоэхогенными. При отсутствии осложнений лечение включает прием антибиотиков и поддерживающие меры.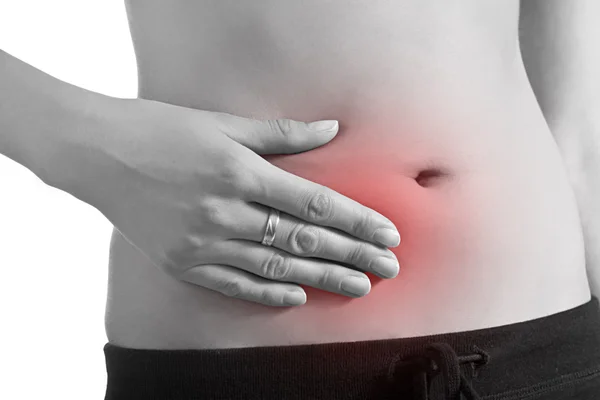
Гинекологические заболевания
Неотложные гинекологические состояния, особенно те, которые затрагивают правые придатки, важны в дифференциальной диагностике острого аппендицита у молодых женщин. Скрининг правого яичника обычно проводится вместе с ультразвуковой оценкой аппендикса у педиатрических пациентов. Часто встречающиеся патологии включают перекрут яичника, геморрагическую кисту яичника, воспалительные заболевания органов малого таза, внематочную беременность и болезнь Миттельшмерца.В этих случаях предпочтительным методом первичной визуализации является ультразвуковое исследование, предпочтительно трансвагинальное.
Перекрут яичника
Перекрут яичника возникает в результате перекручивания яичника на его поддерживающих связках. Пациенты обычно принадлежат к репродуктивной возрастной группе, и у них возникает острая боль внизу живота со стороны пораженного яичника. Перекрут обычно возникает при наличии основной патологии, такой как увеличенные яичники из-за кист, опухолей, увеличенное желтое тело или индукция овуляции при бесплодии. Ультразвук выполняется в качестве первой линии визуализации, демонстрируя увеличенный размер (> 4 см в наибольшем диаметре) и объем пораженного яичника, неоднородный внешний вид из-за отека и кровоизлияния и, как правило, ассоциированную кисту или образование (рис. 12). Множественные небольшие фолликулы можно увидеть на периферии увеличенного яичника из-за смещения отека стромы, описываемого как признак «жемчужной нити». 29 При допплерографии венозный кровоток часто снижен или отсутствует, но это менее чувствительно, чем результаты по шкале серого.Артериальный кровоток может быть ослабленным или отсутствовать, но это открытие может быть различным из-за двойного кровоснабжения (яичниковая артерия и артерия маточной ветви). Часто бывает полезно сравнение с нормальным непораженным яичником. Лечение заключается в хирургической деформации и удалении некротической ткани.
Ультразвук выполняется в качестве первой линии визуализации, демонстрируя увеличенный размер (> 4 см в наибольшем диаметре) и объем пораженного яичника, неоднородный внешний вид из-за отека и кровоизлияния и, как правило, ассоциированную кисту или образование (рис. 12). Множественные небольшие фолликулы можно увидеть на периферии увеличенного яичника из-за смещения отека стромы, описываемого как признак «жемчужной нити». 29 При допплерографии венозный кровоток часто снижен или отсутствует, но это менее чувствительно, чем результаты по шкале серого.Артериальный кровоток может быть ослабленным или отсутствовать, но это открытие может быть различным из-за двойного кровоснабжения (яичниковая артерия и артерия маточной ветви). Часто бывает полезно сравнение с нормальным непораженным яичником. Лечение заключается в хирургической деформации и удалении некротической ткани.
Геморрагическая киста яичника
Кровоизлияние в кисту яичника может вызвать резкую боль внизу живота или в области таза. Геморрагические кисты имеют тонкую стенку с задней сквозной передачей. Внутренняя структура зависит от стадии развития кровоизлияния, от безэховой жидкости в острой стадии до эхогенного сгустка на более поздних стадиях, что приводит к различным сонографическим проявлениям. 30 Чаще всего это тонкие перегородки в сеточку, образованные полосами фибрина (рис. 13A). Дополнительные результаты включают уровень жидкого мусора, узелок от втягивающегося сгустка или полностью эхогенное поражение. Обычно они не показывают внутренней васкуляризации. В случае разрыва кисты в тупике можно увидеть эхогенную жидкость (рис. 13B). В неопределенных случаях может быть проведена МРТ, чтобы показать продукты крови, или повторная сонограмма может показать изменение в эхо-паттерне или разрешении кисты (рис.13C). Корреляция с менструальным анамнезом полезна, поскольку они обычно происходят в лютеиновой фазе. Лечение обычно поддерживающее.
Геморрагические кисты имеют тонкую стенку с задней сквозной передачей. Внутренняя структура зависит от стадии развития кровоизлияния, от безэховой жидкости в острой стадии до эхогенного сгустка на более поздних стадиях, что приводит к различным сонографическим проявлениям. 30 Чаще всего это тонкие перегородки в сеточку, образованные полосами фибрина (рис. 13A). Дополнительные результаты включают уровень жидкого мусора, узелок от втягивающегося сгустка или полностью эхогенное поражение. Обычно они не показывают внутренней васкуляризации. В случае разрыва кисты в тупике можно увидеть эхогенную жидкость (рис. 13B). В неопределенных случаях может быть проведена МРТ, чтобы показать продукты крови, или повторная сонограмма может показать изменение в эхо-паттерне или разрешении кисты (рис.13C). Корреляция с менструальным анамнезом полезна, поскольку они обычно происходят в лютеиновой фазе. Лечение обычно поддерживающее.
Воспалительные заболевания органов малого таза
Острое воспалительное заболевание тазовых органов может проявляться лихорадкой и болями в нижней части живота, как при остром аппендиците.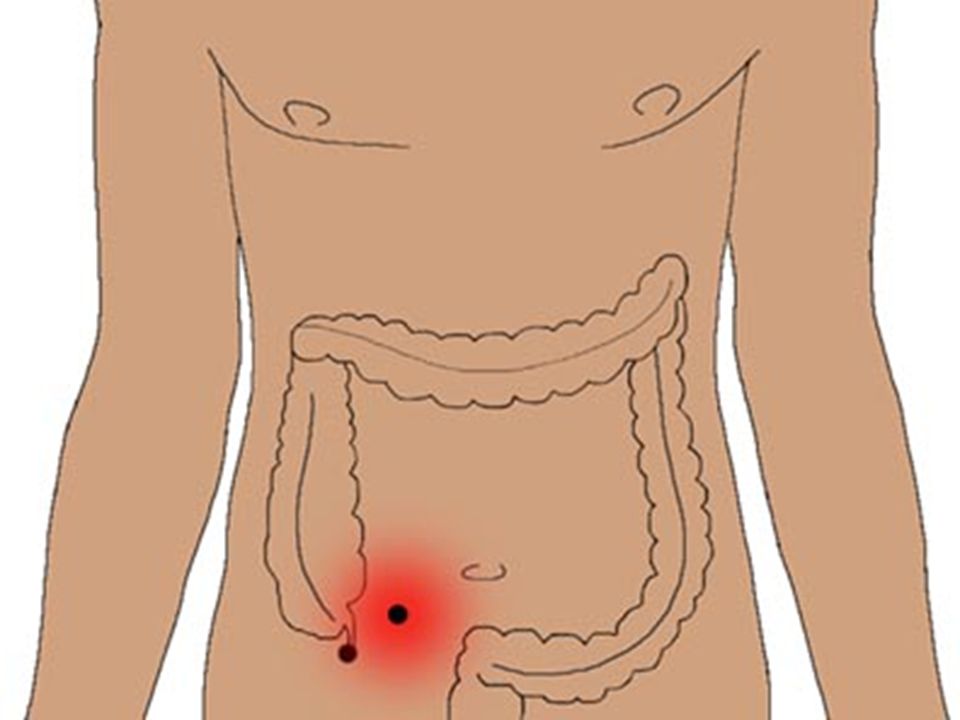 Neisseria gonorrhoeae и Chlamydia trachomatis – наиболее часто замешанные организмы. У пациентов могут быть дополнительные симптомы, относящиеся к урогенитальному тракту, включая дизурию, диспареунию и выделения из влагалища.На трансвагинальном УЗИ можно увидеть увеличенные и неоднородные яичники, утолщенные придаточные структуры, расширенные маточные трубы, содержащие простую жидкость или эхогенное содержимое, а также скопления жидкости в тазу (рис. 14). Результаты КТ включают увеличенные яичники с аномальным увеличением, расширенные и заполненные жидкостью фаллопиевы трубы с увеличивающейся стенкой из пиосальпинкса, скручивание тазового жира, усиление прилегающей брюшины и тазовые абсцессы в запущенных случаях (рис. 14C). 31 Подобные результаты можно увидеть в отношении эндометрия и шейки матки при эндометрите и цервиците.Лечение поддерживающее, в том числе антибактериальная терапия.
Neisseria gonorrhoeae и Chlamydia trachomatis – наиболее часто замешанные организмы. У пациентов могут быть дополнительные симптомы, относящиеся к урогенитальному тракту, включая дизурию, диспареунию и выделения из влагалища.На трансвагинальном УЗИ можно увидеть увеличенные и неоднородные яичники, утолщенные придаточные структуры, расширенные маточные трубы, содержащие простую жидкость или эхогенное содержимое, а также скопления жидкости в тазу (рис. 14). Результаты КТ включают увеличенные яичники с аномальным увеличением, расширенные и заполненные жидкостью фаллопиевы трубы с увеличивающейся стенкой из пиосальпинкса, скручивание тазового жира, усиление прилегающей брюшины и тазовые абсцессы в запущенных случаях (рис. 14C). 31 Подобные результаты можно увидеть в отношении эндометрия и шейки матки при эндометрите и цервиците.Лечение поддерживающее, в том числе антибактериальная терапия.
Внематочная беременность
Внематочная беременность должна быть исключена у всех женщин репродуктивного возраста, страдающих болями в животе. Как и в случае других гинекологических неотложных состояний, трансвагинальное УЗИ наряду с уровнем бета-ХГЧ в сыворотке крови играет решающую роль в диагностике. Невизуализация внутриматочного гестационного мешка на трансвагинальном УЗИ с уровнем бета-ХГЧ более 2000 мМЕ / мл должна вызвать подозрение на внематочную беременность.Девяносто пять процентов внематочных беременностей являются трубными, и визуализация сложной массы, отдельной от яичника, помогает дифференцировать ее от сложной кисты яичника (рис. 15). Наличие желточного мешка или живого эмбриона с сердечной деятельностью позволяет поставить диагноз. 32 Другие находки включают признак «трубное кольцо», относящийся к гиперэхогенному кольцу вокруг придаточного гестационного мешка. На допплеровском методе можно увидеть периферическую васкуляризацию с высокой скоростью и низким сопротивлением вокруг придаточной массы, отдельной от яичника, что называется знаком «огненного кольца». 33 Эхогенная жидкость из гемоперитонеума может быть обнаружена в тазу и брюшной полости в случае разрыва.
Как и в случае других гинекологических неотложных состояний, трансвагинальное УЗИ наряду с уровнем бета-ХГЧ в сыворотке крови играет решающую роль в диагностике. Невизуализация внутриматочного гестационного мешка на трансвагинальном УЗИ с уровнем бета-ХГЧ более 2000 мМЕ / мл должна вызвать подозрение на внематочную беременность.Девяносто пять процентов внематочных беременностей являются трубными, и визуализация сложной массы, отдельной от яичника, помогает дифференцировать ее от сложной кисты яичника (рис. 15). Наличие желточного мешка или живого эмбриона с сердечной деятельностью позволяет поставить диагноз. 32 Другие находки включают признак «трубное кольцо», относящийся к гиперэхогенному кольцу вокруг придаточного гестационного мешка. На допплеровском методе можно увидеть периферическую васкуляризацию с высокой скоростью и низким сопротивлением вокруг придаточной массы, отдельной от яичника, что называется знаком «огненного кольца». 33 Эхогенная жидкость из гемоперитонеума может быть обнаружена в тазу и брюшной полости в случае разрыва. Если диагноз поставлен на ранней стадии, лечение будет медикаментозным, включая метотрексат, чтобы прервать нежизнеспособную беременность. Хирургическое лечение может быть продолжено при наличии гемодинамической нестабильности, продолжающегося разрыва или противопоказаний к метотрексату.
Если диагноз поставлен на ранней стадии, лечение будет медикаментозным, включая метотрексат, чтобы прервать нежизнеспособную беременность. Хирургическое лечение может быть продолжено при наличии гемодинамической нестабильности, продолжающегося разрыва или противопоказаний к метотрексату.
Mittelschmerz
Это боль, связанная с разрывом доминирующего фолликула во время овуляции, происходящая в середине менструального цикла, обычно ощущаемая внизу живота.Латеральность боли варьируется в зависимости от стороны овуляции. Иногда боль может быть сильной, связанной с тошнотой и имитирующей аппендицит, если возникает с правой стороны. Корреляция с менструальным циклом, кровянистыми выделениями и историей предшествующих таких эпизодов может помочь.
Заключение
Различные острые желудочно-кишечные, мочеполовые и гинекологические патологические процессы связаны с клиническими симптомами, сходными с симптомами аппендицита. Визуализация с помощью УЗИ, КТ и МРТ полезна для выявления аппендицита и связанных с ним осложнений, а также для определения альтернативных диагнозов симптомов пациента. Ознакомление с различными процессами, вызывающими боль в правом нижнем квадранте, такими как описанные в этой статье, поможет обеспечить своевременную и надлежащую помощь пациенту.
Ознакомление с различными процессами, вызывающими боль в правом нижнем квадранте, такими как описанные в этой статье, поможет обеспечить своевременную и надлежащую помощь пациенту.
Список литературы
- Обзор амбулаторной медицинской помощи Национальной больницы: Сводные таблицы отделения неотложной помощи за 2010 год. 2010. (по состоянию на 9 мая 2014 г., http://www.cdc.gov/nchs/data/ahcd/nhamcs_emergency/2010_ed_web_tables.pdf.)
- Раман СС, Лу Д.С., Каделл Б.М., Водопич Д.Д., Сэйр Дж., Крайер Х.Точность несфокусированной спиральной компьютерной томографии для диагностики острого аппендицита: обзор за 5 лет. AJR Американский журнал рентгенологии 2002; 178: 1319-25.
- Rao PM, Rhea JT, Novelline RA и др. Техника спиральной компьютерной томографии для диагностики аппендицита: проспективная оценка сфокусированной компьютерной томографии отростка. Радиология 1997; 202: 139-44.
- Дуда Дж. Б., Линч М.Л., Бхатт С., Догра В.С. Компьютерная томография, имитирующая острый аппендицит: предикторы аппендикулярной болезни, подтвержденные при патологии.
 Журнал клинической визуализации 2012; 2: 73.
Журнал клинической визуализации 2012; 2: 73. - Rao PM, Rhea JT, Novelline RA. Чувствительность и специфичность отдельных КТ-признаков аппендицита: опыт проведения 200 КТ-обследований спирального отростка. Журнал компьютерной томографии 1997; 21: 686-92.
- Thoeni RF, Виолончель JP. КТ колита. Радиология 2006; 240: 623-38.
- Aspelund G, Fingeret A, Gross E, et al. Ультрасонография / МРТ в сравнении с КТ для диагностики аппендицита. Педиатрия 2014; 133: 586-93.
- Rosen MP, Ding A, Blake MA, et al. Критерии соответствия ACR (R) Боль в правом нижнем квадранте – подозрение на аппендицит. Журнал Американского колледжа радиологии: JACR 2011; 8: 749-55.
- Rapp EJ, Naim F, Kadivar K, Davarpanah A, Cornfeld D. Интеграция МРТ в клиническое обследование беременных пациенток с подозрением на аппендицит связано с более низкой частотой отрицательных лапаротомий: исследование в одном учреждении. Радиология 2013; 267: 137-44.
- Dewhurst C, Beddy P, Pedrosa I.
 МРТ-оценка острого аппендицита у беременных. Журнал магнитно-резонансной томографии: JMRI 2013; 37: 566-75.
МРТ-оценка острого аппендицита у беременных. Журнал магнитно-резонансной томографии: JMRI 2013; 37: 566-75. - Фурукава А., Саотоме Т., Ямасаки М. и др. Изображение поперечного сечения при болезни Крона. Радиография: обзорная публикация Радиологического общества Северной Америки, Inc. 2004; 24: 689-702.
- Пуриско А.С., Ремер Э.М., Филхо Х.М., Биттенкурт Л.К., Лима Р.В., Рэйси Диджей. Помимо аппендицита: частые и редкие желудочно-кишечные причины боли в правом нижнем квадранте живота на мультидетекторной компьютерной томографии.Радиография: обзорная публикация Радиологического общества Северной Америки, Inc. 2011; 31: 927-47.
- Towbin AJ, Sullivan J, Denson LA, Wallihan DB, Podberesky DJ. КТ и МР-энтерография у детей и подростков с воспалительными заболеваниями кишечника. Радиография: обзорная публикация Радиологического общества Северной Америки, Inc. 2013; 33: 1843-60.
- van Breda Vriesman AC, Puylaert JB. Мимики аппендицита: альтернативные нехирургические диагнозы с помощью сонографии и компьютерной томографии.
 AJR Американский журнал рентгенологии 2006; 186: 1103-12.
AJR Американский журнал рентгенологии 2006; 186: 1103-12. - Macari M, Hines J, Balthazar E, Megibow A. Мезентериальный аденит: КТ-диагностика первичных и вторичных причин, заболеваемости и клинического значения у педиатрических и взрослых пациентов. AJR Американский журнал рентгенологии 2002; 178: 853-8.
- Хортон К.М., Корл FM, Фишман Е.К. КТ толстой кишки: воспалительное заболевание. Радиография: обзорная публикация Радиологического общества Северной Америки, Inc 2000; 20: 399-418.
- Любнер М.Г., Симард М.Л., Петерсон С.М., Бхалла С., Пикхардт П.Дж., Мениас, CO. Возникающий и не возникающий перекрут не кишечника: спектр изображений и клинических данных. Радиография: обзорная публикация Радиологического общества Северной Америки, Inc. 2013; 33: 155-73.
- Chintapalli KN, Esola CC, Chopra S, Ghiatas AA, Dodd GD, 3rd. Периколические брыжеечные лимфатические узлы: помогает отличить дивертикулит от рака толстой кишки. AJR Американский журнал рентгенологии 1997; 169: 1253-5.

- Леви А.Д., Хоббс СМ. Из архивов AFIP. Дивертикул Меккеля: рентгенологические особенности с патологической корреляцией. Радиография: обзорная публикация Радиологического общества Северной Америки, Inc. 2004; 24: 565-87.
- Hoeffel C, Crema MD, Belkacem A, et al. Многодетекторная рядная КТ: спектр заболеваний илеоцекальной области. Радиография: обзорная публикация Радиологического общества Северной Америки, Inc. 2006; 26: 1373-90.
- Шварц MJ, Льюис JH.Дивертикул Меккеля: подводные камни при сцинтиграфическом обнаружении у взрослых. Американский журнал гастроэнтерологии 1984; 79: 611-8.
- Oztunali C, Kara T. Рентгенологические находки сальникового аппендагита. Медицинское УЗИ 2013; 15: 71-2.
- Сингх А.К., Жерве Д.А., Ли П. и др. Инфаркт сальника: особенности компьютерной томографии. Визуализация брюшной полости 2006; 31: 549-54.
- Килар А.З., Шабана В., Вакили М., Рубин Дж. Проспективная оценка допплеровской сонографии для обнаружения мерцающего артефакта по сравнению с компьютерной томографией без улучшения для выявления камней мочевыводящих путей.
 Журнал ультразвука в медицине: официальный журнал Американского института ультразвука в медицине 2012; 31: 1619-25.
Журнал ультразвука в медицине: официальный журнал Американского института ультразвука в медицине 2012; 31: 1619-25. - Boridy IC, Nikolaidis P, Kawashima A, Goldman SM, Sandler CM. Уретеролитиаз: значение признака хвоста в дифференциации флеболитов от камней мочеточника при неулучшенной спиральной КТ. Радиология 1999; 211: 619-21.
- Хенеган Дж. П., Далримпл, Северная Каролина, Верга М., Розенфилд А. Т., Смит Р. Признак «ободка» мягких тканей в диагностике камней мочеточника с использованием неулучшенной спиральной компьютерной томографии.Радиология 1997; 202: 709-11.
- Hammond NAN, P .; Миллер Ф.Х. Инфекционно-воспалительные заболевания почек. Радиологические клиники Северной Америки 2012; 50: 259-70.
- Craig WD, Wagner BJ, Travis MD. Пиелонефрит: рентгенологически-патологоанатомический обзор. Радиография: обзорная публикация Радиологического общества Северной Америки, Inc. 2008; 28: 255-77; викторина 327-8.
- Chang HC, Bhatt S, Dogra VS.
 Жемчужины и подводные камни в диагностике перекрута яичников. Радиография: обзорная публикация Радиологического общества Северной Америки, Inc. 2008; 28: 1355-68.
Жемчужины и подводные камни в диагностике перекрута яичников. Радиография: обзорная публикация Радиологического общества Северной Америки, Inc. 2008; 28: 1355-68. - Jain KA. Сонографический спектр геморрагических кист яичников. Журнал ультразвука в медицине: официальный журнал Американского института ультразвука в медицине, 2002; 21: 879-86.
- Сэм Дж. У., Джейкобс Дж. Э., Бирнбаум, Б. Спектр результатов КТ при остром гноеродном воспалительном заболевании органов малого таза. Радиография: обзорная публикация Радиологического общества Северной Америки, Inc 2002; 22: 1327-34.
- Lin EP, Bhatt S, Dogra VS. Диагностические ключи к внематочной беременности.Радиография: обзорная публикация Радиологического общества Северной Америки, Inc. 2008; 28: 1661-71.
- Pellerito JS, Taylor KJ, Quedens-Case C, et al. Внематочная беременность: оценка с помощью эндовагинальной визуализации цветного потока. Радиология 1992; 183: 407-11
Тест на аппендицит: симптомы, признаки и причины
Изображения предоставлены:
1. iStockphoto
iStockphoto
2. iStockphoto
3. iStockphoto
4. iStockphoto
5. iStockphoto
6. iStockphoto
7. iStockphoto
8. iStockphoto
9. iStockphoto
Источники:
Национальный институт диабета, болезней органов пищеварения и почек – Аппендицит
UCSB ScienceLine.
Герцог Медицина. Приложение вовсе не бесполезно: это убежище для бактерий.
Герцог Медицина. Приложение вовсе не бесполезно: это убежище для бактерий.
НИДДИК. Аппендицит.
Аппендицит.
http://digestive.niddk.nih.gov/ddiseases/pubs/appendicitis/>
НИДДК. Определение и факты о аппендиците.
НИДДК. Симптомы и причина аппендицита.
Medscape.Аппендицит.
PubMed.gov. Является ли острый аппендицит неотложным хирургическим вмешательством?
НИДДК. Лечение аппендицита.
Альянс сепсиса. Сепсис и аппендицит.
PubMed. gov. Эпидемиология аппендицита и аппендэктомии в США.
gov. Эпидемиология аппендицита и аппендэктомии в США.
Medscape. Оценка острого аппендицита: всем нужна операция?
Аппендицит. Журнал Американской медицинской ассоциации.
ДАННЫЙ ИНСТРУМЕНТ НЕ ПРЕДОСТАВЛЯЕТ МЕДИЦИНСКИЕ КОНСУЛЬТАЦИИ . Он предназначен только для общих информационных целей и не касается индивидуальных обстоятельств. Он не заменяет профессиональные медицинские консультации, диагностику или лечение, и на него нельзя полагаться при принятии решений о своем здоровье. Никогда не игнорируйте профессиональные медицинские советы при обращении за лечением из-за того, что вы прочитали на сайте MedicineNet. Если вы считаете, что вам может потребоваться неотложная медицинская помощь, немедленно позвоните своему врачу или наберите 911.
и копия 1996-2021 MedicineNet, Inc. Все права защищены.
Все права защищены.
Лечение аппендицита: аппендэктомия, интервальная аппендэктомия
Как узнать, есть ли у меня аппендицит?
Диагностика аппендицита может быть сложной задачей: время имеет решающее значение, но симптомы часто расплывчаты или очень похожи на другие, менее срочные заболевания, такие как инфекция мочевого пузыря, колит, болезнь Крона, гастрит, гастроэнтерит и проблемы с яичниками.
Можно заподозрить аппендицит, если врач осторожно надавит на нижнюю правую часть живота, и это вызовет боль.Также будет проведен анализ мочи, чтобы исключить инфекцию мочевыводящих путей. Аппендицит может вызывать боль в прямой кишке вместо боли в животе. Ваш врач может также осмотреть вашу прямую кишку, вставив смазанный палец в перчатке, ища внутреннее кровотечение из-за аппендицита. Анализ крови покажет, повышено ли количество лейкоцитов, что свидетельствует о том, что ваше тело борется с инфекцией. КТ и УЗИ позволяют быстро и надежно, хотя и не идеально, выявить аппендицит.
Какие методы лечения аппендицита?
Операция по удалению аппендикса, называемая аппендэктомией, является стандартным методом лечения аппендицита.
Традиционные лекарства от аппендицита
Если ваш врач подозревает аппендицит, он, скорее всего, быстро удалит аппендикс, чтобы избежать его разрыва. Если в аппендиксе образовался абсцесс, вам могут быть назначены две процедуры: одна для дренирования гноя и жидкости под контролем КТ, а вторая – для удаления аппендикса через 8–12 недель. Эта отсроченная операция называется интервальной аппендэктомией.
Антибиотики назначаются перед аппендэктомией для борьбы с возможным перитонитом или инфекцией слизистой оболочки брюшной полости.Дается общая анестезия, и аппендикс удаляется через короткий разрез в правом нижнем квадранте живота. Если у вас перитонит, из брюшной полости также очищается гной. В течение 12 часов после операции вы, вероятно, встанете и начнете двигаться. Обычно вы можете вернуться к нормальной деятельности через две-три недели. Если операция проводится с помощью лапароскопа (тонкий инструмент, похожий на телескоп для просмотра внутренней части живота), делается от трех до четырех меньших разрезов. Благодаря этой процедуре выздоровление проходит быстрее.
Если операция проводится с помощью лапароскопа (тонкий инструмент, похожий на телескоп для просмотра внутренней части живота), делается от трех до четырех меньших разрезов. Благодаря этой процедуре выздоровление проходит быстрее.
Уход на дому после аппендэктомии
После удаления аппендикса держите разрез в чистоте, чтобы ускорить заживление и избежать инфекции. Следуйте всем инструкциям, которые дал вам хирург.
Как предотвратить аппендицит?
Нет способа предотвратить аппендицит. Однако аппендицит может встречаться реже у людей, которые едят продукты с высоким содержанием клетчатки, такие как свежие фрукты и овощи.
emDOCs.net – Образование в области неотложной медицины, имитирующие аппендициты: Управление, ориентированное на ED – emDOCs.нетто
Автор: Крис Чейз, доктор медицины (врач-резидент, Мемориальная больница Паркленда / Юго-западный медицинский центр штата Юта) // Под редакцией: Алекс Койфман, доктор медицины (@EMHighAK, врач-терапевт, Юго-западный медицинский центр штата Юта / Мемориальная больница Паркленда) и Брит. Лонг, Мэриленд (@long_brit)
Лонг, Мэриленд (@long_brit)
Во время напряженной дневной смены понедельника вы идете оценить, что вам кажется вашей 10-й жалобой на боль в животе за день. Эта пациентка – 20-летняя женщина, у которой в течение двух дней наблюдается периупочная боль в животе, которая переместилась в ее RLQ и связана с N / V.LMP была 3 недели назад. Она отрицает симптомы мочеиспускания, вагинальные кровотечения / выделения и диарею. Ее жизненно важные показатели: АД 118/79, пульс 105, ОР 21, уровень кислорода 99% и Т 101,2. На экзамене она нежная в своем RLQ и без CVAT. Когда вы выходите из комнаты, думая, что вам уже поставили диагноз аппендицита, она отмечает, что эта боль очень похожа на ту, когда ей потребовалась аппендэктомия три года назад. Какие еще состояния, имитирующие аппендицит, следует учитывать?
Фон аппендицита : Боль в животе – это частая жалоба в отделении неотложной помощи, и ежегодно регистрируется около 250 000 случаев аппендицита. Это жалоба с высоким риском: 10% всех исков о злоупотреблении служебным положением против ОП связаны с пропущенным диагнозом боли в животе [1]. Риск развития аппендицита составляет 7-8% для всех пациентов, при этом 70% случаев возникают у пациентов в возрасте до 30 лет и чаще – у мужчин [2]. Аппендицит имеет сложный спектр симптомов и атипичных проявлений, которые могут привести к пропущенному диагнозу и потенциальным искам о врачебной халатности. Альтернативно, другая этиология может имитировать проявление аппендицита и приводить к ненужным аппендэктомиям, чаще у женщин из-за специфической для пола этиологии таза [1].
Это жалоба с высоким риском: 10% всех исков о злоупотреблении служебным положением против ОП связаны с пропущенным диагнозом боли в животе [1]. Риск развития аппендицита составляет 7-8% для всех пациентов, при этом 70% случаев возникают у пациентов в возрасте до 30 лет и чаще – у мужчин [2]. Аппендицит имеет сложный спектр симптомов и атипичных проявлений, которые могут привести к пропущенному диагнозу и потенциальным искам о врачебной халатности. Альтернативно, другая этиология может имитировать проявление аппендицита и приводить к ненужным аппендэктомиям, чаще у женщин из-за специфической для пола этиологии таза [1].
Аппендицит классически проявляется болезненностью RLQ, миграцией боли из околопупочной области в RLQ и болью перед рвотой в течение 12-24 часов. Не существует индивидуальных симптомов или результатов физикального обследования, которые могли бы надежно исключить аппендицит, а атипичные проявления очень распространены [2]. Атипичные проявления часто встречаются у страдающих ожирением, пожилых людей и диабетиков [3]. Обследования включают общий анализ крови, общий анализ мочи и тестирование мочи на беременность у женщин, но обычно это клинический диагноз.Было показано, что повышенный уровень C-реактивного белка (CRP) помогает в обнаружении образования абсцесса, при этом 90% осложненных аппендицитов имеют CRP более 99 мг / л [4]. У пациенток с недифференцированной болью внизу живота следует рассмотреть возможность осмотра органов малого таза; однако болезненность при движении шейки матки не исключает аппендицита [3].
Обследования включают общий анализ крови, общий анализ мочи и тестирование мочи на беременность у женщин, но обычно это клинический диагноз.Было показано, что повышенный уровень C-реактивного белка (CRP) помогает в обнаружении образования абсцесса, при этом 90% осложненных аппендицитов имеют CRP более 99 мг / л [4]. У пациенток с недифференцированной болью внизу живота следует рассмотреть возможность осмотра органов малого таза; однако болезненность при движении шейки матки не исключает аппендицита [3].
Существует три основные системы оценки, используемые для стратификации пациентов с подозрением на аппендицит: оценка Альварадо (AS), оценка детского аппендицита (PAS) и оценка воспалительного ответа аппендицита (AIRS).Эти балльные системы помогают определить, кому могут потребоваться дальнейшие визуализационные исследования, но они не определяют необходимость только хирургического вмешательства [2].
Оценка ALVARADO : ( MANTRELS )
M Миграция боли RLQ (1 балл)
A норксия (1 балл)
N / V (1 балл)
T эндерность в RLQ (2 балла)
R Отбрасывающая боль (1 балл)
E поднятая температура> = 37. 3 (1 балл)
3 (1 балл)
L эукоцитоз> = 10 (2 балла)
S Смещение WBC влево (1 балл)
Оценка 7 или более имеет положительный LR 4,0. Оценка менее 7 дает отрицательный LR 0,2 [3].
Американский колледж врачей неотложной помощи (2010) рекомендует стратификацию риска и оценку с помощью КТ брюшной полости (с внутривенным / пероральным контрастом или без него) у взрослых с подозрением на аппендицит. В педиатрии УЗИ используется для диагностики, но не для исключения аппендицита.Беременных следует обследовать с помощью УЗИ, а при необходимости – МРТ [2]. Ведение ЭД с подозрением на / подтвержденный аппендицит включает обезболивание, внутривенное введение жидкостей, антибиотики и консультацию хирурга. Следует использовать антибиотики с аэробным и анаэробным покрытием.
Дополнительную информацию об оценке, диагностике и лечении можно найти по адресу: http://www.emdocs.net/appendicitis-pearls-and-pitfalls-in-adult-and-pediatric-populations/.
Как врачи неотложной помощи, мы обычно стремимся исключить аппендицит у пациента с болью в животе при RLQ, но не всегда учитываем этиологию, которая может имитировать его проявление.Мы обсудим этиологии боли в правом нижнем квадранте, которые необходимо учитывать врачу неотложной помощи, которые часто неотличимы от атипичных проявлений аппендицита. К ним относятся внематочная беременность, перекрут яичника / яичка, воспалительные заболевания тазовых органов / TOA, терминальный илеит, дивертикулит слепой кишки, заворот слепой кишки, перфорация гастродуоденальной артерии, инвагинация, болезнь Крона, уретеролитиаз, желчная колика, сальниковая аппендагит, инфаркт сальника и мезенозный инфаркт.
Мимика Внематочная беременность: Внематочная беременность возникает, когда оплодотворенная яйцеклетка имплантируется вне полости матки, причем 98% имплантируется в маточную трубу [5]. Внематочная беременность связана с высокой заболеваемостью и смертностью, вторична по отношению к разрыву маточных труб и опасному для жизни кровоизлиянию, и ее следует учитывать у пациенток с болью в нижней части живота [6]. Пациенты обычно поступают на срок от 6 до 10 недель беременности с односторонней болью в нижней части живота и вагинальным кровотечением; однако у 9% не было боли.О болезненности шейки матки при движении сообщалось в 67% случаев. Факторы риска эктопии включают ВЗОМТ, предыдущие операции на органах малого таза / брюшной полости, историю курения, пожилой возраст матери, предыдущее лечение внематочной болезни и ЭКО. Разрыв внематочной беременности следует серьезно подозревать у женщины с положительным результатом теста на беременность и признаками шока, включая тахикардию, бледность или обморок [5]. Диагноз следует ставить с помощью трансвагинального УЗИ (ТВУЗИ) и сывороточного бета-ХГЧ. Если сывороточный ХГЧ выше дискриминационной зоны (2000 международных единиц / л), то гестационный мешок следует визуализировать с помощью TVUS, если присутствует IUP [6].Если ВМС не выявлено, для определения внутриутробной жизнеспособности используются серийные измерения ХГЧ через 48 часов (нормальный уровень повышается на 66%).
Пациенты обычно поступают на срок от 6 до 10 недель беременности с односторонней болью в нижней части живота и вагинальным кровотечением; однако у 9% не было боли.О болезненности шейки матки при движении сообщалось в 67% случаев. Факторы риска эктопии включают ВЗОМТ, предыдущие операции на органах малого таза / брюшной полости, историю курения, пожилой возраст матери, предыдущее лечение внематочной болезни и ЭКО. Разрыв внематочной беременности следует серьезно подозревать у женщины с положительным результатом теста на беременность и признаками шока, включая тахикардию, бледность или обморок [5]. Диагноз следует ставить с помощью трансвагинального УЗИ (ТВУЗИ) и сывороточного бета-ХГЧ. Если сывороточный ХГЧ выше дискриминационной зоны (2000 международных единиц / л), то гестационный мешок следует визуализировать с помощью TVUS, если присутствует IUP [6].Если ВМС не выявлено, для определения внутриутробной жизнеспособности используются серийные измерения ХГЧ через 48 часов (нормальный уровень повышается на 66%). Определение некистозного образования придатков с пустой маткой с помощью TVUS имеет чувствительность 84–90% и специфичность 94–99% для внематочной беременности. Подозрение усиливается, если визуализируется свободная жидкость [5]. Гетеротопическая беременность (сочетание внутриутробной и внематочной беременности) следует рассматривать у женщин с симптомами, перенесших экстракорпоральное оплодотворение [6].
Определение некистозного образования придатков с пустой маткой с помощью TVUS имеет чувствительность 84–90% и специфичность 94–99% для внематочной беременности. Подозрение усиливается, если визуализируется свободная жидкость [5]. Гетеротопическая беременность (сочетание внутриутробной и внематочной беременности) следует рассматривать у женщин с симптомами, перенесших экстракорпоральное оплодотворение [6].
Внематочная беременность может контролироваться немедленным хирургическим вмешательством, медикаментозным применением метотрексата или выжидательной тактикой, в зависимости от клинической картины и тяжести состояния. При прерывании внематочной беременности требуется лапароскопия. Метотрексат можно назначать при неразорвавшейся трубной беременности у гемодинамически стабильных женщин с минимальными симптомами и низким объемом свободной жидкости. Ожидаемое лечение может быть рассмотрено, если эктопия разрешается спонтанно путем регресса или трубного аборта [5].
Перекрут яичника / яичка: Перекрут яичника – это неотложная гинекологическая помощь, примерно 4,9 случая на 100 000 в год. Перекрут вызван вращением яичника вокруг поддерживающих его связок, что приводит к закупорке лимфатических сосудов и сосудов [7]. Перекрут яичника часто принимают за аппендицит, поскольку он чаще встречается справа, проявляется внезапной односторонней болью в животе, а в 60% случаев наблюдается рвота. Боль может быть периодической из-за деторсии [8].Риск перекрута увеличивается с увеличением яичников (4-5 см), но в 58% случаев явной патологии яичников нет. Дети составляют 15% случаев, самые высокие показатели – в возрастном диапазоне 9–14 лет [7]. Диагноз ставится на УЗИ с допплеровским кровотоком (трансабдоминально у детей, трансвагинально у женщин старшего возраста). Самый частый признак на УЗИ – увеличенный яичник. Кровоснабжение яичника включает трубные и яичниковые ветви маточной артерии, и из-за наличия двух источников крови УЗИ может показать нормальный артериальный кровоток [7].Уменьшение или отсутствие кровотока у пациента с тазовой болью и опухолью придатков чувствительны на 100% и на 97% специфичны для перекрута [8].
Перекрут вызван вращением яичника вокруг поддерживающих его связок, что приводит к закупорке лимфатических сосудов и сосудов [7]. Перекрут яичника часто принимают за аппендицит, поскольку он чаще встречается справа, проявляется внезапной односторонней болью в животе, а в 60% случаев наблюдается рвота. Боль может быть периодической из-за деторсии [8].Риск перекрута увеличивается с увеличением яичников (4-5 см), но в 58% случаев явной патологии яичников нет. Дети составляют 15% случаев, самые высокие показатели – в возрастном диапазоне 9–14 лет [7]. Диагноз ставится на УЗИ с допплеровским кровотоком (трансабдоминально у детей, трансвагинально у женщин старшего возраста). Самый частый признак на УЗИ – увеличенный яичник. Кровоснабжение яичника включает трубные и яичниковые ветви маточной артерии, и из-за наличия двух источников крови УЗИ может показать нормальный артериальный кровоток [7].Уменьшение или отсутствие кровотока у пациента с тазовой болью и опухолью придатков чувствительны на 100% и на 97% специфичны для перекрута [8]. Для устранения перекрута и сохранения функции яичников необходимо окончательное лечение с хирургической коррекцией. Лечение с помощью ЭКО и антибиотиков широкого спектра действия следует начинать при наличии признаков сепсиса или перитонита [8].
Для устранения перекрута и сохранения функции яичников необходимо окончательное лечение с хирургической коррекцией. Лечение с помощью ЭКО и антибиотиков широкого спектра действия следует начинать при наличии признаков сепсиса или перитонита [8].
Перекрут яичка – это неотложная урологическая ситуация, встречающаяся у 1 из 4000 мужчин в возрасте до 25 лет и наиболее часто встречающаяся в период полового созревания (возраст 12–15 лет) [10].Перекрут классически вызывается «деформацией колокольчика-щелкунчика», при которой имеется высокое прикрепление влагалищной оболочки, позволяющее яичку вращаться вокруг семенного канатика. Это вращение приводит к венозному застою, артериальной недостаточности и ишемии яичка. Перекрут обычно проявляется как внезапная сильная односторонняя боль в яичках, связанная с тошнотой и рвотой; однако в 20–30% случаев проявляется боль внизу живота [9]. Это подчеркивает необходимость обследования яичек у молодого мужчины, жалующегося на боли внизу живота.Лейкоцитоз и пиурия наблюдаются примерно в 30% случаев, часто имитируя эпидидимит [9]. Горизонтальное высоко расположенное яичко и отсутствие кремастерного рефлекса подразумевают перекрут. Наличие кремастерного рефлекса не исключает перекрута. [10]. Ультразвуковое исследование яичек не должно задерживать постановку диагноза, а спонтанная деформация может привести к нормальному допплеровскому кровотоку в яичке. Хирургическое вмешательство – единственное окончательное лечение, эффективность которого составляет 96%, если перфузия восстанавливается менее чем за 4 часа.Уровень спасения снижается до менее 10%, если вмешательство откладывается более чем на 24 часа. Ручная деторсия (поворот яичка в направлении «открытой книги» с целью на 540 градусов) может быть предпринята, если хирургическое лечение откладывается [10].
Горизонтальное высоко расположенное яичко и отсутствие кремастерного рефлекса подразумевают перекрут. Наличие кремастерного рефлекса не исключает перекрута. [10]. Ультразвуковое исследование яичек не должно задерживать постановку диагноза, а спонтанная деформация может привести к нормальному допплеровскому кровотоку в яичке. Хирургическое вмешательство – единственное окончательное лечение, эффективность которого составляет 96%, если перфузия восстанавливается менее чем за 4 часа.Уровень спасения снижается до менее 10%, если вмешательство откладывается более чем на 24 часа. Ручная деторсия (поворот яичка в направлении «открытой книги» с целью на 540 градусов) может быть предпринята, если хирургическое лечение откладывается [10].
Воспалительное заболевание тазовых органов (ВЗОМТ) – это инфекционный процесс верхних отделов половых путей, на который приходится наибольшее количество посещений гинеколога при приеме у врача. Наиболее частыми возбудителями являются Neisseria gonorrhoeae и Chlamydia trachomatis , но в 20% случаев возбудителя нет.Девяносто процентов пациентов жалуются на двустороннюю боль внизу живота, причем 75% случаев возникают в течение первых семи дней менструации. Новые выделения из влагалища неспецифичны и не чувствительны. Примерно у половины пациентов наблюдается лихорадка [11]. Наиболее полезным компонентом является тазовый осмотр со слизисто-гнойными эндоцервикальными выделениями, болезненностью при движении шейки матки и болезненностью двусторонних придатков, что очень наводит на мысль о ВЗОМТ. Факторы риска включают предшествующие ВЗОМТ, большое количество половых партнеров и незащищенный секс [12].Должен быть низкий порог для эмпирического лечения предполагаемого ВЗОМТ. Осложнения ВЗОМТ включают повышенный риск внематочной беременности, бесплодия и хронической тазовой боли. Большинство случаев лечатся амбулаторно, тогда как госпитализируются только 10-25% [11].
Наиболее частыми возбудителями являются Neisseria gonorrhoeae и Chlamydia trachomatis , но в 20% случаев возбудителя нет.Девяносто процентов пациентов жалуются на двустороннюю боль внизу живота, причем 75% случаев возникают в течение первых семи дней менструации. Новые выделения из влагалища неспецифичны и не чувствительны. Примерно у половины пациентов наблюдается лихорадка [11]. Наиболее полезным компонентом является тазовый осмотр со слизисто-гнойными эндоцервикальными выделениями, болезненностью при движении шейки матки и болезненностью двусторонних придатков, что очень наводит на мысль о ВЗОМТ. Факторы риска включают предшествующие ВЗОМТ, большое количество половых партнеров и незащищенный секс [12].Должен быть низкий порог для эмпирического лечения предполагаемого ВЗОМТ. Осложнения ВЗОМТ включают повышенный риск внематочной беременности, бесплодия и хронической тазовой боли. Большинство случаев лечатся амбулаторно, тогда как госпитализируются только 10-25% [11]. CDC рекомендует четырнадцатидневный курс антибиотиков. Наиболее распространенная схема лечения антибиотиками – это цефтриаксон 250 мг внутримышечно однократно плюс доксициклин 100 мг два раза в день x 14 дней. Дополнительную информацию о вариантах антибактериальной терапии ВЗОМТ можно найти по адресу: https: // www.cdc.gov/std/tg2015/pid.htm. [13]
CDC рекомендует четырнадцатидневный курс антибиотиков. Наиболее распространенная схема лечения антибиотиками – это цефтриаксон 250 мг внутримышечно однократно плюс доксициклин 100 мг два раза в день x 14 дней. Дополнительную информацию о вариантах антибактериальной терапии ВЗОМТ можно найти по адресу: https: // www.cdc.gov/std/tg2015/pid.htm. [13]
Наиболее непосредственным опасным для жизни осложнением ВЗОМТ является тубо-яичниковый абсцесс (ТОА). Это происходит примерно у одной трети пациентов с диагностированным ВЗОМТ, когда гнойное поражение распространяется на яичник через маточную трубу. ТОА – это возникающая полимикробная инфекция. Диагностика проводится ТВУЗИ с чувствительностью 93% и специфичностью 98% у пациентов с клинически диагностированной ВЗОМТ [11]. Разрыв абсцесса – это неотложная хирургическая операция, которая приводит к сепсису и, в конечном итоге, к смерти, если не лечить.Пациенты должны быть госпитализированы для проведения интенсивной реанимации, внутривенного введения антибиотиков широкого спектра действия и хирургического обследования, если есть подозрение на разрыв абсцесса.
Дивертикулит слепой кишки – редкое заболевание в западных странах, его заболеваемость составляет 1,5% пациентов с дивертикулитом. Правосторонние дивертикулы чаще встречаются в виде истинных дивертикулов в более молодых популяциях. Азиатские страны имеют более высокий уровень дивертикулита слепой кишки (75% случаев дивертикулита) [14].Симптомы обычно напоминают аппендицит с болью в правом нижнем квадранте, тошнотой, рвотой, субфебрильной температурой и лейкоцитозом. В связи с этим диагноз дивертикулита слепой кишки обычно ставится в операционной. Было обнаружено, что 70% пациентов с дивертикулитом слепой кишки были прооперированы с предоперационным диагнозом острого аппендицита и был обнаружен в 1 из 300 аппендэктомий [15]. Диагностика с помощью КТ имеет высокую чувствительность и специфичность (98%) и может предотвратить ненужное хирургическое исследование.Лечение неперфорированного дивертикулита слепой кишки неоднозначно. Предоперационная диагностика лечится кишечным покоем и внутривенно антибиотиками. Если диагноз поставлен во время операции, выполняется аппендэктомия и возможная дивертикулэктомия; однако при обнаружении большого количества воспаления или абсцесса большинство хирургов рекомендуют правую гемиколэктомию для предотвращения рецидива [16].
Предоперационная диагностика лечится кишечным покоем и внутривенно антибиотиками. Если диагноз поставлен во время операции, выполняется аппендэктомия и возможная дивертикулэктомия; однако при обнаружении большого количества воспаления или абсцесса большинство хирургов рекомендуют правую гемиколэктомию для предотвращения рецидива [16].
Терминальный илеит часто вызывается болезнью Крона, но многие инфекционные заболевания могут вызывать аналогичные проявления, которые часто неотличимы от острого аппендицита.Пациенты могут иметь острую боль в правом нижнем квадранте, лихорадку, лейкоцитоз и легкую / кровавую диарею. Большинство случаев проходят самостоятельно, но некоторые могут привести к обструкции или кровотечению [17]. Y ersinia enterocolitica может вызывать энтероколит после приема зараженной пищи или воды и может проявляться как псевдоаппендицит. Пациенты жалуются на боли в правом нижнем квадранте, в 15-40% случаев возникает рвота [17].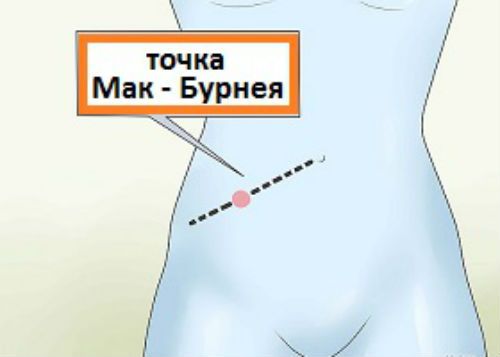 Кровавый понос наблюдается в 20–60% случаев, а фарингит может быть симптомом в 20% случаев (помогает отличить от других причин илеита) [18].Окончательный диагноз ставится на основе посева кала, и КТ выявляет утолщение и узелковую структуру слизистой оболочки в подвздошной кишке. Yersinia также может вызывать мезентериальный аденит с терминальным илеитом, имитирующим аппендицит [17]. Campylobacter Колит – распространенное бактериальное заболевание пищевого происхождения, от которого ежегодно страдают 2,4 миллиона человек. Пациенты могут иметь лихорадку, боли в животе и кровавый стул, что часто требует четырнадцатидневных курсов антибиотиков. Диагноз ставится с помощью посева кала, и большинство излечивающихся инфекций лечат с помощью поддерживающей терапии [19]. Сальмонелла – одно из наиболее распространенных заболеваний пищевого происхождения в США, вызываемое употреблением зараженных пищевых продуктов животного происхождения. Salmonella , как правило, является самоограничивающимся гастроэнтеритом, но может приводить к сепсису у детей, пациентов с ослабленным иммунитетом и гериатрических пациентов [17].
Кровавый понос наблюдается в 20–60% случаев, а фарингит может быть симптомом в 20% случаев (помогает отличить от других причин илеита) [18].Окончательный диагноз ставится на основе посева кала, и КТ выявляет утолщение и узелковую структуру слизистой оболочки в подвздошной кишке. Yersinia также может вызывать мезентериальный аденит с терминальным илеитом, имитирующим аппендицит [17]. Campylobacter Колит – распространенное бактериальное заболевание пищевого происхождения, от которого ежегодно страдают 2,4 миллиона человек. Пациенты могут иметь лихорадку, боли в животе и кровавый стул, что часто требует четырнадцатидневных курсов антибиотиков. Диагноз ставится с помощью посева кала, и большинство излечивающихся инфекций лечат с помощью поддерживающей терапии [19]. Сальмонелла – одно из наиболее распространенных заболеваний пищевого происхождения в США, вызываемое употреблением зараженных пищевых продуктов животного происхождения. Salmonella , как правило, является самоограничивающимся гастроэнтеритом, но может приводить к сепсису у детей, пациентов с ослабленным иммунитетом и гериатрических пациентов [17]. У пациентов с нейтропенией или иммунодефицитом может развиться тифлит – острое опасное для жизни воспалительное состояние слепой и восходящей ободочной кишки, которое может прогрессировать до трансмурального некроза и перфорации [20].Энтерогеморрагический Escherichia coli (EHEC) продуцирует энтеротоксический токсин шига (аналог Shigella ), вызывающий спазмы в животе, тенезмы и кровянистый / слизистый стул. Лечение в первую очередь поддерживающее, но в этих случаях противопоказаны анти-моторики и антибиотики, так как они могут привести к увеличению выделения токсинов. Синдром гемолитической уремии (ГУС) является серьезным осложнением (6–9%) инфекций EHEC, которое возникает через 5–10 дней после диареи с почечной недостаточностью, гемолитической анемией и тромбоцитопенией.[21].
У пациентов с нейтропенией или иммунодефицитом может развиться тифлит – острое опасное для жизни воспалительное состояние слепой и восходящей ободочной кишки, которое может прогрессировать до трансмурального некроза и перфорации [20].Энтерогеморрагический Escherichia coli (EHEC) продуцирует энтеротоксический токсин шига (аналог Shigella ), вызывающий спазмы в животе, тенезмы и кровянистый / слизистый стул. Лечение в первую очередь поддерживающее, но в этих случаях противопоказаны анти-моторики и антибиотики, так как они могут привести к увеличению выделения токсинов. Синдром гемолитической уремии (ГУС) является серьезным осложнением (6–9%) инфекций EHEC, которое возникает через 5–10 дней после диареи с почечной недостаточностью, гемолитической анемией и тромбоцитопенией.[21].
Начальное проявление болезни Крона (БК) может быть похоже на острый аппендицит. Пациенты могут иметь боль в животе, анорексию, лихорадку, потерю веса и диарею с гематохезией. Симптомы обычно имеют рецидивирующий и перемежающийся характер с перемежающимися симптомами. Точная этиология болезни Крона неизвестна; однако генетические факторы, диета и курение могут иметь значение. Ежегодно в США и Канаде у 10 000-47 000 человек диагностируется CD.Диагноз чаще всего ставится в позднем подростковом и раннем взрослом возрасте, средний возраст составляет 33 года [22]. Болезнь Крона – это трансмуральное воспаление стенки кишечника ото рта до ануса [23]. Врачу неотложной помощи необходимо обязательно выявить осложнения, связанные с БК, которые могут привести к острому животу, сепсису и желудочно-кишечному кровотечению. CD имеет склонность поражать терминальную часть подвздошной кишки и аппендикс, вызывая болезненность RLQ в брюшной полости. Наиболее частым участком, пораженным БК, оказалась подвздошно-ободочная кишка (41%) [24].Лабораторные исследования неспецифичны, но могут выявить микроцитарную / нормоцитарную анемию, лейкоцитоз, тромбоцитоз, повышенный уровень СРБ / СОЭ и умеренное повышение LFT.
Симптомы обычно имеют рецидивирующий и перемежающийся характер с перемежающимися симптомами. Точная этиология болезни Крона неизвестна; однако генетические факторы, диета и курение могут иметь значение. Ежегодно в США и Канаде у 10 000-47 000 человек диагностируется CD.Диагноз чаще всего ставится в позднем подростковом и раннем взрослом возрасте, средний возраст составляет 33 года [22]. Болезнь Крона – это трансмуральное воспаление стенки кишечника ото рта до ануса [23]. Врачу неотложной помощи необходимо обязательно выявить осложнения, связанные с БК, которые могут привести к острому животу, сепсису и желудочно-кишечному кровотечению. CD имеет склонность поражать терминальную часть подвздошной кишки и аппендикс, вызывая болезненность RLQ в брюшной полости. Наиболее частым участком, пораженным БК, оказалась подвздошно-ободочная кишка (41%) [24].Лабораторные исследования неспецифичны, но могут выявить микроцитарную / нормоцитарную анемию, лейкоцитоз, тромбоцитоз, повышенный уровень СРБ / СОЭ и умеренное повышение LFT.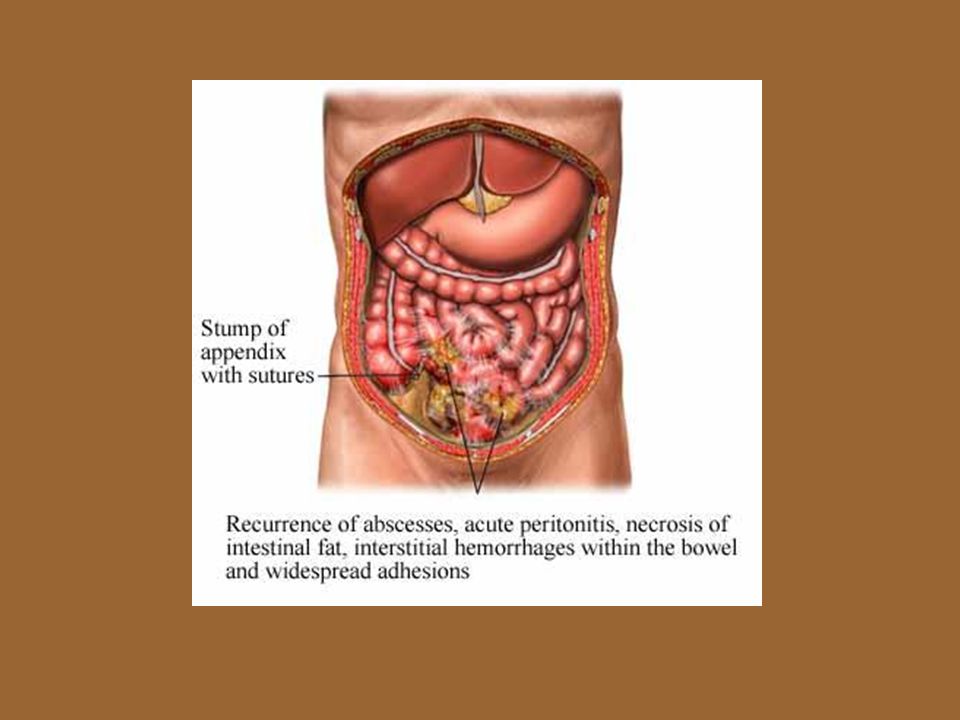 КТ с внутривенным / пероральным контрастированием используется для исключения таких осложнений, как абсцесс, перфорация кишечника и непроходимость в острой фазе. Лечение острых обострений – внутривенное введение жидкости, внутривенное введение стероидов и антибиотиков (ципрофлоксацин и метронидазол) при подозрении на инфекционный колит. При обнаружении абсцесса, перфорации или токсического мегаколона следует назначить антибиотики широкого спектра действия и получить консультацию хирурга.Токсический мегаколон – это неотложная хирургическая помощь, наблюдаемая у 1% пациентов с воспалительным заболеванием кишечника, которое может привести к перфорации, сепсису и кровотечению [25].
КТ с внутривенным / пероральным контрастированием используется для исключения таких осложнений, как абсцесс, перфорация кишечника и непроходимость в острой фазе. Лечение острых обострений – внутривенное введение жидкости, внутривенное введение стероидов и антибиотиков (ципрофлоксацин и метронидазол) при подозрении на инфекционный колит. При обнаружении абсцесса, перфорации или токсического мегаколона следует назначить антибиотики широкого спектра действия и получить консультацию хирурга.Токсический мегаколон – это неотложная хирургическая помощь, наблюдаемая у 1% пациентов с воспалительным заболеванием кишечника, которое может привести к перфорации, сепсису и кровотечению [25].
Заворот слепой кишки – редкая причина кишечной непроходимости (1–1,5% всех обструкций), вызванной осевым скручиванием слепой кишки вдоль терминального отдела подвздошной кишки и восходящей ободочной кишки. Пациенты могут испытывать боль в животе, вздутие живота, тошноту, рвоту, диарею или запор. Считается, что существует анатомическая предрасположенность из-за неполного вращения кишечника, ведущего к неадекватной фиксации правой толстой кишки [26].23-53% пациентов с заворотом слепой кишки ранее перенесли абдоминальные операции. Пациенты, уже госпитализированные, имеют повышенный риск (12–28% случаев) из-за нарушения моторики [27]. Заворот редко диагностируется правильно во время обращения из-за низкой заболеваемости. КТ выявляет растяжение слепой кишки, верхушку слепой кишки в левом верхнем квадранте, вздутие тонкой кишки, мезентериальный вихрь и отсутствие газа в толстой кишке [26].
Считается, что существует анатомическая предрасположенность из-за неполного вращения кишечника, ведущего к неадекватной фиксации правой толстой кишки [26].23-53% пациентов с заворотом слепой кишки ранее перенесли абдоминальные операции. Пациенты, уже госпитализированные, имеют повышенный риск (12–28% случаев) из-за нарушения моторики [27]. Заворот редко диагностируется правильно во время обращения из-за низкой заболеваемости. КТ выявляет растяжение слепой кишки, верхушку слепой кишки в левом верхнем квадранте, вздутие тонкой кишки, мезентериальный вихрь и отсутствие газа в толстой кишке [26].
Пациенты часто имеют в анамнезе синдром подвижной слепой кишки (50% случаев с острым заворотом), характеризующийся повторяющейся, прерывистой болью при RLQ и вздутием живота, которая проходит с отхождением газов.Острый заворот очень похож на SBO и может привести к перитониту, гангрене и нарушению гемодинамики [27]. Раннее лапароскопическое хирургическое вмешательство путем раскручивания слепой кишки и выполнения цекопексии является окончательным лечением.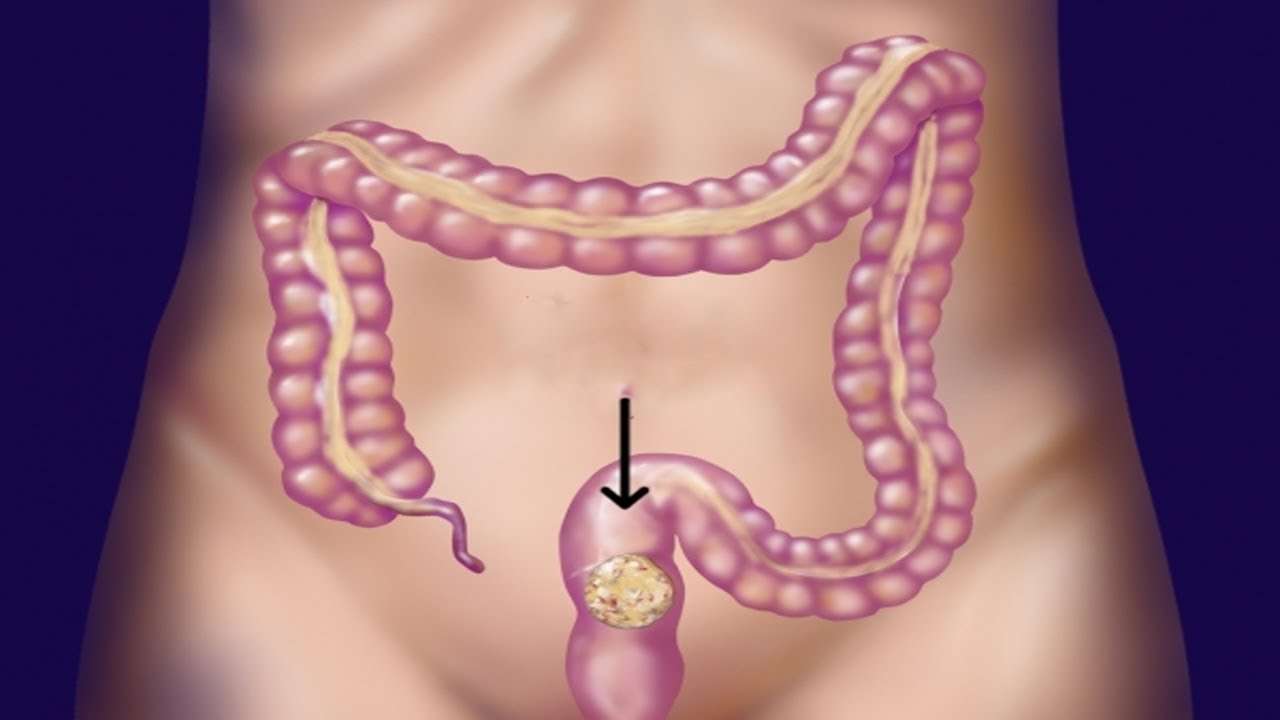 Периоперационная смертность колеблется от 0 до 40% в зависимости от жизнеспособности кишечника и необходимости резекции гангрены [26].
Периоперационная смертность колеблется от 0 до 40% в зависимости от жизнеспособности кишечника и необходимости резекции гангрены [26].
Инвагинация – редкий, но важный диагноз, который следует учитывать у взрослых.В то время как 90% педиатрических случаев являются идиопатическими, структурные поражения вызывают большинство случаев у взрослых. Часто обнаруживаются злокачественные новообразования (чаще всего аденокарцинома). Инвагинация вызывается «телескопированием» одного сегмента кишечника в соседний сегмент, что приводит к обструкции, воспалению и ишемии. Это основная причина непроходимости у детей, но составляет менее 5% кишечных непроходимостей у взрослых. Классические проявления в педиатрии (15% случаев) боли в животе, рвота и смородиновый стул у взрослых встречаются нечасто [28].У взрослых наиболее частым симптомом является боль в животе (70–80%), но у 20% она может протекать бессимптомно [29]. У детей также наблюдаются неспецифические симптомы, такие как приступообразная боль в животе, рвота, кровянистый стул и пальпируемое образование в брюшной полости в RUQ.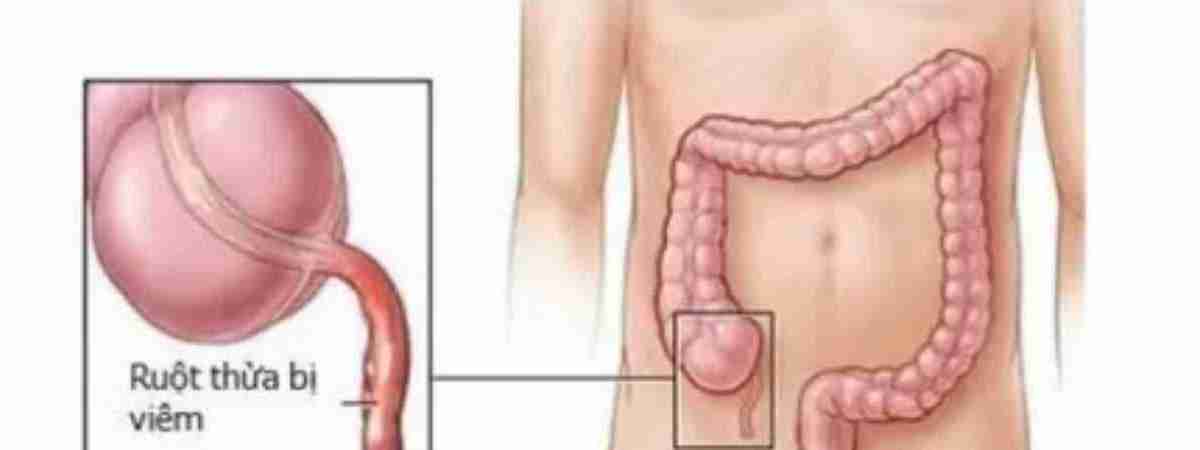 Часто изначально ошибочно ставится диагноз (60% случаев) как вирусный гастроэнтерит. Детской инвагинации часто предшествует вирусная инфекция, и ее можно рассматривать как осложнение других болезненных процессов, таких как CF и HSP [30]. При инвагинации кишечника у взрослых в 52% случаев поражается тонкий кишечник (39% кишечно-кишечных, 13% илеоколезных), тогда как в педиатрических случаях 90% случаев илеоколичества [28].Ультразвук следует использовать для диагностики педиатрических случаев, показывая «мишень» или «бублик». Если УЗИ недоступно или сомнительно, то воздушную клизму можно использовать как для диагностики, так и для лечения. Лечение аэроконтрастными клизмами у детей снижает риск на 60-90% [30]. Для взрослых предпочтительнее использовать компьютерную томографию, которая обычно показывает точку отведения. У взрослых лечение проводится хирургическим путем, поскольку основная этиология является структурной [31].
Часто изначально ошибочно ставится диагноз (60% случаев) как вирусный гастроэнтерит. Детской инвагинации часто предшествует вирусная инфекция, и ее можно рассматривать как осложнение других болезненных процессов, таких как CF и HSP [30]. При инвагинации кишечника у взрослых в 52% случаев поражается тонкий кишечник (39% кишечно-кишечных, 13% илеоколезных), тогда как в педиатрических случаях 90% случаев илеоколичества [28].Ультразвук следует использовать для диагностики педиатрических случаев, показывая «мишень» или «бублик». Если УЗИ недоступно или сомнительно, то воздушную клизму можно использовать как для диагностики, так и для лечения. Лечение аэроконтрастными клизмами у детей снижает риск на 60-90% [30]. Для взрослых предпочтительнее использовать компьютерную томографию, которая обычно показывает точку отведения. У взрослых лечение проводится хирургическим путем, поскольку основная этиология является структурной [31].
Гастродуоденальная перфорация – это неотложный диагноз, требующий высокого индекса подозрительности и связанный с высокой заболеваемостью и летальностью (10-40%). Язвы поражают около 4 миллионов человек во всем мире, при этом от 2 до 14% язв перфорируются [32]. У пациентов обычно возникает острая боль в эпигастральной области живота, которая распространяется на нижние квадранты с перитонеальными признаками; однако у пациентов с ограниченными утечками перитонит может быть минимальным. Helicobacter pylori вовлечен в 70-90% всех перфорированных язв двенадцатиперстной кишки, и в 40-50% случаев НПВП играют причинную роль. Лабораторные исследования часто неспецифичны, но могут выявить метаболический ацидоз и лейкоцитоз.Лихорадка и гипотония обычно проявляются поздно.
Язвы поражают около 4 миллионов человек во всем мире, при этом от 2 до 14% язв перфорируются [32]. У пациентов обычно возникает острая боль в эпигастральной области живота, которая распространяется на нижние квадранты с перитонеальными признаками; однако у пациентов с ограниченными утечками перитонит может быть минимальным. Helicobacter pylori вовлечен в 70-90% всех перфорированных язв двенадцатиперстной кишки, и в 40-50% случаев НПВП играют причинную роль. Лабораторные исследования часто неспецифичны, но могут выявить метаболический ацидоз и лейкоцитоз.Лихорадка и гипотония обычно проявляются поздно.
Вертикальная рентгенография выявляет свободный воздух в 80% случаев [33]. КТ брюшной полости с внутривенным и пероральным контрастированием может дополнительно охарактеризовать внутрибрюшинную жидкость и пневмоперитонеум и повысить точность диагностики [32]. В 40-50% случаев язва самозаклеивается сальником. Пациентов следует реанимировать, начать назогастральную аспирацию и немедленно ввести антибиотики широкого спектра действия. Если присутствуют постоянные признаки перитонита или пневмоперитонеума, следует провести оперативное лапароскопическое лечение с использованием сальниковой повязки, абдоминального лаважа и последующей эрадикации H.pylori [33].
Если присутствуют постоянные признаки перитонита или пневмоперитонеума, следует провести оперативное лапароскопическое лечение с использованием сальниковой повязки, абдоминального лаважа и последующей эрадикации H.pylori [33].
Камни в почках очень распространены и наблюдаются у 16 из 10 000 пациентов. Пациенты обращаются с острым началом, сильной коликообразной болью в боку с иррадиацией в нижнюю часть живота, сопровождающейся тошнотой и рвотой (20%). У больных часто наблюдается гематурия; однако отсутствие гематурии не исключает наличие камня [35]. При закупорке камня в мочеточниково-пузырном соединении у пациента также может наблюдаться дизурия и частая дизурия. Камни вызываются перенасыщением растворенного вещества в моче, вызывающим образование кристаллов.Большинство камней состоят из кальция в сочетании с оксалатом и / или фосфатом и составляют 80% всех камней [36]. Камни мочевой кислоты, струвита и цистеина составляют остаток камней в порядке убывания. Пациенты обычно имеют высокую частоту рецидивов. Факторы риска включают высокое потребление с пищей соли, кальция, пурина и белков, а также некоторых лекарств, таких как диуретики, антациды и аллопуринол [35]. Неконтрастная КТ используется для диагностики камней с чувствительностью 97% и специфичностью 96%, но также можно использовать УЗИ почек [36].Лечение направлено на адекватное увлажнение, контроль боли и исключение сопутствующей инфекции. Камни размером менее 4 мм проходят самопроизвольно в 80% случаев, и 60% проходят, если их размер составляет 4–6 мм. Пациентов следует госпитализировать по поводу крупных камней, которые вряд ли выйдут, неконтролируемой боли или рвоты, инфекции, беременности или стойкой непроходимости [35].
Пациенты обычно имеют высокую частоту рецидивов. Факторы риска включают высокое потребление с пищей соли, кальция, пурина и белков, а также некоторых лекарств, таких как диуретики, антациды и аллопуринол [35]. Неконтрастная КТ используется для диагностики камней с чувствительностью 97% и специфичностью 96%, но также можно использовать УЗИ почек [36].Лечение направлено на адекватное увлажнение, контроль боли и исключение сопутствующей инфекции. Камни размером менее 4 мм проходят самопроизвольно в 80% случаев, и 60% проходят, если их размер составляет 4–6 мм. Пациентов следует госпитализировать по поводу крупных камней, которые вряд ли выйдут, неконтролируемой боли или рвоты, инфекции, беременности или стойкой непроходимости [35].
Ежегодно в США регистрируется 6-7 миллионов эпизодов острого цистита и 250 000 эпизодов пиелонефрита.S., чаще всего у молодых сексуально активных женщин. Пиелонефрит – это инфекция почечной паренхимы и лоханки, вызванная местной бактериальной инфекцией. E. coli – наиболее распространенный патоген, вызывающий 70-95% ИМП и 80-90% случаев пиелонефрита. Другие бактерии-возбудители включают Staphylococcus saprophyticus, Proteus, Klebsiella, Enterococcus и Pseudomonas. Половой акт, непроходимость мочевого пузыря, дисфункция мочевого пузыря и пузырно-мочеточниковый рефлюкс повышают риск [35].Пациенты с острым циститом жалуются на дизурию, позывы на позывы, частоту позывов и боль в животе над лобком. Пиелонефрит проявляется болью в боку, болезненностью ЦВА, тошнотой, рвотой, лихорадкой и лейкоцитозом [37]. Многие пациенты с пиелонефритом сообщают о симптомах цистита, но в 50% случаев они отсутствуют. Анализ мочи выявляет лейкоциты, бактериурию и нитриты. Лейкоцитарная эстераза в моче чувствительна на 75–90% и специфична для ИМП на 94–98%. Гематурия обнаруживается в 40% случаев [35]. Стерильная пиурия может быть признаком внутрибрюшной инфекции, такой как острый аппендицит, из-за раздражения мочевого пузыря или мочеточника, что приводит к увеличению количества эритроцитов / лейкоцитов в моче [38].УЗИ почек или КТ показаны пациентам с осложненным пиелонефритом для выявления гидронефроза или абсцесса. Беременные или пациенты с ослабленным иммунитетом, а также пациенты с известной обструкцией или почечной недостаточностью с пиелонефритом считаются осложненными и должны быть госпитализированы для внутривенного введения антибиотиков [39]. Лечение пиелонефрита чаще всего проводится амбулаторными фторхинолонами в течение 10-14 дней. Если местная распространенность резистентности к фторхинолонам у E. coli превышает 10%, рекомендуется начальная внутривенная доза цефтриаксона или гентамицина с последующим пероральным приемом фторхинолона [37].
Желчная колика / холецистит:Заболевание желчного пузыря следует рассматривать у пациентов с болью в животе справа. Камни в желчном пузыре – очень распространенное заболевание, по оценкам, 20,5 миллионов случаев заболевания желчного пузыря в США. Ежегодно в США выполняется более 600000 холецистэктомий из-за симптоматической желчнокаменной болезни. Факторы риска желчных камней включают женский пол, сахарный диабет, быструю потерю веса, ожирение, цирроз печени и введение парентерального питания [40].Пациенты часто испытывают перемежающуюся боль в правом подреберье или эпигастральную боль (<3 часов с коликами), связанную с тошнотой и рвотой. Если непроходимость пузырного протока сохраняется, желчный пузырь резко воспаляется и инфицируется, вызывая холецистит. Пациенты могут иметь лихорадку, лейкоцитоз, гипербилирубинемию и повышенные LFT [41]. Диагноз ставится с помощью ультразвукового исследования RUQ, показывающего камни в желчном пузыре, утолщенную стенку желчного пузыря и перихолекистозную жидкость [40]. Лечение симптоматических желчных камней и холецистита - лапароскопическая холецистэктомия.Пациенты также могут иметь обструкцию внепеченочных желчных путей в общей желчи или общем печеночном протоке, что приводит к холедохолитиазу. Десять процентов пациентов с камнями в желчном пузыре имеют камни в общем желчном протоке. Пациенты могут испытывать боль в верхней части живота, тошноту, рвоту, лихорадку и желтуху. Обструкция желчевыводящих путей и холестаз могут привести к инфицированию желчных протоков (бактериальный холангит) или желчнокаменному панкреатиту. Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) и внутривенное введение антибиотиков рекомендуется при подозрении на обструкцию желчевыводящих путей [40].
Сальниковидный аппендагит:Сальниковый аппендагит – это необычный диагноз, вызываемый перекрутом небольших мешочков брюшины (заполненных жиром и мелкими сосудами), выступающих из серозных поверхностей толстой кишки [42]. Пациенты жалуются на локализованные боли в животе и, в меньшей степени, тошноту, рвоту, лейкоцитоз и анорексию. Эпиплоический аппендагит обычно возникает на ректосигмовидном переходе, но также наблюдается и на илеоцекальном переходе [20]. Симптомы часто длятся менее недели и проходят самостоятельно.Поддерживающее лечение анальгетиками.
Перекрут / инфаркт сальника:Инфаркт сальника вызывается перекрутом жировой ткани сальника, проявляющимся острой болью в животе, часто неотличимой от аппендицита [43]. Идиопатический инфаркт обычно провоцируется кашлем, напряжением или перееданием. КТ показывает хорошо очерченную воспаленную жировую массу [42]. Инфаркт сальника является самоизлечивающейся причиной острой боли в животе при RLQ и лечится анальгетиками.
Брыжеечный аденит:Мезентериальный аденит – это самоизлечивающееся воспаление брыжеечных лимфатических узлов, обычно без установленной или основной причины [42]. Сообщается, что это вторая по частоте причина и диагноз при выписке у 2–14% пациентов с болью в правом нижнем квадранте. Мезентериальный аденит чаще встречается в педиатрической популяции. Пациенты с аппендицитом обычно имеют сопутствующий мезентериальный аденит, поэтому необходимо визуализировать нормальный аппендикс, чтобы исключить аппендицит.Лечение идиопатического мезентериального аденита проводится с помощью противовоспалительных средств, и в большинстве случаев оно разрешается спонтанно [44].
Резюме:- Боль в животе – частая жалоба на ЭД с высоким риском. Аппендицит и его симптомы часто неотличимы по своей форме.
- Имитаторы аппендицита, требующие рассмотрения, включают: внематочную беременность, перекрут яичника / яичка, воспалительное заболевание органов малого таза / TOA, терминальный илеит, дивертикулит слепой кишки, заворот слепой кишки, перфорация гастродуоденальной зоны, инвагинация, болезнь Крона, уретеролитиаз, холецистит и т. Д.
- Каждая женщина репродуктивного возраста должна пройти тест на беременность , и мужчина должен пройти тест на яичек при появлении болей внизу живота.
- Сальниковый аппендагит, инфаркт сальника и мезентериальный аденит , наблюдаемые на КТ, обычно являются доброкачественными, самоограничивающимися болезненными процессами.
- Ранняя хирургическая консультация необходима при подозрении на: разрыв эктопии, перекрут яичка / яичника, разрыв TOA, заворот слепой кишки, гастродуоденальную перфорацию, инвагинацию у взрослых, холецистит или токсический мегаколон .
- Коул М.А., М.Н. (2011). Доказательная тактика при подозрении на аппендицит в отделении неотложной помощи. Практика неотложной медицинской помощи, 13 (10), 1-32. Получено с ebmedicine.net
- Зерецке-Бьен, Кристина М. и Кэролайн Холланд. «Аппендицит: жемчуг и подводные камни у взрослых и детей». EmDOCs.net – Образование в области неотложной медицины . N.p., 21 апреля 2017 г. Web. 08 мая 2017
- Хелман, Антон, Клэр Хеслоп и Брайан Стейнхарт.«Эпизод 43 – Споры об аппендиците». Запись в аудиоблоге. N.p., 22 апреля 2014 г. Web
- Sammalkorpi HE, L.A. (2015). Высокий уровень С-реактивного белка при поступлении и более длительная госпитализация до операции связаны с повышенным риском осложненного аппендицита. Архив хирургии Langerbecks, 400, 221-28
- Sivalingam, Vanitha N et al. «Диагностика и ведение внематочной беременности». Журнал планирования семьи и репродуктивного здоровья / Факультет планирования семьи и репродуктивного здоровья Королевского колледжа акушеров и гинекологов 37.4 (2011): 231–240. PMC . Интернет. 8 мая 2017.
- Tulandi, Togas. «Внематочная беременность: клинические проявления и диагностика». Дата обновления . N.p., 2 мая 2017 г. Web. 11 мая 2017.
- Фокс, Шон. «Перекрут яичника». Детские EM Morsels . N.p., 24 июля 2015 г. Web. 08 мая 2017
- Streitz, Мэтью. «Перекрут яичника: жемчуг и подводные камни». EmDOCs.net – Образование в области неотложной медицины . N.p., 21 апреля 2017 г. Web. 08 мая 2017.
- Хальс, Гэри Д., Том Дитрих и Дэвид Форд. «Отделение диагностики и неотложной помощи при неотложных урологических состояниях у пациента мужского пола». Emerg Med Rep 23.2 (2002): 17-28.
- Томас, Владимир и Джеймс Уиллис. «Перекрут яичка: жемчуг и ловушки». EmDOCs.net – Образование в области неотложной медицины . N.p., 21 апреля 2017 г. Web. 08 мая 2017.
- Уильямсон, Келли и Амер З. Алдин. «В центре внимания: неотложная оценка и лечение воспалительных заболеваний органов малого таза». Американский колледж врачей неотложной помощи, янв.2010. Интернет. 08 мая 2017
- Kruszka, Paul S. Kruszka | Стивен Дж. «Оценка острой тазовой боли у женщин». Оценка острой тазовой боли у женщин – Американский семейный врач . N.p., 15 июля 2010 г. Web. 08 мая 2017.
- «Рекомендации по лечению заболеваний, передающихся половым путем, 2015 г.» Центры по контролю и профилактике заболеваний . Центры по контролю и профилактике заболеваний, 5 июня 2015 г. Интернет. 11 мая 2017.
- Дана А. Телем, Керри Э. Буч, Скотт К. Нгуен, Эдвард Х.Чин, Кааре Дж. Вебер и Селия М. Дивино, «Текущие рекомендации по диагностике и лечению правостороннего дивертикулита», Gastroenterology Research and Practice , vol. 2009 г., идентификатор статьи 359485, 4 страницы, 2009 г. doi: 10.1155 / 2009/359485
- Каратепе, Огужан и др. «Дивертикулит слепой кишки, имитирующий острый аппендицит: отчет о 4 случаях». Всемирный журнал неотложной хирургии: WJES 3 (2008): 16. PMC . Интернет. 8 мая 2017.
- Николаос Мудацакис, Маринос Николау, Константинос Критинакис, Михаил Маталлиотакис, Николаос Политис и Эммануил Андреадакис, «Единственный дивертикулит слепой кишки: необычная причина острой боли в правой подвздошной ямке – отчет о клиническом случае и обзор литературы», . , т.2014 г., идентификатор статьи 131452, 5 стр., 2014 г. doi: 10.1155 / 2014/131452
- ДиЛауро, Стивен и Нэнси Ф. Крам-Чианфлон. «Илеит: когда это не болезнь Крона». Текущие отчеты гастроэнтерологии 12,4 (2010): 249–258. PMC . Интернет. 8 мая 2017.
- Tauxe, Роберт В. «Клинические проявления и диагностика инфекций иерсиний». Дата обновления . N.p., 29 января 2016 г. Web. 12 мая 2017.
- Чжоу Эрик П., Голдберг Дэниэл Дж., Юнг Эрик Э., Дуникан Эннмари и Хеффернан Дайти С.Отчеты о случаях хирургических инфекций. Февраль 2017, 2 (1): 20-22. DOI: 10.1089 / crsi.2017.0001
- Томпсон Дж. П., Селварадж Д., Никола Р. Мимикеры острого аппендицита. J Am Osteopath Coll Radiol. 2014; 3 (4): 10-21.
- Калдервуд, Стивен Б. «Клинические проявления, диагностика и лечение энтерогеморрагической инфекции, вызванной Escherichia Coli (EHEC)». Дата обновления . N.p., май 2016 г. Web. 12 мая 2017.
- Loftus EV Jr. Клиническая эпидемиология воспалительного заболевания кишечника: заболеваемость, распространенность и влияние окружающей среды. Гастроэнтерология 2004; 126 (6): 1504-17.
- Шауль, Рон и др. «Болезнь Крона и рецидивирующий аппендицит: отчет о болезни». Всемирный журнал гастроэнтерологии 11.43 (2005): 6891–6893. PMC . Интернет. 8 мая 2017.
- Фармер Р. Г., У. А. Хок и Дж. Р. Тернбулл. «Клинические паттерны болезни Крона: статистическое исследование 615 случаев». Гастроэнтерология. Национальная медицинская библиотека США, апрель 1975 г. Web. 08 мая 2017.
- Трублад, Уэс и Эрика Саймон.«Воспалительное заболевание кишечника в отделении неотложной помощи». EmDOCs.net – Образование в области неотложной медицины . N.p., 25 октября 2016 г. Web. 8 мая 2017.
- Consorti ET, Лю Т.Х. Диагностика и лечение заворота слепой кишки Postgraduate Medical Journal 2005; 81: 772-776.
- Атаманалп, С. Сельчук, Буньями Озогул и Абдулла Кисаоглу. «Заворот слепой кишки: редкая причина кишечной непроходимости». Евразийский медицинский журнал 44.2 (2012): 115–116. PMC . Интернет.8 мая 2017.
- Лу, Тэн и И-мэй Чжун. «Инвагинация у взрослых». Журнал Permanente Journal 19.1 (2015): 79–81. PMC . Интернет. 8 мая 2017.
- Линдор, Р. А., М. Ф. Беллолио, А. Т. Садости, Ф. Эрнест и Д. Кабрера. «Инвагинация у взрослых: презентация, лечение и результаты 148 пациентов». Вход в Medscape . J Emerg Med, июль 2012 г., Web. 13 мая 2017.
- Waseem M, Розенберг, HK. Инвагинация. Pediatr Emerg Care 2008; 24: 793–800.
- МакКлюр, Скотт.«Инвагинация у взрослых: не как у Трикс, не только для детей». EmDOCs.net – Образование в области неотложной медицины . N.p., 10 июня 2015 г. Web. 08 мая 2017.
- Саверио, Саломоне Ди, Марко Басси, Назарено Смериери, Микеле Мазетти, Франческо Феррара, Карло Фаббри, Лука Ансалони, Стефания Герси, Маттео Серенари, Федерико Кокколини, Ноэль Найдуинче, Массимо Сартеллино, Фаустойо Туджорио Туджорио Джовин. «Диагностика и лечение перфорированной или кровоточащей пептической язвы: документ с изложением позиции WSES, 2013 г.».» Всемирный журнал неотложной хирургии . BioMed Central, 3 августа 2014 г. Интернет. 13 мая 2017.
- Hill, Andrew G. «Лечение перфорированной язвы двенадцатиперстной кишки». Хирургическое лечение: доказательная и проблемно-ориентированная. Национальная медицинская библиотека США, 1 января 1970 г. Web. 08 мая 2017.
- Гайяр, Франк. «Прободная язва двенадцатиперстной кишки | Случай радиологии ». Radiopaedia.org . N.p., n.d. Интернет. 13 мая 2017.
- Батлер К. Х., Фидлер Д., Грундманн К. Боль в правом нижнем квадранте живота у женщин репродуктивного возраста: алгоритмический подход. Отчеты о неотложной медицинской помощи . 2002; 1: 1–13 .
- Курхан, Гэри К., Марк Д. Аронсон и Гленн М. Премингер. «Диагностика и неотложная помощь при подозрении на нефролитиаз у взрослых». Дата обновления . N.p., ноябрь 2015 г. Web. 13 мая 2017.
- Colgan R, Williams M, Johnson JR. Диагностика и лечение острого пиелонефрита у женщин. Я семейный врач. 2011; 84: 519–526 .
- Goonewardene, Sanchia и Raj Persad. «Стерильная пиурия: забытая сущность». Терапевтические достижения в урологии 7.5 (2015): 295–298. PMC . Интернет. 8 мая 2017.
- Long, Brit. «Пиелонефрит: это не всегда так просто…» EmDOCs.net – Emergency Medicine Education . N.p., 21 апреля 2017 г. Web. 08 мая 2017.
- Барнс, Дэвид. «Заболевание желчного пузыря и желчевыводящих путей». Клиника Кливленда, август 2010 г. Интернет. 08 мая 2017.
- Уоллинг, Энн. «Диагностика желчной колики и острого холецистита». Советы из других журналов – Американский семейный врач . Н.п, 15 сен.2000. Интернет. 13 мая 2017.
- Бассиуни, Рим Хассан и Амаль Амин Абу Эль Маати. «Острая боль в правом нижнем квадранте после острого аппендицита: MDCT в оценке доброкачественных и злокачественных желудочно-кишечных причин». Острая боль в правом нижнем квадранте после острого аппендицита: MDCT в оценке доброкачественных и злокачественных желудочно-кишечных причин . Египетское общество радиологии и ядерной медицины, июнь 2014 г. Web. 08 мая 2017.
- Лапсия, Снехал и Сангит Гхай. «Инфаркт сальника: редкая причина острой боли в животе.” Журнал экстренной медицины: EMJ 24.11 (2007): 779. PMC . Интернет. 8 мая 2017.
- Ван Бреда Фрисман, Адриан и Жюльен Пуйларт. «Мимика аппендицита: альтернативные нехирургические диагнозы с помощью сонографии и компьютерной томографии». Американский журнал рентгенологии: Vol. 186, No. 4 (AJR) ». Американский журнал рентгенологии, 2006. Интернет. 08 мая 2017.
Различия и когда обращаться к врачу
Аппендицит возникает, когда аппендикс воспаляется.По ощущениям он очень похож на газ. Однако, в отличие от газа, аппендицит требует неотложной медицинской помощи.
Большинство людей с аппендицитом ощущают резкие спазмы или боль разной степени в правой нижней части живота, в зависимости от степени серьезности воспаления.
Избыточное газообразование или метеоризм могут накапливаться в пищеварительном тракте и вызывать дискомфорт, чрезмерное газообразование и боль в любом месте живота.
В этой статье исследуются симптомы аппендицита и газа, а также выясняется, как отличить их друг от друга.
Наиболее частым симптомом аппендицита является боль в животе, которая имеет тенденцию к:
- начинается около пупка, затем движется вниз и вправо
- усиливается при движении, глубоком вдохе, чихании или кашле
- развивается очень внезапно
- ухудшаются в течение нескольких часов
- быть сильными и ощущаются в отличие от других болей, которые человек чувствовал до
- возникают до появления дополнительных симптомов
Помимо боли в животе, симптомы аппендицита также включают:
Ранние симптомы аппендицита могут быть незаметными, и они обычно появляются в первые 12–24 часа.
Примерно у 75% людей с аппендицитом появляются симптомы, требующие медицинской помощи в течение 24 часов после начала воспаления.
У беременных
Беременные люди могут испытывать боль в другой части живота, поскольку их тело перемещается, чтобы приспособиться к растущему плоду.
Беременные также могут испытывать тошноту или рвоту, и у них может развиться болезненность в любом месте правой части живота.
У детей
Большинство случаев аппендицита возникает у людей в возрасте 10–20 лет, поэтому важно знать о различных признаках и симптомах, которые он может вызывать у детей.
Некоторые дети, особенно маленькие дети или младенцы, могут быть не в состоянии полностью описать или выразить свои симптомы. Это может затруднить обнаружение аппендицита.
Дети могут также проявлять невербальные признаки боли, такие как:
- ходьба, наклоненная
- лежа на боку
- поведение отстраненное
- чрезмерно суетливое
- трудно просыпаться или бодрствовать
у пожилых людей
Пожилые люди с аппендицитом также могут запутаться.
Аппендицит, особенно если его не диагностировать и не лечить, может привести к серьезным осложнениям.
В следующих разделах эти возможные осложнения рассматриваются более подробно.
Перфорация и разрыв
Если отверстие аппендикса заблокируется, окружающие ткани могут погибнуть из-за недостатка кислорода и обмена питательными веществами.
Мертвая ткань может легко разорваться или образовать небольшое отверстие (перфорацию), через которое бактерии и другие микробы могут проникнуть в орган.
Если в орган попадает достаточное количество бактерий, они могут образовать инфицированный абсцесс. По мере роста абсцесс может оказывать давление на аппендикс, вызывая его разрыв (разрыв).
Если это произойдет, аппендикс будет разливаться и выделять стул, гной и другое содержимое в кровоток.
Симптомы, связанные с перфорацией и разрывом аппендикса, включают:
- сильную боль, из-за которой трудно стоять или ходить
- крайняя болезненность живота
- высокая температура
- покраснение лица
- потливость или озноб
- потеря сознания
- рвота
- отсутствие аппетита
Когда разрыв действительно происходит, это происходит не менее чем через 48 часов от начала аппендицита.Через 36 часов риск разрыва составляет около 2%. После этого риск увеличивается примерно на 5% каждые 12 часов.
Абсцесс
Иногда из-за бактериальной инфекции вокруг аппендикса образуется абсцесс при его разрыве. Это также может быть вызвано осложнениями после операции.
Перитонит
При разрыве аппендикса или утечке в брюшную полость слизистая оболочка брюшной полости воспаляется. Это воспаление известно как перитонит.
Перитонит также может поражать органы, покрытые оболочкой живота, что приводит к таким симптомам, как:
- сильная, постоянная боль в животе
- высокая температура
- тошнота или рвота
- учащенное сердцебиение
- вздутие живота
- одышка и учащенное дыхание
Подробнее о перитоните можно узнать здесь.
Сепсис
Тяжелые, широко распространенные или нелеченные бактериальные инфекции могут проникать в кровь и распространяться по организму. Это может вызвать фатальные осложнения.
Одним из потенциально смертельных осложнений является сепсис, когда организм имеет сильный иммунный ответ на инфекцию.
Симптомы сепсиса включают:
- синюю, пятнистую или бледную кожу, губы или язык
- всасывающий живот под грудной клеткой
- сыпь, которая не исчезает, когда человек надавливает на нее
- спутанность сознания
- невнятная или бессмысленная речь
- слабый высокий крик, который не является нормальным (для маленьких детей или младенцев)
- сонливость больше обычного или тяжелее разбудить
- нормально не реагировать на обычные действия, такие как кормление ( у детей раннего возраста или младенцев)
- затрудненное дыхание
Наиболее частые симптомы чрезмерного газообразования в брюшной полости включают:
- выделение большого количества газов (более 13–21 раз в день) и сильную отрыжку
- вздутие живота
- боль в животе
Человек должен поговорить с врачом о необъяснимой боли в животе, симптомах пищеварения, чрезмерном или хроническом газообразовании.
Всем, кто думает, что у них или у кого-то еще может быть аппендицит или связанные с ним осложнения, следует немедленно обратиться за неотложной медицинской помощью.
Чтобы диагностировать аппендицит, врач проведет медицинский осмотр. Они также могут задавать вопросы о симптомах и истории болезни человека.
Они также могут использовать различные диагностические инструменты, в том числе:
- Анализы крови : Эти тесты могут проверять обезвоживание, дисбаланс жидкости или электролитов или признаки инфекции, такие как высокий уровень лейкоцитов.
- Ультразвук, рентген или МРТ: Эти тесты позволяют врачу увидеть органы и структуры брюшной полости человека.
- Общий анализ мочи: Этот тест может помочь исключить камни в почках и инфекции мочевыводящих путей.
- Тесты на беременность: Этот тест может исключить беременность как причину симптомов у человека.
Большинству людей с аппендицитом требуется операция или аппендэктомия, чтобы удалить аппендикс и восстановить любые повреждения окружающих тканей или органов.
Оперативная операция снижает риск разрыва аппендикса и других осложнений.
Хирург обычно выполняет аппендэктомию, используя одну из двух процедур: открытую операцию или лапароскопическую операцию. В разделах ниже они будут рассмотрены более подробно, а также некоторые другие варианты.
Открытая операция
При открытой операции хирург удаляет аппендикс через разрез в брюшной полости над или рядом с аппендиксом.
Лапароскопическая хирургия
При лапароскопической хирургии хирург сделает несколько меньших разрезов и вставит специальные хирургические инструменты и крошечную трубку с камерой и светом.
Лапароскопическая хирургия обычно имеет более быстрое время восстановления, меньше боли и меньше рубцов, чем традиционная открытая операция.
Другие методы лечения
Для устранения осложнений медицинские работники могут также использовать другие методы лечения, такие как:
- антибиотики
- удаление инфицированной брюшной ткани
- дренирование гноя из абсцесса или места инфекции
- переливание крови
- внутривенное введение электролита или жидкостная терапия
Обычно нет способа предотвратить аппендицит.У некоторых людей даже есть более высокий риск его развития.
Факторы риска аппендицита:
- Возраст: Большинство людей заболевают аппендицитом в возрасте 10–20 лет.
- Пол: У мужчин чаще всего развивается острый аппендицит, но у женщин он чаще развивается в возрасте 14–25 лет.
- Диета с низким содержанием клетчатки: Диета с низким содержанием клетчатки может потенциально вызвать накопление жиров, непереваренной клетчатки и неорганических солей в аппендиксе и вызвать воспаление или непроходимость.
- Гены: Исследования показывают, что генетика может играть роль в развитии аппендицита.
Несколько домашних средств могут помочь избавиться от чрезмерного газообразования, в том числе:
- глотание меньшего количества воздуха, например, медленное есть или использование трубочки при питье
- бросить курить
- есть меньшие порции, более частые приемы пищи
- употребление меньшего количества продуктов и газообразные напитки
- избегать газированных напитков
- убедиться, что зубные протезы и другие стоматологические приспособления подходят правильно , при непереносимости лактозы
- упражнения на растяжку и позы йоги, которые способствуют отхождению газов, по возможности
- употребление легкоусвояемых продуктов, например, сильно приготовленных или тушеных
- питьевых травяных чаев, таких как мята перечная, фенхель или имбирь
Многие условия могут вызвать боль в животе, особенно если они влияют на пищеварительный тракт или брюшную полость. все органы.
К ним относятся:
У большинства людей с временной болью в животе от легкой до умеренной есть газы или симптомы несварения желудка.
Однако аппендицит является наиболее частой причиной сильной боли в животе, требующей хирургического вмешательства, и по крайней мере у 5% людей в Соединенных Штатах она возникает в какой-то момент своей жизни.
Человек должен поговорить с врачом о любых незначительных симптомах, которые у него есть. Если возникают какие-либо симптомы аппендицита от умеренной до тяжелой, человеку следует обратиться за неотложной медицинской помощью, чтобы предотвратить риск серьезных осложнений.
Большинство людей хорошо выздоравливают, если им на достаточно ранней стадии поставят диагноз и проведут лечение.
Ранние симптомы и предупреждающие признаки
Аппендицит возникает при воспалении аппендикса. Ранние симптомы могут варьироваться в зависимости от возрастных групп, и их можно спутать с симптомами других заболеваний.
Симптомы могут быть неприятными, болезненными и потенциально опасными для жизни, если их не лечить, поэтому важно уметь их распознать.
Внезапный аппендицит – наиболее частая причина острой боли в животе, требующей хирургического вмешательства в США (U.S.), причем более чем у 5 процентов населения в какой-то момент развился аппендицит.
Чаще всего возникает в подростковом и 20-летнем возрасте, но может развиться в любом возрасте.
Поделиться на Pinterest Аппендицит может вызывать боль в правой нижней части живота.Аппендикс около 4 дюймов в длину и расположен на правой нижней стороне живота. Это кусок ткани в форме трубки, закрытый с одного конца. Он прикрепляется к слепой кишке, мешкообразной части толстой или толстой кишки.
Сильная и внезапная боль в животе обычно является первым симптомом аппендицита.
Боль часто начинается около пупка. По мере ухудшения, скорее всего, он переместится в нижнюю правую часть живота.
Чувство может усилиться в течение следующих нескольких часов и ухудшиться при движении, глубоком вдохе, кашле или чихании.
Другие классические симптомы аппендицита:
- тошнота
- рвота
- потеря аппетита
- запор или диарея
- неспособность отводить газы
- субфебрильная температура и озноб
- температура от 99 ° до 102 ° По Фаренгейту
- набухание желудка
- желание испражнения для облегчения дискомфорта
Однако эти симптомы появляются только в 50 процентах случаев.
Некоторые пациенты могут очень незначительно или совсем не испытывать такие симптомы, как боль в животе. У других могут быть менее распространенные симптомы.
Симптомы у детей и младенцев
Дети и младенцы могут не испытывать боли в одной конкретной области. Во всем теле может быть нежность, а может и не быть боли.
Дети и младенцы могут меньше опорожняться или не опорожняться. Если возникает диарея, это может быть симптомом другого заболевания.
Хотя дети и младенцы могут не испытывать точной боли, как пациенты старшего возраста, исследования показывают, что боль в животе по-прежнему является наиболее частым симптомом аппендицита для этой возрастной группы.
Симптомы у пожилых людей и во время беременности
Пожилые люди и беременные женщины также могут испытывать разные симптомы. Боль в животе может быть менее сильной и менее специфичной. Возможные симптомы включают тошноту, рвоту и жар.
Во время беременности боль может смещаться вверх, в правый верхний квадрант после первого триместра. Также может быть боль в спине или боках.
Боль в животе может быть вызвана другим заболеванием.
Другие состояния с похожими симптомами
Боль в животе может быть симптомом других состояний, которые похожи на аппендицит.
Примеры включают:
- поражения желудка
- запор
- воспалительные заболевания кишечника (ВЗК), включая болезнь Крона и язвенный колит
- стул, паразиты или новообразования, которые закупоривают внутреннюю часть аппендикса
- повреждение или повреждение живот
Когда обращаться к врачу
Аппендицит может быть опасным для жизни и требует немедленной медицинской помощи. Чем дольше ее не лечить, тем больше вероятность ее ухудшения.Начальные симптомы могут ощущаться как газ.
Если лекарства, отпускаемые без рецепта (OTC), не снимают газ, или если возникает сильная и усиливающаяся боль, пациенту следует немедленно обратиться к врачу. Может быть целесообразно сразу обратиться в отделение неотложной помощи.
Лечение аппендицита сразу после появления симптомов предотвратит его ухудшение и вызовет дальнейшие осложнения.
Медицинский работник обычно диагностирует аппендицит, выполнив следующие действия:
Анализ симптомов
Пациента попросят подробно рассказать о том, какие симптомы он испытывает, насколько серьезен и как долго.
Просмотр истории болезни пациента
Чтобы исключить другие потенциальные проблемы со здоровьем, врач захочет узнать подробности истории болезни пациента.
К ним относятся:
- любые другие медицинские состояния или операции, которые пациент перенес или перенес в прошлом
- , принимает ли пациент какие-либо лекарства или добавки
- независимо от того, употребляет ли пациент алкоголь или какие-либо рекреационные наркотики
Выполнение физический осмотр
Врач проведет медицинский осмотр, чтобы узнать больше о боли в животе пациента.Они будут оказывать давление на определенные области живота или касаться их. Также могут использоваться тазовые и ректальные исследования.
Заказ лабораторных анализов
Анализы крови и мочи могут помочь подтвердить диагноз аппендицита или обнаружить признаки других проблем со здоровьем. Врач также может попросить образцы крови или мочи для проверки на беременность.
При необходимости врач может также назначить визуализирующие обследования, такие как УЗИ брюшной полости, МРТ или компьютерная томография.
Эти визуализационные тесты могут показать:
- увеличенный или разрыв аппендикса
- воспаление
- закупорку внутри аппендикса
- абсцесс
Лечение обычно начинается с антибиотиков и внутривенного введения жидкости.Некоторые легкие случаи аппендицита можно полностью вылечить с помощью жидкостей и антибиотиков.
Наиболее частым следующим шагом является операция, известная как аппендэктомия. Удаление аппендикса снижает риск его разрыва. Раннее лечение важно для снижения риска осложнений, которые могут привести к смерти.
Возможны два типа операции:
Лапароскопическая операция
Хирурги делают несколько небольших разрезов и используют специальные инструменты для удаления через них отростка.
Преимущества лапароскопической хирургии включают:
- меньший риск осложнений, таких как внутрибольничные инфекции
- более короткое время восстановления
Пациентам следует ограничить физические нагрузки в течение первых 3-5 дней после операции.
Операция лапаротомии
Хирурги удаляют аппендикс через единственный разрез, сделанный в нижней правой части живота. Это может быть необходимо для разрыва аппендикса.
Позволяет хирургу очистить брюшную полость изнутри для предотвращения инфекции.
Пациентам следует ограничить физическую активность в течение первых 10–14 дней после операции лапаротомии.
Отсрочка лечения может серьезно увеличить риск осложнений.
Воспаление может вызвать разрыв аппендикса, иногда уже через 48–72 часа после появления симптомов.
Разрыв может привести к попаданию бактерий, стула и воздуха в брюшную полость, вызывая инфекцию и дальнейшие осложнения, которые могут быть фатальными.
Инфекции, которые могут возникнуть в результате разрыва аппендикса, включают перитонит, воспаление слизистой оболочки брюшной полости или абсцесс.
Прием обезболивающих может скрыть симптомы и отсрочить лечение.
При своевременном лечении аппендицит поддается лечению, и выздоровление обычно быстрое и полное. При раннем хирургическом вмешательстве уровень смертности составляет менее 1 процента.
Без хирургического вмешательства или антибиотиков, например, в отдаленных районах уровень смертности может составлять 50 процентов и выше.
Если аппендикс разрывается, это может привести к осложнениям, таким как абсцесс или перитонит. В этих случаях восстановление может быть длительным.У пожилых людей также требуется больше времени для восстановления.


 Спровоцировать воспаление. Если вы в группе риска, проявляйте осторожность. Прислушивайтесь к своему организму.
Спровоцировать воспаление. Если вы в группе риска, проявляйте осторожность. Прислушивайтесь к своему организму.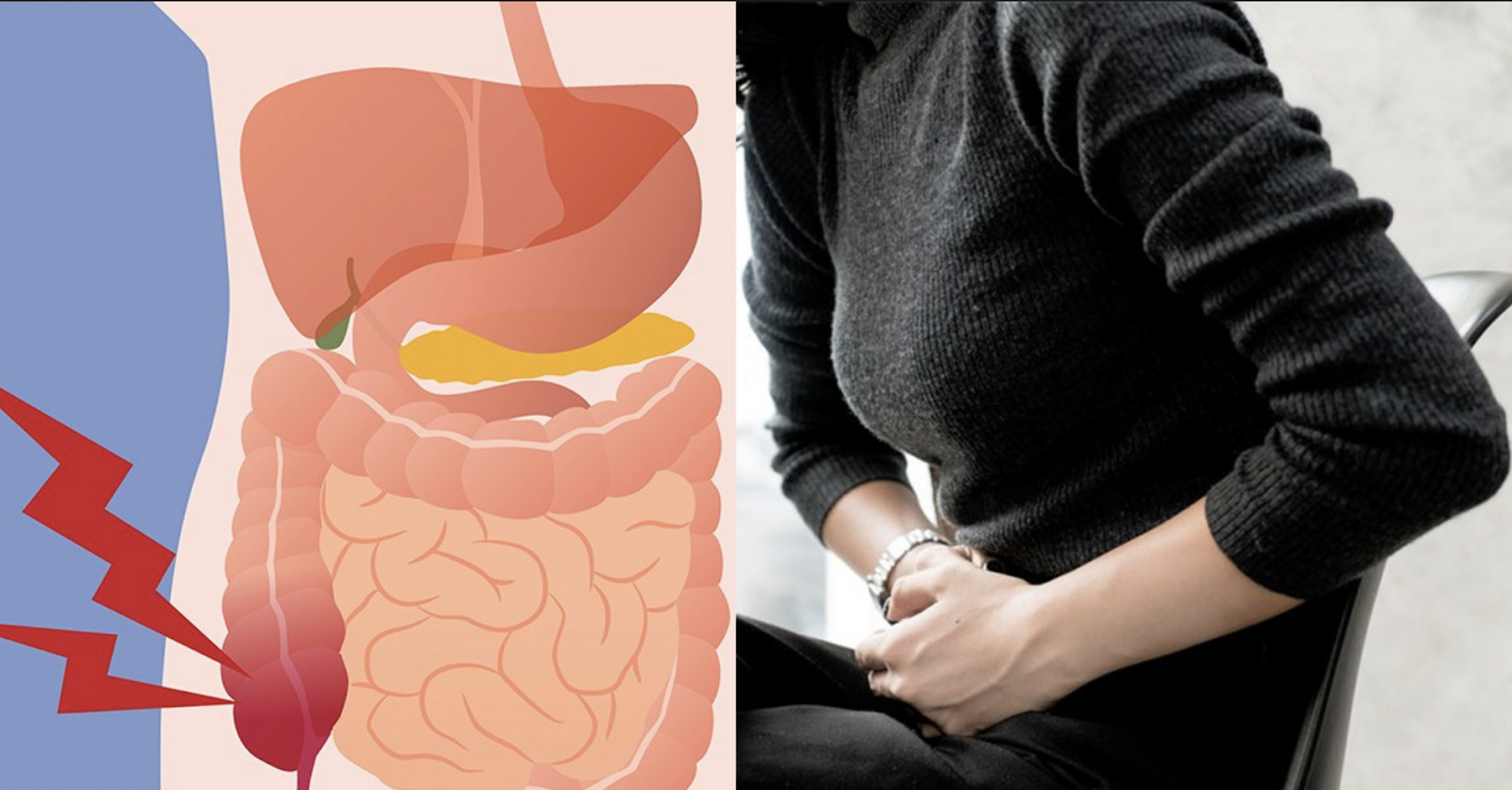

 Боль в животе может усиливаться при чихании и кашле, а также перемене положения тела;
Боль в животе может усиливаться при чихании и кашле, а также перемене положения тела;
 Журнал клинической визуализации 2012; 2: 73.
Журнал клинической визуализации 2012; 2: 73. МРТ-оценка острого аппендицита у беременных. Журнал магнитно-резонансной томографии: JMRI 2013; 37: 566-75.
МРТ-оценка острого аппендицита у беременных. Журнал магнитно-резонансной томографии: JMRI 2013; 37: 566-75.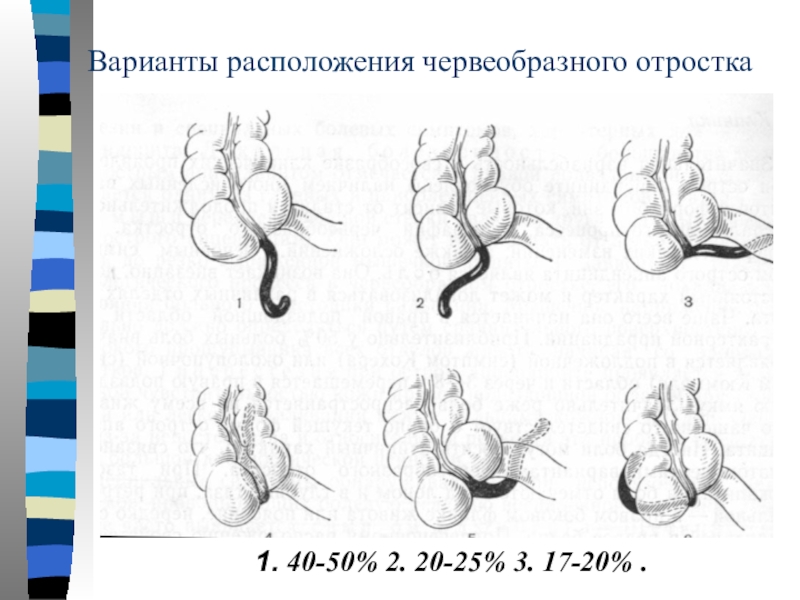 AJR Американский журнал рентгенологии 2006; 186: 1103-12.
AJR Американский журнал рентгенологии 2006; 186: 1103-12.
 Журнал ультразвука в медицине: официальный журнал Американского института ультразвука в медицине 2012; 31: 1619-25.
Журнал ультразвука в медицине: официальный журнал Американского института ультразвука в медицине 2012; 31: 1619-25.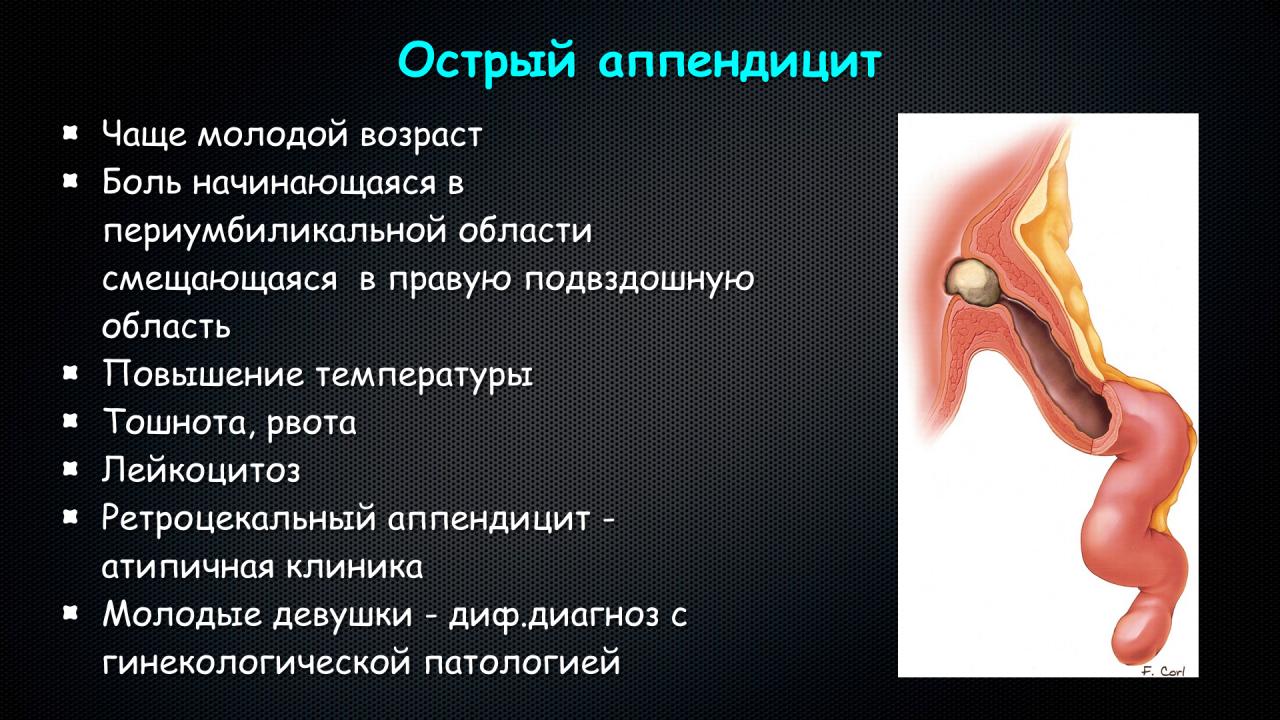 Жемчужины и подводные камни в диагностике перекрута яичников. Радиография: обзорная публикация Радиологического общества Северной Америки, Inc. 2008; 28: 1355-68.
Жемчужины и подводные камни в диагностике перекрута яичников. Радиография: обзорная публикация Радиологического общества Северной Америки, Inc. 2008; 28: 1355-68.