Сердцебиение в животе: Нормально Ли Чувствовать Твое Сердцебиение В Животе?
10 признаков синдрома раздраженного кишечника: рекомендации
Синдром раздраженного кишечника является хроническим (долгосрочным) состоянием здоровья, влияющим на толстую кишку. Сегодня мы поговорим о 10 возможных признаках СРК.
- Боль и судороги живота.
Эта боль часто описывается как резкая и внезапная. Часто эта боль бывает спорадической, но она периодически возникает в течение дня. - Резкие изменения в привычках кишечника.
Начало СРК почти всегда начинается с изменения привычек кишечника. Эти изменения настолько внезапны, что человек часто испытывает острую потребность – найти ближайший туалет. - Кислый вкус во рту.
По какой-то странной причине начало СРК может вызвать неприятный кислый привкус во рту. Если этот симптом не связан с недавним употреблением кислой пищи; например, чеснок, грейпфрут и т. д. Кислый вкус может быть возможным признаком СРК. - Частая потребность в мочеиспускании.

Желание пописать часто связано с СРК. Мало того, что этот потенциальный знак раздражает, он также чрезвычайно разрушителен. Если это случается, то попробуйте отказаться от избытка жидкостей, включая воду, если вы много пьете. - Странный синдром дефекации.
Форма и текстура стула могут указывать на проблему с вашим кишечником. Пока говорить об этом с доктором. - Водянистая диарея.
Это почти универсальный признак либо СРК, либо какой-либо другой проблемы с кишечником. - Тревожные и стрессовые проблемы.
Разум и тело связаны между собой. Этот факт был доказан и подтвержден экспертами научного медицинского сообщества. Кишечник, в частности, кажется, имеет тесную связь с нашим мозгом. Фактически, открытие того, что кишечник содержит непропорционально большое количество нейротрансмиттеров, принесло ему прозвище “второй мозг”. - Вздутие живота и отеки.
Тут без сюрпризов. Раздраженная кишка – это просто воспаление для вас. Если ваш животик чувствует себя более опухшим и раздутым, обратитесь за медицинской помощью.
Если ваш животик чувствует себя более опухшим и раздутым, обратитесь за медицинской помощью. - Учащенное сердцебиение.
Сильное сердцебиение — это явный признак беспокойства. Как уже упоминалось, беспокойство тесно связано с СРК. Очевидно, что сердце может действовать немного странно при наличии раздраженного кишечника. - Усталость.
Когда кишечник чрезмерно активен, он истощает энергетические запасы организма. Конечно, низкие энергетические ресурсы приводят к усталости (которая, кстати, часто проявляется в виде мозгового тумана и мутного мышления).
Инструкция по использованию фетального допплера
ФЕТАЛЬНЫЙ ДОППЛЕР И ЕГО ПРИМЕНЕНИЕ
Исследование с применением фетального допплера лучше проводить лежа на спине или в полу-сидячем положении. Для начала на зонд допплеровского датчика наноситься достаточное количество ультразвука геля.Чтобы обнаружить сердцебиение плода на начальном сроке, нужно приложить зонд датчика на среднею линию живота выше лобковой линии. Затем медленно измените угол положения зонда, не перемещая сам зонд, в поисках сердечного ритма плода.
Затем медленно измените угол положения зонда, не перемещая сам зонд, в поисках сердечного ритма плода.
Стоит отметить, что на ранних сроках беременности размеры сердца плода очень малы, поэтому луч зонда может легко пройти мимо и пропустить звуки. В данном случае мы рекомендуем приобрести фетальный допплер
Инструкция по применению фетального допплера:
- Откройте упаковку фетального допплера и проверьте наличие всех аксессуаров: фетальный допплер, аккумулятор, ультарзвуковой гель, кабель для ПК, наушники, сумка для переноски, сетевой адаптер и инструкция.
- Вставьте аккумулятор или батарейки в отсек для питания.
- При необходимости подсоедините датчик и включите фетальный допплер. При появлении пиктограммы на дисплее, будет означать начало работы.
- Проверить громкость динамика можно при помощи легкого постукивания пальцем по сенсору ультразвукового датчика.
 При необходимости отрегулируйте нужную громкость.
При необходимости отрегулируйте нужную громкость. - Перед началом процесса, обильно смажьте сенсор гелем. В данном случае это необходимо для предотвращения затухания сигнала.
- Нащупайте твердое место на животе, которое обычно является спиной ребенка и поместите на нее сенсор датчика фетального аппарата.
- Если ребенок повернут лицом направо, следует поместить сенсор в область сердца.
- Сенсор должен быть в области спины ребенка, иначе данные измерения будут неточными или произойдет потеря сигнала.
- В случаях, когда ребенок находится в необычном положении, поместите сенсор на живот в область пупка и совершайте круговые движения до тех пор, пока не услышите сердцебиение плода.
- Услышав сердцебиение плода, найдите место с наилучшей слышимостью и поместите туда сенсор.
- Наденьте наушники. При слабом сигнале, измените положение сенсора или отрегулируйте громкость.
- При использовании фетального допплера следите за работоспособностью батареек или аккумулятора.
 Уровень зарядки показывается на дисплее аппарата.
Уровень зарядки показывается на дисплее аппарата.
- Для более быстрого обнаружения сердцебиения плода, проводите исследование с полным мочевым пузырем.
- Не стоит экономить на ультразвуковом геле, поэтому следите чтобы поверхность сенсора зонда допплера была покрыта им полностью.
- Фетальные допплеры не являются микрофоном, поэтому звуки сердцебиения плода, являются воспроизведением ультразвуковой технологии.
- В ультразвуковом геле не должны быть воздушных пузырьков, так как это будет статическим искажением звука.
- На ранних сроках беременности местом приложения зонда, является зона над лобковыми волосами и ниже пупка.
- Перемещать зонд допплера нужно достаточно медленно, чтобы не пропустить сердце плода.
- Держите сенсор зонда допплера постоянно в контакте с кожей, оказывая на него легкое давление.
- Небольшие наклоны ультразвукового датчика в разные стороны позволят подобрать звуки в более широкой области.

- После использования, тщательно удалите гель с сенсора при помощи мягкой материи и закрепите датчик на приборе.
- Все пластиковые поверхности фетального допплера и ультразвуковой датчик желательно протереть спиртом. Нельзя использовать растворители или разные химикаты.
- Храните фетальный допплер в сухом месте. Повышенная влажность может снизить чувствительность работы прибора.
- Чтобы прибор Вам мог послужить ни один срок, периодически вынимайте из него аккумулятор или батарейки.
Сердечный ритм плода можно обнаружить уже на 8-ой неделе беременности. На 12-й неделе сердцебиение плода будет слышно 95% времени, а после 14-й все 100% времени. Поэтому определение частоты сердечных сокращений плода на ранних сроках между 8-й и 12-й неделями беременности, будет зависит от качества и точности работы устройства, частоты работы датчика и ваших поисковых навыков.
Для определения сердечного ритма плода на ранних сроках рекомендуется применять портативный допплер с частотой ультразвука 2.0 МГц зонд, поскольку он имеют более сфокусированный луч.
Нет причин для беспокойства, если Вы не нашли сердцебиение вашего ребенка на ранних сроках. Стоит помнить, что каждый человек имеет собственную физиологию, но если есть сомнения, следует обратиться к врачу-акушеру.
Как часто можно использовать фетальный допплер для мониторинга:
На сегодняшний день фетальный допплер считается одним из самых безопасных средств, которое позволяет получить необходимую информацию о еще не родившемся ребенке. Данное диагностическое оборудование используется более 25 лет, поэтому глобальные исследования и испытания проведенные различными производителями, государственными учреждениями и научно-исследовательскими институтами не выявили каких-либо неблагоприятных побочных эффектов.
Но все же рекомендуется использовать фетальный допплер, лишь на короткие промежутки времени, не более 10 минут. Если Вам не удалось обнаружить сердцебиение за это время, сделайте перерыв и повторите через несколько дней.
Если Вам не удалось обнаружить сердцебиение за это время, сделайте перерыв и повторите через несколько дней.
Учащенное сердцебиение у детей
Ваш ребенок стал жаловаться на учащенное сердцебиение (тахикардию) или Вы сами заметили как часто и сильно бьется его сердечко? Не спешите пугаться и для начала определите причину такой реакции организма. Обычно это связано с физическими или эмоциональными нагрузками, испугом или повышением температуры из-за болезни.
Следует знать показатели частоты сердечного ритма в зависимости от возраста ребенка для того, чтобы понять действительно ли у него учащенное сердцебиение.
Нормальное сердцебиение:
- до года – 130-150 уд./мин.;
- с 1-3 лет – 120 уд./мин.;
- с 4-5 лет – 100 уд./мин.;
- с 6-7 лет – 90 уд./мин.;
- с 8-10 лет – 85 уд./мин.;
- с 14-15 лет – 70-75 уд./мин.
Если данные показатели отличаются, то это может быть связано с наличием сердечно-сосудистых или других заболеваний.
На частоту сердцебиения малыша влияют такие факторы, как:
- Возраст;
- Время года;
- Температура тела;
- Уровень активности;
- Наличие заболевания;
- Время измерения сердцебиения (бодрствование, состояние покоя).
Здоровые дети физически активны и эмоциональны, поэтому увеличение сердечных сокращений для них является нормой. Если же показатели превышены, речь идет о тахикардии, которая наносит вред организму маленького человека и приводит к различным осложнениям со стороны сердечно-сосудистой системы.
Учащенное сердцебиение у ребенка может также являться признаком пароксизмальной тахикардии, которая характеризуется расстройством в работе сердечной мышцы. Заболевание может сопровождаться острыми приступами тахикардии, длящимися до нескольких часов, а также тошнотой и рвотой. У грудничков на фоне такого приступа может возникнуть одышка, кашель и даже судороги.
При обнаружении у ребенка учащенного сердцебиения (тахикардии) необходимо:
- Уложить ребенка на ровную поверхность;
- Постараться успокоить и отвлечь его;
- Вызвать врача.

Лечение учащенного сердцебиения
Лечение детям любого возраста и подросткам с диагнозом учащенного сердцебиения должно быть назначено врачом. Выбор методики лечения должен основываться на анализе данных, полученных на основании результатов диагностики и изучения анамнеза маленького пациента.
Многопрофильный медицинский центр «Медицентр» предоставляет услуги по лечению любых детских болезней. На отделении педиатрии осуществляют прием опытные и квалифицированные детские врачи-кардиологи, которые занимаются диагностикой и лечением заболеваний сердечно-сосудистой системы у самых маленьких детей.
Благодаря новейшему оборудованию и эффективным методам выявления и предупреждения сердечных болезней кардиологи сети клиник «Медицентр» на протяжении нескольких лет помогают бороться и побеждать даже самые тяжелые осложнения, возникающие в работе сердца.
Наши клиники в Санкт-Петербурге
Получить подробную информацию и записаться на прием Вы можете по телефону +7 (812) 640-55-25
Как найти сердцебиение малыша при помощи фетального допплера?
Проверять сердцебиение малыша лучше всего в вечернее время, так как в это время наблюдается наибольшая активность детей при беременности. Желательно не кушать перед процедурой пару часов, что не были слышны звуки переваривания еды.
Желательно не кушать перед процедурой пару часов, что не были слышны звуки переваривания еды.
• Перед началом работы попробуйте найти свое сердцебиение, чтобы вы могли понять работу прибора. Нажмите сильнее, слабее, крутите и двигайте датчиком допплера и вы поймете, как будет меняться звук при изменении направления фетального допплера.
• На ранних сроках беременности вам поможет наполненный мочевой пузырь. За 30-40 минут до исследования выпейте 2-4 стакана воды.
• Слушать сердечко лучше всего лежа на спине, но если не получается найти, то можете поменять расположение и попробовать послушать на боку.
• От 8 до 15 недель беременности датчик фетального допплера устанавливают на линии бикини. С 16 по 25 неделю беременности сердцебиение нужно искать в 5-8 см ниже от пупка. С 26 по 40 неделю беременности в области пупка. Искать сердцебиение надо с центра живота (под пупком) и медленно передвигать датчик влево и вправо по всей области прослушивания.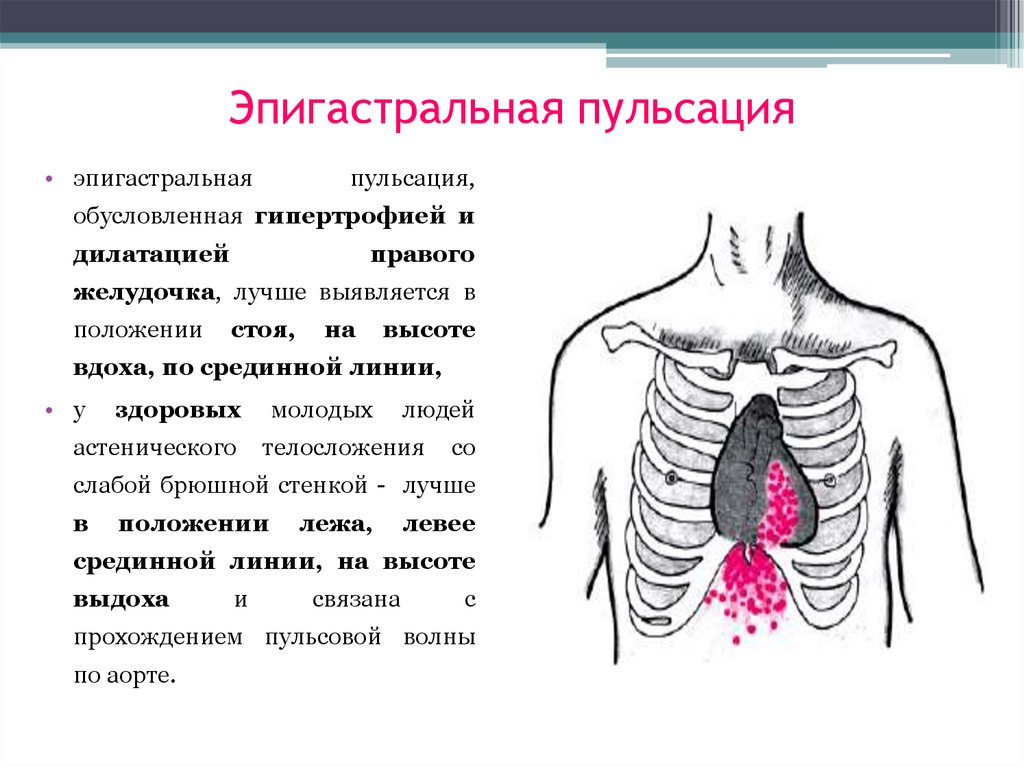
• Если вы нашли какую-то пульсацию (не вашу и не ребенка) около 120 ударов в минуту, то вы находитесь совсем рядом с малышом и на верном пути.
• Когда вы найдете сердцебиение малыша, то запомните это место и в следующий раз начинайте поиски с него, большая вероятность, что найдете его рядом.
Найти сердечко в первый раз при помощи фетального допплера не всегда получается сразу, особенно в первые 12 недель беременности независимо от выбранной модели. Во всем нужна сноровка. Но многое еще зависит от физиологических особенностей вашего организма, расположение плаценты (передняя или задняя стенка), наличие доброкачественных образований (кисты, миомы) и др. Как вы понимаете, все очень индивидуально. Главное обзавестись терпением, отложить процедуру до следующего раза и не беспокоиться.
Arpimed
Вождение автотранспорта и управление механизмами
Амлодипин может повлиять на способность вождения автотранспорта или управления механизмами. Если после приема таблеток Вы чувствуете себя плохо, испытываете головокружение, усталость или головную боль, не садитесь за руль, не управляйте механизмами и немедленно свяжитесь со своим врачом.
Если после приема таблеток Вы чувствуете себя плохо, испытываете головокружение, усталость или головную боль, не садитесь за руль, не управляйте механизмами и немедленно свяжитесь со своим врачом.
Препарат содержит менее 1 ммоль натрия (23 мг) в таблетке, т.е. практически не содержит натрия.
Как принимать Амлодипин
Всегда принимайте препарат именно так, как Вам порекомендовал Ваш лечащий врач или фармацевт. Если у Вас есть сомнения по поводу приема препарата, проконсультируйтесь со своим лечащим врачом или фармацевтом.
Рекомендуемая начальная доза Амлодипина составляет 5 мг один раз в сутки. Дозу препарата Амлодипин можно повышать до 10 мг один раз в сутки.
Это лекарственное средство можно применять как перед, так и после приема пищи и напитков. Это лекарственное средство следует принимать в одно и то же время суток, запивая его водой. Не следует принимать препарат Амлодипин с грейпфрутовым соком.
Применение у детей и подростков
Для детей и подростков (от 6 до 17 лет) рекомендуемая начальная доза составляет 2. 5 мг один раз в сутки. Максимальная рекомендуемая доза составляет 5 мг один раз в сутки. Таблетки Амлодипин 5 мг могут быть разделены на две равные дозы.
5 мг один раз в сутки. Максимальная рекомендуемая доза составляет 5 мг один раз в сутки. Таблетки Амлодипин 5 мг могут быть разделены на две равные дозы.
Важно не прекращать прием препарата. Не ждите, пока у Вас закончатся таблетки перед тем, как пойти к врачу.
Если Вы приняли больше Амлодипина, чем Вам рекомендовано
Прием слишком большого количества таблеток может вызвать падение артериального давления, вплоть до угрожающих величин. При этом может появиться головокружение, слабость или обморок. При очень сильном падении артериального давления может развиться шок. При этом кожа становится холодной и липкой и может развиться потеря сознания. Если Вы приняли слишком много таблеток препарата Амлодипин, немедленно обратитесь за медицинской помощью.
Если Вы забыли принять препарат Амлодипин
Не беспокойтесь. Если Вы забыли принять таблетку, пропустите прием этой дозы препарата. Примите следующую дозу в надлежащее время.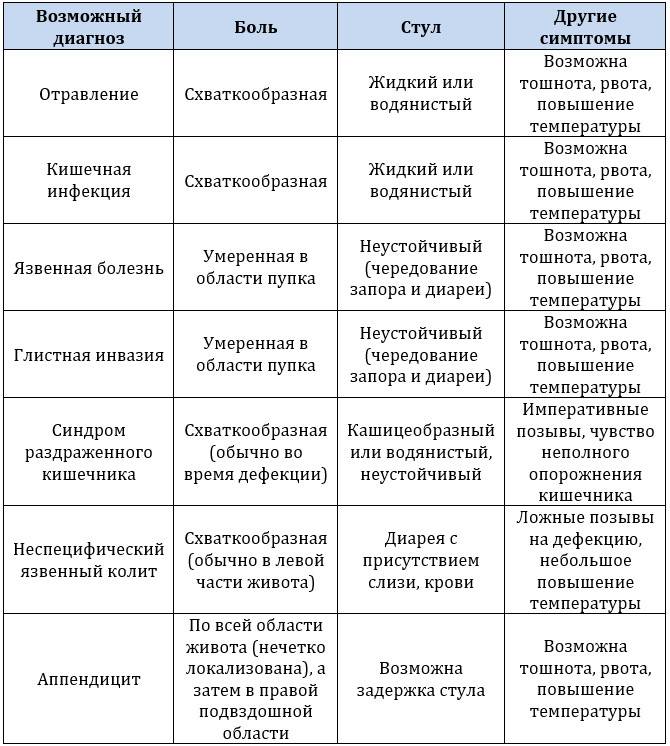 Не принимайте двойную дозу препарата для восполнения пропущенной.
Не принимайте двойную дозу препарата для восполнения пропущенной.
Если Вы прекратите прием препарата Амлодипин
Ваш лечащий врач посоветует Вам, как долго принимать это лекарственное средство. Если Вы прекратите прием этого лекарственного средства ранее рекомендованного срока, то возможен рецидив.
Если у Вас возникли дополнительные вопросы по применению этого лекарственного средства, обратитесь к своему лечащему врачу или фармацевту.
Острый живот | Описание болезни, диагностика, лечение
жалобы по диагнозу
- Боль в животе
- Сердцебиение
ощущение учащенной, усиленной или неправильной работы собственного сердца. Здоровый человек ощущает сердцебиение только при значительной физической нагрузке, чрезвычайном психоэмоциональном напряжении (внезапный сильный испуг), иногда при положении на спине, левом боку. В этих случаях сердцебиение бывает непродолжительным и не сопровождается неприятными ощущениями.
 Лишь в экстремальных ситуациях (например, при значительной физической нагрузке в условиях высокогорья) сердцебиение у здоровых людей может быть тягостным.
Сердцебиение чаще всего встречается при органических поражениях сердца, сопровождающихся тахикардией или аритмией (миокардитах, пороках сердца, кардиосклерозе с явлениями недостаточности кровообращения, тиреотоксическом сердце, легочно-сердечной недостаточности), артериальной гипертензии различного генеза, при функциональных и органических поражениях нервной системы, вегетативной дисфункции разной природы, в т.ч. у астенизированных лиц после перенесенной острой инфекции, при наличии какого-либо раздражающего элемента грудной клетки, средостения (диафрагмальная грыжа).
Лишь в экстремальных ситуациях (например, при значительной физической нагрузке в условиях высокогорья) сердцебиение у здоровых людей может быть тягостным.
Сердцебиение чаще всего встречается при органических поражениях сердца, сопровождающихся тахикардией или аритмией (миокардитах, пороках сердца, кардиосклерозе с явлениями недостаточности кровообращения, тиреотоксическом сердце, легочно-сердечной недостаточности), артериальной гипертензии различного генеза, при функциональных и органических поражениях нервной системы, вегетативной дисфункции разной природы, в т.ч. у астенизированных лиц после перенесенной острой инфекции, при наличии какого-либо раздражающего элемента грудной клетки, средостения (диафрагмальная грыжа). - Страх близкой смерти
- Тошнота
- Рвота
извержение желудочного и кишечного содержимого через рот и носовые ходы
- Рвота с кровью
извержение желудочного и кишечного содержимого, содержащего примесь крови, сгустки или прожилки свежей или измененной крови, через рот и носовые ходы
- Задержка газов
- Задержка кала
- Понижение артериального давления
Снижение цифр артериального давления ниже 110/60 мм.
 рт.ст.
рт.ст. - Сухость во рту
- Сухость кожи
кожа с пониженным салоотделением, выглядит тонкой, не блестит, легко и часто воспаляется
- Острая задержка мочи
внезапная потеря способности к самостоятельному мочеиспусканию, сопровождается нестерпимой болью внизу живота при переполненном мочевом пузыре и сильными повелительными позывами на мочеиспускание
- Лихорадка (Повышенная температура)
повышение температуры тела выше нормальных величин (36,0-36,9), причем утром на 0,3-0,5 С ниже, чем вечером, в полости рта и прямой кишке температура, как правило, на 0,5-1 С выше, чем в подмышечной впадине, но не превышает 37,5 С
симптомы по диагнозу
- Нарушения стулаЗапор, диарея.
- Боль в эпигастральной области
- Рвота
- Щёткина – Блюмберга симптомрезкое усиление боли в животе при быстром снятии пальпирующей руки с передней брюшной стенки после надавливания
- Берштейна симптомвозможный признак перфоративной язвы желудка или двенадцатиперстной кишки: подтягивание яичек к наружным отверстиям паховых каналов и полового члена к передней брюшной стенке в результате рефлекторного сокращения мышцы, поднимающей яичко, и поверхностной фасции живота
- Волковича – Кохера симптомпризнак острого аппендицита: боль, первоначально возникающая в подложечной области (иногда непосредственно под мечевидным отростком), спустя несколько часов, локализуется в правой подвздошной области
- Воскресенского (симптом “рубашки”) симптом Iпризнак острого аппендицита: при быстром проведении ладонью по передней брюшной стенке (поверх рубашки) от правого реберного края вниз больной испытывает боль
- Видмера симптомпризнак аппендицита: иногда температура в правой подмышечной впадине выше, чем в левой
- Вахенгейма – Редера симптомпризнак аппендицита: при пальцевом ректальном исследовании появляется боль в илеоцекальной области
- Грея симптом Iпризнак аппендицита: повышенная чувствительность на 2,5 см книзу и справа от пупка
- Грея симптом IIвозможный признак аппендицита: боль в правом плече
- Дейвиса симптом IIвозможный признак острого панкреатита: петехии на ягодицах
- Драхтера симптомпризнак начинающегося перитонита у детей: одной рукой держат стопу ребенка, другой перкутируют пятку; при этом ребенок защищается от боли в брюшной полости, поднося обе руки к нижней части живота
- Яворского симптомпризнак аппендицита: при поднятой правой ноге пальпация илеоцекальной области болезненна
- Икрамова симптомпризнак острого аппендицита: усиление болей в правой подвздошной области при прижатии правой бедренной артерии
- Московского симптомвозможный признак острого живота: одностороннее расширение зрачка
- Рише симптомпризнак аппендицита: появление сокращения приводящих мышц бедра
- Ниднера симптомпризнак острого панкреатита: при пальпации живота всей ладонью хорошо воспринимается пульсация аорты в левом подреберье
- Мюсси – Георгиевского симптомпризнак поражения желчного пузыря (часто — острого холецистита): болезненность при пальпации между ножками грудино-ключично-сосцевидной мышцы
- Пшевальского симптом Iвозможный признак аппендицита: увеличение лимфатических узлов, расположенных вокруг артерии, огибающей бедро, и обусловленное этим припухание над паховой связкой
- Пшевальского симптом IIвозможный признак аппендицита: возможность поднять правую ногу ограничена
- Ситковского симптомпризнак аппендицита: при положении больного на левом боку в илеоцекальной области появляется боль
- “Досковидный живот”Симптом острого живота: резко выраженное мышечное напряжение передней брюшной стенки живота.

- “Лицо Гиппократа”Выражение лица страдальческое, осунувшиеся, заостренные черты лица
- Басслера симптомпризнак аппендицита: при надавливании на брюшную стенку в точке, находящейся посередине между пупком и передней верхней остью подвздошной кости, и при направлении давления больше вправо больной испытывает резкую боль
- Бруннера симптомНаблюдают при прободной язве. Шум трения под реберной дугой. Возникает в результате действия желудочного содержимого на брюшину.
- Вигиацо симптомПризнак прободной язвы: при локализации прободной язвы на задней стенке двенадцатиперстной кишки «подкожная эмфизема» может занимать область пупка, вследствие распространения газа по круглой связке печени.
- Аарона симптомпризнак аппендицита: боль или чувство растяжения в эпигастральной или преекардиальной области при надавливании в точке Мак-Берни
- Бэленса симптомвозможный признак разрыва селезенки: перкуторный тимпанит с правой стороны живота больного, лежащего на левом боку
- Бартомье – Михельсона симптомпризнак острого аппендицита: болезненность при пальпации слепой кишки, усиливающаяся в положении больного на левом боку
- Бен-Ашера симптомпризнак острого аппендицита: во время глубокого дыхания или покашливания больного врач надавливает кончиками двух пальцев на левое подреберье; в случае аппендицита появляется боль в илеоцекальной области
- Блюмберга симптомпризнак воспаления или раздражения брюшины: при медленном надавливании рукой на живот больной почти не испытывает боли; острая боль появляется при быстром отнятии руки
- Бреннера симптомпризнак перфорации желудка: при аускультации сидящего больного выслушивается металлический шум трения над XII ребром слева (в связи с выходом воздуха из желудка в поддиафрагмальное пространство)
- Брауна симптом Iвозможный признак кишечной перфорации у больных брюшным тифом: если при аускультации брюшной области надавить фонендоскопом на илеоцекальную область, прослушивается крепитация
- Брауна симптом IIпризнак острого аппендицита: на коже живота отмечают участок болезненности, после чего больного укладывают на здоровый бок; в течение 15—30 мин участок болезненности перемещается на 2,5—5 см или же болезненность и мышечная ригидность значительно усиливаются
- Березнеговского симптомпризнак острого холецистита: иррадиация болей в правое предплечье
- Воскресенского симптом IIвозможный признак острого панкреатита: исчезновение пульсации брюшной аорты в подчревной области
- Грекова симптомранний признак прободения язвы желудка или двенадцатиперстной кишки: замедление пульса сразу же после прободения
- Краснобаева симптомпризнак перитонита: напряжение прямых мышц живота
- Крымова симптомпризнак прободения при язве желудка или двенадцатиперстной кишки: болезненность при пальпации пупка кончиком пальца
- Керте симптомпризнак острого панкреатита: наличие резистентности брюшной стенки в виде пояса, соответствующего топографическому положению поджелудочной железы
- Куленкампфа симптом IIпризнак внутрибрюшного кровотечения: перкуссия по мягкой или почти мягкой брюшной стенке вызывает сильную болезненность
- Ларока симптомвозможный признак острого аппендицита: подтянутое положение правого или обоих яичек, возникающее самопроизвольно или при пальпации живота
- Макензи симптомпризнак перитонита: гиперестезия кожи живота
- Маделюнга симптомпризнак гнойного перитонита: большая разница температур в подмышечной области и прямой кишке
- Морриса симптомпризнак аппендицита: появление боли при пальпации живота на расстоянии 5 см вправо от пупка по линии, соединяющей пупок с передней верхней остью подвздошной кости
- Обуховской больницы симптомпризнак заворота сигмовидной кишки: расширенная и пустая ампула прямой кишки при ректальном исследовании
краткое описание диагноза
Острый живот
Острый живот представляет собой клинический синдром, что развивается при острых заболеваниях, а также повреждениях органов брюшной полости. Острый живот, как правило, сопровождается болями в животе, которые характеризуются разным характером и интенсивностью, а также напряжением мышц брюшной стенки и расстройством моторики кишечника.
Острый живот, как правило, сопровождается болями в животе, которые характеризуются разным характером и интенсивностью, а также напряжением мышц брюшной стенки и расстройством моторики кишечника.
Острая боль в животе может иметь место в случае острых неспецифических воспалительных болезней органов пищеварения (желчного пузыря, поджелудочной железы, червеобразного отростка). В некоторых случаях возникновение острого живота могут спровоцировать перфорации какого-либо органа, которые зачастую возникают вследствие воспалительных процессов в организме или повреждений органов брюшной полости.
«Острый живот» (ОЖ) является одним из наиболее обобщенных клинических синдромов. Появление данного симптомокомплекса предопределяет немедленное направление больного в хирургический стационар. Термин ОЖ следует рассматривать не как медицинский жаргон, а как рабочую гипотезу на догоспитальном этапе, которая всегда требует от врача, осматривающего больного, активных действий по уточнению характера заболевания.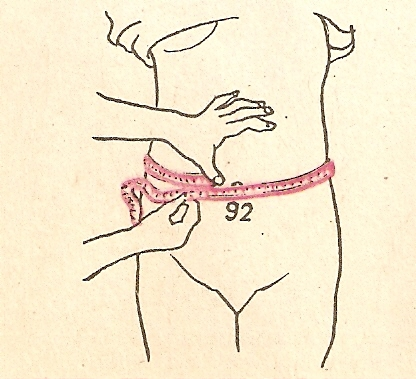
самопомощь при диагнозе
При возникновении данных симптомов, необходимо вызвать бригаду скорой помощи, поскольку больному может потребоваться экстренное хирургическое вмешательство. В некоторых случая имитировать клиническую картину этого состояния может псевдоабдоминальный синдром, для которого характерна острая боль в животе, вызванная заболеваниями различных органов (колитом, пиелонефритом, гастритом, инфарктом миокарда, острой пневмонией). Данные патологии могут сопровождаться симптомами острого живота, но в данном случае оперативного вмешательства не требуется, поскольку они лечатся консервативным путем. Любые попытки самолечения могут привести лишь к трагическому исходу!
режим лечения
Только стационарный!
средний срок выздоравления
Сердцебиение плода: норма
Главный показатель, на основании которого можно оценить жизнеспособность и динамику состояния будущего ребенка – сердцебиение плода. Норма сердечных сокращений существует для каждого срока беременности, начиная с 5 недели, и любое отклонение в состоянии плода может свидетельствовать о развитии неблагоприятной ситуации. Особенно важным моментом является контроль за сердечной деятельностью малыша во время родов, так как на основании данных о частоте и характере сердцебиения плода принимается решение о необходимости вмешательства в процесс родоразрешения.
Норма сердечных сокращений существует для каждого срока беременности, начиная с 5 недели, и любое отклонение в состоянии плода может свидетельствовать о развитии неблагоприятной ситуации. Особенно важным моментом является контроль за сердечной деятельностью малыша во время родов, так как на основании данных о частоте и характере сердцебиения плода принимается решение о необходимости вмешательства в процесс родоразрешения.
Причины нарушения сердечного ритма
Тахикардия (учащенное сердцебиение с частотой более 200 уд/мин) может быть вызвано: нервными переживаниями матери, значительными физическими нагрузками, анемией, нахождением в душном помещении. Чаще всего причины нарушения сердечного ритма – развитие кислородной недостаточности у плода. Небольшое учащение сердцебиения плода во время схваток считается нормальным.
Серьезный сигнал – диагностика приглушенного сердцебиения плода. Данная патология может свидетельствовать о плацентарной недостаточности, неправильном предлежании малыша или расположении плаценты, гипоксии, избытке или недостатке околоплодных вод либо чрезмерной двигательной активности малыша.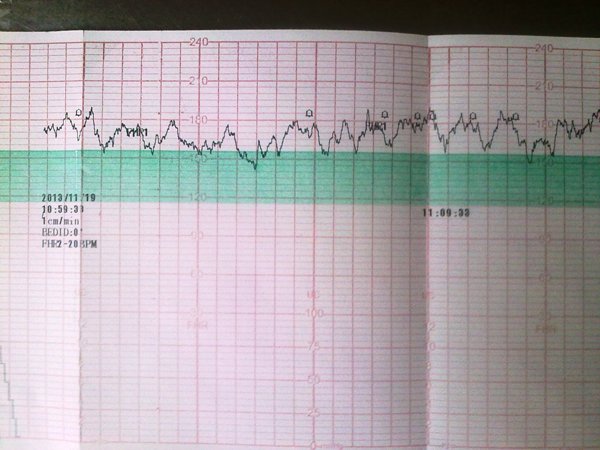 Если беременная женщина имеет избыточный вес, причиной приглушенного сердцебиения может быть ожирение матери.
Если беременная женщина имеет избыточный вес, причиной приглушенного сердцебиения может быть ожирение матери.
Еще одно возможное отклонение – слабое сердцебиение. В этом случае во II и III триместрах вероятна гибель плода ввиду развития хронической гипоксии. Если слабое сердцебиение отмечается в первом триместре беременности, причина может быть в неправильном определении ее срока.
Если у эмбриона размером от 5 мм сердцебиение не прослушивается, наиболее распространенная причина – неразвивающаяся беременность или внутриутробная гибель плода. При постановке такого диагноза необходимо проведение УЗИ исследований, и на основании их результатов принимается решение о выскабливании матки, осуществлении искусственных родов либо проведении операции по разрушению плода.
Методы измерения сердцебиения и нормы
Когда измеряется сердцебиение плода, норма определяется с учетом срока беременности, определенного врачом. Для 6-8 недель нормой считается 110-130 ударов в минуту, для срока в 9-10 недель – 170-190 ударов, а с 11 до 42-й недель – от 140 до 160 уд/мин. На разных этапах развития плода динамика сердечных сокращений меняется в результате совершенствования вегетативной нервной системы ребенка и усложнения структуры сердца.
На разных этапах развития плода динамика сердечных сокращений меняется в результате совершенствования вегетативной нервной системы ребенка и усложнения структуры сердца.
Чтобы диагностировать состояние плода и ход течения беременности или родов, используются следующие методы измерения сердцебиения и нормы. Каждый метод дает абсолютно достоверную информацию, однако выбор наиболее подходящего способа диагностики зависит от срока беременности.
УЗИ
Применение УЗИ аппарата – лучший способ контролировать частоту сердцебиений ребенка в самом начале беременности. Применение трансвагинального датчика позволяет зафиксировать динамику сердечных сокращений эмбриона уже с 5 недель беременности, а использование классического трансабдоминального УЗИ аппарата показывает первые результаты с 6-7 недель.
Аускультация
Выслушивание частоты сердцебиений плода с использованием специальной трубочки – стетоскопа является наиболее простым способом диагностики состояния плода. Акушерская трубка размещается на животе у беременной со стороны широкой воронки. К другой стороне трубки врач прикладывает свое ухо. Услышать сердечную активность плода с помощью стетоскопа можно уже с 18-й недели беременности. В процессе схваток акушер прибегает к аускультации 3-4 раза в час, чтобы контролировать состояние ребенка.
Акушерская трубка размещается на животе у беременной со стороны широкой воронки. К другой стороне трубки врач прикладывает свое ухо. Услышать сердечную активность плода с помощью стетоскопа можно уже с 18-й недели беременности. В процессе схваток акушер прибегает к аускультации 3-4 раза в час, чтобы контролировать состояние ребенка.
Кардиотокография
Уже с 32-й недели беременности допускается проведение кардиотокографии, которая позволяет одновременно регистрировать и сердечные сокращения плода, и динамику активности матки. Некоторые кардиомониторы позволяют одновременно с этими исследованиями регистрировать двигательную активность ребенка. Кардиотокография может проводиться до родов и в процессе схваток при наличии некоторых патологий в состоянии матери или плода.
Эхокардиография
Надежный способ диагностики сердечной активности плода при сроке беременности от 18 до 28 недель. Эхокардиография проводится комплексно и предусматривает несколько режимов функционирования сканера УЗИ аппарата: М-режим и режим Допплера. В результате удается дополнительно проанализировать структуру сердца и крупных сосудов. Эхокардиография проводится только при наличии у беременной соответствующих показаний.
В результате удается дополнительно проанализировать структуру сердца и крупных сосудов. Эхокардиография проводится только при наличии у беременной соответствующих показаний.
Хроническая предсердная и кишечная аритмия: MedlinePlus Genetics
Хроническая предсердная и кишечная аритмия (ХАИД) – это заболевание, поражающее сердце и пищеварительную систему. CAID нарушает нормальный ритм сердцебиения; У пораженных людей есть нарушение сердечного ритма, называемое синдромом слабости синусового узла. Заболевание также нарушает ритмические сокращения мышц, которые продвигают пищу через кишечник (перистальтика), вызывая состояние пищеварения, называемое кишечной псевдообструкцией.Проблемы с сердцем и пищеварением развиваются одновременно, обычно к 20 годам.
Синдром слабости синусового узла (также известный как дисфункция синусового узла) – это аномалия синоатриального (СА) узла, который представляет собой область специализированных клеток в сердце. который функционирует как естественный кардиостимулятор. Узел SA генерирует электрические импульсы, которые запускают каждое сердцебиение. Эти сигналы проходят от узла SA к остальной части сердца, сигнализируя сердечной (сердечной) мышце о сокращении и перекачивании крови. У людей с синдромом слабости синусового узла узел SA не функционирует нормально, что обычно вызывает слишком медленное сердцебиение (брадикардия), хотя иногда сердцебиение слишком быстрое (тахикардия) или быстро переключается с слишком быстрого на слишком медленное ( синдром тахикардии-брадикардии).Симптомы, связанные с ненормальным сердцебиением, могут включать головокружение, бред, обморок (обморок), ощущение трепетания или стуков в груди (сердцебиение), а также спутанность сознания или проблемы с памятью. Во время упражнений многие люди испытывают боль в груди, затрудненное дыхание или чрезмерную усталость (утомляемость).
Узел SA генерирует электрические импульсы, которые запускают каждое сердцебиение. Эти сигналы проходят от узла SA к остальной части сердца, сигнализируя сердечной (сердечной) мышце о сокращении и перекачивании крови. У людей с синдромом слабости синусового узла узел SA не функционирует нормально, что обычно вызывает слишком медленное сердцебиение (брадикардия), хотя иногда сердцебиение слишком быстрое (тахикардия) или быстро переключается с слишком быстрого на слишком медленное ( синдром тахикардии-брадикардии).Симптомы, связанные с ненормальным сердцебиением, могут включать головокружение, бред, обморок (обморок), ощущение трепетания или стуков в груди (сердцебиение), а также спутанность сознания или проблемы с памятью. Во время упражнений многие люди испытывают боль в груди, затрудненное дыхание или чрезмерную усталость (утомляемость).
При псевдообструкции кишечника нарушение перистальтики приводит к накоплению частично переваренной пищи в кишечнике, вздутию живота и боли, тошноте, рвоте, запорам или диарее. У больных наблюдается потеря аппетита и нарушение способности усваивать питательные вещества, что может привести к недоеданию. Эти симптомы напоминают симптомы, вызванные кишечной непроходимостью (непроходимостью), такой как опухоль, но при кишечной псевдо-непроходимости такой закупорки не обнаруживается.
У больных наблюдается потеря аппетита и нарушение способности усваивать питательные вещества, что может привести к недоеданию. Эти симптомы напоминают симптомы, вызванные кишечной непроходимостью (непроходимостью), такой как опухоль, но при кишечной псевдо-непроходимости такой закупорки не обнаруживается.
Осмотр, аускультация, пальпация и перкуссия живота – клинические методы
Осмотр
Осмотр живота дает ключ к диагностике внутрибрюшной патологии.В сочетании с историей болезни пациента осмотр часто может предоставить предварительный диагноз, который может быть подтвержден путем аускультации и пальпации. Несмотря на нынешнюю популярность различных неинвазивных и инвазивных диагностических тестов, опытный хирург обычно может поставить точный диагноз внутрибрюшной патологии на основе анамнеза и физического осмотра. Это демонстрирует пациент с несколькими днями анамнеза боли в правом подреберье и спине с сопутствующими тошнотой, рвотой, лихорадкой и видимым образованием в правом подреберье. У такого пациента почти наверняка острый холецистит с водянкой желчного пузыря. Остальная часть медицинского осмотра просто подтверждает это и обнаруживает дополнительное заболевание. Хотя сам по себе осмотр никогда не дает четкого диагноза, его не следует упускать из виду.
У такого пациента почти наверняка острый холецистит с водянкой желчного пузыря. Остальная часть медицинского осмотра просто подтверждает это и обнаруживает дополнительное заболевание. Хотя сам по себе осмотр никогда не дает четкого диагноза, его не следует упускать из виду.
Обобщенное вздутие живота обычно возникает из-за ожирения, вздутия кишечника газом или жидкостью или асцита. Ожирение может вызвать общее вздутие живота либо из-за жира в брюшной стенке, либо из-за внутрибрюшного жира в сальнике или внутренних органах.Общее вздутие живота также может быть связано с асцитом, особенно когда связано с вывернутым пупком. Вздутие только верхней половины живота может быть связано с кистой или опухолью поджелудочной железы или с острым расширением желудка. Вздутие нижней половины живота может быть связано с беременностью, опухолью яичников, миомой матки или вздутием мочевого пузыря. Ладьевидный живот возникает из-за неправильного питания.
Кожные аномалии , обнаруженные при осмотре брюшной стенки, необходимо сопоставить с историей болезни. Ушиб следует соотнести с историей травмы, чтобы определить возможные травмы органов. Признаки Каллена и Грея Тернера (голубоватое изменение цвета пупка и боков соответственно) связаны с внутрибрюшным и забрюшинным кровотечением, и считается, что кровь рассекает по фасциальным плоскостям, чтобы достичь этих областей. Таким образом, можно было бы усердно расспросить пациентку о причинах такого кровотечения – тяжелом панкреатите, травме или прерванной внематочной беременности.
Ушиб следует соотнести с историей травмы, чтобы определить возможные травмы органов. Признаки Каллена и Грея Тернера (голубоватое изменение цвета пупка и боков соответственно) связаны с внутрибрюшным и забрюшинным кровотечением, и считается, что кровь рассекает по фасциальным плоскостям, чтобы достичь этих областей. Таким образом, можно было бы усердно расспросить пациентку о причинах такого кровотечения – тяжелом панкреатите, травме или прерванной внематочной беременности.
Штрихи брюшной стенки являются результатом разрыва ретикулярной дермы, возникающего при растяжении.Клинически это проявляется при беременности, ожирении, асците, карциноматозе брюшной полости и синдроме Кушинга.
Хирургические рубцы следует тщательно исследовать как с точки зрения их положения, так и с точки зрения их характеристик. Часто пациенты не уверены в том, какую операцию они перенесли, но положение разреза может дать исследователю ключ к разгадке. Несмотря на то, что поперечный разрез правого нижнего квадранта предполагает аппендэктомию, он никоим образом не доказывает это, и нужно быть осмотрительным, делая подобные предположения.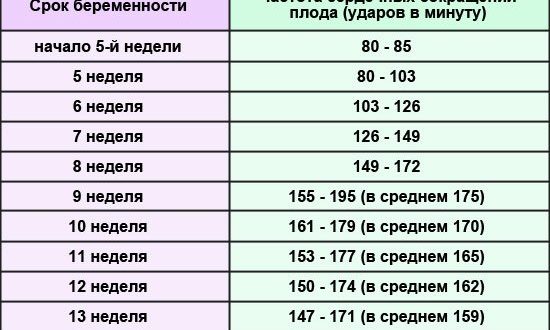 Шрам говорит обследующему об операции. Все рубцы изначально приподнятые и красные; они постепенно бледнеют до розового и к 6 месяцам становятся плоскими и имеют цвет кожи или серый цвет. Раны, которые заживают чисто первым натяжением, тонкие и регулярные, тогда как раны, которые инфицированы и заживают второстепенным натяжением, более широкие и неровные. Келоиды – это широкие рубцы неправильной формы с обильной гипертрофической тканью за пределами области нормального рубцевания. Келоидные образования имеют тенденцию повторяться у некоторых людей и особенно часто встречаются у чернокожих.
Шрам говорит обследующему об операции. Все рубцы изначально приподнятые и красные; они постепенно бледнеют до розового и к 6 месяцам становятся плоскими и имеют цвет кожи или серый цвет. Раны, которые заживают чисто первым натяжением, тонкие и регулярные, тогда как раны, которые инфицированы и заживают второстепенным натяжением, более широкие и неровные. Келоиды – это широкие рубцы неправильной формы с обильной гипертрофической тканью за пределами области нормального рубцевания. Келоидные образования имеют тенденцию повторяться у некоторых людей и особенно часто встречаются у чернокожих.
Расширенные вены наблюдаются в трех клинических ситуациях: исхудание, портальная гипертензия и обструкция нижней полой вены. При истощении происходит потеря подкожного жира, поэтому обычно невидимые вены становятся заметными. Эти вены становятся более заметными при портальной гипертензии. При портальной гипертензии пупочная вена становится выходным трактом портальной системы и образует коллатерали с венами брюшной стенки.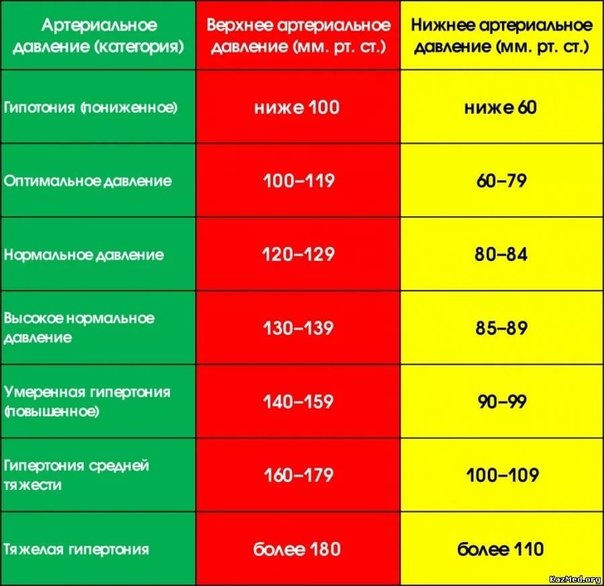 Это отвечает за головку медузы, которая диагностирует портальную гипертензию.Направление кровотока в этих венах при портальной гипертензии нормальное (т. Е. Вверх в венах выше пупка и вниз в тех, что ниже), поскольку кровь течет из портальной системы высокого давления в системную систему низкого давления. Наконец, вены брюшной стенки могут быть расширены из-за закупорки нижней полой вены. Это происходит из-за того, что брюшная стенка становится коллатеральной или обходной стенкой вокруг непроходимости полой полости. В этой ситуации направление кровотока ниже пупка будет обратным, поскольку кровь течет от бедренной вены к верхней полой вене.Обструкция нижней полой вены может возникать в результате злокачественного новообразования печени, как расширение обструкции печеночной вены (синдром Бадда – Киари), в результате тромбофлебита, травмы или хирургического вмешательства.
Это отвечает за головку медузы, которая диагностирует портальную гипертензию.Направление кровотока в этих венах при портальной гипертензии нормальное (т. Е. Вверх в венах выше пупка и вниз в тех, что ниже), поскольку кровь течет из портальной системы высокого давления в системную систему низкого давления. Наконец, вены брюшной стенки могут быть расширены из-за закупорки нижней полой вены. Это происходит из-за того, что брюшная стенка становится коллатеральной или обходной стенкой вокруг непроходимости полой полости. В этой ситуации направление кровотока ниже пупка будет обратным, поскольку кровь течет от бедренной вены к верхней полой вене.Обструкция нижней полой вены может возникать в результате злокачественного новообразования печени, как расширение обструкции печеночной вены (синдром Бадда – Киари), в результате тромбофлебита, травмы или хирургического вмешательства.
Образования , отмеченные при осмотре брюшной полости, могут быть связаны с органами в этой области. Таким образом, образование в правом верхнем квадранте может представлять гепатомегалию из-за гепатита или опухоли печени, вздутие желчного пузыря из-за холецистита или рака поджелудочной железы или рак головки поджелудочной железы.Новообразование в эпигастрии, скорее всего, вызвано острым вздутием желудка. псевдокиста поджелудочной железы, рак поджелудочной железы или аневризма брюшной аорты (которая будет пульсирующей). Образования в левом подреберье обычно возникают из-за спленомегалии, хотя также возможна карцинома спенического изгиба толстой кишки.
Образования в поясничной области обычно почечного происхождения. Кисты почек, поликистоз почек и злокачественные новообразования почек могут быть видны у астенических пациентов.
Образования в нижних квадрантах могут быть результатом воспалительных или опухолевых заболеваний кишечника.В правом нижнем квадранте аппендикулярный абсцесс и карцинома слепой кишки наиболее вероятны, а в левом нижнем квадранте – дивертикулярный абсцесс или рак сигмовидной кишки.
Гипогастральные образования являются результатом патологии тазовых органов. Острая задержка мочи – наиболее частая причина такого образования у мужчин. У женщин новообразования матки или яичников могут вызывать видимые образования в средней линии живота.
Видимая перистальтика кишечника обычно является результатом кишечной непроходимости.Это можно увидеть в желудке новорожденных с гипертрофическим стенозом привратника и в тонком кишечнике пациентов с непроходимостью тонкого кишечника различной этиологии.
Аускультация
Шумы кишечника важны для клинициста как маркер внутрибрюшной патологии. Отсутствие кишечных шумов может быть одним из немногих показателей внутрибрюшной инфекции у пациентов с множественными проблемами и, в частности, с измененным психическим статусом. У пациентов с генерализованным вздутием живота после лапаротомии звуки кишечника могут быть ключевым диагностическим признаком для дифференциации кишечной непроходимости от ранней послеоперационной непроходимости тонкой кишки.Хотя рентгенографическое исследование брюшной полости может указывать на непроходимость кишечника, характерные высокие звуки кишечника являются диагностическими для опытного клинициста.
Точно так же сосудистые синяки полезны для клинициста как индикатор основной патологии. Таким образом, их следует тщательно искать у пациентов с артериальной гипертензией (стенозом почечной артерии), хронической болью в животе (брыжеечная артериальная недостаточность) или хромотой (окклюзионное заболевание аорты или подвздошных артерий).Поскольку постоянные синяки вызываются артериовенозными свищами, их следует тщательно искать у пациентов с проникающей травмой живота.
Растирание живота случается редко, но может быть обнаружено над печенью или селезенкой. Трение означает, что поверхность органа неровная и обычно возникает из-за поражения опухолью, абсцессом или инфарктом. Реже воспалительное образование в брюшной полости может сопровождаться трением, вызванным раздражением прилегающей брюшной стенки.
Пальпация и перкуссия
Как упоминалось ранее, болезненность живота – это сложная физическая находка, с которой трудно справиться.Тем не менее, это открытие должно быть осознано, поскольку оно часто является единственным явным признаком перитонита и может хорошо определять терапию. Классический пример этого – аппендицит. Анамнез и результаты лабораторных исследований могут указывать на аппендицит у пациента с болью в животе, но наличие или отсутствие болезненности позволяет поставить или опровергнуть диагноз. Поскольку нет лабораторных исследований, которые могли бы исключить или гарантировать диагноз аппендицита, врач должен принимать терапевтические решения, основываясь на физическом обнаружении болезненности.
Поскольку болезненность вызвана воспалением париетальной брюшины, этиология болезненности может быть связана с нижележащими органами. Таким образом, болезненность правого подреберьера может быть вызвана холециститом, язвенной болезнью, панкреатитом или гепатитом. Болезненность в эпигастрии обычно возникает из-за панкреатита или язвенной болезни. Болезненность правого нижнего квадранта может быть связана с аппендицитом, дивертикулитом слепой кишки или перфорированной карциномой, тогда как болезненность левого нижнего квадранта обычно возникает из-за дивертикулита сигмовидной кишки.Болезненность бока обычно связана с патологией почек, будь то пиелонефрит или околопочечный абсцесс.
При генерализованной болезненности необходимо учитывать причины генерализованного перитонита. Острая перфорированная язва является частой причиной и проявляется характерной «дощатой» жесткостью брюшной стенки. Другие частые причины включают перфорированный дивертикулит, перфорированный аппендицит и панкреатит. Тем не менее, любой процесс, вызывающий генерализованное раздражение брюшины (химическое или инфекционное), приведет к таким же физическим результатам.
Образования в брюшной полости связаны с нижележащими органами. Образования в правом верхнем квадранте включают гепатомегалию, водянку желчного пузыря и рак головки поджелудочной железы. Новообразования в эпигастрии – это панкреатические (псевдокиста или карцинома), злокачественные новообразования желудка и толстой кишки. Образования в левом подреберье обычно возникают из-за спленомегалии или рака желудка или толстой кишки. На боках опухоли обычно возникают из почки (кисты или опухоли), но иногда из других забрюшинных структур (лимфома, саркома).Образования в нижних квадрантах обычно возникают из кишечника. С правой стороны, обычные образования включают абсцесс аппендикса и карциному слепой кишки; слева дивертикулярный абсцесс и сигмовидная карцинома. Образования в центральной части брюшной полости часто представляют собой аневризмы аорты, а пульсирующий характер новообразования является диагностическим. Таким образом, при оценке абдоминальной массы необходимо учитывать ее расположение, подвижность, а также наличие или отсутствие болезненности, чтобы определить ее этиологию.
Клиническое значение асцита во многом основывается на его этиологии.Это часто можно определить на основе анамнеза и физического осмотра, но парацентез является диагностическим. Образцы перитонеальной жидкости следует отправить в лабораторию для определения концентрации белка, удельного веса, количества клеток и посева. Экссудативный асцит возникает при бактериальном перитоните, карциноматозе и асците поджелудочной железы и связан с концентрацией белка более 3 г / дл и удельным весом более 1,016. Транссудативный асцит возникает при циррозе печени, синдроме Бадда – Киари, констриктивном перикардите, застойной сердечной недостаточности и гипоальбуминемических расстройствах, таких как нефротический синдром.В этих случаях концентрация белка составляет менее 3 г / дл и удельный вес менее 1,016.
Учащенное сердцебиение: часто задаваемые вопросы
Симптомы учащенного сердцебиения различаются от пациента к пациенту и имеют некоторые общие черты.
Ощущение нерегулярности пульса, дискомфорт в груди, шорох в груди; часто люди описывают свое учащенное сердцебиение как «у меня останавливается сердце». Конечно, ощущение сильного пульса в груди, голове и шее вполне можно описать как сердцебиение.
Иногда учащенное сердцебиение может восприниматься необычным образом, включая общее чувство беспокойства, и, в редких случаях, учащенное сердцебиение связано с головокружением или даже потерей сознания.
Могу ли я съесть или выпить что-нибудь, что вызовет учащенное сердцебиение?
Часто вызываемое сердцебиением вещество – кофеин. Некоторые люди чувствительны к любому количеству стимуляторов, но мы стали чаще видеть учащенное сердцебиение, связанное с кофеином, когда в 1990-х годах стали популярными напитки на основе эспрессо, такие как капучино и латте.Частое сокращение или исключение напитков, содержащих кофеин, таких как кофе или газированные напитки, может улучшить сердцебиение.
Некоторые пациенты жалуются на учащенное сердцебиение, когда они едят слишком много шоколада, а некоторые пациенты реагируют учащенным сердцебиением во время праздников, когда они склонны пить слишком много алкоголя.
Некоторые безрецептурные лекарства, такие как средства от простуды и аллергии, которые содержат противозастойные средства (псевдоэфедрин), часто могут вызывать учащенное сердцебиение.
Часто учащенное сердцебиение возникает без очевидного провоцирующего фактора, хотя усталость, стресс и недостаток сна также вызывают или усиливают учащенное сердцебиение.
Как врач оценивает учащенное сердцебиение?
Оценка обычно начинается, как и любая другая жалоба, с хорошей истории болезни, сосредоточенной на таких вещах, как типы еды, напитков и лекарств, отпускаемых без рецепта. После этого следует тщательный медицинский осмотр сердца и легких.
Диагностика учащенного сердцебиения
Что касается лабораторных исследований, они будут определяться общим состоянием и результатами медицинского осмотра.В большинстве случаев сердцебиение имеет очень доброкачественное происхождение, и не требуется ничего, кроме тщательного сбора анамнеза и физического обследования, ЭКГ и, возможно, некоторых основных анализов крови.
Диагностика учащенного сердцебиения с тяжелыми симптомами
Если симптомы у пациента более тяжелые, такие как сильное головокружение или потеря сознания, связанная с сердцебиением, требуется более полное обследование. Этот тип оценки может включать УЗИ сердца, тест на беговой дорожке, более сложные анализы крови, включая тесты на щитовидную железу, и амбулаторный ЭКГ или монитор Холтера.Некоторым пациентам могут потребоваться инвазивные исследования, если есть подозрение, что в основе симптомов учащенного сердцебиения лежит серьезное сердечное заболевание.
Может ли быть серьезным учащенное сердцебиение, сопровождающееся одышкой?
Учащенное сердцебиение, безусловно, может быть связано с одышкой, то есть с двумя симптомами вместе без серьезного заболевания. Обычно это указывает на значительную нерегулярность сердечного ритма и может указывать на необходимость более тщательного обследования.
В целом, чем серьезнее симптомы, такие как головокружение, потеря сознания, боль в груди, одышка, тем серьезнее нужно отнестись к проблеме.
Если у пациента имеется заболевание сердца, такое как перенесенный инфаркт миокарда, застойная сердечная недостаточность (ЗСН), гипертрофическая кардиомиопатия (ГКМП) и другие, симптомы сердцебиения потребуют тщательного обследования.
Каков риск для здоровья учащенного сердцебиения?
Неравномерность сердечного ритма сама по себе обычно не вредит самому сердцу.Пациенты с очень учащенным сердцебиением в течение длительного периода времени действительно рискуют развить увеличение и сердечную недостаточность.
Мы видим увеличение сердца с очень частой причиной сердцебиения, называемой фибрилляцией предсердий. У пациентов может быть фибрилляция предсердий в течение многих лет без вреда для здоровья, но у некоторых пациентов с очень незначительными симптомами может быть слишком быстрый и нерегулярный ритм с симптомами сердечной недостаточности. Также может быть повышенный риск инсульта из-за тромбов, которые могут образовываться при фибрилляции предсердий.
Опасны ли преждевременные сокращения желудочков (ЖЭ) для жизни?
Если у человека нормальная функция сердца и нет признаков структурного заболевания сердца, ЖЭ являются неприятным, но доброкачественным явлением. Если ЖЭ настолько симптоматичны, что могут нарушить работу, попробуйте устранить все факторы, такие как кофеин, определенные продукты, стресс, прежде чем рассматривать какое-либо лечение с помощью лекарств. Когда мы лечим лекарствами, мы обычно сначала стараемся использовать простые лекарства, такие как бета-адреноблокаторы, прежде чем переходить к конкретным антиаритмическим средствам.Очень часто этого бывает достаточно для улучшения симптомов у пациентов.
PVC распространены
Таким образом, PVC распространены. В подавляющем большинстве случаев они не имеют прогностического значения и часто проходят сами по себе без какого-либо лечения, кроме заверения врача.
Как связаны упражнения и ЖЭ?
Связь между дополнительными ударами и упражнениями сложная. Многие пациенты испытывают ЖЭ или учащенное сердцебиение до и после тренировки, но не во время тренировки.
Когда большинство пациентов начинают тренироваться, их собственная частота сердечных сокращений повышается, а ЖЭ или другие дополнительные удары исчезают при более высокой частоте сердечных сокращений. После тренировки естественный уровень адреналина в организме остается высоким в течение определенного периода времени, в то время как частота сердечных сокращений начинает снижаться во время отдыха. Этот период времени часто позволяет восстановить дополнительные удары, а иногда их частота и частота выше, чем до тренировки.
Если другие симптомы слабо выражены или отсутствуют, обычно нет причин для серьезного беспокойства.Если учащенное сердцебиение сопровождается другими симптомами, такими как одышка, дискомфорт в груди, сильное головокружение или потеря сознания, эти симптомы с учащенным сердцебиением в любой обстановке являются поводом для беспокойства и требуют дальнейшего обследования.
Насколько точны электрокардиограммы (ЭКГ)?
Электрокардиограмма – это представление электрической активности сердца в нескольких проекциях. Он регистрирует около 12 секунд, и пациенты с учащенным сердцебиением могут иметь или не иметь отклонения на ЭКГ в течение этого времени.Вот почему многие врачи используют амбулаторные ЭКГ или мониторы Холтера, чтобы попытаться поставить диагноз.
Другое преимущество стандартной ЭКГ состоит в том, что она может выявить признаки других проблем с сердцем, таких как старый сердечный приступ или другие электрические аномалии, которые могут дать важные ключи к основному диагнозу, который представляет сердцебиение. Таким образом, электрокардиограмма является важной частью обследования сердца, но не особенно чувствительна для выявления нарушений сердечного ритма.
Холтеровское мониторирование
Другие подходы включают использование монитора, который быстро подключается при появлении симптомов, но в противном случае его можно носить в кармане или сумочке на срок до месяца. Это позволяет лучше коррелировать симптомы сердцебиения и сердечного ритма в то время, когда симптомы проявляются. В редких случаях мы имплантируем под кожу петлевой регистратор, который может записывать ваше сердце в течение трех лет и фиксировать аритмии, которые возникают редко или в ситуациях, когда ношение монитора нецелесообразно, например, при соревнованиях, плавании и т. Д.
Может ли беременность вызвать учащенное сердцебиение?
В моей практике было несколько пациенток, у которых был первый эпизод учащенного сердцебиения и сердцебиения во время беременности. Это понятно, поскольку состояние беременности вызывает значительные сдвиги в объеме крови, а также создает новую нагрузку на сердце, которая может вызвать тенденцию к учащению сердечных сокращений, которая не проявлялась до беременности.
После беременности у пациентки может не наблюдаться учащенное сердцебиение или может появиться учащенное сердцебиение при других стрессовых обстоятельствах.Разумеется, для того, чтобы во время беременности возникло сердцебиение, не должно быть ничего плохого с сердцем.
С другой стороны, у женщин с проблемами сердечного ритма или обмороками в анамнезе до беременности часто наблюдается заметное уменьшение симптомов во время беременности по мере увеличения сердечного выброса и увеличения объема крови.
Какие лекарства обычно назначают для предотвращения сердцебиения?
Есть большое количество лекарств, которые используются врачами для лечения более серьезных типов нарушений сердечного ритма.Они обычно назначаются кардиологом, потому что они имеют серьезные побочные эффекты и при неправильном использовании могут вызвать серьезные сердечно-сосудистые проблемы, даже остановку сердца или внезапную смерть.
При правильном применении эти мощные лекарства могут предотвратить серьезные нарушения сердечного ритма и могут быть весьма полезны, хотя большинство пациентов предпочли бы не принимать их из-за их стоимости, побочных эффектов, и их часто необходимо принимать несколько раз в день. .
Как кардиостимулятор может улучшить учащенное сердцебиение?
В последние годы пациенты с наиболее тяжелыми типами нарушений сердечного ритма воспользовались современными кардиостимуляторами и устройствами, способными корректировать сердечный ритм с помощью электрического разряда, автоматически подаваемого после возникновения нарушения сердечного ритма.Очевидно, что это узкоспециализированные устройства, и обычно они назначаются и тестируются кардиологами.
Могут ли лечебные травы помочь предотвратить учащенное сердцебиение?
Что касается лечебных трав, мне неизвестно какое-либо лечебное средство на травах, особенно эффективное при учащенном сердцебиении. Я должен сказать, что низкий уровень калия или магния в организме может быть связан с учащенным сердцебиением, а иногда и с более серьезными нарушениями сердечного ритма, и в таких случаях добавки или продукты с высоким содержанием калия и магния могут оказаться весьма полезными.
Могу ли я испытать учащенное сердцебиение во время панических атак?
Эффект вздрагивания высвобождает в организме вещества, такие как адреналин, которые вызывают учащение пульса и учащение сердцебиения, вызывая ощущение паники, учащенного сердцебиения и учащенного сердцебиения. Это опыт осознания естественного или нормального функционирования нервной системы. Беспокойство, паника и испуг вызывают повышение уровня адреналина и ощущение сердцебиения.
Почему у меня учащается сердцебиение, когда я наклоняюсь вперед?
При наклоне возникает повышенное внутрибрюшное давление, которое передается вверх по пищеводу (или грыже пищеводного отверстия диафрагмы), которая лежит прямо напротив задней части левого предсердия. Это наиболее частая причина несердечного сердцебиения.
Нарушения подвижности пищевода
У людей с нарушениями моторики пищевода также будет частое сердцебиение и отсутствие нарушений сердечного ритма.Мозг не способен отличить учащенное сердцебиение от желудка, пищевода или иногда даже мышц грудной стенки. Они сами по себе являются нормальными и естественными и в подавляющем большинстве случаев не требуют какого-либо специального лечения.
Являются ли PVCs, которые я могу чувствовать более значимыми, чем те, которые я не могу?
Нет прогностической разницы между ЖЭ, которые ощущает пациент, и теми, которые не ощущаются. Очевидно, что симптоматические ЖЭ больше беспокоят пациента, потому что они могут раздражать и отвлекать.В остальном, с точки зрения прогноза, все ЖЭ одинаковы. У большинства пациентов, которые в остальном здоровы, ЖЭ по Холтеру не имеют большого прогностического значения, независимо от того, есть у них опыт или нет.
Что мне делать, если мой 9-летний ребенок жалуется на «пропущенные доли»?
Те же самые рекомендации применимы к детям, и у подавляющего большинства детей причины пропуска сердечных сокращений обычно доброкачественные и не требуют лечения. Однако их не следует игнорировать, поскольку необходимо исключить электрические или структурные аномалии сердца.
Если ребенок просто замечает периодический «пропущенный ритм», в остальном здоров и не отстает от своих друзей на детской площадке, маловероятно, что происходит что-то серьезное.
Симптомы, требующие медицинской помощи
- Боль в груди
- Одышка
- Легкомысленность
- Обмороки
Тем не менее, их педиатр должен осматривать детей с такими жалобами, а некоторые из них должны быть осмотрены детским кардиологом.
Что люди подразумевают под внезапной смертью?
Внезапная смерть используется для описания ситуации, при которой пациент теряет сердечную функцию и, по сути, умирает в течение нескольких минут, если ему не будет оказана помощь. Под помощью я имею в виду сердечно-легочную реанимацию (СЛР) и часто электрическую кардиоверсию для восстановления нормального сердечного ритма. Очевидно, что пациентам, у которых эти усилия оказались успешными, потребуется тщательное обследование для определения причины остановки сердца и предотвращения ее возникновения в будущем.
Устройства внутреннего дефибриллятора, которые стали обычным явлением при уходе за этими типами пациентов, оказались очень эффективными в предотвращении смерти от сердечной аритмии у пациентов, у которых уже был один или несколько эпизодов попытки внезапной смерти.
Есть минутка?Уделите две минуты, чтобы узнать больше о своем здоровье с помощью Оценки мужского здоровья.
Пропуск биения – удивление учащенного сердцебиения
Интересные причины учащенного сердцебиения и лечение трепетания сердца
Ваше сердце неожиданно начинает биться или стучать, или кажется, что оно все время пропускает удары? Эти ощущения называются учащенным сердцебиением.Для большинства людей учащенное сердцебиение случается редко. У других бывает десятки таких сердечных сокращений в день, иногда настолько сильных, что они ощущаются как сердечный приступ.
Чаще всего учащенное сердцебиение вызывается безобидной икотой сердечного ритма. Некоторые из них отражают проблему в сердце или других частях тела.
Симптомы учащенного сердцебиенияУ разных людей симптомы сердцебиения возникают по-разному. При сердцебиении может возникать ощущение, будто сердце трепещет, бьется, трепещет, шепчет или стучит.Они также могут чувствовать, как сердце замирает. Некоторые люди ощущают сердцебиение как стук в груди или шее; другие воспринимают их как общее чувство беспокойства.
Что вызывает трепетание сердца?
Сердцебиение может появиться неожиданно и так же внезапно исчезнуть. Они могут быть связаны с определенными действиями, событиями или эмоциями. Некоторые люди замечают, что их сердце замирает, когда они засыпают; другие, когда они встают после того, как наклонились. Сердцебиение может быть вызвано:
- стресс, тревога или паника
- обезвоживание
- с низким содержанием калия
- низкий уровень сахара в крови
- слишком много кофеина, шоколада или алкоголя
- лихорадка
Люди с определенными заболеваниями, такими как болезни сердца, анемия и сверхактивная щитовидная железа (гипертиреоз), чаще испытывают учащенное сердцебиение.Сердцебиение может быть связано с лекарствами и лекарствами, такими как кокаин, амфетамины, таблетки для похудания, некоторыми средствами от кашля и простуды, некоторыми антибиотиками, гормоном щитовидной железы, дигоксином или лекарствами от астмы.
Почему у меня бьется сердце?
Есть несколько возможных причин учащенного сердцебиения.
Беда сверху. Некоторое учащенное сердцебиение возникает из-за преждевременных сокращений верхних камер сердца (предсердий). Когда предсердия сокращаются на долю секунды раньше, чем должны, они отдыхают на мгновение дольше, чтобы вернуться к своему обычному ритму.Это похоже на пропущенный удар и часто сопровождается заметно сильным сокращением, поскольку нижние камеры (желудочки) очищают лишнюю кровь, скопившуюся во время паузы. Эти преждевременные сокращения почти всегда доброкачественные, то есть они не опасны для жизни и не являются признаком сердечного приступа.
Два других нарушения сердечного ритма, которые могут вызывать учащенное сердцебиение сверху, – это фибрилляция предсердий и наджелудочковая тахикардия. Фибрилляция предсердий – это нерегулярное и часто учащенное сердцебиение, вызванное хаотической электрической активностью в верхних камерах сердца.Наджелудочковая тахикардия – это учащенное сердцебиение ( тахикардия, означает учащенное сердцебиение), которое начинается выше нижних камер сердца. Оба они могут вызвать учащенное сердцебиение, которое может быть кратковременным или продолжительным. Оба должны быть оценены вашим врачом.
Беда снизу. Ранние сокращения желудочков также могут вызывать сердцебиение. Одиночное преждевременное сокращение желудочков или даже пара подряд обычно не является проблемой, если только оно не сопровождается обмороком, одышкой или другими симптомами.Однако длительная череда преждевременных сокращений желудочков одно за другим вызывает беспокойство. Они могут перерасти в смертельный сердечный хаос, известный как фибрилляция желудочков.
Прочие источники. Проблемы с кардиостимулятором или синусовым узлом могут вызывать сердцебиение. Так может нарушиться координация между верхней и нижней камерами. Рубцовая ткань сердца в результате сердечного приступа или другой травмы и проблем с клапаном, таких как пролапс митрального клапана, также может привести к сердцебиению.
Диагностика учащенного сердцебиения
Учащенное сердцебиение, как правило, приходит и уходит. К сожалению, к тому времени, как вы приходите к врачу, их обычно уже нет. Это делает их совместными усилиями.
Одна из самых полезных сведений – это ваша история о том, как вы ощущаете учащенное сердцебиение, как часто и когда. Попытайтесь ответить на некоторые из этих вопросов до посещения врача:
- Если у вас учащенное сердцебиение, проверьте свой пульс.Ритм вашего сердца быстрый или медленный? Обычный или нерегулярный?
- Когда ваше сердце замирает, вы чувствуете головокружение, головокружение, одышку или боль в груди?
- Часто ли вы делаете то же самое, когда они происходят?
- У вас учащенное сердцебиение начинается и прекращается внезапно или постепенно исчезает и исчезает?
Медицинский осмотр может выявить явные признаки сердцебиения. Ваш врач может услышать шум или другой звук при прослушивании вашего сердца, что указывает на проблему с одним из сердечных клапанов.Ваш врач может также сделать анализ крови, если он или она подозревают дисбаланс щитовидной железы, анемию, низкий уровень калия или другие проблемы, которые могут вызывать или способствовать учащенному сердцебиению.
Электрокардиограмма (ЭКГ) – стандартный инструмент для обследования человека с учащенным сердцебиением. Эта запись электрической активности вашего сердца показывает сердечный ритм и любые явные или незначительные нарушения, но только в течение 12 секунд или около того. Ваш врач может захотеть дольше записывать ваш сердечный ритм, чтобы определить причину сердцебиения.
Если учащенное сердцебиение сопровождается болью в груди, врач может назначить вам тест с физической нагрузкой. Если они сопровождаются учащенным пульсом или головокружением, возможно, стоит провести электрофизиологическое исследование с использованием специального зонда, вставленного в сердце.
Регистрация учащенного сердцебиения
Если вы подвержены риску сердечного ритма или учащенное сердцебиение мешает вашей жизни или психическому здоровью, запись сердечного ритма в течение 24 часов или даже дольше может зафиксировать электрическую «подпись» проблемы.Визуальное подтверждение этой подписи может помочь определить, как лучше всего лечить учащенное сердцебиение.
Монитор Холтера постоянно записывает сердечный ритм в течение 24 часов, пока вы занимаетесь повседневными делами. Маленькие пластыри, называемые электродами, прикрепляются к вашей груди и прикрепляются к записывающему устройству, которое вы носите в кармане или носите на шее или талии. Во время теста вы ведете дневник того, что вы делаете и что чувствуете, а также время дня для каждой записи. Когда вы вернете монитор своему врачу, он или она посмотрит на запись, чтобы увидеть, были ли какие-либо нерегулярные сердечные ритмы.
Двадцати четырех часов часто недостаточно, чтобы обнаружить учащенное сердцебиение. Регистратор событий может контролировать работу сердца в течение нескольких дней или недель. Есть даже имплантируемый регистратор, который может невидимо контролировать сердце в течение года и более.
Как остановить учащенное сердцебиение
Если у вас необъяснимое сердцебиение, начните с простых вещей:
- Не курите.
- Сократите употребление алкоголя или совсем прекратите его пить.
- Убедитесь, что вы едите регулярно (низкий уровень сахара в крови может вызвать учащенное сердцебиение).
- Пейте много жидкости.
- Высыпайтесь.
- Попросите вашего врача или фармацевта проверить все ваши лекарства и добавки, чтобы убедиться, что они не вызывают сердцебиения. Например, противоотечные средства, содержащие псевдоэфедрин или фенилэфрин, могут вызывать сердцебиение.
Стресс и тревога – два других ключевых фактора, вызывающих пропущенные ритмы. Здесь может помочь двухэтапный подход. Чтобы избежать сердцебиения, попробуйте медитацию, релаксацию, упражнения, йогу, тай-чи или другое действие, снимающее стресс.Если учащенное сердцебиение все же появляется, могут помочь дыхательные упражнения или напряжение и расслабление отдельных групп мышц.
Глубокое дыхание. Сядьте спокойно и закройте глаза. Положите одну руку на живот. Медленно и глубоко вдохните через нос. Почувствуйте, как ваш живот движется наружу. Выдохните через нос или рот, в зависимости от того, что вам удобнее. Повторить.
Если ваше сердце неожиданно забилось, вы можете попытаться остановить его самостоятельно одним из следующих маневров.Однако, если они не сработают быстро и симптомы не исчезнут, попросите кого-нибудь отвезти вас в отделение неотложной помощи или позвоните по номеру 911.
Маневр Вальсальвы. Зажмите нос пальцами одной руки. Закрой свой рот. Попробуйте сделать сильный выдох через нос.
Давай вниз. Сожмите мышцы живота и анальный сфинктер. Затем надавите, как будто у вас испражняется. (Это еще один способ выполнить маневр Вальсальвы.)
Холодная вода. Облейте лицо холодной водой или погрузите лицо в раковину или большую миску, наполненную холодной водой.
Маневр Вальсальвы, давление вниз и холодная вода стимулируют блуждающий нерв, что помогает контролировать частоту сердечных сокращений. Глубокое дыхание помогает расслабиться и снять стресс и беспокойство, которые могут сопровождаться учащенным сердцебиением.
Лечение учащенного сердцебиения
Если методы самопомощи не работают, а сердцебиение все еще доставляет неудобства, вы можете попробовать некоторые медицинские варианты.Лекарства, называемые бета-блокаторами, иногда используются для лечения учащенного сердцебиения. Они замедляют частоту сердечных сокращений и контролируют поток сигналов «бей сейчас», которые регулируют сердцебиение.
Иногда требуется медицинская процедура, называемая абляцией. Он может контролировать учащенное сердцебиение, вызванное ошибочными электрическими сигналами в сердце.
Позвоните своему врачу, если …
Если у вас учащенное сердцебиение с одышкой, головокружение, боль в груди или обморок, попросите кого-нибудь отвезти вас в отделение неотложной помощи или сразу же позвоните в местный номер службы экстренной помощи.Это могут быть признаки серьезной проблемы с сердцем.
В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного контента. Обратите внимание на дату последнего обзора или обновления всех статей. На этом сайте нет контента, независимо от даты, никогда не следует использовать вместо прямого медицинского совета вашего врача или другого квалифицированного клинициста.
Практическое руководство по клинической медицине Калифорнийского университета в Сан-Диего
Осмотр брюшной полости
Основные компоненты абдоминального обследования включают: наблюдение, аускультацию, перкуссия и пальпация.Хотя это те же элементы, которые составляют легочные и сердечные исследования, здесь они проводятся в несколько ином порядке (то есть аускультация перед перкуссией) и имеют разную степень важности. Обсуждаются тазовые, генитальные и ректальные исследования, все части брюшной полости. в другом месте.
Мыслить анатомически: Когда вы смотрите, слушаете, чувствуете и перкуссируете, представьте, какие органы живут в той области, в которой вы находитесь. исследуют.Живот примерно разделен на четыре квадранта: правый верхний, правый нижний, левый верхний и нижний. слева внизу. Думая анатомически, вы напомните себе, что находится в определенном квадранте. и поэтому что может быть идентифицировано как при нормальных, так и при патологических состояниях.
Актуальная анатомия брюшной полости
По соглашению, обследование брюшной полости выполняется, когда врач стоит справа от пациента. боковая сторона.
Наблюдение:
Много информации можно получить, просто наблюдая за пациентом и глядя на его брюшную полость. Для этого необходимо полностью обнажить рассматриваемую область, что достигается следующим образом:
- Попросите пациента лечь на ровный стол для осмотра, который находится на удобной высоте для обоих. из вас.На этом этапе пациент должен быть одет в халат и, по желанию, нижнее белье.
- Возьмите запасную простыню и накиньте ее на нижнюю часть тела так, чтобы она закрывала только верхнюю часть тела. край их нижнего белья (или так, чтобы он пересекал верхнюю часть лобковой области, если они полностью разделся). Это позволит вам полностью обнажить живот, при этом время, позволяющее пациенту оставаться в некоторой степени прикрытым.Затем платье можно снять, чтобы что область, простирающаяся от чуть ниже груди до тазового края, полностью непокрытый, помня, что верхний край живота простирается под грудную клетку.
- Руки пациента должны оставаться по бокам, положив голову на подушку.Если голова согнута, мускулатура живота напрягается и осмотр более тщательный. сложно. Позволяя пациенту согнуть колени так, чтобы подошвы его ног опирались на стол также расслабит живот.
- Сохраняйте в комнате как можно больше тепла и убедитесь, что освещение достаточно. Оплачивая внимание к этим, казалось бы, мелким деталям, вы создаете среду, которая дает вам лучший шанс провести точное обследование.Это особенно важно в начале карьеры, когда ваши навыки относительно не совершенны. Однако это также сослужат вам хорошую службу при обследовании тучных, тревожных, подавленных или других проблемных пациенты.
При наблюдении за пациентом обращайте особое внимание на:
- Внешний вид живота.Он плоский? Вздутие? При увеличении это выглядит симметричным или
Есть ли отчетливые выпячивания, возможно, связанные с подлежащей органегалией? Контуры
живот можно лучше всего оценить, стоя у подножия стола и глядя вверх
к голове пациента. Глобальное увеличение живота обычно вызывается воздухом, жидкостью или
толстый. Часто невозможно различить эти сущности на основе
только наблюдение (полезные маневры см. ниже).Области, которые становятся более выраженными, когда
Вальсальвы пациента часто связаны с вентральными грыжами. Это точки
ослабление брюшной стенки, часто из-за предыдущей операции, в результате которой
сальник / кишечник / перитонеальная жидкость может выходить при повышении внутрибрюшного давления.
Различные причины вздутия живота
Полный живот
Гепатомегалия
Асцит
Заметно увеличенный желчный пузырь
(с маркировкой «ГБ»)Пупочная грыжа
Та же пупочная грыжа, когда пациент выполняет вальсальву маневр.
- Наличие хирургических рубцов или других кожных аномалий.
- Движение пациента (или его отсутствие). Те, у кого перитонит (например, аппендицит), предпочитают лежать неподвижно, так как любое движение вызывает дальнейшее раздражение брюшины и боль. Вопреки из-за этого пациенты с камнями в почках будут часто корчиться на столе для осмотра, не в состоянии найти удобную позу.
Аускультация:
По сравнению с кардиологическим и легочным исследованиями, аускультация брюшной полости имеет относительно незначительную роль. Его проводят перед перкуссией или пальпацией, так как сильное прикосновение к животу может нарушают работу кишечника, возможно, искусственно изменяя его деятельность и, следовательно, кишечные шумы. Экзамен выполняется путем осторожного размещения предварительно нагретого (выполняется путем трения стетоскопом о перед рубашкой) диафрагмой на живот и слушайте в течение 15 или 20 секунд.Здесь нет волшебные временные рамки. Стетоскоп можно поместить на любую область живота, так как это невозможно. разделение на части и звуки, издаваемые в одной области, вероятно, можно услышать повсюду. Как много где стоит послушать? Опять же, волшебного ответа нет. На этом этапе потренируйтесь слушать в каждом из четырех квадрантов и посмотрите, сможете ли вы обнаружить какие-либо «региональные различия».
Что именно вы слушаете и в чем его значение? Должны быть три вещи принято к сведению:
- Присутствуют звуки кишечника?
- Если присутствуют, то часты они или редки (т.е. количество)?
- Какова природа звуков (т.е. качество)?
Поскольку пища и жидкость проходят через кишечник посредством шума перистальтики, называемые кишечными звуками, генерируются. Эти звуки встречаются довольно часто, порядка каждых 2–5 секунд, хотя есть много вариантов. Кишечные шумы сами по себе не имеют большого значения.То есть в нормальный человек, у которого нет жалоб и в остальном нормальный экзамен, наличие или отсутствие кишечных звуков существенно не имеет значения (т. е. какой бы характер они ни иметь для них будет нормально). Фактически, большинство врачей отказываются от аускультации брюшной полости. если нет симптомов или признаков, указывающих на патологию брюшной полости. Тем не мение, вам по-прежнему следует практиковаться в том, чтобы выслушивать всех пациентов, которых вы обследуете, чтобы вы развиваете чувство того, что составляет диапазон нормального.Звуки кишечника могут, тем не менее, добавьте важную вспомогательную информацию в правильных клинических условиях. В общие воспалительные процессы серозной оболочки (т.е. любой из поверхностей, которые покрывают органы брюшной полости …. как при перитоните) живот будет тихий (т. е. кишечные звуки будут редкими или совсем отсутствовать). Воспаление слизистой оболочки кишечника (т.е. внутренности кишечника, что может произойти с инфекции, вызывающие диарею) вызывают гиперактивные звуки кишечника. Процессы которые приводят к кишечной непроходимости, первоначально вызывают частые звуки кишечника, как “несется”. Думайте об этом как о том, что кишечник пытается заставить свое содержимое через плотное отверстие. Затем следует приглушенный звук, называемый «звон». а потом тишина.Кроме того, повторное появление кишечных звуков предвещает восстановление нормальной функции кишечника после травмы. После абдоминальной хирургии, для Например, есть период в несколько дней, когда кишечник находится в состоянии покоя. В появление кишечных шумов свидетельствует о возвращении кишечной деятельности, что является важным фаза выздоровления пациента. Таким образом, кишечные звуки следует интерпретировать в контекст конкретной клинической ситуации.Они предоставляют вспомогательную информацию к другим находкам, но сами по себе не являются патогномоничными для каких-либо конкретных процесс.
После того, как вы закончите регистрировать звуки кишечника, используйте диафрагму стетоскопа. для проверки наличия ушибов почечной артерии, высокий звук (аналогичный шуму) вызвано турбулентным током крови через сосуд, суженный атеросклерозом.Место для прослушивания – на несколько см выше пупка, по боковому краю. любой из прямых мышц. Большинство медработников не проводят регулярную проверку на предмет синяков. Однако в правильных клинических условиях (например, у пациента с некоторой комбинацией почечной недостаточности, трудно поддающейся контролю артериальной гипертензии и известных сосудистых заболеваний. болезнь), наличие шишки предоставит подтверждающие доказательства существования стеноза почечной артерии.При прослушивании синяков нужно будет нажать вниз довольно плотно, так как почечные артерии являются забрюшинными структурами. Атеросклероз дистальнее аорты (то есть в месте отхождения подвздошных артерий) также может генерировать синяки. Кровоток через аорту не вызывает заметных звук. Таким образом, аускультация над этой структурой не является хорошим скрининговым тестом для наличие аневризматической дилатации.
Ударные:
Техника перкуссии такая же, как и при исследовании легких. Во-первых, не забудьте потрите руки и согрейте их перед тем, как положить их на пациента. Затем поместите прижмите левую руку к брюшной стенке так, чтобы только средний палец отдыхая на коже. Ударьте по дистальному межфаланговому суставу среднего пальца левой руки 2 или 3 раза кончиком среднего пальца правой руки, используя ранее описанную дискету движение запястья (см. исследование легких).Есть два основных звука, которые можно воспроизвести:
- Тимпанитные (барабанные) звуки, производимые перкуссией над структурами, заполненными воздухом.
- Тупые звуки, которые возникают, когда твердая структура (например, печень) или жидкость (например, асцит) лежит под исследуемой областью.
* Следует особо отметить, если перкуссия вызывает боль, которая может возникнуть, если лежит в основе воспаления, как при перитоните.Это, безусловно, будет поддержано другими исторические и экзаменационные данные.
Что вы действительно можете ожидать услышать при перкуссии нормального живота? Два твердых органа у нормального пациента перкуссируются печень и селезенка. В большинстве случаев печень будет полностью покрыта ребрами.Иногда край может выступать на сантиметр. или два ниже берегового края. Селезенка меньше по размеру и полностью защищена ребрами. Чтобы определить размер печени, действуйте следующим образом:
- Начало чуть ниже правой груди по линии с серединой ключицы, точка что вы достаточно уверены, это над легкими. Перкуссия в этой области должна производят относительно резонансную ноту.
- Опустите руку на несколько сантиметров и повторите. Сделав это несколько раз, вы будет над печенью, из-за чего звук станет более тусклым.
- Продолжайте идти вниз, пока звук снова не изменится. Это может произойти, пока вы все еще находитесь над ребрами или, возможно, просто перешли реберный край. На это точка, вы достигнете нижнего края печени.Общая протяженность нормальная печень может варьироваться в зависимости от размера пациента (от 6 до 12 см). Не расстраивайтесь, если вам трудно улавливать разные звуки, как изменения могут быть довольно незначительными, особенно если имеется много подкожного жира.
- Резонансный тон, производимый перкуссией по передней стенке грудной клетки, будет несколько меньше барабанной перепонки, чем у кишечника.Хотя они оба вызваны постукивая по заполненным воздухом структурам, ребра и грудная мышца имеют тенденцию увлажнять звук.
- Скоростная перкуссия, описанная в легочном отделе, также может быть полезна. Ориентируйте свой левой рукой так, чтобы пальцы были направлены в сторону головы пациента. Percuss as you медленно и равномерно переместите руку из области правой груди вниз над печень и по направлению к тазу.Этот маневр помогает подчеркнуть различную перкуссию. отмечает, что, возможно, делает идентификацию границ печени более очевидной.
Перкуссия селезенки сложнее, так как эта структура меньше по размеру и лежит довольно далеко. сбоку, упираясь в углубление, образованное левыми ребрами. При значительном увеличении перкуссия в левом подреберье даст тусклый тон.Спленомегалия предложена затем следует проверить перкуссию путем пальпации (см. ниже). Остаток нормального брюшная полость по большей части заполнена тонким и толстым кишечником. Попробуйте перкуссию каждый из четырех квадрантов, чтобы получить представление о нормальных вариациях звука, которые произведено. Они будут различной тимпанитической, тупой или некоторой комбинацией вышеперечисленного, в зависимости от того, заполнен ли нижележащий кишечник газом или жидкостью.Желудок “пузырь” должен издавать очень тимпанитный звук при перкуссии над левым нижним ребром. клетка, близко к грудины.
Перкуссия может быть весьма полезной для определения причины вздутия живота, особенно в различении жидкости (он же асцит) и газа. Техник используется для выявления асцита, оценка сдвигающейся тупости, пожалуй, самая надежная и воспроизводимый.Этот метод зависит от того, что наполненный воздухом кишечник будет плавать сверху. любой жидкости, которая присутствует. Действуйте следующим образом:
- Когда пациент лежит на спине, начните перкуссию на уровне пупка. и продолжайте движение вниз вбок. При наличии асцита вы достигнете точки где звук меняется с тимпанитного на глухой. Это кишечная жидкость интерфейс и должен быть примерно на одинаковом расстоянии от пупка справа и левые стороны, поскольку жидкость прослоивается в зависимости от силы тяжести, распределяя равномерно по задней поверхности живота.Это также должно вызвать симметричная выпуклость бока пациента.
- Отметьте эту точку на правой и левой сторонах живота, а затем попросите пациента перевернуться в положение лежа на боку (т. е. на любую их правая или левая сторона).
- Повторите перкуссию, начиная с верхней части повернутого вверх бока пациента
и двигаясь вниз к пупку.Если есть асцит, жидкость потечет
в наиболее зависимую часть живота. Место, в котором меняется звук
от тимпанита к тупому, следовательно, сместится вверх (к пупку)
и быть выше линии, которую вы нарисовали ранее. Скоростная перкуссия (описана
выше) также можно использовать для определения местоположения границы раздела воздух-жидкость.
Если вздутие живота не вызвано жидкостью (например,грамм. вторичный к ожирению или газу
в одиночку), смещение не будет идентифицировано.
Приведенные ниже модели должны помочь прояснить концепцию тупости переключения передач. Когда “пациент” лежит на спине, воздушные шары (представляющие кишечник)
плыть по воде (представляя асцит). Когда «пациент» переворачивается на их правую сторону, устанавливается новый уровень воздушной жидкости.Переменная тупость (реальный пациент)
Поймите, что для успешного применения этого метода должно быть много асцита. поскольку брюшная полость и таз могут скрывать несколько сотен кубических сантиметров жидкости, которая может быть не обнаруживается при физическом осмотре.Кроме того, тупость переключения основана на предположении эта жидкость может свободно течь по брюшной полости. Таким образом, в случае предшествующей операции или инфекция с последующим образованием спаек, это может быть не очень полезно техника. Пальпация также может использоваться для проверки асцита (см. Ниже).
Пальпация:
Прежде чем положить руки на пациента, сначала согрейте руки, потерев их друг о друга.Колодки кончики (наиболее чувствительные участки) указательного, среднего и безымянного пальцев являются исследуемыми поверхности, используемые для определения краев печени и селезенки, а также более глубоких структур. Вы можете использовать либо одну правую руку, либо обе руки, при этом левая рука лежит на верхней части Правильно. Применяйте медленное, равномерное давление, избегая любых быстрых / резких движений, которые могут испугать пациента или вызвать дискомфорт.Изучите каждый квадрант отдельно, представляя, что структуры лежат под вашими руками и то, что вы можете ожидать от ощущения.
- Начало в правом верхнем квадранте, на 10 см ниже края ребра в средне-ключичная линия. Это должно гарантировать, что вы находитесь ниже края печени. В основном, Легче обнаружить отклонение от нормы, если вы начнете с участка, который, по вашему мнению, является нормальным.Слегка надавите вниз (кзади) и по направлению к голове пациента, ориентируя руку. примерно параллельно прямой мышце, позволяя расположить наибольшее количество пальцев участвуя в экзамене, когда вы пытаетесь нащупать край печени. Продвиньте руки несколько см на голову и повторяйте до тех пор, пока не окажетесь у нижнего края ребер. Первоначальная пальпация проводится легко.
- После этого повторите исследование той же области, но поторопитесь, чтобы что вы исследуете более глубокие аспекты правого верхнего квадранта, особенно если у пациента много подкожно-жировой клетчатки.Подталкивание вверх и внутрь, пока пациент принимает глубокий вдох может облегчить ощупывание края печени при движении вниз диафрагма приблизит печень к руке. Вершина мечевидного отростка, костная структура на нижнем конце грудины, может быть направлена наружу или внутрь и может быть ошибочно принят за образование в брюшной полости. Вы сможете отличить его, заметив его расположение относительно грудной клетки (т.е. в средней линии, где справа и слева стороны встречаются).
- Еще можно попробовать «зацепить» край печени пальцами. Чтобы использовать это
техники, согните кончики пальцев правой руки (как когтистые).Затем нажмите
в правом верхнем квадранте и потяните вверх (к голове пациента), пытаясь
грабли по краю печени. Это хороший способ подтвердить наличие
пальпируемый край печени прощупывается при обычном осмотре.
Крючок печени
- Положите правую руку на нижнюю и боковую границу ребер, надавливая вниз, как левой рукой вы отталкиваетесь сзади.Если правая почка сильно увеличена, вы можете почувствовать это между своими руками.
- Теперь осмотрите левый верхний квадрант. Нормальная селезенка не пальпируется. При увеличении он имеет тенденцию расти к тазу и пупку (то есть вниз и поперек). Начинать пальпируя возле пупка, медленно двигайтесь к ребрам. Изучите поверхностно а потом более глубоко.Затем начните на 8-10 см ниже края ребра и двигайтесь вверх. В этом Таким образом, вы сможете почувствовать увеличение в любом направлении. Вы можете использовать левую руку, чтобы протолкнуть ее с левого бока пациента, направляя увеличенную селезенку к вашему правая рука. Если селезенка очень большая, вы можете даже “отскочить” ее назад и вперед между твоими руками. Спленомегалию, вероятно, труднее оценить, чем гепатомегалия.Печень граничит с диафрагмой и не может отойти от исследуя руку. Селезенка, с другой стороны, не так окончательно окаймлена и, следовательно, имеет тенденцию улетать от вас при пальпации. Итак, исследуйте медленно, нежно мода. Край при пальпации мягкий, округлый и довольно поверхностный. Повторите исследование с пациентом, повернутым на правый бок, что приведет к опусканию селезенки к твоей исследующей руке.
- Исследование левой почки выполняется так же, как описано для
Правильно. Боль в почках, чаще всего связанная с инфекцией, может быть вызвана прямым
обследование, если вся структура пальпируется в результате отека.
Обычно это не так. Однако, поскольку почка лежит в забрюшинном пространстве,
осторожно постучите кулаком по реберно-позвоночному углу (т.е. куда
самые нижние ребра сочленяются с позвоночником) вызовет боль, если
нижележащая почка воспаляется. Это заболевание, известное как болезненность реберно-позвоночного угла (CVAT),
следует продолжить, если в анамнезе пациента имеется подозрение на инфекцию почек (например,
лихорадка, боли в спине и симптомы мочевыводящих путей).
Вид сзади: расположение почек
Макроскопическая анатомия забрюшинного пространства
- Осмотрите левый и правый нижние квадранты, пальпируя сначала поверхностно, а затем Глубже.Заполнение стула сигмовидной кишки или слепой кишки является наиболее часто обнаруживаемым. структуры слева и справа соответственно. Гладкий купол мочевого пузыря может поднимаются над краем таза и становятся ощутимыми по средней линии, хотя это необходимо достаточно полон мочи для этого. Иногда могут быть поражены и другие органы малого таза. выявляется, чаще всего беременная матка, которая представляет собой твердую структуру, которая растет и в сторону пупка.Яичники и маточные трубы не могут быть идентифицированы, если патологически увеличен.
- Наконец, попробуйте нащупать брюшную аорту. Сначала надавите одной рукой в этой зоне чуть выше пупка. Если вы можете идентифицировать эту пульсирующую структуру с одним рукой, попробуйте прикинуть ее размер. Для этого сориентируйте руки так, чтобы большие пальцы указал на голову пациента.Затем нажмите глубоко и попытайтесь расположить их так, чтобы они находятся по обе стороны от кровеносного сосуда. Оцените расстояние между ладонями (оно не должно быть больше примерно 3 см). По общему признанию, это грубая техника. Помните также, что аорта представляет собой реторперитонеальную структуру, и ее очень трудно поднять. ценят у пациентов с ожирением. Не поступало никаких сообщений о том, что кто-то действительно вызвал с помощью этого маневра разрыва аорты, поэтому не бойтесь сильно надавить.
Что вы можете ожидать от ощущений? В общем, не расстраивайтесь, если вы не можете определить что-нибудь. Помните, что организм предназначен для защиты критически важных органов (например, печени и селезенка под ребрами; почки и поджелудочная железа глубоко в забрюшинном пространстве; и т.п.). Это для в большинстве случаев при патологических состояниях эти органы становятся доступными для тщательной идентификации. экзаменатор. Однако вы не сможете распознать ненормальное, пока не освоитесь. выявление вариантов нормального, общая тема исследования любой части тела. это поэтому важно практиковать все эти маневры для каждого пациента, которого вы обследуете. Это также довольно легко пропустить отклонения, если вы торопитесь или слишком сильно толкаете, так что не торопитесь и сосредоточьтесь на кончиках пальцев.
Исследование волны жидкости: Когда наблюдение и / или перкуссия наводят на мысль о асцит, пальпация может использоваться как подтверждающий тест. Попросите пациента или наблюдателя поместите их руку так, чтобы она была ориентирована в продольном направлении над центром живота. Они следует плотно прижимать, чтобы подкожная клетчатка и жир не покачивались. Разместите свое право рука на левой стороне живота и ваша левая рука напротив, так что обе равноудалены от пупка.Теперь крепко постучите правой рукой по животу, пока ваша левая остается у брюшной стенки. Если присутствует много асцита, вы можете уметь чувствовать удар жидкой волны (генерируемой в асците при простукивании) напротив брюшной стенки под левой рукой. Этот тест достаточно субъективен и может быть трудно с уверенностью сказать, действительно ли вы почувствовали волнообразный импульс.
Оценка жидкой волны
Абдоминальное обследование, как и все другие физические аспекты, не проводится случайно. У каждого маневра есть цель. Подумайте о том, что вы ожидаете увидеть, услышать или почувствовать. Использовать информацию, которую вы собрали во время предыдущих частей экзамена, и примените ее рационально мода на остальные твои оценки.Если, например, определенная область живота была тимпанит во время перкуссии, пощупайте ту же область и убедитесь, что ничего нет твердое тело в этом месте. Вернитесь и повторите маневры, чтобы подтвердить или опровергнуть ваше подозрения. Если пациент предъявляет жалобы на боль в какой-либо области живот, попросите их сначала локализовать пораженный участок, по возможности одним пальцем, указывая вам на причину проблемы.Затем осмотрите каждую другую брюшную полость. сначала квадранты, прежде чем обратить ваше внимание на рассматриваемую область. Это должно помочь держите пациента в максимально возможном расслаблении и ограничивайте произвольную и непроизвольную охрану (т. е. поверхностное подтягивание мышц, которое защищает внутрибрюшные органы от уколов), позволяя собрать наибольший объем клинических данных. Убедитесь, что вы взглянули на лицо пациента при осмотре предполагаемой болезненной области.Это может быть особенно показательно при оценке в остальном стоических людей (т.е. даже эти пациенты будут гримасничать, если область болезненна на ощупь). Цель, конечно же, получить актуальную информацию, пока доставляет минимальный дискомфорт.
Результаты, обычно связанные с запущенным заболеванием печени:
Хроническая печень болезнь обычно возникает в результате многолетнего воспаления, которое в конечном итоге приводит к фиброз и снижение функции.Гистологически это называется циррозом. Это может быть вызвано рядом различных процессов, чаще всего хронических. употребление алкоголя, вирусный гепатит (B или C) или гемахроматоз (полный список намного длиннее). Важно понимать, что цирроз печени может быть значительно увеличенный (в этом случае он может быть пальпирован) или сморщенный и фиброзный (не пальпируется).
После многих лет (обычно более 20) хронического инсульта печень может становятся неспособными выполнять некоторые или все свои обычные функции.Есть несколько клинические проявления этой дисфункции. Хотя ни один из них не является патономическим для заболевание печени, в правильном историческом контексте они очень наводят на мысль о лежащих в основе патология. Некоторые из наиболее частых находок описаны и / или изображены ниже.
- Гипербилирубинемия: пораженная печень может быть неспособна конъюгировать или секретировать
билирубин соответственно.Это может привести к
- Иктер – изменение цвета склеры на желтый.
- Желтуха – изменение цвета кожи на желтый.
- Билирубинурия – золотисто-коричневая окраска мочи.
- Асцит: гипертензия воротной вены возникает в результате повышенного сопротивления кровотоку. через воспаленную и фиброзную печень.Это может привести к асциту, накоплению жидкость в полости брюшины.
- Повышенный уровень системного эстрогена: печень может перестать обрабатывать
определенных гормонов, что приводит к их периферическому превращению в эстроген. Высокий
уровни способствуют:
- Развитие груди (гинекомастия).
- Spider Angiomata – расширенные артериолы, наиболее часто видимые на коже верхняя часть груди.
- Атрофия яичек.
- Отек нижних конечностей: нарушение синтеза белка альбурмина приводит к снижению внутрисосудистое онкотическое давление и, как следствие, утечка жидкости в мягкие ткани.Особенно это заметно в нижних конечностях.
- Варикоз: при портальной гипертензии кровь «находит» альтернативу. пути назад к сердцу, которые не проходят через печень. Самый распространенный проходит через селезеночные и короткие желудочные вены, которые проходят через пищевод венозное сплетение по пути к ВПВ.Это вызывает варикозное расширение вен пищевода, которое может сильно кровоточат, хотя при физикальном осмотре они не видны. А гораздо менее распространенный путь использует реканализированную пупочную вену, которая направляет кровь через расширенные поверхностные вены брюшной стенки. Это видно при осмотре живота и известны как Caput Medusae.
- Рвота из молотого кофе: пациенты с запущенным заболеванием печени склонны к поражению верхних отделов желудочно-кишечного тракта. кровотечение.Это может быть из-за варикозного расширения, как упоминалось выше. Также от гастрита, портала гастропатия или язвы (которые могут возникнуть у людей без заболеваний печени). Результирующий рвотные массы могут иметь видимую кровь или казаться более темными (как «кофейная гуща»), что возникает в результате воздействия желудочного сока.
Асцит
Желтуха
Гинекомастия
Паук
Билирубинурия
Отек
Кофе молотый Emesis
Сердечная недостаточность: менее распространенные симптомы
Обзор темы
Хотя есть определенные симптомы, которые чаще встречаются у людей с сердечной недостаточностью, есть много других симптомов, которые может вызывать сердечная недостаточность.Эти симптомы обычно встречаются реже, потому что они часто возникают в результате более тяжелой сердечной недостаточности, когда организм больше не может должным образом компенсировать сердечную недостаточность.
В первой таблице приведены симптомы застойных явлений, которые возникают в результате попадания жидкости в легкие и другие части тела. Во второй таблице приведены симптомы, которые возникают из-за того, что сердце больше не может перекачивать достаточно крови для удовлетворения потребностей организма, что вызывает плохое кровообращение. После таблиц приводится более подробное объяснение каждого симптома.
Сообщите своему врачу, если у вас возникнут какие-либо из этих менее распространенных симптомов.
Симптом | Что происходит? | Причина этого? |
|---|---|---|
Кашель |
| Резервное копирование крови и жидкости в легкие |
Вздутие живота | Вздутие живота может быть результатом скопления жидкости в вашем:
Асцит, болезненность или лихорадка брюшной полости могут указывать на инфекцию в скоплении жидкости. | Резервное копирование крови и жидкости в различные части желудочно-кишечной системы или брюшной полости |
| Что происходит? На что это похоже? | Результат плохого кровообращения в: | |
|---|---|---|
Менее частое мочеиспускание |
| Почки |
Чувство холода в руках, ногах, кистях и ступнях |
| Руки, ноги, кисти и ступни |
Головокружение |
| Мозг |
Умственное смятение или способность ясно мыслить 86 | понимать язык | Мозг |
Обморок или обморок |
| Мозг |
Мужские гениталии |
Как сердечная недостаточность вызывает ощущение холода в руках, ногах, кистях и ступнях? Люди с сердечной недостаточностью могут обнаружить, что они часто ощущают холод в руках, кистях, ступнях и ногах (конечностях).Это происходит потому, что организм направляет большую часть доступной крови к мозгу и другим жизненно важным органам, чтобы компенсировать неспособность сердечного приступа перекачивать достаточно крови ко всему телу. В результате на конечности поступает меньше крови, и без крови, согревающей их, эти части тела кажутся холодными.
Эти симптомы обычно возникают только у людей с хронической тяжелой сердечной недостаточностью. Если ваши конечности внезапно становятся холодными и липкими, а другие симптомы сердечной недостаточности, такие как накопление жидкости (отек), спутанность сознания или уменьшение количества мочи, ухудшаются, возможно, вы впадаете в шок.Шок развивается, когда количество крови, перекачиваемой вашим сердцем, становится критически низким. Если вы почувствуете признаки шока, вам потребуется немедленная медицинская помощь.
Что происходит, когда мозг не получает достаточно крови? Когда организм больше не может адекватно компенсировать сердечную недостаточность, кровообращение в мозгу начинает снижаться. Без достаточного количества крови мозг не может нормально функционировать, что приводит к головокружению и / или спутанности сознания.
Головокружение – это ощущение головокружения или легкой дезориентации.Люди с сердечной недостаточностью также могут испытывать головокружение как побочный эффект некоторых лекарств.
Когда приток крови к мозгу становится критически низким, люди с сердечной недостаточностью могут испытывать неспособность ясно мыслить. В частности, у них могут быть проблемы с памятью или пониманием языка. Это может быть особенно опасно, поскольку может помешать людям с тяжелыми симптомами сообщить о них своему врачу.
Психическое замешательство в результате сердечной недостаточности означает, что количество крови, перекачиваемой сердцем, критически низкое.Обычно такой уровень нарушения возникает у людей, которые уже госпитализированы с сердечной недостаточностью. Если это не так, человеку с сердечной недостаточностью, который испытывает смущение, необходимо немедленно обратиться к врачу.
Что вызывает импотенцию у мужчин с сердечной недостаточностью? Некоторые мужчины с сердечной недостаточностью не могут достичь эрекции (импотенция). Конкретная причина этой импотенции может быть разной. В некоторых случаях это происходит из-за недостаточного притока крови к гениталиям из-за сердечной недостаточности.В других случаях это может произойти в результате накопления налета (атеросклероза) в артериях, кровоснабжающих гениталии. Атеросклероз артерий, кровоснабжающих сердце (ишемическая болезнь сердца), часто является причиной сердечной недостаточности у мужчин, страдающих импотенцией.
Также импотенция может быть результатом депрессии или других психологических факторов, связанных с сердечной недостаточностью. Некоторые лекарства, применяемые для лечения сердечной недостаточности, также могут вызывать импотенцию.
Болезнь клапана: симптомы
Когда сердечные клапаны начинают отказывать, сердце бьется сильнее, чтобы компенсировать снижение кровотока.Когда сердце бьется сильнее, могут возникать симптомы клапанной болезни, в том числе:
Одышка или затрудненное дыхание
Вы можете заметить это больше всего, когда вы активны (делаете свои обычные повседневные дела) или когда вы лежите в постели. Возможно, вам придется спать на нескольких подушках, чтобы легче дышать
Сердцебиение
Учащенное сердцебиение может ощущаться как учащенное сердцебиение, нерегулярные удары сердца, пропущенные удары или ощущение дрожания в груди.
Отек лодыжек, стоп или живота
Отек – это отек лодыжек, ступней или живота. Также может возникнуть отек живота, из-за которого вы почувствуете вздутие живота.
Слабость или головокружение
Вы можете чувствовать себя слишком слабым, чтобы выполнять свои обычные повседневные дела. Также может возникнуть головокружение, а в некоторых случаях обморок может быть симптомом.
Быстрое увеличение веса
Возможна прибавка в весе на два или три фунта за один день.
Дискомфорт в груди
Это может быть ощущение давления или тяжести в груди при активности или выходе на холодный воздух.
Позвоните своему врачу, если у вас появятся новые симптомы, или они станут более частыми или серьезными.
Симптомы не всегда связаны с серьезностью заболевания клапана. У вас может не быть никаких симптомов, и у вас может быть тяжелая болезнь клапана, требующая лечения. Или, в некоторых случаях, у вас могут быть симптомы, но диагностические тесты могут показать, что утечка из клапана незначительна. Эти симптомы могут вызывать у вас беспокойство, но они не опасны или опасны для жизни и могут вообще не требовать лечения.
- Знайте свои симптомы
- Регулярно посещайте врача
- Позвоните своему врачу, если у вас появятся какие-либо новые симптомы, или если ваши симптомы станут более частыми или серьезными
Не ждите следующего приема, чтобы сообщить врачу об изменениях в ваших симптомах.
Клапанная болезнь и другие сердечные заболевания
Пациенты с пороком клапана часто также страдают сердечной недостаточностью или фибрилляцией предсердий.
Сердечная недостаточность означает, что ваше сердце работает менее эффективно и не может перекачивать нормальное количество крови.Симптомы сердечной недостаточности и порока клапана схожи. Если у вас сердечная недостаточность, важно соблюдать план лечения.
Мерцательная аритмия – это нарушение сердечного ритма, которое начинается в предсердиях (верхних камерах сердца). Это может вызвать учащенное неорганизованное сердцебиение. Для пациентов с фибрилляцией предсердий доступно множество вариантов лечения. к ним относятся лекарства, изменение образа жизни, процедуры и хирургия. Если вам нужна операция на клапане, вы можете пройти курс лечения от фибрилляции предсердий во время операции на сердце.
Узнайте больше о клапанной болезни
.

 Если ваш животик чувствует себя более опухшим и раздутым, обратитесь за медицинской помощью.
Если ваш животик чувствует себя более опухшим и раздутым, обратитесь за медицинской помощью. При необходимости отрегулируйте нужную громкость.
При необходимости отрегулируйте нужную громкость.  Уровень зарядки показывается на дисплее аппарата.
Уровень зарядки показывается на дисплее аппарата.

 Лишь в экстремальных ситуациях (например, при значительной физической нагрузке в условиях высокогорья) сердцебиение у здоровых людей может быть тягостным.
Сердцебиение чаще всего встречается при органических поражениях сердца, сопровождающихся тахикардией или аритмией (миокардитах, пороках сердца, кардиосклерозе с явлениями недостаточности кровообращения, тиреотоксическом сердце, легочно-сердечной недостаточности), артериальной гипертензии различного генеза, при функциональных и органических поражениях нервной системы, вегетативной дисфункции разной природы, в т.ч. у астенизированных лиц после перенесенной острой инфекции, при наличии какого-либо раздражающего элемента грудной клетки, средостения (диафрагмальная грыжа).
Лишь в экстремальных ситуациях (например, при значительной физической нагрузке в условиях высокогорья) сердцебиение у здоровых людей может быть тягостным.
Сердцебиение чаще всего встречается при органических поражениях сердца, сопровождающихся тахикардией или аритмией (миокардитах, пороках сердца, кардиосклерозе с явлениями недостаточности кровообращения, тиреотоксическом сердце, легочно-сердечной недостаточности), артериальной гипертензии различного генеза, при функциональных и органических поражениях нервной системы, вегетативной дисфункции разной природы, в т.ч. у астенизированных лиц после перенесенной острой инфекции, при наличии какого-либо раздражающего элемента грудной клетки, средостения (диафрагмальная грыжа).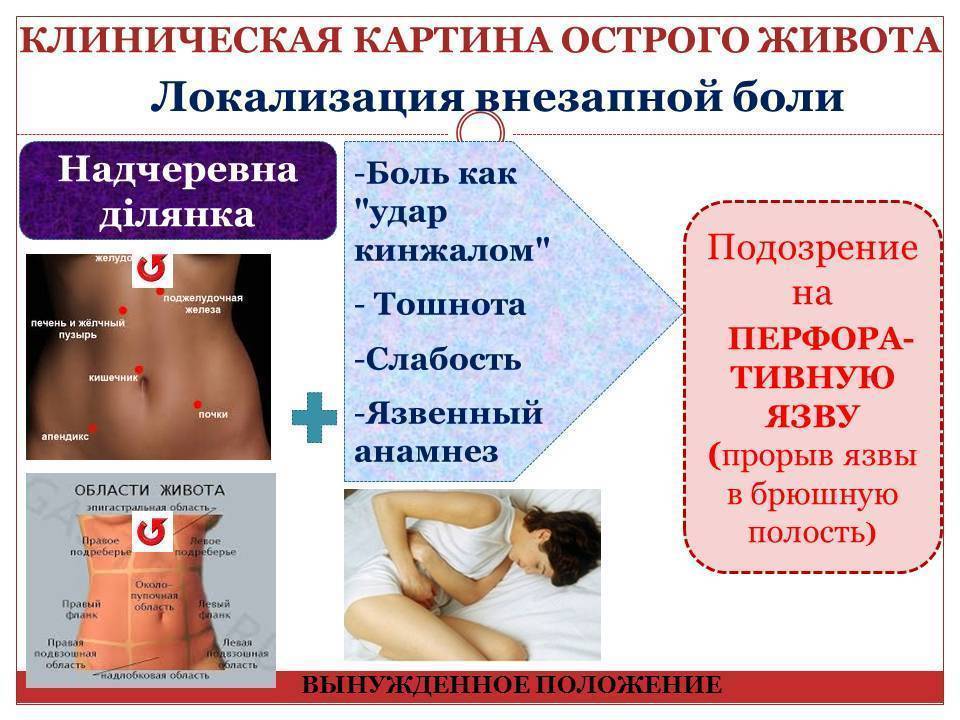 рт.ст.
рт.ст.