Симптомы двенадцатиперстной кишки: Лечение язвы двенадцатиперстной кишки в Екатеринбурге
Язвенная болезнь двенадцатиперстной кишки – симптомы, лечение, причины болезни, первые признаки
Фото: ëå÷åíèå-ãàñòðèòà.ðô
Описание
Язвенная болезнь двенадцатиперстной кишки (МКБ — 10 — К26) — это рецидивирующая патология данного органа, проявляющаяся периодическим возникновением стойких язвенных дефектов на его внутренней поверхности. Язва поражает не только слизистую, как эрозии, она может проникать в подслизистый и мышечный слои. Это заболевание по распространённости превышает аналогичное поражение желудка. Помимо таких язв существуют симптоматические или стрессовые язвы, появляющиеся вторично на фоне определённого заболевания, например, цирроза печени, ожоговой болезни или приема ряда лекарств.
Язвенная болезнь двенадцатиперстной кишки у мужчин встречается чаще, однако в последнее время наблюдается рост заболевания и среди лиц женского пола. Язвенный дефект может зажить самостоятельно. Однако при сохранении причины в течение года могут возникать рецидивы.
Язвенная болезнь двенадцатиперстной кишки у взрослых встречается в основном в молодом возрасте, причём чаще у жителей города. Известны случаи выявления заболевания у 5-летних.
Патология может прогрессировать, вовлекая в процесс расположенные рядом участки слизистой, а также распространяться за пределы органа (пенетрация язвы в печень) и вызывать смертельные осложнения.
Стрессы, наследственность с синдромом «опережения» своих родственников по возрасту возникновения заболевания, вредные привычки и неправильное питание являются предрасполагающими факторами, вызывающими патологию «язвенная болезнь двенадцатиперстной кишки».
Причины
Основной этиологической причиной считается инфекционный агент — Хеликобактер пилори (Helicobacter pylori). Именно данная бактерия и продукты её жизнедеятельности способствуют образованию дефектов в слизистой. Язвенная болезнь двенадцатиперстной кишки развивается вследствие выделения микробом токсинов, главным из которых считается уреаза.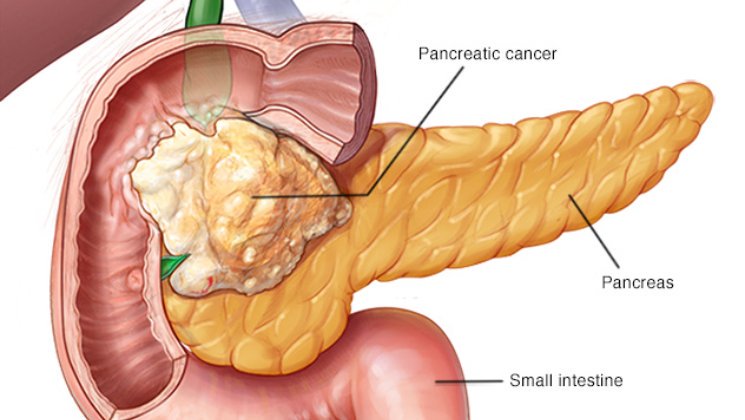
Считается, что заболевание передаётся от больного к здоровому через продукты питания, общую посуду, а также контактно при проведении медицинских манипуляций по типу постановки желудочного зонда. Хоть и существуют споры, что язвенная болезнь двенадцатиперстной кишки заразна или нет, наукой принято считать данные пути основными для заражения указанной патологией.
Классификация
Язвенная болезнь двенадцатиперстной кишки подразделяется на несколько видов и форм в зависимости от расположения дефекта и стадии его рубцевания.
По причине выделяют ассоциированную и неассоциированную язву с H.
 pylori. Стадии течения — обострение, неполная и полная ремиссия.
pylori. Стадии течения — обострение, неполная и полная ремиссия. Степени язвенной болезни двенадцатиперстной кишки делят по тяжести от легкой до крайне тяжёлой в зависимости от наличия клинических симптомов и влияния заболевания на прогноз и продолжительность жизни.
Кто лечит
В случае подозрения у себя развития данной патологии следует незамедлительно обратиться к врачу — гастроэнтерологу. Только специалист ответит на все вопросы о том, можно ли при язвенной болезни двенадцатиперстной кишки кушать определённый вид пищи или принимать алкоголь.
Осложнения
К ним относятся прободение, кровотечение, переход язвы в другой рядом расположенный орган, сужение (стеноз привратника) и малигнизация (перерождение в рак). При современном развитии медицины большинство осложнений, как и лечение самого заболевания, поддаются терапии. При своевременном оказании помощи при язвенной болезни двенадцатиперстной кишки прогноз для больного благоприятный. Однако, патология требует регулярного соблюдения правил питания и отказа от вредных привычек.
Синдром Золлингера-Эллисона – ФГБУ «Национальный медицинский исследовательский центр хирургии имени хирургии им. А.В. Вишневского»
Cиндром Зо́ллингера-Э́ллисона (аденома поджелудочной железы ульцерогенная, гастринома) – опухоль островкового аппарата поджелудочной железы, характеризующаяся возникновением пептических язв двенадцатиперстной кишки и желудка, не поддающихся лечению и сопровождающаяся упорными поносами.
Истинная заболеваемость синдромом Золлингера-Эллисона не установлена. По некоторым данным, он встречается у 0,1-1% больных язвенной болезнью желудка и двенадцатиперстной кишки. Чаще начальные проявления этого заболевания возникают в возрасте 30-60 лет.
Причины и развитие заболевания
Синдром является результатом развития опухоли (гастриномы) в головке или хвосте поджелудочной железы (85 % случаев). В 15 % случаев опухоль локализуется в желудке или в двенадцатиперстной кишке. Описаны случаи множественного эндокринного аденоматоза (множественной эндокринной неоплазии).
В 15 % случаев опухоль локализуется в желудке или в двенадцатиперстной кишке. Описаны случаи множественного эндокринного аденоматоза (множественной эндокринной неоплазии).
Около двух третей гастрином – злокачественные; у трети больных при первом обращении к врачу выявляют метастазы. Обычно злокачественные гастриномы растут медленно, но иногда они быстро прогрессируют и рано дают множественные метастазы. Чаще всего гастриномы метастазируют в регионарные лимфоузлы и печень, а также в брюшину, селезенку, кости, кожу и средостение.
Развитие устойчивых к лечению пептических язв – основное проявление болезни практически у всех пациентов. Язвообразование обусловлено выработкой опухолью гастрина, и соответственно, повышенной секрецией желудочного сока, т.е. соляной кислоты и ферментов. У подавляющего большинства больных одиночная язва локализуется в двенадцатиперстной кишке и в желудке (75%), а также в тощей кишке. Встречаются и множественные язвы желудка, двенадцатиперстной и тощей кишки.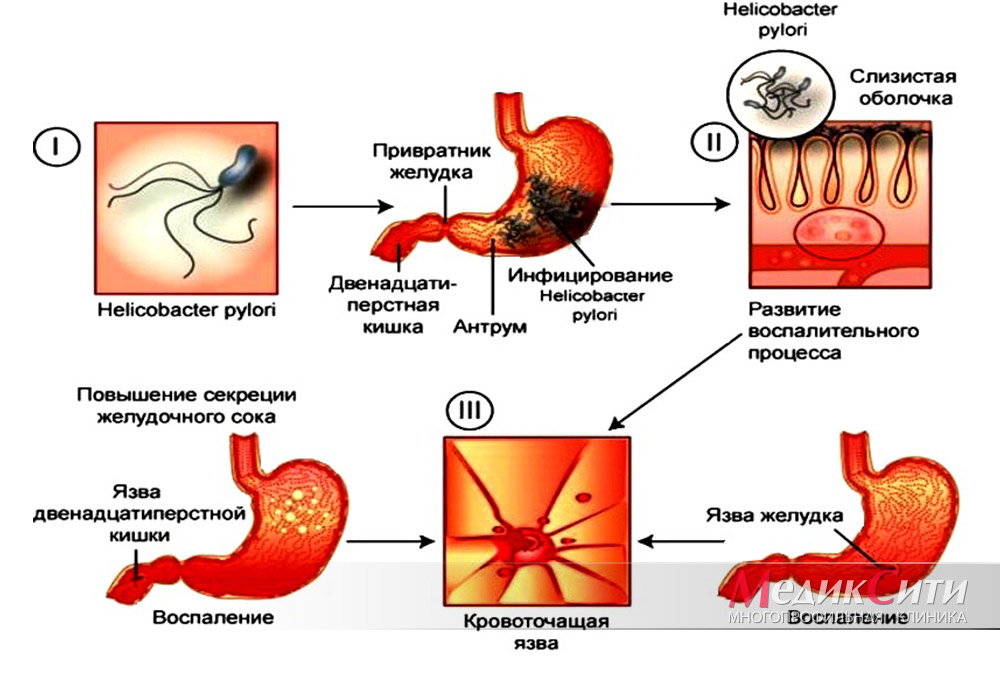
Жалобы и симптомы
Клиническими проявлениями заболевания являются боли в верхней части живота, которые имеют те же закономерности по отношению к приему пищи, что и при обычной язве двенадцатиперстной кишки и желудке, но в отличие от них очень упорны, отличаются большой интенсивностью и не поддаются противоязвенной терапии.
Характерны упорная изжога и отрыжка кислым. Важным признаком являются поносы, обусловленные попаданием в тонкий кишечник большого количества соляной кислоты и усилением вследствие этого моторики тонкой кишки и замедлением всасывания. Стул обильный, водянистый, с большим количеством жира. Возможно значительное снижение массы тела, что характерно для злокачественной гастринемии.
Язвы желудка и двенадцатиперстной кишки при синдроме Золлингера—Эллисона не поддаются заживлению даже при продолжительной комплексной терапии. У многих больных отмечаются явления эзофагита, иногда даже с образованием сужения (стриктуры) пищевода. При прощупывании определяется выраженная болезненность в верхней части живота, и области проекции нижней части желудка.
В случае злокачественного течения болезни возможны опухолевые образования в печени и значительное её увеличение.
Диагностика
Рентгенологическое и эндоскопическое исследование выявляют язву, которая не отличается от таковой при обычной язвенной болезни двенадцатиперстной кишки. Основным лабораторным критерием синдрома Золлингера—Эллисона является гипергастринемия (содержание гастрина в крови повышено до 1000 пг/мл и более, тогда как при обычной язвенной болезни оно не превышает верхней границы нормы – 100 пг/мл).
Выявление самой опухоли производится с помощью УЗИ, компьютерной томографии, селективной абдоминальной ангиографии. Наибольшей информативностью обладает метод селективной абдоминальной ангиографии со взятием крови из панкреатических вен и определением в ней гастрина.
Однако установить локализацию гастриномы достаточно трудно. Примерно у половины больных с клинически и лабораторно подтвержденным синдромом Золлингера-Эллисона при хирургическом вмешательстве не удается найти опухоль.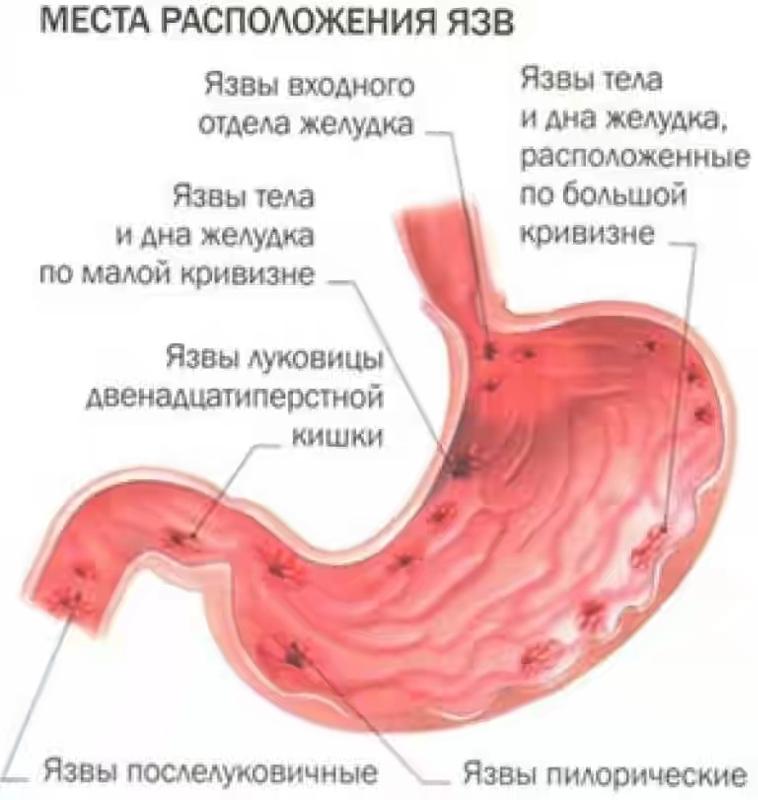 Селективная ангиография позволяет выявить гастриному в 50%, КТ – в 30%, а УЗИ – в 20% случаев.
Селективная ангиография позволяет выявить гастриному в 50%, КТ – в 30%, а УЗИ – в 20% случаев.
Лечение
Основной способ лечения – хирургический с удалением потенциально злокачественной опухоли.
Консервативное лечение имеет цель – значительно снизить желудочную секрецию и добиться тем самым заживления пептической язвы. Для этого на-значают ингибиторы протонной помпы с увеличенной в 2-3 раза дозиров-кой: Лансопразол (per os 30-160 ) или Омепразол (per os 20-120 мг/сут.).
Кто такой пульмонолог и что он лечит
Это хроническое заболевание, морфологическим субстратом которого является рецидивирующее повреждение желудочной стенки или стенки 12-перстной кишки, которое возникает в результате нарушения механизмов регуляции желудочной секреции.
Что такое язвенная болезнь желудка и 12-перстной кишки?
В полость желудка регулярно поступает набор веществ, которые являются пептическими агрессорами: соляная кислота, ферменты. Их действие направлено на расщепление пищевых продуктов.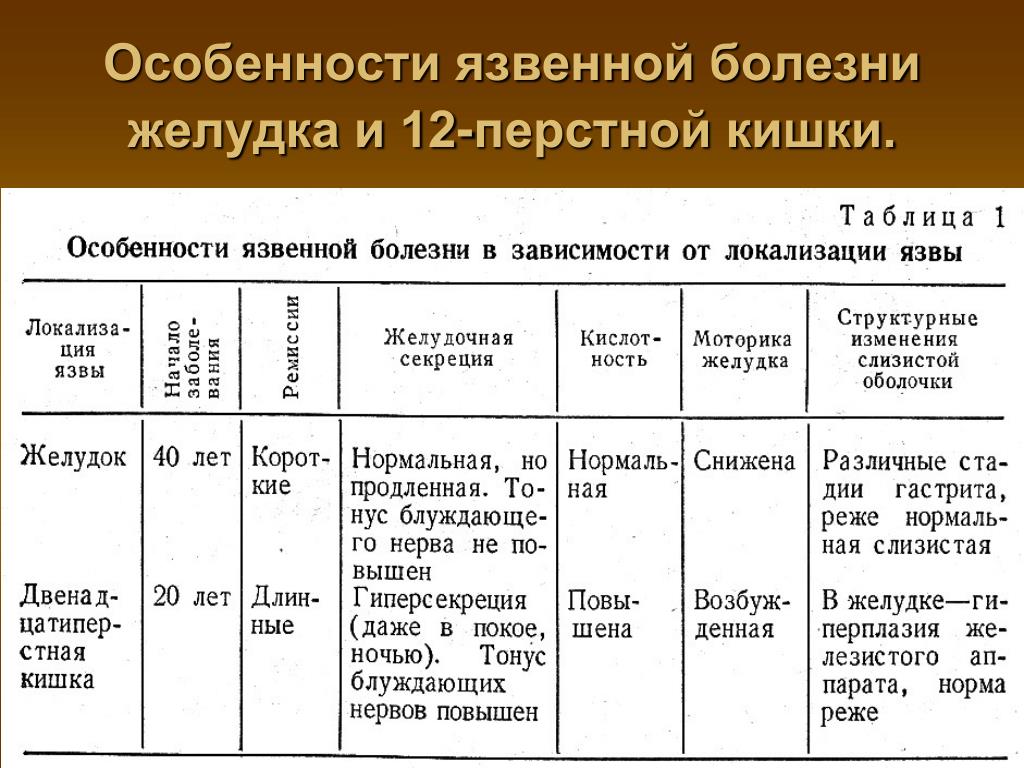
- Преобладание агрессивных факторов в сочетании с истощением защитного слоя приводит к повреждению стенки желудка.
- Появляется эрозия, а затем язва.
- Кислое содержимое желудка попадает в 12-перстную кишку.
- Возникает воспаление — дуоденит, также в её слизистой могут развиваться эрозии и язвы.
- Особое значение в развитии проблемы придается микробу — Helicobacter pylori, который усугубляет и провоцирует повреждение слизистой, как желудка, так и 12-перстной кишки.
Хронический характер патологии предусматривает чередование обострений и ремиссий. Обострения возникают на фоне физических и психических перегрузок, нарушений диеты, вредных привычек. Язвенная болезнь чаще поражает мужчин. Работоспособный возраст основной группы пациентов с язвой желудка указывает на социальную и экономическую значимость проблемы.
Причины язвы желудка
Различают этиологические факторы заболевания и факторы риска, которые повышают вероятность возникновения язвы. Среди причин язвенной болезни различают следующие:
- наличие в организме бактерии Helicobacter pylori,
- снижение местного иммунитета в желудке,
- отягощенная наследственность,
- дисбаланс между защитными факторами слизистой оболочки желудка и его секрецией,
- прием некоторых лекарственных препаратов.
Среди лекарственных препаратов, которые разрушают слизистую оболочку желудка, особо следует выделить нестероидные противовоспалительные препараты (НПВП). Длительное лечение с их помощью, без надлежащей защиты слизистой, приводит к возникновению язв, кровотечениям из них.
Факторы, которые способствуют появлению язвы:
- стрессы,
- физические перенапряжения,
- воздействие алкоголя,
- курение,
- употребление в пищу вредных продуктов (острое, копченое, жареное),
- нарушение режима питания.

Симптомы, которыми проявляется язвенная болезнь при наличии язвы
- Симптомы недуга обычно проявляются достаточно ярко, что дает возможность своевременно выявить заболевание и начать соответствующее лечение. Главным симптомом является боль, в зависимости от характера боли можно понять, где именно локализуется язва. Время возникновения болевых ощущений также важно. Для язвенной болезни с локализацией язвы в желудке характерны так называемые “голодные боли”, которые появляются натощак, а также через несколько часов после еды.
- Если поражен кардиальный отдел желудка (он примыкает к пищеводу), то болевые ощущения возникают ближе к солнечному сплетению спустя 20 минут после еды. Нередко боль распространяется и на грудную клетку в области сердца, что может сбить с толку и стать причиной для постановки такого ошибочного диагноза как сердечный приступ при попытке самодиагностики. Подобная локализация язвенной болезни никогда не сопровождается болевым синдромом после физической нагрузки.

- Поражение язвой пилорического отдела желудка (ближе к 12-перстной кишке) вызывает длительную острую боль, проявляющуюся в приступах. Иногда продолжительность одного приступа может составлять более 40 минут. Боль развивается через час после еды. Может возникать ночью. Часто возникают диспептические симптомы: тошнота, чувство вздутия, рвота. Язва этой локализации 5-10% озлокачествляется. Также частыми бывают осложнения, пенетрация, прободение, кровотечение, стеноз привратника за счет рубцовой деформации.
- 10-15 % язв локализуются в антральным отделе, расположенном между пилорическим и кардиальным. При этом, если дефектное образование находится в малой кривизне желудка, пациент будет ощущать сильную боль в левом подреберье спустя 1-1,5 часа после еды. Стабилизация состояния наступает после того, как содержимое желудка переварено. Большинство таких больных испытывают боль вечером.
- Локализованный в большой кривизне желудка язвенный дефект характеризуется менее выраженной клиникой, встречаются реже, чаще у пожилых, и в 50% случаев имеют злокачественный характер, причем, обнаружить такую язву достаточно трудно.

- Непрекращающаяся ноющая боль, испытываемая преимущественно вечером и ночью, может свидетельствовать о расположении дефектного образования в антральном отделе. В этом случае болевой синдром не соотносится с приемом пищи.
- Характер боли при язве 12-перстной кишки характеризуется тем, что она появляется через 1,5-2 часа после еды, часто ночью. Эта локализация язвы чаще встречается у мужчин до 40 лет. Более значим для этой категории больных генетический фактор. Диспептические расстройства реже, чем при локализации в желудке, но довольно часто пациентов беспокоят запоры.
Другие признаки язвенной болезни желудка
Помимо болевых ощущений о наличии язвенной болезни могут также свидетельствовать следующие признаки:
- Тошнота, иногда сопровождающаяся рвотой. Это происходит вследствие нарушения моторики желудка. При наличии язвы, рвота может начаться спустя 2 часа после приема пищи.
- Изжога. Большинство больных страдают от этого симптома, проявляющегося в виде жжения в надчревной области.
 При изжоге кислотное содержимое желудка оказывается в просвете пищевода, что сопровождается довольно неприятным ощущением.
При изжоге кислотное содержимое желудка оказывается в просвете пищевода, что сопровождается довольно неприятным ощущением. - Чувство тяжести в животе. Оно наблюдается после приема пищи, причем, вне зависимости от количества съеденного.
- Плохой аппетит. Симптом связан со страхом перед изжогой и рвотой, которые мучают больного после еды. Это психологический фактор, объясняющий ухудшение аппетита стремлением больного избежать неприятных ощущений.
- Отрыжка воздухом может сопровождаться также забросом содержимого желудка в ротовую полость, после чего во рту остается неприятный кисловатый или горьковатый привкус.
- Повышенное газообразование.
Часто больные жалуются на запоры, вызванные нарушением функционирования кишечника. Среди нетипичных симптомов можно выделить белый налет на языке, потливость ладоней, болевые ощущения при надавливании на живот. Иногда язва не проявляет себя никакими симптомами, в этом случае она может быть обнаружена в довольно запущенном состоянии.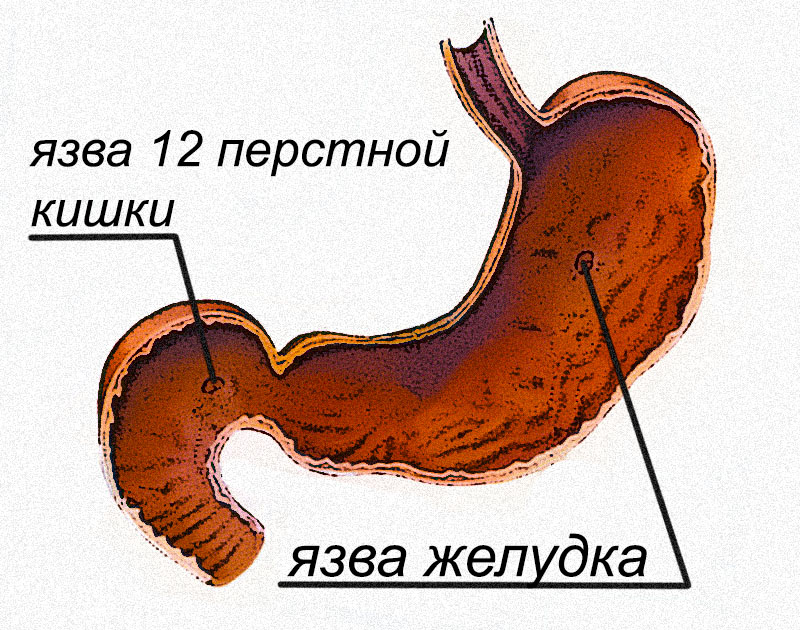
Осложнения язвы
Если не заниматься лечением, могут развиться осложнения. Выделяют 5 состояний, которые угрожают пациенту в случае не лечения язвы:
- Перфорация язвы — прободение стенки желудка насквозь.
- Кровотечение — в случае, если нарушена целостность кровеносного сосуда в стенках или на дне язвы.
- Стеноз пилорического отдела желудка — сужение места выхода из желудка, скопление там пищи.
- Пенетрация язвы — прободение язвы в соседний орган.
- Малигнизация язвы — рост злокачественной опухоли.
Методы диагностики язвы желудка
Для того, чтобы поставить окончательный диагноз, необходимо пройти эзофагогастродуоденоскопию (ФГДС), более распространенное название – гастроскопия.
Через ротовое отверстие и пищевод в желудок вводится эндоскоп – это тонкая трубка, которая оснащена специальным оптическим прибором. Так, врач получает возможность наглядно увидеть изнутри желудочно-кишечный тракт. Эндоскопия позволяет оценить размеры язвы, количество (при множественном процессе), локализацию, наличие осложнений. Во время проведения исследования берутся пробы желудочного сока, биопсию слизистой для морфологического исследования и наличие Helicobacter pylori. Если пациент плохо переносит процедуру такого исследования, то рекомендуется применять медикаментозный сон. Для уточнения глубины язвы, моторики ЖКТ, некоторых осложнений язвенной болезни, таких, как стеноз, пенетрация и др. применяется рентгеноскопия и рентгенография с контрастным веществом. Диагностические процедуры также могут включать тесты на определение Helicobacter pylori, лабораторное исследование мочи, крови и кала. УЗИ не позволяет установить диагноз язвенной болезни.
Эндоскопия позволяет оценить размеры язвы, количество (при множественном процессе), локализацию, наличие осложнений. Во время проведения исследования берутся пробы желудочного сока, биопсию слизистой для морфологического исследования и наличие Helicobacter pylori. Если пациент плохо переносит процедуру такого исследования, то рекомендуется применять медикаментозный сон. Для уточнения глубины язвы, моторики ЖКТ, некоторых осложнений язвенной болезни, таких, как стеноз, пенетрация и др. применяется рентгеноскопия и рентгенография с контрастным веществом. Диагностические процедуры также могут включать тесты на определение Helicobacter pylori, лабораторное исследование мочи, крови и кала. УЗИ не позволяет установить диагноз язвенной болезни.
Методы лечения язвы желудка
Пациентам важно придерживаться установленного режима дня, по возможности избегать стрессовых ситуаций, не прибегать к курению и употреблению алкогольных напитков, хотя бы на время лечения, соблюдать прописанную доктором диету, придерживаться правильного режима дня. По обыкновению, срок активного курса лечения составляет около двух недель, а потом нужна поддерживающая терапия с обязательным соблюдением правильного питания.
По обыкновению, срок активного курса лечения составляет около двух недель, а потом нужна поддерживающая терапия с обязательным соблюдением правильного питания.
Для каждого пациента подбирается индивидуальное лечение с учетом таких весомых факторов как возраст, физическое состояние, наличие или отсутствие сопутствующих хронических заболеваний. Язва желудка характеризуется как довольно серьезное, смертельно опасное заболевание, поэтому при малейших подозрениях следует незамедлительно пройти диагностику, посетив врача-специалиста.
Медикаментозная терапия состоит из таких препаратов:
- антибактериальные препараты — действие направлено на устранение из организма Helicobacter pylori;
- антациды — средства, снижающие секрецию желудочного сока;
- ингибиторы протонной помпы — их действие влияет на химический состав соляной кислоты, нарушает ее структуру;
- Н2‑гистаминоблокаторы — снижают агрессию желудочного секрета;
- спазмолитики — симптоматические препараты, которые снимают болевой синдром.

Лекарственные препараты необходимо принимать строго по рекомендации врача. Каждый из медикаментов показан только при определенных обстоятельствах заболевания. Прием лекарств необходимо проводить в предписанный срок. Если пациент почувствовал облегчение — это не значит, что препараты можно отменять самостоятельно. Процесс медикаментозного лечения контролируется лечащим врачом, все изменения в прием может вносить только он.
Хирургическое лечение (операция по удалению язвы желудка)
Необходимость в хирургическом вмешательстве может возникнуть только при долго незаживающих язвах, или при появлении осложнений. Такая операция может быть запланированной или проводиться в срочном порядке. Экстренное оперативное вмешательство показано при прободении язвы, кровотечениях, которые не удается остановить консервативными мероприятиями. Проводится ушивание язвы, остановка кровотечения, расширяется сужение пищеварительной трубки. Применяемые ранее плановые операции по удалению участка желудка с целью уменьшения его секреции, в настоящее время практически не используются, так как правильно подобранное современное медикаментозное лечение, как правило, приводит к ремиссии.
При малигнизации (озлокачествлении) язвы необходимо оперативное лечение, объем которого зависит от того, как рано обнаружена опухоль — успела ли она прорасти все слои желудка, или только поразила слизистый и подслизистый слои, успела ли она распространиться на близлежащие органы или лимфатические узлы, или уже дала метастазы в отдаленные органы. Чем раньше выявлена малигнизация язвы, тем меньше будет объем оперативного вмешательства. В таком случае операция по удаению язвы может быть проведена эндоскопически, или лапароскопически. В противном случае проводится расширенное вмешательство традиционным способом.
Профилактика и прогноз
В качестве профилактики язвенной болезни желудка следует:
- уделять сну не менее 6 – 8 часов в сутки;
- минимизировать потребление копченого, жирного и жаренного, такая пища раздражает слизистую оболочку;
- следить за здоровьем зубов, чтобы всегда иметь возможность хорошо пережевывать пищу;
- не допускать частых стрессовых ситуаций, так как они приводят к нервному напряжению и вызывают болевые ощущения в желудке;
- не употреблять алкогольные напитки и не курить;
- при болях в желудке пройти необходимые обследования;
- увеличить количество приемов пищи до 6 в день.
 Пища должна быть измельченной, показаны кисели, каши, приготовленное на пару мясо, омлет, овощи.
Пища должна быть измельченной, показаны кисели, каши, приготовленное на пару мясо, омлет, овощи.
Язвенная болезнь желудка и двенадцатиперстной кишки
Язвенная болезнь — это хроническое рецидивирующее заболевание, ведущим проявлением которого является образование дефекта в стенке желудка или двенадцатиперстной кишки. Заболевание протекает в виде чередования рецидивов и ремиссий.
Согласно клиническим рекомендациям, разработанным Российским обществом колоректальных хирургов, Российской гастроэнтерологической ассоциацией и Российским обществом эндоскопистов, язвенная болезнь желудка обусловлена нарушением равновесия между факторами кислотно-пепсической агрессии желудочного содержимого и элементами защиты стенки желудка и двенадцатиперстной кишки.
Содержимое желудка представляет собой достаточно агрессивную среду. В нём содержится кислота, ферменты, необходимые для переваривания белковой пищи. Большая часть бактерий, которая так или иначе содержится в пище гибнет за счёт бактерицидного действия ферментов слюны или в кислой среде желудка. Тем не менее, бактерия Геликобактер пилори может выживать в таких условиях и обсеменять стенку желудка. Большая часть случаев гастрита и язвы вызвана именно бактериями.
Тем не менее, бактерия Геликобактер пилори может выживать в таких условиях и обсеменять стенку желудка. Большая часть случаев гастрита и язвы вызвана именно бактериями.
Агрессивное звено язвообразования включает в себя увеличение количества обкладочных клеток слизистой оболочки желудка, нарушение нервной и гуморальной регуляции выработки кислоты, избыточную выработку гастрина, избыточную выработку пепсиногена и пепсина, нарушение моторики желудка и двенадцатиперстной кишки.
Нарушение моторики может проявляться как в виде задержки содержимого в желудке, так и преждевременную эвакуацию желудочного содержимого в кишечник.
Бактерии играют ключевую роль в развитии заболевания. Обсеменяя слизистую бактерии вырабатывают ферменты, которые приводят к разрушению защитного слоя. Также бактерии вырабатывают цитотоксины — вещества, которые приводят к гибели клеток слизистой оболочки желудка. Вещества, вырабатываемые бактериями, приводят к тому, что клетки желудка начинают вырабатывать больше соляной кислоты. Кислое содержимое попадает в двенадцатиперстную кишку, приводит к гибели клеток кишечной стенки. Также происходит процесс метаплазии — клетки эпителия двенадцатиперстной кишки замещаются клетками желудочного эпителия. Затем бактерии колонизируют и метаплазированный эпителий двенадцатиперстной кишки.
Кислое содержимое попадает в двенадцатиперстную кишку, приводит к гибели клеток кишечной стенки. Также происходит процесс метаплазии — клетки эпителия двенадцатиперстной кишки замещаются клетками желудочного эпителия. Затем бактерии колонизируют и метаплазированный эпителий двенадцатиперстной кишки.
Важно отметить, что развитию гастрита способствуют факторы питания. При нарушении диеты, курении разрушение естественной защиты происходит быстрее.
Также на данный процесс влияет наследственная предрасположенность. Согласно данным эпидемических исследований 80% случаев язвы двенадцатиперстной кишки и 60% язвы желудка образуются именно под действием бактерий Геликобактер.
Вторая важная причина образования язвы желудка и двенадцатиперстной кишки связана с приёмом нестероидных противовоспалительных препаратов. Бесконтрольный приём обезболивающих является значимой причиной тяжёлой патологии желудочно-кишечного тракта.
Язва желудка и двенадцатиперстной кишки может приводить к кровотечениям, а также вызывать прободение — полное разрушение стенки пищеварительного тракта с попаданием содержимого в брюшную полость.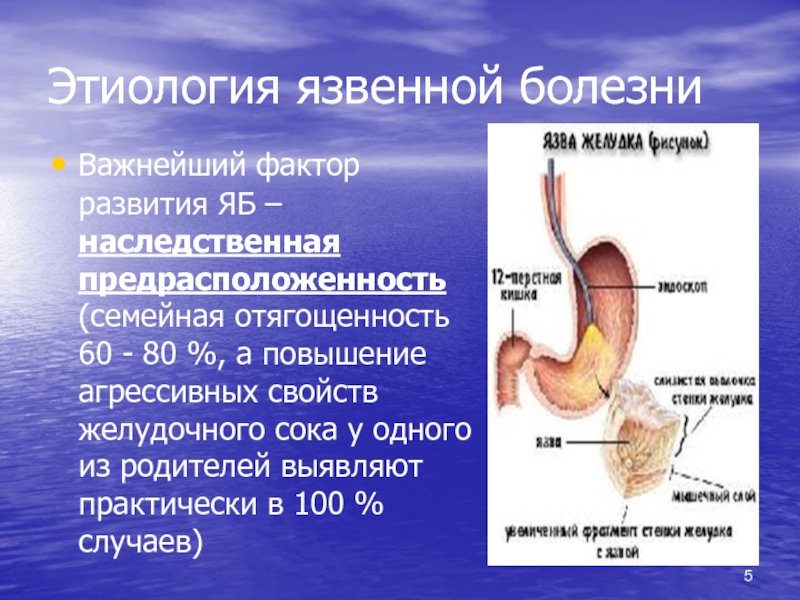
Диагностика
Основной симптом обострения язвенной болезни — это боли в подложечной области. Такие боли могут распространяться в левую половину грудной клетки, под левую лопатку, в поясничный отдел. Боли чаще всего возникают после приёма пищи. Время появления боли зависит от участка желудка, который поражён. При язве кардиального и субкардиального отдела желудка боль возникает сразу после приёма пищи. При язве тела желудка боль обычно возникает через 30 минут после приёма пищи. При поражении пилорического отдела и двенадцатиперстной кишки боли могут возникать через 2 — 3 часа после еды. Также отмечается такой симптом, как голодные боли. Боль возникает натощак и стихает после приёма пищи.
При обострении язвенной болезни часто встречаются такие симптомы как понос, запор, отрыжка кислым содержимым, тошнота, рвота. Рвота часто сопровождается облегчением состояния. При сильных болях в эпигастрии пациенты могут вызывать рвоту искусственно, чтобы облегчить своё состояние.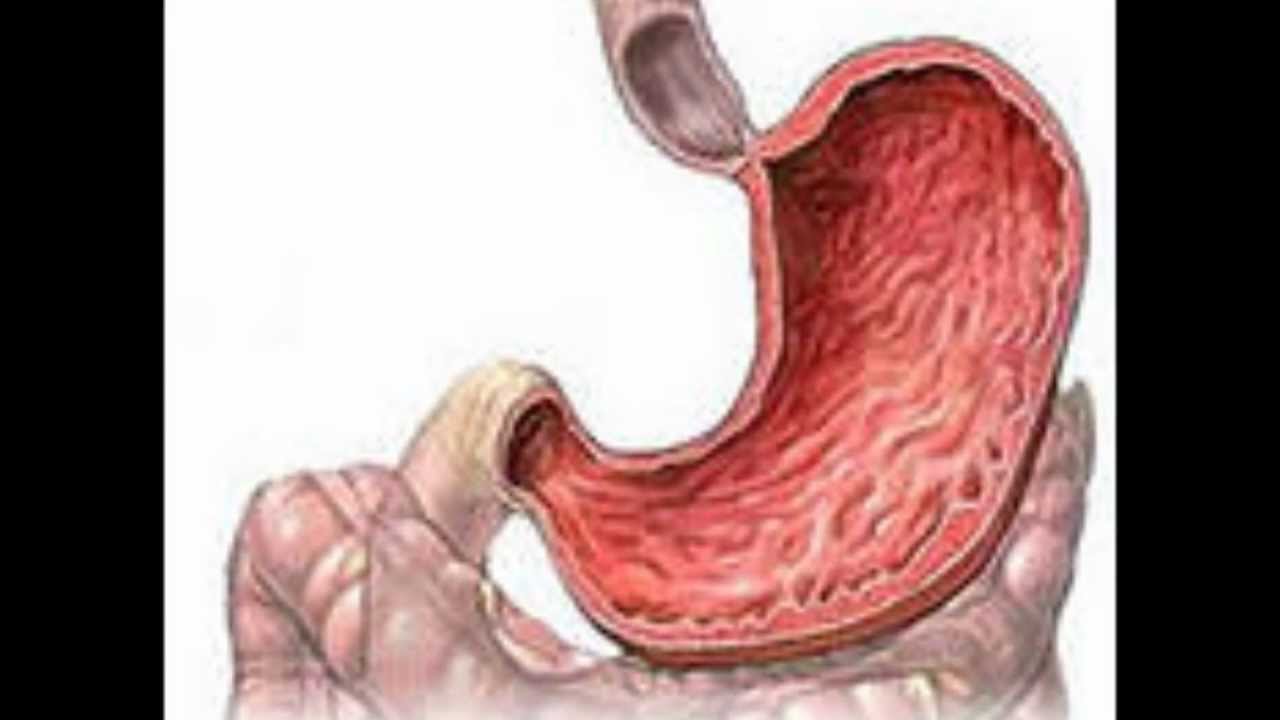
Часто пациенты с длительным течением язвенной болезни худеют, так как пациенты ограничивают себя в еде. При этом аппетит может быть сохранён или повышен.
Важно отметить, что многие симптомы язвы желудка могут возникать и при хроническом гастрите. Именно поэтому диагноз должен быть подтверждён эндоскопическим исследованием.
Пациенты отмечают боль при пальпации в области эпигастрия, при перкусии.
При диагностике язвенной болезни важно своевременно выявить признаки кровотечения. Кровотечение встречается у 15 — 20% пациентов с язвой желудка или двенадцатиперстной кишки. Установить наличие кровотечения можно при наличии рвоты содержимым, напоминающим кофейную гущу или наличием чёрного дёгтеобразного стула. Эти признаки являются поводом для немедленного обращения за медицинской помощью.
Часто желудочное кровотечение может сопровождаться слабость, потеря или спутанность сознания, снижение артериального давления. При этом рвота кашицеобразным коричневым содержимым может начаться через несколько часов после появления таких симптомов.
При низком содержании соляной кислоты при рвоте можно обнаружить кровь. Важно отметить, что кровотечение может начаться после приёма препаратов ацетилсалициловой кислоты на фоне язвы желудка.
Перфорация желудочной стенки встречается у 5 — 15% пациентов с язвой желудка. Чаще такое осложнение встречается у мужчин. Перфорация стенки желудка может возникнуть на фоне переедания, приёма алкоголя или при физических нагрузках.
Наиболее яркий симптом перфорации — острые, нестерпимые боли в животе, которые называют кинжальными. При этом мышцы живота сильно напрягаются, при пальпации возникает острая боль.
Также при язвенной болезни возможна пенетрация — проникновение язвы в окружающие ткани: желчный пузырь, малый сальник, общий желчный проток, поджелудочную железу.
При пенетрации симптомы язвенной болезни перестают быть связанными с приёмом пищи. Боль становится постоянной, повышается температура тела. Наличие пенетрации подтверждается при эндоскопическом исследовании.
При рубцевании язвы желудка и двенадцатиперстной кишки может образовываться стеноз (сужение) привратника. Данное осложнение может возникнуть при ушивании язвы желудка, рубцевание язв в пилорическом отделе желудка.
Симптомами стеноза являются рвота пищей, съеденной накануне, запах сероводорода (тухлых яиц) от эвакуированного наружу при рвоте содержимого желудка. Стеноз привратника сопровождается истощением, нарушением водно-электролитного баланса.
Также осложнением язвенной болезни может быть малигнизация — злокачественное перерождение. Выявить злокачественные новообразования можно с помощью биопсии, которая проводится при эндоскопическом исследовании.
Всем пациентам с гастритом и язвенной болезнью рекомендуется проведение исследования на наличие Геликобактер пилори.
Лечение
Лечение зависит от стадии развития заболевания и наличия тех или иных осложнений. В случае возникновения экстренного состояния, сопряжённого с кровотечением или пенетрацией и вовлечением в воспалительный процесс других органов, требуется немедленная госпитализация.
При неосложнённой язве желудка проводится консервативное лечение. Если причиной язвы стал инфекционный процесс, проводится антибиотикотерапия, направленная на прекращение роста Геликобактер пилори. Если язва вызвана приёмом препаратов, то гастроэнтеролог вместе с врачом, назнычившим лечение, проводят коррекцию терапии, которая вызвала осложнения в виде язвы.
Преимущественно терапия язвы желудка направлена на снижение секреции кислоты. При прекращении инфекционного процесса и агрессивного воздействия соляной кислоты происходит рубцевание язвы.
При необходимости в Клинике медицинских экспертиз можно выполнить лапароскопическую резекцию желудка, ушивание язвы.
Наши специалисты проводят операции на органах брюшной полости с использованием современных лапароскопических технологий, чтобы минимизировать вред для пациента. В нашей клинике есть возможность выполнения операций под ультразвуковым и рентгеновским контролем чтобы исключить возможные повреждения тканей внутренних органов и другие послеоперационные осложнения.
Симптомы и лечение рака двенадцатиперстной кишки
Что такое рак двенадцатиперстной кишки?
Рак двенадцатиперстной кишки – редкая форма рака двенадцатиперстной кишки, первой и самой короткой из трех частей тонкой кишки. Две другие части тонкой кишки – это тощая кишка и подвздошная кишка. Имея форму подковы, двенадцатиперстная кишка находится между желудком и тощей кишкой. Рак двенадцатиперстной кишки часто вызывает опухоль двенадцатиперстной кишки, которая, если ее не лечить, может со временем увеличиваться в массе и поражать двенадцатиперстную кишку.
Двенадцатиперстная кишка необходима для здорового пищеварения.Двенадцатиперстная кишка получает пищу из желудка, расщепляет пищу с желчью и химическими выделениями и способствует всасыванию основных питательных веществ в организм.
Рак двенадцатиперстной кишки нарушает процесс пищеварения и нормальное функционирование двенадцатиперстной кишки. Это нарушение препятствует поступлению в организм необходимых питательных веществ.
Симптомы
Симптомы рака двенадцатиперстной кишки часто появляются на последних стадиях заболевания, когда опухоль двенадцатиперстной кишки становится достаточно большой, чтобы препятствовать прохождению пищи через пищеварительный тракт.На данный момент организм не может усваивать необходимые питательные вещества.
Есть несколько признаков рака двенадцатиперстной кишки:
- Рвота
- Тошнота
- Запор
- Кислотный рефлюкс
- Похудание
- Боль в животе
- Масса живота
- Кровавый стул
- Диарея
- Желтуха (пожелтение кожи и белых участков глаз)
- Анемия (пониженное количество эритроцитов)
Многие из этих симптомов также могут означать наличие другой проблемы с пищеварением, но не рака.Поэтому мы рекомендуем всем, у кого есть эти симптомы, обратиться за медицинской помощью, чтобы оценить признаки, выявить потенциальные причины и получить соответствующее лечение.
Причины
В настоящее время среди медицинских работников нет единого мнения о причинах рака двенадцатиперстной кишки. Однако есть известные факторы риска рака двенадцатиперстной кишки. Эти факторы риска подразделяются на такие категории, как образ жизни, диета, генетика, возраст и ранее существовавшие состояния.
Признанные факторы риска, которые могут привести к раку двенадцатиперстной кишки или вызвать его:
- Образ жизни: Текущие исследования показывают, что курение и употребление алкоголя могут увеличить риск развития рака двенадцатиперстной кишки или любого другого рака тонкого кишечника.Для подтверждения этих выводов необходимы дополнительные исследования.
- Диета: Исследования показывают, что диета с высоким содержанием красного мяса, соли или копченостей может увеличить риск рака двенадцатиперстной кишки.
- Генетика: Унаследованные заболевания, такие как муковисцидоз и семейный аденоматозный полипоз, рак толстой кишки, могут повышать риск развития рака двенадцатиперстной кишки.
- Возраст: Рак двенадцатиперстной кишки чаще встречается у пожилых людей.
- Предшествующие условия: Наличие желудочно-кишечных расстройств, таких как болезнь Крона или целиакия, или рак толстой кишки, может повысить риск развития рака двенадцатиперстной кишки.
Рак двенадцатиперстной кишки – редкое, но потенциально опасное для жизни заболевание. Если вы или ваш любимый человек испытываете какие-либо из этих симптомов, обратитесь за помощью к заботливому и обученному медицинскому работнику. Baptist Health здесь, чтобы помочь.
Диагностика
Диагностика рака двенадцатиперстной кишки осложняется физической формой и структурой нижнего отдела кишечника (выглядит как сложенная трубка), а также отсрочкой появления симптомов до более поздних стадий заболевания. Рак двенадцатиперстной кишки также имеет симптомы нескольких других заболеваний.
Диагностика обычно начинается с медицинского осмотра и опроса пациента относительно образа жизни, такого как курение и употребление алкоголя, диета, семейный анамнез болезней и любые ранее существовавшие состояния.
Затем ваш врач порекомендует один или несколько из следующих тестов:
- Анализы крови . Медицинские работники берут образцы крови, чтобы проверить наличие признаков рака и других потенциальных заболеваний.
- Лапаротомия: Ваш врач выполнит хирургическую процедуру, сделав разрез в стенке брюшной полости.Это позволит вашему врачу проверить внутреннюю часть живота на предмет признаков или симптомов рака двенадцатиперстной кишки.
- Эндоскопия: Ваш врач будет использовать один из трех различных типов эндоскопии, чтобы заглянуть внутрь вашего тела на предмет признаков рака двенадцатиперстной кишки.
- Верхняя эндоскопия . Врач вводит эндоскоп (тонкую трубку) в горло пациента, через желудок и в двенадцатиперстную кишку. Свет и камера, встроенные в эндоскоп, позволяют врачу просматривать и фотографировать участки внутри вашего тела.
- Капсульная эндоскопия: Пациент проглатывает небольшую капсулу размером с таблетку со встроенным освещением и беспроводной камерой. Капсула путешествует по телу, пищеварительному тракту и тонкому кишечнику. Во время путешествия крошечная камера захватывает и отправляет изображения на локальный рекордер, который, в свою очередь, отправляет изображения на локальный компьютер для просмотра.
- Двойная баллонная эндоскопия: Эта процедура, также известная как двойная баллонная энтероскопия, позволяет врачам заглядывать внутрь тонкой кишки с помощью медицинского инструмента, который включает две трубки, одна внутри другой, и баллон.Врачи вводят эти трубки через рот или прямую кишку. Внутренняя трубка представляет собой эндоскоп с лампой и камерой. Врачи методично перемещают эндоскоп через каждую часть тонкой кишки для получения изображений. Во время этой процедуры врачи периодически надувают воздушный шар, прикрепленный к концу эндоскопа, чтобы удерживать трубки на месте для четкого и точного просмотра и фотографирования. Затем баллон сдувается, чтобы позволить эндоскопу перемещаться по телу. Врач может использовать инструмент на эндоскопе, чтобы удалить любые образцы аномальной ткани для дальнейшего исследования под микроскопом.Это также известно как биопсия.
- Визуальные тесты . Эти тесты делают снимки внутренней части вашего тела, чтобы врачи могли проверить наличие опухолей и других возможных состояний. Рентген, магнитно-резонансная томография (МРТ) и компьютерная томография (КТ) – распространенные типы визуализационных тестов. Врачи могут попросить пациентов, проходящих визуализационные тесты, выпить специальный краситель, который помогает им более точно определять рак или другие проблемы со здоровьем.
- Биопсия .В рамках эндоскопического исследования врач может использовать эндоскоп для удаления небольшого образца возможной опухоли двенадцатиперстной кишки. Врач исследует образец под микроскопом, чтобы проверить наличие признаков рака.
Диагноз рака двенадцатиперстной кишки ставится на одной из пяти стадий (0-4).
| Ступень | Характеристики ступени |
| 0 | Стенки тонкой кишки содержат раковые клетки. |
| 1 | Раковые клетки существуют только в двенадцатиперстной кишке. Раковые клетки не распространились на лимфатические узлы или другие части тела. |
| 2 | Раковые клетки существуют в двенадцатиперстной кишке, а теперь также существуют в других тканях, мышцах и лимфатических узлах. |
| 3 | Соседние органы и / или другие области тонкой кишки теперь поражены раковыми клетками. |
| 4 | Рак распространился на другие, даже отдаленные части тела, в том числе на брюшную полость, легкие и печень. |
Прогноз рака двенадцатиперстной кишки зависит от стадии диагноза, наличия и количества факторов риска, таких как возраст, диета, образ жизни, ранее существовавшие заболевания, генетика и метастазы рака двенадцатиперстной кишки, возможное распространение на другую часть тела. Перспективы рака двенадцатиперстной кишки улучшаются, если рак обнаружен и лечится раньше, чем на более поздних, более агрессивных стадиях заболевания. Продолжаются исследования для разработки более ранних методов диагностики и более эффективных методов лечения после постановки диагноза.
Лечение
Лечение рака двенадцатиперстной кишки зависит от индивидуальных особенностей каждого пациента, истории болезни, текущего состояния здоровья и факторов риска. На лечение также влияет стадия заболевания на момент постановки диагноза.
Исходя из этих факторов, ваш врач, скорее всего, порекомендует операцию, химиотерапию и / или лучевую терапию. Иногда одно лишь хирургическое вмешательство может вылечить болезнь.
Во время операции по поводу рака двенадцатиперстной кишки врач удалит все опухоли двенадцатиперстной кишки.Это позволяет пище проходить из желудка в другие части тонкого кишечника. Врач также может удалить двенадцатиперстную кишку, желчный пузырь и часть поджелудочной железы. Это более интенсивная операция, известная как процедура Уиппла.
Хирургия может сочетаться с химиотерапией и лучевой терапией (лучевой терапией) для уничтожения раковых клеток. Однако эти методы лечения часто вызывают побочные эффекты, такие как выпадение волос, усталость, потеря веса, тошнота и рвота.
Варианты консервативного лечения:
- Радиотерапия .Врачи используют аппарат со сфокусированными лучами высокой энергии, такими как рентгеновские лучи, для уничтожения раковых клеток.
- Химиотерапия . Пациент принимает эти лекарства перорально или получает их внутривенно. Химиотерапия разрушает раковые клетки и / или предотвращает их развитие.
- Биотерапия . Это экспериментальное лечение является новым и может быть доступно только при участии в клинических испытаниях. Врачи используют биологические молекулы, чтобы заставить иммунную систему человека атаковать рак.
Язва двенадцатиперстной кишки – обзор
Реферат
Распространенность язвы двенадцатиперстной кишки в Африке, к югу от Сахары : Данные исследований, проведенных в период с 1970 по 1984 год, показали, что распространенность язвы двенадцатиперстной кишки высока в регионах с большим количеством осадков, где выращиваются основные сельскохозяйственные культуры. ямс, маниока, сладкий картофель, зеленые бананы или где основными продуктами питания являются рафинированная кукуруза, пшеница или рис. Распространенность язвы двенадцатиперстной кишки низка в регионах с меньшим количеством осадков, где основными культурами являются кукуруза, просо, соя или пшеница и где кукуруза измельчается в домашних условиях или пшеница не очищается.
Типы язв : В районах с высокой распространенностью наиболее частым осложнением был стеноз привратника. Часто возникающие на ранних стадиях, во время операции часто наблюдались воспалительные образования, окружающие первую часть двенадцатиперстной кишки. Язва желудка встречалась относительно редко.
Исследования на моделях язвенной болезни у крыс : Эксперименты на моделях язвенной болезни желудка и двенадцатиперстной кишки у крыс показали, что язвенная активность слизистой оболочки связана с липидным компонентом основных пищевых продуктов в регионах с низкой распространенностью.Липид также способствовал заживлению язв и защищал от НПВП. Дальнейшие эксперименты показали, что защитная активность проявляется в фосфолипидной и стериновой фракциях защитного липида.
Эффект урбанизации : В поселках экономическое давление и темп жизни привели к переходу от кукурузы, выращенной в домашних условиях, к использованию молотой белой кукурузной муки или белого хлеба или риса в качестве основного продукта питания. Заболеваемость язвой двенадцатиперстной кишки увеличилась, а кровотечение и перфорация стали частыми осложнениями.
Актуальность инфекции Helicobacter pylori : Инфекция H. pylori часто возникает на ранней стадии и одинаково распространена в регионах с высокой и низкой распространенностью язвы двенадцатиперстной кишки, что ставит под сомнение, может ли она быть реальной первичной причиной язвы двенадцатиперстной кишки. Представлены доказательства того, что инфекция H. pylori является вторичной инфекцией, которая препятствует заживлению и приводит к хроническому заболеванию. Искоренение инфекции позволяет зажить язве. Усиление урбанизации с использованием рафинированных продуктов из кукурузы и пшеницы, риса или западных продуктов питания будет иметь последствия в настоящее время и приведет к увеличению числа случаев язвы двенадцатиперстной кишки среди чернокожего населения.Защитные фосфолипиды и фитостеролы, присутствующие в основных продуктах питания в районах с низкой распространенностью язвы двенадцатиперстной кишки, могут помочь в лечении рецидивирующей язвы двенадцатиперстной кишки, несмотря на эрадикацию H. pylori , а также в профилактике язвенной болезни из-за НПВП. Хотя искоренение инфекции H. pylori важно для лечения язвы двенадцатиперстной кишки, нет оправдания политике массового искоренения инфекции в сообществе.
Атрезия или стеноз двенадцатиперстной кишки – NORD (Национальная организация редких заболеваний)
УЧЕБНИКИ
Behrman RE, Kliegman RM, Arvin AM.Ред. Учебник педиатрии Нельсона. 15 изд. W.B. Компания Saunder. Филадельфия, Пенсильвания; 1996: 1064-65.
Иствуд ГЛ. Желудок: анатомия и структурные аномалии. В: Yamada T, Alpers DH, Owyang C, et al. Ред. Учебник гастроэнтерологии. 2-е изд. Компания Дж. Б. Липпинкотт. Филадельфия, Пенсильвания; 1995: 1313-16.
ОБЗОР СТАТЬИ
Prasad TR, Bajpai M. Атрезия кишечника. Индийский J Pediatr. 2000; 67: 671078.
Pameijer CR, Hubbard HM, Coleman B, et al. Комбинированная атрезия пищевода, атрезия двенадцатиперстной кишки, атрезия желчных протоков и атрезия протока поджелудочной железы: особенности пренатальной диагностики и обзор литературы.J Pediatr Surg. 2000; 35: 745-47.
Хуанг ФК, Чуанг Дж. Х., Ши КС. Врожденная дуоденальная перепонка: обзор через десять лет. Acta Paediatr Taiwan. 1999; 40: 70-74.
СТАТЬИ ЖУРНАЛА
Bax NM, Ure BM, van der Zee DC, et al. Лапароскопическая дуоденодуоденоанастомия при атрезии двенадцатиперстной кишки. Surg Endosc. 2001; 15: 217.
Van Heurn LW, Cheng W., de Vries B, et al. Аномалии, связанные с атрезией пищевода у азиатов и европейцев. Pediatr Surg Int. 2002; 18: 241-43.
Ruangtrakool R, Mungnirandr A, Laohapensang M, et al.Хирургическое лечение врожденной дуоденальной непроходимости. J Med Assoc Thai. 2001; 84: 842-49.
Инасир Г.А., Рахма С., Кадим А.Х. Непроходимость кишечника новорожденных. East Mediterr Health J. 2000; 6: 187-93.
Лоуренс М.Дж., Форд В.Д., Фернесс М.Э. и др. Врожденная дуоденальная непроходимость: антенатальная ультразвуковая диагностика. Pediatr Surg Int. 2000; 16: 342-45.
ИЗ ИНТЕРНЕТА
McKusick VA, Ed. Интернет-Менделирующее наследование в человеке (OMIM). Университет Джона Хопкинса. Регистрационный номер; 223400: Дата последнего редактирования; 08.08.1997.
Calkins CM, Karrer F. Атрезия двенадцатиперстной кишки. eMedicine Journal. 17 января 2003 г .; 4: 10pp.
www.emedicine.com/PED/topic2776.htm
Манделл Г. Атрезия двенадцатиперстной кишки. eMedicine. Последнее обновление; 22 августа 2002 г. 8 стр.
www.emedicine.com/radio/topic223.htm
Институт детского здоровья. Атрезия двенадцатиперстной кишки. 2002: 3 стр.
www.ich.ucl.uk/factsheets/illness/duodenal_atresia/
O’Rourke RW. Атрезия двенадцатиперстной кишки. Дата проверки; 03.03.2002: 2 стр.
www.pennhealth.com/ency/article/001131.htm
Язвенная болезнь желудочно-кишечного тракта
Благодаря нынешней лекарственной терапии количество пациентов, которым требуется хирургическое вмешательство, резко сократилось. Показания включают перфорацию, непроходимость, неконтролируемое или повторяющееся кровотечение и, хотя и редко, симптомы, которые не поддаются лекарственной терапии.
Хирургия состоит из процедуры по снижению секреции кислоты, часто в сочетании с процедурой, обеспечивающей дренаж желудка. Рекомендуемая операция при язве двенадцатиперстной кишки – это высокоселективная или париетально-клеточная ваготомия (которая ограничивается нервными окончаниями тела желудка и избавляет от антральной иннервации, тем самым устраняя необходимость в дренажной процедуре).Эта процедура имеет очень низкий уровень смертности и позволяет избежать осложнений, связанных с резекцией и традиционной ваготомией. Другие хирургические процедуры, снижающие кислотность, включают антрэктомию, гемигастрэктомию, частичную гастрэктомию и субтотальную резекцию желудка (т. Е. Резекцию от 30 до 90% дистального отдела желудка). Обычно они сочетаются с стволовой ваготомией. Пациентам, подвергшимся резекции или имеющим непроходимость, требуется дренирование желудка с помощью гастродуоденостомии (Бильрот I) или гастроеюностомии (Бильрот II).
Частота и тип послеоперационных симптомов зависят от типа операции. После резекционной операции до 30% пациентов имеют значительные симптомы, включая потерю веса, нарушение пищеварения, анемию, демпинг-синдром, реактивную гипогликемию, рвоту желчью, механические проблемы и рецидив язвы.
Потеря веса часто наблюдается после субтотальной резекции желудка; пациент может ограничить прием пищи из-за раннего насыщения (из-за небольшого размера остаточного желудочного мешка) или для предотвращения демпинг-синдрома и других постпрандиальных синдромов.При небольшом желудочном мешке может возникнуть вздутие живота или дискомфорт даже после еды небольшого размера; Пациентам следует рекомендовать есть меньше и чаще.
Нарушение пищеварения и стеаторея, вызванная панкреатобилиарным обходным анастомозом, особенно с анастомозом по Бильроту II, могут способствовать потере веса.
Демпинг-синдром может возникнуть после хирургических вмешательств на желудке, особенно резекций. Слабость, головокружение, потливость, тошнота, рвота и учащенное сердцебиение возникают вскоре после еды, особенно гиперосмолярных продуктов.Это явление называется ранним сбросом, причина которого остается неясной, но, вероятно, связана с вегетативными рефлексами, сокращением внутрисосудистого объема и высвобождением вазоактивных пептидов из тонкой кишки. Обычно помогают изменения в диете с меньшими частыми приемами пищи и уменьшением потребления углеводов.
Реактивная гипогликемия или поздний сброс (другая форма синдрома) возникает в результате быстрого опорожнения углеводов из желудочного мешка.Ранние высокие пики глюкозы в крови стимулируют избыточное высвобождение инсулина, что приводит к симптоматической гипогликемии через несколько часов после еды. Рекомендуется диета с высоким содержанием белка и низким содержанием углеводов и адекватное потребление калорий (частыми небольшими кормлениями).
Рецидив язвы, согласно более ранним исследованиям, возникает у 5–12% пациентов после высокоселективной ваготомии и у 2–5% после резекционной хирургии. Рецидивирующие язвы диагностируются эндоскопически и обычно поддаются лечению либо ингибиторами протонной помпы, либо блокаторами h3.При язве, которая продолжает рецидивировать, полнота ваготомии должна быть проверена с помощью анализа желудка, H. pylori должен быть исключен, если он присутствует, а гастринома должна быть исключена исследованиями гастрина в сыворотке крови.
Пептические язвы (желудка и двенадцатиперстной кишки)
Язвенная болезнь – это открытая язва, развивающаяся в желудочно-кишечном тракте, где слизистая оболочка тканей повреждена желудочной кислотой и желудочным соком .Термин «пептический» относится к пищеварительной системе или связан с ней. Тогда как «язва» относится к язве на коже или слизистой оболочке, которая сопровождается повреждением ткани.
Язвенная болезнь (ЯБ) – это общее выражение, обозначающее возникновение язв в слизистой оболочке пищеварительного тракта либо в слизистой оболочке желудка, либо в верхней части тонкой кишки, известной как двенадцатиперстная кишка .
Вот несколько ключевых моментов, касающихся язвенной болезни:
- Пептические язвы – это язвы или эрозии, обнаруженные на слизистой оболочке желудочно-кишечного тракта.
- Выстилка из слизистых оболочек начинает разрушаться и разрушаться, вызывая повреждение тканей.
- Это повреждение приведет к жгучей боли, которая ощущается в средней верхней части живота, обычно это первый симптом язвенной болезни.
- Большинство пептических язв очень маленькие, однако некоторые из них могут вызывать сильную боль в животе.
Типы язвенной болезни включают:
- Язвы желудка – Эти типы язвенной болезни возникают на слизистой оболочке желудка.
- Язвы двенадцатиперстной кишки – Эти типы пептических язв возникают в слизистой оболочке верхней части тонкой кишки (двенадцатиперстной кишки).
Пептические язвы могут поразить любого человека в любом возрасте, однако они чаще встречаются у взрослых и в меньшей степени у подростков и детей.
К счастью, за последние 20 лет было проведено множество исследований пептических язв, и в результате для пациентов появился ряд эффективных методов лечения и лечения.
Диагностика язвы двенадцатиперстной кишки | Симптомы | Тест
Диагностика язвы двенадцатиперстной кишки
Симптомы, вызванные язвой двенадцатиперстной кишки, часто аналогичны язве желудка. Язвы, вызванные кислотным соком желудочного сока, локализуются в пищеводе, желудке и двенадцатиперстной кишке и распознаются как язвенная болезнь. Язвенная болезнь двенадцатиперстной кишки – самая частая язва язвенной болезни. В некоторых случаях язвенная болезнь двенадцатиперстной кишки может проявляться язвой желудка, и в этой ситуации диагноз – язвенная болезнь.Когда язва локализуется исключительно в двенадцатиперстной кишке, болезнь диагностируется как язва двенадцатиперстной кишки.
Симптомы боли проявляются по-разному, когда человек страдает язвой желудка или двенадцатиперстной кишки. Пища, выводимая из желудка, имеет кислый pH и более высокую концентрацию кислых молекул. Пища, смешанная с желудочным соком, обрабатывается пищеварительными ферментами двенадцатиперстной кишки. На начальном этапе пищеварения уровень pH высок, а затем концентрация кислых молекул снижается, поскольку ферменты двенадцатиперстной кишки нейтрализуют желудочный сок.Пик боли наблюдается через 2–3 часа после приема пищи, когда пища, смешанная с кислым желудочным соком, переходит в двенадцатиперстную кишку. Позже интенсивность боли утихает. Между часами сильной боли пациент часто протекает бессимптомно.
Каковы симптомы язвы двенадцатиперстной кишки?
Боль в верхнем левом углу живота, вызванная язвой двенадцатиперстной кишки –
Язвенная болезнь двенадцатиперстной кишки ощущается слева от пупка, в отличие от боли при язве желудка, которая ощущается под грудиной слева.Боль при язве двенадцатиперстной кишки – жгучая. Боль при желудке или язве желудка достигает пика, когда желудок пуст и в нем нет пищи. Причина сильной кислотной боли во время пустого желудка заключается в высоком содержании кислоты в желудочном соке. Напротив, при язве двенадцатиперстной кишки боль достигает пика и становится сильной после 2–3 часов приема пищи, когда пища является кислой, полупереваренной пищей и попадает в двенадцатиперстную кишку. Через 2–3 часа пища проталкивается в тощую кишку и тонкий кишечник, во время этой фазы пациент может не чувствовать боли или ее интенсивность незначительна.Боль при язве желудка часто становится сильной через 4–5 часов после обеда, что мешает спать.
Вздутие, связанное с язвой двенадцатиперстной кишки
Вздутие живота – это ощущение вздутия живота, хотя на самом деле вздутие кишечника может и не быть. Вздутие живота также наблюдается при растяжении двенадцатиперстной кишки и тонкой кишки из-за скопившегося воздуха. Симптом является временным и часто исчезает после приема нескольких антацидов или противогрибковых таблеток, таких как симетикон.
Рвота, связанная с язвой двенадцатиперстной кишки
Рвота при язве желудка встречается реже, чем при язве двенадцатиперстной кишки. Постоянная боль в двенадцатиперстной кишке вызывает обратное движение кишечника, известное как перистальтика. В нормальном случае перистальтика продвигает пищу к следующему отделу кишечника. В некоторых случаях язвенной болезни двенадцатиперстной кишки перистальтика меняется, и пища попадает в желудок. Такая обратная перистальтика при язве двенадцатиперстной кишки вызывает сильное чувство тошноты.
Гематемезис, вызванный язвой двенадцатиперстной кишки
Гематемезис – это состояние, которое наблюдается при обнаружении крови в рвотных массах или при сплевывании крови пациентом. Гематемезис часто наблюдается у пациентов с язвой желудка и очень редко – с язвой двенадцатиперстной кишки. Гематемезис у пациента, страдающего язвой двенадцатиперстной кишки, наблюдается после сильной рвоты, приводящей к рвоте и рвоте с кровью. Гематемезис при отсутствии рвоты предполагает диагноз язвы желудка.
Мелена или кровь в кале, вызванная язвой двенадцатиперстной кишки
Кровь, выделяемая из язвы двенадцатиперстной кишки, смешана со стулом.Кровь в стуле диагностируется как мелена со скрытой кровью в стуле. Скрытая кровь в очень небольшом количестве может не изменить цвет стула, но значительное количество крови, если она смешана со стулом, стул выглядит темно-черным.
Другие факторы, помогающие в диагностике двенадцатиперстной кишки
В дополнение к вышеупомянутым симптомам язвы двенадцатиперстной кишки следующие также могут помочь в диагностике язвы двенадцатиперстной кишки.
История курения, связанного с язвой двенадцатиперстной кишки
Пациенты, страдающие язвой двенадцатиперстной кишки, часто являются хроническими курильщиками.Хотя диагноз не зависит от курения в анамнезе, но симптомы, связанные с курением в анамнезе, указывают на диагноз язвы двенадцатиперстной кишки.
История стресса и беспокойства, связанных с язвой двенадцатиперстной кишки
Стресс и тревога вызывают язвенную болезнь желудка и очень редко – избирательную язву двенадцатиперстной кишки. Некоторые случаи могут свидетельствовать о том, что человек страдает от болей в животе, а также от беспокойства и стресса.
Что такое диагностический тест при язве двенадцатиперстной кишки?
Эндоскопия и биопсия
Дуоденоскопия выполняется с помощью эндоскопа. 1 Эндоскоп представляет собой длинную трубчатую камеру, которая проходит через рот в желудок, а затем в двенадцатиперстную кишку. Окуляр, расположенный на противоположном конце, подключается к экрану телевизора. Врач, проводящий анализ, известен как гастроэнтеролог. Гастроэнтеролог наблюдает изображение слизистой желудка и двенадцатиперстной кишки на экране телевизора, которое увеличивается в несколько раз. На предмет язвы проводится тщательный осмотр всей слизистой оболочки желудка и двенадцатиперстной кишки. Как только язва находится в двенадцатиперстной кишке, край язвы удаляется в качестве биопсии для лабораторного исследования.Исследование биопсии ткани выявляет микроскопические изменения, вызванные язвой, а также исключает рак слизистой оболочки, который встречается крайне редко.
Исследование кала для диагностики язвы двенадцатиперстной кишки
Стул исследуется в лаборатории на кровь. Наличие крови не является специфическим тестом, поскольку кровь может выделяться при нескольких воспалительных заболеваниях тонкой и толстой кишки. Кровь в стуле с болью в анамнезе и результатами эндоскопического исследования указывает на диагноз язвы двенадцатиперстной кишки.
Исследование крови на язву двенадцатиперстной кишки
Кровь проверяется на наличие бактерий Helicobacter Pylori. Посев сыворотки крови показывает рост бактериальной колонии H. Pylori.
Дыхательный тест на мочевину
Мочевина – это продукт жизнедеятельности, который выделяется организмом и выводится с мочой. Больного просят выпить жидкость, содержащую мочевину. Бактерии H. Pylori расщепляют мочевину до диоксида углерода. После приема мочевины пациента просят сделать вдох через мешок и исследуют содержание диоксида углерода.У пациента, страдающего H. pylori, концентрация диоксида углерода на выдыхаемом воздухе высока. 2
Исследование бария верхнего отдела желудочно-кишечного тракта
Часто избегают исследования бария. Небольшую язву часто трудно увидеть на рентгенограмме после бария. Многие центры предпочитают проводить исследование на барий, если пациент отказывается от инвазивного исследования, такого как эндоскопия. Пациента просят проглотить бариевую муку, и через 1-2 часа после того, как барий достигнет двенадцатиперстной кишки, выполняется несколько серий рентгеновских снимков. 3
КТ
КТ не очень помогает в диагностике язвы двенадцатиперстной кишки. КТ – одно из важных диагностических исследований для диагностики прободной язвы. КТ помогает выявить воспалительные изменения брюшной ткани и свищ вокруг двенадцатиперстной кишки. 4
Примечание: Самым важным этапом диагностики язвы двенадцатиперстной кишки является консультация гастроэнтеролога. Клиническое обследование, интерпретация результатов обследования и анализ результатов обследования должны быть оценены специалистом в области заболеваний системы гастроэнтерологии.Наша рекомендация: если вы страдаете от подобных симптомов, как можно скорее обратитесь к гастроэнтерологу.
Также читайте:
Ссылка:
Дуоденоскопия в диагностике заболеваний верхних отделов желудочно-кишечного тракта.
Beaudin DJ, DaCosta LR, Prentice RS, Beck IT.
Can Med Assoc J. 1973 3 марта; 108 (5): 565-9.
https://www.ncbi.nlm.nih.gov/pubmed/?term=Can+Med+Assoc+J.+1973+Mar+3%3B108(5)%3A565-9.+Duodenoscopy+in+the + диагностика + верхних + желудочно-кишечных + заболеваний.+ Beaudin + DJ% 2C + DaCosta + LR% 2C + Prentice + RS% 2C + Beck + ITВлияние возраста на частоту активной инфекции Campylobacter pylori, диагностированной с помощью дыхательного теста [13C] у здоровых субъектов и пациенты с язвенной болезнью.
Graham DY1, Klein PD, Opekun AR, Boutton TW.
J Infect Dis. 1988 Апрель; 157 (4): 777-80.
https://www.ncbi.nlm.nih.gov/pubmed/3346569Эндоскопия, рутинная и двухконтрастная бариевая диета в диагностике желудочных и двенадцатиперстных заболеваний.
Rogers IM, Sokhi GS, Moule B, Joffe SN, Blumgart LH.
Ланцет. 1976, 24 апреля; 1 (7965): 901-2.
https://www.ncbi.nlm.nih.gov/pubmed/?term=Lancet.+1976+Apr+24%3B1(7965)%3A901-2.+Endoscopy+and+routine+and+double-contrast + барий + еда + в + диагностике + желудочных + и + двенадцатиперстных + расстройств. + Rogers + IM% 2C + Sokhi + GS% 2C + Moule + B% 2C + Joffe + SN% 2C + Blumgart + LH.Гастроинтест Радиол. 1992 Зима; 17 (1): 5-8.
КТ перфораций верхних отделов желудочно-кишечного тракта, вторичных по отношению к язвенной болезни.
Fultz PJ1, Skucas J, Weiss SL.
Гастроинтест Радиол. 1992 Зима; 17 (1): 5-8.
https://www.ncbi.nlm.nih.gov/pubmed/1544559
Симптомы язвы двенадцатиперстной кишки, лечение и форумы
Мы все заняты этим навсегда.
Поделившись своими историями и данными, вы:- помогают друг другу жить лучше и раскрыть лучших способов управлять своим здоровьем сегодня
- помочь исследователям сократить путь к новым методам лечения завтра
Насколько полезны ваши данные? Как объясняет в этом видео соучредитель Джейми Хейвуд.
Что будем делать дальше?
Каждой частью данных, которыми вы делитесь, вы помогаете PatientsLikeMe и нашим партнерам по медицинским исследованиям понять:- Как люди воспринимают каждое состояние по-разному и почему?
- Что улучшает здоровье и жизнь разных людей и почему?
- Как мы можем измерить это улучшение быстрее и эффективнее, а также ускорить клинические испытания?
Присоединяйтесь сейчас, чтобы пожертвовать свои данные
… для вас, для других, навсегда.Вы уже помогли нам узнать:
- Карбонат лития не помогал пациентам с БАС, и мы узнали об этом быстрее, чем клинические испытания. Читайте об этом в Природа.
- Бессонница чаще – даже хуже – встречается у людей с хроническими заболеваниями. Читайте об этом на блог.
- Взаимодействие с другими участниками PatientsLikeMe улучшает ваше здоровье. Прочтите это на healthaffairs.org.
- Тяжесть симптомов болезни Паркинсона меняется быстрее, чем думали исследователи, поэтому клинические испытания следует планировать иначе.Читайте об этом на JMIR.
Что такое язва двенадцатиперстной кишки?
Язва двенадцатиперстной кишки – это разрыв слизистой оболочки верхней части тонкой кишки, известной как двенадцатиперстная кишка.
Общие симптомы, о которых сообщают люди с язвой двенадцатиперстной кишки
На сообщения могут влиять другие состояния и / или побочные эффекты лекарств.




 При изжоге кислотное содержимое желудка оказывается в просвете пищевода, что сопровождается довольно неприятным ощущением.
При изжоге кислотное содержимое желудка оказывается в просвете пищевода, что сопровождается довольно неприятным ощущением.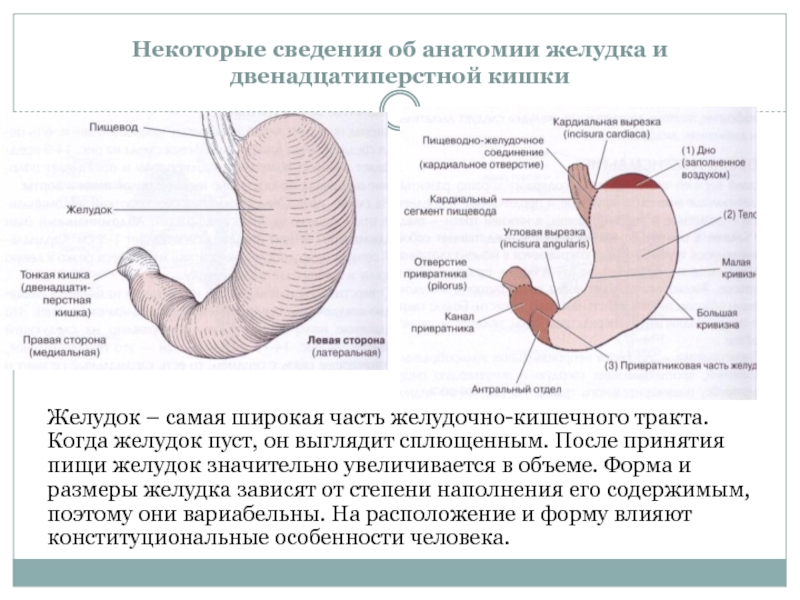
 Пища должна быть измельченной, показаны кисели, каши, приготовленное на пару мясо, омлет, овощи.
Пища должна быть измельченной, показаны кисели, каши, приготовленное на пару мясо, омлет, овощи.