Синдром диспепсии: симптомы, причины, диагностика, лечение и профилактика
Функциональная диспепсия
Диспепсия – нарушение нормальной деятельности желудка, затруднённое и болезненное пищеварение. Синдром диспепсии определяется как ощущение боли или дискомфорта (тяжесть, переполнение, раннее насыщение), локализованное в подложечной области ближе к срединной линии.В синдром диспепсии входят следующие симптомы: боли, локализованные в подложечной области, дискомфорт, локализованный в подложечной области, раннее насыщение, переполнение – ощущение, что желудок переполняется сразу после начала еды, независимо от объёма принятой пищи, вздутие в эпигастральной области – неприятное ощущение задержки пищи в желудке, оно может быть связано или не связано с приёмом пищи, тошнота.
Органическая диспепсия Симптомы диспепсии могут быть обусловлены такими заболеваниями, как язвенная болезнь желудка, гастроэзофагеальная рефлюксная болезнь, жёлчнокаменная болезнь, хронический панкреатит. В таких случаях принято говорить о синдроме органической диспепсии.

Но, если при тщательном осмотре вышеуказанных заболеваний выявить не удаётся, то правомерно ставить диагноз функциональной диспепсии.
Функциональная диспепсия Диагноз функциональной диспепсии может быть поставлен при наличии трёх обязательных условий:
- У больного отмечаются постоянные и повторяющиеся симптомы диспепсии (боли или ощущение дискомфорта, локализованные в эпигастрии по срединной линии), превышающие по своей продолжительности 12 недель в течение года.
- При обследовании больного, включающем эндоскопическое исследование верхних отделов желудочно-кишечного тракта, не выявляется органических заболеваний, способных объяснить имеющиеся у него симптомы.
- Симптомы не исчезают после дефекации или не связаны с изменениями частоты и характера стула (то есть нет признаков синдрома раздражённого кишечника).
Лечение
Лечение больных диспепсией должно быть комплексным и включать в себя не только назначение лекарственных препаратов, но и мероприятий по нормализации образа жизни, режима и характера питания.
Медикаментозная терапия назначается с учётом имеющегося клинического варианта функциональной диспепсии.
Функциональная диспепсия / Заболевания / Клиника ЭКСПЕРТ
Функциональная диспепсия (ФД) – это заболевание, с которым многие сталкивались и знакомы не понаслышке. Несмотря на то, что этот диагноз может показаться новым, неизвестным, очень большое количество людей в мире страдает от ФД.
Согласно современному определению, ФД – это комплекс жалоб, включающий в себя боли и чувство жжения в подложечной области (эпигастрии), ощущение переполнения в эпигастрии после еды и раннее насыщение, которые отмечаются у больного в течение 3 последних месяцев и который не может быть объяснен органическими заболеваниями.
«Да это же симптомы хронического гастрита !» – воскликнет опытный гастроэнтерологический пациент, и будет неправ.
Современная гастроэнтерология уже давно разделяет ФД и хронический гастрит. Это два разных заболевания желудка, которые, однако, могут сочетаться у одного пациента. Диагноз «функциональная диспепсия» основан на симптомах (типичные жалобы, описанные выше) при исключении органических заболеваний: язвенная болезнь желудка, опухоли желудка и т.д. Хронический гастрит – диагноз исключительно морфологический, т.е. для того, чтобы его поставить, необходимо не просто выполнить гастроскопию (ЭГДС), но также взять образец слизистой оболочки желудка. Этот образец затем исследуется под микроскопом, после чего врач-патоморфолог делает заключение о наличии гастрита, его степени выраженности и вида (атрофический, аутоиммунный, гиперпластический и т.д.).
Диагноз «функциональная диспепсия» основан на симптомах (типичные жалобы, описанные выше) при исключении органических заболеваний: язвенная болезнь желудка, опухоли желудка и т.д. Хронический гастрит – диагноз исключительно морфологический, т.е. для того, чтобы его поставить, необходимо не просто выполнить гастроскопию (ЭГДС), но также взять образец слизистой оболочки желудка. Этот образец затем исследуется под микроскопом, после чего врач-патоморфолог делает заключение о наличии гастрита, его степени выраженности и вида (атрофический, аутоиммунный, гиперпластический и т.д.).
Итак, типичные симптомы «гастрита», который некоторых беспокоит с детства, это на самом деле проявление ФД. Что же известно об этом заболевании?
Распространенность ФД. Диспептические симптомы (тошнота, тяжесть и переполнение в верхних отделах живота, жжение, раннее насыщение после еды и т.д.) являются частой причиной обращения пациента к врачу. Среди всех гастроэнтерологических жалоб, с которыми больные обращаются к этим специалистам, на долю симптомов диспепсии приходится 20-40%. ФД отмечается у 7-20% населения, одинаково часто встречаясь у мужчин и женщин. Высокая распространенность синдрома диспепсии среди населения определяет и большие расходы, которые несет здравоохранение на обследование и лечение таких пациентов. Почти 25% больных ФД обращаются к врачу более 4 раз в год. Пациенты с ФД в 2,6 раз чаще берут больничный лист по сравнению с другими работниками и пребывают в течение года на больничном листе на 3-4 недели больше по сравнению со средними показателями, рассчитанными для всего населения.
ФД отмечается у 7-20% населения, одинаково часто встречаясь у мужчин и женщин. Высокая распространенность синдрома диспепсии среди населения определяет и большие расходы, которые несет здравоохранение на обследование и лечение таких пациентов. Почти 25% больных ФД обращаются к врачу более 4 раз в год. Пациенты с ФД в 2,6 раз чаще берут больничный лист по сравнению с другими работниками и пребывают в течение года на больничном листе на 3-4 недели больше по сравнению со средними показателями, рассчитанными для всего населения.
Причины возникновения ФД. Как и для большинства функциональных заболеваний точная причина возникновения этого заболевания неизвестна. Обсуждается роль следующих факторов и механизмов развития ФД:
А. Возможные факторы, предрасполагающие к развитию ФД.
1) Наследственная предрасположенность. Отмечена большая частота развития ФД у детей, чьи родители страдают этим заболеванием. Кроме того, установлен ряд генов, мутации в которых могут быть ассоциированы с развитием ФД. Мутация в гене GNβ3, например, могут нарушить чувствительность нервных окончаний (рецепторов) желудка к серотонину и другим молекулам, что приводит к расстройствам опорожнения (эвакуации) желудка.
Мутация в гене GNβ3, например, могут нарушить чувствительность нервных окончаний (рецепторов) желудка к серотонину и другим молекулам, что приводит к расстройствам опорожнения (эвакуации) желудка.
2) Курение. Табакокурение, по некоторым данным, увеличивает риск развития ФД в 2 раза. Это может быть связано с влиянием табака на секрецию соляной кислоты и пепсина клетками желудка. Кроме того, известен эффект табака в отношении замедления опорожнения желудка. Отказ от курения может уменьшить симптомы ФД.
3) Перенесенная острая желудочно-кишечная инфекция. Перенесенная острая желудочно-кишечная инфекция (вирусная, бактериальная) может быть ассоциирована с развитием ФД. При этом некоторыми исследователями выделяется так называемая «постинфекционная ФД», развивающаяся примерно у 5-10% пациентов после острого гастроэнтерита. Для нее нередко характерно непродолжительное течение, однако у части пациентов заболевание в дальнейшем сохраняется. Похожая ассоциация острой инфекции с развитием функционального заболевания описана, например, для синдрома раздраженного кишечника (СРК).
4) Психосоциальные факторы. В настоящее время установлено, что у значительного числа пациентов с ФД развитию заболевания или ухудшению его течения предшествует хотя бы один из жизненно значимых хронических стрессовых факторов (семейных, производственных, финансовых, жилищных и др.). Лица с ФД чаще имеют тревожные расстройства, депрессию, и психиатрические диагнозы. В настоящее время ФД рассматривается как одно из заболеваний, в основе которых лежат нарушения в оси «головной мозг – желудочно-кишечный тракт».
5) Инфекция Helicobacter pylori. В течение длительного времени велась дискуссия о возможной роли инфекции Helicobacter pylori (HP) в развитии ФД. При этом было установлено, что инфекция НР у больных ФД выявляется достоверно чаще (в 60-65% случаев), чем в контрольной группе (35-40% случаев). Однако дальнейшие исследования продемонстрировали небольшую эффективность лечения инфекции в отношении симптомов ФД.
6) Факторы питания. Если раньше врачи-гастроэнтерологи отводили важную, порой ведущую роль фактору питания в развитии ФД, то в настоящее время подходы к диетотерапии поменялись. Считается, что алиментарные факторы (то есть связанные с приемом пищи) не связаны с возникновением болезни, однако они могут влиять на усиление симптомов ФД. Подробнее о питании при ФД можно прочитать здесь.
Считается, что алиментарные факторы (то есть связанные с приемом пищи) не связаны с возникновением болезни, однако они могут влиять на усиление симптомов ФД. Подробнее о питании при ФД можно прочитать здесь.
Б. Возможные механизмы развития ФД.
1) Повышенная секреция соляной кислоты. У части пациентов имеется повышение секреции соляной кислоты, приводящие к снижение уровня pH в желудке и 12-перстной кишки. Также может отмечаться увеличение времени, в течение которого сохраняются низкие значения pH.
2) Расстройства двигательной функции желудка (и двенадцатиперстной кишки). У 40-60% больных ФД отмечаются нарушения аккомодации (способности тела желудка расслабляться после приема пищи). Это приводит к быстрому попаданию пищи в выходной (антральный) отдел желудка, его растяжению и появлению чувства раннего насыщения. Замедление опорожнения желудка также приводит к появление диспепсических симптомов.
3) Повышенная чувствительность нервных окончаний желудка (и двенадцатиперстной кишки) к растяжению. Этот феномен называется «висцеральная гиперчувствительность» и встречается при других функциональных заболеваниях, например, при СРК. Суть его проста – обычное растяжение желудка пищей у здорового человека не вызывает симптомов, у лиц с ФД могут ощущаться как неприятные и вызывающие дискомфорт.
Этот феномен называется «висцеральная гиперчувствительность» и встречается при других функциональных заболеваниях, например, при СРК. Суть его проста – обычное растяжение желудка пищей у здорового человека не вызывает симптомов, у лиц с ФД могут ощущаться как неприятные и вызывающие дискомфорт.
Симптомы ФД.
К наиболее частым симптомам ФД относятся:
- Боли в эпигастрии (зона между пупком и нижним краем грудины). Некоторые пациенты могут интерпретировать свои жалобы не как боли, а как неприятные ощущения;
- Чувство жжения в эпигастрии;
- Чувство переполнения в эпигастрии после еды;
- Раннее насыщение, т.е. чувство переполнения желудка вскоре после начала приема пищи независимо от объема съеденного ее количества.
Другими жалобами могут быть тошнота, повышенное газообразование. Изжога и регургитация (обратный заброс пищи из желудка в пищевод и полость рта) не являются симптомами ФД.
В зависимости от преобладания жалоб выделяют два основных варианта ФД: синдром боли в эпигастрии и постпрандиальный дистресс-синдром.
О синдроме боли в эпигастрии принято говорить в тех случаях, когда у больного по меньшей мере 1 раз в неделю отмечаются умеренные или выраженные боли или чувство жжения в эпигастральной области. При этом боли не носят постоянный характер, связаны с приемом пищи или возникают натощак, не локализуются в других отделах живота, не уменьшаются после дефекации.
О постпрандиальном дистресс-синдроме можно вести речь в тех ситуациях, когда у больного по меньшей мере несколько раз в неделю после еды при приеме обычного объема пищи возникают чувство переполнения в эпигастральной области или раннее насыщение. При этом постпрандиальный дистресс-синдром может сочетаться с тошнотой.
Иногда оба варианта могут наблюдаться одновременно у одного пациента.
Диагностика ФД.
Диагноз ФД основывается на типичных симптомах, описанных выше. Поскольку схожие симптомы могут быть вызваны некоторыми заболеваниями (язвенная болезнь желудка и 12-перстной кишки, рак желудка, поджелудочной железы, хронический панкреатит и т. д.) нередко требуется проведение дополнительных обследований.
д.) нередко требуется проведение дополнительных обследований.
В большинстве случаев достаточно выполнения гастроскопии (ЭГДС), ультразвукового исследования органов брюшной полости, значительно реже проводится компьютерная томография или магнитно-резонансная томография органов брюшной полости. Возможно, потребуются дополнительные анализы крови (например, для определения антител, характерных для целиакии). Также целесообразной является диагностика инфекции Helicobacter pylori современными методами – дыхательным тестом с С13-меченой мочевиной.
Лечение ФД.
1. Диетотерапия ФД. Диетотерапия – метод лечения ФД, который широко использовался ранее. Многие пациенты помнят «лечебный стол» при «хроническом гастрите». Современные представления о роли питания при ФД несколько изменились: уже не требуется жесткое ограничение многих продуктов и блюд.
Основные рекомендации для пациентов с ФД следующие:
- принимайте пищу регулярно, не допуская длительных (более 4-5 часов) пауз между едой;
- напитки и блюда следует употреблять в прохладном, теплом или умеренно горячем виде, холодные напитки и еда могут усилить симптомы ФД;
- избегайте быстрой, торопливой еды;
- ограничьте употребление в пищу продуктов с высоким содержанием жира;
- ограничьте употребление алкоголя
- ограничьте употребление острых специй и кофе, особенно если они усиливают или вызывают симптомы ФД;
- при подозрении на непереносимость глютена как причины диспепсических симптомов возможно назначение аглютеновой диеты на 3-4 недели
- при наличии повышенного газообразования в сочетании с симптомами ФД возможно назначение диеты lowFODMAP на 3-4 недели
Более подробно о диете при ФД можно прочитать в нашей статье.
2. Медикаментозное лечение ФД.
Препараты для лечения ФД включают в себя средства, подавляющие кислотопродукцию, регуляторы моторики (прокинетики), антидепрессанты, вспомогательные средства. Активно изучаются новые препараты.
У некоторых пациентов, имеющих инфекцию Helicobacter pylori, успешное удаление этой бактерии может уменьшить симптомы ФД, при этом наибольший эффект отмечается в отдаленные (более 6 месяцев от лечения) сроки.
3. Немедикаментозное лечение ФД.
Немедикаментозное лечение с доказанной эффективностью – это психотерапия с применением различных методик (когнитивно-поведенческая психотерапия и т.д.).
Прогноз ФД.
Прогноз ФД благоприятный. Несмотря на обилие симптомов, порой, достаточно выраженных, заболевание не ведет к развитию осложнений, не повышает риск онкологических заболеваний и не влияет на продолжительность жизни.
Синдром диспепсии у детей: дифференциальный диагноз, дифференцированный подход к лечению | Печкуров Д.
 В., Горелов А.В.
В., Горелов А.В.Согласно формулировке, предложенной постоянно действующим комитетом по функциональным заболеваниям Всемирного конгресса гастроэнтерологов в 1994 г., синдром диспепсии (СД) определяется как комплекс расстройств, включающий боль или ощущение дискомфорта в эпигастрии, чувство переполнения в эпигастральной области после еды, раннее насыщение, тошноту, рвоту, отрыжку, изжогу [1]. Несмотря на более поздние уточнения и ограничения толкования этого термина, его удобно использовать в клинической практике как основу для дифференциальной диагностики, особенно в педиатрической практике.
Особенностью поражения органов пищеварения у детей является стереотипность симптоматики при различных нозологических формах поражений верхних отделов пищеварительного тракта (ВОПТ), гепатобилиарной системы и, очень часто, кишечника. Чем младше ребенок, тем менее специфичной представляется картина, особенно болевого синдрома, размываются четкие дифференциально–диагностические критерии гастрита и дуоденита, язвенной болезни (ЯБ), поражений билиарного тракта. Таким образом, при клиническом обследовании детей с симптомокомплексом диспепсии осуществляется не нозологическая, а синдромная диагностика [2].
Таким образом, при клиническом обследовании детей с симптомокомплексом диспепсии осуществляется не нозологическая, а синдромная диагностика [2].
Ни один инструментальный метод исследования не позволил исчерпывающе объяснить причины абдоминальных болей и диспептических расстройств. Навязывание эндоскопического диагноза в качестве клинического опасно не столько гипердиагностикой хронического гастрита, сколько игнорированием истинных причин СД, что обусловливает торпидность к проводимой терапии, рецидивирование симптоматики. Поэтому современная эндоскопическая терминология предлагает использовать для описания эндоскопической картины термин «гастропатия» (эрозивная, эритематозная, гипертрофическая, геморрагическая) вместо термина «гастрит» [3]. Диагностическое значение инструментальных методов не должно переоцениваться, а это заставляет нас более широко взглянуть на природу СД, предположить, что в его развитии принимают участие и негастроинтестинальные механизмы.

В 1999 г. по рекомендациям комитета по функциональным заболеваниям из СД были выделены в особую форму случаи, когда боль или дискомфорт в животе ассоциируются с дефекациями – они отнесены к синдрому раздраженного кишечника (СРК). При преобладании в клинической картине диспепсии такого симптома, как изжога случай рекомендуется расценивать как гастроэзофагеальную рефлюксную болезнь (ГЭРБ). Этим соглашением, получившим название Римские критерии II, абдоминальные боли, локализующиеся в правом верхнем квадранте и сочетающиеся с горечью во рту, вздутием живота или неустойчивым стулом, были определены как дисфункциональные расстройства билиарного тракта [5]. Во многих случаях различные формы сочетаются, т.к. у 50–70% пациентов с СРК имеются жалобы, характерные для функциональной диспепсии (ФД).
Также Римскими критериями II введено такое понятие, как «функциональная диспепсия» – ощущение боли или дискомфорта (тяжесть, переполнение, раннее насыщение), локализованное в эпигастральной области ближе к срединной линии, при условии, что обследование ЖКТ не выявило органической патологии.
 В следующей редакции Римских Критериев III (2006 г.) выделены такие клинические варианты ФД, как постпрандиальный и болевой. В первом случае преобладают жалобы на тяжесть, вздутие и ранние боли в животе, тошноту, отрыжку. Второй вариант характеризуется приступообразными голодными или ночными болями, в меньшей степени – тошнотой и рвотой, изжогой. Обязательным условием для постановки диагноза ФД является длительность проявлений не менее 12 нед. за предшествующий год [6].
В следующей редакции Римских Критериев III (2006 г.) выделены такие клинические варианты ФД, как постпрандиальный и болевой. В первом случае преобладают жалобы на тяжесть, вздутие и ранние боли в животе, тошноту, отрыжку. Второй вариант характеризуется приступообразными голодными или ночными болями, в меньшей степени – тошнотой и рвотой, изжогой. Обязательным условием для постановки диагноза ФД является длительность проявлений не менее 12 нед. за предшествующий год [6].Регистрируемая распространенность заболеваний, проявляющихся СД, составляет у детей и подростков 5–7%, однако, по данным эпидемиологических исследований, она достигает 25–40%. В структуре гастроэнтерологической патологии по обращаемости СД занимает до 95%, особенностью детского возраста является незначительный удельный вес органической диспепсии, который составляет 1–5%, увеличиваясь в старших возрастных группах.

Общие механизмы СД в настоящее время довольно хорошо изучены и экспериментально подтверждены. Ими являются в первую очередь расстройства моторики и висцеральная гиперчувствительность, на втором плане находятся нарушения секреции и биоценоза, локализация изменений обусловливает клиническую форму расстройства. Например, при ФД двигательные нарушения могут проявляться в антродуоденальной дискоординации, гастропарезах, ослаблении постпрандиальной моторики антрального отдела, расстройствах релаксации, аккомодации, нарушении циклической активности желудка в межпищеварительном периоде, желудочной дисритмии, дуоденогастральном рефлюксе.
В настоящее время не только подтверждена роль нарушений гастродуоденальной моторики в возникновении жалоб, но и выявлена положительная корреляция между различными клиническими симптомами и определенными нарушениями двигательной функции желудка. Так, гастропарез коррелирует с такими симптомами, как чувство переполнения после еды, тошнота, рвота; нарушения аккомодации – с ранним насыщением, повышенная чувствительность стенки желудка к растяжению – с чувством переполнения и болями в эпигастрии натощак [8].
 При нормальной эвакуаторной функции желудка причиной развития диспептических жалоб может быть висцеральная гиперчувствительность – повышенная чувствительность рецепторов стенки желудка к растяжению, которая связывается с истинным повышением чувствительности механорецепторов стенки или с повышенным тонусом фундального отдела желудка.
При нормальной эвакуаторной функции желудка причиной развития диспептических жалоб может быть висцеральная гиперчувствительность – повышенная чувствительность рецепторов стенки желудка к растяжению, которая связывается с истинным повышением чувствительности механорецепторов стенки или с повышенным тонусом фундального отдела желудка. В качестве причины нарушения моторики и гиперчувствительности рассматриваются расстройства вегетативной нервной системы, которые часто встречаются при ФД. Вегетативные дисфункции обусловливают сочетанные поражения отделов ЖКТ, которые имеют место в 2/3 случаев заболеваний пищеварительной системы.
 Попытки рассматривать эти гастроэнтерологические расстройства как самостоятельные заболевания или осложнения приводят к полипрагмазии и неадекватной программе лечения. При этом можно выделить определенную динамику жалоб – до 1 года это чаще всего срыгивания, от 3 до 8 лет – циклическая рвота, а в 8–12 лет – абдоминальные боли и диспептические расстройства [31].
Попытки рассматривать эти гастроэнтерологические расстройства как самостоятельные заболевания или осложнения приводят к полипрагмазии и неадекватной программе лечения. При этом можно выделить определенную динамику жалоб – до 1 года это чаще всего срыгивания, от 3 до 8 лет – циклическая рвота, а в 8–12 лет – абдоминальные боли и диспептические расстройства [31]. У детей одним из наиболее распространенных синдромов является поражение ЖКТ с ваготонической направленностью. К клиническим критериям, которые позволяют судить о преобладании парасимпатической регуляции ЖКТ, относятся усиленное слюноотделение, симптомы повышенной кислотности желудочного сока, избыточная перистальтика кишечника и склонность к поносам, тошнота, приступообразные боли в животе. Признаками симпатикотонии считаются сухость во рту, ноющие боли в животе и атонические запоры. Интегрированный анализ признаков позволяет получить представление о вегетативных взаимоотношениях в системе ЖКТ [11]. Согласно проведенному нами анализу, парасимпатическая реакция при СД отмечается у детей в 2 раза чаще, чем симпатическая [2].
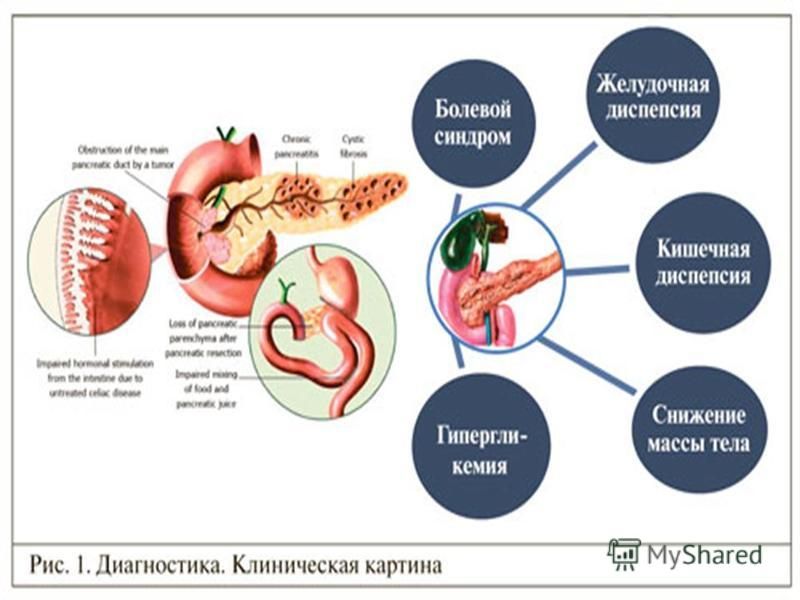
Таким образом, анализ данных литературы показывает, что этиология и патогенез одного из самых распространенных состояний, каким является ФД, до конца не ясны, вероятно, это гетерогенное заболевание и у каждого больного может преобладать тот или иной этиопатогенетический фактор.
Как правило, при наличии СД врач первичного контакта располагает возможностью обследования пациента амбулаторно и в плановом порядке. Однако в ряде случаев СД может быть вызван состояниями, требующими проведения неотложных мероприятий. Для решения вопроса о необходимости неотложного обследования пациентов с СД необходимо учитывать наличие так называемых «симптомов тревоги», к которым относятся интенсивная и некупирующаяся боль, интоксикация, повышение температуры, потеря веса, признаки кровотечения, воспалительная реакция. Для выявления большинства из этих признаков достаточно целенаправленного клинического обследования, а чтобы оценить наличие последних двух симптомов, необходимо проведение анализа крови на гемоглобин, эритроциты и лейкоцитоз [8].

Не умаляя необходимости активного выявления симптомов тревоги при каждом осмотре, нужно отметить, что они способствуют скринингу не самих заболеваний, а их осложнений. Другой крайностью является подход, предусматривающий сплошное обследование населения с применением инвазивных инструментальных методов для выявления «немых» случаев заболеваний. В частности, проведение ЭГДС в демографических и клинических группах с низкой распространенностью ЯБ ведет к снижению достоверности эндоскопических заключений. Факторами, которые могут снизить точность эндоскопического обследования, являются недостаточный опыт и навыки врача, загруженность эндоскопического кабинета, некачественная подготовка больного к процедуре, несовершенное оборудование. Еще одним аспектом, ограничивающим применение ЭГДС в контингентах с низкой распространенностью патологии, является экономическая неэффективность такого подхода. Сплошное обследование в неклинических группах для диагностики бессимптомной ЯБ резко повышает затраты на выявление одного случая.

Выход из сложившейся ситуации состоит в повышении информативности клинического обследования на основе целенаправленного выявления специфичных и чувствительных признаков, которые повышают априорную (претестовую) вероятность заболеваний, относящихся к группе органической диспепсии, и служат целям предварительного клинического отбора перед инструментальными обследованиями.
Диагностические мероприятия при первичном обращении детей с СД разделяются на два этапа: первый состоит в выявлении органической диспепсии, исходя из скринирующих клинических и лабораторных тестов пациентов с высоким риском ее наличия, и в проведении им по показаниям ЭГДС, УЗИ, рентгеноконтрастных методов, биохимических тестов. На втором этапе у пациентов, у которых не выявлена органическая диспепсия, уточняется форма функционального расстройства в соответствии с Римскими Критериями III и, в нужных случаях, с помощью дополнительных методов изучаются двигательные и секреторные нарушения, исследуются негастроинтестинальные причины диспепсии.
 С учетом высокой распространенности СД ведение таких пациентов в большинстве случаев должно осуществляться амбулаторно.
С учетом высокой распространенности СД ведение таких пациентов в большинстве случаев должно осуществляться амбулаторно. Например, для повышения априорной (претестовой) вероятности ЯБ необходимо проведение дифференцированного отбора для эндоскопического обследования, для чего целесообразно учитывать эпидемиологические (подростковый возраст, мужской пол, отягощенная наследственность) и клинические признаки. В этом случае диагностику ЯБ можно представить как комбинацию клинических тестов (скрининг) и эндоскопического обследования. Высокочувствительными и специфичными клиническими тестами являются голодные, ночные боли, сильные редкие боли, изжога и отрыжка кислым. Наличие хотя бы одного из этих симптомов свидетельствует о необходимости проведения ЭГДС, в случае отсутствия перечисленных признаков вопрос о проведении эндоскопии следует решить после проведения курса лечения с учетом достигнутого результата.
Диагностика H. pylori у детей с СД целесообразна в тех случаях, когда его эрадикация регламентирована действующими стандартами, в частности Маастрихтским консенсусом.
 При отсутствии показаний к ЭГДС диагностика должна производиться неинвазивными методами, среди которых наиболее доступными являются ПЦР в крови, слюне и кале, а также определение ИФА к H. pylori, достоверность которого подвергается сомнению. Показаниями к эрадикации H. pylori считаются впервые выявленная ЯБ желудка и двенадцатиперстной кишки или обострение этого заболевания, а при положительном тесте на H. pylori – отягощенная наследственность по раку желудка или лимфоме желудка, необходимость длительного приема нестероидных противовоспалительных препаратов [12].
При отсутствии показаний к ЭГДС диагностика должна производиться неинвазивными методами, среди которых наиболее доступными являются ПЦР в крови, слюне и кале, а также определение ИФА к H. pylori, достоверность которого подвергается сомнению. Показаниями к эрадикации H. pylori считаются впервые выявленная ЯБ желудка и двенадцатиперстной кишки или обострение этого заболевания, а при положительном тесте на H. pylori – отягощенная наследственность по раку желудка или лимфоме желудка, необходимость длительного приема нестероидных противовоспалительных препаратов [12].Целями уточнения формы функционального расстройства являются ограничение перечня дополнительных методов обследования, назначение современных препаратов топического действия. При наличии симптомокомплекса билиарной дисфункции УЗИ проводится с определением сократительной способности желчного пузыря, а для изучения состава желчи может быть назначено дуоденальное зондирование. В этом случае в комплекс обследования включается биохимический анализ крови (общий белок, аланиновая аминотрансфераза, билирубин).

Наибольшую сложность в диагностическом плане представляют ФАБ, т.к. кроме гастроэнтерологических заболеваний они могут быть обусловлены патологией почек, репродуктивных органов, костно–мышечного аппарата. Поэтому в комплекс обследования таких детей включаются анализ мочи, УЗИ органов малого таза, возможно, консультация гинеколога или уролога.
Если СД сочетается с диареей или метеоризмом, в том числе при СРК, аллергическими поражениями, эозинофилией или анемией, выраженной астенизацией, к этому перечню добавляется исследование кала на яйца гельминтов и цисты лямблий. Для повышения эффективности его необходимо проводить только с использованием методов обогащения или концентрации калового материала, например, по Фюллеборну, Шульману или формалин–эфирное обогащение. Сплошные невыборочные исследования методом нативного мазка не только не способствуют, но и снижают выявляемость гельминтозов и лямблиоза. При наличии дисфункций кишечника врач также обязан исключить заболевания, протекающие с синдромом мальабсорбции, например лактазную недостаточность или целиакию, что требует проведения в качестве скринирующего метода копрологического исследования, пробы на редуцированные углеводы.

Другим аспектом ведения пациентов с СД при первичном обращении является адекватная симптоматическая и патогенетическая терапия, которая должна назначаться с учетом формы функционального расстройства. При постпрандиальном варианте ФД показано назначение прокинетиков – блокаторов допаминовых рецепторов (домперидон) и магнийсодержащих антацидов. Курс лечения обычно составляет 2 нед., доза домперидона – 5–10 мг 3–4 р./ сут. за 20 мин. до еды, антациды даются через час после еды по 10–15 мл. При синдроме эпигастральной боли у НР–негативных пациентов рекомендован энкефалинергический препарат тримебутин, антисекреторные средства и Al–содержащие антациды, а при выявлении H. pylori дополнительно проводится антихеликобактерная терапия. У детей до 12 лет препаратом выбора для антисекреторной терапии является селективный М1–холинолитик пирензепин, который назначается в дозе до 1–1,5 мг/кг/сут., у подростков хороший эффект достигается применением рабепразола в дозе 10 мг/сут. однократно.

В комплекс терапии при синдроме билиарной дисфункции должны входить спазмолитики, преимущественно действующие на гладкую мускулатуру желчевыделительной системы (гиосцина бутилбромид, гимекромон, мебеверин), или неселективные спазмолитики (дротаверин, папаверин), желчегонные средства.
Лечение СРК включает назначение селективных спазмолитиков преимущественно кишечного действия (мебеверин, пинаверина бромид), пробиотиков, панкреатических ферментов, а также слабительных или антидиарейных препаратов, назначаемых с учетом клинического варианта. Мебеверин является селективным миотропным спазмолитиком. Он понижает тонус гладкой мускулатуры билиарного тракта и кишечника, не влияя на их нормальную перистальтику. Поэтому его можно назначать при запорах, вегетативных дисфункциях. Применение в педиатрии ограничено тем, что имеющаяся в продаже капсульная форма (200 мг) не рекомендуется к приему у детей. Доза для подростков составляет по 1 капсуле 1–2 р./сут. курсом до 4 нед. Пробиотики и препараты панкреатических ферментов показаны при всех вариантах СРК, т.
 к. нарушение перистальтики сопровождается изменением переваривающей способности и химизма кишечного содержимого.
к. нарушение перистальтики сопровождается изменением переваривающей способности и химизма кишечного содержимого.При любых формах ФР ЖКТ хороший симптоматический эффект в плане купирования болевого синдрома дает применение М–холинолитиков. Т.к. действие препаратов этой группы опосредуется через нервные окончания вагуса, то и эффект зависит в большей мере от вегетативных взаимоотношений в ЖКТ. Причем действие ХЛ тем сильнее, чем выше тонус блуждающего нерва. Для того чтобы облегчить практическому врачу выявление и уточнение формы вегетативного расстройства ЖКТ, мы предлагаем использовать таблицу А.М. Вейна в модификации (табл. 1).
По преобладанию у пациента тех или иных симптомов можно судить о наличии и типе вегетативной дистонии, назначать соответствующие вегетотропные препараты. Современным и эффективным вегетотропным спазмолитиком, используемым в педиатрии, является гиосцина бутилбромид (Бускопан®). Это единственный спазмолитик, обладающий двойным эффектом, а именно: прямым спазмолитическим действием за счет блокирования М3–холинорецепторов гладкой мускулатуры органов желудочно-кишечного тракта и антисекреторным эффектом, снижая (не подавляя) секрецию пищеварительных желез за счет блокирования Н–холинорецепторов вегетативных ганглиев.
 Блокада М–холинорецепторов объясняется тем, что Бускопан ингибирует взаимодействие медиатора ацетилхолина (Ach) с М–холинорецепторами, т.е действует на первом этапе возникновения спазма, что объясняет его быстрый клинический эффект: уже через 15 мин. после приема таблетки отмечается снижение интенсивности болей [Mueller–Lissner S., Schaefer E. Symptoms and their interpretation in patients self–treating abdominal cramping and pain with a spasmolytic // Pharmacol. Pharm 2011. Vol. 2. P. 82–87]. Будучи четвертичным аммониевым производным, Бускопан не проникает через гематоэнцефалический барьер, поэтому не оказывает антихолинергического действия на ЦНС, а значит, является безопасным препаратом, что особенно важно в педиатрической практике. Бускопан одинаково эффективно устраняет спастические боли во всех отделах ЖКТ, поэтому спектр его применения очень велик – кишечная, почечная и желчная колики, спастическая дискинезия желчевыводящих путей, холецистит, пилороспазм, язвенная болезнь желудка и двенадцатиперстной кишки в фазе обострения (в составе комплексной терапии).
Блокада М–холинорецепторов объясняется тем, что Бускопан ингибирует взаимодействие медиатора ацетилхолина (Ach) с М–холинорецепторами, т.е действует на первом этапе возникновения спазма, что объясняет его быстрый клинический эффект: уже через 15 мин. после приема таблетки отмечается снижение интенсивности болей [Mueller–Lissner S., Schaefer E. Symptoms and their interpretation in patients self–treating abdominal cramping and pain with a spasmolytic // Pharmacol. Pharm 2011. Vol. 2. P. 82–87]. Будучи четвертичным аммониевым производным, Бускопан не проникает через гематоэнцефалический барьер, поэтому не оказывает антихолинергического действия на ЦНС, а значит, является безопасным препаратом, что особенно важно в педиатрической практике. Бускопан одинаково эффективно устраняет спастические боли во всех отделах ЖКТ, поэтому спектр его применения очень велик – кишечная, почечная и желчная колики, спастическая дискинезия желчевыводящих путей, холецистит, пилороспазм, язвенная болезнь желудка и двенадцатиперстной кишки в фазе обострения (в составе комплексной терапии). Бускопан выпускается в виде таблеток и суппозиториев по 10 мг, может назначаться детям с 6 лет.
Бускопан выпускается в виде таблеток и суппозиториев по 10 мг, может назначаться детям с 6 лет.Для успешного лечения функциональных расстройств нужно учитывать наличие невротических нарушений. В зависимости от преобладающего синдрома (тревожного, астенического) врач первичного звена может назначить седативные средства или адаптогены либо направить пациента на консультацию к психотерапевту или неврологу. В педиатрии отдается предпочтение средствам растительного происхождения, таким как мята перечная, мята лимонная, валериана, обладающим успокаивающим и спазмолитическим действием.
Продолжительность курса лечения при СД составляет 2 нед., однако еще до его начала, сделав назначения, врач должен предупредить ребенка и родителей, в каких случаях они должны немедленно обратиться за помощью. По завершении лечения врач оценивает эффективность проводимой терапии, полученные при дополнительном обследовании сведения. Сохранение или усугубление симптоматики расценивается им как симптом тревоги, и такой пациент должен быть направлен на специализированный этап медицинской помощи.

Прогноз при СД функциональной природы в плане развития осложнений, как правило, благоприятный. Однако функциональным нарушениям любой локализации свойственно рецидивирующее течение, сочетанность поражения с другими органами и системами. В связи с этим пациенты и по окончании периода обострения нуждаются в проведении общеукрепляющих и психотерапевтических мероприятий, направленных прежде всего на отказ от вредных привычек, формирование позитивного мышления, улучшение психосоциального состояния.
Литература
1. Talley N.J. Аnd the working team for functional gastroduodenal disorders. Functional gastroduodenal disorders // The functional gastrointestinal disorders. – Boston–New York–Toronto–London, 1994. – P.71–113.
2. Печкуров Д.В. Синдром диспепсии у детей: дис. докт. мед. наук. – М., 2005. – 259 с.
3. Дельво М. Эндоскопия пищеварительной системы. Минимальная стандартная терминология (компьютерная программа). Версия 2.0h. Фиксированная. – 1999 / М.Дельво, Л.Корман, Ю.Д.Федоров // endoscopy.ru/doctor/mst.html. http://endos.ru/default.asp?section_id=146.
– 1999 / М.Дельво, Л.Корман, Ю.Д.Федоров // endoscopy.ru/doctor/mst.html. http://endos.ru/default.asp?section_id=146.
4. Holtmann G., Talley N. Clinician’s manual on managing dyspepsia. – London : Life Science Communications, 2000. – 88 p.
5. Talley N.J., Heading R.C., Koch K.L. et al. Functional gastroduodenal disorders – Rome II: A multinational consensus Document on functional gastrointestinal disorders //Gut. – 1999. Vol. 45 (Suppl. 11). P. 1137–1142.
6. Drossman D.A. (ed), Corrazziari E., Delvaux M. et al. RomeIII: The Functional Gastrointestinal Disorders / 3rd ed. McLean. – VA: Degnon Associates, 2006. P. 374–381.
7. Печкуров Д.В., Щербаков П.Л., Каганова Т.И. Синдром диспепсии у детей. – М.: Медпрактика, 2007.
8. Ивашкин В.Т., Шептулин А.А., Баранская Е.К. и др. Рекомендации по обследованию и лечению больных с синдромом диспепсии – М., 2001. – 30 с.
9. Quigley E.M.M. Functional dyspepsia – the 21st century disorder? // Innovation towards better GI care. 1. Janssen–Cilag congress. Abstracts. – Madrid, 1999. P.18–19.
1. Janssen–Cilag congress. Abstracts. – Madrid, 1999. P.18–19.
10. Рыкова С.М., Погромов А.П., Дюкова Г.М., Вейн А. М. Психовегетативные нарушения у больных с функциональными расстройствами верхних отделов желудочно–кишечного тракта и ГЭРБ // Экспериментальная и клиническая гастроэнтерология. — 2003.– № 4.
11. Вегетативные расстройства: rлиника, лечение, диагностика/ Под ред. А.М. Вейна. – М.: Медицинское информационное агенство, 2000.
12. Шептулин А.А., Киприанис В.А. Диагностика и лечение инфекции Helicobacter pylori: основные положения согласительного совещания «Маастрихт–3» // Рос. журнал гастроэнтерологии, гепатологии, колопроктологии. – 2006. – Т.16, № 2. – С. 88–91.
.
Лечение больных с синдромом диспепсии | Теплова Н.В., Теплова Н.Н.
Многочисленные исследования, проведенные в странах Западной Европы и Северной Америки, показали, что не менее 5% всех первичных обращений за медицинской помощью обусловлены диспепсическими жалобами. Диспепсия является самым частым проявлением гастроэнтерологической патологии. Она встречается у 15–40% взрослого населения развитых стран, причем половина всех случаев приходится на функциональную диспепсию.
Диспепсия является самым частым проявлением гастроэнтерологической патологии. Она встречается у 15–40% взрослого населения развитых стран, причем половина всех случаев приходится на функциональную диспепсию.
Среди органических причин диспепсических симптомов (40% случаев) чаще всего встречаются язвы желудка и 12–перстной кишки, желудочно–пищеводный рефлюкс и рак желудка. У 50% пациентов причина диспепсии остается невыясненной – это и есть неязвенная (она же – функциональная, эссенциальная) диспепсия. На сегодняшний день не существует критериев, позволяющих отличить органическую диспепсию от неязвенной.
Предложены следующие критерии диагностики неязвенной диспепсии (Рим, 1991): 1) хронические или рецидивирующие боли (или дискомфорт) в верхних отделах живота на протяжении не менее одного месяца, при условии, что данные симптомы проявляют себя более 25% времени; и 2) отсутствие клинических, биохимических, эндоскопических и ультразвуковых признаков органических заболеваний, которыми можно было бы объяснить возникновение подобных симптомов.
 Предложено было также деление неязвенной диспепсии на подтипы: язвенноподобную, рефлюксоподобную, дисмоторную и неспецифическую диспепсию. Рефлюксоподобная диспепсия характеризуется наряду с диспепсическими симптомами изжогой, отрыжкой и срыгиванием при отсутствии эндоскопических признаков эзофагита. Для язвенноподобной диспепсии ведущим симптомом являются боли в эпигастрии.
Предложено было также деление неязвенной диспепсии на подтипы: язвенноподобную, рефлюксоподобную, дисмоторную и неспецифическую диспепсию. Рефлюксоподобная диспепсия характеризуется наряду с диспепсическими симптомами изжогой, отрыжкой и срыгиванием при отсутствии эндоскопических признаков эзофагита. Для язвенноподобной диспепсии ведущим симптомом являются боли в эпигастрии.Для объяснения патогенеза неязвенной диспепсии был предложен целый ряд гипотез. Согласно «кислотной» гипотезе симптомы диспепсии обусловлены гиперсекрецией желудочной соляной кислоты или повышенной к ней чувствительностью. «Дискинетическая» гипотеза предполагает, что причиной симптомов являются нарушения перистальтики верхнего отдела ЖКТ. По психиатрической гипотезе симптомы диспепсии являются следствием соматизации тревожно–депрессивных расстройств. Гипотеза «усиленной висцеральной перцепции» указывает, что диспепсические жалобы являются следствием чрезмерной реакции ЖКТ на физические стимулы, такие как давление, растяжение и температура.
 Наконец, гипотеза «непереносимости пищи» предполагает, что некоторые виды продуктов приводят к диспепсии, вызывая секреторную, моторную или аллергическую реакции.
Наконец, гипотеза «непереносимости пищи» предполагает, что некоторые виды продуктов приводят к диспепсии, вызывая секреторную, моторную или аллергическую реакции.Хотя термин «неязвенная диспепсия» предполагает идиопатический функциональный характер расстройств, идентифицирован ряд заболеваний ЖКТ, являющихся ее возможными причинами.
Возможные причины
неязвенной диспепсии
Расстройства, не связанные с перистальтикой
Гастрит
Гиперсекреция соляной кислоты
Инфекция Helicobacter pylori
Желчный (кишечно–желудочный) рефлюкс
Вирусная инфекция
Дуоденит
Нарушения переваривания и абсорбции углеводов, лактозы, сорбитола, фруктозы, маннитола
Парарезистентные заболевания тонкого кишечника
Хронический панкреатит
Психические заболевания
Повышенная чувствительность висцеральной боли
Расстройства перистальтики
Неэрозивный эзофагеальный рефлюкс
Идиопатический гастропарез
Дискинезия тонкой кишки
Дискинезия желчного пузыря и желчевыводящих путей.
В последние годы широко обсуждается возможная связь развития симптомов функциональной диспепсии с инфицированностью слизистой оболочки желудка пилорическим геликобактером (Н. руlori), а, соответственно, и целесообразность проведения у таких пациентов эрадикационной антихеликобактерной терапии. Оценка результатов и выводов проведенных исследований позволяет прийти к заключению, что они не отличаются однозначностью и, более того, часто противоречат друг другу. Мета–анализ результатов работ о частоте выявления Н. руlori у больных с функциональной диспепсией свидетельствует о том, что, по данным большинства авторов (за редким исключением), пилорический геликобактер чаще обнаруживается у больных с функциональной диспепсией (в 60–70% случаев), чем у лиц контрольной группы соответствующего пола и возраста (35–40% случаев), хотя и не столь часто, как, например, у больных с дуоденальными язвами (95%). Кроме того, статистическая достоверность различий была подтверждена далеко не во всех исследованиях. Представляют интерес и практическую значимость данные о том, что Н. руlori чаще обнаруживаются при язвенноподобном варианте функциональной диспепсии и, наоборот, реже – при дискинетическом.
В ряде работ была предпринята попытка определить место Н. руlori в патогенезе функциональной диспепсии. В частности, было показано, что у Н. руlori–положительных больных с функциональной диспепсией нарушения двигательной функции желудка и двенадцатиперстной кишки (в частности, ослабление моторики антрального отдела, замедление эвакуации из желудка) выражены в большей степени, чем у Н. руlori–отрицательных пациентов. В то же время большая группа авторов не смогла подтвердить существования каких–либо различий в характере и выраженности нарушений моторики верхних отделов желудочно–кишечного тракта, а также уровне висцеральной чувствительности у больных с функциональной диспепсией в зависимости от наличия или отсутствия у них Н. руlori.
В ряде работ изучалась связь между клиническими проявлениями функциональной диспепсии и наличием у больных в слизистой оболочке желудка Н. руlori. Было отмечено, что у Н. руlori–положительных больных клинические симптомы функциональной диспепсии являются более многообразными, чем у Н. руlori–отрицательных пациентов. Кроме того, у больных с функциональной диспепсией была выявлена корреляция между выраженностью болей в подложечной области и изжоги и наличием у них в слизистой оболочке желудка Н. руlori. Однако другие авторы не нашли у пациентов с функциональной диспепсией какой–либо положительной корреляции между выраженностью диспепсических жалоб и обнаружением у них Н. руlori или его определенного штамма.
Большое внимание уделялось влиянию эрадикационной терапии на выраженность диспепсических расстройств у больных с функциональной диспепсией, ассоциированной с Н. руlori. Было показано, что успешная эрадикация Н. руlori приводит у 80–85% больных с функциональной диспепсией к существенному улучшению и даже полному исчезновению диспепсических жалоб, нормализации секреторной и моторной функции желудка. При этом хорошее самочувствие пациентов, у которых эрадикация была успешной, сохранялось в течение длительного времени (на протяжении года).
В то же время другими авторами подчеркивалось, что положительный эффект эрадикационной терапии прослеживается лишь у 20–25% пациентов с функциональной диспепсией и к тому же оказывается нестойким. Отмечалось также, что эта терапия не приводит к нормализации двигательной функции желудка. Что же касается диспепсических расстройств, исчезающих на фоне лечения, то они быстро рецидивируют и в отсутствии пилорического хеликобактера. Таким образом, накопленные в настоящее время данные не дают основания считать пилорический хеликобактер существенным этиологическим фактором возникновения диспепсических расстройств у большинства больных с функциональной диспепсией. Проведение эрадикации может оказаться полезным лишь у части таких пациентов (преимущественно с язвенноподобным вариантом) и обычно бывает малоэффективным у больных с дискинетическим вариантом функциональной диспепсии.
Единственным патогенетическим фактором, значение которого в развитии функциональной диспепсии может считаться в настоящее время твердо доказанным, являются нарушения моторики желудка и двенадцатиперстной кишки. Большое внимание уделяется, в частности, расстройствам аккомодации желудка в ответ на прием пищи (в данном случае под аккомодацией понимают способность проксимального отдела желудка расслабляться после приема пищи под действием постоянно нарастающего давления содержимого на его стенки). Нормальная аккомодация желудка ведет к увеличению его объема после приема пищи без повышения внутрижелудочного давления. Расстройства аккомодации желудка, выявляемые у 40% больных с функциональной диспепсией, приводят к нарушению распределения пищи в желудке. Таким образом, выявленные у больных функциональной диспепсией нарушения моторики верхних отделов желудочно–кишечного тракта создают хорошую основу для последующего проведения патогенетической терапии – применения препаратов, нормализующих двигательную функцию желудка и кишечника.
В соответствии с решениями согласительного совещания Международной рабочей группы по совершенствованию диагностических критериев функциональных заболеваний желудочно–кишечного тракта (Рим, 1999), диагноз функциональной диспепсии может быть поставлен при наличии трех обязательных условий:
1. У больного отмечаются постоянные или рецидивирующие симптомы диспепсии (боли или ощущение дискомфорта, локализованные в эпигастрии по срединной линии), превышающие по своей продолжительности 12 недель в течение года.
2. При обследовании больного, включающем эндоскопическое исследование верхних отделов желудочно–кишечного тракта, не выявляется органических заболеваний, способных объяснить имеющиеся у него симптомы.
3. Нет указаний на то, что симптомы диспепсии исчезают после дефекации или же связаны с изменениями частоты и характера стула (т.е. нет признаков синдрома раздраженного кишечника).
Таким образом, диагностика функциональной диспепсии предусматривает прежде всего исключение органических заболеваний, протекающих с аналогичными симптомами.
Такими заболеваниями чаще всего оказываются гастроэзофагеальная рефлюксная болезнь, язвенная болезнь, рак желудка, желчнокаменная болезнь, хронический панкреатит. Кроме того, симптомокомплекс, свойственный диспепсии, может встречаться при эндокринных заболеваниях (например, диабетическом гастропарезе), системной склеродермии, беременности. При проведении дифференциальной диагностики обязательно учитываются клинико–анамнестические данные.
С учетом большого числа заболеваний, способных протекать с синдромом диспепсии, в диагностике функциональной диспепсии и ее дифференциальной диагностике в обязательном порядке применяются эзофагогастродуоденоскопия (позволяющая обнаружить, в частности, рефлюкс–эзофагит, язвенную болезнь и опухоли желудка), ультразвуковое исследование, дающее возможность выявить хронический панкреатит и желчнокаменную болезнь, клинические и биохимические анализы крови (в частности, содержание эритроцитов и лейкоцитов, показатели СОЭ, уровень АСТ, АЛТ, ЩФ, g–ГТ, мочевины, креатинина), общий анализ кала и анализ кала на скрытую кровь. По показаниям проводятся рентгенологическое исследование желудка, электрогастрография и сцинтиграфия желудка (помогающие установить наличие гастропареза), суточное мониторирование внутрипищеводного рН, позволяющее исключить гастроэзофагеальную рефлюксную болезнь. У больных с язвенноподобным вариантом функциональной диспепсии целесообразно определение инфицированности слизистой оболочки желудка пилорическим хеликобактером одним или (лучше) двумя методами (например, с помощью эндоскопического уреазного теста и морфологического метода).
Важную роль при проведении дифференциальной диагностики в случаях синдрома диспепсии играет своевременное выявление т.н. «симптомов тревоги». К ним относятся дисфагия, рвота с кровью, мелена, гематохезия (алая кровь в кале), лихорадка, немотивированное похудание, лейкоцитоз, анемия, повышение СОЭ, возникновение первых диспепсических жалоб в возрасте старше 45 лет. Обнаружение у больного хотя бы одного указанных «симптомов тревоги» ставит под сомнение наличие у него функциональной диспепсии и требует проведения тщательного обследования с целью поиска серьезного органического заболевания.
Функциональную диспепсию часто приходится дифференцировать с синдромом раздраженного кишечника – заболеванием также функциональной природы, проявляющимся болями в животе, проходящими после акта дефекации, метеоризмом, поносами, запорами или их чередованием, ощущением неполного опорожнения кишечника, императивными позывами на дефекацию и т.д. При этом, однако, часто приходится иметь в виду, что функциональная диспепсия часто может сочетаться с синдромом раздраженного кишечника, поскольку в патогенезе обоих синдромов важное место принадлежит сходным нарушениям двигательной функции пищеварительного тракта. При упорном характере диспепсических симптомов полезной может оказаться консультация психиатра для исключения депрессии и соматоформных расстройств.
Спорной представляется рекомендация проводить с диагностической целью (т.е. ех juvantibus) пробный курс медикаментозной терапии в течение 4–8 нед. По мнению ряда авторов, эффективность такого курса подтверждает диагноз функциональной диспепсии, а его неэффективность служит основанием для проведения эндоскопии.
Лечение
Лечение больных с синдромом неязвенной диспепсии представляет собой сложную задачу. Оно должно быть комплексным и включать в себя не только назначение тех или иных лекарственных препаратов, но и мероприятия по нормализации образа жизни, режима и характера питания, при необходимости – психотерапевтические методы. Медикаментозная терапия строится с учетом имеющегося у больного клинического варианта функциональной диспепсии. При язвенноподобном варианте функциональной диспепсии используются антацидные и антисекреторные препараты (Н2–блокаторы и блокаторы протонного насоса), назначаемые в стандартных дозах.
У части пациентов (примерно у 20–25%) с язвенноподобным вариантом функциональной диспепсии может оказаться эффективной эрадикационная антихеликобактерная терапия. В качестве аргумента в пользу ее проведения выдвигается то обстоятельство, что даже если эрадикационная терапия и не приведет к исчезновению диспепсических расстройств, она все равно снизит риск возможного возникновения язвенной болезни [10].
В лечении больных с дискинетическим вариантом основное место отводится назначению прокинетиков – препаратов, нормализующих двигательную функцию желудочно–кишечного тракта. В качестве дополнительной терапии используются ферментные препараты. Применение ферментных препаратов практикуется также при синдроме нарушенного всасывания, особенно при расстройстве пищеварения, когда нарушается выработка желудочного, панкреатического и кишечного сока.
В настоящее время в распоряжении врача имеется большое количество ферментных препаратов, которые отличаются по составу и количеству входящих в них компонентов, ферментативной активности. Традиционно используются препараты панкреатина, часто в сочетании с дополнительными компонентами (желчью, гемицеллюлазой, пепсином и другими). Однако ферменты животного происхождения инактивируются в кислой среде желудка. Инактивация этих ферментов может происходить также в начальном отделе тонкого кишечника. Последнее наблюдается при снижении pH вследствие микробной контаминации тонкой кишки, при выраженном снижении продукции бикарбонатов поджелудочной железой и закислении содержимого двенадцатиперстной кишки. Наличие кислотоустойчивой оболочки защищает панкреатинсодержащие ферменты от разрушения, но может препятствовать их равномерному смешиванию с химусом. Учитывая это, перспективным является включение в препараты ферментов не животного, а растительного и фунгального (грибкового) происхождения. Такие ферменты имеют более широкую субстратную специфичность, устойчивость к ингибиторам ферментов поджелудочной железы и стабильность в кислой и щелочной средах, притом что протео–, амило– и липолитическая активность их сравнима с препаратами панкреатина. Включение в состав препаратов дополнительных ингредиентов, уменьшающих явления метеоризма и улучшающих работу органов пищеварения, повышает их эффективность при диспепсии. Так, например, комбинированный ферментный препарат Юниэнзим с метилполисилоксаном (МПС) включает два фермента неживотного происхождения (фунгальную диастазу и папаин), симетикон (метилполисилоксан), активированный уголь и никотинамид. Фунгальная диастаза и папаин (фермент, выделяемый из плодов дынного дерева) способствуют эффективному перевариванию белков, углеводов и жиров; активированный уголь и особенно пеногаситель симетикон косвенно улучшают пищеварение, так как облегчают доступ ферментов к пищевым субстратам и стенке кишечника за счет уменьшения окружающей их пены; никотинамид участвует в метаболизме углеводов, способствует улучшению перистальтики кишечника, необходим для жизнедеятельности нормальной кишечной микрофлоры. Отсутствие кислотоустойчивой оболочки приводит к тому, что ферменты смешиваются с химусом и начинают активно работать уже в желудке, что способствует более полному перевариванию пищи. Многочисленные клинические исследования подтвердили высокую эффективность и хорошую переносимость полиферментных препаратов у пациентов с функциональной диспепсией.
Таким образом, успешное лечение больных с синдромом диспепсии требует индивидуального подбора диеты, режима питания и медикаментозной терапии.
Литература
1. Пиманов И.С. Эзофагит, гастрит и язвенная болезнь. Н. Новгород 2000.
2. Фролькис А.В. Функциональные заболевания желудочно–кишечного тракта. – Л. Медицина. 1991.
3. Шептулин А.А. Диспепсические явления у больных хроническим гастритом: механизмы их возникновения и современные принципы лечения// Клин. Медицина. –1999. – №9. – С. 40–44.
4. Шептулин А.А. Синдром функциональной (неязвенной) диспепсии// Рос. журн. гастроэнтер., гепатолог., колопроктолог. – 2000. – № 1 – С. 8–13.
5. Arents N.L. A., Thijs J.C. and Kleibeuker J.H. A rational approach to uninvestigated dyspepsia in primary care: review of the literature Postgraduate Medical Journal 2002; 78:707–716
6. Губергриц Н.Б. Лечение панкреатитов. Фермаентные препараты в гастроэнтерологии// М.:Медпрактика–М. – 2003 – 100 с.
7. Breslin N.P. et al. Gastric cancer and other endoscopic diagnoses in patients with benign dyspepsia Gut 2000;46:93–97.
8. Blum A.L; Arnold R; Stolte M; Fischer M; Koelz HR Short course acid suppressive treatment for patients with functional dyspepsia: results depend on Helicobacter pylori status. The Prosch Study Group. Gut 2000 Oct;47(4):473–80.
9. Calabrese C et al. Correlation between endoscopic features of gastric antrum, histology and Helicobacter pylori infection in adults. Ital J Gastroenterol Hepatol 1999 Jun–Jul; 31(5): 359–65.
10. Catalano F; et al. Helicobacter pylori–positive functional dyspepsia in elderly patients: comparison of two treatments. Dig Dis Sci 1999 May; 44(5): 863–7.
11. Christie J, Shepherd N.A., Codling B.W., Valori R.M. Gastric cancer below the age of 55: implications for screening patients with uncomplicated dyspepsia Gut 1997: 41: 513–517.
12. Dyspepsia (ORCHID) Study Group. Eradication of Helicobacter pylori in functional dyspepsia: randomised double blind placebo controlled trial with 12 months’ follow up. The Optimal Regimen Cures Helicobacter Induced BMJ 1999 Mar 27;318(7187):833–7
13. Finney J.S; Kinnersley N; Hughes M; O’Bryan–Tear CG; Lothian J Meta–analysis of antisecretory and gastrokinetic compounds in functional dyspepsia. J Clin Gastroenterol 1998 Jun;26(4):312–20.
14. Fritz N; Birkner B; Heldwein W; Rosch T. Compliance with terminology standards in reflux, ulcers, and gastritis: A study of 881 consecutive upper gastrointestinal endoscopy reports. Gastroenterol 2001 Dec;39(12):1001–6.
15. George F.L. Functional dyspepsia, UpToDate.com 1999.
16. Gillen D, McColl KE. Uncomplicated dyspepsia is a very rare presentation of gastric cancer underage 55 [abstract]. Gastroenterology 1996;110:A519.
17. Gisbert J.P.; Calvet X; Gabriel R; Pajares JM Helicobacter pylori infection and functional dyspepsia. Meta–analysis of efficacy of eradication therapy Med Clin (Bare) 2002 Mar 30;118(11):405–9.
18. Holtmann G; Gschossmann J; Mayr P; Talley NJ A randomized placebo–controlled trial of simethicone and cisapride for the treatment of patients with functional dyspepsia. Aliment Pharmacol Ther 2002 Sep; 16(9): 1641–8.
19. Kaur G; Raj SM. A study of the concordance between endoscopic gastritis and histological gastritis in an area with a low background prevalence of Helicobacter pylori infection. Singapore Med J 2002 Feb;43(2):090–2.
20. Khakoo S.I., Lobo AJ, Shepherd NA and Wilkinson SP. Histological assessment of the Sydney classification of endoscopic gastritis Gut, Vol 35,1172–1175.
21. Koelz H.R., Arnold R, Stolte M, et al, FROSCH Study Group. Treatment of Helicobacter pylori (Hp) does not improve symptoms of functional dyspepsia (FD). Gastroenterology 1998;114:A182.
22. Koelz HR; Arnold R; Stolte M; Fischer M; Blum A L Treatment of Helicobacter pylori in functional dyspepsia resistant to conventional management: a double blind randomised trial with a six month follow up. Gut 2003 Jan;52(1):40–6.
23. Kyzekove J; Arit J; Aritova M. Is there any relationship between functional dyspepsia and chronic gastritis associated with Heticobacter pylori infection? Hepatogastroenterology 2001 Mar–Apr;48(38):594–602.
24. Mihara M et al. The role of endoscopic findings for the diagnosis of Helicobacter pylori infection: evaluation in a country with high prevalence of atrophic gastritis. Helicobacter 1999 Mar;4(1):40–8.
25. Malfertheiner P Helicobacter pylori eradication in functional dyspepsia: new evidence for symptomatic benefit. Eur J Gastroenterol Hepatol 2001 Aug;13 SuppI 2:S9–11.
26. Malfertheiner P, Megraud F, O’Morain C, et al. Current concepts in the management of Helicobacter Pylori infection–the Maastricht 2–200 Consensus Report. Aliment Pharmacol Ther 2002; 16:167–80.
27. Moayyedi P, Soo S, Deeks J, et al. Systematic review and economic evaluation of Helicobacter pylori eradication treatment for non–ulcer dyspepsia. BMJ 2000:321:659–64.
28. Sykora J. et al. Symptomatology and specific characteristics of chronic gastritis caused by Helicobacter pylori infection in children in the Czech population–epidemiologic, clinical, endoscopic and histomorphologic study. Cas Lek Cesk 2002 Sep;141(19):615–21.
29. Talley N.J., Zinsmeister A.R., Schleck C.D., et al. Dyspepsia and dyspepsia subgroups: a population based study. Gastroenterology 1992:102:1259–68.
30. Talley N.J., Dyspepsia and heartburn: a clinical challenge. Aliment Pharmacol Ther 1997;11(Suppl2):1–8.
31. Talley N.J., Silverstein M, Agreus L, et al. AGA technical review–evaluation of dyspepsia. Gastroenterology 1998:114:582–95.
32. Talley N.J; Meineche–Schmidt V; Pare P; Duckworth M; Raisanen P; Pap A; Kordecki H; Schmid V. Efficacy of omeprazole in functional dyspepsia: double–blind, randomized, placebo–controlled trials (the Bond and Opera studies). Aliment Pharmacol Ther 1998 Nov; 12(11): 1055–65.
33. Talley N.J. Dyspepsia: management guidelines for the millennium Gut 2002:50.
.
что это, причины, признаки и симптомы диспепсии желудка
От 20 до 40% всех пациентов, попавших на прием к гастроэнтерологу, жалуются на симптомы диспепсии [1]: дискомфорт после еды, боли и вздутие живота, слишком быстрое насыщение, реже — на тошноту и нарушения пищеварения. В целом от подобных проблем так или иначе страдает почти треть населения нашей страны[2]. В России к этому состоянию относятся двояко: часть врачей (и самих пациентов) не воспринимает диспепсию как значимую проблему, другие — сразу ставят диагноз «хронический гастрит». Между тем, диспепсия, и в частности функциональная диспепсия, — одна из серьезных проблем гастроэнтерологии.
Какая бывает диспепсия?
В дословном переводе с латыни слово «диспепсия» означает нарушение пищеварения. Проявляется это патологическое состояние болями преимущественно в верхней части живота, ощущением тяжести под ложечкой, вздутием живота и чувством переполнения в желудке, нередко сопровождающимся тошнотой. Если диспепсия вызвана нарушением переваривания, может меняться стул: каловые массы пенистые или блестящие, жирные, жидкие, позывы к дефекации учащаются.
Диспепсия может быть функциональной или органической. Органическая означает, что проблемы с пищеварением вызваны конкретными болезнями: язвенная болезнь или эрозия желудка либо двенадцатиперстной кишки, гастроэзофагеальная рефлюксная болезнь (заброс содержимого желудка в пищевод), желчнокаменная болезнь и другие. Все эти заболевания так или иначе подтверждаются морфологически — образно говоря, вызванные ими изменения можно «пощупать», увидеть невооруженным глазом или под микроскопом.
Но в 60–66% случаев[3] при самом тщательном обследовании никаких изменений найти не удается. Такое состояние называется функциональной диспепсией — то есть функция органов нарушается, но материальных, конкретных изменений при этом нет.
По возможным причинам диспепсия может быть:
- Алиментарной:
- бродильного типа;
- гнилостного типа;
- жирового типа («мыльной»).
- Ферментативной:
- гастрогенного типа;
- панкреатогенного типа;
- энтерогенного типа;
- гепатогенного типа (билиарной, или печеночной).
- На фоне синдрома мальабсорбции.
- Инфекционно-токсической.
- Психогенной.
По клиническим проявлениям диспепсию подразделяют на язвенноподобную (преобладают преимущественно ночные боли «под ложечкой»), рефлюксоподобную (изжога и отрыжка), дискинетическую (ощущение переполненности желудка, вздутие и тошнота) и неспецифическую, или неопределенную, — при наличии всех симптомов одновременно.
Признаки и симптомы диспепсии
Прежде всего, признаком является дискомфорт после еды. Проявляться он может по-разному. При язвенноподобной диспепсии на первый план выходят боли в животе, чаще в верхней части. При этом пациент не может четко «ткнуть пальцем» в конкретную точку, боль скорее разлитая.
Если на первый план выходят нарушения моторики, диспепсия проявляется вздутием живота, чувством тяжести в желудке.
Если главная проблема — пищевые злоупотребления и ферментная недостаточность, то меняется стул. Не до конца переваренные частицы пищи раздражают кишечник, поэтому частота стула увеличивается, нередко пациент вынужден посетить туалет буквально через полчаса после еды, причем позывы возникают внезапно и сильно, что ставит человека в неловкую ситуацию. Меняется и характер кишечного содержимого: кал становится жидким, обильным, пенистым, блестящим, из-за непереваренного жира он плохо отмывается со стенок унитаза.
Возможные причины диспепсии
Алиментарная диспепсия возникает из-за погрешностей в пищевом рационе. Злоупотребление углеводами может привести к диспепсии бродильного типа, белковая пища провоцирует гнилостный тип нарушений, избыток тугоплавких животных жиров способен послужить причиной «мыльной» диспепсии. Обычно такие пациенты не переносят красный перец, майонез, лук, орехи, цитрусовые, кофе, шоколад, газированные напитки.
Диспепсия при синдроме мальабсорбции развивается из-за нарушения всасывания питательных веществ в тонком кишечнике.
Инфекционно-токсическая диспепсия чаще всего появляется после перенесенных кишечных инфекций — дизентерии, сальмонеллеза или вирусного энтерита, но может вызываться гриппом и послеоперационными инфекциями, а также пищевыми и лекарственными отравлениями, вызывающими нарушения обмена веществ.
Диспепсия психогенного характера может являться следствием стрессов, психических заболеваний и наркомании.
Ферментативная диспепсия вызывается недостатком выработки ферментов в том или ином отделе желудочно-кишечного тракта. Гастрогенный тип подразумевает дефицит выработки ферментов в желудке, панкреатогенный — в поджелудочной железе, энтерогенный — в кишечнике, гепатогенная диспепсия означает недостаточную продукцию желчи в печени, ее застой в желчном пузыре.
Чаще всего диспепсия — проблема функциональная, то есть каких-то критических изменений в желудочно-кишечном тракте при этом нет и ситуация в целом решаема. Тем не менее даже в этом случае она причиняет дискомфорт и поэтому требует внимательного отношения. Прежде всего, необходимо проконсультироваться у врача, чтобы точно исключить все возможные органические причины. Если же доктор подтвердит функциональный характер диспепсии, придется внимательно следить за режимом и рационом питания. Желательно отказаться от продуктов, провоцирующих приступы диспепсии, бросить курить (курение изменяет моторику ЖКТ), избегать стрессов. При диагностированной ферментной недостаточности, или если диспепсия возникла после пищевых излишеств, могут помочь лекарственные средства с ферментами.
диагностика и лечение в Санкт-Петербурге
Диспепсия является нарушением нормального функционирования желудочно-кишечного тракта. Данный синдром можно заподозрить, если болевые ощущения или дискомфорт локализуются в подложечной области. Нарушения в пищеварении возникают не только из-за желудочных заболеваний, диспепсия также может являться следствием расстройства функционирования в других органах и системах.
Диспепсия – это не смертельно опасное заболевание, однако оно провоцирует малоприятные симптомы, и если своевременно не начать лечение, то могут возникнуть серьезные осложнения. Поэтому наши врачи настаивают на том, что при малейших подозрениях на болезнь должна проводиться диагностика диспепсии.
Диспепсия – что это
Диспепсия является нарушением пищеварительного процесса, то есть при этом синдроме желудку очень трудно переваривать пищу. Именно поэтому часто после еды возникают болевые ощущения в верхних отделах живота. Чаще всего диспепсия возникает по причине малого количества пищеварительных ферментов, однако причиной синдрома также может послужить органическое поражение желудка.
Чаще всего при диагностике выявляется алиментарная или функциональная диспепсия, которая подразделяется на следующие виды:
-
Гнилостная диспепсия. Появляется, если человек злоупотребляет белковыми продуктами, в особенности которым нужно много времени для переваривания. При распаде белков образовываются токсические вещества, из-за чего происходит интоксикация организма.
-
Жировая. Возникает из-за большого потребления тугоплавких жиров, то есть бараньего, свиного сала и их производных.
-
Бродильная. Образовывается, если в рационе преобладают углеводные продукты, которые провоцируют брожение.
С этим синдромом может столкнутся как взрослый, так и ребенок, в независимости от пола и возрастной категории.
По каким причинам возникает и как проявляется
Диспепсия может образоваться у любого человека, однако существуют факторы, при которых повышается риск возникновения синдрома:
-
несбалансированное питание, в котором преобладают белки, жиры или углеводы;
-
если при гастрите в желудке вырабатывается желудочный сок в больших количествах;
-
спровоцировать несварение желудка может бесконтрольный длительный прием некоторых лекарственных препаратов;
-
когда человек подвергается постоянным стрессам, психоэмоциональным перегрузкам;
-
пищеварительный процесс может нарушиться из-за интоксикации организма вирусными инфекциями, гнойными заболеваниями, профессиональными, бытовыми отравлениями.
Синдром может проявляться разными симптомами, в зависимости от вида патологии. Однако существуют некоторые признаки, которые присущи разным видам болезни. Диагностика заболевания, и немедленное лечение диспепсии необходимо при:
-
неприятных или болевых ощущениях в верхней области живота;
-
систематически возникающей тошноте;
-
постоянных отрыжках с неприятным запахом;
-
изжоге;
-
усиленном газоотделении, повышенном газообразовании, ощущении распирания живота;
-
учащенном нерегулярном стуле.
Наши врачи настоятельно рекомендуют при возникновении подобной симптоматики, во избежание серьезных осложнений, не затягивать, и не заниматься самолечением, а пройти обследование для подтверждения или опровержения диагноза.
Как диагностируется заболевание
Чтобы определить заболевание, наши врачи применяют комплексные мероприятия. Проводятся консультации гастроэнтерологом, инфекционистом и терапевтом.
Диагностика диспепсии зависит от присутствующей симптоматики. Синдром определяется с помощью:
-
ультразвукового исследования, позволяющего диагностировать панкреатит, желчекаменную болезнь.
-
эзофагогастродуоденоскопии, с помощью которой определяется страдает ли человек рефлюкс-эзофагитом, язвенной болезнью, опухолями желудка, кишечными патологиями;
-
электрогастроэнтерографии, выявляющей нарушения желудочной моторики;
-
эзофагоманометрии с помощью которой специалист имеет возможность определить, как сокращается пищевод, скоординировать его перистальтику с функционированием нижнего и верхнего сфинктеров;
-
суточной рН-метрией исключается присутствие гастроэзофагеальной рефлюксной болезни.
После того как окончена диагностика диспепсии, и диагноз был подтвержден, врач назначает лечение.
Как лечится болезнь
Наши врачи утверждают, чтобы лечение диспепсии было максимально эффективным оно должно быть комплексным. Помимо приема лекарств необходимо нормализовать образ жизни, режим и характер питания.
Лечение заболевания желудка зависит от его вида:
-
Лечение функциональной диспепсии заключается в исключении из рациона соленых, пряных и жирных блюд. Также терапия проводится антацидами, ингибиторами, успокаивающими средствами.
-
Лечение диспепсии бродильного характера проводится с помощью исключения из рациона углеводных продуктов. Также терапия заключается в приеме адсорбирующих веществ и ферментных препаратов.
-
Лечение гнилостной диспепсии заключается в запрете употребления белковых продуктов. Назначаются сорбенты, пробиотики, в некоторых случаях антибиотики.
При данных видах заболевания не рекомендуется употреблять продукты, содержащие большое количество клетчатки. Иногда могут быть назначены сорбенты, имеющие эффективность в устранении синдрома. Если присутствуют сильные болевые ощущения, то возможен прием спазмолитиков.
Почему стоит обратиться в нашу клинику
Не стоит пытаться сэкономить на своем здоровье, и обращаться в сомнительные дешевые клиники со старым оборудованием и непрофессиональными врачами – это зачастую приводит к необратимым последствиям.
Если вы хотите пройти профилактическое обследование, или появилась подозрительная симптоматика, записывайтесь без лишних раздумий в нашу клинику. Благодаря работе высококвалифицированных специалистов, оснащению первоклассным оборудованием и современному подходу к способам лечения вы не пожалеете о своем выборе.
Мы рекомендуем:
Прием врача-гастроэнтеролога
УЗИ органов брюшной полости
УЗИ органов брюшной полости и почек
ФГДС
ФГДС с консультацией ведущего специалиста
Тест на вероятность рака желудка
Ваш возраст более 45 лет?
Да Нет
У Ваших родственников были онкологические заболевания?
Да Нет
У Вас есть хронические заболеваний желудочно-кишечного тракта:
– хронический гастрит,
– язвенная болезнь,
– хронический колит и другие воспалительные заболевания кишечника,
– болезнь Крона,
– неспецифический язвенный колит,
– выявленные ранее полипы желудка и кишечника,
– выявленные подслизистые эпителиальные образования желудочно-кишечного тракта?
Да Нет
Вы переносили операции на желудке и кишечнике?
Да Нет
У Вас есть рубцово-спаечные изменения желудочно-кишечного тракта?
Да Нет
Вы курите (более 1 сигареты в день)?
Да Нет
Вы допускаете погрешности в диете (низкое потребление овощей и фруктов, высокое потребление мяса и животных жиров)?
Да Нет
У Вас есть хотя-бы один из перечисленных симптомов:
– лишний вес,
– затруднения при глотании,
– раздражительность,
– бледность кожи,
– боли за грудиной,
– немотивированная слабость,
– нарушение сна,
– снижение аппетита,
– неприятный запах изо рта,
– отрыжка,
– тошнота и/или рвота,
– чувство тяжести в животе,
– изменение стула (запоры и/или поносы),
– следы крови в стуле,
– боли в животе.
Да Нет
Запишитесь на прием
В чем преимущества ICLINIC?Высочайший уровень специалистов: среди них доктора медицинских наук и члены мировых врачебных сообществ, а средний стаж врачей клиники – 16 лет безупречной работы.
Современное экспертное оборудование: диагностические аппараты медицинского центра выпущены в 2017 году ведущими мировыми производителями (Pentax и другими того же уровня).
Безупречная точность эндоскопической диагностики благодаря высокому разрешению изображения в 1,25 млн.пикселей.
Уникальные технологии ранней диагностики рака, среди которых i-scan – виртуальная хромоэндоскопия. С помощью данной технологии можно распознать даже самые мелкие, начальные опухолевые изменения.
Все для комфорта пациента: эффективное обезболивание, включая общий наркоз; тонкие эндоскопы менее 10мм в диаметре; быстрое и точное проведение манипуляций.
Безопасность: автоматизированная дезинфекция оборудования с контролем качества, мониторинг жизненно важных функций пациента в процессе исследований.
Узкая специализация: медцентр занимается заболеваниями пищеварительной системы, постоянно совершенствуясь именно в своей отрасли. Наши специалисты постоянно проходят повышение квалификации, участвуют в международных конференциях, тренингах и семинарах в России и Европе.
Удобное расположение: Петроградский район Санкт-Петербурга расположен недалеко от ценра. Сюда удобно добираться как на машине, так и на общественном транспорте. Совсем рядом с клиникой находится станция метро Чкаловская, также недалеко от медицинского центра станции СПб Спортивная, Петроградская и Горьковская.
Наш профессионализм всегда на страже вашего здоровья.
Функциональная диспепсия – что это такое, как распознать и лечить
Функциональная диспепсия – особенности симптоматики, диагностика и лечение
Функциональная диспепсия – это патология, которая проявляется разнообразными симптомами нарушений со стороны пищеварительной системы, при этом реального поражения какого-либо из ее органов не имеется. В современной гастроэнтерологии принято мнение, что этот синдром связан с нарушением регуляторного взаимодействия между головным мозгом и желудочно-кишечным трактом.
Виды диспепсии
Согласно последним научным данным, функциональную диспепсию делят на два клинических синдрома: постпрандиальный дистресс-синдром (ПДС) и синдром эпигастральной боли (СЭБ), каждый из которых характеризуется своим комплексом симптомов. Для постановки диагноза считается актуальным наличие их в течение последних трех месяцев, не меньше.
При ПДС признаки неблагополучия проявляются как ощущение переполненного желудка при приеме обычной порции пищи. Этот симптом появляется раз в неделю или чаще. Второй признак – периодическая (несколько раз в неделю) неспособность доесть обычную порцию пищи, то есть раннее насыщение. Также возможно появление тошноты сразу после еды и эпизодической сильной отрыжки. Иногда могут возникать умеренные боли в области желудка.
При СЭБ боли в эпигастрии возникают раз в неделю или чаще, могут быть ноющими или жгучими. Боль четко локализована, никуда не отдает, не смещается. Зона болезненности при этом не расширяется. Боль не связана с прохождением пищи по пищеварительной системе и не похожа на ту, что возникает при нарушении функций желчевыводящих путей.
Причины синдрома диспепсии
Едва ли не первостепенное значение при функциональной диспепсии придается различным расстройствам психологического характера. Крайне высок риск ее у людей, склонных к тревожности, мнительности, с лабильной психикой, и у тех, кто легко теряет контроль над собой в стрессовых условиях. Также ФД часто сочетается с расстройствами сексуальной сферы, и это говорит о серьезном влиянии психики на болезнь.
Имеются и внешние факторы, способствующие развитию синдрома:
- курение, нарушающее нормальную моторику пищеварительной системы;
- употребление алкоголя, влияющее на нервную систему;
- острая пища, чрезмерно раздражающая рецепторы слизистой оболочки ЖКТ;
- регулярный прием нестероидных противовоспалительных средств (аспирин, ибупрофен, диклофенак и пр.).
Симптомы диспепсии и диагностические исследования
В первую очередь врач обращает внимание на длящиеся или систематически возникающие в течение трех месяцев и более чувство тяжести или переполнения желудка, возникающие после еды, тошноту, боли или дискомфорт в области эпигастрия, вздутие верхнего отдела живота. К сожалению, эти признаки характерны для множества иных заболеваний, и для их исключения назначаются дополнительные исследования:
- общий анализы мочи и крови, биохимия крови;
- копрограмма;
- эзофагогастродуоденоскопия, при необходимости сопровождающаяся взятием кусочка ткани на гистологическое исследование;
- тестирование на наличие хеликобактерной инфекции;
- УЗИ органов брюшной полости (печень, желчевыводящие пути/поджелудочная железа) и т. д.
Отсутствие отклонений от нормы по результатам всех проведенных исследований и осмотра больного заставляет задумываться именно об одном из вариантов функциональной диспепсии.
Существует, однако, ряд признаков, при наличии которых диагноз ФД исключен и следует искать другую болезнь:
- потеря массы тела без видимых причин;
- наличие симптомов преимущественно в ночное время;
- постоянные сильные боли в животе, становящиеся главным симптомом расстройства;
- повышение температуры тела;
- увеличение печени, селезенки;
- изменение в данных лейкоформулы, признаки анемии, изменения в биохимии крови.
Это – «симптомы тревоги», сигнализирующие о наличии не выявленной органической патологии.
Принципы лечения диспепсии
Плохая новость: одними лекарствами диспепсию не вылечить. Медики считают изменение образа жизни, режима и рациона питания и общее оздоровление организма едва ли не более важным, чем прием таблеток.
Исключение из рациона чересчур жирных продуктов, алкоголя, кофе, острых специй, а также отказ от курения ведут к значительному снижению выраженности симптомов. При раннем насыщении, вздутии и тошноте, как ведущем симптоме, следует перейти на 4-6-разовое маложирное питание.
Медикаментозное лечение назначается при отсутствии успеха от перехода к здоровому образу жизни, а также при сильной выраженности симптомов диспепсии:
- омепразол или рабепразол назначают для борьбы с синдромом эпигастральной боли – это препараты выбора;
- препараты домперидона (мотилиум) рекомендуют при постпрандиальном дистресс-синдроме;
- антидепрессанты и седативные средства позволяют нормализовать регуляторные механизмы работы ЖКТ.
Диспепсия у детей
Это понятие в педиатрии включает в себя целую группу нарушений, связанных сходной симптоматикой:
- гастрит;
- язвенная болезнь желудка и двенадцатиперстной кишки;
- панкреатит;
- дискинезия желчевыводящих путей;
- гастроэзофагеальная рефлюксная болезнь;
- колит.
Кроме того, сюда можно включить и банальную непереносимость тех или иных продуктов, и просто реакцию организма на переедание. Инфекционные заболевания также включают в эту группу, называя это гнилостной или бродильной диспепсией.
К сожалению, этот диагноз – наследие прошлого, когда диагностических методов было недостаточно, а у врачей, кроме анализа крови и мочи, особых возможностей обследования не было. На самом деле диспепсия – это не болезнь, а комплекс симптомов и диагноз, например, «бродильной диспепсии» говорит лишь о том, что врач не может, не умеет или не хочет тщательно обследовать ребенка.
Функциональная диспепсия – реально существующий синдром, который приносит существенный дискомфорт в жизни. Однако иногда ее симптомы сопровождают вполне настоящее заболевание. Сайт Добробут.ком рекомендует тщательное обследование, прохождение всех необходимых анализов и исследований для того, чтобы не упустить что-то более тяжелое, чем просто нарушение регуляции пищеварения. Хотя последнее тоже нужно лечить.
Диспепсия: симптомы, причины и лечение
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Диспепсия, также известная как несварение желудка, относится к дискомфорту или боли, возникающей в верхней части живота, часто после еды или питья. Это не болезнь, а симптом.
Диспепсия – распространенная проблема, от которой страдают до 30% населения. Общие симптомы включают вздутие живота, дискомфорт, чувство переполнения, тошноту и газы.
В большинстве случаев это происходит после еды или питья. Часто могут помочь изменения в образе жизни.
Другие причины включают заболевания, например, гастроэзофагеальную рефлюксную болезнь (ГЭРБ) и прием определенных лекарств.
Врач диагностирует диспепсию, если у человека есть один или несколько из следующих симптомов:
- боль, связанная с пищеварительной системой
- ощущение жжения в пищеварительном тракте
- ощущение переполнения после еды
- ощущение слишком быстрого насыщения во время еды
Человек может также испытывать вздутие живота и тошноту.
У человека могут быть симптомы, даже если он не ел большого количества пищи.
Лечение диспепсии зависит от причины и степени тяжести. Часто лечение основного заболевания или смена лекарств уменьшают диспепсию.
Лечение образа жизни
При легких и нечастых симптомах может помочь изменение образа жизни. К ним относятся:
- избегание или ограничение потребления продуктов, вызывающих раздражение, таких как жареные продукты, шоколад, лук и чеснок
- питьевая вода вместо газированных напитков
- ограничение потребления кофеина и алкоголя
- более частое употребление небольших порций
- есть медленно
- поддерживать умеренный вес
- избегать тесной одежды
- ждать не менее 3 часов перед сном
- поднимать изголовье кровати
- избегать или бросить курить, если курильщик
Лекарства
При тяжелых или частых симптомах врач может порекомендовать лекарства.Люди должны поговорить со своим врачом о подходящих вариантах и возможных побочных эффектах.
Существуют различные лекарства и методы лечения, в зависимости от причины диспепсии.
Варианты лекарств включают:
Антациды
Они противодействуют воздействию желудочной кислоты. Примеры включают Alka-Seltzer, Maalox, Rolaids, Riopan и Mylanta. Это лекарства, отпускаемые без рецепта (OTC), для которых не требуется рецепт. Врач обычно порекомендует антацидный препарат в качестве одного из первых средств лечения диспепсии.
Антагонисты H-2-рецепторов
Они снижают уровень кислоты в желудке и более эффективны, чем антациды. Примеры включают Tagamet и Pepcid. Некоторые из них доступны без рецепта, а другие отпускаются только по рецепту. Некоторые могут нести риск побочных эффектов. Подобрать подходящий вариант человеку может помочь врач.
Ингибиторы протонной помпы (ИПП)
ИПП снижают кислотность желудка и сильнее антагонистов Н-2-рецепторов. Примерами являются Aciphex, Nexium, Prevacid, Prilosec, Protonix и Zegerid.
Prokinetics
Они могут помочь ускорить движение пищи через желудок. Примеры включают метоклопрамид (Реглан). Побочные эффекты могут включать усталость, депрессию, беспокойство и мышечные спазмы.
Антибиотики
Если инфекция Helicobacter pylori вызывает пептические язвы, приводящие к расстройству желудка, врач может назначить антибиотик. Побочные эффекты могут включать расстройство желудка, диарею и грибковые инфекции.
Антидепрессанты
Иногда проблемы с центральной нервной системой могут привести к проблемам с пищеварением.Небольшая доза антидепрессанта может помочь решить эту проблему.
Консультации
Хроническое несварение желудка может повлиять на качество жизни и общее самочувствие человека. Консультации могут помочь некоторым людям справиться с этими проблемами.
Варианты могут включать:
Взаимодействие с лекарствами
Если лекарство человека вызывает расстройство желудка, врач может порекомендовать изменить дозу или тип препарата.
Менять лекарства важно только под наблюдением врача.
Выбор диеты может помочь справиться с расстройством желудка.
Советы включают:
- соблюдение здоровой и сбалансированной диеты
- ограничение потребления острой и жирной пищи
- ограничение потребления кофеина и алкоголя
- питьевая вода вместо газированных напитков
- избегать кислых продуктов, таких как помидоры и апельсины
Также может помочь употребление четырех или пяти небольших приемов пищи в день вместо трех больших.
Расстройство желудка может быть результатом образа жизни или диетических привычек, состояния здоровья или употребления некоторых лекарств.
Общие причины расстройства пищеварения включают:
- диетические факторы
- курение
- ожирение
- стресс
Если не существует идентифицируемой структурной или метаболической причины, врач диагностирует функциональную диспепсию.
Диспепсия также может быть симптомом широкого спектра заболеваний, включая:
Во время беременности
Диспепсия часто встречается во время беременности, особенно в последнем триместре. Это связано с гормональными изменениями и тем, как плод давит на живот.
Врач или фармацевт может порекомендовать безопасные способы лечения несварения желудка во время беременности.
Многие люди время от времени испытывают легкую диспепсию и справляются с ней с помощью изменения образа жизни или безрецептурных лекарств.
Тем не менее, всем, у кого часто возникают расстройства желудка или ухудшаются симптомы, следует обратиться за медицинской помощью.
Людям следует обратиться к врачу, если наряду с несварением желудка у них наблюдаются следующие симптомы:
- сильная боль в животе
- изменения дефекации
- частая рвота, особенно со следами крови
- кровь в стуле или черный стул
- a шишка в области живота
- необъяснимая потеря веса
- анемия
- в целом плохое самочувствие
- затрудненное глотание пищи
- желтая окраска глаз и кожи
- одышка
- потливость
- боль в груди, которая распространяется на челюсть, рука или шея
Врач спросит человека о:
- их симптомах
- их личном и семейном медицинском анамнезе
- любых других состояниях здоровья и лекарствах, которые они принимают
- их диетических привычках
Они могут также осмотрите грудную клетку и живот.Это может включать в себя надавливание на различные части живота, чтобы проверить, нет ли участков, которые могут быть чувствительными, нежными или болезненными под давлением.
В некоторых случаях врач может использовать следующие тесты, чтобы исключить основное заболевание:
- Анализ крови: Это позволяет оценить анемию, проблемы с печенью и другие состояния.
- Тесты на инфекцию H. pylori : Помимо анализа крови, эти тесты могут включать дыхательный тест на мочевину и тест на антиген стула.
- Эндоскопия: Врач будет использовать длинную тонкую трубку с камерой для получения изображений желудочно-кишечного тракта. Они также могут взять образец ткани для биопсии. Это может помочь им диагностировать язву или опухоль.
В редких случаях тяжелое и стойкое несварение желудка может привести к осложнениям. К ним относятся:
Стриктура пищевода
Постоянное воздействие желудочной кислоты может вызвать рубцевание в верхних отделах желудочно-кишечного тракта. Путь может стать узким и суженным, что приведет к затруднению глотания и боли в груди.Для расширения пищевода может потребоваться операция.
Стеноз привратника
В некоторых случаях желудочная кислота может вызвать длительное раздражение привратника, прохода между желудком и тонкой кишкой. Если привратник покрывается рубцами, он может сузиться. Если это произойдет, человек не сможет правильно переваривать пищу и ему может потребоваться операция.
Перитонит
Со временем желудочная кислота может вызвать разрушение слизистой оболочки пищеварительной системы, что приведет к инфекции, называемой перитонитом.Могут потребоваться лекарства или операция.
Диспепсия часто протекает в легкой форме, и люди могут изменить свой рацион и образ жизни, чтобы справиться с ней. Если они не работают, врач может назначить лекарства.
В некоторых случаях может быть более серьезная первопричина. Любой, кто обеспокоен новой, тяжелой или продолжающейся диспепсией, должен обратиться к врачу.
Купите в Интернете по адресу:
Функциональная диспепсия – симптомы и причины
Обзор
Функциональная диспепсия (dis-PEP-see-uh) – это термин, обозначающий повторяющиеся признаки и симптомы расстройства желудка, у которых нет очевидной причины.Функциональную диспепсию также называют неязвенной болью в желудке или неязвенной диспепсией.
Функциональная диспепсия является обычным явлением и может длиться долго, хотя признаки и симптомы в основном прерывистые. Эти признаки и симптомы напоминают симптомы язвы, например, боль или дискомфорт в верхней части живота, часто сопровождающиеся вздутием живота, отрыжкой и тошнотой.
Симптомы
Признаки и симптомы функциональной диспепсии могут включать:
- Боль или жжение в желудке, вздутие живота, сильная отрыжка или тошнота после еды
- Раннее чувство насыщения (сытости) во время еды
- Боль в желудке, которая иногда может возникать независимо от приема пищи или может уменьшаться во время еды
Когда обращаться к врачу
Запишитесь на прием к врачу, если вы испытываете постоянные признаки и симптомы, которые вас беспокоят.
Немедленно обратитесь за медицинской помощью, если вы почувствовали:
- Кровавая рвота
- Темный дегтеобразный стул
- Одышка
- Боль, которая распространяется в челюсть, шею или руку
- Необъяснимая потеря веса
Причины
Непонятно, что вызывает функциональную диспепсию. Врачи считают это функциональным расстройством, а это означает, что обычные анализы могут не выявить никаких отклонений. Следовательно, диагноз ставится на основании симптомов.
Факторы риска
Факторы, которые могут увеличить риск функциональной диспепсии, включают:
- Женский пол
- Использование некоторых безрецептурных болеутоляющих, таких как аспирин и ибупрофен (Адвил, Мотрин IB и др.), Которые могут вызвать проблемы с желудком
- Курение
- Беспокойство или депрессия
- История физического или сексуального насилия в детстве
- Инфекция Helicobacter pylori
Лечение функциональной диспепсии в клинике Мэйо
Янв.29, 2021
Показать ссылки- Ford AC, et al. Функциональная диспепсия. Ланцет. 2020; DOI: 10.1016 / S0140-6736 (20) 30469-4.
- Feldman M, et al., Eds. Диспепсия. В: Заболевания желудочно-кишечного тракта и печени Слейзенгера и Фордтрана: патофизиология, диагностика, лечение. 11-е изд. Эльзевир; 2021 г. https://www.clinicalkey.com. По состоянию на 16 ноября 2020 г.
- Longstreth GF, et al. Функциональная диспепсия у взрослых. https://www.uptodate.com/contents/search.По состоянию на 16 ноября 2020 г.
- Расстройство желудка (диспепсия). Национальный институт диабета, болезней органов пищеварения и почек. https://www.niddk.nih.gov/health-information/digestive-diseases/indigestion-dyspepsia/all-content. По состоянию на 16 ноября 2020 г.
- Goldman L, et al., Eds. Функциональные желудочно-кишечные расстройства: синдром раздраженного кишечника, диспепсия, боль в грудной клетке пищевода и изжога. В: Медицина Гольдмана-Сесила. 26-е изд. Эльзевир; 2020. https://www.clinicalkey.com. По состоянию на ноябрь.16 февраля 2020 г.
- Mounsey A, et al. Функциональная диспепсия: диагностика и лечение. Американский семейный врач. 2020; DOI: 10.1097 / MOG.0b013e328358ad9b.
- Li J, et al. Комбинация масла мяты перечной и масла тмина для лечения функциональной диспепсии: систематический обзор и метаанализ. Доказательная дополнительная и альтернативная медицина. 2019; DOI: 10.1155 / 2019/7654947.
- Masuy I, et al. Обзорная статья: Варианты лечения функциональной диспепсии.Пищевая фармакология и терапия. 2019; DOI: 10.1111 / apt.15191.
- Коричневый AY. Allscripts EPSi. Клиника Майо. 6 ноября 2020 г.
- Кашьяп ПК (заключение эксперта). Клиника Майо. 4 января 2021 г.
Функциональная диспепсия | Общество желудочно-кишечного тракта
Щелкните здесь, чтобы загрузить эту информацию в формате PDF.
Функциональная диспепсия – хроническое нарушение чувствительности и движения (перистальтики) в верхних отделах пищеварительного тракта.Перистальтика – это нормальное перекачивание и сжатие вниз пищевода, желудка и тонкой кишки, которое начинается после глотания. Мы называем это расстройство функциональным, потому что не обнаружено никаких наблюдаемых или измеримых структурных аномалий, объясняющих стойкие симптомы. Вы можете слышать другие термины, используемые для описания этого состояния, такие как неязвенная диспепсия, псевдо-язвенный синдром, пилородуоденальная раздражительность, нервная диспепсия или гастрит. По разным оценкам, 20-45% канадцев страдают этим заболеванием, но лишь небольшое количество проконсультируется с врачом.
Причина функциональной диспепсии неизвестна; тем не менее, это состояние можно объяснить несколькими гипотезами, хотя ни одна из них не может быть с ним связана. Чрезмерная секреция кислоты, воспаление желудка или двенадцатиперстной кишки, пищевая аллергия, влияние образа жизни и диеты, психологические факторы, побочные эффекты лекарств (например, от нестероидных противовоспалительных препаратов, таких как аспирин, ибупрофен и напроксен) и Helicobacter pylori инфекции имеют своих сторонников.
Симптомы функциональной диспепсии
Нарушение моторики, присутствующее при функциональной диспепсии, приводит к усилению чувствительности в верхнем отделе кишечника (висцеральная гипералгезия). Это происходит из-за несогласованного и даже неэффективного опорожнения верхних отделов пищеварительного тракта, что приводит к появлению таких симптомов, как боль, чувство полноты и вздутие живота, а также неспособность закончить прием пищи. Другие общие симптомы включают изжогу, кислый привкус во рту, чрезмерную отрыжку, тошноту и иногда рвоту. Обычно эти жалобы носят спорадический характер, плохо локализованы и не имеют постоянных отягчающих или облегчающих факторов.Подавляющее большинство людей с функциональной диспепсией испытывают более одного симптома, который может приходить и уходить. Иногда симптомы могут усиливаться в течение нескольких недель или месяцев, а затем уменьшаться или полностью исчезать на некоторое время.
Диагностика функциональной диспепсии
В прошлом некоторые врачи диагностировали язвенную болезнь у человека, жалующегося на боль в верхней средней части живота (в эпигастрии) и тошноту. Теперь, используя такие исследовательские инструменты, как детальный рентгеновский снимок с барием или гастроскопия, врачи могут быстро исключить диагноз язвы.После тестирования людей с этими симптомами, у вдвое больше людей не будет язвы, чем у них.
Врач приходит с диагнозом функциональной диспепсии при отсутствии признаков структурного заболевания и при наличии одного или нескольких из следующих симптомов не менее трех месяцев (с началом не менее чем на шесть месяцев раньше):
- беспокоящее чувство полноты после еды (после еды)
- раннее насыщение
- Боль в эпигастрии
- Жжение в эпигастрии
Часто неправильно понимают роль исследований и тестирования при функциональной диспепсии.Современные технологии не могут подтвердить нарушение моторики, и не существует окончательного диагностического теста для функциональной диспепсии. Все обычные тесты дают нормальные результаты; однако нормальный результат рентгена или гастроскопии не означает, что все в порядке. Этот недостаток тестирования может вызвать гнев или разочарование у людей, которые продолжают испытывать симптомы.
Ведение функциональной диспепсии
Модификации питания и образа жизни
Хотя нет доказательств, напрямую связывающих определенные продукты с функциональной диспепсией, имеет смысл ограничивать или избегать продуктов, симптомы которых очевидны на индивидуальной основе.Некоторые люди сообщают об усилении симптомов при употреблении чрезмерного количества молока, алкоголя, кофеина, жирной или жареной пищи, мяты, помидоров, цитрусовых и некоторых специй. Тем не менее, нет жесткого правила, так как раздражающие продукты различаются у разных людей. Для нормализации моторики верхних отделов кишечника важно избегать больших порций во время еды и есть меньше и чаще. После еды рекомендуется избегать лежания в течение как минимум двух часов.
Люди с избыточным весом могут почувствовать облегчение, когда они похудеют, поскольку избыток массы может оказывать давление на пищеварительный тракт, влияя на его функцию.Поднятие изголовья кровати примерно на шесть дюймов также может помочь, но обязательно подпирайте матрас или каркас кровати, а не используйте подушки. Использование подушек может вызвать боль в спине или шее, а повышенное изгибание может сдавить живот и фактически усугубить симптомы функциональной диспепсии.
Лекарства
Существует два основных подхода к лечению функциональной диспепсии с помощью лекарств: нейтрализация кислоты и блокирование ее производства.
Для нейтрализации кислоты лекарства, отпускаемые без рецепта, такие как Maalox®, Tums® и Pepto-Bismol®, могут ослабить симптомы.Другой продукт, Гевискон®, нейтрализует желудочную кислоту и создает барьер, блокирующий проникновение кислоты в пищевод. Некоторые считают, что эти безрецептурные антациды обеспечивают быстрое, временное или частичное облегчение, но не предотвращают изжогу. Проконсультируйтесь с врачом, если вы принимаете антациды более трех недель.
Два класса лекарств, подавляющих секрецию кислоты, – это антагонисты рецепторов гистамина-2 (H 2 RA) и ингибиторы протонной помпы (ИПП).
- H 2 RA работают, блокируя действие гистамина, который стимулирует определенные клетки желудка к выработке кислоты.К ним относятся циметидин (Tagamet®), ранитидин (Zantac®), фамотидин (Pepcid®) и низатидин (Axid®). Все РА H 2 доступны по рецепту, а некоторые доступны в более низких дозах без рецепта. Примечание: две партии аксида (низатидина) были отозваны в мае 2020 года из-за присутствия NDMA. См. Дополнительную информацию в Министерстве здравоохранения Канады.
- PPIs работают, блокируя фермент, необходимый для секреции кислоты, и имеют лучший эффект при приеме натощак, за полчаса-час до первого приема пищи в день.ИПП включают омепразол (Losec®), лансопразол (Prevacid®), пантопразол натрия (Pantoloc®), эзомепразол (Nexium®), рабепразол (Pariet®) и пантопразол магния (Tecta®). Капсулы ИПП с двойным отсроченным высвобождением в форме декслансопразола (Dexilant®) доставляют лекарство с двумя интервалами. ИПП стали наиболее эффективной терапией для облегчения симптомов и улучшения качества жизни, а также для лечения и предотвращения повреждений пищевода. В Канаде ИЦП отпускаются только по рецепту врача.Более длительная и многократная суточная терапия ИПП может быть связана с повышенным риском связанных с остеопорозом переломов бедра, запястья или позвоночника.
Метоклопрамид и малеат домперидона позволяют уменьшить рефлюкс за счет увеличения давления нижнего сфинктера пищевода (НПС) и сокращения пищевода вниз. Прокинетический агент растительного происхождения, Иберогаст®, помогает регулировать перистальтику пищеварительной системы и облегчает симптомы.
Все лекарства, описанные выше, имеют особые схемы лечения, которым вы должны строго следовать для достижения максимального эффекта.Обычно сочетание этих мер позволяет успешно контролировать симптомы кислотного рефлюкса.
Перспективы функциональной диспепсии
Функциональная диспепсия – распространенное, давно известное состояние с рядом симптомов со стороны верхних отделов брюшной полости. Хотя диагностика этого состояния иногда может быть сложной задачей из-за разнообразного характера симптомов, прогноз функциональной диспепсии хороший. Нет никаких доказательств того, что это приводит к раку или другому серьезному заболеванию. Существует множество теорий относительно его причины, но наиболее вероятно незначительное нарушение моторики мышц.Как правило, успешная терапия предполагает соблюдение диеты и короткие курсы лечения.
Хотите узнать больше о функциональной диспепсии?
У нас есть несколько статей по теме, которые могут быть полезны:
Изображение предоставлено: © bigstockphoto.com/Olezzo
Симптомы, причины, диета и лечение
Расстройство пищеварения часто является признаком основной проблемы, такой как гастроэзофагеальная рефлюксная болезнь (ГЭРБ), язвы или заболевание желчного пузыря, а не отдельным состоянием.
Также называется диспепсией, она определяется как постоянная или повторяющаяся боль или дискомфорт в верхней части живота.
Каковы симптомы несварения желудка?
Симптомы несварения желудка могут включать:
Эти симптомы могут усиливаться во время стресса.
Наряду с несварением желудка у людей часто возникает изжога (ощущение жжения глубоко в груди). Но сама изжога – это другой симптом, который может указывать на другую проблему.
Кто подвержен риску несварения желудка?
Люди всех возрастов и обоих полов страдают несварением желудка.Это очень распространено. Риск индивидуума увеличивается с:
- Чрезмерное употребление алкоголя
- Использование лекарств, которые могут вызвать раздражение желудка, таких как аспирин и другие обезболивающие
- Состояния, при которых есть отклонения в работе пищеварительного тракта, такие как язва
- Эмоциональные проблемы, такие как тревога или депрессия
Что вызывает несварение желудка?
Расстройство желудка имеет множество причин, в том числе:
Заболевания:
Лекарства:
Образ жизни:
- Слишком много еды, слишком быстрое питание, употребление продуктов с высоким содержанием жиров или питание во время стрессовых ситуаций
- Употребление слишком большого количества алкоголя
- Курение сигарет
- Стресс и усталость
Расстройство желудка не вызвано избытком желудочной кислоты.
Чрезмерное глотание воздуха во время еды может усилить симптомы отрыжки и вздутия живота, которые часто связаны с несварением желудка.
Иногда у людей наблюдается стойкое несварение желудка, не связанное ни с одним из этих факторов. Этот тип расстройства пищеварения называется функциональной или неязвенной диспепсией.
Как диагностируется несварение желудка?
Если вы испытываете симптомы несварения желудка, запишитесь на прием к врачу. Поскольку расстройство желудка – это очень широкий термин, полезно дать врачу точное описание дискомфорта, который вы испытываете.Описывая симптомы, постарайтесь определить, в какой части живота обычно возникает дискомфорт.
Ваш врач исключит любые основные заболевания, которые могут вызывать ваши симптомы. Ваш врач может провести несколько анализов крови, а также сделать рентген желудка или тонкой кишки. Ваш врач может также посоветовать вам пройти верхнюю эндоскопию, чтобы внимательно осмотреть внутреннюю часть желудка. Во время процедуры эндоскоп – гибкая трубка, которая содержит свет и камеру для получения изображений изнутри тела – используется для осмотра вашего желудка.
Что такое лечение расстройства желудка?
Поскольку несварение желудка является симптомом, а не заболеванием, лечение обычно зависит от основного состояния, вызывающего расстройство желудка.
Как предотвратить расстройство желудка?
Лучший способ предотвратить расстройство желудка – избегать продуктов и ситуаций, которые, по-видимому, его вызывают. Ведение дневника питания помогает определять продукты, вызывающие расстройство желудка. Вот еще несколько советов:
- Ешьте небольшими порциями, чтобы желудку не приходилось работать так много или долго.
- Ешьте медленно.
- Избегайте продуктов, содержащих большое количество кислот, таких как цитрусовые и помидоры.
- Уменьшите или избегайте продуктов и напитков, содержащих кофеин.
- Если стресс вызывает у вас несварение желудка, изучите новые методы борьбы со стрессом, такие как релаксация и методы биологической обратной связи.
- Если куришь, брось. Курение может вызвать раздражение слизистой оболочки желудка.
- Сократите употребление алкоголя, потому что алкоголь также может раздражать слизистую оболочку желудка.
- Не носите плотно прилегающую одежду, так как она может сдавливать желудок, что может привести к попаданию его содержимого в пищевод.
- Не тренируйтесь на полный желудок. Лучше заниматься спортом перед едой или хотя бы через час после еды.
- Не ложитесь сразу после еды.
- Подождите не менее трех часов после последнего приема пищи в день перед сном.
- Спите, приподняв голову (не менее чем на 6 дюймов) над ступнями, и используйте подушки, чтобы поддержать себя.Это поможет пищеварительным сокам попадать в кишечник, а не в пищевод.
Когда мне следует позвонить врачу по поводу несварения желудка?
Поскольку несварение желудка может быть признаком более серьезной проблемы со здоровьем, позвоните своему врачу, если у вас есть какие-либо из следующих симптомов:
- Рвота или кровь в рвоте (рвота может выглядеть как кофейная гуща)
- Потеря веса
- Потеря аппетита
- Черный, дегтеобразный стул или видимая кровь в стуле
- Сильная боль в животе
- Дискомфорт, не связанный с приемом пищи
Симптомы, похожие на несварение желудка, могут быть вызваны сердечным приступом.Если несварение желудка является необычным и сопровождается одышкой, потоотделением, болью в груди или иррадиацией в челюсть, шею или руку, немедленно обратитесь за медицинской помощью.
Симптомы функциональной диспепсии | Ада
Что такое функциональная диспепсия (расстройство желудка)?
Функциональная диспепсия, также известная как неязвенная диспепсия или расстройство желудка, – это термин, используемый для описать группу симптомов, влияющих на желудочно-кишечный тракт, включая боль или дискомфорт в желудке, тошноту, вздутие живота и отрыжку.Состояние диагностируется, когда не удается найти очевидную причину присутствующих симптомов, хотя небольшой процент случаев вызван инфицированием микробом Helicobacter pylori.
Это наиболее распространенная форма диспепсии, не имеющая серьезных последствий. Симптомы этого состояния часто могут быть длительными, но с ними можно справиться с помощью комбинации изменения образа жизни и приема лекарств.
Симптомы функциональной диспепсии (расстройства желудка)
Расстройство желудка характеризуется группой симптомов, влияющих на желудочно-кишечный тракт, в том числе:
- Боль или дискомфорт в груди или верхней части живота, обычно после еды, слишком быстрого приема пищи или есть тяжелую пищу
- Вздутие желудка
- Чрезмерная отрыжка
- Изжога
- Чувствовать сытость быстро и легко
- Чувство сытости после еды
- Тошнота
Симптомы расстройства желудка обычно различаются по степени тяжести от человека к человеку и часто могут быть неопределенными и непредсказуемыми. Люди могут не испытывать всех симптомов диспепсии, хотя большинство из них испытают более одного. Приложение Ada может помочь вам проверить ваши симптомы. Загрузите бесплатное приложение или узнайте больше о том, как оно работает.
Причины функциональной диспепсии (расстройства желудка)
Функциональная диспепсия – это расстройство желудка без четкой причины (например, язва, гастрит или кислотный рефлюкс). Желудочно-кишечный тракт людей, у которых было диагностировано заболевание, будет выглядеть здоровым.
Несмотря на это, существуют определенные триггеры, которые могут вызвать или усугубить симптомы заболевания.В их числе:
- Курение и алкоголь
- Ожирение
- Стресс и беспокойство
- Инфекция, вызванная микробом Helicobacter pylori (не у всех людей с этим заболеванием будет Helicobacter pylori в желудке, и у многих людей с микробом Helicobacter pylori не будет никаких симптомов)
- Поражение мышц желудка, приводящее к замедлению опорожнения желудка в двенадцатиперстную кишку (первый сегмент тонкой кишки)
- Примерно каждый третий человек с этим заболеванием также страдает синдромом раздраженного кишечника (СРК).Однако причина СРК неизвестна, а это означает, что возможная связь между СРК и несварением желудка еще не установлена.
Диагностика функциональной диспепсии (расстройства желудка)
Диагностика функциональной диспепсии включает исключение других состояний, которые могут вызывать диспепсические симптомы. Тесты для проверки на наличие таких состояний, как язва желудка, рак желудка и камни в желчном пузыре, должны сначала дать отрицательный результат, прежде чем можно будет поставить диагноз. Обычно это включает прохождение гастроскопии (эндоскопии), процедуры, при которой врач выполнит небольшой телескопическая камера через рот в желудочно-кишечный тракт для исследования.
Если пищеварительная система выглядит нормальной (например, без язв), может быть поставлен диагноз функциональной диспепсии. Анализы крови, а также тесты для проверки наличия Helicobacter pylori также могут быть полезны при диагностике заболевания.
Лечение функциональной диспепсии (расстройства желудка)
Функциональная диспепсия не может быть полностью излечена, но с ее симптомами можно успешно справиться с помощью изменения образа жизни, приема лекарств или их комбинации.
Изменения образа жизни могут включать:
- Снижение, устранение или устранение любых причин постоянного стресса и беспокойства
- Отказ от еды и напитков, которые усугубляют симптомы (например, напитков с кофеином или жирной пищи)
- Прием пищи небольшими частыми порциями вместо более частых приемов пищи в меньшем количестве
- Похудание при избыточном весе
- Сокращение употребления алкоголя и табака или отказ от них
Если изменение образа жизни не помогает улучшить симптомы, есть также различные лекарства, которые могут быть эффективны при лечении симптомов этого состояния:
- Лекарства, снижающие кислотность желудка: Обычные лекарства, которые действуют таким образом включают антациды, ингибиторы протонной помпы (такие как омепразол, лансопразол и рабепразол) и блокаторы гистамина (такие как ранитидин).
- Лечение Helicobacter pylori: Если присутствует инфекция Helicobacter pylori, лечение это с антибиотиками может помочь улучшить симптомы.
- Обезболивающие: Некоторые лекарства, которые обычно используются для лечения депрессии или боли. можно использовать в низких дозах для лечения функциональной диспепсии. Они могут быть полезны даже людям кто не в депрессии.
Часто задаваемые вопросы о функциональной диспепсии (расстройстве желудка)
Q: Может ли функциональная диспепсия поражать детей?
A: Да, функциональная диспепсия у детей встречается довольно часто.У детей симптомы:
так же, как и у взрослых, и лечиться аналогичным образом. Однако некоторые лекарства могут
быть непригодным для использования у детей, поэтому важно обсудить методы лечения
дети с врачом или фармацевтом. Около половины всех детей с функциональной диспепсией
почувствуете себя лучше в течение нескольких недель. Однако у некоторых детей могут быть симптомы, которые
длиться несколько месяцев.
В: Можно ли вылечить функциональную диспепсию?
A: Функциональная диспепсия неизлечима.Большинство людей хорошо справляются со своими симптомами
с изменениями образа жизни и лекарствами. Лечение Helicobacter pylori (если присутствует в
желудок) может значительно уменьшить симптомы. Симптомы этого состояния могут быть разными и в конечном итоге могут возникать гораздо реже или полностью исчезать.
Q: Есть ли какие-либо дополнительные последствия для здоровья после функциональной диспепсии?
A: Функциональная диспепсия не связана с серьезными заболеваниями, такими как рак желудка.
Q: Каков прогноз функциональной диспепсии?
A: Функциональная диспепсия – это стойкое состояние, не связанное с какими-либо серьезными заболеваниями.
осложнения, такие как язва желудка или рак желудка.Большинство людей обнаруживают, что их симптомы будут появляться и исчезать со временем в зависимости от таких факторов, как стресс, изменения образа жизни или других факторов.
Большинство из них также смогут эффективно управлять своими симптомами, и некоторые люди могут обнаружить, что
со временем симптомы полностью проходят.
В: Когда мне следует обратиться к врачу?
A: Лица, испытывающие один или несколько симптомов функциональной диспепсии, должны
обратитесь к врачу при первой возможности. На основании медицинского осмотра врач
уметь поставить диагноз и предложить варианты лечения.
Людям, принадлежащим к следующим группам, следует обращать особое внимание на симптомы, которые может быть признаком более серьезного состояния:
- Люди старше 50 лет
- Люди с семейным анамнезом злокачественных новообразований органов пищеварения
- Люди, ранее перенесшие операции на желудке
Людям, у которых наблюдаются какие-либо из следующих симптомов, следует немедленно обратиться за медицинской помощью. срочно, так как они могут указывать на более серьезное состояние:
- Непроизвольное похудание
- Анемия или дефицит железа
- Рецидивирующая рвота
- Желтуха
- Кровь в рвоте
- Стул темный, смолистый или содержащий кровь
- Одышка
- Сильная боль в шее, челюсти или руках
В случае возникновения любого из этих событий важно срочно обратиться к врачу.Если вас беспокоит, что вы или кто-то из ваших знакомых может быть болен, вы можете в любое время провести бесплатную оценку симптомов с помощью приложения Ada.
Другие названия функциональной диспепсии
- Идиопатическая диспепсия
- Расстройство желудка
- Неязвенная диспепсия
Оценка и лечение диспепсии
1. Заголовок RC. Определения диспепсии. Scand J Gastroenterol (Suppl) . 1991; 182: 1–6 ….
2. Офман Дж. Дж., Etchason J, Фуллертон С, Кан К.Л., Soll AH.Стратегии ведения Helicobacter pylori – серопозитивных пациентов с диспепсией: клинические и экономические последствия. Энн Интерн Мед. . 1997. 126: 280–91.
3. Дроссман Д.А., Ли З, Андруцци Э, Храм РД, Талли, штат Нью-Джерси, Томпсон РГ, и другие. Обследование домашних хозяйств функциональных желудочно-кишечных расстройств в США. Распространенность, социодемография и влияние на здоровье. Dig Dis Sci . 1993; 38: 1569–80.
4. Soll AH. Медикаментозное лечение язвенной болезни. Практические рекомендации. JAMA . 1996; 275: 622–9 [Опечатка опубликована в JAMA 1996; 275: 1314]
5. Lambert JR. Роль Helicobacter pylori в неязвенной диспепсии. Споры – для. Гастроэнтерол Clin North Am . 1993; 22: 141–51.
6. Талли, штат Нью-Джерси. Роль Helicobacter pylori в неязвенной диспепсии. Спор – против. Гастроэнтерол Clin North Am .1993; 22: 153–67.
7. Талли, штат Нью-Джерси, Сильверштейн MD, Агреус Л, Нырен О, Зонненберг А, Хольтманн Г. Технический обзор AGA: оценка диспепсии. Гастроэнтерология . 1998. 114: 582–95.
8. Фишер Р.С., Parkman HP. Ведение неязвенной диспепсии. N Engl J Med . 1998. 339: 1376–81.
9. Richter JE. Диспепсия: органические причины и отличительные характеристики от функциональной диспепсии. Scand J Gastroenterol (Suppl) . 1991; 182: 11–6.
10. Thompson WG. Неязвенная диспепсия. Кан Мед Ассо J . 1984; 130: 565–9.
11. Эндоскопия в оценке диспепсии. Энн Интерн Мед. . 1985. 102: 266–9.
12. Талли, штат Нью-Джерси, Цинсмайстер А.Р., Schleck CD, Мелтон LJ 3d. Подгруппы диспепсии и диспепсии: популяционное исследование. Гастроэнтерология . 1992. 102: 1259–68.
13. Colin-Jones DG. Обновление диспепсии. Scand J Gastroenterol (Suppl) . 1995; 210: 32–5.
14. Аданг РП, Висманс JF, Талмон JL, Хасман А, Амберген А.В., Stockbrugger RW. Соответствие показаний к диагностической эндоскопии верхних отделов желудочно-кишечного тракта: связь с соответствующим эндоскопическим заболеванием. Гастроинтест Эндоск . 1995; 42: 390–7.
15. Бреннер Х., Ротенбахер Д, Боде G, Адлер Г.Индивидуальный и совместный вклад инфекции Helicobacter pylori и семейного анамнеза в риск развития язвенной болезни. J Заразить Dis . 1998; 177: 1124–7.
16. Курата Дж. Х., Ногава АН. Мета-анализ факторов риска язвенной болезни. Нестероидные противовоспалительные препараты, Helicobacter pylori и курение. Дж Клин Гастроэнтерол . 1997; 24: 2–17.
17. Eastwood GL. По-прежнему ли курение играет важную роль в патогенезе язвенной болезни? Дж Клин Гастроэнтерол .1997; 25 (приложение 1): S1–7.
18. Целль СК, Будхраджа М. Подход к диспепсии в амбулаторных условиях: оценка на основе стратификации риска. J Gen Intern Med . 1989; 4: 144–50.
19. Ведение диспепсии: протокол рабочей группы. Ланцет . 1988; 1 (8585): 576–9.
20. Талли, штат Нью-Джерси. Неязвенная диспепсия: современные подходы к диагностике и лечению. Врач Фам . 1993; 47: 1407–16.
21. Дроссман Д.А., Уайтхед МЫ, Камеллери М. Синдром раздраженного кишечника: технический обзор для разработки практических рекомендаций. Гастроэнтерология . 1997; 112: 2120–37.
22. Нырен О. Терапевтическое испытание при диспепсии: его роль в условиях первичной медико-санитарной помощи. Scand J Gastroenterol (Suppl) . 1991; 182: 61–9.
23. Брошюра о повышении квалификации фармацевта: терапевтическое применение трав № 422-000-98-079-Hot.Стоктон, Калифорния: Центр терапевтических исследований, 1988.
24. Yeomans ND, Тулассай З, Юхас Л, Рац I, Ховард Дж. М., ван Ренсбург CJ, и другие. Сравнение омепразола и ранитидина при язве, связанной с приемом нестероидных противовоспалительных препаратов. N Engl J Med . 1998. 338: 719–26.
25. Hawkey CJ, Карраш JA, Щепанский Л., Уокер Д.Г., Баркун А, Суоннелл AJ, и другие.Сравнение омепразола с мизопростолом при язве, связанной с приемом нестероидных противовоспалительных препаратов. N Engl J Med . 1998. 338: 727–34.
26. Yeomans ND. Новые данные о заживлении язв и эрозий, связанных с приемом нестероидных противовоспалительных препаратов. Am J Med . 1998; 104 (3А): 56С – 61С.
27. Lanza FL. Руководство по лечению и профилактике язв, вызванных НПВП. Ам Дж. Гастроэнтерол . 1998; 93: 2037–46.
28. Malfertheiner P, Лабенц Дж. Влияет ли статус Helicobacter pylori на гастродуоденальную патологию, связанную с приемом нестероидных противовоспалительных препаратов? Am J Med . 1998; 102 (3А): 35С – 40С.
29. Schroeder PL, Наполнитель SJ, Рамирекс Б, Лазарчик Д.А., Ваэзи М.Ф., Richter JE. Эрозия зубов и кислотный рефлюкс. Энн Интерн Мед. . 1995; 122: 809-15.
30. Agreus L, Талли, штат Нью-Джерси.Диспепсия: современное понимание и лечение. Энн Рев Мед . 1998. 49: 475–93.
31. Мегро Ф. Как следует диагностировать инфекцию Helicobacter pylori? Гастроэнтерология . 1997. 113 (6 доп. 1): S93–8.
32. Отчет Международной конференции по обновлению Helicobacter pylori Инициативы по здоровью пищеварительной системы. Гастроэнтерология . 1997. 113 (6 доп.): S4–8.
33. Макристатис А, Вставка E, Schutze K, Виммер М, Роттер М.Л., Hirschl AM.Обнаружение Helicobacter pylori в образцах стула с помощью ПЦР и иммуноферментного анализа на антиген. Дж. Клин Микробиол . 1998. 36: 2772–4.
34. Заявление о медицинской позиции Американской гастроэнтерологической ассоциации: оценка диспепсии. Гастроэнтерология . 1998. 114: 579–81.
35. Silverstein MD, Петтерсон Т, Талли, штат Нью-Джерси. Первоначальная эндоскопия или эмпирическая терапия с тестированием на Helicobacter pylori при диспепсии или без него: анализ решения. Гастроэнтерология . 1996. 110: 72–83.
36. Бриггс А.Х., Скульптор MJ, Логан РП, Олдос Дж. Рамзи МЭ, Барон Дж. Экономическая эффективность скрининга и искоренения Helicobacter pylori при лечении пациентов с диспепсией в возрасте до 45 лет. BMJ . 1996; 312: 1321–5 [Опечатка опубликована в BMJ . 1996; 312: 1647]
37. Ebell MH, Варбасс L, Бреннер К. Оценка пациента с диспепсией: исследование затрат и полезности. J Fam Pract . 1997; 44: 545–55 [Опечатка опубликована в J Fam Pract 1997; 45: 169]
38. Malfertheiner P. Комментарий: как, у кого и когда диагностировать Helicobacter pylori. Гастроэнтерология . 1997. 113 (6 доп. 1): S118–9.
39. Талли, штат Нью-Джерси. Критика терапевтических испытаний при функциональной диспепсии с положительной реакцией на Helicobacter pylori. Гастроэнтерология . 1994; 106: 1174–83.
40. McColl K, Мюррей Л, Эль-Омар Э, Диксон А, Эль-Нуджуми А, Вирц А, и другие.Симптоматическая польза от искоренения инфекции Helicobacter pylori у пациентов с неязвенной диспепсией. N Engl J Med . 1998; 339: 1869–74.
41. Rabeneck L, Грэм Д.Ю. Helicobacter pylori: когда проводить анализ, когда лечить [От редакции]. Энн Интерн Мед. . 1997. 126: 315–6.
42. Блюм А.Л., Талли, штат Нью-Джерси, О’Морайн C, ван Зантен С.В., Лабенц Дж, Штольте М, и другие. Отсутствие эффекта от лечения инфекции Helicobacter pylori у пациентов с неязвенной диспепсией. N Engl J Med . 1998; 339: 1875–81.
43. Фридман Л.С. Helicobacter pylori и неязвенная диспепсия [От редакции]. N Engl J Med . 1998; 339: 1928–30.
44. Маккуэйд К. Дипепсия. В: Feldman M, Sleisenger MH, Scharschmidt BF, ред. Заболевания желудочно-кишечного тракта и печени Слейзенгера и Фордтрана: патология, диагностика, лечение. 6-е изд. Том 1. Филадельфия: Сондерс, 1998: 108–17.
Диагностика функциональной диспепсии | Клиника Орегона
Функциональная диспепсия, также известная как некислотная диспепсия, характеризуется дискомфортом и болью в верхних отделах желудочно-кишечного тракта.Это обычное заболевание, которое встречается у 15–20 процентов населения. Симптомы часто ошибочно принимают за кислотный рефлюкс, но функциональная диспепсия – это отдельное явление, хотя они могут накладываться друг на друга.
Точно так же пациенты с функциональной диспепсией также могут иметь симптомы синдрома раздраженного кишечника, поэтому диагноз часто может быть упущен. Однако правильное определение этого состояния может помочь в лечении.
Клиническая презентация
Функциональная диспепсия подразделяется на боль в эпигастрии и постпрандиальный дистресс-синдром.Болевой синдром в эпигастрии – это назойливая боль и / или жжение в эпигастрии, которые возникают не реже одного раза в неделю, тогда как постпрандиальный дистресс-синдром обычно связан с приемом пищи. Это относится к надоедливому послеобеденному сытости и / или раннему насыщению, которое происходит не менее трех дней в неделю и является достаточно серьезным, чтобы повлиять на регулярную активность или помешать завершению обычной еды.
Симптомы должны были проявиться в течение последних трех месяцев и иметь продолжительность не менее шести месяцев.Ключевым критерием является отсутствие структурного заболевания. Также могут присутствовать чрезмерная отрыжка и тошнота, однако рвота должна побуждать к обследованию для альтернативного диагноза. Функции сигнализации, перечисленные в таблице 1, должны вызывать эндоскопическое обследование.
Патофизиология
Патогенез функциональной диспепсии все еще изучается. Исследования показывают, что висцеральная гиперчувствительность приводит к появлению болевых симптомов. У людей с функциональной диспепсией также выявлено умеренно повышенное содержание эозинофилов двенадцатиперстной кишки.Это открытие предполагает, что воспалительное состояние легкой степени, возможно, из-за пищевых антигенов или предыдущих инфекций, может быть фактором. Необходимы дополнительные исследования, чтобы определить значимость этого открытия и его значение для лечения.
Другие исследования показали, что у подгруппы пациентов с H. pylori наблюдается исчезновение симптомов после искоренения, особенно у пациентов с болью в эпигастрии в качестве симптома, поэтому тестирование и лечение этого заболевания были включены в руководящие принципы.Нарушение аккомодации желудка после еды отмечается и при функциональной диспепсии. В нормальных физиологических условиях дно желудка должно расслабиться, чтобы приспособиться к приему пищи, но эта функция может быть нарушена у людей с постпрандиальным дистрессом, что приводит к симптомам раннего насыщения при отсутствии отсроченного опорожнения.
Лечение
Текущие рекомендации для тех, у кого нет тревожных симптомов (см. Таблицу 1), включают тестирование и лечение H.пилори. Разрешение симптомов может занять от шести до двенадцати месяцев, поэтому пациенты должны быть предупреждены о том, что симптомы могут исчезнуть не сразу. Если эрадикация H. pylori неэффективна, лечение может быть основано на подтипе функциональной диспепсии. Было показано, что терапия подавления кислотности ингибиторами протонной помпы или терапия антагонистами рецептора h3 превосходит плацебо. Они эффективны при обоих подтипах функциональной диспепсии.
У людей с преимущественно постпрандиальными симптомами дистресса прокинетики или лекарства, расслабляющие глазное дно (буспирон или миртазапин), могут помочь облегчить симптомы.
