Сколько длится операция по: Сколько длится операция? — ответы врача-стоматолога НоваДент
Ответы на часто задаваемые пациентами вопросы
Как правило, пациенты перед операцией взволнованы и часто задают вопросы, на которые у хирургов нет точных ответов. Некоторые из них представлены ниже.
Как долго будет длиться операция?
Длительность операции зависит от ее вида и состояния Вашего здоровья. Некоторые операции длятся менее часа. Торакоскопическая лобэктомия обычно занимает около двух часов. Операции на пищеводе могут длиться существенно дольше. Прогнозировать длительность операции до минуты очень трудно. Однако, выбирая между длительностью и качеством операции, мы всегда выбираем качество. Во время операции Вы будете «спать», а мы работать. Гораздо более важное значение для Вас имеет период после операции, где и Вам придется потрудиться.
Сколько времени мне придется провести в клинике?
Длительность послеоперационного пребывания во многом зависит от объема операции, но еще больше от выполнения поставленных перед Вами задач и условий после нее. Как правило, современные международные стандарты лечения в нашем центре сокращают среднюю продолжительность пребывания на отделении до 4-5 суток. В некоторых случаях пациенты полностью восстанавливаются на вторые сутки после операции, а на третьи готовы выписаться домой. Реже пациентам приходится задержаться в клинике на более длительный срок. Однако, всегда первоочередной общей нашей целью является Ваше полное выздоровление.
Как правило, современные международные стандарты лечения в нашем центре сокращают среднюю продолжительность пребывания на отделении до 4-5 суток. В некоторых случаях пациенты полностью восстанавливаются на вторые сутки после операции, а на третьи готовы выписаться домой. Реже пациентам приходится задержаться в клинике на более длительный срок. Однако, всегда первоочередной общей нашей целью является Ваше полное выздоровление.
Как Вы считаете, меня ожидает сложное оперативное вмешательство?
Хирургия органов грудной клетки подразумевает оперативные вмешательства вблизи сердца и крупных сосудов, что требует высокой квалификации оперирующего хирурга. Что для одного специалиста является сложным, другому может оказаться стандартным. Наш опыт миниинвазивных вмешательств и лидирующие позиции среди торакальных центов России и Европы позволяют значимо снизить риски осложнений и сократить группу действительно сложных операций.
Опухоль в легком злокачественная? Операция меня полностью вылечит?
Данные специальных исследований органов грудной клетки позволяют косвенно судить о злокачественности опухоли в легком.
Насколько выражены боли после операции?
После наших операций боль обычно умеренная, она хорошо поддается обезболиванию стандартными ненаркотическими препаратами. Кроме того, подавляющее большинство оперативных вмешательств мы выполняем без вскрытия грудной клетки, что значимо снижает болевые ощущения после операции. К обезболивающим препаратам добавляется еще и постоянное введение местных анестетиков паравертебрально (в область нервных стволов, передающих болевые ощущения от места разреза до головного мозга). Кратность обезболивания в том числе определяете и Вы сами, ориентируясь на свои ощущения. Однако, операций совсем без боли не бывает, а болевой синдром во многом зависит от восприимчивости каждого пациента.
Сколько стоит лечение?
Финансирование в нашей клинике осуществляется из нескольких источников. Высокотехнологичные операции производятся за счет средств Федерального и Городского бюджетов (квоты ВМП). Существует возможность лечения за счет страховых компаний, прямых договоров с предприятиями и личных средств граждан.
Памятка пациентам про хирургическое лечение глаукомы
Уважаемый пациент!
Вам предстоит операция по поводу глаукомы.
В нашей клинике выполняется комбинированное хирургическое лечение глаз, которое состоит из 2-х этапов – хирургического и лазерного. Вначале хирург проведет щадящую операцию непроникающего типа. А вторым этапом будет выполнена лазерная гониопунктура. Важным достоинством такого подхода к лечению глаукомы является восстановление оттока внутриглазной жидкости по естественным каналам. Современное оборудование из Германии и США, одноразовые расходные материалы обеспечивают отличные результаты, снижают риск осложнений, сокращают послеоперационный период.
Операцию выполняют высококвалифицированные хирурги.
Подготовка к операции
- Перед операцией Вам необходимо пройти обследование общего состояния согласно выданному перечню анализов и диагностику глаукомы. Когда обследования будут пройдены, позвоните в клинику по телефону 8 (391) 2-911-494 и запишитесь к хирургу и анестезиологу на предоперационный осмотр.
- Предоперационный осмотр проводится накануне дня операции. Результаты анализов нужно принести с собой. На предоперационном осмотре Вам будет выбрана тактика и вид оперативного вмешательства. Также будет назначена предоперационная подготовка (глазные капли, таблетки). Также Вас попросят подписать «информированное добровольное согласие» на операцию (согласно статье 20 закона РФ об охране здоровья граждан).
- Внимание! За 5 дней до предоперационного осмотра необходимо прекратить закапывать капли траватан или ксалатан (если они Вам были назначены ранее).
 В день операции нужно принять те лекарства, которые будут рекомендованы Вам врачом анестезиологом. До операции не принимать пищу в течение 4-х часов.
В день операции нужно принять те лекарства, которые будут рекомендованы Вам врачом анестезиологом. До операции не принимать пищу в течение 4-х часов. - Явиться в клинику в день операции нужно в назначенное время (обычно, за 30 мин до начала операции). Шерстяные вещи в операционную надевать нельзя, поэтому принесите с собой удобную сменную одежду.
Операция
- Хирургическая операция проводится амбулаторно, под местным обезболиванием. По времени занимает 15- 20 мин. После операции в течение 1–го часа Вы будете находиться под наблюдением анестезиолога в послеоперационной палате, затем Вас отпустят домой. После операции на глаз накладывается повязка – наклейка, которую не нужно снимать до утра следующего дня.
- Лазерный этап операции также проводится амбулаторно, под местным обезболиванием (капли). После него можно сразу идти домой, а иногородним пациентам можно будет уехать домой и наблюдаться у офтальмолога по месту жительства.
Послеоперационный режим
- После операции Вам выдадут капли и инструкцию по режиму закапывания их в оперированный глаз.

- Глазную повязку необходимо носить первые 3 дня после операции. На улице оперированный глаз лучше закрывать повязкой в течение 7- 10 дней.
- Если Вас в первые дни после операции будет раздражать свет, можно пользоваться солнцезащитными очками. Во время умывания оперированный глаз не мочить 10 дней, мыть голову можно через 7 дней после операции.
- Вы можете смотреть телевизор, читать, выполнять не тяжелую работу по дому через 5 дней после операции.
- Принимать пищу можно в обычном режиме, но следует избегать продуктов, вызывающих нарушение пищеварения и запоры, а также слишком соленую пищу (особенно в первые дни).
- После операции в течение 10 дней запрещается: спать на стороне оперированного глаза; употреблять алкогольные напитки; работать в наклон; поднимать более 5 кг.
Первый осмотр хирурга проводится на следующий после операции день. Дальнейшие осмотры и назначения определяет хирург в зависимости от состояния Вашего глаза. Для работающих пациентов со дня операции выдается листок нетрудоспособности на весь период реабилитации (10-14 дней).
Для работающих пациентов со дня операции выдается листок нетрудоспособности на весь период реабилитации (10-14 дней).
Все обследования и осмотры в клинике до и после операции осуществляются по предварительной записи!
В стоимость хирургического этапа входит:
- Предоперационный осмотр хирурга и анестезиолога
- Операция
- Набор глазных капель
- Послеоперационный осмотр
Наблюдение по больничному листку (1-2 посещения) оплачиваются дополнительно. Лазерный этап лечения проводится через 1 месяц после хирургического, оплачивается дополнительно.
Шунтирование сердца | методы, риски, клиники
Что такое шунтирование?
Шунтирование - операция на сердце, при которой суженные или закрытые коронарные сосуды обходят путем введения здоровых кровеносных сосудов. Шунтирование является одной из наиболее распространенных процедур при лечении сердечно-сосудистых заболеваний. Она выполняется на поздних стадиях заболеваний, таких как облитерирующее заболевание периферических сосудов, ишемическая болезнь сердца , или при постинфарктном состоянии.
Когда необходимо шунтирование?
Операция шунтирования необходима, если одна или несколько коронарных артерий сильно сжаты или закрыты, и есть значительное нарушение кровообращения сердца.Часто данная проблема заходит настолько далеко, что медикаментозное лечение или баллонная дилатация сужения сосудов становятся неэффективными. В таких случаях суженные участки могут быть устранены с помощью операции шунтирования. В результате может быть улучшена продолжительность и качество жизни кардиологического больного.
У 90% оперированных пациентов наблюдается значительное облегчение или исчезновение жалоб на стенокардию. Однако, если пациенту предлагают операцию шунтирования, необходимо также взвесить все шансы на успех лечения. Поскольку это стрессовая процедура, преимущества и риски должны быть тщательно оценены кардиологом и кардиохирургом. Риски, которые могут выступать против операции шунтирования, включают степень повреждения сердца, состояние сосудов и другие сопутствующие заболевания.
Как проходит операция?
Стандартная операция шунтирования проводится под общей анестезией с использованием аппарата искусственного кровообращения. Сосудистый шунт берут либо из грудной артерии (из-за ее близости), либо артерии руки или вены ноги.
Сначала хирург открывает грудную клетку, в то же время для пересадки подготавливается грудная артерия или соответствующий сосуд руки или ноги. Подключается аппарат искусственного кровообращения (АИК), а сердце останавливается. Сосуды для шунтирования и коронарные артерии сшиваются вместе. В зависимости от количества сужений возможна установка нескольких шунтов. Далее врач снимает АИК и закрывает грудную клетку.
Минимально инвазивная операция шунтирования
 Процедуры имеют следующее название:
Процедуры имеют следующее название:- Метод MIDCAB (минимальное инвазивное прямое шунтирование коронарных артерий)
- Метод OPCAB (аортокоронарное шунтирование на работающем сердце)
При технике MIDCAB область грудины не вскрывают, но доступ к сердцу достигается посредством разреза между ребрами с левой стороны грудной клетки. Однако при этой минимально инвазивной операции шунтирования могут быть достигнуты только коронарные сосуды передней стенки сердца.
При технике OPCAB доступ к сердцу происходит через разрез грудины, но без использования аппарата искусственного кровообращения. Как правило, при данном методе могут быть достигнуты коронарные артерии задней стенки сердца. Однако во время операции насосная мощность сердца может быть нарушена, если оно выведено из своего положения, что требует использования АИК.
В конечном счете, только медицинская команда может решить, какая хирургическая процедура для пациента обещает лучший хирургический результат. Поскольку обе процедуры требуют исключительных способностей хирургической команды, такие операции предлагают только кардиологические больницы с опытными кардиохирургами и анестезиологами. Кроме того, в таких случаях проводят тщательный отбор пациентов. Благополучие пациента и наилучший возможный хирургический результат имеют первостепенное значение при выборе метода шунтирования.
Поскольку обе процедуры требуют исключительных способностей хирургической команды, такие операции предлагают только кардиологические больницы с опытными кардиохирургами и анестезиологами. Кроме того, в таких случаях проводят тщательный отбор пациентов. Благополучие пациента и наилучший возможный хирургический результат имеют первостепенное значение при выборе метода шунтирования.
Как долго проходит операция шунтирования и длится пребывание пациента в больнице?
Операция коронарного шунтирования обычно занимает три часа. Продолжительность операции зависит от количества шунтов, которые должны быть установлены, и наличия осложнений. После операции пациент проводит от 2 до 3 дней в отделении интенсивной терапии. За это время риск слишком низкого сердечного ритма сведен к минимуму с помощью кардиостимулятора. При отсутствии каких-либо осложнений пациента переводят в общую палату, где он находится под наблюдением сроком до трех недель. Как правило, рекомендуется постгоспитальная реабилитация в специальной клинике.
Какие осложнения могут возникнуть?
Коронарное шунтирование - это безопасная процедура, которую проверяли и применяли в течение десятилетий. Но, как и при любой операции, могут возникать осложнения. Это:
- Последующее кровотечение
- Внезапная сосудистая окклюзия с инфарктом миокарда
- Послеоперационный делирий : нарушения мозгового кровообращения
- Нарушение заживления ран
- Перикардиальный выпот
- Плевральный выпот
- Инфекции
- Боли
Каковы прогнозы после операции шунтирования?
Шунтирование является одной из наиболее распространенных хирургических процедур на сердце и может быть выполнено даже у пациентов пожилого возраста. Тем не менее, не следует недооценивать сложность операции и хирургические риски. Установка шунта является для пациента труднопереносимой операцией, после которой больной ослаблен в течение нескольких недель.
Кроме того, боль и дискомфорт, такие как сдавливание или онемение, являются нормальным явлением в течение 6 месяцев после процедуры. Чтобы ускорить процесс реабилитации, уже через несколько часов после операции проводят лечебную гимнастику.
Чтобы ускорить процесс реабилитации, уже через несколько часов после операции проводят лечебную гимнастику.
Для благополучного течения операции важно заранее определить, ослаблено ли сердце предыдущими инфарктами. В 2-5% случаев сердечный приступ может случиться во время операции. В такой ситуации, однако, исход чаще благоприятный, поскольку во время операции пациенту с инфарктом можно оказать моментальную помощь.
Для успешного восстановления после операции решающее значение имеет здоровый образ жизни. Физические упражнения, здоровое питание и отсутствие факторов риска, таких как никотин и алкоголь – это верные шаги на пути к долгосрочному восстановлению.
Какие врачи и клиники являются специалистами по шунтированию в Германии и Швейцарии?
Естественно, что человек, которому требуется проведение шунтирования, желает получить лучшую медицинскую помощь. Таким образом, пациент задается вопросом, где можно найти лучшую клинику для проведения шунтирования или лучшую кардиологическую клинику в Германии, Австрии и ли Швейцарии ?
Поскольку на данный вопрос трудно ответить объективно, а настоящий врач никогда не будет утверждать, что он является лучшим, можно полагаться только на опыт специалиста.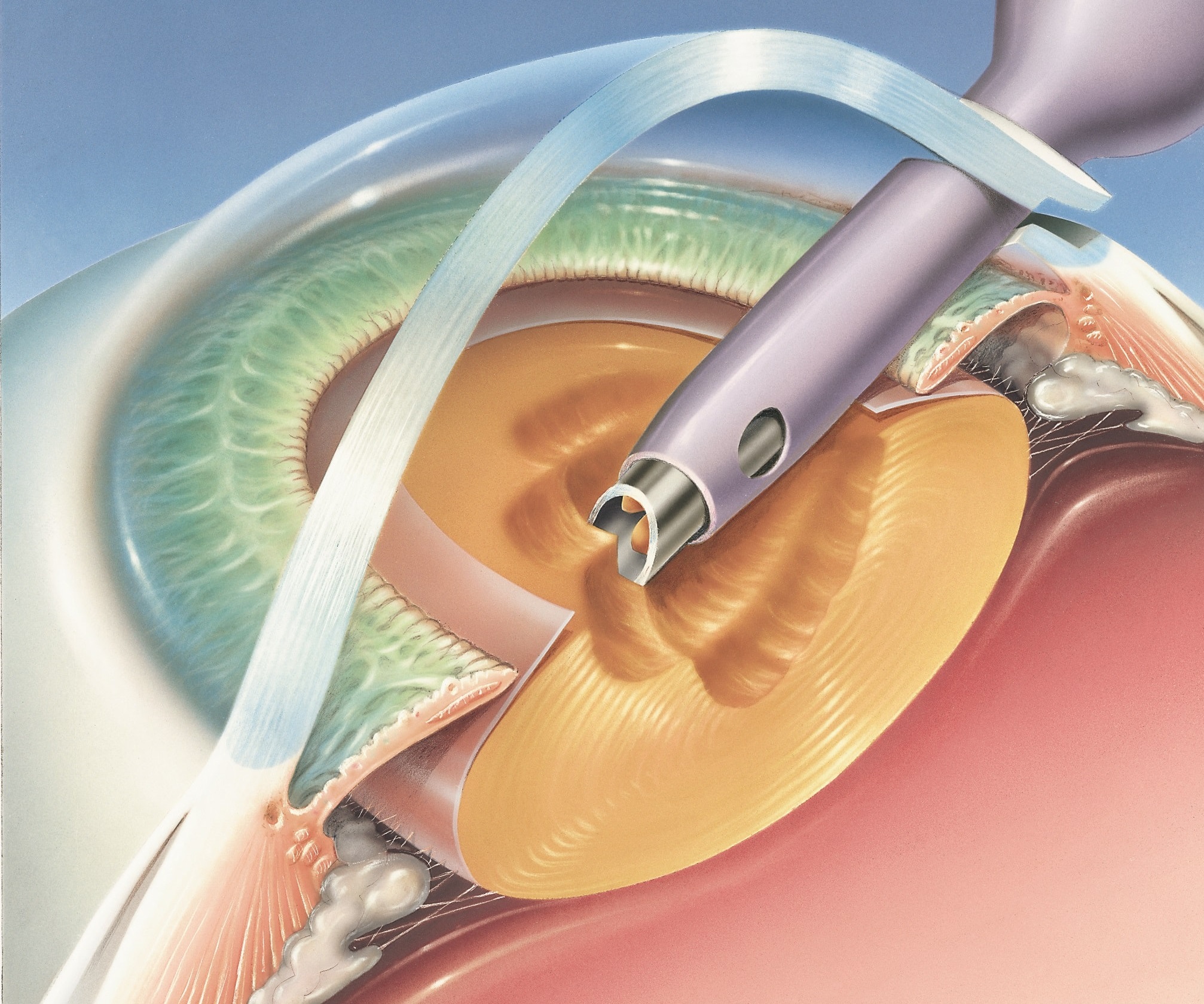 Чем больше операций по шунтированию выполнил врач, тем больше опыта он имеет по своей специальности.
Чем больше операций по шунтированию выполнил врач, тем больше опыта он имеет по своей специальности.
Таковыми являются специалисты в области шунтирования с многолетним хирургическим опытом. Главным образом минимально инвазивные операции предлагаются только специализированными кардиологическими центрами.
Компания PRIMO МЕДИКО поможем найти специалиста или клинику для проведения шунтирования в Германии или Швейцарии. Все врачи и клиники были приняты в базу данных PRIMO MEDICO на основании их опыта и репутации. Они ждут ваших запросов относительно дополнительного заключения или даты операции.
Источники:
Герольд Герд: Внутренняя медицина. Кёльн, самиздат 2012
Араште K.; Бэнклер, Х.-В. ; Бибер, C .; и др:. Внутренняя медицина. Штутгарт, изд. Георг Тиме KG 2009.
Часто возникающие вопросы – Институт лечения косоглазия
Возможна ли операция по исправлению косоглазия у взрослых?
Да, вопреки ошибочному мнению, хирургическое лечение косоглазия можно проводить в любом возрасте, также и у взрослых.
Возможна ли лазерная операция по исправлению косоглазия?
Нет, проведение операции по исправлению косоглазия с помощью лазера невозможно. Все оперативные мероприятия по лечению косоглазия проводятся хирургически.
Как проводится анестезия при операции по исправлению косоглазия?
Оперции по исправлению косоглазия проводятся под общим наркозом.
Как долго длится хирургическая коррекция косоглазия?
Операция по исправлению косоглазия длится от 30 до 45 минут.
Возможно ли хирургическое излечение нистагма?
Хирургическое излечение самого нистагма невозможно. Проводятся операции на наружных глазных мышцах для уменьшения компенсирующего положения головы или сопутствующего косоглазия.
Каковы побочные действия атропина?
Закапывание атропина в глаза может вызывать: раздражение, покраснение, жар. В нашем Институте вместо атропина применяется тропикамид или циклопентолат.
Необходим ли атропин перед обследованием?
В нашем Институте мы практически никогда не рекомендуем родителям применять атропин дома, перед визитом у врача. Во время визита мы сами вводим капли тропикамида или циклопентолата и через 30 минут проводим исследование глазного дна и дефекта зрения у ребенка.
Во время визита мы сами вводим капли тропикамида или циклопентолата и через 30 минут проводим исследование глазного дна и дефекта зрения у ребенка.
Можно ли вылечить амблиопию у взрослых?
К сожалению, нет. Только у детей можно с успехом лечить амблиопию.
Как можно лечить амблиопию?
Лечение амблиопии заключается в соответствующей оптической коррекции (очки, контактные линзы), обтурации (закрывании) лучше видящего глаза и иногда в плеоптических упражнениях.
В чем заключается оперативное лечение косоглазия?
Оперативное лечение косоглазия заключается в ослаблении или усилении соответствующих мышц. С целью ослабления мышцы обычно производят ее рассечение и повторно пришивают мышцу на несколько миллиметров назад от ее первичного положения. Для усиления мышцы ее обычно укорачивают.
Что такое бинокулярное зрение?
Бинокулярное зрение – это уникальная функция мозга, которая позволяет смотреть одновременно обоими глазами. Мозг формирует единый объемный зрительный образ, получаемый в результате слияния изображений от обоих глаз в одно целое. Этот механизм слияния двух изображений называем фузионным рефлексом. Бинокулярное зрение позволяет нам на объемное видение или иначе стереоскопическое видение (в трехмерном изображении, т.е. в 3D).
Мозг формирует единый объемный зрительный образ, получаемый в результате слияния изображений от обоих глаз в одно целое. Этот механизм слияния двух изображений называем фузионным рефлексом. Бинокулярное зрение позволяет нам на объемное видение или иначе стереоскопическое видение (в трехмерном изображении, т.е. в 3D).
Будет ли у моего ребенка бинокулярное зрения после операции по исправлению косоглазия?
Потенциал бинокулярного зрения формируется в первые месяцы жизни ребенка. И если в этот период что-либо препятствует развитию бинокулярного зрения (а таким препятствием очень часто является именно косоглазие), то позднее невозможно сформировать способность видеть обоими глазами. Мозг старшего ребенка уже, к сожалению, не обладает таким потенциалом. Но если мозг маленького ребенка сформирует в себе возможность бинокулярного видения, а позднее появится косоглазие, которое нарушит бинокулярное зрение, то по достижении симметричного положения глаз при прямом взоре (ношение очков или операция по исправлению косоглазия), обычно способность к бинокулярному видению восстанавливается. Одним из широко распространенных мифов на тему бинокулярного зрения является мнение, что при проведении операции по исправлению косоглазия до 6 года жизни можно восстановить бинокулярное зрение. К сожалению, это неправда. Операция по поводу косоглазия может восстановить бинокулярное зрение только в том случае, если способность видеть одновременно обоими глазами была сформирована в самый ранний период жизни ребенка. При отсутствии такой способности никакое лечение не восстановит бинокулярное зрение. В такой ситуации операция поставит глаза в симметричное положение, но не восстановит бинокулярное зрение. Такая операция часто называется пациентами „косметической операцией по поводу косоглазия”.”.
Одним из широко распространенных мифов на тему бинокулярного зрения является мнение, что при проведении операции по исправлению косоглазия до 6 года жизни можно восстановить бинокулярное зрение. К сожалению, это неправда. Операция по поводу косоглазия может восстановить бинокулярное зрение только в том случае, если способность видеть одновременно обоими глазами была сформирована в самый ранний период жизни ребенка. При отсутствии такой способности никакое лечение не восстановит бинокулярное зрение. В такой ситуации операция поставит глаза в симметричное положение, но не восстановит бинокулярное зрение. Такая операция часто называется пациентами „косметической операцией по поводу косоглазия”.”.
Диплопия после операции по исправлению косоглазия?
Риск появления двоения в глазах после оперции по исправлению косоглазия касается, в принципе, только взрослых. Проводя операцию по поводу косоглазия у взрослого человека, мы должны считаться с риском появления диплопии. Связано это с тем, что мозг взрослого человека привык принимать изображение из глаза, поставленного под углом, и после операции по исправлению косоглазия может испытывать проблемы с привыканием к симметричному положению глаз. К счастью, мы располагаем специальным исследованием, которое позволяет оценить степень риска появления диплопии. Во время этого исследования проводим симуляцию, как пациент будет видеть после операции по исправлению косоглазия. Если исследование покажет высокую степень риска появления диплопии при симметричном положении глаз, то иногда принимается решение о проведении операции по исправлению косоглазия в несколько этапов. В таком случае угол косоглазия уменьшается постепенно, что дает возможность мозгу приспособиться к новому положению глаз. Через несколько месяцев проводится очередная операция.
К счастью, мы располагаем специальным исследованием, которое позволяет оценить степень риска появления диплопии. Во время этого исследования проводим симуляцию, как пациент будет видеть после операции по исправлению косоглазия. Если исследование покажет высокую степень риска появления диплопии при симметричном положении глаз, то иногда принимается решение о проведении операции по исправлению косоглазия в несколько этапов. В таком случае угол косоглазия уменьшается постепенно, что дает возможность мозгу приспособиться к новому положению глаз. Через несколько месяцев проводится очередная операция.
Надо ли снимать швы после операции по исправлению косоглазия?
Нет, в нашем институте мы используем растворимые швы, которые исчезают в течение 6 недель после операции, в связи с чем не требуется их снимать.
??Возмещается ли госбюджетом операция по исправлению косоглазия?
Да, стоимость операции по поводу косоглазия полностью возмещается госбюджетом. Это касается и детей, и взрослых.
Что такое мнимое косоглазие?
Мнимое косоглазие является оптическим обманом у человека, у которого нет косоглазия и глаза которого поставлены симметрично. Мнимое косоглазие (на латинском языке – pseudostrabismus) чаще всего выявляется у маленьких детей и младенцев и обычно связано с широкой переносицей. Широкой переносице обычно сопутствует „избыток кожи” с обеих сторон носа, который заслоняет „белую часть глаза”. И именно это создает впечатление косоглазия. Такое впечатление косоглазия усиливается, кода ребенок смотрит по сторонам, так как в этом случае глаз, который смотрит в направлении носа полностью прячется за этим избытком кожи. Мнимое косоглазие часто также заметно на фотографиях. Мнимое косоглазие не вызывает каких-либо негативных последствий для развития зрения и не требует лечения. Однако, необходима консультация у специалиста по лечению косоглазия, чтобы убедиться, что это мнимое косоглазие, а не настоящее, которое может очень негативно влиять на развитие зрительной системы у маленького ребенка и которое требует немедленного лечения.
Кто такой страболог?
Страболог – это специалист по лечению косоглазия. Это офтальмолог, который специализируется на диагностике и лечении косоглазия, нистагма и амблиопии. Страболог проводит операцию на наружных мышцах зрительного органа у детей и взрослых.
Когда оперировать косоглазие?
Очень часто родители задают нам, страбологам (то есть специалистам по лечению косоглазия), вопрос, когда лучше всего проводить операцию по поводу косоглазия. На этот вопрос нет однозначного ответа. Типов косоглазия очень много, поэтому к лечению косоглазия всегда необходим индивидуальный подход. Очень многое зависит от типа косоглазия, возраста ребенка или возможной амблиопии. При некоторых формах косоглазия мы предлагаем очень раннее проведение оперативной коррекции косоглазия, даже на первом году жизни ребенка. Такое решение принимается в случае младенческого косоглазия. А при расходящемся косоглазии часто рекомендуем оперативное лечение у намного старших детей. Не соответствует правде распространенное утверждение, что операцию косоглазия надо проводить до 6–7 года жизни. Операцию косоглазия можно проводить в любом возрасте, мы очень часто оперируем также взрослых людей.
Операцию косоглазия можно проводить в любом возрасте, мы очень часто оперируем также взрослых людей.
Сколько стоит операция по исправлению косоглазия?
Стоимость операции по поводу косоглазия возмещается госбюджетом у пациентов любого возраста. Если пациент все-таки решает сам оплатить операцию по исправлению косоглазия, то стоимость такой операции в нашем Институте составляет 2800 злотых. Это цена операции независимо от того, оперируется один или оба глаза.
Является ли косоглазие наследственным?
Да, есть предрасположенные к косоглазию семьи, в которых оно проявляется в последующих поколениях. Поэтому в таких семьях необходимо проводить специалистическое офтальмологическое исследование у каждого ребенка в возрасте около 12–15 месяцев, даже если родители не наблюдают каких-либо беспокоящих признаков. Если ребенок косит по окончании 3 месяца жизни, такое исследование должно быть проведено немедленно.
«Плаваюший» глаз у ребенка – что это такое?
Родителям часто кажется, что глаза их детей поставлены несимметрично. Такую ситуацию называем косоглазием. Глаз может косить к носу (сходящееся косоглазие), к уху (расходящееся косоглазие), вверх или вниз (вертикальное косоглазие). Косоглазие может очень неблагоприятно влиять на развитие зрительной системы, поэтому к лечению косоглазия надо приступить как можно быстрее.
↑ Вверх
после операции: реабилитация, что можно и нельзя делать
Сегодня хирургическое лечение катаракты методом ультразвуковой факоэмульсификации – одна из наиболее распространенных и востребованных офтальмологических операций. Ежегодно врачи-офтальмохирурги клиники «Леге Артис» проводят больше 4 000 операций по удалению катаракты.
После операции следует медикаментозная терапия с использованием специальных капель, действие которых направлено на закрепление достигнутых результатов в лечении катаракты. Из этой статьи вы узнаете, как проходит восстановление после операции, а также что рекомендуют врачи клиники «Леге Артис», чтобы избежать осложнений.
Реабилитация после операции на катаракту
Лечение катаракты хирургическим путем проводится безболезненно, а новые технологии позволили сделать его малотравматичным и безопасным. Благодаря этим качествам реабилитационный период значительно сократился и проходит достаточно комфортно для пациентов. Восстановление остроты и четкости зрения вовсе происходит практически сразу после операции.
Несмотря на все преимущества, врачи клиники «Леге Артис» настоятельно рекомендуют соблюдать ряд правил и рекомендаций в течение всего реабилитационного периода после операции по удалению катаракты. Соблюдение рекомендаций позволяет, например, уберечь роговицу глаза, избежать смещения имплантированной линзы, занесения инфекции и т.д.
Некоторые пациенты после операции сталкиваются со следующими клиническими признаками:
- Болевые ощущения в прооперированном глазу – возникновение болевого синдрома объясняется самим фактом оперативного вмешательства. Как бы бережно не действовал врач, в ходе операции затрагиваются тканевые структуры, из-за чего какое-то время сохраняются неприятные и болезненные ощущения. Избавиться от них можно, применяя глазные капли, которые прописывает врач;
- Зуд и выраженная слезоточивость прооперированного глаза – такие симптомы проявляются в результате раздражения, которого также не удается избежать в ходе проведения операции. Особенно часто такие клинические признаки присутствуют в послеоперационном периоде после удаления катаракты. В большинстве случаев устранить такие симптомы позволяют специальные капли, но, чтобы вам их прописали, следует рассказать о неприятных ощущениях врачу;
- Покраснение в глазу – гиперемия происходит как следствие расширения сосудов конъюнктивы. Такие симптомы не представляют опасности и не несут угрозы, схожий эффект происходит у людей от обычной усталости, нарушений сна;
- После удаления катаракты глаз видит плохо или присутствует полная слепота – подобное может произойти при сопутствующих патологиях сетчатки, зрительного нерва или других структур органов зрения. При этом помните, что слабовыраженная размытость зрения или затуманивание может присутствовать на начальных этапах послеоперационного периода. Незначительные зрительные дефекты вскоре пройдут, как только рассосется отечность роговицы, вызванная хирургическими манипуляциями.
Помните, неприятные ощущения, слабовыраженная нечеткость зрения и прочие незначительные симптомы могут сохраняться 1-2 дня после операции. В течение этого времени структуры глаза восстанавливаются, «уходят» воспаление, отек, зрение проясняется, и неприятные ощущения рассеиваются. Для полной регенерации требуется 1-2 недели, в течение этого периода необходимо соблюдать все рекомендации врача.
Какие очки можно носить после удаления катаракты
Через 2 недели после оперативного вмешательства пациенту необходимо пройти контрольный осмотр в клинике. Тогда же, при необходимости, врач-оптометрист подберет очки для чтения книг, работы на близком и среднем расстоянии. Для всех пациентов клиники «Леге Артис» действует скидка 10% на покупку очков в сети салонов «Леге Оптика».
Современные виды линз сделают ношение очков комфортным:
- С помощью специальных офисных линз можно спокойно, без какого-либо напряжения для глаз, переводить взгляд с документов на клавиатуру, четко видеть монитор компьютера, вести переговоры и презентации, общаться с коллегами – и все это без необходимости менять очки;
- Очки с прогрессивными линзами позволяют отлично видеть на разных расстояниях и заменяют несколько пар: в одних и тех же очках с прогрессивными линзами можно просматривать документы, управлять автомобилем или работать за компьютером;
- Очки для вождения обеспечивают хорошую видимость и контрастное зрение даже в условия низкой освещенности, устраняют слепящие блики от фар встречных машин, делают вождение комфортным ночью и днем.
Кроме того, в течение первой недели после операции необходимо закрывать прооперированный глаз солнцезащитными очками. Качественные солнцезащитные очки способны защитить от ультрафиолетового излучения и сохранить здоровье глаз! «Экономный вариант» лишь уменьшит естественную яркость света и не спасет от вредных лучей.
Какие капли можно капать после операции на катаракту
После хирургического лечения катаракты в клинике «Леге Артис» каждому пациенту бесплатно выдают набор капель, необходимых для послеоперационного восстановления.
- Капли можно закапывать самостоятельно перед зеркалом, или это могут делать родственники пациента.
- Вымыв руки с мылом, нужно оттянуть слегка вниз нижнее веко прооперированного глаза и в пространство, образовавшееся между веком и глазом, закапать 1-2 капли лекарства.
- Смотреть при закапывании лучше всего вверх.
Для сокращения реабилитационного периода и в целях профилактики осложнений каплями необходимо пользоваться регулярно, не делая перерывов, четко следуя назначениям лечащего врача.
Что нельзя делать после операции на катаракту
Для скорейшего выздоровления и исключения осложнений врачи клиники «Леге Артис» настоятельно рекомендуют придерживаться следующих правил:
- Регулярно использовать капли, рекомендованные лечащим врачом.
- Закрывать прооперированный глаз солнцезащитными очками.
- Питание может остаться прежним, алкоголь нужно обязательно исключить.
- Во время умывания или купания в течение 1 месяца избегайте попадания воды в оперированный глаз. Спать разрешается только на спине или стороне, противоположной оперированному глазу.
- Первые 2-5 дней умываться только прокипяченной водой.
- Через 3-4 дня после операции можно смотреть ТВ, ходить на прогулки, не забывая о систематическом закапывании капель.
- Категорически запрещается в течение 1 месяца заниматься тяжелым физическим трудом, поднимать тяжести свыше 5-7 кг. В последующем вы можете вернуться к своему обычному образу жизни
Все описанные рекомендации следует четко соблюдать не менее 30 дней и далее по наставлению врача.
Пройдите полное обследование зрения
в офтальмологическом комплексе «Леге Артис»
Пора исправить зрение!
Запись на прием по телефону:
Почему так важно соблюдать режим
Каждое действие и рекомендация, продиктованные врачом, необходимо исполнять неукоснительно. Это касается не только ограничения физической активности или нагрузок. Стоит несколько раз пропустить закапывание, это может привести к опасным последствиям.
Если вы не уверены, можно ли делать что-либо, задайте вопрос своему лечащему врачу на бесплатном послеоперационном осмотре.
Часто задаваемые вопросы по катаракте. Отвечают специалисты МНТК
Что такое катаракта? Насколько распространено это заболевание?
Это одно из самых распространенных офтальмологических заболеваний. В подавляющем большинстве случаев катаракта развивается у людей пожилого возраста, однако не исключена возможность возникновения данной патологии у молодых пациентов.
Катаракта – помутнение хрусталика, приводящее к уменьшению прохождения лучей света в глаз и снижению остроты зрения. По сути, хрусталик – прозрачная линза, основная задача которой проводить свет, а также преломлять его таким образом, чтобы изображение на сетчатке было четким. Однако с возрастом, под воздействием естественных механизмов старения, он становится все менее эластичным и начинает мутнеть. Изменение прозрачности хрусталика препятствует проникновению лучей света внутрь глаза и зрение человека ухудшается. Интенсивность этих процессов различная – от нескольких месяцев до десятков лет.
Почему возникает катаракта?
- Причины возникновения катаракты различны: это может быть нарушение питания тканей глаза, связанное с возрастом, лучевое воздействие, диабет, травма, некоторые заболевания глаз (например, глаукома, близорукость высокой степени), воспалительные аутоиммунные заболевания или наследственные особенности организма. Также большое влияние на развитие катаракты оказывает стресс.
Какие основные симптомы катаракты?
- Снижение зрения при чтении, постепенное увеличение дальнозоркости часто являются первыми признаками развития катаракты. В дальнейшем краски постепенно теряют контрастность, появляется туман. Постепенно эти явления усиливаются, вплоть до снижения зрения до уровня светоощущения. То есть человек практически слепнет.
Катаракта поражает сразу оба глаза или один из них?
- Обычно катаракта развивается индивидуально на каждом глазу. При классическом варианте развития заболевания в результате процессов старения катаракта может развиваться симметрично на обоих глазах, при этом на одном из них она, как правило, более выражена.
Есть ли возможность обойтись без оперативного вмешательства при о катаракте?
На сегодняшний день единственной возможностью устранения патологии является микрохирургическая операция, заключающаяся в удалении помутневшего хрусталика глаза с заменой его на искусственный хрусталик, или, говоря «медицинским языком», интраокулярную линзу. По своим оптическим свойствам интраокулярная линза сходна с естественным хрусталиком. Она очень надежна и может простоять в глазу всю жизнь.
Изменения в хрусталике носят необратимый характер, и никакие капли, специальные очки, диета или упражнения не могут «заставить» его вновь стать прозрачным. Существует распространенное мнение о том, что витаминные капли способствуют торможению процесса дальнейшего развития катаракты. Однако это утверждение не подкрепляется ни одним серьезным исследованием. Так что с уверенностью сказать, что это действительно так, нельзя.
Катаракта не должна созреть?
Это известная точка зрения, но она является несколько устаревшей. Ее возникновение связано с тем, что раньше хрусталик удаляли целиком. Для этого требовалось сделать больший разрез, и число послеоперационных осложнений было гораздо выше, чем сейчас. То есть пациенту нечего было терять – глаз уже не видел, что относительно снижало риск операции.
Современная хирургия катаракты выполняется методом ультразвуковой факоэмульсификации с применением фемтосекундного лазера. Данная технология позволяет удалять помутневший хрусталик через микроскопический операционный доступ, что существенно снижает риск осложнений. Поэтому операцию можно проводить на любом этапе развития катаракты, даже при сохраняющемся относительно высоком зрении. Более того, иногда удаление хрусталика бывает необходимым в случае, если он становится слишком толстым для глаза, перекрывает пути оттока, что может способствовать развитию глаукомы, периодическому повышению внутриглазного давления с повреждением зрительного нерва и по ряду других показаний.
Сегодня на рынке представлены разные модели искусственных хрусталиков. Какой из них лучше выбрать – европейского или американского производства? Чем они вообще отличаются друг от друга?
Существует много моделей интраокулярных линз. Некоторые современные модели искусственных хрусталиков позволяют корректировать и сопутствующие патологии, к примеру, роговичный астигматизм. В 90% случаев в клинической практике используются стандартные искусственные хрусталики, произведенные в разных странах мира: США, Германии. Швейцарии, Бельгии, России и др. Необходимо помнить, что ни один искусственный хрусталик не выходит на рынок без проведения тщательных исследований: должно быть сделано определенное число операций, пройдена процедура сертификации, включающей аттестацию материала, модели и т.д. Это необходимо, чтобы удостоверится, что данный продукт обладает всеми необходимыми характеристиками, стандартизирован и безопасен в применении. Иными словами, если он попал на рынок, то это уже является гарантией его качества.
Но какой именно тип линзы более подходит для глаза – решает хирург. Оптическая сила искусственного хрусталика подбирается индивидуально для каждого больного и зависит от анатомических и оптических особенностей глаза.В очень редких случаях, при тяжелой сопутствующей патологии глаза врач может даже принять решение о нецелесообразности имплантации интраокулярной линзы.
Кто оплачивает покупку искусственного хрусталика?
Этот вопрос в каждом конкретном медицинском учреждении решается по-разному. Существуют государственные программы – федеральные и региональные квоты, под которые попадают некоторые заболевания. В основном это серьезные сочетанные патологии, такие как отслойка сетчатки, тяжелые травмы глаза и т.д., в числе которых может быть и катаракта.
Покупку искусственного хрусталика также может оплатить медицинская страховая компания в рамках договоров, заключенных с медицинскими учреждениями. Существуют разные варианты оплаты медицинской услуги – полная или частичная, в рамках ОМС или ДМС и т.д. Таким образом, существуют разные формы финансирования и поддержки со стороны различных организаций. И когда пациент приходит в медицинское учреждение, ему обязательно разъяснят порядок оказания той или иной медицинской услуги в соответствии с существующими стандартами.
Сколько операций по удалению катаракты в год проводится в вашем центре?
- Около 20 тыс. операций, и это только в Москве, не считая 10-ти филиалов, открытых в разных городах России.
Есть ли противопоказания к проведению операции по удалению катаракты?
- Единственным противопоказанием к операции, учитывая универсальность сегодняшних технологий и мастерство хирургов, является нежелание пациента.
Какова длительность операции?
- При неосложненной катаракте – в среднем 10 минут. Однако стоит заметить, что существует очень много факторов, которые могут затруднять техническое выполнение операции и, в сложных случаях, операция может занимать до 2,5 часов.
Как проходит операция?
В период подготовки к операции примерно за две недели пациент должен сдать анализ крови (общий, свертываемость, сахар) и мочи (общий, сахар), сделать электрокардиограмму и рентгенографию грудной клетки, пройти осмотр у стоматолога, оториноларинголога и терапевта. Пациентам, наблюдающимся по поводу сахарного диабета, дополнительно необходима консультация эндокринолога.
Операцию проводят, как правило, на следующий день после поступления больного в стационар. Утром в день операции в глаз закапывают капли, расширяющие зрачок. Пациенту также могут дать легкое успокоительное, чтобы помочь расслабиться и не волноваться.
Удаление катаракты проводят под операционным микроскопом. Операция выполняется под местной анестезией. Пациент не засыпает, он находится в сознании, слышит, что ему говорит врач. Более того, иногда в ходе операции врач просит пациента посмотреть в ту или иную сторону, вверх или вниз.
Сначала хирург делает несколько микропроколов, затем вскрывается передняя капсула (оболочка) хрусталика и мутный хрусталик удаляется. Мешок, в котором находился хрусталик, очищается от всех клеточных элементов. Потом через специальную систему доставки вводится свернутый в трубочку эластичный искусственный хрусталик, который расправляется внутри глаза. Надо отметить, что он не является жидким, как многие считают. Он сделан из специальных биологически совместимых полимеров – гибких материалов с памятью, которые даже после многократного сворачивания быстро восстанавливают свою форму и занимают место естественного хрусталика. После того как операция закончена глаз промывается специальным раствором и пациента перевозят в послеоперационную палату. В среднем срок пребывания пациента в стационаре после операции составляет 1-2 дня. Если же она проводилась амбулаторно, то уже после нескольких часов после операции он может отправиться домой.
Бывает ли отторжение хрусталика или аллергия на материал, из которого он сделан?
- Такие случаи описаны в литературе, но они очень редко встречаются и их процент ничтожно мал.
Какой восстановительный период после операции?
- При успешном исходе операции пациент сможет видеть уже в течение 2–3 часов после ее проведения. Если говорить об ограничительном периоде, то наиболее важными являются первые две недели после операции. Полное восстановление глаза отмечается через 4–6 недель после операции.
Пациенту после операции необходима какая-то профилактика?
- После операции пациент, безусловно, должен провести самостоятельное лечение, от которого, во многом зависит положительный результат. В частности, в течение 4–6 недель необходимо прокапать специальные капли, которые помогут побороть воспалительный процесс, предотвратить попадание инфекции в глаз. Помимо этого, чтобы послеоперационный период прошел без осложнений и в кратчайшие сроки, пациент должен следовать общим врачебным рекомендациям. В частности, не совершать резких движений, не поднимать тяжестей, не тереть оперированный глаз и не нажимать на него. Первые 1–2 месяца после операции надо воздержаться от посещения бани, бассейна, парной и ограничить занятия спортом. Применять косметику для глаз можно не ранее чем через месяц после операции.
Как можно попасть в МНТК на лечение катаракты?
- Записаться на диагностику можно по телефону, а также на нашем официальном сайте www.mntk.ru в режиме онлайн. Пациенты также могут обратиться к нам напрямую в консультативно-диагностический центр в Москве или наши филиалы.
Реабилитация после ринопластики по дням и неделям: как проходит процесс?
Часто новый нос становится синонимом новой жизни. Он кардинально меняет внешность человека, максимально гармонизируя черты лица. Поэтому ринопластика — хирургическое изменение формы, длины, размера носа занимает второе место по популярности среди пластических операций. Данные международного общества эстетической пластической хирургии (ISAPS) показывают такие цифры: в 2020 году было выполнено более 1,2 млн. операций по пластике носа. По востребованности ее обходит только увеличение груди.
Успех любого оперативного вмешательства зависит не только от пластического хирурга. Важную роль играет период восстановления, когда стоит неукоснительно следовать рекомендациям специалиста.
Я рассказывала, о показаниях к операции и особенностях ее проведения. Сейчас хочу обратить внимание на восстановление после ринопластики носа, как оно проходит, что можно делать, а также – какие факторы способствуют быстрому заживлению без последствий.
Этапы проведения операции
Весь процесс хирургического вмешательства условно можно разделить на несколько этапов.
Наркоз. Операция проводится под общим наркозом. В клинике Vidnova мы используем современный ингаляционный наркоз, который применяется во всех известных европейских медицинских учреждениях. Сегодня он считается наиболее безопасным для здоровья пациента. Ингаляционный наркоз обеспечивает быстрое погружение пациента в глубокий медикаментозный сон, а затем – легкий выход из него. Исключены галлюцинации.
Методика проведения. Современная пластическая хирургия выделяет 2 техники: открытую и закрытую. Методика проведения пластики носа во многом определяет особенности реабилитации.
Для проведения открытой техники требуется выполнить небольшой разрез на колуммеле (полоска кожи, расположенная между ноздрями), а также по краям большого крыльного хряща. Это обеспечивает пластическому хирургу оптимальную визуализацию.
Закрытая методика сегодня на пике популярности. Она по праву считается наиболее щадящей и сохраняющей. Ее преимущество – отсутствие внешних разрезов.
Отмечу, в своей практике применяю швейцарские микропилы Bien Air. Они – эталон пластической хирургии носа. Работа происходит точно, деликатно, максимально эффективно. Результат операции на 100% соответствует итогу, который мы получили во время 3D моделирования.
При наличии показаний вместе с эстетической пластикой носа выполняется септопластика – коррекция искривления носовой перегородки, которая приводит к проблемам с дыханием. Восстановление после риносептопластики не отличается от реабилитации после эстетической коррекции.
Какая методика подходит именно вам? Этот вопрос оговаривается индивидуально на консультации. Консультация бесплатная в Запорожье и Днепре.
Заключительный этап. Длительность оперативного вмешательства зависит от объема. Ориентировочно операция длится 1-2 часа. Если выполнялась открытая пластика, то рана ушивается косметическими нитями.
Уход за полостью носа после операции
Современная ринопластика предполагает быстрое восстановление после операции. Специального ухода за прооперированной областью не требуется. Стоит придерживаться таких рекомендаций:
- швы не снимаются, так как хирург работает саморассасывающимися косметическими нитями;
- при выделениях следует аккуратно очищать носовые ходы от скопившихся сгустков стерильными ватными палочками;
- обрабатывать прооперированную область раствором хлоргексидина или другим антисептиком, чтобы предотвратить инфекционное заражение слизистой оболочки.
Как чистить нос после ринопластики?
В некоторых случаях (индивидуально), я рекомендую пациентам самостоятельно чистить нос после ринопластики. Как это сделать? Для манипуляции подходит слабый раствор морской соли. Его можно сделать самостоятельно в домашних условиях или купить в аптеке (Аквамарис, Аквалор и другие бренды. Основной компонент препаратов – стерильная морская вода).
Проводить чистку прооперированного носа нужно максимально осторожно и аккуратно. Рассказываю о технике поэтапно:
- наклоните голову на бок над умывальником,
- на вдохе задержите дыхание и сделайте несколько впрыскиваний раствора (сначала в одну ноздрю, потом во вторую),
- неспеша выдуйте воздух, как бы высмаркиваясь.
В чем преимущество очищающего промывания носа?
- уменьшается отечность и риск возникновения воспаления,
- происходит естественное очищение слизистой носа,
- улучшается иммунитет.
Сколько длится реабилитация: этапы восстановительного периода
Пластика носа не предполагает длительную реабилитацию. В целом период восстановления занимает 2-3 недели.
Сразу после операции
После операции пациент находится сутки под контролем хирурга и медицинского персонала. В первые несколько часов после пластики носа он может испытывать такие ощущения: сонливость, слабость, апатию. Все это быстро проходит. Исходя из практики, через 3-4 часа пациенты самостоятельно ходят и кушают.
На следующий день он может ехать домой, получив все рекомендации специалиста. Более длительного нахождения в стационаре не требуется. Ринопластика имеет такие этапы заживления:
Первый ранний этап: 0-7 дней
Прооперированный нос фиксируется специальной лангетой, которая предотвращает смещение костей. Она напоминает по форме бабочку. Это важно для стабилизации результата, так как даже самая незначительная травма может негативно сказаться. Естественно, к лангете нужно привыкнуть. Она максимально комфортна, но первое время может доставлять дискомфортные ощущения (сдавленность, тяжесть, трудности с дыханием).
Первые 3-7 дней могут наблюдаться отечность, чувство онемения (носа и верхней губы), появиться синяки на коже. Постепенно они будут проходить. Все дискомфортные ощущения легко устраняются обезболивающими препаратами.
В этот период рекомендуется спать на спине, чтобы снизить отеки, а также поберечь себя (не поднимать тяжести, не наклоняться). Кроме этого, стоит воздержаться от макияжа.
Второй этап: 7 дней-2 недели
В этот период уменьшается отечность, сходят синяки. То есть уходят видимые следы операции. Можно выходить на работу, но есть некоторые ограничения в занятиях спортом, посещении саун, бань, бассейнов. Вернуться к спортивным нагрузкам можно не ранее, чем через 1 месяц после операции. Посещение саун, бань, бассейнов стоит возобновлять через 1,5 месяца.
Третий этап: 1 месяц
Пациент может оценить предварительный итог операции через 1 месяц. Чаще всего именно на 1 месяц после операции назначается визит на осмотр к пластическому хирургу. Обычно в это время человек уже прекрасно выглядит, следов операции нет. Ориентируясь на свои ощущения, можно возобновить занятия спортом.
Поздний период восстановления: 6 месяцев – 1 год
Более четкие формы нос обретает через 6-8 месяцев. Окончательный результат ринопластики – через 1 год.
Восстановление после риносептопластики происходит по такой же схеме.
Возможные побочные эффекты
Любая хирургическая операция – это риски. Обо всех рисках и вероятных осложнениях я откровенно предупреждаю своих пациентов на консультации. Но, доверяя проведение ринопластики профессионалам, риски снижаются. Также важно послеоперационное сопровождение и готовность хирурга решить возможные осложнения.
К побочным эффектам после ринопластики относятся:
- костная мозоль,
- деформация носа,
- воспаление тканей.
Диета во время реабилитационного периода
Чтобы реабилитационный период прошел быстрее и еще более комфортно, можно поддержать организм правильным питанием. Это совершенно не означает, что нужно садиться на изнуряющую диету. Наоборот – важно сбалансировать и рационализировать рацион питания.
Первое – стоит ограничить употребление соленого, копченого, сладкого, жирного – такие продукты задерживают воду в организме, а значит – повышается отечность. К слову, такими свойствами обладают газированные напитки.
Для улучшения обмена рекомендую дробное питание – 5-6 раз в сутки.
Советы для ускорения восстановления после ринопластики носа
Пластический хирург рекомендует:
- первое время спать на высокой подушке. Наиболее приемлемая поза для сна – на спине;
- избегать сильного сморкания. Желательно только аккуратно чистить нос;
- не принимать горячую ванну, пока на носу лангета,
- 2 месяца воздержаться от ношения очков;
- придерживаться всех рекомендаций специалиста.
Что категорически противопоказано в период реабилитации?
Важно понимать, ринопластика не ограничивает социальную жизнь человека. Но в период реабилитации необходимо более бережно относиться к себе и своему здоровью. Я всегда говорю, что важно ориентироваться на собственные ощущения: больно, дискомфортно – не делать, не больно и комфортно – делать.
Итак, что я не рекомендую делать в послереабилитационный период:
- спать на животе и боку. Любителям такого вида сна придется отказаться от него в первое время;
- носить очки. В ранний период восстановления стоит перейти на линзы;
- не стоит поднимать тяжелое;
- нужно отказаться от длительного приема горячей ванны, а также холодного душа;
- не стоит загорать на солнце, а также в саунах.
Сколько времени займет восстановление после операции?
Когда человеку делают операцию, один из самых распространенных вопросов, который они задают, – сколько времени займет выздоровление. Ответ на этот вопрос сложен и почти всегда зависит от человека и типа проводимой процедуры.
Есть много переменных, которые определяют, как долго продлится выздоровление, от одного дня до нескольких месяцев, прежде чем пациент почувствует себя до операции.
резиновый мяч / Getty ImagesТип операции
Тип выполняемой операции имеет огромное влияние на продолжительность выздоровления.Например, мы можем ожидать операцию на открытом сердце, когда грудину (грудину) разрезают пополам, и это займет не менее шести-восьми недель. Операции на открытом сердце очень серьезны и могут потребовать кардиологической реабилитации для лучшего восстановления. Разрез большой и проходит через множество слоев тканей и даже костей. В результате ожидается, что восстановление после этой процедуры займет месяцы, а не недели.
Сравните эту процедуру с тонзиллэктомией, когда разрезы очень маленькие, а внешний разрез отсутствует, потому что хирург работает через рот пациента.Для восстановления требуется холодная жидкость в качестве еды в течение дня или двух, а затем несколько дней мягкой пищи, но большинство пациентов возвращаются к своей обычной деятельности в течение недели, максимум двух.
Вы можете ожидать, что минимально инвазивные процедуры будут иметь более короткое время восстановления, так как разрезы часто очень маленькие, и эти разрезы разрезают меньше ткани. Открытые процедуры, операции с использованием более крупных разрезов, в большинстве случаев занимают больше времени. Например, аппендэктомия, выполненная с использованием минимально инвазивной лапароскопической техники, обычно приводит к более короткому восстановлению, чем аппендэктомия, выполненная с использованием открытой техники.Это одна из причин, по которой врачи и пациенты часто предпочитают лапароскопическую технику, если она доступна.
Возраст пациента
Возраст влияет на выздоровление. Общее правило заключается в том, что более молодые пациенты приходят в норму быстрее после процедуры, чем пациенты старшего возраста, перенесшие такую же операцию. При этом здоровый пожилой пациент определенно может выздороветь быстрее, чем очень больной молодой пациент. Можно было бы ожидать, что подросток, перенесший ту же операцию, что и пожилой пациент, выздоровеет быстрее, но ничто не высечено в камне.Два пациента, которые хронологически одного возраста, могут сильно отличаться по возрасту при сравнении их истории здоровья и общего «износа» на их телах.
Общее состояние пациента
Общее состояние здоровья пациента во многом зависит от процесса заживления. На способность к быстрому выздоровлению влияет множество переменных, таких как наличие диабета и история курения пациента.
Пациент, который идет на операцию со сложной историей болезни, вряд ли выздоровеет так же быстро, как пациент, который перенес ту же операцию без истории болезни.
У курильщика выше вероятность образования рубцов и замедленного заживления ран, в то время как пациенты с хирургическим диабетом подвергаются более высокому риску инфекций в послеоперационном периоде. Эти вещи играют роль в том, как будет прогрессировать заживление. Пациент может ускорить процесс выздоровления, бросив курить, диабетик может способствовать своему выздоровлению, хорошо контролируя уровень глюкозы в крови, поэтому с этими проблемами можно справиться до и после операции.
Готовность взыскать
Пациент, который полностью привержен восстановлению в меру своих возможностей и готов делать то, что должно быть сделано, будь то реабилитация, изменение диеты, отказ от курения, уход за ранами и т. Д., Выздоровеет быстрее, чем пациент, который не преследует целенаправленно цель выздоровления.
Пациент, который следует указаниям хирурга, придерживается здоровой диеты и стремится к хорошему здоровью, скорее всего, быстрее выздоровеет. Это включает в себя выполнение инструкций, чтобы «расслабиться», а не сразу приступать к занятиям.
Депрессия после операции не редкость и может замедлить выздоровление. Чувство депрессии может затруднить участие в делах, направленных на выздоровление, о чем следует сообщить лечащему врачу.
Осложнения
Осложнения: этого слова боится каждый хирург, но, к сожалению, для некоторых пациентов это реальность.Существует множество ожидаемых и неожиданных проблем, которые могут замедлить восстановление. Быстрое выявление осложнений, таких как раневая инфекция, может иметь огромное значение в том, насколько сильно они влияют на процесс выздоровления.
Возможно ли полное восстановление?
Возможно или целесообразно полное выздоровление? Что такое полное восстановление? Идея полного выздоровления обычно понимается как функционирование до операции или даже лучше. Это ожидание может быть неразумным, лучшее определение может заключаться в достижении вашего максимально возможного уровня функции после операции.Некоторые операции выполняются не для лечения, а для облегчения боли, удаления инфекции или замедления процесса болезни.
Например, представьте пациента, у которого серьезная инфекция стопы, которая является одновременно болезненной и опасной для жизни. Проблема не решается с помощью антибиотиков или ухода за раной, и инфекция угрожает распространиться на остальную часть тела. Хирургическое удаление стопы вполне может спасти жизнь пациента и положить конец инфекции; однако после операции ходьба будет совсем другим делом, что может потребовать протезирования стопы.Для этого пациента возвращение к хорошему здоровью без инфекции и хорошо заживший разрез можно рассматривать как выдающийся результат и полное выздоровление.
Прогнозирование времени восстановления
Ваш хирург – единственный человек, который может наиболее точно оценить продолжительность вашего восстановления. Они осведомлены о текущем состоянии вашего здоровья, деталях выполняемой процедуры, вашем возрасте и всех других факторах, которые вместе определяют время вашего восстановления.Тем не менее, эти временные рамки являются приблизительными, наиболее вероятным сценарием, основанным на том, что известно о вашем здоровье, в сочетании с практическим опытом. Непредвиденные осложнения увеличивают время, необходимое для полного восстановления после операции.
Пластика паховой грыжи – Как это проводится
Пластика паховой грыжи может быть выполнена как открытая операция, так и лапароскопическая операция (или операция «замочная скважина»).
Больница пришлет вам инструкции о том, когда вам нужно прекратить есть и пить перед операцией.
Операция обычно занимает от 30 до 45 минут, и вы обычно сможете вернуться домой в тот же день.
Некоторые люди остаются в больнице на ночь, если у них есть другие проблемы со здоровьем или они живут самостоятельно.
Подробнее о восстановлении после пластики паховой грыжи.
Открытая хирургия
Открытая пластика паховой грыжи часто проводится под местной анестезией или регионарной анестезией, введенной в позвоночник.
Это означает, что вы будете бодрствовать во время процедуры, но оперируемая область будет немеющей, поэтому вы не почувствуете боли.
В некоторых случаях используется общий наркоз. Это означает, что вы будете спать во время процедуры и не почувствуете боли.
Как только анестетик подействует, хирург делает над грыжей один разрез (надрез). Этот разрез обычно составляет от 6 до 8 см в длину.
Затем хирург помещает кусок жировой ткани или петлю кишечника обратно в брюшную полость (живот).
Сетку накладывают на брюшную стенку, в слабое место, где грыжа вышла, чтобы укрепить ее.
Когда ремонт будет завершен, ваша кожа будет зашита швами. Обычно они рассасываются сами по себе в течение нескольких дней после операции.
Если грыжа была ущемлена и часть кишечника повреждена, возможно, потребуется удалить пораженный сегмент и соединить два конца здорового кишечника.
Это более крупная операция, и вам, возможно, придется оставаться в больнице на 4–5 дней.
Лапароскопическая хирургия (замочная скважина)
Для пластики паховой грыжи используется общий наркоз, поэтому во время операции вы будете спать.
Во время операции по замочной скважине хирург обычно делает 3 небольших разреза в брюшной полости вместо одного более крупного разреза.
Тонкая трубка, содержащая источник света и камеру (лапароскоп), вводится через один из этих разрезов, чтобы хирург мог видеть вашу брюшную полость.
Специальные хирургические инструменты вводятся через другие разрезы, чтобы хирург мог вернуть грыжу на место.
Есть 2 типа хирургии замочной скважины.
Трансабдоминальное предбрюшинное (ТАПП)
Инструменты вводятся через мышечную стенку брюшной полости и через слизистую оболочку органов (брюшину).
Затем лоскут брюшины отслаивается над грыжей, и кусок сетки прикрепляется скобами или приклеивается к ослабленному участку брюшной стенки, чтобы укрепить его.
Абсолютно экстраперитонеально (ТЭП)
Это новейшая техника «замочной скважины», которая включает в себя восстановление грыжи без проникновения в брюшную полость.
По окончании ремонта надрезы на коже зашиваются швами или хирургическим клеем.
Какая техника лучше?
Национальный институт здравоохранения и передового опыта (NICE), который оценивает лечение для NHS, говорит, что и замочная скважина, и открытая хирургия грыж безопасны и хорошо работают.
Прочтите руководство NICE по использованию хирургии замочной скважины для лечения паховой грыжи.
При хирургии замочной скважины после операции обычно меньше боли, потому что разрезы меньше. Мышцы меньше повреждаются, а небольшие порезы можно закрыть клеем.
Хирургия замочной скважины, как правило, быстрее восстанавливается у людей, которые:
- ранее лечились, грыжа вернулась (рецидивирующая грыжа)
- имеют грыжи с обеих сторон одновременно (двусторонние грыжи)
Но риск серьезных осложнений, таких как случайное повреждение кишечника хирургом, выше при хирургии замочной скважины, чем при открытой операции.
Риск возврата грыжи одинаков после обеих операций.
Перед тем, как выбрать наиболее подходящее лечение, обсудите со своим хирургом преимущества и недостатки замочной скважины и открытой хирургии.
Выбор техники для использования
Выбор методики пластики паховой грыжи во многом зависит от:
- ваше общее состояние здоровья – пожилые люди или люди с плохим здоровьем могут быть слишком слабыми или слабыми для безопасного проведения общей анестезии, поэтому может быть рекомендована открытая операция с использованием местного анестетика
- опыт вашего хирурга – открытая операция более распространена, чем хирургия замочной скважины, и не все хирурги обладают достаточным опытом в технике замочной скважины
Недавнее руководство Британского общества герниологов рекомендует лечить большинство первичных односторонних грыж (впервые появляющихся только на одной стороне) с использованием открытой техники.
Методы «замочной скважины» обычно рекомендуются только при рецидивирующих или двусторонних грыжах.
Операция «замочная скважина» также может быть полезна, если ваш хирург точно не знает, какой у вас тип грыжи.
Время ожидания NHS
Если ваш терапевт направит вас к консультанту для специализированного лечения, например хирургического вмешательства, вы имеете право начать лечение в течение 18 недель.
Вы можете записаться на прием в больницу через электронную справочную службу NHS, пока вы еще находитесь в приемной терапевта.
Узнайте больше о времени ожидания лечения в NHS.
Последняя проверка страницы: 14 июня 2018 г.
Срок следующей проверки: 14 июня 2021 г.
Кесарево сечение (кесарево сечение): процедура и риски
Обзор
Что такое кесарево сечение?
Кесарево сечение, также называемое кесаревым сечением, – это хирургическая процедура, выполняемая, когда вагинальные роды невозможны или безопасны, или когда здоровье матери или ребенка находится под угрозой.Во время этой процедуры ребенок рождается через хирургические разрезы, сделанные в брюшной полости и матке.
Когда мне нужно кесарево сечение?
Кесарево сечение может быть запланировано заранее, если этого требует медицинская причина, или оно может быть незапланированным и состояться во время родов, если возникнут определенные проблемы.
Вам может потребоваться плановое кесарево сечение, если существует одно из следующих условий:
- Головно-тазовая диспропорция (ЦФД) : Цефалопазлическая диспропорция – это термин, означающий, что голова или тело ребенка слишком велики для безопасного прохождения через таз матери, или таз матери слишком мал для рождения ребенка нормального размера.
- Предыдущее кесарево сечение : Хотя естественные роды возможны после предыдущего кесарева сечения, это не вариант для всех женщин. Факторы, которые могут повлиять на необходимость кесарева сечения, включают тип разреза матки, использованный во время предыдущего кесарева сечения, и риск разрыва матки.
- Многоплодная беременность : Хотя двойня часто может родиться естественным путем, двум или более младенцам может потребоваться кесарево сечение.
- Предлежание плаценты : В этом состоянии плацента прикреплена слишком низко к стенке матки и блокирует выход ребенка через шейку матки.
- Поперечное положение : Ребенок находится в матке горизонтально или боком. В этом состоянии всегда используется кесарево сечение.
- Тазовое предлежание : При тазовом предлежании или при родах ребенок располагается так, чтобы рожать в первую очередь ступнями или ягодицей. Если ваш врач определит, что ребенка нельзя вывернуть с помощью абдоминальных манипуляций, вам нужно будет сделать кесарево сечение.
Незапланированное кесарево сечение может потребоваться, если во время родов возникнет одно из следующих условий:
- Прерывание родов : В этом состоянии шейка матки начинает расширяться и останавливается до того, как женщина полностью расширится или ребенок перестанет двигаться по родовым путям.
- Сжатие пуповины : пуповина наматывается на шею или тело ребенка или зажата между головой ребенка и тазом матери.
- Выпадение пуповины : пуповина выходит из шейки матки раньше ребенка.
- Отслойка плаценты : плацента отделяется от стенки матки еще до рождения ребенка.
- Расстройство плода : Во время родов у ребенка могут развиваться проблемы, вызывающие нерегулярную частоту сердечных сокращений.Ваш врач может решить, что ребенок больше не может переносить роды и что необходимо кесарево сечение.
Детали процедуры
Что мне ожидать перед кесаревым сечением?
Если кесарево сечение не является экстренным, будут выполнены следующие процедуры:
- Вас спросят, согласны ли вы на процедуру, а в некоторых больницах вас могут попросить подписать форму согласия.
- Анестезиолог обсудит тип используемой анестезии.
- Будет измеряться ваше кровяное давление, пульс и температура.
- Волосы в области разреза будут обрезаны.
- Будет введен катетер, чтобы мочевой пузырь оставался пустым.
- Вам будут применены тонометры для измерения сердечного ритма и артериального давления.
Как проводится кесарево сечение?
В начале процедуры вводится анестезия и используется экран или стерильная простыня для защиты стерильной среды в месте разреза.Затем ваш живот будет очищен антисептиком, и вы можете надеть кислородную маску на рот и нос, чтобы увеличить кислород для ребенка.
Затем врач сделает разрез вашей кожи на стенке брюшной полости. Врач может использовать вертикальный или поперечный разрез. (Горизонтальный разрез также называется разрезом бикини, потому что он размещается под пупком.) Затем в стенке матки делается разрез от 3 до 4 дюймов, и врач удаляет ребенка через разрезы. .Затем перерезают пуповину, удаляют плаценту и закрывают надрезы.
Сколько времени длится операция кесарева сечения?
Типичное кесарево сечение занимает около 45 минут. После родов ваш лечащий врач зашьет матку и закроет разрез в брюшной полости.
Есть разные типы аварийных ситуаций, которые могут возникнуть во время доставки. В некоторых случаях кесарево сечение происходит очень быстро, и ребенок рождается всего за 15-20 минут.Это экстренное кесарево сечение. После этого будет дополнительное время, когда врач зашьет матку и живот.
Риски / преимущества
Какие риски связаны с кесаревым сечением?
Как и любая операция, кесарево сечение сопряжено с определенными рисками. Сюда могут входить:
- Инфекция.
- Потеря крови.
- Сгусток крови, который может оторваться и попасть в кровоток (эмболия).
- Травма кишечника или мочевого пузыря.
- Порез, который может ослабить стенку матки.
- Аномалии плаценты при последующих беременностях.
- Риски от общей анестезии.
- Травма плода.
Восстановление и Outlook
Что будет после доставки?
Кесарево сечение – это хирургическая процедура, которая может потребовать более длительного восстановления, чем естественные роды. Однако у женщин, перенесших длительные тяжелые роды – и родивших естественным путем, – выздоровление может длиться дольше, чем у женщин, перенесших кесарево сечение.В зависимости от вашего состояния вы, вероятно, проведете в больнице от двух до трех дней.
Когда действие анестезии закончится, вы начнете ощущать боль в разрезах. Вы также можете испытывать газовые боли и затруднения при глубоком вдохе. У вас также будут выделения из влагалища после операции из-за потери слизистой оболочки матки. Выделения, называемые лохиями, сначала будут красными, а затем постепенно станут желтыми. Обязательно позвоните своему врачу, если у вас сильное кровотечение или неприятный запах из влагалища.
Могу ли я родить ребенка естественным путем после кесарева сечения?
Большинство женщин, перенесших кесарево сечение, могут родить естественным путем во время будущей беременности. Если вы соответствуете следующим критериям, ваши шансы на вагинальные роды после кесарева сечения (VBAC) значительно увеличиваются:
- Во время кесарева сечения на матке был сделан низкий поперечный разрез.
- Ваш таз не слишком мал для ребенка нормальных размеров.
- У вас нет многоплодной беременности.
- Ваше первое кесарево сечение было выполнено при тазовом предлежании ребенка.
Сколько времени нужно для выполнения операции на рукавной оболочке желудка?
Одной из причин того, что рукавные операции на желудке стали наиболее популярным типом хирургии по снижению веса, является относительно короткий промежуток времени, который занимает операция по сравнению со многими другими формами бариатрической хирургии, включая операцию обходного желудочного анастомоза.
- Для большинства пациентов, когда они засыпают, фактическая рукавная операция на желудке занимает менее 30 минут
- Весь процесс, включая время на подготовку и послеоперационные процедуры, занимает менее часа
- Пациенты должны находиться в больнице около 24 часов, включая наблюдение за вашим выздоровлением после операции
Как извлечь максимальную пользу из операции на рукавной оболочке желудка
Существует несколько способов сделать процедуру рукавной резекции желудка (также известной как рукавная гастрэктомия) максимально гладкой.
- Проведите свое исследование – От понимания того, как работает процедура и если вы даже имеете право на рукавную пленку желудка, до трансформации, вы можете ожидать, что это повлияет на ваш образ жизни, чем больше вы будете знать о процессе и его результатах, тем более осознанным будет ваше решение. И тем лучше вы будете подготовлены к тому, чтобы добиться успеха.
- Выберите подходящего хирурга – Конечно, вы будете искать хирурга с необходимой квалификацией, опытом и навыками для выполнения лапароскопической рукавной гастрэктомии.Но лучший хирург также будет рядом с вами до операции и на протяжении всей вашей программы реабилитации, чтобы убедиться, что вы должным образом подготовлены, что ваше выздоровление прошло успешно, и что на все ваши вопросы даны ответы. Не бойтесь спрашивать подробности о том, как любой хирург, которого вы рассматриваете, участвует во всех аспектах всего процесса.
- Следуйте программе – С того момента, как вы решите сделать рукавную операцию на желудке, чтобы помочь вам похудеть, важно, чтобы вы следовали советам вашего хирурга и бригады реабилитации.Помимо хирургической процедуры, то, что вы делаете во время подготовки, и особенно после операции, имеет значение для того, насколько хорошо вы приспосабливаетесь и какие преимущества вы получаете.
Если вы нашли эту статью полезной, ознакомьтесь с нашим сообщением «Сколько свободного времени мне нужно для хирургии рукава желудка?».
Каково это сделать операцию? (для подростков)
Если вам назначена операция, это может помочь узнать, чего ожидать, до того, как вы попадете в больницу.
В зависимости от типа хирургической операции, вы можете пройти стационарную хирургию или амбулаторную хирургию (также называемую амбулаторной хирургией):
- Стационарная операция означает, что операция проводится в больнице. Возможно, вам придется остаться в больнице на день или более после операции, чтобы врачи и медсестры могли вас проверить.
- Если вам сделают амбулаторную операцию, вы отправитесь домой в тот же день. Амбулаторную операцию можно провести в больнице или хирургической клинике, и вы можете пойти домой, когда врач решит, что вы готовы.
В день операции
Перед операцией
Когда вы впервые приедете в больницу или клинику на операцию, вас отметят, и вас направят в зону «до операции». Здесь вы встретите множество поставщиков медицинских услуг, которые позаботятся о вас во время и после операции.
Медсестра или другой поставщик медицинских услуг:
- Дайте вам идентификационный браслет – пластиковую ленту с вашим именем и датой рождения.
- Дайте вам платье и бумажный чепчик для ношения.
- Попросите вас снять все пирсинг и все украшения.
- Снимите контактные линзы (если вы их носите).
- Задайте вам вопросы о вашей истории болезни, включая любые аллергии, которые у вас могут быть, а также любые симптомы или боль, которые могут у вас возникнуть.
- Спросите, есть ли вероятность забеременеть (для девочек).
- Измерьте жизненно важные показатели, такие как частота сердечных сокращений, температура и артериальное давление.
- Спросите, когда вы в последний раз что-нибудь ели или пили.Попадание пищи или жидкости в желудок может вызвать рвоту во время или после операции и вызвать опасные осложнения.
- Побрей оперируемую область (при необходимости).
- Начать внутривенное введение (внутривенное введение), чтобы можно было вводить лекарства.
- Сделайте необходимые анализы крови.
Вы и ваша семья также встретитесь с анестезиологом или сертифицированной медсестрой-анестезиологом (CRNA). Эти поставщики медицинских услуг дадут вам лекарства, которые помогут вам заснуть или онемеют определенные участки тела, чтобы вы не почувствовали операцию.
Есть несколько видов анестезии. Общая анестезия заставляет вас полностью потерять сознание во время операции. Если операция проводится под местной анестезией, вам дадут анестетик, который обезболит только ту часть тела, на которой будет проводиться операция. Вам также могут дать лекарство, которое вызывает сонливость во время процедуры.
Во время операции
Когда вас везут в операционную больницы, вы можете заметить, что медсестры и врачи носят маски для лица и пластиковые очки, а также бумажные шапочки или чепчики, халаты и пинетки поверх обуви.Это сохраняет операционную в чистоте и защищает вас от микробов, пока вы находитесь в операционной.
После операции
После завершения операции вы отправитесь в палату восстановления, где медсестры будут очень внимательно следить за вашим состоянием в течение нескольких часов. Эта комната называется послеоперационной (послеоперационной) комнатой или PACU (блок пост-анестезиологической помощи). Ваши родители могут навестить вас здесь. Хирург расскажет вам о том, как прошла операция. Они могут ответить на любые вопросы, которые есть у вас или ваших родителей.Возможно, вы очень устали и не помните, о чем говорилось. Но не волнуйтесь, вы можете задавать вопросы, когда проснетесь позже.
Если вам сделали общую анестезию, вы можете почувствовать сонливость, растерянность, озноб, тошноту или даже грусть, когда проснетесь. После того, как действие анестезии закончится и вы полностью проснетесь, вы отправитесь в обычную больничную палату, если останетесь на ночь. Если у вас была амбулаторная процедура, медсестры будут наблюдать за вами в другой комнате, пока вы не сможете вернуться домой.
Если вы чувствуете боль после операции, врачи и медсестры позаботятся о том, чтобы у вас были обезболивающие, чтобы вам было удобнее.Вам также может потребоваться принимать другие лекарства, например антибиотики, для предотвращения инфекции.
Что вы можете сделать
Множество операций делается каждый день, и большинство из них проходит без проблем. Если вы беспокоитесь о хирургическом вмешательстве, попробуйте эти советы, которые помогут вам расслабиться:
Задавайте вопросы заранее. Ваш хирург, анестезиолог и медсестры могут ответить на ваши вопросы об операции, о том, как вы будете себя чувствовать после нее, сколько времени потребуется, чтобы вернуться к своей обычной деятельности, какие у вас могут быть рубцы и т. Д.Не стесняйтесь задавать много вопросов – чем больше вы будете информированы, тем комфортнее будете чувствовать себя после операции.
Убедитесь, что вы четко понимаете инструкции – и спросите, если нет. Убедитесь, что вы знаете, что вы можете делать до и после операции. Спросите о любых лекарствах или травяных добавках, которые вы принимаете, и о том, нужно ли вам их прекратить перед операцией. Убедитесь, что вы знаете, когда вам нужно прекратить есть и пить до операции.
Придерживайтесь здоровых привычек. Курение никогда не было хорошей идеей, но это особенно плохо до операции или после операции, когда ваше тело пытается восстановиться. Откажитесь от сигарет, много отдыхайте и ешьте питательную пищу.
Попробуйте расслабляющие техники. Если вы нервничаете или беспокоитесь, сделайте несколько медленных глубоких вдохов или, чтобы помочь вам справиться с беспокойством. Или подумайте о своем любимом месте и о том, что вам нравится там делать.
Планируйте заранее. Если вам нужно пропустить школу из-за операции, заранее поговорите со своими учителями и договоритесь о том, чтобы подготовить какие-либо тесты или задания.Попросите друга делать для вас заметки и сдавать домашние задания. Если вы планируете заранее, вам не придется тратить время на восстановление, беспокоясь о своих оценках.
Скажите несколько человек. Если вы не хотите делиться подробностями своей операции, вам не нужно – но если вы скажете друзьям, что вы не будете ходить в школу на несколько дней, это может гарантировать, что у вас появятся посетители! У ваших друзей, возможно, даже есть собственные истории об операциях, которыми они могут поделиться.
Упакуйте несколько любимых вещей. После того, как вы выйдете из палаты выздоровления, вам может понадобиться комфорт, который принесет вам любимая музыка, книги, журналы или дневник, поэтому убедитесь, что, упаковывая свою больничную сумку, вы добавляете некоторые вещи, чтобы делать.
Чего ожидать во время и после операции мастэктомии
Leer esta página en español
Перед операцией мастэктомии
В больнице в день операции вы переоденетесь в больничную одежду и будете ждать в предоперационной зоне ожидания.Некоторые больницы позволяют вам иметь в палате одного или двух друзей или членов семьи.
Ваш хирург или медсестра могут нарисовать на груди отметки, показывающие, где будет сделан разрез. Обычно это делается фломастером. Пока это происходит, вы будете сидеть, чтобы обозначить естественную складку груди.
Вы попадете в кабинет анестезии, где медсестра вставит вам трубку для внутривенной инфузии (IV) в руку или руку и закрепит липкой лентой.Вскоре после этого вам через капельницу введут расслабляющее лекарство. Как только вас отвезут в операционную, вам сделают общую анестезию.
Во время операции мастэктомии
Мастэктомия с рассечением подмышечной впадины может занять 2-3 часа. Если одновременно провести реконструкцию, операция займет больше времени.
Большинство разрезов при мастэктомии имеют форму овала вокруг соска, проходящего по ширине груди. Если вам предстоит мастэктомия с сохранением кожи, разрез будет меньше, включая только сосок, ареолу и исходный рубец после биопсии.Если вам предстоит мастэктомия с сохранением сосков, можно сделать несколько разрезов.
После того, как разрез сделан, ткань груди отделяется от вышележащей кожи и от мышцы грудной стенки под ней. Вся ткань груди, которая находится между ключицей и ребрами, от боковой части тела до грудины в центре, удаляется. Ваш хирург груди также выполнит диссекцию сторожевого узла или диссекцию подмышечных лимфатических узлов, если это является частью вашего плана операции.
После того, как хирург удалил ткань груди, если немедленная реконструкция груди является частью вашего плана, пластический хирург выполнит реконструкцию.
На заключительных этапах операции ваш хирург-маммолог проверит области операции на предмет кровотечения и вставит хирургические дренажи. Дренаж – это длинные трубки, которые вставляются в область груди или подмышку для сбора лишней жидкости, которая может скапливаться в месте, где была опухоль. На концах трубок есть пластиковые шарики для всасывания, что помогает жидкости выходить из вашего тела. После того, как дренажи будут вставлены, ваш хирург зашьет разрез. Место операции будет закрыто повязкой, которая плотно облегает вашу грудь.
После операции мастэктомии
После операции мастэктомии вас переведут в палату восстановления, где персонал будет контролировать вашу частоту сердечных сокращений, температуру тела и артериальное давление. Если вы чувствуете боль или тошноту от анестезии, сообщите об этом кому-нибудь, чтобы вам дали лекарство.
Затем вас поместят в больничную палату. В среднем госпитализация после мастэктомии составляет 3 дня или меньше. Если у вас одновременно мастэктомия и реконструкция, возможно, вы еще немного пролежите в больнице.
Наутро после операции ваш хирург или медсестра покажут вам режим упражнений, который вы можете выполнять, чтобы предотвратить скованность рук и плеч на той стороне, где у вас была мастэктомия, и помочь предотвратить образование значительной рубцовой ткани. Некоторых упражнений следует избегать, пока не будут удалены дренажи. Задайте своему хирургу любые вопросы, которые могут у вас возникнуть, чтобы убедиться, что режим упражнений подходит вам. Ваш хирург также должен дать вам письменные иллюстрированные инструкции по выполнению упражнений.
Перед выпиской из больницы ваш хирург или медсестра предоставят вам информацию о том, как выздоравливать дома:
- Принятие обезболивающего: Ваш хирург, вероятно, даст вам рецепт, который вы сможете взять с собой при выписке из больницы. Возможно, вы захотите заполнить его по дороге домой или попросите друга или члена семьи заполнить его для вас, как только вы вернетесь домой, чтобы он был у вас под рукой.
- Уход за повязкой (повязкой) над разрезом: Спросите своего хирурга или медсестры, как обращаться с повязкой для мастэктомии.Хирург может попросить вас не пытаться снимать повязку, а вместо этого подождите до вашего первого контрольного визита, чтобы он или она могли снять повязку.
- Уход за хирургическим дренажем: Если у вас есть дренаж в области груди или подмышки, дренаж может быть удален перед выпиской из больницы. Однако иногда дренаж остается вставленным до первого контрольного визита к врачу, обычно через 1-2 недели после операции. Если вы собираетесь домой со сливом, вам нужно будет сливать жидкость из съемной дренажной груши несколько раз в день.Перед выпиской из больницы убедитесь, что ваш хирург дал вам инструкции по уходу за дренажем.
- Швы и скобы: Большинство хирургов используют швы (швы), которые со временем растворяются, поэтому их больше не нужно снимать. Но иногда вы увидите, как конец шва выступает из разреза, как ус. Если это произойдет, ваш хирург может легко удалить его. Хирургические скобки – еще один способ закрыть разрез – удаляются во время первого посещения кабинета после операции.
- Распознавание признаков инфекции: Ваш хирург должен объяснить, как определить, есть ли у вас инфекция в разрезе, и когда позвонить в офис.
- Упражнение для руки: Ваш хирург или медсестра могут показать вам режим упражнений, который вы можете выполнять, чтобы предотвратить скованность руки и плеча на той стороне, где у вас была операция. Обычно вы начинаете упражнения на следующее утро после операции. Некоторых упражнений следует избегать, пока не будут удалены дренажи.Задайте своему хирургу любые вопросы, которые могут у вас возникнуть, чтобы убедиться, что режим упражнений подходит вам. Ваш хирург также должен дать вам письменные иллюстрированные инструкции по выполнению упражнений.
- Распознавание признаков лимфедемы: Если у вас было расслоение подмышечных впадин, вам дадут информацию о том, как заботиться о руке и следить за признаками лимфедемы.
- Когда вы можете начать носить протез или возобновить ношение бюстгальтера: Место операции мастэктомии, особенно мастэктомии с реконструкцией, требует времени на заживление, прежде чем вы сможете носить протез или бюстгальтер.Ваш врач скажет вам, сколько времени вам может понадобиться ждать.
Восстановление после мастэктомии в домашних условиях
Восстановление после мастэктомии может занять несколько недель, а если у вас была реконструкция, может потребоваться больше времени. Важно найти время, необходимое для заживления.
В дополнение к инструкциям хирурга, вот несколько общих рекомендаций, которым следует следовать дома:
- Отдых. Когда вы вернетесь домой из больницы, вы, вероятно, будете утомлены этим переживанием.Позвольте себе больше отдыхать в первые несколько недель после операции. Узнайте больше о том, как справиться с усталостью.
- При необходимости примите обезболивающее. Вероятно, вы почувствуете онемение и боль вокруг разреза груди и грудной стенки (и разреза подмышки, если у вас была подмышечная диссекция). Если вы чувствуете необходимость, примите обезболивающее в соответствии с указаниями врача. Узнайте больше об управлении болью в груди, дискомфортом в подмышках и общей болью.
- Принимайте губчатые ванны, пока врач не снимет с вас дренаж и / или швы. Вы можете принять душ в первый раз после снятия дренажа и снятия скоб и швов. Ванна с губкой может освежить вас до тех пор, пока врач не разрешит вам принять душ или ванну.
- Продолжайте делать упражнения для рук каждый день. Важно продолжать выполнять упражнения для рук на регулярной основе, чтобы предотвратить скованность и сохранить гибкость руки.
- Пусть друзья и семья разбегутся по дому. Восстановление после мастэктомии может занять время. Попросите друзей и семью помочь с едой, стиркой, покупками и уходом за детьми. Когда ваше тело заживает, не думайте, что вы должны брать на себя больше, чем вы можете выдержать.
Через несколько месяцев после мастэктомии
Ваше тело продолжит приспосабливаться к последствиям операции в течение нескольких месяцев. Вот некоторые вещи, о которых следует помнить:
- У вас могут появиться «фантомные ощущения» или «фантомная боль» через несколько месяцев после мастэктомии: По мере восстановления нервов вы можете почувствовать странное ощущение мурашек, зуд, повышенную чувствительность к прикосновениям и давление.Ваш дискомфорт может уйти сам по себе или может сохраняться, но вы к нему приспосабливаетесь. Анальгетики и НПВП (произносится как EN-seds), такие как парацетамол и ибупрофен, обычно могут уменьшить боль, связанную с этим типом повреждения нервов. Опиоиды (произносится как OH-pee-oydz) также могут использоваться для лечения этого типа боли. Узнайте больше об управлении фантомной болью.
- Продолжайте выполнять регулярные упражнения для рук: Продолжайте выполнять упражнения для рук, чтобы ваша рука оставалась гибкой.
- В первые месяцы после операции вы можете время от времени испытывать усталость: Если у вас проблемы с утомляемостью, спросите своего врача, что вы можете сделать.
Эта статья была полезной? Да / Нет Эта статья была полезной?
Знаете ли вы, что Breastcancer.org является некоммерческой организацией? Пожертвования частных лиц позволяют нам публиковать самую надежную, полную и актуальную информацию о раке груди. Сделайте пожертвование онлайн сегодня или отправьте сообщение с помощью HELPBCO на номер 243725 , чтобы сделать пожертвование через мобильное устройство. Могут применяться тарифы на передачу сообщений и данных.
Последнее изменение 27 февраля 2019 г., 11:13
Сколько времени нужно, чтобы оправиться от операции по поводу грыжи?
После операции по пластике грыжи часто возникает легкая или умеренная боль и ощущение небольшого утомления. Также нормальным является ощущение тяги или покалывания в пораженной области во время заживления.
Однако большинство людей чувствуют себя лучше в течение нескольких дней и намного лучше в течение недели после операции.
Время восстановления после операции по удалению грыжи зависит от таких факторов, как:
- Тип грыжи у вас.
Паховые грыжи являются наиболее распространенным типом грыж и обычно имеют меньше осложнений. - Тип перенесенной вами операции.
Обычно люди, перенесшие лапароскопическую или роботизированную операцию по поводу грыжи, выздоравливают быстрее, чем пациенты, перенесшие открытую операцию. - Ваш возраст.
Более молодые пациенты обычно выздоравливают быстрее, чем пожилые. - Ваше общее состояние здоровья.
Относительно здоровые пациенты выздоравливают быстрее, чем пациенты с сопутствующими заболеваниями. - Уровень опыта вашего хирурга грыжи.
Исследования показывают, что операция по удалению грыжи у опытного хирурга снижает риск побочных эффектов.
Когда я смогу вернуться домой из больницы после операции по поводу грыжи?
Если вам сделали лапароскопическую или роботизированную операцию по удалению грыжи, вы, скорее всего, отправитесь домой в день процедуры.Вам понадобится кто-то, кто отвезет вас домой из-за воздействия анестезии.
Что я могу сделать для ухода за собой в дни после операции по поводу грыжи?
- После операции с вами в течение 24 часов должен находиться ответственный взрослый, который будет следить за вами на предмет возможных осложнений. Обязательно много отдыхайте, так как полноценный сон поможет вам быстрее выздороветь.
- Если вам нужно пошевелиться, кашлять, чихать или стоять, слегка надавите на пораженный участок до и во время движения.
- Следуйте инструкциям врача по уходу за раной и купанию. Большинство людей могут принять душ в течение 48 часов после операции. Купание не рекомендуется в течение двух недель после операции.
- Уменьшите риск запора, употребляя много жидкости и соблюдая здоровую диету. Запор может вызвать боль вокруг пораженного участка.
- Если вы принимаете обезболивающие, принимайте их точно в соответствии с предписаниями. Если они вам больше не нужны, утилизируйте их в соответствии с инструкциями.
Как долго будет длиться боль после операции?
Вы, вероятно, почувствуете болезненность и дискомфорт после операции по поводу грыжи, пока место разреза заживает. Хотя некоторые люди испытывают боль через месяц или более после операции по поводу грыжи, большинство людей чувствуют себя лучше через пару недель. В Центре грыжи Медицинского центра Северо-Восточной Джорджии большинство наших пациентов не принимают обезболивающие в течение нескольких дней после операции.
Когда я смогу вернуться на работу после операции по удалению грыжи?
Большинство людей могут вернуться к работе в течение трех дней или двух недель после операции.Людям, выполняющим ручной труд, может потребоваться больше свободного времени.
Как быстро я смогу вернуться к своей обычной деятельности после операции по поводу грыжи?
- Вас попросят воздержаться от употребления алкогольных напитков, работы с тяжелой техникой или ухода за маленькими детьми в течение 48 часов после операции, пока анестезия полностью не пройдет.
- Через несколько дней вы сможете вернуться к легким занятиям, например, к работе по дому и покупкам.
- Как правило, пациенты могут снова начать водить машину, когда они могут сделать экстренную остановку без боли или дискомфорта.Для пациентов, перенесших лапароскопическую или роботизированную операцию, это может занять от пары дней до двух после операции, в то время как пациентам, перенесшим открытую операцию, может потребоваться больше времени для восстановления, прежде чем снова садиться за руль.
- Легкие упражнения, например ходьба, могут помочь вам быстрее выздороветь.
- Не поднимайте ничего тяжелого или не выполняйте напряженную деятельность в течение как минимум четырех недель. Половой акт разрешается, когда вы чувствуете себя готовым – обычно через две-три недели после операции.
Когда мне следует позвонить своему врачу?
Если вы испытываете какие-либо из перечисленных ниже симптомов, немедленно обратитесь к врачу.
- Лихорадка 101 градус по Фаренгейту или выше
- Кровотечение
- Увеличение опухоли или боли в животе
- Сильная боль, которую невозможно снять обезболивающими
- Тошнота и рвота
- Озноб
- Хронический кашель Хронический кашель или одышка мочеиспускание
Отек и нарастающее покраснение вокруг разрезов.
Выберите Центр лечения грыжи Медицинского центра Северо-Восточной Джорджии для лечения грыжи
Центр лечения грыжи Медицинского центра Северо-Восточной Джорджии (NGMC) признан Surgical Review Corporation в качестве центра передового опыта за его приверженность обеспечению высочайшего качества помощи пациентам, перенесшим операцию по удалению грыжи.
Являясь признанным центром передового опыта в области хирургии грыж, хирургические результаты NGMC выше, чем в среднем по стране, в то время как уровень осложнений остается намного ниже. Наши опытные хирурги выполнили более 5 200 операций по минимально инвазивной грыже и более 1 200 операций по удалению грыж с помощью роботов с использованием хирургической системы da Vinci.

 В день операции нужно принять те лекарства, которые будут рекомендованы Вам врачом анестезиологом. До операции не принимать пищу в течение 4-х часов.
В день операции нужно принять те лекарства, которые будут рекомендованы Вам врачом анестезиологом. До операции не принимать пищу в течение 4-х часов.