Сколько нельзя есть перед гастроскопией желудка: Правила подготовки к диагностическому исследованию ФГДС
Подготовка к гастроскопии
Гастроскопия требует специальной подготовки, о которой больного предупреждают в момент назначения процедуры.
1. Если позволяет время, следует исключить из рациона шоколад, орехи, семечки и острую пищу за двое суток до проведения манипуляции. Желательно в это же время перестать употреблять и алкогольные напитки.
2. Последний прием пищи перед проведением диагностической процедуры должен состояться не позднее 18 часов предыдущего дня. Ужин должен быть сытным, но не содержать в себе трудно перевариваемой пищи.
3. Перед проведением стоит исключить продукты, богатые клетчаткой, тяжелые, заправленные майонезом салаты, большое количество цельнозернового хлеба, жирное мясо или рыбу, сыры. Поужинать лучше всего порцией зеленого салата с небольшим количеством белого куриного мяса, паровыми куриными котлетками, гречневой кашей, нежирным творогом. От бобовых и перловки следует воздержаться, а вот порция картофельного пюре или приготовленная на пару брокколи вполне могут стать основой вечернего меню накануне диагностики.
Подготовка в день проведения гастроскопии
- В день исследования следует воздержаться от приема какой бы то ни было пищи и напитков. Немного воды можно выпить не позднее, чем за 2-4 часа до начала исследования.
-
Если пациент постоянно принимает лекарственные препараты в капсулах или таблетках, придется отложить их прием, так как любые посторонние предметы в полости исследуемого органа способны исказить картину.
-
Гастроскопия сопровождается усиленным рвотным рефлексом, в связи с чем пища из желудка может не только испачкать одежду, но и попасть в верхние дыхательные пути при вдохе во время срыгивания. Кроме того, прием препаратов до манипуляции сопровождается избыточным образованием желудочного сока. В ситуации «на голодный желудок» это может усугубить патологические процессы. По этой же причине не рекомендуется курить до проведения гастроскопии желудка. На этом подготовка заканчивается, далее переходим непосредственно к исследованию.

Очень важно предупредить врача об имеющихся аллергических реакциях, особенно, если они возникают на лекарственные препараты. Перед тем, как начать процедуру, врач проводит премедикацию, или анестезию корня языка и глотки с помощью аэрозоля. Это уменьшает неприятные и болевые ощущения и частично снижает проявления рвотного рефлекса, тем самым упрощая задачу врача, но может стать причиной аллергической реакции у пациента.
На гастроскопическое исследование органов ЖКТ следует взять результаты предыдущих манипуляций, если они проводились, а так же рентгеновские снимки, данные анализов и прочие материалы ранее выполненных диагностических исследований желудка и двенадцатиперстной кишки.
Проведение гастроскопии
Непосредственно перед процедурой врач попросит подписать акт согласия на манипуляцию. Обязательно обсудите с доктором вероятность последствий, а также риски обследования.
Гастроскопия желудка – процедура, которая позволяет осмотреть желудок и пищевод с помощью специального зонда, представляющего собой специальную оптическую трубку с видеокамерой (эндоскоп). Терминальная часть прибора вводится через рот, а затем постепенно смещается вниз в желудок.
Гастроскопия проводится в специально оборудованном кабинете, и выполняется врачом-эндоскопистом, специализирующемся на эндоскопии и гастроэнтерологии (гастроэнтеролог).
Перед началом производят анестезию корня языка спреем – анестетиком или полосканием раствором анестетика. Это позволяет мышцам глотки расслабиться и уменьшает интенсивность рвотного рефлекса, что позволит врачу впоследствии легко провести эндоскоп в пищевод.
Вас положат на бок, чаще на правый. Затем в рот вставляют специальный загубник для того, чтобы защитить Ваши зубы от повреждения эндоскопом и сам эндоскоп от прикусывания, поскольку он является довольно дорогостоящим оборудованием. После этого кончик эндоскопа вводят в рот, мягко нажимая на язык при последовательном продвижении. После этого врач попросит Вас сделать глоток для перемещения эндоскопа в пищевод. Поскольку эндоскоп по своим размерам в диаметре значительно уступает пищевому комку, у Вас не должно возникнуть проблем ни с проглатыванием, ни с дыханием.
После этого кончик эндоскопа вводят в рот, мягко нажимая на язык при последовательном продвижении. После этого врач попросит Вас сделать глоток для перемещения эндоскопа в пищевод. Поскольку эндоскоп по своим размерам в диаметре значительно уступает пищевому комку, у Вас не должно возникнуть проблем ни с проглатыванием, ни с дыханием.
Во время проведения процедуры врач порекомендует Вам не глотать, если в этом нет необходимости. При накоплении в ротовой полости слюны, медсестра, помогающая врачу во время проведения исследования, удалит ее с помощью отсоса.
Эндоскопист будет постепенно продвигать эндоскоп по просвету пищеварительного тракта, смотря в окуляр или на видеомонитор, чтобы оценить состояние стенок пищевода, желудка и двенадцатиперстной кишки. При возникновении проблем с осмотром стенок органов, через специальный каналец в эндоскопе в просвет желудка подается воздух или вода, которая, омывая стенки, расчищает место, подлежащее осмотру, или очищает линзу эндоскопа. После этого жидкость и воздух удаляется с помощью отсоса.
После этого жидкость и воздух удаляется с помощью отсоса.
Камера, подсоединенная к эндоскопическому оборудованию, позволяет зафиксировать весь период исследования на видео для последующей детальной оценки находок. Через специальный канал в эндоскопе доктор может провести крошечные эндоскопические инструменты (щипцы, петли, скобки), которые позволят ему произвести биопсию или удалить патологические разрастания слизистой. Процедура биопсии является абсолютно безболезненной.
Гастроскопия (эзофагогастродуаденоскопия)
Находитесь здесь: Введение » Услуги » Методы диагностики » Гастроскопия
Гастроскопия – это эндоскопическое исследование пищевода, желудка и двенадцатиперстной кишки, служащее для определения причин разных осложнений с пищеварением и назначение соответствующего лечения. Это исследование помогает объяснить причины разных проблем с пищеварением, которые пациенты часто приезжают лечить на курорте. Благодаря результатам обследования пациенту можно назначить индивидуальную программу санаторно-курортного лечения.
Благодаря результатам обследования пациенту можно назначить индивидуальную программу санаторно-курортного лечения.
Гастроскопия длится 10 – 15 минут. Горло пациента обрабатывается специальным спреем для потери чувствительности, а в случае надобности ему дают успокаивающий укол.
Гастроцентрум обладает новейшим гастродуоденоскопом Pentax EG-1870K. Это исключительно тонкий аппарат приносит клиентам,в процессе обследования меньше неприятных ощущений,чем стандартное оборудование.Ультратонкий гастродуоденоскоп гарантирует больший комфорт,не только при введении через нос,но и при класическом введении через рот.Введение легче и для клиента меньше стресса. больше »
В ходе гастроскопии можно сделать:
- Тест на наличие бактерий Helicobacter pylori, которые могут быть причиной появления воспалений, эрозий и язв.
- Биопсию (отбор образцов со слизистой) для гистологического анализа (безболезненно).
- Тест на наличие кислоты.

Что важно знать перед гастроскопией:
- Гастроскопия проводится на пустой желудок. Если она запланирована на первую половину дня, не ешьте уже от полуночи. Если Вы идете на исследование после обеда, можете утром (до 6.00) легко позавтракать – йогуртом или кусочком булки.
- За 3 часа до гастроскопии можно выпить максимально 100 мл напитков (чая, минеральной воды).
- В день запланированной гастроскопии запрещается курить.
- Если Вы постоянно принимаете лекарства, их можно принять рано утром перед гастроскопией, запив глотком воды. Если Вы не уверены в том, как правильно принять лекарство, посоветуйтесь об этом со своим врачом.
- Клиенты с сахарным диабетом должны сообщить нам о своем заболевании. Гастроскопию им сделают утром (до обеда) на пустой желудок. Лекарства от диабета (инсулин, таблетки) можно принять только через 30 минут после гастроскопии, когда уже разрешается и поесть.

- Если пациенту делают успокаивающий укол, он 2 часа проведет под наблюдением медицинского персонала. Целые сутки после этого ему нельзя оставаться одному, водить машину, ездить на велосипеде и заниматься чем-либо, требующим повышенного внимания. Покинуть кабинет он может только в сопровождении другого лица.
Что должен знать врач о пациенте перед гастроскопией:
- Имеет ли он аллергию на какие-либо лекарства.
- Имеет ли он повышенную склонность к кровотечению при небольших ранениях или при удалении зубов.
- Принимает ли лекарства для свертывания крови (напр., Анопирин, Варфарин, Плавикс, Тицлид).
- Имеет ли он искусственный сердечный клапан или искусственный сосуд.
- Перенес ли воспаление внутренней оболочки сердца (эндокардит).
- Если ли у него кардиостимулятор или дифибрилятор.
- Беременна ли пациентка.

- Не страдает ли хроническим заболеванием сердца, легких, печени, почек, врожденным нарушением свертываемости крови, сахарным диабетом, глаукомой глаз, эпилепсией.
- Есть ли у него съемный зубной протез.
Возможные осложнения
Гастроскопия является достаточно безопасным и безболезненным обследованием. Если наступают какие-либо осложнения, то это чаще всего бывает чувство сухого горла в результате раздражения слизистой глотки. К серьезным, но редко проявляющимся осложнениям гастроскопии относятся нежелательные реакции на успокаивающий укол, кровотечение или желудочно-кишечные перфорации. Эти осложнения требуют немедленной медицинской помощи.
В карловарском «Гастроцентре» Вам дадут форму, содержащую подробную информацию, которую Вы прочитаете, заполните и подпишете до гастроскопии. Ее можно скачать, распечатать и заполнить еще до посещения кабинета. Скачать форму »
Записаться на обследование »
Диета перед гастроскопией желудка – можно ли пить воду
Специальной жесткой диеты перед гастроскопией (эндоскопии желудка) не требуется. Гастроскопия проводится натощак, чтобы осматриваемые органы находились в спокойном состоянии. Но для того, чтобы результаты были наиболее достоверными, надо помнить о некоторых важных моментах перед подготовкой к этому исследованию. В этой статье мы остановимся на правильном питании перед гастроскопией, так как питание является одним из важных условий подготовки к исследованию .
Гастроскопия проводится натощак, чтобы осматриваемые органы находились в спокойном состоянии. Но для того, чтобы результаты были наиболее достоверными, надо помнить о некоторых важных моментах перед подготовкой к этому исследованию. В этой статье мы остановимся на правильном питании перед гастроскопией, так как питание является одним из важных условий подготовки к исследованию .
Что нельзя есть перед гастроскопией (эндоскопией) желудка?
Прежде всего, за трое суток до гастроскопии надо отказаться от алкоголя, от жирной пищи, острых блюд и копченостей. То есть необходимо избегать тех продуктов, которые могут вызывать метеоризм в кишечнике и изменять кислотность желудка, раздражая слизистую. Какие продукты тяжело усваиваются организмом и врачи рекомендуют от них воздержаться перед обследованием?
Перед гастроскопией за 48 часов надо исключить:
- жирную рыбу и мясо;
- фастфуд;
- маринованные и соленые продукты;
- грибы в любом виде;
- всевозможные соусы и приправы – кетчуп, горчицу, майонез, хрен, аджику и т.
 д.
д. - копчености, консервы;
- орехи, семечки.
Нельзя есть за 24 часа перед гастроскопией:
- цельные крупы;
- бобовые;
- молоко, жирный творог;
- холодную и горячую пищу;
- мучные изделия;
- макароны;
- помидоры;
- айву, апельсины, мандарины.
В тот день, когда гастроскопия проводится есть нельзя, так как исследование проводится натощак!
Можно ли пить воду, чай, кофе перед гастроскопией?
Кофе, чай и любые напитки употреблять перед гастроскопией врачи запрещают. Кто непременно хотел бы чего-нибудь выпить, должен использовать только чистую воду без газа, но не менее, чем за 3 часа до исследования и в объеме, не превышающем 100 мл. Алкоголь любой крепости (даже слабоалкогольное пиво) категорически запрещается.
За сколько часов нельзя есть перед гастроскопией?
Гастроскоп вводят в глотку, затем в желудок, поэтому верхний отдел пищеварительного тракта, вся просматриваемая область должна быть свободна от пищи. Значит, по меньшей мере, за восемь часов до обследования нельзя принимать пищу. Если манипуляция будет протекать утром, то ужинать надо до 18 часов, выбирая легкие продукты, которые быстро перевариваются. Если гастроскопия предполагается после обеда, то врачи разрешают слегка перекусить утром. Перед исследованием после еды должно пройти 8-10 часов.Что можно есть перед гастроскопией желудка?
Значит, по меньшей мере, за восемь часов до обследования нельзя принимать пищу. Если манипуляция будет протекать утром, то ужинать надо до 18 часов, выбирая легкие продукты, которые быстро перевариваются. Если гастроскопия предполагается после обеда, то врачи разрешают слегка перекусить утром. Перед исследованием после еды должно пройти 8-10 часов.Что можно есть перед гастроскопией желудка?
Накануне на ужин (до 18 часов) можно есть следующие продукты: картофельное пюре, геркулесовую или гречневую кашу, картофельный суп вегетарианский (без жареных ингредиентов), котлеты из белого мяса птицы, приготовленные на пару, подсушенный белый хлеб, отварные яйца всмятку, отварную нежирную рыбу, печеные овощи и фрукты.
Пища должна быть теплой, мягкой (пюреобразной) консистенции, а порции небольшими.
Приблизительная диета перед гастроскопией (эндоскопией желудка) за сутки до исследования.
Памятка – что можно есть накануне гастроскопии
1. Супы.
Из первых блюд желательно отдать предпочтение вегетарианским супам без дополнительных жиров. Суп можно посыпать мелко нарезанной зеленью. Борщ желательно не есть.
Суп можно посыпать мелко нарезанной зеленью. Борщ желательно не есть.
2. Вторые блюда.
Мясо исключается, но отварная рыба, котлеты на пару из нежирной рыбы (судак, треска, минтай, хек, ледяная рыба, окунь, щука)или белого мяса птицы допустимы. Гарниром может быть картофельное пюре, омлет, гречневая каша.
3. Овощи и фрукты за день до гастроскопии.
Овощи и фрукты можно употреблять, но они должны быть или отварными, или запеченными. Из овощей можно позволить картофель, свеклу, тыкву, цветную капусту, морковь, из фруктов – яблоки. Можно съесть банан.
4. Молоко и продукты из молока накануне исследования.
Цельное молоко за день до обследования употреблять не рекомендуется, но кисломолочные продукты (ацидофилин, кефир, простоквашу), а также нежирный творог и творожные блюда употреблять можно. В готовое блюдо разрешается добавить столовую ложку нежирной сметаны. Возможно употребление молочного (разбавленного пополам с водой) супа с разваренной крупой или с мелкой вермишелью.
5. Напитки.
За сутки до гастроскопии можно пить столовые минеральные воды без газа, компоты из фруктов, отвары, некрепкий чай, отвар шиповника. Напитки должны быть теплые.
Перед исследованием можно поесть до 19 часов. Если гастроскопия назначена после обеда, можно за 8 (для детей) – 12 часов (для взрослых) позволить легкий перекус с утра. Воду можно выпить не позже, чем за 3 часа до исследования (не более 100 г).
Пренебрегать рекомендациями по организации правильного питания и определенной диеты нельзя. Любая погрешность в диете можно стать причиной постановки неверного диагноза при гастроскопии (эндоскопии желудка).
Можно ли пить воду и есть перед гастроскопией желудка
Гастроскопия – это метод исследования внутренних органов человека путём ввода гастроскопа или эндоскопа через органы пищевода в желудок или другую область. В зависимости от способа гастроскопии диагностика может проводиться несколькими методами.
- Трубка вводится через полость рта по пищеводу в желудок, где и проводится осмотр.
 Одновременно могут производиться забор анализов, измерение кислотности или биопсия.
Одновременно могут производиться забор анализов, измерение кислотности или биопсия. - Камера вводится пациенту через нос. Таким образом можно провести осмотр носоглотки и желудочно-кишечного тракта одновременно. Такие эндоскопы более тонкие, но и обладают ограниченной функциональностью.
К гастроскопии нужно подготовиться заранее. О том, как правильно подготовиться к гастроскопии, накануне процедуры пациенту должен рассказать лечащий врач. Перед процедурой пациент должен представлять, за сколько нельзя есть, можно ли пить воду и другие напитки перед гастроскопией желудка.
От пациента требуется соблюдение диеты, особенно за сутки до диагностики. Желудок и пищевод должны быть чистыми, иначе проведение анализа будет невозможно.
- Пациенту назначается специальная диета перед гастроскопией желудка, которую нужно начинать соблюдать за 48 часов до процедуры. За двое суток до визита к врачу следует исключить алкоголь, потребление очень жирной и очень острой еды и копчёностей.
 Эти продукты способны вызвать изменения кислотности и метеоризм. Это усложнит забор анализов и даст недостоверные результаты.
Эти продукты способны вызвать изменения кислотности и метеоризм. Это усложнит забор анализов и даст недостоверные результаты.
Также в этот период следует ограничить потребление блюд из грибов, маринованных и засоленных продуктов, соусов в любом виде, сюда входят майонез, кетчуп, хрен, аджика сацебели, горчица и другие. Не следует есть орехи и семечки, а также лучше отказаться от жирного мяса и рыбы. Воздержитесь от походов в Макдональдс и ограничьте другой фастфуд, включая пиццу. - За сутки до обследования нельзя есть продукты, которые тяжело перевариваются желудком: хлебобулочные изделия и некоторые виды фруктов и овощей. Сюда относятся бобовые: фасоль, соя, горох, молочные продукты и жирный творог. Также воздержитесь от употребления макарон и цельных круп. Из овощей и фруктов не рекомендуется употреблять помидоры, апельсины и мандарины.
В это время перед гастроскопией можно кушать нежирные бульоны, хорошо проваренные крупы, рыбу, нежирное мясо, салаты. Одним словом, лёгкую пищу, которая хорошо переваривается и на момент анализа полностью покинет пищевод.
Обязательно следует помнить, что диагностика проводится натощак. Категорически не рекомендуется перед гастроскопией за 8 –10 часов принимать любую пищу. За это время, а также при соблюдении диеты перед процедурой органы ЖКТ очистятся, и специалист сможет провести качественную и точную диагностику.
Напитки перед диагностикой
Если перед гастроскопией мы ничего не едим как минимум 8 часов, причём ограничиваемся лёгкой едой, которая быстро переваривается, то с питьём запретов гораздо меньше. Категорически за сутки до процедуры следует исключить алкоголь. Его употребление может раздражать слизистую оболочку желудка и искажать результаты диагностики.
Приблизительно за 8 часов до гастроскопии ограничьте употребление кофе и крепкого чая, а также жирного бульона. За 3 часа до обследования разрешается употребление небольшого количества воды, но не более 100 мл. Непосредственно перед анализом употреблять любые напитки запрещается. Следует помнить, что во время гастроскопии желудок должен быть чистым, иначе проведение диагностики будет невозможным.
Набор продуктов
Поскольку специальной диеты при гастроскопии не требуется, есть общий набор продуктов, которые рекомендуются специалистами перед процедурой.
Молоко и молокопродукты
Перед гастроскопией можно употреблять кисломолочные продукты, такие как сыворотка, нежирный творог, в небольших количествах можно употреблять сметану, а также другие молочные продукты, например, йогурт или «Биолакт». А вот от чистого молока накануне лучше воздержаться. Можно есть молочные супы и каши. Варить их лучше на молоке, разбавленном водой, приблизительно 1:1.
Овощи и фрукты
Овощи можно употреблять за день до исследования в запечённом или отварном виде. От жареных лучше воздержаться. Хорошо усваиваются тыква и морковь, можно включить в рацион картофельное пюре. Главное, при готовке воздержаться от лишних жиров. Из фруктов можно есть яблоки или бананы.
Супы
Перед обследованием желательно воздержаться от жирных, наваристых супов. Приготовьте лёгкие овощные или супы на рыбном бульоне..jpg) От борща за сутки до анализа лучше отказаться.
От борща за сутки до анализа лучше отказаться.
Гарниры и мясо
Здесь, как и в прочих случаях, важно соблюдать принцип: поменьше жирного и жареного. Можно за 8 – 10 часов до гастроскопии съесть котлету на пару или небольшое количество варёной рыбы. Выбирайте рыбу нежирных сортов, например, хек, щуку, минтай или любые виды окуня. Не запрещаются каши, отварной картофель, омлеты и т. п.
Можно с уверенностью сказать, что диета перед гастроскопией мало чем отличается от диеты при гастрите. Здоровое питание, нежирная еда, побольше овощей и фруктов – всё это послужит профилактикой против гастрита, который является одной и самых распространённых причин для назначения анализа. «Диета – это стиль жизни» – так говорят французы. Питаться полезной и здоровой пищей нужно постоянно. Так у вас отпадёт необходимость проходить обследования, а ваш организм скажет вам спасибо.
Подготовка к гастроскопии (ФГС)
Как подготовиться к гастроскопии?
– Накануне исследования желательно не принимать «тяжелую» пищу: жирную, с обилием белка и растительной клетчатки.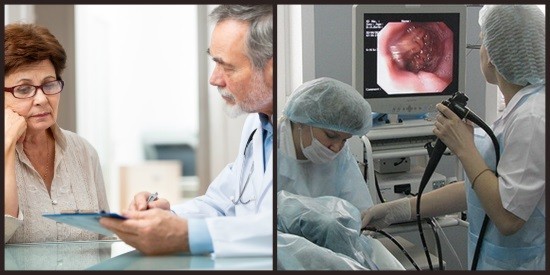 Ужин – не позднее 18 часов. Если беспокоит чувство голода, после ужина допустимо выпить стакан чая с сахаром, съесть булочку или белый хлеб. То же самое относится к проведению обследования во 2 половине дня исследования. Чай с белым хлебом (без масла и т.п.) можно употребить за 5 часов до исследования.
Ужин – не позднее 18 часов. Если беспокоит чувство голода, после ужина допустимо выпить стакан чая с сахаром, съесть булочку или белый хлеб. То же самое относится к проведению обследования во 2 половине дня исследования. Чай с белым хлебом (без масла и т.п.) можно употребить за 5 часов до исследования.
Что нужно иметь с собой при явке на исследование?
– Необходимы следующие документы: амбулаторная карта, направление от лечащего врача, талон из регистратуры с указанием времени исследования. С собой необходимо иметь большое полотенце или пеленку, хорошо всасывающие жидкость.
Можно ли применять лекарства в день исследования?
– Не можно, а нужно. Особенно это касается пациентов с гипертонической болезнью, сахарном диабете. Исследование противопоказано при АД выше 180 мм.рт. ст. Больным с другими заболеваниями так же не следует прекращать прием лекарств. Препараты принимаются не менее чем за 2 часа до исследования, запиваются 1-2 глотками воды./98324992-56a46ff93df78cf77282686d.jpg) Исключение составляют препараты, окрашивающие слизистые оболочки. К ним относятся препараты висмута (Де-нол), железа, активированный уголь. От приема этих препаратов за день до исследования следует отказаться. При лабильной нервной системе (выраженный страх перед исследованием) целесообразно принять успокаивающие препараты (настойка валерианы, пустырника и т.д.).
Исключение составляют препараты, окрашивающие слизистые оболочки. К ним относятся препараты висмута (Де-нол), железа, активированный уголь. От приема этих препаратов за день до исследования следует отказаться. При лабильной нервной системе (выраженный страх перед исследованием) целесообразно принять успокаивающие препараты (настойка валерианы, пустырника и т.д.).
Нужно ли обезболивание при гастроскопии?
– На этот вопрос разные врачи – эндоскописты имеют свое мнение. Наша позиция – не требуется. Местная анестезия ротоглотки растворами анестезирующих веществ (у нас применяется 10% аэрозоль лидокаина) была обоснована на ранних этапах эндоскопии, когда исследование проводилось жесткими (металлическими) эндоскопами. Введение современных тонких гибких эндоскопов безболезненно. Анестезия вызывает онемение слизистой ротоглотки. Возникает чувство «инородного тела», само по себе вызывающее тошноту и рвотные посылы. Введение эндоскопа (то же инородного тела) усиливает эти явления и затрудняет проведение исследования, как для врача, так и для пациента. Впрочем, каждый решает за себя сам. Применять анестезию или нет – ваш выбор.
Впрочем, каждый решает за себя сам. Применять анестезию или нет – ваш выбор.
Как вести себя во время исследования?
– Пациент лежит на левом боку. В рот вставляется пластмассовый загубник, обеспечивающий продвижение и исключающий повреждение аппарата. Он должен придерживаться зубами с минимальными усилиями, обеспечивающими его фиксацию. Голове необходимо придать положение, чтобы слюна из полости рта могла свободно стекать на полотенце. При скапливании слюны в полости рта она может попасть в дыхательные пути с соответствующими последствиями. Необходимо расслабиться, побороть страх. Аппарат не затрагивает дыхательные пути и дыханию не мешает. В кабинете работают врачи высшей квалификационной категории с многолетним стажем, и ошибки при введении аппарата исключены. Дышать носом или ртом, нечастыми глубокими вдохами. Руки на протяжении всего исследования остаются там, где их положил персонал перед началом исследования. Неконтролируемое поведение, паника, попытка извлечь аппарат являются поводом для немедленного прекращения исследования. В процессе проведения исследования может возникнуть чувство переполнения, раздувания желудка (вводится воздух для расправления просвета). При окончании исследования воздух удаляется. При необходимости, проводится биопсия (взятие кусочка ткани органа для дальнейших лабораторных исследований). Эта процедура безболезненна, ввиду отсутствия нервных окончаний в поверхностных оболочках исследуемых органов.
В процессе проведения исследования может возникнуть чувство переполнения, раздувания желудка (вводится воздух для расправления просвета). При окончании исследования воздух удаляется. При необходимости, проводится биопсия (взятие кусочка ткани органа для дальнейших лабораторных исследований). Эта процедура безболезненна, ввиду отсутствия нервных окончаний в поверхностных оболочках исследуемых органов.
Как подготовиться к гастроскопии. 10 шагов
1. Узнайте, зачем проводится исследование
Пациенту важно четко понимать, зачем ему назначено исследование и что именно по его результатам врач намерен узнать. Хотим ли мы определить причину боли, которая не устранялась прежним лечением, хотим ли оценить риски желудочно-кишечных кровотечений у пациента, которому планируется операция, либо это регулярная проверка предраковых изменений желудка — от цели исследования зависит многое. Среди прочего, цель исследования определяет, как к нему готовиться, предстоит ли во время него брать биопсию и как глубоко нужно заглянуть эндоскопом.
2. Предупредите врача о принимаемых препаратах и проблемах со здоровьем
От особенностей здоровья пациента может зависеть подготовка к исследованию. Прежде всего врачей будут интересовать сердечные заболевания и протезы клапанов сердца. Если у пациента порок сердца и он принимает антикоагулянтный препарат, который нарушает свертывание крови — ему вероятно потребуется специальная подготовка. Придется на время отменить препараты, перед исследованием нужно будет выполнить контрольный тест на уровень МНО и за два часа до эндоскопии потребуется профилактическое введение антибиотика. Пациенту, который перенес инфаркт миокарда, скорее всего потребуется сделать контрольную кардиограмму.
Стоит иметь ввиду еще один важный нюанс при поиске хеликобактерной инфекции в желудке — частой причины хронического гастрита, язвенной болезни и наиболее значимого фактора риска развития рака желудка. Для поиска хеликобактера во время гастроскопии берется материал на исследование. И если пациент перед исследованием продолжит принимать противоязвенные препараты или антибиотики по поводу какой-нибудь другой болезни — результат его анализа окажется отрицательным, даже если на самом деле хеликобактер есть.
И если пациент перед исследованием продолжит принимать противоязвенные препараты или антибиотики по поводу какой-нибудь другой болезни — результат его анализа окажется отрицательным, даже если на самом деле хеликобактер есть.
И, наконец, если у пациента планируется брать материал для посева из двенадцатиперстной кишки, важно предупредить о принимаемых антибактериальных препаратах — они могут повлиять на результат исследования. Практика показывает, что, к сожалению, эти моменты редко учитываются доктором и тем более пациентом.
Фото: Мария Можарова3. Не бросайте есть хлеб при подозрении на непереносимость глютена
Модный сегодня диагноз целиакия (непереносимость глютена) выражается в том, что слизистая неправильно реагирует на контакт с глютеном — белком, содержащимся в злаковых. При целиакии развивается воспаление слизистой тонкой кишки, атрофируются ворсинки, нарушается всасывание в кишечнике, снижается масса тела и случаются разные неприятные состояния. К сожалению, у нас это заболевание часто по ошибке не диагностируется.
К сожалению, у нас это заболевание часто по ошибке не диагностируется.
Для диагностики целиакии существует регламентированный путь. Он начинается с теста крови на специфические антитела. Если они оказываются повышены, мы должны подтвердить диагноз биопсией, которая делается во время гастроскопии. Биопсия берется из двенадцатиперстной кишки, причем, минимум четыре кусочка. Есть принципиально важный момент: оба исследования — анализ крови и биопсию — нужно проводить на фоне употребления глютена. До выполнения обоих исследований пациент должен в течение хотя бы двух недель ежедневно есть не меньше трех граммов глютена, то есть 300 граммов хлеба.
В реальности обычно происходит так: пациент приходит к врачу, жалуется на вздутие, диарею. Доктор говорит: «Есть несколько заболеваний, которые могут дать сходную симптоматику. Один из вариантов — целиакия. Будем разбираться». Пациент решает проявить инициативу и исключает из рациона хлеб раз у него возможна целиакия. На этом фоне он сдает кровь, антитела приходят отрицательные, доктор напрасно скидывает диагноз целиакия с повестки дня. Только после того, как во время гастроскопии выявлены гистологические изменения, характерные для целиакии, мы можем сказать пациенту, что с этого момента ему нужно пожизненно исключить глютен из рациона, не раньше.
Только после того, как во время гастроскопии выявлены гистологические изменения, характерные для целиакии, мы можем сказать пациенту, что с этого момента ему нужно пожизненно исключить глютен из рациона, не раньше.
4. Заранее подумайте о методе анестезии
Перед введением эндоскопа пациентам орошается слизистая глотки анестетиком, чаще всего лидокаином. Если есть на него аллергия — важно об этом предупредить врача. В большинстве случаев местной анестезии достаточно. Но есть пациенты, у которых чрезвычайно выражен рвотный рефлекс или они очень тревожные, или есть некие особенности строения шеи и человеку действительно нужен общий наркоз.
Это скорее нежелательный вариант, потому что бессознательного пациента не попросишь совершить глотательные движения при прохождении эндоскопом из глотки в пищевод — это повышает риск перфорации пищевода. Но если все-таки планируется делать общую анестезию, стоит иметь ввиду, что это может потребовать дополнительных мер: встречи пациента с анестезиологом, кардиограммы и анализа крови. Пациент должен иметь ввиду, что после общего наркоза в течение дня ему не стоит управлять автомобилем или другим транспортом. То есть не нужно приезжать на исследование за рулем. Стоит также заранее узнать, делает ли в клинике общий наркоз врач-анестезиолог или сам эндоскопист. Ведь при общем наркозе пульс, насыщение капиллярной крови кислородом, частоту дыхания и артериальное давление нужно проверять каждые 5 минут. Если эндоскопист будет все время отвлекаться от эндоскопа, представляете, сколько времени займет исследование и какого качества оно будет?
Пациент должен иметь ввиду, что после общего наркоза в течение дня ему не стоит управлять автомобилем или другим транспортом. То есть не нужно приезжать на исследование за рулем. Стоит также заранее узнать, делает ли в клинике общий наркоз врач-анестезиолог или сам эндоскопист. Ведь при общем наркозе пульс, насыщение капиллярной крови кислородом, частоту дыхания и артериальное давление нужно проверять каждые 5 минут. Если эндоскопист будет все время отвлекаться от эндоскопа, представляете, сколько времени займет исследование и какого качества оно будет?
5. Узнайте об оборудовании клиники
Раньше, когда эндоскопия только появилась, применялись волоконно-оптические эндоскопы, которые были толще в диаметре. Сейчас большая часть эндоскопов уже заменена на видеоэндоскопы, которые имеют существенно более тонкий диаметр. Но кое-где все еще встречаются старые аппараты. Кроме того, есть эндоскопы для трансназального введения, которые чаще применяются в педиатрии — они легче переносятся, но не так хороши для забора материала. Есть магнификационная эндоскопия, в ходе которой можно увеличить изображение как под микроскопом. Есть HD, осмотр в узкоспектральном диапазоне света NBI, который позволяет лучше выявлять участки изменений слизистой пищевода на пути к раку. И, наконец, есть хромоэндоскопия с окрашиванием для выявления патологических поверхностных изменений слизистой. Пациенту стоит узнать, каким эндоскопом будет проводиться исследование, есть ли в клинике все подходящее оборудование для того вида гастроскопии, который нужен именно ему.
Есть магнификационная эндоскопия, в ходе которой можно увеличить изображение как под микроскопом. Есть HD, осмотр в узкоспектральном диапазоне света NBI, который позволяет лучше выявлять участки изменений слизистой пищевода на пути к раку. И, наконец, есть хромоэндоскопия с окрашиванием для выявления патологических поверхностных изменений слизистой. Пациенту стоит узнать, каким эндоскопом будет проводиться исследование, есть ли в клинике все подходящее оборудование для того вида гастроскопии, который нужен именно ему.
6. Приходите строго натощак
Чтобы исследование было информативным, комфортным и заняло минимально необходимое время, пациент должен прийти натощак. В течение шести часов до исследования нельзя ни есть и ни пить. Часто человек думает: «Мне сказали натощак, но если я съем пироженку — ведь не страшно. Или выпью стаканчик кофе — это же не еда». В итоге в этой мутной жиже в желудке эндоскопист не может разглядеть состояние слизистой. Первые минуты он посвящает тому, что удаляет содержимое желудка через эндоскоп, чистит и промывает. Либо просто говорит: «Приходите завтра».
Первые минуты он посвящает тому, что удаляет содержимое желудка через эндоскоп, чистит и промывает. Либо просто говорит: «Приходите завтра».
Если врач предполагает у пациента нарушенное опорожнения желудка, стеноз двенадцатиперстной кишки, либо опухоль — ему может потребоваться и больше времени без пищи и воды перед исследованием. Поэтому доктор, который назначает исследование, должен хорошенько подумать, сколько часов в конкретной ситуации пациенту нужно поститься. А пациенту крайне важно эту рекомендацию соблюдать.
7. Не разговаривайте, обсудите стоп-сигнал
Наконец, мы подходим к самой процедуре. Пациент предупрежден, как именно процедура будет проводиться, знает о ее целях, рассказал обо всех принимаемых препаратах, для него не становится откровением, что при протезе клапана сердца ему дадут профилактический антибиотик, он заранее оговорил способ анестезии. И вот начинается процедура. Пациенту вводят эндоскоп и тут он начинает вести себя беспокойно, пытаться разговаривать, выдернуть эндоскоп — и все исследование идет насмарку.
В ходе исследования, когда эндоскоп уже введен, ни в коем случае нельзя пытаться поговорить с доктором и тем более нельзя выдергивать эндоскоп — это чревато травмой и разрывом органов, ущемлением эндоскопа и другими серьезными неприятностями. Чтобы не допустить такой ситуации, пациент с врачом должны четко определить условный стоп-сигнал. Например, если по каким-либо причинам после того, как эндоскоп уже ввели пациенту, ему внезапно становится плохо — он начинает терять сознание, паниковать или испытывать где-то резкую боль — он не пытается говорить или вытащить трубку, а дважды стучит по ноге доктора или ассистента, или по собственной ноге.
8. Узнайте о возможных осложнениях
После исследования в течение нескольких часов, иногда дней, возможны неприятные ощущения в области горла, шеи. Это нормально. Но есть ряд эффектов, которые не являются нормой и требуют срочного обращения к врачу. Например, если появляется кровохарканье, рвота цвета кофейной гущи или резкая боль в шее или в грудной клетке, отечность шеи, становится трудно дышать или хрустит, когда проводишь по груди. В таких ситуациях не нужно думать: «Я подожду денек-другой, само рассосется». Может быть, рассосется, а может быть разовьется медиастинит, от которого умирают. Нужно вызывать скорую помощь. Лучше ошибиться с предположением, чем пропустить грозные осложнения.
В таких ситуациях не нужно думать: «Я подожду денек-другой, само рассосется». Может быть, рассосется, а может быть разовьется медиастинит, от которого умирают. Нужно вызывать скорую помощь. Лучше ошибиться с предположением, чем пропустить грозные осложнения.
9. Не делайте тестовое исследование раньше положенного
На разных интернет-форумах распространен миф, что лечить хеликобактер бессмысленно — все равно не вылечишь или перезаразишься через месяц другой. Однако в 2017 году было проведено прекрасное американское исследование, во время которого оценили риск повторного выявления хеликобактера у пациентов, у которых он был прежде пролечен. Результат показал, что в сообществах, где уровень санитарии и гигиены достаточно высокий, риск повторного выявления хеликобактера не выше 1% в год. И в большинстве случаев бактерия, которая все же выявляется снова, — это прежний штамм. То есть речь идет не о перезаражении, а реактивации недолеченной инфекции.
Фото: Мария МожароваОткуда же эти мифы? Все дело в том, как оценивается эффективность лечения у пациентов. Все международные рекомендации по диагностики и лечению хеликобактера четко говорят, что оценивать эффективность лечения нужно не раньше, чем через четыре недели после завершения курса лечения. До проведения тестирования пациент две недели не должен принимать ингибиторы протонной помпы, а антибиотики, метронидазол, препараты висмута («Де-нол») – четыре недели. А как бывает в реальности? Пациент жалуется на боли в верхней части живота. Ему проводят гастроскопию, при которой выявляют язву в двенадцатиперстной кишке и хеликобактера. Доктор назначает лекарства и пишет: контроль заживления язвенного дефекта провести через четыре недели. Пациент две недели принимает препараты и еще через две недели приходит на контрольную гастроскопию. То есть после завершения курса препаратов проходит всего 2 недели, тест на хеликобактер оказывается отрицательный. То, что сроки не были соблюдены, никто не берет во внимание. В итоге через полгода недобитый хеликобактер восстанавливает свою популяцию, и гастрит возвращается.
Все международные рекомендации по диагностики и лечению хеликобактера четко говорят, что оценивать эффективность лечения нужно не раньше, чем через четыре недели после завершения курса лечения. До проведения тестирования пациент две недели не должен принимать ингибиторы протонной помпы, а антибиотики, метронидазол, препараты висмута («Де-нол») – четыре недели. А как бывает в реальности? Пациент жалуется на боли в верхней части живота. Ему проводят гастроскопию, при которой выявляют язву в двенадцатиперстной кишке и хеликобактера. Доктор назначает лекарства и пишет: контроль заживления язвенного дефекта провести через четыре недели. Пациент две недели принимает препараты и еще через две недели приходит на контрольную гастроскопию. То есть после завершения курса препаратов проходит всего 2 недели, тест на хеликобактер оказывается отрицательный. То, что сроки не были соблюдены, никто не берет во внимание. В итоге через полгода недобитый хеликобактер восстанавливает свою популяцию, и гастрит возвращается.
10. Не делайте гастроскопию, если в этом нет необходимости
У нас для проверки на эффективность лечения от хеликобактера любят проверять кровь на антитела к хеликобактеру, хотя этот тест годен лишь для первичной диагностики. Еще любят назначать контрольную гастроскопию. На самом деле в большинстве случаев нет необходимости в контрольной гастроскопии. Рекомендации Маастрихтского консенсуса (основного документа, который публикует обновленные данные по лечению хеликобактерной инфекции) говорят, что предпочтительными методами оценки эффективности курса лечения от хеликобактер считается дыхательный уреазный тест С13 либо исследование кала. Исключение составляет случай, когда параллельно с гастритом мы должны контролировать какие-то предраковые изменения или есть самостоятельные показания для выполнения ЭГДС, например, перед плановой операцией. При этом быстрый уреазный тест, который проводят сразу в эндоскопическом кабинете, уже не рекомендован. При биопсии для проверки эффективности лечения нужно проводить гистологическое исследование, причем обязательно из антрального отдела и тела желудка.
При биопсии для проверки эффективности лечения нужно проводить гистологическое исследование, причем обязательно из антрального отдела и тела желудка.
Другой распространенный пример ненужного назначения исследования — при боли в верхних отделах живота в поликлиниках любят с ходу отправить на гастроскопию. Но зарубежные рекомендации говорят, что при этом симптоме гастроскопию нужно делать только пациентам, у которых в течение двух недель лечения симптомы никуда не делись. Либо пациентов, у которых симптомы впервые появились в возрасте старше 45 лет и сопровождаются «тревожными» признаками, которые могут указывать на рак желудка — немотивированным резким снижением массы тела и желудочно-кишечным кровотечением.
И, наконец, еще один пример неоптимального назначения гастроскопии — рефлюксная болезнь. Это проблема, которая возникает из-за заброса желудочного содержимого в пищевод и вышележащие отделы. Основное симптомы — изжога и регургитация, то есть поступление жидкости с кислым, горьким привкусом из желудка в рот, а также кашель, боль в горле. Врачи любят диагностировать рефлюксную болезнь с помощью гастроскопии. На самом деле исследование может выявить изменения в слизистой пищевода — но не может подтвердить, что именно эти изменения стали причиной симптома. Для подтверждения наличия гастроэзофагеального рефлюкса и его роли в развитии кашля, боли в горле правильнее делать другое исследование — рН-импедансометрию пищевода.
Врачи любят диагностировать рефлюксную болезнь с помощью гастроскопии. На самом деле исследование может выявить изменения в слизистой пищевода — но не может подтвердить, что именно эти изменения стали причиной симптома. Для подтверждения наличия гастроэзофагеального рефлюкса и его роли в развитии кашля, боли в горле правильнее делать другое исследование — рН-импедансометрию пищевода.
Ася Чачко
Что нельзя делать перед гастроскопией
Можно ли пить воду перед гастроскопией? Это один из самых распространенных вопросов, беспокоящих человека, впервые столкнувшегося с подобной процедурой. Перед тем как отправиться на обследование, необходимо выяснить все по поводу возможности употребления еды и жидкости. Сама процедура помогает выявить массу серьезных заболеваний, но игнорировать правила подготовки и требования к питанию перед гастроскопией нельзя.
О процедуре
Насколько эффективна процедура гастроскопии, показывает ее популярность. Сейчас данные манипуляции активно используют для выявления язв, полипов и других серьезных проблем с системой пищеварения. Многие врачи обращаются к процедуре на этапе выявления заболевания у пациента, чтобы назначить правильное лечение.
Многие врачи обращаются к процедуре на этапе выявления заболевания у пациента, чтобы назначить правильное лечение.
Однако делать гастроскопию лучше с умом, помня, что необходимо:
- соблюдать специальную дневную диету в период перед гастроскопией;
- обезболить горло перед началом манипуляций;
- отказаться от алкоголя и курения по крайней мере за сутки перед процедурой;
- проводить гастроскопию лучше с утра либо вечером для получения максимально точных результатов.
Диета перед гастроскопией желудка не назначается индивидуально, и обычно специалист настаивает лишь на том, чтобы человек ел как можно меньше перед самой процедурой. Длится она не более 15 минут, и за это время специалист успевает проверить пищевод и желудок на наличие заболеваний или отклонений.
До гастроскопии бывает сложно поставить правильный диагноз, но зато после нее врач очень быстро выходит на след нужной болезни, назначая подходящее лечение. На некоторое время после процедуры у человека может появиться сухость в горле, но и она обычно проходит через 1-2 часа.
Особенности рациона и приема жидкости перед гастроскопией
Желая узнать, можно ли пить перед гастроскопией, человек забывает спросить, какие именно напитки ему разрешены до и после процедуры.
Специалисты рекомендуют игнорировать алкоголь и сильногазированные напитки, поскольку они способны исказить результаты анализов и повлиять на сам процесс осмотра. Перед ФГС за 3 часа можно пить чай или кофе, а также простую, негазированную воду. Обозначают специалисты и возможное количество употребляемой жидкости: не более 100 мл.
Подготовка к гастроскопии желудка подразумевает, что человеку нельзя употреблять много жидкости. В противном случае это скажется на качестве полученных анализов. При гастроскопии можно выпить стакан воды с утра, за 3-4 часа до самой процедуры. В противном случае живот будет заполнен жидкостью, и выявление проблем окажется проблематичным.
Что можно есть перед гастроскопией — вопрос куда более сложный. Каков же идеальный рацион пациента, и что разрешается кушать до и после ФГДС?
- Многие продукты придется исключить из своего рациона как минимум на сутки.
 Например, не рекомендуется есть цельнозерновые крупы и жирное мясо, которые будут долго перевариваться.
Например, не рекомендуется есть цельнозерновые крупы и жирное мясо, которые будут долго перевариваться. - Если обследование должно произойти с утра, то завтрак отменяется. Человек может плотно покушать на ужин, за день до этого, избегая при этом запрещенных продуктов.
- Если гастроскопия будет проводиться вечером, то можно позавтракать, но используя для этого легкую пищу. Идеально подойдут фрукты, яйца, свежевыжатые соки или чай.
- Чтобы не пришлось повторять процедуру еще раз, специалисты рекомендуют исключать из рациона за 48 часов разнообразные копчености, жареное мясо, соусы и фастфуд.
- съесть банан
- или выпить чай
Что точно нельзя делать перед гастроскопией, так это наедаться. Почему же врачи вводят такие ограничения по рациону? Дело в том, что присутствие в желудке остатков еды заметно усложняет постановку правильного диагноза. Именно поэтому за 3 часа до процедуры нельзя потреблять никакую жидкость или еду.
За день до гастроскопии желудка можно кушать только легкие продукты. К числу разрешенных относятся:
- фрукты и овощи;
- молочные продукты, которые можно смело употреблять за сутки до процедуры;
- супы также разрешены к употреблению, особенно рекомендуются вегетарианские блюда с минимальным содержанием жира;
- нежирная рыба и белое мясо разрешены в отварном виде.
За сколько часов нельзя есть? Многие врачи требуют не есть за 12–15 часов до процедуры. Однако при наличии сильного чувства голода можно смело скушать яблоко или вареное куриное мясо. Чистить зубы перед процедурой тоже можно, но количество зубной пасты не должно быть большим.
Сколько не есть перед гастроскопией ребенку? Обычно врачи рекомендуют полностью запретить ребенку кушать за 3 часа до процедуры. Это же правило касается и потребления жидкости.
Алкоголь и курение перед гастроскопией
Поняв, за сколько часов нельзя есть перед гастроскопией, остается узнать, какие ограничения касаются алкоголя и курения перед столь сложной процедурой. И то и другое запрещено перед медицинским обследованием, поскольку даже одна сигарета может повлиять на кровь и результаты анализов в целом.
И то и другое запрещено перед медицинским обследованием, поскольку даже одна сигарета может повлиять на кровь и результаты анализов в целом.
Многие врачи предпочитают сделать анализ крови пациента перед самой процедурой, поэтому алкоголь и сигареты под запретом. Они способны повлиять на результаты анализов. Курение негативно влияет на качество любых проведенных анализов.
Если человеку нельзя курить перед процедурой, это совсем не означает, что он не может принимать прописанные медикаменты. Многие антибиотики и витамины можно принимать за пару часов до самой гастроскопии, но важно не забывать запивать их небольшим количеством воды. Врачи могут не разрешать принять таблетку перед гастроскопией, если медикамент способен повлиять на качество полученных результатов.
Отдельного упоминания заслуживает проведение обследования для беременных женщин и людей, больных диабетом:
- Если перед гастроскопией желудка человек сделает себе укол инсулина, то это никак не повлияет на качество полученных анализов.
 Ампулу с инсулином можно взять с собой и сделать укол сразу же после гастроскопии.
Ампулу с инсулином можно взять с собой и сделать укол сразу же после гастроскопии. - Если женщина беременна, то об этом обязательно нужно предупредить специалиста. Гастроскопия относится к списку разрешенных процедур для тех женщин, что готовятся вскоре стать матерями. Однако перед проведением ФГС нужно сделать УЗИ, чтобы понять, как чувствует себя плод, и не навредить ему.
Что нужно сделать непосредственно перед самой процедурой? Обычно врачи советуют снять зубной протез и очки, чтобы все это не мешало врачу. Далее придется расслабиться и не дергаться: несмотря на то что боли человек не чувствует, ощущения от процедуры все равно могут быть неприятными. Однако эти неудобства придется перетерпеть ради получения качественных результатов.
Что делать перед гастроскопией, через сколько можно кушать? Это самые распространенные вопросы. Специалисты рекомендуют минимизировать количество употребляемых продуктов, ведь даже то, что можно есть до гастроскопии, может повлиять на результаты анализов, если количество еды окажется слишком большим. Маленькие порции и отсутствие жирной тяжелой пищи — вот залог успешно проведенной процедуры.
Маленькие порции и отсутствие жирной тяжелой пищи — вот залог успешно проведенной процедуры.
диетических протоколов до и после эндоскопической процедуры
Ежегодно в Соединенных Штатах выполняется 75 миллионов эндоскопических процедур, из которых 51,5 миллиона – желудочно-кишечные эндоскопии. Хотя колоноскопия может быть наиболее распространенной из , с 19 миллионами в год, есть несколько других, каждая из которых требует специальных диетических рекомендаций до и после обследования.
Что такое эндоскопическая процедура?
Эндоскопическая процедура – это метод медицинской визуализации, при котором используется эндоскоп, тонкая трубка с камерой и светом, для исследования внутренней части органа или полости тела.Они не считаются хирургическими, так как не требуют разрезов.
Эндоскопия обычно проводится для определения причин симптомов, таких как боль в животе, затрудненное глотание, кровотечение из пищеварительного тракта, изменения в привычках кишечника, боль в животе, тошнота и рвота. Осмотр может выявить заболевания и расстройства, включая рак, язвы, желудочно-пищеводное заболевание, воспаление, целиакию, закупорку, панкреатит, внутреннее кровотечение и предраковые аномалии. Его также можно использовать для сбора образцов для тестирования и лечения проблем с пищеварением.
Осмотр может выявить заболевания и расстройства, включая рак, язвы, желудочно-пищеводное заболевание, воспаление, целиакию, закупорку, панкреатит, внутреннее кровотечение и предраковые аномалии. Его также можно использовать для сбора образцов для тестирования и лечения проблем с пищеварением.
Типы эндоскопических процедур
Эзофагогастродуоденоскопия (ЭГДС)
Эзофагогастродуоденоскопия (ЭГДС), также известная как верхняя эндоскопия, исследует верхний пищеварительный или желудочно-кишечный тракт (ЖКТ), который включает пищевод, желудок и верхнюю часть тонкой кишки. Пациентам обычно вводят анестетики, и процедура обычно длится менее 30 минут.
EGD могут исследовать боль в животе, тошноту, рвоту и затрудненное глотание; найти причину кровотечения; обнаруживать язвы, опухоли и воспаления; и получите небольшие биопсии.
Диетические рекомендации
До EGD пациенты не могли есть или пить в течение шести-восьми часов, однако после этого им следует подождать около часа и есть или пить только тогда, когда они могут комфортно глотать. Им следует начать с воды. Пациентам следует избегать употребления алкоголя в течение 24 часов после процедуры и есть легкоусвояемые продукты в течение 24-48 часов. Некоторые варианты включают суп, яйца, пудинг, сок и яблочное пюре.
Им следует начать с воды. Пациентам следует избегать употребления алкоголя в течение 24 часов после процедуры и есть легкоусвояемые продукты в течение 24-48 часов. Некоторые варианты включают суп, яйца, пудинг, сок и яблочное пюре.
Колоноскопия
Колоноскопия – одна из самых распространенных эндоскопий.Он исследует слизистую оболочку толстого кишечника, а иногда и его часть. Эндоскоп вводится через прямую кишку под наркозом, и процедура обычно длится от получаса до часа.
При колоноскопии выявляются колоректальные кровотечения, болезнь Крона, колоректальный рак и многие другие заболевания. Центры по контролю и профилактике заболеваний (CDC) рекомендуют взрослым в возрасте от 50 до 75 регулярно проходить колоноскопию для выявления колоректального рака, поскольку в среднем каждый 23 мужчина и женщина подвержены риску развития рака толстой кишки.
Диетические рекомендации
Пациентам рекомендуется употреблять только прозрачные жидкости накануне и воздерживаться от еды за четыре часа до этого.
После этого врач может посоветовать пациентам воздерживаться от еды в течение нескольких часов. Как только пациент почувствует себя комфортно, он захочет восстановить водный баланс и придерживаться легкой диеты. После колоноскопии пациенту следует пить воду, напитки, содержащие электролиты, такие как Gatorade, овощной и фруктовый сок, или травяной чай.Пациенты могут употреблять легкие твердые продукты, такие как фруктовое мороженое, крекеры, картофельное пюре, яблочное пюре, суп, пудинг, яичницу-болтунью и белые тосты.
Ригмоидоскопия
Ригмоидоскопия похожа на колоноскопию в том, что эндоскоп вводится через прямую кишку, но используется для осмотра ее слизистой оболочки и только части толстой кишки. Также, в отличие от колоноскопии, седация не требуется, но ее можно назначить. Продолжительность процедуры также обычно короче, чем при колоноскопии, в общей сложности от 10 до 20 минут.
Сигмоидоскопия может использоваться для выявления аномальных клеток, полипов или рака.
Диетические рекомендации
Подготовка к диете до ректороманоскопии может быть аналогична приготовлению при колоноскопии. После этого пациенты могут начать нормально есть, когда почувствуют себя в состоянии.
Энтероскопия
Энтероскопия, которая занимает от 45 минут до двух часов, исследует тонкий кишечник и может быть проведена с использованием нескольких методов, включая баллонную энтероскопию и капсульную энтероскопию.Эти процедуры обычно используются для поиска источника кишечного кровотечения.
Существует два типа баллонной энтероскопии: двойная и одиночная. При энтероскопии с двумя баллонами, требующей седации, используются два баллона, которые попеременно накачивают и опускают воздух для перемещения эндоскопа в тонкой кишке. При энтероскопии с одним баллоном используется один баллон для прикрепления внешней трубки к тонкой кишке, чтобы эндоскоп мог двигаться глубже внутрь.
Капсульный метод, не требующий седативного действия, использует капсулу, похожую на пилюлю, с крошечными камерами, которые пациент может проглотить, чтобы сделать фотографии пищеварительного тракта и передать их на записывающее устройство. Позже капсула покидает тело через дефекацию.
Позже капсула покидает тело через дефекацию.
Диетические рекомендации
Перед этой процедурой пациенты должны избегать твердой пищи и непрозрачных жидкостей накануне вечером и ничего не есть за четыре часа до этого. После этого врач может назначить определенную диету, но можно безопасно начать с простого режима, состоящего из легкоусвояемых продуктов.
Если вы считаете, что вам нужна эндоскопическая процедура, или хотите получить дополнительную информацию, свяжитесь с нами сегодня. Gastroenterology Associates оказывает пациентам пищеварительную помощь около 40 лет.Мы находимся рядом с Центром здоровья пищеварительной системы Лонг-Айленда (LICDH), амбулаторным учреждением вне больницы, лицензированным штатом Нью-Йорк, специализирующимся на предоставлении высококачественных эндоскопических услуг.
Подготовка к гастроскопии – рефлюкс, боль в желудке, язвы
Подготовка к гастроскопии
Важный экзамен, требующий тщательной подготовки
Ваш врач решил, что гастроскопия необходима для лучшего обследования верхних отделов пищеварительного тракта. Подобное важное обследование требует надлежащей подготовки. Результаты, полученные на этом экзамене, зависят от того, пустой ли ваш желудок. Частицы пищи внутри желудка могут скрыть важные состояния, которые могут присутствовать, и могут увеличить риск аспирации (удушья) во время обследования. Поэтому очень важно следовать приведенным ниже инструкциям. Если у вас есть вопросы, звоните в наш офис по телефону (432) 333-3433.
Подобное важное обследование требует надлежащей подготовки. Результаты, полученные на этом экзамене, зависят от того, пустой ли ваш желудок. Частицы пищи внутри желудка могут скрыть важные состояния, которые могут присутствовать, и могут увеличить риск аспирации (удушья) во время обследования. Поэтому очень важно следовать приведенным ниже инструкциям. Если у вас есть вопросы, звоните в наш офис по телефону (432) 333-3433.
за день до обследования
Нет никаких ограничений в еде, питье или физической активности за день до теста.В отличие от колоноскопии, к этому обследованию не применяется слабительное.
Утро экзамена
Во время гастроскопии желудок должен быть пустым, чтобы врачу не мешали частицы пищи. Если ваш тест назначен на утро, вы не должны ничего есть и пить после полуночи в ночь перед тестом. Утром можно полоскать горло и чистить зубы. Если ваш тест назначен на послеобеденное время, вы можете есть только жидкости, такие как сок, кофе, чай или бульон, на завтрак. Затем начните голодание. Вы не должны ничего есть и пить как минимум за 6 часов до экзамена. Вы можете принимать все свои обычные лекарства, если не указано иное. Нет инсулина. Если вы принимаете кумадин, попросите инструкции за несколько дней до приема.
Затем начните голодание. Вы не должны ничего есть и пить как минимум за 6 часов до экзамена. Вы можете принимать все свои обычные лекарства, если не указано иное. Нет инсулина. Если вы принимаете кумадин, попросите инструкции за несколько дней до приема.
Вы должны прибыть в Центр как минимум за 15 минут до назначенного времени приема. Мы завершим вашу регистрацию, попросим вас сменить одежду, выполнить все предоперационные заказы, которые может потребовать ваш врач, и ответим на любые ваши вопросы.Пожалуйста, приходите вовремя, чтобы не вызвать задержку, которая могла бы повлиять на многих других пациентов в тот же день.
Поскольку используется седация, ВЫ ДОЛЖНЫ ПРИБЫТЬ С ВАМИ СОПРОВОДИТЕЛЬ , который несет ответственность и может отвезти вас домой после процедуры и оказать вам помощь в последующем уходе. Необходим только один сопровождающий, и мы просим их оставаться в зоне ожидания во время процедуры и восстановления, которое в общей сложности составляет около 90 минут. Вы не сможете водить машину, управлять каким-либо оборудованием, ходить на работу или обедать в ресторане до следующего дня.
Вы не сможете водить машину, управлять каким-либо оборудованием, ходить на работу или обедать в ресторане до следующего дня.
Гастроскопия – Как это проводится
Подготовка к гастроскопии
Если вас направят на гастроскопию, вам заранее сообщат, нужно ли вам прекратить прием каких-либо лекарств.
Возможно, вам придется прекратить прием любых прописанных лекарств от несварения желудка за 2 недели до процедуры. Это связано с тем, что лекарство может замаскировать некоторые проблемы, которые может обнаружить гастроскопия.
Если вы принимаете какие-либо из следующих лекарств, вам следует позвонить в отделение эндоскопии до приема, поскольку могут потребоваться особые меры:
Важно, чтобы во время гастроскопии ваш желудок был пуст, чтобы была хорошо видна вся область.Обычно вас просят ничего не есть за 6-8 часов до процедуры и бросить пить за 2-3 часа до процедуры – следуйте инструкциям, данным вам в больнице.
Порядок действий
Гастроскопия часто занимает менее 15 минут, хотя может потребоваться больше времени, если она используется для лечения какого-либо заболевания.
Процедура обычно выполняется эндоскопистом (медицинским работником, специализирующимся на выполнении эндоскопии) при поддержке медсестры.Вы встретитесь с медсестрой перед процедурой, и она ответит на любые ваши вопросы, а также у вас будет возможность задать вопрос эндоскописту.
Для обезболивания горла во время процедуры будет использован спрей для местной анестезии, и вас заранее спросят, хотите ли вы сделать инъекцию седативного средства. Маленькие дети могут проходить процедуру под общим наркозом, что означает, что они будут спать во время ее проведения.
Успокаивающее средство поможет вам почувствовать сонливость и расслабиться во время процедуры, но вам нужно будет немного остаться в больнице, пока вы выздоравливаете, и вам понадобится кто-то, кто заберет вас из больницы и останется с вами на минимум 24 часа. В этот период вы не сможете ни работать, ни водить машину (см. Ниже).
В этот период вы не сможете ни работать, ни водить машину (см. Ниже).
Перед началом процедуры вас попросят снять очки, контактные линзы и вставные зубы. Обычно вам не нужно раздеваться, но вас могут попросить надеть больничный халат поверх одежды.
Затем вводят спрей для местной анестезии и в рот помещают небольшую пластиковую капу, чтобы держать его открытым и защищать зубы.
Вас попросят лечь на левый бок, и эндоскопист вставит эндоскоп в ваше горло.Они попросят вас проглотить его, чтобы помочь продвинуться в пищевод. Сначала это может быть неудобно, вы можете почувствовать рвоту или тошноту, но это должно пройти, когда эндоскоп перемещается дальше вниз.
Диагностика состояния
Если гастроскопия используется для диагностики определенного состояния, воздух будет вдувать в желудок, как только эндоскоп окажется внутри. Это позволяет эндоскописту увидеть любые необычные покраснения, отверстия, шишки, закупорки или другие аномалии.
Вы можете чувствовать себя немного некомфортно, когда воздух вдувается в желудок, и вы можете отрыгнуть или почувствовать вздутие живота. Это должно начать улучшаться после завершения процедуры.
Это должно начать улучшаться после завершения процедуры.
При обнаружении отклонений образец ткани (биопсия) может быть взят и отправлен в лабораторию для более тщательного изучения под микроскопом. Пока образец извлекается, вы ничего не почувствуете.
Лечение кровотечения из варикозно расширенных вен
Если у вас кровотечение из варикозно расширенных вен (расширенные вены), эндоскопист с помощью эндоскопа определит место кровотечения.
Затем они могут остановить кровотечение, перевязав основание варикозных узлов небольшой резинкой (перевязка лентой) или введя в них химическое вещество, закрывающее отверстие или разрыв кровеносного сосуда (склеротерапия).
Лечение кровоточащей язвы желудка
Если у вас кровоточащая язва желудка, для ее лечения можно использовать ряд методов. Например:
- можно пропустить зонд через эндоскоп, чтобы закрыть язву теплом, или можно использовать небольшие зажимы, чтобы остановить кровотечение
- вокруг язвы можно вводить лекарство, чтобы активировать процесс свертывания крови
Во время процедуры вам также могут сделать инъекцию снижающего кислотность лекарства, называемого ингибитором протонной помпы (ИПП), чтобы остановить повторное кровотечение.
Расширение пищевода
Если у вас суженный пищевод, эндоскопист может провести инструменты вниз по эндоскопу, чтобы помочь растянуть и расширить его.
Инструменты также можно использовать для введения баллона или стента (полой пластиковой или металлической трубки), чтобы удерживать стороны пищевода открытыми.
После
После процедуры вы попадете в зону восстановления.
Если у вас не было успокаивающего средства, обычно вы можете пойти домой вскоре после завершения процедуры.
Если вы принимали успокаивающее средство, вам нужно спокойно отдохнуть в течение нескольких минут или часов, пока действие седативного средства не исчезнет. Вам также нужно будет договориться о том, чтобы кто-нибудь отвез вас домой и оставался с вами не менее 24 часов.
Даже если вы чувствуете себя очень настороженным, успокаивающее средство может оставаться в вашей крови в течение 24 часов, и вы можете испытывать дальнейшие приступы сонливости.
За это время не надо
- привод
- эксплуатировать тяжелую технику
- употреблять алкоголь
- принимать снотворное
- на работу
- подписывать любые договоры или юридические документы
- нести ответственность за маленьких детей или иждивенцев
Перед выпиской медсестра или врач могут объяснить вам результаты процедуры.Иногда вам может понадобиться записаться на прием к врачу или терапевту через несколько дней или недель, чтобы обсудить результаты.
Вам сообщат, нужно ли вам внести какие-либо изменения в свой рацион в течение нескольких часов или дней после возвращения домой.
Когда обращаться за медицинской помощью
Чувство вздутия живота или боли в горле в течение одного или двух дней после гастроскопии – это нормально.
Вам следует немедленно связаться с вашим терапевтом или отделением эндоскопии, если у вас появятся признаки более серьезной проблемы, например:
Узнайте больше о рисках гастроскопии.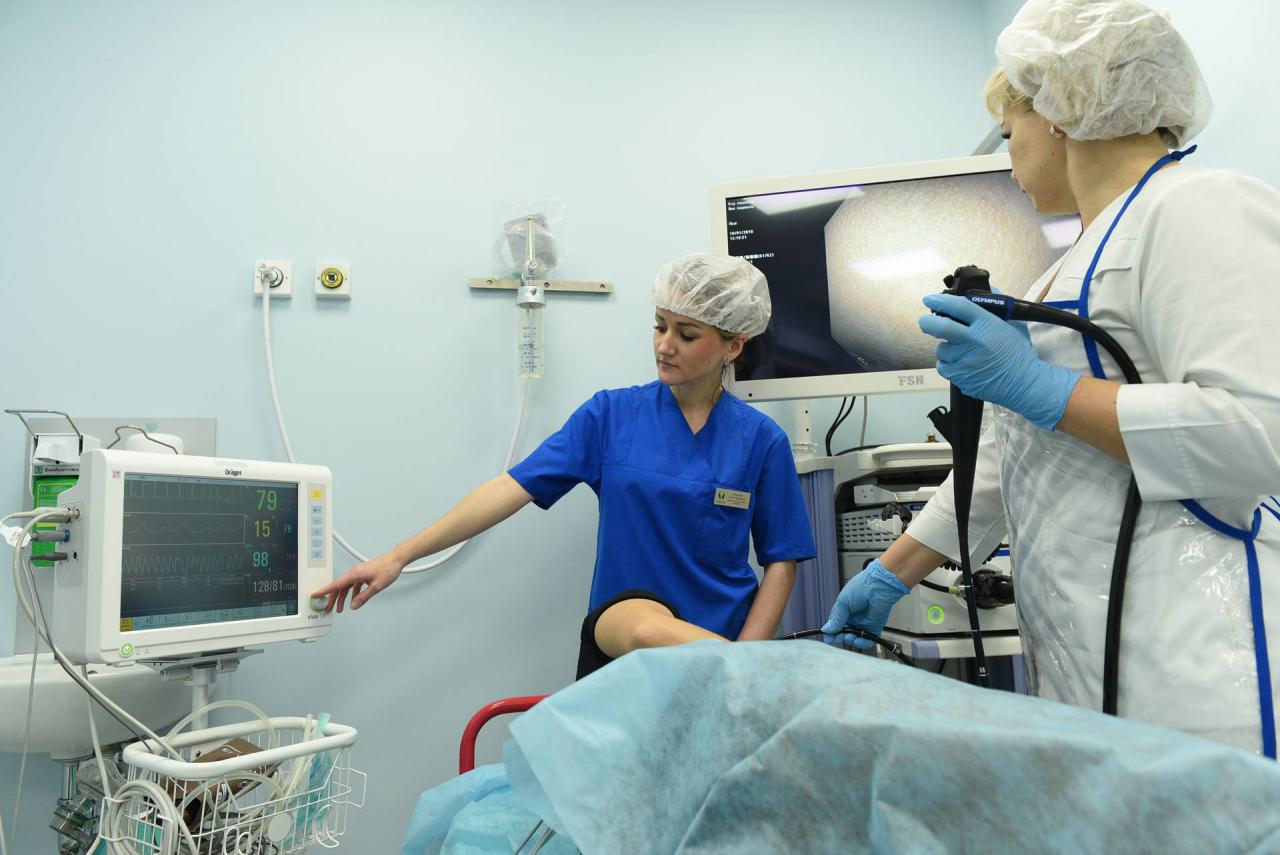
Подготовка к эндоскопии – рефлюкс, боль в желудке, язвы
Какая требуется подготовка?
Для наилучшего обследования желудок должен быть полностью пустым, поэтому вам не следует ничего есть или пить, включая воду и пероральные лекарства после полуночи в ночь перед обследованием, если иное не предписано вашим врачом.
Не принимайте аспирин или лекарства от артрита в течение семи дней до обследования. .
Подготовка к эндоскопии верхних отделов:
Процедура, которую вам предстоит пройти, требует, чтобы вы ничего не ели и не пили после полуночи в ночь перед обследованием. . Чрезвычайно важно следовать этим инструкциям. Пища или жидкость в желудке во время процедуры могут быть опасными. Если бы вас вырвало, вы могли бы аспирировать жидкость в легкие. Если вы забыли что-то съесть или выпить, сообщите об этом медсестре, чтобы она могла перенести вашу процедуру.
Если вы принимаете лекарства от высокого кровяного давления или сердечного приступа, примите лекарство в день процедуры.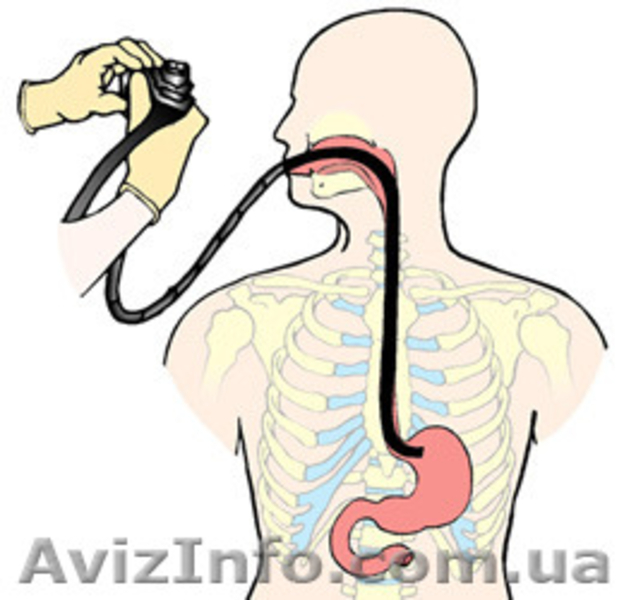 Постарайтесь принимать лекарства за 2 часа до назначенного времени. Пейте столько воды, сколько нужно, чтобы проглотить таблетки.
Постарайтесь принимать лекарства за 2 часа до назначенного времени. Пейте столько воды, сколько нужно, чтобы проглотить таблетки.
Если вы собираетесь получить успокоительное, вам нужен кто-то, кто отвезет вас домой. Вы не сможете пользоваться общественным транспортом. Ваша семья или друзья могут привести вас в офис и уйти. Они могут оставить номер, или мы можем позвонить, когда вы будете готовы ехать домой.Ваш визит будет длиться от 2 до 3 часов для вашего осмотра.
Подготовка к эндоскопии верхних отделов / послеобеденная процедура:
Пациентам, которые назначены на прием во второй половине дня, можно продолжать пить прозрачные жидкости не позднее, чем за 4 часа до прибытия на процедуру. Ничего не ешьте и не пейте за 4 часа до процедуры !!
Если вы принимаете лекарства от высокого кровяного давления или сердечных заболеваний, примите их в день процедуры. Если вы обычно принимаете эти лекарства утром, принимайте их в обычное время.
Вы собираетесь получить успокоительное, и вам нужен кто-то, кто отвезет вас домой. Вы не сможете пользоваться общественным транспортом. Ваша семья и друзья могут привести вас в офис и уйти. Они могут оставить номер, по которому мы сможем позвонить, когда вы будете готовы вернуться домой. Ваш визит займет от 2 до 3 часов для вашего экзамена.
Вы не сможете пользоваться общественным транспортом. Ваша семья и друзья могут привести вас в офис и уйти. Они могут оставить номер, по которому мы сможем позвонить, когда вы будете готовы вернуться домой. Ваш визит займет от 2 до 3 часов для вашего экзамена.
Насколько близко к процедуре я могу есть или пить? – Центр эндоскопии Северного берега
A:Нельзя есть ничего твердого в течение как минимум 8 часов до процедуры (для EGD) и завтракать за день до колоноскопии.Вы можете пить прозрачные жидкости (включая препарат) не позднее, чем за 4 часа до процедуры. Вы можете принять необходимое пероральное лекарство, запивая небольшим глотком воды за 2 часа до процедуры. Ничего другого, даже резинки, перед процедурой нельзя.
Больше FAQ’S
- Что такое гастроэнтерология?
- Кто такой гастроэнтеролог?
- Чем занимается гастроэнтеролог?
- С какими еще органами работают гастроэнтерологи?
- Что значит быть сертифицированным советом директоров?
- Зачем нужен гастроэнтеролог?
- Какой вид анестезии используется при процедурах?
- Погодите, разве не пропофол был у Майкла Джексона?
- Что такое ЭГДС или верхняя эндоскопия?
- По каким причинам людям может потребоваться EGD?
- Что вызывает язвы?
- Что такое ГЭРБ, рефлюкс и изжога?
- Что такое эозинофильный эзофагит?
- Чем полезна ФГДС в диагностике диареи?
- Что случилось с глютеном?
- Что такое колоноскопия?
- По каким причинам людям может потребоваться колоноскопия?
- Что такое полипы?
- Что такое «плоские полипы»?
- Какова вероятность обнаружения полипа на моем экзамене?
- Что такое аденомы, зубчатые полипы сидячей кости и гиперпластические полипы?
- Что такое колит?
- Каковы симптомы колита?
- Что такое дивертикулит?
- Что такое дивертикулез?
- В чем разница между дивертикулезом и дивертикулитом?
- Нужно ли мне избегать семян и орехов, если у меня дивертикулез?
- Что такое ишемический колит?
- Что такое инфекционный колит?
- Что такое язвенный колит?
- Что такое болезнь Крона?
- Что такое микроскопический колит?
- Когда мне нужно пройти колоноскопию?
- В чем разница между «скрининговым» и «диагностическим» обследованием?
- Нужно ли держать разбавитель крови перед процедурой?
- Что такое «чистая жидкая диета»?
- Что значит попытаться добиться «чистого стула»?
- Насколько близко к процедуре я могу есть или пить что-нибудь?
- Что, если меня вырвет, выпив препарат?
- Что делать, если я не могу выпить весь препарат или он не работает?
- Что, если бы я уже проходил тест раньше и не мог пить целиком?
- Что, если я уже прошел тест раньше, и я был недостаточно чист?
- Если я маленький человек, нужно ли мне пить такое же количество препарата?
- Что делать, если я ничего не ем в течение нескольких дней до обследования?
- Что делать, если у меня есть тест, но я недостаточно чист?
- Насколько безопасны препараты?
- Можно ли принимать препарат только в таблетках?
- Что со всеми подготовительными вопросами ??
- Что делать, если у меня есть определенные проблемы со здоровьем, например диабет, гипертония или апноэ во сне?
- Вы принимаете кредитные карты?
- Какие обвинения следует ожидать?
- Моя страховка не покрывает подготовку кишечника, даже если она покрывает колоноскопию.
 Это почему?
Это почему? - Есть ли консультация или история болезни и физический заряд, а также процедура?
- Где выполняются процедуры?
- Зачем мне нужен кто-то, кто меня доставит, если я чувствую, что могу идти пешком, сесть на поезд или взять такси?
- Когда я смогу вернуться к нормальной деятельности после процедуры?
- Можно ли сделать колоноскопию во время менструального цикла?
- Нужно ли мне принимать антибиотики, если я принимаю их для других процедур?
- Как вообще вы попали в эту сферу?
- Как насчет инфекционного контроля во время процедур?
В: Что такое гастроэнтерология?
A : Гастроэнтерология – это медицинская специальность, которая занимается проблемами, связанными с пищеварительным трактом. Часто обозначается аббревиатурой «GI». Даже здоровые люди нуждаются в периодическом, хотя и нечастом, вмешательстве гастроэнтеролога для поддержания общего состояния здоровья.
Часто обозначается аббревиатурой «GI». Даже здоровые люди нуждаются в периодическом, хотя и нечастом, вмешательстве гастроэнтеролога для поддержания общего состояния здоровья.
Q: Кто такой гастроэнтеролог?
A :Гастроэнтеролог – это медицинский специалист, который может помочь вам с проблемами пищеварения и провести эндоскопическое обследование желудочно-кишечного тракта. Обучение состоит из четырехлетнего бакалавриата, четырех лет обучения в медицинской школе, трех лет резидентуры по внутренним болезням и нескольких дополнительных лет стажировки в области гастроэнтерологии.Каждый уровень подготовки представляет собой дополнительную специализацию и опыт в определенной области.
Q: Чем занимается гастроэнтеролог?
A : Гастроэнтеролог может предоставить консультативные услуги, долгосрочно лечить заболевания пищеварительной системы и выполнять такие процедуры, как эндоскопия верхних отделов и колоноскопия.
Q: С какими еще органами работают гастроэнтерологи?
A :Мы часто имеем дело с заболеваниями печени, желчного пузыря, поджелудочной железы и различными симптомами, такими как тошнота, потеря аппетита и дефицит питательных веществ.
В: Что значит быть сертифицированным советом директоров?
A :Врач, имеющий сертификаты совета директоров, продемонстрировал передовые навыки в своей области, что подтверждается стандартным экзаменом, сданным после окончания стажировки. Постоянная программа непрерывного медицинского образования и повторных экзаменов необходима для поддержания сертификации совета. Это помогает быть уверенным в том, что ваш врач находится в курсе постоянно меняющейся области.
Q: Зачем мне нужен гастроэнтеролог?
A : Вы можете обратиться к гастроэнтерологу для устранения конкретных симптомов или в порядке повседневной жизни. Гастроэнтеролог может помочь изучить вашу историю болезни, симптомы и физические данные, чтобы указать на диагноз. Возможно, вам понадобится гастроэнтеролог для постановки известного диагноза, не зависящего от вашего основного врача. Гастроэнтерологи проводят верхнюю эндоскопию и колоноскопию в качестве обычных профилактических услуг, чтобы устранить определенные симптомы, подтвердить предполагаемый диагноз и оценить прогресс при обнаружении конкретных проблем.
Гастроэнтеролог может помочь изучить вашу историю болезни, симптомы и физические данные, чтобы указать на диагноз. Возможно, вам понадобится гастроэнтеролог для постановки известного диагноза, не зависящего от вашего основного врача. Гастроэнтерологи проводят верхнюю эндоскопию и колоноскопию в качестве обычных профилактических услуг, чтобы устранить определенные симптомы, подтвердить предполагаемый диагноз и оценить прогресс при обнаружении конкретных проблем.
Q: Какой вид анестезии используется при процедурах?
A : В Центре эндоскопии Северного берега все эндоскопические процедуры выполняются с применением модифицированной анестезии (MAC).Услуги предоставляются мобильными анестезиологами Чикаго. Седативный эффект может оказывать любое количество препаратов, но наиболее распространенным является пропофол. При правильном применении это безопасный и эффективный анестетик. Это короткое действие, оно не вызывает потери памяти и сонливости, которые вы могли испытывать в прошлом.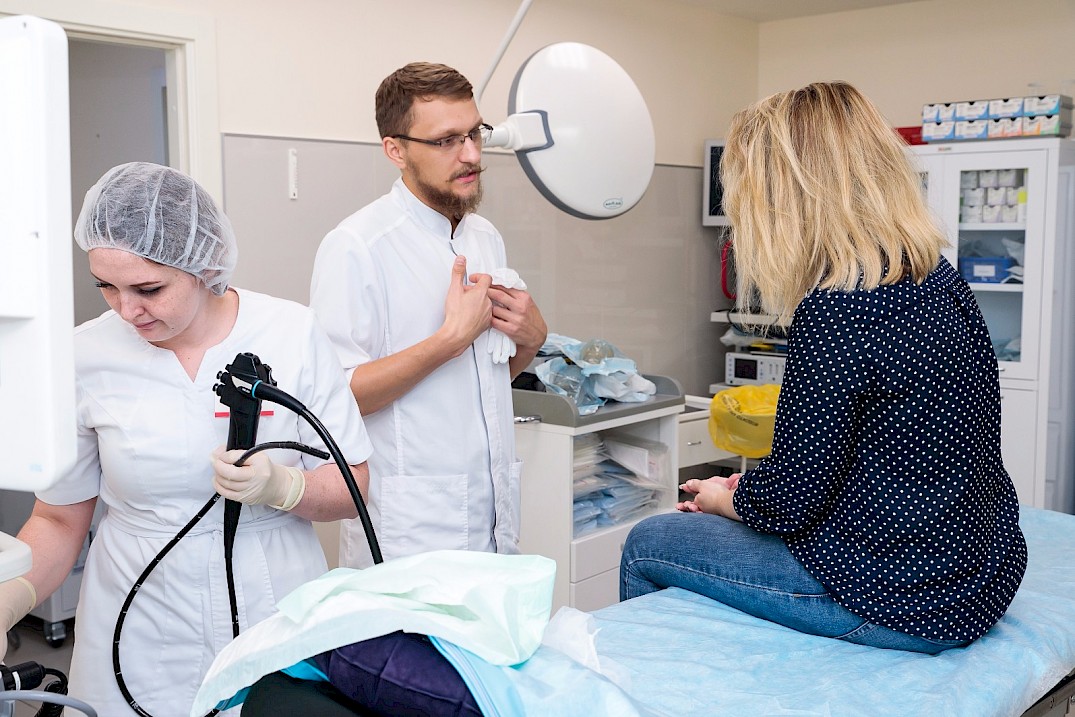 См. Здесь http://zzzmd.com/patients/
См. Здесь http://zzzmd.com/patients/
В: Подождите, а разве не пропофол был у Майкла Джексона?
A :Да, но при правильном использовании это отличное лекарство.Амбулаторные эндоскопические процедуры – это именно та ситуация, для которой было разработано это седативное средство. Он не был разработан для регулярного использования, возможности спать по требованию, в качестве замены нормального сна или в любой неконтролируемой домашней ситуации. В Центре эндоскопии Северного берега он используется только при индивидуальном наблюдении за пациентом непосредственно вашим анестезиологом.
В: Что такое ЭГДС или верхняя эндоскопия?
A : Верхняя эндоскопия («EGD» или эзофагогастродуоденоскопия) – это обследование через рот, вниз по пищеводу, через желудок и в двенадцатиперстную кишку.Двенадцатиперстная кишка – это первая часть тонкой кишки, которая проходит сразу за желудком. В совокупности эти части известны как «верхний отдел желудочно-кишечного тракта». В процедуре используется тонкий гибкий прицел. Биопсию можно получить с помощью устройства. Пациенту, как правило, вводят успокоительное для процедуры, и он совершенно не осознает происходящее. Никакой подготовки, кроме голодания, не требуется.
В совокупности эти части известны как «верхний отдел желудочно-кишечного тракта». В процедуре используется тонкий гибкий прицел. Биопсию можно получить с помощью устройства. Пациенту, как правило, вводят успокоительное для процедуры, и он совершенно не осознает происходящее. Никакой подготовки, кроме голодания, не требуется.
Q: По каким причинам людям может понадобиться EGD?
A :Эндоскопия верхних отделов горла может быть выполнена для решения конкретных проблем горла (например, тех, которые предположительно связаны с рефлюксом), изжоги, затрудненного глотания, атипичной боли в груди, боли в животе, диспепсии, кровотечения или крови в стуле анемия, а иногда и диарея.
В: Что вызывает язвы?
A : Раньше считалось, что стресс и диета вызывают язвы. Хотя они могут играть определенную роль, большинство язв вызвано либо бактериями в желудке (H. pylori), либо приемом аспирин-подобных препаратов (НПВП).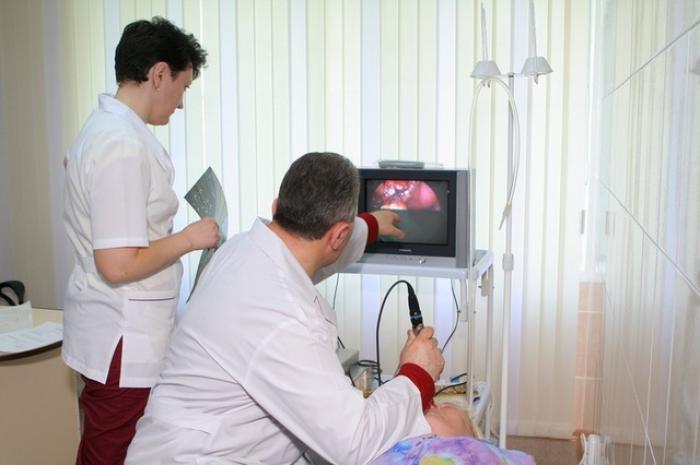
В: Что такое ГЭРБ, рефлюкс и изжога?
A :Это все связанные термины. Изжога – главный симптом кислотного рефлюкса. Техническое название – гастроэзофагеальная рефлюксная болезнь (ГЭРБ).Симптомы могут отличаться от изжоги и включать дискомфорт в горле (ларингофарингеальная рефлюксная болезнь или LPRD) или затруднение глотания. Длительный рефлюкс может привести к стриктурам (сужению пищевода) или пищеводу Барретта (предраковое состояние).
В: Что такое эозинофильный эзофагит?
A :У некоторых людей в пищеводе развивается аллергическая реакция, которая может вызывать затруднения при глотании или проявляться аналогично рефлюксу.Раньше это было распространено только у молодых людей, но за последнее десятилетие заболеваемость резко возросла.
В: Чем полезна ФГДС в диагностике диареи?
A :Тонкая кишка – это место, где вы поглощаете большую часть питательных веществ. Мы можем легко подойти к тонкой кишке для биопсии, выполнив верхнюю эндоскопию. Глютеновая спру, вызванная аллергией на глютен, является частой причиной диареи тонкого кишечника.
В: Что насчет глютена?
A :В последние несколько лет глютену уделялось много внимания, и не без оснований.Уровни антител к глютену выросли за последние десятилетия, и поэтому появились симптомы. Некоторые люди чувствительны к глютену без настоящей аллергии, но у других может быть явная аллергическая проблема (глютеновая болезнь) со многими последствиями для здоровья.
См .: www.celiac.org и www.americanceliac.org
В: Что такое колоноскопия?
A :Колоноскопия – это процедура с использованием гибкой камеры, которую проводят через прямую кишку и толстую кишку.Процедура проводится в обычном порядке даже у здоровых людей в определенный возраст и через определенные промежутки времени. Пациент, как правило, находится под действием седативных препаратов и совершенно не знает об исследовании. Сложная часть теста – это подготовка кишечника, необходимая для того, чтобы врач мог нормально видеть.
В: По каким причинам людям может потребоваться колоноскопия?
A :Обычно люди проходят колоноскопию для удаления полипов, которые могут разрастаться по всему толстому кишечнику.Полипы молчаливы, и другого способа их надежно диагностировать и удалить нет. Полипы могут перерасти в рак. Удаление полипов резко снижает риск рака толстой кишки. Людям также делают колоноскопию для решения конкретных медицинских проблем, таких как анемия, кровь в стуле, диарея, потеря веса, боли в животе, для наблюдения за такими проблемами, как дивертикулит или ишемия кишечника, или для оценки определенных рентгенологических отклонений.
В: Что такое полипы?
A :Полипы – это доброкачественные новообразования, которые возникают по всей слизистой оболочке толстой кишки.Это предшествующие поражения рака толстой кишки. Полипы, как правило, доброкачественные, и их удаление предотвращает развитие рака толстой кишки.
В: Что такое «плоские полипы»?
A :Плоские полипы обычно труднее найти, и поэтому они считаются более опасными. В Центре эндоскопии Северного берега мы используем камеры высокого разрешения и видеомониторы. Тщательное обнаружение этих поражений – одна из причин, по которой мы подчеркиваем, что подготовка кишечника должна быть как можно более оптимальной.Мы осматриваем всю видимую слизистую оболочку толстой кишки. Когда это будет безопасно, мы будем ретрофлексировать прицел (повернуть прицел, чтобы посмотреть за складки) в правой толстой кишке, где, как правило, возникают плоские полипы. Мы также используем узкополосную визуализацию, которая представляет собой определенную альтернативную частоту света, которая выделяет плоские полипы. Все это помогает нам достичь очень высокого уровня выявления этого типа поражения, значительно выше, чем в среднем по стране.
Q: Какова вероятность обнаружения полипа на моем экзамене?
A :Для мужчин вероятность обнаружения полипа составляет 31% при плановых обследованиях без выявленных факторов риска.Для женщин это примерно 20%. В Центре эндоскопии Северного берега наши результаты выше, чем в среднем по стране, основанные на опубликованных исследованиях. Это говорит о том, с каким усердием мы исследуем толстую кишку. Такие проблемы, как наличие полипа в анамнезе или семейный анамнез рака толстой кишки, значительно изменят вероятность наличия полипа.
В: Что такое аденомы, зубчатые полипы сидячей кости и гиперпластические полипы?
A :Аденомы – это тип полипов, которые могут перерасти в рак толстой кишки.Сидячие зубчатые полипы – это «плоские полипы», которые бывает труднее найти. Они могут потенциально стать злокачественными. Гиперпластические полипы, за исключением редких случаев, представляют собой поражения с очень низким риском и обычно считаются нормальным явлением. Наличие в прошлом гиперпластического полипа, как правило, не относит вас к категории высокого риска. Исключение составляют более крупные плоские полипы в правой части толстой кишки. В этом случае они больше похожи на зубчатые полипы на сидячих местах.
В: Что такое колит?
A :В самом широком смысле «колит» означает просто воспаление толстой кишки.Это может быть связано с множеством причин. Дивертикулит – это форма колита. Колит может быть результатом инфекции, недостаточного кровотока или иммунного процесса, такого как язвенный колит или болезнь Крона.
В: Каковы симптомы колита?
A :Колит может проявляться болью, кровотечением, потерей веса, диареей и другими симптомами. Тип симптомов, продолжительность и тяжесть могут помочь понять причину.
В: Что такое дивертикулит?
A :Дивертикулит – это острое заболевание, которое возникает, когда дивертикул (форма кармана или небольшой грыжи в толстой кишке) напрягается до такой степени, что вызывает воспалительную реакцию.Бактерии, попадающие в слизистую оболочку кишечника или даже проходящие через нее, являются частью причины воспаления. Лечение состоит из кишечного покоя, приема антибиотиков и иногда хирургического вмешательства.
В: Что такое дивертикулез?
A :Дивертикулы – это небольшие карманы, образующиеся в слизистой оболочке толстой кишки. Преобладала теория, что причиной является избыточное давление из-за недостатка клетчатки. Эта теория в значительной степени историческая, основанная на том факте, что дивертикулярная болезнь более распространена на Западе, и жители Запада едят меньше клетчатки, чем остальной мир.Однако появляются новые теории, которые могут это опровергнуть.
См .: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2780060/
В: В чем разница между дивертикулезом и дивертикулитом?
A :Дивертикулез – это основная причина наличия «карманов» в толстой кишке. Однажды сформировавшись, они присутствуют постоянно. У большинства людей они появляются к определенному возрасту, и у них нет симптомов. Приступ дивертикулита – это острое временное состояние.Если у вас дивертикулез, у вас всегда дивертикулез. Вы можете получить или не заболеть дивертикулитом, и когда он пройдет, у вас останется дивертикулез. Единственный способ избавиться от дивертикулеза – это операция.
В: Нужно ли мне избегать семян и орехов, если у меня дивертикулез?
A :Нет. Раньше мы рекомендовали это, но более точные данные со временем показывают, что это бесполезно. На самом деле, у людей, употребляющих орехи и семена, меньше приступов дивертикулита, чем у тех, кто этого не делает.
См .: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2643269/
В: Что такое ишемический колит?
A :Иногда возникает ситуация, когда кровоток в толстой кишке недостаточен. Это может быть результатом низкого выброса крови из сердца или плохой доставки крови из-за затвердевания артерий в брюшной полости. Подобно тому, как у людей случаются сердечные приступы или инсульты из-за низкого кровотока в критических артериях, у человека также может быть приступ «ишемической кишки».Хорошая новость заключается в том, что, в отличие от других органов, кишечник обычно восстанавливается очень хорошо и очень быстро.
В: Что такое инфекционный колит?
A :Любая инфекция, поражающая толстую кишку, может вызвать инфекционный колит. Общие объекты включают сальмонеллу, кишечную палочку, кампилобактер и многие другие. Многие причины проходят сами по себе, например, гастроэнтерит. Определенные организмы нуждаются в особом лечении.
В: Что такое язвенный колит?
A :Язвенный колит – это иммуноопосредованное состояние, которое приводит к воспалительному процессу слизистой оболочки толстой кишки.Он может проявляться кровавым поносом, болью и потерей веса. Иногда это происходит в семьях. Лечение имеет множество форм. Начальная медикаментозная терапия состоит из суппозиториев, клизм или пилюль с заданным по времени профилем высвобождения, направленным на толстую кишку. Стероиды иногда используются, чтобы обратить болезнь вспять, но это никогда не является долгосрочным решением. Более сильнодействующие лекарства включают иммуномодуляторы. Существуют еще более сильнодействующие лекарства, которые блокируют основные медиаторы воспаления и помогают остановить болезнь. Хотя операция считается единственным «лекарством», это крайний вариант.Хотя вы можете слышать истории от людей, которые нуждались в хирургическом вмешательстве, подавляющее большинство людей очень хорошо справляется только с лекарствами.
См .: www.ccfa.org
В: Что такое болезнь Крона?
A :Болезнь Крона также является иммунно-опосредованным воспалительным процессом. Однако он может выходить за пределы толстой кишки и проникать через слизистую оболочку кишечника. Он может воздействовать на любой участок желудочно-кишечного тракта, но имеет склонность к концу тонкой кишки, где встречается с толстой кишкой.Он также может проявляться болью, диареей, потерей веса и кровотечением. Первоначально лечение состоит из таблеток с заданным по времени профилем высвобождения, которые нацелены на конец тонкой и толстой кишки или для распространения по желудочно-кишечному тракту. Стероиды иногда используются, чтобы обратить болезнь вспять, но это никогда не является долгосрочным решением. Более сильнодействующие лекарства включают иммуномодуляторы. Существуют еще более сильнодействующие лекарства, которые блокируют основные медиаторы воспаления и помогают остановить болезнь. Каждый шаг в терапии увеличивает вероятность успеха, но также несет в себе уникальный риск.Хирургия – плохой вариант, но иногда она необходима. И гастроэнтерологи, и хирурги делают все возможное, чтобы избежать операции.
См .: www.ccfa.org
В: Что такое микроскопический колит?
A :Действительно, существуют формы колита, которые не очевидны при эндоскопии, но могут быть обнаружены при биопсии толстой кишки. Существует два типа микроскопического колита: коллагенозный колит и лимфоцитарный колит. При коллагенозном колите обычно тонкая полоса соединительной ткани, известная как коллаген, становится чрезмерно утолщенной.Это создает барьер для поглощения воды, и стул становится более рыхлым. Лимфоцитарный колит характеризуется инфильтрацией определенных иммунных клеток (лимфоцитов), которые обычно помогают бороться с инфекцией. Эта иммунная реакция также приводит к диарее. Эти микроскопические формы колита очень слабо связаны с язвенным колитом или болезнью Крона, если вообще связаны.
Q: Когда мне нужно пройти колоноскопию?
A :Наш офис с радостью проверит для вас, проходили ли вы ранее обследование.Если у вас есть семейная история рака толстой кишки, мы обычно начинаем плановое обследование в возрасте 40 лет. Если вы относитесь к группе среднего риска, мы начинаем его в возрасте 50 лет. Афроамериканцы обычно начинают обследование в возрасте 45 лет. Если у вас когда-либо были полипы (кроме для гиперпластического полипа) максимальный промежуток между экзаменами составляет пять лет. Это также может быть короче, в зависимости от точного типа полипов, адекватности обследования, количества полипов и других факторов.
В: В чем разница между «скрининговым» и «диагностическим» обследованием?
A :Скрининговое обследование – это колоноскопия, которая проводится без каких-либо специфических симптомов, а проводится в обычном порядке, например, для проверки на полипы.Диагностическое обследование обычно проводится для оценки конкретных проблем, таких как кровь в стуле, анемия или диарея. Страхование может быть более осторожным в отношении оплаты скрининга, чем диагностических обследований.
В: Нужно ли держать разбавитель крови перед процедурой?
A :Причина, по которой вам нужен разжижитель крови, является ключом к пониманию того, насколько важно продолжать это в течение всего периода колоноскопии. Причина, по которой мы предпочитаем разжижать кровь, заключается в том, что мы можем удалить полипы с меньшим риском кровотечения.Однако, если ваш врач решительно считает, что вам нужно продолжать прием препарата, разжижающего кровь, мы определенно можем продолжить, даже если вы принимаете его. Вам следует обсудить это со своим лечащим врачом, но сообщите нам, принимаете ли вы разбавитель крови, когда вы прибудете на процедуру, чтобы мы знали, насколько агрессивно мы можем подходить к таким поражениям, как полипы.
В: Что такое «чистая жидкая диета»?
A :Это относится к диете, которую вы можете соблюдать практически полностью.Примеры могут включать яблочный сок, любые спортивные напитки, лимонад, прозрачный суповый бульон и полутвердые продукты, приготовленные из прозрачных жидкостей, таких как Jell-O, леденцы и фруктовое мороженое.
В: Что значит попытаться добиться «чистого стула»?
A :Для колоноскопии подготовка кишечника предназначена для удаления из кишечника всего твердого материала. В идеале стул должен быть прозрачным, как вода. Иногда он желтого цвета, и на нем могут быть небольшие пятна легкого стула, что в целом допустимо.
Q: Насколько близко к процедуре я могу есть или пить что-нибудь?
A :Нельзя есть ничего твердого в течение как минимум 8 часов до процедуры (для EGD) и завтракать за день до колоноскопии. Вы можете пить прозрачные жидкости (включая препарат) не позднее, чем за 4 часа до процедуры. Вы можете принять необходимое пероральное лекарство, запивая небольшим глотком воды за 2 часа до процедуры. Ничего другого, даже резинки, перед процедурой нельзя.
В: Что, если меня вырвет, выпив препарат?
A :Как правило, мы советуем сделать перерыв в употреблении препарата и дать желудку успокоиться. Вы можете повторить попытку выпить остаток препарата позже или выпить альтернативный препарат, например цитрат магния. Цитрат магния продается без рецепта в зеленой бутылке. Если вы знаете, что вас рвало в прошлом или у вас чувствительный желудок к подобным вещам, мы можем организовать для вас лекарство от тошноты, если вы сообщите нам об этом заранее.
В: Что делать, если я не могу выпить весь препарат или он не работает?
A :В идеале вы должны выпить препарат в рекомендованный промежуток времени. Существует некоторая промывка, связанная со временем, поэтому пить ее в течение более длительного периода времени может быть не так эффективно. Однако мы, безусловно, понимаем, что это сложный процесс. Если вам нужно пойти на компромисс и немного замедлить его, чтобы сделать его более терпимым, это обычно приемлемо. Просто убедитесь, что вы закончили все задолго до начала теста.Если вы пьете препарат и не получаете очищения, вам следует также выпить бутылку цитрата магния. Это доступно без рецепта в бутылке из зеленого стекла. Вы не должны пить прозрачные жидкости через рот за четыре часа до процедуры, за исключением случаев, когда вам нужно принимать обычные лекарства, запивая небольшим глотком воды. Ни в коем случае не принимайте внутрь за два часа до процедуры.
В: Что, если бы у меня был тест раньше, и я не мог выпить все это?
A :Сообщите нам заранее, и мы сможем просмотреть вашу историю и результаты.Варианты доступны почти всегда.
В: Что, если я уже прошел тест раньше, и я был недостаточно чист?
A :Мы можем разработать для вас специальную программу, включающую комбинацию подготовительных, дополнительных и двухдневных подготовительных мероприятий. Дайте нам знать, как мы можем помочь вам.
В: Если я маленький человек, нужно ли мне пить такое же количество препарата?
A :К сожалению, да. Толстая кишка примерно одинакового размера у всех людей, независимо от размера их тела.В нем хранится примерно такое же количество стула, и потребуется столько же очистки.
В: Что делать, если я ничего не ем в течение нескольких дней до обследования?
A :К сожалению, стул все равно выделяется, даже когда вы не едите. На самом деле, пройти становится все труднее и труднее.
В: Что делать, если у меня есть тест, но я недостаточно чист?
A :К сожалению, вам придется повторить тест.Иногда вам нужно будет выпить дополнительную подготовку и вернуться на следующий день, чтобы воспользоваться имеющейся у вас форой. Иногда мы просим вас перенести расписание на другой день с другим типом подготовки. В редких случаях, если мы чувствуем, что видели большую часть толстой кишки, но не всю ее, мы можем сократить обычный интервал наблюдения до более короткого промежутка времени, но не в ближайшем будущем.
В: Насколько безопасны препараты?
A :Да.Есть некоторые типы препаратов, которые имеют побочные эффекты или потенциальные риски. Для традиционных препаратов риск незначителен. Основной риск – это абсорбция лишней соли, смещение некоторых электролитов во время голодания и обезвоживание. Хорошее увлажнение с помощью прозрачных жидкостей – ключ к предотвращению проблем. Препараты, содержащие фосфазоду, на нашем предприятии не используются. Фосфазода связана с повреждением почек, и хотя они все еще доступны без рецепта, производители должны маркировать каждую упаковку предупреждением FDA в виде черного ящика.Хотя в прошлом это могло показаться «проще», рисковать этим не стоит.
Q: Можно ли принимать препарат только в таблетках?
A :Нет. Они содержат фосфазод. См. Выше.
Q: Что со всеми подготовительными вопросами?
A :Для успешного обследования мы должны иметь возможность видеть как можно большую площадь поверхности толстой кишки. Вероятность прохождения полного обследования прямо пропорциональна степени чистоты толстой кишки.Любой остаточный стул снижает вероятность увидеть все поверхности и увеличивает вероятность пропуска полипа. Это важный экзамен, который обычно проводится с разницей в много лет, и мы понимаем, что это требует много времени с вашей стороны. Чтобы получить от этого максимум пользы, вы должны постараться добиться как можно более адекватной подготовки.
В: Что делать, если у меня есть определенные медицинские проблемы, такие как диабет, гипертония или апноэ во сне?
A :Для диабетиков мы постараемся назначить процедуру на утро, чтобы вы могли придерживаться своего обычного распорядка дня.Если вы принимаете инсулин, вам следует отрегулировать его накануне по скользящей шкале, пока вы придерживаетесь чистой жидкой диеты. Ваш лечащий врач может помочь. Не принимайте инсулин утром в день процедуры, но возьмите его с собой. Также принесите свой глюкометр, чтобы мы могли проверить уровень сахара. Вам следует принимать гипотензивные препараты утром, запивая небольшим количеством воды. Убедитесь, что это как минимум за два часа до запланированного времени процедуры. Сообщите анестезиологу обо всех своих медицинских проблемах, включая апноэ во сне.Вам не нужно приносить свой аппарат CPAP к G.I. lab, если вы его используете. Если у вас есть вопросы, выходящие за рамки этих рекомендаций, вам следует посетить своего гастроэнтеролога в офисе до процедуры, чтобы обсудить индивидуальный подход к вашему здоровью.
Q: Принимаете ли вы кредитные карты?
A :Да, мы знаем. Мы можем взять их по телефону или провести лично, когда вы приедете.
Q: Какие расходы ожидаются?
A :Трудно точно предсказать, какие сборы может ожидать любой человек.Во многом это связано с тем, что обнаружено, какие инструменты используются для лечения таких обнаруженных явлений, как полипы, насколько сложным является общее взаимодействие, сколько страховых покрытий, есть ли у нашей страховки договор об оплате и соблюдена ли ваша франшиза. Иногда существуют сборы за планирование и другие сборы, которые страховые компании вообще не покрывают. Как правило, вам будет выставлен счет отдельно через медицинский кабинет, эндоскопический центр и анестезиолога. В общем, плата в офисе намного меньше, учитывая огромные накладные расходы в больнице.
Q: Моя страховка не покрывает подготовку кишечника, даже если она покрывает колоноскопию. Это почему?
A :Страховые компании в Иллинойсе обязаны по закону покрывать скрининговую колоноскопию. Им это не нравится. Совсем недавно они перестали освещать подготовку, утверждая, что это не часть процедуры. Мы против этого по понятным причинам, и вы должны быть тоже.
Q: Есть ли консультация или история болезни, физический заряд, а также процедура?
A :Часто бывает.Врач не действует как технический специалист и не должен выполнять инвазивную процедуру на вас без полного анамнеза и физического обследования, оценки показаний и анализа рисков и преимуществ. Даже если вас только что «направили на процедуру», врач все равно осмотрит вас и обсудит с вами разные вещи. Хотя это может быть неочевидно, с момента прибытия до выписки вы находитесь под наблюдением врача. Весь обслуживающий вас персонал работает под наблюдением вашего гастроэнтеролога.
Q: Где выполняются процедуры?
A :Процедуры можно проводить в нашем современном офисе в офисе или в больнице. Убедитесь, что вы на 100% знаете, когда и где появиться.
В: Зачем мне нужен кто-то, кто меня доставит, если я чувствую, что могу идти пешком, сесть на поезд или взять такси?
A :Формально вы будете под влиянием. Это вопрос ответственности, даже если он не кажется практическим.Взрослый, которого вы знаете лично, должен сопровождать вас из здания G.I. лаборатории и к себе домой, даже если вы живете достаточно близко, чтобы идти пешком, или пользуетесь общественным транспортом. В идеале они останутся с вами в течение следующих 24 часов.
В: Когда я смогу вернуться к нормальной деятельности после процедуры?
A :Вы можете есть все, что захотите, когда покинете G.I. лаборатория. В нескольких минутах ходьбы от стоянки нашего офиса есть несколько отличных местных ресторанов.Конечно, кто-то должен сопровождать вас и нести за вас ответственность. Мы не советуем употреблять алкоголь, не водить машину, не принимать важных решений и не заниматься спортом до следующего дня. Возьмите выходной, вы его заслужили!
Q: Можно ли сделать колоноскопию во время менструального цикла?
A :Да, это так. Можно также использовать тампон во время процедуры.
В: Нужно ли мне принимать антибиотики, если я принимаю их для других процедур?
A :Имейте в виду, что ваша толстая кишка естественным образом наполнена триллионами бактерий каждый день, и вам не нужно принимать антибиотики для опорожнения кишечника.Ваше тело разработало очень эффективный барьер через слизистую оболочку толстой кишки. При прохождении эндоскопа через толстую кишку в кровоток не попадает больше бактерий, чем при выталкивании стула. Таким образом, антибиотики не требуются, даже если у вас есть замена суставов, они нужны при стоматологических процедурах или по большинству других обычных показаний. Хотя ортопеды обычно просят дать нам антибиотики заранее, литературы, подтверждающей это, нет. Если они настаивают, вам следует получить рецепт прямо у них.Прописывать не будем. Если у вас ранее был эндокардит или серьезные проблемы с сердечным клапаном, вам следует проконсультироваться с кардиологом о том, нужны ли антибиотики до колоноскопии.
Q: Как вообще вы попали в эту сферу?
A :Для каждого врача ответ будет разным. Доктор Мехта, медицинский директор центра эндоскопии Северного берега, имеет опыт работы в области визуальных наук. Прежде чем стать врачом, он работал в PBS.Он был художником-фрилансером, когда учился в колледже, а также работал медицинским иллюстратором в медицинском институте. Гастроэнтерология помогла совместить его увлечения видео и изображениями с желанием работать руками, используя сложные инструменты, чтобы помочь людям. Доктор Мехта также указывает на сильное наставничество, которое он получил в Rush Presbyterian St. Luke’s от гастроэнтерологов, которые его обучали. Попросите его рассказать вам больше!
В: А как насчет инфекционного контроля во время процедур?
A :Преимущества колоноскопии явно перевешивают все комбинированные риски, иначе мы бы не стали ее делать.Риск заражения при этой процедуре чрезвычайно низок даже во время колоноскопии, где можно ожидать обнаружения большого количества бактерий. Помните, ваш кишечник постоянно наполнен триллионами бактерий. Он очень хорошо приспособлен для борьбы с обычными бактериями, даже когда сделана биопсия или удалены полипы. Тем не менее, мы очень внимательно следим за тем, чтобы риск заражения был сведен к минимуму.
Каждый эндоскоп, конечно, моется и дезинфицируется в стандартном промышленном репроцессоре. Каждый цикл использования и очистки постоянно регистрируется, а также информация о том, кем использовался инструмент, кто его чистил, и о стандартном протоколе, который использовался.Очищающие растворы проверяются на эффективность между каждым пациентом, чтобы убедиться, что они соответствуют спецификациям. Антимикробные фильтры для воды и раствора регулярно меняются в соответствии с рекомендациями производителя. Мы используем все одноразовые аксессуары, такие как бутылки с водой для ирригации, кнопки, управляющие осциллографами, и клапаны, через которые мы пропускаем инструменты для биопсии. Наш переход к одноразовым принадлежностям был сделан еще до появления местных больниц и соответствует более высоким стандартам, чем где-либо еще. FDA недавно предупредило об этой конкретной проблеме.Устройства для биопсии и удаления полипов также полностью одноразовые. Даже при наличии этих протоколов мы регулярно проверяем каждую пробу на предмет потенциальных бактериальных остатков. Мы отслеживаем послеоперационные инфекции в рамках нашей политики контроля качества, и на сегодняшний день сообщений об инфекциях не поступало.
Во время процедур все в халатах и перчатках. Вас не касается ничего, что не было обеззаражено или не имеет соответствующего барьера без латекса. Конечно, все простыни меняются между пациентами и обрабатываются в медицинской прачечной.Тележки между пациентами с бактерицидными средствами полностью протерты.
Так что будьте уверены. Несмотря на то, что прицел направляется в наиболее загрязненное место в наших мирах, он максимально тщательно очищается и контролируется!
Питание до и после эндоскопии
An верхняя эндоскопия – это медицинская процедура, при которой камера на конце гибкая трубка вводится пациенту в рот и переместился в верхнюю часть пищеварительного тракта.Врач позвонил гастроэнтеролог, специализирующийся на пищеварительной системе, использует камеру для провести обследование. Эндоскопию можно использовать для диагностики состояний. влияет на начало тонкой кишки (называемой двенадцатиперстной кишкой), желудок и пищевод, а в некоторых случаях лечить их.
Процедуру необходимо проводить без еды в желудке. Эта статья предоставляет информация о приеме пищи до и после эндоскопии.
Можно ли есть перед эндоскопией ?Если ваш врач говорит, что он назначит обследование для решения вашей проблемы с пищеварением, вы можете спросить: «Можно ли есть перед эндоскопией?».Ответ заключается в том, что ваш желудок должен быть пустым, поэтому перед процедурой вам будет запрещено есть и пить. Ваш врач или медсестра дадут вам конкретные указания в зависимости от вашего конкретного случая.
Как долго я могу есть до эндоскопии ?Люди, которым назначена эндоскопия, обычно спрашивают: «Как долго до эндоскопии я могу есть?». Хотя у вашего врача могут быть другие требования к вам, в целом пациенты не должны есть или пить как минимум за шесть часов до процедуры.Это дает вашему организму время продвинуть любую пищу в вашей системе дальше по пищеварительному тракту.
Какие продукты можно есть после эндоскопии?Кому подготовившись к процедуре, вы должны спросить своего врача, что есть после эндоскопия, чтобы у вас были дома правильные продукты. Продукты, которые нужно есть после эндоскопия должна быть мягкой и легко усваиваемой. Примеры включают:
- Суп
- Яйца
- Пудинг
- Яблочное пюре
- Сок
Вы не следует есть или пить, пока вы не научитесь комфортно глотать.Когда вы возобновите во время еды вы должны принимать пищу небольшими и легкими в течение 24-48 часов. Однажды ты чувствую, что ты вернулся в норму, вы можете вернуться к своей обычной диете.
Посетите Baptist Health, чтобы узнать большеЭндоскопия – важный диагностический инструмент. Чтобы вы могли пройти процедуру как запланировано, следуйте инструкциям вашей группы по уходу. И чтобы было комфортно во время выздоровления придерживайтесь их рекомендаций для этой части процесс тоже.
Если у вас есть вопросы по поводу проведения эндоскопии, обратитесь к баптистской команде визуализации и диагностики здоровья, чтобы назначить встречу.
Подготовка к процедуре | GANV
Если вы готовитесь к процедуре колоноскопии или эндоскопии и у вас есть вопросы о подготовке, вы не одиноки!
Хотя мы делаем все возможное, чтобы заранее объяснить процедуры и инструкции по подготовке, пациенты нередко забывают что-то или думают о новых вопросах в процессе подготовки.Ниже вы найдете множество ответов на наиболее часто задаваемые вопросы по этой процедуре. Если у вас есть вопрос, ПОЖАЛУЙСТА, ПРОВЕРЬТЕ здесь, чтобы увидеть, указан ли ответ. Это может сэкономить вам вызов в офис.
Если вы не найдете ответа или у вас возникла проблема, по которой необходимо позвонить, медсестра вашего врача сможет помочь вам в рабочее время (с понедельника по пятницу, с 8:00 до 4:30). В нерабочее время позвоните по нашему основному номеру (703-698-8960), и служба автоответчика свяжется с дежурным врачом Gastro Health, чтобы помочь вам.
При подготовке к процедуре колоноскопии вы должны следовать полученным инструкциям. Чем чище ваш кишечник, тем легче будет провести более тщательное обследование. Если вы потеряли свои инструкции или у вас есть вопросы по поводу каких-либо приготовлений, щелкните следующую ссылку, чтобы загрузить документ.
Время голодания для всех процедур одинаковое – до 8 часов. Если эндоскопия назначена на послеобеденное время, вы можете позавтракать, например, прозрачным чаем, черным кофе или простым тостом, если вы закончите за 8 часов до процедуры.
НЕТ! Вы не можете ничего есть за 8 часов до процедуры . Если вы это сделаете, нам придется перенести вашу процедуру.
НЕТ! Вы не можете ничего пить в течение 4 часов после процедуры . Если вы это сделаете, нам придется перенести вашу процедуру.
Во время процедуры вам вводят седативные препараты, и при внутривенной седации крайне важно иметь пустой желудок, чтобы предотвратить аспирацию (случайное вдыхание содержимого желудка).
НЕТ! вообще НИЧЕГО перорально за за 4 часа до до вашей процедуры. Жевательная резинка, мяты и конфеты стимулируют выделение желудочного сока в желудке. Важно уменьшить это производство, чтобы снизить вероятность аспирации во время процедуры.
Да, вообще-то предпочтительнее. Старайтесь не глотать воду.
Если ваша процедура проводится в эндоскопическом центре GANV Fairfax или Chantilly, принимайте обычные лекарства, запивая небольшими глотками воды.Если ваша процедура проводится в учреждении / больнице Inova, следуйте инструкциям медсестры, когда она звонит.
В каждом учреждении действуют собственные процедуры и правила приема лекарств. Вы должны следовать инструкциям учреждения, в котором проводится процедура . Если вы находитесь в учреждении GANV, следуйте нашим инструкциям. Если вы находитесь в учреждении Inova, следуйте инструкциям медсестер.
НЕТ! Инструкции по лечению артериального давления предназначены только для тех пациентов, которые уже принимают это лекарство.
Нет, для обычных эндоскопических процедур в этом нет необходимости, так как они не считаются хирургическим вмешательством. Если вам назначена расширенная терапевтическая процедура в больнице, вам могут заранее назначить антибиотики, но ваш врач обсудит это с вами.
Это будет зависеть от типа инфекции. Сообщите медсестре вашего врача по крайней мере за неделю до даты процедуры, чтобы она могла перенести вас в случае необходимости.
Если у вас возникнут какие-либо из этих проблем в течение двух (2) дней после процедуры, позвоните в офис, чтобы сообщить нам об этом.Возможно, нам придется перенести вашу процедуру.
Поскольку эти процедуры не занимают много времени, используется седация короткого действия внутривенно. Это заставляет вас спать во время процедуры, поэтому вы ничего не чувствуете и не помните. Вы должны просыпаться с ощущением расслабленности и комфорта. Многие говорят: “Лучший сон на свете!”
Ваш планировщик подскажет, в какое время вам нужно быть там. Это зависит от объекта.
Верхняя эндоскопия занимает около 10 минут, не считая предоперационной подготовки и времени восстановления.
Согласно правилам учреждений GANV и большинства учреждений Inova, ваш водитель остается в помещении во время процедуры. Вы можете воспользоваться такси, Uber или Lyft, но вас должен сопровождать ответственный взрослый во время вашего визита и на обратном пути домой. Процедуры со стороны желудочно-кишечного тракта обычно не занимают много времени, и современные методы седации с быстрым действием также значительно сократили время восстановления. GANV предлагает бесплатный Wi-Fi на стойке регистрации, чтобы скоротать время.
Нет, вашим водителем может быть друг или сосед.Тем не менее, лучше всего иметь члена семьи, чтобы он мог выслушать, когда ваш врач объяснит начальные результаты вашей процедуры и ознакомится с инструкциями после операции. У некоторых пациентов длительные седативные эффекты могут вызвать временные трудности с воспоминаниями, поэтому вы можете забыть не все, что вам говорит врач.
Нет. Каждый человек выздоравливает по-разному от седации. Мы хотим, чтобы вы уехали с кем-то, кто может обеспечить вам безопасное и комфортное возвращение домой и чтобы у вас не было никаких послеоперационных осложнений.
Наши поставщики анестезиологии не входят в практику GANV. Они могут не участвовать во всех страховках и могут быть вне сети для вашей страховки. Тем не менее, мы договорились с ними о снижении тарифов на внесетевые услуги, что обычно позволяет удерживать личные расходы, сопоставимые с затратами по плану.
Патологоанатомы, которых мы используем, могут не входить в сеть вашей страховки. Тем не менее, мы договорились с ними о снижении тарифов на внесетевые услуги, что обычно позволяет удерживать личные расходы, сопоставимые с затратами по плану.





 д.
д.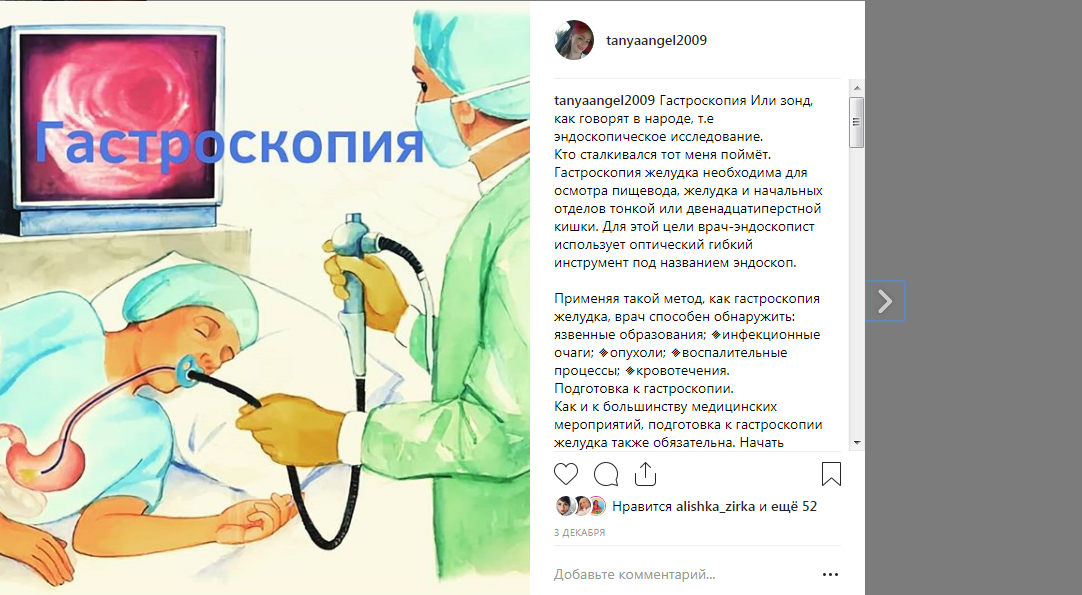 Одновременно могут производиться забор анализов, измерение кислотности или биопсия.
Одновременно могут производиться забор анализов, измерение кислотности или биопсия. Эти продукты способны вызвать изменения кислотности и метеоризм. Это усложнит забор анализов и даст недостоверные результаты.
Эти продукты способны вызвать изменения кислотности и метеоризм. Это усложнит забор анализов и даст недостоверные результаты.
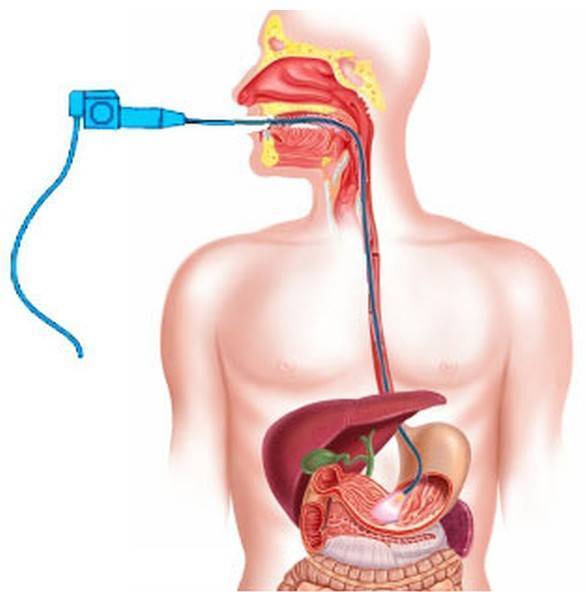 Например, не рекомендуется есть цельнозерновые крупы и жирное мясо, которые будут долго перевариваться.
Например, не рекомендуется есть цельнозерновые крупы и жирное мясо, которые будут долго перевариваться. Ампулу с инсулином можно взять с собой и сделать укол сразу же после гастроскопии.
Ампулу с инсулином можно взять с собой и сделать укол сразу же после гастроскопии.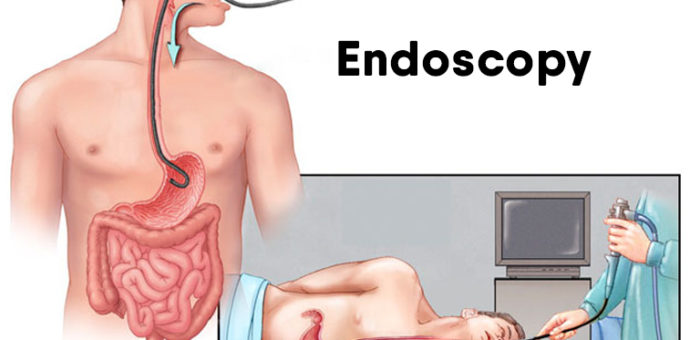 Это почему?
Это почему?