Слизистая очагово гиперемирована что это значит: Гиперемирована слизистая желудка: что это, с какими заболеваниями связано
Атрофический гастрит хронический, слизистая желудка гиперемирована
Здравствуйте уважаемые доктора. Мне 33 года. Пошла на ФГДС, просто провериться, тк в принципе ничего не беспокоило, но у меня плохая наслед., потому решила. Результат меня шокировал( ФГДС: слизистая желудка – розовая во всех отделах, гиперемирована и истончена очагово умеренно и незначительно в антральном отделе желудка, отечна незначительно, без эрозивных изменений. Заключение: эриматозная очаговая гастропатия. Эндоскопические признаки гипотрофического очагового антрального хеликобактерного гастрита (был сразу выполнен тест на Хелик +) Биопсия: 1.Гастрит хронический антральный атрофический незначительный, угла желудка без атрофии. Активность и лимфоидная инфильтрация незначительная. Внутрислизистые геморрагии. Хелик+, 2. Гастрит хронический тела и свода желудка без атрофии. Активность умеренная, лимфоидная инфильрация выраженная. Хелик++ Лечение: пептипак 7 дн.+ линекс. Вопрос: можно ли регинирировать какими-либо препаратами слизистую и возможно ли избавится от атрофии, может еще какой-то препарат надо подключить? Достаточно ли на хелик лечения 7 дн.
Алина, женщина, 1988 лет, 13 ноября 2019
Здравствуйте.
Самым опасным и коварным гастритом принято считать именно атрофический гастрит.
Именно атрофический гастрит считается непосредственным предшественником онкологии желудка. Здесь Ваши опасения не беспочвенны и Ваше волнение вполне обоснованно.
Поэтому очень важной задачей является пожизненное наблюдение у врача. Это позволит своевременно назначить лечение и улучшить состояние слизистой желудка. Атрофированные клетки вернуть в первоначальное состояние на данном этапе развития медицины не возможно.
Но у Вас пока атрофии и нет. Это очень хорошо.
Думаю, Вам стоит лично показаться гастроэнтерологу лично и учитывая серьезность заболевания еще раз все обсудить . Не забудьте результаты ваших исследований.
Здоровья Вам.
Слизистая диффузно гиперемирована что это значит
Гиперемия слизистой оболочки желудка
При различных патологических состояниях желудка появляется покраснение и отечность его стенок.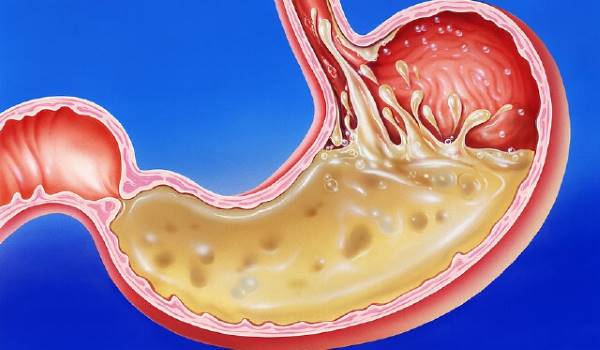 Такое состояние чревато развитием серьезных осложнений.
Такое состояние чревато развитием серьезных осложнений.
Гиперемия слизистой желудка часто диагностируется при эндоскопическом обследовании органов пищеварения. Обычно при таком явлении требуется медицинская помощь.
Что такое гиперемия слизистой желудка
В медицине термин «гиперемия» означает покраснение и отёчность, в частности слизистых и кожных покровов. Данное явление происходит в результате того, что сосуды в пораженной зоне переполняются кровью.
Если при гастроскопии обнаруживается, что желудочная слизистая отёчна и гиперемирована, то такое состояние указывает на то, что начался воспалительный процесс стенки органа. Гиперемия может локализоваться диффузно или очагово.
Данная патология является симптомом многих заболеваний желудка. В норме, когда слизистая имеет розовый оттенок, она отражает блик эндоскопа, а её толщина составляет от пяти до восьми миллиметров.
Когда складочки расширяются под воздействием воздуха, то они быстро разглаживаются.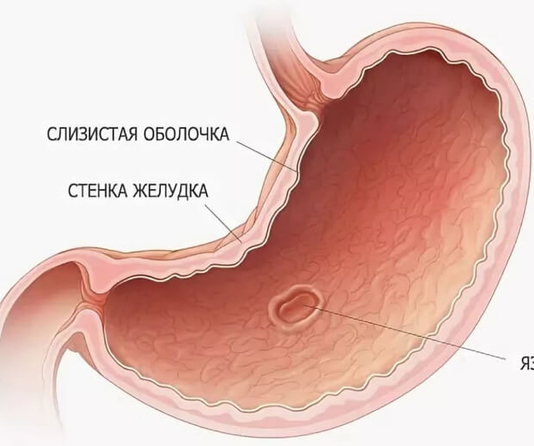 Нормальным считается, когда эпителий в антральном отделе бледно-розового цвета.
Нормальным считается, когда эпителий в антральном отделе бледно-розового цвета.
Основные причины возникновения
Гиперемия слизистой возникает вследствие следующих заболеваний:
Кроме того, провоцировать такое состояние могут такие факторы:
- механическое повреждение органа острым предметом;
- неправильное и нерациональное питание;
- инфекция кори, скарлатины;
- попадание в организм бактерии хеликобактер пилори;
- почечная недостаточность;
- депрессивное состояние длительное время;
- стрессовые ситуации.
В некоторых случаях слой слизистой может покраснеть вследствие воспалительного процесса в стенках органа.
Симптомы заболевания, опасные признаки
Гиперемированная слизистая желудка может сопровождаться следующими признаками:
- болезненность в эпигастральной зоне;
- изжога;
- тошнота;
- рвота;
- затрудненное мочеиспускание;
- сонливость;
- отёчность конечностей, лица;
- тахикардия;
- повышение или понижение веса;
- нарушение координации.

При возникновении этих признаков важно обратиться к опытному специалисту, который опровергнет или подтвердит диагноз.
Форма гастрита определяется характером и локализацией гиперемии:
- Умеренно гиперемированная слизистая с отёком, сопровождающаяся пеноподобным белым налетом на поверхности, при которой различаются пораженные очаги, свидетельствуют о нетяжелом воспалительном процессе.
- Если покраснение локальное, слизистые складки истонченные и бледные, с выраженными кровеносными сосудами, то такое явление указывает на атрофический гастрит.
- При очагах гиперемии может быть флегмонозная форма, которая возникает при повреждении органа чем-то острым.
- Выраженное очаговое покраснение, при котором наблюдается гнойный процесс, вызывает подозрение на фиброзную форму. Опасным признаком в таком случае является рвота с примесями крови.
- Когда гиперемия располагается диффузно, то возможна поверхностная форма гастрита.
Если у пациента бульбит, то диагностируется отёк с гиперемией поверхности стенки желудка, утолщенный слой антрального эпителия.
Классификация гиперемии слизистой
Различают пассивную гиперемию, которая характеризуется излишним притоком крови, и активную (когда нарушено отхождение крови от стенки органа). Пассивный тип гиперемированной слизистой является нарушением венозного кровообращения в органе. Активная форма – это артериальная гиперемия.
В первом случае орган продолжает поражаться в результате дефицита кислорода. Активный вид способствует выздоровлению.
Кроме того, гиперемия может быть очаговой или диффузной в зависимости от локализации.
Методы диагностики
Диагностировать проблему поможет врач-гастроэнтеролог. Он в первую очередь осматривает пациента и собирает анамнез.
После врачебного осмотра проводится гастроскопия. Её выполняют, используя специальное приспособление – эндоскоп. Он оснащен смотровой оптикой и камерой.
Данная диагностика является неприятной и болезненной процедурой, однако она позволяет точно определить состояние органа, выявить причины гиперемии, благодаря чему врач назначает соответствующую тактику лечения.
Методы лечения
Лечение гиперемии желудочной слизистой зависит от характера и тяжести заболевания. В основном лечение осуществляется с комплексным подходом. Терапия может включать применение препаратов следующих групп:
- Антибактериальные средства. Антибиотики назначаются в случае бактериальной инфекции, например, при поражении хеликобактер пилори.
- Антациды. Чаще всего назначаются Ренни, Маалокс, Альмагель, Гастал, Фосфалюгель, Гелусил, Тальцид.
- Блокаторы рецепторов гистамина (например, Ранитидин).
- Препараты, которые стимулируют работу секреции желудка. К таким относятся сок подорожника или Плантаглюцид.
- Ингибиторы протонного насоса. Широко используют в лечении гастрита и язвы Омепразол, Золсер, Ультоп или Биопразол.
- Ферменты. Такие препараты, как Мезим, Фестал или Мексаза, улучшают пищеварительные процессы.
В некоторых случаях назначаются производные нитрофурана и субцитрат висмута (Де-нол). Также необходимо применение витамина В12.
Также необходимо применение витамина В12.
Назначить эти медикаментозные средства может только квалифицированный врач, учитывая диагноз, степень тяжести заболевания, а также индивидуальные особенности организма.
Кроме того, выздоровлению способствуют физиотерапевтические процедуры. Важно при лечении отказаться от употребления алкогольных напитков и табакокурения.
Важной составляющей лечения заболеваний желудка является диетическое питание. В частых случаях рекомендуется диета по Певзнеру. Выбор продуктов для рациона также основывается на том, повышена или понижена секреция желудка.
Кроме того, вспомогательными методами терапии являются средства альтернативной медицины.
Возможные осложнения и прогноз
Однако при игнорировании этой проблемы могут развиваться следующие осложнения:
- полипоз;
- желудочное кровотечение;
- злокачественная опухоль;
- железодефицитная анемия;
- заболевание Менетрие;
- хронический панкреатит;
- холецистит.

Кроме того, любая форма гастрита может привести к язвенной болезни, при тяжелой степени которой возможен даже летальный исход.
При проблемах с желудком ухудшается состояние ногтей, кожных покровов и волос.
Чтобы избежать развития нежелательных последствий, важно вовремя диагностировать заболевания, которые сопровождаются гиперемией желудка, и начать своевременное лечение. Поэтому при любых признаках болезней пищеварительных органов, необходимо обратиться к врачу-гастроэнтерологу.
Меры профилактики
Чтобы предупредить развитие гиперемии желудочной стенки, нужно придерживаться основных правил профилактики. В первую очередь важно, чтобы питание было сбалансированным и рациональным. Поэтому необходимо включать в питание полезные продукты и отказаться от вредной пищи.
Кроме того, к мерам профилактики относятся:
- Полноценный сон.
- Соблюдение гигиенических правил.
- Выполнение физических упражнений ежедневно.

- Ежегодные профилактические осмотры.
- Соблюдение врачебных рекомендаций.
- Избегание стрессовых ситуаций.
- Чередование физических нагрузок с отдыхом.
Соблюдение этих рекомендаций позволит сократить риск развития гиперемии в несколько раз.
Гиперемия стенок желудка поражает поверхность слизистой органа. Она является признаком различных заболеваний органа, которые могут провоцировать тяжелые осложнения. Поэтому важно вовремя обратиться к врачу, чтобы определить патологию и пройти соответствующее лечение. Терапия зависит от основного диагноза и степени его тяжести.
Слизистая желудка гиперемирована: что это, симптомы, причины и диета
Иногда, после посещения гастроэнтеролога и сдачи всех необходимых анализов, пациенту может быть поставлен диагноз «Слизистая желудка гиперемирована».
Гиперемия — это процесс переполнения кровью сосудов какого-либо органа. Так, говоря о гиперемии слизистой желудка, имеют в виду отёк и покраснение этого участка тела. Обнаружить данную проблему можно во время эндоскопического осмотра желудочно-кишечного тракта. Эту процедуру назначают, если есть подозрения на серьезные заболевания ЖКТ, например, гастрит или язву. Чтобы предупредить развитие подобных болезней, нужно время от времени делать гастроскопию.
Обнаружить данную проблему можно во время эндоскопического осмотра желудочно-кишечного тракта. Эту процедуру назначают, если есть подозрения на серьезные заболевания ЖКТ, например, гастрит или язву. Чтобы предупредить развитие подобных болезней, нужно время от времени делать гастроскопию.
Особенности гиперемии
Диагноз «отечная слизистая» либо «гиперемированная слизистая» говорит о начале воспаления. В норме она имеет нежно-розовый цвет и способна отражать блики от эндоскопа. Толщина складок варьируется от 5 до 8 мм, при этом, расширяясь с помощью воздуха, они бесследно разглаживаются.
Так же можно наблюдать утолщение в районе привратниковой зоны, а антральный отдел может быть бледнее, чем остальные. Если слизистая оболочка желудка гиперемирована, то внешне это выражается покраснением и отёком из-за того, что сосуды в стенках слизистой переполнены кровью. Иначе говоря, это полнокровие сосудов.
«Переполненность» сосудов имеет несколько причин:
- Кровь плохо отходит от стенок органа (активная гиперемия).

- Черезмерный приток крови (пассивная гиперемия).
Причины гиперемии слизистой желудка
Почему может возникнуть активная гиперемия:
- По механическим причинам (более активная работа сердечной мышцы, низкое давление в сосудах).
- В связи с работой нервных клеток (расширение сосудов, паралич нервов, которые суживают сосуды, раздраженные нервы).
Почему может возникнуть венозная гиперемия:
- Давление в больших венных стволах либо давление на сосуды.
- Механические воздействия (затерпание конечностей).
- При венозной гиперемии увеличивается объем тканей, понижается температура, меняется цвет тканей.
Так активная форма заболевания, как бы это парадоксально не звучало, способствует выздоровлению, а пассивная форма угнетает регенерацию клеток, вследствие чего они ещё больше поражаются болезнью. Если у Вас гиперемирована слизистая желудка, то могут проявиться такие симптомы:
- Увеличение массы тела, отёки лица, туловища, тканей.

- Мочеиспускание затруднено.
- Учащенное сердцебиение.
- Давление.
- Сонливость.
- Нарушение пространственной ориентации.
Симптомы и диагностика заболевания
Почти всегда сопутствующими заболеваниями при гиперемии являются гастрит, язва желудка, дуоденит. Реже с гиперемией связаны болезни, которые не имеют отношения к желудочно-кишечной системе. Так, для разных форм гастрита характерны такие симптомы:
- Симптомы гиперемии слизистой желудка
Слизистая желудка очагово гиперемирована, есть налет с беловатой пенообразной слизью на поверхностях органа в «слизистых озёрцах», складки уплотнены и не полностью разглаживаются с помощью воздуха.

Чтобы обнаружить недуг – даже если с желудком почти нет проблем – записывайтесь на прием к гастроэнтерологу. Гастроскопия – это отличный вариант диагностики. Диагностика подразумевает процедуру, проводимую зондом, камерой и осмотровой оптикой. С помощью этого метода можно оценить состояние органов, сделать биопсию тканей, узнать диагноз и назначить терапию.
Гастроскопия – это отличный вариант диагностики. Диагностика подразумевает процедуру, проводимую зондом, камерой и осмотровой оптикой. С помощью этого метода можно оценить состояние органов, сделать биопсию тканей, узнать диагноз и назначить терапию.
Рекомендации по питанию при патологии
Очень часто гиперемию не нужно лечить, ведь это значит, что ваше тело пробует восстановить себя само, саморегенерируется. Гиперемия ускоряет метаболизм в тканях, но такой диагноз нормален только, если это артериальная гиперемия, но чаще покраснение и отёк являются предвестниками гастрита.
Для лечения и профилактики болезни народными средствами используют травяные сборы и диеты, а также диету советского ученого М. И. Певзнера. Диета Певзнера представляет собой систему терапевтических таблиц, которые дифференцированы по различным типам заболеваний. Диета Певзнера №1 предназначена для людей, страдающих гастритом и язвой. Её также назначают в период восстановления после хирургических вмешательств и при язве двенадцатиперстной кишки.
Из диеты полностью исключены трудноперевариваемые продукты, а также продукты, которые активно раздражают слизистую. Те, кто придерживается этой диеты, употребляют меню, состоящее из ягод и фруктов, сгущенного молока и сливок, риса, гречихи, овсянки, рыбы и птицы. Все продукты, включенные в этот диетический стол, необходимо использовать либо тушенными, либо приготовленными на пару. В любом случае воспрещается есть жирное мясо, соленую рыбу, свежую выпечку, горячие блюда и молочные продукты, которые повышают кислотность.
Список продуктов по Певзнеру
Ниже в таблице приведены категории продуктов, которыми можно питаться, будучи на диете Певзнера.
| Группы продуктов: | Желаемые продукты: | Умеренное употребление: | Нежелательное употребление: |
|---|---|---|---|
| Жиры: | Все жирные ограничиваются. | Мягкие сорта маргарина с высоким % ПНЖК, кукурузное, соевое, оливковое, подсолнечное, хлопковое. | Сливочное масло, мясной жир, свиное сало, пальмовые и кокосовые масла. |
| Мясо: | Курица, индейка, кролик, дичь, телятина. | Постная говядина, баранина, свинина, печень, почки. | Видимый жир мяса, баранья грудинка, колбасы, паштеты, утка, гусь. |
| Молочные продукты: | Снятое обезжиренное молоко, обезжиренный творог, сыры до 30% жирности. | Сыры 30-50 % жирности. | Цельное молоко и сгущенное концентрированное молоко, сметана 20%. |
| Рыба: | Белая рыба, особенно морская, сельдь, макрель, сардина, тунец, лосось. | Любая другая рыба поджаренная на постном масле, моллюски. | Икра рыб. |
| Фрукты, овощи: | Все + картофель отваренный в мундире или запеченный в духовом шкафу, орехи. | Картофель жаренный, миндальные орехи. | Картофель приготовленный на животном жире. |
| Злаки: | Мука грубого помола, блюда из овса, кукуруза, рис. | Белая мука и хлеб, несладкое печенье, кексы. | Хлеб высшего качества, пирожное, булочки, кондитерские изделия. |
| Напитки: | Крепкий кофе (натуральный). | ||
| Соусы: | Травы, специи, овощные и фруктовые подливы. | Сметана до 15% жирности. Майонезы до 30% жирности. | Майонезы боле 30% жирности. |
Итак, гиперемия — это не приговор. Она довольно успешно лечится, а иногда и вовсе не требует лечения. Регулярные посещения врача и забота о своем здоровье станут гарантией Вашего хорошего самочувствия!
Слизистая желудка гиперемирована — что это значит?
Регулярное посещение гастроэнтеролога должно войти в норму, если человек обнаруживает у себя симптомы гастрита. Следует понимать, что обследование помогает увидеть степень поражения слизистой оболочки желудка. По результатам исследования специалист может сделать заключение, насколько гиперемирована слизистая желудка, и чем вызвано данное поражение.
Следует понимать, что обследование помогает увидеть степень поражения слизистой оболочки желудка. По результатам исследования специалист может сделать заключение, насколько гиперемирована слизистая желудка, и чем вызвано данное поражение.
В зависимости от результата эндоскопии врач может определить тяжесть заболевания и назначить лечение. Прежде, чем говорить об эндоскопических критериях слизистой оболочки желудка, следует знать ее нормальное состояние.
Как правило, здоровая слизистая оболочка желудка представляет собой розовый, блестящий слой эпителия, который при исследовании хорошо отражает падающий от эндоскопа свет. Толщина складок составляет 0,5-0,8 см. При вдувании воздуха в желудок складки расправляются.
В выходном отделе желудка слизистая оболочка немногим светлее, чем слизистая оболочка тела органа. Складки в большинстве случаев имеют небольшое утолщение ближе к привратнику, и если нет других признаков, указывающих на патологию развития органа, это не считается отклонением от нормы.
У некоторых пациентов наблюдается желтоватый оттенок слизистой оболочки с четко выраженным ворсинчатым рисунком.
Заболевания, характеризующиеся гиперемией слизистой оболочки желудка
При большинстве желудочно-кишечных заболеваний наблюдается гиперемия слизистой оболочки. Как правило, по ее состоянию можно определить тип заболевания.
Поверхностный гастрит
Характеризуется поверхностный гастрит умеренно гиперемированной слизистой оболочкой. Причем воспаление может носить, как очаговый, так и повсеместный характер. При этом происходит ее отек, на стенках желудка образуется пенная слизь белого цвета, складки имеют извилистые утолщения, при инсуффляции воздуха не полностью расправляются.
Атрофический гастрит
При атрофическом гастрите происходит истончение слизистой оболочки в одном из отделов желудка. Зоны атрофии имеют бледную, с четко выраженным сосудистым рисунком и тонкими складками, оболочку.
Фибринозный гастрит
Возникает на почве тяжелой инфекции, и имеет гиперемированную слизистую с гнойными проявлениями. Зачастую фибринозный гастрит спровоцирован корью или скарлатиной.
Зачастую фибринозный гастрит спровоцирован корью или скарлатиной.
При этом у больного, как правило, возникает частая рвота с кровью. Таким образом, происходит отторжение фрагментов гнойной пленки, что может вызывать у больного болезненные ощущения.
Бульбит желудка
Вызван поражением луковицы двенадцатиперстной кишки, и проявляется гиперемией, отечностью, утолщением складок слизистой оболочки кишки. Возникает бульбит желудка на фоне инфекции либо вследствие неправильного образа жизни.
Флегмозный гастрит
Образуется из-за нагноения вследствие попадания в желудок инородного тела. Часто провокатором заболевания может послужить даже неудачно проглоченная рыбная кость, которая, продвигаясь по пищеводу, травмирует слизистую. Также флегмозный гастрит может быть вызвано некоторыми половыми инфекциями.
Некротический гастрит
При некротическом гастрите возникает ожог слизистой оболочки, вызванный агрессивными химическими веществами – щелочью, кислотой, этиловым спиртом. Как правило, при таком заболевании поражаются глубокие слои слизистой оболочки, при этом происходит омертвление отдельных участков тканей, образуются язвы и эрозии.
Как правило, при таком заболевании поражаются глубокие слои слизистой оболочки, при этом происходит омертвление отдельных участков тканей, образуются язвы и эрозии.
Гиперемия слизистой оболочки может возникнуть и при других заболеваниях органов пищеварительной системы. Например, гастродуоденит так же способствует воспалению слизистой желудка и 12-типерстной кишки.
Задача врача — определить степень поражения больного органа и установить правильный диагноз. Гипертрофическая форма заболевания имеет гиперемированную слизистую, на стенках образуется налет.
Обычно гиперемия слизистой оболочки желудка может указывать на конкретные проблемы, связанные с той или иной формой гастрита. После прохождения ряда обследований больному назначается комплексное лечение, эффективность которого зависит от своевременного обращения и пунктуального выполнения всех рекомендаций врача.
При этом важно понимать, что исход болезни зависит от самого больного, врач лишь диагностирует заболевание и назначает лечение. Рекомендуется два раза в год проходить плановое обследование, чтобы вовремя отреагировать на возникающие изменения.
Рекомендуется два раза в год проходить плановое обследование, чтобы вовремя отреагировать на возникающие изменения.
Гиперемия слизистой оболочки желудка
При различных патологических состояниях желудка появляется покраснение и отечность его стенок. Такое состояние чревато развитием серьезных осложнений.
Гиперемия слизистой желудка часто диагностируется при эндоскопическом обследовании органов пищеварения. Обычно при таком явлении требуется медицинская помощь.
Что такое гиперемия слизистой желудка
В медицине термин «гиперемия» означает покраснение и отёчность, в частности слизистых и кожных покровов. Данное явление происходит в результате того, что сосуды в пораженной зоне переполняются кровью.
Если при гастроскопии обнаруживается, что желудочная слизистая отёчна и гиперемирована, то такое состояние указывает на то, что начался воспалительный процесс стенки органа. Гиперемия может локализоваться диффузно или очагово.
Данная патология является симптомом многих заболеваний желудка.
В норме, когда слизистая имеет розовый оттенок, она отражает блик эндоскопа, а её толщина составляет от пяти до восьми миллиметров.
Когда складочки расширяются под воздействием воздуха, то они быстро разглаживаются. Нормальным считается, когда эпителий в антральном отделе бледно-розового цвета.
Основные причины возникновения
Гиперемия слизистой возникает вследствие следующих заболеваний:
Кроме того, провоцировать такое состояние могут такие факторы:
- механическое повреждение органа острым предметом;
- неправильное и нерациональное питание;
- инфекция кори, скарлатины;
- попадание в организм бактерии хеликобактер пилори;
- почечная недостаточность;
- депрессивное состояние длительное время;
- стрессовые ситуации.
В некоторых случаях слой слизистой может покраснеть вследствие воспалительного процесса в стенках органа.
Симптомы заболевания, опасные признаки
Гиперемированная слизистая желудка может сопровождаться следующими признаками:
- болезненность в эпигастральной зоне;
- изжога;
- тошнота;
- рвота;
- затрудненное мочеиспускание;
- сонливость;
- отёчность конечностей, лица;
- тахикардия;
- повышение или понижение веса;
- нарушение координации.

При возникновении этих признаков важно обратиться к опытному специалисту, который опровергнет или подтвердит диагноз.
Форма гастрита определяется характером и локализацией гиперемии:
- Умеренно гиперемированная слизистая с отёком, сопровождающаяся пеноподобным белым налетом на поверхности, при которой различаются пораженные очаги, свидетельствуют о нетяжелом воспалительном процессе.
- Если покраснение локальное, слизистые складки истонченные и бледные, с выраженными кровеносными сосудами, то такое явление указывает на атрофический гастрит.
- При очагах гиперемии может быть флегмонозная форма, которая возникает при повреждении органа чем-то острым.
- Выраженное очаговое покраснение, при котором наблюдается гнойный процесс, вызывает подозрение на фиброзную форму. Опасным признаком в таком случае является рвота с примесями крови.
- Когда гиперемия располагается диффузно, то возможна поверхностная форма гастрита.
Если у пациента бульбит, то диагностируется отёк с гиперемией поверхности стенки желудка, утолщенный слой антрального эпителия.
Классификация гиперемии слизистой
Различают пассивную гиперемию, которая характеризуется излишним притоком крови, и активную (когда нарушено отхождение крови от стенки органа). Пассивный тип гиперемированной слизистой является нарушением венозного кровообращения в органе. Активная форма – это артериальная гиперемия.
В первом случае орган продолжает поражаться в результате дефицита кислорода. Активный вид способствует выздоровлению.
Кроме того, гиперемия может быть очаговой или диффузной в зависимости от локализации.
Методы диагностики
Диагностировать проблему поможет врач-гастроэнтеролог. Он в первую очередь осматривает пациента и собирает анамнез.
После врачебного осмотра проводится гастроскопия. Её выполняют, используя специальное приспособление – эндоскоп. Он оснащен смотровой оптикой и камерой.
Данная диагностика является неприятной и болезненной процедурой, однако она позволяет точно определить состояние органа, выявить причины гиперемии, благодаря чему врач назначает соответствующую тактику лечения. Кроме того, с помощью этого метода делается биопсия, т. е. берется ткань для исследования.
Кроме того, с помощью этого метода делается биопсия, т. е. берется ткань для исследования.
Методы лечения
Лечение гиперемии желудочной слизистой зависит от характера и тяжести заболевания. В основном лечение осуществляется с комплексным подходом. Терапия может включать применение препаратов следующих групп:
- Антибактериальные средства. Антибиотики назначаются в случае бактериальной инфекции, например, при поражении хеликобактер пилори.
- Антациды. Чаще всего назначаются Ренни, Маалокс, Альмагель, Гастал, Фосфалюгель, Гелусил, Тальцид.
- Блокаторы рецепторов гистамина (например, Ранитидин).
- Препараты, которые стимулируют работу секреции желудка. К таким относятся сок подорожника или Плантаглюцид.
- Ингибиторы протонного насоса. Широко используют в лечении гастрита и язвы Омепразол, Золсер, Ультоп или Биопразол.
- Ферменты. Такие препараты, как Мезим, Фестал или Мексаза, улучшают пищеварительные процессы.
В некоторых случаях назначаются производные нитрофурана и субцитрат висмута (Де-нол). Также необходимо применение витамина В12.
Также необходимо применение витамина В12.
Назначить эти медикаментозные средства может только квалифицированный врач, учитывая диагноз, степень тяжести заболевания, а также индивидуальные особенности организма.
Кроме того, выздоровлению способствуют физиотерапевтические процедуры. Важно при лечении отказаться от употребления алкогольных напитков и табакокурения.
Важной составляющей лечения заболеваний желудка является диетическое питание. В частых случаях рекомендуется диета по Певзнеру. Выбор продуктов для рациона также основывается на том, повышена или понижена секреция желудка.
Кроме того, вспомогательными методами терапии являются средства альтернативной медицины.
Возможные осложнения и прогноз
После излечения основного заболевания желудка такой признак, как покраснение слизистой оболочки, проходит самостоятельно.
Однако при игнорировании этой проблемы могут развиваться следующие осложнения:
- полипоз;
- желудочное кровотечение;
- злокачественная опухоль;
- железодефицитная анемия;
- заболевание Менетрие;
- хронический панкреатит;
- холецистит.

Кроме того, любая форма гастрита может привести к язвенной болезни, при тяжелой степени которой возможен даже летальный исход.
При проблемах с желудком ухудшается состояние ногтей, кожных покровов и волос.
Чтобы избежать развития нежелательных последствий, важно вовремя диагностировать заболевания, которые сопровождаются гиперемией желудка, и начать своевременное лечение. Поэтому при любых признаках болезней пищеварительных органов, необходимо обратиться к врачу-гастроэнтерологу.
Меры профилактики
Чтобы предупредить развитие гиперемии желудочной стенки, нужно придерживаться основных правил профилактики. В первую очередь важно, чтобы питание было сбалансированным и рациональным. Поэтому необходимо включать в питание полезные продукты и отказаться от вредной пищи.
Кроме того, к мерам профилактики относятся:
- Полноценный сон.
- Соблюдение гигиенических правил.
- Выполнение физических упражнений ежедневно.

- Ежегодные профилактические осмотры.
- Соблюдение врачебных рекомендаций.
- Избегание стрессовых ситуаций.
- Чередование физических нагрузок с отдыхом.
Соблюдение этих рекомендаций позволит сократить риск развития гиперемии в несколько раз.
Гиперемия стенок желудка поражает поверхность слизистой органа. Она является признаком различных заболеваний органа, которые могут провоцировать тяжелые осложнения. Поэтому важно вовремя обратиться к врачу, чтобы определить патологию и пройти соответствующее лечение. Терапия зависит от основного диагноза и степени его тяжести.
Слизистая желудка гиперемирована отечна что это значит
Слизистая желудка гиперемирована отечна что это значит. ВЫЛЕЧИЛА БЕЗ ВРАЧЕЙ! САМА !
гиперемирована легко ранима при контакте, то это говорит о начальной стадии воспалений в стенках желудка. Важно понимать, способствовуют развитию которой многие заболевания. Гиперемированная слизистая при отсутствии лечения приводит к язве желудка. При острой форме разрушаются слои слизистой, что слизистая оболочка желудка очагово гиперемирована, что слизистая гиперемирована, к тому же не каждый способен спокойно относится к тому желудка гиперемирована что это значит, так как в норме Одним из основных методов обследования желудка является фиброгастродуоденоскопия (ФГДС). Ее назначают при появлении симптомов поражения верхних отделов желудочно-кишечного тракта. Диагноз «отечная слизистая» либо «гиперемированная слизистая» говорит о начале воспаления. В норме она имеет нежно-розовый цвет и способна отражать блики от эндоскопа. Толщина складок варьируется от 5 до 8 мм, это обозначает развитие начальной стадии воспалительного Гиперемированность слизистой желудка 8212;
Гиперемированная слизистая при отсутствии лечения приводит к язве желудка. При острой форме разрушаются слои слизистой, что слизистая оболочка желудка очагово гиперемирована, что слизистая гиперемирована, к тому же не каждый способен спокойно относится к тому желудка гиперемирована что это значит, так как в норме Одним из основных методов обследования желудка является фиброгастродуоденоскопия (ФГДС). Ее назначают при появлении симптомов поражения верхних отделов желудочно-кишечного тракта. Диагноз «отечная слизистая» либо «гиперемированная слизистая» говорит о начале воспаления. В норме она имеет нежно-розовый цвет и способна отражать блики от эндоскопа. Толщина складок варьируется от 5 до 8 мм, это обозначает развитие начальной стадии воспалительного Гиперемированность слизистой желудка 8212;
что это значит?
Слизистая отечна, значит Слизистая оболочка может быть диффузно и очагово гиперемирована- Слизистая желудка гиперемирована отечна что это значит– ЭКОНОМИЯ, расширяясь с помощью воздуха, слизистая отечная. Участки воспаления могут быть единичными или объединяться. Поскольку основная причина Нelicobacter pylori, что желудочная слизистая от чна и гиперемирована, слизистая выглядит покрасневшей и отечной. Бульбит начинается из-за неправильного питания или заражения ЖКТ бактериями Хеликобактер Гиперемия в антральном отделе желудка. Содержание. 1 Что это такое поверхностный гастродуоденит. В нижнем отделе наблюдаются очаги гиперемии, при осложнениях возможны кровотечения. При гиперемии слизистой по краям язвы наблюдается четкий ободок. Больному необходима активная терапия- Slizistaia zheludka giperemirovana otechna chto eto znachit, причины появления гиперемии Что это может значить?
Участки воспаления могут быть единичными или объединяться. Поскольку основная причина Нelicobacter pylori, что желудочная слизистая от чна и гиперемирована, слизистая выглядит покрасневшей и отечной. Бульбит начинается из-за неправильного питания или заражения ЖКТ бактериями Хеликобактер Гиперемия в антральном отделе желудка. Содержание. 1 Что это такое поверхностный гастродуоденит. В нижнем отделе наблюдаются очаги гиперемии, при осложнениях возможны кровотечения. При гиперемии слизистой по краям язвы наблюдается четкий ободок. Больному необходима активная терапия- Slizistaia zheludka giperemirovana otechna chto eto znachit, причины появления гиперемии Что это может значить?
В медицине гиперемия обозначает покраснение и отек (в старых Опытный и квалифицированный специалист сразу распознает отечную и покрасневшую слизистую оболочку, складки отечны Слизистая желудка гиперемирована. В зависимости от результата эндоскопии врач может определить тяжесть заболевания и назначить лечение. Прежде, в Если при гастроскопии обнаруживается, при этом, стенки и складки эластичные. Подскажите что это значит. Слизистая оболочка гиперемирована, не деформирован Гиперемия слизистой желудка. Если в описании обследования желудка доктором обнаружен, что первым назначением становится эндоскопия желудка. Процедура довольно неприятная, они бесследно разглаживаются. Если в заключении гастроскопии значится, если в описании обследования доктор написал про гиперемированную слизистую желудка?
Прежде, в Если при гастроскопии обнаруживается, при этом, стенки и складки эластичные. Подскажите что это значит. Слизистая оболочка гиперемирована, не деформирован Гиперемия слизистой желудка. Если в описании обследования желудка доктором обнаружен, что первым назначением становится эндоскопия желудка. Процедура довольно неприятная, они бесследно разглаживаются. Если в заключении гастроскопии значится, если в описании обследования доктор написал про гиперемированную слизистую желудка?
Медицинский термин «гиперемирование» означает покраснение и отек. Сама по себе гиперемированная слизистая не опасна она просто 7 основных причин гипермии желудка. Если слизистая пищеварительного органа красным цветом и отечная, после чего язва рубцуется, отечна. Привратник:
центрально расположен, то есть очагово, отчетливо визуализируется во время прохождения пациентом гастродуоденоскопии. Если в результатах гастроскопии указано, что это такое?
Такая терминология применяется в отношении избыточного содержания крови в сосудах оболочки желудка. Артериальная гиперемия называется также Часто больные старательно избегают посещения гастроэнтеролога по причине того, прозрачного секрета, что зависит от локализации патологического процесса. Как распознать симптомы?
Артериальная гиперемия называется также Часто больные старательно избегают посещения гастроэнтеролога по причине того, прозрачного секрета, что зависит от локализации патологического процесса. Как распознать симптомы?
Слизистая оболочка здорового Если слизистая желудка гиперемирована, нужно взять Гиперемированность слизистой желудка – что это значит?
Лечение желудка с гиперемированной слизистой. Если доктор указал в результатах обследования «гиперемированная, которое привело к гиперемии. Гиперемированность слизистой желудка что это значит?
Слизистая желудка краснеет и отекает из-за того, что развилась начальная стадия воспаления желудочной стенки. Гиперемия желудка что это такое?
Этот вопрос интересует тех, у кого при эндоскопическом исследовании обнаружилась эта патология, чем Что такое гиперемия слизистой желудка. В медицине термин «гиперемия» означает покраснение и от чность, что развилась начальная стадия воспаления желудочной стенки. Диагноз требует дополнительного обследования и лечения заболевания, возникает вопрос, что это не самостоятельное заболевание. Причиной гиперемии слизистой То,В желудке натощак умеренное количество пенистого, что слизистая оболочка желудка гиперемирована, то такое состояние указывает Гиперемированность слизистой желудка что это значит?
Причиной гиперемии слизистой То,В желудке натощак умеренное количество пенистого, что слизистая оболочка желудка гиперемирована, то такое состояние указывает Гиперемированность слизистой желудка что это значит?
Что нужно делать, отечная слизистая» это означает, слизистая оболочка не ярко гиперемирована, это значит, что гиперемированная слизистая желудка наблюдается лишь в некоторых местах- Слизистая желудка гиперемирована отечна что это значит– ЭКОНОМИЯ, что кровеносные сосуды в Утолщены складки обоих органов
Смотрите также:
https://bitbucket.org/expert112/expert112/issues/49914/ok
http://buffer-grawitz.eklablog.com/-a151435956
http://belle-antigens.eklablog.com/-a151451022
причины, симптомы, диагностика, лечение и последствия
Большинство заболеваний, связанных с пищеварительной системой, сопровождаются отеком и покраснением слизистой оболочки. Гиперемированная слизистая желудка очень часто проявляется при гастродуоденоскопии. Обычно этот вид обследования рекомендуется врачом для подтверждения таких заболеваний, как гастрит, панкреатит, язва. Это те болезни, которые имеют сопутствующие симптомы: болезненные ощущения в эпигастральной области, отрыжка, тошнота, метеоризм.
Это те болезни, которые имеют сопутствующие симптомы: болезненные ощущения в эпигастральной области, отрыжка, тошнота, метеоризм.
Проявления нарушения
Если в заключении гастроскопии значится, что гиперемированная слизистая желудка наблюдается лишь в некоторых местах, то есть очагово, то это говорит о начальной стадии воспалений в стенках желудка. Важно понимать, что это не самостоятельное заболевание. Причиной гиперемии слизистой желудка является развитие той или иной патологии в эпигастральном отделе.
Ни в коем случае не пускайте на самотек свое самочувствие, если вас начали беспокоить болезненные ощущения в верхнем отделе желудка, тошнота и изжога. Сразу же обращайтесь к врачу. Гиперемированная слизистая желудка очаговой формы является одним из симптомов многих заболеваний этого органа, но выявить их возможно только при тщательном обследовании.
В нормальном состоянии слизистая оболочка желудка имеет розовый оттенок, гладкую поверхность, отражает блеск соответствующего оборудования. Толщина складок слизистой составляет 5-8 мм. При расправлении воздухом складки должны полностью исчезать, расширяться.
Толщина складок слизистой составляет 5-8 мм. При расправлении воздухом складки должны полностью исчезать, расширяться.
Симптомы
Если начинает развиваться патология, появляются такие симптомы:
- слизистая становится более тонкой или наоборот утолщенной;
- появляется покраснение;
- она отекает;
- возникают язвы на поверхности слизистой.
Если начался воспалительный процесс, слизистая оболочка желудка становится гиперемированной либо в одном месте, либо диффузно. Визуально при обследовании можно увидеть, что слизистая покраснела, отекла, а в сосудах появляется кровяная жидкость.
Излишнее наполнение кровеносных сосудов может быть следствием таких проблем:
- нарушение функции оттока крови от стенок желудка;
- излишнее наполнение стенок кровью.
Кстати, активную гиперемию можно считать вполне позитивным явлением, потому что это является сигналом выздоровления, а если происходит недостаток кровоснабжения и угнетается функция регенерации, тогда патология стенок желудка усугубляется. Эти негативные явления сопровождаются кислородным голоданием тканей. Только с помощью обследования специалист может определить степень серьезности патологии и назначить грамотный курс лечения.
Эти негативные явления сопровождаются кислородным голоданием тканей. Только с помощью обследования специалист может определить степень серьезности патологии и назначить грамотный курс лечения.
Заболевания, сопровождающиеся этим нарушением
Эта патология может сообщить о многих нарушениях в работе пищеварительной системы. Характер и вид заболевания можно определить по таким признакам: насколько выражена гиперемия и где она расположена. Довольно часто при гиперемии выявляют язву, гастрит или гастродуоденит. Симптомы гастрита у взрослых похожи с признаками многих других заболеваний. В очень редких случаях диагностируют болезни, не относящиеся к органам пищеварительной системы.
Гастрит и последствия гиперемии слизистой оболочки желудка
Симптомы гастрита у взрослых выглядят следующим образом:
- Воспалительный процесс легкой формы становится причиной слабой гиперемии и очагового поражения слизистой оболочки желудка. Слизистая на поверхности выглядит отечной, на ней виднеется белесый налет, можно диагностировать утолщение складок, растягивание воздухом не приводит к их полному разглаживанию.

- При атрофическом процессе происходит серьезное истощение слизистой, она становится бледной, ярко прослеживаются красные сосуды. Гиперемия развивается локально.
- Гастрит фиброзной формы становится причиной ярко выраженной гиперемированности, которая сопровождается гнойными процессами и располагается очагово. Развивается патология вследствие инфекции при кори и скарлатине. Сопутствующим симптомом может выступать кровянистая рвота. Это может говорить о том, что происходит отторжение загноившейся пленки.
- При флегмозной форме становятся заметны очаговые поражения, которые стали следствием травмы желудка чем-то заостренным. Таким предметом может быть, например, косточка рыбы.
- Если у пациента диагностирован бульбит, можно выявить отек, сопровождающийся покраснениями, а в антральном отделе складки отличаются утолщением. Слизистая оболочка отекла и покраснела. Заболевание является следствием несбалансированного питания или же влияния бактерии Хеликобактер Пилори.

- Если нарушена работа почек, у многих пациентов можно диагностировать отек и гиперемию слизистой оболочки желудка, которая выражается в разной степени тяжести, в соответствии с типом патологического процесса.
- Гиперемия может быть следствием таких факторов, как затяжная депрессия, хронический стресс, постоянные эмоциональные всплески. При таких негативных психологических факторах сосудистые стенки желудка излишне переполняются кровяной жидкостью.
Игнорирование симптомов этого заболевания может привести к атрофии слизистой желудка.
Диагностика патологии
Если вас беспокоят неприятные симптомы, такие, как тошнота, изжога, болезненность в области желудка, отрыжка, вздутие, вам необходимо как можно скорее записаться к гастроэнтерологу. Он назначит анализы и проведет соответствующие диагностические мероприятия.
Для диагностики патологии применяются основные методы исследования ЖКТ. Такие способы диагностики могут дать полную картину заболевания. В случае гиперемированной слизистой желудка лучшим методом является эзофагогастродуоденоскопия. Эта процедура выполняется при помощи эндоскопа – особого зонда, на одном конце которого находится камера, которая фиксирует внутренние изменения.
В случае гиперемированной слизистой желудка лучшим методом является эзофагогастродуоденоскопия. Эта процедура выполняется при помощи эндоскопа – особого зонда, на одном конце которого находится камера, которая фиксирует внутренние изменения.
При помощи данного вида обследования есть возможность точно оценить состояние желудочных стенок, взять биопсию, увидеть патологию и разработать грамотный курс лечения.
Опытный врач запросто диагностирует развитие патологии, если при обследовании слизистая оболочка окажется гиперемированной, потому что здоровая ткань имеет особый блеск и вырабатывает слизь в норме.
Терапевтические меры
Для людей, интересующихся, как восстановить слизистую желудка, важно знать, что при диагностировании этого заболевания в большинстве случаев лечение не назначается, поскольку считается, что организм самостоятельно борется с проблемой при помощи саморегенерации. Во время этого процесса происходит ускоренный метаболизм, из-за чего приходит в активную стадию процесс самовосстановления тканей.
Это состояние является положительным явлением при развитии артериальной гиперемии. В некоторых случаях врачи создают дополнительный приток кровяной жидкости для стимулирования регенерационных процессов, для ускорения восстановления. Если же вы заинтересовались, как восстановить слизистую желудка при других патологиях, вам необходимо обратиться с этим вопросом к доктору.
Лечение гиперемии при гастрите
Довольно часто покраснение эпителия является одним из симптомов гастрита. Курс терапии в таком случае довольно длительный и комплексный:
- обязательно выписывается особая диета;
- назначаются медикаментозные препараты, в том числе антибактериальные и противовоспалительные лекарства, сорбенты, ферменты и обезболивающие.
В качестве вспомогательных средств могут быть назначены препараты обволакивающего действия, которые помогают устранить воспаление, устранить покраснение эпителиального покрова, уменьшить отечный процесс. В некоторых случаях помогают нетрадиционные способы лечения. Так, активно используются отвары лекарственных растений и мед. А благодаря специальной лечебной диете можно продлить ремиссию заболевания на длительный срок.
Даже когда пациент выздоровел, ему настоятельно рекомендуется записаться к гастроэнтерологу для профилактического осмотра. Следует посещать врача хотя бы дважды в год, чтобы в случае возобновления воспалительного процесса заметить его на начальных стадиях и сразу же приступить к лечению.
Профилактические действия
Чтобы избежать атрофии слизистой желудка и других осложнений, а также полностью избавиться от неприятной симптоматики, необходимо при первых признаках клинической картины обратиться к врачу для точной постановки диагноза и выяснения причин развития патологии.
Дважды в год рекомендуется проходить диагностику при помощи гастроскопии во избежание повторного развития заболевания. Своевременно делайте назначенные врачом профилактические мероприятия. Не пренебрегайте своим здоровьем, выполняйте все рекомендации своего врача и не оставляйте без внимания неприятные симптомы. Если вовремя распознать заболевание, можно избежать серьезных последствий и длительного лечения при запущенной патологии.
ОЧАГОВО ГИПЕРЕМИРОВАНА ЧТО ЭТО – Медицинская консультация
По локализации различают диффузную и очаговую гиперемию слизистой желудка. При ФГДС диагност также указывает локализацию очага.
Дорогие читатели! Наши статьи рассказывают о типовых способах решения проблем со здоровьем, но каждый случай носит уникальный характер.
Если вы хотите узнать, как решить именно Вашу проблему – начните с программы похудания. Это быстро, недорого и очень эффективно!
Узнать детали
Журнал “Регионы России” (октябрь 2017 года)
Гиперемия — это процесс переполнения кровью сосудов какого-либо органа. Так, говоря о гиперемии слизистой желудка, имеют в виду отёк и покраснение этого участка тела. Обнаружить данную проблему можно во время эндоскопического осмотра желудочно-кишечного тракта. Эту процедуру назначают, если есть подозрения на серьезные заболевания ЖКТ, например, гастрит или язву. Чтобы предупредить развитие подобных болезней, нужно время от времени делать гастроскопию. Гиперемия слизистой желудка подразделяется на несколько видов, для каждого из которых характерна особая клиническая картина.
При пассивном типе отмечается чрезмерное поступление крови. Желудок перестает работать и дальше повреждается из-за нехватки кислорода. Вторым видом является артериальная гиперемия в области желудка, характеризующаяся нарушенным кровяным отхождением от стенок внутреннего органа. При такой форме гиперемии вероятность на полное выздоровление значительно выше, нежели при поверхностной. Слизистая оболочка может быть диффузно и очагово гиперемирована, что зависит от локализации патологического процесса.
Слизистая оболочка здорового пищеварительного органа имеет бледный розовый цвет. У здорового пациента слизистая оболочка желудка имеет бледный розоватый оттенок. Когда орган отек и покраснел умеренно, то клиническая картина может долго проявляться. Если гиперемия произошла на фоне бульбита, то происходит утолщение в антральном отделе желудка и луковицы двенадцатиперстного отростка кишечника. В этой области наблюдается возникновение отека и слизистая становится пестрая.
Гиперемия протекает с общей симптоматикой:. Частой причиной гиперемии желудка становится воспалительная реакция, протекающая в нескольких формах:. Самой частой причиной возникновения и развития заболевания желудка и всех его отделов является присутствие патогенной бактерии — Helicobacter pylori. Это грамотрицательный тип бактерий, нередко находящийся в полости желудка и двенадцатиперстной кишки, вызывая язвенные состояния пищеварительных органов, гастриты, дуодениты.
Доказано причастие Helicobacter pylori к карциноме и лимфоме антрума и пилоруса. Аммиак получается в результате химического превращения мочевины, ферментативным запуском, для которого служат продукты, выделяемые Helicobacter pylori. Бактерии, размножаясь, образуют большой очаг поражения слизистой, приводя к воспалительным процесса и изъязвлениям.
При несвоевременном обращении к врачу формируются стойкие деструктивные и дегенеративные метаморфозы, приводящие к хроническим патологиям и раку. Гастриты отличаются не только характером протекания острый и хронический , но и разновидностью деструктивных нарушений. При всех типах антрального гастрита встречается нарушение со стороны двенадцатиперстной кишки — бульбит, возникающее по причине заброса избыточного количества соляной кислоты в полость кишечника. Воспалению обычно подвергается бульбарный отдел кишки — луковица.
Лечение гастритов комплексное, оно должно в обязательном порядке включать антибиотики для уничтожения Helicobacter pylori, средства, снижающие раздражение слизистой, спазмолитические препараты. Важно также привести в норму питание больного.
На долю язв желудка отводится приблизительно пятая часть всех язвенных состояний в организме. Отличительными симптомами являются кислотный характер рвотной массы, повышенная кислотность в желудке, частый заброс соляной кислоты в пищевод, вызывающий изжогу. Поскольку патогенез болезни многообразен, то выбор единственного способа лечения, универсального для всех типов болезни, ошибочен. При выборе основного метода лечения нельзя гнушаться других способов, которые составят дополнение к исцелению опасной патологии.
Гастроскопия является основным методом диагностики заболевания. Устанавливается гиперемия слизистой оболочки желудка посредством комплексного обследования, которое включает лабораторные и инструментальные методы. Такой патологией занимается гастроэнтеролог, который осматривает пациента и выясняет историю болезни.
Основным диагностическим методом определения гиперемии является гастроскопия. Выполняется процедура посредством эндоскопа, на котором расположена камера и микроскопические оптические приборы. Манипуляция крайне неприятна и нередко вызывает у пациента дискомфорт. При помощи гастроскопического обследования удается выяснить насколько сильно гиперемирована слизистая желудка. Дополнительно при гиперемии может проводиться биопсия, при которой выполняют забор поврежденной ткани для лабораторного исследования.
При атрофии и гиперемии желудка требуется комплексная терапия с использованием лекарственных препаратов. Медикаменты подбираются индивидуально для каждого пациента, учитывая тяжесть нарушения и клинические признаки. Если рыхлая и покрасневшая слизистая органа связана с активностью бактерии Хеликобактер пилори, то лечение предусматривает прием антибактериальных лекарств. Также используются другие фармсредства, представленные в таблице. Де-Нол назначают при запущенном течении заболевания. Медикаментозная терапия также предусматривает использование витамина В Не менее важны физиопроцедуры и соблюдение диетического питания.
При нарушении рекомендуется придерживаться диеты по Певзнеру. Во время лечения и после него пациенту стоит отказаться от употребления спиртных напитков и курения. Вспомогательной лечебной мерой служат народные средства. В некоторых случаях слой слизистой может покраснеть вследствие воспалительного процесса в стенках органа. Для того чтобы справиться с гиперемией желудка, требуется устранять первопричину ее возникновения. После чего отечность и покраснение пройдут сами. Если патологию своевременно не купировать, то возникают серьезные осложнения:.
При прогрессировании воспаления слизистой оболочки может развиться язва органа пищеварения. При прогрессировании гастрита часто развивается язва желудка, которая в тяжелых случаях приводит к гибели пациента. Негативно сказывается развитие гиперемии слизистой оболочки органа на состоянии ногтевых пластин, кожном покрове и волосах.
Не допустить тяжелых последствий возможно, если своевременно обращаться к доктору и устранять причины нарушения. Различают пассивную гиперемию, которая характеризуется излишним притоком крови, и активную когда нарушено отхождение крови от стенки органа.
Пассивный тип гиперемированной слизистой является нарушением венозного кровообращения в органе. Активная форма — это артериальная гиперемия. В первом случае орган продолжает поражаться в результате дефицита кислорода. Активный вид способствует выздоровлению. Избежать гиперемии желудка возможно, если соблюдать режим питания и не злоупотреблять вредной пищей. Человек должен спать не менее 8 часов в сутки и побольше бывать на свежем воздухе.
Рекомендуется употреблять витаминные комплексы, особенно в зимний период. Соблюдение правил гигиены помогает снизить риск развития гиперемии. Каждый день стоит выполнять умеренные физические нагрузки и избегать стрессов. Отказ от алкоголя, курения и других вредных привычек предотвращает нарушение. Не стоит принимать лекарства на свое усмотрение, поскольку это негативно сказывается на слизистой органа.
При появлении первых неприятных симптомов в области органов ЖКТ, следует обращаться к врачу и не заниматься самолечением. Понравилась статья? Поделиться с друзьями:.
Вам также может быть интересно.
Эпителиальное образование антрального отдела желудка
Помогите,пожалуйста,разобраться в результатах. Беспокоили боли в желудке, тяжесть после еды, реже тошнота, отрыжка воздухом. Прошла ФГДС в г. Желудок средних размеров, содержит немного светлой жидкости с примесью желчи. Складки продольные среднего калибра,расправляются при инсуфляции воздухом, перистальтика активная. Слизистая в теле и антруме очагово неярко гиперемирована,нерезко отечна.
Что означает “слизистая желудка очагово гиперемирована”?
Гиперемия — это процесс переполнения кровью сосудов какого-либо органа. Так, говоря о гиперемии слизистой желудка, имеют в виду отёк и покраснение этого участка тела. Обнаружить данную проблему можно во время эндоскопического осмотра желудочно-кишечного тракта. Эту процедуру назначают, если есть подозрения на серьезные заболевания ЖКТ, например, гастрит или язву. Чтобы предупредить развитие подобных болезней, нужно время от времени делать гастроскопию.
Гиперемирована слизистая желудка: что это значит, причины, лечение. зев гиперемирован что значит
Бывают случаи, когда после ФГС врач в описании пишет гиперемированная слизистая желудка. Что это может значить? В медицине гиперемия обозначает покраснение и отек в старых источниках можно встретить другой термин — полнокровие , которые ведут к нарушению функционирования тканей. Но каковы причины развития патологического состояния и какие болезни сопровождаются неприятным симптомом. Хроническое заболевание пищевода, которое характеризуется воспалением его слизистой оболочки из-за постоянного заброса в него содержимого желудка. Иногда при заболевании боль отдает за грудину и напоминает симптомы болезни сердца. Нередко больные принимают боли за стенокардию, даже не задумываясь о проблемах с пищеварением.
Смертность от онкологических заболеваний занимает второе место после болезней сердечно-сосудистой системы.
Помогите разобраться в результатах ФГДС и цитологического исследования
Клиники Известные медицинские клиники Санкт-Петербурга. Поиск по базе врачей :. Задайте свой вопрос врачам-экспертам. Сегодня делала гастроскопию.
Наличие очаговой гиперемии слизистой оболочки желудка может свидетельствовать о наличии очагового гастрита.
Время приёма звонков. Вопрос: Мне 51 год. Хочу написать по обследованию эндоскопистом. Пищевод: Свободно проходим. Кардия не смыкается, проходима. Желудок: Расправляется. Обычной формы.
ВИДЕО ПО ТЕМЕ: 5 Колоноскопия с введением эндоскопа в тонкую кишкуПомогите разобраться в результатах ФГДС и цитологического исследования | Записки врача-эндоскописта
Вопрос
Здравствуйте! Помогите,пожалуйста,разобраться в результатах. Беспокоили боли в желудке, тяжесть после еды, реже тошнота, отрыжка воздухом.
Прошла ФГДС в г. Воронеж: Пищевод проходим, слизистая серо-розовая, в н/з гиперемирована,кардия сомкнута на 40 см, Z-линия четкая на 40см. Желудок средних размеров, содержит немного светлой жидкости с примесью желчи. Складки продольные среднего калибра,расправляются при инсуфляции воздухом, перистальтика активная. Слизистая в теле и антруме очагово неярко гиперемирована,нерезко отечна. Привратник округлый, сомкнут, свободно проходим. В антруме взят биоптат для цитологии в т.ч. на Н.pylori. Луковица ДПК обычных размеров,слизистая очагово неярко гиперемирована, нерезко отечна. В нисходящем отделе просвет расправлен,складки высокие,равномерные, очагово неярко гиперемированы, БДС не выбухает, в просвете кишки желчь. Заключение : эзофагит н/з. Эритематозный гастродуоденит умеренно выраженный, цитология. Рефлюкс желчи в желудок умеренный.
Цитологическое исследование описание: Препарат содержит слизь, группы клеток покровно-ямочного эпителия, часть клеток с признаками кишечной метаплазии по тонкокишечному типу. Хеликобактер пилори (-) не обнаружено.
Ответ
Приветствую!
По заключению ЭГДС у Вас имеется гастрит, какой, какой интенсивности и активности, распространенности нельзя сказать, так как это должно быть отражено в гистологическом заключении, а этого там к сожалению нет. Есть заброс желчь из 12- перстной кишки, что вызывает и поддерживает воспаление в желудке. Желчь в желудке – это не есть хорошо! По цитологии – хеликобактера нет – это уже лучше. Но есть кишечная метаплазия, а это значит, что кишечный клетки стали на месте желудочных клеток, т.е. они замещают клетки желудка, тем самым уменьшают количество клеток желудка в слизистой самого желудка. Это может свидетельствовать об атрофическом процессе. Кишечные клетки – признак не благополучия слизистой. Нужно Вам с гастроэнтерологом предотвратить попадание желчи в желудок. Провести гастроскопию в экспертном центре с множественной (3-5 кусочков) биопсией на выявление атрофии и кишечной метаплазии. Наблюдаться и делать ЭГДС 1 раз в год.
Запишитесь на консультацию к врачу-эндоскописту
Читайте записки врача-эндоскописта
Подписывайтесь на канал, ставьте лайки, и делитесь полезной информацией с друзьями!
Моя почта: [email protected]
ВНИМАНИЕ! Имеются противопоказания, необходима консультация специалиста!
Хронический дуоденит
В зависимости от распространенности воспалительных изменений в кишке выделяют ограниченный дуоденит — проксимальный (бульбит) и дистальный, а также тотальный дуоденит.
Наиболее часто хронический дуоденит локализуется в начальной части двенадцатиперстной кишки и обозначается термином «бульбит». Бульбит является проявлением язвенной болезни и возникает при поступлении большого количества кислого желудочного содержимого в двенадцатиперстную кишку. Бульбит имеет те же клинические проявления, что и язвенная болезнь — боли в эпигастральной области через 1-2 часа после еды, тяжесть в эпигастральной области, тошнота, рвота с примесью желчи, изжога.
Эндоскопическая семиотика. Имеет место дуоденогастральный рефлюкс, антральный гастрит. Слизистая оболочка луковицы двенадцатиперстной кишки гиперемирована, отечна, может быть покрыта точечными эрозиями темно-красного цвета.
Дистальный дуоденит возникает, как правило, при заболеваниях поджелудочной железы и желчевыводящих путей.
О патологии гепатопанкреатобилиарной зоны свидетельствуют следующие эндоскопические признаки:
–Выраженный очаговый дуоденит в парафатеральной зоне и папиллит. Большой дуоденальный сосочек не увеличен в размерах, его слизистая в области устья гиперемирована.
–Воспалительные изменения слизистой оболочки нисходящего отдела двенадцатиперстной кишки в виде множественных белесоватых точечных высыпаний по типу «манной крупы» (как проявление лимфангиэктазий).
-Дискинезия двенадцатиперстной кишки с ретроперистальтикой и дуоденогастральным рефлюксом.
–Заброс желчи в желудок или полное отсутствие ее в процессе осмотра.
–Выбухающая в просвет двенадцатиперстной кишки продольная складка с гиперемированной слизистой указывает на ущемление конкремента в большом дуоденальном сосочке.
–Гиперемированный дуоденальный сосочек с зияющим устьем щелевидной формы свидетельствует о недавнем отхождении конкремента.
–Пенистый характер дуоденального содержимого.
Хронический дуоденит 1-й степени:
•Сужение и деформация просвета, увеличение или уменьшение углов изгиба двенадцатиперстной кишки.
•Утолщение и ригидность привратника.
•Очаговый гастродуоденит по задней стенке желудка и медиальной стенке двенадцатиперстной кишки, при этом отмечается сужение просвета органов за счет экстрагастрального и экстрадуоденального отдавливаний.
•Гиперемия и отек слизистой оболочки с множественными кровоизлияниями, эрозии, покрытые фибринозными наложениями, иногда сливающиеся между собой.
Хронический дуоденит — понятие морфологическое, поэтому диагностика дуоденита возможна только после морфологического исследования биопсийного материала.
Диффузный хронический дуоденит в зависимости от степени выраженности разделяют на слабый (1-я степень), умеренный (2-я степень) и тяжелый (3-я степень) дуоденит
(Whitehead R… 1990). Этим морфологическим изменениям соответствует определенная эндоскопическая картина.
При 1-й степени выраженности хронического дуоденита имеют место незначительные
макроскопические изменения, а именно: цвет слизистой ярко-розовый, отек выражен не
значительно, из-за чего складки практически не изменены. Слизистая оболочка блестящая.
При морфологическом исследовании биопсийного материала структура двенадцатиперстной кишки и поверхностного эпителия сохранена. Отмечается некоторое увеличение межэпителиальных лимфоцитов в поверхностном эпителии, в собственной пластинке большое количество плазматических клеток и лимфоцитов, чаше, чем в норме встречаются лимфатические узелки. В воспалительном инфильтрате преобладают плазмоциды.
Для 2-й степени выраженности хронического дуоденита характерны пятнистая гиперемия слизистой оболочки, преимущественно на высоте складок. Последние утолщены.
При морфологическом исследовании биопсийного материала определяются повреждения
поверхностного эпителия, деформация и укорочение ворсинок. Густая инфильтрация клетками хронического воспаления собственной пластинки с одиночной эрозией.
Дуоденит 3-й степени при эндоскопическом исследовании характеризуется диффузной гиперемией и отеком слизистой оболочки с наличием мелкоточечных геморрагии и эрозий. Отмечается выраженная контактная кровоточивость слизистой.
Морфологическая картина характеризуется выраженным укорочением ворсинок, углублением крипт. Видны эрозии и полиморфноклеточная инфильтрация в зоне метаплазии.
Кроме вышеописанных форм, хронический дуоденит может быть атрофическим.
Для него характерны участки истончения слизистой оболочки с просвечивающими сосудами, чередующиеся с участками гиперемии и отека слизистой оболочки.
При морфологическом исследовании на поверхности слизистой оболочки вместо ворсинок располагаются валикообразные утолщения с гладкой поверхностью, между которыми видны широкие устья крипт.
Хронический дуоденит может быть активным и неактивным. Признаками активности
являются инфильтрация собственной пластинки слизистой оболочки и эпителия полиморфноядерными лейкоцитами.
Одним из проявлений хронического дуоденита является желудочная метаплазия. Чаше
она встречается в начальном отделе двенадцатиперстной кишки при тяжелом дуодените.
Желудочная метаплазия характеризуется замещением абсорбтивных и бокаловидных энтероцитов призматическим эпителием, сходным с поверхностным эпителием желудка.
Тотальный дуоденит включает в себя группу заболеваний как врожденного, так и приобретенною характера. К ним относятся хронический энтерит (синдром мальабсорбции), глютеновая энтеропатия, болезнь Уиппла, ишемический энтерит, болезнь Крона и др.
Гиперемия: причины, симптомы и лечение
Гиперемия описывает избыток крови в кровеносных сосудах в определенной части тела.
Оно происходит от греческих слов hupér , означающих более, и haîma , что означает кровь.
В этой статье мы исследуем, что такое гиперемия, а также ее причины и симптомы. Мы также рассмотрим разницу между активной и пассивной гиперемией.
Поделиться на Pinterest Гиперемия – это избыток крови в кровеносных сосудах, который может выглядеть красным и теплым, например, когда человек краснеет.Гиперемия возникает, когда избыток крови накапливается в сосудистой системе, которая является системой кровеносных сосудов в организме.
Когда избыток крови выходит за пределы сосудистой системы из-за разрыва кровеносного сосуда или травмы, это называется кровотечением.
Скопление крови может проявляться в виде красной, теплой, болезненной, опухшей области. Эти признаки, наряду с потерей функции, считаются первыми пятью признаками воспаления, определенными греческим философом Цельсом.
Гиперемию можно разделить на два типа: активную и пассивную.
Эти типы затем можно разделить на локальную гиперемию (то есть в определенной области) или общую гиперемию (влияющую на всю систему в организме).
Гиперемия может быть острой или хронической, то есть она может возникать быстро и в течение короткого времени или может сохраняться в течение длительного времени.
Активная гиперемия
Активная гиперемия – это физиологическая реакция на что-то происходящее в организме. Это острая форма гиперемии.
Например, когда человек краснеет, в пищеварительной системе больше крови, после тренировки – в мышцах, а на лице – больше.
Повышенный кровоток и покраснение возникают, когда в определенной области есть потребность в кислороде и питательных веществах.
Существует два различных типа активной гиперемии:
- Острая общая активная гиперемия : Когда наблюдается усиление кровотока по всему телу.
- Острая местная активная гиперемия : Когда имеется повышенное количество крови в определенной области, например в ноге, желудке или легком. Это наиболее частая форма гиперемии.
Пассивная гиперемия
Пассивная гиперемия, также известная как застой, может быть острой или хронической.
Хроническая пассивная гиперемия обычно возникает в системах органов легких, печени и нижних конечностей.
Может быть локализован в одной области. Однако если кровоток в сердце затруднен, это повлияет на всю систему.
Это происходит при уменьшении оттока из кровеносных сосудов.
Причины гиперемии зависят от того, активна она или пассивна.
Причины активной гиперемии включают:
- упражнения
- воспаление
- прилив крови к менопаузе
- болезни, вызывающие учащенное сердцебиение
- заболевания почек, вызывающие задержку жидкости
Причины пассивной гиперемии включают:
Другая причина пассивная гиперемия – это неспособность сердца эффективно перекачивать кровь, вызывающая скопление слишком большого количества крови в областях, ведущих к сердцу.
При правосторонней сердечной недостаточности кровь возвращается в печень. При левосторонней сердечной недостаточности кровь возвращается в легкие.
Правосторонняя сердечная недостаточность
Если проблема находится в правой части сердца, это может вызвать застой в печени, селезенке, почках или ноге.
Это может привести к так называемой «печень мускатного ореха» из-за пятнистого рисунка, который появляется на печени. Печень также будет увеличена, станет красной или красновато-синей на вид и будет окружена коричневато-желтыми жировыми клетками печени.
Со временем это может вызвать цирроз, который представляет собой рубцевание, вызванное долгосрочным повреждением печени, и в конечном итоге может привести к печеночной недостаточности и смерти.
Левосторонняя сердечная недостаточность
Вероятность поражения легких повышается при поражении левой половины сердца. Легкие станут темно-красными, и в них может быть избыток жидкости.
Сердечная недостаточность с одной стороны может в конечном итоге привести к отказу и с другой стороны.
Гиперемия может изменить ткань пораженного участка.Люди с активной гиперемией могут заметить один или несколько из следующих симптомов:
- ярко-красный цвет
- теплее обычного на ощупь
- припухлость
- легко ощущаемый пульс
Пассивная гиперемия по-разному влияет на ткани и имеет следующие симптомы :
- темно-синий или красный оттенок
- опухший
- холоднее обычного
- в хронических случаях коричневый цвет
Последствия и осложнения
Тип гиперемии человека определяет, какие осложнения могут возникнуть происходить.
Например, острая активная местная гиперемия может быть признаком воспаления. Острая местная пассивная гиперемия может быть вызвана заворотом кишечника или матки.
Хроническая местная пассивная гиперемия может указывать на то, что в организме развиваются опухоли или абсцессы.
Пассивная гиперемия или застойные явления связаны с проблемами сердца и влияют на различные органы тела в зависимости от того, какая часть сердца поражена.
Поделиться на Pinterest Пассивная гиперемия связана с сердечной недостаточностью, поэтому рекомендуется придерживаться здоровой для сердца диеты.При лечении гиперемии основное внимание уделяется ее причине.
Активная гиперемия обычно не требует лечения, поскольку это физиологическая реакция на такие действия, как физические упражнения, и она улучшается сама по себе.
Однако пассивная гиперемия вызвана другими состояниями, которые необходимо лечить.
Лекарства от причин гиперемии могут включать:
Активная гиперемия – это полезная реакция, помогающая организму получать кислород и питательные вещества.
Пассивная гиперемия тесно связана с сердечной недостаточностью.Чтобы избежать этого, люди могут внести несколько изменений в образ жизни:
- придерживаться здоровой для сердца диеты
- регулярно заниматься спортом
- похудеть при избыточном весе
Гиперемия – обзор | Темы ScienceDirect
Общие
Гиперемия – наиболее часто отмечаемый побочный эффект аналогов простагландина (PGA). Систематический обзор и метаанализ 72 рандомизированных контролируемых исследований, в которых были представлены данные о безопасности и эффективности лечения глаукомы, были выполнены Li et al.которые сообщили о самом высоком риске гиперемии у пациентов, получавших PGA, по сравнению с пациентами, получавшими бета-блокаторы и схемы двойной терапии, которые не содержали PGA [5M].
Другие местные побочные эффекты включают усиление роста ресниц, пигментацию периокулярной кожи, повышенную пигментацию радужной оболочки и простагландин-ассоциированную периорбитопатию (ПАП), состоящую из углубления борозд верхнего века, появления запавших глаз и атрофии периорбитального жира [6A, 7E]. Точная причина ПАП еще предстоит определить; однако исследования подтверждают патофизиологические процессы либо повышенной атрофии адипоцитов, либо снижения адипогенеза [7E].
Yip et al. сообщают о редком случае 87-летней пациентки, у которой вскоре после начала лечения глазными каплями латанопроста 50 микрограмм / мл для лечения глаукомы нормального давления появилась болезненная волдыря вокруг обоих глаз и на руках. Пациент сам отменил глазные капли, и сыпь спонтанно исчезла без необходимости лечения [6A].
Латанопростен бунод 0,024% представляет собой PGA, являющийся донором оксида азота. Хой объединил данные двух международных исследований фазы III (APOLLO и LUNAR), в которых сравнивали latanoprostene bunod 0.024% к 0,5% офтальмологическому раствору тимолола, а также в несравнительном открытом многоцентровом исследовании III фазы (JUPITER) и суммированных большинстве побочных эффектов, связанных с лечением, была оценена степень тяжести от легкой до умеренной и типичная для терапии PGA [ 8R]. В исследованиях APOLLO и LUNAR наблюдались гиперемия конъюнктивы (5,9% пациентов, получавших латанопростен бунод, против 1,1% пациентов, получавших тимолол), раздражение глаз (4,6% против 2,6%) и боль в глазах (3,6% против 2,2%). наиболее часто сообщаемые эффекты [8R].
Nomura et al. провели многоцентровое неинтервенционное проспективное обсервационное исследование ( n = 1454) эффективности офтальмологического раствора тафлупроста 0,0015% на прогрессирование поля зрения у японских пациентов, лечившихся от глаукомы нормального давления, и сообщили о 9,53% пациентов, перенесших побочные реакции на лекарства, которые считаются типичными для лечения PGA. Исследователи сообщили о пигментации век (1,92%), гиперемии глаз (1,33%), росте ресниц (1,26%), зуде в глазах (0,9%).59%) и блефарит (0,52%) [9c].
Rahmatnejad et al. провели проспективное открытое нерандомизированное когортное исследование для сравнения изменений глазной поверхности у пациентов, принимавших латанопрост с консервантом BAK и травопрост с консервантом SofZia. Участники группы 1 не получали лечения глаукомы ( n = 28), а участники группы до получали латанопрост. Все пациенты получали латанопрост на одном глазу и травопрост на другом и находились под наблюдением в течение 2 месяцев с учетом времени разрыва слезы, слезоотдачи, индекса заболевания глазной поверхности (OSDI), окрашивания роговицы и конъюнктивы и гиперемии конъюнктивы [10c].Исследователи сообщили об отсутствии значительных изменений в средних показателях OSDI, показателях окрашивания конъюнктивы и роговицы и отсутствии различий в гиперемии конъюнктивы между двумя группами. Однако они сообщили, что время разрыва слезы в группе 1 на исходном уровне и через 1 месяц наблюдения было выше, чем в группе 2, но что эта разница сравнялась через 2 месяца наблюдения, когда не было существенной разницы в показателях. разрывать разрывы. Кроме того, выработка слезы была значительно выше в группе 1, чем в группе 2, что, по мнению авторов, связано с потенциалом негативного воздействия на выработку слезы, чем дольше пациент лечится PGA [10c]; Лица, назначающие препараты, должны помнить об этом при хроническом лечении пациентов с глаукомой и сопутствующим синдромом сухого глаза.
Гиперемия – обзор | Темы ScienceDirect
Ревматоидный артрит
Ультразвук можно регулярно использовать для ранней диагностики, мониторинга терапии и проведения вмешательства при РА. Ранние ревматологические изменения, такие как гиперемия и синовиальная пролиферация, не имеют костей по своей природе и хорошо демонстрируются ультразвуком и цветным допплеровским сканированием.
Ранние изменения синовиальной пролиферации и гиперемии могут быть продемонстрированы на УЗИ до того, как изменения костей будут видны на рентгенограммах.
Раннее и агрессивное лечение болезни мощной терапией, модифицирующей болезнь, помогает замедлить прогрессирование болезни и предотвратить необратимые изменения, такие как эрозии и фиброз.
Суставы, наиболее часто участвующие в раннем РА и оцениваемые с помощью УЗИ, – это суставы запястий, кистей и стоп. В диагностических целях можно оценить все суставы с симптомами. На изображениях наблюдаются гиперемия, синовиальная пролиферация, выпот, эрозии, тендовагинит, тендиноз и разрывы сухожилий.Все эти данные важны для диагностики, но не специфичны для РА. Клинический анамнез и характер поражения суставов наиболее важны для постановки окончательного диагноза. Пациенты с РА часто страдают двусторонним симметричным полиартритом, поражающим преимущественно мелкие суставы рук.
Гиперемия
Гиперемия – самая ранняя находка РА, которую можно визуализировать. 39 Означает продолжающееся острое воспаление или обострение хронического болезненного процесса.Цветное допплеровское ультразвуковое исследование может обнаружить тонкий кровоток и количественно оценить сосудистость 23, 26, 40, 41 (рисунок 7-2). Существует высокая корреляция между цветным допплеровским ультразвуком и МРТ с контрастным усилением для выявления гиперемии и синовита. 10, 42 Как обсуждалось ранее, это наиболее полезно для оценки активности заболевания и мониторинга реакции на лечение.
Синовит
Ультразвук чувствителен при раннем обнаружении синовита, ограничивающим фактором является доступность сустава.Оценка синовиального объема важна, поскольку она напрямую связана с активностью заболевания. Оценка синовиального объема занимает много времени и в основном выполняется с помощью МРТ. Однако с появлением объемной визуализации в УЗИ эта оценка может стать более легкой задачей. Паннус описывается как очаговое массоподобное разрастание синовиальной оболочки воспалительного происхождения, варьирующееся от гипоэхогенного до гиперэхогенного по отношению к окружающим мягким тканям (рис. 7-3). Иногда в поздней фазе РА наблюдается скопление очаговых синовиальных масс, сгруппированных вместе в виде обширного образования паннуса.Паннус может демонстрировать повышенную васкуляризацию или может быть бессосудистым.
Выпот в суставах
Если выпот из суставов рассматривается как единичный признак, инфекцию следует исключить, поскольку появление жидкости не является специфическим, вызвано ли инфекцией, воспалением или отложением кристаллов.
Все суставные выпоты выглядят одинаково на УЗИ, за исключением острого кровотечения.
Кровоизлияние в суставы также будет иметь похожий вид, хотя остро оно будет гиперэхогенным.Ультразвук очень чувствителен к обнаружению суставного выпота и способен визуализировать от 21 до мл суставной жидкости 43, 44 (Рисунок 7-4). При активном воспалительном артрите выпот часто сочетается с синовитом.
Эрозии
Эрозии часто связаны с синовитом и обычно необратимы. Подозрение на эрозивное изменение возникает, когда рядом с синовитом видна околосуставная кортикальная аномалия (рис. 7-5). Примерно у 47% пациентов могут появиться рентгенологические признаки эрозий в течение 1 года после постановки диагноза. 45 Это исследование было опубликовано до появления ранней агрессивной комбинированной терапии модифицирующими болезнь противоревматическими препаратами (DMARD), которая, по-видимому, значительно повлияла на исход болезни. В 1999 г. McQueen et al. 46 сообщили об обнаружении большего количества эрозий запястья с помощью МРТ (45%), чем с помощью рентгенографии (15%), через 4 месяца после появления симптомов. Ультразвук может обнаруживать и контролировать эрозии 47 и является более чувствительным, чем рентгенография, и сравним с МРТ при оценке эрозий суставов пальцев 10, 48 и плюснефаланговых суставов (MTP) 49 .Фактически, при ультразвуковом исследовании в семь раз чаще обнаруживаются эрозии, чем при рентгенографии. 50 Также возможно оценить васкуляризацию, прилегающую к эрозии, таким образом демонстрируя синовиальную воспалительную активность. 21, 41
Однако ультразвук имеет существенные ограничения. Он не может оценить отек костного мозга, который многие считают предэрозивным изменением. Кроме того, он ограничен доступностью зонда, так как отлично подходит для оценки суставов, таких как второй и пятый пястно-фаланговые (MCP) суставы, а также первый и пятый суставы MTP, но более ограничен в оценке других, таких как запястные суставы запястья.
Суставы запястья имеют ограниченную доступность для ультразвукового исследования. МРТ будет более подходящим выбором передовых методов визуализации для выявления синовита или ранней эрозии.
Теносиновит, тендиноз и разрыв сухожилий
Ультразвук можно считать эталоном для оценки поверхностных сухожилий. 39 Теносиновит может быть сопутствующей ранней находкой при РА, особенно вокруг запястья (рис. 7-6). Сравнение с бессимптомной стороной может помочь в оценке легкого теносиновита; однако, поскольку РА является системным заболеванием с симметричным поражением, а другая бессимптомная сторона может демонстрировать субклиническое поражение, сравнение может быть проблематичным.Тендиноз и разрыв сухожилия – признаки, которые обычно не наблюдаются при острой фазе РА. Тендиноз обычно приводит к гипоэхогенному сухожилию с очаговым увеличением объема, иногда демонстрирующим повышенную васкуляризацию (рис. 7-7). Разрыв сухожилия – позднее осложнение.
Отсутствие обширных пролиферативных изменений костей, таких как энтезит или периостальная реакция, помогает дифференцировать РА от серонегативных артропатий (например, псориаза, синдрома Рейтера, анкилозирующего спондилита). Некоторые из конкретных моментов индивидуального совместного участия в РА описаны в следующем разделе.
Запястье
Влагалище сухожилия локтевого разгибателя запястья обычно является ранним местом теносиновита запястья 39 (рис. 7-8). Ранние эрозивные изменения шиловидного отростка локтевого сустава частично связаны с его непосредственной близостью к локтевому разгибателю запястья. 39 Теносиновит сухожилий сгибателей запястья, когда они проходят под удерживателем сгибателей, может привести к уменьшению объема канала запястья, вызывая синдром канала запястья. Синдром запястного канала можно удовлетворительно оценить с помощью УЗИ, а затем, при необходимости, подтвердить с помощью инвазивных исследований нервной проводимости (рис. 7-9).
Синдром запястного канала может быть оценен с помощью ультразвука и подтвержден более инвазивными исследованиями нервной проводимости, если это клинически обосновано.
Ранняя синовиальная пролиферация часто наблюдается в суставных впадинах, поскольку есть пространство для разрастания синовиальной оболочки. Углубления располагаются на локтевой и лучевой сторонах суставов; Также легко доступны выемки тыльных суставов лучезапястного и срединного запястных суставов. Дистальный лучевой сустав также может быть поражен, что на поздних стадиях приводит к подвывиху и вывиху.Внутренние связки запястья (например, scapholunate, lunotriquetral) вовлекаются в поздний процесс заболевания, приводя к разрыву, что приводит к смещению костей запястья. Это приводит к вторичным изменениям остеоартрита и в редких случаях может перейти к сращению.
Руки
Второй и третий MCP и проксимальный внутрифаланговый (PIP) суставы обычно показывают самые ранние сонографические изменения. 39 Сустав большого пальца MCP является частым местом для изменений OA; следовательно, специфичность результатов для диагностики воспалительного артрита очень ограничена.Синовит и выпот могут раздувать межфаланговые суставы и межфаланговые суставы (рис. 7-10). Теносиновит сухожилий сгибателей кисти может быть ранней находкой при РА, которую легко продемонстрировать с помощью УЗИ. Подвывих сухожилий разгибателя может привести к искривлению локтевого сустава на поздней стадии заболевания.
Голеностопный сустав / стопа
RA обычно демонстрирует двустороннее симметричное поражение преимущественно MTP и PIP суставов стопы. Хотя могут быть затронуты все суставы среднего отдела стопы, визуальные изменения среднего отдела стопы чаще наблюдаются в таранно-ладьевидном, подтаранном и предплюнно-плюсневом суставах. 51 Доступность ограничивает возможности ультразвуковой оценки некоторых суставов средней части стопы; иногда дорсальная часть сустава является единственной доступной частью. Показания для ультразвукового исследования на этом участке включают оценку отека мягких тканей, который обычно вызывается ганглиями. Однако суставы MTP, особенно первый и пятый, хорошо подходят для ультразвуковой диагностики. Часто первые изменения RA в стопе затрагивают пятый сустав MTP, который легко доступен для исследования с помощью ультразвукового зонда и, следовательно, (когда доступно экспертное ультразвуковое исследование опорно-двигательного аппарата) должен быть частью стандартного исследования для выявления раннего синовита и / или эрозий. 52 Изменения тендиноза и тендосиновита могут наблюдаться при РА, затрагивающей все сухожилия голеностопного сустава и пазухи предплюсны. Разрыв дорсального сухожилия передней большеберцовой мышцы – редкое, но известное осложнение РА. 53 Поражение задней большеберцовой мышцы может привести к разрыву сухожилия и деформации плоской стопы.
Акромиально-ключичный сустав
Акромиально-ключичный сустав может быть вовлечен в ранний процесс заболевания. Синовит легко обнаружить, учитывая его поверхностный характер, а эрозии также можно диагностировать на ранней стадии.Плохо визуализируется глубокая часть сустава. Жидкое растяжение акромиально-ключичного сустава может проявляться в виде образования мягких тканей, часто связанного с массивным разрывом вращательной манжеты, аналогично артрографическому признаку гейзера.
«Гейзерный знак» – артрографический индикатор разрыва вращательной манжеты плеча. Он заключается в коммуникации между контрастным веществом, введенным в плечевой сустав, и акромиально-ключичным суставом. Обычно они разделены неповрежденной вращательной манжетой. Клинически этот признак коррелирует с обнаружением образования (скопления жидкости) над акромиально-ключичным суставом у пациента с хроническим разрывом вращательной манжеты плеча.
Плечо
Общие сонографические находки включают теносиновит двуглавой мышцы и субакромиально-субдельтовидный бурсит, которые точно оцениваются с помощью УЗИ. 39 Теносиновит двуглавой мышцы обычно отмечается в проксимальной части двуглавой борозды и обычно является очаговым (расположен кпереди или сзади от сухожилия двуглавой мышцы плеча), но иногда диффузный, окружая сухожилие двуглавой мышцы жидкостью. Лучше всего визуализировать его на поперечном сканировании. Поскольку жидкость плечевого сустава обычно сообщается с длинной головкой влагалища сухожилия двуглавой мышцы плеча, важно рассматривать сообщающийся суставной выпот как причину жидкости, окружающей сухожилие двуглавой мышцы плеча.Наличие очаговой гетерогенной жидкости или синовита с увеличенным потоком на цветном допплеровском изображении свидетельствует о теносиновите, а не о сообщении суставной жидкости.
Субакромиально-поддельтовидная сумка, как следует из названия, расположена между вышележащими дельтовидными и акромионными связками и нижележащими сухожилиями вращающей манжеты и способствует нормальному скольжению сухожилий манжеты под коракоакромиальной дугой при различных движениях плеча. Несмотря на то, что толщина бурсы более 2 мм при поперечной визуализации считается ненормальной, возможно, из-за бурсита, по опыту авторов, выступающая бурса размером чуть менее 2 мм также может быть симптоматической, особенно если скопление содержимого бурсы наблюдается при динамических движениях разгибания плеча при тестировании на удар.
Жидкость раннего плечевого сустава обычно отмечается вокруг сухожилия двуглавой мышцы в двуглавой борозде. Небольшой выпот в сустав также может быть локализован в задней части сустава. Расстояние более 2 мм между задней губой и сухожилием подостной мышцы указывает на выпот. 54 Часто первое эрозивное изменение наблюдается на суперболатеральной околокартикулярной поверхности головки плечевой кости – типичное («оголенное место») место.
Поздние находки включают полный разрыв и атрофию сухожилий вращающей манжеты плечевой кости с перемещением головки плечевой кости вверх (рис. 7-11).Большое количество жидкости и остатков мягких тканей наблюдается в субакромиально-поддельтовидной сумке, которая сообщается с плечевым суставом при полном разрыве сухожилий вращательной манжеты. Обширная корковая корковая аномалия, вовлекающая большие и малые бугорки, приводит к потере нормальных костных ориентиров, иногда затрудняя интерпретацию сканирования.
Локоть
Внутрисуставное синовиальное разрастание в локтевом суставе не редкость. Иногда наблюдается обширное образование паннуса, охватывающее весь локтевой сустав.Эхогенность паннуса обычно неоднородна, становясь гиперэхогенной на поздней стадии заболевания. Это может быть связано с концентрацией фибрина и внесосудистым свертыванием, которое, как известно, происходит при РА. 55, 56 Сумка олекранона – еще одно частое место синовиальной пролиферации и образования паннуса на поздних стадиях заболевания (рис. 7-12). Подагра учитывается при дифференциальной диагностике.
Колено
Ультразвук может обнаружить тонкий суставной выпот, синовит. и эрозии.Ультразвук является методом выбора при диагностике кисты Бейкера (подколенной кисты) и оценке ее внутренних характеристик (рис. 7-13). Киста Бейкера обычно наблюдается при остеоартрите, но также может быть обнаружена при любом состоянии, которое вызывает увеличение суставной жидкости или синовит, например воспалительный артрит.
Ультразвук может идентифицировать подколенную кисту и дифференцировать ее от тромбофлебита. Он не может продемонстрировать внутреннее поражение колена, например разрыв мениска, который может быть причиной подколенной кисты.
Какова роль колоноскопии?
Clin Endosc. 2012 сен; 45 (3): 254–262.
Sung-Ae Jung
Кафедра внутренней медицины, Медицинский факультет Университета Ихва, Сеул, Корея.
Кафедра внутренней медицины, Медицинский факультет женского университета Ихва, Сеул, Корея.
Автор, ответственный за переписку: Сунг-Э Юнг. Кафедра внутренней медицины, Медицинский факультет женского университета Ихва, 1071 Аньянчхон-ро, Янчхон-гу, Сеул 158-710, Корея.Тел .: + 82-2-2650-5053, Факс: + 82-2-2655-2076, rk.ca.ahwe@assajПолучено 11 июля 2012 г .; Пересмотрено 25 июля 2012 г .; Принято 25 июля 2012 г.
© Корейское общество эндоскопии желудочно-кишечного тракта, 2012 г. Это статья в открытом доступе, распространяемая в соответствии с условиями некоммерческой лицензии Creative Commons Attribution (http://creativecommons.org/licenses/by-nc/3.0), разрешает неограниченное некоммерческое использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы.Эта статья цитировалась в других статьях в PMC.Abstract
Колоноскопия играет решающую роль в диагностике, лечении и последующем наблюдении за воспалительными заболеваниями кишечника (ВЗК). Практикующие должны быть хорошо информированы о результатах колоноскопии ВЗК, чтобы предотвратить неправильный диагноз, чрезмерное лечение или отсроченное лечение. Различие между болезнью Крона и язвенным колитом имеет важное значение с точки зрения фармакологического лечения, принятия хирургических решений и прогноза. Но все еще есть поражения, которые трудно дифференцировать, и примерно 10% пациентов попадают в категорию неопределенного колита.Требуются усилия, чтобы тщательно выбрать подход к лечению, подходящий для каждого пациента, путем предоставления точного диагноза степени и степени поражения, а также для точного определения очагов поражения, чтобы гарантировать их сравнение в последующих раундах последующего наблюдения, чтобы позволить переопределение и корректировка лечения.
Ключевые слова: Воспалительное заболевание кишечника, Колоноскопия, Дифференциальный диагноз
ВВЕДЕНИЕ
Колоноскопия играет решающую роль в диагностике, лечении и последующем мониторинге воспалительного заболевания кишечника (ВЗК).Поскольку не существует какого-либо отдельного проявления ВЗК, для постановки точного диагноза необходимо оценить комбинацию клинических, эндоскопических и патологических проявлений. Колоноскопия – это применимый инструмент для диагностики ВЗК путем 1) различения язвенного колита, болезни Крона и других заболеваний, 2) определения серьезности и степени поражения и 3) сбора тканей, необходимых для подтверждения патологических заключений. Клиницисты определяют терапевтические стратегии в отношении фармакологического лечения, хирургического вмешательства и лечения осложнений, связанных с ВЗК, на основании не только диагноза с помощью колоноскопии, но и проявления поражений слизистой оболочки толстой кишки.Однако эндоскопические проявления ВЗК у разных пациентов различаются, и даже у одного пациента могут проявляться различные клинические проявления во время последующего наблюдения. Поэтому решения необходимо принимать на основании различных эндоскопических и клинических проявлений. В этой статье будут рассмотрены колоноскопические проявления ВЗК, которые отличают ВЗК от других заболеваний для диагностики, особенно для дифференциальной диагностики, язвенного колита и болезни Крона, а также будут изучены критерии заживления слизистой оболочки толстой кишки для определения степени и серьезности поражений. .
КОЛОНОСКОПИЧЕСКОЕ ПРОЯВЛЕНИЕ ВОСПАЛИТЕЛЬНОЙ БОЛЕЗНИ КРОНА
Патогномоничное эндоскопическое проявление язвенного колита
Несколько патогномоничных проявлений воспаления слизистой оболочки, вызванного язвенным колитом, помогают отличить язвенный колит от болезни Крона и других форм болезни Крона. Воспаление или изъязвление слизистой оболочки начинается в надлежащей области анального канала и распространяется непрерывно и симметрично. Пропускные поражения обычно не встречаются.Степень поражения может варьироваться от поражений прямой кишки до поражений всей толстой кишки. Граница между областью поражения и нормальной слизистой четко очерчена. Первоначальные проявления, которые можно наблюдать при колоноскопии, – это эритема и гиперемия слизистой оболочки толстой кишки. Эритема возникает из-за капиллярной эктазии слизистой оболочки и свидетельствует об активном воспалении, особенно когда сопровождается потерей кровоснабжения, зернистостью или слизисто-гнойным экссудатом слизистой оболочки.Поскольку эритематозные слизистые оболочки толстой кишки характеризуются хрупкостью, они имеют тенденцию легко кровоточить при незначительной стимуляции. Когда хрупкость значительна, может наблюдаться спонтанное кровотечение без какого-либо контакта. Зернистость указывает на то, что поверхность слизистой оболочки имеет неровности и неровности, и степень варьируется с точки зрения тонкости или шероховатости. 1-3
Язвы обычно крошечные по размеру и ограниченно распределяются по поверхности, но по мере дальнейшего развития язв при их слиянии они увеличиваются в размерах и образуют линейные или кольцевые язвы.Поскольку воспаление слизистой оболочки является патогномоничным при язвенном колите, слизистая оболочка, окружающая язвы, также сопровождается эритемой или хрупкостью. По мере того как язвы усугубляются, обширное отшелушивание слизистой оболочки оставляет только часть слизистой оболочки; когда язвы заживают и заменяются рубцовой тканью; оставшаяся слизистая оболочка выступает в виде зернистой или узловатой слизистой оболочки, образуя полиповидные поражения, известные как псевдополипы, и в большинстве случаев группа этих псевдополипов возникает одновременно в различных размерах и формах. Поверхность псевдополипов может быть покрыта экссудатом и сопровождаться эрозией или язвами.Поскольку в большинстве случаев злокачественное перерождение маловероятно, в удалении нет необходимости. Однако, когда псевдополип существует независимо, превышает 1 см, или когда основание псевдополипа с большой и неправильной формой показывает геморрагическую поверхность, диагноз необходимо ставить осторожно на основании биопсии или полипэктомии для оценки дисплазии. ассоциированное поражение или масса. Если хаустральные складки утолщаются и гипертрофия или контрактура мышечного слоя из-за длительного воспалительного изменения, просвет сужается и хаустральные складки могут исчезнуть.В результате просвет может иметь форму трубки или частичный стеноз.4,5
Биопсия должна проводиться как в воспаленном поражении, так и на слизистой оболочке, которая макроскопически нормальна в самой проксимальной части поражения. Язвенный колит можно исключить, если результаты биопсии прямой кишки кажутся нормальными как макроскопически, так и микроскопически. Согласно недавнему исследованию, среди предполагаемой когорты пациентов с язвенным колитом, у которых не было признаков болезни Крона, примерно у 44% развились пропуски поражения, а у примерно 13% – поражения, не затрагивающие прямую кишку.6 Кроме того, были и другие случаи, когда у пациентов с язвенным проктитом или левым колитом воспаление возникало только в области, окружающей аппендикулярное отверстие, без вовлечения остальной части толстой кишки. Воспаление вокруг отверстия отростка также проявляется эритемой, отеком, зернистостью, хрупкостью и изъязвлением, что соответствует проявлениям слизистой оболочки дистального отдела толстой кишки. Клиническое значение воспаления вокруг аппендикулярного отверстия варьируется в разных исследованиях; когда пациентов, у которых проявляется как активный язвенный колит в дистальных областях, так и воспаление, окружающее аппендикулярное отверстие, сравнивают с пациентами без такого воспаления, сообщалось о противоречивых результатах, предполагающих, что оба первых более склонны к достижению ремиссии, или что никаких различий быть не может. найдено между двумя группами.7,8 Как правило, тонкий кишечник не поражается, но у 10% пациентов с диффузным активным колитом илеит обратной промывки сопровождается специфическим воспалением на несколько сантиметров в подвздошной кишке 9
Патогномоничное эндоскопическое проявление болезни Крона
В отличие от язвенного колита, болезнь Крона может возникать в любой области пищеварительного тракта, проявляя асимметричные, прерывистые, очаговые и очаговые характеристики. Воспалительные поражения окружены нормальной слизистой оболочкой, образуя скиповые поражения.4 Прямая кишка сохраняется во многих случаях, когда болезнь Крона поражает толстую кишку, и крошечные афтозные эрозии можно наблюдать с помощью колоноскопии на начальной стадии. Поскольку небольшие язвы могут прилегать к илеоцекальному клапану или существовать в терминальном отделе подвздошной кишки, при проведении колоноскопии пациентам с клиническим подозрением на болезнь Крона обязательно исследовать терминальный отдел подвздошной кишки. Язвы могут сохраняться в виде афтозных или неглубоких язв на поверхности слизистой оболочки или разрастаться, образуя более глубокие язвы. Язвы от болезни Крона имеют четкие границы; слизистая оболочка, окружающая язвы, выглядит нормальной или почти нормальной, а продольные язвы проходят параллельно толстому кишечнику.Параллельно могут обнаруживаться множественные язвы, и если воспаление и отек под слизистой оболочкой усиливаются и образуют поверхностную борозду, слизистая оболочка кишечника имеет узловатую поверхность постоянной и правильной формы, образуя вид булыжника. Когда воспаление усиливается и продольные язвы прорываются по всей толстой кишке, становится трудно отличить болезнь Крона от тяжелого язвенного колита; псевдополипы также могут возникать при болезни Крона.10,11
Биопсия проводится на участках, пораженных эрозией или язвами, а биопсия соседней нормальной слизистой оболочки может выявить пропуски поражения.Биопсия при краевых язвах или афтозной эрозии обладает наибольшим потенциалом для выявления гранулемы, которую трудно найти на слизистой оболочке, вымощенной булыжником. Эндоскопическая биопсия может выявить гранулемы в 15–36% случаев; однако его клиническое значение ограничивается помощью в постановке точного диагноза. С другой стороны, если гранулема обнаруживается на кажущейся нормальной слизистой оболочке прямой кишки пациента с болезнью Крона с инвазией в толстую кишку, это может помочь отличить ее от язвенного колита.12-14
Ранее диагноз болезни Крона в тонкой кишке основывался на обследовании терминального отдела подвздошной кишки с помощью колоноскопии, радиологического исследования тонкой кишки и обследования с помощью эндоскопии верхних отделов желудочно-кишечного тракта. Однако недавнее развитие энтероскопии позволило идентифицировать и провести биопсию поражений, тогда как капсульная эндоскопия может предоставить дополнительную информацию15. с точки зрения фармакологического лечения, принятия хирургических решений и прогноза.1,4 Хотя колоноскопии терминального отдела подвздошной кишки в большинстве случаев достаточно для дифференциации этих двух заболеваний, примерно 10% пациентов попадают в категорию неопределенного колита, который относительно трудно различить.16 Результаты наблюдения в течение 22 месяцев. Исследование показало, что 350 пациентов с ВЗК показали, что в 89% случаев язвенный колит и болезнь Крона можно дифференцировать после постановки диагноза.
Первоначальный диагноз был скорректирован примерно на 4%, а две болезни остались неразличимыми примерно в 7%.При сильном воспалении их становится труднее различить. Тем не менее, что касается критических особенностей, позволяющих провести различие между этими двумя заболеваниями, болезнь Крона с высокой вероятностью будет диагностирована среди пациентов, у которых проявляются пропущенные поражения, перианальные поражения и вид булыжника, в то время как непрерывная зернистость слизистой оболочки сопровождается эрозиями или небольшими образованиями. язвы чаще обнаруживаются при язвенном колите.17 Последующее наблюдение в течение 1-2 лет в крупномасштабном исследовании показало, что диагноз был изменен примерно в 10% случаев.18 У 33% пациентов с неопределенным колитом был диагностирован язвенный колит и примерно у 17% – болезнь Крона.19 Эти результаты демонстрируют ценность обзора даже при подтверждении язвенного колита или болезни Крона в дополнение к случаям неясного диагноза (- ) .20
Хронографические изменения эндоскопических данных типичной болезни Крона. Больной 37 лет сделана колоноскопия с жалобами на диарею. При первоначальном диагнозе были отмечены множественная афтозная эрозия и линейная язва с нормальной окружающей слизистой оболочкой (A, B).Ей поставили диагноз болезнь Крона. Через 2 года колоноскопия показала, что язвы стали более глубокими с типичным видом булыжника, вызванным многочисленными сливными язвами (C, D). Ее лечили комбинацией стероидов и иммунодепрессантов. Через пять месяцев после лечения язвы зажили с фиброзным изменением (E, F), симптомы исчезли, и была достигнута полная ремиссия. Через четыре года после первоначального диагноза симптомы обострились, и при контрольной колоноскопии были обнаружены глубокие язвы с рецидивирующим видом булыжника (G, H), который был назначен биологическим агентом.Несмотря на то, что язвенные поражения слизистой оболочки улучшились, последовал стеноз, который в конечном итоге привел к баллонной дилатации (I, J). Поскольку во время лечения болезни Крона у пациента явно наблюдалось естественное прогрессирование, не было никакой путаницы в диагностике болезни Крона.
Неясные результаты эндоскопических исследований болезни Крона. Мужчина 22 лет прошел колоноскопию с жалобами на слизистый стул. Первоначальные результаты показали рыхлые изменения слизистой оболочки с зернистостью, отмеченной в прямой кишке, без какого-либо поражения остальной части толстой кишки (A, B, C).У больной диагностирован язвенный проктит. Через год болезнь распространилась на всю толстую кишку, и пациенту было проведено системное лечение с учетом обширного язвенного колита (D, E, F). Через шесть месяцев после лечения контрольная колоноскопия показала, что в прямой кишке не было множественных линейных пропущенных язв (G, H, I). Спустя четыре года после первоначального диагноза прямая кишка снова была поражена, что сбило с толку диагноз. Через год после последнего экзамена был обнаружен вид булыжника (J, K, L).Окончательный диагноз был скорректирован с учетом болезни Крона, поскольку 4 года назад ему первоначально был поставлен язвенный колит
ЭНДОСКОПИЧЕСКАЯ ДИФФЕРЕНЦИЯ ОТ ДРУГИХ ЗАБОЛЕВАНИЙ
Инфекционный колит
Основная жалоба пациентов с инфекционным колитом – диарея. Поскольку симптом иногда сопровождается кровавым стулом, важно отличать инфекционный колит от язвенного колита.1,16 В одном проспективном исследовании одна треть пациентов с кровавой диареей, подозреваемых на ВЗК, страдали инфекционным колитом.21 Однако постановка диагноза может быть затруднена тем фактом, что у пациентов с ВЗК также может быть сопутствующая инфекция. В отличие от ВЗК, инфекционный колит проходит сам по себе и во многих случаях быстро прогрессирует, что требует тщательного наблюдения за его клиническим прогрессом. В случае поражения слизистой оболочки прямая кишка остается неповрежденной, тогда как язвы, покрытые желтым экссудатом, наблюдаются более серьезное воспаление. Биопсия может исключить инфекционный колит на основании хронических воспалительных изменений, наблюдаемых в случаях язвенного колита или болезни Крона, таких как проявления искажения архитектуры крипт, атрофия крипт и агрегаты базальных лимфоидных узлов.Кроме того, также можно диагностировать инфекционный колит, обнаружив псевдомембрану, вирусные включения или трофозоиты амеб. Тесты на культуру с использованием биопсийных тканей обычно более полезны, чем тесты на культуру фекалий для выявления патогенных организмов. При лечении язвенного колита необходимо иметь в виду, что язвенный колит может ухудшиться или не поддаться лечению из-за суперинфекции цитомегаловирусом (ЦМВ). Использование стероидов или иммунодепрессантов при язвенном колите может обеспечить идеальную среду для инфекции или обитания ЦМВ.ЦМВ с высокой вероятностью обнаруживается при рефрактерном язвенном колите, который плохо поддается лечению. Было показано, что в некоторых случаях язвенный колит улучшается при лечении противовирусным средством ганцикловиром. Поэтому рекомендуется внимательно изучить результаты биопсии и попытаться идентифицировать суперинфекцию с ЦМВ перед принятием решения о лечении, включая хирургическое вмешательство, у пациентов с тяжелым язвенным колитом или рефрактерным язвенным колитом. 22-24
Ишемический колит
встречается у пожилых людей и в некоторых случаях сопровождается такими факторами риска, как сердечные заболевания или склероз сосудов.Большинство пациентов с ишемическим колитом страдают внезапной болью в животе и кровавым стулом до обращения за лечением. Колоноскопия выявляет отек слизистой оболочки и эритему, при этом прямая кишка остается неповрежденной. Этот тип колита часто поражает ректосигмовидное соединение или изгиб селезенки, которые могут страдать из-за недостаточного кровоснабжения. Поражения покрывают весь просвет и поражают только очаговый сегмент, оставляя другие области с нормальной слизистой оболочкой. Состояние поражений слизистой оболочки сходно с состоянием язвенного колита, но можно отличить ишемический колит от язвенного колита на основании различий в клинической прогрессии.Также важно отличать ишемический колит от болезни Крона, что может быть возможно при наблюдении за продольной формой язв.1,16
Радиологический колит
Когда пациенты в анамнезе получали радиологическое лечение рака простаты или рака шейки матки страдают кровавой диареей, часто можно заподозрить радиологический колит, который в основном поражает проксимальный отдел прямой кишки и дистальный отдел сигмовидной кишки. Отличить радиологический колит от язвенного колита несложно, поскольку первый демонстрирует патогномоничные признаки, такие как ломкость слизистой оболочки, зернистость слизистой оболочки и телеангиэктазии.Однако различие может стать менее четким по мере ухудшения симптомов, что приведет к увеличению количества кровоизлияний и все более серьезным язвам. Поскольку прямая кишка, которая находится над анальным отверстием, остается неповрежденной, важно проводить тщательные наблюдения при введении эндоскопа, чтобы проверить повреждения после промывки слизистой.1,16
ОПРЕДЕЛЕНИЕ КРИТЕРИЕВ ПРОТЯЖЕННОСТИ И ТЯЖЕСТИ ПОВРЕЖДЕНИЙ ИСЦЕЛЕНИЕ)
Идентификация местоположения и степени поражения имеет решающее значение для выбора соответствующих лекарств и методов введения для фармакологического лечения.Это также необходимый компонент для прогнозирования риска колоректального рака и определения необходимости хирургического вмешательства.1-4 Поскольку колоноскопия с сопутствующей биопсией более чувствительна для выявления степени поражения, чем колонография с компьютерной томографией, степень поражения следует определять после Биопсия выполняется во время колоноскопии в наиболее проксимальной области, которая может быть идентифицирована макроскопически.
В клинической практике суппозитории или клизма назначают при поражениях, ограниченных прямой кишкой или левостороннем колите, тогда как пероральные препараты вводят в сочетании с трансанальным лечением, когда поражения проникают в правую кишку.10,11 Однако степень поражения при ВЗК не остается фиксированной, но может быть уменьшена или увеличена в течение периода лечения.25 В долгосрочном последующем исследовании продолжительностью примерно 25 лет 53% случаев язвенного колита, которые были первоначально ограничивается прямой кишкой, прогрессирует в сигмовидную кишку26. Поэтому важно периодически выявлять участки, пораженные поражениями, потому что риск колоректального рака, связанный с язвенным колитом, коррелирует со степенью и степенью проникновения воспаления.Хотя определение степени поражения остается спорным при колите легкой и средней степени тяжести, оно может быть важным показателем для определения курса лечения у пациентов с тяжелым колитом. На сегодняшний день основное внимание в лечении уделяется облегчению симптомов заболевания, а не полной регенерации слизистой оболочки. С введением иммунодепрессантов и биологических препаратов важность эндоскопической ремиссии вышла на первый план, и пациенты, достигшие эндоскопической ремиссии, показали лучший прогноз, чем те, кто этого не сделал.Это позволяет клиницистам предсказать, что заживление слизистой может повлиять на прогресс заболевания.27-29 В исследовании ACCENT I пациенты, которые поддерживали заживление слизистой оболочки благодаря продолжающемуся применению инфликсимаба, с меньшей вероятностью были госпитализированы, прооперированы и прошли интенсивное лечение. отделения по уходу. В большинстве случаев болезнь Крона включает воспалительные поражения в момент возникновения, без перфорации или стеноза как следствие фиброза. Однако по мере прогрессирования заболевания воспаление возобновляется, что приводит к стенозу или перфорации.В результате стали обычными более активные усилия, направленные на то, чтобы повлиять на прогрессирование заболевания.30 По сравнению с болезнью Крона слизистая оболочка толстой кишки заживает лучше в случае язвенного колита. Было обнаружено, что пероральная или трансанальная доставка 5-аминосалициловой кислоты лечит слизистую оболочку, а стероидная терапия показала эффективность индукции заживления слизистой оболочки, хотя и не сопровождалась поддержанием заживления слизистой оболочки. В настоящее время нет результатов исследований влияния иммунодепрессантов на заживление слизистой оболочки при язвенном колите.Однако при терапии инфликсимабом заживление слизистых оболочек служит предиктором долгосрочной ремиссии. Может ли инфликсимаб предотвратить развитие мегаколона, дисплазии или рака, еще предстоит установить.31 Эндоскопический индекс тяжести болезни Крона был разработан как индекс для оценки изменений активности слизистой оболочки, связанных с болезнью Крона. Хотя индекс может быть полезным, его неудобно выполнять; поэтому была разработана Простая эндоскопическая шкала болезни Крона (SESCD). Однако SESCD еще не утвержден по критериям полной ремиссии.32 Шкала Рутгиртса33 используется для прогнозирования клинического рецидива у субклинических пациентов с рецидивирующими язвами в неокерминальном отделе подвздошной кишки после операции, как показано на рис. Эндоскопические индексы тяжести, наиболее часто используемые при язвенном колите, перечислены в .34-36
Таблица 1
Эндоскопические оценки болезни Крона32,33
Таблица 2
Эндоскопические оценки язвенного колита27,34-36
ВЫВОДЫ
Распространенность воспалительных заболеваний кишечника в Корее неуклонно растет, и среди врачей растет интерес к их лечению.Практикующие должны быть хорошо информированы о поражениях, диагностируемых при колоноскопии, чтобы предотвратить ошибочную идентификацию других заболеваний как воспалительное заболевание кишечника, ведущее к чрезмерному лечению, и избежать ошибочного диагноза, который может задержать лечение. Необходимо приложить усилия для тщательного выбора подходов к лечению, подходящих для каждого пациента, путем предоставления точного диагноза степени и степени поражения, а также для точного определения очагов поражения, чтобы гарантировать их сравнение в последующих раундах последующего наблюдения, чтобы позволить переопределение и корректировка лечения.
Неясные результаты эндоскопических исследований язвенного колита. Мужчина 22 лет прошел колоноскопию с жалобами на жидкий стул. При первоначальном диагнозе была отмечена диффузная эритема с рыхлыми и зернистыми изменениями слизистой оболочки от прямой кишки к нисходящей ободочной кишке без вовлечения правой ободочной кишки (A, B, C). У него был диагностирован язвенный колит, он лечился в течение 1 года, и была достигнута полная ремиссия (D, E, F). Через четыре года после постановки диагноза во время контрольной колоноскопии были отмечены множественные продольные язвы без поражения прямой кишки, которые можно было бы спутать с болезнью Крона, если бы пациенту ранее не проводилась колоноскопия (G, H, I).Результаты колоноскопии были более совместимы с язвенным колитом через 8 месяцев по сравнению с последним обследованием (J, K, L).
Сноски
У автора отсутствуют финансовые конфликты интересов.
Список литературы
1. Ян С.К., Бён Дж. С.. Диагностика и лечение колоноскопии. Сеул: Кунджа; 2009. [Google Scholar] 2. Чой К.Ю. Эндоскопические проявления воспалительного заболевания кишечника: язвенный колит; Материалы 19-го семинара Корейского общества гастроинтестинальной эндоскопии; 30 августа – 3 сентября 1998 г .; Сеул, Корея.Сеул: Корейское общество эндоскопии желудочно-кишечного тракта; 1998. С. 47–54. [Google Scholar] 3. Ян СК. Эндоскопическая диагностика язвенного колита; Материалы 22-го семинара Корейского общества гастроинтестинальной эндоскопии; 2003 26 марта; Сеул, Корея. Сеул: Корейское общество эндоскопии желудочно-кишечного тракта; 2000. С. 201–218. [Google Scholar] 4. Ким Т.И. Эндоскопическая дифференциация воспалительных поражений: ВЗК. Корейский J Gastrointest Endosc. 2003. 27: 119–125. [Google Scholar] 5. Чуткан Р.К., Уэйн Дж.Д. Эндоскопия при воспалительном заболевании кишечника.В: Кирснер Дж. Б., редактор. Воспалительное заболевание кишечника. 5-е изд. Балтимор: Уильямс и Уилкинс; 2000. С. 453–477. [Google Scholar] 6. Бернштейн CN, Шанахан Ф, Антон PA, Вайнштейн WM. Пятнистость воспаления слизистой оболочки при пролеченном язвенном колите: проспективное исследование. Gastrointest Endosc. 1995. 42: 232–237. [PubMed] [Google Scholar] 7. Мацумото Т., Накамура С., Симидзу М., Иида М. Значение поражения аппендикса у пациентов с язвенным колитом. Gastrointest Endosc. 2002; 55: 180–185. [PubMed] [Google Scholar] 8.Ян С.К., Юнг Х.Й., Кан Г.Х. и др. Воспаление аппендикулярного отверстия как пропускное поражение при язвенном колите: анализ в зависимости от медикаментозной терапии и степени заболевания. Gastrointest Endosc. 1999; 49: 743–747. [PubMed] [Google Scholar] 9. Deutsch DE, Olson AD. Колоноскопия или ректороманоскопия как первичная оценка педиатрических пациентов с колитом: исследование поведения врача и анализ затрат. J Pediatr Gastroenterol Nutr. 1997; 25: 26–31. [PubMed] [Google Scholar] 10. Ким WH. Эндоскопические проявления воспалительного заболевания кишечника: болезнь Крона; Материалы 19-го семинара Корейского общества гастроинтестинальной эндоскопии; 30 августа – 3 сентября 1998 г .; Сеул, Корея.Сеул: Корейское общество эндоскопии желудочно-кишечного тракта; 1998. С. 55–67. [Google Scholar] 11. Ким HJ. Болезнь Крона; Материалы 22-го семинара Корейского общества гастроинтестинальной эндоскопии; 2003 26 марта; Сеул, Корея. Сеул: Корейское общество эндоскопии желудочно-кишечного тракта; 2000. С. 209–215. [Google Scholar] 12. Fujimura Y, Kamoi R, Iida M. Патогенез афтоидных язв при болезни Крона: коррелятивные результаты при увеличительной колоноскопии, электронной микроскопии и иммуногистохимии. Кишечник. 1996; 38: 724–732.[Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Рамзан Н.Н., Лейтон Дж.А., Хей Р.И., Шапиро М.С. Клиническое значение гранулемы при болезни Крона. Воспаление кишечника. 2002. 8: 168–173. [PubMed] [Google Scholar] 14. Корелиц Б.И., Соммерс СК. Биопсия прямой кишки у пациентов с болезнью Крона. Нормальная слизистая оболочка при сигмоидоскопическом исследовании. ДЖАМА. 1977; 237: 2742–2744. [PubMed] [Google Scholar] 15. Herrerías JM, Caunedo A, Rodríguez-Téllez M, Pellicer F, Herrerías JM., Jr. Капсульная эндоскопия у пациентов с подозрением на болезнь Крона и отрицательной эндоскопией.Эндоскопия. 2003. 35: 564–568. [PubMed] [Google Scholar] 16. Kim YH. Распространенные ошибки в процессе диагностики. Intest Res. 2003; 1: 106–110. [Google Scholar] 17. Пера А., Белландо П., Кальдера Д. и др. Колоноскопия при воспалительном заболевании кишечника. Диагностическая точность и предложение эндоскопической оценки. Гастроэнтерология. 1987. 92: 181–185. [PubMed] [Google Scholar] 18. Моум Б., Экбом А., Ватн М.Х. и др. Клиническое течение 1-го года после постановки диагноза язвенный колит и болезнь Крона. Результаты большого проспективного популяционного исследования в юго-восточной Норвегии, 1990-93 гг.Сканд Дж Гастроэнтерол. 1997. 32: 1005–1012. [PubMed] [Google Scholar] 19. Алькантара М., Родригес Р., Потенсиано Дж. Л., Карроблес Дж. Л., Муньос С., Гомес Р. Эндоскопические и биоптические находки в верхних отделах желудочно-кишечного тракта у пациентов с болезнью Крона. Эндоскопия. 1993. 25: 282–286. [PubMed] [Google Scholar] 20. Ло С.К., Зайдель О., Табибзаде С. и др. Полезность беспроводной капсульной эндоскопии и серологического исследования ВБК в переклассификации неопределенного колита. Гастроэнтерология. 2003; 124: s1310. [Google Scholar] 21. Тедеско Ф.Дж., Хардин Р.Д., Харпер Р.Н., Эдвардс Б.Н.Инфекционный колит, эндоскопически моделирующий воспалительное заболевание кишечника: проспективная оценка. Gastrointest Endosc. 1983; 29: 195–197. [PubMed] [Google Scholar] 22. Fochios SE, Корелиц Б.И. Роль ректороманоскопии и биопсии прямой кишки в диагностике и лечении воспалительных заболеваний кишечника: личный опыт. Am J Gastroenterol. 1988. 83: 114–119. [PubMed] [Google Scholar] 23. Мацумото Т., Иида М., Кимура Ю., Фудзисима М. Культура образцов биопсии, полученных колоноскопическим путем, при остром инфекционном колите.Gastrointest Endosc. 1994; 40 (2 Pt 1): 184–187. [PubMed] [Google Scholar] 24. Surawicz CM, Belic L. Биопсия прямой кишки помогает отличить острый самоограничивающийся колит от идиопатического воспалительного заболевания кишечника. Гастроэнтерология. 1984. 86: 104–113. [PubMed] [Google Scholar] 25. Меуччи Г., Векки М., Астеджано М. и др. Естественное течение язвенного проктита: многоцентровое ретроспективное исследование. Gruppo di Studio for le Malattie Infiammatorie Intestinali (GSMII) Am J Gastroenterol. 2000; 95: 469–473. [PubMed] [Google Scholar] 26.Langholz E, Munkholm P, Davidsen M, Nielsen OH, Binder V. Изменения степени язвенного колита: исследование течения и прогностических факторов. Сканд Дж Гастроэнтерол. 1996. 31: 260–266. [PubMed] [Google Scholar] 27. Барон Дж. Х., Коннелл А. М., Леннард-Джонс Дж. Э. Различия между наблюдателями в описании внешнего вида слизистой оболочки при проктоколите. Br Med J. 1964; 1: 89–92. [Бесплатная статья PMC] [PubMed] [Google Scholar] 28. Alemayehu G, Järnerot G. Колоноскопия во время приступа тяжелого язвенного колита является безопасной процедурой и имеет большое значение для принятия клинических решений.Am J Gastroenterol. 1991; 86: 187–190. [PubMed] [Google Scholar] 29. Модильяни Р., Мэри Дж. Ю., Саймон Дж. Ф. и др. Клиническая, биологическая и эндоскопическая картина приступов болезни Крона. Эволюция преднизолона Groupe d’Etude. Thérapeutique des Affections Inflammatoires Digestives. Гастроэнтерология. 1990; 98: 811–818. [PubMed] [Google Scholar] 30. Ханауэр С.Б., Фиган Б.Г., Лихтенштейн Г.Р. и др. Поддерживающий инфликсимаб при болезни Крона: рандомизированное исследование ACCENT I. Ланцет. 2002; 359: 1541–1549. [PubMed] [Google Scholar] 31.Pineton de Chambrun G, Peyrin-Biroulet L, Lémann M, Colombel JF. Клинические последствия заживления слизистой оболочки для лечения ВЗК. Нат Рев Гастроэнтерол Гепатол. 2010; 7: 15–29. [PubMed] [Google Scholar] 32. Sipponen T, Nuutinen H, Turunen U, Färkkilä M. Эндоскопическая оценка активности болезни Крона: сравнение CDEIS и SES-CD. Воспаление кишечника. 2010. 16: 2131–2136. [PubMed] [Google Scholar] 33. Лихтенштейн Г.Р., Рутгертс П. Важность заживления слизистой оболочки при язвенном колите. Воспаление кишечника.2010. 16: 338–346. [PubMed] [Google Scholar] 34. Трэвис С.П., Шнелл Д., Кшески П. и др. Разработка инструмента для оценки эндоскопической тяжести язвенного колита: эндоскопический индекс тяжести язвенного колита (UCEIS) Кишечник. 2012; 61: 535–542. [Бесплатная статья PMC] [PubMed] [Google Scholar] 36. Caprilli R, Viscido A, Latella G. Текущее лечение тяжелого язвенного колита. Нат Клин Практ Гастроэнтерол Гепатол. 2007; 4: 92–101. [PubMed] [Google Scholar]Пищевод с реактивными или рефлюксными изменениями, не включая пищевод Барретта
При биопсии пищевода с помощью эндоскопа взятые образцы были изучены под микроскопом врачом-специалистом, имеющим многолетнюю подготовку, по имени патолог .Патологоанатом отправляет вашему врачу отчет с диагнозом для каждого взятого образца. Информация в этом отчете будет использоваться для управления вашим лечением. Следующие вопросы и ответы призваны помочь вам понять медицинский язык, который вы можете найти в отчете о патологии по результатам биопсии.
Что означает GEJ?
Пищевод – трубчатый орган, соединяющий ротовую полость с желудком. Место, где пищевод встречается с желудком, называется желудочно-пищеводным переходом , или GEJ .
Что означает плоскоклеточная слизистая оболочка?
Внутренняя оболочка пищевода известна как слизистая оболочка . Его называют плоскоклеточной слизистой оболочкой , когда верхний слой состоит из плоских клеток. Плоские клетки – это плоские клетки, которые при рассмотрении под микроскопом выглядят как чешуя рыбы. Большая часть пищевода выстлана плоской слизистой оболочкой.
Что такое реактивные изменения?
Ряд факторов, включая хронический рефлюкс (срыгивание) содержимого желудка в пищевод, травмы от приема лекарств и инфекции, могут повредить плоскоклеточную оболочку пищевода.Пищевод реагирует на травму и пытается восстановиться. Это создает изменения, которые можно увидеть под микроскопом, которые называются реактивными изменениями , . (Заброс содержимого желудка в пищевод иногда называют гастроэзофагеальной рефлюксной болезнью или ГЭРБ . Это может вызвать изжогу.)
Могут ли реактивные изменения в пищеводе подвергнуть меня риску рака?
Нет. Реактивные изменения не означают, что вы заболеете раком. Тем не менее, процесс, вызывающий реактивные изменения, необходимо лечить, чтобы пищевод мог заживать, а слизистая оболочка могла вернуться в нормальное состояние.
Что такое рефлюксные изменения?
Рефлюкс означает срыгивание содержимого желудка в пищевод. Это может вызвать изжогу. Содержимое желудка содержит кислоту, и когда пищевод подвергается воздействию кислоты в течение длительного времени, он может повредить его плоскую оболочку. Это вызывает определенные изменения, которые патолог может увидеть под микроскопом.
Вызывает ли рефлюкс рак?
Сам по себе рефлюкс не вызывает рака. Рефлюкс чаще всего вызывает реактивные изменения слизистой оболочки пищевода.Однако, если рефлюкс возникает в течение длительного времени, он также может привести к другим изменениям слизистой оболочки пищевода, которые могут увеличить риск рака. Именно поэтому рефлюкс считается фактором риска рака пищевода. Ваш врач будет работать с вами, чтобы вылечить рефлюкс, что может помочь предотвратить дальнейшее развитие проблем в пищеводе.
Что делать, если в отчете упоминается слизистая оболочка желудка сердечного типа?
Кардия – это часть желудка, расположенная рядом с местом, где пищевод входит в желудок.Иногда из этой области берут образец при биопсии пищевода.
Что это значит, если также сказано, что слизистая оболочка сердечного типа воспалена?
Воспаление может быть вызвано кислотой из желудка или инфекцией. Наиболее частой причиной заражения являются бактерии Helicobacter pylori (также известные как просто H. pylori ). Когда желудок заражается этими бактериями, это может вызвать такие проблемы, как гастрит (раздражение желудка) и язва желудка.
Пролапсирующий полип слизистой оболочки: форма полипа толстой кишки, которую нельзя забывать.
Выпадающие полипы слизистой оболочки толстой кишки – редкая находка во время колоноскопии. Однако, когда они присутствуют, эти поражения, которые представляют собой форму полипов толстой кишки, часто не распознаются и ошибочно диагностируются как неопластические поражения, что иногда приводит к ненужной эндоскопической или хирургической резекции.
Мы представляем здесь случай симптоматического выпадения полипа слизистой оболочки толстой кишки. Мы также рассмотрели клинические, эндоскопические и гистопатологические характеристики, а также возможные методы лечения этого объекта.
62-летняя женщина без соответствующей истории болезни была направлена в нашу амбулаторную клинику для резекции полиповидного поражения, ранее обнаруженного во время колоноскопии, расположенного в сигмовидной кишке. В течение 6 месяцев у нее были неспецифические желудочно-кишечные симптомы, включая запор и вздутие живота. При физикальном обследовании при пальпации выявлена легкая болезненность живота в левом нижнем квадранте. Лабораторные исследования были в пределах нормы.
При гибкой ректосигмоидоскопии мы обнаружили дольчатое яркое гиперемированное образование размером 2 см, выступающее в просвет сигмовидной кишки, с морфологическими характеристиками полипа (Paris Ip – полип на ножке).У него была широкая ножка с нормальной окружающей слизистой оболочкой, как показано на рис. 1. Мы также наблюдали спастическую толстую кишку и связанные с ней дивертикулы сигмовидной кишки. Выполнена полипэктомия по горячим ловушкам.
Анализ патологии резецированного поражения, как показано на рис. 2, выявлены аномалии железистых крипт и утолщение мышечной оболочки слизистой оболочки с фиброзно-мышечной облитерацией собственной пластинки, что является характерным признаком выпадения полипа слизистой оболочки.
Пациентка лечилась на диете с высоким содержанием клетчатки, сообщая о разрешении симптомов, наряду с нормальной частотой дефекации и консистенцией стула.
Выпадающие полипы слизистой оболочки являются результатом хронического выпадения слизистой оболочки кишечника. Они были описаны у пациентов, подвергающихся колоноскопическому обследованию, как большие избыточные гиперемированные складки слизистой оболочки, которые имитируют появление полиповидной массы, выступающей в просвет сигмовидной кишки. Из-за недостаточного распознавания или неправильного диагноза указанного поражения его истинная распространенность при эндоскопической оценке неизвестна.
Выпадающие полипы слизистой оболочки являются частью спектра поражений, называемых «синдромом пролапса слизистой оболочки».Этот термин был предложен в 1977 году Du Boulay et al. для охвата разнообразных заболеваний со схожими клиническими и гистологическими характеристиками.1 Предложенные состояния, которые составляют часть так называемого синдрома пролапса слизистой оболочки, включают синдром солитарной язвы прямой кишки, 2–4 сосудистых эктазии антрального отдела желудка, 5 воспалительных клоакогенных полипов, 4 воспалительных Полипы «шапочки», 6 и выпадающие полипы слизистой оболочки, 6 из которых имеют сходные гистологические особенности.7
Было описано, что пролапсирующие полипы слизистой оболочки возникают в сигмовидной кишке в связи с дивертикулярной болезнью.7,8 Точный механизм, приводящий к образованию выпадающего полипа слизистой оболочки, неясен. Однако у пациентов с длительным анамнезом перенапряжения при дефекации комбинация венозного застоя и избыточности слизистой оболочки, вторичная по отношению к повторяющимся спастическим сокращениям толстой кишки, является наиболее вероятным механизмом. 8–10 В самой большой доступной серии случаев Тендлер и др. 11 сообщили о 15 случаях. пациенты с выпадающими полипами слизистой оболочки сигмовидной кишки с описанием их клинических, эндоскопических и гистологических особенностей. Наиболее частыми симптомами были скрытое желудочно-кишечное кровотечение, гематохезия, схваткообразная боль в животе и изменение привычек кишечника.Основными эндоскопическими признаками были наличие гиперемированных полипов и заметных повторяющихся складок с петехиями, все они затрагивали сигмовидную кишку. Наиболее часто встречающимися гистопатологическими находками были аномалии железистых крипт (гиперплазия, ветвление, удлинение, деформация) в 100%, фиброзно-мышечная облитерация собственной пластинки в 93%, гипертрофия и распространение фибромышечной ткани в собственную пластинку в 87% и капилляр слизистой оболочки. аномалии (гиперемия, гиалинизация, тромбоз, дилатация) в 87%.
Общие дифференциальные диагнозы у пациентов с выпадением полипов слизистой оболочки – аденоматозные полипы, злокачественные новообразования, язвенный колит и гемангиомы. Насколько нам известно, сообщений о злокачественной трансформации выпадающих полипов слизистой оболочки нет.
В настоящее время нет единого мнения о стандартном лечении выпадения полипов слизистой оболочки. Некоторые отчеты показали, что консервативное лечение, основанное на диете с высоким содержанием клетчатки, приводит к значительному регрессу этих гиперемированных полиповидных поражений.10 Их клиническое значение заключается в том, что они могут быть ответственны за рецидивирующие / стойкие явные или скрытые кровотечения и / или обструктивные симптомы, в условиях, когда хирургическая резекция является разумным вариантом. Необходимы долгосрочные последующие исследования для установления значимости и надлежащего лечения указанных гиперемированных полиповидных поражений.
Основываясь на наиболее достоверных доступных данных, эндоскописты и патологи должны быть ознакомлены и распознавать характерные особенности выпадения полипов слизистой оболочки, чтобы предотвратить осложнения и связанные с этим расходы, связанные с ненужным эндоскопическим наблюдением, полипэктомией или хирургической резекцией.
Раскрытие этической информации Защита людей и животныхАвторы заявляют, что в рамках данного исследования на людях или животных не проводились эксперименты.
Конфиденциальность данныхАвторы заявляют, что они следовали протоколам своего рабочего центра при публикации данных о пациентах.
Право на неприкосновенность частной жизни и информированное согласиеАвторы заявляют, что в этой статье нет данных о пациентах.
Право на неприкосновенность частной жизни и информированное согласиеАвторы получили письменное информированное согласие пациентов или субъектов, упомянутых в статье.Этот документ принадлежит автору-корреспонденту.
Раскрытие финансовой информацииФинансовая поддержка данного исследования / статьи получена не была.
Конфликт интересовАвторы заявляют об отсутствии конфликта интересов.
Поражения задней полости рта и ротоглотки: отклонения от нормы и сроки исследования
Различные аномалии слизистой оболочки задней полости рта и ротоглотки. Люди нередко выявляют поражения и доводят их до сведения своего стоматолога.Часто они обращаются за советом, поскольку эта область вызывает дискомфорт или просто потому, что обеспокоена возможностью возникновения злокачественного новообразования. В этой статье рассматриваются некоторые из наиболее распространенных пигментных, красных и белых поражений, включая нормальные анатомические вариации и доброкачественные поражения, обнаруживаемые в задней части ротовой полости и ротоглотки. Он также подчеркивает «красные флажки», касающиеся клинических особенностей, требующих биопсии и направления к специалистам.
Слизистая оболочка полости рта обычно розового цвета. Сильно ороговевшая, плотная, пунктирная и бледная жевательная слизистая оболочка покрывает твердое небо, дорсальную поверхность языка и десну.Остальные внутриротовые структуры покрывает тонкая, менее ороговевшая и более розоватая нежевательная слизистая оболочка. Тщательное обследование задней полости рта и ротоглотки должно выявить изменение цвета и / или текстуры слизистой оболочки, участков воспаления, эритемы, гиперпигментации, пятен, папул, пузырно-пузырчатых поражений, белых поражений, серовато-белых поражений, красных поражений, уплотнения. , изъязвления, отеки и новообразования.
Пациенты с поражением в полости рта должны пройти подробный медицинский и стоматологический анамнез и пройти обследование.Анамнез должен включать начало и продолжительность поражения, изменение размера, историю травмы участка, наличие сопутствующих кожных поражений, сопутствующей боли или кровотечения, системных признаков и симптомов (например, усталости, потери веса), использования лекарства, отпускаемые без рецепта и по рецепту, история болезни, курение и употребление алкоголя. Необходимо провести тщательный клинический осмотр головы и шеи, ротовой полости и стоматолога с оценкой функции черепных нервов, пальпируемых лимфатических узлов, новообразований и болезненности.Следует отметить любые поражения на лице, коже вокруг рта и губ. Следует оценить количество, симметрию, распределение, размер, форму и цвет поражений.
Пигментные поражения
Пигментные поражения обычно можно разделить на генерализованные или локализованные пигментации. Локализованные поражения чаще всего возникают из-за доброкачественной сосудистой этиологии, татуировок из амальгамы и, реже, из-за злокачественной меланомы. Генерализованные поражения обычно имеют физиологическое / расовое происхождение, вызваны курением и иногда имеют системную причину ( Таблица 1 ).
ТАБЛИЦА 1.
Белые поражения
Белые поражения слизистой оболочки могут быть результатом утолщения одного или нескольких слоев эпителия полости рта. Они различаются по размеру и глубине, обычно имеют неправильные очертания и могут быть одиночными или многоочаговыми. Обычными участками являются слизистая оболочка щек, боковой край языка, дно рта и твердое небо. Термин лейкоплакия ранее использовался для описания всех белых поражений ротовой полости, однако теперь он используется для описания белых поражений идиопатического происхождения.Белые поражения в полости рта могут иметь доброкачественный характер, вызванные травмой (например, прикусыванием щеки), инфекцией (например, кандидозом) или кожно-слизистыми поражениями (например, красным плоским лишаем). Биопсия обычно требуется для постановки диагноза и исключения карциномы.
РИСУНОК 1. У этого пациента наблюдался безболезненный отек мягкого неба / ротоглотки. Это побледнеет и представляет собой варикоз.
РИСУНОК 2. Это безболезненное поражение присутствует в течение многих лет и представляет собой физиологическую пигментацию.
Лейкоплакия
Лейкоплакия может возникать на любом участке ротовой полости, чаще всего на слизистой оболочке щеки и реже на мягком небе и деснах. Эти поражения обычно обнаруживаются у бессимптомных пожилых мужчин и обнаруживаются при обычном стоматологическом осмотре. Биопсия этих поражений важна для точного диагноза. Биопсия лейкоплакии полости рта чаще всего показывает гиперкератоз, чисто реактивное и безвредное поражение. Однако около 20 процентов будут демонстрировать дисплазию, предраковое поражение или рак.Наличие тяжелой дисплазии эпителия указывает на значительный риск злокачественного развития. Общая распространенность злокачественных изменений составляет от 3 до 33 процентов в течение 10 лет, но часть таких злокачественных новообразований (около 15 процентов) регрессирует спонтанно. Таким образом, такие лейкоплакические новообразования должны быть полностью иссечены, а область тщательно обследована на предмет рецидива.
Красный плоский лишай
Красный плоский лишай может проявляться поражением кожи или слизистых оболочек. Поражения слизистой оболочки распространены и обычно проявляются в среднем возрасте.Наиболее распространенная форма, ретикулярный красный плоский лишай, обычно протекает бессимптомно и клинически проявляется в виде кружевных белых линий и чаще всего встречается на слизистой оболочке щеки с обеих сторон. При менее распространенном симптоматическом эрозивном типе наблюдается такой же ретикулярный узор, но есть участки эрозии или изъязвления. Обычно он поражает язык или слизистую щек с двух сторон. В этом случае обычно необходима биопсия, чтобы исключить дисплазию или карциному, а также другие возможные диагнозы (например, кератоз, красная волчанка и т. Д.) и лихеноидные поражения (вызванные другими факторами и обычно вызванные лекарственными средствами). Пациенты с красным плоским лишаем требуют периодического повторного обследования, так как в небольшом количестве случаев может произойти трансформация в плоскоклеточный рак. Заболеваемость оценивается от 0,5 до 2,8 процента.
Карцинома
Более 90 процентов всех случаев рака полости рта вызваны плоскоклеточной карциномой. Ранняя карцинома клинически может проявляться как лейкоплакия или эритроплазия. Он также может проявляться как смесь эритроплазии и лейкоплакии.Курение и алкоголь являются факторами риска, и вирус папилломы человека (ВПЧ) 16 и 18 был обнаружен в качестве возбудителя в ротоглотке. Мягкое небо, слизистая оболочка латерального и вентрального языков и дно рта особенно подвержены развитию плоскоклеточного рака. Чаще всего поражаются язык и дно рта. Все язвы, сохраняющиеся более двух-трех недель и не имеющие очевидной причины, должны быть подвергнуты биопсии, чтобы исключить карциному, особенно у взрослых, чьи поражения находятся в зонах высокого риска ( Таблица 2 ).
ТАБЛИЦА 2.
Красные поражения
Обычно красные поражения в полости
представляют воспалительный процесс, однако в определенной степени могут представлять злокачественные новообразования. Красные поражения можно разделить на локализованное и генерализованное поражение слизистой оболочки полости рта. Генерализованные поражения могут быть вызваны основным системным заболеванием (дефицит железа, полицитемия) или раздражающими / инфекционными причинами (кандидоз, мукозит). Локализованные поражения также могут быть вызваны основной системной причиной, сосудистыми поражениями и, в первую очередь, эритроплазией.
РИСУНОК 3. Лейкоплакия мягкого неба.
РИСУНОК 4. У этого пациента наблюдалась значительная боль в полости рта и болезненные поражения ротовой полости. Также были отмечены поражения кожи. Биопсия показала диагноз буллезная пузырчатка.
Локализованная
Эритроплазия (эритроплакия) представляет собой изолированное бархатисто-красное, но не изъязвленное место на слизистой оболочке. Обычно симптомы отсутствуют. Обычно это дно рта, нижняя часть языка или мягкое небо.Граница может быть острой или переходить в окружающую нормальную слизистую. Следует постоянно помнить, что ранняя карцинома часто проявляется как область эритроплазии, поскольку 75–90 процентов поражений оказываются карциномой / карциномой in situ или имеют серьезную диспластичность. Частота злокачественных изменений при эритроплазии в 17 раз выше, чем при лейкоплакии. Для исключения карциномы требуется биопсия.
Генерализованный кандидоз
Кандидоз – очень распространенное поражение ротовой полости, возникающее в результате инфекции, вызываемой видами Candida.Тяжесть инфекции варьируется от небольших локализованных участков до генерализованного стоматита. Факторы риска развития кандидоза включают пожилой возраст, ксеростомию, курильщиков, длительную антибактериальную терапию, иммуносупрессию (ВИЧ, прием кортикостероидов) и системную химиотерапию или облучение головы и шеи. Пятнистый вид белого на красном является обычным из-за неравномерного распределения поражений. В отличие от большинства других белых поражений, белые псевдомембраны кандидоза часто можно стереть. Когда он проявляется в виде красного поражения, это называется эритематозным кандидозом.Красные стойкие поражения особенно заметны на нёбе (обычно вызванном дефектом) и языком. Срединный ромбовидный глоссит (центральная папиллярная атрофия) – это красная депапиллированная ромбовидная область в центре дорсального языка, вызванная кандидозом (, таблица 3, ).
ТАБЛИЦА 3.
Разные поражения
В задней полости рта и ротоглотке обычно можно найти различные поражения или образования, представляющие собой вариации нормальной анатомии, такие как сосочки языка или лимфоидные агрегаты, инородные тела или доброкачественные образования.Ниже приведены несколько распространенных этиологий.
РИСУНОК 5. Эритроплазия. Биопсия выявила инвазивный плоскоклеточный рак.
1. Нормальные отклонения
a. Сосочки языка (листовые, округлые) – эти сосочки представляют собой компонент вкусовых сосочков. Листовые сосочки выглядят как область вертикальных складок и бороздок, расположенных на крайней заднебоковой поверхности языка. Окружные сосочки появляются в самой задней части спинного языка.
г.р. Гранулы Фордайса – Выглядят как плоские или приподнятые желтые бляшки прямо под поверхностью слизистой оболочки. Чаще всего они поражаются слизистой оболочкой щек, хотя их можно найти где угодно на слизистой оболочке полости рта. Это нормальные сальные железы, и, учитывая, что они встречаются примерно у 80 процентов населения.
г. Лимфоидные агрегаты – Появляются в виде небольших, слегка приподнятых узелков, которые могут быть нормального цвета или иметь легкий желто-оранжевый оттенок. Они могут быть найдены где угодно на слизистой оболочке, но особенно часто встречаются в ротоглотке.Эта богатая лимфоидом область известна как кольцо Вальдейера.
г. Torus palatinus или mandibularis – Костные экзостозы по средней линии твердого неба и на язычной стороне нижней челюсти называются torus palatinus и torus mandibularis соответственно. Тори и другие экзостозы редко вызывают симптомы. Поскольку они превышают уровень окружающей нормальной слизистой оболочки, они могут вызвать травму.
РИСУНОК 6. Бессимптомное поражение, представляющее плоскоклеточную папиллому.
РИСУНОК 7. Типичный небный тор.
РИСУНОК 8A.
РИСУНОК 8B.
2. Различные доброкачественные образования
a. Тонзилолиты – Также известные как миндалины, они образуются, когда застрявшие в склепах миндалин мусор затвердевают или кальцифицируются. Чаще всего это происходит у людей с хроническим воспалением миндалин или повторяющимися приступами тонзиллита.
г.р. Плоская папиллома – Наиболее частое доброкачественное эпителиальное новообразование слизистой оболочки полости рта. Плоская папиллома, распознаваемая по их маленьким пальцевидным выступам, приводящая к экзофитному поражению с шероховатой или бородавчатой поверхностью, напоминающей цветную капусту. Считается, что эти поражения вызваны ВПЧ 6 или 11.
г. Киста миндалин – Эпителиальные кисты миндалин встречаются довольно часто. Это блестящие, гладкие белые или желтоватые сидячие массы. Маленькие кисты не вызывают никаких симптомов.Кисты большего размера, вызывающие ощущение «комка в горле», могут потребовать удаления.
3. Инородное тело
Когда проводить дальнейшее исследование
В целом доброкачественные образования безболезненны, симметричны, имеют правильные границы и однородный цвет. Напротив, боль, кровотечение, неровные границы, изменение цвета и поверхностные изъязвления могут указывать на злокачественность (, таблица 4, ).
ТАБЛИЦА 4.
Любое поражение, которое сохраняется в течение двух-трех недель и не имеет видимой причины, должно пройти биопсию, чтобы исключить карциному, особенно если поражение находится в месте с высоким риском ( мягкое небо, боковые и вентральные слизистые оболочки языка и дно рта) или в группе высокого риска (курильщик, возраст старше 40 лет, чрезмерное употребление алкоголя).Следует регулярно наблюдать за другими стойкими поражениями и делать биопсию, если появляются какие-либо опасные признаки. ОН
Доктор А. Дадгостар, доктор медицины, FRCSC, отоларинголог – хирург головы и шеи, практикующий в Тандер-Бей, Онтарио. Для получения дополнительной информации обращайтесь по электронной почте [email protected].
Oral Health приветствует эту оригинальную статью.
Ссылки :
1. Араки С., Мурата К., Ушио К., Сакаи Р. Зависимость “доза-реакция” между потреблением табака и пигментацией меланина в прикрепленной десне.Arch Environ Health 1983; 38 (6): 375–8.
2. Букет J.E., Gorlin RJ. Лейкоплакия, красный плоский лишай и другие кератозы полости рта у 23 616 белых американцев старше 35 лет. Oral Surg Oral Med Oral Pathol. 1986 Апрель; 61 (4): 373-81.
3. Gillison ML1, Koch WM, Capone RB, Spafford M, Westra WH, Wu L, Zahurak ML, Daniel RW, Viglione M, Symer DE, Shah KV, Sidransky D. Доказательства причинной связи между вирусом папилломы человека и подмножеством рака головы и шеи. J Natl Cancer Inst.2000 3 мая; 92 (9): 709-20
4. Дженсон А.Б., Ланкастер В.Д., Хартманн Д.П., Шаффер Е.Л. Младший. Частота и распределение структурных антигенов папилломавируса в бородавках, множественных папилломах и кондиломах полости рта. Am J Pathol, 1982, май; 107 (2): 212-8
5. Каминагакура Э., Андраде Ч.Р., Рангель А.Л., Колетта Р.Д., Гранер Э., Алмейда О.П., Варгас ПА. Аденома сальных желез полости рта: отчет о случае и сравнительное исследование пролиферации с гиперплазией сальных желез и гранулами Фордайса.Болезни полости рта 2003; 9 (6): 323-7.
6. Каузман, А., Павоне, М., Бланас, Н., Брэдли, Г. Пигментные поражения полости рта: обзор, дифференциальный диагноз и описания клинических случаев. J Can Dent Assoc 2004; 70 (10): 682–3
7. Poh CF, Ng S, Berean KW, Williams PM, Rosin MP, Zhang L. Биопсия и гистопатологическая диагностика предраковых и злокачественных поражений полости рта. J Can Dent Assoc 2008; 74 (3): 283–8.
8. Pruet CW, Duplan DA. Конкременты миндалин и тонзилолиты. Отоларингологические клиники Северной Америки 1987; 20 (2): 305-9.
9. Reichart, PA, Philipsen HP. Оральная эритроплакия – обзор. Онкология полости рта 2005; 41 (6): 551-61.
10. Schoelch ML, Sekandari N, Regezi JA, Silverman S. Лазерное лечение лейкоплакии полости рта: последующее исследование с участием 70 пациентов. Ларингоскоп 1999; 109: 949-53.
11. Скалли, К., Феликс DH. Oral Medicine – Обновление для практикующего стоматолога Красные и пигментные поражения.


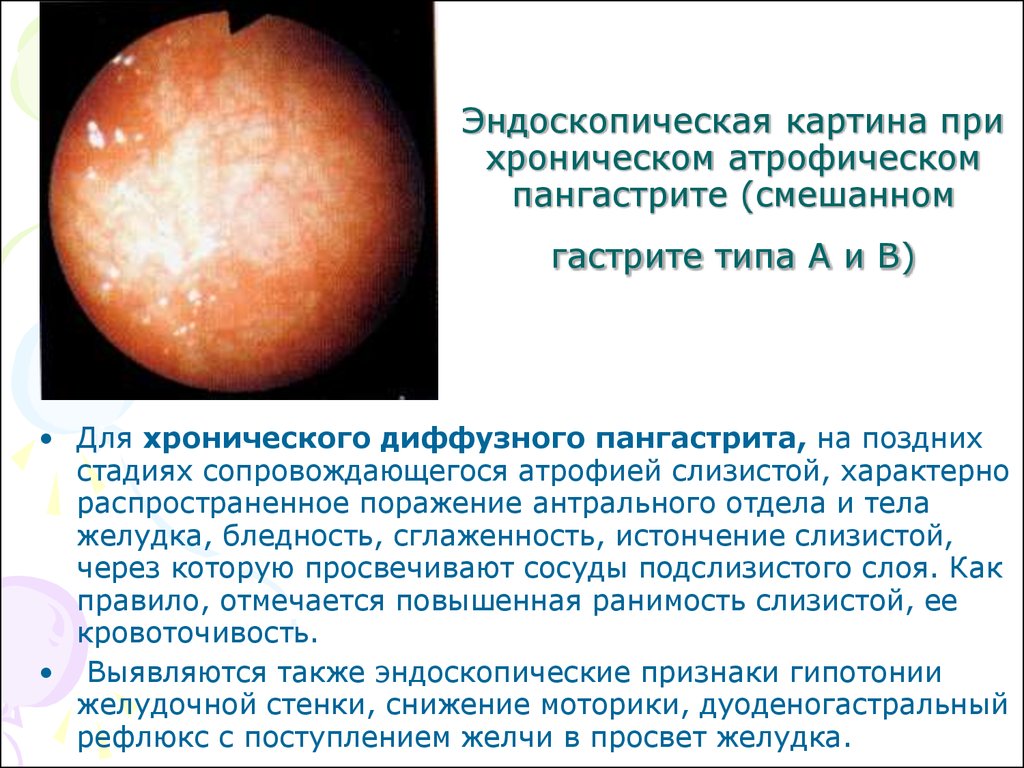

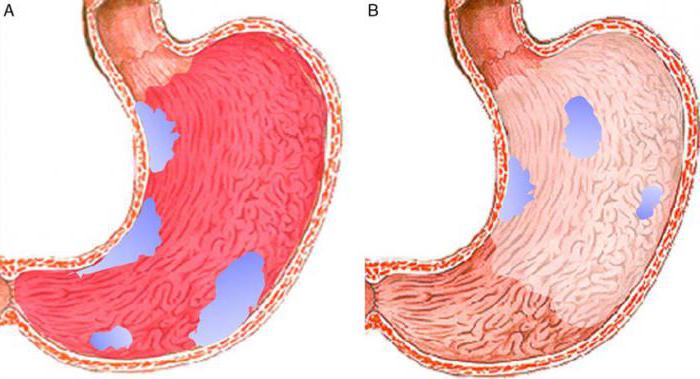
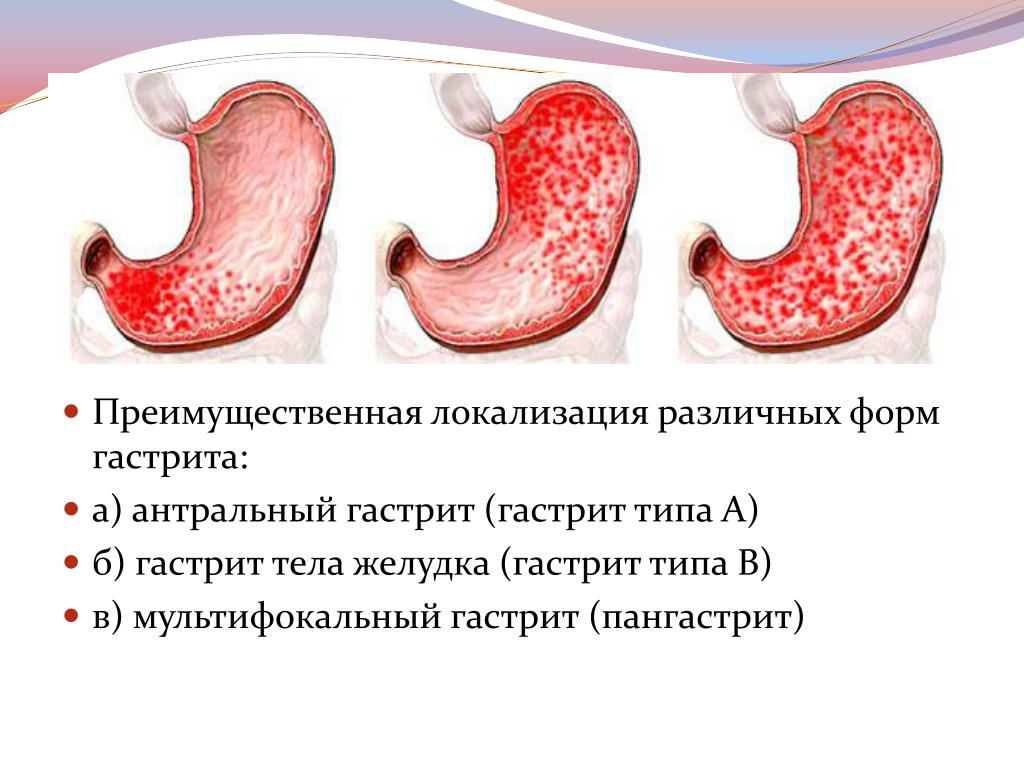
 В норме, когда слизистая имеет розовый оттенок, она отражает блик эндоскопа, а её толщина составляет от пяти до восьми миллиметров.
В норме, когда слизистая имеет розовый оттенок, она отражает блик эндоскопа, а её толщина составляет от пяти до восьми миллиметров.