Спайки после удаления аппендицита: симптомы, признаки, лечение и профилактика заболевания
ПРОГНОЗИРОВАНИЕ И ПРОФИЛАКТИКА РАЗВИТИЯ ВНУТРИБРЮШНЫХ СПАЕК ПОСЛЕ АППЕНДЭКТОМИИ
1 Лаврешин П.М. 1 Гобеджишвили В.К. 1 Гобеджишвили В.В. 1 Кочкаров Э.В. 1 Байчоров Х.М. 11 ФГБОУ ВО «Ставропольский государственный медицинский университет Министерства здравоохранения России»
Образование внутрибрюшных спаек является одним из распространенных поздних послеопера-ционных осложнений в абдоминальной хирургии. В работе представлены результаты лечения 144 пациентов с различными клиническими форма-ми острого аппендицита. С учетом факторов риска (заболевания желудочно-кишечного тракта, систем-ные заболевания соединительной ткани, аллергические заболевания, склонность к формированию пато-логических рубцов, наличие синдрома дисплазии соединительной ткани и фенотип быстрого ацетилиро-вания) выявлены 82 пациента с повышенной предрасположенностью к развитию внутрибрюшных спаек после операции.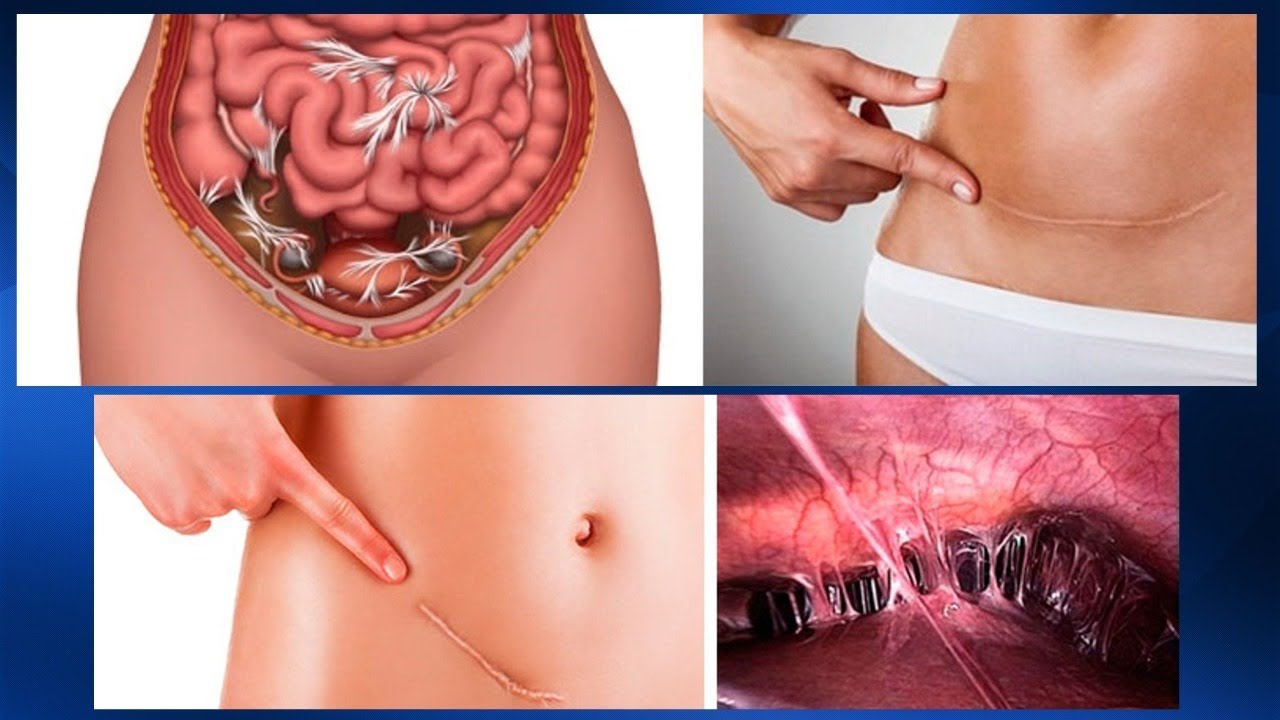
острый аппендицит
прогнозирование
профилактика
лечебная тактика
исходы заболевания.
1. Земсков Т.С., Горбунов В.И., Яшков М.В. Динамика и прогноз заболеваемости и послеоперационной летальности при остром аппендиците в Ульяновской области за 43 года // Современные проблемы науки и образования. – 2014. – № 6. – URL: https://www. science-education.ru/ru/article/view?id=17024.
Земсков Т.С., Горбунов В.И., Яшков М.В. Динамика и прогноз заболеваемости и послеоперационной летальности при остром аппендиците в Ульяновской области за 43 года // Современные проблемы науки и образования. – 2014. – № 6. – URL: https://www. science-education.ru/ru/article/view?id=17024.
2. Касимов Р.Р., Мухин А.С. Современное состояние диагностики острого аппендицита // Современные технологии в медицине. – 2013. – № 4. – С. 112-114.
3. Совцов С.А. Острый аппендицит: что изменилось в начале нового века? // Хирургия. – 2013. – № 7. – С. 37-42.
4. Слесаренко С.С., Лисунов А.Ю. Особенности хирургической тактики и лечения острого аппендицита на современном этапе // Саратовский научно-медицинский журнал. – 2008. – № 3 (21). – С. 111-118.
5. Чарышкин А.Л., Яковлев С.А. Проблемы диагностики и лечения острого аппендицита // Ульяновский медико-биологический журнал. – 2015. – № 1. – С. 92-100.
6. Лаврешин П.М., Тюменцева И.С., Гобеджишвили В. В., Келасов И.Г. Прогнозирование и профилактика избыточного спайкообразования у пациентов с острой кишечной непроходимостью неопухолевого генеза // Вестник экспериментальной и клинической медицины. – 2012. – № 1. – С. 65-70.
В., Келасов И.Г. Прогнозирование и профилактика избыточного спайкообразования у пациентов с острой кишечной непроходимостью неопухолевого генеза // Вестник экспериментальной и клинической медицины. – 2012. – № 1. – С. 65-70.
7. Лаврешин П.М., Гобеджишвили В.К., Линченко В.И. и др. Применение элементов «fast-track» хирургии для профилактики раневых осложнений и внутрибрюшных спаек после аппендэктомии // Здоровье и образование в XXI веке. – 2017. – № 7. – С. 44-47.
8. Малык У.В., Смирнова С.В., Смольникова М.В. Новые подходы к проблеме диагностики острого аппендицита // Актуальные вопросы развития специализированной медицинской помощи в Республике Тыва: мат. Юбилейной научно-практической конференции, посвященной 80-летию Государственного учреждения здравоохранения «Республиканская больница № 1» Министерства здравоохранения Республики Тыва. – Кызыл, 2010. – С. 272-274.
9. Лаврешин П.М., Тюменцева И.С., Гобеджишвили В.В., Келасов И.Г. Тест-система для диагностики развития послеоперационных внутрибрюшных сращений // Медицинский вестник Северного Кавказа. – 2012. – № 2. – С. 24-27.
– 2012. – № 2. – С. 24-27.
Несмотря на широкое внедрение современных медицинских технологий и усовершенствование методов диагностики, проблема острого аппендицита остается нестареющей и широко обсуждаемой среди врачей. В ургентной хирургии острый аппендицит занимает лидирующие позиции: ежегодно в России выполняется более миллиона аппендэктомий, одна треть из них – по поводу катарального аппендицита [1-4].
В среднем, по данным отечественной литературы, в РФ послеоперационная летальность после выполнения аппендэктомии наблюдается у 0,2-0,3% оперированных, а в отдельных регионах – в два раза выше – 0,4-0,5% [5]. В исследованиях зарубежных авторов доказано, что при остром катаральном аппендиците отдаленные результаты хирургического вмешательства в 2-2,5 раза хуже, чем при флегмонозной и гангренозной формах, и возникает большее количество послеоперационных осложнений [6]. Летальность при осложненных формах острого аппендицита достигает 4,3-5,8% [3; 4].
Образование внутрибрюшных спаек является одним из распространенных поздних послеоперационных осложнений в абдоминальной хирургии.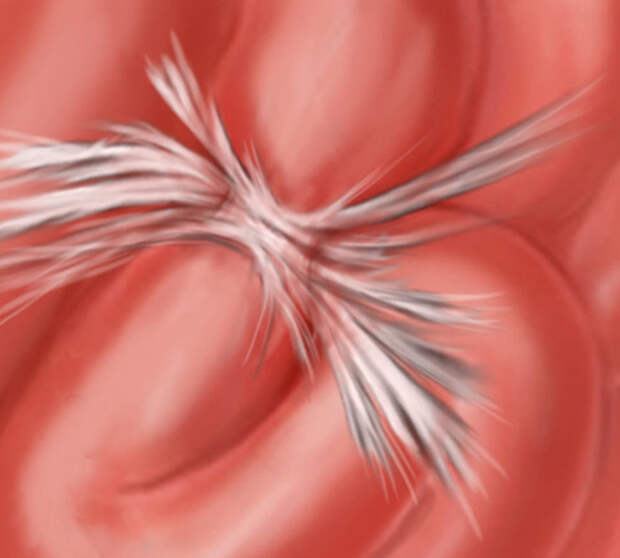 Адгезивный процесс в брюшной полости наблюдается после первого хирургического вмешательства у 44% пациентов, а после повторного – у 96% больных. Ежегодно по поводу спаечного процесса в брюшной полости обследуются и лечатся около 1% больных, у 55-75% из них возникает острая спаечная кишечная непроходимость с послеоперационной летальным исходом у 13-55% оперированных [7; 8].
Адгезивный процесс в брюшной полости наблюдается после первого хирургического вмешательства у 44% пациентов, а после повторного – у 96% больных. Ежегодно по поводу спаечного процесса в брюшной полости обследуются и лечатся около 1% больных, у 55-75% из них возникает острая спаечная кишечная непроходимость с послеоперационной летальным исходом у 13-55% оперированных [7; 8].
Целью работы является оптимизация лечебной тактики у больных острым аппендицитом путем прогнозирования и профилактики развития послеоперационных внутрибрюшных сращений.
Материал и методы. В работе представлен анализ исходов лечения 144 больных острым аппендицитом, находившихся на лечении в хирургическом отделении ГБУЗ «Городская клиническая больница № 2» г. Ставрополя.
Критерий исключения из исследования: больные острым аппендицитом, осложненным распространенным перитонитом.
Для ускоренного восстановления после операций (Fast-Track surgery) мы применяли комплекс мер в пред-, интра- и послеоперационном периодах, которые уменьшали сроки реабилитации больных, а также снижали вероятность развития внутрибрюшных спаек.
По половому и возрастному признакам наблюдаемые больные распределились следующим образом: мужчин было 46 (31,9%), женщин – 98 (68,1%). Подавляющее число пациентов находились на лечении в трудоспособном возрасте (20-39 лет) – 84 (58,3%) пациента.
При анализе форм острого аппендицита выявлено, что среди 144 пациентов преобладали больные с флегмонозной формой заболевания – 98 чел. (68,0%), катаральная форма заболевания наблюдалась у 27 (18,8%), гангренозная – у 19 больных (13,2%).
Следует отметить, что все пациенты были оперированы в экстренном порядке. До 6 ч от начала заболевания поступили 70 (48,6%) больных, обращение до 12 ч зарегистрировано у 30 (20,8%) пациентов, до 1 сут. – у 28 (19,4%). Были отмечены случаи позднего обращения за медицинской помощью – через несколько суток после начала заболевания – 16 (11,1%) пациентов с острым аппендицитом.
Анализ места жительства показал следующие данные: среди госпитализированных с диагнозом острый аппендицит 116 (80,6%) пациентов были городскими жителями, 28 чел.
В связи с тем, что в развитии послеоперационного спаечного процесса в брюшной полости большое значение имеют сопутствующая патология, фенотипические проявления соединительнотканной дисплазии и тип ацетилирования [4; 5], нами проведен анализ этих данных у изучаемых пациентов.
У 87 (60,4%) больных с диагнозом острый аппендицит мы наблюдали 111 сопутствующих заболеваний. Заболевания пищеварительного тракта имели место у 27 (18,8%) пациентов. Расстройства функции органов пищеварительного тракта проявлялись явлениями дискомфорта в правой половине живота у 15 чел. (10,4%), расстройством стула – у 6 (4,2%) пациентов. Системные заболевания соединительной ткани наблюдались у 30 (20,8%) больных: у 21 был ревматизм, у 9 – аутоиммунный васкулит. У 42 (29,2%) пациентов диагностированы гипертрофические рубцы, у 30 (20,8%) оперированных – лекарственная и пищевая аллергия.
Наиболее характерные внешние фенотипические признаки соединительнотканной дисплазии наблюдались у 54 (37,5%) больных.
Методика определения ацетиляторной активности основана на определении содержания свободного изониазида в моче. Тест-препарат принимался пациентом однократно per os в дозе 0,3 г. Мочу собирали в течение 8-12 ч. Быстрый тип ацетилирования диагностировали при экскреции с мочой менее 10% свободного изониазида за сутки, медленный – более 10%. При изучении ацетилирующей активности у наблюдаемых нами больных 84 (58,3%) из них были медленными и 60 (41,7%) – быстрыми ацетиляторами. Ацетиляторная активность не зависела от пола и возраста оперированных. У пациентов с медленным типом ацетилирования наблюдали следующие клинические формы острого аппендицита: у 8 (9,5%) катаральный аппендицит, у 64 (76,2%) – флегмонозный, у 12 (14,3%) – гангренозный.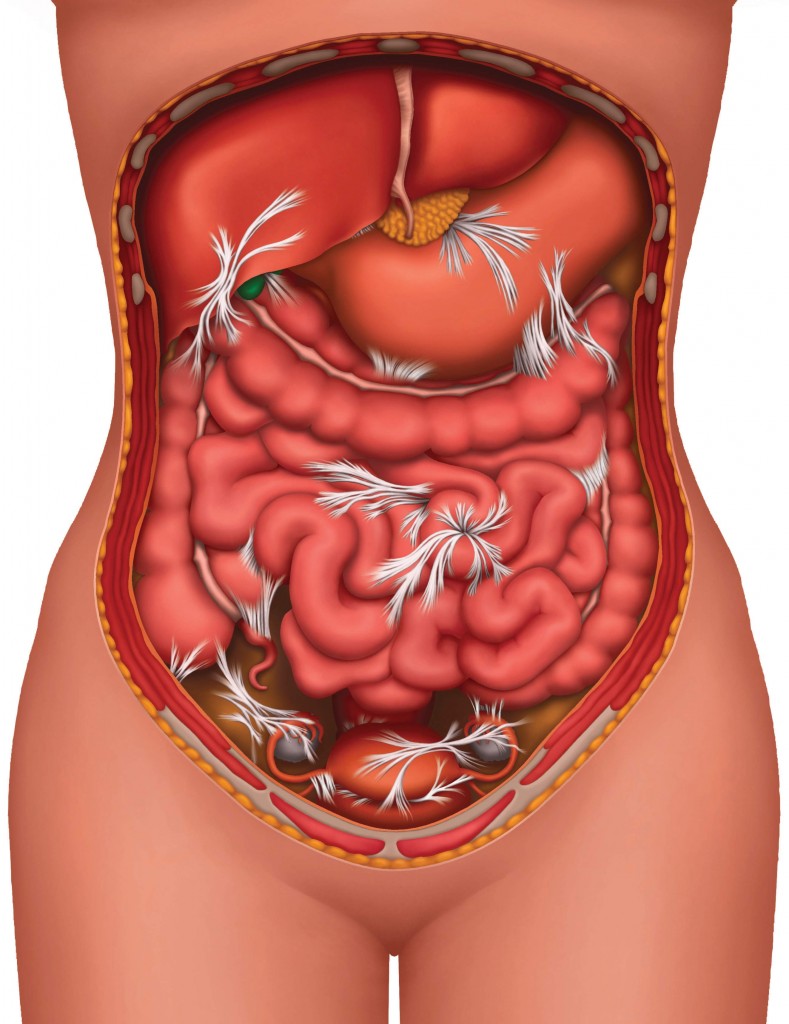
Анализ результатов определения ацетиляторной способности организма указывает на то, что адгезивный процесс в брюшной полости чаще возникает у пациентов с острым катаральным аппендицитом – 19 (70,4%), в то время как при остром флегмонозном и гангренозном аппендицитах преобладали больные с медленным типом ацетилирования – 64 (76,2%) и 12 (14,3%) соответственно (таблица).
Ацетиляторная активность у больных с различными формами острого аппендицита
|
Форма острого аппендицита |
Тип ацетилирования |
Р |
|
|
быстрый |
медленный |
||
|
Катаральный |
19 (70,4%) |
8 (29,6%) |
< 0,001 |
|
Флегмонозный |
34 (34,8%) |
64 (65,2%) |
< 0,001 |
|
Гангренозный |
7 (36,8) |
12 (63,2%) |
< 0,001 |
|
Всего: |
60 |
84 |
144 |
Таким образом, из 144 больных острым аппендицитом по результатам обследования (сопутствующая патология, тип ацетилирования, признаки соединительнотканной дисплазии) у 82 (56,9%) выявлена предрасположенность к развитию послеоперационного спаечного процесса, из них 60 пациентов были с быстрым типом ацетилирования и 22 больных – с медленным типом ацетилирования, но у которых одновременно сочетались такие факторы риска развития внутрибрюшных сращений, как сопутствующая патология и отсутствие внешних фенотипических проявлений соединительнотканной дисплазии.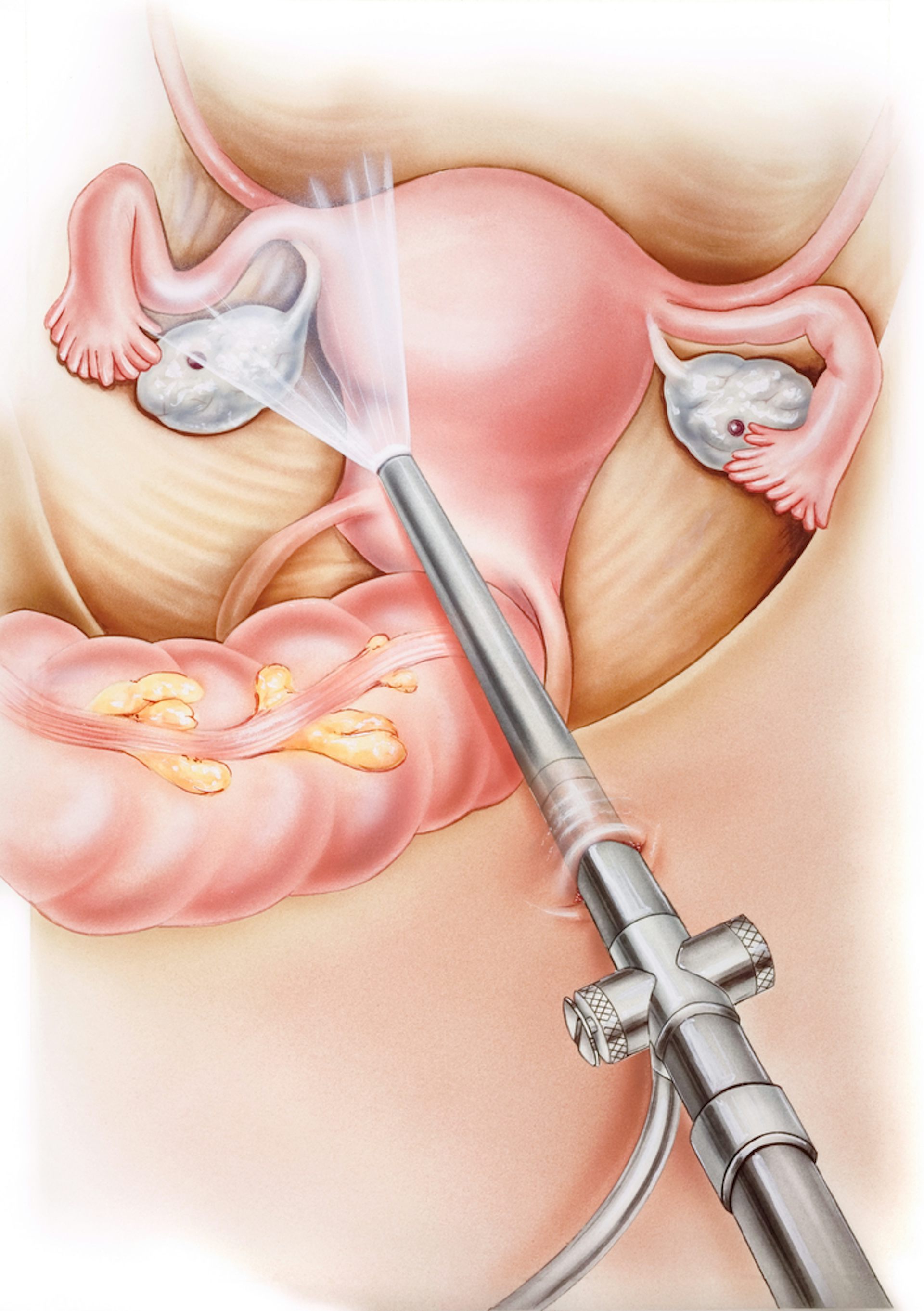
На кафедре общей хирургии совместно с сотрудниками Ставропольского противочумного института для прогнозирования развития выраженного адгезивного процесса в брюшной полости была сконструирована тест-система на основе магноиммуносорбентов (МИС) [9]. Белковым лигандом ее служил антигенный спаечный комплекс (АСК), выделенный из внутрибрюшных спаек оперированных больных. Диагностическим разведением сывороток больных являлся титр 1:80. МИС также позволяет контролировать эффективность проводимой противоспаечной терапии по результатам иммуноферментного анализа (ИФА) сывороток больных с тест-системой. Снижение количества положительных реакций агглютинации свидетельствует о положительном результате проводимой противоспаечной терапии. Реакция сывороток этих 82 пациентов с МИС тест-системой была положительной в диагностическом разведении. Результаты ИФА сывороток остальных 62 пациентов были отрицательными, так как реагировали с МИС с иммобилизированными антигенными комплексами из спаек в недиагностических разведениях.
Все больные разделены на 2 группы, равнозначные по возрасту, полу, патологии, прогностическим критериям, определяющим развитие адгезивного процесса, сопутствующей патологии, ацетиляторной активности организма. Группы были рандомизированы случайным порядком слепым методом. Первая группа (контрольная) – это 41 пациент, которым для профилактики развития послеоперационного адгезивного процесса проводилась противоспаечная терапия. Вторую (основную) группу составил 41 больной, лечение которых дополнялось элементами Fast-Track.
В контрольной группе у 41 больного выполнялась аппендэктомия традиционно. Для обезболивания применяли местную инфильтрационную анестезию 0,5%-ным раствором новокаина, внутривенный наркоз или, по показаниям, проводили эндотрахеальный наркоз. Хирургический доступ по Волковичу–Дьяконову обеспечивали скальпелем и ножницами. Кровотечение останавливали путем перевязывания сосудов. При выполнении аппендэктомии культя червеобразного отростка перевязывалась кетгутом с последующим ее погружением кисетным швом в купол слепой кишки.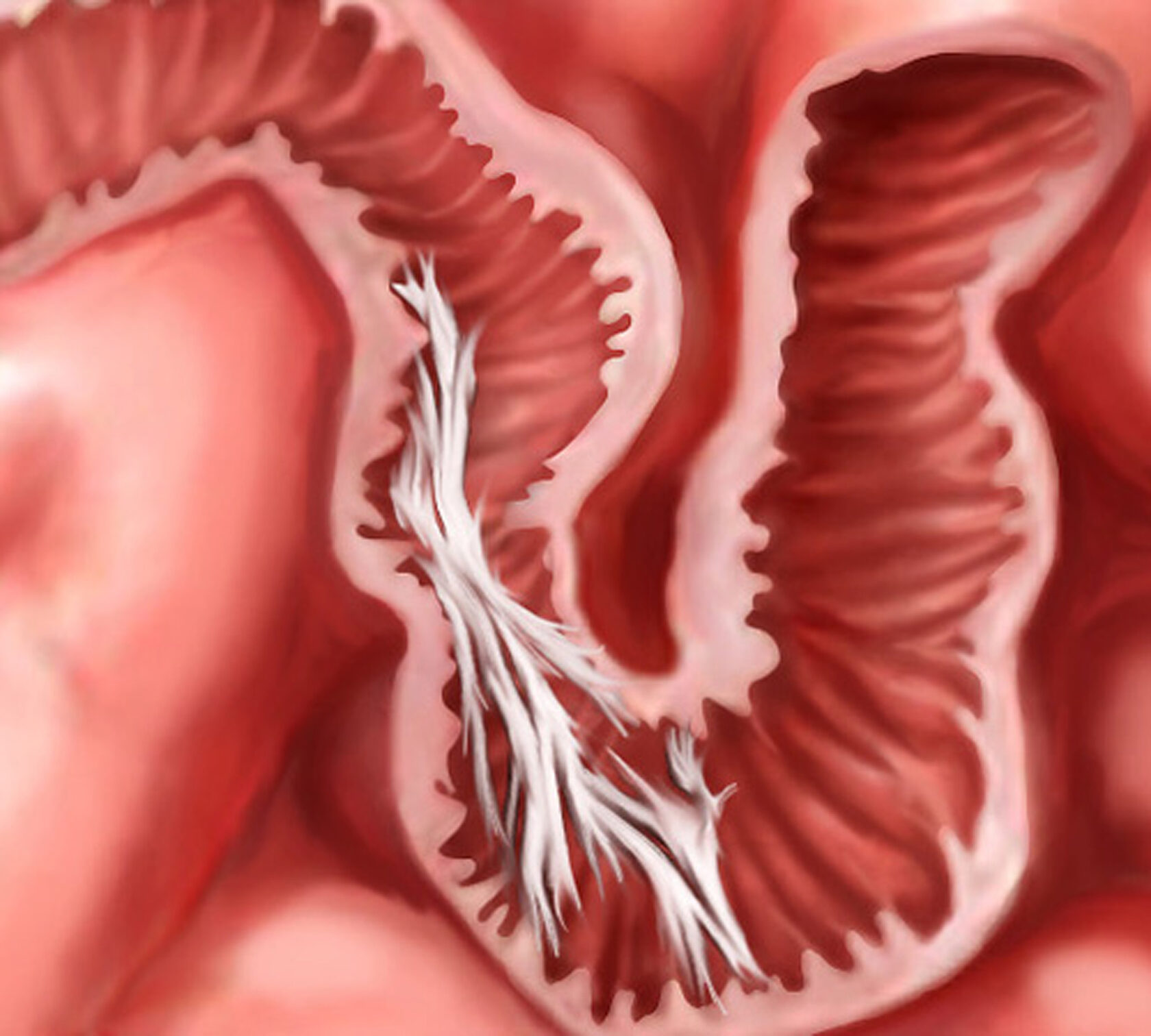 При гангренозном аппендиците у 10 (24,4%) пациентов для дренирования брюшной полости использовали полихлорвиниловые трубки. Ушивание послеоперационной раны осуществляли послойно: брюшина, мышцы, подкожная клетчатка – кетгутом, апоневроз и кожа – отдельными лавсановыми швами. В послеоперационном периоде с целью обезболивания использовали опиоидные анальгетики.
При гангренозном аппендиците у 10 (24,4%) пациентов для дренирования брюшной полости использовали полихлорвиниловые трубки. Ушивание послеоперационной раны осуществляли послойно: брюшина, мышцы, подкожная клетчатка – кетгутом, апоневроз и кожа – отдельными лавсановыми швами. В послеоперационном периоде с целью обезболивания использовали опиоидные анальгетики.
При лечении больных основной группы, наряду с профилактической противоспаечной терапией, применяли элементы мультимодального подхода к лечению (Fast-Track), о которых больных информировали до операции. Кожные покровы в зоне хирургического вмешательства обрабатывались субэритемными дозами ультрафиолетового облучения за 10-15 мин. до операции. Антибиотикопрофилактика осуществлялась с помощью непрямого эндолимфатического введения подкожно в области стопы 1,0 г цефазолина + 300 мг метронидазола + 4 мл 2%-ного раствора лидокаина.
В обязательном порядке на протяжении всего оперативного вмешательства обеспечивалась нормотермия, так как интраоперационная гипотермия влечет за собой ухудшение гемостаза с увеличением кровопотери и повышение потребления кислорода с высоким риском ишемии тканей.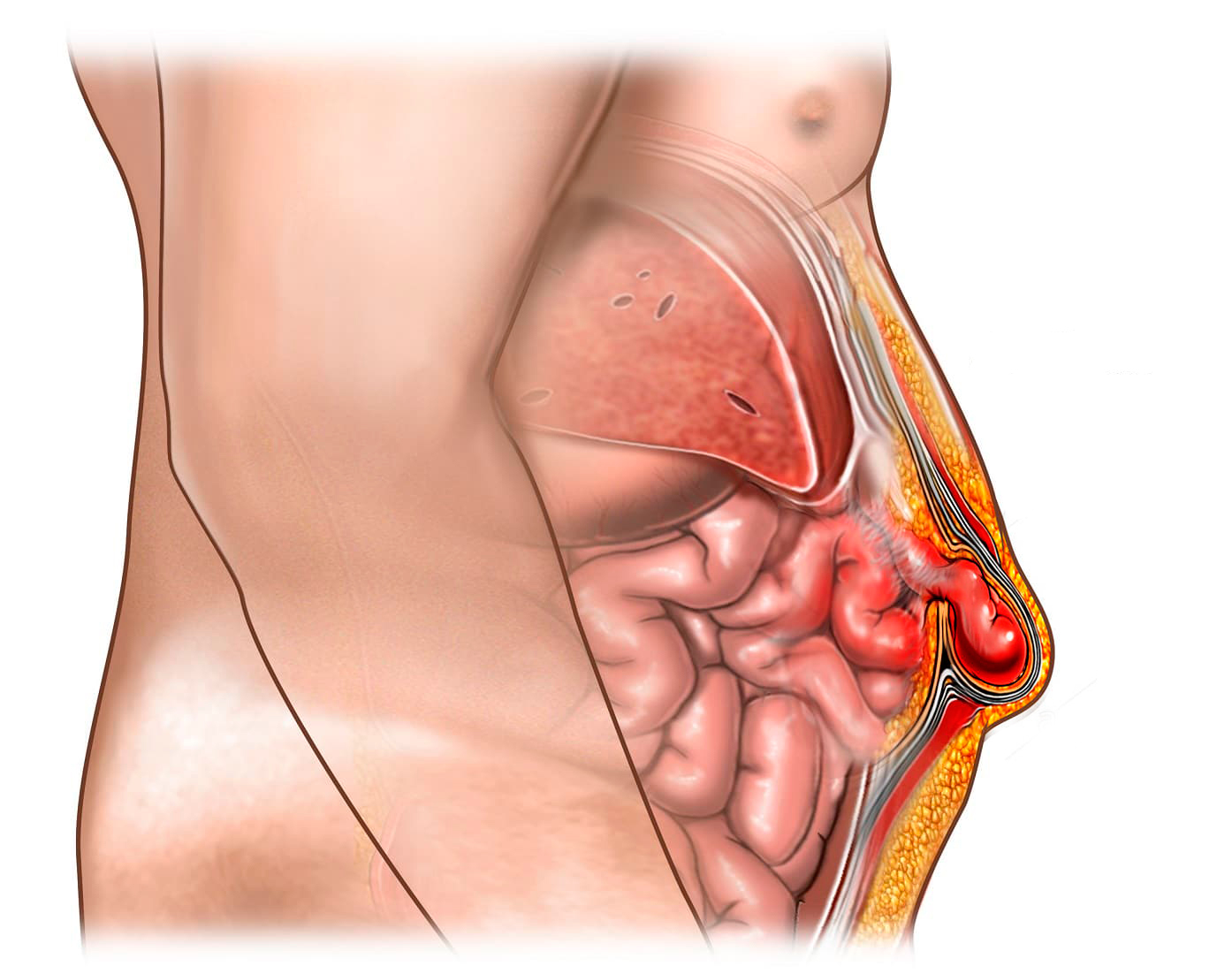
Интраоперационное обезболивание осуществлялось проведением тотальной внутривенной анестезии: 1%-ный р-р пропофола 4-8 мг мг/ч в сочетании с 5%-ным раствором кетамина 3-4 мг/кг массы тела. Спинномозговую анестезию применяли по показаниям, в основном больным с выраженной патологией со стороны сердечно-сосудистой системы, а также пациентам старше 60 лет. С этой целью использовали 15-20 мг 0,5%-ного раствора наропина. Применяли классический хирургический доступ по Волковичу-Дьяконову, пользуясь монополярным электроножом «Сургитрон».
С целью минимизации воспалительной реакции в кишечной стенке и окружающих тканях, предупреждения оставления замкнутой полости при выполнении аппендэктомии культю червеобразного отростка, не перевязывая, погружали в купол слепой кишки кисетным швом. От дренирования брюшной полости отказались. При закрытии раны передней брюшной стенки не производили ушивания париетальной брюшины, так как при ушивании брюшины нарушается кровоснабжение, что приводит к развитию ишемии, что способствует развитию сращений в брюшной полости. Шов апоневроза и внутрикожный шов кожной раны осуществляли мононитью Prolen, минимизируя нарушение кровообращения в тканях. Перед наложением внутрикожного шва осуществляли профилактику гнойно-септических осложнений в ране, промывая ее в течение трех минут 3%-ной перекисью водорода с последующей обработкой 0,5%-ным раствором хлоргексидина.
Шов апоневроза и внутрикожный шов кожной раны осуществляли мононитью Prolen, минимизируя нарушение кровообращения в тканях. Перед наложением внутрикожного шва осуществляли профилактику гнойно-септических осложнений в ране, промывая ее в течение трех минут 3%-ной перекисью водорода с последующей обработкой 0,5%-ным раствором хлоргексидина.
В послеоперационном периоде обезболивание проводили внутривенным капельным или внутримышечным введением 5%-ного кетопрофена 100 мг х 2 раза в сутки, избегая применения опиоидных анальгетиков. По показаниям, для усиления анальгетического эффекта, однократно внутримышечно вводили 100 мг 5%-ного трамадола.
Энтеральное питание начинали спустя 6 ч после операции. Для профилактики развития внутрибрюшных сращений осуществляли раннюю активацию больных (в течение первого дня после операции до 6 ч вне кровати), стимуляцию кишечной перистальтики.
Противоспаечная терапия пациентам обеих групп включала несколько этапов.
В течение первых трех суток послеоперационного периода внутривенно вводили озонированный физиологический раствор хлорида натрия в концентрации 1,3 мг/л.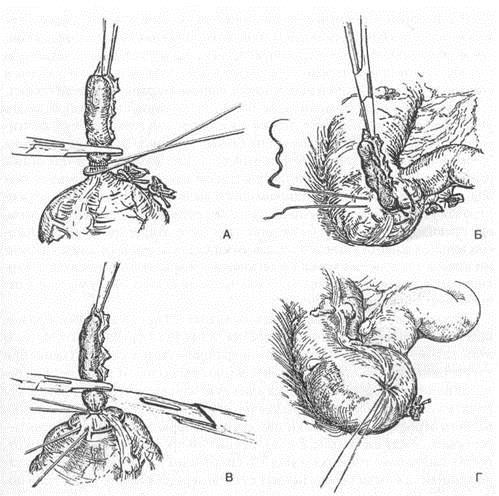 В связи с тем, что у пациентов, склонных к формированию внутрибрюшных спаек, наблюдается статистически значимое состояние умеренной гиперкоагуляции, то со 2-3-х суток после хирургического вмешательства они получали фрагмин 0,3 мл/сут. (клексан 0,4 мл/сут.). Начиная с пятого дня после операции 1 раз в 3 сут. вводили 3000 ЕД препарата лонгидаза (бовгиалуронидаза), которая снижает вязкость гиалуроновой кислоты и доступность коллагена для фиброкластов и, как следствие, препятствует формированию спаек.
В связи с тем, что у пациентов, склонных к формированию внутрибрюшных спаек, наблюдается статистически значимое состояние умеренной гиперкоагуляции, то со 2-3-х суток после хирургического вмешательства они получали фрагмин 0,3 мл/сут. (клексан 0,4 мл/сут.). Начиная с пятого дня после операции 1 раз в 3 сут. вводили 3000 ЕД препарата лонгидаза (бовгиалуронидаза), которая снижает вязкость гиалуроновой кислоты и доступность коллагена для фиброкластов и, как следствие, препятствует формированию спаек.
Физиотерапевтический комплекс включал комбинированное применение магнито- и лазеротерапии: начиная с 4-5-х суток после операции выполнялась терапия импульсным магнитным полем, затем – лазеротерапия. Через 3-4 нед. после операции амбулаторно пациенты получали электрофорез с лонгидазой 500 ЕД на буферном растворе по классической методике № 5-7 от аппарата «Поток-1», продолжительность воздействия составляла 15 мин.
Статистическая обработка полученных результатов проводилась методом вариационной статистики и корреляционного анализа с помощью программы Microsoft Excel 2007 (Windows)./Laparoscopy-56a1c4595f9b58b7d0c268c3.jpg) Анализ проводился с использованием программы STATISTICA 6,0.
Анализ проводился с использованием программы STATISTICA 6,0.
Результаты исследования и заключение. Прослежена динамика взаимодействия антител сывороток крови больных после аппендэктомии на 5, 14 и 28-е сутки послеоперационного периода с АСК МИС. Часть исследований выполнена в амбулаторных условиях.
В контрольной группе у 41 пациента в диагностическом разведении во все периоды исследования реакция агглютинации была положительной. По мере удлинения сроков, прошедших после аппендэктомии, увеличивалось количество положительных реакций в больших разведениях – 1:160, 1:320 и 1:640 (рис. 1).
Рис. 1. Динамика изменений числа реакций агглютинации сывороток крови больных контрольной группы с МИС в разные сроки исследования
Проведенные исследования показали, что у пациентов контрольной группы, по мере увеличения сроков послеоперационного периода, нарастает количество больных, сыворотки которых, даже в больших разведениях, вступали в реакцию агглютинации с АСК МИС.
Изучена динамика изменений числа реакций агглютинации разных разведений сывороток крови 41 пациента основной группы с МИС в те же сроки исследования (рис. 2).
Рис. 2. Динамика изменений числа реакций агглютинации сывороток крови больных основной группы с МИС в разные сроки исследования
На фоне применения в лечении больных с острым аппендицитом элементов мультимодального подхода в сочетании с противоспаечной терапией, по мере удлинения сроков послеоперационного периода, отмечалось однонаправленное снижение числа реакций агглютинации во всех разведениях сыворотки пациентов с АСК МИС. Только у 2 (4,9%) больных через 2 нед. регистрировалась реакция агглютинации с титром сыворотки крови 1:640, а через 4 нед. таких реакций не было. К 28 суткам сыворотки крови 20 (48,8%) пациентов даже в диагностическом титре 1:80 не вступали в реакцию агглютинации с АСК МИС.
Выводы
1. Факторами риска развития внутрибрюшных спаек после аппендэктомии являются патология органов пищеварения, соединительной ткани, аллергия и фенотип быстрого ацетилирования.
2. По динамике изменений количества реакций АСК + антитело в разных титрах сыворотки крови больных после аппендэктомии можно судить о степени активности процессов, происходящих в формирующихся патологических спайках и эффективности проводимой противоспаечной терапии.
3. Проведение противоспаечной терапии в сочетании с элементами Fast-Track хирургии дает более выраженный эффект в предупреждении формирования внутрибрюшных сращений.
Библиографическая ссылка
Лаврешин П.М., Гобеджишвили В.К., Гобеджишвили В.В., Кочкаров Э.В., Байчоров Х.М. ПРОГНОЗИРОВАНИЕ И ПРОФИЛАКТИКА РАЗВИТИЯ ВНУТРИБРЮШНЫХ СПАЕК ПОСЛЕ АППЕНДЭКТОМИИ // Современные проблемы науки и образования. – 2018. – № 1. – С. 83-83;URL: https://science-education.ru/ru/article/view?id=27436 (дата обращения: 07.08.2021).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Спаечная болезнь брюшной полости: долгое течение, трудное лечение
Фото носит иллюстративный характер. Из открытых источников
Из открытых источников
Николай Сивец, заведующий хирургическим отделением 6-й ГКБ Минска, доктор мед. наук, профессор кафедры военно-полевой хирургии БГМУ:
— Спаечной болезнью называют патологические состояния, связанные с образованием спаек в брюшной полости при ряде заболеваний, при травматических повреждениях внутренних органов, в т. ч. при операционной травме. Относится к числу еще не решенных проблем абдоминальной хирургии. В большинстве случаев — неизбежный брак именно хирургии, а не хирурга. Врач, спасая больного от одного смертельного заболевания, вынужденно способствует возникновению нового.
Большой вклад в изучение спаечной болезни внес Н. И. Пирогов, первым в России выполнивший операцию под эфирным наркозом по поводу странгуляционной тонкокишечной непроходимости. В 1914 году немецкий хирург Эрвин Пайр опубликовал 157 случаев спаек брюшной полости после различных вмешательств и впервые поставил вопрос о необходимости профилактики развития спаек. Исследования продолжили В. А. Оппель, Ю. М. Дедерер, В. А. Блинов.
Исследования продолжили В. А. Оппель, Ю. М. Дедерер, В. А. Блинов.
С развитием хирургии шире становился диапазон операций. Чаще возникали и болезненные состояния, обозначаемые как спайки, спаечная непроходимость, спаечная болезнь. Изучение процесса спайкообразования показало, что болезненные состояния, сопровождающие образование спаек, дают значительные варианты клинических проявлений, обозначаемых симптомокомплексом спаечной болезни. Установлено: в основе спаечного процесса лежат нарушения функции брюшины, связанные с гипоксией, развивающейся вследствие длительного воспалительного процесса, что приводит к нарушению ее фибринолитической функции (А. Н. Дубяга, 1987; Р. А. Женчевский, 1989; D. M. Scott-Combes, 1995; J. N. Thompson, 1995; S. A. Whawell, 1995).
Наличие спаек приводит к снижению качества жизни, хроническим болям в животе, бесплодию у женщин, угрожает кишечной непроходимостью. По данным ряда авторов, 1% перенесших операции на органах брюшной полости ежегодно лечатся от спаечной болезни.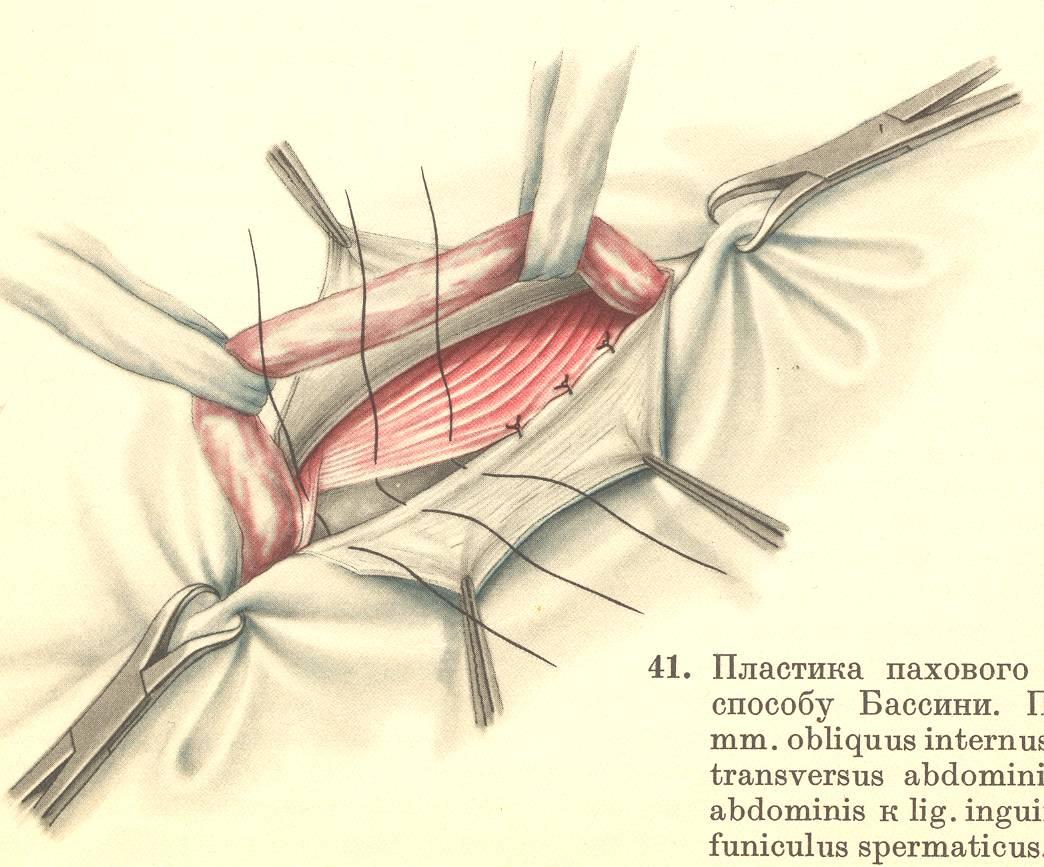 Внутрибрюшные сращения после манипуляций хирурга на органах брюшной полости возникают в 80–90% случаев. Частота развития рецидива острой спаечной непроходимости кишечника — 30–69%, повторные операции усугубляют состояние и приводят к летальным исходам в 13–55% случаев.
Внутрибрюшные сращения после манипуляций хирурга на органах брюшной полости возникают в 80–90% случаев. Частота развития рецидива острой спаечной непроходимости кишечника — 30–69%, повторные операции усугубляют состояние и приводят к летальным исходам в 13–55% случаев.
Ведущие моменты в образовании спаек:
- заболевания органов брюшной полости в сочетании с операционной травмой;
- ушибы и травмы живота;
- пороки развития органов брюшной полости.
Существует множество классификаций спаечной болезни, однако в практической работе чаще всего применяется классификация по Д. П. Чухриенко.
Масштабы спаечного процесса — от тотального до образования отдельных тяжей, фиксированных в двух точках. Как правило, спаечный процесс сильнее выражен в зоне операции.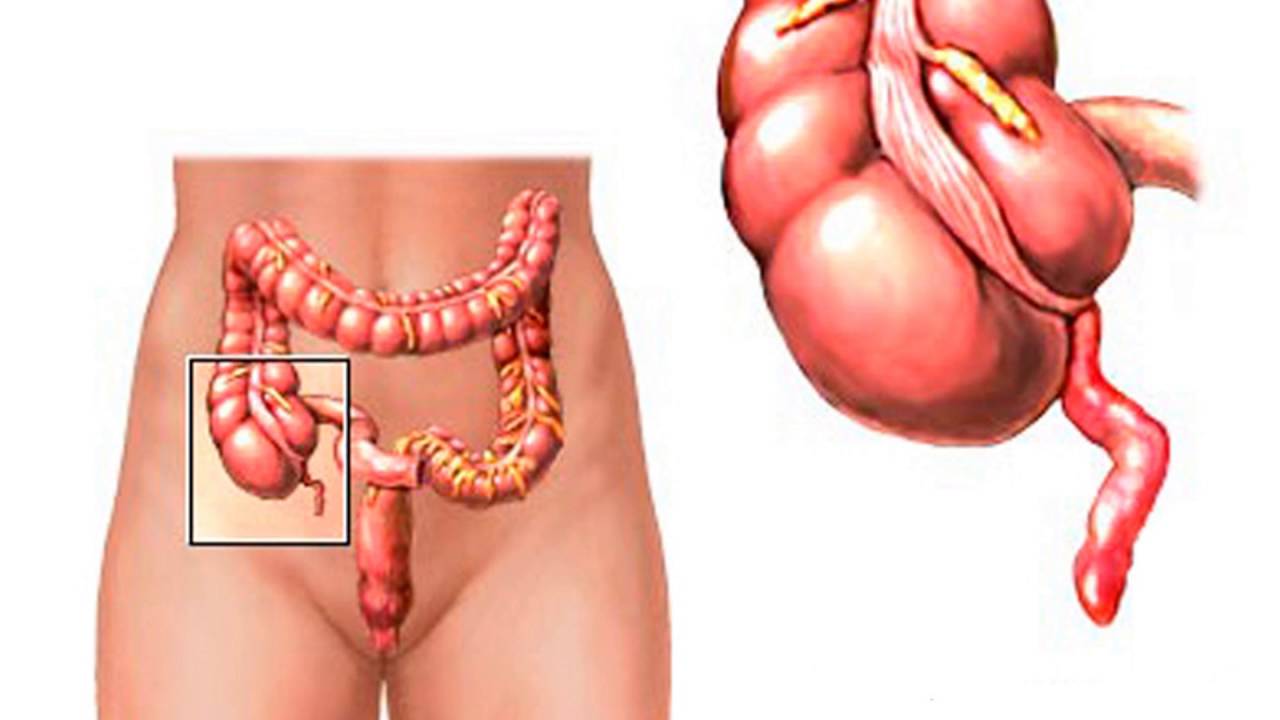 Часто петли кишок припаиваются к послеоперационному рубцу или фиксируются к стенкам послеоперационного грыжевого мешка.
Часто петли кишок припаиваются к послеоперационному рубцу или фиксируются к стенкам послеоперационного грыжевого мешка.
Клинические проявления — от незначительных болей в животе до тяжелых форм острой кишечной непроходимости. Одна из основных жалоб — постоянная боль по всему животу без четкой локализации. Также отмечаются тошнота, нередко рвота, вздутие живота, урчание в кишечнике, затруднение отхождения газов и стула, желудочно-кишечный дискомфорт. Имеют место функциональные расстройства со стороны других органов, вовлеченных в спаечный процесс. При спаечной болезни с преобладанием болевого синдрома характерных изменений показателей периферической крови, функций печени, органов ЖКТ обычно не наблюдается.
Для установления диагноза «спаечная болезнь» необходимо провести рентгенологическое обследование ЖКТ, т. к. наличие лапаротомий в анамнезе еще не говорит о присутствии спаек в брюшной полости. Рентгенодиагностика основывается на обнаружении деформаций, необычной фиксации, сращений с брюшной стенкой в полипозиционном исследовании.
Лапароскопия до недавнего времени была противопоказана из-за высокого риска повреждения внутренних органов. Сейчас ее применяют при спаечной болезни как с диагностической, так и с лечебной целью.
Нередко эффективной в плане диагностики оказывается фиброколоноскопия.
Лабораторные данные не дают ничего патогномоничного.
Лечение трудное: никогда нельзя быть уверенным, что лапаротомия, произведенная при спаечной болезни, ликвидирует причины, вызвавшие спаечный процесс.
Вмешательства чаще выполняются по экстренным показаниям. В плановом порядке оперируются пациенты с хронической обтурационной и рецидивирующей спаечной непроходимостью.
В сложной ситуации оказывается хирург при наличии плотного конгломерата кишечных петель. Рациональным будет наложение выключающего обходного анастомоза; радикальным, оптимальным для больного — резекция всего конгломерата.
Самая серьезная проблема — рецидивирующая спаечная непроходимость кишечника, собственно спаечная болезнь.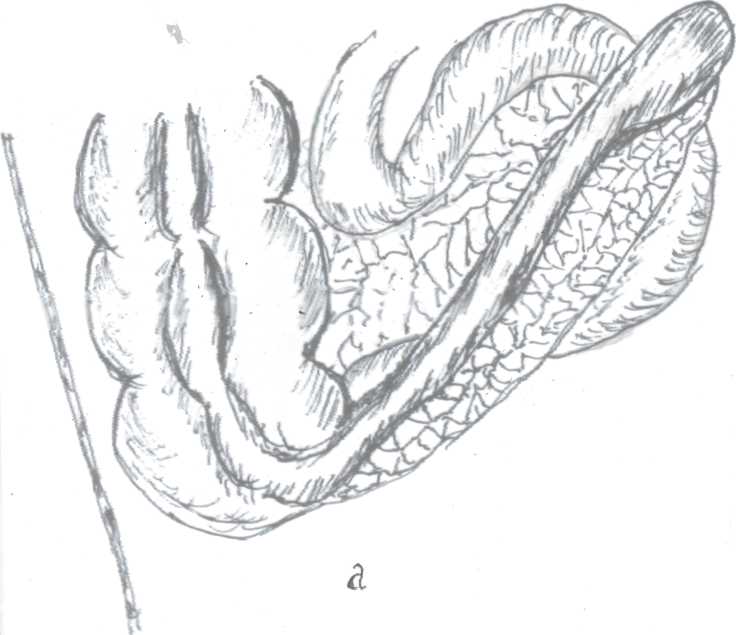
Операции различны — в зависимости от характера сращений и вида кишечной непроходимости. Наиболее частая — разделение спаек. Плоскостные спайки, вызывающие перегибы, перетяжки, образование двустволок, рассекают. Соединительнотканные тяжи иссекают у места их прикрепления. Десерозированные поверхности на кишке перитонизируют путем наложения узловых швов на стенку кишки. При рубцовых спайках, деформирующих петли кишок без нарушения питания стенки, обычно накладывают обходные анастомозы между петлями тонких кишок, между тонкой и толстой кишкой, реже — между отделами толстой.
Важен выбор доступа. Многих оперируют не по разу — передняя брюшная стенка у них с рубцами. Поэтому лучшим доступом большинство хирургов считает нижнесрединную лапаротомию, которая при необходимости может быть расширена кверху. Доступ через старый операционный рубец чреват вскрытием просвета кишки.
Разрезы передней брюшной стенки должны быть достаточными. Брюшину не следует грубо захватывать и вытягивать на края раны; салфетки, введенные в брюшную полость, не фиксировать к брюшине. Необходимо избегать обширной эвентрации кишечных петель и высыхания висцеральной брюшины, их покрывающей. Кишечные петли укрывать влажными салфетками, смоченными изотоническим раствором хлорида натрия. Во время операции нужен тщательный гемостаз, а излившаяся кровь должна быть своевременно эвакуирована. Важно предупреждать попадание на париетальную и висцеральную брюшину растворов йода, спирта, масел, мелких инородных тел, сухих антибиотиков.
Необходимо избегать обширной эвентрации кишечных петель и высыхания висцеральной брюшины, их покрывающей. Кишечные петли укрывать влажными салфетками, смоченными изотоническим раствором хлорида натрия. Во время операции нужен тщательный гемостаз, а излившаяся кровь должна быть своевременно эвакуирована. Важно предупреждать попадание на париетальную и висцеральную брюшину растворов йода, спирта, масел, мелких инородных тел, сухих антибиотиков.
Случай из практики
Больной К., 55 лет. Врач по специальности. Обратился в хирургическое отделение 6-й ГКБ Минска в плановом порядке для консультации с направительным диагнозом «спаечная болезнь брюшной полости с эпизодами кишечной непроходимости». Жалуется на периодическое вздутие живота, приступы болей последние 3 месяца, тошноту, задержку отхождения газов и стула.
В 1971 году в возрасте 10 лет оперирован по поводу острого деструктивного аппендицита с разлитым перитонитом. Проведена аппендэктомия, брюшная полость дренирована. Через 2 недели повторно оперирован в связи с развившейся ранней послеоперационной спаечной кишечной непроходимостью. Выполнена лапаротомия, спайки разделены.
Через 2 недели повторно оперирован в связи с развившейся ранней послеоперационной спаечной кишечной непроходимостью. Выполнена лапаротомия, спайки разделены.
Спустя 10 лет оперирован в одной из клиник Минска по поводу острой спаечной кишечной непроходимости: лапаротомия, спайки рассечены, кишечная непроходимость ликвидирована. Через год в другой клинике снова оперирован по поводу острой спаечной кишечной непроходимости. Имел место массивный спаечный процесс в брюшной полости. Войти в полость удалось только путем иссечения внутренних листков влагалищ прямых мышц живота в мезогастрии.
При ревизии органов брюшной полости выявлено массивное распространение спаек по петлям тонкого и толстого кишечника с вовлечением в процесс большого сальника, париетальной и висцеральной брюшины. В правой половине брюшной полости обнаружен конгломерат из петель тонкого кишечника, слепой, восходящей и правой половины поперечно-ободочной кишки. Попытка выделить петли кишечника из конгломерата безуспешна./GettyImages-154725275-56c40d663df78c0b1399f650.jpg) Операция завершена наложением обходного илеотрансверзоанастомоза «бок в бок».
Операция завершена наложением обходного илеотрансверзоанастомоза «бок в бок».
Пациент выписан по выздоровлению. Около 20 лет выраженных симптомов нарушения пассажа по кишечнику не было.
Медленное ухудшение началось приблизительно 3 года назад, в течение последних 6 месяцев — интенсивное. Задержка стула и газов на 2–3 дня стала постоянным явлением. Пациент отказался от твердой и грубой пищи, стал есть мало. За 2 месяца до обращения в 6-ю ГКБ Минска принимал только жидкую пищу — часто, небольшими порциями. Для обеспечения пассажа по кишечнику менял положение тела и массировал переднюю брюшную стенку. Началось похудание, снижение работоспособности. В последние 3 недели рацион включал жидкие супы, детские гомогенизированные смеси и жидкий шоколад.
При первичном осмотре — пациент c пониженным питанием, однако без признаков истощения. Кожа обычной окраски, суховатая. Легкие, сердце — без особенностей. Живот не вздут. Имеются рубцы после аппендэктомии и верхнесреднесрединной лапаротомии. При пальпации живот мягкий, слабо болезненный в мезогастрии. По правому боковому каналу определяется инфильтрат без четких границ. Симптомы раздражения брюшины отрицательные.
При пальпации живот мягкий, слабо болезненный в мезогастрии. По правому боковому каналу определяется инфильтрат без четких границ. Симптомы раздражения брюшины отрицательные.
Клинический диагноз при поступлении: «спаечная болезнь брюшной полости с хроническим нарушением пассажа по кишечнику».
Общеклинические анализы пациента без существенных отклонений.
На рентгенограмме легочные поля без видимых инфильтративных изменений. Усилен, обогащен легочной рисунок в прикорневых отделах, корни малоструктурные, несколько расширены. Сердце не расширено. Аорта уплотнена, развернута.
Выполнена фиброколоноскопия, к которой пациент во избежание острой спаечной кишечной непроходимости готовился сам в течение 2 дней (отказ от питания и питья; ни фортранс, ни очистительные клизмы не применялись). Проблем для осмотра кишечника при колоноскопии не возникло. Эндоскоп введен в купол слепой кишки. Просвет кишки обычный. В нем до печеночного угла незначительное количество промывных вод. Стенки кишки эластичны. Перистальтика, складки не изменены. Слизистая оболочка блестящая, розовая. Сосудистый рисунок в норме. Баугиниева заслонка хорошо выражена. Интубирован терминальный отдел подвздошной кишки. Просвет обычный, на слизистой уплощенные эрозии под фибрином. В просвете восходящей кишки большое количество сформированных каловых масс. В поперечно-ободочной кишке широкое устье илеотрансверзоанастомоза. Эндоскоп проведен в отводящую кишку на глубину 40–50 см. Просвет обычный. На слизистой множественные плоские эрозии на грани изъязвлений, под фибрином. Биопсия (3 фрагмента). Интубирована приводящая кишка на глубину до 35 см (без особенностей).
Стенки кишки эластичны. Перистальтика, складки не изменены. Слизистая оболочка блестящая, розовая. Сосудистый рисунок в норме. Баугиниева заслонка хорошо выражена. Интубирован терминальный отдел подвздошной кишки. Просвет обычный, на слизистой уплощенные эрозии под фибрином. В просвете восходящей кишки большое количество сформированных каловых масс. В поперечно-ободочной кишке широкое устье илеотрансверзоанастомоза. Эндоскоп проведен в отводящую кишку на глубину 40–50 см. Просвет обычный. На слизистой множественные плоские эрозии на грани изъязвлений, под фибрином. Биопсия (3 фрагмента). Интубирована приводящая кишка на глубину до 35 см (без особенностей).
Заключение: состояние после наложения илеотрансверзоанастомоза (функционирует). Диффузный эрозивный илеит отводящей кишки (болезнь Крона?).
Рентгенологическое исследование кишечника с пассажем сернокислого бария решено не выполнять, дабы не спровоцировать острую спаечную кишечную непроходимость. Клиническая картина и данные колоноскопии достаточные для принятия обоснованного решения о выполнении хирургического вмешательства в плановом порядке.
Пациент оперирован под эндотрахеальным наркозом. Иссечен старый операционный рубец. Верхнесрединная лапаротомия с обходом пупка слева. Свободная брюшная полость как таковая отсутствует. Массивный спаечный процесс после предыдущих операций. К передней брюшной стенке на всем протяжении операционного рубца «вмурованы» петли тонкого кишечника, поскольку брюшина передней брюшной стенки была удалена на предыдущей операции. С техническими трудностями выполнена мобилизация проксимального отдела тонкой кишки. Кишка имеет ригидную стенку, диаметр около 6 см. Выявлено, что в 150 см от трейцевой связки имеется илеотрансверзоанастомоз. Дальнейшая мобилизация позволила установить в области илеотрансверзоанастомоза конгломерат петель тонкого кишечника. Конгломерат разделен, однако сами петли тонкого кишечника со стороны слепой кишки рубцово изменены и признаны функционально несостоятельными. Пальпаторно определяется стриктура отводящего сегмента илеотрансверзоанастомоза. Прослежен ход тонкой кишки от трейцевой связки до илеотрансверзоанастомоза. Последний наложен антиперистальтически.
Последний наложен антиперистальтически.
По правому боковому каналу имеется конгломерат петель тонкого кишечника, не разделенный на предыдущей операции. Попытка его разделения оказалась безуспешной. В результате тщательной ревизии установлено, что причиной нарушения пассажа по тонкой кишке являются множественные ее спайки и перегибы, конгломерат кишечных петель по правому боковому каналу, а также стриктура илеотрансверзоанастомоза. Спайки, насколько это возможно, разъединены. Петли кишечника расправлены по левой половине брюшной полости. Справа разделить петли тонкого кишечника без их повреждения нереально. Показана правосторонняя гемиколэктомия. Единым блоком мобилизован конгломерат кишечных петель, включающий около 80 см рубцово-измененной, со спайками подвздошной кишки, слепую, восходящую и правую половину поперечно-ободочной кишки с илеотрансверзоанастомозом. Правосторонняя гемиколэктомия выполнена. Сформирован изоперистальтический илеотрансверзоанастомоз «конец в конец» двухрядным швом. Анастомоз проходим, наложен без натяжения. Ушито «окно» в брыжейке кишечника. Частично восстановлена целостность брюшины правого бокового канала. Дренажная трубка по правому боковому каналу и в малый таз, а также по левому боковому каналу. Брюшная полость осушена. Рана передней брюшной стенки послойно ушита с наложением механического кожного шва. Повязка. Длительность операции — 9 часов 15 минут.
Анастомоз проходим, наложен без натяжения. Ушито «окно» в брыжейке кишечника. Частично восстановлена целостность брюшины правого бокового канала. Дренажная трубка по правому боковому каналу и в малый таз, а также по левому боковому каналу. Брюшная полость осушена. Рана передней брюшной стенки послойно ушита с наложением механического кожного шва. Повязка. Длительность операции — 9 часов 15 минут.
Макропрепарат: рубцово-измененные петли тонкого кишечника (около 80 см подвздошной кишки), слепая, восходящая и половина поперечно-ободочной с илеотрансверзоанастомозом общей длиной около 140 см.
Гистологическое заключение: фрагменты тонкой и толстой кишок с десквамацией эпителия в просвете, геморрагиями, очаговыми некробиотическими изменениями слизистого слоя толстой кишки, скудной лимфолейкоцитарной инфильтрацией в слизистом и подслизистом слоях. Со стороны серозы — разрастание фиброзной ткани с неоангиогенезом, лейкоцитарной инфильтрацией. В краях резекции — аналогичные изменения./GettyImages-154725275-56c40d663df78c0b1399f650.jpg) Брыжейка с полнокровными сосудами, лимфатическими узелками с синусовым гистиоцитозом, участками фиброзной ткани.
Брыжейка с полнокровными сосудами, лимфатическими узелками с синусовым гистиоцитозом, участками фиброзной ткани.
Заключительный клинический диагноз: хроническая спаечная болезнь брюшной полости с тотальным спаечным процессом и нарушением пассажа по кишечнику. Рубцовая стриктура илеотрансверзоанастомоза.
Операция: лапаротомия, ликвидация спаечного процесса, правосторонняя гемиколэктомия с резекцией илеотрансверзоанастомоза и формированием нового илеотрансверзоанастомоза «конец в конец».
Послеоперационный период протекал гладко, дренажи удалены на 3-и–4-е сутки, рана зажила первичным натяжением. Пациент выписан с выздоровлением. Стул на день выписки и позже — 3 раза в сутки. Признаков нарушения пассажа по кишечнику в ближайшем послеоперационном периоде не отмечается.
Выводы:
1. Операции при длительно протекающей спаечной болезни органов брюшной полости с хроническим нарушением пассажа по кишечнику предпочтительнее проводить в плановом порядке, в дневное время, подготовленной хирургической бригадой.
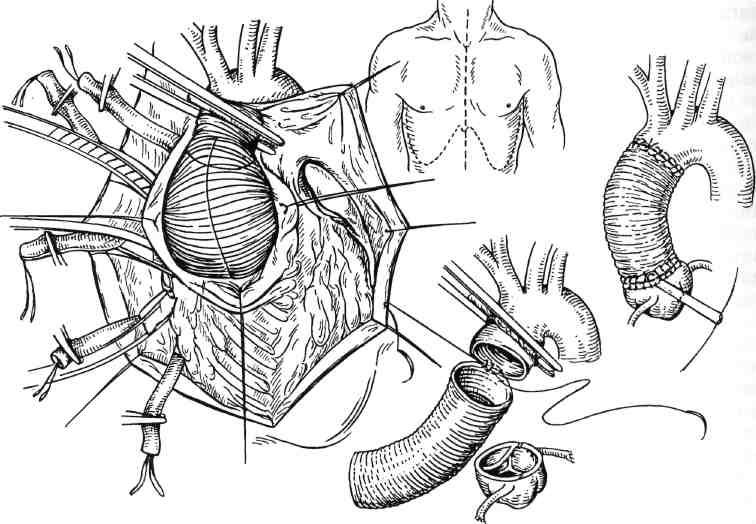
2. Во избежание повреждения петель тонкого кишечника лучшим доступом следует считать нижнесрединную лапаротомию, которая при необходимости может быть расширена кверху.
3. Рационально накладывать выключающий обходной анастомоз; радикальный, оптимальный для больного вариант — резекция всего конгломерата.
4. Оперируя пациента со спаечной болезнью, необходимо соблюдать ряд известных мер, предупреждающих рецидив спайкообразования.
Медицинский вестник, 18 июля 2016
Диагностика, профилактика и лечение внутрибрюшных спаек после аппендэктомии Текст научной статьи по специальности «Клиническая медицина»
Лаврешин П.М., Гобеджишвили В.К., Ефимов А.В., и др. ДИАГНОСТИКА, ПРОФИЛАКТИКА И ЛЕЧЕНИЕ ВНУТРИБРЮШНЫХ СПАЕК ПОСЛЕ АППЕНДЭКТОМИИ
ДИАГНОСТИКА, ПРОФИЛАКТИКА И ЛЕЧЕНИЕ ВНУТРИБРЮШНЫХ СПАЕК ПОСЛЕ АППЕНДЭКТОМИИ
Лаврешин П.М.2, Гобеджишвили В.К.2, Ефимов А.В.1, УДК: 616.346.2-089.87-007.274
Жерносенко А.О.1, Гобеджишвили В.В.2, Кочкаров Э.В.2, Овсянникова Н.А.2
1 Туапсинская районная больница № 3, Туапсе
2 Ставропольский ГМУ, Ставрополь
Резюме
Представлены результаты хирургического лечения 240 больных острым аппендицитом. В диагностике острого аппендицита использовали клинические, лабораторные (активностью фермента N-ацетилтрансферазы, тест-систему на основе сорбентов с магнитными свойствами с иммобилизированным гранулированным антигеном из спаечной ткани), инструментальные методы исследования. В первую (контрольную) группу вошло 240(50%) больных, которым выполнялась традиционная аппендэктомия. С 2017 года при лечении 240 больных острым аппендицитом (основная группа) применяли элементы «Fast-Track» хирургии. Всем больным с диагностированным спаечным процессом на ранних стадиях его развития проводилась противоспаечная терапия.
Диагностическая ценность УЗ-исследования в выявлении формирующихся внутрибрюшных спаек оказалась ниже, чем у тест-системы на основе сорбентов с магнитными свойствами с иммобилизированным гранулированным антигеном из спаечной ткани. Мультимодальный подход в лечении острого аппендицита позволил сократить формирование послеоперационных внутрибрюшных спаек с 10,2% до 5,8%.
Ключевые слова: острый аппендицит, прогнозирование, профилактика, внутрибрюшные спайки, лечение.
DIAGNOSTICS, PROPHYLAXIS AND TREATMENT OF INTRAABDOMINAL ADHESIONS AFTER APPENDECTOMY
Lavreshin P.M., Gobedzhishvili V.K., Efimov A.V., ZHernosenko A.O., Gobedzhishvili V.V., Kochkarov EH.V., Ovsyannikova N.A.
The results of surgical treatment of 240 patients with acute appendicitis are presented. In the diagnosis of acute appendicitis, clinical, laboratory (N-acetyltransferase enzyme activity, a sorbent-based test system with magnetic properties with immobilized granulated antigen from adhesive tissue), instrumental methods of investigation were used. The first (control) group included 240 (50%) patients who underwent traditional appendectomy. Since 2017, with the treatment of 240 patients with acute appendicitis (the main group), the elements of “Fast-Track” surgery have been used. All patients with a diagnosed adhesive process in the early stages of its development were treated with anti-adhesion therapy.
The diagnostic value of the ultrasound examination in detecting the formed intraabdominal adhesions was lower than that of the sorbent-based test system with magnetic properties with immobilized granulated antigen from the adhesive tissue. The multimodal approach in the treatment of acute appendicitis made it possible to reduce the formation of postoperative intra-abdominal adhesions from 10.2% to 5.8%.
Keywords: acute appendicitis, prognosis, prevention, intra-abdominal adhesions, treatment.
В структуре абдоминальной ургентной хирургической патологии острый аппендицит занимает лидирующие позиции. Треть операций, выполненных по поводу неотложной патологии органов брюшной полости, приходится на аппендэктомии [1; 3]. Несмотря на широкое обсуждение этой проблемы в отечественной и зарубежной литературе, отдаленные результаты оперативного лечения не улучшаются, летальность остается на уровне 0,2-0,4% [1; 2; 5]. У 1-1,3% оперированных образуются внутрибрюшные спайки, которые приводят в 25-50% случаев к развитию острой кишечной непроходимости с летальным исходом у13-55% больных [2; 3].
За период с 2016 по 2017 годы в клинике общей хирургии СтГМУ прооперировано 480 больных с различными клиническими формами острого аппендицита. Критерий исключения – острый аппендицит с распространенным перитонитом.
По клиническим формам заболевания пациенты распределились следующим образом: острый катаральный аппендицит – 88(18,3%), флегмонозный – 336(70%), гангренозный – 56(11,7%).
Возрастной состав больных представлен в таблице 1.
Подавляющее большинство пациентов находились на лечении в трудоспособном возрасте
(20-39 лет) – 280(58,3%) пациента. Мужчин – 155(32,3%), женщин – 326(67,7%). Соотношение мужчин и женщин составило примерно 1:2.
Подавляющее большинство больных поступало в клинику в первые 12 часов от начала заболевания – 337(70,2%). В сроки от 12 до 24 часов – 90(18,8%) пациентов, позже 24 часов – 53(11,0%). У 379(79,0%) больных червеобразный отросток располагался в правой подвздошной ямке, у 44(9,2%) – ретроцекально, у 29(6%) – в малом тазу, у 17(3,5%) – в подпеченочном пространстве, у 11(2,3%) – ретроперитонеально.
Табл. 1. Распределение больных по возрасту и полу
Возраст больных, лет Мужчины Женщины Всего Р
Число больных % Число больных % Число больных %
20-29 53 11,1 115 23,9 168 35,0 0,843
30-39 29 6,0 83 17,3 112 23,3 0,912
40-49 27 5,6 61 12,7 88 18,3 0,850
50-59 29 6,0 47 9,9 76 15,9 0,935
60 и выше 17 3,6 19 3,9 36 7,5 0,470
Итого: 155 32,3 326 67,7 480 100
Лаврешин П.М., Гобеджишвили В.К., Ефимов А.В., и др.
ДИАГНОСТИКА, ПРОФИЛАКТИКА И ЛЕЧЕНИЕ ВНУТРИБРЮШНЫХ СПАЕК ПОСЛЕ АППЕНДЭКТОМИИ
Кохеровское начало заболевания наблюдалось у 156(32,5%) пациентов. У 324(67,5%) больных боль постоянно локализовались в правой подвздошной области.
В диагностике острого аппендицита использовали клинические, лабораторные, инструментальные методы исследования.
В зависимости от применяемой лечебной тактики наблюдаемые нами больные разделены на 2 группы. В первую (контрольную) группу вошло 240(50%) больных. Этим пациентам выполнялась традиционная аппендэк-томия. С 2017 года при лечении 240 больных острым аппендицитом (основная группа) применяли элементы «Fast-Track» хирургии. Этим больным за 30 минут до операции выполнялась антибиотикопрофилактика: в/в 1,0 цефозалина, 1,0 цефозалина + 300 мг метрони-дазола + 4 мл 2% раствора лидокаина подкожно на тыле стопы. После бритья операционного поля последнее подвергалось УФО-воздействию субэритемными дозами облучения. Операционный доступ выполняли по Волковичу-Дъяконову с использованием монополярного электроножа «Сургитрон». После удаления червеобразного отростка его культя, без предварительной перевязки, погружалась кисетным швом в купол слепой кишки. Брюшную полость не дренировали, париетальную брюшину не ушивали. Края апоневроза ушивали непрерывным швоммононитью «Prolen», после чего для профилактики гнойно-септических осложнений в ране последнюю промывали 3% перекисью водорода и 0,5 % раствором гибитана. С целью предупреждения нарушения кровоснабжения в области краев раны и фитильных свойств шовного материала накладывали внутрикожный шов мононитью «Prolen».
Интраоперационное обезболивание осуществлялось проведением тотальной в/в анестезии: 1% р-р пропофола 4-8 мг мг/ ч. в сочетании с 5% р-ром кетамина 3-4 мг / кг м.т. В послеоперационном периоде отказывались от приема опиоидных анальгетиков, которые ухудшают перистальтику. Обезболивание осуществлялось в/в капельным или в/м введением 5% кетопрофена 100 мг X 2 раза в сутки. При недостаточном анальгетическом эффекте добавляли однократное в/м введение 100 мг 5% трамадола. В послеоперационном периоде проводили раннее энтеральное питание, стимуляцию перистальтики кишечника, раннюю активизацию больных.
Статистическая обработка полученных результатов проводилась методом вариационной статистики и корреляционного анализа с помощью программы MicrosoftExcel 2007 (Windows). Анализ проводился с использованием программы «STATISTICA» 6,0.
С целью прогнозирования избыточного адгезивного процесса в брюшной полости у больных использовали генетически обусловленный маркер – активность фермента N-ацетилтрансферазы. По результатам исследования больные распределились следующим образом: пациенты
с высокой активностью фермента N-ацетилтрансферазы – 279(58,1%), низкой – 201(41,9%) (Р<0,05).
На 5 и 7 сутки после операции выполняли УЗ исследование брюшной полости в динамике. Адгезивный процесс в брюшной полости выявлен у 131(46,9%) больных с высокой активностью фермента N-ацетилтрансферазыи у 36(18,9%) – с низкой. Таким образом, данный метод исследования позволил диагностировать формирующиеся внутрибрюшные спайки у 167(34,8%) больных. При этом84(64,1%) больным при активном ацетилировании ингибиторов лизилоксидазы проводилось традиционное лечение, а у 47(35,9%) пациентов оно дополнялось элементами «Fast-Track» хирургии. При низкой активности фермента N-ацетилтрансферазы, соответственно, у 19(52,8%) и 17(47,2%) больных.
Для диагностики внутрибрюшных спаек в послеоперационном периоде также использовали в тест-систему (ТС) на основе сорбентов с магнитными свойствами с им-мобилизированным гранулированным антигеном из спаечной ткани [4]. Применение ТС в диагностическом разведении позволило выявить спаечный процесс в брюшной полости на ранних стадиях развития у 228(47,5%) больных. Среди них пациентов контрольной группы было 139(29,0%), основной – 89(18,5%) (Р<0,05).
Всем больным с диагностированным спаечным процессом на ранних стадиях его развития проводилась противоспаечная терапия по следующей схеме. В течение первых трех суток послеоперационного периода внутривенно вводили озонированный физиологический раствор в концентрации 1,3 мг/л. В связи с тем, что у пациентов, склонных к формированию внутрибрюшных спаек, наблюдается статистически значимое состояние умеренной гиперкоагуляции, то начиная со 2-3 суток послеоперационного периода они получали низкомолекулярные гепа-рины – клексан 0,4 мл/сут или фрагмин 0,3 мл/сутки.
Начиная с пятого дня после операции, 1 раз в 3 суток вводили 3000 ЕД препарата лонгидаза (бовгиалуронидаза). Гиалуронидаза, вызывая распад гиалуроновой кислоты до глюкозамина глюкуроновой кислоты, снижает вязкость последней и доступность коллагена для фиброкластов и, как следствие, препятствует формированию спаек.
Физиотерапевтический комплекс включал комбинированное применение магнито- и лазеротерапии, способных вызывать пространственную ориентацию белковых молекул небольшой молекулярной массы, поддерживать ионную форму молекул, что приводит к изменению физико-химических свойств клеточных мембран участников репаративного процесса и формирует определенную ориентацию фибронектина межклеточного матрикса. Кроме того, они могут подавлять активность металлсодержащих ферментов, в том числе и лизилоксидазы. Поэтому, начиная с 3-5 дня после хирургического вмешательства, проводилась магнитотерапия от аппарата «Полемиг», импульсным магнитным полем силой индукции 4-5 мТл, частотой следования импульсов 10 Гц. Соленоиды располагались таким образом, чтобы
Лаврешин П.М., Гобеджишвили В.К., Ефимов А.В., и др. ДИАГНОСТИКА, ПРОФИЛАКТИКА И ЛЕЧЕНИЕ ВНУТРИБРЮШНЫХ СПАЕК ПОСЛЕ АППЕНДЭКТОМИИ
магнитные поля от двух соленоидов перекрывались в области послеоперационной раны, а линии магнитной индукции шли перпендикулярно послеоперационному шву. Время экспозиции определялось в соответствии с рекомендациями производителя аппарата и составляло 10 минут на процедуру. Непосредственно после окончания магнитотерапии проводились процедуры лазеротерапии от аппарата «Узор». Мощность инфракрасного лазерного излучения 4,5 мВт. Рекомендуемая частота составляла 1500 Гц. Время экспозиции определялось 2 минутами на поле. Всего проводилось воздействие на 8-12 полей, расположенных на протяжении послеоперационного шва и зон возможной интероперационной травмы. Общая площадь воздействия достигала до 25 см2 и время воздействия – 16-24 минуты.
В амбулаторных условиях, спустя 3-4 недели после выписки больных из стационара, проводили электрофорез гиалуронидазы из раствора 64 ЕД лидазы по классической методике на область послеоперационного рубца от аппарата «Поток-1», гальваническим током плотностью 0,05 мА/см2. Прокладки площадью 200 см2 смачивались физраствором. Затем на активную прокладку (анод) наносили раствор 64 ЕД лидазы в 30 мл ацетатного буфера (Рн 5,2). Активный электрод (анод) располагался накожно в области послеоперационного рубца. Катод располагался на спине в зоне соответствующего сегмента. Ток выводился потенциометром на заданное значение под контролем ощущений больных и с учетом индивидуальной чувствительности, и это значение поддерживалось весь ход выполнения процедуры. Продолжительность воздействия составляла 16 минут.
Эффективность проводимой противоспаечной терапии оценивали по результатам применения ТС и УЗ исследования. На 21 сутки послеоперационного периода внутрибрюшные спайки по результатам применения ТС диагностировали у 28(5,8%) больных основной группы и 49(10,2%) пациентов – контрольной. При УЗ исследовании спайки верифицированы, соответственно, у 21(4,4%) и 37(7,7%) оперированных, что, видимо, может быть обусловлено с разрешающей способностью аппаратуры и квалификацией специалиста, проводящего исследование.
Выводы
1. Важным прогностическим критерием развития внутрибрюшных спаек после аппендэктомии является генетически обусловленный маркер – тип быстрого ацетилирования.
2. Диагностическая ценность УЗ-исследования в выявлении формирующихся внутрибрюшных спаек ниже, чем у тест-системы на основе сорбентов с магнитными свойствами с иммобилизированным гранулированным антигеном из спаечной ткани.
3. Мультимодальный подход в лечении острого аппендицита позволил сократить формирование послеоперационных внутрибрюшных спаек с 10,2% до 5,8%.
Литература
1. Малык, У.В., Смирнова, С.В., Смольникова, М.В. Новые подходы к проблеме диагностики острого аппендицита // «Актуальные вопросы развития специализированной медицинской помощи в республики Тыва» юбилейная научно-практическая конференция посвященная 80-летию Государственного учреждения здравоохранения «Республиканская больница №1» Министерства здравоохранения Республики Тыва. – Кызыл. 2010. С. 272-274.
2. Совцов, С. А. Острый аппендицит: что изменилось в начале нового века? Хирургия. 2013. № 7. С. 37-42.
3. Фомин, С.А. Диагностика и лечение острого аппендицита. Ярославль. 2010. 123 с.
4. Тест-система для диагностики развития послеоперационных внутрибрюшных сращений / Лаврешин П.М., Тюменцева И.С., Гобеджишвили В.В., Келасов И.Г. // Медицинский Вестник Северного Кавказа. № 2. 2012. С. 24-27.
5. A meta-analysis comparing conservative treatment versus acute appendectomy for complicated appendicitis (abscess or phlegmon) / Simillis C., Symeonides P., Short-house A.J., Tekkis P.P. // Surgery. 2010. № 147. Р. 818-829.
КОНТАКТНАЯ ИНФОРМАЦИЯ
105203, г. Москва, ул. Нижняя Первомайская, 70 e-mail: [email protected]
Спайки кишечника после операции – симптомы спаек в малом тазу и их лечение в Рязани в “ОН КЛИНИК”
Спаечная болезнь – это патология, которая характеризуется избыточным разрастанием соединительной ткани. По статистике чаще всего встречаются спайки малого таза как следствие всевозможных женских заболеваний. Кроме того, распространенная патология – спайки кишечника, при которых между его петлями и другими расположенными в области таза внутренними органами образуются соединительнотканные элементы – так называемые тяжи. Чаще всего после операции спайки кишечника возникают – у пациентов, у которых было 3 и более лапаротомических вмешательства на брюшной полости, они появляются в 97 случаях из 100.
Что касается такого заболевания представительниц прекрасной половины человечества, как спайки малого таза, то на их появление может повлиять множество факторов. В принципе, разрастание соединительной ткани во избежание распространения воспалительного процесса является естественной реакцией организма на угрожающие его нормальной работе факторы. К ним относятся:
- воспаление расположенных в нижней части живота внутренних органов – придатков, матки и т.д. Это может быть, например, следствие эндометриоза. Также часто встречаются воспалительные заболевания, спровоцированные инфицированием органов малого таза. Нередко к поражению инфекцией приводят аборты, слишком долгое использование внутриматочного контрацептива, а также всевозможные ЗППП;
- часто спайки таза – это следствие ранее перенесенного аппендицита или внутрибрюшного кровоизлияния. Например, разрыв яичника из-за внематочной беременности может со временем «аукнуться» именно таким осложнением, как спайки таза.
Спаечная болезнь – одна из причин того, что гинекологические заболевания и поражения кишечника необходимо своевременно лечить вод контролем специалиста. Дело в том, что разрастанием соединительной ткани сопровождается отнюдь не острая фаза заболевания, а его хронизация. Именно поэтому при вовремя начатом квалифицированном лечении риск образования спаек снижается в десятки раз!
Спайки: симптомы
Выраженность проявлений патологии зависит прежде всего от того, насколько далеко зашло патологическое разрастание соединительной ткани. Нередко спаечная болезнь протекает бессимптомно. Впрочем, специалисты выделяют три разновидности течения болезни – каждая с характерными для нее клиническими проявлениями:
- острая, при которой симптомы спаек выражены достаточно ярко и с течением времени проявляются все более интенсивно. Сопровождается болью в животе, повышением температуры, тошнотой и рвотой. Иногда ко всем этим признакам болезни прибавляется и такое опасное для здоровья и жизни пациента осложнение, как непроходимость кишечника;
- вялотекущая, которая проявляется периодической болезненностью живота и нестабильным стулом;
- хроническая с бессимптомным течением. Часто является причиной бесплодия.
Выявление и лечение спаек в Рязани в нашей частной клинике
Опытный гинеколог – а именно такие специалисты принимают пациентов в «ОН КЛИНИК в Рязани» – может заподозрить наличие у пациентки спаечной болезни уже в ходе обычного осмотра на кресле. Тем не менее, для подтверждения предварительно поставленного диагноза понадобятся некоторые инструментальные исследования – в частности, УЗИ малого таза и УЗИ брюшной полости. В зависимости от результатов обследования назначается оптимально подходящая тактика лечения спаек.
Если спайки – после операции или возникающие по какой-либо иной причине – только начали образовываться, то неплохого эффекта может помочь добиться использование специальных фибринорастворяющих препаратов. Особенно хорошо применять их в сочетании с физиотерапевтическими процедурами.
Впрочем, в большинстве случаев для избавления от спаек операция – единственная эффективная методика. Сегодня подобные хирургические вмешательства производятся не классическим – полостным – способом, а через небольшие проколы в передней брюшной стенке. Под контролем миниатюрной видеокамеры соединительная ткань иссекается механическим способом, лазером или при помощи электроножа. Ведение в брюшину по окончании вмешательства специального раствора позволяет свести к минимуму риск повторного образования спаек после операции.
Вас интересует цена лечения спаек в Рязани в нашей частной клинике? Позвоните нам и запишитесь на прием!
Спайки после аппендицита-причины, лечение и профилактика.
Что такое спайки после аппендицита, причины образования и лечение. Аппендэктомия считается самой частой операцией в хирургии. При неосложненном остром аппендиците и типичном расположении аппендикса во время операции практически никогда не возникает сложностей и период восстановления занимает всего несколько недель.
Но после хирургического вмешательства нередко у пациентов разного возраста появляются спайки после аппендицита. Относиться к этому осложнению необходимо со всей серьезностью, если обратить внимание на симптомы спаечной болезни кишечника в самом начале ее развития, то можно приостановить патологический процесс.
Причины образования спаек
Спайки это такое уплотнение из соединительной ткани, которое имеет вид пленки и простирается от одного органа к другому или локализуется в мягких тканях кишечника. Основные причины их образования это воспалительный процесс и хирургическое вмешательство, проводимое на органах брюшной полости. Таким образом, воспаление и удаление аппендикса может дать толчок к развитию спаек кишечника.
Послеоперационные спайки после удаления аппендикса возникают при:
- Длительной ишемии тканей.
- Нарушении техники операции.
- Оставлении инородных предметов в ране.
- Кровотечении во время операции.
Спаечный процесс может спровоцировать и сам больной человек невыполнением рекомендаций врача. После операции пациенту предлагается на несколько дней особая диета и соблюдение определенной физической нагрузки. Прооперированный человек также должен понимать, что излишняя гиподинамия в первые дни после хирургического вмешательства также приводит к образованию обширных спаек.
Спайки после аппендицита симптомы
Спайки кишечника согласно статистическим данным образуются после аппендэктомии практически у 90% прооперированных людей. У большинства пациентов патологические изменения настолько незначительны, что не проявляются никакими признаками.
Образовываться спайки начинают через несколько дней после хирургического вмешательства, появление уплотнений из соединительной ткани отличается постепенностью и потому несколько месяцев определить по изменениям в самочувствии спаечный процесс практически невозможно. По мере роста уплотнений и пленок ограничивается функционирование тонкого кишечника, и тогда появляются первые симптомы заболевания.
Симптомы появления спаек после удаления аппендикса зависят от места расположения самих спаек и от нарушений функционирования кишечника. Незначительный спаечный процесс может протекать бессимптомно. Основная жалоба от пациентов при значительном спаечном процессе — боли разного характера, фиксируемые в нижних отделах живота.
Помимо этого может нарушаться процесс пищеварения, снижается аппетит, человек теряет вес. При развитии спаек после аппендицита нередко основной проблемой становится постоянный запор. У женщин при нарушениях в органах малого таза возникают проблемы с зачатием, то есть не наступает беременность.
Боли могут усиливаться при физической нагрузке, нередко они нарастают при изменении погодных условий. Спаечный процесс может привести и к развитию острой кишечной непроходимости, то есть у человека прекращается выделение каловых масс и газов.
Боли при этом усиливаются, нарастают симптомы интоксикации, повышается температура, позднее присоединяется рвота с каловым содержимым. При кишечной непроходимости живот вздут, при пальпации боли усиливаются.
Лечение кишечной непроходимости должно быть проведено в короткие сроки и чаще всего для этого выбирается хирургическая операция. Спаечная болезнь может протекать с периодами обострений, в которые усиливается дискомфорт, появляется стойкий запор, регистрируются симптомы кишечной непроходимости, болят нижние отделы живота.
Осложнение спаечной болезни
Спайки, появившиеся после аппендицита, нельзя считать безобидным процессом. При множественных спайках практически всегда значительно нарушается работа кишечника, а это ведет к изменениям в процессах обмена в организме. Спайки могут распространяться у женщин и на придатки, что приводит к тому, что долгое время без видимых причин не наступает беременность.
Самыми серьезными осложнениями спаечного процесса после операции считается острая кишечная непроходимость и некроз кишечника.
Спайки после аппендицита лечение
Лечение выявленных после аппендицита спаек во многом зависит от того на какой стадии находится патологический процесс. При незначительных изменениях возможно консервативное лечение, оно включает в себя:
- Использование медикаментов. Лечить спайки можно с помощью таких препаратов как Алоэ в ампулах, витамин Е и фолиевая кислота. Дозировка препаратов и общий курс их применения подбирается пациентам строго врачом.
- Лечение возможно и при помощи физиопроцедур, особенно неплохие результаты эти методы терапии дают, когда спаечная болезнь находится только в самом начале своего развития. Используют парафиновые аппликации на живот, электрофорез с магнием, новокаином, цинком.
Если после курса физиопроцедур и медикаментозных препаратов остаются выраженные боли и симптомы нарушения работы кишечника, то лечение заключается в проведении хирургической операции. Во время операции спайки иссекают, делают это при помощи лазера, традиционным способом, электроножа.
Спайки могут затруднять проходимость в маточных трубах, что приводит к бесплодию. Если у женщины долгое время не наступает беременность и в анамнезе были воспалительные процессы и операции в области малого таза, то имеет смысл провести диагностику на определение спаечного процесса.
Профилактика спаек после аппендэктомии
Спаечная болезнь возникает у большинства пациентов после аппендэктомии. Избежать множественного образования спаек и их негативного влияния на внутренние органы можно следуя рекомендациям врача. Профилактика образования спаек заключается в одновременном выполнении нескольких правил:
- После аппендэктомии больному рекомендуется уже через несколько часов в кровати совершать определенные движения, что уменьшает гиподинамию. К вечеру и на второй день больной уже может совершать непродолжительные прогулки по палате.
- Спайки практически не образуются, если удаление червеобразного отростка проводится эндоскопическим методом. Минимальное травматическое влияние на внутренние ткани и наименьшее инфицирование создают оптимальные условия для заживления шва без последствий.
- Профилактика спайкообразования после операций заключается и в подключении к основному лечению вспомогательной терапии. Для этого используют лекарства, растворяющие фибрин – вещество, образующееся вокруг спаек. Это такие препараты как Стрептокиназа, Трипсин, Фибринолизин. Назначают противовоспалительные средства и антибиотики, эти группы препаратов уменьшают воспалительный процесс в ране.
Профилактика образования спаек в кишечнике в домашних условиях после операций заключается в выполнении несложных упражнений, в соблюдении определенный период особой диеты. Не всегда удается полностью избежать образования уплотнений из соединительной ткани, но путем соблюдения всех рекомендаций от хирурга спайкообразование можно свести к минимуму.
Спайки после аппендицита: симптомы и лечение боли
Операция по удалению острого аппендицита, или аппендэктомия – весьма распространённый вид лечения недуга. Хирургическое вмешательство показано в 90% случаев при осмотре больных. Процесс отлаженный, быстрый, часто применяемый. Пациенты в редких случаях испытывают осложнения. Одно из распространённых осложнений – спайки после удаления аппендицита. Почему возникает осложнение, основные симптомы и варианты терапии после того, как воспалённый орган был вырезан – рассмотрены в статье.
Читайте также дополнительные материалы, это важно знать.Причины спаечного образования
Говоря простым языком, спайки – своеобразные стяжки, образующиеся между слизистыми выстилками органов брюшной полости. В случае осложнений от аппендицита начинается нарушение кровообращения. В более сложных случаях возможно срастание поверхностей кишечных петель.
Образование происходит по разным причинам:
- Манипуляция по удалению червеобразного отростка путём открытой полостной операции, то есть через разрез в области брюшины. При лапароскопии, при которой прямого разреза не требуется, а проникновение в полость живота происходит через три небольших отверстия, осложнения в виде спаек случаются реже.
- Осложнённое течение острого аппендицита в флегмонозной форме при наличии гнойного содержимого, попавшего в брюшину при разрыве червеобразного отростка, при развитии перитонита.
- Ферментативная недостаточность. Заболевание не распространено, но в случае генетической предрасположенности не исключено.
- Неверные действия хирурга. В случае грубой ошибки в ходе операции по удалению воспалённого аппендикса впоследствии возможен спаечный процесс. Послужат тому забытые инструменты в полости живота, салфетки, различные предметы, применяемые в ходе оперативного вмешательства.
- Кровотечение при операции. При сильном кровотечении, когда кровь попадает в брюшную полость, доктор должен остановить процесс кровопотери. Для этого часто применяется техника прижигания сосудов или коагуляция. Во время прижигания не исключено сращивание слизистых оболочек органов, расположенных близко друг к другу.
Симптоматика
Осложнение в виде спаечного процесса подразумевает основной признак – боли в месте удалённого червеобразного отростка – справа под рёбрами. Испытывают недомогание при осложнении и взрослые, и дети. Боль непостоянна, возникает и усиливается после действий физического характера, при смене положения, из-за резких движений. Кроме дискомфорта в указанной области и болевых ощущений присутствует нарушение в работе кишечника.
Общая картина
Симптомы следующие:
- Повышенный уровень газов.
- Чувство наполненности живота, увеличение его в объёме.
- Затруднённый акт дефекации.
- Позывы к тошноте, нередко рвота.
- Недомогание, пациент указывает на потерю сил, головокружение.
- Понижение артериального давления.
- Возможны сбои в работе сердечной мышцы.
Болезненность
Важно иметь в виду, что спаечное образование проходит с чувствительной болезненностью в области живота только при острой стадии осложнения. Изначально спайки появляются с симптоматикой, указывающей на сбой в работе кишечника. Основные и главные показатели – затруднённая дефекация или слабый стул. Важно не умалчивать наличие подобных нарушений, вовремя рассказать врачу, чтобы не допустить развития серьёзных проблем со здоровьем, сложно поддающихся корректировке.
Патологические изменения
Без должного лечения спайки приводят к неполадкам со здоровьем пациента в виде развития непроходимости кишечника или гангрены, поражают органы в малом тазу. У женщин спайки переходят на яичники, в результате беременность оказывается невозможной. Могут пострадать и другие органы, расположенные в малом тазу.
Варианты лечения
При наличии симптоматики, указывающей на спаечную болезнь, врач должен предпринять действия по скорейшему удалению осложнения.
Диагностические меры
В первую очередь пациенту нужно пройти диагностику в виде инструментального или аппаратного исследования, дополнительной сдачи анализов, внешнего осмотра.
После диагностики назначается план лечения индивидуально для пациента, исходя из особенностей здоровья, возраста, пола. Лечение послеоперационных спаек после аппендицита возможно разными вариантами, исходя из тяжести заболевания.
Медикаментозная терапия
При начальном уровне образования спаек начинают лечить медикаментозно.
В основе препаратов:
- Витамин Е;
- Фолиевая кислота;
- Препараты на основе вытяжки из алоэ.
Физиотерапия
Применение процедур физиотерапии приносит ощутимый терапевтический эффект в быстрые сроки. К ним относятся аппликации с парафином, процедуры электрофореза с использованием цинка, магния, новокаина.
При отсутствии выраженного лечебного эффекта от применения медикаментозных препаратов требуется хирургическое вмешательство. Образовавшиеся спайки нужно удалять при помощи инструментов хирурга. Ткань, соединяющая слизистые органов, рассекается скальпелем, лазером. При наличии воспалительных процессов важно их устранить в ходе операции, не оставляя шанса образовываться новым спайкам.
Народная медицина
Кроме традиционного лечения спаечная болезнь лечится народными средствами. Особо популярны следующие рецепты:
- Льняное семя кипятят в течение 4-5 минут в 0,5 л воды. Полученную кашицу используют как компресс на области оперированного места. Держать компресс не менее 2 часов.
- Трава зверобоя заваривается в виде чая и принимается внутрь. Можно готовить порцию на стакан, объём: 200 мл воды и 1 столовая ложка сухой травы.
- Мясистая часть листьев алоэ смешивается с мёдом и молоком. Важно, чтобы растению было не менее 3 лет. После среза листья нужно держать 3 суток в тёмном холодном месте. После пропустить через мясорубку, добавить 5 столовых ложек меда и молока. Принимать внутрь 3 раза в день.
- Семена расторопши в размере 1 столовой ложки заливаются кипятком, настаиваются в течение 10 минут. Принимать три раза в день по столовой ложке.
Не нужно забывать, что растения, экстракты из них и вытяжки имеют как лечебный, так и побочный эффект.
Перед применением того или иного средства от спаек нужно получить одобрение лечащего врача.
Профилактика
Меры профилактики имеют колоссальное значение в предупреждении любого недомогания. Спайки – не исключение. Важно предпринять ряд важных действий, чтобы не допустить развитие спаечного процесса после удаления червеобразного отростка. Ещё до операции и после проводится ряд мероприятий, предупреждающих образование спаек.
- Выбор метода операционного вмешательства в пользу лапароскопии. По причине того, что разреза полости живота не происходит, а проникновение в брюшину возможно через три небольших отверстия, травмирование тканей минимально, как и инфицирование микробами и заразной флорой.
- После операции в течение нескольких часов пациенту назначают специальный препарат для рассасывания белков соединительных тканей, при участии которых происходит образование спаек. К препаратам относят: фибринолизин, трипсин, стрептокиназа. При имеющихся показаниях могут назначаться антибиотики и средства, препятствующие воспалению.
- Риск возникновения спаек после операции снижается, если больной вовремя встает и меняет лежачее положение на вертикальное. Переход в положение стоя и движения показаны уже через несколько часов после хирургического вмешательства, если нет осложнений, а самочувствие пациента находится в пределах нормы.
- Обязательно соблюдать рекомендации врача по питанию, физическим упражнениям после выписки из больницы. Несоблюдение влечёт осложнения в виде спаек и других недомоганий.
Статистика утверждает, что спаечный процесс – это не заболевание по индивидуальным особенностям. Все пациенты, которым удаляли аппендицит, рискуют получить осложнение в виде спаек. Только соблюдение врачебных рекомендаций, диеты и определённого распорядка гарантирует отсутствие развития осложнения.
Спаечная болезнь – диагностика, лечение и причины образования спаек в брюшной полости
Спаечная болезнь — это понятие, употребляемое для обозначения патологических состояний, связанных с образованием спаек в брюшной полости при ряде заболеваний: травматических повреждениях внутренних органов, в том числе и оперативная травма. В большинстве случаев спаечная болезнь является неизбежным браком именно хирургии, а не хирурга. Так как хирург спасая больного от одного смертельного заболевания вызывает у пациента новое заболевания брюшной полости. По мере развития брюшной хирургии, многие хирурги при повторых лапаротомиях, стали замечать наличия склеивания между собой органов брюшной полости. До этого времени такие склеивания хирурги отмечали после воспалительных процессов в животе, после проникающих ранениях. Много внимания возникновению спаек брюшной полости после операций уделил Пайр. В 1914 году Пайр опубликовал 157 случаев спаек брюшной полости после различных оперативных вмешательств. И он впервые поставил вопрос о необходимости профилактики развития спаек. В дальнейшем эту проблему изучали: Нобль, В. А. Оппель, Дедерер, Блинов. И до настоящего времени вопрос о спаечной болезни не потерял своей актуальности.
Цены на услуги
Первичный приём гинеколога + УЗИ (оценка жалоб, сбор анамнеза, осмотр на гинекологическом кресле, УЗИ малого таза, консультация)
Первичный прием – обращение к врачу конкретной специальности в первый раз.
Записаться на приемДля понимания возникновения спаек брюшины необходимо знать строение брюшины: гистологическое строение брюшины довольно сложно, она включает ряд морфологически разных слоев, неоднородного строения. Самым поверхностным слоем является мезотелий — в физиологических условиях происходит непрерывная смена клеток мезотелия. В брюшной полости всегда имеется жидкость, которая выделяется в определенных участках брюшины путем ультрафильтрации из сосудов.
Благодаря движениям диафрагмы и перистальтики жидкость свободно передвигается в брюшной полости и попадает в участки брюшины, где она всасывается. Наличие жидкости в брюшной полости в значительной степени облегчает перистальтические движения кишечника и устраняет трение между серозными оболочками органов брюшной полости.
Причины возникновения спаечной болезни:
- Причины, ведущие к склеиванию листков брюшины.
- Причины, ведущие к припаиванию сальника к участкам поврежденной брюшины.
- Выпадение фибрина, который выпадая на брюшине постепенно превращается в соединительнотканные тяжи.
- Многочисленные спайки.
Все эти причины ведут к образованию плоскостных или тяжевых спаек, которые могут быть причиной развития острой кишечной непроходимости. Все эти причины дают повод к развитию спаечной болезни, которая иногда протекает с клиникой ОКН. Некоторые авторы трактуют спаечную болезнь как обязательное присутствие ОКН, но это не так. Основной причиной образования спаек является травма брюшины.
С первой минуты на месте повреждения брюшины появляются серозно-фибринозный экссудат, в котором находятся различные клеточные элементы. Из экссудата выпадет фибрин, и поврежденная поверхность брюшины покрывается фибрином. В концу 2-х суток на брюшине можно наблюдать нежные фиброзные образования. При соприкосновении поврежденных участков брюшины происходит их склеивание за счет нитей фибрина. Однако в дальнейшем, при неглубоком повреждении брюшины подобные отложения фибрина могут подвергаться рассасыванию и склеившиеся поверхности под влиянием перистальтики могут разойтись. Если повреждение брюшины было более глубоким, захватывало слои глубже пограничной мембраны, то заживление брюшины происходит по типу вторичного натяжения.
В этих случаях на поверхности дефекта брюшины образуется хорошо васкуляризованная грануляционная ткань, между нитями фибрина появляются коллагеновые волокна, располагающиеся соответственно направлению натяжения. В спайках появляются многочисленные анастомозы венозных сосудов и нервные волокна. Возникшие таким образом спайки рассасыванию не подвергаются. Особенно мощные спайки образуютсяч при повреждении париетального и висцерального листков брюшины и контакте раневых поверхностей. После операционной травмы серозные поверхности с поврежденным мезотелиальным слоем в ряде случае могут прилежать одна к другой, а возникающие послеоперационный парез кишечника поддерживает непосредственное соприкосновение этих поверхностей, что дает возможность в течение 2-3 суток спокойно развиваться процессу развития спаек. Возникшие на 3-е сутки перистальтические движения кишок уже не в состоянии разъединить склеившиеся поверхности и спайки становятся стойкими и прочными.
Спайки и сращения в брюшной полости могут развиваться и в результате воспальтельных процессов в брюшной полости. Одной из основных причин здесь является острый гнойный перитонит. Хронический воспалительный процесс — туберкулез, также может вызывать спаечный процесс. При остром гнойном перитоните в брюшной полости скапливается гной, париетальная брюшина (и особенно висцеральная) резко обухает, делается отечной, поэтому мезотелий брюшины даже при действии небольшой травмы легко слущивается, обнажается глубжележащие слои брюшины.
Наличие воспалительного процесса в брюшной полости ведет к прекращению перистальтики, благодаря чему участки кишечных петель могут длительное время соприкосаться между собой и тем самым создавать условия для склеивания. Кроме того откладывающийся фибрин также может вызывать склеивание. Большой сальник (полицейский брюшной полости) припаивается к воспаленной брюшине петель, вызывая в дальнейшем образование тяжевых спаек.
Сальник опутывает кишечные петли, что ведет к образованию конгломератов кишечных петель. Чаще всего при острых перитонитах спайки образуются в нижних отделах, так как экссудат скапливается именно там. В большинстве случаев, после разлитого гнойного перитонита наблюдается склеивание петель тонкой кишки между собой.
Хронический туберкулезный перитонит: могут возникать тяжевые и плсокостные спайки, иногда образуются целые конгломераты кишок, которые трудно поддаются разъединению. В образование спаек большую роль играет сальник, который спаивается с туберкулезными бугорками на серозе кишечника, возникающие различного рода конгломераты кишечных петель дают повод к развитию ОКН, и при туберкулезном перитоните хирург иногда вынужден проводить хирургическое вмешательство по экстренным показаниям.
Наличие инородных тел в брюшной полости. Даже лечебные препараты усиливали образование спаек. Определенное значение имеет попадание мельчайшего порошка талька, который попадая на брюшины ведет к образованию гранулем на брюшине. В этом случае тальк оказывает не только механическое, но и химическое воздействие — в этих местах возникает асептический воспалительный процесс, имеющий хронический пролиферативный характер.
Экспериментальные исследования показали, что после внесения талька в брюшную полость в ней развиваются широкие плоскостные спайки между сальником и париетальной брюшиной, и плоские спайки между петлями тонкой кишки.
Хирурги должны всегда об этом помнить, так как в большинстве хирургических клиник при надевании перчаток широко пользуются тальком: никогда нельзя одевать перчатки вблизи операционного поля, надо менять перчатки когда они рвуются.
При наложении лигатур на сосуды, кишку и др остается шовный материал, который является также инородным телом. Особенно в этом отношении нежелателен кетгут, вместо применяют капрон, лавсан.
Вызывает повышение образования спаек введение в брюшную полость лекарственных средств. Раньше широко использовалась методика оставления микроирригатора в брюшной полости для введения антибиотиков. Однако сейчас это считается не вполне целесообразным: вокруг микроирригатора через 1-2 суток образуется слипание брюшины и образование канала, и антибиотики не попадают в брюшную полость. Тем более что воздействие антибиотиков на объект идет путем всасывания его в кровь, а затем уже воздействия. Местное введение антибиотиков — это спорный момент.
По мнению большинства хирургов спайки, возникшие после глубокой травмы брюшинных покровов вероятно всего не рассасываются, а происходит их перестройка. Спайки, возникающие на фоне острого воспалительного процесса в каком-либо участке брюшной полости у ряда лиц подвергаются обратному развитию.
О возможности рассасывания воспалительных спаек говорит факт рассасывания аппендикулярного инфильтрата. Если в период острого воспалительного процесса инфильтрированный сальник спаивается на большом протяжении с аппендиксом и прилежащими петлями кишок, то после рассасывания инфильтрата часто остаются очень небольшие спайки сальника с отростком, а все остальные спайки рассасываются.
Из этих наблюдений сделали вывод, что в ближайший период после выздоровления от гнойного перитонита, есть смысл применять различные физиотерапевтические процедуры, вызывающие рассасывание спаек. Применение этих процедур в более позднем периоде, когда уже спайки сформированы будет малообосновано.
Спаечный процесс развивается главным образом после операций, производимых в нижних отделах брюшной полости, и после аппендэктомий, что по всей видимости следует объяснить большей частотой этой операции. Чаще всего спаечный процесс после лапаротомии развивается у больных в возрасте 20-30 лет, поэтому показания к оперативному вмешательству в этом возрасте, особенно у женщин, должны ставиться весьма обоснованно. Напрасно, прозведенная аппендэктомия в этом возрасте, может дать развитие спаечной болезни. Поэтому профилактические аппендэктомии являются не обоснованными.
Развитие спаечной болезни в значительной степени зависит и от конституции организма. В некоторых случаях после одной лапаротомии развивается значительное количество спаек, в других случаях после ряда лапаротомий спайки не образуются.
Масштабы спаечного процесса могут быть разными: от тотального до образования отдельных тяжей, фиксированных в двух точках. Как правило, спаечный процесс больше выражен в зоне операции. Часто петли кишок припаиваются к послеоперационному рубцу, или фиксируются к стенкам послеоперационного грыжевого мешка.
Поэтому когда идет операция по поводу вентральной послеоперационной грыжи, особенно ущемленной, то здесь очень легко при раскрытии грыжевого мешка повредить раздутые петли кишок.
Записаться на приемКлиника спаечной болезни
Образовавшиеся в брюшной полости спайки, независимо от причины их возникновения вызывают расстройство нормальной кишечной перистальтики, что приводит к затруднению опорожнения содержимого кишечных петель, обусловливает появление болевых ощущений в животе, возникновение запоров. Вздутие кишечных петель создает натяжение фиксированного сальника, что также дает повод к появлению болей. При натяжении спаек, имеющиеся в них нервы, также могут способствовать усилению болей. Иногда спайки создают перетяжку кишечной петли, и вызывают ОКН. Благодаря тому, что спаечный процесс может располагаться в различных участках брюшной полости, то вовлекаться в нее могут различные органы.
Учитывая жалобы больных можно выделить две клинические формы спаечной болезни:
- Спаечная болезнь с болевым синдромом в брюшной полости.
- Спаечная болезнь с периодически повторяющимися приступами ОКН.
Болевые ощущения при спаечной болезни зависят с одной стороны от раздражения нервного аппарата кишечных петель, а с другой стороны раздражения нервных элементов. При спаечной болезни у больных могут наблюдаться боли в различных участках живота, в зависимости от локализации спаек, но основной жалобой больного будут боли в животе. В этой группе можно встретить больных с относительно спокойным течением этого заболевания — в анамнезе у них имеются указания на 1-2 лапаротомию.
Многие больные начинают агграивароть из-за привыкания к наркотическим препаратам. Боли в животе могут быть небольшими, ноющего характера, в большинстве случаев это боли постоянные, иногда периодически усиливаются. Усиливаются боли часто при физическом напряжении, при погрешностях в диете.
Усиление болевого синдрома заставляет больных прибегать к применению грелок, после чего боли уменьшаются, проходят совсем. Наряду с болями в животе у больных появляются диспептические явления: тошнота, запоры, вздутие и др. Больные такого типа не теряют трудоспособность, но постоянно ноющие боли заставляют их часто обращаться в поликлинику. Назначение физиотерапевтических процедур в виде диатермии, ионофореза улучшает состояние, снижает болевой синдром. Больным можно применять ГБО, серные грязевые ванны, что приносит не некоторое время облегчение.
У ряда больных на фоне постоянных болей в животе периодически появляются сильные болевые приступы, требующие введения наркотиков. Во время таких приступов больные попадают в стационары, где подвергаются новой лапаротомии. Появление сильных болевых приступов бывает связано с большим физическим напряжением больного или с употреблением большого количества пищи, после нервных расстройств.
Больные при часто повторяющихся приступах болей становятся раздраженными, у них развивается психастения, теряют в весе, снижается аппетит, нередко делаются наркоманами. Часто эти пациенты резки, грубы, трудоспособность их как правило снижена. Контакт с таким больным довольно труден. При объективном исследовании определяют несколько послеоперациооных рубцов, при пальпации вне приступа живот мягкий, как правило, безболезненный; во время болевого приступа в отдельных отделах живота определяется резкая болезненность, может быть напряжение мышц. Различные обезболивающие, физиопроцедуры дают лишь временное облегчение.
Сальник иногда спаивается с послеоперационным рубцом на передней брюшной стенке и это нередко привиодт к болевым ощущениям. Натяжение сальника, прикрепленного к рубцу значительно усиливает боли при разгибании тела кзади. Если больного попросить нагнуться вперед то боли уменьшаются. При наличии положительного симптомы натяжения сальника больные подлежат оперативному вмешательству, цели которого — отсечение большого сальника и его резекция.
При спаечной болезни с периодически повторяющимися приступами ОКН наряду с болями в животе и запорами наблюдается приступы острой кишечной непроходимости с типичной клинической симптоматикой: схваткообразные боли в животе, рвота, нарушение отхождения газов, вздутие живота, на брюшной стенке — послеоперационные рубцы, при пальпации определяется некоторое напряжение мышц живота, болезненность в местах вздутия (П. Н. Напалков говорил: «кишка стоит колом»). Больные при этих состояниях возбуждены, определяется симптом Валя, при легком толчке выявляется шум плеска — симптом Склярова.
Перистальтику кишок из-за наличия рубцов на брюшной стенке обычно наблюдать не удается. Печеночная тупость может быть оттеснена раздутыми кишечными петлями. При аускультации определяется кишечные шумы различной интонации. При исследовании прямой кишки ничего типичного может и не быть: иногда ампулла может быть раздута, иногда спавшейся (симптом обуховской больницы появляется довольно поздно).
При рентгеновском исследовании определяются чаши Клойбера, при выраженном спаечном процессе чаши Клойбера не перемещаются в различных положениях — симптом фиксации. У подобного рода больных довольно часто явления непроходимости купируются после применения обычных мероприятий: грелка, очистительная клизма, но если мы не можем исключить полностью ОКН, нам необходимо пронаблюдать больного в динамике — рентгенологически проследить пассаж бариевой взвеси по ЖКТ. Обычно при поступлении больного с неясной клиникой ОКН больным делается обзорная рентгенограмма брюшной полости и после этого они выпивают около 200 мл бариевой взвеси и с интервалом в 3 часа больным выполняется рентгенограмма брюшной полости. Для ускорения продвижения бария иногда взвесь делают на очень холодной воде (так как холодная вода усиливает перистальтику).
У подобного рода больных часто явления непроходимости удается купировать и их выписывают, а через несколько дней они опять могут поступать. Такую непроходимость часто трактуют как динамическую кишечную непроходимость спастического характера. Применение седативных препаратов устраняет спазм кишки, тем самым восстанавливает ее проходимость. По данным многих авторов консервативное лечение у данной группы больных ликвидирует симптомы непроходимости в 75% случаев. Оперативное вмешательство при этом виде непроходимости без применения консервативных мероприятий будет ошибкой хирурга. Вместе с тем хирург стоит перед сложной задачей — нет ли в данном случае механической непроходимости, которая не ликвидируется консервативными мероприятиями. Здесь помогает исследование с барией.
Для ликвидации механической непроходимости необходимо оперативное вмешательство. Чем раньше применяется вмешательство тем лучше прогноз. Всегда надо помнить о возможности развития механической кишечной непроходимости при спаечной болезни. Для ликвидации механической кишечной непроходимости используется экстренное хирургическое вмешательство объем которого различен ( в зависимости от объема некроза кишки).
Дифференциальная диагностика механической и динамической кишечнойц непроходимости удается с обязательным применением рентгеновского исследования.
Клиника спаечной болезни при туберкулезном перитоните: как правило страдают молодые люди; больные могут прощупывать конгломераты кишок, во время приступа можно слышать громкую перистальтику, наступлению болей нередко прешествует травма живота, или резкое мышечное напряжение. Клиническая картина во время приступа напоминае острую кишечную непроходимость с характерными схваткообразными болями и другой симптоматикой. Некоторое несоответствие между имеющимися явлениями непроходимости с явно выраженным нарушением функции, и отсутствием перистальтики могут помочь в диагностике. Существенную помощь для распознавания оказывает присутствие в животе опухолевого образования с гладкой поверхностью и фиброзного осумкованного хронического перитонита — но не всегда это бывает.
Лабораторные данные не дают ничего патогномоничного для спаечной болезни: может быть ускорена СОЭ, при появлении болевого приступа может появиться лейкоцитоз, то же может наблюдаться при развитии острой кишечной непроходимости. Для установления диагноза спаечная болезнь необходимо провести рентгенологическое обследование ЖКТ, так как наличие лапаротомий в анамнезе еще не говорит о наличии спаек в брюшной полости. Лапароскопия до недавнего времени была противопоказана, так как велика опасность повреждения, но современные эндоскописты применяют лапароскопию при спаечной болезни.
Рентгенодиагностика основывается на обнаружении в полипозиционном исследовании различного рода деформаций, необычной фиксации, сращений с брюшной стенкой, изучают состояние рельефа слизистой, эластичность стенок кишок, особенно в зоне деформации: складки слизистой, хотя и деформируются, но в отличие от опухолевого процесса не обрываются. Для спаечного процесса не характерна ригидность стенки кишки которая характерна для злокачественной опухоли.
Консервативное лечение спаечной болезни: обычно спаечная болезнь имеет хроническое течение, лишь периодически дает приступы — обострение болей. Поэтому консервативное лечение в ремиссии видоизменяется при появлении болевого приступа. Болевой приступ при некоторой задержке газов можно купировать очистительной клизмой, тепло на живот, ведение спазмолитиков. В условиях стационара положительный эффект оказывает перидуральная блокада тримекаинов. Раньше широко применяли поясничные блокады по Вишневскому, однако
При наличии запоров рекомендуется употреблять пищу которая усиливает перистальтику кишок, но не слишком. Если запоры продолжаются следуем применять легкие слабительные, необходим регулярный прием пищи. Не следует употреблять пищу от которой может быть резкой вздутие живота — соевая пища, большое количество капусты, молока и т. д. Следует периодически применять физиотерапевтические процедуры — диатермию солнечного сплетения, парафиновые или озокеритовые аппликации на живот, ионофорез, можно рекомендовать грязелечение. Физиотерапевтические процедуры должны обязательно сочетаться с режимом питания. При несоблюдении пищевого режима физиотерапевтические процедуры малоэффективны. Следует избегать тяжелой физической работы, напряжения мышц усиливает боль. Соблюдая режим питания, следя за регулярным опорожнением кишечника, периодически применяя физиотерапевтические процедуры больные со спаечной болезнь могут жить сносно достаточно долго. Но нарушение такого режима жизни сразу же ведет к обострению спаечнойболезни.
Записаться на приемОперативное лечение спаечной болезни
Лечение является весьма трудной задачей — никогда нельзя быть уверенным в том, что лапаротомия, произведенная при спаечной болезни будет последней для больного и ликвидирует процесс, вызвавший спаечный процесс. Поэтому всегда стоит продумать целесообразность той или иной операции, составить четкий план на основании клинического обследования. Лишь в экстренных случаях надо отказаться от этой схемы. Вопрос о припаянности петель тонкой кишки к рубцу остается открытым. Поэтому при лапаротомии старый рубец иссекать не следует — разрез делают отступив от рубца на 2-3 см.
При разделении спаек кишок целесообразно использовать гидравлическую препаровку новокаином. Десерозированные участки стенок кишок необходимо тщательно ушивать. Припаянные участки сальника пересекать между наложенными лигатурами. В тех случаях, когда кишечные петли образуют очень спаенные конгломераты, и разделить их не представляется возможным необходимо наложить обходной анастомоз между приводящим отделом кишки и отводящим (как бы шунитровать), поскольку разделение этого конгломерата займет массу времени, а во-вторых вызовет дополнительную травму брюшину. Перед решением о плановом оперативном вмешательстве больные требуют качественного рентгенологического обследования. Во время операция освобождение кишечных петель из спаек довольно сложная задача, на которую по мнению Нобля уходит около 90% времени операции. В 1937 году Ноблем была предложена операция, которая получила названии энтеропликации кишки по Ноблю.
Сущность операции заключается в том, что после разделения спаек петли кишок укладывались горизонтально или вертикально и в зоне брыжеечного края сшивались между собой непрерывной нитью. Таким образом петли кишок были фиксированы в определенном положении, в дальнейшем они срастались между собой. Рецидивы кишечной непроходимости наблюдались после операции — 12-15%, поэтому к этой операции относились осторожно. Кроме того сшивание кишечных петель отнимает много времени, затем петли начинают хуже перистальтировать.
В 1960 году данный принцип операции был модифицирован Чальдсом и Филлипсом, которые предложили производить энтеропликацию не путем сшивания кишечных петель, а путем прошивания длинной иглой брыжейки тонкой кишки. Операция этим способом дает лучшую перистальтику, и дает более легкий послеоперационный период. Кроме того на эту операцию затрачивают меньше времени.
В 1956 году Уайтом и в 1960 году Дедером была предложена фиксация петель кишок эластичной трубкой, введеной в просвет кишки путем энтеростомии. Дедерер предлагал выполнять микрогастростому, через которую вводил на все протяжение тонкой кишки длинную трубку со множеством отверстий. Этот метод очень не плох в связи с тем что трубка являлась каркасом для петель кишок и петли были фиксированы и срастались в функционально выгодном положении. Но вскрытие полости желудка (Дедерер) или кишки (Уайтом) было неблагоприятно в отношении инфицирования брюшной полости. Однако при операциях по поводу кишечной непроходимости трубку проводят трансназально доводя ее практически до илеоцекального угла.
Трубка фиксируется к крылу носа, в дальнейшем по этой трубке не период пареза кишок отводят содержимое кишечника, в эту трубку можно вводить питательные вещества. Но в основном ее удаляют через несколько дней после операции, после надежного восстановления перистальтики, так как долгое удаление кишечного содержимого может вызвать электролитные
Профилактика
Профилактика спаечной болезни заключается в своевременной выполнении хирургического вмешательства при острых заболеваниях органов брюшной полости, без грубых действий, без остановления тампонов (существуют показания для установки тампонов — не остановленное кровотечение, при раскрытии гнойника в брюшной полости), используют трубки из арективных материалов. Важное значение имеет санация брюшной полости, которую нужно проводить с помощью электроотсоса, щадящими способами и лишь в труднодоступных местах осушают тампонами.
После перенесенного перитонита больной должен длительного находится под наблюдением хирурга. Очень рано после операции необходимо стимулировать перистальтику кишок этому способствуют постановка перидурального катетера, ГБО, прозерин, гипертонические клизмы. Для предотвращения возникновения спаек предложено введение антикоагулянтов, новокаина, преднизолона с новокаином. Доказано положительное влияние внутрибрюшного влияния фибринолизина с гидрокортизоном. Однако все эти методы не надежны. Экспертиза нетрудоспособности. Спаечная болезнь снижает трудоспособность, вызывая у них какую либо инвалидизацию. После операции больных направляют на ВТЭК. Чаще снижение трудоспособности позволяет определить им 3 группу инвалидности. Больные должные переводится на работу с физическим напряжением. Травмы живота у больных со спаечной болезнь могут нередко приводить к разрыву кишок так как петли кишок фиксированы и не могут перемещаться при прямом ударе.
Другие статьи автора
Врачи
Все врачиСпайки, общие и послеоперационные
Спайки Обзор
Спайки – это полоса рубцовой ткани, которая связывает две части вашей ткани, которые обычно не соединяются вместе. Спайки могут выглядеть как тонкие листы ткани, похожие на полиэтиленовую пленку, или как толстые фиброзные ленты.
Спайки развиваются, когда механизмы восстановления организма реагируют на любое тканевое нарушение, такое как хирургическое вмешательство, инфекция, травма или облучение, что приводит к воспалению. Хотя спайки могут возникать где угодно, чаще всего они находятся в брюшной полости, тазу и сердце.
- Спайки брюшной полости: Спайки брюшной полости являются частым осложнением хирургических вмешательств, встречающимся почти у 93% людей, перенесших абдоминальные или тазовые операции. Спайки брюшной полости также возникают примерно у 10% людей, которые никогда не подвергались хирургическому вмешательству.
- Большинство спаек безболезненны и не вызывают осложнений. Однако спайки вызывают около 60% непроходимости тонкой кишки у взрослых и, как полагают, способствуют развитию хронической тазовой боли.
- Спайки обычно начинают формироваться в течение первых нескольких дней после операции, но они могут не вызывать симптомов в течение месяцев или даже лет.Поскольку рубцовая ткань начинает ограничивать движение тонкого кишечника, прохождение пищи через пищеварительную систему становится все труднее. Кишечник может заблокироваться.
- В крайних случаях спайки могут образовывать фиброзные ленты вокруг сегмента кишечника. Это сужает кровоток и приводит к отмиранию тканей.
- Спайки таза: Спайки таза могут поражать любой орган таза, например, матку, яичники, маточные трубы или мочевой пузырь, и обычно возникают после операции.Воспалительное заболевание тазовых органов (ВЗОМТ) возникает в результате инфекции (обычно заболевания, передающегося половым путем), которая часто приводит к спайкам в фаллопиевых трубах. Яйца женщины проходят через маточные трубы в матку для размножения. Фаллопиевые спайки могут привести к бесплодию и увеличению частоты внематочной беременности, при которой плод развивается вне матки. Эндометриоз, состояние, при котором ткань, обычно находящаяся внутри матки, разрастается в других частях тела, таких как кишечник или маточные трубы, также может быть вызвано спаечным процессом в области таза.
- Спайки плевры: Спайки могут образовываться вокруг легких после пневмонии, туберкулеза или хирургического вмешательства.
- Спайки сердца: Рубцовая ткань может образовываться в мембранах, которые окружают сердце (перикардиальный мешок), тем самым ограничивая работу сердца. Инфекции, такие как ревматическая лихорадка, могут привести к образованию спаек на сердечных клапанах и могут привести к снижению работоспособности сердца.
Спайки Причины
Спайки развиваются, когда организм пытается восстановить себя. Этот нормальный ответ может возникнуть после операции, инфекции, травмы или облучения.Ремонтные клетки в организме не могут отличить один орган от другого. Если орган подвергается ремонту и вступает в контакт с другой частью самого себя или с другим органом, может образоваться рубцовая ткань, соединяющая две поверхности.
Симптомы спаек
Врачи связывают признаки и симптомы спаек с проблемами, вызванными адгезией, а не напрямую. В результате люди сталкиваются с множеством жалоб в зависимости от того, где образуется спайка и что она может нарушить.Обычно спаечные процессы протекают бессимптомно и не диагностируются.
Чаще всего спайки вызывают боль из-за натяжения нервов внутри органа, связанного спайкой.
- Спайки над печенью могут вызывать боль при глубоком дыхании.
- Спайки кишечника могут вызывать боль из-за непроходимости или боль от натягивания во время упражнений или при растяжении.
- Спайки влагалища или матки могут вызывать боль во время полового акта.
- Спайки вокруг легких могут вызвать одышку.
- Спайки перикарда могут вызывать боль в груди или затруднение дыхания.
- Важно отметить, что не все боли вызваны спайками и не все спайки вызывают боль.
- Непроходимость тонкого или толстого кишечника (кишечная непроходимость) из-за спаек требует неотложного хирургического вмешательства.
- Эти спайки могут вызывать волны спазматической боли в животе. Эта боль, которая может длиться от секунд до минут, часто усиливается, если вы едите пищу, что увеличивает активность кишечника.
- Как только начнется боль, вас может стошнить. Это часто снимает боль.
- Ваш живот может стать болезненным и постепенно вздуться.
- Вы можете слышать над животом пронзительный звон кишечника, сопровождающийся повышенным газообразованием и жидким стулом.
- Температура обычно минимальная.
- Такая кишечная непроходимость иногда устраняется сама собой. Однако вы должны обратиться к врачу. Если закупорка прогрессирует, могут развиться следующие состояния:
- Ваш кишечник растягивается дальше.
- Боль становится постоянной и сильной.
- Звуки кишечника исчезают.
- Газы и дефекация прекратились.
- Ваш живот вздувается.
- Может повыситься температура.
- Дальнейшее прогрессирование может привести к разрыву стенки кишечника и загрязнению брюшной полости содержимым кишечника.
Когда обращаться за медицинской помощью
Обратитесь к врачу каждый раз, когда вы испытываете боль в животе, тазу или необъяснимую лихорадку. Если вы перенесли операцию или в анамнезе болели, обсудите с врачом любые изменения в вашем выздоровлении или состоянии.
Позвоните 911 и обратитесь в ближайшее отделение неотложной помощи, если возникнет боль в груди.
Обследования и тесты
Врачи обычно диагностируют спаечные процессы во время хирургической процедуры, такой как лапароскопия (ввод камеры через небольшое отверстие в желудке для визуализации органов). Если они обнаруживают спайки, врачи обычно могут удалить их во время той же операции.
Такие исследования, как анализы крови, рентген и компьютерная томография, могут быть полезны для определения степени проблемы, связанной с адгезией.Однако диагноз спаек обычно ставится только во время операции. Врач, например, может диагностировать непроходимость тонкой кишки, но не может определить, являются ли спайки причиной без хирургического вмешательства.
Лечение спаек – Самостоятельный уход в домашних условиях
Спайки должны диагностироваться и лечиться врачом.
Медицинское лечение
Лечение варьируется в зависимости от местоположения, степени образования спаек и проблем, которые вызывает адгезия. Спайки часто улучшаются без хирургического вмешательства.Поэтому, если не станет очевидной неотложная хирургическая помощь, врач может лечить симптомы, а не проводить операцию.
Хирургия
Двумя распространенными хирургическими методами лечения спаек брюшной полости являются лапароскопия и лапаротомия.
- При лапароскопии врач вводит камеру в ваше тело через небольшое отверстие в коже, чтобы подтвердить наличие спаек. Затем спайки разрезаются и освобождаются (адгезиолиз).
- При лапаротомии врач делает больший разрез, чтобы сразу увидеть спайки и обработать их.Техника варьируется в зависимости от конкретных обстоятельств.
Дальнейшие действия – Последующее наблюдение
Если вы перенесли операцию или у вас в анамнезе имеется какое-либо заболевание, всегда обсуждайте с врачом изменения в вашем выздоровлении или состоянии.
Профилактика
Во время операции предпринимаются шаги, чтобы минимизировать образование спаек. Некоторые из них могут включать: сокращение времени операции, поддержание влажности тканей, бережное обращение с любыми тканями или органами, а также использование перчаток без крахмала и латекса.Также было разработано несколько хирургических продуктов, чтобы предотвратить образование спаек во время операции. Пленочные листы иногда используются между органами или поверхностями тела после больших открытых хирургических процедур.
Outlook
Спайки, требующие хирургического вмешательства, обычно возвращаются, потому что сама операция вызывает спайки.
Синонимы и ключевые слова
адгезия, тазовая адгезия, сердечная спайка, перикардиальная адгезия, внутриматочная адгезия, тканевое нарушение, хирургическое вмешательство, инфекция, травма, радиация, рубцовая ткань, непроходимость тонкой кишки, тазовая боль, хроническая тазовая боль, спаечный процесс кишечника, общая адгезия, общие спайки, спайки после операции, спайки после операции, спайки брюшной полости, причины спаек, симптомы спаек
Абдоминальные спайки | NIDDK
На этой странице:
Что такое спайки брюшной полости?
Спайки брюшной полости – это полоски рубцовой ткани, образующиеся внутри брюшной полости.Полосы образуются между двумя или более органами или между органами и брюшной стенкой.
Обычно поверхности органов и брюшная стенка не слипаются при движении. Однако спайки брюшной полости могут привести к слипанию этих поверхностей или их слипанию.
Спайки брюшной полости могут искривлять, скручивать, растягивать или сдавливать кишечник и другие органы брюшной полости, вызывая симптомы и осложнения, такие как кишечная непроходимость или закупорка.
Насколько распространены спаечные процессы в брюшной полости?
Спайки брюшной полости являются обычным явлением и часто развиваются после операций на брюшной полости.В абдоминальной хирургии хирурги вводят живот пациента через разрез или разрез. Абдоминальная хирургия может быть лапароскопической или открытой.
В лапароскопической хирургии, которая становится все более распространенной, хирурги делают небольшие разрезы в брюшной полости и вставляют специальные инструменты для осмотра, удаления или восстановления органов и тканей. При открытой хирургии хирурги делают больший разрез, чтобы открыть брюшную полость.
Спайки брюшной полости развиваются более чем у 9 из каждых 10 человек, перенесших операцию по открытию брюшной полости. 1,2,3 Однако у большинства людей со спаечными заболеваниями брюшной полости симптомы или осложнения не развиваются. 1 Спайки брюшной полости после лапароскопической хирургии встречаются реже, чем после открытой операции. 3
У кого выше вероятность возникновения спаек брюшной полости?
Люди, перенесшие абдоминальные операции, чаще страдают спаечным процессом брюшной полости. Среди людей, перенесших абдоминальную операцию, спаечные процессы и связанные с ними осложнения чаще встречаются у людей, которые 4
Каковы осложнения спаек живота?
Спайки брюшной полости могут вызывать кишечную непроходимость и женское бесплодие.
Кишечная непроходимость
Кишечная непроходимость – это частичная или полная блокировка движения пищи, жидкостей, воздуха или стула через кишечник. Спайки брюшной полости – наиболее частая причина непроходимости тонкого кишечника. 5 Кишечная непроходимость может привести к
- Отсутствие кровотока в закупоренной части кишечника и гибель истощенных кровью тканей кишечника
- перитонит, инфекция слизистой оболочки брюшной полости
Кишечная непроходимость может быть опасной для жизни.Людям с симптомами полной закупорки, которые включают боль в животе и отсутствие жидкости, стула или газов, следует немедленно обратиться за медицинской помощью.
Женское бесплодие
У женщин спайки брюшной полости в тазу или внутри матки могут сдавливать или блокировать части репродуктивной системы и вызывать бесплодие.
Каковы симптомы спаек живота?
Во многих случаях спаечные процессы в брюшной полости не вызывают симптомов. Если они действительно вызывают симптомы, хроническая боль в животе является наиболее частым симптомом.
Спайки в брюшной полости могут вызвать непроходимость кишечника, которая может быть опасной для жизни. Если у вас есть симптомы кишечной непроходимости, немедленно обратитесь за медицинской помощью.
Симптомы кишечной непроходимости могут включать
Если кишечная непроходимость прерывает приток крови к заблокированной части кишечника или приводит к перитониту, у вас могут развиться дополнительные симптомы, такие как учащенное сердцебиение или лихорадка.
Что вызывает спайки в брюшной полости?
Абдоминальная хирургия – наиболее частая причина спаек брюшной полости.Спайки, вызванные хирургическим вмешательством, чаще вызывают симптомы и осложнения, чем спайки, связанные с другими причинами. Симптомы и осложнения могут появиться в любое время после операции, даже спустя много лет. 3
Состояния, которые включают воспаление или инфекцию в брюшной полости, также могут вызывать спаечные процессы. Эти состояния включают болезнь Крона, дивертикулярную болезнь, эндометриоз, воспалительные заболевания органов малого таза и перитонит.
Другие причины спаек в брюшной полости включают длительный перитонеальный диализ для лечения почечной недостаточности и лучевую терапию для лечения рака.
В некоторых случаях спаечные процессы в брюшной полости присутствуют при рождении.
Абдоминальная хирургия – самая частая причина спаек брюшной полости.Как врачи диагностируют спаечный процесс в брюшной полости?
Врачи используют историю болезни, физический осмотр, анализы крови, визуализацию и, в некоторых случаях, хирургическое вмешательство для диагностики спаек брюшной полости.
История болезни
Врач спросит о ваших симптомах и вашей истории болезни, в том числе о ваших операциях на брюшной полости или других состояниях, которые могут вызвать спайки брюшной полости.Врач также спросит вас о других заболеваниях и нарушениях в анамнезе, которые могут вызывать симптомы, похожие на симптомы спаек брюшной полости.
Физический осмотр
Во время медицинского осмотра врач может постучать по вашему животу, чтобы проверить его на нежность или боль, и использовать стетоскоп, чтобы прослушать звуки в вашем животе.
Анализы крови
Медицинский работник возьмет образцы крови и отправит их в лабораторию. Хотя анализы крови нельзя использовать для диагностики спаек брюшной полости, врачи могут назначить анализы крови, чтобы исключить другие проблемы со здоровьем, которые могут быть причиной ваших симптомов.Если у вас есть признаки кишечной непроходимости, анализы крови могут помочь врачам определить, насколько серьезна непроходимость.
Визуальные тесты
Визуализирующие обследования чаще всего не показывают спаек брюшной полости. Однако врачи могут использовать визуализационные тесты для диагностики кишечной непроходимости, вызванной спаечным процессом брюшной полости. Врачи также могут использовать визуализационные тесты, чтобы исключить другие проблемы, которые могут вызывать ваши симптомы.
Визуализирующие тесты могут включать
- компьютерная томография (КТ), в которой для создания изображений используется комбинация рентгеновских лучей и компьютерных технологий.КТ может помочь врачам диагностировать кишечную непроходимость и определить местонахождение, причину и серьезность непроходимости.
- рентгеновских лучей, в которых используется небольшое количество излучения для создания изображений внутренней части тела.
- рентгеновских снимков с водорастворимым контрастным веществом, специальной жидкостью, которая делает пищеварительный тракт более заметным на рентгеновских снимках. Если спайки вызывают непроходимость кишечника, этот визуализирующий тест может помочь врачам определить, нужна ли вам операция. Водорастворимое контрастное вещество также может помочь уменьшить непроходимость. Серия
- для нижних отделов желудочно-кишечного тракта, в которой используются рентгеновские лучи для исследования толстой кишки.
Врачи могут использовать визуализационные тесты для диагностики кишечной непроходимости, вызванной спаечным процессом в брюшной полости, или для исключения других проблем.
Хирургия
В некоторых случаях врачи могут порекомендовать операцию, чтобы заглянуть внутрь живота и проверить наличие спаек или других проблем, которые могут вызывать симптомы. Хирурги могут проверить наличие спаек в брюшной полости с помощью лапароскопической или открытой хирургии.
В некоторых случаях хирурги могут устранить проблему во время процедуры.
Как врачи лечат спаечные процессы в брюшной полости?
Если спайки брюшной полости не вызывают симптомов или осложнений, они обычно не нуждаются в лечении.
Если спайки брюшной полости вызывают симптомы или осложнения, врачи могут удалить спайки лапароскопической или открытой операцией. Однако операция по лечению спаек может привести к образованию новых спаек. Если у вас есть спайки брюшной полости, поговорите со своим врачом о возможных преимуществах и рисках операции.
Если спайки брюшной полости вызывают непроходимость кишечника, вам немедленно потребуется лечение в больнице.Врачи осмотрят вас и могут назначить анализы, чтобы выяснить, нужна ли вам экстренная операция. Если вы это сделаете, хирурги снимут спайки, уменьшив кишечную непроходимость.
Если вам не нужна экстренная операция, врачи могут попытаться вылечить непроходимость без хирургического вмешательства. Медицинские работники введут вам жидкости внутривенно и вставят зонд через нос в желудок, чтобы удалить содержимое пищеварительного тракта над препятствием. В некоторых случаях препятствие может исчезнуть.Если непроходимость не проходит, хирурги проведут операцию по устранению спаек и кишечной непроходимости.
Можно ли предотвратить спаечные процессы в брюшной полости?
При проведении абдоминальной хирургии хирурги принимают меры, чтобы снизить вероятность развития спаек брюшной полости и связанных с ними осложнений после операции. Например, хирурги могут
- рекомендует по возможности лапароскопическую операцию вместо открытой.
- бережно обращайтесь с тканями, чтобы не повредить их.
- примите меры, чтобы не допустить попадания посторонних предметов в брюшную полость, например используйте перчатки без пудры и инструменты без ворса.
- закрывают поврежденные ткани внутри брюшной полости специальным пленочным барьером в конце операции. Барьер разделяет ткани во время их заживления, а затем барьер поглощается организмом.
Клинические испытания спаек брюшной полости
Национальный институт диабета, болезней органов пищеварения и почек (NIDDK) и другие подразделения Национального института здоровья (NIH) проводят и поддерживают исследования многих заболеваний и состояний, включая расстройства пищеварения.
Какие клинические испытания спаек брюшной полости?
Клинические испытания – и другие виды клинических исследований – являются частью медицинских исследований, в которых участвуют такие люди, как вы. Когда вы добровольно принимаете участие в клиническом исследовании, вы помогаете врачам и исследователям больше узнать о болезнях и улучшить медицинское обслуживание людей в будущем.
Исследователи изучают многие аспекты спаек в брюшной полости, такие как улучшение диагностики и лечения спаек.
Узнайте, подходят ли вам клинические исследования.
Какие клинические исследования спаек брюшной полости ищут участники?
Вы можете найти клинические исследования спаек брюшной полости на сайте www.ClinicalTrials.gov. В дополнение к поиску исследований, финансируемых из федерального бюджета, вы можете расширить или сузить область поиска, включив в нее клинические исследования, проводимые отраслью, университетами и отдельными лицами; однако NIH не рассматривает эти исследования и не может гарантировать их безопасность. Прежде чем участвовать в клиническом исследовании, всегда консультируйтесь со своим врачом.
Список литературы
[1] Табибиан Н., Суэли Э, Бойд А., Амбрин А., Табибиан Дж. Х. Спайки брюшной полости: практический обзор объекта, на который часто не обращают внимания. Анналы медицины и хирургии . 2017; 15: 9–13.
[2] Окабаяси К., Ашрафиан Х., Захаракис Э. и др. Спайки после абдоминальной хирургии: систематический обзор частоты, распределения и степени тяжести. Хирургия сегодня . 2014; 44: 405–420.
[3] Бейене Р.Т., Кавалукас С.Л., Барбул А. Внутриабдоминальные спайки: анатомия, физиология, патофизиология и лечение. Современные проблемы хирургии . 2015; 52 (7): 271–319.
[4] Морис Д., Чакедис Дж., Рахнемай-Азар А.А. и др. Послеоперационные спаечные процессы в брюшной полости: клиническое значение и достижения в профилактике и лечении. Журнал желудочно-кишечной хирургии . 2017; 21 (10): 1713–1722.
[5] Ди Саверио С., Кокколини Ф., Галати М. и др. Болонские рекомендации по диагностике и лечению спаечной непроходимости тонкой кишки (ASBO): обновление 2013 г. основанных на фактических данных рекомендаций рабочей группы ASBO Всемирного общества экстренной хирургии. Всемирный журнал неотложной хирургии . 2013; 8 (1): 42.
Непроходимость кишечника после аппендэктомии: какова истинная частота?
Вступление: Аппендицит – распространенная проблема, которую обычно лечат с помощью аппендэктомии. После абдоминальной хирургии могут образоваться спайки, которые могут вызвать последующую непроходимость тонкой кишки (SBO). Целью нашего исследования было определить частоту SBO после аппендэктомии у взрослого населения и наблюдать любые различия в частоте SBO между открытыми и лапароскопическими аппендэктомиями.
Методы: Все пациенты, перенесшие аппендэктомию в больнице для взрослых в области здравоохранения Калгари в период с 1999 по 2002 год, были идентифицированы с помощью административной базы данных о выписке. Были рассмотрены патология и оперативная техника (лапароскопия, разрез МакБерни, лапаротомия по средней линии). По этим региональным номерам здоровья были выявлены дальнейшие госпитализации с диагностическим кодом непроходимости кишечника.Медицинские карты (n = 1777) были просмотрены, чтобы подтвердить частоту SBO после аппендэктомии. Для выявления факторов риска SBO после аппендэктомии была выполнена логистическая регрессия, которая была выражена в виде отношения шансов (доверительный интервал 95%).
Результаты: Общий показатель SBO составил 2,8% за средний период наблюдения 4,1 года. Факторы риска развития SBO после аппендэктомии по поводу аппендицита включали перфорированный аппендицит (отношение шансов [OR] = 3.1, 95% доверительный интервал [ДИ]: 1,5–6,6) и срединные разрезы (ОШ = 5,4, 95% ДИ: 2,8–10,4). Пациенты с патологией рака или хронического аппендицита имели наибольший общий риск SBO (OR = 7,4, 95% ДИ: 2,7-20,3).
Выводы: Частота SBO после аппендэктомии у взрослых составила 2,8%, или 0,0069 случая на человека в год. Наибольшими факторами риска развития SBO были срединный разрез и патология неаппендицита.Статистически значимой разницы в частоте SBO после лапароскопической аппендэктомии по сравнению с открытыми доступами нет.
4 лучших способа контролировать спаечные процессы в брюшной полости – Cleveland Clinic
Если вам предстоит операция, Вы, наверное, задавались вопросом, как будет выглядеть ваш шрам. Но есть ли у тебя перестал думать о тех других шрамах – тех, что на внутренней стороне?
Клиника Кливленда – некоммерческий академический медицинский центр.Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Вы должны. Эти внутренние шрамы – жесткие тканевые полосы, образующиеся между тканями брюшной полости и органами, – могут развиваются после операции.
Также известные как спайки брюшной полости, они заставляют ваши обычно скользкие внутренние ткани и органы слипаться. Они также могут перекручивать и тянуть ваш тонкий или толстый кишечник, вызывая непроходимость.И это может вызвать боль.
Но колоректальный хирург Эрик Джонсон, доктор медицины, говорит, что это нормальный хирургический результат. Фактически, у 93% людей, перенесших абдоминальную операцию, развивается спаечный процесс, и у большинства нет проблем. «Однако невозможно предсказать, сколько у вас будет рубцовой ткани», – говорит доктор Джонсон. Это варьируется от человека к человеку.
Итак, если вы не можете предотвратить спаечный процесс в брюшной полости, как можно свести к минимуму эту проблему? Вот что рекомендует доктор Джонсон.
1.Выберите минимально инвазивную операцию
Метод №1 для минимизация спаек брюшной полости заключается в минимальном инвазивная – роботизированная или лапароскопическая – процедура. В наши дни большинство процедур есть малоинвазивные варианты, но некоторые хирурги по-прежнему не делают их.
«Я советую своим пациентам спрашивать об этих альтернативах и запрашивать направление, если они этого хотят», – говорит д-р Джонсон. «Есть четкие доказательства того, что после лапароскопической операции остается меньше рубцовой ткани.”
Многие вещи могут вызвать спайку: кровь или сгустки крови, которые не смываются после процедуры, или ваши органы несколько высыхают во время операции. По словам доктора Джонсона, минимально инвазивная хирургия снижает эти риски. Поскольку разрезы меньше, органы не касаются хирургических перчаток и ваши внутренние органы меньше подвержены воздействию воздуха, кровопотеря при использовании этих методов также уменьшается.
2. Не откладывайте операцию
Вы также можете ограничить количество рубцовой ткани, если вам сделали операцию ранее, доктор.Джонсон говорит. Инфекции, такие как аппендицит или дивертикулит, могут вызвать рост рубца. «Выявление этих проблем до разрыва кишечника может помочь предотвратить инфекции, которые приводят к образованию большего количества рубцовой ткани», – говорит он. «Эти шаги также снижают риск непроходимости кишечника».
3. Попробуйте жидкую диету на день
Большинство спаек брюшной полости не вызывают симптомов, но если они возникают, спастические газовые боли обычно появляются в первую очередь, говорит доктор Джонсон. Другие предупреждающие признаки – вздутие живота, тошнота, рвота и запор – могут указывать на непроходимость кишечника.
Врачи диагностируют непроходимость либо с помощью компьютерной томографии, либо с помощью рентгеновских снимков брюшной полости или кишечника. Если закупорки достаточно серьезные, они могут привести к дальнейшей операции и дополнительный рост рубцовой ткани.
«Пациенты, перенесшие операцию, должны на день перейти на жидкую диету, если у них началось вздутие живота или спазмы», – говорит доктор Джонсон. «Зачастую это все, что нужно, чтобы избавиться от дискомфорта от спаек. В противном случае и если симптомы ухудшатся, вам необходимо посетить больницу.”
4. Слушайте свое тело
Самое главное, что нужно знайте, что если у вас есть рубцовая ткань, у вас могут возникнуть проблемы в любой момент – даже годы после операции.
«Если вам сделали операцию на брюшной полости, обратите внимание на свое тело, чтобы вы могли вовремя распознать любые проблемы», – говорит доктор Джонсон. Воспаление брюшной полости из других источников, включая лучевую терапию или болезнь Крона, также может вызывать проблемы.
Нижняя часть живота и таз операции несут больший риск спаек, и эти шрамы могут увеличиваться время.
Для женщин рубцовая ткань может также приводят к проблемам с фертильностью. Спайки могут предотвратить оплодотворение яиц. достигают матки, и они увеличивают риск внематочной беременность.
«Следуя этим советам и уделяя внимание своему телу, вы можете в некоторой степени контролировать эти общие спайки и минимизировать дискомфорт», – говорит д-р Джонсон.
Что это такое, симптомы, лечение
Обзор
Что такое спайки брюшной полости?
Спайки брюшной полости – это полосы рубцовой ткани, которые образуются между органами брюшной полости, в основном тонкой кишкой.Спайки возникают после абдоминальной хирургии и могут привести к слипанию тканей, хотя обычно они просто перемещаются свободно.
Что такое брюшная полость?
Брюшная полость – это внутренняя часть тела от груди до бедер. Он содержит:
- Пищеварительная система, включая желудок и кишечник.
- Женские репродуктивные органы.
- Почки и надпочечники.
- Печень
- Поджелудочная железа.
- Селезенка.
Симптомы и причины
Что вызывает спайки в брюшной полости?
Спайки возникают после абдоминальных операций, особенно между петлями тонкой кишки.
Каковы симптомы?
Большинство спаек не вызывают никаких симптомов. Иногда, однако, спайки брюшной полости могут вызывать перекручивание кишечника, подобно тому, как может перекручиваться садовый шланг. Это состояние может возникнуть вскоре после или даже спустя годы после операции и может привести к полной или частичной кишечной непроходимости, также называемой непроходимостью тонкого кишечника.
При наличии препятствий пища, жидкость, воздух и отходы не могут проходить через тело. Вы можете заметить такие знаки, как:
- Сильная боль в животе.
- Вздутие живота.
- Тошнота и рвота.
Диагностика и тесты
Как диагностируется спаечный процесс в брюшной полости?
Технология визуализации (например, рентген, ультразвук и компьютерная томография) не может обнаружить спаек брюшной полости. Тем не менее, эти исследования могут выявить кишечную непроходимость, связанную со спаечными процессами
Ведение и лечение
Нужно ли мне лечение спаек брюшной полости?
Большинство спаек протекает бессимптомно и вообще не требует лечения.
Дополнительные операции только вызовут новые спайки. По этой причине ваш лечащий врач, вероятно, попытается избежать операции, если только закупорка не будет вызывать симптомы.
В случае спаек, вызывающих обструкцию, острых (полная закупорка) или хронических (повторяющиеся приступы, которые проходят сами по себе), хирургическое удаление рубцовой ткани может быть единственным вариантом.
Профилактика
Можно ли предотвратить спаечный процесс в брюшной полости?
Хирург не может избежать спаек брюшной полости.Однако при лапароскопической хирургии спайки обычно реже возникают из-за меньшего размера разрезов. Во время лапароскопической процедуры ваш хирург вводит крошечную камеру и инструменты через небольшие разрезы.
Открытая операция требует больших разрезов, что может привести к увеличению спаек. Опять же, хорошая новость заключается в том, что большинство из этих спаек не вызывают никаких проблем
Перспективы / Прогноз
Каковы перспективы людей с спаечными заболеваниями брюшной полости?
У человека могут быть сильные спайки в брюшной полости и никогда не проявляться никаких симптомов.Однако, если вы испытываете внезапную полную непроходимость кишечника или повторную непроходимость кишечника после операции, ваш хирург может рассмотреть возможность операции.
Жить с
Когда мне следует обращаться за медицинской помощью?
Полная непроходимость опасна для жизни. Если вы испытываете какие-либо из следующих симптомов, немедленно обратитесь за медицинской помощью:
- Сильные боли или спазмы в животе.
- Значительное вздутие или вздутие живота (живота).
- Тошнота или рвота.
Записка из клиники Кливленда
Спайки брюшной полости очень часто возникают после любой операции в брюшной полости. У большинства пациентов никогда не бывает проблем. Однако, если у вас есть какие-либо признаки возможной непроходимости кишечника даже спустя годы после операции, сообщите об этом своему врачу или немедленно обратитесь за медицинской помощью.
Спайки – канал лучшего здоровья
Спайки – это полоса рубцовой ткани, которая соединяет две внутренние поверхности тела, которые обычно не соединяются.Органы или ткани внутри тела прилипают (прилипают) к другим внутренним поверхностям.
Спайки развиваются, когда организм пытается восстановить себя. Этот нормальный ответ может возникнуть после операции, инфекции, травмы (травмы) или облучения. Спайки могут выглядеть как тонкие листы ткани, похожие на полиэтиленовую пленку, или как толстые фиброзные полосы.
Спайки могут поражать женские репродуктивные органы (яичники, маточные трубы), кишечник, область вокруг сердца, позвоночник и руки. Они могут вызвать ряд проблем, включая бесплодие, диспареунию (болезненный половой акт), боль в области таза и непроходимость или непроходимость кишечника.Спайки также могут приводить к сложному набору проблем, называемых расстройствами, связанными с адгезией (ARD).
Спайки – широко распространенная проблема. У 93 процентов людей, перенесших абдоминальную операцию, развиваются спаечные процессы. Спайки брюшной полости также встречаются у 10% людей, которые никогда не подвергались хирургическому вмешательству.
Риски спаек
Спайки могут:
- развиться после любого вида операций на органах таза или брюшной полости – люди, перенесшие обширные или многократные процедуры, еще более подвержены риску
- вызывают значительно более высокие послеоперационные осложнения (протечки, раневые инфекции, кровоизлияния) у людей с перфорациями, связанными с спаечным процессом.Это также может привести к более длительному пребыванию в больнице.
- приведет к другим рискам и осложнениям, включая непроходимость тонкой кишки, бесплодие и хроническую тазовую боль.
- вызовут повышенный риск, сложность и осложнения во время последующей операции.
Частота спаек увеличилась с увеличением количества гинекологических процедур. До 90 процентов женщин страдают послеоперационными спаечными процессами после серьезных гинекологических операций.
Развитие спаек
Спайки развиваются, когда организм пытается восстановить себя.Это нормальная реакция организма после:
- операции, особенно абдоминальной хирургии
- инфекции
- эндометриоза
- травмы (травмы)
- лучевой терапии.
Спайки также могут образовываться после воспаления в брюшной полости или тазу.
Симптомы спаек
Хотя большинство спаек безболезненны и не вызывают осложнений, спайки вызывают от 60 до 70 процентов непроходимости тонкой кишки у взрослых и, как полагают, способствуют развитию хронической тазовой боли.
Расстройство, связанное с адгезией (ARD) – это группа симптомов, которые могут возникать в результате спаек. Человек с ОРЗ обычно испытывает хроническую боль в животе.
Типичные спайки образуются в течение первых нескольких дней после операции, но симптомы могут длиться месяцами или даже годами. Симптомы могут проявляться в основном в одной области живота, но часто бывают генерализованными, расплывчатыми, «судорожными» и трудно поддающимися определению. Это означает, что ОРЗ бывает трудно диагностировать.
Симптомы ОРЗ могут включать:
- хроническую боль
- бесплодие
- непроходимость кишечника и неспособность отводить газы
- дисфункцию мочевого пузыря
- боль и затруднения при дефекации
- боль при движении, например при ходьбе, сидении или лежание в определенных позах
- эмоциональные расстройства, такие как депрессия, мысли о самоубийстве или безнадежности.
Другие кишечные проблемы могут включать запор, непроходимость или чередование запоров с диареей из-за частичной непроходимости.
Женщины могут испытывать гинекологические проблемы, которые могут усугубить беспокойство и проблемы с самооценкой, которые могут уже возникнуть у женщин, страдающих этим расстройством.
Симптомы ОРЗ могут быть ошибочно приняты за признак другого заболевания. Они могут включать целый ряд других возможных диагнозов, таких как синдром хронической усталости, эндометриоз, синдром раздраженного кишечника, фибромиалгия, депрессия и беспокойство.
Диагностика спаек
Правильно диагностировать хроническую боль спаек очень сложно. Диагностические тесты, такие как анализы крови, рентгенологические процедуры, компьютерная томография, МРТ и ультразвук, не позволят диагностировать спаечные процессы. Гистеросальпингография (рентгеновский снимок, который просматривает внутреннюю часть матки и маточные трубы) может помочь диагностировать спаечные процессы внутри матки или маточных труб.
В зависимости от ваших симптомов ваш врач назначит соответствующие диагностические тесты, чтобы исключить другие заболевания, которые могут иметь похожие симптомы.
Если результаты этих тестов нормальные или отрицательные для аномальной патологии, может потребоваться диагностическая лапароскопия. Это единственный тест, который может подтвердить наличие спаек. При обнаружении спаек врач обычно может удалить их во время той же операции.
Лечение спаек
Спайки можно лечить либо открытой, либо лапароскопической (замочной скважиной) операцией, известной как адгезиолиз. Спайки рассекают скальпелем или электрическим током.
Открытый адгезиолиз
Поскольку спайки могут образовываться после определенных хирургических процедур, открытый адгезиолиз может оказаться бесполезным, за исключением лечения серьезных проблем, таких как непроходимость кишечника.
Примерно в 70% случаев операция по удалению первоначальных спаек приводит к их развитию. Прежде чем принять решение, тщательно обсудите с врачом риски, преимущества и альтернативы операции.
Лапароскопический адгезиолиз
Людям с симптомами спаек можно рассмотреть возможность лапароскопической операции. Преимущество этой процедуры заключается в том, что требуется только небольшой разрез (разрез), поэтому ее также называют «хирургией замочной скважины». Лапароскопия – предпочтительный метод проведения операции по бесплодию, так как при этом снижается риск образования новых спаек.
Лапароскопический адгезиолиз может значительно улучшить качество жизни женщин с хронической тазовой болью из-за спаек. Эта процедура показывает результаты, аналогичные более инвазивным формам хирургии, когда дело доходит до лечения обширных спаек. Однако это может занять много времени (процедура может занять от двух до четырех часов), технически сложно и сопряжено с определенным риском. Адгезионные барьеры (производимые в промышленных масштабах), устанавливаемые во время операции, могут уменьшить образование спаек.
Адъювантное лечение (с использованием коммерчески доступного продукта, такого как промежуточный слой) после адгезиолиза полезно для предотвращения развития внутриматочных спаек.
Большинство женщин, выбравших лапароскопический адгезиолиз:
- выписываются в тот же день процедуры
- не нуждаются в серьезных разрезах (разрезах) живота
- испытывают минимальные осложнения
- возвращаются к полной активности в течение одного неделя процедуры.
Нехирургическое лечение спаек
Альтернативы хирургическому вмешательству включают:
- лекарства – это часто первый вариант лечения острой боли и часть лечения хронической боли
- упражнения
- физиотерапия
- образ жизни изменения
- мобилизация мягких тканей (Вассерман и др., 2019)
Хотя они могут быть полезны, лекарства не являются панацеей.Они могут вызывать побочные эффекты или быть неэффективными и часто дорогостоящими. Специалист по боли может посоветовать вам варианты безоперационного лечения, наиболее подходящие для вашей ситуации.
Куда обратиться за помощью
Спайки брюшной полости – IFFGD
Описание и причины
Что такое спайки брюшной полости?
Спайки брюшной полости – это полосы ткани, которые образуются между тканями брюшной полости и органами. Обычно внутренние ткани и органы имеют скользкую поверхность, что позволяет им легко перемещаться при движении тела.Спайки заставляют ткани и органы слипаться.
Кишечник – часть пищеварительной системы. Спайки брюшной полости могут вызвать кишечную непроходимость.
Хотя большинство спаек не вызывают никаких симптомов или проблем, другие вызывают хроническую боль в животе или тазу. Спайки также являются основной причиной кишечной непроходимости и женского бесплодия.
Что вызывает спайки в брюшной полости?
Абдоминальная хирургия – наиболее частая причина спаек брюшной полости.Почти у всех, кто подвергается абдоминальной хирургии, появляются спайки; однако риск повышается после операций на нижней части живота и таза, включая операции на кишечнике и гинекологические операции. Спайки со временем могут становиться больше и плотнее, вызывая проблемы спустя годы после операции.
Причины спаек брюшной полости, вызванные хирургическим вмешательством, включают:
- разрезов тканей, особенно внутренних органов
- Обработка внутренних органов
- высыхание внутренних органов и тканей
- контакт внутренних тканей с инородными материалами, такими как марля, хирургические перчатки и швы
- кровь или сгустки крови, не смытые во время операции
Менее распространенной причиной спаек брюшной полости является воспаление из источников, не связанных с хирургическим вмешательством, в том числе:
- аппендицит, в частности разрыв аппендикса
- лучевая терапия рака
- гинекологические инфекции
- Инфекции брюшной полости
В редких случаях спаечный процесс в брюшной полости формируется без видимой причины.
Как спайки брюшной полости могут вызывать кишечную непроходимость?
Спайки брюшной полости могут искривлять, перекручивать или растягивать кишечник, вызывая кишечную непроходимость. Кишечная непроходимость частично или полностью ограничивает движение пищи или стула по кишечнику.
Кишечная непроходимость требует немедленной медицинской помощи.
Как спайки брюшной полости могут вызывать женское бесплодие?
Спайки брюшной полости вызывают женское бесплодие, не позволяя оплодотворенным яйцеклеткам достигать матки, где происходит внутриутробное развитие плода.Спайки могут перегибать, перекручивать или вытягивать фаллопиевы трубы, по которым яйца переносятся из яичников – где яйца хранятся и высвобождаются – в матку.
Признаки и диагностика
Каковы симптомы кишечной непроходимости?
Кишечная непроходимость может быть частичной или полной. Полная кишечная непроходимость опасна для жизни.
Симптомы кишечной непроходимости включают:
- Сильная боль или спазмы в животе
- Рвота
- Вздутие живота
- Громкие кишечные шумы
- Вздутие живота
- Неспособность пропускать газ
- Запор
Человеку с этими симптомами следует немедленно обратиться за медицинской помощью.
Каковы симптомы спаек живота?
Хотя большинство спаек в брюшной полости остаются незамеченными, наиболее частым симптомом является хроническая боль в животе или тазу. Боль часто имитирует боль при других состояниях, включая аппендицит, эндометриоз и дивертикулит.
Как диагностируются спайки брюшной полости и кишечная непроходимость?
Нет доступных тестов для диагностики спаек, а спайки нельзя увидеть с помощью методов визуализации, таких как рентген или ультразвук.Большинство спаек обнаруживается во время диагностических операций.
Однако кишечную непроходимость можно увидеть с помощью рентгена брюшной полости, исследований с контрастированием с барием (также называемых серией нижних отделов желудочно-кишечного тракта) и компьютерной томографии.
Лечение и профилактика
Как лечат спаечный процесс в брюшной полости и кишечную непроходимость?
Лечение спаек брюшной полости обычно не требуется, поскольку большинство из них не вызывает проблем. В настоящее время хирургическое вмешательство является единственным способом разрушения спаек, которые вызывают боль, кишечную непроходимость или проблемы с фертильностью.
Однако дальнейшее хирургическое вмешательство сопряжено с риском дополнительных спаек, и его следует избегать, когда это возможно.
Полная кишечная непроходимость обычно требует немедленного хирургического вмешательства. Частичную непроходимость иногда можно устранить с помощью жидкой диеты или диеты с низким содержанием остатков.
Диета с низким содержанием остатков содержит много молочных продуктов, мало клетчатки и легче расщепляется на более мелкие частицы пищеварительной системой.
Можно ли предотвратить спаечный процесс в брюшной полости?
Спайки в брюшной полости трудно предотвратить; однако хирургическая техника может минимизировать спаечные процессы.
Лапароскопическая хирургия позволяет избежать раскрытия живота с помощью большого разреза. Вместо этого живот наполняется газом, а специальные хирургические инструменты и видеокамера продеваются через несколько небольших разрезов на брюшной полости.
