Строение поджелудочной железы человека: анатомия и функции, где находится, с какой стороны, строение, что вырабатывает, за что отвечает, может ли человек жить без этого органа
Особенности анатомии: где находится у человека поджелудочная железа?
 Строение поджелудочной железы делает ее уникальным органом, относящимся одновременно к двум системам и выполняющим двойную функцию: пищеварительную и эндокринную. Структуры, из которых она состоит, вырабатывают одновременно ферменты (участвуют в переваривании пищи) и гормоны, которые играют роль в процессах обмена веществ и роста организма. Поэтому любое повреждение органа приводит к тяжелым последствиям и длительному, иногда пожизненному, лечению. Расположение железы в непосредственной близости с важными органами пищеварения может вызвать при ее патологии изменения в соседних органах.
Строение поджелудочной железы делает ее уникальным органом, относящимся одновременно к двум системам и выполняющим двойную функцию: пищеварительную и эндокринную. Структуры, из которых она состоит, вырабатывают одновременно ферменты (участвуют в переваривании пищи) и гормоны, которые играют роль в процессах обмена веществ и роста организма. Поэтому любое повреждение органа приводит к тяжелым последствиям и длительному, иногда пожизненному, лечению. Расположение железы в непосредственной близости с важными органами пищеварения может вызвать при ее патологии изменения в соседних органах.
Анатомия поджелудочной железы
В поджелудочной железе (ПЖ) условно выделяют переднюю, заднюю и нижнюю поверхности. Им соответствуют верхний, передний и нижний края органа. Анатомически ПЖ разделяют на головку, тело, хвост. На задней поверхности головки находится processus uncinotus — в переводе с латыни означает крючковидный отросток.
Развивается крючок у всех по-разному: может быть выражен незначительно или совсем отсутствовать. В 100% он имеет собственные протоки: многоветвистый, маловетвистый, промежуточный.
Его кончик вплетается в соединительную ткань возле позвоночника. Через вырезку, которая образуется в месте его отхождения, проходит сосудистый пучок.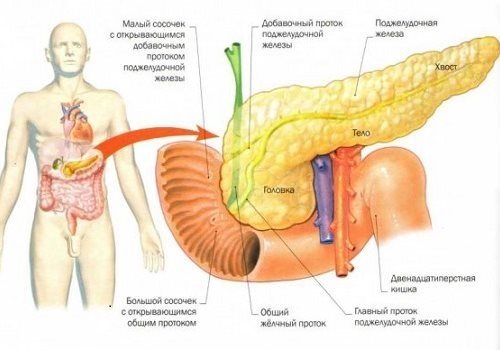
К крючковидному отростку поджелудочной железы крепится собственная связка. Связочный аппарат делает железу и, особенно, ее головку неподвижной, несмотря на ее расположение в жировой клетчатке. При проведении панкреатодуоденальной резекции связку пересекают — это называется ключом операции.
Поджелудочно-селезеночная связка фиксирует хвост ПЖ к селезенке.
Весь вырабатываемый панкреатический сок выводится через главный проток (вирсунгов проток) в просвет ДПК. Он расположен ближе к задней стороне железы. Описаны случаи, когда он располагается вне железы и имеет собственную брыжейку. Встречается также еще один довольно крупный проток — добавочный.
У взрослых показатели нормы ПЖ выражаются следующими цифрами:
- длина — 16–23 см,
- ширина — 9 см,
- толщина — 3 см.
Топография поджелудочной железы
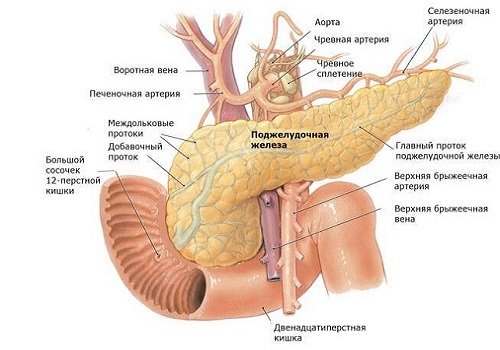
Сложность диагностики патологии ПЖ при объективном осмотре заключается в ее забрюшинном расположении, в связи с чем пропальпировать ее невозможно. Она находится непосредственно за желудком – их разделяет забрюшинная сумка, прилежит к задней брюшной стенке на уровне первых поясничных позвонков. Справа ограничивается печенью, снизу — тонкой и частью толстой кишки, сзади — левой почкой с ее веной, соприкасается также с аортой и чревным сплетением. Там же находится селезенка, с которой граничит хвост ПЖ.
Поджелудочная железа занимает горизонтальное положение, головка охватывается петлей двенадцатиперстной кишки, сверху к ней прилегает желудок, отделенный брюшиной, хвост изогнут вверх и соприкасается с селезенкой и частью ободочной кишки. В топографической проекции на стенку живота ПЖ отображается над пупком на 5—10 см, тело располагается влево от средней линии. Вдоль всех отделов железы проходит селезеночная вена. К головке сзади прилегает аорта и нижняя полая вена.
Только в положении лежа на спине поджелудочная железа оказывается под желудком.
Особенности строения железы
ПЖ является органом, продуцирующим ферменты и гормоны. Ее ткань имеет дольчатое строение — состоит из множества ацинусов (долек), разделенных между собой перегородками. Ацинус выполняют внешнесекреторную функцию — продуцирует панкреатический сок. Это происходит благодаря строению данного образования: секреторная часть и выводной проток, по которому выходит поджелудочный секрет. Он выводится через общий – вирсунгов проток, соединяющийся с таким же, выходящим из желчного пузыря и впадающий через сфинктер Одди в тонкую кишку.
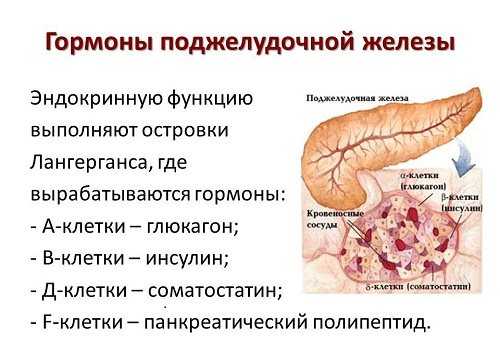
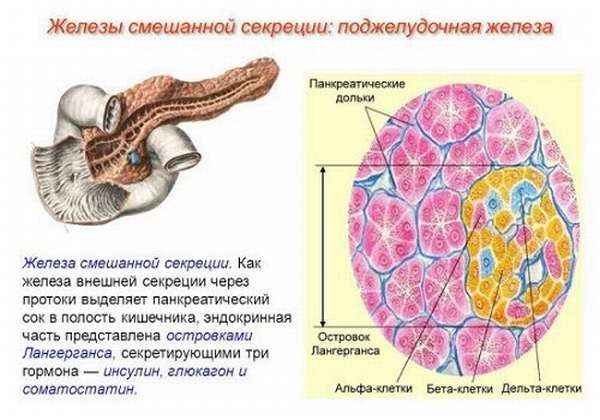
Ткани ПЖ содержат островки Лангерганса, состоящие из 80—200 клеток. В зависимости от их вида выделяются определенные гормоны, выполняющие различные функции:
- α (25%) − синтезируют глюкагон,
- β (60%) − инсулин и амилин,
- δ (10%) – соматостатин,
- PP (5%) − предположительно продуцируют вазоактивный интестинальный полипептид (ВИП), панкреатический полипептид (ПП),
- g − гастрин, влияющий на кислотность желудочного сока.
Анатомическая конфигурация внутрипанкреатической протоковой системы
Протоковая система ПЖ имеет древовидное строение. Начинается со вставочных протоков ацинусов и внутридольковых протоков. Они объединяются в междольковые, образующие общий панкреатический – вирсунгов – проток. Он тянется через всю железу, соединяется с таким же, выходящим из желчного пузыря, превращаясь в одну общую ампулу.
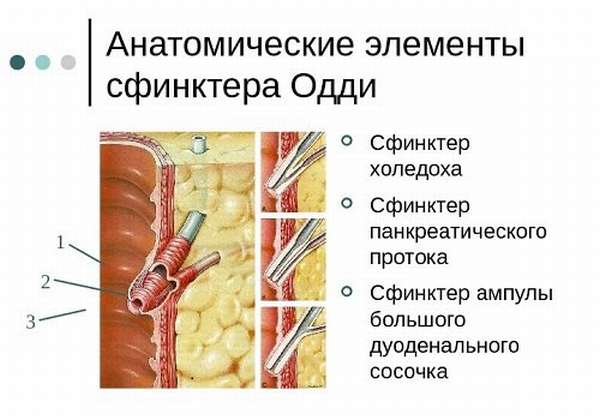
Строение сфинктера Одди
Через сфинктер Одди панкреатический сок и желчь попадают в просвет тонкой кишки. Сам сфинктер — это конечная часть двух объединенных протоков: вирсунгова и общего желчного. Это своеобразный футляр из мышц и соединительной ткани, расположенный в фатеровом дуоденальном сосочке. Расположен на нисходящей части ДПК, ее внутренней поверхности.
Где находится поджелудочная железа у человека?
Поджелудочная железа — вытянутый горизонтально орган, основная часть располагается влево от средней линии живота.
ПЖ со всех сторон защищена от повреждений из-за своей глубокой забрюшинной локализации. Находится между мышечным слоем передней брюшной стенки и внутренними органами пищеварительной системы впереди нее, мышцами спины и позвоночником сзади.
Где проявляются болевые ощущения при воспалении?
Боли при патологии ПЖ могут проявляться в разных местах. Чаще всего воспалительные процессы начинаются с головки ПЖ, поэтому начинает болеть выше пупка, справа от срединной линии. Нередко болевой симптом начинается в эпигастрии (в области желудка) или правом боку, где располагается головка ПЖ и граничит с желудком и печенью. Затем распространяется в левое подреберье и спину.
Если патология занимает значительный объем ПЖ, распространяется на хвостовую часть, то болевой симптом иррадиирует в поясницу или приобретает опоясывающий характер. Иногда боль отмечается в предсердечной области. В какой части железы образовалось воспаление, можно предположить при пальпации:
- положительный симптом Губергрица-Скульского — указывает на воспаление тела (болезненность слева вдоль линии, мысленно проведенной между головкой и хвостом),
- точка Губергрица — при патологии в хвосте (на 6 см выше пупка на условной линии, соединяющей его и подмышечную впадину),
- симптом Захарьина — признак воспаления в головке (боль в надчревье справа),
- точка Дежардена — над пупком (на 10 см) по ходу прямой мышцы живота справа (воспаление в головке).
Физиология и основные функции поджелудочной железы
Поджелудочная железа выполняет экзокринную и эндокринную функции. Внешняя функция заключается в выработке панкреатического сока, содержащего активные ферменты. Панкреатический секрет смешивается в просвете ДПК с желчью и кишечным соком. Они продолжают участвовать в переваривании пищи, начатом в ротовой полости слюной и желудке — желудочным соком.
Панкреатический сок содержит больше 20 ферментов, объединенных в 3 группы:
- липаза — расщепляет жиры,
- протеаза — белки,
- амилаза — углеводы.
Амилаза превращает углеводы пищи в олигосахариды (части крупной молекулы), в дальнейшем другие ферменты из ее группы (мальтаза, лактаза, инвертаза) расщепляют их до глюкозы – главного источника энергии, которая уже поступает в кровь. У каждого из этих ферментов свои функции: например, такой энзим, как лактаза, предназначен расщеплять молочный сахар — лактозу.
Липаза воздействует на жиры, которые в своем первоначальном виде не попадают в сосуды. Она превращает их в глицерин и жирные кислоты. В группу ферментов, воздействующих на липиды, входит также холестераза.
Обязательное условие нормального переваривания жиров – наличие желчи, которую вырабатывает желчный пузырь. Если имеется холецистит, этот процесс нарушается из-за нехватки желчных кислот. Они эмульгируют (дробят) крупные молекулы жира на мелкие фрагменты для лучшего переваривания. Создается большая поверхность для воздействия липазы.
К протеазам относятся:
- трипсин,
- химотрипсин,
- эластаза,
- карбоксипептидаза,
- рибонуклеазы.
Их функции:
- трипсин расщепляет белок на пептиды,
- карбоксипептидаза переводит пептиды в аминокислоты,
- эластаза переваривает белки и эластин.
Энзимы в панкреатическом соке неактивны. Под воздействием энтерокиназы (фермента тонкой кишки), которая становится активной в присутствии желчи, происходит их активация в просвете кишечника: трипсиноген превращается в трипсин. При его участии изменяются и другие энзимы — активируются.
Они начинают выделяться, как только пища поступает в двенадцатиперстную кишку. Этот процесс продолжается 12 часов. Качественный и количественный состав энзимов зависит от употребляемой еды. В сутки выделяется больше литра панкреатического сока.
Внутрисекреторная функция ПЖ осуществляется клетками островков Лангерганса — они производят 11 гормонов.
Все виды вырабатываемых ПЖ гормонов взаимосвязаны: при нарушении синтеза одного из них возникает серьезная патология.
Кровоснабжение органа
Кровоснабжение ПЖ осуществляется из чревной и верхней брыжеечной артерии. Между ними развиты обильные анастомозы — внутренние и наружные. Чревная артерия разделяется на общую печеночную и селезеночную артерию. Селезеночная артерия тянется вдоль верхнего края ПЖ.
Из-за множественных анастомозов лигирование артерий почти не нарушает кровоснабжение органа. Но при нарушении целостности любой из них (например, при панкреатодуоденальной резекции) или проведении манипуляций на ПЖ (пункция, биопсия) практически во всех случаях наступает обильное кровотечение. Его трудно остановить, иногда накладывают швы. Это происходит в неизмененной ПЖ. При хроническом воспалении, когда процесс прогрессирует, рассечение железы происходит практически бескровно.
Анатомо-физиологические особенности органа
ПЖ — орган с двойной секрецией. Соотношение внешнесекреторной и внутрисекреторной частей железы составляет примерную пропорцию 9:1 от ее массы. Она является одним из основных органов системы пищеварения, поскольку вырабатывает активные ферменты. Строение ПЖ соответствует функции переваривания пищи.
Выработка инсулина с контролем углеводного обмена, а также других гормонов, участвующих в обмене веществ, опосредованно влияющих на рост человека, состояние слизистой желудка и кишечника, происходит в специальных клетках островков Лангерганса. Количество островков, вырабатывающих гормоны, достигает 1,5 млн, сама ткань составляет 1–3% от общей массы органа.
Патологии, возникающие в ПЖ
В связи с выполняемыми разнообразными функциями ПЖ, патология разделяется также на 2 большие части:
- панкреатиты,
- нарушение углеводного обмена.
 Зависимости между ними не наблюдается, каждое нарушение является отдельным функциональным или органическим результатом патологии.
Зависимости между ними не наблюдается, каждое нарушение является отдельным функциональным или органическим результатом патологии.
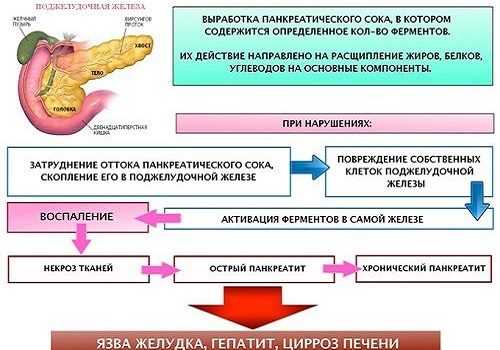
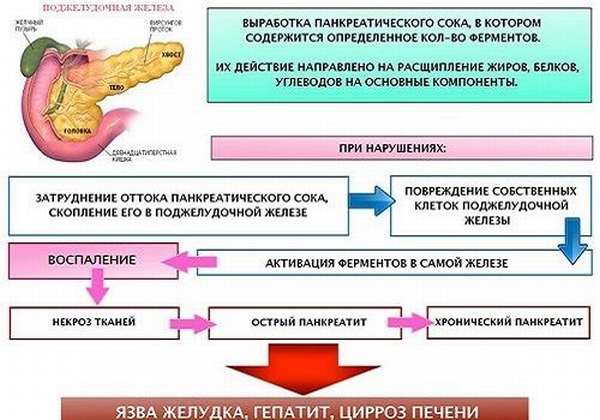
С нарушением экскреторной функции ПЖ развивается панкреатит — острый или обострение хронического. Заболевания имеют тяжелые осложнения в любых случаях несвоевременного обращения к специалисту. При панкреатите может быстро развиться панкреонекроз, который приводит в кратчайшие сроки к стремительному развитию некроза и даже гибели человека.
При вовлечении в патологический процесс островков Лангерганса нарушается выработка гормонов. Патология, которая развивается при недостатке:
- инсулина — сахарный диабет (снижается или прекращается превращение глюкозы в жир и гликоген),
- глюкагона — антагониста инсулина (развивается ожирение, прекращается расщепление гликогена на жирные кислоты, и он накапливается в мышцах и печени, способствует увеличению массы тела),
- соматостатина — блокирующего в гипофизе выработку гормона роста — соматотропина (развивается гигантизм, акромегалия),
- амилазы — сахарный диабет.
Как проводится диагностика органа?
Диагностика патологии ПЖ проводится по определенной схеме. Играют роль жалобы больного, подробный анамнез.
Патология ПЖ диагностируется лабораторными и функциональными методами. К лабораторным относятся основные анализы:
- кровь на сахар,
- кровь и моча на диастазу,
- кал на эластазу,
- при подозрении на злокачественную опухоль — кровь на раковый антиген, ткани на гистологию,
- при необходимости — биохимические анализы крови (билирубин, трансаминазы, холестерин, общий белок и его фракции).
 Для более детального изучения патологии проводятся анализы крови на гормоны ПЖ, нагрузочные функциональные пробы.
Для более детального изучения патологии проводятся анализы крови на гормоны ПЖ, нагрузочные функциональные пробы.
К функциональным методам обследования относятся следующие:
- УЗИ органов брюшной полости и забрюшинного пространства – исследование безопасно, проходить его может даже ребенок, ценно своей точностью. Является своеобразным методом профилактики: ежегодное обследование дает возможность своевременно выявить патологию в начале ее развития.
- КТ (компьютерная томография) использует рентгеновское излучение, позволяет получить срезы изображений железы и окружающих тканей и органов, их трехмерное изображение. Используется для уточнения клинического диагноза, если проведенное УЗИ неинформативно по каким-либо причинам. Противопоказана в детском возрасте, беременным женщинам, при непереносимости йода.
- МРТ — магнитно-резонансная томография, является высокоточным диагностическим методом. Он основан на взаимодействии магнитного поля с организмом человека.
Изучение особенностей анатомо-физиологического и биологического строения ПЖ на разных этапах онтогенеза (формирования органа) является надежным средством для выявления и поиска путей предотвращения врожденных аномалий железы (панкреатитов, панкреонекрозов, аномалий протоков и вариантов их расположения). С этой целью используются цито— и гистологические методы. На основании характеристики результатов тканевого исследования можно сделать выводы о возможной патологии у будущего ребенка.
Как следить за поджелудочной железой?
Поджелудочная железа — орган, которому в его нормальном состоянии уделяется немного внимания. Часто уже при развитии заболевания, когда возникают проблемы со здоровьем, приходится соблюдать определенные правила:
- соблюдение диеты: исключение определенных вредных продуктов и ограничения в еде — обязательное условие успешного лечения, в тяжелых случаях диетическое питание назначается на длительный срок,
- отказ от алкоголя, который является одной из главных причин развития панкреатита,
- отказ от курения, влияющего на сосуды и сами ткани органа, способствующего развитию рака,
- прием важных для жизни органа и самого человека назначенных лекарственных препаратов первой необходимости (заместительная ферментная терапия, инсулинотерапия), также витаминов, микроэлементов, медикаментов для терапии сопутствующих заболеваний,
- употребление достаточного количества жидкости,
- делать специальный массаж железы по назначению врача (заключается в проведении комплекса упражнений).
Все рекомендации кратко изложены в любом учебнике внутренних болезней, рассчитанном для широкого использования.
Роль диеты в лечении ПЖ
Диета — это неотъемлемая часть лечения. Ее важность в комплексной терапии не меньше, чем назначение медикаментов. Диета важна при любой патологии ПЖ, а также в период их ремиссии. При тяжелых осложнениях панкреатита, когда нарушается внешняя функция ПЖ, при сахарном диабете — гормональная функция железы, диета назначается пожизненно. Малейшее ее несоблюдение может привести к тяжелым последствиям вплоть до летального исхода.
Погрешности в питании при воспалительном процессе в ПЖ вызывают усиленную выработку ферментов и приводят к самоперевариванию железы, дальнейшему развитию некроза тканей. Это происходит при употреблении запрещенных продуктов — жирного, жареного, копченого, острого.

Существует целый список запрещенных и ограниченных к применению продуктов в рамках стола № 5 по Певзнеру, который в различных модификациях назначается пациенту на определенных этапах болезни. При нарушениях, связанных с выработкой инсулина, соблюдение диеты № 9 по Певзнеру с ограничением углеводов также является значимой частью лечения и профилактикой жизненно опасных осложнений.
Во избежание проблем со здоровьем необходимо своевременно обратиться к врачу. Сложное лечение может не понадобиться, если проконсультироваться со специалистом на ранней стадии болезни.
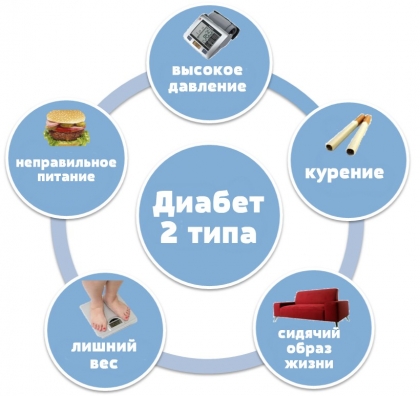
Тест: на определение риска сахарного диабета 2 типа
Поджелудочная железа
Теоретические сведения о строении и основных функциях поджелудочной железы
Основные функции поджелудочной железы
Поджелудочная железа в пищеварительной системе является вторым после печени по значимости и величине органом, которому отведены две важнейшие функции. Во-первых, она вырабатывает два основных гормона, без которых углеводный обмен будет нерегулируемым – глюкагон и инсулин. Это, так называемая, эндокринная или инкректорная функция железы. Во-вторых, поджелудочная железа содействует перевариванию всех попавших в двенадцатиперстную кишку продуктов питания, т.е. является экзокринным органом с экстректорной функциональностью.
Железа продуцирует сок, содержащий белки, микроэлементы, электролиты и бикарбонаты. При поступлении пищи в двенадцатиперстную кишку, туда же попадает и сок, который своими амилазами, липазами и протеазами, так называемыми панкреатическими ферментами, расщепляет пищевые вещества и содействует их всасыванию стенками тонкой кишки.
В сутки поджелудочная железа вырабатывает около 4 литров панкреатического сока, который точно синхронизируется с поставкой пищи в желудок и двенадцатиперстную кишку. Сложный механизм функционирования поджелудочной железы обеспечивается участием надпочечников, паращитовидной и щитовидной железы.
Гормоны, вырабатываемые указанными органами, а также такие гормоны, как секретин, панкрозин и гастрин, являющиеся результатом деятельности органов пищеварения, обуславливают адаптивность поджелудочной железы к типу принимаемой пищи – в зависимости от содержащихся в ней компонентов, железа вырабатывает именно те ферменты, которые могут обеспечить их максимально эффективное расщепление.
Строение поджелудочной железы
Говорящее название этого органа указывает на его месторасположение в организме человека, а именно: под желудком. Однако анатомически этот постулат будет справедлив только для человека, находящего в лежачем положении. У человека стоящего прямо, и желудок, и поджелудочная железа находятся примерно на одном уровне. Строение поджелудочной железы наглядно отражено на рисунке.
Строение поджелудочной железы
Анатомически орган имеет вытянутую форму, имеющую некоторое сходство с запятой. В медицине принято условное деление железы на три части:
- Голову, размером не более 35 мм, примыкающую к двенадцатиперстной кишке, и расположенную на уровне I – III поясничного позвонка.
- Тело треугольной формы, размером не более 25 мм и локализованное возле I поясничного позвонка.
- Хвост, размером, не превышающим 30 мм, выраженной конусовидной формы.
Общая длина поджелудочной железы в нормальном состоянии находится в пределах 160-230 мм.
Наиболее толстая ее часть – голова. Тело и хвост постепенно сужаются, заканчиваясь в воротах селезенки. Все три части объединены в защитной капсуле – оболочке, сформированной соединительной тканью.
Локализация поджелудочной железы в теле человека
Относительно других органов поджелудочная железа расположена наиболее рациональным образом и находится в забрюшной полости.
Анатомически позади железы проходит позвоночник, впереди – желудок, справа от нее, снизу и сверху – двенадцатиперстная кишка, слева – селезенка. Брюшной отдел аорты, лимфатические узлы и чревное сплетение локализованы в задней части тела поджелудочной железы. Хвост находится справа от селезенки, возле левой почки и левого надпочечника. Сальная сумка отделяет железу от желудка.
Расположением поджелудочной железы относительно желудка и позвоночника объясняется то обстоятельство, что в острой фазе болевой синдром может быть уменьшен в положении больного сидя, наклонившись немного вперед. На рисунке наглядно видно, что при таком положении тела нагрузка на поджелудочную железу минимальна, поскольку желудок, сместившийся под действием силы тяжести, более своей массой на железу не воздействует.
Гистологическое строение поджелудочной железы
Поджелудочная железа имеет альвеолярно-трубчатую структуру, обусловленную двумя основными функциями – продуцировать панкреатитный сок и секретировать гормоны. В этой связи у железы выделяется эндокринная часть, примерно 2% от массы органа, и экзокринную, составляющую около 98%.
Экзокринная часть образована панкреатическими ацинусами и сложной системой выводящих протоков. Ацинус состоит из примерно 10 связанных друг с другом панкреатоцитов конусовидной формы, а также из центроацинарных клеток (эпителиоцитов) выводящих протоков. По указанным протокам вырабатываемый железой секрет попадает сначала во внутридольковые протоки, затем в междольковые, и, наконец, в результате их слияния, в главный панкреатический проток.
Эндокринная часть поджелудочной железы состоит из так называемых островков Лангеранса, локализованных в хвосте и находящихся между ацинусами (смотри рисунок):
Островки Лангеранса есть ничто иное, как скопление клеток, диаметр которых составляет примерно 0,4 мм. Всего железа содержит около одного миллиона таких клеток. Островки Лангеранса разделяются с ацинусами посредством тонкого слоя соединительной ткани, и буквально пронизываются мириадами капилляров.
Клетки, образующие островки Лангеранса продуцируют 5 видов гормонов, из которых 2 вида, глюкагон и инсулин, вырабатываются только поджелудочной железой, и играют ключевую роль в регулировании процессов метаболизма.
Поджелудочная железа человека и её анатомия (положение и строение)
Поджелудочная железа человека является органом эндокринной и экзокринной секреции, участвует в пищеварении. По размерам это вторая по размеру железа в организме человека после печени. Она имеет альвеолярно-трубчатое строение, поддерживает гормональный фон организма и отвечает за важные этапы пищеварения.
Большая часть поджелудочной железы вырабатывает свой секрет (ферменты), которые поступают в двенадцатиперстную кишку. Остальные клетки ее паренхимы вырабатывают гормон инсулин, поддерживающий нормальный углеводный обмен. Эта часть железы носит название островков Лангерганса или бета — клеток.

Железа состоит из трех отделов: тело, головки и хвоста. Тело формой напоминает призму, передней своей поверхностью оно прилегает к задней стенке желудка. Хвост железы находится рядом с селезенкой и левым изгибом ободочной кишки. Головка поджелудочной железы располагается справа от позвоночного столба, изогнута, формирует крючковидный отросток. Ее подковообразно обхватывает двенадцатиперстная кишка, образует при этом изгиб. Часть головки покрыта листком брюшины.
Размеры поджелудочной железы в норме от 16 до 22 см. Внешне она напоминает латинскую букву S.
Анатомическое расположение
Поджелудочная железа находится в пространстве за брюшиной, поэтому является наиболее зафиксированным органом брюшной полости. Если человек находится в положении лежа, то она действительно будет находиться под желудком. На самом деле она расположена ближе к спине, за желудком.

Проекция поджелудочной железы:
- тело на уровне первого поясничного позвонка;
- головка на уровне первого-третьего поясничного позвонков;
- хвост находится выше на один позвонок, чем тело поджелудочной железы.
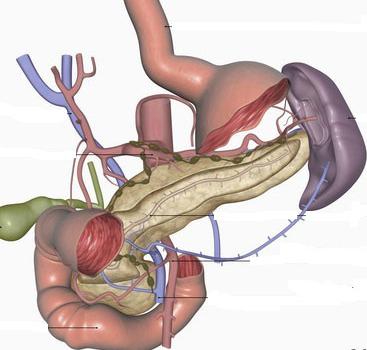
Анатомия близлежащих органов: сзади ее головки расположена нижняя полая вена, начинается воротная вена, правые почечные вена и артерия, общий желчный проток. Сзади тела железы расположена брюшная часть аорты, лимфоузлы, чревное сплетение. Вдоль тела железы идет селезеночная вена. Часть левой почки, почечные артерия и вена, левый надпочечник лежат за хвостом. Впереди поджелудочной железы находится желудок, он отделен от нее сальниковой сумкой.
Кровоснабжение
От общей печеночной артерии отходят ветви — панкреатодуоденальные артерии (передняя и задняя), они несут кровь к головке поджелудочной железы. Также ее кровоснабжает ветвь верхней брыжеечной артерии (нижняя панкреатодуоденальная артерия).
От селезеночной артерии идут ветви к телу и хвосту железы (панкреатические).

Венозная кровь оттекает от органа по селезеночной, верхней и нижней брыжеечной, левой поджелудочной вене (притоки воротной вены).
Лимфа направляется к панкреатодуоденальным, панкреатическим, пилорическим, поясничным лимфоузлам.
Иннервируется поджелудочная железа за счет нервов от селезеночного, чревного, печеночного, верхнего брыжеечного сплетений и ветвями блуждающего нерва.
Строение
Поджелудочная железа имеет дольчатое строение. Дольки, в свою очередь, состоят из клеток, продуцирующих ферменты и гормоны. Дольки или ацинусы состоят из отдельных клеток (от 8 до 12 штук), называемых экзокринные панкреациты. Их строение характерное для всех клеток, вырабатывающих белковый секрет. Ацинусы окружены тонким слоем рыхлой соединительной ткани, в которой идут кровеносные сосуды (капилляры), небольшие ганглии и нервные волокна. От долек поджелудочной железы выходят мелкие протоки. Панкреатический сок по ним поступает в главный проток поджелудочной железы, который впадает в двенадцатиперстную кишку.
 Проток поджелудочной железы еще называют панкреатическим или Вирсунговым протоком. Он имеет различный диаметр в толще паренхимы железы: в хвосте до 2 мм., в теле 2-3 мм., в головке 3-4 мм. В стенку двенадцатиперстной кишки проток выходит в просвете большого сосочка и имеет в конце мышечный сфинктер. Иногда имеется второй малый проток, он открывается на малом сосочке поджелудочной железы.
Проток поджелудочной железы еще называют панкреатическим или Вирсунговым протоком. Он имеет различный диаметр в толще паренхимы железы: в хвосте до 2 мм., в теле 2-3 мм., в головке 3-4 мм. В стенку двенадцатиперстной кишки проток выходит в просвете большого сосочка и имеет в конце мышечный сфинктер. Иногда имеется второй малый проток, он открывается на малом сосочке поджелудочной железы.
Среди долек расположены отдельные клетки, которые не имеют выводных протоков, они называются островки Лангерганса. Эти участки железы секретируют инсулин и глюкагон, т.е. являются эндокринной частью. Панкреатические островки имеют округлую форму, диаметром до 0,3 мм. Количество островков Лангерганса увеличивается от головы к хвосту. Островки состоят из пяти видов клеток:
- 10-30% приходится на альфа — клетки, вырабатывающие глюкагон.
- 60-80% бета — клеток, продуцирующих инсулин.
- дельта и дельта 1 клетки, ответственные за выработку соматостатина, вазоинтестинального пептида.
- 2-5% клеток РР, вырабатывающих панкреатический полипептид.
Поджелудочная железа имеет и другие виды клеток, переходные или смешанные. Их еще называют ациноостровковыми. Они вырабатывают зимоген и гормон одновременно.
Их количество может варьировать от 1 до 2 млн., это 1% от общей массы железы.
Внешне орган напоминает тяж, постепенно уплощающийся к хвосту. Анатомически ее делят на три части: тело, хвост и голову. Голова расположена справа от позвоночного столба, в изгибе двенадцатиперстной кишки. Ее ширина может быть от 3 до 7,5 см. Тело поджелудочной железы расположено несколько левее позвоночника, впереди него. Его толщина 2-5 см, оно имеет три стороны: переднюю, заднюю и нижнюю. Далее тело продолжается в хвост, шириной 0,3- 3,4 см. он достигает селезенки. В паренхиме железы от хвоста до головки идет проток поджелудочной железы, который в большинстве случаев перед входом в двенадцатиперстную кишку соединяется с общим желчным протоком, реже впадает самостоятельно.
Функции
- Экзокринная функция железы (экскреторная). Поджелудочная железа вырабатывает сок, поступающий в двенадцатиперстную кишку и учавствующий в расщеплении всех групп пищевых полимеров. Основные ферменты поджелудочной железы: химотрипсин, альфа- амилаза, трипсин и липаза. Трипсин и химотрипсин образуются под действием энтерокиназы в полости двенадцатиперстной кишки, куда они поступают в неактивном виде (трипсиноген и химотрипсиноген). Объем сока поджелудочной железы образуется в основном за счет продукции жидкой части и ионов клетками протоков. Сам сок из ацинусов невелик по объему. В период голодания выделяется меньше сока, в нем снижена концентрация ферментов. При приеме пищи происходит обратный процесс.
- Эндокринная функция (инкреторная). Осуществляется за счет работы клеток панкреатических островков, вырабатывающих в кровяное русло полипептидные гормоны. Это два противоположных по функции гормона: инсулин и глюкагон. Инсулин отвечает за поддержание нормального уровня глюкозы в сыворотке крови, участвует в углеводном обмене. Функции глюкагона: регуляция содержания сахара крови за счет поддержания его постоянной концентрации, принимает участие в метаболизме. Еще один гормон — соматостатин — угнетает выделение соляной кислоты, гормонов (инсулина, гастрина, глюкагона), выделение ионов в клетки островков Лангерганса.
Работа поджелудочной железы во многом зависит от других органов. На ее функции влияют гормоны пищеварительного тракта. Это секретин, гастрин, панкреозимин. Гормоны щитовидной и паращитовидной желез, надпочечников также влияют на работу железы. Благодаря слаженному механизму такой работы, этот небольшой орган за сутки может выработать от 1 до 4 литров сока для процесса пищеварения. Выделяется сок в организме человека спустя 1-3 минуты после начала еды, заканчивается его выделение через 6-10 часов. Лишь 2 % сока приходится на пищеварительные ферменты, остальные 98% – на воду.
Поджелудочная железа способна некоторое время приспосабливаться к характеру принимаемой пищи. Происходит выработка необходимых на данный момент ферментов. Например, при употреблении большого количества жирной пищи будет вырабатываться липаза, при повышении белков в рационе — трипсин, на расщепление углеводной пищи повысится уровень соответствующих ферментов. Но не стоит злоупотреблять возможностями органа, т.к. зачастую сигнал о неблагополучии от поджелудочной железы поступает, когда заболевание находится уже в самом разгаре. Анатомия железы обуславливает ее реакцию при заболевании другого органа пищеварения. В этом случае в диагнозе врач отметит «реактивный панкреатит». Бывают и обратные случаи, ведь она находится вблизи важных органов (селезенка, желудок, почки, надпочечники). Опасно поражение железы тем, что патологические изменения наступают за считанные часы.
Похожие статьи:
Где находится поджелудочная железа у человека? Строение и функции поджелудочной железы :: SYL.ru
Многие не знают (и это является нормальным), где находится поджелудочная железа у человека: значит, этот орган в полном порядке и не требует к себе особого внимания.
Основные функции
Поджелудочная железа – орган, расположенный в брюшной полости. Он является частью пищеварительной системы и производит важные вещества, которые помогают расщеплять пищу. Это гормоны и ферменты. Поджелудочная железа – один из основных органов эндокринной системы, потому что ее гормоны, которые попадают сразу в кровеносное русло, играют большую роль в углеводном, жировом и белковом обмене.
Расположение
Где находится поджелудочная железа у человека? Почему все заболевания этого органа, особенно опухоли и раковые процессы, диагностируются уже на поздней стадии? Почему размеры поджелудочной железы нельзя определить при исследовании? Все это потому, что она расположена глубоко в брюшной полости, и поэтому различные поражения поджелудочной железы редко пальпируются. Это объясняет, почему большинство симптомов рака этого органа не появляются до тех пор, пока опухоль не вырастает достаточно большой, чтобы повлиять на функцию самой железы или других близлежащих органов, таких как желудок, верхние отделы тонкого кишечника, печень.
Поджелудочная железа, которая имеет размер в длину около 25 в длину, располагается позади желудка.
Как она выглядит?
Поджелудочная железа имеет в своем составе головку, тело и хвост. Размеры поджелудочной железы таковы: в длину – 18-25 см, в поперечнике – от 3 см в области головки и 1,5 см в области хвоста. Где находится поджелудочная железа у человека, как она соотносится с другими органами по расположению и функциям, – на этот вопрос вам сможет дать четкий ответ хирург или гастроэнтеролог. Эти специалисты занимаются болезнями этой важной для организма железы.
 Головная часть поджелудочной железы располагается на правой стороне брюшной полости и прилежит к двенадцатиперстной кишке. Проток из поджелудочной железы соединяет орган с этой кишкой. Узкий конец поджелудочной железы, называемый хвостом, тянется к левой стороне тела.
Головная часть поджелудочной железы располагается на правой стороне брюшной полости и прилежит к двенадцатиперстной кишке. Проток из поджелудочной железы соединяет орган с этой кишкой. Узкий конец поджелудочной железы, называемый хвостом, тянется к левой стороне тела.Внутреннее строение поджелудочной железы губчатое, по форме она отдаленно напоминает рыбу, которая располагается горизонтально поперек живота. Головка – это самая объемная часть, она лежит на правой стороне живота, около места, где желудок переходит в начальную часть тонкого кишечника – двенадцатиперстную кишку. Именно здесь химус – частично переваренная пища, которая попадает из желудка в эту кишку, смешивается с соком из поджелудочной железы.
Тело находится позади желудка, а хвост отклоняется кзади и соприкасается с селезенкой, левой почкой и надпочечником.
Имеется панкреатический проток, который идет в толще поджелудочной железы от хвостовой части к головке. Он собирает протоки от всех групп клеток железистой ткани. Конец его соединен с желчным протоком, идущим от печени и доставляющим желчь в двенадцатиперстную кишку.
Внутреннее строение поджелудочной железы
Существует два основных типа ткани, которые обнаруживаются в поджелудочной железе: экзокринная и эндокринная. Около 95% ткани железы – это экзокринная ткань, которая производит ферменты, чтобы помочь пищеварению. Нормальная переработка пищи невозможна без того, чтобы продуктивно работала поджелудочная железа. Норма выработки сока – около 1 литра каждый день.
5% поджелудочной железы – это сотни тысяч эндокринных клеток, названных островками Лангерганса. Эти гроздевидные клетки производят важные гормоны, которые не только регулируют секрецию поджелудочной железы, но и контролируют уровень сахара в крови.
Что она вырабатывает?
Что делает поджелудочная железа? Ферменты, или пищеварительный сок, вырабатываемый этим органом, необходимы в тонком кишечнике для дальнейшего расщепления пищи после того, как она покинула желудок. Железа также вырабатывает такие гормоны, как инсулин и глюкагон, и выделяет их в кровь для того, чтобы регулировать в организме уровень глюкозы, или сахара.
Поджелудочная железа способна производить нужные вещества в необходимое время и в нужном количестве для того, чтобы правильно переваривать пищу, которую мы едим.
 После того, как пища попадает в двенадцатиперстную кишку, экзокринной тканью выделяется панкреатический щелочной сок, содержащий ряд ферментов. Они расщепляют пищу на мелкие молекулы, которые могут всасываться в кишечнике:
После того, как пища попадает в двенадцатиперстную кишку, экзокринной тканью выделяется панкреатический щелочной сок, содержащий ряд ферментов. Они расщепляют пищу на мелкие молекулы, которые могут всасываться в кишечнике:• трипсин и химотрипсин – для переваривания белков;
• амилаза, способная расщеплять углеводы;
• липаза – для расщепления жиров на жирные кислоты и холестерин.
Эндокринная ткань поджелудочной железы, или островки Лангерганса, состоит из нескольких клеток, которые секретируют гормоны непосредственно в кровоток. Инсулин – это гормон, секретируемый бета-клетками железы в ответ на увеличение уровня сахара в крови. Гормон также помогает в поступлении глюкозы из крови в мышцы и другие ткани, чтобы они могли использовать ее как источник энергии. Кроме того, инсулин помогает поглощать глюкозу печенью, хранить ее в виде гликогена в случае, если организм нуждается в энергии во время стресса или физических упражнений.
Глюкагон – это гормон, секретируемый альфа-клетками железы, когда наблюдается снижение сахара в кровеносном русле. Его основной задачей является распад гликогена на глюкозу в печени. Затем эта глюкоза поступает в кровь для того, чтобы восстановить уровень сахара до нормального.
Основные болезни
Болезней поджелудочной железы немного: панкреатит, доброкачественные опухоли и рак.
Интенсивные боли в области поджелудочной железы часто связаны с острым панкреатитом. В любом случае трудно идентифицировать и оценить состояние этого органа, если знать, где находится поджелудочная железа у человека. Другие признаки того, что это панкреатит: желтуха, зуд кожи и необъяснимая потеря веса, увеличенная поджелудочная железа при дополнительных исследованиях. Если вы испытываете боли в области поджелудочной железы, проконсультируйтесь с врачом. Само определение термина «панкреатит» – воспаление органа, когда ферменты начинают переваривать саму поджелудочную железу. Оно может быть острым или хроническим, но обе формы должны быть вовремя диагностированы, так как это может привести к дополнительным проблемам со здоровьем.
Хронический панкреатит
Эта болезнь является длительным воспалением (более трех недель) поджелудочной железы, которое приводит к тому, что происходит постоянное ее повреждение. Одним из частых условий является постоянное употребление алкоголя в больших количествах или наркотиков. Существуют и другие причины, которые вызывают приступы острого панкреатита. Ими могут быть муковисцидоз, высокий уровень кальция или жира в крови, закупорка желчного протока камнями или опухолью и аутоиммунные расстройства.
Симптомы включают боли в верхней части живота, тошноту, рвоту, потерю веса и маслянистый стул. Такой стул, или стеаторея, не появляется до тех пор, пока не повреждено более 90 процентов тканей поджелудочной железы.
Хронический панкреатит требует диеты с низким содержанием жиров и прекращением употребления алкоголя и курения. Если хронический панкреатит не лечить, то он имеет тенденцию к ухудшению со временем, и понадобятся лекарственные средства только для обезболивания. Лечение такого панкреатита возможно только хирургическим путем: это стентирование или удаление головки поджелудочной железы из-за того, что в ней возникают чаще всего опухоли.
Имеется связь между панкреатитом, чаще всего хроническим, и раком поджелудочной железы. Недавние исследования показали, что рост случаев рака поджелудочной железы возрастает в 2-5 раз у пациентов с хроническим панкреатитом при присоединении различных неблагоприятных факторов.
Рак
Трудно диагностировать это заболевание на ранних стадиях. К сожалению, симптомы рака могут быть неопределенными: боль в животе, желтуха, сильный зуд, потеря веса, тошнота, рвота и другие проблемы с пищеварением. Увеличенная поджелудочная железа выявляется только при УЗИ и МРТ.
Невозможно определить изменения в поджелудочной железе из-за того, что этот орган недосягаем для пальпации. Даже опухоли, как правило, нельзя почувствовать на ощупь. Ввиду трудности ранней диагностики и скорости распространения рака прогноз чаще неблагоприятный.

Факторы риска для развития онкологии такие: курение, длительный диабет и хронический панкреатит. Онкологический процесс обычно начинается в клетках, которые производят пищеварительные соки, или в клетках, которые выстилают протоки. В редких случаях онкологический процесс поджелудочной железы начинается в клетках, вырабатывающих гормоны. Чтобы диагностировать рак, врачи обычно проводят медицинские осмотры, анализы крови, томографию, эндоскопическое исследование, УЗИ и биопсию. Варианты лечения включают хирургию, лучевую и химиотерапию, чтобы целенаправленно атаковать раковые клетки, не вредя при этом нормальным тканям.
Условия для поддержания нормального состояния поджелудочной железы
Поддержание разумной, сбалансированной диеты и отказ от курения, чрезмерного употребления алкоголя и наркотиков помогут сохранить поджелудочную железу здоровой и добиться нормального ее функционирования.
Строение поджелудочной железы: анатомия
Поджелудочная железа, её предназначение в организме человека, каковы особенности строения, анатомия и функций поджелудочной железы рассмотрим подробно в нашем обзоре.
Поджелудочная железа – это орган в брюшной полости, самая большая железа в организме. Она относится к железам смешанной секреции. Вопрос -что вырабатывает поджелудочная железа? Орган выделяет панкреатический сок, богатый на ферменты и гормоны, отвечающие за углеводно-белковый обмен.
Анатомия поджелудочной железы человека.
Содержание статьи
 Строение поджелудочной железы человека представлена дольчатым, имеющим форму запятой, органом серо-розового цвета. Расположена она позади и немного влево от желудка. Если человека положить на спину, этот орган окажется под желудком, исходя из этого, появилось название «поджелудочная». Выделяют тело, головку и хвост поджелудочной.
Строение поджелудочной железы человека представлена дольчатым, имеющим форму запятой, органом серо-розового цвета. Расположена она позади и немного влево от желудка. Если человека положить на спину, этот орган окажется под желудком, исходя из этого, появилось название «поджелудочная». Выделяют тело, головку и хвост поджелудочной.
Головка поджелудочной железы– часть органа, непосредственно смыкающаяся с двенадцатиперстной кишкой. На границе тела и головки находится выемка, в которой пролегает воротная вена. Тело поджелудочной железы имеет форму трёхгранной призмы. Передняя часть направлена к задней стенке желудка и немного вверх. Задняя ‒ к позвоночнику, она контактирует с нижней полой веной, брюшной аортой, чревным сплетением. Нижняя поверхность направлена вниз и немного вперёд, размещена немного ниже брыжейки ободочной кишки.
Хвост железы имеет грушевидную форму, пролегает к воротам селезёнки.
На протяжении всей железы пролегает Вирсунгов проток, впадающий в двенадцатиперстную кишку.
Особенности строения поджелудочной железы.
 Поджелудочная железа хорошо кровоснабжена, её питают одновременно несколько источников. К головке подходят ветви верхней и нижней панкреатодуоденальных артерий, тело и хвост получают питание из ветвей селезёночной артерии.
Поджелудочная железа хорошо кровоснабжена, её питают одновременно несколько источников. К головке подходят ветви верхней и нижней панкреатодуоденальных артерий, тело и хвост получают питание из ветвей селезёночной артерии.
Отток крови происходит через панкреатодуоденальную вену, которая является частью системы воротной вены.
Иннервация поджелудочной железы.
Со стороны парасимпатической нервной системы железу иннервирует блуждающий нерв, симпатической –чревные сплетения.
Гистологическое строение поджелудочной железы человека.
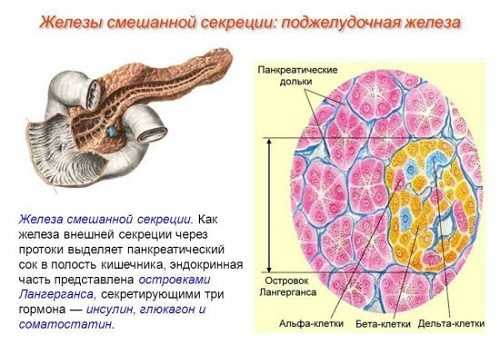
По своему строению поджелудочная железа довольно сложный альвеолярно-трубчатый орган. Основное вещество, составляющее железу, поделено на мелкие дольки. Между дольками находятся сосуды, нервы и мелкие протоки, которые собирают секрет и доставляют его в главный проток. По строению поджелудочную можно поделить на две части: эндокринную и экзокринную
Часть поджелудочной железы, отвечающая за экзокринную функцию,состоит из ацинусов, которые расположены в дольках. От ацинусов в древовидной форме отходят протоки: внутредольковые впадают в междольковые, далее в основной панкреатический проток, открывающийся в просвет двенадцатиперстной кишки.
За эндокринную функцию отвечают островки Лангерганса. Обычно они имеют шаровидную форму, состоят из инсулоцитов. В зависимости от выполняемой функции и морфологических способностей инсулоциты поделены наβ-клетки, α-клетки, Δ-клетки, D-клетки, PP-клетки.
Функции поджелудочной железы.
 Функциональные способности у поджелудочной железы выделяют две группы:
Функциональные способности у поджелудочной железы выделяют две группы:
- Экзокринные способности заключаются в выделении панкреатического сока, богатого на ферменты, участвующих в переваривании пищи. Основными ферментами, которые вырабатывает поджелудочная железа, являются амилаза, липаза, трипсин и химотрипсин. Последние два активируются в двенадцатиперстной кишке под действием энтерокиназы.
- Эндокринные способности заключаются в выделении гормонов, участвующих в углеводном обмене. Основными гормонами, которые поджелудочная железа выделяет, является инсулин и глюкагон. Эти два гормона абсолютно противоположны по своему действию. А также, поджелудочная железа вырабатывает нейропептидный гормон, панкреатический полипептид и соматостатин.
Заболевания поджелудочной железы.
Среди заболеваний поджелудочной железы можно выделить:
- Острый панкреатит. Причиной возникновения этого заболевания является гиперстимуляция секреторной функции железы с обтурацией ампулы дуоденального сосочка. Панкреатический сок выделяется, но его отток в двенадцатиперстную кишку нарушен, ферменты начинают переваривать саму железу. Паренхима поджелудочной железы увеличивается, начинает давить на капсулу.Так как этот орган хорошо иннервируется и кровоснабжается, воспаление развивается молниеносно и при этом сильно выражен болевой синдром. Пациент ощущает сильную боль в эпигастрии зачастую опоясывающего характера. Если вовремя не обратиться за помощью, может развиться панкреанекроз с перитонитом. Причиной возникновения острого панкреатита может быть алкогольная интоксикация, употребление вредной пищи, наличие у пациента желчекаменной болезни.
- Хронический панкреатит.Существует несколько форм хронического панкреатита:
-первичный, причиной возникновения может быть употребление алкоголя, лекарств, неправильное питание, обменные нарушения в организме;
— вторичный, возникает на почве других заболеваний в организме;
— посттравматический панкреатит, возникает вследствие травм либо после эндоскопических обследований.
Проявляется хронический панкреатит недостаточностью поджелудочной железы выделять ферменты. На УЗИ будут видны изменение в структуре поджелудочной, возможны склерозирование протоков и образование в них камней (калькулёзный панкреатит). Последствиями хронического панкреатита могут быть нарушение работы всех систем, непосредственно это касается пищеварительной и эндокринной системы.
- Кисты поджелудочной железы могут быть врождённые и приобретённые. Причиной приобретённых кист являются травмы, острый и хронический панкреатит. Отдельно можно выделить паразитарные кисты, причиной их возникновения является в большинстве случаев эхинококковое заражение.
- Опухоли поджелудочной железы разделяют на гормонально-активные и гормонально — неактивные. К гормонально — активным относят глюкоганому, инсулиному и гастриному. Эти опухоли диагностировать очень сложно, зачастую их выявляют при постановке сопутствующего заболевания (сахарный диабет). К гормонально –неактивным относят рак поджелудочной железы. Эта опухоль может вызывать дискомфорт в области эпигастрии, диспептические расстройства, резкое снижение веса. Если опухоль расположена в головке поджелудочной железы, у пациента может быть механической желтухи. Лечение опухолей только хирургическое.
Профилактика заболеваний поджелудочной железы.
Сделать профилактику онкологических заболеваний человеку не по силе, ученные ещё не нашли такого метода. А вот профилактика воспалительных заболеваний посильна каждому. Профилактическими мерами является правильное, полноценно-сбалансированное питание, не употреблять алкоголь, избегать стрессовых ситуаций, придерживаться правильного режима сна и питания.
Где находится поджелудочная железа у человека: анатомия строения
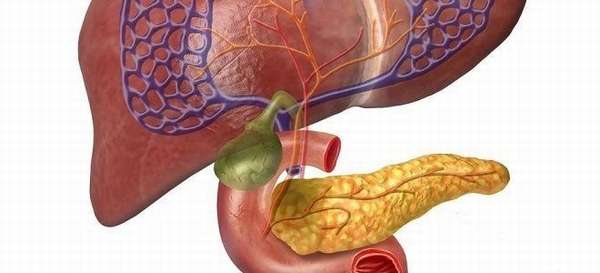
Строение поджелудочной железы делает ее уникальным органом, относящимся одновременно к двум системам и выполняющим двойную функцию: пищеварительную и эндокринную. Структуры, из которых она состоит, вырабатывают одновременно ферменты (участвуют в переваривании пищи) и гормоны, которые играют роль в процессах обмена веществ и роста организма. Поэтому любое повреждение органа приводит к тяжелым последствиям и длительному, иногда пожизненному, лечению. Расположение железы в непосредственной близости с важными органами пищеварения может вызвать при ее патологии изменения в соседних органах.
Анатомия поджелудочной железы
В поджелудочной железе (ПЖ) условно выделяют переднюю, заднюю и нижнюю поверхности. Им соответствуют верхний, передний и нижний края органа. Анатомически ПЖ разделяют на головку, тело, хвост. На задней поверхности головки находится processus uncinotus — в переводе с латыни означает крючковидный отросток.
Развивается крючок у всех по-разному: может быть выражен незначительно или совсем отсутствовать. В 100% он имеет собственные протоки: многоветвистый, маловетвистый, промежуточный.
Его кончик вплетается в соединительную ткань возле позвоночника. Через вырезку, которая образуется в месте его отхождения, проходит сосудистый пучок.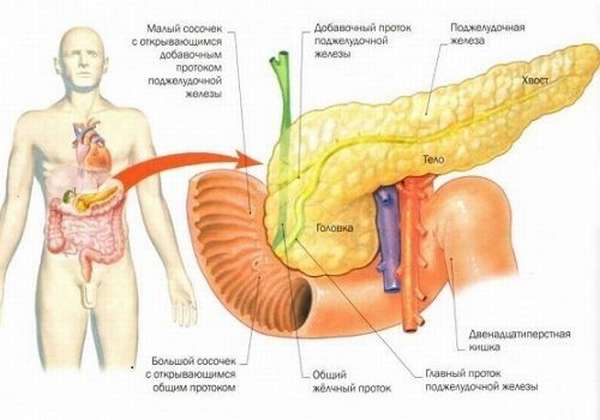
К крючковидному отростку поджелудочной железы крепится собственная связка. Связочный аппарат делает железу и, особенно, ее головку неподвижной, несмотря на ее расположение в жировой клетчатке. При проведении панкреатодуоденальной резекции связку пересекают — это называется ключом операции.
Поджелудочно-селезеночная связка фиксирует хвост ПЖ к селезенке.
Весь вырабатываемый панкреатический сок выводится через главный проток (вирсунгов проток) в просвет ДПК. Он расположен ближе к задней стороне железы. Описаны случаи, когда он располагается вне железы и имеет собственную брыжейку. Встречается также еще один довольно крупный проток — добавочный.
У взрослых показатели нормы ПЖ выражаются следующими цифрами:
- длина — 16–23 см,
- ширина — 9 см,
- толщина — 3 см.
Топография поджелудочной железы
Сложность диагностики патологии ПЖ при объективном осмотре заключается в ее забрюшинном расположении, в связи с чем пропальпировать ее невозможно. Она находится непосредственно за желудком – их разделяет забрюшинная сумка, прилежит к задней брюшной стенке на уровне первых поясничных позвонков. Справа ограничивается печенью, снизу — тонкой и частью толстой кишки, сзади — левой почкой с ее веной, соприкасается также с аортой и чревным сплетением. Там же находится селезенка, с которой граничит хвост ПЖ.
Поджелудочная железа занимает горизонтальное положение, головка охватывается петлей двенадцатиперстной кишки, сверху к ней прилегает желудок, отделенный брюшиной, хвост изогнут вверх и соприкасается с селезенкой и частью ободочной кишки. В топографической проекции на стенку живота ПЖ отображается над пупком на 5—10 см, тело располагается влево от средней линии. Вдоль всех отделов железы проходит селезеночная вена. К головке сзади прилегает аорта и нижняя полая вена.
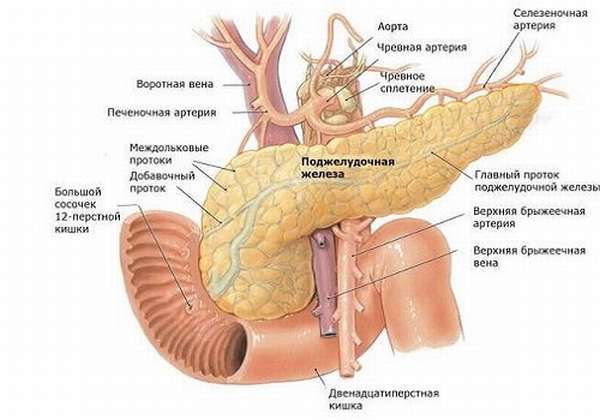
Только в положении лежа на спине поджелудочная железа оказывается под желудком.
Особенности строения железы
ПЖ является органом, продуцирующим ферменты и гормоны. Ее ткань имеет дольчатое строение — состоит из множества ацинусов (долек), разделенных между собой перегородками. Ацинус выполняют внешнесекреторную функцию — продуцирует панкреатический сок. Это происходит благодаря строению данного образования: секреторная часть и выводной проток, по которому выходит поджелудочный секрет. Он выводится через общий – вирсунгов проток, соединяющийся с таким же, выходящим из желчного пузыря и впадающий через сфинктер Одди в тонкую кишку.
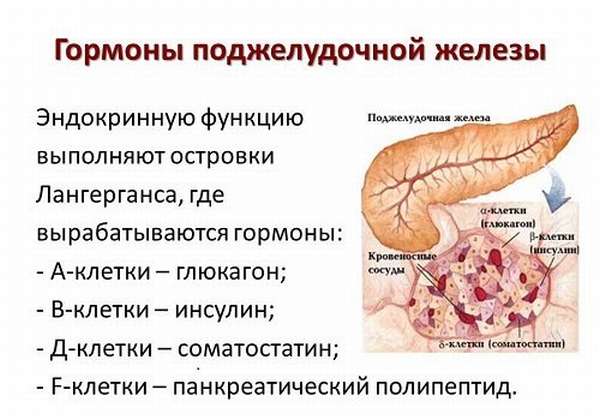
Ткани ПЖ содержат островки Лангерганса, состоящие из 80—200 клеток. В зависимости от их вида выделяются определенные гормоны, выполняющие различные функции:
- α (25%) − синтезируют глюкагон,
- β (60%) − инсулин и амилин,
- δ (10%) – соматостатин,
- PP (5%) − предположительно продуцируют вазоактивный интестинальный полипептид (ВИП), панкреатический полипептид (ПП),
- g − гастрин, влияющий на кислотность желудочного сока.
Анатомическая конфигурация внутрипанкреатической протоковой системы
Протоковая система ПЖ имеет древовидное строение. Начинается со вставочных протоков ацинусов и внутридольковых протоков. Они объединяются в междольковые, образующие общий панкреатический – вирсунгов – проток. Он тянется через всю железу, соединяется с таким же, выходящим из желчного пузыря, превращаясь в одну общую ампулу.
Строение сфинктера Одди
Через сфинктер Одди панкреатический сок и желчь попадают в просвет тонкой кишки. Сам сфинктер — это конечная часть двух объединенных протоков: вирсунгова и общего желчного. Это своеобразный футляр из мышц и соединительной ткани, расположенный в фатеровом дуоденальном сосочке. Расположен на нисходящей части ДПК, ее внутренней поверхности.
Где находится поджелудочная железа у человека?
Поджелудочная железа — вытянутый горизонтально орган, основная часть располагается влево от средней линии живота.
ПЖ со всех сторон защищена от повреждений из-за своей глубокой забрюшинной локализации. Находится между мышечным слоем передней брюшной стенки и внутренними органами пищеварительной системы впереди нее, мышцами спины и позвоночником сзади.
Где проявляются болевые ощущения при воспалении?
Боли при патологии ПЖ могут проявляться в разных местах. Чаще всего воспалительные процессы начинаются с головки ПЖ, поэтому начинает болеть выше пупка, справа от срединной линии. Нередко болевой симптом начинается в эпигастрии (в области желудка) или правом боку, где располагается головка ПЖ и граничит с желудком и печенью. Затем распространяется в левое подреберье и спину.
Если патология занимает значительный объем ПЖ, распространяется на хвостовую часть, то болевой симптом иррадиирует в поясницу или приобретает опоясывающий характер. Иногда боль отмечается в предсердечной области. В какой части железы образовалось воспаление, можно предположить при пальпации:
- положительный симптом Губергрица-Скульского — указывает на воспаление тела (болезненность слева вдоль линии, мысленно проведенной между головкой и хвостом),
- точка Губергрица — при патологии в хвосте (на 6 см выше пупка на условной линии, соединяющей его и подмышечную впадину),
- симптом Захарьина — признак воспаления в головке (боль в надчревье справа),
- точка Дежардена — над пупком (на 10 см) по ходу прямой мышцы живота справа (воспаление в головке).
Физиология и основные функции поджелудочной железы
Поджелудочная железа выполняет экзокринную и эндокринную функции. Внешняя функция заключается в выработке панкреатического сока, содержащего активные ферменты. Панкреатический секрет смешивается в просвете ДПК с желчью и кишечным соком. Они продолжают участвовать в переваривании пищи, начатом в ротовой полости слюной и желудке — желудочным соком.
Панкреатический сок содержит больше 20 ферментов, объединенных в 3 группы:
- липаза — расщепляет жиры,
- протеаза — белки,
- амилаза — углеводы.
Амилаза превращает углеводы пищи в олигосахариды (части крупной молекулы), в дальнейшем другие ферменты из ее группы (мальтаза, лактаза, инвертаза) расщепляют их до глюкозы – главного источника энергии, которая уже поступает в кровь. У каждого из этих ферментов свои функции: например, такой энзим, как лактаза, предназначен расщеплять молочный сахар — лактозу.
Липаза воздействует на жиры, которые в своем первоначальном виде не попадают в сосуды. Она превращает их в глицерин и жирные кислоты. В группу ферментов, воздействующих на липиды, входит также холестераза.
Обязательное условие нормального переваривания жиров – наличие желчи, которую вырабатывает желчный пузырь. Если имеется холецистит, этот процесс нарушается из-за нехватки желчных кислот. Они эмульгируют (дробят) крупные молекулы жира на мелкие фрагменты для лучшего переваривания. Создается большая поверхность для воздействия липазы.
К протеазам относятся:
- трипсин,
- химотрипсин,
- эластаза,
- карбоксипептидаза,
- рибонуклеазы.
Их функции:
- трипсин расщепляет белок на пептиды,
- карбоксипептидаза переводит пептиды в аминокислоты,
- эластаза переваривает белки и эластин.
Энзимы в панкреатическом соке неактивны. Под воздействием энтерокиназы (фермента тонкой кишки), которая становится активной в присутствии желчи, происходит их активация в просвете кишечника: трипсиноген превращается в трипсин. При его участии изменяются и другие энзимы — активируются.
Они начинают выделяться, как только пища поступает в двенадцатиперстную кишку. Этот процесс продолжается 12 часов. Качественный и количественный состав энзимов зависит от употребляемой еды. В сутки выделяется больше литра панкреатического сока.
Внутрисекреторная функция ПЖ осуществляется клетками островков Лангерганса — они производят 11 гормонов.
Все виды вырабатываемых ПЖ гормонов взаимосвязаны: при нарушении синтеза одного из них возникает серьезная патология.
- Инсулин — один из основных гормонов человека, контролирует уровень сахара крови. При нарушении его синтеза развивается сахарный диабет.
- Глюкагон — тесно связан с инсулином, участвует в расщеплении жиров, приводит к увеличению уровня глюкозы. А также он воздействует на уровень кальция и фосфора в крови, снижая их.
- Соматостатин — регулирует функции отделов головного мозга (гипоталамуса и гипофиза). Угнетает образование серотонина и гормонально-активных пептидов во всех органах пищеварения.
- Вазоинтенсивный пептид влияет на органы пищеварения, действует как спазмолитик по отношению к гладкой мускулатуре желчного пузыря и различных сфинктеров органов пищеварения.
- Амилин — регулирует глюкозу крови, его функции аналогичны инсулину.
- Панкреатический полипептид оказывает влияние на перистальтику ПЖ и секрецию пищеварительных ферментов.
Кровоснабжение органа
Кровоснабжение ПЖ осуществляется из чревной и верхней брыжеечной артерии. Между ними развиты обильные анастомозы — внутренние и наружные. Чревная артерия разделяется на общую печеночную и селезеночную артерию. Селезеночная артерия тянется вдоль верхнего края ПЖ.
Из-за множественных анастомозов лигирование артерий почти не нарушает кровоснабжение органа. Но при нарушении целостности любой из них (например, при панкреатодуоденальной резекции) или проведении манипуляций на ПЖ (пункция, биопсия) практически во всех случаях наступает обильное кровотечение. Его трудно остановить, иногда накладывают швы. Это происходит в неизмененной ПЖ. При хроническом воспалении, когда процесс прогрессирует, рассечение железы происходит практически бескровно.
Анатомо-физиологические особенности органа
ПЖ — орган с двойной секрецией. Соотношение внешнесекреторной и внутрисекреторной частей железы составляет примерную пропорцию 9:1 от ее массы. Она является одним из основных органов системы пищеварения, поскольку вырабатывает активные ферменты. Строение ПЖ соответствует функции переваривания пищи.
Выработка инсулина с контролем углеводного обмена, а также других гормонов, участвующих в обмене веществ, опосредованно влияющих на рост человека, состояние слизистой желудка и кишечника, происходит в специальных клетках островков Лангерганса. Количество островков, вырабатывающих гормоны, достигает 1,5 млн, сама ткань составляет 1–3% от общей массы органа.
Патологии, возникающие в ПЖ
В связи с выполняемыми разнообразными функциями ПЖ, патология разделяется также на 2 большие части:
- панкреатиты,
- нарушение углеводного обмена.
 Зависимости между ними не наблюдается, каждое нарушение является отдельным функциональным или органическим результатом патологии.
Зависимости между ними не наблюдается, каждое нарушение является отдельным функциональным или органическим результатом патологии.
С нарушением экскреторной функции ПЖ развивается панкреатит — острый или обострение хронического. Заболевания имеют тяжелые осложнения в любых случаях несвоевременного обращения к специалисту. При панкреатите может быстро развиться панкреонекроз, который приводит в кратчайшие сроки к стремительному развитию некроза и даже гибели человека.
При вовлечении в патологический процесс островков Лангерганса нарушается выработка гормонов. Патология, которая развивается при недостатке:
- инсулина — сахарный диабет (снижается или прекращается превращение глюкозы в жир и гликоген),
- глюкагона — антагониста инсулина (развивается ожирение, прекращается расщепление гликогена на жирные кислоты, и он накапливается в мышцах и печени, способствует увеличению массы тела),
- соматостатина — блокирующего в гипофизе выработку гормона роста — соматотропина (развивается гигантизм, акромегалия),
- амилазы — сахарный диабет.
Как проводится диагностика органа?
Диагностика патологии ПЖ проводится по определенной схеме. Играют роль жалобы больного, подробный анамнез.
Патология ПЖ диагностируется лабораторными и функциональными методами. К лабораторным относятся основные анализы:
- кровь на сахар,
- кровь и моча на диастазу,
- кал на эластазу,
- при подозрении на злокачественную опухоль — кровь на раковый антиген, ткани на гистологию,
- при необходимости — биохимические анализы крови (билирубин, трансаминазы, холестерин, общий белок и его фракции).
 Для более детального изучения патологии проводятся анализы крови на гормоны ПЖ, нагрузочные функциональные пробы.
Для более детального изучения патологии проводятся анализы крови на гормоны ПЖ, нагрузочные функциональные пробы.
К функциональным методам обследования относятся следующие:
- УЗИ органов брюшной полости и забрюшинного пространства – исследование безопасно, проходить его может даже ребенок, ценно своей точностью. Является своеобразным методом профилактики: ежегодное обследование дает возможность своевременно выявить патологию в начале ее развития.
- КТ (компьютерная томография) использует рентгеновское излучение, позволяет получить срезы изображений железы и окружающих тканей и органов, их трехмерное изображение. Используется для уточнения клинического диагноза, если проведенное УЗИ неинформативно по каким-либо причинам. Противопоказана в детском возрасте, беременным женщинам, при непереносимости йода.
- МРТ — магнитно-резонансная томография, является высокоточным диагностическим методом. Он основан на взаимодействии магнитного поля с организмом человека.
Изучение особенностей анатомо-физиологического и биологического строения ПЖ на разных этапах онтогенеза (формирования органа) является надежным средством для выявления и поиска путей предотвращения врожденных аномалий железы (панкреатитов, панкреонекрозов, аномалий протоков и вариантов их расположения). С этой целью используются цито— и гистологические методы. На основании характеристики результатов тканевого исследования можно сделать выводы о возможной патологии у будущего ребенка.
Как следить за поджелудочной железой?
Поджелудочная железа — орган, которому в его нормальном состоянии уделяется немного внимания. Часто уже при развитии заболевания, когда возникают проблемы со здоровьем, приходится соблюдать определенные правила:
- соблюдение диеты: исключение определенных вредных продуктов и ограничения в еде — обязательное условие успешного лечения, в тяжелых случаях диетическое питание назначается на длительный срок,
- отказ от алкоголя, который является одной из главных причин развития панкреатита,
- отказ от курения, влияющего на сосуды и сами ткани органа, способствующего развитию рака,
- прием важных для жизни органа и самого человека назначенных лекарственных препаратов первой необходимости (заместительная ферментная терапия, инсулинотерапия), также витаминов, микроэлементов, медикаментов для терапии сопутствующих заболеваний,
- употребление достаточного количества жидкости,
- делать специальный массаж железы по назначению врача (заключается в проведении комплекса упражнений).
Все рекомендации кратко изложены в любом учебнике внутренних болезней, рассчитанном для широкого использования.
Роль диеты в лечении ПЖ
Диета — это неотъемлемая часть лечения. Ее важность в комплексной терапии не меньше, чем назначение медикаментов. Диета важна при любой патологии ПЖ, а также в период их ремиссии. При тяжелых осложнениях панкреатита, когда нарушается внешняя функция ПЖ, при сахарном диабете — гормональная функция железы, диета назначается пожизненно. Малейшее ее несоблюдение может привести к тяжелым последствиям вплоть до летального исхода.
Погрешности в питании при воспалительном процессе в ПЖ вызывают усиленную выработку ферментов и приводят к самоперевариванию железы, дальнейшему развитию некроза тканей. Это происходит при употреблении запрещенных продуктов — жирного, жареного, копченого, острого.

Существует целый список запрещенных и ограниченных к применению продуктов в рамках стола № 5 по Певзнеру, который в различных модификациях назначается пациенту на определенных этапах болезни. При нарушениях, связанных с выработкой инсулина, соблюдение диеты № 9 по Певзнеру с ограничением углеводов также является значимой частью лечения и профилактикой жизненно опасных осложнений.
Во избежание проблем со здоровьем необходимо своевременно обратиться к врачу. Сложное лечение может не понадобиться, если проконсультироваться со специалистом на ранней стадии болезни.
Список литературы
- Парсонс Т. Анатомия и физиология. Справочник под редакцией К.С. Артюхиной. М. АСТ: Астрель 2003 г.
- Свиридов А.И. Анатомия человека. Учебник. К. Высшая школа 2001 г.
- Федюкович Н.И. Анатомия и физиология человека: учебное пособие. 2-е издание. Ростов-на-Дону Феникс 2002 г.
- Максименков А.Н. Хирургическая анатомия живота. Л. Медицина 1972 г.
особенности и функции, внутреннее расположение, из каких частей состоит
Поджелудочная железа – это один из немногих органов в человеческом организме, который можно отнести к двум системам одновременно.
С одной стороны, она вырабатывает гормоны, благодаря которым происходят обменные процессы, и относится к эндокринной системе, а с другой стороны, вырабатывает ферменты, которые способствуют перевариванию пищи – желудочно-кишечный тракт. Но для того, чтобы понять значение этого органа в человеческом организме, прежде всего необходимо разобрать строение поджелудочной железы.

Где она находится, что представляет собой, из каких частей состоит?
Название железы напрямую говорит о ее расположении в брюшной полости. Железа находится за желудком в брюшной полости, хотя при разном положении тела она может немного смещаться. К примеру, когда человек стоит, то желудок с железой находятся приблизительно на одном уровне, а вот в положении лежа желудок нависает над ней.

Если рассматривать положение органа согласно симметрии, то тело железистой ткани расположено по центру немного сдвигаясь в левый бок подреберья.
Вся железа анатомически разделена на три части: головка, тело, хвост. Она впритык окружена двенадцатиперстной кишкой – это обусловлено ее функциональными данными. Двенадцатиперстная кишка обвивает головку поджелудочной полумесяцем. Железистая ткань с двенадцатиперстной кишкой соединена вирсунговым протоком, через которые поставляются ферменты в пищеварительный тракт.

Ткань железы немного напоминает перевернутую пирамиду, где головка самая толстая, потом постепенно уменьшается и переходит в тело, а вершина пирамиды – это хвост. Именно хвост отвечает за выработку инсулина. Если в случае патологий поражается этот участок, то у больного может развиться страшный недуг под названием сахарный диабет.
Все части органа держит между собой соединительная ткань, которую называют поджелудочной капсулой.
Внутреннее расположение железы у человека
Люди не всегда знают, что может болеть в том или ином боку, потому необходимо знать о топографическом расположении этой важнейшей ткани в организме. Голова и тело поджелудочной визуально расположены между 4 поясничным позвонком и 12 грудным. Хвост расположился между 2 поясничным и 11 грудным. В среднем размеры железы не должны превышать 18 сантиметров в длину, 3 в ширину и в толщину 2 сантиметра.

Любые изменения размеров поджелудочной железы свидетельствуют о наличии отклонений от нормы. При воспалительных процессах она увеличивается, а при атрофиях наоборот – становится меньше. Все эти изменения можно легко распознать с помощью ультразвукового обследования, которое даст визуальную картину размеров.
Особенности и функции поджелудочной
Строение поджелудочной подразумевает систематическую выработку секретов, которые через протоки попадают в систему пищеварения. Одной из главных функций считают экскреторную. После каждого приема пищи поджелудочная человека начинает продуцировать ферментные соки, без которых расщепление пищи просто невозможно.
Экскреторная функция
Основные ферменты, которые вырабатываются в железистой ткани:
- Липаза.
- Амилаза.
- Трипсин.
- Химотрипсин.
Химотрипсин и трипсин производится в неактивной форме и только когда они попадают в пищеварительный тракт, начинают переваривать пищу. Особенности строения поджелудочной подразумевают продуцирования минимальной дозы ферментов при отсутствии питания, которые просто поддерживают желудочный тракт. А вот после принятия пищи железа вырабатывает дозу, которой должно хватить на переваривание блюд, которые были употреблены.
При воспалительных процессах в поджелудочной у ферментов нет возможности поступать в пищеварительный тракт в полной мере, или же они вовсе остаются закупоренными в самой железе. Такое состояние приводит к самоперетравливанию железистой ткани, что очень опасно для организма и здоровья человека.
Инкреторная функция
Поджелудочная железа строение и функции отвечают не только за поддержания пищеварительного тракта, как уже писалось раньше, в хвосте железы расположены клетки, которые отвечают за продуцирование инсулина и глюкагона.
Инсулин контролирует уровень сахара в крови, а именно глюкозы и помогает расщеплять углеводы. Глюкагон должен следить за тем, чтобы в крови постоянно присутствовал сахар, так как и его переизбыток и недостаток критически влияет на самочувствие и здоровье пациента.
Только при правильной работе функций поджелудочной железы и всех остальных человеческих органов можно добиться полной гармонии в производстве ферментных соков и гормонов. Правильная работа пищеварительного тракта обеспечивает работой поджелудочную. Так при нормальных обстоятельствах в сутки железа вырабатывает до 4 литров ферментов, которые обеспечивают нормальное пищеварение.
Правильная работа щитовидной железы и поджелудочной позволяют наладить обмен веществ и поддерживать его в нужном состоянии.
Признаки нарушений работы органа
Нарушение структуры тканей и появление отечности дает сбой для всего организма. Больной не может питаться, так, как расщепление продуктов не происходит, в организм не попадают полезные вещества и витамины.
Первые признаки отклонений в работе пирамидального органа:
- Резкая боль в области ребер. Она не проходит ни в стадии покоя, ни в активности;
- Тошнота и приступы рвоты после приема пищи, активных занятий спортом, нервных перенапряжений;
- Плохое самочувствие больного. Наблюдается резкий упадок сил, частое головокружение, апатия и отсутствие настроения;
- Меняется цвет кожи. Кожные покровы могут приобретать немного серый оттенок, розовая кожа превращается в серую и болезненную;
- Постоянная диарея, которая может сменяться запорами. Перистальтика желудка в очень плохом состоянии;
- Анализ показывают высокий уровень глюкозы в крови, что может свидетельствовать о нарушении эндокринной функции и развитие дефицита инсулина.
Все эти симптомы должны стать причиной визита к доктору. Этот орган играет очень важную роль в организме, потому пускать на самотек болезни нельзя ни в коем случае, это не только нарушит работу многих систем, но и опасно для здоровья больного.
Поджелудочная железа | анатомия | Британника
Поджелудочная железа , сложная железа, которая выделяет пищеварительные ферменты в кишечник и выделяет гормоны инсулин и глюкагон, жизненно важные для метаболизма углеводов (сахара), в кровоток.
Структуры поджелудочной железы Ацинарные клетки производят пищеварительные ферменты, которые секретируются в крошечные протоки, которые попадают в проток поджелудочной железы. Островки Лангерганса – это скопления клеток, которые выделяют гормоны, такие как инсулин и глюкагон, непосредственно в капиллярную сеть, которая также присоединяется к протоку поджелудочной железы. Encyclopædia Britannica, Inc.
Британская викторина
Тест на изучение человеческого тела
Где в организме человека образуются эритроциты?
Анатомия и экзокринные и эндокринные функции
У человека поджелудочная железа весит около 80 граммов (около 3 унций) и имеет форму груши.Он расположен в верхней части живота, при этом голова прилегает непосредственно к двенадцатиперстной кишке (верхней части тонкой кишки), а тело и хвост проходят по средней линии почти до селезенки. У взрослых большая часть ткани поджелудочной железы предназначена для экзокринной функции, при которой пищеварительные ферменты секретируются через протоки поджелудочной железы в двенадцатиперстную кишку. Клетки поджелудочной железы, вырабатывающие пищеварительные ферменты, называются ацинарными клетками (от латинского acinus , что означает «виноград»), названные так потому, что клетки собираются в пучки, которые напоминают гроздь винограда.Между скоплениями ацинарных клеток расположены отдельные участки секреторной ткани другого типа, известные под общим названием островки Лангерганса, названные в честь немецкого патолога 19 века Пауля Лангерганса. Островки выполняют эндокринные функции поджелудочной железы, хотя на их долю приходится всего 1-2 процента ткани поджелудочной железы.
Большой главный проток, проток Вирсунга, собирает панкреатический сок и впадает в двенадцатиперстную кишку. У многих людей меньший проток (проток Санторини) также выходит в двенадцатиперстную кишку.Ферменты, активные в переваривании углеводов, жиров и белков, непрерывно вытекают из поджелудочной железы через эти протоки. Их поток контролируется блуждающим нервом и гормонами секретином и холецистокинином, которые вырабатываются в слизистой оболочке кишечника. Когда пища попадает в двенадцатиперстную кишку, секретин и холецистокинин выбрасываются в кровоток секреторными клетками двенадцатиперстной кишки. Когда эти гормоны достигают поджелудочной железы, клетки поджелудочной железы стимулируются к выработке и высвобождению большого количества воды, бикарбоната и пищеварительных ферментов, которые затем попадают в кишечник.
поджелудочная железа Поджелудочная железа человека с поперечным сечением, показывающим проток, выходящий в тонкий кишечник. Encyclopædia Britannica, Inc.Эндокринная поджелудочная железа состоит из островков Лангерганса. Существует примерно один миллион островков, которые в общей сложности весят около 1 грамма (около 0,04 унции) и разбросаны по поджелудочной железе. Клетки, составляющие островки, происходят как из энтодермальных, так и из нейроэктодермальных клеток-предшественников. Примерно 75 процентов клеток в каждом островке – это бета-клетки, продуцирующие инсулин, которые сгруппированы в центре островка.Остальная часть каждого островка состоит из альфа-, дельта- и F (или PP) клеток, которые секретируют глюкагон, соматостатин и полипептид поджелудочной железы, соответственно, и расположены на периферии островка. Каждый островок снабжен одной или двумя очень маленькими артериями (артериолами), которые разветвляются на многочисленные капилляры. Эти капилляры появляются и сливаются в небольшие жилки за пределами островка. Островки также содержат множество нервных окончаний (преимущественно непроизвольных или вегетативных нервов, которые контролируют внутренние органы).Основная функция эндокринной поджелудочной железы – секреция инсулина и других полипептидных гормонов, необходимых для клеточного хранения или мобилизации глюкозы, аминокислот и триглицеридов. Функция островков может регулироваться сигналами, инициируемыми вегетативными нервами, циркулирующими метаболитами (например, глюкозой, аминокислотами, кетоновыми телами), циркулирующими гормонами или местными (паракринными) гормонами.
островков Лангерганса Островки Лангерганса содержат альфа, бета и дельта-клетки, которые производят глюкагон, инсулин и соматостатин соответственно.Четвертый тип островковых клеток, F (или PP), расположен на периферии островков и секретирует панкреатический полипептид. Эти гормоны регулируют секрецию друг друга через паракринные межклеточные взаимодействия. Encyclopædia Britannica, Inc. Britannica Premium: удовлетворение растущих потребностей искателей знаний. Получите 30% подписки сегодня. Подпишись сейчасПоджелудочная железа может быть очагом острых и хронических инфекций, опухолей и кист. Если его удалить хирургическим путем, жизнь может поддерживаться введением инсулина и сильнодействующих экстрактов поджелудочной железы.Примерно от 80 до 90 процентов поджелудочной железы можно удалить хирургическим путем без недостаточности эндокринных гормонов (инсулин и глюкагон) или экзокринных веществ (воды, бикарбоната и ферментов).
Гормональный контроль энергетического обмена
Открытие инсулина в 1921 году было одним из важнейших событий современной медицины. Он спас жизни бесчисленных пациентов, страдающих сахарным диабетом, нарушением углеводного обмена, характеризующимся неспособностью организма вырабатывать инсулин или реагировать на него.Открытие инсулина также привело к современному пониманию функции эндокринной поджелудочной железы. Важность эндокринной функции поджелудочной железы заключается в том, что инсулин играет центральную роль в регуляции энергетического обмена. Относительный или абсолютный дефицит инсулина приводит к сахарному диабету, который является основной причиной болезней и смерти во всем мире.
Гормон поджелудочной железы глюкагон в сочетании с инсулином также играет ключевую роль в поддержании гомеостаза глюкозы и в регулировании накопления питательных веществ.Достаточное количество глюкозы необходимо для оптимального роста и развития организма, а также для функционирования центральной нервной системы, для которой глюкоза является основным источником энергии. Поэтому были разработаны тщательно продуманные механизмы, обеспечивающие поддержание концентрации глюкозы в крови в узких пределах как во время пира, так и во время голода. Избыточные потребляемые питательные вещества могут накапливаться в организме и использоваться позже, например, при недостатке питательных веществ, как во время голодания, или когда организм использует энергию, как во время физической активности.Жировая ткань является основным местом хранения питательных веществ, почти полностью в форме жира. Один грамм жира содержит вдвое больше калорий, чем один грамм углеводов или белков. Кроме того, в жировой ткани очень мало воды (10 процентов). Таким образом, килограмм жировой ткани в 10 раз превышает калорийность того же веса мышечной ткани.
После приема пищи молекулы углеводов перевариваются и абсорбируются в виде глюкозы. Результирующее увеличение концентрации глюкозы в крови сопровождается 5-10-кратным увеличением концентрации инсулина в сыворотке, что стимулирует захват глюкозы печенью, жировой и мышечной тканями и ингибирует высвобождение глюкозы из ткани печени.Жирные кислоты и аминокислоты, полученные в результате переваривания жиров и белков, также поглощаются и хранятся в печени и периферических тканях, особенно в жировой ткани. Инсулин также подавляет липолиз (расщепление жира), предотвращая мобилизацию жира. Таким образом, во время «сытого» или анаболического состояния накапливаются проглоченные питательные вещества, которые не используются немедленно, и этот процесс в значительной степени зависит от связанного с пищей увеличения секреции инсулина.
Через несколько часов после еды, когда кишечное всасывание питательных веществ завершено и концентрация глюкозы в крови снизилась до значений, полученных до еды, секреция инсулина снижается, и производство глюкозы печенью возобновляется, чтобы поддерживать потребности мозга.Точно так же увеличивается липолиз, обеспечивая жирные кислоты, которые могут использоваться в качестве топлива мышечной тканью, и глицерин, который может превращаться в глюкозу в печени. По мере увеличения периода голодания (например, от 12 до 14 часов) концентрация глюкозы в крови и секреция инсулина продолжают снижаться, а секреция глюкагона увеличивается. Повышение секреции глюкагона и сопутствующее снижение секреции инсулина стимулируют расщепление гликогена с образованием глюкозы (гликогенолиз) и производство глюкозы из аминокислот и глицерина (глюконеогенез) в печени.После того, как гликоген в печени истощается, концентрация глюкозы в крови поддерживается за счет глюконеогенеза. Таким образом, состояние натощак или катаболическое состояние характеризуется пониженной секрецией инсулина, повышенной секрецией глюкагона и мобилизацией питательных веществ из запасов в печени, мышцах и жировой ткани.
При дальнейшем голодании скорость липолиза продолжает увеличиваться в течение нескольких дней, а затем достигает плато. Большая часть жирных кислот, высвобождаемых из жировой ткани, преобразуется в кетокислоты (бета-гидроксимасляная кислота и ацетоуксусная кислота, также известные как кетоновые тела) в печени, процесс, который стимулируется глюкагоном.Эти кетокислоты представляют собой небольшие молекулы, содержащие два атома углерода. Мозг, который обычно использует глюкозу для получения энергии, помимо глюкозы начинает использовать кетокислоты. В конце концов, более половины ежедневных потребностей мозга в метаболической энергии удовлетворяется за счет кетокислот, что существенно снижает потребность в продукции глюкозы печенью и потребность в глюконеогенезе в целом. Это снижает потребность в аминокислотах, образующихся при распаде мышц, тем самым экономя мышечную ткань. Голодание характеризуется низкими концентрациями инсулина в сыворотке крови, высокими концентрациями глюкагона в сыворотке и высокими концентрациями свободных жирных кислот и кетокислот в сыворотке.
Таким образом, в состоянии сытости инсулин стимулирует транспорт глюкозы в ткани (для потребления в качестве топлива или хранения в виде гликогена), транспорт аминокислот в ткани (для создания или замены белка) и транспорт жирных кислот. в ткани (чтобы обеспечить депо жира для будущих энергетических потребностей). В состоянии натощак секреция инсулина снижается, а секреция глюкагона увеличивается. Запасы гликогена в печени, а затем запасы белка и жира мобилизуются для производства глюкозы.В конечном счете, большинство потребностей в питательных веществах обеспечивается жирными кислотами, получаемыми из жировых запасов.
Роберт Д. УтигерУзнайте больше в этих связанных статьях Britannica:
-

пищеварительная система человека: поджелудочная железа
Поджелудочная железа – это длинная узкая железа, расположенная поперек верхней части живота, позади желудка и селезенки.Средняя часть поджелудочной железы прилегает к позвоночнику, брюшной аорте и нижней полой вене.…
Развитие животных: печень, поджелудочная железа и легкие
Три дополнительных важных органа развиваются из энтодермы: печень, поджелудочная железа и легкие.Печень развивается как вентральный отросток энтодермальной кишки сразу после участка, который в конечном итоге станет желудком. Изначально печень принимает…
Заболевание пищеварительной системы: поджелудочная железа
Воспаление поджелудочной железы или панкреатит, вероятно, наиболее частое заболевание этого органа.Расстройство может ограничиваться единичными или повторяющимися острыми эпизодами или может перерасти в хроническое заболевание. Есть много факторов, связанных с наступлением…
Структура островков и связь сосудов с экзокринной поджелудочной железой
1. Введение
Поджелудочная железа – это забрюшинный орган, функция которого определяется наличием двух морфологически различных тканей: экзокринной и эндокринной поджелудочной железы. Эндокринная поджелудочная железа организована в островки Лангерганса, состоящие из пяти подтипов клеток: α, β, δ, ε и клетки PP, которые секретируют глюкагон, инсулин, соматостатин, грелин и полипептид поджелудочной железы соответственно.Островковые клетки составляют только 2% массы поджелудочной железы взрослого человека. На экзокринную поджелудочную железу, состоящую из ацинарных и протоковых эпителиальных клеток, приходится почти 98% массы поджелудочной железы взрослого человека (12). Структура экзокринной и эндокринной поджелудочной железы широко изучалась из-за клинической важности специфических для поджелудочной железы заболеваний, таких как диабет, рак поджелудочной железы и панкреатит. Однако многие из этих результатов были экстраполированы на мышей, которые остаются наиболее изученной животной моделью в исследованиях поджелудочной железы.Такое внимание к мышам связано с трудностями в получении поджелудочной железы человека. Поджелудочная железа мыши содержит приблизительно 1000-5000 островков, тогда как поджелудочная железа человека содержит приблизительно 1-15 миллионов островков; их размер одинаков: верхний диаметр составляет 500-700 мкм как у мышей, так и у людей (8). Островки поджелудочной железы – это микроорганизмы с высокой степенью васкуляризации с капиллярной сетью, которая в пять-десять раз плотнее, чем у экзокринной части поджелудочной железы ( Рисунок 1 ) (10). Другие структуры внутри поджелудочной железы, которые выглядят сильно васкуляризованными, – это протоки поджелудочной железы, которые окружены плотной сетью сосудов, которые намного плотнее, чем в окружающей ацинарной ткани ( Рисунок 1 ) (10).Формирование кровеносных сосудов играет важную роль в функционировании тканей взрослого человека, а также во время эмбрионального развития (16).
Рисунок 1: (A) Полное изображение ткани поджелудочной железы мышей дикого типа, демонстрирующее гиперваскулярную микрокапиллярную сеть островка с глюкагоном на периферии островка. (B) Проток поджелудочной железы (*), идущий параллельно сосуду (наконечник стрелки) и окруженный густой сетью сосудов, почти такой же плотной, как островок, в отличие от ацинарных сосудов (стрелка).(C) Более высокое увеличение, чтобы продемонстрировать гиперваскуляризацию островка и протока поджелудочной железы. (D) Трехмерная реконструкция (A). CD31: эндотелиальный маркер, также известный как молекула-1 адгезии антитромбоцитов / эндотелиальных клеток (PECAM).
2. История
Со временем поджелудочная железа превратилась из относительной безвестности в наиболее изученную клетку в мире – бета-клетку. Термин поджелудочная железа, «плоть», впервые был введен Аристотелем (384 – 322 г. до н.э.).C.) и позже описан греческим анатомом и хирургом Герофилом (335 г. до н.э. – 280 г. до н.э.) (30). Однако затем этот орган долгие годы оставался незамеченным, отчасти из-за его местоположения, в отличие от других более заметных органов, таких как печень или почки, но в основном потому, что его функция была неизвестна в течение многих столетий. Ложная догма Галена (Клавдий Гален, 129 – 216 гг. Н.э.) о том, что этот орган выполняет функцию механической защитной подушки для брыжеечных сосудов, не подвергалась сомнению до семнадцатого века (17).В 1642 году главный проток поджелудочной железы был обнаружен немецким анатомом Иоганном Георгом Вирсунгом (1589–1643) во время вскрытия человека, который выгравировал свою находку на медной пластине как метод воспроизведения анатомической иллюстрации (17). Хотя его функция никогда не была ему известна, в конце концов он был назван в его честь в честь его открытия. Хотя сам Вирсунг и другие наблюдатели действительно наблюдали, что проток иногда удваивается, открытие добавочного протока поджелудочной железы как нормального варианта приписывают Джованни Доменико Санторини (1681–1737) (17).Открытие протока поджелудочной железы стало важной вехой в истории поджелудочной железы, поскольку сделало теорию Галена устаревшей и привело к изучению поджелудочной железы как экзокринной железы. Рейнье де ДеГрааф (1641–1673) показал, что поджелудочная железа, несомненно, является экзокринной железой, канюлировав проток, что опровергло предыдущую теорию о том, что поджелудочная железа действует как подушка желудка. Пауль Лангерганс (1847–1888), немецкий патолог, работал над диссертацией, озаглавленной «Вклад в микроскопическую анатомию поджелудочной железы», в которой он обнаружил отдельные области «светлых клеток» в поджелудочной железе.Лангерганс задокументировал гистологию поджелудочной железы, введя в протоковую систему поджелудочной железы кролика краситель берлинский синий, идентифицировав и описав эндокринные клетки как «маленькие неправильно-многоугольные структуры с идеально блестящей цитоплазмой». Однако первыми, кто обнаружил, что эти «островки прозрачных клеток» хорошо васкуляризованы и сообщаются с капиллярным руслом экзокринной ткани, были Вильгельм Ф. Кун и А.С. Леа в 1882 году, которые сравнили эти отдельные сосудистые области с почечными клубочками (14). .В 1893 году французский гистолог Эдуард Лагес предложил назвать эти сосудистые области «островками Лангерганса» в память об их первооткрывателе (14).
С тех пор множество авторов использовали различные инъекции для демонстрации анатомии микрососудов островков, включая краситель берлинский синий, метиленовый синий, окрашенную коллагеназу и флуоресцентные красители, такие как желтый люцифер или томатный лектин (3, 13, 23 , 29). Другие методы, используемые для визуализации анатомии микрососудов, включали коррозионное литье в сочетании со сканирующей электронной микроскопией (6).Последний метод позволял получить красивый трехмерный вид сосудистой сети поджелудочной железы и островков, но был трудоемким. Затем были разработаны методы диффузионных индикаторов для оценки распределения кровотока в органах, включая островки (26). Микросферы размером 10-15 мкм, введенные внутриартериальной инъекцией, стали стандартным маркером для измерения островкового кровотока. Количество микросфер в каждом органе пропорционально их перфузии крови, количественно определяемой либо прямым подсчетом сфер, либо количественной оценкой сигнала (радиоактивность, флуоресценция или разные цвета) (18).Однако существует риск завышенной оценки кровотока из-за шунтирования, и если количество и размер сфер превысят определенный порог, возникнет риск эмболии и ишемии тканей (18). На рубеже 21–– годов были разработаны новые методы визуализации для трехмерной визуализации сложной микрососудистой анатомии островков, например, комплексная иммуногистохимия (, рис. 1 ) и визуализация in vivo в реальном времени (4, 9 , 10, 21, 25). В настоящее время основной задачей является количественное определение массы эндокринных клеток in vivo, чтобы лучше контролировать потерю бета-клеток у диабетиков или после трансплантации островков.С этой целью ведется поиск новых биомаркеров, специфичных для поджелудочной железы (2).
3. Эмбриональное развитие панкреатических сосудов
Несмотря на четко установленную роль, которую кровеносные сосуды играют в развитии различных систем органов, их роль в морфогенезе и дифференцировке поджелудочной железы остается плохо изученной. Однако очевидно, что кровеносные сосуды играют разные роли на разных стадиях развития поджелудочной железы, причем особенно важную функцию играет мощный васкулогенный фактор, фактор роста эндотелия сосудов (VEGF) (1).В развивающейся поджелудочной железе имеется множество VEGFR2-положительных эндотелиальных клеток по всей ранней эмбриональной мезенхиме (19, 28). Кроме того, ингибирование рецептора VEGF (VEGFR2) приводило к аномальному росту и дифференцировке эпителия, тогда как избыточная экспрессия VEGF, управляемая Pdx1, приводила к остановке роста поджелудочной железы и разрушению островков (1, 19, 22). Бессосудистый дорсальный зачаток поджелудочной железы сначала эвагинирует в эмбриональный день 9.5 (E9.5) по направлению к аорте и впоследствии претерпевает обширный морфогенез, давая начало сильно разветвленному и трубчатому эпителию с небольшими капиллярами, наблюдаемыми в окружающей мезенхиме эпителия зачатка поджелудочной железы.На E10.5 наблюдается некоторый кровоток в капиллярах, окружающих зачаток поджелудочной железы. Затем на E11.5-E12.0 эпителий поджелудочной железы подвергается дальнейшей ремоделированию, образуя выпуклые «кончики», между которыми вставляются кровеносные сосуды. Эти наблюдения предполагают, что поджелудочная железа васкуляризуется на ранних стадиях за счет сочетания роста эпителия в уже существующее мезенхимальное сосудистое сплетение открытых капилляров, а также периферического васкулогенеза. (т.е. развитие сосудов de novo из ангиобластов).Последний процесс направляется ранней экспрессией VEGF в эпителии поджелудочной железы на E11.5. Развивающиеся эндокринные островки и ствол протока демонстрируют высокую экспрессию VEGF, тогда как ацинусы на концах эпителия не обладают экспрессией VEGF. Это объясняет, почему и островки, и протоки поджелудочной железы выглядят в послеродовой поджелудочной железе сильно сосудистыми по сравнению с окружающими ацинусами (, рис. 1, ). Примитивное первичное сотообразное первичное сплетение сосудов появляется в окружающей мезенхиме поджелудочной железы на E10.5, который позже формирует вены с последующим образованием большого центрального сосуда, который формируется вдоль центра зачатка поджелудочной железы на E12.5, становясь артерией. К ст. E13.5 центральный сосуд постепенно интегрируется в расширяющуюся поджелудочную железу, а к ст. E14.5 основная центральная артерия становится более прочной, со слиянием большего количества сосудов, прогрессирующих от проксимального к дистальному отделу поджелудочной железы. Таким образом, вены локализуются на периферии, а артерии – в центре поджелудочной железы (1).
Shah et al. (28) хорошо продемонстрировали на «ангиограмме» целого эмбриона, используя новую внутрисердечную инъекцию, относительную слабость кровотока на раннем этапе развития поджелудочной железы (E11.5), при этом наличие кровотока коррелирует с дифференцировкой панкреатического эпителия. клетки в области кровотока. В частности, во время E12.5 – E14.0 глюкагон-положительные клетки имели тенденцию локализоваться конкретно рядом с перфузируемыми кровеносными сосудами, а на ранних этапах E14 инсулин-положительные клетки имели тенденцию локализоваться рядом с кровотоком.Таким образом, эндотелиальные клетки и кровоток, по-видимому, способствуют прямой дифференцировке поджелудочной железы (19, 28).
4. Макроанатомия поджелудочной железы
Поджелудочная железа – это энтодермальный забрюшинный орган, образованный слиянием вентрального и дорсального зачатков передней кишки. У человека он разделен на голову, шею, тело и хвост без четких границ между ними. Однако общепринято считать, что граница между головой / шеей и телом проходит по верхней брыжеечной артерии, тогда как граница между телом и хвостом считается средней точкой между шеей и кончиком хвоста.Голова имеет удлинение, известное как крючковидный отросток, который захватывает верхнюю брыжеечную артерию, при этом головка находится в кривизне двенадцатиперстной кишки. Тело поджелудочной железы находится под желудком, простираясь горизонтально и пересекая нижнюю полую вену, брюшную аорту, верхнюю брыжеечную артерию и вену. Шея – это тонкий участок железы между головой и телом, лежащий над верхней брыжеечной артерией. Хвост поджелудочной железы упирается в ворота селезенки. Общая длина железы составляет около 15 см, а вес – 50-100 г (8).
Поджелудочная железа мыши делится на три основные части: дуоденальную, селезеночную и желудочную доли, причем доля селезенки составляет более половины общего объема поджелудочной железы. Доля двенадцатиперстной кишки гомологична головке поджелудочной железы человека, тогда как доля селезенки гомологична телу и хвосту поджелудочной железы человека, которые проходят горизонтально между двенадцатиперстной кишкой и селезенкой. Доля желудка – третья и самая маленькая часть поджелудочной железы мыши (8).
Распределение островков в разных долях поджелудочной железы мыши неоднородно и зависит от деформации.Количество островков на единицу объема больше всего в доле желудка, за ней следуют дуоденальная и селезеночная доли. В поджелудочной железе человека плотность островков на единицу объема выше в хвосте по сравнению с головой и телом (8).
5. Макроскопическая анатомия сосудов поджелудочной железы
Кровоснабжение поджелудочной железы в основном происходит из чревной артерии, что составляет примерно 1% от общего сердечного выброса (20). Головка поджелудочной железы снабжена артериальной аркадной системой, образованной передней и задней верхней панкреатодуоденальной артериями, отходящими от гастродуоденальной артерии общей печеночной артерии и анастомозирующей с передней и задней нижней панкреатодуоденальной артерией, которая является первой ветвью верхней панкреатодуоденальной артерии. брыжеечная артерия.Тело и хвост поджелудочной железы, с другой стороны, в основном получают кровоснабжение от панкреатических ветвей селезеночной артерии, которая является самой левой ветвью чревной артерии, и дорсальной панкреатической артерией, которая разветвляется около начала любой целиакии, печеночная или селезеночная артерия. Его правая ветвь анастомозирует с передней верхней панкреатодуоденальной артерией, тогда как ее левая ветвь образует поперечную панкреатическую артерию, которая проходит вдоль нижней границы поджелудочной железы и обычно анастомозирует с большой панкреатической артерией, самой большой панкреатической ветвью селезеночной артерии в середине железа (5, 31).
Венозный отток поджелудочной железы в основном следует по артериальной системе и отводится в воротную вену либо через селезеночную вену, из тела и хвоста поджелудочной железы, либо через верхнюю брыжеечную вену из системы венозной аркады головки поджелудочной железы (8).
6. Микроскопическая анатомия сосудов поджелудочной железы
Островки Лангерганса, которые составляют почти 2% от общего объема поджелудочной железы, представляют собой сильно васкуляризованные структуры внутри поджелудочной железы, которые получают примерно в 10 раз больше кровоснабжения экзокринной ткани по объему, при этом внутриостровковая микрокапиллярная сеть составляет 7- 8% от общего объема островков (15, 27) ( Рисунок 1 ).Островки имеют неправильную форму, но в основном от круглых до овальных, отдельные эндокринные клетки, не содержащиеся внутри островка, обнаруживаются по всей ацинарной и протоковой ткани поджелудочной железы ( Рисунок 2 ). Отношение бета-клеток к альфа-клеткам выше у мышей, чем у людей, при этом бета-клетки составляют большинство эндокринных клеток внутри островка (50-70% и 60-80% у людей и мышей, соответственно). Альфа-клетки составляют 20-40% и 10-20% эндокринных клеток островков человека и мыши, соответственно (8, 10) ( Рисунок 3 ).В зависимости от размера островка от 1 до 5 артериол входят в каждый островок и делятся на плотную окончатую капиллярную сеть (9) ( Рисунок 4 ). У большинства грызунов распределение эндокринных клеток внутри островка следует за распределением в мантии небета-клеток, включая альфа-, дельта-полипептиды и полипептиды поджелудочной железы с бета-клетками, заполняющими ядро (, рис. 3F, ). Это уникальное распределение, похоже, имеет функциональные последствия. Когда бета-клетки смешиваются с небета-клетками вместо сегрегации ядра мантии, функция бета-клеток снижается (11).Bosco et al. (7) продемонстрировали в своем морфологическом анализе поджелудочной железы человека, что распределение альфа-клеток не было случайным. В небольших островках человека (40-60 мкм в диаметре) наблюдали типичное распределение ядра мантии с альфа-клетками на периферии и бета-клетками, занимающими ядро. Было отмечено, что в более крупных островках человека (> 60 мкм в диаметре) альфа-клетки были обнаружены в мантии, но они также всегда выстилали внутренние сосудистые каналы, которые представляют собой пустые пространства в середине островка, таким образом, всегда находящиеся рядом. к эндотелиальным клеткам.Их трехмерный анализ показал, что островковые клетки организованы в трехламинарную пластинку, состоящую из одного слоя бета-клеток, зажатого между двумя слоями альфа-клеток. Островки сложены друг на друга с разной степенью сложности, а сосуды проникают в «пустые пространства» внутри островков (7).
Рис. 2: (A) Полное изображение ткани поджелудочной железы мышей дикого типа, демонстрирующее проток поджелудочной железы (DBA) и различные формы и размеры островков (красный).(B) Срез поджелудочной железы мыши дикого типа, показывающий разбросанные инсулин-положительные эндокринные клетки (красные) в протоке поджелудочной железы (DBA). DBA: агглютинин dolichos biflorus, протоковый маркер.
Рис. 3: (A) Полное изображение островка поджелудочной железы человека возрастом 2 месяца. (B-D) Панкреатический разрез островка поджелудочной железы человека 16 лет, показывающий, что до 40% островка состоит из альфа-клеток (C). (E) Срез 2-месячного маленького (<60 мкм) островка поджелудочной железы человека, демонстрирующий распределение альфа- и бета-клеток в ядре мантии.(F) Срез поджелудочной железы мышей дикого типа, показывающий типичное распределение альфа-клеток в мантии, причем 80% островка состоит из бета-клеток, секретирующих инсулин. Клетки протока поджелудочной железы маркируются DBA.
Рисунок 4: Конфокальная микроскопия островка мыши с наконечниками стрелок, показывающими 5 сосудов, 2 артериолы (сосуд тонкого калибра) и 3 венулы (сосуд большего калибра)
Было проведено множество исследований перфузии островковых сосудов, и оказалось, по крайней мере, на мышах, что существует три модели микроциркуляторного кровотока.Во-первых, от центра к периферии (т.е. альфа-клетки сначала подвергаются воздействию крови). Во-вторых, от центра к периферии (т.е. сначала бета-клетки подвергаются воздействию крови) и, наконец, от одного полюса островка до другого. Примерно 66% островков имеют паттерн от центра к периферии (24, 25) ( Рисунок 5 ).
Рис. 5: Три картины кровотока островковой микроциркуляции. (A) От периферии к центру. (B) От центра к периферии. (C) От одного полюса к другому
7.Справочные материалы :
.Физиология поджелудочной железы | IntechOpen
1. Введение
Основная цель этого обзора физиологии поджелудочной железы – облегчить понимание других глав этой книги. Он разделен на три основных раздела, касающихся развития и функциональной анатомии поджелудочной железы, двухкомпонентной модели экзокринной поджелудочной железы и регуляции экзокринной секреции, а также роли поджелудочной железы в кишечном переваривании питательных веществ. Вместе эти темы обеспечат прочную основу для понимания этиопатофизиологии наиболее распространенных заболеваний поджелудочной железы, их симптомов и важнейших клинических характеристик, а также некоторых ключевых диагностических и терапевтических принципов.
2. Функциональная анатомия поджелудочной железы
Эта глава представляет собой краткий обзор развития и анатомии поджелудочной железы человека, с особым акцентом на экзокринную поджелудочную железу как с физиологической, так и с клинической точки зрения. Другими словами, в этой главе представлена эволюционная и структурная основа для понимания физиологии поджелудочной железы, ее кровеносной и лимфатической сосудистой сети, иннервации и интегративной регуляции ее функции, а также клинических симптомов и моделей распространения в случаях злокачественных новообразований.
2.1. Эмбриологическое и онтогенетическое развитие поджелудочной железы
Все типы паренхиматозных клеток поджелудочной железы (ацинарные, протоковые и эндокринные клетки) происходят из примитивных энтодермальных клеток передней кишки [1, 2]. У людей между 26 и 28 днями беременности два энтодермальных дивертикула эвагинируют из двенадцатиперстной кишки, образуя, таким образом, дорсальный и вентральный зачатки поджелудочной железы [3–6]. Дорсальный зачаток поджелудочной железы лежит в дорсальной брыжейке напротив и выше зачатка печени.Вентральный зачаток поджелудочной железы развивается в брюшной брыжейке ниже зачатка печени и соединяется с желчным протоком. Во время дальнейшего развития и вентральный зачаток, и желчный проток вращаются по часовой стрелке, если смотреть в краниокаудальном направлении, пока не достигнут дорсального зачатка поджелудочной железы. Паренхима двух почек сливается в течение 7 -й недели беременности. Вентральная поджелудочная железа дает начало вентральной или нижней части головки поджелудочной железы, которая включает также uncinatus отростка, тогда как дорсальная поджелудочная железа дает начало остальной части будущей поджелудочной железы, т.е.е. спинная или верхняя часть головы, шея, тело и хвост [7]. Вместе с паренхимой сливаются и протоки примитивной поджелудочной железы. Протоки вентральной поджелудочной железы и проксимальная часть дорсальной части поджелудочной железы дают начало главному протоку поджелудочной железы (Вирсунгу). Дистальная часть протока тыльной части поджелудочной железы может либо облитерировать, либо дать начало дополнительному протоку поджелудочной железы (Санторини). В последнем случае добавочный проток отводится в двенадцатиперстную кишку в меньшем сосочке Санторини, который расположен орально относительно большего сосочка Фатера [6].
Во время эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) примерно у 3% людей можно обнаружить так называемое аномальное панкреатикобилиарное соединение (APBJ). В этом варианте проток поджелудочной железы соединяется с желчным протоком в нескольких сантиметрах проксимальнее стенки двенадцатиперстной кишки. Из-за рефлюкса и застоя смеси желчи и панкреатического сока в желчном протоке и желчном пузыре у этих людей повышается частота рака желчного пузыря и желчных протоков [8, 9]. Помимо APBJ, ряд других состояний возникает в результате дефектов эмбриологического развития поджелудочной железы, таких как кольцевидная поджелудочная железа и поджелудочная железа divisum, которые рассматриваются в другом месте [8].Двойное эмбриологическое происхождение поджелудочной железы также отражается в меньшем размере и более плотном расположении долек в вентральной части поджелудочной железы (нижняя головка и крючковидный отросток), а также в другом клеточном составе островков Лангерганса и кровоснабжения ( см. ниже) [10].
У новорожденных общий вес поджелудочной железы составляет около 3 г, а объем экзокринной поджелудочной железы увеличивается примерно линейно к 20 годам [11–13]. В период от 20 до 60 лет объем остается стабильным, а затем снижается после 60 лет [11] (Рисунок 1).
Рисунок 1.
Эмбриональное развитие поджелудочной железы. (А) Положение зачатков поджелудочной железы у эмбриона на 5-й неделе развития. (B) Во время развития брюшной дивертикул поджелудочной железы вращается по часовой стрелке, чтобы достичь своего дорсального аналога. (C) Вентральная и дорсальная зачатки, а также их проток сливаются во время развития железы.
2.2. Макро- и микроскопическая анатомия поджелудочной железы
Поджелудочная железа человека – это большой одиночный забрюшинный орган с четко очерченными внешними границами, расположенный на уровне позвонков L1 и L2.Длина железы 14–18 см, ширина 2–9 см, толщина 2–3 см, вес 50–125 г [11, 14–17]. Он окружен фиброзной капсулой, от которой соединительнотканные перегородки переходят в железу, разделяя ее паренхиму на отдельные доли и дольки. В отличие от внешних границ, нет четких макроскопических границ между основными частями, на которые поджелудочная железа обычно разделяется в описательных целях: голова, тело и хвост. Как правило, левая граница верхней брыжеечной вены (ВБВ) рассматривается как граница между С-образной головкой, выровненной с верхней двенадцатиперстной кишкой справа, и телом, расположенным под желудком и идущим примерно горизонтально в медиальной плоскости слева. .Середина тела и хвоста вместе взятые затем произвольно определяется как граница между телом и хвостом, причем длина хвоста обычно составляет 1,5–3,5 см [14, 17, 18]. Некоторые авторы определяют четвертую и пятую части, нижнемедиальный крючковидный отросток, который лежит под SMV и верхней брыжеечной артерией (SMA), а также перешеек или шейку, которые представляют собой часть поджелудочной железы шириной примерно 2 см, расположенную перед SMA. и точка, где SMV и селезеночная вена (SV) соединяются, образуя воротную вену [14-17].
Вместе с мезенхимой экзокринная часть паренхимы составляет 96–99% от общего объема поджелудочной железы (TPV) [14–16]. Каждая доля содержит несколько меньших долей, называемых долями. У человека дольки имеют диаметр 1–10 мм [19]. Границы между соседними долями неполны, поэтому вся паренхима представляет собой сплошное целое [20]. Каждая морфологически узнаваемая долька также представляет собой единую функциональную железистую единицу, дренирующуюся в единственный проток. В свою очередь, каждая долька снабжается 2–9 артериолами, таким образом, каждая железистая долька состоит из нескольких так называемых сосудистых или первичных долек, каждая из которых, по определению, принимает одну артерию [20].Оставшиеся 1–4% TPV вносят вклад в эндокринную паренхиму в виде примерно миллиона островков Лангерганса, каждый из которых имеет размер около 100 мкм и содержит примерно тысячу эндокринных клеток, по крайней мере, пяти различных типов [14].
С патофизиологической точки зрения первичные дольки как основная микроциркуляторная единица напоминают печеночные единицы Раппапорта в том, что при различных типах ишемических повреждений поражаются разные части первичных долек. При более проксимальной обструкции панкреатической артерии (например, из-за сужения сосудов при шоке) наиболее периферические части первичной дольки подвергаются некрозу, тогда как при более дистальной обструкции (например, из-за закупорки конечной артериолы при злокачественной гипертензии) происходит некроз. большинство центральных частей дольки подвергаются некрозу [19, 21].
Наконец, каждая долька состоит из ацинусов, которые представляют собой куполообразные скопления пирамидальных ацинарных клеток. Экзокринные выделения из апикальных полюсов ацинарных клеток попадают в просвет так называемого интеркалятного протока. Интеркалированные протоки впадают во внутридольковые протоки, которые, в свою очередь, превращаются в более крупные междолевые протоки, которые в конечном итоге сходятся в главный проток поджелудочной железы. Главный панкреатический проток впадает в двенадцатиперстную кишку вместе с общим желчным протоком. Концевые части обоих протоков составляют так называемую гепатопанкреатическую ампулу (Фатера).Ампула сообщается с просветом двенадцатиперстной кишки через большой дуоденальный сосочек (Фатера). Поджелудочная железа может иметь один дополнительный проток (Санторини), который ведет в двенадцатиперстную кишку независимо от основного протока и примерно на 2 см вентропроксимальнее от него [8, 20, 22, 23]. Гладкие мышечные волокна в стенке дистальной части общего желчного протока, главного протока поджелудочной железы и сосочка образуют сфинктер (Одди) [24], независимо от того, формируют ли гладкие мышечные волокна в стенке дистального добавочного протока функциональный сфинктер остается предметом дискуссий [23].
Частичная причина панкреатита – отхождение желчного камня в ампуле. В некоторой степени дополняя ситуацию с APBJ, Opie предположил, что импакция создает общий канал между панкреатическим и общим желчным протоком и что попадание желчи в выделительную систему поджелудочной железы вызывает воспаление при панкреатите [25].
2.3. Сосудистое кровоснабжение поджелудочной железы
Региональный кровоток в поджелудочной железе составляет примерно 1% сердечного выброса, 90% которого направляется в экзокринную часть [26].Артериальное кровоснабжение происходит от чревной артерии и SMA [15, 27–30]. Шея, тело и хвост поджелудочной железы (то есть большая часть дорсальной части поджелудочной железы) орошаются панкреатическими ветвями селезеночной артерии (SA) и дорсальной панкреатической артерией (DPA), которая разветвляется около места возникновения целиакии, печеночная или селезеночная артерия. DPA разделяется на две основные ветви: правая ветвь анастомозирует с передней верхней панкреатодуоденальной артерией (PDA, см. Ниже), а левая ветвь дает начало поперечной панкреатической артерии (TPA, также называемой нижней панкреатической артерией).TPA проходит по нижней границе тела и хвоста, обычно анастомозируя с большой панкреатической артерией, которая является самой большой панкреатической ветвью селезеночной артерии [30, 31]. Голова и крючковидный отросток снабжены передней и задней аркадой [32–35]. Передняя аркада образована передней верхней аркадой, а задняя аркада образована задней верхней аркадой [33]. Передний и задний верхний ОАП анастомозы с передним и задним нижним ОАП, соответственно, оба происходят от СМА [34, 35].Таким образом, крючковидный отросток и нижняя головка поджелудочной железы (т.е.вентральная поджелудочная железа) снабжаются СМА.
Венозный отток анатомически менее постоянен и примерно соответствует артериальному паттерну. Селезеночная вена собирает кровь из шеи, тела и хвоста через несколько небольших ветвей [17, 29]. Кровь из головки поджелудочной железы отводится через две арки. Передняя венозная аркада образована передней верхней и нижней панкреатодуоденальной веной (PDV), впадающей в верхнюю брыжеечную вену.Задняя аркада состоит из задней верхней и нижней PDV. Задний нижний PDV отводит кровь в верхнюю брыжеечную вену, тогда как задний верхний PDV отводится непосредственно в воротную вену [15, 28, 29]. Ряд анастомозов соединяют вены и обычно имеют более неправильную форму, чем артериальные анастомозы [15].
Наименьшие внутрилобулярные сосуды собирательно называются микрососудами поджелудочной железы [36]. Между эндокринной и экзокринной тканью существует физиологически важная взаимосвязь на уровне микрососудов.В поджелудочной железе человека большинство островков Лангерганса расположены внутри экзокринных долек, а островковые капилляры проводят кровь ко второй капиллярной сети, окружающей ацинусы. Такое расположение двух последовательно соединенных капиллярных сетей называется инсуло-ацинарной портальной системой и составляет важную основу для эндокринных влияний на экзокринную поджелудочную железу [37–41]. Венозная кровь из междолевых островков течет непосредственно в междолевые вены, и этот тип потока называется инсуловенозной системой.Примечательно, что как из инсуловенозной, так и из -ацинарной системы венозная кровь в конечном итоге переходит в воротную вену [27, 42] (Рисунок 2).
Рисунок 2.
Кровеносные сосуды и лимфатические узлы поджелудочной железы. Основные артерии (красные) и вены (синие), снабжающие поджелудочную железу, а также основные лимфатические узлы (зеленый), индексируются в соответствии с числовой системой (см. Подробности в тексте).
Лимфатическая система поджелудочной железы обычно делится на внутреннюю и внешнюю [43].Первый до некоторой степени описан только у грызунов и подробно рассматривается в других работах [14, 43]. Вкратце, внутренняя лимфатическая система возникает в виде слепо начинающихся внутридольковых сосудов, распределенных во внутридольковых перегородках, рядом с мельчайшими кровеносными сосудами и протоками, но на определенном расстоянии от ацинарных клеток, причем каждая долька имеет множество таких сосудов. [43, 44]. Внутридольковые сосуды стекают в междолевые сосуды, проходящие рядом с междолевыми кровеносными сосудами и протоками в междолевых перегородках.Наиболее крупные межлопастные сосуды, также называемые собирательными сосудами, достигают поверхности железы и дренируют во внешнюю систему [43].
Недостаточное удаление внеклеточной жидкости и ферментов поджелудочной железы лимфатической системой перелива из интерстиция может играть этиологическую роль при панкреатите. Интерстиций и лимфатические сосуды вовлечены в воспалительное повреждение и фиброз, что еще больше затрудняет лимфодренаж и запускает порочный круг [43, 44].
Наружная система состоит из больших поверхностных лимфатических сосудов и регионарных лимфатических узлов. Из-за клинического значения внешней системы, особенно при карциноме, она широко изучалась на людях [17, 43, 45–50]. Внешние лимфатические сосуды можно разделить примерно на семь различных групп, каждая из которых связана с соответствующей группой кровеносных сосудов. Верхние сосуды, расположенные рядом с селезеночной артерией, и нижние сосуды, расположенные рядом с TPA, дренируют хвост и левую часть тела.Передне-верхний, задне-верхний, передне-нижний и задне-нижний панкреатодуоденальные сосуды (рядом с одноименными артериями), а также гастродуоденальные сосуды дренируют головку поджелудочной железы и правую часть тела. В целом авторы также согласны с анатомическим положением лимфатических узлов, к которым стекают вышеупомянутые сосуды, и на то, какие узлы чаще всего поражаются при карциноме различных частей поджелудочной железы. Напротив, существует большая путаница в отношении номенклатуры узлов с описательной [17, 46, 51] и числовой системой [49, 52].Вкратце, основными группами (с их обозначениями согласно числовой системе в скобках), которые собирают лимфу из хвоста и тела, являются селезеночные и желудочно-селезеночные узлы, которые лежат внутри и выше ворот селезенки (10), а также супрапанкреатические (11) и инфрапанкреатические (18) узлы, которые располагаются рядом с селезеночной и нижней панкреатической артерией соответственно. Основные группы, которые собирают лимфу из головы, – это печеночные (8) и гепатодуоденальные (12), а также верхний передний (17a), верхний задний (13a), нижний передний (17b) и нижний задний (13b) панкреатодуоденальные узлы. .В дополнение к этим узлам, которые окружают поджелудочную железу, парааортальные (16), глютеновые (9), верхние брыжеечные (14) и средние колические узлы (15) располагаются рядом с брюшной аортой и ее стволами [43, 53]. Узлы, плотно окружающие поджелудочную железу, и узлы вокруг аорты, вероятно, не соответствуют первому и второму препятствиям распространения, соответственно, поскольку они оба получают лимфу непосредственно из поджелудочной железы, а также из других узлов [43]. Узлы, обозначенные номерами 1–7, вероятно, не дренируют поджелудочную железу [53].Примечательно, что центробежный путь от вышеупомянутых узлов проходит через цистерну хили и грудной проток [15].
Поражение лимфатических узлов связано с плохим прогнозом и присутствует примерно у четырех из пяти пациентов с раком поджелудочной железы [17, 53]. В значительной степени бессимптомный характер роста рака, с желтухой, дуоденальной непроходимостью и болью как наиболее частыми симптомами, появляющимися на поздних стадиях заболевания, вероятно, способствует тому, что опухоли обнаруживаются на поздней стадии.Из-за многочисленных анастомозов между лимфатическими сосудами и того факта, что закупорка лимфатических сосудов, вызванная ростом и распространением рака, может еще больше изменить и без того непредсказуемые пути дренажа, чрезвычайно трудно точно предсказать характер распространения рака поджелудочной железы [17, 43 , 49]. Опухоли, происходящие из хвоста и тела, наиболее часто распространяются на узлы 8, 11, 16 и 18, и только узлы 17 не были вовлечены ни в одном из случаев [53, 54]. Опухоли из головки поджелудочной железы наиболее часто распространяются на узлы 13, 17, 14 и 16, при этом во всех случаях остаются только узлы 10 и 15 [49, 50, 53].Похоже, что двойное эмбриологическое происхождение поджелудочной железы также влияет на характер распространения рака головы. Опухоли из нижней (вентральной) головки распространяются на узлы вокруг SMA (14), в отличие от опухолей из верхней (дорсальной) головки, распространяются на узлы вокруг общей печеночной артерии (8) и в печеночно-двенадцатиперстную связку (12). в соответствии с артериальным питанием (см. выше) [55].
2.4. Иннервация поджелудочной железы
Поджелудочная железа иннервируется симпатическими, парасимпатическими и афферентными нервными волокнами, которые входят и выходят из поджелудочной железы вместе с сосудами и следуют за ними также в ткани поджелудочной железы [36, 56-59].Сомы преганглионарных симпатических нейронов, иннервирующих поджелудочную железу, располагаются в латеральном роге сегментов спинного мозга C8-L3 и проецируются в паравертебральные симпатические ганглии. Альтернативно, некоторые аксоны не заканчиваются в синапсах в паравертебральных ганглиях, но продолжаются внутри чревных нервов до синапсов в чревных ганглиях и верхнем мезентериальном ганглии [36, 56, 57]. Хвост и тело поджелудочной железы снабжены нервными волокнами, которые берут начало в чревном сплетении и следуют за селезеночной артерией и TPA [60].Большинство нервных волокон поджелудочной железы снабжают головку [61]. Они берут начало в переднем и заднем печеночном сплетении. Волокна, которые входят в крючковидный отросток, берут начало в верхнем брыжеечном ганглии [60].
Как уже упоминалось, поражение лимфатических узлов является одним из наиболее важных прогностических факторов при карциноме панкреатобилиарного тракта. Обычно метастазирование лимфатических узлов происходит в результате лимфатической инвазии; однако было показано, что опухолевые клетки способны распространяться в воротах лимфатических узлов посредством невральной инвазии.Знание паттернов нейронной архитектуры может улучшить лечебные процедуры [62]. Более того, эмбриологическое развитие поджелудочной железы служило полезным шаблоном для паттернов инвазии экстрапанкреатического нервного сплетения при карциноме головки поджелудочной железы [63].
Эфферентные автономные нервы в поджелудочной железе имеют участки высвобождения, которые не находятся в тесном контакте с клетками и, таким образом, вероятно, влияют на множество мишеней одновременно [58, 64]. В экзокринной части поджелудочной железы симпатические терминалы контактируют преимущественно с внутрижелудочными ганглиями, кровеносными сосудами и протоками.Стимуляция симпатических волокон опосредованно подавляет экзокринную секрецию, подавляя внутрижелудочные ганглии и уменьшая приток жидкости за счет сужения сосудов [36].
Сомы парасимпатических преганглионарных нейронов располагаются в дорсальном двигательном ядре блуждающего нерва и неоднозначном ядре [36, 56]. Большинство их аксонов присоединяются к блуждающему нерву, а некоторые – к внутренним нервам и достигают нервных сплетений вокруг артерий, где они смешиваются с симпатическими волокнами [61]. Преганглионарные парасимпатические нейроны наконец достигают внутрипанкреатических ганглиев вместе с кровоснабжающими их сосудами [36, 56].Парасимпатические ганглии, расположенные внутри межлобулярных перегородок, долек, а также рядом с островками, получают входные данные не только от парасимпатических преганглионарных волокон, но и от других ганглиев поджелудочной железы, симпатических волокон (см. Выше), мышечно-кишечного сплетения, а также сенсорных органов. волокна (см. ниже) [36]. Постганглионарные волокна иннервируют ацинарные и протоковые эпителиальные клетки, протоковые гладкомышечные клетки и сосудистые сплетения, а также другие ганглии. Эти волокна опосредуют парасимпатическую стимуляцию секреции ацинарных и протоковых клеток, сужение протоков, а также увеличение притока жидкости за счет расширения сосудов [
.Поджелудочная железа – эндокринная система
Проводить исследования- Анатомические системы
- Анатомический дом
- Скелетная система
- Мышечная система
- Сердечно-сосудистая система
- Пищеварительная система
- Нервная система
- Дыхательная система
- Эндокринная система
- Лимфатическая система
- Мочевыделительная система
- Репродуктивная система (женщина)
- Репродуктивная система (самец)
- Покровная система
- Популярные страницы
- Сердце
- Мозг
- Череп
- Легкие
- Печень
- Желудок
- Кишечник
- Поджелудочная железа
- Медицинское образование и карьера
- Лучшее из
- Тест на коронавирус дома
- Тест STD Best At Home
- Лучший тест на здоровье ДНК
- Лучший тест на здоровье и благополучие
- Лучший тест на пищевую чувствительность
- Лучший набор для тестирования микробиома
- Лучший набор для тестирования тяжелых металлов
- Тест щитовидной железы Best at Home
- Тест на лучший метаболизм
- Лучший тест на ВПЧ
- Лучший тест на сифилис
- Лучший онлайн-тест на слух
- Обзоры
- Everlywell Обзоры
- myLAB Box Обзоры
- Давайте проверим Отзывы
- Vitagene Обзоры
- Обзоры STDcheck
- TeloYears Обзоры
- Orig3n Обзоры
- Современные обзоры фертильности
- HealthLabs Обзоры
- Viome Обзоры
- Thryve Обзоры
- Paloma Health Обзоры
- Обзоры InsideTracker
- Обзоры живой ДНК
- Города с самым высоким уровнем заболеваемости ЗППП
- Статистика STD по штатам
- Hims Обзоры
- Hers Reviews
- Hims ED Обзоры
- Hims Shampoo Отзывы
- Rory Обзоры
- Роман Отзывы
- сохраняет отзывы
- Обзор BlueChew
- Pill Club Обзоры