Таблетки при рефлюкс эзофагите: Опыт лечения гастроэзофагеальной рефлюксной болезни | #06/02
Опыт лечения гастроэзофагеальной рефлюксной болезни | #06/02
Обеспечение эффективного контроля над желудочной секрецией — одно из главных условий успешной терапии так называемых «кислотозависимых» заболеваний верхних отделов желудочно-кишечного тракта. В клинической и поликлинической практике в настоящее время для ингибирования соляной кислоты париетальными клетками слизистой оболочки желудка чаще всего используются блокаторы Н2-рецепторов гистамина второго (ранитидин) и третьего (фамотидин) поколений, несколько реже — ингибиторы протонного насоса (омепразол, рабепразол), а для нейтрализации уже выделенной в полость желудка соляной кислоты — антацидные препараты. Антацидные препараты иногда применяются в лечении больных, страдающих так называемыми «кислотозависимыми» заболеваниями, в сочетании с Н2-блокаторами рецепторов гистамина; иногда в качестве терапии по «требованию» в сочетании с ингибиторами протонного насоса.
Между этими медикаментозными препаратами существуют определенные различия, перечислим основные из них: различные механизмы действия; скорость наступления терапевтического эффекта; продолжительность действия; разная степень эффективности их терапевтического действия в зависимости от времени приема препарата и приема пищи; стоимость медикаментозных препаратов [1]. Вышеперечисленные факторы не всегда учитываются врачами при лечении больных.
В последние годы в литературе все чаще обсуждаются вопросы фармакоэкономической эффективности использования в терапии «кислотозависимых» заболеваний различных медикаментозных препаратов, применяющихся по той или иной схеме [2, 7]. Стоимость обследования и лечения больных особенно важно учитывать в тех случаях, когда больные в силу особенностей заболевания нуждаются в продолжительном лечении [4, 6], например при гастроэзофагеальной рефлюксной болезни (ГЭРБ).
Как известно, у большей части больных ГЭРБ отсутствуют эндоскопические признаки рефлюкс-эзофагита. Однако по мере прогрессирования ГЭРБ появляются патологические изменения слизистой оболочки пищевода. Симптомы этого заболевания оказывают на качество жизни такое же воздействие, что и симптомы других заболеваний, включая и ишемическую болезнь сердца [5]. Замечено [8] отрицательное воздействие ГЭРБ на качество жизни, особенно на показатели боли, психическое здоровье и социальную функцию. У больных, страдающих ГЭРБ, высок риск появления пищевода Барретта, а затем и аденокарциномы пищевода. Поэтому при первых же клинических симптомах ГЭРБ, особенно при возникновении эндоскопических признаков эзофагита, необходимо уделять достаточное внимание своевременному обследованию и лечению таких больных.
В настоящее время лечение больных ГЭРБ проводится, в частности, препаратом фамотидин (гастросидин) в обычных терапевтических дозировках (по 20 мг или по 40 мг в сутки). Этот препарат обладает рядом достоинств: удобство применения (1-2 раза в сутки), высокая эффективность в терапии «кислотозависимых» заболеваний, в том числе и по сравнению с антацидными препаратами [9], а также большая безопасность по сравнению с циметидином. Однако наблюдения показали [1], что в ряде случаев для повышения эффективности терапии целесообразно увеличение суточной дозы гастросидина, что, по некоторым наблюдениям [1], снижает вероятность появления побочных эффектов по сравнению с использованием в повышенных дозах блокаторов Н2-рецепторов гистамина первого (циметидин) и второго (ранитидин) поколений. Преимущество фамотидина [11] перед циметидином и ранитидином заключается в более продолжительном ингибирующем эффекте на секрецию соляной кислоты обкладочными клетками слизистой оболочки желудка.
Этот препарат обладает рядом достоинств: удобство применения (1-2 раза в сутки), высокая эффективность в терапии «кислотозависимых» заболеваний, в том числе и по сравнению с антацидными препаратами [9], а также большая безопасность по сравнению с циметидином. Однако наблюдения показали [1], что в ряде случаев для повышения эффективности терапии целесообразно увеличение суточной дозы гастросидина, что, по некоторым наблюдениям [1], снижает вероятность появления побочных эффектов по сравнению с использованием в повышенных дозах блокаторов Н2-рецепторов гистамина первого (циметидин) и второго (ранитидин) поколений. Преимущество фамотидина [11] перед циметидином и ранитидином заключается в более продолжительном ингибирующем эффекте на секрецию соляной кислоты обкладочными клетками слизистой оболочки желудка.
Существуют и другие преимущества блокаторов Н2-рецепторов гистамина (ранитидина или фамотидина) перед ингибиторами протонного насоса; в частности, назначение этих препаратов на ночь позволяет эффективно использовать их в лечении больных из-за отсутствия необходимости соблюдать определенную «временную» связь между приемом этих препаратов и пищи.
Определенный научно-практический интерес вызывает изучение эффективности и безопасности использования фамотидина и омеза (омепразола) в более высоких дозировках при лечении больных, страдающих «кислотозависимыми» заболеваниями верхних отделов желудочно-кишечного тракта.
Нами изучены результаты клинико-лабораторного и эндоскопического обследования и лечения 30 больных (10 мужчин и 20 женщин), страдающих ГЭРБ в стадии рефлюкс-эзофагита.
При проведении эзофагогастродуоденоскопии (ЭГДС) у 21 больного выявлен рефлюкс-эзофагит (при отсутствии эрозий), в том числе у 4 больных обнаружена рубцово-язвенная деформация луковицы двенадцатиперстной кишки и у одного больного — щелевидная язва луковицы двенадцатиперстной кишки (5 больных страдали язвенной болезнью двенадцатиперстной кишки, сочетающейся с рефлюкс-эзофагитом). Кроме того, у одной больной обнаружена пептическая язва пищевода на фоне рефлюкс-эзофагита и у 8 больных — эрозивный рефлюкс-эзофагит. У всех больных, по данным ЭГДС, обнаружена недостаточность кардии (в сочетании с аксиальной грыжей пищеводного отверстия диафрагмы или без нее).
Кроме того, у одной больной обнаружена пептическая язва пищевода на фоне рефлюкс-эзофагита и у 8 больных — эрозивный рефлюкс-эзофагит. У всех больных, по данным ЭГДС, обнаружена недостаточность кардии (в сочетании с аксиальной грыжей пищеводного отверстия диафрагмы или без нее).
В лечении таких пациентов использовался гастросидин (фамотидин) в дозировке 40-80 мг в сутки в течение 4 недель (первые 2-2,5 недели лечение проводилось в стационаре ЦНИИГ, в последующие 2 недели пациенты принимали гастросидин в амбулаторно-поликлинических условиях). Терапию гастросидином всегда начинали и продолжали при отсутствии выраженных побочных эффектов, пациентам назначали по 40 мг 2 раза в сутки в течение 4 недель; лишь при появлении диареи и крапивницы дозировку гастросидина уменьшали до 40 мг в сутки.
Исследование было выполнено с учетом критериев включения и исключения больных из исследования согласно правилам клинической практики.
При проведении ЭГДС определяли НР, используя быстрый уреазный тест (один фрагмент антрального отдела желудка в пределах 2-3 см проксимальнее привратника) и гистологическое исследование биопсийного материала (два фрагмента антрального отдела в пределах 2-3 см проксимальнее привратника и один фрагмент тела желудка в пределах 4-5 см проксимальнее угла желудка). При обследовании больных при необходимости проводили УЗИ органов брюшной полости и рентгенологическое исследование желудочно-кишечного тракта. Полученные данные, включая и выявленные побочные эффекты, регистрировали в истории болезни.
При обследовании больных при необходимости проводили УЗИ органов брюшной полости и рентгенологическое исследование желудочно-кишечного тракта. Полученные данные, включая и выявленные побочные эффекты, регистрировали в истории болезни.
В период проведения исследования больные дополнительно не принимали ингибиторы протонного насоса, блокаторы Н2-рецепторов гистамина или другие так называемые «противоульцерогенные» препараты, включая антацидные препараты и средства, содержащие висмут. 25 из 30 пациентов (84%) из-за наличия клинических симптомов, ассоциируемых чаще всего с нарушением моторики верхних отделов пищеварительного тракта, дополнительно получали прокинетики: домперидон (мотилиум) в течение 4 недель или метоклопрамид (церукал) в течение 3-4 недель.
Лечение больных ГЭРБ в стадии рефлюкс-эзофагита всегда начинали с назначения им гастросидина по 40 мг 2 раза в сутки (предполагалось, что в случае появления существенных побочных эффектов доза гастросидина будет уменьшена до 40 мг в сутки).
При лечении больных гастросидином (фамотидином) учитывались следующие факторы: эффективность гастросидина в подавлении как базальной и ночной, так и стимулированной пищей и пентагастрином секреции соляной кислоты, отсутствие изменений концентрации пролактина в сыворотке крови и антиандрогенных эффектов, отсутствие влияния препарата на метаболизм в печени других лекарственных средств.
По результатам анализа обследования и лечения больных ГЭРБ в стадии рефлюкс-эзофагита в большинстве случаев терапия была признана эффективной. На фоне проводимого лечения у больных ГЭРБ с рефлюкс-эзофагитом (при отсутствии эрозий и пептической язвы пищевода) основные клинические симптомы исчезали в течение 4-12 дней; у пациентов с эрозивным рефлюкс-эзофагитом боль за грудиной постепенно уменьшалась и исчезала на 4-5-й день от начала приема гастросидина; у больной с пептической язвой пищевода на фоне рефлюкс-эзофагита — на 8-й день.
Двое из 30 больных (6,6%) через 2-3 дня от начала лечения отказались от приема гастросидина, с их слов, из-за усиления болей в эпигастральной области и появления тупых болей в левом подреберье, хотя объективно состояние их было вполне удовлетворительным. Эти больные были исключены из исследования.
По данным ЭГДС, через 4 недели лечения у 17 пациентов из 28 (60,7%) исчезли эндоскопические признаки рефлюкс-эзофагита, у 11 — отмечена положительная динамика — уменьшение выраженности эзофагита. Поэтому в дальнейшем этих больных лечили гастросидином в амбулаторно-поликлинических условиях в течение еще 4 недель по 40 мг 2 раза в сутки (7 больных) и по 40 мг 1 раз в сутки (4 больных, у которых ранее была снижена дозировка гастросидина).
Весьма спорным остается вопрос — рассматривать ли рефлюкс-эзофагит, нередко наблюдаемый при язвенной болезни (чаще всего при язвенной болезни двенадцатиперстной кишки), как осложнение этого заболевания или же считать его самостоятельным, сопутствующим язвенной болезни заболеванием? Наш многолетний опыт наблюдений показывает, что, несмотря на некоторую связь ГЭРБ и язвенной болезни (их относительно частое сочетание и даже появление или обострение рефлюкс-эзофагита в результате проведения антихеликобактерной терапии), все же язвенную болезнь и ГЭРБ (в том числе и в стадии рефлюкс-эзофагита) следует считать самостоятельными заболеваниями. Мы неоднократно наблюдали больных с частыми обострениями ГЭРБ в стадии рефлюкс-эзофагита (при наличии у них рубцово-язвенной деформации луковицы двенадцатиперстной кишки). Последнее обострение язвенной болезни (с образованием язвы в луковице двенадцатиперстной кишки) у этих больных отмечалось 6-7 и более лет назад (значительно реже, чем рецидивы ГЭРБ в стадии рефлюкс-эзофагита), однако при очередном обострении язвенной болезни с образованием язвы в луковице двенадцатиперстной кишки всегда при эндоскопическом исследовании выявляли и рефлюкс-эзофагит. Мы уверены, что при наличии современных медикаментозных препаратов лечить неосложненную язвенную болезнь значительно легче, чем ГЭРБ: период терапии при обострении язвенной болезни двенадцатиперстной кишки занимает значительно меньше времени по сравнению с терапией ГЭРБ; да и в период ремиссии этих заболеваний пациенты с язвенной болезнью двенадцатиперстной кишки чувствуют себя более комфортно, в то время как больные ГЭРБ вынуждены для улучшения качества жизни отказываться от приема значительно большего количества продуктов и напитков.
Мы неоднократно наблюдали больных с частыми обострениями ГЭРБ в стадии рефлюкс-эзофагита (при наличии у них рубцово-язвенной деформации луковицы двенадцатиперстной кишки). Последнее обострение язвенной болезни (с образованием язвы в луковице двенадцатиперстной кишки) у этих больных отмечалось 6-7 и более лет назад (значительно реже, чем рецидивы ГЭРБ в стадии рефлюкс-эзофагита), однако при очередном обострении язвенной болезни с образованием язвы в луковице двенадцатиперстной кишки всегда при эндоскопическом исследовании выявляли и рефлюкс-эзофагит. Мы уверены, что при наличии современных медикаментозных препаратов лечить неосложненную язвенную болезнь значительно легче, чем ГЭРБ: период терапии при обострении язвенной болезни двенадцатиперстной кишки занимает значительно меньше времени по сравнению с терапией ГЭРБ; да и в период ремиссии этих заболеваний пациенты с язвенной болезнью двенадцатиперстной кишки чувствуют себя более комфортно, в то время как больные ГЭРБ вынуждены для улучшения качества жизни отказываться от приема значительно большего количества продуктов и напитков.
При обследовании (через 8 недель лечения) трое из 11 больных по-прежнему предъявляли жалобы, ассоциированные с нарушением моторики верхних отделов желудочно-кишечного тракта. Трое больных при хорошем самочувствии отказались от проведения контрольной ЭГДС через 8 недель. По данным ЭГДС, у 7 из 8 больных отмечено исчезновение эндоскопических признаков эзофагита (в том числе у одной больной — заживление пептической язвы пищевода).
Определение НР проводилось у всех 30 больных: в 11 случаях выявлена обсемененность НР слизистой оболочки желудка (по данным быстрого уреазного теста и гистологического исследования материалов прицельных гастробиопсий). Антихеликобактерная терапия в период лечения больным ГЭРБ в стадии рефлюкс-эзофагита не проводилась.
При оценке безопасности проведенного лечения каких-либо значимых отклонений в лабораторных показателях крови, мочи и кала отмечено не было. У 4 больных (13,3%), у которых ранее наблюдался «нормальный» (регулярный) стул, на 3-й день лечения гастросидином (в дозе 40 мг 2 раза в сутки) был отмечен, с их слов, «жидкий» стул (кашицеобразный, без патологических примесей), в связи с чем доза гастросидина была уменьшена до 40 мг в сутки. Через 10-12 дней после снижения дозы стул нормализовался без какой-либо дополнительной терапии. Интересно отметить, что еще у 4 больных, которые ранее страдали запорами, на фоне проводимого лечения стул нормализовался на 7-й день. У 3 из 30 больных (10%) на 3-4-й день приема гастросидина появились высыпания на коже туловища и конечностей (крапивница). После уменьшения дозировки гастросидина до 40 мг в сутки и проведения дополнительного лечения диазолином (по 0,1 г 3 раза в день) высыпания на коже исчезли.
Через 10-12 дней после снижения дозы стул нормализовался без какой-либо дополнительной терапии. Интересно отметить, что еще у 4 больных, которые ранее страдали запорами, на фоне проводимого лечения стул нормализовался на 7-й день. У 3 из 30 больных (10%) на 3-4-й день приема гастросидина появились высыпания на коже туловища и конечностей (крапивница). После уменьшения дозировки гастросидина до 40 мг в сутки и проведения дополнительного лечения диазолином (по 0,1 г 3 раза в день) высыпания на коже исчезли.
Проведенные исследования показали целесообразность и эффективность терапии ГЭРБ в стадии рефлюкс-эзофагита гастросидином по 40 мг 2 раза в сутки, особенно при лечении больных с выраженными болевым синдромом и изжогой. Такое лечение может успешно проводиться в стационарных и амбулаторно-поликлинических условиях. Изучение отдаленных результатов проведенного лечения позволит определить продолжительность периода ремиссии этого заболевания и целесообразность лечения гастросидином в качестве «поддерживающей» терапии или же терапии «по требованию».
По вопросам литературы обращайтесь в редакцию
Антацидные препараты в лечении гастроэзофагеальной рефлюксной болезни | Самсонов А.А., Одинцова А.Н.
В настоящее время гастроэзофагеальная рефлюксная болезнь (ГЭРБ) занимает лидирующее положение среди всех заболеваний верхних отделов желудочно–кишечного тракта. Это дало основание выдвинуть на 6–й Европейской гастроэнтерологической неделе тезис: «ХХ век – век язвенной болезни, XXI век – век гастроэзофагеальной рефлюксной болезни», что представляется весьма символичным. В экономически развитых странах ГЭРБ страдает от 20 до 40% населения. В России, по последним данным, этот показатель составляет около 11–14% [1].
ГЭРБ представляет собой хроническое рецидивирующее заболевание, обусловленное нарушением моторно–эвакуаторной функции гастроэзофагеальной зоны и характеризующееся спонтанным и регулярно повторяющимся забросом в пищевод желудочного и/или дуоденального содержимого, с развитием характерных симптомов, вне зависимости от того, возникают или нет при этом морфологические изменения слизистой оболочки пищевода [2].
Предложено несколько классификаций ГЭРБ, однако наибольший интерес для практического применения имеют лишь некоторые из них.
Наиболее популярная клиническая классификация ГЭРБ предполагает выделение трех форм заболевания [3]:
• неэрозивная рефлюксная болезнь (НЭРБ) – эндоскопически негативный вариант при наличии клинических данных и отсутствии отчетливых повреждений слизистой оболочки пищевода;
• эрозивная рефлюксная болезнь, или рефлюкс–эзофагит (РЭ): эрозивно–язвенное поражение слизистой оболочки пищевода;
• пищевод Барретта (ПБ).
Для подробного описания повреждений слизистой оболочки пищевода при РЭ наиболее часто используют Лос–Анжелесскую классификацию [4].
Согласно Монреальскому консенсусу, проявления ГЭРБ делятся на пищеводные синдромы (с повреждением или без повреждения пищевода) и внепищеводные синдромы с установленной или предположительной связью с гастроэзофагеальным рефлюксом [5].
Особенностью данной классификации является то, что она представлена как комплекс синдромов, определенных совокупностью симптомов и клинических признаков, ассоциирующихся с тем или иным патологическим процессом.
Эзофагеальные синдромы.
• Типичные синдромы:
– типичный синдром рефлюкса;
– синдром рефлюксной боли в грудной клетке.
• Синдромы повреждения пищевода:
– рефлюкс–эзофагит;
– рефлюксная стриктура;
– ПБ;
– аденокарцинома пищевода.
Экстраэзофагеальные синдромы.
• Достоверно связанные с ГЭРБ:
– рефлюкс–кашель;
– рефлюкс–ларингит;
– рефлюкс–астма;
– рефлюкс–кариес.
• Вероятно связанные с ГЭРБ:
– фарингит;
– синусит;
– идиопатический легочный синдром;
– рецидивирующий средний отит.
Термины «неэрозивная рефлюксная болезнь» и «эндоскопически негативная рефлюксная болезнь» не вошли в классификацию, хотя используются в тексте консенсуса.
НЭРБ, согласно этой классификации, относится к типичным рефлюксным синдромам без повреждения пищевода. Исключение этих терминов из классификации объясняется тем, что не во всех случаях ГЭРБ (особенно в сфере первичного звена здравоохранения) возможно проведение эндоскопического обследования пациентов, а у тех, кто его проходит, не всегда обнаруживается какая–либо патология слизистой оболочки пищевода.
Несмотря на огромное количество работ, посвященных разработке стратегии и тактики лечения ГЭРБ, данные вопросы еще далеки от своего окончательного решения, а результаты терапии нередко остаются неудовлетворительными. Не вызывает сомнения необходимость дифференцированного подхода к терапии больных с различными формами ГЭРБ как при проведении курсового лечения, так и при выборе тактики противорецидивной терапии.
В настоящее время в арсенале врача имеется целый ряд современных средств патогенетической терапии ГЭРБ, позволяющих в большинстве случаев устранить клинические проявления болезни и добиться эпителизации эрозий и язв слизистой оболочки пищевода. Медикаментозная терапия также лежит в основе профилактики рецидивов и осложнений заболевания.
Базисными лекарственными средствами для лечения ГЭРБ, безусловно, являются ингибиторы протонной помпы (ИПП). Их применение дает возможность купировать основные симптомы ГЭРБ и добиться заживления дефектов слизистой оболочки при РЭ. Вместе с тем становится ясно, что монотерапия ИПП не способна решить всех проблем, связанных с лечением ГЭРБ. Это обусловлено формированием у ряда пациентов клинической резистентности к препаратам данной группы, а также постепенным накоплением информации о наличии возможных нежелательных реакций на фоне их приема [6–8].
Вместе с тем становится ясно, что монотерапия ИПП не способна решить всех проблем, связанных с лечением ГЭРБ. Это обусловлено формированием у ряда пациентов клинической резистентности к препаратам данной группы, а также постепенным накоплением информации о наличии возможных нежелательных реакций на фоне их приема [6–8].
У 10–40% пациентов с ГЭРБ, несмотря на применение ИПП в стандартной дозе 1 р./сут., симптомы заболевания частично или полностью сохраняются. При этом около половины из них принимают дополнительные лекарственные препараты, прежде всего антациды [6,7]. На сегодняшний день точное определение клинической резистентности к ИПП остается предметом дискуссии. Считается, что резистентность может быть констатирована у пациентов с отсутствием полного заживления слизистой оболочки пищевода и/или удовлетворительного контроля симптомов ГЭРБ после проведения полного курса лечения стандартной дозой ИПП 1 р./сут. [9].
В качестве причин клинической резистентности к ИПП рассматривается целый ряд факторов: недостаточная приверженность пациентов к лечению, наличие слабокислого или дуоденогастроэзофагеального (ДГЭР) желчного рефлюкса, гиперчувствительность пищевода, функциональная изжога, неспособность ИПП поддерживать рН в пищеводе на уровне меньше 4 в течение не менее 16 ч/сут. , а также быстрый метаболизм и элиминация ИПП у лиц с мутациями в гене изофермента 2С19 цитохрома Р450 [10].
, а также быстрый метаболизм и элиминация ИПП у лиц с мутациями в гене изофермента 2С19 цитохрома Р450 [10].
Применение ИПП может быть отчасти ограничено побочными действиями данной группы препаратов. В целом опыт их применения свидетельствует о том, что польза назначения ИПП превышает возможный риск. В то же время вопросы безопасности этих лекарственных средств все чаще становятся предметом активной полемики. Обсуждается возможность развития на фоне длительной кислотосупрессивной терапии мальабсорбции витамина В12 и кальция. В свою очередь эти механизмы могут лежать в основе развития остеопороза. В эпидемиологических исследованиях продемонстрировано небольшое увеличение риска переломов, в том числе переломов шейки бедра, у пациентов, принимавших ИПП [8].
Окончательно не поставлена точка в дискуссии о наличии клинически значимого взаимодействия между омепразолом, эзомепразолом и клопидогрелом, снижающего антиагрегантную активность последнего [11], начато изучение взаимосвязи приема ИПП и эозинофильного эзофагита и микроскопического колита [12,13]. В недавно проведенном метаанализе было показано, что у пациентов, получающих ИПП, частота диареи, ассоциированной с инфекцией Clostridium difficile, увеличивается на 65% [14].
В недавно проведенном метаанализе было показано, что у пациентов, получающих ИПП, частота диареи, ассоциированной с инфекцией Clostridium difficile, увеличивается на 65% [14].
Монотерапия антисекреторными препаратами у пациентов с хроническим хеликобактерным гастритом без предварительного проведения эрадикации может вести к развитию гастрита с преимущественным поражением тела желудка, ускорению потери специализированных желез и атрофии слизистой оболочки [15].
Малопригодны ИПП в силу характерного для них латентного периода действия и для коррекции остро возникших симптомов изжоги и других симптомов, ассоциированных с гастроэзофагеальным рефлюксом, там, где необходима «скорая антикислотная помощь». Так, только 30% пациентов не испытывают изжоги в первый день приема этих препаратов [16]. ИПП не способны устранить и воздействие на эпителий пищевода чрезвычайно агрессивных компонентов желчного рефлюкса, реализующих свое действие при любом значении рН [17].
В последние годы были опубликованы результаты достаточно большого количества работ, показавших немаловажную роль ДГЭР при ГЭРБ. Повреждающий эффект желчного рефлюкса связан как с прямым разрушением надэпителиального слоя слизи, клеточных мембран и мембран митохондрий эпителиоцитов, так и с индукцией синтеза провоспалительных цитокинов и активных форм кислорода [18,19]. Рядом исследований было показано, что с ростом частоты и продолжительности желчных и смешанных кислотно–желчных рефлюксов нарастает тяжесть эрозивно–язвенных поражений слизистой оболочки пищевода [20,21]. Отмечается тесная ассоциация между ДГЭР и ПБ [22,23].
Повреждающий эффект желчного рефлюкса связан как с прямым разрушением надэпителиального слоя слизи, клеточных мембран и мембран митохондрий эпителиоцитов, так и с индукцией синтеза провоспалительных цитокинов и активных форм кислорода [18,19]. Рядом исследований было показано, что с ростом частоты и продолжительности желчных и смешанных кислотно–желчных рефлюксов нарастает тяжесть эрозивно–язвенных поражений слизистой оболочки пищевода [20,21]. Отмечается тесная ассоциация между ДГЭР и ПБ [22,23].
Общеизвестен факт, что больной всегда отдает предпочтение препарату, способному максимально быстро купировать тягостные для него симптомы. Поэтому вне конкуренции продолжают оставаться лекарственные средства из группы антацидов, которые позволяют успешно решать основные задачи симптоматической терапии любой кислотозависимой патологии. На сегодняшний день для большинства пациентов с ГЭРБ оптимальным является рациональное сочетание базисной терапии ИПП с назначением невсасывающихся антацидов в качестве адъювантных лекарственных средств.
Антацидные препараты непосредственно не влияют на функционирование париетальной клетки, уменьшая агрессивность желудочного содержимого за счет химической нейтрализации соляной кислоты и связывания других агрессивных факторов в полости желудка и пищевода. Интегральный механизм действия современных антацидных средств многогранен и складывается из целого ряда компонентов, таких как:
• нейтрализация свободной соляной кислоты в желудке;
• адсорбция желчных кислот, пепсина, трипсина, лизолецитина, что важно для пациентов с желчным рефлюксом;
• предотвращение обратной диффузии ионов водорода в слизистую оболочку желудка и пищевода;
• снижение внутриполостного давления в желудке и двенадцатиперстной кишке;
• нормализация гастродуоденальной эвакуации.
В последние годы было описано наличие в кардиальной части и области дна желудка так называемого постпрандиального кислотного кармана, который может играть достаточно важную роль в патогенезе ГЭРБ. Суть данного явления заключается в том, что в течение 2 ч после еды в полости желудка могут существовать 2 слоя с разным значением рН. Неоднородность желудочного содержимого с более низкими значениями рН в верхнем слое (кислотный карман) по сравнению с уровнем кислотности в теле желудка может быть причиной персистенции кислых гастроэзофагеальных рефлюксов в постпрандиальный период. Было также показано, что у пациентов с ГЭРБ кислотный карман регистрируется чаще, а длина его больше при сравнении со здоровыми добровольцами. Увеличение частоты кислотных гастроэзофагеальных рефлюксов у пациентов с диафрагмальной грыжей ассоциировано с локализацией кислотного кармана выше диафрагмы в грыжевой полости (рис. 1) [24–26].
Суть данного явления заключается в том, что в течение 2 ч после еды в полости желудка могут существовать 2 слоя с разным значением рН. Неоднородность желудочного содержимого с более низкими значениями рН в верхнем слое (кислотный карман) по сравнению с уровнем кислотности в теле желудка может быть причиной персистенции кислых гастроэзофагеальных рефлюксов в постпрандиальный период. Было также показано, что у пациентов с ГЭРБ кислотный карман регистрируется чаще, а длина его больше при сравнении со здоровыми добровольцами. Увеличение частоты кислотных гастроэзофагеальных рефлюксов у пациентов с диафрагмальной грыжей ассоциировано с локализацией кислотного кармана выше диафрагмы в грыжевой полости (рис. 1) [24–26].
В этом случае назначение пациентам с ГЭРБ после приема пищи антацидных препаратов может вести к нейтрализации кислоты и устранению кислотного кармана [26].
Все антацидные средства подразделяются на две основные группы: всасывающиеся и невсасывающиеся антациды.
К всасывающимся антацидам, легко растворимым в желудочном соке, относятся: натрия гидрокарбонат (сода), магния оксид (жженая магнезия), магния карбонат, кальция карбонат (мел осажденный). Их отличительным свойством является очень быстрое начало эффекта. Вместе с тем указанные ощелачивающие средства имеют короткое действие (от 5 до 30 мин.), а при их применении возможно развитие феномена «кислотного рикошета», проявляющегося компенсаторным повышением продукции соляной кислоты в желудке. Данный эффект особенно характерен для антацидов, содержащих ионы кальция и натрия. Помимо этого их длительное систематическое применение может вызвать алкалоз или молочнокислый синдром.
В настоящее время сфера применения всасывающихся антацидов ограничивается рамками симптоматических средств. Это, главным образом, разовые приемы препаратов с целью купирования эпизодически возникающих изжоги и дискомфорта в эпигастрии.
Эффективность невсасывающихся антацидов в первую очередь основывается на их способности нейтрализовывать соляную кислоту. К параметрам, характеризующим кислотонейтрализующую активность препаратов, относят объем нейтрализации, скорость реакции и продолжительность действия. Оптимальным является нейтрализация соляной кислоты в желудке до уровня рН 3,0–3,5. Данный уровень кислотности не нарушает процессов пищеварения и обеззараживания пищи, сохраняет стимулирующее влияние желудочного сока на отделение бикарбонатов поджелудочной железой. У невсасывающихся антацидов отсутствует «кислотный рикошет», характерный для всасывающихся препаратов данной группы.
К параметрам, характеризующим кислотонейтрализующую активность препаратов, относят объем нейтрализации, скорость реакции и продолжительность действия. Оптимальным является нейтрализация соляной кислоты в желудке до уровня рН 3,0–3,5. Данный уровень кислотности не нарушает процессов пищеварения и обеззараживания пищи, сохраняет стимулирующее влияние желудочного сока на отделение бикарбонатов поджелудочной железой. У невсасывающихся антацидов отсутствует «кислотный рикошет», характерный для всасывающихся препаратов данной группы.
Быстрая эвакуация принятых антацидов из желудка значительно сокращает время их нейтрализующего действия. Удлинение действия антацидного эффекта отмечается при приеме препаратов после еды, их комбинации с холинолитиками, а также у пациентов с замедленной желудочной эвакуацией. Кроме того, более длительное действие антацидов может обеспечиваться их адгезией к слизистой оболочке и лекарственной формой в виде геля.
Невсасывающиеся антациды, особенно содержащие в своем составе алюминий, обладают способностью не только нейтрализовать соляную кислоту, образуя с ней буферные соединения, но и адсорбировать желчные кислоты. Известно, что в повреждающем действии на слизистую оболочку пищевода соляная кислота и компоненты желчи конкурируют за право считаться более агрессивным агентом. У пациентов с ГЭРБ, ассоциированной с ДГЭР, адсорбирующие свойства данных препаратов в отношении компонентов желчи представляются очень значимыми.
Известно, что в повреждающем действии на слизистую оболочку пищевода соляная кислота и компоненты желчи конкурируют за право считаться более агрессивным агентом. У пациентов с ГЭРБ, ассоциированной с ДГЭР, адсорбирующие свойства данных препаратов в отношении компонентов желчи представляются очень значимыми.
Немаловажной характеристикой невсасывающихся антацидов является их высокий профиль безопасности. В то же время при длительном приеме лекарственных средств на основе гидроокиси алюминия, нарушающей всасывание пищевых фосфатов в кишечнике, могут развиться гипофосфатемия, остеопороз и остеомаляция [27]. С данным обстоятельством связано ограничение применения алюминийсодержащих антацидов у детей и беременных женщин. Исключение составляет фосфат алюминия (Фосфалюгель), не оказывающий влияние на фосфорно–кальциевый обмен. Поэтому он может быть назначен как беременным женщинам, так и кормящим матерям, и детям c рождения. Применение Фосфалюгеля может быть предпочтительным у пожилых пациентов, нередко имеющих сниженную плотность костной ткани [28].
Особенностью данного препарата является комбинация коллоидного фосфата алюминия с пектином и гелем агар–агара. Благодаря сочетанию этих компонентов Фосфалюгель обладает антацидным, обволакивающим и адсорбционным действием. Фосфат алюминия достаточно быстро повышает рН желудочного содержимого до 3 и в течение 2 ч сохраняет ее на этом уровне за счет своих выраженных адгезивных свойств. На это время на поверхности слизистой оболочки создается защитный слой, предохраняющий ее от кислотно–пептической агрессии. Длительное действие препарата позволяет назначать его 2–3 р./сут. Благодаря адсорбционным свойствам Фосфалюгель удаляет желчные кислоты, токсины, микроорганизмы и газы [29].
Взрослым и детям старше 6 лет Фосфалюгель назначают по 1–2 пакетика 2–3 р./сут., детям от 6 мес. до 6 лет – по 1/2 пакетика или по 2 чайные ложки после каждого кормления, детям до 6 мес. – по 1/4 пакетика (или по 1 чайной ложке) после каждого из 6 кормлений. Препарат можно применять в чистом виде или развести перед приемом в 1/2 стакана воды.
Фосфалюгель, как и другие невсасывающиеся антациды, нельзя принимать одновременно с большинством лекарственных средств, так как это может уменьшать их всасывание. Поэтому его целесообразно назначать через 1–2 ч после приема других препаратов.
Необходимость широкого включения антацидных препаратов в схемы терапии любых клинических форм ГЭРБ особо подчеркивается в Гштадском руководстве по лечению данного заболевания, на основе которого был создан новый многоуровневый европейский алгоритм (рис. 2) [26]. В данном алгоритме, в отличие от предыдущих рекомендаций, выделено 3 этапа оказания помощи пациентам с ГЭРБ: самолечение, первичная медицинская помощь (терапевт) и специализированная медицинская помощь (гастроэнтеролог).
В случае если изжога или регургитация возникают эпизодически (1 раз/нед. и реже), предполагается возможность самостоятельного их купирования лекарственными препаратами, обычно рекомендуемыми фармацевтом в аптеке. На этом этапе наиболее приемлемыми средствами являются антациды, но при необходимости могут использоваться ИПП и блокаторы Н2–гистаминовых рецепторов.
В то же время следует учитывать, что самолечение может в ряде случаев вести к неполному контролю симптомов заболевания, развитию осложнений или временной маскировке других заболеваний пищевода, в том числе и злокачественных новообразований.
Наличие причиняющих беспокойство симптомов (появление изжоги и регургитации 2 и более раз в неделю) требует обращения к терапевту. Терапевт проводит общеклиническое обследование с оценкой жалоб, анамнеза, провоцирующих факторов и, по возможности, исключает другую патологию. На данном этапе алгоритм предусматривает постановку диагноза ГЭРБ без дополнительных исследований (ЭГДС, суточная рН–метрия), только на основе типичных клинических проявлений заболевания.
Наличие симптомов «тревоги», или атипичных внепищеводных проявлений ГЭРБ, является показанием для консультации гастроэнтеролога. Следует, однако, оговориться, что в условиях российского здравоохранения при достаточно небольшой стоимости и доступности эндоскопического исследования во многих случаях им не следует пренебрегать при обследовании в поликлинических условиях.
Стандартные схемы лечения пациентов с ГЭРБ должны включать ИПП, при этом их комбинация с антацидами является более предпочтительной в сравнении с монотерапией антисекреторными средствами. ИПП должны применяться в стандартной дозе 1 р./сут. 4–8 нед. При этом не следует забывать о мерах немедикаментозного лечения.
В случае недостаточной эффективности терапии можно назначить ИПП в стандартной дозе 2 р./сут. на 4 нед. в сочетании с антацидами. Если и эта мера не приносит желаемого результата, то необходимо направить больного к гастроэнтерологу. Если больной отвечает на терапию, то рекомендуется постепенно снижать дозу используемых препаратов вплоть до их полной отмены. При возникновении рецидива заболевания можно продолжить поддерживающее лечение ИПП в минимально эффективной дозе.
На третьем этапе при оказании специализированной помощи гастроэнтерологом алгоритм предусматривает проведение ЭГДС и других необходимых инструментальных исследований. При отсутствии видимых повреждений слизистой оболочки пищевода (НЭРБ) или в случае выявления РЭ степеней А, В по Лос–Анджелесской классификации ИПП назначаются на срок 4–8 нед. , а при наличии эзофагита степеней С, D длительность терапии должна составлять не менее 8 нед. И во многих случаях целесообразно назначение адъювантной терапии антацидами и прокинетиками.
, а при наличии эзофагита степеней С, D длительность терапии должна составлять не менее 8 нед. И во многих случаях целесообразно назначение адъювантной терапии антацидами и прокинетиками.
В случае положительного клинического ответа на проводимое лечение у больных с НЭРБ или при эпителизации эрозий пищевода у пациентов с РЭ степеней А, В рекомендуется продолжить терапию ИПП в поддерживающем режиме или в режиме «по требованию» в стандартной дозе на протяжении 3–6 мес. При наличии тяжелого РЭ (степени С, D) необходима еще более длительная поддерживающая терапия, сроки которой пока строго не установлены.
При негативном ответе на 8–недельный курс антисекреторной терапии вне зависимости от формы ГЭРБ необходимо увеличить суточную дозу ИПП в 2 раза и добавить антацидные средства, если они ранее не применялись, на срок от 8 до 12 нед. Если и эта мера оказалась недостаточной, то следует провести дополнительное обследование (суточная рН–метрия, рН/импедансометрия, рН/билиметрия, манометрия) и исключить другие заболевания с похожей симптоматикой.
В случае подтверждения ГЭРБ, рефрактерной к высоким дозам антисекреторных препаратов, необходимо рассмотреть возможность проведения антирефлюксного хирургического вмешательства и дополнительного назначения прокинетиков, которые, однако, могут применяться и на более ранних ступенях лечения.
В целом в приведенном алгоритме представлена достаточно четкая последовательность медикаментозного лечения пациентов с ГЭРБ. Отдельно следует подчеркнуть признание авторами этих рекомендаций важности антацидов как неотъемлемого компонента терапии на всех уровнях лечения: самолечения, общетерапевтической и специализированной гастроэнтерологической помощи.
Таким образом, представленный выше современный алгоритм закрепляет место антацидных препаратов в стандартных схемах терапии ГЭРБ, еще раз подчеркивая тем самым их важную роль в лечении этого распространенного заболевания.
Литература
1. Лазебник Л.Б., Машарова А.А., Бордин Д.С. с соавт. Многоцентровое исследование «Эпидемиология гастроэзофагеальной рефлюксной болезни в России» (МЭГРЕ): первые итоги // Эксперимент. и клин. гастроэнтерол. 2009. № 14 (6). С. 4–12.
и клин. гастроэнтерол. 2009. № 14 (6). С. 4–12.
2. Рациональная фармакотерапия заболеваний органов пищеварения: Руководство для практикующих врачей / В.Т. Ивашкин, Т.Л. Лапина и др. / Под общ. ред. В.Т. Ивашкина. М.: Литтера, 2003. 1046 с.
3. Dent J., Brun J., Fendrick A.M. et al. An evidence–based appraisal of reflux disease management – the Genval Workshop Report // Gut. 1999. Vol. 44 (Suppl. 2). Р. 1–16.
4. Lundell L.R., Dent J., Bennett J.R., et al. Endoscopic assessment of oesophagitis: clinical and functional correlates and further validation of the Los Angeles classification // Gut. 1999. Vol. 45 (2). Р. 172–180.
5. Vakil N., van Zanten S.V., Kahrilas P. The Montreal definition and classification of gastroesophageal reflux disease: a global evidence–based consensus // Am J Gastroenterol. 2006. Vol. 101 (8). Р. 1900–1920.
6. Кайбышева В.О., Трухманов А.С., Ивашкин В.Т. Гастроэзофагеальная рефлюксная болезнь, резистентная к терапии ингибиторами протонной помпы // Русс. журн. гастроэнтерол. гепатол. колопроктол. 2011. № 21 (4). С. 4–13.
журн. гастроэнтерол. гепатол. колопроктол. 2011. № 21 (4). С. 4–13.
7. Пасечников В.Д., Пасечников Д.В., Гогуев Р.К. Рефрактерность к проводимой терапии гастроэзофагеальной рефлюксной болезни: определение, распространенность, причины, алгоритм диагностики и ведение больных // Клин. перспект. гастроэнтерол., гепатол. 2011. № 2. С. 1–10.
8. Yang Y.X., Metz D.C. Safety of proton pump inhibitor exposure // Gastroenterol. 2010. Vol. 139 (4). Р. 1115–1127.
9. Fass R., Shapiro M., Dekel R., Sewall J. Systematic review: proton pump inhibitor failure in gastroesophageal reflux disease —where next? // Aliment Pharmacol Ther. 2005. Vol. 22 (2). Р. 79–94.
10. Hershcovici T., Fass R. Management of gastroesophageal reflux disease that does not respond well to proton pump inhibitors // Curr Opin Gastroenterol. 2010. Vol. 26 (4). Р. 367–378.
11. Chen J., Yuan Y.C., Leontiadis G.I., Howden C.W. Recent safety concerns with proton pump inhibitors // J Clin Gastroenterol. 2012. Vol. 46 (2). Р. 93–114.
2012. Vol. 46 (2). Р. 93–114.
12. Merwat S.N., Spechler S.J. Might the use of acid–suppressive medications predispose to the development of eosinophilic esophagitis? // Am J Gastroenterol. 2009. Vol. 104 (8). Р. 1897–1902.
13. Norman A., Hawkey C.J. What You Need to Know When You Prescribe a Proton Pump Inhibitor // Frontline Gastroenterol. 2011. Vol. 2 (4). Р. 199–205.
14. Janarthanan S., Ditah I., Phil M. et al. Clostridium difficile–Associated Diarrhea and Proton Pump Inhibitor Therapy: A Meta–Analysis // Am J Gastroenterol 2012; Vol. 107(7):1001–1010.
15. Malfertheiner P., Megraud F., O’Morain C.A., et al. Management of Helicobacter pylori infectiondthe Maastricht IV/ Florence Consensus Report // Gut 2012; Vol. 61(5):646–664.
16. McQuaid K.R., Laine L. Купирование изжоги с помощью ингибиторов протонной помпы: систематический обзор и метаанализ клинических испытаний // Clin Gastroenterol Hepatol. Русское издание. 2008. № 1 (3). С. 184–192.
17. Vaezi M.F., Singh S., Richter J.E. Role of acid and duodenogastric reflux in oesophageal mucosal injury: a review of animal and human studies // Gastroenterology. 1995. Vol. 108 (6). Р. 1897–1907.
18. Bateson M.C., Hopwood D., Milne G., Bouchier I.A. Oesophageal epithelial ultrastructure after incubation with gastrointestinal fluids and their components // J Pathol. 1981. Vol. 133. Р. 33–51.
19. McQuaid K.R., Laine L., Fennerty M.B. et al. Systematic review: the role of bile acids in the pathogenesis of gastrooesophageal reflux disease and related neoplasia // Aliment Pharmacol Ther. 2011. Vol. 34. Р.146–165.
20. Xu X., Li Z., Zou D., et al. Role of duodenogastroesophageal reflux in the pathogenesis of esophageal mucosal injury and gastroesophageal reflux symptoms // Can J Gastroenterol. 2006. Vol. 20 (2). Р. 91–94.
21. Tack J., Bisschops R., Koek G., et al. Dietary restrictions during ambulatory monitoring of duodeno–gastro–oesophageal reflux // Dig Dis Sci. 2003. Vol. 48. Р. 1213–1230.
2003. Vol. 48. Р. 1213–1230.
22. Wolfgarten E., Putz B., Holscher A.H., Bollschweiler E. Duodeno–gastric–esophageal reflux – what is pathologic? Comparison of patients with Barrett’s esophagus and age–matched volunteers // J Gastrointest Surg. 2007. Vol. 11. Р. 479–486.
23. Koek G.H., Sifrim D., Lerut T. et al. Multivariate analysis of the association of acid and duodeno–gastro–oesophageal reflux exposure with the presence of oesophagitis, the severity of oesophagitis and Barrett’s oesophagus // Gut. 2008. Vol. 57. Р. 1056–1064.
24. Beaumont H., Bennink R.J., de Jong J., Boeckxstaens G.E. The position of the acid pocket as a major risk factor for acidic reflux in healthy subjects and patients with GORD // Gut. 2010. Vol. 59 (4). Р. 441–451.
25. Clarke A.T., Wirz A.A., Manning J.J., et al. Severe reflux disease is associated with an enlarged unbuffered proximal gastric acid pocket // Gut. 2008. Vol. 57 (3). Р. 292–297.
26. Tytgat G.N., Mccoll K. , Tack J. et al. New algorithm for the treatment of gastro–esophageal reux disease // Aliment Pharmacol Ther. 2008. Vol. 27 (3). Р. 249–256.
, Tack J. et al. New algorithm for the treatment of gastro–esophageal reux disease // Aliment Pharmacol Ther. 2008. Vol. 27 (3). Р. 249–256.
27. Boutsen Y., Devogelaer J.P., Malghem J. et al. Antacid–induced osteomalacia // Clin Rheumatol. 1996. Vol. 15 (1). Р. 75–80.
28. Maton P.N., Burton M.E. Antacids revisited. A review of their clinical pharmacology and recommended therapeutic use // Drugs. 1999. Vol. 57 (6). Р. 855–870.
29. Щербаков П.Л. Антацидные препараты в практике детского гастроэнтеролога // Эффективная фармакотерапия. 2011. № 1. С. 56–60.
.
ГЭРБ под контролем » Медвестник
Новые алгоритмы
Одним из основных на конференции стал доклад главного гастроэнтеролога Департамента здравоохранения г. Москвы Дмитрия Бордина «Эзофагопротекция при лечении гастроэзофагеальной рефлюксной болезни: сегодня и завтра». Согласно приведенным им данным, распространенность ГЭРБ в Москве составляет 23,6%. В других городах России этот показатель несколько ниже – 13,3%. При этом около трети пациентов, приходящих в поликлиники с разными заболеваниями, имеют признаки рефлюксной болезни.
При этом около трети пациентов, приходящих в поликлиники с разными заболеваниями, имеют признаки рефлюксной болезни.
Высокая распространенность, тенденция к увеличению заболеваемости на всех континентах, хроническое рецидивирующее течение, негативное влияние на качество жизни и психологический статус, сложности лечения выделяют ГЭРБ среди других заболеваний органов пищеварения и обусловливают необходимость разработки новых алгоритмов ведения группы больных с этим заболеванием.
Дмитрий Бордин отметил: по некоторым данным, ГЭРБ может трансформироваться из одной формы в другую. Так, среди больных неэрозивной рефлюксной болезнью, не получавших поддерживающую терапию, при динамическом наблюдении в 25% случаев выявляются эрозии пищевода, а нелеченая эрозивная рефлюксная болезнь (ЭРБ) может приводить к пищеводу Барретта и далее – к аденокарциноме.
Более чем у 80% пациентов рефлюкс-эзофагит (РЭ) рецидивирует в течение года, возобновление симптомов рефлюкса встречается у 75% пациентов с неэрозивной рефлюксной болезнью (НЭРБ) на фоне прекращения медикаментозной терапии [1].
По данным российского регистра [11], на приеме у врача выявляется наиболее частая форма ГЭРБ – эрозивный эзофагит. Чем больше тяжесть заболевания, тем в большей степени наблюдается снижение синтеза муцинов в стимулированную фазу, и это снижает защитные свойства слизистой оболочки, пояснил профессор Бордин. Согласно клиническим рекомендациям, лечение должно быть направлено не только на снижение агрессивных свойств рефлюктата и улучшение пищеводного клиренса, но и на защиту слизистой оболочки пищевода. Задача врача – взять заболевание под контроль, убрать воспалительный процесс, чтобы не возникло прогрессирования и формирования пищевода Барретта и аденокарциномы пищевода. Адекватная терапия эрозивных форм ГЭРБ важна не только с точки зрения устранения симптомов, но и с точки зрения канцеропревенции.
Основным повреждающим потенциалом для пищевода обладают соляная кислота, пепсин и желчные кислоты. Следует отметить, что сама по себе соляная кислота не повреждает пищевод, пояснил Дмитрий Бордин. Более того, у пациентов с рефлюксной болезнью, как правило, нет гиперсекреции кислоты. Принципиально важен факт поступления содержимого желудка в пищевод и продолжительность его воздействия. Наиболее эффективные препараты для лечения ГЭРБ, ингибиторы протонной помпы (ИПП), уменьшают кислотопродукцию и объем рефлюктата, но не действуют на активность пепсина и желчь. Было показано, что пепсин сохраняет свою активность даже при повышении рН до 5,5. При неэффективности терапии ИПП в клинической практике используется комбинированная терапия – добавление препарата с другим механизмом действия к стандартной базисной антисекреторной терапии.
Более того, у пациентов с рефлюксной болезнью, как правило, нет гиперсекреции кислоты. Принципиально важен факт поступления содержимого желудка в пищевод и продолжительность его воздействия. Наиболее эффективные препараты для лечения ГЭРБ, ингибиторы протонной помпы (ИПП), уменьшают кислотопродукцию и объем рефлюктата, но не действуют на активность пепсина и желчь. Было показано, что пепсин сохраняет свою активность даже при повышении рН до 5,5. При неэффективности терапии ИПП в клинической практике используется комбинированная терапия – добавление препарата с другим механизмом действия к стандартной базисной антисекреторной терапии.
Место для комбинации
Систематические обзоры продемонстрировали достижение контроля или облегчение симптомов в 56–76% случаев на фоне применения стандартных доз ИПП [4–5]. Вместе с тем, по данным P.O. Katz и соавт., у пациентов с НЭРБ, в отличие от пациентов с эрозивным эзофагитом, облегчение симптомов при приеме ИПП менее выражено, а терапевтическая эффективность снижена приблизительно на 20%.
Дмитрий Бордин обращает внимание на то, что одна из причин неэффективности лечения ГЭРБ – сохранение микроскопических повреждений слизистой оболочки, вызванных слабокислым рефлюксом, пепсином или другими компонентами рефлюктата при повреждении ее целостности.
На сегодня в медицине активно применяются лекарства, обладающие протективным действием на уровне слизистой оболочки желудка и тонкой кишки: обволакивающие лекарственные средства, содержащие висмут, и группа лекарственных средств с цитопротективным потенциалом – синтетический аналог простагландина Е2 – мизопростол и индуктор синтеза эндогенных простагландинов – ребамипид [2]. Их основным недостатком врачи называют недостаточную доказательную базу эффективности при ГЭРБ.
Оптимальное лечение больных ГЭРБ должно быть направлено не только на подавление секреции кислоты, но и на повышение эффективности защитных патофизиологических механизмов, которые обеспечивают барьерные свойства и/или связывают остаточные агрессивные компоненты рефлюктата (пепсин, желчные кислоты, лизолецитин и др. ) и стимулируют восстановление слизистой оболочки. В этой связи рассматривается возможность комбинированной терапии с добавлением к ИПП препаратов с другим механизмом действия. Новые подходы в лечении ГЭРБ предполагают применение инновационных продуктов. Один из них – зарегистрированное в 2018 году в РФ медицинское изделие с доказанным эзофагопротективным потенциалом – «Альфазокс», который представляет собой смесь гиалуроновой кислоты и хондроитина сульфата, нанесенную на биоадгезивный носитель полоксамер 407.
) и стимулируют восстановление слизистой оболочки. В этой связи рассматривается возможность комбинированной терапии с добавлением к ИПП препаратов с другим механизмом действия. Новые подходы в лечении ГЭРБ предполагают применение инновационных продуктов. Один из них – зарегистрированное в 2018 году в РФ медицинское изделие с доказанным эзофагопротективным потенциалом – «Альфазокс», который представляет собой смесь гиалуроновой кислоты и хондроитина сульфата, нанесенную на биоадгезивный носитель полоксамер 407.
Он направлен на защиту от всех компонентов рефлюктата: соляной кислоты, пепсина и желчи. Хондроитина сульфат является естественным компонентом защитного слоя слизи, обладает способностью ингибировать агрессивные повреждающие факторы – пепсин, трипсин, гистамин.
Действие медицинского изделия направлено на усиление защиты слизистой оболочки пищевода. «Альфазокс» может быть эффективен у пациентов с эрозивной болезнью, поскольку его защитные и восстановительные свойства способствуют заживлению очагов поражения слизистой оболочки пищевода [6].
Оценка потенциала
Дмитрий Бордин рассказал о европейский исследованиях «Альфазокса» (в Европе он зарегистрирован под торговым названием Esoxx, под этим же названием были проведены доклинические и клинические исследования). Их результаты показали, что нанесение медицинского изделия на слизистую оболочку пищевода придает ей дополнительный защитный потенциал, предотвращая повреждение при нанесении соляной кислоты и пепсина, препятствует повышению проницаемости слизистой оболочки [7].
Крупное исследование по оценке эффективности и безопасности применения комбинации гиалуроновой кислоты и хондроитина сульфата в виде лекарственной формы для приема внутрь в течение 15 дней в качестве дополнения к ИПП при лечении пациентов с НЭРБ (154 пациента) было проведено в Италии в 2017 году в 16 больницах [8]. В данной работе была продемонстрирована высокая клиническая эффективность подобной терапии. По сравнению с монотерапией ИПП их комбинация с «Альфазокс» обеспечивала преимущества, отраженные в выраженном достоверном повышении показателей качества жизни по шкалам общего состояния здоровья и социального функционирования опросника SF-36.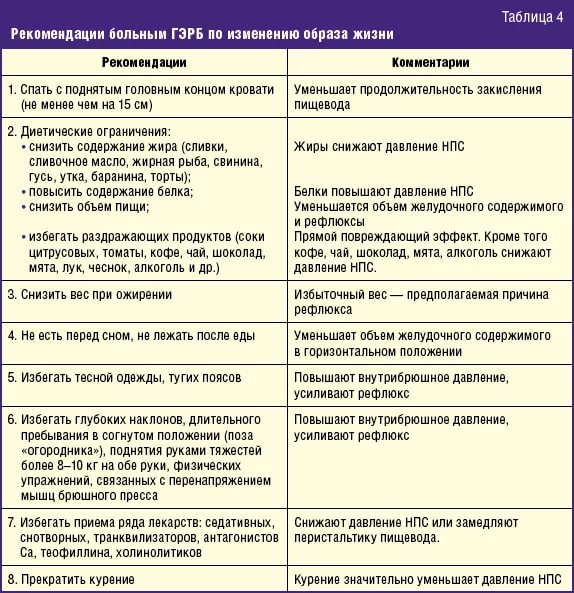 В данной работе было продемонстрировано, что на фоне добавления «Альфазокса» к ИПП эффективность терапии увеличивается в 2 раза. Частота развития побочных эффектов на фоне применения «Альфазокса» была сопоставима с частотой побочных эффектов при применении плацебо. Специалисты приходят к выводу, что «Альфазокс» – единственный инновационный продукт, решающий задачу защиты слизистой оболочки пищевода не только от кислых, но и от смешанных ГЭР, обладающих более выраженным повреждающим потенциалом» [9].
В данной работе было продемонстрировано, что на фоне добавления «Альфазокса» к ИПП эффективность терапии увеличивается в 2 раза. Частота развития побочных эффектов на фоне применения «Альфазокса» была сопоставима с частотой побочных эффектов при применении плацебо. Специалисты приходят к выводу, что «Альфазокс» – единственный инновационный продукт, решающий задачу защиты слизистой оболочки пищевода не только от кислых, но и от смешанных ГЭР, обладающих более выраженным повреждающим потенциалом» [9].
Предварительные данные исследования эффективности «Альфазокса» в комбинации с пантопразолом при эрозивном эзофагите, идущего в МКНЦ имени А.С. Логинова, свидетельствуют, что в отличие от монотерапии пантопразолом наблюдаются преимущества в купировании или облегчении регургитации и дисфагии.
Профессор Бордин подчеркнул, что данное медицинское изделие вряд ли стоит рассматривать как альтернативу ИПП, однако в комбинации с ИПП оно может повышать эффективность терапии как для надежного симптоматического ответа, так и для предотвращения эскалации дозы ИПП, снижая частоту случаев неэффективного лечения [10].
1. Talley NJ, Armstrong D, Junghard O et al. Predictors of treatment response in patients with non-erosive reflux disease. Aliment Pharmacol Ther 2006; 24 (2): 371–6.
2. Ивашкин В.Т., Маев И.В., Трухманов А.С. и др. Клинические рекомендации российской гастроэнтерологической ассоциации по диагностике и лечению гастроэзофагеальной рефлюксной болезни// Рос. журн. гастроэнтерологии, гепатологии, колопроктологии. 2017; 27 (4): 75–95.
3. Бакулина Н.В., Тихонов С.В., Лищук Н.Б. Альфазокс – инновационное медицинское изделие с доказанным эзофагопротективным потенциалом// Гастроэнтерология. Хирургия. Интенсивная терапия. Consilium Medicum. 2019; 2: 17–23.
4. Tack J., Fass R. Review article: approaches to endoscopicnegative reflux disease – part of the GERD spectrum or a unique acid-related disorder? // Aliment. Pharmacol. Ther. 2004. Vol. 19. Suppl. 1. P. 28–34.
5. Katz P.O., Scheiman J.M., Barkun A.N. Review article: acid-related disease – what are the unmet clinical needs? // Aliment.
 Pharmacol. Ther. 2006. Vol. 23.Suppl. 2. P. 9–22.
Pharmacol. Ther. 2006. Vol. 23.Suppl. 2. P. 9–22.6. Эмбутниекс Ю.В., Валитова Э.Р., Бордин Д.С. Новый подход к лечению гастроэзофагеальной рефлюксной болезни: защита слизистой оболочки пищевода // Эффективная фармакотерапия. 2019. Т. 15.С.82.
7. Savarino V, Pace F, Scarpignato C et al. Randomised clinical trial: mucosal protection combined with acid suppression in the treatment of non-erosive reflux disease – efficacy of Esoxx, a hyaluronic acid–chondroitin sulphate based bioadhesive formulation. Aliment Pharmacol Ther 2017; 45 (5): 631–42.
8. Бакулина Н.В., Тихонов С.В., Лищук Н.Б. Альфазокс – инновационное медицинское изделие с доказанным эзофагопротективным потенциалом// Гастроэнтерология. Хирургия. Интенсивная терапия. Consilium Medicum. 2019; 2: 17–23.
9. Эмбутниекс Ю.В., Валитова Э.Р., Бордин Д.С. Новый подход к лечению гастроэзофагеальной рефлюксной болезни: защита слизистой оболочки пищевода // Эффективная фармакотерапия. 2019. Т. 15.С.82.
10. Бакулин И.Г.
 , Бордин Д.С., Драпкина О.М. и др. Фенотипы гастроэзофагеальной рефлюксной болезни: диагностика и лечение через призму реальной клинической практики// CONSILIUM MEDICUM 2019 . Том 21. № 8. С. 15–22.
, Бордин Д.С., Драпкина О.М. и др. Фенотипы гастроэзофагеальной рефлюксной болезни: диагностика и лечение через призму реальной клинической практики// CONSILIUM MEDICUM 2019 . Том 21. № 8. С. 15–22.Источник: ООО «Альфасигма Рус»
Что такое рефлюкс – эзофагит? / Статьи специалистов / Семейная клиника “Танар”
Эзофагит является распространенным заболеванием, которое затрагивает органы пищеварения
Если вы страдаете недостаточностью кардиального сфинктера (это мышечный клапан, который закрывает промежуток между желудком и пищеводом), то пищеварительные соки и часть пищи попадают в пищевод. В нормальном положении сфинктер должен быть плотно закрыт, открываться он должен только, когда пища или вода поступает из пищевода в желудок. То есть, при возникновении недостаточности сфинктера, он постоянно находится в открытом состоянии, и содержимое желудка, в котором присутствует соляная кислота, может свободно забрасываться из пищевода в желудок.
Если соляная кислота будет постоянно воздействовать на слизистую оболочку пищевода, она воспалится. Это заболевание имеет название рефлюкс – эзофагит.
Симптомы рефлюкс-эзофагита.
Симптомы рефлюкс – эзофагита: изжога, которая усиливается, когда вы наклоняетесь вперёд либо когда лежите.
Также симптомы рефлюкс – эзофагита, это: икота, срыгивание, отрыжка воздухом либо пищей, боль за грудиной либо “под ложечкой”, которая отдает в область сердца, левое плечо и может напоминать приступ стенокардии.
Для выявления причины боли стоит посетить поликлинику.
Диагноз “рефлюкс-эзофагит” можно подтвердить при помощи специальных методов исследования: рентгеноскопия, эзофагогастроскопия, эзофагоманометрия.
Из-за чего может развиваться недостаточность кардиального сфинктера?
Если вы сильно тужились, любите переедать, поднимали большие тяжести, злоупотребляете алкоголем, а может просто часто наклоняетесь вперёд.
Также, заболевание рефлюкс-эзофагит может появиться на фоне заболеваний: грыжа пищеводного отверстия диафрагмы, хронический гастрит, язвенная болезнь желудка, язвенная болезнь двенадцатиперстной кишки, желчнокаменная болезнь, ожирение.
Для назначения правильного лечения, нужно распознать причину заболевания.
Если у вас выявили недостаточность кардиального сфинктера – не поднимайте тяжести больше пяти – шести килограмм; не носите тугие пояса и бандажи; не делайте физические упражнения, предусматривающие наклоны вперед, напряжение мышц брюшного пресса; следите за ежедневным опорожнением кишечника.
Спать нужно так, чтобы изголовье было приподнято, на паре подушек, также желательно, чтобы в приподнятом положении находилась вся верхняя часть туловища. Это положение тела позволяет избежать заброса содержимого желудка в пищевод.
Питание при рефлюкс – эзофагите
- Нужно уделять пристальное внимание режиму питания. Пусть оно будет дробное – пять – шесть раз в день.
- Кушать нужно небольшими порциями, последний прием пищи – нужно осуществлять не позднее, чем за три – четыре часа до сна.
- Нельзя ложиться спать сразу после обеда. Нужно посидеть либо походить один час: для ускорения эвакуацию пищи из желудка в кишечник, что соответственно будет снижать заброс кислого содержимого желудка в пищевод.
- Кушать можно только продукты, не провоцирующие появления изжоги.
- Больной человек должен следовать рекомендациям доктора – что предполагает отказ от некоторых продуктов, ввод в рацион их полноценных заменителей.
- Также, нельзя переедать, нужно отказаться от продуктов, вызывающих вздутие живота (свежей капусты, квашеной капусты, черного хлеба, грибов, зеленого горошка, фасоли, некоторых видов свежих фруктов и ягод, шоколада, острых приправ, алкоголя, газировки).
- Все перечисленные продукты увеличивают внутрижелудочное и внутрибрюшное давление, из-за чего содержимое желудка забрасывается в пищевод.
- Можно проследить, какие конкретно овощи, фрукты, ягоды вызвали такую реакцию, и ограничивать их употребление. А лучше – просто не кушать их свежими: из фруктов можно сварить компот, овощи можно потушить или запечь.
- Нельзя есть поздно. Нельзя ложиться спать после еды, нельзя после еды выполнять действия, которые связаны с наклонами (стирка, уборка и др.). Лучше после принятия пищи походить либо посидеть.
При обострении рефлюкс – эзофагита врач может назначить более строгую диету: “пищеводный” стол либо диету №1 по Певзнеру.
Диета при рефлюкс – эзофагите разрешает употреблять:
- яйца, сваренные всмятку,
- сметану,
- съедать немного протертого нежирного некислый творога,
- различные виды каш, приготовленные на воде, каши молочные
- кушайте протертое мясное и рыбное суфле,
- готовьте тефтели, котлеты на пару,
- размачивайте в воде или чае сухарики и хлеб,
- яблоки запеченные, натертые на терке яблоки
- молоко малой жирности;
- нежирные сорта рыбы;
- вчерашний хлеб;
- различные компоты.
Нельзя употреблять такие продукты, как:
- все виды алкогольных напитков;
- газировку;
- все виды кислых соков;
- свежую капусту, квашеную капусту;
- грибы;
- черный хлеб;
- бобовые культуры – зеленый горошек, фасоль;
- шоколад;
- приправы, особенно острые;
- маринад, копченое;
- жирное.
Во время обострения болезни, откажитесь от употребления свежих овощей и фруктов – лучше готовьте их на пару, варите, пеките.
Когда вы выясните – какие конкретно продукты провоцируют возникновение у вас изжоги – также исключите их из своего меню.
Соблюдая диету при рефлюкс – эзофагите, учитывайте свои индивидуальные особенности – ведь обострение болезни могут провоцировать различные продукты.
Лечение рефлюкс-эзофагита
Прием лекарственных средств – для нейтрализации агрессивной желудочной кислоты, защиты слизистой оболочки пищевода, увеличения тонуса пищеводного сфинктера. Положительного эффекта можно достичь с помощью приема антацидных (щелочных) препаратов – маалокса, мегалака, фосфалюгеля. Они имеют противокислотное действие, обволакивающее действие, вяжущее действие, что помогает достичь противовоспалительного эффекта.
Также, принимайте антацидные препараты на ночь, т.к. кислотность содержимого желудка ночью увеличивается, а долгое пребывание в горизонтальном положении способствует появлению рефлюкса.
Сейчас аптеки предлагают огромный выбор лекарственных средств для лечения данной болезни, но не лечитесь самостоятельно, проконсультируйтесь с лечащим врачом.
Но, лечиться нужно обязательно: при отсутствии диеты, лечения, не исключено возникновение тяжелых осложнений – язвы желудка, появления кровотечения, сужение пищевода.
Также, нужно помнить, что и после проведения лечения, вы должны соблюдать то, что прописал вам врач: соблюдайте диету, старайтесь избегать стрессов, не пейте крепкий кофе и чай, также, желательно бросить курить, не снимайте боль с помощью аспирина, избегайте применения лекарственных средств без рецепта врача.
Старайтесь поладить со своей болезнью. При соблюдении всех рекомендаций врача, можно добиться стойкой ремиссии, что сведет на минимум неудобства, которые причиняет вам болезнь.
Заместитель Главного врача Семейной клиники “ТАНАР” Воробьева Наталья Борисовна.
Аптеки медицинской академии – Стандарты лечения гастроэзофагеальной рефлюксной болезни
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) — это хроническое рецидивирующее заболевание, обусловленное спонтанным, регулярно повторяющимся забросом в пищевод желудочного и/или дуоденального содержимого, приводящее к поражению нижнего отдела пищевода. Лечение больных с ГЭРБ регламентируется приказом МЗ Украины от 31.10.2013 №943, их санаторно-курортное лечение – приказом МЗ Украины №56 от 06.02.2008 года.
Наиболее характерными клиническими симптомами ГЭРБ являются изжога и отрыжка кислым (регургитация). Пациенты, у которых симптомы проявляются с частотой 2 раза в неделю в течение 4-8 недель и больше, должны рассматриваться как имеющие ГЭРБ (отсутствие типичных симптомов не исключает диагноз ГЭРБ).
Диагностические критерии:
На уровне первичного звена помощи рекомендованы
- сбор анамнеза, при этом оценивают типичные симптомы ГЭРБ; наличие тревожных симптомов; симптомы и факторы риска других проявлений органической патологии желудка и пищевода (язвы, рака желудка, гастрита и т.п.), диспепсии, индуцированной приемом медикаментов; внепищеводные проявления ГЭРБ.
- Из лабораторных методов обследования: анализ кала на скрытую кровь (при подозрении на желудочно-кишечное кровотечение).
- Диагностический тест с альгинатами/антацидами или ИПП-тест и
- Инструментальные методы обследования: ЭКГ; Направить на ЭГДС при наличии тревожных симптомов, в случае неэффективного пробного лечения (теста с альгинатами / антацидами или ИПП-теста), лиц старше 50 лет с подозрением на ГЭРБ.
Тест с ингибитором протонной помпы (ИПП): предварительный диагноз ГЭРБ может быть поставлен на основании типичных симптомов, после чего должно быть назначено эмпирическое лечение одним из ИПП в полной дозе. Эффективность двухнедельного курса лечения ИПП является непрямым подтверждением диагноза ГЭРБ. При применении современных ИПП (эзомепразол, рабепразол, пантопразол) эффективность теста можно оценивать на 5-7 день.
Доказано, что ИПП являются наиболее эффективными препаратами лечения пациентов с ГЭРБ. Дозы и продолжительность лечения зависят от особенностей течения ГЭРБ и степени поражения пищевода. Доказано также, что причиной неэффективности лечения в подавляющем большинстве случаев является неадекватный режим дозирования и приема лечебных средств.
Доказанной особенностью лечения пациентов с ГЭРБ является необходимость продолжительного основного курса – от 4 до 8 недель – с дальнейшим переходом на поддерживающуюся терапию.
Доказана эффективность разных вариантов поддерживающей дозы: от ежедневного приема ИПП или антагонистов Н2-рецепторов гистамина при более тяжелых вариантах течения до приема «по требованию» (оn-demand) или прерывистого приема (через день). При назначении ИПП продолжительность основного курса медикаментозного лечения составляет от 4 до 8 недель, при эрозивном рефлюкс-эзофагите курс лечения – не менее 8 недель. Возможно назначение двойных доз ИПП, увеличение продолжительности приема препарата.
Назначение стимуляторов перистальтики при наличии нарушений моторики гастродуоденальнои зоны на 1-2 месяца.
Т.о., общепринятой стратегией лечения ГЭРБ является стратегия лечения антисекреторными препаратами Step-down: начальное назначение двойных или стандартных доз ИПП (табл. 1) в течение 4-8 недель (в зависимости вот тяжести ГЭРБ) с дальнейшим переходом на длительное лечение (2 фаза).
| Группа | Междунар. название | Формы выпуска | Реком. дозы при ГЭРБ | Торговое название |
|---|---|---|---|---|
| Ингибиторы протонной помпы (ИПП) | Омепразол | Капс, табл., инъекции 10-20-40 мг | 20 мг х 2, поддерж. – 20 мг х 1 | Гасек, Лосепразол, Омез*, Омеп, и др. |
| Ланзопразол | Капс. 15-30 мг | 30 мг х 2, затем поддерж. – 30 мг х 1 т р/день | Лансопрол, Ланцерол | |
| Пантопразол | Табл., инъекции 20-40 мг | 20 мг х 1 (при легких формах), 40 мг при ожидаемом обостр. | Золопент, Контролок*, Нольпаза, Паноцид, Пантасан*, Пантокар, Проксиум*, Пульцет, Текта контрол и др. | |
| Рабепразол | Капс, табл., инъекции 10-20 мг | 20 мг х 2, поддерж. – 20 мг х1 | Барол, Велоз, Париет*, Рабимак, Разол* | |
| Эзомепразол | Табл., инъекции 20-40 мг | 20 мг х 1 без эзофагита, 40 мг – с эзофа-гитом; подд. – 20 мг х 1 | Нексиум*, Эзолонг |
* – есть парентеральные лекарственные формы
Перечень и объем специализированной медицинской помощи
В лечебных учреждениях, оказывающих специализированную помощь, проводится диагностика инфекции H. рylori (в случае продолжительного использования кислотоснижающих препаратов, при наличии осложнений ГЭРБ) одним из методов: каловый антигенный тест; серологическое исследование; 13С-мочевинний дыхательный тест.
- Эндоскопия показана при неэффективности эмпирического лечения; при наличии тревожных симптомов, больным старше 50 лет, при длительном анамнезе болезни (10 лет и больше), в случае спорного диагноза или при наличии атипичных симптомов, в комплексе предоперационной подготовки.
- Хромоэндоскопия с метиленовым синим показана пациентам для выявления участков кишечной метаплазии (пищевода Баррета), с дальнейшей биопсией этих участков.
- 24-часовой внутрипищеводный Рн-мониторинг – основной метод подтверждения ГЭРБ, который дает возможность доказать связь симптомов (типичных и атипичных) с желудочно-пищеводным рефлюксом.
Доказано, что ерадикация Н.Pylori не всегда устраняет симптомы и влияет на ГЭРБ. При неосложненных вариантах течения ГЭРБ с катаральным эзофагитом эффективность эрадикации Н. рylori не доказана.
Выявление и эрадикация Нр показаны в случае необходимости длительной терапии с помощью ИПП. Еще в Маастрихтском консенсусе-1 (1995) были сформулированы строгие показание к эрадикации НР: помимо язвеной болезни и других заболеваний, это, в частности, и длительное лечение ГЭРБ антисекреторными препаратами. Первая линия эрадикационной терапии в большинстве случаев — это ИПП + кларитромицин + амоксициллин или метронидазол (в странах с низкой метронидазол-резистентностью). Тройная терапия в течение 10-14 сут по сравнению с семидневной тройной терапией позволяет повысить уровень эрадикации на 12%. Наиболее зффективной второй линией лечения остается классическая квадротерапия с применением висмута субцитрата: де-нол, гастро-норм, вис-нол (табл.2).
Таблица 2
Стандартная эрадикационная терапия при инфицировании НР
| Первая линия | ||||
|---|---|---|---|---|
| ИПП | Кларитромицин | Метронидазол | Амоксициллин | |
| 1 | Стандартная доза* | 2 х 500 мг | – | 2 х 1000 мг |
| 2 | Стандартная доза* | 2 х 500 (250) мг | 2х400 мг или 2х500 | – |
| Вторая линия | |||
|---|---|---|---|
| Висмут субцитрат: | ИПП | Тетрациклин | Метронидазол |
| 4 х 120 мг | Станд. доза * | 4 х 500 мг | 3 х 500 мг |
* – Стандартная доза ИПП: омепразол (2 х 20 мг), ланзопразол (2 х 20 мг), пантопразол (2 х 40 мг), рабепразол (2 х 20 мг), эзомепразол (2 х 20 мг).
Выбор ИПП в качестве ведущего антисекреторного средства обусловлен их силой действия и наличием у них антихеликобактерного эффекта.
В настоящее время получили распространение комбинированные препараты для лечения язвенной болезни, делающие проведение эрадикационной терапии более удобным (табл.3):
При использовании ИПП без сопутствующей антихеликобактерной терапии при наличии HP повышается риск атрофического гастрита.
При неэффективности лечения ГЭРБ течение 2-х недель необходимо проводить ЭГДС и Рh-мониторинг. При подтверждении диагноза доза ИПП увеличивается – назначается прием их в стандартной дозе два раза в сутки с интервалом в 12 час. При наличии нарушений моторики дополнительно назначаются прокинетики (табл.4).
Наиболее часто используются блокаторы дофаминовых рецепторов — метоклопрамид и домперидон. Оба препарата имеют сродство к центральным и периферическим рецепторам, но метоклопрамид хорошо проникает через ГЭБ, поэтому имеет выраженные центральные побочные эффекты (сонливость, нарушение внимания, экстрапирамидные расстройства).
Итоприд, помимо обычного дофаминоблокирующего действия, подавляет активность ацетилхолинэстеразы, стимулирует двигательную активность и увеличивает длительность антральных и дуоденальных сокращений, ускоряет эвакуацию желудочного содержимого, улучшает гастродуоденальную координацию, стимулирует прохождение кишечного содержимого.
К комплексным препаратам ИПП и прокинетиков относят сочетание Омепразол + домперидон (Домстал О, Омез Д, Омез ДСР). Последний, в отличие от Омеза Д, содержит домперидон в ретардной форме.
В случаях ночного “прорыва” кислотности, подтвержденного данными Рн-мониторинга, показано дополнительное к двойной дозе ИПП применение Н2-гистаминоблокаторов в стандартной дозе.
Блокаторы гистаминовых Н2- рецепторов (Н2-ГБ) ингибируют секрецию HCl за счет блокады Н2-рецепторов париетальных клеток слизистой оболочки желудка. Снижают базальную и стимулированную секрецию, уменьшают объем желудочного сока, содержание в нем НСl и пепсина. В настоящее время в Украине используется в основном препарат 3 поколения Н2-ГБ фамотидин (Квамател и др.).
Поддерживающая терапия назначается после основного курса:
Это может быть назначение терапии «по требованию» или прерывистый прием ИПП в стандартной или половинной дозе пациентам с ГЭРБ, при легкой и умеренной степени ГЭРБ (ст. А, В). Назначение непрерывного, продолжительного приема ИПП в половинной дозе, возможно с дополнительным назначением Н 2-ГБ или ИПП в стандартной дозе на ночь при наличия «ночных прорывов» (для пациентов с тяжелой формой ГЭРБ (ст. С, D). По потребности назначают альгинаты или антациды.
При использовании антисекреторных препаратов необходимо учитывать, что их назначение нивелирует проявления рака (в т.ч.желудка) и затрудняет постановку диагноза, поэтому до начала терапии надо исключить злокачественное новообразование. Кроме того, уменьшая кислотность, препараты устраняют бактерицидный эффект соляной кислоты, в связи с чем повышают риск возникновения инфекций ЖКТ.
Важным лечебным фактором является прием минеральных вод: их назначают, исходя из состояния кислотообразующей функции желудка. При повышенной кислотности применяют средне- и высокоминерализованные воды хлоридно-гидрокарбонатно-натриевые (Шаянская), хлоридно-гидрокарбонатные, гидрокарбонатно-магниево-кальциевые (Сеймы, Рай-Оленевская, Крымская, Березовские минводы и др.), гидрокарбонатно- натриевые (Лужанская, Поляна Квасова, Поляна Купель, Свалявская). Воду назначают за 1,5 часа перед употреблением пищи в теплом виде по 150-200 мл, трижды в день. При нормальной кислотности назначают воды за 1 час перед употреблением пищи. При сниженных кислотообразующей и секреторной функциях желудка показаны мало- и среднеминерализованные гидрокарбонатно-хлоридно-натриевые, хлоридно-натриевые воды (Миргородская, Куяльницкая, Бердянская, Одесская №2, Бронничанка, Мелитопольская, Сакская, Новомосковская, Сеймы и др.). В разведениях назначаются Моршинская и Славянская минеральные воды.
Выпуск №29 подготовлен к.м.н. Н.В.Хомяк
Л А Б О Р А Т О Р Н Ы Й А Р С Е Н А Л
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ ЗАБОЛЕВАНИЙ ЖКТ
В Диагностическом Центре медицинской академии
имеется большой ассортимент исследований, позволяющих провести обследование
пациентов на предмет патологии желудочно-кишечного тракта.
| № | Наименование и метод исследования | Материал для исследования |
|---|---|---|
| 1 | Ig A и Ig G к хеликобактеру (H. pylori) методом ИФА | Кровь |
| 2 | Гастроцитология слизистой желудка | Биоптат |
| 3 | Анализ кала на «скрытую» кровь | Кал |
| 4 | Гастрин методом иммуногистохимии | Биопсийный материал |
| 5 | Группа сytokeratin: MNF116, 7, 8(LMV), SE, 19, 20, HMV методом иммуногистохимии | Биопсийный материал |
| 6 | sig А методом ИФА | В секретах слизистых |
| 7 | Копроцитограмма | Кал |
| 8 | Прямая микроскопия на наличие гельминтов и простейших | Гастродуоденальное содержимое, кал |
Таблетки Верофарм Мотилак (домперидон) – «Мотилак при рефлюкс-эзофагите. Справляется с кислым привкусом во рту, но при этом может ввести в состояние “кормящей матери”. »
Доброго времени суток! Сегодня мой отзыв будет о весьма неоднозначном препарате Мотилак, который я использовала для лечения рефлюкс-эзофагита.
Этой коварной болезнью страдаю достаточно давно, было перепробовано много препаратов, какие-то помогли сразу, какие-то не сразу, а некоторые вообще не помогли. Полного излечения от этой болезни нет, но важно добиться хотя бы стойкой ремиссии, так как рефлюкс с повышенной кислотностью значительно ухудшает качество жизни.
Вот полный перечень уже испробованных мной препаратов для лечения рефлюкс-эзофагита, возможно, какой-то подойдет и вам:
Нексиум
Нольпаза
Фамотидин
Хайрабезол
Эманера
Омепразол
Гастрофарм
Больше всего мне понравилась Эманера, она замечательно справилась с болью и жжением за грудиной, но кислый привкус во рту так и не исчезал. Это очень неприятные ощущения, когда простое принятие пищи превращалось в настоящее мучение – менялся и вкус продукта, и вообще желание что-нибудь есть.
Посоветовавшись с доктором, решила начать приём домперидона, то бишь Мотилака.
Изначально врач выписал оригинальный препарат Мотилиум, но цена на него просто запредельная, поэтому пришлось воспользоваться дженериком. ( Почему дженерики иногда бывают лучше оригинала – читайте здесь).
Место покупки: обычная аптека
В упаковке 30 таблеток по 10мг
Стандартная упаковка лекарственного средства.
Таблетки малюсенькие, глотаются очень легко.
Показания к применению:
Комплекс диспептических симптомов, часто ассоциирующийся с замедленным опорожнением желудка, желудочно-пищеводным рефлюксом, эзофагитом:
— чувство переполнения в эпигастрии, ощущение вздутия живота, боли в верхней части живота;
— отрыжка, метеоризм;
— изжога с забросом или без заброса содержимого желудка в полость рта.
Тошнота и рвота любой этиологии, в т.ч. функционального, органического, инфекционного происхождения, вызванная радиотерапией, лекарственной терапией, интоксикацией или нарушением диеты, а также на фоне агонистов допамина в случае их применения при болезни Паркинсона (такими, как леводопа и бромокриптин).
Противопоказания:
— пролактинома;
— детский возраст до 5 лет;
— повышенная чувствительность к домперидону.
Не следует применять Мотилак, когда стимуляция двигательной функции желудка недопустима, т.е. при желудочно-кишечном кровотечении, механической непроходимости или перфорации.
Побочные действия (самое интересное, но о них позже):
Со стороны пищеварительной системы: в отдельных случаях – преходящие спазмы кишечника.
Со стороны ЦНС: редко – экстрапирамидные симптомы у детей и при повышенной проницаемости ГЭБ (полностью обратимы и спонтанно исчезают после прекращения терапии).
Со стороны эндокринной системы: редко – галакторея, гинекомастия, дисменорея вследствие гиперпролактинемии.
Аллергические реакции: редко – сыпь, крапивница.
Препарат следует принимать за пятнадцать минут до еды три раза в день. Это не сложно. Некоторые препараты мне приходилось пить за час до еды, вот тут возникали некоторые проблемы – я постоянно забывала это делать.
Мотилак мне был выписан на десять дней, на время частичного восстановления слизистой оболочки пищевода, а потом по требованию – как появится дискомфорт во рту, так и пить.
Крайне не рекомендуется пить Мотилак более 10 дней подряд. Как объяснила мне доктор, постоянный длительный приём домперидона (действующего вещества Мотилака) может вызвать повышения гормона пролактина.
Что же такое пролактин:
Пролактин – это гормон, который стимулирует клетки железистой ткани груди кормящей мамы на выработку грудного молока.
Таким образом, домперидон стимулирует организм на выработку грудного молока. Это его побочное действие. Но так как его дозы все-таки недостаточно для того, чтобы из груди на самом деле потекло молоко, остальные признаки расцветают в полной мере : грудь наливается и ужасно болит.
В первый курс приема со мной ничего страшного не случилось, а даже наоборот, мне стало гораздо легче, кислота изо рта ушла, желудок не болел и жизнь обрела новый смысл.
А вот через годик, когда мне вновь потребовалось лечение Мотилаком, меня ожидал сюрприз в виде побочного действия. До груди невозможно было дотронуться, соски болели так, что больно было надевать бюстгалтер.
Так как я была уже осведомлена о таком возможном побочном действии, паниковать не стала и просто прекратила его принимать. Через несколько дней симптомы ушли.
Препарат я всё- таки буду советовать, так как функцию свою в моём случае выполнил – убрал кислый привкус во рту, но оценку сниму за побочку – не знающая об этом женщина может не на шутку испугаться, не связывая этот препарат и симптомы “кормящей матери”.
Изжога-терпеть не надо!
Изжога является одним из наиболее частых симптомов, указывающих на поражение верхних отделов пищевого канала. В развитых государствах 40-50 % людей чувствуют изжогу раз в месяц, 20%-раз в неделю.
Изжога существенно влияет на качество жизни пациентов. Из-за изжоги до 40 % больных вынуждены ограничивать себя в характере питания, а 30 % — в количестве пищи, у 20 % наблюдаются нарушения сна. Несмотря на это, к сожалению, только незначительная часть больных с изжогой обращается к врачу и принимает кислотоснижающие препараты. Так, лекарственные препараты (преимущественно антациды) в разных странах применяют только 10-25 % симптоматичных больных, а за медицинской помощью обращаются только 5,5-23 % пациентов.
К изжоге не следует относиться как к какому-то «безобидному» симптому, который эпизодически доставляет определенные неудобства для пациента Более частые и постоянные приступы изжоги служат причиной для диагностики и назначения соответствующего лечения, продолжительность которого может колебаться от 2-х недель до нескольких месяцев и даже лет.
Изжога — чувство жжения в подложечной области и за грудиной, распространяющееся по направлению к шее. Она проявляется вследствие длительного контакта кислоты желудочного содержимого (рН < 4) со слизистой оболочкой пищевода.
Кислая регургитация описывается как ощущение обратного тока желудочного содержимого с образованием кислого привкуса во рту.
Изжога не безобидный симптом. Если она возникает с частотой 2 раза и более в неделю, то она наверняка отражает наличие патологического заброса желудочного содержимого в пищевод (рефлюкса) и является главным симптомом гастроэзофагеальной рефлюксной болезни (ГЭРБ). У половины больных с ГЭРБ в результате патологического рефлюкса в нижней части пищевода возникают воспаление, эрозии или язвы, так называемый рефлюкс-эзофагит, который в 5-10 % случаев может приводить к возникновению тяжелых осложнений — пептических язв пищевода и кровотечений, Рубцовых стриктур (сужений) пищевода, развития предракового состояния (пищевода Барретта) и/или рака пищевода, частота возникновения которого в развитых странах за последние 20 лет возросла в 2-3 раза. При постоянной и длительной изжоге (более 15 лет) риск развития рака пищевода повышается в 15-18 раз. В Украине от рака пищевода ежегодно умирает около 2000 человек.
Пациентов, страдающих изжогой, можно разделить на две группы. Первая — это лица, страдающие хроническими заболеваниями верхних отделов пищевого канала, в первую очередь ГЭРБ, вторая — это лица, изжога у которых не связана с вышеуказанной патологией органов пищеварения, а возникает вследствие влияния внешних причин, таких как нерациональное питание, ожирение, прием медикаментов, расслабляющих нижний пищеводный сфинктер (НПС) и т.д.
Основные причины изжоги:
Заболевания пищевода:
- ГЭРБ (более 95 % всех случаев)
- Рефлюкс-эзофагиты
- Неэрозивная рефлюксная болезнь (НЭРБ)
- Другие эзофагиты (эозинофильные, герпетические, кандидозные)
- Лекарственные поражения пищевода.
- Ахалазия.
- Склеродермия.
- Болезнь Чагаса.
- Функциональная изжога.
Другие заболевания желудочно-кишечного тракта:
- Пептические язвы 12-перстной кишки и желудка
- Синдром Золлингера — Эллисона
- Функциональная диспепсия
- Ожирение.
- Прием медикаментов, расслабляющих нижний пищеводный клапан.
- Беременность.
- Нерациональное питание.
Согласно современным представлениям, пациенты, у которых изжога появляется с частотой дважды в неделю и чаще на протяжении 4-8 недель и более, должны рассматриваться как имеющие ГЭРБ.
Поскольку в подавляющем числе случаев (более 95 %) причиной изжоги является патологический рефлюкс, основная часть рассматриваемых ниже диагностических и лечебных мероприятий в первую очередь относится к ГЭРБ.
Исходя из современных подходов, при изжоге акцент делается не на инструментальную или лабораторную диагностику, а в первую очередь на клинику.
Медикаменты, которые могут провоцировать изжогу:
- Нитраты
- Антагонисты Са
- Спазмолитики
- Холинолитики
- Кофеин
- Теофиллин
- Антидепрессанты
- Пероральные контрацептивы
- Нестероидные противовоспалитеьные средства
- Наркотические анальгетики
Диагностические исследования при изжоге
Какие исследования необходимы в первую очередь при изжоге?
- Оценка клинических проявлений
- Тест с ИПП (ингибиторы протонной помпы)
- Верхняя эндоскопия (включая хромоэндоскопию с биопсией при подозрении на пищевод Барретта) — по показаниям
Исследования второй линии
- Рентгенологическое исследование пищевода и желудка
- Пищеводная манометрия
- Внутрипищеводный рН-мониторинг или импеданс-рН- мониторинг
- 48-часовой рН-мониторинг с помощью капсулы Браво
Большую роль при обследовании играет возраст (старше 40 лет), семейный анамнез по раку пищевода и наличие тревожных симптомов: дисфагия, одинофагия (затруднение глотания, отрыжка), потеря веса, желудочно-кишечное кровотечение, анемия, тошнота и рвота. При наличии таких симптомов требуется обязательная эндоскопия.
Исходя из современных международных рекомендаций, при отсутствии тревожных симптомов у молодых пациентов (до 40 лет) при продолжительности изжоги до 5 лет ЭГДС не проводится, и на основании наличия типичных симптомов (изжоги и/или кислотной регургитации) больному предварительно ставится диагноз ГЭРБ. После этого должно быть назначено эмпирическое лечение одним из ингибиторов протонной помпы.
При ГЭРБ изжога чаще появляется через 1-1,5 часа после еды или возникает в ночное время (поздняя изжога). Нередко изжога может появляться и раньше (через 30 мин после еды), в особенности после обильного приема пищи, богатой жирами или кислотой (например, цитрусовые). Длительная изжога в тяжелых случаях может сохраняться и на протяжении большей части дня. Появление изжоги четко связано с ситуациями, повышающими внутрибрюшное давление, изменением положения тела (горизонтальным положением в ночные часы, резкими наклонами в дневное время). Изжога уменьшается в положении стоя, при проглатывании слюны, питье воды, молока, щелочных растворов (соды), легко снимается патентованными антацидами или препаратами альгиновой кислоты.
Какая диагностика необходима при изжоге?
Тест с ингибитором протонной помпы (ИПП-тест).
В 1997 году был предложен омепразоловый тест, заключающийся в 2-х недельном назначении омепразола (20 мг) и оценки результатов лечения. Последующие исследования показали, что чувствительность ИПП-теста в диагностике ГЭРБ (НЭРБ) составляет 70-80 %. Во многих случаях ИПП-тест оказывается положительным (полное исчезновение симптомов) тогда, когда наличие ГЭРБ не подтверждается никакими другими инструментальными методами. В таких случаях его можно рассматривать как диагностический метод выбора.
Тест с ИПП назначает квалифицированный врач-гастроэнтеролог. Консультацию по данному вопросу Вы можете получить в медицинском центре современной гастроэнтерологии г. Мариуполя «АС Медикэл».
Эндоскопия.
Во многих случаях при типичной изжоге специального проведения эндоскопии не требуется. Согласно современным представлениям, эндоскопия обычно показана лишь в определенных случаях. Основная цель эндоскопии — установление наличия и степени рефлюкс-эзофагита, что необходимо для определения дозы лекарств и продолжительности лечения, а также выявление пищевода Барретта, аденокарциномы пищевода и другой патологии. Она также обязательно проводится при тревожных симптомах, неясном диагнозе, неэффективности эмпирического лечения ИНН. В большинстве случаев, за исключением типичного рефлюкс-эзофагита, проводится биопсия и морфологическое исследование.
Однако имеется существенное несоответствие между наличием или отсутствием изжоги и эндоскопическими изменениями в пищеводе. Так, исследования показывают достаточно высокую распространенность рефлюкс-эзофагита (5-10 %) у взрослых бессимптомных пациентов, а около 32% больных с рефлюкс-эзофагитом, наоборот, вообще не имеют изжоги. Исследования среди пациентов, которые были отправлены на эндоскопию с изжогой как основным симптомом, показали, что рефлюкс-эзофагит имееется только у 30-40 % из них, то есть большинство пациентов имеют неэрозивную ГЭРБ.
Диагностика рефлюксной болезни (ГЭРБ) или эзофагита, а также грыжи пищеводного отверстия диафрагмыи тем более пищевода Барретта, требуют высококачественного цифрового эндоскопического оборудования и опытного врача-эндоскописта. К сожалению, эти диагнозы при обследовании на старом оборудовании часто пропускаются и Ваше лечение не будет правильным.
Качественную диагностику на современном точном цифровом оборудовании, опытными врачами-эндоскопистами, Вы можете пройти в гастроцентре «АС Медикэл».
Пищеводная манометрия.
Пищеводная манометрия дает возможность измерить давление в зоне НПС, установить наличие нарушений моторики пищевода, таких как ахалазия или диффузный спазм пищевода. Проводится с помощью специальных баллонных зондов. Этот метод позволяет выявить снижение давления на участке нижнего пищеводного сфинктера (в норме оно составляет от 10 до 30 мм рт.ст.). К тому же пищеводная манометрия позволяет выявить позицию и размеры (длину) НПС.
24-часовой внутрипищеводный рН-мониторинг.
Этот метод является основным методом подтверждения ГЭРБ, позволяющим доказать связь симптомов (как типичных, так и атипичных) с желудочно-пищеводным ре- флюксом. На сегодня рН-мониторинг рассматривается как наиболее эффективный метод подтверждения ГЭРБ и приближается к «золотому стандарту».
Беззондовый 48-часовой рН-мониторинг (капсула Браво). Позволяет удлинить срок наблюдения до 48 часов и более, а также позволяет пациенту во время исследования вести нормальный образ жизни и питаться без каких- либо ограничений, благодаря маленькой капсуле с радиопередатчиком, кото¬рая с помощью специального устройства вводится в пищевод и не причиняет пациенту дискомфорта, который характерен для традиционного зондового метода рН-мониторинга.
Внутрипищеводный рН-импеданс-мониторинг.
Один из новых и наиболее информативных методов, который особенно эффективен при НЭРБ. При этом рефлюкс определяется путем регистрации изменений электрического сопротивления интралюминального содержимого пищевода. рН-импеданс-мониторинг позволяет фиксировать эпизоды рефлюкса независимо от рН ре- флюксата, то есть разграничивать кислотные и некислотные рефлюксы.К сожалению, в Мариуполе не проводится.
Следует помнить,что изжога может наблюдаться и при других заболеваниях, когда рефлюкс-эзофагита нет. В таких случаях надо проводить дифференциальный диагноз. Воспаление пищевода может возникнуть при болезни Чагаса или идиопатической ахалазии вследствие стаза и ферментации пищи. Это приводит к возникновению изжоги, не связанной с желудочно-пищеводным рефлюксом. В этой ситуации изжога, как правило, ассоциируется с дисфагией и регургитацией непереваренной пищи.
Ощущением, похожим на изжогу, может манифестировать стенокардия. Однако для нее характерна иррадиация в левую лопатку, плечо, кисть и т.д., она провоцируется физической нагрузкой, облегчается отдыхом и сублинг- вальным приемом нитратов Симптомы неэрозивной ГЭРБ могут перекрещи¬ваться с симптомами функциональной диспепсии. Решающее значение имеют данные рН-мониторинга, патологический гастроэзофагеальный рефлюкс сви¬детельствует в пользу ГЭРБ.
Основные методы лечения изжоги
- Модификация образа жизни (режима и диеты)
- Медикаментозное лечение:
a.Кислотоснижающие препараты:
- ИПП
- Н2-гистаминоблокаторы
- Антациды
b.Другие препараты (прокинетики, баклофен, антидепрессанты, противовирусные или противогрибковые препараты)
- Хирургическое лечение (фундопликация)
- Эндоскопические антирефлюксные процедуры
- Немедикаментозное лечение.
Основой немедикаментозного лечения у многих пациентов является изменение образа жизни и диеты . Сначала нужно бросить курить и нормализовать вес. Неупотреблять продукты и напитки, повышающие выделение желудочного сока и расслаюление нижнего пищеводного клапана: кофе, чая, кока-колы, жиров острот, пряностей, маринированных продуктов, цитрусовых, помидоров, зеленого лука, перца, чеснока, шоколада. Нельзя употреблять акоголь, кислый сок, вино, пиво, которые кроме того еще и раздражают слизистую оболочкупищевода. Кроме того, такие продукты, как горох, фасоль, бобы, капуста, способствуют метеоризму, поэтому больным с изжогой желательно от них воздержаться.
Общие рекомендации по режиму и диете при изжоге:
- Спать с приподнятым головным концом кровати не менее чем на 15 см
- После приема пищи избегать наклонов вперед и не ложиться
- Не носить тесную одежду и тугие пояса
- Избегать поднятия тяжестей более 8-10 кг, перенапряжения брюшного пресса и работы, связанной с наклонами туловища вперед
- Избегать обильных приемов пищи, не есть за 2-3 часа до сна
- Избегать приема продуктов, вызывающих снижение тонуса НПС и оказывающих раздражающее действие на слизистую оболочку пищевода (жирная пища, кислые соки, алкоголь, кофе, шоколад и др.)
- Бороться с избыточным весом
- Бросить курить
- Избегать приема провоцирующих изжогу лекарств
Медикаментозное лечение.
Согласно международным рекомендациям, независимо от выраженности изжоги и эндоскопической картины, лечению подлежат все пациенты.
Практический опыт и многочисленные доказательные исследования свидетельствуют о том, что наиболее эффективным методом лечения изжоги является уменьшение агрессивности рефлюксата, то есть подавление выработки или связывание кислоты. Чем меньше кислоты забрасывается в пищевод, тем быстрее и полнее купируется изжога и заживают эрозивные изменения пищевода. Поэтому современное лечение изжоги основывается на принципе подавления кислоты: «чем сильнее, тем лучше».
Основными препаратами для лечения рецидивирующей изжоги являются ИПП, реже применяются Н2-гистаминоблокаторы. Для лечения эпизодической ситуационной изжоги часто применяются антациды.
Одним из наиболее известных и хорошо зарекомендовавших себя невсасывающихся комбинированных антацидов является Маалокс. Препарат Маалокс является комбинированным невсасывающимся антацидом, содержащим в сбалансированном соотношении гидроокись алюминия и гидроокись магния в соотношениях 1,0 (таблетки) и 0,9 (суспензия). Маалокс обладает высокой кислотонейтрализующей способностью, выраженными адсорбирующими и обволакивающими свойствами, а также быстрым и стойким клиническим эффектом.
После однократного приема препарата рН = 4,5 сохраняется в желудке не менее 3 часов. Маалокс также обладает очень высокой, на уровне 59-96 %, адсорбирующей способностью по отношению к желчным кислотам и лизолецитину. Данные свойства препарата позволяют в максимально короткие сроки купировать изжогу.
Наиболее эффективным Н,-гистаминоблокатором, который в настоящее время применяется в Украине, является фамотидин (Квамател). Это наиболее селективный препарат, который в 10 раз активнее ранитидина. Квамател обладает большой продолжительностью действия (до 12 часов), не вызывает синдрома отмены, эффективен при однократном приеме. Квамател не взаи¬модействует с системой цитохрома-Р450, в связи с чем дает незначительную частоту побочных эффектов (не более 0,8 %).
Эталонным и наиболее изученным ИПП является омепразол. В Украине оригинальный омепразол (Лосек фирмы АстраЗенека) официально практически не применялся. Из генерических омепразолов дольше всех используется Омез (доктор Реддис Лэбораториз, Индия). Этот препарат применяется в Украине на протяжении 10 лет, и прекрасно зарекомендовал себя как эффективный и безопасный препарат при лечении многих десятков и сотен тысяч больных с ГЭРБ и язвенной болезнью.
Омепразол и синтезированный после него ланзопразол имеют относительный недостаток в виде влияния на цитохром-Р450-систему, что повышает риск нежелательных межлекарственных взаимодействий. В связи с этим в начале 90-х годов в Германии, а затем — в середине 90-х годов в Бельгии были синтезированы селективные блокаторы протонной помпы 2-го поколения (соответственно пантопразол и рабепразол), у которых влияние на систему шггохрома-Р450 было выражено значительно меньше.
Так, в отличие от друтих ИПП. пантопразол (Контролок) имеет более низкую аффинность к печеночной цитохром-Р450-ферментной системе, не влияет на ее активность и не лает клинически значимых перекрестных реакций с феназепамом. дназепамом. дигоксином. теофиллином. карбамазепином и в отличие от омепразола, он не снижает эффективность гормональных контрацептивных препаратов. Его фармакокинетика существенно не меняется при совместном приеме антацидов, дигоксина или теофиллина. Пантопразол (Контролок) хорошо переносится с редким развитием побочных эффектов только у 1,1 % больных. В связи с этим он признан наиболее безопасным ИНН.
Существенным шагом вперед стал синтез в 1996 году мощного и самого
быстрого ИПП — рабепразола (Париет), а также выход на рынок в начале 2000-х годов первого левовращающего оптического изомера ИПП эзомепра- зола (Нексиум), за синтез которого в 2000 г. была присуждена Нобелевская премия и который в настоящее время занимает лидирующие позиции на мировом рынке ИПП.
У некоторых больных, несмотря на применение высоких доз ИПП и достижение адекватного кислотоснижающего эффекта, клинического эффекта все равно добиться не удается. Это может быть связано с нерефлюксными причинами изжоги — повышенной механочувствительностью, длительными сокращениями пищевода, психоэмоциональными факторами. В таких случаях лечебного эффекта можно добиться путем применения спазмолитиков, седативных средств или антидепрессантов.
В тех случаях, если изжога связана с инфекционным или кандидозным эзофагитом, проводится соответствующее лечение (противовирусные препараты, противогрибковые средства).
рецептурных лекарств от изжоги и ГЭРБ: типы и бренды
Частая изжога или гастроэзофагеальная рефлюксная болезнь (ГЭРБ), которая возникает более двух раз в неделю, обычно лучше всего реагирует на лекарства от изжоги, которые вы принимаете ежедневно, а не только тогда, когда вы чувствуете изжогу. Большинство средств, отпускаемых без рецепта, не предназначены для ежедневного приема в течение длительного времени. Посоветуйтесь со своим врачом, чтобы узнать, нужны ли вам рецептурные лекарства от изжоги.
Блокаторы гистамина-2 (h3) от изжоги и рефлюкса
В рецептурной форме (обычно в более высоких дозах, чем отпускаемые без рецепта) блокаторы h3 обычно могут облегчить изжогу и лечить рефлюкс, особенно если вы никогда не лечились перед.Эти препараты особенно полезны для облегчения изжоги, но могут быть не так хороши для лечения эзофагита (воспаления, возникающего в пищеводе), который является результатом ГЭРБ.
Гистамин стимулирует выработку кислоты, особенно после еды, поэтому блокаторы h3 лучше всего принимать за 30 минут до еды. Их также можно принимать перед сном, чтобы подавить выработку кислоты в ночное время. Примеры рецептурных блокаторов h3:
Побочные эффекты могут включать головную боль, боль в животе, диарею, тошноту, газы, боль в горле, насморк и головокружение.
Обратите внимание, что блокатор h3 ранитидин (Zantac) был снят с продажи в 2020 году, поскольку было обнаружено, что он содержит вызывающие рак агенты.
Ингибиторы протонной помпы (ИПП) при изжоге и рефлюксе
В зависимости от источника вашей изжоги или рефлюкса ваш врач может назначить препараты, которые блокируют выработку кислоты более эффективно и на более длительный период времени, чем блокаторы h3, а именно семейные Из лекарств врачи называют ингибиторами протонной помпы. ИПП лучше всего принимать за час до еды.К ним относятся:
Большинство врачей не считают, что один препарат значительно эффективнее других при лечении ГЭРБ. Эти лекарства также хороши для защиты пищевода от кислоты, чтобы воспаление пищевода могло излечиться.
Побочные эффекты могут включать головную боль, диарею, боль в животе, вздутие живота, запор, тошноту и газы.
Промотирующие агенты от изжоги и рефлюкса
Промо-агенты действуют, стимулируя мышцы желудочно-кишечного тракта, что может помочь предотвратить слишком долгое пребывание кислот в желудке и укреплять нижний сфинктер пищевода, уменьшая рефлюкс в пищевод.Метоклопрамид (Реглан) является активным агентом, который иногда используется для лечения изжоги, связанной с ГЭРБ. Побочные эффекты Реглана могут быть серьезными и могут включать сонливость, усталость, диарею, беспокойство и проблемы с движением.
Пантопразол перорально: применение, побочные эффекты, взаимодействия, изображения, предупреждения и дозировка
Может возникнуть головная боль или диарея. Если какой-либо из этих эффектов сохраняется или ухудшается, немедленно сообщите об этом своему врачу или фармацевту.
Помните, что ваш врач прописал это лекарство, потому что он или она посчитали, что польза для вас больше, чем риск побочных эффектов.Многие люди, принимающие это лекарство, не имеют серьезных побочных эффектов.
Немедленно сообщите своему врачу, если у вас есть какие-либо серьезные побочные эффекты, в том числе: симптомы низкого уровня магния в крови (например, необычно быстрое / медленное / нерегулярное сердцебиение, постоянные мышечные спазмы, судороги), признаки волчанки (например, сыпь на теле). нос и щеки, новая или усиливающаяся боль в суставах).
Этот препарат в редких случаях может вызывать тяжелые кишечные заболевания, вызванные бактериями C. difficile. Это состояние может возникнуть во время лечения или через несколько недель или месяцев после прекращения лечения.Немедленно сообщите своему врачу, если у вас появятся: непрекращающаяся диарея, боль / спазмы в животе или животе, лихорадка, кровь / слизь в стуле.
Если у вас есть эти симптомы, не используйте средства от диареи или опиоиды, потому что они могут ухудшить симптомы.
В редких случаях ингибиторы протонной помпы (такие как пантопразол) вызывают дефицит витамина B-12. Риск увеличивается, если их принимать каждый день в течение длительного времени (3 года и более). Немедленно сообщите своему врачу, если у вас появятся симптомы дефицита витамина B-12 (такие как необычная слабость, болезненный язык или онемение / покалывание в руках / ногах).
Очень серьезные аллергические реакции на этот препарат возникают редко. Однако немедленно обратитесь за медицинской помощью, если вы заметили какие-либо симптомы серьезной аллергической реакции, в том числе: сыпь, зуд / отек (особенно лица / языка / горла), сильное головокружение, затрудненное дыхание, признаки проблем с почками (например, изменение в количестве мочи).
Это не полный список возможных побочных эффектов. Если вы заметили другие эффекты, не указанные выше, обратитесь к врачу или фармацевту.
В США –
Обратитесь к врачу за медицинской консультацией по поводу побочных эффектов.Вы можете сообщить о побочных эффектах в FDA по телефону 1-800-FDA-1088 или на сайте www.fda.gov/medwatch.
В Канаде – Обратитесь к врачу за медицинской консультацией по поводу побочных эффектов. Вы можете сообщить о побочных эффектах в Министерство здравоохранения Канады по телефону 1-866-234-2345.
омепразол перорально: применение, побочные эффекты, взаимодействия, изображения, предупреждения и дозировка
См. Также раздел «Меры предосторожности».
Может возникнуть головная боль или боль в животе. Если какой-либо из этих эффектов сохраняется или ухудшается, немедленно сообщите об этом своему врачу или фармацевту.
Если ваш врач посоветовал вам использовать этот продукт, помните, что он или она посчитали, что польза для вас больше, чем риск побочных эффектов.Многие люди, принимающие это лекарство, не имеют серьезных побочных эффектов.
Немедленно сообщите своему врачу, если у вас есть какие-либо серьезные побочные эффекты, в том числе: симптомы низкого уровня магния в крови (например, необычно быстрое / медленное / нерегулярное сердцебиение, постоянные мышечные спазмы, судороги), признаки волчанки (например, сыпь на теле). нос и щеки, новая или усиливающаяся боль в суставах).
Этот препарат в редких случаях может вызывать тяжелые кишечные заболевания, вызванные бактериями C. difficile. Это состояние может возникнуть во время лечения или через несколько недель или месяцев после прекращения лечения.Немедленно сообщите своему врачу, если у вас появятся: непрекращающаяся диарея, боль / спазмы в животе или животе, лихорадка, кровь / слизь в стуле.
Если у вас есть эти симптомы, не используйте средства от диареи или опиоиды, потому что они могут ухудшить симптомы.
В редких случаях ингибиторы протонной помпы (такие как омепразол) вызывают дефицит витамина B-12. Риск увеличивается, если их принимать каждый день в течение длительного времени (3 года и более). Немедленно сообщите своему врачу, если у вас появятся симптомы дефицита витамина B-12 (такие как необычная слабость, болезненный язык или онемение / покалывание в руках / ногах).
Очень серьезные аллергические реакции на этот препарат возникают редко. Однако немедленно обратитесь за медицинской помощью, если вы заметили какие-либо симптомы серьезной аллергической реакции, в том числе: сыпь, зуд / отек (особенно лица / языка / горла), сильное головокружение, затрудненное дыхание, признаки проблем с почками (например, изменение в количестве мочи).
Это не полный список возможных побочных эффектов. Если вы заметили другие эффекты, не указанные выше, обратитесь к врачу или фармацевту.
В США –
Обратитесь к врачу за медицинской консультацией по поводу побочных эффектов.Вы можете сообщить о побочных эффектах в FDA по телефону 1-800-FDA-1088 или на сайте www.fda.gov/medwatch.
В Канаде – Обратитесь к врачу за медицинской консультацией по поводу побочных эффектов. Вы можете сообщить о побочных эффектах в Министерство здравоохранения Канады по телефону 1-866-234-2345.
рабепразол перорально: применение, побочные эффекты, взаимодействия, изображения, предупреждения и дозировка
Может возникнуть головная боль. Если этот эффект сохраняется или ухудшается, немедленно сообщите об этом своему врачу или фармацевту.
Помните, что ваш врач прописал это лекарство, потому что он или она посчитали, что польза для вас больше, чем риск побочных эффектов.Многие люди, принимающие это лекарство, не имеют серьезных побочных эффектов.
Немедленно сообщите своему врачу, если у вас есть какие-либо серьезные побочные эффекты, в том числе: симптомы низкого уровня магния в крови (например, необычно быстрое / медленное / нерегулярное сердцебиение, постоянные мышечные спазмы, судороги), признаки волчанки (например, сыпь на теле). нос и щеки, новая или усиливающаяся боль в суставах).
Этот препарат в редких случаях может вызывать тяжелые кишечные заболевания, вызванные бактериями C. difficile. Это состояние может возникнуть во время лечения или через несколько недель или месяцев после прекращения лечения.Немедленно сообщите своему врачу, если у вас появятся: непрекращающаяся диарея, боль / спазмы в животе или животе, лихорадка, кровь / слизь в стуле.
Если у вас есть эти симптомы, не используйте средства от диареи или опиоиды, потому что они могут ухудшить симптомы.
В редких случаях ингибиторы протонной помпы (такие как рабепразол) вызывают дефицит витамина B-12. Риск увеличивается, если их принимать каждый день в течение длительного времени (3 года и более). Немедленно сообщите своему врачу, если у вас появятся симптомы дефицита витамина B-12 (такие как необычная слабость, болезненный язык или онемение / покалывание в руках / ногах).
Очень серьезные аллергические реакции на этот препарат возникают редко. Однако немедленно обратитесь за медицинской помощью, если вы заметили какие-либо симптомы серьезной аллергической реакции, в том числе: сыпь, зуд / отек (особенно лица / языка / горла), сильное головокружение, затрудненное дыхание, признаки проблем с почками (например, изменение в количестве мочи).
Это не полный список возможных побочных эффектов. Если вы заметили другие эффекты, обратитесь к врачу или фармацевту.
В США –
Обратитесь к врачу за медицинской консультацией по поводу побочных эффектов.Вы можете сообщить о побочных эффектах в FDA по телефону 1-800-FDA-1088 или на сайте www.fda.gov/medwatch.
В Канаде – Обратитесь к врачу за медицинской консультацией по поводу побочных эффектов. Вы можете сообщить о побочных эффектах в Министерство здравоохранения Канады по телефону 1-866-234-2345.
Лечение гастроэзофагеальной рефлюксной болезни (ГЭРБ)
Пациенты Johns Hopkins получают помощь в нашем уникальном многопрофильном центре, специализирующемся на ГЭРБ и других рефлюксных расстройствах. Специалисты из разных областей, включая хирургию, гастроэнтерологию, уха, нос и горло, встречаются, чтобы обсудить сложные случаи рефлюкса.Мы обсуждаем случаи и составляем индивидуальные планы лечения.
Наши большие объемы и передовые технологии в сочетании с опытными специалистами означают, что вы получаете превосходное обслуживание, которого заслуживаете.
Подходы к лечению ГЭРБ в Johns Hopkins
Существует четыре подхода к лечению ГЭРБ, включая медикаментозное лечение и хирургическое вмешательство. Часто пациенты хорошо реагируют на сочетание изменения образа жизни и режима приема лекарств.
Некоторым пациентам эти методы не приносят удовлетворительного облегчения, и им требуется хирургическое вмешательство.Другие пациенты могут выбрать операцию в качестве альтернативы пожизненному приему лекарств.
Лечение ГЭРБ включает:
- Изменения образа жизни и питания
- Лекарство
- Эндоскопическая терапия
- Хирургия
Лечение ГЭРБ: изменения образа жизни и питания
Изменение диеты и образа жизни – первый шаг в лечении ГЭРБ. Некоторые продукты ухудшают рефлюкс. Предложения по облегчению симптомов включают:
- Похудейте, если у вас избыточный вес – из всех изменений в образе жизни, которые вы можете сделать, это самое эффективное.
- Избегайте продуктов, повышающих уровень кислоты в желудке, включая напитки с кофеином.
- Избегайте продуктов, снижающих давление в нижних отделах пищевода, например жирной пищи, алкоголя и перечной мяты.
- Избегайте продуктов, влияющих на перистальтику (движения мышц в пищеварительном тракте), таких как кофе, алкоголь и кислые жидкости.
- Избегайте продуктов, которые замедляют опорожнение желудка, включая жирную пищу.
- Избегайте больших приемов пищи.
- Бросить курить.
- Не ложитесь сразу после еды.
- Ложитесь, приподнимите голову.
Лечение ГЭРБ: лекарства
Если изменения в образе жизни и диете не помогают, ваш врач может назначить определенные лекарства. Есть две категории лекарств от рефлюкса. Один снижает уровень кислоты в желудке, а другой увеличивает уровень моторики (движения) в верхних отделах желудочно-кишечного тракта.
Антациды
Антациды, отпускаемые без рецепта, лучше всего подходят при прерывистых и относительно нечастых симптомах рефлюкса. При частом приеме антациды могут усугубить проблему. Они быстро покидают желудок, и в результате в желудке увеличивается выработка кислоты.
Блокаторы гистамина
Блокаторы гистамина 2 (h3) – это препараты, которые помогают снизить секрецию кислоты. Блокаторы h3 излечивают эрозии пищевода примерно у 50 процентов пациентов.
Ингибиторы протонной помпы
Ингибиторы протонной помпы (ИПП) – это препараты, которые блокируют три основных пути производства кислоты.ИПП подавляют выработку кислоты намного эффективнее, чем блокаторы h3. ИПП излечивают эрозивный эзофагит у многих пациентов, даже с тяжелым поражением пищевода.
Прокинетические агенты
Прокинетические агенты – это препараты, повышающие активность гладкой мускулатуры желудочно-кишечного тракта. Эти препараты несколько менее эффективны, чем ИПП. Ваш врач может назначить их в сочетании с препаратами, подавляющими кислотность.
TIF и другая эндоскопическая терапия
Трансоральная фундопликация без разреза (TIF) – это вариант лечения ГЭРБ.TIF может означать более короткое время лечения, меньшую боль и более быстрое восстановление по сравнению с лапароскопической операцией. Процедура включает использование специального устройства TIF для создания прохода для гибкого трубчатого инструмента визуализации, называемого эндоскопом. Процедура позволяет врачу использовать предварительно нагруженный пинцет и застежки для ремонта или воссоздания клапана, который служит естественным барьером для рефлюкса.
В настоящее время проводятся клинические испытания эффективности эндоскопической терапии ГЭРБ. В одной из форм терапии используется эндоскопическая швейная машина для наложения швов на желудок и увеличения антирефлюксного барьера.
Операция по поводу ГЭРБ
Если ваши симптомы не улучшились после изменения образа жизни или медикаментозной терапии, вы можете быть кандидатом на операцию. Некоторые пациенты предпочитают хирургический подход в качестве альтернативы пожизненному приему лекарств. Цель операции при рефлюксной болезни – укрепить антирефлюксный барьер.
Во время процедуры, известной как фундопликация Ниссена, ваш хирург оборачивает верхнюю часть вашего желудка вокруг нижней части пищевода. Это усиливает антирефлюксный барьер и может обеспечить постоянное облегчение от рефлюкса.Ваш хирург может выполнить эту операцию лапароскопически, что означает менее инвазивную процедуру с более коротким временем восстановления.
Экстраэзофагеальные проявления
Рефлюкс может поражать не только пищевод. Рефлюкс может привести к воспалению глотки (часть глотки сразу за ртом) и гортани (голосовой ящик). Это также может вызвать бронхит, астму или пневмонию. Если очевидных причин воспаления нет, врач может заподозрить рефлюкс. Цель лечения – улучшить симптомы с помощью лекарств.
Эзофагит | Мичиган Медицина
Обзор темы
Что такое эзофагит?
Эзофагит – это раздражение или воспаление пищевода. Пищевод – это трубка, по которой пища проходит из горла в желудок. Эзофагит может быть болезненным и затруднять глотание.
Что вызывает эзофагит?
Гастроэзофагеальная рефлюксная болезнь , или ГЭРБ, является наиболее частой причиной эзофагита.Когда у вас ГЭРБ, желудочная кислота и соки попадают обратно в пищевод. Это может вызвать раздражение пищевода.
Другие причины включают:
- Грыжа пищеводного отверстия диафрагмы.
- Лекарства, раздражающие пищевод, например:
- Витаминные и минеральные добавки, такие как таблетки с витамином С, железом и калием.
- Инфекция. Люди со слабой иммунной системой чаще заболевают эзофагитом. Сюда входят люди с ВИЧ, диабетом или проблемами с почками, а также пожилые люди и люди, принимающие стероидные препараты.
- Лучевая терапия.
- Определенные заболевания, при которых затрудняется глотание, например склеродермия.
- Аллергия, часто пищевая аллергия, особенно на морепродукты, молоко, орехи, сою или яйца.
Каковы симптомы?
Общие симптомы эзофагита включают:
- Изжогу.
- Боль при глотании.
- Проблемы с глотанием пищи или жидкости.
- Боль в груди (может быть похожа на боль при сердечном приступе).
- Кашель.
Иногда также вызывает:
- Тошнота или рвота.
- Лихорадка.
- Боль в животе.
Как диагностируется эзофагит?
Ваш врач спросит о ваших симптомах и прошлом состоянии здоровья. Он или она может сделать такие тесты, как:
- Эндоскопия. Во время этого теста врач вводит вам в горло тонкую гибкую трубку, чтобы посмотреть на пищевод.Этот тест также позволяет врачу получить образец клеток для проверки на наличие инфекции. Иногда для биопсии берут небольшой кусочек ткани. Биопсия – это тест, который проверяет наличие воспаления или раковых клеток.
- Бариевая ласточка. Это рентген горла и пищевода. Перед рентгеном вы выпьете меловую жидкость под названием барий. Барий покрывает пищевод изнутри, поэтому он лучше виден на рентгеновском снимке.
Как лечится?
Необходимое лечение зависит от причины эзофагита.Если у вас эзофагит, вызванный кислотным рефлюксом или ГЭРБ, ваш врач, скорее всего, порекомендует вам изменить диету, при необходимости сбросить вес и внести другие изменения в образ жизни. Вот что можно попробовать:
- Измените свои привычки в еде.
- Лучше есть несколько небольших приемов пищи вместо двух или трех больших приемов пищи.
- После еды подождите 2–3 часа, прежде чем лечь. Ночные закуски – не лучшая идея.
- Шоколад, мята и алкоголь могут усугубить ГЭРБ.Они расслабляют клапан между пищеводом и желудком.
- Острая пища, продукты с высоким содержанием кислоты (например, помидоры и апельсины) и кофе могут усугубить симптомы ГЭРБ у некоторых людей. Если ваши симптомы ухудшились после того, как вы съели определенную пищу, вы можете прекратить есть эту пищу, чтобы увидеть, улучшатся ли ваши симптомы.
- Не курите и не используйте бездымный табак.
- Если у вас ночью симптомы ГЭРБ, приподнимите изголовье кровати на 6 дюймов.(От 15 см) до 8 дюймов (20 см), поставив каркас на блоки или подложив клин из пенопласта под изголовье матраса. (Добавление дополнительных подушек не работает.)
- Не носите обтягивающую одежду вокруг талии.
- Похудейте, если у вас избыточный вес или ожирение. Может помочь похудание от 5 до 10 фунтов.
Если одного изменения образа жизни недостаточно для лечения эзофагита, врач может посоветовать вам попробовать лекарства, снижающие кислотность желудочного сока. Уменьшение рефлюкса дает пищеводу шанс на заживление.К лекарствам, отпускаемым без рецепта, относятся:
- Антациды, такие как Маалокс, Миланта или Тумс. Будьте осторожны, когда принимаете безрецептурные антациды. Многие из этих лекарств содержат аспирин. Прочтите этикетку, чтобы убедиться, что вы не принимаете больше рекомендованной дозы. Слишком много аспирина может нанести вред.
- Более сильные восстановители кислоты, такие как фамотидин (например, Пепцид) и омепразол (например, Прилосек).
Если эзофагит вызван инфекцией, вам может потребоваться прием антибиотиков или других лекарств для лечения инфекции.
Если у вас или у вашего ребенка эзофагит, вызванный пищевой аллергией, ваш врач может назначить кортикостероиды.
Вам может потребоваться операция, если у вас есть разрыв пищевода или если что-то блокирует его, например опухоль.
Список литературы
Консультации по другим работам
- Falk G, et al. (2016). Заболевания пищевода. В L Goldman, A Shafer, eds., Goldman-Cecil Medicine, 24-е изд., т. 1. С. 896–908. Филадельфия: Сондерс.
кредитов
Текущий по состоянию на: 15 апреля 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Э. Грегори Томпсон, врач внутренних болезней
Адам Хусни, доктор медицины, семейная медицина
Питер Дж. Кахрилас, доктор медицины, гастроэнтерология
По состоянию на: 15 апреля 2020 г.
Автор: Здоровый персонал
Медицинское обозрение: E.Грегори Томпсон, врач внутренних болезней и Адам Хусни, доктор медицины, семейная медицина и Питер Дж. Кахрилас, доктор медицины, гастроэнтерология
лекарств для лечения ГЭРБ – GERDHelp.com
Лекарства для лечения ГЭРБ: без рецепта и без рецепта
Медикаментозная терапия может быть наиболее подходящим следующим шагом для лечения ГЭРБ, если только изменение диеты и образа жизни не устраняет симптомы. Для многих пациентов лечение лекарствами уменьшит симптомы изжоги и рефлюкса.Пациенты с более серьезными симптомами могут только частично контролировать симптомы с помощью лекарств.
Подавление кислоты – основная функция медикаментозной терапии ГЭРБ. Для лечения ГЭРБ обычно используются три типа лекарств: антацидов, h3-рецепторов (h3RA), и ингибиторов протонной помпы (ИПП). Некоторые лекарства отпускаются без рецепта, а другие отпускаются только по рецепту. ИПП являются наиболее часто используемым лекарством для лечения симптомов ГЭРБ и эзофагита.
Типы лекарств, используемых для лечения ГЭРБ
- Антациды: Этот тип лекарств непосредственно нейтрализует желудочную кислоту и обеспечивает быстрое, но временное облегчение. Антациды обычно принимают частыми дозами по мере необходимости, и большинство из них можно купить без рецепта.
- h3RA : h3RA снижают количество кислоты, вырабатываемой в желудке, путем ингибирования высвобождения гистамина, основного стимула секреции кислоты в желудке.Клинические испытания гистамина для лечения ГЭРБ показали лишь умеренное преимущество по сравнению с плацебо. Кроме того, несколько исследований показали лекарственную толерантность к h3RA уже через две недели после начала терапии. Это означает, что пациенты относительно быстро реагируют на данную дозу после ее начала.
- ИПП : ИПП являются наиболее эффективным средством лечения ГЭРБ. ИПП работают, блокируя механизм, производящий желудочную кислоту.Это снижает кислотность пищеварительных жидкостей, вызывающих рефлюкс, и, таким образом, уменьшает симптомы рефлюкса. ИПП доступны как по рецепту, так и без рецепта.
Несмотря на то, что они эффективны для снижения кислотности пищеварительных жидкостей в верхних отделах желудочно-кишечного тракта, исследования показали, что ИПП не устраняют анатомические недостатки, которые часто являются основной причиной аномального рефлюкса.
Риски длительного использования ИПП для лечения рефлюкса
PPI обычно одобрены FDA на восемь недель использования для лечения эзофагита, и они безопасны и эффективны для большинства пациентов.Однако исследования, оценивающие использование ИПП в течение длительного периода времени, демонстрируют несколько потенциальных долгосрочных проблем, включая:
См. Страницу FDA по безопасности ингибиторов протонной помпы для получения подробной информации о долгосрочных побочных эффектах использования PPI.
Ограничения приема лекарств для лечения ГЭРБ
Лекарства могут помочь контролировать такие симптомы, как изжога, уменьшая кислотность рефлюкса, но они не изменяют количество или количество рефлюкса. В результате другие симптомы, такие как затрудненное глотание, частая срыгивание или хронические респираторные проблемы, могут остаться нерешенными.
При прекращении приема лекарств симптомы рефлюкса обычно повторяются. Это может привести к зависимости от этих лекарств. Со временем лекарство может потерять свою эффективность, требуя более высоких доз или более сильных лекарств.
Рефлюкс время от времени является нормальным явлением; если это прерывает вашу жизнь, это не значит.
