Умеренно диффузные изменения поджелудочной железы: Лечение диффузных изменений поджелудочной железы в Москве
Диффузные изменения поджелудочной железы на УЗИ
Умеренное употребление пищи — мать здоровья.
М.В. Ломоносов
Поговорим еще об одном часто встречаемом в ультразвуковой практике заключении: «Диффузные изменения паренхимы поджелудочной железы». Причем я уверена, что большинство пациентов не понимают, что ж это такое. «Поджелудка!» — говорят они родственникам, выходя из кабинета УЗИ.
Но что ж это за орган? Зачем он нужен? Почему он у всех страдает?
Поджелудочная железа расположена, как вы догадались, под желудком. Большая её часть (хвост) находится слева, меньшая часть срединно (тело) и справа (головка). Железа примыкает вплотную к разным органам (печень, двенадцатиперстная кишка и другие отделы кишечника, желудок, селезенка, почки, сосуды, выводные желчные протоки), поэтому, если вас беспокоят боли в верхних отделах живота, не надо все валить на бедную поджелудочную железу! Лучше провериться, ведь помимо перечисленных органов, боль сюда может проецироваться даже от сердца.
Продолжим. Почему она называется железой? Железой называют орган, который может производить какие-то важные для организма вещества. Так вот, поджелудочная железа весом у взрослого человека около 60–80 г в сутки вырабатывает около 1,5–2 л панкреатического сока! Большая часть клеток, из которых она состоит, вырабатывает именно этот сок, который по протоку поступает в кишечник и там помогает переваривать белки, жиры и углеводы. У пожилых масса органа уменьшается по причине возрастных изменений, а также после всех проблем, перенесенных за жизнь, поэтому и сока вырабатывается меньше. Значит питание с возрастом должно быть в небольших объёмах, легкоусвояемое, некалорийное. «Раньше меня так не вздувало!» — слышишь от пациентов, так и сока 10–20 лет назад поджелудочная вырабатывала больше, пища переваривалась быстрее, легче.
Только около 2% клеток поджелудочной железы вырабатывает инсулин
, который регулирует уровень сахара в крови, т.е. около 1,2–1,6 г клеток нам всего дано на всю жизнь, только вдумайтесь! А теперь прикиньте, сколько углеводов (сладостей) вы употребляете за жизнь? сколько покупаете «вкусняшек» вашим детям? В среднем в год человек съедает 24–28 кг сахара (в России — до 40 кг!). Прибавьте к этому около 50 тонн еды, которые в среднем съедает человек при продолжительности жизни 70 л. Ну, и не забудем про алкоголь, лекарства (которые свободно можно купить в аптеке!!!). А наша маленькая поджелудочная железа должна все это переварить!
Прибавьте к этому около 50 тонн еды, которые в среднем съедает человек при продолжительности жизни 70 л. Ну, и не забудем про алкоголь, лекарства (которые свободно можно купить в аптеке!!!). А наша маленькая поджелудочная железа должна все это переварить!Хотелось бы еще рассказать о влиянии сна на поджелудочную железу. Недосыпание приводит к появлению неправильно свёрнутых белков и потенциально может привести к гибели клеток, особенно в пожилом возрасте. Исследование учёных из Медицинской школы Пенсильванского университета (США) как раз об этом. А также исследования жозефа Баура (Joseph Baur) и его коллег. Неправильные белки организм должен либо исправить, либо утилизировать. Ученый обнаружил, что у старых животных реакция на такой стресс ослаблена, то есть с возрастом недостаток сна может сказываться всё сильнее.
Поэтому задумайтесь, прежде чем попить чайку на ночь глядя (а тем более что-то покрепче) или посмотреть любимый фильм до часу ночи.
Так вот, при современном изобилии в питании и разнообразии в образе жизни не стоит удивляться, если начались проблемы с пищеварением (вздутие, чувство тяжести, нарушения стула и пр. ) Многие на исследовании признаются: «Так я уже ничего такого и не ем, а не помогает!» Ключевое слово здесь «уже», т.е. в течение многих десятков лет мы едим все подряд, а «садимся» на диету только тогда, когда организм уже начнет выдавать нам неприятности с пищеварением или повышенный сахар в анализах. К сожалению, здесь уже иногда сложно помочь.
) Многие на исследовании признаются: «Так я уже ничего такого и не ем, а не помогает!» Ключевое слово здесь «уже», т.е. в течение многих десятков лет мы едим все подряд, а «садимся» на диету только тогда, когда организм уже начнет выдавать нам неприятности с пищеварением или повышенный сахар в анализах. К сожалению, здесь уже иногда сложно помочь.
Что же доктор видит на УЗИ?
Обычно при первых проблемах с железой на ультразвуке может не быть изменений, и это замечательно! Хотя многим хотелось бы их увидеть, и пациенты остаются разочарованы.
Запомните! Однократные воспаления в железе могут проходить бесследно и без изменений по УЗИ.
Но если доктор все-таки находит патологию, то это уже, вероятнее всего, необратимо или оставит свой след на работе органа.
В большинстве случаев доктор описывает примерно следующую картину: контуры железы неровные, нечеткие, эхогенность повышена или высокая, размеры могут быть нормальные, увеличены или уменьшены.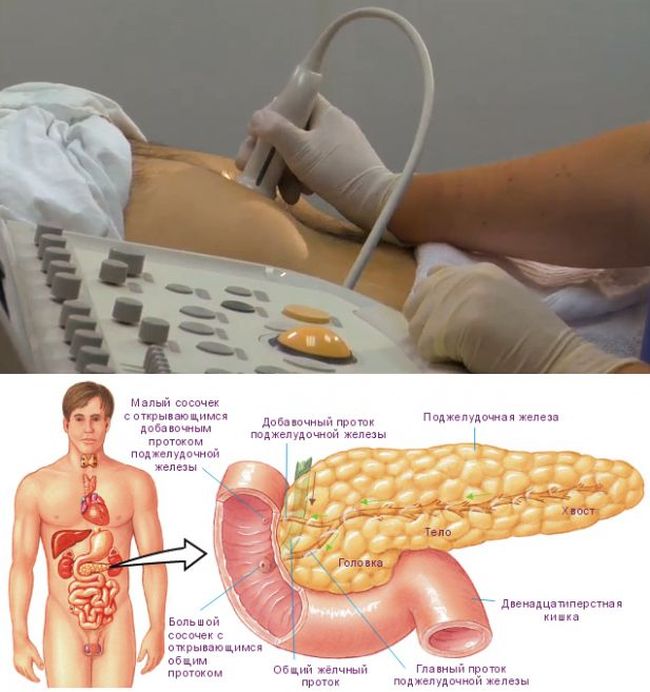 Редко бывает расширение протока железы и даже камни в ней. В такой ситуации доктор пишет в заключении пресловутые «Диффузные изменения», т.е. железа многократно за жизнь испытывала нагрузки и часть её клеток погибли или заместились на жир и рубцовую ткань и она уже не может работать как прежде.
Редко бывает расширение протока железы и даже камни в ней. В такой ситуации доктор пишет в заключении пресловутые «Диффузные изменения», т.е. железа многократно за жизнь испытывала нагрузки и часть её клеток погибли или заместились на жир и рубцовую ткань и она уже не может работать как прежде.
Что с этим заключением делать? Обязательно необходимо дообследование (сначала гастроэнтеролог, терапевт), чтобы определить степень нарушений пищеварения и состояние организма в целом, ведь, если страдает поджелудочная железа, значит во всем организме есть проблемы (нарушение углеводного, жирового обмена, как правило сопутствует атеросклероз, могут быть кожные проявления и пр.).
А ситуация в целом, конечно, зависит от вас самих. Доктор пропишет лечение, поможет временно нормализовать беспокоящие вас симптомы. Но контроль за питанием полностью в ваших руках. Если у вас на ультразвуке уже выявлены диффузные изменения, не нагружайте поджелудочную железу, дайте ей возможность подольше обеспечить вам комфортную жизнь!
что это, симптомы и терапия
Эхогенность паренхимы здоровой поджелудочной железы на УЗИ схожа с эхогенностью печени и селезенки. В своем строении железа имеет головку, тело и хвост оптимальных размеров. К сожалению, к специалистам обращаются люди, уже имеющие проблемы, и на мониторах диагностических аппаратов часто наблюдают признаки диффузных изменений поджелудочной железы из-за ее воспаления или другой патологии.
В своем строении железа имеет головку, тело и хвост оптимальных размеров. К сожалению, к специалистам обращаются люди, уже имеющие проблемы, и на мониторах диагностических аппаратов часто наблюдают признаки диффузных изменений поджелудочной железы из-за ее воспаления или другой патологии.
Термин “диффузия” в переводе с латинского означает “растекание” или “взаимодействие”. С точки зрения физики и химии, это проникновение и взаимодействие атомов или молекул одного вещества с атомами и молекулами другого. Изучая явление диффузии, ученые лучше стали понимать суть процессов, протекающих в организме человека. Этим чаще всего отличается поджелудочная железа. Диффузные изменения – что это?
В чем проявляются диффузные изменения паренхимы поджелудочной железы?
Патогенные изменения ткани железы чаще всего имеют хронический характер, и потому симптомов нет. Но на УЗИ при обычных размерах у железы эхогенность повышена. У пациентов пожилого возраста, страдающих сердечно-сосудистыми заболеваниями, сахарным диабетом, постепенно происходит отмирание здоровых клеток, они замещаются соединительной или жировой тканью.
Также подобные преобразования наблюдаются при нарушении кровоснабжения ферментообразующего органа, печени, при нарушении функционирования желчевыводящих путей, при нарушении эндокринных и обменных процессов. В каких еще случаях возникают диффузные изменения печени и поджелудочной железы?
Подобная симптоматика наблюдается при панкреатите или дистрофическом нарушении процесса обмена. Диагноз “панкреатит” может не подтвердиться, и тогда лечение не назначают, а у больного не признают ДИПЖ. Как правило, растекающиеся изменения происходят в железистой ткани. При хроническом течении болезней патогенные изменения тканей проходят практически бессимптомно. Это умеренные диффузные изменения поджелудочной железы.
Провоцирующие факторы
Болезнь может быть спровоцирована разными причинами:
1) Дисбаланс в питании. Злоупотребление жирными, мучными, солеными, сладкими и острыми продуктами.
2) Предрасположенность по генетической линии.
3) Стрессы и нервное перенапряжение.
4) Наркотическая и алкогольная зависимость.
5) Хронические заболевания органов пищеварения.
6) Самолечение и бессистемное употребление лекарств.
Как лечить диффузные изменения поджелудочной железы? Рассмотрим это ниже.
Недостаточное количество инсулина в крови и обнаружение глюкозы в моче также провоцируются ДИПЖ. Как правило, причиной возникновения этих изменений является панкреатит, который нужно лечить. Необходимо и соблюдение определенных правил поведения пациента, соблюдение диеты.
Основные признаки диффузных изменений поджелудочной железы
Как правило, признаки ДИ связаны с основным заболеванием. Наиболее часто пациенты жалуются, что ощущают тяжесть в желудке, их мучают частый понос или же, напротив, запоры. При остром панкреатите нередко повышается давление в протоке поджелудочной, что может вызывать ее деформацию. Из-за нарушения ферментативной функции часть пищеварительных ферментов может пройти сквозь клетки паренхимы поджелудочной и вызвать отравление организма. При этом пациент испытывает боли слева под грудиной, тошноту, нередко сопровождающуюся рвотой. Наблюдается учащенный пульс и пониженное артериальное давление. Такое состояние, как правило, требует госпитализации.
При этом пациент испытывает боли слева под грудиной, тошноту, нередко сопровождающуюся рвотой. Наблюдается учащенный пульс и пониженное артериальное давление. Такое состояние, как правило, требует госпитализации.
Начальный этап хронического панкреатита опровождается появлением отеков и кровоизлияниями в тканях железы. Затем наступает атрофия, железа уменьшается в размере, происходит разрастание соединительной ткани, а ферментообразующие клетки перестают вырабатывать пищеварительные ферменты. Фиброз также сопровождается вытеснением здоровых клеток ПЖ и замещением их соединительной тканью. Производство гормонов и ферментов прекращается. На начальном этапе симптомы скудные и часто схожи с признаками воспаления поджелудочной железы. Появляются умеренные диффузные изменения поджелудочной железы.
О липоматозе
Замена нормальных клеток органа жировой тканью называется липоматоз. Симптоматика ДИПЖ при липоматозе зависит от его объема. При незначительных изменениях ДИ патология может не заявлять о себе, однако в более серьезных случаях организм начинает постепенно испытывать дефицит гормонов и ферментов.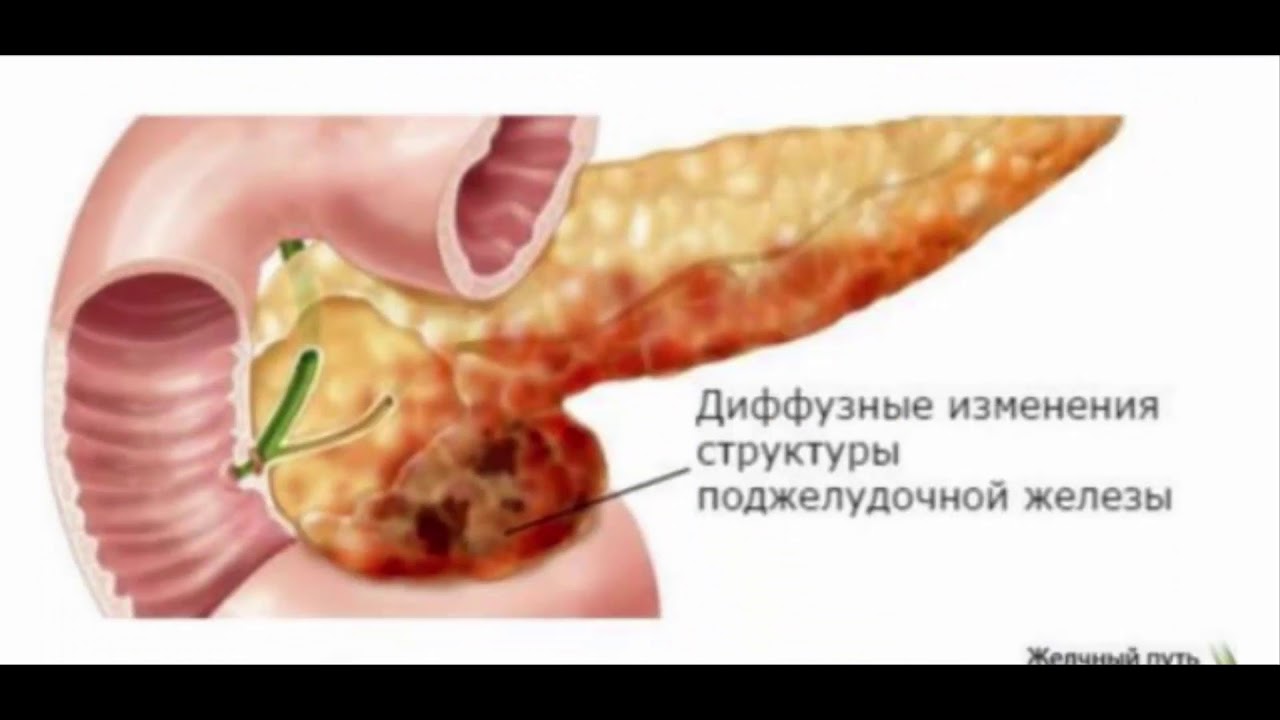 Разрастание липоидной ткани приводит к сжатию паренхимы и, как следствие, нарушению функционирования поджелудочной и появлению болевого синдрома. Это диффузные изменения поджелудочной железы по типу липоматоза.
Разрастание липоидной ткани приводит к сжатию паренхимы и, как следствие, нарушению функционирования поджелудочной и появлению болевого синдрома. Это диффузные изменения поджелудочной железы по типу липоматоза.
К полым органам относятся: желудок, мочевой и желчный пузыри. Органы, состоящие из паренхимы (железистой ткани): поджелудочная железа, селезенка, печень и др. Основная функция паренхимы ПЖ – выработка ферментов и гормонов.
При сахарном диабете, хроническом панкреатите или остром панкреатите часто бывают изменения.
На УЗИ отмечается повышение эхогенности железистой ткани, это происходит вследствие воспалительного процесса и тогда, когда огрубевает соединительная ткань (фиброз), что и приводит к росту плотности. Причиной этой аномалии является дисбаланс в обмене веществ. Еще одной причиной повышения эхогенности является лимфоматоз (замена паренхимы жировыми клетками).
Отечность железы может возникнуть вследствие панкреатита, за счет чего плотность паренхимы изменяется и, как следствие, эхогенная реакция меняется тоже.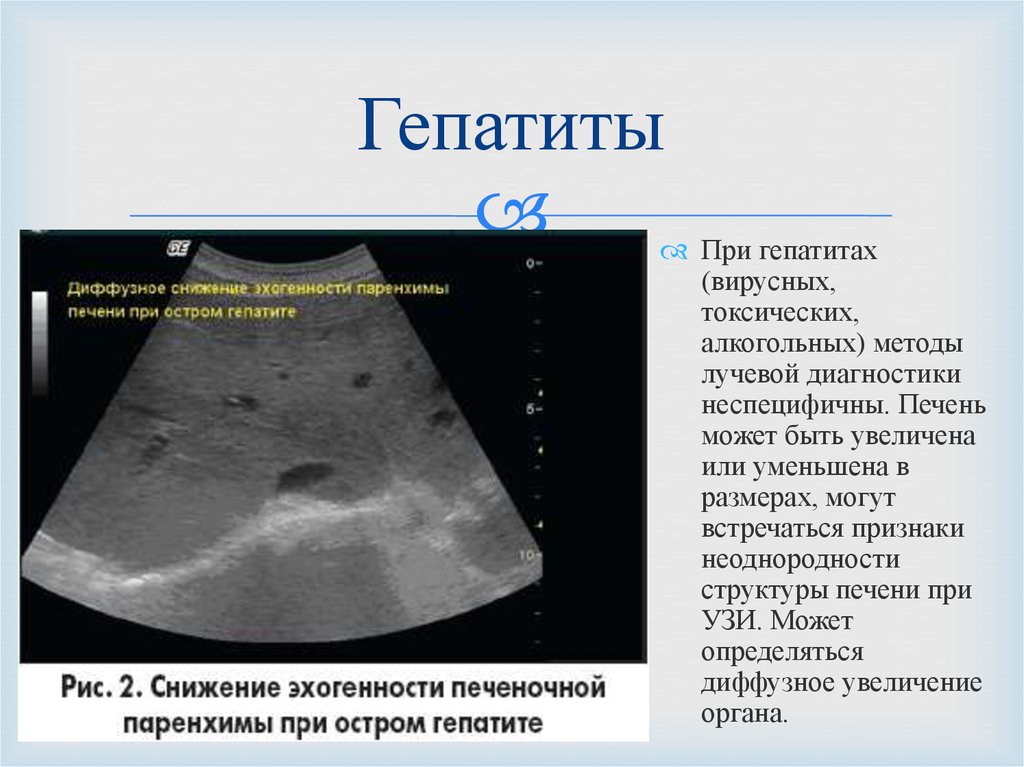
Как отражаются на состоянии органов диффузные изменения паренхимы печени и поджелудочной железы?
Изменения структуры
Структура паренхимы может быть однородной и мелкозернистой. Немного повышенная зернистость также не является большим отклонением. В совокупности увеличение зернистости говорит об имеющемся воспалении и дистрофических изменениях в железе, связанных с неправильным питанием.
Здоровая паренхима поджелудочной железы напоминает эхоструктуру печени, такая же однородная и мелкозернистая. Возрастные изменения эхогенности структуры железы свидетельствуют о развивающемся липоматозе, что часто связано с возникновением диабета. Признаки диффузных изменений поджелудочной железы могут быть очень информативными.
Реактивные ДИПЖ
Это ее вторичные изменения, ответная реакция на патологию в соседних органах пищеварения, тесно связанных с ней. Особенно часто ДИ железы возникают из-за проблем с печенью и желчевыводящими путями, так как наиболее тесно взаимодействует с этими органами. При ультразвуковом исследовании реактивные эхопризнаки диффузных изменений поджелудочной железы напоминают острый панкреатит, поскольку чаще всего являются его вторичным следствием.
При ультразвуковом исследовании реактивные эхопризнаки диффузных изменений поджелудочной железы напоминают острый панкреатит, поскольку чаще всего являются его вторичным следствием.
Фиброзные ДИПЖ
Фиброзные ДИ представляют собой рубцевание в железе соединительной ткани, распространяющееся по клеткам ткани. Причинами этого процесса часто являются:
1) Нарушение обмена веществ.
2) Алкогольные отравления.
3) Вирусные поражения.
4) Воспалительные процессы.
Причем поражения, вызванные вирусами, касаются всей гепатобилиарной системы, а не одной ПЖ. На УЗИ диффузные изменения поджелудочной железы обладают высокой эхогенностью и плотностью. Наличие диффузнофиброзных изменений может указывать на имеющуюся доброкачественную опухоль железистой ткани – фиброму, разрастание которой может сдавливать железу и причинять болевые ощущения.
В зависимости от локализации фибромы будут присутствовать разные симптомы. Например, при нахождении ее в головке ПЖ происходит пережатие проточного протока, и возникает симптом желтухи. Если опухоль давит на двенадцатиперстную кишку, возникают тошнота, рвота и другие симптомы, требующие дифференциации с кишечной непроходимостью. Какие еще бывают эхопризнаки диффузных изменений поджелудочной железы?
Если опухоль давит на двенадцатиперстную кишку, возникают тошнота, рвота и другие симптомы, требующие дифференциации с кишечной непроходимостью. Какие еще бывают эхопризнаки диффузных изменений поджелудочной железы?
Дистрофические ДИПЖ
Происходит замена здоровых железистых клеток жировыми тканями, неспособными выполнять ферментативную функцию поджелудочной железы, что ведет к гипофункции железы. Для липодистрофии, занимающей менее половины объема всей железы, применяется смешанное медикаментозное лечение в совокупности с диетой. Если поражение охватывает больше половины органа и его работа нарушена, показано хирургическое вмешательство. Диффузные изменения паренхимы печени и поджелудочной железы в некоторых случаях бывают опасными для жизни.
В строении данного секреторного органа различают три элемента: тело, головку и хвост, имеющий грушевидную форму и прилегающий к селезенке. В норме его ширина 2-3 см. Через всю железу проходит выводной проток длиной примерно 15 см. Закупорка печеночной вены может привести к ДИ хвоста ПЖ, симптомами этого является то, что данная часть уплотняется.
Закупорка печеночной вены может привести к ДИ хвоста ПЖ, симптомами этого является то, что данная часть уплотняется.
Примерно четвертая часть всех болезней поджелудочной железы связана с диффузными изменениями хвоста. В случае незначительных поражений хвоста лечат консервативными методами. В случае глубоких поражений показано удаление хвоста с последующим перекрытием кровеносных сосудов.
Как выявляются диффузные изменения печени и поджелудочной железы?
Диагностика
Определяются ДИПЖ посредством ультразвукового исследования. На УЗИ выявляется то, что плотность и структура ткани изменяются, определяются очаги воспалений.
Но для постановки диагноза этого недостаточно. Для подтверждения ДИ производят биохимическое исследование крови, эндоскопию железы. Очень важно грамотно собрать анамнез у больного (опрос о наличии жалоб), а также провести дополнительные инструментальные исследования и пальпацию.
Общую картину дополняют общий анализ крови, мочи, эндоскопия органов ЖКТ, копрограмма и т.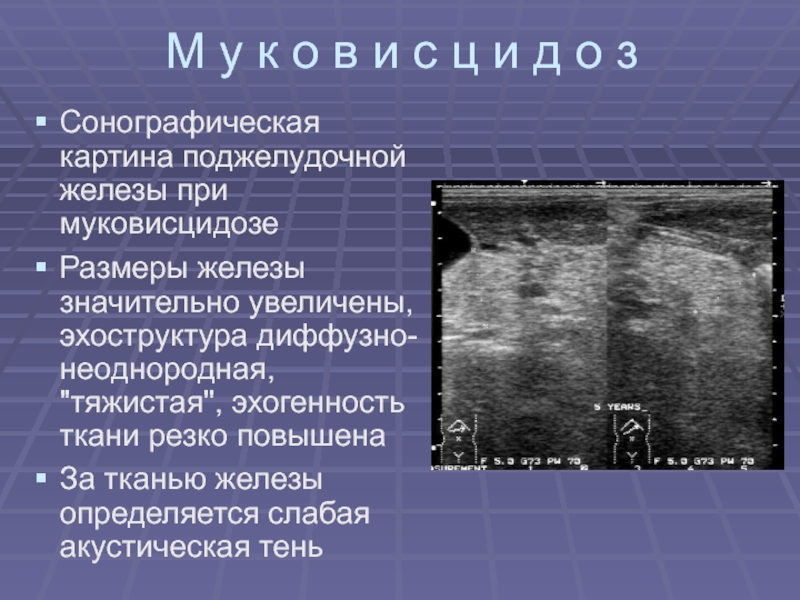 д. Ферменты поджелудочной железы и глюкоза в крови, а также ингибитор по отношению к трипсину играют немаловажную роль.
д. Ферменты поджелудочной железы и глюкоза в крови, а также ингибитор по отношению к трипсину играют немаловажную роль.
С помощью УЗИ определяется размер железы и ее протоки, выявляются новообразования и уплотнения. Для уточнения диагноза показаны: компьютерная томография и ЭРХПГ, позволяющие более точно выявить причины возникших в тканях ферментообразующего органа изменений. Наиболее явно проявляются диффузные изменения поджелудочной железы по типу липоматоза.
Профилактика
Процесс развития ДИ в поджелудочной железе, печени и других органах можно и замедлить. Приведем некоторые правила:
1) Необходимо полностью отказаться от алкоголя.
2) Соблюдать диету, пищу принимать небольшими порциями, но часто.
3) Свести к минимуму употребление жирной пищи.
4) Отказаться от консервированных продуктов.
5) Употреблять свежевыжатые соки и пить травяные чаи.
Не следует опускать руки, если вам поставили диагноз ДИПЖ. Просто стоит пройти необходимые исследования и в дальнейшем внимательно прислушиваться к своему организму, следить за здоровьем таких важнейших органов, как печень и поджелудочная железа. Диффузные изменения, что это и каковы методы лечения, мы рассмотрели в статье.
Диффузные изменения, что это и каковы методы лечения, мы рассмотрели в статье.
Панкреатит. Диффузные изменения поджелудочной железы
Содержание этой страницы:
При УЗИ обнаружены диффузные изменения поджелудочной железы и это пугает? О чем говорят диффузные изменения поджелудочной железы и на сколько это опасно для здоровья вы узнаете, прочитав эту статью.
Что такое поджелудочная железа, где находится и какие функции в организме выполняет вы можете прочитать здесь >>
Диффузные изменения поджелудочной железы
УЗИ — это обследование с помощью ультразвуковых волн.
При УЗИ поджелудочной железы определяются размеры, форма и контуры органа, однородность паренхимы, присутствие каких-либо образований. Но определить – это кисты, камни, опухоли или что иное позволят дополнительные исследования. Узи – необходимое, но не достаточное обследование в данном случае. Кроме того, газы, находящиеся в кишечнике, затрудняют интерпретацию результатов.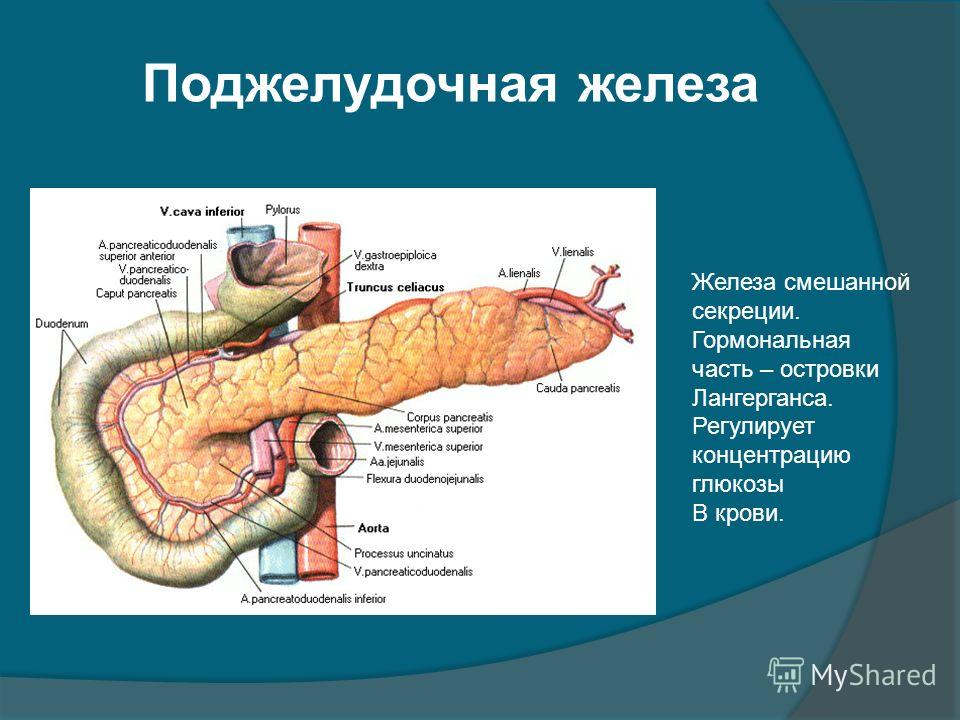
Подробнее об исследовании поджелудочной железы – здесь >>
Вы должны знать:
- Диффузные изменения поджелудочной железы — это не диагноз, т.е. не заболевание, которое необходимо лечить. Это отклонения от нормы в железе, вызванные какими-либо факторами или воздействиями. Это информация для врача.
- Врач, собрав воедино жалобы пациента, данные УЗИ — диффузные изменения поджелудочной железы, результаты клинических и биохимических анализов и другие данные, ставит правильный диагноз (например, реактивный панкреатит или хронический панкреатит) и дает рекомендации по лечению, питанию и образу жизни.
- Поскольку речь идет о диффузных изменениях в поджелудочной железе, то хочу в какой- то степени успокоить, это данное заключение УЗИ говорит о том, что имеются диффузные, т.е равномерно распределенные изменения, но нет самого неприятного — опухоли, камней, кист.
Об этом подробнее:
1. Поджелудочная железа выполняет внутрисекреторную (эндокринную) функцию, вырабатывая фермент инсулин, который регулирует уровень сахара в крови и внешнесекреторную (экзокринную) функцию, вырабатывая ферменты трипсин, липаза, амилаза, лактаза и другие ферменты поджелудочной железы, которые расщепляют белки, жиры и углеводы пищи.
Поджелудочная железа выполняет внутрисекреторную (эндокринную) функцию, вырабатывая фермент инсулин, который регулирует уровень сахара в крови и внешнесекреторную (экзокринную) функцию, вырабатывая ферменты трипсин, липаза, амилаза, лактаза и другие ферменты поджелудочной железы, которые расщепляют белки, жиры и углеводы пищи.
Если в организме имеются нарушения функций, то при ультразвуковой диагностике (УЗИ) будут наблюдаться диффузные изменения поджелудочной железы (паренхимы поджелудочной железы).
Рекомендации:
- Если нарушение эндокринной функции, то это ведет к развитию сахарного диабета. Лечится основное заболевание сахарный диабет. Диффузные изменения поджелудочной железы, в данном случае, это следствие основного заболевания.
- Если нарушения экзокринной функции, то применяется заместительная терапия, лечение назначается врачом гастроэнтерологом после обследования.
2. Вкусовые пристрастия к жирной, острой,соленой пище, к алкоголю вызывает увеличенную нагрузку на поджелудочную железу, печень, желчный пузырь. В результате органы пищеварения дают сбои и наблюдаются диффузные изменения поджелудочной железы.
В результате органы пищеварения дают сбои и наблюдаются диффузные изменения поджелудочной железы.
Рекомендации: Пересмотрите свою диету. В противном случае такое питание может привести к воспалению поджелудочной железы, к панкреатиту.
Диффузные изменения поджелудочной железы и панкреатит
Различные заболевания поджелудочной железы вызывают различные диффузные изменения поджелудочной железы. Например, при остром панкреатите, по данным УЗИ, регистрируется увеличение размеров самой железы, диффузные изменения пониженной плотности и пониженной эхогенности, т.е. снижена способность ткани отражать звук, по-видимому из-за острого воспаления.
При хроническом панкреатите размеры железы в норме, но диффузные изменения пониженной плотности и эхогенности.
Для того, чтобы достоверно поставить диагноз — панкреатит, помимо УЗИ требуется провести дополнительное обследование больного. Подробнее об этом Вы можете прочитать в статье «Диагностика панкреатита»
Рекомендации: Лечение панкреатита проводится под наблюдением врача гастроэнтеролога. При хроническом панкреатите в основе лечения находится диета. Для хронического панкреатита вне стадии обострения диета №5п. Подробнее о диете №5п читайте рубрику «Диета при панкреатите» и примерное меню при панкреатите
При хроническом панкреатите в основе лечения находится диета. Для хронического панкреатита вне стадии обострения диета №5п. Подробнее о диете №5п читайте рубрику «Диета при панкреатите» и примерное меню при панкреатите
Острый панкреатит лечится в стационаре.
Диффузные изменения поджелудочной железы при липоматозе и фиброзе поджелудочной железы
Липоматоз поджелудочной железы — это частичное замещение ткани органа жиром. Липоматоз поджелудочной железы наблюдается у больных диабетом и пожилых людей. Регистрируются диффузные изменения поджелудочной железы, повышенная эхогенность, размер поджелудочной в норме.
Фиброз — это уплотнение соединительных тканей (рубцы), проявляющееся,как правило, после воспалительных процессов. При фиброзе поджелудочной железы, по данным УЗИ, регистрируется уменьшение размеров самой железы или норма, диффузные изменения повышенной плотности и повышенной эхогенности. Фиброз поджелудочной железы возникает как последствие воспалительных процессов в железе или как результат нарушения процессов обмена.
В заключение: Диффузные изменения в поджелудочной железе может быть следствием хронических воспалительных процессов, изменениями связанными с возрастом – склеротические изменения, жировая инфильтрация.
Диагноз ставит только врач на основе всестороннего обследования. Диффузные изменения поджелудочной железы — это только результат УЗИ, который требует уточнения природы этих изменений, т.е. дополнительных исследований.
Диффузные изменения поджелудочной железы: признаки и лечение
Выявляются такие проблемы при плохом аппетите, горечи во рту, тошноте, отрыжке, газах и боли в животе. Выслушав жалобы, опытный врач поинтересуется: нет ли еще страха высоты? В ответ на недоумение он пояснит: состояние поджелудочной железы влияет на высшую нервную деятельность человека, направит и посоветует правильно подготовиться к УЗИ. Если заключение содержит указание на диффузные (рассеянные) изменения поджелудочной железы, это означает фиксацию относительной структурной равномерности органа при ультразвуковом исследовании.
Что такое диффузные изменения поджелудочной железы и их признаки
Медицина трактует это как не заболевание, а факт, наблюдаемый на УЗИ. Где находится поджелудочная железа у человека? Она расположена за желудком у задней стенки брюшной полости, частично – в левом подреберье. Орган выполняет внешнесекреторную функцию и синтезирует гормоны. Диффузные изменения железы характеризуются через понижение или повышение эхогенности – показатель отражения ультразвука при определенной плотности органа. На ранних стадиях выявляются:
- диффузно неоднородная структура;
- неровность краев;
- извилистость протоки.
Диффузные изменения паренхимы поджелудочной железы
Разрушенная ткань органа способна замещаться рубцами, жировыми клетками. Паренхима – совокупность основных функционирующих элементов железы, изменения в которых влияют на ее плотность. Наследственность может обернуться проблемами у ребенка. Причина заболевания поджелудочной железы кроется в уплотнении органа. При таком эхопризнаке его функция нарушается. Диффузную патологию провоцируют:
Паренхима – совокупность основных функционирующих элементов железы, изменения в которых влияют на ее плотность. Наследственность может обернуться проблемами у ребенка. Причина заболевания поджелудочной железы кроется в уплотнении органа. При таком эхопризнаке его функция нарушается. Диффузную патологию провоцируют:
- небрежное питание;
- тяга к соленому, острому, жирному;
- вредные привычки;
- стрессы, нервные срывы;
- возраст;
- хронические болезни.
Умеренные диффузные изменения
В большинстве случаев неприятных симптомов такая патология не вызывает, в терапии не нуждается. Представляет собой равномерное распределение изменений по всей паренхиме. Если есть жалобы, проверяется функционирование поджелудочной железы, печени, желчного пузыря, других органов пищеварения. Они взаимосвязаны, а симптомы болезни при проблемах с этими органами схожи.
По типу липоматоза
Паренхима органа постепенно может замещаться жировыми клетками. Пока замещение держится до уровня 30%, пациент почти не ощущает неприятностей. Рост жировой ткани связан с хроническим воспалением, токсическими поражениями, травмами. Чаще наблюдается у людей в возрасте, пациентов с сахарным диабетом. Если процесс прогрессирует, это приводит к нарушениям в работе органа.
Лечение народными средствами
Рассеянная патология не представляет угрозы для жизни, но и не поддается лечению. Удалить можно лишь небольшой фрагмент органа. В остальных случаях врач назначает диету при заболеваниях поджелудочной железы, препараты для лечения симптомов болезни, заместительной терапии (включая ферменты). У народной медицины свои средства – облегчающие недуг и постепенно исцеляющие.
Овсяной кисель – средство, в котором важно сначала подготовить основу.
- В качестве закваски используют 0,5 стакана кефира, либо корочку ржаного хлеба.
- Заготовке дают перебродить 3-4 дня.
- Процеживают, настаивают 12 ч, сливают жидкость, гущу ставят в холодильник.
- Кисель – 8 ст. л. осадка с 2 стаканами воды – 5 минут томят на малом огне.
- Едят перед завтраком. Допускается добавлять молоко, сливки.
Травяной отвар с овсом готовится иначе. Измельчают, перемешивают ингредиенты: 4 части очитка пурпурного, 5 частей корня фенхеля, 4 части золототысячника, 1 часть полыни лимонной, 6 частей овса молочной спелости. Как готовят и употребляют:
- На неполную ст. л растений берут 0,5 л кипятка.
- 2 минуты томят на медленном огне. Затем 1 час настаивают.
- Пьют по 50 мл перед завтраком, обедом и ужином.
Настой с шалфеем приготовить просто:
- Смешивают 3 ч.
 л. календулы, 2 ч. л. шалфея, 1 ч. л. железняка.
л. календулы, 2 ч. л. шалфея, 1 ч. л. железняка. - Заливают смесь стаканом кипятка.
- Настаивают, процеживают. Пьют порциями до 0,5 стакана дважды в день.
Видео: что означают эхографические признаки диффузных изменений поджелудочной железы
Повышение эхогенности свидетельствует о воспалительном процессе, либо частичном замещении паренхимы органа. Слепые пятна при исследовании с большой долей вероятности указывают на кровоизлияние или некроз железы. Понижение эхогенности – на возможное расширение протоки. Как болит поджелудочная железа? Ноющие или волновые болевые ощущения могут не сосредотачиваться в одном месте, отдавать в спину. Посмотрите видео, чтобы не стать жертвой приступов, которые могут долго не отпускать.
Диффузные изменения поджелудочной железы, хронический панкреатит, выявленные при УЗИ Смотреть видео
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Диффузные изменения паренхимы печени и поджелудочной железы: признаки и лечение
Вкратце: Диффузные изменения печени — это патологические изменения в ткани печени. Выявляютя обычно во время УЗИ. Если изменения умеренные, то больному назначается пожизненный приём лекарств и лечебная диета. В случае запущенной болезни необходимо незамедлительно начать лечение.
Эту статью проверил и отредактировал кандидат медицинских наук врач-токсиколог Станислав Радченко.
Что такое диффузные изменения печени и других паренхиматозных органов
Диффузно неоднородная печень — это печень, в которой появились диффузные изменения.
Диффузные изменения паренхимы (эпителиальной ткани) печени выявляются при ультразвуковом исследовании. При их выраженной форме можно говорить о наличии в организме патологического процесса. В такой ситуации для постановки и (или) подтверждения диагноза требуется комплексное клиническое обследование. Аномалии характеризуются изменением печёночных тканей, которые могут возникнуть вследствие как лёгких, так и тяжёлых нарушений работы печени.
При диффузных изменениях паренхимы печени формируется деформация или истончение стенок самой паренхимы или близлежащих тканей, происходит нарушение целостности и нормального функционирования печени. Врачами принято разделять склеротический, дистрофический и фиброзный вид изменения структуры печени. Такую классификацию определяют структурные изменения в клетках органа, и требуется правильная диагностика фиброза для последующего успешного лечения.
Обнаружив диффузные изменения паренхимы печени, необходимо провести дополнительные исследования (всех органов брюшной полости) для выявления стадии процесса.
Причины
Иногда такие проявления обусловлены серьёзными прогрессирующими заболеваниями. Диффузные изменения паренхимы печени могут быть вызваны такими причинами:
- Чрезмерное количество жировой прослойки в органах.
- Любая форма и стадия гепатита.
- Аутоиммунный процесс в печени.
- Цирроз.
- Резкое уменьшение или увеличение массы тела.
- Продолжительный курс антибактериальных средств.
- Алкоголизация.
Совет заболевшему от врача-гастроэнтеролога Даниэлы Пургиной, эксперта сайта Похмелье.рф.
При наличии избыточной массы тела необходимо в первую очередь похудеть. Потому что диффузные изменения в паренхиме печени и поджелудочной железы могут быть связаны с отложением жира в паренхиме этих органов.
Необходимо знать о том, что очаговые или диффузные изменения паренхимы печени и поджелудочной железы могут быть обусловлены пагубными привычками, частыми вирусными инфекциями, несбалансированным рационом и загрязнённой окружающей средой. Фактором, провоцирующим изменения паренхимы печени, может быть наследственность. Поверхностный осмотр не даёт полной картины, на основании которой можно поставить точный диагноз, поэтому следует проходить полное обследование со сдачей всех необходимых анализов.
Фактором, провоцирующим изменения паренхимы печени, может быть наследственность. Поверхностный осмотр не даёт полной картины, на основании которой можно поставить точный диагноз, поэтому следует проходить полное обследование со сдачей всех необходимых анализов.
К фиброзу могут приводить гепатиты, цирроз и т.д. Рассмотреть в полном размере
Важно знать, что диффузные изменения печени могут формироваться не только у взрослого человека, но и у ребёнка, если:
Признаки диффузных изменений печени
Обычно степень и наличие изменений паренхимы печени выявляется в ходе проведения исследования ультразвуком.
Признаки, указывающие на острую патологию при диффузных изменениях печени:
Диффузные изменения печени определяются способом ультразвукового исследования. Заболевание может возникнуть из-за патологических процессов в самой печени, а также при аномалиях вне органа: например, уплотнение может появиться при сахарном диабете. При этом печень увеличится в размере, повысится эхогенность (способность отражать звук) её поверхности, структура будет неоднородной и зернистой. Если говорить о выраженных симптомах при появлении в организме такой аномалии, то они проявляются крайне редко.
При этом печень увеличится в размере, повысится эхогенность (способность отражать звук) её поверхности, структура будет неоднородной и зернистой. Если говорить о выраженных симптомах при появлении в организме такой аномалии, то они проявляются крайне редко.
Самые распространенные признаки фиброза:
- тяжесть в правом боку после употребления жареной или жирной пищи,
- горьковатый привкус во рту после пробуждения,
- повышенная утомляемость при небольших нагрузках,
- тошнота,
- сильные головные боли,
- раздражительность, резкие перепады настроения.
Самыми яркими признаками диффузных изменений паренхимы печени являются желтизна языка, глаз, кожных покровов (паренхиматозная желтуха), боли в правом подреберье.
Все эти признаки фиброза должны быть тревожным сигналом о возможных патологических процессах в организме и требуют обращения к врачу.
Какие возможны изменения в паренхиме?
Диффузные изменения паренхимы печени и поджелудочной железы отмечаются довольно часто.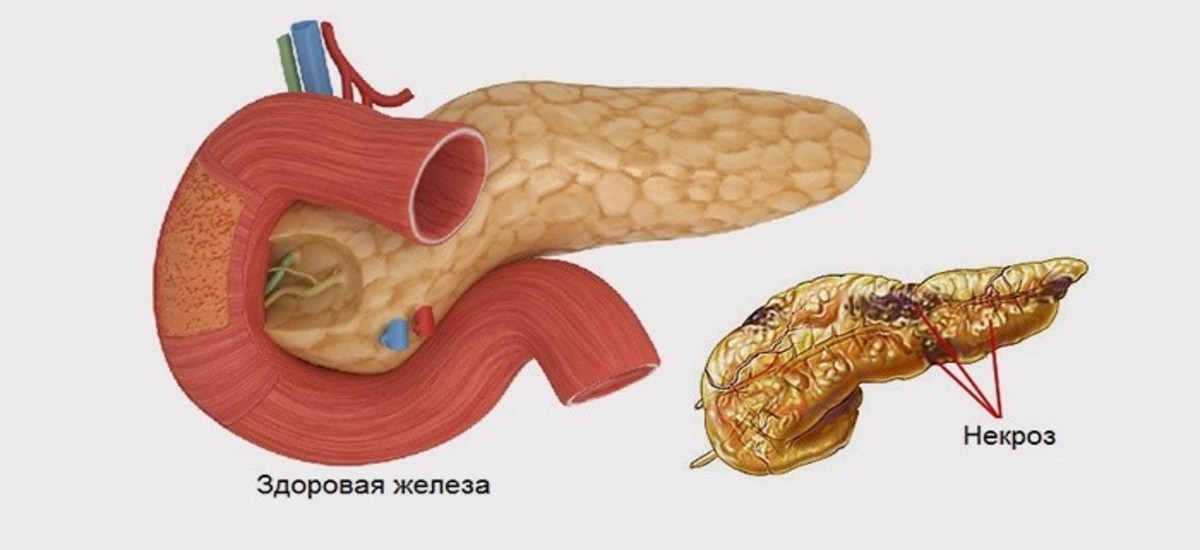 Эти два органа непарные, их образуют ткани (полость внутри отсутствует). Органы пищеварительной системы соединяют протоки, поэтому очень часто при сбоях в работе одного органа другой тоже страдает (например, из-за проблем с поджелудочной может развиться реактивный гепатит). Такие изменения проявляются вследствие первичных и вторичных метаболических нарушений, сосудистой патологии, хронических или острых инфекционных процессов.
Эти два органа непарные, их образуют ткани (полость внутри отсутствует). Органы пищеварительной системы соединяют протоки, поэтому очень часто при сбоях в работе одного органа другой тоже страдает (например, из-за проблем с поджелудочной может развиться реактивный гепатит). Такие изменения проявляются вследствие первичных и вторичных метаболических нарушений, сосудистой патологии, хронических или острых инфекционных процессов.
Эксперт сайта Похмелье.рф, врач-гастроэнтеролог Даниэла Пургина развеивает типичное заблуждение.
Пациенты могут подумать, что диффузные изменения поджелудочной железы — это панкреатит. А вот и нет. Сами по себе диффузные изменения поджелудочной железы ни о чём не говорят. Для того, чтобы утверждать, что эти изменения возникли из-за панкреатита, необходимо наличие симптомов панкреатита, а также изменения в лабораторных анализах: повышение амилазы панкреатической в крови, повышение диастазы мочи, снижение амилазы кала, наличие нейтрального жира и/или жирных кислот в большом количестве в копрограмме.
Нарушения работы печени заметны при наличии таких признаков, как:
- желтизна глазных склер, кожных покровов (паренхиматозная желтуха),
- тёмный цвет мочи,
- светлый оттенок кала.
Зуд кожных покровов при сбоях в нормальном функционировании печени бывает обусловлен большим количеством желчных пигментов или бета-2-микроглобулина в крови. Ткани поджелудочной меняются из-за различных факторов: например, отёчности, избытка жировой ткани, разрастания патологических тканей, возникновения рубцов на них.
Что касается диффузных изменений в печени и почках, то такое явление может регистрироваться после пройденного ультразвукового исследования и указывает на врождённые или приобретённые состояния, при которых может меняться структура органа и его тканей.
При таком процессе может утолщаться паренхима печени, в почках скапливаться жидкость, возникать гнойные воспалительные процессы или тромбозы. Иногда ткани почек меняются из-за присутствия в них камней или фрагментов песка в большом количестве.
Изменения в печени и селезёнке касаются всего органа. Селезёнка ответственна за нормальную циркуляцию крови и насыщенный кровоток, при любых заболеваниях этого органа возникает общее недомогание, отсутствует аппетит, появляются частые бессонницы. Если селезёнка нарушается, человек ощущает боль и дискомфорт, чувство давления (если орган увеличен в размерах). Диффузные изменения селезёнки также могут быть установлены с помощью УЗИ.
Профилактика фиброза традиционно заключается в:
- правильном питании,
- ведении здорового образа жизни,
- своевременном лечении заболеваний, могущих приводить к фиброзу.
Если диффузные изменения печени проявляются умеренно, то назначается пожизненный приём необходимых препаратов и лечебная диета. В случае запущенной болезни необходимо незамедлительно начать лечение.
Выявление любой степени фиброза говорит о том, что печёночные ткани подверглись изменениям. Как уже говорилось, эти изменения могут указывать как на начальные стадии какого-либо патологического процесса, так и на течение тяжёлого заболевания. Поэтому нужно, помимо УЗИ, проводить дополнительные диагностические мероприятия (например, лабораторные и гистологические исследования), позволяющие определить степень фиброза и поражения печени.
Поэтому нужно, помимо УЗИ, проводить дополнительные диагностические мероприятия (например, лабораторные и гистологические исследования), позволяющие определить степень фиброза и поражения печени.
История из практики врача-гастроэнтеролога Даниэлы Пургиной, эксперта сайта Похмелье.рф.
Тут даже не один случай, а множество случаев, когда перепуганные результатами ультразвукового исследования пациенты думали, что у них панкреатит или цирроз. Эти изменения должны оцениваться в совокупности с жалобами и результатами анализов.
Разновидности недуга
Даже незначительные изменения в паренхиме могут сопровождаться нарушениями в работе поджелудочной железы. Если такая патология является следствием любого вида гепатита, печень не выполняет антитоксическую функцию. Если при наличии этой проблемы употребляется алкоголь или наркотики, исход может быть летальным.
Умеренные диффузные изменения печени образуются под влиянием внешних факторов. Это могут быть:
Это могут быть:
- отравление,
- нездоровое питание,
- вирусные инфекции, не связанные с прямым поражением гепатоцитов.
Если появляются соответствующие симптомы, рекомендовано перейти на печёночную диету: убрать из рациона солёные, жирные, острые блюда, а также продукты с высоким содержанием трудноусвояемого белка. В зависимости от конкретного диагноза может быть рекомендован курс противовирусных средств и (или) гепатопротекторы. Если при УЗИ обнаружены умеренные диффузные изменения, то могут быть назначены поливитамины или витамины B1 и B6.
При диффузных изменениях паренхимы печени важны здоровое питание и умеренные физические нагрузки.
Выраженные диффузные изменения печени характеризуются отёчностью паренхимы. Такой вид патологического процесса наблюдается при сахарном диабете, избыточной массе тела, любом виде гепатита, злокачественного или доброкачественного новообразования. Он может быть спровоцирован паразитами или вирусами, нездоровым питанием, алкоголизацией. Лечение назначают после установления первопричины, по которой появилась патология.
Лечение назначают после установления первопричины, по которой появилась патология.
Изменения в паренхиме у новорождённого ребенка могут формироваться:
- после перенесённого беременной гепатита
- или по причине врождённых патологий;
- также иногда они отмечаются после длительного приёма антибиотиков, потому что эти препараты агрессивно влияют на микрофлору кишечника либо печёночную ткань малыша.
Лечение
- Так как диффузные изменения в органе возникают вследствие каких-либо заболеваний, то вначале выясняется их причина, и лечение начинают с её устранения.
- Врачи назначают лекарства в зависимости от причин заболевания.
- Рекомендуется отказаться от вредных привычек, в первую очередь — от алкоголя и курения.
- Разумное питание и умеренные физические нагрузки благоприятны для восстановления структуры печени.
Диета основана на отказе от жирных, солёных, острых блюд. Нужно избегать копчёных изделий и свежей выпечки. Рекомендуется употреблять творог, фрукты, кисломолочные продукты, овощные бульоны, изредка — отварную рыбу.
Рекомендуется употреблять творог, фрукты, кисломолочные продукты, овощные бульоны, изредка — отварную рыбу.
Эксперт сайта Похмелье.рф, врач-гастроэнтеролог Даниэла Пургина предупреждает от типичной ошибки.
Типичная ошибка — лечить диффузные изменения печени и поджелудочной железы. Это изменения структуры органа, и они не поддаются медикаментозному лечению.
Для профилактики диффузных поражений печени следует:
- проходить профилактические осмотры,
- вести здоровый образ жизни,
- вовремя лечить сопутствующие заболевания.
Вы можете задать вопрос врачу-гепатологу в комментариях. Спрашивайте, не стесняйтесь!
Статья опубликована: 2019-01-01
Статья обновлялась в последний раз: 23.07.2019
Не нашли то, что искали?
Бесплатный путеводитель по знаниям
Подпишитесь на рассылку. Мы будем вам рассказывать, как пить и закусывать, чтобы не навредить здоровью. Лучшие советы от экспертов сайта, который читают больше 200 000 человек каждый месяц. Прекращайте портить здоровье и присоединяйтесь!
Мы будем вам рассказывать, как пить и закусывать, чтобы не навредить здоровью. Лучшие советы от экспертов сайта, который читают больше 200 000 человек каждый месяц. Прекращайте портить здоровье и присоединяйтесь!
Эхографические характеристики больных с наследственными заболеваниями поджелудочной железы Текст научной статьи по специальности «Клиническая медицина»
УДК: 616.37-008.64-002-073.43
ЭХОГРАФИЧЕСКИЕ ХАРАКТЕРИСТИКИ БОЛЬНЫХ С НАСЛЕДСТВЕННЫМИ ЗАБОЛЕВАНИЯМИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
В статье представлено описание УЗ-характеристик больных с проявлениями экзокринной недостаточности поджелудочной железы и симптомами панкреатита. Приведено описание выявленных изменений поджелудочной железы и гепатобилиарной системы при различных нозологических формах наследственной патологии. Рассмотрен вопрос взаимосвязи панкреатической дисфункции и энергетического дефицита. Предложены направления патогенетической терапии обнаруженных метаболических нарушений.
Предложены направления патогенетической терапии обнаруженных метаболических нарушений.
Ключевые слова: ультразвуковое исследование, поджелудочная железа, наследственная болезнь обмена, митохондриальная недостаточность.
Среди большого количества наследственных заболеваний (НЗ) встречаются изменения со стороны поджелудочной железы (ПЖ), сопровождающиеся симптомами панкреатита и экзокринной дисфункцией органа, которые нередко воспринимаются врачами как изолированные приобретенные болезни [19, 29]. Развитие хронического панкреатита (ХП) может быть проявлением желудочнокишечной манифестации НЗ. Широко известен ряд моногенных НЗ, характеризующихся врожденной гипоплазией и экзокринной недостаточностью ПЖ (муковисцидоз, синдром Швахмана-Даймонда, Шелдона-Рея) [4, 17], а среди причин, вызывающих развитие ХП уже в неонатальном периоде, определены органические ацидурии и нарушения окисления жирных кислот [5, 12]. Но отношение к поражению ПЖ, как к генетически детерминированному состоянию, еще не сформировалось среди специалистов. Не систематизированы формы ХП, развивающиеся вследствие наследственных болезней обмена (НБО). Поэтому диагностика метаболических форм панкреатитов, в основе которых находятся генетические изменения, остается в целом неразработанной, что приводит к неадекватной терапии, неэффективной реабилитации и инвалидизации больных [19]. Проблема клиникогенетических характеристик больных с проявлениями экзокринной недостаточности ПЖ и симптомами панкреатита требует дальнейшего рассмотрения, а также усовершенствования существующих подходов к диагностике и лечению заболеваний, сопровождающихся такими симптомами.
Но отношение к поражению ПЖ, как к генетически детерминированному состоянию, еще не сформировалось среди специалистов. Не систематизированы формы ХП, развивающиеся вследствие наследственных болезней обмена (НБО). Поэтому диагностика метаболических форм панкреатитов, в основе которых находятся генетические изменения, остается в целом неразработанной, что приводит к неадекватной терапии, неэффективной реабилитации и инвалидизации больных [19]. Проблема клиникогенетических характеристик больных с проявлениями экзокринной недостаточности ПЖ и симптомами панкреатита требует дальнейшего рассмотрения, а также усовершенствования существующих подходов к диагностике и лечению заболеваний, сопровождающихся такими симптомами.
Целью работы было изучение эхографических характеристик больных с наследственной патологией ПЖ.
Материал и методы исследования. Обследовано 68 больных с проявлениями экзокринной недостаточности ПЖ и симптомами панкреатита, составивших основную группу (ОГ), среди которых было 35 больных муковисцидозом (МВ) с панкреатической недостаточностью (I основная группа -ОГ1), 33 больных – с другими НЗ, сопровождающимися проявлениями ХП (II основная группа -ОГ2). Контроль (КГ) составили 31 практически здоровых пациентов без жалоб со стороны органов пищеварения [2]. Ультразвуковое исследование (УЗИ) проведено пациентам обоих групп на аппарате «А1ока» 88Б-630 натощак с частотой генерирования УЗ-волн от 3,5-5 Мгц по стандартной методике для оценки состояния ПЖ и органов гепатобилиарной системы (ГБС) – печени, желчевыводящих путей (ЖВП), желчного пузыря (ЖП).
Контроль (КГ) составили 31 практически здоровых пациентов без жалоб со стороны органов пищеварения [2]. Ультразвуковое исследование (УЗИ) проведено пациентам обоих групп на аппарате «А1ока» 88Б-630 натощак с частотой генерирования УЗ-волн от 3,5-5 Мгц по стандартной методике для оценки состояния ПЖ и органов гепатобилиарной системы (ГБС) – печени, желчевыводящих путей (ЖВП), желчного пузыря (ЖП).
Результаты исследования и их обсуждение. При проведении УЗИ ПЖ у пациентов ОГ и КГ оценивали размеры ПЖ и ее частей (головки, тела, хвоста), четкость контуров, однородность структуры, эхогенность, диаметр вирсунгова протока, наличие кист и кальцификатов. У 4 (11,4 %) пациентов из ОГ1 и у 15 пациентов из ОГ2 (45,6 %) отмечалось увеличение ПЖ, которое, как правило, сочеталось с повышением эхогенности паренхимы и ее неоднородностью вследствие чередования изо- и гиперэхогенных участков. У 11 (31,4 %) пациентов ОГ1 и 1 (3 %) пациентов ОГ2 на фоне гиперэхогенной неоднородной паренхимы по переднему контуру ПЖ определялись анэхогенные участки с беспорядочным расположением, размером от 4 до 11 мм (рис. 1), что расценивалось как кисты ПЖ [10, 16]. При проведении дифференциальной диагностики врожденных и приобретенных кист ПЖ следует помнить, что первые выстланы одним слоем одноморфных эпителиальных клеток; могут быть дермоидными, энтерокистомами, проявлениями кистозного фиброза или МВ. В 10-20 % случаев кисты ПЖ протекают бессимптомно и выявляются только при проведении инструментального исследования [16, 23]. По данным ряда авторов [14, 18] кисты ПЖ
1), что расценивалось как кисты ПЖ [10, 16]. При проведении дифференциальной диагностики врожденных и приобретенных кист ПЖ следует помнить, что первые выстланы одним слоем одноморфных эпителиальных клеток; могут быть дермоидными, энтерокистомами, проявлениями кистозного фиброза или МВ. В 10-20 % случаев кисты ПЖ протекают бессимптомно и выявляются только при проведении инструментального исследования [16, 23]. По данным ряда авторов [14, 18] кисты ПЖ
представляют собой аневреизматические расширенные участки вирсунгова протока (рис. 2). У 29 пациентов ОГ2 (87,9 %) при эхографии ПЖ были обнаружены изменения, характерные для ХП, а именно: гетерогенная структура с нечеткостью контуров и повышением эхогенности ПЖ, расширение вирсунгова протока свыше 3 мм, умеренное увеличение размеров железы (рис.З).
кнаркіу йрєсіанватер
О • * 11 5тт йг-эо. /тт
/тт
Рис. 3. ХП при нарушении окисления жирних кислот.
Рис. 4. Поражение ПЖ при ГЦУ.
Рис. 5. МВ. Эхографическая картина застоя желчи в ЖП. Рис. 6. Изменения паренхимы печени при глутаровой ацидурии.
Выявленные изменения соответствует 2-й отечно-склеротической стадии ХП (Шатихин А.И., 1980), при которой отмечаются функциональные нарушения в деятельности ПЖ, что характерно для рецидивирующего ХП [10, 13]. Увеличение всей ПЖ или ее части выявлено у 19 (57,6 %) больных ОГ2, причем чаще имело место увеличение головки ПЖ – у 10 (30,3 %), несколько реже – увеличение головки и тела – у 6 (18,2 %), еще реже – увеличение всей ПЖ – у 3 (9,1 %) больных. Неровность контуров ткани ПЖ с изменением ее эхогенности без увеличения размеров расценивались как проявление панкреатопатии [3] и определялись у 32 (91,4 %) больных
ОГ1 и у 4 (12,1 %) больных ОГ2. У 4 пациентов из ОГ2 с гомоцистинурией (ГЦУ) отмечалось повышение эхогенности, нечеткость контуров и неоднородность структуры ПЖ с участками ишемии и фиброза (рис. 4), что свидетельствовало о начальной фазе паренхиматозного ХП как следствие перенесенного ишемического панкреатита. Это соответствует литературным данным о возможном развитии панкреатита при ГЦУ [6, 27, 28].
У 4 пациентов из ОГ2 с гомоцистинурией (ГЦУ) отмечалось повышение эхогенности, нечеткость контуров и неоднородность структуры ПЖ с участками ишемии и фиброза (рис. 4), что свидетельствовало о начальной фазе паренхиматозного ХП как следствие перенесенного ишемического панкреатита. Это соответствует литературным данным о возможном развитии панкреатита при ГЦУ [6, 27, 28].
Диагностика панкреатита как проявления наследственной болезни обмена крайне важна, т.к. это позволяет проводить эффективную патогенетическую терапию. Так, например, при ГЦУ в стандартную схему лечения панкреатитов [1, 8, 13] необходимо добавлять фолиевую кислоту и витамины группы В (рибофлавин, пиридоксин), а также сузить гастроэнтерологическую диету №5 за счет исключения богатых метионином продуктов (творог, говядина и др.). Изменения в ткани ПЖ, аналогичные вышеописанным изменениям при ГЦУ, были выявлены у 4 (5,9 %) больных ОГ2 с синдромом MELAS, что можно также объяснить ишемическим генезом панкреатита с развитием повторных инсультоподобных кровоизлияний в ткани ПЖ.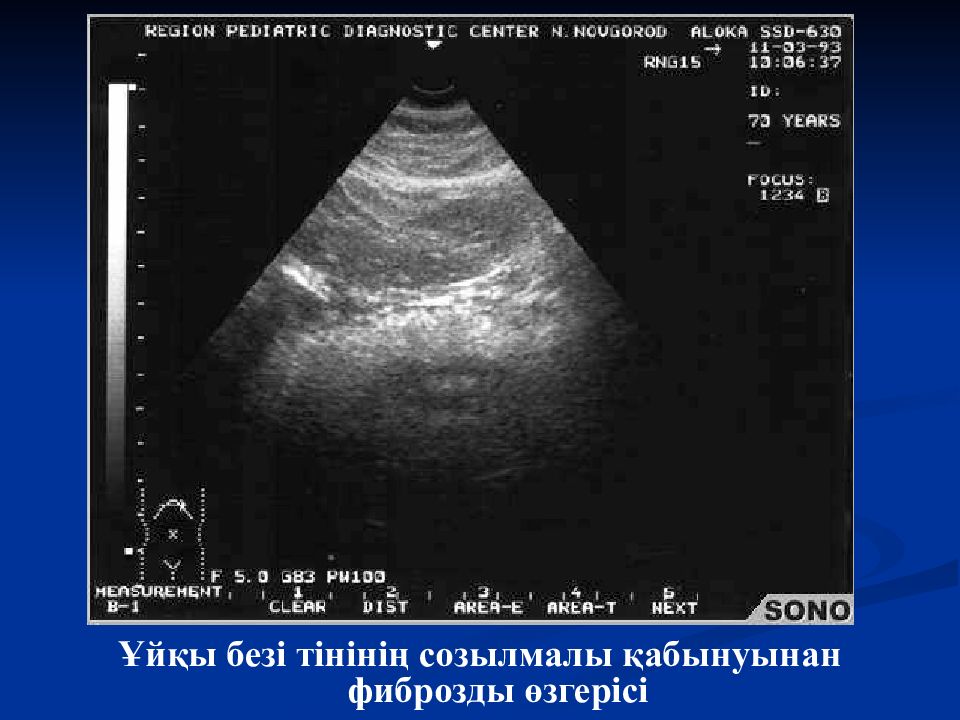 Учитывая данный синдром относится к митохондриальным заболеваниям (МТЗ), с целью профилактики обострения ХП, обусловленных микроинсультами на фоне лактат-ацидоза, в схему лечения необходимо включать препараты, улучшающие биоэнергетический обмен в клетках печени и ПЖ (коэнзим Q10, L-карнитин, кардонат, рибофлавин и др.). Коррекция биоэнергетического обмена необходима и при других формах ХП, обусловленных МТЗ (синдром Кернса-Сейра, Пирсона, MNGIE и др.). Спектр выявленных УЗ-изменений ПЖ представлен в таблице 1.
Учитывая данный синдром относится к митохондриальным заболеваниям (МТЗ), с целью профилактики обострения ХП, обусловленных микроинсультами на фоне лактат-ацидоза, в схему лечения необходимо включать препараты, улучшающие биоэнергетический обмен в клетках печени и ПЖ (коэнзим Q10, L-карнитин, кардонат, рибофлавин и др.). Коррекция биоэнергетического обмена необходима и при других формах ХП, обусловленных МТЗ (синдром Кернса-Сейра, Пирсона, MNGIE и др.). Спектр выявленных УЗ-изменений ПЖ представлен в таблице 1.
Таблица 1
Эхографические признаки поражения ПЖ.
Изменения ПЖ, выявленные при УЗИ ОГ1 ОГ2 КГ
число % число % число %
Нечеткость контура 33 94,3 31 93,9 6 19,4
Неоднородность структуры ПЖ 32 91,4 32 97 4 12,9
Повышение эхогенности 24 68,6 26 78,8 5 16,3
Увеличение размеров 4 11,4 15 45,6 – –
Дилятация вирсунгова протока 3 8,6 7 21,2 –
Участки ишемии и фиброза – – 8 24,2 – –
Кистозные изменения 11 31,4 1 3 – –
При УЗИ ГБС у 14 (42,9 %) пациентов ОГ1 и у 16 (48,5 %) ОГ2 отмечались различные изменения ЖП. У 6 (19,4 %) больных имели место конкременты размером 6 -12 мм, у 8 (24,2 %) определялся застой желчи в ЖП (рис. 5).У 19 (54,3 %) пациентов ОГ1 и 21 (63,6 %) пациентов ОГ2 при УЗИ печени наблюдались диффузные изменения ее паренхимы (рис. 6).
У 6 (19,4 %) больных имели место конкременты размером 6 -12 мм, у 8 (24,2 %) определялся застой желчи в ЖП (рис. 5).У 19 (54,3 %) пациентов ОГ1 и 21 (63,6 %) пациентов ОГ2 при УЗИ печени наблюдались диффузные изменения ее паренхимы (рис. 6).
По данным ряда авторов [15, 20, 30] у трети больных с МВ без клинических признаков цирроза печени отмечается жировая дистрофия гепатоцитов. У 4 (11,4 %) пациентов ОГ1 с МВ, наряду с увеличением печени и мелкоочаговой диффузной неоднородностью ее паренхимы, определялось увеличение размеров и гиперэхогенность паренхимы ПЖ. Такое сочетание эхопризнаков обычно наблюдается у больных сахарным диабетом (СД) [26]. Клинических подтверждений признаков так называемого «муковисцидозозависимого» СД выявлено не было, но при проведении клинико-генеалогического анализа у этих больных имело место наличие СД у родственников I степени родства, а при проведении биохимического исследования выявлена тенденция к повешенной экскреции глюкозы. Полученные данные соответствуют литературным сведениям о возможном вторичном нарушении эндокринной функции при МВ. Так, по данным Н.Ю. Каширской, у больных МВ отмечается хорошее всасывание углеводов, но метаболизм их может быть нарушен вплоть до развития СД [14, 15].
Полученные данные соответствуют литературным сведениям о возможном вторичном нарушении эндокринной функции при МВ. Так, по данным Н.Ю. Каширской, у больных МВ отмечается хорошее всасывание углеводов, но метаболизм их может быть нарушен вплоть до развития СД [14, 15].
Кроме того, обнаруженная митохондриальная недостаточность у больных ОГ также может усугублять проявления экзо- и эндокринной дисфункции ПЖ при МВ и способствовать развитию как ХП , так и СД у таких больных [9]. Недостаточное образование электролитной фракции желчи вызывает сгущение органических веществ в ней с развитием холестаза в печеночных протоках и образованием склерозированного ЖП, утолщением и уплотнением его стенок, уменьшением его размера и конкрементами в просвете пузыря [21, 22]. По данным ряда авторов, холестаз может привести к возникновению гепатита с последующим развитием фиброза и цирроза печени [23]. Считают, что очаговый билиарный фиброз является патогномоничным поражением печени при МВ [20, 30].
JKfHfcMT , culnR . ulfT . іМхт’
Рис. 7. МВ. Гепатоспленомегалия. Портальная Рис.8. Перибилиарная инфильтрация печени при
гипертензия. шндроме Кернса-Сейра.
При оценке состояния ГБС у пациентов ОГ2 мы учитывали тот факт, что у 22 (66,7 %) обследованых нами больных имело место первичное МТЗ (митохондриопатии, органические ацидурии, нарушения окисления жирных кислот), а 9 (27,3 %) развилась вторичная митохондриальная недостаточность на фоне основного заболевания. Известно, что нарушения энергетического обмена проявляюются прежде всего поражением высокоэнерготропных органов, среди которых печень, как главная лаборатория оганизма, заниамет одно из лидирующих мест [5]. Поражение печени при МТЗ характеризуются неоднородностью печеночной паренхимы (рис.8), умеренной гепатомегалией, развитием реактивного гепатита и печеночной недостаточности [7].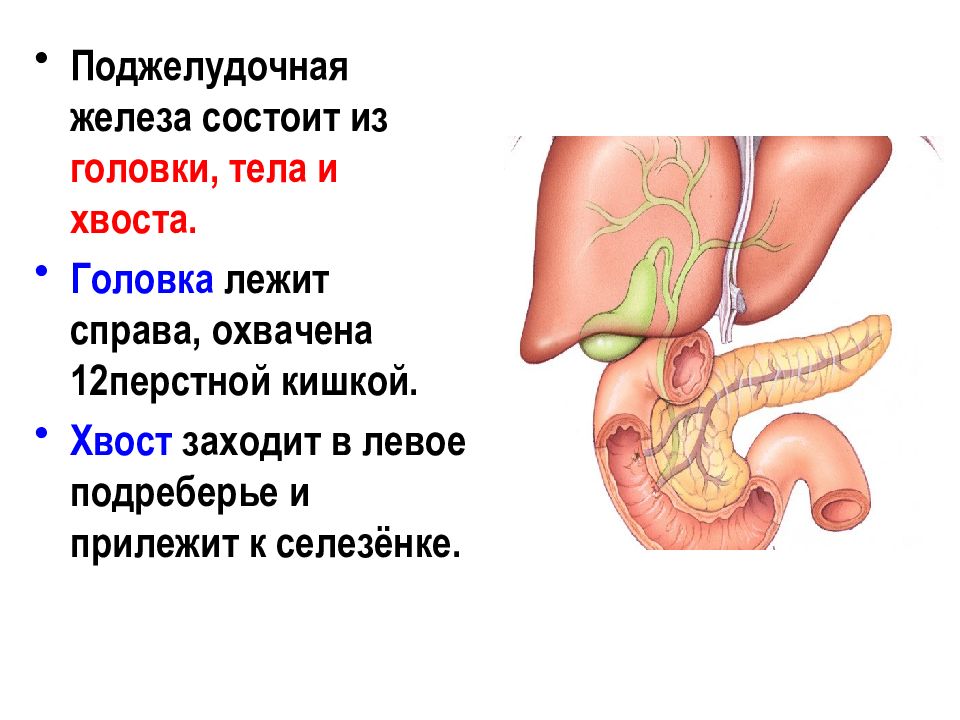 Так диффузные изменения паренхимы печени были обнаружены у 21 (63,6 %) больных ОГ2, увеличение размеров печени – у 6 (18,1 %), перибилиарная инфильтрация печени – у 5 (15,1 %), признаки реактивного гепатита – у 2 (6,1 %).
Так диффузные изменения паренхимы печени были обнаружены у 21 (63,6 %) больных ОГ2, увеличение размеров печени – у 6 (18,1 %), перибилиарная инфильтрация печени – у 5 (15,1 %), признаки реактивного гепатита – у 2 (6,1 %).
В таблице 2 представлен полный спектр выявленных нами изменений со стороны ГБС. Большинство пациентов ОГ имели различные поражения ГБС, причем наряду с явлениями холестаза которые включались в патогенез развития ХП, усугубляя проявления экзокринной недостаточности ПЖ, подключался митохондриальный компонент (первичная или вторичная митохондриальная недостаточность), что учитывалось нами при разработке индивидуального плана терапии больных.
Таблица 2
Изменения ГБС, выявленные при УЗИ ОГ1 ОГ2 КГ
число больных % число больных % число больных %
Диффузные изменения в паренхиме печени 19 54,3 21 63,6 5 16,1
Гепатомегалия 8 22,8 6 18,1 – –
Признаки жирового гепатоза 2 5,7 1 3 – –
Перибилиарная инфильтрация 9 25,7 5 15,1 1 3,2
Реактивный гепатит – – 2 6,1 – –
Деформация ЖП 10 28,6 8 27,3 4 12,9
Гипокинетичный ЖП 8 22,9 7 21,2 3 9,7
Признаки холестаза 6 17,1 4 12,1 – –
Признаки ДЖВП 5 14,3 7 21,2 4 12,9
Признаки ЖКБ 3 8,6 5 15,1 1 3,2
Оценка состояния ПЖ и ГБС при проведении абдоминальной эхографии у пациентов с проявлениями панкреатической недостаточности и симптомами ХП помогает в дифференциальной диагностике НЗ, сопровождающейся такими симптомами. Выявление определенных эхографических характеристик (например, участков ишемии в ткани ПЖ при ГЦУ и синдроме MELAS, неоднородности печеночной паренхимы при МВ и МТЗ) позволяет проводить раннюю патогенетическую терапию и эффективную реабилитацию больных с разной наследственной патологией.
И несмотря на то, что в настоящее время одну из ведущих ролей в диагностике заболеваний ПЖ играет эндоскопическая рентроградная холангиопанкратография, которую многие
гастроэнтерологи приводят в качестве «золотого стандарта», трансабдоминальное УЗИ при использовании современного оборудования в большинстве случаев остается более доступным и достаточным методом, позволяющим врачу визуализировать ПЖ и выявить не только различные формы патологии данного органа, но и дать дополнительное представление об их этиологии и внепанкреатических осложнениях.
1. Андрейчин С. М. Принципи лікування панкреатитів / С. М. Андрейчин // Вісн. наук. дослід. – 2004. – № 1. –
С. 6-9.
2. Васильєва О. В. Клініко-генетичні характеристики хворих з проявами екзокринної недостатності підшлункової залози та симптомами панкреатиту: автореф. дис. на здобуття наук. ступеня канд. мед. наук : спец. 03.00.15 / О. В. Васильєва. Харків, 2009. – 20 с.
3. Воротынцева Н. С. УЗИ органических и функциональных заболеваний желудочно-кишечного тракта / Н. С. Воротынцева // Ультразвуковая диагностика. – 1997. – № 4. – С.12-13.
4. Горовенко Н. Г. Узгоджені рекомендації щодо діагностики, лікування і профілактики муковісцидозу / Н. Г. Горовенко // Укр. пульмон. журнал. – 1999. – № 1. – С. 14-17.
5. Гречанина Е. Я. Проблемы клинической генетики / Е. Я. Гречанина. – Харьков: «КВАДРАТ». – 2003. – 420 с.
6. Гречаніна О. Я. Гомоцистінурія та панкреатит: причинно-наслідковий зв’язок / О. Я. Гречаніна, О. В. Васильєва // Ультразв. перинат. діагн. – 2007. – № 23-24. – С. 79.
7. Гречаніна Ю. Б. Клініко-генетична діагностіка мітохондропатій / Ю. Б. Гречаніна // Ультразв. перинат. діагн. – 2005. – № 18. – С. 148-163.
8. Губергриц Н. Б. Панкреатиты. Пособие для врачей / Н. Б. Губергриц. – Донецк: ООО «Лебедь», 1998. – 140 с.
9. Губергриц Н. Б. Экзо- и эндокринная функции поджелудочной железы: один шаг от дуэта до дуэли / Н. Б. Губергриц, Н. В. Беляева // Сучасна гастроентерологія. – 2006. – № 4 (30). – С. 18-30.
10. Дергачев А. И. Абдоминальная эхография: Справочник / А. И. Дергачев, П. М. Котляров. – М.: Эликс Ком, 2003. – 352 с.
11. Жан Ф. Билиарный мультинодулярный цирроз печени при муковисцидозе / Ф. Жан // Сб. ст. и тезисов. 6.й Национальный конгресс по муковисцидозу. – СПб, 2003. – 63 с.
12. Здыбская Е. П. Органические ацидурии / Е. П. Здыбская // Ультразв. перинат. діагн. – 2005. – № 18. – С. 113-148.
13. Казюлин А. Н. Хронический билиарнозависимый панкреатит / А. Н. Казюлин, Ю. А. Кучерявый. – Киев, 2006. – 48 с.
14. Каширская Н. Ю. Состояние желудочно-кишечного тракта, поджелудочной железы и гепатобилиарной системы у больных муковисцидозом: автореф. дисс. д-ра мед. наук спец. 03.00.15 / Н. Ю. Каширская. – М., 2001. – 46 с.
15. Каширская Н. Ю. Состояние системы пищеварения при муковисцидозе / Н. Ю. Каширская, Н. И. Капранов // Сб. ст. и тезисов. 6-й Национальный конгресс по муковисцидозу. – СПб, 2003. – С. 15-19.
16. Минько Б.А., Пручанский В.С., Корытова Л.И. Комплексная лучевая диагностика заболеваний поджелудочной железы. – СПб.: Гиппократ, 2001. – 136 с.
17. Озерова Л. С. Клініко-лабораторні та генетичні особливості муковісцидозу в Харківській популяції / Л. С. Озерова // Ультразв. перинат. діагн. – 2005. – № 19. – С. 60-68.
18. Ромеро Р. Пренатальная диагностика врожденных пороков развития плода / Р. Ромеро // Пер. С анг. – М.: Медицина, 1994. – 448 с.
19. Хоффманн Г. Генетические характеристики желудочно-кишечных нарушений / Г. Хоффманн, Е. Я. Гречанина, О. Я. Бабак // Ультразв. перинат. діагн. – 2005. – № 20. – С. 74-82.
20. Akata D. Hepatobiliary manifestation of cystic fibrosis in children / D. Akata // Eur. J. Radiol. – 2002. – Vol. 41. -P. 26-33.
21. Armonis A. Hepatic venous pressure measurement: an old test as a new prognostic marker in cirrhosis? / А. Armonis // Hepatology. – 1997. – Vol. 25. – P. 245-248.
22. Anderson M. CT of pancreatitis / М. Anderson, J. McGahan // The Radiologist. – 1994. – Vol. 1. – P. 275-283.
23. Buscail L. Endoscopic ultrasonography in cronic pancreatitis: a comparative prospective study with conventional ultrasonography, CT and ERCP / L. Buscail // Pancreas. – 1995. – Vol. 4. – P. 251-257.
24. Cattaneo M. Hyperhomocysteinemia: a risk factor for arterial and venous trombotic disease / M. Cattaneo // Int. J. Clin. Lab. Res. – 1997. – Vol. 27. – P. 139-144.
25.Colombo C. Hepatobiliary disease in cystic fibrosis / C. Colombo // Semin. Liver Dis. – 1994. -Vol. 14. – P. 259.
26. Cystic fibrosis. Second ed. / Ed. M. E. Hodson, D. M. Geddes. – London : Arnold, 2000. – 339 p.
27. Ilan Y. Gastrointestinal involvement in homocystinuriа / Y. Ilan // J. Gastroenter. Hepatol. – 1993. – Vol. 8. – P. 60-62.
28. Makins R. J. Acute pancreatitis in homocystinuria / R. J. Makins // J. Inherst. Metab. Dis. – 2000. – Vol. 23. – P. 190-191.
29. Hoffman G. F. Inherited Metabolic disease / G. F. Hoffman. – Philadelphia, 2002. – P. 435.
30. Tanner M. S. Liver disease in cystic fibrosis / M.S. Tanner, C.J. Taylor // Arch.Dis.Child. – 1995.- Vol.72. – P. 281.
ЕХОГРАФІЧНІ ХАРАКТЕРИСТИКИ ХВОРИХ З СПАДКОВИМИ ХВОРОБАМИ ПІДШЛУНКОВОЇ ЗАЛОЗИ
Гречаніна О.Я., Озерова Л.С., Здибська О.П., Гречаніна Ю.Б., Васильєва О.В.
У статті представлений опис УЗ-характеристик хворих з проявами екзокринної недостатності підшлункової залози та симптомами панкреатиту. Наведений опис змін стану підшлункової залози та гепатобіліарної системи, що виявлені при різних нозологічних формах спадкової патології. Розглянуте питання взаємозв’язку панкреатичної дисфункції та енергетичного дефіциту. Запропоновані напрямки патогенетичної терапії знайдених метаболічних порушень.
Ключові слова: ультразвукове дослідження,
спадкова хвороба обміну, підшлункова залоза, мітохондріальна недостатність.
Стаття надійшла 12.04.10
ULTRASOUND CHARACTERISTICS OF PATIENTS WITH INHERITED DISEASES OF THE PANCREAS Grechanina O.Ya., Ozerova L.S., Zdybskaya E.P., Grechanina Yu.B., Vasylieva O.V.
In article were described US-characteristics of patients with exocrine deficiency of pancreas and pancreatitis symptoms. The describing of detected changes of pancreatic gland and hepatobiliar system in different nosologic forms of inherited pathology is showed. The question of interaction of pancreatic dysfunction and energetic deficiency is discussed. The directions of pathogenetic therapy of found metabolic disorders are proposed.
Key words: ultrasound diagnostic, inherited metabolic diseas, pancreas, mitochondrial deficiency.
УДК 616.33 /.36
СИНДРОМ ВЗАЄМНОГО ОБТЯЖЕННЯ: ПОЄДНАНА ПАТОЛОГІЯ ОРГАНІВ ТРАВЛЕННЯ ТА СУПУТНІЙ ДУОДЕНОГАСТРАЛЬНИЙ РЕФЛЮКС
Вивчені особливості клінічного перебігу захворювань у хворих з поєднаною патологією органів травлення та супутнім дуоденогастральним і дуоденогастроезофагеальним рефлюксами. Встановлено, що клінічна картина поєднаної патології за наявності дуоденогастрального рефлюксу характеризується широким поліморфізмом скарг і більш значною їх інтенсивністю; частіше спостерігаються деструктивні форми патології гастродуоденальної зони (ерозії, виразки) з вираженими ознаками соматоформних розладів, що значно обтяжує перебіг патології органів травлення та призводить до погіршення якості життя цих пацієнтів.
Ключові слова: дуоденогастральний рефлюкс, рефлюкс-гасгрит, рефлюкс-езофагіт, психосоматичні розлади.
За даними публікацій останніх років [2,5] та власних клінічних спостережень в Україні серед дорослого населення збільшується кількість хворих на хвороби органів травлення (ХОТ). Основними нозологіями, що формують розповсюдженість і захворюваність ХОТ, в Україні є хронічний гастродуоденіт (ХГД), виразкова хвороба (ВХ), хронічний холецистит (ХХ), хвороби підшлункової залози [5]. ХОТ посідають друге місце за звертаннями до медичних закладів після серцево-судинної патології, рівень їх розповсюдженості та смертності з кожним роком зростає, ускладнюється та обтяжується перебіг захворювань, значно збільшується кількість хворих із поєднаною патологією.
Згідно літературних даних в останні роки патологія гастродуоденальної зони (ГДЗ) все частіше супроводжується рефлюксами: гастроезофагеальним (ГЕР) та дуоденогастральним (ДГР) або
дуоденогастроезофагеальним (ДГЕР) [1,6,8,9]. І якщо патологічний ГЕР на сьогодні виділено в окрему нозологічну одиницю – гастроезофагеальну рефлюксну хворобу (ГЕРХ), то ДГР часто залишається «непоміченим» клініцистами як такий, що не вимагає додаткового лікування. Дослідження останніх років довели, що жовчний (лужний, або біліарний) рефлюкс є важливим компонентом ГЕРХ, спричиняючи навіть тяжчі форми езофагіту, ніж ізольований кислий рефлюкс, обтяжує перебіг рефлюксної хвороби та є незаперечним фактором канцерогенезу [3,4,6-8 ]. Значне поширення патології ГДЗ, прогресування та залучення до патологічного процесу сусідніх ОТ та інших систем організму, частий розвиток ускладнень, недостатня ефективність консервативних методів лікування привертає увагу до цієї проблеми не лише як до медичної, але й як до соціальної. Доцільним було б провести аналіз та оцінку впливу ДГР і ДГЕР на клінічний перебіг захворювань у хворих з поліпатією ОТ.
УЗИ поджелудочной железы – показания, как делают, нормы и результаты
Сейчас практически невозможно представить, как еще до недавнего времени врачи обходились без такой диагностики, как ультразвуковые исследования. В конце 18 века Ладзаро Спалланцани, итальянский физик и натуралист, проводил опыты, доказывающие возможность навигации (эхолокации) летучих мышей в темноте с помощью неслышимого человеком звука. Также ориентируются в море многие животные: киты, белухи, дельфины. Эти звуковые колебания, имеющие частоту выше 20 000 Гц, получили название ультразвук.
Первые опыты со звуковыми волнами начались в 19 веке, когда ученые определили скорость звука в воде. Это дало толчок к развитию гидроакустике – обнаружению подводных и надводных объектов в водоеме.
В 30-ых годах 20 столетия были созданы приборы, выявляющие дефекты в металлах – дефектоскопы. В этот же период ученые пытаются использовать ультразвук для медицинских целей. В конце 40-х годов американский ученый Хаури Д. построил первый прибор для медицинской диагностики. Это был бассейн с жидкостью, где размещался пациент. Он должен был сидеть в нем довольно долго, пока его сканировал датчик, что было крайне неудобно.
Принцип действия УЗИ прибора основан на наличии у тканей организма, так называемого, акустического сопротивления, значение которого определяется плотностью и скоростью излучения звуковых колебаний. Распространяются такие волны по принципу геометрической оптики, т.е. колебания не огибают препятствие, а отражаются, поглощаются и преломляются (меняют первоначальное направление). Преломление происходит на границе раздела двух сред с неодинаковой плотностью. Что бы уменьшить потери на отражение ультразвука при переходе с кожи на тело, необходимо использовать специальный водорастворимый гель.
Ученые заметили, что отраженная звуковая волна меняет свою частоту в зависимости от скорости движения облучаемого объекта. Частота может увеличиваться, или уменьшаться при изменении направления движения. Это эффект получил название «эффект Доплера» по имени ученого, его обнаружившего. В современной медицине это явление широко применяется для определения параметров кровотока, а такая процедура называется допплерография.
Процедура УЗИ является достаточно дешевой, широко используемой процедурой, позволяющей довольно точно диагностировать очень большое количество заболеваний в режиме реального времени.
Поджелудочная железа. Общие понятия
Поджелудочная железа является одним из основных органов пищеварительного тракта, который выполняет комбинированную функцию: внешней и внутренней секреции. Функция внешней секреции или экзокринная заключается в выделении панкреатического сока, в своем составе содержащего ферменты, которые нужны для нормальной переработки пищи. Задача внутренней или эндокринной секреции состоит в выработке необходимых гормонов и нормализации процессов обмена в организме – белкового, жирового и углеводного.
Нормально работающая поджелудочная железа выделяет каждые сутки от 0,5 до 1 л сока, в состав которого входят вода, кислые соли, которые ответственные за обеспечение щелочной реакции и соответствующие ферменты.
Выделяемые ферменты
- Амилаза, воздействует на углеводы, расщепляя их. Несоответствие количества его в крови указывает на определенные заболевания. Среди которых панкреатит в острой или хронической форме, гепатит, сахарный диабет.
- Трипсин, работает над расщеплением белков и пептидов. При исследовании поджелудочной железы ему отдается особое внимание. Так как он вырабатывается только в ней. Его активность – главный показатель при диагностировании панкреатита в остром состоянии, а также определение его патогенеза.
- Липаза. Функция данного фермента заключается в расщеплении жиров, после воздействия на них желчи, пришедшей из желчного пузыря.
Внутренняя секреторная функция железы обеспечивает кровь гормонами инсулина и глюкагона. Они производятся клетками, находящимися между дольками и не имеющих выводных протоков, их называют островками Лангерганса. Они находятся в хвосте железы состоят главным образом, из альфа-клеток и бета-клеток.
Их количество у здоровых людей составляет около 1-2 миллионов. В малых долях также присутствуют дельта-клетки (1%), которые секретируют гормон грелин, стимулирующий к потреблению пищи и вызывающий аппетит. Также присутствуют ПП-клетки, их 5%, они отвечают за выработку панкреатического полипептида, образованный 36 аминокислотами, выполняет задачу подавления секреции поджелудочной железы.
- Инсулин вырабатывается бета-клетками и контролирует углеводный и липидный жирового обмен. Благодаря ему, глюкоза из крови попадает в ткани и клетки организма, в результате понижая уровень сахара в крови. На островках Лангерганса бета-клеток около 60-80%.
- Глюкагон производится альфа-клетками и его можно назвать антагонистом инсулина, так как с его помощью уровень глюкозы в крови повышается. Также альфа-клетки выполняют такую значимую функцию, как выработка липокаина, который предохраняет печень от жирового перерождения. Их островках Лангерганса содержится около 20%.
Распадение бета-клеток может привести к уменьшению выработки инсулина, что является основной причиной возникновения сахарного диабета. Основные симптомы – постоянное чувство жажды, кожный зуд, повышенное мочеиспускание.
Поджелудочная железа расположена в брюшной полости, вплотную соприкасаясь с желудком и двенадцатиперстной кишкой, примерно на уровне первого или второго поясничных позвонков. Строение имеет альвеолярно-трубчатое, состоящее из трех частей – головки, тела и хвоста.
Головка с шириной до 5 см, толщина от 1,5 до 3 см. Тело железы – самая длинная часть, его ширина в среднем 1,75-2,5 см. Длина хвоста не превышает 3,5 см, а ширина около 1,5 см. Небольшие отклонения от нормальных размеров головки, тела и хвоста допустимы только при показателях биохимического анализа крови, которые находятся в пределах нормы.
Длина поджелудочной железы взрослого человека составляет от 15 до 22 см, масса около 70-80 граммов.
Факторы, при которых возникает необходимость проведения УЗИ-исследования
Из-за того, что поджелудочная железа углублена довольно глубоко, проведение диагностики заболеваний и отклонений от нормы очень трудно. Именно поэтому очень распространено УЗИ-исследование, позволяющее определить форму и параметры железы, проанализировав затем данные, сделать соответствующие заключения об её состоянии. Одновременно с проведением УЗИ поджелудочной допускается проведение УЗИ печени.
Все параметры, размеры, формы, изменения органа подробно фиксируются в протоколе УЗИ. В нем же так же указываются возможные причины, вызвавшие отклонения.
Симптомы, при которых необходимо провести УЗИ диагностику:
- острая и тупая боль левом подреберье;
- учащенное сердцебиение, аритмия;
- боль при пальпации;
- повышенное потоотделение;
- резкая потеря массы тела;
- желтоватый оттенок кожи и глазных белков;
- слабость;
- увеличение температуры тела;
- понос, тошнота, рвотные позывы.
При исследовании с помощью УЗИ выявляются отклонения структуры и характера контуров поджелудочной, состояние общего выводного протока, выявления желчных камней, острый или хронический панкреатит, аденокарцинома поджелудочной, некроз, сахарный диабет.
Процесс проведения УЗИ – исследования
- Подготовительный этап. Трое суток до проведения УЗИ пациенту необходимо придерживаться щадящей диеты. Не употреблять такие продукты: сырые фрукты и овощи, газированные напитки, молоко, пиво, продукты, которые могут спровоцировать вздутие и газообразование. Пить лучше всего чистую воду. За 12 часов до процедуры нельзя кушать ничего. За час до процедуры не рекомендуется даже пить. В день проведения категорически запрещается курить, принимать алкоголь и лекарства. Если есть склонность к метеоризму, можно принять несколько таблеток активированного угля.
- Исследование. Само по себе обследование абсолютно безболезненное, длится около 10 минут. Перед началом врач смазывает живот специальным гелем. Затем с помощью датчика УЗ-аппарата начинает исследование. Во время сонографического исследования пациент сначала лежит на спине, а затем на правом и левом боку.
- Заключительный этап. В конце процедуры врач-диагност делает расшифровку результатов исследования, в которой указывает, что поджелудочная железа в норме или прописывает патологии. Также к документу прилагается фотография поджелудочной.
Расшифровка результатов и нормы
Что же можно увидеть, проведя УЗИ поджелудочной железы? В протокол исследования заносятся данные:
- присутствие отклонений в расположении;
- проверка признаков диффузных изменений железы, а также проверяются рамерные параметры на уменьшение органа или увеличение;
- форма контурных границ, их ровность и отчетливость;
- эхогенность железы и структура;
- диаметры Вирсунгова и желчевыводящих протоков;
- состояние сосудистой сетки органа;
- проверка на появление положительных и отрицательных опухолей.
Проведя анализ данных, проверив соответствие размеров по норме, врач-диагност выявляет патологические отклонения и заболевания.
Характеристики поджелудочной железы в норме
Нормальные размеры:
|
|
Взрослые (мужчины и женщины) |
Дети |
|
Головка, мм |
18-28 |
10-21 |
|
Тело, мм |
8-18 |
6-13 |
|
Хвост |
22-29 |
10-24 |
Нормальная форма поджелудочной – S-образная.
Контуры железы ровные, четкие. Железа должна выделяться на фоне рядом находящихся органов и тканей. Расплывчатость контуров говорит о возможном начале воспаления. Хотя бывает, что эта неровность может возникнуть в результате некоторых болезней органов, находящихся по соседству.
Эхогенность в норме считается средней, для пациентов среднего и пожилого возраста возможна немного повышенная.
Структура нормальной поджелудочной железы – средней плотности, зернистая, однородная. Уменьшение или увеличение плотности поджелудочной, указывает на панкреатит, отложенных камнях, отечности, новообразованиях.
Сосуды должны быть не деформированы, нормального диаметра, размер которого соответствует 1,5-2,5 мм.
Новообразования, которые диагностированы диагностом, могут быть:
- опухоли – границы четко не просматриваются, бугристые узлы;
- наличие кист и камней, при четких границах.
Возможно обнаружение нарушений и патологий. Часто у пациентов обнаруживаются отклонения:
- Маленький размер поджелудочной железы. Если не сопровождается симптом болью или дискомфортом говорит о старении органа у возрастных пациентов. Является нормой;
- Симптом дольчатой железы. Возникает, когда происходит замена нормальных тканей на жировые. Их отличает более светлый цвет. При этом симптоме эхогенность повышена;
- Воспалительный процесс отражают диффузные изменения. Признаки, определяющие воспаление: увеличение параметров поджелудочной железы, преобразование структуры, уплотнения, области окрашены неоднородным цветом. Это может свидетельствовать о таких болезнях – липоматоз, панкреатит, изменения в эндокринной системе, сбоев в работе кровеносной системы;
- Если головка сильно увеличена и панкреатический проток расширен – это симптомы воспалительного процесса в головке, онкологического заболевания или псевдокисты;
- На развивающийся панкреатит укажет неравномерно увеличенная железа;
- Если началось возникновении опухоли на головке железы покажет утолщение в теле.
Симптомами патологии не являются небольшие отклонения от нормы.
Анализ и расшифровка полученных данных УЗИ-обследования проводится врачом после обследования. Эта работа занимает до 15 минут.
О присутствии заболевания обычно говорят не отдельные отклонения от нормальных характеристик, а совокупность нескольких факторов. Обычно, при обнаружении отклонений в физических показателях железы , врач направляет на дополнительные исследования. Это могут быть УЗИ или МРТ органов пищеварения, проведение биопсии тканей, общий и развернутый анализы крови и мочи. Очень важно для выздоровления или снятия болезненных ощущений вовремя провести диагностику и начать непосредственно лечение.
| Острый панкреатит (см. Рисунок 51-2) | Острое проявление ± история желчных камней и / или алкоголизма | Сывороточная липаза и амилаза | Тонкая кишечная непроходимость | Увеличенный, гиподенсный Перипанкреатический жир и сбор жидкости | Увеличенный, Т1-взвешенный гипоинтенсивный, Т2-взвешенный гиперинтенсивный | – | Лимфома ) | Хроническое проявление История желчных камней, алкоголь, ± экзокринная и эндокринная недостаточность | – | Превертебральная кальцификация | Маленькая или атрофическая, нерегулярная дилатация протоков, ± дуальная кальцификация протоков | Маленький или атрофический, MRCP: нерегулярность PD, отбортовка, дилатация | PD отбортовка, нерегулярная дилатация | СА поджелудочной железы, связанная с очаговым образованием, похожим на массу |
| Хронический обструктивный панкреатит (см. -4) | Хроническое предлежание, история CA или IPMN | – | – | CA: гипоэхогенное поражение, малая или атрофическая поджелудочная железа, дилатация и нерегулярность перед ПД, ± кальцификация MD IP PDMN: диффузная | CA: Гиподенсия в паренхимной фазе внутривенного контраста, дилатация переднего PD, ± кальцификация, ± инвазия и метастаз MD IPMN: Диффузная дилатация PD ± выпуклый сосочек | CA: Гипоинтенсивный в паренхимальной фазе внутривенного контраста, дилатация перед PD , ± инвазия и метастаз MD IPMN: Диффузная дилатация PD ± выпячивание большого сосочка | Выпуклость сосочек с MD IPMN, PD расширен | Массовидное поражение при хроническом панкреатите | ||||||
| Аутоиммунный панкреатит (см. Рисунок 51-5) | Часто встречается у мужчин Неспецифические симптомы, связанные с поражением поджелудочной железы | – | Увеличенный, гипоэхогенный | Увеличенный, колбасообразный, перипанкреатический ореол, перипанкреатическое скручивание, ослабленное или нерегулярное ПД, поражение ± КБД, очаговое массоподобное опухание | PD ослабленное или нерегулярное | Острый панкреатит, панкреатический CA при ассоциированном фокальном массоподобном опухании | (см. Рисунок 51-13) | Иммигранты, иммигранты пациенты с ВИЧ без компромиссов Конституциональные симптомы, симптомы, связанные с поражением поджелудочной железы или других систем органов | – | Кальцификация в хронических или пролеченных случаях | Увеличенная, гипоэхогенная, неоднородная в результате абсцесса / кальцификации | Увеличенная, гипоэхогенная , гетерогенность в результате абсцесса / кальцификации / некроза, гетерогенное усиление, перипанкреатический отек, перипанкреатический, мезентериальный, перипортальный ЛУ, свищи | Увеличенный Т1 гипоинтенсивный Т2 гиперинтенсивный, гетерогенное усиление | PD Карцинома, лимфома, СПИД |
| AIDS (см. Рисунок 51-14) | Поведение высокого риска, IVDA | – | – | Увеличенный | , гиподенсный, геморрагический некроз с простой герпес | Увеличенный Т1 гипоинтенсивный Т2 гиперинтенсивный, гетерогенное усиление | – | Туберкулез, карцинома, лимфома | ||||||
| – | Кальцификация в пролеченных случаях | Увеличенная, гипоэхогенная, мезентериальная и забрюшинная LN | Увеличенная, гиподенсная, перипанкреатическая инфильтрация, умеренное гомогенное усиление ЛП, ретроспективное расширение мезентериальной артерии N, расширение левого желудочка без расширения почек вена, инвазия в другие органы, охват сосудов Ценность для стадирования | Увеличенный, гипоинтенсивный Т1, гиперинтенсивный Т2, умеренное однородное усиление, дилатация ПД не характерна, мезентериальный и забрюшинный ЛУ ниже почечной вены, инвазия других органов, поглощение судов | PD нормальный, смещенный, суженный | Туберкулез, карцинома, лейкемия, СПИД | ||||||||
| Лейкемия | Системные симптомы, желтуха не характерна | – | , поражение других систем органов | Увеличенное, гиподенсное, легкое усиление, LN, поражение других систем органов | Увеличенное, T1 гипоинтенсивное, T2 гиперинтенсивное, LN, поражение других систем органов | – | Лимфома Карцинома Карцинома СПИД | |||||||
| Карцинома (см. Рисунок 51-16) | Средний и пожилой возраст Системные симптомы, безболезненная желтуха | CA 19-9 для последующего наблюдения | – | Увеличено, гипоэхогенный, ЛУ, сосудистая инвазия, метастазы | Увеличенный, гиподенсный, неоднородность как результат некроза / кальцификации, LN, сосудистой оболочки / инвазии, метастазов | Увеличенный, гипоинтенсивный T1, гиперинтенсивный T2, гетерогенность в результате некроза / кальцификации, LN, сосудистая оболочка / инвазия, метастазы | Лимфома, туберкулез, СПИД | |||||||
| Метастазы | Известное первичное заболевание, иногда метастазы в поджелудочную железу – первый признак Системные и местные симптомы | – | – | Увеличенный, гиподенсный, иногда некроз, LN, поражение других органов | Увеличенный, T1 гипоинтенсивный, T2 гиперинтенсивный, LN, поражение других органов | Неравномерность или сужение | Лимфома, рак | Лимфома | ||||||
| Муковисцидоз (с ee Рисунки с 51-6 по 51-10) | AR, белые, семейный анамнез, экзокринная и эндокринная дисфункция | Тест хлорида пота | Гомогенно или гетерогенно гиперэхогенные, множественные гипоэхогенные кисты | атрофические, гиподенсированные в результате жира / фиброза, ± кальциноз, кистозные образования с низкой степенью затухания без твердого компонента | Жировые: гиперинтенсивность T1 и T2 Фиброз: гипоинтенсивность T1 и T2 Кисты: гипоинтенсивность T1, гиперинтенсивность T2 | – | Жировозамещение, ВХЛ | |||||||
| Жировозамещение (см. Рисунок 51-11) | Пожилой возраст, сахарный диабет, метаболический синдром, синдром Кушинга, длительный прием кортикостероидов, хронический панкреатит | – | – | Эхогенный | Гиподенсный, выступающие дольки | Т1 и Т 2 гиперинтенсивные, выступающие дольки | – | Муковисцидоз | ||||||
| Амилоидоз | Хроническое или гематологическое заболевание | – | – | – | – | гиперинтенсивный, Т2 гиперинтенсивный | – | Жировозамещающий | ||||||
| Гемохроматоз (см. рисунок 51-12) | нашей эры, семейный анамнез, системные проявления, эндокринная или внешнесекреторная функция, | нарушение функции поджелудочной железы | TIBC, насыщение трансферрина– | Нормальная поджелудочная железа | Гиперплотная поджелудочная железа и перипанкреатический LN | T2 гипоинтенсивная поджелудочная железа и печень | – 000 | 000 | ||||||
| Рецидивирующая гипогликемия в младенчестве | Инсулин и С-пептид | – | Увеличенный, гипоэхогенный | Увеличенный, гиподенситный 000 | 000 – | |||||||||
| VHL (см. Рисунки 51-17 и 51-18) | Семейный анамнез, проявления ЦНС, эндокринная или экзокринная дисфункция поджелудочной железы с тяжелым поражением | Генетическое тестирование | – | Множественные гиподензивные кисты с тонкими стенками, ± кальциноз по всей поджелудочной железе ± SCA | Множественные кисты, гипоинтенсивный T1, гиперинтенсивный T2 ± SCA | – | Муковисцидоз |
Хронический панкреатит: лечение, симптомы и причины
Хронический панкреатит – это длительно прогрессирующее воспалительное заболевание поджелудочной железы, которое приводит к необратимому нарушению структуры и функции поджелудочной железы.
Поджелудочная железа – это орган, расположенный в брюшной полости, за желудком и под грудной клеткой. Он специализируется на производстве важных ферментов и гормонов, которые помогают расщеплять и переваривать пищу. Он также заставляет инсулин снижать уровень сахара в крови.
Наиболее частой причиной является длительное злоупотребление алкоголем – считается, что на него приходится от 70 до 80 процентов всех случаев.
Хронический панкреатит ежегодно вызывает более 122 000 посещений врача и 56 000 госпитализаций в США.
Пострадало значительно больше мужчин, чем женщин.
Поделиться на PinterestПоджелудочная железа вырабатывает важные ферменты и гормоны, которые помогают расщеплять пищу.При хроническом панкреатите обычно рекомендуются следующие методы лечения.
Изменение образа жизни
Людям с хроническим панкреатитом необходимо будет изменить образ жизни. К ним относятся:
- Прекращение употребления алкоголя: Отказ от алкоголя поможет предотвратить дальнейшее повреждение поджелудочной железы.Это также значительно облегчит боль. Некоторым людям может потребоваться профессиональная помощь, чтобы бросить алкоголь.
- Прекращение употребления табака: Курение не является причиной панкреатита, но может ускорить прогрессирование заболевания.
Обезболивание
Лечение должно быть направлено не только на облегчение болевых симптомов, но и на депрессию, которая является частым последствием длительной боли.
Врачи обычно используют пошаговый подход, при котором назначают легкие обезболивающие, которые постепенно усиливаются, пока боль не станет управляемой.
Инсулин
Поджелудочная железа может перестать вырабатывать инсулин, если повреждение обширное. У человека, вероятно, развился диабет 1 типа.
Регулярное лечение инсулином станет частью лечения на всю оставшуюся жизнь человека. Диабет 1 типа, вызванный хроническим панкреатитом, включает инъекции, а не таблетки, потому что пищеварительная система, скорее всего, не сможет их расщепить.
ХирургияСильная хроническая боль иногда не поддается лечению обезболивающими.Протоки в поджелудочной железе могут быть заблокированы, вызывая скопление пищеварительного сока, которое оказывает на них давление, вызывая сильную боль. Другой причиной хронической и сильной боли может быть воспаление головки поджелудочной железы.
Для лечения более тяжелых случаев могут быть рекомендованы несколько форм хирургического вмешательства.
Эндоскопическая хирургия
Узкая полая гибкая трубка, называемая эндоскопом, вводится в пищеварительную систему под контролем ультразвука. Через эндоскоп продевают устройство с крошечным спущенным баллоном на конце.Когда он достигает воздуховода, баллон надувается, расширяя воздуховод. Устанавливается стент, чтобы предотвратить сужение протока.
Резекция поджелудочной железы
Головка поджелудочной железы удалена хирургическим путем. Это не только снимает боль, вызванную воспалением, раздражающим нервные окончания, но также снижает давление на протоки. Для резекции поджелудочной железы используются три основных метода:
- Процедура Бегера: Она включает резекцию воспаленной головки поджелудочной железы с осторожным сохранением двенадцатиперстной кишки, остальная часть поджелудочной железы повторно соединяется с кишечником.
- Процедура Фрея: Эта процедура используется, когда врач считает, что боль вызвана как воспалением головки поджелудочной железы, так и закупоркой протоков. Процедура Фрея добавляет к резекции головки поджелудочной железы продольную декомпрессию протока – головку поджелудочной железы удаляют хирургическим путем, а протоки декомпрессируют, соединяя их непосредственно с кишечником.
- Панкреатодуоденэктомия с сохранением привратника (PPPD): Желчный пузырь, протоки и головка поджелудочной железы удаляются хирургическим путем.Это делается только в очень тяжелых случаях сильной хронической боли, когда головка поджелудочной железы воспалена, а протоки также заблокированы. Это наиболее эффективная процедура для уменьшения боли и сохранения функции поджелудочной железы. Однако у него самый высокий риск инфицирования и внутреннего кровотечения.
Полная панкреатэктомия
Это включает хирургическое удаление всей поджелудочной железы. Это очень эффективно при боли. Однако человеку, перенесшему тотальную резекцию поджелудочной железы, будет необходимо лечение некоторых жизненно важных функций поджелудочной железы, таких как высвобождение инсулина.
Трансплантация аутологичных островковых клеток поджелудочной железы (APICT)
Во время процедуры тотальной панкреатэктомии создается суспензия изолированных островковых клеток из хирургически удаленной поджелудочной железы и вводится в воротную вену печени. Островковые клетки функционируют как свободный трансплантат в печени и вырабатывают инсулин.
Принятие диетических мер для уменьшения последствий панкреатита жизненно важно.
Поджелудочная железа участвует в пищеварении, но панкреатит может нарушить эту функцию.Это означает, что люди с этим заболеванием будут испытывать трудности с перевариванием многих продуктов.
Людям с панкреатитом рекомендуется вместо трех обильных приемов пищи в день шесть небольших приемов пищи. Также лучше придерживаться обезжиренной диеты.
Управление диетой при панкреатите направлено на достижение четырех результатов:
- снижение риска недоедания и нехватки определенных питательных веществ
- предотвращение высокого или низкого уровня сахара в крови
- управление или профилактика диабета, заболеваний почек и других осложнений
- снижение вероятность обострения панкреатита
План диеты будет составлен врачом, или пациент может быть направлен к квалифицированному диетологу.План основан на текущих уровнях питательных веществ в крови, показанных при диагностическом тестировании.
В планах питания обычно используются продукты с высоким содержанием белка и высокой питательной ценностью. Скорее всего, они будут включать цельнозерновые, овощи, фрукты, нежирные молочные продукты и нежирные источники белка, такие как курица и рыба без костей.
Следует избегать жирной, жирной или жирной пищи, так как они могут вызвать выработку поджелудочной железой большего количества ферментов, чем обычно. Алкоголь, который является основной причиной хронического панкреатита, также лучше избегать при соблюдении диеты, благоприятной для панкреатита.
В зависимости от степени повреждения пациентам, возможно, также придется принимать искусственные версии некоторых ферментов для улучшения пищеварения. Это облегчит вздутие живота, сделает их кал менее жирным и неприятным запахом, а также избавит от спазмов в животе.
Поделиться на Pinterest Человек с хроническим панкреатитом может испытывать боль в животе, которая распространяется вдоль спины.Общие признаки и симптомы хронического панкреатита включают:
- Сильная боль в верхней части живота, которая иногда может перемещаться по спине и становится более интенсивной после еды
- тошнота и рвота, чаще наблюдаемые во время эпизодов боли
Как болезнь по мере прогрессирования приступы боли становятся более частыми и сильными.Некоторые пациенты со временем страдают от постоянной боли в животе.
По мере прогрессирования хронического панкреатита и ухудшения способности поджелудочной железы вырабатывать пищеварительные соки могут появляться следующие симптомы:
- вонючий и жирный стул
- вздутие живота
- спазмы в животе
- может возникать метеоризм
со временем не может вообще производить инсулин, что приводит к диабету 1 типа, который может вызывать следующие симптомы:
- жажда
- частое мочеиспускание
- сильный голод
- потеря веса
- усталость
- помутнение зрения
хронический панкреатит обычно является осложнением повторяющихся эпизодов острого панкреатита.Это может привести к необратимому повреждению поджелудочной железы.
Острый панкреатит возникает, когда трипсин активируется в поджелудочной железе. Трипсин – это фермент, который вырабатывается в поджелудочной железе и попадает в кишечник, где он расщепляет белки как часть пищеварительной системы.
Трипсин неактивен, пока не достигнет кишечника. Если трипсин активируется внутри поджелудочной железы, он начинает переваривать поджелудочную железу, что приводит к раздражению и воспалению поджелудочной железы.Это переходит в острый панкреатит.
Злоупотребление алкоголем
Алкоголь может вызвать процесс, который запускает активацию трипсина внутри поджелудочной железы, как и камни в желчном пузыре.
У людей, злоупотребляющих алкоголем, у которых развивается острый панкреатит, как правило, повторяются эпизоды, что в конечном итоге приводит к развитию хронического панкреатита.
Повторяющиеся приступы острого панкреатита в конечном итоге сказываются на поджелудочной железе, вызывая необратимые повреждения, которые затем переходят в хронический панкреатит.
Это также известно как хронический алкогольный панкреатит.
Идиопатический хронический панкреатит
Идиопатическое заболевание не имеет известной причины или причины. Идиопатический хронический панкреатит составляет большинство остальных случаев.
Большинство случаев идиопатического хронического панкреатита развивается у людей в возрасте от 10 до 20 лет и старше 50 лет.
Никто не знает, почему другие возрастные группы страдают редко. Гены SPINK-1 и CFTR, типы мутировавших генов, существуют примерно у 50 процентов пациентов с идиопатическим хроническим панкреатитом.Эти генетические мутации могут нарушить функции поджелудочной железы.
Другие гораздо более редкие причины включают:
- аутоиммунный хронический панкреатит, при котором собственная иммунная система человека атакует поджелудочную железу
- наследственный панкреатит, когда пациенты имеют генетическое заболевание и рождаются с дефектной поджелудочной железой
- муковисцидоз, другой генетический состояние, которое повреждает органы, включая поджелудочную железу
Не существует надежных тестов для диагностики хронического панкреатита.Врач заподозрит заболевание из-за симптомов пациента, повторных обострений острого панкреатита в анамнезе или злоупотребления алкоголем.
Анализы крови могут быть полезны для проверки уровня глюкозы в крови, который может быть повышен.
Анализы крови на повышенный уровень амилазы и липазы на данном этапе ненадежны. Уровни амилазы и липазы в крови повышаются в течение первых двух дней панкреатита, а затем возвращаются к норме через пять-семь дней. Пациент с хроническим панкреатитом болел бы намного дольше.
Врачам необходимо внимательно осмотреть поджелудочную железу, чтобы правильно диагностировать заболевание. Скорее всего, это будет включать:
- Ультразвуковое сканирование: Высокочастотные звуковые волны создают изображение на мониторе поджелудочной железы и ее окружения.
- КТ: Рентгеновские лучи используются для получения множества снимков одной и той же области под разными углами, которые затем объединяются для получения трехмерного изображения. Сканирование покажет изменения при хроническом панкреатите.
- Магнитно-резонансная холангиопанкреатография (MRCP): Это сканирование показывает желчные и панкреатические протоки более четко, чем компьютерная томография.
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ): Эндоскоп вводится в пищеварительную систему. Врач проводит эндоскоп с помощью ультразвука.
Пациенты с хроническим панкреатитом имеют повышенный риск развития рака поджелудочной железы. Если симптомы ухудшаются, особенно сужение протока поджелудочной железы, врачи могут заподозрить рак.В таком случае они закажут компьютерную томографию, МРТ или эндоскопическое исследование.
Поделиться на Pinterest Постоянная или повторяющаяся боль может вызывать беспокойство, раздражительность, стресс и депрессию.Есть несколько причин, по которым хронический панкреатит может развиться и стать более опасным для здоровья человека.
Стресс, тревога и депрессия
Заболевание может влиять на психологическое и эмоциональное состояние пациента. Постоянная или повторяющаяся боль, которая часто бывает сильной, может вызывать дистресс, беспокойство, раздражительность, стресс и депрессию.
Пациентам важно сообщить врачам, если они страдают эмоционально или психологически. Если в вашем районе есть группа поддержки, возможность поговорить с людьми, имеющими такое же заболевание, может помочь вам почувствовать себя менее изолированным и более способным справиться с ситуацией.
Псевдокиста
Это скопление ткани, жидкости, мусора, ферментов поджелудочной железы и крови в брюшной полости, вызванное утечкой пищеварительной жидкости, выходящей из поврежденного протока поджелудочной железы.
Псевдокисты обычно не вызывают никаких проблем со здоровьем.Однако иногда они могут инфицироваться, вызвать закупорку части кишечника или разрыв и вызвать внутреннее кровотечение. Если это произойдет, кисту придется удалить хирургическим путем.
Рак поджелудочной железы
Несмотря на то, что рак поджелудочной железы чаще встречается у пациентов с хроническим панкреатитом, риск составляет только 1 из 500.
Пациенты с острым панкреатитом значительно снижают риск развития хронического панкреатита, если они отказываются от употребления алкоголя.Это особенно актуально для пациентов, которые много и регулярно пьют.
Панкреатит – Физиопедия
Панкреатит [редактировать | править источник]Панкреатит – потенциально серьезное заболевание, характеризующееся воспалением поджелудочной железы, которое может вызывать самопереваривание органа его собственными ферментами. Это заболевание имеет два проявления: острый панкреатит и хронический панкреатит [1]
Острый панкреатит [редактировать | править источник]Острый панкреатит является результатом воспалительного процесса поджелудочной железы, вызванного высвобождением активированных ферментов поджелудочной железы.Помимо поджелудочной железы это заболевание может поражать и окружающие органы, а также вызывать системную реакцию. Эта форма панкреатита обычно непродолжительна, менее выражена по симптомам и обратима. Однако, хотя эта форма заболевания разрешается как клинически, так и гистологически, примерно у 15% пациентов с острым панкреатитом развивается хронический панкреатит. [1] [2] Острый панкреатит может проявляться как легкая или тяжелая .Более легкие формы острого панкреатита поражают только интерстиций поджелудочной железы, что составляет 80% всех случаев, и имеет умеренное течение с меньшим количеством осложнений. Однако тяжелые формы включают некроз ткани поджелудочной железы, который встречается в 20% случаев и приводит к увеличению осложнений и летальности. [1] [2]
|
|
Хронический панкреатит развивается в результате хронического воспаления поджелудочной железы, которое приводит к необратимым и прогрессирующим гистологическим изменениям.Это включает фиброз и стриктуры протоков, которые непосредственно разрушают поджелудочную железу, а также снижение эндокринной и экзокринной функций, что может негативно повлиять на другие системы организма. В отличие от острого панкреатита эта форма заболевания характеризуется рецидивирующими или стойкими симптомами. [1] [2]
Острый панкреатит [редактировать | править источник]
По оценкам, ежегодно в Соединенных Штатах регистрируется от 50 000 до 80 000 случаев заболевания, что приводит к 210 000 госпитализаций.Из них 80% являются легкими по своей природе, 20% – некротическими и тяжелыми, и примерно 2000 пациентов умирают ежегодно от сопутствующих осложнений. Кроме того, мужчины страдают чаще, чем женщины. [3] [4] [5]
Хронический панкреатит [редактировать | править источник]Во всем мире ежегодно регистрируется от 1,6 до 23 случаев на 100 000 человек. В одних только Соединенных Штатах хронический панкреатит вызывает более 122 000 амбулаторных посещений и 56 000 госпитализаций ежегодно.Хронический панкреатит также чаще встречается у мужчин, чем у женщин, и часто развивается в возрасте от 30 до 40 лет. Это заболевание редко встречается у детей. [5] [4]
Характеристики / Клиническое представление [редактировать | править источник]
Острый панкреатит [редактировать | править источник] Легкий панкреатит [редактировать | править источник]Первичный симптом острого панкреатита – резкая абдоминальная боль в медиэпигатрии, часто затрагивающая всю верхнюю часть живота, которая усиливается в течение нескольких часов и может длиться от нескольких дней до более чем недели.Кроме того, примерно 50% пациентов с острым панкреатитом испытывают иррадирующую боль в спине, и, хотя это бывает редко, некоторые пациенты могут сначала испытывать боль внизу живота. Хотя в целом характерна постоянная и скучная по своей природе, боль может первоначально проявляться как слабая, тупая и неспецифическая, но может усиливаться до глубокой, резкой и сильной боли в сочетании с системными симптомами и приводить к шоку, коме или смерти. Кроме того, боль обычно возникает внезапно, будучи вторичной по отношению к камням в желчном пузыре, но прогрессирует в течение нескольких дней, если возникает из-за употребления алкоголя.Определенные движения также могут повлиять на боль; сидение прямо и наклонение вперед могут уменьшить боль, в то время как кашель, высокая активность, ходьба, лежа на спине и глубокое дыхание могут усилить ее. Кроме того, боль может быть спровоцирована или усилена при употреблении жирной пищи или алкоголя. Наряду с болью это заболевание также вызывает тошноту, анорексию и рвоту у 90% людей с панкреатитом. [1] [6] Пациенты также демонстрируют заметные изменения внешнего вида в результате изменений функций организма.Обычно пациенты выглядят остро больными, потными и сообщают о недомогании, в то время как около 20% испытывают вздутие живота, связанное с вздутием живота или смещением желудка воспалительным образованием поджелудочной железы. Симптомы Грея Тернера и / или Каллена или синеватое изменение цвета бока и пупка также могут указывать на тяжелый геморрагический панкреатит, в то время как у других пациентов наблюдается желтуха. Также страдают жизненно важные показатели: частота сердечных сокращений увеличивается до 100-140 ударов в минуту, поверхностное и учащенное дыхание, а также временное высокое или низкое кровяное давление со значительной постуральной гипотензией.Первоначально температура может оставаться нормальной, но может подняться до 100–101 ° F, и ощущения также могут уменьшиться. [2] [6] При пальпации выявляется явная болезненность живота, обычно в верхних квадрантах. Хотя в нижней части живота может наблюдаться легкая болезненность, прямая кишка не болит, а стул без крови. Наряду с болезненностью верхние мышцы живота могут быть жесткими; однако в нижней части живота это бывает редко. В редких случаях сильное раздражение брюшины может привести к жесткости живота, похожего на дощечку.Кроме того, аускультация кишечных шумов может выявить гипоактивность и общую мышечную слабость. [2]
Тяжелый панкреатит [править | править источник]Помимо этих симптомов, в небольшом количестве случаев развивается тяжелый панкреатит, который может иметь серьезные осложнения. Тяжелый панкреатит включает вышеупомянутые признаки и симптомы, а также системный воспалительный процесс с шоком, полиорганной недостаточностью и / или местными осложнениями.Симптомы развития тяжелого панкреатита включают тахикардию, гипоксию, тахипноэ и изменения психического статуса. [1] [2] Осложнения, которые могут возникнуть при тяжелых формах этого заболевания, включают скопления жидкости поджелудочной железы (57% случаев), псевдокисты и некроз. Заполненные жидкостью скопления могут увеличиваться и усиливать боль, и как заполненные жидкостью скопления, так и некротические участки могут инфицироваться, что приводит к боли, лейкоцитозу, лихорадке, гипотонии и гиповолемии.Асцит и плевральный выпот также являются возможными, но редкими осложнениями. [1]
Хронический панкреатит [редактировать | править источник]Как и острый панкреатит, центральной проблемой, возникающей при хроническом панкреатите, является боль в животе, хотя от 10 до 15% пациентов не испытывают боли и страдают нарушением всасывания. Эта боль обычно локализуется в эпигастрии и левом верхнем квадранте с направлением в верхнюю левую поясничную область и часто связана с тошнотой, рвотой, анорексией, запором, метеоризмом и потерей веса.Когда в первую очередь поражается головка поджелудочной железы, боль обычно проявляется в областях T5-T9; однако, когда задействован хвост поджелудочной железы, боль имеет тенденцию относиться к левому плечу из-за его иннервации C3-5. Боль усиливается во время еды и облегчается, если колени приложить к груди или наклониться вперед. Однако частота и тяжесть боли могут варьироваться: у некоторых пациентов возникают острые приступы, продолжающиеся всего несколько часов, которые становятся более хроническими по своей природе, продолжаются до двух недель и становятся все более частыми с течением времени, в то время как другие испытывают постоянную боль, которая постепенно усиливается. интенсивно со временем.Пациенты с панкреатитом, связанным с алкоголем, часто испытывают боль через 12–48 часов после приема большого количества алкоголя, в то время как пациенты с панкреатитом, связанным с желчными камнями, испытывают боль после обильного приема пищи. Эта сильная и хроническая боль часто приводит к злоупотреблению опиоидами, снижению аппетита, потере веса и снижению качества жизни, а также является основной причиной хирургического вмешательства у людей с этим заболеванием. [2] [1] [6] Наряду с хронической болью разрушение ткани поджелудочной железы и, как следствие, потеря функции поджелудочной железы часто приводят к диарее и стеатореи.Стеаторея, или объемный, маслянистый и зловонный стул, возникает на поздних стадиях заболевания, когда большая часть анцинарных клеток разрушена и вырабатывается менее 10% нормального уровня липазы, что приводит к нарушению пищеварения жиров. Плохое пищеварение приводит к недоеданию из-за выделения жира с калом и может привести к снижению веса пациентов, несмотря на нормальный аппетит и пищевые привычки. Другие осложнения, которые могут возникнуть, включают развитие больших псевдокист, кровотечение из псевдоаневризмы, тромбоз селезеночной вены и образование свищей. [1] [5] Сахарный диабет также может развиться на более поздних стадиях заболевания, особенно если поджелудочная железа была удалена хирургическим путем. Поскольку как бета-клетки, производящие инсулин, так и альфа-клетки, производящие глюкагон, разрушаются, это может привести к тяжелой гипогликемии при использовании инсулина в течение длительного периода времени. [1]
[7]
Острый панкреатит [редактировать | править источник]- Алкоголизм
- У 15% пациентов с острым панкреатитом развивается хронический панкреатит
- 5-7% смертность от легких форм с воспалением, ограниченным поджелудочной железой
- 10-50% при тяжелых формах с некрозом и кровоизлиянием железы и системным воспалительным ответом
- Инфекция некротизированной ткани поджелудочной железы может произойти через 5-7 дней. 100% смертность от инфекции поджелудочной железы без обширной хирургической обработки раны или дренирования инфицированной области
- У пациентов с перипанкреатическим воспалением или в одной области скопления жидкости вероятность образования абсцесса составляет от 10 до 15%
- У пациентов с двумя или более зонами скопления жидкости 60% случаев образования абсцесса
- Сахарный диабет (повышенный риск алкогольного панкреатита)
- Рецидивирующие эпизоды (повышенный риск алкогольного панкреатита) [2] [1]
- Алкоголизм
- Муковисцидоз
- Сахарный диабет развивается у 20-30% пациентов в течение 10-15 лет от начала заболевания
- Рак поджелудочной железы развивается у 3–4% пациентов
- Хроническая инвалидность
- 70% 10-летняя выживаемость
- 45% 20-летняя выживаемость
- 60% -ная смертность пациентов с хроническим панкреатитом, связанных с алкоголем, которые не прекращают прием алкоголя [1]
Для облегчения боли часто назначают парентеральные опиоды, такие как морфин.Кроме того, для минимизации рвоты пациентам могут назначаться противорвотные препараты, такие как прохлорперазин 5-10 мг внутривенно каждые 6 часов. Также назначаются парентеральные блокаторы h3 или ингибиторы протонной помпы. [2]
Тяжелый панкреатит [править | править источник]Доказательства не показали положительного воздействия лекарств, направленных на улучшение физиологического процесса тяжелого панкреатита, включая ингибиторы фактора активации тромбоцитов, соматостатин и ингибиторы протеазы.Кроме того, использование профилактических антибиотиков при тяжелом панкреатите в настоящее время вызывает споры и дискуссии. Профилактика антибиотиками имипенимом (500 мг внутривенно каждые 8 часов) может применяться для предотвращения инфицирования некротизированной ткани поджелудочной железы, хотя ее влияние на снижение смертности неясно. [2]
Хронический панкреатит [редактировать | править источник]Ненаркотические обезболивающие, такие как нестероидные противовоспалительные препараты, ацетаминофен и трамадол, обычно используются для лечения хронической боли, связанной с хроническим панкреатитом.Однако, поскольку это заболевание прогрессирует, пациенты могут со временем нуждаться в низких дозах легких наркотиков, таких как кодеин от 15 до 60 мг / день или пропсифен от 65 до 260 мг / день. Если боль не проходит, могут быть назначены более сильные опиаты. При нарушении пищеварения можно принимать ферменты поджелудочной железы. Доступно множество препаратов ферментов поджелудочной железы, которые различаются по составу ферментов, использованию микросфер или микротаблеток, а также наличию или отсутствию покрытия. Несмотря на это, липаза является ключевым ингредиентом смесей из-за того, что для адекватного переваривания жира и белка у большинства пациентов требуется минимум 30 000 ед. Липазы на один прием пищи; однако можно давать от 60 000 до 80 000 ед. липазы за один прием пищи, поскольку не вся липаза обязательно достигнет тонкого кишечника в активном состоянии.Поскольку ферментные препараты без покрытия могут быть денатурированы желудочной кислотой, блокатор h3 или ингибитор протонной помпы, такой как 20 мг омепразола один раз в день, часто назначают в сочетании с терапией ферментами поджелудочной железы для подавления кислоты. [4]
Диагностические тесты / лабораторные тесты / лабораторные значения [править | править источник]
Острый панкреатит [редактировать | править источник]Диагноз острого панкреатита формулируется на основании клинических проявлений пациента, сывороточных маркеров и отсутствия других причин, которые могли бы вызвать аналогичные симптомы.Из-за этого обычно проводится множество тестов, включая общий анализ крови, электролиты, Ca, Mg, глюкозу, BUN, креатинин, амилазу и липазу. Другие тесты включают ЭКГ и серию брюшной полости грудной клетки, плоского и вертикального живота, а также тест-полоску мочи на трипсиноген-2, который имеет чувствительность и специфичность> 90% для острого панкреатита. [2]
Лабораторные испытания
Поскольку острый панкреатит приводит к высвобождению ферментов поджелудочной железы из поврежденных анцинарных клеток, повышение уровня ферментов в сыворотке крови является ключом к диагностике этого заболевания.Два фермента поджелудочной железы, уровень которых повышается в сыворотке крови в первые 24–72 часа острого приступа поджелудочной железы, – это амилаза и липаза. В то время как уровни амилазы обычно повышаются в три раза выше нормы в течение первых двух часов с момента появления симптомов, уровни быстро снижаются за 36 часов, что делает его полезным только в том случае, если человек обращается за медицинской помощью на очень раннем этапе. Однако уровень липазы увеличивается в течение 4-8 часов после появления симптомов, достигает пика примерно через 24 часа и остается повышенным в течение как минимум 14 дней.Уровни от 10 до 140 Ед / л, что в 3 раза выше нормы, указывают на острый панкреатит. Кроме того, важно отметить, что предыдущие эпизоды панкреатита могут приводить к разрушению анцинарных клеток, что снижает количество ферментов, высвобождаемых в сыворотку, в результате чего уровни амилазы и липазы кажутся нормальными. Точно так же у пациентов с панкреатитом, вызванным гипертриглицеридемией, в их сыворотке часто присутствует циркулирующий ингибитор, который маскирует присутствие повышенного уровня амилазы до тех пор, пока сыворотка не будет разбавлена. [2] [1] Хотя повышенные уровни липазы и амилазы повышаются при всех причинах острого панкреатита, включая злоупотребление алкоголем, повышение уровней аланинаминотрансферазы (АЛТ) от нормального диапазона от 5 до 35 Ед / л наблюдается только тогда, когда причиной панкреатита являются камни в желчном пузыре. [1] Другие тесты, указывающие на острый панкреатит, включают гипертриглицеридемию и гиперкальциемию, увеличение количества лейкоцитов до 12000 – 20000 / мкл, повышение гематокрита до 50-55% из-за потери жидкости в третьем пространстве и повышение уровня билирубина. у 15–25% пациентов, поскольку отек поджелудочной железы сдавливает общий желчный проток. [1] [2] Ниже представлена таблица лабораторных тестов, наиболее часто используемых для диагностики панкреатита: [8]
| Лабораторный тест | Время наступления (часы) | Цель | Клиническое наблюдение / ограничения |
| Аланин трансаминаза | 12-24 | Диагностика и этиология | Связанный с желчнокаменным панкреатитом; Трехкратное повышение или более при наличии острого панкреатита имеет положительную прогностическую ценность 95 процентов при диагностике острого желчнокаменного панкреатита |
| Амилаза | 2–12 | Диагностика | Самый точный, когда минимум в два раза превышает верхний предел нормы; уровни амилазы и чувствительность снижаются со временем от появления симптомов |
| С-реактивный белок | 24–28 | Прогноз серьезности | Поздний маркер; высокие уровни, связанные с некрозом поджелудочной железы |
| Интерлейкин-6 | 18–48 | Прогноз серьезности | Раннее определение степени тяжести |
| Интерлейкин-8 | 12-24 | Прогноз серьезности | Раннее определение степени тяжести |
| Липаза | 4-8 | Диагностика | повышенная чувствительность при панкреатите, вызванном алкоголем; более специфичен и чувствителен, чем амилаза, для выявления острого панкреатита |
| Фосфолипаза А 2 | 24 | Прогноз серьезности | Связано с развитием некроза поджелудочной железы и легочной недостаточности |
| Прокальцитонин | 24–36 | Прогноз серьезности | Раннее выявление высокой степени тяжести инфицированного некроза |
| Пептид активации трипсиногина | В течение нескольких часов | Диагностика и прогнозирование степени тяжести | Ранний маркер острого панкреатита и тесная корреляция с тяжестью |
Медицинская визуализация
КТ – это стандартные методы визуализации для выявления острого панкреатита, позволяющие точно идентифицировать некротический панкреатит, что обеспечивает ценную управленческую и прогностическую информацию.Они также могут идентифицировать скопления жидкости или псевдокисты при введении в сочетании с внутривенным контрастированием и особенно рекомендуются при тяжелом панкреатите или развитии осложнений. [2] [1]
[9]
- МРТ может использоваться для пациентов с противопоказаниями для КТ с контрастированием, так как этот тест также может определить наличие некроза.
- Трансабдоминальное УЗИ используется для исследования желчного пузыря и пузырного протока при подозрении на наличие камней в желчном пузыре, что является основной причиной этого заболевания [1]
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) может помочь выявить менее распространенные причины панкреатита, такие как микролитиаз, дисфункция сфинктера Одди, делящаяся поджелудочная железа и стриктуры протоков поджелудочной железы.ЭРХПГ следует немедленно проводить пациентам с риском билиарного сепсиса, тяжелого панкреатита с обструкцией желчевыводящих путей, холангитом, повышенным билирубином, ухудшающейся и стойкой желтухой или признаками усиления боли во время аномального ультразвукового исследования. Так как этим пациентам может потребоваться немедленное хирургическое или гастроэнтерологическое вмешательство. [8]
- Магнитно-резонансная холангиопанкреатография (MRCP) – это неинвазивный метод, который можно использовать до операции, чтобы определить, каким пациентам может помочь ERCP.MRCP так же точен, как и КТ с контрастным усилением, в прогнозировании тяжести панкреатита и выявлении панкреонекроза, может оценивать кисты поджелудочной железы и перипанкреатические кисты и полезен, когда ERCP невозможен или неудачен.
- Эндоскопическое ультразвуковое исследование (ЭУЗИ) используется для выявления камней и опухолей, но реже, чем ЭРХПГ. Тем не менее, он полезен для пациентов с ожирением и пациентов с кишечной непроходимостью и может помочь определить, какие пациенты с острым панкреатитом являются лучшими кандидатами на терапевтическую ЭРХПГ.
- Ниже представлена таблица, в которой сравниваются различные методы визуализации, используемые при остром панкреатите: [8]
| Техника визуализации | Эффективность |
| Компьютерная томография с контрастным усилением | Чувствительность 78% и специфичность 86% тяжелый острый панкреатит |
| Эндоскопическая ультрсанография | 100-процентная чувствительность и 9-процентная специфичность для камней в желчном пузыре |
| Магнитно-резонансная холангиопанкреатография | Чувствительность от 81 до 100 процентов для обнаружения камней в общем желчном протоке |
| 98% отрицательная прогностическая ценность и 94% положительная прогностическая ценность для камней желчных протоков | |
| Так же точно, как компьютерная томография с контрастным усилением, в прогнозировании тяжести панкреатита и выявлении панкреонекроза | |
| Магнитно-резонансная томография | Чувствительность 83% и специфичность 91% для тяжелого острого панкреатита |
| Трансабдоминальное ультразвуковое исследование | Чувствительность от 87 до 98 процентов для обнаружения камней в желчном пузыре |
Проверка степени серьезности
Тяжесть острого панкреатита можно определить путем сбора критериев Рэнсона, что требует сбора данных как при поступлении, так и через 48 часов.При поступлении зарегистрированы пять признаков: возраст> 55 лет, лейкоциты> 16000 / мкл, ЛДГ в сыворотке> 350 МЕ / л, АСТ> 250 МЕ / л и уровень глюкозы в сыворотке> 200 мг / дл. Двумя днями позже анализируются пять других значений: снижение гематокрита> 10%, увеличение АМК> 4 мг / дл, сывороточный кальций <8 мг / дл, PaO2 <60 мм рт.ст. и секвестрация жидкости> 6 л. Риск смертности увеличивается с увеличением количество положительных знаков. Если менее 3 из вышеперечисленных положительных результатов, уровень смертности составляет <5%; если 3-4 положительные, ставка увеличивается до 15-20%. [2] Также на второй день госпитализации степень тяжести заболевания определяется по шкале оценки острой физиологии и хронического здоровья (APACHE II). Это предсказывает тяжесть заболевания, осложнения и вероятность смерти. У пациентов с тяжелой формой заболевания у них будет повышенный уровень С-реактивного белка, повышение гематокрита выше 44% и индекс массы тела более 30 (ожирение). Знание этой информации определит агрессивность лечения и уровень наблюдения во время лечения. [1]
Хронический панкреатит [редактировать | править источник]В отличие от острого панкреатита, диагностировать хронический панкреатит часто сложно, особенно на ранних стадиях заболевания, когда в поджелудочной железе присутствуют незначительные функциональные или структурные изменения. [1]
Лабораторные испытания Поскольку пациенты с хроническим панкреатитом со временем испытывают значительную потерю функции поджелудочной железы, липаза и амилаза часто не повышаются на ранних стадиях, что делает эти лабораторные тесты неэффективными.Точно так же билирубин может быть ненормальным только при значительном сдавливании желчных протоков псевдокистой или фиброзом. В дополнение к этим тестам были разработаны более специализированные тесты. Эти тесты либо непосредственно измеряют ферменты поджелудочной железы, которые вырабатываются поджелудочной железой, косвенно измеряют продукт действия фермента поджелудочной железы, либо идентифицируют присутствие побочного продукта фермента поджелудочной железы в сыворотке или стуле; однако эти тесты не переносятся хорошо и не доступны повсеместно.
Медицинская визуализация
В отличие от лабораторных тестов, визуализирующие исследования позволяют выявить структурные изменения поджелудочной железы. К ним относятся стриктуры, камни поджелудочной железы, дольчатость, атрофия и расширение протоков поджелудочной железы (как больших, так и малых). Расширение протоков поджелудочной железы или заболевание крупных протоков обычно наблюдается при употреблении алкоголя и связано с функциональными проблемами, тогда как расширение протоков поджелудочной железы или заболевание протоков поджелудочной железы труднее диагностировать и имеет идиопатический характер.Хотя несколько различных процедур визуализации могут точно проиллюстрировать эти изменения и диагностировать это заболевание, золотым стандартом является эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ), при которой эндоскоп и инъекции контрастного вещества вводятся в двенадцатиперстную кишку, пока пациент находится в седативном состоянии, так что поджелудочная железа и желчь протоки можно визуализировать на рентгеновском снимке. Однако существует 5-10% -ная вероятность вызвать острый панкреатит просто после проведения этого теста. [1] [3]
[10]
Другие используемые тесты включают трансабдоминальное ультразвуковое исследование, компьютерную томографию, эндоскопическое ультразвуковое исследование (EUS), эндоскопическую ретроградную холангиопанкреатографию (ERCP), магнитно-резонансную холангиопанкреатографию (MRCP) или МРТ. [1] На поздних стадиях панкреатита тесты экзокринной функции становятся ненормальными, такие как 72-часовой анализ содержания жира в стуле на стеаторею, определение секретиновой функции поджелудочной железы и снижение уровней трипсиногена в сыворотке и химотрипсина в фекалиях; однако эти тесты менее чувствительны и проактивны при диагностике этого заболевания, чем вышеупомянутые методы. [2] Несмотря на эти тесты, хронический панкреатит нередко остается невыявленным в течение месяцев или даже лет. [3]
Острый панкреатит [править | править источник]
Наиболее частой причиной острого панкреатита являются камни в желчном пузыре, за которыми следует хроническое употребление алкоголя, которые вместе составляют более 80% случаев острого панкреатита; однако 10% случаев являются идиопатическими.Кроме того, в настоящее время исследуются несколько генов, поскольку считается, что сочетание генетики и условий окружающей среды может способствовать развитию этого заболевания. [1] Хотя это основные факторы, связанные с острым панкреатитом, ниже приводится полный список всех возможных причин:
- Злоупотребление алкоголем или метанолом (> 100 г / день в течение> 3-5 лет)
- Аутоиммунные болезни
- Холедухальная киста
- Муковисцидоз
- Камни в желчном пузыре
- Наследственный (семейный) панкреатит (включая аутосомно-доминантную мутацию катионного гена трипсиногена, которая вызывает панкреатит у 80% носителей)
- Гиперкальциемия
- Гиперлипидемия или гипертриглицеридемия (уровни более 1000 мг / дл)
- Гиперкальциемия (включая гиперпаратиреоз)
- Инфекция (вирус Коксаки B, цитомегаловирус, эпидемический паротит)
- Ишемия от гипотонии или атероэмболии
- Лекарственные препараты (ингибиторы АПФ, аспариганаза, азатипрон, пероральные эстрогены, антибиотики, 2 ’, 3’-дидезоксиинозин, фуросемид, 6-меркаптурид, пентамидин, сульфамидные препараты, вальпроат, тиазидный диуретик, кортикостероиды)
- Новообразование
- Рак поджелудочной железы или периампулярный рак
- Поджелудочная железа
- Язвенная болезнь
- Постэндоскопическая ретроградная холангиопанкреатография (ЭРХПГ)
- Послеоперационное воспаление
- Постпочечный трансплантат
- Беременность (третий триместр)
- Стеноз сфинктера Одди
- Тупая или проникающая травма (включая ишемию / перфузию, возникающую во время некоторых хирургических процедур)
- Тропический панкреатит
- Васкулит
- Вирусные инфекции
- Неизвестно [1] [2] [6]
Эти источники запускают сложный клеточный и ферментативный процесс, который проявляется как острый панкреатит.В то время как пищеварительные ферменты поджелудочной железы обычно не становятся активными, пока не достигнут тонкой кишки, панкреатит вызывает необоснованную активацию трипсиногена в анцинарных клетках поджелудочной железы, который затем превращается в фермент трипсин. Большие количества трипсиногена превращаются в трипсин, поэтому нормальное регулирование и удаление трипсина из клеток не может адекватно поддерживать надлежащий баланс. Следовательно, анцинарные клетки, сосудистая сеть и ткань повреждаются ферментами, вызывая усиленный воспалительный ответ, отек, возможный некроз и выработку цитокинов.Следовательно, поскольку трипсин контролирует активацию других ферментов поджелудочной железы, активация этих ферментов создает накопление и может привести к самоперевариванию поджелудочной железы. [1] [5]
Хронический панкреатит [редактировать | править источник]Хронический панкреатит в первую очередь вызван хроническим употреблением алкоголя, тяжелым острым панкреатитом в анамнезе, аутоиммунными источниками, наследственными факторами или идиопатическими причинами. Из них наиболее распространенным источником хронического панкреатита в промышленно развитых странах Запада является злоупотребление алкоголем, на которое приходится более 50% всех случаев и более 90% случаев среди взрослых.Связанный с алкоголем панкреатит, как правило, поражает мужчин в возрасте от 35 до 45 лет, которые употребляли большое количество (150 г или более) алкоголя в течение 6 лет или более, в то время как наследственный панкреатит обнаруживается у пациентов с семейным анамнезом из двух или более человек. родственники с заболеванием, включая муковисцидоз (недавние исследования показали, что по крайней мере 30% взрослых пациентов с необъяснимым хроническим панкреатитом имеют мутации в гене муковисцидоза). Между тем, аутоиммунный хронический панкреатит обычно встречается на Дальнем Востоке и связан с повышенным уровнем IgG, диффузным поражением поджелудочной железы, наличием новообразования в поджелудочной железе, нерегулярностью главного протока поджелудочной железы и присутствием аутоантител.Это также иногда связано с другими аутоиммунными заболеваниями, такими как синдром Шёргена, язвенный колит и системная красная волчанка. [1] [3] [6] В дополнение к этим причинам было обнаружено несколько генетических мутаций, которые связаны с этим заболеванием, хотя причина и следствие этих мутаций до сих пор точно не известны. К ним относятся катионные гены трипсиногена PRSS1 и R122H; гены ингибитора панкреатического секреторного трипсина PST1 / SPINKI; и ген трансмембранного регулятора проводимости при муковисцидозе CFTR. [1] Клинические проявления хронического панкреатита до сих пор полностью не изучены, а процесс его развития объясняется несколькими различными гипотезами, которые в первую очередь направлены на хронический панкреатит, связанный с алкоголем. Каждая из этих гипотез будет исследована: Первая гипотеза предполагает, что употребление алкоголя приводит к выделению поджелудочной железы с высоким содержанием белка, но с низким объемом и бикарбонатом. Эти особенности приводят к увеличению количества белка, который создает пробки в протоках поджелудочной железы и может кальцифицироваться с образованием камней поджелудочной железы.Когда эти пробки и камни создают закупорку протоков, давление увеличивается, ткань поджелудочной железы и протоки повреждаются, что приводит к хронической боли. Вторая гипотеза предполагает, что алкоголь или один из его метаболитов действует либо как токсин непосредственно на ткань поджелудочной железы, либо увеличивает чувствительность анцинарных клеток к воздействию патологических стимулов. В нем также говорится, что алкоголь может способствовать высвобождению холецистокинина (ХЦК), что приводит к транскрипции воспалительных ферментов в присутствии алкоголя.Третья гипотеза объясняет, что повторяющиеся эпизоды острого панкреатита приводят к образованию участков рубцовой ткани или фиброза, которые образуются во время заживления некротической ткани, в то время как у тех, у кого в анамнезе нет рецидивирующего острого панкреатита, может развиться непрерывный некроз с постепенным рубцеванием. Другие теории подтверждают роль генетических мутаций, особенно мутаций гена трипсиногена, которые приводят к увеличению количества активированного трипсина. Хотя точная причина все еще исследуется, большинство исследователей полагают, что причиной болезни является сочетание генетических факторов и факторов окружающей среды. [1]
Панкреатит [редактировать | править источник]И острая, и хроническая формы панкреатита могут вызвать системные осложнения. Повреждение поджелудочной железы может нарушить нормальную работу, особенно ее эндокринную и экзокринную функции. Анцинарные клетки в поджелудочной железе способствуют экзокринной функции поджелудочной железы, секретируя бикарбонат и пищеварительные ферменты в протоки, соединяющие поджелудочную железу с двенадцатиперстной кишкой в ампуле Фатера, которая соединяется с желчью, чтобы помочь переваривать пищу.Когда эти клетки разрушаются в случае панкреатита, может возникнуть нарушение пищеварения жиров. И наоборот, бета-клетки в поджелудочной железе выполняют эндокринную функцию, секретируя инсулин и глюкагон непосредственно в кровь, чтобы помочь организму регулировать уровень глюкозы, и когда эти клетки разрушаются, может возникнуть сахарный диабет. [2] [5]
Острый панкреатит [редактировать | править источник] Тяжелый панкреатит [править | править источник]Некоторые ферменты и цитокины поджелудочной железы, активируемые при панкреатите, могут попадать в брюшную полость, вызывая химический ожог и третье отхождение жидкости.Однако другие попадают в системный кровоток, вызывая воспалительную реакцию, которая может привести к полиорганной недостаточности, включая почечную недостаточность и острый респираторный дистресс-синдром. Считается, что это вызвано фосфолипазой А2, ферментом поджелудочной железы, который, возможно, повреждает альвеолярные мембраны легких. Фактически, все эти системные эффекты в первую очередь вызваны повышенной проницаемостью капилляров и снижением сосудистого тонуса. [2]
Тяжелое воспаление поджелудочной железы и ишемия могут привести к утечке панкреатической жидкости и развитию скоплений жидкости и псевдокист.Псевдокисты содержат жидкие скопления некротических остатков и ферментов поджелудочной железы, заключенные либо в ткани поджелудочной железы, либо в прилегающих тканях. Эти псевдокисты могут вызывать перегиб, кровотечение или разрыв брюшины; может повлиять на сердце, легкие, почки или другие органы; и развиваются примерно в 40% случаев. [2] [1] [5]
Другие специфические системы, пораженные острым панкреатитом, включают:
- Сосудистые: гипотензия и шок, выпот в перикард и тампонада
- Легочные: гипоксия, ателектаз, пневмония, острое повреждение легких, плевральный выпот
- Желудочно-кишечный тракт: желудочно-кишечное кровотечение, синдром брюшной полости
- Урогенитальная: острая почечная недостаточность, тромбоз почечной артерии или вены
- Со стороны обмена веществ: гипокальциемия, гипергликемия, метаболический ацидоз, гипомагнезия
- Гематологические: тромбоз сосудов, диссеминированное внутрисосудистое свертывание [11]
Смерть также может наступить в результате системного поражения панкреатитом.Смерть в течение первых нескольких дней после начала болезни обычно является результатом сердечно-сосудистой нестабильности в сочетании с шоком и почечной недостаточностью или от дыхательной недостаточности с гипоксемией и, иногда, с респираторным дистресс-синдромом у взрослых. Смерть также может наступить в первые несколько дней заболевания в результате сердечной недостаточности, вызванной неустановленным депрессивным фактором миокарда, хотя это случается редко. После первой недели смерть обычно вызвана инфекцией поджелудочной железы или разрывом псевдокисты. [2]
Хронический панкреатит [редактировать | править источник]- Как упоминалось ранее, после нескольких лет воспаления и структурных повреждений прогрессирующий фиброз может привести к снижению эндокринных и экзокринных функций. Наиболее серьезные последствия хронического панкреатита – нарушение переваривания жиров и снижение выработки инсулина и глюкагона. В совокупности эти осложнения могут привести к развитию сахарного диабета. [1]
Медицинский менеджмент (лучшее на сегодняшний день доказательство) [редактировать | править источник]
Острый панкреатит [редактировать | править источник] Легкий панкреатит [редактировать | править источник] Лечение панкреатита легкой степени направлено на поддержание нормальной функции поджелудочной железы и предотвращение осложнений в условиях неотложной помощи.Для этого пациентам вводят анальгетики для снятия боли, внутривенные жидкости для гидратации (6-8 л / день) и парентеральное питание в течение 2-3 дней, чтобы поджелудочная железа отдыхала. Если у пациента продолжается рвота, назначают противорвотные средства для ее облегчения. Если симптомы не исчезнут по истечении этого периода времени, проводится компьютерная томография для выявления осложнений. В течение этого начального периода госпитализации признаки жизнедеятельности и диурез отслеживаются ежечасно; гематокрит, глюкоза и электролиты проверяются каждые 8 часов; центральные венозные линии давления или измерения с помощью катетера Свана-Ганца проводятся каждые 8 часов, если пациент гемодинамически нестабилен или если потребности в жидкости неясны; Ежедневно измеряются общий анализ крови, количество тромбоцитов, параметры свертывания, общий белок с альбумином, азотно-мочевина, креатинин, кальций и магний.Как только уровень боли будет под контролем и пациенты смогут есть, пить и принимать пероральные анальгетики, их выписывают с соблюдением диетических рекомендаций. Эти рекомендации состоят из диеты, состоящей из прозрачных жидкостей в течение 24 часов, с последующим приемом небольшого количества обезжиренных приемов пищи с медленным увеличением количества потребления, которое переносится в течение нескольких дней. Симптомы обычно проходят в течение 2 недель. [2] [1] Когда панкреатит вызван желчными камнями, перед выпиской может быть проведена лапароскопическая холецистэктомия для их удаления.Однако эта операция может быть выполнена только при отсутствии скоплений жидкости поджелудочной железы и других осложнений и должна быть отложена до их исчезновения. Если через шесть недель скопление жидкости все еще существует, может быть выполнена лапароскопическая холецистэктомия с дренажом жидкости. [1] Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) с эндоскопической сфинктеротомией может выполняться после лапароскопической холецистэктомии, если обнаружены камни в общем желчном протоке, или пациентам, которые не являются кандидатами на хирургическое вмешательство. [1]
Пациенты с тяжелым панкреатитом поступают в отделение интенсивной терапии и получают внутривенную инфузию и анальгетики для купирования боли. В отличие от панкреатита легкой степени, эти пациенты обычно получают энтеральное питание в течение 2–3 дней, а не парентеральное, поскольку было показано, что это снижает риск осложнений, связанных с инфекцией. Кроме того, доказательства не показали положительного воздействия лекарств, направленных на улучшение физиологического процесса тяжелого панкреатита, включая ингибиторы фактора активации тромбоцитов, соматостатин и ингибиторы протеазы.Поскольку тяжелый панкреатит часто сопровождается такими осложнениями, как скопление жидкости поджелудочной железы, псевдокисты, некроз, бактериальный холагит, скопления инфицированной жидкости и некротические участки, для выявления улучшения необходимы скопления жидкости и последовательное сканирование КТ. Для предотвращения инфекции можно проводить профилактику антибиотиками имипенимом; однако, если скопления жидкости инфицированы, их лечат антибиотиками, а затем сливают. Следует осторожно наблюдать за некротическими участками, которые не инфицированы.В случае развития инфекции может быть выполнена некроэктомия или после того, как состояние пациента стабилизируется, можно дренировать эту область чрескожно. [1] [2] Когда это заболевание является результатом камней в общем желчном протоке, на ранней стадии следует проводить ЭРХПГ со сфинктеротомией, так как было показано, что это снижает риск осложнений. Следует избегать хирургических вмешательств у пациентов с тяжелым панкреатитом из-за высокой смертности, когда они проводятся в течение первых нескольких дней от начала заболевания. [1] Использование профилактических антибиотиков при тяжелом панкреатите в настоящее время вызывает споры и дискуссии.
Хронический панкреатит [редактировать | править источник]При лечении хронического панкреатита особое внимание уделяется профилактике дополнительных повреждений поджелудочной железы, обезболиванию, питательной поддержке и восстановлению утраченной эндокринной / экзокринной функции. Для этого необходимо полностью исключить алкоголь из рациона людей с алкогольным панкреатитом и избегать курения, поскольку это связано с повышенным риском смертности у людей с алкогольным панкреатитом. [1] Боль, связанную с этим заболеванием, можно лечить ненаркотическими препаратами на ранних стадиях заболевания, с переходом на наркотики по мере развития болезни, когда боль становится более хронической. Однако риск зависимости от 10% до 30% пациентов с хроническим панкреатитом, принимающих наркотики для снятия боли. В дополнение к этим лекарствам, терапия высокими дозами ферментов поджелудочной железы эффективна для уменьшения боли у пациентов с заболеванием малого протока, но не заболеванием большого протока, в то время как блокада нервов также может способствовать облегчению боли.Кроме того, блокатор h3 или ингибитор протонной помпы можно использовать для уменьшения кислотно-стимулированного высвобождения секретина и, следовательно, циркуляции ферментов поджелудочной железы. [1] [2] Боль, непосредственно связанную со структурными изменениями или осложнениями поджелудочной железы, можно лечить по-разному. Для облегчения боли, связанной с доминирующей стриктурой, которая характерна для более чем половины пациентов с заболеванием крупных протоков, часто используются стенты и сфинктеротомия протока поджелудочной железы; тем не менее, долгосрочное лечение стентов спорно.Когда псевдокисты существуют как источник сильной боли, можно использовать хирургическое дренирование или хирургическое удаление для предотвращения закупорки протока поджелудочной железы; однако боль часто возвращается после обеих этих процедур. Последний вариант, который может быть применен в качестве последнего средства для облегчения неконтролируемой боли после того, как другие методы оказались бесполезными, – это резекция поджелудочной железы. Пациенты, которые проходят этот курс действий, могут получить аутотрансплантацию островковых клеток, которая была успешной в небольшой группе пациентов, или может потребоваться инсулин, если имеется дисфункция островковых клеток.После этой процедуры также необходимо принимать оральные заменители ферментов до, во время и после еды, чтобы предотвратить мальабсорбцию и способствовать перевариванию пищи. [1]
Пациентам, у которых развивается сахарный диабет, также необходим инсулин для контроля уровня сахара в крови, и им можно посоветовать придерживаться диеты с низким содержанием жиров с меньшими порциями, потребляемыми с повышенной частотой. Кроме того, пероральные добавки с ферментами поджелудочной железы часто назначают при каждом приеме пищи, чтобы помочь пациентам переваривать пищу, если поджелудочная железа сама по себе не выделяет достаточное количество ферментов. [3]
Управление физиотерапией (лучшие на данный момент доказательства) [редактировать | править источник]
Острый панкреатит [редактировать | править источник]Пациенты с острым панкреатитом могут обратиться за физиотерапевтическим лечением с основной жалобой на боль в спине. Боль в спине часто встречается у пациентов с панкреатитом, поскольку воспаление и рубцы, связанные с этим заболеванием, могут привести к уменьшению разгибания позвоночника, особенно в грудопоясничном переходе. Это снижение подвижности трудно лечить даже при соблюдении пациентом режима лечения и разрешении воспаления из-за глубины рубца.В эту ткань часто трудно проникнуть с помощью методов мобилизации, и поэтому она продолжает уменьшать подвижность. Несмотря на это, боль можно облегчить с помощью тепла для уменьшения мышечного напряжения, техник расслабления и определенных методов позиционирования, включая наклон вперед, сидя или лежа на левом боку в позе эмбриона. Важно отметить, что пациент может обратиться к физиотерапевту до постановки диагноза острого панкреатита с болью в спине. Хотя острый панкреатит связан с желудочно-кишечными симптомами, включая диарею, боль после еды, анорексию и необъяснимую потерю веса, пациент может не осознавать важность или необходимость сообщать о том, что, по их мнению, не связано с симптомами.Поэтому физиотерапевты должны тщательно расспрашивать пациентов обо всех системах организма и предупреждающих знаках. Также важно знать, что панкреатит часто связан с сахарным диабетом. В настоящее время более 23 миллионов американцев страдают диабетом, многие из которых будут обращаться за физиотерапевтическими услугами. В связи с этим важно знать признаки симптомов панкреатита, поскольку пациенты с диабетом подвергаются повышенному риску этого состояния. [12] Пациенты с острым панкреатитом также нуждаются в физиотерапевтических услугах, если острый респираторный дистресс-синдром (ОРДС) развивается как осложнение.Вспомогательная вентиляция легких и легочная помощь являются критически важными вмешательствами для этих пациентов. Для пациентов, получающих неотложную помощь, которым запрещено есть или пить, чтобы поджелудочная железа отдыхала, даже кусочки льда могут стимулировать ферменты и усиливать боль. Поэтому физиотерапевты должны внимательно выполнять все медицинские предписания и не подчиняться запросам пациентов до тех пор, пока они не будут одобрены медперсоналом или медицинским персоналом. Госпитализированные пациенты с острым панкреатитом также должны находиться под наблюдением на предмет признаков и симптомов кровотечения, включая синяки. [1]
Хронический панкреатит [редактировать | править источник] Подобно острому панкреатиту, пациенты с хроническим панкреатитом могут обращаться к физиотерапевту с жалобами на боль в верхнем грудном отделе позвоночника или в пояснично-грудном отделе, тогда как пациенты с хроническим панкреатитом, связанным с алкоголем, могут иметь симптомы периферической нейропатии. Поскольку пациенты могут жаловаться на эти, казалось бы, проблемы с опорно-двигательным аппаратом, необходимо, чтобы физиотерапевты получили полный анамнез и провели тщательное обследование для выявления этого заболевания.Если эта висцеральная проблема не определена при первоначальной оценке, отсутствие улучшения с помощью терапевтического вмешательства требует направления к специалисту.
Пациентам с известным панкреатитом или постпанкреатэктомией могут потребоваться физиотерапевтические услуги, такие как мониторинг основных показателей жизнедеятельности и / или уровня глюкозы в крови, в зависимости от имеющихся осложнений. Физиотерапевты также должны информировать этих пациентов о последствиях мальабсорбции и связанного с ними остеопороза, с которыми они могут столкнуться. [1]
Заболевания, проявляющиеся симптомами, сходными с симптомами острого панкреатита, включают перфорированную язву желудка или двенадцатиперстной кишки, инфаркт брыжейки, прием лекарств, ущемление кишечной непроходимости, расслаивающую аневризму, желчную колику, аппендицит, дивертикулит, инфаркт миокарда нижней стенки, почечно-канальцевую недостаточность, слюнно-яичниковый абсцесс. заболевание желез, гематома мышц живота или селезенки, холецистит, окклюзия сосудов, пневмония, гипертриглицеридемия, гиперкальциемия, инфекция, посттравматическое повреждение, беременность и диабетический кетоацидоз. [2] [4] [8] [11]
Хронический панкреатит [редактировать | править источник]Пациенты, у которых в анамнезе нет типичного злоупотребления алкоголем и частых эпизодов острого панкреатита, следует исключить злокачественные новообразования поджелудочной железы как причину боли. Кроме того, хронический панкреатит можно изначально спутать с острым панкреатитом, потому что симптомы схожи: камни в желчном пузыре, опухолевые или воспалительные образования. [2] [4]
Демографические данные пациента: мужчина шестидесяти лет, поступивший в больницу в октябре 2001 г.
Главные жалобы: боль в животе и темная моча, которые начались за две недели до этого.
История болезни: лимфедема левой нижней конечности, болезнь Рейно, транзиторные ишемические атаки, ишемическая болезнь сердца, левосторонний гидронефроз, биопсия лимфатических узлов в 1999 году и хроническое курение.
Лабораторные тесты / Медицинская визуализация: функциональные тесты печени, трансабдоминальное УЗИ, ERCP и компьютерная томография
Первоначальный медицинский диагноз: Предполагалось, что у пациента рак поджелудочной железы.
Дополнительные анализы: Была проведена биопсия опухоли, обнаруженной в общем желчном протоке, с последующим паллиативным шунтированием для уменьшения симптомов, гастроеюностомией, холедохоеюностомией и холецистэктомией.Эти биопсии (поджелудочной железы, желчного пузыря, печени и лимфатического узла) были рассмотрены гистопатологом, и был рассмотрен диагноз склерозирующего ретроперитонита.
Развитие симптомов у пациента: у пациента появилась узловатая зудящая сыпь, биопсия кожи подтвердила это.
Окончательный медицинский диагноз: Диагностика аутоиммунного панкреатита
PT Актуальность: Этот случай иллюстрирует, насколько сложным может быть панкреатит и насколько сложно его диагностировать, поскольку несколько органов (поджелудочная железа, лимфатический узел, печень, желчный пузырь, забрюшинное пространство, перикард и кожа) могут быть поражены в разное время в течение болезненный процесс.
Наяр М., Чарнли Р., Скотт Дж., Хогк Б. и Оппонг К. Аутоиммунный панкреатит с вовлечением нескольких органов. Случай вовлечения перикарда. Журнал поджелудочной железы. 2009; 10 (5): 539-542. http://www.joplink.net/. (по состоянию на 27 марта 2010 г.). [13]
Демографические данные пациента: обратился мужчина 57 лет
Основные жалобы: Острая боль в эпигастрии, тошнота, сильное обезвоживание и сухость во рту наутро после марафона. Накануне пациент не только участвовал в марафоне, но и посетил сауну, и во время обоих мероприятий у него было недостаточное потребление жидкости и пищи.
Физикальное обследование: У пациента обнаружен расширенный, гипертимпанальный и болезненный живот с активной перистальтикой.
Показатели жизненно важных функций: артериальное давление 165/100 мм рт. Ст., Частота сердечных сокращений 81 удар в минуту и частота дыхания 24 вдоха / мин.
Лабораторные тесты: повышенные уровни глюкозы, амилазы, CPK и CRP
Медицинская визуализация: Трансабдоминальное ультразвуковое исследование обнаружило свободную внутрибрюшную жидкость, содержащую кровь и концентрацию амилазы 944 Ед / л.КТ с контрастным усилением показала, что более 90% функционирующей ткани поджелудочной железы было потеряно. Через 10 дней после госпитализации другая компьютерная томография показала скопления некротической ткани поджелудочной железы и перипанкреатической жидкости.
PT Актуальность: Этот случай особенно полезен для амбулаторных физиотерапевтов, потому что, хотя механические, стрессовые, физические нагрузки или обезвоживание сами по себе редко вызывают повреждение, сочетание этих факторов может привести к ишемии поджелудочной железы и, в конечном итоге, к острому панкреатиту. .
Mast J, Morak M, Brett B, van Eijck C. Ишемический острый некротический панкреатит у марафонца. Журнал поджелудочной железы. 2009; 10 (1): 53-54. http://www.joplink.net/. (по состоянию на 27 марта 2010 г.). [14]
Демографические данные пациента: 18-летний мужчина доставлен в отделение неотложной помощи
Главные жалобы: Сильная боль в эпигастрии продолжительностью 6 часов. За пять часов до появления симптомов пациент принял 7 таблеток ибупрофена по 400 мг. Он также принимал ибупрофен по назначению для лечения боли в пояснице в течение 1 недели до этого инцидента.
Лабораторные исследования: повышенные уровни сывороточной амилазы, амилазы в моче, лактатдегидрогеназы и лейкоцитоза, указывающие на острый панкреатит
Медицинская визуализация: компьютерная томография, соответствующая легкому панкреатиту. Чтобы исключить прием внутрь больших доз НПВП как прямой желудочный источник боли в эпигастрии, была проведена гастроскопия, которая оказалась нормальной.
PT Актуальность: Хотя НПВП редко вызывают острые приступы поджелудочной железы, они, наряду с некоторыми другими лекарствами, могут вызывать острый панкреатит.Поскольку многие пациенты, обращающиеся за физиотерапевтическим лечением, также принимают какие-либо лекарственные препараты, отпускаемые по рецепту или без рецепта, важно спрашивать об их использовании и следить за любыми побочными эффектами. В этой статье представлен список препаратов класса I, II и III, связанных с острым панкреатитом, к которым могут обратиться терапевты.
Мэджилл П., Риджуэй П., Конлон К., Нери П. Случай вероятного острого панкреатита, вызванного ибупрофеном. Журнал поджелудочной железы. 2006; 7 (3): 311-314. http: // www.joplink.net/. (по состоянию на 21 марта 2010 г.). [15]
Демографические данные пациента: 16-летний мальчик
Основные жалобы: Боль в околопупочной области слева, а иногда и в эпигастрии умеренной интенсивности. Через 3 месяца боли эти симптомы исчезли. Однако через 20 дней у пациента появилась боль в правом плече и груди, а также одышка, и он обратился за медицинской помощью.
Первоначальный медицинский диагноз: врач неправильно диагностировал проблемы пациента как мышечно-скелетную боль.
У пациента прогрессирование симптомов: поскольку у пациента сохранялись симптомы боли в правом плече и груди и одышки, он обратился в больницу.
Лабораторные исследования: Повышенная плевральная амилаза
Медицинская визуализация: Рентген грудной клетки выявил массивный правосторонний геморрагический плевральный выпот, а компьютерная томография брюшной полости – псевдокиста поджелудочной железы.Когда плевральный выпот не исчез полностью после 3 недель лечения, была проведена еще одна компьютерная томография, которая показала, что псевдокиста все еще присутствует в поджелудочной железе и вызывает плевральный выпот.
PT Актуальность: это важно отметить, поскольку симптомы панкреатита могут проявляться по-разному и могут быть ошибочно приняты за легочные или скелетно-мышечные заболевания, если не пройти надлежащее тестирование и скрининг.
Намази М. и Моула А. Массивный правосторонний геморрагический плевральный выпот из-за панкреатита; отчет о болезни.BMC Pulmonary Medicine. 2004; 4: 1. http://www.ncbi.nlm.nih.gov/pmc/articles/PMC362879/. (по состоянию на 21 марта 2010 г.). [16]
Демографические данные пациента: 63-летняя женщина поступила в отделение неотложной помощи
Основная жалоба: боль в левом боку и спине, сохраняющаяся в течение последних 5 дней. У пациентки не было ни лихорадки, ни боли в животе, ни боли в груди, ни одышки, ни симптомов, связанных с мочевыводящей системой, ни каких-либо недавних травм.
История болезни: 5 лет в анамнезе гипертония и сахарный диабет 2 типа, которые лечились регулярно, но без истории болезни сердца, инсульта, почек, курения или употребления алкоголя.
Объективное обследование: Боль в левом боку, усиливающаяся при перкуссии.
Лабораторные тесты: повышенные уровни C-реактивного белка (CRP); однако все остальные лабораторные данные, анализ мочи и рентген брюшной полости были без особенностей.
Медицинская визуализация: в связи с повышенным уровнем СРБ и болями в левом боку было проведено ультразвуковое исследование; однако не было обнаружено никаких отклонений от нормы в почках, селезенке, поджелудочной железе или гепатобилиарной системе.В связи с этим была проведена компьютерная томография, которая обнаружила аномальный сбор жидкости над периренальным пространством и хвостом поджелудочной железы, а также некротические изменения и отек хвоста поджелудочной железы, в то время как ферменты поджелудочной железы в сыворотке показали нормальную амилазу (90 ед / л) и слегка повышенный уровень липазы (336 ед / л)
Медицинский диагноз: острый панкреатит
PT Актуальность: Этот случай иллюстрирует тот факт, что, хотя панкреатит обычно проявляется болью в верхней части живота, тошнотой, рвотой и повышенным уровнем амилазы и липазы, пациенты могут иметь только один или несколько типичных симптомов.В этом случае единственной жалобой была боль в левом боку, симптом, который может проявляться у многих пациентов физиотерапии. Поэтому физиотерапевтам важно выяснить, является ли эта боль мышечно-скелетной или системной по своей природе.
Chen JH, Chern CH, Chen JD, How CK, Wang LM, Lee CH. Боль в левом боку как единственное проявление острого панкреатита: случай с первоначальным ошибочным диагнозом. Emerg Med J 2005; 22: 452-453. http://emj.bmj.com/content/22/6/452.full (по состоянию на 31 марта 2010 г.). [17]
Журнал поджелудочной железы. http://www.joplink.net/ (по состоянию на 31 марта 2010 г.). [18]
Национальный фонд поджелудочной железы. Панкреатит. http://www.pancreasfoundation.org/learn/pancreatitis.shtml (по состоянию на 21 марта 2010 г.). [3]
Американская панкреатическая ассоциация. http://www.american-pancreatic-association.org/ (по состоянию на 21 марта 2010 г.). [19]
- ↑ 1,00 1,01 1,02 1.03 1,04 1,05 1,06 1,07 1,08 1,09 1,10 1,11 1,12 1,13 1,14 7 1,13 1,14 7 1,13 1,14 7 1,13 1,20 1,21 1,22 1,23 1,24 1,25 1,26 1,27 1,28 1,29 1,30 1.31 1,32 1,33 1,34 1,35 1,36 1,37 1,38 Goodman CC, Fuller KS. Патология: значение для физиотерапевта. 3-е изд. Сент-Луис, Миссури: Сондерс; 2009 г.
- ↑ 2,00 2,01 2,02 2,03 2,04 2,05 2,06 2,07 2,08 2,09 2,10 907 2,10
- ↑ 3,0 3,1 3,2 3,3 3,4 3,5 Национальный фонд поджелудочной железы.Панкреатит. http://www.pancreasfoundation.org/learn/pancreatitis.shtml (по состоянию на 21 марта 2010 г.).
- ↑ 4,0 4,1 4,2 4,3 4,4 Клиника Кливленда: Центр непрерывного образования. Хронический панкреатит. http://www.clevelandclinicmeded.com/medicalpubs/diseasemanagement/gastroenterology/chronic-pancreatitis/ (по состоянию на 21 марта 2010 г.).
- ↑ 5,0 5,1 5,2 5,3 5.4 5.5 Национальный информационный центр по заболеваниям пищеварительной системы (NDDIC). Панкреатит. http://digestive.niddk.nih.gov/ddiseases/pubs/pancreatitis/ (по состоянию на 21 марта 2010 г.).
- ↑ 6,0 6,1 6,2 6,3 6,4 Гудман К., Снайдер Т. Дифференциальный диагноз для физиотерапевтов: скрининг для направления. Сент-Луис, Миссури: Saunders Elsevier, 2007.
- ↑ Система здравоохранения Университета Лойолы. Рак поджелудочной железы. http: // www.meddean.luc.edu/LUMEN/meded/Radio/curriculum/Mechanisms/pancreas_mass.htm (по состоянию на 1 апреля 2010 г.).
- ↑ 8,0 8,1 8,2 8,3 Кэрролл Дж., Херрик Б., Гипсон Т. Острый панкреатит: диагностика, прогноз и лечение. Я семейный врач. 1 марта 2008 г .; 77 (5): 594. http://www.aafp.org/afp/2007/0515/p1513.html (по состоянию на 21 марта 2010 г.).
- ↑ Наяр М., Чарнли Р., Скотт Дж., Хогк Б. и Оппонг К. Аутоиммунный панкреатит с поражением нескольких органов.Случай вовлечения перикарда. Журнал поджелудочной железы. 2009; 10 (5): 539-542. http://www.joplink.net/. (по состоянию на 27 марта 2010 г.).
- ↑ Франк А., Морс М., Смит Б., Шаффер К. Аутоиммунный панкреатит, проявляющийся новообразованием и обструкцией желчевыводящих путей. Отчеты по радиологическим случаям 2008 г .; 3: 189. http://radiology.casereports.net/index.php/rcr/article/viewArticle/189/505 (по состоянию на 1 апреля 2010 г.).
- ↑ 11,0 11,1 Отделение анестезии и интенсивной терапии. Острый панкреатит.http://www.aic.cuhk.edu.hk/web8/acute_pancreatitis.htm (по состоянию на 21 марта 2010 г.).
- ↑ Американская диабетическая ассоциация. http://www.diabetes.org/ (по состоянию на 11 апреля 2010 г.).
- ↑ Наяр М., Чарнли Р., Скотт Дж., Хогк Б. и Оппонг К. Аутоиммунный панкреатит с поражением нескольких органов. Случай вовлечения перикарда. Журнал поджелудочной железы. 2009; 10 (5): 539-542. http://www.joplink.net/. (по состоянию на 27 марта 2010 г.).
- ↑ Маст Дж., Морак М., Бретт Б., ван Эйк С. Ишемический острый некротический панкреатит у марафонца.Журнал поджелудочной железы. 2009; 10 (1): 53-54. http://www.joplink.net/. (по состоянию на 27 марта 2010 г.).
- ↑ Мэджилл П., Риджуэй П., Конлон К., Нери П. Случай вероятного острого панкреатита, вызванного ибупрофеном. Журнал поджелудочной железы. 2006; 7 (3): 311-314. http://www.joplink.net/. (по состоянию на 21 марта 2010 г.).
- ↑ Намази М. и Моула А. Массивный правосторонний геморрагический плевральный выпот из-за панкреатита; отчет о болезни. BMC Pulmonary Medicine. 2004; 4: 1. http://www.ncbi.nlm.nih.gov/pmc/articles/PMC362879/.(по состоянию на 21 марта 2010 г.).
- ↑ Chen JH, Chern CH, Chen JD, How CK, Wang LM, Lee CH. Боль в левом боку как единственное проявление острого панкреатита: случай с первоначальным ошибочным диагнозом. Emerg Med J 2005; 22: 452-453. http://emj.bmj.com/content/22/6/452.full (по состоянию на 31 марта 2010 г.).
- ↑ Журнал поджелудочной железы. http://www.joplink.net/ (по состоянию на 31 марта 2010 г.).
- ↑ Американская панкреатическая ассоциация. http://www.american-pancreatic-association.org/ (по состоянию на 21 марта 2010 г.).
Диффузные изменения поджелудочной железы: что это такое, признаки узи, лечение
Симптомы ДИ зависят от основного заболевания, которое привело к появлению изменений. Основная симптоматика выглядит как ухудшение аппетита, частые запоры и диарея, чувство тяжести в желудке. Давайте рассмотрим симптомы диффузных изменений, характерных для определенных заболеваний.
- При остром панкреатите в протоке простаты возникает повышенное давление, которое вызывает повреждение организма и вывод пищеварительных ферментов через ткань железы.Это приводит к разрушению тканей поджелудочной железы и вызывает интоксикацию организма. Больной ощущает жуткую боль в левом подреберье, частую рвоту и тошноту. Появляются симптомы нарастающей тахикардии и пониженного артериального давления. Состояние не улучшается, вплоть до реанимации или хирургического лечения.
- При хроническом панкреатите симптоматика ЛПЛ сохраняется. На первом этапе повреждается железа, что приводит к ее набуханию и небольшим кровоизлияниям.Через некоторое время предстательная железа уменьшается в размерах и склерозируется, что приводит к нарушению выработки пищеварительных ферментов. По мере прогрессирования болезни у пациента появляются сильные боли.
- Если диффузные изменения поджелудочной железы вызваны фиброзом, то в начале заболевания симптоматика отсутствует. При фиброзном воспалении нормальные ткани железы переходят в соединительную. Это приводит к снижению выработки ферментов и гормонов, которые поддерживают метаболические процессы в организме и отвечают за процесс пищеварения.Начальная симптоматика заболевания аналогична симптомам панкреатита. Больной ощущает постоянную боль в левом подреберье и тошноту. Из-за нехватки ферментов появляются тошнота, диарея, рвота, резкое похудание. В дальнейшем из-за истощения запасов белка начинает развиваться аллергический организм и нарушается выработка инсулина, что приводит к сахарному диабету.
- Если изменения ПЖ вызваны липоматозом, то это необратимый процесс.Здоровая ткань железы заменяется жировой тканью. Поскольку жировые клетки не выполняют функции пищеварительных желез, организм начинает ощущать дефицит веществ, необходимых для нормального функционирования. Степень выраженности, то есть симптоматика липоматоза, полностью зависит от степени диффузных изменений поджелудочной железы. Итак, если заболевание имеет ограниченное распространение очага патологии, то процесс протекает бессимптомно. При неконтролируемом прогрессировании паренхима сдавливается массивным скоплением жировой ткани, что вызывает болезненные ощущения и приводит к нарушению работы простаты.
[11], [12]
Диффузные изменения паренхимы поджелудочной железы
Очень часто встречается в заключении УЗИ. Это не диагноз, а всего лишь результат исследования, указывающий на равномерное изменение тканей железы, отсутствие камней, локальных очагов, кист или опухолей. То есть УЗИ говорит о наличии изменений тканей паренхимы, причину которых необходимо выяснить.
Врачи выделяют следующие причины диффузных изменений паренхимы поджелудочной железы:
- Панкреатит (острая форма) – серьезное заболевание, возникающее в результате нарушения оттока секрета из-за воспалительного процесса в поджелудочной железе.Результат описанного выше процесса отражается диффузными изменениями паренхимы железы.
- Хронический панкреатит – одна из форм воспаления простаты. Заболевание может возникнуть из-за патологических процессов в желчном пузыре и печени или появиться самостоятельно.
- Сахарный диабет – это заболевание, при котором здоровая ткань железы заменяется жировой тканью. В результате при ультразвуковом исследовании видны диффузные изменения паренхимы органа.
Помимо диффузных изменений при исследовании паренхимы поджелудочной железы врачи могут диагностировать повышенную эхогенность органа. Эхогенность тканей считается одним из важных показателей, позволяющих оценить плотность внутренних органов. Если на УЗИ выявлена повышенная или пониженная эхогенность паренхимы поджелудочной железы, то необходимы дополнительные исследования для определения причины данной патологии. Как правило, повышенная эхогенность паренхимы поджелудочной железы возникает при:
- Воспалительный процесс с образованием фиброза – соединительная ткань рубцовывается, из-за чего участки ткани различаются по плотности.На УЗИ дает гиперэхосигнал. Заболевание может возникнуть из-за нарушения обмена веществ.
- Липоматоз простаты – это замена паренхимы тела здоровой тканью на жир. Из-за изменений наблюдается повышенная эхогенность.
- Острый и хронический панкреатит – воспалительное заболевание, приводящее к отеку органа, из-за чего изменяется плотность паренхимы, а значит, повышается эхогенность ткани.
[13], [14], [15], [16]
Диффузные изменения структуры поджелудочной железы
Есть равномерный и неравномерный характер.Именно характер изменений указывает на то, что процессы, происходящие в железе, имеют общую, а не локальную форму. Ткани поджелудочной железы из-за воспаления и отека могут уплотняться или наоборот терять свою плотность.
При неравномерных диффузных изменениях структуры тканей железы чаще всего выявляются различные опухоли, кисты или склероз органа. Большинство изменений касается паренхимы железы, так как ее ткани имеют железистое строение.Причин, приводящих к изменению строения органа, много. Изменения говорят о нарушениях в организме, которые без дополнительной диагностики и лечения могут привести к серьезным последствиям. Поскольку простата отвечает не только за процесс пищеварения, но и за выработку жизненно важных гормонов, таких как глюкагон и инсулин.
Давайте рассмотрим наиболее распространенные факторы, которые приводят к структурным изменениям.
- Воспалительные заболевания и другие нарушения пищеварительной системы.
- Патологическая наследственность – очень часто заболевания правого желудочка передаются детям от родителей.
- Хроническое перенапряжение нервов, стрессы, повышенная утомляемость.
- Неправильное питание, злоупотребление соленой, острой, жирной и сладкой пищей.
- Курение и алкоголизм.
- Возраст пациента – очень часто диффузные изменения структуры поджелудочной железы начинаются в позднем возрасте.
Задача врача – точно определить причину изменений.Но не забывайте, что изменение структуры простаты может быть симптомом многих заболеваний. То есть наличие только структурных изменений, это не повод для постановки окончательного диагноза. Врач руководствуется собранным анамнезом и результатами других исследований и анализов.
[17], [18], [19], [20]
Хронические диффузные изменения поджелудочной железы
Они могут долго не показываться. Хронические изменения указывают на наличие хронических заболеваний и воспалительных процессов.Причиной такого рода изменений может быть хронический панкреатит, фиброз или липоматоз.
- Липоматоз – это заболевание, при котором здоровые ткани железы заменяются жировыми клетками. От этого заболевания чаще всего страдают люди с сахарным диабетом.
- Если помимо хронических диффузных изменений поджелудочной железы на УЗИ выявлена повышенная эхогенность, но нормальные размеры железы сохранены, то это фиброз. Заболевание может быть вызвано нарушением обменных процессов или появиться в результате срастания соединительной ткани.
Хронические диффузные изменения поджелудочной железы указывают на однородные изменения в органе. Подобные результаты УЗИ не являются диагнозом, а служат сигналом для врача, который должен найти причину изменений и устранить ее.
[21], [22], [23]
Диффузные реактивные изменения поджелудочной железы
Означают вторичные изменения, то есть реакцию организма на болезнь. Диффузные реактивные изменения могут возникать при всех заболеваниях пищеварительной системы, поскольку функции всех органов и систем взаимосвязаны.Но чаще всего реактивные изменения указывают на проблемы с печенью или желчевыводящими путями, так как именно с ними ПЗ имеет наиболее тесную связь.
Реактивные изменения могут указывать на наличие вторичного панкреатита, возникающего у больных с заболеваниями органов пищеварения, вследствие регулярного переедания, употребления жареного, острого, соленого. Патология также возникает при определенных врожденных ферментативных нарушениях и из-за длительного приема лекарств или аномалий в развитии желчных протоков.
При ультразвуковом исследовании диффузные струйные изменения в поджелудочной железе аналогичны таковым при остром панкреатите. Увеличивается одна из частей органа, чаще всего хвостовая, наблюдается увеличение протока железы и изменения тканей органа. При вторичном ИМ пациент ждет полной диагностики ЖКТ, чтобы определить истинную причину данной патологии.
[24]
Диффузионные очаговые изменения поджелудочной железы
Может свидетельствовать о наличии в организме опухолевых процессов, кист или камней.Это вызвано местными, то есть очаговыми изменениями тканей поджелудочной железы. Подобные процессы могут происходить из-за заболеваний как желудочно-кишечного тракта, так и простаты.
Диффузионные очаговые изменения требуют дополнительных исследований и принудительного лечения. Как свидетельство патологического процесса в организме. Пациенты с такими результатами ультразвукового исследования должны быть готовы к длительному и, возможно, хирургическому лечению.
[25]
Диффузные фиброзные изменения поджелудочной железы
Это рубцевание, то есть уплотнение соединительной ткани.Данная патология может возникать из-за нарушения обмена веществ в организме, хронических воспалительных процессов, вирусной или алкогольной интоксикации или поражения гепатобилиарной системы. При проведении УЗИ фиброзные изменения характеризуются повышенной эхогенностью и плотностью тканей органа. Не всегда наблюдается уменьшение простаты, так как изменение размеров органа зависит от степени изменений ткани.
Фиброзные изменения могут указывать на развитие фиброзной ткани в тканях.Фиброма – доброкачественная опухоль, которая образуется из соединительной ткани, не дает метастазов и очень медленно растет. Заболевание не вызывает болезненных симптомов, поэтому диагностировать его можно только с помощью УЗИ. Но если опухоль большая, это приводит к сдавливанию простаты и органов, которые расположены рядом. В зависимости от локализации фибромы в поджелудочной железе существует определенная симптоматика:
- Боль в левом или правом подреберье, в пупке и эпигастрии – это признак поражения поджелудочной железы.
- Если фиброма расположена в головке простаты, то желтуха является симптоматической из-за закупорки протока.
- Если миома сдавливает двенадцатиперстную кишку, у пациента появляются симптомы, похожие на кишечную непроходимость (тошнота, рвота).
Фиброзные изменения требуют лечения. Лечение может проводиться как консервативное, т.е. медикаментозное, так и с помощью хирургического вмешательства. Помимо лечения пациента ждет длительный период восстановления, соблюдение здорового образа жизни и только диетическое питание (таблица диеты № 5).
[26], [27], [28]
Диффузионные дистрофические изменения поджелудочной железы
Это необратимый процесс, который связан с дефицитом жировой ткани, что приводит к патологическим изменениям в органе. Нормальные клетки простаты заменяются жировыми клетками, которые не могут стабильно функционировать и поддерживать функционирование органа. Диффузные дистрофические изменения – липодистрофия.
Жировая дегенерация возникает в результате гибели клеток органа под влиянием ряда факторов (воспалительные процессы, хронический панкреатит, опухоли).Из-за таких патологий организм не может восстановить свою целостность. Если дистрофия возникла из-за неисправности, а количество мертвых клеток невелико, то человек может даже не знать о подобных процессах в организме. Так поджелудочная железа будет работать нормально. Если дистрофия прогрессирует, и клетки образуют очаги, то это приводит к остановке полноценной работы поджелудочной железы.
Точная симптоматика, которая помогла бы диагностировать диффузные дистрофические изменения, отсутствует.Как правило, проблемы обнаруживаются при ультразвуковом обследовании. Все это говорит о том, что любые отклонения в работе простаты должны быть поводом для глубокой диагностики, которая могла бы подтвердить или опровергнуть диффузные дистрофические изменения.
[29], [30], [31], [32], [33], [34]
Диффузные изменения поджелудочной железы хвоста
Это патологический процесс, требующий детальной диагностики. Поджелудочная железа состоит из трех основных частей: головы, тела и хвоста, который уже является основной частью.Хвост имеет изогнутую грушевидную форму, поднимается вверх и плотно прилегает к селезенке. Оптимальная ширина хвоста поджелудочной железы 20-30 мм. В хвосте есть выводной проток, который имеет длину 15 см и проходит через все тело органа.
Как правило, диффузные изменения хвоста поджелудочной железы указывают на ее уплотнение или расширение. Эти изменения связаны с нарушением проходимости селезеночной вены. На фоне этих изменений возможно развитие портальной гипертензии надпочечниковой формы.
На диффузные изменения хвоста поджелудочной железы приходится четверть всех заболеваний органов. Осмотрите хвост через селезенку или левую почку. Но лечить патологию хвоста очень сложно. Как правило, пациенту удаляют хвостовую часть простаты и блокируют кровеносные сосуды органа для поддержания его нормального функционирования. При незначительных или умеренных диффузных изменениях возможна консервативная терапия и регулярное наблюдение.
[35], [36], [37], [38]
Диффузные изменения паренхимы поджелудочной железы
Возникают при различных заболеваниях желудочно-кишечного тракта, в частности простаты.Следует отметить, что все органы человеческого тела делятся на паренхиматозные и полые. Паренхиматозные органы заполнены основной тканью, то есть паренхимой. Поджелудочная железа и печень являются паренхиматозными органами брюшной полости, поскольку они содержат железистую ткань, разделенную на множество долек соединительнотканными перегородками и покрытые капсулой.
Функционирование простаты, желчевыводящих путей и печени взаимосвязаны, так как все эти органы имеют один проток для вывода желчи и панкреатического сока.Любые нарушения в печени отображаются на поджелудочной железе и наоборот. Диффузионные изменения паренхимы поджелудочной железы возникают в результате метаболически-дистрофических заболеваний, которые приводят к замещению нормальной ткани органа жировой или соединительной тканью.
Как правило, диффузные изменения паренхимы обнаруживаются у пожилых пациентов с сахарным диабетом и у людей с сердечно-сосудистыми заболеваниями и нарушениями кровообращения в простате. Изменения могут быть вызваны заболеваниями печени, органов желудочно-кишечного тракта, желчевыводящих путей или длительными инфекционно-воспалительными заболеваниями, вызывающими нарушение обмена веществ.
Паренхиматозные изменения возникают у пациентов молодого и среднего возраста. Патология вызвана перенесенным острым панкреатитом. Изменения могут нарушить функциональную способность простаты и вызвать болезненные ощущения. Чтобы определить последствия диффузных изменений, необходимо провести обследование пациента и дополнительные анализы.
[39], [40], [41], [42], [43], [44]
Визуализация при хроническом панкреатите | Pancreapedia
Аутоиммунный панкреатит (АИП) – необычная и отличная форма ХП, которая будет обсуждаться позже в этой главе.
3. Методы визуализации
Существуют различные методы визуализации для диагностики ХП, которые имеют свои преимущества и ограничения, и ни один из методов не предоставляет всю информацию.
Рентгенограммы брюшной полости
Десятилетия назад, до появления методов поперечного сечения, диагностическая диагностика ХП основывалась на простой рентгенографии. ХП проявляется на рентгенограммах брюшной полости в виде мультифокальных кальцификатов в эпигастральной области (рис. 1а) .Эти кальцификаты обычно видны по всему позвоночнику вдоль поджелудочной железы. Поскольку кальцификаты обычно наблюдаются в запущенных случаях и только при определенных типах ХП, рентгенограммы не чувствительны (30-70%) (38). Хотя кальцификаты специфичны, их следует отличать от кальцификатов, вызванных другими причинами и вышележащими органами. Из-за вышеуказанных ограничений рентгенограммы брюшной полости обычно не выполняются для оценки ХП. Часто кальциноз поджелудочной железы выявляется на рентгенограммах, чтобы исключить другие причины боли в животе.
ERCP
ЭРХПГсчитается золотым стандартом диагностики ХП из-за его превосходного пространственного разрешения и способности отображать аномалии боковых ветвей на ранней стадии ХП. Это дает дополнительное преимущество терапевтических вмешательств, когда это необходимо. Его ограничениями являются инвазивный характер процедуры и связанные с ней осложнения. После появления MRCP популярность ERCP для диагностической оценки значительно снизилась, поскольку MRCP является неинвазивным методом (32).Тем не менее, ERCP имеет преимущество в том, что показывает протоковую систему в растянутом состоянии, что очень помогает при обнаружении тонких поражений, таких как панкреатический делитель. Диаметр нормального главного панкреатического протока (MPD) варьируется в зависимости от области поджелудочной железы (3-4 мм в голове, 2-3 мм в теле и 1-2 мм в хвостовой области) (38). Видно, что несколько боковых ответвлений попеременно соединяются с MPD под прямым углом. Самые ранние признаки ХП можно увидеть только на ЭРХПГ в виде неровностей и расширения боковых ветвей.Эти изменения могут стать более серьезными вместе с дилатацией, потерей нормального сужения и нерегулярностью MPD по мере прогрессирования заболевания (Рисунок 1b) . Чередование дилатации и стеноза MPD может давать вид цепочки озер. Внутрипротоковые камни можно рассматривать как дефекты наполнения. ЭРХПГ также помогает диагностировать другие обструктивные причины ХП, такие как ампульные поражения, внутрипротоковые новообразования и врожденные аномалии, такие как деление поджелудочной железы. Кембриджская классификация ХП, основанная на ERCP, используется для группирования пациентов по двусмысленным, легким, умеренным или выраженным типам.Состояние MPD, боковых ветвей, наличие камней и стриктур протоков учитывается в Кембриджской классификации (44).
AIP, в отличие от других форм CP, показывает фокальное, сегментарное или диффузное сужение MPD и отсутствие визуализации боковых ветвей на ERCP (45). Сужение также можно увидеть в нижнем конце общего желчного протока (CBD), вызывая расширение желчных протоков. AIP может быть связан с первичным склерозирующим холангитом, который проявляется как мультифокальное сужение в более проксимальных отделах желчных протоков.
УЗИ (США)
Сонография поджелудочной железы является сложной задачей из-за ее забрюшинного расположения и перекрытия петель кишечника. Это также зависит от телосложения пациента и навыков оператора. Для получения изображения поджелудочной железы в целом могут потребоваться различные маневры, такие как изменение положения пациента, расширение желудка водой и использование селезенки в качестве окна для визуализации хвоста поджелудочной железы. Несмотря на вышеупомянутые ограничения, УЗИ по-прежнему является методом первой линии для оценки боли в животе из-за его доступности, низкой стоимости и отсутствия ионизирующего излучения.Оценка состояния поджелудочной железы проводится натощак, чтобы газы кишечника не мешали визуализации.
Нормальная поджелудочная железа изо или гиперэхогена по сравнению с нормальной печенью, и с возрастом может происходить прогрессирующее замещение жировой ткани (13). На ранней стадии ХП поджелудочная железа теряет гиперэхогенность и становится неоднородной из-за очаговых воспалительных изменений. При прогрессировании заболевания от средней до тяжелой стадии изменения становятся более выраженными и заметны почти у 70% пациентов (6, 23).На поздних стадиях заболевания изменения ЦП проявляются в виде нерегулярных расширенных MPD с панкреатическими и внутрипротоковыми камнями и связанной с ними атрофией поджелудочной железы (6, 19) (Рисунок 2a, b) . Он также может показать скопления или псевдокисты вокруг поджелудочной железы. Иногда с помощью УЗИ можно обнаружить очаговые поражения поджелудочной железы, которые ответственны за развитие обструктивного типа ХП.
Эластография – это новый метод оценки твердости ткани, который можно использовать для оценки степени поражения ХП, а также для оценки степени фиброза, который может быть прогностическим индикатором у пациента, подвергающегося хирургическим вмешательствам.Эластографию можно использовать вместе с трансабдоминальным и эндоскопическим ультразвуком. На рынке имеется два типа эластографии (13). Первый – это визуализация деформации, которая качественно оценивает деформацию ткани в ответ на экзогенный акустический импульс. Второй тип – это эластография сдвиговой волны, которая количественно оценивает твердость ткани на основе скорости поперечных волн в тканях. В обоих методах эластограмма представлена как цветовая карта, наложенная на изображения в B-режиме.
Компьютерная томография (КТ)
Более широкая доступность и технический прогресс за последние два десятилетия сделали компьютерную томографию предпочтительным методом визуализации для оценки ХП. Кальцификаты поджелудочной железы, которые имеют решающее значение для постановки диагноза ХП, лучше всего видны на CT (рис. 2c) . Он чувствителен даже к мелким точечным кальцификациям, которые могут быть пропущены при использовании других методов визуализации.
Журналы поджелудочной железы | Список проиндексированных статей
JOP – это рецензируемый журнал с открытым доступом, который два раза в месяц публикует рукописи по соответствующим темам, включая этиологию, эпидемиологию, профилактику, генетику, патофизиологию, диагностику, хирургическое и медицинское лечение заболеваний поджелудочной железы, включая рак, воспалительные заболевания, сахарный диабет, клиническую практику. панкреатология, внутренние болезни, клинические исследования, желудочно-кишечная хирургия, эндокринология, гепатология, лечение острого панкреатита, диабета, протоковой аденокарциномы поджелудочной железы и ее лечения, хронического панкреатита, нейроэндокринной опухоли, муковисцидоза и других врожденных заболеваний.
Представленные материалы включают оригинальные исследования, тематические исследования, нововведения в разработке программ, научные обзоры, теоретический дискурс и обзоры книг. Кроме того, Журнал поощряет представление ответственных предположений и комментариев. JOP. Журнал поджелудочной железы предоставляет актуальные обзоры и обновления, относящиеся к аномалиям поджелудочной железы и терапии, а также текущие аннотированные обзоры исследований, опубликованные в других местах, что делает журнал уникальным и ценным справочным ресурсом. Редакционная коллегия состоит из международных корифеев, которым поручено предоставлять читателям самую свежую информацию, которая будет иметь большое значение для всех, кто работает в области исследований поджелудочной железы.
The JOP. Journal of Pancreas следует процессу простого слепого рецензирования для проверки качества и ценности каждой полученной рукописи. Рецензирование осуществляется под эгидой членов редакционной коллегии журнала. После первичной проверки качества каждая статья рецензируется сторонними экспертами под руководством назначенного редактора. Утверждение по крайней мере двух независимых рецензентов с последующим одобрением редактора является обязательным для принятия любой заявки.
Цитирование
Журнал индексируется: EBSCO, CNKI, ICMJE, THOMSON REUTERS ESCI (EMERGING SOURCES CITATION INDEX), COSMOS, BRITISH LIBRARY и University of Zurich – UZH
Связано с
Сеть сторонников панкреатита
Греческое общество поджелудочной железы и желчевыводящих путей
Белорусский панкреатический клуб
Заявление об открытом доступе
Это журнал с открытым доступом, который позволяет бесплатно получить весь контент для отдельного пользователя или любого учреждения.Пользователям разрешается читать, скачивать, копировать, распространять, распечатывать, искать или ссылаться на полные тексты статей или использовать их для любых других законных целей без предварительного разрешения издателя или автора при условии, что автор предоставлен должный кредит там, где это необходимо. Это соответствует определению открытого доступа BOAI.
Поджелудочная железа
Поджелудочная железа – это длинная плоская железа, расположенная в брюшной полости за желудком. Он производит несколько важных ферментов, которые попадают в тонкий кишечник и помогают пищеварению.Поджелудочная железа также содержит кластеры клеток, называемые островками. Клетки этих островков вырабатывают гормоны, такие как инсулин и глюкагон, которые помогают контролировать уровень глюкозы (типа сахара) в крови.
Связанные журналы поджелудочной железы
Поджелудочная железа, панкреатология, Журнал гепато-билиарно-панкреатических наук, гепатобилиарные и панкреатические заболевания International
Панкреатит
Панкреатит – это воспаление поджелудочной железы. Поджелудочная железа – это длинный ровный орган, расположенный за животом в верхней части живота.Поджелудочная железа вырабатывает ферменты, которые помогают пищеварению, и гормоны, которые помогают управлять процессом обработки сахара (глюкозы) вашим организмом. Поджелудочная железа может протекать как острый панкреатит, так и хронический панкреатит.
Связанные журналы панкреатита
Панкреатология, Медицинский журнал Новой Англии, Журнал гепато-билиарно-панкреатических наук, Международная организация по гепатобилиарным и панкреатическим заболеваниям
Функция поджелудочной железы
Поджелудочная железа – это две железы, которые тесно перемешаны в один орган.Первый функциональный компонент – «экзокринный», а второй функциональный компонент – «эндокринный». Экзокринные »клетки, вырабатывающие ферменты, помогающие переваривать пищу, а эндокринная поджелудочная железа состоит из небольших островков клеток, называемых островками Лангерганса.
Связанные журналы функции поджелудочной железы
Поджелудочная железа, заболевания поджелудочной железы и терапия, панкреатология, гепатобилиарные заболевания и заболевания поджелудочной железы International
Острый панкреатит
Острый панкреатит – это внезапное кратковременное воспаление поджелудочной железы.Другой термин, используемый для обозначения острого панкреатита, – это острый некроз поджелудочной железы. Несмотря на высокий уровень лечения, это может привести к серьезным осложнениям или даже смерти. В тяжелых случаях острый панкреатит приводит к кровотечению в железе, серьезному повреждению тканей, инфекции и образованию кисты. Он также может нанести вред другим жизненно важным органам, таким как сердце, легкие и почки. Острый панкреатит диагностируется клинически, но иногда требуется компьютерная томография, полный анализ крови, функциональные тесты почек, визуализация и т. Д.
Связанные журналы острого панкреатита
Гастроэнтерология, эндоскопия желудочно-кишечного тракта, Американский журнал хирургии, панкреатологии, болезней органов пищеварения и печени
Хронический панкреатит
Хронический панкреатит – это постоянное воспаление поджелудочной железы, которое не заживает и не улучшает, а изменяет нормальную структуру и функции органа.Обычно это наблюдается после приступа острого панкреатита. Еще одна серьезная причина – употребление алкоголя. Хронический панкреатит может проявляться как эпизоды сильного воспаления в поврежденной поджелудочной железе или как хроническое поражение с постоянной болью или нарушением всасывания. Диабет – частое осложнение, возникающее из-за хронического поражения поджелудочной железы, и требует лечения инсулином.
Связанные журналы хронического панкреатита
Гастроэнтерология, эндоскопия желудочно-кишечного тракта, Американский журнал хирургии, панкреатологии, болезней органов пищеварения и печени
Рак поджелудочной железы
Рак поджелудочной железы – злокачественное новообразование, происходящее из трансформированных клеток, возникающих в тканях, образующих поджелудочную железу.Рак поджелудочной железы (рак поджелудочной железы) в основном встречается у людей старше 60 лет. Если он диагностирован на ранней стадии, то операция по удалению рака дает некоторые шансы на излечение. В целом, чем более развит рак (чем больше он разрастался и распространился), тем меньше шансов, что лечение будет излечивающим. Как экзокринные, так и эндокринные клетки поджелудочной железы могут образовывать опухоли. Но опухоли, образованные экзокринными клетками, встречаются гораздо чаще. Клетки рака поджелудочной железы не погибают программно, а продолжают расти и делиться.
Связанные журналы рака поджелудочной железы
Гастроэнтерология, эндоскопия желудочно-кишечного тракта, Европейский журнал рака, панкреатологии, Американский журнал хирургии
Сахарный диабет
Сахарный диабет – это группа метаболических заболеваний, характеризующихся дефицитом гормона поджелудочной железы инсулина, который возникает в результате дефектов секреции или действия инсулина, или того и другого. Сахарный диабет Диабет – это хроническое заболевание, а это означает, что, хотя его можно контролировать, он сохраняется на всю жизнь.Существует три основных типа сахарного диабета: 1. СД 1 типа; 2. Тип 2 ДМ; 3. Гестационный диабет.
Связанные журналы сахарного диабета
Исследования и клиническая практика диабета, метаболизм, гастроэнтерология, панкреатология
Хирургия поджелудочной железы
Хирургия поджелудочной железы – сложная процедура и выполняется, когда это единственный вариант, который может привести к длительному выживанию при раке поджелудочной железы и, в некоторых случаях, возможно, имеет потенциальный шанс на излечение.Применяется для лечения хронического панкреатита и других, менее распространенных доброкачественных заболеваний поджелудочной железы. Панкреатодуоденэктомия Уиппла – это операция, наиболее часто выполняемая при опухолях головки поджелудочной железы. Он включает удаление части желудка, всей двенадцатиперстной кишки, части тонкой кишки, головки поджелудочной железы, желчного протока и желчного пузыря, оставляя после себя основные кровеносные сосуды. Основная цель хирургии поджелудочной железы – снятие трудноизлечимых болей и декомпрессия соседних органов.
Связанные журналы хирургии поджелудочной железы
Гастроэнтерология, Эндоскопия желудочно-кишечного тракта, Американский журнал хирургии, Журнал детской хирургии, Панкреатология, Журнал хирургических исследований, Ланцет, Хирургия, Европейский журнал рака, болезней пищеварения и печени, Европейский журнал добавок к раку, Журнал гастроинтестинальной хирургии
Аутоиммунный панкреатит
Аутоиммунный панкреатит (АИП) – это недавно обнаруженный тип хронического панкреатита, который трудно отличить от карциномы поджелудочной железы.Установлено, что аутоиммунный панкреатит (АИП) поддается лечению кортикостероидами, особенно преднизоном. В настоящее время это считается формой гипер-IgG4-болезни. Существует две категории AIP: Тип 1 и Тип 2, каждая с разными клиническими профилями. Пациенты с AIP типа 1, как правило, были старше и имели высокую частоту рецидивов, но пациенты с AIP типа 2 не испытывали рецидивов и, как правило, были моложе. AIP не влияет на долгосрочную выживаемость.
Связанный журнал аутоиммунного панкреатита
Гастроэнтерология, эндоскопия желудочно-кишечного тракта, панкреатология, заболевания органов пищеварения и печени, клиническая гастроэнтерология и гепатология, Отчет о гастроэнтерологии, Американский журнал рентгенологии, Медицинский журнал Новой Англии
Псевдокиста поджелудочной железы
Псевдокиста поджелудочной железы – это заполненный жидкостью мешок в брюшной полости, который иногда также содержит ткани, ферменты и кровь из поджелудочной железы.Псевдокиста поджелудочной железы обычно возникает у пациентов с хроническим панкреатитом. Он также может возникать у людей с травмой поджелудочной железы или после травмы живота. Псевдокиста поджелудочной железы развивается, когда протоки поджелудочной железы повреждены воспалением, возникающим при панкреатите. В отличие от настоящих кист, псевдокисты выстланы не эпителием, а грануляционной тканью. Другие осложнения, возникающие из-за псевдокисты поджелудочной железы, включают инфекцию, кровотечение, непроходимость, разрыв, сдавление мочевыделительной системы, желчевыводящей системы и артериовенозной системы.
Связанный журнал псевдокисты поджелудочной железы
Эндоскопия желудочно-кишечного тракта, гастроэнтерология, Американский журнал хирургии, Журнал детской хирургии, панкреатология
Островковно-клеточная карцинома
Островоклеточная карцинома – это необычный рак эндокринной поджелудочной железы. На его долю приходится примерно 1,3% случаев рака поджелудочной железы. Он также известен как или несидиобластома. Опухоли из островковых клеток поджелудочной железы могут быть доброкачественными и злокачественными. Островковые клетки производят множество различных гормонов; большинство опухолей выделяют только один гормон, который вызывает определенные симптомы.Существуют различные типы островковых опухолей, такие как: гастриномы (синдром Золлингера-Эллисона), глюкагономы, инсулиномы. Опухоли островковых клеток поддаются лечению даже после метастазирования. Симптомы включают потливость, головную боль, голод, беспокойство, двоение в глазах или нечеткое зрение, учащенное сердцебиение, диарею, язвы в желудке и тонкой кишке, рвоту с кровью и т. Д.
Реализованные журналы островково-клеточной карциномы
Гастроэнтерология, Американский журнал хирургии, Ланцет, Патология человека, Американский журнал медицины
Трансплантация поджелудочной железы
Трансплантация поджелудочной железы – это передача здоровой поджелудочной железы от донора пациентам с диабетом.Поскольку поджелудочная железа является жизненно важным органом, родная поджелудочная железа пациента остается на месте, а пожертвованная поджелудочная железа помещается в другое место. Это делается потому, что в случае отторжения новой поджелудочной железы у пациента разовьется тяжелый диабет, и он не смог бы выжить без сохранившейся родной поджелудочной железы. Здоровая поджелудочная железа поступает от только что умершего донора или от человека с мертвым мозгом. В настоящее время трансплантация поджелудочной железы обычно проводится людям с тяжелым инсулинозависимым диабетом.
Связанные журналы трансплантации поджелудочной железы
Процедуры трансплантации, гастроэнтерология, панкреатология, The Lancet, Американский журнал хирургии, журнал хирургических исследований
Муковисцидоз
Муковисцидоз (МВ) – это аутосомно-рецессивное генетическое заболевание, поражающее легкие, поджелудочную железу, печень и кишечник. Его основная характеристика – нарушенный транспорт хлоридов и натрия через эпителий, что приводит к густым вязким секретам.Он также известен как муковисцидоз. Ненормальное дыхание – самый серьезный симптом, возникающий в результате частых инфекций легких. Муковисцидоз вызывается мутацией сдвига рамки считывания в гене белка трансмембранного регулятора проводимости (CFTR). Название муковисцидоз было дано из-за образования кисты в поджелудочной железе. Густая секреция слизи, возникающая из-за муковисцидоза, блокирует путь пищеварительных и эндокринных ферментов поджелудочной железы, вызывая полное повреждение поджелудочной железы.
Связанные журналы муковисцидоза
Журнал муковисцидоза, Журнал педиатрии, гастроэнтерологии, Ланцет, Журнал детской хирургии, Журнал аллергии и клинической иммунологии, Журнал трансплантации сердца и легких, Американский журнал хирургии, респираторной медицины, Американский журнал медицины
Патофизиология
Патофизиология или физиопатология – это соединение патологии с физиологией. Патология описывает состояния во время болезненного состояния, тогда как физиология – это дисциплина, которая описывает механизмы, действующие в организме.Патология описывает ненормальное состояние, тогда как патофизиология пытается объяснить физиологические процессы, из-за которых такое состояние развивается и прогрессирует. Другими словами, патофизиология определяет функциональные изменения, связанные с заболеванием или травмой.
Родственные журналы по патофизиологии
Гастроэнтерология, панкреатология, биологическая психиатрия, журнал Американского колледжа кардиологии, патофизиология
Искусственная поджелудочная железа
Искусственная поджелудочная железа – это технология, разработанная, чтобы помочь людям с диабетом автоматически контролировать уровень глюкозы в крови, обеспечивая замену инсулина здоровой поджелудочной железы.Основная цель искусственной поджелудочной железы – обеспечить эффективную заместительную инсулиновую терапию, чтобы контроль уровня глюкозы в крови был нормальным и не было осложнений гипергликемии. Искусственная поджелудочная железа облегчает лечение инсулинозависимых. Эту систему носят как инсулиновую помпу и называют «искусственной поджелудочной железой», потому что она контролирует и регулирует уровень инсулина так же, как поджелудочная железа у людей без диабета.
Связанные журналы искусственной поджелудочной железы
Гастроэнтерология, панкреатология, Медицинский журнал Новой Англии, Американский журнал хирургии, исследований диабета и клинической практики, метаболизм
Кольцо поджелудочной железы
Кольцевидная поджелудочная железа – это редкое заболевание, при котором часть ткани поджелудочной железы разрастается и окружает двенадцатиперстную кишку.Эта дополнительная ткань возникает из головки поджелудочной железы. Это вызывает сужение двенадцатиперстной кишки, блокируя поступление пищи в оставшуюся часть кишечника. Частота возникновения кольцевидной железы поджелудочной железы составляет 1 случай на 12–15 000 новорожденных. Обычно это происходит из-за аномального или экстраэмбриологического развития. Однако также сообщалось о некоторых случаях заболевания у взрослых. Ранние признаки аномалии включают многоводие, низкий вес при рождении и непереносимость кормления сразу после рождения.
Связанные журналы кольцевидной железы поджелудочной железы
Журнал детской хирургии, Американский журнал хирургии, желудочно-кишечная эндоскопия, ультразвук в медицине и биологии, клиники и исследования в области гепатологии и гастроэнтерологии
Заболевания поджелудочной железы
Поджелудочная железа – это орган, который играет важную роль в пищеварении и производстве гормонов.Заболевания поджелудочной железы включают острый панкреатит, наследственный панкреатит и рак поджелудочной железы. В журнале собрана информация о заболеваниях поджелудочной железы, методах выявления, различных методах лечения и передовых методах лечения заболеваний поджелудочной железы.
Связанные журналы заболеваний поджелудочной железы
Pancreatic Disorders & Therapy, Journal of Hepato-Bili-Pancreatic Sciences, Международный журнал гепатобилиарных и панкреатических заболеваний, Журнал гастроэнтерологии, панкреатологии и заболеваний печени
Массовый панкреатит в сравнении с протоковой аденокарциномой поджелудочной железы: КТ и МРТ для дифференциации | Визуализация рака
Киркегард Дж., Мортенсен Ф.В., Кронин-Фентон Д. Хронический панкреатит и риск рака поджелудочной железы: систематический обзор и метаанализ. Am J Gastroenterol. 2017; 112: 1366–72.
PubMed Google Scholar
Биргин Э., Хаблавец П., Теуль П., Рюкерт Ф., Вильгельм Т.Дж. Хронический панкреатит и резектабельная синхронная карцинома поджелудочной железы: анализ выживаемости. Панкреатология. 2018; 18: 394–8.
PubMed Google Scholar
Эльшериф С.Б., Вираркар М., Джавади С., Ибарра-Ровира Дж.Дж., Тамм Е.П., Бхосале ПР. Панкреатит и PDAC: ассоциация и дифференциация. Abdom Radiol. 2019; 45: 1324.
Google Scholar
Braganza JM, Lee SH, McCloy RF, McMahon MJ. Хронический панкреатит. Ланцет. 2011; 377: 1184–97.
CAS PubMed Google Scholar
d Вантини I, Амодио А., Габбриелли А., Кристофори С., Фруллони Л., Бенини Л.Хронический панкреатит: клиническое течение, недостаточность поджелудочной железы и метаболические последствия. В: Testoni PA, Mariani A, Arcidiacono PG, редакторы. Острый и хронический панкреатит. Новые концепции и научно обоснованные подходы. Edizioni Minerva Medica; 2013. с. 71–82.
Google Scholar
Wolske KM, Ponnatapura J, Kolokythas O, Burke LMB, Tappouni R, et al. Хронический панкреатит или опухоль поджелудочной железы? Подход к решению проблем. Рентгенография.2019; 39: 1965–82.
PubMed Google Scholar
Beger HG, Schlosser W, Friess HM, Büchler MW. Резекция головы с сохранением двенадцатиперстной кишки при хроническом панкреатите изменяет естественное течение болезни: 26-летний опыт работы в одном центре. Ann Surg. 1999; 230: 512–9 обсуждение 519–523.
CAS PubMed PubMed Central Google Scholar
Сингх В.К., Ядав Д., Гарг П.К.Диагностика и лечение хронического панкреатита: обзор. ДЖАМА. 2019; 322: 2422–34.
Függer R, Gangl O, Fröschl U. Клинический подход к пациенту с твердым образованием поджелудочной железы. Wien Med Wochenschr. 2014; 164: 73–9.
PubMed Google Scholar
Lowenfels AB, Maisonneuve P, Cavallini G, Ammann RW, Lankisch PG, Andersen JR, et al. Панкреатит и риск рака поджелудочной железы. Международная группа по изучению панкреатита.N Engl J Med. 1993; 328: 1433–147.
CAS PubMed Google Scholar
Talamini G, Falconi M, Bassi C, Sartori N, Salvia R, Caldiron E, et al. Заболеваемость раком при хроническом панкреатите. Am J Gastroenterol. 1999; 94: 1253–60.
CAS PubMed Google Scholar
Филипс А.Е., Шах Н., Борхани А.А., Ядав Д., Бренд RE. Панкреатит в анамнезе ускоряет развитие аденокарциномы поджелудочной железы.Поджелудочная железа. 2018; 47: 1262–6.
PubMed PubMed Central Google Scholar
Сайед А., Бабич О., Таккар П., Патель А., Абдул-Баки Х., Фарах К. и др. Определение панкреатита как фактора риска рака поджелудочной железы: роль, частота и сроки развития. Поджелудочная железа. 2019; 48: 1098–101.
CAS PubMed Google Scholar
Малинка Т., Кляйн Ф., Ле Тху Т., Рёш С.С., Вундсам Х., Библ М. и др.Двухнациональный анализ 252 резекций поджелудочной железы по поводу хронического панкреатита с учетом последовательности случайной карциномы и общего послеоперационного результата. Anticancer Res. 2018; 38: 4947–52.
PubMed Google Scholar
Zheng Z, Chen Y, Tan C, Ke N, Du B, Liu X. Риск рака поджелудочной железы у пациентов, перенесших операцию по поводу хронического панкреатита. BMC Surg. 2019; 19: 83.
PubMed PubMed Central Google Scholar
Уэда Дж., Танака М., Оцука Т., Токунага С., Симосегава Т. Хирургическое лечение хронического панкреатита снижает риск рака поджелудочной железы: многоцентровый ретроспективный анализ. Операция. 2013; 153: 357–64.
PubMed Google Scholar
Ким Т., Мураками Т., Такамура М., Хори М., Такахаши С., Накамори С. Масса поджелудочной железы из-за хронического панкреатита: корреляция характеристик КТ и МРТ с патологическими данными. AJR Am J Roentgenol.2001; 177: 367–71.
CAS PubMed Google Scholar
Датта А.К., Чако А. Масса головы при хроническом панкреатите: воспалительном или злокачественном. Мир J Gastrointest Endosc. 2015; 7: 258–64.
PubMed PubMed Central Google Scholar
Srisajjakul S, Prapaisilp P, Bangchokdee S. Функции КТ и МРТ, которые могут помочь отличить очаговый хронический панкреатит от рака поджелудочной железы.Radiol Med. 2020; 13: 1.
Google Scholar
Олесен С.С., Лисицкая М.В., Древес А.М., Новович С., Нойгаард С., Калаитцакис Э. и др. Кальцификации поджелудочной железы связаны с различными этиологическими факторами риска у пациентов с хроническим панкреатитом: многоцентровое исследование 1500 случаев. Панкреатология. 2019; 19: 922–8.
CAS PubMed Google Scholar
Campisi A, Brancatelli G, Vullierme MP, Levy P, Ruszniewski P, Vilgrain V.Специфичны ли кальцификаты поджелудочной железы для диагностики хронического панкреатита? Многорядный КТ-анализ. Clin Radiol. 2009; 64: 903–11.
CAS PubMed Google Scholar
Итикава Т., Соу Х., Араки Т., Арбаб А.С., Йошикава Т., Исигаме К. и др. Признак проницаемости протока при MRCP: полезность для дифференциации воспалительного новообразования поджелудочной железы от карциномы поджелудочной железы. Радиология. 2001; 221: 107–16.
CAS PubMed Google Scholar
Бонинсенья Э., Манфреди Р., Негрелли Р., Авесани Г., Мехраби С. и др. Стеноз протока поджелудочной железы: дифференциальный диагноз между злокачественными и доброкачественными состояниями при MRCP с повышенным секретином. Clin Imaging. 2017; 41: 137–43.
PubMed Google Scholar
Tirkes T. Хронический панкреатит: что клиницист хочет знать о МРТ. Магнитно-резонансная томография Clin N Am. 2018; 26: 451–61.
PubMed PubMed Central Google Scholar
Rajan E, Clain JE, Levy MJ, Norton ID, Wang KK, Wiersema MJ и др. Возрастные изменения поджелудочной железы, выявленные с помощью EUS: проспективная оценка. Gastrointest Endosc. 2005; 61: 401–6.
PubMed Google Scholar
Ядав А.К., Шарма Р., Кандасами Д., Прадхан Р.К., Гарг П.К., Бхалла А.С. и др. Перфузионная КТ – может ли она разрешить карциному поджелудочной железы по сравнению с загадкой хронического панкреатита, образующей массу? Панкреатология. 2016; 16: 979–87.
PubMed Google Scholar
Аслан С., Нурал М.С., Камлидаг I, Даначи М. Эффективность перфузионной КТ в дифференциации аденокарциномы протока поджелудочной железы от массообразующего хронического панкреатита и характеристика изоаттенуирующих поражений поджелудочной железы. Abdom Radiol. 2019; 44: 593–603.
Google Scholar
Zhang TT, Wang L, Liu HH, Zhang CY, Li XM, Lu JP, et al.Дифференциация карциномы поджелудочной железы и массово-очагового панкреатита: качественная и количественная оценка с помощью динамической МРТ с контрастным усилением в сочетании с диффузионно-взвешенной визуализацией. Oncotarget. 2017; 8: 1744–59.
PubMed Google Scholar
Де Робертис Р., Кардоби Н., Ортолани С., Тинацци Мартини П., Стеммер А., Гримм Р. и др. Интравоксельная МРТ-визуализация твердых образований поджелудочной железы, взвешенная по диффузии, некогерентного движения: надежность и полезность для характеристики.Abdom Radiol. 2019; 44: 131–9.
Google Scholar
Кан К.М., Ли Дж. М., Юн Дж. Х., Кифер Б., Хан Дж. К., Чой Б. И.. Интравоксельная МРТ-визуализация с диффузионно-взвешенным некогерентным движением для характеристики очаговых поражений поджелудочной железы. Радиология. 2014; 270: 444–53.
PubMed Google Scholar
Ким Б., Ли С.С., Сунг И.С., Чеонг Х., Бьюн Дж. Х., Ким Х. Дж. И др. Интравоксельная визуализация поджелудочной железы с диффузионно-взвешенными движениями некогерентного движения: характеристика доброкачественных и злокачественных патологий поджелудочной железы.J Магнитно-резонансная томография. 2017; 45: 260–9.
PubMed Google Scholar
Ruan Z, Jiao J, Min D, Qu J, Li J, Chen J, et al. Функции мультимодальной визуализации позволяют отличить карциному поджелудочной железы от хронического панкреатита головки поджелудочной железы. Oncol Lett. 2018; 15: 9735–44.
PubMed PubMed Central Google Scholar
Керстинг С., Конопке Р., Керстинг Ф., Фольк А., Дистлер М., Бергерт Н. и др.Количественный анализ перфузии при трансабдоминальном контрастном ультразвуковом исследовании новообразований поджелудочной железы и карцином. Гастроэнтерология. 2009; 137: 1903–11.
PubMed Google Scholar
Иглесиас-Гарсия Дж, Линдквист Б., Лариньо-Нойя Дж, Домингес-Муньос Дж. Роль EUS по отношению к другим модальностям визуализации в дифференциальной диагностике между массообразующим хроническим панкреатитом, аутоиммунным панкреатитом и протоковой аденокарциномой поджелудочной железы.Rev Esp Enferm Dig. 2012; 104: 315–21.
PubMed Google Scholar
Д’Онофрио М., Де Робертис Р., Барби Е., Мартоне Е., Манфрин Е., Гоббо С. и др. Чрескожная тонкоигольная аспирация солидных новообразований поджелудочной железы под контролем УЗИ: 10-летний опыт более чем 2000 случаев и обзор литературы. Eur Radiol. 2016; 26: 1801–7.
PubMed PubMed Central Google Scholar
Sidhu PS, Brabrand K, Cantisani V, Correas JM, Cui XW, D’Onofrio M и др. Руководство EFSUMB по интервенционному ультразвуку (INVUS), часть II. Диагностические интервенционные процедуры под контролем УЗИ (длинная версия). Ultraschall Med. 2015; 36: E15–35.
CAS PubMed Google Scholar
Wakabayashi T, Kawaura Y, Satomura Y, Watanabe H, Motoo Y, Okai T. и др. Клинические и визуальные особенности аутоиммунного панкреатита с очаговым отеком поджелудочной железы или образованием массы: сравнение с так называемым опухолевым панкреатитом и карциномой поджелудочной железы.Am J Gastroenterol. 2003. 98: 2679–87.
PubMed Google Scholar
Чой С.И., Ким С.Х., Кан Т.В., Сон К.Д., Пак Х.Д., Чой Й. Дифференциация массообразующего аутоиммунного панкреатита от аденокарциномы протока поджелудочной железы на основании данных МРТ и DWI с контрастированием. AJR Am J Roentgenol. 2016; 206: 291–300.
PubMed Google Scholar
Kwon JH, Kim JH, Kim SY, Byun JH, Kim HJ, Lee MG, et al.Дифференциация очагового аутоиммунного панкреатита и протоковой аденокарциномы поджелудочной железы: МРТ с контрастным усилением с особым акцентом на артериальной фазе. Eur Radiol. 2019; 29: 5763–71.
PubMed Google Scholar
Найто И., Накадзава Т., Хаяси К., Окумура Ф., Миябе К., Симидзу С. и др. Клинические различия между массообразующим аутоиммунным панкреатитом и раком поджелудочной железы. Сканд Дж Гастроэнтерол. 2012; 47: 607–13.
CAS PubMed Google Scholar
Чанг В.И., Ким Б.Дж., Ли Дж.К., Кан Пи, Ли К.Х., Ли К.Т. и др. Клинико-рентгенологические характеристики очагового массово-образующего аутоиммунного панкреатита: сравнение с хроническим панкреатитом и раком поджелудочной железы. Поджелудочная железа. 2009; 38: 401–8.
PubMed Google Scholar
Мухи А., Итикава Т., Мотосуги Ю., Соу Х., Сано К., Цукамото Т. и др. Массовый аутоиммунный панкреатит и карцинома поджелудочной железы: дифференциальный диагноз на основе компьютерной томографии и магнитно-резонансной холангиопанкреатографии и результатов диффузионно-взвешенной визуализации.J Магнитно-резонансная томография. 2012; 35: 827–36.
PubMed Google Scholar
Muraki T., Kim GE, Reid MD, Mittal P, Bedolla G, Memis B, et al. Парадуоденальный панкреатит: визуализация и патологическая корреляция 47 случаев выявляют различные подтипы и факторы, участвующие в его этиопатогенезе. Am J Surg Pathol. 2017; 41: 1347–63.
PubMed Google Scholar
de Pretis N, Capuano F, Amodio A, Pellicciari M, Casetti L, Manfredi R, et al. Клинические и морфологические особенности парадуоденального панкреатита: итальянский опыт с 120 пациентами. Поджелудочная железа. 2017; 46: 489–95.
PubMed Google Scholar
Triantopoulou C, Dervenis C, Giannakou N, Papailiou J, Prassopoulos P. Панкреатит с бороздками: диагностическая проблема. Eur Radiol. 2009; 19: 1736–43.
CAS PubMed Google Scholar
Миттал П.К., Харри П., Нандвана С., Морено С.К., Мураки Т., Адсей В. и др. Парадуоденальный панкреатит: доброкачественные и злокачественные имитации на МРТ.

 л. календулы, 2 ч. л. шалфея, 1 ч. л. железняка.
л. календулы, 2 ч. л. шалфея, 1 ч. л. железняка.