Ваготомия виды: ВАГОТОМИЯ. ВИДЫ И ОСНОВНЫЕ ПРИНЦИПЫ ИСПОЛНЕНИЯ
Глава 1 ваготомия. Виды и основные принципы исполнения
В настоящей главе мы остановимся на основных видах операций, связанных с пересечением блуждающих нервов (рис. 1) и применяемых при лечении заболеваний органов пищеварения. Вопросы патофизиологического обоснования применения ваготомии в хирургической гастроэнтерологии, равно как и исторические справки, касающиеся этой операции, не выносятся в отдельную главу, а освещаются в соответствующих разделах книги по мере изложения материала.
Стволовая поддиафрагмальная ваготомия
Техника стволовой
поддиафрагмальной ваготомии разработана
достаточно хорошо, и среди всех операций,
связанных с пересечением блуждающих
нервов, является наиболее простой.
Именно стволовая ваготомия с разгружающими
желудок операциями во многих странах,
в частности в Великобритании, стала
стандартным вмешательством при
хронической язве двенадцатиперстной
кишки [darkС.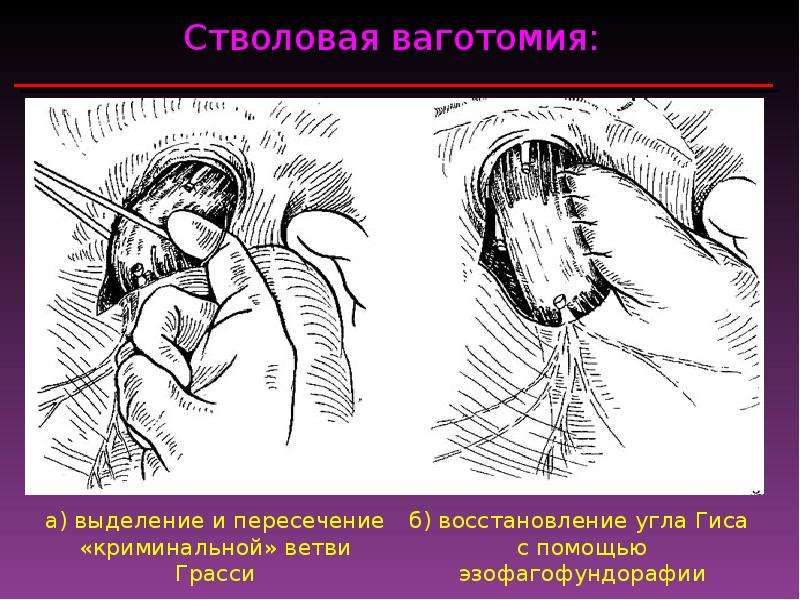
Нами, как и большинством хирургов, применяется верхний срединный разрез передней брюшной стенки. В отличие от некоторых авторов [WeinbergJ., 1963], мы не видим необходимости в косопоперечных доступах и не дополняем срединный разрез резекцией мечевидного отростка грудины [Griffithetal., 1963;
KraftR.,FryW., 1963]. Некоторые хирурги для удобства оперирования производят мобилизацию левой доли печени путем пересечения ее треугольной связки [Шалимов А. А., Саенко В. Ф., 1972;TannerN., 1966], однако необходимость в таком приеме возникает в каких-то отдельных случаях, чаще же всего бывает достаточно отодвинуть левую долю печени ретрактором. В затруднительных случаях мы пользуемся специально изготовленным зеркалом, которое отличается от стандартных ретракторов более широкой (96 см) и удлиненной (160 см) лопастью, а также изогнутостью его рабочего конца внутрь до угла 25° (рис. 2, а).
Брюшину и
диафрагмально-пищеводную фасцию
рассекают на протяжении 2—3 см в поперечном
направлении на уровне их перехода с
диафрагмы на пищевод. Для упрощения
операции
Для упрощения
операции
Рис. LСхема ветвления блуждающих нервов в области малой кривизны желудка.
От переднего блуждающего нерва (а) отходят желудочные и печеночные ветви, от заднего (в) — желудочные н чревная ветви.
хирург ладонью
левой руки оттягивает желудок вниз по
ходу его малой кривизны, фиксируя
одновременно пищевод с введенным в
просвет толстым желудочным зондом между
ногтевыми фалангами III и IV пальцев.
Марлевым тупфером рассеченную брюшину
и фасцию сдвигают кверху. Тем же тупфером
как бы очищают боковые стенки пищевода,
при этом становится хорошо видимым его
мышечный слой, на котором располагается
передний блуждающий нерв. Нерв, в отличие
от пищевода, мало податлив на растяжение,
и при смещении кардиального отдела
желудка вниз и влево он в виде натянутой
струны внедряется в стенку пищевода,
образуя хорошо заметную борозду. Такой
прием облегчает поиск не только основного,
но и дополнительных стволов переднего
блуждающего нерва.
Рис. 2. Инструменты, облегчающие выполнение стволовой под-диафрагмальной ваготомии.
а — ретрактор; б — шпатель; в — крючок для выделения блуждающего нерва.
Задний блуждающий нерв значительно толще переднего, он удобнее всего нащупывается IIIпальцем левой кисти в промежутке между пищеводом и правой ножкой диафрагмы непосредственно на аорте. В этом месте задний блуждающий нерв проходит на уровне правого контура пищевода, с ним не связан и отделен от него довольно плотным фасциальным листком. Иногда удобнее отодвинуть пищевод влево с помощью лопаточки Буяль-ского или специального шпателя (рис. 2,6). Нерв выделяют дис-сектором или ранее упоминавшимся крючком, пересекают и концы его перевязывают лигатурой.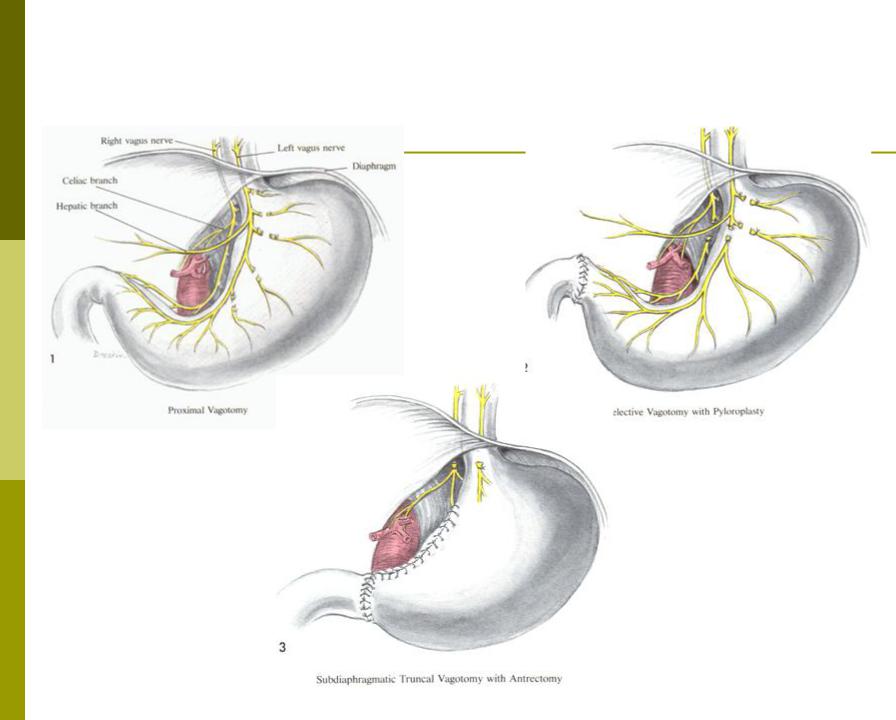 Во
время выделения заднего блуждающего
нерва во избежание повреждения стенки
пищевода конец диссектора направляют
в сторону правой ножки диафрагмы. С этой
целью предложен даже щадящий метод
выведения блуждающего нерва в более
доступную и безопасную зону с помощью
марлевых тупферов [Постолов П. М. и др.,
Во
время выделения заднего блуждающего
нерва во избежание повреждения стенки
пищевода конец диссектора направляют
в сторону правой ножки диафрагмы. С этой
целью предложен даже щадящий метод
выведения блуждающего нерва в более
доступную и безопасную зону с помощью
марлевых тупферов [Постолов П. М. и др.,При поисках блуждающего нерва следует всячески избегать натяжения желудка по ходу его большой кривизны, так как в этом случае натягивается желудочно-селезеночная связка, что может привести к разрыву капсулы селезенки.
Операция под
диафрагмой завершается ушиванием
дефекта в диафрагмально-пищеводной
фасции и брюшине. Некоторые авторы
для предупреждения образования скользящей
грыжи пищеводного отверстия диафрагмы
и коррекции запирательной функции
кардиального жома сшивают 2—3 швами
ножки диафрагмы впереди или позади
пищевода, другие моделируют угол Гиса
или производят более сложные вмешательства
в виде фундопликации по Ниссену. Этот
вопрос специально рассматривается
в гл. 4.
Этот
вопрос специально рассматривается
в гл. 4.
Стволовая ваготомия как первичная операция всегда сочетается с дренирующими вмешательствами на желудке или ан-трумэктомией.
При выполнении стволовой поддиафрагмальной ваготомии следует помнить о том, что передний блуждающий нерв на уровне абдоминального отдела пищевода проходит одним стволом лишь у 60—75 %, а задний — у 80—90 % больных. В остальных случаях эти нервы представлены здесь двумя и более стволами каждый [Иванов Н. М. и др., 1988; ScheininТ.,InbergM., 1966]. Оставление непересеченными дополнительных стволов блуждающего нерва может свести на нет результаты оперативного вмешательства. Хирургической
анатомии блуждающих нервов посвящено
огромное число работ, и почти в каждом
новом исследовании обнаруживаются
неизвестные ранее особенности
парасимпатической иннервации желудка.
Число вариантов ветвления блуждающих
нервов на уровне желудка и нижней трети
пищевода уже в настоящее время не
поддается учету, поэтому некоторые
авторы предлагают дополнять пересечение
основных и дополнительных стволов
блуждающих нервов различными техническими
ухищрениями, в частности скелетированием
на протяжении 5—6 см абдоминального
отдела пищевода и даже циркулярным
пересечением мышечного его слоя на этом
уровне [PierpontR.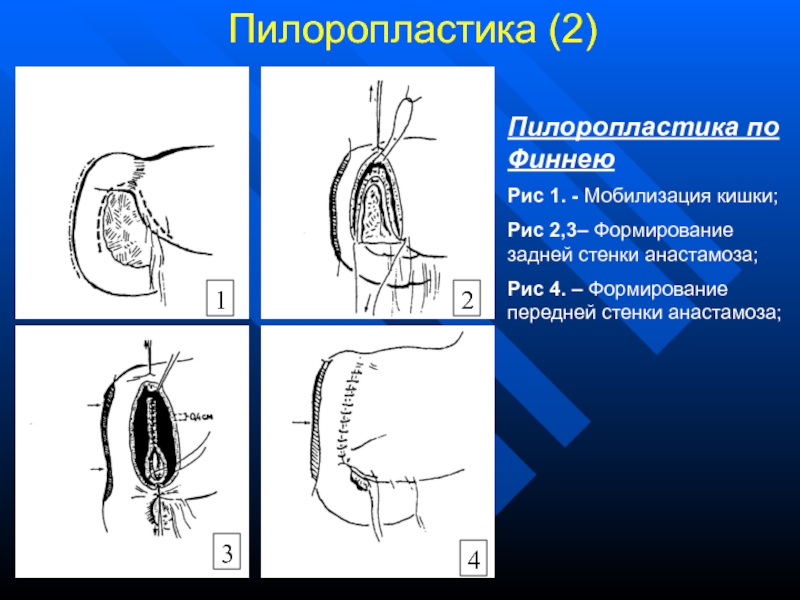
 М.и др., 1980]. Поэтому
некоторые авторы [Кузин Н.М., 1987] для
повышения эффективности стволовой
ваготомии предлагают сочетать ее с
мобилизацией желудка по большой кри
М.и др., 1980]. Поэтому
некоторые авторы [Кузин Н.М., 1987] для
повышения эффективности стволовой
ваготомии предлагают сочетать ее с
мобилизацией желудка по большой кривизне и пересечением правых желудочно-сальниковых сосудов. Существуют операционные тесты поиска’ и идентификации веточек блуждающего нерва, о чем пойдет речь в гл. 3.
Виды ваготомии. Показания, техника, осложнения
1. Виды ваготомии. Показания, техника,осложнения.
Федеральное государственное бюджетное образовательноеучреждение высшего образования
«Тюменский государственный медицинский университет»
Тюменский ГМУ Минздрава России)
Кафедра анатомии человека, оперативной хирургии и
топографической анатомии
Виды ваготомии. Показания,
техника,осложнения.
Выполнил студент 406 группы
Хромов Р.С.
2. Виды ваготомий
Стволовая ваготомия:
1) трансторакальнуя
2) трансабдоминальная наддиафрагмальная;
3) трансабдоминальная поддиафрагмальная
Селективная желудочная ваготомия.

1) передняя стволовая, задняя селективная;
2) передняя селективная, задняя стволовая;
3) двусторонняя селективная.
• Разберем некоторые из списка.
3. Показания для стволовой поддиафрагмальной ваготомии
• Установленный диагноз язвы двенадцатиперстной кишки,неподдающейся консервативному лечению более 2 лет,
частые рецидивы, а также ЯБДК, осложненная
кровотечением.
4. Техника выполнения стволовой поддиафрагмальной ваготомии
• Брюшину и диафрагмально-пищеводную фасцию рассекают на протяжении2—3 см в поперечном направлении на уровне их перехода с диафрагмы на
пищевод. Для упрощения операции хирург ладонью левой руки оттягивает
желудок вниз по ходу его малой кривизны, фиксируя одновременно пищевод с
введенным в просвет толстым желудочным зондом между ногтевыми
фалангами III и IV пальцев. Марлевым тупфером рассеченную брюшину и
фасцию сдвигают кверху. Тем же тупфером как бы очищают боковые стенки
пищевода, при этом становится хорошо видимым его мышечный слой, на
котором располагается передний блуждающий нерв.
 Нерв, в отличие от
Нерв, в отличие отпищевода, мало податлив на растяжение, и при смещении кардиального
отдела желудка вниз и влево он в виде натянутой струны внедряется в стенку
пищевода, образуя хорошо заметную борозду. Такой прием облегчает поиск
не только основного, но и дополнительных стволов переднего блуждающего
пересекается или иссекается на протяжении 2 см между зажимами. Для
предотвращения регенерации нерва и профилактики кровотечения из
сопровождающих его сосудов концы нерва перевязывают нитью из
синтетических волокон. Операция под диафрагмой завершается ушиванием
дефекта в диафрагмально-пищеводной фасции и брюшине.
5. Показания для стволовой трансторакальной наддиафрагмальной ваготомии
• Пептическая язвв желудочно-кишечного соустья прирезко выраженном спаечном процессе в брюшной
полости.
• Отдельные авторы применяют ее у больных с
рецидивом язвы двенадцатиперстной кишки,
развившимся после поддиафрагмальной ваготомии
6.
 Техника выполнения стволовой трансторакальной наддиафрагмальной ваготомии • Операция выполняется из левостороннего разреза грудной стенки в
Техника выполнения стволовой трансторакальной наддиафрагмальной ваготомии • Операция выполняется из левостороннего разреза грудной стенки вседьмом или восьмом межреберьях. Рассекают легочную связку,
легкое оттесняют кверху, и после вскрытия медиастинальной плевры
тотчас над диафрагмой обнажается пищевод, под него подводят
резиновый турникет. Для лучшей ориентировки перед операцией в
пищевод вводят толстый желудочный зонд. Путем потягивания за
турникет пищевод выводят в плевральную полость, при этом легко
обнаруживаются оба блуждающих нерва, тесно связанных со стенкой
пищевода. Нервы пересекают или иссекают на протяжении 1—2 см,
концы их перевязывают лигатурой из синтетических волокон,
медиастинальную плевру зашивают. Операция завершается
дренированием плевральной полости трубкой и зашиванием раны.
Воздух из плевральной полости эвакуируют, легкое расправляется.
Дренажная
трубка
удаляется
через
2—3
дня
после
рентгенологического контроля.

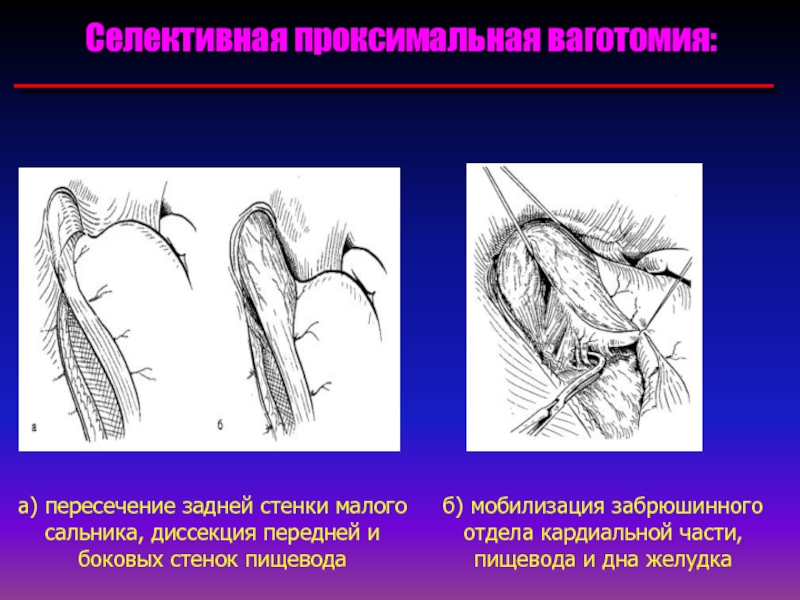
7. Показания для селективной проксимальной ваготомии
• Показания для селективной проксимальной ваготомии:• Плановые: упорная неосложненная дуоденальная язва.
• Относительные показания: осложненная дуоденальная
язва.
• Альтернативные
вмешательства:
лапароскопическая
операция. Дистальная резекция желудка при наличии
очень большой язвы («ампутирующая язва»). Селективная
проксимальная ваготомия или стволовая ваготомия с
пилоропластикой.
8. Техника выполнения селективной проксимальной ваготомии
• 1.План операции. Скелетизация начинается вдоль малой кривизны, непосредственнопроксимальнее «гусиной лапки», и продолжается прямо на стенку желудка, медиальнее
нервов и сосудов.
• 2. Доступ. Может быть выполнен верхнесрединный разрез, при необходимости с
расширением вокруг мечевидного отростка и пупка. Альтернативным доступом для
пациентов с ожирением является правый подреберный разрез.
• 3. Обнаружение нерва Латарже.
 Обнаруживается нерв Латарже (передняя желудочная ветвь)
Обнаруживается нерв Латарже (передняя желудочная ветвь)обычно с его разделением на три терминальные ветви у границы тела и антрального отдела
желудка (так называемая «гусиная лапка»). Желудок захватывается у границы тела и
антрального отдела двумя легочными зажимами и отводится каудально. Неэластичные
нервные волокна натягиваются как плотные струны, которые хорошо видны и легко
пальпируются. Наиболее проксимальная из трех ветвей гусиной лапки также пересекается.
Диссекция начинается с поверхностного слоя с помощью зажима Оверхольта, который
проводится под каждый сосудисто-нервный пучок, что позволяет пересечь его между двумя
зажимами. В ходе диссекции два дистальных «пальца» гусиной лапки необходимо сохранить,
как и сам нерв Латарже. Диссекция в правильном слое облегчается предшествующим
поверхностным рассечением брюшины.
• 4. Скелетизация малой кривизны I. Скелетизация продолжается вдоль нерва Латарже на
пищевод и включает первые 3 см большой кривизны желудка.
 Все поперечные сосуды и
Все поперечные сосуды инервы пересекаются между лигатурами.
• 5. Скелетизация малой кривизны II. Малая кривизна скелетируется в два или три слоя.
Передний и задний нерв Латарже можно взять на дренаж Пенроуза и отвести вправо для
улучшения визуализации. Скелетизация включает все нервы и сосуды, идущие к малой
кривизне. Эту процедуру нужно выполнять поэтапно, чтобы избежать кровотечения, которое
может помешать последующей диссекции. Должны быть пересечены все нервные волокна на
передней поверхности пищевода, идущие к большой кривизне и, прежде всего,
«криминальная ветвь» Грасси, а также сопровождающие их сосуды. По завершении
скелетизации открывается сальниковая сумка, что позволяет легко обойти пищевод.
• 6. Скелетизация дистального отдела пищевода. Вокруг пищевода, который полностью
скелетирован на протяжении нижних 6 см, обводится резиновая петля. При этом должна быть
полностью обнажена дорзальная полуокружность. Тракция пищевода, желудка и малого
сальника в разных направлениях позволяет также обнаружить дорзальные нервы, которые
пересекаются между зажимами Оверхольта.
 Задний ствол блуждающего нерва лежит еще
Задний ствол блуждающего нерва лежит ещеболее кзади и его можно сохранить, ведя диссекцию правильном слое; он лежит на 1 см
дорзальнее пищевода.
• 7. Миотомия пищевода. Диссекция концевых интрамуральных нервных
волокон
путем
циркулярной
миотомии
является
избирательным
мероприятием. Для этого захватывается, поднимается зажимом Оверхольта и
пересекается диатермией продольный слой мускулатуры пищевода. Особую
осторожность следует соблюдать, чтобы не повредить внутренний
циркулярный слой мускулатуры и слизистую пищевода. Наружный
продольный мышечный слой обычно можно очень легко отделить и пересечь
под контролем зрения. Логическим обоснованием этого шага является то, что
около 20% нервных волокон вагуса проходят интрамурально. Проведение
указательного пальца позади пищевода позволяет мягко и безопасно
выполнить миотомию на пальце.
• 8. Миотомия малой кривизны. Ваготомия завершается дистальной
миотомией малой кривизны.
 Поперечная миотомия выполняется между двумя
Поперечная миотомия выполняется между двумямаленькими легочными зажимами на малой кривизне на уровне угла желудка
с разделением всех интрамуральных волокон.
• 9. Диссекция дистальной части большой кривизны. Ваготомия
дополняется пересечением правой желудочно-сальниковой ветви, идущей
в сосудистом пучке правых сальниковых сосудов. Она пересекается
между зажимами Оверхольта и перевязывается. 10. Окончательный вид
после ваготомии. Результатом ваготомии является денервация желудка,
включающая скелетизацию малой кривизны до уровня «гусиной лапки»
(здесь также пересечена вторая ветвь), скелетизацию вокруг пищевода
(здесь вместе с миотомией), скелетизацию 3 см большой кривизны с
пересечением «криминальной» ветви, а также миотомию на уровне угла
и пересечение нервов, сопровождающих желудочно-сальниковые сосуды.
Эти действия являются предварительным условием для завершения
селективной проксимальной ваготомии.
• 11. Укрывание малой кривизны.
 Затем малая кривизна укрывается
Затем малая кривизна укрываетсяотдельными швами, которые сопоставляют серозную оболочку для
предотвращения некроза в области малой кривизны и регенерации
нервов. Избирательной мерой является вентральная фундопликация
для предотвращения возможного желудочно-пищеводного рефлюкса и,
в то же время, для укрывания выполненной миотомии.
14. Осложнение ваготомий
• Повреждения пищевода во время поисков и пересечения блуждающихнервов относятся к наиболее опасным осложнениям. Оставаясь иногда
незамеченными, они приводят к гибели больных более чем в 70 %
случаев, если вскоре не производится повторное хирургическое
вмешательство. Только ранняя релапаротомия, ушивание отверстия в
стенке пищевода и дренирование брюшной полости, а если необходимо—
то и средостения, снижают число летальных исходов до 20 %
• Повреждение селезенки одним из осложнений ваготомии, связанным с
поиском блуждающих нервов, является повреждение селезенки, которое,
по сборной статистике, наблюдается в 2,7% случаев и в большинстве
своем требует спленэктомии.

• Значительно чаще отмечается повреждение желчных протоков
• С этим осложнением можно встретиться в тех случаях, когда в
треугольной связке печени проходит желчный проток, а связка
пересекается для мобилизации левой доли печени, как это делают
некоторые хирурги для облегчения поисков блуждающих нервов.
• 1. Ваготомия в хирургической гастроэнтерологии
– А. А. курыгин, В. В.румянцев
• 2. Горбунов В.Н., Наумов Б.А. Технические
варианты выполнения проксимальной
желудочной ваготомии (Обзор литературы) //
Хирургия. 1989. № 8. С. 143–148.
• 3. Калчев Е. Травин А.А. Анатомо-клиническое
обоснование
техники селективной ваготомии // Хирургия.
1981. № 3.
Ваготомия – это… Что такое Ваготомия?
Блуждающий нерв (вагус; выделен жёлтым), иннервирующий желудок и другие органы и пресекающийся при операции ваготомииВаготоми́я — хирургическая процедура, заключающаяся в рассечении основного ствола или ветви блуждающего нерва. Номенклатура медицинских услуг, утвержденная Приказом Минздравсоцразвития России от 27 декабря 2011 года № 1664н[1], определяет следующие виды ваготомий:[2]
| Код услуги | Наименование медицинской услуги |
|---|---|
| A16.16.018 | Ваготомия |
| А16.16.018.001 | Стволовая ваготомия |
| А16.16.018.002 | Селективная проксимальная ваготомия без дренирования |
| А16.16.018.003 | Ваготомия с дренированием |
| А16.16.018.004 | Лапароскопическая ваготомия |
Код ваготомии в медицинских классификаторах, принятых в США: ICD9 — 44.0[3], MeshID — D014628[4].
История
В 1814 году Броди установил, что после иссечения блуждающего нерва у собак пропадает желудочная секреция. В 1911 году Экснер на Берлинском хирургическом конгрессе доложил о двух выполненных им чрезбрюшинных трансдиафрагмальных ваготомиях. Начиная с 1918 года Бирхер сделал более полутора сотен операций поддиафрагмальных ваготомий.[5] Получила широкую известность операция ваготомии, которую в 1943 году американский хирург Лестер Драгстед, работавший в Чикагском университете выполнил ваготомию для лечения язвы двенадцатиперстной кишки. В результате операции у 35-летнего больного, которому из-за кровотечений из язвы двенадцатиперстной кишки до операции требовалось постоянное переливание крови, прошли абдоминальные боли.
С 1946 года ваготомия для лечения язвенной болезни стала применяться широко. В 1967 году была выполнена первая высокоселективную ваготомия. Врачи, её делавшие, полагали, что она, без ущерба для иннервации антральной и пилорической отделов желудка и других органов желудочно-кишечного тракта даст возможность денервировать большинство обкладочных клеток, секретирующих соляную кислоту. Высокоселективная ваготомия позволила отказаться от дренирования желудка.[6]
После появления в середине 1970-х годов новых классов лекарств, блокирующих секрецию кислоты в обкладочных клетках желудка (наиболее эффективными среди которых в настоящее время являются ингибиторы протонного насоса) количество ваготомий в экономически развитых странах резко уменьшилось и в 1993 году на конференции в Йельском университете (США), посвященной памяти Лестера Драгстедта, было принято решение о том, что ваготомия не может рассматриваться как метод выбора в лечении язвенной болезни желудка и/или двенадцатиперстной кишки.[6]
Применение
После рассечения вагусного (блуждающего) нерва прекращается стимуляция продуцирующих соляную кислоту обкладочных (париетальных) клеток желудка. Таким образом, кислотность желудочного содержимого резко уменьшается, что способствует заживлению язв в желудке и двенадцатиперстной кишке.[7] Кроме лечения язвенной болезни ваготомию, часто в качестве дополнительной операции, применяют при лечении заболеваний пищевода в тех ситуациях, когда необходимо уменьшить воздействие кислоты на пищевод (рефлюкс-эзофагит, осложнённое течение ГЭРБ, сочетание эзофагита с грыжей пищеводного отверстия диафрагмы и т. п.).[8]
Осложнения
Наблюдение за больными, перенесшими ваготомию, показало, что она далеко не всегда позволяет решить ту проблему, ради которой она делается — уменьшение кислотопродукции обкладочными клетками желудка. Частота рецидивов язвенной болезни (за большой временной период после операции) возрастает до 50 %.[6]
Осложнения, возникающие после ваготомии, во многом определяются самой схемой операции, при которой, при рассечении вагусного нерва, нарушается парасимпатическая иннервация не только кислотопродуцирующей зоны желудка, но и других его частей и других органов брюшной полости. У многих больных, перенёсших ваготомию, развивался так называемый «постваготомический синдром», который проявляется в развивающемся нарушении эвакуации содержимого желудка, что приводит к тяжелым, последствиям, вплоть до летальных.[6]
Модификации
С целью уменьшить вероятность осложнений после ваготомии были разработано значительное количество её модификаций. Различают три основных варианта ваготомий:[5]
- стволовая
- селективная
- селективная проксимальная.
При стволовой ваготомии происходит пересечение всего ствола вагустного нерва (обоих стволов). Она проще технически, однако чревата большим число осложнений, так как прерывает парасимпатическую иннервацию большего числа органов. «Селективная» означает, что пресекаются избранные ветви. При селективной проксимальной ваготомии пресекаются только ветви вагуса, идущие к телу и дну желудка — отделам, в которых расположены кислотопродуцирующие обкладочные клетки таким образом, чтобы вагусный нерв нормально функционировал в отношении других областей желудка (за счёт сохранённых ветвей Летарже) и других органов.[5][7]
Пресечение вагуса может производится как механическим способом, так и химическим, с использованием коагуляции или комбинированным. Операция ваготомии может выполняться как с открытым доступом, так и с использованием лапароскопии.[8]
Полнота выполнения ваготомии
Ацидогастрометр интраоперационный АГМИ-01, предназначенный для измерения кислотопродукции в процессе выполнения ваготомииПри ваготомии, особенно селективной и проксимальной селективной, важной проблемой является полнота ваготомии, заключающаяся в том, чтобы были пресечены все ветви вагуса, иннервирующие области оболочки желудка, содержащие кислотопродуцирующие клетки. Даже небольшое количество (10 — 25 %) непресеченных волокон вагуса могут сохранить нормальную рефлекторную кислопродукцию желудка. Для оценки полноты ваготомии были разработаны различные методы: инсулиновая проба Холландера, внутрижелудочная рН-метрия после максимальной стимуляции гистамином (тест Грасси), окраска блуждающих нервов метилиновой синью по методу Ли, интраоперационная внутрижелудочная рН-метрия по методу Ю. М. Панцырева.[5][7]
Интраоперационная внутрижелудочная рН-метрия применяется чаще всего для контроля полноты денервации кислотопродуцирующей области желудка при выполнении селективной проксимальной ваготомии. Контроль кислотности осуществляется непосредственно после выполнения ваготомии прижимая измерительный электрод к стенке желудка по четырём основным линиям: большой и малой кривизне, передней и задней стенке. Для измерения кислотности во время операции на открытом желудке в середине 1980-х годов под руководством академика Н. Д. Девяткова в НПП «Исток» были разработаны ацидогастрометр интраоперационный АГМИ-01 и специальный интраоперационнный рН-зонд. При обнаружении продуцирующих кислоту полей производится дополнительное пресечение вагусных волокон и повторный контроль полноты ваготомии. Полной считается ваготомия, если рН по всей слизистой желудка не менее 5.[9]
Современное состояние проблемы
На современном этапе развития медицинской науки ваготомия в её современных модификациях и в сочетании с другими операционными техниками применяется значительно реже, чем в 1950-х — 1980-х годах и только при неуспешном терапевтическом лечении.[6][8] Существенным оказались создание новых антисекреторных препаратов и открытие роли Helicobacter pylori в развитии язвенной болезни. Антисекреторная и эрадикационная терапии резко уменьшили риск развития язвенных кровотечений. В результате потребность в хирургических вмешательствах, в том числе в ваготомии, значительно уменьшилась.[6] Сегодня чаще всего применяется селективная проксимальная ваготомия, обычно в сочетании с другими видами операционных вмешательств, однако, в обоснованных случаях (например, в ургентной медицине), делаются и другие виды ваготомий.[5][8]
Изучается использование ваготомии в борьбе с ожирением. Первые результаты показывают в среднем 18 % потери веса.[10]
Примечания
- ↑ Приказ Минздравсоцразвития России № 1664н от 27 декабря 2011 г. «Об утверждении номенклатуры медицинских услуг».
- ↑ Номенклатура медицинских услуг. Раздел А16.10.001-16.19.029.
- ↑ ICD-9-CM. Code 44. Other operations on stomach. (англ.)
- ↑ National Library of Medicine — Medical Subject Headings. Vagotomy. (англ.)
- ↑ 1 2 3 4 5 Нурмухамедов Р. М., Яругский Е. Е. Ваготомия в лечении язвенной болезни. — Такшент: «Медицина», 1976. — 158 с.
- ↑ 1 2 3 4 5 6 Ивашкин В. Т. Школа клинициста. Язвенная болезнь — история медицины. // Медицинский вестник. — 2006. — № 19 (362).- с. 9-10.
- ↑ 1 2 3 Матросова Е. М., Курыгин А. А., Гройсман С. Д. Ваготомия. — Л.: «Наука», 1981. — 216 с.
- ↑ 1 2 3 4 Васнев О. С. Сравнительная эффективность терапевтических и хирургических методов лечения рефлюкс-эзофагита. Автореферат дисс. д.м.н., 14.01.28 — гастроэнтерология, 14.01.17 — хирургия. ЦНИИ гастроэнтерологии, Москва, 2011
- ↑ Чернякевич С. А., Бабкова И. В., Орлов С. Ю. Под. ред. Ю. М. Панцырева. Функциональные методы исследования в хирургической гастроэнтерологии. М.:РГМУ, 2003. — 176 с.
- ↑ Could nerve-snipping spur weight loss? – USATODAY.com, USA Today (2 июля 2007). Проверено 30 января 2011. (англ.)
показания, виды, проведение и техника, осложнения
Все материалы на сайте подготовлены специалистами в области хирургии, анатомии и профильных дисциплинах. Все рекомендации носят ориентировочный характер и без консультации лечащего врача неприменимы.
Автор: Аверина Олеся Валерьевна, к.м.н., врач-патолог, преподаватель кафедры пат. анатомии и патологической физиологии, для Операция.Инфо ©
Ваготомия – это операция по пересечению блуждающего нерва или его ветвей с целью уменьшения образования соляной кислоты в желудке. Проводится для заживления язвенных поражений, лечения и профилактике осложнений язвенной болезни. Чаще проводится как дополнение к другим вмешательствам, как экстренным, так и плановым, реже – как самостоятельная операция.
Ваготомия получила широкое распространение в 70-80-х годах XX века. В дальнейшем с совершенствованием схем консервативного лечения язвенной болезни показания к плановой ваготомии стали уменьшаться, как и показания к другим плановым операциям по поводу данного заболевания.
виды ваготомии
Однако отмечено, что число экстренных операций по поводу осложнений язвенной болезни даже увеличивается. В связи с этим возрождается интерес к ваготомии как органосохраняющему методу профилактики осложнений.
Анатомия блуждающего нерва
Блуждающий нерв (nervus vagus) – самый большой черепно-мозговой нерв нашего организма, он иннервирует почти все органы нашего организма, регулируя их функцию. Как и другие черепно-мозговые нервы, блуждающий нерв парный, существует левый и правый блуждающий нерв. Выходя из полости черепа, он дает многочисленные ответвления к структурам головы, шеи, к гортани, к легким, сердцу. Спускаясь по пищеводу, сплетения волокон образуют блуждающие стволы. Правый блуждающий ствол располагается по задней поверхности пищевода, а левый блуждающий ствол проходит в брюшную полость по передней стенке пищевода.
схема блуждающего нерва
После прохождения через диафрагму от блуждающих стволов отходят брюшная и печеночная ветви, по малой кривизне проходят передний и задний нервы Латарже, от которых отходят веточки к верхней и средней третям желудка. Конечная часть нервов Латарже разветвляется в области привратника в виде «вороньей лапы».
Основная функция блуждающего нерва для ЖКТ – это стимуляция секреции и усиление перистальтики. Его веточки разветвляются в слизистой оболочке желудка и иннервируют железистые клетки. При повышенном тонусе блуждающего нерва секреция соляной кислоты усиливается. А повышенная кислотность является основным патогенетическим механизмом, способствующим развитию язвенных и эрозивных поражений двенадцатиперстной кишки (в меньшей степени – желудка).
Поэтому идея хирургической денервации желез желудка нашла применение в практике и дает довольно неплохие результаты. На фоне появления новых препаратов, подавляющих секрецию (ингибиторов протонной помпы) показания к ваготомии значительно сузились.
Нужно отметить, что кислотообразующие клетки располагаются в основном в области дна желудка и его средней трети, поэтому наиболее удачным вариантом ваготомии считается именно избирательное пересечение ветвей, иннервирующих эти отделы с сохранением остальных нервов.
Виды ваготомии
По уровню денервации:
- Стволовая ваготомия. Это процедура разрушает блуждающие стволы, при этом иннервации лишается не только желудок, но и печень, желчный пузырь, тонкая и толстая кишка. При этом происходит нарушение дренажной функции желудка (из-за ослабления перистальтики пища застаивается в полости желудка). Такая ваготомия всегда должна сочетаться с дренирующими операциями (чаще всего это пилоропластика или гастродуоденостомия).
- Селективная ваготомия. При этом виде производят разделение переднего и заднего нервов Латерже ниже отхождения брюшной и печеночной ветвей. При этом не страдает иннервация кишечника и печени, но нарушается функция привратника. Такая ваготомия также требует дренирующей операции. В настоящее время применяется очень редко, так как не имеет особых преимуществ перед стволовой, а технически проводить ее намного сложнее, особенно в экстренных ситуациях.
- Высокоселективная ваготомия (селективная проксимальная ваготомия). Это денервация только дна и тела желудка (отделов, содержащих кислотопродуцирующие клетки) с сохранением иннервации привратника. Еще одно название этого вида операций – париетально-клеточная ваготомия (parietal cell vagotomy [PCV]). Этот вид ваготомии имеет наилучшие результаты и не требует применения операций дренажа. Однако он и наиболее технически сложен, не всегда приемлем в случае экстренных осложнений.
По доступу:
- Открытая ваготомия.
- Лапароскопическая ваготомия.
Ваготомия в сочетании с другими операциями:
- С ушиванием перфорированной язвы.
- С резекцией желудка. Сочетание ваготомии с резекцией позволяет снизить число послеоперационных язв анастомоза, а также уменьшить объем резекции. Во многих центрах сейчас применяют вместо классической резекции 2/3 желудка гемигастрэктомию в сочетании с ваготомией.
- С пилоропластикой. Это процедура расширения выхода из желудка, она чаще всего сопровождает стволовую и селективную ваготомию.
- С дренирующими операциями (гастродуоденостомия, гастроеюностомия).
- С фундопликацией.
Показания к ваготомии
- Отсутствие эффекта от консервативного лечения язвенной болезни 12-перстной кишки в течение двух лет. Сейчас это показание применяется все реже, так как эффективность новых схем лечения с применением антибактериальных препаратов достаточно высока.
- Непереносимость лекарственных противоязвенных препаратов.
- Отказ пациента от длительного лечения дорогостоящими препаратами.
- Часто рецидивирующее течение болезни, несмотря на лечение.
- Перфорация язвы.
- Кровотечение из пептической язвы или эрозивной слизистой желудка.
Противопоказания
- Тяжелое общее состояние.
- Острые инфекционные заболевания.
- Нарушения свертывания крови.
- Ожирение 3-4 степени.
- Синдром Золлингера –Эллисона.
- Язвы желудка с низкой секрецией.
- Нейрогенная атония кишечника.
В экстренных ситуациях противопоказаний для этой операции нет, кроме агонального состояния.
Подготовка к ваготомии
В плановых случаях проводится обычная предоперационная подготовка (анализы общие, биохимические, определение маркеров инфекционных заболеваний, свертываемости крови, рентген легких, электрокардиография, осмотр терапевта). Из специальных обследований проводится:
- Фиброгастродуоденоскопия.
- Рентгеноконтрастное исследование желудка с барием.
- РН- метрия.
- Определение Helicobacter pylori.
В экстренных случаях подготовка включает в себя стабилизацию основных функций организма.
- При кровотечении может потребоваться переливание крови.
- Вливания жидкости и солевых растворов.
- Введение антибиотиков при перфорации.
- Установка назогастрального зонда, аспирация желудочного содержимого. Зонд оставляют в пищеводе и во время операции.
- Установка мочевого катетера.
Анестезия, доступ
При этой операции используется общий эндотрахеальный наркоз.
Положение – лежа на спине со слегка опущенным ножным концом (для смещения органов брюшной полости вниз). При абдоминальном доступе выполняется верхний срединный разрез, при необходимости он может продолжаться ниже пупка и выше мечевидного отростка. Иногда для лучшего доступа мечевидный отросток грудины может быть удален.
При торакальном доступе – положение на правом боку. Торакальный доступ (через 8-9 межреберья) обычно используется для стволовой ваготомии при повторных операциях, когда в брюшной полости возможно образование спаек.
Стволовая ваготомия
стволовая ваготомия
После разреза выполняется доступ в верхний этаж брюшной полости. Защищается селезенка, мобилизуется левая доля печени.
Верхняя часть желудка отводится вниз, висцеральная брюшина над нижней частью пищевода рассекается поперечно по всей длине. Путем тупого расслоения тканей мобилизуется абдоминальный отдел пищевода.
Левый блуждающий ствол хорошо виден на передней поверхности пищевода, он выделяется из стенки пищевода с помощью зажимов, участок длиной 2-3 см удаляется между зажимами. Левый блуждающий ствол в трети случаев дублируется, в отличие от правого, поэтому должны быть пересечены все нервы, лежащие на поверхности передней стенки.
Правый блуждающий ствол не прилегает плотно к стенке пищевода, а находится в рыхлой клетчатке, окружающей его. Выявить его удобнее при отведении пищевода влево, он ощущается как натянутая струна. Также накладываются зажимы и участок ствола удаляется.
Проводят ревизию полноты ваготомии. Существуют так называемые криминальные ветви Грасси, которые идут к желудку и могут быть незамеченными. Если их не пересечь, ваготомия будет неполной.
Селективная ваготомия
селективная ваготомия
После мобилизации пищевода выделяются блуждающие стволы, идентифицируются печеночная ветвь переднего ствола и брюшная ветвь заднего ствола, они сохраняются, а иссекаются только желудочные нервы Латерже.
В настоящее время данный вид ваготомии практически не применяется, его вытеснила высокоселективная ваготомия.
Необходимость в дренирующих операциях
Стволовая и селективная ваготомия значительно снижают тонус стенок желудка и нарушают эвакуацию пищи. В связи с этим при этих видах ваготомии необходимы дренирующие операции, то есть вмешательства, облегчающие прохождение пищевых масс из желудка в кишечник.
Поначалу это была гастроеюностомия, позднее ее заменили на пилоропластику по Гейнеке-Микуличу. Основные преимущества пилоропластики:
- Эта операция достаточно проста.
- Обеспечивает хорошее дренирование.
- Более физиологична, не нарушает желудочно-дуоденальный пассаж пищи.
- Пилоропластика позволяет выполнить манипуляции на двенадцатиперстной кишке: ревизия язвы, ушивание кровоточащей язвы.
Пилоропластика по Гейнеке-Микуличу – это разрез области привратника и начальной части двенадцатиперстной кишки в продольном направлении, а затем ушивание отверстия в поперечном направлении. В результате просвет привратника увеличивается, эвакуация содержимого желудка проходит без застоя.
Обычно выполняют сначала ваготомию, а затем пилоропластику. В экстренных же ситуациях (кровотечение) сначала выполняют доступ к двенадцатиперстной кишке, останавливают кровотечение, затем выполняют пилоропластику, а затем – ваготомию.
Селективная проксимальная ваготомия (высокоселективная)
высокоселективная ваготомия
Основные стволы выделяются, как и в вышеописанных операциях, сохраняется брюшная и печеночные ветви. Большая кривизна отводится вниз и влево. Далее вскрывается малый сальник ближе к малой кривизне желудка.
Выделяется передний нерв Латерже, он несколько вытягивается крючками. От него отходят боковые веточки, иннервирующие стенки желудка. Эти веточки проходят в составе сосудисто-нервных пучков. Необходимо оставить нетронутыми 3-4 ветви, иннервирующие выходной отдел желудка (это расстояние около 6 см от привратника). На остальные сосудисто-нервные пучки накладываются зажимы, они перевязываются и рассекаются.
То же самое хирург проделывает с задним желудочным нервом.
Еще раз тщательно зачищается от нервов нижний отдел пищевода, так как могут остаться нервы, иннервирующие желудок.
Брюшина ушивается.
В результате этой операции сохраняется иннервация привратника, эвакуация из желудка не нарушается и дренирующая операция не требуется.
Противопоказания для селективной проксимальной ваготомии:
- Грубые рубцово-спаечные изменения в малом сальнике.
- Ожирение 3-4 степени.
- Декомпенсированный стеноз.
- Большие язвы пилородуоденальной зоны с пенетрацией.
Минимально инвазивная (лапароскопическая) ваготомия
Разработаны методы лапароскопической ваготомии, как стволовой, так и селективной проксимальной. Для этой операции проводится 5-6 проколов в брюшной стенке для введения лапароскопа и инструментов.
Этапы лапароскопической ваготомии:
- Введение лапароскопа, ревизия брюшной полости, определение возможности лапароскопической ВТ, выбор метода.
- Выбор точек введения троакаров.
- Выполнение самой операции. Этапы операции аналогичны открытой ваготомии.
- Восстановление нарушенных структур.
- Контрольная ревизия, дренирование.
Операция лапароскопическая ваготомия выполняется под общим наркозом, длительность ее от 2 до 4-х часов. Этот вид ваготомии имеет все преимущества малоинвазивных операций (малая травматичность, короткий реабилитационный период).
Но, несмотря на все преимущества, лапароскопическая ваготомия пока не очень распространена и проводится не во всех центрах. Проведение ее требует наличия дорогостоящего оборудования и высококвалифицированного хирурга, что увеличивает ее стоимость. Кроме того, с конца прошлого века идет снижение интереса к ваготомии как методу планового хирургического лечения язвенной болезни, что не способствует распространению и совершенствованию этого метода.
Тем не менее, интерес к ваготомии возрождается, и именно лапароскопический метод может стать хорошей альтернативой длительному, иногда пожизненному приему кислотоснижающих препаратов.
Комбинированные и экспериментальные виды ваготомий:
- Задняя стволовая плюс передняя высокоселективная ваготомия. Цель – упрощение техники и экономия времени, результаты схожи с двусторонней проксимальной ваготомией.
- Задняя стволовая ваготомия с передней серомиотомией. Серомиотомия – это рассечение серозно-мышечного слоя желудочной стенки на расстоянии 1,5 см параллельно малой кривизне. В этой зоне проходят веточки блуждающего нерва и здесь очень мало кровеносных сосудов.
- Задняя стволовая ваготомия с передней проксимальной ваготомией с применением сшивающего аппарата.
- Криоваготомия.
- Эндоскопическая ваготомия с применением химических веществ, разрушающих нервные волокна.
Послеоперационный период
Ведение пациентов после ваготомии особо не отличается от принципов ведения после любых операций на ЖКТ. Основные проблемы связаны с сопутствующими операциями (пилоропластика, резекция, анастомоз), а не с ваготомией.
Назогастральный зонд оставляется в пищеводе на 4- 5 дней, проводится аспирация желудочного содержимого до тех пор, пока желудок не начнет опорожняться самостоятельно.
Несколько дней пациент получает парентеральное питание, затем возможен прием жидкой и полужидкой пищи небольшими порциями.
Для адаптации желудка к новым условиям пищеварения необходимо около месяца соблюдать диету, как при язве с режимом частого дробного питания.
Для контроля полноты ваготомии выполняют 12-часовое ночное исследование желудочной секреции.
Возможные осложнения ваготомии
Интраоперационные:
- Травма нижней диафрагмальной и левой печеночной вен.
- Травма левой доли печени при ее тракции.
- Повреждение сосудов селезенки.
- Повреждение стенки пищевода.
- Травма сосудов, проходящих в аркаде вдоль малой кривизны желудка.
Послеоперационные:
- Прорезывание швов в области пилоропластики или анастомоза.
- Атония желудка и застой пищи вплоть до гастростаза.
- Постваготомическая дисфагия (нарушение глотания).
- Некроз малой кривизны желудка.
- Постваготомическая диарея (в большей степени при стволовой и селективной ваготомии).
- Демпинг синдром из-за быстрой эвакуации.
- Рефлюкс желчи.
Поздние послеоперационные осложнения:
- Рецидив язвы (как следствие неполной ваготомии).
- Язва анастомоза (при гастроеюностомии).
- Учащение случаев холелитиаза после стволовой ваготомии (денервация желчного пузыря).
- Карцинома желудка после гастроеюностомии.
По разным данным, постваготомические синдромы встречаются у 5 – 30% прооперированных пациентов. Лечатся такие осложнения, как правило, консервативно. В редких случаях необходима повторная операция (в основном это касается рецидивов язв вследствие неполной ваготомии).
© Операция.Инфо
Хирургическое отделение — ГОРОДСКАЯ БОЛЬНИЦА №12 Г.БАРНАУЛ
Заведующий отделением: Шевченко Виталий Николаевич
- Окончил Алтайский государственный медицинский университет — 2003 г.
- Высшая квалификационная категория по специальности «Врач-хирург»
Контактный телефон (3852) 40-19-84.
Хирургическое отделение является клинической базой кафедры общей хирургии, оперативной хирургии и топографической анатомии с краевым центром видеоэндохирургии. Имеет в составе гастроэнтерологическую лабораторию, эндоскопическое отделение, гастроэнтерологиеское отделение, дополнительные вспомогательные службы.
Директор клиники – Заслуженный врач РФ, доктор медицинских наук, профессор Оскретков Владимир Иванович.
Все сотрудники клиники работают в отделении и на кафедре, активно ведут научную и общественную работу.
Заболевания подлежащие лечению в Центре
- Ахалазия пищевода
- Гастроэзофагеальная рефлюксная болезнь (грыжа пищеводного отверстия диафрагмы, рефлюкс-эзофагит при хронических заболеваниях органов пищеварения)
- Грыжи передней брюшной стенки (паховые, бедренные, послеоперационные)
- Дивертикулы пищевода и желудка
- Желчнокаменная болезнь
- Заболевания селезенки
- Идиопатическая потливость рук и подмышечных впадин
- Кисты почек
- Ожирение
- Опухоли толстой кишки
- Подслизистые доброкачественные опухоли пищевода и желудка
- Полипы пищевода, желудка и двенадцатиперстной кишки
- Спаечная болезнь органов брюшной полости
- Стенозы пищевода неопухолевой этиологии
- Хроническая язва желудка и двенадцатиперстной кишки
- Хронический панкреатит
Методы лечения
- Бужирование, стентирование, баллонная дилатация стенозов пищевода
- Видеоассистированные резекции толстой кишки при опухолях
- Видеолапароскопическая герниопластика, внебрюшинная пластика пахового канала из минидоступа при паховых грыжах, пластика передней брюшной стенки с использованием полипропиленовой сетки
- Видеолапароскопическая дозированная эзофагофундопликация при гастроэзофагеальной рефлюксной болезни, протезирующая хиатопластика
- Видеолапароскопическая желудочная ваготомия (все виды) при хронической язве двенадцатиперстной кишки
- Видеолапароскопическая и видеоассистированная резекция желудка при хронической язве желудка и двенадцатиперстной кишки, раке желудка
- Видеолапароскопическая маргинальная денервация поджелудочной железы и видеоторакоскопическая резекция грудного симпатического ствола при болевой форме хронического панкреатита
- Видеолапароскопическая сливрезекция желудка при ожирении (операция платная)
- Видеолапароскопическая фенестрация кист почек
- Видеолапароскопическая холецистэктомия при желчнокаменной болезни, видеолапароскопические и видеоассистированные операции при холедохолитиазе
- Видеолапароскопическая эзофагокардиомиотомия при ахалазии пищевода
- Видеолапароскопическое рассечение спаек в брюшной полости при спаечной болезни
- Видеоторакоскопическая резекция симпатических ганглиев при идиопатической потливости рук и подмышечных впадин.
- Видеоторакоскопическая экстирпация пищевода при послеожоговых рубцовых сужениях пищевода, ахалазии пищевода IV ст., злокачественных опухолях пищевода с одномоментной видеолапароскопической эзофагопластикой
- Видеоторакоскопическое и видеолапароскопическое удаление дивертикулов пищевода и желудка
- Видеоторакоскопическое и видеолапароскопическое удаление доброкачественных подслизистых опухолей пищевода и желудка
- Фенестрация кист селезенки, видеолапароскопическая спленэктомия
- Эндоскопическое удаление полипов пищевода, желудка и двенадцатиперстной кишки, при больших полипах – видеолапароскопическое их удаление
В клинике широко используются современные сшивающие аппараты и атравматичный шовный материал, что позволяет существенно снизить операционную травму, продолжительность оперативного вмешательства. Аппаратный шов, выполненный современным сшивателем характеризуется высокой надежностью и наименьшей травматичностью. Большинство атравматичных нитей имеют четкие сроки рассасывания, что определяет использование разных материалов при определенных операциях. Больные, перенесшие видеоэндоскопические операции, на следующий день начинают вставать, ходить, питаться (если это не противоречит характеру выполненной операции), сокращается период их пребывания в стационаре после операции.
Операции выполняются бесплатно (по мед. полюсам)
Консультации сотрудники клиники проводят:
В КГБУЗ «Городская больница № 12, г. Барнаул» ул. Малахова 53, в приёмном покое в 12.30, в рабочие дни – заведующий хирургическим отделением, Виталий Николаевич Шевченко.
Селективная проксимальная ваготомия. Виды ваготомии желудка и её суть Ватогомия и пилоропластика
Ваготомия желудка – хирургическая операция, которая применяется для лечения язвы желудка и заключается в пересечении основного ствола или ветви блуждающего нерва, стимулирующего выработку соляной кислоты в желудке. Основная цель ваготомии – снижение в желудке кислотопродукции и заживление .
Различают три вида ваготомий:
- стволовая
- селективная
- селективная проксимальная.
Стволовая ваготомия
При стволовой ваготомии производят пересечение стволов блуждающего нерва до их разветвления, над диафрагмой, что вызывает денервацию органов брюшной полости. Главный недостаток этого вида ваготомии – пересечение чревной и печеночной ветвей блуждающих нервов, что лишает кишечник, поджелудочную железу и печень парасимпатической иннервации, в результате чего развивается постваготомический синдром (гастростаз, постваготомическая дисфагия, демпинг-синдром, рефлюкс-гастрит, постваготомическая , рецидивные пептические язвы).
Стволовую ваготомию, как правило, дополняет дренирующая желудок операция.
Слективная ваготомия
При селективной ваготомии пересекают все ветви блуждающего нерва, которые идут к желудку, но сохраняют ветви, идущие к солнечному сплетению и печени. Выполняют селективную ваготомию ниже пищеводного отверстия диафрагмы. Изолированная денервация желудка предотвращает нарушения функций поджелудочной железы, и кишечника.
Селективную ваготомию можно проводить как без дренирующих желудок операций, так и с ними.
Проксимальная селективная ваготомия
При селективной проксимальной ваготомии выполняют пересечение лишь ветвей блуждающего нерва, которые идут к верхним отделам желудка. В настоящее время такой вид ваготомии считают предпочтительным, поскольку он позволяет максимально сохранить функции и форму желудка.
Способы выполнения ваготомии
Ваготомию можно выполнять механическим рассечением нерва с помощью хирургического инструмента и способом медикаментозно-термического воздействия, в результате которого ветви блуждающих нервов разрушаются за счет сочетания медикаментов (к примеру, спиртоновокаиновой гиперионной смеси) и электрокоагуляции. В настоящее время помимо традиционного открытого способа ваготомию выполняют и лапароскопическим способом.
Следует отметить, что решение проблемы, ради которой проводили ваготомию (снижение кислотопродукции клетками желудка), осуществляется не всегда. Частота рецидивов язвы желудка (за длительный период времени после операции) составляет до 50 %. При этом нарушается парасимпатическая иннервация и зоны желудка, продуцирующей кислоту, и других его частей, а также других органов брюшной полости.
Ваготомия представляет собой хирургическую операцию в области желудка, которая заключается в пересечении отдельных ветвей или всего блуждающего нерва. Применяется представленный тип вмешательства для терапии в отношении язвы желудка, 12-перстной кишки. Существует несколько разновидностей ваготомии, у каждой из которых свои функции.
Суть операции
Итак, как уже было отмечено ранее, ваготомия – это вид хирургической операции, которая применяется для лечения определенных состояний и болезней желудка. В первую очередь, специалисты обращают внимание на возможность исключения язвы желудка и 12-перстной кишки. Кроме этого, речь идет об избавлении от рефлюкс-эзофагита и других проблемных состояний пищевода. Ваготомия, как операция, подразумевает под собой пересечение блуждающего нерва или нескольких его ветвей, которые осуществляют стимуляцию секреции соляной кислоты в области желудка.
Масштабы вмешательства каждый раз определяются в индивидуальном порядке специалистом и зависят от некоторых особенностей состояния больного. В частности, определяющими характеристиками может оказаться возраст, наличие воспалительных и других заболеваний желудка. В некоторых случаях именно ваготомия является единственным способом избавиться от тех или иных заболеваний.
Главной целью ваготомии следует считать уменьшение выработки кислотных компонентов в области желудка. Помимо этого, именно представленное вмешательство обеспечивает быстрое и редко рецидивирующее заживление желудочных язв и тех, которые относятся к 12-перстной кишке.
Также, как отмечают специалисты, именно ваготомия дает возможность уменьшить влияние кислоты на слизистую оболочку пищевода по причине уменьшения степени кислотности содержимого в области желудка.
Учитывая все это, можно не сомневаться в том, почему именно представленный тип хирургического вмешательства является одним из наиболее востребованных на сегодняшний день. Необходимо учитывать еще и то, что существуют определенные разновидности операции, которые применяются в зависимости от диагноза, имеющегося заболевания желудка. Более подробно о классификации, с которой ассоциируется ваготомия, будет рассказано далее.
Основные виды ваготомии
Виды операции классифицируются в зависимости от алгоритма вмешательства, в соответствии с этим ваготомия может быть трех типов: стволовая, селективная и селективная проксимальная. Стволовая операция подразумевает пересечение стволов блуждающего нерва. Это осуществляется непосредственно над областью диафрагмы вплоть до разветвления стволов. Стволовая ваготомия в таком случае провоцирует денервацию всех органов брюшины, снимая воспаленнность и другие отрицательные симптомы желудка.
У данного типа хирургического вмешательства имеется существенный недостаток. Он заключается в том, что пересечение чревной и печеночной ветви лишает некоторые внутренние органы (к ним относится поджелудочная железа, печень, кишечник) специфической иннервации. Это, в свою очередь, сказывается на формировании специфического синдрома, а именно постваготомических последствий, которые дестабилизируют деятельность желудка.
Следующий тип операции – это селективная ваготомия, которая пересекает абсолютно все желудочные ветви, связанные с блуждающим нервом. Специалисты обращают внимание на следующие особенности данного типа вмешательства:
- сохранение ветвей, которые идут к печени и области солнечного сплетения;
- выполнение операции приходится исключительно на область ниже пищеводного отдела диафрагмы;
- применяется, по сравнению с остальными методиками, достаточно часто, обеспечивая максимально продолжительное сохранение и функционирование областей желудка.
Именно селективный тип ваготомии дает возможность сохранить нормальное функционирование вагусного нерва. Далее хотелось бы обратить внимание на третий тип хирургического вмешательства, а именно на селективную проксимальную ваготомию.
В рамках вмешательства осуществляется пересечение исключительно таких ветвей блуждающего нерва, которые проходят к верхним отсекам желудка.
Указанный вариант оценивается специалистами на сегодняшний день как один из наиболее предпочтительных. Это объясняется тем, что именно с его помощью получается сохранить не только максимальную форму, но и функции, связанные с желудком. Необходимо обратить внимание на то, что операция может осуществляться двумя способами: механическое рассечение специальными инструментами и медикаментозно-термическое пересечение.
Кроме этого, ваготомия иногда сопутствует другим разновидностям хирургического вмешательства. Происходит это, в подавляющем большинстве случаев, при терапии язвенного заболевания, 12-перстной кишки. Традиционно операция сопровождается дренированием области желудка или проходит при сопровождении фундопликации. Говоря обо всех особенностях ваготомии, нельзя не обратить внимания на то, с какими осложнениями она может ассоциироваться.
Осложнения после операции
У определенного количества пациентов, несмотря на осуществление ваготомии, выработка кислоты и пепсина через определенный промежуток времени восстанавливаются . Следствием этого оказывается то, что язвенное заболевание рецидивирует. В целом, не менее чем у 4 % тех, кто подвергся операции, идентифицируют серьезнейшие моторные и эвакуаторные нарушения, которые связаны с функционированием желудка. К тому же, именно это сказывается на развитии диареи в тяжелой форме.
Подобные процессы могут оказаться настолько агрессивными, что иногда требуется дополнительное хирургическое вмешательство. У некоторого количества пациентов после осуществления одной из разновидностей операции, а именно стволового типа, спустя два-три года идентифицируют конкременты (камни) в области желчного пузыря.
Осложнения, которые формируются после проведения ваготомии, во многом определяются самим алгоритмом операции.
Как уже отмечалось ранее, при проведении рассечения вагусного нерва происходит нарушение парасимпатической иннервации. Это связано не просто с производством кислоты в области желудка, но и сказывается на поражении остальных его частей. К тому же могут быть задействованы другие органы брюшной полости.
У значительного количества больных, которые перенесли ваготомию, формировался так называемый «постваготомический синдром». Он сопряжен с развивающимися нарушениями эвакуаторной функции по отношению к содержимому желудка. Впоследствии это провоцирует достаточно тяжелые последствия, в некоторых случаях даже может приводить к смерти.
Таким образом, ваготомия желудка является важнейшей операцией, позволяющей сохранить нормальную работу желудка и избавиться от определенных патологических изменений. В то же время, вмешательство может провоцировать осложнения, а в некоторых случаях отмечается рецидив состояния. В связи с этим рекомендуется соблюдать все рекомендации специалиста и вовремя обращаться к врачу.
Важно!
КАК ЗНАЧИТЕЛЬНО СНИЗИТЬ РИСК ЗАБОЛЕТЬ РАКОМ?
Лимит времени: 0
Навигация (только номера заданий)
0 из 9 заданий окончено
Информация
ПРОЙДИТЕ БЕСПЛАТНЫЙ ТЕСТ! Благодаря развернутым ответам на все вопросы в конце теста, вы сможете в РАЗЫ СОКРАТИТЬ вероятность заболевания!
Вы уже проходили тест ранее. Вы не можете запустить его снова.
Тест загружается…
Вы должны войти или зарегистрироваться для того, чтобы начать тест.
Вы должны закончить следующие тесты, чтобы начать этот:
Результаты
Время вышло
1.Можно ли предотвратить рак?
Возникновение такого заболевания, как рак, зависит от многих факторов. Обеспечить себе полную безопасность не может ни один человек. Но существенно снизить шансы появления злокачественной опухоли может каждый.
2.Как влияет курение на развитие рака?
Абсолютно, категорически запретите себе курить. Эта истина уже всем надоела. Но отказ от курения снижает риск развития всех видов рака. С курением связывают 30% смертей от онкологических заболеваний. В России опухоли лёгких убивают больше людей, чем опухоли всех других органов.
Исключение табака из своей жизни – лучшая профилактика. Даже если курить не пачку в день, а только половину, риск рака лёгких уже снижается на 27%, как выяснила Американская медицинская ассоциация.
3.Влияет ли лишний вес на развитие рака?
Почаще смотрите на весы! Лишние килограммы скажутся не только на талии. Американский институт исследований рака обнаружил, что ожирение провоцирует развитие опухолей пищевода, почек и желчного пузыря. Дело в том, что жировая ткань служит не только для сохранения запасов энергии, у неё есть ещё и секреторная функция: жир вырабатывает белки, которые влияют на развитие хронического воспалительного процесса в организме. А онкологические заболевания как раз появляются на фоне воспалений. В России 26% всех случаев онкологических заболеваний ВОЗ связывает с ожирением.
4.Способствуют ли занятия спортом снижению риска рака?
Уделите тренировкам хотя бы полчаса в неделю. Спорт стоит на одной ступени с правильным питанием, когда речь идёт о профилактике онкологии. В США треть всех смертельных случаев связывают с тем, что больные не соблюдали никакой диеты и не уделяли внимания физкультуре. Американское онкологическое общество рекомендует тренироваться 150 минут в неделю в умеренном темпе или в два раза меньше, но активнее. Однако исследование, опубликованное в журнале Nutrition and Cancer в 2010 году, доказывает, что даже 30 минут хватит, чтобы сократить риск рака молочной железы (которому подвержена каждая восьмая женщина в мире) на 35%.
5.Как влияет алкоголь на клетки рака?
Поменьше алкоголя! Алкоголь обвиняют в возникновении опухолей полости рта, гортани, печени, прямой кишки и молочных желёз. Этиловый спирт распадается в организме до уксусного альдегида, который затем под действием ферментов переходит в уксусную кислоту. Ацетальдегид же является сильнейшим канцерогеном. Особенно же вреден алкоголь женщинам, так как он стимулирует выработку эстрогенов – гормонов, влияющих на рост тканей молочной железы. Избыток эстрогенов ведёт к образованию опухолей груди, а значит, каждый лишний глоток спиртного увеличивает риск заболеть.
6.Какая капуста помогает бороться с раком?
Полюбите капусту брокколи. Овощи не только входят в здоровую диету, они ещё и помогают бороться с раком. В том числе поэтому рекомендации по здоровому питанию содержат правило: половину дневного рациона должны составлять овощи и фрукты. Особенно полезны овощи, относящиеся к крестоцветным, в которых содержатся глюкозинолаты – вещества, которые при переработке обретают противораковые свойства. К этим овощам относится капуста: обычная белокочанная, брюссельская и брокколи.
7.На заболевание раком какого органа влияет красное мясо?
Чем больше едите овощей, тем меньше кладите в тарелку красного мяса. Исследования подтвердили, что у людей, съедающих больше 500 г красного мяса в неделю, выше риск заболеть раком прямой кишки.
8.Какие средства из предложенных защищают от рака кожи?
Запаситесь солнцезащитными средствами! Женщины в возрасте 18–36 лет особенно подвержены меланоме, самой опасной из форм рака кожи. В России только за 10 лет заболеваемость меланомой выросла на 26%, мировая статистика показывает ещё больший прирост. В этом обвиняют и оборудование для искусственного загара, и солнечные лучи. Опасность можно свести к минимуму с помощью простого тюбика солнцезащитного средства. Исследование издания Journal of Clinical Oncology 2010 года подтвердило, что люди, регулярно наносящие специальный крем, болеют меланомой в два раза меньше, чем те, кто пренебрегает такой косметикой.
Крем нужно выбирать с фактором защиты SPF 15, наносить его даже зимой и даже в пасмурную погоду (процедура должна превратиться в такую же привычку, как чистка зубов), а также не подставляться под солнечные лучи с 10 до 16 часов.
9.Как вы думаете, влияют ли стрессы на развитие рака?
Сам по себе стресс рака не вызывает, но он ослабляет весь организм и создаёт условия для развития этой болезни. Исследования показали, что постоянное беспокойство изменяет активность иммунных клеток, отвечающих за включение механизма «бей и беги». В результате в крови постоянно циркулирует большое количество кортизола, моноцитов и нейтрофилов, которые отвечают за воспалительные процессы. А как уже упоминалось, хронические воспалительные процессы могут привести к образованию раковых клеток.
СПАСИБО ЗА УДЕЛЕННОЕ ВРЕМЯ! ЕСЛИ ИНФОРМАЦИЯ БЫЛА НУЖНОЙ, ВЫ МОЖЕТЕ ОСТАВИТЬ ОТЗЫВ В КОММЕНТАРИЯХ В КОНЦЕ СТАТЬИ! БУДЕМ ВАМ БЛАГОДАРНЫ!
- С ответом
- С отметкой о просмотре
Задание 2 из 9
Как влияет курение на развитие рака?
Задание 3 из 9
Влияет ли лишний вес на развитие рака?
Задание 4 из 9
Способствуют ли занятия физкультурой снижению риска рака?
Задание 5 из 9
Как влияет алкоголь на клетки рака?
Задание 6 из 9
Какая капуста помогает бороться с раком?
Задание 1 из 9
Можно ли предотвратить рак?
Многие авторы пишут о ваготомии как вмешательстве простом и безопасном. Однако было бы большой ошибкой считать ваготомию в сочетании с дренирующей операцией или без нее операцией, лишенной осложнений. Мы здесь не имеем в виду те осложнения, которые могут встретиться при любой операции. В настоящей работе изучались не только широко известные, но и “более редкие осложнения, наблюдавшиеся во время ваготомии, в ближайшем послеоперационном периоде и в отдаленные сроки после операции. Кроме того, изучались операционная летальность и течение раннего послеоперационного периода.
Осложнения во время операции
Из осложнений, наблюдавшихся при выполнении ваготомии и дренирующей операции на желудке, наибольшего внимания заслуживают повреждения пищевода, желудка и селезенки, а также некоторые более редкие осложнения, такие как кровотечение в околопищеводную клетчатку, пневмоторакс, повреждение грудного лимфатического протока, желчных протоков, некроз желудка.
Повреждения пищевода во время поисков и пересечения блуждающих нервов относятся к наиболее опасным осложнениям. Оставаясь иногда незамеченными, они приводят к гибели больных более чем в 70 % случаев, если вскоре не производится повторное хирургическое вмешательство. Только ранняя рела-паротомия, ушивание отверстия в стенке пищевода и дренирование брюшной полости, а если необходимо-то и средостения, снижают число летальных исходов до 20 % .
Такое осложнение наблюдается, по сводной статистике R. Postlethwaitи соавт. (1969), в 0,54% случаев. На 4414 операций эти авторы нашли описание 24 осложнений, среди которых в 3 случаях диагноз перфорации пищевода не был поставлен и больные погибли от медиастинита и перитонита, а 21 больной подвергнут повторному хирургическому вмешательству, после которого все больные выздоровели. О 5 таких больных с перфорацией пищевода, наступившей во время ваготомии, с одним летальным исходом сообщили L. WirthlinиR. Malt (1972).В отечественной литературе о перфорации пищевода во время ваготомии сообщали Ю. М. Панцырев и соавт. (1970), В. Ф. Жупан и В. Н. Сацукевич (1972). Среди наших 2003 больных, подвергшихся ваготомии, повреждение пищевода наблюдалось у 3 (0,14%). Чаще всего повреждение пищевода во время ваготомии связано с малым опытом хирурга, грубой техникой оперирования или трудностями поиска блуждающих нервов, обусловленными тучностью больного, недостаточным освещением операционного поля, а также при поисках веточек блуждающих нервов в мышечном слое стенки пищевода, чего, по нашему мнению, делать никогда не следует. Кроме того, перфорации могут способствовать и некоторые заболевания пищевода, такие как язвенный эзофагит и дивертикулит. Приводим наше наблюдение.
Больной, 41 года, 24.10.69 г. подвергся нами стволовой поддиафрагмаль-ной ваготомии с пилоропластикой по Финнею по поводу язвы двенадцатиперстной кишки, осложненной субкомпенсированным стенозом и пенетрацией язвы в головку поджелудочной железы. При поиске блуждающих нервов в области абдоминального отдела пищевода обнаружен плотный воспалительный инфильтрат. При выделении пищевода из этого инфильтрата просвет его вскрылся, и в нем обнаружена больших размеров язва, дно которой осталось на правой ножке диафрагмы. Отверстие в стенке пищевода было ушито двухрядными швами, выполнена стволовая ваготомия. Околопищеводная клетчатка дренирована трубчатым дренажем, произведена пилоропластика по Финнею. Послеоперационный период протекал без осложнений. Наблюдение в течение 6 лет не обнаружило патологических изменений желудка и пищевода. Происхождение хронической язвы пищевода в данном случае обусловлено, вероятно, желудочным стазом на почве язвенного стеноза двенадцатиперстной кишки и рефлюкс-эзофагитом. Подобное наблюдение, но с летальным исходом, описано R. McBurney (1969).
Избежать повреждения пищевода во время ваготомии можно путем исключения грубых манипуляций, производимых «вслепую», путем постоянного визуального контроля за ходом операции и оттеснения пищевода лопаточкой Буяльского или специальными инструментами, описанными в гл. 1, при выделении заднего блуждающего нерва. При этом конец диссектора
не должен направляться в сторону пищевода.
Повреждение желудка во время ваготомии относится к редким осложнениям. В литературе описаны единичные наблюдения .Такое осложнение случается при грубом скелетировании малой кривизны желудка во время выполнения селективной ваготомии, чрезмерном потягивании за желудок. В нашей практике повреждение желудка
наблюдалось в одном случае.
Больная, 48 лет, подверглась стволовой ваготомии с пилоропластикой по Гейнеке-Микуличу по поводу язвы двенадцатиперстной кишки 20.09.67 г. Поиски блуждающих нервов были крайне затруднены из-за тучности больной. Сразу после операции внезапно появился цианоз и наступила остановка дыхания. Был констатирован двухсторонний пневмоторакс. Произведена срочная пункция плевральных полостей и интубация трахеи. Вскоре стала быстро нарастать подкожная эмфизема на грудной стенке, шее и лице. Отмечено вздутие живота, а в брюшной полости стал определяться в большом количестве газ. Произведена релапаротомия, признаков повреждения плевры и диафрагмы Не обнаружено, но установлена перфорация желудка в кардиальном отделе на малой кривизне. Это отверстие ушито. Причина пневмоторакса так и осталась неизвестной. На 5-е сутки после операции развился тяжелый острый психоз, однако в течение последующих 3 нед больная поправилась, и наблюдение за ней на протяжении 8 лет показало, что она здорова, хотя в желудочном соке остается высокий уровень свободной соляной кислоты.
После различных видов селективной ваготомии в результате недостаточной перитонизации скелетированной малой кривизны желудка возможны некроз и перфорация его стенки. Такие осложнения встречаются в 0,18% случаев . С введением в клиническую практику так называемой расширенной селективной проксимальной ваготомии наблюдались случаи омертвения почти всего желудка.
Не случайно первоначальный вариант этой операции, предусматривающий, наряду со скелетированием малой кривизны желудка от его угла до пищевода, пересечение желудочно-обо-дочной и желудочно-селезеночной связок, претерпел изменения, направленные на сохранение кровоснабжения антрального и кардиального отделов желудка со стороны его большой кривизны [Кузин М. И. и др., 1980].
Повреждение селезенки. Одним из осложнений ваготомии, связанным с поиском блуждающих нервов, является повреждение селезенки, которое, по сборной статистике L. Wirthlin, R. Malt (1972),наблюдается в 2,7% случаев и в большинстве своем требует спленэктом ии. В нашей практике такое осложнение наблюдалось у 4 (0,2%) больных, из них сохранить селезенку удалось у 1. По нашему убеждению, повреждение селезенки во время ваготомии бывает обусловлено резким натяжением селезеночно-желудочной связки, вследствие чего происходит надрыв ее капсулы. Возникновению этого осложнения способствует в некоторых случаях заведение марлевых тампонов в левое подреберье, которые ограничивают подвижность селезенки и создают- как бы противотягу при тракции за большую кривизну желудка. Единственным способом предупреждения повреждения селезенки при операциях на желудке является не только осторожное потягивание за него, но, что самое главное,-это потягивание должно приходиться на малую кривизну, а не на большую, где прикрепляется желудочно-селезе-ночная связка. Кроме этого, нужно как можно реже во время манипуляций на желудке заводить тампоны к воротам селезенки.
Из других осложнений, связанных с поиском блуждающих нервов, необходимо отметить повреждение лимфатических протоков. Так, J. Musgrove (1972)описал случай повреждения аберрантного лимфатического сосуда, идущего по ходу переднего блуждающего нерва. У больного сформировался наружный свищ, потребовавший повторного хирургического вмешательства. A. Clain (1971), W.Сох и соавт. (1966) описали повреждение грудного лимфатического протока во время ваготомии. Сначала оно не было замечено, а затем через несколько дней после операции у больных стала накапливаться жидкость в брюшной полости, оказавшаяся при пункции лимфой. При повторной операции место повреждения протока было ушито, и больные выздоровели.
Редким осложнением поддиафрагмальной ваготомии является пневмоторакс. В литературе такое осложнение описано неоднократно .Наше наблюдение, описанное выше, подтверждает возможность такого осложнения. Наиболее вероятной причиной пневмоторакса следует считать чрезмерное выделение пищевода из средостения, что может привести к повреждению плевры. Нельзя также исключить и того, что возникновение пневмоторакса связано с буллезной эмфиземой легких и разрывом пузырей во время проведения интубационного наркоза. В этих случаях данное осложнение по своему происхождению не имеет отношения к ваготомии.
Значительно чаще отмечается повреждение желчных протоков. С этим осложнением можно встретиться в тех случаях, когда в треугольной связке печени проходит желчный проток, а связка пересекается для мобилизации левой доли печени, как это делают некоторые хирурги для облегчения поисков блуждающих нервов. У 2 наших больных именно при такой ситуации был поврежден желчный проток в треугольной связке. Поначалу это осложнение не было замечено, но к концу операции обнаружено скопление желчи в брюшной полости. Поврежденный проток был прошит и перевязан лигатурой. Возможность такого осложнения заставила нас отказаться от мобилизации левой доли печени, тем более, что, как мы потом в этом твердо убедились, в таком приеме оперирования нет никакой необходимости.
Повреждение внепеченочных желчных протоков возможно при выполнении дренирующей операции в случаях, когда приходится иметь дело с пенетрацией язвы в них или при проши-вании низкой залуковичной язвы, осложненной кровотечением. С таким осложнением нам пришлось однажды встретиться. Приводим это наблюдение.
Больной, 58 лет, 30.06.87 г. подвергся стволовой ваготомии с пилоропла-стикой по Финнею по поводу язвы двенадцатиперстной кишки, осложненной субкомпенсированным стенозом и кровотечением (рис. 17, а). Пилоропластика затруднена из-за пенетрации язвы в желчный пузырь и печеночно-дуоденаль-ную связку и большого воспалительного инфильтрата. На 2-й день после операции появилась желтуха, которая постепенно нарастала. Одновременно развивалась механическая непроходимость выходного отдела желудка. При чрескожной чреспеченочной холангиографии обнаружены расширение общего желчного протока до 1,5 см и обрыв его тени у двенадцатиперстной кишки (рис. 17,6), заполнение желчного пузыря контрастирующим веществом через резко расширенный его проток. Во время повторной операции (04.08.87 г.) установлена почти полная непроходимость выходного отдела желудка за счет спаечного процесса и воспалительного инфильтрата. Ductus choledochusвблизи стенки двенадцатиперстной кишки прошит и перевязан лигатурой, которую снять не удалось. рН-метрия слизистой оболочки желудка показала высокую кислую секрецию (рН 1,5),. Желчный пузырь резко увеличен и напряжен. Произведена холецистоеюностомия с межкишечным соустьем по Ру. Устранение желудочной непроходимости путем простого гастроеюноанастомоза из-за высокой кислотности и опасности развития пептической язвы тощей кищки противопоказано, и потому выполнена резекция дистальных “/з желудка по Гофмейстеру – Финстереру. Послеоперационное течение без осложнений. При исследовании желудочной секреции установлена ахлоргидрия. При обследовании через 1 и 2 года после операции патологических изменений не выявлено, в желудке сохраняется анацидное состояние.
Ошибка хирурга во время выполнения первой операции состояла в том, что при наличии резкого воспалительного процесса в области язвы и подпеченочном пространстве производилось выделение начальной части двенадцатиперстной кишки для выполнения пилоропластики вместо того, чтобы ограничиться простой и безопасной операцией-гастроеюностомией на короткой петле. Во вмешательстве на самой -язве не было никакой необходимости, так как больной оперирован через несколько дней после остановки кровотечения.
Наконец, нельзя не упомянуть о кровотечении в околопищеводную клетчатку из артерий стенки пищевода или сосудов, сопровождающих блуждающие нервы. Описаны даже случаи смертельйых кровотечений .Об одном собственном наблюдении, касающемся кровотечения в околопищеводную клетчатку с образованием больших размеров гематомы, мы сообщим в разделе, посвященном дисфагии.
Ваготомия применяется не во всех случаях – язвы первой фазы могут поддаться консервативному лечению, но все остальные язвы удаляются исключительно хирургическим путем. Консервативное лечение состоит из строгой диеты стола №1, применения препаратов, которые уменьшают кислотопродукцию, репарантов и седативных средств.
Ваготомия представляет собой операцию, которая подразумевает пересечение блуждающего нерва или его части. Эта операция начала применяться с сороковых годов ушедшего столетия, а первые операции в то время проводили на животных. В 1967 году эта процедура выполнялась в клинике, где помимо ваготомии выполнялась пилоропластика – эвакуация содержимого из желудка. Сейчас ваготомия широко используется при лечении язвенной болезни желудка и других заболеваний кишечно-желудочного тракта.
Проведение ваготомии может осуществляться тремя способами:
- Стволовая ваготомия, которая представляет собой пересечение блуждающего нерва над или под диафрагмой, что позволяет деневрировать не только желудок, но и другие органы брюшной полости, такие как кишечник, печень, желчевыводящие пути и поджелудочная железа.
- Селективная ваготомия, которая проводится для пересечения всех блуждающих нервов, относящихся к желудку, и сохраняет блуждающие нервы, которые идут к печени, поджелудочной железе и кишечнику. Такой вид ваготомии практикуется довольно редко, что связано с одним недостатком: среди блуждающих нервов печени, кишечника или поджелудочной железы могут проходить ветви нервов желудка.
- Проксимальная селективная желудочная ваготомия представляет собой операцию по частичному пересечению блуждающих нервов желудка, то есть деневрируются только нужные отделы желудка. При язве желудка ваготомия этого типа давно используется во всех странах мира.
Ваготомия при язве желудка требует от оперирующего врача особых анатомических познаний в работе пищевода и желудочно-кишечного тракта. Этот вид выполнения операции считается намного сложнее стволовой и селективной ваготомии.
Места пересечения блуждающего нерва.
Рассмотрим места пересечения блуждающего нерва при проксимальной ваготомии желудка. Передний блуждающий нерв располагается вдоль абдоминального отдела пищевода, после чего переходит в желудочно-печеночную связку. А задний блуждающий нерв проходит вдоль задней стенки абдоминального отдела пищевода и так же, как и передний блуждающий нерв, входит в желудочно-печеночную связку. Заканчивается он на задней стенке антрального отдела.
Абдоминальный разрез происходит также, как при стволовой и селективной ваготомии. Ассистент должен осуществить тракцию большой кривизны обеими руками вниз и влево. Ассистирующий специалист выполняет тракцию, которая позволяет обнаружить передний блуждающий нерв, который имеет вид белого тяжа, располагающегося по длине желудочно-печеночной связки. Нерв Latarjet в некоторых случаях может иметь четыре терминальные ветви, распространяющиеся на переднюю стенку антрального отдела желудка, немного ниже малой кривизны желудка и представляет собой воронью лапку.
Бывают случаи, когда найти нерв Latarjet приходится очень трудно. Ветви этого нерва нужно пересекать чуть-чуть выше вороньей лапки, чтобы не вызвать неполадки в антральном отделе. В бессосудистой зоне следует аккуратно рассечь желудочно-печеночную вязку ножницами, после чего просунуть указательный палец и выполнить тракцию желудочно-печеночной связки, тем самым отделить нерв Latarjet от связки, отодвигая его от малой кривизны желудка.
Вместо способа, когда желудочно-печеночная связка тракцируется указательным пальцем, можно пользоваться другим методом, который в некоторых случаях оказывает еще большую эффективность. Желудочно-печеночная связка рассекается также, как и в вышеописанном методе, после чего в отверстие просовываются указательный и средний пальцы. Мягкий изогнутый зажим вводится между краем кривизны выше терминальных ветвей. Далее, помогая пальцами, он попадает в малую сальниковую сумку.
Далее конец изогнутого мягкого зажима выводят через желудочно-печеночную связку, после чего захватывают тонкую трубку. После ее следует проводить в обратном направлении и выводить через маленькое отверстие недалеко от края малой кривизны. Ее конец берут зажимом, отделяют вправо и выполняют тракцию, в результате чего отделяется нужный нам нерв Latarjet. Этот метод несколько облегчает перевязку и пересечение ветвей.
На малую кривизну желудка накладываются швы. Это делается для того, чтобы предотвратить возникновение гематом вплоть до развития некрозов и других осложнений в послеоперационном периоде.
Чтобы предотвратить возникновение дефекта между желудочно-печеночной связкой и малой кривизной, связку пришивают к малой кривизне, при этом следя за тем, чтобы нервы или ветви не попадали в шов.
В случае если ваготомия, проводящаяся при язве желудка, потерпела неудачу, многие специалисты связывают это с неполным пересечением блуждающего нерва. Но в случае задержки при эвакуации содержимого из желудка из-за неэффективной дренирующей операции может произойти возрастание желудочной секреции, в последствии чего язва не заживает либо прогрессирует.
Во время выполнения селективной и стволовой ваготомии применяются дренажирующие операции: пилоропластика и гастродуоденостомия.
Первый метод имеет некоторые преимущества перед вторым, а именно:
- Правильное выполнение этой операции обеспечит превосходное дренажирование желудка.
- Этот способ гораздо легче, чем второй.
- Эта процедура сохраняет желудочную целостность, не позволяя смешиваться дуоденальному, панкриатическому и желчному секретам с пищей.
- Этот метод дает возможность специалисту, проводящему операцию, осмотреть язву, выявить ее степень и размер, а также дает возможность осмотреть слизистую оболочку желудка.
- Если язва является кровоточащей, то это дает возможность выявить место кровотечения и наложить туда швы.
Ваготомия при язве двенадцатиперстной кишки или желудка является очень эффективной операцией, которая, при качественном ее выполнении, может избавить пациента от вероятных послеоперационных последствий.
В настоящей главе мы остановимся на основных видах операций, связанных с пересечением блуждающих нервов (рис. 1) и применяемых при лечении заболеваний органов пищеварения. Вопросы патофизиологического обоснования применения ваготомии в хирургической гастроэнтерологии, равно как и исторические справки, касающиеся этой операции, не выносятся в отдельную главу, а освещаются в соответствующих разделах книги по мере изложения материала.
Стволовая поддиафрагмальная ваготомия
Техника стволовой поддиафрагмальной ваготомии разработана достаточно хорошо, и среди всех операций, связанных с пересечением блуждающих нервов, является наиболее простой. Именно стволовая ваготомия с разгружающими желудок операциями во многих странах, в частности в Великобритании, стала стандартным вмешательством при хронической язве двенадцатиперстной кишки .
Нами, как и большинством хирургов, применяется верхний срединный разрез передней брюшной стенки. В отличие от некоторых авторов , мы не видим необходимости в косопоперечных доступах и не дополняем срединный разрез резекцией мечевидного отростка грудины . Некоторые хирурги для удобства оперирования производят мобилизацию левой доли печени путем пересечения ее треугольной связки [Шалимов А. А., Саенко В. Ф., 1972;TannerN., 1966], однако необходимость в таком приеме возникает в каких-то отдельных случаях, чаще же всего бывает достаточно отодвинуть левую долю печени ретрактором. В затруднительных случаях мы пользуемся специально изготовленным зеркалом, которое отличается от стандартных ретракторов более широкой (96 см) и удлиненной (160 см) лопастью, а также изогнутостью его рабочего конца внутрь до угла 25° (рис. 2, а).
Брюшину и диафрагмально-пищеводную фасцию рассекают на протяжении 2-3 см в поперечном направлении на уровне их перехода с диафрагмы на пищевод. Для упрощения операции
Рис. LСхема ветвления блуждающих нервов в области малой кривизны желудка.
От переднего блуждающего нерва (а) отходят желудочные и печеночные ветви, от заднего (в) – желудочные н чревная ветви.
хирург ладонью левой руки оттягивает желудок вниз по ходу его малой кривизны, фиксируя одновременно пищевод с введенным в просвет толстым желудочным зондом между ногтевыми фалангами III и IV пальцев. Марлевым тупфером рассеченную брюшину и фасцию сдвигают кверху. Тем же тупфером как бы очищают боковые стенки пищевода, при этом становится хорошо видимым его мышечный слой, на котором располагается передний блуждающий нерв. Нерв, в отличие от пищевода, мало податлив на растяжение, и при смещении кардиального отдела желудка вниз и влево он в виде натянутой струны внедряется в стенку пищевода, образуя хорошо заметную борозду. Такой прием облегчает поиск не только основного, но и дополнительных стволов переднего блуждающего нерва. Нервный ствол выделяется с помощью диссектора или специального крючка (рис. 2, в), пересекается или иссекается на протяжении 2 см между зажимами. Для предотвращения регенерации нерва и профилактики кровотечения из сопровождающих его сосудов концы нерва перевязывают нитью из синтетических волокон.
Рис. 2. Инструменты, облегчающие выполнение стволовой под-диафрагмальной ваготомии.
а – ретрактор; б – шпатель; в – крючок для выделения блуждающего нерва.
Задний блуждающий нерв значительно толще переднего, он удобнее всего нащупывается IIIпальцем левой кисти в промежутке между пищеводом и правой ножкой диафрагмы непосредственно на аорте. В этом месте задний блуждающий нерв проходит на уровне правого контура пищевода, с ним не связан и отделен от него довольно плотным фасциальным листком. Иногда удобнее отодвинуть пищевод влево с помощью лопаточки Буяль-ского или специального шпателя (рис. 2,6). Нерв выделяют дис-сектором или ранее упоминавшимся крючком, пересекают и концы его перевязывают лигатурой. Во время выделения заднего блуждающего нерва во избежание повреждения стенки пищевода конец диссектора направляют в сторону правой ножки диафрагмы. С этой целью предложен даже щадящий метод выведения блуждающего нерва в более доступную и безопасную зону с помощью марлевых тупферов [Постолов П. М. и др.,
При поисках блуждающего нерва следует всячески избегать натяжения желудка по ходу его большой кривизны, так как в этом случае натягивается желудочно-селезеночная связка, что может привести к разрыву капсулы селезенки.
Операция под диафрагмой завершается ушиванием дефекта в диафрагмально-пищеводной фасции и брюшине. Некоторые авторы для предупреждения образования скользящей грыжи пищеводного отверстия диафрагмы и коррекции запирательной функции кардиального жома сшивают 2-3 швами ножки диафрагмы впереди или позади пищевода, другие моделируют угол Гиса или производят более сложные вмешательства в виде фундопликации по Ниссену. Этот вопрос специально рассматривается в гл. 4.
Стволовая ваготомия как первичная операция всегда сочетается с дренирующими вмешательствами на желудке или ан-трумэктомией.
При выполнении стволовой поддиафрагмальной ваготомии следует помнить о том, что передний блуждающий нерв на уровне абдоминального отдела пищевода проходит одним стволом лишь у 60-75 %, а задний – у 80-90 % больных. В остальных случаях эти нервы представлены здесь двумя и более стволами каждый [Иванов Н. М. и др., 1988; ScheininТ.,InbergM., 1966]. Оставление непересеченными дополнительных стволов блуждающего нерва может свести на нет результаты оперативного вмешательства.
Хирургической анатомии блуждающих нервов посвящено огромное число работ, и почти в каждом новом исследовании обнаруживаются неизвестные ранее особенности парасимпатической иннервации желудка. Число вариантов ветвления блуждающих нервов на уровне желудка и нижней трети пищевода уже в настоящее время не поддается учету, поэтому некоторые авторы предлагают дополнять пересечение основных и дополнительных стволов блуждающих нервов различными техническими ухищрениями, в частности скелетированием на протяжении 5-6 см абдоминального отдела пищевода и даже циркулярным пересечением мышечного его слоя на этом уровне . Что касается скелетирования пищевода, то в этом есть смысл, так как такой прием позволяет обнаружить и пересечь некоторые мелкие ветви блуждающего нерва и тем самым повысить эффективность операции. Циркулярное пересечение мышечного слоя пищевода-вмешательство опасное, а главное бесполезное, так как доказано, что даже полное пересечение пищевода под диафрагмой и разрушение околопищеводных тканей не устраняют вагальной стимуляции желудка. Раздражение блуждающего нерва на шее в этих случаях вызывает сокращение желудка (JeffepsonN.etal., 1967]. Гораздо важнее знать все те места в области кардиального отдела желудка и пищевода, где могут проходить дополнительные ветви блуждающего нерва. Такими местами являются клетчатка позади пищевода, где может проходить веточка заднего блуждающего нерва , и пространство слева от пищевода, где иногда от заднего нерва отходит «криминальная» ветвьG.Grassi(1971), идущая к своду желудка. Кроме того, установлено, что в составе нервного сплетения, сопровождающего правую желудочно-саль-никовую артерию, проходят парасимпатические нервные волокна (Когут Б.М.и др., 1980]. Поэтому некоторые авторы [Кузин Н.М., 1987] для повышения эффективности стволовой ваготомии предлагают сочетать ее с мобилизацией желудка по большой кри
визне и пересечением правых желудочно-сальниковых сосудов. Существуют операционные тесты поиска” и идентификации веточек блуждающего нерва, о чем пойдет речь в гл. 3.
ВАГОТОМИЯ И ПИЛОРОПЛАСТИКА | Энциклопедия KM.RU
Ваготомия и пилоропластика — пересечение блуждающих нервов (для понижения кислотности желудочного сока) и реконструкция выходного отдела желудка (для улучшения эвакуации желудочного содержимого после ваготомии).
Показания к операции. Эта операция имеет множество модификация и выполняется по поводу язвенной болезни двенадцатиперстной кишки. Выполняется в плановом порядке и по экстренным показаниям при кишечных кровотечениях из язвы.
Виды обезболивания. Операция всегда производится под общим обезболиванием.
Выполнение операции. Существует несколько вариантов выполнения ваготомии. Наиболее простой из них заключается в пересечении основных стволов блуждающего нерва (стволовая ваготомия) сразу у места вхождения в брюшную полость — там, где пищевод переходит в желудок. При этом варианте ваготомии все органы брюшной полости оказываются лишенными иннервации блуждающим нервом, что является недостатком стволовой ваготомии. Существует вариант ваготомии, при которой пересекаются ветви блуждающего нерва, иннервирующие желудок, а основные стволы сохраняются (селективная ваготомия). И наконец, может быть выполнена селективная проксимальная ваготомия, заключающаяся в пересечении лишь части ветвей блуждающего нерва, ответственных за кислотопродуцирующую функцию желудка. Для каждого вида описанных ваготомий существуют свои строгие показания. После стволовой и селективной ваготомии производится пилоропластика — пластическая операция на сфинктерном аппарате выходного отдела желудка, позволяющая обеспечить нормальную моторную функцию желудка после ваготомии. Пилоропластика может быть выполнена в различных модификациях.
Возможные осложнения. Во время операции могут возникнуть осложнения в виде кровотечения, повреждения пищевода при стволовой ваготомии. В послеоперационном периоде возможны инфекционные осложнения в виде нагноения раны.
Выписка из стационара. Больные выписываются из стационара в зависимости от вида выполненной операции на 7-14 сутки.
Послеоперационный период. Работоспособность восстанавливается через 1-1,5 месяца. В отдаленном периоде наиболее частым осложнением является рецидив язвенной болезни, чаще всего возникающий при селективной проксимальной ваготомии.
Ваготомия туловища – StatPearls – Книжная полка NCBI
Непрерывное обучение
Язвенная болезнь (ЯБ) – распространенное заболевание в Соединенных Штатах, поражающее 2 процента населения. Лечение ЯБД эволюционировало в прошлом веке. Вплоть до конца 1940-х годов ваготомия считалась золотым стандартом лечения ЯБ. В настоящее время лечение ЯБД обычно включает прием препаратов, снижающих кислотность, и, при наличии микроорганизма, эрадикацию Helicobacter pylori. Хотя ваготомия встречается редко, она все же может сыграть роль в лечении осложненной ЯБ.Межпрофессиональные бригады должны быть знакомы с операцией и ее потенциальными осложнениями, чтобы оказывать эффективную помощь своим пациентам. В этом упражнении рассматриваются показания, противопоказания и методы выполнения ваготомии, а также подчеркивается роль межпрофессиональной группы в предоперационном и послеоперационном уходе за пациентами, подвергающимися этой процедуре.
Целей:
Обрисуйте показания к ваготомии.
Опишите технику выполнения ваготомии.
Обобщите осложнения, связанные с ваготомией.
Объясните структурированный межпрофессиональный командный подход к обеспечению эффективного ухода и надлежащего наблюдения за пациентами, перенесшими ваготомию.
Введение
Язвенная болезнь (ЯБ) – распространенное заболевание в Соединенных Штатах, поражающее 2% населения. Лечение ЯБД эволюционировало в прошлом веке.Хирургическая ваготомия исторически играла важную роль в лечении ЯБ, поскольку в конце 1940-х годов она считалась золотым стандартом. Лечение ЯБД было радикально изменено с появлением кислотоснижающих препаратов в конце 1970-х – начале 80-х годов, а в 2005 году медицинское лечение получило дальнейшую поддержку, когда д-р. Барри Маршалл и Робин Уоррен получили Нобелевскую премию за свои исследования в отношении Helicobacter pylori как этиологии ЯБ. [1] [2]
В литературе описано 3 типа ваготомии: туловищная ваготомия (TV), селективная ваготомия (SV) и высокоселективная ваготомия (HSV).У всех есть свои преимущества и недостатки. [3] Чтобы понять клиническое значение этих трех методов, врач должен сначала понять физиологию желудка и его секрецию кислоты. Эти методы более подробно описаны в следующем разделе вместе с кратким описанием физиологии кислоты желудочного сока.
Хирургическая ваготомия, хотя и редко, может играть роль в лечении осложненной ЯБ. Клиницисты должны быть знакомы с хирургией и ее потенциальными осложнениями, чтобы эффективно лечить пациентов в современном мире.
Анатомия и физиология
Части желудка
Глазное дно: самая верхняя часть, примыкающая к левой гемидиафрагме и селезенке
Кардия: чуть дистальнее желудочно-пищеводного соединения (GEJ)
Тело: самый большой компонент, оканчивающийся дистально на угловой вырезке
по малой кривизнеАнтрум: включает дистальные от 25% до 30% желудка
Привратник: соединяет желудок с первой частью двенадцатиперстной кишки
Связки
Желудочно-печеночный (малый сальник): содержит волокна блуждающего нерва, ведущие к печени и замещенную левую печеночную артерию, если присутствует (частота до 10%)
Гастроколикоз: большой сальник, прикрепляющий нижнюю часть желудка к поперечной ободочной кишке
Желудочно-селезеночный: содержит проксимальную левую желудочно-сальниковую артерию и короткие желудочные артерии
Кровоснабжение
Кровь поступает из чревного ствола и верхней брыжеечной артерии.
Четыре основные артерии
Левая желудочная артерия: Отходит непосредственно от чревного ствола, самой большой из 4 артерий, отдает восходящие и нисходящие ветви, если они есть; это источник аберрантной левой печеночной артерии, обеспечивающей малую кривизну.
Правая желудочная артерия: возникает из собственной печеночной артерии (после отрыва GDA) и образует анастомотическую аркаду с левой желудочной артерией по малой кривизне.
Левая желудочно-сальниковая артерия: возникает из селезеночной артерии; снабжает большую кривизну желудка
Правая желудочно-сальниковая артерия: Отходит от гастродуоденальной артерии, образует анастомотическую аркаду с левой желудочно-сальниковой артерией вдоль большой кривизны желудка
Иннервация
Блуждающие нервы
Это ветви над перерывом пищевода, которые образуют левый (передний) и правый (задний) стволы блуждающего нерва LARP.
Передний ствол: отдает ветви, которые обеспечивают иннервацию гепатобилиарной системы и продолжаются вдоль малой кривизны, как передний нерв Латарджета
Задний ствол: направляет ветви к чревному сплетению и продолжается вдоль задней поверхности малой кривизны как задний нерв Латарджета.
Криминальный нерв Грасси: первая ветвь заднего ствола иннервирует дно желудка.Неспособность разделить этот нерв во время операции по снижению кислотности может привести к рецидивирующим язвам.
Гусиная лапка: самые дистальные ветви переднего и заднего стволов обеспечивают иннервацию антропилорической области. Эти ответвления сохраняются при высокоселективной ваготомии (HSV)
Парасимпатические препараты опосредуются вагально с использованием ацетилхолина в качестве первичного нейромедиатора.
Физиология
Соответствующая физиология вращается вокруг механизмов, относящихся к секреции желудочного сока.Внутрипросветная желудочная кислота выделяется париетальными клетками, в основном расположенными в теле желудка. Париетальные клетки стимулируются с помощью 3 механизмов: гастрина, ацетилхолина и гистамина. Все 3 механизма активируют ион водорода, высвобождающий водород-калиевую АТФазу, в просвет желудка. Гастрин секретируется G-клетками, которые в основном расположены в антральном отделе желудка и привратника желудка. Ацетилхолин высвобождается в ответ на парасимпатическую стимуляцию, которая перемещается по волокнам блуждающих нервов.Гистамин выделяется энтерохромаффиноподобными клетками. [4]
Фазы секреции кислоты
Головной: Эта фаза опосредуется блуждающим нервом в ответ на запах, вкус и мысли о еде. На его долю приходится 30% от общего производства кислоты. Это самая короткая из трех фаз и является научной основой имитационной диеты после операции.
Желудок: Эта фаза начинается, когда пища попадает в желудок. Это стимулируется проксимальным растяжением желудка (блуждающим путем). Он отсутствует у больных с ваготомией.Фаза желудка стимулируется аминокислотами и пептидами, что приводит к активации G-клеток. На его долю приходится 60% от общего производства кислоты.
Кишечник: Эта фаза опосредуется высвобождением гормонов из слизистой оболочки тонкой кишки в ответ на звуковой сигнал просвета. На его долю приходится 10% от общего производства кислоты.
Типы ваготомии
Стволовая ваготомия
Туловая ваготомия – это разделение переднего и заднего стволов на 4 см проксимальнее GEJ.
Удаляет опосредованную ацетилхолином секрецию кислоты из париетальных клеток
Приводит к ускоренному опорожнению жидкости за счет устранения рецептивного расслабления дна желудка, опосредованного блуждающим нервом
Уменьшает опорожнение твердого тела из-за удалению блуждающего медиального расслабления привратника
Требуется процедура дренирования (TV + D) для увеличения опорожнения твердой фазы (пилоропластика)
Его можно комбинировать с антрэктомией для дальнейшего подавления секреции кислоты, а также выполняет функцию дренажа (TV + A)
Выборочная ваготомия
Селективная ваготомия – это разделение передней и задней ветвей дистальнее ветвления гепатобилиарной и чревной ветвей.
Требуется процедура дренажа (SV + D)
Может сочетаться с антрэктомией для дальнейшего подавления секреции кислоты, а также служить в качестве процедуры дренажа (SV + A)
Высокоселективная ваготомия (ВПГ, париетально-клеточная ваготомия, проксимальная ваготомия)
Разделение волокон, снабжающих париетальную клетку глазного дна и тела, с сохранением волокон «гусиных лапок», иннервирующих антральный и привратный отделы, что устраняет необходимость в процедуре дренирования.
Показания
При сравнении различных типов ваготомии необходимо учитывать смертность, рецидивы и частоту долгосрочных постваготомических синдромов. В целом, было показано, что ВПГ имеет самую высокую частоту рецидивов язвы при самой низкой заболеваемости и смертности по сравнению с другими процедурами. Традиционно известно, что ТВ или SV + антрэктомия имеет самый низкий уровень рецидивов, но при этом сопряжена с самой высокой заболеваемостью и смертностью от процедур денервации. Рецидивы, заболеваемость и смертность процедур дренажа TV / SV + находятся между результатами двух ранее описанных методов.[5] При сравнении стволовой ваготомии с селективной ваготомией (с дренажной процедурой или антрэктомией) частота рецидивов ниже. [6], [3]
Показаний к ваготомии мало с учетом достижений медикаментозной терапии. Как правило, кислотоснижающие операции проводятся при осложненной язвенной болезни у стабильного пациента, не получившего максимальной медикаментозной терапии. Тип выполняемой операции зависит от типа язвы (двенадцатиперстная или желудочная), осложнения ЯБ (кровотечение, перфорация, непроходимость, трудноизлечимость) и местоположения язвы (типы язвы желудка от I до V, как описано Модифицированным Джонсоном. Система классификации).[7]
Особые сценарии [8]
Кровоточащая язва двенадцатиперстной кишки: У пациента, которому не удалось пройти лечение по какой-либо причине (аллергия на лекарства, рецидив, несмотря на максимальную медикаментозную терапию). Первоначальная операция состоит из вскрытия первой части двенадцатиперстной кишки и привратника, таким образом создавая процедуру дренирования (пилоропластика). В этом случае к процедуре следует добавить туловищную ваготомию, чтобы ограничить риск рецидива.
Кровоточащая язва желудка: Поскольку большинство язв желудка не связано с высокой секрецией кислоты (кроме типов II и III, которые расположены в препилорической области), ваготомия показана очень редко.Обычно язва подлежит резекции. При язве типа II и III, наряду с дистальной гастрэктомией, может быть добавлен телевизор.
Прободная язва двенадцатиперстной кишки: Обычно пластырь Грэма применяется для закрытия перфорации. ВПГ можно рассматривать у стабильного пациента с минимальным загрязнением, высоким риском рецидива (неспособным прекратить прием НПВП или активным курильщиком), неэффективностью максимальной медикаментозной терапии и недавними документами об отрицательном статусе H. Pylori .
Перфорированный желудок язва желудка: Их будут лечить как кровоточащие язвы желудка, как описано выше.
Обструкция выхода из желудка: Терапия первой линии состоит из эндоскопической баллонной дилатации и приема лекарств ИПП. Если есть рецидив или неэффективность медикаментозного лечения, предпочтительнее использовать туловищную ваготомию и антрэктомию. Можно рассматривать ВПГ с гастроеюностомией без резекции в случае, когда рубцевание двенадцатиперстной кишки препятствует безопасной антрэктомии.
Неизлечимость: У пациента с двенадцатиперстной кишкой или язвой желудка типа II или III следует рассмотреть возможность заражения вирусом простого герпеса. При язве желудка, не связанной с гиперсекрецией кислоты, рекомендуется резекция желудка без ваготомии.
Рецидив, несмотря на предыдущую ваготомию: Если пациенту не удается лечить медикаментозно (50% неудач), то требуется процедура TV + A.
Противопоказания
Как правило, противопоказания относятся к клиническим показаниям пациента. статус и включают: [9]
Предоперационный шок
Тяжелый генерализованный перитонит
Внутрибрюшной абсцесс
Задержка диагностики и оперативного лечения (обычно более 24 часов)
Тяжелое сопутствующее заболевание, препятствующее безопасному продлению времени работы
Оборудование
В зависимости от применяемой техники потребуется общее оборудование для лапаротомии / лапароскопии.Обычно используется ретрактор печени. При разделении стволов блуждающего нерва используются хирургические зажимы.
Персонал
Для проведения операции требуется следующий персонал:
Анестезиолог
Главный хирург
Мастер по чистке
Первый ассистент
- Медсестра патологоанатома
Подготовка
В зависимости от клинической ситуации предоперационная подготовка может быть разной.В плановом порядке пациенту назначают предоперационные антибиотики за 30 минут до разреза и профилактику венозной тромбоэмболии. Волосы на животе удаляются машинкой для стрижки в предоперационной зоне. Пациент укладывается на спину на операционный стол. После индукции анестезии вводится катетер Фолея и назогастральный зонд помещается в желудок. Хирург стоит справа от пациента.
Техника
Операция может проводиться открытым или лапароскопическим способом.[10]
Открытая техника [11] [12]
Вход в полость брюшины
Разрез по верхней средней линии делается чуть выше пупка и выходит выше мечевидного отростка.
Полость брюшины вскрыта и обследована.
Самоудерживающийся ретрактор помещается в брюшную полость для обнажения, а ретрактор печени помещается для облегчения доступа к малой кривизне и диафрагмальному перерыву.
Дистальная мобилизация пищевода
Ассистент отводит большую кривизну вниз, чтобы обнажить GEJ.
Перитонеальное покрытие GEJ рассекают, и пищевод окружают дренажем Пенроуза.
Пищевод следует мобилизовать на расстояние от 4 до 5 см над GEJ.
Если левая доля печени препятствует обнажению, левую треугольную связку можно разделить.
Обнаружение и разделение переднего ствола блуждающего нерва
Идентифицируется единственный ствол блуждающего нерва, обычно на 2–4 см выше GEJ.
Нерв мобилизован минимум на 2 см.
Затем ствол обрезается и разделяется проксимально и дистально с помощью зажимов среднего размера, чтобы получить резецированный образец размером минимум 2 см.
Обнаружение и разделение заднего ствола блуждающего нерва
Пищевод стал более подвижным, он захватил передний блуждающий нерв и отведен кпереди и влево от пациента.
Задний ствол идентифицируется по правому краю пищевода.
Нерв мобилизован минимум на 2 см.
Затем ствол обрезается и разделяется проксимально и дистально с помощью зажимов среднего размера, чтобы получить резецированный образец размером минимум 2 см.
Патологическое подтверждение на замороженном участке
Дренирование или резекция желудка с реконструкцией кишечника [13]
Дренажные процедуры включают гастроэнтеростомию, пилоропластику (Heineke-Mikulicz, Finney, Jaboulay) и пилоромиотомию.
Резекция желудка может отличаться по расположению в зависимости от расположения язвы, но обычно она дистальна и включает антральный отдел.
Реконструкция после дистальной гастрэктомии включает гастродуоденостомию (Бильрот I), гастроеюностомию (Бильрот II) и гастроеюностомию по Ру.
Закрытие брюшной стенки и кожи
Осложнения
Основные немедленные и интраоперационные осложнения, характерные для стволовой ваготомии, включают смерть, кровотечение и травму желудка или пищевода.Другие осложнения, такие как утечка скобок, анастомоз и внутренняя грыжа, могут быть связаны с конкретным типом проводимой реконструкции кишечника.
Послеоперационные осложнения стволовой ваготомии хорошо документированы. Резекция стволов блуждающего нерва над чревными и печеночными ветвями (дифференцирует TV по сравнению с SV) приводит к парасимпатической денервации привратника, печени, желчевыводящих путей, поджелудочной железы, тонкого и толстого кишечника.
- Задержка опорожнения желудка: Желудок теряет рецептивное расслабление, опосредованное блуждающим нервом.Это приводит к повышению внутрижелудочного давления, вызывая повышенное опорожнение жидкости. Привратник не расслабляется эффективно, и наблюдается уменьшение опорожнения твердой пищи. Это причина, по которой большинство хирургов выполняют сопутствующую процедуру дренирования во время просмотра телевидения. [14]
- Постваготомная диарея: Возникает в результате попадания неконъюгированных солей желчных кислот в толстую кишку, что приводит к осмотической диарее. Это осложнение редко встречается при ВПГ, но является наиболее частым нежелательным последствием ТВ.Сначала его лечат кодеином / лоперамидом вместе с холестирамином. [15] Если это не удается, можно рассмотреть вариант перевернутого интерпозиционного трансплантата тощей кишки. [16]
Гипергастринемия после постваготомии: Париетальные клетки денервированы, что приводит к снижению выработки кислоты в желудке. Это приводит к гиперплазии G-клеток и гипергастринемии из-за потери механизмов отрицательной обратной связи.
- Рецидив язвы: TV имеет самый низкий уровень рецидивов язвы по сравнению с другими ваготомиями.Рецидив можно предотвратить с помощью антрэктомии. [7]
- Демпинг-синдром: Обычно это наблюдается только тогда, когда антрэктомия или дренаж выполняется одновременно с телевизором. [17]
Клиническая значимость
Хотя кислотоснижающая хирургия стала операцией с небольшим количеством показаний, она по-прежнему остается важным инструментом для хирурга. Ваготомия обычно показана при неизлечимости или осложнении язвенной болезни у стабильного пациента, не получившего максимальной медикаментозной терапии.Для выполнения этих операций необходимо досконально понимать различные методы и послеоперационные последствия кислотоснижающих операций. Трубная ваготомия остается одной из наиболее популярных сегодня операций по снижению кислотности из-за ее относительной технической простоты по сравнению с высокоселективной ваготомией. Большинство хирургов согласятся, что дренажная процедура должна проводиться одновременно с ваготомией туловища, и это не без последствий.
Улучшение результатов медицинской бригады
Было время, когда стволовая ваготомия выполнялась широко, но сегодня она выполняется редко.Наличие PPI сделало телевидение устаревшей процедурой. Хотя процедура технически относительно проста, она имеет ряд серьезных осложнений. Если лечащий врач или практикующая медсестра сталкивается с пациентом с язвенной болезнью, первым шагом является использование ИПП. Операция проводится в последний раз, и ее следует проводить после долгих размышлений. Результаты для пациентов, подвергшихся ТВ, удовлетворительны, если у них не развиваются постпроцедурные осложнения.
Ссылки
- 1.
- Мацукура Н., Онда М., Токунага А., Като С., Йошиюки Т., Хасегава Х., Ямасита К., Томитичонг П., Хаяси А. Роль инфекции Helicobacter pylori в перфорации язвенной болезни: контроль случая с учетом возраста и пола учиться. J Clin Gastroenterol. 1997; 25 Приложение 1: S235-9. [PubMed: 9479654]
- 2.
- Стеванович Д., Иванисевич В. [Факторы риска развития кровоточащей язвенной болезни]. Med Pregl. 1999 сентябрь-октябрь; 52 (9-10): 379-84. [PubMed: 10624388]
- 3.
- Hoffmann J, Jensen HE, Christiansen J, Olesen A, Loud FB, Hauch O.Проспективное исследование контролируемой ваготомии при язве двенадцатиперстной кишки. Результат через 11-15 лет. Ann Surg. 1989 Янв; 209 (1): 40-5. [Бесплатная статья PMC: PMC1493889] [PubMed: 2642689]
- 4.
- BEATTIE AD. Физиологические основы ваготомии. Br Med J. 1949, апрель, 09; 1 (4605): 607-10. [Бесплатная статья PMC: PMC2049896] [PubMed: 18115211]
- 5.
- Jordan PH, Thornby J. Двадцать лет после париетально-клеточной ваготомии или селективной ваготомической антрэктомии для лечения язвы двенадцатиперстной кишки. Заключительный отчет.Ann Surg. 1994 сентябрь; 220 (3): 283-93; обсуждение 293-6. [Бесплатная статья PMC: PMC1234380] [PubMed: 8092897]
- 6.
- Christiansen J, Jensen HE, Ejby-Poulsen P, Bardram L, Henriksen FW. Проспективное исследование контролируемой ваготомии при язве двенадцатиперстной кишки: первичные результаты, последствия, секреция кислоты и частота рецидивов через два-пять лет после операции. Ann Surg. 1981 Янв; 193 (1): 49-55. [Бесплатная статья PMC: PMC1345001] [PubMed: 7006528]
- 7.
- Lagoo J, Pappas TN, Perez A. Реликвия или все еще актуальна: сужающая роль ваготомии в лечении язвенной болезни.Am J Surg. 2014 Янв; 207 (1): 120-6. [PubMed: 24139666]
- 8.
- Сачдева А.К., Зарен Х.А., Сигель Б. Хирургическое лечение язвенной болезни. Med Clin North Am. 1991 июл; 75 (4): 999-1012. [PubMed: 2072800]
- 9.
- Feliciano DV. Нужна ли перфоративная язва двенадцатиперстной кишки в хирургической операции, снижающей кислотность, теперь, когда доступен омепразол? Surg Clin North Am. 1992 апр; 72 (2): 369-80. [PubMed: 1549799]
- 10.
- Цукер К.А., Бейли Р.В. Лапароскопическая туловище и селективная ваготомия при неизлечимой язве.Семин Гастроинтест Дис. 1994 июл; 5 (3): 128-39. [PubMed: 7953298]
- 11.
- Робертс Дж. П., Дебас ХТ. Упрощенная техника быстрой стволовой ваготомии. Surg Gynecol Obstet. 1989 июн; 168 (6): 539-41. [PubMed: 2727883]
- 12.
- Горбунов В.Н., Наумов Б.А., Гордеев С.А. [Доступ к заднему стволу блуждающего нерва при выполнении задней туловища или задней селективной ваготомии]. Клин Хир. 1989; (9): 70. [PubMed: 2593540]
- 13.
- Хачиев Л.Г., Хаджибаев А.М.[Выбор метода реконструктивных операций при постваготомных синдромах]. Вестн Хир Im I I Grek. 1990 сентябрь; 145 (9): 31-2. [PubMed: 1962938]
- 14.
- Джонстон Д. Операционная смертность и послеоперационная заболеваемость высокоселективной ваготомией. Br Med J. 1975 Dec 06; 4 (5996): 545-7. [Бесплатная статья PMC: PMC1675891] [PubMed: 1203664]
- 15.
- Taylor TV, Lambert ME, Torrance HB. Значение связывающих желчные кислоты агентов при диарее после ваготомии. Ланцет. 1978 25 марта; 1 (8065): 635-6.[PubMed: 76170]
- 16.
- Херрингтон JL, Эдвардс WH, Картер JH, Сойерс JL. Лечение тяжелой постваготомной диареи с перевернутым сегментом тощей кишки. Ann Surg. 1968 Сен; 168 (3): 522-41. [Бесплатная статья PMC: PMC1387360] [PubMed: 5675938]
- 17.
- Хиджази Р.А., Патил Х., МакКаллум Р.В. Демпинг-синдром: установление критериев диагностики и выявление новых этиологий. Dig Dis Sci. 2010 Янв; 55 (1): 117-23. [PubMed: 19714467]
Ваготомия: история болезни, показания, противопоказания
Анатомия
Грудной пищевод входит в брюшную полость через пищеводный перерыв в левой гемидиафрагме на уровне Т10 и имеет короткую (2-3 см) внутрибрюшную длину.Пищеводно-желудочное соединение (EGJ или кардия) находится в брюшной полости ниже диафрагмы слева от средней линии. Сердечная вырезка (incisura cardiaca gastris, или incisura cardialis) – это острый угол (His) между левой границей внутрибрюшного пищевода и дном желудка (часть желудка выше горизонтальной линии, проведенной от кардиального отдела желудка). ), которая находится под левым куполом диафрагмы и тесно связана с селезенкой.
Тело (тело) желудка ведет к препилорическому антральному отделу (incisura angularis, который лежит на малой кривизне примерно на 6-7 см проксимальнее привратника) и соединяется с двенадцатиперстной кишкой у привратника справа от средней линии.
Желудок (вместе с первой частью двенадцатиперстной кишки) прикреплен к печени желудочно-печеночной связкой (малым сальником), к левому куполу диафрагмы желудочно-диафрагмальной связкой и к селезенке желудочно-кишечной связкой.
Для получения дополнительной информации о соответствующей анатомии см. Анатомия желудка и Анатомия двенадцатиперстной кишки.
Пищеводное сплетение блуждающего (парасимпатического) нерва лежит в заднем средостении ниже ворот легких.Он превращается в два ствола блуждающего нерва, которые входят в брюшную полость вместе с пищеводом через пищеводный перерыв в левом куполе диафрагмы. Правый (задний) блуждающий нерва лежит позади и справа от внутрибрюшного пищевода, отдельно от пищевода, между пищеводом и правой ножкой диафрагмы, тогда как левый блуждающий нерва находится перед внутрибрюшным пищеводом и находится плотно прилегает к передней поверхности пищевода.
Правый (задний) блуждающий нерв дает начало задней ветви желудка, называемой криминальным нервом Грасси, названной так потому, что она часто пропускается во время ваготомии и затем отвечает за рецидив ЯБ, которая проходит влево и снабжает кардию и глазное дно.Правый (задний) блуждающий нерв дает начало одной или нескольким чревным ветвям, которые снабжают поджелудочную железу, тонкую и толстую кишку, а левый (передний) блуждающий нерв дает начало одной или нескольким печеночным ветвям, которые снабжают печень и желчный пузырь. Чревная и печеночная ветви проходят между двумя перитонеальными листками малого (желудочно-печеночного) сальника.
Для получения дополнительной информации о соответствующей анатомии см. Анатомия пищевода и Анатомия блуждающего нерва.
После образования чревной и печеночной ветвей, соответственно, правый (задний) и левый (передний) стволы блуждающего нерва продолжаются вдоль малой кривизны желудка (в тесном контакте с сосудистой аркадой, образованной левой и правой желудочные сосуды) как задний и передний желудочные нервы Латарджета, которые снабжают тело (тело), антральный отдел и привратник желудка.
В некоторых анатомических текстах терминальные части правого (заднего) и левого (переднего) влагалища после отделения ветвей желудка описываются как передний и задний желудочные нервы Латарджета. Ветви блуждающего нерва, ведущие к антропилорусу, также описываются как гусиные лапки, простирающиеся проксимально на расстояние примерно 7 см от привратника.
Чревной ствол (ось) как первая ветвь отделяется от передней поверхности брюшной аорты.Он имеет длину около 1 см и трифурцирует в левую желудочную артерию (LGA), общую печеночную артерию (CHA) и селезеночную артерию. LGA проходит к малой кривизне желудка и делится на восходящую ветвь (снабжающую внутрибрюшной пищевод) и нисходящую ветвь (питающую желудок), обе из которых проходят по малой кривизне.
CHA проходит вправо на верхней границе проксимального отдела поджелудочной железы и продолжается как собственно печеночная артерия (PHA) после отхождения гастродуенальной артерии (GDA).Правая желудочная артерия (RGA), ответвление от CHA или PHA, проходит по малой кривизне справа налево и соединяется с нисходящей ветвью LGA, образуя аркаду вдоль малой кривизны между двумя листками брюшины малый сальник. Привратник отмечен препилорической жилкой Майо.
Процессуальное планирование
TV включает разделение главного ствола блуждающего нерва (включая его чревную / печеночную ветвь) и денервацию привратника; Следовательно, необходимо выполнить процедуру пилорического дренажа, такую как расширение или разрушение пилорического отдела (пилоромиотомия или пилоропластика), или процедуру обходного пилорического анастомоза, такую как гастроеюностомия.Эта процедура также денервирует печень, желчевыводящие пути, поджелудочную железу, тонкую и толстую кишку.
TV как хирургическая операция по поводу язвы двенадцатиперстной кишки была выполнена Драгштедтом в 1940-х годах. Первоначально операция выполнялась из трансторакального доступа, дренирование желудка не добавлялось; позже была проведена лапаротомия и добавлены дренажные процедуры.
SV включает разделение только переднего и заднего желудочных нервов Латарджета (после отделения чревной / печеночной ветвей).Он также денервирует привратник, поэтому необходим дренаж привратника или шунтирование. Он не денервирует печень, желчевыводящие пути, поджелудочную железу, тонкую и толстую кишку. Эта процедура сегодня выполняется редко.
HSV включает денервацию только глазного дна и тела (области, содержащие париетальные клетки) желудка (отсюда также название париетально-клеточной ваготомии [PCV]). Сохраняет нервное питание антрального отдела и привратника; следовательно, не требуется дренаж привратника или шунтирования.ВПГ не денервирует печень, желчевыводящие пути, поджелудочную железу или тонкую и толстую кишку. Эта процедура также называется проксимальной желудочной ваготомией (ПГВ).
Ваготомия ствола – обзор
9.3 Распространяется ли патология α-syn от кишечника к мозгу?
Сообщалось, что риск развития БП снижен у субъектов, ранее перенесших туловищную ваготомию, по сравнению с селективной ваготомией (Svensson et al., 2015). Тем не менее, согласно данным наблюдения 1977–1995 гг. В датском регистре, существует незначительно более низкий риск БП через 5 лет наблюдения (скорректированный HR 0.85; 95% доверительный интервал 0,56–1,27) с лишь незначительной значимостью> 20-летнего периода наблюдения (ОР 0,53, 95% доверительный интервал 0,53–0,99) из-за широких связанных доверительных интервалов. В последующем исследовании той же датской популяции (Tysnes et al., 2015) расширенное наблюдение за 1977–2011 гг. Показало, что туловищная ваготомия была связана с умеренным (12%) и незначительным снижением риска БП (HR 0,88, 95). % ДИ 0,55–1,21), а также умеренное (14%) и незначительное повышение риска БП> 20 лет после операции (ОР 1,14, 95% ДИ 0.23–2.05). Аналогичный результат был отмечен в шведском регистре, включающем 9430 пациентов с ваготомией (3445 туловищных и 5978 селективных) с 30-летним периодом наблюдения (1970–2010 гг.), Что показывает, что стволовая ваготомия была связана с умеренным и незначительно низким риском БП (HR 0,78, 95% ДИ 0,55–1,09; Liu et al., 2017). Таким образом, наличие стволовой ваготомии в анамнезе не обеспечивает значительного снижения риска развития БП даже при 20-летнем наблюдении.
Гипотеза о том, что α-Syn (мономерные, олигомерные и агрегированные фибриллярные формы) могут ретроградно транспортироваться в мозг через блуждающий нерв, достигая DMV, была продемонстрирована на животных моделях (Holmqvist et al., 2014). Интересно, что после инъекции бычьего сывороточного альбумина в стволе мозга контрольной группы не было обнаружено отложений α-syn, что позволяет предположить, что α-syn может обладать специфическими свойствами, позволяющими ретроградную транспортировку по неопределенным нервным волокнам. Однако, несмотря на транспортировку α-syn в DMV, не было никаких доказательств патологии α-syn и гибели нейронов DMV. Отсутствие патологии DMV было дополнительно доказано на людях в исследовании, включающем вскрытие всего тела 417 пожилых субъектов без каких-либо нейродегенеративных расстройств, в ходе которого было обнаружено, что вовлечение спинного мозга ограничено 5 из 55 субъектов (9%) с случайными тельцами Леви (Adler и Пляж, 2016).Это ключевой момент, потому что согласно гипотезе Браака участие DMV обязательно.
Несколько исследований ставят под сомнение гипотезу Браака о распространении патологии α-syn от кишечника к мозгу. Например, Манфредссон сообщил, что стойкая патология α-син в ENS не приводит к устойчивому распространению на ЦНС в двух различных моделях патологии α-син на животных (грызуны и нечеловеческие приматы (Manfredsson et al., 2018). существенное отсутствие патологии с тельцами Леви в ENS без сопутствующего поражения ЦНС, еще больше ставит под сомнение гипотезу Браакса о том, что патология α-syn начинается в кишечнике и распространяется в мозг.Следует также отметить, что до сих пор нет доказательств ретроградного транс-синаптического распространения у людей.
Стоит подчеркнуть, что α -SYN может транспортироваться антероградно и ретроградно с аналогичной эффективностью, поскольку сверхэкспрессированный человеческий α-син в моделях паркинсонизма на грызунах может перемещаться из вентрального среднего мозга в DMV. Затем через моторные волокна блуждающего нерва α-синн достигает преганглионарных окончаний блуждающего нерва в стенку желудка, возможно, через новый нигровагальный путь (Anselmi et al., 2017; Улусой и др., 2017). Таким образом, возникает соблазн рассмотреть как гипотезу « Gut-to-Brain » о распространении патологии α-syn, так и « Brain-to-Gut » распространения патологии α-syn.
Наконец, исследование Адлера и Бич (2016) предполагает, что «ось обонятельная луковица – мозг», а не «ось кишечник – мозг», способствует распространению патологии α-syn при БП. В этом посмертном патологическом исследовании 417 пожилых людей они обнаружили, что обонятельная луковица была единственным местом для патологии α-syn у 52 субъектов из 55, обнаруженных с случайными тельцами Леви (Adler and Beach, 2016).Авторы предложили новую унифицированную систему стадирования заболеваний с тельцами Леви с вовлечением обонятельной луковицы и ствола мозга как стадии I и стадии IIa, соответственно. Свидетельства существенного отсутствия патологии с тельцами Леви в ENS без сопутствующего поражения ЦНС еще больше ставят под сомнение гипотезу Браакса о патологии α-syn, которая начинается в кишечнике и затем распространяется в мозг через блуждающий нерв.
Ваготомия и болезнь Паркинсона | Неврология
Реферат
Цель: Проверить, снижает ли ваготомия риск болезни Паркинсона (БП).
Методы: Используя данные общенациональных шведских регистров, мы провели когортное исследование 9430 пациентов с ваготомией (3445 туловищных и 5 978 селективных), выявленных между 1970 и 2010 годами, и 377 200 контрольных лиц из общей популяции, индивидуально сопоставленных с ваготомизированными пациентами по пол и год рождения в соотношении 40: 1. За участниками наблюдали с момента ваготомии до постановки диагноза БП, смерти, эмиграции из Швеции или 31 декабря 2010 г., в зависимости от того, что произошло раньше.Ваготомия и БП были идентифицированы из Шведского реестра пациентов. Мы оценили отношения рисков (HR) с 95% доверительными интервалами (CI) с использованием моделей Кокса, стратифицированных сопоставлением переменных, с поправкой на страну рождения, хроническую обструктивную болезнь легких, сахарный диабет, сосудистые заболевания, ревматологические заболевания, остеоартрит и индекс сопутствующей патологии.
Результаты: Всего за период наблюдения в 7,3 млн человеко-лет было выявлено 4 930 случаев возникновения БП. Заболеваемость БП (на 100000 человеко-лет) составила 61.8 среди пациентов, перенесших ваготомию (80,4 для туловища и 55,1 для селективных) и 67,5 для контрольных лиц. В целом ваготомия не была связана с риском БП (ОР 0,96, 95% ДИ 0,78–1,17). Тем не менее, было предположение о более низком риске среди пациентов с туловищной ваготомией (ОР 0,78, 95% ДИ 0,55–1,09), что может быть связано с стволовой ваготомией по крайней мере за 5 лет до постановки диагноза БП (ОР 0,59, 95% ДИ 0,37–0,93). ). Выборочная ваготомия не была связана с риском болезни Паркинсона ни в одном анализе.
Выводы: Хотя общая ваготомия не была связана с риском БП, мы обнаружили убедительные доказательства потенциального защитного эффекта туловищной, но не селективной ваготомии против развития БП.
ГЛОССАРИЙ
- CI =
- доверительный интервал;
- ХОБЛ =
- хроническая обструктивная болезнь легких;
- HR =
- коэффициент опасности;
- ICD =
- Международная классификация болезней ;
- НПВП =
- нестероидное противовоспалительное средство;
- PD =
- Болезнь Паркинсона
Желудочно-кишечные симптомы, в частности запор, являются одними из наиболее распространенных немоторных симптомов болезни Паркинсона (БП). 1,2 Кроме того, Браак и другие 3, -, 5 предположили, что при БП патология Леви может начинаться в периферических нервах, таких как кишечная нервная система, а затем распространяться в ЦНС через блуждающий нерв через прионоподобные механизмы. . 3, -, 5 В подтверждение этого недавние патологические исследования обнаружили отложения типа Леви в кишечнике людей с продромальной БП. 6,7 Кроме того, передача α-синуклеина от клетки к клетке наблюдалась как в пересаженных нейронах у пациентов с PD 8,9 , так и в трансплантированных нейронах в модели PD у трансгенных мышей. 10 В моделях на мышах инъекция человеческого α-синуклеина в стенку кишечника привела к более позднему обнаружению α-синуклеина в блуждающем нерве. 11 Внутрижелудочная инъекция ротенона инициировала накопление α-синуклеина в кишечной нервной системе, которое впоследствии распространилось на дорсальные моторные ядра блуждающего нерва и компактную часть черной субстанции. 12 Резекция блуждающего нерва перед лечением ротеноном остановила распространение PD-подобной патологии. 13 Взятые вместе, эти данные подтверждают интригующие гипотезы Браака и прионов о развитии БП.
Эти наблюдения также привели к гипотезе о том, что операция ваготомии у человека снижает риск БП. Однако на сегодняшний день эмпирические данные скудны и непоследовательны. 14,15 Поэтому мы оценили связь ваготомии с риском БП, используя данные из национальных регистров Швеции.
МЕТОДЫ
Базы данных.
Аналитические данные были получены из нескольких общенациональных шведских регистров, которые были связаны через уникальный личный идентификационный номер жителей Швеции.Короче говоря, Шведский регистр пациентов был впервые создан в 1964–1965 годах для сбора информации о датах поступления и выписки из больниц, хирургических процедурах и медицинских диагнозах при выписке. Охват постепенно увеличивался до 76% в 1977 году и стал 100% в 1987 году. 16,17 В 1997 году Реестр пациентов начал охватывать хирургические процедуры дневного ухода, а в 2001 году он был расширен до амбулаторных посещений, охватив ≈80% все посещения больниц и почти 100% государственных клиник. 18 Посещения первичной медико-санитарной помощи еще не внесены в Реестр пациентов. 18 Шведские переписи населения и жилищного фонда проводились каждые 5 лет с 1960 по 1990 год Статистическим управлением Швеции 19 и были обязательными для жителей Швеции в возрасте старше 16 лет. Переписи содержат подробную информацию о жилье, гражданском статусе, наивысшем достигнутом уровне образования, доходах, занятиях и социальном статусе. Регистр причин смерти , , доступный с 1961 года, содержит общенациональную информацию о датах смерти, местах проживания, основных причинах смерти и сопутствующих причинах смерти.Информация о датах иммиграции в (с 1969 г.) и эмиграции из (с 1961 г.) Швеции внесена в Общий регистр населения . 20
Выявление ваготомии и пациентов с БП.
пациентов, перенесших ваготомию, были идентифицированы из Регистра пациентов с использованием кодов из Шведской классификации операций и основных процедур: с 4471 по 4478, с 4411 по 4416, с 4418 по 4419, 4451 и 4453 в период с 1964 по 1996 год, и JDG00, JDG01, JDG10, JDG11, JDG96 и JDG97 с 1997 г.Ваготомия была далее классифицирована как туловищная или селективная (включая как селективную, так и высокоселективную) подтипы после изучения хирургических кодексов хирургом-гастроэнтерологом в нашей команде (A.E.) (таблица e-1 на Neurology.org). Дата выписки из больницы использовалась как дата операции. Пациентами с БП были люди с диагнозом БП в ходе стационарных или амбулаторных посещений больниц с пересмотром шведских кодексов МКБ (МКБ-7: 350, 1964–1968; МКБ-8: 342, 1969–1986; МКБ-9: 332.0). , 1987–1996 и МКБ-10: G20, начиная с 1997 г.).В качестве даты идентификации использовалась дата первой госпитализации или амбулаторного обращения. В предыдущем исследовании положительная прогностическая ценность любого диагноза БП (первичного или вторичного) в стационаре по сравнению со стандартизированной клинической оценкой составляла 70,8%. 21
Дизайн исследования.
Мы применили дизайн исследования на основе сопоставленных когорт. В период с 1970 по 2010 год из Регистра пациентов было идентифицировано в общей сложности 10 006 пациентов с ваготомией, среди которых 9430 пациентов с ваготомией, которые соответствовали критериям рождения до 1970 года и проживали в Швеции без диагноза БП до ваготомии, соответствовали критериям включения в исследование.Дата ваготомии была определена как дата индекса. Для каждого пациента с ваготомией 40 контрольных лиц, которые жили в Швеции без предшествующей ваготомии и диагноза БП, были случайным образом выбраны из шведской переписи населения и жилищного фонда в 1970 году и индивидуально сопоставлены по полу и году рождения на дату индекса. Чтобы учесть неполный охват Регистром пациентов до 1987 г., потенциальные референтные лица должны были проживать в округах, охваченных Регистром пациентов, в соответствии с информацией об их проживании в переписи 1970 г. (n = 6 018 543).В общей сложности было идентифицировано 9430 пациентов, подвергшихся ваготомии, и 377 200 референтных индивидуумов, за которыми наблюдали за период с даты индексации до даты выявления PD, смерти или эмиграции из Швеции или 31 декабря 2010 г., в зависимости от того, что произошло раньше.
Ковариаты.
Мы распределили возраст на дату индекса по категориям от 13 до 39, от 40 до 44, от 45 до 49, от 50 до 54, от 55 до 59, от 60 до 64, от 65 до 69 и ≥70 лет и индексный год ваготомия с интервалом в 5 лет. Страна рождения была определена как Швеция, а не Швеция, или неизвестна.Сопутствующие заболевания были идентифицированы по кодам МКБ (подробности см. В таблице e-2) и включали сахарный диабет, сосудистые заболевания и ревматологические заболевания. Мы использовали остеоартрит и ревматологическое заболевание в качестве индикаторов для использования нестероидных противовоспалительных препаратов (НПВП). Хроническая обструктивная болезнь легких (ХОБЛ) на протяжении всей жизни была получена как показатель статуса курения. Кроме того, мы также создали индекс коморбидности для аналитических целей в соответствии с модификацией индекса коморбидности Чарлсона Deyo et al. 22 . 23 Мы исключили из индекса указанные выше специфические заболевания, поскольку они были скорректированы индивидуально. Индекс коморбидности был взвешен в зависимости от тяжести заболевания и разделен на 3 группы: 0, 1-2 или ≥3 баллов. 24 Пептическая язва, которая была основным показателем ваготомии, не рассматривалась как ковариата из-за опасений по поводу чрезмерной адаптации.
Статистический анализ.
Мы оценили отношения рисков (HR) с 95% доверительными интервалами (CI) для PD из моделей пропорциональных рисков Кокса, используя время, прошедшее с даты индекса, в качестве базовой шкалы времени.Кумулятивная частота БП была рассчитана для пациентов, подвергшихся ваготомии, и их контрольной группы с учетом смерти как конкурирующего риска. Сначала мы проанализировали ваготомию в целом как основной интересующий результат, а затем отдельно проанализировали туловище и выборочную ваготомию. Чтобы изучить временную взаимосвязь между ваготомией и БП и минимизировать озабоченность по поводу обратной причинно-следственной связи, мы проанализировали взаимосвязь между людьми, находившимися под наблюдением не менее 5, 10 или 20 лет, включив взаимодействие между ваготомией и разделением переменных временного диапазона при соответствующем последующем наблюдении. до лет.
Связь между ваготомией и риском БП сначала оценивалась условно только на основе сопоставимых переменных, а затем дополнительно корректировалась на страну рождения, ХОБЛ, сахарный диабет, сосудистые заболевания, ревматологические заболевания, остеоартрит и индекс коморбидности. Выбор потенциальных мешающих факторов был основан на предыдущей литературе. 14,25, -, 27 Возможное изменение эффекта в зависимости от пола было исследовано путем включения термина взаимодействия между полом и типом ваготомии. Участники с отсутствующими данными о стране рождения (0.02% от общего количества) были исключены из скорректированных моделей. Предположение о пропорциональном риске для моделей Кокса было проверено и выполнено в течение всего периода наблюдения.
Чтобы исключить искажение показаний к операции и факторов, связанных с показанием, мы провели анализ чувствительности, сравнивая риск БП у лиц с туловищной и выборочной ваготомией. Хотя туловищная ваготомия и выборочная ваготомия различаются объемом хирургической процедуры, показаниями к операции (т. Е. Язвенная болезнь с осложнениями) и факторами, связанными с показанием (т.е. курение и прием НПВП) часто похожи. Таким образом, если бы наблюдались разные риски, это также могло бы предположить, что разница в рисках была связана с самой процедурой, а не с показанием к операции или связанными с ней факторами. Мы использовали Stata 13 для статистического анализа с двусторонним α 0,05.
Утверждение стандартных протоколов, регистрация и согласие пациентов.
Исследование было одобрено Региональным советом по этике Стокгольма. Поскольку это исследование включало анализ деидентифицированных данных, письменного согласия участников не требовалось.
РЕЗУЛЬТАТЫ
В анализ были включены 9430 пациентов с ваготомией (3445 туловищных, 5 978 выборочных и 7 неизвестных) и 377 200 контрольных лиц. Средний возраст (± стандартное отклонение) на дату индексации составил 54,3 ± 15,2 года. Всего за 7,3 млн человеко-лет наблюдения было выявлено 4930 случаев болезни Паркинсона. Средний возраст (± стандартное отклонение) на момент постановки диагноза БП во всей когорте составил 75,6 ± 8,4 года. Общий уровень заболеваемости (на 100000 человеко-лет) БП составил 61,8 среди пациентов, перенесших ваготомию (80,4 для туловища и 55.1 для отобранных) и 67,5 для референтных лиц. Кумулятивная частота БП у пациентов, подвергнутых стволовой ваготомии, и у пациентов, подвергшихся селективной ваготомии, по сравнению с соответствующими контрольными индивидуумами, показана на рисунках 1 и 2.
Рис. 1 Кумулятивная частота БП среди пациентов, подвергнутых стволовой ваготомии, и соответствующих им контрольных индивидуумовPD = болезнь Паркинсона.
Рис. 2 Кумулятивная частота БП среди пациентов, подвергнутых селективной ваготомии, и соответствующих им контрольных лицPD = болезнь Паркинсона.
Характеристики участников исследования представлены в таблице 1. Распределение по полу и году рождения было одинаковым у пациентов, перенесших ваготомию, и у референтных лиц в результате сопоставления. Пропорционально больше пациентов, подвергшихся ваготомии, родилось за пределами Швеции. Лица с туловищной ваготомией были старше, чем пациенты с селективной ваготомией или контрольные люди. В период с 1970 по 1979 год было выполнено больше туловищных ваготомий, чем выборочных ваготомий, тогда как в 1980 году и позже выборочные ваготомии были более распространены.Как и ожидалось,> 85% пациентов, подвергшихся ваготомии, имели в анамнезе язвенную болезнь, которая является основным показанием для ваготомии. Больше ХОБЛ наблюдалось как в группе туловища, так и в группе выборочной ваготомии по сравнению с контрольной группой. Кроме того, пациенты, перенесшие ваготомию, особенно пациенты с туловищной ваготомией, были более подвержены сахарному диабету, сосудистым заболеваниям, ревматологическим заболеваниям, остеоартриту и более высокому индексу сопутствующей патологии, чем контрольные люди.
Таблица 1Исходные характеристики участников исследования
В целом, мы не наблюдали связи ваготомии с БП (HR 0.96, 95% ДИ 0,78–1,17) (таблица 2). Тем не менее, пациенты с туловищной ваготомией имели более низкий риск, чем контрольные люди, хотя разница не была статистически значимой. В анализе, разделившем период наблюдения на 5-й год, мы обнаружили более низкий риск БП> 5 лет после стволовой ваготомии (ОР 0,59, 95% ДИ 0,37–0,93), и аналогичные результаты наблюдались в течение> 10 лет после стволовой ваготомии. (ОР 0,62, 95% ДИ 0,36–1,08). В анализе, который ограничивался периодом наблюдения> 20 лет, несмотря на то, что риск БП после стволовой ваготомии оказался ниже, снижение риска не было статистически значимым.Селективная ваготомия не была связана с риском болезни Паркинсона ни в одном из анализов. В анализах, сравнивающих туловищную и селективную ваготомию> 5 лет после операции, мы наблюдали более низкий риск БП среди пациентов с туловищной ваготомией (HR = 0,54, 95% ДИ = 0,32–0,91) (таблица e-3).
Таблица 2Общая и временная взаимосвязь между ваготомией и последующим риском БП. риск PD.Дальнейший анализ чувствительности, сравнивающий туловище и селективную ваготомию (то есть селективный и высокоселективный подтипы), приводит доводы против искажения указанием на операцию или факторов, связанных с показанием, таких как курение и использование НПВП. Напротив, мы не нашли доказательств более низкого риска БП у пациентов с селективной ваготомией.
Хотя это и является спорным, одно из следствий гипотезы Браака состоит в том, что в некоторых случаях БП патология Леви может инициироваться из сплетений Мейснера и Ауэрбаха кишечника, а затем ретроградно распространяться по блуждающему нерву к дорсальному двигательному ядру в нижних отделах. ствол мозга через прионоподобные механизмы. 4,28 Если это правда, резекция блуждающего нерва может остановить или замедлить распространение патологии Леви и, таким образом, предотвратить или отсрочить клиническое начало болезни Паркинсона. Действительно, на мышиных моделях БП ваготомия замедляла распространение синуклеинопатии на ствол мозга, которое было инициировано желудочно-кишечным введением ротенона, пестицида, который, как известно, вызывает паркинсонизм. 13
В клинической практике различают 3 вида ваготомии. Ваготомия туловища денервирует несколько органов, включая желудок, печень, желчный пузырь, поджелудочную железу, тонкий кишечник и проксимальный отдел толстой кишки; селективная ваготомия устраняет иннервацию желудка; а высокоселективная ваготомия устраняет только иннервацию тела желудка, сохраняя при этом иннервацию антрального отдела и привратника. 29 Следовательно, в случае селективной или высокоселективной ваготомии, синуклеинопатия, инициированная в других отделах желудочно-кишечного тракта, все еще может проникнуть в блуждающий нерв, а затем в ствол мозга. Поскольку патология Леви была обнаружена в нескольких участках желудочно-кишечного тракта у пациентов с БП 30 , это рассуждение может частично объяснить наше наблюдение, что только туловищная ваготомия, но не селективная или высокоселективная ваготомия, была связана с более низким риском БП.
До нашего исследования только в 2 публикациях сообщалось о ваготомии в связи с БП у людей, и имеющиеся на сегодняшний день доказательства являются очень предварительными. 14,15 Используя датские национальные регистры с 1977 по 1995 год, Svensson et al. 14 сообщили о снижении риска БП на 15%> 5 лет после стволовой ваготомии по сравнению с населением в целом; эффект оказался сильнее, если ограничиться сроком> 20 лет после операции (ОР 0,53, 95% ДИ 0,53–0,99). Это датское исследование, однако, не отличало туловище от селективной ваготомии и, таким образом, могло недооценить связь стволовой ваготомии с БП. 14 Tysnes et al., 15 , которые проанализировали ту же датскую популяцию с расширенным периодом наблюдения (1977–2011), сообщили о незначительно более низком риске БП для стволовой ваготомии в целом (ОР 0,88, 95% ДИ 0,55–1,21) и несущественно повышенном риске БП> 20 лет после операции (ОР 1,14, 95% ДИ 0,23–2,05). Таким образом, хотя данные о временных отношениях противоречивы, имеющиеся доказательства, в том числе результаты нашего исследования, предлагают предварительные доказательства того, что стволовая ваготомия может снизить риск БП.
Причины различных наблюдений за временными отношениями являются умозрительными.Среди прочего, во всех исследованиях было относительно мало выявленных случаев БП; кроме того, вероятно возможное влияние неизмеримых факторов (например, использование НПВП или курение) в течение длительного периода наблюдения. В нашем исследовании мы наблюдали более убедительные доказательства снижения риска болезни Паркинсона> 5 или 10 лет после стволовой ваготомии, но связь ослабла после> 20 лет наблюдения. Это наблюдение было подтверждено нашим анализом чувствительности, сравнивающим туловищную и выборочную ваготомию, которые, возможно, до некоторой степени объясняют неизмеримое искажение.Наше наблюдение временной взаимосвязи согласуется с возможностью того, что патология БП может начинаться в нескольких участках периферической нервной системы. Следовательно, даже стволовая ваготомия может скорее отсрочить, чем устранить риск БП. Действительно, аномальное накопление α-синуклеина было обнаружено во всем пищеварительном тракте пациентов с БП с нисходящей структурой плотности и даже в подчелюстной железе у пациентов с доклинической БП. 1,6,7 Кроме того, гипотеза Браака также утверждает, что патология БП может начаться в обонятельной луковице. 31,32 В подтверждение этого, плохое обоняние является наиболее распространенным немоторным симптомом продромального PD 2 и тесно связано с будущим риском PD в общей популяции. Тем не менее, все 3 исследования имели ограниченную статистическую мощность для изучения потенциального долгосрочного эффекта стволовой ваготомии при БП.
Как сильные стороны, так и ограничения нашего исследования проистекают из использования общенациональных реестров. Из-за редкости как ваготомии, так и БП, для проверки предложенной гипотезы приходится прибегать к чрезвычайно большим базам данных, таким как эта.Другие сильные стороны настоящего исследования включают длительное наблюдение (≈40 лет) и тщательно спланированный анализ данных. Мы отделили туловище от селективной или высокоселективной ваготомии и отдельно оценили их связь с БП. Более того, сравнение туловищной и селективной ваготомии в некоторой степени сняло опасения, связанные с искажением показаний или другими факторами, вызывающими помехи, такими как курение. Ограничения настоящего исследования включают ограниченную статистическую мощность, несмотря на использование общенациональных данных.Это особенно верно при анализе временных отношений. Во-вторых, использование общенациональных реестров, вероятно, привело к неправильной классификации, особенно для диагностики БП и времени постановки диагноза. Однако эти ошибочные классификации, вероятно, были недифференциальными по отношению к оценке воздействия и, следовательно, могли недооценивать истинную связь. Кроме того, анализ случаев, диагностированных через 5, 10 или 20 лет после ваготомии, в значительной степени снял опасения по поводу обратной причинно-следственной связи. Кроме того, хотя мы пытались контролировать основные факторы, влияющие на факторы, с помощью суррогатных переменных, мы не смогли полностью контролировать возможные искажения из-за индивидуальных факторов риска БП, таких как курение, потребление кофе или генетика, с использованием данных на основе регистров.Наконец, если наблюдаемая ассоциация будет подтверждена и доказана как биологическая, мы ожидаем, что результаты могут быть распространены на популяции в других частях мира.
Хотя мы не наблюдали взаимосвязи между общей ваготомией и риском БП, мы обнаружили предварительные доказательства того, что туловищная, но не селективная ваготомия была связана с более низким риском БП. Эти наблюдения во многом согласуются с данными предыдущего датского исследования. Взятые вместе, эти данные обеспечивают предварительную и косвенную поддержку гипотезы Браака и прионоподобных гипотез о продромальном развитии БП.
ВЗНОС АВТОРОВ
J.F.L., P.S., H.C., and K.W. отвечали за концепцию исследования. K.W., F.F. и H.C. несли ответственность за дизайн и финансирование исследования. Б.Л. осуществил обработку данных и статистический анализ и подготовил рукопись. В. способствовал статистическому анализу. Все авторы внесли свой вклад в интерпретацию результатов и критическую редакцию рукописи.
ФИНАНСИРОВАНИЕ ИССЛЕДОВАНИЯ
Исследование финансировалось Шведским исследовательским советом по вопросам здоровья, трудовой жизни и благосостояния, Фондом исследований болезни Паркинсона в Швеции и Партнерской программой докторантуры Каролинского института и NIH в области неврологии.Ф.Ф. был поддержан Шведским обществом медицинских исследований и Каролинским институтом (грант для научного сотрудника и программа стратегических исследований в области эпидемиологии). P.S. был поддержан грантами, предоставленными Советом графства Стокгольм (проект ALF).
РАСКРЫТИЕ
Авторы сообщают об отсутствии раскрытия информации, относящейся к рукописи. Посетите Neurology.org для получения полной информации.
БЛАГОДАРНОСТЬ
Авторы благодарят Арвида Шёландера за ценные обсуждения и предложения по статистическому анализу.
Сноски
Для получения полной информации посетите сайт Neurology.org. Информация о финансировании и раскрытия, которые авторы сочтут актуальными, если таковые имеются, приведены в конце статьи. Плата за обработку статьи была профинансирована Шведским исследовательским советом по вопросам здоровья, трудовой жизни и благосостояния.
От редакции, стр. 1982
Дополнительные данные на Neurology.org
- Поступила 21 ноября 2016 г.
- Принята в окончательной форме 21 февраля 2017 г.
- Copyright © 2017 Автор (ы). Опубликовано Wolters Kluwer Health, Inc. от имени Американской академии неврологии.
Определение ваготомии в Медицинском словаре
Ваготомия
Определение
Ваготомия – это хирургическое рассечение блуждающего нерва для уменьшения секреции кислоты в желудке.
Назначение
Блуждающий нерв разделяется на ветви, которые идут к разным частям желудка. Стимуляция этих ветвей заставляет желудок вырабатывать кислоту.Слишком большое количество желудочной кислоты приводит к язве, которая в конечном итоге может кровоточить и создать чрезвычайную ситуацию.
Ваготомия выполняется, когда выработку кислоты в желудке нельзя уменьшить другими способами. Его применяют, когда язвы желудка и двенадцатиперстной кишки не поддаются лечению и изменению диеты. Это подходящая операция при осложнениях язвы, таких как нарушение пищеварительного тракта, кровотечение или перфорация. Частота, с которой выполняется плановая ваготомия, снизилась за последние 20 лет, поскольку лекарства становятся все более эффективными при лечении язв.Однако количество ваготомий, выполненных в экстренных случаях, осталось примерно на прежнем уровне.
Ваготомия часто выполняется в сочетании с другими операциями на желудочно-кишечном тракте, такими как частичное удаление желудка (антрэктомия или субтотальная резекция желудка). Есть несколько видов ваготомии. Туловая ваготомия рассекает ствол блуждающего нерва, когда он входит в брюшную полость. При париетально-клеточной или проксимальной желудочной ваготомии ствол остается нетронутым, но ветви, идущие к разным частям желудка, перерезаются.Меры предосторожности
Пациенты, которым сделана ваготомия, чаще всего оказываются в экстренных ситуациях, когда кровотечение и перфорированные язвы требуют немедленных действий. Как и при любой серьезной операции, люди, которые чрезмерно употребляют алкоголь, курят, страдают ожирением, а также очень молоды или очень стары, подвергаются более высокому риску осложнений.
Описание
Ваготомия выполняется хирургом в больнице под общим наркозом. Хирург делает разрез в брюшной полости и определяет местонахождение блуждающего нерва.Обрезают либо ствол, либо ветви, ведущие к желудку. Затем снова сшивают мышцы живота, а кожу зашивают швами.
Часто другие операции на желудочно-кишечном тракте выполняются одновременно с ваготомией. Например, часть желудка может быть удалена. Ваготомия вызывает уменьшение перистальтики и изменение режима опорожнения желудка. Чтобы облегчить это, часто проводят пилоропластику. Эта процедура расширяет выход из желудка в тонкий кишечник.Препарат
Гастроскопия и рентген желудочно-кишечного тракта выполняются в качестве диагностических процедур для определения положения и состояния язвы. Сдаются стандартные предоперационные анализы крови и мочи. Пациенту следует обсудить с анестезиологом любые лекарства или условия, которые могут повлиять на проведение анестезии.
Последующий уход
Пациенты, перенесшие ваготомию, остаются в больнице около семи дней. В первые три-четыре дня требуется назогастральное отсасывание.Через нос в желудок вводится зонд. Затем всасывается содержимое желудка. Пациенты придерживаются чистой жидкой диеты до тех пор, пока желудочно-кишечный тракт не восстановит свою работу. Когда пациенты возвращаются к обычному питанию, следует избегать острой и кислой пищи.
Полное восстановление после операции занимает около шести недель. Швы, закрывающие кожу, можно снять через семь-десять дней. Пациентам рекомендуется передвигаться вскоре после операции, чтобы предотвратить образование тромбов в глубоких венах.После операции могут быть назначены обезболивающие, смягчители стула и антибиотики.Риски
Как и при любой хирургической операции, возможными осложнениями являются чрезмерное кровотечение и инфекция. Кроме того, изменяются схемы опорожнения желудка. Это может привести к демпинг-синдрому и диарее. Демпинг-синдром – это состояние, при котором вскоре после еды у пациента возникает учащенное сердцебиение, потливость, тошнота, судороги, рвота и диарея.Нормальные результаты
У большинства пациентов ожидается нормальное выздоровление.Примерно у 10% тех, кто перенес ваготомию без удаления желудка, язвы рецидивируют. У двух-трех процентов пациентов, у которых удалена часть желудка, также наблюдаются рецидивирующие язвы.
Ресурсы
Книги
Уэй, Лоуренс В., редактор. «Желудок и двенадцатиперстная кишка». В Текущая хирургическая диагностика и лечение . 10-е изд. Stamford: Appleton & Lange, 1994.
Ключевые термины
Двенадцатиперстная кишка – Участок тонкой кишки сразу после желудка. Перистальтика – Ритмические сокращения, при которых материал перемещается по кишечнику.Медицинская энциклопедия Гейла. Copyright 2008 The Gale Group, Inc. Все права защищены.
ваготомия
[va-got´ah-me] прерывание импульсов, передаваемых блуждающим нервом или нервами; назван так потому, что впервые был проведен хирургическим путем. Хирургическая процедура проводится в рамках лечения язвы желудка или двенадцатиперстной кишки и часто проводится в сочетании с гастроэнтеростомией или частичной гастрэктомией.Блуждающий нерв стимулирует секрецию желудка и влияет на моторику желудка, поэтому ваготомия снижает секрецию желудочного сока и снижает физическую активность желудка.Участки, в которых выполняются три типа ваготомии.
высокоселективная ваготомия разделение только тех волокон блуждающего нерва, которые снабжают секретирующие кислоты железы желудка, с сохранением тех, которые снабжают антральный отдел, а также печеночные и чревные ветви.
медицинская ваготомия прерывание импульсов, передаваемых блуждающим нервом, введением подходящих лекарств.
париетально-клеточная ваготомия выборочное рассечение волокон блуждающего нерва, снабжающих проксимальные две трети (теменную область) желудка; сделано при язве двенадцатиперстной кишки.селективная ваготомия разделение волокон блуждающего нерва до желудка с сохранением печеночной и чревной ветвей.
туловищная ваготомия хирургическое разделение двух основных стволов блуждающего нерва брюшной полости по мере их выхода через пищеводный перерыв.
Энциклопедия и словарь Миллера-Кина по медицине, сестринскому делу и смежным вопросам здравоохранения, седьмое издание.© 2003 Saunders, принадлежность Elsevier, Inc. Все права защищены.
Трубная ваготомия: риски и применение
Ваготомия – это операция, при которой удаляется часть блуждающего нерва. До появления антацидов и лечения желудочных бактерий это было одним из основных методов лечения язвенной болезни.
Что такое блуждающий нерв?
Блуждающий нерв – один из 12 нервов, которые являются частью вегетативной нервной системы. Эта нервная система контролирует вашу непроизвольную деятельность, такую как сердцебиение, глотание, выделение кислоты в желудке и движение пищи по кишечнику.
Блуждающий нерв выходит из головного мозга через ствол мозга и проходит через шею, грудь и брюшную полость. Он играет важную роль в связях между кишечником и мозгом.
Когда вы едите, вид, запах и вкус пищи посылают сигналы вашему блуждающему нерву. Затем ваш блуждающий нерв посылает сигналы слизистой оболочке желудка, приказывая ему выпустить желудочную кислоту.
При язвенной болезни желудочная кислота постоянно попадает в желудок, что мешает заживлению язвы.
Ваготомия, или операция на блуждающем нерве, раньше была основным методом лечения язвенной болезни, но сейчас она редко используется для лечения этого состояния. Сегодня он используется в основном для:
- Язвы, не поддающиеся лечению другими видами лечения
- Стеноз привратника, редкое заболевание у младенцев, при котором соединение между желудком и тонкой кишкой утолщается и сужается
- Неотложная помощь при кровотечении из пищеварительного тракта от пептической язвы или язвы, прожигающей стенку кишечника
- Внутреннее кровотечение, вызванное высоким кровяным давлением в вене от кишечника к печени
Типы ваготомии
Существуют различные типы ваготомии.
Стволовая ваготомия . Эта процедура вырезает часть блуждающего нерва в области пищеводно-пищеводного перехода. Это область, которая соединяет трубку от вашего рта, называемую пищеводом, с вашим желудком.
После этой операции в вашем желудке не будет нервов, которые могут остановить выделение желудочной кислоты и повлиять на движение пищи в кишечнике. Вашему врачу может потребоваться дренаж.
Выборочная ваготомия. Как следует из названия, эта операция более точна, чем стволовая ваготомия.Удаляется только та часть нерва, которая идет к желудку, а соединение блуждающего нерва с желчным пузырем и кишечником остается на месте.
Техника была разработана для создания меньшего количества побочных эффектов, чем стволовая ваготомия, но более поздние исследования показали, что она не помогает.
Высокоселективная ваготомия. Эта процедура также называется париетально-клеточной ваготомией и является наиболее точным вариантом. Он включает удаление части блуждающего нерва только там, где он соединяется с париетальными клетками стенки желудка, выделяющими желудочную кислоту.
Остальной нерв остается там, где он все еще может стимулировать клапан, соединяющий желудок с кишечником. Процедура слива не требуется.
Высокоселективная ваготомия может быть сделана открытой операцией, когда врачи вскрывают большую часть брюшной полости, или лапароскопически. Лапароскопические операции менее инвазивны и предполагают введение трубки с камерой через небольшие разрезы.
Побочные эффекты ваготомии
Каждая операция сопряжена с риском, особенно когда вы находитесь под общим наркозом, но некоторые из побочных эффектов ваготомии зависят от вашего типа.Некоторые побочные эффекты стволовой ваготомии и селективной ваготомии включают:
- Диарея
- Холестаз, или остановка или замедление выделения желчи в желчном пузыре
- Желчные камни
- Задержка опорожнения желудка
- Синдром демпинга
- Синдром потери веса
- Травма желудка, пищевода и / или крупных кровеносных сосудов во время операции
- Утечка линии скрепок, где есть отверстие вдоль швов, которое вызывает протекание
- Грыжа
При высокоселективной ваготомии остается нормальное опорожнение желудка. твердые вещества, но может вызвать быстрое опорожнение жидкости или синдром демпинга, поскольку затрагивается релаксационная часть блуждающего нерва.
Симптомы демпингового синдрома включают:
- Плохое самочувствие
- Вздутие живота
- Диарея
- Боль в животе
- Слабость
- Потоотделение
- Сердцебиение
- Обморок
Длительная ваготомия
Причина Долгосрочная ваготомия срочные осложнения, в том числе:
- Ваша язва возвращается, что чаще случается при высокоселективных ваготомиях
- Частые камни в желчном пузыре
- Язвы в зоне операции
- Повышенный риск рака желудка
Эти осложнения возникают не всегда непосредственно в результате ваготомии, но происходят из-за изменений нормальной пищеварительной деятельности.
Восстановление после ваготомии
Если вам сделали ваготомию, вам нужно будет оставаться в больнице в течение нескольких дней, чтобы врач мог контролировать вашу реакцию на операцию. После высокоселективной ваготомии вы начнете принимать жидкости через рот уже вечером в день операции. После стволовой ваготомии вам нужно подождать два-три дня.
Рекомендации по ваготомии
Ваш врач, скорее всего, примет решение о ваготомии только в том случае, если лекарства не помогают или у вас неотложное состояние.Ваш врач обсудит с вами все возможные варианты.
Влияние различных типов ваготомии на электрическую и сократительную активность желудка собаки
1) Драгштедт, Л. Р., Оуэнс, Ф. М. младший: Супрадиафрагмальный разрез блуждающих нервов в лечении язвы двенадцатиперстной кишки. Proc. Soc. Exp. Биол. Med. 53: 152–154, 1943.
Google ученый
2) Франкссон, К. Селективная абдоминальная ваготомия, Acta.Чир. Сканд., 96: 409-412, 1948.
PubMed
CAS
Google ученый
3) Klempa, I., Holle, F., Brückner, W., Welsch, KH, Handle, H., and Von Wolff, A .: Влияние селективной проксимальной ваготомии и пилоропластики на желудочную секрецию и моторику в собаке. Arch. Surg., 103: 713–719, 1971.
PubMed
CAS
Google ученый
4) Гриффит, К.А. и Харкинс, Х. Н .: Частичная желудочная ваготомия: экспериментальное исследование. Гастроэнтерология, 32: 96–102, 1957.
PubMed
CAS
Google ученый
5) Интероне, К. В., Дель Финадо, Дж. Э., Миллер, Б., Бомбек, К. Т., и Найхус, Л. М.: париетально-клеточная ваготомия. Исследования опорожнения желудка и наблюдения за защитой от гистаминовой язвы. Arch. Сург, 102: 43–44, 1971.
PubMed
CAS
Google ученый
6) Джонстон, Д., и Уилкинсон, А.Р .: Высокоселективная ваготомия без процедуры дренирования при лечении язвы двенадцатиперстной кишки. Брит. J. Surg. 57: 289–296, 1970.
PubMed
Статья
CAS
Google ученый
7) Кэннон, В. Б .: Двигательная активность желудка и тонкого кишечника после спланхнического и блуждающего отделов. Являюсь. J. Physiol. 17: 429–442, 1906.
Google ученый
8) Ауэр, Дж.: Влияние разрыва влагалища, спланхники или того и другого на моторику желудка у кроликов. Являюсь. J. Physiol. 25: 334–344, 1909.
Google ученый
9) Мур, Ф. Д., Чепмен, У. П., Шульц, М. Д., Джонс, К. М .: Резекция блуждающих нервов при язвенной болезни; Физиологические эффекты и клинические результаты с отчетом о двухлетнем опыте. J. A. M. A. 133: 741–749, 1947.
CAS
Google ученый
10) Ванзант, Ф.Р .: Позднее восстановление кислотности желудка после торакальной ваготомии у собаки. Гастроэнтерология 8: 768–773, 1947.
CAS
PubMed
Google ученый
11) Ритво М. и Шауффер И. А. Рентгенографические исследования желудочно-кишечного тракта после перерезки блуждающих нервов по поводу язвенной болезни. Новый англ. J. Med. 238: 496–501, 1948.
PubMed
CAS
Статья
Google ученый
12) МакКри, Э.Д., МакСвини, Б. А. и Стопфорд, Дж. С. Б .: Влияние на желудок секции влагалища. Кварта. J. Exper. физиол. 16: 195–206, 1926.
Google ученый
13) Бэррон, Л. Э. и Кертис, Г. М .: Влияние ваготомии на желудочный моторный механизм человека. Arch. Surg. 34: 1132–1158, 1937
Google ученый
14) Вольф С. и Андрус В. Д .: Влияние ваготомии на функцию желудка, Гастроэнтерология.8: 429–434, 1947.
CAS
PubMed
Google ученый
15) Бил Дж. М. и Денин П .: Исследование ваготомии. Arch. Surg. 60: 203–222, 1950.
PubMed
CAS
Google ученый
16) Кобб, Дж. С., Банк, С., Маркс, И. Н. и Лоу, Дж. Х .: Опорожнение желудка после ваготомии и пилоропластики; Связь с некоторыми послеоперационными последствиями. А. Дж. Дайджест. Болезни.16: 207–215, 1971.
Статья
CAS
Google ученый
17) Карлсон А. Дж. И Литт С .: Исследования висцеральной нервной системы по контролю рефлексов привратника. Арка, Междунар. Med. 33: 281–291, 1924.
Google ученый
18) Гримсон, К. С., Бейлин, Г. Дж., Тейлор, Х. М., Хессер, Ф. Х. и Рандлс, Р. У .: Трансторакальная ваготомия, эффекты у 57 пациентов с язвенной болезнью и клинические ограничения.J. A. M. A. 134: 925–932, 1947.
CAS
Google ученый
19) Драгстедт, Л. Р., Харпер, П. В., Тови, Э. Б. и Вудворд, Э. Р.: Отрезок блуждающих нервов до желудка при лечении язвенной болезни. Анна. Surg. 126: 687–708, 1947.
PubMed
Статья
CAS
Google ученый
20) Постлтуэйт, Р. У., Хилл, Х. В. мл., Читтум, Дж. Р. и Гримсон, К.С .: Влияние ваготомии и лекарственных препаратов на моторику желудка. Анна. Surg. 128: 184–194, 1948.
PubMed
Статья
CAS
Google ученый
21) Дитон, У. Р., младший, Постлетвейт, Р. У. и Брэдшоу, Х. Х .: Желудочная секреция и моторика у собак; Постваготомия – двухлетнее исследование. Гастроэнтерология, 17: 72–76, 1951.
PubMed
Google ученый
22) Нельсен Т.С., Эйгенбродт, Э. Х., Кеошиан, Л. А., Бункер, К., Джонсон, Л .: Изменения мышечной и электрической активности желудка после ваготомии. Arch. Surg. 94: 821–835, 1967.
PubMed
CAS
Google ученый
23) Келли, К. А., Код, С. Ф., и Элвбек, Л. Р.,: Паттерны электрической активности желудка собак. Являюсь. J. Physiol. 217: 461–470, 1969.
PubMed
CAS
Google ученый
24) Хегглин, Дж., Баботай, И., и Ларджадер, Ф .: Влияние ваготомии на электрогастромиографию. Europ. Surg. Res. 1: 56–63, 1969.
CAS
Google ученый
25) Сакамото, С. и Ниси, К. Электрические и механические действия в желудке собаки: эффекты стимуляции блуждающего нерва, атропина, неостигмина и адреналина. Kumamoto Medical J. 20: 25–38, 1967.
CAS
Google ученый
26) Бас, P., Код, К. Ф. и Ламберт, Э. Х .: Электрическая активность гастродуоденального перехода. Являюсь. J. Physiol. 201: 587–592, 1961.
PubMed
CAS
Google ученый
27) Маккой, Э. Дж. И Басс, П .: Хроическая электрическая активность гастродуоденальной области: влияние пищи и некоторых катехоламинов. Являюсь. J. Physiol. 205: 439–445, 1963.
PubMed
CAS
Google ученый
28) Аллен, Г.Л., Пул, Э. У. и Код, К. Ф .: Взаимосвязь между электрической активностью антрума и двенадцатиперстной кишки. Являюсь. J. Physiol. 207: 906–910, 1964.
PubMed
CAS
Google ученый
29) Карлсон, Х. К., Код, С. Ф. и Нельсон, Р. А. Моторное действие гастродуоденального перехода собаки: кинорадиографическое, давление и электрическое исследование. Являюсь. J. Digest. Болезни 11: 1155–172, 1966.
Статья.
Google ученый
30) Burnstock, G., Холман, М. Э. и Проссер, К. Л .: Электрофизиология гладкой мускулатуры. Physiol. Ред. 43: 482–527, 1963.
PubMed
CAS
Google ученый
31) Дэниел Э. Э. и Чепмен К. М .: Электрическая активность желудочно-кишечного тракта как показатель механической активности. Являюсь. J. Digest. Болезни 8: 54–102, 1963.
Статья.
CAS
Google ученый
32) Дэниел Э.E .: Электрическая и сократительная активность пилорической области у собак и действие лекарств. Гастроэнтерология, 49: 403–418 1965.
PubMed
CAS
Google ученый
33) Келли К. А. и Код К. Ф .: Влияние трансторакальной ваготомии на электрическую активность желудка собак. Гастроэнтерология 57: 51–58, 1969.
PubMed
CAS
Google ученый
34) Нельсен Т.С., Эйгенбродт, Э. Х. и Кеошиан, Л. А. Моторные реакции желудка собак на инсулин и кормление. Arch. Surg. 92: 379–385, 1966.
PubMed
CAS
Google ученый
35) Лаукс, Х. С., Уигли, Дж. П. и Керси, Дж.: Индуктографический метод регистрации мышечной активности, особенно физиология пилорического сфинктера. Являюсь. J. Physiol. 199: 301–310, 1960.
Google ученый
36) Куигли, Дж.П. и Лоукс, Х.С.: Влияние полной ваготомии на пилорический сфинктер и механизм эвакуации желудка. Гастроэнтерология, 19: 533–537, 1951.
PubMed
CAS
Google ученый
37) Сугавара К., Исаза, Дж., Вудворд, Э. Р. и Драгстедт, Л. Р. Кратковременное влияние ваготомии на моторику желудка. Arch. Surg. 99: 1–5, 1969.
PubMed
CAS
Google ученый
38) Мурен, А.: Моторика желудка после ваготомии у собак. Acta. Чир. Сканд. 112: 98–106, 1957.
PubMed
CAS
Google ученый
39) Колмер М. Р., Дэвис В. Т., Оуэн Г. М. и Шилд Р.: «Сброс» после ваготомии и пилоропластики. Брит. J. Surg. 56: 702, 1969.
PubMed
CAS
Google ученый
40) Джонстон, Д., Дамфери, К. С., Уокер, Б. Э., Пулвертафт, К.N., и Goligher, J.C .: Vagotomy Without Diarrhea, Brit. Med. J. 3: 788–790, 1972.
PubMed
CAS
Статья
Google ученый
41) Маккелви, С. Т. Д., Коннелл, А. М., и Кеннеди, Т. Л.: Опорожнение желудка и время прохождения как факторы постваготомической диареи. Gut, 10: 1047, 1969.
PubMed
CAS
Google ученый
42) Ставни, Л.С., Като, Т., Griffith, C. S., Nyhus, L.M .; и Харкинс, Х. Н .: Психологическое исследование изменений моторики после селективной желудочной ваготомии. J. Surg. Res. 3: 390–349, 1963.
PubMed
Статья
CAS
Google ученый
43) Уилкинсон, А. Р., Джонстон, Д.: Влияние туловищной, селективной и высокоселективной ваготомии на опорожнение желудка и кишечную проходимость пищи с барием у человека. Анна. Surg. 170: 190–193, 1973.
Google ученый
44) Амдруп, Б.
Драгштедт, Л. Р., Оуэнс, Ф. М. младший: Супрадиафрагмальный разрез блуждающих нервов в лечении язвы двенадцатиперстной кишки. Proc. Soc. Exp. Биол. Med. 53: 152–154, 1943.
Google ученый
Франкссон, К. Селективная абдоминальная ваготомия, Acta.Чир. Сканд., 96: 409-412, 1948.
PubMed CAS Google ученый
Klempa, I., Holle, F., Brückner, W., Welsch, KH, Handle, H., and Von Wolff, A .: Влияние селективной проксимальной ваготомии и пилоропластики на желудочную секрецию и моторику в собаке. Arch. Surg., 103: 713–719, 1971.
PubMed CAS Google ученый
Гриффит, К.А. и Харкинс, Х. Н .: Частичная желудочная ваготомия: экспериментальное исследование. Гастроэнтерология, 32: 96–102, 1957.
PubMed CAS Google ученый
Интероне, К. В., Дель Финадо, Дж. Э., Миллер, Б., Бомбек, К. Т., и Найхус, Л. М.: париетально-клеточная ваготомия. Исследования опорожнения желудка и наблюдения за защитой от гистаминовой язвы. Arch. Сург, 102: 43–44, 1971.
PubMed CAS Google ученый
Джонстон, Д., и Уилкинсон, А.Р .: Высокоселективная ваготомия без процедуры дренирования при лечении язвы двенадцатиперстной кишки. Брит. J. Surg. 57: 289–296, 1970.
PubMed Статья CAS Google ученый
Кэннон, В. Б .: Двигательная активность желудка и тонкого кишечника после спланхнического и блуждающего отделов. Являюсь. J. Physiol. 17: 429–442, 1906.
Google ученый
Ауэр, Дж.: Влияние разрыва влагалища, спланхники или того и другого на моторику желудка у кроликов. Являюсь. J. Physiol. 25: 334–344, 1909.
Google ученый
Мур, Ф. Д., Чепмен, У. П., Шульц, М. Д., Джонс, К. М .: Резекция блуждающих нервов при язвенной болезни; Физиологические эффекты и клинические результаты с отчетом о двухлетнем опыте. J. A. M. A. 133: 741–749, 1947.
CAS Google ученый
Ванзант, Ф.Р .: Позднее восстановление кислотности желудка после торакальной ваготомии у собаки. Гастроэнтерология 8: 768–773, 1947.
CAS PubMed Google ученый
Ритво М. и Шауффер И. А. Рентгенографические исследования желудочно-кишечного тракта после перерезки блуждающих нервов по поводу язвенной болезни. Новый англ. J. Med. 238: 496–501, 1948.
PubMed CAS Статья Google ученый
МакКри, Э.Д., МакСвини, Б. А. и Стопфорд, Дж. С. Б .: Влияние на желудок секции влагалища. Кварта. J. Exper. физиол. 16: 195–206, 1926.
Google ученый
Бэррон, Л. Э. и Кертис, Г. М .: Влияние ваготомии на желудочный моторный механизм человека. Arch. Surg. 34: 1132–1158, 1937
Google ученый
Вольф С. и Андрус В. Д .: Влияние ваготомии на функцию желудка, Гастроэнтерология.8: 429–434, 1947.
CAS PubMed Google ученый
Бил Дж. М. и Денин П .: Исследование ваготомии. Arch. Surg. 60: 203–222, 1950.
PubMed CAS Google ученый
Кобб, Дж. С., Банк, С., Маркс, И. Н. и Лоу, Дж. Х .: Опорожнение желудка после ваготомии и пилоропластики; Связь с некоторыми послеоперационными последствиями. А. Дж. Дайджест. Болезни.16: 207–215, 1971.
Статья CAS Google ученый
Карлсон А. Дж. И Литт С .: Исследования висцеральной нервной системы по контролю рефлексов привратника. Арка, Междунар. Med. 33: 281–291, 1924.
Google ученый
Гримсон, К. С., Бейлин, Г. Дж., Тейлор, Х. М., Хессер, Ф. Х. и Рандлс, Р. У .: Трансторакальная ваготомия, эффекты у 57 пациентов с язвенной болезнью и клинические ограничения.J. A. M. A. 134: 925–932, 1947.
CAS Google ученый
Драгстедт, Л. Р., Харпер, П. В., Тови, Э. Б. и Вудворд, Э. Р.: Отрезок блуждающих нервов до желудка при лечении язвенной болезни. Анна. Surg. 126: 687–708, 1947.
PubMed Статья CAS Google ученый
Постлтуэйт, Р. У., Хилл, Х. В. мл., Читтум, Дж. Р. и Гримсон, К.С .: Влияние ваготомии и лекарственных препаратов на моторику желудка. Анна. Surg. 128: 184–194, 1948.
PubMed Статья CAS Google ученый
Дитон, У. Р., младший, Постлетвейт, Р. У. и Брэдшоу, Х. Х .: Желудочная секреция и моторика у собак; Постваготомия – двухлетнее исследование. Гастроэнтерология, 17: 72–76, 1951.
PubMed Google ученый
Нельсен Т.С., Эйгенбродт, Э. Х., Кеошиан, Л. А., Бункер, К., Джонсон, Л .: Изменения мышечной и электрической активности желудка после ваготомии. Arch. Surg. 94: 821–835, 1967.
PubMed CAS Google ученый
Келли, К. А., Код, С. Ф., и Элвбек, Л. Р.,: Паттерны электрической активности желудка собак. Являюсь. J. Physiol. 217: 461–470, 1969.
PubMed CAS Google ученый
Хегглин, Дж., Баботай, И., и Ларджадер, Ф .: Влияние ваготомии на электрогастромиографию. Europ. Surg. Res. 1: 56–63, 1969.
CAS Google ученый
Сакамото, С. и Ниси, К. Электрические и механические действия в желудке собаки: эффекты стимуляции блуждающего нерва, атропина, неостигмина и адреналина. Kumamoto Medical J. 20: 25–38, 1967.
CAS Google ученый
Бас, P., Код, К. Ф. и Ламберт, Э. Х .: Электрическая активность гастродуоденального перехода. Являюсь. J. Physiol. 201: 587–592, 1961.
PubMed CAS Google ученый
Маккой, Э. Дж. И Басс, П .: Хроическая электрическая активность гастродуоденальной области: влияние пищи и некоторых катехоламинов. Являюсь. J. Physiol. 205: 439–445, 1963.
PubMed CAS Google ученый
Аллен, Г.Л., Пул, Э. У. и Код, К. Ф .: Взаимосвязь между электрической активностью антрума и двенадцатиперстной кишки. Являюсь. J. Physiol. 207: 906–910, 1964.
PubMed CAS Google ученый
Карлсон, Х. К., Код, С. Ф. и Нельсон, Р. А. Моторное действие гастродуоденального перехода собаки: кинорадиографическое, давление и электрическое исследование. Являюсь. J. Digest. Болезни 11: 1155–172, 1966.
Статья. Google ученый
Burnstock, G., Холман, М. Э. и Проссер, К. Л .: Электрофизиология гладкой мускулатуры. Physiol. Ред. 43: 482–527, 1963.
PubMed CAS Google ученый
Дэниел Э. Э. и Чепмен К. М .: Электрическая активность желудочно-кишечного тракта как показатель механической активности. Являюсь. J. Digest. Болезни 8: 54–102, 1963.
Статья. CAS Google ученый
Дэниел Э.E .: Электрическая и сократительная активность пилорической области у собак и действие лекарств. Гастроэнтерология, 49: 403–418 1965.
PubMed CAS Google ученый
Келли К. А. и Код К. Ф .: Влияние трансторакальной ваготомии на электрическую активность желудка собак. Гастроэнтерология 57: 51–58, 1969.
PubMed CAS Google ученый
Нельсен Т.С., Эйгенбродт, Э. Х. и Кеошиан, Л. А. Моторные реакции желудка собак на инсулин и кормление. Arch. Surg. 92: 379–385, 1966.
PubMed CAS Google ученый
Лаукс, Х. С., Уигли, Дж. П. и Керси, Дж.: Индуктографический метод регистрации мышечной активности, особенно физиология пилорического сфинктера. Являюсь. J. Physiol. 199: 301–310, 1960.
Google ученый
Куигли, Дж.П. и Лоукс, Х.С.: Влияние полной ваготомии на пилорический сфинктер и механизм эвакуации желудка. Гастроэнтерология, 19: 533–537, 1951.
PubMed CAS Google ученый
Сугавара К., Исаза, Дж., Вудворд, Э. Р. и Драгстедт, Л. Р. Кратковременное влияние ваготомии на моторику желудка. Arch. Surg. 99: 1–5, 1969.
PubMed CAS Google ученый
Мурен, А.: Моторика желудка после ваготомии у собак. Acta. Чир. Сканд. 112: 98–106, 1957.
PubMed CAS Google ученый
Колмер М. Р., Дэвис В. Т., Оуэн Г. М. и Шилд Р.: «Сброс» после ваготомии и пилоропластики. Брит. J. Surg. 56: 702, 1969.
PubMed CAS Google ученый
Джонстон, Д., Дамфери, К. С., Уокер, Б. Э., Пулвертафт, К.N., и Goligher, J.C .: Vagotomy Without Diarrhea, Brit. Med. J. 3: 788–790, 1972.
PubMed CAS Статья Google ученый
Маккелви, С. Т. Д., Коннелл, А. М., и Кеннеди, Т. Л.: Опорожнение желудка и время прохождения как факторы постваготомической диареи. Gut, 10: 1047, 1969.
PubMed CAS Google ученый
Ставни, Л.С., Като, Т., Griffith, C. S., Nyhus, L.M .; и Харкинс, Х. Н .: Психологическое исследование изменений моторики после селективной желудочной ваготомии. J. Surg. Res. 3: 390–349, 1963.
PubMed Статья CAS Google ученый
Уилкинсон, А. Р., Джонстон, Д.: Влияние туловищной, селективной и высокоселективной ваготомии на опорожнение желудка и кишечную проходимость пищи с барием у человека. Анна. Surg. 170: 190–193, 1973.
Google ученый
Амдруп, Б.
