Виды рефлюкса: Рефлюксы: виды, симптомы, лечение
Рефлюкс – виды, причины, симптомы, лечение
В медицине рефлюксом называют продвижение содержимого полых органов человека, обратно нормальному его движению.
В некоторых физиологических процессах рефлюкс является нормой. Причиной патологической формы зачастую выступает нарушение работы сфинктеров. Субстанция, которая движется в обратном, а не в естественном направлении имеет название рефлюксат (рефлюктат).
Различают такие виды рефлюксов:
- гастральный;
- верхних отделов желудочного тракта;
- мочевыделительных органов;
- протоков печени, желчного пузыря и поджелудочной железы;
- женских репродуктивных органов.
Дуодено гастральный рефлюкс
Гастральный рефлюкс является функциональным расстройством пищеварительной системы, при котором все содержимое двенадцатиперстной кишки (полупереваренная пища, смешанная с пищеварительными желчью и ферментами) вбрасывается в желудок обратно. В свою очередь пищеварительные ферменты и желчь, попадая в желудок, разъедают его слизистую оболочку. Это заболевание опасно тем, что вызывает серьезное воспаление слизистой желудка, а иногда даже ожоги.
Данный синдром имеет полное название дуодено гастральный рефлюкс, т.к. патологический процесс происходит в желудке и двенадцатиперстной кишке.
Симптомами дуодено гастрального рефлюкса является:
- постоянное ощущение горечи во рту;
- диспепсия и отрыжка;
- покрытый желтым налетом язык;
- боль в животе спустя некоторое время после еды;
- постоянная боль под ложечкой.
Наличие данных симптомов говорит о том, что необходимо обратиться к врачу.
Эрозивный рефлюкс
При более глубоких поражениях стенок пищевода, которые сопровождаются образованием язв и эрозий на его слизистой оболочке, имеет место эрозивный рефлюкс. Если не начать лечение данного заболевания вовремя, то в результате может возникнуть хроническая язва пищевода.
Чтобы избежать развития эрозивного рефлюкса крайне важно строго придерживаться следующих рекомендаций по питанию:
- полностью отказаться от алкоголя и курения;
- принимать пищу часто, но маленькими порциями;
- тщательно пережевывать еду;
- отказаться от продуктов, которые повышают кислотность в желудке;
- отказаться от копченых, жареных, острых и соленых продуктов;
- не употреблять кофе, шоколад и крепкий чай;
- отказаться от супов на мясных бульонах;
- питаться щадящей едой мягкой консистенции.
Кроме того, при эрозивном рефлюксе не желательно ложиться спать или даже просто отдыхать хотя бы в течение часа после еды, а так же не рекомендуется носить тесную одежду, сдавливающую брюшную полость.
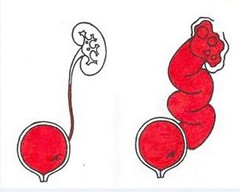
Мочеточниковый рефлюкс
- воспаления или анатомические дефекты препятствуют оттоку мочи в мочевой системе;
- возникает застой мочи;
- растягиваются стенки мочевого пузыря;
- происходит возвращение мочи под давлением обратно в мочеточник.
Иными словами мочеточниковый рефлюкс представляет собой функциональное расстройство мочевыводящих органов, которое приводит к обратному забросу мочи в мочеточники и почки из мочевого пузыря. Это опасно тем, что несвоевременное лечение грозит нарушением работы почек.
Основными причинами возникновения этого заболевания являются:
- физиологическая врожденная аномалия устья мочеточника, которая препятствует или затрудняет процесс выведения мочи;
- нарушение работы мочевого пузыря, что вызывает повышение давления мочи внутри него;
- нарушающий эластичность тканей мочеточника хронический цистит.
Мочеточниковый рефлюкс характеризуется отсутствием специфических и типичных симптомов. Как правило, он начинает проявляться во время сопутствующих болезней, например пиелонефрита. При отсутствии признаков простудного заболевания в случае резкого повышения температуры (свыше 39 градусов), сильных болях в области живота и поясницы, а также при нарушении мочеиспускания следует как можно быстрее пройти обследование и начать терапию. В случае прогрессирования данной формы заболевания есть вероятность вторичного поражения почек, что может стать причиной их удаления.
Лечение
Ключевую роль в лечении рефлюкса играет вовремя поставленный диагноз и адекватная схема терапии, так как любые типы рефлюксов вызывают серьезные хронические заболевания.
Зачастую рефлюкс выявляется при осмотре пациентов, страдающих заболеваниями органов желудочно-кишечного тракта или мочевыделения. В данных случаях лечение осуществляется либо одновременно с этими заболеваниями, либо после завершения терапии.
Лечение рефлюксов необходимо проводить строго по назначению специалиста и под его наблюдением, для того, чтобы свести к минимуму возможные последствия и осложнения.
Рефлюкс – лечение, симптомы, признаки, виды
 Рефлюкс – это продвижение содержимого полых органов человека, обратное нормальному его движению. В определенных физиологических процессах рефлюкс является нормой, основной причиной патологического рефлюкса может быть нарушение работы сфинктеров.
Рефлюкс – это продвижение содержимого полых органов человека, обратное нормальному его движению. В определенных физиологических процессах рефлюкс является нормой, основной причиной патологического рефлюкса может быть нарушение работы сфинктеров.
Рефлюксы условно разделяют на следующие группы:
- Верхних отделов желудочного тракта;
- Протоков желчного пузыря, поджелудочной железы, печени;
- Мочевыделительных органов;
- Женских репродуктивных органов.
Гастральный рефлюкс
Гастральный рефлюкс – это функциональное расстройство пищеварительной системы, при котором содержимое двенадцатиперстной кишки (полупереваренная пища, смешанная с пищеварительными ферментами и желчью) вбрасывается обратно в желудок. Желчь и пищеварительные ферменты, попадая в желудок, начинают разъедать слизистую оболочку, которая не рассчитана на контакт с сильноагрессивными веществами. Гастральный рефлюкс провоцирует тяжелое воспаление слизистой желудка, а в некоторых случаях даже ожоги.
Полное название этого синдрома дуодено-гастральный рефлюкс, поскольку процесс происходит в двенадцатиперстной кишке и желудке.
Симптомы дуодено-гастрального рефлюкса следующие:
- Постоянное ощущение горечи во рту;
- Покрытый желтым налетом язык;
- Диспепсия и отрыжка;
- Постоянная боль под ложечкой;
- Боль в животе через некоторое время после приема пищи.
Наличие таких симптомов – это серьезный повод обратиться к врачу.
Эрозивный рефлюкс
В случае более глубоких поражений стенок пищевода с образованием эрозий и язв на слизистой оболочке формируется эрозивный рефлюкс. Следствием эрозивного рефлюкса, если не начать лечение вовремя, может стать хроническая язва пищевода.
Во избежание развития осложнений при рефлюксах верхнего отдела желудочного тракта необходимо строго соблюдать следующие рекомендации по питанию:
- Полный отказ от курения и алкоголя;
- Прием пищи часто, но небольшими порциями;
- Тщательное пережевывание пищи;
- Отказ от продуктов, повышающих кислотность в желудке;
- Отказ от жареных, копченых, соленых и острых продуктов;
- Отказ от кофе, шоколада, крепкого чая;
- Употребление щадящей пищи мягкой консистенции;
- Употребление вегетарианских блюд.
Не рекомендуется ложиться спать или просто отдыхать как минимум в течение часа после приема пищи, а так же не следует носить тесную одежду, которая бы сдавливала брюшную полость.
Мочеточниковый рефлюкс
 Мочеточниковый рефлюкс – это функциональное расстройство мочевыводящих органов, приводящее к обратному забросу мочи в мочеточники и почки из мочевого пузыря. Анатомические дефекты или воспаления формируют препятствия в мочевой системе для нормального оттока мочи. Застой мочи, ее чрезмерное накопление значительно растягивают стенки мочевого пузыря, моча под давлением возвращается обратно в мочеточник, искривляя и деформируя его. Если препятствия для оттока мочи не устранить, процесс распространяется по мочеточнику, достигая почек.
Мочеточниковый рефлюкс – это функциональное расстройство мочевыводящих органов, приводящее к обратному забросу мочи в мочеточники и почки из мочевого пузыря. Анатомические дефекты или воспаления формируют препятствия в мочевой системе для нормального оттока мочи. Застой мочи, ее чрезмерное накопление значительно растягивают стенки мочевого пузыря, моча под давлением возвращается обратно в мочеточник, искривляя и деформируя его. Если препятствия для оттока мочи не устранить, процесс распространяется по мочеточнику, достигая почек.
Основные причины возникновения мочеточникового рефлюкса:
- Врожденная аномалия устья мочеточника, препятствующая или затрудняющая процесс выведения мочи;
- Нарушение функции мочевого пузыря, ведущее к повышению давления мочи внутри него;
- Хронический цистит, нарушающий эластичность внутренних тканей мочеточника.
Мочеточниковый рефлюкс не имеет типичных и специфических симптомов, проявляться он начинает на стадии развития сопутствующих заболеваний, например пиелонефрита. При резком повышении температуры, часто выше 39 градусов, без признаков простудного заболевания, сильных болях в поясничной области и области живота, нарушении мочеиспускания необходимо пройти обследование и как можно быстрее начать лечение. Опасность прогрессирования мочеточникового рефлюкса – вторичное поражение почек, которое в запущенных случаях может привести к их удалению.
Рефлюкс: лечение
Очень важную роль в лечении рефлюксов играет своевременно поставленный диагноз и правильно выбранная схема лечения, поскольку любые типы рефлюксов провоцируют заболевания, развивающиеся со временем.
Обычно рефлюксы выявляют при осмотре больных, страдающих заболеваниями органов мочевыделения или пищеварения. В таких случаях лечение рефлюксов проводится либо одновременно с вызванными ими заболеваниями, либо после того, как будут пролечены эти заболевания.
Лечение рефлюксов проводится исключительно по назначению врача и под его наблюдением, чтобы свести к минимуму все возможные осложнения и последствия.
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Знаете ли вы, что:В четырех дольках темного шоколада содержится порядка двухсот калорий. Так что если не хотите поправиться, лучше не есть больше двух долек в сутки.
Препарат от кашля «Терпинкод» является одним из лидеров продаж, совсем не из-за своих лечебных свойств.
Вес человеческого мозга составляет около 2% от всей массы тела, однако потребляет он около 20% кислорода, поступающего в кровь. Этот факт делает человеческий мозг чрезвычайно восприимчивым к повреждениям, вызванным нехваткой кислорода.
Если бы ваша печень перестала работать, смерть наступила бы в течение суток.
Даже если сердце человека не бьется, то он все равно может жить в течение долгого промежутка времени, что и продемонстрировал нам норвежский рыбак Ян Ревсдал. Его “мотор” остановился на 4 часа после того как рыбак заблудился и заснул в снегу.
Во время работы наш мозг затрачивает количество энергии, равное лампочке мощностью в 10 Ватт. Так что образ лампочки над головой в момент возникновения интересной мысли не так уж далек от истины.
Согласно исследованиям ВОЗ ежедневный получасовой разговор по мобильному телефону увеличивает вероятность развития опухоли мозга на 40%.
У 5% пациентов антидепрессант Кломипрамин вызывает оргазм.
Во время чихания наш организм полностью прекращает работать. Даже сердце останавливается.
При регулярном посещении солярия шанс заболеть раком кожи увеличивается на 60%.
По статистике, по понедельникам риск получения травм спины увеличивается на 25%, а риск сердечного приступа – на 33%. Будьте осторожны.
Каждый человек имеет не только уникальные отпечатки пальцев, но и языка.
Многие наркотики изначально продвигались на рынке, как лекарства. Героин, например, изначально был выведен на рынок как лекарство от детского кашля. А кокаин рекомендовался врачами в качестве анестезии и как средство повышающее выносливость.
Большинство женщин способно получать больше удовольствия от созерцания своего красивого тела в зеркале, чем от секса. Так что, женщины, стремитесь к стройности.
В течение жизни среднестатистический человек вырабатывает ни много ни мало два больших бассейна слюны.
РЕФЛЮКС — Большая Медицинская Энциклопедия
РЕФЛЮКС (лат. refluxus обратное течение, обратный ток) — пассивное передвижение жидкого содержимого полых органов или сосудов в обратном (антифизиологическом) направлении вследствие изменения в них градиента давления или нарушения функции клапанного аппарата или сфинктеров, препятствующих ретроградному току.
В отличие от регургитации (см.) — ретроградного выталкивания содержимого из полого органа в результате активного сокращения его мышц, Р. представляет собой пассивное перемещение (затекание) в сообщающихся полостях при изменении в них гидростатического давления в результате обструкции путей нормального оттока или вследствие изменений направления силы тяжести при перемене положения тела. Рост внутриполостного давления за счет обструкции путей оттока обусловливает Р. гл. обр. в сообщающихся полостях, лишенных клапанов или сфинктеров, как, напр., между почечной лоханкой и тубулярной системой почки. Р., связанный с переменой положения тела, обычно наблюдается при нарушении запирательной функции клапанов или сфинктеров; реже он обусловлен наличием патол. соустий между полостями — врожденных или приобретенных (свищи) в результате заболеваний или хирургических операций.
Выявление Р. нередко помогает распознаванию основного патол. процесса или состояния. Напр., обнаружение пиелотубулярного Р. почти всегда указывает на обструкцию мочевых путей. Кроме того, выявление Р. необходимо для выработки терапевтической тактики с учетом важности устранения Р. как феномена, играющего самостоятельную патогенную роль.
Поскольку сообщающимися полостями с движущимся в них содержимым в организме являются в основном сосуды, жел.-киш. тракт (с впадающими в него протоками пищеварительных желез) и полые образования мочевой системы, то наибольшее клин, значение имеют Р. в ангиологии, гастроэнтерологии и урологии.
Р. в органах жел.-киш. тракта и в мочевых путях не только нарушает нормальное продвижение содержащихся в них сред, но и сопровождается поступлением необычного по физическому, химическому и бактериол. составу содержимого дистальных отделов, что способствует развитию дистрофических, воспалительных и деструктивных изменений.
Рефлюкс в венозной системе
Р. крови наиболее часто наблюдают в варикозно расширенных венах нижних конечностей, где он возникает в связи с недостаточностью клапанов вен. При значительном и распространенном варикозном расширении вен из-за Р. нарушаются как местное кровоснабжение тканей (замедление кровотока, повышение давления на ослабленные стенки вен и стенки венозной части капилляров, что ведет к задержке жидкости в тканях вплоть до видимого отека), так и общая гемодинамика (см.), что характеризуется снижением венозного возврата крови к сердцу, уменьшением минутного объема сердца вплоть до развития ортостатических расстройств кровообращения (см. Ортостатические изменения кровообращения). Для выявления Р. в венах нижних конечностей используют прием Троянова-Тренделенбур-га и другие диагностические приемы и методы (см. Варикозное расширение вен).
Рефлюкс в органах желудочно-кишечного тракта
В клин, проявлениях болезней и пороков развития органов жел.-киш. тракта наибольшее практическое значение имеют гастроэзофагальный и дуодено-гастральный Р., затекание панкреатического сока в желчные пути и желчный пузырь (панкреатобили-арный Р.) и затекание желчи в панкреатический проток (билиарно-панкреатический, или холедохопанкреатический, Р.).
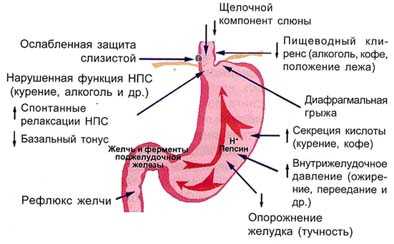
Гастроэзофагальный рефлюкс, т. е. затекание желудочного содержимого в пищевод свидетельствует о недостаточности кардиального жома, к-рая чаще всего наблюдается при грыжах пищеводного отверстия диафрагмы (см.) — анатомическом дефекте мышечного кольца, наступающем в ряде случаев после резекции желудка, а также при язвенной болезни (см.), особенно в фазе обострения, и при хрон. холецистите (см.). Раздражение слизистой оболочки пищевода кислым содержимым желудка (или щелочным, если гастроэзофагальный Р. сочетается с дуоденогастральным) вызывает ее воспаление — рефлюкс-эзофагит (см. Эзофагит) и может привести к образованию пептической язвы пищевода.
Основное субъективное проявление гастроэзофагального Р.— изжога (иногда со жгучей болью), возникающая в горизонтальном положении больного и уменьшающаяся при перемене положения тела на вертикальное. Распознавание этого Р. возможно с помощью рентгеноконтрастного исследования желудка (затекание контрастного вещества из желудка в пищевод при переводе больного из положения стоя в положение лежа), а также при эзофагогастроскопии. Вспомогательные методы диагностики — эзофаготонокимография (см. Эзофаготонография) и пищеводная рН-метрия (см. Пищевод).
Лечение больных с гастроэзофагальным Р. направлено на устранение основного заболевания, также на стимуляцию тонической функции кардиального жома, нормализацию моторной функции желудка и рн его содержимого.
Дуоденогастральный рефлюкс связан с функциональной или органической недостаточностью привратника. Он наблюдается при язвенной болезни двенадцатиперстной кишки, дуоденостазе (см. Двенадцатиперстная кишка), дуодените (см.), холецистите, панкреатите (см.), после резекций желудка (см.). Щелочная среда и желчные к-ты кишечного содержимого изменяют pH желудочного сока, растворяют желудочную слизь и вызывают повреждение слизистой оболочки с образованием эрозий или язв желудка. Ощелачивание содержимого желудка создает предпосылки для перестройки желез слизистой оболочки по кишечному типу, что может быть причиной хрон. гастрита (см.), полипоза желудка (см.).
Диагностика дуоденогастрального Р. осуществляется с помощью рентгенологического и эндоскопического методов исследования.
Лечение всегда определяется основным заболеванием.
Панкреатобилиарный рефлюкс возникает, как правило, в результате органических изменений двенадцатиперстной кишки и впадающих в нее протоков в условиях гипертензии двенадцатиперстной кишки и стаза ее содержимого. Значительная пептическая активность панкреатического сока обусловливает при этом развитие тяжелого холангита (см.), острого ферментативного холецистита.
Диагноз устанавливают с помощью ретроградной дуоденопанкреатохо-лангиографии.
Лечение в основном оперативное; консервативное противовоспалительное лечение эффективно лишь при Р., обусловленном острым воспалительным отеком стенок протоков и двенадцатиперстной кишки.
Билиарно-панкреатический, или холедохо-панкреатический, рефлюкс возможен только при определенных анатомических взаимоотношениях: слиянии общего желчного протока и протока поджелудочной железы в общий канал с образованием ампулы перед впадением в двенадцатиперстную кишку. Другим важным моментом является наличие препятствия оттоку желчи на уровне фатерова соска (большого сосочка двенадцатиперстной кишки, Т.). В обычных физиол. условиях давление в панкреатическом протоке выше, чем в общем желчном протоке, и заброса желчи не происходит. Р. может возникнуть при холе-дохолитиазе, функциональном спазме сфинктера Одди (сфинктера общего желчного протока, Т.), его стенозе или воспалительном отеке. Его возникновению может способствовать также дуоденальная гипертензия при условии недостаточности сфинктера Одди (гипотоническая дискинезия).
Вызывая стаз и гипертензию, билиарно-панкреатический Р. приводит к повреждению стенки протоков и попаданию панкреатического сока в межуточную ткань, что может быть причиной острого панкреатита. Хо-ледохопанкреатический Р. возможен также при операционной холан-гиографии в результате нарушения техники введения контрастных веществ, что может привести к развитию панкреатита в послеоперационном периоде. Поэтому при операционной холангиографии (см.) следует применять слабые р-ры контрастных веществ и осуществлять контроль давления, под к-рым они вводятся. Диагностика Р. проводится с помощью внутривенной холангиографии и ретроградной панкреатохолангиографии (см. Панкреатохолангиография ретроградная).
Рефлюкс в мочевых путях
Первые описания Р. мочи при урол. заболеваниях появились в середине 19 в., а методы его выявления начали разрабатываться и применяться в клин, практике со второй половины 20 в. Выделяют следующие виды мочевого Р.: из почечной лоханки в паренхиму почки и ее сосуды — лоханочно-почечный Р.; из мочеточника в крупные вены и лимф, сосуды — мочеточниково-венозный , мочеточниково-лимфатический Р.; из мочевого пузыря в мочеточники и почечную лоханку — пузырно-мочеточниково-лоханочный Р.; из уретры в вены таза — уретровенозный Р.; из уретры в семявыносящий проток — уретроэякуляторный Р.
Лоханочно-почечный рефлюкс имеет наибольшее практическое значение. В зависимости от места вторжения содержимого почечной лоханки в ткань почки его подразделяют на форникальный Р., при к-ром содержимое почечной лоханки проникает через свод в синус, венозные или лимф, сосуды, в пе-риваскулярные щели, под капсулу почки, в ее межуточную ткань, в забрюшинную клетчатку, и тубулярный Р., при к-ром содержимое проникает в канальцы почечного сосочка. Возникает лоханочно-почечный Р. при повышении внутри-лоханочного давления до 70 мм рт. ст. и выше в результате мельчайших разрывов чашечных сводов или вследствие зияния устьев собирательных почечных трубочек при склеротических изменениях свода и почечного сосочка.
Причинами лоханочно-почечного Р. могут быть закупорка мочеточника конкрементом, перегиб мочеточника при нефроптозе (см.), гидронефроз (см). При почечной колике, вызванной этими причинами, Р. может быть выявлен примерно у 40% больных. Предрасполагают к развитию лоханочно-почечного Р. туберкулез почек с поражением почечных сосочков и образованием каверн, активный вторичный пиелонефрит (см.), выраженный нефросклероз (см.). Лоханочно-почечный Р. легко возникает при экскреторной урографии (см.) с компрессией мочеточников; при этом чаще наблюдается пиелотубулярный, затем по убывающей частоте, пиелосинусный, пиелолимфатический, пиеловенозный и пиелопаренхиматозный Р. Сравнительно легко возникает Р. и при ретроградной пиелографии (см.), когда быстро вводят большое количество контрастного вещества.
Симптомами лоханочно-почечного Р. являются острые боли в области почки, озноб, повышение температуры тела, нейтрофильный лейкоцитоз, ускорение РОЭ. Пиелолимфатический Р. наблюдается при наличии соустья между полостью лоханки и лимф, сосудами, что клинически проявляется хилурией (см.).
Разрыв свода и Р. инфицированной мочи в почку и окружающие ее ткани представляет опасность для жизни больного, т. к. создает предпосылки для возникновения уро-сепсиса (см. Сепсис), апостематозного нефрита (см.), паранефрита (см.). Большое значение имеет лоханочно-почечный Р. в генезе интерстициального нефрита, восходящего пиелонефрита, педункулита (см.), периуретерита (см.), перипельвикальной мочевой гранулемы, ретроперитонеального фиброза (см. Ормонда болезнь) и фибролипоматозного псевдокистозного процесса — уриномы (см.). Форникальный Р. с образованием свища между венозным сплетением и полостью чашечки может быть одной из причин так наз. эссенциальной гематурии (см.). У новорожденных с обструкцией нижних мочевых путей лоханочнопочечный рефлюкс имеет прямое отношение к возникновению асцита (см.). Считается, что Р. имеет значение для метастазирования опухолей почек.
 Рис. 1. Ретроградная пиелограмма правой почки при пиелосинуеном рефлюксе: стрелками указаны затеки контрастного вещества из почечной лоханки в паренхиму почки.
Рис. 1. Ретроградная пиелограмма правой почки при пиелосинуеном рефлюксе: стрелками указаны затеки контрастного вещества из почечной лоханки в паренхиму почки.  Рис. 2. Ретроградная пиелограмма правой почки при пиеловенозном рефлюксе: стрелками указаны затеки контрастного вещества из почечной лоханки в венозную систему почки.
Рис. 2. Ретроградная пиелограмма правой почки при пиеловенозном рефлюксе: стрелками указаны затеки контрастного вещества из почечной лоханки в венозную систему почки.Диагностика лоханочно-почечного Р. основана на клин, и рентгенол. данных, результатах радиоизотопного исследования (см.). Наибольшее значение имеет рентгенол. метод с введением контрастных веществ. На рентгенограмме пиелоеинусный Р. выглядит как затек контрастного вещества в паренхиму почки к периферии от свода либо в виде скопления контрастного вещества в области свода (рис. 1). При проникновении контрастного вещества в фор-никальное венозное сплетение и далее в междолевые вены на рентгенограмме бывают видны дугообразные тени, проецирующиеся на тень почки и продолжающиеся в сторону позвоночника (рис. 2).
 Рис. 3. Ретроградная пиелограмма левой почки при пиелолимфатическом рефлюксе: стрелками указаны затеки контрастного вещества из почечной лоханки в лимфатические сосуды.
Рис. 3. Ретроградная пиелограмма левой почки при пиелолимфатическом рефлюксе: стрелками указаны затеки контрастного вещества из почечной лоханки в лимфатические сосуды.При пиелолимфатическом Р. спустя несколько минут после заполнения лоханки контрастным веществом на рентгенограмме появляются тени в виде 3—5 узких извилистых полос с четкообразными расширениями, идущих медиально от тени почки. По ходу этих теней встречаются более крупные тени контрас-тированных лимф, узлов (рис. 3).
 Рис. 4. Ретроградная пиелограмма правой почки при пиелотубулярном рефлюксе: стрелками указаны затеки контрастного вещества из почечной лоханки в почечные канальцы.
Рис. 4. Ретроградная пиелограмма правой почки при пиелотубулярном рефлюксе: стрелками указаны затеки контрастного вещества из почечной лоханки в почечные канальцы.Тубулярный Р. на рентгенограмме имеет вид пучка, «метелки» или «язычка пламени», исходящего из верхушки почечного сосочка и простирающегося в мозговое, а иногда и корковое вещество (рис. 4).
Лечение и профилактика лоханочно-почечного Р. сводятся к своевременному устранению обструкции мочевых путей и восстановлению нормальной уродинамики, в осторожном выполнении ретроградной уретеропиелографии, отказе от компрессии мочеточников при экскреторной урографии, тщательном лечении воспалительных заболеваний почек и мочевых путей.
Пузырно-мочеточниковый, или пузырно-мочеточниково-лоханочный, рефлюкс встречается чаще у детей, обычно связан с аномалиями развития или незавершенным созреванием пузырного устья мочеточников (см.) и нарушением проходимости нижних мочевых путей. Р. усиливается в момент мочеиспускания, когда повышается давление в мочевом пузыре (см.).
Симптомами пузырно-мочеточниково-лоханочного рефлюкса являются боль в области почек в момент мочеиспускания, иногда двухтактное мочеиспускание, в запущенных случаях полиурия (см.), полидипсия (см.), изостенурия (см.), свидетельствующие о почечной недостаточности и необратимых ретенционных изменениях в почках и мочевых путях.
Пузырно-мочеточниково-лоханочный Р. выявляют с помощью рентгеноскопии или кинематоцистогра-фии по спонтанному затеканию в мочеточники и почечные лоханки р-ра контрастного вещества, введенного в мочевой пузырь. Активный Р. выявляют при проведении микци-онной цистографии (см.), кинемато-цистографии, а также радиоизотопной реноцистографии.
Пузырно-мочеточниковый Р. занимает ведущее место в урол. патологии детского возраста. Он выявляется в 25—30% случаев у детей с микробно-воспалительным процессом в мочевых путях. Предрасполагают к возникновению Р. короткий интрамуральный отдел мочеточников, более прямой угол его впадения в мочевой пузырь, незрелость замыкательного мышечного аппарата дистального отдела мочеточников, инфравезикальная обструкция, цистит, нарушения иннервации мочевых путей, удвоение мочеточника. При высоком Р., достигающем почечных лоханок и канальцев почек (пиелотубулярный Р.), моча повреждающе действует на почечные канальцы и межуточную ткань почек, что приводит к дилатации и деструкции канальцев, дистрофическим изменениям нефротелия, развитию интерстициального нефрита с исходом в склероз. Эти процессы усугубляются при инфекции мочевых путей. В результате Р. задерживаются рост почек и совершенствование их функций; у детей старшего возраста возникает несоответствие между функциональными возможностями почек и потребностями организма ребенка, что может проявиться нарушением отдельных почечных процессов и почечной недостаточностью.
Согласно классификации Хейкеля и Парккулайнена (Р. E. Heikel, К. V. Parkkulainen, 1966), принятой в педиатрической практике, различают 5 степеней пузырно-мочеточникового Р. При I степени моча забрасывается до средней трети мочеточника, при II — до почечной лоханки, при III — IV степени — контрастное вещество заполняет чашечно-лоханочную систему, при IV степени отмечается пиелоэктазия и огрубение сводов, при V степени — деформация чашечно-лоханочной системы, наличие гидронефротических изменений.
Пузырно-мочеточниковый Р. у детей не имеет характерных клин, проявлений и обнаруживается при проведении микционной цистографии в различных ее модификациях. В нек-рых случаях наличие Р. можно заподозрить по данным урогра-фии: заполнение мочеточника контрастным веществом на всем протяжении, неравномерность его просвета; определение пиелофорникального Р., расширение дистального отдела мочеточника, длительная задержка контрастного вещества в верхних мочевых путях, нарастание дилатации мочевых путей по мере наполнения мочевого пузыря .
Консервативное лечение пузырно-мочеточникового Р. включает восстановление функции мочевого пузыря с помощью его электростимуляции (см.), назначение мелипрамина, седуксена, местное применение дроперидола, ацетилсалициловой к-ты и др. Эффект достигается примерно в 70% случаев. Показанием к оперативному лечению служит наличие инфравезикальной обструкции, удвоение мочеточников, латерализация устьев мочеточников и неэффективность консервативной терапии при рефлюксе IV—V степени в течение одного года. Консервативная терапия проводится в таких случаях в качестве предоперационной подготовки. Оперативное лечение включает устранение интра-везикальной обструкции (меатотомия, бужирование уретры, иссечение и коагуляция клапанов уретры и т. д.), удлинение интрамурального отдела мочеточников по методике Грегуара, реимплантацию мочеточников по Политано-Лидбеттера (см. Мочеточник, операции). Положительный эффект при оперативном лечении имеет место в 95— 98%.
Прогноз при своевременном и правильно проведенном лечении благоприятный.
Библиография: Василенко В. X., Вайнштейн Г. И. и Гребе-нев A. JI. К патогенезу, распознаванию и клинике желудочно-пищеводного реф-люкса, Тер. арх., т. 38, № 1, с. 8, 1966; Василенко В. X., Гребе-н е в А. Л. и С а л ь м а н М. М. Болезни пищевода, М., 1971; Державин В. М. и др. Роль нарушений уро-динамики нижних мочевых путей в патогенезе пиелонефрита у детей, Урол. и нефрол., № 3, с. 56, 1982; Иванов Г. Г. и др. К диагностике дуо-дено-гастрального рефлюкса при некоторых заболеваниях желудочно-кишечного тракта, Тер. арх., т. 48, № 3, с. 67, 1976; Иорданская Н. И. и др. Послеоперационные рефлюкс-эзофагиты и реф-люкс-гастриты, Клин, мед., т. 56, № 3, с. 55, 1978; Пытель А. Я. Лоханочно-почечные рефлюксы и их клиническое значение, М., 1959, библиогр.; Пытель А. Я. и Пугачев А. Г. Очерки по детской урологии, с. 269, М., 1977; Пытель Ю. А. О патогенезе экстравазации мочи в почечный синус, паранефральную и периуретеральную клетчатку, Урол. и нефрол., № 4, с. 25, 1975; Федоров В. Д. и др. О рефлюксе через баугиниеву заслонку, Клин, мед., т. 58, № 5, с. 82, 1980; Хромов Б. М. Сфинктеры и клапаны пищеварительной системы и их клиническое значение, там же, т. 54, № 10, с. 31, 1976; Azmy A., Eckstein Н. В. и. С h i г М. Urin-Aszites beim Neugeborenen, Akt. Urol., Bd 10, S. 287, 1979; Black R. B., Roberts G. a. Rhodes J. The effect of healing on bile reflux in gastric ulcer, Gut, v. 12, p. 552, 1971; Dodds W. J., Hogan W. J. a. Miller W. N. Reflux esophagitis, Amer. J. dig. Dis., v. 21, p. 49, 1976, bibliogr.; Mallet-Guy P. et Giu-r i a F. Reflux wirsungien et pancreatites, Lyon chir., t. 53, p. 481, 1957; Medical versus surgical treatment of primary vesicoureteral reflux, a prospective international reflux study in children, J. Urol. (Baltimore), v. 125, p. 277, 1981; N a r a t h P. A. Renal pelvis and ureter, N. Y., 1951, bibliogr.; Seiferth J. u. Nazari M. Der vesiko-uretero-renale Reflux im Erwachsenenalter, Urologe, Bd 19, S. 35, 1980; Twer sky J. a. o. Peripelvic extravasation, urinoma formation and tumor obstruction of the ureter, J. Urol. (Baltimore), v. 116, p. 305, 1976; Wasksman J., Anderson E. E. a. Glenn J. F. Management of vesicoureteral reflux, ibid., v. 119, p. 814, 1978.
А. В. Калинин; А. С. Белоусов, Л. Г. Ракитская (гастр.), В. П. Лебедев, А. Н. Сазонов (пед.), А. Я. Пытель (урол.).
Виды рефлюкса желудка, симптомы, причины появления и лечение
Рефлюкс желудка чаще диагностируется у детей младшего возраста или пожилых людей. Под этой патологией принято понимать заболевание в хронической форме, которое сопровождается забрасыванием содержимого желудка пищевод. Такой процесс неблагоприятно сказывается на состоянии слизистой оболочки. Чтобы его предотвратить, необходимо выявить симптомы, пройти курс лечебной терапии и придерживаться рекомендаций врача.
Понятие о рефлюксе желудка
В большинстве случаев рефлюкс относится к естественным процессам. К примеру, такое явление встречается сразу же после трапезы. Но это не вызывает у человека дискомфортных ощущений, так как длится всего несколько секунд.
Но встречается и такое, когда рефлюкс вызывает у пациента неприятное и болезненное чувство. Особенно ярко это диагностируется тогда, когда недуг проявляется систематически и продолжается долгое время. При этом данное состояние возникает в любое время. Причина кроется в обессиленности мускулаторного тонуса в нижней части сфинктера пищевода. Такая патология возникает в результате потребления вредных продуктов, психических нарушений, давления со стороны матки у женщин.
В группу риска относят:
- пациентов с наличием вредных привычек в виде курения и распития спиртных напитков;
- людей с лишней массой тела;
- больных, которые не следят за своим питанием и злоупотребляют острыми, пряными и жирными блюдами;
- пациентов с язвенным поражением желудка или кишечника;
- людей с нарушениями в гормональном фоне.
Поступление содержимого из желудка ведет к раздражению слизистой оболочки. Если такой процесс происходит часто, то постепенно начинает страдать общее состояние больного.
Причины появления рефлюкса желудка
Рефлюксная болезнь желудка считается одним из затяжных недугов. Он сопровождается патологическим забрасыванием содержимого желудка обратно. В пищеводе в норме наблюдается щелочная среда. А в желудке, наоборот, кислая среда. При воздействии желудочного сока происходит формирование эрозий. Если вовремя не начать лечение, то повышается риск развития онкологических болезней.
Выброс из желудка в пищевод происходит по следующим причинам.
- Недостаточное развитие кардинального отдела пищевода. Чаще всего встречается у детей младшего возраста. Сопровождается отрыжкой.
- Наличие язвенной болезни или гастрита. На фоне этого активность желудка постепенно снижается. Тогда пациент жалуется на изжогу и спазмы.
- Нарушение в работе моторной функции. Причиной могут стать регулярные стрессы, наличие лишнего веса, недостаток слюны в ротовой полости.
- Длительное и бесконтрольное применение медикаментов из группы антибактериальных и противовоспалительных средств.
К причинам болезни также причисляют:
- чрезмерное употребление соли;
- недостаточную физическую активность;
- нехватку клетчатки в рационе.
Заброс из желудка в пищевод происходит при поражении блуждающего нерва, нарушении дуоденальной проходимости, панкреатите или холецистите хронического типа, пилородуоденальном стенозе, грыже. Зачастую рефлюксная болезнь проявляется после проведения оперативного вмешательства.
Эрозивный рефлюкс-эзофагит: понятие о патологии и степени развития
Под этим типом заболевания принято понимать осложненную форму, вследствие которой на слизистой оболочке пищевода формируются небольшие язвочки. Симптоматика в таком случае выражается намного ярче. Усиление признаков болезни происходит после употребления еды или противовоспалительных препаратов.
В медицине выделяют несколько степеней заболевания:
- Первая стадия. Характеризуется отдельными образованиями на слизистой оболочке.
- Вторая стадия. Эрозии постепенно начинают сливаться, но еще не захватывают всю поверхность пищевода.
- Третья стадия. Сопровождается язвенными поражениями в нижней части пищевода. Охватывают всю поверхность слизистой оболочки.
- Четвертая стадия. Приобретает хронический характер. Сопровождается стенозом и спазмами.
Чем раньше будет начато лечение, тем благоприятнее будет прогноз.
Симптоматика рефлюкса желудка
Симптомы рефлюкса желудка могут проявляться по-разному в зависимости от стадии заболевания. К основным признакам относят:
- отрыжку воздухом или пищей;
- изжогу;
- тошноту;
- срыгивания содержимым желудка;
- кисловатым привкусом в ротовой полости;
- непрекращающейся икотой.
Зачастую симптоматика усиливается в лежачем положении.
Также врачи выделяют другие признаки выброса желчи в пищевод в виде:
- развития проблем с зубами. Некоторая часть кислоты попадает из пищевода в ротовую полость. Это неблагоприятно сказывается на состоянии зубной эмали, на фоне чего формируется кариес;
- болезненные ощущения в загрудинной области. Нередко рефлюксную болезнь путают со стенокардией. Главным отличием заболевания является то, что боль проявляется после приема пищи;
- закупоривание бронхов зеленоватым содержимым. На фоне этого у пациента возникает кашель с отхождением мокроты;
- болезненные ощущения в области горла.
Исчезают симптомы после принятия сидячего положения. При появлении первых признаков необходимо как можно скорее посетить доктора и пройти обследование.
Хронический вид эзофагита
Заброс кислоты из желудка в пищевод нередко имеет хронический характер. Болезнь сопровождается периодическими обострениями. Причиной рецидива часто становится злоупотребление спиртным или прием грубой и волокнистой пищи.
Хроническую патологию подразделяют на несколько видов:
- поверхностный или дистальный;
- эрозивный;
- геморрагический;
- псевдомембранозный.
Выявить заболевание можно при проведении рентгенографии. На снимке будут видны изъявления и эрозии на слизистой оболочке.
Диагностические мероприятия
Прежде чем начать лечение рефлюкса желудка, необходимо посетить доктора. Первым делом он выслушивает жалобы больного и составляет анамнез. Важно определить, имеются ли сопутствующие заболевания в хронической форме.
После этого назначается обследование, куда входит:
- рентгенография. Процедура проводится при помощи вливания контраста. На снимке видно, как проходит жидкость, имеются ли повреждения на слизистой оболочке желудка. В некоторых случаях удается распознать грыжу в пищеводном отверстии;
- рН-метрия пищевода. Под этим методом исследования принято понимать измерение кислотности желудочного сока в просвете пищевода. Процедура осуществляется при помощи зонда. Это дает возможность выявить частоту, длительность и выраженность патологии;
- эндоскопический способ. Является основным методом диагностики. Одновременно с этим производится забор материала со слизистой оболочки на анализ, а также содержимого желудка.
Могут быть назначены и дополнительные способы обследования в виде компьютерной томографии, ультразвукового исследования, анализа крови. После постановки точного диагноза подбирается подходящая тактика лечения.
Лечебные мероприятия при рефлюксе
Лечение заброса содержимого желудка в пищевод начинается с устранения причины в виде гастрита, невроза, язвенной болезни кишечного тракта, гастродуоденита. При правильно подобранной терапии симптоматика у взрослых станет проявляться менее выражено. В детском возрасте лечение протекает гораздо сложнее.
Также лечебная терапия направлена на понижение вредного воздействия содержимого желудка, повышение устойчивости слизистой оболочки пищевода, быстрое очищение после употребления пищи.
Консервативное лечение проводится лишь тогда, когда заболевание имеет неосложненное течение. Оно основывается на соблюдении некоторых рекомендаций.
- После употребления пищи следует избегать наклонов вперед. Также нельзя принимать лежачее положение в течение полутора часов.
- Спать с приподнятой головой. Это позволит избежать заброса желчи.
- Не носить тесную и тугую одежду.
- Ограничиться в потреблении продуктов, которые неблагоприятно воздействуют на слизистую оболочку. Сюда относят жирные блюда, спиртное, газировку, кофе, шоколад, цитрусовые.
- Отказаться от пагубных привычек в виде курения.
Также проводится медикаментозная терапия. Длительность лечения составляет от 8 до 12 недель. В дальнейшем необходимо его проводить через каждые 6-12 месяцев. Пациенту прописываются:
- ингибиторы в виде Омепразола, Рабепразола. Дозировка может быть увеличена исходя из течения болезни;
- антациды в виде Алмагеля, Фосфалюгеля, Маалокса. Принимать их нужно через 1,5-2 часа после трапезы или непосредственно перед отходом ко сну. Такие лекарства защищают пищевод от вредного воздействия, а также не дают подниматься содержимому;
- прокинетики в виде Домперидона, Метоклопрамида.
Чтобы желудочный сок не мог попадать в пищевод, необходимо избегать лежачего положения в течение нескольких часов.
Оперативное вмешательство при рефлюксе желудка
Если лечить заболевание не получается долгое время, а симптоматика только усиливается и начинает пищевод наполняться желчью, то осуществляется оперативное вмешательство.
В качестве основных показаний выступают:
- отсутствие эффекта от медикаментозного лечения;
- развитие рака в пищеводе;
- стриктура пищевода;
- возникновение кровотечений;
- частое развитие аспирационной пневмонии.
Чтобы восстановить работу органа и избежать попадания кислоты, выполняется хирургическое вмешательство по типу фундопликации по Ниссену.
Важность соблюдения диеты
Чтобы восстановить работу внутренних органов. Следует придерживаться строгой диеты. В первую очередь из рациона исключаются продукты в виде:
- спиртных напитков, натуральных соков, газировок;
- маринованных и копченых продуктов;
- солений;
- крепких бульонов;
- жирной и жареной пищи;
- кислых фруктов;
- специй, соусов, майонезов;
- жевательной резинки;
- молочной продукции;
- бобовых культур.
Меню должно состоять из сваренных яиц, кисломолочной продукции, каш, суфле, котлет и тефтелей, сухарей или размоченного хлеба, запеченных яблок.
Также пациенту дается несколько важных рекомендаций.
- Питаться следует дробно. Порции должны быть небольшими. Прием пищи должен осуществляться через каждые 2-3 часа. Последний раз кушать нужно за 3-4 часа до сна.
- После обеда вместо сна лучше гулять на свежем воздухе. Это поможет пищи быстрее перейти из желудка в кишечник.
- Следует скинуть лишний вес.
- Откажитесь от пагубных привычек. Нельзя курить и принимать спиртное.
Прогноз в большинстве случаев положительный. Но только в том случае, если больной вовремя обратился к доктору, и строго соблюдает все советы.
ГЕРБ — болезнь желудка, лечение которой должно начинаться как можно скорее. При длительном течении недуга формируются язвы и эрозии. Постепенно они превращаются в раковые образования. Поэтому при первых признаках рефлюкса желудка стоит посетить доктора, пройти обследование и пройти лечебную терапию.
Рефлюкс эзофагит – виды, стадии рефлюкс эзофагита, причины заболевания
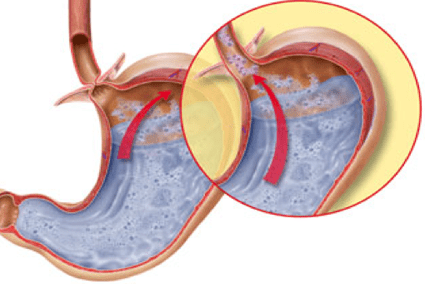
Рассматриваемый недуг весьма распространен. Он представляет собой патологическое явление, при котором в пищевод поступает определенная доля содержимого желудка. Согласно статистике (США+Европа+Россия), у каждого второго человека присутствует рефлюкс эзофагит. Проблема многих больных — игнорирование первых проявлений недуга, обращение в медицинские учреждения только после возникновения обострений.
Причины рефлюкс эзофагита
Для того чтобы разобраться в специфике рассматриваемой болезни, следует ознакомиться с характеристиками пищевода:
- длина пищевода у человека варьируется, в зависимости от пола: у женщин он будет равен 23 см, у мужчин может достигать 29-30 см.;
- пищевод имеет хорошее кровоснабжение, что обеспечивает быстрое восстановление этого органа при его травмах. Это — одна из причин быстрого восстановления тканей после каких-либо повреждений.
Мышечная прослойка пищевода укомплектована двумя сфинктерами, которые открываются, когда человек глотает пищу. Нижний сфинктер является отверстием, через которое пища поступает от пищевода к желудку. Он защищает пищевод от частого проникновения переработанных продуктов из желудка.
При погрешностях в функционировании нижнего сфинктера, снижении его тонуса, развивается заброс содержимого желудка в пищевод.
Главными факторами, которые могут вызвать описанную выше патологию, являются:
- стрессовые ситуации длительный промежуток времени;
- поступление в организм определенных химических веществ (химический фактор), продуктов питания (пищевой фактор). К группе риска в рамках указанного фактора относятся следующие категории населения:
- любители шоколада, специй, крепкого черного кофе;
- те, кто регулярно употребляет алкоголь, занимается табакокурением;
- пациенты, которые вынуждены принимать некоторые медицинские препараты: метропролол, нитроглицерин, иные лекарства;
- увеличение силы давления на брюшную полость. Такое явление может возникнуть в следствие:
- беременности;
- затяжного сухого кашля;
 скопления жидкости в брюшной полости;
скопления жидкости в брюшной полости;- сидячего образа жизни, при котором осуществляется принужденный наклон тела вперед;
- поднятие тяжелых предметов. Вследствие таких действий происходит повышение внутрибрюшного давления, что может спровоцировать грыжу отверстия диафрагмы. Такая патология вызывает дисфункцию желудка, передвижение в область пищевода его (желудка) содержимого;
- определенные болезни в области желудочно-кишечного тракта; системные недуги: гастрит, язва (желудка/двенадцатиперстной кишки), недостаточно развитая мускулатура брюшного пресса у новорожденных, склеродермия.
В виду того, что диагностирование рефлюкс эзофагита зачастую происходит не на его начальных стадиях, доктору тяжело/невозможно определить точную причину его возникновения.
Это связано с тем, что больные игнорируют первые проявления, занимаются самолечением, за помощью обращаются только через несколько месяцев/лет после возникновения болезни.
Классификация, виды, стадии
Согласно медицинским критериям, рефлюкс эзофагит проходит в своем развитии 4 стадии:
- первая (степень А). Пораженный участок слизистой имеет диаметр 4-5 мм. Таких эрозий может быть несколько, они не сливаются между собой;
- вторая (степень В). На слизистой оболочке пищевода прослеживаются несколько дефектных зон, каждая из которых превышает в диаметре 5 мм. Они могут сливаться между собой. Не распространяются на всю поверхность слизистой;
- третья (степень С). Наблюдается язвенное поражение менее чем ¾ части слизистой пищевода;
- четвертая (степень D). Дефектные участки слизистой пищевода составляют 75% (и выше) его поверхности. При обследовании может определяться хроническая язва пищевода/стеноз.
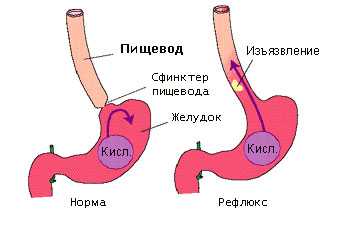
В зависимости от факторов, которые провоцируют его появление, а также степени проявления болезни, рефлюкс эзофагит может иметь две формы:
- Острый. Зачастую сочетается с болезнью желудка, локализируется в нижней составляющей пищевода. Причин, которые провоцируют острый рефлюкс эзофагит, может быть несколько:
- нехватка определенных групп витаминов;
- сбои в работе желудочно-кишечного тракта;
- наличие инфекционных очагов в организме.
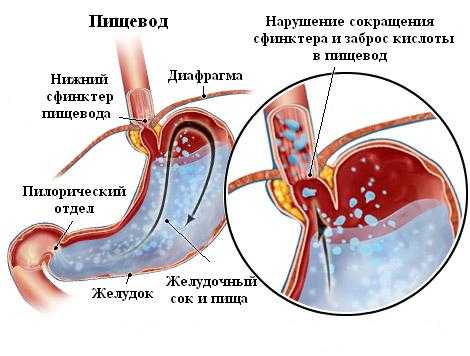
- Хронический. Может возникнуть, как результат осложнения острого эзофагита, или как первичный недуг. Острая пища, алкоголь, неправильное питание есть нередкой причиной диагностирования хронического рефлюкс эзофагита. При некачественном/несвоевременном лечении указанной формы рассматриваемого недуга на стенках пищевода могут образоваться рубцы.
Исходя из изменений, которые происходят со стенками пищевода под влиянием рефлюкс эзофагита, последний разделяют на несколько разновидностей:
- Поверхностный (катаральный).
Относится к числу неэрозивных эзофагитов, подтверждается исключительно после проведения необходимого обследования. Может стать следствием механического травмирования слизистой пищевода (при попадании в полость пищевода рыбной косточки). Крепкий кофе, алкоголь, что употребляются систематически, также могут вызвать появление катарального рефлюкс эзофагита. - Эксфолиативный.
Проявляет в виде приступообразного кашля с примесями крови, что вызывает сильные боли. Ткань слизистой оболочки пищевода разрушается, вследствие чего происходит отторжение пленок фибрина. Эксфолиативный рефлюкс эзофагита может стать причиной ряда серьезных обострений. - Отечный.
Деформирование слизистой происходит вследствие отечности. Отмечается утолщение внутренней оболочки пищевода, что провоцирует уменьшение его внутреннего радиуса. - Эрозивный.
Наблюдается рыхлость тканей слизистой составляющей пищевода, их отечность, воспалительные явления в данной среде. Отличительными признаками этого вида эзофагита являются многочисленные эрозии, которые не сливаются между собой; микроабсцессы, кисты. Обследование желез пищевода подтверждает их увеличение. Больной жалуется на частый кашель, что сопровождается слизистыми выделениями. Лечению этого вида болезни надо уделять достойное внимание, в противном случае может иметь место атрофирование тканей пищевода.
- Псевдомембранозный.
При этом виде болезни на слизистой пищевода образуется пленочка из фибрина, имеющая серо-желтый окрас. Последняя неплотно прилегает к внутренним стенкам пищевода, нередко подтверждается ее наличие в рвотных массах. Отслаивание этой пленки чревато возникновением эрозий, мембранозных перепонок. - Некротический.
Опасен вероятными осложнениями, что могут спровоцировать рак пищевода. В связи с этим, врачебный подход к лечению этого вида недуга всегда индивидуальный. Некротический эзофагит может образовываться, как результат почечной недостаточности, инфекционного заболевания на фоне снижения защитных способностей организма. При кашле у больного происходит отторжение тканей слизистой пищевода, которые выходят наружу вместе с частицами крови. Больной жалуется на регулярные боли. - Флегмонозный.
Формируется, как следствие распространения инфекции в слизистой оболочке пищевода, что сопровождается гнойными явлениями. Инфицирование пищевода может произойти опосредовано через верхние дыхательные пути. В зависимости от участков слизистой пищевода, которые вовлечены в гнойно-воспалительный процесс, флегмозный эзофагит может быть:- ограниченным, — патологические изменения ограничивается верхней, боковой, задней частями пищевода;
- диффузным, — дефектные явления затрагивают просвет пищевода, что провоцирует формирование обширных эрозий. Лечение последних провоцирует возникновение рубцов на слизистой.
Что такое рефлюкс-эзофагит, его виды и степени
Рефлюкс-эзофагит — это одна из наиболее частых патологий, которые характерны для пищевода. Появляется она вследствие контакта слизистой пищевода и содержимого кишечника.
В связи с повышением кислотности появляется поражение нижней части пищевода, что способствует таким проявлениям, как изжога, болевые ощущения и аналогичные нарушения системы пищеварения. Тенденция частоты заболеваемости по действительным показателям не является возможной, так как клиника патологии слабо выражена, при этом обращения к докторам, в основном, не наблюдается.
Более того, обращение к специалистам зачастую является едва ли не обязательным, причем при таких симптомах, как гастрит или язвенная болезнь. Рефлюкс-эзофагит может возникать в качестве проявления грыжи пищевода диафрагмальной перегородки. В этом случае речь пойдет о попадании в отверстие части желудка, такое положение не свойственно в здоровом состоянии. Наблюдается также множество определенных типов продуктов, которые попадают в пищевод содержимого желудка.
Среди них такие продукты, как шоколад и цитрусовые, а также помидоры и жирная пища. Для взрослых сюда относят такие продукты, как кофе, спиртные напитки и никотин.
Виды заболевания
 По характеру течения:
По характеру течения:
- острый;
- хронический.
По морфологическим признакам:
- Катаральный. Самая распространенная форма, при отсутствии терапии переходит в другие формы.
- Эрозивный. На стенках пищевода возникают эрозии. Появляется из-за инфекций, химического ожога или рефлюкса.
- Геморрагический. Возникает из-за инфекции.
- Псевдомембранозный. Появляется фибринозная пленка, которая не спаяна близко со слизистой. Причина – инфекция.
- Некротический. Возникает в силу ослабленного иммунитета.
- Флегмонозный. Причина – попадание инородного предмета, характеризуется острым воспалением.
- Отечный. Отек слизистых оболочек пищевода.
Степени заболевания
При диагностике гастроэнтеролог опишет результат по Лос-Анджелесской классификации или по Савари-Миллер.

Лос-Анджелесская классификация:
- Степень А. Слизистая оболочка истончается менее, чем на 5 мм.
- Степень В. Эрозия 5 и более мм.
- Степень С. Многочисленные эрозии, которые занимают практически все пространство органа.
- Степень D. Эрозии охватили более ¾ окружности пищевода.
Классификация по Савари-Миллер:
- 1-я стадия. 1-2 небольшие эрозии.
- 2-я стадия. Более 2-х эрозий, которые не охватывают всю окружность органа.
- 3-я стадия. Эрозии на всей поверхности пищевода.
- 4-я стадия. Изменение длины пищевода, язвенные образования, сужения стенок.
- 5-я стадия. Пищевод Баррета.
Симптомы
Самые характерные:
- Изжога чаще 2-х раз в неделю.
- Боли в горле.
- Кислая отрыжка (иногда с желчью).
- Дискомфорт за грудиной, жжение.
- Икота.
- Тошнота и рвота.
- Боль при глотании пищи.
Диагностика
Постановка диагноза – задача терапевта и гастроэнтеролога.
Клиническое обследование
- Осмотр и сбор анамнеза. На приеме врач выслушает основные жалобы, выяснит, когда они появились и при каких условиях усиливаются. У 85 % пациентов встречается изжога, жалобы на отрыжку — в 52 % случаев.
- Общий анализ крови. Должен быть в норме. Если у вас эрозивный эзофагит, анализ покажет анемию.
- Общий анализ мочи. Должен быть без изменений.
- Биохимия крови. Этот показатель тоже в норме, но при постоянных кровотечениях может быть меньшее содержание сывороточного железа.
- Консультация других врачей. Если помимо пищеводных симптомов ярко выражены другие, то врач направит к отоларингологу, пульмонологу и кардиологу.
Инструментальные методы
- ФГДС. Главный метод диагностики данного заболевания и его осложнений. Перед процедурой делают ЭКС, чтобы исключить болезни сердца. Во время осмотра будут обнаружены возможные воспаления слизистой пищевода, рубцы, язвы и эрозии. Чтобы исключить пищевод Баррета, видоизмененные клетки отправляют на гистологическое исследование.
- Эзофагоманометрия. Подразумевает измерение пищеводного давления с помощью зонда. Если давление ниже 9 мм в зоне, где пищевод переходит в желудок, то это показатель эзофагита.
- Суточная рН-метрия. Гастроэнтеролог наблюдает изменения кислотности в дистальном отделе пищевода в течение суток. При болезни уровень рН будет меньше. Точность метода – 95 %. Применяется при неэффективности ФГДС.
- рН-импедансометрия пищевода. Позволяет исследовать моторику пищевода. Через нос вводят тонкие электроды и исследуют сопротивление между ними.
- Рентгенография. Помогает определить грыжу пищевода и возможное сужение его просвета.
- УЗИ. Исследуются брюшные органы. Рефлюкс не выявит, но определит структуру и размеры органов.
Беременность и ГЭРБ
 Цель лечения – усиление факторов защиты от желудочно-пищеводного рефлюкса без вреда для будущего ребенка. Соблюдайте рекомендации:
Цель лечения – усиление факторов защиты от желудочно-пищеводного рефлюкса без вреда для будущего ребенка. Соблюдайте рекомендации:
- Не наклоняйтесь часто вниз, спите с приподнятым изголовьем кровати.
- Не допускайте запоров, так как это приведет к повышенному внутриутробному давлению.
- Питайтесь часто, но небольшими порциями, последний прием пищи в день – не менее, чем за 1,5 часа до сна.
- Не принимайте лекарства, которые снижают тонус нижнего пищеводного сфинктера. К ним относят спазмолитики, антидепрессанты, снотворные препараты.
- Принимайте невсасывающиеся антациды, которые помогут нейтрализовать соляную кислоту: карбонат кальция и магния.
- Разрешены обволакивающие растительные лекарства (зверобой, ромашка, крахмал).
- Сочетайте прием лекарственных трав с антацидными препаратами.
- Не пейте холинолитики, если у вас есть грыжа пищеводного отверстия диафрагмы.
- Противопоказан гидрокарбонат натрия, так как он вызывает отрыжку.
Причины
Факторы риска
- Наследственность. Более 60 % пациентов с ГЭРБ имеют родственников с серьезными заболеваниями ЖКТ. Проблемы с нижним сфинктером передаются по наследству.
- Диафрагмальная грыжа. В область груди смещаются органы брюшной полости. Это происходит через небольшое отверстие в диафрагме, при этом рефлюкс учащается. Болезнь характерна для 30 % людей старше 50 лет.
- Ожирение. Нарушается моторика пищевода, учащается рефлюкс и повышается давление в брюшной области.
- Беременность. На начальных сроках эстрогены снижают тонус пищеводного сфинктера. После 5-6-ти месяцев значительно повышается давление в брюшной области, кислое содержимое попадает в пищевод.
- Другие заболевания. Сюда входят болезни нервной системы, сахарный диабет, склеродермия. Практически всегда заболевание является следствием дуоденальной язвы.
Провоцирующие факторы
- Неправильное питание. Переедание, обилие острой и жирной пищи. Частое употребление алкоголя, крепкого кофе и чая. Нерегулярный прием пищи.
- Некоторые медикаменты. К ним относят препараты, содержащие кофеин, спазмолитики.
- Курение. Снижает тонус пищеводного сфинктера.
- Нервные перенапряжения. Происходят сбои в работе вегетативной нервной системы, следствие – нарушение моторики органов пищеварения.
- Подъем тяжестей, частые наклоны вперед. Это приводит к повышению давления в брюшной полости.
Лечебные мероприятия
Рефлюкс-эзофагит лечится в любой его форме заключается, прежде всего, в устранении первопричины, которая привела к его образованию. К данным патологиям относит гастрит и невроз, а также гастродуоденит. При выявлении правильного лечения, рефлюкс-эзофагит может проявляться слабовыраженными симптомами, при этом, при помощи терапии можно будет уменьшить вредное влияние, которое оказывается желудочным составляющим, которое попадает в пищевод.
Правильное лечение позволит увеличить стойкость слизистой пищевода, приводя его к оперативному очищению желудка после употребления пищи.
Прежде всего, больному показана правильная диета, которая исключает употребление шоколада, томатов, цитрусовых, кофеина и никотина. Дополнительно врач назначает медикаментозные препараты, направленные на снижение кислотности желудка. К таким средствам относятся антациды.
При наличии язвенной болезни и эрозиях, назначаются препараты антисекреторного действия. Благодаря этому значительно улучшается желудочное давление, что приводит к общей стойкости желудка и употребления пищи. Также нормализируется моторика желудка, устраняются все симптомы.
С целью предотвращения усиления симптомов, которые возникают в горизонтальном положении, требуются дополнительные подушки для поднятия верхней части тела. Этот метод способствует уменьшению изжоги и болевых ощущений, которые появляются в грудине.
Какие могут быть осложнения?
По многочисленным данным испытаниям, проводимых в Европе, Америке, Российской Федерации, распространённость данного заболевания среди взрослого населения составляет 40-60%, причём за последние годы наблюдается значительный рост данного показателя.
Хочется отметить, что у нас ещё не осознали в полной мере опасность рефлюкс — эзофагита и за медицинской помощью обращаются, когда уже развиваются осложнения.
Если рефлюкс-эзофагит существует длительный период времени, вероятно изменение (перерождение) клеток слизистой оболочки пищевода по типу метаплазии или дисплазии (пищевод Баррета). При отсутствии соответствующей терапии в будущем может возникнуть злокачественная опухоль (рак пищевода).
Можно ли спать на левом боку при ГЭРБ?
Противопоказаний к этому нет, вы можете спать как на левом боку, так и на спине. Но лучше спать на правом боку, так как это поможет уменьшить симптоматику – давление на желудок, печень и кишечник будет минимальным.
Также рекомендуется спать на высокой подушке или кровати с головным подъемом 10-15 см.
Это нужно для того, чтобы пища не забрасывалась в пищевод из желудка.
Профилактика
- Стоит принимать назначенные медикаментозные препараты, запивая их достаточным количеством жидкости, так как в противном случае они могут вызвать раздражение слизистой оболочки пищевода и эзофагит;
- необходимо исключить употребление спиртных напитков;
- стоит исключить никотин;
- меньше употреблять шоколад, жирное, цитрусовые, томаты и кофеин содержащие напитки;
- носить свободную одежду;
- спать с приподнятым изголовьем кровати;
- при необходимости стараться снизить вес;
- регулярно посещать своего лечащего врача и информировать его, если проявления стали более выраженными;
- кровотечение не является частым осложнением и возникает менее чем у 2% пациентов, а перфорация пищевода возникает чрезвычайно редко.
Смертность от данной патологии невысока, значительно меньше, чем от рака пищевода.
Так, большинство осложнений развиваются достаточно редко. Но лучшим методом предотвращения их возникновения является профилактика. Вследствие данной болезни может развиться любое из перечисленных ниже осложнений.
- Эзофагит и язвы пищевода.
- Глоточно гортанный рефлюкс – состояние, когда кислота из желудка попадает не только в пищевод, но и в глотку, в гортань, что сопровождается осиплостью голоса и может вызвать воспаление.
- Кровоизлияние. Появляется при повреждении кровеносных сосудов вследствие образования язвы пищевода.
- Стриктуры пищевода.
- Затруднение глотания – дисфагия – чаще всего, вследствие стриктур.
- Нарушение функции дыхательной системы – развивается при усугублении глоточно-гортанного рефлюкса и попадании кислоты в дыхательные пути.
- Пищевод Баррета.
- Рак пищевода.
Прогноз
Рефлюксная патология достаточно хорошо поддается лечению, но, зачастую после прекращения терапии возникают рецидивы заболевания, в особенности, если Вы не измените свой образ жизни и свои привычки.
- У пациентов с заболеванием легкой и средней степени тяжести изменение образа жизни и прием Н2-блокаторов оказывается достаточно эффективным в большинстве случаев.
- При наличии тяжелой формы заболевания назначается прием ингибиторов протонной помпы.
- Если патология характеризуется рецидивирующим течением, может потребоваться более продолжительный курс терапии или хирургическое вмешательство с целью предотвращения развития осложнений.
Главное из статьи
- Причины возникновения рефлюкс-эзофагита: наследственность, грыжа, лишний вес, беременность, другие болезни ЖКТ, неправильное питание и вредные привычки.
- Эзофагит делится по характеру течения на острый и хронический, по морфологическим признакам – на катаральный, эрозивный, геморрагический, псевдомембранозный, некротический, флегмонозный и отечный.
- Выделяют 4 стадии болезни согласно Лос-Анджелесской классификации и 5 стадий по классификации Савари-Миллер.
- Симптомы болезни: боль за грудиной, изжога, отрыжка, трудности при глотании, рвота и тошнота.
- При диагностике прибегают к клиническому и инструментальному обследованию. Клиническое: осмотр, общий анализ крови, мочи, биохимия крови. Инструментальное: ФГДС, эзофагоманометрия, суточная рН-метрия, рН-импедансометрия, рентгенография, УЗИ.
Понравилась статья? Поделись с друзьями, поддержи проект!
причины, симптомы, диагностика и лечение
Общее описание
Гастроэзофагеальный рефлюкс – это состояние, при котором желудочное содержимое попадает в пищевод при патологическом раскрытии кардиального отверстия.
На сегодняшний день около ¼ населения Земли имеют гастроэзофагеальный рефлюкс. По Европейской статистике ВОЗ около 30-35% из общего числа обращаются за медицинской помощью к специалистам. Полноценное лечение получают 3-4 %.
Соотношение мужчин и женщин среди популяции страдающие ГЭРБ 2:1.
Причины возникновения
Анатомические особенности:
- Нарушения мышечного тонуса нижнего пищеводного сфинктера
- Врожденные и приобретенные деструктивные патологии пищевода
- Грыжи диафрагмы
- Несостоятельность соединительных тканей
Состояния при котором нарушается противорефлюксный барьер:
- Чрезмерная активность симпатической нервной системы
- При употреблении продуктов с большим содержанием жира, специй
- При злоупотреблении напитками – алкоголя и содержащих кофеин
- Применение в больших дозировках медикаментозных препаратов, таких как барбитураты, морфина, НПВС, гормональных препаратов
- Повышенное внутрибрюшное давление
Симптомы гастроэзофагеального рефлюкса
Симптомы ГЭРБ делятся на пищеводные (типичные) и внепищеводные.
Пищеводные:
- Изжога, особенно в ночное и утреннее время
- Обильное слюнотечение
- Отрыжка воздухом, кислым или горьким привкусом
- Тошнота и рвота
- Боли в горле при глотании
- Ноющие боли в эпигастральной области
Внепищеводные:
- Боли в области горла, шеи
- Нарушения сердечного ритма (перебои в работе сердца)
- Воспалительные заболевания полости рта (стоматиты, гингивиты)
- Повреждение эмали зубов (кариес)
- Сухой, малопродуктивный кашель
- Охриплость голоса
Диагностика
- Общий клинический анализ крови, мочи
- Анализ кала на копрограмму
- Биохимический анализ крови (печеночные пробы, холестерин, щелочная фосфатаза)
- ЭКГ
- Рентгенография органов грудной клетки в 2-х проекциях
- Рентгенография пищевода, желудка с бариевой смесью
- УЗИ гепатобилиарной системы
- Суточное мониторирование рН в нижней части пищеводе и желудка
- ЭГДС
- Неинвазивные тесты для определения Helicobacter pylori (дыхательный)
Лечение гастроэзофагеального рефлюкса
Основное лечение при неосложненном течения ГЭРБ состоит из здорового образа жизни и правильного рационального питания.
При воспалительных процессов в пищеводе в виде рефлюкс-эзофагите, пищеводе Баррета необходимо применение медикаментозного, а в иных случаях хирургического лечения.
Составляющие правильного образа жизни и здорового питания:
- Отказ от употребления алкогольных, сильногазированных напитков
- Снижение массы тела при ожирении
- Отказ от курения
- Исключить прием пищи в больших количествах и в поздние часы
- Адекватной питьевой режим
- Исключение чрезмерных физических нагрузок, особенно при частых наклонах тела
- Исключение горизонтального положения после непосредственного приема пищи
Если такие методы не медикаментозного лечение не приносят облегчение, применяются лекарственные препараты.
Терапия направлена не только на устранение симптомов, но и на осложнения ГЭРБ.
Рекомендуется начинать лечение уже при первых признаков воспаления пищевода и желудка.
Применяются следующие препараты:
- Прокенетики (способствуют ускорению продвижения пищевого комка от пищевода в желудок, в дальнейшем в двенадцатиперстную кишку, повышению тонуса нижнего пищеводного сфинктера) – Домперидон (Мотилак, Мотилиум), Итоприд ( Ганатон)
- Антисекреторные препараты (способствуют подавлению секреции соляной кислоты) – ингибиторы протонной помпы (Омепразол, Пантопразол, Эзомепразол, Рабепразол)
- Антациды (Фосфолюгель, Альмагель, Гевискон)
Схема лечения подбирается индивидуально в соответствии с состоянием пациента и учетом сопутствующих заболеваний.
Кислотный рефлюкс: причины, лечение и симптомы
Если вы купите что-то по ссылке на этой странице, мы можем заработать небольшую комиссию. Как это работает.
Кислотный рефлюкс – распространенное заболевание, сопровождающееся жгучей болью, известной как изжога, в нижней части грудной клетки. Это происходит, когда желудочная кислота снова попадает в пищевод.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) диагностируется, когда кислотный рефлюкс возникает более двух раз в неделю.
Точные цифры разнятся, но заболевания, вызванные кислотным рефлюксом, являются наиболее частыми кишечными жалобами, с которыми сталкиваются отделения больниц в Соединенных Штатах.
Американский колледж гастроэнтерологии утверждает, что более 60 миллионов американцев испытывают изжогу не реже одного раза в месяц, а не менее 15 миллионов – ежедневно.
ГЭРБ наиболее распространена в западных странах, поражая, по оценкам, от 20 до 30 процентов населения.
Хроническая изжога может привести к серьезным осложнениям.
Краткие сведения о кислотном рефлюксе
- Кислотный рефлюкс также известен как изжога, кислотное расстройство желудка или изжога.
- Это случается, когда часть кислого содержимого желудка возвращается обратно в пищевод.
- Кислотный рефлюкс вызывает жгучую боль в нижней части грудной клетки, часто после еды.
- Факторы риска, связанные с образом жизни, включают ожирение и курение.
- Медикаментозное лечение является наиболее распространенной терапией и доступно по рецепту и без рецепта (OTC).
Кислотный рефлюкс – это когда некоторая часть кислоты, содержащейся в желудке, попадает в пищевод, в глотку, по которой пища перемещается вниз изо рта. Несмотря на название, изжога не имеет ничего общего с сердцем.
В желудке содержится соляная кислота – сильная кислота, которая помогает расщеплять пищу и защищает от патогенов, таких как бактерии.
Выстилка желудка специально приспособлена для защиты от сильной кислоты, но пищевод не защищен.
Мышечное кольцо, гастроэзофагеальный сфинктер, обычно действует как клапан, пропускающий пищу в желудок, но не обратно в пищевод. Когда этот клапан выходит из строя, и содержимое желудка срыгивается в пищевод, ощущаются симптомы кислотного рефлюкса, такие как изжога.
ГЭРБ поражает людей всех возрастов, иногда по неизвестным причинам. Часто это связано с образом жизни, но также может быть вызвано причинами, которые не всегда можно предотвратить.
Одной из причин, которую нельзя предотвратить, является грыжа пищеводного отверстия диафрагмы (или пищеводного отверстия диафрагмы). Отверстие в диафрагме позволяет верхней части желудка попадать в грудную полость, что иногда приводит к ГЭРБ.
Другие факторы риска легче контролировать:
- ожирение
- курение (активное или пассивное)
- низкий уровень физических упражнений
- лекарства, в том числе лекарства от астмы, блокаторы кальциевых каналов, антигистаминные, болеутоляющие, седативные средства и антидепрессанты
Беременность также может вызвать кислотный рефлюкс из-за чрезмерного давления на внутренние органы.Диета
Пищевые и диетические привычки, связанные с кислотным рефлюксом, включают:
- кофеин
- алкоголь
- высокое потребление поваренной соли
- диета с низким содержанием пищевых волокон
- обильное питание
- лежа в положении 2 до 3 часов после еды
- употребление шоколада, газированных напитков и кислых соков
Недавнее исследование показывает, что выбор диеты может быть столь же эффективным, как и использование ингибиторов протонной помпы (ИПП) при лечении кислотного рефлюкса.
- ИПП, включая омепразол, рабепразол и эзомепразол
- Блокаторы h3, включая циметидин и фамотидин
- Лекарства, отпускаемые без рецепта, такие как антациды, которые можно купить в Интернете
- Альгинатные препараты, в том числе гевискон
Основными вариантами лечения для людей, которые повторно испытывают кислотный рефлюкс при ГЭРБ, являются ИПП или блокаторы h3, оба из которых являются лекарствами.
ИПП и блокаторы h3 снижают выработку кислоты и снижают вероятность повреждения, вызванного кислотным рефлюксом.
Эти лекарства в целом безопасны и эффективны, но, как и любые лекарства, отпускаемые по рецепту, они подходят не всем людям с рефлюксной болезнью и могут вызывать побочные эффекты.
Например, они могут вызвать проблемы с усвоением питательных веществ. Это может привести к недоеданию.
Безрецептурные средства от кислотного рефлюкса
Для людей, которые нечасто испытывают изжогу или несварение желудка, возможно, в связи с эпизодическими триггерами еды и питья, доступны безрецептурные препараты для снижения кислотности содержимого желудка.
Эти жидкие и таблетированные формы называются антацидами, и доступны десятки торговых марок, все с аналогичной эффективностью. Они могут не работать для всех, и любую необходимость в регулярном использовании следует обсудить с врачом.
Антациды обеспечивают быстрое, но кратковременное облегчение, снижая кислотность содержимого желудка.
Они содержат химические соединения, такие как карбонат кальция, бикарбонат натрия, алюминий и гидроксид магния. Они также могут препятствовать усвоению питательных веществ, что со временем приводит к их дефициту.
Альгинатные препараты, такие как гевискон
Гевискон, вероятно, является самым известным средством лечения изжоги. Он имеет другой механизм действия, чем антацидные препараты. Альгинатные препараты, такие как гевискон, немного различаются по составу, но обычно они содержат антацид.
Альгиновая кислота действует, создавая механический барьер против желудочной кислоты, образуя пенистый гель, который находится в верхней части желудочного бассейна.
Тогда любой рефлюкс относительно безвреден, поскольку он состоит из альгиновой кислоты и не повреждает желудочную кислоту.
Активный ингредиент – альгинат – естественным образом содержится в бурых водорослях.
Если вы хотите купить Гевискон, то в Интернете есть отличный выбор.
Другие варианты
Другие возможные методы лечения включают:
- Супрессоры сукральфатной кислоты
- Блокаторы кислоты, конкурирующие с калием
- Редукторы временного расслабления нижнего пищеводного сфинктера (TLESR)
- Агонист рецептора ГАМК (B)
- Антагонист mGluR5
- Прокинетические агенты
- Модуляторы боли
- Трициклические антидепрессанты
- Селективные ингибиторы обратного захвата серотонина (СИОЗС)
- Теофиллин, ингибитор обратного захвата серотонин-норэпинефрина
Если ГЭРБ тяжелое и не поддается хирургическому лечению необходимо.
Образ жизни
Меры, связанные с образом жизни, которые могут помочь, включают:
- улучшение осанки, например, более прямое сидение
- ношение свободной одежды
- снижение веса при избыточном весе или ожирении
- предотвращение повышенного давления на живот, например, при сжатии пояса или выполнение упражнений приседания
- бросить курить
Кислотный рефлюкс обычно вызывает изжогу, будь то из-за единичного эпизода переедания или стойкой ГЭРБ.
Изжога – это неприятное ощущение жжения, возникающее в пищеводе и ощущаемое за грудиной. Обычно становится хуже, когда вы ложитесь или наклоняетесь. Оно может длиться несколько часов и часто ухудшается после еды.
Боль изжоги может распространяться вверх по направлению к шее и горлу. В некоторых случаях желудочная жидкость может достигать задней стенки глотки, вызывая горький или кислый вкус.
Если изжога возникает два или более раз в неделю, это сокращенно называется ГЭРБ.
Другие симптомы ГЭРБ включают:
- сухой постоянный кашель
- свистящее дыхание
- астма и рецидивирующая пневмония
- тошнота
- рвота
- проблемы с горлом, такие как болезненность, охриплость или ларингит (воспаление голосового аппарата)
- затруднение или боль при глотании
- боль в груди или верхней части живота
- эрозия зубов
- неприятный запах изо рта
Риски и осложнения
Без лечения ГЭРБ может привести к серьезным осложнениям в долгосрочной перспективе, включая повышенный риск рака.
Постоянное воздействие желудочной кислоты может повредить пищевод, что приведет к:
- Эзофагит : слизистая оболочка пищевода воспаляется, вызывая раздражение, кровотечение и в некоторых случаях изъязвление
- Стриктуры : повреждение желудка кислота приводит к развитию рубцов и затруднениям при глотании, при этом пища застревает по мере продвижения по пищеводу
- Пищевод Барретта : серьезное осложнение, при котором повторное воздействие желудочной кислоты вызывает изменения в клетках и тканях, выстилающих пищевод, с потенциалом развития в раковые клетки
И эзофагит, и пищевод Барретта связаны с более высоким риском рака.
В США от 30 до 50 процентов женщин испытывают изжогу во время беременности, даже если раньше у них ее не было.
Во время беременности рекомендуется изменить образ жизни, например не есть слишком поздно вечером и есть небольшими порциями.
Любая женщина, у которой во время беременности наблюдается тяжелый рефлюкс, должна поговорить со своим врачом о вариантах лечения.
Кислотный рефлюкс и изжога являются обычными явлениями, и их относительно легко диагностировать, однако их можно спутать с другими жалобами на грудную клетку, такими как:
ГЭРБ часто диагностируется просто по отсутствию улучшения симптомов изжоги в ответ на изменение образа жизни и лечение кислотного рефлюкса .
Гастроэнтерологи могут также организовать следующие обследования:
- Эндоскопия: изображение камеры
- биопсия: взятие образца ткани для лабораторного анализа
- бариевый рентгеновский снимок: визуализация пищевода, желудка и верхней двенадцатиперстной кишки после проглатывания меловой жидкости, которая помогает обеспечить контраст на изображениях
- манометрия пищевода: измерение давления в пищеводе
- мониторинг импеданса: измерение скорости движения жидкости по пищеводу
- мониторинг pH: определение кислотности
Пузырно-мочеточниковый рефлюкс (ПМР) и типы рефлюкса – Видео для педиатрии
00:01 В этой лекции мы собираемся обсудить пузырно-мочеточниковый рефлюкс. 00:07 Так что это очень спорный разговор будет. 00:12 Некоторые люди страстно относятся к пузырно-мочеточниковый рефлюкс так или иначе с точки зрения того, насколько важно оба признают это и лечат его.00:22 Но я собираюсь взвесить это в любом случае там. 00:24 Таким образом, пузырно-мочеточниковый рефлюкс заброс мочи из мочевого пузыря и вернитесь к почке.00:34 По сути, по причинам которые разнообразны, когда ребенок пытается пописать, моча может немного выйти но большая его часть идет вверх по неправильно и обратно в почку. 00:46 Есть пять разных типов пузырно-мочеточникового рефлюкса и мы обычно исторически оценили их таким образом.00:55 У нас пузырно-мочеточниковый рефлюкс I степени, там, где он идет прямо в мочеточник. 00:59 Уровень II, где целостность мочеточника. 01:02 III класс, с чего мы начинаем видя изменения в чашечках, в сборе мочи система почек.01:08 Тип IV, с которого мы действительно начинаем увидеть значительное повреждение почек и класс V, который мы можно назвать мега мочеточником. 01:16 Огромный мочеточник, поднимающийся вверх и обратно в почку.01:20 Что в этом интересно пузырно-мочеточниковый рефлюкс всех типов вполне может полностью разрешиться собственное в детстве. 01:31 Фактически, большинство I и II классов полностью рассосется самостоятельно, около половины III классов, а затем меньшинство классов IV и V.01:41 Но примечательно, что примерно 1 дюйм 8 пациентов с мега мочеточниками V степени полностью разрешится на их владеть, как они растут в детстве. 01:52 Итак, пузырно-мочеточниковый рефлюкс, когда он тяжелый, и причина, по которой мы обеспокоены об этом, может вызвать рубцевание почек.02:01 Это рубцевание приведет к появлению участков почки, которые не работают должным образом. 02:06 И как известно, в конце концов, если у нас кончаются почки, мы заканчиваем почечной недостаточностью или при гипертонии.02:15 Поэтому важно знать, сколько почек у этих детей появляются рубцы поскольку есть теоретическая проблема они могут оказаться намного позже в жизни при тяжелом заболевании почек. 02:27 Итак, за последние 20 лет у нас понял, что некоторые вещи являются правдой.02:32 Мы отметили, что дети с рефлюксом чаще болеют пиелонефритом. 02:38 Эти дети с рефлюксом больше склонен к инфекциям почек потому что они неадекватно опорожнение мочевого пузыря и потому что потенциально бактериурическая моча в мочевом пузыре идет назад до почек.02:53 Мы также исторически сказали рецидивирующий пиелонефрит или рецидивирующие инфекции почек могут вызывают более сильное рубцевание почек. 03:03 И мы сказали, что пиелонефрит индуцированные рубцы почек может привести к нарушению функции почек у взрослых.3:12 Иногда это может быть верные утверждения. 3:15 Однако то, что мы обнаружили в некоторых исследований заключается в том, что когда мы смотрим на взрослых с терминальной стадией почечной недостаточности или плохая скорость клубочковой фильтрации, практически ни у кого из них нет этого в результате рецидивирующего детского пиелонефрита.3:32 Итак, третий пункт вероятно неправда. 3:36 Еще мы знаем что хотя это правда, что причины рецидивирующего пиелонефрита рубцевание почек, не ясно, что это пиелонефрит, который виноват а не пузырно-мочеточниковый рефлюкс это вызывает пиелонефрит.03:52 А может, это какой-то другой нижележащий элемент почки что происходит вызывает легко шрам. 03:59 Итак, эти последние два пункта несколько спорны и мы действительно не можем сказать за уверен, что именно происходит.04:09 Но когда мы смотрим на пузырно-мочеточниковый рефлюкс, приятно иметь возможность решить, является ли это основная проблема или второстепенная проблема. 04:17 Другими словами, у них просто рефлюкс? или есть другая структурная проблема что мы могли бы исправить это вызывает сам рефлюкс.04:26 Позвольте мне быть ясным, первичным пузырчатый рефлюкс выглядит так. 04:31 Здесь нормальный мочевой пузырь с двумя нормальные мочеточники, входящие в мочевой пузырь. 04:37 И вы можете увидеть мочу течет через слегка наклонная область вниз в мочевой пузырь.04:44 Причина того, что трубка немного меняет направление когда он проходит сквозь стенку мочевого пузыря потому что когда ребенок решает пописать и сжимать мочевой пузырь, мышечное действие, сжимающее мочевой пузырь также отрывается от этих мочеточников. 05:00 Это предотвращает естественное обратный поток мочи и направляет мочу вместо этого из тела.05:07 У пациента с первичным пузырно-мочеточниковый рефлюкс, проблема в том, что эти трубки входят прямо внутрь. 05:15 Они не могут слегка наклониться, поскольку мочеточники проходят через стенку мочевого пузыря.05:20 В результате, когда этот ребенок пытается оголиться и иметь мочеиспускание, моча также потечет обратно вверх в почки. 05:32 Обычно это одностороннее но может быть двусторонним или это могло быть двусторонним с разными сортами, сорт I с одной стороны и сорт III, например, с другой стороны.05:43 Вторичный пузырно-мочеточниковый рефлюкс происходит в результате проблемы где-нибудь еще в урочище. 5:50 Примером может быть задние клапаны уретры.05:54 Это случается с мальчиками, и мы поговорим об этом чуть подробнее. 05:58 Или обструкция мочеточниково-тазового перехода, это препятствие выше, прежде чем мочеточник даже попадает в мочевой пузырь.06:06 У пациентов может быть нейрогенный мочевой пузырь. 06:08 Мы видим это на примере при расщеплении позвоночника где их мочевой пузырь не способный сужать право и как следствие моча может вернуться назад.06:17 Мы также иногда видим это в почечные трансплантаты, когда они нужно физически положить мочеточник в мочевой пузырь.
.Пузырно-мочеточниковый рефлюкс: типы, причины и симптомы
Пузырно-мочеточниковый рефлюкс – это состояние, при котором моча течет в неправильном направлении из мочевого пузыря обратно в мочеточник. Это чаще всего встречается у младенцев и маленьких детей, но может поражать и детей старшего возраста, и взрослых.
Это может произойти, если клапан между мочеточником и мочевым пузырем не работает должным образом в результате врожденного порока или инфекции мочевыводящих путей (ИМП).
Пузырно-мочеточниковый рефлюкс (ПМР) также может вызывать инфекцию, поскольку в моче могут развиваться бактерии.Без лечения возможно повреждение почек.
Исследования показывают, что от 25 до 40 процентов детей с ИМП также имеют ПМР.
Краткие сведения о пузырно-мочеточниковом рефлюксе:
Вот несколько ключевых моментов, касающихся пузырно-мочеточникового рефлюкса. Более подробно в основной статье.
- Пузырно-мочеточниковый рефлюкс – это когда моча течет в неправильном направлении, обратно к почкам.
- Обычно поражаются младенцы и дети младшего возраста, но это может произойти в любом возрасте.
- Это связано с инфекциями мочевыводящих путей (ИМП), но обычно это вызвано дефектным клапаном, который присутствует с рождения.
- Обычно это проходит само, но для предотвращения повреждения почек может потребоваться лечение.
Обычно моча образуется в почках и фильтруется через мочеточники в мочевой пузырь, а затем выходит через уретру. Моча течет только в одном направлении.
При пузырно-мочеточниковом рефлюксе (ПМР) моча течет в неправильном направлении из мочевого пузыря обратно в мочеточники.Считается, что каждый десятый ребенок имеет ДМР. В большинстве случаев это связано с неисправным клапаном, который присутствовал при рождении.
Есть два типа:
Первичная ПМР – это когда ребенок рождается с неисправным клапаном между одним или обоими мочеточниками и мочевым пузырем. Если мочеточник слишком короткий, клапан не закрывается должным образом, что позволяет моче подниматься вверх или отталкиваться от мочевого пузыря в мочеточник. В тяжелых случаях он может поражать одну или обе почки.
Первичная ПМР может исчезнуть со временем по мере улучшения функции мочеточника и клапана.Даже если это обнаружено при рождении, хирургическое вмешательство обычно не проводится, пока младенцу не исполнится по крайней мере несколько месяцев.
Вторичный VUR возникает, когда давление заставляет мочу течь в обратном направлении, обычно из-за закупорки где-то в мочевыводящей системе. Это может быть инфекция мочевого пузыря, из-за которой мочеточники набухают, и моча оттекает обратно в почки.
При отсутствии лечения ПМР может привести к повреждению почек и инфекции, поскольку бактерии могут расти в захваченной моче.
Младенцы и дети раннего возраста чаще болеют ДМР, чем дети старшего возраста или взрослые. Чаще всего встречается у детей в возрасте от 2 до 3 лет. Если у родителя или брата или сестры была первичная ПМР, вероятность рождения ребенка с ней выше.
По данным Американской ассоциации урологов, ПМР часто диагностируется после ИМП, поскольку ПМР может предрасполагать человека к развитию ИМП.
Симптомы ПМР разнообразны. При легком рефлюксе моча задерживается на небольшом расстоянии в мочеточник.Если рефлюкс тяжелый, он может привести к инфекциям почек и необратимому повреждению почек.
Инфекция мочевыводящих путей (ИМП) является наиболее частым признаком ПМР, но не вызывает ее. ИМП может развиваться без заметных признаков или симптомов, но также является частым источником лихорадки у младенцев, как мальчиков, так и девочек.
Без лечения существует риск распространения инфекции ИМП на почки и возникновения стойких рубцов.
Признаками и симптомами инфекции мочевого пузыря или ИМП могут быть:
- позыв к мочеиспусканию
- ощущение жжения или боли при мочеиспускании
- кровь в моче
- мутная моча
- моча с сильным неприятным запахом
- подтекание мочи, недержание мочи и ночное недержание мочи
- лихорадка и боль в животе
- беспокойство
Они могут быть менее заметны у младенцев.
Признаками почечной инфекции являются:
- лихорадка
- боль в животе или спине
- плохое самочувствие
- рвота
Долгосрочные симптомы, если ПМР не лечить, включают:
- пальпируемый живот масса, вызванная опухшей почкой
- плохой набор веса
- гипертония или высокое кровяное давление
- почечная недостаточность
- белок в моче
- рубцевание почечной ткани
У младенца могут быть рвота, диарея, летаргия и может не расти нормально.
Когда обращаться к врачу
Родители или опекуны должны проконсультироваться с врачом, если у ребенка есть сильные и постоянные позывы к мочеиспусканию, ощущение жжения при мочеиспускании или боли в животе или в боку.
За медицинской помощью следует обращаться, если ребенку младше 3 месяцев и у него температура 38 градусов по Цельсию или 100,4 градуса по Фаренгейту, или если ребенок старше 3 месяцев и имеет температуру 38,9 градусов по Цельсию или 102 градуса по Фаренгейту.
Если у ребенка поднялась температура без явного источника, следует обратиться к врачу.Помимо ИМП, это может быть инфекция верхних дыхательных путей, вирусный гастроэнтерит или пневмония.
Младенец, который отказывается от еды, плохо ест, вялый, трудно просыпается, безутешный плач, диарея или рвота также нуждается в медицинской помощи.
Если у ребенка возникают боли при мочеиспускании, необычные позывы к мочеиспусканию или повышенная температура, врач может провести некоторые анализы.
- УЗИ может выявить ПМР до или после родов.
- Анализ мочи может выявить ИМП.
- Радионуклидная цистограмма (RNC) – это тип ядерного сканирования, которое может выделить форму почек и показать, правильно ли они работают.
- Цистоуретрограмма мочеиспускания (VCUG) позволяет получать рентгеновские снимки мочевого пузыря и уретры, когда мочевой пузырь наполняется и опорожняется. Это может выявить любые отклонения в строении органов или в оттоке мочи.
VCUG включает введение катетера через уретру в мочевой пузырь. Контрастный жидкий краситель, который обнаруживается на рентгеновских лучах, вводится через катетер в мочевой пузырь, заполняя его.
Снимки делаются, чтобы увидеть, течет ли моча обратно в одну или обе почки.
Побочные эффекты включают небольшой риск развития ИМП, дискомфорт при мочеиспускании и аллергическую реакцию на краситель, которая может вызвать спазмы мочевого пузыря. Для предотвращения инфекции могут быть назначены антибиотики.
ПМР классифицируется от степени 1, когда моча возвращается только в мочеточник, до степени 5, когда наблюдается сильное опухание и перекручивание мочеточника.
Лечение зависит от возраста пациента, общего состояния здоровья и истории болезни, а также от типа и тяжести состояния.
Primary VUR
Врач может порекомендовать «настороженное ожидание», поскольку проблема часто проходит сама собой. Обычно это происходит из-за того, что пространство, в котором соединяются мочевой пузырь и мочеточник, с возрастом становится длиннее. ПМР более низкой степени обычно исчезает к среднему возрасту от 5 до 6 лет.
Тем временем:
- Родителям или опекунам следует обращать внимание на признаки ИМП.
- Они также должны следить за тем, чтобы ребенок регулярно ходил в туалет для мочеиспускания и стула.
- При необходимости некоторые лекарства могут помочь контролировать мочевой пузырь.
Антибиотики использовались для предотвращения инфекции, но их следует использовать с осторожностью из-за опасений по поводу устойчивости к антибиотикам.
В более тяжелых случаях может потребоваться хирургическое вмешательство, чтобы исправить неисправный клапан, чтобы предотвратить обратный отток мочи к почкам. В очень тяжелых случаях хирургу может потребоваться удаление мочеточника и почки с рубцами.
Процедура может включать эндоскопическую, лапароскопическую или открытую операцию.Эндоскопическая операция может проводиться амбулаторно.
Менее инвазивным вариантом является использование Deflux, гелеобразного вещества, которое вводится в стенку мочевого пузыря. Это вызывает выпуклость, которая затрудняет обратный ток мочи.
Вторичная ПМР
Лечение вторичной ПМР направлено на устранение закупорки, вызывающей рефлюкс. Это может включать антибиотики, хирургическое вмешательство и использование катетера для дренирования мочеточника.
Наиболее серьезным осложнением является повреждение почек.
Рубцевание почек может привести к необратимому повреждению почек, если не лечить ИМП. Рубцевание почек также известно как рефлюкс-нефропатия.
Гипертония или высокое кровяное давление могут возникнуть, если почки не работают должным образом.
Острая почечная недостаточность может возникнуть, если токсины быстро накапливаются в крови из-за нарушения функции почек. В тяжелых случаях пациенту может потребоваться экстренный диализ.
Хроническая болезнь почек возникает, когда функция почек прогрессирует.Если у человека хроническое заболевание почек, маловероятно, что функция почек вернется в норму.
Если функция падает ниже 15 процентов от нормальной, у пациента терминальная стадия заболевания почек, и ему потребуется трансплантация почки или регулярный диализ.
.Кислотный рефлюкс и кашель: связь, диагностика и лечение
Кислотный рефлюкс – это состояние, которое возникает, когда кислота из желудка перемещается вверх в пищевод. Кислота вызывает раздражение слизистой оболочки, что приводит к изжоге – ощущению жжения в груди.
По оценкам Американского колледжа гастроэнтерологии, более 60 миллионов американцев испытывают изжогу не реже одного раза в месяц. Некоторые исследования показывают, что более 15 миллионов американцев могут испытывать изжогу каждый день.
Изжога, возникающая более двух раз в неделю, может привести к диагнозу гастроэзофагеальной рефлюксной болезни (ГЭРБ), которая может вызвать язвы и необратимые повреждения, если их не лечить. ГЭРБ также увеличивает риск рака пищевода.
Изжога – наиболее частый симптом кислотного рефлюкса или ГЭРБ, но хронический кашель также является симптомом.
Поделиться на Pinterest Хронический кашель может быть вызван попаданием желудочной кислоты в пищевод.Хронический кашель обычно определяется как кашель, который длится 8 недель или дольше.
Хотя хронический кашель не является типичным симптомом кислотного рефлюкса, согласно некоторым исследованиям, ГЭРБ связана как минимум с 25% случаев хронического кашля. Другое исследование предполагает, что ГЭРБ является причиной 40% людей, страдающих хроническим кашлем.
Хотя существует связь между хроническим кашлем и ГЭРБ, это не означает, что ГЭРБ всегда является причиной кашля. Хронический кашель – распространенная проблема, и человек может просто иметь эти два состояния одновременно.
Как рефлюкс приводит к кашлю
Конечно, в некоторых случаях хронический кашель может быть вызван или усугублен кислотным рефлюксом. Есть два возможных механизма, объясняющих это явление.
Первый предполагает, что кашель возникает как рефлекторное действие, вызываемое подъемом желудочной кислоты в пищевод.
Второй механизм предполагает, что рефлюкс перемещается над пищеводом и заставляет крошечные капельки желудочной кислоты попадать в голосовой ящик или горло. Этот тип рефлюкса известен как гортанно-глоточный рефлюкс (LPR).LPR может привести к развитию кашля в качестве защитного механизма против рефлюкса.
LPR
LPR, также известный как тихий рефлюкс или атипичный рефлюкс, похож на ГЭРБ, хотя часто имеет другие симптомы.
Когда желудочная кислота попадает в голосовые связки и горло, это может вызвать воспаление, приводящее к таким симптомам, как:
- кашель
- охриплость
- прочистка горла
- ощущение, что что-то застряло в горле
Количество желудочной кислоты, необходимое для раздражения слизистой оболочки горла и голосового аппарата, довольно невелико.Только 50 процентов людей с LPR испытывают изжогу.
Чтобы диагностировать ГЭРБ и связанный с ним хронический кашель, врачи подробно изучают историю болезни и оценивают симптомы пациента. У тех, кто страдает LPR без изжоги, бывает сложнее диагностировать хронический кашель.
Люди должны помнить, что до 75 процентов случаев, когда кашель вызван ГЭРБ, могут отсутствовать желудочно-кишечные симптомы.
Лучший способ диагностировать ГЭРБ – это мониторинг pH.Однако этот тест используется реже, чем диагностика, основанная на симптомах и истории болезни.
24-часовой pH-тест заключается в помещении зонда через нос в пищевод для измерения уровня pH в пищеводе. Также доступен pH-тест пищевода Bravo. Здесь небольшая капсула помещается в пищевод во время эндоскопии на определенный период времени.
Врач может также назначить пациенту ингибиторы протонной помпы (ИПП) – лекарство от ГЭРБ. Если за это время симптомы кашля улучшатся, это может указывать на то, что кашель связан с кислотным рефлюксом.
Поделиться на Pinterest Некоторые изменения образа жизни, такие как ношение свободной одежды, медленное питание и отказ от курения, могут помочь людям с хроническим кашлем, вызванным кислотным рефлюксом.Лечение хронического кашля, вызванного кислотным рефлюксом, направлено на уменьшение рефлюкса, который вызывает или ухудшает кашель. Часто это делается с помощью лекарств.
Изменение образа жизни и диеты также весьма эффективны, особенно для людей с легкими или умеренными симптомами. В тяжелых случаях рефлюкса можно рассмотреть возможность хирургического вмешательства.
Изменения образа жизни
Люди с хроническим кашлем, вызванным кислотным рефлюксом, могут попробовать внести следующие изменения в образ жизни, чтобы улучшить свои симптомы:
- Поддержание здорового индекса массы тела (ИМТ): это может частично снизить давление на желудок, уменьшение количества желудочной кислоты заставляет пищеварение продвигаться вверх.
- Свободная одежда: это снижает давление на живот.
- Отказ от курения: Курильщики подвергаются более высокому риску развития ГЭРБ.
- Ешьте медленно и избегайте переедания: обильные приемы пищи препятствуют закрытию нижнего сфинктера пищевода (НПС), позволяя желудочной кислоте подниматься в пищевод.
- Не ложиться после еды или во время еды: людям следует подождать примерно 3 часа, прежде чем лечь после еды.
- Подъем изголовья кровати: Те, у кого ночной кислотный рефлюкс, могут попробовать поднять изголовье кровати с помощью блоков или деревянных клиньев. Это может уменьшить количество поднимающейся кислоты.
Диетические изменения
Некоторые продукты и напитки вызывают кислотный рефлюкс.Наиболее частыми нарушителями являются:
- алкоголь
- кофеин
- шоколад
- цитрусовые
- жареные продукты
- чеснок
- продукты с высоким содержанием жира
- мята
- лук
- острые продукты
- помидоры и продукты на основе томатов
Пищевые триггеры различаются от человека к человеку, поэтому ведение дневника приема пищи и симптомов может быть полезным способом для людей узнать, какие продукты вызывают симптомы.
Лекарства
Некоторые распространенные рецептурные и безрецептурные лекарства от кислотного рефлюкса и связанных с ним симптомов включают:
- Антациды: Есть несколько антацидов, доступных без рецепта.Пищевая сода – это распространенный антацид, который можно найти в домашних условиях.
- Блокаторы H-2-рецепторов: они снижают выработку кислоты в желудке на срок до 12 часов. Они доступны без рецепта или по рецепту.
- ИПП: они сильнее, чем блокаторы Н-2-рецепторов, и действуют, блокируя выработку кислоты на более длительные периоды времени, позволяя ткани пищевода заживать. Они доступны без рецепта или по рецепту.
Хирургия
Большинство людей с ГЭРБ и кислотным рефлюксом реагируют на изменение образа жизни или прием лекарств или их комбинацию.
В более серьезных случаях хирургическое вмешательство может считаться необходимым. Доступные операции включают в себя операции по подтяжке LES или по установке магнитного устройства для улучшения функции LES.
Есть много других причин хронического кашля. Некоторые исследования показывают, что хронический кашель имеет более 20 причин, причем более чем одна причина присутствует в 62 процентах случаев.
Общие причины включают:
- астма
- инфекции дыхательных путей
- хронический бронхит
- постназальный капельница
- употребление табака
- некоторые лекарства, такие как ингибиторы АПФ
Когда обратиться к врачу
Если кашель не проходит в течение 3 недель без улучшения следует обратиться к врачу.
Также следует обращаться за медицинской помощью, если кашель сильный или усиливается, сопровождается кровью или болью в груди, или если трудно дышать.
Кашель, связанный с другими симптомами кислотного рефлюкса или LPR, также должен быть осмотрен врачом.
.
 скопления жидкости в брюшной полости;
скопления жидкости в брюшной полости;