Желудочное кровотечение неотложная помощь алгоритм: Желудочно-кишечное кровотечение
Неотложная помощь при желудочном кровотечении: какие действия предпринять
Желудочными кровотечениями называют все виды кровоизлияний, осуществляемых в просвет желудка. Патология затрагивает большую часть пищеварительного тракта, поэтому больного немедленно госпитализируют в хирургический стационар. Около 80% случаев кровоизлияний возникает на фоне язвенной патологии желудочно-кишечного тракта, лечение которой пациенты игнорировали.
Патология затрагивает большую часть пищеварительного тракта, поэтому больного немедленно госпитализируют.
Своевременное оказание неотложной помощи при желудочных кровотечениях является единственным способом для сохранения жизни больного. Объём крови, поступающей в желудок, может достигать 3000 мл, что провоцирует развитие шока и летального исхода.
Причины кровотечений
Факторы развития желудочного кровоизлияния связаны с болезнями ЖКТ или внутренних органов.
Патологии самого желудка
- Язва. У 20% больных нарушение осложняется желудочным кровотечением.

Желудочная язва в 20% случаев становится причиной травмы. - Опухоль злокачественная. Раковый процесс возникает в виде самостоятельной патологии или после формирования язвы. Разрастание атипичных клеток приводит к поражению здоровой ткани и сосудов, что вызывает прорывные желудочные кровотечения. Состояние больного резко ухудшается.
- Дивертикулы. В желудочной стенке появляются выпячивания, что относится к редкому нарушению. При воспалении одного или нескольких дивертикулов сосуды лопаются, появляются болевые ощущения и кровотечение.
- Грыжа диафрагмальная. Пищеварительный орган меняет своё положение, перемещаясь в грудную полость через просвет в диафрагме. В пищевод желудка попадает кислота, вызывая эрозии и язвы. Осложняется это нарушение язвенным кровотечением.
- Полипы. Наросты появляются не только в органе, но и во всём ЖКТ.
 Доброкачественные опухоли могут длительное время не проявлять себя, но при изъязвлении соляной кислотой в них происходит разрыв сосудов. Кровоточивость 12-перстной кишки появляется, если полип опускается через сфинктер.
Доброкачественные опухоли могут длительное время не проявлять себя, но при изъязвлении соляной кислотой в них происходит разрыв сосудов. Кровоточивость 12-перстной кишки появляется, если полип опускается через сфинктер. - Патология Маллори — Вейсса. Этот тип желудочного кровотечения возникает из-за разрыва слизистой, находящейся на границе пищевода и желудка. Синдром вызывает рвота продолжительного характера, переедание и диафрагмальная грыжа.
Возникает из-за разрыва слизистой, находящейся на границе пищевода и желудка. - Варикоз вен. Кровь поступает в орган при расширении и тромбозе сосудов — воротной и полой вены. Под действием давления сосуды могут травмироваться и лопаться.
Другие виды патологий
- Аутоиммунные нарушения. Одним из факторов, вызывающих кровоизлияние, является васкулит. Происходит поражение стенок сосудов, симптомы сочетаются с основной патологией. Подобные патологии практически не поддаются лечению.
- Атеросклероз. Болезнь сопровождается повышенным артериальным давлением.
 Постоянная нагрузка на стенки сосудов приводит к их разрыву. Перед желудочным кровотечением на фоне атеросклероза пациент жалуется на другие симптомы. Это может быть головная боль, шум в ушах или головокружение.
Постоянная нагрузка на стенки сосудов приводит к их разрыву. Перед желудочным кровотечением на фоне атеросклероза пациент жалуется на другие симптомы. Это может быть головная боль, шум в ушах или головокружение.
Нарушения в свёртываемости крови:
- гемофилия;
- лейкоз;
- авитаминоз.
Виды желудочно-кишечных кровотечений
Различают несколько видов кровопотерь из желудка.
- По причине:
- По продолжительности:
- По выраженности:
- явные;
- латентные (скрытые).
Признаки ЖКК
Неотложная помощь при желудочном кровотечении должна быть оказана сразу после распознавания первых симптомов. Помимо специфических признаков, которые проявляются у разных болезней, существуют общие проявления.
У пациента проявляется:
Начинается густая рвота кофейного оттенка.
- слабость, кожные покровы бледнеют;
- по телу идёт озноб, выступает холодный пот;
- частота пульса и показания артериального давления снижаются;
- больной становится заторможенным, может потерять сознание;
- при язвенных нарушениях начинается густая рвота кофейного оттенка;
- цвет стула становится интенсивно тёмным, появляется кровь в кале.

С нарастанием интенсивности кровоизлияния симптомы становятся выраженными, поэтому первую помощь при желудочном кровотечении необходимо оказывать быстро. Гибель пациента может наступить за несколько минут. Для спасения больного требуется своевременная диагностика и лечение кровотечения.
Первая помощь при желудочно-кишечном кровотечении
В домашних условиях при подозрении на кровоизлияние в пищеварительном тракте применяют алгоритм действий, который может предотвратить обильную потерю крови.
- Больному показан постельный режим, передвигаться категорически нельзя. Правильное положение — на спине с приподнятыми ногами. Любые манипуляции осуществляются на носилках. Физическая нагрузка влияет на поражённые сосуды и усиливает выброс крови.
Больному показан постельный режим. - Следующей неотложной помощью при желудочно-кишечном кровотечении является исключение пищи и питья. Продукты и жидкость могут спровоцировать рвоту, усилить деятельность пищеварительного тракта, который должен быть в состоянии покоя.

- В область живота и кишечника кладут пакет со льдом. Его периодически снимают через каждые 15 минут, чтобы не навредить поверхностным покровам. Благодаря холоду сосуды сужаются, что снижает силу кровоизлияния. Не допускается проглатывать лёд.
В область живота и кишечника кладут пакет со льдом.
- Больному показан постельный режим, передвигаться категорически нельзя. Правильное положение — на спине с приподнятыми ногами. Любые манипуляции осуществляются на носилках. Физическая нагрузка влияет на поражённые сосуды и усиливает выброс крови.
Во время оказания первой помощи при желудочном и кишечном кровотечении сразу вызывают медработников. Госпитализация больного необходима для сохранения его жизни.
Лечение
Применяют несколько способов терапии, выбор зависит от характерных симптомов, осложнений.
Медикаментозное
Кровь пытаются остановить с помощью медикаментов. В большинстве случаев применяют внутривенное введение аминокапроновой кислоты. Обязательно включают витамины, хлористый кальций. Чтобы восполнить потерю элементов крови, вливают плазму.
В большинстве случаев применяют внутривенное введение аминокапроновой кислоты.
Снизить вред соляной кислоты на слизистую желудка помогают Омез и Омепразол. Также используют препараты, повышающие функциональность и количество тромбоцитов.
Также используют препараты, повышающие функциональность и количество тромбоцитов.
Инструментальное
Терапия предполагает введение эндоскопа внутрь. В некоторых случаях при прободении слизистой желудка ставят клипсы.
Лечение кровотечений в желудке подразумевает эмболизацию артерий, когда искусственно закупоривают сосуды. При термическом способе кровоточащие участки ткани высушивают с помощью электрического тока.
При легировании язву и поражённый сосуд зашивают, контроль осуществляется через эндоскоп.
Хирургическое
Проведение желудочной операции.
В ходе операции делают разрез, через который проводят резекцию органа. Изъязвлённое место иссекают и проводят пластику.
Профилактика
К профилактике кровотечений ЖКТ относят своевременную диагностику и лечение при патологиях пищеварительной системы. При обнаружении язвы или другой болезни проходят полный курс лечения. Это предотвращает осложнения. Больной должен следить за образом жизни — придерживаться диеты, исключить алкоголь и снизить количество потребляемого никотина.
Прогноз желудочного кровотечения зависит от тяжести патологии и скорости лечения. Хронические слабоинтенсивные кровоизлияния имеют благоприятный исход. А в случае с профузным выбросом крови в полость желудка следует ждать исхода оперативного вмешательства. Острые массивные кровопотери обладают высокой летальностью.
Оказание доврачебной помощи при желудочно-кишечном кровотечении Ссылка на основную публикацию
Неотложная помощь при желудочном кровотечении
Желудочное кровотечение представлено выделением кровянистых образований в кишечную или желудочную полость, которые впоследствии выводятся со рвотными или каловыми массами.
Неотложная помощь при желудочном кровотечении оказывается незамедлительно. При этом следует помнить, что данное заболевание не является самостоятельным, а выступает осложнением множества патологических состояний.
При ЖКК в срочном порядке должна быть найдена его причина, которая подлежит незамедлительному устранению.
Даже незначительное внутреннее выделение крови в желудке может сигнализировать о развитии злокачественных опухолей, язвенного процесса.
Что указывает на описываемое состояние
Признаки ЖКК принято разделять на 4 группы. Кровоточивость в желудке может проявиться на фоне многих болезней, воспалительных процессов. Наибольшую категорию составляют патологические изменения в органах пищеварительной системы:
- Язвенная болезнь 12-перстной кишки, непосредственно желудка.
- Дивертикулит.
- Злокачественные опухоли в желудочной полости, образования доброкачественного типа, малигнизирующиеся при отсутствии правильного лечения.
- Эзофагит (его хроническая форма).
- Эрозивный гастрит.
- Осложнения, вызванные длительным приемом нестероидных и стероидных лекарственных средств.
- Стрессовые ситуации, в результате которых придется оказывать неотложную помощь при желудочно-кишечном кровотечении из-за нарушения работы ЖКТ.
- Осложнения после хирургического вмешательства на желудке, 12-перстной кишки.

- Диафрагмальная грыжа.
Большую группу заболеваний, приводящих к кровотечениям, составляют патологические состояния печени. А именно хронический гепатит с трансформацией в фиброз, цирроз печени, тромбоз печеночных сосудов. В этом случае возникает портальная гипертензия, перераспределение крови. Возникает варикозное расширение вен пищевода, свода желудка, что и провоцирует кровоизлияние.
Кровотечение возможно при системных васкулитах, нарушения свертываемости, гемофилии, лейкозах, апластической анемии.
Первая помощь при желудочно-кишечных кровотечениях может понадобиться и при совокупности нескольких перечисленных выше причинных факторов.
Как распознать кровопотерю
Чтобы остановить кишечное кровотечение, нужно его правильно и вовремя распознавать. В большинстве случаев люди осведомлены о своих хронических болезнях, которые потенциально могут осложниться кровотечением. Нельзя забывать и о первичных признаках кровопотери.
У человека появляется липкий и холодный пот. Чувствуется общее недомогание с хронической слабостью без каких-либо на то причин. Проявляются частые головокружения, обмороки, излишняя раздражительность, эмоциональное перевозбуждение, спутанность сознания в тяжелых случаях.
Чувствуется общее недомогание с хронической слабостью без каких-либо на то причин. Проявляются частые головокружения, обмороки, излишняя раздражительность, эмоциональное перевозбуждение, спутанность сознания в тяжелых случаях.
Проводя первую помощь при кишечном кровотечении, следует обращать внимание на обозначенные симптомы. К ним может присоединиться синюшность пальцев, носогубной области, непрекращающаяся жажда, сухость во рту, т.к. вместе с кровяными массами из организма выводится необходимая жидкость.
Может наблюдаться снижение АД, пульс становится учащенным или ослабленным.
Основные признаки катастрофы в верхних отделах ЖКТ, при которых может понадобиться доврачебная помощь, заключаются в следующем:
- Внутреннее кровотечение сопровождается рвотой с выделением темно-бордовых масс с примесью сгустков крови, которые напоминают кофейную гущу. Они приобретают данный оттенок в результате контакта с желудочным соком.
- Такая симптоматика указывает на кровопотерю сильной или средней тяжести, при которой в поврежденной полости скапливается 100 мл крови и более.

- Наличие рвотных масс с алым окрасом указывает на профузное кровоизлияние.
- Рвотный рефлекс повторяется через каждый час, можно предположить, что потеря крови не прекращается.
Явный признак, указывающий на то, что должны использоваться средства, останавливающие кровь, — это изменение консистенции и цвета кала.
В частности, у пострадавшего появляется мелена (дегтеобразный, черный, иногда блестящий стул). Наличие мелены каждый день – тревожный знак, указывающий на регулярную кровопотерю из кишечника.
При отсутствии квалифицированной помощи она может приобрести хроническую форму, опасную для жизни.
Как помочь человеку
Первая помощь при желудочном кровотечении предполагает четкий алгоритм действий. Прежде всего, вызывается бригада медиков, своевременное прибытие которых может стать спасением жизни больного. Но еще до прибытия специалистов следует предпринять следующие меры в домашних условиях:
- Первостепенная помощь заключается в том, что потерпевший располагается на твердой поверхности в горизонтальном положении, обеспечивается состояние полнейшего покоя.

- Когда проявляется кровавая рвота, необходимо регулярно контролировать положение головы у больного. В бессознательном состоянии он может захлебнуться.
- При желудочно-кишечных кровотечениях неотложная помощь предполагает прикладывание холода к проблемному участку тела. Можно использовать любые подручные средства: пакет с колотым льдом, грелку с холодной водой и пр.
- Нельзя во время кровоизлияния в ЖКТ до прибытия медиков поить пострадавшего, что только усложнит его состояние.
- Обязательным условием является контроль артериального давления, рекомендуется во время оказания первой помощи при желудочном кровотечении фиксировать его изменения для предоставления данной информации докторам.
В ряде случаев положительный исход зависит от того, своевременно и правильно ли остановлено кровотечение при язве желудка, 12-перстной кишки, иных патологических процессах. Человек, помогающий больному, должен предоставить бригаде медиков имеющуюся медицинскую документацию, описать его основную симптоматику. Если были использованы средства, останавливающие кровь, указать их перечень.
Если были использованы средства, останавливающие кровь, указать их перечень.
Все последующие действия осуществляются строго в стационарных условиях, когда состояние больного находится под строгим контролем специалистов.
Реабилитационные меры
Восстановительный период после ЖКК в большинстве случаев осуществляется по стандартному плану. В первые сутки после стабилизации состояния пострадавшего разрешены незначительные движения конечностями.
Через несколько дней после купирования выделения кровяных масс разрешается выполнение дыхательной гимнастики, неспешный подъем со спального места.
Если проведено хирургическое вмешательство, швы снимаются через 10-14 дней, все зависит от особенностей.
После кровотечения важен постельный режим и диета
На протяжении нескольких месяцев после проявления желудочно-кишечного кровотечения запрещены малейшие физические нагрузки, строго показано соблюдение соответствующей диеты.
Первая помощь при кишечном кровотечении очень важна, от ее правильного и последовательного выполнения зависит здоровье больного. Таким способом предотвращается развитие хронических заболеваний, которые ухудшают качество жизни человека.
Таким способом предотвращается развитие хронических заболеваний, которые ухудшают качество жизни человека.
Необходимо знать, как правильно остановить кровотечение, какие использовать средства, останавливающие кровь, правильно определить причины патологии и указать на них прибывшей бригаде медиков.
Правила неотложной помощи при желудочном кровотечении Ссылка на основную публикацию
Первая помощь при желудочном кровотечении — неотложные меры и алгоритм действий
Содержание
Рассказать ВКонтакте Поделиться в Одноклассниках Поделиться в Facebook
Развитие кровотечения из желудочно-кишечного тракта (ЖКТ) – это грозный симптом, требующий экстренной диагностики и лечебных мероприятий. Источником истечения крови в 50% является желудок. Большие кровопотери опасны для жизни человека геморрагическим шоком, острой анемией, почечной и полиорганной недостаточностью.
Как определить желудочное кровотечение
Боль не всегда сопровождает желудочное кровотечение (ЖК). Чаще она появляется из-за основного заболевания, вызвавшего истечение крови. Основные симптомы:
Чаще она появляется из-за основного заболевания, вызвавшего истечение крови. Основные симптомы:
- тошнота, рвота с кровяными сгустками цвета кофейной гущи;
- снижение артериального давления;
- бледность кожи конечностей, губ;
- кал с примесями крови дегтеобразной консистенции и черного цвета;
- общая слабость от легкого недомогания до головокружения, обморока и даже комы;
- резкие скачки пульса;
- холодный пот;
- шум в ушах;
- потемнение в глазах.
Меры первой помощи
Симптомы желудочного кровотечения нарастают очень быстро, поэтому нужно срочно вызывать скорую. До ее приезда больному должен быть обеспечен полный покой. На эпигастральную область накладывают холод, исключают любую пищу. Что нельзя делать в такой ситуации:
- ставить клизму;
- при обмороке приводить в чувство при помощи нашатыря;
- давать пищу и воду;
- промывать желудок;
- заставлять человека двигаться.

Доврачебная помощь при желудочном кровотечении
При появлении признаков грозного состояния нужно срочно вызвать скорую. Особенно это касается случаев, когда происходит рвота алой кровью – это указывает на быструю кровопотерю. Неотложная помощь при желудочном кровотечении до приезда врачей:
- Уложить пострадавшего на спину, обеспечить ногам приподнятое положение при помощи подушки.
- Не давать никаких напитков и пищи, поскольку это стимулирует активность ЖКТ и увеличивает кровопотери.
- На область предполагаемого кровотечения поместить сухой лед или другой холодный предмет, чтобы сузить сосуды.
- Прикладывать холод по 15–20 мин. с перерывами по 2–3 мин. для исключения обморожения.
- Если человек находится без сознания, следить за пульсом и дыханием. Также смотреть, чтобы при рвоте массы не попали в дыхательные пути.
- Медикаментозные препараты давать нежелательно. Только в остром состоянии допускается дать человеку 30–50 мл Аминокапроновой кислоты, 1-2 ч.
 л. хлористого кальция либо 2-3 измельченные таблетки Дицинона. Выбрать нужно только один препарат.
л. хлористого кальция либо 2-3 измельченные таблетки Дицинона. Выбрать нужно только один препарат.
Остановка кровотечения в больнице
- Врачи на носилках транспортируют пациента до машины скорой.
- В стационаре проводят диагностику, осуществляют катетеризацию подключичной и периферической вен, мочевого пузыря.
- Далее промывают желудок для удаления скопившейся крови. Этапы остановки кровопотери:
- Введение кровоостанавливающих препаратов.
Цель – остановить истечение крови.
- Внутривенное вливание препаратов, восполняющих недостаток жидкости и нормализующих кровоток. Цель – восстановление объема циркулирующей крови и межклеточной жидкости.
- Операция.
Показана при кровотечениях 2-й степени тяжести, если его не удалось остановить консервативным путем, и во всех случаях кровопотери 3-ей степени тяжести.
Кровоостанавливающие препараты
Основным этапом лечения ЖК является назначение кровеостанавливающих препаратов. Их введение осуществляется по следующим схемам:
Их введение осуществляется по следующим схемам:
| Наименование препарата | Способ введения | Дозировка |
| Аминокапроновая кислота | Внутривенно | 1-5% раствор, 100 мг на 1 кг массы тела каждые 4 ч, но не более 15 г в сутки. |
| Дицинон | Внутривенно или внутримышечно | 2 мл 3 раза за сутки. |
| Викасол | Внутримышечно | 1 мл 2 раза в сутки. |
| Свежезамороженная плазма | Внутривенно капельно | 200-1200 мл |
| Ингибиторы протонной помпы (Омепразол) | Внутривенно болюсно | 8 мг в час на протяжении 3 суток. |
Инструментальные методы остановки кровотечения из желудочно-кишечного тракта
Показание к хирургическому лечению ЖК – кровотечение 3-ей степени тяжести. Операцию проводят и при профузном или рецидивирующем истечении крови. В таком случае только хирургическое вмешательство поможет остановить кровотечение.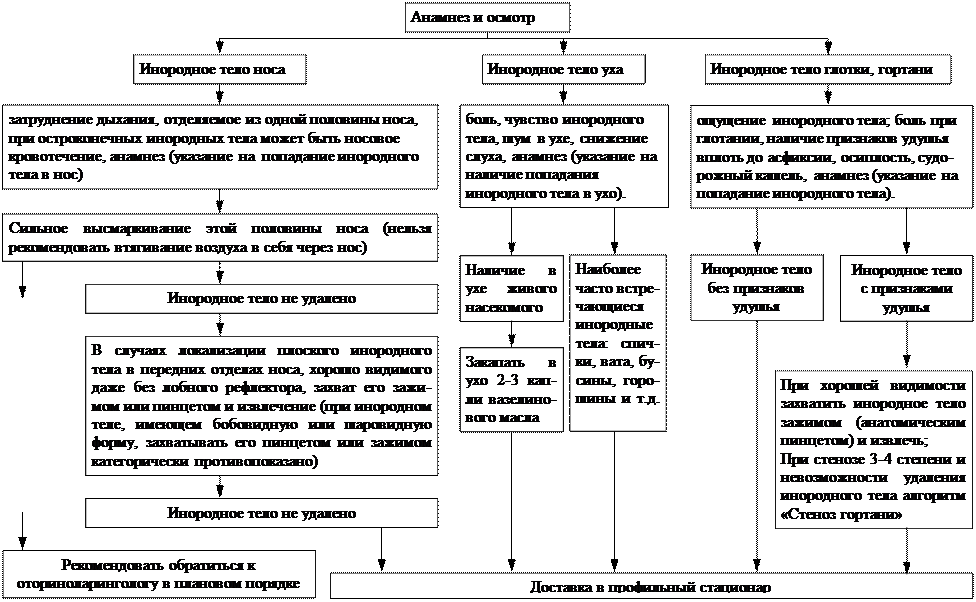 Варианты эндоскопических операций:
Варианты эндоскопических операций:
| Метод остановки истечения крови из ЖКТ | Описание |
| Стволовая ваготомия с частичной резекцией желудка | Это операция по полному иссечению ствола блуждающего нерва над областью диафрагмы вплоть до его разветвления. Все органы брюшины иннервируются, устраняется воспаление. |
| Термический метод | Высушивание тканей при помощи электрического тока, за счет чего кровоточащие сосуды тромбируются. |
| Тампонада зондом Блейкмора | Зонд Блейкмора – это одноразовое резиновое устройство, которое вводят в желудок до третьей метки. Далее раздувают его нижний балон, затем – верхний. Так вены кардиального отдела желудка и нижней трети пищевода прижимаются, а кровь останавливается. |
| Ушивание слизистых оболочек | Если предыдущие методы не помогли, то врач ушивает место разрыва слизистых оболочек. |
| Гастротомия с параллельным иссечением язвы | Это операция вскрытия просвета желудка с целью обнаружения источника кровотечения и его ушивания.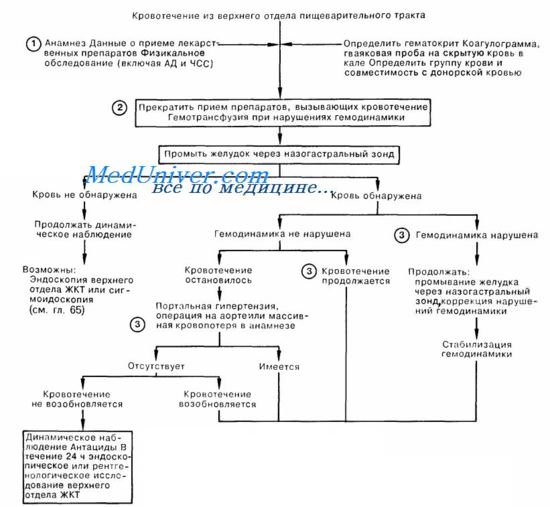 |
Видео
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Неотложная помощь при желудочном кровотечении: алгоритм действий доврачебного оказания помощи при ЖКК
Желудочно-кишечные кровотечения (ЖКК) – это острые осложнения целого ряда заболеваний, синдромов, патологий, представляющие собой попадание крови в просвет ЖКТ. Практические всегда, они требуют проведения первичной неотложной помощи, а также как можно более оперативной транспортировки больного в стационар, специализирующийся на терапии и хирургии органов желудочно-кишечного тракта.
Каковы типичные причины ЖКК? Как вовремя выявить желудочно-кишечное кровотечение? Какие мероприятия включает в себя первая помощь при желудочно кишечном кровотечении в отношении пострадавшего? Об этом и многом другом вы прочитаете в нашей статье.
Возможные причины кровотечения
ЖКК часто путают с классическим полостным кровотечением из-за того, что источником патологии являются органы желудочно-кишечного тракта.
Однако в этом случае, кровь попадает в брюшную полость, подавляющее большинство ситуаций связано с разрывом кишечника, травмами живота и проникающими ранениями в указанную локализацию, тогда как желудочное кровотечение преимущественно вызвано осложнениями заболеваний.
Как показывает современная медицинская статистика, желудочно-кишечные кровотечения могут вызываться более чем 2-мя сотнями патологий.
Наиболее известные причины желудочно-кишечных кровотечений:
- Гастриты эрозивного либо геморрагического типа;
- Дуодениты, в том числе язвенной формы;
- Варикозные расширения вен желудка и пищевода на фоне системной гипертензии портального типа;
- Эзофагиты;
- Синдром Мэллори-Вейса;
- Опухоли желудка, кишечника и пищевода, преимущественно злокачественного вида;
- Геморрои в запущенной стадии;
- Колиты инфекционного типа;
- Аортокишечные свищи;
- Гельминтозы;
- Инородные предметы в ЖКТ;
- Широкий спектр общих проблем с тонкой и толстой кишкой, от ангиодисплазии и полипов до туберкулёза и хронических воспалительных процессов;
- Редкие патологии – опухоли ДПК-структуры, множественные телеангиэктазии и мальформации сосудов, ДВС-синдром лекарственно-токсической природы, эзофагеальный тип язвы ротовой полости, Миккелеевы дивертикулы, болезнь Крона;
- Прочие заболевания, патологии, синдромы, косвенно влияющие на работу ЖКТ.

Как определить ЖКК?
Поскольку ЖКК не является отдельной болезнью, а выступает следствием ряда других патологий, проявления его неспецифичны и варьируются в весьма широких пределах.
Потенциальные симптомы ЖКК:
- Появление тошноты и рвоты с кровяными сгустками, цвета кофейной гущи;
- Общую слабость организма, от легкого недомогания до головокружений, обморока и даже комы;
- Резкие скачки пульса, чаще всего от слабого до учащенного;
- Общую интоксикацию, включающую в себя холодный пот, бледность кожных покровов, губ, конечностей;
- Снижение артериального давления, прогрессирующее в прямой зависимости от текущей кровопотери;
- Ненормальный стул с примесями крови, чаще всего дегтеобразной консистенции.
Помимо указанных проявлений, пациент также страдает от симптомов основного заболевания, вызвавшего желудочно-кишечное кровотечение.
Первая помощь при желудочном кровотечении
- Проявление признаков желудочного кровотечения является основанием для вызова скорой и оказания первой помощи – пациент должен быть доставлен в стационар или отделение, специализирующееся на заболеваниях и острых состояниях при патологиях желудочно-кишечного тракта.

- До приезда бригады медиков необходимо оказать человеку первую посильную помощь.
- Первая неотложная помощь при желудочном кровотечении имеет свой алгоритм действий:
- Обеспечьте больному полный покой, уложив его в горизонтальное положение не спину и слегка приподняв ноги – под них можно подложить валик;
- До любых диагностических мероприятий не давайте человеку еду и питье – стимуляция работы ЖКТ в данной ситуации может привести к ухудшению состояния и появлению дополнительных осложнений;
- После выявления предполагаемой локализации ЖКК, приложите туда лед либо холодный предмет для сужения сосудов и недопущения слишком быстрого развития воспалительно-отечного процесса. Процедура занимает 20 минут с 3-х минутными перерывами, при необходимости (до приезда скорой помощи) её можно повторить, спустя 30-40 минут после первого мероприятия;
- Если человек находится в сознании, то предложите ему употребить несколько таблеток Дицинона.
 Промывка желудка или клизма вне стационара в случае ЖКК строго запрещена;
Промывка желудка или клизма вне стационара в случае ЖКК строго запрещена; - При обмороке у больного, попробуйте привести его в чувство, дав понюхать нашатырный спирт. Если человек не реагирует – скорее всего, он находится в коматозном состоянии и требует постоянного мониторинга жизненных показателей пульса и дыхания. В случае отсутствия последних – переходите к непрямому массажу сердца и искусственному дыханию, поддерживая жизнеспособность больного до приезда бригады медиков;
- После прибытия скорой помощи помогите уложить больного на носилки, зафиксировав положение тела лицом вверх, после чего тот будет доставлен в больницу.
Желудочное и кишечное кровотечение — первая помощь
Приветствуем на канале НетГастриту.
Ставим лайки и подписываемся на канал. Новые материалы публикуются ежедневно!
Если хотите поддержать проект, в конце страницы Вы найдете необходимую форму. Спасибо за внимание.
Когда возникает желудочное кровотечение, признаки его распознать довольно легко. Главное в этой ситуации – адекватно принимать решения и грамотно оказать первую помощь, поскольку при обильной кровопотере дорога каждая минута.
Главное в этой ситуации – адекватно принимать решения и грамотно оказать первую помощь, поскольку при обильной кровопотере дорога каждая минута.
В этом случае не стоит сложа руки дожидаться приезда медиков: необходимо попытаться остановить или хотя бы уменьшить интенсивность кровопотери. Даже если кровотечение в желудке не сильное, нужно также предоставить человеку минимальную помощь и обратиться к врачу.
Первая помощь при желудочном кровотечении
Если есть подозрение на кровоизлияние в желудок у взрослых, в первую очередь нужно обеспечить покой. Оптимальное положение – лежа на спине, на твердой поверхности. Если человек теряет сознание, нужно следить за тем, чтобы во время рвоты массы не попали в органы дыхания.
При рвоте алой кровью нужно немедленно звонить в скорую. Рвота гущей указывает на более медленной потере крови. Но попытаться остановить кровотечение необходимо в обоих случаях. Для этого на область живота положить холод. Контакт со льдом – не дольше 20 минут, затем нужно сделать перерыв, чтобы не вызвать обморожение.
Контакт со льдом – не дольше 20 минут, затем нужно сделать перерыв, чтобы не вызвать обморожение.
Ни в коем случае нельзя давать пищу и воду. Если пациент в сознании и очень просит пить, стоит дать ему пососать лед: холод вызовет спазм сосудов и уменьшит кровопотерю, при этом не будет большого количества воды в желудке.
Как остановить кровотечение в домашних условиях? При остром состоянии можно только замедлить скорость кровопотери и помочь человеку продержаться до приезда медиков. Следует помнить, что доврачебная помощь может как спасти человека, так и навредить.
Нельзя заставлять человека двигаться. Транспортировать можно только на носилках, опустив голову ниже ног. В таком положении можно уложить пациента до приезда скорой, подложив под ноги подушку или свернутое полотенце. приток крови к голове поможет избежать потери сознания.Медицинские препараты принимать не желательно. Только в остром состоянии можно дать 30-50 мл аминокапроновой кислоты, 2-3 измельченный таблетки Дицинона или пару ложек хлористого кальция. Применять желательно что-то одно, поскольку все три препарата повышают свертываемость крови, и передозировка приведет к образованию тромбов. Нужно записать название, дозировку и примерное время приема, чтобы передать эти данные медикам.
Применять желательно что-то одно, поскольку все три препарата повышают свертываемость крови, и передозировка приведет к образованию тромбов. Нужно записать название, дозировку и примерное время приема, чтобы передать эти данные медикам.
Диагностика
При легкой и иногда при средней степени кровотечения пациент проходит лечение амбулаторно. В остром состоянии показана госпитализация. Только в условиях стационара медики смогут оказать быструю и квалифицированную помощь, которая поможет спасти человеку жизнь.
Амбулаторным лечением занимается гатсроэнтеролог. Острое состояние купирует хирург. Если кровотечение и боль локализованы в области прямой кишки, нужна консультация проктолога. В зависимости от результатов предварительного обследования может потребоваться консультация гематолога или онколога.
Выяснить, почему идет кровь из слизистой желудка и кишечника, а также оценить состояние пациента помогут:
- ФГДС. Этот метод позволяет врачу увидеть степень поражения.
 Также во время процедуры можно ввести адреналин для быстрого предотвращения кровопотери.
Также во время процедуры можно ввести адреналин для быстрого предотвращения кровопотери. - Анализ кала на скрытую кровь применяется при внутреннем кишечном кровотечении. Он позволяет определить наличие примесей крови даже в том случае, если объем суточной потери составляет 15 мл.
- Общий анализ крови. Его расшифровка поможет выявить наличие воспаления, оценить свертываемость и выявить анемию.
- При необходимости проводится анализ рвотных масс.
- Рентген и КТ желудка или кишечника.
Лечение желудочного и кишечного кровотечения
Чем лечить пациента – выбирает врач после тщательного обследования.
В условиях стационара обычно назначают:
- Средства для повышения свертываемости.
- Препараты для восполнения объема крови.
- Ингибиторы протонной помпы.
- Эндоскопические операции (прижигание, сшивание, лигирование сосуда).
- Хирургическая перевязка сосудов, резекция поврежденной части желудка или кишечника.

Последствия и осложнения
Чем больше объем кровопотери, тем опаснее последствия. Острое кровотечение может привести к геморрагическому шоку и быстрой смерти. Потеря небольших объемов приводит к развитию стойкой анемии.
Если вовремя не выявить причину, по которой возникло внутрикишечное кровоизлияние, можно запустить болезнь до той стадии, когда врачи будут бессильны.Поэтому первое, что нужно делать при кровотечениях ЖКТ – обращаться к врачу.
Внутренние кровотечения опасны тем, что сложно оценить масштаб потери крови и вероятность определенных осложнений.
Видео — Аптечка. Внутреннее кровотечение
_____________________________________________________________________________________
Проект НетГастриту создавался с целью предоставления людям точной и актуальной информации медицинской тематики. Статьи пишутся профессионалами и, к сожалению, затраты на развитие тормозят развитие проекта.
Если Вы хотите нас поддержать воспользуйтесь формой ниже.
Сделаем мир лучше вместе. Спасибо за внимание.
_____________________________________________________________________________________
алгоритм действий доврачебного оказания помощи при ЖКК
Желудочно-кишечные кровотечения (ЖКК) – это острые осложнения целого ряда заболеваний, синдромов, патологий, представляющие собой попадание крови в просвет ЖКТ. Практические всегда, они требуют проведения первичной неотложной помощи, а также как можно более оперативной транспортировки больного в стационар, специализирующийся на терапии и хирургии органов желудочно-кишечного тракта.
Каковы типичные причины ЖКК? Как вовремя выявить желудочно-кишечное кровотечение? Какие мероприятия включает в себя первая помощь при желудочно кишечном кровотечении в отношении пострадавшего? Об этом и многом другом вы прочитаете в нашей статье.
Возможные причины кровотечения
ЖКК часто путают с классическим полостным кровотечением из-за того, что источником патологии являются органы желудочно-кишечного тракта. Однако в этом случае, кровь попадает в брюшную полость, подавляющее большинство ситуаций связано с разрывом кишечника, травмами живота и проникающими ранениями в указанную локализацию, тогда как желудочное кровотечение преимущественно вызвано осложнениями заболеваний.
Однако в этом случае, кровь попадает в брюшную полость, подавляющее большинство ситуаций связано с разрывом кишечника, травмами живота и проникающими ранениями в указанную локализацию, тогда как желудочное кровотечение преимущественно вызвано осложнениями заболеваний.
Наиболее известные причины желудочно-кишечных кровотечений:
- Гастриты эрозивного либо геморрагического типа;
- Дуодениты, в том числе язвенной формы;
- Варикозные расширения вен желудка и пищевода на фоне системной гипертензии портального типа;
- Эзофагиты;
- Синдром Мэллори-Вейса;
- Опухоли желудка, кишечника и пищевода, преимущественно злокачественного вида;
- Геморрои в запущенной стадии;
- Колиты инфекционного типа;
- Аортокишечные свищи;
- Гельминтозы;
- Инородные предметы в ЖКТ;
- Широкий спектр общих проблем с тонкой и толстой кишкой, от ангиодисплазии и полипов до туберкулёза и хронических воспалительных процессов;
- Редкие патологии – опухоли ДПК-структуры, множественные телеангиэктазии и мальформации сосудов, ДВС-синдром лекарственно-токсической природы, эзофагеальный тип язвы ротовой полости, Миккелеевы дивертикулы, болезнь Крона;
- Прочие заболевания, патологии, синдромы, косвенно влияющие на работу ЖКТ.

Как определить ЖКК?
Поскольку ЖКК не является отдельной болезнью, а выступает следствием ряда других патологий, проявления его неспецифичны и варьируются в весьма широких пределах.
Потенциальные симптомы ЖКК:
- Появление тошноты и рвоты с кровяными сгустками, цвета кофейной гущи;
- Общую слабость организма, от легкого недомогания до головокружений, обморока и даже комы;
- Резкие скачки пульса, чаще всего от слабого до учащенного;
- Общую интоксикацию, включающую в себя холодный пот, бледность кожных покровов, губ, конечностей;
- Снижение артериального давления, прогрессирующее в прямой зависимости от текущей кровопотери;
- Ненормальный стул с примесями крови, чаще всего дегтеобразной консистенции.
Помимо указанных проявлений, пациент также страдает от симптомов основного заболевания, вызвавшего желудочно-кишечное кровотечение.
Первая помощь при желудочном кровотечении
Проявление признаков желудочного кровотечения является основанием для вызова скорой и оказания первой помощи – пациент должен быть доставлен в стационар или отделение, специализирующееся на заболеваниях и острых состояниях при патологиях желудочно-кишечного тракта.
До приезда бригады медиков необходимо оказать человеку первую посильную помощь.
Первая неотложная помощь при желудочном кровотечении имеет свой алгоритм действий:
- Обеспечьте больному полный покой, уложив его в горизонтальное положение не спину и слегка приподняв ноги – под них можно подложить валик;
- До любых диагностических мероприятий не давайте человеку еду и питье – стимуляция работы ЖКТ в данной ситуации может привести к ухудшению состояния и появлению дополнительных осложнений;
- После выявления предполагаемой локализации ЖКК, приложите туда лед либо холодный предмет для сужения сосудов и недопущения слишком быстрого развития воспалительно-отечного процесса. Процедура занимает 20 минут с 3-х минутными перерывами, при необходимости (до приезда скорой помощи) её можно повторить, спустя 30-40 минут после первого мероприятия;
- Если человек находится в сознании, то предложите ему употребить несколько таблеток Дицинона.
 Промывка желудка или клизма вне стационара в случае ЖКК строго запрещена;
Промывка желудка или клизма вне стационара в случае ЖКК строго запрещена; - При обмороке у больного, попробуйте привести его в чувство, дав понюхать нашатырный спирт. Если человек не реагирует – скорее всего, он находится в коматозном состоянии и требует постоянного мониторинга жизненных показателей пульса и дыхания. В случае отсутствия последних – переходите к непрямому массажу сердца и искусственному дыханию, поддерживая жизнеспособность больного до приезда бригады медиков;
- После прибытия скорой помощи помогите уложить больного на носилки, зафиксировав положение тела лицом вверх, после чего тот будет доставлен в больницу.
4 825 0
Аппендицит Первые признаки аппендицита у мужчин и неотложная помощь4 434 0
Симптомы Боль в животе — как определить болезнь1 133 0
Особенности оказания помощи детям
Основой особенностью ЖКК у детей и подростков, является специфическая этиология кровотечения ЖКТ, которое обычно вызывается патологиями в развитии органов – язвенные процессы диагностируются лишь у каждого десятого ребенка. Также, частая причина желудочного кровотечения в возрасте от 3 до 10 лет – это клиническое осложнение портальной гипертензии.
Также, частая причина желудочного кровотечения в возрасте от 3 до 10 лет – это клиническое осложнение портальной гипертензии.
Больному ребенку с подозрением на ЖКК необходимо срочно вызвать бригаду медиков, сообщив по телефону о возможном наличии желудочно-кишечного кровотечения.
Основа неотложной помощи при желудочно-кишечном кровотечении у детей до приезда врачебных специалистов – лед и покой, мониторинг жизненных показателей и запрет на употребление воды с пищей. В экстренных случаях и ярко выраженной симптоматике ЖКК необходимо ввести ребенку глюконат кальция (10-ти процентный раствор) и 2 кубика Викасола внутривенно. В качестве дополнения – 2 таблетки Дицинона в сухом виде без употребления воды, а также сделать внутривенную капельницу на основе аминокапроновой кислоты (или аналогичного системного гемостатика, если есть такая возможность) в охлажденном виде.
Лечение ЖКК в условиях стационара
Больной на машине скорой помощи поступает в стационар или отделение, специализирующееся на заболеваниях и острых состояниях при патологиях желудочно-кишечного тракта, после чего ему назначается немедленная диагностика, включающая себя помимо дифференциального диагноза, сбора анамнеза и клинического осмотра, также сдачу анализов (кровь, кал), ректальный осмотр, эндоскопическое, рентгенологическое обследование, спиральную контрастную КТ и прочие мероприятии по необходимости.
На основании данных, полученных в результате диагностики, ставится диагноз и прописывается терапевтическая схема с учетом локализации, стадии и тяжести течения ЖКК, индивидуальных особенностей организма пациента.
При остром желудочном кровотечении больной сразу помещается в реанимационный блок, где ему проводится катеризация периферической, подключичной вены и мочевого пузыря с соответствующими целями нормализации циркуляции крови, мониторинга венозного давления и контроля процесса диуреза. Далее, следует параллельное зондирование и промывание желудка для удаления скопившейся крови и продуктов распада, аналогичная процедура осуществляется и для кишечника.
В случае легкой или средней стадии ЖКК рационально использовать консервативную терапию.
Методы консервативного лечения:
- Кровоостанавливающий гемостаз, используя внутривенное введение Октреотида, Тромбина или Этамзилата. Дополнительно назначается капельница с аминокапроновой кислотой;
- Классическая инфузионная терапия, направленная на восполнение нормального объема циркулирующей крови – применяются реологические смеси (Гемодез, Альбумин), плазмозамещающие растворы либо же прямая донорская кровь в зависимости от тяжести ЖКК;
- В качестве дополнения – коррекционная диета, а также приём витаминно-минеральных комплексов.

При 3 и 4 степени тяжести желудочно-кишечного кровотечения, осложнённого профузиями, прободениями язв и прочими патологиями, напрямую угрожающими жизни пациента, принимается решение о проведении аппаратных и хирургических мероприятий.
Виды аппаратных и хирургических мероприятий:
- Механическое и химическое воздействие эндоскопом на пораженный участок;
- Стволовая ваготомия с резекцией;
- Гастротомия с параллельным иссечением язвы;
- Тампонада зондом Блейкмора;
- Ушивание слизистых оболочек;
- Прочие хирургические действия по жизненным и объективным показателям.
Как оказать неотложную помощь при желудочно-кишечном кровотечении
Желудочно-кишечное кровотечение несет прямую угрозу для жизни и здоровья
человека. Своевременно оказанная помощь способна спасти пострадавшему жизнь.
Именно поэтому важно иметь представление о том, как действовать при
возникновении подобной ситуации.
Кровотечение в ЖКТ формируется из-за повреждения сосудов, пронизывающих стенки органа. Различают следующие виды желудочных кровотечений:
- острые. В этом случае большое количество крови за короткий временной промежуток изливается в сам желудок;
- хронические. Обладают менее выраженной симптоматикой. При этом формируется кровопотеря малой силы. Она может продолжаться достаточно длительное время.
Независимо от формы любое кровотечение несет угрозу для жизни и здоровья пациента. Неотложная помощь при желудочном кровотечении может спасти человеку жизнь.
Фото: Air Images / Shutterstock.comКак понять, что у пострадавшего началось желудочно-кишечное кровотечение?
О кишечном кровотечении могут свидетельствовать следующие симптомы:
- рвота с примесями крови. Если кровь имеет алый цвет, это указывает на повреждение пищевода. Если же рвотные массы имеют вид кофейной гущи, это указывает на повреждение желудка;
- наличие
крови в кале.
 При кровотечении в кишечнике кровь в кале будет иметь алый
цвет. При повреждении стенок желудка каловые массы похожи на деготь;
При кровотечении в кишечнике кровь в кале будет иметь алый
цвет. При повреждении стенок желудка каловые массы похожи на деготь; - общее ухудшение состояния. Человек испытывает недомогание, кожные покровы бледнеют, пульс становиться слабым, артериальное давление падает. Чем сильнее кровопотеря, тем более выраженными будут симптомы.
Эти симптомы могут проявляться как поодиночке, так и все вместе. При их обнаружении нужно вызвать скорую. До приезда бригады врачей важно оказать больному первую помощь.
Фото: BonNontawat / Shutterstock.comПорядок оказания экстренной помощи при возникновении подобной ситуации
Чтобы облегчить состояние больного и минимизировать уровень кровопотери, рекомендуется:
- позвонить в скорую и вызвать помощь;
- уложить
человека на спину. Под ноги можно положить валик. Это поможет снизить
интенсивность кровопотери. Больной не должен вставать и совершать резких
движений.
 Подушку использовать запрещено, так как важно обеспечить приток
крови к голове;
Подушку использовать запрещено, так как важно обеспечить приток
крови к голове; - не давать пострадавшему есть и пить. Даже если человека мучает жажда, до приезда врачей не давайте ему никакой жидкости. Это может усилить кровотечение. При необходимости смочите губы пострадавшего чистой питьевой водой;
- успокойте человека. Паника может привести к тому, что больной будет постоянно менять положение тела. Поговорите с пострадавшим, объясните, что ему нужно делать до приезда скорой помощи;
- положите холод на область желудка. Снижение температуры поможет сузить сосуды. В результате интенсивность кровопотери будет уменьшена. В качестве компресса можно использовать полотенце, смоченное в холодной воде или лед, завернутый в тряпочку;
- не
давайте больному никакие лекарства. Не стоит давать человеку
противорвотные или иные препараты. Это может усугубить ситуацию. Вы можете
подготовить кровоостанавливающие средства и положить их рядом с человеком.
 Возможно, они понадобятся врачам скорой помощи;
Возможно, они понадобятся врачам скорой помощи; - старайтесь контролировать состояние пациента. Если человек теряет сознание, дайте ему понюхать нашатырный спирт. Также нужно контролировать пульс и дыхание. При кровотечении освободите пострадавшего от тугих ремней и прочих сдавливающих предметов.
Если вызвать скорую не удается, необходимо самостоятельно транспортировать человека до ближайшего медицинского учреждения.
Фото: Gervasio S. _ Eureka_89 / Shutterstock.comЧего нельзя делать при желудочно-кишечном кровотечении?
При кишечном кровотечении категорически запрещается:
- накладывать на место поражения теплые или горячие компрессы. Под воздействием тепла интенсивность кровотечения возрастет в несколько раз;
- накладывать давящую повязку. При внутреннем кровотечении такая повязка будет бесполезна. Более того, из-за незнания анатомии вы можете нарушить естественное кровообращение в тканях;
- давать
обезболивающие препараты.
 В результате человек не сможет дать адекватные
ответы на вопросы медиков. Он не сможет указать на источник боли, в
результате чего могут возникнуть проблемы с оказанием неотложной помощи;
В результате человек не сможет дать адекватные
ответы на вопросы медиков. Он не сможет указать на источник боли, в
результате чего могут возникнуть проблемы с оказанием неотложной помощи; - стимулировать рвоту или сделать клизму. Рвота при подобном кровотечении только усугубит ситуацию. То же самое касается и клизм при кишечном кровотечении.
После оказания помощи при желудочно-кишечном кровотечении, пострадавшего нужно показать доктору. Только врач может поставить диагноз и определить точную причину патологии.
Насколько полезен был этот пост?
Нажмите на звезду, чтобы оценить его!
Submit RatingСредний рейтинг / 5. Подсчет голосов:
Алгоритм диагностики и оказания скорой помощи при кровотечениях
1. Алгоритм диагностики и оказания скорой помощи при кровотечениях
Кровотечение-выхождениекрови из
кровеносного русла
Массивные кровотечения из ЖКТ
являются причиной развития
угрожающего жизни геморрагического
шока
Кровотечения из верхних отделов90%случаев,когда источник кровопотери
располагается в
пищеводе,желудке,двенадцатиперстной
кишке(проксимальные связки Трейтца)
Кровотечения из нижних отделов ЖКТисточник в тощей и
подвздошной(1%),толстой кишке(9%)
3.
 Этиология кровотечений Механическая
Этиология кровотечений Механическаятравма или ранения
Патологический
процесс с образованием
дефекта сосудистой стенки(маточные
кровотечения,кровотечение при
воспалении)
Нарушение
проницаемости сосудистой
стенки(авитаминоз,острое инфекционное
заболевание,анафилаксия,сепсис,интоксика
ция
4. Причины желудочно-кишечных кровотечений
Из верхних отделов жктИз нижних отделов жкт
Язва двенадцатиперстной
кишки или желудка
Дивертикулит или
Меккелевский дивертикулит
Опухоли и полипы толстой
кишки
Ангиодисплазия
Неспецифический язвенный
колит и болезнь крона
Геморрой
Инфекционные заболевания
Варикозное расширение вен
пищевода
Эрозивно-язвенные
поражения слизистой
оболочки(стрессовые,лекарст
венные…)
Синдром Мэллори-Вэйса
Опухоли пищевода,желудка и
двенадцатиперстной кишки.
5. Важнейшие причины пищеводно-желудочно-кишечных кровотечений у детей
Общесоматическиеили инфекционные
заболевания
Пограничные
заболевания
Хирургические
заболевания
Дизентерия
Мелена
новорожденных
Полипы толстой
кишки
Геморрагический
диатез
Язвенное поражение Кишечная
двенадцатиперстной инвагинация
кишки и желудка
Гастрит
Болезнь ШенлейнаГеноха
Портальная
гипертензия
Кишечные паразиты
Неспецифический
язвенный колит
Дивертикул Меккеля
Лимфогранулематоз
кишечника
Тифо-паратифозная
инфекция
Удвоение кишки
6.
 Основные причины кровотечений из ЖКт в зависимости от локализации патологического процесса Локализация патологического
Основные причины кровотечений из ЖКт в зависимости от локализации патологического процесса Локализация патологическогопроцесса
Причина кровотечения
Слизистая оболочка
желудочно-кишечного тракта
Геморрагическая болезнь
новорожденных,сепсис
Пищевод,желудок
Язвенное поражение желудка и
двенадцатиперстной
кишки,варикозное расширение
вен пищевода и желудка,грыжи
пищеводного отдела
диафрагмы,зияние
кардии,пилороспазм
Тонкая кишка
Инвагинация,дивертикул
Меккеля,удвоение
кишки,опухоли
Толстая кишка
Полипы,НЯК,инвагинация
Прямая кишка
Опухоли,варикозные узлы,пороки
развития сосудов,трещины,ранения
7. Мелена новорожденных
Мелена-это диапедезноекровотечение из капилляров
желудка или
кишечника,Встречается чаще
у детей на первой неделе
жизни.Из-за ограниченного
поступления витамина К с
молоком и недостаточное его
образование эндогенно в
связи с отсутствием в
кишечнике В.
 Соli в этот
Соli в этотпериод нарушается синтез
протромбина.
Внезапная рвота с кровью
Примесь крови в кале
малинового оттенка
Анемизация
8. Мелена новорожденного
9. Неотложная помощь при мелене
Переливаниекрови от 30 до 80-100мл в вену
или черепной синус-является абсолютным
жизненным показанием
В
качестве паллиатива применяют нормальную
человеческую(противокоревую) сыворотку
Хлористый
Витамин
кальций
К
Аскорбиновая
кислота
10. Язвенная болезнь желудка
Этиология:-Стрессовые ситуации
-Погрешности диеты
-Курение
-Алкоголь
-Длительное применение
лекарственных
препаратов(аспирин,НПВП,г
люкокортикостероиды и т.д
Триада симптомов ЯБ
Кровавая рвота по типу
«кофейной гущи»
Мелена
Сосудистый коллапс
А также:
Болевой и диспептический
синдром до кровотечения
Головокружение
Тошнота
Обмороки
Снижение АД
Тахикардия
Бледность кожных покровов
Холодный пот
Шум и звон в голове
12.
 Неотложная помощь при кровотечении из желудка Воздержание
Неотложная помощь при кровотечении из желудка Воздержаниеот приема пищи в течении 1-
2суток
Пузырь со льдом на область эпигастрия
Измельченная гемостатическая губка внутрь
по 1 стол.ложке каждые 1-2 часа
Переливание крови
Хлорид кальция или глюконат кальция 10%
раствор по 1-5мл в/в с аскорбиновой
кислотой 1-3мл 5% раствор
В/в 12,5% раствора дицинона 2мл
При критической гиповолемии 2мл 0,2%
раствора норадреналина в 800мл 5%
глюкозы капельно
13. Кровотечение из желудка
14. Кровотечение из язвы
15. Эрозивный и аллергический гастрит
Причинами являются отравлениящелочами,кислотами,медикаментозными
препаратами.
Клинически проявляется:
болью по ходу пищевода и желудка
рвота с примесью крови
коллаптоидное состояние
Неотложная помощь:
Промывание желудка большим количеством теплой
воды
Обеспечить покой
Воздержание от приема пищи
Пузырь со льдом на область эпигастрия
В/в 10% раствор хлорида или глюконата кальция 15мл
Антигистаминные препараты
16.
 Варикозное расширение вен пищевода и желудка Внепеченочная форма
Варикозное расширение вен пищевода и желудка Внепеченочная формаВнутрипеченочная
форма
Причины:
-портальная
гипертония
вследствие аномалий
развития воротной
вены
-тромбоз сосудов
портальной системы
вследствие
пилефлебита
Причины:
-портальная
гипертония
вследствие цирроза
печени
-врожденный фиброз
печени
17. Дифференциальная диагностика варикозного расширения вен пищевода у детей
1 Портальная гипертония вследствиепупочного сепсиса
2 Нагноительного процесса в брюшной
полости
3 Болезнь Киари(надпеченочная
портальная гипертония)
4 Лимфогранулематоз
18. Дивертикул Меккеля
Приизъявлении слизистой оболочки
дивертикула Меккеля наблюдается кишечное
кровотечение,которое характеризуется
обильным,возникающим среди полного
здоровья,повторяющееся с интервалом 3-4
месяца
Анемизация
Бледность
Тахикардия
Коллапс
Примечание:кровавой рвоты нет
Дивертикул Меккеля
20.
 Синдром Пейтса-Егерса Это семейно-наследственный
Синдром Пейтса-Егерса Это семейно-наследственныйполипоз
кишечника,сочетающийся с
пигментацией окружности рта
и на слизистой оболочке
ротовой полости.Которая с
возрастом уменьшается,а в
пубертатном возрасте исчезает
21. Полип кишечника
22. Полипоз кишечника.кровотечение
23. Примечание
Все желудочнокишечныекровотечения
следует
дифференцировать
от легочных
кровотечений(рак
легкого,бронхоэкто
чиская
болезнь,туберкулез
легкого и
др.)Которые
отличаюся:
Выделением
пенистой мокроты
Сопровождается
кашлем
Одышкой
Цианозом
24. Неотложная помощь при желудочно-кишечных кровотечениях
Транспортировка на носилкахПузырь со льдом на живот
Запрещение пищи и воды
в\в 10мл 10% раствора кальция
хлорида и 1мл 1% раствора
викасола
Инфузии плазмозамещающих
препаратов(рефортан,полиглюк
ин) вначале в\в струйно,при АД
меньше 80мм.
 рт.ст.-капельно
рт.ст.-капельнов\в 2мл 12,5% дицинон
Оксигенотерапия
При критической гиповолемии
2мл 0,2% раствора
норадреналина в 800мл 5%
глюкозы капельно
В случае кровотечении из
варикозно расширенных вен
пищевода-зонд Блэкмора
Экстренная госпитализация в
хирургическре отделение
25. Апоплексия яичника
Внезапныйразрыв-
нарушение
целостности ткани
яичника
Сопровождается
кровотечением и
болевым
синдромом.
Возникает
вследствие
воспалительных
процессов органов
малого таза
26. Кровотечение при апоплексии яичника
Эндогенные факторы-Неправильное
положение матки
-Механическое
сдавление
сосудов,нарушающее
кровоток в яичнике
-Давление на яичник
опухолью
-Спаечные процессы в
малом тазу
Экзогенные факторы
-Травма живота
-Физическое
напряжение
-Бурное половое
сношение
-Спринцевание
-Влагалищное
исследование
-Верховая езда
27.
 Клиника кровотечения при апоплексии яичника Снижение давления
Клиника кровотечения при апоплексии яичника Снижение давленияУвеличение пульса
Слабость и головокружение
Синкопальное состояние
Озноб,повышение температуры тела до 38 С
Однократная рвота
Сухость во рту
Первая помощь при кровотечениях
СВОЕВРЕМЕННО И ПРАВИЛЬНО ОКАЗАННАЯ ПЕРВАЯ ПОМОЩЬ ПРИ КРОВОТЕЧЕНИЯХ СПОСОБСТВУЕТ СОХРАНЕНИЮ ЖИЗНИ И БЫСТРОМУ ВЫЗДОРОВЛЕНИЮ ПОСТРАДАВШЕГО. Основные действия при оказании первой помощи:
Способы прижатия артерий:
Жгут можно держать до получаса в зимнее время и до часа в летнее. Если в течение указанного промежутка времени врач не прибыл, надо медленно снять жгут и подождать, пока восстановится циркуляция крови. После этого заново его применить. При этом пульс на поврежденной конечности не должен прощупываться.  Тогда кровь остановится. Тогда кровь остановится.Надо помнить, что жгут при неправильном применении представляет большую опасность, чем само кровотечение. Если отсутствует специальный жгут, его можно заменить такими материалами, как полотенце, ремень, бинт. Их закручивают с помощью палки, и фиксируют ее, чтобы избежать раскручивания. ШНУРКИ, ТОНКУЮ ВЕРЕВКУ И ПОДОБНЫЕ МАТЕРИАЛЫ ИСПОЛЬЗОВАТЬ НЕЛЬЗЯ! Оказание помощи при кровотечении из вены
Оказание первой медицинской помощи при венозных кровотечениях проводится немедленно, т.к. травмированные вены могут засасывать воздух, который может закупорить сосуды в различных органах, что может повлечь смерть пострадавшего.
При оказании первой помощи при кровотечениях из капилляров конечностей надо произвести следующие действия:
 Причиной этого может быть ослабление стенки сосудов при простудных заболеваниях. Ему могут способствовать также гипертонический криз, травматические повреждения носа и другие негативные факторы. Сначала надо успокоить больного, потому что, когда человек волнуется, его сердце бьется чаще, что способствует усилению кровотечения. Причиной этого может быть ослабление стенки сосудов при простудных заболеваниях. Ему могут способствовать также гипертонический криз, травматические повреждения носа и другие негативные факторы. Сначала надо успокоить больного, потому что, когда человек волнуется, его сердце бьется чаще, что способствует усилению кровотечения.Этапы оказания помощи при носовом кровотечении:
Первая помощь при внутреннем кровотечении
До приезда скорой помощи надо:
Неправильно оказанной первой помощью можно причинить вред пострадавшему, а именно: большую кровопотерю, инфицирование и воспаление раны. Подготовила: Новикова Н.П., старшая операционная сестра операционного блока |
Неотложная помощь при желудочном кровотечении: что нужно знать
Гематолог
Высшее образование:
Гематолог
Самарский государственный медицинский университет (СамГМУ, КМИ)
Уровень образования — Специалист
1993-1999
Дополнительное образование:
«Гематология»
Российская Медицинская Академия Последипломного Образования
Контакты: ivanova@cardioplanet. ru
ru
Внутренние кровотечения представляют серьезную угрозу жизни человека. Они могут быть результатом травмы. Но чаще всего причиной становятся болезни желудка и кишечника. При массивных кровотечениях требуется незамедлительная медицинская помощь. Доврачебные мероприятия способны спасти человеку жизнь. Что представляет собой неотложная помощь при желудочном кровотечении?
Симптомы и степени тяжести внутренних кровотечений
Для непосвященного человека такие симптомы, как бледность и головокружение не являются сигналом к оказанию экстренной помощи. Знание признаков желудочного кровотечения даст возможность принять своевременные меры для поддержания более или менее стабильного состояния больного до приезда скорой помощи.
Признаки кровотечения
Основным диагностическим признаком является рвота с примесью крови. По ее виду врач определит продолжительность и место кровотечения. Яркий алый или вишневый цвет крови в рвотной массе говорит об интенсивном кровотечении.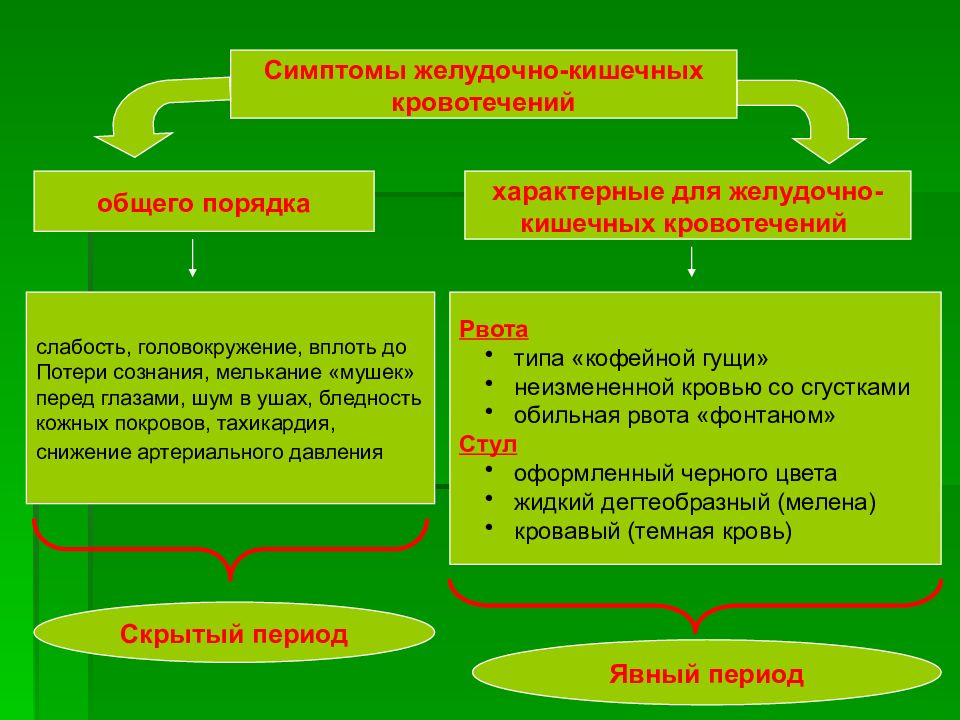 Темно-коричневый – о том, что его скорость не велика.
Темно-коричневый – о том, что его скорость не велика.
Кишечные кровотечения дополнительно сопровождаются стулом с кровью. Он может быть также при желудочном кровотечении через несколько часов после начала приступа. Окраска стула также важна для диагностики продолжительности, локализации и интенсивности кровотечения. Основные симптомы сопровождаются изменением состояния:
- болевой синдром с локализацией в области грудной клетки;
- бледность и холодный липкий пот;
- головокружение и помутнение сознания;
- тахикардия.
Одним из важных и первых показателей внутреннего кровотечения является падение артериального давления.
Степени тяжести
Медицина различает степени тяжести кровопотери при желудочно-кишечных кровотечениях – легкую, среднюю и тяжелую. При легкой степени человек остается в ясном сознании и может испытывать лишь небольшое головокружение. Пульс остается в норме, показатель верхнего давления – около 110 мм рт. с.
с.
Состояние средней тяжести сопровождается снижением давления до 90 – 100 мм, пульс усиливается до 100 ударов в минуту. К головокружению присоединяется бледность и холодный пот.
Тяжелое кровотечение вызывает резкую слабость и бледность с обильным выделением липкого холодного пота. Человек «затормаживается», не реагирует на окружающую обстановку, с трудом понимает и отвечает на вопросы. Давление падает до 80 мм, а пульс продолжает учащаться.
Если к тому же у больного начали синеть губы, появилась одышка, и он стал плохо видеть, значит, состояние резко ухудшается. При подозрении на желудочно-кишечное кровотечение необходимо вызывать скорую помощь.
Как оказать срочную помощь при желудочно-кишечном кровотечении?
Медицинская помощь при внутреннем кровотечении требуется независимо от тяжести состояния. После вызова бригады медиков алгоритм оказания неотложной помощи при желудочном кровотечении следующий:
- обеспечить больному полный покой и неподвижность, уложить его на ровную поверхность или немного приподнять ноги при симптомах сильного кровотечения;
- если есть рвота, больного нужного повернуть на бок, чтобы он не захлебнулся;
- наложить лед на область желудка, можно использовать грелку или бутылку с холодной водой, это поможет приостановить кровотечение и утихомирить боль;
- кровопотеря сопровождается кислородным голоданием, поэтому больному нужен приток свежего воздуха;
- не оставлять больного и внимательно наблюдать за его состоянием.

Во время кровотечения человека начинает мучить жажда. Ни в коем случае ему нельзя давать пить. Допустимо лишь прополоскать рот холодной водой. Вообще в желудок не должно попадать ничего – ни жидкость, ни пища, ни лекарства. Запрещено промывать желудок, ставить клизму.
Во время кровопотери у человека появляется страх, паническое состояние. Неотложная помощь при кровотечении заключается еще и в том, чтобы успокоить больного. Ему нежелательно разговаривать и вообще как-либо напрягаться.
Доврачебная помощь особенно важна при тяжелых состояниях, когда человек начинает терять сознание. В этом случае его нужно «возвращать» с помощью нашатырного спирта (несколько капель на ватку – и дать вдохнуть). Важен контроль пульса и дыхания. Для облегчения состояния время от времени нужно протирать лицо и шею больного влажной салфеткой.
Если пострадавший человек – близкий или знакомый, прибывшему на вызов врачу нужно сообщить о болезнях, которые могли стать причиной желудочно-кишечного кровотечения. Это облегчит диагностику и ускорит оказание экстренной медицинской помощи.
Это облегчит диагностику и ускорит оказание экстренной медицинской помощи.
Нашатырный спирт позволяет привести в сознание больного во время тяжелого состояния
Неотложная медицинская помощь
Больной с внутренним кровотечением госпитализируется в хирургическое отделение. Возможно, при легкой степени кровотечению будет назначена консервативная терапия. Срочная помощь оказывается эндоскопическим способом. Врач промывает желудок холодной водой, которая вызывает сужение сосуда и его закупорку. Через зонд вводят в желудок адреналин и обкалывают им место истечения крови, он также спазмирует кровоточащие сосуды.
В легких или среднетяжелых случаях проводятся эндоскопические манипуляции, предусматривающие следующие методы остановки кровотечения:
- прижигание электричеством или лазером сосудов, из которых идет кровь;
- наложение специального медицинского клея;
- прошивание нитками или наложение специальных клипсов.
Если кровотечение массивное, проводят противошоковую терапию и применяют кровоостанавливающие средства. Во время операции проводится ушивание кровоточащего участка или удаление части желудка в зависимости от степени поражения, вызвавшего кровотечение.
Во время операции проводится ушивание кровоточащего участка или удаление части желудка в зависимости от степени поражения, вызвавшего кровотечение.
Можно ли справиться с желудочным кровотечением в домашних условиях?
Любое кровотечение опасно для жизни. Оно требует врачебной помощи. Даже легкая, но длительная кровоточивость приводит к тяжелым последствиям в виде анемии. Наряду с лекарственным лечением, назначенным врачом, можно помогать себе и народными средствами.
Предупредить и остановить легкие желудочные кровотечения помогут травы – горец перечный, кора калины, полевой хвощ, розовый бессмертник. Они оказывают не только кровоостанавливающее действие, но и влияют на причину, вызывающую кровотечение.
риск возникновения, профилактика и лечение » Библиотека врача
ФГБОУ ВО «Кемеровский государственный медицинский университет» Минздрава России
Антикоагулянты, включая дикумарины и пероральные антикоагулянты прямого действия, широко используются для профилактики или лечения венозной тромбоэмболии и предотвращения артериальной тромбоэмболии. Однако применение этих препаратов таит повышенный риск гастроинтестинальных кровотечений, сопряженных с опасными осложнениями и смертностью в пределах от 1 до 13%, по данным разных авторов. В статье приводятся варианты гастроинтестинальных событий на фоне антикоагулянтной терапии, оцениваются группы риска этих событий. Описаны варианты гастроэнтеропротекции у пациентов разных возрастных групп с учетом состояния их гастроинтестинальной слизистой оболочки. Рассматриваются данные по применению в качестве гастроэнтеропротекторов ингибиторов протонной помпы, Н2-блокатора и препарата ребамипид.
Однако применение этих препаратов таит повышенный риск гастроинтестинальных кровотечений, сопряженных с опасными осложнениями и смертностью в пределах от 1 до 13%, по данным разных авторов. В статье приводятся варианты гастроинтестинальных событий на фоне антикоагулянтной терапии, оцениваются группы риска этих событий. Описаны варианты гастроэнтеропротекции у пациентов разных возрастных групп с учетом состояния их гастроинтестинальной слизистой оболочки. Рассматриваются данные по применению в качестве гастроэнтеропротекторов ингибиторов протонной помпы, Н2-блокатора и препарата ребамипид.
Гастроинтестинальные кровотечения (ГИК) часто встречаются у пациентов, которые принимают антикоагулянтные или антиагрегантные препараты для лечения основного заболевания [1]. Эта серьезная проблема, наиболее выраженная у пожилых и/или коморбидных пациентов, ставит перед врачом отделения неотложной помощи сложную дилемму. С одной стороны, любое лечение антикоагулянтами и антиагрегантами следует прекратить, чтобы помочь остановить острое кровотечение. С другой стороны, прекращение этого вида терапии может значительно увеличить риск сердечно-сосудистых или цереброваскулярных осложнений из-за основного заболевания [2].
Число пациентов, которым назначают антикоагулянтную или антиагрегантную терапию для лечения или профилактики сердечно-сосудистых и цереброваскулярных заболеваний, возрастает [3, 4]. Недостатком этих методов лечения, однако, является то, что они увеличивают риск опасных для жизни кровотечений, большинство из которых возникает в виде желудочно-кишечного или внутримозгового кровотечения [5]. В частности, у больных, получающих антикоагулянтную или антиагрегантную терапию, относительный риск кровотечения из верхней части желудочно-кишечного тракта (ЖКТ) увеличивается до 10%, а годовой риск возникновения такого кровотечения составляет от 1,5 до 4,5% [6–8]. Это осложнение ставит пациентов в крайне опасную для жизни ситуацию, поскольку смертность от кровотечений из ЖКТ колеблется от 1 до 13% [9–11]. Растущая доступность различных вариантов антикоагуляции создает как преимущества, так и проблемы для медицинских работников и для пациентов. Несомненно, увеличение арсенала антикоагулянтных средств расширяет возможности лечения, однако в настоящее время мало ясности относительно того, какие пациенты с наибольшей вероятностью выиграют от новых препаратов, а кто может подвергаться наибольшему риску осложнений.
Новые оральные антикоагулянты (НОАК) способствуют лучшей приверженности к лечению и демонстрируют более высокую безопасность в плане неблагоприятных геморрагических событий по сравнению с обычной терапией варфарином [12–15]. Но если говорить о риске именно желудочно-кишечного кровотечения, то некоторые исследователи указывают на увеличение частоты ГИК среди пользователей НОАК [16–20], хотя другие сообщают, что такой риск выше на фоне приема антагонистов витамина K [21–26].
ПАТОФИЗИОЛОГИЯ ГАСТРОИНТЕСТИНАЛЬНЫХ КРОВОТЕЧЕНИЙ НА ФОНЕ НОАК
ЖКТ имеет очень богатое внутри- и подслизистое кровоснабжение, при этом даже у здоровых людей целостность слизистой оболочки ЖКТ регулярно нарушается. Например, эрозии желудка выявляются у 5–10%, а эрозии тонкой кишки – у 10–15% здоровых волонтеров [27, 28]. Уязвимость слизистой оболочки возникает вследствие воздействия кислоты и пищеварительных ферментов, таких как пепсин, трипсин и амилаза, а также внешних воздействий, например, на фоне системной антикоагуляции варфарином [29]. Bнутрипросветные факторы, такие как бактерии, также влияют на микроциркуляторное русло ЖКТ, подвергая хозяина риску кровотечения.
Развитие ГИК при приеме оральных антитромбических средств может быть обусловлено по крайней мере тремя механизмами:
1. системным эффектом антикоагулянта;
2. прямым повреждающим действием;
3. биологическим действием препарата, не связанным с коагуляцией.
Эти механизмы могут реализовываться в комбинации друг с другом: скажем, аспирин может способствовать развитию гастродуоденальной язвы, вызывая местное повреждение и системные антитромбоцитарные эффекты.
Прием дабигатрана этексилата в дозе 150 мг 2 раза/сут и ривароксабана связан с более частыми желудочно-кишечными кровотечениями, чем применение варфарина, но в то же время ассоциирован с более низкими показателями внутричерепного кровоизлияния. Гипотетически это связано с неполным всасыванием НОАК через слизистую оболочку ЖКТ в отличие от варфарина.
Так, более 95% принятого варфарина абсорбируется, а непоглощенная часть препарата в просвете пищеварительного тракта не активна. ГИК у пациентов, получающих варфарин, вероятно, обусловлены системным действием этого антикоагулянта, а не прямым его воздействием на слизистую оболочку ЖКТ.
Напротив, биодоступность НОАК переменна. У пролекарства (неактивного метаболита) дабигатрана этексилата биодоступность составляет лишь 6%; остальная часть препарата обнаруживается в фекалиях. Во время пассажа по ЖКТ по крайней мере две трети пролекарства метаболизируется в активный дабигатран эстеразами пищеварительного тракта. Биодоступность ривароксабана и апиксабана выше (60–80 и 50% соответственно), однако даже при применении этих лекарственных средств существенное количество активного препарата остается в фекалиях. Поэтому в случае со всеми тремя НОАК после их приема активные вещества присутствуют в слизистой оболочке ЖКТ и теоретически могут (в сочетании с системными эффектами) потенцировать кровотечение из уязвимых участков.
Существует разница между различными НОАК в плане вероятности развития ГИК. Результаты, получе…
Е.Ю. Плотникова, Л.К. Исаков, М.Н. Синькова, Е.Н. Гуляева
КровотечениеGI – проект EMCrit
Вы здесь: Домашняя страница / IBCC / GI Bleeding, Джош Фаркас
СОДЕРЖАНИЕдиагностика и стратификация рисков
(вернуться к содержанию)
диагностика кровотечения желудочно-кишечного тракта:
- Обычно легко диагностировать, но учитывайте:
- Задний носовой кровоток может вызвать проглатывание крови пациентами, имитирующими кровотечение из верхних отделов желудочно-кишечного тракта.Это может вызвать геморрагический шок.
- Кровавая диарея (например, из-за ишемии брыжейки или инфекционного колита) может вводить в заблуждение. Хотя технически это желудочно-кишечное кровотечение, кровотечение не является главной проблемой.
- Гемодинамическая оценка
- Коллапс нижней полой вены и гиперкинетический левый желудочек предполагают уменьшение объема из-за кровотечения.
- Если у пациента с шоком наблюдается нормальная или растянутая НПВ , это свидетельствует о том, что против геморрагического шока является причиной нестабильности пациента.В этом случае инициирование протокола массивного переливания крови, вероятно, является неправильным шагом.
- Асцит
- Асцит можно легко оценить с помощью обследования FAST (или сокращенного обследования, включая просмотр FAST в правом и левом верхнем квадранте).
- Наличие асцита свидетельствует о циррозе печени с потенциальной пользой от октреотида и антибиотиков. Однако обратите внимание, что гемоперитонеум следует рассматривать, если нет явных признаков желудочно-кишечного кровотечения.Иногда пациенты обращаются с разрывами селезенки из-за незначительной травмы или патологии селезенки. 1 2
- Растяжение желудка
- Ультрасонография желудка – это простой и проверенный метод оценки размера и содержимого желудка. 3
- Коллапс желудка свидетельствует против активного кровотечения в пищеводе или желудке (например, кровотечение из варикозно расширенных вен). Кроме того, вздутие живота может указывать на кровотечение из верхних отделов ЖКТ, если пациент недавно не ел. 4
- Для пациентов, которым проводится интубация, растяжение желудка увеличивает риск аспирации (подробнее об этом ниже).
- Гемоглобин
- Лучший сценарий : Глубокая анемия (например, гемоглобин <5 г / дл или <50 г / л) у гемодинамически стабильного пациента с минимальными симптомами подразумевает хроническое кровотечение с небольшим риском быстрого ухудшения.У этих пациентов было кровотечение в течение нескольких дней, постепенно сохраняя объем для компенсации ( изоволемическая анемия, ). Единственная непосредственная опасность для этих пациентов – ятрогенность: при слишком быстрой сдаче крови у них разовьется перегрузка объемом. Идеальное лечение заключается не в том, чтобы забивать несколько единиц крови, а в том, чтобы обеспечить постепенное переливание (часто в сочетании с диурезом).
- Наихудший сценарий : нормальный гемоглобин с гемодинамической нестабильностью вызывает беспокойство при сильном кровотечении.Гемоглобину требуется время, чтобы упасть в ответ на кровотечение, поэтому нормальный гемоглобин плюс шок означает очень активное кровотечение.
- Промежуточные сценарии: многие пациенты будут иметь умеренную анемию (например, гемоглобин 6-7 г / дл или 60-70 г / л) и гемодинамическую стабильность. В этом случае может быть полезно определить реакцию пациента на переливание крови. Единица упакованных клеток должна увеличивать гемоглобин на ~ 1 г / дл (~ 10 г / л). Неспособность адекватно отреагировать на переливание крови означает продолжающееся кровотечение.
- Гемодинамика
- Гипотония или повышенный шоковый индекс (ЧСС / САД выше ~ 0,8) вызывают крайнее беспокойство.
- Обморок или предобморочное состояние вызывают беспокойство. Однако ортостатические показатели жизнедеятельности – бесполезны – (миф, развенчанный на видео ниже).
- Давление-зависимый шок – самая страшная особенность. У пациентов с умеренным гемодинамическим резервом это очень позднее проявление, которое подразумевает глубокую кровопотерю. Рассмотрите возможность начала протокола массивной трансфузии.
- Коагуляция
- Наличие легко обратимой коагулопатии является хорошим признаком (например, явно супратерапевтическое МНО варфарина). Если пациент выжил с МНО 10, то у него будет намного лучше, чем , как только его МНО нормализуется. Таким образом, хотя повышение МНО может вызвать панику, на самом деле это благоприятный прогностический признак.
- Плохо обратимая коагулопатия вызывает беспокойство (например, NOAC).
- Признаки кровотечения
- Активное кровотечение явно беспокоит.Гематемезис вызывает большее беспокойство, чем гематохезия, потому что кровотечение из верхних отделов ЖКТ приводит к более высокой смертности, чем кровотечения из нижних отделов ЖКТ.
- Наибольшее беспокойство вызывает активное кровотечение с обоих концов (гематемезис плюс гематохезия), так как это подразумевает быстрое кровотечение из верхних отделов ЖКТ с быстрым прохождением через желудочно-кишечный тракт.
- Прекращение кровотечения (например, отсутствие недавнего испражнения или рвоты) обнадеживает. Например, у пациента, у которого не было опорожнения кишечника более 12-24 часов, вероятно, нет критического желудочно-кишечного кровотечения (учитывая, что кровь является слабительным средством).
- Условия повышенного риска
- Цирроз вызывает беспокойство с точки зрения риска кровотечения из варикозно расширенных вен.
- Предыдущее лечение аневризмы брюшной аорты может вызвать опасения по поводу аорто-кишечной фистулы.
- Общая физическая форма: Пожилые пациенты с многочисленными сопутствующими заболеваниями имеют более высокий риск неблагоприятного исхода.
основы реанимации
(вернуться к содержанию)
лабораторий
- Химия
- CBC (цикл возможно ~ каждые 8 часов)
- PT, PTT, фибриноген
- Тип и соответствие
- Пациенты с циррозом: тромбоэластография (ТЭГ) полезна для пациентов с повышенным МНО
- Две периферийные капельницы большого диаметра.
- Пациенты, перенесшие массивное переливание крови, пользуются центральным доступом. Любой из следующих вариантов будет работать со следующими моими предпочтениями: 5
- (1) Катетер MAC (многопросветный катетер доступа), если вы его найдете.
- (2) Катетер для гемодиализа (доступ большого калибра, два просвета, не перекручивается).
- (3) Стандартная центральная линия (всеобщая критика из-за низкой скорости потока, но если она подключена к устройству быстрого заваривания Level-1 или Belmont, то здесь он будет работать нормально).
- Для пациентов, перенесших массивное переливание, рассмотрите возможность экстренного размещения бедренной артериальной линии плюс бедренного венозного доступа (грязный двойник). Артериальный катетер неоценим при проведении массивного переливания крови для титрования вазопрессоров и предотвращения чрезмерной гипертензии (которая может вызвать повторное кровотечение).
- Целевой уровень гемоглобина должен быть> 7 г / дл (> 70 г / л) почти во всех случаях (инфографика ниже). 6 Исключения включают:
- Массивное кровотечение с гемодинамической нестабильностью.
- Острый коронарный синдром (целевой гемоглобин> 8 г / дл или> 80 г / л).
- Если вы действительно беспокоитесь о том, что пациент откроется, запросите 4 единицы PRBC в банке крови. Не переливайте кровь при высоком уровне гемоглобина, чтобы «подбодрить» пациента.
- Протокол массового переливания крови (MTP) : При серьезной нестабильности (например, вазопрессорной зависимости) рассмотрите возможность активации протокола массового переливания ( ссылка ).В этой ситуации продукты крови будут иметь соотношение PRBC: FFP: тромбоциты 1: 1: 1. Также рассмотрите возможность криопреципитата, внутривенного введения кальция и согревающего одеяла.
- Ингибитор протонной помпы : Если возможно кровотечение из верхних отделов ЖКТ, введите внутривенно ингибитор протонной помпы. Нет никаких доказательств того, что непрерывная инфузия превосходит прерывистую болюсную внутривенную терапию (например, 40 мг пантопразола внутривенно каждые 12 часов). 7
- Октреотид : Если возможно кровотечение из варикозно расширенных вен, введите октреотид (болюс 50 мкг с последующей инфузией 50 мкг / час).Это безопасно, если сомневаетесь, просто дайте это.
- Антибиотик : Цирроз плюс желудочно-кишечное кровотечение приравнивается к антибиотикам (обычно цефтриаксон 1 грамм в день). Подробнее об этом ниже.
- Показания к антикоагуляции должны быть сопоставлены с тяжестью кровотечения, чтобы определить, насколько агрессивно обращать антикоагулянтную терапию.
- Антикоагуляция: обратная, как описано ( ссылка ).
- Антиагреганты, уремия или тромбоцитопения: рассмотрите возможность применения DDAVP, переливания тромбоцитов.
- Диагностические характеристики:
- Чувствительность для кровотечения из верхних отделов ЖКТ составляет ~ 50%, поэтому отрицательный результат лаважа не исключает кровотечения из верхних отделов ЖКТ.
- Кровавый лаваж имеет высокую специфичность для кровотечения из верхних отделов ЖКТ. Кровавый лаваж также увеличивает риск ухудшения состояния и является аргументом в пользу быстрой эндоскопии верхних отделов.
- Исторически сложилось так, что промывание желудка широко применялось у пациентов с минимальной пользой.Например, если у пациента гематемезис, очевидно, что у него активное кровотечение из верхних отделов ЖКТ – выполнение промывания НГ не дает диагностической информации.
- Промывание желудка может быть использовано у пациента с вероятным кровотечением из нижнего и желудочно-кишечного тракта, поскольку это помогает определить, следует ли пациенту проходить верхнюю эндоскопию по сравнению с КТ-ангиограммой брюшной полости.
- Это должно выполняться в рамках определенного алгоритма приближения к гематохезии (подробнее об этом ниже).
Установка трубки - NG может быть полезна для терапевтического дренирования желудка перед интубацией, чтобы снизить риск аспирации.
доступ к кровотоку из верхнего отдела желудочно-кишечного тракта
(вернуться к содержанию)
начальная последовательность вмешательств
- (1) Экстренная эндоскопия верхних отделов обычно является первой линией, хотя есть несколько исключений :
- (a) Для пациента, перенесшего операцию на аорте в течение последних ~ 5 лет, может быть лучше начать с КТ-ангиограммы для оценки аорто-кишечной фистулы.
- (b) Для пациента с обескровливающим кровотечением из язвы двенадцатиперстной кишки (например, диагностированного на основании активной экстравазации при КТ-ангиографии) было бы разумно обратиться непосредственно к интервенционной радиологии. Язвы задней двенадцатиперстной кишки трудно лечить эндоскопически из-за обильного кровотечения.
- (2) Если эндоскопия выявляет источник кровотечения, но не обеспечивает гемостаза, следующим шагом обычно является интервенционная радиология.
- В идеале эндоскопия локализует кровотечение, что помогает направить интервенционную радиологию на подходящие артерии для эмболии.
- Если эндоскопия не выявила какого-либо источника кровотечения , рассмотрите возможность проведения КТ-ангиографии для оценки кровотечения из нижних отделов ЖКТ.
- (3) Если все остальное не помогает, последний вариант – хирургическое вмешательство (с современными эндоскопическими и инфракрасными методами это редко требуется).
- Интубация желудочно-кишечного кровотечения не является доброкачественным вмешательством. Интубация связана с худшими результатами, но неясно, действительно ли это причинно-следственная связь. 10
- Показания к интубации включают:
- Изменение психического статуса с неспособностью защитить дыхательные пути
- Массивное кровотечение или ожидаемое массивное кровотечение (например, подозрение на кровотечение из варикозно расширенных вен), которое могло вызвать аспирацию во время верхней эндоскопии.
- На практике решение об интубации часто принимает гастроэнтеролог.
- Это интубации высокого риска с риском декомпенсации гемодинамики или массивной аспирации:
- Рассмотрите возможность реанимации и начала инфузии вазопрессоров перед интубацией, чтобы избежать гемодинамического коллапса.
- Ультразвуковое исследование желудка может помочь обнаружить вздутие желудка. Рассмотрите возможность аспирации NG, чтобы снизить риск аспирации (варикозное расширение вен не является противопоказанием для установки трубки NG). Однако дренаж NG может быть не на 100% эффективным из-за закупорки сгустками. IV эритромицин – еще один вариант, способствующий опорожнению желудка перед процедурой (3 мг / кг вводится в течение 5 минут,> 15 минут до процедуры). 11
- Большинство пациентов легко поддаются седации с помощью различных режимов (например,грамм. фентанил / мидазолам). К сожалению, некоторые пациенты в анамнезе плохо реагируют на седацию (часто это пациенты с алкоголизмом). В этой ситуации к специалисту по интенсивной терапии могут потребоваться седативные препараты.
- Пропофол – вариант здесь, но он требует присутствия реаниматолога и внимательного отношения к нему на протяжении всей эндоскопии. В загруженном отделе это может быть невозможно с точки зрения логистики. Кроме того, у большинства реаниматологов не хватает внимания так долго. 12
- Полная диссоциация с кетамином – мой предпочтительный подход здесь:
- Монотерапия кетамином чрезвычайно безопасна (сохраненная вентиляция, защита дыхательных путей, достаточно стабильная гемодинамика).Диссоциация создает эффект потолка, что делает практически невозможным передозировку пациента кетамином.
- После того, как пациент диссоциирован и хорошо переносит процедуру, ему больше не требуется 100% внимания реаниматолога.
- Пациенты с алкоголизмом могут быть устойчивы к кетамину, но это можно преодолеть, используя более высокие дозы.
- Тип кровоточащего очага, видимого при эндоскопии, определяет риск повторного кровотечения.Это может помочь в расположении пациента, например:
- Видимый сосуд: повышенный риск повторного кровотечения.
- Приросший сгусток: средний риск.
- Язва на чистой основе или «плоское пятно»: низкий риск повторного кровотечения (пациента можно отправить домой или в палату).
- Это будет зависеть от первоначально видимого поражения. Однако обычная последовательность событий такова:
- 1-я линия: Повторная эндоскопия
- 2-я линия: Интервенционная радиология
- 3-я линия: Хирургия
варикозное кровотечение
(вернуться к содержанию)
вмешательства
- Октреотид следует назначить немедленно на эмпирической основе, если варикозное расширение вен считается возможным.
- Варикозное расширение вен пищевода :
- Часто можно лечить с помощью верхней эндоскопии с помощью бандажа (для закрытия варикозного расширения используются резиновые ленты).
- Если эндоскопия не удалась, вторым шагом часто является трансъюгулярное внутрипеченочное портосистемное шунтирование (TIPS).
- Варикозное расширение вен желудка обычно требует вмешательства интервенционной радиологии:
- Эндоскопическая терапия часто не помогает при варикозном расширении желудка (из-за анатомии желудка).
- Процедура BRTO (ретроградная трансвенозная облитерация варикозно расширенных вен желудка с окклюзией баллона): если у пациента имеется желудочно-почечный шунт, его можно использовать в качестве прохода для интервенционной радиологии для достижения варикозного расширения вен (рисунок ниже). Эта процедура технически сложна и не является широко доступной. BRTO не усугубит печеночную энцефалопатию, но может увеличить давление в воротной вене и тем самым ухудшить асцит или варикозное расширение вен пищевода. 13
- TIPS чаще используется при варикозном расширении желудка, чем BRTO.TIPS имеет паттерн осложнений, противоположный BRTO (TIPS может ухудшить печеночную энцефалопатию , но облегчит асцит и варикоз пищевода ).
- Варикозное кровотечение из венозного источника , поэтому любая жидкость будет увеличивать центральное венозное давление и напрямую способствовать кровотечению (рисунок ниже). Эти пациенты часто живут при низком артериальном давлении (например, систолическом 80-90 мм), поэтому пограничная гипотензия предпочтительнее реанимации большого объема.
- В случае сомнений старайтесь избегать массивного переливания крови пациентам с кровотечением из варикозно расширенных вен. Это может быстро превратиться в порочный круг, который способствует продолжающемуся кровотечению и ухудшению коагулопатии (подробнее об этом здесь).
- Было показано, что введение антибиотиков снижает смертность среди пациентов с желудочно-кишечным кровотечением и циррозом печени. Это часто называют «профилактикой САД», но это не совсем так. У пациентов с циррозом существует тесная взаимосвязь между инфекцией, коагулопатией и кровотечением.У некоторых пациентов желудочно-кишечное кровотечение может быть проявлением скрытой основной инфекции, которая вызывает коагулопатию.
- Антибиотики следует давать любому пациенту с циррозом и желудочно-кишечным кровотечением (это доказано).
- Неважно, кровотечение из варикозно расширенных вен или нет.
- Неважно, есть ли у пациента асцит.
- Обычная терапия – цефтриаксон 1 грамм внутривенно в течение семи дней. 14 (Некоторые проблемы с фторхинолонами ограничивают их использование в отделениях интенсивной терапии.)
- Учитывая тесную взаимосвязь между кровотечением, коагулопатией и инфекцией, должен быть высокий индекс подозрения на лежащую в основе инфекции.
- Если имеется значительный асцит, следует взять образец для исключения спонтанного бактериального перитонита. Лечебный парацентез может снизить давление в воротной вене и тем самым уменьшить кровотечение. 15
- При наличии признаков инфекции может быть показано дополнительное обследование (например, рентген грудной клетки, посев крови).
- Повышение МНО при циррозе бессмысленно и не обязательно коррелирует с реальной тенденцией коагуляции. Тромбоэластография (ТЭГ) более точна здесь (более подробное объяснение здесь).
- Попытка «исправить» INR свежезамороженной плазмой или PCC – классическая ошибка .Это редко бывает полезным. Исследования цирроза печени показали, что введение FFP обычно не улучшает коагуляцию. 16 17
- Введение тромбоцитов может быть полезно, если количество тромбоцитов <50 000. К сожалению, тромбоциты часто потребляются быстро, что делает это вмешательство недолгим.
- У многих пациентов с циррозом печени развивается гиперфибринолиз , который вызывает постоянную деградацию их фибриногена. На гиперфибринолиз указывает наличие низкого уровня фибриногена (к сожалению, LY30 на ТЭГ здесь не очень чувствителен).При кровотечении у пациентов с циррозом и низким уровнем фибриногена следует учитывать:
- Переливание криопреципитата для повышения уровня фибриногена более ~ 150 мг / дл (~ 1,5 г / л).
- Транексамовая кислота для предотвращения продолжающегося фибринолиза.
- Кровотечение из верхних отделов желудочно-кишечного тракта – частый провоцирующий фактор печеночной энцефалопатии.
- Должен быть низкий порог для начала приема лактулозы +/- рифаксамина для пациентов, у которых развивается делирий.
- Может использоваться в качестве последней попытки (например, чтобы связать истекающего кровью пациента с TIPS). Обзор процедуры следующий (для более подробной информации см. Видео процедуры ниже и см. Сообщение Скотта Вайнгарта).
- 1) Вставьте трубку через рот на глубину 50 см (эти пациенты уже будут интубированы).
- 2) Убедитесь, что зонд находится в желудке (например, визуализация с помощью УЗИ или вывод содержимого желудка через желудочный порт).
- 3) Наполните желудочный баллон 50 мл воздуха.
- 4) Подтвердите размещение в желудке с помощью рентгена или УЗИ желудка.
- 5) Наполните желудочный баллон 200 мл дополнительного воздуха до общего объема 250 мл.
- 6) Наденьте тягу на трубку (используя систему шкивов плюс литровый мешок физиологического раствора или прикрепив его к фиксирующему устройству ETT; см. Третье видео ниже).
- 7) Начните с надувания только желудочного баллона, чтобы избежать ишемии пищевода.При тракции это может привести к закупорке вены, питающей варикозно расширенный вен пищевода.
- 8) Если кровотечение не проходит, надуйте пищеводный баллон до 30 мм. Если кровотечение контролируется, постарайтесь как можно быстрее постепенно снижать давление в пищеводном баллоне, чтобы избежать некроза пищевода.
- 9) После стабилизации состояния пациента в течение ~ 12 часов начните отлучение от груди. Сдувайте воздушные шары и наблюдайте за повторным кровотечением. Если состояние пациента остается стабильным, трубку можно удалить.
гематохезия и кровотечение из нижнего отдела желудочно-кишечного тракта
(вернуться к содержанию)
общий доступ
- Гематохезия возникает из-за кровотечения из нижних отделов желудочно-кишечного тракта ~ 85% времени, но это также может быть связано с массивным кровотечением из верхних отделов желудочно-кишечного тракта с быстрым прохождением через кишечник.
- Гематохезия из-за кровотечения из верхних отделов ЖКТ обычно связана с гемодинамической нестабильностью. Другие функции, которые помогают в этом разобраться, показаны на рисунке выше. 18
- Традиционный подход к гематохезии всегда начинался с эндоскопии верхних отделов желудочно-кишечного тракта, чтобы исключить кровотечение из верхних отделов ЖКТ. Однако в 85% случаев это ненужная процедура, которая только задерживает надлежащее управление. Он был заменен более новыми алгоритмами, которые включают стратификацию риска, промывание NG и КТ-ангиографию (подробно объяснено здесь). 19 20
- Усовершенствования в технологии мультидетекторной компьютерной томографии делают этот тест на передний план для выявления кровотечений из нижних отделов желудочно-кишечного тракта ( заменяет сканирование меченых эритроцитов). К преимуществам КТ-ангиографии можно отнести следующее:
- Может быть выполнено быстро (например, без перорального контрастирования, без задержек в ожидании красителя с радиоактивным индикатором).
- Локализация кровоточащих очагов в любом месте желудочно-кишечного тракта (например,g., кровотечение из верхнего желудочно-кишечного тракта, кровотечение из нижнего желудочно-кишечного тракта, гемобилия).
- Диагностика широкого спектра патологий брюшной полости, которые могут проявляться кровотечением (например, ишемический колит, аорто-кишечная фистула).
- Визуализация анатомии сосудов создает карту для проведения последующих процедур интервенционной радиологии.
- Стратификация риска по количеству кровоизлияния.
- Время очень важно
- Кровотечения из нижних отделов ЖКТ имеют сводящую с ума тенденцию останавливаться и начинаться.Чтобы быть полезным, сканирование должно быть получено , в то время как у пациента кровотечение.
- Если у пациента сильное кровотечение, сделайте СТАТ-ангиографию.
- Если у пациента явно прекратилось кровотечение, может быть целесообразно внимательно следить за пациентом. Если кровотечение возобновится, немедленно закажите КТ-ангиограмму.
- Убедитесь, что сканирование выполнено правильно
- КТ-ангиография – это , а не , это просто «контрастная КТ брюшной полости / таза.КТ-ангиография фактически включает три различных КТ-сканирования, которые синхронизируются с болюсом контрастного вещества, чтобы наблюдать, как контраст проходит через сосудистую сеть брюшной полости.
- Если есть какие-либо сомнения относительно того, какой тест заказать, позвоните своему радиологу и убедитесь, что тест проведен правильно.
- Колоноскопия редко используется при тяжелых кровотечениях из нижних отделов ЖКТ (за возможным исключением кровотечений после полипэктомии).
- Острое кровотечение ухудшает способность очищать кишечник, что затрудняет колоноскопию. Эндоскопист будет похоронен в крови, фекалиях или в обоих случаях.
- Интервенционная радиология с эмболизацией обычно является наиболее эффективным методом лечения.
- Хирургическое вмешательство может быть рассмотрено при рефрактерном кровотечении, если оно может быть окончательно локализовано в определенной области кишечника.
- Консультации с GI и бездействие до тех пор, пока они не дадут рекомендации.
- Гастроэнтеролог редко сможет срочно вмешаться у пациента с гематохезией (если у пациента нет кровотечения из верхних отделов ЖКТ, и в этом случае требуется экстренная эндоскопия верхних отделов желудочно-кишечного тракта).
- Консультация врача и ожидание его осмотра пациента обычно приводит к отсрочке оказания помощи на несколько часов. Если вы считаете, что у пациента кровотечение из нижних отделов желудочно-кишечного тракта и их промывание НГ отрицательное, вероятно, лучше без промедления заказать КТ-ангиограмму.
- Заказ сканирования меченых эритроцитов
- Сканирование меченных эритроцитов немного более чувствительно, чем КТ-ангиография, но они неспецифичны.Сканирование имеет тенденцию давать нечеткое изображение, которое не позволяет однозначно определить источник кровотечения.
- В отличие от КТ-ангиографии сканирование меченых эритроцитов не дает точных указаний для ИК-ангиографии. Точно так же сканирование меченых эритроцитов недостаточно точно, чтобы с уверенностью указать хирургу, какую часть кишечника следует резецировать.
контрольные списки и алгоритмы
(вернуться к содержанию)
основной контрольный список: Стратификация риска: Алгоритм тяжелой гематохезии:
подкаст
(назад к содержанию)
Следуйте за нами в iTunes
вопросы и обсуждения
(вернуться к содержанию)
Чтобы эта страница оставалась небольшой и быстрой, вопросы и обсуждение этой публикации можно найти на другой странице здесь.
- Не паникуйте в ответ на пациента, который входит в отделение неотложной помощи с гемоглобином 4 мг / дл. Глубокая анемия у гемодинамически стабильного пациента подразумевает хроническое заболевание, а не остроту.
- Не тратьте зря время на ортостатические признаки жизненно важных функций.
- Чрезмерное переливание крови увеличивает смертность и осложнения. Гемодинамически стабильному пациенту переливают гемоглобин> 7 г / дл (> 70 г / л).
- Алгоритм тяжелой гематохезии недавно изменился.Сканирование с метками эритроцитов в значительной степени было заменено компьютерной томографией. Большинство пациентов могут избежать эндоскопии верхних отделов. Новый алгоритм упрощает оценку, лечение и утилизацию.
- Кровотечение из варикозно расширенных вен – это венозное кровотечение, поэтому чрезмерная реанимация может значительно увеличить давление кровотечения (примерно равное центральному венозному давлению). Рассмотрите осторожную стратегию реанимации с переносимостью мягкого артериального давления (учитывая, что пациенты с циррозом печени часто живут при низком артериальном давлении).
- Не пытайтесь «скорректировать» МНО у пациентов с циррозом, используя свежезамороженную плазму или PCC. Это бесполезно и потенциально вредно (подробнее об этом здесь).
- Обзор выпуска под обрез
- УЗИ желудка
- Промывание НГ: указано или устарело?
- Салим Резайе бросает тень на СПГ здесь (блог ALIEM)
- Октреотид
- PPI
- Интубация
- Коагулопатия
- Новые алгоритмы гематохезии
- Размещение трубки Блейкмора
1.
Уивер Х., Кумар В., Спенсер К., Маатук М., Малик С. Спонтанный разрыв селезенки: редкое опасное для жизни состояние; Диагностирован рано и успешно лечится. Am J Case Rep . 2013; 14: 13-15. [PubMed]2.
Thijs J, Schneider A, van K. Спонтанный разрыв селезенки, осложняющий портальную гипертензию. Intensive Care Med . 1983; 9 (5): 299-300. [PubMed]4.
Джамплис Р., Фридман Л., Адхикари С. Ультразвуковая диагностика кровотечения из верхних отделов желудочно-кишечного тракта. Cureus . 2017; 9 (12): e1956. [PubMed]5.
Я предпочитаю избегать использования интродьюсера (он же интродьюсер, cordis), потому что он имеет тенденцию изгибаться (особенно в яремном положении) и не дает большого просвета. .
6.
Вильянуэва С., Коломо А., Бош А. и др. Стратегии переливания крови при остром кровотечении из верхних отделов желудочно-кишечного тракта. N Engl J Med . 2013; 368 (1): 11-21. [PubMed]7.
Sachar H, Vaidya K, Laine L. Прерывистая и непрерывная терапия ингибиторами протонной помпы для язв с высоким риском кровотечения: систематический обзор и метаанализ. JAMA Intern Med . 2014; 174 (11): 1755-1762. [PubMed]8.
Bennett C, Klingenberg S, Langholz E, Gluud L. Транексамовая кислота при кровотечении из верхних отделов желудочно-кишечного тракта. Кокрановская база данных Syst Rev . 2014; (11): CD006640. [PubMed]9.
Робертс И., Коутс Т., Эдвардс П. и др. HALT-IT – транексамовая кислота для лечения желудочно-кишечного кровотечения: протокол рандомизированного контролируемого исследования. Испытания . 2014; 15: 450. [PubMed]10.
Хаят У, Ли П., Улла Х., Сарвепалли С., Лопес Р., Варго Дж.Связь профилактической эндотрахеальной интубации у пациентов в критическом состоянии с кровотечением из верхних отделов ЖКТ и незапланированными сердечно-легочными событиями. Гастроинтест Эндоск . 2017; 86 (3): 500-509.e1. [PubMed]11.
Czarnetzki C, Elia N, Frossard J, et al. Эритромицин для опорожнения желудка у пациентов, подвергающихся общей анестезии для неотложной хирургии: рандомизированное клиническое испытание. JAMA Surg . 2015; 150 (8): 730-737. [PubMed]12.
За исключением, конечно, людей, прошедших перекрестное обучение в области анестезиологии и интенсивной терапии..
13.
Bandali M, Mirakhur A, Lee E, et al. Портальная гипертензия: визуализация портосистемных коллатеральных путей и соответствующая терапия под визуальным контролем. Мир J Гастроэнтерол . 2017; 23 (10): 1735-1746. [PubMed]14.
Фернандес Дж., Руис дель, Гомес С. и др. Норфлоксацин против цефтриаксона в профилактике инфекций у пациентов с запущенным циррозом печени и кровотечением. Гастроэнтерология . 2006; 131 (4): 1049-56; викторина 1285. [PubMed]15.
Кравец Д., Ромеро Дж., Аргонц Дж. И др. Парацентез общего объема снижает варикозное давление, размер и напряжение варикозной стенки у пациентов с циррозом печени. Гепатология . 1997; 25 (1): 59-62. [PubMed]16.
Клейтон Д., Миро А., Крамер Д., Родман Н., Уэрден С. Количественная оценка тромбэластографических изменений после переливания компонентов крови у пациентов с заболеваниями печени в отделении интенсивной терапии. Анест Анальг . 1995; 81 (2): 272-278. [PubMed]17.
Tripodi A, Chantarangkul V, Primignani M, et al.Образование тромбина в плазме от пациентов с циррозом печени, дополненных нормальной плазмой: соображения по эффективности лечения свежезамороженной плазмой. Стажер Emerg Med . 2012; 7 (2): 139-144. [PubMed]18.
Гралнек И., Нееман З., Стратег Л. Острое кровотечение из нижних отделов желудочно-кишечного тракта. N Engl J Med . 2017; 376 (11): 1054-1063. [PubMed]19.
Для справки, когда я предложил этот алгоритм в блоге PulmCrit в 2015 году, это был относительно новый дизайн, который было немного сложно продать многим людям.Впоследствии в рекомендациях AGA 2016 был предложен алгоритм, который по сути идентичен ему.
20.
Strate L, Gralnek I. Клиническое руководство ACG: ведение пациентов с острым кровотечением из нижних отделов желудочно-кишечного тракта. Ам Дж. Гастроэнтерол . 2016; 111 (4): 459-474. [PubMed]Интернет-книга интенсивной терапии – это онлайн-учебник, написанный Джошем Фаркасом (@PulmCrit), доцентом кафедры легочной медицины и реанимации Университета Вермонта.
Диагностика и лечение кровотечений из верхних отделов желудочно-кишечного тракта
1. Канвал Ф., Баркун А, Гралнек И.М., и другие. Измерение качества медицинской помощи пациентам с кровотечением из верхних отделов желудочно-кишечного тракта без варикозных сосудов: разработка точного набора показателей качества. Ам Дж. Гастроэнтерол . 2010; 105 (8): 1710-1718 ….
2. Санчес-Дельгадо Дж., Gené E, Суарес Д., и другие. Была ли недооценена распространенность H. pylori при кровоточащей язвенной болезни? Мета-регресс. Ам Дж. Гастроэнтерол . 2011; 106 (3): 398–405.
3. Longstreth GF. Эпидемиология госпитализации по поводу острого кровотечения из верхних отделов желудочно-кишечного тракта: популяционное исследование. Ам Дж. Гастроэнтерол . 1995. 90 (2): 206–210.
4. Баркун А.Н., Барду М, Койперс Э.Дж., и другие. Группа Международной консенсусной конференции по кровотечению из верхних отделов желудочно-кишечного тракта. Рекомендации международного консенсуса по ведению пациентов с кровотечением из верхних отделов желудочно-кишечного тракта не варикозно. Энн Интерн Мед. . 2010. 152 (2): 101–113.
5. van Leerdam ME, Фребург Е.М., Раус Э.А., и другие. Острое кровотечение из верхних отделов ЖКТ: что-то изменилось? Анализ временных тенденций заболеваемости и исходов острого кровотечения из верхних отделов ЖКТ в период с 1993/1994 по 2000 год. Am J Gastroenterol . 2003. 98 (7): 1494–1499.
6. Ван Ю.Р., Рихтер Дж. Э., Демпси Д.Т. Тенденции и исходы госпитализаций по поводу язвенной болезни в США, 1993–2006 гг. Энн Сург . 2010. 251 (1): 51–58.
7. Хуан Дж.К., Шридхар С, Охота RH. Роль инфекции Helicobacter pylori и нестероидных противовоспалительных препаратов при язвенной болезни: метаанализ. Ланцет . 2002. 359 (9300): 14–22.
8. Pajares JM. Инфекция H. pylori: ее роль в хроническом гастрите, карциноме и язвенной болезни. Гепатогастроэнтерология . 1995. 42 (6): 827–841.
9. Massó González EL, Патриньяни П., Такконелли С, Гарсиа Родригес LA.Вариабельность нестероидных противовоспалительных препаратов в риске кровотечения из верхних отделов желудочно-кишечного тракта. Rheum артрита . 2010. 62 (6): 1592–1601.
10. Silverstein FE, Гилберт Д.А., Тедеско FJ, Бенгер Н.К., Персинг Дж. Национальное обследование ASGE по кровотечению из верхних отделов желудочно-кишечного тракта. II. Клинические прогностические факторы. Гастроинтест Эндоск . 1981. 27 (2): 80–93.
11. Делани Дж. А., Опатрный Л, Брофи Дж. М., Суисса С.Лекарственное взаимодействие между антитромботическими препаратами и риск желудочно-кишечного кровотечения. CMAJ . 2007. 177 (4): 347–351.
12. Hernández-Díaz S, Родригес Л.А. Стероиды и риск осложнений со стороны верхних отделов желудочно-кишечного тракта. Am J Epidemiol . 2001. 153 (11): 1089–1093.
13. Юань Юань, Цой К, Охота RH. Селективные ингибиторы обратного захвата серотонина и риск кровотечения из верхних отделов ЖКТ: путаница или путаница? Am J Med .2006. 119 (9): 719–727.
14. Hébert PC, Уэллс G, Блайхман М.А., и другие. Многоцентровое рандомизированное контролируемое клиническое исследование требований к переливанию крови в отделениях интенсивной терапии. Требования к переливанию крови у исследователей интенсивной терапии, Canadian Critical Care Trials Group [опубликованное исправление опубликовано в N Engl J Med. 1999; 340 (13): 1056]. N Engl J Med . 1999. 340 (6): 409–417.
15. Паламидесси Н, Sinert R, Фальзон L, Зехтабчи С.Назогастральная аспирация и промывание у пациентов отделения неотложной помощи с гематохезией или меленой без кровавой рвоты. Acad Emerg Med . 2010. 17 (2): 126–132.
16. Алжебрин А.М., Fallone CA, Баркун АН. Назогастральный аспират позволяет прогнозировать эндоскопические поражения высокого риска у пациентов с острым кровотечением из верхних отделов ЖКТ. Гастроинтест Эндоск . 2004. 59 (2): 172–178.
17. Циммерман Дж., Siguencia J, Цванг Э, Бери Р, Арнон Р.Предикторы смертности пациентов, госпитализированных по поводу острого кровотечения из верхних отделов желудочно-кишечного тракта. Сканд Дж Гастроэнтерол . 1995. 30 (4): 327–331.
18. Форрест Дж. А., Финлейсон Н.Д., Shearman DJ. Эндоскопия при желудочно-кишечном кровотечении. Ланцет . 1974. 2 (7877): 394–397.
19. Роколл Т.А., Логан РФ, Девлин HB, Northfield TC. Оценка риска после острого кровотечения из верхних отделов желудочно-кишечного тракта. Кишка . 1996. 38 (3): 316–321.
20. Баркун А.Н., Барду М, Мартель М, Гралнек И.М., Sung JJ. Прокинетика при остром кровотечении из верхних отделов ЖКТ: метаанализ. Гастроинтест Эндоск . 2010. 72 (6): 1138–1145.
21. Вергара М, Кальвет X, Gisbert JP. Инъекция адреналина по сравнению с инъекцией адреналина и второй эндоскопический метод при язве с высоким риском кровотечения. Кокрановская база данных Syst Rev .2007; (2): CD005584.
22. Сридхаран А, Мартин Дж., Леонтиадис Г.И., и другие. Лечение ингибиторами протонной помпы начато до эндоскопической диагностики кровотечения из верхних отделов желудочно-кишечного тракта. Кокрановская база данных Syst Rev . 2010; (7): CD005415.
23. Сун Дж.Дж., Баркун А, Койперс Э.Дж., и другие.; Группа изучения кровотечения пептической язвы. Внутривенное введение эзомепразола для предотвращения рецидивирующего кровотечения из язвенной болезни: рандомизированное исследование. Энн Интерн Мед. . 2009. 150 (7): 455–464.
24. Lau JY, Люн В.К., Wu JC, и другие. Омепразол перед эндоскопией у пациентов с желудочно-кишечным кровотечением. N Engl J Med . 2007. 356 (16): 1631–1640.
25. Песня SY, Чунг Дж. Б., Луна YM, Кан Дж. К., Парк IS. Сравнение гемостатического эффекта эндоскопической инъекции фибринового клея и гипертонического солевого раствора с адреналином при кровотечении язвенной болезни: проспективное рандомизированное исследование. Эндоскопия . 1997. 29 (9): 827–833.
26. Ripoll C, Bañares R, Бесейро I, и другие. Сравнение транскатетерной артериальной эмболизации и хирургического лечения кровоточащей язвенной болезни после неудачного эндоскопического лечения. J Vasc Interv Radiol . 2004. 15 (5): 447–450.
27. Ростом А, Дуб С, Уэллс G, и другие. Профилактика гастродуоденальных язв, вызванных приемом НПВП. Кокрановская база данных Syst Rev .2002; (4): CD002296.
28. Gisbert JP, Хоррами С, Карбальо Ф, Кальвет X, Gené E, Домингес-Муньос JE. Эрадикационная терапия H. pylori по сравнению с антисекреторной неэрадикационной терапией (с или без длительной поддерживающей антисекреторной терапии) для предотвращения рецидивирующего кровотечения из язвенной болезни. Кокрановская база данных Syst Rev . 2004; (2): CD004062.
29. Garcia-Tsao G, Саньял А.Дж., Грейс Н.Д., Кэри В; Комитет по практическим рекомендациям Американской ассоциации по изучению заболеваний печени; Комитет по параметрам практики Американского колледжа гастроэнтерологии.Профилактика и лечение варикозного расширения вен желудка и пищевода и кровотечения из варикозно расширенных вен при циррозе [опубликованные поправки опубликованы в Hepatology. 2007; 46 (6): 2052]. Гепатология . 2007. 46 (3): 922–938.
30. Лайне Л., Кук Д. Сравнение эндоскопической перевязки со склеротерапией при кровотечении из варикозно расширенных вен пищевода. Метаанализ. Энн Интерн Мед. . 1995. 123 (4): 280–287.
31. Чавес-Тапиа, Северная Каролина, Барриентос-Гутьеррес Т, Теллез-Авила FI, Соареш-Вайзер К, Урибе М.Антибиотикопрофилактика пациентов с циррозом печени и кровотечением из верхних отделов желудочно-кишечного тракта. Кокрановская база данных Syst Rev . 2010; (9): CD002907.
32. Gøtzsche PC, Хробьяртссон А. Аналоги соматостатина при остром кровотечении из варикозно расширенных вен пищевода. Кокрановская база данных Syst Rev . 2008; (3): CD000193.
33. Rössle M, Хааг К, Очс А, и другие. Процедура трансъюгулярного внутрипеченочного портосистемного стент-шунтирования при кровотечении из варикозно расширенных вен. N Engl J Med . 1994. 330 (3): 165–171.
34. Камат П.С., Визнер РХ, Малинчок М, и другие. Модель для прогнозирования выживаемости у пациентов с терминальной стадией заболевания печени. Гепатология . 2001. 33 (2): 464–470.
Практическое руководство для врачей
Реферат
Желудочно-кишечное кровотечение – распространенная проблема, с которой сталкиваются в отделениях неотложной помощи и в учреждениях первичной медико-санитарной помощи. Острое или явное желудочно-кишечное кровотечение проявляется в виде рвоты, мелены или гематохезии.Хроническое или скрытое желудочно-кишечное кровотечение не является очевидным для пациента и обычно проявляется положительным результатом на скрытую кровь в кале или железодефицитной анемией. Неизвестное желудочно-кишечное кровотечение – это рецидивирующее кровотечение, если его источник остается неустановленным после верхней эндоскопии и колоноскопической оценки и обычно происходит из тонкой кишки. Точный клинический диагноз имеет решающее значение и направляет окончательные исследования и вмешательства. В этом обзоре кратко излагается общий диагностический подход к желудочно-кишечному кровотечению и предоставляется практическое руководство для клиницистов.
Ключевые слова: Желудочно-кишечное кровотечение, Диагностические методы, Эндоскопия, Колоноскопия, Капсульная эндоскопия, Энтероскопия, Компьютерная томография, Ангиография
Основной совет: Этот обзор представляет собой практическое диагностическое руководство для клиницистов, которые сталкиваются с пациентами с подозрением на желудочно-кишечное кровотечение. больницы и учреждения первичной медико-санитарной помощи. Клинические проявления желудочно-кишечного кровотечения классифицируются как явные (острые), скрытые (хронические) или неясные, а соответствующие диагностические алгоритмы проиллюстрированы посредством обзора основных доказательств и согласованных рекомендаций.Верхняя эндоскопия и колоноскопия – это основа начального обследования. Ангиография и радионуклидная визуализация лучше всего подходят при остром явном желудочно-кишечном кровотечении. Капсульная эндоскопия и глубокая энтероскопия играют важную роль в диагностике неясного желудочно-кишечного кровотечения, обычно из тонкой кишки.
ВВЕДЕНИЕ
Желудочно-кишечное кровотечение (ЖКТ) – частая проблема, с которой практикующие врачи сталкиваются в отделениях неотложной помощи и в учреждениях первичной медико-санитарной помощи [1]. Ежегодная госпитализация по поводу желудочно-кишечного кровотечения в Соединенных Штатах и Соединенном Королевстве оценивается до 150 пациентов на 100000 населения с уровнем смертности от 5% до 10% [2-5].Хотя желудочно-кишечное кровотечение может быть потенциально опасным для жизни, было показано, что во многих случаях можно безопасно лечить в амбулаторных условиях [6]. Точный диагноз желудочно-кишечного кровотечения зависит от своевременной реанимации, первоначальной оценки риска, предварительного клинического диагноза, за которым следует соответствующее окончательное обследование, которое позволяет проводить конкретные вмешательства. Этот обзор представляет собой практическое диагностическое руководство для врачей, которые могут встречаться с пациентами с подозрением на желудочно-кишечное кровотечение.
ОПРЕДЕЛЕНИЯ
Явный (острый) vs скрытый (хронический) vs неясный
Хотя желудочно-кишечное кровотечение может быть результатом доброкачественной патологии, опасного для жизни кровотечения, варикозного расширения вен, язв и злокачественных новообразований необходимо учитывать и тщательно исключать [7, 8].Учитывая широкий спектр основных патологий и различия в подходах к диагностике, клиницистам крайне важно определить тип желудочно-кишечного кровотечения на основе клинических проявлений.
В зависимости от степени кровопотери желудочно-кишечное кровотечение может проявляться в нескольких формах и может быть классифицировано как явное, скрытое или неясное. Явное желудочно-кишечное кровотечение, иначе известное как острое желудочно-кишечное кровотечение, является видимым и может проявляться в виде гематемезиса, рвоты «кофейной гущи», мелены или гематохезии.Скрытое или хроническое желудочно-кишечное кровотечение в результате микроскопического кровоизлияния может проявляться в виде стула с положительным результатом на гемоккульт с железодефицитной анемией или без нее [9,10]. Американская гастроэнтерологическая ассоциация определяет скрытое желудочно-кишечное кровотечение как начальное проявление положительного результата анализа кала на скрытую кровь (FOBT) и / или железодефицитной анемии, когда у пациента или врача нет доказательств видимой кровопотери [11]. Неопределенное желудочно-кишечное кровотечение относится к повторяющемуся кровотечению, источник которого не определяется после эндоскопии верхних отделов желудочно-кишечного тракта и колоноскопии.Неизвестное кровотечение может быть явным или скрытым [10–12].
Верхнее и нижнее
Верхнее желудочно-кишечное кровотечение включает кровотечение из пищевода в связку Трейца в области дуоденоеюнального изгиба [13]. Кровотечение из нижних отделов желудочно-кишечного тракта определяется как кровотечение, происходящее из участка, расположенного дистальнее связки Treitz [14]. В последние годы кровотечение из верхних отделов ЖКТ было переопределено как кровотечение над ампулой Фатера в пределах досягаемости при эндоскопии верхних отделов желудочно-кишечного тракта; кровотечение из нижних отделов желудочно-кишечного тракта подразделяется на кровотечение из нижних отделов желудочно-кишечного тракта, исходящее из тонкой кишки между ампулой Фатера и терминальной подвздошной кишки, и кровотечение из нижних отделов желудочно-кишечного тракта, исходящее из толстой кишки [11].
ОСТРОЕ (ОСТРОЕ) ЖКТ. КРОВОТЕЧЕНИЕ
Эпидемиология
Острое желудочно-кишечное кровотечение является основной причиной госпитализаций в США, число которых оценивается в 300 000 пациентов ежегодно [15]. Кровотечение из верхних отделов желудочно-кишечного тракта имеет ежегодную частоту в диапазоне от 40 до 150 эпизодов на 100 000 человек и уровень морали от 6 до 10% [16-18]; по сравнению с кровотечением из нижних отделов ЖКТ, частота которого составляет 20–27 эпизодов на 100 000 человек в год, а уровень смертности составляет 4–10% [19,20]. Острое желудочно-кишечное кровотечение чаще встречается у мужчин, чем у женщин, и его частота увеличивается с возрастом [13,21].
Этиология и патофизиология
Острое кровотечение из верхних отделов ЖКТ может возникать в пищеводе, желудке и двенадцатиперстной кишке. Кровотечение из верхних отделов ЖКТ можно разделить на категории на основе анатомических и патофизиологических факторов: язвенное, сосудистое, травматическое, ятрогенное, опухолевое, портальная гипертензия. Наиболее частыми причинами острого кровотечения из верхних отделов ЖКТ являются язвенная болезнь, в том числе от приема аспирина и других нестероидных противовоспалительных препаратов (НПВП), кровотечение из варикозно расширенных вен, слезы Мэллори-Вейсса и новообразования, включая рак желудка [8].Другие относительно частые причины включают эзофагит, эрозивный гастрит / дуоденит, сосудистые эктазии и поражения Дьелафуа [22]. Существуют значительные географические различия в патофизиологии варикозного расширения вен пищевода и язвенной болезни между Востоком и Западом, причем жители Восточной Азии имеют более сильную связь с неалкогольным циррозом печени и Helicobacter pylori как их соответствующие этиологии, которые обычно имеют более благоприятный прогноз [23,24] . Тем не менее, варикозное расширение вен пищевода и язвенная болезнь являются основными причинами кровотечений из верхних отделов ЖКТ как в восточном, так и в западном обществе [24,25].
Острое кровотечение из нижних отделов ЖКТ может возникать из тонкой, толстой или прямой кишки [21]. Причины острого кровотечения из нижних отделов ЖКТ также можно сгруппировать по категориям на основе патофизиологии: сосудистые, воспалительные, опухолевые, травматические и ятрогенные. Распространенными причинами кровотечения из нижних отделов ЖКТ являются дивертикулярная болезнь, ангиодисплазия или ангиэктазия, новообразования, включая колоректальный рак, колит, включая болезнь Крона и язвенный колит, и доброкачественные аноректальные поражения, такие как геморрой, трещины заднего прохода и язвы прямой кишки [8].
В особых условиях, когда известно, что у пациента имеется аневризма брюшной аорты или трансплантат аорты, острое желудочно-кишечное кровотечение следует рассматривать как вторичное по отношению к аорто-кишечной фистуле, пока не будет доказано обратное [26].
Первичная оценка
Быстрая оценка и реанимация должны предшествовать диагностической оценке нестабильных пациентов с острым тяжелым кровотечением [27]. Как только гемодинамическая стабильность будет гарантирована, пациенты должны быть оценены на предмет непосредственного риска повторного кровотечения и осложнений, а также основного источника кровотечения.Для острого кровотечения из верхних отделов желудочно-кишечного тракта были разработаны и утверждены оценки риска, такие как шкала Рокалла и шкала Глазго-Блатчфорда (GBS) [6,28]. Пациенты с минимальным или периодическим кровотечением, которые стратифицированы как группы низкого риска, могут быть обследованы в амбулаторных условиях, что позволяет более эффективно использовать ограниченные стационарные ресурсы стационара [19]. В то время как шкала Рокалла использует эндоскопические данные, GBS основывается на клинических проявлениях пациента, таких как систолическое артериальное давление, пульс, наличие мелены, обморок, заболевания печени, сердечная недостаточность и лабораторные параметры, такие как азот мочевины крови и гемоглобин.Метаанализ показал, что нулевое значение GBS снижает вероятность необходимости срочного вмешательства (отношение правдоподобия 0,02, 95% ДИ: 0–0,05) [4]. Следовательно, GBS может лучше всего подходить для первоначальной оценки риска подозрения на острое кровотечение из верхних отделов ЖКТ, например, в отделениях неотложной помощи.
Как и при диагностике любого заболевания, клинический анамнез, физикальное обследование и первоначальные лабораторные данные имеют решающее значение для определения вероятных источников кровотечения, которые помогут направить соответствующее окончательное расследование и вмешательство.Здесь особенно важна история приема лекарств, особенно при использовании аспирина и других НПВП.
Клиническая картина
Кровотечение из верхних отделов желудочно-кишечного тракта обычно проявляется гематемезисом (рвота свежей кровью), рвотой «кофейной гущи» (рвотой темной измененной кровью) и / или меленой (черный дегтеобразный стул). Гематохезия (выделение красной крови из прямой кишки) обычно указывает на кровотечение из нижних отделов желудочно-кишечного тракта, но иногда может быть признаком быстрого кровотечения из верхних отделов желудочно-кишечного тракта [9].Присутствие явной кровавой рвоты предполагает более активное и сильное кровотечение по сравнению с рвотой из кофейной гущи [29]. Кровоизлияние из варикозно расширенных вен является опасным для жизни и должно быть важным фактором при диагностике, поскольку на него приходится до 30% всех случаев острых кровотечений из верхних отделов ЖКТ и до 90% у пациентов с циррозом печени [30].
Кровотечение из нижних отделов ЖКТ обычно проявляется гематохезией, однако кровотечение из правой или тонкой кишки может проявляться меленой [31]. Кровотечение из левой части толстой кишки обычно имеет ярко-красный цвет, тогда как кровотечение из правой части толстой кишки часто выглядит темным или бордовым цветом и может смешиваться со стулом [31].
Другие проявления, которые могут сопровождать кровотечение как из верхних, так и из нижних отделов ЖКТ, включают гемодинамическую нестабильность, боль в животе и такие симптомы анемии, как летаргия, утомляемость, обморок и стенокардия [21]. У пациентов с острым кровотечением обычно наблюдаются нормоцитарные эритроциты. Микроцитарные эритроциты или железодефицитная анемия предполагают хроническое кровотечение. В отличие от пациентов с острым кровотечением из верхних отделов ЖКТ, пациенты с острым кровотечением из нижних отделов ЖКТ и нормальной перфузией почек обычно имеют нормальное соотношение азота мочевины крови к креатинину или мочевины к креатинину [32].Как правило, анатомические и сосудистые причины кровотечения сопровождаются безболезненной потерей большого объема крови, тогда как воспалительные причины кровотечения связаны с диареей и болью в животе [33].
При наличии у пациентов с аневризмой брюшной аорты или трансплантата аорты с вышеуказанными симптомами желудочно-кишечного кровотечения следует сильно подозревать аорто-кишечный свищ, чаще всего в двенадцатиперстной кишке. В этом случае показана срочная компьютерная томография (КТ) брюшной полости или КТ-ангиограмма для выявления потери плоскости ткани между аортой и двенадцатиперстной кишкой, экстравазации контраста и наличия газа, указывающего на инфекцию трансплантата.Верхняя эндоскопия перед хирургическим вмешательством может помочь исключить другие диагнозы, если результаты КТ не являются окончательными [26,34]. Подробности этих исследований обсуждаются далее в этом обзоре.
Исследования
Варианты исследования острого желудочно-кишечного кровотечения включают верхнюю эндоскопию и / или колоноскопию, ядерную сцинтиграфию, КТ-ангиограмму и катетерную ангиографию. При выборе исследования следует руководствоваться предполагаемым местом кровотечения (верхний против нижнего желудочно-кишечного тракта) на основании клинических проявлений.В большинстве случаев стандартом первичной диагностической оценки подозрения на острое желудочно-кишечное кровотечение является экстренная эндоскопия верхних отделов желудочно-кишечного тракта и / или колоноскопия, как рекомендовано в рекомендациях Американского колледжа гастроэнтерологии и Рекомендациях Международного консенсуса 2010 года [20,27]. Поскольку исследования планируются, инфузии ингибитора протонной помпы или октреотида должны быть начаты при подозрении на кровотечение пептической язвы и варикозного расширения вен соответственно [27,30].
Верхняя эндоскопия
У пациентов с острым кровотечением из верхних отделов ЖКТ эндоскопия верхних отделов желудочно-кишечного тракта считается исследованием выбора [35].Ранняя эндоскопия верхних отделов желудочно-кишечного тракта в течение 24 часов с момента обращения рекомендуется для подтверждения диагноза большинству пациентов с острым кровотечением из верхних отделов ЖКТ для подтверждения диагноза и имеет преимущество целевого эндоскопического лечения (рисунок), что приводит к снижению заболеваемости, продолжительности пребывания в больнице, риску повторного кровотечения и необходимости для хирургии [27]. Эндоскопическая эвакуация гематомы или сгустка крови может позволить визуализировать лежащую в основе патологию, такую как видимый сосуд в язвенной болезни, и позволяет проводить направленную эндоскопическую гемостатическую терапию [36,37].Сообщаемые чувствительность и специфичность эндоскопии при кровотечении из верхних отделов желудочно-кишечного тракта составляют 92–98% и 30–100% соответственно [38]. Риски верхней эндоскопии включают аспирацию, побочные эффекты седативного действия, перфорацию и усиление кровотечения при попытке терапевтического вмешательства. В случае массивного кровотечения из верхних отделов желудочно-кишечного тракта необходимо защитить дыхательные пути с помощью эндотрахеальной интубации.
Результаты эндоскопии верхних отделов у пациентов с подозрением на кровотечение из верхних отделов желудочно-кишечного тракта. Варикозное расширение вен пищевода (A), поражение Дьелафоя в желудке (B), сосудистая эктазия антрального отдела желудка (арбузный желудок) в антральном отделе желудка до и после терапии коагуляцией аргоновой плазмы (C, D).
Использование назогастрального зонда и промывания желудка у всех пациентов с подозрением на кровотечение из верхних отделов желудочно-кишечного тракта является спорным, и исследования не смогли продемонстрировать положительный эффект в отношении клинических исходов [39,40]. Использование прокинетиков, таких как эритромицин и метоклопрамид, в виде разовой дозы перед эндоскопией верхних отделов желудка способствует опорожнению желудка и очищению от крови, сгустков и пищи. Два метаанализа продемонстрировали, что использование прокинетического агента улучшает видимость при эндоскопии и значительно снижает потребность в повторной эндоскопии [41,42].В частности, использование эритромицина было связано с уменьшением количества крови в желудке, уменьшением количества переливаний крови и сокращением продолжительности пребывания в больнице [42]. Поэтому прокинетики, такие как эритромицин, перед эндоскопией верхних отделов крови следует рекомендовать пациентам с сильным кровотечением, у которых ожидается большое количество крови в желудке.
Практика рутинной вторичной эндоскопии после достижения гемостаза при первой эндоскопии остается спорной. Два метаанализа рандомизированных контролируемых исследований показали, что повторная эндоскопия значительно снизила повторное кровотечение язвенной болезни, но не улучшила общую смертность [43,44].Из-за относительно небольшого числа изученных субъектов, используемых неоптимальных гемостатических мер и отсутствия использования ингибиторов протонной помпы в этих испытаниях, в Международных консенсусных рекомендациях 2010 г. не рекомендовалось рутинное использование эндоскопии второго осмотра, но указывалось, что она может быть полезной у отдельных пациентов с высокий риск повторного кровотечения [27]. Это следует учитывать, особенно когда есть опасения относительно неоптимальной предшествующей эндоскопии и потенциальных пропущенных поражений.
В случаях острого кровотечения из верхних отделов желудочно-кишечного тракта, когда верхняя эндоскопия не является диагностической, когда невозможно идентифицировать или лечить место кровотечения, следующее исследование зависит от гемодинамической стабильности пациента.Если пациент нестабилен с большой кровопотерей из верхних отделов желудочно-кишечного тракта, ему следует приступить к неотложной операции, такой как обследование и частичная гастрэктомия при неконтролируемой кровоточащей язве желудка [9]. Интраоперационная эндоскопия может быть полезным дополнением во время операции, чтобы помочь локализовать источник кровотечения [45,46]. Если пациент гемодинамически стабилен с кровотечением небольшого объема, можно рассмотреть возможность повторной эндоскопии. Колоноскопия также должна рассматриваться в условиях мелены, чтобы исключить правосторонний источник кровотечения из толстой кишки, как обсуждается ниже.
Дальнейшая визуализация должна быть рассмотрена после недиагностической эндоскопии верхних отделов с колоноскопией или без нее, и варианты включают КТ-ангиографию, катетерную ангиографию и ядерную сцинтиграфию [38], которые обсуждаются отдельно в следующих разделах этого обзора. Исследования верхних отделов желудочно-кишечного тракта противопоказаны при остром кровотечении из верхних отделов желудочно-кишечного тракта, поскольку они могут помешать последующим исследованиям или хирургическому вмешательству [22], а также из-за риска бариевого перитонита, если имеется ранее существовавшая перфорация стенки кишечника [47]. .
Колоноскопия
При остром кровотечении из нижних отделов ЖКТ диагностический подход несколько более разнообразен. Колоноскопия и КТ-ангиограмма являются двумя диагностическими инструментами выбора для оценки острого кровотечения из нижних отделов ЖКТ [15]. Рекомендации Американского колледжа гастроэнтерологии предполагают, что колоноскопия должна быть диагностическим методом первой линии для оценки и лечения кровотечений из нижних отделов ЖКТ [20]. Исследования показали, что колоноскопия выявляет окончательные места кровотечения (рисунок) у 45–90% пациентов [48].Преимущества колоноскопии включают прямую визуализацию, доступ к биопсии ткани и эндоскопической гемостатической терапии, а также в качестве начального диагностического теста более высокая чувствительность [15,49]. Однако существует несколько ограничений для колоноскопии при остром кровотечении из нижних отделов ЖКТ, включая потенциальную недостаточную подготовку кишечника, невозможность оценить большую часть тонкой кишки, а также риски, связанные с седативным действием, перфорацией и кровотечением, как при эндоскопии верхних отделов желудочно-кишечного тракта [50 ]. У пациентов с недостаточной подготовкой кишечника чувствительность значительно снижается, и успешное лечение возможно только у 21% пациентов в острой стадии [51].Было высказано мнение, что срочной колоноскопии в этих условиях должна предшествовать быстрая промывка изотоническим лаважем толстой кишки 4-6 литров перорально до тех пор, пока выходящие стоки не станут розоватыми. Эта быстрая очистка может потребовать использования назогастрального зонда и прокинетического агента, такого как метоклопрамид. Это основано на выводах о том, что кровь или стул в толстой кишке могут скрыть источник кровотечения во время срочной колоноскопии [51,52].
Результаты колоноскопии у пациентов с подозрением на кровотечение из нижних отделов желудочно-кишечного тракта.Ангиодисплазия толстой кишки (A) и лучевая проктопатия (B).
Американский колледж радиологии рекомендует использовать колоноскопию в качестве начального метода у гемодинамически стабильных пациентов (позволяющих адекватную подготовку кишечника) и ангиографию у тех, кто гемодинамически нестабилен с массивным кровотечением из нижних отделов ЖКТ [53]. Следует отметить, что колоноскопия также показана при обследовании пациентов с меленой и отрицательными результатами эндоскопии верхних отделов, чтобы исключить источник кровотечения из правой толстой кишки.
В случаях, когда источник кровотечения не установлен после эндоскопии верхних отделов и / или колоноскопии, при использовании последующих диагностических методов следует руководствоваться клинической картиной, гемодинамической стабильностью и местным опытом проведения индивидуальных тестов. Никакие крупные рандомизированные испытания не продемонстрировали превосходства той или иной стратегии. В следующем разделе описывается диагностическое использование КТ-ангиографии, катетерной ангиографии и радионуклидной визуализации при остром желудочно-кишечном кровотечении.
КТ-ангиография
КТ-ангиография требует, чтобы частота продолжающегося артериального кровотечения была не менее 0.5 мл / мин, чтобы достоверно показать экстравазацию контраста в просвет кишечника и определить место кровотечения [54]. Систематический обзор диагностической точности КТ-ангиографии продемонстрировал чувствительность 86% и специфичность 95% при оценке пациентов с острым желудочно-кишечным кровотечением [55]. Потенциальные преимущества КТ-ангиографии в диагностике острого желудочно-кишечного кровотечения включают ее минимально инвазивный характер и более широкую доступность по сравнению с катетерной ангиографией [38]. Он также может продемонстрировать новообразования или сосудистые мальформации и предоставить доказательства недавнего кровотечения, например, гиперплотную кровь в просвете кишечника [38,56].Активное желудочно-кишечное кровотечение диагностируется по экстравазации контраста в просвет кишечника, которая проявляется как область с сильным ослаблением на сканировании артериальной фазы, которое увеличивается при сканировании венозной фазы (Рисунок -D). Демонстрируя точное место кровотечения и лежащую в его основе этиологию, КТ-ангиография полезна для направления и планирования окончательного лечения, будь то эндоскопия, катетерная ангиография или хирургическое вмешательство [57]. Если желудочно-кишечное кровотечение прерывистое, а исходная КТ отрицательная, при повторном кровотечении может быть проведена повторная КТ-ангиограмма [58].
Мужчина 73 лет с пероральным кровотечением и активным желудочно-кишечным кровотечением. Изображения ангиограммы компьютерной томографии с контрастным усилением (КТ) показывают экстравазацию контраста в просвет восходящей ободочной кишки с накоплением контраста, которое увеличивается от артериальной фазы (A, B) к отложенной венозной фазе (C, D). Дивертикулы выходят из медиальной стенки восходящей ободочной кишки, что указывает на этиологию кровотечения. После КТ-ангиограммы пациенту была проведена катетерная ангиография, которая продемонстрировала покраснение контраста от правой колической ветви верхней брыжеечной артерии (E).Выборочная катетеризация правой колической артерии более четко демонстрирует очаг кровотечения (F). Впоследствии была проведена эмболизация гель-пеной и спиралью.
Недостатками КТ-ангиографии являются отсутствие терапевтических возможностей, риск контрастно-индуцированной нефропатии у пациентов с почечной недостаточностью и аллергией на контраст [59]. Было высказано предположение, что роль КТ-ангиографии в оценке пациентов с острым желудочно-кишечным кровотечением принадлежит пациентам, которые находятся в стабильном состоянии и когда верхняя эндоскопия или колоноскопия не может определить место кровотечения.Пациентам с массивным желудочно-кишечным кровотечением с гемодинамической нестабильностью рекомендуется сразу перейти к катетерной ангиографии или экстренному хирургическому вмешательству [38].
Катетерная ангиография
Катетерная ангиография может обнаружить кровотечение со скоростью от 0,5 до 1,5 мл / мин [60,61]. Он часто используется при подозрении на острое кровотечение из нижних отделов желудочно-кишечного тракта из-за анатомической доступности концевых артерий и более сложен при остром кровотечении из верхних отделов желудочно-кишечного тракта из-за наличия нескольких коллатеральных сосудов [62]. По сравнению с другими методами визуализации он предлагает преимущества как диагностического, так и терапевтического инструмента, позволяющего проводить инфузию сосудосуживающих препаратов и / или эмболизацию (рисунок и F).Также не требует подготовки кишечника. Чувствительность диагностики острого желудочно-кишечного кровотечения составляет 42–86% со специфичностью, близкой к 100% [63]. Другие факторы, которые могут повлиять на чувствительность ангиографии, включают прерывистое кровотечение, задержку процедуры, атеросклеротическую анатомию, венозное кровотечение или кровотечение из мелких сосудов [64,65].
Осложнения включают гематому или псевдоаневризму в месте доступа, расслоение или спазм артерии, ишемию кишечника, а также нефропатию или аллергическую реакцию, вызванную контрастированием.Осложнения возникают у 0–10% пациентов, которым проводится ангиография, при этом частота серьезных осложнений встречается у <2% пациентов [48,66]. Рекомендуется использовать катетерную ангиографию для пациентов, у которых эндоскопия невозможна из-за тяжелого кровотечения с гемодинамической нестабильностью, или для пациентов с постоянным или повторяющимся желудочно-кишечным кровотечением и недиагностической эндоскопией верхних отделов и / или колоноскопией [20].
Радионуклидная визуализация
Пороговая частота желудочно-кишечного кровотечения для локализации с помощью радионуклидного сканирования составляет 0.1 мл / мин, и это наиболее чувствительный метод визуализации желудочно-кишечного кровотечения [67]. Ядерное сканирование представляет собой либо коллоид серы технецием-99m ( 99m Tc), либо меченные пертехнетатом 99m Tc аутологичные эритроциты. Короткий период полураспада коллоида серы 99m Tc является ограничением, поскольку это означает, что у пациентов должно быть активное кровотечение в течение нескольких минут, когда этикетка присутствует во внутрисосудистом пространстве, и повторное сканирование на предмет прерывистого кровотечения невозможно без повторной инъекции. 99m Tc-сканирование эритроцитов, меченных пертехнетатом, позволяет получать частые изображения брюшной полости в течение 24 часов, если это необходимо, и чаще используется для обследования пациентов с неясными, прерывистыми кровотечениями. Основным недостатком этого теста является плохая анатомическая локализация места кровотечения, что плохо предсказывает последующие результаты ангиограммы [68,69]. Кроме того, радионуклид предоставляет только функциональные данные и не может диагностировать патологическую причину желудочно-кишечного кровотечения. Хотя хирургическое планирование рекомендуется в качестве руководства для хирургической резекции, оно не должно основываться только на положительном ядерном сканировании [70].
Все визуализирующие исследования имеют то преимущество, что позволяют клиницисту определить место кровотечения по всему желудочно-кишечному тракту, особенно кровотечения из тонкой кишки. Однако их использование часто ограничивается необходимостью активного кровотечения на момент исследования. Другие диагностические методы, такие как проталкивающая энтероскопия, глубокая энтероскопия тонкой кишки и капсульная эндоскопия, могут быть полезны, когда вышеописанные исследования оказываются недиагностическими и когда пациенты гемодинамически стабильны с низким объемом кровотечения.Эти исследования будут обсуждаться в следующем разделе, посвященном оценке хронического скрытого желудочно-кишечного кровотечения.
ОККУЛЬТНОЕ (ХРОНИЧЕСКОЕ) ЖКТ. КРОВОТЕЧЕНИЕ
Эпидемиология
Хроническое скрытое желудочно-кишечное кровотечение возникает при положительном FOBT и / или железодефицитной анемии. Дефицит железа – самая частая причина анемии во всем мире. В развитых странах основная причина дефицита железа вторична по отношению к хронической кровопотере [71]. В Соединенных Штатах, по оценкам, 5% -11% женщин и 1% -4% мужчин страдают дефицитом железа, а 5% и 2% взрослых женщин и мужчин страдают железодефицитной анемией соответственно [72].Железодефицитная анемия традиционно связывается с хроническим скрытым желудочно-кишечным кровотечением, особенно в группах, отличных от женщин в пременопаузе, и требует дальнейшего исследования желудочно-кишечного тракта, в том числе на предмет колоректального рака [12].
Этиология и патофизиология
Хроническое скрытое желудочно-кишечное кровотечение может возникать в любом месте желудочно-кишечного тракта, от ротовой полости до аноректума [73]. В систематическом обзоре пяти проспективных исследований у 29% -56% пациентов был источник верхних отделов желудочно-кишечного тракта, а у 20–30% пациентов был диагностирован колоректальный источник скрытого желудочно-кишечного кровотечения с помощью эндоскопии верхних отделов желудочно-кишечного тракта и колоноскопии.Эти исследования не смогли определить источник у 29% -52% пациентов [74]. Причины хронического скрытого желудочно-кишечного кровотечения в широком смысле можно разделить на массовые поражения, воспалительные, сосудистые и инфекционные [12]. Более частые причины включают колоректальный рак (особенно правой толстой кишки), тяжелый эзофагит, язвы желудка или двенадцатиперстной кишки, в том числе от приема аспирина и других НПВП, воспалительные заболевания кишечника, рак желудка, целиакию, сосудистые эктазии (в любом месте), дивертикулы, и портальная гипертензивная гастропатия.Источники кровопотери, не связанные с желудочно-кишечным трактом, такие как кровохарканье и ротоглоточное кровотечение, также могут вызывать положительный результат FOBT [75]. Источником тонкой кишки является высокий процент пациентов с хроническим скрытым желудочно-кишечным кровотечением и отрицательными результатами эндоскопии верхних отделов желудочно-кишечного тракта и колоноскопией [10], которые классифицируются как скрытые желудочно-кишечные кровотечения.
Клиническая картина
Пациенты с железодефицитной анемией могут иметь или не иметь симптомов. Рокки [75] рекомендовал, чтобы первоначальное исследование было направлено на выявление конкретных симптомов, если это возможно.При отсутствии симптомов, особенно у пожилых людей, сначала следует обследовать толстую кишку, а если результат отрицательный, дополнительно исследуют верхние отделы желудочно-кишечного тракта [75]. Целенаправленный сбор анамнеза важен для выявления симптомов непреднамеренной потери веса (предполагающих злокачественные новообразования), использования аспирина или других НПВП (язвенное повреждение слизистой оболочки), использования антитромбоцитов или антикоагулянтов, семейного анамнеза, заболеваний печени и перенесенных ранее операций на желудочно-кишечном тракте [76] . Физические признаки могут указывать на наличие основного состояния, такого как целиакия, воспалительное заболевание кишечника, синдром Пламмера-Винсона и синдром Пейтца-Егерса [74].
Исследования
После того, как у пациента выявлен положительный FOBT и / или железодефицитная анемия, доступны несколько диагностических процедур для исследования желудочно-кишечного тракта. Выбор и последовательность процедур будут зависеть от клинического подозрения и симптомов [10]. Эндоскопические меры включают верхнюю эндоскопию, колоноскопию, глубокую энтероскопию или капсульную эндоскопию. КТ-колонография, КТ и магнитно-резонансная (МРТ) энтерография – это некоторые из рентгенографических исследований, используемых при оценке пациентов с хроническим скрытым желудочно-кишечным кровотечением.Роль бариевой клизмы, серии исследований тонкой кишки, энтероклиза, стандартной компьютерной томографии или магнитно-резонансной томографии и ядерного сканирования существенно снизилась из-за их низкой диагностической эффективности и появления капсульной эндоскопии [11]. При выборе исследования следует также учитывать факторы риска и предпочтения пациента. В общем, колоноскопия и верхняя эндоскопия – это начальные исследования выбора при хроническом скрытом желудочно-кишечном кровотечении [11].
Колоноскопия и верхняя эндоскопия
В рекомендациях Американской гастроэнтерологической ассоциации 2007 года по неясным желудочно-кишечным кровотечениям рекомендуется, чтобы оценка пациента с положительным FOBT зависела от наличия железодефицитной анемии.Пациенты с положительным результатом FOBT и без анемии должны быть сначала обследованы с помощью колоноскопии (если присутствуют симптомы верхних отделов желудочно-кишечного тракта, затем также эндоскопия верхних отделов желудочно-кишечного тракта), тогда как пациенты с железодефицитной анемией должны пройти как верхнюю эндоскопию, так и колоноскопию [11]. Пациенты с отрицательными результатами эндоскопии верхних отделов и колоноскопии без анемии не нуждаются в дополнительных исследованиях, но пациенты с анемией должны быть направлены для дальнейшего исследования тонкой кишки. Первоначальное предпочтительное исследование тонкой кишки, если таковое возможно, – это беспроводная капсульная эндоскопия [11].
Капсульная эндоскопия, проталкивающая энтероскопия и глубокая энтероскопия
Беспроводная капсульная эндоскопия – это простой неинвазивный метод исследования тонкой кишки для оценки скрытого желудочно-кишечного кровотечения из тонкой кишки (рисунок). Диагностическая эффективность у пациентов с хроническим скрытым и неясным желудочно-кишечным кровотечением (после отрицательной верхней эндоскопии и колоноскопии) колеблется от 55% до 92% для капсульной эндоскопии [77,78] по сравнению с 25% -30% для эндоскопии с проталкиванием [79,80 ]. Метаанализ 14 исследований продемонстрировал, что диагностическая ценность капсульной эндоскопии превосходит проталкивающую энтероскопию (63% против 28%) и исследования бария (42% против 6%) [81].Капсульная эндоскопия также позволяет избежать более высоких показателей заболеваемости и смертности, связанных с пуш-энтероскопией [82]. Капсульная эндоскопия менее полезна при оценке источников кровотечения из толстой кишки из-за задержанного стула, срока службы батарейки и плохого поля зрения из-за большого диаметра толстой кишки [48]. Осложнения, связанные с процедурой, возникают редко и включают задержку капсулы и обструкцию [83].
Ангиодисплазия тощей кишки при капсульной эндоскопии.
Толкающая энтероскопия позволяет исследовать желудочно-кишечный тракт до 60–80 см проксимального отдела тощей кишки.Однако с появлением глубокой энтероскопии, которая может достигать дистальных отделов тонкой кишки, использование проталкивающей энтероскопии сократилось. Широко используются три системы: система эндоскопии с двойным баллоном, система энтероскопа с одним баллоном и энтероскоп для тонкой кишки Endo-Ease Discovery SB или спиральный энтероскоп, которые могут выполняться с через оральным или анальным путем [10]. Исследования, сравнивающие три различных метода, отсутствуют. Преимущество глубокой энтероскопии перед капсульной эндоскопией состоит в том, что она также может быть терапевтическим методом.Диагностическая ценность энтероскопии с двумя баллонами варьируется от 40% до 80%, а терапевтический успех – от 15 до 55% [84,85].
Методы радиографической визуализации
Исторически следующим проведенным тестом была серия исследований верхних отделов желудочно-кишечного тракта с последующим исследованием тонкой кишки и / или энтероклином, но в последние годы, где это возможно, КТ и МР-энтерография вытеснили эти старые методы рентгенографии.
КТ энтерография включает прием нейтрального контрастного вещества для расширения тонкой кишки, что позволяет лучше оценить стенку тонкой кишки по сравнению с растворами бария.Альтернативой является МР-энтерография, которая имеет то преимущество, что не использует ионизирующее излучение, что позволяет проводить серийные исследования тонкой кишки.
По сравнению с капсульной эндоскопией, КТ-энтерография обеспечивает лучшую визуализацию всей стенки тонкой кишки и выявляет экстраэнтеральные осложнения заболевания тонкой кишки, тогда как капсульная эндоскопия позволяет напрямую визуализировать слизистую оболочку тонкой кишки и имеет более высокую чувствительность к процессам слизистой оболочки [86 ].
НЕВИДИМОЕ КРОВОТЕЧЕНИЕ ЖКТ
Неизвестное желудочно-кишечное кровотечение составляет 5% пациентов от всех случаев желудочно-кишечного кровотечения, как острых явных, так и хронических скрытых [12,76].Он определяется как рецидивирующее кровотечение, когда его источник остается неустановленным после эндоскопических процедур, и чаще всего вызывается кровотечением из тонкой кишки. Наиболее частыми причинами неясного желудочно-кишечного кровотечения являются опухоли тонкой кишки, сосудистые аномалии, такие как ангиодисплазия и варикозное расширение вен, дивертикулы и целиакия. Акцент в диагностике неясного желудочно-кишечного кровотечения делается на исследовании тонкой кишки [76].
Повторную верхнюю эндоскопию и / или колоноскопию следует рассматривать как одно исследование с использованием энтероскопии с двумя баллонами, которое показало, что 24.3% неясных желудочно-кишечных кровотечений имели место не из тонкой кишки и были доступны для обычных верхних и нижних эндоскопов [87]. Уже упомянутые исследования тонкой кишки с использованием методов капсульной эндоскопии и глубокой энтероскопии (включая энтероскопию с двумя баллонами, энтероскопию с одним баллоном и спиральную энтероскопию) позволили диагностировать значительно большее количество случаев кровотечения из неясного желудочно-кишечного тракта. Независимые исследования показали, что капсульная эндоскопия имела диагностическую ценность 53–68% при кровотечении из неясного желудочно-кишечного тракта, привела к специфическому вмешательству у большинства пациентов и была связана со значительным сокращением госпитализаций и переливаний крови [88,89].В рандомизированном контролируемом исследовании с участием пациентов с железодефицитной анемией и кровотечением из неясного желудочно-кишечного тракта капсульная эндоскопия выявила источник кровотечения значительно чаще, чем толкающая энтероскопия (50% против 24%, P = 0,02) [90]. В систематическом обзоре было показано, что двухбаллонная энтероскопия дает диагностическую ценность около 68% при неясных желудочно-кишечных кровотечениях [91]. Мета-анализ исследований, сравнивающих капсульную эндоскопию и двухбаллонную энтероскопию, показал сравнимую диагностическую ценность (60% против 57%, P = 0.42) при заболеваниях тонкой кишки и неясных желудочно-кишечных кровотечениях [92]. Основным преимуществом капсульной эндоскопии является то, что она менее инвазивна, чем глубокая энтероскопия, но основным преимуществом методов глубокой энтероскопии является их способность проводить лечение одновременно. Выбор между капсульной эндоскопией и глубокой энтероскопией должен быть индивидуальным для каждого пациента, и одним из подходов может быть начальная капсульная эндоскопия с последующей направленной глубокой энтероскопией в качестве целевого вмешательства [76].
КТ или МР-энтерография может рассматриваться как альтернативное исследование при заболевании тонкой кишки из-за ее способности визуализировать стенку тонкой кишки и экстраэнтеральные осложнения, особенно когда капсульная эндоскопия и глубокая энтероскопия не являются диагностическими.У пациентов с признаками активного кровотечения следует рассмотреть вышеупомянутое радионуклидное сканирование технеция-99, КТ-ангиографию и катетерную ангиографию, чтобы определить местонахождение поражения до вмешательства.
Желудочно-кишечное кровотечение – AMBOSS
Резюме
Желудочно-кишечное кровотечение (ЖКТ) может быть вызвано рядом условий. Оно может проявляться явным желудочно-кишечным кровотечением с гематемезисом, меленой или гематохезией или скрытым желудочно-кишечным кровотечением с неспецифическими симптомами, связанными с железодефицитной анемией.Желудочно-кишечное кровотечение можно классифицировать как кровотечение из верхних отделов желудочно-кишечного тракта (UGIB), если место кровоизлияния находится проксимальнее связки Трейца (например, кровотечение из варикозно расширенных вен пищевода, кровоточащая язвенная болезнь), или как кровотечение из нижних отделов желудочно-кишечного тракта (LGIB), если место кровоизлияния находится дистально. связки Treitz (например, дивертикулярное кровотечение, злокачественные новообразования, кровотечение из тонкой кишки). Явная UGIB обычно проявляется кровавой рвотой; гематохезия и мелена могут возникнуть, если кровотечение обильное. Явная LGIB обычно проявляется гематохезией; Мелена может возникнуть, если кровотечение из тонкой или проксимальной кишки.Первоначальное лечение пациента с явным желудочно-кишечным кровотечением должно быть сосредоточено на гемодинамической реанимации и эндоскопической идентификации источника кровотечения, если это возможно, или с помощью ангиографии с последующими мерами по остановке кровотечения (эндоскопическим, хирургическим или посредством ангиоэмболизации). Сигмоидоскопия – подходящее начальное обследование у молодых пациентов со скудной гематохезией и без признаков злокачественной опухоли или ВЗК. У всех пациентов (то есть с явным или скрытым желудочно-кишечным кровотечением) необходимо выявить и лечить первопричину.
См. Также «Кровоизлияние из варикозно расширенных вен пищевода».
Определение
- Кровотечение из верхних отделов желудочно-кишечного тракта (УГИБ)
- Кровотечение из нижних отделов желудочно-кишечного тракта (LGIB)
- Оккультное желудочно-кишечное кровотечение: кровотечение в количестве, слишком маленьком для того, чтобы его можно было увидеть макроскопически (для обнаружения требуются химические тесты или микроскопическое исследование)
- Явное желудочно-кишечное кровотечение: макроскопически наблюдаемое кровотечение с сопутствующими клиническими симптомами (например, анемия, тахикардия)
Этиология
| Наиболее частая этиология желудочно-кишечных кровотечений [4] | |||||||||
|---|---|---|---|---|---|---|---|---|---|
| (UGIB) | (LGIB) [6] | ||||||||
| Эрозивный или воспалительный | |||||||||
| Сосудистый | |||||||||
| |||||||||
| Опухоли | |||||||||
| |||||||||
| |||||||||
| Прочие причины | |||||||||
См. «Дифференциальная диагностика кровотечений из нижних отделов желудочно-кишечного тракта у детей».
Кровотечение из верхних дыхательных путей (например, ночное носовое кровотечение) может быть ошибочно принято за желудочно-кишечное кровотечение, потому что кровь может быть проглочена и вырвана или проявляется в стуле как мелена.Тщательное обследование и сбор анамнеза – ключ к дифференциации респираторных источников кровотечения от желудочно-кишечных.
Клинические особенности
- Анемия вследствие хронической кровопотери
- Острое кровоизлияние со значительной кровопотерей
| Признаки явного желудочно-кишечного кровотечения | ||
|---|---|---|
| Описание | Причина | |
| Гематемезис |
| |
| Мелена |
| |
| Hematochezia |
| |
Как мелена, так и гематохезия могут быть вызваны либо UGIB, либо LGIB.
Необъяснимая железодефицитная анемия (например, у мужчин или женщин в постменопаузе) должна вызывать подозрение на желудочно-кишечное кровотечение.
Управление
Следующие ниже рекомендации соответствуют рекомендациям International Consensus Group (ICG) по неварикозному лечению UGIB 2019 г., руководству LGIB Американского колледжа гастроэнтерологии (ACG) 2016 г., руководству LGIB Американского общества гастроинтестинальной эндоскопии (AGSE) 2014 г. [9] [10] [11]
Все пациенты
[9] [10] [11] [12] [13] [14]Верхняя эндоскопия, колоноскопия и транскатетерная ангиография – это двойные диагностические / терапевтические процедуры, которые позволяют быстро локализовать источник кровотечения и гемостатические вмешательства.
Стабильные пациенты
Нестабильные пациенты
Соблюдайте осторожность при объемной реанимации при отсутствии массивного продолжающегося кровотечения или геморрагического шока, особенно если источник кровотечения не контролируется должным образом. Агрессивное введение кристаллоидов и препаратов крови у этих пациентов может увеличить риск повторного кровотечения и смерти. [10] [14]
Неотложные консультации
[15]- Все пациенты: гастроэнтерология
- Пациенты с продолжающимся кровотечением и рефрактерной гемодинамической нестабильностью или с признаками высокого риска желудочно-кишечного кровотечения
- Операция
- Интервенционная радиология
Обратитесь к хирургу и интервенционной радиологии на ранней стадии для пациентов с продолжающимся тяжелым кровотечением и особенностями желудочно-кишечного кровотечения с высоким риском (особенно для тех, кто слишком нестабилен, чтобы переносить подготовку кишечника).
Эмпирические фармакотерапевтические вмешательства
Эти меры следует начинать как можно раньше перед процедурами (например, эндоскопией, ангиоэмболизацией)
Доказательства не подтверждают рутинное использование транексамовой кислоты у пациентов с острым желудочно-кишечным кровотечением. [21]
Стратификация риска
Предварительная эндоскопия
Все пациенты с желудочно-кишечным кровотечением должны быть стратифицированы по риску, чтобы определять диагностический и терапевтический подход, время проведения эндоскопии и расположение пациентов.
- Клинические сценарии с низким уровнем риска
- Клинические сценарии повышенного риска
| Особенности высокого риска желудочно-кишечного кровотечения [10] [12] [13] | |||
|---|---|---|---|
Факторы пациента | |||
| Характеристики при представлении | 91 | ||
| Оценка Glasgow Blatchford [13] [24] | ||||
|---|---|---|---|---|
| Параметры | Результаты | Оценка | ||
| Лабораторные характеристики | BUN | |||
| 1 0.2 мг / дл – 22,3 мг / дл | 2 | |||
| 22,4 мг / дл – 27,9 мг / дл | 3 | |||
| 28 мг / дл – 69,9 мг / дл | 4 | |||
| 70 мг / дл | 6 | |||
| Гемоглобин | :> 13 г / дл | ♀:> 12 г / дл | 0 | |
| ♂: 12–13 г / дл | 91–308 ♀: 10–13 г / дл 12 г / дл1 | |||
| ♂: 10–12 г / дл | ♀: N / A | 3 | ||
| 91: | ♀: | 6 | > 110 мм рт. Ст. | 0 |
| 100–109 мм рт. Ст. | 1 | |||
| 90–99 мм рт. | ЧСС ≥ 100 / мин | 1 | ||
| Мелена на презентации | 1 | |||
| Обморок при поступлении | 2 | |||
| Болезнь печени | 2 | |||
| Сердечная недостаточность | 2 | |||
Устный перевод
| ||||
Постэндоскопия
[10] [13] [26]- Колоноскопия: стационарное лечение рекомендуется, если есть признаки, требующие вмешательства или связанные с повторным кровотечением.
- Верхняя эндоскопия: классификация Форреста обычно используется для определения потребности в гемостатических вмешательствах во время процедуры и может помочь в принятии решения, прогнозируя риск повторного кровотечения.
| Классификация кровоточащих пептических язв по Форресту [27] | |||
|---|---|---|---|
| Стадия | Описание | Риск повторного кровоизлияния | Стадия|
| 9129 9129 9129 9129 9129 9129 9129 9129 9129 9129 9129 9129 9129 9129 9129 9129 9129 9129 | Струящееся артериальное кровоизлияние | ∼ 90% | |
| Ib | Активно сочащееся кровоизлияние | ∼ 50% | |
Признаки недавнего кровоизлияния с язвой 6 9129 II90 видимый сосуд | ∼ 50% | ||
| IIb | Язва с прилипшим сгустком | ∼ 30% | |
| IIc | Плоская язва с темным основанием (покрытая гематином) | ∼ 10% | |
Язва с чистой основой (стадия III) 990 | III | Плоское основание язвы (без активного кровотечения) | |
| |||
Мониторинг и распоряжение
Определение расположения пациента должно быть многофакторным решением, основанным на сочетании стратификации риска и факторов пациента (например,g., функциональный статус, система поддержки) и доступные ресурсы здравоохранения. [9] [10] [12] [13]
Стационарный
[9] [10] [12] [13] [25]- Мониторинг
- Госпитализация рекомендуется пациентам, которые не соответствуют критериям безопасной выписки, например:
- Прием в ОИТ / ОСК рекомендуется при наличии любого из следующего:
Амбулаторно
[9] [10] [12] [13] [25] [28]- Выписка без срока наблюдения возможна у пациентов с:
- Выделение после периода наблюдения можно рассматривать, если соблюдаются все следующие параметры: Оптимальная продолжительность периода наблюдения неясна, а практика варьируется (например,г., 6–24 часа).
- Неварикозное кровотечение
- Гемодинамически стабильный пациент без признаков продолжающегося кровотечения
- Явный источник кровотечения, который контролировался.
- Баллы низкого риска по стратификации риска
- Последующее наблюдение: посоветуйте последующее наблюдение в течение 24 часов (раньше, если симптомы повторяются) для дальнейшей диагностической оценки и долгосрочного лечения при необходимости.
Диагностика
Подход к лечению желудочно-кишечного кровотечения низкого риска
Анемия, низкий гематокрит, коагулопатия и повышенный уровень азота мочевины при поступлении являются признаками тяжелого желудочно-кишечного кровотечения. [10]
Повышенное отношение АМК к креатинину у пациента с гематохезией свидетельствует о быстрой UGIB. [10] [32]
Назогастральный аспират (NG аспират)
[10]Этот тест обычно не рекомендуется, кроме как в качестве дополнения у пациентов с гематохезией с умеренной ПТП UGIB в качестве источника. [9]
- Процедура: закапать 200–300 мл теплого изотонического раствора через трубку NG, затем аспирировать содержимое желудка для исследования. [33]
- Выводы
- Положительный: ярко-красная кровь или кофейная гуща; активный УГИБ подтвержден [13] [34]
- Без заключения: бескровный и неблагородный
- Отрицательный: без крови и желчи; активный UGIB менее вероятен
У пациентов с подозрением на UGIB аспирация через назогастральный зонд является малочувствительной, так как около 15% пациентов с активным UGIB могут иметь ложноотрицательный результат. [13]
Эндоскопия
Эти процедуры позволяют идентифицировать источник кровотечения, проводить диагностическую биопсию (например,g., при раке желудка или колоректального рака) и гемостатических вмешательствах (например, инъекция адреналина, клипирование сосудов). В идеале они должны быть выполнены в течение 24 часов после приема.
EGD
[9] [10] [13] [14]- Препарат
- Обычно лекарства для подготовки кишечника не требуются.
- Голодание (NPO) более 2 часов (для прозрачных жидкостей) и> 6–8 часов (для твердых веществ) является идеальным. [35]
- При подозрении на наличие большого количества крови, сгустков или пищи в верхних отделах желудочно-кишечного тракта рассмотрите следующее: [36]
- Сроки
- Результаты и дальнейшее лечение (подробности см. В разделе «Лечение»)
- Источник желудочно-кишечного кровотечения (положительный результат EGD): попытка эндоскопического гемостаза.
- Источник желудочно-кишечного кровотечения не идентифицирован (отрицательная или недиагностическая ЭГДС)
Рассмотрите возможность интубации перед эндоскопией, если существует высокий риск аспирации.
Колоноскопия
[9] [10]- Препарат
- Время [10] [38]
- Клинические особенности высокого риска и / или продолжающееся желудочно-кишечное кровотечение: в течение 24 часов с момента обращения (после быстрой подготовки кишечника)
- Все остальные стационарные пациенты: при ближайшей возможности (после быстрой подготовка кишечника)
- Результаты и дальнейшее лечение (подробности см. В разделе «Лечение»)
- Выявлен источник желудочно-кишечного кровотечения: попытка эндоскопического гемостаза.
- Отрицательная (недиагностическая) колоноскопия
- Гемодинамически стабильные пациенты: Обследуйте кровотечение из тонкой кишки.
- Гемодинамически нестабильные пациенты с продолжающимся кровотечением: обратитесь к хирургическому вмешательству или ангиоэмболии.
Эндоскопия нижнего отдела кишечника без подготовки кишечника (включая ректороманоскопию) не рекомендуется при диагностике острой LGIB. [10]
- Показания
- Считается первичным тестом у пациентов с подозрением на LGIB и гемодинамической нестабильностью, не поддающейся реанимации. [9] [10]
- Дальнейшее обследование пациентов с продолжающимся кровотечением и отрицательной эндоскопией [29] [39]
- Комплектация
- Результаты: экстравазация контраста в месте активного кровотечения [32]
- Дальнейшее лечение: ангиоэмболизация, хирургическая резекция или целевой эндоскопический гемостаз (см. Раздел «Лечение» ниже) [32]
Оптимизация гидратации перед КТА или транскатетерной ангиографией, чтобы снизить риск контрастной нефропатии (пациенты с тяжелым желудочно-кишечным кровотечением уже с высоким риском из-за _Definitions “# Z2c4b7b192fbfa8d2679ddc134ed0e9c5” data-lxid = “Ig0Y92″> гиповолемии).
Оценка кровотечения из тонкой кишки
[29] [40]В дополнение к КТ-ангиографии учитывайте следующее:
VCE предпочтительнее у гемодинамически стабильных пациентов с отрицательной EGD и колоноскопией. Гемодинамически нестабильным пациентам с подозрением на кровотечение из тонкой кишки следует пройти ангиографию. [29]
Лечение
Доступ
[9] [10] [11]Эндоскопический гемостаз
[10] [11] [13]- Показания: любые результаты эндоскопии высокого риска
- Признаки активного кровотечения
- Видимый сосуд без кровотечения
- Прилипший сгусток [11] [13]
- Методы [13]
Интервенционная радиология (ангиография)
[9] [10] [11] [29] [39]- Показания
- Предпочтительная терапия у пациентов с продолжающимся желудочно-кишечным кровотечением и гемодинамической нестабильностью, резистентной к реанимации.
- Альтернатива колоноскопии у пациентов с острым LGIB, которые не переносят подготовку кишечника.
- Рекомендуется у пациентов с повторным кровотечением или продолжающимся кровотечением, несмотря на эндоскопический гемостаз. [31]
- Методы
Хирургия
- Показания
- Подумайте, не сработали ли другие варианты лечения. [9]
- Рассмотреть у гемодинамически нестабильных пациентов с продолжающимся кровотечением.
- Процедура: исследовательская лапаротомия и хирургический гемостаз
CTA для локализации кровотечения перед операцией может помочь спланировать более целенаправленное вмешательство (например,g., резекция кишечника) и снизить периоперационный риск (например, из-за пропущенного источника кровотечения). [10]
Лечение основной причины
Дифференциальный диагноз
Дифференциальный диагноз кровотечения из верхних отделов ЖКТ
Дифференциальный диагноз кровотечения из нижних отделов ЖКТ
Перечисленные здесь дифференциальные диагнозы не являются исчерпывающими.
Осложнения
Перечислим наиболее важные осложнения. Выбор не исчерпывающий.
Контрольный список неотложной помощи
Все стационарные пациенты
Подозрение на UGIB
Подозреваемый LGIB
- Стабильные пациенты: направление на колоноскопию
- Сначала выполните ФГДС у нестабильных пациентов с гематохезией и любым из следующих:
- Рассмотрите сначала колоноскопию для нестабильных пациентов с гематохезией и все следующие:
- Рассмотрите возможность ангиографии для пациентов с рефрактерной гемодинамической нестабильностью
- Рассмотрите возможность хирургического вмешательства, если есть другие варианты. неудачно
Ведение реаниматологом желудочно-кишечных кровотечений у взрослых и детей | Annals of Intensive Care
Введение
Реанимологи регулярно сталкиваются с вопросом о желудочно-кишечных кровотечениях.Им особенно необходимо управлять острым желудочно-кишечным кровотечением, частым и тяжелым заболеванием. [1], смертность которых, вероятно, не изменилась за 20 лет. [1], но может быть уменьшена за счет последних достижений в диагностике и терапии. [2]. Они также должны определить для каждого пациента, поступающего в отделение интенсивной терапии, как предотвратить кровотечение из верхних отделов ЖКТ, связанное с «стрессовым изъязвлением». теперь необычное осложнение [3], но для которых широко применяется медикаментозная профилактика. [4] и часто включает ингибиторы протонной помпы (ИПП) [4]. Потому что последние международные рекомендации по ведению острых кровотечений из верхних отделов ЖКТ не из варикозно расширенных вен [2] или при желудочно-кишечном кровотечении, связанном с портальной гипертензией. [5] не хватает специфического подхода к тяжелым формам, и поскольку конференция французского консенсуса по предотвращению «связанных со стрессом» кровотечений из верхних отделов ЖКТ в интенсивной терапии была проведена почти 25 лет назад [6], мы решили оформить эти рекомендации (табл. 1).
Таблица 1 Рекомендации по ведению реаниматолога желудочно-кишечного кровотеченияМетодология
SRLF объединила группу экспертов, представляющих различные дисциплины, связанные с лечением тяжелых желудочно-кишечных кровотечений (интенсивная терапия, гепатогастроэнтерология, неотложная помощь, радиология, хирургия, педиатрия), чтобы составить эти рекомендации. Оргкомитет и координатор сначала определили вопросы для рассмотрения и назначили экспертов, ответственных за каждый вопрос.Использование системы GRADE (оценка рекомендаций, оценка, разработка и оценка) [7, 8] проанализирована литература и сформулированы рекомендации. Уровень доказательности был определен для каждой ссылки на литературу в соответствии с типом исследования, и его можно было пересмотреть с учетом методологического качества исследования. Литературные ссылки, общие для каждого критерия оценки, были затем сгруппированы. Общий уровень доказательства был определен для каждого критерия оценки с учетом уровней доказательства каждой литературной ссылки, согласованности результатов между различными исследованиями, анализа экономической эффективности, прямоты доказательств и т. Д.«Сильный» уровень доказательства позволяет сделать «сильную» рекомендацию («должно быть сделано», «не должно быть сделано…»). «Умеренный», «слабый» или «очень слабый» уровень доказательства привел к «условной» рекомендации («вероятно, следует сделать», «, вероятно, не следует делать…»). Предложенные рекомендации были представлены и обсуждены одна за другой. Цель не обязательно заключалась в достижении единого и совпадающего мнения по всем предложениям, а скорее в том, чтобы выделить точки согласия, а также точки разногласий или нерешительности. Затем каждая рекомендация была оценена каждым из экспертов по шкале от 1 (полное несогласие) до 9 (полное согласие).Коллективная оценка была установлена с использованием метода соответствия RAND / UCLA. [9]: после исключения крайних значений (выбросов) рассчитывались медиана и доверительный интервал индивидуальных оценок. Медиана определяла согласие между экспертами, когда оно составляло от 1 до 3, разногласия от 7 до 9 и нерешительность от 4 до 6. Согласие, несогласие или нерешительность считались «сильными», если доверительный интервал находился в одном из трех диапазонов: ( 1–3), (4–6) или (7–9) и «слабым», если доверительный интервал охватывает два диапазона.В отсутствие твердого согласия рекомендации были переформулированы и снова оценены с целью достижения лучшего консенсуса. Таким образом, было проведено три раунда подсчета очков.
Область 1: Лечение желудочно-кишечного кровотечения до эндоскопической диагностики
1. Назогастральная интубация может помочь подтвердить, но не может сбрасывать со счетов подозрение на кровотечение из верхних отделов желудочно-кишечного тракта (полное согласие).
Кровотечение из верхних отделов ЖКТ всегда следует диагностировать с помощью эзофагогастродуоденоскопии (ЭГДС). [2, 10].В ожидании эндоскопии введение назогастрального зонда может помочь в диагностическом подходе, особенно в условиях острой анемии или геморрагического шока. Три недавно проведенных ретроспективных анализа оценили способность назогастральной аспирации дифференцировать верхний от нижнего источника желудочно-кишечного кровотечения. [11]. За исключением одного исследования, дизайн которого, вероятно, привел к высокой доле ложноположительных результатов, сообщалось о недостаточной прогностической ценности отрицательных результатов (61%; 95% ДИ 53–68 и 64%; 95% ДИ 43–80), хотя удовлетворительные положительные прогностические значения (81%; 95% ДИ 69–90 и 93%; 95% ДИ 81–98) [11].
2. Предполагаемый разрыв варикозного расширения вен пищевода / желудка, вероятно, не является противопоказанием для назогастральной интубации (полное согласие).
Геморрагический риск, связанный с введением назогастрального зонда при подозрении на разрыв варикозно расширенных вен пищевода, неизвестен. У пациентов, поступивших в больницу из-за разрыва варикозно расширенных вен пищевода, примерно в 35% случаев промывание желудка после установки назогастрального зонда сравнивали с внутривенным эритромицином для подготовки к эндоскопии желудочно-кишечного тракта. [12].Не было разницы между группами по частоте повторного кровотечения или количеству перелитых единиц крови. [12].
3. Для опорожнения содержимого желудка перед ФГДС следует внутривенно вводить эритромицин в дозе 250 мг (5 мг / кг для детей) при отсутствии противопоказаний (строгое согласие).
4. Если введен назогастральный зонд, промывание желудка для опорожнения желудка является альтернативой введению эритромицина (слабое согласие).
Согласно недавнему метаанализу, использование прокинетического агента (эритромицин или метоклопрамид) было связано со снижением потребности в повторении EGD (отношение шансов [OR] 0,55; 95% ДИ 0,32–0,94) [13]. Напротив, не было улучшений в продолжительности пребывания в больнице, необходимости в хирургическом вмешательстве или количестве единиц перелитой крови. [13]. Эритромицин полезен при кровоточащей язве и кровотечениях, связанных с портальной гипертензией. [14, 15]. Наконец, недавнее исследование не обнаружило разницы между эритромицином, промыванием желудка и обоими комбинациями с точки зрения условий для эндоскопии. [12].Однако назогастральная интубация часто плохо переносилась и вызывала боль. [12].
5. У взрослых оценка по шкале Рокалла и шкале кровотечений по Глазго-Блатчфорду, вероятно, может помочь выявить пациентов с высоким риском заболеваемости и смертности и направить их в отделение интенсивной терапии (строгое согласие ).
Оценка по Роколлу и по шкале Глазго-Блатчфорда, подтвержденная во многих исследованиях. [16, 17], были разработаны для раннего выявления пациентов из группы высокого риска, нуждающихся в интенсивной терапии, и пациентов из группы низкого риска, которые могут быть выписаны раньше срока.Оценка Роколла (таблица 2) включает клинические, биохимические и эндоскопические данные и коррелирует с риском повторного кровотечения. [18]. Оценка кровотечения по Глазго-Блатчфорду (таблица 3) включает клинические и биохимические данные, но не EGD, и полезен для прогнозирования необходимости вмешательства (госпитализация, переливание крови, операция) или смерти [19].
6. ЭГД следует провести в течение 24 часов после поступления пациента с подозрением на кровотечение из верхних отделов ЖКТ (полное согласие).
7.ФГДС, вероятно, следует провести через 12 часов после поступления пациента с подозрением на кровотечение из варикозно расширенных вен пищевода / желудка (полное согласие).
8.ЭГД, вероятно, следует сделать как можно скорее, и после реанимации пациента, когда подозревается активное кровотечение из верхних отделов ЖКТ (полное согласие).
Таблица 3 Счет Глазго-БлатчфордEGD в течение 24 часов после поступления пациента с подозрением на кровотечение из верхних отделов ЖКТ снижает потребность в переливании крови, повторной эндоскопии и экстренной хирургии [2, 10, 20].Однако влияние этого 24-часового интервала на смертность остается спорным. [2, 10, 20]. Более ранняя ЭГД (от 6 до 12 часов) подлежит обсуждению. Метаанализ трех рандомизированных исследований [2] не показали преимуществ ранней эндоскопии с точки зрения смертности, повторного кровотечения или необходимости хирургического вмешательства. Однако у пациентов из группы высокого риска ранняя эндоскопия может оказаться полезной. Одно исследование показало, что ранняя эндоскопия у пациентов с кровью в желудочном аспирате была связана с уменьшением потребности в переливании крови и сокращением времени пребывания в больнице. [21].Другое исследование выявило независимые предикторы преимуществ ранней ЭГДС, которые включали свежую кровь в желудочном аспирате, гемодинамическую нестабильность и уровень гемоглобина <8 г / дл. [22]. Недавнее исследование показало, что при шкале Глазго-Блатчфорда ≥12 смертность пациентов, у которых эндоскопия была проведена в течение первых 13 часов, была ниже, чем у тех, кто прошел эндоскопию через 13 часов. [23]. Наконец, при подозрении на кровотечение из варикозно расширенных вен пищевода / желудка обычно рекомендуется ФГДС в первые 12 ч. [5, 24].
9. При массивной гематохезии и / или с гемодинамическими последствиями следует как можно скорее выполнить ФГДС (полное согласие).
Примерно 10% случаев массивной гематохезии связаны с кровотечением из верхних отделов ЖКТ, что оправдывает проведение ФГДС перед колоноскопией. [25]. Когда результаты эндоскопии верхних отделов ЖКТ в норме, иногда возникает вопрос, следует ли повторять ФГДС перед колоноскопией. ЭГДС не нужно повторять, если при первом обследовании, проведенном в хороших условиях, в верхних отделах ЖКТ не обнаружено крови. [26].
10. У взрослых, при массивной гематохезии и / или с гемодинамическими последствиями, КТ-ангиография брюшной полости должна быть выполнена в экстренном случае, если ФГДС недоступна в ближайшее время и / или если есть подозрение на аорто-кишечную фистулу (строгое согласие) .
Несколько исследований показали большое значение КТ-ангиографии брюшной полости в топографической диагностике кровотечений из верхних или нижних отделов ЖКТ. [27–29]. Усовершенствованные методы КТ-ангиографии также могут использоваться для этиологической диагностики и выбора лечения. [29, 30].КТ-ангиография позволяет своевременно распознавать редкие аорто-кишечные свищи [31].
11. У детей, при массивной гематохезии и / или с гемодинамическими последствиями, а также при нормальных результатах эндоскопии желудочно-кишечного тракта следует использовать экстренную сцинтиграфию для поиска дивертикула Меккеля и / или хирургическое обследование (разрез Макберни или целиоскопия) ( сильное согласие ).
У детей массивная гематохезия встречается нечасто и в основном вызвана разрывом варикозно расширенных вен на фоне портальной гипертензии или дивертикула Меккеля.Реже наблюдаются сосудистые мальформации толстой или тонкой кишки. [32]. Если эндоскопические данные желудочно-кишечного тракта в норме, следует исключить разрыв варикозного расширения вен, сцинтиграфию или даже хирургическое исследование для поиска дивертикула Меккеля. [33].
12. Вазоактивное лечение (терлипрессин или соматостатин или производное соматостатина) следует назначать как можно скорее, если портальная гипертензия является подозреваемой причиной желудочно-кишечного кровотечения (строгое согласие).
Вазоактивный препарат останавливает кровотечение в 75-80% случаев [24]. Анализ литературы показывает, что при появлении клинического подозрения на портальную гипертензию, в том числе на догоспитальном этапе лечения, вазоактивные препараты улучшают качество транспортировки пациентов, а затем и ФГДС. [5, 34]. Доступны два класса препаратов: производные вазопрессина (в частности, терлипрессин) и синтетические производные соматостатина (октреотид, вапреотид). Сравнение соматостатина с терлипрессином показало сходные показатели первого кровотечения, повторного кровотечения и смертности. [35].В сочетании с эндоскопической терапией октреотид значительно снижает повторное кровотечение по сравнению с плацебо. [36–38]. Наконец, октреотид был лучше, чем вазопрессин. [39] и эквивалент терлипрессина. [40].
13. Пациенту, уже лечившемуся норадреналином, вероятно, следует назначить специфическое вазоактивное лечение чревной области (терлипрессин, соматостатин, производное соматостатина), когда портальная гипертензия является предполагаемой причиной желудочно-кишечного кровотечения (мнение экспертов, слабое согласие).
14. Специфическое вазоактивное лечение чревной области (терлипрессин, соматостатин, производное соматостатина), вероятно, не следует назначать, если портальная гипертензия не является подозреваемой причиной желудочно-кишечного кровотечения (слабое согласие).
Метаанализ 1997 года показал, что лечение соматостатином имело преимущества при кровотечении из верхних отделов ЖКТ, не связанном с портальной гипертензией. [41]. Однако сравнение было проведено с антагонистом рецептора H 2 и плацебо. [41], и ни одно исследование не рассматривало этот вопрос с момента появления ИПП.
15. При желудочно-кишечном кровотечении, потенциально вызванном язвой, лечение ИПП следует начинать, не дожидаясь эндоскопического диагноза (слабое согласие).
16. При желудочно-кишечном кровотечении, потенциально вызванном язвой, вероятно, следует назначать лечение высокими дозами ИПП (слабое согласие).
Недавний метаанализ показал, что ИПП в «стандартных» дозах (по сравнению с отсутствием лечения, плацебо или антагонистом рецептора H 2 ), вводимые заранее, способствовали ФГДС, уменьшая долю пациентов со стигматами недавнего кровотечения или активного кровотечения. и за счет снижения потребности в эндоскопической терапии [42].Одно исследование показало, что перед эндоскопической терапией введение «высоких» доз ИПП по сравнению с плацебо снижает потребность в переливании крови, повторном кровотечении и пребывании в больнице. [43]. Этот вопрос не рассматривался путем сравнения «высоких» и «стандартных» доз.
Область 2: Лечение кровотечения из верхних отделов ЖКТ, не связанного с портальной гипертензией
1. При наличии стигматов, связанных с низким риском повторного кровотечения (тип Форреста IIc и III), эндоскопический гемостаз не следует использовать (строгое согласие).
Естественная история язвенной болезни показывает частоту повторного кровотечения около 5% только в случае Форреста типа IIc или III (Таблица 4) [44].
2. При наличии стигматов, связанных с низким риском повторного кровотечения (тип Форреста IIc и III), лечение ИПП в «стандартных» дозах следует продолжать. (полное согласие).
Таблица 4 Классификация ФоррестаИПП в «стандартных» дозах доказали свою эффективность при язвенной болезни, и недавние французские рекомендации подтверждают отсутствие разницы между пятью доступными ИПП (эзомепразол, лансопразол, омепразол, пантопразол, рабепразол). [45].
3. При наличии стигматов, связанных с высоким риском повторного кровотечения (тип Форреста Ia, Ib, IIa), необходимо выполнить эндоскопический гемостаз (строгое согласие).
Метаанализ подтвердил, что эндоскопическая терапия снижает риск повторного кровотечения (тип Форреста Ia, Ib, IIa) по сравнению с только внутривенными ИПП (OR 0,56; 95% ДИ 0,34–0,92) [46]. Другой метаанализ подтвердил ценность эндоскопической терапии в этой группе высокого риска, показав, что лечение ИПП снижает смертность только в том случае, если была проведена эндоскопическая терапия. [47].Наконец, в литературе рекомендуется комбинированная эндоскопическая терапия (адреналин + зажимы или тепловые устройства), а не только адреналин. [48].
4. При наличии прикрепленного сгустка (тип Форреста IIb) эндоскопический гемостаз возможен, когда сгусток небольшой (сильное согласие).
Обычный подход к прилипшему сгустку – попытаться удалить его с помощью орошения. Когда сгусток устойчив к смыванию, сообщаемая частота повторного кровотечения колеблется от 0%. [49] до 35% [50]. Два метаанализа показали отсутствие преимуществ эндоскопической терапии перед медикаментозной терапией. [48, 51].Напротив, нет данных, свидетельствующих о повышенном риске, связанном с эндоскопической терапией, а систематический обзор показал низкую частоту осложнений. [52].
5. При наличии стигматов, связанных с высоким риском повторного кровотечения (тип Форреста Ia, Ib, IIa, IIb), лечение ИПП следует продолжать в «высоких» дозах в течение 72 часов (полное согласие).
ИПП были предложены для предотвращения раннего повторного кровотечения после спонтанного или эндоскопического гемостаза, и несколько исследований показывают, что они эффективны в «высоких» дозах (согласно схеме, первоначально предложенной для внутривенного омепразола: 80 мг за 30 минут, затем 8 мг / ч в течение 72 ч).Первое качественное исследование показало, что ИПП в «высоких» дозах по сравнению с плацебо значительно снижают риск повторного кровотечения (отношение рисков 3,9; 95% ДИ 1,7–9), но нет разницы в необходимости хирургического вмешательства или смерти. [53]. Мета-анализ показал, что лечение ИПП с эндоскопической терапией или без нее по сравнению с плацебо или антагонистом рецептора H 2 снижает риск повторного кровотечения (OR 0,45; 95% CI 0,36-0,57) и необходимость хирургического вмешательства (OR 0,56). ; 95% ДИ 0,45-0,7), но не смертность [54].Дополнительные анализы показали, что у пациентов с активным кровотечением или видимыми кровеносными сосудами, которые получали гемостатическое лечение, высокая внутривенная доза ИПП уменьшала повторное кровотечение, хирургическое вмешательство, а также смертность (OR 0,57; 95% CI 0,34-0,96). [54]. Два метаанализа не показали влияния на смертность более низких доз ИПП. [48, 54]. Наконец, рандомизированное исследование [55] эзомепразола (80 мг, затем 8 мг / ч в течение 72 часов) по сравнению с плацебо у пациентов с кровотечением из язвенной болезни (тип Форреста от Ia до IIb), получавших эндоскопическую терапию, показали значительное снижение повторяющихся кровотечений через 72 часа (5.9% против 10,3%) и на срок до 30 дней [55]. Напротив, использование эзомепразола не имело никаких преимуществ с точки зрения хирургии или общей смертности. [55]. Недавний метаанализ (7 рандомизированных исследований, 1157 пациентов), сравнивающий высокие дозы ИПП (80 мг омепразола или пантопразола, затем 8 мг / ч в течение 72 часов) с ИПП, не высокие дозы, не выявил различий в частоте повторного кровотечения. хирургическое вмешательство или летальность [56]. Однако это исследование имело несколько ограничений: анализ не был направлен на лечение, были включены исследования с недостаточной мощностью, и довольно высокие дозы ИПП фактически вводились в группах с невысокими дозами.Наконец, анализ экономической эффективности показал, что высокие дозы ИПП были полезны после успешного эндоскопического гемостаза. [17, 57].
6. Не следует проводить вторичную ЭГД в плановом порядке (полное согласие).
7. Повторная ЭГД, вероятно, должна быть проведена при обнаружении стигматов высокого риска (слабое согласие).
Повторная ЭГДС назначается через 16–24 часа после первичной эндоскопии. В метаанализе 2010 года оценивалась ценность вторичной эндоскопии с термической коагуляцией или инъекцией адреналина. [58].Термическая коагуляция уменьшала частоту повторных кровотечений (4,2% против 15,7%, относительный риск 0,29; 95% ДИ 0,11–0,73), но не влияла на необходимость хирургического вмешательства или смертность. Повторная эндоскопия с инъекцией адреналина не принесла никакой пользы. Метаанализ, сделанный для международной конференции консенсуса 2010 г. [2] предположили, что вторичная эндоскопия снижает риск повторного кровотечения (ОШ 0,59; 95% ДИ 0,38–0,91) и хирургического вмешательства (ОШ 0,43; 95% ДИ 0,19–0,96), но не смертности. Эндоскопия второго осмотра снизила повторное кровотечение на 33% ( p = 0.03) в исследовании, в котором 47% пациентов находились в состоянии шока. [59]. Саид и др. показал у пациентов с высоким геморрагическим риском по классификации Форреста снижение повторного кровотечения с 24% до 0% ( p <0,05) [60]. Два метаанализа показали значительное снижение риска геморрагии (соответственно относительный риск 0,29 и OR 0,59) у пациентов из группы риска. [46, 61]. Соотношение затрат и эффективности стратегии, включающей рутинную вторичную ЭГД, еще не оценивалось.
8.Пациентов с язвенным кровотечением нельзя лечить антагонистами рецепторов H 2 (строгое согласие).
Метаанализ 1985 года 27 исследований антагонистов рецепторов H 2 показал, что они незначительно снижают смертность и хирургическое вмешательство, в частности, у пациентов с язвой желудка. [62]. Это было подтверждено более свежим метаанализом. [63]. После заседания Французской комиссии по прозрачности 16 июня 2011 г. был сделан вывод, что антагонисты рецептора H 2 имеют небольшую терапевтическую пользу при кровотечениях, связанных с язвенной болезнью.
9. У взрослых, в случае Форреста типа Ia и Ib, после неэффективности эндоскопической терапии, вероятно, следует использовать селективную артериальную эмболизацию по первому назначению с помощью интервенционной радиологии (слабое согласие).
10. У взрослых, в случае Форреста типа Ia и Ib и катастрофического кровотечения, после неудачной эндоскопической терапии, вероятно, следует использовать первичный хирургический гемостаз, если местные условия не позволяют провести артериальную эмболизацию (строгое согласие).
Если эндоскопическая терапия не помогает, чрескожная транскатетерная артериальная эмболизация является альтернативой хирургическому вмешательству, особенно у пациентов с высоким хирургическим риском. Недавно опубликованный анализ 35 исследований и 927 пациентов показал, что технические и клинические показатели успеха эмболизации колеблются от 52% до 100% и от 44% до 100%, соответственно. [64]. Повторное кровотечение наблюдалось от 0 до 55% случаев в зависимости от исследования. Успешная эмболизация увеличила выживаемость в 13,3 раза [64]. Ретроспективные сравнения хирургического вмешательства и эмболизации показали эквивалентный клинический успех и смертность, хотя эмболизация применялась к пожилым людям с более высокой распространенностью сопутствующих заболеваний. [64].
11. Биопсийный скрининг на инфекцию Helicobacter pylori может быть проведен во время первой ЭГД для желудочно-кишечного кровотечения без ухудшения кровотечения (строгое согласие).
Ни одно исследование не оценивало геморрагический риск, связанный с биопсией желудка во время кровотечения из верхних отделов ЖКТ. В проспективном исследовании случай – контроль была проведена биопсия желудка для выявления Helicobacter pylori у 324 пациентов с желудочно-кишечным кровотечением и у 164 пациентов с неосложненной язвой. [65].Геморрагический риск в группе, госпитализированной по поводу желудочно-кишечного кровотечения, не был повышен. [65]. Однако чувствительность экспресс-теста на уреазу была значительно ниже в этой группе (ложноотрицательные 16,7% против 5,6%). [65].
12. Вероятно, нет никаких преимуществ от экстренного лечения инфекции Helicobacter pylori в случае кровотечения из язвы желудочно-кишечного тракта (строгое согласие).
Метаанализ четко показал, что эрадикационная терапия инфекции Helicobacter pylori по сравнению с «традиционной» (OR 0.17; 95% ДИ 0,1–0,32) или «пролонгированная» (ОШ 0,25; 95% ДИ 0,08–0,76) антисекреторная терапия, снижающая долгосрочный (1 год и более) риск повторного кровотечения [66]. Напротив, ни одно исследование не показало, что эрадикационная терапия полезна при раннем повторном кровотечении.
13. Антиагрегантная терапия аспирином, вероятно, должна быть продолжена в случае кровотечения из язвы желудочно-кишечного тракта до консультации со специалистами (слабое согласие).
14. При двойной антитромбоцитарной терапии клопидогрель, вероятно, следует отменить в случае язвенного кровотечения до консультации со специалистами (полное согласие).
Мета-анализ показал, что прекращение приема аспирина или его несоблюдение в профилактических целях было связано с трехкратным повышением риска серьезных неблагоприятных сердечных событий. [67]. Прекращение антиагрегантного лечения в условиях геморрагии, вероятно, не приносит немедленной пользы, поскольку антитромботический эффект сохраняется в течение 7-10 дней. [68]. Рандомизированное исследование пациентов с язвенной болезнью, вызванной аспирином, показало, что возможно раннее повторное введение аспирина или клопидогреля. [69]. Другое рандомизированное исследование с участием 156 пациентов с язвенным кровотечением, вызванным аспирином, которые получали эндоскопическую терапию и лечение ИПП, показало, что немедленное повторное введение аспирина было связано с двукратным повышением риска повторного кровотечения, хотя и не статистически значимым. [70].И наоборот, прекращение приема аспирина было связано со значительным увеличением смертности через 8 недель. [70].
Область 3: Лечение кровотечения из верхних отделов ЖКТ, связанного с портальной гипертензией
1. Эндоскопическая терапия кровотечения из варикозно расширенных вен пищевода / желудка должна проводиться во время первоначальной EGD (полное согласие).
2. Эндоскопическая терапия кровотечений из варикозно расширенных вен пищевода основана на перевязке бандажей. Альтернативой для детей раннего возраста является склеротерапия (полностью согласны).
3. Эндоскопическая терапия кровотечения из варикозно расширенных вен желудка основана на обтурации тканевым клеем (полное согласие).
EGD – ключевое исследование в лечении желудочно-кишечного кровотечения у пациентов с циррозом [5]. Ни одно исследование не указывает наилучшее время, но международные рекомендации рекомендуют как можно скорее (в течение 12 часов) реанимировать пациента. [5]. Теперь ясно, что лечение выбора при варикозном расширении вен пищевода – это перевязка бандажа, которая контролирует активное кровотечение и снижает частоту повторного кровотечения с меньшим количеством побочных эффектов, чем при склерозе. [71].Обтурация цианоакрилатным клеем, технически более сложная, чем перевязка, является эталонным методом лечения кровотечений из варикозного расширения вен желудка. [72].
4. Вазоактивное лечение (терлипрессин или соматостатин или производное соматостатина) следует продолжать в течение 3-5 дней после эндоскопической терапии разрыва варикозно расширенных вен пищевода / желудка (полное согласие).
Комбинированное (вазоактивное и эндоскопическое) лечение более эффективно, чем эндоскопическая терапия, в контроле кровотечения из варикозно расширенных вен пищевода / желудка.Не было продемонстрировано явного снижения смертности при комбинированном лечении. Продолжительность вазоактивного лечения не оценивалась в специализированных исследованиях. Sung et al. наблюдали значительно меньшее количество повторных кровотечений через 48 часов у пациентов, получавших лигирование и октреотид, по сравнению с пациентами, получавшими только лигирование [37]. Комбинация склеротерапии и соматостатина в течение 5 дней была более эффективной, чем склеротерапия отдельно. [73]. Бессон и др. комбинированная склеротерапия и октреотид (25 мкг / ч) в течение 5 дней и наблюдаемое увеличение выживаемости без повторного кровотечения через 5 дней после склеротерапии [36].В другом исследовании выживаемость без повторного кровотечения через 5 дней была выше в группе пациентов, получавших эндоскопию и вапреотид, чем в группе, получавшей эндоскопию и плацебо. [74].
5.У взрослых после эндоскопического гемостаза кровотечения, связанного с портальной гипертензией, у пациентов с высоким риском (класс B по шкале Чайлд-Пью с активным кровотечением и по шкале ребенка) следует рассмотреть возможность установки трансъюгулярного внутрипеченочного портосистемного шунта в течение 72 часов -Pugh class C) (строгое согласие) .
Два исследования показали, что раннее размещение TIPS снижает риск неспособности остановить кровотечение и повторное кровотечение у пациентов с высоким риском рецидива. [75, 76]. В более позднем исследовании пациенты с высоким риском были определены как пациенты класса B по классификации Чайлд-Пью с постоянным кровотечением во время ФГДС или пациенты класса C по классификации Чайлд-Пью. [76]. Также было продемонстрировано улучшение выживаемости после установки TIPS по сравнению с контрольной группой (13% против 39%). [76].
6. Баллонную тампонаду пищевода / желудка следует рассмотреть после неэффективности эндоскопической терапии в ожидании радикального лечения портальной гипертензии.У детей, вероятно, следует предусмотреть его использование, если неотложная EGD невозможна (сильное согласие).
Трубка Сенгстакена-Блейкмора (с двумя баллонами для варикозного расширения вен пищевода) и трубка Линтона-Нахласа (одиночный баллон для варикозного расширения вен кардии желудка или варикозного расширения вен дна) были протестированы в 1988 г. в старых исследованиях тампонады кровоточащих варикозных вен. Частота успеха составляла от 40% до 90%, но были многочисленные осложнения (ингаляционное заболевание легких, язвы пищевода и разрыв), а повторное кровотечение произошло примерно в одном из двух случаев. [77].
7. Антибиотикопрофилактика цефалоспорином третьего поколения или фторхинолоном в течение 5–7 дней должна проводиться любому пациенту с циррозом печени и желудочно-кишечным кровотечением (строгое согласие).
Бактериальная инфекция отмечается примерно у 40% пациентов с циррозом печени в течение 7 дней после их госпитализации по поводу кровотечения из верхних отделов ЖКТ. [78]. Эти инфекции независимо связаны с риском повторного кровотечения и смертностью. [79]. Метаанализ четко установил, что профилактическая антибиотикотерапия значительно снижает инфекцию (на 32%; 95% ДИ 22–42) и смерть (на 9%; 95% ДИ 2.9-15,3) [80]. Большинству пациентов рекомендуется пероральный прием хинолона. [5, 81]. Внутривенное введение хинолона возможно, если пероральный путь недоступен. Недавнее исследование с участием пациентов с запущенным циррозом печени (класс B или C по шкале Чайлд-Пью) показало, что внутривенное введение цефтриаксона было связано с более низкой частотой инфицирования, чем пероральный норфлоксацин. [82]. Международные рекомендации гласят, что внутривенное введение цефтриаксона следует рассматривать как профилактическую антибиотикотерапию в этой популяции. [5].
8. Лечение лактулозой для предотвращения печеночной энцефалопатии, вероятно, не следует начинать во время желудочно-кишечного кровотечения у пациента с циррозом печени (мнение экспертов , строгое согласие ).
9. У взрослых терапию ИПП нельзя начинать или продолжать, если ФГБ подтвердила диагноз разрыва варикозного расширения вен пищевода / желудка (, строгое согласие, ).
10. У детей, вероятно, следует начинать или продолжать терапию ИПП в случае разрыва варикозно расширенных вен пищевода / желудка (слабое согласие).
Изъязвление пищевода – возможное осложнение перевязки варикозно расширенных вен. В рандомизированном контролируемом исследовании терапия ИПП уменьшала размер, но не количество язв после лигирования. [83]. Несколько ретроспективных исследований показывают, что ИПП могут повышать риск бактериальной инфекции в этой популяции. [84]. Однако у детей гастрит часто связан с портальной гипертензией. [85].
11. Одной из целей гемодинамического лечения во время разрыва варикозно расширенных вен пищевода / желудка должно быть восстановление удовлетворительного среднего артериального давления для сохранения перфузии тканей (полное согласие).
12. У взрослых во время разрыва варикозно расширенных вен пищевода / желудка раннее гемодинамическое лечение, вероятно, должно поддерживать среднее артериальное давление на уровне примерно 65 мм рт.ст. у большинства пациентов (полное согласие).
При циррозе портальное давление, по-видимому, линейно связано с объемом плазмы и может влиять на тяжесть кровотечения. [86]. Целевое среднее артериальное давление в этой группе населения малоизвестно. На основе экстраполяции рекомендаций, установленных при геморрагическом шоке у пациентов с травмами [87], но и при септическом шоке [88], можно предположить, что среднее артериальное давление составляет примерно 65 мм рт.
13. Переливание крови у большинства пациентов, вероятно, должно быть нацелено на концентрацию гемоглобина от 7 до 8 г / дл (полное согласие).
Целевая концентрация гемоглобина при разрыве варикозного расширения вен пищевода / желудка четко не определена. У пациентов с травмами с геморрагическим шоком была предложена целевая концентрация гемоглобина от 7 до 9 г / дл. [87]. Ограниченное переливание крови (концентрация гемоглобина от 7 до 8 г / дл) также рекомендуется в конкретном контексте желудочно-кишечного кровотечения, связанного с портальной гипертензией. [5].
14. При желудочно-кишечном кровотечении у пациентов с циррозом, вероятно, нет показаний для введения свежезамороженной плазмы с целью коррекции коагулопатии (полное согласие).
15. При желудочно-кишечном кровотечении у пациентов с циррозом печени нет показаний для введения свежезамороженной плазмы до EGD (полное согласие).
При геморрагическом шоке из-за травмы раннее лечение свежезамороженной плазмой рекомендуется при массивном кровотечении. [87], но широко обсуждается у пациентов с циррозом печени. [5].Было высказано предположение о связи между этим типом переливания крови и риском чрезмерного увеличения объема плазмы и ухудшения портальной гипертензии. [10]. Наконец, протромбиновое время и международное нормализованное отношение не являются хорошими показателями свертываемости крови у пациентов с циррозом, и поэтому попытки их исправить не рекомендуются. [5].
16. При желудочно-кишечном кровотечении у пациентов с циррозом печени нет показаний для введения фактора VIIa (полное согласие).
Недавнее рандомизированное исследование пациентов с циррозом и кровотечением из варикозно расширенных вен не обнаружило разницы между фактором VIIa и плацебо с точки зрения контроля кровотечения или выживаемости. [89].
17. При желудочно-кишечном кровотечении у пациентов с циррозом, вероятно, следует рассмотреть возможность переливания тромбоцитов, если кровотечение не контролируется и количество тромбоцитов составляет <30 000 / мм. 3 (полное согласие).
Переливание тромбоцитов при сильном кровотечении обычно рекомендуется, когда количество тромбоцитов <50 000 / мм 3 [87, 90]. Ни одно исследование не изучало этот вопрос в конкретных условиях желудочно-кишечного кровотечения у пациента с циррозом печени. Повышен риск обострения портальной гипертензии [10].Тромбоцитопения часто встречается у пациентов с циррозом печени и является плохим индикатором риска геморрагии. [5]. На основании этих аргументов обычно рекомендуется переливание крови при количестве тромбоцитов <30 000 / мм 3 , но не следует откладывать эндоскопию. [5, 10].
18. У взрослых при пищеводном / желудочном кровотечении лечение бета-адреноблокаторами следует начинать после прекращения вазоактивного лечения (сильное согласие).
Вторичная профилактика кровотечений из варикозно расширенных вен пищевода / желудка основана на комбинации некардиоселективных бета-адреноблокаторов и повторного лигирования. [5].Раннее введение бета-блокаторов, по-видимому, позволяет избежать обратного эффекта портальной гипертензии, способствующего повторному кровотечению. Недавний метаанализ 23 исследований показал, что комбинированное лечение (бета-блокатор и лигирование) значительно уменьшало повторное кровотечение по сравнению с одной эндоскопической терапией (OR 0,68; 95% ДИ 0,52-0,89) или только фармакологическим лечением (OR 0,71; 95% ДИ. 0,59-0,86) [91]. Средний интервал до введения бета-адреноблокаторов составлял 3 (от 1 до 7) дней. [91].
19. После перевязки варикозно расширенных вен пищевода, вероятно, следует избегать назогастральной интубации (мнение экспертов, полное согласие).
Область 4: Лечение предполагаемого кровотечения из нижних отделов ЖКТ
1. У взрослых с массивной гематохезией демонстрация активного кровотечения при абдоминальной КТ-ангиографии или артериографии оправдывает эмболизацию как терапию первой линии (полное согласие).
После ангиографической локализации кровотечения гемостатическая эффективность эмболизации составляет примерно 90%. Однако одно исследование показало, что эмболизация связана примерно с 10% риском повторного кровотечения и реже с риском ишемии толстой кишки. [92].Примерно в 5% случаев эмболизация была технически невозможной. [92].
2. При массивной гематохезии и при отсутствии кровотечения при абдоминальной КТ-ангиографии или артериографии (или сцинтиграфии у детей) подготовленную колоноскопию следует провести в течение 24 часов. (полное согласие).
3. При массивной и стойкой гематохезии и при отсутствии кровотечения при абдоминальной КТ-ангиографии или артериографии подготовленную колоноскопию, вероятно, следует провести в течение 12 часов с целью выполнения эндоскопического гемостаза (полное согласие).
Колоноскопия определяет причину гематохезии примерно в 75% случаев [93]. Поэтому после подготовки рекомендуется колоноскопия в течение 24 часов. [25, 94]. Если гематохезия сохраняется, следует рассмотреть возможность проведения колоноскопии в более короткие сроки (12 часов), особенно с целью гемостатического лечения. [95–100]. Первоначальный эндоскопический гемостаз успешен почти в 95% случаев. [93, 94, 101, 102]. Напротив, результаты в отношении окончательного гемостаза варьируются от одного исследования к другому.Во всех этих исследованиях риск осложнений эндоскопического гемостаза толстой кишки был низким или нулевым.
4. У взрослых с массивной гематохезией, вероятно, следует провести ректосигмоидоскопию, если полная колоноскопия не может быть проведена в течение 24 часов (полное согласие).
В 80% случаев, когда кровотечение прекращается самопроизвольно, необходимо как можно скорее провести подготовленную колоноскопию. [103]. Ранняя колоноскопия увеличивает шансы определить причину кровотечения и предложить эндоскопический гемостаз. [93, 95, 96, 98, 99].Напротив, прогностическая ценность ранней колоноскопии кажется более сомнительной. [96]. Ректосигмоидоскопия, часто выполняемая в несовершенных условиях с точки зрения подготовки и безопасности, редко обходится без полной колоноскопии. [25, 94].
5. При массивном кровотечении из нижних отделов ЖКТ следует предложить хирургический гемостаз в случае артериальной эмболизации, неудачной колоноскопии или повторного кровотечения (полное согласие).
6. Когда кровотечение из нижних отделов желудочно-кишечного тракта является катастрофическим, следует выполнить хирургический гемостаз, если эмболизация артерии невозможна в местных условиях (строгое согласие).
Показания к хирургическому гемостазу значительно сократились благодаря достижениям в эмболизации и эндоскопической терапии и ограничиваются неудачей эмболизации или колоноскопии, или того и другого. [25, 94]. Такие ситуации в основном касаются дивертикулярного кровотечения. Если есть показания к операции, следует попытаться определить место кровотечения, чтобы адаптировать хирургическую процедуру. Если место кровотечения точно известно, следует выполнить частичную колэктомию.При диффузном дивертикулезе толстой кишки, когда место кровотечения не определено, следует предпочесть субтотальную колэктомию.
7. При массивном или постоянном кровотечении из нижних отделов ЖКТ следует как можно скорее исследовать тонкий кишечник, если КТ-ангиография и колоноскопия не могут определить источник кровотечения (полное согласие).
Когда причина кровотечения неизвестна, следует учитывать поражение тонкой кишки всякий раз, когда терминальная илеоскопия (которая должна быть рутинной во время колоноскопического исследования кровотечения из нижних отделов ЖКТ) выявляет аномалии крови или слизистых оболочек. [104].Этиологическая диагностика кровотечений из тонкой кишки часто затруднена. [105]. Эндоскопические методы (капсульная эндоскопия, энтероскопия) обычно позволяют поставить диагноз. [105]. Данные об эндоскопическом гемостазе кровотечения в толстой кишке могут быть перенесены на поражения тонкой кишки, доступные для эндоскопии, хотя, вероятно, с более высоким риском осложнений.
Область 5: Предотвращение кровотечения из верхних отделов ЖКТ в отделении интенсивной терапии
1. Пациенты с язвенной болезнью в анамнезе, поступившие в отделение интенсивной терапии, вероятно, должны рассматриваться как группы риска желудочно-кишечного кровотечения (полное согласие).
Ретроспективный анализ пациентов, госпитализированных в хирургическое отделение интенсивной терапии, в 1983 г. определил оценку риска кровотечения из верхних отделов желудочно-кишечного тракта в отделениях интенсивной терапии как сумму коэффициентов, связанных с 24 факторами риска. [106]. Язвы в анамнезе были связаны с наиболее определяющим коэффициентом [106], результат подтвержден другим исследованием. [107]. Также следует подчеркнуть, что пациенты с язвенной болезнью в течение предыдущего месяца или года часто исключаются из исследований, в которых анализируется кровотечение из верхних отделов ЖКТ в отделениях интенсивной терапии. [108, 109].
2. Раннее энтеральное питание эффективно предотвращает кровотечение из «стрессовой язвы» (строгое согласие).
3. Пациенты, которым требуется искусственная вентиляция легких в течение более 48 часов и которым энтеральное питание невозможно, должны считаться подверженными риску кровотечения из «стрессовой язвы» (полностью согласны).
4. Пациенты, поступившие в отделение интенсивной терапии с почечной недостаточностью и / или коагулопатией и / или получающие антиагрегантную терапию, должны считаться подверженными риску кровотечения из «стрессовой язвы» (полное согласие).
5. Обычная медикаментозная профилактика «стрессовой язвы» не должна применяться у пациентов интенсивной терапии с энтеральным питанием (строгое согласие).
6. Препараты для профилактики язвы, вероятно, следует регулярно назначать пациентам интенсивной терапии с язвенной болезнью в анамнезе (даже при энтеральном питании) (слабое согласие).
7. Препараты для профилактики язвы, вероятно, следует регулярно назначать пациентам интенсивной терапии, получающим антитромбоцитарную терапию (даже при энтеральном питании) (слабое согласие).
8. При отсутствии энтерального питания препараты для профилактики язвы, вероятно, следует назначать пациентам, находящимся на ИВЛ. (слабое согласие).
9. При отсутствии энтерального питания препараты для профилактики язвы, вероятно, следует назначать пациентам с коагулопатией (слабое согласие).
Несколько критериев, включая ИВЛ. [109–111], коагулопатия [109, 110], почечная недостаточность [111] и отсутствие энтерального питания [111], были определены как факторы риска, иногда независимые, кровотечения из верхних отделов ЖКТ в отделениях интенсивной терапии.У 174 пациентов механическая вентиляция легких в течение более 5 дней и коагулопатия (определяемая количеством тромбоцитов <50 000 / мм 3 , эффективная антикоагуляция или удлинение частичного тромбопластинового времени) были факторами риска, наиболее сильно связанными с кровотечением из верхних отделов ЖКТ. [110]. В обширном проспективном многоцентровом анализе 2252 пациентов Cook et al. определили механическую вентиляцию легких продолжительностью более 48 часов (OR 15,6) и коагулопатию (OR 4,3) как единственные два фактора риска, независимо связанных с кровотечением из верхних отделов ЖКТ [109].Частота кровотечений составила 8,4% при наличии этих двух факторов риска и только 0,1% при их отсутствии. [109]. Несколько лет спустя та же группа в рандомизированном многоцентровом исследовании с участием 1077 пациентов с искусственной вентиляцией легких сравнила два препарата для профилактики язвенной болезни (ранитидин и сукральфат) и определила фактор риска, не зависящий от кровотечения из верхних отделов ЖКТ – пик креатинина (с шагом 100 мкмоль / л, ИЛИ 1,16; 95% ДИ 1,02–1,32) и два защитных фактора – энтеральное питание (ОШ 0,3; 95% ДИ 0,13–0,67) и введение ранитидина (ОШ 0.39; 95% ДИ 0,17-0,83) [111].
10. У детей показатель детского риска смертности (PRISM)> 10, связанный с дыхательной недостаточностью или коагулопатией, или и тем, и другим, вероятно, требует профилактики язвы (полное согласие).
Педиатрические данные, позволяющие проанализировать преимущества профилактического лечения кровотечения из «стрессовой язвы», редки. [112]. Проспективное исследование 1998 года с участием 881 ребенка выявило 3 фактора риска, независимых от клинически значимого кровотечения из верхних отделов ЖКТ, приобретенного в отделении интенсивной терапии: дыхательная недостаточность (OR 2.87; 95% ДИ 1,3-82,8). коагулопатия (OR 9,3; 95% CI 2,8-30,3) и детский риск смертности ≥10 баллов (OR 13,4; 95% CI 3,7-47,9) [113]. Наличие двух или более факторов было связано примерно с 90% частотой желудочно-кишечных кровотечений. Это исследование подтверждает другие данные, определяющие механическую вентиляцию легких, заболевания легких и тромбоцитопению как факторы риска желудочно-кишечного кровотечения. [114–116].
11. Скрининг на Helicobacter pylori не должен быть рутинным у пациентов интенсивной терапии (полное согласие).
Распространенность инфекции Helicobacter pylori в отделениях интенсивной терапии выше, чем в контрольной популяции [117]. Однако есть несколько аргументов в пользу того, что Helicobacter pylori ответственна за кровотечение из верхних отделов ЖКТ в отделениях интенсивной терапии. Три исследования сообщили о статистической связи между инфекцией Helicobacter pylori и желудочно-кишечным кровотечением, вызванным стрессом. [118–120]. Данные двух из них различаются в зависимости от тестов, используемых для диагностики инфекции Helicobacter pylori . [118, 119].Объединив несколько диагностических методов (серология, биопсия, иммуноферментный анализ, обнаружение антигена в стуле), Maury et al. обнаружили значительно большую частоту инфицирования Helicobacter pylori в случае желудочно-кишечного кровотечения (36% против 16%) [120]. Однако это исследование было проведено только у 25 пациентов. [120]. Наконец, три других исследования не обнаружили корреляции между инфекцией Helicobacter pylori и кровотечением из «стрессовой язвы». [117, 121, 122].
12. Назогастральный зонд, вероятно, следует удалить, когда он больше не используется (мнение эксперта, строгое согласие) .
13. Назогастральный зонд большого диаметра для аспирации, вероятно, следует как можно скорее заменить энтеральным зондом малого калибра (мнение эксперта, полное согласие) .
14. Антациды не следует использовать для предотвращения кровотечения из «стрессовой язвы» (строгое согласие).
15.H 2 Антагонисты рецепторов и ИПП, вероятно, сопоставимы, но обладают низкой эффективностью в предотвращении кровотечения «стрессовой язвы» (слабое согласие).
16.H 2 Антагонисты рецепторов и ИПП, вероятно, сопоставимы в отношении риска ИВЛ-ассоциированной пневмонии во время ИВЛ (полное согласие).
В профилактике кровотечений из верхних отделов ЖКТ в отделениях интенсивной терапии антагонисты рецепторов H 2 , давно используемые в клинических испытаниях, превосходят плацебо. [3, 123], антациды [123] и сукральфат [124]. Недавний метаанализ показал, что лечение антагонистом рецептора H 2 было связано со значительным снижением риска желудочно-кишечного кровотечения по сравнению с плацебо (OR 0,47; 95% ДИ 0,29-0,76). [3]. Напротив, этого снижения риска не наблюдалось в подгруппе пациентов, получавших энтеральное питание (OR 1.26; 95% ДИ 0,43–3,7) [3]. По этому показанию ИПП не сравнивали с плацебо. В рандомизированном контролируемом исследовании с участием 359 пациентов на ИВЛ сравнивали ИПП (омепразол перорально) и антагонист рецептора H 2 (циметидин внутривенно) в профилактике кровотечения из верхних отделов ЖКТ в отделениях интенсивной терапии [125]. Время, проведенное при pH ≥6, было значительно больше в группе омепразола, чем в группе циметидина (100% против 50% в день лечения), и распространенность желудочно-кишечного кровотечения не различалась между двумя группами.Недавний метаанализ, сравнивающий ИПП и антагонисты рецептора H 2 , подтвердил этот результат. [126], а также показали отсутствие разницы между ИПП и антагонистами рецептора H 2 с точки зрения риска внутрибольничной пневмонии. [126].
Лечение острых желудочно-кишечных кровотечений в системе первичной медико-санитарной помощи: обновление
Кровотечение из верхних отделов желудочно-кишечного тракта – это обычная неотложная медицинская помощь, которая продолжает оставаться значительной причиной заболеваемости и смертности. Это требует быстрого и надлежащего вмешательства для контроля связанной гемодинамической нестабильности и предотвращения продолжающегося или повторного кровотечения.Этиология – ключ к прогнозу. Кровотечение из нижних отделов желудочно-кишечного тракта обычно прекращается спонтанно, но также может приводить к гемодинамической нестабильности или симптоматической анемии. Распознавание признаков и симптомов кровотечения из верхних отделов желудочно-кишечного тракта по сравнению с кровотечением из нижних отделов желудочно-кишечного тракта имеет решающее значение для своевременного и надлежащего лечения.
Али Ахмед Сиддики, Мэриленд
Роберт М. Кобен, Мэриленд
Хорхе А. Прието, Мэриленд
Энтони Дж. ДиМарино, Мэриленд
Отделение гастроэнтерологии
ПРАКТИЧЕСКИЕ НАПРАВЛЕНИЯ
- Причина кровотечения из верхних отделов ЖКТ является лучшим индикатором прогноза.Варикозное кровотечение сопряжено с самым высоким риском рецидива и смерти.
- Колоноскопия – это начальное диагностическое исследование выбора у гемодинамически стабильных пациентов с острым кровотечением из нижних отделов ЖКТ.
Желудочно-кишечное кровотечение (ЖКТ) – распространенное клиническое заболевание, вызывающее ежегодно более 300 000 госпитализаций в Соединенных Штатах. 1 Кровотечение из желудочно-кишечного тракта может клинически проявляться в виде острого кровотечения из верхних отделов тракта (проксимальнее связки Трейца), острого кровотечения из нижних отделов тракта (дистальнее связки Трейтца) или скрытой кровопотери, о чем свидетельствует положительный тест стула на кровяная или железодефицитная анемия.Ежегодная частота госпитализаций по поводу кровотечений из верхних отделов ЖКТ оценивается от 36 до 102 пациентов на 100 000 населения 2 ; для кровотечений из нижних отделов ЖКТ – 20 на 100 000 населения. 1
Оценка острого кровотечения из верхних отделов желудочно-кишечного тракта
Кровотечение из верхних отделов желудочно-кишечного тракта в США приводит к 10 000–20 000 смертей и ежегодно обходится в 2,5 миллиарда долларов. 3 Более 40% пациентов старше 60 лет. 2 Большинство эпизодов купируются самостоятельно, и пациентам требуется только поддерживающая терапия.Однако продолжающееся или повторяющееся кровотечение связано с уровнем смертности до 25%. 2
Этиология
Helicobacter pylori
На рисунке 1 представлен обзор причин кровотечения из верхних отделов ЖКТ. Язвенная болезнь составляет около 35% кровотечений из верхних отделов ЖКТ. 4 У этих пациентов часто используется аспирин или нестероидные противовоспалительные препараты (НПВП). Инфекция менее распространена у пациентов с кровоточащими язвами, чем у пациентов с неосложненными язвами.
Кровотечение при эрозиях желудка, эзофагите или артериовенозных мальформациях обычно останавливается само по себе и не представляет угрозы для жизни. Кровотечение из слезы Мэллори-Вейсса, обычно являющееся следствием рвоты, также обычно прекращается самопроизвольно, хотя иногда требуется эндоскопическое гемостатическое лечение. Кровотечение из аберрантной подслизистой артерии (поражение Дьелафуа), которое проникает в просвет желудка, является редкой причиной рецидивирующих сильных кровотечений из верхних отделов ЖКТ. Кровотечение из злокачественных новообразований верхних отделов ЖКТ обычно не тяжелое, тогда как кровотечение из варикозно расширенных вен часто бывает тяжелым и может привести к печеночной энцефалопатии, почечной недостаточности или сепсису.Рассмотрим наличие аортодуоденального свища у пациентов, перенесших в анамнезе операции по поводу аневризмы брюшной аорты, у которых развилось обильное кровотечение.
Из-за специфики лечения хроническое заболевание печени следует рассматривать у любого пациента с кровотечением из верхних отделов ЖКТ. Варикозное расширение вен пищевода и желудка обычно возникает на фоне цирроза печени. Хотя на них приходится только 9% всех случаев кровотечений из верхних отделов ЖКТ, 5 они оказывают непропорционально большое влияние на медицинские ресурсы. Прогноз зависит от тяжести основного заболевания печени, а не от тяжести кровотечения.
Клиническая картина
Гематемезис и мелена – наиболее частые признаки острого кровотечения из верхних отделов ЖКТ. Приблизительно у 26% пациентов наблюдается мелена, 30% – гематемезис и 41% – обе; только около 3% присутствуют с гематохезией. 6 Наличие у пациента гематохезии или мелены определяется количеством и скоростью кровотечения. Мелена может возникнуть, когда в верхние отделы желудочно-кишечного тракта попадает всего от 50 до 100 мл крови.
Прогностические показатели
Прогностические показатели включают этиологию, тяжесть начального кровотечения, возраст, сопутствующие заболевания, размер язвы и госпитализацию.
Этиология.
Причина кровотечения является наиболее важным фактором прогноза. Пациенты с кровотечением из варикозно расширенных вен пищевода или желудка (рис. 2) имеют гораздо более высокие показатели повторного кровотечения (24%) и смертности (22%), чем пациенты с кровотечениями другой этиологии. 7
Тяжесть начального кровотечения.
Признаки сильного кровотечения или высокого риска продолжения кровотечения включают гемодинамическую нестабильность на момент обращения, повторяющуюся красную рвоту или гематохезию и неспособность желудочного аспирата очиститься с помощью промывания.Пациенты с кровавым назогастральным аспиратом примерно в 3–4,5 раза чаще имеют поражение с высоким риском, чем пациенты с чистым аспиратом. 8
Возраст.
Пациенты старше 60 лет подвержены повышенному риску смерти. В исследовании более 3000 пациентов с кровотечением из верхних отделов ЖКТ, 73% смертей приходились на пациентов старше 60 лет. 2
Коморбидные заболевания.
Кровотечение из верхних отделов желудочно-кишечного тракта, связанное с хроническими заболеваниями, такими как ишемическая болезнь сердца, хроническая почечная недостаточность, хроническая обструктивная болезнь легких или хроническое заболевание печени, связано с повышенным риском смертности.
Размер язвы.
Смертность у пациентов с язвами размером более 2 см достигает 40%. 9
События в больнице.
Кровотечение во время госпитализации связано с примерно 10% летальностью. 10
Эндоскопия
может предсказать риск повторного кровотечения у пациента с кровотечением не из варикозно расширенных вен верхних отделов ЖКТ (рис. 3). Эндоскопические прогностические факторы перечислены в таблице. Имеющиеся данные свидетельствуют о том, что пациентов с поражениями низкого риска при эндоскопии можно лечить безопасно – и, очевидно, с меньшими затратами – как амбулаторно. 11 Ключом к сортировке пациентов с кровотечением из верхних отделов ЖКТ является ранняя эндоскопия для определения точного прогноза и, следовательно, необходимости госпитализации.
Первоначальное лечение кровотечения из верхних отделов желудочно-кишечного тракта
Алгоритм лечения кровотечений из верхних отделов желудочно-кишечного тракта представлен на рисунке 4. Первым фокусом для любого пациента со значительной кровопотерей должна быть оценка тяжести кровотечения. Тщательно измерьте артериальное давление и пульс, обращая особое внимание на любые ортостатические изменения, указывающие на шок.Для снижения заболеваемости всем пациентам со значительным кровотечением следует немедленно начать доступ к центральной внутривенной (IV) линии большого диаметра и энергичную замену объема. Инфузия изотонических растворов электролитов может восстановить объем до стабилизации показателей жизнедеятельности. Скорость инфузии зависит от степени шока. Амета-анализ показал, что следует использовать кристаллоиды (например, физиологический раствор), а не коллоиды. 12 Тем не менее, физиологический раствор следует использовать осторожно у пациентов с подозрением на заболевание печени, чтобы избежать провоцирования асцита.Если требуется переливание крови, цель состоит в том, чтобы поддерживать концентрацию гемоглобина не менее 100 г / л. Упакованные эритроциты являются предпочтительной формой для переливания крови.
Образцы крови для анализа гемоглобина, тромбоцитов, факторов свертывания и типирования следует немедленно отправлять в лабораторию. Обратите внимание, что концентрация гемоглобина является ненадежным маркером острой кровопотери, но ее полезно получить в качестве исходного значения.
Терапия неварикообразного кровотечения из верхних отделов ЖКТ
Роль ингибиторов протонной помпы (ИПП) у пациентов с острым неварикозным кровотечением из верхних отделов ЖКТ широко изучалась.Обзор исследований с применением омепразола внутривенно (который сейчас проходит клинические исследования в США, но еще не одобрен Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов) при кровотечении, вызванном язвенной болезнью, показал, что ИПП следует применять всякий раз, когда кровотечение из верхних отделов ЖКТ достаточно тяжелое. для проведения эндоскопической терапии. В этом обзоре рекомендуется рассматривать ИПП при подозрении на язвенную болезнь у гемодинамически нестабильного пациента, когда эндоскопическое обследование откладывается или недоступно, и когда требуется переливание крови. 13 Дальнейшие исследования, сравнивающие внутривенное введение омепразола и внутривенное введение омепразола в сочетании с эндоскопической терапией у пациентов с некровоточащим видимым сосудом или прикрепленным сгустком, показали, что в группе комбинированной терапии было меньше эпизодов рецидивирующего кровотечения и уменьшилась потребность в переливании крови. 14
Одно рандомизированное плацебо-контролируемое исследование показало, что пероральный омепразол (Прилосек) в дозе 40 мг каждые 12 часов в течение 5 дней снижает скорость кровотечения и необходимость хирургического вмешательства у пациентов с кровоточащими пептическими язвами. 15
Эндоскопия, которая может использоваться для диагностики и лечения большинства пациентов с кровотечением из верхних отделов желудочно-кишечного тракта, снижает потребность в переливании крови, в отделении интенсивной терапии (ОИТ) и общей продолжительности пребывания в больнице, 16 , особенно при выполнении в течение 24 часов после госпитализации . Было обнаружено, что почти половина гемодинамически стабильных пациентов с кровотечением из верхних отделов желудочно-кишечного тракта, обследованных с помощью эндоскопии верхних отделов желудочно-кишечного тракта, имеют стигматы с низким риском повторного кровотечения и могут быть безопасно выписаны и наблюдаться в амбулаторных условиях. 17 Большинство непептических язв и кровотечений из верхних отделов желудочно-кишечного тракта, вызывающих кровотечение из верхних отделов желудочно-кишечного тракта, лечат теми же эндоскопическими методами, что и при кровотечении из язвенной болезни; основные методы включают термическую коагуляцию, инъекционную терапию и / или механическое сжатие.
Кровотечение по Мэллори-Вейссу обычно останавливается самопроизвольно; Продолжающееся кровотечение лечится так же, как кровотечение из язвенной болезни.
При термической коагуляции для герметизации сосуда используется электрический ток (многополярный или биполярный электрод) или прямое приложение нагретого устройства (например, нагревательного зонда).Гемостаз может быть эффективно достигнут у 90% пациентов с активным кровотечением, а частота повторных кровотечений снижается более чем на 50%. 18
Инъекционная терапия с использованием физиологического раствора или разбавленного адреналина дает начальные результаты, аналогичные результатам термотерапии, но она может быть не столь эффективной для длительного гемостаза. 19 Тепловая и инъекционная терапия могут быть объединены для остановки кровотечения и окончательного лечения поражения. Механические методы лечения включают использование гемостатических зажимов.У немногих пациентов, у которых после начальной эндоскопической терапии наблюдается рецидив кровотечения, вторая попытка часто бывает успешной и может снизить потребность в хирургическом вмешательстве. 20
Терапия кровотечения из варикозно расширенных вен верхних отделов ЖКТ
Поскольку кровотечение из варикозно расширенных вен связано с повышенным риском смертности, агрессивная реанимация жизненно необходима. Антибиотики также помогают снизить смертность. Ранняя эндоскопия важна для диагностики и лечения. Если ранняя эндоскопия невозможна, назначьте вазоактивный препарат октреотида ацетат (Сандостатин).Октреотид снижает кровоток в воротной вене и артериальный кровоток к желудку и двенадцатиперстной кишке, сохраняя при этом почечный артериальный кровоток. 11 Данные свидетельствуют о том, что перевязка варикозного расширения вен является наиболее эффективным методом лечения варикозного расширения вен пищевода. 7,21 Наилучшее лечение варикозного расширения вен желудка, обнаруженное при индексной эндоскопии, в настоящее время не определено, хотя сообщается, что трансъюгулярные внутрипеченочные портосистемные стенты (TIPS) эффективны. 22 Если первоначальное лечение не помогло, начните спасательную терапию.Многие эксперты считают, что TIPS – это предпочтительная спасательная терапия. 23,24
Острое кровотечение из нижних отделов желудочно-кишечного тракта
Годовая частота кровотечений из нижних отделов желудочно-кишечного тракта оценивается в 20,5 на 100 000 населения, что составляет примерно одну пятую частоту кровотечений из верхних отделов желудочно-кишечного тракта. 1 Заболеваемость увеличивается более чем в 200 раз с третьего по девятое десятилетие жизни. 1 Средний возраст пациентов составляет 70 лет, 25 , а смертность составляет примерно 4%. 26
Этиология
Наиболее частыми причинами кровотечения из нижних отделов ЖКТ являются дивертикулы толстой кишки, сосудистые эктазии и опухоли, распространенность которых увеличивается с возрастом (рис. 5).
Гематохезия, наиболее частый признак кровотечения из нижних отделов ЖКТ, по-разному описывается как кровавая диарея, кровь и сгустки в прямой кишке, стул темно-бордового цвета и кровь, смешанная со стулом. Однако гематохезия также иногда является признаком кровотечения из верхних отделов ЖКТ, которое проявляется в виде гемодинамической нестабильности, гематемезиса и кровавого аспирата через назогастральный зонд.
Диагностика и лечение
Алгоритм лечения кровотечения из нижних отделов ЖКТ представлен на рисунке 6.Первоначальный подход к пациенту такой же, как и при кровотечении из верхних отделов ЖКТ, а именно: тщательная оценка жизненно важных функций и интенсивное замещение объема. Может оказаться полезным получить анамнез кровотечения, воспалительного заболевания кишечника, лучевой терапии и / или применения НПВП, но не определить источник кровотечения. Пациентам с такими факторами, как ортостатическая гипотензия, снижение гематокрита на 6% или менее, переливание более 2 единиц эритроцитов или непрерывное активное кровотечение, необходимо госпитализировать в отделение интенсивной терапии для наблюдения. 11
Диагностическая колоноскопия
– это исследование выбора у пациентов с острым кровотечением из нижних отделов ЖКТ, но оно должно использоваться только для пациентов со стабильной гемодинамикой. В недавнем исследовании колоноскопия выявила диагноз в 85% патентов. 27 Место кровотечения часто можно определить по наличию свежего сгустка или активного кровотечения (рис. 7). Эндоскопическая терапия этих поражений с использованием методов, аналогичных тем, которые описаны для кровотечения из верхних отделов ЖКТ, может снизить риск повторного кровотечения и необходимость хирургического вмешательства.Поражения сосудов можно лечить с помощью инъекций, контактных термических методов или эндоскопической лазерной терапии.
Радионуклидная визуализация и ангиография
может использоваться, когда срочная колоноскопия не может определить источник кровотечения или когда кровотечение слишком быстрое для проведения колоноскопии.
Радионуклидная визуализация может обнаружить активное кровотечение от 0,1 до 0,5 мл / мин. Он более чувствителен, чем ангиография, но менее специфичен, чем положительное эндоскопическое или ангиографическое исследование. 28 Радионуклидная визуализация хорошо переносится пациентами, но ограничена своей переменной способностью локализовать кровотечение с точностью около 45%. 27 Преимущество сцинтиграфии меченых эритроцитов заключается в способности обнаруживать прерывистое кровотечение путем выполнения серийных сканирований в течение срока службы радионуклида.
Ангиография имеет специфичность 100%, но чувствительность только от 30% до 47%. 29 Это исследование требует скорости кровотечения не менее 1 мл / мин. Когда выявлено место кровотечения, через катетер можно провести внутриартериальную инфузию вазопрессина (питрессина) или эмболизацию артерии. Внутриартериальный вазопрессин контролирует кровотечение из нижних отделов желудочно-кишечного тракта у 59–90% пациентов, но кровотечение повторяется в 36–43% случаев после прекращения инфузии вазопрессина. 30 Транскатетерная эмболизация может лучше контролировать кровотечение; Новые исследования показывают, что высокая частота инфаркта кишечника, о которой сообщалось в ранних исследованиях, снизилась почти до 0%. 30 Другие осложнения артериографии, которые возникают примерно у 2–4% пациентов, включают тромбоз артерий, эмболизацию и почечную недостаточность. 31
Оценка тонкой кишки
должна выполняться пациентам с гематохезией, когда эндоскопия верхних отделов желудочно-кишечного тракта и колоноскопия не могут обнаружить источник кровотечения.Предпочтительна пуш-энтероскопия, позволяющая оценить проксимальные 60 см тощей кишки.
Видеокапсульная эндоскопия, позволяющая визуализировать всю тонкую кишку, выявляет место кровотечения у 55–65% пациентов. 32 Одно исследование показало, что наиболее частыми результатами капсульной эндоскопии были ангиодисплазия (45%), свежая кровь (23%), язвы тощей кишки (10%), воспалительная слизистая оболочка подвздошной кишки (6%) и опухоль подвздошной кишки (6%). 33 Рассмотрите вариант ядерной медицины у молодых пациентов с кровотечением из нижних отделов ЖКТ, чтобы оценить дивертикул Меккеля. 31 Новый метод энтероскопии с использованием двойного баллона позволяет проводить не только диагностические, но и терапевтические эндоскопические вмешательства при поражениях тонкой кишки. С ним легко обращаться, и он кажется безопасным. Визуализация всей тонкой кишки возможна как с использованием орального, так и анального доступа. Однажды это может стать золотым стандартом для тонкой кишки.
Хирургия
Консультация хирурга уместна во всех случаях желудочно-кишечного кровотечения, но наиболее важна для пациентов с тяжелым кровотечением из нижних отделов желудочно-кишечного тракта.Следует приложить все усилия, чтобы диагностировать кровоточащее поражение. Даже если локализацию невозможно определить, врач сможет направить хирургическое лечение на наиболее вероятный сегмент толстой кишки. Хирургическое лечение поражения, идентифицированного эндоскопически или рентгенологически, часто является излечивающим. Эмпирическая колэктомия применяется при опасном для жизни кровотечении, которое не может быть локализовано и не поддается лечению доступными терапевтическими подходами.
Заключение
Подход к желудочно-кишечному кровотечению зависит от гемодинамического статуса пациента.При наличии признаков и симптомов шока или тяжелой кровопотери требуется быстрая стабилизация. Когда состояние пациента стабилизируется, определите вероятный источник кровотечения. Рвота с кровью, мелена и / или ярко-красная кровь с прожилками в кале указывают на поражение верхних отделов желудочно-кишечного тракта. Таким пациентам требуется ранняя эндоскопия. Кровавый понос или стул более типичны для кровотечений из нижних отделов ЖКТ и оцениваются с помощью колоноскопии. Современные эндоскопические терапевтические методы устранили необходимость в хирургическом вмешательстве у большинства пациентов с желудочно-кишечным кровотечением, но всегда следует рассмотреть возможность консультации хирурга.
ТЕСТ ДЛЯ САМООЦЕНКИ
1. Какие из этих признаков и симптомов являются наиболее частыми проявлениями кровотечения из верхних отделов ЖКТ?
- Ярко-красная кровь из прямой кишки без кала
- Жидкий стул без рвоты кровью
2. Все эти факторы указывают на плохой прогноз у пациентов с кровотечением из верхних отделов ЖКТ, за исключением:
- Размер язвы менее 2 см
- Возраст старше 60 лет
3. Все эти виды терапии рекомендуются при кровотечении из верхних отделов ЖКТ, за исключением:
- Пероральный омепразол у пациента с язвенной болезнью
- Антибактериальная терапия у пациента с варикозным кровотечением
4.Что из перечисленного является предпочтительным диагностическим исследованием у пациентов с кровотечением из нижних отделов ЖКТ?
- Радионуклидная визуализация
- Колоноскопия
5. Какие из этих причин являются наиболее частыми причинами кровотечения из верхних и нижних отделов ЖКТ соответственно?
- Варикозное расширение вен и дивертикулез
- Эрозии и полипы желудка
(Ответы в конце списка литературы)
Am J Gastroenterol
1. Longstreth GF. Эпидемиология и исходы пациентов, госпитализированных с острым кровотечением из нижних отделов желудочно-кишечного тракта: популяционное исследование.. 1997; 92: 419-424.
Am J Gastroenterol
2. Yavorski RT, Wong RK, Maydonovitch C, et al. Анализ 3294 случаев кровотечений из верхних отделов желудочно-кишечного тракта в военно-медицинских учреждениях. . 1995; 90: 568-573.
N Engl J Med.
3. Лайне Л., Петерсон В. Кровоточащая язвенная болезнь. 1994; 331: 717-727.
Gastrointest Endosc.
4. Boonpongmanee S, Fleischer DE, Pezzullo JC, et al. Частота язвенной болезни как причины кровотечения из верхних отделов ЖКТ преувеличена.2004; 59: 788-794.
J Clin Gastroenterol
5. Lecleire S, Di Fiore F, Merle V и др. Острое кровотечение из верхних отделов желудочно-кишечного тракта у пациентов с циррозом печени и у пациентов без цирроза: эпидемиология и прогностические факторы смертности в проспективном многоцентровом популяционном исследовании. . 2005; 39: 321-327.
Арк Гастроэнтерол.
6. Залтман К., де Соуза ХСП, Кастро МЭК и др. Кровотечение из верхних отделов желудочно-кишечного тракта в бразильской больнице: ретроспективное исследование эндоскопических записей.2002; 39: 74-80.
Gastrointest Endosc.
7. Lo GH, Chen WC, Chen MH, et al. Характеристики и прогноз для пациентов с активным кровотечением из варикозно расширенных вен пищевода при эндоскопии. 2004; 60: 714-720.
Gastrointest Endosc.
8. Алджебрин А.М., Фаллон Калифорния, Баркун А.Н., для следователей RUFBE. Назогастральный аспират позволяет прогнозировать эндоскопические поражения высокого риска у пациентов с острым кровотечением из верхних отделов ЖКТ. 2004; 59: 172-178.
Дж Клин Патол
9. Лихи МБ, Пиппард М.Дж., Зальцманн МБ и др. Количественное измерение фекальной кровопотери: сравнение радиоизотопного и химического анализов. . 1991; 44: 391-394.
Int J Colorectal
Dis.
10. Клебл Ф.Х., Брегенцер Н., Шофер Л. и др. Сравнение кровотечений из верхних отделов желудочно-кишечного тракта в стационарных и амбулаторных условиях. 2005; 20: 368-375.
Gastrointest Endosc.
11. Американское общество эндоскопии желудочно-кишечного тракта. Рекомендация AGSE: роль эндоскопии при остром не варикозном кровоизлиянии в верхние отделы желудочно-кишечного тракта.2004; 60: 497-504.
Кокрановская база данных
Syst Rev
12. Робертс И., Алдерсон П., Банн Ф. и др. Коллоиды против кристаллоидов для жидкостной реанимации у тяжелобольных пациентов. . 2004; 18: CD000567.
Ann Pharmacother
13. Erstad BL. Ингибиторы протонной помпы при остром кровотечении язвенной болезни. . 2001; 35: 730-740.
Ann Intern Med.
14. Sung JJ, Chan FK, Lau JY, et al. Эффект эндоскопической терапии у пациентов, получающих омепразол по поводу кровоточащих язв с некровоточащими видимыми сосудами или прилипшими сгустками: рандомизированное сравнение.2003; 139: 237-243.
N Engl J Med.
15. Khuroo MS, Yattoo GN, Javid G, et al. Сравнение омепразола и плацебо при кровотечении язвенной болезни. 1997; 336: 1054-1058.
Gastrointest Endosc.
16. Чак А., Купер Г.С., Ллойд Л.Е. и др. Эффективность эндоскопии у пациентов, поступивших в отделение интенсивной терапии с кровотечением из верхних отделов ЖКТ. 2001; 53: 6-13.
Гастроинтест
Endosc.
17. Ли JG, Turnipseed S, Romano PS, et al.Сортировка на основе эндоскопии значительно снижает частоту госпитализаций и стоимость лечения кровотечений из верхних отделов ЖКТ: рандомизированное контролируемое исследование. 1999; 50: 755-761.
Гастроэнтерология.
18. Cook DJ, Guyatt GH, Salena BJ, et al. Эндоскопическая терапия острого невариксного кровотечения из верхних отделов желудочно-кишечного тракта: метаанализ. 1992; 102: 139-148.
Gastrointest Endosc.
19. Laine L, Estrada R. Рандомизированное исследование инъекции физиологического раствора по сравнению с биполярной электрокоагуляцией для лечения пациентов с кровоточащими язвами высокого риска: достаточно ли местной тампонады? 2002; 55: 6-10.
N Engl J Med.
20. Lau JY, Sung JJ, Lam YH, et al. Повторное эндоскопическое лечение по сравнению с хирургическим вмешательством у пациентов с рецидивирующим кровотечением после первоначального эндоскопического контроля кровоточащих язв. 1999; 340: 751-756.
Eur J Gastroenterol Hepatol.
21. Di Fiore F, Lecleire S, Merle V и др. Изменения характеристик и исхода острого кровотечения из верхних отделов желудочно-кишечного тракта: сравнение эпидемиологии и практики между 1996 и 2000 годами в многоцентровом французском исследовании.2005; 17: 641-647.
J Gastroenterol Hepatol.
22. Мембрено Ф, Баез А.Л., Пандула Р. и др. Различия в долгосрочной выживаемости после трансъюгулярного внутрипеченочного портосистемного шунтирования при рефрактерном асците и кровотечении из варикозно расширенных вен. 2005; 20: 474-481.
Eur J
Gastroenterol Hepatol
23. Bizollon T, Dumortier J, Jouisse C, et al. Трансъюгулярный внутрипеченочный портосистемный шунт при рефрактерном кровотечении из варикозно расширенных вен. . 2001; 13: 369-375.
Langenbecks Arch Sug.
24. Россл М. Когда эндоскопическая терапия или фармакотерапия не помогает остановить кровотечение из варикозно расширенных вен: что делать? Немедленная остановка кровотечения с помощью TIPS? 2003; 388: 155-162.
Am J Surg.
25. Энтони Т., Пента П., Тодд, Р.Д. и др. Повторное кровотечение и выживаемость после острого кровотечения из нижних отделов желудочно-кишечного тракта. 2004; 188: 485-490.
South Med J.
26. Wilcox CM, Clark WS. Причины и исход кровотечений из верхних и нижних отделов желудочно-кишечного тракта: опыт Grady Hospital.1999; 92: 44-50.
Гастроинтест
Endosc.
27. Strate LL, Syngal S. Предикторы использования ранней колоноскопии по сравнению с рентгенографией при тяжелом кровотечении нижних отделов кишечника. 2005; 61: 46-52.
Am J Gastroenterol
28. Dusold R, Burke K, Carpentier W, et al. Точность сцинтиграфии эритроцитов, меченных технецием-99m, в локализации желудочно-кишечного кровотечения. . 1994; 89: 345-348.
Am J Gastroenterol.
29. Фиорито Дж. Дж., Брандт Л. Дж., Козицки О. и др. Диагностическая ценность ангиографии верхней брыжейки: корреляция с картиной желудочно-кишечного кровотечения. 1989; 84: 878-881.
J Vasc Interv Radiol
30. Darcy M. Лечение кровотечений из нижних отделов желудочно-кишечного тракта: инфузия вазопрессина в сравнении с эмболизацией. . 2003; 14: 535-543.
Am J Gastroenterol.
31. Zuccaro G Jr. Ведение взрослого пациента с острым кровотечением из нижних отделов желудочно-кишечного тракта.Американский колледж гастроэнтерологии. Комитет по параметрам практики. 1998; 93: 1202-1208.
Эндоскопия
32. Ell C, Remke S, May A, et al. Первое проспективное контролируемое исследование по сравнению беспроводной капсульной эндоскопии с толкающей энтероскопией при хроническом желудочно-кишечном кровотечении. . 2002; 34: 685-689.
Aliment Pharmacol Ther.
33. Mata A, Bordas JM, Feu F, et al. Беспроводная капсульная эндоскопия у пациентов с неясным желудочно-кишечным кровотечением: сравнительное исследование с толкающей энтероскопией.2004; 20: 189-194.
Ответы:
1. C; 2. B; 3. С; 4. D; 5. A
Ведение острого кровотечения из верхних отделов ЖКТ | BJA Education
Острое кровотечение из верхних отделов желудочно-кишечного тракта имеет высокий уровень смертности.
Первоначальными приоритетами являются реанимация, оценка риска и раннее эндоскопическое лечение, как описано в Руководстве 141.
Неварикозное повторное кровотечение требует интервенционной радиологической эмболизации или хирургического вмешательства.Повторная эзофагогастродуоденоскопия может позволить принять решение на этом этапе.
Кровотечения из варикозно расширенных вен, не поддающиеся эндоскопической терапии, необходимо лечить в специализированном центре, следует использовать баллонную тампонаду, если она нестабильна, и следует рассмотреть возможность трансъюгулярного внутрипеченочного портосистемного шунта.
Кровотечение из верхних отделов желудочно-кишечного тракта из-за стрессовых изъязвлений в отделении интенсивной терапии наблюдается у 15% пациентов, не получающих профилактическое лечение. Текущее руководство Национального института здравоохранения и медицинского обслуживания рекомендует для первичной профилактики либо антагонисты h3-рецепторов, либо ингибиторы протонной помпы.
UGIB относится к кровотечению из любой точки проксимальнее дуоденоеюнального изгиба. Клинически он проявляется гематемезисом и / или меленой. Свежее кровотечение из прямой кишки обычно указывает на кровотечение из нижних отделов ЖКТ, однако массивное кровотечение из прямой кишки может проявляться ректальным прохождением красных сгустков крови.В 90% случаев мелена возникает в результате любого кровотечения из верхних отделов ЖКТ. Кровотечение из отделов тонкой кишки дистальнее связки Трейца и правой половины толстой кишки также может привести к мелене.
Причины UGIB можно классифицировать двумя способами. Первый основан на основном патофизиологическом механизме (см. Таблицу 1). Второй основан на типе кровотечения, т. Е. варикозно или не варикозно.
Таблица 1Классификация UGIB в соответствии с основными патофизиологическими механизмами
| Язвенный . | Портальная гипертензия . | Опухоли . |
|---|---|---|
| Желудок | Варикоз желудка | Доброкачественный |
| Идиопатический | Варикоз пищевода | Полипы |
| НПВП | Гипертоническая гастропатия | Лиомиома |
| Инфекция: H. pylori | Сосудистые мальформации e.грамм. | Злокачественные |
| Стрессовые язвы | Поражение Дьелафоя | Аденокарцинома |
| Золлингера Эллисона | Наследственная геморрагическая телеангиэктазия309 Олдиноэктазия 9130 99130 99130 99130 9309 99130 99130 9309 Уэберэс-синдром 9130 9309 например | Лимфома |
| Инфекция, например кандидозный, CMV | Синдром Мэллори – Вейсса | Метастатическая карцинома |
| Лекарственное средство e.грамм. алендронат, хлорид калия | Аорто-кишечный свищ | |
| Постанастомоз или полипэктомия |
| Язвенный . | Портальная гипертензия . | Опухоли . |
|---|---|---|
| Желудок | Варикоз желудка | Доброкачественный |
| Идиопатический | Варикоз пищевода | Полипы |
| Лекарственные препараты e.грамм. НПВП | Гипертоническая гастропатия | Лиомиома |
| Инфекция: H. pylori | Сосудистые мальформации, например | Злокачественные |
| Стрессовые язвы | Поражение Дьелафоя | Аденокарцинома |
| Золлингера Эллисона | Наследственная геморрагическая телеангиэктазия309 Олдиноэктазия 9130 99130 99130 99130 9309 99130 9309 99130 9309 9309 9309 е.грамм. | Лимфома |
| Инфекция, например кандидозный, CMV | Синдром Мэллори-Вейсса | Метастатическая карцинома |
| Лекарственное средство, например, алендронат, хлорид калия | Аортоэнтерический свищ | |
| Постанастомоз или полипэктомия |
Классификация UGIB в соответствии с лежащими в основе патофизиологическими механизмами
86
86
86 932 .
309 Олдиноэктазия 9130 99130 99130 99130 9309 99130 99130 9309 Уэберэс-синдром 9130 9309 например
| Язвенный . | Портальная гипертензия . | Опухоли . |
|---|---|---|
| Желудок | Варикоз желудка | Доброкачественный |
| Идиопатический | Варикоз пищевода | Полипы |
| Лекарственные препараты e.грамм. НПВП | Гипертоническая гастропатия | Лиомиома |
| Инфекция: H. pylori | Сосудистые мальформации, например | Злокачественные |
| Стрессовые язвы | Поражение Дьелафоя | Аденокарцинома |
| Золлингера Эллисона | Наследственная геморрагическая телеангиэктазия309 Олдиноэктазия 9130 99130 99130 99130 9309 99130 9309 99130 9309 9309 9309 е.грамм. | Лимфома |
| Инфекция, например кандидозный, CMV | Синдром Мэллори-Вейсса | Метастатическая карцинома |
| Лекарственное средство, например, алендронат, хлорид калия | Аорто-кишечный свищ | |
| Постанастомоз или полипэктомия |
В развивающихся странах с эндемическим вирусным гепатитом наиболее распространенной категорией является варикозное кровотечение.В западных сообществах наиболее частой причиной является язвенная болезнь (ЯБ). В Великобритании наиболее частыми причинами UGIB являются ЯББ, варикозное расширение вен пищевода с портальной гипертензивной гастропатией или без нее и эзофагит.
Ведение неотложной помощи УГИБ
Клиническое руководство № 141 (CG 141) Национального института здравоохранения и повышения квалификации (NICE), опубликованное в июне 2012 года в Великобритании, описывает лечение острого кровотечения из верхних отделов ЖКТ. Документ 38 стандартов качества NICE был опубликован в июле 2013 года. 3 Последующий отчет 63 был опубликован в августе 2014 года. 4 Большая часть этого обзора основана на доказательствах, представленных в этих документах.
Первичная оценка
Смертность, связанная с UGIB, высока, поэтому оценка степени тяжести, общие поддерживающие меры и определение причины должны проводиться параллельно с прямыми специфическими терапиями.
Ведение адекватной истории – важная часть управления UGIB. Как уже говорилось, UGIB обычно проявляется гематемезисом и / или меленой.Сопутствующие симптомы при поступлении, такие как постуральное головокружение или коллапс, могут указывать на тяжесть кровотечения.
Обязательно уточнить, обращался ли пациент ранее с UGIB. Шестьдесят процентов пациентов, у которых повторное кровотечение, происходят из того же источника. История недавней операции на желудочно-кишечном тракте может указывать на совершенно другое происхождение кровотечения и потребовать раннего хирургического вмешательства и, возможно, радиологического вмешательства.
Не менее важен анамнез. Например, нестероидные противовоспалительные препараты (НПВП) могут быть определены как ускорители кровотечения.Антикоагулянтная терапия, такая как варфарин и новые пероральные антикоагулянты (NOAC; прямые ингибиторы тромбина или активированного фактора Ха), увеличивают вероятность сильного кровотечения и требуют специального лечения.
Сопутствующие заболевания могут указывать на причину кровотечения, например, хроническое заболевание печени и кровотечение из варикозно расширенных вен. Также выявляются пациенты с повышенным риском развития осложнений, требующие индивидуального лечения. Примерами являются пациенты с ишемической болезнью сердца, которым требуется более низкий порог для переливания крови, или пациенты с сердечной или почечной недостаточностью, которым может потребоваться инвазивный мониторинг реанимационной инфузионной терапии.
Тщательное физикальное обследование может дополнительно установить потенциальную причину кровотечения и определить его тяжесть, что поможет правильно распределить пациентов. Признаки хронического заболевания печени, такие как желтуха и паучьи невусы, указывают на кровотечение из варикозно расширенных вен. Значительная болезненность и ригидность верхней части живота может указывать на такое осложнение, как перфорация.
Тяжесть кровотечения определяет изменения показателей жизнедеятельности с некоторыми оговорками. Первоначальные признаки легкой кровопотери включают тахикардию в покое.Потеря 15% объема крови связана с постуральной гипотензией, на что указывает падение систолического артериального давления более чем на 20 мм рт.ст. или увеличение частоты сердечных сокращений более чем на 20 ударов мин. -1 при изменении позы с лежачего на стоячее. Потеря 40% объема крови приводит к гипотонии в лежачем положении. Однако бета-блокада маскирует развитие рефлекторной тахикардии, ожидаемой при кровопотере. Сильные вазодилатирующие гипотензивные препараты усиливают гипотензию.
Первоначальные лабораторные анализы должны включать полный анализ крови, ферменты печени, билирубин, сывороточный альбумин, мочевину и электролиты, скрининг коагуляции и образцы для перекрестного сопоставления крови.При необходимости могут потребоваться другие специальные тесты, такие как скрининг на вирусный гепатит.
Общие поддерживающие меры
Пациентам может потребоваться дополнительный кислород для увеличения доставки кислорода, особенно с сопутствующими заболеваниями легких или сердца. Ранняя плановая интубация трахеи должна быть рассмотрена у пациентов с продолжающейся кровоточивостью и измененным психическим или респираторным статусом, чтобы минимизировать риск аспирации, одновременно с проведением эндоскопии. Значительные сопутствующие заболевания приводят к гораздо более высокому риску осложнений.Пациентам и другим пациентам с признаками рефрактерного шока (например, лактат> 4 ммоль литр -1 , pH <7,3 после реанимации) следует рассмотреть вопрос о раннем госпитализации в отделение интенсивной терапии. Инвазивный артериальный мониторинг позволяет более тщательно контролировать гемодинамический статус и облегчает частый забор газов крови и лабораторные пробы. Введение центральной венозной линии при условии, что не нарушена коагуляция, обеспечивает безопасное внутривенное введение. доступ и позволяет измерять центральное венозное давление.Методы контроля потока, такие как LidCO или мониторинг давления в пищеводе, дают более точное представление о статусе объема.
У всех пациентов должны быть установлены две канюли с широким отверстием (минимум 16G). Пациентам нельзя ничего давать внутрь. Жидкая реанимация начинается с быстрой инфузии изотонического кристаллоидного раствора, такого как раствор Хартмана. У пациентов, не реагирующих на кристаллоиды, реанимацию продолжают с использованием крови и свежезамороженной плазмы (СЗП). Во многих центрах можно активировать протокол серьезного кровотечения.В крайних случаях может потребоваться изначально отрицательная кровь. Авторы не рекомендуют использовать коллоиды в реанимации, учитывая опасения по поводу повреждения почек, ухудшения коагулопатии, риска анафилаксии и отсутствия преимуществ перед кристаллоидами.
NICE CG 141 рекомендует принимать индивидуальные решения о переливании крови в соответствии с полной клинической картиной, признавая при этом риски переливания крови. Переливание крови обычно должно быть нацелено на пациентов с уровнем гемоглобина (Hb) ниже 70 г литр – 3 . 4 Доказательства получены в результате рандомизированного контролируемого исследования, в котором сравнивали показатели смертности через 45 дней между пациентами, рандомизированными либо на ограничительную стратегию переливания крови (если Hb <70 г литр -1 ), либо на либеральную стратегию переливания (если Hb <90 г литр −1 ). В исследовании сообщалось о значительно меньшей смертности в ограничительной группе ( P = 0,02) и меньшем количестве побочных эффектов. В исследовании 5 TRIGGER (Transfusion in Gastrointestinal Bleeding) случайным образом сравнивались клинические исходы, включая 28-дневную смертность, между ограничительным переливанием (Hb <80 г литр -1 ) и либеральным переливанием (Hb <100 г литр -1 ).Ни в одно исследование не вошли пациенты с массивным продолжающимся кровотечением. Подводя итог, обычно предпочтительны ограничительные стратегии, за исключением пациентов с ишемической болезнью сердца и, возможно, пациентов с продолжающимся кровотечением.
NICE CG 141 также рекомендует назначать СЗП пациентам с кровотечением с протромбиновым временем (или МНО) или активированным частичным тромбопластиновым временем, превышающим норму в 1,5 раза, что является общепринятым временем в других сценариях с большим кровотечением. Криопреципитат следует назначать при уровне фибриногена ниже 1.5 г литр −1 , несмотря на введение СЗП. Переливание тромбоцитов должно проводиться пациентам с количеством тромбоцитов <50 × 10 9 литров -1 и рассматриваться у пациентов с активным кровотечением при назначении антитромбоцитарной терапии, такой как клопидогрел. Пациенты с активным кровотечением на фоне терапии варфарином должны получать концентрат протромбинового комплекса (ПКК).
При кровотечении активация протокола обильного кровотечения и раннее вовлечение старших клиницистов, включая гематологов, имеют жизненно важное значение.Это особенно важно для тех, кто принимает препараты NOAC, эффекты которых нелегко обратить. Европейская ассоциация сердечного ритма выпустила практическое руководство по их использованию. 6 Рекомендации включают использование ОКК наряду с общей реанимацией при опасном для жизни кровотечении.
Дабигатран – единственный препарат NOAC, действие которого можно полностью изменить с помощью антидота. Идаруцизумаб показал в пилотных испытаниях возможность достижения гемостаза при серьезных кровотечениях, вызванных дабигатраном. 7 Этот препарат с моноклональными антителами в настоящее время ожидает одобрения для использования в Великобритании.
Фармакотерапия
Ингибиторы протонной помпы (ИПП) повышают pH желудочного сока до уровня выше 6,0. Это оптимизирует функцию тромбоцитов, подавляет фибринолиз и снижает пептическую активность, таким образом увеличивая стабилизацию сгустка над кровоточащими язвами. Использование ИПП перед эндоскопией в UGIB оценивалось в Кокрановском систематическом обзоре РКИ, сравнивающих ИПП и контрольную [плацебо, антагонисты h3-рецепторов (h3RA) или отсутствие лечения]. 8 Было обнаружено, что ИПП значительно снизили потребность в эндоскопической терапии и уменьшили стигматы недавнего кровотечения во время индексной эндоскопии, но не было доказательств улучшения клинически важных результатов, а именно смертности, повторного кровотечения или необходимости хирургического вмешательства.Поэтому NICE не рекомендует использовать ИПП перед эндоскопией. 3 ИПП следует назначать после эндоскопии пациентам с неварикозным UGIB и стигматами недавнего кровотечения.
Терлипрессин представляет собой синтетический аналог вазопрессина с медленным, пролонгированным высвобождением, позволяющим вводить его с помощью периодических инъекций. Это уменьшает портальный кровоток, следовательно, варикозное кровотечение. Это единственный вазоактивный препарат, снижающий смертность. 9 Его следует назначать пациентам с подозрением на кровотечение из варикозно расширенных вен во время реанимационных мероприятий и до эндоскопического подтверждения.Терлипрессин можно отменить после достижения окончательного гемостаза и в любом случае через 5 дней. Другие агенты были изучены. В недавнем РКИ соматостатин и его метаболит октреотид оказались столь же эффективными, как и терлипрессин. 10 В 2015 году Британское общество гастроэнтерологов (BSG) опубликовало руководство по лечению кровотечения из варикозно расширенных вен. 11 Это предполагает использование терлипрессина или соматостатина, а при его отсутствии – использование октреотида без лицензии.
И.В. эритромицин в качестве прокинетика, вводимый перед эндоскопией. по сравнению с , эритромицин не оценивался в систематическом обзоре семи РКИ. 12 Эритромицин был связан с большей вероятностью адекватной визуализации слизистой оболочки желудка, меньшей потребностью во второй эндоскопии, меньшим переливанием крови и более коротким пребыванием в больнице. Из-за ограничений в исследованиях (например, определение визуализации желудка варьировалось в исследованиях) в обновленной версии NICE CG 141 не рекомендовалось использование эритромицина в качестве стандарта.
Транексамовая кислота в настоящее время не рекомендуется NICE при острой UGIB. В документе BSG рекомендуется провести дальнейшие исследования, чтобы выявить преимущества при варикозном кровотечении.
Антибиотики с грамотрицательной оболочкой, такие как цефалоспорины третьего поколения, повышают уровень смертности и уменьшают бактериальные инфекции. Кокрановский метаанализ 13 также показывает меньшее количество ранних повторных кровотечений. Выбор антибиотика продиктован местной структурой резистентности и доступностью.
Стратификация риска
Показатели Рокалла и Блатчфорда – это хорошо проверенные системы стратификации риска, используемые в UGIB. Полная шкала Рокалла (RS) включает данные доэндоскопии и постэндоскопии 14 для прогнозирования повторного кровотечения и смертности.Для оценки Glasgow Blatchford 1 (GBS) используются только клинические и лабораторные данные (см. Таблицы 2 и 3).
| Оценка . | 0 . | 1 . | 2 . | 3 . |
|---|---|---|---|---|
| Возраст (лет) | <60 | 60–79 | ≥80 | Н / Д |
| Pulse | <100 | > 100 | 308 91/30 | |
| Систолическое артериальное давление | > 100 | > 100 | <100 | N / A |
| Сопутствующие заболевания | Отсутствуют | Nil major- | Ишемическая болезнь сердца, другая сердечная недостаточность | Почечная или печеночная недостаточность, диссеминированная злокачественная опухоль |
| Диагноз | Мэллори-Вейсс или отсутствие поражения / патологии | Все остальные диагнозы | Злокачественное поражение | НЕТ |
| N / A , или только темное пятно | Нет, или только темное пятно | Кровь, прилипший сгусток, видимый / брызгающий сосуд | Н / Д |
| Оценка . | 0 . | 1 . | 2 . | 3 . |
|---|---|---|---|---|
| Возраст (лет) | <60 | 60–79 | ≥80 | Н / Д |
| Pulse | <100 | > 100 | 308 91/30 | |
| Систолическое артериальное давление | > 100 | > 100 | <100 | N / A |
| Сопутствующие заболевания | Отсутствуют | Nil major- | Ишемическая болезнь сердца, другая сердечная недостаточность | Почечная или печеночная недостаточность, диссеминированная злокачественная опухоль |
| Диагноз | Мэллори-Вейсс или отсутствие поражения / патологии | Все остальные диагнозы | Злокачественное поражение | НЕТ |
| N / A , или только темное пятно | Нет, или только темное пятно | Кровь, прилипший сгусток, видимый / брызгающий сосуд | Н / Д |
| Оценка . | 0 . | 1 . | 2 . | 3 . |
|---|---|---|---|---|
| Возраст (лет) | <60 | 60–79 | ≥80 | Н / Д |
| Pulse | <100 | > 100 | 308 91/30 | |
| Систолическое артериальное давление | > 100 | > 100 | <100 | N / A |
| Сопутствующие заболевания | Отсутствуют | Nil major- | Ишемическая болезнь сердца, другая сердечная недостаточность | Почечная или печеночная недостаточность, диссеминированная злокачественная опухоль |
| Диагноз | Мэллори-Вейсс или отсутствие поражения / патологии | Все остальные диагнозы | Злокачественное поражение | НЕТ |
| N / A , или только темное пятно | Нет, или только темное пятно | Кровь, прилипший сгусток, видимый / брызгающий сосуд | Н / Д |
| Оценка . | 0 . | 1 . | 2 . | 3 . |
|---|---|---|---|---|
| Возраст (лет) | <60 | 60–79 | ≥80 | Н / Д |
| Pulse | <100 | > 100 | 308 91/30 | |
| Систолическое артериальное давление | > 100 | > 100 | <100 | N / A |
| Сопутствующие заболевания | Отсутствуют | Nil major- | Ишемическая болезнь сердца, другая сердечная недостаточность | Почечная или печеночная недостаточность, диссеминированная злокачественная опухоль |
| Диагноз | Мэллори-Вейсс или отсутствие поражения / патологии | Все остальные диагнозы | Злокачественное поражение | НЕТ |
| N / A , или только темное пятно | Нет, или только темное пятно | Кровь, прилипший сгусток, видимый / брызгающий сосуд | Н / Д |
| Маркер риска госпитализации . | Значение компонента оценки . | |
|---|---|---|
| Мочевина крови (ммоль литр −1 ) | ||
| 6,5–8,0 | 2 | |
| 8,0–10,0 | 3 | |
| 10,0830 | ||
| 10,0–825 | > 256 | |
| Гемоглобин (г литр −1 ) для мужчин | ||
| 120–130 | 1 | |
| 100–120 | 3 | |
| Гемоглобин (г литр −1 ) для женщин | ||
| 100–120 | 1 | |
| <100 | 6 | |
| Систолическое артериальное давление (мм рт. 109 | 1 | |
| 90–99 | 2 | |
| <90 | 3 | |
| Другие маркеры | ||
| Импульс ≥100 (мин. −1 ) | 1 | |
| Презентация с меленой | 1 | |
| Презентация с обмороком | 2 | |
| Заболевание печени | 2 | |
| 2 | ||
| Маркер риска госпитализации . | Значение компонента оценки . | |
| Мочевина крови (ммоль литр −1 ) | ||
| 6,5–8,0 | 2 | |
| 8,0–10,0 | 3 | |
| 10,0830 | ||
| 10,0–825 | > 256 | |
| Гемоглобин (г литр −1 ) для мужчин | ||
| 120–130 | 1 | |
| 100–120 | 3 | |
| Гемоглобин (г литр −1 ) для женщин | ||
| 100–120 | 1 | |
| <100 | 6 | |
| Систолическое артериальное давление (мм рт. 109 | 1 | |
| 90–99 | 2 | |
| <90 | 3 | |
| Другие маркеры | ||
| Импульс ≥100 (мин. −1 ) | 1 | |
| Презентация с меленой | 1 | |
| Презентация с обмороком | 2 | |
| Заболевание печени | 2 | |
| 2 | ||
| Маркер риска госпитализации . | Значение компонента оценки . | |
| Мочевина крови (ммоль литр −1 ) | ||
| 6,5–8,0 | 2 | |
| 8,0–10,0 | 3 | |
| 10,0830 | ||
| 10,0–825 | > 256 | |
| Гемоглобин (г литр −1 ) для мужчин | ||
| 120–130 | 1 | |
| 100–120 | 3 | |
| Гемоглобин (г литр −1 ) для женщин | ||
| 100–120 | 1 | |
| <100 | 6 | |
| Систолическое артериальное давление (мм рт. 109 | 1 | |
| 90–99 | 2 | |
| <90 | 3 | |
| Другие маркеры | ||
| Импульс ≥100 (мин. −1 ) | 1 | |
| Презентация с меленой | 1 | |
| Презентация с обмороком | 2 | |
| Заболевание печени | 2 | |
| 2 | ||
| Маркер риска госпитализации . | Значение компонента оценки . | |
| Мочевина крови (ммоль литр −1 ) | ||
| 6,5–8,0 | 2 | |
| 8,0–10,0 | 3 | |
| 10,0830 | ||
| 10,0–825 | > 256 | |
| Гемоглобин (г литр −1 ) для мужчин | ||
| 120–130 | 1 | |
| 100–120 | 3 | |
| Гемоглобин (г литр −1 ) для женщин | ||
| 100–120 | 1 | |
| <100 | 6 | |
| Систолическое артериальное давление (мм рт. 109 | 1 | |
| 90–99 | 2 | |
| <90 | 3 | |
| Другие маркеры | ||
| Импульс ≥100 (мин. −1 ) | 1 | |
| Презентация с меленой | 1 | |
| Презентация с обмороком | 2 | |
| Заболевание печени | 2 | |


 Доброкачественные опухоли могут длительное время не проявлять себя, но при изъязвлении соляной кислотой в них происходит разрыв сосудов. Кровоточивость 12-перстной кишки появляется, если полип опускается через сфинктер.
Доброкачественные опухоли могут длительное время не проявлять себя, но при изъязвлении соляной кислотой в них происходит разрыв сосудов. Кровоточивость 12-перстной кишки появляется, если полип опускается через сфинктер. Постоянная нагрузка на стенки сосудов приводит к их разрыву. Перед желудочным кровотечением на фоне атеросклероза пациент жалуется на другие симптомы. Это может быть головная боль, шум в ушах или головокружение.
Постоянная нагрузка на стенки сосудов приводит к их разрыву. Перед желудочным кровотечением на фоне атеросклероза пациент жалуется на другие симптомы. Это может быть головная боль, шум в ушах или головокружение.





 л. хлористого кальция либо 2-3 измельченные таблетки Дицинона. Выбрать нужно только один препарат.
л. хлористого кальция либо 2-3 измельченные таблетки Дицинона. Выбрать нужно только один препарат.

 Промывка желудка или клизма вне стационара в случае ЖКК строго запрещена;
Промывка желудка или клизма вне стационара в случае ЖКК строго запрещена; Также во время процедуры можно ввести адреналин для быстрого предотвращения кровопотери.
Также во время процедуры можно ввести адреналин для быстрого предотвращения кровопотери.
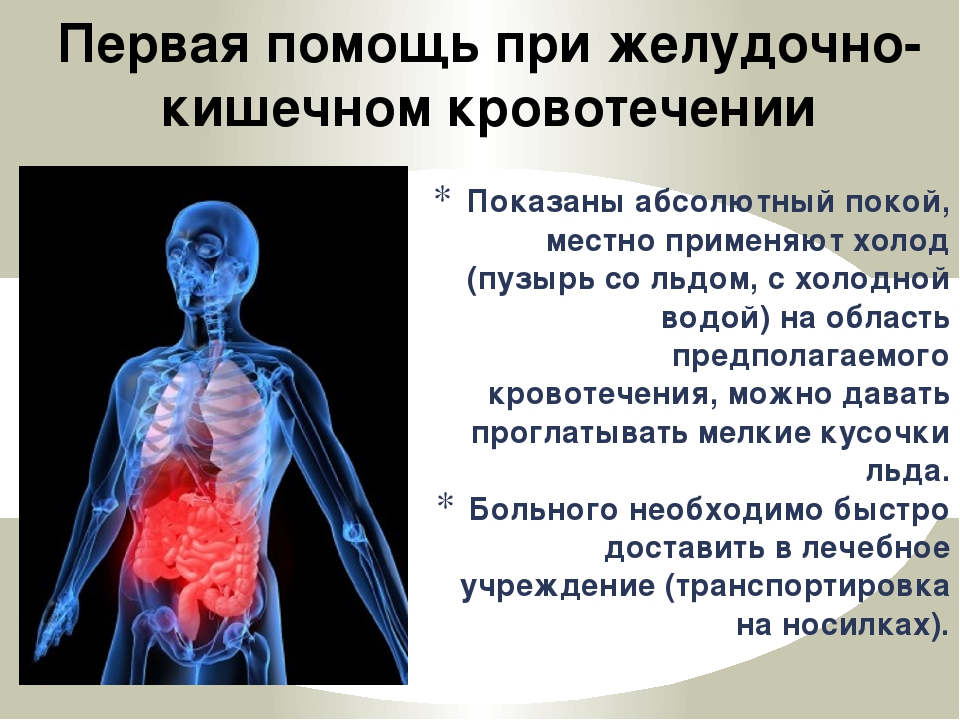
 Промывка желудка или клизма вне стационара в случае ЖКК строго запрещена;
Промывка желудка или клизма вне стационара в случае ЖКК строго запрещена;
 При кровотечении в кишечнике кровь в кале будет иметь алый
цвет. При повреждении стенок желудка каловые массы похожи на деготь;
При кровотечении в кишечнике кровь в кале будет иметь алый
цвет. При повреждении стенок желудка каловые массы похожи на деготь; Подушку использовать запрещено, так как важно обеспечить приток
крови к голове;
Подушку использовать запрещено, так как важно обеспечить приток
крови к голове; Возможно, они понадобятся врачам скорой помощи;
Возможно, они понадобятся врачам скорой помощи; В результате человек не сможет дать адекватные
ответы на вопросы медиков. Он не сможет указать на источник боли, в
результате чего могут возникнуть проблемы с оказанием неотложной помощи;
В результате человек не сможет дать адекватные
ответы на вопросы медиков. Он не сможет указать на источник боли, в
результате чего могут возникнуть проблемы с оказанием неотложной помощи;
 Для этого надо отвести руку пострадавшего назад и прижать артерию, находящуюся за ключицей, к первому ребру.
Для этого надо отвести руку пострадавшего назад и прижать артерию, находящуюся за ключицей, к первому ребру.


