Жировая дегенерация поджелудочной железы: Медсовет для врачей | Remedium.ru
Жировая болезнь поджелудочной железы в практике терапевта
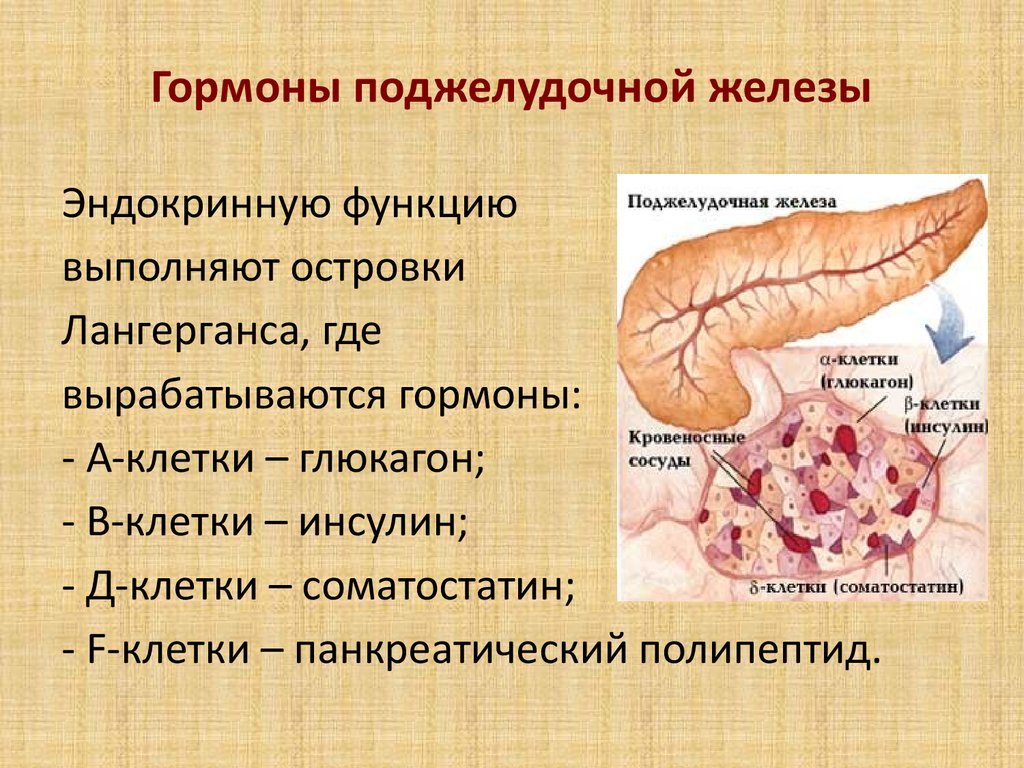
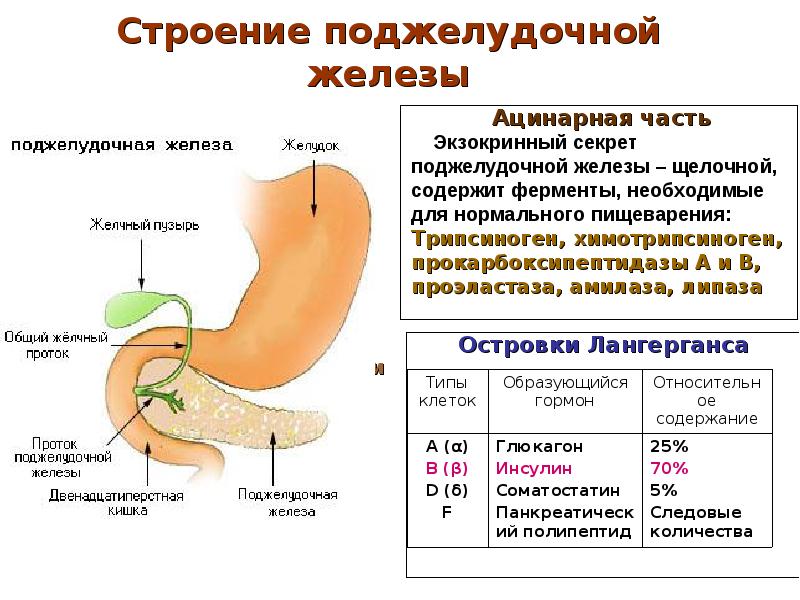
Неалкогольная жировая болезнь поджелудочной железы (НАЖБПЖ) — «новое» и неясное для врачей заболевание. Исследования жирового перерождения тканей поджелудочной железы ведутся давно, но как нозология в практике врача она пока обсуждается мало и, несмотря на широкую распространенность, не получает достаточного внимания и, соответственно, в большинстве случаев – пациенты с таким нарушением не получают своевременного лечения.
Комментарий эксперта: Проф. Н. Б. Губергриц
«Конечно, на самом деле оно существует давно. Это просто мы с вами неправильно трактовали соответствующие изменения поджелудочной железы (ПЖ). А если и догадывались, то у нас не было возможности называть эту нозологическую единицу именно так. Да и сейчас нет соответствующей рубрики в МКБ-10. Но теперь мы точно знаем, что НАЖБПЖ существует. А значит – требует особой терапевтической стратегии».
Пожалуй, лишним будет напоминать, что ожирение рассматривается мировым медицинским сообществом как эпидемия, приобретшая глобальные масштабы.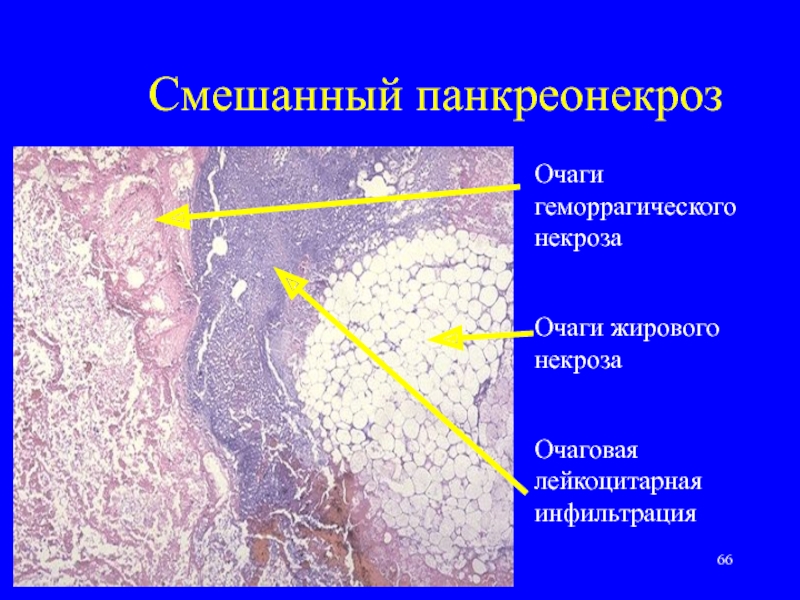 Особенно настораживает то, что все чаще ожирение встречается у детей и лиц молодого возраста.
Особенно настораживает то, что все чаще ожирение встречается у детей и лиц молодого возраста.
Согласно статистическим данным ВОЗ, более 15% населения мира имеет избыточную массу тела или ожирение. Причем, этот показатель возрастает каждое десятилетие. Частота ожирения в США составляет 33,8%, в Западной Европе — — около 20%.Четких статистических данных по Украине нет, но по мнениям экспертов, количество людей с ожирением в Украине вполне коррелируется с такими показателями для Европейских стран.
Стоит еще раз подчеркнуть, что информирование населения об опасностях ожирения – важнейшая задача и лежит она в большей мере на врачах – терапевтах (участковых, семейных…). Не лишним будет напомнить пациенту, что ожирение ассоциируется с целым рядом заболеваний — метаболическим синдромом, сердечнососудистой патологией, сахарным диабетом и даже раком. Оно может быть причиной не только указанной выше патологии, но и неврологических, кожных, психических заболеваний, патологии опорно-двигательного аппарата,т. е. ожирение — это междисциплинарная проблема. Оно также может провоцировать развитие целого ряда различных заболеваний органов пищеварения: неалкогольного стеатогепатита, желчнокаменной болезни, гастроэзофагеальной рефлюксной болезни, функциональных нарушений пищеварительного тракта и др. И, в частности, с нарушением функционирования ПЖ.
е. ожирение — это междисциплинарная проблема. Оно также может провоцировать развитие целого ряда различных заболеваний органов пищеварения: неалкогольного стеатогепатита, желчнокаменной болезни, гастроэзофагеальной рефлюксной болезни, функциональных нарушений пищеварительного тракта и др. И, в частности, с нарушением функционирования ПЖ.
Известно, что при ожирении происходит жировая инфильтрация ряда органов, таких, как печень, поперечнополосатые мышцы, сердце, ПЖ. Стеатоз ПЖ был впервые описан в 1933 году R. Ogilvie. На аутопсийном материале он показал, что у худощавых людей ПЖ содержит не более 9% жира, а при ожирении эта доля возрастает до 17%. T. S. Olsen (1978) представил данные о том, что объем жира в ПЖ существенно увеличивается с возрастом (p<0,05). У детей и подростков количество жира в ПЖ возрастает по мере увеличения объема железы. Однако, обнаружено, что у взрослых содержание жира в ПЖ увеличивается независимо от объема ее паренхимы. H. Stamm (1984) обнаружил, что сахарный диабет II типа и тяжелый генерализованный атеросклероз встречаются значительно чаще у пациентов, ПЖ которых содержит более 25% жира (p<0,01). Исследования последних лет показали, что ожирение и пожилой, старческий возраст — не единственные причины стеатоза ПЖ.
Исследования последних лет показали, что ожирение и пожилой, старческий возраст — не единственные причины стеатоза ПЖ.
В настоящее время стеатоз ПЖ находится в центре внимания специалистов, носуществует еще целый ряд проблем: отсутствие унифицированной терминологии, противоречия в клинических данных.
Комментарий эксперта: Проф. Н. Б. Губергриц:
«Ранее стеатоз ПЖ считали безобидным состоянием, спутником других заболеваний ПЖ (гемохроматоза, вирусных инфекций, врожденных синдромов и др.). Однако, в настоящее время получены данные о том, что стеатоз ПЖ имеет большое значение в патогенезе сахарного диабета II типа, внешнесекреторной недостаточности ПЖ, рака ПЖ, острого панкреатита, в формировании свищей ПЖ после оперативных вмешательств. Это придает актуальность проблеме жировой инфильтрации ПЖ».
Полиэтиологическая проблема
При гистологическом исследовании не редко встречается замещение жировой тканью паренхимы ПЖ, что ассоциируется с сахарным диабетом, хроническим панкреатитом, алкогольным гепатитом, муковисцидозом, синдромом Кушина.
Согласно исследованиям, к замещению жировой тканью паренхимы ПЖ могут также приводить обструкция протока, в т. ч. кальцинаты, стриктуры, опухоли. Липоматозная псевдогипертрофия характеризуется увеличением ПЖ с массивным замещением паренхимы почти всей ПЖ жировой тканью.
Замещение ткани ПЖ жировой тканью возможно при гемохроматозе. Перегрузка железом паренхимы ПЖ приводит к экзокринной и эндокринной недостаточности, фиброзу железы и замещению паренхимы жировой тканью. Также возможно замещение жировой тканью в ПЖ при обструкции главного панкреатического протока, при вирусных инфекциях.
Так кто же виноват?
Доказано, что не только ожирение и метаболический синдром участвуют в патогенезе стеатоза ПЖ, но и наоборот — стеатоз ПЖ влияет на развитие сахарного диабета. Согласно данным экспериментального исследования, накопление жира в островковых клетках приводит к гипергликемии. Некоторые авторы предполагают, что стеатоз ПЖ в сочетании с гиперлипидемией имеет существенное значение в формировании сахарного диабета II типа . Согласно данным российских авторов, сочетание стеатоза ПЖ и печени встречается в 25–50% случаев СД.
Согласно данным российских авторов, сочетание стеатоза ПЖ и печени встречается в 25–50% случаев СД.
Сахарный диабет в 14,2% случаев сопровождается стеатозом ПЖ.
Стеатоз ПЖ и острый панкреатит
Сформулированы пять гипотез, объясняющих возможные механизмы и возможную роль ожирения при остром панкреатите:
Печеночная дисфункция, развивающаяся при ожирении и неалкогольной жировой болезни печени, может приводить к развитию системного воспалительного ответа.
- У больных с ожирением снижена микроциркуляция в ПЖ, что повышает риск ишемии органа. Ожирение выраженной степени приводит к дыхательной недостаточности и соответствующей гипоксемии.
- Некроз и воспаление локализуются в жировой ткани. Когда количество жира в ПЖ при ожирении
- увеличивается, то и тяжесть некроза и воспаления при остром панкреатите могут соответственно возрастать.
- При панкреатите на фоне ожирения происходят изменения в продукции адипокинов с развитием системного воспалительного ответа.

- Возможно, что воспаление парапанкреатической жировой ткани при панкреатите может способствовать поддержанию воспалительного процесса в ПЖ и приводить к более тяжелому течению панкреатита.
Выше описанные гипотезы объясняют связь между тяжестью острого панкреатита, выраженностью стеатоза (оценка при КТ по шкале Хаунсфильда) и индексом тяжести по результатам КТ .
Эта патология отличается от других заболваний ПЖ и потому требует особых подходов в диагностике и лечении.
Но если диагностика НАЖБПЖ более или менее ясна, то единых подходов к лечению пока не выработано.
Комментарий эксперта: Проф. Н. Б. Губергриц:
«Мы знаем, что инсулиновые сенситайзеры в данном случае почему-то не только не эффективны, но даже могут нанести вред. Это непонятно. Ведь при аналогичной патологии печени эта группа препаратов одна из наиболее предпочтительных. Потому к выбору лечебной тактики необходимо подходить исходя из того, какие группы препаратов патогенетически обоснованы».

Рекомендуется разделить лечение на 3 одинаково важных составляющих:
- коррекцию составляющих метаболического синдрома
- симптоматическую терапию
- заместительную ферментную терапию.
Согласно рекомендациям специалистов-панкреатологов, терапией первой линии является изменение образа жизни, в т.ч. снижение массы тела, диетические рекомендации, физические упражнения и когнитивная поведенческая терапия. В случаях тяжелого ожирения прибегают к бариатрической хирургии. Потеря веса на 5-10% достаточна для уменьшения стеатоза ПЖ и улучшения ее функции, но не влияет на ее фиброз.
Рекомендовано применение эссенциальных фосфолипидов. Механизм действия ЭФЛ направлен почти на все звенья патогенеза НАЖБПЖ, т.к. фосфолипиды являются цитопротекторами не только в отношении гепатоцитов, но и ацинарных клеток поджелудочной железы. При НАЖБПЖ происходит избыточное накопление жира в ацинарных клетках, при этом ЭФЛ уменьшают выраженность жировой дистрофии поджелудочной железы.
Не стоит забывать о проведении заместительной ферментной терапии, адекватной состоянию пациента.
Клинико-диагностические особенности стеатоза поджелудочной железы у пациентов с метаболическим синдромом
Пусковым механизмом прогрессирования заболеваний поджелудочной железы (ПЖ) при метаболическом синдроме служит воспаление, тесно сопряженное с жировой инфильтрацией ПЖ на фоне ее ожирения.
Рис. 1. Роль поджелудочной железы в патогенезе метаболического синдрома
Рис. 2. Ультразвуковая диагностика стеатоза поджелудочной железы
Рис. 3. Компьютерная томография: изменения поджелудочной железы во всех ее отделах
Рис. 4. Жировая инфильтрация. Дистрофия и некроз ацинусов (окраска гематоксилином и эозином, 20-кратное увеличение)
Рис. 5. Отек стромы на фоне жировой инфильтрации (окраска гематоксилином и эозином, 20-кратное увеличение)
5. Отек стромы на фоне жировой инфильтрации (окраска гематоксилином и эозином, 20-кратное увеличение)
Изменения ПЖ, характерные для метаболического синдрома, не только вторичны на его фоне, но и способствуют прогрессированию данного синдрома и развитию осложнений, замыкая патогенетический круг.
История изучения изменений ПЖ при ожирении насчитывает около 100 лет. В 1930-х гг. J.H. Schaefer и R.F. Ogilvie показали, что у тучных людей масса ПЖ больше, чем у людей с нормальной массой тела [1, 2]. С появлением лучевых методов исследования была установлена высокая корреляция между стеатозом ПЖ, избыточным весом и сахарным диабетом (СД) 2-го типа [3].
В ходе современных экспериментов на мышах и крысах, получавших специальную диету, богатую жирами, продемонстрирована достоверная связь между режимом питания и стеатозом ПЖ с последующим развитием дисфункции бета-клеток и формированием СД 2-го типа [4, 5]. В отличие от мышей с неизмененной массой тела у особей с ожирением ПЖ содержала больше общего панкреатического жира, триглицеридов, свободных жирных кислот (СЖК), но меньше фосфолипидов и холестерина.
В отличие от мышей с неизмененной массой тела у особей с ожирением ПЖ содержала больше общего панкреатического жира, триглицеридов, свободных жирных кислот (СЖК), но меньше фосфолипидов и холестерина.
СЖК служат субстратом для перекисного окисления липидов, способствуют нарушению целостности клеточных мембран клеток ПЖ и одновременно повышают выработку провоспалительных цитокинов (фактора некроза опухоли альфа, интерлейкинов 6 и 8). На основании этого исследователи предположили, что выявленные отличия могут быть связаны с провоспалительной активностью жировой ткани. Так впервые был предложен термин «неалкогольный стеатопанкреатит».
Экспериментальные данные подтверждают влияние эндотоксинемии на развитие стеатоза ПЖ с формированием СД 2-го типа [6].
Ожирение и инсулинорезистентность являются причиной жировой инфильтрации многих органов, в том числе ПЖ. В исследовании E.J. van Geenen и соавт. [7] выявлена прямая связь между неалкогольной жировой болезнью печени и жировой болезнью ПЖ.
Нарушение липидного обмена проявляется атерогенной дислипидемией, при которой значительно повышается концентрация СЖК в паренхиме ПЖ, что в свою очередь приводит не только к снижению активности инсулина, но и к дисфункции бета-клеток, главным образом к их апоптозу [8, 9].
Исследователи до сих пор изучают другие причины развития инсулинорезистентности, которая, как известно, играет определенную роль в патогенезе метаболического синдрома и стеатоза ПЖ. Речь, в частности, идет об агентах, усиливающих воспалительную реакцию, таких как фактор транскрипции NF-kappaB и его активатор IKK-бета [10, 11], селенопротеин P [12], адипокины (лептин, апелин, оментин и т.д.) [13].
Кроме того, развитию стеатоза ПЖ способствуют такие панкреатогенные факторы, как злоупотребление алкоголем и желчнокаменная болезнь [14].
Таким образом, различные пути развития жирового перерождения (стеатоза) ПЖ доказывают его полиэтиологичность (от банального избыточного питания, связанного с пищевым поведением, до нарушений на генном уровне) (рис. 1).
Большинство исследователей сходятся во мнении, что клинико-функциональное состояние ПЖ при метаболическом синдроме представляет собой дисметаболическую панкреатопатию (стеатоз, липогенный панкреатит, неалкогольную жировую болезнь ПЖ), которая заключается в диффузном развитии жировой ткани во всех отделах органа и сочетается с вялотекущим воспалением на фоне ожирения/метаболического синдрома [2, 4, 14].
Рост числа онкологических заболеваний на фоне ожирения также затрагивает проблему стеатоза ПЖ. Высока вероятность развития злокачественных образований ПЖ на фоне стеатоза [15]. Помимо этого хронический панкреатит на фоне стеатоза ПЖ характеризуется более тяжелым течением и менее благоприятным прогнозом для жизни [14, 16].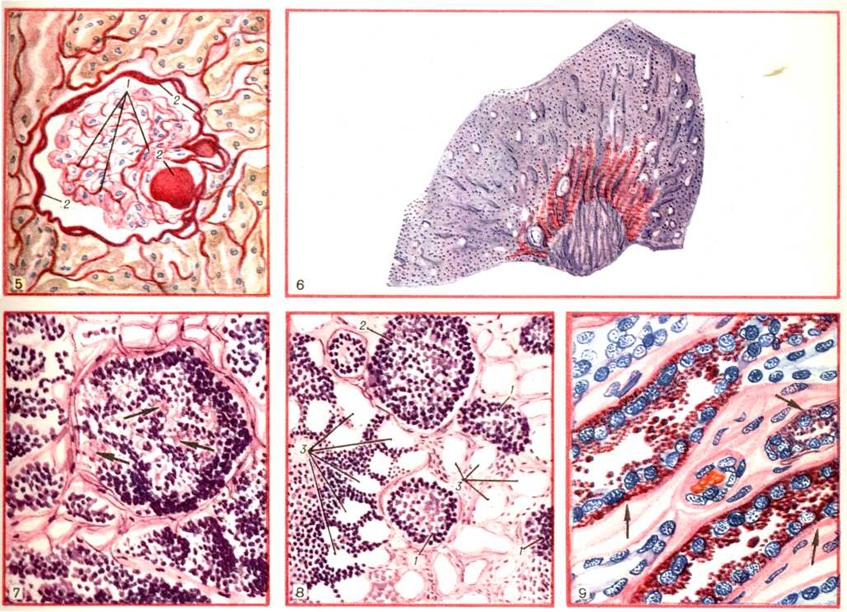
Между тем клинико-функциональное состояние ПЖ при метаболическом синдроме, равно как и диагностические особенности стеатоза ПЖ, недостаточно изучены [17, 18]. На сегодняшний день представлено незначительное количество работ. Как правило, это обзорные статьи или экспериментальные работы, в которых клинико-функциональному состоянию ПЖ при метаболическом синдроме уделено мало внимания [4, 16, 19]. К тому же приведенные в этих работах результаты исследований носят противоречивый характер.
Безусловно, все сказанное определяет актуальность проблемы стеатоза ПЖ, в частности его клинических особенностей и диагностики.
Клинические особенности
Специфических клинических проявлений стеатоза ПЖ не существует. Его основной признак – болевой синдром, который отличается от такового при хроническом панкреатите меньшей выраженностью. Схожими остаются локализация и иррадиация. Абдоминальная боль у 45–56% пациентов сопровождается диспепсическими явлениями – рвотой, тошнотой, вздутием живота [14]. Наиболее часто сочетание именно этих двух симптомов разной степени выраженности имеет место у больных с СД 2-го типа и/или нарушением толерантности к глюкозе [5, 6, 11].
Наиболее часто сочетание именно этих двух симптомов разной степени выраженности имеет место у больных с СД 2-го типа и/или нарушением толерантности к глюкозе [5, 6, 11].
Обращает на себя внимание и тот факт, что стеатоз ПЖ нередко сочетается, в частности, с неалкогольной жировой болезнью печени, холестерозом желчного пузыря, хронической ишемической болезнью органов пищеварения, которые относятся к холестерин-ассоциированным заболеваниям.
Кроме того, замечено, что больные стеатозом ПЖ страдают избыточным весом. Индекс массы тела у них нормальный или превышает норму (более 30 кг/м2). Это отличает больных стеатозом ПЖ от больных хроническим панкреатитом. Для последних характерно снижение ИМТ (менее 25 кг/м2) [14].
Диагностические особенности
При обследовании пациентов со стеатозом ПЖ применяются как общеклинические, лабораторные, так и инструментальные методы.
В биохимическом анализе крови часто выявляются гиперхолестеринемия, преимущественно за счет повышения уровня триглицеридов, и невысокий уровень амилазы. Кроме того, отмечается тенденция к гипергликемии и более высоким показателям в сыворотке крови гамма-глутамилтранспептидазы. Для хронического панкреатита характерны более высокие значения показателей воспаления, таких как лейкоцитоз, скорость оседания эритроцитов, и повышенная активность амилазы.
Кроме того, отмечается тенденция к гипергликемии и более высоким показателям в сыворотке крови гамма-глутамилтранспептидазы. Для хронического панкреатита характерны более высокие значения показателей воспаления, таких как лейкоцитоз, скорость оседания эритроцитов, и повышенная активность амилазы.
Из наиболее доступных инструментальных методов исследования в диагностике стеатоза ПЖ чаще применяется ультразвуковое исследование (УЗИ) [20], чувствительность которого варьирует от 37 до 94%, а специфичность – от 48 до 100% [21]. При УЗИ стеатоз ПЖ отображается в виде неравномерного повышения эхогенности железы, сочетающегося с некоторой неотчетливостью внутренней структуры органа (уменьшение внутренней зернистости) и смазанностью контуров (рис. 2). Сочетание УЗ-признаков неалкогольной жировой болезни печени и стеатоза ПЖ отмечается в 68%, стеатоза ПЖ и нормальной УЗ-картины печени – в 30% случаев. Только в 2% случаев признаки стеатоза печени не ассоциируются со стеатозом ПЖ [22].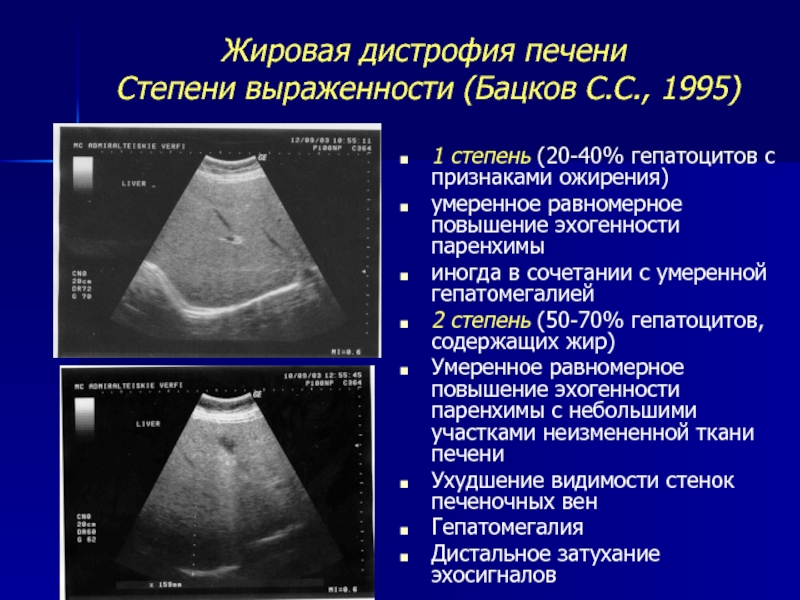
Следует отметить, что в отличие от методики расчета денситометрических параметров на основании компьютерной томографии (КТ) интерпретация ультразвуковых критериев стеатоза не исключает субъективной оценки врача. Именно поэтому наряду с ультразвуковым методом диагностики стеатоза ПЖ необходимо использовать КТ. Данный метод рассматривается как неинвазивный метод исследования, позволяющий достоверно диагностировать стеатоз ПЖ.
Прямыми признаками стеатоза ПЖ при КТ служат снижение денситометрических показателей (менее 30 единиц Хаусмана (Hausmann) – ед. Н), дольчатое строение железы с выраженными жировыми прослойками. На рисунке 3 представлена КТ-картина нескольких последовательно выполненных срезов, на основании которых можно четко определить изменения ПЖ во всех ее отделах. В то же время плотность нормальной ткани ПЖ существенно выше – 35–50 ед. Н.
Чаще встречается распространенный характер стеатоза ПЖ. На сканограммах он выглядит в виде ослабления сигнала.
Трудности дифференциальной диагностики стеатоза ПЖ от очаговых поражений ПЖ отмечаются при невыраженном стеатозе. В связи с этим КТ не рассматривается как единственно достоверный метод исследования. В таких случаях для уточнения диагноза стеатоза ПЖ используется магнитно-резонансная томография (МРТ).
Таким образом, лучевые методы диагностики (КТ, МРТ) позволяют объективизировать диагностику стеатоза ПЖ. В настоящее время с диагостической целью используется тонкоигольная пункционная биопсия ПЖ (рис. 4 и 5).
Подходы к терапии
Лечение стеатоза ПЖ без клинических проявлений (отсутствие болевого и диспепсического синдромов) предусматривает соблюдение общих рекомендаций для больных с метаболическим синдромом [23]: коррекцию веса, сбалансированное питание, лечение инсулинорезистентности, атерогенной дислипидемии, сопутствующих заболеваний билиарного тракта.
При симптомном течении стеатоза ПЖ показаны прежде всего ферментные препараты как средства заместительной терапии купирования болевого и диспепсического синдромов.
При выборе ферментных препаратов следует руководствоваться степенью секреторной недостаточности ПЖ и выраженностью болевого синдрома. При стеатозе ПЖ секреция липазы страдает в большей степени, чем амилолитические и протеолитические ферменты [9].
Наиболее обоснованным считается применение ферментных препаратов в микросферах – Креон® 25000 или Эрмиталь®.
При болевом синдроме рекомендуются миотропные спазмолитики, препараты, улучшающие микроциркуляцию (Дибикор®
500 мг/сут в течение четырех недель), статины при гиперхолестеринемии (Крестор® 5 мг/сут до нормализации липидного спектра), препараты фиброевой кислоты при гипертриглицеридемии (Трайкор 145 мг/сут в течение четырех недель), сорбенты, ингибиторы протонной помпы (Омез® 20 мг/сут по требованию), препараты, уменьшающие инсулинорезистентность (Метформин Лонг от 1000 мг/сут).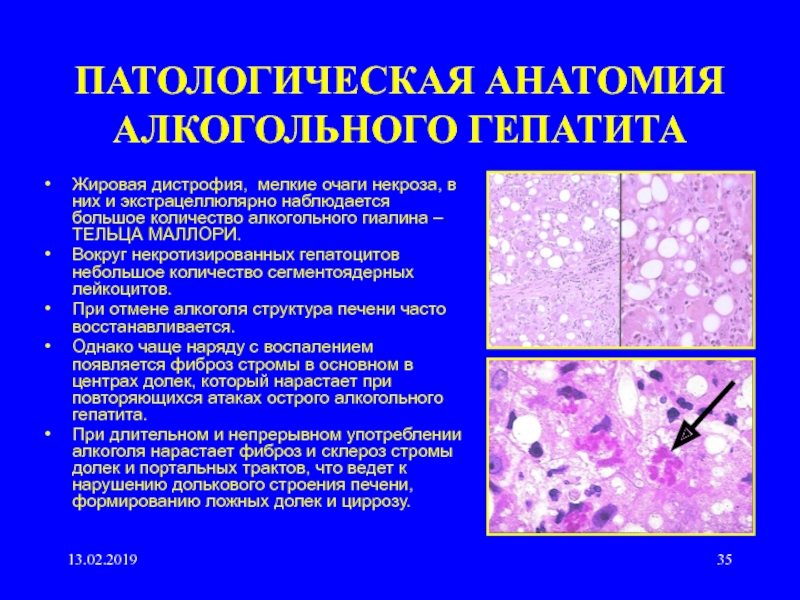 Кроме того, проводят санацию кишечника рифаксимином 800 мг в течение семи дней с последующим приемом пробиотиков.
Кроме того, проводят санацию кишечника рифаксимином 800 мг в течение семи дней с последующим приемом пробиотиков.
Заключение
Итак, изложенное выше позволяет утверждать, что метаболический синдром связан со стеатозом ПЖ. Именно поэтому при метаболическом синдроме важно уточнять особенности состояния ПЖ. Изменения ее функций имеют значительный удельный вес в развитии основных составляющих метаболического синдрома – гиперинсулинемии, инсулинорезистентности, нарушения толерантности к глюкозе. В то же время гиперинсулинемия, гипергликемия, дислипидемия и микроциркуляторные нарушения отягощают состояние ПЖ.
Стеатоз поджелудочной железы: Что делать, если железа начинает перерождаться в жир | Новости
Стеатоз, или жировая дистрофия поджелудочной железы, требует особого внимания, строгого соблюдения диеты, нормализации образа жизни, регулярного наблюдения у врача и необходимого лечения.
Термин стеатоз известен немногим, он происходит от греческого слова stear — жир, а окончание osis в медицине означает болезнь не воспалительного характера. Под этим понимают разрастание жировой ткани в каком-либо органе.
Под этим понимают разрастание жировой ткани в каком-либо органе.
Стеатоз поджелудочной железы — что это такое? Он также представляет собой процесс разрастания жировой ткани в ее паренхиме, она замещает поврежденные железистые клетки — панкреатоциты. По сути, это — жировое перерождение паренхимы, или жировая дистрофия, ее еще называют липоматозом поджелудочной железы.
Важно! Это — серьезная патология, развивающаяся медленно и приводящая постепенно к утрате функций поджелудочной железы, участия ее в пищеварении и утилизации сахара крови.
Причины развития стеатозаЧто приводит к развитию стеатоза? Это — все те же самые факторы, которые отрицательно влияют на поджелудочную железу, вызывают перегрузку и повреждение ее функциональных клеток. К ним относятся:
1. Употребление алкоголя. В числе «врагов» поджелудочной железы он является наиболее опасным. Установлено, что более чем 70% больных стеатозом — любители возлияний.
В числе «врагов» поджелудочной железы он является наиболее опасным. Установлено, что более чем 70% больных стеатозом — любители возлияний.
2. Избыточное употребление жирной, углеводной пищи.
3. Пристрастие к табаку.
4. Ожирение.
5. Хроническое воспаление железы.
6. Заболевания печени и желчевыводящих путей, желудка, кишечника.
7. Травмы живота и операции на органах брюшной полости.
8. Длительный прием антибиотиков, противовоспалительных препаратов, гормональных средств.
9. Генетическая предрасположенность.
Важно! Даже если имеется наследственный фактор, он срабатывает только при наличии перечисленных выше «рукотворных» причин, которые по сути есть не что иное, как отношение человека к своему здоровью.
Алкоголь и жирная пища — главные причины стеатоза
Степени и клинические проявления заболевания
В зависимости от того, какая часть ткани железы подверглась жировому перерождению, выделяют 3 степени стеатоза:
-
1-я, когда поражение не превышает 30% паренхимы железы;
-
2-я — объем пораженной ткани составляет 30-60%;
-
3-я — жировой тканью замещается более 60% паренхимы.

Именно от того, какой объем железы перестал функционировать, и зависят проявления болезни. При 1-й степени стеатоза недостаток ткани еще компенсируется за счет усиления работы оставшихся 70% клеток. Поэтому симптомов, как правило, не бывает.
Клиническая картина разыгрывается, начиная со 2-й степени. Появляются боли и чувство тяжести в животе после еды, тошнота, периодическая рвота, «несварение» пищи в виде учащенного жидкого стула, вздутие живота. При 3-й степени стеатоза нарушается и общее состояние: ухудшается аппетит, уменьшается вес, падает иммунитет, присоединяются другие заболевания. Все это связано с недостатком ферментов железы, который приводит к нехватке в организме питательных веществ, нарушается работа всех органов.
Кроме этого, при атрофии бета-клеток хвостовой части железы, которые вырабатывают гормон инсулин, развивается сахарный диабет.
Важно! Стеатоз устранить невозможно, это — необратимые изменения железы, можно лишь остановить его развитие.
Первично стеатоз поджелудочной железы выявляется на УЗИ, которое выявляет изменение эхоплотности паренхимы железы и объем поражения. Для более точного исследования очагов, дифференцирования их от другого рода изменений, опухолей назначается МРТ (магнитно-резонансная томография). При необходимости выполняется диагностическая лапароскопия с проведением биопсии — взятия участка пораженной ткани на исследование.
Самое точное исследование при стеатозе — МРТ
Назначают лабораторное исследование: клинический и биохимический анализ крови, определение ферментов железы в крови и в моче, определение уровня сахара, исследование кала на наличие непереваренных пищевых волокон.
Методы леченияСтеатоз — медленно прогрессирующее заболевание, если его не лечить в начальной стадии, не остановить процесс жировой дистрофии паренхимы, то это приведет к потере железой ее функции и серьезным последствиям.
Лечение стеатоза поджелудочной железы в начальной стадии заключается в соблюдении диеты, суть которой состоит в следующем:
-
– исключить из рациона животные жиры, мучные и кондитерские изделия, острые приправы и консервы, жареную еду, сладкие блюда, алкогольные и газированные напитки, крепкий кофе и чай;
-
– в меню включать только нежирные сорта мяса и рыбы, нерафинированные растительные масла в небольшом количестве, крупяные каши, свежие и тушеные овощи, зелень, сладости следует заменить фруктами, напитки — травяными чаями;
-
– увеличить число приемов пищи до 5 раз в сутки, уменьшив ее количество,чтобы не перегружать железу.
Важно! Диета должна соблюдаться постоянно, при любых ее погрешностях заболевание будет прогрессировать.
Продукты, которые полезно включать в меню при стеатозе
Следует также избавиться от вредных привычек, вести здоровый и активный образ жизни, сочетать полноценный отдых с физической активностью, избегать избыточного веса.
Стеатоз, или жировая дистрофия поджелудочной железы, требует особого внимания, строгого соблюдения диеты, нормализации образа жизни, регулярного наблюдения у врача и необходимого лечения.
Жировая инфильтрация поджелудочной железы: лечение фиброзно жировых изменений
Жировая инфильтрация ПЖ тесно связана с таким заболеванием, как жировой гепатоз печени.
Причины
Изменения клеточного состава ПЖ, выраженные в отложении жира, объясняются нарушением обмена веществ. На смену отмирающим клеткам ПЖ приходят жировые – таким образом организм сохраняет физическую целостность железы. Наиболее часто это заболевание обнаруживается в следующих случаях:
- существует хронический или острый панкреатит;
- неправильное лечение воспаления поджелудочной железы;
- злоупотребление алкоголем;
- несоблюдение диеты при диагностированном панкреатите;
- присутствующий гепатоз печени;
- общее ожирение больного;
- генетическая предрасположенность.

Наиболее часто ожирение ПЖ и гепатоз печени встречаются у пожилых людей. Так, например, печень до 40 лет может самостоятельно справляться с имеющимися нагрузками, однако, после этого возраста ее внутренние резервы заканчиваются.
Признаки
Начальные стадии заболевания никак себя не проявляют. Если жировые изменения тканей располагаются в разных участках ПЖ, то они не сдавливают ее и не нарушают функциональность и именно поэтому долго могут оставаться незамеченными. Небольшая повышенная утомляемость, сухость во рту, образование язвочек на слизистой рта могут являться единственными признаками начинающейся жировой инфильтрации.
На дальнейших стадиях развития заболевания появляются более выраженные симптомы:
- тошнота, рвота, понос;
- тупые боли опоясывающего характера с началом в правом подреберье – одновременно с ожирением ПЖ начинает проявляться гепатоз печени;
- метеоризм.
В исключительных случаях у больного может начаться снижение веса, зуд кожных покровов, сильные боли в брюшине.
Жировая инфильтрация поджелудочной железы – это скрытопротекающее заболевание, при котором происходят изменения в нормальных тканях органа и образование фиброзно-жировых клеток.
Стадии и диагностика заболевания
Принято выделять 3 степени ожирения ПЖ:
- Изменения затрагивают не более 30% клеток железы.
- Жировые клетки составляют от 30 до 60% тканей органа.
- Более 60% клеток являются жировыми.
Однако эта классификация не является определяющей тяжесть заболевания. Истинная картина зависит от расположения, а также скученности отложений жира.
УЗИ поджелудочной является наиболее достоверным способом диагностики жировой инфильтрации (липодистрофии) органа. Изменения не затрагивают форму и размер ПЖ. Меняется только ее эхогенность, что и говорит о существующей патологии.
Антижировая терапия
Назначенное лечение станет максимально эффективным в том случае, если будет выявлена и по возможности устранена истинная причина возникновения заболевания. Если это жировой гепатоз печени, то его терапия тоже необходима, например, хорошие результаты дает примем препарата «Гепатосан». Это позволит уменьшить нагрузку на поджелудочную и остановить отмирание ее клеток.
Если это жировой гепатоз печени, то его терапия тоже необходима, например, хорошие результаты дает примем препарата «Гепатосан». Это позволит уменьшить нагрузку на поджелудочную и остановить отмирание ее клеток.
Лечение жировой инфильтрации проводится двумя путями:
- консервативная терапия – основана на соблюдении щадящей диеты, отказе от алкоголя, дробного питания небольшими порциями, назначении ферментов и инсулина;
- оперативное вмешательство – используется, если присутствуют изменения в тканях ПЖ на уровне 3 степени инфильтрации, заключается в вырезании участков жира из ПЖ, является сложной операцией.
Так как процесс липодистрофии необратим, то больной находится под постоянным контролем лечащего врача с обязательным обследованием дважды в год. Это относится ко всей брюшной полости, потому что ожирение поджелудочной железы может спровоцировать заболевания соседних органов, например, вызвав гепатоз печени.
Зачем лечить ожирение поджелудочной?
Жировые изменения тканей поджелудочной железы могут привести к полному угнетению ее функций – выработке инсулина, глюкагона и панкреатического сока. Чем хуже выполняет свою роль в организме ПЖ, тем большую нагрузку испытывают близлежащие органы и вся пищеварительная система.
Чем хуже выполняет свою роль в организме ПЖ, тем большую нагрузку испытывают близлежащие органы и вся пищеварительная система.
Ожирение поджелудочной железы тесно связано с состоянием здоровья других органов ЖКТ. На возникновение липодистрофии ПЖ сильно влияет развившийся жировой гепатоз печени, поэтому комплексное лечение этих заболеваний будет иметь наибольшую эффективность.
Диета, отказ от вредных привычек и соблюдение рекомендаций врача – вот залог минимизации жировых отложений в поджелудочной железе.
Автор: Берлина Ирина Владимировна,
специально для сайта Zhkt.ru
Полезное видео о поджелудочной железе
Липиды, печень и поджелудочная железа на перекрестке эпидемий метаболического синдрома и ожирения | Ефимова
1. Chowdhury M.Z.I., Anik A.M., Farhana Z. et al. Prevalence of metabolic syndrome in Bangladesh: a systematic review and meta-analysis of the studies. BMC Public Health, 2018; 18: 308. doi: 10.1186/s12889-018-5209-z
Chowdhury M.Z.I., Anik A.M., Farhana Z. et al. Prevalence of metabolic syndrome in Bangladesh: a systematic review and meta-analysis of the studies. BMC Public Health, 2018; 18: 308. doi: 10.1186/s12889-018-5209-z
2. Saklayen M.G. The global epidemic of the metabolic syndrome. Сurr. Hypertens. Rep., 2018; 20 (2): 1–12. doi: 10.1007/s11906-018-0812-z
3. Симонова Г.И., Мустафина С.В., Рымар О.Д., Щербакова Л.В., Никитенко Т.М., Бобак М., Малютина С.К. Метаболический синдром, риск общей и сердечно-сосудистой смертности по данным четырнадцатилетнего проспективного когортного исследования в Сибири. Рос. кардиол. журн., 2020; 25 (6): 3821. doi: 10.15829/1560-4071-2020-3821
4. Шишкин С.В., Мустафина С.В., Щербакова Л.В., Симонова Г.И. Метаболический синдром и риск инсульта в популяции г. Новосибирска. Кардиоваскуляр. терапия и профилактика, 2014; 13 (3): 53–57. doi: 10.15829/1728-8800-2014-3-53-57
Новосибирска. Кардиоваскуляр. терапия и профилактика, 2014; 13 (3): 53–57. doi: 10.15829/1728-8800-2014-3-53-57
5. Рекомендации по ведению больных с метаболическим синдромом (Национальные клинические рекомендации). М.: Министерство здравоохранения России, 2013. Доступно по http://pharmpb.ru/docs/lit/Cardiologia_Rekomendazii%20po%20diagnostike%20i%20lecheniyu%20metabolicheskogo%20sindroma%20(MZ%20RF,%202013).pdf
6. Мустафина C.B., Щербакова Л.В., Козупеева Д.А., Малютина С.К., Рагино Ю.И., Рымар О.Д. Распространенность метаболически здорового ожирения по данным эпидемиологического обследования выборки 45–69 лет г. Новосибирска. Ожирение и метаболизм, 2018; 15 (4): 31–37. doi: 10.14341/OMET9615
7. Самсонова Н.Г., Звенигородская Л.А., Ткаченко Е.В. Доклад «Клинико-функциональное состояние поджелудочной железы и ее роль в патогенезе метаболического синдрома». XI съезд Научного общества гастроэнтерологов России и XXXVII сессия ЦНИИ гастроэнтерологии «Патология органов пищеварения и ассоциированные с ней заболевания. Проблемные вопросы и пути решения», 2011.
XI съезд Научного общества гастроэнтерологов России и XXXVII сессия ЦНИИ гастроэнтерологии «Патология органов пищеварения и ассоциированные с ней заболевания. Проблемные вопросы и пути решения», 2011.
8. Мамедов М.Н. Руководство по диагностике и лечению метаболического синдрома. М.: Мультипринт, 2005. С. 13–65.
9. Мироджов Г.К., Амиркулова М., Авезов С.А., Одинаев Р.И. Риск развития холелитиаза и хронического панкреатита при ожирении. Вестн. Акад. мед. наук Таджикистана, 2017; (3): 64–69.
10. Chen S.M., Xiong G.S., Wu S.M. Is obesity an indicator of complications and mortality in acute pancreatitis? An updated meta- analysis. J. Dig. Dis., 2012; 13 (5): 244–251. doi: 10.1111/j.1751-2980.2012.00587.x
11. Маев И.В., Москалева А.Б., Сальникова Е.А., Кучерявый Ю.А. Ожирение и болезни поджелудочной железы. Consilium Medicum, 2008; (1): 27–32.
Маев И.В., Москалева А.Б., Сальникова Е.А., Кучерявый Ю.А. Ожирение и болезни поджелудочной железы. Consilium Medicum, 2008; (1): 27–32.
12. Ammann R.W., Raimondi S., Maisonneuve P., Mullhaupt B. Is obesity an additional risk factor for alcoholic chronic pancreatitis? Pancreatology, 2010; 10 (1): 47–53. doi: 10.1159/000225921
13. Pezzilli R. Chronic pancreatitis: Maldigestion, intestinal ecology and intestinal inflammation. World J. Gastroenterol., 2009; 15 (14): 1673–1676. doi: 10.3748/wjg.15.1673
14. Munigoti S.P., Rees A. Hypertriglyceridaemia, LPL deficiency and pancreatitis. Br. J. Diabet. Vasc. Dis., 2011; 11 (3): 107–112. doi: 10.1097/MOL.0b013e328342b0e9
15. Губергриц Н. Б., Бондаренко О.А. Показатели ультразвуковой гистографии поджелудочной жлезы в динамике лечения больных с хроническим панкреатитом на фоне ожирения. Гастроентерологiя, 2013; (2): 64–68.
Б., Бондаренко О.А. Показатели ультразвуковой гистографии поджелудочной жлезы в динамике лечения больных с хроническим панкреатитом на фоне ожирения. Гастроентерологiя, 2013; (2): 64–68.
16. Kuhne W., Lea A. Beobachtung uber die Absonderung des Pankreas. Unters Physiol. Inst. Univ. Heidelberg, 1882; 2: 448–487.
17. Pollard H., Miller L., Brewer W. External secretion of the pancreas and diabetes (study of secretin test). Am. J. Dig. Dis., 1943; 10: 20.
18. Olsen R.S. The incidence and clinical relevance of chronic inflammation in the pancreas in autopsy material. Acta Pathol. Microbiol. Scand. A., 1978; 86A (5): 361–365. doi: 10.1111/j.1699-0463.1978.tb02057.x
19. Дедов И.И. , Шестакова М.В. Алгоритмы специализированной медицинской помощи больным сахарным диабетом. М., 2009. 104 с.
, Шестакова М.В. Алгоритмы специализированной медицинской помощи больным сахарным диабетом. М., 2009. 104 с.
20. Whitcomb D.C. Pancreatitis: TIGAR-O Version 2 risk/etiology checklist with topic reviews, updates, and use primers. Clin. Transl. Gastroenterol., 2019; 10 (6): e00027. doi: 10.14309/ctg.0000000000000027
21. Schneider A., Löhr J.M., Singer M.V. The M-ANNHEIM classification of chronic pancreatitis: introduction of a unifying classification system based on a review of previous classifications of the disease. J. Gastroenterol., 2007; 42 (2): 101–119.
22. Seth A., Rajpal S., Saigal T. et al. Diabetic ketoacidosis-induced hypertriglyceridemic acute pancreatitis treated with plasmapheresis–recipe for biochemical disaster management. Clin. Med. Insights Gastroenterol. , 2014; 7: 51–53. doi: 10.4137/CGast.S18557
, 2014; 7: 51–53. doi: 10.4137/CGast.S18557
23. Gubensek J., Buturovic-Ponikvar J., Romozi K. et al. Factors affecting outcome in acute hypertriglyceridemic pancreatitis treated with plasma exchange: an observational cohort study. PLoS One, 2014; 9 (7): e102748. doi: 10.1371/journal.pone.0102748
24. Григорьева И.Н. Гипертриглицеридемический острый панкреатит: прогресс и проблемы. Атеросклероз, 2017; 13 (1): 41–48.
25. Miao Y.-F., Kang H.-X., Li J. et al. Effect of Shengjiang powder on multiple-organ inflammatory injury in acute pancreatitis in rats fed a high-fat diet. World J. Gastroenterol., 2019; 25 (6): 683–695. doi: 10.3748/wjg.v25.i6.683
26. Hirano K., Saito T., Mizuno S.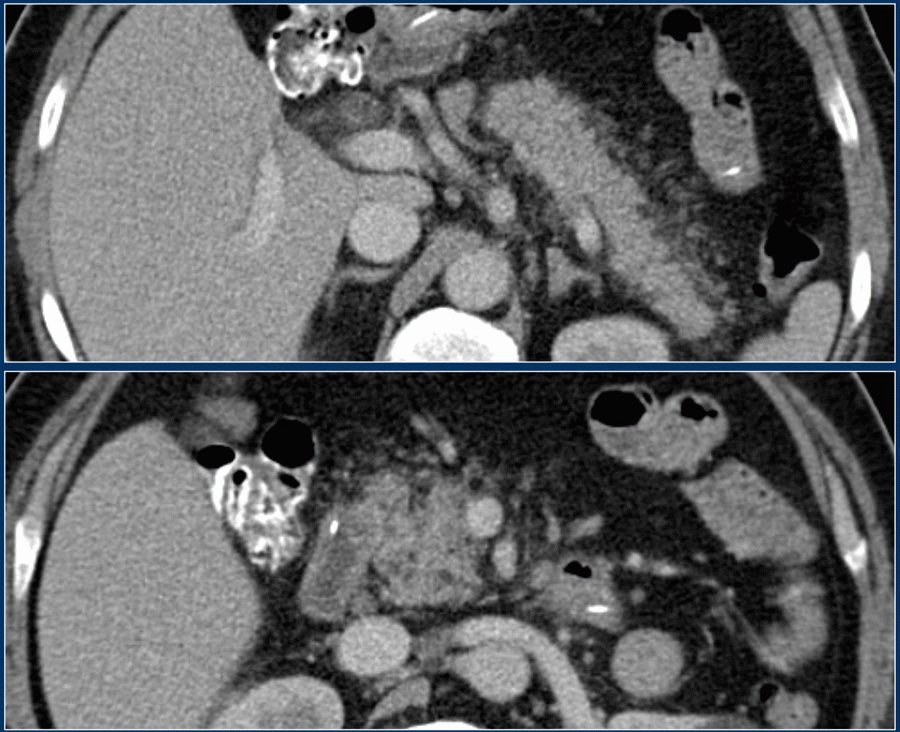 et al. Total cholesterol level for assessing pancreatic insufficiency due to chronic pancreatitis. Gut Liver, 2014; 8(5): 563–568. doi: 10.5009/gnl13366
et al. Total cholesterol level for assessing pancreatic insufficiency due to chronic pancreatitis. Gut Liver, 2014; 8(5): 563–568. doi: 10.5009/gnl13366
27. Mathur A., Marine M., Lu D. et al. Nonalcoholic fatty pancreas disease. HPB (Oxford), 2007; 9 (4): 312–318.
28. Sepe P.S., Ohri A., Sanaka S. et al. A prospective evaluation of fatty pancreas by using EUS. Gastrointest. Endosc., 2011; 73 (5): 987–993. doi: 10.1016/j.gie.2011.01.015
29. Wu W.-C., Wang C.-Y. Association between nonalcoholic fatty pancreatic disease (nafpd) and the metabolic syndrome: case–control retrospective study. Cardiovasc. Diabetol., 2013; 12: 77. doi: 10.1186/1475-2840-12-77
30. Dite P., Blaho M. , Bojkova M. et al. Nonalcoholic fatty pancreas disease: clinical consequences. Dig. Dis., 2020; 38 (2): 143–149. doi: 10.1159/000505366
, Bojkova M. et al. Nonalcoholic fatty pancreas disease: clinical consequences. Dig. Dis., 2020; 38 (2): 143–149. doi: 10.1159/000505366
31. Lesmana C.R., Pakasi L.S., Inggriani S. et al. Prevalence of Non- Alcoholic Fatty Pancreas Disease (NAFPD) and its risk factors among adult medical check-up patients in a private hospital: a large cross sectional study. BMC Gastroenterol., 2015; 15: 174. doi: 10.1186/s12876-015-0404-1
32. Suganami T., Nishida J., Ogawa Y. A paracrine loop between adipocytes and macrophages aggravates inflammatory changes: role of free fatty acids and tumor necrosis factor alpha. Arterioscler. Thromb. Vasc. Biol., 2005; 25 (10): 2062–2068. doi: 10.1161/01.ATV.0000183883.72263.13
33. Шифрин О.С., Соколина И.А., Леонович А.Е. и др. Метаболический синдром и поражения поджелудочной железы. Рос. журн. гастроэнтерологии, гепатологии, колопроктологии, 2013; (2): 17–22.
Рос. журн. гастроэнтерологии, гепатологии, колопроктологии, 2013; (2): 17–22.
34. Lee J.S., Kim S.H., Jun D.W. et al. Clinical implications of fatty pancreas: Correlations between fatty pancreas and metabolic syndrome. World J. Gastroenterol., 2009; 5 (15): 1869–1875.
35. Ou H.-Y., Wang C.-Y., Yang Y.-C. et al. The Association between Nonalcoholic Fatty Pancreas Disease and Diabetes. PLoS One, 2013; 8(5): e62561. doi: 10.1371/journal.pone.0062561
36. Catanzaro R., Cuffari B., Italia A. et al. Exploring the metabolic syndrome: Nonalcoholic fatty pancreas disease. World J. Gastroenterol., 2016; 22 (34): 7660–7675. doi: 10.3748/wjg.v22.i34.7660
37. Romana B.S., Chela H., Dailey F.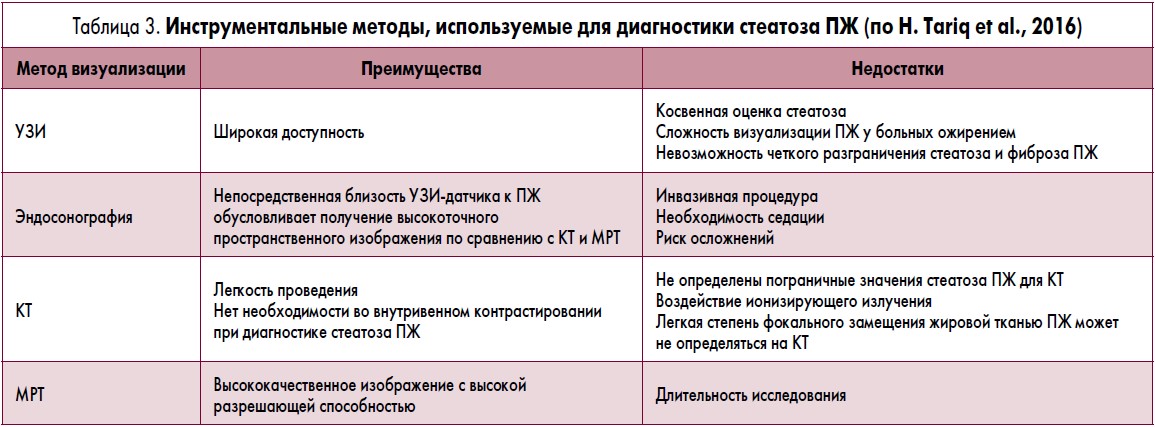 E. et al. Non-alcoholic fatty pancreas disease (NAFPD): a silent spectator or the fifth component of metabolic syndrome? A literature review. Endocr. Metab. Immune Disord. Drug Targets, 2018; 18 (6): 547–554. doi: 10.2174/1871530318666180328111302
E. et al. Non-alcoholic fatty pancreas disease (NAFPD): a silent spectator or the fifth component of metabolic syndrome? A literature review. Endocr. Metab. Immune Disord. Drug Targets, 2018; 18 (6): 547–554. doi: 10.2174/1871530318666180328111302
38. Bi Y., Wang J.L., Li M.L. et al. The association between pancreas steatosis and metabolic syndrome: A systematic review and meta-analysis. Diabetes Metab. Res. Rev., 2019; 35 (5): e3142. doi: 10.1002/dmrr.3142
39. Hori M., Takahashi M., Hiraoka N. Association of pancreatic Fatty infiltration with pancreatic ductal adenocarcinoma. Clin. Transl. Gastroenterol, 2014; 13 (5): e53.
40. Smits M.M., van Geenen E.J. The clinical significance of pancreatic steatosis. Nat. Rev. Gastroenterol. Hepatol., 2011; 8 (3): 169–177.
41. Suda K., Takase M., Takei K. et al. Histopathologic and immunohistochemical studies on the mechanism of interlobular fibrosis of the pancreas. Arch. Pathol. Lab. Med., 2000; 124: 1302–1305.
42. Acharya C., Navina S., Singh V.P. Role of pancreatic fat in the outcomes of pancreatitis. Pancreatology, 2014; 14 (5): 403–408.
43. Дмитриев А.Н. Метаболический синдром: маркеры индивидуальной предрасположенности, диагностика доклинической стадии, обоснование тактики ведения пациентов. Междунар. эндокрин. журн., 2011; (2): 93–102.
44. Волкова А.А., Вахрушев Я.М. Комплексная оценка клинического течения хронического панкреатита с сопутствующим метаболическим синдромом. Эксперим. и клин. гастроэнтерология, 2012; (11): 53–58.
гастроэнтерология, 2012; (11): 53–58.
45. Mikolasevic I., Milic S., Orlic L. et al. Metabolic syndrome and acute pancreatitis. Eur. J. Intern. Med., 2016; 32: 79–83. doi: 10.1016/j.ejim.2016.04.004
46. Курбонов К.М., Гаюров У.Х. Хронический холангиогенный панкреатит. Здравоохранение Таджикистана, 2014; (3): 21–26.
47. Clement K., Langin D. Regulation of inflammationrelated genes in human adipose tissue. J. Int. Med., 2007; 262: 422–430. doi: 10.1111/j.1365-2796.2007.01851.x
48. Pedersen S.B., Langsted A., Nordestgaard B.G. Nonfasting Mild- to-Moderate Hypertriglyceridemia and Risk of Acute Pancreatitis. JAMA Int. Med., 2016; 176 (12): 1834–1842. doi: 10.1001/jamainternmed.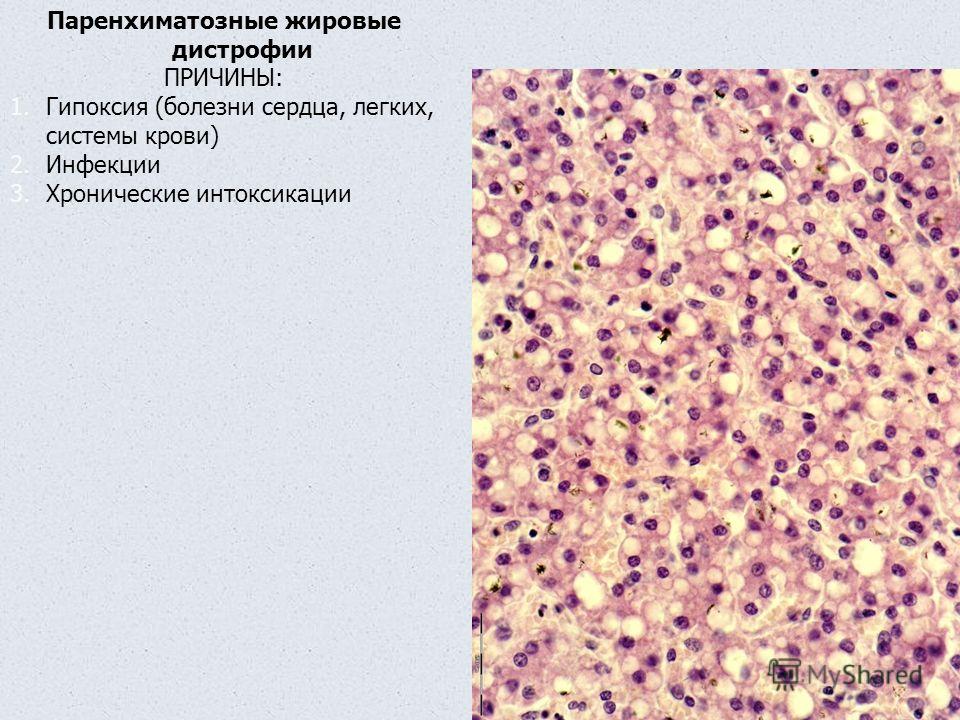 2016.6875
2016.6875
49. Younossi Z.M., Koenig A.B., Abdelatif D. et al. Global epidemiology of nonalcoholic fatty liver disease-Metaanalytic assessment of prevalence, incidence, and outcomes. Hepatology, 2016; 64 (1): 73–84. doi: 10.1002/hep.28431
50. Drapkina O., Evsyutina Y., Ivashkin V. Prevalence of non-alcoholic fatty liver disease in the Russian Federation: the open, multicenter, prospective study, DIREG 1. Am. J. Clin. Med. Res., 2015; 3 (2): 31–36. doi: 10.12691/ajcmr-3-2-3
51. Ивашкин В.Т., Драпкина О.М., Маев И.В. Распространенность неалкогольной жировой болезни печени у пациентов амбулаторно-поликлинической практики в Российской Федерации: результаты исследования DIREG 2. Рос. журн. гастроэнтерологии, гепатологии, колопроктологии, 2015; (6): 31–41.
52. Драпкина О.М., Гацолаева Д.С., Ивашкин В.Т. Неалкогольная жировая болезнь печени как компонент метаболического синдрома. Рос. мед. вести, 2010; (2): 72–78.
Драпкина О.М., Гацолаева Д.С., Ивашкин В.Т. Неалкогольная жировая болезнь печени как компонент метаболического синдрома. Рос. мед. вести, 2010; (2): 72–78.
53. Комшилова К.А., Трошина Е.А., Бутрова С.А. Неалкогольная болезнь печени при ожирении. Ожирение и метаболизм, 2011; (3): 3–13.
54. Маевская М.В., Морозова М.А. Возможности коррекции дислипидемии у пациентов с неалкогольной жировой болезнью печени. Рос. журн. гастроэнтерологии, гепатологии, колопроктологии, 2016; (4): 55–61. doi.org/10.22416/1382-4376-2016-26-4-55-61
55. Signoretti M., Roggiolani R., Stornello C. et al. Gut microbiota and pancreatic diseases. Minerva Gastroenterol. Dietol., 2017; 63 (4): 399–410. doi: 10.23736/S1121-421X.17.02387-X
56. Maekawa T., Fukaya R., Takamatsu S. et al. Possible involvement of Enterococcus infection in the pathogenesis of chronic pancreatitis and cancer. Biochem. Biophys. Res. Commun., 2018; 506 (4): 962–969. doi: 10.1016/j.bbrc.2018.10.169
Maekawa T., Fukaya R., Takamatsu S. et al. Possible involvement of Enterococcus infection in the pathogenesis of chronic pancreatitis and cancer. Biochem. Biophys. Res. Commun., 2018; 506 (4): 962–969. doi: 10.1016/j.bbrc.2018.10.169
57. Eslam M., Valenti L., Romeo S. Genetics and epigenetics of NAFLD and NASH: Clinical impact. J. Hepatol., 2018; 68(2): 268–279. doi: 10.1016/j.jhep.2017.09.003
58. Богомолов П.О., Кокина К.Ю., Майоров А.Ю., Мишина Е.Е. Генетические аспекты неалкогольной болезни печени. Вопр. соврем. педиатрии, 2018; (6): 442–449.
59. Черняк О.О., Сенцова Т.Б., Ворожко И.В. и др. Геномные, протеомные и метаболомные предикторы развития неалкогольной жировой болезни печени у больных ожирением. Сообщение I. Вопр. питания, 2015; 84 (2): 18–24.
60. Винницкая Е.В., Сандлер Ю.Г., Бордин Д.С. Новая парадигма неалкогольной жировой болезни печени: фенотипическое многообразие метаболически ассоциированной жировой болезни печени. Эффективная фармакотерапия, 2020; 16 (24): 54–63. doi 10.33978/2307-3586-2020-16-24-54-63
61. Carlsson B., Lindén D., Brolén G. et al. Review article: the emerging role of genetics in precision medicine for patients with non- alcoholic steatohepatitis.Aliment. Pharmacol. Ther., 2020; 51 (12): 1305–1320. doi: 10.1111/apt.15738
ЖИРОВАЯ ДИСТРОФИЯ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ – Медицинская консультация
Одно из осложнений панкреатита — жировая дистрофия поджелудочной железы. Этот патологический процесс невозможно обратить вспять, поэтому важно назначить своевременную терапию, помогающую замедлить прогрессирование патологии. Липоматоз, жировая дистрофия или инфильтрация ПЖ — это синонимы одного заболевания, которое характеризуется перерождением тканей органа — нормальные здоровые клетки трансформируются в липидные ткани, что нарушает функциональность железы.
Липоматоз, жировая дистрофия или инфильтрация ПЖ — это синонимы одного заболевания, которое характеризуется перерождением тканей органа — нормальные здоровые клетки трансформируются в липидные ткани, что нарушает функциональность железы.
Дорогие читатели! Наши статьи рассказывают о типовых способах решения проблем со здоровьем, но каждый случай носит уникальный характер.
Если вы хотите узнать, как решить именно Вашу проблему – начните с программы похудания. Это быстро, недорого и очень эффективно!
Узнать детали
Стеатоз поджелудочной железы: «белое пятно» панкреатологии
Во многом данное обуславливается тем, что этот орган эндокринной системы участвует в большинстве обменных процессов и его повреждение может приводить к прочим нарушениям. Непосредственно процесс замещения тканей железы проходит в течение достаточно длительного периода и при серьезном поражении может приводить к летальному исходу. В процессе изменения тканей в ПЖ происходит устранение омертвевших клеток железы и их замена жировыми — это позволяет органу сохранить собственную форму и работоспособность, но такие процессы постепенно переходят в патологический режим.
Непосредственно процесс замещения тканей железы проходит в течение достаточно длительного периода и при серьезном поражении может приводить к летальному исходу. В процессе изменения тканей в ПЖ происходит устранение омертвевших клеток железы и их замена жировыми — это позволяет органу сохранить собственную форму и работоспособность, но такие процессы постепенно переходят в патологический режим.
В результате постепенного замещения тканей, железа снижает продуцирование необходимых веществ, что приводит к различным расстройствам. Первые признаки жирового гепатоза поджелудочной железы, начинают проявляться на достаточно поздних сроках, когда уже более половины железистых структур заменено жировыми клетками. Главными симптоматическими показателями наличия стеатоза поджелудочной железы являются следующие:.
Если при ожирении поджелудочной железы, также затрагивается и печень происходят аналогичные дегенеративные изменения , то могут присутствовать такие дополнительные симптомы состояния:.
Для определения точного диагноза при наличии перечисленных симптомов, лечащий специалист должен провести ряд диагностических процедур. Они позволят подтвердить или опровергнуть предварительный диагноз и покажут степень присутствующей жировой инфильтрации поджелудочной железы. Однако в некоторых случаях врач может посчитать данный набор диагностических мер недостаточным и дополнительно определить пациента на прохождение лапроскпического исследования и биопсии.
При постепенном развитии стеатоза ПЖ человек может не замечать первичных изменений, что приводит к более обширному поражению органа. В зависимости от выраженности изменений в органе выделяют три степени жировой дистрофии поджелудочной железы. Результатом развития жировой дегенерации поджелудочной железы, становится острый недостаток продуцируемых этим органом эндокринных веществ и ферментов, что в свою очередь приводит к нарушениям в работе множества других систем организма, к примеру — глюкозный обмен сокращение инсулина.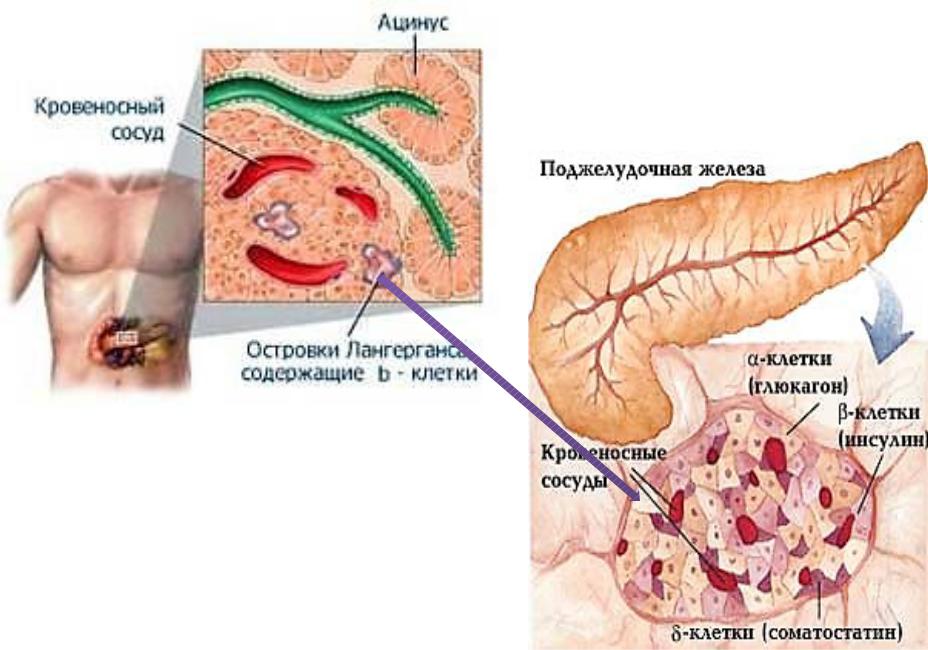
В основную группу риска стеатоза входят женщины старше 60 и мужчины старше 50 лет, в особенности, потребляющие вредные для организма продукты в больших количествах. На фоне липоматоза второе название заболевания , также может развиваться цирроз печени, что несет достаточно высокие риски для здоровья и жизни пациента. В зависимости от области поражения органа, лечащий специалист должен определить оптимальную методику лечения, с учетом присутствия иных заболеваний. Если жира в поджелудочной железе немного, и его присутствие не мешает достаточному уровню работы органа, то назначается терапевтическое лечение включающие такие пункты:.
В тех случаях, когда обнаруживается обширное ожирение поджелудочной железы, при котором происходит сдавливание протоков, становится необходимым проведение операции. Во время оперативного вмешательства, врач выделит наиболее опасные участки липоматозной ткани и удалит. Однако само заболевание не может быть полностью вылечено, так как изменения в тканях относятся к необратимым.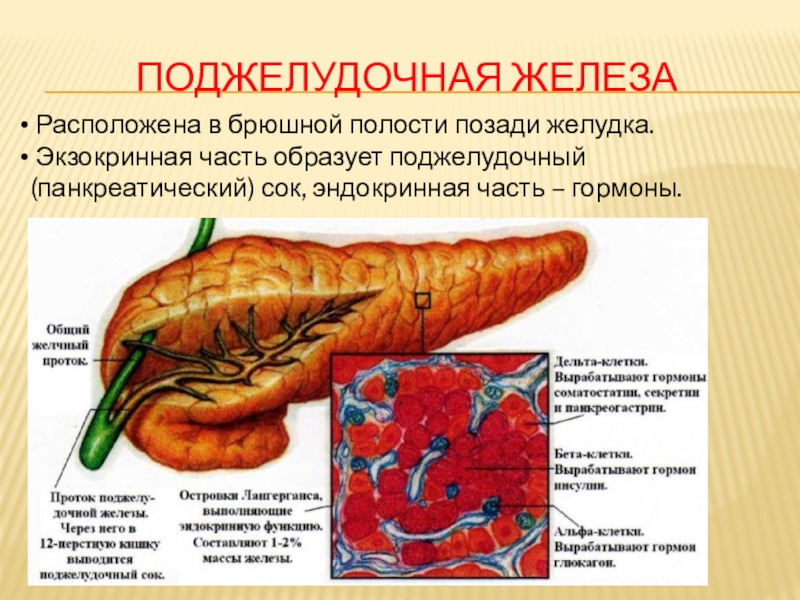
Питание Питание при таком заболевании как стеатоз, необходимо подбирать в соответствии с рядом правил, но само меню может составить только специалист, так как многое зависит и от прочих нюансов состояния здоровья пациента. Основная направленность диетического питания при жировом перерождении поджелудочной железы — это сокращение количества потребляемых жиров и достаточно быстро выведение скопившихся отложений.
При этом назначенный вид рациона для человека, страдающего от стеатоза, является обязательным и после завершения курса лечения. Рекомендуется включить в рацион такие продукты:. После завершения терапевтического курса лечения, диета является основным профилактическим средством. Лечащий врач обязан дать рекомендации на первый период после заболевания и обозначить регулярность прохождения обследований для снижения рисков рецидива.
Диетическое питание при стеатозе поджелудочной железы является наиболее эффективным средством борьбы с заболеванием. Когда объемы жировых вставок очень большие и приводят к еще большим нарушениям из-за собственной величины, специалист может принять решение об удалении этих отложений. Медицинский портал. Причины, первые симптомы и правильная диета при стеатозе поджелудочной железы Статья. Симптомы жировой дистрофии поджелудочной Причины и стадии стеатоза Зачем и как лечить ожирение железы Питание.
Медицинский портал. Причины, первые симптомы и правильная диета при стеатозе поджелудочной железы Статья. Симптомы жировой дистрофии поджелудочной Причины и стадии стеатоза Зачем и как лечить ожирение железы Питание.
Анализ крови направленный на выявление уровня альфа-амилазы. Его повышение говорит о присутствии жировых изменений. УЗИ органов назначается с целью определения эхогенности поджелудочной железы и печени с определением их размера. МРТ позволяет более подробно рассмотреть орган, определить области поражения и исключить опухолевые изменения.
Рентгеноскопия с применением контраста используется для исследования состояния протоков в железе. Пока оценок нет. Нажмите, чтобы отменить ответ.
Сообщить об опечатке. Текст, который будет отправлен нашим редакторам:. Отправить Отмена.
Стеатоз поджелудочной железы: Что делать, если железа начинает перерождаться в жир
Стеатоз, или жировая дистрофия поджелудочной железы, требует особого внимания, строгого соблюдения диеты, нормализации образа жизни, регулярного наблюдения у врача и необходимого лечения. Термин стеатоз известен немногим, он происходит от греческого слова stear — жир, а окончание osis в медицине означает болезнь не воспалительного характера. Под этим понимают разрастание жировой ткани в каком-либо органе. Стеатоз поджелудочной железы — что это такое?
Термин стеатоз известен немногим, он происходит от греческого слова stear — жир, а окончание osis в медицине означает болезнь не воспалительного характера. Под этим понимают разрастание жировой ткани в каком-либо органе. Стеатоз поджелудочной железы — что это такое?
Жировая болезнь поджелудочной железы в практике терапевта. Современные подходы.
Раздел только для специалистов в сфере медицины, фармации и здравоохранения! В настоящее время благодаря ультразвуковой диагностике, компьютерной томографии и магнитно-резонансной томографии установлено, что стеатоз неалкогольная жировая болезнь поджелудочной железы, как правило, возникает при ожирении и метаболическом синдроме. Установлена связь стеатоза поджелудочной железы с развитием сахарного диабета 2 типа и более тяжелым течением острого панкреатита. Снижение массы тела приводит к уменьшению содержанию жира в поджелудочной железе. Актуальность и история Повсеместно медики отмечают увеличение части популяции с избыточной массой тела и метаболическим синдромом. С этой патологией ассоциированы социально значимые тяжелые заболевания: артериальная гипертензия, атеросклероз и сахарный диабет. Как правило, при ожирении и метаболическом синдроме наблюдается стеатоз печени или стеатогепатит.
С этой патологией ассоциированы социально значимые тяжелые заболевания: артериальная гипертензия, атеросклероз и сахарный диабет. Как правило, при ожирении и метаболическом синдроме наблюдается стеатоз печени или стеатогепатит.
Жировая дистрофия поджелудочной железы симптомы и лечение
Во многом данное обуславливается тем, что этот орган эндокринной системы участвует в большинстве обменных процессов и его повреждение может приводить к прочим нарушениям. Непосредственно процесс замещения тканей железы проходит в течение достаточно длительного периода и при серьезном поражении может приводить к летальному исходу. В процессе изменения тканей в ПЖ происходит устранение омертвевших клеток железы и их замена жировыми — это позволяет органу сохранить собственную форму и работоспособность, но такие процессы постепенно переходят в патологический режим. В результате постепенного замещения тканей, железа снижает продуцирование необходимых веществ, что приводит к различным расстройствам. Первые признаки жирового гепатоза поджелудочной железы, начинают проявляться на достаточно поздних сроках, когда уже более половины железистых структур заменено жировыми клетками. Главными симптоматическими показателями наличия стеатоза поджелудочной железы являются следующие:. Если при ожирении поджелудочной железы, также затрагивается и печень происходят аналогичные дегенеративные изменения , то могут присутствовать такие дополнительные симптомы состояния:. Для определения точного диагноза при наличии перечисленных симптомов, лечащий специалист должен провести ряд диагностических процедур.
Первые признаки жирового гепатоза поджелудочной железы, начинают проявляться на достаточно поздних сроках, когда уже более половины железистых структур заменено жировыми клетками. Главными симптоматическими показателями наличия стеатоза поджелудочной железы являются следующие:. Если при ожирении поджелудочной железы, также затрагивается и печень происходят аналогичные дегенеративные изменения , то могут присутствовать такие дополнительные симптомы состояния:. Для определения точного диагноза при наличии перечисленных симптомов, лечащий специалист должен провести ряд диагностических процедур.
Врач гастроэнтеролог поможет при лечении заболевания. Атлас клинической гастроэнтерологии.
Причины, первые симптомы и правильная диета при стеатозе поджелудочной железы
Липоматоз поджелудочной железы ПЖ — это замещение нормальной железистой ткани жировыми клетками. Не является отдельным заболеванием — отражает патологические процессы в паренхиматозных органах. При осмотре с помощью УЗИ эти изменения описываются как жировая дистрофия поджелудочной железы. Липоматоз встречается редко, имеет тенденцию к прогрессирующему течению и сопровождается тяжелыми нарушениями в организме за счет снижения или утраты функций пораженным органом. Характер жирового изменения тканей может быть как локальным, так и диффузным.
Не является отдельным заболеванием — отражает патологические процессы в паренхиматозных органах. При осмотре с помощью УЗИ эти изменения описываются как жировая дистрофия поджелудочной железы. Липоматоз встречается редко, имеет тенденцию к прогрессирующему течению и сопровождается тяжелыми нарушениями в организме за счет снижения или утраты функций пораженным органом. Характер жирового изменения тканей может быть как локальным, так и диффузным.
Стеатоз — это нарушение обмена веществ, при котором в тканях органов чаще всего печени и поджелудочной железы накапливается избыток жира липидов.
История изучения изменений ПЖ при ожирении насчитывает около лет. Кроме того, замечено, что больные стеатозом ПЖ страдают избыточным весом. Данный метод рассматривается как неинвазивный метод исследования, позволяющий достоверно диагностировать стеатоз ПЖ. Чаще встречается распространенный характер стеатоза ПЖ. Именно поэтому при метаболическом синдроме важно уточнять особенности состояния ПЖ.
Чаще встречается распространенный характер стеатоза ПЖ. Именно поэтому при метаболическом синдроме важно уточнять особенности состояния ПЖ.
АЖБП – алкогольная жировая болезнь печени
Алкогольная болезнь печени (АБП) — это комплекс патологических изменений в печени, развитие которых вызвано хроническим употреблением алкоголя в токсических дозах.
Около 30% всех диффузных поражений печеночной ткани связано именно с АБП1. Длительный
прием алкогольных напитков негативно отражается на всех органах и системах, в том числе
и печени. Дело в том, что этанол в клетках печени в процессе метаболизма превращается
в ацетальдегид, который и оказывает токсическое действие на клетки. 9 Стоит
отметить, что у женщин в среднем отмечена более низкая активность фермента, обеспечивающего
образование ацетальдегида, в сравнении с мужчинами, чем объясняется более тяжелое течение АБП
среди женщин и развитие алкогольного повреждения печени в более короткий период времени и при
более низких дозах потребляемого алкоголя1 (20 г/сутки для женщин в сравнении
с 30 г/сутки для мужчин).10
9 Стоит
отметить, что у женщин в среднем отмечена более низкая активность фермента, обеспечивающего
образование ацетальдегида, в сравнении с мужчинами, чем объясняется более тяжелое течение АБП
среди женщин и развитие алкогольного повреждения печени в более короткий период времени и при
более низких дозах потребляемого алкоголя1 (20 г/сутки для женщин в сравнении
с 30 г/сутки для мужчин).10
Цирроз печени в России
В большинстве развитых стран АБП является одним из самых распространенных заболеваний, которое диагностируют у 10-25% мужчин и немного реже среди женщин2. Исследования ВОЗ (Всемирной организации здравоохранения) показали, что цирроз печени в России занимает шестое место среди всех причин смертности2.
АБП можно было бы назвать алкогольной жировой болезнью печени, что связано с развитием жировой
дистрофии печени на первой стадии заболевания при систематическом употреблении этанола в высоких
дозах. 1 Такой феномен, накопление жира в клетках печени, происходит и при неалкогольной
жировой болезни печени.
1 Такой феномен, накопление жира в клетках печени, происходит и при неалкогольной
жировой болезни печени.
Причины, факторы риска
Основная причина развития АБП — злоупотребление алкоголем, однако прямой зависимости между дозами регулярно употребляемых спиртных напитков и возникновением болезни, степенью ее прогрессирования и прогнозом не установлено1,3. Основными факторами риска развития АБП являются:
-
Ежедневный длительный прием алкоголя в токсических дозах: больше 30г этанола для
мужчин10 (это 75 г водки или 600 мл пива), а для женщин — 20 г
(примерно 200 мл вина) в сутки1. Допустимое к ежедневному потреблению
количество алкоголя, расценивающееся как «безопасная доза», разнится:
в европейских рекомендациях по диагностике и лечению АБП10, например, «безопасной дозой» для женщин считают прием 12 г этанола в сутки и 24 г/сутки для мужчин. Влияет и вид напитка: появились данные, что среди потребителей
красного вина, риск развития алкогольного цирроза печени ниже, чем при употреблении пива или крепких
спиртных напитков4. Однако, не стоит воспринимать такие новости как руководство
к действию. В любом случае алкоголь — фактор токсического повреждения, поэтому
следует осторожно относиться к употреблению алкогольных напитков даже в самых малых дозах.
Влияет и вид напитка: появились данные, что среди потребителей
красного вина, риск развития алкогольного цирроза печени ниже, чем при употреблении пива или крепких
спиртных напитков4. Однако, не стоит воспринимать такие новости как руководство
к действию. В любом случае алкоголь — фактор токсического повреждения, поэтому
следует осторожно относиться к употреблению алкогольных напитков даже в самых малых дозах.
- Наследственность. Предрасположенность к развитию алкогольной болезни печени объясняется генетически обусловленными различиями в работе ферментных систем, отвечающих за нейтрализацию этанола1.
-
Этническая принадлежность. Недостаточная активность фермента, метаболизирующего этанол, наблюдается
у 50% населения Азии.
 1
1 - Избыточный вес или ожирение. Является независимым фактором риска развития АБП.1
- Алкогольная зависимость у лиц с вирусными гепатитами (особенно В и С) ассоциировано с более выраженными патологическими изменениями в органе, а также с более высоким уровнем смертности в сравнении с пациентами, не страдающими вирусными гепатитами.1
- Аутоиммунные процессы. Патологические иммунные реакции могут обуславливать дальнейшее повреждение органа даже после прекращения действия алкоголя.1
Механизм развития АБП
Этанол в желудке и в печени окисляется до ацетальдегида,
весьма реактогенного соединения, которое повреждает белки, нарушает их функции, что в свою
препятствует нормальной функции клеток печени, стимулирует перекисное окисление липидов свободными
радикалами.
При этом нарушается обмен жиров и отложение жировых капель в клетках печени. Токсическое действие ацетальдегида ведет также к повреждению мембран клеток и, в конечном счете, их гибели.1
Стадии и их симптомы
Клинические проявления АБП зависят от стадии заболевания, которые перетекают из одной в другую:
-
Алкогольный стеатоз (жировая дистрофия) — наиболее частая
форма, ее диагностируют у 50-90% пациентов, которые злоупотребляют алкоголем1.
Протекает обычно бессимптомно или с неспецифическими симптомами, такими как слабость, снижение аппетита, тяжесть и дискомфорт в животе, правом подреберье. Может развиваться длительно или, наоборот, стремительно в течение нескольких недель1. При инициации терапии на данной стадии и прекращении потребления алкоголя можно добиться полной регрессии стеатоза1,11.
-
Алкогольный стеатогепатит — прогрессирующий
воспалительно-дистрофический процесс в печени, связанный с повреждением печени алкоголем.
Среди больных, госпитализированных с АБП, эта стадия заболевания диагностируется у 10-35%
пациентов.
К сожалению, алкогольный стеатогепатит может быть ассоциирован с высоким уровнем летальности
в первый месяц заболевания (до 50%).
В таких случаях его называют «алкогольным гепатитом тяжелого течения», и при этом состоянии врачи могут применять глюкокортикоиды.12 -
Алкогольный фиброз с переходом в цирроз
печени5 — формирование соединительной ткани на месте участков
некроза (гибели гепатоцитов).
Состояние пациентов до некоторых пор может оставаться удовлетворительным, но при декомпенсации заболевания могут наблюдаться желтуха, печеночная энцефалопатия, склонность к кровотечениям и отеки.
При осмотре пациента с циррозом врач может обратить внимание на так называемый алкогольный габитус, или «facies alcoholica»: телеангиоэктазии, контрактура Дюпиетрена (характерно неразгибающиеся пальцы руки), атрофия мышц плечевого пояса, увеличение лимфоузлов и слюнных желез.12 Кроме того, на данной стадии может параллельно развиваться алкогольная полинейропатия (чаще всего нарушения ощущения и движения в конечностях), воспаление поджелудочной железы (панкреатит), поражение сердца (кардиомиопатия).
Важно понимать, что алкоголь может напрямую (генотоксически)
или опосредованно (через цирроз) вызвать развитие опухолевого
новообразования в печени — гепатоцеллюлярной карциномы6.
Диагностика
Один из ключевых вопросов диагностики АБП — заподозрить алкоголь как причину патологии. Естественно, пациенты не всегда готовы признать, что злоупотребляют алкогольными напитками. Разработаны
даже специальные опросники, которые помогают ненавязчиво прояснить отношения пациента с «зеленым
змием»6.
Естественно, пациенты не всегда готовы признать, что злоупотребляют алкогольными напитками. Разработаны
даже специальные опросники, которые помогают ненавязчиво прояснить отношения пациента с «зеленым
змием»6.
Результаты лабораторных исследований также помогают подтвердить диагноз8:
повышение числа лейкоцитов в периферической крови — лейкоцитоз
снижение уровня гемоглобина и эритроцитов — анемия
повышение АСТ, АЛТ незначительные, соотношение АСТ/АЛТ обычно больше2,
уровень билирубина и показатели свертываемости крови (протромбиновое
время) могут сообщить о тяжести заболевания.
Из инструментальных исследований наибольшее скрининговое значение для диагностики патологии печени остается ультразвуковая диагностика (УЗИ). Комплексное УЗИ органов брюшной полости, включая печень и желчный пузырь помогает исключить механическую желтуху, такде можно обнаружить стеатоз («жирную печень»): равномерное увеличение органа, повышение эхогенности, диффузную гетерогенность, закругленные края органа. Также используется эластография печени, которая позволяет оценить наличие и степень фиброзных изменений.
Доступны и такие методы визуализации как МРТ и КТ, однако, в силу стоимости, они применяются
значительно реже. Биопсия печени дает наиболее полное представление о форме и стадии болезни,
однако ее проведение связано с повышенным риском осложнений, этот метод имеет противопоказания,
должен проводится с соблюдением ряда предосторожностей, поэтому используется еще реже.
Лечение, прогнозы
Лечение алкогольной болезни печени основано на следующих принципах7:
- Полный отказ от употребления алкоголя в любом виде.
- Коррекция питания и соблюдение диеты. Обязательно оценивается текущее состояние — избыток или недостаток массы тела, и в зависимости от этого разрабатывается рацион питания.
- При тяжелом гепатите могут быть использованы глюкокортикостероиды, которые по некоторым данным улучшали выживаемость, хотя последнее время рациональность их применения оспаривается7.
- При необходимости рассматривается необходимость трансплантации печени.
Здесь важно отметить, что согласно современным научным представлениям ничто, кроме отказа от алкоголя
не продлевает жизнь при АБП. Нет волшебной пилюли, которая позволит продолжать «возлияния»
без последствий. Нет уловки, рецепта или хитрости, которые позволят безнаказанно употреблять токсические
вещества. Любые способы «почистить печень» — иллюзия для психологического спокойствия
комфорта больного, его близких и родственников.
Нет уловки, рецепта или хитрости, которые позволят безнаказанно употреблять токсические
вещества. Любые способы «почистить печень» — иллюзия для психологического спокойствия
комфорта больного, его близких и родственников.
То есть прием любых лекарственных препаратов носит вспомогательный характер по отношению к прекращению приема алкоголя. Тем не менее, действительно существуют средства, прием которых направлен на поддержку больного в его комплексной борьбе с данной патологией. Например, эссенциальные фосфолипиды, помогают защитить клетки печени от повреждающего действия свободных радикалов, способствуют замедлению прогрессирования фиброза, помогают в нормализации обмена жиров и углеводов при АБП7.
Однако, еще раз подчеркнем, любые препараты — дополнительный инструмент
в борьбе с данной патологией, главное — отказ от алкоголя.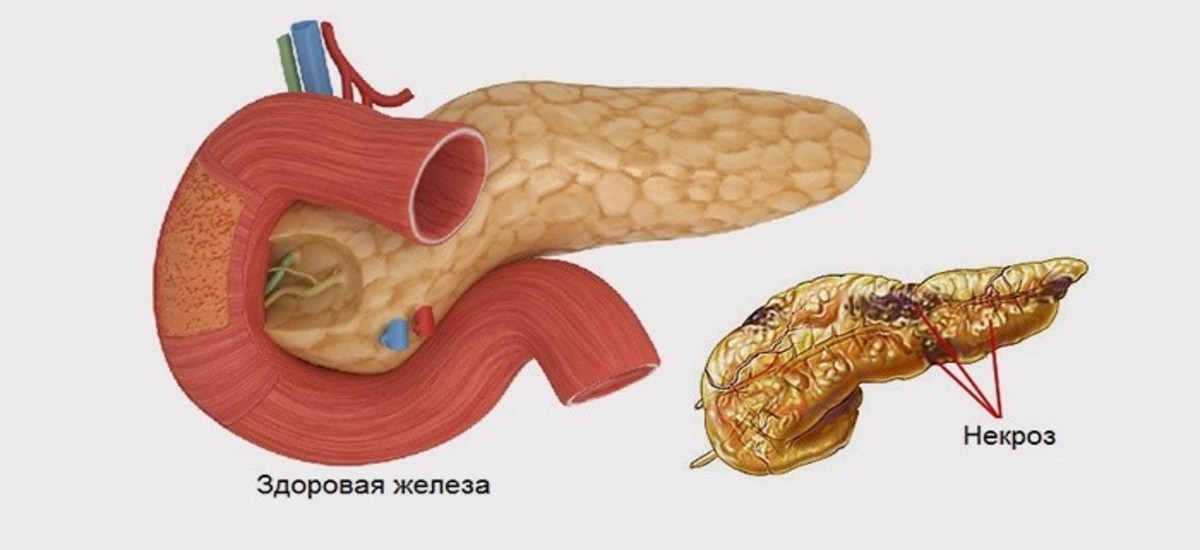 И отказ
значит полный отказ. Без компромиссов. Это действительно важно, ведь речь идет о продолжительности
и качестве жизни больного. Ведь прогноз зависит не только от стадии болезни
и ее тяжести. Конечно, стремительное развитие гепатита и формирование цирроза относятся
к неблагоприятным прогностическим признакам и снижают выживаемость.
И отказ
значит полный отказ. Без компромиссов. Это действительно важно, ведь речь идет о продолжительности
и качестве жизни больного. Ведь прогноз зависит не только от стадии болезни
и ее тяжести. Конечно, стремительное развитие гепатита и формирование цирроза относятся
к неблагоприятным прогностическим признакам и снижают выживаемость.
В то же время своевременное лечение и отказ от злоупотребления алкоголем дают шанс
на выздоровление.
Влияние ожирения поджелудочной железы и образа жизни на развитие субклинического хронического панкреатита у здоровых людей, проходящих медицинское обследование | Здоровье окружающей среды и профилактическая медицина
В этом проспективном когортном исследовании основные результаты показали, что среди участников накопление жира в поджелудочной железе было значительным фактором риска хронического панкреатита. Результаты могут быть важны для раннего выявления групп высокого риска рака поджелудочной железы. Насколько нам известно, это первое исследование, в котором в качестве перспективного исследования сообщалось о влиянии накопления жира на частоту хронического панкреатита.Кроме того, было обнаружено, что курение с индексом Бринкмана более 200 связано с повышенным риском хронического панкреатита.
Сравнение исходных характеристик 9933 субъектов этого исследования и 15 341 человек, не прошедших повторное обследование в 2014 г., показало значительные различия по всем параметрам, за исключением потребления алкоголя, у людей с нормальной поджелудочной железой. В меньшей группе людей с ожирением поджелудочной железы существенные различия были обнаружены только по возрасту и ИМТ. Однако величина эффекта во всех случаях была очень маленькой, что означает, что влияние систематической ошибки отбора в этом исследовании было небольшим.
Термин «липоматоз поджелудочной железы» был впервые введен Огиливом [29], но был заменен термином «стеатоз». Предыдущие исследования показали, что накопление жира связано с мужским полом, возрастом старше 60 лет, ИМТ, ожирением печени, гиперлипидемией, метаболическим синдромом, более высокой инсулинорезистентностью, площадью висцерального жира, уровнями триглицеридов и АЛТ и потреблением алкоголя [9, 16, 17, 30,31,32,33,34,35,36]. Предыдущие исследования показали, что хронический панкреатит связан с курением [37,38,39,40,41].Однако предыдущие исследования не показали, что жирная поджелудочная железа связана с хроническим панкреатитом [32]. Более того, связь между хроническим панкреатитом и ожирением поджелудочной железы никогда не была продемонстрирована в крупных когортных исследованиях. В большинстве этих исследований был небольшой размер выборки, и пациенты были тщательно отобраны для исследования, например, «запланировали эндоскопическое ультразвуковое исследование» или «посетили клинику ожирения», что ограничивает возможность обобщения их результатов. Таким образом, план исследования почти всегда представлял собой перекрестное исследование или исследование случай-контроль.В наше исследование, однако, были включены здоровые люди, которые проследили за ними. В ходе значительно большого когортного исследования мы отметили, что совокупная частота хронического панкреатита составила 926 случаев на 100 000, что можно считать надежной оценкой для населения в целом. Кроме того, мы обнаружили, что жирная поджелудочная железа, ИМТ, мужской пол, возраст и курение были независимо связаны с хроническим панкреатитом.
Существует всего несколько исследований стеатоза поджелудочной железы, и его патофизиологические механизмы остаются в значительной степени неизвестными [42].Многие предыдущие исследования показали, что хроническая диета с высоким содержанием жиров увеличивает количество свободных жирных кислот поджелудочной железы и перекисное окисление липидов, что связано с повреждениями поджелудочной железы и синтезом коллагена активированными звездчатыми клетками поджелудочной железы, и вызывает оксидные повреждения и фиброгенез клеток поджелудочной железы у крыс [43,44] , 45,46]. Как и у крыс, накопление жира в поджелудочной железе человека может быть фактором риска фиброза, включая острое и хроническое воспаление, что согласуется с результатами этого исследования.
Не было значимой связи между ИМТ и хроническим панкреатитом, что согласуется с результатами предыдущего исследования [40, 47]. Средний ИМТ участников этого исследования составлял 24,29 в группе с жировой поджелудочной железой и 22,3 в группе с нормальной поджелудочной железой, что намного ниже, чем у участников предыдущих исследований в других странах [16, 17, 30, 31, 32, 40, 47]. Восточноазиатская раса, включая японцев, – это раса с низким ИМТ во всем мире [48]. В этом исследовании не было существенной разницы между ИМТ в 2008 и 2014 годах ни в одной из групп, и было сочтено, что существует небольшая систематическая ошибка, вызванная чрезмерным ожирением.
Что касается курения, вероятность хронического панкреатита была выше у пациентов с индексом Бринкмана> 200, и этот результат также согласуется с многочисленными предыдущими исследованиями [38, 40]. Однако уровень курения в этом исследовании составлял около 20%, что ниже, чем в предыдущих исследованиях, и ниже, чем в среднем по Японии (28,2%). Однако имело значение, что риск курения при хроническом панкреатите также был определен, что согласуется с результатами предыдущего исследования [38, 40].
Что касается употребления алкоголя, отношение шансов увеличивалось с увеличением потребления алкоголя. Отношение шансов хронического панкреатита было выше для пациентов, потребляющих более 280 г в неделю, в то время как для других категорий не наблюдалось значительных различий; этот вывод согласуется с предыдущими исследованиями [40, 47, 49]. Доля пьющих в этом исследовании составляла около 35%, что ниже, чем в других странах, а также в среднем по Японии 44,6% [50].Таким образом, результаты настоящего исследования могут зависеть от субъектов с относительно здоровыми привычками.
Сильной стороной этого крупномасштабного и проспективного исследования было то, что можно было получить пациентов с хроническим панкреатитом и низкой заболеваемостью. Рассчитанная здесь 5-летняя кумулятивная заболеваемость хроническим панкреатитом включала «вероятные» случаи и поэтому была значительно выше, чем сообщалось в предыдущих исследованиях, но 5-летняя кумулятивная заболеваемость окончательно диагностированным хроническим панкреатитом составила 30.21 на 100 000, что немного ниже, чем сообщалось ранее [41, 51].
Сообщалось о росте заболеваемости хроническим панкреатитом в Японии, и требуется более крупное когортное исследование [49]. Кроме того, можно было изучить такие факторы, как ожирение поджелудочной железы, курение и употребление алкоголя. В когортных исследованиях с небольшим размером выборки трудно точно определить заболеваемость панкреатитом, поэтому мы предположили, что это не было точно указано. Кроме того, биопсию поджелудочной железы трудно получить, и она зависит от диагностической визуализации по сравнению с заболеваниями других органов.Ультразвуковое исследование брюшной полости превосходит другие методы, потому что оно неинвазивное и сравнительно простое в использовании. Накопление жира можно определить на относительно ранней стадии, и дальнейшие исследования могут привести к крупномасштабному скринингу.
У этого исследования есть некоторые ограничения. Во-первых, данные были получены в ходе разовых обследований, проведенных в 2008 и 2014 годах, поэтому время до начала хронического панкреатита не могло быть включено в анализ. Даже если получено эхо-изображение хронического панкреатита, его не всегда можно получить снова в следующем финансовом году.Поэтому сложно получить точную информацию о том, когда возник панкреатит. Во-вторых, социологические и экономические переменные, такие как доход, уровень образования или грамотность, не были включены в наши модели, чтобы рассмотреть их возможное влияние на хронический панкреатит, потому что у нас не было этих данных в нашей базе данных. Однако, насколько нам известно, никакие предыдущие исследования не предполагали какой-либо роли этих переменных в заболеваемости хроническим панкреатитом. В-третьих, в этом исследовании у нескольких пациентов был выявлен хронический панкреатит; следовательно, общий относительный риск панкреатита может быть выше, чем оценивается в текущей работе.Участники этого исследования представляли относительно здоровую группу. У таких участников риск хронического панкреатита может быть ниже, чем у населения в целом. Однако сложно провести множество когортных исследований, нацеленных на группы большего масштаба, чем это исследование, и наши текущие результаты дают ценную информацию. В будущем мы продолжим наблюдение за участниками, и для устранения вышеуказанных ограничений потребуется подробное проспективное исследование. Хотя были получены аналогичные результаты для некоторых факторов риска, внешняя достоверность в отношении накопления жира в органах требует дополнительных исследований.
Неалкогольная жировая болезнь поджелудочной железы: клинические последствия – FullText – Заболевания пищеварения 2020, Vol. 38, № 2
Абстрактные
Метаболический синдром и его компоненты, такие как ожирение, гипертриглицеридемия, сахарный диабет 2 типа (DM-T2) и артериальная гипертензия, однозначно являются серьезными проблемами для любого общества. Это особенно верно в экономически развитых странах, где дисбаланс в образе жизни между потреблением калорий и калорийностью производства все больше и больше.Этот факт беспокоит не только взрослое население, но и детей. Однако метаболический синдром не только влияет на общество и здоровье в отношении сердечно-сосудистых заболеваний, он в значительной степени касается гастроэнтерологии, где он классифицируется как неалкогольная жировая болезнь поджелудочной железы (NAFPD). Данные, полученные в результате нескольких исследований, показывают, что распространенность НАФДП составляет 33% (95% ДИ 24–41%). Когда дело доходит до диагностических процедур на предмет наличия жира поджелудочной железы, рекомендуется целый спектр подходящих методов.Наверное, самый точный метод – это использование магнитно-резонансной томографии. Однако в обычной клинической практике используется ультразвуковое исследование брюшной полости, основанное на сравнении эхогенности паренхимы поджелудочной железы и эхогенности почек или печени. Клинические последствия стеатоза поджелудочной железы и стеатопанкреатита значительны. Эти заболевания связаны с СД-Т2 и инсулинорезистентностью. В последние годы также были описаны изменения внешнесекреторной функции поджелудочной железы, в частности ее снижение.Известно, что существует тесная корреляция между NAFPD и неалкогольным стеатозом печени, а также с увеличением толщины интимы-медиа аорты. Также существует важная взаимосвязь между NAFPD и карциномой поджелудочной железы. Стеатоз поджелудочной железы, и особенно его форма NAFPD, является серьезным состоянием, которое поддается лечению с помощью возможного эффективного управления параметрами метаболического синдрома, включая ожирение.
© 2019 S. Karger AG, Базель
Введение
Накопление жира в поджелудочной железе упоминается под разными названиями.Точно так же различна этиология состояния. Стеатоз поджелудочной железы был впервые описан Ogilvie [1]. В своей группе наблюдаемых пациентов с ожирением он описал наличие жира поджелудочной железы у 17% пациентов с ожирением, в то время как у худых пациентов он присутствовал только у 7%. В 1978 году Olsen [2] обследовал группу из 394 вскрытых пациентов и обнаружил повышенное количество жира поджелудочной железы в прямой зависимости от возраста. Точно так же Stamm [3] доказал увеличение количества жира поджелудочной железы, связанное с более старым возрастом.Они также обнаружили значительную взаимосвязь между стеатозом поджелудочной железы, когда содержание жира в поджелудочной железе составляет 25% или более, и риском развития сахарного диабета 2 типа (DM-T2) и атеросклероза. В 2010 году van Geenen et al. [4] высказали гипотезу о том, что ожирение и его связь с инсулинорезистентностью играют важную роль в инфильтрации поджелудочной железы адипоцитами, что приводит к стеатозу железы. Инсулинорезистентность также приводит к периферическому липолизу и, как следствие, к притоку жирных кислот в паренхиму печени и возникновению неалкогольной жировой болезни печени (НАЖБП).
Pezzilli и Calculli [5] предположили, что наиболее подходящим названием для жирового накопления в поджелудочной железе является термин стеатоз поджелудочной железы. Этот термин также характеризует накопление жира в поджелудочной железе как обратимый процесс. Терминология, связанная с накоплением жира в ткани поджелудочной железы, четко представлена в таблице 1 (скорректированной в соответствии с Smits и van Geenen [6, 7]). Эпидемиологические данные немногочисленны. Эпидемиологические исследования, проведенные в период с 2014 по 2016 год, показывают, что распространенность неалкогольной жировой болезни поджелудочной железы (НАЖБП) составляет от 16 до 35%.Это в основном основано на результатах, полученных в азиатской популяции [8-10]. Только одно эпидемиологическое исследование, опубликованное в 2016 г. [11], касалось педиатрической популяции и оценивает распространенность стеатоза поджелудочной железы на уровне 10%. Ограничивающим фактором этой работы является тот факт, что она проводилась исключительно на госпитализированных детях, а не на детском населении в целом.
Таблица 1.
Номенклатура жира в поджелудочной железе
Патогенез и факторы риска
Существует два основных механизма, ведущих к накоплению жира в поджелудочной железе [6].
Первый – это гибель ацинарных клеток и замещение их адипоцитами. В этом случае состояние называется «жировое замещение». Второй – жировое накопление, называемое «жировая инфильтрация». Оба эти состояния сменяются наличием DM-T2, метаболического синдрома и / или ожирения.
Факторы индукции риска стеатопанкреатита включают:
(a) Врожденные заболевания (синдром Швахмана-Даймонда, синдром Йохансона-Близзарда, муковисцидоз, гетерозиготная мутация карбоксилэфирной липазы)
(b) Злоупотребление алкоголем
(c) Инфекции (вирусная инфекция реовирусом)
(d) Гемохроматоз
(e) Лекарства (розиглитазон, кортикостероиды, октреотид, гемцитабин)
(f) Недоедание
(g) НАЖБП? Хронический гепатит?
(h) Некротический панкреатит ?, рецидивирующий острый панкреатит ?, наследственный хронический панкреатит?
Одним из признаков наличия факторов риска является проявление стеатопанкреатита, который, очевидно, вызывается разными механизмами.Испытания, проведенные на пациентах, и испытания на животных показывают сосуществование НАЖБП с НАЖБП [4, 12]. И НАЖБП, и НАЖБП тесно связаны с ожирением и повышенным присутствием висцеральной жировой ткани [13, 14].
NAFPD – это заболевание, при котором ожирение или ожирение как часть метаболического синдрома является существенным фактором риска. Экспериментальные испытания показывают, что материнское ожирение и постнатальная ожирение диета приводят к возникновению НАЖП. Индукторами являются эндоплазматический ретикулум, дисбаланс и изменение циркадных метаболических процессов [15].В нашем клиническом исследовании мы доказали, что метаболический синдром и его компоненты (ожирение, артериальная гипертензия, гипертриглицеридемия, изменения холестерина ЛПВП и DM-T2) являются значимыми факторами развития NAFPD [16].
В целом истинная корреляция между обнаружением НАЖБП и НАЖБП, однако, не является абсолютно достоверной [13]. Хотя печеночный жир локализуется в основном внутриклеточно, жир поджелудочной железы связан с присутствием адипоцитов, которые проникают в его паренхиму. Поэтому, например, во время бариатрического хирургического вмешательства упомянутый жир печени и жир поджелудочной железы изменяются и исчезают совершенно независимо друг от друга [17].Несмотря на это, нельзя исключать, что НАЖБП и НАЖБП влияют друг на друга в отношении начала и прогрессирования заболевания.
Диагностика стеатоза поджелудочной железы
Нет единого мнения относительно методов диагностики, касающихся наличия жира поджелудочной железы. Оптимальный метод должен позволять одновременно определять наличие жира в железе и его количество неинвазивным способом. Методы визуализации играют важнейшую роль в диагностике.
Трансабдоминальное ультразвуковое исследование – неинвазивный и широко доступный метод.Стеатоз поджелудочной железы определяется как изображение повышенной эхогенности паренхимы поджелудочной железы по сравнению с эхогенностью почек или печени, где возможное наличие стеатоза печени является ограничением оценки. Поэтому рекомендуется сначала сравнить эхогенность печени и почек, а затем, используя то же акустическое окно, сравнить эхогенность поджелудочной железы с эхогенностью почек или печени. Что касается возможного наличия стеатоза печени, нам кажется, что для этой цели лучше сравнение только с эхогенностью почек.Одним из ограничений этого типа обследования может быть чрезмерное ожирение, и можно подчеркнуть, что обследование зависит от оператора. Метод количественной оценки эхогенности поджелудочной железы не был общепринятым [18].
Эндоскопическое УЗИ – это эндоскопический инвазивный метод, который позволяет очень хорошо визуализировать и оценить исследуемую железу. Оценка текстуры паренхимы поджелудочной железы совершенно исключительна. Различные исследования показали взаимосвязь между повышенной эхогенностью поджелудочной железы и наличием жировой дистрофии печени, ожирения с ИМТ> 30.0, а также обычно с артериальной гипертензией и даже в возрасте старше 60 лет [19, 20]. Этот метод также зависит от оператора. Повышенная эхогенность паренхимы поджелудочной железы не всегда является изображением повышенного содержания жира в поджелудочной железе, но это может быть вызвано наличием фиброза поджелудочной железы, что считается ограничением метода [21].
Компьютерная томография. Типичная жировая поджелудочная железа в единицах Хаунсфилда является более плотной по сравнению с селезенкой [22].Метод зависит от оператора, и оценка его диагностической выгоды неоднородна [23, 24]. Saisho et al. [25], например, обнаружили, что компьютерная томография с использованием оценки соотношения жир / паренхима является надежным методом по сравнению с гистологическим диагнозом.
Магнитно-резонансная томография (МРТ) в настоящее время является наиболее предпочтительным методом. Преимущество МРТ – это неинвазивность, безопасность и высокая чувствительность. Различные исследования показали, что его точность определения наличия жира сравнима с гистологическим исследованием, и, таким образом, он является предпочтительным методом диагностики липоматоза поджелудочной железы [17, 26].
МРТ протонная плотность жировой фракции. Этот метод позволяет с высокой точностью определять количество жира, присутствующего в паренхиме поджелудочной железы [27]. В настоящее время этот метод показан также для количественного определения жира в прилегающих паренхиматозных органах, а не только в поджелудочной железе [28].
Ультразвуковая эластография позволяет оценить жесткость органа. В панкреатологии он был полезен для диагностики заболеваний поджелудочной железы, то есть эластография с помощью эндоскопического ультразвука позволяет прогнозировать внешнесекреторную недостаточность поджелудочной железы при хроническом панкреатите [29].Существуют некоторые ограничения в диагностике стеатопанкреатита, особенно забрюшинное расположение поджелудочной железы и ее небольшой размер, что может снизить точность диагностики.
NAFPD и клинические последствия
Метаболический синдром и сердечно-сосудистые заболевания
Метаболический синдром относится к серьезным цивилизационным заболеваниям, от которых страдает около 30% населения. После предыдущих дискуссий относительно его определения в 2009 году было принято так называемое гармонизированное определение метаболического синдрома, которое характеризуется всего 5 компонентами, наличие 3 из которых необходимо для постановки диагноза метаболического синдрома [30].Компоненты метаболического синдрома включают СД с инсулинорезистентностью, артериальную гипертензию, ожирение и дислипидемию (гипертриглицидемия, снижение холестерина ЛПВП). Ожирение – главный важный фактор, который в разных обществах можно рассматривать как пандемию. Абдоминальное ожирение характеризуется дисфункцией жировой ткани, когда изменяется метаболизм этерифицированных жирных кислот, что вместе с СД является фактором риска развития сердечно-сосудистых заболеваний [31]. Жировая ткань является важным эндокринным органом, продуцирующим адипоцитокины и медиаторы воспаления, например TNF-альфа [32].Из-за этого ожирение является важным фактором риска не только сердечно-сосудистых заболеваний, но и желудочно-кишечных заболеваний, включая поражения печени и поджелудочной железы.
Внематочные жировые отложения находятся в тесной взаимосвязи с сердечно-сосудистыми заболеваниями, НАЖБП и эпикардиальной жировой тканью [33]. Kul et al. [34] опубликовали исследование, в котором они наблюдали роль NAFPD, наличие эпикардиальной жировой ткани и изменения толщины интимы-медиа аорты. Они доказали, что наличие NAFPD связано с увеличением толщины интима-медиа аорты и эпикардиальной жировой ткани.
Нет сомнений в том, что метаболический синдром и его компоненты находятся в тесной корреляции с NAFPD, что было подтверждено в исследовании, оценивающем 13 публикаций с участием 49 329 субъектов [35].
Инсулинорезистентность
Результаты испытаний, проведенных по оценке связи между NAFPD и инсулинорезистентностью, все еще противоречивы. Делла Корте и др. [36] обнаружили более высокий уровень инсулинорезистентности, циркулирующего фактора некроза опухоли альфа и интерлейкина 1бета только у тучных детей с НАЖБП, но не у детей с НАЖБП.Более того, HOMA-инсулинорезистентность была обнаружена у пациентов с NAFPD именно в связи с более высоким ИМТ [37]. Однако эти результаты оспариваются научными работами, опубликованными Le et al. [38] и Росси и др. [14], что показывает их противоречивость. Авторы обнаружили связь между содержанием жира поджелудочной железы и маркерами инсулинорезистентности. Вопрос в том, действительно ли стеатоз поджелудочной железы является причиной инсулинорезистентности или он является лишь частью других возможных этиологических факторов.
Сахарный диабет 2 типа
DM-T2, ранее известный как инсулинозависимый диабет или диабет взрослого возраста, относится к компонентам метаболического синдрома, и его связь с ожирением и недостаточной физической активностью четко описана [39]. Некоторые исследования показали, что жировая инфильтрация поджелудочной железы приводит к потере бета-клеток и их функции, что было обозначено как движущая сила в развитии СД [40]. Наиболее частое объяснение взаимосвязи между NAFPD и дисфункцией бета-клеток поджелудочной железы основано на феномене гликолипотоксичности.Гипергликемия в бета-клетках подавляет бета-окислительный митохондриальный процесс через каскад ферментативных процессов, что в конечном итоге приводит к внутриклеточному накоплению триглицеридов как его конечному следствию. Инсулинорезистентность одновременно снижает ингибирующую активность инсулина в липолитических процессах и приводит к увеличению циркулирующих свободных жирных кислот [41]. Tushuizen et al. [42] оценили содержание жира поджелудочной железы и функцию бета-клеток у мужчин с СД-Т2 и без него. Содержание жира поджелудочной железы сравнивали между пациентами с диабетом и контрольной группой.Содержание жира было достоверно выше в группе больных СД [42]. Ou et al. [40] обнаружили важную связь между NAFPD и развитием преддиабета у мужчин [39]. Отрицательная связь между количеством жира поджелудочной железы и секрецией инсулина у пациентов с преддиабетом была описана Heni et al. [13]. van der Zilj et al. [43] доказали, что у пациентов с предиабетом содержание жира поджелудочной железы выше; однако они не обнаружили взаимосвязи между ожирением поджелудочной железы и секрецией инсулина.
Рак поджелудочной железы
Публикации, документирующие влияние ожирения и недостаточной физической активности на развитие различных опухолевых заболеваний, в том числе поджелудочной железы, начали появляться еще в первом десятилетии этого века [44, 45]. Наличие воспалительного процесса поджелудочной железы на фоне стеатоза поджелудочной железы является важнейшим предрасполагающим фактором для развития аденокарциномы поджелудочной железы [46]. Канцерогенный механизм в жировой ткани поджелудочной железы до сих пор полностью не выяснен.
В 2017 году Lesmana et al. [47] показали повышенную распространенность NAFPD в его группе пациентов, страдающих карциномой поджелудочной железы. Он оценил NAFPD как один из важных факторов риска развития карциномы поджелудочной железы.
Различные авторы, сосредоточившие внимание на пациентах, оперированных по поводу протоковой аденокарциномы поджелудочной железы, сообщали о значительно более высоком риске послеоперационных осложнений, в основном развития свищей поджелудочной железы, в сочетании с повышенным содержанием жира в ткани поджелудочной железы [48-50].
Экзокринная и эндокринная функции поджелудочной железы
Связь между стеатозом поджелудочной железы, стеатопанкреатитом и функциональным расстройством поджелудочной железы приписывается липотоксичности бета-клеток [22]. Кроме того, как доказано Пеззилли и Калкулли [5], существует тесная взаимосвязь между ожирением и стеатопанкреатитом, а также ожирением и СД-Т2. В испытании Miyake et al. [51] авторы подтвердили, что наличие жировой ткани поджелудочной железы является независимым фактором риска, чрезвычайно важным для взаимосвязи с эндокринной функцией поджелудочной железы.Следовательно, необходимо дальнейшее изучение клинического течения пациентов с эндокринной недостаточностью поджелудочной железы из-за жировой ткани поджелудочной железы.
Внешнесекреторная недостаточность поджелудочной железы может быть определена как недостаточная активность ферментов поджелудочной железы в двенадцатиперстной кишке в результате недостаточной секреции поджелудочной железы или преждевременного разрушения ферментов. Другие состояния, связанные с внешнесекреторной недостаточностью поджелудочной железы, включают хронический панкреатит, карциному поджелудочной железы, целиакию, СД или резекцию поджелудочной железы.Стеатоз поджелудочной железы также может быть фактором, влияющим на внешнесекреторную функцию поджелудочной железы [22, 52]. Теоретически существует 3 возможных механизма, ведущих к внешнесекреторному функциональному расстройству поджелудочной железы у пациентов, страдающих стеатозом поджелудочной железы. К ним относятся:
(a) Липотоксичность ацинарных клеток
(b) Опосредованный адипоцитами отрицательный паракринный эффект
(c) Прямое разрушение ацинарных клеток
Tahtaci et al. [53] опубликовали свои результаты, полученные на группе из 43 пациентов, страдающих стеатозом поджелудочной железы, и группе из 48 человек без диагностированного стеатоза поджелудочной железы.Эти когорты были исследованы с помощью МРТ, и было определено значение фекальной эластазы-1. Лица, страдающие хроническим панкреатитом, злоупотреблением алкоголем, сахарным диабетом, глютеновой болезнью, воспалительным заболеванием кишечника, а также те, кто перенес хирургическое вмешательство поджелудочной железы, были исключены из этого исследования. Авторы обнаружили значительное снижение фекальной эластазы-1 у пациентов с диагностированным стеатозом поджелудочной железы по сравнению с пациентами без стеатоза. Однако авторы не обнаружили различий во взаимоотношениях между НАЖБП и пациентами с диагностированным стеатозом поджелудочной железы или без него.Поэтому авторы предположили, что вопреки выводам, например, d’Assignies et al. [54], что взаимосвязи между НАЖБП и НАЖБП не существует. Это может быть связано с тем, что НАЖБП представляет собой другую группу пациентов со стеатозом поджелудочной железы.
Микробиом и NAFPD
Мы не нашли недавно опубликованных работ, посвященных взаимосвязи между возможной ролью микробиома и NAFPD. Однако существует хорошо известная описанная роль между микробиомом кишечника и метаболическим синдромом.При метаболическом синдроме происходит накопление жира в поджелудочной железе, из-за чего также существует связь с NAFPD. Таким образом, можно предположить влияние подобного микробиома на развитие NAFPD, как при метаболическом синдроме [22, 55].
Хронический панкреатит
Совершенно очевидно, что алкогольный стеатоз поджелудочной железы может перерасти в хронический панкреатит – вероятно, из-за хронического воспаления.
Острый панкреатит или рецидивирующий острый панкреатит может привести к уменьшению паренхиматозной массы и замещению ее адипоцитами.Повышенное количество адипоцитов поджелудочной железы может наблюдаться в поджелудочной железе у худых пациентов с ненаследственным / наследственным хроническим панкреатитом [56].
То, что NAFPD прогрессирует в хронический панкреатит, не было четко описано в литературе, но мы знаем, что рецидивирующий острый панкреатит является фактором риска развития хронической формы панкреатита. van Geenen et al. [57] не обнаружили связи между фиброзом поджелудочной железы и NAFPD. Согласно имеющимся данным, замещение жировой ткани и фиброз поджелудочной железы, по-видимому, являются независимыми последствиями хронического воспаления у пациентов с хроническим панкреатитом [57].
Заключение
NAFPD – актуальная тема в гастроэнтерологии. Подобно тому, как ожирение и метаболический синдром являются глобальными проблемами, стеатоз поджелудочной железы, особенно в форме NAFPD, является важной проблемой для панкреатологов, диабетологов и диетологов.
NAFPD следует учитывать в клинической практике. Важна оценка стеатопанкреатита как раннего маркера эктопического накопления жира и инсулинорезистентности у лиц с метаболическим синдромом, как прогностического маркера внешнесекреторной недостаточности поджелудочной железы, хронического панкреатита и / или рака поджелудочной железы.
Рост заболеваемости и распространенности ожирения, включая метаболический синдром, является мировой проблемой здравоохранения. Общие факторы риска развития NAFPD – такие как пожилой возраст, высокий индекс массы тела, дислипидемия или метаболический синдром с метаболической дисфункцией – инсулинорезистентностью – представляют собой серьезную проблему для междисциплинарных исследований.
Нет сомнений в том, что можно ожидать систематических и обширных исследований, а также многоцентровых исследований в этих областях. Клинические последствия NAFPD не только многочисленны, но и важны с практической точки зрения.Это особенно верно, если в нашей популяции> 30% людей страдают ожирением и около 30% имеют метаболический синдром.
Заявление об этике
Авторы заявляют, что у них нет этических конфликтов, которые следует раскрывать.
Заявление о раскрытии информации
Все авторы заявляют об отсутствии конфликта интересов в отношении этой статьи.
Источники финансирования
Гранты или финансовая поддержка не предоставлялись.
Список литературы
- Огилви Р.На острове Лангерганса зарегистрировано 19 случаев ожирения. J Pathol. 1933; 37 (3): 473–81.
- Olsen TS. Липоматоз поджелудочной железы в материалах аутопсии и его связь с возрастом и избыточной массой тела. Acta Pathol Microbiol Scand A., сентябрь 1978 г .; 86A (5): 367–73.
- Stamm BH.Частота и диагностическое значение незначительных патологических изменений в поджелудочной железе у взрослых при аутопсии: систематическое исследование 112 аутопсий у пациентов без известных заболеваний поджелудочной железы. Hum Pathol. 1984 Июль; 15 (7): 677–83.
- ван Гинен Э.Дж., Смитс М.М., Шредер Т.К., ван дер Пит Д.Л., Блумена Э., Малдер С.Дж.Неалкогольная жировая болезнь печени связана с неалкогольной жировой болезнью поджелудочной железы. Поджелудочная железа. 2010 ноябрь; 39 (8): 1185–90.
- Pezzilli R, Calculli L. Стеатоз поджелудочной железы: связано ли это с ожирением или сахарным диабетом? Мир J Диабет. 2014 15 августа; 5 (4): 415–9.
- Смитс М.М., ван Гинен Э.Дж.Клиническое значение стеатоза поджелудочной железы. Нат Рев Гастроэнтерол Гепатол. 2011 Март; 8 (3): 169–77.
- Тарик Х., Наюду С., Акелла С., Гландт М., Чилимури С. Неалкогольная жировая болезнь поджелудочной железы: обзор литературы. Gastroenterol Res. 2016 декабрь; 9 (6): 87–91.
- Ван CY, Ou HY, Chen MF, Chang TC, Chang CJ.Загадочный эктопический жир: распространенность неалкогольной жировой болезни поджелудочной железы и связанных с ней факторов среди населения Китая. J Am Heart Assoc. 2014 Февраль; 3 (1): e000297.
- Lesmana CR, Pakasi LS, Inggriani S, Aidawati ML, Lesmana LA. Распространенность безалкогольной жировой болезни поджелудочной железы (NAFPD) и ее факторы риска среди взрослых пациентов, проходящих медицинский осмотр в частной больнице: большое перекрестное исследование.BMC Gastroenterol. 2015 декабрь; 15 (1): 174.
- Zhou J, Li ML, Zhang DD, Lin HY, Dai XH, Sun XL и др. Корреляция между стеатозом поджелудочной железы и метаболическим синдромом в китайской популяции. Панкреатология. Июль-август 2016 г .; 16 (4): 578–83.
- Pham YH, Bingham BA, Bell CS, Greenfield SA, John SD, Robinson LH, et al.Распространенность стеатоза поджелудочной железы в педиатрическом центре третичной медицинской помощи. South Med J. 2016, март; 109 (3): 196–8.
- Fraulob JC, Ogg-Diamantino R, Fernandes-Santos C, Aguila MB, Mandarim-de-Lacerda CA. Мышиная модель метаболического синдрома: инсулинорезистентность, ожирение печени и неалкогольная жировая болезнь поджелудочной железы (NAFPD) у мышей C57BL / 6, получавших диету с высоким содержанием жиров.J Clin Biochem Nutr. 2010 Май; 46 (3): 212–23.
- Heni M, Machann J, Staiger H, Schwenzer NF, Peter A, Schick F, et al. Жир поджелудочной железы отрицательно связан с секрецией инсулина у людей с нарушением глюкозы натощак и / или нарушенной толерантностью к глюкозе: исследование ядерного магнитного резонанса.Diabetes Metab Res Rev.2010 Март; 26 (3): 200–5.
- Росси А.П., Фантин Ф., Замбони Г.А., Маццали Дж., Ринальди К.А., Дель Джильо М. и др. Предикторы эктопического накопления жира в печени и поджелудочной железе у мужчин и женщин с ожирением. Ожирение (Серебряная весна). 2011 Сен; 19 (9): 1747–54.
- Картер Р., Муралидаран А., Соеда Дж., Рэй С., Помбо Дж., Сарасвати Р. и др.Патогенез неалкогольной жировой болезни поджелудочной железы: роль в программировании развития и измененных циркадных ритмах. PLoS One. 2014 Март; 9 (3): e89505
- Бойкова М., Дите П., Куновский Л., Благо М., Кьяницка Б., Новотный И. и др. Роль метаболического синдрома в индукции хронического панкреатита после первого приступа острого панкреатита – многоцентровое исследование.(В печати), Болезни пищеварения.
- Габорит Б., Абдесселам И., Кобер Ф., Жакье А., Ронсин О., Эмунгания О. и др. Внематочное накопление жира в поджелудочной железе с использованием 1H-MRS: важность диабетического статуса и модуляция с потерей веса, вызванной бариатрической хирургией. Int J Obes. 2015 Март; 39 (3): 480–7.
- Jeong HT, Lee MS, Kim MJ. Количественный анализ эхогенности поджелудочной железы при трансабдоминальной сонографии: корреляция с метаболическим синдромом. J Clin Ультразвук. 2015 Февраль; 43 (2): 98–108.
- Сепе П.С., Охри А., Санака С., Берзин Т.М., Сехон С., Беннет Дж. И др.Проспективная оценка жировой ткани поджелудочной железы с помощью EUS. Gastrointest Endosc. 2011 Май; 73 (5): 987–93.
- Чхве Ч.В., Ким Г.Х., Кан Д.Х., Ким Х.В., Ким Д.Ю., Хео Дж. И др. Сопутствующие факторы гиперэхогенной поджелудочной железы при эндоскопическом УЗИ. Мир Дж. Гастроэнтерол. 2010 Сен; 16 (34): 4329–34.
- Устундаг Ю., Джейлан Г., Хекимоглу К. Гиперэхогенность поджелудочной железы при эндоскопическом ультразвуковом исследовании. Мир Дж. Гастроэнтерол. 2011 Апрель; 17 (15): 2061–2.
- Катандзаро Р, Каффари Б, Италия А, Маротта Ф.Изучение метаболического синдрома: неалкогольная жировая болезнь поджелудочной железы. Мир Дж. Гастроэнтерол. 2016 сентябрь; 22 (34): 7660–75.
- Ким СИ, Ким Х, Чо Джи, Лим С., Ча К, Ли К.Х. и др. Количественная оценка жира поджелудочной железы с использованием КТ без усиления: патологическая корреляция и клинические последствия.Радиология. 2014 Апрель; 271 (1): 104–12.
- Ли JS, Ким SH, Jun DW, Хан JH, Jang EC, Park JY и др. Клинические последствия жировой ткани поджелудочной железы: корреляция между жировой тканью поджелудочной железы и метаболическим синдромом. Мир Дж. Гастроэнтерол. 2009 Апрель; 15 (15): 1869–75.
- Сайшо Ю., Батлер А.Э., Мейер Дж.Дж., Моншамп Т., Аллен-Ауэрбах М., Рицца Р.А. и др.Объемы поджелудочной железы у людей от рождения до ста лет с учетом пола, ожирения и наличия диабета 2 типа. Clin Anat. 2007 ноябрь; 20 (8): 933–42.
- Ханнукайнен Дж. К., Борра Р., Линдерборг К., Каллио Х., Поцелуй Дж., Лепомяки В. и др. Содержание и метаболизм жира в печени и поджелудочной железе у здоровых монозиготных близнецов с дискордантной физической активностью.J Hepatol. 2011 Март; 54 (3): 545–52.
- Ю Х, Шимакава А., Маккензи К.А., Бродский Э., Бриттен Дж. Х., Ридер С.Б. Мультиэхо-разделение воды и жира и одновременная оценка R2 * с многочастотным моделированием спектра жира. Magn Reson Med. 2008 ноябрь; 60 (5): 1122–34.
- Йоку Т., Шихмореза М., Гамильтон Дж., Вольфсон Т., Шредер М.Э., Миддлтон М.С. и др.Оценка жировой фракции протонной плотности печени с помощью МРТ при 3.0 T. Радиология. 2011 Март; 258 (3): 749–59.
- Попеску А., Сэфтою А. Может ли эластография заменить тонкоигольную аспирацию? Эндоскопическое УЗИ. 2014 Апрель; 3 (2): 109–17.
- Альберти К.Г., Экель Р.Х., Гранди С.М., Зиммет П.З., Климан Дж.И., Донато К.А. и др.; Целевая группа Международной федерации диабета по эпидемиологии и профилактике; Национальный институт сердца, легких и крови; Американская Ассоциация Сердца; Всемирная федерация сердца; Международное общество атеросклероза; Международная ассоциация по изучению ожирения. Гармонизация метаболического синдрома: совместное промежуточное заявление Целевой группы Международной федерации диабета по эпидемиологии и профилактике; Национальный институт сердца, легких и крови; Американская Ассоциация Сердца; Всемирная федерация сердца; Международное общество атеросклероза; и Международная ассоциация по изучению ожирения.Тираж. 2009 Октябрь; 120 (16): 1640–5.
- Аббаси Ф., Браун Б.В. мл., Ламендола С., Маклафлин Т., Ривен ГМ. Связь между ожирением, инсулинорезистентностью и риском ишемической болезни сердца. J Am Coll Cardiol. 2002 сентябрь; 40 (5): 937–43.
- Côté M, Mauriège P, Bergeron J, Alméras N, Tremblay A, Lemieux I, et al.Адипонектинемия при висцеральном ожирении: влияние на толерантность к глюкозе и уровни липопротеинов и липидов в плазме у мужчин. J Clin Endocrinol Metab. Март 2005 г .; 90 (3): 1434–9.
- Berg AH, Scherer PE. Жировая ткань, воспаление и сердечно-сосудистые заболевания. Circ Res. 2005 Май; 96 (9): 939–49.
- Кул С., Карадениз А., Дурсун И., Шахин С., Фарук Чиракоглу О, Рашит Сайин М. и др. Эль Аль Неалкогольная жировая болезнь поджелудочной железы связана с увеличением эпикардиальной жировой ткани и толщины интима-медиа аорты. Acta Cardiol Sin. Март 2019; 35 (2): 118–25.
- Би Й, Ван Дж. Л., Ли М. Л., Чжоу Дж., Сунь XL.Связь между стеатозом поджелудочной железы и метаболическим синдромом: систематический обзор и метаанализ. Diabetes Metab Res Rev.2019 Июль; 35 (5): e3142.
- Della Corte C, Mosca A, Majo F, Lucidi V, Panera N, Giglioni E и др. Неалкогольная жировая болезнь поджелудочной железы и Неалкогольная жировая болезнь печени: больше, чем эктопический жир.Клин Эндокринол (Oxf). 2015 ноябрь; 83 (5): 656–62.
- Wong VW, Wong GL, Yeung DK, Abrigo JM, Kong AP, Chan RS и др. Жирная поджелудочная железа, инсулинорезистентность и функция β-клеток: популяционное исследование с использованием магнитно-резонансной томографии жирной воды. Am J Gastroenterol. 2014 Апрель; 109 (4): 589–97.
- Ле К. А., Вентура Э., Фишер Дж. К., Дэвис Дж. Н., Вейгенсберг М. Дж., Пуньянитья М. и др. Этнические различия в накоплении жира поджелудочной железы и его взаимосвязи с другими жировыми отложениями и маркерами воспаления. Уход за диабетом. 2011 Февраль; 34 (2): 485–90.
- Чан Дж. М., Римм Э. Б., Колдиц Г. А., Штампфер М. Дж., Уиллетт В.Ожирение, распределение жира и увеличение веса как факторы риска клинического диабета у мужчин. Уход за диабетом. 1994 Сен; 17 (9): 961–9.
- Оу ХЙ, Ван Си, Ян Ю.К., Чен М.Ф., Чанг СиДжей. Связь между неалкогольной жировой болезнью поджелудочной железы и диабетом. PLoS One. 2013 Май; 8 (5): e62561.
- Ю. Т. Ю., Ван Ц. Я. Влияние неалкогольной жировой болезни поджелудочной железы на метаболизм глюкозы. J Исследование диабета. 2017 ноя; 8 (6): 735–47.
- Tushuizen ME, Bunck MC, Pouwels PJ, Bontemps S, van Waesberghe JH, Schindhelm RK, et al.Содержание жира поджелудочной железы и функция бета-клеток у мужчин с диабетом 2 типа и без него. Уход за диабетом. 2007 ноябрь; 30 (11): 2916–21.
- van der Zijl NJ, Goossens GH, Moors CC, van Raalte DH, Muskiet MH, Pouwels PJ, et al. Внематочное накопление жира в поджелудочной железе, печени и отложениях жира в брюшной полости: влияние на функцию β-клеток у лиц с нарушенным метаболизмом глюкозы.J Clin Endocrinol Metab. 2011 Февраль; 96 (2): 459–67.
- Штольценберг-Соломон Р.З., Адамс К., Лейтцманн М., Шайрер С., Мишо Д.С., Холленбек А. и др. Ожирение, физическая активность и рак поджелудочной железы в когорте Национального института здоровья и диеты AARP. Am J Epidemiol.Март 2008 г .; 167 (5): 586–97.
- Мишо Д.С., Джованнуччи Э., Виллетт В.С., Кольдиц Г.А., Штампфер М.Дж., Фукс К.С. Физическая активность, ожирение, рост и риск рака поджелудочной железы. ДЖАМА. 2001 август; 286 (8): 921–9.
- Томита Ю., Адзума К., Нонака Ю., Камада Ю., Томоэда М., Кишида М. и др.Жировая дегенерация поджелудочной железы и фиброз как предрасполагающие факторы к развитию протоковой аденокарциномы поджелудочной железы. Поджелудочная железа. 2014 Октябрь; 43 (7): 1032–41.
- Lesmana CR, Gani RA, Lesmana LA. Неалкогольная жировая болезнь поджелудочной железы как фактор риска рака поджелудочной железы на основе эндоскопического ультразвукового исследования пациентов с раком поджелудочной железы: опыт одного центра.JGH Open. 2017 декабрь; 2 (1): 4–7.
- Транчарт Х, Гужу С., Ребур V, Вуллиерм М.П., Докмак С., Леви П. и др. Предоперационная компьютерная томография помогает предсказать возникновение тяжелой панкреатической фистулы после панкреатодуоденэктомии. Ann Surg. 2012 июль; 256 (1): 139–45.
- Gaujoux S, Torres J, Olson S, Winston C, Gonen M, Brennan MF и др.Влияние ожирения и распределения жировых отложений на выживаемость после панкреатодуоденэктомии по поводу аденокарциномы поджелудочной железы. Энн Сург Онкол. 2012 сентябрь; 19 (9): 2908–16.
- Prachayakul V, Aswakul P. Стеатоз поджелудочной железы: что должны знать гастроэнтерологи? JOP. J Pancreas (Интернет). 2015; 16 (3): 227–31.
- Мияке Х., Сакагами Дж., Ясуда Х., Согаме Й., Като Р., Сува К. и др. Связь жировой ткани поджелудочной железы с эндокринной и экзокринной функцией поджелудочной железы. PLoS One. 2018 декабрь; 13 (12): e0209448.
- Pezzilli R, Andriulli A, Bassi C, Balzano G, Cantore M, Delle Fave G и др.; Совместная группа по экзокринной недостаточности поджелудочной железы (EPIc). Внешнесекреторная недостаточность поджелудочной железы у взрослых: заявление об общей позиции Итальянской ассоциации по изучению поджелудочной железы. Мир Дж. Гастроэнтерол. 2013 ноя; 19 (44): 7930–46.
- Тахтаджи М., Алгын О, Каракан Т., Юрекли ОТ, Алишик М., Кесеоглу Х. и др.Может ли стеатоз поджелудочной железы повлиять на внешнесекреторные функции поджелудочной железы? Turk J Gastroenterol. 2018 Сен; 29 (5): 588–94.
- d’Assignies G, Ruel M, Khiat A, Lepanto L, Chagnon M, Kauffmann C и др. Неинвазивное количественное определение стеатоза печени человека с использованием методов магнитного резонанса и биопроб.Eur Radiol. 2009 Авг; 19 (8): 2033–2040.
- Мишра А.К., Дубей В., Гош А.Р. Ожирение: обзор возможной роли (-ей) гормонов кишечника, определения липидов и микробиоты кишечника. Обмен веществ. 2016, январь; 65 (1): 48–65.
- Ачарья С., Клайн Р.А., Джалигама Д., Ноэль П., Делани Дж. П., Бэ К. и др.Фиброз снижает тяжесть хронического панкреатита у людей. Гастроэнтерология. 2013 август; 145 (2): 466–75.
- ван Гинен Э.Дж., Смитс М.М., Шредер Т.К., ван дер Пит Д.Л., Блумена Э., Малдер С.Дж. Курение связано с фиброзом поджелудочной железы у людей. Am J Gastroenterol. 2011 июн; 106 (6): 1161–6.
Автор Контакты
Люмир Куновский, доктор медицинских наук
Отделение гастроэнтерологии и внутренних болезней, Университетская клиника Брно Богунице
Медицинский факультет, Университет Масарика
Jihlavska 20, CZ – 62500 Брно (Чешская Республика)
E-Mail [email protected]
Подробности статьи / публикации
Предварительный просмотр первой страницы
Поступила: 12 октября 2019 г.
Дата принятия: 10 декабря 2019 г.
Опубликована онлайн: 19 декабря 2019 г.
Дата выпуска: 2020 январь
Количество страниц для печати: 7
Количество рисунков: 0
Количество столов: 1
ISSN: 0257-2753 (печатный)
eISSN: 1421-9875 (онлайн)
Для дополнительной информации: https: // www.karger.com/DDI
Авторские права / Дозировка препарата / Заявление об ограничении ответственности
Авторские права: Все права защищены. Никакая часть данной публикации не может быть переведена на другие языки, воспроизведена или использована в любой форме и любыми средствами, электронными или механическими, включая фотокопирование, запись, микрокопирование или с помощью какой-либо системы хранения и поиска информации, без письменного разрешения издателя. .
Дозировка лекарств: авторы и издатель приложили все усилия, чтобы гарантировать, что выбор и дозировка лекарств, указанные в этом тексте, соответствуют текущим рекомендациям и практике на момент публикации.Тем не менее, ввиду продолжающихся исследований, изменений в правительственных постановлениях и постоянного потока информации, касающейся лекарственной терапии и реакций на них, читателю рекомендуется проверять листок-вкладыш для каждого препарата на предмет любых изменений показаний и дозировки, а также дополнительных предупреждений. и меры предосторожности. Это особенно важно, когда рекомендованным агентом является новый и / или редко применяемый препарат.
Отказ от ответственности: утверждения, мнения и данные, содержащиеся в этой публикации, принадлежат исключительно отдельным авторам и соавторам, а не издателям и редакторам.Появление в публикации рекламы и / или ссылок на продукты не является гарантией, одобрением или одобрением рекламируемых продуктов или услуг или их эффективности, качества или безопасности. Издатель и редактор (-ы) не несут ответственности за любой ущерб, нанесенный людям или имуществу в результате любых идей, методов, инструкций или продуктов, упомянутых в контенте или рекламе.
Произошла ошибка при настройке вашего пользовательского файла cookie
Произошла ошибка при настройке вашего пользовательского файла cookieЭтот сайт использует файлы cookie для повышения производительности.Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера на прием файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно. Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie. Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались.Чтобы принять файлы cookie с этого сайта, нажмите кнопку «Назад» и примите файлы cookie.
- Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г., браузер автоматически забудет файл cookie. Чтобы исправить это, установите правильное время и дату на своем компьютере.
- Вы установили приложение, которое отслеживает или блокирует установку файлов cookie.Вы должны отключить приложение при входе в систему или проконсультироваться с системным администратором.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу. Чтобы предоставить доступ без файлов cookie потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файлах cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в файлах cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта. Например, сайт не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Содержание жира поджелудочной железы и функция β-клеток у мужчин с диабетом 2 типа и без него
Реферат
ЦЕЛЬ – Инсулинорезистентность, связанная с усилением липолиза, приводит к высокому воздействию липидов на нежировую ткань. Экспериментальные данные показывают, что жировая инфильтрация островков поджелудочной железы также может способствовать дисфункции β-клеток, но неизвестно, происходит ли это у людей in vivo.
ДИЗАЙН И МЕТОДЫ ИССЛЕДОВАНИЙ – С помощью протонной магнитно-резонансной спектроскопии и пероральных тестов на толерантность к глюкозе мы изучили связь накопления липидов поджелудочной железы in vivo и различных аспектов функции β-клеток у 12 пациентов с диабетом 2 типа, не получавших инсулин, и у 24 больных диабетом 2 типа, не получавших инсулина, и 24 пациентов возраста и возраста. Мужчины без диабета, соответствующие ИМТ.
РЕЗУЛЬТАТЫ – Пациенты по сравнению с контрольными субъектами имели более высокие уровни A1C, глюкозы в плазме натощак, инсулина и триглицеридов и более низкие уровни холестерина ЛПВП, но схожую окружность талии. Медиана (межквартильный размах) содержания жира поджелудочной железы у пациентов и контрольных субъектов составляла 20,4% (13,4–43,6) и 9,7% (7,0–20,2), соответственно ( P = 0,032). Жир поджелудочной железы отрицательно коррелировал с параметрами функции β-клеток, включая инсулиногенный индекс, скорректированный с учетом инсулинорезистентности, ранней глюкозо-стимулированной секреции инсулина, чувствительности β-клеток к глюкозе и скоростной чувствительности (все P <0.05), но не потенцирование. Однако на эти ассоциации в значительной степени повлияло диабетическое состояние, так что значимая ассоциация жира поджелудочной железы с дисфункцией β-клеток присутствовала только в группе, не страдающей диабетом (все P <0,01), что позволяет предположить, что при возникновении диабета факторы, дополнительные к жир поджелудочной железы является причиной дальнейшего снижения функции β-клеток. У контрольных субъектов связь между жиром поджелудочной железы и функцией β-клеток оставалась значительной после коррекции ИМТ, уровня глюкозы в плазме натощак и триглицеридов ( P = 0.006).
ВЫВОДЫ – Эти данные показывают, что содержание липидов поджелудочной железы может способствовать дисфункции β-клеток и, возможно, последующему развитию диабета 2 типа у восприимчивых людей.
Прогрессирующая дисфункция β-клеток в контексте инсулинорезистентности является отличительной чертой диабета 2 типа (1). Считается, что токсичность глюкозы в результате гипергликемии, связанной с диабетом, способствует повреждению β-клеток (2). Напротив, хроническое воздействие на островки поджелудочной железы неэтерифицированных жирных кислот (NEFA) рассматривается как потенциальная основная причина дисфункции β-клеток (3).У лиц с ожирением повышенный липолиз способствует высокому уровню циркулирующих NEFA, тогда как инсулинорезистентность печени приводит к повышенному выходу печенью частиц, богатых триглицеридами (4). Когда поступление NEFA превышает использование, нежировые ткани, включая островки поджелудочной железы, начинают накапливать триглицериды (3), что усугубляется одновременным наличием гипергликемии (2,5,6). Впоследствии различные механизмы, включая образование реактивных длинноцепочечных жирных ацил-КоА и токсичных метаболитов, таких как церамид, активация протеинкиназы C-δ и усиление окислительного стресса, могут способствовать апоптозу и снижению уровня β-клеток. масса (2,3,5–7).Наконец, экспериментальные данные и данные аутопсии показывают, что жировая инфильтрация поджелудочной железы может способствовать снижению массы и функции β-клеток, возможно, за счет местного высвобождения NEFA и провоспалительных и вазоактивных факторов адипоцитов (2,6–8). В совокупности эти механизмы могут вызывать дисфункцию β-клеток у восприимчивых людей.
На сегодняшний день нет доступных данных in vivo, подтверждающих предполагаемую взаимосвязь накопления липидов поджелудочной железы и дисфункции β-клеток у людей из-за недоступности островков поджелудочной железы in vivo.Протонная магнитно-резонансная спектроскопия ( 1 H-MRS) была подтверждена в сравнении с прямым определением содержания триглицеридов в биоптатах печени человека и стала методом выбора для определения содержания жира в печени (9,10). Используя 1 H-MRS и модифицированный пероральный тест на толерантность к глюкозе (OGTT), мы количественно оценили содержание жира в поджелудочной железе и различные аспекты функции β-клеток, соответственно, и оценили их связь у мужчин с и без (наивным инсулином) типом 2. диабет.
ДИЗАЙН И МЕТОДЫ ИССЛЕДОВАНИЙ
В общей сложности 36 мужчин европеоидной расы в возрасте 35–65 лет с ( n = 12) и без ( n = 24) диабетом 2 типа, согласно критериям Американской диабетической ассоциации (11), были набраны с помощью рекламы и изучено после получения письменного информированного согласия.Диета, сульфонилмочевина и / или метформин были единственными разрешенными методами снижения уровня глюкозы. Критерии исключения включали клаустрофобию, чрезмерное потребление алкоголя (> 20 единиц в неделю), гепатит и / или панкреатит в анамнезе, отклонения в тестах функции печени и почек (более чем в два раза превышающие верхние пределы нормы), недавние (<3 месяцев) изменения в вес (≥5%) и / или лекарства, а также история или текущее использование глюкокортикостероидов, инсулина и / или тиазолидиндионов. Местный комитет по этике одобрил исследование, и оно соответствовало принципам, изложенным в Хельсинкской декларации.
Дизайн исследования
После ночного голодания (с 20:00 предыдущего вечера) все участники прибыли в исследовательский центр в 7:30 утра и прошли 1 H-MRS и OGTT за одно посещение. Им было приказано отказаться от приема лекарств утром в день обследования и воздерживаться от тяжелых физических нагрузок в течение предыдущих 24 часов (дополнительную информацию о 1 H-MRS можно найти в онлайн-приложении по адресу http: // dx .doi.org / 10.2337 / dc07-0326).
Поджелудочная железа и печень
1 H-MRSСодержание жира в поджелудочной железе было измерено одним исследователем (MET) в дистальной части поджелудочной железы с использованием наклонного 2 см 3 (1,0 × 1,0 × 2,0 см 3 ) интересующего объема (VOI), избегая сосудов селезенки и латеральный край поджелудочной железы (рис. 1 A ). Расположение VOI определялось на аксиальных и коронарных изображениях. Иногда отдельные спектры показывали резкое увеличение липидных сигналов, вероятно, из-за внезапного глубокого дыхания субъекта.Эти спектры были удалены, и только воспроизводимые спектры впоследствии были количественно определены и использованы в анализе (среднего) спектра поджелудочной железы (9,10,12,13). В трех позициях в печени (правый передний, правый задний и медиальный или левый передний) располагался 15-сантиметровый 3 VOI (2,5 × 2,5 × 2,5 см 3 ), избегая крупных кровеносных сосудов, внутрипеченочных желчные протоки и боковой край печени. 1 H-MRS измерения содержания жира поджелудочной железы и печени были выполнены дважды у одних и тех же людей ( n = 8) в двух независимых случаях, разделенных более чем 10 мин (10).Коэффициент вариации (CV) между двумя повторными измерениями жира поджелудочной железы составил 15,2%. CV между двумя оценками жира в печени составлял 4,7%.
OGTT
После измерений 1 H-MRS был проведен OGTT с массой 75 г (14,15). Образцы цельной крови были взяты через 0, 10, 20, 30, 60, 90 и 120 минут для измерения глюкозы (анализатор глюкозы YSI 2300 STAT Plus; Yellow Springs Instruments, Yellow Springs, OH), сывороточного С-пептида и концентрации инсулина. (оба методом иммунорадиометрического анализа [Centaur; Bayer Diagnostics, Mijdrecht, Нидерланды]).Базовые концентрации глюкозы в плазме измеряли методом на основе гексокиназы (Roche Diagnostics, Mannheim, Германия). A1C измеряли с помощью катионообменной хроматографии (Menarini Diagnostics, Флоренция, Италия; контрольные значения: 4,3–6,1%). Общий холестерин в плазме, холестерин ЛПВП и триглицериды определяли ферментативными методами (Modular Storage; Hitachi). Холестерин ЛПНП рассчитывали по формуле Фридевальда. NEFA оценивали с помощью иммуноферментного анализа (WAKO Chemicals, Neuss, Германия).
Параметры функции β-клеток
Были рассчитаны различные параметры функций β-клеток. Скорость секреции инсулина определяли по деконволюции С-пептида (16). Инсулиногенный индекс рассчитывали как приращение инсулина на 30 мин выше базового, деленное на соответствующее приращение глюкозы, и корректировали для оценки модели гомеостаза (HOMA) (17) для инсулинорезистентности (ΔI 0–30 / ΔG 0–30 / HOMA-IR) (15). Индекс чувствительности к инсулину глюкозы при пероральном приеме рассчитывался на основе значений глюкозы и инсулина при приеме OGTT (15).Скорости секреции инсулина в ранней и поздней фазах рассчитывались как интегралы скорости секреции инсулина от 0 до 30 мин (площадь секреции инсулина под кривой [AUC] 0–30 ) и от 30 до 120 мин (скорость секреции инсулина AUC ). 30–120 ) соответственно. Параметры функции β-клеток также были получены путем моделирования, как описано ранее (14). В частности, чувствительность β-клеток к глюкозе (т.е. наклон функции доза-ответ, связывающая скорость секреции инсулина с концентрацией глюкозы), скорость секреции инсулина при эталонном (близком к базальному) уровне глюкозы (рассчитанном на основе дозы β-клеток) ответ), и параметры, количественно оценивающие способность β-клетки предвидеть фазу повышения секреции инсулина (или чувствительности к скорости) и запоминать глюкозный стимул, а также считывать сигналы инкретина (потенцирование) (дополнительная информация о моделировании β Параметры функции -cell можно найти в онлайн-приложении по адресу http: // doi.org / 10.2337 / dc07-0326).
Статистический анализ
Результаты представлены в виде средних значений ± стандартная ошибка среднего или медианы (межквартильный размах). Различия между группами рассчитывались по критерию Стьюдента t для непарных сравнений. Данные с нестандартным распределением были преобразованы в журнал. Связь содержания жира поджелудочной железы и функции β-клеток оценивалась с помощью одномерного корреляционного анализа и многомерного линейного регрессионного анализа. Возможная модификация эффекта в зависимости от диабетического состояния оценивалась путем добавления условий продукта (панкреатический жир × диабетическое состояние) к моделям линейной регрессии. P <0,1 считалось показателем модификации эффекта. P <0,05 считалось статистически значимым.
РЕЗУЛЬТАТЫ
Диабетические и здоровые группы существенно не различались по возрасту, ИМТ, талии, артериальному давлению, общему холестерину и ферментам печени (Таблица 1). Мужчины с диабетом имели более высокие концентрации A1C, глюкозы в плазме натощак, инсулина и триглицеридов, а также более низкий уровень холестерина ЛПВП и были более инсулинорезистентными, чем мужчины без диабета.Как эмпирические, так и модельные параметры функции β-клеток значительно различались между группами (таблица 2). В дополнение к инсулиногенному индексу, скорректированному с учетом HOMA-IR, и секреции инсулина, стимулированной глюкозой на ранней и поздней фазах, все параметры модельных β-клеток были значительно нарушены у пациентов по сравнению с контрольными субъектами.
Среднее содержание жира поджелудочной железы было значительно выше у диабетиков по сравнению с недиабетическими мужчинами: 20,4% (13,4–43,6 [межквартильный размах]) против 9,7% (7,0–20%).2) ( P = 0,032, рис.1 B ). Не было обнаружено никакой связи между жиром поджелудочной железы и ИМТ, талией, триглицеридами или NEFA.
В однофакторном анализе, первоначально проведенном для всей исследуемой популяции, жир поджелудочной железы был обратно пропорционален инсулиногенному индексу, скорректированному по HOMA-IR, ранней фазе секреции инсулина, чувствительности β-клеток к глюкозе и скоростной чувствительности, но не потенцированию ( Таблица 2, рис.2 A – C ). Многофакторный анализ с функцией β-клеток в качестве зависимой переменной и панкреатического жира × диабет в качестве фактора взаимодействия продемонстрировал значительную связь жира поджелудочной железы и различных параметров функции β-клеток только у лиц, не страдающих диабетом (Таблица 2), что позволяет предположить, что когда-то диабет При этом дисфункция β-клеток определяется другими факторами, кроме жира поджелудочной железы.Были проведены последующие отдельные многомерные анализы в группе недиабетиков с функцией β-клеток (чувствительность β-клеток к глюкозе) в качестве зависимой переменной и жира поджелудочной железы в качестве независимой переменной. Дополнительная корректировка возраста, ИМТ, уровня глюкозы в плазме натощак и триглицеридов в многомерной модели не изменила в значительной степени связь жира поджелудочной железы с функцией β-клеток (данные не показаны).
Среднее содержание жира в печени было выше у диабетиков по сравнению с недиабетическими мужчинами: 16.6% (межквартильный размах 9,8–29,8) против 7,7% (4,1–1,4) ( P = 0,012). Как и ожидалось, содержание жира в печени было положительно связано с уровнем глюкозы в плазме натощак, триглицеридами, NEFA, концентрацией аланинтрансаминазы, HOMA-IR и чувствительностью к инсулину глюкозы при пероральном приеме ( r = 0,39, P = 0,03; r = 0,47, P <0,01; r = 0,41, P = 0,013; r = 0,58, P <0,001; r = 0,43, P <0.02; r = -0,67, P <0,001 соответственно). Интересно, что не было обнаружено корреляции между содержанием жира в печени и поджелудочной железе ( r = -0,01, P = 0,99).
ВЫВОДЫ
Это первый отчет, в котором показано, что помимо жира в печени, содержание жира поджелудочной железы увеличивается у мужчин с диабетом 2 типа по сравнению с мужчинами без диабета. У мужчин, не страдающих диабетом, содержание жира в поджелудочной железе было обратно пропорционально различным характеристикам функции β-клеток.
Хотя жир поджелудочной железы был связан со всеми, кроме одной модели / параметра функции β-клеток, чувствительность β-клеток к глюкозе наиболее сильно коррелировала с жиром поджелудочной железы. Было продемонстрировано, что этот параметр функции β-клеток является наиболее воспроизводимым (14) и является хорошим предиктором прогрессирования диабета 2 типа у недиабетических субъектов (18).
Метод 1 H-MRS не позволяет различать стеатозное внутриклеточное накопление жира в β-клетках и инфильтрацию жировой ткани.Предыдущие сообщения описывают жировое замещение экзокринной части поджелудочной железы (19–21), которое, по-видимому, происходит в основном в передней части головки поджелудочной железы, то есть там, где ацинарная ткань наиболее распространена (21). Мы провели измерения в каудальной части поджелудочной железы из-за относительного обилия островков. Однако объем островков составляет только ~ 2% от общей массы поджелудочной железы, что позволяет предположить, что, если 1 H-MRS способен количественно определять жир в поджелудочной железе, этот жир должен в значительной степени располагаться за пределами островков.Теоретически этот экстра-островковый жир поджелудочной железы может состоять из инфильтрирующей жировой ткани, предположительно относительно висцерального жира, и / или жировой замены поврежденной ткани. В нашем исследовании мы не обнаружили связи между панкреатическим и висцеральным жиром (см. Ниже). Поскольку передача сигналов инсулина внутри поджелудочной железы может влиять на жизнеспособность и рост клеток, присутствующих вблизи островков, включая ацинарные клетки, когда секреция инсулина снижается, как это происходит при диабете, может возникнуть апоптоз и последующее замещение жира.Последний механизм может, помимо повреждения гликотоксических клеток, быть одним из объяснений того, почему у пациентов с диабетом было больше жира поджелудочной железы, чем у пациентов без диабета (19, 20). Недавно были продемонстрированы доказательства возможной связи между липоматозом поджелудочной железы и функцией β-клеток (22). Используя магнитно-резонансную томографию у 11 детей, не страдающих диабетом и не страдающих ожирением, с гетерозиготной мутацией карбоксилэфирной липазы, т. Е. Редкой мутацией, которая вызывает диабет и внешнесекреторную дисфункцию поджелудочной железы в сочетании с липоматозом поджелудочной железы у взрослых, авторы обнаружили повышенное содержание жира поджелудочной железы и значительное снижение первая фаза инсулинового ответа на внутривенное введение глюкозы у носителей мутации.Важно отметить, что у этих детей была экзокринная дисфункция поджелудочной железы, в отличие от наших испытуемых, что позволяет предположить, что если измеренный жир поджелудочной железы действительно представляет собой жировую замену поврежденной ткани, могут быть задействованы клетки, отличные от ацинарных.
Хотя липотоксичность β-клеток была убедительно продемонстрирована на животных моделях, лишенных антистеатотического гормона лептина (3,6), его вклад в дисфункцию β-клеток при диабете человека in vivo является предметом споров (5,6). В настоящее время полный спектр действий NEFA в отношении β-клеток еще не раскрыт.NEFA, высвобождаемые из адипоцитов, расположенных в непосредственной близости от островков, или происходящие из кровотока, могут вызывать внутриклеточное накопление триглицеридов и токсичных промежуточных продуктов, тем самым способствуя апоптозу и дисфункции β-клеток (3). Кроме того, хронический избыток NEFA подавляет синтез и секрецию инсулина, среди прочего, за счет увеличения уровней разобщающего белка-2, что приводит к ингибированию синтеза АТФ и апоптоза β-клеток. Наконец, NEFA могут нарушать функцию микрососудов и, как таковые, косвенно способствовать дисфункции β-клеток (23,24).Напротив, кратковременное воздействие NEFA на β-клетки фактически способствует высвобождению инсулина, стимулированному глюкозой (6). Кроме того, NEFA необходимы для метаболизма β-клеток, а резкое снижение NEFA в плазме приводит к снижению инсулинового ответа на глюкозу (25). В нашем исследовании мы обнаружили положительную связь циркулирующих NEFA с общей секрецией инсулина (а также секрецией инсулина в ранней и поздней фазе) только у мужчин с диабетом ( r = 0,87, P <0,001; r = 0,70, P = 0.012; r = 0,87, P <0,001 соответственно), подтверждая, что высокие уровни NEFA отражают инсулинорезистентность. Однако мы не наблюдали ассоциации циркулирующих NEFA с различными параметрами функции β-клеток у лиц, не страдающих диабетом. Это отсутствие связи может быть объяснено тем фактом, что NEFA в плазме может не отражать фактические уровни NEFA, которым подвергаются островки, то есть уровни, возникающие в результате высвобождения адипоцитами, инфильтрирующими поджелудочную железу.
Помимо NEFA, адипоциты, локализованные в поджелудочной железе или брюшной полости, секретируют адипоцитокины, тем самым вызывая провоспалительные реакции, которые отрицательно влияют на структуру островков и функцию β-клеток (8).
В настоящем исследовании мы не обнаружили взаимосвязи между висцеральным жиром, определенным с помощью магнитно-резонансной томографии, и параметрами функции β-клеток (данные не показаны). Хотя некоторые сообщали о наличии связи внутрибрюшного жира с функцией β-клеток (26,27), другие не наблюдали этого (28–30). Это кажущееся несоответствие может быть связано с различиями в изученных популяциях и методами, с помощью которых оценивались параметры функции β-клеток. В частности, если (нескорректированный) острый инсулиновый ответ используется для оценки функции β-клеток, обнаруживается положительная ассоциация с висцеральной жировой тканью, отражающая чувствительность к инсулину (26).Интересно, что Carr et al. (31), которые ранее описали положительную связь висцерального жира и функции β-клеток (27), в более позднем отчете обнаружили, что уменьшение висцерального жира у субъектов с непереносимостью глюкозы после изменения образа жизни не привело к улучшению функции β-клеток. Таким образом, связь абдоминальной жировой ткани и функции β-клеток не может быть однозначной. При развитии диабета гипергликемия может еще больше ухудшить функцию β-клеток, независимо от наличия (центрального) ожирения.
Не наблюдалось связи между жиром поджелудочной железы и печени, а также между жиром поджелудочной железы и висцеральным жиром. Этот результат согласуется с предыдущими наблюдениями, показывающими, что локальное накопление жира, например, в печени, может быть различным у людей с аналогичным ИМТ и окружностью талии (32). Кроме того, в то время как жир поджелудочной железы может в значительной степени состоять из жировой инфильтрации, жир в печени или стеатоз скорее могут быть следствием избытка портального NEFA, который может быть преувеличенным и продолжительным в постпрандиальном состоянии у инсулинорезистентных лиц.Следует отметить, что поступление NEFA в поджелудочную железу в большей степени зависит от системного кровообращения (33). Генетические и экологические аспекты, а также факторы, определяющие скорость накопления жира и местного замещения жира, могут способствовать индивидуальным различиям в локальном отложении жира.
Связь жира поджелудочной железы и функции β-клеток была обнаружена у мужчин без диабета, но не у мужчин с диабетом. Это может быть объяснено как методологическими (относительно небольшое количество мужчин с диабетом и низкие численные значения параметров β-клеток, оцененные со слишком малыми вариациями, чтобы можно было выявить какую-либо связь), так и патофизиологическими факторами, которые с большей вероятностью объясняют результаты.При диабете наличие жира поджелудочной железы может способствовать пагубному действию гипергликемии на β-клетки (глюколипотоксичность) (2). Таким образом, из-за одновременной активации многих вредных каскадов, включая окислительный стресс, воспаление и апоптоз, а также гипоперфузию островков, ухудшение функции β-клеток может развиваться со скоростью, непропорциональной накоплению жира поджелудочной железы. И наоборот, гипергликемия через малонил-КоА ингибирует карнитин-пальмитоилтрансферазу-1, что приводит к снижению митохондриального β-окисления и дальнейшей стимуляции накопления внутриклеточных триглицеридов.Как указано выше, этот механизм может, среди прочего, способствовать более высокому содержанию жира поджелудочной железы, наблюдаемому у диабетиков по сравнению с мужчинами без диабета.
Ограничения нашего исследования включают относительно небольшое количество субъектов, что может не позволить обобщить данные. Мы также упомянули об ограничениях метода -1 H-MRS, который не позволяет различать стеатозоподобное внутриклеточное накопление жира в β-клетках и инфильтрацию жировой ткани.
В заключение мы обнаружили, что у мужчин с диабетом 2 типа 1 H-MRS-измеренное содержание липидов поджелудочной железы выше, чем у недиабетических контрольных субъектов, соответствующих возрасту и ИМТ.Содержание жира поджелудочной железы было независимо связано с различными аспектами функции β-клеток только у мужчин без диабета. Еще предстоит определить, имеет ли значение наличие жира поджелудочной железы для последующего развития диабета 2 типа у восприимчивых людей.
Рисунок 1—1 H – спектры магнитного резонанса (пик CH 2 при 1,3 ppm является основным сигналом липидов) были получены при сканировании с помощью магнитно-резонансной томографии брюшной полости, показывающего VOI в поджелудочной железе ( A ).Показано среднее (межквартильный размах) содержание липидов в поджелудочной железе ( B ) у мужчин с диабетом 2 типа по сравнению с мужчинами без диабета (* P <0,05). СД2, сахарный диабет 2 типа.
Рисунок 2—Диаграммы разброса, представляющие взаимосвязь между содержанием жира поджелудочной железы и параметрами функции β-клеток, включая скорость секреции инсулина с поправкой на HOMA-IR ( A ), чувствительность β-клеток к глюкозе ( B ) и чувствительность скорости ( C ). ) у мужчин с диабетом 2 типа (•) по сравнению с недиабетическими (○) мужчинами.Для статистического анализа одномерных ассоциаций см. Таблицу 2 и текст.
Таблица 1–Исходные характеристики исследуемой популяции
Таблица 2–Параметры функции β-клеток и их одномерная корреляция с жиром поджелудочной железы
Благодарности
M.E.T. был поддержан грантом Голландского фонда диабета (2000.00.025).
Авторы благодарят доктора С.В. Provencher за предоставление специальной версии LCModel для анализа липидов.
Сноски
Перед печатью опубликовано на сайте http://care.diabetesjournals.org 31 июля 2007 г. DOI: 10.2337 / dc07-0326.
Дополнительную информацию к этой статье можно найти в онлайн-приложении по адресу http://dx.doi.org/10.2337/dc07-0326.
В таблице в другом месте этого выпуска показаны условные единицы и единицы Système International (SI), а также коэффициенты пересчета для многих веществ.
Расходы на публикацию этой статьи были частично покрыты за счет оплаты страницы.Таким образом, данная статья должна быть помечена как «реклама» в соответствии с разделом 18 USC Section 1734 исключительно для обозначения этого факта.
- Принято 25 июля 2007 г.
- Получено 15 февраля 2007 г.
- УХОД ЗА ДИАБЕТОМ
Ссылки
- ↵
Кан С.Е., Халл Р.Л., Утцшнайдер К.М.: Механизмы, связывающие ожирение с инсулинорезистентностью и диабетом 2 типа. Природа 14: 840–846, 2006
- ↵
Робертсон Р.П., Хармон Дж., Тран ПОТ, Пуату V: токсичность бета-клеток глюкозы, липотоксичность и хронический окислительный стресс при диабете 2 типа.Диабет 53 (Приложение 1): S119 – S124, 2004
- ↵
Shimabukuro M, Zhou YT, Levi M, Unger RH: Апоптоз бета-клеток, индуцированный жирными кислотами: связь между ожирением и диабетом. Proc Natl Acad Sci U S A 95: 2498–2502, 1998
- ↵
McGarry JD: Лекция Бантинга 2001: Нарушение регуляции метаболизма жирных кислот в этиологии диабета 2 типа. Диабет 51: 7–18, 2002
- ↵
Prentki M, Nolan CJ: недостаточность островковых β-клеток при диабете 2 типа.J Clin Invest 116: 1802–1812, 2006
- ↵
Ньюсхолм П., Кин Д., Велтерс Х. Дж., Морган Н. Г.: Решения о жизни и смерти β-клеток поджелудочной железы: роль жирных кислот. Clin Sci 112: 27–42, 2007
- ↵
Харруби Л., Ладриер Л., Кардозо А.К., Догусан З., Сноп М., Эйзирик Д.Л.: Свободные жирные кислоты и цитокины вызывают апоптоз β-клеток поджелудочной железы с помощью различных механизмов: роли ядерного фактора-κB и стресса эндоплазматического ретикулума. Эндокринология 145: 5087–5096, 2004
- ↵
Eldor R, Raz I: Липотоксичность по сравнению с адипотоксичностью: пагубные эффекты жировой ткани на бета-клетки в патогенезе диабета 2 типа.Diabetes Res Clin Pract 74: S3 – S8, 2006
- ↵
Longo R, Pollescello P, Ricci C, Massutti F, Kvam BJ, Bercich L, Croce LS, Grigolato P, Paoletti S, De Bernard B: Протонная МР-спектроскопия в количественном определении содержания жира при стеатозе печени человека in vivo. J Magn Reson Imaging 5: 281–285, 1995
- ↵
Szczepaniak LS, Nurenberg P, Leonard D, Browning JD, Reingold JS, Grundy S, Hobbs JJ, Dobbins RL: Магнитно-резонансная спектроскопия для измерения содержания триглицеридов в печени: распространенность стеатоза печени в общей популяции.Am J Physiol Endocrinol Metab 288: E462 – E468, 2005
- ↵
Комитет экспертов по диагностике и классификации сахарного диабета: Последующий отчет по диагностике сахарного диабета. Уход за диабетом 26: 3160–3167, 2003
- ↵
Provencher SW: Оценка концентраций метаболитов по локализованным протонным ЯМР спектрам in vivo. Magn Reson Med 30: 672–679, 1993
- ↵
Wald LL, Moyher SE, Day MR, Nelson SJ, Vigneron DB: Протонная спектроскопическая визуализация человеческого мозга с использованием детекторов с фазированной решеткой.Magn Reson Med 34: 440–445, 1995
- ↵
Мари А., Шмитц О., Гастальделли А., Эстергаард Т., Нюхольм Б., Ферраннини Э: Прием пищи и пероральные тесты на глюкозу для оценки функции бета-клеток: анализ моделирования у нормальных субъектов. Am J Physiol Endocrinol Metab 283: E1159 – E1166, 2002
- ↵
Пачини Г., Мари А: Методы клинической оценки чувствительности к инсулину и функции бета-клеток. Лучшая практика Res Clin Endocrinol Metab 17: 305–322, 2003
- ↵
Van Cauter E, Mestrez F, Sturis J, Polonsky KS: Оценка скорости секреции инсулина по уровням C-пептида: сравнение индивидуальных и стандартных кинетических параметров клиренса C-пептида.Диабет 41: 368–377, 1992
- ↵
Леви Дж. К., Мэтьюз Д. Р., Херманс М. П.: Для оценки правильной модели гомеостаза (HOMA) используется компьютерная программа. Уход за диабетом 21: 2191–2192, 1998
- ↵
Walker M, Mari A, Jayapaul MK, Bennett SM, Ferrannini E: Нарушение чувствительности к глюкозе бета-клеток и чувствительности всего тела к инсулину как предикторы гипергликемии у недиабетических субъектов. Диабетология 48: 2470–2476, 2005
- ↵
Уолтерс М.Н.: Жировая атрофия экзокринной поджелудочной железы.J Pathol Bacteriol 92: 547–557, 1966
- ↵
Stamm BH: Частота и диагностическое значение незначительных патологических изменений в поджелудочной железе у взрослых при аутопсии: систематическое исследование 112 аутопсий у пациентов без известных заболеваний поджелудочной железы. Хум Патол 15: 677–683, 1984
- ↵
Мацумото С., Мори Х., Мияке Х., Такаки Х., Маэда Т., Ямада Й., Ога М: Неравномерное жировое замещение поджелудочной железы: оценка с помощью КТ. Радиология 194: 453–458, 1995
- ↵
Редер Х., Хальдорсен И.С., Эрсланд Л., Грюнер Р., Тахст Т., Совик О., Мольвен А., Ньолстад П.Р .: Липоматоз поджелудочной железы является структурным маркером у детей без диабета с мутациями карбоксил-эфирной липазы.Диабет 56: 444–449, 2007
- ↵
Steinberg HO, Tarshoby M, Monestel R, Hook G, Cronin J, Johnson A, Bayazeed B, Baron AD: Повышенные уровни циркулирующих свободных жирных кислот ухудшают эндотелий-зависимую вазодилатацию. J Clin Invest 100: 1230–1239, 1997
- ↵
Cabrera O, Berman DM, Kenyon NS, Ricordi C, Berggren PO, Caicedo A: Уникальная цитоархитектура островков поджелудочной железы человека имеет значение для функции островковых клеток. Proc Natl Acad Sci U S A 103: 2334–2339, 2006
- ↵
Boden G, Chen X, Iqbal N: резкое снижение уровня жирных кислот в плазме снижает базальную секрецию инсулина у диабетиков и недиабетиков.Диабет 47: 1609–1612, 1998
- ↵
Wagenknecht LE, Langefeld CD, Scherzinger AL, Norris JM, Haffner SM, Saad MF, Bergman RN: Чувствительность к инсулину, секреция инсулина и абдоминальный жир: семейное исследование исследования инсулинорезистентного атеросклероза (IRAS). Диабет 52: 2490–2496, 2003
- ↵
Utzschneider KM, Carr DB, Hull RL, Kodama K, Shofer JB, Retzlaff BM, Knopp RH, Kahn SE: Влияние внутрибрюшного жира и возраста на чувствительность к инсулину и функцию β-клеток.Диабет 53: 2867–2872, 2004
- ↵
Gastaldelli A, Sironi AM, Ciociaro D, Positano V, Buzzigoli E, Giannessi D, Lombardi M, Mari A, Ferrannini E: функция висцерального жира и бета-клеток у людей, не страдающих диабетом. Диабетология 48: 2090–2096, 2005
McManus RM, Cunningham I, Watson A, Harker L, Finegood DT: функция бета-клеток и висцеральный жир у кормящих женщин с гестационным диабетом в анамнезе. Метаболизм 50: 715–719, 2001
- ↵
Сирони А.М., Гастальделли А., Мари А., Чочаро Д., Позитано В., Баззиголи Э, Гионе С., Турчи С., Ломбарди М., Ферраннини Е. Висцеральный жир при гипертонии: влияние на инсулинорезистентность и функцию бета-клеток.Гипертония 44: 127–133, 2004
- ↵
Carr DB, Utzschneider KM, Boyko EJ, Asberry PJ, Hull RL, Kodama K, Callahan HS, Matthys CC, Leonetti DL, Schwartz RS, Kahn SE, Fujimoto WY: диета с пониженным содержанием жира и аэробные упражнения у американцев японского происхождения с нарушение толерантности к глюкозе снижает уровень внутрибрюшного жира и улучшает чувствительность к инсулину, но не функцию β-клеток. Диабет 54: 340–347, 2005
- ↵
Tiikkainen M, Bergholm R, Vehkavaara S, Rissanen A, Hakkinen AM, Tamminen M, Teramo K, Yki-Jarvinen H: Влияние одинаковой потери веса на состав тела и особенности инсулинорезистентности у тучных женщин с высоким и низким содержанием жира в печени содержание.Диабет 52: 701–707, 2003
- ↵
Nielsen S, Guo Z, Johnson CM, Hensrud DD, Jensen MD: Спланхнический липолиз при ожирении у человека. J Clin Invest 113: 1582–1588, 2004
Ретроспективное исследование липоматоза поджелудочной железы и его связи с сахарным диабетом у населения в целом в Северной Индии
Раджеш Шарма 1 , Манджит Арора 1 , Пунит Гупта 1 , Маник Махаджан 2 , Ротанг Пол 9 Пунит Пунит Поул
1 Отделение радиодиагностики и визуализации, Госпиталь ASCOMS, Университет Джамму, Джамму, J&K, Индия
2 Отделение радиодиагностики и визуализации, PGIMS, Pt.B.D. Университет медицинских наук Шармы, Рохтак, Харьяна, Индия
3 Отделение патологии, больница GMC, Университет Джамму, Джамму, J&K, Индия
Для корреспонденции: Пунит Гупта, отделение радиодиагностики и визуализации, больница ASCOMS, Университет Джамму, Джамму, J&K, Индия.
| Эл. Почта: |
Авторские права © 2015 Научно-академическое издательство.Все права защищены.
Аннотация
Предпосылки / Введение: Замещение жировой ткани – распространенное заболевание поджелудочной железы. Небольшие очаговые жировые отложения в поджелудочной железе относительно незначительны; однако чрезмерное отложение жира имеет патологическое значение и обычно связано с заметным снижением внешнесекреторной функции поджелудочной железы. В нескольких исследованиях изучалась взаимосвязь между липоматозом поджелудочной железы и сахарным диабетом, но, насколько нам известно, такого исследования в Индии не проводилось.Таким образом, целью этого исследования было оценить заболеваемость липоматозом поджелудочной железы на севере Индии и определить его связь с сахарным диабетом. Материалы и методы. Были ретроспективно проанализированы результаты сканирования 270 пациентов с помощью мультидетекторной компьютерной томографии (MDCT), которые прошли обследование брюшной полости в течение 2 лет в центре третичной медицинской помощи на северо-западе Индии. Липоматоз поджелудочной железы был оценен у всех пациентов, и была проанализирована их связь с сахарным диабетом.Результаты. Среди 270 пациентов 155 мужчин и 115 женщин. Липоматоз поджелудочной железы отмечен у 8 пациентов (2,96% случаев), ровный тип – у 2, неравномерный – у 6. У 4 из 6 (66,7%) пациентов неравномерная жировая инфильтрация была 1-го типа, тогда как у 2 из 6 (33,3%) пациентов наблюдался липоматоз поджелудочной железы 2-го типа. Сахарный диабет наблюдался у 14 пациентов из 270. Липоматоз поджелудочной железы был обнаружен у 6 из 14 больных диабетом (42,8%). Установлена достоверная корреляция между липоматозом поджелудочной железы и сахарным диабетом (стр.
Ключевые слова: Компьютерная томография, Сахарный диабет, Поджелудочная железа, Липоматоз
Процитируйте эту статью: Раджеш Шарма, Манджит Арора, Пунит Гупта, Маник Махаджан, Роттан Пол, Пунам Шарма, Ретроспективное исследование липоматоза поджелудочной железы и его связи с сахарным диабетом у населения в целом в Северной Индии, Клиническая медицина и диагностика , Vol.5 № 3, 2015, с. 35-38. DOI: 10.5923 / j.cmd.20150503.01.
1. Введение
- Поджелудочная железа – экзокринный и эндокринный орган длиной примерно 15-20 см, связанный с желудком, двенадцатиперстной кишкой, толстой кишкой и селезенкой. Жировая дегенерация поджелудочной железы часто встречается с возрастом; вся поджелудочная железа может быть заменена жиром, и у пациента могут отсутствовать клинические симптомы. Жировая замена экзокринной поджелудочной железы, также известная как жировая инфильтрация, липоматоз, жировая атрофия или липоматозная псевдогипертрофия, является хорошо задокументированным доброкачественным заболеванием спекулятивного происхождения [1].Точный этиопатогенез замещения жировой ткани неизвестен; однако было предложено несколько предрасполагающих факторов. К ним относятся ожирение, сахарный диабет, хронический панкреатит, наследственный панкреатит, закупорка протока поджелудочной железы камнем или опухолью и муковисцидоз [2]. Жировозамещение может быть очаговым или диффузным. Фокальное замещение жировой ткани является наиболее частым дегенеративным поражением поджелудочной железы и не имеет большого клинического значения. Полное замещение жира – редкое заболевание, связанное с недостаточностью ферментов поджелудочной железы и мальабсорбцией.Ниже приведены несколько подтипов: ● Равномерный липоматоз поджелудочной железы ● Неравномерный липоматоз поджелудочной железы Существует четыре различных типа неравномерного липоматоза поджелудочной железы. Тип 1а (35% случаев) характеризуется замещением головки с сохранением крючковидного отростка и перибилиарной области; тип 1b (36%) – замещением головы, шеи и тела с сохранением крючковидного отростка и перибилиарной области; тип 2а (12%) – заменой головки, включая крючковидный отросток, и сохранением перибилиарной области; и тип 2b (18%), путем полного замещения поджелудочной железы с сохранением перибилиарной области [3]. Прогрессирующая дисфункция В-клеток в контексте инсулинорезистентности является отличительной чертой диабета 2 типа [4]. Считается, что токсичность глюкозы в результате гипергликемии, связанной с диабетом, вносит вклад в повреждение В-клеток [5]. Напротив, хроническое воздействие на островки поджелудочной железы неэтерифицированных жирных кислот (NEFA) рассматривается как потенциальная основная причина дисфункции B-клеток [6]. У лиц с ожирением повышенный липолиз способствует высокому уровню циркулирующих NEFA, тогда как инсулинорезистентность печени приводит к повышенному выходу печенью частиц, богатых триглицеридами [7].Когда поступление NEFA превышает использование, нежировые ткани, включая островки поджелудочной железы, начинают накапливать триглицериды [6], что усугубляется одновременным наличием гипергликемии [5, 8, 9]. Экспериментальные данные и данные вскрытия показывают, что жировая инфильтрация поджелудочной железы может способствовать снижению массы и функции В-клеток. Несколько исследований в литературе продемонстрировали взаимосвязь между липоматозом поджелудочной железы и сахарным диабетом. Однако, насколько нам известно, такого исследования в северной Индии не проводилось.Цель данного исследования – определить частоту липоматоза поджелудочной железы у пациентов с сахарным диабетом и без него.
2. Материалы и методы
- Это ретроспективное исследование проводилось в центре третичной медицинской помощи на северо-западе Индии с января 2013 года по декабрь 2014 года. Были включены все пациенты, перенесшие МДКТ по поводу любой абдоминальной патологии в этот период. Критерии исключения включали избыточное потребление алкоголя (> 20 единиц в неделю), гепатит и / или панкреатит в анамнезе, недавние (> 3 месяцев) изменения веса (> 5%), а также анамнез или текущее употребление глюкокортикостероидов и тиазолидиндионов.Сканирование проводилось с использованием системы компьютерной томографии (КТ) GE Health Care (Bright Speed Elite 16), которая представляет собой модифицированный аппарат третьего поколения. КТ-исследования пациентов проводили в краниокаудальном направлении. Установки коллимации детектора 16 × 0,75 использовались при толщине среза 1,25 мм. Данные были реконструированы при толщине среза 0,75 мм для визуализации многоплоскостной реформации. Местный комитет по этике одобрил протокол. Два рентгенолога независимо друг от друга ретроспективно просмотрели все КТ-снимки.Все изображения были просмотрены на PACS с использованием непрерывных аксиальных и корональных переформатированных изображений. Решения по результатам компьютерной томографии были приняты консенсусом. Липоматоз поджелудочной железы определяли как область уменьшения содержания жира (от -50 до 150 HU) на неконтрастной и постконтрастной КТ. Медицинские карты были проанализированы для определения клинических проявлений, наличия ожирения (определяемого как индекс массы тела более 30), сахарного диабета и сопутствующих заболеваний, а также лабораторных данных об уровне амилазы, липазы и общего холестерина в сыворотке крови.
3. Результаты
- Всего в исследование было включено 270 пациентов. Возраст пациентов от 15 до 75 лет. Большинство пациентов (31,5%) относились к 6 декаде (таблица 1). Из 270 пациентов 155 (57,4%) были мужчинами и 115 (42,6%) женщинами с соотношением мужчин и женщин 1,35.
|
|
|
|
| Рисунок 1 . КТ-изображение с усилением аксиального контраста, показывающее полную замену паренхимы поджелудочной железы макроскопической жировой тканью (четный тип липоматоза поджелудочной железы) |
| Рисунок 2 . КТ-изображение с усилением аксиального контраста, показывающее замену головы, шеи, тела и части поджелудочной железы макроскопической жировой тканью с сохранением крючковидного отростка (неравномерный тип липоматоза поджелудочной железы).Обратите внимание на сопутствующий эмфизематозный холецистит (черная стрелка) |
Каталожные номера
| [1] | Patel S, Bellon EM, Haaga J, Park CH. Жировая замена экзокринной поджелудочной железы. AJR Am J Roentgenol. 1980 Oct; 135 (4): 843-5. |
| [2] | Soyer P, Spelle L, Pelage JP, Dufresne AC, Rondeau Y, Gouhiri M, Scherrer A, Rymer R. Муковисцидоз у подростков и взрослых: жировая замена поджелудочной железы – оценка КТ и функциональная корреляция. Радиология. 1999 Mar; 210 (3): 611-5. |
| [3] | Мацумото С., Мори Х., Мияке Х., Такаки Х., Маэда Т., Ямада Й., Ога М. Неравномерное жировое замещение поджелудочной железы: оценка с помощью КТ. Радиология. 1995 Feb; 194 (2): 453-8. |
| [4] | Kahn SE, Hull RL, Utzschneider KM.Механизмы, связывающие ожирение с инсулинорезистентностью и диабетом 2 типа. Природа. 2006 Dec 14; 444 (7121): 840-6. |
| [5] | Симабукуро М., Чжоу Ю.Т., Леви М., Унгер Р.Х. Апоптоз бета-клеток, индуцированный жирными кислотами: связь между ожирением и диабетом. Proc Natl Acad Sci U S. A. 1998, 3 марта; 95 (5): 2498-502. |
| [6] | McGarry JD. Лекция Бантинга 2001 г .: нарушение регуляции метаболизма жирных кислот в этиологии диабета 2 типа. Диабет. 2002 Янв; 51 (1): 7-18. |
| [7] | Prentki M, Nolan CJ. Отказ островковых бета-клеток при диабете 2 типа. J Clin Invest. 2006 июл; 116 (7): 1802-12. |
| [8] | Ньюсхолм П., Кин Д., Велтерс Х.Дж., Морган Н.Г. Решения о жизни и смерти бета-клеток поджелудочной железы: роль жирных кислот. Clin Sci (Лондон). 2007 Янв; 112 (1): 27-42. |
| [9] | Харруби I, Ладриер Л., Кардозо А.К., Догусан З., Кноп М., Эйзирик Д.Л. Свободные жирные кислоты и цитокины вызывают апоптоз бета-клеток поджелудочной железы с помощью различных механизмов: роли ядерного фактора-каппаB и стресса эндоплазматического ретикулума.Эндокринология. 2004 ноя; 145 (11): 5087-96. |
| [10] | Smits MM, van Geenen EJ. Клиническое значение стеатоза поджелудочной железы. Нат Рев Гастроэнтерол Гепатол. 2011 Март; 8 (3): 169-77. |
| [11] | Ли Дж.С., Ким С.Х., Джун Д.В., Хан Дж.Х., Джанг Е.К., Пак Дж.Й., Сон Б.К., Ким С.Х., Джо Й.Дж., Пак И.С., Ким Ю.С. Клинические последствия жировой ткани поджелудочной железы: корреляция между жировой тканью поджелудочной железы и метаболическим синдромом. Мир Дж. Гастроэнтерол. 2009 Apr 21; 15 (15): 1869-75. |
| [12] | Ritz-Laser B, Meda P, Constant I, Klages N, Charollais A, Morales A, Magnan C, Ktorza A, Philippe J. Индуцированная глюкозой экспрессия гена препроинсулина ингибируется свободным жиром кислота пальмитат. Эндокринология. 1999 сентябрь; 140 (9): 4005-14. |
| [13] | Lameloise N, Muzzin P, Prentki M, Assimacopoulos-Jeannet F. Разобщение белка 2: возможная связь между избытком жирных кислот и нарушением секреции инсулина, индуцированной глюкозой? Диабет.2001 апр; 50 (4): 803-9. |
| [14] | Bränström R, Leibiger IB, Leibiger B, Corkey BE, Berggren PO, Larsson O. Сложные эфиры длинноцепочечного кофермента А активируют порообразующую субъединицу (Kir6.2) АТФ-регулируемого калиевого канала . J Biol Chem. 1998 20 ноября; 273 (47): 31395-400. |
| [15] | Лян Й., Бюттгер С., Бернер Д.К., Матчинский FM. Хроническое влияние жирных кислот на высвобождение инсулина происходит не за счет изменения метаболизма глюкозы в линии бета-клеток поджелудочной железы (бета HC9).Диабетология. 1997 сентябрь; 40 (9): 1018-27. |
| [16] | El-Assaad W, Buteau J, Peyot ML, Nolan C, Roduit R, Hardy S, Joly E, Dbaibo G, Rosenberg L, Prentki M. Насыщенные жирные кислоты взаимодействуют с повышенным уровнем глюкозы, вызывая гибель бета-клеток поджелудочной железы. Эндокринология. 2003 Sep; 144 (9): 4154-63. |
| [17] | Maedler K, Oberholzer J, Bucher P, Spinas GA, Donath MY. Мононенасыщенные жирные кислоты предотвращают вредное воздействие пальмитата и высокого уровня глюкозы на обмен и функцию бета-клеток поджелудочной железы человека.Диабет. 2003 Mar; 52 (3): 726-33. |
| [18] | Оукс Н.Д., Белл К.С., Ферлер С.М., Камиллери С., Саха А.К., Рудерман Н.Б., Чисхолм Д.Д., Креген Е.В. Индуцированная диетой мышечная инсулинорезистентность у крыс улучшается за счет острого отказа от липидов с пищей или одной тренировки: параллельная взаимосвязь между стимуляцией инсулином поглощения глюкозы и подавлением длинноцепочечного жирного ацил-КоА. Диабет. 1997 декабрь; 46 (12): 2022-8. |
По данным исследования, удаление жира из поджелудочной железы может обратить вспять диабет 2 типа
Согласно новому исследованию, жир, накопленный вокруг поджелудочной железы, гораздо более важен для определения развития диабета 2 типа, чем общий жир тела.
Исследование, проведенное в Университете Ньюкасла, показывает, что менее половины чайной ложки может быть достаточно, чтобы вызвать или обратить вспять развитие диабета 2 типа.
«Мы показали, что в поджелудочной железе людей с диабетом 2 типа имеется избыток жира, которого нет у людей без диабета», – сказал Рой Тейлор, профессор медицины и метаболизма в Университете Ньюкасла. «Если этот специальный пул жира будет удален, поджелудочная железа сможет нормально вырабатывать инсулин, и контроль сахара вернется в норму.
«Я очень взволнован результатами, потому что до этого момента неспособность клеток поджелудочной железы вырабатывать инсулин оставалась загадкой. Показывая, что мы можем обнаружить скопление жира в поджелудочной железе, который, когда он дренируется, позволяет поджелудочной железе снова нормально функционировать, внезапно означает, что мы можем увидеть диабет в поразительно простых терминах », – сказал он Independent.
Профессор Тейлор ранее проводил исследования по обращению диабета 2 типа. Он руководил знаменитым исследованием «Ньюкаслская диета», которое показало, что диабет 2 типа можно обратить вспять, соблюдая очень низкокалорийную диету (около 600 калорий в день).Эта диета сейчас популярна среди людей, у которых впервые диагностирован диабет 2 типа, но это очень экстремальная диета. Его следует выполнять не в течение длительного периода времени, а в течение нескольких недель.
Испытание проводилось с использованием данных 27 участников. У 18 из них был диабет 2 типа, и их сравнивали с девятью людьми с избыточным весом, но не страдающими диабетом 2 типа. Всем участникам было проведено обходное желудочное анастомозирование от ожирения, а затем пациенты с диабетом были отменены.
Обе группы потеряли около 13 процентов своей первоначальной массы тела. Затем с помощью МРТ исследователи выяснили, где был потерян жир. В группе диабетиков большая часть жира терялась поджелудочной железой, но это не отражалось в группе, не страдающей диабетом.
Профессор Тейлор утверждает, что потеря 0,6 грамма жира из поджелудочной железы может иметь огромное значение для людей с диабетом 2 типа. После потери этого крошечного количества жира поджелудочной железы диабетическая группа участников смогла обратить вспять свой диабет 2 типа – это означает, что они больше не нуждались в лекарствах и могли контролировать уровень глюкозы в крови с помощью собственного инсулина, вырабатываемого естественным путем.
«Это простое объяснение диабета 2 типа, и для пациентов это будет сильным мотивирующим фактором в похудении», – сказал Тейлор. «Но это также представляет собой очень четкую цель для будущих исследований. Если вы можете заблокировать поглощение жира поджелудочной железой, вы можете обратить болезнь вспять.
«В настоящее время единственный способ избавиться от жира из поджелудочной железы – это удалить очень большое количество жира со всего тела. Но теперь должна появиться возможность нацеливать лекарства, чтобы блокировать поглощение жира поджелудочной железой.
Профессор Тейлор считает это значительным шагом на пути к излечению от диабета 2 типа, поскольку он позволяет исследователям «понять, что вызывает болезнь».
Другие критиковали выводы, которые еще не были опубликованы в рецензируемом журнале. Профессор Стивен О’Рахилли из Кембриджского университета сказал:
«Утверждение, что« исчезновение жира из поджелудочной железы »на МРТ имеет какое-либо реальное значение для диабета, в значительной степени необоснованно.
«Жир теряется не только из жировой ткани, но и из всех других мест, таких как печень, мышцы и поджелудочная железа, куда у некоторых людей, страдающих ожирением, уходит лишний жир.Также неудивительно, что их диабет уходит.
«Похудеть в краткосрочной и среднесрочной перспективе – несложное дело. Есть тысячи людей, которые сделали это, и сотни способов сделать это. Настоящая проблема – поддерживать низкий вес в долгосрочной перспективе.
«Это не рассматривается в данном исследовании. Вполне вероятно, что у большинства людей вес начнет возвращаться, а за этим последует диабет ».
Результаты были представлены на Всемирной конференции по диабету в Ванкувере, Канада.
Липидоз печени Панкреатит
ОКОНЧАТЕЛЬНЫЙ ДИАГНОЗ – Липидоз печени Панкреатит
История болезни: Домашняя короткошерстная кошка, 12 лет, была отправлена на полное вскрытие трупа. У кошки был диагностирован сахарный диабет месяцем ранее на основании клинических патологических данных, но лечение инсулином не проводилось. У кошки также были зарегистрированные в анамнезе рецидивирующие инфекции мочевыводящих путей и рвота в течение предыдущих двух месяцев.Сообщенные клинические патологические данные, полученные незадолго до смерти кошки, выявили глюкозурию и билирубинурию, а также гипоальбуминемию, билирубинемию и повышение уровня печеночных ферментов. При физикальном обследовании и рентгенограммах обнаружен асцит.
Обнаружено брутто: В туше было много жировых отложений, и желтуха была отмечена во многих тканях тела, включая жировую ткань, склеру, интиму магистральных сосудов и кожу. Печень была диффузно желто-коричневой с вдавленными темно-красными очагами и плавала в формалине.Поджелудочная железа была бледной, твердой и маленькой. На жировой ткани по обе стороны от поджелудочной железы было несколько белых меловых очагов. Живот был сильно растянут примерно из-за 300 мл серозно-геморрагической жидкости.
Гистопатология: Изменения включали тяжелую диффузную дегенерацию вакуолей печени, характеризующуюся большими прозрачными вакуолями, которые смещали ядра к периферии клеток. Ацинусы поджелудочной железы были уменьшены в размерах и заселены клетками, лишенными гранул зимогена.Между дольками был фиброз, иногда переходящий в ацинусы. Несколько эндокринных островков были увеличены и заменены гомогенным эозинофильным материалом, окрашенным в красный цвет красителем Конго и имевшим яблочно-зеленое двойное лучепреломление в поляризованном свете. Были также локально обширные области некроза перипанкреатического жира.
Обсуждение: Гистопатологические поражения соответствовали панкреатиту и липидозу печени. Панкреатит, вероятно, представлял собой хроническое состояние, при котором повторяющиеся эпизоды легкого или умеренного воспаления поджелудочной железы приводили к прогрессирующей потере или атрофии паренхимы поджелудочной железы и замещению ее фиброзной тканью.Отложение амилоида в островках поджелудочной железы (обнаруживается с помощью красителя Конго) является частым поражением у кошек с сахарным диабетом. Панкреатит у кошек связан с кишечной непроходимостью и повышенной проницаемостью капилляров из-за повреждения сосудов, что приводит к выпоту из брюшной полости.
Хронический рецидивирующий панкреатит с прогрессирующей потерей экзокринных и эндокринных клеток с последующим замещением фиброзной соединительной тканью является частой причиной сахарного диабета, особенно у собак.Селективное разрушение островковых клеток путем инфильтрации островков амилоидом является частой причиной сахарного диабета у кошек. В этом случае присутствовали элементы обоих процессов.


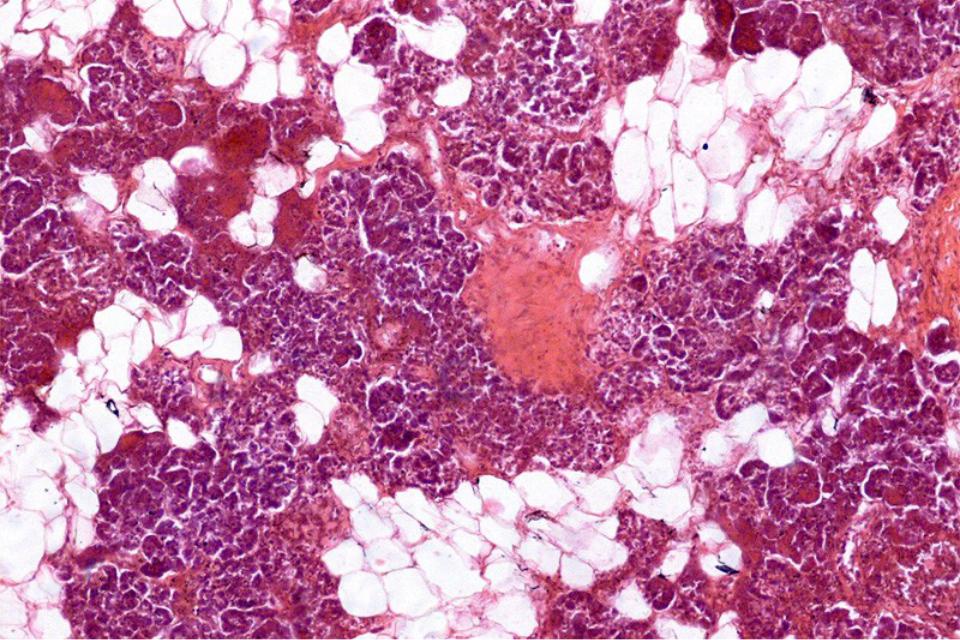


 Влияет и вид напитка: появились данные, что среди потребителей
красного вина, риск развития алкогольного цирроза печени ниже, чем при употреблении пива или крепких
спиртных напитков4. Однако, не стоит воспринимать такие новости как руководство
к действию. В любом случае алкоголь — фактор токсического повреждения, поэтому
следует осторожно относиться к употреблению алкогольных напитков даже в самых малых дозах.
Влияет и вид напитка: появились данные, что среди потребителей
красного вина, риск развития алкогольного цирроза печени ниже, чем при употреблении пива или крепких
спиртных напитков4. Однако, не стоит воспринимать такие новости как руководство
к действию. В любом случае алкоголь — фактор токсического повреждения, поэтому
следует осторожно относиться к употреблению алкогольных напитков даже в самых малых дозах.
 1
1