Зондирование что это такое – Что такое зондирование – типы процедуры, показания и противопоказания, подготовка и техника проведения
Зондирование – это… Что такое Зондирование?
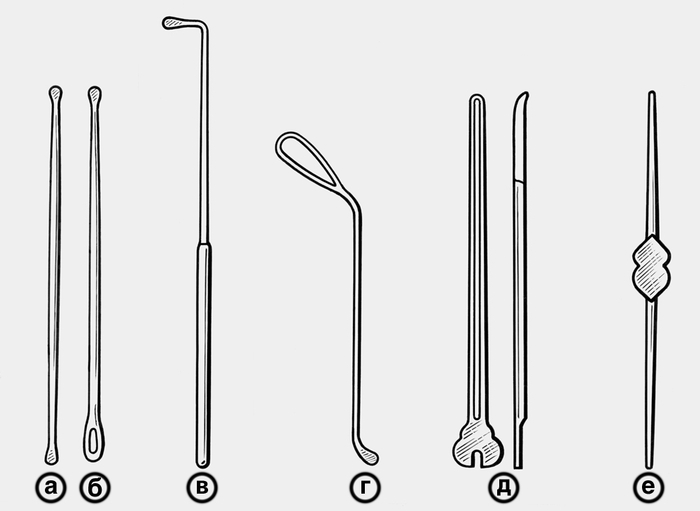
метод инструментального исследования полых органов, каналов, свищевых ходов и ран с помощью зондов. Применяется также для проведения лечебных процедур. Различают металлические и эластичные зонды. Металлические зонды подразделяют на пуговчатые, остроконечные, желобоватые и полые (трубчатые). Наиболее распространены двусторонние пуговчатые хирургические зонды (рис., а), односторонние (проктологические) зонды, пуговчатые зонды с ушком (рис., б). В гинекологии применяют маточный пуговчатый зонд (см. Акушерско-гинекологический инструментарий). В оториноларингологии используют пуговчатый зонд для миндалин (рис., в), пуговчатый носовой и ушной зонды (рис., г) и др. В хирургической практике широко применяют желобоватые зонды, служащие проводником для режущего инструмента, с целью защиты от повреждений глубжележащих тканей (рис., д). В офтальмологии применяют конические и цилиндрические зонды для слезного канальца (Эластичные зонды применяют для взятия проб содержимого из полостей желудка и двенадцатиперстной кишки, промывания желудка, искусственного питания, аспирации содержимого желудочно-кишечного тракта и др.
Для одномоментного взятия пробы содержимого желудка (см. Зондирование желудка), опорожнения желудка и промывания его, например при отравлениях, используют толстый (10—13 мм) зонд из резины и полихлорвинилового пластика, длиной 1000 мм. Для определения глубины введения зонда на нем имеются три отметки в виде поперечных колец, нанесенных несмываемой краской и расположенных на расстоянии 450 мм (одно кольцо), 550 мм (два кольца) и 650 мм (три кольца) от дистального конца зонда. Гастродуоденальный зонд из полимерных материалов, имеющий аналогичные метки, используют для взятия проб желчи из двенадцатиперстной кишки (см. Зондирование дуоденальное ) и желудочного сока. Длина зонда — 1500 мм, диаметр 7 мм. Для предотвращения регургитации желудочною содержимого выпускают специальные зонды, а для форсированной аспирации содержимого желудочно-кишечного тракта применяют двухканальные силиконовые зонды с большим количеством отверстий. Пищеводно-желудочный зонд с пневмобаллонами специальной конструкции применяют для сдавления варикозно-расширенных вен пищевода и желудка при кровотечении из них. Для искусственного питания больных после операций на органах верхнего отдела желудочно-кишечного тракта применяют спадающийся полимерный желудочный зонд, который после введения питательной смеси спадается, приобретает плоскую форму и не вызывает пролежней пищевода и носоглотки, в связи с чем его можно не извлекать в течение 7 суток. Для кормления больных с повреждением пищевода и нарушением глотания используют пищеводно-желудочный спадающийся зонд длиной 1200
 вид сбоку; е — двусторонний цилиндрический зонд для слезного канальца”>
вид сбоку; е — двусторонний цилиндрический зонд для слезного канальца”>Схематическое изображение металлических зондов: а — двусторонний пуговчатый зонд; б — пуговчатый зонд с ушком; в — пуговчатый зонд Куликовского для миндалин; г — ушной пуговчатый зонд; д — желобоватый зонд, справа — вид сбоку; е — двусторонний цилиндрический зонд для слезного канальца.
dic.academic.ru
Зондирование желудка – это… Что такое Зондирование желудка?
 Зонд для аспирации желудочного и дуоденального содержимого (дуоденальный зонд Левина, длина зонда 121 см)
Зонд для аспирации желудочного и дуоденального содержимого (дуоденальный зонд Левина, длина зонда 121 см)Зонди́рование желу́дка — способ исследования желудочно-кишечного тракта, диагностическая процедура. Заключается в том, что содержимое желудка и/или двенадцатиперстной кишки отсасывается (синоним аспирируется) с помощью зонда и затем исследуется в лаборатории титрационным, или, значительно реже, электрометрическим (с помощью рН-метров) способом.
Сегодня зондирование желудка с целью исследования его секреции в абсолютном большинстве случаев выполняется аспирационно-титрационным методом.
Из истории зондовых методов исследования желудочного сока
Полые желудочные трубки, предшественники дуоденальных зондов, начали использовать в XVII веке в терапевтических целях. Предположительно, Герман Бургаве (1668—1738) первым предложил применять желудочные трубки для введения антидота пациентам, которые после отравления ядом не могли проглотить его самостоятельно
Выдающийся немецкий клиницист Адольф Куссмауль (1822—1902) в 1869 году первым применил полую резиновую трубку для аспирации желудочного содержимого в целях диагностики заболеваний желудка.
Будущий известный гастроэнтеролог, профессор Вильгельм фон Лейбе (1842—1922), в то время ассистент Адольфа Куссмауля, развил идею Куссмауля в отношении использования резиновых зондов для аспирации (извлечения) желудочного и дуоденального содержимого с диагностическими целями и ввёл в клиническую практику процедуру интубации (введения зонда в желудок) (1871). Заслугой Лейбе является то, что он разработал и начал активно применять для исследования заболеваний желудка процедуру на основе предложенного им пробного завтрака.
Наибольший вклад в развитие метода одномоментного зондирования желудка внесли немецкие гастроэнтерологи Карл Эвальд (1845—1915) и Исмар Боас (1858—1938).
Макс Эйнхорн (1862—1953) в 1910 году изобрёл тонкий желудочный (дуоденальный) зонд, после чего среди американских исследователей (см., например, работы Макклендона) аспирационный зонд стал называться Einhorn duodenal tube.Одномоментное зондирование
Одномоме́нтное зонди́рование — медицинская процедура, исторически первый вариант процедуры зондирования желудка, при котором содержимое желудка (или двенадцатиперстной кишки) аспирируется единократно, обычно толстым желудочным зондом, представляющим собой резиновую трубку длиной 80—100 см, диаметром 10—13 мм, с двумя отверстиями на закругленном конце. Наиболее известна методика одномоментного зондирования по Боасу-Эвальду. В настоящее время одномоментное зондирование имеет только исторический интерес и в практической медицине не применяется из-за малой информативности.
Фракционное зондирование
Фракцио́нное зонди́рование — процедура зондирования желудка, при которой аспирируется не одна, как при одномоментном зондировании, фракция, а несколько. Фракционное зондирование проводится обычно тонким зондом, представляющим собой тонкую трубку длиной 110—150 см, с диаметром внутреннего сечения 2—3 мм, с закругленным дистальным концом с двумя отверстиями на нем. Цель фракционного зондирования — получение желудочного содержимого на различных этапах секреторной деятельности желудка. На наружный конец зонда надевают шприц, через который периодически отсасывают содержимое желудка. Существуют различные схемы фракционного зондирования. В общем процедура фракционного зондирования предполагает следующие этапы: сразу после введения зонда отсасывают содержимое желудка (тощаковая секреция), затем каждые 15 минут в течение часа (базальная секреция), после чего вводят стимулятор, и исследование желудочной секреции продолжают еще в течение одного-двух часов (стимулированная секреция).
Оценка кислотообразующей функции желудка
Все порции желудочного содержимого доставляются в лабораторию сразу после зондирования. Метод фракционного зондирования желудочного сока позволяет последовательно изучить базальную и стимулированную секрецию с расчетом объема желудочного сока, полной, свободной и связанной кислоты, дебита соляной кислоты и содержания пепсина.
Полная кислотопродукция определяется интенсивностью выделения желудочного сока, с учётом процессов килотонейтрализации кислоты ионами гидрокарбонатов, секретируемых поверхностными клетками слизистой оболочки желудка, а также и забрасываемых в желудок из двенадцатиперстной кишки дуоденогастральными рефлюксами.
Стимуляторы секреции
Для повышения информативности исследования желудочной кислотности важен анализ реакции желудочно-кишечного тракта на различные стимуляторы. Различают энтеральные и парентеральные. В качестве энтеральных стимуляторов применяли некоторые фиксированный набор пищевых продуктов, называемых «пробными завтраками» (англ. test meals).
Пробные завтраки
Пробный завтрак выполняет роль естественного раздражителя. Он должен быть физиологичным, а получаемый с его помощью желудочный сок — чистым. На сегодня разработано более 100 различных пробных завтраков, однако практическое применение нашли только некоторые из них. Из истории гастроэнтерологии XIX века наиболее известны: пробный завтрак Боаса-Эвальда (1885), пробный завтрак Лейбе.
В 1922 году С.С. Зимницкий предложил в качестве раздражителя мясной бульон: готовят две порции по 200 мл теплого бульона из бульонного кубика или одного килограмма тощего мяса, сваренного в 2 л воды. В течение первого часа после приёма первой порции бульона, каждые 15 минут производится откачивание желудочного сока по 10-15 мл. В конце часа удаляют остаток бульона и дают вторые 200 мл бульона.
М.К. Петрова и С.М. Рысс в 1930 году предложили использовать 7 % капустный отвар: 20 г сухой капусты кипятят в 0,5 л воды до объема 300 мл, охлаждают до 32-33°С, процеживают и вводят в желудок пациента. После этого откачивают всё содержимое желудка, затем вводят 300 мл капустного сока. Через 10 минут удаляют часть, а через 25 минут от начала введения завтрака всё содержимое желудка, после этого каждые 15 минут аспирируют содержимое желудка полностью, до того, как дважды подряд откачивание не даёт результата. Недостатком метода являются невыясненный механизм действия капустного сока и технические трудности его приготовления.[2]
Можно отметить также завтраки: Лепорского (200 мл капустного сока из 2 кг свежей капусты), Михайлова (200 мл теплого пива), Эрманна (300 мл 5% раствора этилового спирта), Лобасова и Гордеева (мясной бульон, бифштекс), Катча и Калька (0,2 г кофеина в 300 мл воды).
В настоящее время пробные завтраки в качестве стимуляторов практически не применяют. Это связано с тем, что они не дают воспроизводимых результатов, как у здоровых, так и больных людей, стимулируют опорожнение желудка в двенадцатиперстную кишку, что снижает содержание секрета в желудке.[3]
Парентеральные стимуляторы
В качестве парентеральных (вводимых с помощью инъекций) стимуляторов наиболее распространены гистамин, пентагастрин и инсулин.
Наибольшее распространение в качестве стимулятора получил гистамин — естественный стимулятор главных клеток слизистой оболочки желудка.
Субмаксимальная проба по Ламблену (фр. Lambling A. P. N.) (1952). Вводится солянокислый или фосфорнокислый гистамин из расчёта 0,1 мг на 10 кг веса пациента и в течение двух часов каждые 15 минут полностью откачивается желудочный сок.
Максимальная гистаминовая проба по Кау (1953). В течение 45 минут исследуют базальную секрецию, затем вводят антигистаминовый препарат и в течение получаса собирают желудочный сок. Затем парентерально вводится гистамин из расчёта 0,4 мг на 10 кг веса пациента (по данным Кау такая доза обеспечивает максимальную стимуляцию париетальных клеток слизистой желудка) и затем ещё 45 минут откачивают желудочный сок.
Наиболее физиологичным и безопасным парентеральным стимулятором является пентагастрин — синтетический аналог гастрина. Применяется в виде 0,025 % раствора. Вводится подкожно из расчета 0,006 мг на 1 кг веса пациента. После введения пентагастрина секреция усиливается через 5 — 10 минут, достигает максимума через 15 — 30 минут и продолжается в течение часа и более. Исследование желудочного сока проводят обычно через каждые 15 минут в течение часа и более.
Инсулин является мощным стимулятором главных и, в меньшей степени, париетальных клеток слизистой желудка. Он вводится внутривенно из расчёта 2 ед. на 10 кг веса пациента. Действует инсулин быстро и длительно (до 2 часов). Однако использование его в клинической практике затруднено из-за выраженного сахароснижающего эффекта. Данный способ стимуляции используют главным образом в хирургической практике для контроля полноты ваготомии и в последнее время применяется редко из-за того, что одинаковые дозы инсулина могут вызвать гипогликемию различной степени и невозможности обосновать наиболее эффективную дозу инсулина.
Противопоказания к использованию парентеральных стимуляторов
Противопоказания к использованию гистамина и инсулина:
Противопоказания к использованию пентагастрина:
- недостаточность кровообращения II–III стадии;
- нарушения сердечного ритма;
- выраженная гипотензия.
См. также
Примечания
Литература
- Бельмер С. В., Коваленко А. А. Обзор методов оценки желудочной секреции. Кислотозависимые состояния у детей. Под редакцией акад. РАМН Таболина В. А. М., 1999, 120 с.
- Лея Ю.Я. рН-метрия желудка. – Л.: Медицина, 1971.
- Линар Е. Ю. Кислотообразовательная функция желудка в норме и патологии. – Рига, Зинанте, 1968. — 438 с.
- Ногаллер А. Исмар Боас (1858-1938) — основатель клинической гастроэнтерологии. Заметки по еврейской истории. Интернет-журнал. № 11, 2002.
- Зондирование желудка. Московские лекарства. Медицинская справочная.
- Исследование желудочного содержимого. Информационный сервер Медкурс.
- Полушкина Н. Н. Диагностический справочник гастроэнтеролога. М.: — АСТ, 2007, ISBN 978-5-17-039782-2, c. 127-130.
- Geraghty E. M. Test Meals. The American Journal of Nursing, Vol. 32, No. 3 (Mar., 1932), pp. 297–300.
dic.academic.ru
Зондирование желчного пузыря — что это такое, особенности, подготовка
Печень и желчный пузырь — органы, обеспечивающие полноценное функционирование всего организма человека. При их патологии проводится метод зондирования желчного пузыря для выявления проблемы заболевания.
![]()
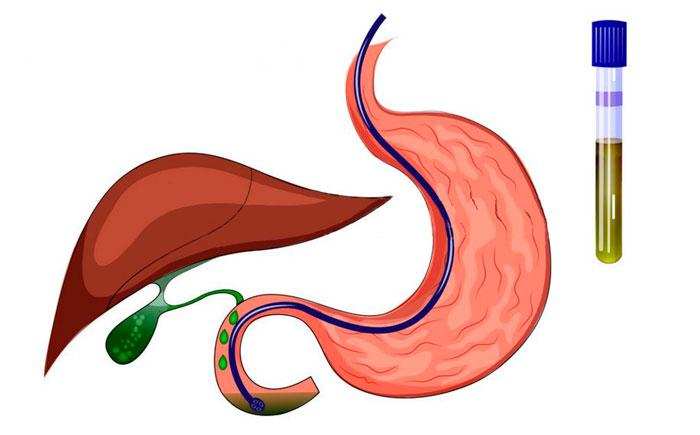
Что такое зондирование
Представляет собой эффективный способ исследования органа изнутри. Методика заключается в использовании специального зонда, который забирает необходимое количество желчи. Она в дальнейшем исследуется для выявления диагноза.
Зондирование может проводиться и по другой причине, например, если произошел застой желчи в пузыре. Но для этого есть еще способы.
Главная цель зондирования – диагностика, с ее помощью можно выявить патологию на начальной стадии. Это поможет раньше начать лечение и сохранить желчный без удаления. Проводится только по показаниям врача.
Фазы зондирования
Процедура занимает продолжительное время. Это связано с тем, что она состоит из определенных этапов:
- Выделение жидкости из пузыря до применения медикаментов. Она состоит не только из желчи, к ней добавляются желудочный и кишечные соки. Смеси не должно быть больше 40-45 мл. Фаза длится на протяжении 20 минут.
- Желчь перестает поступать из-за спазма за счет применения лекарственных средств. Продолжительность этапа — 5 минут.
- Выход жидкости из общих протоков. Она приобретает желтый цвет. Эта фаза занимает 3 минуты.
- Проходит спазм желчного и непосредственно из него выделяется жидкость, густая, с темным коричневым цветом. Отличается высокой концентрацией, в ней содержатся кислоты и холестерин. Длительность этапа — 20 минут.
- Желчь из пузыря постепенно перестает поступать, вместо нее начинает выделяться печеночная жидкость желтого цвета. Ее собирают на исследование. Фаза длится на протяжении 30 минут, делаются перерывы на 10 минут.
Образцы отправляются на анализ. Ферменты отражают найденное заболевание желчного. Важно проследить изменение параметров, так как они могут разниться при патологии и нормальном состоянии.
![]()
В каких случаях показано дуоденальное зондирование
Патология желчного и печени выражается в проявлении определенных симптомов. На их основе врач назначает проведение зондирования. К ним относятся:
- боль в правом боку;
- сыпь;
- желтуха;
- температура;
- изжога;
- тошнота и рвота;
- горький вкус в ротовой полости;
- проблемы с пищеварением.
Для диагностирования причины назначается анализ желчи при помощи зонда. Эти симптомы могут появляться в результате следующих заболеваний:
- холецистит;
- желчнокаменная болезнь;
- застой желчи;
- дискинезия;
- гельминтоз;
- холангит;
- закупорка протоков;
- гастродуоденит;
- воспалительные процессы в желчном, печени, желудке;
- панкреатит.
Для постановки точного диагноза врач назначает зондирование. Также оно может проводиться для лечения патологий.
Через зонд вводятся медикаменты. К тому же используя его, можно выводить излишки застойной желчи в путях.
Как делается зондирование
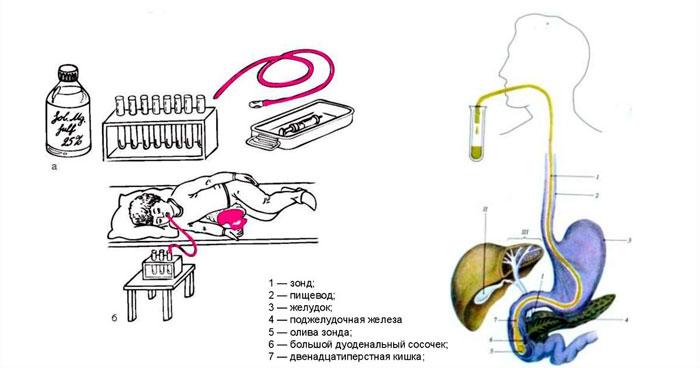
Во время проведения дуоденального исследования используется стерильный медицинский зонд из резины. Наконечник — олива, он выполнен из пластмассы или металла, предназначается для сбора жидкости из желчного пузыря (ЖП). Для лучшего выделения используются препараты, активирующие работу органа. Перед началом зондирования инструмент обрабатывается, больной очищает ротовую полость с помощью раствора антисептика.
Замеряется длина зонда — больной встает, отмечают расстояние:
- от резцов до уха,
- от уха до нижней точки пищевода,
- далее до пупка.
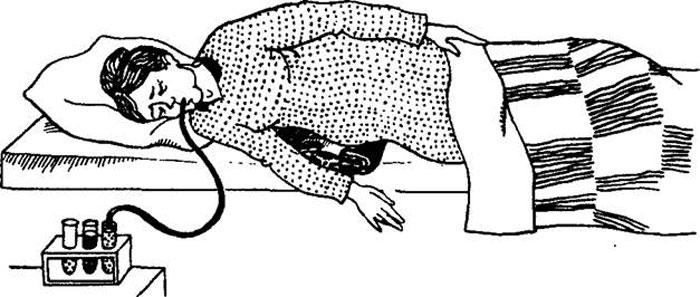
Отметку чаще всего делают медицинским пластырем. Манипуляция проводится сидя, в этом положении пациент проглатывает зонд. Дышать нужно ровно и глубоко носом, а не ртом. Для прохождения инструмента внутрь больному нужно делать глотательные движения. Трубку вводят очень быстро. После этого пациент перемещается в лежачее положение на правый бок, под который врач кладет грелку. Зонд должен достигнуть двенадцатиперстной кишки.
![]()
Начинается отбор желчи. Он проводится поэтапно: при помощи шприца и без него. Если выходит мутное содержимое, инструмент достиг не пузыря, а желудка. В исследовании несколько фаз, позволяющих собрать желчь с разным составом:
- В первую пробирку поступает жидкость без примесей сразу из ЖП и поджелудочной.
- Во вторую емкость собирают только желчь.
- В третью набирают из печени. Во время процедуры оценивается скорость и количество вещества.
После завершения исследования больной ополаскивает рот водой, затем его переводят в отделение, где он будет отдыхать некоторое время. Периодически проверяют давление и пульс.
Для проведения зондирования не надо ложиться в больницу. Его можно провести в поликлинике, оно занимает нескольких часов. Через полчаса уже можно принимать легкую пищу. Собранный материал подвергается тщательному анализу. Патологией являются:
- изменение цвета, прозрачности и количество желчи;
- большое количество слизи, холестерина и лейкоцитов.
На основании обследования в комплексе с анализами врач дает заключение и ставит диагноз.
Подготовка к зондированию
К дуоденальному исследованию ЖП следует тщательно подготовиться, чтобы провести его успешно без осложнений. При нахождении в стационаре процесс упрощается, так как пациенту помогут медицинские сотрудники. Перед посещением поликлиники всю подготовку придется осуществлять под контролем и с рекомендациями врача. Они заключаются в следующих этапах:
- Проверка на наличие противопоказаний к проведению исследования. Важно сдать все анализы крови и мочи, УЗИ желчного и печени, ЭКГ.
- Отказ от газообразующей, жирной, острой, сладкой пищи, которая способствуют сильному выделению желчи. Меню должно состоять из диетических блюд.
- Накануне принятие пищи должно быть не позже 18 часов.
- Нельзя принимать лекарства за 5 дней до зондирования (слабительные, спазмолитики, желчегонные).
Знания, как подготовиться к зондированию, помогут провести исследование без осложнений и минимизировать неприятные ощущения.
![]()

Особенности подготовки в день проведения зондирования
Исследование проводится натощак, курить тоже не допускается. При сильной жажде можно выпить немного воды, но не позднее чем за 2 часа до начала процедуры. В условиях поликлиники необходимо взять с собой 2 полотенца. Одно потребуется положить на грелку, в первое время она может быть горячей, второе – чтобы привести себя в порядок в процессе или после процедуры. В медицинском кабинете врач подробно объясняет, как правильно дышать, глотать во время проведения исследования.
Диета перед зондированием
За неделю до манипуляции в меню вносятся коррективы. Очень важно, чтобы питание и диета перед зондированием были соблюдены. В нем не должно быть продуктов, которые способствуют более активному выделению желчи из пузыря. Из меню исключаются жирное, острое, жареное, копченое, сладости, алкоголь, кофе, чай.
За несколько дней до зондирования желчного исключаются дополнительные продукты. К ним относятся:
- сливочное масло;
- черный хлеб;
- бобовые;
- молочные продукты;
- фрукты;
- овощи, особенно картофель и капуста.
Перед сном рекомендуется выпить сладкий и некрепкий чай, но это противопоказано больным с диабетом.
Пример диеты перед зондированием
За день до процедуры нужно отказаться от продуктов, которые усилят газообразование. Меню может выглядеть следующим образом:
- Завтрак (в 8 часов): каша, вареное яйцо, чай.
- Обед (в 13 часов): куриный бульон, рыба, рис.
- Ужин (в 18 часов): кефир или чай.
В примерном рационе можно заменить виды каш и мясных блюд, главное, не включать в него запрещенные блюда.
![]()

Фракционное зондирование
Практически ничем не отличается от дуоденального зондирования, а является лишь его разновидностью. Отличие — получение 5 фракций вместо 3. Этот вид исследования более точный и дает больше информации о состоянии органа.
Состоит из следующих этапов:
- Желчь из протоков печени. Выделяется в среднем 30 мл. Продолжительный отток указывает на повышенную секрецию. Через полчаса вводят магнезию, пережимая специальным зажимом.
- Жидкость начинает выделяться через 5 минут после начала действия раствора и снятия зажима. Если нет желчи, это свидетельствует о патологии ЖП — закупорке протоков.
- По истечении 2 минут происходит выход остаточной желтой жидкости из протоков.
- На этом этапе рассматривается желчь из пузыря.
- Жидкость исходит из печени.
Фракции одинаково исследуются, но предпочтение лучше отдать фракционному исследованию, оно полнее отразит причину заболевания органа.
![]()

Проведение тюбажа
Это очищение желчного пузыря, проводится для более эффективного лечения заболевания и очищения протоков. Назначается при следующих заболеваниях:
- дуоденит;
- панкреатит;
- холецистит без желчнокаменной болезни;
- исследование ЖП для выявления диагноза.
Инструмент вставляют в двенадцатиперстную кишку и 3 раза выводят желчь. После этого в нее с помощью зонда медленно вводят теплую минеральную воду или специальный физраствор. Эта жидкость промывает кишку. Процедура состоит из нескольких курсов и проводится в медицинских учреждениях.
Слепой тюбаж — это разновидность исследования. Используются средства, которые помогают выводить желчь и сокращать мышцы пузыря. Это могут быть как специальные препараты, так упражнения и грелки. Слепой тюбаж печени и ЖП можно осуществлять у себя дома.
У исследования есть не только показания, но и противопоказания к применению. Его нельзя выполнять при:
- острой форме холецистита;
- воспалении желудочно-кишечного тракта;
- патологии бронхов;
- раковых опухолях желудка и пищевода;
- язвах двенадцатиперстной кишки, пищевода и желудка;
- заболеваниях сосудов;
- варикозе.
При этих патологиях тюбаж осуществлять нельзя. Он может усугубить течение болезни и вызвать обострение.
![]()
Противопоказания к выполнению дуоденального зондирования
Существует ряд заболеваний, при которых процедура противопоказана. К ним относятся:
- острая форма холецистита;
- язва и гастрит;
- бронхиальная астма;
- предрасположенность к кровотечениям из кишечника;
- рак желудка;
- бронхит;
- сердечная недостаточность;
- повышенное давление.
Зондирование не следует проводить беременным, детям до 3 лет. Можно навредить их здоровью. При посещении врача следует предупредить его о наличии заболеваний.
Проведение процедуры в домашних условиях
Слепой тюбаж проводится дома. Он относится к эффективным методам лечения органов человека. Для него не требуется специальное оборудование, но перед процедурой следует проконсультироваться с врачом. Он подберет наиболее эффективную методику, основываясь на данных анализов и состоянии пациента.
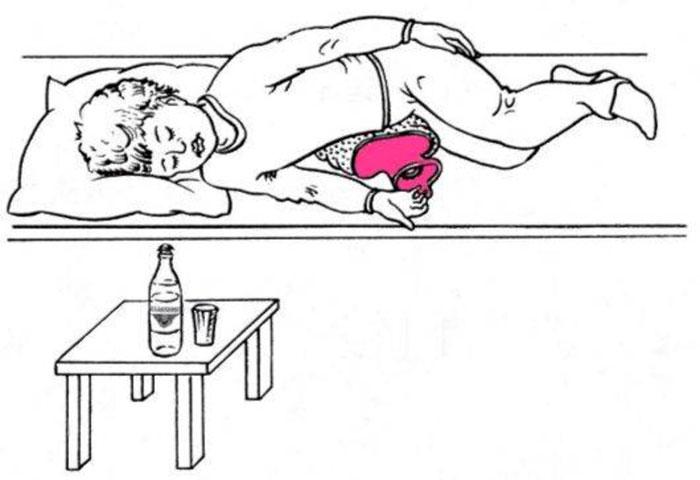
Этот вид зондирования очищает желчный без использования зонда. Процедура проводится с утра, перед принятием жидкости и пищи. Слепой тюбаж состоит из следующих этапов:
- больной ложится на правый бок, согнув колени;
- пьет средство желчегонного действия;
- под правый бок кладется теплая грелка для выведения желчи.
Вся процедура занимает около 2 часов. Ее следует повторять 1 раз в неделю на протяжении 3 месяцев.
![]()

Существуют разные способы проведения тюбажа:
- Грелка и минеральная вода без газа, он может помешать лечению. Чтобы его выпустить, нужно оставить бутылку в открытом виде. Для тюбажа хорошо подойдут Боржоми, Смирновская, Ессентуки-17. Вода лучше действует в подогретом виде. Пить по стакану каждые 20 минут. Под бок нужно положить теплую грелку. Температура на протяжении всей процедуры не должна меняться. В таком положении пациент проводит 2 часа. Повторить через несколько дней.
- Магнезия и минеральная вода. Чайная ложка препарата разводится в стакане воды. Смесь нужно выпить, а потом полежать на боку с грелкой полчаса. Повторить через 2 дня.
Процедуру можно проводить с помощью других средств – оливкового масла или рыльцев кукурузы. После проведенного тюбажа нужно есть диетическую пищу, богатую витаминами, пить много чистой воды или отваров трав.
Можно сочетать сразу несколько разновидностей тюбажа. Зондирование должно быть не чаще 1 раза в месяц, а слепой тюбаж можно проводить несколько раз в неделю.
Результаты
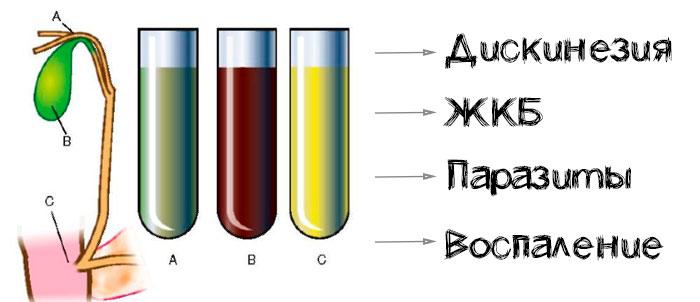
Иногда при проведении процедуры желчь не выделяется. Это связано с проблемами у больного с желудком. При выделении обильного количество слизи определяется воспалительный процесс слизистой в области желудка. В этом случае зондирование проводится повторно после лечения органа. После удачного проведения зондирования органа исследуется полученная жидкость из ЖП. Проверяется ее количество, цвет и структура. Если орган не реагирует на магнезию, это означает, что у пациента дискинезия. Когда желчь густая, однородная и тягучая, а взятые пробы прозрачные, то пациент здоров.
Темная, непрозрачная и не совсем однородная желчь оповещает врачей о том, что у больного патология, связанная с ЖП или желудком. При обнаружении в исследуемом материале песка диагностируется желчнокаменная болезнь. О проблеме со здоровьем оповещают найденные в организмы кислоты. Лейкоциты подтверждают наличие воспаления в желчном. Если дополнительно присутствует обильная слизь, оно развивается в соседних протоках.
С помощью дуоденального исследования можно обнаружить конкременты, паразитов, бактерии в пузыре. Зондирование помогает их выявить и начать лечение.
![]()
Питание после проведения процедуры
По окончанию зондирования (через 20-40 минут) можно выпить некрепкий чай с сахаром и принимать пищу. Она должна быть диетической и легкой. На протяжении дня процедуры и следующего нельзя употреблять, жирные, жареные, острые блюда. Предпочтение следует отдать вареной и тушеной пище. Вся еда должна легко усваиваться, не нагружать желудок. Лучше придерживаться диеты, которую пациент соблюдал до дня зондирования. Организм должен восстановиться после процедуры.
Ограничивать себя в еде для потери веса нельзя — это еще больше ослабит состояние. Стоит продолжать избегать продуктов, способствующих газообразованию и активному выделению желчи из пузыря.
Отзывы
Наталья М., 35 лет:
На протяжении нескольких месяцев у меня сильно болел правый бок. Никто не мог выявить причину. Поэтому несколько недель назад я решилась сделать зондирование желчного. Хотя я знала принцип проведения процедуры и врач подробно меня проинструктировал, все равно она оказалась очень неприятной. Зато была обнаружена причина боли и сейчас я успешно лечусь.
Ольга К., 43 года:
Процедуру с зондом никогда не делала, но начала активно проводить слепой тюбаж. Решила сначала использовать минеральную воду и грелку. Эффект меня приятно удивил. Ушла тяжесть из желудка. Теперь хочу попробовать использовать воду вместе с магнезией.
Анатолий С., 55 лет:
Врач назначил зондирование для очищения желчных протоков. Делал несколько раз. Эффект есть, но процедура не из приятных. К ней сложно привыкнуть, но если правильно действовать во время нее, то переносится терпимо. Главное — глубоко дышать, тогда не будет тошноты.
Профилактика и восстановление после процедуры
Пациенты обращаются к врачам при боли в правом боку, тошноте и других неприятных симптомах. Все они свидетельствуют о наличии патологий. Чтобы их больше не возникало, после пройденного лечения надо вести здоровый образ жизни: заниматься спортом, правильно питаться, вовремя ложиться спать и не нервничать. Это укрепит здоровье и поможет человеку чувствовать себя намного лучше.
Непосредственно после проведенного исследования пациент может чувствовать себя плохо. Возможны диарея, тошнота и низкое давление. Поэтому сразу после процедуры нужно отдохнуть в течение часа. На следующий день самочувствие улучшится.
В течение недели нельзя заниматься спортивными нагрузками и питаться тяжелой пищей, курить и принимать алкоголь. Это может ухудшить самочувствие. Если человек плохо себя чувствует всю неделю, следует обратиться к врачу.
Зондирование желчного пузыря – эффективная процедура для диагностирования и лечения патологий органов ЖКТ. После выявления заболевания назначается лечение, пациент начинает чувствовать себя намного лучше. Очищение организма можно проводить в домашних условиях, делая слепой тюбаж.
Видео
puzyr.info
ЗОНДИРОВАНИЕ – это… Что такое ЗОНДИРОВАНИЕ?
зонди́рование (от франц. sonder исследовать), введение с диагностической или лечебной целью в полые органы, естественные полости, раны, патологические каналы и свищевые ходы специальных инструментов зондов. В хирургии с помощью зондов исследуют направление и протяжённость раневых каналов, свищевых ходов, полостей, определяют наличие в них инородных тел. В терапевтической практике чаще у лошадей, собак и свиней зондируют желудок, у крупного рогатого скота и верблюдов пищевод и рубец, у телят сычуг, у птиц зоб. С помощью зондов освобождают желудок от содержимого и газов, промывают его при отравлениях, удаляют из пищевода задержавшиеся кормовые частицы, инородные тела, а также вводят внутрь растворы лекарственных веществ.
Перед введением зонда его промывают, дезинфицируют 3%-ным раствором карболовой кислоты. Резиновые зонды смазывают вазелином. Зонд вводят без особого усилия, чтобы не травмировать ткани. При введении желудочного зонда крупному рогатому скоту и лошадям необходимо учитывать наличие в краниальной половине их носового хода особой складки, образующей карман, в который может попасть конец зонда. При З. желудка у лошадей зонд проводят по нижнему носовому ходу. Когда зонд окажется на границе между глоткой и пищеводом, необходимо вызвать у животного глотательное движение. Правильность введения зонда в пищевод и желудок проверяют пальпацией области глотки и пищевода, а также прослушиванием звуков на свободном конце зонда. Если зонд находится в желудке, то слышны урчание или переливающиеся звуки, ощущается специфический слабокислый запах. При З. пищевода и рубца у рогатого скота и верблюдов через носовые ходы необходимо следить, чтобы зонд из глотки не попал в ротовую полость или в трахею. В этих случаях зонд немедленно извлекают наружу. При З. через рот зонд вводят в отверстие зевника и продвигают по средней линии нёбного свода до мягкого нёба, откуда он попадает в пищевод. Для З. сычуга у телят применяют медицинские зонды № 8, 10, 12, изготовленные из мягкой резины. Зафиксировав голову телёнка, зонд вводят через нос в глотку и пищевод на глубину 5060 Смотри Затем из сосковой поилки в зонд осторожно вливают физиологический раствор или молоко и продвигают зонд на глубину 7580 см в зависимости от величины животного. З. желудка у свиней и собак проводят через ротовую полость. В центральное отверстие зевника вводят зонд и продвигают его до глотки. Во время глотательного движения его проталкивают в пищевод и желудок. У птиц З. зоба, проводится с помощью медицинского зонда или резиновой трубки толщиной 68 мм и длиной 50 Смотри Вводимый конец трубки закруглён. Птицу фиксируют, открывают клюв, вводят в глотку зонд и, постепенно продвигая его, проникают им в пищевод и зоб. Положение зонда в зобе можно определить пальпацией.
З. противопоказано при кровотечениях из носовой полости и желудка, при новообразованиях в пищеводе, болезнях носоглотки и носовых раковин, общей слабости и тяжёлом состоянии животного, при инфекционных болезнях, затруднённом дыхании и сердечной слабости. См. также Зонды.
Литература:
Ионов П. С., Кумсиев Ш. А., Основы терапевтической техники в ветеринарии, М., 1957.
Ветеринарный энциклопедический словарь. — М.: “Советская Энциклопедия”. Главный редактор В.П. Шишков. 1981.
veterinary.academic.ru
Фракционное зондирование – это… Что такое Фракционное зондирование?

Зонд для аспирации желудочного и дуоденального содержимого (дуоденальный зонд Левина, длина зонда 121 см)
Зонди́рование желу́дка — способ исследования желудочно-кишечного тракта, диагностическая процедура. Заключается в том, что содержимое желудка и/или двенадцатиперстной кишки отсасывается (синоним аспирируется) с помощью зонда и затем исследуется в лаборатории титрационным, или, значительно реже, электрометрическим (с помощью рН-метров) способом.
Сегодня зондирование желудка с целью исследования его секреции в абсолютном большинстве случаев выполняется аспирационно-титрационным методом.
Из истории зондовых методов исследования желудочного сока
Полые желудочные трубки, предшественники дуоденальных зондов, начали использовать в XVII веке в терапевтических целях. Предположительно, Герман Бургаве (1668—1738) первым предложил применять желудочные трубки для введения антидота пациентам, которые после отравления ядом не могли проглотить его самостоятельно[1].
Выдающийся немецкий клиницист Адольф Куссмауль (1822—1902) в 1869 году первым применил полую резиновую трубку для аспирации желудочного содержимого в целях диагностики заболеваний желудка.
Будущий известный гастроэнтеролог, профессор Вильгельм фон Лейбе (1842—1922), в то время ассистент Адольфа Куссмауля, развил идею Куссмауля в отношении использования резиновых зондов для аспирации (извлечения) желудочного и дуоденального содержимого с диагностическими целями и ввёл в клиническую практику процедуру интубации (введения зонда в желудок) (1871). Заслугой Лейбе является то, что он разработал и начал активно применять для исследования заболеваний желудка процедуру на основе предложенного им пробного завтрака.
Наибольший вклад в развитие метода одномоментного зондирования желудка внесли немецкие гастроэнтерологи Карл Эвальд (1845—1915) и Исмар Боас (1858—1938).
Макс Эйнхорн (1862—1953) в 1910 году изобрёл тонкий желудочный (дуоденальный) зонд, после чего среди американских исследователей (см., например, работы МакКлендона) аспирационный зонд стал называться Einhorn duodenal tube.
Одномоментное зондирование
Одномоме́нтное зонди́рование — медицинская процедура, исторически первый вариант процедуры зондирования желудка, при котором содержимое желудка (или двенадцатиперстной кишки) аспирируется единократно, обычно толстым желудочным зондом, представляющим из себя резиновую трубку длиной 80—100 см, диаметром 10—13 мм, с двумя отверстиями на закругленном конце. Наиболее известна методика одномоментного зондирования по Боасу-Эвальду. В настоящее время одномоментное зондирование имеет только исторический интерес и в практической медицине не применяется из-за малой информативности.
Фракционное зондирование
Фракцио́нное зонди́рование — процедура зондирования желудка, при которой аспирируется не одна, как при одномоментном зондировании, фракция, а несколько. Фракционное зондирование проводится обычно тонким зондом, представляющим собой тонкую трубку длиной 110—150 см, с диаметром внутреннего сечения 2—3 мм, с закругленным дистальным концом с двумя отверстиями на нем. Цель фракционного зондирования — получение желудочного содержимого на различных этапах секреторной деятельности желудка. На наружный конец зонда надевают шприц, через который периодически отсасывают содержимое желудка. Существуют различные схемы фракционного зондирования. В общем процедура фракционного зондирования предполагает следующие этапы: сразу после введения зонда отсасывают содержимое желудка (тощаковая секреция), затем каждые 15 минут в течение часа (базальная секреция), после чего вводят стимулятор, и исследование желудочной секреции продолжают еще в течение одного-двух часов (стимулированная секреция).
Оценка кислотообразующей функции желудка
Все порции желудочного содержимого доставляются в лабораторию сразу после зондирования. Метод фракционного зондирования желудочного сока позволяет последовательно изучить базальную и стимулированную секрецию с расчетом объема желудочного сока, полной, свободной и связанной кислоты, дебита соляной кислоты и содержания пепсина.
Полная кислотопродукция определяется интенсивностью выделения желудочного сока, с учётом процессов килотонейтрализации кислоты ионами гидрокарбонатов, секретируемых поверхностными клетками слизистой оболочки желудка, а также и забрасываемых в желудок из двенадцатиперстной кишки дуоденогастральными рефлюксами.
Стимуляторы секреции
Для повышения информативности исследования желудочной кислотности важен анализ реакции желудочно-кишечного тракта на различные стимуляторы. Различают энтеральные и парентеральные. В качестве энтеральных стимуляторов применяли некоторые фиксированный набор пищевых продуктов, называемых «пробными завтраками» (англ. test meals).
Пробные завтраки
Пробный завтрак выполняет роль естественного раздражителя. Он должен быть физиологичным, а получаемый с его помощью желудочный сок — чистым. На сегодня разработано более 100 различных пробных завтраков, однако практическое применение нашли только некоторые из них. Из истории гастроэнтерологии XIX века наиболее известны: пробный завтрак Боаса-Эвальда (1885), пробный завтрак Лейбе.
В 1922 году С.С. Зимницкий предложил в качестве раздражителя мясной бульон: готовят две порции по 200 мл теплого бульона из бульонного кубика или одного килограмма тощего мяса, сваренного в 2 л воды. В течение первого часа после приёма первой порции бульона, каждые 15 минут производится откачивание желудочного сока по 10-15 мл. В конце часа удаляют остаток бульона и дают вторые 200 мл бульона.
М.К. Петрова и С.М. Рысс в 1930 году предложили использовать 7 % капустный отвар: 20 г сухой капусты кипятят в 0,5 л воды до объема 300 мл, охлаждают до 32-33°С, процеживают и вводят в желудок пациента. После этого откачивают всё содержимое желудка, затем вводят 300 мл капустного сока. Через 10 минут удаляют часть, а через 25 минут от начала введения завтрака всё содержимое желудка, после этого каждые 15 минут аспирируют содержимое желудка полностью, до того, как дважды подряд откачивание не даёт результата. Недостатком метода являются невыясненный механизм действия капустного сока и технические трудности его приготовления.[2]
Можно отметить также завтраки: Лепорского (200 мл капустного сока из 2 кг свежей капусты), Михайлова (200 мл теплого пива), Эрманна (300 мл 5% раствора этилового спирта), Лобасова и Гордеева (мясной бульон, бифштекс), Катча и Калька (0,2 г кофеина в 300 мл воды).
В настоящее время пробные завтраки в качестве стимуляторов практически не применяют. Это связано с тем, что они не дают воспроизводимых результатов, как у здоровых, так и больных людей, стимулируют опорожнение желудка в двенадцатиперстную кишку, что снижает содержание секрета в желудке.[3]
Парентеральные стимуляторы
В качестве парентеральных (вводимых с помощью инъекций) стимуляторов наиболее распространены гистамин, пентагастрин и инсулин.
Наибольшее распространие в качестве стимулятора получил гистамин — естественный стимулятор главных клеток слизистой оболочки желудка.
Субмаксимальная проба по Ламблену (фр. Lambling A. P. N.) (1952). Вводится солянокислый или фосфорнокислый гистамин из расчёта 0,1 мг на 10 кг веса пациента и в течение двух часов каждые 15 минут полностью откачивается желудочный сок.
Максимальная гистаминовая проба по Кау (1953). В течение 45 минут исследуют базальную секрецию, затем вводят антигистаминовый препарат и в течение получаса собирают желудочный сок. Затем парентерально вводится гистамин из расчёта 0,4 мг на 10 кг веса пациента (по данным Кау такая доза обеспечивает максимальную стимуляцию париетальных клеток слизистой желудка) и затем ещё 45 минут откачивают желудочный сок.
Наиболее физиологичным и безопасным парентеральным стимулятором является пентагастрин — синтетический аналог гастрина. Применяется в виде 0,025 % раствора. Вводится подкожно из расчета 0,006 мг на 1 кг веса пациента. После введения пентагастрина секреция усиливается через 5 — 10 минут, достигает максимума через 15 — 30 минут и продолжается в течение часа и более. Исследование желудочного сока проводят обычно через каждые 15 минут в течение часа и более.
Инсулин является мощным стимулятором главных и, в меньшей степени, париетальных клеток слизистой желудка. Он вводится внутривенно из расчёта 2 ед. на 10 кг веса пациента. Действует инсулин быстро и длительно (до 2 часов). Однако использование его в клинической практике затруднено из-за выраженного сахароснижающего эффекта. Данный способ стимуляции используют главным образом в хирургической практике для контроля полноты ваготомии и в последнее время применяется редко из-за того, что одинаковые дозы инсулина могут вызвать гипогликемию различной степени и невозможности обосновать наиболее эффективную дозу инсулина.
Противопоказания к использованию парентеральных стимуляторов
Противопоказания к использованию гистамина и инсулина:
Противопоказания к использованию пентагастрина:
- недостаточность кровообращения II–III стадии;
- нарушения сердечного ритма;
- выраженная гипотензия.
См. также
Примечания
Литература
- Бельмер С. В., Коваленко А. А. Обзор методов оценки желудочной секреции. Кислотозависимые состояния у детей. Под редакцией акад. РАМН Таболина В. А. М., 1999, 120 с.
- Лея Ю.Я. рН-метрия желудка. – Л.: Медицина, 1971.
- Линар Е. Ю. Кислотообразовательная функция желудка в норме и патологии. – Рига, Зинанте, 1968. — 438 с.
- Ногаллер А. Исмар Боас (1858-1938) — основатель клинической гастроэнтерологии. Заметки по еврейской истории. Интернет-журнал. № 11, 2002.
- Зондирование желудка. Московские лекарства. Медицинская справочная.
- Исследование желудочного содержимого. Информационный сервер Медкурс.
- Полушкина Н. Н. Диагностический справочник гастроэнтеролога. М.: — АСТ, 2007, ISBN 978-5-17-039782-2, c. 127-130.
- Geraghty E. M. Test Meals. The American Journal of Nursing, Vol. 32, No. 3 (Mar., 1932), pp. 297—300.
Wikimedia Foundation. 2010.
dic.academic.ru
Дуоденальное зондирование – это… Что такое Дуоденальное зондирование?
 Зонд для аспирации желудочного и дуоденального содержимого (дуоденальный зонд Левина, длина зонда 121 см)
Зонд для аспирации желудочного и дуоденального содержимого (дуоденальный зонд Левина, длина зонда 121 см)Дуодена́льное зонди́рование — метод, применяемый при заболеваниях печени и желчевыводящих путей с диагностическими и лечебными целями. Либо в двенадцатиперстную кишку, либо парентерально — вводят различные раздражители с целью стимуляции сокращений жёлчного пузыря и расслабления сфинктера общего жёлчного протока, что приводит к выходу жёлчи в двенадцатиперстную кишку. Выделившаяся жёлчь аспирируется через введённый в двенадцатиперстную кишку зонд.
Внутрь применяют такие раздражители как 30—50 мл тёплого 25 % раствора магния сульфата, 20 мл оливкового масла, 10 % раствор пептона, 10 % раствор натрия хлорида, 40 % раствор ксилита, 40 % раствор глюкозы и др. Парентерально применяют такие препараты как 2 мл питуитрина, 0,5—1 мг гистамина внутримышечно, атропин и др.
Зонд для дуоденального зондирования — резиновая трубка. Диаметр 3—5 мм, длина — 1,5 м. На его конце (том, что вводится в желудок) укреплена полая металлическая олива с рядом отверстий. Размеры оливы 2×0,5 см. Метки на зонде: на расстоянии 40—45 см от оливы; на расстоянии 70 см, на расстоянии 80 см. Последняя метка ориентировочно соответствует расстоянию от зубов исследуемого до фатерова соска (большого сосочка двенадцатиперстной кишки).
Подготовка зонда к исследованию: кипячение и охлаждение в кипячёной воде.
Дополнительное оборудование для исследования: зажим для зонда, штатив с пробирками, шприц вместимостью 20 мл, стерильные пробирки для посева, лоток.
Медикаменты: питуитрин, атропин, 25 % раствор магния сульфата, оливковое масло или другие раздражители секреции, 200 мл 2 % раствора гидрокарбоната натрия.
Подготовка пациента к исследованию: накануне исследования — приём либо внутрь 8 капель 0,1 % раствора атропина, либо вводят атропин подкожно. Дают выпить немного тёплой воды с растворёнными в ней 30 г ксилита. Ужин — лёгкий; исключаются газообразующие продукты, такие как картофель, молоко, чёрный хлеб.
Методика выполнения процедуры
- На зонде отмечается расстояние от пупка до передних зубов пациента в положении стоя.
- Усадить пациента, дать ему в руки лоток с зондом.
- Оливу кладут пациенту глубоко за корень языка, предлагают глубоко дышать и делать глотательные движения. Олива предположительно находится в желудке, если зонд дошел до первой метки. В случае появления позывов на рвоту — пациент должен зажать зонд губами и сделать несколько глубоких вздохов.
- После попадания оливы в желудок пациента укладывают на правый бок, подложив валик (сверху которого — горячая грелка, завёрнутая в полотенце) на уровень нижних рёбер — подреберья.
- Пациент должен продолжать медленно заглатывать зонд. Одновременно необходимо аспирировать содержимое желудка, что должно способствовать открытию привратника и переходу оливы в двенадцатиперстную кишку.
- Чаще всего олива проходит в двенадцатиперстную кишку через 1—2 часа во время периодического открытия привратника. В случае, если зонд свернулся в желудке — исследуемый оттягивает его до первой отметки, после чего опять медленно заглатывает. Для определения местоположения оливы можно использовать рентгеноскопию. Можно также применить такой метод: шприцем в зонд вводят воздух, если пациент ощущает клокотание — олива в желудке, если нет — в двенадцатиперстной кишке.
- В случае задержки открытия привратника — ввести подкожно 1 мл 0,1 % раствора атропина, 2 мл 2 % раствора папаверина или дать выпить 100—200 мл 1 % раствора натрия гидрокарбоната, после чего на 10—15 минут закрыть зонд зажимом.
- Порция А. Выделяется из зонда после попадания оливы в кишку. Для анализа — берут пробирку с самым прозрачным содержимым.
- Для сбора порции B вводят один из раздражителей, после чего закрывают зонд на 5—10 минут, после чего выделяется тёмно-оливковая жёлчь — концентрированное содержимое жёлчного пузыря. Если этого не происходит, то через 15—20 минут повторяют введение раздражителя.
- Порция C — выделяется после полного опорожнения желчного пузыря. Жидкость прозрачная, без примесей — это смесь желчи из внутрипечёночных желчных путей и кишечного сока.
- После получения порции C зонд извлекают.
Литература
dic.academic.ru
Зондирование желудка – это… Что такое Зондирование желудка?
введение зонда в желудок с диагностической или лечебной целью. С диагностической целью применяется для исследования желудочного содержимого при подозрении на заболевания желудка или двенадцатиперстной кишки, а также при некоторых других патологических состояниях, сопровождающихся нарушением секреторной функции желудка. В качестве лечебной процедуры его используют для промывания желудка (Промывание желудка) при острых отравлениях, отсасывания содержимого желудка при его атонии, а также для питания больных, например находящихся в бессознательном состоянии, и др. Противопоказано при желудочных кровотечениях, стенозе и дивертикуле пищевода, аневризме аорты, тяжелых заболеваниях сердечно-сосудистой системы, беременности. При зондировании желудка обычно используют аспирационные толстые и тонкие зонды, представляющие собой эластические (из резины или пластических материалов) трубки с одним закругленным концом, вблизи которого имеется два овальных отверстия. Толстый зонд имеет длину 100 см, диаметр — 10—13 мм, длина тонкого зонда — 100—150 см, диаметр просвета — 2—3 мм.При диагностическом З. ж. различают одномоментный и многомоментный (фракционный) способы исследования. Первый способ, осуществляемый с помощью толстого зонда, в связи с недостаточной информативностью (одна порция желудочного сока не позволяет достоверно оценить состояние желудочной секреции), а также травматичностью процедуры в настоящее время практически не применяется.
Фракционное зондирование позволяет получать чистый желудочный сок на различных этапах секреторной деятельности желудка. Оно проводится тонким зондом, закругленный конец которого вводят глубоко в зев. Больной заглатывает его, после чего зонд продвигают вглубь обычно до метки 40—50 см. У детей для определения глубины введения зонда можно использовать формулу 20 + n, где n — возраст ребенка в годах. На наружный конец зонда надевают шприц, через который периодически отсасывают содержимое желудка. Существуют различные схемы исследования фракционным способом. Обычно применяют следующую: сразу после введения зонда отсасывают содержимое желудка (порция натощак), затем каждые 15 мин в течение 1 ч (базальная секреция). После этого вводят вещество, стимулирующее желудочную секрецию, и исследование продолжают еще в течение 1—2 ч. Для стимуляции желудочной секреции используют энтеральные (пробный завтрак) и парентеральные раздражители. Среди энтеральных (вводимых через зонд) раздражителей (бульонный, капустный, алкогольный и др.) наиболее физиологичным является капустный. Он представляет собой капустный сок, полученный из 1 кг свежей капусты, или отвар 21 г сухой капусты в 500 мл воды (кипятят в течение 30—40 мин), процеженный и оттитрованный 0,1 н раствором едкого натра (титр отвара, соответствующий количеству щелочи, пошедшей на титрование, умноженному на 10, должен быть равен 20). Через 10 мин после введения в желудок 200 мл капустного раздражителя извлекают 10 мл содержимого (контрольная порция), еще через 15 мин — все содержимое (остаток пробного завтрака), затем в течение 1 ч (каждые 15 мин) аспирируют 4 порции содержимого желудка, которые и исследуют (зондирование желудка по способу Лепорского). В качестве парентеральных раздражителей чаще применяют гистамин, который обычно вводят в дозе 0,01 мг/кг. В течение 1 ч каждые 15 мин отсасывают все содержимое желудка (стимулированная секреция). В ряде случаев прибегают к двукратному введению гистамина (гистамин применяют в той же дозе с интервалом в 1 час, а желудочное содержимое аспирируют в течение 2 ч) или к максимальной стимуляции с увеличением дозы гистамина до 0,04 мг/кг (максимальный гистаминовый тест Кея). Используют также гисталог (0,5 мг/кг) и пентагастрин (0,006 мг/кг). При лабораторном исследовании желудочного сока устанавливают количество секрета в отдельных порциях, изучают физические свойства (цвет, запах, примесь слизи и др.), проводят химический анализ (определяют концентрацию свободной и связанной соляной кислоты, общую кислотность и активность пепсина) и микроскопические исследования. В норме объем желудочного сока натощак составляет около 50 мл, объем базального секрета за 1 ч — 50—100 мл, после стимуляции капустным отваром — 50—110 мл, гистамином — 100—140 мл, при максимальной стимуляции гистамином — 180—220 мл. Изменение объема секрета в ту или иную сторону может свидетельствовать о нарушении секреторной функции желудка. Оценка кислотообразующей и ферментообразующей функций желудка имеет большое значение при диагностике ряда заболеваний желудка и двенадцатиперстной кишки (язвенной болезни, гастрита, злокачественных новообразований и др.). Величина свободной соляной кислоты натощак в норме обычно не превышает 20 титрационных единиц, стимулированной гистамином — составляет 60—85 титрационных единиц. Общая кислотность натощак равна 40, стимулированная — 80—100 титрационным единицам. Благодаря микроскопическому исследованию, позволяющему определить отсутствующие в норме крахмал, клетчатку, мышечные волокна и др., можно заподозрить нарушение эвакуаторной функции желудка.Библиогр.: Лабораторные методы исследования в клинике, под ред. В.В. Меньшикова, с. 85, М., 1987; Руководство по клинической лабораторной диагностике, под ред. М.А. Базарновой, ч. 1, с. 94, Киев, 1981.
dic.academic.ru
