Кровоточащая язва: лечение, операция, удаление язвы желудка в СПб
лечение, операция, удаление язвы желудка в СПб
Это хроническое заболевание, морфологическим субстратом которого является рецидивирующее повреждение желудочной стенки или стенки 12-перстной кишки, которое возникает в результате нарушения механизмов регуляции желудочной секреции.
Что такое язвенная болезнь желудка и 12-перстной кишки?
В полость желудка регулярно поступает набор веществ, которые являются пептическими агрессорами: соляная кислота, ферменты. Их действие направлено на расщепление пищевых продуктов. Для того, чтобы эти вещества не повредили стенку желудка или 12-перстной кишки, в желудке вырабатывается специальный защитный фактор, который состоит из слизи и бикарбонатов.
- Преобладание агрессивных факторов в сочетании с истощением защитного слоя приводит к повреждению стенки желудка.
- Появляется эрозия, а затем язва.
- Кислое содержимое желудка попадает в 12-перстную кишку.

- Возникает воспаление — дуоденит, также в её слизистой могут развиваться эрозии и язвы.
- Особое значение в развитии проблемы придается микробу – Helicobacter pylori, который усугубляет и провоцирует повреждение слизистой, как желудка, так и 12-перстной кишки.
Хронический характер патологии предусматривает чередование обострений и ремиссий. Обострения возникают на фоне физических и психических перегрузок, нарушений диеты, вредных привычек. Язвенная болезнь чаще поражает мужчин. Работоспособный возраст основной группы пациентов с язвой желудка указывает на социальную и экономическую значимость проблемы.
Причины язвы желудка
Различают этиологические факторы заболевания и факторы риска, которые повышают вероятность возникновения язвы. Среди причин язвенной болезни различают следующие:
- наличие в организме бактерии Helicobacter pylori,
- снижение местного иммунитета в желудке,
- отягощенная наследственность,
- дисбаланс между защитными факторами слизистой оболочки желудка и его секрецией,
- прием некоторых лекарственных препаратов.

Среди лекарственных препаратов, которые разрушают слизистую оболочку желудка, особо следует выделить нестероидные противовоспалительные препараты (НПВП). Длительное лечение с их помощью, без надлежащей защиты слизистой, приводит к возникновению язв, кровотечениям из них.
Факторы, которые способствуют появлению язвы:
- стрессы,
- физические перенапряжения,
- воздействие алкоголя,
- курение,
- употребление в пищу вредных продуктов (острое, копченое, жареное),
- нарушение режима питания.
Симптомы, которыми проявляется язвенная болезнь при наличии язвы
-
Симптомы недуга обычно проявляются достаточно ярко, что дает возможность своевременно выявить заболевание и начать соответствующее лечение. Главным симптомом является боль, в зависимости от характера боли можно понять, где именно локализуется язва. Время возникновения болевых ощущений также важно.
 Для язвенной болезни с локализацией язвы в желудке характерны так называемые “голодные боли”, которые появляются натощак, а также через несколько часов после еды.
Для язвенной болезни с локализацией язвы в желудке характерны так называемые “голодные боли”, которые появляются натощак, а также через несколько часов после еды.
-
Если поражен кардиальный отдел желудка (он примыкает к пищеводу), то болевые ощущения возникают ближе к солнечному сплетению спустя 20 минут после еды. Нередко боль распространяется и на грудную клетку в области сердца, что может сбить с толку и стать причиной для постановки такого ошибочного диагноза как сердечный приступ при попытке самодиагностики. Подобная локализация язвенной болезни никогда не сопровождается болевым синдромом после физической нагрузки.
-
Поражение язвой пилорического отдела желудка (ближе к 12-перстной кишке) вызывает длительную острую боль, проявляющуюся в приступах. Иногда продолжительность одного приступа может составлять более 40 минут. Боль развивается через час после еды. Может возникать ночью. Часто возникают диспептические симптомы: тошнота, чувство вздутия, рвота.
 Язва этой локализации 5-10% озлокачествляется. Также частыми бывают осложнения, пенетрация, прободение, кровотечение, стеноз привратника за счет рубцовой деформации.
Язва этой локализации 5-10% озлокачествляется. Также частыми бывают осложнения, пенетрация, прободение, кровотечение, стеноз привратника за счет рубцовой деформации.
-
10-15 % язв локализуются в антральным отделе, расположенном между пилорическим и кардиальным. При этом, если дефектное образование находится в малой кривизне желудка, пациент будет ощущать сильную боль в левом подреберье спустя 1-1,5 часа после еды. Стабилизация состояния наступает после того, как содержимое желудка переварено. Большинство таких больных испытывают боль вечером.
-
Локализованный в большой кривизне желудка язвенный дефект характеризуется менее выраженной клиникой, встречаются реже, чаще у пожилых, и в 50% случаев имеют злокачественный характер, причем, обнаружить такую язву достаточно трудно.
-
Непрекращающаяся ноющая боль, испытываемая преимущественно вечером и ночью, может свидетельствовать о расположении дефектного образования в антральном отделе.
 В этом случае болевой синдром не соотносится с приемом пищи.
В этом случае болевой синдром не соотносится с приемом пищи.
-
Характер боли при язве 12-перстной кишки характеризуется тем, что она появляется через 1,5-2 часа после еды, часто ночью. Эта локализация язвы чаще встречается у мужчин до 40 лет. Более значим для этой категории больных генетический фактор. Диспептические расстройства реже, чем при локализации в желудке, но довольно часто пациентов беспокоят запоры.
Другие признаки язвенной болезни желудка
Помимо болевых ощущений о наличии язвенной болезни могут также свидетельствовать следующие признаки:
- Тошнота, иногда сопровождающаяся рвотой. Это происходит вследствие нарушения моторики желудка. При наличии язвы, рвота может начаться спустя 2 часа после приема пищи.
- Изжога. Большинство больных страдают от этого симптома, проявляющегося в виде жжения в надчревной области. При изжоге кислотное содержимое желудка оказывается в просвете пищевода, что сопровождается довольно неприятным ощущением.

- Чувство тяжести в животе. Оно наблюдается после приема пищи, причем, вне зависимости от количества съеденного.
- Плохой аппетит. Симптом связан со страхом перед изжогой и рвотой, которые мучают больного после еды. Это психологический фактор, объясняющий ухудшение аппетита стремлением больного избежать неприятных ощущений.
- Отрыжка воздухом может сопровождаться также забросом содержимого желудка в ротовую полость, после чего во рту остается неприятный кисловатый или горьковатый привкус.
- Повышенное газообразование.
Часто больные жалуются на запоры, вызванные нарушением функционирования кишечника. Среди нетипичных симптомов можно выделить белый налет на языке, потливость ладоней, болевые ощущения при надавливании на живот. Иногда язва не проявляет себя никакими симптомами, в этом случае она может быть обнаружена в довольно запущенном состоянии.
Осложнения язвы
Если не заниматься лечением, могут развиться осложнения. Выделяют 5 состояний, которые угрожают пациенту в случае не лечения язвы:
Выделяют 5 состояний, которые угрожают пациенту в случае не лечения язвы:
- Перфорация язвы – прободение стенки желудка насквозь.
- Кровотечение – в случае, если нарушена целостность кровеносного сосуда в стенках или на дне язвы.
- Стеноз пилорического отдела желудка – сужение места выхода из желудка, скопление там пищи.
- Пенетрация язвы — прободение язвы в соседний орган.
- Малигнизация язвы – рост злокачественной опухоли.
Методы диагностики язвы желудка
Для того, чтобы поставить окончательный диагноз, необходимо пройти эзофагогастродуоденоскопию (ФГДС), более распространенное название – гастроскопия.
Через ротовое отверстие и пищевод в желудок вводится эндоскоп
 Во время проведения исследования берутся пробы желудочного сока, биопсию слизистой для морфологического исследования и наличие Helicobacter pylori. Если пациент плохо переносит процедуру такого исследования, то рекомендуется применять медикаментозный сон. Для уточнения глубины язвы, моторики ЖКТ, некоторых осложнений язвенной болезни, таких, как стеноз, пенетрация и др. применяется рентгеноскопия и рентгенография с контрастным веществом. Диагностические процедуры также могут включать тесты на определение Helicobacter pylori, лабораторное исследование мочи, крови и кала. УЗИ не позволяет установить диагноз язвенной болезни.
Во время проведения исследования берутся пробы желудочного сока, биопсию слизистой для морфологического исследования и наличие Helicobacter pylori. Если пациент плохо переносит процедуру такого исследования, то рекомендуется применять медикаментозный сон. Для уточнения глубины язвы, моторики ЖКТ, некоторых осложнений язвенной болезни, таких, как стеноз, пенетрация и др. применяется рентгеноскопия и рентгенография с контрастным веществом. Диагностические процедуры также могут включать тесты на определение Helicobacter pylori, лабораторное исследование мочи, крови и кала. УЗИ не позволяет установить диагноз язвенной болезни.
Методы лечения язвы желудка
Пациентам важно придерживаться установленного режима дня, по возможности избегать стрессовых ситуаций, не прибегать к курению и употреблению алкогольных напитков, хотя бы на время лечения, соблюдать прописанную доктором диету, придерживаться правильного режима дня. По обыкновению, срок активного курса лечения составляет около двух недель, а потом нужна поддерживающая терапия с обязательным соблюдением правильного питания.
Для каждого пациента подбирается индивидуальное лечение с учетом таких весомых факторов как возраст, физическое состояние, наличие или отсутствие сопутствующих хронических заболеваний. Язва желудка характеризуется как довольно серьезное, смертельно опасное заболевание, поэтому при малейших подозрениях следует незамедлительно пройти диагностику, посетив врача-специалиста.
Медикаментозная терапия состоит из таких препаратов:
- антибактериальные препараты – действие направлено на устранение из организма Helicobacter pylori;
- антациды – средства, снижающие секрецию желудочного сока;
- ингибиторы протонной помпы – их действие влияет на химический состав соляной кислоты, нарушает ее структуру;
- Н2‑гистаминоблокаторы – снижают агрессию желудочного секрета;
- спазмолитики – симптоматические препараты, которые снимают болевой синдром.
Лекарственные препараты необходимо принимать строго по рекомендации врача.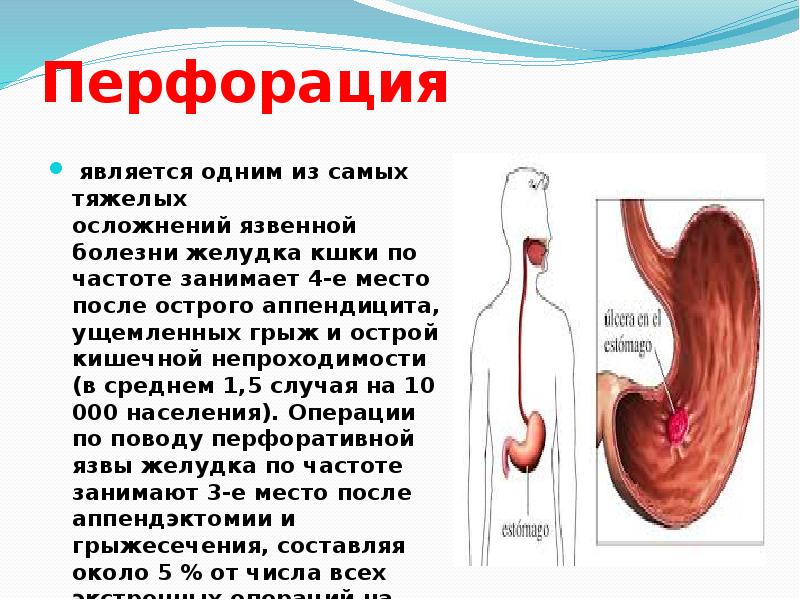 Каждый из медикаментов показан только при определенных обстоятельствах заболевания. Прием лекарств необходимо проводить в предписанный срок. Если пациент почувствовал облегчение – это не значит, что препараты можно отменять самостоятельно. Процесс медикаментозного лечения контролируется лечащим врачом, все изменения в прием может вносить только он.
Каждый из медикаментов показан только при определенных обстоятельствах заболевания. Прием лекарств необходимо проводить в предписанный срок. Если пациент почувствовал облегчение – это не значит, что препараты можно отменять самостоятельно. Процесс медикаментозного лечения контролируется лечащим врачом, все изменения в прием может вносить только он.
Хирургическое лечение (операция по удалению язвы желудка)
Необходимость в хирургическом вмешательстве может возникнуть только при долго незаживающих язвах, или при появлении осложнений. Такая операция может быть запланированной или проводиться в срочном порядке. Экстренное оперативное вмешательство показано при прободении язвы, кровотечениях, которые не удается остановить консервативными мероприятиями. Проводится ушивание язвы, остановка кровотечения, расширяется сужение пищеварительной трубки. Применяемые ранее плановые операции по удалению участка желудка с целью уменьшения его секреции, в настоящее время практически не используются, так как правильно подобранное современное медикаментозное лечение, как правило, приводит к ремиссии.
При малигнизации (озлокачествлении) язвы необходимо оперативное лечение, объем которого зависит от того, как рано обнаружена опухоль – успела ли она прорасти все слои желудка, или только поразила слизистый и подслизистый слои, успела ли она распространиться на близлежащие органы или лимфатические узлы, или уже дала метастазы в отдаленные органы. Чем раньше выявлена малигнизация язвы, тем меньше будет объем оперативного вмешательства. В таком случае операция по удаению язвы может быть проведена эндоскопически, или лапароскопически. В противном случае проводится расширенное вмешательство традиционным способом.
Профилактика и прогноз
В качестве профилактики язвенной болезни желудка следует:
- уделять сну не менее 6 – 8 часов в сутки;
- минимизировать потребление копченого, жирного и жаренного, такая пища раздражает слизистую оболочку;
- следить за здоровьем зубов, чтобы всегда иметь возможность хорошо пережевывать пищу;
- не допускать частых стрессовых ситуаций, так как они приводят к нервному напряжению и вызывают болевые ощущения в желудке;
- не употреблять алкогольные напитки и не курить;
- при болях в желудке пройти необходимые обследования;
- увеличить количество приемов пищи до 6 в день.
 Пища должна быть измельченной, показаны кисели, каши, приготовленное на пару мясо, омлет, овощи.
Пища должна быть измельченной, показаны кисели, каши, приготовленное на пару мясо, омлет, овощи.
Важно
-
Не следует забывать, что язва желудка сказывается на функционировании всего организма, и поэтому лучше предупредить это заболевание, нежели потом приспосабливаться к нему всю жизнь, облегчая муки медикаментами.
-
Предупредить приступы можно путем соблюдения диеты и правильного режима питания, отказа от алкоголя и сигарет. Посещать врача следует не менее 1 раза в год. В профилактических целях пациентам прописывается прием противоязвенных лекарственных средств курсами, весной и летом. Именно в это время болезнь дает о себе знать наиболее ярким проявлением симптоматики.
-
Необходимо также помнить пациентам, страдающим язвенной болезнью, о ежегодном эндоскопическом контроле, который необходимо проходить даже при отсутствии болей после заживления язвы.
 Необходимость такого контроля связана с высокой вероятностью озлокачествления именно желудочных язв.
Необходимость такого контроля связана с высокой вероятностью озлокачествления именно желудочных язв.
Кровоточащая язва желудка – причины, симптомы, диагностика и лечение
Кровоточащая язва желудка – осложнение язвенной болезни, заключающееся в истечении крови в полость желудка из поврежденных сосудов (аррозированных артерий, вен или капилляров). Симптомы определяются выраженностью кровотечения; основные проявления – рвота «кофейной гущей», «дегтеобразный» стул, признаки гиповолемии и системных нарушений гемодинамики. Важнейшим методом диагностики является эзофагогастродуоденоскопия, в ходе которой может быть выполнен гемостаз. Лечение в большинстве случаев хирургическое; при малом объеме кровопотери, а также у пациентов группы высокого риска проводится консервативная остановка кровотечения.
Общие сведения
Кровоточащая язва желудка – одно из наиболее распространенных осложнений язвенной болезни желудка, которое встречается у 10-15% пациентов всех возрастных групп и составляет около 50% всех желудочно-кишечных кровотечений. Однако статистика неточная: большой процент случаев просто не регистрируется – необильная кровопотеря маскируется симптомами обострения основного заболевания. Наиболее часто данное патологическое состояние развивается при язвах, локализованных на малой кривизне желудка. Желудочное кровотечение является актуальной проблемой гастроэнтерологии, поскольку его распространенность растет, и, несмотря на постоянное совершенствование методов эндоскопического, медикаментозного гемостаза и ранней диагностики, летальность сохраняется высокой – около 9%.
Однако статистика неточная: большой процент случаев просто не регистрируется – необильная кровопотеря маскируется симптомами обострения основного заболевания. Наиболее часто данное патологическое состояние развивается при язвах, локализованных на малой кривизне желудка. Желудочное кровотечение является актуальной проблемой гастроэнтерологии, поскольку его распространенность растет, и, несмотря на постоянное совершенствование методов эндоскопического, медикаментозного гемостаза и ранней диагностики, летальность сохраняется высокой – около 9%.
Кровоточащая язва желудка
Причины кровоточащей язвы желудка
Наиболее часто кровотечением осложняются хронические каллезные, острые язвы желудка при наличии у пациента патологии сердечно-сосудистой системы, а также язвенные дефекты, развивающиеся на фоне применения глюкокортикостероидов. Основными причинами развития данного осложнения являются прогрессирование воспалительно-деструктивных процессов в зоне дефекта, повышенная проницаемость капилляров, а также нарушение свертывания крови. Обычно кровоточит аррозированная артерия, реже – вена или большое количество мелких сосудов, локализованных в области дна язвы (в таком случае развивается скрытое диапедезное кровотечение). Формированию кровоточащей язвы могут способствовать механические или химические травмы слизистой, физическое или психоэмоциональное перенапряжение, нейротрофические и тромбоэмболические поражения стенки желудка и гиповитаминозы.
Обычно кровоточит аррозированная артерия, реже – вена или большое количество мелких сосудов, локализованных в области дна язвы (в таком случае развивается скрытое диапедезное кровотечение). Формированию кровоточащей язвы могут способствовать механические или химические травмы слизистой, физическое или психоэмоциональное перенапряжение, нейротрофические и тромбоэмболические поражения стенки желудка и гиповитаминозы.
Причиной тяжелого состояния пациентов является кровопотеря. При потере менее 15% объема крови существенных нарушений системной гемодинамики нет, так как активируются защитные механизмы: спазм сосудов кожи и органов брюшной полости, открытие артериовенозных шунтов, повышение ЧСС. Кровоток в жизненно важных органах сохраняется, и в условиях прекращения кровопотери объем циркулирующей крови восстанавливается за счет естественных депо. При потере более 15% ОЦК генерализованный спазм кровеносных сосудов, значительное повышение частоты сокращений сердца и переход межтканевой жидкости в сосудистое русло изначально имеют компенсаторный характер, а затем патологический. Нарушается системный кровоток, страдает микроциркуляция, в том числе в сердце, головном мозге, почках, развивается артериальная гипотензия, истощаются механизмы компенсации. Возможно развитие печеночной, почечной недостаточности, отека головного мозга, инфаркта миокарда и гиповолемического шока.
Нарушается системный кровоток, страдает микроциркуляция, в том числе в сердце, головном мозге, почках, развивается артериальная гипотензия, истощаются механизмы компенсации. Возможно развитие печеночной, почечной недостаточности, отека головного мозга, инфаркта миокарда и гиповолемического шока.
Симптомы кровоточащей язвы желудка
Симптомы данного патологического состояния определяются степенью кровопотери и продолжительностью кровотечения. Скрытые кровоточащие язвы проявляются общей слабостью, головокружением, бледностью кожи. Гемоглобин в кислой среде желудка метаболизируется, приобретая темный цвет, и в случае рвоты характерно окрашивание рвотных масс в цвет «кофе с молоком».
В случае профузного кровотечения основным признаком является кровавая рвота, которая может быть однократной или повторяющейся. Рвотные массы имеют характерный цвет «кофейной гущи». В редких случаях массивного кровотечения из артерии возможна рвота алой кровью со сгустками.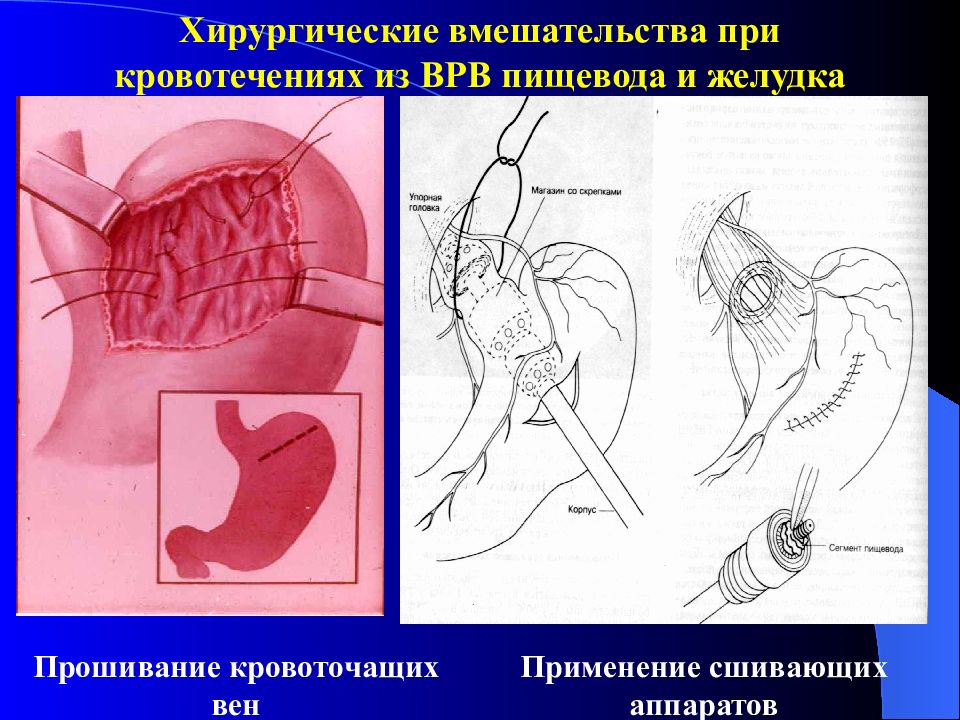
Обязательным признаком кровоточащей язвы желудка с потерей более 50 мл крови является дегтеобразный стул, возникающий через несколько часов или на следующий день. При кровотечении, объем которого не превышает 50 мл, каловые массы нормальной консистенции окрашены в темный цвет.
Многие пациенты отмечают усиление интенсивности симптомов язвенной болезни (боли в желудке, диспепсических явлений) за несколько дней, а также их исчезновение с началом кровотечения (симптом Бергмана). Возможны также такие признаки, как жажда, сухость кожи, снижение диуреза, болезненность при пальпации живота.
Общие симптомы кровоточащей язвы обусловлены степенью кровопотери. При дефиците объема циркулирующей крови менее 5 процентов (1 степень тяжести) возникают незначительные нарушения системной гемодинамики; самочувствие пациента остается удовлетворительным, артериальное давление в пределах нормы, пульс несколько учащен. При дефиците 5-15 процентов объема циркулирующей крови (2 степень кровопотери) пациенты отмечают вялость, головокружение, возможны обморочные состояния, систолическое артериальное давление ниже 90 мм рт. ст., пульс значительно учащен. При потере более 15-30 процентов ОЦК (3 степень) состояние пациентов тяжелое, отмечается выраженная бледность кожи и слизистых, пульс нитевидный, частый, систолическое артериальное давление ниже 60. Дефицит более 30 процентов объема крови (4 степень) сопровождается нарушением сознания, состояние крайне тяжелое, артериальное давление снижено до критического уровня, пульс не определяется.
Диагностика кровоточащей язвы желудка
Консультация гастроэнтеролога с детальным изучением анамнеза заболевания, жалоб пациента и объективных данных позволяет предположить наличие данной патологии даже при малом объеме кровопотери. При объективном обследовании пациента обращает на себя внимание бледность кожных покровов, снижение тургора кожи, возможна болезненность при пальпации живота в эпигастральной области. В общем анализе крови определяется снижение гемоглобина и эритроцитов.
Обязательным методом диагностики при желудочном кровотечении является эзофагогастродуоденоскопия. Диагностическая эндоскопия проводится во всех случаях, когда есть обоснованные подозрения на наличие язвенного кровотечения. Единственным противопоказанием является агональное состояние пациента, когда результаты исследования не могут повлиять на исход заболевания. ЭГДС позволяет визуализировать источник кровотечения, дифференцировать кровоточащую язву от других причин желудочно-кишечного кровотечения. В большинстве случаев диагностическая процедура переходит в лечебную. Доказано, что ранний эндоскопический гемостаз значительно снижает частоту рецидивов, необходимость хирургических вмешательств, а также летальность.
Дифференциальная диагностика проводится с желудочным кровотечением другой этиологии: при злокачественных опухолях, полипах желудка, синдроме Маллори-Вейса, патологии свертывающей системы крови, сердечно-сосудистой системы.
Лечение кровоточащей язвы желудка
Подозрение на кровоточащую язву желудка является прямым показанием к экстренной госпитализации пациентов в хирургическое отделение. Категорически недопустимо обследование в амбулаторных условиях. Всем пациентам назначается строгий постельный режим, полный голод (после остановки кровотечения – диета Мейленграхта). Консервативный гемостаз включает переливание препаратов крови, плазмы, введение фибриногена, аминокапроновой кислоты, хлористого кальция, викасола, атропина, а также пероральный прием аминокапроновой кислоты. Консервативное лечение может быть проведено пациентам группы высокого риска (пожилой возраст, тяжелая сопутствующая патология), а также при легкой и средней степени тяжести кровотечения.
В настоящее время разработаны эффективные методы эндоскопического гемостаза: термические (электрокоагуляция, термозонд, лазерная, радиочастотная и аргоноплазменная коагуляция), инъекционные (местное введение адреналина, новокаина, физиологического раствора и склерозантов), механические (остановка гастродуоденального кровотечения путем клипирования или лигирования кровоточащих сосудов при гастродуоденоскопии) и использование гемостатических материалов (биологического клея, гемостатического порошка).
Показаниями к проведению хирургического лечения являются тяжелая степень кровотечения независимо от типа язвы, сочетание с другими осложнениями язвенной болезни (пенетрацией, пилородуоденальным стенозом), повторные и не останавливающиеся под влиянием консервативных методов гемостаза кровотечения. Конкретный выбор операции определяется локализацией язвы и индивидуальными особенностями. Может быть выполнена резекция желудка по Бильрот I или II, иссечение, ушивание язвы желудка, прошивание сосудов дна язвенного дефекта, возможно сочетание с ваготомией.
Прогноз и профилактика
Прогноз определяется объемом кровопотери и своевременностью оказания специализированной помощи. В настоящее время единственно правильной считается активная хирургическая тактика лечения (при отсутствии противопоказаний). Помимо скорости остановки кровотечения, прогноз зависит от сохранности компенсаторных механизмов пациента, адекватного восполнения объема циркулирующей крови. При профузных кровотечениях регистрируется высокий процент летальности.
Профилактика кровоточащей язвы желудка заключается в своевременном обращении к гастроэнтерологу при наличии жалоб со стороны желудка, адекватном лечении язвенной болезни согласно действующим стандартам, диспансеризации пациентов и регулярном обследовании.
Медикаментозное или оперативное лечение при язвенной болезни желудка и верхних отделов тонкой кишки, резистентных к медикаментозному лечению
Вопрос обзора
Что лучше – медикаментозное или хирургическое лечение лучше для людей с язвенной болезнью желудка или верхних отделов тонкого кишечника (пептические язвы), которые не заживают при лечении от восьми до 12 недель (рефрактерные пептические язвы) или которые возвращаются после заживления (рецидивирующие пептические язвы)?
Актуальность
Примерно от 1 из 100 до 1 из 800 человек имеют пептические язвы. Основными причинами язвенной болезни являются инфекция бактерией Helicobacter pylori , использование нестероидных противовоспалительных средств (НПВС), и курение. Люди с пептической язвой испытывают боль в верхней части живота, которая иногда сопровождается диспепсией (то есть чувство переполнения, вздутие живота, потеря аппетита после употребления небольшого количества пищи, или тошнота). Наиболее серьезными осложнениями язвенной болезни являются кровотечения из язвы и перфорации пептической язвы, что приводит к просачиванию (содержимого) в брюшную полость (в живот) из желудка или верхних отделов тонкого кишечника. Примерно 1 из 10 человек с язвенными кровотечениями и 1 из 4-х с перфорацией язвы умирают. Пептические язвы становятся причиной примерно от 3000 до 4500 смертей в год в США.
В настоящее время базовым лечением неосложненных пептических язв обычно является использование группы средств, называемых ингибиторами протонной помпы (например, омепразол и лансопразол). В последнее время возникли опасения по поводу риска переломов при длительном применении ингибиторов протонной помпы. Альтернативой медикаментозному лечению рефрактерной и рецидивирующей язвенной болезни является хирургическое лечение, направленное на уменьшение секреции кислоты в желудке с целью излечения пептической язвы. Не известно, медикаментозное или хирургическое лечение является лучшим вариантом для людей с рефрактерной или рецидивирующей пептической язвой. Мы попытались решить эту проблему путем проведения поиска в медицинской литературе исследований, сравнивающих медикаментозное и хирургическое лечение у людей с рефрактерными или рецидивирующими пептическими язвами.
Характеристика исследований
Мы не обнаружили ни одного рандомизированного контролируемого испытания, и нашли только одно нерандомизированное исследование, опубликованное 30 лет назад, на эту тему. В исследование было включено 77 участников, которые имели язву желудка и у которых медикаментозная терапия не имела эффекта после лечения в среднем в течение 29 месяцев. Медикаментозное лечение включало блокаторы рецепторов гистамина h3 (лекарства, которые блокируют действие химического вещества – гистамина, что приводит к снижению продукции желудочной кислоты, такие как ранитидин), антациды и диету. Следует подчеркнуть, что эта форма лечения не считается столь же эффективной, как лечение ингибиторами протонной помпы. Авторы не сообщают, были ли это рецидивные или рефрактерные язвы. Из 77 включённых участников 37 человек продолжали получать лекарственную терапию, в то время как 40 участников получили хирургическое лечение. Использовать ли терапевтическое (лекарственное) или хирургического лечение, определяли по предпочтениям участника или лечащего врача. Эти доказательства актуальны по сентябрь 2015 года.
Основные результаты
Авторы исследования сообщили, что два участника в группе лекарственного лечения (5%) имели рак желудка, который был выявлен после повторных исследований с помощью камеры, благодаря которой можно смотреть внутрь тела (эндоскоп), в этом случае, внутрь желудка и тонкой кишки. Авторы не сообщили о проценте участников, которые имели рак желудка в группе хирургического лечения. Они также не сообщали о последствиях задержанной диагностики рака желудка в группе медикаментозного лечения. Они не сообщали о каких-либо других исходах (результатах), представляющих интерес (меры, с помощью которых одно лечение можно считать лучше, чем другое) для этого обзора (то есть связанное со здоровьем качество жизни, связанные с лечением осложнения, осложнения пептической язвы, боли в животе, и долгосрочная смертность). Соответственно, нет ни одно исследования, которое представляет информацию об относительной пользе и вреде лекарственного и хирургического лечения рецидивирующей или рефракторной пептической язвы. Исследования по этой теме крайне необходимы.
Качество доказательств
Поскольку единственное исследование, в котором проведено сравнение медикаментозного и хирургического лечения у людей с рефракторной или рецидивирующей язвой, не сообщало ни об одном исходе (результате) достаточно подробно, мы не смогли оценить качество доказательств формальным образом.
Публикации в СМИ
Гастродуоденальное кровотечение — кровотечение в полость желудка или двенадцатиперстной кишки.
Причины • Язвенная болезнь — 71,2% • Варикозное расширение вен пищевода — 10,6% • Геморрагический гастрит — 3,9% • Рак и лейомиома желудка — 2,9% • Прочие: синдром Мэллори–Вейсса, грыжи пищеводного отверстия диафрагмы, ожоги и травмы — 10,4%.
Классификации • По этиологии •• Язвенные кровотечения при: ••• язвенной болезни из хронических (каллёзных и пенетрирующих) язв ••• пептических язвах желудочно-кишечных анастомозов ••• острых язвах, возникающих в результате токсического или лекарственного (салицилаты, стероидные гормоны) воздействия на слизистую оболочку желудка или кишки, стрессовых (ожоговый, кардиогенный, травматический, психический шок) язвах, при системных заболеваниях (атеросклероз, гипертоническая болезнь, капилляротоксикоз, лейкозы, цирроз печени, уремия и т.д.), эндокринных язвах (синдром Золлингера–Эллисона, гиперпаратиреоз) •• Неязвенные кровотечения при: ••• варикозном расширении вен пищевода и желудка за счёт портальной гипертензии ••• ущемлённой грыже пищеводного отверстия диафрагмы ••• синдроме Мэллори–Вейсса (трещинах слизистой пищеводно-желудочного перехода) ••• эрозивном геморрагическом гастрите ••• доброкачественных и злокачественных опухолях желудка и кишки ••• дивертикулах ЖКТ ••• химических ожогах желудка ••• инородных телах пищевода и желудка • По локализации источника кровотечения: пищеводные, желудочные, двенадцатиперстной кишки • По клиническому течению: продолжающееся, остановившееся, рецидивирующее.
Клиническая картина • Анамнез. Хронические заболевания желудка, двенадцатиперстной кишки, печени, крови • Жалобы на слабость, головокружение, сонливость, обморочные состояния, жажду, рвоту свежей кровью или кофейной гущей, дёгтеобразный стул • Объективные данные. Бледность кожи и видимых слизистых оболочек, сухой язык, частый и мягкий пульс, АД при незначительной кровопотере вначале повышено, затем нормальное. При значительной кровопотере пульс прогрессивно учащается, АД снижается, ЦВД снижается уже на ранних стадиях. При ректальном исследовании — дёгтеобразный стул • Лабораторные данные. В первые 2–4 ч — небольшое повышение Hb с последующим снижением. Снижение Hb и Ht (результат гемодилюции) прогрессирует с продолжением кровопотери, ОЦК снижается с нарастанием кровопотери • ФЭГДС: выявляют источник кровотечения и его характер, оценивают риск рецидива при остановившемся кровотечении • Радионуклидное исследование основано на введении в кровь сывороточного альбумина (метка — радиоактивные изотопы йода или технеция) с последующим поиском/исследованием радиоактивности в зоне кровотечения. Метод применим (и показан) лишь при продолжающемся скрытом кровотечении.
ЛЕЧЕНИЕ
Тактика до операции • Экстренная госпитализация больного в хирургический стационар. Транспортировка — лёжа на носилках • Комплексная гемостатическая терапия •• Инфузионная ••• Аминокапроновая кислота — 5% р-р 200 мл ••• Этамзилат — 250 мг в/в ••• Кальция хлорид или глюконат — 10% р-р 10 мл в/в ••• Фибриноген — 1–2 г на 250 мл 0,9% р-ра натрия хлорида ••• Менадиона натрия бисульфит — 1% р-р 3 мл в/м •• Местная ••• Холод на подложечную область ••• Промывание желудка ледяной водой ••• Введение зонда Сенгстакена–Блэйкмора при кровотечении из варикозных вен пищевода, введение в желудок по зонду эпинефрина или норэпинефрина (0,1% р-р 4 мл) вместе с 100–150 мл 5% р-ра аминокапроновой кислоты (или дают пить по 1 ст.л. этой смеси каждые 15 мин) •• Лечебная эндоскопия. Обкалывание язвы 0,1% р-ром эпинефрина или норэпинефрина, электрокоагуляция, лазерная коагуляция, прошивание сосуда металлической клипсой, аппликация медицинского клея МК №6, 7, 8 •• Эндоваскулярная эмболизация кровоточащего сосуда с помощью суперселективного введения искусственного эмбола через бедренную артерию • Коррекция волемических нарушений •• Восполнение ОЦК. Переливание крови и её компонентов: 60–80% от дефицита ОЦК, плазма нативная, сухая замороженная — 200–800 мл, декстраны, альбумин, протеин, кристаллоиды •• Стабилизация гемодинамики •• Ликвидация метаболического ацидоза — натрия гидрокарбонат (4% р-р 200 мл) •• Восстановление микроциркуляции — реополиглюкин 400 мл в/в, пентоксифиллин 5–15 мл в 250 мл 0,9% р-ра натрия хлорида • Противоязвенная терапия: этиотропная при язвенной болезни и профилактика стрессовых язв при других видах кровотечений. Назначаются антациды, блокаторы h3-рецепторов гистамина (фамотидин и др.), ингибиторы протонной помпы (лансопразол, омепразол и др.) • Вопрос об остановке кровотечения решают на основании данных ФЭГДС или зондовой пробы: больному вводят желудочный зонд и желудок промывают до чистой воды. Если при настойчивом промывании не удаётся добиться чистой воды и в промывных водах имеется свежая кровь, это говорит о продолжающемся кровотечении. Если удаётся отмыть желудок, то тонкий зонд оставляют для динамического наблюдения. Возобновление кровотечения проявит себя выделением по зонду свежей крови.
Хирургическое лечение
• Показания к операции •• Экстренная операция — до 2 ч с момента госпитализации: продолжающееся кровотечение II–III степеней тяжести, неэффективность эндоскопического гемостаза, рецидив кровотечения •• Срочная операция — наличие высокой степени риска рецидива кровотечения по данным эндоскопии •• Плановые операции выполняют при стабилизации состояния и наличии показаний оперативному лечению без учёта факта кровотечения (в случае язвенной болезни двенадцатиперстной кишки — наличие осложнений, требующих хирургической коррекции) •• Больным с IV степенью тяжести необходимы срочная реаниматологическая помощь и, при восстановлении гемодинамики до уровня II–III степени тяжести кровопотери (пульс — 120–130 в минуту, АД — 60–80 мм рт.ст.), экстренная операция. Подготовка к операции включает весь комплекс консервативных лечебных мер (главным образом, коррекцию волемических нарушений, метаболического ацидоза).
• Цель операции — достижение надёжного гемостаза. По возможности, выполняют патогенетически обоснованное вмешательство, направленное на ликвидацию основной причины кровотечения: резекция желудка (при язве, опухоли) или ваготомии при язве двенадцатиперстной кишки. Резекция на выключение неприменима!
• Тактика операции •• Чем тяжелее состояние больного, тем менее травматичной должна быть операция. При крайне тяжёлом состоянии кровоточащая язва желудка или двенадцатиперстной кишки на передней стенке может быть иссечена, а на задней стенке прошита. Рецидив кровотечения наблюдают в 20–30% случаях •• Если позволяет состояние больного (АД более 100 мм рт.ст.), при кровоточащих язвах желудка и двенадцатиперстной кишки может быть выполнена ваготомия с иссечением язвы и пилоропластикой •• При синдроме Мэллори–Вейсса выполняют гастротомию и прошивание кровоточащих сосудов трещины (операция Бейе) •• При кровотечении из варикозно расширенных вен пищевода и кардиального отдела желудка показано прошивание вен цепьевидными швами со стороны слизистой оболочки •• Кровоточащие опухоли желудка — показание к радикальной или паллиативной (при наличии метастазов) резекции или гастрэктомии.
• Послеоперационное ведение больных осуществляют с учётом тяжести кровопотери, объёма операции и наличия сопутствующих заболеваний •• Больные находятся в отделении реанимации или интенсивной терапии •• Режим постельный до 4–5 дней, учитывая степень анемии и объём операции •• Объём инфузионной терапии зависит от дефицита ОЦК (обычно в первые сутки составляет 3000–4000 мл с последующим уменьшением к 5 дню до 1,5–2 л). Количество гемотрансфузий зависит от степени анемии. Ежедневно переливают плазму, протеин, альбумин по 200–400 мл, реополиглюкин по 400 мл, пентоксифиллин по 5 мл, кристаллоиды (5% р-р глюкозы, р-р Рингера–Локка), витамины C, В, менадиона натрия бисульфит) •• Продолжают противоязвенную терапию. При язвах, ассоциированных с H. pylori назначают этиотропную терапию (амоксициллин, метронидазол) и лечение продолжают под наблюдением гастроэнтеролога и после выписки из стационара •• Дефицит ОЦК, ЦВД, биохимические показатели крови, мочи служат критериями объёма и состава инфузионной терапии •• Антибиотикотерапия необходима, т.к. анемизированные больные предрасположены к инфекциям •• Диета Мейленграхта назначают неоперированным больным с остановившимся кровотечением через сутки после поступления. После операции диета 0 назначается с 3 дня, на 4–5 день — диета №1б и к концу 2 нед — диета №1 •• Желудочный зонд после промывания удаляют на 2–3 день при условии восстановившейся моторики желудка. На 2–3 день проводят очистительную клизму, поскольку оставшаяся в кишечнике кровь (разлагаясь и всасываясь) вызывает интоксикацию.
Реабилитация • Строгое соблюдение щадящего диетического и физического режимов в течение 6–8 мес • Больным, перенёсшим операцию по поводу язвенного гастродуоденального кровотечения, через 6 мес рекомендуют контрольное обследование и противорецидивное лечение. При наличии резистентной к консервативной терапии язвенной болезни или её осложнений, решают вопрос о плановом оперативном лечении.
МКБ-10 • K25 Язва желудка • K26 Язва двенадцатиперстной кишки • K28 Гастроеюнальная язва • K92.1 Мелена • K92.2 Желудочно-кишечное кровотечение неуточнённое.
Трофические язвы: причины и лечение
При появлении трофических язв по любым причинам лечение должен проводить квалифицированный флеболог. Глубокие открытые раны, которые долго не заживают из-за нарушений кровотока в ногах, вызванного разными причинами, возникают обычно на стопах и голенях. Наши специалисты выполнят точные диагностические процедуры, подберут эффективные методики терапии для восстановления здоровья ног. Лечить патологию непросто, но в нашей клинике справляются с этой проблемой. К нам стоит обратиться не только из-за того, что мы гарантируем результативное лечение болезни, но и из-за низкой стоимости лечения трофических язв.
Симптоматика, причины возникновения
Причины трофических язв связаны с иными болезнями и состояниями, такими как:
- Запущенный варикоз.
- Тромбофлебит.
- Атеросклеротическое поражение венозных сосудов ног.
- Нарушение лимфооттока.
- Диабет.
- Гипертония.
- Болезни кровеносной системы.
- Продолжительная иммобилизация после травмы, операции.
- Дерматит аллергического происхождения.
Вероятность патологии повышается при избыточном весе, гиподинамии, значительных физнагрузках, длительном пребывании в состоянии сидя или лежа. Также изъязвление может возникать из-за ожогов, отморожений, облучения радиацией.
К предвестникам болезни относятся:
- Нарастающие боли в ногах.
- Отеки, зуд.
- Истончение кожных покровов, сухость, гиперпигментация.
- Мышечные судороги в икрах.
- Ощущение жара.
Далее происходит появление небольшой язвочки. Она увеличивается, ее поверхность быстро заселяется бактериями, кровоточащая язва очень сильно болит, начинает гноиться. Гнойно-некротический процесс способен без соответствующего лечения привести к потере конечности, сепсису, раку.
Диагностические и лечебные подходы
После осмотра пациента врач может назначить:
- Ультразвуковую допплерографию вен.
- Ультразвуковое дуплексное сканирование.
- Артериографию.
- Лабораторные исслеования.
Как вылечить трофические язвы? Лечение определяется причиной возникновения патологии, ее прогрессированием. При консервативной терапевтической методике используются:
- Венотоники.
- Фармпрепараты, которые повышают регенерацию кожи.
- Местные антисептики.
- Антибактериальные препараты.
- Антиагреганты.
- Ферменты (для очищения язвы).
- Плазменная и фотодинамическая терапия.
- Аутооблучение крови лазером или ультрафиолетовыми лучами.
При хирургическом вмешательстве выполняются операции на венозной системе, чтобы скорректировать отток венозной крови в пораженной зоне. Для этого применяются:
- Эндовенозная коагуляция лазером.
- Коагуляция радиочастотой.
- Склерооблитерация.
- Стентирование.
- Венэктомия, минивенэктомия.
При больших язвах производят пересадку кожи. Это делается вместе с оперативным вмешательством.
Обращайтесь к компетентным флебологам нашей клиники
При появлении трофические язв, независимо от их причин лечение в клинике выполняется комплексно, что позволяет успешно объединить способы оперативного вмешательства и консервативных терапевтических методов. Персонализированный подход гарантирует грамотный подбор диагностических процедур и лабораторных исследований, адекватную расшифровку полученных результатов и назначение только наиболее эффективных методов лечения и последующего восстановления. Мы работаем с применением оснащения премиум-класса, наши специалисты являются лучшими флебологами города. Цена лечения трофических язв в нашей клинике демократична. Приходите к нам, мы гарантируем успешность решения вашей серьезной проблемы.
Рак полости рта: симптомы, причины возникновения и лечение
Что такое рак полости рта?
Рак полости рта – злокачественное новообразование, поражающее губы (обычно нижнюю губу), внутренние поверхности полости рта, а также заднюю стенку глотки, миндалины и слюнные железы. Оно чаще встречается у мужчин, чем у женщин, и обычно поражает людей старше 40 лет. Основным фактором риска является курение в сочетании со злоупотреблением спиртных напитков.
При несвоевременном обнаружении рака полости рта может потребоваться хирургическое вмешательство, а также прохождение курса лучевой и химиотерапии. Он также может привести к смерти, причем пятилетняя выживаемость при таком заболевании составляет около 50%.* Одна из причин невысокого уровня выживаемости – частое отсутствие ранней диагностики при появлении первых симптомов, поэтому ранняя диагностика рака полости рта – залог его успешного лечения.
Каковы симптомы рака полости рта?
Самые ранние признаки заболевания раком полости рта невозможно определить в домашних условиях, поэтому регулярные осмотры у стоматолога и терапевта приобретают особую важность. Стоматолог способен выявить первые симптомы рака полости рта. Однако помимо регулярных профилактических осмотров следует немедленно обратиться к стоматологу при появлении следующих симптомов:
Незаживающая кровоточащая язва на губе, десне или слизистой оболочке полости рта
Уплотнение или вздутие с внутренней стороны щеки, ощутимое языком
Потеря чувствительности или онемение в любой части полости рта
Белые или красные пятна на губах, языке или слизистой оболочке полости рта
Трудности при пережевывании или глотании пищи
Болевые ощущения или беспричинная боль в полости рта; чувство, что что-то застряло в горле без видимой причины
Отек челюсти со смещением протезов
Изменение голоса
Профилактика рака полости рта
Не курите и не жуйте табак. Употребление табака – основная причина развития рака полости рта в 80-90% случаев.**
Курение — взаимосвязь курения, рака легких и сердечно-сосудистых заболеваний хорошо изучена1. Курение оказывает влияние и на общее состояние здоровья, снижая сопротивляемость организма инфекциям и замедляя выздоровление при травмах и после хирургических операций. Если ребенок становится курильщиком в раннем возрасте, это может привести к задержкам развития и другим отклонениям при взрослении. Многие курильщики страдают потерей обоняния и вкусового ощущения и могут иметь неприятный запах изо рта и пожелтевшие зубы.
Здоровье полости рта подвергается риску с каждой выкуренной сигаретой. Курение сигарет, трубки и сигар значительно повышает риск заболевания раком горла, полости рта и пищевода. Из-за того, что очень многие не знают или не замечают ранних признаков заболевания, рак часто поражает другие ткани организма еще до обнаружения.
Жевание табака — постоянное использование бездымного табака повышает риск заболевания раком полости рта в 50 раз. Лучший метод профилактики – избегать курения сигарет и трубок, жевания и нюхания табака. Люди, прекращающие использование табака даже после долгих лет курения и жевания, намного уменьшают риск заболевания раком полости рта. Постоянное злоупотребление спиртными напитками также повышает риск заболевания раком полости рта, а злоупотребление спиртным в сочетании с курением представляет чрезвычайно высокий фактор риска.
Лечение рака полости рта
После постановки диагноза группа врачей (включая стоматолога и хирурга) разрабатывает индивидуальный план лечения для пациента. Обычно требуется хирургическое вмешательство с последующим применением лучевой и химиотерапии. Важно проконсультироваться со стоматологом, знакомым с побочными эффектами этих методов лечения на полость рта.
Каждый раз потребляя пищу и напитки, богатые сахаром и крахмалом, бактерии зубного налета выделяют кислоты, отрицательно воздействующие на зубы в течение как минимум 20 минут. Для предотвращения разрушения эмали зубов необходимо ограничить количество перекусов между основными приемами пищи. Если Вам необходимо перекусить, отдавайте предпочтение питательным продуктам, таким как сыр, сырые овощи, йогурт без добавления сахара и фрукты.
Каковы побочные эффекты лучевой и химиотерапии на полость рта?
Применение лучевой терапии для лечения рака в области головы и шеи может вызывать раздражение полости рта, сухость во рту , затруднение при глотании и изменение вкусовых ощущений. Лучевая терапия повышает риск развития кариеса, поэтому во время ее прохождения особо важно правильно заботиться о зубах, деснах, полости рта и гортани.
Необходимо регулярно обсуждать с онкологом и стоматологом все беспокоящие Вас симптомы полости рта, возникающие во время и после окончания лучевой терапии. Также до начала лечения рака головы и шеи необходимо узнать у стоматолога, что необходимо делать до, во время и после терапии, чтобы предотвратить возникновение побочных эффектов в полости рта.
Как поддерживать гигиену полости рта во время лечения?
Чистите зубы мягкой зубной щеткой после приемов пищи и ежедневно используйте зубную нить. Избегайте потребления специй и твердой пищи, такой как сырые овощи, крекеры и орехи. Не курите и не пейте спиртное. Жевательная резинка без сахара и леденцы помогут увлажнять полость рта.
До начала курса лучевой терапии проконсультируйтесь со стоматологом и пройдите полный профилактический осмотр. До начала курса лучевой терапии необходимо, чтобы стоматолог проконсультировался с Вашим онкологом.
*Jeffrey F. Taintor, DDS, MA & Mary Jane Taintor, The Complete Guide to Better Dental Care, 1997.
*Национальный институт рака, “What You Need to Know about Oral Cancer”. 28 сентября 1998 г.
1Compendium of Continuing Education in Dentistry, Vol. 19, #1 (supp), осень, 2000 г.
Опухоли и новообразования кожи в Челябинске
Описание доброкачественных, предраковых и злокачественных новообразований с изображениями.
Просьба: беременных и людей с неустойчивой психикой воздержаться от просмотра!!!
Опухоли или новообразования кожи делятся на три основных группы: доброкачественные, предраковые и злокачественные.
Доброкачественные опухоли как правило, медленно растут, имеют четкие границы и ровное окрашивание. Рост образований не сочетается с появлением болей и воспалением. Отсутствуют изменения окружающей кожи и регионарных лимфатических узлов.
К доброкачественным относят:
Фиброма — чаще всего это гладкое одиночное уплотнение с четкими границами, кожа над ним не изменена, может быть немного пигментирована. Опухоль иногда развивается в виде узла до нескольких сантиметров. При больших размерах опухоли кожа приобретает красно-коричневый оттенок. В основном встречается у людей молодого возраста, чаще у женщин, чем у мужчин. Спровоцировать их воспаление может любая механическая травма, в результате чего может появиться кровоточащая язва.
Папиллома — представляет собой округлое образование, довольно мягкое на ощупь, на ножке, или широком основании. Состоит из сосочков и визуально напоминает цветную капусту, гроздь винограда или гребешок в миниатюре. Цвет колеблется от телесного до коричневого. Размер может варьировать от 0,2 до 10 мм. Может быть одиночной, но с течением времени количество опухолей может возрастать. Наиболее частыми местами локализации являются лицо, шея, подмышки, паховая область.
Гемангиома — представляет собой врожденную или приобретенную сосудистую опухоль, которая может возникнуть у людей совершенно разного возраста, но чаще всего бывает у детей. Определяется на коже в виде мягкого образования, исчезающего и меняющего окрашивание при надавливании. В зависимости от глубины расположения сосудов существует несколько разновидностей: плоская, звездчатая, ветвистая. Цвет опухоли варьирует от розового до темно-вишневого. При глубоком расположении образования окрашивание кожи не отличается от окружающих тканей.
Лимфангиома — врожденная опухоль, которая состоит из спаянных между собой лимфатических сосудов. Выглядит как «вздутие», за счет гипертрофии пораженных тканей. Окраска кожи над ней не отличается по цвету и температуре от нормальной. Из припухлостей, напоминающих узелки, может выделяться лимфа. Наблюдается выраженная тенденция к медленному росту, инфильтрации окружающих тканей и структур, в том числе: костей, трахеи, легких, а также других жизненно важных органов.
Пигментные невусы (родинки) — ограниченные, обычно одиночные пигментные пятна, иногда несколько возвышающиеся над уровнем кожи. Они появляются обычно в первые дни или годы жизни (гладкие невусы), порой достигают больших размеров (гигантский врожденный пигментный невус), бывают пронизаны волосами (волосатый невус) или имеют складчатую, бородавчатую поверхность (пигментный бородавчатый невус).
Пограничные (предраковые) опухоли кожи:
Кератома — в большинстве своем это доброкачественные образования, образующиеся преимущественно после 45-50 лет. Предраковой считается старческая кератома, которая появляется у пожилых людей. Формируется она с небольшого пятнышка бледно-коричневого цвета, плотного по текстуре, поверхность которого может незначительно шелушиться.
Ксеродерма — наследственное кожное заболевание, проявляется в раннем детстве (до 5 лет) и прогрессирует в течение жизни. Это пограничная предраковая опухоль обусловлена повышенной чувствительностью кожи к ультрафиолетовому излучению. Признаками разных стадий являются: атрофия тканей, неравномерная пигментация. При данном заболевании поражается также и хрящевая ткань, которая сильно деформируется чаще на таких участках, как носовые ходы, ушные раковины. Профилактика: избегать пребывания на солнце.
Кожный рог — новообразование, чаще всего образующееся в пожилом возрасте. Представляет собой возвышение над поверхностью кожного покрова, которое имеет разную длину и форму цилиндра. Состоит из роговых масс. Первичной называют такую разновидность кожного рога, которая возникает внезапно, безо всяких причин. Вторичное заболевание может проявиться на фоне какого-то хронического воспалительного процесса, а также других новообразований, таких, как бородавки, родинки.
Все эти виды новообразований требуют удаления, либо, если это технически невозможно, тщательного контроля, врачебного наблюдения на предмет перерождения в злокачественные опухоли.
Злокачественные опухоли кожи характеризуются инвазивным ростом, частым метастазированием, в запущенных случаях имеют плохой прогноз:
К злокачественным опухолям кожи относятся:
Меланома — одна из наиболее опасных злокачественных опухолей человека, часто рецидивирующая и метастазирующая лимфогенным и гематогенным путём почти во все органы.
Факторы риска и причины:
- фенотип — белая кожа, светлые (голубые) глаза, светлые волосы и розовые веснушки.
- наличие в анамнезе солнечных ожогов. При этом даже те из них (ожоги), которые были получены в детском, подростковом и юношеском возрасте могут сыграть роковую роль в развитии опухоли в последующие годы.
- наследственность — семейный анамнез меланомы.
- невусы.
- фактор множественности невусов (более 50) увеличивает риск развития меланомы.
- пигментная ксеродерма.
- уже ранее перенесённая меланома.
- возраст старше 50 лет.
- мужской пол.
Так как клетки меланомы продолжают вырабатывать меланин цвет опухоли коричневый или черный. В некоторых случаях меланома имеет розовый, желтоватый или белый цвет.Меланома может поражать любые участки кожи. У мужчин опухоль чаще возникает на туловище (грудной клетке и спине). У женщин же чаще поражаются нижние конечности. Нередко меланома возникает на лице и шее. Кожа темного цвета снижает риск развития меланомы на этих участках. В этих случаях опухоль может возникать на стопах, ладонях или под ногтями.Меланома может также поражать и другие органы: ротовую полость, глаза и влагалище, но встречается реже, чем меланома кожи.
Меланома возникает как на не измененной коже, так и на фоне имеющихся образований кожи.
Характерные изменения в области существующего образования могут свидетельствовать о злокачественном перерождении опухоли. К ним относят:
- Чувство зуда в области опухоли.
- Выпадение волос с ее поверхности.
- Изменение цвета.
- Изъязвление.
- Увеличение размера.
- Изменение очертаний.
- Исчезновение исчерченности кожи.
- Кровотечение с ее поверхности.
- Узлообразование.
При выявлении таких изменений необходимо срочно обращаться к врачу!
Базалиома (базальноклеточный рак) — новообразование, которое поражает базальный слой кожи. Факторами, способствующими формированию опухоли, служат: генетическая предрасположенность, длительное воздействие ультрафиолета, ионизирующего излучения, а также бензола, угольной и табачной смол, толуола. Локализуется базалиома на открытых участках тела: в области лица, плечах, спине. Опухоль часто сопровождается образованием эрозий и язв. Новообразование обладает преимущественно местнодеструирующим ростом и очень редко не даёт метастазы. Вначале на коже появляется безболезненный узелок, который изъязвляется и покрывается корочкой. Постепенно в течение нескольких месяцев или лет узелок растёт вширь, сопровождается образованием язв. Опухоль становится дольчатой, на её поверхности возникают телеангиоэктазии. С течением времени базалиома превращается в большую (свыше 10 см) плоскую бляшку с шелушащейся поверхностью, в выступающий над поверхностью кожи грибовидный узел, либо в глубокую язву, разрушающую подлежащие мышечные ткани и кости.
Плоскоклеточный рак — эпителиальная опухоль, которая может распадаться, вследствие чего на коже возникают изъязвления. Ранняя форма характеризуется появлением красной бляшки с чешуйками небольшого размера. Причиной становятся УФ-излучения, канцерогены, некоторые типы папиломовирусной инфекции. Чаще возникает у пожилых людей на любом участке кожи, однако, наиболее распространен в верхней части лица, на нижней губе, тыльной стороне кистей, а также на слизистых оболочках.Плоскоклеточный рак склонен к образованию метастазов. В 6% случаев метастазы могут поражать ближайшие лимфатические узлы. В зонах регионарного метастазирования (в паховой области, подмышечной впадине, на шее) возможно возникновение плотных, безболезненных, подвижных узлов. Позднее они утрачивают подвижность, становятся болезненными, срастаются с кожей. Также в редких случаях при плоскоклеточном раке поражаются легкие и кости.
Плоскоклеточный рак начинает развиваться из язвы, узла или бляшки.
- При язвенной форме плоскоклеточного рака характерны резко приподнятые валикообразные края, окружающие язву по всему периметру. Сама язва по форме напоминает кратер. Из очага наблюдаются кровянистые выделения, характерен неприятный запах. Новообразование быстро прогрессирует, увеличиваясь в ширину и вглубь.
- Узел плоскоклеточного рака внешне похож на цветную капусту. Его основание широкое, а поверхность бугристая. Цвет новообразования варьируется от красного до коричневого. Сам узел плотный. На поверхности часты эрозии и язвы. Плоскоклеточный рак узловой формы прогрессирует быстро.
- Плоскоклеточный рак в виде бляшки характеризуется ее красным цветом, кровоточивостью и наличием мелких бугорков на поверхности. Консистенция бляшки плотная. Опухоль распространяется быстро, сначала поражая поверхность кожи, а потом и более глубокие ткани.
Саркома Капоши — злокачественное заболевание, развивающееся из клеток внутренней оболочки кровеносных сосудов. Точные причины неизвестны, возможно, заболевание связано с онкогенным вирусом. Начинается с возникновения папул фиолетового цвета, как правило, на нижних конечностях. Они довольно быстро прогрессируют и становятся множественными. Такие очаги начинают темнеть и уплотняться. Часто они изъязвляются. Если заболевание выявлено на ранней стадии, то узлы еще довольно мягкие.
Болезнь Педжета — предраковый дерматоз. Выглядит как воспаленное, окрашенное в красный цвет пятно на коже (как при дерматите).Развивается опухоль из желез, расположенных под кожей. Часто исходит из протоков грудных желез, тогда, как правило, формируется вокруг соска. Рак Педжета может также проявляться как красная, мокнущая, покрытая корочками бляшка в паху или вокруг заднего прохода; опухоль может исходить и из близлежащих потовых желез.
Что это вызывает и серьезно ли это?
Термин «язва» означает болячку, которая не заживает быстро. Язвы могут возникать практически на любом участке тела, обычно в результате травм, болезней или инфекций. Они могут быть кратковременными или продолжающимися.
Чаще всего, когда люди говорят о язве, они имеют в виду пептические язвы, которые развиваются в пищеварительном тракте. Термин «пепсин» означает, что он связан с кислотой.
Пептические язвы могут быть в желудке, тонком кишечнике чуть ниже желудка или пищевом тракте над желудком.
Иногда могут кровоточить пептические язвы (известные как кровоточащие язвы). Более сильное кровотечение, известное как кровотечение, может быть опасным для жизни. Однако незначительное кровотечение при язве обычно не так серьезно и может остаться незамеченным, но все же требует лечения.
Поделиться на PinterestЯзвенная болезнь, развивающаяся в пищеварительном тракте, может начать кровоточить, что может привести к быстрой потере крови.Пептические язвы сложно диагностировать, потому что у некоторых людей симптомы не проявляются.Те, кто испытывает симптомы, часто находят их весьма заметными. Симптомы включают:
- боль в верхней части живота, которая может усиливаться после еды или когда желудок пустой
- тошнота или рвота
- ощущение переполнения или вздутия живота
Если из язвенной болезни начинается кровотечение, человек может это заметить :
- стул темный и липкий
- стул темно-красного цвета
- рвота, похожая на кофейную гущу или с кровью
- обморок или головокружение
Человек с любым из этих симптомов должен искать скорая медицинская помощь.Сильно кровоточащая язва может вызвать быструю потерю крови и, возможно, смерть, если ее не лечить.
Анемия
Медленно кровоточащая язва может постепенно вызывать анемию. Анемия означает, что в организме не хватает эритроцитов и гемоглобина, что означает, что органы не могут получать достаточно кислорода. Анемия может вызывать у человека чувство усталости или одышку. Это также может вызвать бледность цвета кожи.
В желудке вырабатываются сильные кислоты, необходимые для пищеварения. Эти кислоты обычно не повреждают пищеварительный тракт из-за защитной слизистой оболочки.
Однако в некоторых случаях организм вырабатывает слишком много желудочной кислоты, и слизистая оболочка повреждается или изнашивается. Когда это происходит, кислота может повредить слизистую оболочку пищеварительного тракта и вызвать воспаление (язва).
Большинство пептических язв развивается по очевидным причинам, и определенные факторы могут вызывать их или увеличивать риск.
Использование НПВП
Поделиться на Pinterest Высокие дозы обычных НПВП, таких как ибупрофен и аспирин, могут вызвать пептические или кровоточащие язвы.Использование некоторых обезболивающих, известных как НПВП (нестероидные противовоспалительные препараты) в высоких дозах или в течение длительного периода, может вызвать пептические или кровоточащие язвы.Это связано с тем, что НПВП блокируют в организме определенное химическое вещество, которое помогает защитить слизистую оболочку желудка от кислот.
Наиболее распространенными НПВП являются:
НПВП также могут снижать свертываемость крови, что может повысить вероятность кровотечения из язв.
H. pylori ИнфекцияHelicobacter pylori или H. pylori – это тип бактерий, которые могут инфицировать желудок. Он атакует слизистую оболочку желудка, позволяя кислоте проникать в ткани и повредить их.
Специалисты точно не знают, как люди заражаются H. pylori . Но некоторые считают, что он содержится в зараженной пище и воде.
H. pylori может также передаваться от человека к человеку. Тщательное мытье рук и употребление только чистых, безопасных продуктов питания и напитков – единственные известные способы избежать заражения.
Синдром Золлингера-Эллисона (ZES)
Синдром Золлингера-Эллисона (ZES) – это необычное заболевание, которое вызывает опухоли желудка, двенадцатиперстной кишки или поджелудочной железы.Эти опухоли заставляют желудок вырабатывать больше кислоты, чем ему необходимо, что приводит к язвенной болезни. Опухоли, вызванные ZES, могут быть злокачественными, а могут и не быть.
По данным Национального института диабета, болезней органов пищеварения и почек, ZES встречается редко и встречается только у 1 из 1 миллиона человек.
Симптомы ЗЭС могут быть похожи на симптомы обычных пептических язв, такие как тупая или жгучая боль в животе, а также проблемы с пищеварением, такие как диарея, тошнота, снижение аппетита, вздутие живота и отрыжка.Считается, что он вызывает менее 1 процента всех пептических язв.
Язвы с другими причинами
Предыдущие исследования показали, что до 90 процентов пептических язв вызываются H. pylori и использованием НПВП. Но в недавнем обзоре Asian Pacific Journal of Cancer Prevention говорится, что язвы без инфекции H. pylori или применения НПВП увеличиваются.
Исследование, проведенное в Таиланде, предполагает, что в этом могут быть виноваты другие факторы, включая алкоголь, другие инфекции, лекарства или заболевания, в том числе рак желудка и кишечника.
Люди с симптомами язвенной болезни могут пройти обследование, известное как верхняя эндоскопия. Врач вводит освещенную гибкую трубку с камерой через рот в желудок. В некоторых случаях возможно лечение кровоточащей язвы во время эндоскопии.
Врачи часто лечат язвы лекарствами, блокирующими или уменьшающими кислотность желудка. Эти лекарства включают:
- Ингибиторы протонной помпы (ИПП) – декслансопразол (Дексилант®), эзомепразол (Нексиум®), омепразол (Прилосек®, Зегерид®), лансопразол (Превацид®), пантопразол (Протоникс®) (Протоникс®) (Протоникс®) (Протоникс®) рабепразол (Аципекс®).
- Блокаторы h3 – циметидин (Tagamet®), фамотидин (Pepcid®) и низатидин (Axid®).
Людям, принимающим НПВП и у которых диагностирована язвенная болезнь, возможно, потребуется прекратить прием НПВП.
Когда врач диагностирует у человека инфекцию H.pylori , он прописывает антибиотики и другие лекарства для уничтожения бактерий. H. pylori сложно убить, поэтому, чтобы лечение было успешным, человек должен принимать все лекарства в соответствии с предписаниями, даже если он чувствует себя лучше.
Многие годы люди думали, что язвы вызваны стрессом или эмоциональными причинами. Но Американский колледж гастроэнтерологии утверждает, что эти факторы не вызывают язвы, как и некоторые продукты питания или диеты. Людям с язвой не рекомендуется придерживаться специальной диеты, но ключевую роль играет прием назначенных им лекарств.
При правильном лечении язвенная болезнь излечима, и большинство людей полностью выздоравливает. Им может потребоваться избегать приема НПВП, и многим людям требуется дополнительная эндоскопия, чтобы убедиться, что язва исчезла.Любые признаки или симптомы кровоточащей язвы требуют неотложной медицинской помощи.
Чем это вызвано и серьезно ли это?
Термин «язва» означает болячку, которая не заживает быстро. Язвы могут возникать практически на любом участке тела, обычно в результате травм, болезней или инфекций. Они могут быть кратковременными или продолжающимися.
Чаще всего, когда люди говорят о язве, они имеют в виду пептические язвы, которые развиваются в пищеварительном тракте. Термин «пепсин» означает, что он связан с кислотой.
Пептические язвы могут быть в желудке, тонком кишечнике чуть ниже желудка или пищевом тракте над желудком.
Иногда могут кровоточить пептические язвы (известные как кровоточащие язвы). Более сильное кровотечение, известное как кровотечение, может быть опасным для жизни. Однако незначительное кровотечение при язве обычно не так серьезно и может остаться незамеченным, но все же требует лечения.
Поделиться на PinterestЯзвенная болезнь, развивающаяся в пищеварительном тракте, может начать кровоточить, что может привести к быстрой потере крови.Пептические язвы сложно диагностировать, потому что у некоторых людей симптомы не проявляются. Те, кто испытывает симптомы, часто находят их весьма заметными. Симптомы включают:
- боль в верхней части живота, которая может усиливаться после еды или когда желудок пустой
- тошнота или рвота
- ощущение переполнения или вздутия живота
Если из язвенной болезни начинается кровотечение, человек может это заметить :
- стул темный и липкий
- стул темно-красного цвета
- рвота, похожая на кофейную гущу или с кровью
- обморок или головокружение
Человек с любым из этих симптомов должен искать скорая медицинская помощь.Сильно кровоточащая язва может вызвать быструю потерю крови и, возможно, смерть, если ее не лечить.
Анемия
Медленно кровоточащая язва может постепенно вызывать анемию. Анемия означает, что в организме не хватает эритроцитов и гемоглобина, что означает, что органы не могут получать достаточно кислорода. Анемия может вызывать у человека чувство усталости или одышку. Это также может вызвать бледность цвета кожи.
В желудке вырабатываются сильные кислоты, необходимые для пищеварения. Эти кислоты обычно не повреждают пищеварительный тракт из-за защитной слизистой оболочки.
Однако в некоторых случаях организм вырабатывает слишком много желудочной кислоты, и слизистая оболочка повреждается или изнашивается. Когда это происходит, кислота может повредить слизистую оболочку пищеварительного тракта и вызвать воспаление (язва).
Большинство пептических язв развивается по очевидным причинам, и определенные факторы могут вызывать их или увеличивать риск.
Использование НПВП
Поделиться на Pinterest Высокие дозы обычных НПВП, таких как ибупрофен и аспирин, могут вызвать пептические или кровоточащие язвы.Использование некоторых обезболивающих, известных как НПВП (нестероидные противовоспалительные препараты) в высоких дозах или в течение длительного периода, может вызвать пептические или кровоточащие язвы.Это связано с тем, что НПВП блокируют в организме определенное химическое вещество, которое помогает защитить слизистую оболочку желудка от кислот.
Наиболее распространенными НПВП являются:
НПВП также могут снижать свертываемость крови, что может повысить вероятность кровотечения из язв.
H. pylori ИнфекцияHelicobacter pylori или H. pylori – это тип бактерий, которые могут инфицировать желудок. Он атакует слизистую оболочку желудка, позволяя кислоте проникать в ткани и повредить их.
Специалисты точно не знают, как люди заражаются H. pylori . Но некоторые считают, что он содержится в зараженной пище и воде.
H. pylori может также передаваться от человека к человеку. Тщательное мытье рук и употребление только чистых, безопасных продуктов питания и напитков – единственные известные способы избежать заражения.
Синдром Золлингера-Эллисона (ZES)
Синдром Золлингера-Эллисона (ZES) – это необычное заболевание, которое вызывает опухоли желудка, двенадцатиперстной кишки или поджелудочной железы.Эти опухоли заставляют желудок вырабатывать больше кислоты, чем ему необходимо, что приводит к язвенной болезни. Опухоли, вызванные ZES, могут быть злокачественными, а могут и не быть.
По данным Национального института диабета, болезней органов пищеварения и почек, ZES встречается редко и встречается только у 1 из 1 миллиона человек.
Симптомы ЗЭС могут быть похожи на симптомы обычных пептических язв, такие как тупая или жгучая боль в животе, а также проблемы с пищеварением, такие как диарея, тошнота, снижение аппетита, вздутие живота и отрыжка.Считается, что он вызывает менее 1 процента всех пептических язв.
Язвы с другими причинами
Предыдущие исследования показали, что до 90 процентов пептических язв вызываются H. pylori и использованием НПВП. Но в недавнем обзоре Asian Pacific Journal of Cancer Prevention говорится, что язвы без инфекции H. pylori или применения НПВП увеличиваются.
Исследование, проведенное в Таиланде, предполагает, что в этом могут быть виноваты другие факторы, включая алкоголь, другие инфекции, лекарства или заболевания, в том числе рак желудка и кишечника.
Люди с симптомами язвенной болезни могут пройти обследование, известное как верхняя эндоскопия. Врач вводит освещенную гибкую трубку с камерой через рот в желудок. В некоторых случаях возможно лечение кровоточащей язвы во время эндоскопии.
Врачи часто лечат язвы лекарствами, блокирующими или уменьшающими кислотность желудка. Эти лекарства включают:
- Ингибиторы протонной помпы (ИПП) – декслансопразол (Дексилант®), эзомепразол (Нексиум®), омепразол (Прилосек®, Зегерид®), лансопразол (Превацид®), пантопразол (Протоникс®) (Протоникс®) (Протоникс®) (Протоникс®) рабепразол (Аципекс®).
- Блокаторы h3 – циметидин (Tagamet®), фамотидин (Pepcid®) и низатидин (Axid®).
Людям, принимающим НПВП и у которых диагностирована язвенная болезнь, возможно, потребуется прекратить прием НПВП.
Когда врач диагностирует у человека инфекцию H.pylori , он прописывает антибиотики и другие лекарства для уничтожения бактерий. H. pylori сложно убить, поэтому, чтобы лечение было успешным, человек должен принимать все лекарства в соответствии с предписаниями, даже если он чувствует себя лучше.
Многие годы люди думали, что язвы вызваны стрессом или эмоциональными причинами. Но Американский колледж гастроэнтерологии утверждает, что эти факторы не вызывают язвы, как и некоторые продукты питания или диеты. Людям с язвой не рекомендуется придерживаться специальной диеты, но ключевую роль играет прием назначенных им лекарств.
При правильном лечении язвенная болезнь излечима, и большинство людей полностью выздоравливает. Им может потребоваться избегать приема НПВП, и многим людям требуется дополнительная эндоскопия, чтобы убедиться, что язва исчезла.Любые признаки или симптомы кровоточащей язвы требуют неотложной медицинской помощи.
Чем это вызвано и серьезно ли это?
Термин «язва» означает болячку, которая не заживает быстро. Язвы могут возникать практически на любом участке тела, обычно в результате травм, болезней или инфекций. Они могут быть кратковременными или продолжающимися.
Чаще всего, когда люди говорят о язве, они имеют в виду пептические язвы, которые развиваются в пищеварительном тракте. Термин «пепсин» означает, что он связан с кислотой.
Пептические язвы могут быть в желудке, тонком кишечнике чуть ниже желудка или пищевом тракте над желудком.
Иногда могут кровоточить пептические язвы (известные как кровоточащие язвы). Более сильное кровотечение, известное как кровотечение, может быть опасным для жизни. Однако незначительное кровотечение при язве обычно не так серьезно и может остаться незамеченным, но все же требует лечения.
Поделиться на PinterestЯзвенная болезнь, развивающаяся в пищеварительном тракте, может начать кровоточить, что может привести к быстрой потере крови.Пептические язвы сложно диагностировать, потому что у некоторых людей симптомы не проявляются. Те, кто испытывает симптомы, часто находят их весьма заметными. Симптомы включают:
- боль в верхней части живота, которая может усиливаться после еды или когда желудок пустой
- тошнота или рвота
- ощущение переполнения или вздутия живота
Если из язвенной болезни начинается кровотечение, человек может это заметить :
- стул темный и липкий
- стул темно-красного цвета
- рвота, похожая на кофейную гущу или с кровью
- обморок или головокружение
Человек с любым из этих симптомов должен искать скорая медицинская помощь.Сильно кровоточащая язва может вызвать быструю потерю крови и, возможно, смерть, если ее не лечить.
Анемия
Медленно кровоточащая язва может постепенно вызывать анемию. Анемия означает, что в организме не хватает эритроцитов и гемоглобина, что означает, что органы не могут получать достаточно кислорода. Анемия может вызывать у человека чувство усталости или одышку. Это также может вызвать бледность цвета кожи.
В желудке вырабатываются сильные кислоты, необходимые для пищеварения. Эти кислоты обычно не повреждают пищеварительный тракт из-за защитной слизистой оболочки.
Однако в некоторых случаях организм вырабатывает слишком много желудочной кислоты, и слизистая оболочка повреждается или изнашивается. Когда это происходит, кислота может повредить слизистую оболочку пищеварительного тракта и вызвать воспаление (язва).
Большинство пептических язв развивается по очевидным причинам, и определенные факторы могут вызывать их или увеличивать риск.
Использование НПВП
Поделиться на Pinterest Высокие дозы обычных НПВП, таких как ибупрофен и аспирин, могут вызвать пептические или кровоточащие язвы.Использование некоторых обезболивающих, известных как НПВП (нестероидные противовоспалительные препараты) в высоких дозах или в течение длительного периода, может вызвать пептические или кровоточащие язвы.Это связано с тем, что НПВП блокируют в организме определенное химическое вещество, которое помогает защитить слизистую оболочку желудка от кислот.
Наиболее распространенными НПВП являются:
НПВП также могут снижать свертываемость крови, что может повысить вероятность кровотечения из язв.
H. pylori ИнфекцияHelicobacter pylori или H. pylori – это тип бактерий, которые могут инфицировать желудок. Он атакует слизистую оболочку желудка, позволяя кислоте проникать в ткани и повредить их.
Специалисты точно не знают, как люди заражаются H. pylori . Но некоторые считают, что он содержится в зараженной пище и воде.
H. pylori может также передаваться от человека к человеку. Тщательное мытье рук и употребление только чистых, безопасных продуктов питания и напитков – единственные известные способы избежать заражения.
Синдром Золлингера-Эллисона (ZES)
Синдром Золлингера-Эллисона (ZES) – это необычное заболевание, которое вызывает опухоли желудка, двенадцатиперстной кишки или поджелудочной железы.Эти опухоли заставляют желудок вырабатывать больше кислоты, чем ему необходимо, что приводит к язвенной болезни. Опухоли, вызванные ZES, могут быть злокачественными, а могут и не быть.
По данным Национального института диабета, болезней органов пищеварения и почек, ZES встречается редко и встречается только у 1 из 1 миллиона человек.
Симптомы ЗЭС могут быть похожи на симптомы обычных пептических язв, такие как тупая или жгучая боль в животе, а также проблемы с пищеварением, такие как диарея, тошнота, снижение аппетита, вздутие живота и отрыжка.Считается, что он вызывает менее 1 процента всех пептических язв.
Язвы с другими причинами
Предыдущие исследования показали, что до 90 процентов пептических язв вызываются H. pylori и использованием НПВП. Но в недавнем обзоре Asian Pacific Journal of Cancer Prevention говорится, что язвы без инфекции H. pylori или применения НПВП увеличиваются.
Исследование, проведенное в Таиланде, предполагает, что в этом могут быть виноваты другие факторы, включая алкоголь, другие инфекции, лекарства или заболевания, в том числе рак желудка и кишечника.
Люди с симптомами язвенной болезни могут пройти обследование, известное как верхняя эндоскопия. Врач вводит освещенную гибкую трубку с камерой через рот в желудок. В некоторых случаях возможно лечение кровоточащей язвы во время эндоскопии.
Врачи часто лечат язвы лекарствами, блокирующими или уменьшающими кислотность желудка. Эти лекарства включают:
- Ингибиторы протонной помпы (ИПП) – декслансопразол (Дексилант®), эзомепразол (Нексиум®), омепразол (Прилосек®, Зегерид®), лансопразол (Превацид®), пантопразол (Протоникс®) (Протоникс®) (Протоникс®) (Протоникс®) рабепразол (Аципекс®).
- Блокаторы h3 – циметидин (Tagamet®), фамотидин (Pepcid®) и низатидин (Axid®).
Людям, принимающим НПВП и у которых диагностирована язвенная болезнь, возможно, потребуется прекратить прием НПВП.
Когда врач диагностирует у человека инфекцию H.pylori , он прописывает антибиотики и другие лекарства для уничтожения бактерий. H. pylori сложно убить, поэтому, чтобы лечение было успешным, человек должен принимать все лекарства в соответствии с предписаниями, даже если он чувствует себя лучше.
Многие годы люди думали, что язвы вызваны стрессом или эмоциональными причинами. Но Американский колледж гастроэнтерологии утверждает, что эти факторы не вызывают язвы, как и некоторые продукты питания или диеты. Людям с язвой не рекомендуется придерживаться специальной диеты, но ключевую роль играет прием назначенных им лекарств.
При правильном лечении язвенная болезнь излечима, и большинство людей полностью выздоравливает. Им может потребоваться избегать приема НПВП, и многим людям требуется дополнительная эндоскопия, чтобы убедиться, что язва исчезла.Любые признаки или симптомы кровоточащей язвы требуют неотложной медицинской помощи.
Язвы желудка (пептические): симптомы, причины и лечение
У вас пептическая язва, если у вас есть открытые язвы на слизистой оболочке желудка или верхней части тонкой кишки. Это происходит, когда желудочные кислоты удаляют защитный слой слизи пищеварительного тракта. У вас может не быть никаких симптомов, или вы можете чувствовать дискомфорт или жгучую боль. Язвенная болезнь может привести к внутреннему кровотечению, что иногда может означать, что вам понадобится переливание крови в больнице.
У вас может быть два типа язвенной болезни:
Язва желудка. Это у вас на животе.
Язва двенадцатиперстной кишки. Это появляется в верхнем конце тонкой кишки, органа, который переваривает и поглощает большую часть пищи, которую вы едите.
Язвы могут быть в любом возрасте, но с возрастом ваши шансы возрастают.
Причины
Язвы образуются, когда пищеварительный сок повреждает стенки желудка или тонкой кишки. Если слой слизи становится слишком тонким или в желудке вырабатывается слишком много кислоты, кишечник это почувствует.Двумя основными причинами являются:
Продолжение
Бактерии. Он называется Helicobacter pylori ( H. pylori ), и почти половина из нас носит его. Большинство людей, инфицированных вирусом H. pylori , не болеют язвами. Но в других случаях он может повысить количество кислоты, разрушить защитный слой слизи и раздражать пищеварительный тракт. Эксперты не уверены, как распространяется инфекция H. pylori . Они думают, что это может передаваться от человека к человеку при близком контакте, например, при поцелуях.Вы также можете получить его от нечистой пищи и воды.
Некоторые обезболивающие. Если вы принимаете аспирин часто и в течение длительного времени, у вас больше шансов заболеть язвенной болезнью. То же самое и с другими нестероидными противовоспалительными препаратами (НПВП). В их состав входят ибупрофен и напроксен. НПВП блокируют выработку в вашем организме химического вещества, которое помогает защитить внутренние стенки желудка и тонкого кишечника от желудочной кислоты. Другие обезболивающие, такие как парацетамол, не вызывают язвенной болезни.
Курение сигарет и употребление алкоголя также может повысить вероятность развития язвы. Стресс и употребление большого количества острой пищи не вызывают язв, как когда-то считали эксперты. Но они могут усугубить язвы и усложнить их лечение.
Симптомы
Скорее всего, вы почувствуете жгучую боль или дискомфорт между пупком и грудиной. Вы можете особенно заметить это натощак – например, между приемами пищи или ночью. Боль может ненадолго прекратиться, если вы съедите или примете антацид, но затем вернется.Боль может длиться от нескольких минут до нескольких часов и может приходить и уходить в течение многих дней или недель.
Другие симптомы могут включать:
Небольшие язвы могут не вызывать никаких симптомов. Но если вы заметили какой-либо из этих признаков, поговорите со своим врачом.
Диагноз
Ваш врач спросит о ваших симптомах, принимаете ли вы НПВП и другие лекарства, а также о истории болезни. Также проверит, нет ли вздутия живота и боли. Этого может быть достаточно, чтобы поставить диагноз.
Единственный способ, которым врач может точно определить, есть ли у вас язва, – это осмотреться.Они могут использовать серию рентгеновских снимков или тест, называемый эндоскопией. Этот тест позволяет им провести тонкую изогнутую трубку через ваше горло в желудок и тонкий кишечник. На конце трубки есть камера, чтобы они могли проверить слизистую оболочку на наличие язв. Они также могут взять небольшой кусок подкладки для проверки на H. pylori . Анализы крови, дыхания и стула также могут помочь выявить бактерии.
Лечение
Некоторые пептические язвы заживают сами по себе. Но если их не лечить, язвы, как правило, возвращаются.
Они могут разрушить стенку кровеносных сосудов в желудке или тонком кишечнике. Язвы также могут прорезать слизистую оболочку и инфицироваться. Или они могут вызвать отек, который может препятствовать перемещению пищи из желудка в тонкий кишечник.
Если виновником является H. pylori , ваш врач может прописать смесь антибиотиков, чтобы убить его. Если за язвой находятся аспирин и другие НПВП, возможно, вам придется сократить их употребление, полностью прекратить их прием или перейти на другое обезболивающее.
Ваш врач может также прописать вам антациды для борьбы с кислотой желудка или прописать лекарства для уменьшения выработки кислоты в организме. Лекарства, отпускаемые по рецепту, называемые цитопротекторами, могут помочь защитить слизистую оболочку желудка или тонкой кишки, чтобы язва могла зажить.
Язвы желудка и двенадцатиперстной кишки (пептические язвы)
Что такое язвенная болезнь?
Язвенная болезнь – это воспаление слизистой оболочки желудка или первой части тонкой кишки (двенадцатиперстной кишки). Если у вас язва желудка, это называется язвой желудка.Если язва находится в двенадцатиперстной кишке, это называется язвой двенадцатиперстной кишки.
Язвы встречаются довольно часто.
Что вызывает язвенную болезнь?
Раньше эксперты считали, что язвы вызывают такие факторы образа жизни, как стресс и диета. Сегодня мы знаем, что желудочные кислоты и другие пищеварительные соки способствуют образованию язв. Эти жидкости сжигают слизистую оболочку ваших органов.
Причины пептической язвы включают:
- Бактерии H. pylori (Helicobacter pylori ) . Большинство язв вызывается инфекцией, вызванной бактериями или микробом под названием H. pylori. Эти бактерии повреждают слизь, защищающую слизистую оболочку желудка и первую часть тонкой кишки (двенадцатиперстную кишку). Затем желудочная кислота проникает через слизистую оболочку.
- НПВП (нестероидные противовоспалительные препараты). Это безрецептурные лекарства от боли и лихорадки, такие как аспирин, ибупрофен и напроксен. Со временем они могут повредить слизь, защищающую слизистую оболочку желудка.
Каковы симптомы язвенной болезни?
Симптомы у каждого человека могут отличаться. В некоторых случаях язвы не вызывают никаких симптомов.
Наиболее частый симптом язвы – тупая или жгучая боль в животе между грудиной и пупком. Эта боль часто возникает во время еды и может разбудить вас ночью. Это может длиться от нескольких минут до нескольких часов.
Менее распространенные симптомы язвы могут включать:
- Чувство сытости после небольшого количества еды
- отрыжка
- Тошнота
- Рвота
- Не голоден
- Худеем без особых усилий
- Стул окровавленный или черный
- Рвота кровью
Симптомы язвенной болезни могут быть похожи на другие проблемы со здоровьем.Всегда обращайтесь к своему врачу, чтобы быть уверенным.
Как диагностируется язвенная болезнь?
Ваш лечащий врач изучит ваше прошлое здоровье и проведет медицинский осмотр. Вы также можете пройти несколько тестов.
Визуализирующие тесты, используемые для диагностики язв, включают:
- Верхний отдел желудочно-кишечного тракта (желудочно-кишечный тракт) или глотание с барием. Этот тест исследует органы верхней части пищеварительной системы. Он проверяет пищевод (пищевод), желудок и первую часть тонкой кишки (двенадцатиперстную кишку).Вы проглотите металлическую жидкость под названием барий. Барий покрывает органы так, чтобы их можно было увидеть на рентгеновском снимке.
- Верхняя эндоскопия или ЭГДС (эзофагогастродуоденоскопия). Этот тест исследует слизистую оболочку пищевода, желудка и двенадцатиперстной кишки. В нем используется тонкая трубка с подсветкой, называемая эндоскопом. На одном конце трубки есть камера. Трубка вводится в рот и в горло. Затем он попадает в пищевод, желудок и двенадцатиперстную кишку. Ваш лечащий врач может увидеть эти органы изнутри.Может быть взят небольшой образец ткани (биопсия). Это можно проверить на H. pylori.
Вы также можете пройти следующие лабораторные тесты, чтобы определить, есть ли у вас инфекция H. pylori:
- Анализы крови. Они проверяют наличие клеток (антител), борющихся с инфекцией, которые означают, что у вас H. pylori.
- Культура стула. Небольшой образец вашего стула собирается и отправляется в лабораторию. Через 2 или 3 дня тест покажет, есть ли у вас H. pylori.
- Дыхательный тест на мочевину. Проверяет, сколько углекислого газа содержится в вашем дыхании при выдохе. Вы проглотите таблетку мочевины, в которой есть молекулы углерода. Если у вас H. pylori, мочевина расщепляется и превращается в двуокись углерода. Вы получите образец своего дыхания, вдохнув в мешок. Он будет отправлен в лабораторию. Если в вашем образце содержание углекислого газа выше нормы, у вас H. pylori.
Как лечат язвенную болезнь?
Лечение будет зависеть от типа имеющейся у вас язвы.Ваш лечащий врач составит для вас план лечения, основанный на причине вашей язвы.
Лечение может включать изменение образа жизни, прием лекарств или, в некоторых случаях, операцию.
Изменения образа жизни могут включать:
- Не есть определенные продукты. Избегайте продуктов, которые ухудшают ваши симптомы.
- Бросить курить. Курение может помешать заживлению язвы. Это также связано с повторным появлением язв после лечения.
- Ограничение употребления алкоголя и кофеина. Они могут ухудшить ваши симптомы.
- Не принимаю НПВП (нестероидные противовоспалительные препараты) . К ним относятся аспирин и ибупрофен.
Лекарства для лечения язв могут включать:
- Антибиотики. Эти лекарства, борющиеся с бактериями, используются для уничтожения бактерий H. pylori. Часто для лечения язвы и избавления от инфекции используется смесь антибиотиков и других лекарств.
- h3-блокаторы (блокаторы гистаминовых рецепторов). Они уменьшают количество кислоты, вырабатываемой вашим желудком, блокируя гормон гистамин. Гистамин помогает вырабатывать кислоту.
- Ингибиторы протонной помпы или ИПП. Эти продукты снижают уровень кислоты в желудке и защищают слизистую оболочку желудка и двенадцатиперстной кишки.
- Средства для защиты слизистых оболочек. Эти лекарства защищают слизистую оболочку желудка от повреждения кислотой, чтобы она могла зажить.
- Антациды. Они быстро ослабляют или нейтрализуют кислоту желудка, чтобы облегчить симптомы.
В большинстве случаев лекарства могут быстро излечить язвы. После удаления бактерий H. pylori большинство язв не возвращается.
В редких случаях может потребоваться операция, если лекарства не помогают. Вам также может потребоваться операция, если ваша язва вызывает другие проблемы со здоровьем.
Каковы осложнения язвенной болезни?
Язвы могут вызвать серьезные проблемы, если вы не пройдете лечение.
К наиболее частым проблемам относятся:
- Кровотечение. Язва изнашивает мышцы желудка или стенки двенадцатиперстной кишки, что может повредить кровеносные сосуды. Это вызывает кровотечение.
- Отверстие (перфорация). Иногда язва делает отверстие в стенке желудка или двенадцатиперстной кишки. Когда это происходит, внутрь могут попасть бактерии и частично переваренная пища. Это вызывает инфекцию и покраснение или отек (воспаление).
- Сужение и закупорка (закупорка). Язвы, обнаруженные в месте соединения двенадцатиперстной кишки с желудком, могут вызвать отек и рубцевание. Это может сузить или даже заблокировать отверстие в двенадцатиперстной кишке. Пища не может покинуть желудок и попасть в тонкий кишечник. Это вызывает рвоту. Ты не можешь нормально есть.
Когда мне следует позвонить своему врачу?
Немедленно обратитесь к своему врачу, если у вас есть какие-либо из этих симптомов:
- Рвота кровью или темным материалом, похожим на кофейную гущу
- Сильная слабость или головокружение
- Кровь в стуле (стул может выглядеть черным или похожим на смолу)
- Тошнота или рвота, которые не проходят или усиливаются
- Внезапная сильная боль, которая может распространиться на спину
- Худеем, даже не пытаясь
При отсутствии лечения пептические язвы могут вызвать другие проблемы со здоровьем.Иногда они кровоточат. Если они станут слишком глубокими, они могут пробить желудок.
Язвы также могут препятствовать прохождению пищи через желудок.
Ключевые моменты
- Эти язвы представляют собой язвы на слизистой оболочке желудка или первой части тонкой кишки (двенадцатиперстной кишки).
- Желудочные кислоты и другие пищеварительные соки способствуют образованию язв, сжигая слизистую оболочку этих органов.
- Большинство язв вызывается инфекцией, вызванной бактериями или микробами H.pylori (Helicobacter pylori) или от обезболивающих, называемых НПВП.
- Самый частый симптом – тупая или жгучая боль в животе между грудиной и пупком.
- Язвы можно вылечить, изменив образ жизни и используя лекарства. В редких случаях требуется операция.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения врача:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Знайте, как вы можете связаться со своим провайдером, если у вас есть вопросы.
Язвенная болезнь – Harvard Health
Пептические язвы – это язвы на слизистой оболочке желудка и двенадцатиперстной кишки (первая часть тонкой кишки).Ежегодно они затрагивают более 4 миллионов человек в Соединенных Штатах; У 1 из 10 человек в какой-то момент развивается язвенная болезнь. Язвенная болезнь может возникнуть в любом возрасте.
Язвы двенадцатиперстной кишки обычно появляются в возрасте от 30 до 50 лет и чаще встречаются у мужчин, чем у женщин. Язвы желудка, как правило, возникают в более позднем возрасте, после 60 лет, и чаще поражают женщин, чем мужчин.
Причиной большинства язв желудка и двенадцатиперстной кишки является инфекция, вызванная бактериями типа Helicobacter pylori .Другие раздражители включают нестероидные противовоспалительные препараты, такие как аспирин и ибупрофен, алкоголь, кофе с кофеином или без него и курение.
Редкой причиной язвенной болезни является состояние, называемое синдромом Золлингера-Эллисона, при котором желудочная кислота вырабатывается в количествах, превышающих норму.
Пептические язвы часто передаются по наследству и чаще возникают у людей с кровью группы О. Несмотря на распространенное мнение о том, что язвы – это побочный эффект жизни с высоким давлением, эксперты больше не верят, что стресс вызывает язвы, хотя он может сделать человека более чувствительным к боли при язве.
Симптомы язвенной болезни
У некоторых больных язвенной болезнью симптомы отсутствуют. Самый частый симптом – жгучая боль в верхней части живота. Обычно это происходит через два-три часа после еды или очень поздно ночью. Боль может длиться минуты или часы.
При образовании язвы на задней стенке двенадцатиперстной кишки иногда также ощущается боль в спине.
Менее распространенные симптомы включают:
- отрыжка
- чувство вздутия
- тошнота,
- рвота
- потеря аппетита
При язве двенадцатиперстной кишки тошнота, рвота или боль, которые усиливаются от еды, обычно указывают на набухание или закупорку узкого канала, соединяющего желудок с двенадцатиперстной кишкой.
Язвы могут вызвать желудочно-кишечное кровотечение. Это может привести к рвоте с кровью (частично переваренная кровь выглядит как кофейная гуща) или к испражнению черного кишечника. Анемия из-за кровотечения может вызвать слабость, обморок или обморок.
Язвы могут становиться все глубже и проникать через стенку желудка или двенадцатиперстной кишки, вызывая внезапную и сильную боль и шок. Это неотложная медицинская помощь.
Диагностика язвенной болезни
Помимо вопросов о симптомах и истории болезни, врач, скорее всего, проведет несколько анализов для подтверждения диагноза и выбора лечения.
Большинство диагностических тестов включает проверку на бактерий Helicobacter pylori . Его можно обнаружить, анализируя кровь, стул или дыхание.
Эндоксопия – еще один распространенный тест на язвенную болезнь. Он заключается в пропускании тонкой трубки с камерой и светом через горло в верхнюю часть пищеварительной системы. Это может определить местоположение и размер любой эрозии. Биопсия желудка или двенадцатиперстной кишки также может быть сделана во время эндоскопии.
Можно сделать анализ крови на анемию и проверить образец кала на наличие крови.Оба этих теста могут указывать на кровоточащую язву.
Лечение язвенной болезни
Для лечения язв, вызванных Helicobacter pylori , требуется комбинация лекарств. Цели лечения:
- убить бактерии в организме
- уменьшить количество кислоты в желудке
- защищает слизистую оболочку желудка и кишечника
Стандартную терапию сегодня называют «тройной терапией». Это требует приема двух антибиотиков и одного лекарства, подавляющего кислотность, в течение одной-двух недель.
Язвы, вызванные приемом нестероидных противовоспалительных препаратов, лечат путем прекращения приема этих препаратов и приема лекарств, ограничивающих количество кислоты в желудке по мере заживления язвы. Они могут включать антациды для нейтрализации желудочного сока или лекарства для уменьшения количества кислоты, вырабатываемой желудком, такие как блокатор h3 или ингибитор протонной помпы.
Неотложная помощь может потребоваться, если язва вызывает серьезное кровотечение. Если кровотечение сильное, может потребоваться переливание крови.
В редких случаях может потребоваться хирургическое вмешательство для лечения перфорированной или кровоточащей язвенной болезни. Операция по поводу язвенной болезни может включать закрытие кровоточащей артерии.
В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного контента. Обратите внимание на дату последнего обзора или обновления всех статей. На этом сайте нет контента, независимо от даты, никогда не следует использовать вместо прямого медицинского совета вашего врача или другого квалифицированного клинициста.
Язвенная болезнь | Американская гастроэнтерологическая ассоциация
Лечение
Ваш врач будет работать с вами, чтобы найти лучший способ помочь вылечить ваши язвы в зависимости от того, что их вызывает. Если ваши тесты показывают, что у вас инфекция H. pylori :- Вам будут прописаны:
- Один или два антибиотика, убивающих бактерии (например, амоксициллин, тетрациклин, метронидазол или кларитромицин).
- Лекарство, содержащее висмут.
- Лекарство, снижающее кислотность желудка.
- Антибиотики и препараты, блокирующие кислоту, обычно могут вылечить эти язвы , если они не причинили слишком большого вреда.
- Часто антибиотики назначают в течение 1-2 недель.
- Важно принимать все это лекарство, чтобы вылечить инфекцию.
- Вам также следует прекратить прием нестероидных противовоспалительных средств (НПВП), таких как аспирин, ибупрофен, напроксен, кетопрофен, мелоксикам и целекоксиб.
- Во время и после лечения воздержитесь от алкоголя и сигарет , так как курение препятствует заживлению язв.
- После того, как лекарство вылечит язву, есть 90-процентная вероятность того, что болезнь полностью излечится.



 Для язвенной болезни с локализацией язвы в желудке характерны так называемые “голодные боли”, которые появляются натощак, а также через несколько часов после еды.
Для язвенной болезни с локализацией язвы в желудке характерны так называемые “голодные боли”, которые появляются натощак, а также через несколько часов после еды.
 Язва этой локализации 5-10% озлокачествляется. Также частыми бывают осложнения, пенетрация, прободение, кровотечение, стеноз привратника за счет рубцовой деформации.
Язва этой локализации 5-10% озлокачествляется. Также частыми бывают осложнения, пенетрация, прободение, кровотечение, стеноз привратника за счет рубцовой деформации.
 В этом случае болевой синдром не соотносится с приемом пищи.
В этом случае болевой синдром не соотносится с приемом пищи.
 Пища должна быть измельченной, показаны кисели, каши, приготовленное на пару мясо, омлет, овощи.
Пища должна быть измельченной, показаны кисели, каши, приготовленное на пару мясо, омлет, овощи. Необходимость такого контроля связана с высокой вероятностью озлокачествления именно желудочных язв.
Необходимость такого контроля связана с высокой вероятностью озлокачествления именно желудочных язв.