Полное исследование жкт: как и какими способами проверить желудок и кишечник?
Различные заболевания ЖКТ встречаются сейчас практически у каждого второго взрослого человека. При этом беспокоит периодическая тошнота, расстройство кишечника, тяжесть в животе или нарушение пищеварения. Но не каждый человек по этому поводу обращается к врачу. Такое отношение может привести к серьезным последствиям, потому что любое заболевание легче вылечить на начальной стадии. Поэтому если периодически появляется дискомфорт в животе, необходимо проверить желудок и кишечник. Обследование поможет вовремя обнаружить патологии и предотвратить осложнения.
Когда нужно обратиться к врачу
Только врач может определить, правильно ли функционирует пищеварительная система. Поэтому при нарушении работы органов ЖКТ необходимо обратиться к гастроэнтерологу. Особенно важно вовремя обследовать детей, так как у них патологии могут быстро прогрессировать, что серьезно отражается на состоянии организма.
Рекомендуется обратиться к врачу для обследования при появлении таких симптомов:
- повышенное газообразование, вздутие живота;
- тошнота, периодическая рвота;
- запоры или поносы;
- появление болей в животе или в боку;
- ощущение тяжести после еды;
- частая отрыжка или изжога;
- наличие примесей слизи, крови или непереваренной пищи в кале;
- снижение аппетита.
Рекомендуется также периодически проводить обследование желудочно-кишечного тракта людям с хроническими патологиями органов пищеварения. Это может быть гастрит, язвенная болезнь, панкреатит, рефлюкс, колит, дуоденит, дискинезия желчевыводящих путей. Пожилым людям необходима регулярная проверка состояния кишечника, чтобы вовремя выявить наличие опухоли.
Диагностические процедуры
Даже опытный врач не всегда по внешним симптомам может определить причину недомогания. Тем более, не каждый человек может описать, что он чувствует. Поэтому диагностика заболеваний ЖКТ имеет свою последовательность и не обходится без инструментального и лабораторного обследования. Некоторые патологии на начальном этапе не проявляются специфическими симптомами, но постепенно прогрессируют. Поэтому обследование ЖКТ очень важно для своевременного выявления болезней и назначения правильного лечения. Рекомендуется периодически проходить его даже здоровым людям.
Перед постановкой предварительного диагноза и выбора методов обследования врач проводит беседу с пациентом. Необходимо подробно рассказать о своих ощущениях, чем они провоцируются, когда возникают. При этом врача интересуют не только жалобы больного. Специалист обязательно расспросит о привычках, рационе питания, наличии хронических заболеваний. Очень важно также, чем болеют родители и близкие родственники. После этого проводится осмотр больного. Врач делает это с помощью физикальных методов.
К ним относится пальпация, перкуссия и аускультация. На первый взгляд может показаться, что такой внешний осмотр бесполезен для определения состояния внутренних органов. Но для опытного специалиста даже такое обследование является информативным. Сначала проводится осмотр ротовой полости, в которой начинается процесс пищеварения. Важно состояние слизистой, зубов, цвет языка.

Начинается обследование с беседы и общего осмотра пациента
Потом врач ощупывает живот пациента, определяя, не увеличены ли органы пищеварительной системы, нет ли затвердений, рубцов, увеличенных вен. Пальпация позволяет также определить форму органов, их болезненность и местоположение. Аускультация или прослушивание позволяет услышать, какие звуки издает кишечник во время работы. Перкуссия – это простукивание, которое позволяет уточнить форму, расположение и состояние внутренних органов.
После этого врач определяет, какие еще нужны пациенту методы обследования ЖКТ. Их существует довольно много, но выбирается обычно 2-3 метода. Это могут быть:
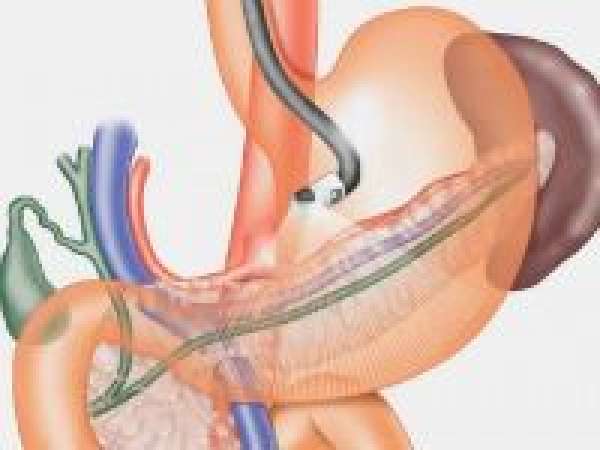 Что показывает гастроскопия желудка
Что показывает гастроскопия желудка
- PH-метрия;
- фиброгастродуоденоскопия;
- зондирование;
- рентгенологическое обследование;
- колоноскопия;
- УЗИ;
- сцинтиграфия;
- КТ или МРТ;
- анализы крови, мочи и кала.
Инструментальные методы обследования позволяют оценить состояние слизистой пищеварительного тракта, секреции желудочного сока, уровень кислотности, моторную функцию. С их помощью можно выявить наличие опухолей, кист, эрозий или язв. Обычно для диагностики заболеваний ЖКТ врач назначает ФГДС и анализы крови. Иногда еще требуется проверить состояние печени, желчных протоков и поджелудочной железы. Такое полное обследование пищеварительной системы необходимо, когда сложно поставить диагноз.
Если человек сомневается, нормально ли у него работают органы пищеварения и стоит ли ему идти к врачу, можно проверить желудок и кишечник самостоятельно. Для этого нужно выдавить из сырой свеклы половину стакана сока и настоять его пару часов. Потом выпить и наблюдать за опорожнением кишечника. Если оно произойдет быстро и кал будет свекольного цвета, значит, желудок и кишечник работают нормально. Если же окрасится моча, а стула не будет долго – стоит обратиться к врачу.
Гастроскопия
Для обследования состояния слизистой желудка и двенадцатиперстной кишки чаще всего применяется эндоскопическое обследование или фиброгастродуоденоскопия. Это самый точный метод для выявления заболеваний ЖКТ на начальном этапе. Гастроскопия представляет собой зондирование. Пациент глотает специальную гибкую трубку с камерой на конце. Врач с ее помощью может детально рассмотреть состояние слизистой пищевода, желудка и двенадцатиперстной кишки. Зондирование позволяет вовремя диагностировать язвенную болезнь, воспаление слизистой, взять на анализ желудочный сок для определения его кислотности.
Важно: такое обследование рекомендуется делать периодически при хронических патологиях желудка для контроля правильности лечения и предотвращения осложнений.
Эндоскопическое обследование может причинять дискомфорт пациенту, хотя современные приспособления для этого делают процедуру максимально комфортной. Но многие больные отказываются от него из-за страха боли или рвотных позывов. В этом случае, а также для обследования тонкого кишечника, может быть назначено капсульное зондирование. Это современный малоинвазивный метод диагностики. Пациенту предлагают проглотить специальную капсулу с видеокамерой. По мере продвижения ее по пищеварительному тракту, она будет передавать изображение на монитор. Потом капсула выходит естественным путем.
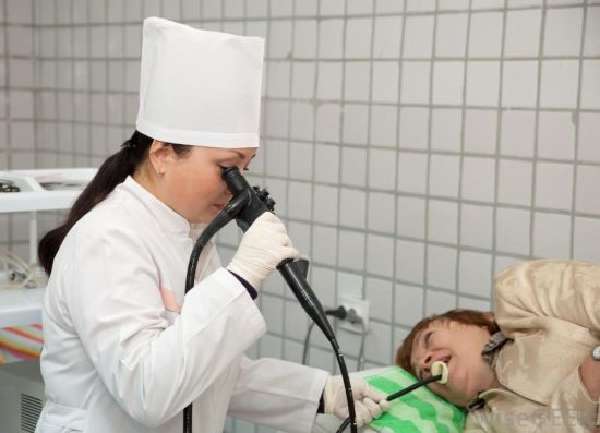
Гастроскопия – это самый информативный метод обследования верхних отделов пищеварительного тракта
Рентген
Рентгенодиагностика является самым доступным и дешевым методом обследования. Он позволяет оценить толщину стенок органов, их форму и размеры, увидеть наличие язв, эрозий и новообразований.
Одной из разновидностей рентгенологического обследования органов ЖКТ является ирригоскопия. Так называется обследование с применением контрастных веществ. При обследовании желудка пациенту дают выпить капсулу с барием, а для снимка кишечника это вещество вводится через задний проход. Барий является непрозрачным для рентгеновских лучей, что позволяет получить более точный снимок.
УЗИ
Современные аппараты для ультразвуковой диагностики позволяют четко увидеть размер, расположение и форму внутренних органов, наличие инородных тел и опухолей. Обычно именно с УЗИ начинается диагностика при обращении пациента к врачу с жалобами на дискомфорт в животе. Использоваться этот метод может с профилактическими целями, для своевременного выявления опухолей, снижения моторики кишечника, сужения просвета кишок, нарушения работы сфинктеров.
Применяют ультразвуковое исследование ЖКТ также для подтверждения диагноза и для контроля правильности лечения. Это необходимо при гастрите, гастродуодените, колите, синдроме раздраженного кишечника, наличии полипов или кист, желчнокаменной болезни, панкреатите. Информативно УЗИ для обследования кишечника. Перед процедурой необходима определенная подготовка. А перед самим сканированием в кишечник вводится жидкость. Так можно выявить наличие полипов, опухолей, сужения просвета кишок.
Томография
При возникновении трудностей в диагностике может быть назначена компьютерная томография. Она позволяет получить информацию о форме и размере органов пищеварения, состоянии костей и мышц, толщине брюшной стенки, наличии инородных тел. КТ более информативна, чем рентген, но лучевая нагрузка от такого обследования меньше.
Более точную информацию о состоянии органов ЖКТ можно получить с помощью МРТ. Так можно обследовать желудок, кишечник, печень, поджелудочную железу, желчный пузырь и протоки. Снимок, полученный с помощью МРТ, позволяет оценить состояние кровеносных сосудов и лимфатических узлов, наличие камней, кист, полипов или опухолей, структуру тканей органов.
Обследование кишечника
Из-за особенностей строения и расположения этого органа обследовать его сложно. Состояние двенадцатиперстной кишки можно определить при эндоскопии через пищевод. Но дальше зонд не проникает. Прямая кишка просматривается при колоноскопии. А вот тонкую кишку обследовать сложнее. Чтобы выявить ее патологии необходимо комплексное обследование с применением нескольких методов.
Чаще всего применяется колоноскопия – исследование прямой кишки с помощью зонда. Он вводится через анальное отверстие. С помощью специальной камеры на его конце можно рассмотреть состояние стенок кишки, наличие опухолей или застоя каловых масс. Во время процедуры можно взять образец слизистой для анализа или даже удалить небольшие полипы. А ретроманоскопия позволяет оценить также состояние толстого кишечника. При этом специальный зонд продвигается на расстояние более 30 см. Такое обследование рекомендуется обязательно пройти каждому человеку после 50 лет. Это позволяет обнаружить рак на начальной стадии.
Анализы
На этапе постановки предварительного диагноза обязательно применяются лабораторные методы диагностики. К ним относятся анализ биологических жидкостей организма: крови, мочи, а также кала. Они позволяют определить активность ферментов, наличие воспаления, инфекций, паразитов, состояние микрофлоры кишечника. Эти анализы самостоятельно не позволяют поставить диагноз, но обязательно входят в комплексное обследование ЖКТ:
- Начинается диагностика всегда с анализов крови. Ее берут натощак, желательно за день до этого отказаться от приема алкоголя и лекарственных препаратов. Кровь проверяется на СОЭ, чтобы выявить наличие воспалительного процесса, на ферменты поджелудочной железы, антитела к Helicobacter pylori или гельминтам.
- Общий анализ мочи необходим при сильном поносе и рвоте, а также при подозрении на онкологическое заболевание. Оценивается плотность мочи, ее цвет, состав.
- Для оценки состояния ЖКТ очень информативен анализ кала или копрограмма. Он позволяет выявить наличие кровотечений в пищеварительном тракте, наличие паразитов, инфекции. Непереваренные остатки пищи указывают на нарушение пищеварения. Так же можно оценить состояние микрофлоры кишечника.
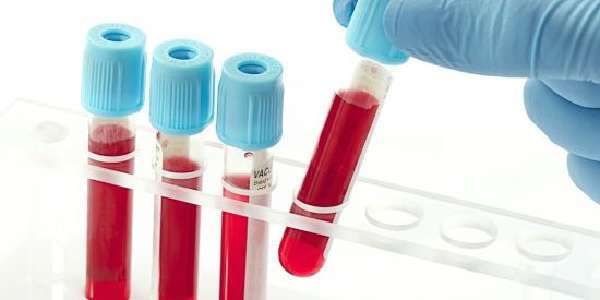
По анализам крови можно выявить воспалительный процесс, нарушение ферментной активности, наличие паразитов
Подготовка
Любые методы исследования требуют определенной подготовки, без которой результат может быть искажен. Обычно рекомендуется готовиться к диагностике за 3-5 дней до процедуры. Существуют конкретные рекомендации для каждого метода, о них пациента должен предупредить врач. Но есть и общие рекомендации, которые связаны со спецификой расположения и функционирования органов пищеварения.
- Обязательно за несколько дней до обследования нужно соблюдать диету. Чтобы предотвратить газообразование, рекомендуется отказаться от бобовых, черного хлеба, большого количества клетчатки, тяжелой пищи. Примерно за 10-12 часов до процедуры есть совсем нельзя, иногда запрещено даже пить воду.
- Желательно исключить прием алкоголя и не курить, особенно за 12 часов до обследования.
- Иногда рекомендуется принимать определенные лекарства, которые помогут очистить ЖКТ, улучшить пищеварение. Это энтеросорбенты, ферменты, препараты против тошноты и метеоризма.
- При обследовании кишечника нужно несколько дней принимать слабительные или делать клизму, чтобы очистить его.
- Перед проведением зондирования можно принять обезболивающий препарат или спазмолитик. Некоторым рекомендуется также прием успокоительного.
Противопоказания
Чтобы проверить желудочно-кишечный тракт, сначала необходимо посетить врача. Он поможет определиться с тем, какие методы лучше использовать. Ведь не все из них одинаково информативны, кроме того, некоторые имеют противопоказания.
Не проводят инструментальное обследование, если у пациента инфекция, повышение температуры, острое воспаление. Противопоказано оно также при наличии болезней сердца или легких, нарушении свертываемости крови, аллергии на некоторые препараты.
Регулярное обследование желудочно-кишечного тракта поможет выявить различные патологии на начальном этапе. Благодаря этому их легче будет вылечить без осложнений.
 Загрузка…
Загрузка…Обследование кишечника, желудка
Желудочно-кишечный тракт представляет собой трубку, которая изгибаясь, проходит через все тело. Считается даже, что содержимое желудка и кишечника является внешней средой по отношению к организму. На первый взгляд это удивляет: как внутренний орган может оказаться внешней средой?
И, тем не менее, это так и именно этим система органов пищеварения серьезно отличается от всех остальных систем организма.
Методы исследования органов пищеварения
Обследование ЖКТ, желудочно-кишечного тракта можно поделить на три категории:
- физикальное обследование, то есть такое, какое врач выполняет прямо у себя в кабинете собственными силами;
- лабораторные методы;
- инструментальные методы исследования.
Физикальные методы исследования
При любой жалобе врач, прежде всего, собирает анамнез. Умелый расспрос очень важен, история начала заболевания сразу направляют диагностику по определенному пути. После сбора анамнеза проводится осмотр. Цвет и состояние кожных покровов многое может сказать врачу. Затем проводится пальпация живота: поверхностная и глубокая. Пальпация, значит, прощупывание. Врач определяет границы органов: печени, желудка, селезенки и почки. При этом определяется болезненность и ее выраженность.
Перкуссий (простукиванием) определяется состояние желудка и кишечника. Характерные симптомы помогает практически поставить такие диагнозы, как аппендицит, холецистит, панкреатит уже на этом этапе. Обычно лабораторные методы исследования используются только для подтверждения диагноза.
Лабораторные методы исследования
Проще всего исследовать кровь: ее легко взять из пальца или из вены и анализ очень информативен. Причем, если количество лейкоцитов, эритроцитов, тромбоцитов определяется при клиническом анализе, и так можно определить воспаление или анемию, то биохимический анализ позволяет исследовать состояние сыворотки крови. Вот показатели биохимии, которые интересуют врача при подозрении на разные патологии органов пищеварения:
- АЛТ,
- АСТ,
- билирубин (прямой и непрямой),
- амилаза,
- гемоглобин крови при подозрении на кровотечение.
Анализ мочи собирается и выполняется быстрее всего, поэтому его часто собирают еще в приемном покое. Несколько показателей в этом анализе являются маркерами желудочно-кишечных заболеваний. Например, повышение диастазы в моче свидетельствует о панкреатите, уробилин – о желтухе. Очень информативным в данном случае является анализ кала (копрограмма). В нем можно выявить
- гельминтов (глистов) и их яйца;
- скрытую кровь;
- лямблии.
А так же оценить качество переваривания пищи. Для выявления дисбактериаоза кал сдается на посев. По культурам бактерий выросших на питательной среде определяется микрофлора толстого кишечника.
Методы инструментального обследования ЖКТ
Основной задачей инструментального исследования обычно бывает максимально визуализировать интересующий орган. К желудочно-кишечному тракту применимы практически все методы исследования.
УЗИ
Метод основан на регистрации отраженных ультразвуковых волн. Для каждого органа специально подбираются частоты, при которых они видны лучше. Это отличный метод для диагностики заболеваний печени, желчного пузыря, и поджелудочной железы (Обследование УЗИ). При патологических изменениях в органах меняется и их эхогенность, то есть способность отражать ультразвуковые волны. Полые органы, какими и являются кишечник и желудок хуже видны на УЗИ. Их может увидеть только очень талантливый и опытный диагност. К УЗИ иногда требуется подготовка, но она разная в зависимости от того, УЗИ какого органа делают.
Рентген
Рентгенограмма пищевода, желудка, кишечника помогает выявить дефекты их стенки (язвы и полипы), определить, как сокращается кишечник и желудок, состояние сфинктеров. На обычной рентгенограмме можно увидеть свободный газ в брюшной полости, что свидетельствует о перфорации желудка или кишечника. Есть рентгеографические признаки острой кишечной непроходимости.
Проводятся также пробы с контрастом. Контрастом служит вещество, которое улавливает и задерживает рентгеновские лучи – сульфат бария. Больной выпивает контраст, после чего выполняется серия снимков через короткие промежутки времени. Контрастное вещество проходит по пищеводу и его стенки при необходимости можно рассмотреть, заполняет желудок, эвакуируется в кишечник через сфинктер, проходит по двенадцатиперстной кишке. Наблюдая за этими процессами, врач получает много информации о состоянии пищеварительной системы. Раньше исследование применялось чаще, в последнее время его практически полностью заменила эндоскопия.
Четкое изображение толстой кишки получить прпероральном ( через рот) введении не удается, потому что контраст постепенно разбавляется. Но зато, если барий задерживается в каком-то месте, можно выявить острую кишечную непроходимость. Если нужно четкое изображение толстой кишки, вводят бариевую клизму и делают рентгенограмму. Такое исследование называется иригографией.
Эндоскопическое исследование
Эндоскоп – прибор, оборудованный небольшой камерой, которая соединена с экраном компьютера с помощью волоконно-оптической системы. В народе это устройство называют попросту «трубка», а саму процедуру – «глотать трубку», а по-настоящему это исследование называется ФГДС (фиброгастродуаденоскопия). Это основной метод диагностики заболеваний верхнего отдела желудочно-кишечного тракта. Действительно, трубку надо проглотить, правда, это уже не так сложно, как раньше. Сейчас горло обычно орошают анестетиками, поэтому преодолеть рефлексы теперь проще. Камера позволяет буквально заглянуть внутрь желудка и подробно осмотреть его стенки. Врач смотрит в глазок эндоскопа и осматривает все стенки желудка. С помощью эндоскопа можно взять биопсию. Иногда с помощью эндоскопа вводят катетер в проток, который идет из желчного пузыря и поджелудочной железы и с его помощью заполняют все эти протоки рентгеноконтрастом. После этого делают рентген и получают четкое изображение всех желчных протоков и панкреатических протоков. Если эндоскоп вводится в задний проход, процедура называется фиброколоноскопия. С ее помощью можно осмотреть всю толстую кишку, которая около двух метров в длину. Посмотреть микрофлору кишечника (Что такое дисбактериоз). Исследование часто бывает мучительно, потому что для лучшей видимости в кишку вводят воздух, трубку тянут и поворачивают.
Ректороманоскопия
В прямую кишку вставляется несгибаемая трубка и осматривается анальный канал: 2 – 4 см от заднего прохода. Это место лучше всего осматривать именно так, про фиброколоноскопии оно не визуализируется. А именно там располагаются геморроидальные узлы, трещины заднего прохода. С помощью этого исследования можно осмотреть еще 20 – 30 см толстой кишки.
Лапароскопическое исследование
Исследование выполняется при неясных диагностических случаях в экстренной хирургии. В брюшной полости можно увидеть кровь или выпот, атипично протекающий аппендицит и другие заболевания. Делают прокол в передней брюшной стенки с помощью специальной иглы. В брюшную полость накачивается углекислый газ, через этот же прокол водят тракар и вставляют эндоскоп. Все внутренние органы можно рассмотреть так как изображение с камеры выводится на экран. При подготовке к данному исследованию желательно за 12 часов прекратить прием пищи, что бы снизить рвотные позывы. Жидкость желательно тоже не принимать, в крайнем случаи при необходимости.
МРТ, КТ органов брюшной полости при подозрении на опухоль, желчнокаменную болезнь, панкреатит. Исследование достаточно дорогое и поэтому применяется только если остальные методы диагностики исчерпали себя.
Похожие записи
Или находятся в группе риска, очень часто задаются вопросом: как проверить желудок и кишечник? Существует большое количество методов диагностики, которые характеризуются высокой эффективностью и позволяют максимально точно определить заболевание.
Доктора достаточно часто назначают колоноскопию.
Если у пациента наблюдаются патологические изменения в кишечнике или желудка, то ему необходимо в обязательном порядке проходить инструментальное обследование. Доктора в большинстве случаев рекомендуют:
- Магниторезонансную томографию;
- ПЭТ-сканирование;
- Компьютерную томографию;
- Капсульную эндокопию;
С помощью этих методов предоставляется возможность исследовать желудочно-кишечный тракт, а также определить наличие заболеваний. Некоторые методы исследования требуют применения наркоза, так как человек не сможет перенести вмешательство. Выбор определенного метода исследования напрямую зависит от особенностей развития заболевания и предварительного диагноза.
Особенности ПЭТ-сканирования и компьютерной томографии
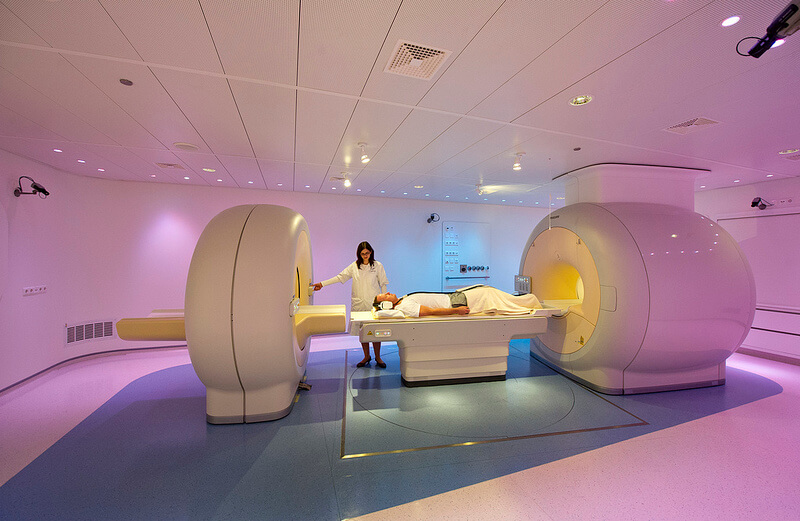
ПЭТ — сканирование — как эффективная диагностика.
Для обследования толстого и тонкого кишечников очень часто применяют компьютерную томографию и ПЭТ-сканирования.
С помощью этих методов исследования осуществляется визуализация пораженных органов.
В ходе проведения диагностики доктор получает изображение на рентгенограмму или монитор компьютера.
Оборудование, которое используется для диагностики, визуализирует состояние внутренних органов благодаря использованию таких методов, как магнитное поле, ультрафиолетовые волны, рентгеновские лучи.
Благодаря применению компьютерной предоставляется возможность получения нескольких многослойных снимков желудка и кишечника, что значительно упрощает процесс изучения состояния этих органов для доктора.
С помощью этого метода исследования дается оценка не только внутреннему, но и наружному контуру . Перед проведением сканирования пациентом осуществляется прием контрастного вещества. Также может осуществляться внутривенное введение препарата в период проведения компьютерной томографии.
В период проведения диагностики производится выполнение снимков в специальной камере. Именно поэтому при наличии у больного клаустрофобии ему проведение исследования не рекомендуется. Также диагностика не проводится при чрезмерном ожирении больного. Виртуальную колоноскопию относят к одному из видов компьютерной томографии.
В период использовании данного метода предоставляется возможность получение снимков, которые имеют трехмерное изображение. Данная диагностика является достаточно информативной при наличии наростов на стенках кишечника, размер которых составляет более одного сантиметра.
ПЭТ-диагностика заключается в применении радиоактивного сахара, с помощью которого получаются изображения толстого и тонкого кишечника. Его вливают пациенту внутривенно перед проведением исследования.
Для проведения диагностики используют позитронно-эмиссионное оборудование, который оснащается специальным столом для расположения пациента. Длительность исследования в среднем составляет полчаса.
Если у пациента доктор предварительно диагностировал или раннюю онкологию, то для подтверждения диагноза данный метод не используется. Но, с его помощью осуществляется проверка уровня аномалий воспаленной стенки кишечника, которую ранее выявила томограмма.
При раке кишечника с помощью данного метода исследования осуществляется проверка наличие метастаз лимфатической системе и близлежащих органов. Благодаря возможности одновременного применения компьютерной томографии и ПЭТ-сканера, доктор может сравнить снимки и максимально точно установить диагноз.
Для получения более полной картины врачом очень часто назначается сдача .
Что такое капсульная эндоскопия, расскажет видеосюжет:
Проведение УЗИ и МРТ
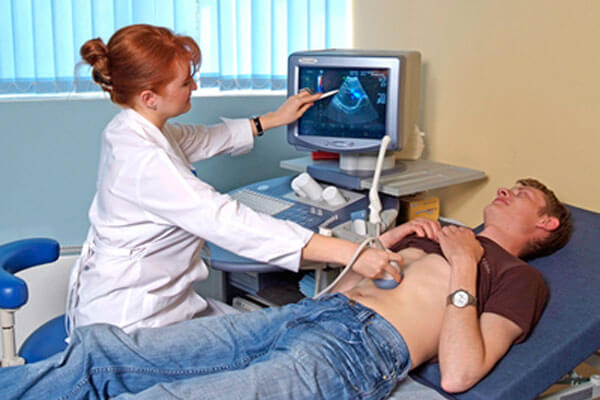
УЗИ — один из методов диагностики.
С целью проверки кишечника и желудка на развитие онкологических заболеваний осуществляется применение ультразвукового исследования.
Оно применяется при достаточно крупных опухолях. Если у пациента имеется ранняя или полипы в органах желудочно-кишечного тракта, то данный метод для диагностики не применяется.
В некоторых случаях ультразвуковое исследование используют для того чтобы определить метастазы рака кишечника в других органах.
Если у пациента предварительно диагностируется ректальный рак, то для подтверждения этого диагноза осуществляется применение эндоректального ультразвука. С этой целью используется специальный прибор, который вводится пациенту через прямую кишку.
Эндоректальный ультразвук дает возможность определения степени распространенности патологических очагов и наличия патологических процессов в прямой кишки и соседних органах.
Для диагностики заболеваний желудка и кишечника могут использовать магнито-резонансную томографию.
При ее проведении на экран компьютера получают снимки, которые отображают срезы тела пациента. В данном методе исследования используются радиоволны и сильные магниты. В период обследования организмом человека производится поглощение энергии, которую отображает снимок. Благодаря наличию специальной программы в томографе осуществляется преобразование шаблона в картинку.
Перед проведением исследования человеку вводится лекарственное средство, в состав которого входит гадолиний. Распространение вещества по организму пациента осуществляется по-разному, в зависимости от места локализации заболевания.
Это дает возможность отличия здоровых и больных тканей желудка и кишечника. По сравнению с компьютерной томографией магнито-резонансной томографией осуществляется передача более четких изображений. При наличии у пациента почечной недостаточности данный метод диагностики не применяется. Для определения наиболее часто используют капсульную эндоскопию.
Этот метод исследования основан на применении капсулы, которая имеет встроенную беспроводную камеру максимально мелких размеров. Благодаря этому устройству обеспечивается возможность получения фотоснимков желудка и кишечника. Видео таблетка дает возможность обследования труднодоступных областей. В отличие от эндоскопии с помощью данного метода производится обследование тонкого кишечника.
Ультразвуковое исследование, магниторезонансная томография и капсульная эндоскопия – это высокоэффективные методы диагностики, которые характеризуются минимальным количеством противопоказаний.
Особенности лапароскопии и эндоскопии
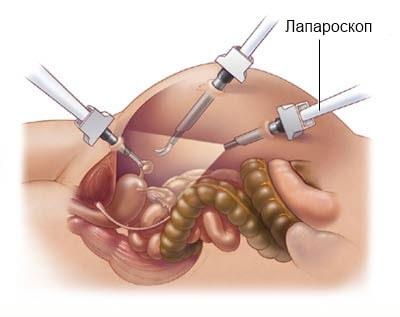
Лапароскоп — инструмент для проведения лапароскопии.
Если диагностический случай является неясным, тогда осуществляется применение лапароскопии.
С помощью данного метода исследования осуществляется определение глубины поражения желудка. Данный метод может использоваться для проведения не только диагностики, но и хирургических вмешательств. С помощью лапароскопии осуществляется определение рака желудка, а также определение степени распространения на соседние органы.
В период проведения исследования используется специальный инструмент – лапароскоп. Изначально осуществляется введение пациенту наркоза. После этого в делают разрез, размеры которого достигают от 0,5 до 1 сантиметра.
Через него осуществляется введение приспособление, с помощью которого выполняется закачивание углекислого газа в желудок. Благодаря этому осуществляется увеличение органа, что позволяет получить наиболее развернутую картинку. Далее в полученное пространство осуществляется введение лапароскопа.
Стандартная лапароскопия не дает возможность определить наличие метастаз в . С этой целью осуществляется приме
« В отделении гастроэнтерологии нашей клиники, оснащенном по последнему слову техники, Вы сможете пройти полное и детальное обследование органов желудочно-кишечного тракта (ЖКТ), с использованием уникальных режимов, повышающих точность и информативность диагностики. Также мы проводим лечение различных заболеваний пищеварительной системы, включая самые сложные случаи, используя индивидуальный и комплексный подход к пациенту, основанный исключительно на принципах доказательной медицины. Гастроэнтерология в нашем госпитале – это инновационные методики, которые не только показывают высокую эффективность, но и доставляют минимум дискомфорта пациенту ».
Направления работы
В отделении гастроэнтерологии Клинического госпиталя на Яузе можно лечиться как амбулаторно, так и в условиях комфортного стационара, где Вас будет наблюдать опытный гастроэнтеролог. Вы можете воспользоваться следующими услугами:
- Быстрая (за 1-2 дня) комплексная диагностика широкого спектра заболеваний желудочно-кишечного тракта и выявление их причин с применением оборудования последнего поколения
- Консервативная терапия выявленной патологии с использованием методик, доказавших высокую эффективность, а также новейших разработок мировой медицины (схем фармакотерапии, методов гемокоррекции), обеспечивающих успех лечения
- Высокотехнологичное хирургическое лечение желудочно-кишечного тракта при необходимости (например, лапароскопическое удаление желчного пузыря, эндоскопические внутрипросветные операции, например, удаление полипов). После хирургического вмешательства пациенты находятся в нашем уютном стационаре и проходят разработанную специально для них программу реабилитации
Инновационные методики диагностики и лечения гастроэнтерологических заболеваний
Диагностика
Гастроэнтерология в клиническом госпитале на Яузе – это отделение, оснащенное по последнему слову техники, где Вы можете пройти обследование с использованием высокоинформативных методов. Врач-гастроэнтеролог может предложить Вам:
- самую современную лучевую диагностику на полностью цифровых аппаратах фирмы «Philips»:
- КТ органов брюшной полости и забрюшинного пространства (КТ исследование печени, селезенки, поджелудочной железы, оценка состояния крупных сосудов, почек, надпочечников, мочеточников),
- КТ- виртуальную колоноскопию (КТ исследование органов брюшной полости, обзорная оценка тонкого кишечника, виртуальный «пролет» по толстому кишечнику с оценкой проходимости и внутрипросветных образований)
- МРТ брюшной полости и забрюшинного пространства, МР-холангиопанкреатография (магнитно-резонансное исследование печени, селезенки, поджелудочной железы, желчевыводящих протоков и желчного пузыря оценка состояния кр
ЭНДОСКОПИЧЕСКИЕ ОБСЛЕДОВАНИЯ ЖЕЛУДОЧНО-КИШЕЧНОГО ТРАКТА
ARS Diagnostikas klīnika предлагает уникальные диагностические возможности, позволяющие вовремя констатировать изменения слизистой поверхности желудочно-кишечного тракта и получать образец тканей для исследования. Это имеет огромное значение при ранней диагностике и лечении новообразований и различных заболеваний пищеварительной системы.
Эндоскопический кабинет в ARS Diagnostikas klīnika оборудован современным видеоэндоскопическим оборудование последнего поколения Olympus EVIS EXERA III, которое обеспечивает точную диагностику желудочно-кишечного тракта, используя лучший мировой опыт и новейшие достижения медицинских технологий.
Верхняя эндоскопия или ГАСТРОСКОПИЯ
Гастроскопия это обследование пищевода, желудка и двенадцатиперстной кишки. Это самый точный метод для ранней диагностики и лечения заболеваний желудочно-кишечного. Во время процедуры через рот в пищеварительную систему пациента вводится оптическое устройство – гибкая трубка, на конце которой находится источник света и камера. Это позволяет на мониторе детально рассмотреть слизистую оболочку пищевода, желудка и двенадцатиперстной кишки. Оборудование позволяет многократно увеличивать полученные изображения для более детального изучения.
Подробнее об исследовании ГАСТРОСКОПИЯ
Нижняя эндоскопия или КОЛОНОСКОПИЯ
Колоноскопия – это обследование толстой и прямой кишки. “Золотой стандарт” среди методов своевременной диагностики рака толстой кишки или колоректального рака. Обследование выполняется через анальное отверстие. Для выполнения колоноскопии используется специальное оптическое устройство – гибкая трубка, на конце которой находится источник света и камера. Это позволяет на мониторе детально рассмотреть слизистую оболочку толстой кишки. Оборудование позволяет многократно увеличивать полученные изображения для более детального изучения. У нового колоноскопа, чтобы сделать обследование более щадящим, кардинально улучшена вводимая часть эндоскопа. Это существенно облегчает выполнение процедуры как для пациента, так и для врача. Эндоскоп легко управляется и его высокая разрешающая способность и управление является главными факторами, которые позволяют врачу качественно оценить слизистую оболочку толстой и прямой кишки, практически не допуская возможности пропустить патологические изменения в кишке. К тому же, во время колоноскопии можно выполнять различные лечебные манипуляции, например, изъять образец слизистой ткани для анализов, выполнить полипэктомию – удалить полипы размером до 4 мм., остановить кровотечении и др.
Подробнее о колоноскопии
РЕКОМЕНДУЕМ:
Каждому человеку старше 50 лет выполнить колоноскопическое обследование – диагностику рака толстой и прямой кишки, чтобы не пропустить какие-либо патологические изменения на ранней стадии развития. Своевременная диагностика рака кишечника с помощью скрининга выявляет предраковое состояние или злокачественные опухоли на ранней стадии, значительно повышая таким образом показатели полного излечения.
КАПСУЛЬНАЯ ЭНДОСКОПИЯ
Капсульная эндоскопия – это уникальный, неинвазивный метод диагностики, который предназначен для обследования тонкого кишечника, но, при необходимости, с помощью этого метода можно получить подробный анализ всего желудочно-кишечного тракта. Если фиброгастроскопия дает представление о состоянии верхниего отдела пищеварительного тракта, а фиброколоноскопия – о состоянии нижнего, то капсульная эндоскопия предназначена именно для среднего отдела пищеварительного тракта – для тонкого кишечника. Длина тонкого кишечника достигает шести метров и нет возможности исследовать его другими эндоскопическими методами.
Подробнее о капсульной эндоскопии
РЕКТОСКОПИЯ
Ректоскопия – это обследование прямой кишки с помощью специального устройства – ректоскоп. Это металлическая трубка с источником света и оптической системой. Этот метод дает возможность констатировать воспаления слизистой поверхности, геморроиды, рубцовые сужения, доброкачественные и злокачественные опухоли.
РАДИОЛОГИЧЕСКАЯ ДИАГНОСТИКА
ДЕФЕКОГРАФИЯ
Дефекография или эвакуаторная проктография – это метод рентгеновского обследования, который позволяет визуально оценить состояние прямой кишки и анального канала, а также особенности опорожнения. С помощью этого метода можно определить такие патологии как ректоцеле, инвагинация, пролапс прямой кишки, энтероцеле, диссинергия аноректального рефлекса (функциональные нарушения опорожнения прямой кишки). Эту информацию невозможно получить другими доступными методами визуальными диагностики.
Подробнее о дефекографии
ОПРЕДЕЛЕНИЕ ВРЕМЕНИ КИШЕЧНОГО ТРАНЗИТА
Определение времени кишечного транзита – это определение времени прохождения каловых масс по толстой кишке. Рентгенологическое исследование кишечного транзита дает информацию о скорости двигательной функции толстой кишки.
Подробнее об обследовании
ИРРИГОСКОПИЯ
Ирригоскопия – это рентгенологический метод обследования толстой кишки, который позволяет оценить форму, размеры, контуры стенок толстой кишки. При обследовании применяется контрастное вещество на основе бария. Этот метод особенно результативен при сужениях толстой кишки, а также для диагностики язв и образований в толстой кишке.
ВИЗУАЛЬНАЯ ДИАГНОСТИКА
УЗИ
УЗИ обследование брюшной полости – печени, желчного пузыря, поджелудочной железы, селезенки, почек и мочевого пузыря.
КОМПЬЮТЕРНАЯ ТОМОГРФИЯ
КТ органов брюшной полости и малого таза:
- печень, желчный пузырь, желчевыводящие пути
- поджелудочная железа
- селезенка
- надпочечники, почки, мочевыводящие пути, мочевой пузырь
- лимфатические узлы
- можно получить информацию и о желудочно-кишечном тракте, позвоночнике и о костях таза, мышцах, органах малого таза, о передней стенке брюшной полости и др.
Подробнее о компьютерной томографии
МАГНИТНЫЙ РЕЗОНАНС
Исследования органов брюшной полости и малого таза методом магнитного резонанса:
- поджелудочная железа, желчный пузырь, желчные протоки (МР холангиография), печень, почки, надпочечники, лимфатические узлы,
- гинекология – матка, яичники,
- простата,
- мочевой пузырь,
- энтерография тонкого кишечника,
- колонография толстой кишки,
- тазовые лимфатические узлы.
Подробнее о МР исследовании
ВИДЕО:
Заболевания ЖКТ – это одна из самых распространенных проблем современного человека, который большую часть времени живет на постоянных перекусах, бизнес-ланчах и поздних ужинах. По статистике практически каждый второй современный человек страдает заболеваниями желудочно-кишечного тракта, однако большая часть этих недугов остается неустановленной в силу простого нежелания посетить специалиста. На сегодняшний день существует масса возможностей для диагностики заболеваний ЖКТ, которые позволяют с высокой точностью и в сжатые сроки установить проблему и определить способы ее решения.
Физикальные методы обследования
Разумеется, первым шагом на пути к установлению диагноза является консультация у специалиста. Необходимо подробно ответить на все вопросы гастроэнтеролога или терапевта, который по вашим жалобам сможет составить общую картину заболевания. Далее специалист приступает к более детальному осмотру, который включает в себя такие методы, как пальпация, аускультация, перкуссия. Ниже мы рассмотрим некоторые из этих способов обследования более детально:
- Пальпация
- это особая технология прощупывания живота пациента, выполняемая пальцами врача без использования дополнительных инструментов. Ученые давно выявили харатерные для заболеваний ЖКТ особенности, которые можно обнаружить путем пальпации. Так, например, с помощью пальпации специалист может определить очаги локализации болезненности, степень напряжения брюшной стенки и другие изменения желудочно-кишечного тракта. Пальпация выполняется в теплом помещении, при этом пациент может находиться как в вертикальном, так и в горизонтальном положении. Удобнее всего проводить такой метод диагностики, когда пациент находится в положении лежа и мышцы брюшного пресса расслаблены. Для этого кушетка должна быть мягкой, а под головой у осматриваемого лежать небольшая подушка. Важно, чтобы помещение было теплым, руки специалиста также следует предварительно согреть. Если необходимо диагностировать заболевания органов ЖКТ, расположенных в боковых частях брюшной полости, то осуществлять пальпацию лучше в положении стоя.
- Аускультация
- метод диагностики, при котором специалист прослушивает звуки, исходящие от органов ЖКТ с помощью стетофонендоскопа. В некоторых случаях аускультация может проводиться и путем прикладывания уха к животу пациента. В помещении, где проводится аускультация, должна соблюдаться тишина, а прослушивание проводится на симметричных участках тела для последующего сравнивания результатов. При этом следует избегать нажимов на живот пациента.
- Перкуссия
- это метод исследования органов желудочно-кишечного тракта, который проводится с целью определения границ их расположения. Как правило, перкуссия проводится одновременно с пальпацией для наиболее точной диагностики. Перкуссия используется в основном для исследования печени и селезенки.
Чаще, эти методы диагностики заболеваний желудочно-кишечного тракта носят первичный характер и позволяют лишь примерно определить состояние человека. Для более точной диагностики специалист назначает ряд клинико-лабораторных анализов. Необходимо сдать общий и биохимический анализ крови, а также общий анализ мочи.
Другие технологии диагностики заболеваний пищеварительной системы: зондирование
Как правило, вышеперечисленные способы диагностики могут выявить лишь примерную картину заболевания. Если же специалист захочет получить более точные сведения для диагноза, то он направит вас на дополнительные обследования, которые осуществляются с помощью специальных инструментов и оборудования. Наиболее простым и распространенным методом исследования желудочно-кишечного тракта является зондирование. Основная цель зондирования заключается в доступе к желудочному соку, который отражает все необходимые показатели состояния ЖКТ. Нарушение содержания соляной кислоты в желудочном соке вызывает сбои в пищеварении и становится причиной тех или иных заболеваний. Зондирование является единственным способом исследовать баланс кислотности в желудке. Кроме того, оно может быть актуально в ситуациях, когда необходимо диагностировать некоторые заболевания двенадцатиперстной кишки и даже промыть желудок при отравлении.

Эндотрахеальное и назогастральное зондирование
Процедура зондирования заключается в введении специального зонда через пищевод к желудку. При подготовке к данному методу обследования желудочно-кишечного тракта пациент должен за два-три дня избегать в своем рационе употребеление овощей, фруктов, газированных напитков, молока и черного хлеба. В этот период рекомендуется принимать активированный уголь в целях уменьшения газообразования. Сама процедура проводится через десять-двенадцать часов после последнего приема пищи, натощак. Зондирование длится в среднем не более двух часов и не влечет за собой никаких последствий для желудочно-кишечного тракта.
Эндоскопия и особенности ее проведения
Эндоскопия – это еще один метод исследования желудочно-кишечного тракта, заключающийся в введении оптических приборов в просвет желудочно-кишечного тракта. Как правило, эндоскопия является наиболее эффективной технологией диагностики заболеваний тонкого или толстого кишечника. В ходе эндоскопии в просвет кишечника вводится специальная трубка с камерой, которая позволяет получить картину состояния кишечника изнутри. Эндоскопия позволяет также извлечь материал( биопсию) для проведения дальнейших исследований и даже провести некоторое лечение. Впервые данным методом диагностики заболеваний желудочно-кишечного тракта стали пользоваться еще в 19-м веке, а с появлением гибкого гастроскопа с оптической системой он стал применяться более активно.  В число показаний для проведения эндоскопии входит подозрение на раковые опухоли, колит и некоторые другие заболевания. Эндоскопия позволяет увидеть полипы и проконтролировать состояние трансплантанта при пересадке кишечника. Эндоскопию нельзя проводить при наличии аллергической реакции на препараты анестезии, нарушения свертываемости крови во избежание опасных последствий. При подготовке к эндоскопии необходимо употреблять только жидкость в течение 24 часов и слабительные средства. Осложнений данный метод исследования желудочно-кишечного тракта практически не вызывает, однако требует исключительно профессионального подхода и аккуратности.
В число показаний для проведения эндоскопии входит подозрение на раковые опухоли, колит и некоторые другие заболевания. Эндоскопия позволяет увидеть полипы и проконтролировать состояние трансплантанта при пересадке кишечника. Эндоскопию нельзя проводить при наличии аллергической реакции на препараты анестезии, нарушения свертываемости крови во избежание опасных последствий. При подготовке к эндоскопии необходимо употреблять только жидкость в течение 24 часов и слабительные средства. Осложнений данный метод исследования желудочно-кишечного тракта практически не вызывает, однако требует исключительно профессионального подхода и аккуратности.
Быстро и эффективно: ректороманоскопия
Спектр методов диагностики заболеваний желудочно-кишечного тракта постоянно пополняется новыми технологиями, одной из которых является ректороманоскопия. Этот способ позволяет осмотреть слизистую прямой кишки с помощью специального оптического инструмента. Ректороманоскоп, который вводится через анальное отверстие, представляет собой жесткую трубку из металла, на конце которой находится небольшая камера. С помощью ректоскопа специалист может оценить состояние кишечника на расстоянии 20-25 см от анального отверстия.

Ректороманоскопия проводится в течение нескольких минут и не требует применения анестезии. В случае профессионального исполнения такая диагностика не вызывает у пациента болезненных ощущений, однако, если исследованию подвергаются дети раннего возраста, возможно применение анестетиков. Ректороманоскопия применяется в случаях, когда пациент испытывает болевые ощущения в прямой кишке, при гнойных и слизистых выделениях и кровотечениях. Эти состояния могут выступать симптомами таких заболеваний как геморрой, полипы, злокачественные опухоли, поэтому своевременная диагностика в таких случаях приобретает особую важность. Осложнений после такого метода исследования практически не бывает,подготовка к процедуре ограничивается краткими рекомендациями. Накануне ректороманоскопии необходимо очистить кишечник с помощью клизмы и избегать тяжелой пищи в рационе.
Ректосигмоколоноскопия и ЭРХПГ
Дополнительными методами диагностики заболеваний пищеварительной системы являются также ректосигмоколоноскопия и ЭРХПГ. Первая процедура применяется при необходимости более тщательного осмотра кишечника, когда обычной эндоскопии и ректороманоскопии недостаточно. Она проводится с помощью гибкой трубки с камерой, которая фотографирует состояние слизистой кишечника и берет материал для анализов. Процедура абсолютно безболезненна, однако, перед ее проведением пациент должен соблюдать специальную диету в течение нескольких дней и тщательно очистить кишечник накануне.

Эндоскопическая ретроградная холангиопанкреатография
ЭРХПГ в свою очередь направлена на обследование желчных протоков и включает в себя как эндоскопические, так и рентгенологические методы. С помощью эндоскопа в желчные протоки вводится контрастная жидкость, которая позволяет на снимке впоследствии увидеть и оценить их состояние. Перед проведением ЭРХПГ пациенту не следует принимать пищу, чтобы получить качественный рентген-снимок. В числе редких осложнений ЭРХПГ можно назвать лишь панкреатит, однако, профессиональное исполнение данной процедуры исключает возможность такого осложнения.
Так или иначе, на сегодняшний день существует большое разнообразие методов диагностики заболеваний органов пищеварительной системы, которые позволяют с высокой точностью определить проблему и назначать эффективное лечение. Современные технологии делают эти методики безболезненными для пациента и незаменимыми для специалиста.
Похожие статьи:
После 30 лет в организме уже запускается процесс старения – замедляется обмен веществ, организм не так легко переносит жесткие диеты или, наоборот, переедания.
В молодости мы зачастую довольно легкомысленно относимся к своему здоровью и ходим к врачу, только когда болезнь уже дала о себе знать. Это неправильно. И чем старше вы становитесь, тем важнее менять такой подход к своему здоровью. Тщательнее следить необходимо за всеми системами организма, в том числе за желудочно-кишечным трактом. О том, как нужно правильно исследовать ЖКТ после 30 лет, рассказала гастроэнтеролог сети клиник «Семейная» Елена Игоревна Пожарицкая.
После 30 лет в организме уже запускается процесс старения – замедляется обмен веществ, организм не так легко переносит жесткие диеты или, наоборот, переедания. Риск желудочных заболеваний увеличивается. А, как известно, болезнь легче предупредить, чем вылечить. Поэтому после 30 важно регулярно проходить обследования желудочно-кишечного тракта – чтобы своевременно выявить риски возникновения тех или иных патологий.
Обследования ЖКТ
Вот 4 обследования желудочно-кишечного тракта, которые необходимо проходить после 30 лет:
 1. УЗИ – самое простое, неинвазивное, но при этом все равно информативное обследование. С помощью УЗИ можно оценить состояние селезенки, поджелудочной, желчного пузыря и печени. Ультразвук поможет выявить такие болезни как, цирроз печени, холецистит, наличие камней в желчном пузыре, кисты, новообразования, аномалии строения органов, внутренние травмы органов брюшной полости, а также ряд некоторых хронический нарушений.
1. УЗИ – самое простое, неинвазивное, но при этом все равно информативное обследование. С помощью УЗИ можно оценить состояние селезенки, поджелудочной, желчного пузыря и печени. Ультразвук поможет выявить такие болезни как, цирроз печени, холецистит, наличие камней в желчном пузыре, кисты, новообразования, аномалии строения органов, внутренние травмы органов брюшной полости, а также ряд некоторых хронический нарушений.
Помешать провести исследование УЗИ качественно может наличие в желудке газов, поэтому за 1 день до процедуры важно исключить из употребления продукты, повышающие газообразование и вызывающие вздутие (бобовые, хлеб, мучное, сладкое, сырые овощи и фрукты, содержащие клетчатку, квашеную капусту, молоко, газированные напитки, алкоголь). Последний прием пищи должен осуществляться не позднее, чем за 5-6 часов до исследования. Делать УЗИ можно так часто, насколько это необходимо по состоянию здоровья. Для планового осмотра достаточно делать его раз в год.
 2. Эзофагогастродуоденоскопия – осмотр слизистой пищевода, желудка и двенадцатиперстной кишки при помощи гастроскопа (он вводится через рот), который применяется при подозрении на эрозию или язву, а также часто помогает уточнить наличие болезней соседних органов – поджелудочной железы и желчного пузыря. Обследование, как и другие, проводится натощак, для облегчения ввода гастроскопа используется местная анестезия – орошение слизистой анестетиками.
2. Эзофагогастродуоденоскопия – осмотр слизистой пищевода, желудка и двенадцатиперстной кишки при помощи гастроскопа (он вводится через рот), который применяется при подозрении на эрозию или язву, а также часто помогает уточнить наличие болезней соседних органов – поджелудочной железы и желчного пузыря. Обследование, как и другие, проводится натощак, для облегчения ввода гастроскопа используется местная анестезия – орошение слизистой анестетиками.
 3. Суточная РН-метрия – метод, позволяющий измерить кислотность непосредственно в пищеводе, желудке и двенадцатиперстной кишке, для диагностики заброса содержимого желудка в пищевод (гастроэзофагеальный рефлюкс),а также заброса из двенадцатиперстной кишки в желудок. Если эти состояния длительны, то это способно привести к развитию воспаления пищевода, гастроэзофагеальной рефлюксной болезни, а заброс желчи в желудок может привести к появлению эрозий и даже язв.
3. Суточная РН-метрия – метод, позволяющий измерить кислотность непосредственно в пищеводе, желудке и двенадцатиперстной кишке, для диагностики заброса содержимого желудка в пищевод (гастроэзофагеальный рефлюкс),а также заброса из двенадцатиперстной кишки в желудок. Если эти состояния длительны, то это способно привести к развитию воспаления пищевода, гастроэзофагеальной рефлюксной болезни, а заброс желчи в желудок может привести к появлению эрозий и даже язв.
 4. Колоноскопия – обследование прямой и толстой кишки при помощи эндоскопа. Данная процедура является инвазивной и назначается врачом, когда другие методы диагностики исчерпаны. Во время этого исследования, врач не только может «вживую» увидеть состояние слизистой толстой кишки, но и взять фрагмент ткани для подтверждения диагноза. Достаточно проходить раз в 5 лет после 50 лет при отсутствии факторов риска. Проведение колоноскопии после 30 лет для здоровых пациентов рекомендовано при наличии четких показаний, такие как: онкологические заболевания толстой кишки у родственников первой линии родства в возрасте до 40 лет, наследственный полипоз толстой кишки. Воспалительные заболевания толстой кишки, такие как болезнь Крона и Язвенный колит имеют характерную клиническую картину и при подозрении у врача на данную патологию, для подтверждения диагноза изначально пользуются неинвазивными методами диагностики, которые назначает доктор, при положительных результатах данных методов, проводится колоноскопия для определения объема поражения, морфологического исследования. За 72 часа до процедуры необходимо исключить из рациона жирную пищу,бобовые, сладости, кофе, продукты, богатые клетчаткой(фрукты, овощи), молоко, злаковые. Лучше отдать предпочтение жидкой пище и много пить. За 1,5 часа до исследования возможен легкий перекус.
4. Колоноскопия – обследование прямой и толстой кишки при помощи эндоскопа. Данная процедура является инвазивной и назначается врачом, когда другие методы диагностики исчерпаны. Во время этого исследования, врач не только может «вживую» увидеть состояние слизистой толстой кишки, но и взять фрагмент ткани для подтверждения диагноза. Достаточно проходить раз в 5 лет после 50 лет при отсутствии факторов риска. Проведение колоноскопии после 30 лет для здоровых пациентов рекомендовано при наличии четких показаний, такие как: онкологические заболевания толстой кишки у родственников первой линии родства в возрасте до 40 лет, наследственный полипоз толстой кишки. Воспалительные заболевания толстой кишки, такие как болезнь Крона и Язвенный колит имеют характерную клиническую картину и при подозрении у врача на данную патологию, для подтверждения диагноза изначально пользуются неинвазивными методами диагностики, которые назначает доктор, при положительных результатах данных методов, проводится колоноскопия для определения объема поражения, морфологического исследования. За 72 часа до процедуры необходимо исключить из рациона жирную пищу,бобовые, сладости, кофе, продукты, богатые клетчаткой(фрукты, овощи), молоко, злаковые. Лучше отдать предпочтение жидкой пище и много пить. За 1,5 часа до исследования возможен легкий перекус.
Следите за своим здоровьем!
Запись на прием к врачу гастроэнтерологу
Обязательно пройдите консультацию квалифицированного специалиста в области заболеваний ЖКТ в клинике «Семейная».
Чтобы уточнить цены на прием врача педиатра или другие вопросы пройдите по ссылке ниже
Техника
Если есть какие-либо вопросы о том, что пациент может аспирировать контрастное вещество, первоначальную ласточку лучше всего проводить с использованием водорастворимого контраста, хотя некоторые считают, что аспирация сульфата бария относительно безопасна , 14 Стремление не может быть заподозрено, но может быть найдено неожиданное «тихое стремление». В противном случае используйте следующую технику (прежде чем рассматривать дескрипторы методики, ознакомьтесь с примечаниями к описателям позиционирования рентгеноскопического исследования ранее в этой главе):
• Первоначально пациента просят встать в положении AP на рентгеноскопическом столе и удерживать его. Чашка с сульфатом бария в руках, как правило, слева, так как при дальнейшем развороте больного обычно происходит влево.Затем рука будет лежать подальше от туловища, и пациенту не придется договариваться о своем движении вокруг каретки усиливающего экрана.
• Пациент поворачивается в левое боковое положение, чтобы начать обычную оценку возможной аспирации. Их просят взять «нормальную» (для них) глоток жидкости и держать ее во рту, пока не попросят проглотить. Это дает оператору возможность сосредоточиться на интересующей области, глотке и оптимизировать коллимацию.Этот вид позволяет оптимально рассмотреть заднюю стенку гортаноглотки (рис. 29.3). Он также четко показывает гортань и трахею, что позволяет продемонстрировать проникновение в гортань и / или аспирацию, если это произойдет.
• Если позволяет рентгенографическое оборудование, частота кадров 3 в секунду предлагается в качестве начального выбора; Современное цифровое оборудование позволяет записывать изображение на экране. Это позволяет снизить дозу облучения, позволяя ретроспективно и многократно изучать глотательное действие пациента, не возвращаясь к пропущенным действиям на экране, а также позволяет проводить оценку в реальном времени.
• Затем пациента просят проглотить, и начинается воздействие. Запись в режиме реального времени (экспозиция) прекращается, когда болюс бария выходит за пределы экранированного изображения или интересующего объекта. Этот вид бокового глотки затем повторяется, так как некоторые патологии, такие как спазм в горле и глотке, могут быть преходящими и могут встречаться не на каждой ласточке.
• Затем пациент поворачивается обратно к точке доступа, в идеале стоя с поднятым подбородком, так что его симфизная ментия накладывается на затылок.AP взгляд является оптимальным для анатомии гипофарингеального; 16 это будет видно как на одно-, так и на двухконтрастных изображениях (рис. 29.4). Это представление может быть повторено, по меньшей мере, еще раз, чтобы обеспечить согласованность изображений, что облегчает окончательное выявление патологии.
• В зависимости от истории болезни пациента и отдельных протоколов отделения визуализации, исследование может быть прервано на этом этапе, или нижняя часть пищевода может быть визуализирована с проверкой на рефлюкс. Некоторые патологии нижних отделов пищевода, такие как грыжа пищевода и гормон, могут имитировать «высокую» патологию, такую как глобус (см. Оценку глотания бария и рефлюкса ниже).
Наиболее распространенными аномалиями в глотке являются постоянные ригофарингеальные оттиски или дивертикулы, наиболее распространенным типом дивертикула являются Зенкера; это происходит в средней части глотки и чаще встречается у пожилых людей. Их часто называют гипофарингеальными мешочками. 16 Мешочки могут стать достаточно большими, что часто приводит к тому, что пациенты направляются из-за отрыжки непереваренной пищи через некоторое время после того, как они поели. Их также часто трудно эндоскопировать, поскольку прицел входит в пакет и не может быть передан дальше; таким образом, ласточка бария довольно часто может быть наиболее подходящим тестом для подтверждения наличия и степени этой патологии.
Сети пищевода также лучше всего видны на боковой проекции, показанной на передней стенке, хотя они лучше всего видны с быстрой последовательностью визуализации; они были отмечены у 1–5% пациентов с бессимптомным течением и у 12–15% пациентов с дисфагией. 16
.
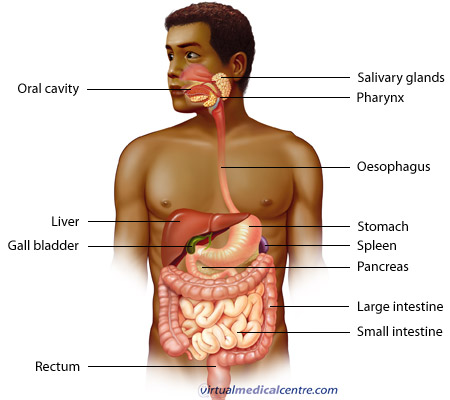
Введение в желудочно-кишечную систему
Желудочно-кишечный тракт (ЖКТ) состоит из полой мышечной трубки, начинающейся с полости рта, через которую пища попадает в рот, проходя через глотку, пищевод, желудок и кишечник в прямую кишку и задний проход, откуда вытесняется пища. Существуют различные вспомогательных органов , которые помогают тракту, секретируя ферменты, чтобы помочь расщепить пищу на составляющие ее питательные вещества.Таким образом, слюнные железы, печень, поджелудочная железа и желчный пузырь выполняют важные функции в пищеварительной системе . Пища продвигается по длине ЖКТ с помощью перистальтических движений мышечных стенок.
Информация о переиздании наших изображений
Основная цель желудочно-кишечного тракта – расщеплять пищу на питательные вещества, которые могут всасываться в организм для выработки энергии. Сначала пища должна поступать в рот для механической обработки и увлажнения.Во-вторых, пищеварение происходит в основном в желудке и тонкой кишке, где белки, жиры и углеводы химически расщепляются на их основные строительные блоки. Меньшие молекулы затем абсорбируются через эпителий тонкой кишки и затем попадают в кровообращение. Толстая кишка играет ключевую роль в поглощении избытка воды. Наконец, непереваренный материал и секретируемые отходы выводятся из организма посредством дефекации (прохождения фекалий).
В случае желудочно-кишечных заболеваний или расстройств, эти функции желудочно-кишечного тракта не достигаются успешно.У пациентов могут развиться симптомы тошноты, рвоты, диареи, мальабсорбции, запора или обструкции. Желудочно-кишечные проблемы очень распространены, и большинство людей испытывали некоторые из вышеупомянутых симптомов несколько раз в течение своей жизни.
Базовая структура
Желудочно-кишечный тракт представляет собой мышечную трубу, выстланную специальным слоем клеток, называемым эпителием. Содержимое трубки считается внешним по отношению к телу и находится в целостности с внешним миром у рта и заднего прохода.Хотя каждый участок тракта имеет специализированные функции, весь тракт имеет сходную базовую структуру с региональными вариациями.
Стена разделена на четыре слоя следующим образом:
Слизистая
Самый внутренний слой пищеварительного тракта имеет специализированные эпителиальные клетки, поддерживаемые нижележащим слоем соединительной ткани, который называется собственной пластинкой. Собственная пластинка содержит кровеносные сосуды, нервы, лимфоидную ткань и железы, которые поддерживают слизистую оболочку. В зависимости от его функции, эпителий может быть простым (один слой) или слоистым (несколько слоев).
Такие области, как полость рта и пищевод, покрыты многослойным плоским (плоским) эпителием, поэтому они могут выдерживать износ проходящей пищи. Простой столбчатый (высокий) или железистый эпителий выравнивает желудок и кишечник, чтобы способствовать секреции и всасыванию. Внутренняя подкладка постоянно сбрасывается и заменяется, что делает ее одной из наиболее быстро разделяющихся областей тела! Под собственной пластинкой находится слизистая оболочка мышц. Это включает в себя слои гладких мышц, которые могут сокращаться, чтобы изменить форму просвета.
Submucosa
Подслизистая оболочка окружает слизистую оболочку мышц и состоит из жира, волокнистой соединительной ткани и более крупных сосудов и нервов. На его внешнем крае имеется специализированное нервное сплетение, называемое подслизистое сплетение или мейсснеровское сплетение. Это поставляет слизистую оболочку и подслизистую оболочку.
Muscularis externa
Этот гладкомышечный слой имеет внутренний круговой и наружный продольные слои мышечных волокон, разделенных мицеллярным сплетением или сплетением Ауэрбаха. Нервная иннервация контролирует сокращение этих мышц и, следовательно, механическое разрушение и перистальтику пищи в просвете.
Сероза / брыжейка
Внешний слой ЖКТ образован жиром и другим слоем эпителиальных клеток, который называется мезотелием.
Отдельные компоненты желудочно-кишечной системы
Ротовая полость
Полость рта или рот отвечает за прием пищи. Он покрыт многослойной плоской слизистой оболочкой полости рта с кератином, покрывающей те участки, подверженные значительному истиранию, как язык, твердое небо и верхняя часть рта. Жевание относится к механическому разрушению пищи путем жевания и измельчения зубов.Язык, сильный мышечный орган, управляет пищевым болюсом, чтобы войти в контакт с зубами. Это также чувствительный орган рта для осязания, температуры и вкуса, использующий его специализированные датчики, известные как сосочки.
Инсаливация относится к смешиванию содержимого полости рта с выделениями слюнных желез. Муцин (гликопротеин) в слюне действует как смазка. Ротовая полость также играет ограниченную роль в усвоении углеводов. Фермент амилаза сыворотки, компонент слюны, запускает процесс усвоения сложных углеводов.Последней функцией полости рта является поглощение малых слизистых молекул, таких как глюкоза и вода, через слизистую оболочку. Изо рта еда проходит через глотку и пищевод через действие глотания.
Записаться на прием к врачу онлайн
Найдите и немедленно закажите свое следующее медицинское посещение с HealthEngine
Найти практикующих врачей
Слюнные железы
Три пары слюнных желез сообщаются с полостью рта.Каждый представляет собой сложную железу с многочисленными ацинусами, выстланными секреторным эпителием. Ацины выделяют их содержимое в специализированные протоки. Каждая железа делится на более мелкие сегменты, называемые долями. Слюноотделение происходит в ответ на вкус, запах или даже внешний вид пищи. Это происходит из-за нервных сигналов, которые говорят слюнным железам выделять слюну, чтобы подготовить и увлажнить рот. Каждая пара слюнных желез выделяет слюну немного различного состава.
околоушных
Околоушные железы представляют собой большие железы неправильной формы, расположенные под кожей на боковой поверхности лица.Они выделяют 25% слюны. Они расположены ниже скуловой дуги (скулы) и покрывают часть нижней челюсти (нижняя челюсть). Увеличенную околоушную железу легче почувствовать, когда зубы сжаты. Околоушные железы производят водянистую секрецию, которая также богата белками. Иммуноглобины секретируются, помогают бороться с микроорганизмами, а белки -амилазы начинают расщеплять сложные углеводы.
Подчелюстной Подчелюстные железы выделяют 70% слюны во рту.Они находятся в нижней части рта, в углублении вдоль внутренней поверхности нижней челюсти. Эти железы производят более вязкую (густую) секрецию, богатую муцином и с меньшим количеством белка. Муцин – это гликопротеин, который действует как смазка.
сублингвальный
Сублингвалы – это самые маленькие слюнные железы, покрытые тонким слоем ткани на дне рта. Они производят приблизительно 5% слюны, и их выделения очень липкие из-за большой концентрации муцина.Основными функциями являются обеспечение буферов и смазки.
пищевод
Пищевод – это мышечная трубка длиной около 25 см и диаметром 2 см. Он проходит от глотки до желудка после прохождения через отверстие в диафрагме. Стенка пищевода состоит из внутреннего кругового и наружного продольного слоев мышц, которые снабжаются пищеводным нервным сплетением. Это нервное сплетение окружает нижнюю часть пищевода. Пищевод функционирует главным образом как транспортная среда между отделами.
Желудок
Желудок представляет собой расширенный мешок в форме J, расположенный слева от средней линии между пищеводом и тонкой кишкой. Он разделен на четыре основных региона и имеет две границы, называемые большей и меньшей кривизной. Первый раздел – это кардия, которая окружает сердечное отверстие, где пищевод входит в желудок. Глазное дно – это верхняя расширенная часть желудка, которая соприкасается с левым куполом диафрагмы. Тело является самой большой секцией между глазным дном и изогнутой частью J.
Именно здесь находится большинство желудочных желез и происходит наибольшее смешивание пищи. Наконец, привратник является изогнутым основанием желудка. Содержимое желудка выводится в проксимальную двенадцатиперстную кишку через пилорический сфинктер. Внутренняя поверхность желудка сокращается в многочисленные продольные складки, называемые морщинами. Это позволяет животу растягиваться и расширяться при поступлении пищи. Желудок может вместить до 1,5 литров материала. Функции желудка включают в себя:
- Краткосрочное хранение принятой пищи.
- Механическое расщепление пищи путем перемешивания и перемешивания.
- Химическое расщепление белков кислотами и ферментами.
- Желудочная кислота убивает насекомых и микробов.
- Некоторая абсорбция таких веществ, как алкоголь.
Большинство этих функций достигается выделением желудочного сока желудочными железами в организме и глазным дном. Некоторые клетки ответственны за выделение кислоты, а другие секретируют ферменты, расщепляющие белки.
Тонкая кишка
Тонкая кишка состоит из двенадцатиперстной кишки, тощей кишки и подвздошной кишки.В среднем он длиной около 6 м простирается от пилорического сфинктера желудка до илеоцекального клапана, отделяющего подвздошную кишку от слепой кишки. Тонкая кишка сжимается в многочисленные складки и занимает большую часть брюшной полости.
Двенадцатиперстная кишка – это проксимальный С-образный участок, который изгибается вокруг головки поджелудочной железы. Двенадцатиперстная кишка выполняет смешанную функцию, поскольку она объединяет пищеварительные выделения из поджелудочной железы и печени с содержимым, выделяемым из желудка.Начало тощей кишки отмечено резким изгибом, изгибом двенадцатиперстной кишки. Именно в тощей кишке происходит переваривание и всасывание. Последняя часть, подвздошная кишка, является самым длинным сегментом и впадает в слепую кишку на илеоцекальном соединении.
Тонкая кишка выполняет большую часть пищеварения и всасывания питательных веществ. Частично переваренная пища из желудка далее расщепляется энзимами из поджелудочной железы и желчными солями из печени и желчного пузыря.Эти выделения поступают в двенадцатиперстную кишку в ампулу Vater. После дальнейшего переваривания такие компоненты пищи, как белки, жиры и углеводы, распадаются на небольшие строительные блоки и всасываются в кровоток организма.
Слизистая оболочка тонкой кишки состоит из многочисленных постоянных складок, которые называются циркулярными складками. Каждая складка имеет многочисленные ворсинки (складки слизистой оболочки), и каждый ворсин покрыт эпителием с выступающими микроворсинками (граница кисти). Это увеличивает площадь поверхности для поглощения в несколько сотен раз.Слизистая тонкой кишки содержит несколько специализированных клеток. Некоторые из них отвечают за всасывание, в то время как другие выделяют пищеварительные ферменты и слизистые, чтобы защитить слизистую оболочку кишечника от пищеварительных действий.
толстой кишки
Толстая кишка имеет форму подковы и проходит вокруг тонкой кишки как рама. Он состоит из червеобразного отростка, слепой кишки, восходящей, поперечной, нисходящей и сигмовидной кишки и прямой кишки. Он имеет длину около 1,5 м и ширину 7.5см.
Слепая кишка – это расширенный пакет, который получает материал из подвздошной кишки и начинает прессовать пищевые продукты в фекальный материал. Пища затем путешествует по толстой кишке. Стенка толстой кишки состоит из нескольких мешочков (хаустра), которые удерживаются под напряжением тремя толстыми мышечными полосами (таэния коли).
Прямая кишка – это последние 15 см толстой кишки. Он расширяется, удерживая фекальные массы, прежде чем пройти через аноректальный канал к анусу. Толстые мышцы, известные как сфинктеры, контролируют прохождение фекалий.
В слизистой оболочке толстой кишки отсутствуют ворсинки, видимые в тонкой кишке. Поверхность слизистой оболочки плоская с несколькими глубокими кишечными железами. Множество бокаловидных клеток выстилают железы, которые выделяют слизь для смазывания фекальных масс при их затвердевании. Функции толстой кишки можно суммировать как:
- Накопление непоглощенного материала с образованием фекалий.
- Некоторое пищеварение бактериями. Бактерии ответственны за образование кишечного газа.
- Реабсорбция воды, солей, сахара и витаминов.
Печень
Печень – это крупный красновато-коричневый орган, расположенный в правом верхнем квадранте брюшной полости. Он окружен сильной капсулой и разделен на четыре доли, а именно правую, левую, хвостатую и квадратную доли. Печень имеет несколько важных функций. Он действует как механический фильтр, фильтруя кровь, которая поступает из кишечной системы. Он детоксифицирует несколько метаболитов, включая расщепление билирубина и эстрогена.Кроме того, печень выполняет синтетические функции, продуцируя альбумин и факторы свертывания крови. Однако его основная роль в пищеварении заключается в выработке желчи и метаболизме питательных веществ. Все питательные вещества, всасываемые кишечником, проходят через печень и перерабатываются перед тем, как отправиться в остальную часть тела. Желчь, вырабатываемая клетками печени, поступает в кишечник в двенадцатиперстную кишку. Здесь соли желчных кислот расщепляют липиды на более мелкие частицы, поэтому существует большая площадь поверхности для действия пищеварительных ферментов.
Желчный пузырь
Желчный пузырь представляет собой полый грушевидный орган, который находится в углублении на задней поверхности правой доли печени. Он состоит из глазного дна, тела и шеи. Через кистозный проток он опорожняется в систему желчных протоков. Основными функциями желчного пузыря являются хранение и концентрация желчи. Желчь – это густая жидкость, которая содержит ферменты, помогающие растворить жир в кишечнике. Желчь вырабатывается печенью, но сохраняется в желчном пузыре до тех пор, пока она не понадобится.Желчь высвобождается из желчного пузыря путем сокращения его мышечных стенок в ответ на гормональные сигналы из двенадцатиперстной кишки в присутствии пищи.
поджелудочной железы
Наконец, поджелудочная железа представляет собой дольчатый, розовато-серый орган, который находится позади желудка. Его голова соединяется с двенадцатиперстной кишкой, а хвост простирается до селезенки. Орган длиной около 15 см с длинным, тонким телом, соединяющим сегменты головы и хвоста. Поджелудочная железа выполняет как экзокринные, так и эндокринные функции.Эндокринная относится к выработке гормонов, которая происходит на островках Лангерганса. Островки производят инсулин, глюкагон и другие вещества, и это области, поврежденные при сахарном диабете. Экзокринная (секреторная) часть составляет 80-85% поджелудочной железы и является областью, имеющей отношение к желудочно-кишечному тракту.
Он состоит из многочисленных ацинусов (маленьких желез), которые выделяют содержимое в протоки, которые в конечном итоге приводят к двенадцатиперстной кишке. Поджелудочная железа выделяет жидкость, богатую углеводами и неактивными ферментами.Секреция вызывается гормонами, выделяемыми двенадцатиперстной кишкой в присутствии пищи. Ферменты поджелудочной железы включают углеводы, липазы, нуклеазы и протеолитические ферменты, которые могут расщеплять различные компоненты пищи. Они выделяются в неактивной форме для предотвращения переваривания самой поджелудочной железы. Ферменты становятся активными, как только они достигают двенадцатиперстной кишки.
Дополнительная информация

Информацию о питании, включая информацию о типах и составе пищи, питании и людях, условиях, связанных с питанием, а также о диетах и рецептах, а также о некоторых полезных видео и инструментах см. В разделе Питание.

Для получения дополнительной информации о раке желудка, включая различные виды рака, влияющего на желудок, см. Рак желудка .
Список литературы
- Котран, Кумар, Коллинз 6-е издание. Роббинс Патологическая Основа Болезни. Компания WB Saunders. 1999.
- Мартини 5-е издание. Основы анатомии и физиологии. Прентис Холл.2001.
- Мур, Далли 4-е издание. Клинически ориентированная анатомия. Липпенкотт Уильямс и Уилкинс. 1999.
, желудочно-кишечного тракта
2
, вырабатываемый в кишечнике, может предотвратить смертельное осложнение при пересадке костного мозга
24 сентября 2018 – антимикробный белок, найденный в кишечнике, может предотвратить распространенный и очень смертельный побочный эффект от трансплантации костного мозга, исследователи …
Неуравновешенный: кишечный бактериальный макияж может усилить боль при серповидноклеточной болезни
Ноябрь7, 2017 – Переизбыток бактерий Veillonella в пищеварительном тракте может усиливать боль у пациентов с серповидно-клеточной анемией …
Место первого воздействия хламидии имеет большое значение
26 января 2018 г. – Исследователи обнаружили, что воздействие кишечника на хламидиоз защищает от последующей инфекции в половых путях и других тканях. Хламидия – самая распространенная нация в сексуальном отношении …
Коронавирусная инфекция у детей – она не может начаться с кашля
12 мая 2020 г. – Дети, страдающие от болезней и диареи, в сочетании с лихорадкой или историей воздействия коронавируса, должны подозреваться в заражении COVID-19, рекомендует новое исследование врачей из…
пептидов, которые можно принимать в виде таблеток
11 мая 2020 г. – Пептиды представляют собой фармацевтический рынок на миллиард долларов, но их обычно можно принимать только в виде инъекций, чтобы избежать деградации желудочными ферментами. Ученые сейчас разработали …
Все больше доказательств того, что пробиотики полезны для печени
23 апреля 2018 г. – Повышение осведомленности о важности микроорганизмов, которые живут в нашем кишечнике, стимулировало множество исследований в области микробиома и привело к росту промышленности пробиотиков.Новое исследование предлагает …
Новое понимание того, как наши тела поддерживают полезные отношения с кишечными микробами
19 декабря 2017 г. – В нашем кишечнике обитает триллион микробов, называемый кишечной микробиотой, и мы все больше осознаем, что это оказывает существенное влияние на многие аспекты нашего здоровья. Тем не менее, …
Противогрибковые препараты и пробиотики могут сыграть ключевую роль в разработке лечения болезни Крона
Октябрь4, 2017 – Ученые определили, что гриб может играть ключевую роль в хронических воспалительных заболеваниях кишечника. Они обнаружили, что у пациентов с болезнью Крона, как правило, гораздо более высокий уровень …
Новый метод ядерной медицины показывает перспективу лучшего обнаружения нейроэндокринных опухолей
6 июня 2018 г. – Исследователи показали, что новая процедура ядерной медицины может безопасно и более эффективно выявлять раковые нейроэндокринные опухоли желудочно-кишечного тракта и поджелудочной железы, чем современные…
Запах пищи контролирует клеточную переработку и влияет на продолжительность жизни
20 февраля 2019 г. – Согласно исследованиям, проведенным на модельном организме – круглом черве, запах пищи влияет на физиологию и старение. Удивительно, но это связано с одной парой обоняния …
, Заболевания желудочно-кишечного тракта: виды, симптомы и лечение Что такое функциональные желудочно-кишечные расстройства?
Функциональные расстройства – это расстройства, при которых желудочно-кишечный тракт выглядит нормально, но не работает должным образом. Они являются наиболее распространенными проблемами, затрагивающими желудочно-кишечный тракт (включая толстую кишку и прямую кишку). Запор и синдром раздраженного кишечника (СРК) являются двумя распространенными примерами.
Многие факторы могут нарушать желудочно-кишечный тракт и его подвижность (или способность продолжать двигаться), в том числе:
- Соблюдение диеты с низким содержанием клетчатки.
- Недостаточно упражнений.
- Путешествия или другие изменения в рутине.
- Потребление большого количества молочных продуктов.
- Стресс.
- Сопротивление желанию иметь испражнение.
- Сопротивление желанию иметь испражнения из-за боли от геморроя.
- Чрезмерное употребление слабительных (смягчителей стула), которые со временем ослабляют мышцы кишечника.
- Прием антацидных препаратов, содержащих кальций или алюминий.
- Прием определенных лекарств (особенно антидепрессантов, железосодержащих таблеток и сильнодействующих обезболивающих препаратов, таких как наркотики).
- Беременность.
Запор
Запор означает, что трудно иметь испражнения (или испражнения), они редки (менее трех раз в неделю) или неполны. Запор обычно вызывается неадекватной «грубостью» или клетчаткой в рационе или нарушением обычной рутины или диеты.
Запор заставляет человека напрягаться во время дефекации. Это может привести к маленькому твердому стулу и иногда к анальным проблемам, таким как трещины и геморрой.Запор редко является признаком более серьезного заболевания.
Вы можете лечить запор по:
- Увеличение количества клетчатки, которую вы едите.
- Регулярно тренируюсь.
- Перемещение кишечника, когда вы испытываете позыв (сопротивление этому вызывает запор).
Если эти методы лечения не работают, слабительные являются временным решением. Обратите внимание, что чрезмерное использование слабительных может на самом деле усугубить симптомы запора. Всегда следуйте инструкциям по слабительным лекарствам, а также советам вашего врача.
Синдром раздраженного кишечника (СРК)
Синдром раздраженного кишечника (также называемый спастической толстой кишкой, раздраженной толстой кишкой или нервным желудком) – это состояние, при котором мышцы толстой кишки сокращаются чаще, чем у людей без СРК. Определенные продукты, лекарства и эмоциональный стресс – это некоторые факторы, которые могут вызывать СРК.
Симптомы СРК включают в себя:
- Боли в животе и спазмы.
- Избыток газа.
- вздутие живота.
- Изменение привычек кишечника, таких как твердый, жидкий или более срочный стул, чем обычно.
- Переменные запоры и диарея.
Лечение включает в себя:
- Избегать кофеина.
- Увеличение клетчатки в рационе.
- Мониторинг, какие продукты вызывают IBS (и избегать этих продуктов).
- Минимизация стресса или изучение различных способов справиться со стрессом.
- Иногда принимать лекарства, как это предписано врачом.
Что такое структурные желудочно-кишечные расстройства?
Структурные расстройства – это те, при которых кишечник выглядит ненормально и не работает должным образом.Иногда структурные нарушения необходимо удалить хирургическим путем. Распространенные примеры структурных нарушений ЖКТ включают геморрой, дивертикулярную болезнь, полипы толстой кишки, рак толстой кишки и воспалительное заболевание кишечника.
Анальные расстройства
Геморрой
Геморрой – это опухшие кровеносные сосуды, которые выстилают анальное отверстие. Они вызваны хроническим избыточным давлением от напряжения во время дефекации, постоянной диареи или беременности.
Существует два типа геморроя: внутренний и внешний.
Внутренний геморрой
Внутренний геморрой – это кровеносные сосуды внутри анального отверстия. Когда они падают в задний проход в результате напряжения, они раздражаются и начинают кровоточить. В конечном счете, внутренний геморрой может упасть настолько, чтобы выпадать (опускаться или прилипать) из заднего прохода.
Лечение включает в себя:
- Улучшение привычек кишечника (например, избегать запоров, не напрягаться при движениях кишечника и двигать кишечником, когда у вас появляется позыв).
- Ваш доктор использует эластичные ленты для устранения сосудов.
- Ваш доктор удаляет их хирургическим путем. Операция необходима только небольшому количеству пациентов с очень большим, болезненным и постоянным геморроем.
Наружный геморрой
Наружный геморрой – это вены, которые лежат прямо под кожей снаружи ануса. Иногда после напряжения наружные геморроидальные вены лопаются, и под кожей образуется кровяной сгусток. Это очень болезненное состояние называется грудой.
Лечение включает удаление сгустка и вены под местной анестезией и / или удаление самого геморроя.
Анальные трещины
Анальные трещины – это трещины или трещины в подкладке анального отверстия. Наиболее распространенной причиной анальной трещины является отек очень твердого или водянистого стула. Трещина в анальной подкладке обнажает нижележащие мышцы, которые контролируют прохождение стула через задний проход и выходят из тела. Анальная трещина является одной из наиболее болезненных проблем, поскольку обнаженные мышцы становятся раздраженными от воздействия стула или воздуха и приводят к сильной жгучей боли, кровотечению или спазму после дефекации.
Первоначальное лечение анальных трещин включает обезболивающее, диетическое волокно, чтобы уменьшить возникновение большого, громоздкого стула и сидячих ванн (сидя в нескольких дюймах теплой воды). Если эти методы лечения не уменьшают боль, может потребоваться операция для восстановления мышц сфинктера.
Перианальные абсцессы
Перианальные абсцессы могут возникать, когда крошечные анальные железы, которые открываются внутри ануса, блокируются, и бактерии, всегда присутствующие в этих железах, вызывают инфекцию.Когда развивается гной, образуется абсцесс. Лечение включает дренирование абсцесса, обычно под местной анестезией в кабинете врача.
Анальный свищ
Анальная фистула часто следует за дренированием абсцесса и представляет собой аномальный трубчатый канал от анального канала к отверстию в коже возле отверстия заднего прохода. Отходы тела, проходящие через анальный канал, направляются через этот крошечный канал через кожу, вызывая зуд и раздражение. Свищи также вызывают дренаж, боль и кровотечение.Они редко заживают самостоятельно и, как правило, нуждаются в операции по удалению абсцесса и «закрытию» фистулы.
Другие перианальные инфекции
Иногда кожные железы возле заднего прохода заражаются и требуют дренирования. Сразу за задним проходом могут образовываться абсцессы с небольшим пучком волос на задней части таза (так называемая пилонидальная киста).
Венерические заболевания, которые могут повлиять на задний проход, включают анальные бородавки, герпес, СПИД, хламидиоз и гонорею.
Дивертикулярная болезнь
Дивертикулез – это наличие небольших выходов (дивертикулов) в мышечной стенке толстой кишки, которые образуются в ослабленных участках кишечника. Они обычно встречаются в сигмовидной кишке, области высокого давления нижней толстой кишки.
Дивертикулярная болезнь очень распространена и встречается у 10% людей старше 40 лет и у 50% людей старше 60 лет в западных культурах. Это часто вызвано слишком малым количеством грубых кормов (клетчатки) в рационе.Дивертикулез редко вызывает симптомы.
Осложнения дивертикулярной болезни встречаются примерно у 10% людей с аутпушами. Они включают инфекцию или воспаление (дивертикулит), кровотечение и обструкцию. Лечение дивертикулита включает антибиотики, повышенное потребление жидкости и специальную диету. Хирургическое вмешательство необходимо примерно половине пациентов с осложнениями для удаления пораженного сегмента толстой кишки.
Полипы толстой кишки и рак
Каждый год у 130 000 американцев диагностируется колоректальный рак, вторая по распространенности форма рака в Соединенных Штатах.К счастью, благодаря успехам в раннем выявлении и лечении, колоректальный рак является одной из наиболее излечимых форм заболевания. Используя различные скрининговые тесты, можно предупреждать, выявлять и лечить заболевание задолго до появления симптомов.
Важность скрининга
Почти все виды колоректального рака начинаются как полипы, доброкачественные (незлокачественные) новообразования в тканях, выстилающих толстую кишку и прямую кишку. Рак развивается, когда эти полипы растут и аномальные клетки развиваются и начинают проникать в окружающие ткани.Удаление полипов может предотвратить развитие колоректального рака. Почти все предраковые полипы можно удалить безболезненно с помощью гибкой освещенной трубки, называемой колоноскопом. Если не выявлен на ранних стадиях, колоректальный рак может распространиться по всему организму. Более продвинутый рак требует более сложных хирургических методов.
Большинство ранних форм колоректального рака не вызывают симптомов, что делает скрининг особенно важным. Когда симптомы действительно появляются, рак может быть уже достаточно распространенным.Симптомы включают кровь на стуле или смешанный с ним, изменение нормальных привычек кишечника, сужение стула, боль в животе, потерю веса или постоянную усталость.
Большинство случаев колоректального рака выявляются одним из четырех способов:
- Сканирование людей со средним риском развития колоректального рака, начиная с 50 лет.
- Путем скрининга людей с более высоким риском развития колоректального рака (например, людей с семейной историей или личной историей полипов толстой кишки или рака).
- При исследовании кишечника у пациентов с симптомами.
- Возможность нахождения при обычном осмотре.
Раннее обнаружение – лучший шанс на излечение.
Колит
Есть несколько типов колита, состояния, которые вызывают воспаление кишечника. К ним относятся:
- Инфекционный колит.
- Язвенный колит (причина не известна).
- Болезнь Крона (причина не известна).
- Ишемический колит (вызванный недостаточным количеством крови, идущей в толстую кишку).
- Лучевой колит (после лучевой терапии).
Колит вызывает диарею, ректальное кровотечение, спазмы в животе и срочность (частая и неотложная необходимость опорожнения кишечника). Лечение зависит от диагноза, который ставится с помощью колоноскопии и биопсии.
Можно ли предотвратить желудочно-кишечные заболевания?
Многие заболевания толстой кишки и прямой кишки можно предотвратить или минимизировать, поддерживая здоровый образ жизни, практикуя хорошие привычки кишечника и проводя скрининг на рак.
Колоноскопия рекомендуется для пациентов среднего риска в возрасте 50 лет. Если у вас есть семейный анамнез колоректального рака или полипов, колоноскопия может быть рекомендована в более молодом возрасте. Как правило, колоноскопия рекомендуется на 10 лет моложе пострадавшего члена семьи. (Например, если ваш брат был диагностирован с колоректальным раком или полипами в 45 лет, вы должны начать скрининг в 35 лет).
Если у вас есть симптомы колоректального рака, вам следует немедленно обратиться к врачу.Общие симптомы включают в себя:
- Изменение нормальных привычек кишечника.
- Кровь на или в стуле, который является или ярким или темным.
- Необычные боли в животе или газе.
- Очень узкий стул.
- Ощущение, что кишечник не полностью опустошился после прохождения стула.
- Необъяснимая потеря веса.
- Усталость.
Последний отзыв медицинского специалиста в Клинике Кливленда 25.10.2016.
Ссылки
Получите полезную, полезную и актуальную информацию о здоровье и здоровье

 е Новости
е Новости Клиника Кливленда является некоммерческим академическим медицинским центром.Реклама на нашем сайте помогает поддержать нашу миссию. Мы не поддерживаем продукты или услуги не Cleveland Clinic.
политика
,
Именно здесь находится большинство желудочных желез и происходит наибольшее смешивание пищи. Наконец, привратник является изогнутым основанием желудка. Содержимое желудка выводится в проксимальную двенадцатиперстную кишку через пилорический сфинктер. Внутренняя поверхность желудка сокращается в многочисленные продольные складки, называемые морщинами. Это позволяет животу растягиваться и расширяться при поступлении пищи. Желудок может вместить до 1,5 литров материала. Функции желудка включают в себя:
Двенадцатиперстная кишка – это проксимальный С-образный участок, который изгибается вокруг головки поджелудочной железы. Двенадцатиперстная кишка выполняет смешанную функцию, поскольку она объединяет пищеварительные выделения из поджелудочной железы и печени с содержимым, выделяемым из желудка.Начало тощей кишки отмечено резким изгибом, изгибом двенадцатиперстной кишки. Именно в тощей кишке происходит переваривание и всасывание. Последняя часть, подвздошная кишка, является самым длинным сегментом и впадает в слепую кишку на илеоцекальном соединении.
Слизистая оболочка тонкой кишки состоит из многочисленных постоянных складок, которые называются циркулярными складками. Каждая складка имеет многочисленные ворсинки (складки слизистой оболочки), и каждый ворсин покрыт эпителием с выступающими микроворсинками (граница кисти). Это увеличивает площадь поверхности для поглощения в несколько сотен раз.Слизистая тонкой кишки содержит несколько специализированных клеток. Некоторые из них отвечают за всасывание, в то время как другие выделяют пищеварительные ферменты и слизистые, чтобы защитить слизистую оболочку кишечника от пищеварительных действий.
Слепая кишка – это расширенный пакет, который получает материал из подвздошной кишки и начинает прессовать пищевые продукты в фекальный материал. Пища затем путешествует по толстой кишке. Стенка толстой кишки состоит из нескольких мешочков (хаустра), которые удерживаются под напряжением тремя толстыми мышечными полосами (таэния коли).
Прямая кишка – это последние 15 см толстой кишки. Он расширяется, удерживая фекальные массы, прежде чем пройти через аноректальный канал к анусу. Толстые мышцы, известные как сфинктеры, контролируют прохождение фекалий.
Он состоит из многочисленных ацинусов (маленьких желез), которые выделяют содержимое в протоки, которые в конечном итоге приводят к двенадцатиперстной кишке. Поджелудочная железа выделяет жидкость, богатую углеводами и неактивными ферментами.Секреция вызывается гормонами, выделяемыми двенадцатиперстной кишкой в присутствии пищи. Ферменты поджелудочной железы включают углеводы, липазы, нуклеазы и протеолитические ферменты, которые могут расщеплять различные компоненты пищи. Они выделяются в неактивной форме для предотвращения переваривания самой поджелудочной железы. Ферменты становятся активными, как только они достигают двенадцатиперстной кишки.

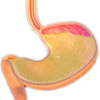
Что такое функциональные желудочно-кишечные расстройства?
Функциональные расстройства – это расстройства, при которых желудочно-кишечный тракт выглядит нормально, но не работает должным образом. Они являются наиболее распространенными проблемами, затрагивающими желудочно-кишечный тракт (включая толстую кишку и прямую кишку). Запор и синдром раздраженного кишечника (СРК) являются двумя распространенными примерами.
Многие факторы могут нарушать желудочно-кишечный тракт и его подвижность (или способность продолжать двигаться), в том числе:
- Соблюдение диеты с низким содержанием клетчатки.
- Недостаточно упражнений.
- Путешествия или другие изменения в рутине.
- Потребление большого количества молочных продуктов.
- Стресс.
- Сопротивление желанию иметь испражнение.
- Сопротивление желанию иметь испражнения из-за боли от геморроя.
- Чрезмерное употребление слабительных (смягчителей стула), которые со временем ослабляют мышцы кишечника.
- Прием антацидных препаратов, содержащих кальций или алюминий.
- Прием определенных лекарств (особенно антидепрессантов, железосодержащих таблеток и сильнодействующих обезболивающих препаратов, таких как наркотики).
- Беременность.
Запор
Запор означает, что трудно иметь испражнения (или испражнения), они редки (менее трех раз в неделю) или неполны. Запор обычно вызывается неадекватной «грубостью» или клетчаткой в рационе или нарушением обычной рутины или диеты.
Запор заставляет человека напрягаться во время дефекации. Это может привести к маленькому твердому стулу и иногда к анальным проблемам, таким как трещины и геморрой.Запор редко является признаком более серьезного заболевания.
Вы можете лечить запор по:
- Увеличение количества клетчатки, которую вы едите.
- Регулярно тренируюсь.
- Перемещение кишечника, когда вы испытываете позыв (сопротивление этому вызывает запор).
Если эти методы лечения не работают, слабительные являются временным решением. Обратите внимание, что чрезмерное использование слабительных может на самом деле усугубить симптомы запора. Всегда следуйте инструкциям по слабительным лекарствам, а также советам вашего врача.
Синдром раздраженного кишечника (СРК)
Синдром раздраженного кишечника (также называемый спастической толстой кишкой, раздраженной толстой кишкой или нервным желудком) – это состояние, при котором мышцы толстой кишки сокращаются чаще, чем у людей без СРК. Определенные продукты, лекарства и эмоциональный стресс – это некоторые факторы, которые могут вызывать СРК.
Симптомы СРК включают в себя:
- Боли в животе и спазмы.
- Избыток газа.
- вздутие живота.
- Изменение привычек кишечника, таких как твердый, жидкий или более срочный стул, чем обычно.
- Переменные запоры и диарея.
Лечение включает в себя:
- Избегать кофеина.
- Увеличение клетчатки в рационе.
- Мониторинг, какие продукты вызывают IBS (и избегать этих продуктов).
- Минимизация стресса или изучение различных способов справиться со стрессом.
- Иногда принимать лекарства, как это предписано врачом.
Что такое структурные желудочно-кишечные расстройства?
Структурные расстройства – это те, при которых кишечник выглядит ненормально и не работает должным образом.Иногда структурные нарушения необходимо удалить хирургическим путем. Распространенные примеры структурных нарушений ЖКТ включают геморрой, дивертикулярную болезнь, полипы толстой кишки, рак толстой кишки и воспалительное заболевание кишечника.
Анальные расстройства
Геморрой
Геморрой – это опухшие кровеносные сосуды, которые выстилают анальное отверстие. Они вызваны хроническим избыточным давлением от напряжения во время дефекации, постоянной диареи или беременности.
Существует два типа геморроя: внутренний и внешний.
Внутренний геморрой
Внутренний геморрой – это кровеносные сосуды внутри анального отверстия. Когда они падают в задний проход в результате напряжения, они раздражаются и начинают кровоточить. В конечном счете, внутренний геморрой может упасть настолько, чтобы выпадать (опускаться или прилипать) из заднего прохода.
Лечение включает в себя:
- Улучшение привычек кишечника (например, избегать запоров, не напрягаться при движениях кишечника и двигать кишечником, когда у вас появляется позыв).
- Ваш доктор использует эластичные ленты для устранения сосудов.
- Ваш доктор удаляет их хирургическим путем. Операция необходима только небольшому количеству пациентов с очень большим, болезненным и постоянным геморроем.
Наружный геморрой
Наружный геморрой – это вены, которые лежат прямо под кожей снаружи ануса. Иногда после напряжения наружные геморроидальные вены лопаются, и под кожей образуется кровяной сгусток. Это очень болезненное состояние называется грудой.
Лечение включает удаление сгустка и вены под местной анестезией и / или удаление самого геморроя.
Анальные трещины
Анальные трещины – это трещины или трещины в подкладке анального отверстия. Наиболее распространенной причиной анальной трещины является отек очень твердого или водянистого стула. Трещина в анальной подкладке обнажает нижележащие мышцы, которые контролируют прохождение стула через задний проход и выходят из тела. Анальная трещина является одной из наиболее болезненных проблем, поскольку обнаженные мышцы становятся раздраженными от воздействия стула или воздуха и приводят к сильной жгучей боли, кровотечению или спазму после дефекации.
Первоначальное лечение анальных трещин включает обезболивающее, диетическое волокно, чтобы уменьшить возникновение большого, громоздкого стула и сидячих ванн (сидя в нескольких дюймах теплой воды). Если эти методы лечения не уменьшают боль, может потребоваться операция для восстановления мышц сфинктера.
Перианальные абсцессы
Перианальные абсцессы могут возникать, когда крошечные анальные железы, которые открываются внутри ануса, блокируются, и бактерии, всегда присутствующие в этих железах, вызывают инфекцию.Когда развивается гной, образуется абсцесс. Лечение включает дренирование абсцесса, обычно под местной анестезией в кабинете врача.
Анальный свищ
Анальная фистула часто следует за дренированием абсцесса и представляет собой аномальный трубчатый канал от анального канала к отверстию в коже возле отверстия заднего прохода. Отходы тела, проходящие через анальный канал, направляются через этот крошечный канал через кожу, вызывая зуд и раздражение. Свищи также вызывают дренаж, боль и кровотечение.Они редко заживают самостоятельно и, как правило, нуждаются в операции по удалению абсцесса и «закрытию» фистулы.
Другие перианальные инфекции
Иногда кожные железы возле заднего прохода заражаются и требуют дренирования. Сразу за задним проходом могут образовываться абсцессы с небольшим пучком волос на задней части таза (так называемая пилонидальная киста).
Венерические заболевания, которые могут повлиять на задний проход, включают анальные бородавки, герпес, СПИД, хламидиоз и гонорею.
Дивертикулярная болезнь
Дивертикулез – это наличие небольших выходов (дивертикулов) в мышечной стенке толстой кишки, которые образуются в ослабленных участках кишечника. Они обычно встречаются в сигмовидной кишке, области высокого давления нижней толстой кишки.
Дивертикулярная болезнь очень распространена и встречается у 10% людей старше 40 лет и у 50% людей старше 60 лет в западных культурах. Это часто вызвано слишком малым количеством грубых кормов (клетчатки) в рационе.Дивертикулез редко вызывает симптомы.
Осложнения дивертикулярной болезни встречаются примерно у 10% людей с аутпушами. Они включают инфекцию или воспаление (дивертикулит), кровотечение и обструкцию. Лечение дивертикулита включает антибиотики, повышенное потребление жидкости и специальную диету. Хирургическое вмешательство необходимо примерно половине пациентов с осложнениями для удаления пораженного сегмента толстой кишки.
Полипы толстой кишки и рак
Каждый год у 130 000 американцев диагностируется колоректальный рак, вторая по распространенности форма рака в Соединенных Штатах.К счастью, благодаря успехам в раннем выявлении и лечении, колоректальный рак является одной из наиболее излечимых форм заболевания. Используя различные скрининговые тесты, можно предупреждать, выявлять и лечить заболевание задолго до появления симптомов.
Важность скрининга
Почти все виды колоректального рака начинаются как полипы, доброкачественные (незлокачественные) новообразования в тканях, выстилающих толстую кишку и прямую кишку. Рак развивается, когда эти полипы растут и аномальные клетки развиваются и начинают проникать в окружающие ткани.Удаление полипов может предотвратить развитие колоректального рака. Почти все предраковые полипы можно удалить безболезненно с помощью гибкой освещенной трубки, называемой колоноскопом. Если не выявлен на ранних стадиях, колоректальный рак может распространиться по всему организму. Более продвинутый рак требует более сложных хирургических методов.
Большинство ранних форм колоректального рака не вызывают симптомов, что делает скрининг особенно важным. Когда симптомы действительно появляются, рак может быть уже достаточно распространенным.Симптомы включают кровь на стуле или смешанный с ним, изменение нормальных привычек кишечника, сужение стула, боль в животе, потерю веса или постоянную усталость.
Большинство случаев колоректального рака выявляются одним из четырех способов:
- Сканирование людей со средним риском развития колоректального рака, начиная с 50 лет.
- Путем скрининга людей с более высоким риском развития колоректального рака (например, людей с семейной историей или личной историей полипов толстой кишки или рака).
- При исследовании кишечника у пациентов с симптомами.
- Возможность нахождения при обычном осмотре.
Раннее обнаружение – лучший шанс на излечение.
Колит
Есть несколько типов колита, состояния, которые вызывают воспаление кишечника. К ним относятся:
- Инфекционный колит.
- Язвенный колит (причина не известна).
- Болезнь Крона (причина не известна).
- Ишемический колит (вызванный недостаточным количеством крови, идущей в толстую кишку).
- Лучевой колит (после лучевой терапии).
Колит вызывает диарею, ректальное кровотечение, спазмы в животе и срочность (частая и неотложная необходимость опорожнения кишечника). Лечение зависит от диагноза, который ставится с помощью колоноскопии и биопсии.
Можно ли предотвратить желудочно-кишечные заболевания?
Многие заболевания толстой кишки и прямой кишки можно предотвратить или минимизировать, поддерживая здоровый образ жизни, практикуя хорошие привычки кишечника и проводя скрининг на рак.
Колоноскопия рекомендуется для пациентов среднего риска в возрасте 50 лет. Если у вас есть семейный анамнез колоректального рака или полипов, колоноскопия может быть рекомендована в более молодом возрасте. Как правило, колоноскопия рекомендуется на 10 лет моложе пострадавшего члена семьи. (Например, если ваш брат был диагностирован с колоректальным раком или полипами в 45 лет, вы должны начать скрининг в 35 лет).
Если у вас есть симптомы колоректального рака, вам следует немедленно обратиться к врачу.Общие симптомы включают в себя:
- Изменение нормальных привычек кишечника.
- Кровь на или в стуле, который является или ярким или темным.
- Необычные боли в животе или газе.
- Очень узкий стул.
- Ощущение, что кишечник не полностью опустошился после прохождения стула.
- Необъяснимая потеря веса.
- Усталость.
Последний отзыв медицинского специалиста в Клинике Кливленда 25.10.2016.
Ссылки
Получите полезную, полезную и актуальную информацию о здоровье и здоровье

 е Новости
е НовостиКлиника Кливленда является некоммерческим академическим медицинским центром.Реклама на нашем сайте помогает поддержать нашу миссию. Мы не поддерживаем продукты или услуги не Cleveland Clinic. политика
,